Атрофия мышц спины. Причины и лечение
Боль в мышцах может быть следствием чрезмерной физической нагрузки или переохлаждения, но причины могут иметь и более серьезный характер. Атрофия мышц спины чаще всего имеет генетический характер, и лечение представляет собой сложный комплекс с использованием медикаментов и физической активности (специальные упражнения на тренажерах для восстановления здоровья опорно-двигательного аппарата). За работу мышц спины отвечают нервные клетки, которые расположены в спинном мозге. Отмирание клеток становится причиной появления мышечной слабости, и, как результат – полной атрофии мышц. Мышечное ослабление может возникнуть и в результате отсутствия подвижности.
Мышцы не получают необходимую нагрузку для поддержания тонуса и постепенно начинают ослабевать, тем самым переставая быть для позвоночника надежным защитным корсетом. Действительно, мышечный корсет спины в здоровом состоянии создает защитный корсет для позвонков, связок и суставов. Наличие такого корсета сводит к минимуму вероятность травм спины в результате несчастного случая или при сильных физических нагрузках. Боль в спине при атрофии мышц может иметь различный характер. Это и боли тянущего характера, боли резкие и ноющие. Все зависит от первопричины ослабление мышц и стадии заболевания. Одна из причин атрофии, не имеющая наследственного характера – это заболевание миозит. При миозите воспаляются мышечные волокна, образуя при этом узелки. Сопровождается воспалительный процесс сильными болями.
Отсутствие своевременного и эффективного лечения может привести к развитию атрофии мышц. Причин самого миозита существует несколько. Чаще всего, это инфекция паразитарного характера, токсины, заболевания инфекционного характера или результат травм. Даже обычные ОРВИ или грипп могут стать причиной развития миозита. Люди, работающие с малой подвижностью, также находятся в зоне риска. Это работники офисов, водители, кассиры и т.д. Минимальная подвижность и длительное нахождения в недвижимом положении может привести к появлению миозита, и, как следствие, перейти в частичную или полную атрофию мышц спины.
Атрофия мышц спины предусматривает своевременное лечение и реабилитацию. Не стоит пренебрегать болевыми ощущениями в области поясницы или позвоночника. Кроме того, боли могут отдавать также в нижние конечности и доставлять существенный дискомфорт ежедневно. Центр здоровья позвоночника и суставов «ВОМЕД» — один из лидеров в медицинской сфере среди учреждений, специализирующихся на заболеваниях опорно-двигательного аппарата.
Центр использует инновационную систему реабилитационных тренажеров, которые позволяют за короткий период времени справиться с заболеванием спины или конечностей любой сложности и степени. Боль в поясницы, боль в спине устраняется эффективно, о чем подробнее Вы можете прочесть здесь: http://vomed.com.ua/ru/5408_prichiny-i-lechenie-boli-v-spine-noyushchaya-bol-v-poyasnice-sprava-sleva.htm. Тянущая боль в спине, ноющая или резкая диагностируется специалистами центра с использованием компьютерного тестирования, после чего составляется индивидуальный комплекс упражнений на уникальных реабилитационных тренажерах. Сотни европейских клиник и реабилитационных центров работают на основе уникального тренажерного комплекса. Данный комплекс разработан на основе методики David Spine Concept. Своевременное диагностирование и качественная реабилитация позволит быстро вернуться к привычной полноценной жизни с необходимой подвижностью и даже физическими спортивными нагрузками.
Этот клип ВЕЛИКОГО ЧЕЛОВЕКА, Ника Вуйчича, позволит Вам взглянуть на МИР по-другому!
Также на эту тему можно почитать:
acbproject.com
Атрофическое поражение мышц спины – редкая генетическая патология
data-ad-client=»ca-pub-3626311998086348″
data-ad-slot=»8969345898″>
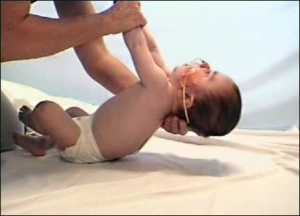 Спинальная мышечная атрофия – это наследственное заболевание, вследствие которого возникает постепенная утрата функций работы нервных клеток в стволе спинного мозга. По этой причине появляется формирование и прогрессирование слабости мышц, то есть их атрофия.
Спинальная мышечная атрофия – это наследственное заболевание, вследствие которого возникает постепенная утрата функций работы нервных клеток в стволе спинного мозга. По этой причине появляется формирование и прогрессирование слабости мышц, то есть их атрофия.
Сама по себе спинальная атрофия мышц является собирательным понятием, которое предусматривает объединение ряда заболеваний в некоторую группу, по признаку сопровождающемуся поражением верхней части спинного мозга.
Атрофические процессы в спинных мышцах – это заболевание преимущественной отличительной особенностью, которого является то, что оно возникает в детском возрасте. Очень редко встречается у людей пожилого возраста.
Негативная статистика, показывает, что практически половина детей, с врожденной атрофией мышц, не доживает даже до одного года.
Спинальная атрофия мышц, возникает в основном в мышцах шеи, головы и нижних конечностей (поперечнополосатая мускулатура ног). У пациента, так или иначе, при данном патологическом процессе, поддаются негативному влиянию большинство структур скелетной мускулатуры.
 Как правило, умственное развитие больных детей в большинстве случаев, при этом, сохранено, поскольку атрофия спинного мозга и мышечной ткани не воздействует на головной мозг. Нарушения происходят в таких произвольных двигательных функциях, как:
Как правило, умственное развитие больных детей в большинстве случаев, при этом, сохранено, поскольку атрофия спинного мозга и мышечной ткани не воздействует на головной мозг. Нарушения происходят в таких произвольных двигательных функциях, как:
- ходьба;
- ползание;
- держание головы;
- стояние и сидение;
- глотание.
Причины атрофических процессов. Классификация заболевания
Находящиеся в спинном мозге нервные клетки, на которые положена функция работы мышечного аппарата спины, постепенно начинают отмирать, из-за чего в первую очередь поражаются мышцы. Все это происходит в результате влияния генетической патологии, которая передается по аутосомно-рецессивному типу детям от их родителей. Однако это не означает, что родители должны иметь признаки подобной патологии.
При формировании данного фактора, возникает утрата сигналов от нервных клеток к мышцам, следовательно, находясь в неподвижности, они истончаются, поддаются деформации и атрофируются.
От воздействия хромосомной патологии, в организме ребенка блокируется белок находящийся в спинном мозге, который необходим в деятельности нервных клеток. Вследствие дефицита этого белка возникает медленная гибель мотонейронов, что приводит к мышечной атрофии.
 На процесс атрофии спинных мышц в зрелом возрасте, внешние факторы практически не имеют воздействия. Небольшое влияние на стремительность появления симптомов заболевания и их выраженность оказывают следующие факторы:
На процесс атрофии спинных мышц в зрелом возрасте, внешние факторы практически не имеют воздействия. Небольшое влияние на стремительность появления симптомов заболевания и их выраженность оказывают следующие факторы:
- нарушение кровотока как в нижних конечностях, так и в организме в целом;
- неполноценное питание;
- некоторые травмы;
- образование локализированных нарушений нервно-мышечной проводимости.
В современной медицинской практике, принято различать четыре разновидности данного заболевания, которые имеют определенные различия. В основе отличительных особенностей лежит степень тяжести и уровень расстройства в способностях больного к самостоятельным двигательным функциям. Более подробно их описание представлено в следующей таблице:
| Описание | Примечание | |
| Атрофия первого типа | Формирование происходит в младенческом возрасте. Отмечаются значительные функциональные и анатомические нарушения: сосательный рефлекс, глотание, нарушение дыхания. | Выявляется в первые шесть месяцев жизни ребенка. Из-за невозможности иметь полноценные компенсаторные механизмы, младенец подвержен гибели. |
| Атрофия второго типа | Проявляется не таким серьезным течением, как в первом случае, поскольку у ребенка существует возможность сидеть и стоять, но при помощи родителей. Значительных нарушений в функциях работы систем жизнеобеспечения не наблюдается. | Проявления наблюдаются в возрасте до одного года. Прогноз зависит от степени вовлечения респираторных мышц в патологический процесс. |
| Атрофия третьего типа | Как правило, у больного сохраняются возможности стоять без посторонней помощи, тем не менее, передвигаться можно только в инвалидной коляске. | Может возникать в возрасте после двух лет, а также у взрослой половины населения. |
| Атрофия четвертого типа | Происходит медленное развитие и поражение мышц головы и шеи. Инвалидность возникает крайне редко, нежели в предыдущих типах. | Наиболее часто проявляется в возрасте после 40 лет. |
Основная симптоматика заболевания
Если говорить о проявлении симптомов при мышечной атрофии спины, особенно у новорожденных детей, то здесь наблюдается снижение двигательной активности в целом. Помимо распространения поражения на мышцы шеи и головы, также выявляются нарушения в мышечных тканях, как верхних, так и нижних конечностей.
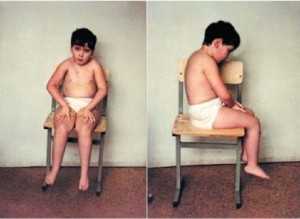 Говоря о визуальных проявлениях подобной патологии, то они не всегда ярко выражаются, поскольку нехватка объема мышечной массы компенсируется соединительной и жировой тканью.
Говоря о визуальных проявлениях подобной патологии, то они не всегда ярко выражаются, поскольку нехватка объема мышечной массы компенсируется соединительной и жировой тканью.
У пациента часто наблюдается тремор, незначительное подергивание языка, уплощение грудной клетки. При дальнейшем развитии патологии возникает потеря рефлексов сухожилий, анатомическая непропорциональность в строении тела.
Проявления заболевания у людей старшего возраста формируются медленно. Пациент имеет возможность долго выполнять различные несложные действия, однако, при потере следующих возможностей возникает необходимость постоянного наблюдения за ним.
Серьезной особенностью атрофических процессов в мышцах спины является то, что при возникновении сопутствующих симптомов существует вероятность появления пневмонии тяжелой формы и прочих инфекционно-воспалительных болезней.
Лечение и профилактика атрофии мышц спины
 В современной медицинской науке до конца не решены вопросы, которые способны оказать значительный положительный эффект в терапии и профилактике мышечной атрофии на спине. На сегодняшний день, учеными различных стран проводятся многочисленные исследования, целью которых является нахождение возможности устранить причины подобного генетического нарушения, касающегося нарушений в спинном мозге.
В современной медицинской науке до конца не решены вопросы, которые способны оказать значительный положительный эффект в терапии и профилактике мышечной атрофии на спине. На сегодняшний день, учеными различных стран проводятся многочисленные исследования, целью которых является нахождение возможности устранить причины подобного генетического нарушения, касающегося нарушений в спинном мозге.
Некоторыми учеными, были предложены определенные наработки, в основе которых лежат идеи в использовании таких фармакологических средств, как вальпроевая кислота и бутират натрия. Проведение клинических исследований, по которым еще не закончились.
Существуют определенные данные о том, что применение в качестве вспомогательных методов нейро-мышечной стимуляции (массаж, физиопроцедуры, лечебная физкультура), в некоторой степени оказывают незначительное, однако положительное воздействие на состояние пациента. При этом говорить о полном выздоровлении не представляется возможным.
Также при спинальной атрофии мышц специалистами назначаются препараты, улучшающие периферическое кровообращение и обмен веществ, средства способные повысить кровоснабжение органов центральной нервной системы и т.д.
data-ad-client=»ca-pub-3626311998086348″
data-ad-slot=»7576651093″>
bolivspine.com
Спинальная мышечная атрофия (амиотрофия) Верднига-Гоффмана, ее симптомы
Спинальная мышечная атрофия (амиотрофия) – это группа генетических заболеваний, при которых развивается прогрессирующая атрофия мышц в результате поражения нейронов передних рогов спинного мозга. Болезнь чаще развивается в первые годы после рождения и имеет неблагоприятный исход. Возникновение патологического процесса в зрелом возрасте характеризуется медленным нарастанием симптомов и более благоприятным течением. До сих пор не найдено эффективное лечение спинальной атрофии мышц. Однако учеными многих стран мира ведутся медицинские разработки лекарственного препарата, который сможет стать прорывом в терапии тяжелой неврологической болезни.
Причины
Амиотрофия развивается при мутации гена в 5 хромосоме, который получил название SMN (survival motor neuron). Он передается по аутосомно-рецессивному типу и вызывает развитие болезни только при получении измененного генетического материала от обоих родителей, что бывает довольно редко.
Носительство гена не влияет на состояние здоровья. Научными исследованиями доказано, что каждый 40-й человек имеет мутацию гена мышечной атрофии.
Ген SMN влияет на выработку специфического белка, который необходим для жизнедеятельности мотонейронов, расположенных в передних рогах спинного мозга. В результате нервные клетки не выполняют основные функции – проведение нервных импульсов из центральных отделов на периферию к мышечным волокнам. Изменение иннервации мышц приводит к нарушению кровотока, обменных процессов и сократимости, что со временем вызывает их ослабление, уменьшение в объеме, неспособность поддерживать нормальную двигательную активность.
Гибель двигательных нейронов происходит в передних отделах спинного мозга, при этом имеет симметричную локализацию. Этот характерный признак рассматривается в пользу диагноза спинальной мышечной атрофии. В некоторых случаях не удается подтвердить наследственный характер заболевания. Приобретенные формы болезни могут возникать в результате травм спинного мозга, инфекционного поражения центральной нервной системы сифилисом, эндокринных нарушений при сахарном диабете, авитаминозе.
Клиническая картина
Амиотрофия имеет несколько форм, которые отличаются возрастом появления первых симптомов, тяжестью течения патологического процесса и продолжительностью жизни больных. Заболевание характеризуется развитием инвалидности, которая сопровождается нарушением двигательной активности и неспособностью к самообслуживанию в быту. В тяжелых клинических случаях больные требуют постоянного врачебного наблюдения и посторонней помощи в повседневной жизни.
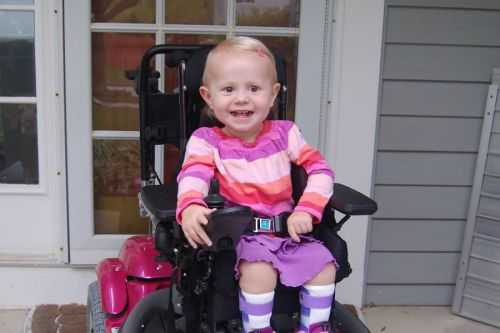
Амиотрофия приводит к инвалидности с раннего детского возраста
Передвижение возможно с помощью инвалидных кресел, ходунков, костылей, трости. Летальный исход наступает вследствие застойных осложнений со стороны дыхательной и сердечно-сосудистой системы, которые проявляются тяжелыми пневмониями и сердечной недостаточностью. В патологический процесс не вовлекаются чувствительные нервные волокна, поэтому сохраняются все виды чувствительности. Интеллект и ментальные функции не страдают и при обучении ребенка хорошо развиты.
Тип 1 (болезнь Верднига-Гоффмана)
Болезнь Верднига-Гоффмана была открыта в конце 18-го века известными врачами-невропатологами, в честь которых она и была названа. Они описали самый тяжелый 1 тип заболевания с неблагоприятным прогнозом и значительными нарушениями в двигательной активности конечностей. Во времена открытия болезни и по сей день прогноз для жизни больных остается неутешительным, часто пациенты умирают в раннем детском возрасте.
Патологический процесс в спинном мозге может развиваться во время внутриутробного периода. В таких случаях обнаруживают слабую активность плода и редкое шевеление во второй половине беременности. После рождения симптомы заболевания нарастают на протяжении первых 6-ти месяцев жизни ребенка. Отмечают вялость двигательной активности – новорожденный обычно лежит в распластанной позе на спине (поза «лягушки»), не переворачивается, редко сгибает и разгибает ножки. Характерный симптом заболевания – хаотичное подергивание пораженных мышц, которое носит название фасцикуляция.
Уплощенная грудная клетка вследствие недоразвития межреберных мышц
В результате повреждения мотонейронов и нарушения поступления нервных импульсов из головного мозга мышцы не развиваются, уменьшаются в объеме. Атрофия мышечных волокон может скрываться под хорошо развитым подкожно-жировым слоем в начале развития болезни. При обследовании не определяют сухожильные рефлексы нижних, реже верхних конечностей. Возникают проблемы с дыханием и глотанием вследствие нарушения иннервации глотки, межреберных и брюшных мышц, диафрагмы. Это вызывает появление застойной и аспирационной пневмонии, что при несвоевременной диагностике приводит к летальному исходу.
Болезнь Верднига-Гоффмана характеризуется деформацией скелета в силу неспособности ослабленных мышц удерживать кости в анатомически правильном положении. При попытках ребенка сидеть формируется искривление позвоночника, развивается сколиоз и патологический кифоз. Атрофия межреберных мышц приводит к уплощению грудной клетки, что в свою очередь усугубляет работу сердца и органов дыхания. В начале болезни поражается мускулатура нижних конечностей, вследствие этого ребенок не может становиться на ноги, не способен ходить, на протяжении всей жизни прикован к инвалидному креслу. Атрофия мышц головы и шеи затрудняет движения головой, а снижение силы верхних конечностей не дает развиваться навыкам самообслуживания в быту.
Тип 2 (младенческая форма)
Младенческая форма или 2 тип спинальной мышечной атрофии формируется у детей в возрасте 7-18 месяцев и диагностируется при попытках ребенка ползать, сидеть, ходить самостоятельно. С самого рождения отмечают вялую двигательную активность новорожденных, задержку в физическом развитии, снижение сухожильных рефлексов. Младенческая форма протекает легче 1 типа заболевания, характеризуется медленным прогрессированием атрофии мышц, продолжительность жизни больных обычно достигает 16-18 лет.
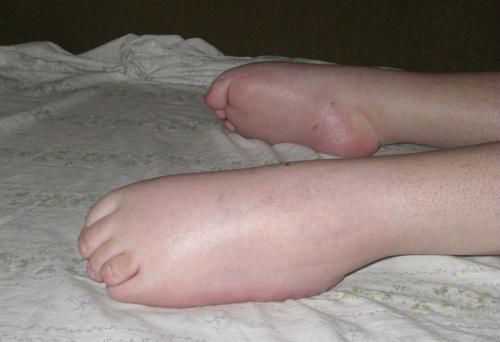
Вид нижних конечностей при 1 и 2 типе амиотрофии
Дети способны самостоятельно сидеть, ползать, вставать на ноги, но не могут ходить без посторонней помощи. В быту сохраняются навыки самообслуживания, что также дает возможность приобщить детей к самостоятельному обучению. Дыхательная деятельность не затруднена, глотательные рефлексы сохранены. Однако в силу низкой двигательной активности пациенты уязвимы к респираторным заболеваниям и воспалению легких, что значительно ухудшает здоровье и может привести к тяжелым осложнениям.
Тип 3 (ювенильная форма, болезнь Куленберга-Веландера)
Болезнь Куленберга-Веландера или ювенильная форма возникает после достижения двухлетнего возраста, часто развивается в период полового созревания. Характеризуется медленным прогрессирующим течением. Такие больные в начале развития патологии способны самостоятельно ходить, подниматься по лестнице, садиться на стул или кровать и вставать.

Дыхательные нарушения при спинальной атрофии могут привести к смертельному исходу
Однако со временем двигаться становится труднее, для выполнения элементарных движений приходится прибегать к значительным усилиям. В результате гипертрофируются (утолщаются) мышцы бедра и ягодиц. В первую очередь страдают мышцы ног, затем в патологический процесс вовлекаются мышечные группы спины, шеи, верхних конечностей. Способность к передвижению и самообслуживанию сохраняется довольно длительное время, но неизбежным исходом заболевания является инвалидность – больные вынуждены пользоваться инвалидной коляской.
Тип 4 (взрослая форма)
Взрослая форма болезни встречается гораздо реже вышеперечисленных типов заболевания и развивается в возрасте старше 30-40 лет. Она характеризуется медленным прогрессированием и благоприятным исходом. В патологический процесс вовлекаются преимущественно мышцы головы и шеи, что не влияет на потерю трудоспособности и не приводит к нарушению двигательной активности. Характерным клиническим признаком считается подергивание языка, слабая мимика и ограничение подвижности головы. Чем позже появляются первые симптомы амиотрофии, тем благоприятнее прогноз для жизни.
Диагностика и лечебная тактика
Диагноз заболевания устанавливают по характерным клиническим признакам и результатам неврологического обследования. Подтверждают амиотрофию путем биопсии пораженных мышц, где обнаруживают патологические изменения. Проводят компьютерную и магнитно-резонансную томографию (КТ, МРТ) для обнаружения нарушений в области передних отделов спинного мозга. Назначают нейромиографию с целью выявления замедления или отсутствия процессов передачи нервных импульсов.
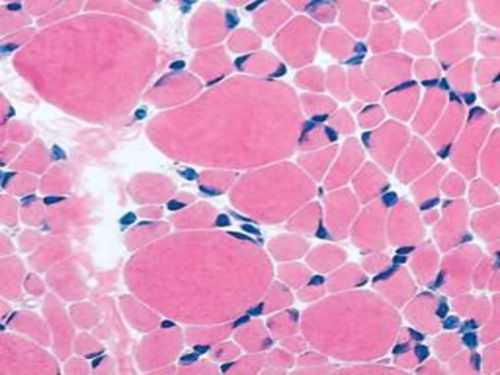
Микроскопия пораженных мышечных волокон при амиотрофии
Следует понимать, что современная медицина не может вылечить заболевание. Терапия направлена на поддержание жизненных функций больного и предупреждение осложнений. Консервативное лечение включает:
- лекарственные средства для улучшения проведения нервных импульсов из центральных отделов нервной системы на периферию – нивалин, прозерин;
- препараты для нормализации обменных процессов и улучшения микроциркуляции нервной и мышечной ткани – оротат калия, актовегин, лидаза, никотиновая кислота;
- комплексы витаминов группы В для улучшения иннервации мышц – мильгамма, нейромультивит;
- ноотропные препараты для улучшения кровотока в нервной ткани и активизации метаболизма – ноотропил, пирацетам;
- физиопроцедуры для закрепления положительного эффекта лекарственных средств – парафин, магнитотреапия, УВЧ;
- массаж для нормализации тонуса мышц, восстановления кровотока, предотвращения контрактур (неподвижности) суставов;
- лечебную гимнастику для тренировки мышц, укрепления связок, нормализации работы сердца и органов дыхания;
- ортопедические приспособления для поддержания нормальной работы грудной клетки, верхних и нижних конечностей.
В терминальных стадиях развития болезни могут понадобиться реанимационные мероприятия и перевод на искусственную вентиляцию легких вследствие необратимых изменений мышц, участвующих в процессе дыхания.
Спинальная мышечная атрофия относится к тяжелому неврологическому заболеванию, связанному с поражением двигательных путей передних рогов спинного мозга. Разработки инновационного препарата, который сможет восполнить недостающий нейронный белок, дает надежду больным на выздоровление.
dialogpress.ru
симптомы и лечение 🚩 Заболевания
Ученые выясняли, что спинальная амиотрафия – это наследственное заболевание, которое поражает организм еще во время внутриутробного развития. Патология развивается из-за мутации гена, отвечающего за созревание белка. Синтез белка приводит к гибели нейронов спинного мозга и ствола головного мозга. Вследствие таких изменений наблюдается мышечная слабость тела и лица; у человека пропадают жизненно важные рефлексы; из мозга сигналы не поступают в ноги и руки; мышцы со временем атрофируются.
Спинальная амиотрафия развивается у малыша в том случае, если оба родителя являются носителями данного патологического гена. Лишь в 2% случаях заболевание поражает организм ребенка, в семье которого только один родитель является носителем гена. Следует заметить, что отец и мать могут никогда не догадываться о наличии хромосомной патологии и быть абсолютно здоровыми. Внешние факторы никак не влияют на развитие заболевания, аномалия появляется только на генетическом уровне.
Заболевание, связанное с мышечной слабостью, подразделяется на 4 вида, которые отличаются степенью тяжести, течением болезни, реакцией не лечение.
- Патология первого типа (младенческий). Данное отклонение диагностируют, как правило, сразу после рождения или в первые 6 месяцев жизни человека. Специалисты наблюдают у таких детей серьезные анатомические и функциональные отклонения. У малышей отсутствуют сосательный и глотательный рефлексы, может наблюдаться слабая дыхательная деятельность. Чаще всего заболевание данного вида приводит к смерти, так как организм маленького человека не в силах восстановить отсутствующие функции. В настоящее время специалисты могут продлить жизнь больных с помощью ИВЛ и зондового кормления.
- Патология второго типа (промежуточный). Чаще всего наблюдается у детей от 6 до 12 месяцев. Заболевание этого типа протекает гораздо легче первого, так как жизненно важные функции не повреждены, присутствуют рефлексы. Ребенок может сидеть и даже стоять с опорой, но со временем эти навыки улетучиваются. Опасность атрофии второго типа состоит в том, что организм не может справиться с инфекциями, возникающими из-за малоподвижного образа жизни. Многие дети погибают от застойной пневмонии.
- Патология третьего типа (ювенильный). Отмечается у детей с года до 2 лет и взрослых. Люди, имеющие мышечную атрофию данного вида, могут стоять, но передвигаться они способны только на инвалидной коляске. На протяжении всей жизни должны проходить лечение.
- Патология четвертого типа (взрослый). Диагностируется у людей старше 35 лет. Прогрессирует медленно, чаще поражаются мышцы шеи и головы. Течение заболевания начинается с атрофии рук. Проблемы с дыхательными и глотательными функциями не наблюдаются.

Симптоматика отличается от вида заболевания и степени поражения организма. При первом типе мышечной амиотрофии наблюдается сниженная подвижность ребенка. Чаще всего клиническая картина прослеживается при рождении – у больного отсутствует двигательная деятельность, глотательный рефлекс. Такие дети не могут держать головку, переворачиваться, сидеть; очень медленно набирают вес; сильно отстают в моторном развитии.
При втором типе данной аномалии у детей отмечается задержка в развитии, утрачивается кашлевой рефлекс и поверхностное диафрагмальное дыхание, может наблюдаться дрожание пальцев. При данном виде заболевания малыши чаще всего умеют сидеть, а некоторые и стоять, но во время роста данные способности постепенно сходят на «нет». Во время течения второго типа мышечной атрофии происходит деформация грудной клетки, позвоночника и икроножных мышц, наблюдается дыхательная недостаточность.

Третий тип мышечной атрофии имеет менее выраженные симптомы. Больным очень тяжело дается бег, ходьба по ступенькам, то есть они имеют некоторые сложности со стороны двигательных навыков. Болезнь очень медленно прогрессирует. Глотательный и жевательный рефлексы исчезают гораздо позже, нежели в предыдущих стадиях.
При последнем типе заболевания в первую очередь наблюдается ослабление мышц плечевого пояса. Человеку сложно поднимать руки вверх, держать предметы в руках. Со временем изменения наблюдаются в мышечной ткани шеи и головы.
Чем раньше выявлено заболевание, тем лучше для пациента. Диагностика должна начинаться с кабинета невролога. Врач при подозрении на мышечную атрофию должен назначить пациенту обследование, куда входит биохимический анализ крови. В списке обследования обязательно должна быть ЭНМГ, при помощи которой оценивают состояние периферических нервов и скелетных мышц. Также назначают рентгенографию, биопсию мышц и отправляют к генетику.
Данное заболевание не подлежит лечению, но при помощи медикаментов, упражнений, физиотерапии возможно остановить прогрессирование атрофии. Часто пациентам назначают витамины группы В и препараты, обеспечивающие питание нервной ткани (например, прозерин).
Во время лечения очень важно запустить обмен веществ и активизировать периферическое кровообращение. С этой целью больным выписывают актовегин, который активизирует кровоток в мышцах, ускоряет метаболизм. Также во время спинальной мышечной атрофии назначают ноотропные препараты для кровоснабжения органов нервной системы.
Так как течение спинальной мышечной атрофии сопровождается сильными болями, пациентам прописывают паллиативное лечение. Принимая обезболивающие, больные 3 и 4 степени заболевания могут самостоятельно себя обслуживать, передвигаться.

При данном заболевании очень важно выполнять дыхательные упражнения, делать массаж и регулярно проходить физиотерапию. Зачастую пациентам назначают электрофорез с прозерином. Положительно сказывается на течении болезни прогревание и укрепление мышц посредством умеренных физических нагрузок.
Отлично показала себя эрготерапия, во время которой восстанавливаются двигательные и когнитивные функции. Суть данного метода состоит в специальной лечебной гимнастике, которая направлена на развитие мелкой моторики и координации.
При 1 и 2 степени заболевания родителям нужно иметь мобильные аппараты ИВЛ, мешки АМБУ и специальные откашливатели. Чаще всего такие пациенты проводят свою жизнь в больнице, а родители осваивают реанимационные навыки.
К сожалению, современная медицина не может предложить людям действенные профилактические методы данной аномалии. Но в силах родителей во время планирования ребенка пройти генетика, особенно если в семье были зафиксированы случаи данного заболевания.
Из-за малоподвижного образа жизни у пациентов нередко диагностируется пневмония, которая очень сложно поддается лечению. Именно поэтому близким нужно очень внимательно относиться к здоровью больных, и при первых симптомах воспаления легких обращаться к врачу.
Если пациенты не могут самостоятельно дышать (часто это бывает на последних стадиях заболевания), их кладут в реанимацию для проведения искусственной вентиляции легких, проведения паллиативного лечения. Зачастую они не справляются с генетическим заболеванием и умирают.
www.kakprosto.ru
Атрофия мышц спины
Атрофия мышц спины (спинальная мышечная атрофия) считается наследственным заболеванием, в результате которого происходит постепенное отмирание нервных клеток в спинном мозге и стволе головного мозга, что приводит к развитию и прогрессированию мышечной слабости и собственно атрофии. Вторичная атрофия мышц спины развивается, как правило, после травм, как следствие различных соматических заболеваний, в послеоперационный период, при длительной вынужденной иммобилизации больного.
Причины атрофии мышц спины
Нервные клетки, отвечающие за работу мышц спины, находятся в спинном мозге. При постепенной их гибели в результате генетической патологии страдают мышцы. Не получая сигналов от этих нервных клеток, и находясь в бездействии мышечная ткань начинает истончаться, деформироваться и атрофироваться.
Заболевание наследуется по рецессивному типу. Если у каждого из родителей в наборе хромосом присутствует ген, который блокирует в спинном мозге белок, необходимый для существования двигательных нервных клеток, то у ребенка развивается дефицит белка и мотонейроны медленно погибают, приводя к атрофии.
Клиническая картина заболевания проявляется с разной интенсивностью в зависимости от типа или формы атрофии мышц спины. Их может быть три: острая, промежуточная и хроническая.
Симптомы атрофии мышц спины
Самые ранние проявления спинальной мышечной атрофии начинаются в течение первых 2-4 месяцев жизни ребенка. У детей отмечается мышечная слабость, характерная для острой спинальной атрофии мышц. Для этой формы заболевания свойственно быстрое прогрессирование, сопровождающееся расстройством дыхания, осанки (кифосколиоз), двигательной функции.
Чувствительность полностью сохранена, интеллектуальное и психическое развитие у таких детей обычно соответствует возрасту. По статистике большинство не доживает до четырех лет, а те, кто выжил становятся инвалидами.
Промежуточная мышечная атрофия у детей в первые два года жизни протекает практически бессимптомно. После двух лет начинаются клинические проявления в виде развивающейся слабости, особенно в ногах. Патология со стороны сердечно-сосудистой системы, дыхательной системы, черепных нервов, как правило, не наблюдается. Для этой формы характерно медленное развитие и распространение.
В возрасте от 2 до 17 лет развивается медленно прогрессирующая хроническая форма спинальной мышечной атрофии. Болезнь начинается с ног и дальше переходит на руки.
Это самая доброкачественная форма заболевания, из-за того что патологический процесс развивается медленно, больные живут намного дольше, чем при других формах атрофии мышц спины.
Если родители замечают у ребенка грудного возраста определенные трудности, связанные с глотанием или сосанием, нарушение дыхания или ребенок отстает от сверстников в психомоторном развитии, необходимо обратиться к врачу-специалисту. Поводом для консультации также является нарастание слабости мышечной ткани у ребенка постарше и невозможность стоять самостоятельно. Если у больного со спинальной формой мышечной дистрофии внезапно начинается одышка, цианоз – рекомендуется немедленно вызвать скорую помощь.
Атрофия мышц спины может развиться и вследствие длительной неподвижности больного в результате различных соматических заболеваний, таких как посттравматические осложнения в послеоперационном периоде.
Диагностика и лечения атрофии мышц спины
Предположить развитие у ребенка этого достаточно редкого заболевания можно при наличии клинической симптоматики, когда развивается необъяснимая мышечная слабость и, как следствие, атрофия. В постановке диагноза большое значение имеет семейный анамнез, так как заболевание относится к наследственным. Для подтверждения также используют миографию. Благодаря современным методам диагностики можно исследовать клетки из амниотической жидкости во время беременности для выявления некоторых из этих заболеваний, особенно это важно при отягощенной наследственности.
Атрофия мышц спины лечится только симптоматически, какого-то специального лечения не существует. В основе терапии лежит лечение основного заболевания, часто назначают препараты, улучшающие метаболизм. Как вспомогательные и поддерживающие методы используется физиотерапия, различные ортопедические приспособления.
Лечебная физкультура применяется с целью улучшения функциональной способности мышц и увеличения их массы под влиянием строго рассчитанной нагрузки, кроме того, оказывается благотворное влияние и общеукрепляющее действие на организм физических упражнений. Лечебная физкультура назначается в виде лечебной гимнастики, утренней гигиенической гимнастики, упражнений в воде, массажей.
kakbyk.ru
лечение мышечного атрофирования, симптомы и причины как восстановиться, что делать
Патологическим процессом с деформацией мышечных волокон, при котором происходит мышечное истощение, приводящим к тому, что в будущем миоволокна исчезнут, является атрофия мышц. Там, где произошло отмирание мышц, возникает соединительная ткань, больной утрачивает двигательную активность, он не контролирует свое тело. Мышечная атрофия происходит при повреждении церебральных, спинномозговых структур.
Еще мышечное атрофирование происходит из-за:
- Нарушенных процессов метаболизма.
- Инвазий глистами.
- Старческого возраста больного.
- Травматического воздействия.
- Сбоя функций эндокринной системы.
- Длительной гиподинамии.
- Голода.
Что происходит в мышцах?
Болезнь начинается с гипотрофии, сначала нарушается питание мышц. Возникает кислородное голодание, дефицит питательных компонентов тканей мышц. Белки, входящие в состав миоволокон, из-за дефицита питания, воздействия токсинов начнут разрушаться. Происходит замена белков фибриновыми волокнами. Экзогенные и эндогенные факторы приводят к дистрофии мускулов на уровне клеток. К атрофированной мышце не поступают питательные компоненты, в ней происходит накопление токсических соединений, в будущем она отмирает.
Сперва происходит поражение белых видов миоволокон, потом атрофируются и красные. Белые миоволокна являются быстрыми, происходит сначала их сокращение под импульсным воздействием. Они готовы функционировать максимально быстро, мгновенно реагируют на опасность. «Медленными» являются красные миоволокна. Чтобы сократиться, им необходима энергия в большом объеме, эти мышечные ткани содержат много капиллярных сосудов. Поэтому функционируют они дольше.
Для начала заболевания характерно снижение скорости и размаха движения пораженной конечностью, наступает атрофия. Потом больной вообще не может двигать рукой или ногой. Такое патологическое состояние иначе называют «сухоткой». Атрофированные ноги или руки сильно утончаются по сравнению со здоровыми конечностями.
Почему развивается атрофия?
Обстоятельства, из-за которых возникает мышечная атрофия, бывают двух типов. Первый тип относится к отягощенной наследственности. Происходит усугубление состояния неврологическими расстройствами, но они не провоцируют атрофию. Вторичный вид патологии связан с внешними первопричинами: патологиями и травмированием. У взрослого человека мышцы начнут атрофироваться сперва на руках.
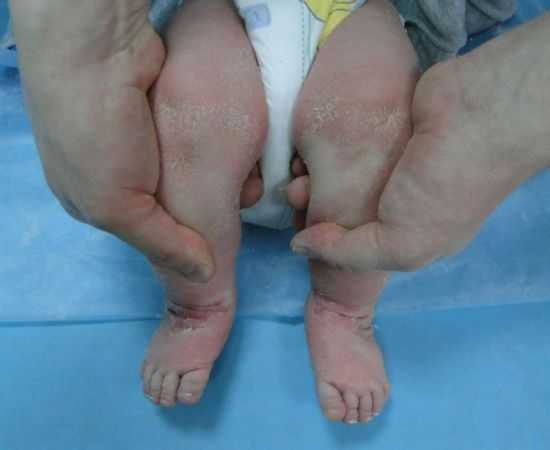
У ребенка сначала происходит атрофия мышц ног
У детей миоволокна атрофируются из-за:
- Неврологических нарушений, например, аутоиммунная патология, вызывающая парез мышц (синдром Гийена-Барре).
- Доброкачественной псевдогипертрофической миопатии (миопатия Беккера). Появляется из-за отягощенной наследственности в подростковом возрасте и у молодых людей 25–30 лет. Это легкая степень атрофических изменений с поражением икроножных миоволокон.
- Травмы при родах, тяжело протекающей беременности.
- Спинномозгового паралича у ребенка, вызванного инфекцией (полиомиелит).
- Инсульта у ребенка. Нарушаются микроциркуляторные процессы в сосудах головного мозга из-за тромбов или геморрагии.
- Аномального развития поджелудочной железы.
- Хронически протекающих воспалений мышечных тканей.
Основные причины мышечной атрофии у взрослых:
- Работа, при которой человек испытывает постоянное перенапряжение.
- Неправильно подобранные занятия физкультурой, когда нагрузка неверно рассчитана по весу человека.
- Эндокринные дисфункции. Если человек болен, например, сахарным диабетом, то нарушаются процессы метаболизма, возникнет полинейропатия.
- Полиомиелитная инфекция или иные инфекционные патологии, вызывающие нарушение движений.
- Онкологические процессы позвоночного столба, вызывающие сдавление спинномозговых нервных волокон. Нарушается их питание с проводимостью.
- Парализация после травмы, инфарктных изменений головного мозга.
- Сосудистые нарушения и расстройства ЦНС, ПНС. Возникает дефицит кислорода, мышцы голодают.
- Хронический интоксикационный синдром, возникающий при длительном контакте химическими токсинами, алкогольная, наркотическая интоксикация.
- Физиологическое старение, из-за которого мышцы атрофировались.
Проявления атрофии наступят из-за неправильно подобранной диеты, если длительно голодать, то организм испытывает дефицит питательных компонентов, мышцам не хватает белка, они распадаются. У ребенка процессы дистрофии и дегенерации миоволокон развиваются после хирургического вмешательства. Реабилитационный процесс затягивается, ребенок вынужден долго быть обездвиженным, происходят атрофические изменения мышечных тканей.
Симптоматика
Первоначальным признаком атрофических изменений мышц является вялость с легкой болезненностью мышечных тканей даже при минимальной физической нагрузке. Потом происходит прогрессирование симптоматики, иногда больного беспокоит спазмированность с тремором. Атрофические изменения миоволокон могут поражать одну сторону или быть двусторонними. Сначала повреждаются проксимально расположенные группы мышц ног.
Симптомы атрофии характеризуются постепенным развитием. Больному тяжело двигаться после того, как он остановился, ему кажется, что ноги у него стали «чугунными». Пациенту трудно подниматься из горизонтальной позиции. Он ходит по-другому: стопы во время ходьбы провисают, они онемевают. Поэтому человек вынужден повыше поднимать нижние конечности, «маршировать».
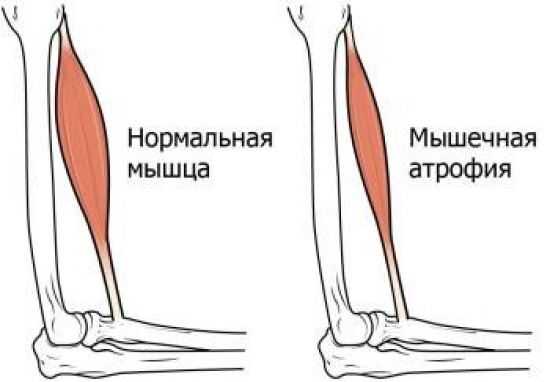
Атрофические изменения видны визуально
Провисшая стопа свидетельствует о том, что происходит повреждение берцового нерва. Для компенсации гипотрофии миоволокна голеностопной зоны сперва резко увеличатся в объеме, а затем, когда патологический процесс распространится повыше, икроножная мышца начнет худеть. Происходит уменьшение тургора кожи, она будет обвисать.
Атрофия бедренных мышц
Когда атрофируются бедренные мышечные ткани, то икроножные миоволокна могут не повреждаться. При миопатии Дюшена симптомы особенно опасны. Такая атрофия мышц бедра характеризуется тем, что миоволокна на бедрах заменяются липидными тканевыми структурами. Больной слабеет, его двигательная активность ограничена, коленные рефлексы не наблюдаются. Происходит поражение всего тела, при тяжелой форме наблюдаются нарушения умственной деятельности. Патология часто наблюдается у маленьких мальчиков, которым исполнилось 1–2 года.
Если атрофические изменения бедренных мышц появляются из-за того, что происходит дистрофия мышц ног, то развитие симптомов будет постепенным. Больной почувствует, что под кожными покровами «бегают муравьи». Если долго не двигаться, то возникает спазмированность, во время движения мышцы болезненны. Также атрофия мышц нижних конечностей характеризуется тем, что уменьшается в размерах бедро. Больному кажется, что нога отяжелела, он чувствует ломящую боль. В будущем интенсивная болезненность станет ощущаться при ходьбе, она иррадиирует к ягодичной, поясничной зоне.
Атрофия мышц верхних конечностей
При атрофических изменениях мышц руки клиника патологии зависима от вида поврежденных мышечных тканей. Больной ослаблен, двигательная амплитуда снижена. Под кожей кистей он чувствует, как «бегают муравьи», руки немеют, покалывают. На плечевых мышцах такой дискомфорт встречается реже. Меняется окрас кожи, она бледнеет, становится цианотичной. Сперва атрофируются кисти, потом повреждается область предплечья, плечевая и лопаточная зона. Сухожильные рефлексы отсутствуют.

Происходит обострение тактильной чувствительности и снижение болезненной, при механическом раздражении человеку дискомфортно
Как лечить?
Что делать при атрофии? Лечение атрофии мышц ног и рук должно быть комплексным. Восстанавливающимся конечностям показана терапия лекарственными препаратами, массажем с ЛФК, диетой и физиотерапевтическими процедурами. Также дополнительно можно лечить народными методами. Как восстановить атрофированные мышечные ткани? Восстановление питания мышц проводят лекарственными препаратами. Назначают сосудистые средства, нормализующие микроциркуляторные процессы и улучшающие кровообращение периферических сосудов.
Лечение проводится:
- Ангиопротекторами: Тренталом, Пентоксифиллином, Куранитилом.
- Спазмолитическими препаратами: Но-шпой, Папаверином.
- Витаминами ряда В, улучшающими метаболизм с проводимостью импульсов. Применяют Тиамин и Пиридоксин, витамин В12.
- Биостимулирующими средствами для регенерации мышц, а также чтобы восстановить объем мышц: Алоэ, Плазмолом, Актовегином.
- Лекарствами, восстанавливающими проводимость мышц: Прозерином, Армином, Оксазилом.
Как питаться при мышечной атрофии?
Диета при мышечной атрофии должна включать витамины из ряда А, В, D с белками и продуктами, ощелачивающими естественные жидкости. В рационе должны быть свежие овощи (огурцы и морковь, болгарский перец и капуста брокколи). Еще показаны ягоды и фрукты (яблоки и апельсины, дыня и бананы, виноград и черешня, облепиха и гранаты). Рацион также должен состоять из яиц, постного мяса разных видов, морской рыбы. Свинина из меню исключается.
Надо варить каши на воде. Подойдет овсяная, гречневая и ячневая крупа. Показаны бобовые, разные орехи и льняные семена. Не следует забывать о зелени с пряностями (лук и чеснок, петрушка и сельдерей). Молокопродукты должны быть свежими. Молоко не должно быть пастеризованным, жирность сыра требуется, чтобы была не менее 45%. Если пациент ослаблен, то он питается 5 раз за сутки.
Читайте также:
Массажные процедуры и ЛФК
Массаж улучшит микроциркуляторные процессы с импульсной проводимостью в миоволокнах. Сначала массируют с периферии (от кистевой зоны к стоповой), потом переходят к туловищу. Применяются разные виды разминания, вибрационные приемы. Захватывается ягодичная зона, избирательно воздействуют на икры, четырехглавые мышцы. На суставы применяют вибрацию, допустимо аппаратное воздействие.

Больным показано применение общего массажа
Лечебная гимнастика при мышечной атрофии рук, ног направлена на возобновление функций мышц, мышечные ткани восстановятся в размере. Упражнения выполняются сначала в лежачей, затем сидячей позиции. Нагрузка должна быть постепенной. Показаны комплексы упражнений, увеличивающие ритм сердца, усиливающие циркуляцию кровотока. После гимнастики больной должен чувствовать усталость мышц. Если появляется болезненность, то нагрузка снижается.
Комплекс упражнений назначается пациенту в индивидуальном порядке. ЛФК сочетается с диетой. При неполноценном питании наращивание мышц не происходит.
Физиотерапия
Из физиотерапевтических процедур применяется ультразвук, магнитотерапия, электроток с низким напряжением, электрофорезное воздействие с биостимулирующими веществами, лазеротерапия.
Народные методы
Надо взять 3 белых яйца, промыть, промочить полотенцем и уложить в стеклянную емкость, заливают лимонным соком из 5 лимонов. Потом надо убрать тару в темное место, где тепло. Ожидают 7 суток. Скорлупа из яиц должна быть растворенной. Потом яичные остатки вынимаются, в емкость надо налить 150 г меда и коньяк не более 100 г. Смешивают, пьют после приема пищи по 1 столовой ложке. Хранить такую настойку надо в холодильнике. Через сколько дней закончится лечение? Лечиться надо не менее 3 недель.

Патология опасна тем, что проявится не сразу
Надо взять и смешать в одинаковых пропорциях немного льнянки, аира, кукурузных рылец с шалфеем. Берут 3 столовые ложки смеси, заливают тремя стаканами кипяченой воды. Настаивать надо в термосе. Утром следует процедить и выпить после приема пищи одинаковыми порциями на протяжении суток. Лечатся 2 месяца.
Берут ½ л овсяных семян, промывают, шелуха убирается. Заливается 3 л прокипяченной прохладной воды. Надо добавить сахар не более 3 столовых ложек с чайной ложкой лимонной кислоты. Через день можно употреблять. Ограничений по времени лечения нет. Мышечную атрофию, которую вызвали хронические патологии и травмы устраняют с помощью комплексного лечения. При отягощенной наследственности полностью излечить миопатию нельзя. Ранние лечебные меры остановят поражение мышц, вызовут ремиссию.
sustavik.com
Виды спинальной мышечной атрофии, симптомы и лечение атрофии – Мюсли.ру
Екатерина Мищенко
ЕМ
Под термином спинальная мышечная атрофия в медицине понимают целый комплекс заболеваний, которые сопровождаются поражением передних отделов спинного мозга. В подавляющем большинстве случаев эта патология передается по наследству.
Впервые данное отклонение было официально зарегистрировано в конце девятнадцатого века, но ряд источников описывает симптомы, присущие патологии, еще до официального признания этого диагноза.
Большинство случаев заболевания регистрируются в детском возрасте, но это не значит, что у пожилых людей такая патология не развивается.
Существенным отличием между этими двумя категориямипациентов является то, что комплекс симптомов у пожилых людей выражен значительно слабее, нежели у малышей. Стоит отметить, что несмотря на инновационные методики лечения, большая половина детей с таким диагнозом умирает в раннем возрасте (до 2 лет).
Данная патология сопровождается тем, что в большинстве случаев поражаются лишь крупные мышцы отдельных частей тела, а именно, головы, шеи и нижних конечностей. Иногда заболевание сопровождается атрофией мышц спины. В разных степенях нарушения наблюдаются абсолютно во всех структурах скелетной мускулатуры.
При этом больные дети не имеют отклонений в умственном развитии, потому что атрофия мышц и спинного мозга не провоцирует деструкцию тканей головного мозга.
Подобные недуги обусловлено хромосомной патологией, то есть развиваются вследстве генетической аномалии, которая передается от матери и отца по аутосомно-рецессивному типу. При этом родители могут быть абсолютно здоровыми, то есть не иметь выраженных симптомов патологии.
Влияние внешних факторов никогда не играет роли при развитии атрофии у взрослых людей. Незначительное воздействие на скорость прогрессирования и выраженность симптомов влияет нарушение кровообращения в ногах и организме в целом, а также плохое питание (дефицит витаминов и минералов), травмы и региональные нарушения нервно-мышечной проводимости.
Специалисты разделяют данное отклонение на 4 вида, которые отличаются между собой степенью тяжести и уровнем нарушения способности человека к самостоятельным действиям.
Виды заболевания:
- Патология первого типа (тип Верднига-Гоффмана). Диагностируется в раннем детском возрасте. Характеризуется появлением серьезных функциональных и анатомических нарушений. У детей наблюдается плохое дыхание, сосательный рефлекс, глотание. Так как ребенок еще не обладает достаточными компенсаторными возможностями организма, то в основном погибает. Тип Верднига-Гоффмана диагностируется на первом году жизни, в основном до 6-месячного возраста. Прогноз при этом самый худший;
- Атрофия второго типа отличается от предыдущей более легким течением. Ее диагностируют у малышей от 6 месяцев до 1 года. Обычно больной ребенок уже может самостоятельно сидеть и даже стоять с помощью родителей. Нарушения в функции жизненно важныхсистем организма отсутствуют. Однако главная опасность заключается в том, что больные дети часто погибают в этом возрасте от застойных пневмоний, которые возникают на фоне низкой подвижности;
- О третьем типе говорят в том случае, если она диагностируется у ребенка 1,5-2 лет и у взрослых. У больного сохраняется способность самостоятельно стоять, но он вынужден передвигаться на инвалидной коляске;
- Атрофия четвертого типа возникает у людей, возрастом 35-40 лет и старше. Данная форма отличается довольно медленным развитием, при этом в большей степени поражаются мышцы шеи и головы. Инвалидизация наступает реже, нежели в предыдущих случаях.
Клиническая картина отличается в зависимости от вида и степени заболевания. К примеру, спинальная мышечная атрофия первого типа (Верднига-Гоффмана) может быть обнаружена еще во время пренатального развития плода: малыш поздно начинает шевелиться, двигается мало, неохотно и вяло.
После появления на свет новорожденные неактивны, их двигательная деятельность практически отсутствует. Мышечная ткань рук и ног может быть поражена изначально. Затем изменения возникают в мышцах шеи и головы.
Дети с таким диагнозом не могут самостоятельно сидеть или же слишком поздно это делают и с помощью взрослых. Спинальная мышечная атрофия 1 и 2 типа часто заканчивается летальным исходом.
При этом визуально патология может быть выражена малозаметно, потому что недостающий мышечный объем компенсируется соединительной и жировой тканью. Но хорошо заметен тремор (дрожание) рук и мелкое подергивание языка. Характерным признаком недуга является уплощенная грудная клетка, которая развивается из-за сниженного тонуса мышц.
Прогрессирующая мышечная атрофия проводит к тому, что исчезают сухожильные рефлексы, искажается строение тела и анатомические пропорции. К примеру, руки становятся похожими на птичьи лапы, локти согнуты, руки плотно прижаты к туловищу, кулаки сжаты. Перечисленные симптомы возникают уже на последних стадиях недуга. В данном случае говорят об артрогрипозе, когда мышечные ткани замещаются соединительными и жировыми.
У взрослых, как уже отмечалось, болезнь прогрессирует более медленно. Они еще долго могут самостоятельно выполнять элементарные действия, например, умываться, одеваться, бриться. Когда такая возможность исчезает, больной нуждается в постоянном контроле и помощи.
Так называемые сопутствующие симптомы нарушения включают регулярное развитие тяжелых пневмоний и других заболеваний инфекционно-воспалительного характера.
Современная медицина не может предложить эффективного средства, которое гарантированно поможет победить болезнь. Кроме того, нет и соответственных профилактических мероприятий.
Ученые постоянно проводят различные исследования в данной области, ищут способ устранить генетическое нарушение. Самыми эффективными считаются наработки, где использовались такие вещества, как вальпроевая кислота и бутират натрия. Консервативные методы лечения включают различные варианты нейромышечной стимуляции: электрофорез прозерина, массаж, прогревание мышц, умеренные физические нагрузки. Комплекс физиотерапевтических процедур тормозит дальнейшее развитие патологии, но полное выздоровление, к сожалению, не наступит.
Терапия не обходится без применения медикаментозных средств.
Лечение проводится с помощью таких препаратов, как:
- Средства, благоприятно влияющие на проведение нервно-мышечного импульса, например, прозерин, нивалин. Таковые существенно улучшают иннервацию пораженных мышц, что, соответственно, замедляет динамику развития болезни;
- Вещества, активизирующие периферическое кровообращение и обмен веществ, например, актовегин. Таковые помогают замедлить прогрессирование атрофии спинального типа посредством ускорения метаболизма в мышцах, а также путем активизации кровотока в них;
- Ноотропные препараты, например, ноотропил, пирацетам. Они благоприятно влияют на кровоснабжение органов ЦНС, улучшая кровообращение в таковых.
Однако применяется не только специфическое, но и симптоматическое лечение. На последних стадиях заболевания, когда человек уже не может самостоятельно дышать, его помещают в стационар в отделение интенсивной терапии и реанимации для проведения искусственной вентиляции легких.
mjusli.ru
