симптомы синдрома, причины и лечение

Заболеваний, при которых происходят воспалительные изменения в кровеносных сосудах и развивается геморрагический васкулит, достаточно много. Они имеют достаточно тяжелое течение и диагностируются довольно поздно.
Причины
Впервые данный синдром был установлен в Японии в 60-е годы XX века. Имя заболеванию дал японский врач Кавасаки. Он в течение долгого времени наблюдал и лечил детей, у которых были одинаковые симптомы. В это время еще не было установлено название этой болезни.
После предоставления результатов своего исследования на научной медицинской конференции данное заболевание приобрело собственное имя — болезнь Кавасаки.
По статистике данной болезнью больше страдают мальчики. Они болеют преимущественно в 1,5- 2 раза чаще, чем девочки.
Также отмечаются популяционные отличия. У жителей азиатских стран заболеваемость во много раз превышает европейскую. Ученые до сих пор не нашли научного обоснования данного факта.

Пик заболеваемости приходится на ранний детский возраст. Обычно болезнь Кавасаки чаще регистрируют у малышей младше 6-7 лет.
Встречаются также отдельные случаи заболевания и в более старшем возрасте. В Японии и Америке есть данные об обнаружении данной болезни в 25-30 лет. В отдельных случаях заболевание также находят у грудничков и новорожденных.
Установить единую причину болезни не удалось. В настоящее время продолжаются многочисленные мировые исследования, направленные на установление источника заболевания у малышей.
Большинство ученых сходятся во мнении, что причиной болезни становятся различные вирусы. К наиболее вероятным относят: вирусы герпеса, ретро- и парвовирусы, адено- и цитомегаловирусы и другие причины.


Ряд исследований подчеркивает, что к развитию болезни Кавасаки могут приводить и различные бактериальные инфекции. Ученые обнаружили, что после стрептококковой, стафилококковой и менингококковой инфекции малыши заболевают данной болезнью в несколько раз чаще.
В ряде стран отмечались случаи появления болезни Кавасаки после укуса различных клещей.
Боррелии или риккетсии, которые поступают в кровь во время клещевых инфекций, способствуют развитию воспалительных процессов в кровеносных сосудах. Эти паразиты могут вызывать у малышей развитие аутоиммунных реакций, которые приводят к развитию геморрагического васкулита.
Для данного заболевания характерна сезонность. Наибольшее количество случаев обострений болезни регистрируются в марте-апреле, а также в конце года — декабре. Такая сезонность подтолкнула специалистов считать, что заболевание имеет инфекционную природу.


Как развивается?
Для развития заболевания характерно образование большого количества Т- лимфоцитов. В норме эти иммунные клетки помогают устранять из организма различных возбудителей инфекционных заболеваний.
При попадании микробов запускается сильный иммунный каскад реакций. В ходе этого процесса образуется большое количество различных цитокинов. Эти вещества обладают воспалительным действием.

Попадая во внутренние стенки кровеносных сосудов, провоспалительные цитокины вызывают в них сильнейшее воспаление. По мере развития воспалительного процесса повреждаются все слои артерий и вен послойно.
В результате такого повреждения стенки сосудов начинают расслаиваться и истончаться. В конечном итоге это приводит к появлению патологических расширений — аневризм.
Опасность данных новообразований в том, что они очень ломкие и легко могут разорваться. Любой перепад артериального давления способен вызвать разрыв аневризмы и привести к внутреннему кровотечению.
Наиболее подвержены данной болезни коронарные сосуды. Они созданы природой для того, чтобы обеспечивать кровью сердечную мышцу. При любых повреждениях коронарных сосудов может возникать гибель сердечной ткани — некроз, приводящий к инфаркту.
Спустя некоторое время, в стенки воспаленных сосудов начинают проникать фибробласты. Эти клетки способны запускать в организме образование соединительной ткани.
При избыточном количестве они способствуют формированию слишком плотных сосудов, которые не могут полноценно сужаться и расширяться.
Симптомы
Болезнь Кавасаки характеризуется наличием нескольких специфичных симптомов. Диагностика заболевания преимущественно основывается на обнаружении данных клинических признаков.
Появление только одного симптома не является диагностически значимым. Для установления диагноза потребуется обнаружение не менее 4 признаков.
К наиболее специфическим симптомам относят:
- Появление сыпных элементов на теле. Практически все туловище, включая конечности и даже паховую область, покрывается сыпью. Она напоминает внешне коревую. Элементы могут быть настолько многочисленными, что кожные покровы приобретают равномерный красный, «пылающий» цвет. В ряде случаев сыпь появляется только на ногах.

- Покраснение ладошек и стоп. Они становятся ярко-малиновыми. С течением болезни кожа начинает шелушиться и отторгаться. На ногтях можно увидеть многочисленные канавки и борозды.

- Изменения в ротоглотке и зеве. Ротовая полость становится ярко-красного или даже малинового цвета. На языке могут образовываться пупырышки и различные воспаления. Губы растрескиваются. На красной кайме рта и слизистых оболочках появляются корочки.
- Развитие конъюнктивита. Склеры становятся инъецированными. Усиливается слезотечение и светобоязнь. Глаза сильно краснеют. В некоторых случаях появляется отек век. Часто малыши стараются находиться в полутемных помещениях, так как это приносит им выраженное улучшение самочувствия.

- Увеличение шейных лимфатических узлов. Они становятся уплотненными, спаянными с кожей. Обычно лимфатические узлы увеличиваются от 1,5 до 2 см. При тяжелом течении их становится видно даже со стороны.
Все течение заболевания проходит в своем развитии несколько последовательных стадий:
- Острой лихорадки. Обычно развивается в первые 7-10 дней с момента начала болезни. Сопровождается появлением высокой лихорадки — более 39-40 градусов. Она плохо поддается снижению, даже несмотря на использование жаропонижающих средств. К концу данного периода появляется конъюнктивит, а также специфичные изменения со стороны полости рта и на кожных покровах.

- Подострый период. Длится около 6 недель. Характеризуется нормализацией температуры тела и появлением первых аневризм в кровеносных сосудах. Сопровождается стойкими кожными проявлениями. Если во время данного периода температура тела резко нарастает вновь, то это может быть весьма неприятным предвестником нового рецидива заболевания.
- Период выздоровления. Постепенно проходят все неблагоприятные симптомы. Самыми последними видимыми изменениями становятся лишь поперечные полоски на ногтях. Возникшие аневризмы кровеносных сосудов постепенно проходят. Это происходит только при своевременно назначенной интерферонотерапии.
- Если заболевание было выявлено достаточно поздно, что привело к развитию у ребенка осложнений, то в таком случае говорят о переходе болезни в хроническую форму. Она сопровождается развитием отдаленных неблагоприятных последствий. Такие детки требуют постоянного наблюдения у инфекциониста и врача-кардиолога.

Диагностика
Так как при болезни Кавасаки могут возникать опасные для жизни осложнения, то врачи пришли к выводу о том, чтобы диагностика была наиболее простой и быстрой.
Выходом из ситуации послужила Американская классификация, позволяющая заподозрить заболевание на раннем этапе. Для этого совсем не нужны специальные тесты и анализы.
Наличие четырех из пяти клинических симптомов болезни на фоне повышения температуры, которое наблюдается в течение 5 дней, служит основой для установления предположительного диагноза данного заболевания. Такой экспресс-метод позволяет установить диагноз уже в течение первых дней с момента начала болезни и появления лихорадки.

Лабораторные и инструментальные методы диагностики носят в этом случае вспомогательный характер. В основном они нужны для того, что вовремя обнаружить опасные осложнения.
Для того чтобы подтвердить диагноз болезни Кавасаки и выявить осложнения, доктора назначают:
- Общий анализ крови. Многократное увеличение СОЭ свидетельствует о наличии аутоиммуного воспаления. Изменения в лейкоцитарной формуле могут показать присутствие вирусной или бактериальной инфекции в организме.

- Биохимическое исследование. Превышение С-реактивного белка свидетельствует о развитии системного иммунного воспаления. Во всем остром периоде болезни данный показатель значительно превышает норму. Также повышается уровень альфа1 — антитрипсина.
- Эхокардиография сердца. Проводится несколько раз: в момент первого установления диагноза, спустя 14 дней с начала болезни и по прошествии двух месяцев. Такая последовательность позволяет докторам не пропустить начало развития осложнений заболевания.

- ЭКГ. Выявляет скрытые нарушения сердечного ритма. При болезни Кавасаки могут развиваться различные аритмии или тахикардия. Обнаружить эти изменения очень легко, используя ЭКГ. Детям, которые перенесли данное заболевание, исследование сердца проводится регулярно.
- Рентгенография органов грудной клетки. Дает описание анатомического строения сердца и крупных сосудов. Позволяет выявить аневризмы, возникшие в крупных кровеносных сосудах. Данный метод также применяется для выявления скрытых и отдаленных последствий болезни.
Возможные осложнения
Заболевание обычно характеризуется очень хорошим прогнозом. Большинство заболевших детей полностью выздоравливают.
Неблагоприятные последствия болезни возникают лишь у слишком ослабленных малышей или деток с выраженными иммунодефицитами.
К наиболее неблагоприятным последствиям болезни относят: развитие аневризм крупных кровеносных сосудов, инфаркт миокарда, появление различных нарушений сердечного ритма.

Обычно эти неблагоприятные последствия регистрируются через несколько лет после перенесенной болезни. Для их устранения требуется консультация кардиолога и назначение комплексного лечения, которое в ряде случаев оказывается пожизненным.
Лечение
Для устранения аутоиммунного воспаления проводится внутривенное ведение иммуноглобулина. Этот препарат уменьшает процесс образования аневризм кровеносных сосудов. При интенсивной терапии нормализуется температура тела. Также уменьшаются в размерах воспаленные лимфатические узлы.
Без применения иммуноглобулина терапия достаточно часто оказывается неэффективной.
Использование ацетилсалициловой кислоты также является важным шагом в лечении болезни. Аспирин помогает устранять повышенную склонность к тромбообразованию, возникающую во время заболевания.


Использование данного лекарственного средства помогает в несколько раз уменьшить риск развития инфаркта миокарда. Эффективность применения ацетилсалициловой кислоты обнаружена также и в устранении мелких аневризм, возникших в результате болезни Кавасаки.
Некоторые научные исследования подтвердили возможность использования гормональных глюкокортикостероидов. Ученые говорят о том, что данные средства помогут уменьшить проявления системного воспаления и улучшить кровоснабжение сердечной мышцы.
Прогноз
Более 90% заболевших болезнью Кавасаки выздоравливают. Заболевание полностью прекращается через несколько месяцев.
Лишь у 1% заболевших возникают опасные осложнения, которые несовместимы с жизнью. К ним, как правило, приводят сильнейшие некрозы сердечной мышцы и развитие инфаркта.
В ряде случаев развивается разрыв аневризмы крупного сосуда. При неоказании своевременной неотложной медицинской помощи – это также может привести к летальному исходу.
Самым неблагоприятным периодом в развитии заболевания врачи считают первые 2-3 недели с момента появления высокой температуры. Именно в этот период за ребенком нужен наиболее тщательный медицинский контроль и наблюдение.
Ниже вы можете посмотреть видеоролик про синдром Кавасаки у детей.
У детей обнаружили редкий воспалительный синдром. Причина в коронавирусе?
https://ria.ru/20200519/1571642125.html
У детей обнаружили редкий воспалительный синдром. Причина в коронавирусе?
В мире зарегистрированы сотни случаев смертельно опасного воспалительного заболевания среди детей. Во Франции скончался ребенок, на прошлой неделе трое — в США. РИА Новости, 19.05.2020
2020-05-19T08:00
2020-05-19T08:00
2020-05-22T14:36
биология
риа наука
бергамо
коронавирус covid-19
иван коновалов
дмитрий овсянников
здоровье
рудн
российский медицинский университет имени н. и. пирогова
/html/head/meta[@name=’og:title’]/@content
/html/head/meta[@name=’og:description’]/@content
https://cdn23.img.ria.ru/images/07e4/05/09/1571199820_0:0:3072:1728_1400x0_80_0_0_fd39e84a494686d8ba90f85aecb1f62e.jpg
<strong>МОСКВА, 19 мая — РИА Новости, Альфия Еникеева, Татьяна Пичугина.</strong> В мире зарегистрированы сотни случаев смертельно опасного воспалительного заболевания среди детей. Во Франции скончался ребенок, на прошлой неделе трое — в США. У всех положительный тест на коронавирус. Врачи говорят о тяжелом осложнении, которое может наступить после перенесенной инфекции, даже в бессимптомной форме.Педиатры сигнализируют об опасностиВ первых сообщениях о COVID-19, поступавших в январе из Китая, о заболевших детях не упоминали. Только в начале марта, после массового обследования жителей провинции Ухань на антитела к SARS-CoV-2, <a href=»https://www.nature.com/articles/s41591-020-0817-4″ target=»_blank» rel=»nofollow noopener»>выяснилось</a>, что ребенок тоже может заразиться. Как считалось, без серьезных последствий.Однако в апреле ученые обнародовали данные о росте числа случаев Кавасаки-подобного синдрома у детей, при котором развивается воспаление кровеносных сосудов — васкулит — и начинается лихорадка. В Нью-Йорке, одном из эпицентров эпидемии в США, такие симптомы зафиксировали у нескольких десятков несовершеннолетних.В итальянском Бергамо в госпитале Папы Иоанна XXIII с 18 февраля по 20 апреля эту болезнь заподозрили у десяти пациентов. У восьмерых в крови нашли антитела к коронавирусу. Для сравнения: за предыдущие пять лет в клинике выявили лишь 19 больных с этим диагнозом. Рост — в 30 раз. Итальянские ученые <a href=»https://www.thelancet.com/journals/lancet/article/PIIS0140-6736(20)31103-X/fulltext» target=»_blank» rel=»nofollow noopener»>прогнозируют</a>, что подобного стоит ожидать во всех странах, охваченных COVID-19.Во Франции с 27 апреля по 7 мая болезнь Кавасаки <u><a href=»https://www.medrxiv.org/content/10.1101/2020.05.10.20097394v1″>диагностировали</a></u> у 17 несовершеннолетних пациентов больницы Некер Парижского университета. В предыдущие два года таких случаев было не больше одного в две недели. Только у восьмерых патология проявилась в полной форме, у остальных некоторые симптомы отсутствовали. У семи синдром развился вслед за COVID-19, и почти у всех были антитела к вирусу.Пятнадцатого мая об опасном воспалительном синдроме у детей <a href=»https://twitter.com/WHO/status/1261322923463323655?ref_src=twsrc%5Etfw%7Ctwcamp%5Etweetembed%7Ctwterm%5E1261322924700639232&ref_url=about%3Asrcdoc» target=»_blank»>заявил</a> глава Всемирной организации здравоохранения Тедрос Аданом Гебрейесус.Загадочное заболевание»Еще до пандемии были работы, показывающие, что коронавирус может провоцировать болезнь Кавасаки — самый распространенный системный васкулит у детей, который развивается в результате аномального иммунного ответа генетически предрасположенного организма на разнообразные инфекции. Но связи с определенным возбудителем нет. Заболевание, о котором сейчас сообщают в США, а также в европейских странах, например в Италии, — это не синдром Кавасаки. По симптоматике очень похоже, но есть несколько важных отличий, из-за чего пациентов с этим осложнением приходится лечить по-другому. В частности, они хуже отвечают на терапию иммуноглобулинами», — рассказывает РИА Новости заведующий кафедрой педиатрии Медицинского института РУДН доктор медицинских наук Дмитрий Овсянников.Важное отличие — возраст пациентов. Итальянцы и американцы говорят о детях от шести до одиннадцати лет. А болезнь Кавасаки обычно развивается до пяти лет, пик приходится на младенцев девяти-одиннадцати месяцев.По словам ученого, у болезни Кавасаки очень четкие диагностические критерии.Доцент кафедры инфекционных болезней у детей РНИМУ имени Н. И. Пирогова, кандидат медицинских наук Иван Коновалов также отмечает, что речь идет не о синдроме Кавасаки, а о системном воспалительном ответе с токсическим шоком, который может возникать через 14-30 дней после острой фазы коронавирусной инфекции. Сопровождается он поражением артерий малого и среднего калибра, миокарда, почек, кожи, других органов и систем организма. «В Москве не известно ни одного случая ковид-ассоциированного синдрома Кавасаки. С 2012 по 2019 год это заболевание выявили более чем у двухсот детей, лечившихся в Морозовской детской больнице. Пока динамика не меняется. Но, на мой взгляд, увеличения числа случаев Кавасаки-подобной болезни вполне можно ожидать в июне. Я не знаю официальную статистику по заболеваемости детей коронавирусной инфекцией, однако они болеют. И часто — бессимптомно. Поэтому если ребенок перенес COVID-19 — неважно, в какой форме — и через месяц вдруг покрылся сыпью, поднялась температура, увеличились лимфоузлы, обязательно надо заподозрить болезнь Кавасаки», — считает Овсянников.Пробелы в статистикеПричины синдрома системного воспалительного ответа с токсическим шоком неизвестны. Его связь с инфицированием SARS-CoV-2 еще предстоит выяснить — таких аналитических работ пока очень мало.»В России сейчас накапливается информация об этом. Однако общемировая статистика может не отражать реальной картины, поскольку не все страны знают, сколько инфицированных среди бессимптомных носителей. Сложность еще и в том, что детей с проявлениями новой коронавирусной инфекции в целом гораздо меньше, чем взрослых, так как она нередко протекает у них без клинической симптоматики, соответственно, и в поле зрения врачей они не попадают. Тут помогло бы расширенное тестирование детей», — полагает Коновалов.Синдром системного воспалительного ответа и синдром Кавасаки исключительно редки — обычно несколько случаев на сто тысяч детей. Сейчас из-за того, что доля коронавируса среди других инфекций сильно преобладает, число этих диагнозов, видимо, будет расти. Однако окончательный анализ статистики заболеваний и смертности от них возможен только после окончания эпидемии.
https://ria.ru/20200514/1571463800.html
бергамо
ухань
сша
париж
РИА Новости
Россия, Москва, Зубовский бульвар, 4
7 495 645-6601
https://xn--c1acbl2abdlkab1og.xn--p1ai/awards/
2020
РИА Новости
Россия, Москва, Зубовский бульвар, 4
7 495 645-6601
https://xn--c1acbl2abdlkab1og.xn--p1ai/awards/
Новости
ru-RU
https://ria.ru/docs/about/copyright.html
https://xn--c1acbl2abdlkab1og.xn--p1ai/
РИА Новости
Россия, Москва, Зубовский бульвар, 4
7 495 645-6601
https://xn--c1acbl2abdlkab1og.xn--p1ai/awards/
https://cdn21.img.ria.ru/images/07e4/05/09/1571199820_227:0:2958:2048_1400x0_80_0_0_bd444413f73a8a59d1d8d3f7b26542e7.jpgРИА Новости
Россия, Москва, Зубовский бульвар, 4
7 495 645-6601
https://xn--c1acbl2abdlkab1og.xn--p1ai/awards/
РИА Новости
Россия, Москва, Зубовский бульвар, 4
7 495 645-6601
https://xn--c1acbl2abdlkab1og.xn--p1ai/awards/
биология, бергамо, коронавирус covid-19, иван коновалов, дмитрий овсянников, здоровье, рудн, российский медицинский университет имени н. и. пирогова, ухань, сша, париж
МОСКВА, 19 мая — РИА Новости, Альфия Еникеева, Татьяна Пичугина. В мире зарегистрированы сотни случаев смертельно опасного воспалительного заболевания среди детей. Во Франции скончался ребенок, на прошлой неделе трое — в США. У всех положительный тест на коронавирус. Врачи говорят о тяжелом осложнении, которое может наступить после перенесенной инфекции, даже в бессимптомной форме.
Педиатры сигнализируют об опасности
В первых сообщениях о COVID-19, поступавших в январе из Китая, о заболевших детях не упоминали. Только в начале марта, после массового обследования жителей провинции Ухань на антитела к SARS-CoV-2, выяснилось, что ребенок тоже может заразиться. Как считалось, без серьезных последствий.Однако в апреле ученые обнародовали данные о росте числа случаев Кавасаки-подобного синдрома у детей, при котором развивается воспаление кровеносных сосудов — васкулит — и начинается лихорадка.
В Нью-Йорке, одном из эпицентров эпидемии в США, такие симптомы зафиксировали у нескольких десятков несовершеннолетних.
В итальянском Бергамо в госпитале Папы Иоанна XXIII с 18 февраля по 20 апреля эту болезнь заподозрили у десяти пациентов. У восьмерых в крови нашли антитела к коронавирусу. Для сравнения: за предыдущие пять лет в клинике выявили лишь 19 больных с этим диагнозом. Рост — в 30 раз. Итальянские ученые прогнозируют, что подобного стоит ожидать во всех странах, охваченных COVID-19.Во Франции с 27 апреля по 7 мая болезнь Кавасаки диагностировали у 17 несовершеннолетних пациентов больницы Некер Парижского университета. В предыдущие два года таких случаев было не больше одного в две недели. Только у восьмерых патология проявилась в полной форме, у остальных некоторые симптомы отсутствовали. У семи синдром развился вслед за COVID-19, и почти у всех были антитела к вирусу.Пятнадцатого мая об опасном воспалительном синдроме у детей заявил глава Всемирной организации здравоохранения Тедрос Аданом Гебрейесус.Загадочное заболевание
«Еще до пандемии были работы, показывающие, что коронавирус может провоцировать болезнь Кавасаки — самый распространенный системный васкулит у детей, который развивается в результате аномального иммунного ответа генетически предрасположенного организма на разнообразные инфекции. Но связи с определенным возбудителем нет. Заболевание, о котором сейчас сообщают в США, а также в европейских странах, например в Италии, — это не синдром Кавасаки. По симптоматике очень похоже, но есть несколько важных отличий, из-за чего пациентов с этим осложнением приходится лечить по-другому. В частности, они хуже отвечают на терапию иммуноглобулинами», — рассказывает РИА Новости заведующий кафедрой педиатрии Медицинского института РУДН доктор медицинских наук Дмитрий Овсянников.
Важное отличие — возраст пациентов. Итальянцы и американцы говорят о детях от шести до одиннадцати лет. А болезнь Кавасаки обычно развивается до пяти лет, пик приходится на младенцев девяти-одиннадцати месяцев.
По словам ученого, у болезни Кавасаки очень четкие диагностические критерии.
«Температура выше 38 градусов держится более пяти дней, сухие, красные, растрескавшиеся губы, отек кожи кистей и стоп, конъюнктивит, увеличение лимфатических узлов, сыпь. Кроме того, отмечают боль в животе и диарею. Все эти симптомы очень легко спутать с кишечной инфекцией, ОРВИ, аллергией, скарлатиной, корью. Но в контексте нынешней эпидемии при комбинации таких признаков в первую очередь стоит подумать о болезни Кавасаки и при малейших симптомах обратиться за медицинской помощью. Судя по работам зарубежных коллег, своевременная диагностика очень важна. Потому что Кавасаки-подобный синдром может развиваться молниеносно», — подчеркивает врач.
Доцент кафедры инфекционных болезней у детей РНИМУ имени Н. И. Пирогова, кандидат медицинских наук Иван Коновалов также отмечает, что речь идет не о синдроме Кавасаки, а о системном воспалительном ответе с токсическим шоком, который может возникать через 14-30 дней после острой фазы коронавирусной инфекции. Сопровождается он поражением артерий малого и среднего калибра, миокарда, почек, кожи, других органов и систем организма.
«В Москве не известно ни одного случая ковид-ассоциированного синдрома Кавасаки. С 2012 по 2019 год это заболевание выявили более чем у двухсот детей, лечившихся в Морозовской детской больнице. Пока динамика не меняется. Но, на мой взгляд, увеличения числа случаев Кавасаки-подобной болезни вполне можно ожидать в июне. Я не знаю официальную статистику по заболеваемости детей коронавирусной инфекцией, однако они болеют. И часто — бессимптомно. Поэтому если ребенок перенес COVID-19 — неважно, в какой форме — и через месяц вдруг покрылся сыпью, поднялась температура, увеличились лимфоузлы, обязательно надо заподозрить болезнь Кавасаки», — считает Овсянников.
Пробелы в статистике
Причины синдрома системного воспалительного ответа с токсическим шоком неизвестны. Его связь с инфицированием SARS-CoV-2 еще предстоит выяснить — таких аналитических работ пока очень мало.
«В России сейчас накапливается информация об этом. Однако общемировая статистика может не отражать реальной картины, поскольку не все страны знают, сколько инфицированных среди бессимптомных носителей. Сложность еще и в том, что детей с проявлениями новой коронавирусной инфекции в целом гораздо меньше, чем взрослых, так как она нередко протекает у них без клинической симптоматики, соответственно, и в поле зрения врачей они не попадают. Тут помогло бы расширенное тестирование детей», — полагает Коновалов.
Синдром системного воспалительного ответа и синдром Кавасаки исключительно редки — обычно несколько случаев на сто тысяч детей. Сейчас из-за того, что доля коронавируса среди других инфекций сильно преобладает, число этих диагнозов, видимо, будет расти. Однако окончательный анализ статистики заболеваний и смертности от них возможен только после окончания эпидемии.
 14 мая, 22:20Распространение нового коронавирусаВ Париже выявили вспышку связанного с COVID-19 синдрома Кавасаки у детей
14 мая, 22:20Распространение нового коронавирусаВ Париже выявили вспышку связанного с COVID-19 синдрома Кавасаки у детейразвитие, симптомы, диагноз, лечение, прогноз

Синдром Кавасаки — совокупность клинических признаков, возникающих у детей с аутоиммунным воспалением мелких и средних артериальных сосудов. Болезнь протекает по типу деструктивно-пролиферативного васкулита с преимущественным поражением сосудов сердца, кожи, почек, суставов и органов пищеварения. В процесс нередко вовлекается аорта и крупные кровеносные стволы. У детей синдром является причиной тяжелой сердечной патологии, сопровождающейся стенозом коронарных артерий, тромбообразованием и появлением аневризм.
Недуг был открыт в 1961 году японским детским врачом Кавасаки. Доктор наблюдал за больными детьми, у которых имелась сыпь на гиперемированной коже, были потресканные губы, отекшие подошвы и ладони, увеличенные лимфоузлы. Он определил, что подобная симптоматика обусловлена системным поражением кровеносных сосудов. Благодаря открытию доктора Кавасаки синдром получил свое наименование. Первоначально недуг относили к категории легко протекающих болезней. В последствии неоднократно регистрировались случаи тяжелой коронарной дисфункции у лиц с синдромом Кавасаки. В России эта болезнь диагностируется крайне редко.
Этиология синдрома неизвестна. Важное значение в развитии патологии имеет наследственность и определенная раса. Болеют в основном жители азиатских стран — японцы, китайцы, корейцы. У азиатов недуг регистрируется намного чаще, чем у американцев и европейцев. Синдром Кавасаки встречает в основном у мальчиков грудного и раннего детского возраста. Наиболее часто болеют младенцы 9 – 11 месяцев. Известны единичные случаи развития патологии у взрослых.
Это редкое тяжелое заболевание протекает по типу генерализованного васкулита некротизирующего характера. Оно характеризуется воспалением преимущественно артерий сердца с образованием аневризмоподобных локальных расширений и кровяных сгустков, перекрывающих просвет сосуда. Воспаление нередко распространяется на оболочки сердца – перикард и эндокард, а также на саму сердечную мышцу – миокард.

Синдром Кавасаки отличается полиморфизмом клинических проявлений. У больных возникает фебрильная лихорадка, на коже появляется диффузная сыпь, воспаляется конъюнктива глаз, слизистая оболочка рта, кожа, суставы, шейные лимфоузлы. При постановке диагноза врачи учитывают данные клинической картины и результаты лабораторных исследований, электрокардиографии, эхокардиографии, коронарографии. Лечение патологии проводится в стационаре. Больным назначают препараты из группы антиагрегантов, антикоагулянтов, НПВС, иммуномодуляторов. Эта малоизученная аномалия способна привести к печальным последствиям и даже к летальному исходу. Важно вовремя распознать болезнь и оказать пациенту медицинскую помощь.
Этиопатогенез
Этиология и патогенез синдрома в настоящее время до конца не изучены. Существует несколько теорий происхождения патологии — наследственная, аутоиммунная, инфекционная.
- В пользу наследственной природы болезни говорит тот факт, что люди, имеющие предков с синдромом Кавасаки, в 10% случаев тоже заболевают им. Доказано, что патология поражает близких родственников.
- Цикличность и сезонность — признаки, подтверждающие инфекционную этиологию недуга. Количество заболевших достигает максимума весной и зимой.
- Аутоиммунная теория: на воздействие токсинов организм реагирует выработкой антител к собственным клеткам эндотелия сосудов.
Современные ревматологи признают гипотезу, согласно которой недуг развивается у лиц, имеющих генетическую предрасположенность, под влиянием экзогенных факторов: бактерий и вирусов. Наиболее опасными в отношении синдрома являются стрептококковая, стафилококковая, риккетсиозная, цитомегаловирусная и герпесвирусная инфекции.

Патогенетические звенья синдрома:
- Воздействие на организм инфекционных биологических агентов,
- Активация Т-лимфоцитов,
- Выработка антител к микробам и эндотелиоцитам,
- Развитие иммунологических реакций против клеток эндотелия,
- Воспаление мышечного слоя артерий,
- Некроз гладкомышечных клеток,
- Разрушение эндотелия,
- Расщепление и расслоение эластических мембран сосудов,
- Патологическое расширение артерий и образование аневризмы,
- Фиброз стенок сосудов,
- Пролиферация и утолщение интимы,
- Появление общих симптомов заболевания,
- Сужение просвета сосуда,
- Тромбоз и окклюзия пораженной артерии.
При отсутствии своевременной и правильной терапии синдрома прогноз становится неблагоприятным. В результате стенозирования и закупорки тромбом коронарных артерий возникает инфаркт миокарда, который нередко становится причиной смерти больных.
Видео: механизм повреждения артерий при синдроме Кавасаки
Симптоматика
Клинические признаки синдрома разнообразны и специфичны:
- Лихорадка — резкой подъем температуры тела, сохраняющийся в течение двух недель и сопровождающийся признаками интоксикационного синдрома: недомоганием, ознобом, тахикардией, ломотой во всем теле. Родители жалуются на чрезмерное беспокойство, капризность, возбудимость и раздражительность своих детей. Они становятся плаксивыми и крикливыми, отказываются от еды и плохо спят. Взрослые больные не справляются с выполнением банальных повседневных дел. Они с трудом поднимаются в гору, не могут бежать и быстро идти, а также поднимать тяжести. Когда лихорадка длится дольше 14 дней, прогноз патологии существенно ухудшается.

проявления синдрома Кавасаки
- Лихорадка — резкой подъем температуры тела, сохраняющийся в течение двух недель и сопровождающийся признаками интоксикационного синдрома: недомоганием, ознобом, тахикардией, ломотой во всем теле. Родители жалуются на чрезмерное беспокойство, капризность, возбудимость и раздражительность своих детей. Они становятся плаксивыми и крикливыми, отказываются от еды и плохо спят. Взрослые больные не справляются с выполнением банальных повседневных дел. Они с трудом поднимаются в гору, не могут бежать и быстро идти, а также поднимать тяжести. Когда лихорадка длится дольше 14 дней, прогноз патологии существенно ухудшается.
- Поражение кожи проявляется появлением сыпи, элементы которой полиморфны. Они имеют вид мелких плоских красных пятен, крупных волдырей, кореподобных высыпаний без везикул и корочек. Сыпь локализуется преимущественно на туловище, конечностях, в паху. Элементы сыпи имеют тенденцию к слиянию, образуя эритематозные участки. На подошвах и ладонях кожа становится плотной и болезненной, что приводит к ограничению подвижности пальцев. Примерно через неделю сыпь начинает бледнеть и постепенно исчезает, оставляя на коже шелушащиеся очаги.
- Воспаление слизистой оболочки глаз протекает по типу конъюнктивита без выделений. У больных возникает двусторонняя инъекция сосудов склер и конъюнктивы без слезотечения и изъязвления роговицы. Во рту слизистая краснеет и сохнет, на губах появляются трещины, которые периодически кровоточат. Язык становится малиновым, миндалины увеличенными. Нередко в патологический процесс вовлекаются шейные лимфоузлы, развивается регионарный лимфаденит. Появляется одиночный болезненный узел, диаметр которого превышает 1,5 сантиметра.
-

области поражения при синдроме Кавасаки
У лиц с васкулитом нарушается работа сердца, наблюдаются серьезные изменения в функционировании всей сосудистой системы. У больных развивается миокардит, проявляющийся учащенным сердцебиением, одышкой, кардиалгией, аритмией. Болезнь неуклонно прогрессирует и часто приводит к острой сердечной недостаточности. Воспаление может распространяться на перикард. Аневризмы коронарных артерий — причина инфаркта миокарда.
- Суставной синдром возникает у каждого третьего больного. Обычно поражаются крупные суставы ног и мелкие суставы кистей.
- Воспаление органов пищеварения проявляется абдоминальной болью, диспепсическими явлениями, нарушением стула, увеличением печени.
- В отдельных случаях поражаются оболочки мозга и органы мочевыделительной системы.
Яркая симптоматика болезни сохраняется два месяца, а затем наступает выздоровление. При отсутствии своевременного лечения синдром прогрессирует, развиваются тяжелые осложнения:
- Острая коронарная недостаточность,
- Гемоперикард,
- Эндокардит с поражением митрального клапана,
- Воспаление клапанов сердца,
- Водянка желчного пузыря,
- Гепатит,
- Панкреатит,
- Миозит,
- Асептическое воспаление оболочек мозга,
- Поражение суставов,
- Воспаление среднего уха,
- Нейросенсорная глухота,
- Гангрена конечности.
Ранняя диагностика синдрома Кавасаки и эффективная терапия снижают уровень смертности больных от возникших осложнений до 1-2%.
Диагностические мероприятия
Ревматологи ставят предварительный диагноз больному, если у него сохраняется лихорадка на протяжении пяти дней и имеются характерные клинические признаки. Но несмотря на специфические симптомы патологии, обязательно проводится полное диагностическое обследование пациента. Синдром Кавасаки развивается намного чаще, чем распознается. При наличии у больного лихорадки, длящейся больше недели, следует подумать о данной болезни.

Лабораторная диагностика необходима для подтверждения предполагаемого диагноза.
- Гемограмма — увеличение числа лейкоцитов и тромбоцитов, незначительное снижение эритроцитов и гемоглобина, ускорение СОЭ.
- Биохимия крови – повышение активности трансфераз, уровня билирубина.
- Иммунограмма — появление в крови специфических антител и циркулирующих иммунных комплексов.
Диагностические методики, позволяющие обнаружить признаки поражения сердца:
- ЭКГ — раннее выявление ишемического некроза сердечной мышцы или ее воспаления,
- Рентгенография органов грудной клетки — определение границ сердца, выявление кардиомегалии,
- УЗИ сердца — оценка состояния структур сердца, аорты и крупных артериальных стволов,
- Коронарная ангиография — обнаружение стеноза, истончения, расширения и проходимости артерий.
После постановки диагноза специалисты назначают соответствующее лечение.
Лечебный процесс
Лечение больных с синдромом Кавасаки проводится в стационаре под наблюдением медперсонала. Этиотропной терапии болезни не существует. Симптоматическое лечение направлено на снятие неприятных симптомов и улучшение общего самочувствия больных. Обычно врачи ограничиваются применением консервативных методов. Чтобы снизить летальность, необходимо предотвратить развитие аневризм коронарных артерий. Хирургическое вмешательство показано в запущенных случаях при наличии тяжелых сердечно-сосудистых дисфункций.
Лекарственные препараты, используемые для лечения синдрома:
 Иммуноглобулин вводят парентерально сразу после поступления больного в стационар. Он уменьшает выраженность воспалительных явлений в сосудах, оказывает жаропонижающее действие, препятствует образованию аневризм.
Иммуноглобулин вводят парентерально сразу после поступления больного в стационар. Он уменьшает выраженность воспалительных явлений в сосудах, оказывает жаропонижающее действие, препятствует образованию аневризм.- НПВС обладают противовоспалительным и жаропонижающим эффектами, снимают боль в суставах, уменьшают отек и выраженность кожных высыпаний – «Пироксикам», «Ортофен».
- Антиагрегантные препараты предупреждают слипание тромбоцитов, способствуют разжижению крови, снижают ее свертываемость, предотвращают тромбообразование – «Аспирин», «Курантил».
- Антикоагулянтные средства замедляют свертывание крови, превращение фибриногена в фибрин и образование кровяных сгустков – «Клопидогрел», «Варфарин».
- Глюкокортикостероидные средства устраняют признаки воспаления, но не влияют на процесс образования аневризм коронарных сосудов. Их эффективность в целом вызывает сомнения у специалистов, поскольку стероидные гормоны имеют побочный эффект в виде сгущения крови и образования тромбов.
Когда консервативная терапия не дает положительных результатов, а патологические процессы в коронарных сосудах прогрессируют, переходят к оперативному лечению. Чтобы избавиться от аневризмы, пациентам выполняют ангиопластику и коронарное шунтирование. При наличии стеноза коронарных артерий проводят стентирование, катетеризацию и ротационную абляцию.
Прогнозирование
Прогноз синдрома Кавасаки благоприятный. Заболевание излечивается полностью, если лечение было начато в первые 10 дней после манифестации симптомов. Симптоматика постепенно исчезает и к концу третьего месяца сходит на нет. Если недуг не лечить, образовавшаяся аневризма разорвется. К смертельному исходу также приводит тромбоз сосудов сердца и инфаркт миокарда. Чем раньше начата диагностика и чем качественней проводимое лечение, тем благоприятнее прогноз. Смертность от синдрома составляет всего 0,1-0,5%, что также говорит в пользу положительного исхода болезни. В 3% случаев процесс рецидивирует.
Лица, перенесшие синдрома Кавасаки в детстве, в будущем могут иметь проблемы со здоровьем. У них появляются признаки атеросклероза или ишемической болезни сердца. Чтобы этого избежать, им необходимо соблюдать меры вторичной профилактики:
- Постоянно наблюдаться у кардиолога и соблюдать все его рекомендации,
- Не курить и не пить,
- Лечить гипертонию,
- Устранять любые инфекции,
- Правильно питаться,
- Принимать витамины,
- Укреплять иммунитет,
- Соблюдать умеренную физическую активность,
- Периодически проходить эхокардиографию.
Синдром Кавасаки — тяжелое заболевание, которое несет потенциальную угрозу для жизни больного ребенка. Ранняя диагностика и грамотное лечение предотвращают развитие осложнений. Внимание, забота и любовь родителей оказывают положительное воздействие на течение патологии в целом.
Видео: лекция о синдроме Кавасаки
что это, фото, причины, симптомы, лечение
Одно из возможных осложнений инфекций у детей — синдром Кавасаки. Неясность этиологии делает болезнь трудной для предотвращения, а высокая заболеваемость инфекционными патологиями среди младенцев повышает риск развития.
По международной классификации болезней (МКБ — 10) эта патология находится в группе системных поражений соединительной ткани и имеет код — M30.3. Лечение почти всегда эффективно и избежать негативных последствий удается в 80% случаев, а летальность не превышает 1%.
Что это за заболевание?
Синдром Кавасаки — генерализованное воспаление сосудов с аутоиммунной, т. е. возникающей из-за собственного иммунитета, природой. Иногда его также называют синдромом мукокутанного лимфоузла или узелковым периартериитом.
Суть заболевания заключается в повреждении артерий и вен среднего и меньшего диаметра, которое приводит к развитию аневризм, стенозов, кровоизлияний.
Заболевание было описано в монографии Томисаку Кавасаки в 1967 году, в честь него позже и было дано название.

Он определил группу больных детей с одинаковыми симптомами:
- кожной сыпью;
- долгой лихорадкой;
- двусторонним конъюнктивитом;
- увеличением шейных лимфоузлов;
- отеками.
Первое время патология носила название «кожно-слизисто-лимфатического синдрома», но в 1970 году были также выявлено поражение коронарных сосудов.
Пик заболеваемости синдромом Кавасаки приходится на 12-24 месяцев жизни, но зарегистрированы проявления и в возрасте до 5 лет. В России и странах СНГ патология встречается очень редко, чаще всего встречается в Японии.
У взрослых синдром Кавасаки регистрируется в единичных случаях, потому заболевание относится к педиатрии и считается исключительно детским. Во взрослом возрасте протекает схожим образом, его тяжесть зависит от первичной инфекции.
Установлено, что главным звеном патогенеза является реакция антител к эндотелиальным клеткам и вирусам. Антитела поражают сосуды и вызывают воспалительные процессы в среднем слое стенки, вызывая развитие некрозов гладкой мускулатуры.


Этот процесс приводит к образованию аневризм и разрывов, которые могут сопровождаться инфарктами и инсультами. Чаще всего поражаются сердечные, подкожные, почечные, подмышечные, околояичниковые артерии.
Болезнь Кавасаки всегда сопровождается лихорадкой — температура около 40 градусов может держаться все течение болезни, потому организм испытывает сильное истощение. А также сильно воспаляются артерии глаза, что приводит к конъюнктивиту. Особенность его течения — всегда двустороннее проявление.
Постоянные кровотечения из-за разрыва аневризм могут спровоцировать побочное развитие ДВС-синдрома с образованием большого количества тромбов и последующим массивным кровоизлиянием. Ревматологический прогноз в данном случае будет неутешителен.
Возможные причины патологии
Причина возникновения синдрома Кавасаки установлена не до конца. Большая распространенность заболевания в Японии и его редкая встречаемость за пределами азиатского региона позволяет говорить о возможной генетической предрасположенности.
Принцип наследования предрасположенности также выяснен не до конца. Статистически, примерно у 10% людей, предки которых перенесли болезнь Кавасаки, также диагностируется это заболевание.
Ревматология — раздел медицины, изучающий соединительную ткань, выделяет обязательное влияние инфекции вирусной или бактериальной природы.
Возбудители:
- Вирус Эпштейна-Барра.
- Парвовирус.
- Риккетсии.
- Герпес.
- Спирохеты.
- Стафилококки.
- Стрептококки.
Сам синдром Кавасаки не заразен для остальных людей, но передаться может бактерия или вирус, ставший причиной его проявления. Поэтому при общении с ребенком, следует использовать меры предосторожности: перчатки, марлевую маску.
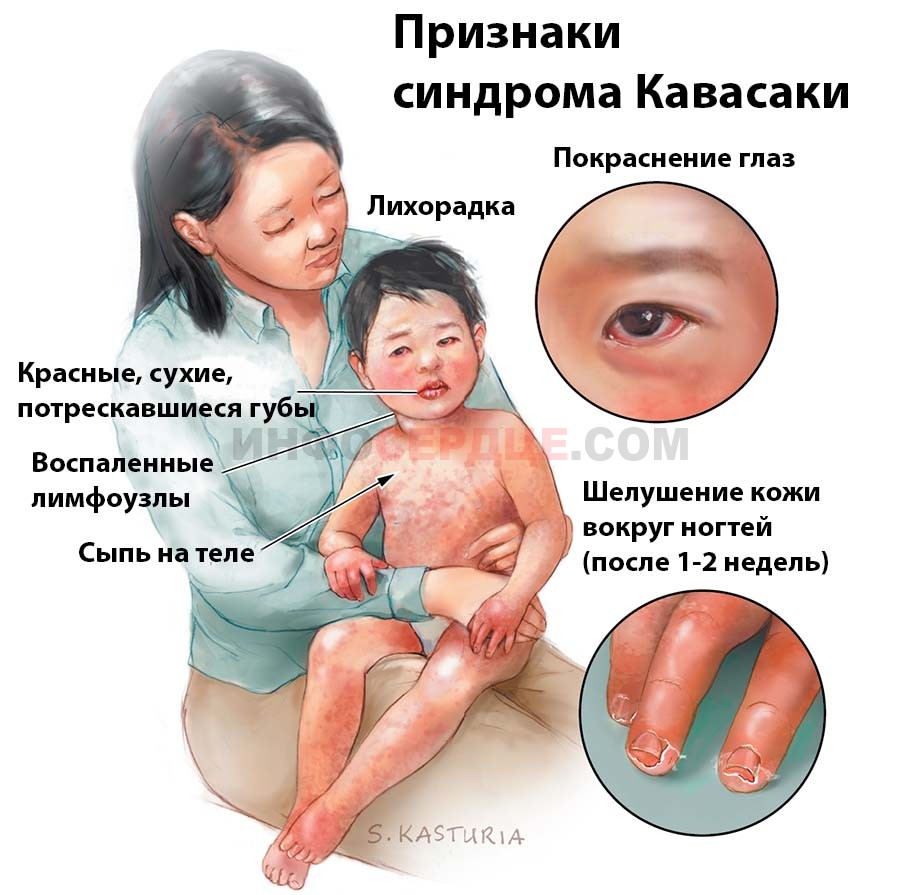
Симптомы и признаки
У заболевания имеется полная и неполная форма. Общим для них является стойкая лихорадка, с температурой тела малыша в 39-40 градусов, которая длится более 5 дней.
Для точного определения разновидности смотрят на следующие обязательные признаки:
- Двусторонний конъюнктивит.
- Изменения слизистых носоглотки, рта и языка («клубничный», ярко выраженного цвета, язык), трещины губ, гиперемия щек, покраснение горла.
- Локальные эритемы на ладонях и стопах, плотные отеки, отшелушивание кожи на пальцах.
- Ярко красная крапивница, без корочек и пузырьков.
- Набухание лимфоузлов в области шеи, без отделения гноя.
При наличии всех признаков врачами диагностируется полная форма болезни, при отсутствии 2-3 из представленного списка — неполная.
Вот как они выглядят на фото:
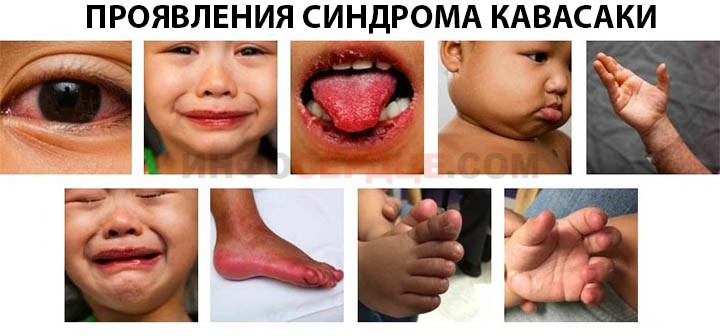

Остальная симптоматика может присутствовать, но она не является обязательной для постановки точного диагноза.
Ее можно разделить на следующие виды:
- Кожные проявления, поражения опорно-двигательного аппарата.
- Проявления на слизистых.
- Поражения сердца и сосудов.
Проявления на коже, в суставах
На поверхности тела заболевание выражается макулярной сыпью и волдырями.
Появляются они по причине разрушения кровеносных сосудов. Располагаются обычно на туловище или конечностях, могут возникать в паховой области и подмышках — местах наибольшего трения кожи.
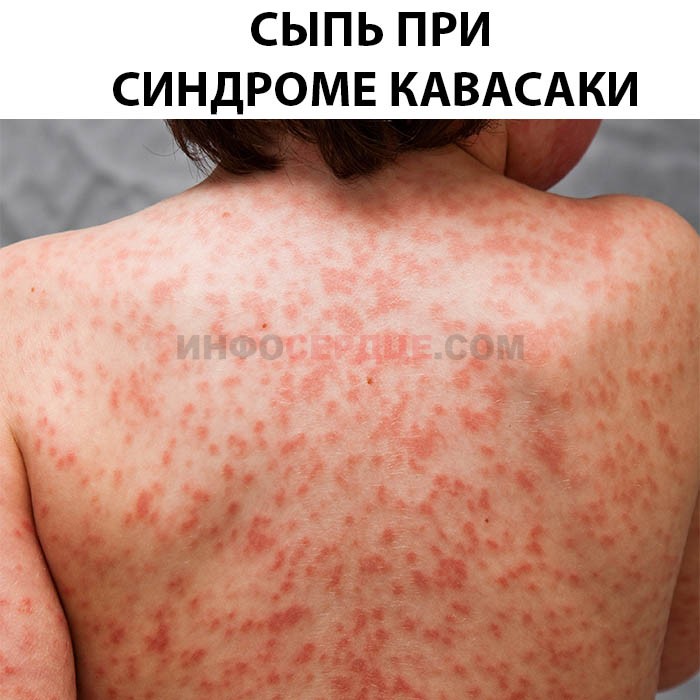

Со временем на поверхности кожи образуется эритема — сильное покраснение, которое отмечается болезненностью. Частые места появления — подошвенная поверхность рук и ног. Сильное уплотнение ограничивает двигательную активность пальцев.
Аневризмы сосудов и их разрушение влияет на суставы. Внутрисуставные кровотечения, артралгия, артриты проявляются в трети случаев. Суставной синдром длится до одного месяца, после чего следует стойкая ремиссия с восстановлением двигательной активности.
Проявления на слизистых оболочках
Зачастую повреждается слизистая глаз и полости рта. На глазах это выражается конъюнктивальным кровотечением, развивается конъюнктивит. Они постоянно красные, отлично видны прожилки крови.
Особые изменения претерпевает язык. Из-за лопающихся сосудов может проявиться клубничный или малиновый цвет сосочковой поверхности языка, который представлен на фото ниже:


На слизистых оболочках щек и деснах отмечаются кровотечения, имеются симптомы воспаления в глотке — покраснение, увеличение гланд, возможно развитие гнойной ангины. Губы трескаются и кровоточат.
Симптомы со стороны сердечно-сосудистой системы
Синдром Кавасаки опасен поражением сердца: в коронарных артериях образуются аневризмы, ухудшается кровоснабжение, возникает ишемия миокарда.
Нередко проявляется миокардит с тахикардией, болезненностью в сердце, аритмическими расстройствами. При отсутствии терапии возможно развитие острой сердечной недостаточности с высокой вероятностью летального исхода.
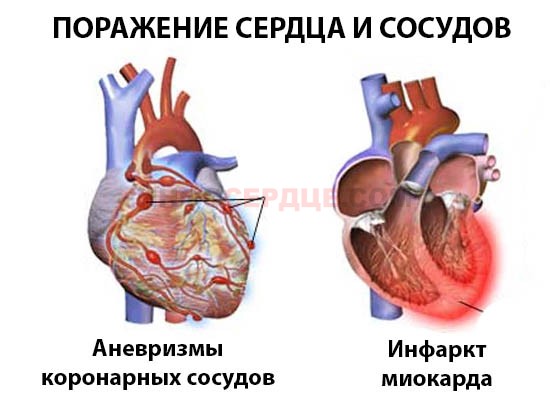

Реже возникают: перикардит, аортальная и митральная недостаточность. Возможен дефект трискупидального клапана, проблемы с легкими из-за нарушения сердечной деятельности.
Стадии течения болезни
Синдром Кавасаки у детей протекает в 3 стадии:
- Острая, в течение первых 10 дней.
- Подострая, в течение 2-3 недель.
- Период выздоровления, от месяца до двух лет.
Острая стадия начинается с резкого подъема температуры (гипертермии) до 39-40 градусов, с перемежающимся характером. Высокая температура сохраняется в течение всего острого периода.
На фоне лихорадки происходит увеличение шейных и грудных лимфоузлов, имеется симптоматика общего интоксикационного синдрома — рвота, слабость, диарея, боли в области печени. В острый период возникает конъюнктивит.
Подострая стадия характеризуется появлением эритемы, высыпаний. Некроз медиального слоя приводит к образованию аневризм, развивающееся кровотечение вызывает тромбоз. Эта стадия опасна развитием поражения сердечно-сосудистой системы. Высыпания на коже проходят к ее концу, кожа начинает шелушиться, спадает проявление конъюнктивита.
Этап выздоровления характерен постепенным восстановлением сосудов. Длительность зависит от массивности поражения, количества аневризм. Скорость восстановления зависит от того, как быстро было начато лечение.
Как проводится диагностика?
Кроме обычного осмотра, которого зачастую достаточно для того, чтобы диагностировать патологию, назначают анализы и инструментальные исследования.
Анализы
Помочь в определении патологии помогает:
- Анализы крови и мочи.
- Исследование спинномозговой жидкости.
Само заболевание не имеет каких-либо специфических маркеров как на клиническом, так и на биохимическом исследовании крови. Установить болезнь Кавасаки можно с помощью суммации факторов.
В общем анализе крови будет наблюдаться анемия, тромбоцитоз, рост СОЭ. Биохимия покажет большое количество иммуноглобулинов, серомукоидов. В моче обнаруживается белок и лейкоциты.
Исследование спинномозговой жидкости позволяет определить функциональное состояние мозга, исключить развитие менингита. Это важно, поскольку при несвоевременной диагностике менингита велик риск необратимых поражений спинного и головного мозга с последующей смертью.
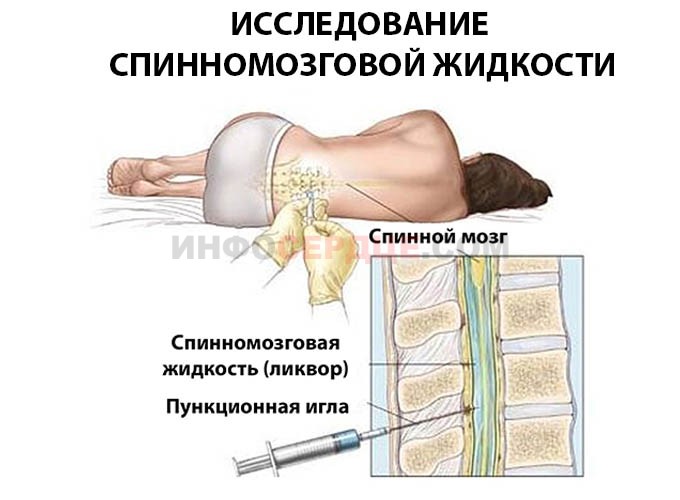

Дополнительно проводят коагулограмму, что служит дифференциальным методом обследования для исключения ДВС-синдрома.
Исследования
Для определения состояния органов, и особенно сердца, проводят:
- ЭКГ.
- ЭхоКГ.
- Рентген органов грудной клетки;
- Ангиографию.
ЭКГ показывает тахикардию, начальные признаки ишемии, аритмию. Важно на данном этапе исключить острую сердечную недостаточность. ЭхоКГ позволяет узнать состояние перикарда и стенок сердца, плотность клапанов.
Диагностика сердечных поражений занимает одно из главных мест в лечении этого заболевания, поскольку ранняя терапия позволяет предотвратить неприятные последствия.
Ангиография позволяет оценить состояние коронарных сосудов, обнаружить аневризмы и тромбозы. Дополнительно могут назначить УЗИ почек — это является мерой для предотвращения почечной недостаточности из-за повреждения артерий.
Методы лечения
Синдром Кавасаки не предполагает возможного оперативного лечения, также, как и специфичной терапии.
Лечение медикаментами направляется на устранение симптомов и, в ряде случаев — подавление аутоиммунных процессов.
Иммуноглобулины
Основной метод — введение иммуноглобулинов, которые предотвращают процесс разрушения кровеносных сосудов. Главный показатель достаточности дозы — снижение температуры в первые несколько часов после введения. Если его не отмечается, то проводят повторную инъекцию до получения результата.
Наилучший результат иммуноглобулины показывают в первые 10 дней развития, поскольку они помогают предотвратить поражение сосудов.
Аспирин
Вторым лекарственным средством является ацетилсалициловая кислота, или аспирин.
Препарат входит в группу нестероидных противовоспалительных средств и препятствует агрегации тромбоцитов. Особенным плюсом является его низкая токсичность для детей.
При падении температуры дозу снижают до уровня профилактической, с введением других антикоагулянтов.
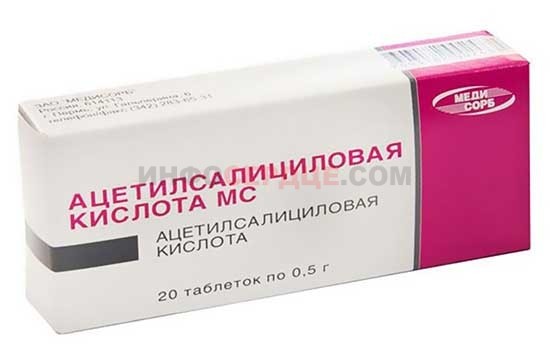
 Аспирин разжижает кровь, что помогает не допустить появления тромбов
Аспирин разжижает кровь, что помогает не допустить появления тромбовПараллельно ведется терапия основного инфекционного осложнения — антибиотики, противовирусные препараты. Бактериофаги показывают хорошую эффективность на этапе восстановления, но до него они способны спровоцировать иммунный ответ и обострить ситуацию.
Для подавления аутоиммунных процессов могут применяться кортикостероиды, однако их применение при лечении синдрома Кавасаки является спорным моментом.
Некоторые исследователи указывают на возможный вред кортикостероидов из-за их способностей вызывать развитие аневризм и отрицательного влияния на свертывающую систему крови.
Возможные осложнения
Главным возможным последствием синдрома Кавасаки у маленьких детей является инфаркт миокарда. Множественные аневризмы в коронарных артериях приводят к повреждению сердца и его ишемии. Предотвращение этих патологий — основная задача, поскольку острая сердечная недостаточность почти всегда приводит к смерти.
Тромбозы могут привести к нарушениям в головном мозге, почках.
Инсульты и почечная недостаточность — также довольно частое осложнение. Для их предотвращения проводят терапию антикоагулянтами.
Постоянные кровотечения и ослабленный иммунитет могут привести к септическому шоку. Он несет осложнения для сердца и легких, является предвестником для развития ДВС-синдрома. Недопущение последнего также является отдельной задачей для врачей.
Прогноз
Выздоровление и наличие осложнений при болезни Кавасаки у детей зависит от своевременности начала лечения.
При введении иммуноглобулинов в первые 5-6 дней заболевания — шанс выздоровления и быстрого восстановления максимален.
А также прогноз крайне положителен при недопущении разрыва аневризм коронарных сосудов.
Скорость выздоровления зависит и от инфекционного агента. Наихудший прогноз при госпитальных инфекциях, наилучший — при сезонных и распространенных возбудителях, например, при герпесной болезни.
А также по отзывам врачей прогноз более благоприятен если ребенок переносит заболевание в возрасте старше 3-4 лет.

 Автор статьи: Дмитриева Юлия (Сыч) — В 2014 году с отличием окончила Саратовский государственный медицинский университет имени В. И. Разумовского. В настоящее время работает врачом-кардиологом 8 СГКБ в 1 к/о.
Автор статьи: Дмитриева Юлия (Сыч) — В 2014 году с отличием окончила Саратовский государственный медицинский университет имени В. И. Разумовского. В настоящее время работает врачом-кардиологом 8 СГКБ в 1 к/о.Болезнь «под маской». Откуда взялся синдром Кавасаки и как он связан с коронавирусом
По мнению учёных, по всему миру CoViD-19 послужил «спусковым крючком» для малоизученной опасной болезни. И пока науке не известно, что всё-таки является её истинной причиной.
В 1961 году четырёхлетнего мальчика в Японии привезли в больницу со странным сочетанием симптомов: лихорадка, сыпь, шелушение на коже, воспалённые глаза, распухшие лимфоузлы на шее и ярко-красный («клубничный») язык. Его доктором был Томисаку Кавасаки. Сейчас ему уже 95 лет. Спустя полвека он рассказал, что у того мальчика всё хорошо, он вырос и живёт полноценной жизнью. Но ни самому врачу, ни его коллегам по всему миру до сих пор не удаётся разгадать секрет странной болезни, которую он когда-то впервые выявил.
А сейчас врачи сразу нескольких стран переживают за дальнейшую жизнь сотен внезапно ею заболевших. Спустя уже несколько месяцев после начала коронавирусной пандемии практически одновременно поступили тревожные данные от врачей из США и нескольких стран Европы: резко увеличилось число госпитализированных с подозрением на синдром Кавасаки. В американском штате Нью-Йорк за последние месяцы зафиксировали 102 новых случая, а всего по стране их насчитали 164 в 17 штатах. Правда, пока медики не берутся однозначно утверждать, что это именно синдром Кавасаки, они осторожно называют эти воспаления Kawasaki-like syndrome — похожий на Кавасаки синдром. Врачи обратили внимание, что, к примеру, в Нью-Йорке почти треть заболевших детей (29%) — в возрасте от пяти до девяти лет, почти столько же пациентов — подростки. Меж тем синдром Кавасаки чаще всего поражает детей гораздо младше.
Трое из заболевших в США детей скончались. Примечательно, что у них был положительный тест на коронавирус. CoViD-19 выявили и у многих других маленьких пациентов с симптомами синдрома Кавасаки. Губернатор Нью-Йорка Эндрю Куомо отметил, что у них при этом не наблюдается ни кашля, ни затруднённого дыхания, ни других ожидаемых проявлений коронавируса.
Ещё одна вопиющая ситуация — в итальянской провинции Бергамо. С 18 февраля по 20 апреля 2020 года там доставили в больницу десять детей с признаками этого синдрома. И это при том, что за предыдущие ПЯТЬ ЛЕТ было всего 19 случаев. По словам местных медиков, количество заболевших подскочило как минимум в 30 раз: обычно пациента с синдромом Кавасаки привозили самое частое раз в три месяца. Стоит упомянуть, что из десяти госпитализированных восемь — с положительным тестом на коронавирус.
В Великобритании сообщали о 20 новых случаях подозрений на синдром Кавасаки. Такое, или по крайней мере похожее, заболевание зафиксировали в Испании, Швейцарии, во Франции от него умер девятилетний мальчик.
Коронавирус: Главное
ЕщеЧто такое синдром Кавасаки
Это воспаление кровеносной системы по всему телу. Самый явный признак — покрытая красными пятнами кожа, результат разрывов мелких сосудов. Их стенки отмирают. На языке медиков это называется некротическим васкулитом. Иногда доходит до тяжёлого поражения сердца, мозга, желчного пузыря.
До недавнего времени считалось, что это довольно редкий недуг — фиксировали в районе десяти случаев на каждые сто тысяч детей. По статистике, поражает он в основном детей от полутора до пяти лет. При этом мальчики заболевают заметно чаще, чем девочки. И ещё одна пока не ясная закономерность: хотя вообще заболевают люди самых разных национальностей, но всё-таки особенно частые пациенты — этнические японцы и представители других народов Азии. Это позволяет предположить роль наследственного фактора. Впрочем, к примеру, главный врач детской городской клинической больницы имени З.А. Башляевой (тушинской) Исмаил Османов отметил, что в своей медицинской практике генетической предрасположенности пациентов не наблюдал.
Несмотря на то что это считается редким заболеванием и заболеванием, которому подвержены азиатские этнические группы, тем не менее ежегодно мы шесть-семь случаев диагностируем синдрома Кавасаки, и пациенты не являются представителями азиатских этнических групп. У них выявить наследственность нам не удалось. Я бы сказал, что при этом заболевании роль наследственности есть, но она неоднозначна, это не моногенное заболевание, а полигенное, в котором участвуют как наследственные, так и средовые факторы, внешние
Исмаил Османов
Главный врач детской городской клинической больницы имени З.А. Башляевой
Как отметил профессор Османов, этот синдром часто скрывается «под маской» болезни желудочно-кишечного тракта, аппендицита и даже банального отравления. По его мнению, только опытный педиатр может быстро его выявить.
Если длительная температура, злокачественная гипертермия, антибиотики не действуют, состояние ухудшается, кожные изменения, слизистые изменения, симптомы резко выраженного воспаления со стороны крови, увеличение лимфатических узлов, конъюнктивит и если при этом мы выявляем проблемы при исследовании сердца — мы ставим этот диагноз
Исмаил Османов
Главный врач детской городской клинической больницы имени З.А. Башляевой
Остаётся без ответа и самый главный вопрос — что именно вызывает эту болезнь. Наблюдения медиков показывают, что её каким-то образом могут провоцировать вирусные или бактериальные инфекции.
Совершенно чётко установлено, что в качестве инфекционного агента, провоцирующего фактора, то есть «триггера», могут служить такие агенты, как Вирус Эпштейна — Барра (вирус герпеса человека 4-го типа, один из самых распространённых вирусов в мире. — Прим. Лайфа), стафилококк, стрептококк, парвовирус (вызывает в том числе сыпь, артрит, повреждение сердечной мышцы. — Прим. Лайфа). В этой ситуации коронавирус тоже может сыграть свою роль в развитии этого заболевания. Причём, как доказано, синдром Кавасаки может вызываться как одним агентом, так и сочетанием нескольких агентов
Исмаил Османов
Главный врач детской городской клинической больницы имени З.А. Башляевой
Американские учёные в ходе недавнего исследования пришли к выводу, что проявления «в виде» синдрома Кавасаки на фоне коронавируса могут быть связаны с тем, что CoViD-19 поражает кровеносные сосуды. Между тем в России, по словам главврача тушинской больницы, пока никакой тревожной статистики по этой болезни не зафиксировано.
У нас в стране ни одного случая не описано синдрома Кавасаки на фоне коронавируса. Даже после того, как наша больница начала работать с коронавирусной инфекцией, мы ни одного случая синдрома Кавасаки не диагностировали, а до того у нас были случаи. Но мы готовы к развитию любой ситуации, связанной с коронавирусной инфекцией, для нас никакой неожиданности в этом нет
Исмаил Османов
Главный врач детской городской клинической больницы имени З.А. Башляевой
Из-за рубежа тем временем продолжают поступать всё новые данные: теперь выясняется, что «похожий на Кавасаки» синдром начал активно атаковать и взрослых. В США выявили нескольких пациентов в возрасте от 20 до 25 лет. Отмечается, что это стало для медиков полной неожиданностью — с этой болезнью до сих пор были знакомы только детские врачи.
Что такое синдром Кавасаки и какие у него симптомы? | Здоровая жизнь | Здоровье
Представители национальной системы здравоохранения (NHS) Великобритании направили врачам страны предупреждение о росте числа случаев, когда дети попадают в реанимацию с мультисистемным воспалительным симптомом, связанным с коронавирусом.
Как сказано в сообщении, число таких случаев резко выросло за последние три недели. Пациенты требуют интенсивной терапии, это наблюдается по всему Лондону, а также в других регионах Великобритании. Как отмечают специалисты, во всех случаях наблюдаются признаки синдрома токсического шока и атипичной формы синдрома Кавасаки.
Медики заявляют, что точная природа синдрома пока не определена. Врачи считают, что он может быть вызван еще не определенной инфекцией, набравшей силу на фоне коронавируса. Ранее о 20 подобных случаях, произошедших за последний месяц, сообщили в итальянском Бергамо, регионе в северной Италии, который наиболее пострадал от коронавируса. Местные врачи заявили, что случаи тяжелого развития синдрома Кавасаки были выявлены у детей в возрасте до девяти лет.

Что такое синдром Кавасаки?
Синдром Кавасаки — это слизисто-кожный лимфонодулярный синдром, который проявляется в виде некротизирующего системного поражения средних и мелких артерий. Заболевание характеризуется лихорадкой, изменениями слизистых оболочек, кожи, поражением коронарных и других висцеральных артерий с возможным образованием аневризм, тромбозов и разрывов сосудистой стенки.
При синдроме Кавасаки поражаются артерии, также возможны серьезные осложнения на сердце. Согласно медицинскому справочнику, повреждение коронарных артерий происходит примерно у 20% пациентов, не получавших лечения.
Впервые заболевание было описано в англоязычной медицинской литературе в 1967 году японским педиатром по имени Томисаку Кавасаки. Он идентифицировал группу детей с лихорадкой, кожной сыпью, конъюнктивитом, покраснением горла и полости рта, отеком рук и ног и увеличением лимфатических узлов в области шеи. А через несколько лет у больных были зафиксированы осложнения на сердце, такие как аневризмы коронарных артерий (расширение просвета этих кровеносных сосудов).
Какие симптомы у синдрома Кавасаки?
Для данного заболевания характерна тенденция к этапному прогрессированию. Болезнь начинается с лихорадки > 39° С. Температура держится не менее пяти дней, без жаропонижающих препаратов не нормализуется. Также появляются раздражительность, вялость и периодические боли в животе по типу колик. В течение одного или двух дней от начала лихорадки развивается конъюнктивит. Затем появляется сыпь, в основном на туловище. Сыпь может сопровождаться покраснением глотки, губы могут краснеть и трескаться, а язык — становиться малиновым. В течение первой недели также может возникнуть бледность ногтей на руках или ногах (частичная лейконихия). Спустя пять дней возможен отек ладоней и подошв, а на 10-й день в околоногтевой, ладонной, подошвенной области начинается шелушение.
Со стороны сердечно-сосудистой системы ранние проявления синдрома Кавасаки включают острый миокардит с сердечной недостаточностью, аритмию, эндокардит и перикардит. Впоследствии может сформироваться аневризма коронарных артерий. Проявления со стороны сердца обычно начинаются в подострой фазе синдрома примерно на 1-4-й неделе от начала заболевания, когда сыпь, лихорадка и другие ранние острые клинические симптомы начинают уменьшаться.
Как часто встречается заболевание?
Синдром Кавасаки — довольно редкое заболевание. Он редко встречается у подростков, взрослых и детей младше четырех месяцев. Болезнь поражает в основном малышей в возрасте от года до пяти лет. Самая высокая частота этого заболевания отмечается в Японии. В США диагностируют 3-5 тыс. случаев в год.
Как диагностируют синдром Кавасаки?
Диагноз врачи ставят исключительно на основании клинической картины. Так, диагноз может быть поставлен, если необъяснимая высокая температура длится пять или более дней наряду с четырьмя из пяти следующих признаков: двусторонний конъюнктивит (воспаление оболочки, покрывающей глазное яблоко), увеличение лимфатических узлов, кожная сыпь, поражение рта и языка и соответствующие изменения в области конечностей. Но при этом врач должен убедиться в отсутствии признаков какой-либо другой болезни, которая может иметь такие же симптомы.
При выявлении симптомов врачи проводят ЭКГ и эхокардиографию, пациенту назначают тестирование для исключения других заболеваний (общий анализ крови, анализы крови на СОЭ, С-реактивный белок, антинуклеарные антитела (AНA), ревматоидный фактор (РФ), альбумин, ферменты печени, посев мазка из зева и посев крови, анализ мочи, рентгенография органов грудной клетки).
Как лечится синдром Кавасаки?
Точная этиология синдрома Кавасаки неизвестна. Согласно эпидемиологическим и клиническим проявлениям, заболевание имеет инфекционную природу или атипичный иммунный ответ на инфекцию у генетически предрасположенных детей. Аутоиммунный характер заболевания также не исключается.
Прямого лечения синдрома Кавасаки не существует. В основном оно заключается в приеме аспирина. Пациентам также вводят внутривенно иммуноглобулин. Если заболевание не лечить, оно может самостоятельно пройти в течение примерно двух недель, но при этом коронарные артерии останутся поврежденными.
первые симптомы, выбор диагностики и современное лечение
Одной из основных причин патологий сердца и сосудов у детей является синдром Кавасаки. Данная аномалия считается редкой и малоизученной. Она способна привести к печальным последствиям, в том числе и к летальному исходу. Поэтому важно вовремя распознать признаки заболевания и оказать ребенку помощь.
Причины развития синдрома Кавасаки
Впервые недуг был открыт в середине двадцатого века азиатским доктором. Согласно информации из Википедии, аномалия представляет собой остро протекающую лихорадку у детей. Болезнь Кавасаки также называют слизисто-кожным лимфонодулярным синдромом. Патология характеризуется развитием пролиферативно-деструктивного васкулита, артериитом.
В России встречается довольно редко, чаще болезнь Кавасаки диагностируют в азиатских странах. Из ста тысяч детей ею больны около десяти процентов малышей. В медицинской практике известны случаи, когда патологию обнаруживали у взрослых пациентов.
Точные причины синдрома Кавасаки у детей не выявлены. Известно, что некоторую роль в развитии болезни играет наследственность, ведь часто она передается из поколения в поколение и наблюдается у родственников.

Заболевание имеет инфекционную природу. Это было выявлено во время обследования больных. В их крови найдены частицы некоторых вирусов. В качестве предполагаемых агентов рассматривают следующие микроорганизмы:
- стафилококк;
- стрептококк;
- вирус Эпштейна-Барра;
- парвовирус;
- спирохет.
Есть у патологии и сезонная изменчивость. Пик приходится на весну и зиму. Существует гипотеза, что заболевание Кавасаки является ответом иммунитета на воздействие токсинов.
В развитии патологии большую роль играет принадлежность человека к конкретной этнической общности. В доказательство этому выступает повышенная чувствительность к данному синдрому людей, проживающих в Китае, Японии и Корее.
Характерные признаки
Заболевание сопровождается поражением коронарных и других сосудов, образованием аневризм, тромбозов. Обычно оно развивается через два месяца после рождения. В большинстве случаев патология приходится на четвертый год жизни малыша. Отмечено, что мальчики страдают ею в два раза чаще, чем противоположный пол.
Болезнь кавасаки у детей имеет симптомы, проявляющиеся внезапно. Изначально у ребенка повышается температура, которая может держаться целый месяц. Иногда она доходит до 40 градусов. Больного беспокоит лихорадка, которая длится не менее пяти дней. При этом он ощущает сонливость, спазмы в животе, становится раздражительным. Есть и другие симптомы синдрома Кавасаки:
- сухость губ;
- увеличение лимфоузлов шеи;
- покраснение внутренней ротовой оболочки и соединительной оболочки глаз.
Через несколько дней к неприятным признакам добавляются кожная экзантема, полимфорные образования, отек ладоней и подошв, на слизистой во рту и на половых органах появляются высыпания. В некоторых случаях синдром сопровождается следующими проявлениями:
- суставной болью;
- расстройством желудочно-кишечного тракта;
- аритмией;
- тахикардией;
- выпячиванием стенки артерий;
- кардиомегалией.
Примерно через три недели некоторые признаки исчезают, на ладонях и подошвах появляются шелушения, а язык становится малиновым. Увидеть больных с симптомами Кавасаки можно на фото (представлено ниже). Что касается органов дыхания, то у больного могут наблюдаться ринорея, кашель. В некоторых случаях проявляются судороги, паралич лицевого нерва и конечностей.

У грудных детей наблюдаются повышенная возбудимость, плохой сон, зуд из-за сыпи на коже. Опухания и болевые ощущения в языке могут стать причиной отказа от еды.
Характерным клиническим признаком у девочек и мальчиков является уплотнение и покраснение области в месте инъекции БЦЖ. Этот симптом в некоторых странах не выявляется, так как подобная массовая вакцинация в определенных государствах не предусмотрена.
Диагностика патологии
Сложность диагностирования заболевания заключается в редкости аномалии. Не каждый специалист способен отличить ее от других недугов. Иногда синдром путают с ветрянкой, скарлатиной, корью. Проявления болезни Кавасаки сходны с токсическим шоком, синдромом Стивенса-Джонсона, а также с признаками других экзантемных инфекций. Часто вместе с этой патологией диагностируют тонзиллит, пневмонию, инфекции мочевыводящих путей.
Поводом для обращения к врачу являются повышение температуры, кожная сыпь и поражения слизистой, отеки кистей и стоп, не прекращающаяся более пяти дней лихорадка . Хотя бы четыре из пяти симптомов должны присутствовать у больного, чтобы убедиться в наличии болезни. Если у ребенка развиваются аневризмы коронарных артерий, достаточно трех признаков.
В большинстве случаев требуется консультация инфекциониста, кардиолога, дерматолога. Лабораторные исследования включают в себя:
- Биохимический и общий анализы крови. У больных наблюдается увеличение лейкоцитов, тромбоцитоз, активность трансаминазов, повышенный уровень билирубина и уробилиногена.
- Иммунологический анализ. Показывает содержание С-реактивного белка.
- Анализ мочи. Выявляет наличие небольшой микрогематурии, протеинурии.
- Для постановки диагноза Кавасаки применяют следующие мероприятия:
- Электрокардиограмма. Показывает работу сердца, нарушения его функций.
- Эхокардиография. Выявляет поражения коронарных артерий, аневризмы и стенозы различных отделов.
- Ангиография. Оценивает состояние сосудов, показывает истончение и расширение артерий.
В некоторых случаях могут потребоваться рентген органов грудной клетки, анализ ликвора, поясничная пункция. На основе результатов диагностики и расспроса родителей назначается соответствующее лечение.
Лечение
Обычно больного помещают в стационар, где лечат под контролем доктора. Радикальных терапевтических методов патологии не существует. Синдром кавасаки включает лечение у детей с помощью консервативных методов, а запущенные случаи поражения сердца и сосудов ликвидируются хирургическим путем. Основной целью терапии является защита сердечно-сосудистой системы.
Обычно назначают следующие препараты:
- Антикоагулянты. Применяют для профилактики образования тромбов. Часто выписывают «Клопидогрел», «Варфарин».
- Аспирин. Снижает риск тромбообразования, понижает температуру тела, устраняет лихорадку.
- Иммуноглобулин. Купирует воспалительные процессы в сосудах, препятствуя образованию аневризма, способствует снижению температуры, уменьшению воспалительных процессов. Внутривенное введение «Иммуноглобулина» проводят в больнице в течение первых 12 часов.
Эти средства оказывают жаропонижающее действие и снижают риск слипания тромбоцитов. Их используют на первом терапевтическом этапе. Все препараты должен назначать лечащий доктор.
Самостоятельная терапия недопустима.

Второй этап предполагает устранение аневризма сосудов. Пациенту назначают дополнительно курс «Аспирина» и антикоагулянтов с регулярным осмотром у кардиолога.
Детям, которые перенесли острую стадию заболевания, проводят стентирование, ангиопластику, аорто-коронарное шунтирование. Кортикостероидная терапия применяется с осторожностью, так как она увеличивает риск образования тромбов.
Возможные осложнения
Главная опасность патологи заключается в том, что в инфекционный процесс вовлечены мелкие и крупные артерии. Это чревато расширением сосудов, приводящим к серьезным сердечным заболеваниям. Синдром способен вызывать следующие осложнения:
- артрит;
- средний отит;
- вальвулит;
- миокардит;
- гемоперикард;
- закупорка желчного протока;
- периферическая гангрена;
- воспаление мягких мозговых тканей.
Иногда болезнь Кавасаки у взрослых дает о себе знать через некоторое время. Так, один человек из пяти сталкивается с трагичными последствиями со стороны сосудистой системы. Стенки артерий становятся менее эластичными, теряют упругость. У человека развивается раннее возникновение кальциноза и атеросклероза. Как следствие, образуются тромбозы, нарушается питание сердечной мышцы.
Прогноз выживаемости
Заболевание имеет условно благоприятный прогноз. Если начать интенсивное использование препаратов в течение первых нескольких суток, то выздоровление наступит через пару месяцев. Без адекватного лечения велик риск формирования аневризмов коронарных артерий.
Рецидивы практически не выявляются, их вероятность составляет 1–3%. Смерть возможна в результате инфаркта миокарда и случается у 1–2 % больных. Однако от летального исхода ни один больной не застрахован, ведь он может наступить даже через несколько лет после перенесенной патологии.
Даже после выздоровления пациент должен проходить обследование у кардиолога и соблюдать все рекомендации доктора. К сожалению, конкретных мер профилактики не существует. Важно вовремя устранять инфекции вирусного и бактериального происхождения, правильно питаться и употреблять больше витаминов, чтобы поддержать работу иммунной системы.
Болезнь Кавасаки представляет серьезную угрозу для детской жизни, поэтому нужно внимательно относиться к здоровью малыша, чтобы предупредить заболевание. Чем раньше выявлен синдром и начато лечение, тем больше вероятность того, что осложнений не будет.
 Загрузка…
Загрузка…Болезнь Кавасаки — Симптомы и причины
Обзор
Болезнь Кавасаки вызывает отек (воспаление) стенок артерий среднего размера по всему телу. В первую очередь это касается детей. Воспаление имеет тенденцию поражать коронарные артерии, которые снабжают кровью сердечную мышцу.
Болезнь Кавасаки иногда называют синдромом кожно-слизистых лимфатических узлов, поскольку она также поражает железы, набухающие во время инфекции (лимфатические узлы), кожу и слизистые оболочки рта, носа и горла.
Признаки болезни Кавасаки, такие как высокая температура и шелушение кожи, могут пугать. Хорошая новость заключается в том, что болезнь Кавасаки обычно поддается лечению, и большинство детей выздоравливают от болезни Кавасаки без серьезных проблем.
Продукты и услуги
Показать больше продуктов от Mayo ClinicСимптомы
Признаки и симптомы болезни Кавасаки обычно проявляются в три фазы.
1-я фаза
Признаки и симптомы первой фазы могут включать:
- Температура часто выше 102.2 F (39 C) и длится более трех дней
- Очень красные глаза без густых выделений
- Сыпь на основной части тела и в области половых органов
- Красные, сухие, потрескавшиеся губы и чрезвычайно красный опухший язык
- Опухшая красная кожа на ладонях и подошвах стоп
- Увеличение лимфатических узлов на шее и, возможно, в других местах
- Раздражительность
2 фаза
Во второй фазе болезни у вашего ребенка может развиться:
- Отслаивание кожи на руках и ногах, особенно на кончиках пальцев рук и ног, часто большими простынями
- Боль в суставах
- Диарея
- Рвота
- Боль в животе
3-я фаза
В третьей фазе болезни признаки и симптомы медленно исчезают, если не развиваются осложнения.Может пройти целых восемь недель, прежде чем уровень энергии снова станет нормальным.
COVID-19 и мультисистемное воспалительное заболевание у детей (MIS-C)
Узнайте о состоянии, которое вызывает симптомы, похожие на болезнь Кавасаки, под названием MIS-C.Когда обращаться к врачу
Если у вашего ребенка температура держится более трех дней, обратитесь к врачу вашего ребенка. Также обратитесь к врачу вашего ребенка, если у вашего ребенка высокая температура вместе с четырьмя или более из следующих признаков и симптомов:
- Покраснение обоих глаз
- Очень красный опухший язык
- Покраснение ладоней или подошв
- Пилинг кожи
- Сыпь
- Увеличение лимфатических узлов
Лечение болезни Кавасаки в течение 10 дней с момента ее возникновения может значительно снизить шансы на длительное повреждение.
Причины
Никто не знает, что вызывает болезнь Кавасаки, но ученые не верят, что болезнь передается от человека к человеку. Ряд теорий связывает болезнь с бактериями, вирусами или другими факторами окружающей среды, но ни одна из них не была доказана. Определенные гены могут повышать вероятность заболевания вашего ребенка болезнью Кавасаки.
Факторы риска
Известно, что три вещи повышают риск развития болезни Кавасаки у вашего ребенка.
- Возраст. Наибольшему риску заболевания Кавасаки подвержены дети до 5 лет.
- Секс. Мальчики несколько чаще, чем девочки, заболевают болезнью Кавасаки.
- Этническая принадлежность. У детей азиатского или тихоокеанского происхождения, например у японцев или корейцев, более высокий уровень заболеваемости болезнью Кавасаки.
Осложнения
Болезнь Кавасаки — основная причина приобретенных пороков сердца у детей.Однако при эффективном лечении только несколько детей получают стойкие повреждения.
Сердечные осложнения включают:
- Воспаление кровеносных сосудов, обычно коронарных артерий, кровоснабжающих сердце
- Воспаление сердечной мышцы
- Проблемы с сердечным клапаном
Любое из этих осложнений может повредить сердце вашего ребенка. Воспаление коронарных артерий может привести к ослаблению и вздутию стенки артерии (аневризме).Аневризмы увеличивают риск образования тромбов, что может привести к сердечному приступу или вызвать опасное для жизни внутреннее кровотечение.
Для очень небольшого процента детей, у которых развиваются проблемы с коронарной артерией, болезнь Кавасаки может стать причиной смерти даже при лечении.
.Болезнь Кавасаки у младенцев и детей младшего возраста
Болезнь Кавасаки является основной причиной приобретенных болезней сердца у младенцев и детей младшего возраста в Соединенных Штатах. Ежегодно более 4200 детей в США диагностируют болезнь Кавасаки.
Состояние вызывает воспаление кровеносных сосудов, и симптомы могут быть серьезными. Помимо нескольких дней лихорадки, у детей с болезнью Кавасаки могут развиться такие симптомы, как сыпь, опухшие шейные железы, опухшие руки и ноги, а также красные глаза, губы и язык.
Вначале болезнь Кавасаки может влиять на функцию сердечной мышцы или сердечных клапанов. Если это обнаружено и начато лечение на ранней стадии, дети могут начать чувствовать себя лучше через несколько дней с низкой вероятностью долгосрочных проблем с сердцем.
Быстрые факты:
- От 80% до 90% случаев болезни Кавасаки возникают у детей в возрасте до 5 лет и старше 6 месяцев. Дети старшего возраста и подростки заболевают реже, но некоторые заболевают.
- Болезнь Кавасаки не заразна.Он не распространяется среди членов семьи или детей в детских учреждениях.
- Болезнь Кавасаки чаще встречается у детей азиатского или тихоокеанского происхождения. Однако это может повлиять на людей всех расовых и этнических групп.
- Причина болезни Кавасаки неизвестна, но считается, что это реакция иммунной системы организма.
Признаки и симптомы:
Болезнь Кавасаки начинается с повышения температуры тела выше 102 градусов по Фаренгейту, которое длится не менее пяти дней.Другие признаки и симптомы могут включать:
- Сыпь на любом участке тела, но более серьезная в области подгузников.
- Красные, налитые кровью глаза без гноя, дренажа и корок.
- Набухание и болезненность железы (лимфатического узла) на одной стороне шеи.
- Опухшие кисти и стопы с покраснением ладоней и подошв ног.
- Очень красные, опухшие и потрескавшиеся губы; клубничный язык с шершавыми красными пятнами.
- Сильная раздражительность и суетливость.
- шелушение пальцев рук и ног (обычно через 2–3 недели после начала лихорадки).
Примечание. Следующие ключевые признаки и симптомы могут отсутствовать одновременно . У некоторых очень маленьких детей действительно развиваются лишь некоторые из них. Также могут присутствовать другие неспецифические симптомы, такие как рвота, диарея, боль в животе, кашель, насморк, головная боль или боль или опухание суставов.
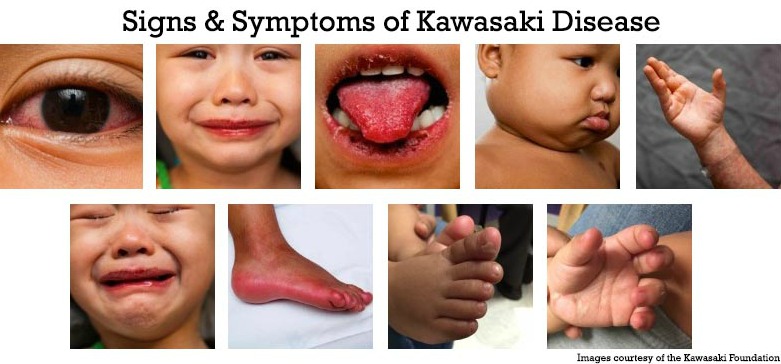
Когда звонить врачу:
Если у вашего ребенка в течение 4–5 дней наблюдается лихорадка с одним из основных признаков и симптомов, указанных выше, спросите своего врача, может ли он болеть болезнью Кавасаки.Поставить диагноз может быть сложно, поэтому вашему ребенку, возможно, придется проходить обследование несколько раз. См. Когда звонить педиатру: лихорадка для получения дополнительной информации о лихорадке.
Диагноз:
Специфического единого теста для диагностики болезни Кавасаки не существует. Однако при подозрении на болезнь Кавасаки ваш врач может назначить анализы для контроля функции сердца (эхокардиограмму) и взять образцы крови и мочи. Кроме того, ваш врач может направить вас к детскому специалисту по инфекционным заболеваниям, ревматологии или кардиологии для получения дополнительных рекомендаций по диагностике и лечению.
Осложнения, если не лечить:
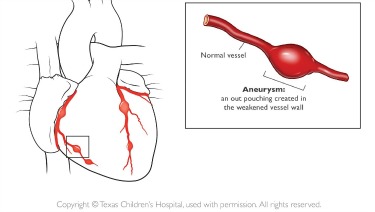 Если болезнь Кавасаки не лечить, она может привести к серьезным осложнениям, таким как воспаление кровеносных сосудов. Это может быть особенно опасно, потому что оно может повлиять на коронарные артерии — кровеносные сосуды, снабжающие кровью сердечную мышцу, — вызывая развитие аневризм коронарных артерий. Аневризма — это вздутие из поврежденной и ослабленной стенки кровеносного сосуда.
Если болезнь Кавасаки не лечить, она может привести к серьезным осложнениям, таким как воспаление кровеносных сосудов. Это может быть особенно опасно, потому что оно может повлиять на коронарные артерии — кровеносные сосуды, снабжающие кровью сердечную мышцу, — вызывая развитие аневризм коронарных артерий. Аневризма — это вздутие из поврежденной и ослабленной стенки кровеносного сосуда.
К счастью, лечение в течение первых 10 дней болезни значительно снижает риск аневризм.Вот почему очень важно диагностировать болезнь Кавасаки к 10 -му дню болезни. Лечение следует начинать как можно раньше.
Лечение болезни Кавасаки:
В больницу поступают дети с диагнозом болезни Кавасаки. Лекарство, используемое для лечения болезни Кавасаки в больнице, называется внутривенным гамма-глобулином (ВВИГ). ВВИГ вводится через вену в течение 8–12 часов. Дети остаются в больнице не менее 24 часов после завершения дозы ВВИГ, чтобы убедиться, что лихорадка не вернулась и другие симптомы улучшились.
Детям также можно давать аспирин для снижения риска сердечных заболеваний. (Аспирин следует давать маленьким детям только под наблюдением врача, поскольку он может вызвать серьезное заболевание печени, называемое синдромом Рейе.)
Если ребенок плохо реагирует на однократную дозу ВВИГ, может потребоваться дополнительное лечение. лихорадка возвращается, или на первой эхокардиограмме обнаруживаются отклонения от нормы. Может быть рекомендована другая доза ВВИГ или других препаратов для борьбы с воспалением, таких как стероиды, инфликсимаб или этанерцепт.В этой ситуации можно проконсультироваться с педиатрами-ревматологами, инфекционистами или кардиологами.
Чего ожидать после выписки из больницы:
Детей, пролеченных от болезни Кавасаки, отправляют домой из больницы на низких дозах аспирина, которые нужно принимать внутрь каждый день в течение 6–8 недель. По мере выздоровления эти дети нередко сильно устают или кажутся «не в себе» в течение нескольких недель. Отдых очень важен. Ожидается шелушение кожи рук и ног, и это не повод для беспокойства.
Немедленно позвоните своему врачу, если у вашего ребенка поднимется температура или вернутся какие-либо другие симптомы болезни Кавасаки. Потребуется дальнейшая оценка, чтобы определить, нужно ли вашему ребенку возвращаться в больницу.
Последующее наблюдение:
Очень важно внимательно наблюдать за детьми, перенесшими болезнь Кавасаки, чтобы убедиться, что состояние их здоровья улучшается, и проверить, нет ли у них коронарных аневризм. Аневризмы чаще всего образуются после первых двух недель болезни, поэтому детям следует назначить эхокардиограмму и осмотр через 2 недели, а затем через 6-8 недель после начала лихорадки.Если на любой из эхокардиограмм обнаруживаются отклонения от нормы, необходимо более частое наблюдение и эхокардиограммы.
Примечание: Живые вирусные вакцины следует отложить по крайней мере на 11 месяцев после ВВИГ, поскольку ВВИГ может сделать вакцины неэффективными. К ним относятся вакцины MMR (от кори, эпидемического паротита, краснухи) и против ветряной оспы (ветряная оспа). Детям старше 6 месяцев следует вводить инактивированную вакцину против гриппа (гриппа).
Долгосрочное наблюдение:
Дети, лечившиеся от болезни Кавасаки, у которых не развиваются аневризмы, имеют отличный долгосрочный результат.Однако для них важно соблюдать здоровую для сердца диету и образ жизни. Уровень холестерина следует проверять каждые 5 лет.
Дети, у которых – имеют аневризмы коронарных артерий, должны находиться под наблюдением детского кардиолога по мере их роста и требуют особого длительного ухода и последующего наблюдения.
Дополнительная информация и ресурсы:
Информация, содержащаяся на этом веб-сайте, не должна использоваться в качестве замены медицинской помощи и рекомендаций вашего педиатра.Ваш педиатр может порекомендовать различные варианты лечения в зависимости от индивидуальных фактов и обстоятельств.
.Болезнь Кавасаки: причины, симптомы и диагностика
КД — это заболевание, вызывающее воспаление в организме, в основном в кровеносных сосудах и лимфатических узлах. В основном это поражает детей в возрасте до 5 лет, но любой может заразиться KD.
Симптомы похожи на лихорадку, но проявляются в двух различных стадиях. Постоянная высокая температура, которая держится более пяти дней, клубничный язык, опухшие руки и ноги — вот лишь некоторые из симптомов ранней стадии. На более поздней стадии симптомы могут включать покраснение суставов, шелушение кожи и боль в животе.
Поговорите со своим врачом, если у вашего ребенка проявляются какие-либо из этих симптомов. У некоторых детей симптомы могут быть неполными, но при отсутствии лечения КД может вызвать серьезные проблемы с сердцем. Около 25 процентов случаев, которые действительно развиваются в сердечные заболевания, происходят из-за неправильного диагноза и задержки лечения.
Специального диагностического теста для KD не существует. Ваш врач изучит симптомы вашего ребенка и проведет тесты на преформу, чтобы исключить другие заболевания. Своевременное лечение может значительно улучшить исход для детей с КД.
Q:
У меня была болезнь Кавасаки, когда я был моложе. Единственный вопрос, который остался без ответа, — может ли это повлиять на мою иммунную систему сегодня? Я часто болею, и если что-то случится, я обязательно заболею?
Морган, читатель Healthline
A:
Считается, что болезнь Кавасаки
вызвана генетическими факторами и / или аномальным иммунным ответом на вирусную инфекцию
, но эти теории еще предстоит доказать. Нет никаких убедительных доказательств того, что болезнь Кавасаки вызывает долгосрочные проблемы с иммунной системой
вашего тела.Ваша склонность легко заразиться обычными заболеваниями
, вероятно, связана с вашим генетически детерминированным иммунным ответом
, а не с тем фактом, что вы болели болезнью Кавасаки в детстве.
Грэм Роджерс, MD
Ответы отражают мнение наших медицинских экспертов. Весь контент носит исключительно информационный характер и не может рассматриваться как медицинский совет. .Болезнь Кавасаки — NHS
Болезнь Кавасаки — это заболевание, которое в основном поражает детей в возрасте до 5 лет. Оно также известно как синдром кожно-слизистых лимфатических узлов.
Характерными симптомами являются высокая температура, которая сохраняется в течение 5 дней и более, с:
- сыпью
- опухшими железами на шее
- сухими потрескавшимися губами
- красными пальцами рук или ног
- красными глазами
Через несколько недель и при правильном лечении симптомы становятся менее серьезными, но у некоторых детей это может занять больше времени.
Подробнее о симптомах болезни Кавасаки.
Коронавирус
В настоящий момент может быть трудно понять, что делать, если ваш ребенок нездоров.
Очень важно доверять своему чутью и получить медицинскую помощь, если она вам понадобится.
Когда обращаться к вашему терапевту
Срочно обратитесь к терапевту или позвоните по номеру 111, если вы не можете поговорить с терапевтом, если ваш ребенок нездоров и имеет вышеуказанные симптомы.
Если вашему ребенку меньше 6 месяцев, еще важнее сразу же обратиться к терапевту или позвонить по номеру 111.
Симптомы болезни Кавасаки могут быть аналогичны симптомам других состояний, вызывающих лихорадку у детей.
Болезнь Кавасаки невозможно предотвратить. Дети могут полностью выздороветь в течение 6-8 недель, если это диагностировано и вылечено вовремя, но могут развиться осложнения.
Важно обратиться к терапевту и как можно скорее начать лечение.
Подробнее о диагностике болезни Кавасаки.
Непонятно, что именно вызывает болезнь Кавасаки. Это может быть связано с рядом факторов.
Подробнее о возможных причинах болезни Кавасаки.
Лечение болезни Кавасаки
Лечение болезни Кавасаки всегда проводится в больнице.
Лучше всего, если лечение начнется как можно скорее. Чем раньше начнется лечение, тем быстрее будет время восстановления и меньше риск развития осложнений.
Внутривенный иммуноглобулин (ВВИГ), раствор антител и аспирин — два основных лекарства, используемых для лечения болезни Кавасаки.
Подробнее о лечении болезни Кавасаки.
Осложнения болезни Кавасаки
Болезнь Кавасаки вызывает воспаление и опухание кровеносных сосудов, что может привести к осложнениям в кровеносных сосудах, снабжающих кровью сердце (коронарные артерии).
Около 25% детей с болезнью Кавасаки испытывают сердечные осложнения.
Если заболевание не лечить, примерно в 2–3% случаев осложнения могут быть фатальными.
Из-за этого это заболевание стало основной причиной приобретенных пороков сердца (сердечных заболеваний, которые развиваются после рождения) в Великобритании.
Подробнее об осложнениях болезни Кавасаки.
Кто пострадал
Ежегодно в Великобритании около 8 из 100 000 детей заболевают болезнью Кавасаки.
Исследования, проведенные в Англии с 1998 по 2003 год, показали, что 72% детей с болезнью Кавасаки были в возрасте до 5 лет.
Было также показано, что это заболевание в 1,5 раза чаще встречается у мальчиков, чем у девочек.
Поддержка
Группа поддержки Kawasaki и Societi, Британский фонд борьбы с болезнью Кавасаки, могут предоставить вам дополнительную информацию и советы о состоянии вашего ребенка.
Последняя проверка страницы: 26 июля 2018 г.
Срок следующей проверки: 26 июля 2021 г.



 Иммуноглобулин вводят парентерально сразу после поступления больного в стационар. Он уменьшает выраженность воспалительных явлений в сосудах, оказывает жаропонижающее действие, препятствует образованию аневризм.
Иммуноглобулин вводят парентерально сразу после поступления больного в стационар. Он уменьшает выраженность воспалительных явлений в сосудах, оказывает жаропонижающее действие, препятствует образованию аневризм.