причины, симптомы и особенности лечения воспаления кишечника у грудничков
Энтероколит представляет собой опасную болезнь, проявляющуюся в виде воспаления толстого кишечника (колита) и тонкого (энтерита), что провоцирует нарушение основных функций органа: переваривания, выделения, всасывания и перистальтики. Многие малыши страдают от данной патологии, причины могут таиться в незрелости внутренних органов, пагубного воздействия некоторых факторов в период внутриутробного развития.
Причины
Энтероколит у новорожденных встречается не очень часто, но скрывает в себе огромную угрозу для жизни и здоровья младенца. Что касается единственной причиной развития патологии, врачи не могут дать однозначного ответа. Проанализировав ситуацию и статистику, специалисты утверждают, что значимую роль играет отсутствие должной гигиены и наличие внутриутробных проблем. Зачастую энтероколит у грудничка проявляется из-за преждевременных родов, несоблюдения матерью рекомендаций лечащего врача.
Провоцирующие факторы развития воспалительного процесса в кишечнике:
- энтеробиоз, аскаридоз в детском возрасте;
- неоправданное применение антибактериальных;
- отсутствие гигиены, пребывание младенца в антисанитарных условиях;
- заражение ребенка кишечной инфекцией, развитие шигеллеза, холеры, сальмонеллеза или дизентерии;
- полицитемия;
- осложнения во время вынашивания ребенка;
- недоразвитие кишечника по причине сниженной массы плода;
- аллергия на молочный белок, глютен;
- инфицирование стафилококком в утробе матери;
- приобретенные, врожденные заболевания желчного пузыря, поджелудочной железы или желудка;
- асфиксия, гипоксия новорожденных;
- многоплодная беременность;
- неправильный прикорм.
Как можно заметить, причины, из-за которых проявляется энтероколит у новорожденных, не ограничиваются несколькими пунктами, они тесно взаимосвязаны с патогенезом патологии.
Симптомы колита у новорожденных
Клиническая картина заболевания может свидетельствовать о коликах, которые достаточно часто беспокоят грудничков. Несмотря на это, в случае постоянной сонливости, вялости, плаксивости и усталости, следует внимательно присмотреться к подобным признакам и обратиться к педиатру. Своевременная диагностика и терапия помогут избежать осложнений, влияющих на качество жизни.
Признаки начинают проявляться со второй недели жизни, но могут беспокоить и в первые 3 месяца. Это связано с возрастом и весом младенца, чем они меньше, тем позже можно распознать воспалительный процесс.
Медики выделяют несколько видов энтероколита:
- молниеносный;
- подострый;
- острый.
Что касается молниеносной стадии, то она дает знать о себе на третий-пятый день жизни. Проявляется на фоне патологий кишечника, симптоматика развивается очень быстро, что может стать причиной летального исхода.
Острая форма может развиться в течение нескольких суток, характеризуется последовательностью. В первую очередь происходит поражение слизистой оболочки конкретной части кишечника. В данной области нарушается кровообращение, а это является провоцирующим фактором для усиления ишемии. После этого процесс охватывает дистальные части кишки, что обостряет клиническую картину. Последняя стадия сопровождается формированием некротических участков по всему кишечнику, вызывая его перфорацию.
Подострый энтероколит проявляет себя постепенным нарастанием перечисленных признаков. Вздутие живота возникает периодически, наблюдается плохой набор веса. Продолжительное воспаление может стать причиной кишечной непроходимости, что чревато более серьезными последствиями и даже смертельным исходом.
На фоне воспалительного процесса развивается язвенная форма заболевания. Интересно то, что деформация может иметь различную глубину, есть риск последующей перфорации. В роли возбудителя выступает стафилококк, проявляющийся неправильным всасыванием, обезвоживанием, поносом и рвотой, потерей в весе.
Энтероколит у новорожденного сопровождается сильным и болезненным вздутием живота.
Симптоматика патологии выглядит следующим образом:
- чрезмерное газообразование;
- анемия;
- раздражительность, вялость, усталость и плаксивость;
- болезненный живот;
- нарушение нормального сна;
- слишком частые срыгивания;
- слизистые, жидкие каловые массы, иногда можно заметить прожилки крови;
- частые позывы к дефекации, диарея;
- на фоне воспалительного процесса может повышаться температура тела.
Важно заметить, что энтероколит у грудничка развивается внезапно, в основном протекает в форме обострения. Если патология носит хронический характер, то ребенок плохо набирает вес и отстает в росте, наблюдается дефицит минеральных веществ и расстройство белкового обмена. Наиболее распространенной формой патологии считается некротический энтероколит. Он развивается из-за неправильного кровообращения в области кишечника, на фоне бактериальных инфекций и повреждений слизистой оболочки пищеварительного органа.
Симптомы некротического энтероколита:
- гипоксия;
- апноэ;
- вздутый живот;
- наличие болевых ощущений во время пальпации;
- рвота с кровью, желчью;
- медленное сердцебиение.
Некротизирующая разновидность заболевания сопровождается формированием некрозов в кишечнике. Именно поэтому, симптомы и лечение назначаются исключительно врачом, нельзя заниматься самолечением.
У вас остались вопросы по теме статьи или о здоровье вашего ребенка? Задайте их прямо тут на сайте и мы обязательно ответим!
Диагностика
Прежде чем лечить энтероколит, важно выполнить полноценную аппаратную и лабораторную диагностику. Наличие заболевания определяется несколькими способами. Для начала врач должен выслушать жалобы и переживания родителей, чтобы сопоставить клиническую картину. При помощи пальпации можно выявить увеличение тонкого кишечника.
Лабораторные методы
Чтобы поставить точный, достоверный диагноз, не обойтись без проведения соответствующих анализов, а именно крови и каловых масс. На основании полученных результатов врач подбирает индивидуальное лечение, целью которого является быстрая и качественная реабилитация.
Анализ крови
Благодаря общему исследованию удается выявить наличие воспалительного процесса, о чем будет свидетельствовать повышенное количество лейкоцитов, тромбоцитов. Для этого проводится тщательное изучение клеточного состава периферической крови. По его показателям диагностируют анемию, диспротеинемию, неправильное ионное равновесие, что сигнализирует о нарушении пищеварительного процесса. Результаты исследования являются поводом для проведения колоноскопии, ректоскопии.
Анализ кала
Наиболее информативным лабораторным методом диагностики считается копрограмма, бактериологический посев каловых масс. Что касается первого типа исследования, то с его помощью анализируется состав дефекаций, их физико-химические свойства, есть возможность выявить яйца гельминтов и скрытую кровь. Бактериальный посев определяет разновидность инфекционного возбудителя, помогает узнать чувствительность к антибиотикам. В некоторых случаях, лечение назначают без результатов анализов, так как энтероколит у детей раннего возраста носит прогрессирующий характер, поэтому может быть смертельно опасным.
Аппаратные методы
Лабораторные анализы помогают выявить болезнь, определить ее локализацию. Несмотря на это, приоритетной остается инструментальная диагностика, а именно ректороманоскопия, колоноскопия, ультразвуковое исследование, а также рентгенография. УЗИ помогает узнать уровень содержания воздуха, наличие утолщенных стенок. Для патологии постоянным эхографическим признаком считается присутствие перерастянутых петель кишечника. Сигнализировать об ухудшении самочувствия ребенка может расширенная портальная вена.
Колоноскопия
Данный метод признан наиболее информативным, он помогает выявить присутствие эрозий, полипов, пораженных частей слизистой оболочки, изъязвлений, деструкций. Если есть необходимость, то во время манипуляции осуществляется забор специальной пробы – биоптатической.
Ректороманоскопия
Диагностический метод применяется для выявления заболевания толстого кишечника, при патологиях невыясненной этиологии, а также для получения материала из просвета, чтобы выполнить цитологическое и бактериологическое исследование, биопсию.
Рентген кишечника
Исследование позволяет выявлять наличие изменений в кишечном просвете, определять дефекты стенок и характер структуры. Рентгенография показывает не симметричное вздутие, локализует кисты, которые заполнены газами либо воздухом, способствует обнаружению скоплений газа в воротной вене.
Особенности лечения энтероколита у грудных детей
Учитывая патогенез энтероколита, должно проводиться соответствующее лечение. Важным условием является предотвращение инфекционных осложнений, перфорации. Для этого необходимо прекратить питание, все зависит от степени тяжести болезни. Иногда разрешается только парентеральное кормление. Терапия патологии направлена на ликвидацию симптомов, основного возбудителя, а также предотвращение осложнений и нежелательных последствий.
Методики лечения энтероколита у новорожденных:
- строгая диетотерапия;
- прием лекарственных препаратов;
- хирургическое вмешательство (некротическая форма заболевания).
Схема терапевтического курса подбирается индивидуально, так как нужно учесть результаты лабораторных анализов и инструментальной диагностики, а также общее состояние ребенка.
Коррекция питания
Диета – основная стадия в лечении энтероколита. Важно, чтобы рацион восполнял дефицит жидкости и витаминов в организме. Главным методом терапии у детей до трех лет считается строгая, сбалансированная диетотерапия. Что касается пищи, то она должна иметь пюреобразную форму, ее готовят исключительно на пару либо отваривают. Питаться маленькими порциями около шести раз в сутки. Строго запрещено вводить прикорм и новые продукты. Разрешается подслащенная вода, грудное молоко и некоторые молочные смеси. Если речь идет о недоношенных детях, то их кормят внутривенно, чтобы снять нагрузку с ЖКТ.
Медикаментозные препараты
Лечение лекарственными средствами подразумевает использование антибиотиков, так как основным фактором развития заболевания остается бактериальный воспалительный процесс, протекающий в стенках кишки. Параллельно проводится инфузионная терапия, под конец курса прописывают пробиотики, чтобы нормализовать микрофлору и устранить раздражающий эффект остальных медикаментов.
Среди антибиотиков отдают предпочтение ампициллиновому ряду:
- Амикацин;
- Амписульбин;
- Имипенем.
Наиболее популярные пробиотики:
- Прэма;
- Энтерожермина.
Витамины можно принимать только после окончательного выздоровления, но они не должны раздражать кишечник. Из-за энтероколита могут проявляться понос и запор, нарушение пищеварения. Что касается народного лечения, то для новорожденных его не используют.
Прогноз
В большинстве случаев лечение носит положительный характер, около 50 процентов грудничков с НЭК имеют шансы на полное выздоровление. Не исключены такие проблемы, как синдром короткой кишки и ее сужение, что не обходится без оперативного вмешательства хирургов. Дети, столкнувшиеся с некротическим энтероколитом, могут распрощаться с частью органа, так как его придется удалить.
В группе риска находятся те груднички, которые родились раньше срока, а также имеют малую массу тела. Именно поэтому, следует учесть все возможные осложнения, повышенный уровень летальности, чтобы своевременно приступать к адекватному лечению.
Энтероколит у новорожденных: причины, симптомы и особенности лечения воспаления кишечника у грудничков
Средняя оценка 4.8 Проголосовало 5Меткиэнтероколит
krohazdorov.ru
Некротический энтероколит новорожденных — причины, симптомы, диагностика и лечение
Некротический энтероколит новорожденных (НЭК) – это неспецифическое заболевание воспалительного характера, которое вызывается инфекционными агентами на фоне повреждения слизистой оболочки кишечника или ее функциональной незрелости. Симптомы включают соматические реакции и абдоминальные проявления. При длительном течении наблюдаются признаки перфорации кишечника и клиника перитонита. Диагностика НЭК сводится к физикальному обследованию, оценке симптомов по шкале Walsh и Kliegman и рентгенографии. Лечение зависит от стадии заболевания, может быть как консервативным, так и хирургическим.
Общие сведения
Некротический энтероколит новорожденных или «болезнь выживших недоношенных» – это гетерогенная патология, которая характеризуется развитием язв и некрозов стенки кишечника с дальнейшей перфорацией. Более 90% больных детей – недоношенные, с массой тела до 1500г. Общая заболеваемость составляет 0,5-3 на 1000 новорожденных. Прогноз, как правило, неясен, т. к. для НЭК характерно резкое ухудшение состояния на фоне мнимого благополучия. Часто требуется хирургическое вмешательство. Летальность в зависимости от формы колеблется от 25 до 55%. Даже после успешного проведения операции показатель смертности составляет свыше 60%. При условии выживания ребенка наблюдается тяжелый период реабилитации, остается высокий риск послеоперационных осложнений.
Некротический энтероколит новорожденных
Причины НЭК новорожденных
Некротический энтероколит новорожденных – полиэтиологическое заболевание. Основными патогенетическими факторами являются гипоксия и ишемия в перинатальном периоде, нерациональное питание новорожденного и заселение кишечника аномальными микроорганизмами. К способствующим факторам относятся преждевременные роды, эклампсия, травмы ЦНС при родах, иммунодефицитные состояния у ребенка, аномалии развития кишечника, отягощенный семейный анамнез.
Ишемия кишечника может быть обусловлена внутриутробной асфиксией плода, при которой наблюдается централизация кровообращения, постановкой катетера в пупочную артерию, влекущей за собой спазм артерий и их тромбоэмболию, явлением «сгущения крови» и артериальной гипотензией, при которых нарушается ток крови и поступление питательных веществ. К алиментарным причинам развития некротического энтероколита новорожденных относят питание ребенка искусственными смесями и их резкую смену, использование гипертонических растворов, повреждающих слизистую оболочку кишечника, врожденную непереносимость молока, непосредственную инвазию патогенных агентов через ЖКТ. Наиболее часто причиной НЭК становятся Kl. pneumonia, E. coli, клостридии, стафилококки, стрептококки и грибы рода Candida.
Классификация НЭК новорожденных
По скорости развития выделяют следующие формы некротического энтероколита новорожденных:
- Молниеносная. Перфорация стенки кишечника возникает на протяжении 36-48 часов после проявления первых симптомов – незначительного нарушения общего состояния ребенка. Характерна для доношенных детей с аномалиями развития ЖКТ (гастрошизис), гемолитической анемией, травмами ЦНС.
- Острая. Дебют характеризуется абдоминальными симптомами. Как правило, спустя 8-16 часов присоединяются соматические проявления, резко ухудшается общее состояние ребенка. Без соответствующего лечения НЭК быстро переходит в 3 стадию. Наблюдается у детей с массой тела при рождении свыше 1500 г.
- Подострая. Первичные абдоминальные проявления имеют перемежающийся характер, возникают поэтапно. Соматические расстройства развиваются медленно. Для этой формы характерно рецидивирующее течение. Обычно возникает у глубоко недоношенных детей с массой тела менее 1500 г.
- Локальный. Патологические изменения наблюдаются на ограниченном отрезке кишечника.
- Полисегментарный. Характерно поражение сразу нескольких участков.
- Паннекроз или тотальный. В патологический процесс втягивается весь кишечник.
Симптомы и осложнения НЭК новорожденных
Некротический энтероколит новорожденных может возникать в первые 24 часа после родов (ранняя форма) или после 1 месяца жизни (поздняя форма), средний возраст детей на момент появления симптомов – 1-2 недели. Все проявления данной патологии можно разделить на 3 группы: соматические, абдоминальные, генерализованные. Первыми, как правило, появляются абдоминальные симптомы, которые почти сразу дополняются соматическими. Генерализованные проявления НЭК отмечаются при прогрессировании заболевания и возникновении перфорации кишечника, что, в зависимости от формы, может происходить через 1-3 дня.
В группу соматических симптомов входят патологические реакции организма на развитие НЭК: приступы апноэ, респираторный дистресс, олигурия, ухудшение микроциркуляции (позитивный симптом «белого пятна»). К абдоминальным признакам НЭК относятся симптомы раздражения брюшной полости и дисфункция ЖКТ: потеря аппетита, метеоризм, рвота желчью и кровью, отсутствие перистальтических шумов, мелена, асцит, покраснение кожи, отечность подкожной жировой клетчатки и резкое напряжение мышц передней брюшной стенки. Нарушения в организме ребенка, возникшие в результате прогрессирования некротического энтероколита новорожденных, объединяют в группу генерализованных проявлений. Сюда входят гипертермия, переходящая в гипотермию, артериальная гипотония, бледность и диффузный цианоз, выраженная вялость и сонливость, ДВС-синдром, дыхательная и сердечно-сосудистая недостаточность.
Большинство осложнений некротического энтероколита новорожденных, как правило, развиваются после проведенного хирургического лечения. Наиболее часто после оперативного вмешательства возникает кишечный свищ, синдром «укороченной кишки», хроническая диарея, демпинг-синдром, обезвоживание, синдром мальабсорбции, стриктура толстого кишечника, абсцесс, задержка физического развития. Также при НЭК могут встречаться патологические состояния, вызванные полным парентеральным питанием: дефицит витамина D (рахит), поражение печени (гепатит) и костей (деминерализация).
Диагностика НЭК новорожденных
Диагностика некротического энтероколита новорожденных включает в себя сбор анамнеза, клиническое, лабораторное и инструментальное обследование. Анамнестические данные могут помочь педиатру и детскому хирургу установить возможную этиологию, проследить за динамикой заболевания. При объективном осмотре выявляются присутствующие на данный момент клинические симптомы – абдоминальные, соматические и генерализованные проявления. Специфических лабораторных тестов для подтверждения НЭК не существует. Информативными являются следующие данные, полученные при проведении лабораторных исследований: лейкоцитоз со сдвигом формулы влево, лейкопения и тромбоцитопения в ОАК, ацидоз и гипоксемия при определении газового состава крови, гиперкалиемия и гипонатриемия в электролитном спектре, диспротеинемия и выявления С-реактивного протеина в белковом спектре, обнаружение крови в кале при пробе Грегерсена. С целью выявления инфекционного возбудителя проводится бактериальный посев, ИФА и ПЦР.
Ведущую роль в диагностике некротического энтероколита новорожденных играют инструментальные методы: рентгенография, УЗИ, КТ и МРТ. Они дают возможность визуализировать отек стенок кишечного тракта, плюс-ткань, наличие воздуха в брюшной полости, в просвете портальной или печеночной вен, а также отсутствие перистальтики на серии последовательных снимков. В педиатрии для подтверждения диагноза «некротический энтероколит новорожденных» и определения стадии заболевания применяется шкала Walsh и Kliegman. При использовании данной шкалы учитываются присутствующие у ребенка соматические симптомы, проявления со стороны желудочно-кишечного тракта и рентгенологические признаки. В зависимости от количества и выраженности проявлений выделяют подозреваемый НЭК (1а и 2а ст.), явный НЭК (2а и 2б ст.), прогрессирующий НЭК (3а и 3б ст.). Это имеет существенное значение при выборе тактики лечения.
Дифференциальная диагностика некротического энтероколита новорожденных проводится с такими патологиями как неонатальный сепсис, пневмония, пневмоперитонеум, кишечная непроходимость различного генеза, аппендицит новорожденного, бактериальный перитонит и спонтанная перфорация кишечника.
Лечение НЭК новорожденных
Тактика лечения некротического энтероколита новорожденных зависит от тяжести состояния ребенка и стадии заболевания. Детям с 1а, 1б и 2а стадиями показана консервативная терапия. С момента постановки диагноза отменяется энтеральное питание и проводится постановка назо- или орогастрального зонда с целью декомпрессии. Ребенок переводится на полное парентеральное питание (TPN) в соответствии с клиническими протоколами. Параллельно назначаются антибактериальные препараты из групп пенициллинов (ампициллин) и аминогликозидов II поколения (гентамицин) в комбинации с медикаментами, действующими на анаэробную микрофлору (метронидазол). При неэффективности выбранной антибиотикотерапии применяют цефалоспорины III-IV поколения (цефтриаксон) в сочетании с аминогликозидами III поколения (амикацин). Таким детям рекомендованы пробиотики и эубиотики для нормализации кишечной микрофлоры. Также проводят СВЧ-терапию, вводят иммуномодуляторы и гамма-глобулины.
Детям с 2б, 3а и 3б стадиями показано хирургическое вмешательство. Объем операции зависит от распространенности поражения кишечника. Как правило, проводится экономная резекция пораженного участка с формированием энтеростомы или колостомы. При локальных формах НЭК возможно наложение анастомоза по типу «конец в конец». После операции назначается инфузионная терапия и медикаментозное лечение, аналогичное более ранним стадиям.
Прогноз и профилактика НЭК новорожденных
Исход НЭК зависит от тяжести общего состояния ребенка и стадии заболевания. Так как данные показатели почти всегда отличаются нестабильностью, прогноз считается сомнительным даже на фоне полноценного лечения. Профилактика некротического энтероколита новорожденных включает в себя антенатальную охрану здоровья плода, рациональное ведение беременности, грудное вскармливание в физиологических объемах. Согласно некоторым исследованиям, риск развития заболевания снижается при использовании эубиотиков, пробиотиков и IgA у детей из группы риска. При высоком риске преждевременных родов применяют глюкокортикостероиды с целью профилактики РДС.
www.krasotaimedicina.ru
Некротизирующий энтероколит у новорожденных: признаки, диагностика и лечение
Одной из наиболее тяжёлых патологий младенцев является некротизирующий энтероколит. Если раньше некротический энтероколит диагностировали преимущественно у недоношенных новорождённых, то сейчас подобная патология выявляется у младенцев с нормальным сроком гестации. Некроз поражает кишечник до 1-4% младенцев, поступающих в отделения интенсивной терапии. К сожалению, выживаемость новорожденных с некротизирующим энтероколитом крайне низкая – летальность составляет до 40%.

Некротизирующий энтероколит – что это за болезнь?
Некрозом называют отмирание тканей вследствие прекращения их питания, необратимого повреждения. На отмирающие ткани кишечника «набрасывается» условно патогенная микрофлора – кишечная палочка, кокки, клостридии, грибы Кандида. Микробы отравляют организм ядовитыми продуктами распада. Развивается сепсис – обширное поражение токсинами. Первые упоминания в медицинской литературе о некрозах кишечника у недоношенных детей относятся к 1964 году.
Некротизирующий энтероколит у новорожденных (НЭК) диагностируется на первых двух неделях жизни. Однако у 15% грудничков некротизирующий энтероколит прогрессирует сразу после рождения. Известны случаи болезни в месячном возрасте. Врачи называют некротический энтероколит участью выживших недоношенных. Патология представляет собой быстро нарастающее воспаление кишечника с отмиранием и разрывом стенки кишки.
Некротический энтероколит у младенцев начинается с поражения слизистой оболочки тонкого или толстого отдела. Чаще всего некротизирующий процесс поражает подвздошную и слепую кишку, восходящую и поперечную часть ободочной кишки. На последней фазе некрозу подвергается тощая, 12-перстная кишка и желудок.
Очаги отмирания разбросаны хаотично – относительно здоровая ткань перемежается с некротизированными участками. Образуется отёк, отслойка эпителия, разрушение кишечных ворсинок. Процесс скоро переходит со слизистого слоя на подслизистый. Серозная (внешняя)оболочка кишки утолщается из-за отёка.
Основные признаки заболевания
Течение некротизирующего процесса отличается широкой вариативностью – от лёгких форм до тяжёлых случаев перфорации кишечника, обширного воспаления брюшины и септического поражения организма.

Стадии НЭК младенцев:
- 1 – клинические проявления выражаются во вздутии живота, задержке стула. Малыш часто срыгивает молоком, отказывается от еды, вялый, капризный, беспокойный. Стенки живота напряжённые, болезненные. На 1а стадии в стуле находят скрытую кровь, стул жидкий, пенистый. На 1б стадии обнаруживают явную кровь в кале;
- 2 – по мере развития острого живота ухудшается состояние ребёнка. Давление понижается, учащается сердцебиение, малыш вялый и малоподвижный. Прогрессирует кишечная непроходимость. Врач отмечает наличие отека брюшной стенки. Признаки некротизирующего энтероколита 2а стадии характеризуются вздутым животом, атонией кишечника, прожилками слизи и крови в кале. Симптомы проявления 2б стадии – сильный отёк кишечника;
- 3 – начинается некротический язвенный энтероколит. Состояние грудничка крайне тяжёлое. Малыш почти не двигается, дыхание поверхностное. Количество мочи на 3 стадии заболевания снижается до скудных капель. Развиваются тяжёлые нарушения уровня воды и электролитов. На стенке кишечной трубки образуются глубокие язвы, ведущие к перфорации. Перистальтика кишечника отсутствует. Возможно появление множественных тромбов. На 3а стадии развивается некроз кишечника. Для 3б стадии характерна перфорация кишечника, некроз брюшной полости.
По скорости развития симптомов некротизирующего энтероколита у новорожденных детей различают молниеносную (за 2 суток), острую и подострую форму.
Почему малыши болеют некротизирующим энтероколитом
НЭК – болезнь новорожденных, среди которых 80-90% недоношенных. Имеются сведения о случаях энтероколита у доношенных грудничков.
Ведущими факторами развития некротизирующего энтероколита у новорожденных являются:
- гипоксия или кислородное голодание плода в утробе матери;
- сложные, затяжные роды повышают риск развития НЭК новорожденного;
- нарушение иннервации и кровоснабжения кишечника;
- слабый иммунитет новорожденного;
- позднее прикладывание к груди;
- кормление неподходящими смесями, перекармливание/недокармливание;
- врождённые аномалии ЖКТ;
- иногда непереносимость молока – лактазная недостаточность;
- нарушение гигиенических требований к кормлению – плохо промытые бутылочки и соски, длительное неправильное хранение готовой смеси.

Причины НЭК у новорождённых связаны с нарушением кровообращения кишечника и нехваткой кислорода в органах и тканях ЖКТ. Среди детей, вскормленных грудным молоком, случаи некротизирующего энтероколита встречаются гораздо реже, чем у малышей, растущих на смесях.
Как определить патологию у грудничка
Важно провести диагностику некротизирующего энтероколита у новорожденного быстро и точно. Над диагностикой некротизирующего энтероколита грудничка трудится команда детских специалистов: педиатр, хирург, гематолог, гастроэнтеролог, инфекционист, пульмонолог, эндоскопист.
Комплекс исследований включает:
- осмотр врача, сбор анамнеза;
- анализ кала, крови, мочи;
- проводится ректоскопия;
- рентгенография, УЗИ, компьютерная и магниторезонансная томография покажут скопление жидкости в брюшной полости, некроз кишечника.
Врачам надо отличать некротизирующий энтероколит новорожденного от других заболеваний тонкой и толстой кишки, очень похожих на НЭК. Такими патологиями являются: гнойно-септическое поражение, воспаление лёгких, атония и непроходимость кишечника, перитонит, аппендицит.
Что делать с больным ребёнком
Схема лечения некротического энтероколита разрабатывается с учётом стадии заболевания у новорожденного. Если процесс находится на 1а, 1б, 2а этапе, показана консервативная терапия:
- кормят новорождённого только по зонду, введённому через нос или рот;
- через зонд проводят декомпрессию желудка;
- назначают ампициллин, гентамицин, метронидазол;
- пробиотики Линекс, Бифидумбактерин и другие для восстановления микробного сообщества кишечника;
- иммуностимулирующие мероприятия – введение иммуноглобулинов, физиотерапия.

Хирургическое вмешательство целесообразно на 2б, 3а, 3б фазе некротизирующего энтероколита. Хирург удаляет некротизированную часть кишки, стараясь сохранить как можно больше структуру и размер органа. Сначала проводят лапароскопию с диагностическими и лечебными целями.
Если объём поражения большой, приходится разрезать живот традиционным способом. Иногда в ходе операции накладывают гастростому – отверстие из желудка для питания через него. Колостома выводится при значительном иссечении толстого кишечника. Через полгода стомы могут убрать.
После операции на некротизирующий энтероколит питание через зонд сохраняется до тех пор, пока не пройдет болевой синдром и не восстановится работа ЖКТ. Естественное питание вводят постепенно, следя за состоянием ребёнка. Лучшим питанием новорожденного после лечения некротизирующего энтероколита является грудное молоко. Если малыш искусственник, используют смеси без лактозы, но с гидролизированным белком.
В будущем необходимо строго следить за питанием детей, перенёсших некротизирующий энтероколит. Для них сохраняется дробное питание с маленькими объёмами порций. Необходимо избегать определённых пищевых продуктов – жирного, острого, жареного, копчёного, сладкого. При должном уходе и соблюдении врачебных рекомендации прогноз по прооперированному некротизированному энтероколиту благоприятный.
Информация на нашем сайте предоставлена квалифицированными врачами и носит исключительно ознакомительный характер. Не занимайтесь самолечением! Обязательно обратитесь к специалисту!
Автор: Румянцев В. Г. Стаж 34 года.
Гастроэнтеролог, профессор, доктор медицинских наук. Назначает диагностику и проводит лечение. Эксперт группы по изучению воспалительных заболеваний. Автор более 300 научных работ.
gastrot.ru
Некротический энтероколит у новорожденных — Развитие ребенка
Некротический энтероколит — это острое воспаление слизистой кишечника, характеризующиеся наличием мембраноподобных образований и поверхностных язв. Так же называется – НЭК.
НЭК — является заболеванием «выживший недоношенных детей», поэтому количество больных будет расти параллельно с повышением глубоко выживаемости недоношенных младенцев.
Причины и диагностика некротического энтероколита
В большинстве случаев заболевают недоношенные дети, родившиеся раньше срока. При получении питания происходит повреждение слизистой кишечника, в результате чего бактерии проникают в его стенки.
Бактерии вызывают инфекцию, и как следствие воспалительную реакцию на поврежденных стенках кишечника.
Подтверждение данного заболевания дает рентген органов брюшной полости. По подозрению на некротический энтероколит у новорожденного берут кровь на посев (бактериологический анализ), полный анализ и тест на определения уровня С-реактивного белка.
С-реактивный белок – показатель любого воспаления. Может потребоваться консультация детского хирурга.
И при подозрениях на некротический энтероколит и при точной постановке диагноза трудно предвидеть развитие заболевания, несмотря на адекватное лечение.
Требуется пристальное наблюдение за новорожденным в течении первых двух суток. Нередко состояние ребенка ухудшается, когда, казалось бы, все шло на поправку.
При постановке диагноза некротический энтероколит, или при подозрении на него следует обратиться к неонатологу. Не будет лишним и консультация детского хирурга.
Гастроэнтеролога нужно привлечь после выздоровления в случаях отсутствия прибавки в весе или нарушениях в работе печени из-за длительного внутривенного кормления.
Читайте также:
Гастроэнтерит у детей: симптомы и лечение
Заячья губа и волчья пасть: причины и последствия операции
Желтуха у новорожденных: причины и лечение
Что такое молочница у новорожденных во рту и чем её лечить
Какую угрозу несет некротический энтероколит для новорожденного
Некротический энтероколит серьезная проблема, сопровождающаяся ухудшением состояния ребенка. Существуют мягкие формы некротического энтероколита, при которых поражен лишь небольшой участок кишечника.
С момента начала лечения в течении суток или двух наступает улучшение. При других формах поражаются значительно большие участки кишечника. Такие случаи представляют угрозу для жизни новорожденного и требуют хирургического вмешательства.
В ходе операции возможно удаление пораженного участка кишечника. При поражении всего кишечника медицина может оказаться бессильной, и тогда летальный исход неизбежен.
Лечение некротического энтероколита
Лечение некротического энтероколита предполагает прекращение кормления, прием антибиотиков и лекарств для стабилизации кровяного давления и составляющих крови – тромбоцитов и плазмы, с целью предотвращения кровотечения и поддержки дыхания.
Каждые 6 часов делается рентгенограмма органов брюшной полости, проводится анализ крови и общее физическое обследование.
Если в кишечнике появилось отверстие (перфорация кишечника) возникает необходимость хирургической операции. Во время операции удаляется один или несколько участков кишечника. Если состояние новорожденного нестабильное, и он не может перенести операцию, доктор может поместить в брюшину резиновую дренажную трубку.
В тех случаях, когда ребенок хорошо реагирует на лекарства, на восстановление может потребоваться от 10 до 14 дней. В случае значительного хирургического вмешательства и удаления части кишечника малыш может несколько лет зависеть от внутренней жидкости.
Последствия некротического энтероколита
Инфекция и воспаление связаны со множеством негативных последствий. При приеме некоторых антибиотиков, следует постоянно следить за их уровнем в крови потому как слишком высокая их концентрация в крови может привести к частичной потере слуха.
Антибиотики оказывают токсичное действие на нервы внутреннего уха.
Наиболее частыми последствиями некротического энтероколита являются:
- трудности с дыханием,
- нарушение работы почек,
- низкое кровяное давление,
- кровотечение.
В экстренных случаях операцию назначают и в нестабильном состоянии. Потеря крови и жидкости, возникающая в результате кровотечения и воспаления усугубляет положение. Пониженное кровяное давление может привести к поражению мозга.
Младенцу может понадобиться длительное внутривенное кормление, что нередко приводит к повреждению печени. Такое осложнение как сужение кишечника может возникнуть через 4 – 6 месяцев после болезни. Это требует хирургического вмешательства.
Можно ли кормить грудью при некротическом энтероколите?
Некротический энтероколит у новорожденного требует отказаться от грудного вскармливания. Только при подозрении, тем более при подтверждении диагноза прекращается любое кормление, искусственное и грудное.
Основное лечение некротического энтероколита – отдых желудочно–кишечного тракта и антибиотики. При подозрении на заболевание кормление прекращается как минимум на неделю. При подтверждении диагноза — до двух недель.
Последующее наблюдение за ребенком, перенесшим некротический энтероколит
При подозрении на сужение или закупоривание кишечника проводят рентген с контрастным веществом и консультацией хирурга. Если есть подозрение на неспособность переваривания пищи требуется консультация гастроэнтеролога.
Улучшение результатов лечения НЭК возможно только при тесном сотрудничестве врачей различных специализаций занимающихся выхаживанием недоношенных детей.
Для младенца, перенесшего некротический энтероколит огромное значение имеет дальнейшее наблюдение за его развитием.
razvitie-rebenka24.ru
Энтероколит у новорожденных
Энтероколит у новорожденных – это воспалительное заболевание тонкого и толстого кишечника, которое развивается у новорожденных детей, в первую очередь, благодаря незрелости пищеварительного тракта.
Причиной являются инфекционные агенты, но именно дополнительные факторы (недоношенность, дисбактериоз в результате неправильного применения антибиотиков, респираторный дистресс-синдром, асфиксия в родах, сахарный диабет матери, поздний токсикоз) способствуют развитию заболевания.
Виды и симптомы энтероколита
Симптомами энтероколита у новорожденных являются:
- срыгивание;
- вздутие живота;
- учащение стула;
- стул чаще всего зеленоватого цвета;
- в кале появляется слизь и могут быть прожилки крови;
- в большинстве случаев заболевание сопровождается подъёмом температуры.
- Стафилококковый энтероколит у новорожденных может развиться при инфицировании стафилококком грудного молока, если у мамы есть трещины сосков или мастит. Также источником может быть любой гнойный очаг в организме, из которого инфекция попадает в кишечник с током крови. Течение такого энтероколита достаточно бурное: появляется рвота, стул более 10 раз в сутки, с зеленью и слизью, вздутие живота, повышение температуры до высоких цифр. Ребёнок становится вялым и бледным, не ест и не набирает вес, у него увеличивается печень и селезёнка. Заболевание склонно к рецидивированию и длительному течению. При стафилококковом энтероколите обязательна изоляция малыша от других детей.
- При язвенном энтероколите у новорожденных воспалительный процесс в кишечнике прогрессирует, и происходит образование язв, после чего часто происходит некроз тканей в этих участках кишечника и энтероколит быстро превращается в некротический.
- Некротический энтероколит у новорожденных напрямую зависит от внутриутробной и внеутробной гипоксии, поэтому чаще всего это удел недоношенных деток, детей с проблемами дыхательной системы или после асфиксии в родах. Имеет также важное значение токсикоз и экстрагенитальная патология матери. При некротическом колите у ребёнка очень быстро может произойти перфорация кишечника в местах некроза тканей и развиться перитонит. К симптомам добавляются сильные боли в животе, выделения из прямой кишки с примесью крови, рвота с желчью, выраженное вздутие.
Лечение энтероколита новорожденных предусматривает изоляцию ребёнка. Обследование и терапия происходят только в условиях стационара. Ни в коем случае нельзя самостоятельно назначать или отменять антибиотики, в случае перитонита лечение происходит только хирургическим путём. Ребёнок должен быть под наблюдением врача, так как быстрое развитие процесса и несвоевременное его лечение могут угрожать жизни новорожденного.
Маме необходимо обеспечить режим питания ребёнку и выполнять все назначения и рекомендации лечащего врача. Если малыш остаётся на грудном вскармливании, то маме необходимо ограничить сладкое, так как сладкое грудное молоко способствует развитию дисбактериоза у младенца. Из препаратов при энтероколите назначают антибиотики, препараты живых бифидобактерий, витамины и т.д. Лечение каждого ребёнка является индивидуальным.
womanadvice.ru
Некротический энтероколит у новорожденных детей: причины, симптомы, лечение
Некротический энтероколит является приобретенным заболеванием, прежде всего у недоношенных или больных новорожденных.
Некротический энтероколит является самой частой опасностью со стороны желудочно-кишечного тракта для младенцев. Симптомы и признаки включают непереносимость пищи, вялость, неустойчивость температуры, непроходимость кишечника, вздутие живота, с примесью желчи, кровавый стул, восстанавливающие вещества в стуле, апноэ. Диагноз клинический; подтверждают визуализирующим исследованием. Лечение в первую очередь поддерживающее.
Более 85% случаев некротического энтероколита выявляют у недоношенных новорожденных. К факторам риска относятся длительный разрыв плодных оболочек с амнионитом, асфиксия при рождении, малый размер для гестационного возраста, врожденный порок сердца и обменное переливание крови. Частота также может быть выше у младенцев, получающих гипертонические смеси.
Причины некротического энтероколита у новорожденных детей
У младенцев с развившимся некротическим энтероколитом обычно присутствуют 3 кишечных фактора: предшествовавший ишемический инсульт, бактериальная колонизация и внутрипросветный субстрат (т.е. энтеральные питательные вещества).
Точная этиология неясна. Некротический энтероколит редко возникает до применения энтерального питания и менее распространен среди младенцев на грудном вскармливании. Однако, как только было начато кормление, в просвете кишечника появляется достаточно субстрата для распространения бактерий, которые могут проникнуть в поврежденную стенку кишечника, вырабатывая газообразный водород. Газ может собираться в кишечной пенке (пневматоз кишечника) или попадать в воротную вену.
Первоначальный ишемический инсульт может быть результатом спазма брыжеечных артерий, вызванного бескислородным инсультом, запускающим примитивный дайвинг-рефлекс, который заметно уменьшает кишечный кровоток. Кишечная ишемия может также быть результатом низкого кровотока во время обменного переливания крови, при сепсисе или из-за использования гиперосмолярных смесей. Точно так же врожденный порок сердца с уменьшенным системным кровотоком или насыщением О2 артериальной крови может привести к кишечной гипоксии/ишемии и предрасполагает к развитию некротизирующего энтероколита.
Некроз начинается в слизистой оболочке и может прогрессировать до вовлечения стенки кишечника на всю толщину, что приводит к перфорации с последующим перитонитом. Перфорация встречается чаще всего в подвздошной кишке. У 33% младенцев развивается сепсис и может наступить смерть.
Некротизирующий энтероколит может возникнуть как группа случаев. Некоторые группы случаев, как представляется, связаны с конкретными организмами (например, Klebsiella, Escherichia coli, коагулазонегативные стафилококки), но часто специфический патоген бывает не идентифицирован.
Симптомы и признаки некротического энтероколита у новорожденных детей
У младенцев могут быть трудности с кормлением, остатки желчи в желудке (после кормления), которые могут перейти в желчную рвоту, кишечная непроходимость проявляется вздутием живота или же большим или микроскопическим количеством крови в стуле.
Диагностика
- Выявление крови в стуле.
- Обычно рентген брюшной полости.
Скрининг кала при энтеральном кормлении недоношенных детей на скрытую кровь или восстановители могут помочь ранней диагностике некротизирующего энтероколита. Раннее применение рентгенографии может быть неспецифично и выявит только кишечную непроходимость. Тем не менее фиксированная расширенная кишечная петля, которая не изменяется при повторных рентгенах, свидетельствует о наличии некротизирующего энтероколита. Рентгенологическими диагностическими признаками некротизирующего энтероколита являются пневматоз кишечника и газы в портальной вене.
Лечение некротического энтероколита у новорожденных детей
- Прекращение кормления.
- Назогастральный зонд.
- Инфузионная терапия.
- Антибиотики широкого спектра действия.
- Полностью парентеральное питание.
- Возможно хирургическое вмешательство.
Уровень смертности составляет 20-30%. Агрессивная поддержка и разумные сроки хирургического вмешательства максимизируют шансы на выживание.
Поддержка. Нехирургическая поддержка достаточна в более чем 75% случаев. Кормление должно быть немедленно прекращено при подозрении на некротизирующий энтероколит, кишечник должен быть декомпрессирован с использованием назогастрального зонда с двойным просветом, предназначенным для интермиттирующего всасывания. Для поддержания циркуляции должны применяться подходящие коллоидные и кристаллоидные растворы. Системные антибиотики следует начать вводить сразу с (3-лак-тамных антибиотиков и аминогликозидов. Дополнительные препараты против анаэробных микроорганизмов (например, клиндамицин, метронидазол) также могут быть рассмотрены и должны применяться в течение 10 дней.
Младенцу требуются тщательный мониторинг; частые полные переоценки (по крайней мере каждые 12 ч), а также серии рентгенов брюшной полости, общий анализ крови, определение тромбоцитов и газов крови. Кишечные стриктуры являются наиболее распространенными долгосрочными осложнениями некротического энтероколита, возникающими у 10-36% детей, выживающих после исходного заболевания. Стриктуры обычно проявляются в течение 2-3 мес после эпизода некротизирующего энтероколита. Наиболее часто они возникают в толстой кишке, особенно с левой стороны. Требуется резекция стриктур.
Хирургическое вмешательство. Хирургическое вмешательство необходимо <25% младенцев. Абсолютными показаниями являются перфорация кишечника, признаки перитонита (отсутствуют кишечные звуки, диффузный мышечный дефанс, болезненность или эритемы) или аспирация гнойного отделяемого из брюшной полости путем парацентеза. Хирургическое вмешательство показано младенцам с некротизирующим энтероколитом, чьи клинические лабораторные показатели ухудшаются, несмотря на нехирургическую поддержку. Во время операции проводят резекцию гангренозного участка кишечника и создают стом. (Первичный реанастомоз можно сделать, если оставшийся кишечник не имеет признаков ишемии.) После прекращения сепсиса и перитонита целостность кишечника может быть восстановлена через несколько недель или месяцев.
Профилактика некротического энтероколита у новорожденных детей
Риск некротизирующего энтероколита может быть снижен путем задержки энтерального вскармливания; энтеральное вскармливание медленно начинают в течение нескольких недель. Тем не менее в некоторых исследованиях целесообразность этого подхода отрицалась. Считается, что грудное молоко защищает младенца от многих напастей. По этой и другим причинам следует поощрять использование грудного молока для энтерального питания и избегать применения гипертонических смесей, препаратов или контрастного вещества. Пупочные катетеры при необходимости должны быть помещены ниже почечных артерий. Полицитемия должна быть вылечена в кратчайшие сроки.
www.wyli.ru
Энтероколит у детей: причины, симптомы, лечение, диета
Энтероколит у детей – патологическое состояние, которое характеризуется прогрессированием воспалительного процесса в просвете тонкого и толстого кишечника. Симптомы недуга могут проявиться у детей из различных возрастных категорий, в том числе и в период новорожденности. Вследствие воспаления и дистрофии нарушается сразу несколько основных функций кишечника – всасывания, переваривания, моторики и выделения. Обострение недуга у ребёнка обычно наступает в летнее время, когда малыш пытается съесть немытые овощи или фрукты. Стоит отметить, что энтероколит у грудничка и у ребёнка более старшего возраста может развиться под воздействием множества причинных факторов.
К основным признакам прогрессирования недуга относят болезненные ощущения в области живота, нарушение процесса выделения каловых масс (диарея, запор), слабость, отказ употреблять пищу, метеоризм. Важно при появлении таких симптомов сразу же доставить ребёнка в медицинское учреждение, так как при неоказании помощи недуг может хронизироваться или же начнут прогрессировать опасные осложнения (язвенно-некротический энтероколит, кровотечения и прочее).
Выявить энтероколит у грудных детей и малышей постарше не составит труда. Доктор проводит осмотр и опрос, после чего назначает некоторые диагностические мероприятия. Обязательно проводится бактериологический посев кала, анализ кала на гельминты, а также анализ крови и урины. По показаниям назначается ректоскопия.
Лечить энтероколит у детей следует только в стационарных условиях, чтобы врачи могли постоянно мониторить состояние ребёнка и при необходимости корректировать терапию. Лечение недуга только комплексное. Назначается диетотерапия и медикаментозное лечение. К операбельному вмешательству могут прибегать только в случае, если прогрессирует некротический энтероколит у новорождённых (НЭК). Патология чрезвычайно опасная, так как для неё характерен некроз тканей кишечника.
Причин, которые могут спровоцировать прогрессирование недуга у детей, очень много. Чаще всего к проявлению симптомов приводит:
- аллергическая реакция на некоторые пищевые продукты;
- нарушение режима питания. Чаще болезнь развивается, если ребёнок отдаёт предпочтение жареной, солёной или острой пище;
- наличие инфекционного поражения кишечника. Энтероколит может являться следствием дизентерии, сальмонеллеза, ротавирусной инфекции, а также гельминтозов;
- наличие в теле ребёнка других патологий ЖКТ в острой или хронической форме;
- у недоношенных детей чаще всего причиной развития энтероколита становится внутриутробная инфекция. На её фоне прогрессирует стафилококковый энтероколит у детей. Кроме этого, послужить толчком к развитию патологии может позднее прикладывание новорождённого к груди, кровопотеря или же травма, полученная в процессе родовой деятельности.
Выделяют две классификации энтероколита. Основываются они на характере протекания патологического процесса, а также на причинах, из-за которых и начало развиваться воспаление в просвете кишечника.
В зависимости от характера протекания, выделяют две формы недуга:
- острая;
- хроническая.
В зависимости от факторов, которые спровоцировали развитие болезни, выделяют такие виды:
- токсический энтероколит. Недуг начинает развиваться, если на слизистую кишечника оказывают влияние ядовитые вещества или же лекарственные препараты;
- инфекционный;
- алиментарный – развитие связано с употреблением некачественных пищевых продуктов или же нарушением режима питания;
- механический. Развивается у ребёнка, если слизистая кишечника была повреждена, к примеру, слишком сбитыми каловыми массами;
- энтероколит как следствие дисбактериоза;
- вторичный энтероколит. Прогрессирование этой формы патологии наблюдается обычно на фоне основного недуга, к примеру, холецистита.
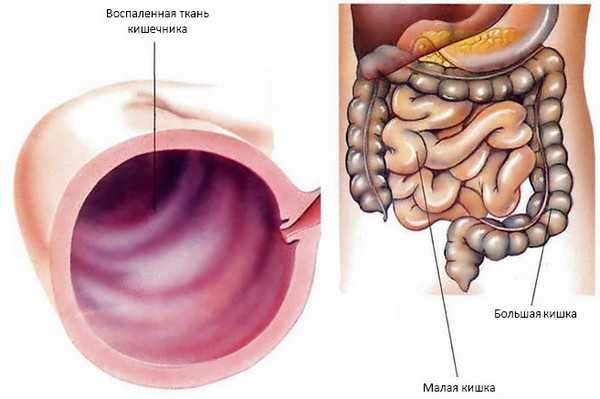
Воспаленная ткань кишечника при энтероколите
При острой форме энтероколита у ребёнка симптомы проявляются очень ярко. Если же имеет место хроническая форма, то в таком случае периоды выражения симптомов чередуются с периодами ремиссии. Для недуга характерны следующие признаки:
- возрастание показателей температуры тела;
- снижение аппетита у малыша или же полный отказ употреблять какие-либо пищевые продукты;
- боль в области живота. Чаще всего болевой синдром присутствует в области пупка. Болевые ощущения проявляются периодически;
- головная боль;
- каловые массы приобретают гнилостный запах;
- иногда у малыша может возникать тошнота, и даже рвота;
- метеоризм;
- значительно страдает перистальтика кишечника. Периоды запоров чередуются с периодами диареи. Частота опорожнения кишечника может достигать до 15 раз за сутки.
У новорождённого ребёнка энтероколит может проявиться как сразу (с интенсивным выражением симптомов), так и протекать в скрытой форме (что особо опасно, так как недуг может перетечь в язвенно-некротизирующую форму). Клиническая картина будет стандартной – малыш беспокоен, часто срыгивает, животик вздут, появляется частый жидкий стул. Иногда в каловых массах новорождённого можно заметить примесь крови. Кроме этого, у ребёнка повышаются показатели температуры тела.
Энтероколит у новорождённых возникает по следующим причинам:
- кишечные инфекции;
- заражение стафилококком;
- нарушение пищеварения, спровоцированное нарушением режима лактации;
- приём антибактериальных лекарственных средств во время вынашивания ребёнка или ж в период кормления грудью.
Самое тяжёлое осложнение, которое может проявиться при этом недуге – язвенно-некротизирующий энтероколит у новорождённых. Патология чрезвычайно опасная, так как сопровождается формированием глубоких язв на стенках кишечника, а также некрозом тканей. Язвенно-некротизирующий тип недуга предполагает комплексное лечение и обязательно в стационарных условиях. Важно знать, что процент летальности достаточно высок – до 35%.
Если врач предполагает прогрессирование у малыша энтероколита, то ему следует провести целый комплекс диагностических мероприятий, который будет включать в себя методы как лабораторной, так и инструментальной диагностики. В первую очередь ребёнка отправляют на сдачу крови, урины и кала. Анализы позволяют выявить лейкоцитоз, указывающий на прогрессирование воспалительного процесса. Кроме этого, в каловых массах может быть обнаружена слизь и эритроциты. Обязательно проводится бактериальный посев кала, чтобы выявить возбудителя.
Для оценки состояния кишечника назначается колоноскопия или УЗИ. Чтобы оценить его моторную функцию выполняется ирригоскопия с применением контрастного вещества, вводящегося в задний проход при помощи клизмы. Лечение энтероколита у детей расписывается только после получения всех результатов анализов.
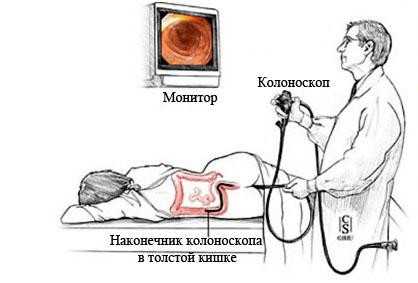
Процедура колоноскопия
Чтобы нормализовать состояние ребёнка и устранить симптомы патологии, проводятся следующие мероприятия:
- назначение антибактериальных лекарственных средств, если причиной развития патологии стала патогенная активность бактерий;
- диета при энтероколите;
- назначение лекарственных средств для борьбы с дисбактериозом;
- приём антивоспалительных препаратов;
- назначение средств для нормализации водно-солевого баланса в организме малыша;
- если есть необходимость, то больному назначаются антипаразитарные лекарственные средства;
- употребление витаминных комплексов;
- периодическое применение микроклизм с отваром ромашки, коры дуба, маслом шиповника – поможет нормализовать процесс выделения каловых масс.
Чтобы у малыша никогда не возникло данное заболевание, следует соблюдать несколько рекомендаций по его профилактике. В первую очередь следует тщательно соблюдать гигиену, особенно мыть руки перед приёмом пищи. Рацион питания должен быть сбалансированным. Родителям нужно обязательно следить за тем, ежедневно ли ребёнок опорожняет кишечник.
okgastro.ru
