Узнаем что есть, чтобы запоров не было? Узнаем что нужно есть кормящей маме, чтобы не было запоров у ребенка?
Запоры – беда многих людей, о которой не принято говорить вслух. Кто-то в таком случае бросается покупать специальные свечи, другие заваривают слабительные травы, но все это не устраняет причину проблемы. А кроется она в первую очередь в неправильном питании. Конечно, мы все любим ставить в пример соседа, который ест и пьет что душе угодно и не страдает от неполадок с кишечником. Однако у всех организмы разные, а проблемы не всегда выявляются в одночасье. Но неправильное питание – это самый верный путь к развитию запоров. Сегодня мы поговорим о том, что есть, чтобы запоров не было совсем.
Анализируем свой рацион
В первую очередь, потребуется составить пищевой дневник и внимательно рассмотреть, что именно и сколько вы съедаете в течение дня. Если после этого вы по 2-3 дня не можете опорожнить кишечник или прибегаете к помощи слабительных, значит, этот набор продуктов точно не является оптимальным. Проанализировав его и исключив все, что мешает вашему кишечнику нормально функционировать, вы поймете, что есть, чтобы запоров не было. В первую очередь, на регулярность опорожнения кишечника влияют пищевые волокна. Они находятся в овощах и фруктах, в злаках. В норме организму требуется 25 г этих веществ в день. При хронических запорах цифра увеличивается до 50 грамм. Для того чтобы получить такое количество пищевых волокон, нужно съесть 1.5 кг овощей и фруктов за день. Однако мы сейчас пойдем от противного и расскажем, что нужно исключить из рациона, пока проблема не разрешится.
Проанализировав его и исключив все, что мешает вашему кишечнику нормально функционировать, вы поймете, что есть, чтобы запоров не было. В первую очередь, на регулярность опорожнения кишечника влияют пищевые волокна. Они находятся в овощах и фруктах, в злаках. В норме организму требуется 25 г этих веществ в день. При хронических запорах цифра увеличивается до 50 грамм. Для того чтобы получить такое количество пищевых волокон, нужно съесть 1.5 кг овощей и фруктов за день. Однако мы сейчас пойдем от противного и расскажем, что нужно исключить из рациона, пока проблема не разрешится.
Убираем до лучших времен
На первом месте в этом списке белый хлеб из муки высшего сорта и кондитерские изделия. Кстати, отказавшись от этих продуктов, вы не только нормализуете работу кишечника, но и сможете сбросить вес без дополнительных усилий. Ниже мы поговорим о том, что есть, чтобы запоров не было, а пока продолжим наш список.
Жирные и наваристые бульоны, манная и рисовая крупы, консервы и копчености, а также рыба жирных сортов — это все то, что откладывается на неопределенный срок в сторону. Нужно отказаться от жирных сортов мяса, жареных и сваренных вкрутую яиц. Откажитесь также от грибов, редьки и чеснока. Категорически не рекомендуются кремовые изделия и шоколад. Хочется сладкого? Ваши друзья — курага, чернослив и финики. Полностью убрать из рациона нужно маргарин, животные жиры, горчицу и хрен, жирные соусы. Исключаются крепкий кофе и чай, любые алкогольные напитки. Однако довольно о том, чего нельзя. Надо обсудить, что есть, чтобы запоров не было.
Нужно отказаться от жирных сортов мяса, жареных и сваренных вкрутую яиц. Откажитесь также от грибов, редьки и чеснока. Категорически не рекомендуются кремовые изделия и шоколад. Хочется сладкого? Ваши друзья — курага, чернослив и финики. Полностью убрать из рациона нужно маргарин, животные жиры, горчицу и хрен, жирные соусы. Исключаются крепкий кофе и чай, любые алкогольные напитки. Однако довольно о том, чего нельзя. Надо обсудить, что есть, чтобы запоров не было.
Диета для молодой мамы
Именно в момент, когда у женщины рождается ребенок, проблема правильного питания встает наиболее остро. Теперь уже не только сама молодая мама, но и ее новорожденный малыш будут страдать от запоров и сопутствующих болей, если она не сможет выработать правильную диету. Поэтому самое время разобраться, что нужно есть, чтобы не было запоров. В первую очередь, нужно учесть, что все, съедаемое мамой, пройдет и через организм ребенка. А его пищеварительная система только включается в работу. Поэтому относиться к ней нужно очень бережно. После родов женщине нужно питаться, как после длительной голодовки, понемногу увеличивая порции и вводя в рацион новые продукты.
После родов женщине нужно питаться, как после длительной голодовки, понемногу увеличивая порции и вводя в рацион новые продукты.
Питание в первые три дня после родов
Мы переходим к практическим рекомендациям о том, что нужно есть, чтобы не было запоров. В эти дни лучше исключить твердую пищу. Источником питания будет кефир. Дополнением к нему будут отвар крапивы, сладкий чай, клюквенный сироп. Можно также включать куриный бульон с нарезанным в него яйцом. Начиная с третьих суток постепенно приучаем организм к твердой пище. Кстати, этот прием поможет всем людям, страдающим запорами. На три дня перейдите на питьевой режим, после чего заново запустите свою систему питания.
Возвращение из роддома
В этот момент обычно возникает еще больше вопросов на тему того, что есть кормящей маме, чтобы у ребенка не было запора. По-прежнему нужно сохранять питьевой режим. Пить нужно не менее литра в день. Очень хорошо вводить с этого времени в рацион каши. Меняйте овсяную и гречневую, пшеничную и пшенную. Варите обязательно на воде без соли. Два раза в день можно полакомиться запеченными яблоками. Отличным дополнением станет дважды в день овощное рагу. Воздержитесь от употребления картофеля и капусты. Также дважды в день порадуйте себя овощным или фруктовым супом.
Варите обязательно на воде без соли. Два раза в день можно полакомиться запеченными яблоками. Отличным дополнением станет дважды в день овощное рагу. Воздержитесь от употребления картофеля и капусты. Также дважды в день порадуйте себя овощным или фруктовым супом.
Добавляем разнообразия в рацион
Инструктаж о том, что есть кормящей маме, чтобы у ребенка не было запора, проводят еще в роддоме. Однако врачи перестраховываются и на всякий случай запрещают есть практически все, чем повергают молодую маму в некоторое замешательство. Это нельзя назвать правильным подходом. Запор может возникнуть и гораздо позже, когда все запреты уже забудутся. Поэтому гораздо лучше будет научить женщину, как восстановить деятельность желудочно-кишечного тракта. Эта модель может быть использована в любое время, когда по той или иной причине у вас случился запор. Однако мы продолжим ее описание на основе модели питания мамы новорожденного малыша.
Когда вашему ребенку исполнилась неделя, можно больше не ограничивать себя в жидкости. Пить можно до двух литров воды в день, небольшими порциями. В меню, дополнительно к овощному рагу, супу и каше следует добавить сухари из черного хлеба, сыр и отварную морскую рыбу. Один раз в неделю можно говядину. Овощи и фрукты без ограничения, но вводить в рацион их лучше по одному. Орехи в рационе приветствуются все, кроме грецких. Однако это еще не все, что нужно есть кормящей маме. Чтобы не было запоров у ребенка, как раз и нужно последовательное включение новых продуктов в рацион, а вовсе не голодная диета. Приведенная диета рассчитана на две недели.
Пить можно до двух литров воды в день, небольшими порциями. В меню, дополнительно к овощному рагу, супу и каше следует добавить сухари из черного хлеба, сыр и отварную морскую рыбу. Один раз в неделю можно говядину. Овощи и фрукты без ограничения, но вводить в рацион их лучше по одному. Орехи в рационе приветствуются все, кроме грецких. Однако это еще не все, что нужно есть кормящей маме. Чтобы не было запоров у ребенка, как раз и нужно последовательное включение новых продуктов в рацион, а вовсе не голодная диета. Приведенная диета рассчитана на две недели.
Питание без ограничений
После того как вашему крохе исполнился 21 день, вы можете переходить на обычный рацион питания. За это время его пищеварительная система познакомилась со всеми видами пищи и успела заселиться полезными бактериями. Что надо есть, чтобы не было запоров, вы уже знаете, это в первую очередь источники пищевых волокон: овощи и фрукты, цельзерновые хлебцы, отварные и приготовленные на пару мясо и рыба.
С этого времени вводятся в рацион куриные яйца, 1 раз через два дня. Курицу можно есть 1 раз в неделю, желательно с большим количеством овощей. Мясо и рыбу желательно чередовать через день. Очень полезно пить натуральный кефир и баловать себя ягодами и фруктами.
Молоко для кормящей мамы
Продолжая тему о том, что есть маме, чтобы у ребенка не было запоров, хочется вспомнить наставления старшего поколения о том, что кормящая женщина должна пить много молока. В течение первых девяти месяцев после родов при наличии грудного вскармливания, наоборот, все молочные продукты нужно исключить из рациона. Они содержат избыточный кальций и гормон роста мышечной массы, который хорошо подходит для теленка, но вовсе не нужен малышу. К тому же в коровьем молоке содержатся микроорганизмы и антитела, которые могут быть чуждыми вашему ребенку.
Вместо заключения
Мама должна очень внимательно следить за своим рационом. Крайне важно, чтобы он был полноценным, сбалансированным, ведь ребенок растет очень быстро и ему нужны для этого все питательные вещества. Подытожим, что кушать, чтобы не было запоров. Это салаты из свежих овощей и зелени, винегрет и рассыпчатые каши. Обратите внимание, не вязкие, густые, как рисовая и манная. Идеальным выбором станут овсяная и гречневая, кукурузная, перловая. Обязательно варите овощные супы, блюда из мяса и рыбы. Включайте в рацион продукты, известные слабительным действием. Это сырые овощи и фрукты, морская капуста, сливы и абрикосы, бананы, кисломолочные продукты и хлеб из муки грубого помола. Очень полезны в этом плане морковь и свекла, а также тыква.
Подытожим, что кушать, чтобы не было запоров. Это салаты из свежих овощей и зелени, винегрет и рассыпчатые каши. Обратите внимание, не вязкие, густые, как рисовая и манная. Идеальным выбором станут овсяная и гречневая, кукурузная, перловая. Обязательно варите овощные супы, блюда из мяса и рыбы. Включайте в рацион продукты, известные слабительным действием. Это сырые овощи и фрукты, морская капуста, сливы и абрикосы, бананы, кисломолочные продукты и хлеб из муки грубого помола. Очень полезны в этом плане морковь и свекла, а также тыква.
А вот легкоусвояемые углеводы – это как раз то, от чего нужно отказаться. Это сахар и выпечка, кондитерские изделия, сладкие напитки. Исключите и аллергены. Это в первую очередь мед и цитрусовые, натуральный кофе и какао, шоколад и консервы, клубника и малина, острые приправы. Некоторые продукты вызывают колики у ребенка, поэтому в большом количестве не следует употреблять лук и бананы, виноград, квашеные овощи, помидоры, арбузы, огурцы и бобовые.
Методы лечения запоров во время беременности
В чем проблема?
Термин «запор» определяется как трудности прохождения стула и уменьшение частоты стула (дефекаций — движений кишечника по его опорожнению). Запор характеризуется дискомфортом, чрезмерным напряжением, твердым или комковатым стулом, ощущением неполного опорожнения, и нечастыми испражнениями. Запор является распространенным симптомом во время беременности. Это может быть результатом влияния комбинации факторов, включающих гормональные изменения (сдвиги) во время беременности, влияющие на пищеварительную систему, низкую физическую активность и изменения привычного питания во время беременности. Кроме того, когда плод (ребенок) растет, он может сдавливать кишечник матери и тем самым вызывать задержки опорожнения кишечника / препятствия.
Запор характеризуется дискомфортом, чрезмерным напряжением, твердым или комковатым стулом, ощущением неполного опорожнения, и нечастыми испражнениями. Запор является распространенным симптомом во время беременности. Это может быть результатом влияния комбинации факторов, включающих гормональные изменения (сдвиги) во время беременности, влияющие на пищеварительную систему, низкую физическую активность и изменения привычного питания во время беременности. Кроме того, когда плод (ребенок) растет, он может сдавливать кишечник матери и тем самым вызывать задержки опорожнения кишечника / препятствия.
Почему это важно?
Запор во время беременности связан с нарушением качества жизни и приносит страдание беременным женщинам, а также физические проблемы, включая развитие геморроя. Предложен ряд вариантов лечения, включая использование лекарств, пищевых добавок или изменения диеты.
Как правило, первоначально рекомендуется использовать не медикаментозные вмешательства (изменения в диете, потребление воды и упражнения), и в случае их неэффективности или недостаточности, — медикаментозные (фармакологические) вмешательства. Медикаментозные вмешательства включают широкий круг лекарств: смазочные средства (любриканты), средства, способствующие формированию объемного стула, осмотические и стимулирующие слабительные, смягчители стула (смягчающие слабительные), клизмы и суппозитории (слабительные средства в свечах и клизмах).
Медикаментозные вмешательства включают широкий круг лекарств: смазочные средства (любриканты), средства, способствующие формированию объемного стула, осмотические и стимулирующие слабительные, смягчители стула (смягчающие слабительные), клизмы и суппозитории (слабительные средства в свечах и клизмах).
Этот обзор рассмотрел преимущества медикаментозных и не медикаментозных вмешательств в лечении запора во время беременности, а также, являются ли они безопасными для женщин и детей.
Какие доказательства мы нашли?
Мы выявили четыре исследования, но только в двух исследованиях (в общей сложности 180 женщин) были получены данные для анализа. В этих исследованиях сравнивали стимулирующие слабительные с объемными слабительными и пищевые добавки (пищевые волокна) с отсутствием вмешательства. Включенные исследования были признаны исследованиями среднего (умеренного) качества.
Мы рассмотрели два основных сравнения. В первом сравнении, мы обнаружили, что стимулирующие слабительные могут быть более эффективными в лечении запора, чем объемные слабительные (среднее качество доказательств ). Однако это также может привести к большему дискомфорту в животе (низкое качество доказательств) и к диарее (среднее качество доказательств). Мы не обнаружили различий в удовлетворенности женщин (среднее качество доказательств). Второе сравнение между добавками волокон и отсутствием вмешательства, позволило установить, что добавки волокон могут быть эффективными в увеличении частоты стула (
Однако это также может привести к большему дискомфорту в животе (низкое качество доказательств) и к диарее (среднее качество доказательств). Мы не обнаружили различий в удовлетворенности женщин (среднее качество доказательств). Второе сравнение между добавками волокон и отсутствием вмешательства, позволило установить, что добавки волокон могут быть эффективными в увеличении частоты стула (
Не было исследований, рассматривавших другие виды вмешательств, такие как осмотические слабительные, смягчающие стул средства (слабительные, способствующие размягчению каловых масс), смазки (смазывающие слабительные средства — любриканты), клизмы и суппозитории (свечи).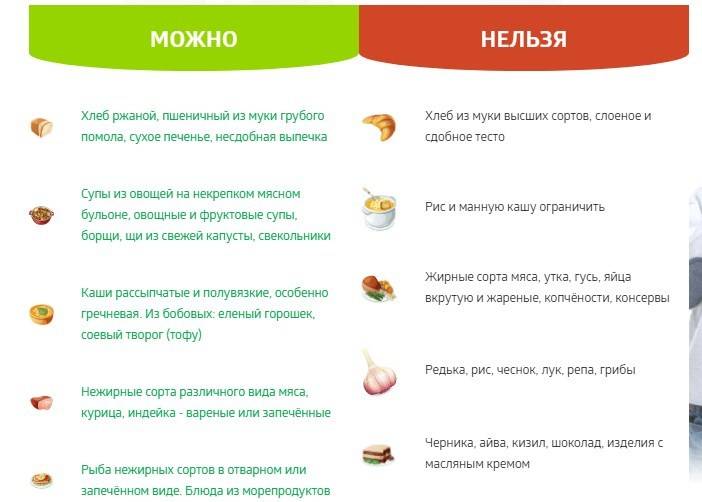
Что это значит?
Те немногие доказательства, что имеются, позволяют предполагать, что диетические добавки, богатые волокнами (или клетчаткой — объемные слабительные или наполнители) могут увеличивать частоту стула. При выборе между стимулирующими или объемными слабительными: стимулирующие слабительные могут лучше облегчить запор, но в большей степени вызвать дискомфорт в животе и диарею.
Необходимо больше исследований в этой области.
Запор у младенца — что делать, причины и симптомы закрепа у грудничка
05 декабря 2019
Грудничками считаются дети от момента рождения до года. На этот период (по крайней мере первых 6 месяцев) рекомендуется грудное вскармливание, которое способно полностью обеспечивать потребности младенца до введения прикорма. Однако, по различным причинам грудное вскармливание может быть заменено на искусственное.
Проведено множество сравнительных исследований грудного и искусственного вскармливания. Большинство педиатров все же настаивают на грудном вскармливании малыша, но, как показывает опыт, оно не гарантирует полного здоровья и даже при кормлении грудью могут наблюдаться проблемы со стороны пищеварительной системы. Одной из наиболее частых проблем, с которой сталкиваются родители являются запоры у грудничков. Причины данного состояния часто могут быть обусловлены физиологическими особенностями пищеварительной системы младенца, но нередко являются и патологическими. Поэтому очень важно вовремя обратить внимание на запоры у грудничков и обратиться к врачу.
Большинство педиатров все же настаивают на грудном вскармливании малыша, но, как показывает опыт, оно не гарантирует полного здоровья и даже при кормлении грудью могут наблюдаться проблемы со стороны пищеварительной системы. Одной из наиболее частых проблем, с которой сталкиваются родители являются запоры у грудничков. Причины данного состояния часто могут быть обусловлены физиологическими особенностями пищеварительной системы младенца, но нередко являются и патологическими. Поэтому очень важно вовремя обратить внимание на запоры у грудничков и обратиться к врачу.
Далее в статье рассмотрим такие вопросы, как: причины возникновения запоров у грудничков, лечение запоров, а также симптомы и почему возникают запоры при разных видах вскармливания.
Причины возникновения запора у младенца
Прежде чем перечислять причины запора у грудничка, следует ознакомиться с особенностями строения и функционирования его пищеварительной системы. Это поможет лучше понять, почему возникает запор у младенца.
Первая особенность пищеварительной системы младенцев — это небольшие размеры желудка (в первый месяц жизни его объем составляет около 100 мл, а затем постепенно увеличивается) и его горизонтальное расположение. Пища у младенцев задерживается около 2,5-3 часов, а при искусственном вскармливании — немного дольше. Но основная особенность, способствующая развитию такой проблемы, как запор у младенца — это длинный кишечник и слабые мышцы живота.
Так, в норме частота стула у младенцев первого года жизни может совпадать с частотой кормления (до 6 раз). С возрастом она уменьшается и к моменту введения прикорма составляет примерно 2 раза в день, а у детей на искусственном вскармливании — 1 раз в сутки. В норме у грудничков кал кашицеобразный.
Запором принято считать: если интервал между актами дефекации у младенца увеличивается, если опорожнения систематичны, но недостаточные, а сам кал не кашицеобразный характер, а плотный, фрагментированный.
О запоре у детей до 3 лет принято говорить, если число дефекация составляет менее 6 раз в неделю.
Наиболее частые причины запора у грудничка следующее:
- Генетическая склонность.
- Перинатальная энцефалопатия, например, в результате гипоксии, или травмы (ДЦП).
- Неправильный режим дня и питания кормящей матери.
- Нарушение вскармливания и питьевого режима.
- Врожденная патология и аномалии развития.
- Незрелость пищеварительной системы грудничка.
- Нарушение микробиоценоза кишечника.
- Употребление некоторых медикаментозных средств.
- Метаболические нарушения.
- Заболевания спинного мозга.
- Болезнь Гришпрунга и др.
От чего у грудничков появляется запор при разных видах вскармливания
Выше были перечислены основные причины, отчего у грудничка запоры. Как видим, такая проблема может возникнуть независимо от вида вскармливания — нередко встречается запор у грудничка на грудном вскармливании, на смешанном и даже на полностью искусственном.
Как видим, такая проблема может возникнуть независимо от вида вскармливания — нередко встречается запор у грудничка на грудном вскармливании, на смешанном и даже на полностью искусственном.
При грудном вскармливании запор может возникнуть вследствие различных причин, среди которых:
- Избыточное употребление кормящей женщиной животных жиров (сливочное масло, свинина и другие жирные сорта мяса) и недостаток в рационе кисломолочных продуктов, пищевых волокон.
- Недокормливание, или перекормливание ребенка.
- Гипогалактия у матери.
- Наличие дефектов ротовой полости у малыша, вялое сосание, срыгивание.
- Обезвоживание (несоблюдение питьевого режима, лихорадка и др.).
- Непереносимость лактозы.
- Прием кормящей мамой некоторых медикаментов.
Очень часто появляется запор у грудничков на смешанном вскармливании. Причины этого могут крыться в следующем:
- Слишком густая смесь.

- Неправильно подобранная смесь.
- Несоблюдение питьевого режима и др.
Очень часто запор развивается после введения прикорма, особенно если первый прикорм был введен резко и в большом количестве.
Какие продукты могут вызвать запор у грудничка? Развитие запора может спровоцировать введение в рацион младенца зерновых и твердой пищи, яблочного, грушевого пюре, макаронов, баклажанов, жирных сортов мяса, яиц, продуктов с кофеином и др.
Симптомы запора у младенца
Запор у младенца длительное время может не обращать на себя внимание родителей. В первую очередь это может быть обусловлено отсутствием представлений о том, сколько раз в день должен отходить кал у младенца и какого он должен быть характера. При такой проблеме, как запор у грудничка, симптомы могут быть незначительно выражены, а часто сопровождаются и неспецифическими симптомами. Итак, когда можно заподозрить запор у грудничка?
Симптомы запора следующие:
- Уменьшение количества актов дефекации (менее 6 раз в неделю).

- Малыш часто плачет без видимой на то причины и подтягивает ножки к животу;
- Каловые массы оформленные, твердые, фрагментированные, сухие;
- Ребенок не прибавляет в весе;
- Каломазание.
- Урчание в животе, повышенное газообразование.
- Признаки воспалительного процесса или раздражения вокруг анального отверстия.
- Нарушение сна.
Если же дефекация происходит реже, чем обычно, но ребенок хорошо ест, не капризничает, не наблюдается ничего из вышеописанного, то запор у младенца скорее всего отсутствует. Но что делать, если у младенца все же запор?
Что делать, если у младенца запор?
Многие родители не знают, что делать, если у ребенка запор, хотя могут и самостоятельно распознать его. В первую очередь необходимо пересмотреть рацион малыша и кормящей мамы, исключить продукты, способствующие запору, скорректировать частоту и объем кормлений, наладить питьевой режим.
Если это не помогает то следует обязательно обратиться за консультацией к педиатру, а не проводить лечение запора у грудничка самостоятельно.
Как и чем лечить запоры у грудничка
Прежде, чем лечить запор у грудничка, следует обязательно проконсультироваться с врачом, пройти необходимые обследования для исключения органической патологии.
Итак, как лечить запор у грудничка? В большинстве случаев запоры у младенцев физиологические, то есть обусловлены анатомо-физиологическими особенностями пищеварительной системы малыша, характером его вскармливания. Учитывая это, лечение запора у грудничков предусматривает следующее:
- Коррекция рациона кормящей женщины и малыша.
- Коррекция питьевого режима малыша.
- Назначения пробиотиков.
- Назначение курса массажа и гимнастики, которые улучшают моторику кишечника.
При отсутствии эффекта и по назначению врача могут назначаться осмотические и объемдающие слабительные, а также мягчительные средства.
Детский Клинико Диагностический центр в Домодедово
04.02.2021 Анна
Добрый день . Сыну 2 года , с рождения проблемы со стулом , кровь , слизь, диарея. На этом фоне в 8 месяцев был парапроктит. Сейчас моментами стул нормализовался , моментами кашеобразный . Из за этого воспаляешься шрам , от операции. Диета и приём лекарств не всегда эффективны. Какие обследование или что ещё можно сделать ?
Уважаемые родители наших пациентов!
В связи со сложившимися обстоятельствами, мы вынуждены временно приостановить принятие вопросов к гастроэнтерологу (вопросов, касательных проблем с желудочно-кишечным трактом, нарушений дефекации и пищеварения, расстройств стула, изменений в анализах кала).
О возобновлении практики «Вопрос к гастроэнтерологу» мы сообщим дополнительно.
С уважением, руководство ООО «ДДЦ».
03.02.2021 Кристина
Здравствуйте, моей дочке сейчас 3 года, и неё овечий ккал твёрдый как камень, бывает по отдельности ккал горошинками, а бывает как большой слипшийся твёрдый ккал. Мы года 2 назад были у гастроэнтеролога, она сказала сесть на диету и давать слабительное 2 месяца. Но нам не особо это помогло, но раньше у дочки и кровь была, ккал царапал стенки кишки. Сейчас крови нет, но какает по прежнему, слабительное эффекта не даёт. И ещё у дочки анус твёрдый. Подскажите что делать?
Мы года 2 назад были у гастроэнтеролога, она сказала сесть на диету и давать слабительное 2 месяца. Но нам не особо это помогло, но раньше у дочки и кровь была, ккал царапал стенки кишки. Сейчас крови нет, но какает по прежнему, слабительное эффекта не даёт. И ещё у дочки анус твёрдый. Подскажите что делать?
Здравствуйте. Безусловно нужен осмотр врача гастроэнтеролога или педиатра. Необходима терапия. Желательно накануне сдать свежие анализы: клинический анализ крови, общий анализ мочи, копрологию. Выполнить УЗИ брюшной полости. Для профилактики и лечения запоров нужна диета, обязательно соблюдать питьевой режим, воды принимать до 800-1000 мл в сутки. Продукты богатые клетчаткой, овощи, фрукты, кисломолочные продукты, ограничить мучное, особенно свежую выпечку, сладкое.
31.01.2021 Елена
Здравствуйте, скажите пожалуйста стоит ли беспокойтся? Ребёнку год и 10 месяцев перестали пить смесь перешли на обычное молоко кал стал как козьи какшки, но не всегда когда нормальный когда твёрдые круглые камушки, к какому врачу нужно нам обратиться и какие анализы сдавать? Или это бывает у деток и не стоит переживать?
Здравствуйте. При прикорме или переходе на другую пищу- в вашем случае молоко, стул изменился по типу «овечьего», так его называют гастроэнтерологи. Вам надо сдать копрограмму, анализ кала на дисбактериоз , выполнить УЗИ брюшной полости и прийти на прием к гастроэнтерологу, приходите будем рады помочь.
При прикорме или переходе на другую пищу- в вашем случае молоко, стул изменился по типу «овечьего», так его называют гастроэнтерологи. Вам надо сдать копрограмму, анализ кала на дисбактериоз , выполнить УЗИ брюшной полости и прийти на прием к гастроэнтерологу, приходите будем рады помочь.
02.02.2021 Татьяна
Здраствуйте. Ребёнку 3 года, вес 15кг почти, рост 97см. Опишу проблему, ребёнок стал говорить что болит живот но как попукает или сходит по большому всё проходит может до 5 раз в день ходить по большому, потом вроде стало всё хорошо. Теперь мы переболели простудой антибиотики не принимали и тут опять болит живот всё тоже самое по 5 6 раз в день ходим по большому и потом живот проходит не плачет ходит житковато чуть бывает даже не переваренная пища совсем немного цвет ну вроде коричневый обычно но помоему есть не много как слизи чтоли, ходит может один раз прям много потом совсем по чуть чуть. Кушает яблоки бананы борщ без пережарки томат свой домашний совсем чуть чуть супы куриные один раз в день ломтик детского шоколада киндер и т. д. нагетсы чай котлеты творожки детские, до этого давали ну немного сухарики ржаные со сметаной кушает хорошо аппетит есть сам просит насильно не кормлю очень активный бегает играет и вот два дня подряд почти как покушает идёт сразу в туалет и мы ещё на груди сидим до сих пор. Что это у нас может? К врачу записались конечно.
д. нагетсы чай котлеты творожки детские, до этого давали ну немного сухарики ржаные со сметаной кушает хорошо аппетит есть сам просит насильно не кормлю очень активный бегает играет и вот два дня подряд почти как покушает идёт сразу в туалет и мы ещё на груди сидим до сих пор. Что это у нас может? К врачу записались конечно.
Добрый день! При болях в животе, неустойчивом, непереваренном стуле, учащенной дефекации нужно исключать ферментативную недостаточность кишечника, глистную инвазию, лямблиоз кишечника. Для этого необходимо сделать УЗИ брюшной полости, сдать общий анализ кала (копрологию), кал на антигены лямблий качественно, 3-х кратно кал на яйца гельминтов , соскоб на энтеробиоз. Дополнительное обследование, если оно будет необходимо, врач назначит после осмотра ребёнка. Здоровья вам, гастроэнтеролог М. Н. Горошанская
02.02.2021 Александра
Добрый день. Малышу 9 мес, на на гв+прикорм 3 раза в день, аллергия на бкм, железодефицитная анемия( снижен ферритин при нормальном гемоглобине) 2 недели назад сдавали оак все показателив возрастной норме. Из препаратов принимаем текнофер, аквадетрим, биогая.
Жалобы на постоянный метеоризм( ребенок плохо спит по ночам). Последнюю неделю малыш ходит в туалет от 1 до 4 раз( ккал кашецеобразный, от светложелтого до коричневого цвета, небольшое количество), до этого стул был 1 раз в 2-3 дня. Новых продуктов не вводила.
Мама придерживается безмолочной диеты.
Каши кушает безмолочные, глютеновые.
Малыш активный, хорошо набирает вес, аппетит отличный, но повышенное газообразование очень беспокоит.
В 1 месяц и 4 делали узи брюшной полости было повышено газообразование, в пол года делали копрограмму- была не совершенна ферментативная система.
Подскажите, какое обследование пройти, чтобы выяснить причину повышенного газообразования? Может ли анемия быть одной из причин?
Из препаратов принимаем текнофер, аквадетрим, биогая.
Жалобы на постоянный метеоризм( ребенок плохо спит по ночам). Последнюю неделю малыш ходит в туалет от 1 до 4 раз( ккал кашецеобразный, от светложелтого до коричневого цвета, небольшое количество), до этого стул был 1 раз в 2-3 дня. Новых продуктов не вводила.
Мама придерживается безмолочной диеты.
Каши кушает безмолочные, глютеновые.
Малыш активный, хорошо набирает вес, аппетит отличный, но повышенное газообразование очень беспокоит.
В 1 месяц и 4 делали узи брюшной полости было повышено газообразование, в пол года делали копрограмму- была не совершенна ферментативная система.
Подскажите, какое обследование пройти, чтобы выяснить причину повышенного газообразования? Может ли анемия быть одной из причин?
Добрый день! Маловероятно, что причиной метеоризма является снижение ферритина. Копрологию нужно повторить, возможно сохраняется ферментативная недостачность. При жидком стуле показан анализ кала на углеводы. Если симптомы метеоризма постоянные, и есть при всех вариантах стула кал на дисбактериоз с определением чувствительности к бактериофагам может помочь в коррекции микрофлоры кишечника. Если метеоризм зависит от частоты и характера стула необходима коррекция рациона и питьевого режима. Стул через 1 — 2 дня не является нормой, причину такой редкой дефекации нужно уточнять. Обратитесь к врачу с пищевым дневником малыша за несколько дней, где будет указано количество и состав съеденной пищи, жидкости, интервалы между приёмами пищи, частота и характер стула. Здоровья вам, гастроэнтеролог М. Н. Горошанская.
Если симптомы метеоризма постоянные, и есть при всех вариантах стула кал на дисбактериоз с определением чувствительности к бактериофагам может помочь в коррекции микрофлоры кишечника. Если метеоризм зависит от частоты и характера стула необходима коррекция рациона и питьевого режима. Стул через 1 — 2 дня не является нормой, причину такой редкой дефекации нужно уточнять. Обратитесь к врачу с пищевым дневником малыша за несколько дней, где будет указано количество и состав съеденной пищи, жидкости, интервалы между приёмами пищи, частота и характер стула. Здоровья вам, гастроэнтеролог М. Н. Горошанская.
02.02.2021 Ольга
Добрый вечер. Ребенку 4 года. 1.5 недели назад заметила, что в конце на кале присутствует алая кровь.
Стул всегда по 2-4 раза в день. Запоров нет. Иногда бывает тугой, тужится!
Педиатр без осмотра посоветовала проставить облепиховые свечи. После 8 свечей, картина не меняется. Подскажите, что это может быть? И к какому врачу записаться? (Проктолог, хирург, гастроэнтеролог?)
Ребенок активный, кушает всё.
Заранее спасибо!
Подскажите, что это может быть? И к какому врачу записаться? (Проктолог, хирург, гастроэнтеролог?)
Ребенок активный, кушает всё.
Заранее спасибо!
Добрый вечер! Основной причиной наличия крови в конце акта дефекации у детей данной возрастной группы является острая анальная трещина.Также нельзя однозначно исключить другие заболевания ( полип толстой кишки , гемангиомы кишечника , энтероколит и т.д..) , при которых тоже в кале может присутствовать кровь. В первую очередь вам необходимо показаться детскому хирургу.При необходимости вы будете направлены на консультацию к другим специалистам и на дополнительные обследования.
02.02.2021 Марта
Добрый день!ребенку 1.5 месяца
Постоянно плачет ,срыгивает .
Запор уже 6 день
Не может сам какать.
На лице прыщики маленькие
С красными пятнами ,они то уходят то пять высыпают
Какаем только с помощью газоотводной трубкой
Газов тоже очень много
Схватывает постоянно живот у него
Стул у ребёнка желтоватый грязный цвет
С белыми комочками
Иногда какает очень жидко
Иногда густо
Ещё заметно в стуле как будто камешки
Когда их мнёшь они как крахмал рассыпаются . в общем меня это все пугает
Что это может быть?
Наш педиатр говорит что это не похоже на дисбактериоз
А мы думаем что это оно и есть
Потому что ещё выделяется слизь когда тужится
в общем меня это все пугает
Что это может быть?
Наш педиатр говорит что это не похоже на дисбактериоз
А мы думаем что это оно и есть
Потому что ещё выделяется слизь когда тужится
Уважаемая мамочка! Вы не указали на каком вскармливании Ваш малыш,это очень важно для понимания симптомов,возникших у ребёнка. Но для детей такого возраста невозможно дать рекомендации без осмотра ребёнка,распроса мамы,и при необходимости назначения анализов для выяснения причин возникшего состояния. Приходите на приём в наш центр,постараемся помочь Вашему малышу.
01.02.2021 Кристина
Здравствуйте, ребёнку 4месяца, высыпания на щеках мелкие красные прыщички(иногда сливаются в красное пятно)педиатр сказал пищевая аллергия и направил к аллергологу сказали атомический дерматит(и точно не пищевой), но я уверена что это не он, так как в других местах высыпания бывают очень очень редко и точечно, и он их не чешет. Последнее время начал после каждого кормления срыгивать молоком. Стул на сколько могу оценить нормальный, по несколько раз в день, по чуть чуть, желтый. Какие анализы можно сдать, что бы понять что это может быть? Сижу на гипоаллергенной диете(около двух недель), ребёнок на гв, но покраснения не уходят. УЗИ все делали, все в норме, кроме увеличенной лоханки у почки.
Последнее время начал после каждого кормления срыгивать молоком. Стул на сколько могу оценить нормальный, по несколько раз в день, по чуть чуть, желтый. Какие анализы можно сдать, что бы понять что это может быть? Сижу на гипоаллергенной диете(около двух недель), ребёнок на гв, но покраснения не уходят. УЗИ все делали, все в норме, кроме увеличенной лоханки у почки.
Добрый вечер Кристина. Очень часто, первые проявления атопического дерматита у малыша появляются на щечках, в виде, покраснения, сухости, пятнисто- папулёзной сыпи. Самой частой причиной может быть аллергия к коровьему белку и нарушения мамой диеты. Рекомендую на 2 недели полностью исключить все молочные продукты в вашем рационе, а так же красную рыбу и морепродукты, мёд, варенье, шоколад, сладости, орехи, цитрусовые. Если на вашей диете у ребёнка уменьшатся срыгивания и побледнеют щёки, то скорее всего это аллергия. Через 2 нед попробуйте постепенно ввести в свой рацион молочные продукты. Если вновь появится краснота, мелкая сыпь или сухость, та это аллергия на белок коровьего молока. К , сожалению, анализы крови на аллергены не вседа могут в таком возрасте быть информативными. Я бы посоветовала сдать ан.кала на копрологию, дисбактериоз, углеводы и записаться к нашим педиатрам на приём. Думаю, мы поможем вам разобраться с этой проблемой.
Если вновь появится краснота, мелкая сыпь или сухость, та это аллергия на белок коровьего молока. К , сожалению, анализы крови на аллергены не вседа могут в таком возрасте быть информативными. Я бы посоветовала сдать ан.кала на копрологию, дисбактериоз, углеводы и записаться к нашим педиатрам на приём. Думаю, мы поможем вам разобраться с этой проблемой.
01.02.2021 Жанна
Здравствуйте! Дочке 3 месяца. Родились в 37 неделе. С рождений запоры и колики. И зелёный стул. Пробиотики уже пили.
Здравствуйте. Зависит от того на какой смеси Вы находитесь или Вы на грудном вскармливании, какая прибавка у ребёнка, может быть ребёнок не доедает, может быть не подходит смесь. Если вы не делали УЗИ брюшной полости, то надо его сделать, чтобы исключить патологию. Нужен клинический анализ крови. Думаю лучше посетить врача для осмотра, сбора анамнеза и, таким образом, найти причину вашего запора.
30.01.2021 Кристина
Добрый день. Дочка 10 месяцев. Родились в срок. 40 недель. С весом 3626/52см. Спустя месяц от рождения мучали газики/колики. Потом запоры. Помогала трубочкой газоотводной. Спустя время, все нормализовалось. Сейчас нам 9,5 мес. Прикорм ЕП. Кушает все со стола. Водичкой допаиваю. Вес 8.200 начались сново запоры. Педиатр прописала хилак форте и кисломолочную смесь. От смеси всю ночь ребёнок мучается, кричит. Прошло 10 дней. Улучшений нет . Что нам делать?
Добрый день!Первое,что можно предпринять при запорах — корректировка питания и питьевого режима. Питание должно быть сбалансированным. Следует исключить избыточное потребление белков и жиров. В рационе необходимо достаточное употребление пищевых волокон(овощи и фрукты). Для детей первого года потребление воды должно быть около 100 мл в день.
Положительный эффект на пищеварение и моторику могут оказывать пробиотики.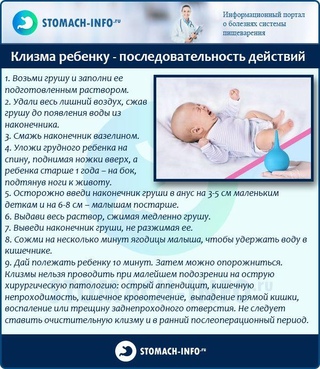 Для подбора лечения рекомендуется обратиться на прием к педиатру.
Для подбора лечения рекомендуется обратиться на прием к педиатру.
Что кушать в роддоме после родов в первые 5 дней и после — «MamaClub»
- Гречневая (обычная или зеленая) каша на воде с растительным (оливковым) маслом.
- Подсушенный зерновой хлеб или сухие хлебцы, не более 100 г при условии, что в день выпьете не менее 1,5 – 2 л чистой воды.
- Кусочек сливочного сыра.
- Кусочек отварной говядины, телятины или мясо кролика.
- 2-3 грецких ореха, желательно замоченных в воде на ночь.
- Кабачки, цветная капуста, брокколи в запеченном, тушеном, вареном виде.
- Яблоки или груша томленая в духовке.
- Жидкости до 2 литров, не горячая!: минеральная вода без газа , настой чаги или настой крапивы, которая влияет на сворачиваемость крови и сокращение матки.
Совет: Т.к. малыш привык получать питание через пуповину, и совсем не привык к получению еды обычным для нас образом, то очень важно постараться потерпеть и не нагружать его пищеварительную систему насколько это возможно. Не стоит сейчас экспериментировать с маслами с различным запахом и вкусом, а также откажитесь от крекеров, даже печенье “Мария” отложите на несколько дней. Количество выпитой жидкости указано очень условно, поскольку вопрос очень индивидуальный. Но учтите, что горячие напитки ускоряют прилив молока, а непривыкшей к этому процессу груди такое ускорение может прибавить болезненных ощущений. Достаточно пить маленькими глотками, но часто жидкость комнатной температуры.
Не стоит сейчас экспериментировать с маслами с различным запахом и вкусом, а также откажитесь от крекеров, даже печенье “Мария” отложите на несколько дней. Количество выпитой жидкости указано очень условно, поскольку вопрос очень индивидуальный. Но учтите, что горячие напитки ускоряют прилив молока, а непривыкшей к этому процессу груди такое ускорение может прибавить болезненных ощущений. Достаточно пить маленькими глотками, но часто жидкость комнатной температуры.
С 3 суток диета расширяется:
- Стараемся не пить слишком много жидкости, т.к. на 3-4 сутки происходит прилив молока.
- Печеное зеленое яблоко в фольге без меда или сахара.
- Овощи запеченные, тушеные, пареные: кабачок, брокколи, репа, брюква, цветная капуста.
- Каши из цельнозерновых хлопьев.
- Вегетарианские супы с небольшим количеством картошки.
- Отруби, как пищевая добавка для профилактики запоров и источник витаминов гр. В.
- Печенье типа “Мария” буквально пару штук – не более.

- Жидкость: к перечисленному выше добавляем 1 стакан бифидопростокваши, ряженки или молока, если Вы его вообще пьете. Компот из сухофруктов (некрепкий).
Совет: Объем жидкости регулируем по потребности, помня, что мало выпитой жидкости уменьшает объем “легкого” молока, т.е. первой фазы, а “тяжелое” молоко новорожденному в первые дни жизни особенно тяжело сосать и тогда он может просто не наедаться. А большое количество жидкости может увеличивать объем приливов и грудь будет испытывать пока еще не очень приятные ощущения. Регулируйте водяной баланс интуитивно и самостоятельно!
На 7 сутки диета расширяется дальше:
- Отварная рыба – внимание на кожу ребенка!
- Некрепкий некостный телячий бульон,
- Пшенная каша.
- Бурый рис «здоровье».
- Творог, желательно рыночный.
- Свежие зеленые яблоки
- Количество жидкости постепенно восстанавливаем до 2-2.5 литров.
- Настой петрушки или тысячелистника по необходимости.

- Настой крапивы отменяем!
Совет: Мясо лучше выбирать телячье, потому что это молодая корова, не успевшая набрать в себя “сюрпризов” взрослой коровы. Желательно, чтобы мясо на вашем столе было куплено у фермеров лично.
Как показывает практика, организм ребенка отрицательно реагирует не на мясо, а на химические препараты, которыми обкалывают мясную продукцию. Покупать мясо лучше лично у фермера, а не в интернет-магазине эко-товаров, которые могут продать вам продукцию мясного комбината под видом фермерского.
Категорически исключить в первую неделю свинину, курицу и баранину.
Такими хлопотами вы избавите себя и свою семью от не нужных забот в будущем.
Эта “строгая” диета после родов для мамы длиться ровно 21 день.
В течение этих трех недель исключаем следующие продукты, часто вызывающие аллергические и кишечные реакции:
- Копчености, сосиски.
- Кетчупы, майонезы.

- Капуста.
- Виноград.
- Газированные сладкие напитки.
- Все, содержащее консерванты, отдельно перечислим доширак, чипсы, любые полуфабрикаты.
- Куриные и рыбные бульоны.
- Икра.
- Рафинированные углеводы: пирожные, шоколад, манная каша.
- Тыква, морковь.
- Огурцы, помидоры, белокачанную капусту.
- Клубника, бананы, киви, апельсины, арбузы.
- Специи.
Совет: Все успеется. Не торопитесь! Эта диета всего на 3 недели пока малыш адаптируется к нашему миру. Стараемся не есть ничего красного, поскольку продукты красного цвета первые в списке аллергенов. Ничего с ярко выраженным вкусом. А также учитываем количество потребляемой клетчатки, которая в существенном объеме в организме приводит к газообразованию.
ЕСЛИ МЫ СДЕЛАЛИ ВСЕ ПРАВИЛЬНО
ЕСЛИ МАЛЫШ ПОТЕНЦИАЛЬНО ЗДОРОВ
ЕСЛИ ВАМ УДАЛОСЬ НАЛАДИТЬ ГРУДНОЕ ВСКАРМЛИВАНИЕ
ТО, ПОЗДРАВЛЯЕМ ВАС С ПЕРВЫМ СОВМЕСТНЫМ РЕЗУЛЬТАТОМ!
К 21 дню у ребенка начинают функционировать в полной мере его ферментативные системы и происходит окончательное заселение кишечника кишечной флорой.
Теперь в вашем дневнике питания могут появиться следующие продукты:
- Отварная кура.
- Яйца.
- Картофель запеченый в кожуре.
- Свекла.
- Овсяная каша.
- Груши, лимон.
- Сухое печенье (галеты).
- Блюда из сои.
- Брусничный и клюквенный морсы.
Совет: продолжайте вести пищевой дневничок до тех пор, пока вы не перепробуете все продукты способные вызвать аллергию или какие-либо кишечные проблемы у новорожденного.
Может быть, перечисленный ассортимент продуктов не покажется вам богатым, но при желании даже с ними можно питаться очень вкусно. Пусть это будет первым творческим испытанием для молодой мамы!
А в случае отсутствия творческого вдохновения, но с желанием сберечь здоровье и нервы безопасно для малыша и полезно для обоих можно употреблять следующие продукты:
1) гречу + гречку + гречишку
2) тушеный или печеный кабачок, броколи или цветную капусту с луком и сыром
3) запеченную или вареную телятину с рубленным свежим укропом
4) печенье “Мария” с ломтиком сыра
5) печеное яблоко и пару кураги или чернослива на десерт
А самый главный совет, который я хочу вам дать, что кушать в роддоме после родов можно и нужно!
Мариэль Волкова, специально для MamaClub
и девочек с клубных курсов для беременных.
Люблю Вас! Всё будет хорошо!!!!
Вам также может быть интересно:
* Видео: Как уложить ребенка в слинг
* Сколько должен писать ребенок
* Бесплатные курсы для беременных в СПб
* Список вещей в роддом для мамы и ребенка
* Родильные дома Санкт-Петербурга
Как часто котёнок должен ходить в туалет?
26.05.2020
За туалетом новорождённого котёнка пристально следит кошка-мать, заботливо вылизывая его и поддерживая чистоту. С появлением маленького котёнка в доме, ответственность за отслеживание правильной работы его пищеварительной системы ложится на хозяина.
От того, как часто котята ходят в кошачий туалет, зависит их будущее здоровье. Чтобы помочь питомцу в здоровом развитии, владельцу полезно знать, почему возникают проблемы со стулом, сколько раз месячные котята должны ходить в туалет, и что делать, если котёнок не ходит в туалет по большому.
Содержание статьи
Лоток для новорождённых котят
Мама-кошка помогает новорождённому котёнку ходить в туалет в первые три недели его жизни. Кошка, вылизывая своих детёнышей, не только очищает их от загрязнений и посторонних запахов, но и стимулирует кровообращение в органах пищеварения.
Благодаря такому массажу, котёнку легче избавиться от газов и опорожниться. Кошка слизывает все загрязнения, оставляя видимость того, что котёнок вовсе и не ходит в туалет.
«Внимание! Для того чтобы котенок мог без проблем попасть в лоток,важно чтобы лоток для котёнка имел низкие бортики».В случае если кошка по каким-то причинам не умеет оказывать котёнку должный уход, можно помочь ему самостоятельно. В ситуации, когда котёнок не хочет сходить по большому несколько дней, и для устранения последствий раздутого от газов живота, нужно проделать определённые действия.
С помощью мягкой кисточки или ватки, смоченной тёплой водой, бережно помассировать живот котёнка по часовой стрелке круговыми движениями. Дополнительно проводится мягкий массаж по направлению от головы к хвосту, продольными движениями.
Дополнительно проводится мягкий массаж по направлению от головы к хвосту, продольными движениями.
Лоток у месячных котят
По достижению трёхнедельного возраста, кишечник котёнка уже достаточно засёлён полезной микрофлорой, сформирован и готов к принятию взрослой пищи. В этом возрасте котёнок ещё питается молоком матери с постепенным прикормом в виде жидкого корма для котят или сметанообразного. Такой корм не травмирует кишечник и не требует слишком тщательного пережёвывания.
В трёхнедельном возрасте котенок должен ходить в туалет по большому ежедневно от 3-х до 6-и раз. В норме, фекалии котёнка должны быть кашицеобразными, равномерными и густыми. В них не должно быть примесей в виде слизи или не переваренных элементов пищи. Сам котёнок должен быть бодрым, а его живот мягким на ощупь и безболезненным. Неблагоприятным знаком для владельца являются слишком сухие или слишком жидкие фекалии котёнка.
При отсутствии стула у котёнка в течении 3-х или 4-х дней, требуется тщательно проанализировать рацион питомца. Помочь ему может массаж живота, микроклизма, небольшое количество растительного масла.
Помочь ему может массаж живота, микроклизма, небольшое количество растительного масла.
Туалет у взрослых котят
Котёнок переводится на взрослое питание с возраста от 1 до 3-х месяцев. В целом, фекалии кока становятся более оформленными. Количество посещений туалета, как и консистенция фекалий зависят от типа питания котёнка. При питании кормами с большим количеством клетчатки, количество дефекаций будет больше, чем при высокобелковом корме.
Подросший котёнок ходит в туалет по большому каждый день, а его фекалии должны быть без примеси крови, слизи, не переваренной пищи. Насторожить владельца должно то, что питомец часто ходит в туалет по большому с очень жидким калом.
Как часто котенок должен писать
При ответе на вопрос о том, как часто должен писать котенок, нужно учитывать количество потребляемой им жидкости. Количество мочи должно быть равно объёму выпитой жидкости. Совсем маленький котёнок, имеет маленький объём мочевого пузыря, и будет писать более часто, чем взрослый.
«Внимание! Если в рационе питания вашего питомца преобладает еда с повышенным содержанием клетчатки, количество посещений туалета может увеличиться».
Сам процесс мочеиспускания в норме, не должен причинять котёнку дискомфорт. Стоит обратить внимание качество и цвет мочи, её прозрачность, наличие примесей в виде крови и слизи.
Признаки того, что котёнок хочет в туалет:
- Котёнок скребёт по полу или по предметам лапками.
- Котёнок часто принюхивается к предметам вокруг, как бы ища подходящее место. Кошки часто ходят в туалет в тихие, укромные места, которые котёнок попытается найти в доме.
- Котёнок топчется на месте, присаживается, пищит.
- Если котёнок задумался о том, чтобы сходить в туалет, его глаза становятся как бы остекленевшими.
 В таких случаях нужно как можно быстрее перенести его в лоток.
В таких случаях нужно как можно быстрее перенести его в лоток.
Почему у котёнка возникают проблемы со стулом
На работу кишечника повлиял стресс. Котёнок может отказываться от посещения туалета из-за переживаний по поводу переезда в новый дом, смены хозяина, отрыва от матери. Чтобы помочь котёнку освоиться на новом месте, следует оградить его от шума, резких движений, игр с детьми. Котёнок сам должен начать играть на новой территории, бегать, посещать туалет. В ситуации если котёнок не опорожняется в течении 5-и дней, следует обратиться к ветеринару.
Из-за неправильного питания нарушается работа пищеварительной системы. В новом доме котёнок какое-то время должен придерживаться диеты старых хозяев, с постепенной примесью нового корма для кошек. При выборе готовых кормов стоит обратить внимание на специальные диеты для котят.
Если котёнок не ходит по большому более 5-и дней, даже привыкнув к новому месту и пище, то причиной проблем со стулом может быть запор. Прощупав живот питомца, можно определить наличие вздутия живота, которым обычно сопровождается запор.
Прощупав живот питомца, можно определить наличие вздутия живота, которым обычно сопровождается запор.
Признаком запора является и болезненный процесс дефекации у питомца. Сигналами запора также являются: долгое пристраивание на лотке, жалобное мяуканье.
Как справиться с проблемой запора у котёнка самостоятельно
Если питомец чувствует себя достаточно хорошо, можно попробовать справиться с запором у котёнка самостоятельно с помощью:
- Масла: в случае не посещения котёнком туалета в течение нескольких дней, можно давать простое растительное масло, в количестве не более половины чайной ложки в день. Ввести в рот его можно при помощи обыкновенного шприца без иголки, медленно, чтобы котёнок не захлебнулся. Вазелиновое масло также эффективно при запорах. Его можно добавлять при каждом кормлении по 0,5 мл, в сочетании с мягким лечебным массажем.
- Мыло: необходимо сделать маленький колышек из детского мыла, и ввести в задний проход.
 Перед введением, мыло следует смочить в тёплой воде. Такое действие удобнее проводить во время сна питомца. После неё, в течение нескольких часов, котёнок должен успешно сходить в туалет по большому.
Перед введением, мыло следует смочить в тёплой воде. Такое действие удобнее проводить во время сна питомца. После неё, в течение нескольких часов, котёнок должен успешно сходить в туалет по большому. - Медикаментов: о целесообразности и правильном использовании медикаментов нужно проконсультироваться с ветеринарным врачом.
- Клизма: процедура клизмирования в домашних условиях проводится только в полной уверенности её безвредности для котёнка. Относительно безопасна эта процедура только если причиной запора является именно неподходящее питание, а не непроходимость кишечника или заворот кишок. Существует список состояний, при которых клизма строго противопоказана: воспалительные процессы в кишечнике, кровотечения, выпадение прямой кишки, острые патологии органов брюшной полости, воспалительные процессы в кишечнике.
Самостоятельное клизмирование котёнка
Чтобы сделать клизму самостоятельно, понадобится шприц на 10 миллиграмм, тёплая кипячёная вода, вазелин или масло. Желательно делать процедуру с помощником: один будет держать котёнка, а второй медленно вводить заранее смазанный (вазелином или маслом) шприц, достаточно глубоко, чтобы жидкость распределялась по назначению.
Желательно делать процедуру с помощником: один будет держать котёнка, а второй медленно вводить заранее смазанный (вазелином или маслом) шприц, достаточно глубоко, чтобы жидкость распределялась по назначению.
Во время процедуры нужно медленно вводить воду, аккуратно прощупывая живот питомца, чтобы проконтролировать достаточное заполнение кишечника. Для котёнка на процедуру достаточно 50-100 мл воды.
Общая информация о туалете котёнка
Котёнок может ходить в лоток по маленькому от 10-и (в раннем периоде), до 5-и раз в день в период взросления. Если котёнок слишком редко (до 4-х раз в день), или слишком часто ходит в туалет по маленькому, или у него имеются другие настораживающие признаки (кровь, слизь в моче), владелец должен немедленно обратиться к ветеринару.
Месячные котята в среднем самостоятельно какают от 3-х до 6-и раз в день. Котёнок на новом месте часто не ходит в туалет по большому до 5-и дней. Если по прошествии адаптации к новому месту ситуация не меняется, нужно принимать меры.
Ответ на вопрос о том, как часто менять лоток, зависит от состава наполнителя для туалета. В целом, после каждого посещения лотка котёнком, в нём не должно оставаться следов и запаха, иначе котёнок попытается найти другое укромное место для отправления нужд.
мультидисциплинарная команда, мониторинг состояния – Благотворительный фонд «Добросердие»
Портал МИЛОСЕРДИЕ опубликовал запись и расшифровку вебинара Веры Змановской, главного внештатного специалиста по детской медицинской реабилитации Департамента здравоохранения Тюменской области
Добрый день, коллеги! Наш вебинар мы транслируем из города Чусового. Чудесный город! Мы первый раз в этом городе, и я его со вчерашнего вечера очень полюбила. Здесь очень спокойно. Давайте сегодня больше будем говорить о проблемах ДЦП, но коснемся разных двигательных проблем, потому что когда мы говорим о ДЦП, мы в первую очередь будем поднимать проблемы спастичности, нарушения двигательной активности, нарушения коммуникации, нарушения самообслуживания. И, конечно, если первая часть нашего вебинара будет посвящена именно программе наблюдения за детьми с ДЦП, то уже вторую часть мы будем говорить, непосредственно, о реабилитации.
И, конечно, если первая часть нашего вебинара будет посвящена именно программе наблюдения за детьми с ДЦП, то уже вторую часть мы будем говорить, непосредственно, о реабилитации.
Что же такое детский церебральный паралич?
Детский церебральный паралич представляет собой группу нарушений в развитии движений. Но основным синдромом, клиническим синдромом этого заболевания является синдром двигательных расстройств. В 2004 году в США было дано такое определение Международным семинаром по определению классификации детского церебрального паралича.
Что же это заболевание? Какие проблемы несёт за собой вот этот недуг? К сожалению, это заболевание неизлечимо, и мы должны с вами понимать, что никто сегодня не изобрел таких методов лечения которые могли бы исцелить человека от этого недуга.
Сегодня вообще ведется много дискуссий — является ли вообще ДЦП заболеванием? Может быть, это какая-то физическая недееспособность детского возраста, которая продолжается у человека в старшем возрасте. Соответственно, уже спорят о том — является ли это заболеванием и надо ли его лечить? Но, обратите внимание, даже сегодня сколько мы видим тяжелых медицинский осложнений ДЦП. Получается, что всё равно это надо лечить, всё равно надо вмешиваться. Но возникает вопрос: когда надо начинать вмешиваться и когда остановиться? Не может же лечение продолжаться всю жизнь?
Соответственно, уже спорят о том — является ли это заболеванием и надо ли его лечить? Но, обратите внимание, даже сегодня сколько мы видим тяжелых медицинский осложнений ДЦП. Получается, что всё равно это надо лечить, всё равно надо вмешиваться. Но возникает вопрос: когда надо начинать вмешиваться и когда остановиться? Не может же лечение продолжаться всю жизнь?
Это, наверное, одно из немногих заболеваний, когда мы не видим какого-то резкого начала этого заболевание и не видим его конца. То есть, получается, что оно постепенно развивается у ребенка в процессе жизни и продолжается всю его жизнь, до глубокой старости, сколько бы ни прожил этот человек.
Основные проблемы при ДЦП
У нас опубликован систематизированный обзор 2012 года, сделанный австралийской группой ученых под руководством Ионы Новак — это директор аналитического центра медицинской клиники. Вы видите его на слайде. Иона Новак с группой врачей проанализировала большое количество работ и показала, какое количество осложнений сопутствующих патологий несёт ДЦП.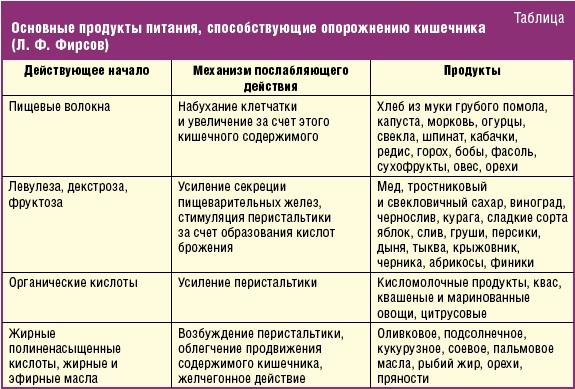
Три из четырёх детей с ДЦП — 75% — испытывают боль.
Можете себе представить, насколько это нам может осложнить вообще проведение любых реабилитационных мероприятий, особенно если это касается двигательной реабилитации, когда мы проводим лечебную физкультуру, когда мы проводим просто даже массаж или пытаемся этих детей в какие-то укладки положить, растяжки какие-то совершать. Боль, сама по себе, может еще спровоцировать повышение тонуса, естественные реакции ребенка могут сами по себе усиливать этот мышечный тонус или ослаблять мышечное воздействие реабилитационное.
Каждый второй ребёнок имеет интеллектуальное нарушение. Сегодня невозможно вообще говорить о том, чтобы ребёнок полноценно интегрировался в обществе, если у него нескомпенсирован его интеллектуальный дефицит. Ведь самое главное, что эти дети имеют не просто интеллектуальное проблемы, они имеют и физические проблемы. Поэтому наш центр, который на 99% занимается именно этой проблемой, как раз уделяет этому особое внимание.
А сегодня, например, доказано, что смертность людей с ДЦП гораздо выше в
рамках определенного возрастного периода, чем в обычной популяции людей.
Вот совсем последние исследования англичан доказали, что именно люди с ДЦП в гораздо большей степени испытывают состояние тревоги и депрессии.
Когда начали анализировать смертность людей с ДЦП, от чего они умирают — а умирают они в основном от сердечно-сосудистых и кардиоваскулярных заболеваний и от бронхолегочных патологий — так вот был придан особый
статус депрессии, которая провоцирует развитие этих заболеваний у людей с ДЦП. Естественно, они поэтому рано умирают.
То есть, насколько важно уже в раннем возрасте, уже даже в дошкольном, школьном возрасте выявлять такие проблемы — тревоги и депрессии детей с ДЦП для того, чтобы мы могли профилактировать эти кардиоваскулярные заболевания, депрессивные состояние, чтобы дети имели лучшее качество жизни и большую продолжительность. Вы, как педагоги, создаёте сегодня очень важную ступень в борьбе за продолжительность жизни таких детей.
Вы, как педагоги, создаёте сегодня очень важную ступень в борьбе за продолжительность жизни таких детей.
Каждый третий ребёнок имеет смещение бедра.
Именно смещение бедра является сегодня серьёзной актуальной проблемой, которая вызывает тяжелейшие болевые синдромы и которая может серьезно нарушать качество жизни и опять же продолжительность жизни детей с ДЦП.
Каждый четвертый не может разговаривать.
Но если ребёнок не может говорить, мы в любом случае должны научить его общаться. Может быть этот ребёнок, на самом деле, никогда и не будет говорить с ДЦП. Потому что если он, например, не имеет возможности приобрести навык самостоятельного общения, он никогда не заговорит, но какие-то альтернативные методы коммуникации однозначно существуют, и мы должны владеть этой методикой, потому что это очень важно.
Каждый четвёртый страдает эпилепсией, то есть, практически 25% детей из-за своих судорог ограниченны в проведении реабилитационных мероприятий.

Особенно, если это касается какой-нибудь очень активной реабилитации.
Каждый четвёртый ребёнок имеет расстройства мочеиспускания. Причём он, может, просто не чувствует этот сигнал, а ребёнок может быть с абсолютно нормальным интеллектом, но из-за спастичности двигательных структур он не может чувствовать этот сигнал.
Каждый четвертый ребенок имеет расстройства поведения. Каждый пятый ребенок имеет расстройства сна.
Мы понимаем прекрасно, что если у ребенка что-то болит, то он плохо спит. А болеть всё, что угодно может быть у ребёнка с ДЦП. У многих болит голова, у многих спазмы в мышцы. У него может элементарно болеть желудок или кишечник. Ребёнок, который находится в пониженной двигательной активности, у него ненормально работает ЖКТ. Хронические запоры, гастрорефлюксная болезнь, все это может создавать тяжелейшие болевые симптомы, которые детям мешают не только спать, но и вообще ухудшают качество жизни.
Каждый пятый ребёнок имеет проблему слюнотечения. Казалось бы, такая маленькая проблема, но как она косметически даже внешний вид ребенка может ухудшать. Тоже с этим надо бороться.
Казалось бы, такая маленькая проблема, но как она косметически даже внешний вид ребенка может ухудшать. Тоже с этим надо бороться.
Каждый десятый слепой. Каждые пятнадцатый ест через зонд — это огромная проблема.
Мы будем сегодня говорить о проблемах питания, потому что с детьми невозможно проводить активные реабилитационные мероприятия, если мы не накормили ребенка, если ребёнок испытывает какой-то белковый или энергетический дефицит веса.
Каждый двадцать пятый ребёнок глухой.
Сколько стоит проблема ДЦП?
У нас в России вообще никто не считал, сколько стоит эта проблема. Но, вы знаете, что на Западе очень хорошо любят считать деньги. Например, Национальный институт медицины США, там есть данные, конечно, давнишние, за 2015 год, — он посчитал, что финансовое бремя ДЦП в США примерно оценивается в 11,5 млрд долларов.
В 2004 году тот же институт писал, что каждый новый случай ДЦП несет среднюю пожизненную стоимость в 500000 долларов и, только 30% людей с этим недугом доживают до 30 лет. Это было практически по-дворовое исследования, обход всех семей, имеющих детей с ДЦП в Америке, люди провели очень серьезные статистическое исследование. Чуть позже я о нем расскажу, это очень интересно.
Это было практически по-дворовое исследования, обход всех семей, имеющих детей с ДЦП в Америке, люди провели очень серьезные статистическое исследование. Чуть позже я о нем расскажу, это очень интересно.
От чего умирают люди с ДЦП?
Вы видите вот этот график? Вот это смертность детей, людей с ДЦП. Вот эти желтые кубики — это взрослые люди с ДЦП, синие — это общая популяция. Но это статистика Франции. Это Франция, причём, это 2008 год.
Во Франции в 2008 году продолжительность жизни составляла 84 года. Предполагаем, что мы еще в России до такой продолжительности жизни не дошли. И то, посмотрите, во Франции в основном, люди с ДЦП умирают в 35 до 65 лет. Если применить просто грубую математику для нашей Российской Федерации, то можно вычесть сразу просто, лет 15 можно вычитать и у нас получается, пациенты с ДЦП приблизительно — никто не считал — они умирают, где-то получается, с 20 лет до 50 лет.
Представляете, это самое трудоспособное население. В принципе, это те люди, которые могут нести пользу. То есть это люди с ДЦП, которые могут овладеть профессией, но тем не менее, у них развивается масса осложнений различных заболеваний.
То есть это люди с ДЦП, которые могут овладеть профессией, но тем не менее, у них развивается масса осложнений различных заболеваний.
И посмотрите дальше, от чего умирают? Вот они. Вот это вот получается респираторные проблемы, это проблемы бронхолегочные, а это кардиоваскулярные заболевания. Видите, синие столбики — это когда умирает вся популяция, и жёлтые — это когда умирают люди с ДЦП. Это серьезная проблема.
ДЦП и роды: кто виноват?
Интересно, например, на сколько у нас растет распространённость ДЦП. Потому что везде и всегда все говорят, что заболеваемость растет. Вы же об этом слышите?
И вот сколько лет существует статистика практически с пятидесятых годов прошлого столетия, заболевание с ДЦП не растет. Вот как она была, примерно, тогда 2— 2,5 на тысячу новорождённых, она так и осталась.
В свое время, когда мы вступили в новый учет живорожденности с 1 апреля 2012 года, тогда же живорождённым считался ребенок, младенец примерно 26 недель и 500-граммовый. Если ребёнок уже показал хоть какие-то признаки жизни, то, конечно, этому ребёнку необходимо было оказывать всяческую медицинскую помощь, чтобы его оживлять. Так вот мы всегда боялись того, чтобы как раз вот это группа пациентов и принесёт нам большой приток детей с ДЦП.
Если ребёнок уже показал хоть какие-то признаки жизни, то, конечно, этому ребёнку необходимо было оказывать всяческую медицинскую помощь, чтобы его оживлять. Так вот мы всегда боялись того, чтобы как раз вот это группа пациентов и принесёт нам большой приток детей с ДЦП.
Об этом же говорили американцы в свое время. 50% детей, которые родились недоношенными с экстремально низкой массой тела имеют риск развития ДЦП примерно 50%.
Многие страны многие десятилетия, когда всё-таки начали анализировать ситуацию, — каким образом можно повлиять на заболеваемость ДЦП? — начали искать меры профилактики: каким образом мы можем профилактировать это заболевание, и придавали большое значение асфиксии в родах. Еще когда в свое время родоначальником и описателем этой патологии был Литтль, англичанин, ученый, именем которого названа одна из форм ДЦП — болезнь Литтля, есть такая. Когда он писал в 1862 году трактат он писал, что основной проблемой церебральных параличей является асфиксия в родах.
Так вот, с ним не согласился в то время Зигмунд Фрейд, тоже известная вам фамилия, который в 1897 году писал — «Нет, вся проблема церебральных параличей не только в родах, она уходит далеко во внутриутробный период».
Представляете, это еще в те времена в конце XIX столетия уже люди задумывались о том, что не вся проблема в родах. Ведь у нас понимаете, какое обывательское мнение существует? Вот приходит к нам на прием, например, мама с ребенком, у которого уже церебральный паралич. Вы понимаете, что в любом случае мы никого не можем обвинять в той ситуации, что родился ребёнок с ДЦП. Ну почему так случилось — надо всё равно обсуждать с этими родителями. Но это никак не случилось, например, потому что ребёнку свернули шею в родах, как часто бывает об этом говорят. Первая фраза, которую, приходя к тебе на приём, говорят пациенты.
«Что-то вас беспокоит?» Первое, что тебе говорят: «Моему ребёнку свернули шею при родах». Начинаешь потом раскручивать этот клубок, этот сложный клубок, спрашиваешь маму — кто вам такое мог сказать, как вообще такой произошло? Она говорит — да все об этом говорят. И ты спрашиваешь — ну кто первый вам об этом сказал? Она отвечает — ну, вот массажист, который к нам приходит домой и делает массаж ребенку, он сказал, что у вас свернута шея, то есть, у вас травма шейного отдела.
И ты спрашиваешь — ну кто первый вам об этом сказал? Она отвечает — ну, вот массажист, который к нам приходит домой и делает массаж ребенку, он сказал, что у вас свернута шея, то есть, у вас травма шейного отдела.
Вот обидно бывает, когда мы сами же в своем медицинском сообществе такие вещи говорим, абсолютно не доказательные, недопустимые вещи! Поэтому я обязательно оставила вот этот слайд «Генетическая природа заболевания». В свое время австралийцы, богатая очень страна, решила поставить задачу, всё-таки, каким-то образом разработать план мероприятий профилактики данного заболевания. И учитывая, всё-таки, что существовала такая концепция — то, очень большое количество процентов детей с ДЦП получаются от асфиксии в родах — они решили увеличить частоту кесарева сечения за 50 лет с 5 до 34% в родах.
Видите, да? Представляете, каждая третья мать начала рожать только при кесаревом сечении. Вот любой какой-нибудь фактор риска, — и сразу кесарево сечение.
В 2015 году американский журнал «Акушерство и гинекология» практически бомбу взорвал. То есть, опубликованы были эти данные, где написали, что количество детей с ДЦП не изменилось. То есть, казалось бы, убрали этот рисковый фактор, но ничего не меняется.
То есть, опубликованы были эти данные, где написали, что количество детей с ДЦП не изменилось. То есть, казалось бы, убрали этот рисковый фактор, но ничего не меняется.
И теперь учёные идут по другому пути. Сейчас пытаются доказать всё-таки, что природа этого заболевания генетическая. Уже сейчас доказано, что до 45% случаев ДЦП имеют генетическую природу. Не доказано, что это какое-то моногенное заболевание, когда ген ответственный за патологию, передается по наследству. ДЦП — это не моногенное заболевание, не один ген несет за него ответственность. Это полигенная проблема. И поэтому, конечно, ее обнаружить очень сложно.
Есть факторы предрасположенности к этому заболеванию.
И тогда, к сожалению, вот, ходят две беременных женщины, носят ребёнка в одинаковых абсолютно условиях, одинаковую еду едят в одном поясе часовом живут, в одном городе. Но одна мать рожает ребенка с церебральным параличом, а другая мать рожает здорового ребенка, потому что всё-таки даже при одних каких-то факторах риск во время родов, которые совершили с той и другой матерью, один ребёнок имеет какие-то факторы борьбы с этими негативными факторами, а у другого ребёнка, к сожалению, таких ресурсов не оказалось.
Улучшение помощи при рождении – сохранение мозга
Следующим слайдом я хотела показать снижение сегодня даже не распространённости в мире детей с ДЦП, а именно снижение ресурсоемкости заболевания. А что такое ресурсоемкость? Вот сегодня мы смотрели детей с I уровнем и со II уровнем по системе GMFCS — и смотришь ребенка с IV уровнем.
Как вы думаете, какой ребенок будет стоить дороже? Конечно, с IV, да? Вы помните, сколько технических средств мы прописали ребенку со II уровнем, а сколько ребёнку с IV?
Конечно для общества гораздо серьезней нести бремя более тяжёлого ребёнка с ДЦП, поэтому сегодня, если над чем-то надо работать, так это снизить число рождения детей с тяжелыми формами ДЦП.
И вторая большая проблема — это профилактика развития вторичных осложнений и своевременной помощи. Если вы помните ребёнка 15-летнего с тяжелейшими уже контрактурами. Как вы думаете, его реабилитировать в послеоперационном периоде будет проще, чем ребёнка, которого мама привела шестилетнего? Естественно, тяжелее. И ещё никто гарантии не дал, что после операции ребёнок в пятнадцатилетнем возрасте, у которого тяжелейшие и контрактуры, что мы сможем его восстановить до того уровня, который был у него 2-3 года назад. Важно вовремя оказать нормальную помощь ребенку с ДЦП.
И ещё никто гарантии не дал, что после операции ребёнок в пятнадцатилетнем возрасте, у которого тяжелейшие и контрактуры, что мы сможем его восстановить до того уровня, который был у него 2-3 года назад. Важно вовремя оказать нормальную помощь ребенку с ДЦП.
Что касается первого вот этого блока — снижения ресурсоемкости заболевания, то акушеры-гинекологи сегодня должны совершенствовать свою помощь до такой степени, чтобы при рождении вот такого рискового ребёнка как можно быстрее и как можно мощнее произошла нейрозащита, защита головного мозга.
Вот эта статья, которая была опубликована американцами, тоже вызвала очень большой резонанс в мире. Везде идет спор. Европейцы показывают — одна из таблиц журнала «Детская неврология. Медицина развития» — что количество детей с ДЦП растет в зависимости от того, как снижается срок гестации. Но в 2007 году в журнале Lancet европейцы публикуют великолепную статью, в которой они пишут что у них за 17 лет, вот как раз ведения недоношенных детей, количество детей с ДЦП колоссально снизилось!
Смотрите, они прямо пишут, что у них было, например, у детей, которые родились с весом, с массой менее 1000 г у них общая распространенность детей с ДЦП снизилась с 50 до 39..gif) А те, которые до 1,500 родились — с 64 до 29. И самое главное, у них падает смертность.
А те, которые до 1,500 родились — с 64 до 29. И самое главное, у них падает смертность.
То есть, европейцы доказывают, что если мы начинаем усиливать свои медицинские воздействия, особенно сразу после родов, мы можем с вами получить, в общем-то, не такое большое количество детей с тяжелым ДЦП. Посмотрите, как они показывают на графике, как падает количество детей с ДЦП, хрупких недоношенных детей.
Это о чём говорит? Это говорит о том, что нужно совершенствование системы здравоохранения, нужны вот эти великолепные перинатальные центры, которые сегодня у нас развиваются в Российской Федерации. Эти перинатальные центры сегодня как раз заботятся и настроены на то, чтобы всем недоношенным детям проводить реабилитацию качественную сразу после рождения, сохранять их мозг.
Как наблюдать ребенка с ДЦП: постановка функционального диагноза
Итак, мы немножко попозже, может, поговорим о том, сколько у нас в детском возрасте форм ДЦП. Но задача у нас с вами сейчас поговорить о том, как наблюдать ребенка с ДЦП.
Да, так случилось, что родился ребёнок с церебральным параличом. Очень важно в этой программе поставить профессиональный диагноз. Вот здесь из вас больше в аудитории педагогов. Я вас сейчас за очень короткое время
постараюсь всё-таки научить пользоваться этими международными оценочными шкалами, чтобы вам было понятно что такое GMFCS, что такое MAKS. Сейчас пока непонятно, о чём я говорю. Ну, давайте мы с вами постараемся освоиться это и, ну, наверное, минут через 15 вы скажите, что у вас получилось.
Так вот, постановка функционального диагноза. Клинический диагноз ставить не надо, это поставят врачи. Согласно международной классификации, есть только три формы церебрального паралича. Это что касается, например, патологии мышечного тонуса.
Есть спастический церебральный паралич понятно, повышен тонус, да? Есть дискинетический церебральный паралич, и есть атаксический. Вот очень просто — есть три формы церебрального паралича. Мы не будем останавливаться на клинических формах, то есть, вот здесь есть спастическая, смотрите, гемиплегия, когда половинка тела только поражена. Есть спастическая квадриплегия, когда 4 конечности тела поражены. Есть диплегия, когда две нижние конечности больше поражены, чем руки. Есть ассиметричная диплегия, видите, когда одна сторона, но вторая тоже, в общем-то. Есть триплегия. Вот разные есть формы. На дискинетических формах мы не будем останавливаться.
Есть спастическая квадриплегия, когда 4 конечности тела поражены. Есть диплегия, когда две нижние конечности больше поражены, чем руки. Есть ассиметричная диплегия, видите, когда одна сторона, но вторая тоже, в общем-то. Есть триплегия. Вот разные есть формы. На дискинетических формах мы не будем останавливаться.
И вот, например, я задаю вам вопрос. Давайте, вы будете у меня врачом. Я, например, вам говорю — у ребенка детский церебральный паралич, спастическая диплегия, ребенку 5 лет. Я больше ничего Вам не сказала. Можете вы мне что-нибудь сказать про этого ребенка?
(Сразу скажу, что такое спастическая диплегия. Это ребенок, у которого поражены четыре конечности, но ноги поражены больше, чем руки). Можете вы мне что-то сказать про этого ребенка? Вот, смотрите. Диагноз клинический есть, но он ничего абсолютно не несет из функциональных возможностей.
И вот очень многие годы мировое медицинское сообщество пыталось придумать что-то такое, вот поставить какую-то аббревиатуру, какую-то цифру, чтобы мы могли точно сказать о ребенке, что он умеет делать.
Скажите мне, пожалуйста, если например я вам задаю вопрос, вопрос аудитории — вот если вы знаете, что ребёнок умеет делать в два года (мы говорим о ДЦП), можете ли вы предсказать, что ребёнок будет уметь делать в 18 лет? Поднимите руки, кто может сказать, что он умеет делать в 2 года то что ребёнок научится делать 18 лет? Поднимите руки, кто верит в то, что вы можете это сказать. Никто не верит?
Тогда давайте другой вопрос задам: верите вы в то, что минут через 10 вы сможете это сделать? Тоже не верите? Тогда давайте это изучать. Все равно, буквально за 10 минут какие-то тенденции вы поймете.
45 физических терапевтов, кто такие физические терапевты, я так полагаю, вы уже знаете? Это не физиотерапевты, которые занимаются у нас физиолечением у нас в стране. Это именно физические терапевты, занимающиеся движением. Так вот 45 физических терапевтов со всего мира создавали систему классификации глобальных моторных форм. Очень долго шли жаркие дебаты по поводу создания этой системы классификации, и она была создана в 1997 году.
Это была система 4 возрастных периодов и 5 функциональных классов. Первые три функциональных класса — это ходячие дети. Первый функциональный уровень — ходячие без ограничений. Второй функциональный уровень — это ходячие с ограничениями. Третий уровень — это ходячий, но с техническими средствами и реабилитацией. Четвертый уровень — это неамбулаторные пациенты, те, кто перемещается на колясках. И V уровень — это только лежачие дети, которые плохо держат голову.
Вот пять функциональных уровней, и все эти дети были разделены на возрастные периоды: от 1,5 до 2 лет, от 2 до 4 лет, с 4 до 6 лет и с 6 до 12 лет.
В 2007 году авторы этой системы классификации посчитали, что надо всё-таки ещё один возрастной период добавить — это период с 12 до 18 лет и у нас стала система классификации двух пятерок: пяти функциональных классов и пяти возрастных периодов.
Итак, смотрите, первый функциональный уровень. К сожалению, я вам сейчас не покажу видео, по этическим соображения, но я практически на себе это покажу.
Первый уровень — это дети, которые прекрасно могут научиться ходить самостоятельно. И дети должны научиться ходить самостоятельно к двум годам. Вот приходит к вам на приём пациент, ребёнку 2 года. У него стоит официально церебральный паралич, например, спастическая диплегия. Ему два года, и он ходит самостоятельно. Если ребёнок до двух лет овладел навыком самостоятельной ходьбы, значит, он относится к первому уровню развития по системе Function Classification System GMFCS, и значит этот ребёнок обязательно к 5-6 годам научиться бегать и прыгать, ходить по лестницам без опоры, соответственно, он будет участвовать во всех спортивных мероприятиях, он будет функционально двигательно активным до 18 лет. Если ребёнок пошёл в 2 года, значит, закономерность его двигательного развития приведет к тому, что он всему практически научится. Единственное, что этого ребёнка будет плохо — он может быть будет не так качественно ставить одну ногу, другую. Всё зависит от того, какая у него форма ДЦП. Ну, он ногу подворачивает, вот, что-то такое может быть. Но если он пошел в два года, значит у него GMFCS I.
Ну, он ногу подворачивает, вот, что-то такое может быть. Но если он пошел в два года, значит у него GMFCS I.
Теперь смотрите, что такое II. Второй уровень — это дети, которые тоже научатся ходить самостоятельно, но будут ходить с ограничениями. Конечной точкой начала самостоятельной ходьбы является возраст 4 года. Ну, есть разные мнения. Он может учиться до 4 лет, может и до 5 лет учиться, но мы понимаем, что в 5 лет ребёнок, который не научился ходить самостоятельно — это плохой II уровень. Но, тем не менее, имеет еще очень хорошие возможности.
Как вы думаете, что умеет делать ребенок с ДЦП II уровня в 2 года? I уровень уже пошёл. II уровень, мы с вами договорились — он должен сам пойти самостоятельно до 4 лет. Ну, что как вы думаете, он должен делать обязательно в 2 года, чтобы попасть в эту двойку? Он должен вставать и ходить до балкона. Если к вам приходит ребёнок, у которого стоит официальный диагноз ДЦП, но он в 2 года ходит только вдоль кушетки и не может оторваться от опоры, но перемещается, значит у ребенка явно уже не I уровень, он не пошёл самостоятельно, но он поднялся и пошел в 2 года, значит, у него II уровень и смотрите, какой прогноз. Это к тому, что вы не верили, что вы сможете предсказать дальнее его развитие. С 4 лет он пойдет обязательно самостоятельно, это закономерность развития. Но это тот функциональный уровень движения, в котором он не научиться прыгать и бегать. Вот, второй уровень — он уже не может оторвать тело от опоры вот так, как вы. Например, я вас попрошу попрыгать. Настоящий прыжок — это когда вы прыгаете много-много раз, отрываете тела от опоры. Если человек только один раз отрывает себя от опоры то это не настоящий прыжок, неполноценный. Так вот ребёнок II уровня может только один раз подпрыгнуть, но много раз он не прыгнет. Значит, смотрите, чтобы идти по лестнице, всегда ему нужен какой-то поручень, должен быть. Какая-то может быть серьезная ситуация с погодой, — например, ледяная дорожка, тяжёлая одежда — ему тоже понадобится поручень или костыль. То есть, смотрите, дети II уровня начинают ходить самостоятельно до 4 лет. Но это дети, которые не отрывают себя от опоры. И до 18 лет — как вы распишите его двигательный уровень? Да, он будет ходить самостоятельно, и в принципе, хорошо, но ему всегда понадобится какая-то опора.
Это к тому, что вы не верили, что вы сможете предсказать дальнее его развитие. С 4 лет он пойдет обязательно самостоятельно, это закономерность развития. Но это тот функциональный уровень движения, в котором он не научиться прыгать и бегать. Вот, второй уровень — он уже не может оторвать тело от опоры вот так, как вы. Например, я вас попрошу попрыгать. Настоящий прыжок — это когда вы прыгаете много-много раз, отрываете тела от опоры. Если человек только один раз отрывает себя от опоры то это не настоящий прыжок, неполноценный. Так вот ребёнок II уровня может только один раз подпрыгнуть, но много раз он не прыгнет. Значит, смотрите, чтобы идти по лестнице, всегда ему нужен какой-то поручень, должен быть. Какая-то может быть серьезная ситуация с погодой, — например, ледяная дорожка, тяжёлая одежда — ему тоже понадобится поручень или костыль. То есть, смотрите, дети II уровня начинают ходить самостоятельно до 4 лет. Но это дети, которые не отрывают себя от опоры. И до 18 лет — как вы распишите его двигательный уровень? Да, он будет ходить самостоятельно, и в принципе, хорошо, но ему всегда понадобится какая-то опора. Бегать на соревнованиях он явно не сможет, прыгать он тоже сильно не сможет, но сможет сам, наверное, ходить в школу с костылем. Это закон развития движений — с одного уровня на другой дети не могут перейти. То есть, это, понимаете, как цвет глаз, форма ушей, это просто характеристика тела. Вот это закономерности развития двигательного пути, это схема построения движения.
Бегать на соревнованиях он явно не сможет, прыгать он тоже сильно не сможет, но сможет сам, наверное, ходить в школу с костылем. Это закон развития движений — с одного уровня на другой дети не могут перейти. То есть, это, понимаете, как цвет глаз, форма ушей, это просто характеристика тела. Вот это закономерности развития двигательного пути, это схема построения движения.
Переходные могут быть. Бывает же такое, он либо хороший II уровень, либо плохой 1. Но это только переходный период. Он, конечно, может туда-сюда сдвигаться, но он всё равно будет оставаться на каком-то одном уровне движения. Возникают иногда такие вопросы. Вот ортопеды смотрят пациента, например, вот сегодня мы с вами увидели пациента, которому 15 лет. Что он умеет делать? Только сидеть в коляске и ползать на четвереньках, но он не мог вставать и не мог ходить вдоль опоры. Но мама говорит о том, что 2 года назад он это делает прекрасно. То есть, у нас сразу логический возникает вопрос — ага, сейчас он похоже в IV уровне, а был-то он в III. Не может быть такого? Тем не менее, бывает такое, что у детей вторичные ортопедические проблемы нарушают двигательный статус. Но когда мы проведем ему хорошую операцию, проведем хорошее послеоперационное восстановление, он снова вернется на свой уровень.
Не может быть такого? Тем не менее, бывает такое, что у детей вторичные ортопедические проблемы нарушают двигательный статус. Но когда мы проведем ему хорошую операцию, проведем хорошее послеоперационное восстановление, он снова вернется на свой уровень.
То есть его уровень, изначально данный, он останется с ним на всю жизнь. Как мы с ним будем работать, так он и будет жить.
Значит мы договорились, что второй уровень — ребенок может вставать и ходить вдоль опоры, и он обязательно пойдет в четыре года, ну, с четырех лет.
Третий уровень. К сожалению дети III уровня, они уже очень мало надеются на свою ходьбу. Самое большое — это 5% детей III уровня могут научиться ходить самостоятельно на короткие расстояния. Они могут просто отрываться и бежать вперёд и им сложно останавливаться, по инерции движения они не могут остановиться самостоятельно.
Что умеют дети III уровня в 2 года, как вы считаете? Если I уровень пошел, II стал ходить с опорой, то III уровень может только сидеть. Вот если ребенок в 2 года никак не может поползти по пластунски и никак не может встать у опоры, а только сидит. Сидя его посадишь, и он сидит. То это, конечно, у вас уже должны возникать мысли, что это уже ребёнок 3 уровня
Вот если ребенок в 2 года никак не может поползти по пластунски и никак не может встать у опоры, а только сидит. Сидя его посадишь, и он сидит. То это, конечно, у вас уже должны возникать мысли, что это уже ребёнок 3 уровня
движения по системе GMFCS. И какой прогноз у этих детей? Эти дети могут научиться ползать на четвереньках к 4 годам. Вот если например, вы задаете вопрос маме, ползает ли ваш ребёнок и мама говорит — да, он хорошо проползает всю квартиру, — то положите ребенка на пола, попросите его поползти. Если он ползет на четвереньках четырехтактно, то это значит настоящий III уровень движения. А если он ползет, знаете, как лягушка, то есть, ползет, и ноги немножко так подтаскивает за собой, то есть, он ползёт вроде бы на четвереньках, но нет вот этого ровного четырёхтактного движения, то это, конечно, уже не III уровень. Так вот, максимальный потолок III уровня движения, то, что ребёнок у нас сам
научился ползать на четырех конечностях до 4-х лет, естественно, вставать и ходить вдоль опоры и ходить с техническими средствами ему не удастся.
То есть, ребёнок этот, к сожалению, не овладеет навыками самостоятельной ходьбы в том объеме, в каком им владеют первый и второй уровень. Поэтому наша задача, как реабилитологов, развить у этого ребёнка навыки активности с техническими средствами реабилитации. И порой ведь очень много уходят сил на борьбу с родителями, которые мне говорят — я не дам никогда своему ребенку ходунки и никогда не посажу своего ребенка в коляску, потому что так он никогда не научится ходить самостоятельно. Но, к сожалению, вот всё так происходит, ну, может быть несправедливо в этой жизни — вот третий уровень движения. А ведь эти дети могли бы быть мобильными, активными, социально интегрированными гораздо лучше, если бы они были в одной скорости и в одном направлении движения с детьми сверстниками. То есть, если бы мы посадили его в коляску активного типа и ребёнок бы поехал играть в футбол с детьми на площадку, с таким же сверстниками, не кое-как ковыляя, а именно в хорошем техническом средстве, он наверное был бы более интегрирован в обществе.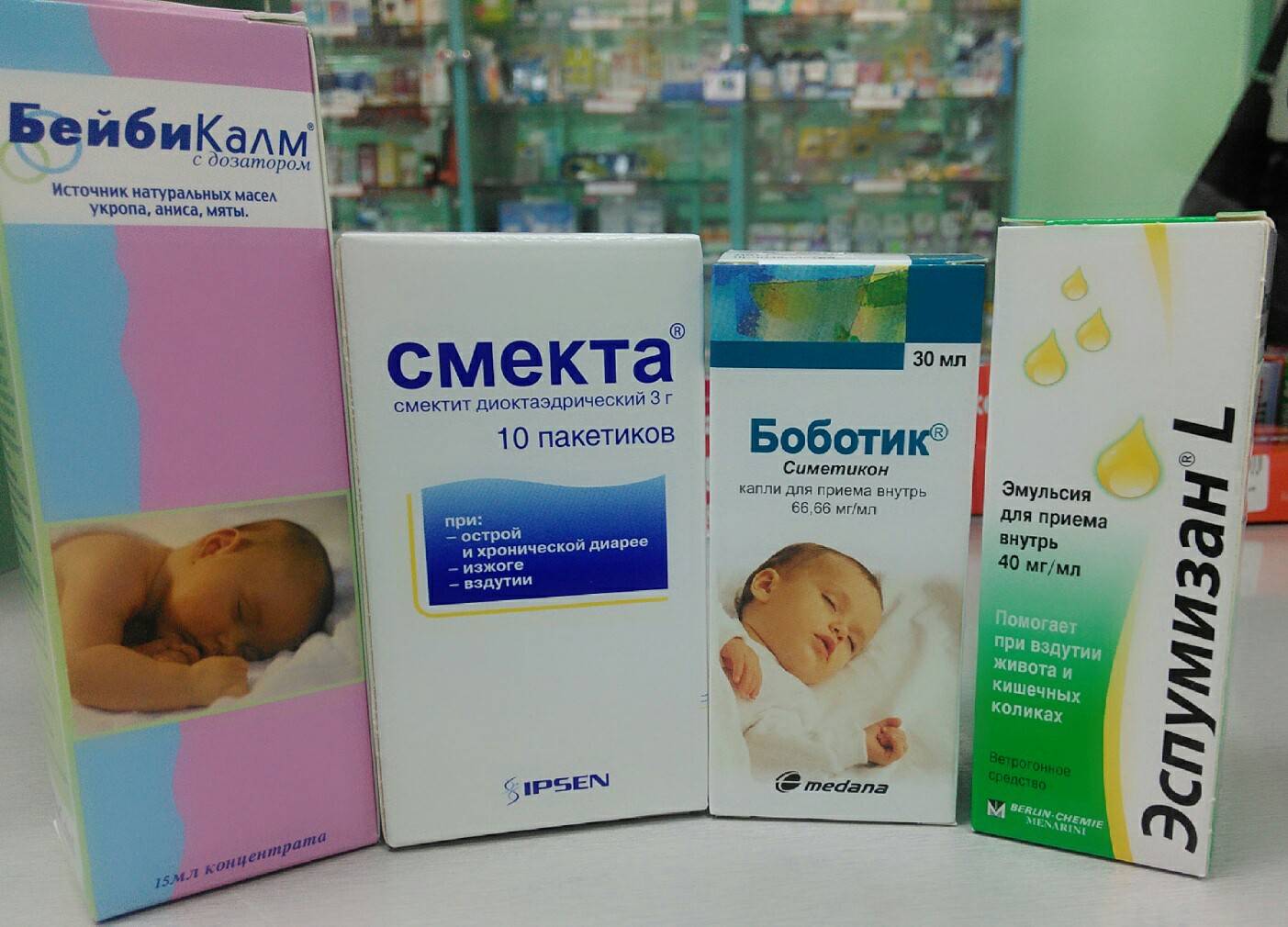 Или, например, пойти с хорошими ходунками в школу.
Или, например, пойти с хорошими ходунками в школу.
Поэтому, коллеги, 3 уровень движения — это очень сложная категория пациентов, когда они требуют большой ресурсоемкости, тем не менее, потому что требуют затрат больших, технических средств. Но это та перспективная группа детей, которые могут быть интегрированы в общество очень полноценно.
Четвертый уровень. Вы же понимаете, что мы идем к тяжелым уровням? IV и V уровень — это неамбулаторные пациенты, но они так по терминологии звучат, потому что они считаются лежачими пациентами. Это очень ресурсоемкие пациенты. Четвёртый уровень — это дети, которые могут сидеть только в опоре. То есть, это дети, которые не могут удерживать позу, сидя без какого-то специального приспособления, без опоры для сидения — специального ортопедического кресла. Так вот, дети IV уровня в 2 года могут только переворачиваться со спины на живот. То есть если дети I уровня пошли в 2 года, II уровня — встали и стали ходить вдоль опоры, III уровня — начали сидеть, то IV уровня — только переворачиваться со спины на живот и потолок их движения максимальный — это только повороты со спины на живот.
Они сами не могут сесть самостоятельно, мы можем их только посадить, они могут сидеть в кресле, перемещать их с помощью специального кресла можем, и ползать эти дети могут, но только как лягушечка, подтягивая ноги. Это IV уровень движения. Вертикализация этим детям очень сложна — подняться таким детям очень сложно.
Ну и пятый уровень. Это самый тяжелый уровень, когда у детей практически только контроль головы может быть вертикальный развит. Они не умеют ни сидеть, ни ползать. И самое большое, к 2-2,5 годам, чего они достигают? Это только вертикальный контроль головы.
Вот я вам рассказала всю систему классификация глобальных моторных функций. Понятно, я рассказала очень общо, без деталей Если вы хотите изучить ее более подробно, то информацию есть во многих разных медицинских литературных источниках. На сегодня для врачей недопустимо не учитывать функциональный уровень движения для ребёнка с ДЦП, потому что это входит как обязательный стандарт оценки качества работы с пациентом с ДЦП по приказу Министерства Здравоохранения Российской Федерации.
И вот, коллеги, я вам задаю сейчас вопрос: ребёнок 5 лет, спастическая диплегия ДЦП, GMFCS III. Вот смотрите, — 5 лет, и я называю только лишь одну цифру GMFCS III. Понятно, о чем я говорю сейчас? Если ребенку 5 лет и у него GMFCS III — вот что вы мне можете об этом сказать? Ребёнок может ходить самостоятельно? Вот, в большей степени, скорее всего, нет, если только на небольшое какое-то расстояние. То есть, это ребёнок который прекрасно ходит с техническими средствами реабилитации и умеет ползать четырехтактно. И, самое главное, если вы будете еще дальше знать, что характерно для каждой категории пациентов с функциональным уровнем движения, то есть, каков риск развития у него вывиха тазобедренного сустава? У вас вообще сразу программа реабилитации создается!
Проблема тазобедренного сустава и реабилитация
Мы об этом говорили: 1 уровень — 0% такого риска, 2 уровень — 15%, 3 уровень — 40% двигательный. То есть, 40% вывихов тазобедренного сустава. То есть, вам уже становится интересней гораздо, если появляется вот это аббревиатура. Пять уровней движения, и мы с вами можем уже с этой цифрой отследить функциональность каждого пациента. Можно даже не писать, какие он имеет контрактуры, в каких суставах, какой тонус, но если мы скажем по GMFCS, станет понятно, что от ребёнка можно ждать.
Пять уровней движения, и мы с вами можем уже с этой цифрой отследить функциональность каждого пациента. Можно даже не писать, какие он имеет контрактуры, в каких суставах, какой тонус, но если мы скажем по GMFCS, станет понятно, что от ребёнка можно ждать.
Так вот я всё-таки вернусь к теме вебинара, а потом поговорим о деталях. То есть, мы сегодня будем больше говорить о проблеме тазобедренного сустава и в общем-то сегодня доказано, что практически от 1/3 до 2/3 детей имеют проблемы тазобедренного сустава. Сейчас я популярно на руках покажу, как называется эта проблема. Пусть простят меня ортопеды, которые сейчас смотрят нас по вебинару. Я расскажу очень популярно для аудитории, которая, в общем-то, даже, от медицины далековата.
Вот предположим рождается ребёнок, у которого тазобедренный сустав — вот эта впадина, она еще не сформирована, она не круглая, она такая покатая, и вот она головка бедра, вот, получается, бедро, а это шейка бедра — и вот когда рождается ребёнок, у него, к сожалению, еще не сформирован верх этого сустава, у него ещё очень покатая вертлужная впадина такая вся не сформированная, у него ещё очень большой вот этот шеечный угол, бывает даже до 170 градусов.
И вот что происходит в процессе жизни ребёнка? Рождается ребёнок. Во-первых, он рождается с высоким мышечным тонусом. Ему надо родиться с этим высоким тонусом спастичности. В такой позе потому, что если он не будет такой позе, то он травмируется в родах. И вот первые шесть месяцев природа начинает избавлять ребенка, если всё абсолютно нормально получилось в родах и нормально все в голове, и роды начинают избавлять его от вексорной доминанты. И вот этот вексорный тонус начинает угасать. И первый симптом, который нам говорит о том, что угасает вексорный тонус, это идет удержание головы. Когда вы кладете новорождённого ребенка на живот, он сразу начинает поднимать голову, то есть, он уже преодолевает вот этот сгибательный гипертонус.
И, смотрите, что происходит дальше. Этот тонус начинает угасать во всех абсолютно мышцах. И ребенок начинает уже очень активно в горизонтальном положении двигать ногами, что самое главное не нравится нашим родителям. Они приходят на прием к врачу и жалуются: «Ребенок очень сильно двигает ногами. Бьет ногами сильно, шевелит очень много. Наверное, это нехорошо». То есть, многие родители считают, что это патология. Но это наоборот, очень здорово. Чем больше ребенок двигает спонтанно ногами, тем лучше он развивает все свои суставы мышечные. Он формирует, готовит себя к вертикализации. И вот он вертит, крутит. Иногда даже рекомендуют на первых приемах производить профилактику дисплазии тазобедренного сустава круговыми движениями, до 200 движений в день, для того, чтобы формировать предпосылки нормального соотношения в тазобедренном суставе.
Бьет ногами сильно, шевелит очень много. Наверное, это нехорошо». То есть, многие родители считают, что это патология. Но это наоборот, очень здорово. Чем больше ребенок двигает спонтанно ногами, тем лучше он развивает все свои суставы мышечные. Он формирует, готовит себя к вертикализации. И вот он вертит, крутит. Иногда даже рекомендуют на первых приемах производить профилактику дисплазии тазобедренного сустава круговыми движениями, до 200 движений в день, для того, чтобы формировать предпосылки нормального соотношения в тазобедренном суставе.
Потом что делает ребенок в 6 месяцев? Мы его сажаем, он сидит. Начинают эти подкожные кости как-то окружать головку бедра, и уже давить, то есть, осевые нагрузки идут на головку бедра. И начинает уменьшаться шеечно-диафизарный угол. А потом ребенок встает на колени, потом встает вертикально. Что происходит? Он же крутил-крутил, он сформировал вот такую круглую вертлужную впадину, он уменьшил вот этот вот шеечно-диафизарный угол и сформировался нормальный тазобедренный сустав. Скажите, что произойдет с суставом ребенка, если ребенок, например, до года только лежит и у него спастический гипертонус в обоих бедрах? В сгибательных, например, коленных суставах. Что будет происходить? Он не будет столько много раз двигаться, он не будет формировать хорошую головку бедра и вертлужную впадину, и не будет уменьшаться шеечно-диафизарный угол. Что произойдет? Тонус начнет выталкивать головку бедра из вертлужной впадины. И, смотрите, чем у ребенка тяжелее двигательное нарушение, тем быстрее и в большей частоте случаев произойдет эта проблема.
Скажите, что произойдет с суставом ребенка, если ребенок, например, до года только лежит и у него спастический гипертонус в обоих бедрах? В сгибательных, например, коленных суставах. Что будет происходить? Он не будет столько много раз двигаться, он не будет формировать хорошую головку бедра и вертлужную впадину, и не будет уменьшаться шеечно-диафизарный угол. Что произойдет? Тонус начнет выталкивать головку бедра из вертлужной впадины. И, смотрите, чем у ребенка тяжелее двигательное нарушение, тем быстрее и в большей частоте случаев произойдет эта проблема.
Я вам сейчас статистику мировую продиктую, а вы проанализируете. Дети первого уровня движения — идет нулевой риск вывиха тазобедренного сустава. Понятно? Потому что он пошел до двух лет. Дети второго уровня движения — в 15% случаев, это те, которые пошли ближе к 4 годам. Дети третьего уровня — в 40% случаев вывихнут тазобедренный сустав, дети четвертого уровня — в 70% случаев вывихивают сустав и дети пятого уровня — в 90% случаев.
Логично возникает вопрос — что является самым главным фактором, первостепенным важным фактором формирования тазобедренного сустава? Понятно, что повышен мышечный тонус. Но самое главное для нас — это гравитационная нагрузка. То есть, если мы ребенку не будем создавать в раннем возрасте гравитационные нагрузки, соответственно, мы не создадим предпосылки развития нормального тазобедренного сустава.
Это я о чем сейчас сказала? Ранняя вертикализация. Вот есть два мнения родителей, два предубеждения. Некоторые родители говорят о том, что если ребенка рано поставить в ходунки или дать ему какое-то техническое средство, то он никогда не разовьет навыки самостоятельного движения. Это правильно или нет? Нет, конечно, мы с вами доказали, что есть закономерности развития движения. И как бы мы ни пытались изменить эти закономерности, мы это не сможем никогда сделать. То есть, если ребенок находится в 3 уровне движения, и мы в два года его поставили, то, соответственно, никакими своими манипуляциями, имеется в виду, давая или не давая техническое средство, мы не поменяем уровень движения. Мы только можем затормозить его развитие.
Мы только можем затормозить его развитие.
Есть второе предубеждение, что «дети с ДЦП должны пройти все этапы вегетативного развития». Вот о чем я сейчас сказала? Что если ребенок еще не держал головы, то его не надо учить переворачиваться. Если ребенок не умеет переворачиваться, его нельзя посадить. Если ребенок не сидел, его нельзя поставить. Я правильно говорю или нет? Нет, конечно.
Вот, смотрите. Возьмем детей с 4 и 5 уровнем движения. Будут эти дети самостоятельно сидеть или будут они самостоятельно ходить? Нет. А риск развития вывиха тазобедренного сустава какой? 70% и 90%. Мы можем,
вообще, как-то логически связать эти вещи? Мы сами своими руками толкаем детей ко вторичному ортопедическому осложнению. Мы сами, отрабатывая у него навык, который никогда по природе закономерности развития движения у него не появится самостоятельно, например, самостоятельной посадки, мы его не вертикализуем, мы тем самым не даем осевые нагрузки, и у ребенка развиваем тяжелейшее осложнение — вывих тазобедренного сустава, который приведет к болевому синдрому. Представляете, что это такое — когда у ребенка невозможно провести даже гигиенические мероприятия, невозможно переодеть памперс, когда ребенок и день и ночь кричит?
Представляете, что это такое — когда у ребенка невозможно провести даже гигиенические мероприятия, невозможно переодеть памперс, когда ребенок и день и ночь кричит?
А испытывая постоянно хронический болевой синдром… Представьте, что у вас что-то болит изо дня в день неделями. У вас притупляется общее ощущение боли, у человека теряются, это уже доказано, интеллектуальные способности, если у него постоянно присутствует хронический болевой синдром. Если дети испытывают хронический болевой синдром, невозможно никакой реабилитации, никакой коррекции, никакой социальной интеграции. Когда у ребенка проводят даже паллиативную операцию, — есть такие методы лечения, когда уже упущено время и приходится делать максимальную резекцию головки бедра и другие какие-то операции — ребенка избавляют от болевого синдрома, ребенок становится другим, он становится контактным, он начинает развиваться. И его родители, даже, которые с ним уже многие годы находятся рядом, начинают видеть позитивные изменения в его психике.
Так вот, смещение бедра — это, наверное, основное самое грозное осложнение, которые посещает наших детей с церебральным параличем. Когда у меня родители спрашивают — чем вы занимаетесь там, реабилитируя детей с ДЦП, вы же никогда ничего не вылечивали? Ну, мы естественно, не можем его вылечить. Но самое главное, с чем мы боремся — мы боремся с его грозными осложнениями. Первое — это с вывихом тазобедренного сустава.
Индекс Reimers
И, поэтому, когда мы сегодня консультировали пациентов, вы, наверное, заметили, что первое, что мы просили, — сделать снимок тазобедренного сустава. Потому что в разных категориях детей его надо делать немножко по-разному. Я вам сейчас об этом постараюсь рассказать. Вот это статистика на слайде, о которой я вам говорила, вот эти 40%, 70% и 90%. Мы немножко тут проскочим, и я вам уже расскажу про программу.
В свое время в 1994 году, я сейчас расскажу о Шведской программе, Гуннар Хэгглунд — есть такой хирург-ортопед со своей группой врачей придумали такую программу. Это многолетняя работа. Они пытались показать, что определенным протоколам исследования возможно профилактировать появление не только вывиха бедра, но и разных осложнений физических у детей с ДЦП, и ранними профилактическими мероприятиями можно снижать процент осложнений. Так вот, важно, если мы с вами начали сейчас говорить про вывихи тазобедренного сустава, я расскажу про индекс Reimers.
Это многолетняя работа. Они пытались показать, что определенным протоколам исследования возможно профилактировать появление не только вывиха бедра, но и разных осложнений физических у детей с ДЦП, и ранними профилактическими мероприятиями можно снижать процент осложнений. Так вот, важно, если мы с вами начали сейчас говорить про вывихи тазобедренного сустава, я расскажу про индекс Reimers.
Индекс Reimers— это такая вещь, которая лучше бы, конечно, чтобы измерялась в рентген-кабинете, но к сожалению, у нас даже многие рентгенологи этого не делают. Это может, в принципе, измерить любой врач — и невролог, и ортопед, даже педиатр это может сделать. Ну, просто надо определенными какими-то вещами владеть. Обратите внимание, очень важно сделать правильный снимок тазобедренного сустава. Делается снимок в прямой проекции. И надо, в общем-то, прочертить только одну горизонтальную линию и три вертикальных. Чертится одна линия, горизонтальная линия. Это линия, которая соединяет самые нижние точки подвздошных костей и, смотрите, три вертикальные линии — одна линия идет по крыше вертлужной впадины — это линия Келлера, и две линии, вот они здесь не прорисованы, которые по внутренней поверхности головки бедра и по внешней поверхности. И посмотрите, вот это вот маленькое расстояние, которое уже эмигрировало за крышу вертлужной впадины. Вот это измеряется в миллиметрах и делится на всю ширину головки бедра. И вот получается, что если мы получаем с вами индекс 33%, не менее.
И посмотрите, вот это вот маленькое расстояние, которое уже эмигрировало за крышу вертлужной впадины. Вот это измеряется в миллиметрах и делится на всю ширину головки бедра. И вот получается, что если мы получаем с вами индекс 33%, не менее.
Вы представляете, на 33% головка эмигрировала? Это считается ещё нормальным. То есть, до 33% это считается нормальным. Мне сегодня одна мама сказала, не помню, кто: мы делали очень давно снимок тазобедренного сустава, и у нас всё там было хорошо, много лет назад. И поэтому делать перестали, потому что было всё нормально. Так вот, каждый год эта ситуация может меняться. И всё идёт так из-за того, что ребёнок растёт, что у ребёнка нарастает мышечный тонус в первые годы. Миграция головки из вертлужной впадины увеличивается, и мы можем получить вот такие вот показатели светофорной зоны.
Видите, вот эти три разноцветных кружка? Так вот эта вся программа наблюдения, она как раз основана на светофорных шкалах. То есть, если, например, показатели попадают в зеленую светофорную зону, то это всё нормально хорошо. Значит, мы на правильном пути, мы правильно действуем в отношении ребенка, и мы не должны предпринимать никаких хирургических тактик.
Значит, мы на правильном пути, мы правильно действуем в отношении ребенка, и мы не должны предпринимать никаких хирургических тактик.
Если ребёнок попадает уже в зону жёлтую, здесь уже надо бить тревогу, значит мы не дорабатываем в чем-то. Может быть, мы недостаточно снижаем мышечный тонус, недостаточная вертикализация у ребёнка с отведением бедер, может быть, у ребёнка, конечно, и скачок роста какой-то случился, бывает, мы видим такую ситуацию. Но надо уже предпринимать меры. И вот мне понравилось, что у вас в Пермском крае, очень здорово, на мышцах сразу рекомендуют делать операцию. То есть, в принципе, если уже не работает консервативная терапия, которую можно проводить с помощью препаратов ботулотоксина типа А, то, да, надо проводить превентивную хирургию на мышечной ткани.
И, если уже показатель уходит в красную зону — более 40%, то надо прекратить всякие консервативные мероприятия. Мы должны предпринять меры по проведению оперативного хирургического лечения.
Это та самая программа, которая вот таким вот образом схематически обозначена. Что если мы наблюдаем ребёнка по какому-то единому протоколу, мы рано выявляем проблему и рано с ней начинаем бороться.
Что если мы наблюдаем ребёнка по какому-то единому протоколу, мы рано выявляем проблему и рано с ней начинаем бороться.
Вот эта программа, она носит название CPUP, это шведская программа, у неё есть свой сайт. Эта программа стартовала в 1994 году только в южной части Швеции. Вот зелененьким цветом на слайде отмечены — это были два графства численностью населения в 1,5 млн человек. И всех детей с ДЦП 1990 года рождения — это 4 года и младше, все они были взяты под наблюдение в эту программу. И когда Гуннар Хэгглунд со своими врачами посмотрели, чего они добились, они сами пришли, в общем-то, за 10 лет наблюдения за детьми, пришли в восторг — количество контрактур тазобедренного сустава уменьшилось с 18% до 8%, количество детей, которых оперировали по поводу контрактуры снизилось с 26% до 4%. Причём, не потому, что они больше оперировались. Количество детей, которые имели частоту деформации по типу порыва ветра, — вот, обратите внимание, это такая тяжелейшая деформация, если вы видите, таких пациентов, это пациенты, чаще всего 4 и 5 уровня по системе GMFCS, которые долго находятся в неправильной позе, в лежачем положении за счёт того, что у них укорачивается сухожилие, сгибатели коленного сустава, сгибателей тазобедренного сустава, и формируется вот такая поза — его как-будто сдуло ветром, то есть, падают ноги на одну сторону и деформируется таз, то есть, идёт перекос таза. С одной стороны мы видим аппликационную контрактуру тазобедренного сустава. И даже такую деформацию, Гуннар Хэгглунд со своими врачами — физическими терапевтами смогли уменьшить. Количество сколиозов с углом Коба уменьшить с 12% до 8%.
С одной стороны мы видим аппликационную контрактуру тазобедренного сустава. И даже такую деформацию, Гуннар Хэгглунд со своими врачами — физическими терапевтами смогли уменьшить. Количество сколиозов с углом Коба уменьшить с 12% до 8%.
Вы посмотрите, что самого революционного достигли наши коллеги из Швеции. Если до введения программы 11% детей ДЦП в Швеции имели проблемы тазобедренного сустава, то после введения программы, ее имеют только 0,4%.
3300 детей с ДЦП в Швеции сегодня наблюдаются в регистре. Из них только 13 детей имеют проблемы тазобедренного сустава. Сегодня мы с вами смотрели десятерых детей. Из них ровно половина имели проблемы тазобедренного сустава. Когда Гуннар Хэгглунд опубликовал с группой специалистов вот эти результаты, они поразили всю Швецию, и в 2005 году эта программа становится Национальной программой Швеции. В 2009 году к программе присоединились другие страны. В 2009 Норвегия, в 2013 году Дания, в 2014 Исландия и часть Англии, Ирландия подсоединяется к этой программе. И, смотрите, даже часть Австралии. В Австралии работает другая программа. Там есть программа под руководством Кенгрема, но, тем ни менее, шведская программа начинает существовать. И сегодня уже наблюдаются 9000 пациентов с ДЦП, и каждый в год в неё вливается 800 новых детей.
И, смотрите, даже часть Австралии. В Австралии работает другая программа. Там есть программа под руководством Кенгрема, но, тем ни менее, шведская программа начинает существовать. И сегодня уже наблюдаются 9000 пациентов с ДЦП, и каждый в год в неё вливается 800 новых детей.
Факторы риска смещения бедра
Я все-таки хочу еще раз показать вам те факторы риска смещения бедра, чтобы вы были глубоко ориентированы, то есть нацелены на эту проблему. Так вот, первый фактор риска смещения бедра — это GMFCS, о котором мы с вами говорили, то есть это как раз уровень двигательного развития. Чем ребёнок тяжелее в двигательном развитии, тем он имеет больший риск развития вывиха тазобедренного сустава. Помните, лежачий ребенок практически в 90% имеет вывихнет тазобедренный сустав?
Теперь посмотрите ещё один график. Второй фактор риска смещения бедра — это возраст. Когда надо бояться у детей вывиха тазобедренного сустава? Обратите внимание, есть вот такой вот рисковый возрастной фактор — это 3-4 года и 7 примерно лет. Как вы считаете, почему именно 3, 4 и 7 лет? Вам, педагогом, это тоже должно быть близко. Рост. Ребёнок делает скачок в росте, в основном, в этом возрасте, и мы видим сами в 3-4 года и второй ростовой скачок происходит где-то в 7 лет. Мы видим, какая уже точно проблема.
Как вы считаете, почему именно 3, 4 и 7 лет? Вам, педагогом, это тоже должно быть близко. Рост. Ребёнок делает скачок в росте, в основном, в этом возрасте, и мы видим сами в 3-4 года и второй ростовой скачок происходит где-то в 7 лет. Мы видим, какая уже точно проблема.
Поэтому вот когда у нас сегодня были дети 12-13 лет на консультации, и когда мы видели индекс Реверса 33%, то, в общем-то, у нас с вами уже все… Во-первых, 33% — он в зелёной зоне, рисковой возраст 4 года и 7 лет уже прошел, то есть мы должны уже в принципе родителей успокоить по проблеме вывиха тазобедренного сустава. Там другие проблемы, помните, да, нарастали — коленный и голеностопный суставы? Вот самое главное, посмотрите, спастичность не растет постоянно. Вот, смотрите, красным цветом — это как раз повышение мышечного тонуса, это высокий мышечный тонус.
Так вот, у детей с ДЦП мышечный тонус растет только первые 4 года, а потом он начинает падать. Вот, и вся проблема бывает, сначала ребёнок ходит на цыпочках. Ну, немногие дети, кто-то ходит сразу на стопе. Сначала ходят на цыпочках, потом они всё-таки опускаются на пятки, но у них сгибаются колени за счёт того, что они 01:08:00 икроножных мышц.
Ну, немногие дети, кто-то ходит сразу на стопе. Сначала ходят на цыпочках, потом они всё-таки опускаются на пятки, но у них сгибаются колени за счёт того, что они 01:08:00 икроножных мышц.
Так вот, если мы ещё с вами своими врачебными манипуляциями попытаемся усугубить это изменение. Каким образом? Если мы переудлинняем ахиллово сухожилие операцией, если мы, например, делаем всевозможные операции по типу, ну, не хочется фамилию называть, нейрофибромии, да, то вот эти операции, они все могут существенно ослаблять мышечное звено, приводить к переудлиннению сухожилий, рычагов движения и таким образом мы развиваем патологические типы походки типа Крауч. Крауч — это от английского “притаиться”. Они как притаенные дети ходят.
Следующим фактором риска смещения бедра является индекс Реймерса миграции. Я об этом сейчас говорила. Если, например, индекс Реймерса уже выходит за пределы 40%, то это красная зона, которая требует проведения операции. шеечно-диафизарный угол — HSA. Вот, смотрите на слайде. Если он больше 40 градусов, то это, конечно, красная зона.
Если он больше 40 градусов, то это, конечно, красная зона.
Мобильное приложение для оценки риска
И я вам хочу рассказать о том приложении, которое есть и вы можете скачать на свои телефоны, если вам позволяют технические возможности. Если в AppStore или PlayMarket вбиваете четыре эти буквы, то у вас сразу же появляется приложение, которое вы можете скачать бесплатно. И что вы можете в это приложение, например, внести?
Во-первых, даже родители некоторые у нас это приложение скачивают, потому что бывает очень полезно говорить с родителями на одном языке. Посмотрите. Здесь надо отметить только уровень GMFCS, вот он наверху. Уровень GMFCS вы теперь даже сами сможете определить. Уж своему ребенку точно вы сможете это определить. Теперь, обязательно HSA Если вам сложно проверить, это может сделать врач.
Индекс Реймерса. Его тоже может посчитать врач — прочертит только горизонтальную линию, три вертикальных, посчитает индекс миграции. И поставить возраст. И посмотрите, вот если мы имеем ребенка 4 уровня и вот такие показатели, у нас сразу же в калькуляции появляется риск вывиха тазобедренного сустава 10% — 20%. Теперь посмотрите, я поменяла только уровень развития, только пятерку поставила. И при этих же показателях риск развития вывиха тазобедренного сустава увеличивается до 50% — 60%. Теперь посмотрите, я поменяла только лишь HSA, 180 градусов поставила и уже риск 70% — 80%. И теперь, смотрите, я уменьшила возраст. Ребенок еще не прошел рисковый возраст — три года. У ребенка риск вывиха достигает 90% — 100%.
И посмотрите, вот если мы имеем ребенка 4 уровня и вот такие показатели, у нас сразу же в калькуляции появляется риск вывиха тазобедренного сустава 10% — 20%. Теперь посмотрите, я поменяла только уровень развития, только пятерку поставила. И при этих же показателях риск развития вывиха тазобедренного сустава увеличивается до 50% — 60%. Теперь посмотрите, я поменяла только лишь HSA, 180 градусов поставила и уже риск 70% — 80%. И теперь, смотрите, я уменьшила возраст. Ребенок еще не прошел рисковый возраст — три года. У ребенка риск вывиха достигает 90% — 100%.
Вот эта программа, она очень простая. Она есть в приложениях в каждом телефоне. Родители, которые серьезно относятся к проблеме смещения бедра, хотят активно участвовать в профилактике этих вещей.
Приходит к нам сегодня пациент на прием, и мы с ним высчитываем риск вывиха 50% — 60%. Проходит полгода, мама приходит, мы забиваем новые показатели и уже риск вывиха становится 70% — 80%. И другой диалог у нас возникает с родителями. Во-первых, что-то происходит не то. Либо мы даем рекомендации, и мама их не так тщательно выполняет. Либо получается все так сложно у ребенка, надо предпринимать срочные какие-то меры для того, чтобы не произошел риск, это не вывих, это только риск. Но, к сожалению, встречается так, ну, не вывих, но смещение бедра достигает критических показателей и мы все-таки достигаем того дня оперативного лечения. К сожалению, это часто случается на сегодняшний день.
Во-первых, что-то происходит не то. Либо мы даем рекомендации, и мама их не так тщательно выполняет. Либо получается все так сложно у ребенка, надо предпринимать срочные какие-то меры для того, чтобы не произошел риск, это не вывих, это только риск. Но, к сожалению, встречается так, ну, не вывих, но смещение бедра достигает критических показателей и мы все-таки достигаем того дня оперативного лечения. К сожалению, это часто случается на сегодняшний день.
Практически, у нас наблюдаются 26 детей 5 уровня по системе GMFCS, половина из них прооперирована. Мы, к сожалению, не можем пока профилактическими мероприятиями хорошо удерживать эту ситуацию на зеленых показателях. Нам пока приходится очень много оперировать. Но, самое главное, что прооперированный сустав — это безболезненный сустав, у детей они не болят.
Как часто нужно наблюдаться
Теперь посмотрите как часто в этой программе надо наблюдать. Дети до 8 лет должны наблюдаться каждые полгода. То есть, я понимаю, что, может быть, пойти к врачу в поликлинике, у нас с этим сложно, но если, например, на территории работает какой-то реабилитационный центр, и врач имеет навыки ведения ребенка по данному протоколу, то делать это надо обязательно. Каждые полгода ребенок до 8 лет должен быть осмотрен врачом или физическим терапевтом.
Каждые полгода ребенок до 8 лет должен быть осмотрен врачом или физическим терапевтом.
Протокол, конечно, он очень сложный. Я не буду на нем останавливаться очень подробно, потому что у нас сегодня не медицинская аудитория. Но для слушателей вебинара я покажу. Это основные 14 измерений. Красным цветом выделены те, где мы будем измерять два показателя — R1 и R2, обязательное измерение спастичности. И я покажу сейчас картинки, что мы делаем. Обязательно мы смотрит сгибание тазобедренного сустава, разгибание тазобедренного сустава. Вы видите, разный показатель имеет разную цветовую характеристику. То есть, если мы получаем показатель зеленой зоны, значит, все хорошо. Если показатель желтой зоны, то — «Внимание, опасность», значит, не дорабатываем. Если показатель красной зоны, то надо срочно предпринимать меры по организации оперативного хирургического лечения.
Это обязательно определение теста Томаса на контрактуру — сгибание тазобедренного сустава. Вот это норма, а это патология, мы сегодня уже это смотрели. Это тест Дункан-Эли. Видите, мы с вами ребенка выкладываем на живот и сгибаем ногу в коленном суставе. Тем самым, мы растягиваем прямую мышцу бедра и показываем состояние ее, минимум спастичности. И тогда поднимался таз и усиливался поясничный лордоз, это говорило о том, что здесь не все спокойно. Но если это, предположим, нормальная ситуация, то вот, посмотрите, здесь не совсем все хорошо. То есть, это тот же самый тест прямой мышцы бедра. Обязательно мы проводили, если бы вы видели, я у всех детей смотрела отведение тазобедренных суставов с разогнутыми коленными тазобедренными суставами, в первую очередь мы с вами говорим о состоянии нежной мышцы. Если состояние ее проблематично, то рекомендовали, например, провести превентивную терапию. Обязательно проводили проведение тазобедренных суставов с согнутым в колене тазобедренным суставом, когда мы выключали вот эту нежную мышцу и уже говорили о состоянии аддуктора бедер — косых мышц, которые обводят в тазобедренном суставе бедро. Обязательно нужно производить измерение внутренней и наружной ротации.
Это тест Дункан-Эли. Видите, мы с вами ребенка выкладываем на живот и сгибаем ногу в коленном суставе. Тем самым, мы растягиваем прямую мышцу бедра и показываем состояние ее, минимум спастичности. И тогда поднимался таз и усиливался поясничный лордоз, это говорило о том, что здесь не все спокойно. Но если это, предположим, нормальная ситуация, то вот, посмотрите, здесь не совсем все хорошо. То есть, это тот же самый тест прямой мышцы бедра. Обязательно мы проводили, если бы вы видели, я у всех детей смотрела отведение тазобедренных суставов с разогнутыми коленными тазобедренными суставами, в первую очередь мы с вами говорим о состоянии нежной мышцы. Если состояние ее проблематично, то рекомендовали, например, провести превентивную терапию. Обязательно проводили проведение тазобедренных суставов с согнутым в колене тазобедренным суставом, когда мы выключали вот эту нежную мышцу и уже говорили о состоянии аддуктора бедер — косых мышц, которые обводят в тазобедренном суставе бедро. Обязательно нужно производить измерение внутренней и наружной ротации. Обязательно мы измеряем сгибание коленного сустава, разгибание коленного сустава, тест Harmstring, мы говорили, помните, мы когда смотрели, разгибали коленный сустав и смотрели именно напряжение вот этих внутренних мышц разгибателя коленного сустава. Многие из них напряжены. Если они становятся меньше 140 градусов, это, конечно, говорит о том, что в
Обязательно мы измеряем сгибание коленного сустава, разгибание коленного сустава, тест Harmstring, мы говорили, помните, мы когда смотрели, разгибали коленный сустав и смотрели именно напряжение вот этих внутренних мышц разгибателя коленного сустава. Многие из них напряжены. Если они становятся меньше 140 градусов, это, конечно, говорит о том, что в
данном случае требуются еще какие-то дополнительные мероприятия.
А помните, когда мы ребенка сажали на кушетку, мы просили разогнуть по отдельности каждую ногу и смотрели именно дефицит активного разгибания коленного сустава. Помните, были дети, которые не могли до конца разогнуть коленный сустав за счет того, что все же мышцы, не смотря на то, что она находилась в тонусе, она уже свою рычаговую активность теряла, удлинялось вот это сухожилие, поднимается надколенник вверх и не дает окончательно разогнуться колену. Если в данном случае мы видим уже вот такой вот угол — дефицит разгибания коленного сустава — то обязательно мы должны принимать меры по хирургическому вмешательству по низведению к коленнику. Обязательно мы смотрели с вами голеностопные суставы, помните, при согнутом колене, потому что выключали двусуставные мышцы. Обязательно при разогнутом колене включали две головки икроножные мышцы. И таким образом все показатели заносили в зону зеленую или красную.
Обязательно мы смотрели с вами голеностопные суставы, помните, при согнутом колене, потому что выключали двусуставные мышцы. Обязательно при разогнутом колене включали две головки икроножные мышцы. И таким образом все показатели заносили в зону зеленую или красную.
Вот такой вот, но не простой протокол, да? Всегда задают вопрос — сколько по времени можно затратить врачу-специалисту для того, чтобы провести такой протокол исследования? Вот если все доведено до автоматизма, то этот протолок можно провести за 10 минут. В принципе, 10 минут можно позволить себе в рабочее время выделить, чтобы провести такой протокол исследования. Единственное, что проводить это очень сложно одному врачу. Здесь обязательно нужна система — один это делает, другой меряет. Конечно лучше, чтобы с нами работал ассистент.
Когда делать снимки тазобедренного сустава
А теперь посмотрите. Вот это, чтобы вам было понятно — когда нужно делать снимки тазобедренного сустава. Вот здесь вы должны быть компетентными обязательно. Вы мне сейчас все скажете, какой риск вывиха тазобедренного сустава у детей 1 уровня движения. Нулевой. Соответственно, снимки тазобедренного сустава обязательно делать всем поголовно не надо.
Вы мне сейчас все скажете, какой риск вывиха тазобедренного сустава у детей 1 уровня движения. Нулевой. Соответственно, снимки тазобедренного сустава обязательно делать всем поголовно не надо.
Его надо делать только по клиническим показаниям. Когда провели измерения и увидели, что органы движения страдают, разница есть длин конечностей и вообще есть какие-то симптомы настораживающие, — обязательно делать снимок в прямой проекции.
Дети 2 уровня обязательно должны их делать в 2 и 6 лет. Не надо делать постоянно. Там риск развития 20%. И посмотрите, какое красное поле. Дети 3, 4 и 5 уровня ежегодно должны иметь рентгенологическое обследование прямой проекции тазобедренного сустава. И поэтому, корректно вообще любому специалисту, занимающемуся реабилитацией детей спросить — а вы не забыли сделать снимок тазобедренного сустава? Вам нужно просто определить у ребенка уровень двигательного развития. Это ведь все очень просто. Самое главное, как рано мы можем выявить проблему. Вы сами не
прочитаете, но вы пошлете с этой проблемой ребенка к специалисту.
Теперь, посмотрите, я хочу вам показать, чем отличается шведская от австралийской системы. Шведская, она несколько меньше облучает детей и несколько меньше делает снимков тазобедренных суставов. Видите, 100%? А австралийская система — 162%. И все это связано с тем, что в шведской системе есть упор именно на вот этот клинический осмотр. На то, что мы сегодня делали своими руками. Мы сегодня смотрели много, снимки — это уже было второе дело, да? А вот в австралийской системе — понятно, что ортопед-хирург смотрит ребенка — но основное, это конечно рентгенологическое исследование тазобедренного сустава. И посмотрите, когда все-таки без клинического протокола чаще приходится обучать детей, посмотрите, красным цветом выделено — два раза в год исследования тазобедренных суставов у детей 3, 4 и 5 уровня до достижения 4-х летнего возраста. Помните, мы говорили, что первый рисковый возрастной период — это 4 года. И поэтому детям неходячим — 3,4,5 уровень — делают снимки два раза в год даже. А дети 5 уровня исследуются 2 раза в год до 8-ми летнего возраста.
А дети 5 уровня исследуются 2 раза в год до 8-ми летнего возраста.
Вообще, эта программа включает в себя исследования разные. И коленные суставы. Вот сегодня мы запрашивали некоторые снимки у детей. И голеностопный сустав под нагрузкой. И обязательно — позвоночника. Большая проблема детей, которые не умеют ходить самостоятельно, то есть это 3,4,5 уровень по системе GMFCS, то рентгенологическое обследование позвоночника. Вот измерение угла COBA. Детали я не буду вас сейчас рассказывать.
Так вот эта программа. Почему именно Тюменская область и почему именно я сейчас рассказываю про эту программу? В 2014 году мы впервые познакомились с этим протоколом, мы познакомились с Хебардом. Он очень любезно нас адресовал к своему сайту, открытому, нам дали информацию, мы вышли на этот сайт, внимательно прочитали, правда, это все на шведском языке, но несложно медикам в Швеции и в России найти общий язык.
И мы смогли перевести эту программу и с 2014 года начать наблюдать детей по этой программе. Это была организована одна система. Конечно, у нас многие компьютеры в одной системе работают. И я хочу вам показать, какой статистики мы добились.
Это была организована одна система. Конечно, у нас многие компьютеры в одной системе работают. И я хочу вам показать, какой статистики мы добились.
Швеция и Россия: сравнительная статистика
Вот, на 1 января 2018 года у нас наблюдаются 958 детей с ДЦП. Из них 318 детей — это дети 2010 года рождения и младше. Мы поставили перед собой задачу так же как когда-то в 1994 году Гуннар Хэгглунд взял 1990 года рождения, мы в 2014 году взяли детей с ДЦП 2010 года рождения.
Мы не смогли взять всех детей с ДЦП по одной простой причине, мы смогли только 55% взять в эту программу. Это очень сложно оказалось. Во-первых, программа, это значит, каждые полгода ребенок должен быть в кабинете.
Желательно, чтобы он постоянно приходил, никуда особо не уезжал, никакими другими мероприятиями не занимался. Учитывая то, что эта программа — новая для России, и доверия у некоторых родителей еще к ней нет. Многие даже не знают, что существует такая программа, и врачи могут наблюдать детей по этой программе. Только 55% маленьких детей мы смогли взять по этой программе, потому что они проживали в Тюмени. У нас нет выездной формы работы, поэтому мы не имели возможности выезжать на других территориях смотреть. Большинство из них проживали в Тобольске, так, куда мы могли приезжать и смотреть детей. И 10% к нам приезжали.
Только 55% маленьких детей мы смогли взять по этой программе, потому что они проживали в Тюмени. У нас нет выездной формы работы, поэтому мы не имели возможности выезжать на других территориях смотреть. Большинство из них проживали в Тобольске, так, куда мы могли приезжать и смотреть детей. И 10% к нам приезжали.
Теперь посмотрите, мы решили проанализировать наших детей с ДЦП и сравнить их с детьми Швеции. Вот, синие столбики — это дети Швеции. Бордовые столбики — дети с ДЦП из Тюменской области. А вот эти вот 1, 2, 3, 4, 5 — это вам уже понятно — это дети ходячие, малоходячие, неходячие, сидячие и лежачие. И первое, что мы увидели, что у нас большое количество детей, конечно… Ну, во-первых, почти равный удельный вес всех функциональных уровней движения и у нас детей ходячих в Тюменской области оказалось гораздо меньше, чем в Швеции.
Недавно мы анализировали статистику многих стран Европы, и такая статистика, она имеется не только у нас в Тюменской области. Я думаю, что в Чусовом та же самая история. Я вообще полагаю, что в РФ такая же картина.
Я вообще полагаю, что в РФ такая же картина.
Мы примерно имеем одни показатели. И все-таки хотелось бы, чтобы ходячих детей с ДЦП, функционально активных было больше. Но это еще, наверное, большая-большая работа должна пройти в нашей стране по совершенствованию акушерско-гинекологической службы и неонатальной службы для того, чтобы мы все-таки смогли сохранять, защищать мозг ребенка на первых часах, на первых сутках рождения для того, чтобы у нас все-таки было больше функционально активных детей.
Вот Швеция 1994 год, когда они только вступили в программу наблюдения — 11% детей имели проблемы тазобедренного сустава. И после вступления они вели 10 лет детей в программе — 0,4%. Когда мы проанализировали всех детей в 2014 году, у нас проблемы тазобедренного сустава имело 43,4%. И когда мы сегодня смотрим в регионах детей, примерно такая же ситуация там. То есть, представляете, мы же что-то делаем, мы не сидим сложа руки. Мы делаем массаж, мы делаем гимнастику, электрофорез, стимуляцию, церебролизиновые уколы. Я массу могу еще назвать разных процедур, которые мы делаем с этими детьми, но к сожалению мы не можем эффективно воздействовать именно на проблему тазобедренного сустава. Видите, какая ситуация?
Я массу могу еще назвать разных процедур, которые мы делаем с этими детьми, но к сожалению мы не можем эффективно воздействовать именно на проблему тазобедренного сустава. Видите, какая ситуация?
Потому что для профилактики проблем тазобедренного сустава существует определенный комплекс мероприятий, определенный должен быть алгоритм. Когда мы детей в течение 4 лет вели в этой программе, посмотрите, каких показателей мы добились — 8% . После вступления в программу наблюдения, количество детей со смещением бедра с индексом Реймерса 40% и более — у нас только у 14-ти детей из 176 детей. Но я честно говорю, что мы этого добились не всегда только профилактическими мероприятиями.
Практически, половина детей у нас прооперирована. Мы прооперировали, мы избавились от этой проблемы, и мы имеем безболезненный тазобедренный сустав, который у ребенка никогда не заболит, и мы можем активно ребенка вертикализовывать и работать с ним активно. Но тем не менее, посмотрите, какие показатели были — 43,4%, и каких мы добились сегодня. И посмотрите на столбики, какой у нас был уровень. Он не отличался от мировых показателей. У нас дети 3 уровня — 41% имели проблему, 4 уровень — 67%, 5 уровень — 90%. Посмотрите, какие показатели у нас сейчас.
И посмотрите на столбики, какой у нас был уровень. Он не отличался от мировых показателей. У нас дети 3 уровня — 41% имели проблему, 4 уровень — 67%, 5 уровень — 90%. Посмотрите, какие показатели у нас сейчас.
Я всегда призываю медицинское сообщество, ортопедов и неврологов чтобы они изучали эту программу. Да, она не простая, она требует определенного навыка, не всегда, в общем-то, быстро получается освоить. Но это на самом деле реальная программа, которая может существенно уменьшить частоту осложнений детей с церебральным параличом. И это может быть то, ради чего мы вообще работали, реабилитологи, то есть я говорю сегодня о медицинской составляющей. Не пожинать плоды болевого синдрома хронического, тяжелейших операций паллиативных, которые уже практически не дадут ребенку возможности вертикализоваться. Это надо делать в раннем возрастном периоде. Конечно, я, может быть, не совсем корректно сравниваю эти группы, потому что это дети со средним возрастом уже 6,5 лет, эти дети, которые у нас средняя группа сейчас только-только перевалила через 3,5 года, и мы еще не прошли второй ростовой скачок 7-8 лет и тем не менее, добились таких вот результатов. Поэтому, когда мы говорим о том, какими мерами мы смогли добиться таких результатов, наверное, стоит поговорить сейчас о реабилитации.
Поэтому, когда мы говорим о том, какими мерами мы смогли добиться таких результатов, наверное, стоит поговорить сейчас о реабилитации.
Оцениваем функци рук: шкала MACS
В реабилитации детей с ДЦП есть основные три направления, как бы, три глобальные вещи, которые мы должны решить. Обратите внимание. Это решение проблемы двигательной активности, решение проблемы коммуникации и самостоятельность в обслуживании.
Теперь давайте я вам, коллеги, вопросы задам. Первый вопрос. Вот если я, например, скажу — ребенку 5 лет, ДЦП, спастическая диплегия. И Вы уже можете мне рассказать о его функциональном двигательном развитии. А можете ли вы мне что-то сказать о функции руки? Что умеет делать рукой ребенок? Вы, все равно, только предполагаете пока, что что-то затруднено, но сказать точно не можете, да? Пока не увидите, да? А если я придумаю опять какую-нибудь систему классификации, и если, например, в функциональном диагнозе будет звучать ДЦП, спастическая диплегия по GMFCS 3 и, например, будет MACS3 — система классификации, которая сначала разрабатывалась для детей с 4 до18 лет, а сейчас она даже есть с 1 года до 4 лет. Так вот эта система классификации позволяет нам определить точно так же функцию руки. Это все очень просто.
Так вот эта система классификации позволяет нам определить точно так же функцию руки. Это все очень просто.
Вот, например, я вам просто на себе покажу. Вот что такое MACS1? Это идет прямая корреляция с GMFCS. Если GMFCS 1, то это ходячий прекрасный ребенок. Что такое MACS1? Это тоже ребенок, который прекрасно владеет функцией руки. Ну, понятно, что он все это будет делать не как здоровый ребенок, потому что ребенок с ДЦП 1 уровня, он тоже имеет определенные нарушения именно качества движения, но ребенок умеет все. Он может писать, рисовать, он может есть и пить. Он может нитку в иголку вдеть. То есть, он все это сделает, но не так качественно. Но это MACS 1.
А вот представьте, что такое MACS2 ? Вот вспоминайте GMFCS2. Это тоже ребенок ходит самостоятельно, но ходит с ограничениями. Как вы думаете, что такое MACS2 будет? Оценивает двуручная деятельность. Это когда нужна помощь. Ребенок, в принципе, может сделать все то же самое, что сделает ребенок с MACS1, но нужна поддержка. Вот если, например, я бы с MACS1 могла бы сделать вообще все на весу, даже нитку в иголку вдеть на весу, то с MACS2 я должна руки поставить на поверхность. Обязательно это будет медленней гораздо выполнение. Это будет менее качественно. Но все,
Вот если, например, я бы с MACS1 могла бы сделать вообще все на весу, даже нитку в иголку вдеть на весу, то с MACS2 я должна руки поставить на поверхность. Обязательно это будет медленней гораздо выполнение. Это будет менее качественно. Но все,
абсолютно, мануальные навыки доступны ребенку с MACS2.
Что такое MACS3, как вы считаете? Помните GMFCS3? Ребенок уже, в общем-то, ходит только с техническим средством, приспособления нужны. То есть, MACS3 — это уже тоже определенная помощь нужна. Во-первых, нужно техническое средство какое-то. Например, ложка со специальным поворотом. Это должна быть ручка с отверстиями, чтобы можно было вставить пальчики. То есть, частота повторений страдает, сила у этого ребенка падает, естественно, она не такая, скорость падает и, конечно, не все, абсолютно, уже тонкие движения ему не подвластны.
Что такое MACS4? Представляете, GMFCS4 — это дети, которые просто сидят, и сидят уже только в опоре. Только определенные виды деятельности доступны ребенку с MACS4. Они могут что сделать? Они могут нажать на кнопку на какую-то. Они могут взять большой колпачок на фломастер надеть, то есть, если положить ему в руки, он может это сделать. Он может какие-то жесты рукой показать. То есть, это все для MACS4 подвластно. Но для MACS5 это практически не подвластно, какие-то сложные движения. И только простые движения, только в адаптивной ситуации.
Они могут что сделать? Они могут нажать на кнопку на какую-то. Они могут взять большой колпачок на фломастер надеть, то есть, если положить ему в руки, он может это сделать. Он может какие-то жесты рукой показать. То есть, это все для MACS4 подвластно. Но для MACS5 это практически не подвластно, какие-то сложные движения. И только простые движения, только в адаптивной ситуации.
Посмотрите, какая корреляция идет между GMFCS и MACS. Вот GMFCS — это синие столбики. Желтые столбики — это MACS. То есть, смотрите, как все-таки рядом идут между собой нарушения глобальной функции и нарушения мануальной функции, руки. То есть, конечно, если ребенок имеет тяжелейшее нарушение движения, то у него мелкая моторика руки тоже может быть нарушена.
А теперь скажите мне, пожалуйста, если я сейчас скажу — ДЦП, GMFCS3, MACS3, 5 лет. Понятно о ком я уже говорю, какие функциональные возможности их? То есть, ребенок не ходит самостоятельно, ходит с техническими средствами очень активно. В принципе, руками он может выполнять много очень манипуляций, но они модифицированы должны быть, да? Помощь ему нужна обязательно какая-то. Но вы можете что-то мне сказать про его коммуникативную связь с другими? Не можете. Даже предположить не можете, может ли он общаться с нами. Я уж не говорю о вербальном, невербальном каком-то контакте.
Но вы можете что-то мне сказать про его коммуникативную связь с другими? Не можете. Даже предположить не можете, может ли он общаться с нами. Я уж не говорю о вербальном, невербальном каком-то контакте.
Оцениваем коммуникацию: система CFCS
Так вот, существует еще одна система классификации. Их всего четыре, но я вас только с тремя познакомлю. Смотрите, CFCS — Communication Function Classification System. У вас все эти презентации останутся, вы можете ими работать, изучать еще подробно потому, что все-таки, это мировой подход по установке функционального диагноза. И сегодня, в общем-то, такие диагнозы вы видите в любых выписках детей, которые приходят к вам на реабилитацию.
Так вот, смотрите, что это за система классификации? Я открою только вот этот слайд, и вам уже будет понятно, что Р — это пациент. Здесь все по-шведски: «окандо оч» — это «посторонние», а «кандо оч» — это «родные, знакомые».
Вот смотрите, что такое 1 уровень? Вот приходит к вам ребенок в кабинет, и вы говорите: — Как тебя зовут? — Меня зовут Вася. — Как твои дела? — Все прекрасно, учусь в школе, у меня прекрасные оценки. Я не хочу ходить в школу потому, что ко мне домой приходит учитель. Мне так нравится все это.
— Как твои дела? — Все прекрасно, учусь в школе, у меня прекрасные оценки. Я не хочу ходить в школу потому, что ко мне домой приходит учитель. Мне так нравится все это.
Сегодня к нам приходили дети, они все рассказывали правду про город Чусовой. И вот это самый настоящий CFCS1, великолепный, дети очень коммуникативные. Они общаются, легко идут на общение.
Или, например, был ребенок у нас такой. Он сел на кушетку, мы задаем ему вопрос, а он думает сначала — сказать или не сказать? Задумался, отвечать-не отвечать? На маму посмотрел, у мамы спросил. Значит, смотрит, поддержку какую-то ищет от мамы. Но, тем не менее, проходит какое-то время, ребенок все равно вступает в контакт. Нужно было время, чтобы наладить с ребенком контакт. Отсроченный контакт. Но тем не менее, ребенок в общении. Это CFCS2 (нельзя сразу с ходу поставить CFCS, надо пообщаться с ребенком, войти к нему в доверие).
А теперь посмотрите на слайде CFCS3 — ребенок полностью игнорирует общение с врачом или с педагогом. Я не хочу это назвать аутизмом, когда ребенок общается только с родными, а не общается с посторонними, и такое может быть. Но это могут быть разные виды не-общения с посторонними. Понятно? То есть, CFCS3 — полное игнорирование общения с посторонними.
Я не хочу это назвать аутизмом, когда ребенок общается только с родными, а не общается с посторонними, и такое может быть. Но это могут быть разные виды не-общения с посторонними. Понятно? То есть, CFCS3 — полное игнорирование общения с посторонними.
Дальше CFCS4. Посмотрите, уже прерывистая линия. То есть, минимум общения даже с родными. То есть практически, даже мама не ходит с ним общий язык, то есть, ребенок плохо реагирует уже на какие-то обращения родителей, родных.
И пятый уровень CFCS5 — это только рефлекторная реакция. То есть, мама, фактически, только догадывается, чего хочет ребенок. Причем, не надо путать CFCS с вербальным контактом. Вербальный, вы поняли — через речь. Бывают дети, которые абсолютно не говорят ни одного слова, но они готовы к общению через любые активные коммуникации. Они готовы через карточки, через разные альбомы, через картинки, через компьютер общаться с вами, глазами. Они понимают все, они хотят с вами общаться. Есть дети, которые на самом деле ничего не говорят. Но они активно готовы к общению.
Но они активно готовы к общению.
И, смотрите, как преображается диагноз ДЦП, спастическая диплегия, 5 лет, GMFCS3, MACS3, CFCS3. Вам понятно, о ком я говорю? Посмотрите, насколько важно поставить функциональный диагноз. Вот вам в реабилитационном центре, может даже, не имеет никакого значения поставить ассиметричная диплегия, или, не знаю, еще там, гемипарез. Вам это не надо.
Если вы даже для себя проставляете и GMFCS, MACS и CFCS, вам вообще понятно, что делать с этим ребенком. И, смотрите, мы с вами закрываем три основные проблемы, которые вы должны обязательно отработать с пациентом с ДЦП. Это, смотрите, глобальный двигательный навык по GMFCS, самообслуживание ребенка — это манипуляционная функция руки, MACS. И коммуникация, его способность интеграции в обществе — CFCS.
Казалось бы, вот они — три главные проблемы. Вот чем бы ни занимался, но надо решать у ребенка церебральным параличем… Ну, давайте говорить вообще о двигательной проблеме, если говорить не только о ДЦП, — надо закрывать три основные проблемы — глобальные двигательные навыки, самообслуживание и коммуникацию. И каждый центр, они, в общем-то выполняют свою определенную функцию. Ваш центр, я так понимаю, выполняет функцию адаптации именно коммуникативной функции, да? Теперь смотрите, какая корреляция идет между GMFCS и CFCS. Вот уже о чем я говорю — о коммуникациях и двигательных функциях.
И каждый центр, они, в общем-то выполняют свою определенную функцию. Ваш центр, я так понимаю, выполняет функцию адаптации именно коммуникативной функции, да? Теперь смотрите, какая корреляция идет между GMFCS и CFCS. Вот уже о чем я говорю — о коммуникациях и двигательных функциях.
Смотрите, это регистр уже Норвегии 2015, и они в своем регистре показывают, как рядом стоит коммуникация и глобальные функции, потому что это тоже функция мозга. Если мозг поражен очень сильно в плане движения, то, к сожалению, он может поражаться и в плане эмоциональном, в плане коммуникативных свойств личности. Хотя бывают определенные отклонения.
Два часа слушать лекцию очень сложно, и я расскажу историю.
У нас был консилиум. И мы отбирали детей на оперативное лечение. И вот привозят ребенка на коляске. Практически, это был 5 уровень по системе GMFCS. Мы уже работаем много лет и понимаем прекрасно, что ребенок с 5 уровнем GMFCS с каким может быть уже уровнем коммуникации? С самым слабым, да? И когда с родителями ведут диалог, времени мало, говорят — да, времени мало, надо делать вот такую-то операцию.

Ну, доктор уже отходит от кушетки, и вдруг мальчик говорит: — Подождите, доктор, расскажите, какую Вы хотите мне провести операцию.
Представляете? Вот такое бывает несовпадение, когда ты видишь ребенка с тяжелейшим двигательным эффектом и в то же время с такими очень сохранными коммуникативными функциями.
Мы же знаем с вами тяжелых детей с ДЦП, которые получают высшее образование, которые здорово рисуют, достигая высот в своих художественных навыках, пишут песни, пишут стихи и музыку. Сегодня, в общем-то, доступна техника для того, чтобы развивать эти навыки.
Ну, вот, коллеги, мы с вами сейчас поговорили о программе наблюдения. Пусть это схематически, но я думаю, что я донесла все-таки до вас вот тот смысл наблюдения ребенка с ДЦП, что не надо проводить ему набор формальных медицинских манипуляций. Надо сначала подойти к оценке его
функциональных возможностей, и уже исходя из того, что ты имеешь, построить правильную программу реабилитации.
Международная классификация функционирования
Коллеги, мы сейчас уже, может быть, будем подводить итог нашего вебинара. И мне хочется обязательно остановиться на вопросах инструментов, которые мы применяем для достижения успешных результатов нашей работы.
В 2001 году все мировое сообщество, которое занимается реабилитацией людей с ограниченными возможностями уходит от Международной классификации нарушений, ограничений жизнедеятельности социальной недостаточности и принимает новую классификацию — это Международная классификация функционирования ограничений жизнедеятельности и здоровья, которая сокращенно называется МКФ. Я так понимаю, что эти три буквы вам знакомы.
Об этом сейчас очень много говорят, что мы свои программы реабилитаций должны строить только на основе Международной классификации функционирования ограничений жизнедеятельности и здоровья. Это самостоятельная классификация, которая заложена в основу построения любой программы реабилитации.
И даже будучи не врачом — педагогом, логопедом, любым, абсолютно, специалистом, занимающимся в области реабилитации — мы должны пользоваться этой системой классификации. Что это такое? Это унифицированный стандартный язык, который позволяет нам с вами определить, во-первых, уровень функционирования ребенка начальный, это раз. Определить цели реабилитации — это два. Обязательно выработать правильные подходы в выборе вмешательств, которые мы будем проводить у ребенка. И должны оценить, правильно ли применено это вмешательство и получение результата. Поняли, да, о чем я сказала? То есть, обязательно, мы должны определить уровень функционирования — то, чем мы занимались первую часть вебинара, потом мы должны поставить адекватные цели, потом мы должны с вами определить, достигли ли мы этих целей.
Так вот Международная классификация функционирования, она имеет вот эти две большие части. Первая часть — это функционирование ограничения жизнедеятельности и какие контекстные факторы. Функционирование ограничения жизнедеятельности делится на две большие части — это структуры функций организма и активности и участие. Что это такое? Я вот сейчас не буду уже останавливаться детально, но хочу на небольшом клиническом примере вам показать.
Функционирование ограничения жизнедеятельности делится на две большие части — это структуры функций организма и активности и участие. Что это такое? Я вот сейчас не буду уже останавливаться детально, но хочу на небольшом клиническом примере вам показать.
Вот ребенок на фотографии имеет нарушение функции левых конечностей. Просто не работают левые конечности — левая рука и левая нога. Вот если вы не медики здесь, то я вам честно скажу, что у этого ребенка может быть три абсолютно разных диагноза.
Это может быть ребенок с ДЦП с односторонним гемипарезом. Это может быть ребенок с последствиями черепно-мозговой травмы. Или это ребенок, у которого может произойти, как это сегодня стало уже не случаем в жизни, например, инсульт мозговой, и у ребенка тоже может случиться гемипарез. Вот посмотрите, для вас, как для реабилитологов имеет вообще какое-то особое значение, какой диагноз у этого ребенка? Травма, ДЦП или инсульт. Вот для вас как для реабилитологов не имеет это никакого принципиального значения. Для вас имеет значение нарушение функций левых конечностей. То есть, первое над чем вы начнете работать.
Для вас имеет значение нарушение функций левых конечностей. То есть, первое над чем вы начнете работать.
Например, берем с вами первую глобальную проблему — это двигательная активность. Вспоминайте три части, над чем мы работаем. Первая проблема — двигательная функция. То есть, у ребенка страдает функция левых конечностей. Соответственно, вы будете строить программу для того, чтобы улучшить функцию левой руки и левой ноги. Улучшить баланс, например, на одной ноге, научить его прыгать, предположим, правильно переносить вес тела с одной ноги на другую и так далее. То есть, вам без разницы, травма это была или инсульт. Вам главное ребенку увеличивать мобильность. Соответственно, вам нужно улучшить его функцию.
Если вы закодируете ребенка по МКБ-10, то есть поставите ДЦП, инсульт или травма, вам придется по всем нашим правилам работы, если вы медики, применить три каких-то разных протокола. А если вы ребенка закодируете по МКФ и поставите ему код, например, d45000.2, — есть такая кодировка, — то вы, абсолютно точно, можете работать только над улучшением функции ходьбы.
Так вот эта система классификации, она очень простая. Например, я закодировала ребенка как d45000.2, где 2d — это категория активности и участия. Что такое d, чтобы вам понятно было? d — это раздел 4, мобильность, d4. Потом я, например, укажу, что такое 50. d450 это именно раздел ходьбы и передвижения. Что такое 0? Это чисто ходьба.
Смотрите, это я все открываю дальше браузер. Я дальше уже не буду вам показывать слайды, но вот есть такой сайт Всемирной организации здравоохранения, на нем есть такой браузер. Нажимая здесь на этот браузер ICF, вы сразу же попадаете в разные версии, имеется в виду, разноязычные версии МКФ, выбираете русскую версию и можете точно также начинать раскрывать каждый из этих разделов.
МКФ — она очень не сложна. Раскрывая каждый раздел, вы можете закодировать нарушение функций ребенка и работать только, например, над совершенствованием функции походки. Что такое — .2? Это говорит о степени нарушения — умеренная, легкая, тяжелая или абсолютная степень. То есть, МКФ сегодня очень важно для того, чтобы отойти от нозологической какой-то характеристики. Тем более, вы, как центр реабилитации, не имея в штате медицинских работников, можете ставить нарушение функции по МКФ. Конечно, желательно пройти обучение по МКФ. Сегодня есть места, где можно пройти повышение квалификации по этой теме, потому что Международная классификация имеет очень много нюансов. Мы сегодня на этом не остановимся, тем более, я сама в этих нюансах до конца еще не разобралась, мне самой еще требуется обучение. Но я понимаю, что в этом будущее, и всех вас призываю, что с МКФ надо обязательно подружиться и в дальнейшем свою работу выстраивать на основании и в зависимости от этой классификации.
То есть, МКФ сегодня очень важно для того, чтобы отойти от нозологической какой-то характеристики. Тем более, вы, как центр реабилитации, не имея в штате медицинских работников, можете ставить нарушение функции по МКФ. Конечно, желательно пройти обучение по МКФ. Сегодня есть места, где можно пройти повышение квалификации по этой теме, потому что Международная классификация имеет очень много нюансов. Мы сегодня на этом не остановимся, тем более, я сама в этих нюансах до конца еще не разобралась, мне самой еще требуется обучение. Но я понимаю, что в этом будущее, и всех вас призываю, что с МКФ надо обязательно подружиться и в дальнейшем свою работу выстраивать на основании и в зависимости от этой классификации.
Клинические рекомендации по ДЦП
А вот если говорить вообще о реабилитации детей с церебральным параличом, то существует серьезный консенсус 2009 года, который был опубликован в 2010 году, в котором участвовало более 1000 пациентов с церебральным параличом и, благодаря которому, были созданы такие клинические рекомендации — какими методами лечения и у каких детей в возрастном периоде и в зависимости от классификации МКБ должны применить какие методы лечения.
Посмотрите, каждая эта линия разного цвета обозначает его воздействие. Вот эта темно-зеленая линия — это функциональная или физическая терапия. Что бы у нас носило название «лечебная физкультура» здесь обозначается как «методы функциональной терапии».
И посмотрите, как рано мы с вами должны начинать функциональное воздействие, с самого рождения. Если ребенок попадает в группу риска по развитию церебрального паралича, а мы с вами говорили, кто это могут быть, то с самого рождения мы должны заниматься лечебной физкультурой. Мы должны с вами бороться с этим повышенным мышечным тонусом, со всевозможными патологическими рефлексами, создавать вертикализацию, то есть, все, что направленно на активацию движения.
Теперь посмотрите, вот эта салатовая линия — это консервативное ортопедическое лечение. Мы сегодня, когда смотрели пациентов, то вторым большим блоком с вами описывали технические средства реабилитации и обсуждали вопросы ортезирования. Потому что без этих двух методов лечения невозможно справляться ни с контрактурой развивающейся, ни с созданием мобильности пациента и правильной позиции в сегментах конечностей и позвоночника. И вообще, невозможно говорить о какой-то эффективной реабилитации в целом.
И вообще, невозможно говорить о какой-то эффективной реабилитации в целом.
Дальше, посмотрите, вот эта желтая прерывистая линия — это тонус-снижающие мероприятия оральных нейрорелаксантов. То есть, что это такое? Мы говорим о том, что спастические формы церебрального паралича лечить надо только с обязательным применением любых каких-то тонус-снижающих методов. Ну, вот как нельзя бактериальную пневмонию лечить без антибактериальных препаратов, так вот, мы должны для себя уяснить, что лечить спастические формы ДЦП без антиспастических каких-то методов просто нельзя, недопустимо.
Так вот, во всех методиках лечения спастичности есть три блока — это таблетки оральные, это нейрохирургические методы лечения и местные методы воздействия, когда в мышцу вводятся препараты, снижающие мышечный тонус, о чем мы сегодня говорили. Так вот, посмотрите, эта желтая прерывистая линия — это и есть таблетки, это оральные нейрорелаксанты. Но когда принимают таблетку, снижающую мышечный тонус, она, конечно, снижает тонус во всех абсолютно мышцах — и в сгибательных, и в разгибательных. А учитывая, что у детей с ДЦП преобладает все-таки флексорная доминанта, о чем мы говорили вначале, то, конечно, мы расслабляем тонус там в сгибателе, который наоборот надо сильным сделать, и получается, что принимая оральные нейрорелаканты, мы получаем неорганизованный тонусо-снижающий эффект, и дети некоторые ослабевают и теряют активность.
А учитывая, что у детей с ДЦП преобладает все-таки флексорная доминанта, о чем мы говорили вначале, то, конечно, мы расслабляем тонус там в сгибателе, который наоборот надо сильным сделать, и получается, что принимая оральные нейрорелаканты, мы получаем неорганизованный тонусо-снижающий эффект, и дети некоторые ослабевают и теряют активность.
Посмотрите, каким детям рекомендуют проводить терапию оральными релаксантами? Только 3,4 и 5 уровень функциональных уровней движения по системе GMFCS. Абсолютно недопустимо детям 1 и 2 уровня функционального уровня движения по GMFCS назначать таблетки, снижающие мышечный тонус. Потому что они прекрасно развиваются, имеют хорошую двигательную активность, и мы естественно с вами локально не сможем снизить таблетками тонус, мы только будем ослаблять их двигательную активность. Только детям, которые имеют такой плохой уровень движения, 4 и 5 уровня.
Теперь, посмотрите, вот эта красная тоненькая линия — она захватывает только 4 и 5 уровень по системе GMFCS. Это нейрохирургические вмешательства, это помпа. Может быть, слышали? Такие помпы ставят. Сейчас родители бывают даже больше ориентированы в этом. Помпа подшивается к поясничной зоне (раньше в переднюю брюшную стенку). Помпа содержит в себе какое-то количество препарата, баклафен, который постоянно дозаправляется и через коллектор он поступает в спинно-мозговое пространство, в определенный период вбрасывается. Что такое баклафен? Это тоже препарат, генерализованно снижающий мышечный тонус. И, соответственно, когда мы с вами применяем эту методику, мы тоже все-таки генерализованно снижаем мышечный тонус сгибателей и разгибателей.
Это нейрохирургические вмешательства, это помпа. Может быть, слышали? Такие помпы ставят. Сейчас родители бывают даже больше ориентированы в этом. Помпа подшивается к поясничной зоне (раньше в переднюю брюшную стенку). Помпа содержит в себе какое-то количество препарата, баклафен, который постоянно дозаправляется и через коллектор он поступает в спинно-мозговое пространство, в определенный период вбрасывается. Что такое баклафен? Это тоже препарат, генерализованно снижающий мышечный тонус. И, соответственно, когда мы с вами применяем эту методику, мы тоже все-таки генерализованно снижаем мышечный тонус сгибателей и разгибателей.
Соответственно, есть очень большой риск, что дети тоже могут слабеть в плане активности и потери силы. Но, тем не менее, это прекрасный метод лечения, который снимает тонус при генерализованной спастичности. Детям сидячим и лежачим это рекомендуется.
И, посмотрите, вот эта оранжевая линия, которая пересекает все абсолютно уровни движения. Это ботулино-терапия.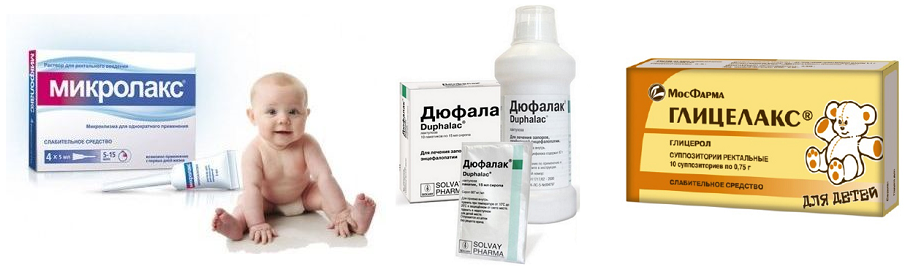 Это применение инъекций препаратов ботулинического нейротоксина типа А. Конечно, но мы тем не менее работаем только с дипортом, но сегодня существует препарат ботокс, который тоже зарегистрирован в детском возрасте. В России получил регистрацию препарат кселонин. Вот это на сегодня три препарат, которые имеют показания применения в детстве. На сегодняшний момент именно препараты ботулинического нейротоксина имеют самый высокий уровень доказательности применения у детей в сторону снижения тонуса мышц. Это самый доказательный, самый безопасный. Причем, когда надо делать препараты ботулинического нейротоксина? Тогда, когда еще не появились стойкие контрактуры. Это надо делать у детей, в основном, у детей до 7, 8, 9-летнего возраста. Если у детей появились контрактуры в более позднем возрасте, то надо продолжать и дальше это делать. Это не говорит о том, что ботулино-терапия не показана детям и в более старшем возрасте. Даже после проведения операций продолжаем проводить детям ботулино-терапию.
Это применение инъекций препаратов ботулинического нейротоксина типа А. Конечно, но мы тем не менее работаем только с дипортом, но сегодня существует препарат ботокс, который тоже зарегистрирован в детском возрасте. В России получил регистрацию препарат кселонин. Вот это на сегодня три препарат, которые имеют показания применения в детстве. На сегодняшний момент именно препараты ботулинического нейротоксина имеют самый высокий уровень доказательности применения у детей в сторону снижения тонуса мышц. Это самый доказательный, самый безопасный. Причем, когда надо делать препараты ботулинического нейротоксина? Тогда, когда еще не появились стойкие контрактуры. Это надо делать у детей, в основном, у детей до 7, 8, 9-летнего возраста. Если у детей появились контрактуры в более позднем возрасте, то надо продолжать и дальше это делать. Это не говорит о том, что ботулино-терапия не показана детям и в более старшем возрасте. Даже после проведения операций продолжаем проводить детям ботулино-терапию.
И посмотрите, какая тоненькая синяя линия. Это ортопедическая хирургическая коррекция. Как бы мы с вами не хотели, но, к сожалению, практически все дети всех уровней движения будут подвержены оперативным хирургическим вмешательствам. Это очень важная проблема, которую, к сожалению, спрофилактировать очень сложно, потому что все-таки закономерности развития ребенка с церебральным параличом приводят к том, что вне зависимости от наших с вами воздействий формируются эти ортопедические проблемы и все равно их приходится решать хирургическим путем. А самое главное это сделать вовремя, эту операцию — не сделать ее рано, не сделать ее поздно. А для этого конечно проводить эффективную своевременную хорошую консервативную терапию.
Доказательные и недоказательные методики
Ну, и уже заканчивая наш семинар, я хочу показать вам этот слайд, на котором отображены результаты систематизированного обзора 2013 года. Опять же, Ионы Новак, я говорила уже в первой части вебинара, это австралийская группа врачей, которая провела анализ всех вмешательств, которые проводятся у всех детей с ДЦП во всем мире.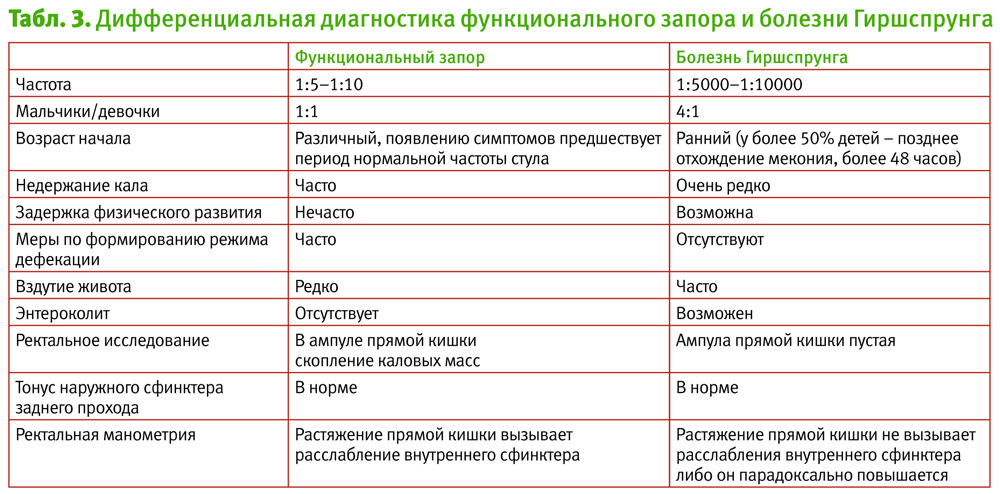
И посмотрите, какие показатели она публикует. Только 16% вмешательств получили характеристику «проводить». То есть, высокий уровень доказательности. Обратите внимание — 2/3 методов — 58%, они по данным исследования оказались эффективными, но не получили доказательности высокого уровня, и поэтому они получили характеристику «скорее проводить, чем не проводить».
Печально, что каждая 5-я методика не получила вообще никакого уровня доказательности, то есть, практически впустую проводятся эти методы лечения детей с ДЦП, и их рекомендовано было прекратить. И вызывает опасение тот факт, что 6% этих методов оказались не просто неэффективными, но и небезопасными.
Я буквально совсем недалеко пробегусь и вам покажу, какие методы получили высочайший уровень доказательности. Вот, например, берем модель с отражением квадриплегии, диплегии, плюс ребенок с ДЦП — это сориентированные тренировки и домашние программы.
Что такое сориентированная тренировка? Уже на сегодня доказано, что нет движения ради движения. Есть движение ради цели. То есть, если вы ребенка просто положите на кушетку и он тысячу раз будет двигать рукой, то у него не разовьется моторный контроль этого движения.
Есть движение ради цели. То есть, если вы ребенка просто положите на кушетку и он тысячу раз будет двигать рукой, то у него не разовьется моторный контроль этого движения.
Но если вы его возьмете в игру и будете играть с ним, и он будет стремиться, например, закидывать куда-то мяч или достигать какой-то цели, и в конце концов, захочет себе отрезать кусок колбасы и сделать себе бутерброд, то у него гораздо быстрее получится, и он добьется этого результата, чем если вы просто будете отрабатывать какой-то автоматизм движения. Моторного контроля без мотивации не будет, без достижения цели.
Теперь посмотрите. Домашние программы реабилитации. Это не очень выгодно системе здравоохранения сегодня, потому что реабилитация вообще вся должна уйти домой. То есть, мы сегодня должны, в принципе, научить ребенка жить в домашних условиях и все научиться делать. Сегодня, помните, мы с вами подробно обсуждали? Ты остаешься дома, ребенок. Ты можешь доползти до туалета. Ты можешь сам присесть на унитаз. Ведь гораздо важнее не просто разработать контрактуру в коленном суставе. Зачем вообще нам это с вами делать? Нам важно, чтобы 15-летний ребенок, оставшись дома, смог доползти до туалета и совершить важное очень действие. Или если он оказался голодным, каким-то образом добраться до холодильника и каким-то образом себя накормить.
Ведь гораздо важнее не просто разработать контрактуру в коленном суставе. Зачем вообще нам это с вами делать? Нам важно, чтобы 15-летний ребенок, оставшись дома, смог доползти до туалета и совершить важное очень действие. Или если он оказался голодным, каким-то образом добраться до холодильника и каким-то образом себя накормить.
Вот она, целеориентированная реабилитация. Мы достигаем цели именно адаптацией ребенка в обществе. А не просто так для достижения каких-то непонятных виртуальных задач. Домашние программы реабилитации — это очень важно. Их отрабатывать надо, конечно, с учетом той ситуации, где живет ребенок. Когда мы начинаем сами в голове своей фантазировать — давайте мы вам пропишем ходунок заднеопорный, давайте мы пропишем вам опору для стояния — там такая база 2 кв. метра, а квартира, например, однокомнатная и всего 18 кв.метров.
Родители некоторые говорят — у нас все технические средства лежат в сараях или на балконах и не распакованы, потому что если мы все их поставим, нам жить будет просто негде. А мы должны исходить из реальных ситуаций. Порой те вертикализаторы, я сейчас на всю страну не хочу сказать, что мы не должны использовать качественные хорошие технические средства, но порой иногда изобретения родителей бывают гораздо интереснее, ну, в какой-то мало-функциональной зоне в маленькой квартире, даже просто к стене прибитая какая-то панель, да, там невозможно создать какой-то угол наклона, но тем не менее, какой-то вариант вертикализации возможно осуществлять. Но и вообще этого не делать нельзя! Обязательно это надо делать, но все равно рассматривать именно домашнюю среду, домашнюю обстановку, где живет ребенок. Кто это должен делать? Ну, как минимум, реабилитолог, больше никто. Это домашняя реабилитация.
А мы должны исходить из реальных ситуаций. Порой те вертикализаторы, я сейчас на всю страну не хочу сказать, что мы не должны использовать качественные хорошие технические средства, но порой иногда изобретения родителей бывают гораздо интереснее, ну, в какой-то мало-функциональной зоне в маленькой квартире, даже просто к стене прибитая какая-то панель, да, там невозможно создать какой-то угол наклона, но тем не менее, какой-то вариант вертикализации возможно осуществлять. Но и вообще этого не делать нельзя! Обязательно это надо делать, но все равно рассматривать именно домашнюю среду, домашнюю обстановку, где живет ребенок. Кто это должен делать? Ну, как минимум, реабилитолог, больше никто. Это домашняя реабилитация.
Посмотрите еще. Есть такая терапия — бимануальная тренировка и терапия, индуцированная ограничением движения. Я думаю, у вас тоже есть дети с гемипарезами, когда у детей поражена одна сторона, и ребенок, все равно, хочет он того или нет, начинает более здоровой рукой работать. Так вот для того, чтобы развивать больную сторону, больную руку, есть такая терапия, индуцированная ограничением движения. Знаете, откуда все это пошло, коллеги? Если вдруг нечаянно ребенок ломал здоровую руку, ее гипсовали и она оказывалась, например, вне зоны движения, ребенку все равно приходилось работать больной рукой, и она развивалась. И, таким образом, сегодня родилась эта методика. Вы можете на эту руку хоть боксерскую перчатку одеть. Смотрите, это тоже высочайший уровень рекомендации. Бимануальная тренировка, двуручная деятельность — двумя руками, когда происходит работа рук. Смотрите, какие тренировки на протяжении 30 — 60 минут в течение 6-8 недель имеют очень большую эффективность.
Так вот для того, чтобы развивать больную сторону, больную руку, есть такая терапия, индуцированная ограничением движения. Знаете, откуда все это пошло, коллеги? Если вдруг нечаянно ребенок ломал здоровую руку, ее гипсовали и она оказывалась, например, вне зоны движения, ребенку все равно приходилось работать больной рукой, и она развивалась. И, таким образом, сегодня родилась эта методика. Вы можете на эту руку хоть боксерскую перчатку одеть. Смотрите, это тоже высочайший уровень рекомендации. Бимануальная тренировка, двуручная деятельность — двумя руками, когда происходит работа рук. Смотрите, какие тренировки на протяжении 30 — 60 минут в течение 6-8 недель имеют очень большую эффективность.
К большому сожалению, я, наверное, сейчас кого-то огорчу, но скажу вам то, что сама по себе методика массажа, это прекрасная процедура, но, к сожалению, она не решает тех функциональных целей, которые мы хотим достичь, например, выстраивая программы реабилитации. Что, по-сути, делает массаж? Массаж улучшает биологические свойства организма. Он улучшает иммунитет, свойства лимфоцитов, он выбрасывает огромное количество эндорфинов, гормонов удовольствия — дофамина, серотонина. То есть, в целом, массаж может нам помочь подготовить настроение ребенка, в целом, на выполнение разных задач. Но сам по себе массаж не научит ребенка ходить, работать рукой. Но тем не менее, его включать в процедуру очень важно, но для функциональных целей он, к сожалению, не очень то подходит.
Он улучшает иммунитет, свойства лимфоцитов, он выбрасывает огромное количество эндорфинов, гормонов удовольствия — дофамина, серотонина. То есть, в целом, массаж может нам помочь подготовить настроение ребенка, в целом, на выполнение разных задач. Но сам по себе массаж не научит ребенка ходить, работать рукой. Но тем не менее, его включать в процедуру очень важно, но для функциональных целей он, к сожалению, не очень то подходит.
К большому сожалению, есть такие методики, которые очень популярны в России. Это методика Войта, методика Бобата. Я не свои мысли высказываю, я констатирую факты. На сегодняшний момент эти методики не получили высокого уровня доказательности. Они, в общем-то, все-таки требуют еще доработки. Сегодня они получают не самый низкий, но уровень рекомендаций С, это предпоследний, который не говорит о том, что эта методика является более эффективной, чем, например, обычная физическая терапия.
Есть доказательства. Это исследования коллег зарубежных, причем исследования уже давнишние 2007 года, которые брали большую группу детей на физическую терапию обычную, сравнивали с детьми, которые получали методику Бобата и Войта, и показали, что разницы то большой и нет. Эта методика стоит очень больших денег, мы узнавали, у нее серьезная стоимость за процедуру. Но надо понимать, что она не исцеляет пациента от церебрального паралича.
Эта методика стоит очень больших денег, мы узнавали, у нее серьезная стоимость за процедуру. Но надо понимать, что она не исцеляет пациента от церебрального паралича.
Я хочу показать вам слайд, где показаны те методики, которые вообще не зарегистрированы. Это краниосакральная терапия, фиксация тазобедренного сустава, гипербарическая оксигенация, методика Бобата, сенсорная интеграция.
Мы не должны точку поставить в этом вопросе. Мы должны просто дальше читать литературу, смотреть исследования, потому что, наверное, сама даже Иона Новак, которая создавала вот этот систематизированный обзор, сказала — это дело времени, надо разработать хороший протокол исследований, которым, может быть, смогли бы доказать эффективность этих методов. Поэтому, конечно, когда мы говорим о том, проводить или нет электрофорез у детей с ДЦП, стимуляцию какую-то или просто гидротерапию, мы должны понимать, что достижений каких-то в эмоциональной сфере не происходит у этих детей при применении этих методов. Ну, как в общей структуре, применение революционных методик будет иметь большое место.
Ну, как в общей структуре, применение революционных методик будет иметь большое место.
Ну, что касается ортезов Китару, мы сегодня очень многим детям их рекомендовали. Это очень важно, их применение у детей. Но тем не менее, существуют противоречивые данные. Например, если шведы доказали, что положительное влияние на смещение бедра у пациентов с тяжелым уровнем движения 3 и 5 уровня по системе GMFCS в течение более часа в день приводит к профилактике дислокации бедра. Вот, например, норвежцы или голландцы показывают, у одних, отрицательный результат, а у других еще не достигнут положительный результат. Это, конечно, еще говорит о том, что мало сегодня литературы, мало исследований, которые бы полностью доказывали эффективность этих методов. Но, тем не менее, у нас нет другого выхода, мы должны применять то, что есть. А в арсенале очень мало хороших и технических средств, которые были бы адаптированы для ношения нашими детьми. И, тем не менее, у нас еще много работы в этом направлении.
Спасибо большое.
Источник: miloserdie.ru
Список из 20 продуктов, которые вызывают и облегчают запор у детей
Цель FirstCry Parenting — предоставить вам самую актуальную, точную и актуальную информацию.Каждая статья, которую мы публикуем, соответствует строгим правилам и включает в себя несколько уровней рецензирования, как нашей редакционной группы, так и экспертов. Мы приветствуем ваши предложения по тому, как сделать эту платформу более полезной для всех наших пользователей. Напишите нам по адресу [email protected]
Последнее обновление
Если вы недавно стали родителями, обсуждение привычек вашего ребенка какать должно стать обычным делом.Вы будете удивлены тем, как много вы думаете, обсуждаете и беспокоитесь о графике стула вашего ребенка. Если у вашего ребенка проблемы с дефекацией или у него ежедневно выделяется много газов, то, без сомнения, вы будете волноваться и, возможно, захотите обратиться к педиатру в нерабочее время. Мы понимаем вашу озабоченность, но не нужно паниковать. Ваш малыш может страдать от запоров, и это очень часто встречается у младенцев и малышей.
Мы понимаем вашу озабоченность, но не нужно паниковать. Ваш малыш может страдать от запоров, и это очень часто встречается у младенцев и малышей.
Привычка ребенка какать будет зависеть от его привычек в еде.Есть некоторые продукты, которые вызывают запоры у детей, особенно когда вы начинаете давать им твердую пищу. Читайте дальше, чтобы узнать о различных продуктах, которые могут вызывать и облегчать запоры у детей, и узнайте, как вы можете обеспечить хорошее опорожнение кишечника у вашего ребенка.
Видео: 20 продуктов, которые вызывают и облегчают запор у детей
Продукты, вызывающие запор у младенцев
Если ваш ребенок только что начал есть твердую пищу и у него возникают трудности с дефекацией или у него сухой и твердый стул, то это признак запора. Потребление жидкости ребенком и диета будут определять его движения кишечника. Вот список продуктов, вызывающих запор у детей.
Потребление жидкости ребенком и диета будут определять его движения кишечника. Вот список продуктов, вызывающих запор у детей.
1. Молочный белок
Молочный белок может вызвать запор у младенцев. Молочные белки, не содержащиеся в грудном молоке, могут вызвать эту проблему, и как родитель, вы должны быть осторожны, когда начнете давать молочную смесь своему ребенку. Иногда у младенцев может даже развиться аллергия на белок, присутствующий в грудном молоке, что может привести к запорам.
2.Формула питания
Детей в раннем возрасте часто кормят смесями. Детская смесь состоит из ингредиентов, которые трудно перевариваются, что может привести к запорам. Молочная смесь даже содержит сложные белки, которые могут затвердеть какашки и, таким образом, вызвать запор.
3. Рис
Рис и овсяная каша – это два твердых продукта для младенцев, которые большинство матерей считают первым прикормом для своих малышей. Но некоторым детям может быть трудно переваривать рис, и они могут испытывать запоры.
4. Морковь
Морковь в сыром виде или в виде сока обычно полезна для детей. Но, если вы кормите ребенка морковью, приготовленной на пару, у него может возникнуть запор. Приготовленная на пару морковь имеет тенденцию затвердевать какашки, что затрудняет их выделение у детей.
5. Сырые бананы
Младенцев часто кормят сырыми бананами, вареными овощами или кашей из высушенного на солнце сырого бананового порошка. Хотя давать спелый банан хорошо, незрелый банан — нет.Если вы дадите ребенку незрелый банан, у него могут возникнуть запоры и проблемы с желудком. В недозрелых или незрелых бананах содержится крахмал, который ребенку трудно переваривать.
6. Яблоки
Известно, что яблоки затвердевают в стуле, поэтому употребление их во время диареи может помочь. Но приготовленные на пару яблоки, популярное детское питание, могут вызвать запор у младенцев. Так что не давайте ребенку варёные яблоки. Также избегайте давать ребенку яблочное пюре, так как оно содержит пектиновый белок, который затвердевает в стуле.
7. Сыр
Сыр является отличным источником многих необходимых витаминов и минералов и является суперпродуктом для детей. Обычно его дают детям в качестве перекуса. Однако сыр содержит мало клетчатки и может вызвать запор.
8. Белый хлеб
Белый хлеб, изготовленный из муки общего назначения, представляет собой обработанную форму зерна и содержит мало клетчатки. Известно, что волокнистые продукты улучшают пищеварение. Однако в белом хлебе не хватает клетчатки в значительном количестве, что может вызвать запор у младенцев.
9. Картофель
Обычный картофель с кожурой содержит около 3 г клетчатки и может предотвратить запор. Если вы дадите малышу картошку с другими овощами, то проблем не будет. Однако если дать ему картофельные чипсы или картошку с маслом или сметаной, то он может страдать запорами.
10. Йогурт
Йогурт содержит полезные бактерии, которые облегчают пищеварение. Но он также оказывает связывающее действие на пищевые вещества и иногда может вызывать запоры у детей.
Продукты, помогающие облегчить запор у младенцев
Теперь, когда вы знаете, какие продукты вызывают запор у младенцев, избегайте их включения в рацион вашего ребенка. Если ваш ребенок уже страдает от запоров, включите в его рацион эти продукты с высоким содержанием клетчатки. Эти продукты не только облегчат состояние, но и предотвратят его появление в будущем.
1. Чернослив
Чернослив богат клетчаткой и является отличным источником поливитаминов. Будучи хорошим источником клетчатки, они могут облегчить и ускорить дефекацию.Чернослив можно замочить на ночь и давать ребенку утром. Вы также можете давать ребенку сок чернослива. Чернослив и сок чернослива являются отличным средством от запоров.
2. Фасоль
Фасоль богата клетчаткой и может быть включена в рацион ребенка, если он страдает запорами. Поедание бобов улучшит его испражнения. Поскольку фасоль содержит как растворимую, так и нерастворимую клетчатку, она поможет пищеварению и правильному выделению пищи у малыша.
3.Зеленый горошек
Свежий зеленый горошек, доступный зимой, богат клетчаткой — это идеальная еда для включения в рацион вашего ребенка, если у него запор. Горох можно давать как простую закуску, просто отварив и приправив. Младенцам можно давать вареный горох в виде пюре, чтобы облегчить опорожнение кишечника.
4. Абрикосы
Абрикосы — еще один сезонный фрукт, используемый для лечения запоров. Его можно давать в сыром виде или в виде сока. На рынке также доступны курага, которую можно замочить на ночь и давать детям.
5. Овсянка
Овсянка, обычная и широко предпочитаемая пища для младенцев, является отличной пищей для детей с повторяющимися эпизодами запоров. Овсянка может обеспечить вашего ребенка столь необходимой клетчаткой и может предотвратить запор.
6. Груши
Груши богаты клетчаткой и витамином С. И клетчатка, и витамин С способствуют правильному пищеварению и избавляют от запоров.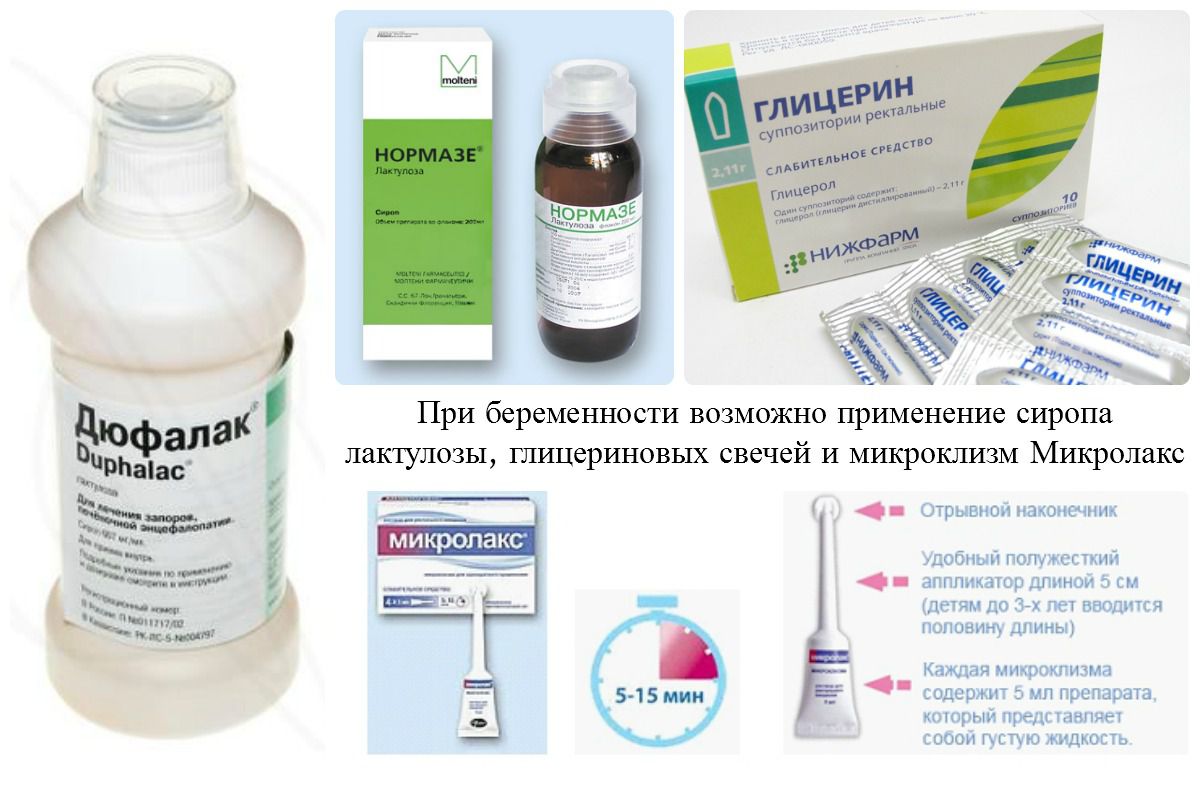 Младенцам также можно давать несколько капель свежего грушевого сока для лечения запоров.
Младенцам также можно давать несколько капель свежего грушевого сока для лечения запоров.
7.Брокколи
Брокколи, суперпродукт для детей, является богатым источником белка и клетчатки. Брокколи также является хорошим источником клетчатки, витамина С, витамина К и фолиевой кислоты. Зеленые овощи, такие как шпинат и брокколи, увеличивают вес стула, облегчая его прохождение через кишечник. Вы можете давать ребенку небольшие соцветия брокколи, приготовленные на пару, в качестве закуски. Брокколи также содержит сульфорафан, который защищает кишечник и помогает пищеварению.
8. Сладкий картофель
Батат, в отличие от других клубнеплодов, является одним из лучших продуктов для детского питания и не вызывает запоров.Сладкий картофель может помочь при запорах и обеспечить вашего растущего ребенка необходимыми питательными веществами и углеводами.
9. Ягоды
Ягоды богаты антиоксидантами и являются отличной пищей для младенцев и малышей. Они также богаты клетчаткой, поэтому их обязательно нужно включать в рацион вашего ребенка. Можно давать ягоды малышу в протертом виде. Кушая ягоды, ваш малыш не будет жаловаться на запоры.
Можно давать ягоды малышу в протертом виде. Кушая ягоды, ваш малыш не будет жаловаться на запоры.
10. Цельнозерновой хлеб
Цельнозерновые продукты содержат большое количество клетчатки, которая полезна как для сердца, так и для пищеварительной системы.Вы можете давать ребенку цельнозерновой хлеб — он богат клетчаткой и предотвратит запоры у вашего малыша.
Часто задаваемые вопросы
1. Как вы узнаете, что у вашего ребенка запор?
Если у вашего ребенка запор, он, очевидно, не сможет сообщить вам об этом. Так что следите за этими признаками запора у него —
- У него три или менее трех актов дефекации в неделю.
- Его стул твердый и сухой.
- Ему трудно покакать.
- Он постоянно плачет и у него болит живот.
2. Как предотвратить запор у ребенка?
Чтобы предотвратить и вылечить запор у детей, вот что вы можете сделать:
- Если вашему ребенку исполнилось шесть месяцев, вы можете заставить его пить воду маленькими глотками.
 До шести месяцев он будет получать всю необходимую ему гидратацию через грудное молоко. Позже вы можете начать с продуктов, содержащих воду и клетчатку, так как вода и клетчатка улучшат его работу кишечника.
До шести месяцев он будет получать всю необходимую ему гидратацию через грудное молоко. Позже вы можете начать с продуктов, содержащих воду и клетчатку, так как вода и клетчатка улучшат его работу кишечника.
- Включите в его рацион продукты с высоким содержанием клетчатки. Включите в его рацион чернослив, ягоды, цельнозерновые и бобовые, так как они богаты клетчаткой и помогают пищеварению.
- Приучите ребенка какать. Когда он будет готов к приучению к горшку, заставляйте его сидеть на сиденье унитаза не менее 10 минут примерно в одно и то же время ежедневно. Это приучит его ходить в туалет.
Часто родители испытывают сильный стресс, когда их дети страдают запорами.Если у вашего ребенка запор, не волнуйтесь. Небольшие изменения в его рационе и поощрение к регулярной физической активности (однако небольшой) могут вылечить у него запоры и другие проблемы с желудком. Однако, если проблема не устранена и вашему ребенку не становится лучше, обратитесь к врачу.
Читайте также: Расстройство желудка у детей
Детские запоры: все, что вам нужно знать
Наше тело часто дает нам представление об общем состоянии здоровья.Регулярный и естественный стул указывает на то, что мы, вероятно, получаем достаточное количество клетчатки и придерживаемся здоровой диеты. Поэтому, когда у вашего ребенка запор, это явный признак того, что что-то не так.
6 натуральных средств от запоров у детей
Когда дело доходит до средств от запоров, лучше всего, чтобы Мать-Природа протянула вам руку помощи. Вот как:
1. Правильное питание
Когда ребенок ест твердую пищу, избегайте продуктов, вызывающих запор (таких как бананы, рис или слишком много мяса), а предлагает продукты с высоким содержанием клетчатки, которые помогают облегчить запор.
Хороший выбор включает вареные груши, чернослив, абрикосы и персики. Вы можете предлагать эти фрукты в виде пюре или ломтиков (если вы проводите прикорм). Просто помните: детям младше 6 месяцев нельзя давать ничего, кроме грудного молока или смеси, если это не предписано врачом.
2. Пробиотики
Пробиотики помогают восстановить баланс в кишечнике, улучшить общее пищеварение и могут иметь огромное значение для ребенка, страдающего запорами. Просто смешайте рекомендуемую дозу с грудным молоком, смесью или пюре, чтобы получить одно из лучших натуральных средств от запоров.Вы также можете наносить непосредственно на сосок, если кормите грудью.
3. Гомеопатические средства для пищеварения
Вы всегда должны получить одобрение своего врача, но гомеопатические средства безопасны, просты в применении и могут быть очень эффективными при лечении запоров у детей. Просто дайте одну пилюлю (маленькую белую бусину) под язык или растворите две пилюли в небольшом количестве грудного молока или смеси. Используйте шприц для введения ребенку и повторите при необходимости.
К гомеопатическим средствам от запоров у детей относятся:
- Calc-cabonica : При запорах, сопровождающихся прорезыванием зубов, или для детей, чувствительных к лактозе или молочному белку.
- Lycopodium : Для раздражительных или очень газообразных детей.
- Nux-vomica : Для детей с запорами, которые натуживаются.
- Силикагель : Для младенцев, у которых есть стул, но стул маленький и твердый.
4. Теплые ванны
Теплая ванна успокаивает ребенка и стимулирует пищеварительную систему. Для наиболее эффективного средства от запора смешайте английскую соль — магний помогает расслабить мышцы и смягчить стул, чтобы двигаться вперед.
5. Упражнение
Как и у взрослых, физические упражнения могут помочь пищеварительной системе работать. Если ребенок может ползать, сядьте с ним на пол и предложите ему ползти к вам. Если нет, вы можете «покатать» ее ноги, уложив ее и двигая ногами вперед и назад, как если бы она ехала на велосипеде. Вы также можете попросить ребенка полежать на животе, если это не слишком неудобно.
6. Детский массаж или растирание стоп
Массаж живота вашего малыша помогает вывести захваченный воздух и газы, которые способствуют запорам.Это одно из самых простых естественных средств от запоров — просто проведите рукой широкими или круговыми движениями по животу ребенка. Помните, что нельзя нажимать слишком сильно.
На ногах также есть точки давления, связанные с кишечником. Вы можете найти их между подушечкой стопы и пяткой. Аккуратно втирайте круговыми движениями большими пальцами.
В этом видео показано, как выполнять детский массаж для естественного облегчения запоров.
А как насчет безрецептурных товаров?
Существует множество продуктов, предназначенных для лечения запоров у младенцев и детей, но они не должны быть вашей первой линией защиты.Некоторые размягчители стула для детей содержат неприятные ингредиенты, такие как искусственные пищевые красители и консерванты, и могут вызывать зависимость.
Признаки запора у младенцев
Но как узнать, что у вашего ребенка запор? Консультанты по грудному вскармливанию часто советуют молодым родителям считать мокрые подгузники, чтобы убедиться, что ребенок получает достаточно воды. И есть некоторые исследования, подтверждающие теорию о том, что количество грязных подгузников, которые ребенок носит в день, должно соответствовать возрасту ребенка в течение первой недели жизни — например, на четвертый день у ребенка должно быть примерно четыре грязных подгузника.
Но, как и у взрослых, стул ребенка может варьироваться в значительной степени от человека к человеку, поэтому выход подгузника не всегда является жестким правилом. Вот что нужно искать:
Изменение частоты
В качестве исходного уровня используйте нормальную картину дефекации вашего ребенка. Если ваш ребенок не какал в течение двух дней, но нормально испражняется после каждого кормления, он может быть немного заторможен.
Если вам трудно отслеживать, многие трекеры грудного вскармливания также дают вам возможность регистрировать движения кишечника.
Твердые стулья
Даже если у вашего ребенка обычные подгузники с какашками, твердые сухие какашки (например, кроличьи какашки) — один из самых верных признаков запора у ребенка. Фекалии не должны быть настолько твердыми, чтобы вызывать болезненные ощущения при натуживании.
Твердый стул обычно не бывает у детей, находящихся на грудном вскармливании, но дети, находящиеся на искусственном вскармливании, могут получить пользу от смены смеси. (Вот еще причины детских запоров.)
Процеживание
Если вы заметили, что ваш ребенок сильно хрюкает и краснеет, возможно, он напрягается, чтобы покакать.
Твердый живот
Животик ребенка кажется полным, твердым или вздутым? Это один из наиболее распространенных признаков запора у младенцев, так как из-за запора живот становится более твердым.
Отказ от еды
Из-за дискомфорта и вздутия кишечника дети с запорами часто отказываются от еды, даже если с момента их последнего приема пищи прошло несколько часов.
Кровь в стуле
Как и у взрослых, слишком сильное натуживание во время дефекации может привести к крошечным трещинам (разрывам) вокруг ануса, из-за которых на внешней стороне стула появляются небольшие прожилки крови.Хотя это может быть нормальным побочным эффектом детского запора, кровь повсюду может указывать на проблему. Если вы видите кровь в кале вашего ребенка, всегда полезно посетить педиатра, чтобы исключить другие заболевания.
Получите бесплатные обновления в первый год жизни ребенка! — Бесплатные обновления в первый год [В статье]
Запишите меня!Что вызывает запор у младенцев?
Эти симптомы детского запора могут быть результатом следующего:
Переход на твердые тела
У детей, переходящих на твердую пищу, часто возникают запоры, потому что их пищеварительная система приспосабливается к новой диете.
Подождите, пока ребенок не проявит признаков готовности (например, не потянется за едой) и не достигнет возраста 6 месяцев, чтобы давать твердую пищу или пюре. Если у ребенка запор, возможно, он еще не готов к переходу. Сократите количество твердой пищи и увеличьте грудное вскармливание.
Кормление твердыми веществами, вызывающими запор
Некоторые продукты вызывают твердый и твердый стул, что может привести к запорам. Вам не нужно полностью исключать их, но и бананы, и яблочное пюре, популярные первые прикормы для младенцев, могут поддержать ребенка.Пектин в яблочном пюре, например, вытягивает воду из стула, затрудняя дефекацию ребенка. Это также может вызвать спазмы желудка и газы.
Хотя вы, возможно, слышали, что бананы полезны при запорах, это зависит от того, созрел ли банан. Они могут содержать большое количество крахмала, что способствует запорам. Не давайте бананы ребенку, страдающему запором.
Слишком много рисовой каши
Хотя рисовые хлопья часто рекомендуются педиатрами, они не являются лучшим выбором для первого прикорма ребенка.Помимо высокого содержания мышьяка, хлопья обычно изготавливаются из белого риса, поэтому в них очень мало питательных веществ, включая клетчатку. Незрелые системы младенцев также с трудом переваривают зерновые. Вместо этого попробуйте эти продукты.
Диета мамы
Иногда причина не в том, что ест ребенок, а в том, что ест мама. Исследования показывают, что хронические запоры у детей могут быть результатом аллергии на коровье молоко. Другими признаками аллергии или чувствительности к коровьему молоку могут быть детская экзема, крапивница или чрезмерное срыгивание.
Если вы подозреваете, что ваш ребенок чувствителен к молочным продуктам или другим аллергенам, постепенно исключайте молочные продукты и другие потенциальные триггеры из своего рациона. Элиминационная диета может помочь точно определить, на что реагирует ваш ребенок. Консультант по грудному вскармливанию может помочь вам в этом процессе.
Неверное соотношение формулы
Если ребенок пьет молочную смесь, дважды проверьте, правильно ли вы используете смесь порошка и воды. Дисбаланс может способствовать обезвоживанию, что может вызвать запор у младенцев.
Попробуйте новую формулу
Если у ребенка, находящегося на искусственном вскармливании, запор, иногда это так же просто, как сменить смесь. Некоторые дети плохо переносят смесь на коровьем молоке, но чувствуют себя лучше на козьем молоке. Поэкспериментируйте и посмотрите, поможет ли это кишечнику ребенка.
Обезвоживание
Иногда достаточно небольшого обезвоживания, чтобы вызвать запор. Если ребенок стабильно набирает вес, вам, вероятно, не стоит беспокоиться об обезвоживании. Но если ребенок не прибавляет в весе, плохо берет грудь или слишком беспокойный, возможно, ему не хватает молока.Консультант по грудному вскармливанию может помочь определить, получает ли ребенок достаточное количество жидкости, и разработать план действий.
Состояние здоровья
Хронические запоры, хотя и редко, являются результатом заболеваний, включая аллергии или заболевания щитовидной железы. Проконсультируйтесь с педиатром вашего ребенка, если вы подозреваете проблему.
Профилактика запоров у детей
Существует также один важный диетический компонент, который в первую очередь может помочь предотвратить запор: Увлажняйте, увлажняйте, увлажняйте.
При обезвоживании ребенка увеличивается риск запоров. Вот что вы можете сделать:
- Для детей в возрасте до 6 месяцев это означает грудное вскармливание по требованию (грудное молоко состоит более чем на 80 процентов из воды!) или давать необходимое количество смеси каждый день.
- В случае детей, питающихся твердой пищей, убедитесь, что ребенок продолжает получать либо грудное молоко, либо смесь для жидкого питания. Как только ребенок научится пользоваться чашкой-непроливайкой, вы можете давать 2 унции воды в день для дополнительного увлажнения.
Когда звонить врачу
Иногда, как бы вы ни старались, натуральные средства не работают.Если вы исчерпали все эти варианты и не нашли способ облегчить запор у ребенка, вам может быть интересно, что делать дальше.
Важно позвонить педиатру вашего ребенка, если ребенок не ест, перестал производить мокрые подгузники или у него кровь в стуле. Если ребенку меньше четырех месяцев, вызовите врача, если у ребенка твердый стул, напоминающий гальку, или если в течение 24 часов у него не было дефекации.
Запоры у младенцев и детей ясельного возраста
детское питание – это непросто.Мы можем помочь.
Загрузите наше руководство Загрузите наше руководство по детскому питаниюВремя считывания: 7 минут
Что нужно знать о запорах у младенцев и детей ясельного возраста- Знайте симптомы запора
- Понять, почему запоры случаются в этом возрасте
- Изучите распространенные диетические методы лечения запоров
Запор у детей определяется как наличие менее двух опорожнений кишечника в неделю и/или затрудненное прохождение мелкого, твердого и сухого стула. 1 Но все дети разные. Обращайте внимание на то, что кажется вашему малышу обычным, потому что любое отклонение от «нормы» вашего ребенка может быть неприятным.
Что вызывает запор?Недостаточное увлажнение, вероятно, является причиной запоров, наряду с диетой с низким содержанием клетчатки.
Для младенцев и детей ясельного возраста важно пить достаточное количество жидкости, чтобы поддерживать надлежащую гидратацию организма и регулярную опорожнение кишечника. 2 При увеличении количества клетчатки в рационе вашего ребенка важно постоянно увеличивать количество воды, чтобы помочь переработать добавленную клетчатку.
Сколько жидкости нужно вашей семье? Подробнее читайте здесь: Увлажнение для предотвращения запоров для всей семьи
У моего ребенка запор?Здоровые дети в возрасте до 6 месяцев вряд ли будут страдать запорами, потому что они получают достаточное количество жидкости и питательных веществ из грудного молока, смеси или их комбинации.
Помните, что ваш ребенок очень часто кряхтит, напрягается и краснеет во время дефекации, так как его мышцы живота все еще слабы, поэтому ему приходится больше работать, чтобы опорожнить кишечник.Когда они станут старше и их мышцы окрепнут, им будет намного легче испражняться!
Причины запоров у детей в возрасте до 6 месяцев:
- Неправильное приготовление смеси. Всегда сначала добавляйте воду, а затем смесь в порошке, чтобы ребенок получал достаточно жидкости и чтобы смесь не была концентрированной.
- Непереносимость или аллергия. Некоторые белки в смесях могут вызывать запоры, если ваш ребенок их плохо переносит.И хотя в редких случаях ребенок на грудном вскармливании может испытывать запоры, если у него аллергия на некоторые продукты, которые ест мама. 3, 4
- Твердая пища до 4 месяцев. Добавление хлопьев или другой твердой пищи до того, как ребенку исполнится 4 месяца, также может вызвать запор и другие проблемы.
Вопреки распространенному мнению, недавние исследования показали, что смеси с железом не обязательно вызывают больше запоров, чем смеси без железа. 5, 6
Каковы признаки детского запора? 7
- Чрезмерная суетливость
- Срыгивает чаще, чем обычно
- Необычно твердый стул, иногда с примесью крови
- Натуживание в течение более 10 минут без дефекации
- Имея значительно меньше опорожнений кишечника, чем обычно
Вызывают ли начальные твердые вещества запор?
Более твердый и менее регулярный стул становится обычным явлением, когда ваш малыш начинает есть твердую пищу (вероятно, в возрасте около 6 месяцев).Это связано с тем, что пищеварительному тракту нужно время, чтобы адаптироваться к пищеварению. Подумайте об этом так: твердая пища «в» равна большему количеству твердых фекалий «вне»! Обратите внимание, что некоторое напряжение во время дефекации является нормальным, так как у младенцев все еще слабые мышцы живота.
У моего малыша запор?В раннем детстве у ребенка могут возникнуть запоры, если он задерживает стул. Чем дольше стул остается в толстой кишке, тем тяжелее он становится, поскольку организм продолжает поглощать из него жидкость.По мере поступления большего количества стула толстая кишка растягивается, из-за чего толстой кишке становится все труднее вытолкнуть стул наружу.
Некоторые дети задерживают дефекацию, потому что не хотят прекращать играть, другие испытывают смущение или стресс, когда ходят в туалет, а иногда задержка стула возникает из-за страха перед болезненной дефекацией. 1
Каковы признаки запора у малышей? 1
- сухой, твердый стул с болью при дефекации
- прожилки крови на внешней стороне стула
- боль в животе с твердым и редким стулом
- опухание или вздутие живота
- стул размером с гранулу выходит с натуживанием или хрюканьем
- стоя на цыпочках и покачиваясь вперед-назад
- сжимание ягодичных мышц
- танцующие движения
- стул или моча в нижнем белье
Хотя запор чаще встречается у малышей, чем у младенцев, в большинстве случаев они несерьезны и обычно длятся короткое время.Несмотря на то, что большинство случаев неопасны, важно не игнорировать симптомы и не оставлять запор без лечения, поскольку он может привести к более серьезным проблемам со здоровьем (таким как каловые пробки, анальные трещины и выпадение прямой кишки).
Как помочь ребенку при запорах? ФормулаПри приготовлении смеси сначала добавляйте воду, а затем порошок, чтобы ребенок получал достаточно жидкости. Если запор возникает даже при правильном приготовлении смеси, поговорите с педиатром о дополнительных признаках того, что ваш малыш плохо переносит смесь.
Несмотря на то, что исследования показывают, что железо в смеси может не вызывать запоров, все дети разные. Если вы считаете, что причина в этом, позвоните педиатру, прежде чем переходить на смесь с низким содержанием железа, так как железо важно для роста и развития.
Грудное вскармливаниеХотя у ребенка аллергия и непереносимость продуктов, которые вы едите, не является обычным явлением, это также не является чем-то необычным. Если вы кормите грудью и обеспокоены реакцией ребенка на продукты, которые вы едите, обратитесь к педиатру за дополнительной информацией.
Вы также можете бесплатно обратиться к нашей команде зарегистрированных диетологов и консультантов по грудному вскармливанию, чтобы обсудить, как изменить свой рацион, если так рекомендует ваш педиатр. Они здесь, чтобы помочь в нашем чате с понедельника по пятницу с 8:00 до 20:00 (EST) и с субботы по воскресенье с 8:00 до 16:00 (EST). Обсудите их здесь.
Узнать больше : Запор у детей на грудном вскармливании
При необходимости небольшое количество 100% сока чернослива, яблока или груши можно добавлять в смесь или грудное молоко, если ребенку исполнилось 4 недели.Общая рекомендация – давать по 1 унции в день на каждый месяц жизни до 4 месяцев. Например, 3-месячному ребенку разрешено есть 3 унции в день. 7
Обязательно проконсультируйтесь с врачом, прежде чем давать ребенку сок. Обратите внимание, что сок не рекомендуется давать детям младше 1 года в любое другое время.
Если эти диетические изменения не работают или если вы вообще обеспокоены, позвоните педиатру.
Как помочь малышу при запорах? Не допускайте обезвоживания вашего ребенкаПоддержание достаточного количества жидкости у ребенка поможет предотвратить и облегчить запоры.Выберите воду в качестве основного источника гидратации и ограничьте употребление напитков, таких как фруктовые соки (и никаких соков в возрасте до 1 года). И помните, что в дополнение к жидкости свежие фрукты и овощи также могут способствовать правильному увлажнению.
Включите в рацион ребенка много клетчаткиРекомендуемое количество клетчатки для малышей (детей 1-3 лет) составляет около 19 граммов клетчатки в день. 8 Для детей от 6 месяцев просто старайтесь вводить овощи и фрукты такой текстуры, с которой ваш малыш сможет справиться, несколько раз в день.
Включите в рацион ребенка много овощей, фруктов, бобовых и цельнозерновых продуктов, чтобы достичь этой цели.
Примеры пищевых продуктов, содержащих клетчатку, включают яблоки и груши (с кожурой для добавления клетчатки), ягоды, чернослив, сладкий картофель, горох, брокколи, бобы, овсянку и цельнозерновой хлеб или макароны. Вы не ошибетесь с овощами и фруктами, поэтому ежедневно предлагайте разнообразие. Цель — один фрукт или овощ при каждом приеме пищи и закуске.
Для справки: полстакана вареной фасоли содержит около 6-9 граммов клетчатки, 1 маленькое яблоко с кожурой — около 3 граммов клетчатки, а полчашки брокколи или зелени — около 3 граммов клетчатки.
Ознакомьтесь с информацией о пищевой ценности цельнозерновых продуктов, чтобы определить количество содержащейся в них клетчатки.
Узнайте больше о том, сколько клетчатки необходимо и где ее получить: Почему клетчатка важна для младенцев, малышей и мам, и включайте больше цельных зерен в свой ежедневный рацион
Избегайте слишком большого количества продуктов с низким содержанием клетчаткиПримеры продуктов с низким содержанием клетчатки или вообще без нее включают сыр, чипсы, мороженое, белый хлеб и очищенные зерна (например, белый рис), а также многие обработанные пищевые продукты.Попробуйте заменить продукты с низким содержанием клетчатки на продукты с высоким содержанием клетчатки.
Попробуйте пробиотикиПробиотики, или здоровые кишечные бактерии, также могут помочь при запорах. 9, 10, 11 Попробуйте добавить йогурт или другие продукты с добавлением пробиотиков в ежедневный режим питания вашего малыша.
Грудное молоко содержит как пробиотики, так и пребиотики, которые, как было доказано, полезны для здоровья кишечника у людей всех возрастов. Исследования смесей с пребиотиками показали, что они могут улучшить консистенцию и частоту стула у младенцев. 12 Так что, если ваш ребенок борется с запорами и все другие диетические изменения не помогли, выбор смеси с пребиотиками может быть полезным.
Узнайте больше о пробиотиках здесь: Пробиотики 101
Массаж вашего ребенкаМассаж «Я люблю тебя» для младенцев и детей ясельного возраста помогает уменьшить запоры, боли в животе, вздутие живота и газы.
Подробнее о детском массаже: преимущества и техники.
Поощряйте ребенка опорожнять кишечникВо время приучения к горшку чаще спрашивайте ребенка, нужно ли ему в туалет, и регулярно посещайте туалет, даже если ребенок не просится в туалет.Помогите ребенку чувствовать себя комфортно, пользуясь ванной в других местах, кроме вашего дома.
Если запор не проходит, обратитесь к своему поставщику медицинских услугЕсли ваш ребенок испытывает постоянные запоры в течение 2 недель или запоры, сопровождающиеся лихорадкой, рвотой, кровью в стуле, вздутием живота или потерей веса, вам следует обратиться к педиатру вашего ребенка.
Не используйте такие процедуры, как минеральное масло, стимулирующие слабительные или клизмы, без консультации с педиатром вашего ребенка.
Давай поговорим!Мы знаем, что воспитание детей часто означает бессонные ночи, напряженные дни, бесчисленные вопросы и замешательство, и мы хотим поддержать вас в вашем путешествии по кормлению и в дальнейшем. Наши эксперты по грудному вскармливанию — это команда консультантов по грудному вскармливанию и дипломированных диетологов, сертифицированных в области питания младенцев и матерей — и все они тоже мамы, а это значит, что они были там и видели это. Они здесь, чтобы помочь на нашей бесплатной платформе чата с понедельника по пятницу с 8:00 до 20:00 (EST) и с субботы по воскресенье с 8:00 до 16:00 (EST).Теперь говорите!
Узнайте больше об экспертах, которые помогают писать наш контент!
Дополнительные сведения по этой теме см. в следующих статьях:
Гидратация для предотвращения запоров для всей семьи
Почему клетчатка важна для младенцев, малышей и мам
Включите в свой ежедневный рацион больше цельнозерновых продуктов
Польза и техника детского массажа
Пробиотики 101
Источники
- Национальный институт диабета, заболеваний органов пищеварения и почек.Определение и факты о запорах у детей. Дата обращения 29 июня 2021 г. https://www.niddk.nih.gov/health-information/digestive-diseases/constipation-children/definition-facts
- Американская академия педиатрии. Запор у детей. По состоянию на 29 июня 2021 г. https://www.healthychildren.org/English/health-issues/conditions/abdominal/Pages/Constipation.aspx .
- Tabbers M, DiLorenzo C, Berger M, Faure C. Оценка и лечение функциональных запоров у младенцев и детей: рекомендации, основанные на фактических данных, от ESPGHAN и NASPGHAN.Япония 2014; 58: 258-274. По состоянию на 29 июня 2021 г. https://www.naspghan.org/files/documents/pdfs/cme/jpgn/Evaluation_and_Treatment_of_Functional.24.pdf
- Syrigou EI, Pitsios C, Panagiotou I, Chouliaras G, Kitsiou S, Kanariou M, Roma-Giannikou E. Детский запор, связанный с пищевой аллергией: полезность пластырного теста на атопию. Eur J Педиатр. 2011 сен; 170 (9): 1173-8. По состоянию на 29 июня 2021 г. https://pubmed.ncbi.nlm.nih.gov/21347849/ .
- Американская академия педиатрии. Обогащение железом детских смесей.Педиатрия, июль 1999 г., 104 (1) 119–123. По состоянию на 29 июня 2021 г. https://pediatrics.aappublications.org/content/104/1/119 .
- Сингхал А., Морли Р., Эбботт Р., Фэйрвезер-Тейт С., Стефенсон Т., Лукас А. Клиническая безопасность смесей, обогащенных железом. Педиатрия. 2000 март; 105(3):E38. По состоянию на 29 июня 2021 г. https://pubmed.ncbi.nlm.nih.gov/10699140/ .
- Американская академия педиатрии. Запор у младенцев. По состоянию на 29 июня 2021 г. https://www.healthychildren.org/English/ages-stages/baby/diapers-clothing/Pages/Infant-Constipation.aspx
- Национальный институт здоровья NIH. Рекомендации по питательным веществам: норма потребления с пищей (DRI). По состоянию на 29 июня 2021 г. https://ods.od.nih.gov/HealthInformation/Dietary_Reference_Intakes.aspx
- Kamiński M, Skonieczna-Żydecka K, Łoniewski I, Koulaouzidis A, Marlicz W. Полезны ли пробиотики при лечении хронических идиопатических запоров у взрослых? Обзор существующих систематических обзоров, метаанализов и рекомендаций. Prz Гастроэнтерол . 2020;15(2):103-118.По состоянию на 29 июня 2021 г. https://www.ncbi.nlm.nih.gov/pmc/articles/PMC7294971/
- Адехзаде М., Рабиефар А., Хошневисасл П., Мусавинасаб Н., Эфтехари К. Влияние пробиотиков на запоры у детей: рандомизированное контролируемое двойное слепое клиническое исследование. Int J Педиатр. 2014;2014:937212. дои: 10.1155/2014/937212. Epub 2014, 9 апреля. По состоянию на 29 июня 2021 г. https://pubmed.ncbi.nlm.nih.gov/24812563/ .
- Бу Л.Н., Чанг М.Х., Ни Ю.Х., Чен Х.Л., Ченг СС. Lactobacillus casei rhamnosus Lcr35 у детей с хроническими запорами.Педиатр Междунар. 2007 г., август; 49 (4): 485–90. По состоянию на 29 июня 2021 г. https://pubmed.ncbi.nlm.nih.gov/17587273/
- Американская академия педиатрии. Пробиотики в детской смеси. По состоянию на 29 июня 2021 г. https://www.healthychildren.org/English/ages-stages/baby/formula-feeding/Pages/Probiotics-in-Infant-Formula.aspx
Baby Your Baby — Профилактика детского запора
Запор может проявляться обильным, твердым и болезненным стулом.Это может быть связано с нечастым стулом, болями в животе, спазмами, тошнотой и снижением аппетита. Это может быть достаточно серьезным, чтобы вызвать ректальное кровотечение, задержку стула и закупорку с подтеканием стула.
Лечащий врач должен оценить как острые, так и хронические запоры для сбора анамнеза, проведения физического осмотра и выработки рекомендаций по лечению, поскольку иногда необходимо исключить органические причины запоров.
Итак, каковы некоторые органические причины запоров? Причины в основном связаны с недостатком жидкости и/или потреблением клетчатки .
Какое количество жидкости должно происходить?Необходимо обеспечить достаточное количество жидкости. Младенцы получают жидкость исключительно из грудного молока и/или смеси в течение первых 4–6 месяцев, и их следует кормить по требованию. Американская академия педиатрии рекомендует исключительно грудное вскармливание до 6 месяцев.
После введения твердой пищи в возрасте от 4 до 6 месяцев важно давать дополнительную воду и быстро переходить на продукты, богатые клетчаткой, включая ячмень, смешанные злаки, сладкий картофель и фрукты.
Минимальное потребление жидкости в день зависит от веса ребенка и составляет от 16 унций для ребенка весом 5 кг и 32 унции для ребенка весом 10 кг. Малыши и дети старшего возраста должны иметь частый доступ к воде в течение дня, что позволяет соблюдать физиологические механизмы жажды.
Как семья может помочь ребенку пить больше воды?
Пусть вода станет их первым выбором для утоления жажды. Это помогает им избежать развития привычки утолять жажду сладкими напитками.Сделайте воду более привлекательной с помощью веселья, отдельных чашек или добавления листочка мяты или дольки лимона для аромата.
Что такое волокно?Пищевые волокна состоят из…
- Растворимое волокно, которое притягивает воду и образует гелеобразную текстуру. Примеры продуктов с растворимой клетчаткой включают фрукты, овес, ячмень и бобовые, такие как фасоль или горох.
- Нерастворимая клетчатка, которая не усваивается. Это увеличивает объем стула и работает как метла, сметая частицы стула вниз и наружу.Примеры продуктов с нерастворимой клетчаткой включают пшеничные отруби, рожь и другие злаки.
Пищевые волокна в сочетании с соответствующим потреблением воды сделают стул удобным, подвижным и легким. Он также содержит полезные питательные вещества и витамины.
Сколько клетчатки рекомендуется?
Консенсусная конференция по пищевым волокнам в детском возрасте рекомендует 5 граммов клетчатки в день в возрасте до 2 лет и от 5 до 10 граммов старше возраста для детей старшего возраста. Например, если вашему ребенку 10 лет, он должен получать 15-20 граммов пищевых волокон в день.
Если ребенок устойчив к природным источникам клетчатки, доступны различные безрецептурные добавки с клетчаткой.
Как прочитать клетчатку на этикетке?
Когда вы посмотрите на список «Пищевая ценность», клетчатка указана в разделе «Общее количество углеводов» как «Пищевая клетчатка» и измеряется в граммах. Хорошие источники клетчатки содержат не менее 3 граммов клетчатки на порцию. Отличные источники клетчатки содержат не менее 5 граммов клетчатки на порцию.
Как семья может помочь ребенку есть больше клетчатки?
Если вы считаете, что ваш ребенок не получает достаточного количества клетчатки, скорее всего, это правда.Вот некоторые вещи, которые вы можете сделать, чтобы он получал больше клетчатки.
- Продукты, богатые клетчаткой, и простая вода должны предлагаться ребенку на раннем этапе, чтобы ребенок привык к ней.
- Предлагайте ребенку разнообразные продукты с высоким содержанием клетчатки в течение дня, а не только один или два продукта с высоким содержанием клетчатки. Включите батончики мюсли, фруктовые батончики и фиговое печенье. Выбор закусок, таких как корзины с фруктами или тарелки с овощами, должен быть на виду у ребенка, чтобы вызвать у него аппетит.
- Предлагайте свежие фрукты с кожицей, такие как яблоки, груши и чернослив.
- Предлагайте сырые овощи и помидоры с полезным выбором соусов (нежирный йогурт, фасоль, хумус или сырные соусы).
- Предлагаем несоленые орехи, семечки и попкорн
- Смешайте хлопья с высоким содержанием клетчатки с хлопьями, которые любит ваш ребенок, или добавьте кусочки свежих или сушеных фруктов, отрубей, семян льна или кунжута.
- Готовьте в основном цельнозерновые макаронные изделия, хлеб и крупы.
Как помочь малышу, страдающему запором Перейти
У каждой мамы бывают моменты, которые она никогда не забудет.Одна из моих случилась, когда у моего сына впервые случился запор. Он был активным малышом, наслаждался всеми видами твердой пищи, одной из которых была кесадилья с сыром. Вы можете догадаться, что произошло дальше.
Мы были дома, а он весело гулял. Внезапно его хихиканье прекратилось, и он закричал от боли. Это был громкий, пронзительный крик. Он стоял неподвижно в дискомфорте, а затем, когда он сделал еще шаг, он снова вскрикнул. Мои материнские инстинкты не были точно настроены, поэтому я подумала, что он каким-то образом повредил ногу.Казалось, он кричал каждый раз, когда нажимал на него.
Перемотка вперед до того, как я отчаянно звоню нашему педиатру – не меньше, чем в воскресенье. После короткого разговора по телефону он спросил меня, когда в последний раз мой сын какал. Я подумал и понял, что не знаю. Хм, это странно. Тогда педиатр вежливо сообщил мне, что у сына, вероятно, запор. Кратковременное облегчение, пока меня не осенило, что я понятия не имею, как помочь моему сыну избавиться от твердого, болезненного стула.О-о.
Что вызывает запорБольшинство из нас на собственном горьком опыте – без каламбура – узнают, что диета может быстро вызвать запор, особенно у малышей. Многие продукты, которые любят малыши, обладают связывающим эффектом, который может затруднить дефекацию. Некоторые из этих продуктов включают бананы, сыр, йогурт, мороженое и даже овощи, такие как вареная морковь и кабачки. Первое, что вы можете сделать, чтобы облегчить симптомы запора, — это исключить эти продукты из рациона вашего ребенка.
Продукты, облегчающие запорВо-первых, убедитесь, что ваш малыш ест необязательные, нежирные продукты с высоким содержанием клетчатки, такие как картофель, малина, макароны из цельнозерновой муки, авокадо и груши. Поскольку клетчатка попадает внутрь, но не переваривается, она увеличивает объем стула, что облегчает его прохождение через пищеварительную систему. И, конечно же, всегда есть сливовый сок. При первом намеке на запор мы давали моим мальчикам органический сок из чернослива/яблочный сок, который мы в шутку называли «сок крапл».«Но, эй, это сделало свое дело!
Не допускайте обезвоживанияПитьевая вода кажется очевидной необходимостью, но это особенно важно, если у вашего ребенка запор. Чем более увлажнено тело ребенка, тем лучше функционируют его органы, в том числе кишечник и кишечник. Грудное молоко и смесь тоже помогают, особенно если вы включаете твердую пищу в ее рацион. Введение новых продуктов в ее чувствительную систему может спровоцировать запор и боль в животе.
Проблемы с горшкомИногда у малышей, которые приучаются к горшку, возникают запоры, потому что они просто не хотят делать «второе» в туалете.На самом деле это распространенная проблема. Если они «держат это» слишком долго, все может получить резервную копию. Если вы думаете, что это так, попробуйте другой подход, пока запор не пройдет. Ее кишечник даст ей знать, когда ей нужно идти, так что не заставляйте ее. Она должна сесть на горшок, когда почувствует позыв, и слезть с горшка, когда позыв пройдет.
Pedia-Lax ® для кормыЕсли вы не можете достаточно быстро облегчить симптомы запора, попробуйте продукты Pedia-Lax® для безопасного и мягкого перемещения.Pedia-Lax разработан для детей, поэтому он не будет раздражать и без того неудобную пищеварительную систему. От слабительных до размягчителей стула и суппозиториев, Pedia-Lax может исправить любой тип ситуации, связанной с запорами. Как они говорят, все снова будет «слишком попсово».
Упрощение… вручную…Если ваш малыш работает на ходу, но стул слишком болезненный, попробуйте вазелин. Небольшое количество может помочь смазать чувствительную кожу и сделать ситуацию более комфортной физически.Если она не почувствует это болезненное «охрипшее» ощущение, она расслабится. Кроме того, не сжимать мышцы сфинктера — это хорошо.
Хотите поделиться своими проверенными и действенными советами, как помочь ребенку, страдающему запором? Дайте нам знать в разделе комментариев на нашей странице в Facebook .
Как долго ребенок может не какать? (детский запор)
Если прошло несколько дней с тех пор, как вам в последний раз приходилось менять грязный подгузник вашего ребенка, вы можете начать беспокоиться.Хотя, если вы честны, вы также можете быть немного благодарны за то, что избежали публичных потасовок и испачканной одежды.
Мы все были там, задаваясь вопросом, что нормально, беспокоясь о том, что нашему ребенку некомфортно, задаваясь вопросом о причине его возможного запора и о том, как это повлияет на него.
Знание того, когда вам нужно действовать, может предотвратить много беспокойства и дать вам возможность сделать лучший выбор для вашего ребенка. Поэтому мы обратились к экспертам и написали эту статью, чтобы обсудить, как долго дети на грудном вскармливании и на искусственном вскармливании могут не какать.Мы также расскажем о признаках, причинах и лечении запоров и сообщим, когда вам следует обратиться к педиатру.
Как часто мой ребенок должен какать?
Дети на грудном вскармливании
Существует широкий диапазон нормальных значений для детей, находящихся на исключительно грудном вскармливании. Ваш ребенок может какать после каждого кормления или прожить дни или даже неделю или две без единого стула (после шестинедельного возраста).
В течение первых 24 часов жизни кал вашего ребенка будет представлять собой черную смолистую субстанцию, называемую меконием.У детей, находящихся на грудном вскармливании, должно быть не менее трех дефекаций размером с четверть доллара США в течение первых 24 часов. По мере того, как молозиво превращается в зрелое молоко, цвет стула вашего ребенка меняется с черного на зеленоватый, а затем на желтый, с примесью и рыхлостью (1) .
Молозиво является естественным слабительным, поэтому дети, находящиеся исключительно на грудном вскармливании, в первые дни какают намного чаще.
Обратите внимание
После первых шести недель частота стула вашего ребенка может уменьшиться.Дети старше двух-трех месяцев, находящиеся на исключительно грудном вскармливании, могут легко прожить одну-две недели без подгузника с какашками.
Грудное молоко идеально подходит для человеческого организма и легко усваивается, поэтому из организма ребенка необходимо вывести очень мало «отходов». Они используют все эти полезные питательные вещества из вашего молока для роста, оставляя вам меньше грязных подгузников.
Детские смеси для искусственного вскармливания
Детская смесь труднее усваивается, чем грудное молоко. Таким образом, у детей, находящихся на искусственном вскармливании, обычно меньше стула, чем у детей, находящихся на грудном вскармливании, в течение первых нескольких месяцев жизни.Новорожденный на искусственном вскармливании должен какать от трех до пяти раз в день.
После первых шести недель младенцы, получающие смесь, обычно опорожняются один раз в день или через день.
Что вызывает запор у младенцев?
Есть несколько возможных причин, по которым у вашего новорожденного может быть запор:
- Сухая смесь: Детская смесь часто приводит к тому, что стул вашего ребенка становится твердым и объемистым, особенно если у вас неправильное соотношение порошка и воды.
- Переход с грудного молока на смесь: Простой переход с грудного молока на смесь может нарушить пищеварительную систему вашего ребенка и нарушить его регулярность.
- Аллергия/пищевая непереносимость: У вашего ребенка может быть аллергия или непереносимость молочного белка в вашем грудном молоке или смеси.
- Недостаток жидкости/обезвоживание: При обезвоживании тела младенцев поглощают всю жидкость, которую они проглатывают, образуя твердый и сухой стул.
- Физические аномалии: Физические аномалии, такие как положение прямой кишки, стеснение вокруг ануса или непроходимость кишечника, могут быть причиной запоров у вашего новорожденного.
- Болезнь или состояние здоровья: Хотя это редко, основные медицинские состояния, такие как гипотиреоз, ботулизм или болезнь Гиршпрунга (состояние, возникающее во время внутриутробного развития, влияющее на функцию толстой кишки и затрудняющее прохождение стула), могут быть причина, по которой ваш ребенок находится в резервной копии (2) .
Признаки детского запора
Как упоминалось выше, частота дефекаций может быть любой и при этом считаться нормальной, так что это не всегда хороший показатель запора у младенцев.Вот восемь других признаков того, что у вашего ребенка может быть запор (3) .
- Плач от боли при дефекации.
- Кряхтение при попытке покакать.
- Вздутие живота.
- Больше срыгиваний, чем обычно.
- Суетливость из-за болей в желудке.
- Твердая какашка, похожая на кроличий помет.
- Постоянное напряжение в сочетании с твердым животом.
- Ребенок меньше ест.
Средство от запоров у ребенка
Если ваш ребенок кажется необычайно беспокойным, давно не какает, у него твердый живот и нет аппетита, возможно, у него запор, и ему нужна дополнительная помощь, чтобы справить нужду.Вот несколько способов заставить кишечник вашего ребенка двигаться:
- Велосипедные ножки: Положите ребенка на спину и двигайте его ножками круговыми движениями, имитируя движение педалей на велосипеде. Это должно уменьшить давление в животе и заставить вещи двигаться.
- Теплая водяная баня или теплое мочалочное полотенце на животе ребенка: Это расслабит его и поможет снять напряжение кишечника.
- Попробуйте другую смесь: Ваш ребенок может реагировать на ингредиенты в своей смеси.Попробуйте другую марку или другую формулу, например, для чувствительного желудка, с низким содержанием лактозы или даже сою.
- Измените свой рацион: Если вы кормите грудью, ваш ребенок может реагировать на что-то в вашем рационе. Попробуйте исключить молочные продукты из своего рациона, чтобы увидеть, поможет ли это.
- Массаж живота: Положив ребенка на спину, положите руки ему на животик рядом с пупком и осторожно помассируйте круговыми движениями по часовой стрелке. Вы можете использовать немного детского лосьона или масла, например кокосового масла, во время массажа в течение примерно трех-пяти минут.
Если приведенные выше советы не помогают при запорах у вашего ребенка, поговорите с педиатром о том, чтобы попробовать следующее:
- Измерьте ректальную температуру.
- Дайте ребенку сливовый, яблочный или грушевый сок.
- Используйте ректальные свечи с глицерином.
Обратите внимание
Никогда не используйте минеральное масло, клизмы или стимулирующие слабительные для вашего ребенка.
Когда я должен беспокоиться?
Обязательно посетите детского врача как можно скорее, если ни один из предыдущих советов не работает или если вы заметили что-либо из следующего:
- Кровавый или черный стул.
- Слизь в стуле.
- Стул белого/глинистого цвета.
- Постоянный плач.
- Лихорадка.
- Малыш отказывается есть.
- Признаки обезвоживания.
- Малыш худеет.
- Испражнения выглядят как кроличий помет.
- Желтые или зеленые срыгивания или рвотные массы.
Предупреждение
Если у ребенка рвота или срыгивание желчью и вздутие живота, как можно скорее доставьте его в отделение неотложной помощи, поскольку это признаки кишечной непроходимости, которая может быть опасной для жизни (4) .Совок для экскрементов
Если вашему ребенку кажется, что ему больно, у него твердые, похожие на шарики какашки или он постоянно тужится безрезультатно, ему может понадобиться помощь, чтобы заставить вещи двигаться. Попробуйте теплые ванны, массаж живота, езду на велосипеде или даже дайте им немного сока из чернослива для облегчения.
Позвоните врачу вашего ребенка, если ничего не помогает, если вы заметили кровь в стуле, если вы видите признаки обезвоживания или если у вашего ребенка рвота зеленого/желтого цвета или срыгивание.
Однако, если у вашего ребенка меньше стула, но он выглядит счастливым и здоровым, расслабьтесь и наслаждайтесь отсутствием подгузников с какашками.
6 продуктов, которые можно давать ребенку с запором
Никто не любит дырявый подгузник, но альтернатива — запор — тоже не лучший вариант. И хотя видеть, как ваш ребенок делает такое лицо, когда он тужится (и слышать, как он хрюкает), может быть довольно забавно, это не смешно, когда ваш маленький засранец не может покакать. К счастью, есть продукты, которые можно давать ребенку с запорами, чтобы он, гм, двигался.
Какать не должно быть болезненно, но когда ваш ребенок заложен, вам нужно помочь ему, чтобы он перестал тужиться.«Когда дело доходит до лечения запоров, я всегда говорю своим клиентам, чтобы они ежедневно получали 3 F: жидкость, жир и клетчатку», — говорит Эрин Палински-Уэйд, RD, CDE, зарегистрированный диетолог. электронное письмо. «Если у ребенка не хватает хотя бы одного из них, может быть трудно избавиться от запора».
И так же, как вы должны искать продукты, которые могут помочь вашему ребенку опорожнить кишечник, вы также должны понимать, какие продукты также могут вызывать запоры. По словам Палински-Уэйд, бананы, рис и даже некоторые молочные продукты могут быть обязательными.В большинстве случаев проблемы с животиком у вашего ребенка «должны пройти в течение 1-3 дней, но вы всегда должны обсуждать запор с педиатром вашего ребенка, чтобы определить правильный план лечения для его индивидуальных потребностей», — говорит она.
Вот некоторые продукты, которые помогут наладить пищеварение вашего ребенка.
1
ЧерносливЧернослив не зря считается средством от запоров. «Богатый клетчаткой чернослив обладает сладким вкусом, помогающим здоровью кишечника и обеспечивающим вашего ребенка клетчаткой, необходимой для лечения запоров», — говорит Палински-Уэйд.«Для маленьких детей пюре из чернослива, а также 100% сливовый сок могут принести пользу». Палински-Уэйд советует начинать с одной чайной ложки, в зависимости от возраста вашего ребенка, и постепенно доводить до двух столовых ложек, если позволяет аппетит вашего ребенка.
2
АвокадоПомимо того, что авокадо сам по себе вкусен, авокадо является отличным средством от запоров. «Авокадо обеспечивает двойную пользу, когда речь идет о лечении запоров у маленьких детей, поскольку он содержит источник клетчатки, а также полезные ненасыщенные жиры», — говорит Палински-Уэйд.Поскольку он имеет мягкую текстуру, его очень легко смешать со многими продуктами или даже подавать отдельно, чтобы облегчить запор. Кара Хёрр, MS, RDN, CD, зарегистрированный диетолог, добавляет: «Авокадо — хороший источник нерастворимой и растворимой клетчатки, а также ненасыщенных жиров. Если ваш ребенок не получает много жира в своем рационе, ненасыщенные жиры, такие как те, что содержатся в авокадо, могут помочь пищеварению и продвижению вперед».
3
The “P” Foods kate_sept2004/E+/Getty ImagesКогда дело доходит до мочиться и какать, один из способов убедиться, что вы видите некоторые результаты (в подгузнике вашего ребенка) предлагая «фрукты», такие как чернослив, груши, сливы и персики, советует Хёрр.«Эти фрукты богаты нерастворимой клетчаткой, которая увеличивает объем стула», — говорит Хорр. «Они также содержат сорбит, сахарный спирт, который плохо усваивается организмом и может действовать как слабительное». Чтобы подать ребенку эти фрукты, попробуйте приготовить пюре или добавить небольшое количество (например, две унции), так как немного может иметь большое значение.
4
Фасоль и чечевицаОпять же, богатая клетчаткой пища для победы, особенно когда вы хотите помочь своему ребенку развить BM. Вот почему фасоль и чечевица могут помочь вашему ребенку какать.Хорр объясняет: «Фасоль и чечевица богаты клетчаткой, которая делает стул мягким и объемным, а также может заставить все двигаться в правильном направлении», — говорит она. Вы можете размять и подавать их отдельно или смешать с другими продуктами для вкуса и немного необходимой клетчатки.
5
Увлажняющие продуктыХотя вы, возможно, не захотите давать ребенку воду для питья, увлажняющие продукты, такие как фрукты, супы или йогурты, могут помочь пищеварению вашего ребенка, советует Хорр.«Поддержание водного баланса вашего ребенка, особенно если вы увеличиваете количество потребляемой им клетчатки, поможет предотвратить и облегчить запоры», — говорит она.
6
Семена чиаКонечно, они могут быть вкусными, если добавить их в коктейль, но они также могут помочь вашему малышу какать… наконец.





 В таких случаях нужно как можно быстрее перенести его в лоток.
В таких случаях нужно как можно быстрее перенести его в лоток. Перед введением, мыло следует смочить в тёплой воде. Такое действие удобнее проводить во время сна питомца. После неё, в течение нескольких часов, котёнок должен успешно сходить в туалет по большому.
Перед введением, мыло следует смочить в тёплой воде. Такое действие удобнее проводить во время сна питомца. После неё, в течение нескольких часов, котёнок должен успешно сходить в туалет по большому.

 До шести месяцев он будет получать всю необходимую ему гидратацию через грудное молоко. Позже вы можете начать с продуктов, содержащих воду и клетчатку, так как вода и клетчатка улучшат его работу кишечника.
До шести месяцев он будет получать всю необходимую ему гидратацию через грудное молоко. Позже вы можете начать с продуктов, содержащих воду и клетчатку, так как вода и клетчатка улучшат его работу кишечника.