Диспансеризация | www.mrd1-74.ru
Задачи женской консультации диспансеризация беременных и родильниц.
- Снижение материнской и перинатальной заболеваемости и смертности.
2. Раннее выявление, лечение и профилактика гинекологических заболеваний и диспансеризация больных.
3. Раннее выявление и профилактика онкологических заболеваний и болезней молочных желез.
4. Сохранение репродуктивного здоровья женщины: регулирование репродуктивной функции, снижение числа абортов.
5. Социально-правовая помощь беременным, родильницам и гинекологическим больным.
Принципы диспансеризации беременных
- Ранняя диспансеризация беременных
- Выявление факторов риска развития перинатальных, акушерских и экстрагенитальных осложнений при взятии на учет
- Своевременность и полнота обследования беременной
- Профилактика гнойно-септических осложнений
- Регулярность наблюдения беременных
- Обязательность дородового патронажа
- Своевременность госпитализации женщины в течение беременности и до родов
- Обязательность и полнота физиопсихопрофилактической подготовки беременных к родам и занятий с мужьями
- Обязательность послеродового патронажа
Разделы работы женской консультации
- Диспансерное наблюдение за беременными женщинами:
- Своевременное (раннее — до 3 месяцев) взятие беременной под наблюдение.

- Систематическое наблюдение за состояние здоровья беременной женщины.
- Всестороннее обследование беременной и лечение соматических заболеваний.
- Оформление документации на беременную.
- Проведение пренатального обследования.
- Определение групп риска беременной.
Функции женской консультации
- диспансерное наблюдение беременных, в т.ч. выделение женщин «групп риска» в целях предупреждения и раннего выявления осложнений беременности, родов и послеродового периода;
- выявление, установление мед. показаний и направление беременных женщин, родильниц, женщин с гинекологическими заболеваниями на стационарное лечение и для получения специализированных дорогостоящих видов медицинской помощи;
- проведение физической и психопрофилактической подготовки беременных к родам;
- проведение патронажа беременных и родильниц;
- консультирование и оказание услуг по вопросам охраны репродуктивного здоровья, применение современных методов профилактики абортов и подготовки к беременности и родам;
- организация и проведение проф.
 осмотров женского населения с целью раннего выявления гинекологических и онкологических заболеваний, патологии молочных желез;
осмотров женского населения с целью раннего выявления гинекологических и онкологических заболеваний, патологии молочных желез; - обследование и лечение беременных и гинекологических больных с использованием современных медицинских технологий;
Диспансеризация взрослого населения
Два этапа
Первый направлен на выявление хронических неинфекционных заболеваний и факторов риска их развития.
Второй — более глубокое обследование, если 1 этап выявил отклонения в здоровье.
Кто может пройти диспансеризацию в 2019 году?
Граждане, которым в текущем году 18, 21, 24, 27, 30, 33, 36, 39 лет — раз в 3 года.
Граждане с 40 лет — ежегодно.
Где и когда можно пройти диспансеризацию?
В своей участковой поликлинике по месту жительства.
В рабочие дни с 8:00 до 20:00.
Какие обследования включает диспансеризация?
Первый этап — приём терапевта, анкетирование, антропометрия, кровь на глюкозу, холестерин, ВИЧ, снятие ЭКГ, флюорография, измерение АД.
Маммография обеих молочных желез в двух проекциях для женщин 39-48 лет раз в 3 года, 50-70 лет — раз в 2 года.
Исследование кала на скрытую кровь — 49-73 лет — раз в 2 года.
Измерение внутриглазного давления гражданам с 60-летнего возраста — раз в 3 года.
Для граждан с 75 лет и старше — измерение холестерина и глюкозы в крови, ЭКГ, измерение внутриглазного давления, флюорография, осмотр врачом-терапевтом — раз в 4 года.
При наличии скрытой крови в кале или увеличении ПСА пациент направляется на консультацию к врачу-урологу или проктологу.
Для курящих проводится спирометрия.
Для женщин с изменениями в цитологии — осмотр врача акушера-гинеколога.
Для лиц с повышенным внутриглазным давлением — осмотр врачом-офтальмологом и углубленное профилактическое консультирование.
Информация для беременных | Женская консультация №40
Милые наши беременные!
За время наблюдения в женской консультации вам придется сдавать большое количество анализов, посещать специалистов. Это необходимо для того, чтобы врачи смогли проследить за развитием беременности в динамике, чтобы правильно оценить состояние Вашего малыша и при необходимости скорректировать тактику наблюдения.
Объем обследования беременной женщины и сроки проведения лабораторно-инструментальных методов обследования в нашей консультации представлены ниже.
Своевременно сдавайте анализы!
Осмотр врачами-специалистами
Во время беременности обязательны консультации:
- Врача-терапевта и стоматолога не менее 2 раз.

- Окулиста и отоларинголога 1 раз.
Консультации других специалистов осуществляются по показаниям и по направлению врача-акушера-гинеколога или врача-терапевта.
Амбулаторная акушерская помощь
При нормально протекающей беременности (оценивает врач-акушер-гинеколог) при ранней явке на учет по беременности женщина посещает врача 10-12 раз:
- первый раз при постановке на учет;
- затем через 10-14 дней с результатами анализов, заключением врача-терапевта, окулиста, стоматолога и ЛОР-врача;
- в последующем 1 раз в месяц до 28 нед. беременности;
- далее 2 раза в месяц с 28 нед. до 37 нед. беременности;
- и каждые 7-10 дней после 37 нед. беременности.
При выявлении патологических отклонений частота посещений врача-акушера-гинеколога возрастает.
При неявке женщины на прием к врачу в назначенный срок убедительная просьба сообщить о причине неявки и согласовать следующее посещение с врачом, позвонив в регистратуру по телефону: 393-25-59 (Богатырский пр.
Будьте дисциплинированы! В указанные сроки посещайте специалистов!
Организация наблюдения родильниц
После выписки из родильного дома в женской консультации продолжает проводиться динамический контроль состояния женщины после родов.
На прием к врачу-акушеру-гинекологу рекомендуется приходить на 10-12 сутки после родов.
Основные лечебно-оздоровительные мероприятия: советы и рекомендации по личной гигиене, по уходу за молочными железами, режим домашнего труда и отдыха, рациональное питание, гигиеническая гимнастика.
Следующая явка через 6 — 8 недель после родов. Желательно эту явку согласовать на первом приеме после родов.
Во время второго посещения проводится обязательный осмотр на кресле, влагалищное исследование. Необходимо получить рекомендации по контрацепции.
Последующие осмотры в течение двух лет каждые 6 месяцев для восстановления и поддержания общего и репродуктивного здоровья женщин.
Желаем Вам здорового и счастливого материнства!
Постановка на учет — ГКБ Кончаловского
С момента постановки на учёт в женской консультации начинается внимательный контроль за течением беременности. Важно не пропустить положенные сроки и своевременно обратиться к врачу.
Быть мамой – это большая радость и огромная ответственность. Не секрет, что для благополучного ведения беременности и последующих родов без осложнений необходимо обратиться к врачу акушеру-гинекологу, как только женщина узнает о том, что ждет ребенка.
Частыми причинами различных осложнений в период беременности и родов являются внутриутробные инфекции, наследственные и приобретенные заболевания. Поэтому необходимо проходить обследование еще до зачатия малыша. Если сделать это не получилась, и беременность не была запланирована, то будущей маме необходимо в срочном порядке обратиться к доктору и сдать все анализы как можно раньше. Любое негативное воздействие на организм в первые недели формирования плода, может навредить ребенку, привести к тяжелым хроническим заболеваниям и даже к инвалидности.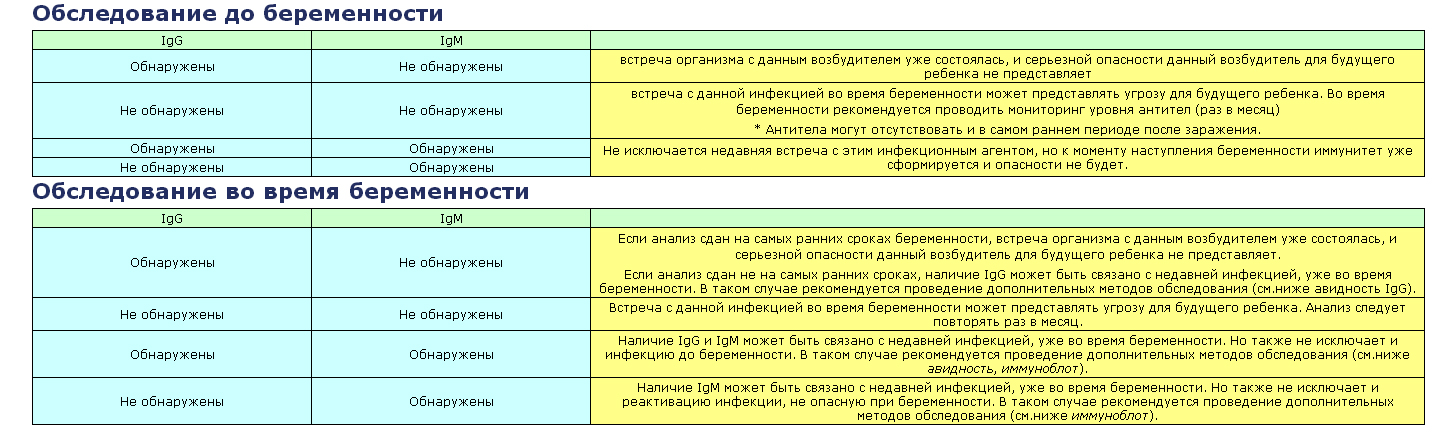
Постановка на учет по беременности в срок от 7 до 12 недель рекомендуется абсолютно всем женщинам. Это позволяет в первую очередь своевременно устранить отклонения (если таковые обнаружат) в ходе беременности и предотвратить осложнения. Более того, обращение к специалисту в первом триместре позволяет максимально точно определить сроки и предполагаемую дату родов.
Как происходит постановка на учёт по беременности?
- Вы приходите на приём к гинекологу с документами.
- Он проводит тщательный осмотр, опрос и заполняет на карту, которая будет храниться в женской консультации.
- В дальнейшем Вы получите на руки обменную карту, где будут отражены все данные об анализах, УЗИ и наблюдениях врача. Эта карта обязательно нужна при поступлении в родильное отделение.
На первом приеме доктор расспросит обо всем, что касается Вашего здоровья, проведет взвешивание, обмерит таз, проведет осмотр на гинекологическом кресле и возьмет мазок. Полученные сведения понадобятся для того, чтобы определить схему ведения беременности и предположить, чем могут быть осложнены роды.
Полученные сведения понадобятся для того, чтобы определить схему ведения беременности и предположить, чем могут быть осложнены роды.
Врач запишет Вас на УЗИ, даст рекомендации по поводу питания, ответит на все вопросы. Кроме того, будут даны направления на все необходимые анализы, обследования и консультативный прием врачей-специалистов, чьи заключения нужно будет получить до следующего планового посещения Вашего акушера-гинеколога.
Помните, ответственность, которую Вы берете на себя за ребенка,
начинается с Вашего отношения к беременности.
Ведение беременности | Женская консультация №22
У вас положительный тест на беременность ! Вас можно поздравить . Вы скоро станете мамой . Беременность- это счастливое и, в то же время , достаточно непростое время . У вас множество вопросов и переживаний : когда идти к доктору , куда лучше встать на учёт , что происходит с вашим организмом , как растёт и развивается малыш , как себя вести во время беременности , что принимать и т. д.
д.
Итак , зачатие происходит путём слияния мужской и женской половых клеток . Делящиеся клетки образуют эмбрион , который прикрепившись к стенке матки , продолжает расти и развиваться . Впоследствии формируется плацента , которая питает и защищает растущий организм до момента родов . Происходит множество сложных физиологических процессов , направленных на сохранение и вынашивание беременности . Длится беременность в среднем 280 дней -40 недель ).
Принято делить беременность на 3 периода ( триместра ) -условно по 3 месяца в каждом .
В первом триместре закладываются основные системы и органы будущего малыша , плод очень быстро растёт и развивается . Начинают своё формирование сердечно -сосудистая, центральная нервная система , происходит образование костного скелета. К концу первого триместра размер плода примерно 7-8 см , вес около 7 -10 граммов, все органы и системы сформировались и далее будут расти и развиваться . Также формируются первичные половые признаки , малыш активно двигает ножками и ручками , изучая пространство вокруг себя.
Будущая мама может не чувствовать каких-то особых симптомов и изменений в общем состоянии , а может и отмечать для себя признаки развивающейся беременности — учащенное мочеиспускание , боли в молочных железах , дискомфорт внизу живота , тошному , рвоту, реагировать на запахи и многое другое …
Именно в первом триместре беременная приходит на приём к врачу для подтверждения факта беременности , сдачи анализов и постановки на учёт . Очень важно прийти на приём именно до 12 недель , чтобы доктора оценили ваше состояние , посмотрели все анализы , дали необходимые рекомендации . Также очень важно вовремя пройти первый скрининг — УЗИ и анализ крови на основные пороки . Все это делается именно в первом триместре .
И вот , позади остался первый триместр- вы познакомились с доктором , с которым вы пройдёте весь этот интересный путь , получили первую фотографию вашего малыша при ультразвуковом исследовании , вам выдали обменную карту беременной — основной «документ « со всей информацией о вашей беременности.
Наступил второй триместр беременности , который будет продолжаться до 26/27 недель. В этот период плод активно растёт и набирает вес . К концу 2 триместра рост плода составляет около 27 см , вес примерно 1200 гр. Эти 3 месяца условно принято считать самым приятным и спокойным периодом . Токсикоз проходит , животик округляется , вы начинаете ощущать шевеления малыша . Очень важно правильно питаться , гулять на воздухе и , конечно , посещать вашего врача . На приемы вас приглашают каждые 2-3 недели . Вас обязательно на каждом приёме взвешивают , измеряют артериальное давление , осматривают живот , слушают сердцебиение плода , вы сдаёте необходимые анализы и делаете 2 скрининг ( УЗИ). При каких-либо отклонениях в анализах , УЗИ или наличии жалоб — вам назначают дополнительные обследования , консультации и подбирают терапию .
И , наконец , третий триместр . Непростой и заключительный этап беременности , после которого происходит рождение малыша . Ребёнок очень активно увеличивается в размерах .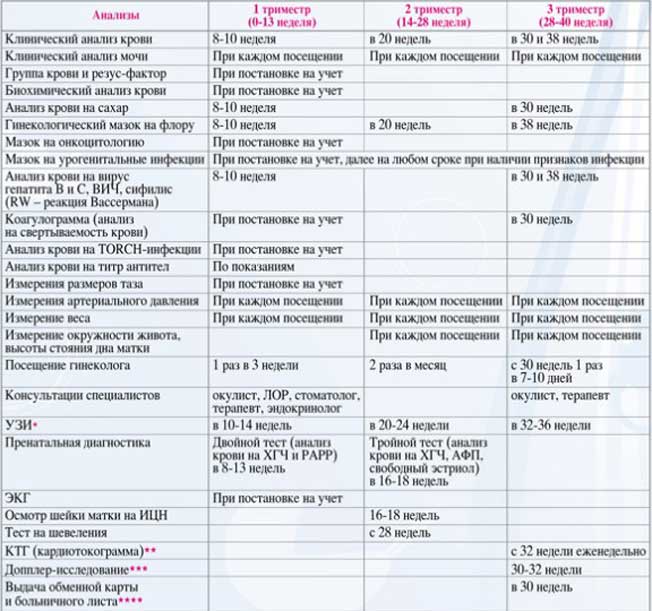 Он начинает различать звуки , тренирует сосательный рефлекс- посасывает пальчики , происходит окончательное формирование легких . С 38 недель ребёнок полностью готов к появлению на свет .
Он начинает различать звуки , тренирует сосательный рефлекс- посасывает пальчики , происходит окончательное формирование легких . С 38 недель ребёнок полностью готов к появлению на свет .
Для мамы это достаточно сложный период . Быстрорастущая матка давит на близлежащие органы , в связи с чем могут возникать проблемы со стулом , дыханием , мочеиспусканием . Могут появляться отеки , повышаться артериальное давление , могут быть изменения в анализах крови и мочи .
Поэтому крайне важно своевременно приходить на приемы , сдавать анализы и выполнять все рекомендации ведущего вас специалиста . Работающим беременным выдаётся больничный лист ( декрет )- в 30 недель беременности ( в 28 недель с двойней). В 3 триместре обязательно назначается 3 скрининг (УЗИ), а также измеряется маточно-плацентарный кровоток и кровоток сосудов пуповины( доплерометрия) , производится оценка сердцебиения плода — методом кардиотокографии (КТГ).
Также обычно именно в этом периоде вы выбираете родильный дом , знакомитесь с акушером , который будет принимать у вас роды .
К 38 неделе беременности ваша обменная Карта уже полностью заполнена . Вписаны все ваши приемы , все препараты , которые вы получали , все анализы и дополнительные обследования и консультации .
До момента родов вы всегда на связи с вашим доктором !
И вот — роды !!! В родильном доме вы находитесь в среднем 4-5 суток ( если нет осложнений ). Вас можно поздравить !!!! Вы дали начало новой жизни !
После родов , вы обязательно приходите на приём с выпиской из роддома . Доктор обязательно вас осмотрит , даст все необходимые рекомендации , выпишет справку и назначит следующий визит по окончании послеродового периода .
Пройдём этот интересный и непростой путь вместе !
Приглашаем будущих мам на платное ведение беременности в «Женскую консультацию №22». Мы разработали и подберем для вас индивидуальную программу по ведению беременности по вашим медицинским показаниям, которая включает в себя наблюдение акушера-гинеколога, УЗИ, лабораторные исследования и все необходимые для вас манипуляции одобренные Минздравсоцразвитием РФ и Всемирной организацией здравоохранения золотой стандарт!
Мы предлагаем комфортное, качественное, безопасное ведение вашей беременности. Ваше хорошее настроение — это основа нашего сервиса, оцените наш приветливый персонал, внимательное и индивидуальное общение врача с пациентом. Гарантировать качество нам позволяют применение современного оборудования и материалов, высокая специализация наших врачей, соблюдение золотых стандартов и мировых принципов в гинекологии!
Ваше хорошее настроение — это основа нашего сервиса, оцените наш приветливый персонал, внимательное и индивидуальное общение врача с пациентом. Гарантировать качество нам позволяют применение современного оборудования и материалов, высокая специализация наших врачей, соблюдение золотых стандартов и мировых принципов в гинекологии!
Шипиловская Яна Вячеславовна, заведующая платным отделением
Приятная, доброжелательная атмосфера, никаких очередей
Внимательные врачи, профессионалы в своем деле
Предоставляется декретный больничный лист, родовой сертификат и пр. документы Медицинское оборудование мировых производителей
Родовый сертификат — основной документ программы «Родовый сертификат» национального проекта «Здоровье».
Сертификат действует во всех государственных и муниципальных роддомах. Женщина может свободно выбирать, куда обратиться.
Выдать сертификат может учреждение, имеющее лицензию на осуществление медицинской деятельности по специальности «акушерство и гинекология» или «педиатрия» и заключившее договор с региональным отделением Фонда социального страхования.
Выдача родового сертификата производится женщинам женской консультацией, осуществляющей наблюдение женщины в период беременности, при явке к врачу на очередной осмотр женщины со сроком беременности 30 недель (при многоплодной беременности — 28 недель беременности) и более.
В нашем учреждении получить родовый сертификат и декретный больничный лист может гражданка любого государства, имеющая регистрацию в РФ и разрешение на работу!
В нашем учреждении для ухода в декрет больничный лист предоставляются в 2 этапа: до рождения ребенка и после этого события.
- на 70 календарных дней до дня родов и на такое же количество дней (всего 140) — после рождения малыша;
- на 70 календарных дней до дня родов и на 86 дней после рождения ребенка (всего 156) — если роды были осложненными;
- на 84 дня до дня родов и на 110 дней после родов (всего 194) — при рождении двух и более детей (в случае многоплодной беременности).

Предоставляем полный спектр услуг платного отделения
Наши ведущие специалисты
Записаться на платный приём
Записаться через сайт
Записаться через контактный центр
+7-951-650-48-57, 296-32-10
Режим работы:
ПН-ПТ с 8.00 до 20.00, СБ-ВС с 9.00 до 17.00
Что должна знать будущая мама
Если у вас задержка или положительный тест, вам необходимо обратиться на консультацию к гинекологу в срок до 12 недель.
Платное ведение беременности в женской консультации 22 — это пристальное наблюдение врача, полнота обследований, экономия ваших финансов.
После обследования у врача гинеколога, Вы можете заключить договор на программу ведения беременности.
Благодаря программе наблюдения за пациенткой нашими врачами процент осложнения беременности минимален
Полезные статьи
в медицине, диспансерный учет у врача, у терапевта, учет лиц под наблюдением
Часто граждане, посетившие больницу, обнаруживают в своей карте загадочную надпись «Необходим Д учет», но что это такое?
На самом деле ничего страшного не произошло, больному не придется «жить» в медучреждении или готовиться к худшему, но посещать больницу чаще придется.
Диспансерный учет
Его сокращенное название «Д учет» или просто ДУ. Это процедура регулярной проверки больных, которые имеют хроническое заболевание, например, сахарный диабет, гипертонию, язву желудка.
Необходимость Д учета вызвана потребностью постоянно наблюдать за протеканием заболевания и своевременным принятием необходимых мер.
Как только врач обнаружит ухудшение анализов или прогрессирование болезни, он тут же предпримет меры по оказанию помощи и стабилизации состояния.
В задачи гражданина будет входить регулярное посещение врача в отведенный промежуток времени (например, каждые полгода) для проведения осмотра.
При этом наличие или отсутствие жалоб не играет никакой роли: даже если болезнь никак не проявляет себя, а состоянию здоровья может позавидовать космонавт, посещение специалиста и сдача анализов обязательны. Это помогает понять эффективность рекомендованной терапии.
Примите во внимание: отсутствие проблем и признаков болезни не является гарантом того, что заболевание исчезло: пока врач не снимет больного с учета, последний обязан приходить на проверки.
Что значит состоит на Д учете
Это означает необходимость регулярного посещения лечащего врача.
Важно помнить, что диспансерный учет могут прописать не только хроническим больным, но и здоровым людям в некоторых ситуациях:
- Несовершеннолетним детям (младше 14 лет): обычно вместе с осмотром им делают прививки, проходят у терапевта в поликлинике.
- Школьникам, студентам и другим учащимся средних и высших учебных заведений.
- Инвалидам ВОВ, ветеранам труда.
- Лицам, занятым в детских организациях (школах, детсадах), медицине, на коммунальных или пищевых объектах. Сотрудники таких предприятий обязаны иметь медкнижку и регулярно продлять ее, проходя осмотр.
Стоит отметить: также желательно регулярно проверяться у врачей женщинам после 30 лет – в первую очередь это связано с рисками получить рак груди.
Организация наблюдения позволяет решить сразу несколько задач:
- выявить заболевание, его форму;
- устранить возможные рецидивы, осложнения и обострения;
- поддержать высокий уровень жизни и работоспособности;
- уменьшить уровень смертности и инвалидности.

Пример: рак груди – это опасная онкология, которая поражает молочные железы. Она практически не имеет ярко выраженных симптомов на первых двух стадиях, но легко обнаруживается на осмотре при помощи рентгена.
По статистике лечение рака 1 стадии завершается успешно более, чем для 90% обратившихся, 2 стадии – до 70-80%, 3 стадии (с ней чаще всего приходят пациентки) – значительно меньше половины. На 4 стадии излечить рак невозможно вообще. Состоя на диспансерном учете, женщина будет точно знать, то ее здоровье в безопасности, а обнаружение рака произойдет на ранних, излечимых, стадиях.
Что такое Д учет по беременности
Для беременной женщины регулярный осмотр является гарантом полноценного развития плода и рождения здорового малыша.
Чем раньше мать встанет на учет к акушеру-гинекологу, тем лучше.
Ранее выявление проблемы позволяет быстро и безопасно решить ее.
Это важно: желательно встать на учет уже до 12 недель, поскольку в это время плод формируется и является очень уязвимым и хрупким.
Встать на учет беременная может по месту проживания или выбрать частную клинику. В первом случае необходимо обратиться в женскую консультацию и записаться на прием к гинекологу, который после откроет учет. Во втором случае потребуется заключить договор и также пройти осмотр. Некоторые частные медцентры предлагают после принять роды.
С собой необходимо будет взять:
- паспорт;
- карту пенсионного страхования — СНИЛС;
- полис медстрахования.
После первой консультации на пациентку будет заведена индивидуальная карта, выпишут необходимые к сдаче анализы и список дат, в которые необходимо будет прийти на прием.
Д учет или диспансерный учет – это необходимость пациента регулярно обращаться к врачу и проходить необходимые анализы. Он может потребоваться как хроническим больным, так и здоровым людям: детям, пенсионерам, беременным матерям и сотрудникам, занятым в некоторых отраслях. Необходимость проверки связана с потребностью быстро увидеть развитие болезни или приближающийся рецидив, и избавиться от него.
Смотрите видео, в котором разъясняется процесс постановки на учет по беременности:
Вопросы по ведению беременности в женской консультации
Обязательно вставать на учет по беременности?
Для благополучного исхода любых родов важное значение имеет обязательное и правильное медицинское ведение беременности в женской консультации:
- своевременная постановка на диспансерный учет по беременности в женской консультации
- регулярное посещение врача акушера–гинеколога
- выполнение назначений, обследований и всех рекомендаций врачей акушеров-гинекологов, терапевта и других врачей специалистов
- выполнение режима сохранения беременности
- посещение «Школы материнства»
- постановка на учет в детскую поликлинику в 30 недель беременности
- стабильное психологическое состояние женщины на протяжении всей беременности
- своевременное обсуждение возникающих вопросов совместно с врачом и акушеркой.
 Тесный контакт «беременная — врач- акушерка — беременная» за период наблюдения повышает самоорганизацию женщины, повышает её ответственность за исход беременности.
Тесный контакт «беременная — врач- акушерка — беременная» за период наблюдения повышает самоорганизацию женщины, повышает её ответственность за исход беременности.
В какой срок надо вставать на учет по беременности?
Постановка на учет по беременности осуществляет врач женской консультации при осмотре женщины до 12 недель. При обращении в ранние сроки 5-6 недель, допускается осмотр в динамике с целью подтверждения развивающейся беременности.
На основании каких приказов, стандартов ведется ведение беременных на диспансерном учете?
Ведение беременности у женщин различной степени риска осуществляется согласно «Порядка оказания медицинской помощи по профилю «акушерство и гинекология»(за исключением использования репродуктивных технологий), утвержденному приказом № 572н Министерства здравоохранения Российской Федерации от 01 ноября 2012 г.
Существует обязательное базовое обследование, по показаниям — расширение обследования и лечения согласно уровню ЛПУ.
Как часто надо посещать женскую консультацию при беременности?
Ведение беременных осуществляется в строгом соответствии «Порядка оказания медицинской помощи по профилю «акушерство и гинекология (за исключением использования репродуктивных технологий)», утвержденному приказом Министерства здравоохранения РФ от 01.11.2012 г.
Обязательно ли посещения других врачей специалистов?
Обязательно посетить терапевта и окулиста в 1, 2, 3 триместр беременности, стоматолога в 1 и 2 триместрах беременности.
В зависимости от имеющейся патологии консультация смежных специалистов: кардиолога, нефролога, невропатолога, хирурга, психиатра, нарколога и др.
Справка о ранней постановке на учет для чего выдается?
Пособие по этой справке выплачивается по месту работы или месту учебы. Если пособие Вам не нужно, Ваше право не предоставлять документы для платы. Пособие — как поощрение женщины за раннее обращение, соблюдение режима сохранения беременности.
Обменная карта. Когда выдается обменная карта? Примут на роды, если на момент поступления у беременной не окажется обменной карты?
Обменная карта – единая форма, действующая на всей территории РФ. В ней содержатся сведения о беременной, течении её беременности, результатах дополнительных и обязательных обследований, листе нетрудоспособности, родовом сертификате. Обменная карта выдается на руки беременным в сроке 18 недель, которая должна находиться при женщине всегда, где бы она не находилась.
Иностранным гражданам экстренная помощь оказывается бесплатно, плановая медицинская — без наличия полиса обязательного медицинского страхования за счет средств гражданина.
Важно отметить, что при поступлении на роды обязательно наличие полиса обязательного медицинского страхования.
Что входит в ведение беременности — «Скандинавия» Казань
Что входит в ведение беременности в «Скандинавия» («Ава-Казань»)
Беременность – естественное состояние женщины. Но и для здоровья малыша, и для здоровья матери будет лучше, если девять самых ответственных месяцев пройдут под присмотром врачей. «Скандинавия» («Ава-Казань») предлагает полное медицинское сопровождение беременности для женщин, которые хотят быть уверены в успешных родах.
Но и для здоровья малыша, и для здоровья матери будет лучше, если девять самых ответственных месяцев пройдут под присмотром врачей. «Скандинавия» («Ава-Казань») предлагает полное медицинское сопровождение беременности для женщин, которые хотят быть уверены в успешных родах.
400
женщин за год
принимает клиника
У каждой беременной — свои жалобы и проблемы со здоровьем. Поэтому в «Скандинавия» («Ава-Казань») есть несколько программ ведения беременности, которые определяются только после консультации с акушером-гинекологом. Первый прием у врача длится около часа — за меньшее время сложно определить состояние пациентки и те факторы, которые могут повлиять на ее здоровье и здоровье малыша во время беременности. За год клиника принимает всего около 400 женщин, поэтому мы, в отличие от других клиник, можем уделять достаточно времени каждой семье, подбирая оптимальную программу.
Консультации
Пренатальный скрининг состоит из нескольких этапов.
На первом осмотре при постановке на учет по поводу беременности акушер-гинеколог «Скандинавия» («Ава-Казань») составляет план обследований. Чтобы понять, насколько женщина готова к вынашиванию и рождению ребенка, врач сначала выслушивает жалобы будущей матери. Обычно пациенток беспокоят тошнота, покалывания в боку, боль в спине, обильные выделения, бессонница, плохое самочувствие. Принято считать, что это нормальные симптомы беременности, но их можно сократить до минимума.
Врач подробно расспрашивает об образе жизни женщины — как она работает и отдыхает. Это нужно, чтобы правильно оценить состояние пациентки и порекомендовать лучшее время для выписывания больничного листа.
Первый прием беременной в «Скандинавия» («Ава-Казань») длится 45 минут: за меньшее время невозможно узнать о здоровье женщины в подробностях.
За девять месяцев беременности акушер-гинеколог принимает беременную не менее 9 раз. На ранних сроках встречи с врачом, ведущим беременность, проходят раз в 3-4 недели. Ближе к родам, после 30-й недели — вдвое чаще.
На ранних сроках встречи с врачом, ведущим беременность, проходят раз в 3-4 недели. Ближе к родам, после 30-й недели — вдвое чаще.
Акушеры-гинекологи помнят своего пациента — за год они наблюдают за беременностью всего нескольких десятков будущих матерей. Наблюдать беременность в «Скандинавия» («Ава-Казань») можно у восьми врачей, в том числе и у заведующей родильным отделением. Каждый врач — истинный мастер. Например, Никита Яковлев принял более 10 000 родов, а заслуженный врач РТ Фарида Шакирова наблюдает за беременными более 40 лет. Общий стаж специалистов — 154 года.
Врач общается с пациенткой не только в клинике. На плановые осмотры беременная записывается через колл-центр, но для срочных вопросов у нее всегда есть личный телефон персонального акушера-гинеколога «Скандинавия» («Ава-Казань»).
Осмотры у профильных специалистов
Преимущество «Скандинавия» («Ава-Казань») — многопрофильность. В одном кабинете можно проконсультироваться с акушером, в соседнем — сдать анализы, в третьем — пообщаться с хирургом.
Терапевт выявляет и лечит системные заболевания — от обычной простуды до гастрита и гипертонии. Отоларинголог помогает избавиться от ринита. Офтальмолог проверяет зрение — сильные дистрофия сетчатки или близорукость являются показаниями для кесарева сечения.
У беременной сильно меняется гормональный фон, поэтому ее обязательно осматривает эндокринолог. Это помогает выявить гестационный сахарный диабет, который без лечения может отразиться на развитии плода.
Консультация хирурга особенно нужна пациенткам с грыжами, проблемами желчного пузыря и изменениями сосудов — на фоне беременности заболевания могут осложниться.
Консультация педиатра помогает родителям, особенно молодым, представить, спланировать дальнейшее наблюдение ребенка. Педиатры подскажут какие предметы нужно приготовить к рождения малыша. Обычно все исследования проходят к 12-й неделе. После осмотра профильных специалистов дается заключение, что у женщины нет никаких противопоказаний и клиника может пролонгировать беременность.
В клинике есть экстренная консультация, экстренная помощь, экстренная госпитализация. Если что-то пойдет не так, не нужно самостоятельно искать специалистов и куда-то записываться — достаточно позвонить своему акушеру-гинекологу.
В стандартную программу входят консультации терапевта и офтальмолога. Остальных специалистов при необходимости беременной дополнительно назначает акушер-гинеколог
Анализы и обследования
У «Скандинавия» («Ава-Казань») — собственная лаборатория. Это значит, что сдавать анализы можно в любой день, а результаты не нужно ждать неделю.
Всего в списке несколько обязательных исследований крови, мочи и других биоматериалов:
- уровень билирубина в крови;
- уровень холестерина в крови;
- определение группы и резус-фактора;
У женщины определяется наличие краснухи, токсоплазмы, вируса герпеса, хламидиоза, цитомегаловируса и других ToRCH-инфекций. Этот блок исследований лучше пройти еще на этапе планирования беременности — чтобы провести вакцинацию. Некоторые из этих исследований проводятся в первом триместре.
Этот блок исследований лучше пройти еще на этапе планирования беременности — чтобы провести вакцинацию. Некоторые из этих исследований проводятся в первом триместре.
На более поздних сроках назначаются контрольные исследования, в том числе и обследования супруга.
Мужчине нужно сдать кровь на RW и гепатит, пройти флюорографию, определить группу крови и резус-фактор. Это нужно, чтобы выявить возможный резус-конфликт и контролировать уровень антител. Ближе к родам назначаются расширенные анализы крови на свертываемость и длительность кровотечения. Они нужны для того, чтобы лучше понимать, как поведет себя женский организм во время родов. При необходимости назначается осмотр у гематолога. Помимо анализов, в ведение беременности входят функциональные исследования. В первом триместре — это ЭКГ и первый пренатальный скрининг. Скрининг — комплексное исследование, которое рассчитывает степень риска хромосомных проблем у малыша, в частности, синдромов Дауна, Патау и Эдвардса. Оно состоит из биохимических исследований и УЗИ. Результаты обследования заносятся в статистическую базу, где рассчитывается, у скольких семей с подобными результатами были проблемы.
Оно состоит из биохимических исследований и УЗИ. Результаты обследования заносятся в статистическую базу, где рассчитывается, у скольких семей с подобными результатами были проблемы.
Что такое пренатальный скрининг
Во втором триместре проходит второе скрининговое УЗИ, а при многоплодной беременности, сахарном диабете матери и других проблемах назначают допплерометрию. Это исследование, похожее на УЗИ, позволяет оценить движение крови в сосудах матки, плаценты и самого малыша. При подозрении на возможные преждевременные роды акушеры-гинекологи назначают ультразвуковую цервикометрию и измеряют длину шейки матки. В третьем триместре пациентка проходит третий скрининг и кардиотокографию. Это исследование помогает понять, как работает сердце малыша и хватает ли ему кислорода. Терапевт, эндокринолог и другие специалисты после осмотра могут назначить дополнительные исследования.
Объем исследований зависит от выбранной программы ведения беременности.
Цены на ведение беременности
За время ведения беременности пациентка «Скандинавия» («Ава-Казань») получает доступ к 100 спланированным с учетом здоровья женщины анализам, обследованиям, приёмам и осмотрам.
Оформление документов
«Скандинавия» («Ава-Казань») решает все вопросы с документами. Будущая мать получает обменную карту беременной, справку о постановке на учет по беременности, больничный лист для предоставления по месту работы, бумаги для получения родового сертификата.
Психологическая помощь
Мы понимаем, что чувствуют будущие мамы и считаем, что они могут и должны наслаждаться своей беременностью. Наша задача — отогнать все тревоги о здоровье малыша и не допустить никаких осложнений.
Мы делаем все, чтобы после наблюдения беременности в нашей клинике, женщине было комфортно рожать. Поэтому мы открыли экскурсии в роддом и организовали школу материнства. В нашей клинике роды может принять тот же врач, кто вел беременность, а не человек, которого пациентка видит впервые в жизни.
Интервью с Ковалёвой
Комфортные условия для мам
Стоимость родов
Вернуться назадЧитайте также:
Пренатальный скринингШкола материнства
Календарь беременности
Планирование беременности
Цены на ведение беременности
УСЛУГИ ОКАЗЫВАЮТ ВЫСОКОКЛАССНЫЕ СПЕЦИАЛИСТЫ:
Кровотечение в первом триместре: оценка и лечение
1. Everett C. Частота и исход кровотечений до 20-й недели беременности: проспективное исследование из общей практики. BMJ . 1997; 315 (7099): 32–34 ….
2. Хасан Р., Бэрд Д.Д., Селедка АХ, Ольшан А.Ф., Йонссон Фанк ML, Hartmann KE. Связь между вагинальным кровотечением в первом триместре и выкидышем. Акушерский гинекол . 2009. 114 (4): 860–867.
3. Комитет по практическим бюллетеням — гинекология. Бюллетень практики Американского колледжа акушеров и гинекологов. 150. Выкидыш на раннем сроке. Акушерский гинекол . 2015; 125 (5): 1258–1267.
4. Роджерс С.К., Чанг С, ДеБарделебен JT, Хорроу ММ. Нормальные и аномальные результаты УЗИ в раннем первом триместре беременности: обзор рекомендаций консенсусной группы Общества радиологов в ультразвуковой диагностике 2012 г. Радиография .2015; 35 (7): 2135–2148.
5. Дубилет П.М., Бенсон CB, Борн Т, и другие.; Общество радиологов в ультразвуковой мультиспециализированной группе по ранней диагностике выкидыша в первом триместре и исключению жизнеспособной внутриутробной беременности. Диагностические критерии нежизнеспособной беременности в начале первого триместра. N Engl J Med . 2013. 369 (15): 1443–1451.
6. Дойчман М., Тубай АТ, Турок Д.Кровотечение в первом триместре. Am Fam Врач . 2009. 79 (11): 985–994.
7. Джонс Дж., Жоньо Э. Угроза выкидыша как предиктор акушерского исхода. Акушерский гинекол . 2006. 107 (4): 845–850.
8. Проект доступа к репродуктивному здоровью. Алгоритм кровотечения в первом триместре. 1 ноября 2017 г. https://www.reproductiveaccess.org/resource/first-trimester-bleeding-algorithm/. По состоянию на 10 ноября 2017 г.
9. Стюарт Б.К., Назар-Стюарт V, Тойвола Б.Биохимическая дискриминация патологической беременности на ранних сроках нормальной внутриутробной беременности у пациенток с симптомами. Ам Дж. Клин Патол . 1995. 103 (4): 386–390.
10. Barnhart KT, Го В, Кэри М.С., и другие. Различия в повышении уровня хорионического гонадотропина человека в сыворотке крови на ранних сроках беременности в зависимости от расы и значения при поступлении. Акушерский гинекол . 2016; 128 (3): 504–511.
11. Barnhart KT, Саммель MD, Ринаудо П.Ф., Чжоу Л, Hummel AC, Го В.Пациенты с симптомами с ранней жизнеспособной внутриутробной беременностью: новое определение кривых ХГЧ. Акушерский гинекол . 2004. 104 (1): 50–55.
12. Комитет по практическим бюллетеням — акушерство. Бюллетень практики № 181: предотвращение аллоиммунизации Rh D. Акушерский гинекол . 2017; 130 (2): e57 – e70.
13. Verhaegen J, Галлос ID, ван Мелло Н.М., и другие. Точность однократного теста на прогестерон для прогнозирования исхода беременности на ранних сроках у женщин с болью или кровотечением: метаанализ когортных исследований. BMJ . 2012; 345: e6077.
14. Коннолли А, Райан Д.Х., Stuebe AM, Wolfe HM. Переоценка дискриминационных и пороговых уровней сывороточного β-ХГЧ на ранних сроках беременности. Акушерский гинекол . 2013; 121 (1): 65–70.
15. Barnhart KT. Клиническая практика. Внематочная беременность. N Engl J Med . 2009. 361 (4): 379–387.
16. Практический бюллетень ACOG No. 193: трубная внематочная беременность. Акушерский гинекол .2018; 131 (3): e91 – e103.
17. Пулозе Т, Ричардсон Р, Юингс П, Фокс Р. Вероятность прерывания беременности на ранних сроках у женщин с вагинальным кровотечением и живым плодом-одиночкой при УЗИ. J Obstet Gynaecol . 2006. 26 (8): 782–784.
18. Wahabi HA, Файед А.А., Эсмаил С.А., Аль-Зейдан РА. Прогестоген для лечения угрозы выкидыша. Кокрановская база данных Syst Rev . 2011; (12): CD005943.
19. McCall CA, Граймс Д.А., Lyerly AD. «Лечебный» постельный режим при беременности: неэтично и не подтверждается данными. Акушерский гинекол . 2013. 121 (6): 1305–1308.
20. Нанда К., Лопес Л.М., Граймс Д.А., Пелоджиа А, Нанда Г. Ожидаемая помощь по сравнению с хирургическим лечением при невынашивании беременности. Кокрановская база данных Syst Rev . 2012; (3): CD003518.
21. Триндер Дж., Броклхерст П., Портер Р, Прочтите M, Вяс С, Смит Л.Ведение выкидыша: выжидательное, медикаментозное или хирургическое? Результаты рандомизированного контролируемого исследования (исследование лечения невынашивания беременности (MIST)). BMJ . 2006. 332 (7552): 1235–1240.
22. Ким С, Барнард С, Нейлсон JP, Хики М, Васкес JC, Доу Л. Лечение неполного выкидыша. Кокрановская база данных Syst Rev . 2017; (1): CD007223.
23. Wieringa-De Waard M, Хартман Э. Анкум WM, Рейцма Ж.Б., Bindels PJ, Bonsel GJ.Ожидаемое ведение по сравнению с хирургической эвакуацией при невынашивании беременности в первом триместре: качество жизни, связанное со здоровьем, у рандомизированных и нерандомизированных пациентов. Репродукция Человека . 2002. 17 (6): 1638–1642.
24. Луиза С, Джерми К, Май C, Костелло Г, Коллинз В.П., Bourne TH. Результат выжидательной тактики самопроизвольного выкидыша в первом триместре: обсервационное исследование. BMJ . 2002. 324 (7342): 873–875.
25.Нейлсон JP, Хики М, Васкес Дж. Медикаментозное лечение ранней гибели плода (менее 24 недель). Кокрановская база данных Syst Rev . 2006; (3): CD002253.
26. Schreiber CA, Creinin MD, Атрио Дж, Соналкар С, Рэтклифф SJ, Barnhart KT. Предварительное лечение мифепристоном для лечения потери беременности на ранних сроках. N Engl J Med . 2018. 378 (23): 2161–2170.
27. Чжан Дж., Жиль Ж. М., Барнхарт К., Creinin MD, Вестхофф C, Фредерик ММ; Национальный институт детского здоровья и развития человека (NICHD) Управление ранней неудачей беременности.Сравнение медикаментозного лечения с использованием мизопростола и хирургического лечения неудач беременности на ранних сроках N Engl J Med . 2005. 353 (8): 761–769.
28. Tunçalp O, Гюльмезоглу А.М., Souza JP. Хирургические процедуры по эвакуации неполного выкидыша. Кокрановская база данных Syst Rev . 2010; (9): CD001993.
29. Westfall JM, Софокл А, Бургграф H, Эллис С. Ручная вакуум-аспирация при аборте в первом триместре. Арч Фам Мед . 1998. 7 (6): 559–562.
30. Блюменталь П.Д., Ремсбург RE. Анализ времени и затрат на ведение неполного аборта с помощью ручной вакуум-аспирации. Int J Gynaecol Obstet . 1994. 45 (3): 261–267.
31. Обухов СФ, Го В, Кэри М.С., и другие. Прогнозирование снижения уровня хорионического гонадотропина человека при разрешающейся беременности неизвестной локализации. Акушерский гинекол .2013; 122 (2 п.1): 337–343.
32. Сопер Дж., Mutch D, Шинк Дж. и другие.; Комитет по практическим бюллетеням — гинекология, Американский колледж акушеров и гинекологов. Практический бюллетень ACOG № 53. Диагностика и лечение гестационной трофобластической болезни. Акушерский гинекол . 2004. 103 (6): 1365–1377.
33. Schliep KC, Митчелл Э.М., Мамфорд С.Л., и другие. Попытка зачать ребенка после потери беременности на ранних сроках: оценка того, как долго парам следует ждать. Акушерский гинекол . 2016; 127 (2): 204–212.
34. Sundermann AC, Hartmann KE, Джонс Ш. Торстенсон Э.С., Велес Эдвардс ДР. Период между беременностями после невынашивания беременности и риск повторного выкидыша. Акушерский гинекол . 2017; 130 (6): 1312–1318.
35. Мерфи Ф.А., Липп А, Powles DL. Наблюдение за улучшением психологического состояния женщин после выкидыша. Кокрановская база данных Syst Rev .2012; (3): CD008679.
36. Крянга А.А., Шапиро-Мендоза СК, Биш К.Л., Зейн С, Берг CJ, Каллаган ВМ. Тенденции смертности от внематочной беременности в США: 1980–2007 гг. Акушерский гинекол . 2011; 117 (4): 837–843.
37. Анкум В.М., Мол BW, Ван дер Вин Ф, Bossuyt PM. Факторы риска внематочной беременности: метаанализ. Fertil Steril . 1996. 65 (6): 1093–1099.
38. Craig LB, Хан С. Ожидаемое ведение внематочной беременности. Clin Obstet Gynecol . 2012; 55 (2): 461–470.
39. Бараш Ю.Х., Бьюкенен Э.М., Хиллсон К. Диагностика и ведение внематочной беременности. Am Fam Врач . 2014; 90 (1): 34–40.
40. Гайениус П.Дж., Мол F, Мол BW, Босуйт П.М., Анкум WM, ван дер Вин Ф. Вмешательства при трубной внематочной беременности. Кокрановская база данных Syst Rev . 2007; (1): CD000324.
41. Мадхра М., Otify M, Хорн А.В. Внематочная беременность. Акушерство Gynaecol Reprod Med . 2017; 27 (8): 245–250.
Влияние употребления жареного на гриле мяса во время беременности на исходы родов с учетом личного пренатального воздействия полициклических ароматических углеводородов в воздухе: когортное исследование новорожденных в Польше | Интернет-исследования в области здравоохранения и окружающей среды (HERO)
ЦЕЛЬ: Ранее мы сообщали о связи между пренатальным воздействием полициклических ароматических углеводородов (ПАУ), переносимых по воздуху, и более низкой массой тела при рождении, длиной тела при рождении и окружностью головы.Основная цель настоящего анализа состояла в том, чтобы оценить возможное влияние совместного воздействия ПАУ-содержащего мяса, приготовленного на гриле, потребляемого во время беременности, на исходы родов.МАТЕРИАЛЫ И МЕТОДЫ: Когорта новорожденных состояла из 432 беременных, родивших в срок (срок беременности> 36 недель). В исследование были включены только некурящие женщины с одноплодной беременностью в возрасте от 18 до 35 лет, не страдающие хроническими заболеваниями, такими как диабет и гипертония. Подробная информация о диете в период беременности была собрана в ходе интервью, а измерение воздействия ПАУ в воздухе проводилось путем индивидуального мониторинга воздуха во втором триместре беременности.Влияние потребления мяса, приготовленного на гриле, на исходы родов (вес при рождении, длина тела и окружность головы при рождении) было скорректировано в моделях множественной линейной регрессии с учетом возможных смешивающих факторов, таких как пренатальное воздействие ПАУ, переносимых по воздуху, пол ребенка, гестационный возраст, число детей матери (вес матери перед беременностью, прибавка веса во время беременности) и пренатальный табачный дым из окружающей среды.
РЕЗУЛЬТАТЫ: Модель многомерной регрессии показала значительный дефицит массы тела при рождении, связанный с потреблением мяса, приготовленного на гриле, во время беременности (коэфф. = -106.0 г; 95% ДИ: -293,3, -35,8). Эффект воздействия ПАУ в воздухе был примерно того же порядка величины (коэфф. = -164,6 г; 95% ДИ: -172,3, -34,7). Комбинированный эффект обоих источников воздействия составил 214,3 г дефицита массы тела при рождении (95% ДИ: -419,0, -9,6). Модели регрессии, выполненные для длины тела при рождении и окружности головы, показали аналогичные тенденции, но предполагаемые эффекты имели пограничный уровень значимости. Поскольку потребление мяса, приготовленного на гриле, не влияло на продолжительность беременности, снижение массы тела при рождении не могло быть опосредовано сокращением периода беременности.
ЗАКЛЮЧЕНИЕ: В заключение, результаты исследования предоставили эпидемиологические доказательства того, что пренатальное воздействие ПАУ из рациона, включая жареное мясо, может быть опасным для развития плода.
При беременности овец кальций-активируемые калиевые каналы (K Ca) модулируют базальный тонус маточных сосудов и индуцированное эстрадиолом-17β (E 2 β) увеличение маточного кровотока (UBF)
Абстрактные 164 Стендовая сессия II, воскресенье, 5 февраля (плакат 255)
UBF увеличивается в 30 раз при беременности овец и необходим для роста и благополучия плода.Ранее мы предполагали, что это повышение происходит в 3 фазы: 1) преимплантационная, отражающая вазодилатацию, 2) плацентация, отражающая рост сосудов, и 3) постплацентация, которая связана с быстрым ростом плода и также отражает вазодилатацию. Механизм (ы), ответственный за расширение сосудов в фазе 3, неизвестен. Мы и другие не смогли продемонстрировать роль простагландинов, и острая инфузия ингибитора синтазы оксида азота L-NAME снижала секрецию цГМФ в матке, но не UBF (JCI, 1996).Калиевые каналы гиперполяризуют мембраны гладких мышц, что приводит к расширению сосудов. E 2 активирует K Ca , внося вклад в индуцированное E 2 повышение UBF у небеременных овец. Поскольку плацентарный синтез E 2 увеличивается более чем в 10 раз во время беременности, мы предположили, что повышенная активность K Ca может модулировать базальный тонус сосудов матки и вносить вклад в индуцированное E 2 повышение UBF у беременных овец. Были исследованы 5 беременных овец (срок беременности 130–140 дней) с двусторонними датчиками кровотока в маточной артерии и катетерами в дистальных ветвях маточной артерии каждого рога.Первоначально мы вводили специфический антагонист K Ca тетраэтиламмоний-ион (TEA) в течение 90 минут через маточную артерию для достижения уровня в крови 0,15 мМ при одновременном мониторинге UBF, артериального давления (MAP) и частоты сердечных сокращений (n = 11). Только локальная ТЕА не влияла на САД (P = 0,11), частоту сердечных сокращений (P = 0,1) или контралатеральную UBF (P = 0,1), которая ранее составляла 477 ± 71 [SEM], 425 ± 113 и 471 ± 81 мл / мин. TEA, 90 минут инфузии и 60 минут после инфузии, соответственно. Однако ипсилатеральная UBF снизилась с 415 ± 53 до 191 ± 65 мл / мин (P <0.0001; 55 ± 7%), затем увеличилась до 335 ± 64 мл / мин соответственно. Сопротивление отражало падение UBF, увеличиваясь с 0,23 ± 0,03 до 0,80 ± 0,18 мм рт.ст. · мин / мл (P <0,001), а затем снижаясь до 0,44 ± 0,09 соответственно. Затем мы исследовали влияние непрерывных местных инфузий TEA (0,15 мМ) на индуцированное E 2 (1 г / кг в / в ) повышение UBF (n = 13). TEA + E 2 не влиял на САД, тогда как частота сердечных сокращений увеличивалась на 10 ± 4% (P = 0,006) через 90 минут, демонстрируя неизменные системные ответы. Контралатеральная UBF выросла на 12 ± 5% (P = 0.03) 90 минут после E 2 , от 505 ± 53 до 552 ± 54 мл / мин. Ипсилатеральный UBF, однако, снизился на 24 ± 7% после 30 минут ТЕА (от 490 ± 61 до 409 ± 73 мл / мин) и был на 28 ± 5% ниже контроля через 90 минут после E 2 (374 ± 63; P <0,0001). Сопротивление выросло на 58 ± 14%, P = 0,004, через 90 мин после E 2 . Мы пришли к выводу, что K Ca модулирует сосудистый тонус матки при беременности овец, составляя> 50% вазодилатации, наблюдаемой при доношенной беременности. K Ca также вносит вклад в вызванное E 2 повышение UBF у беременных и небеременных овцематок.Мы предполагаем, что эндогенный плацентарный эстроген может регулировать активность K Ca во время беременности, что объясняет повышение UBF в третьем триместре. Эта работа была поддержана NIH HD08783.
Показатели материнской смертности и статистика
Под материнской смертностью понимаются случаи смерти в результате осложнений, связанных с беременностью или родами. Согласно межучрежденческим оценкам ООН, с 2000 по 2017 год глобальный коэффициент материнской смертности снизился на 38 процентов — с 342 смертей до 211 смертей на 100 000 живорождений.Это означает, что среднегодовые темпы сокращения составляют 2,9%. Несмотря на существенное значение, это менее половины от 6,4 процента в год, необходимого для достижения глобальной цели в области устойчивого развития — 70 случаев материнской смертности на 100 000 живорождений.
С 2000 года был достигнут значительный прогресс. В период с 2000 по 2017 год в Южной Азии было достигнуто наибольшее общее процентное снижение КМС — 59 процентов (с 395 до 163 материнских смертей на 100 000 живорождений). В странах Африки к югу от Сахары за этот период удалось существенно снизить материнскую смертность на 39 процентов.
Уровни материнской смертности
Число женщин и девочек, ежегодно умирающих от осложнений, связанных с беременностью и родами, снизилось с 451 000 в 2000 году до 295 000 в 2017 году. Эти улучшения особенно заметны в свете быстрого роста населения во многих странах, где уровень материнской смертности самый высокий. Тем не менее, более 800 женщин умирают каждый день из-за осложнений во время беременности и родов. На каждую умирающую женщину приходится около 20 человек, страдающих серьезными травмами, инфекциями или инвалидностью.
На два региона, Африку к югу от Сахары и Южную Азию, приходится 86 процентов материнской смертности во всем мире. Африканцы к югу от Сахары страдают от самого высокого коэффициента материнской смертности — 533 материнских смерти на 100 000 живорождений, или 200 000 материнских смертей в год. Это более двух третей (68 процентов) всех случаев материнской смертности в мире за год. Далее следует Южная Азия с коэффициентом материнской смертности 163, или 57 000 случаев материнской смертности в год, что составляет 19 процентов от общемирового показателя. Более того, за средними региональными и глобальными показателями обычно скрываются большие различия как внутри стран, так и между ними.
Все регионы добились прогресса, хотя уровни материнской смертности остаются неприемлемо высокими в странах Африки к югу от Сахары. Практически все случаи материнской смертности можно предотвратить, о чем свидетельствуют огромные различия, наблюдаемые между регионами и между самыми богатыми и беднейшими странами. Риск материнской смерти на протяжении всей жизни в странах с высоким уровнем дохода составляет 1 из 5400 по сравнению с 1 из 45 в странах с низким уровнем дохода. В период с 2000 по 2017 год глобальный риск материнской смертности на протяжении всей жизни снизился почти вдвое — с 1 на 100 до 1 на 190.
Причины материнской смерти
Кровотечение остается основной причиной материнской смертности, на которую приходится более четверти (27 процентов) случаев смерти.Аналогичная доля материнских смертей была косвенно вызвана ранее существовавшими заболеваниями, усугубленными беременностью. Гипертонические расстройства беременности, особенно эклампсия, а также сепсис, эмболия и осложнения небезопасных абортов также уносят значительное количество жизней.
Осложнения, приводящие к материнской смерти, могут возникать без предупреждения в любое время во время беременности и родов. Большинство случаев материнской смертности можно предотвратить, если роды будут проходить под наблюдением квалифицированного медицинского персонала — врачей, медсестер или акушерок — которые находятся под регулярным наблюдением, имеют надлежащее оборудование и принадлежности и могут своевременно направлять женщин к неотложной акушерской помощи при выявлении осложнений.Осложнения требуют быстрого доступа к качественным акушерским службам, оснащенным жизненно важными лекарствами, в том числе антибиотиками, и возможности переливания крови, необходимой для выполнения кесарева сечения или других хирургических вмешательств.
Причины материнской смертности в основном предотвратимы
Пожизненный риск материнской смерти
Пожизненный риск материнской смерти — это вероятность того, что 15-летняя девочка умрет от осложнений, связанных с беременностью или родами, в течение своей жизни; он учитывает как коэффициент материнской смертности, так и общий коэффициент фертильности (среднее число рождений на одну женщину в течение ее репродуктивного возраста при текущих повозрастных коэффициентах фертильности).Таким образом, в условиях высокой фертильности женщина многократно сталкивается с риском материнской смерти, и ее пожизненный риск смерти будет выше, чем в условиях низкой фертильности. Как и в случае с коэффициентом материнской смертности, риск материнской смерти на протяжении всей жизни сильно различается по странам. В 2017 году риск материнской смерти в течение всей жизни в странах с низким уровнем дохода составлял 1 из 45 по сравнению с 1 из 5400 в странах с высоким уровнем дохода. Среди регионов женщины в Африке к югу от Сахары сталкиваются с самым высоким риском в течение жизни (1 из 38), за ними следует Южная Азия (1 из 240).
Риск материнской смерти на протяжении всей жизни колеблется от 1 из 5400 в странах с высоким уровнем доходов до 1 из 45 в странах с низким уровнем доходов
Список литературы
ВОЗ, ЮНИСЕФ, ЮНФПА и Всемирный банк, Тенденции материнской смертности: 2000-2017 гг. ВОЗ, Женева, 2019 г.
Leontine Alkema-Doris Chou-Daniel Hogan-Sanqian Zhang-Ann-Beth Moller-Alison Gemmill-Doris Fat-Ties Boerma-Marleen Temmerman-Colin Mathers-Lale Say , Глобальный, региональный и национальный уровни и тенденции в материнской смертность в период с 1990 по 2015 год с прогнозами на основе сценариев до 2030 года: систематический анализ Межучрежденческой группы ООН по оценке материнской смертности , The Lancet Опубликовано в Интернете 12 ноября 2015 г. http: // dx.doi.org/10.1016/ S0140-6736 (15) 00838-
AbouZahr, C., and T. Wardlaw, «Материнская смертность в конце десятилетия: какие признаки прогресса?», Бюллетень Всемирной организации здравоохранения , том. 79, нет. 6, 2001, с. 561─573.
Хан, Халид С. и др., «Анализ причин материнской смерти ВОЗ: систематический обзор», Lancet, vol. 367, нет. 9516, 1 апреля 2006 г., стр. 1066─1074.
Say L et al., «Глобальные причины материнской смертности: систематический анализ ВОЗ» Lancet Global Health . http://dx.doi.org/10.1016/S2214-109X(14)70227-X , 6 мая 2014 г.
ЮНИСЕФ, Прогресс в интересах детей: достижение ЦРТ на основе справедливости , Отчет № 9, ЮНИСЕФ, Нью-Йорк, 2011.
ЮНИСЕФ, Прогресс в интересах детей: табель материнской смертности , Отчет № 7, ЮНИСЕФ, Нью-Йорк, 2008.
ЮНИСЕФ, ВОЗ и ЮНФПА, Руководство по мониторингу доступности и использования акушерских услуг , ЮНИСЕФ, Нью-Йорк, 1997.
ВОЗ и ЮНИСЕФ, Метод сестринства для оценки материнской смертности: Руководство для потенциальных пользователей, ВОЗ, Женева, 1997 г.
Злоупотребление психоактивными веществами во время беременности, выпуск клиник акушерства и гинекологии, электронная книга, электронная книга
Цена: 44,99 фунтов стерлингов
Цифровая прейскурантная цена £ 49.99 Вы экономите £ 5.00 (10%)
Описание
В этом выпуске клиник акушерства и гинекологии Северной Америки рассматривается актуальная тема употребления психоактивных веществ во время беременности.Среди женщин репродуктивного возраста широко распространено употребление алкоголя, табака и запрещенных наркотиков. Несмотря на то, что сокращение употребления часто происходит во время беременности, многие женщины продолжают употреблять психоактивные вещества до тех пор, пока беременность не будет фактически диагностирована или не начнется успешно. Этот вопрос состоит из высококвалифицированной команды акушеров-гинекологов, психиатров и семейных врачей, которые уделяют особое внимание различные вопросы, непосредственно связанные с беременностью, осложненной употреблением психоактивных веществ. Темы, представляющие интерес, включают эпидемиологию и скрининг на предмет употребления опасных и вредных веществ, тератогенные риски, сопутствующие психические заболевания, комплексные подходы к лечению до и после родов, наблюдение за плодами и перинатальное ведение коллективов.Особенно новая информация касается назначения бупренорфина, неонатального абстинентного синдрома и употребления психоактивных веществ подростками.
Запреты на аборты D&E: последствия запрета наиболее распространенной процедуры во втором триместре
С 2015 года законодатели штата начали нацеливаться на метод аборта, наиболее часто используемый во втором триместре, а именно на дилатацию и эвакуацию (D&E).Запрет D&E — одна из нескольких тенденций, возникших в результате недавнего натиска государственных ограничений на аборты, и эта идея уходит корнями в долгую историю усилий по ограничению доступа к аборту после первого триместра путем введения ограничений на определенные методы аборта. Закон о введении общенационального запрета D&E был принят на 114-м Конгрессе, и члены Конгресса, выступающие против абортов, воодушевленные выборами 2016 года, могут воспользоваться этой тактикой в рамках новой обширной программы по отмене прав на аборты.
Ограничив наиболее распространенный метод абортов во втором триместре, политики, враждебно относящиеся к абортам, сделают значительный шаг вперед в своей кампании по ограничению доступа к абортам в Соединенных Штатах. Как и в случае с большинством ограничений на аборты, последствия больше всего пойдут на тех, кто уже пытается получить доступ к аборту.
D&E — это безопасный и распространенный метод прерывания беременности во втором триместре. Дилатация и опорожнение — это хирургическая процедура прерывания беременности, которая проводится после первого триместра беременности. 1 Подобно хирургической процедуре в первом триместре, шейка матки пациента расширяется и для удаления плода используется отсасывание. 2 В зависимости от множества факторов (включая срок беременности, степень расширения, а также обучение и предпочтения медработников), поставщик медицинских услуг может также использовать хирургические инструменты в качестве первичной или вторичной части процедуры. 1,2 Одиннадцать процентов абортов в США происходят после первого триместра, и национальные оценки показывают, что на D&E приходится примерно 95% этих процедур. 3,4
Безопасность метода D&E была задокументирована к концу 1970-х годов. 5 По данным Американского колледжа акушеров и гинекологов (ACOG), D&E является «преобладающим подходом к аборту после 13 недель», и он «основан на фактических данных и предпочтительнее с медицинской точки зрения, поскольку приводит к наименьшему количеству осложнений у женщин по сравнению с альтернативные процедуры ». 6
Не имея возможности полностью запретить аборт, противники абортов пытаются запретить его метод за методом. С тех пор, как Роу против Уэйда легализовали аборты по всей стране в 1973 году, государственные и федеральные органы власти использовали многочисленные стратегии по ограничению доступа. Одна из таких стратегий была направлена на устранение доступа к аборту после первого триместра путем запрета только одного метода за раз.
Миссури ввел в действие первый запрет на использование методов в 1974 году, через год после вынесения решения по делу Роу против Уэйда . Закон штата Миссури запретил самый распространенный и безопасный метод аборта во втором триместре — амниоцентез солевым раствором.Верховный суд США в конечном итоге отменил закон штата Миссури в деле Planned Parenthood of Central Missouri v. Danforth в 1976 году, назвав его «произвольным постановлением, направленным на предотвращение подавляющего большинства абортов после первых 12 недель». Тем не менее, по мере развития медицины и технологий, а также развития других процедур аборта в годы после Roe v. Wade , политики, направленные против абортов, вновь сосредоточили свое внимание на конкретных методах.
В 1990-х и начале 2000-х годов усилия государства по ограничению доступа к абортам после первого триместра беременности объединились вокруг запрета на «частичные аборты» — воспалительный термин, придуманный группой противников абортов «Национальное право на жизнь», не имеющий точного медицинского определения. .Многие, но не все, из этих ограничений на уровне штата были отменены судами до тех пор, пока Верховный суд не оставил в силе федеральную версию в деле Gonzales v. Carhart в 2007 году. Этот закон запрещает аборты при «частичных родах», за исключением случаев, когда жизнь женщины находится под угрозой исчезновения. Суд счел провокационно сформулированное, но с медицинской точки зрения неточное определение процедуры достаточным для прохождения конституционной проверки, и применил его к методу аборта с расширением и извлечением (D&X). Поступая таким образом, большинство членов Суда заявили, что женщины по-прежнему будут иметь доступ к безопасному и эффективному методу D&E.В ответ на это решение ACOG заявил, что Верховный суд проигнорировал медицинский консенсус о том, что метод D&X является «самым безопасным и предлагает значительные преимущества для женщин, страдающих определенными заболеваниями», и далее отметил, что запрет «уменьшает отношения между врачом и пациентом, не позволяя врачам используя свой клинический опыт и суждения ». 7
Текущие усилия по ограничению D&E строго придерживаются правила запрета абортов на «частичные роды». По состоянию на середину февраля в семи штатах были приняты законы, фактически запрещающие D&E; четыре запрета в настоящее время не действуют, пока против них продолжается судебный процесс, а пятый должен вступить в силу в августе. 8 Принятые на данный момент законопроекты, а также федеральный законопроект, внесенный в 2015 году, соответствуют типовому законодательству, разработанному организацией «Национальное право на жизнь». Они включают лишь очень ограниченные исключения. Кроме того, хотя они, по-видимому, нацелены на процедуры, в которых перед отсасыванием используются хирургические инструменты, в счетах не используется точная медицинская терминология. Скорее, они используют подстрекательскую риторику, направленную на то, чтобы вызвать настроения против аборта (например, называя запрещенную процедуру «абортом с расчленением»), и оставляют поставщикам услуг трудную задачу выяснить, как изменить свою практику, чтобы соответствовать идеологическим ограничениям, которые не имеют под собой никаких оснований. в науке.
Запреты D&E мешают медицинскому заключению медицинских работников и ограничивают возможности пациентов. Поскольку запреты на D&E действуют только в двух штатах и затрагивают очень мало поставщиков услуг по прерыванию беременности, влияние этой политики еще не ясно. Медицинские группы утверждают, что, столкнувшись с одним из этих запретов, медицинские работники будут вынуждены основывать клинические решения на страхе преследования, а не на своем профессиональном медицинском заключении или предпочтениях своих пациентов.Согласно ACOG, такие ограничения «ограничивают возможности врачей оказывать женщинам необходимую с медицинской точки зрения медицинскую помощь, в которой они нуждаются, и, вероятно, приведут к ухудшению результатов и увеличению числа осложнений». 6 В итоге, «врачи будут вынуждены из-за опрометчивой и ненаучной политики оказывать пациентам меньший уход».
Одна из возможных модификаций процедуры потребует от женщины пройти дополнительный инвазивный шаг перед D&E, чтобы вызвать гибель плода, например, инъекцию через живот или шейку матки женщины.Хотя некоторые поставщики медицинских услуг идут на этот шаг, когда считают, что это облегчит выполнение аборта в конкретном случае или когда пациент просит об этом, ведущие органы, такие как ACOG и Общество планирования семьи, пришли к выводу, что имеющиеся данные не поддерживают индукцию аборта. гибель плода как общая практика для повышения безопасности пациентов. 5,9
Хотя редко используется в Соединенных Штатах, другой потенциальный вариант — вызвать роды с помощью лекарств вместо выполнения D&E.Согласно ведущим авторитетным источникам, индукция является безопасным и эффективным методом аборта во втором триместре и иногда предпочтительнее D&E в определенных случаях, например, когда желательно захоронение или вскрытие. 5,9,10 Однако в целом индукция менее распространена, чем D&E по ряду причин. Возможно, наиболее важно то, что индукция требует от женщины переживания схваток и родов; Помимо эмоциональных потерь, это может быть связано с усилением боли и повышенным риском осложнений. 5 И обычно индукция занимает больше времени, чем D&E, стоит дороже и проводится в условиях больницы. 2,5 Хотя пациентка, перенесшая аборт во втором триместре, может быть не в состоянии выбрать используемый метод, большинство женщин выбирают D&E, когда в условиях исследования им предоставляется выбор между D&E и индукцией. 5,11
Запрет D&E усугубит другие препятствия для оказания медицинской помощи по прерыванию беременности. Исследования показывают, что подавляющее большинство женщин, сделавших аборт во втором триместре, предпочли бы сделать это раньше. 12 Государственные ограничения на аборты — одна из все более частых причин, по которой женщины сталкиваются с задержками в получении медицинской помощи по прерыванию беременности, и запреты на аборты следует рассматривать в контексте таких ограничений.
Ограничения, вынуждающие женщин откладывать оказание медицинской помощи по прерыванию беременности, оказывают непропорционально большое влияние на женщин с низким доходом, цветных женщин и молодых женщин, что является одной из причин того, что эти группы чрезмерно представлены среди женщин, сделавших аборт во втором триместре. 13 И поскольку женщина изо всех сил пытается преодолеть юридические, финансовые и материально-технические препятствия на пути к получению медицинской помощи по прерыванию беременности, с течением времени эта помощь становится еще более недоступной (см. Диаграмму 1).Чем дальше протекает беременность, тем выше стоимость и меньше поставщиков услуг по прерыванию беременности. 14 Недавний анализ Гутмахера показал, что необходимость в финансовой помощи для оплаты аборта и проживание в 25 милях или более от учреждения увеличивают вероятность прерывания беременности во втором триместре. 15
Помимо женщин, которые находятся в неблагоприятном положении, ограничивающем доступ к услугам, запреты D&E окажут непропорционально большое влияние на женщин, которым поставили диагноз аномалии развития плода или осложнения со стороны материнского здоровья, поскольку многие из этих диагнозов были поставлены во втором триместре.
Таким образом, многие из женщин, которые, скорее всего, пострадают от запрета D&E, уже сталкиваются с трудными обстоятельствами, такими как осложнения при беременности или препятствия для оказания медицинской помощи при преждевременном прерывании беременности. Таким образом, нацеливание на D&E может быть особенно вредным в рамках более широкой стратегической кампании активистов против абортов по сокращению доступа к абортам в Соединенных Штатах.
Список литературы
1. Стаблфилд П.Г., Карр-Эллис С. и Боргатта Л., Методы искусственного прерывания беременности, Акушерство и гинекология , 2004, 104 (1): 174–185.
2. Хаммонд С. и Чейзен С., Расширение и эвакуация, в: Пол М и др., Ред., Ведение нежелательной и аномальной беременности: Комплексное лечение абортов , 1-е изд., Западный Суссекс, Великобритания: Blackwell Publishing 2009. С. 157–177.
3. Jatlaoui TC et al., Эпиднадзор за абортами — США, 2013 г., Еженедельный отчет о заболеваемости и смертности: Сводные данные эпиднадзора , 2016, Vol. 65, № SS-12, https://www.cdc.gov/mmwr/volumes/65/ss/ss6512a1.htm.
4. О’Коннелл К. и др., Практика хирургических абортов во втором триместре: опрос членов Национальной федерации абортов, Contraception , 2008, 78 (6): 492–499.
5. Американский колледж акушеров и гинекологов (ACOG), Аборт во втором триместре, Практический бюллетень № 135, Акушерство и гинекология, 2013, 121 (6): 1394–1406.
6. Заявление ACOG, ACOG о запрете процедуры аборта, октябрь.9, 2015, http://www.acog.org/About-ACOG/News-Room/Statements/2015/ACOG-Statement-….
7. ACOG, заявление ACOG по поводу решения Верховного суда США, поддерживающего Закон о запрете частичных абортов от 2003 г., 18 апреля 2007 г., http://www.acog.org/About-ACOG/News-Room/ Пресс-релизы / 2007 / ACOG-Stateme ….
8. Нэш Э., Институт Гутмахера, специальный анализ государственных запретов D&E, 2017.
9. Общество планирования семьи (SFP), Индукция гибели плода до аборта, Руководство SFP 20101, Contraception , 2010, 81 (6): 462–473, http: // www.Societyfp.org/_documents/resources/InductionofFetalDemise.pdf.
10. Национальная федерация абортов, Руководство по клинической политике 2016 г., 2016 г., https://prochoice.org/wp-content/uploads/2016-CPGs-web.pdf.
11. Граймс Д.А., Выбор метода прерывания беременности во втором триместре: эволюция, доказательства и этика, Вопросы репродуктивного здоровья , 2008 г., приложение № 31, стр. 183–188.
12. Finer LB et al., Сроки шагов и причины задержки в прерывании беременности в США, Contraception , 2006, 74 (4): 334–344, https: // www.guttmacher.org/sites/default/files/pdfs/pubs/2006/10/17/Cont ….
13. Джонс Р.К. и Файнер Л.Б., Кто в США делал аборт во втором триместре? Контрацепция , 2012, 85 (6): 544–551, http://www.contraceptionjournal.org/article/S0010-7824(11)00625-1/fulltext.
14. Джерман Дж. И Джонс Р.К., Вторичные меры доступа к услугам по прерыванию беременности в США, 2011 и 2012 гг .: ограничения гестационного возраста, стоимость и преследование, Проблемы женского здоровья , 2014, 24 (4): e419 –E424, http: // www.whijournal.com/article/S1049-3867(14)00058-9/fulltext.
15. Джонс Р.К. и Джерман Дж., Характеристики и обстоятельства женщин в США, сделавших аборт в очень раннем и втором триместре беременности, PLoS ONE , 2017, 12 (1), e0169969, http://dx.doi.org /10.1371/journal.pone.0169969.
Сберегательный счет здравоохранения HSA, Счета гибких расходов FSA, отчисления
Черный Каньон, Колорадо
@tevintrinh
Существует несколько программ, основанных на налоговых льготах, которые призваны помочь вам оплачивать медицинские расходы для вас и вашей семьи.IRS называет их планами медицинского страхования с льготным налогообложением . Может возникнуть путаница, сообщать ли информацию из любого из этих счетов или как указывать ее в налоговой декларации. Самый простой и точный способ сообщить эту информацию — это начать бесплатную налоговую декларацию на eFile.com. Основываясь на ваших ответах на несколько вопросов, мы подготовим формы, которые вам понадобятся, чтобы правильно указать в вашей налоговой декларации ваш HSA или любой другой льготный план медицинского страхования.
Для получения более подробной информации об этих льготных планах медицинского страхования, таких как сберегательный счет на медицинское обслуживание, сберегательный счет на медицинское обслуживание, гибкое соглашение о расходах и / или соглашение о возмещении медицинских расходов, см. Информацию ниже.
Счет медицинских сбережений (HSA)
Медицинский сберегательный счет (HSA) — это не облагаемый налогом счет, используемый для оплаты или возмещения медицинских расходов вам и вашей семье, если вы застрахованы по плану медицинского страхования с высокой франшизой (HDHP). План страхования с высокой франшизой означает, что вы несете ответственность за большую сумму своих первоначальных затрат на здравоохранение, экономя деньги страховщиков. Для вас выгода обычно заключается в более низких ежемесячных страховых взносах.
Вы или кто-либо другой можете внести деньги в ваш HSA.Вы можете получить налоговый вычет на деньги, внесенные в ваш HSA кем угодно, кроме вашего работодателя. Деньги, которые вы снимаете со счета, не облагаются налогом, если вы используете их для квалифицированных медицинских расходов.
Широкий спектр медицинских расходов, квалифицированных IRS, покрывается вашим HSA. например многие расходы, которые обычно не покрываются планами медицинского страхования. Например, франшизы, совместное страхование, рецепты, стоматологические и офтальмологические услуги и многое другое. Полный список медицинских расходов, квалифицированных IRS.Подробная информация о сберегательных счетах для здоровья (HSA) и других планах медицинского страхования с льготным налогообложением.
Вы можете создать HSA через своего работодателя, банк, страховую компанию или другого утвержденного доверительного управляющего. Медицинские сберегательные счета переносные , поэтому вы можете вести учетную запись даже в случае смены работодателя. Деньги в HSA остаются на счете, пока вы их не потратите.
Требования для получения HSA:
- Вы должны быть застрахованы планом медицинского страхования с высокой франшизой (HDHP) в первый день месяца.
- Вы не можете иметь какое-либо другое общее медицинское страхование, кроме плана медицинского страхования с высокой франшизой (есть исключения для определенных видов покрытия, таких как страхование зрения, стоматологическое страхование, страхование инвалидности или страхование на случай длительного ухода).
- Вы не можете быть участником программы Medicare.
- Вы не должны считаться иждивенцем по чьей-либо налоговой декларации.
Лимит взносов на сберегательный счет здоровья
2021
Индивидуальный
3600 долларов США / 4600 долларов США *
2021
Семья
7200 долларов США / 8 200 долларов США *
2020
Индивидуальный
3550 долларов США / 4550 долларов США *
2020
Семья
7 100 долл. США / 8 100 долл. США *
2019
Индивидуальный
3500 долларов США / 4100 долларов США *
2019
Семья
7 000 долл. США / 8 000 долл. США *
*) Если к концу налогового года вам исполнилось 55 лет, вы можете добавить дополнительно 1000 долларов к своему взносу в HSA.Вы можете делать взносы за 2020 налоговый год до 15 апреля 2021 года.
Взносы, которые вы делаете в свой HSA или откладываете, могут быть перенесены в будущее без необходимости тратить сэкономленные суммы. Таким образом, выйдя на пенсию, вы можете использовать эти средства для оплаты медицинских услуг.
Как правило, вы не можете делать взносы в HSA, если у вас есть счет с гибкими расходами или счет для возмещения расходов на здоровье.
Отчетность о взносах в HSA в вашей налоговой декларации
Если ваш работодатель сделал взносы и они указаны в вашей форме W-2 или ваши взносы были сделаны до вычета налогов, то вам не следует сообщать о них в форме 8889 eFileIT.Однако, если вы сделали взносы в HSA после вычета налогов, вы должны сообщить о них по форме 8889 . То же самое относится и к взносу работодателя в HSA.
Ваши валовые (общие) распределения от HSA сообщаются вам в форме 1099-SA. При подаче налоговой декларации вы должны указать взносы в HSA и распределения HSA в форме Form 8889 . Когда вы готовите декларацию на eFile.com, мы выберем для вас подходящую (ые) форму (ы) и поможем вам правильно их заполнить.
Медицинский сберегательный счет (Archer MSA)
Медицинский сберегательный счет Archer Medical (MSA) помогает тем сотрудникам малых предприятий и самозанятым лицам, которые охвачены планом медицинского страхования с высокой франшизой, оплачивать медицинские расходы на себя, своих супругов и членов их семей. Если вы работаете, либо вы, либо ваш работодатель можете вносить вклад в ваш MSA Archer в любой конкретный год, , но не одновременно . Если вы работаете не по найму, только вы можете вносить взносы в свой MSA.
Вы можете создать Archer MSA через своего работодателя, банк, страховую компанию или другое финансовое учреждение. Медицинские сберегательные счета переносимы, поэтому вы можете сохранить учетную запись, даже если вы меняете работодателя, а средства в MSA остаются на счете, пока вы их не израсходуете.
Вы имеете право на получение сберегательного счета Archer Medical, если выполняются все следующие условия:
- Вы работаете у небольшого работодателя (со средним числом сотрудников 50 или меньше за последние 2 года) в то время, когда вы начинаете MSA, или вы занимаетесь индивидуальной трудовой деятельностью.
- На вас распространяется план медицинского страхования с высокой франшизой (HDHP).
- У вас нет другой общей медицинской страховки, кроме плана медицинского страхования с высокой франшизой (есть исключения для определенных видов покрытия, например, в отношении зрения, стоматологии, инвалидности и т. Д.).
Если вы имеете право на участие в программе Medicare, вы не можете участвовать в программе Archer MSA, но можете зарегистрироваться в программе Medicare Advantage MSA. Это похоже на Archer MSA, но вы можете использовать средства от Medicare Advantage MSA только для оплаты собственных квалифицированных медицинских расходов.
Если вы вносите взносы в свой MSA, вы можете вычесть взносов из своей налоговой декларации, даже если вы не перечисляете вычеты, , за исключением случаев, когда вы имеете право быть заявленным как иждивенец другого лица в течение года. Выплаты из MSA не облагаются налогом, если деньги тратятся на квалифицированные медицинские расходы — например, расходы, не покрываемые вашим планом медицинского страхования, потому что вы еще не выполнили высокий вычет (см. Список квалифицированных медицинских расходов).
Максимальный годовой взнос в MSA составляет 75% годовой вычитаемой суммы вашего семейного плана медицинского страхования или 65% франшизы, если у вас есть индивидуальный план.Если вы не были застрахованы в течение всего года планом медицинского страхования с высокой франшизой, максимально допустимый взнос в ваш MSA уменьшается на 1/12 в месяц, в котором вы не были застрахованы.
Вы можете перенести излишки взносов в MSA и вычесть их в будущем году. Как правило, вы также можете переводить средства с MSA на сберегательный счет для здоровья без уплаты налогов. Ограничений по взносам HSA для пролонгации нет, но вы можете сделать только один взнос за пролонгацию 1 года.
Ваши общие (валовые) выплаты MSA Archer или Medicare Advantage за год будут сообщены вам в форме 1099-SA. Когда вы подаете налоговую декларацию, вы должны сообщать обо всех распределениях от вашего HSA — и взносах в HSA — в форме 8853, которую можно приложить только к форме 1040 (узнайте, как подавать форму 1040). Мы автоматически выберем эту форму для вас на eFile.com, если вы соответствуете требованиям на основании ваших ответов на нашем налоговом собеседовании.
Счет или договоренность с гибкими расходами (FSA)
Гибкая система расходования средств или счет (FSA) — это счет, спонсируемый работодателем, который помогает вам оплачивать медицинские расходы для вас и вашей семьи.FSA финансируется за счет добровольных удержаний из зарплаты и взносов работодателя. Все деньги, внесенные в FSA, не облагаются налогом для вас. Из ваших взносов в FSA не удерживаются налоги на заработную плату или подоходный налог, а взносы вашего работодателя исключаются из вашего налогооблагаемого дохода. Снятие средств со счета с гибкими расходами не облагается налогом, если деньги тратятся на квалифицированные медицинские расходы (см. Список квалифицированных медицинских расходов).
Вы можете создать FSA только через своего работодателя.Самостоятельно занятые люди не имеют права. Чтобы иметь право на участие в программе FSA, вам не обязательно быть застрахованным планом с высокой франшизой или каким-либо другим планом медицинского страхования.
Максимальная сумма, которую вы можете внести в FSA через удержание зарплаты, составляет 2750 долларов на 2020 год. На сумму, которую может внести ваш работодатель, не существует установленного IRS ограничения. Могут быть другие ограничения, если вы считаете себя высокооплачиваемым сотрудником.
В начале каждого года, в котором у вас есть счет с гибкими расходами, вы должны решить, какую сумму вы будете вносить на него в течение года.Важно не вносить слишком большой вклад в FSA, потому что FSA — это принцип «используй или потеряй». Это означает, что вы должны потратить деньги на счете до конца года, иначе любая оставшаяся сумма будет конфискована. Однако ваш работодатель может предоставить вам льготный период до двух с половиной месяцев, чтобы вы потратили деньги в следующем году. Также можно без уплаты налогов переводить средства с FSA на сберегательный счет для здоровья. Ролловеры для HSA не имеют ограничения на сумму в долларах, но вы можете сделать только один пролонгационный взнос за 1-летний период.
Вы не указываете в своей налоговой декларации взносы или распределения по счету с гибкими расходами.
Внимание: В рамках Закона об американском плане спасения от 2021 года режим FSA изменился только на 2021 налоговый год. В течение 2021 года налогоплательщики могут внести до 10 500 долларов США для одиноких или состоящих в браке налогоплательщиков, подающих совместную налоговую декларацию, и до 5 250 долларов США для состоящих в браке налогоплательщиков, подающих раздельно. Это отчисления до налогообложения, сделанные после 31 декабря 2020 г. и до 1 января 2022 г.Кроме того, эта заработная плата будет перенесена на 2022 год, если не будет использована. Например, если вы вложили 5000 долларов в FSA в 2021 году для оплаты летнего лагеря для своего иждивенца, но этот лагерь был потенциально закрыт из-за COVID-19, то ваши средства останутся на этом счете до 2022 года.
См. Также: Кредит на уход за детьми и иждивенцами.
Соглашение о возмещении медицинских расходов (HRA)
Соглашение о возмещении медицинских расходов (HRA) — это спонсируемый работодателем план, который возмещает вам расходы на медицинское обслуживание для вас и вашей семьи.Ваш работодатель — единственный, кто может вносить вклад в вашу HRA.
HRA учреждается вашим работодателем, поэтому частные предприниматели не имеют права на него. Нет требования о покрытии (или отсутствии покрытия) каким-либо другим планом медицинского страхования, поэтому вы можете зарегистрироваться в HRA, если это предлагает ваш работодатель, независимо от того, какое другое медицинское страхование вы имеете (или не имеете).
Соглашение о возмещении расходов на медицинское обслуживаниефинансируется исключительно вашим работодателем, и ваш работодатель может установить максимальную сумму страхового покрытия.Взносы работодателя для вас не облагаются налогом. Компенсация исключается из вашего налогооблагаемого дохода, если деньги были потрачены на квалифицированные медицинские расходы и медицинские расходы (см. Список квалифицированных медицинских расходов). Могут быть некоторые исключения, если вы считаете себя высокооплачиваемым сотрудником. В отличие от фондов FSA, неиспользованные средства в HRA в конце года не аннулируются и могут быть перенесены на последующие годы.
Информация о соглашении о возмещении медицинских расходов не указывается в вашей налоговой декларации.
Налоговый совет: Вы можете детализировать и вычесть медицинские расходы, которые не покрываются одним из этих планов медицинского страхования.
Дополнительная информация
Для получения дополнительной информации по любому из вышеперечисленного см .


 осмотров женского населения с целью раннего выявления гинекологических и онкологических заболеваний, патологии молочных желез;
осмотров женского населения с целью раннего выявления гинекологических и онкологических заболеваний, патологии молочных желез;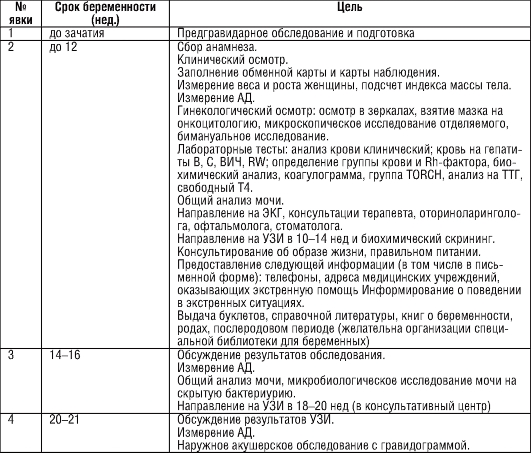


 Тесный контакт «беременная — врач- акушерка — беременная» за период наблюдения повышает самоорганизацию женщины, повышает её ответственность за исход беременности.
Тесный контакт «беременная — врач- акушерка — беременная» за период наблюдения повышает самоорганизацию женщины, повышает её ответственность за исход беременности.