Как вылечить дисбактериоз влагалища быстро и навсегда
Симптомы и причины дисбактериоза влагалища. Как вылечить дисбактериоз (баквагиноз, кандидоз). Эксклюзивно для сайта svetulka.ru
Дисбактериоз влагалища – нарушение микрофлоры урогенитального тракта. Влагалищная микрофлора – это сложная система взаимодействия большого количества различных микроорганизмов. Они делятся на облигатные (полезные бактерии и условные патогены), факультативные (индивидуальное носительство определенных бактерий) и транзиторные (не характерные для данной среды бактерии, занесенные извне).
В норме влагалище преимущественно населяют лактобактерии (палочки Додерляйна). Небольшое количество микрофлоры приходится на бифидобактерии, непатогенные стафилококки и стрептококки, кишечную палочку и энтерококки. У некоторых женщин могут также присутствовать дрожжи (грибки), гарднереллы и другие анаэробные микроорганизмы.
Состав флоры влагалища определяется возрастом женщины, ее иммунитетом, гормональным статусом, фазой менструального цикла и даже климатом, в котором она находится. Здоровая микрофлора способствует созданию такого уровня pH, при котором условно-патогенные микроорганизмы не в состоянии размножиться и дать рост.
Но при неблагоприятных факторах баланс нарушается, условно-патогенные микроорганизмы начинают преобладать над лактобактериями, что приводит к появлению неприятных симптомов и при отсутствии лечения грозит воспалительными процессами в малом тазу.
Причины дисбактериоза влагалища
Причиной развития дисбактериоза влагалища является совокупность факторов, негативно сказывающихся на интимном здоровье женщины.
В их число входят:
- дисбактериоз кишечника
- изменение гормонального фона (при беременности, менопаузе, после аборта или родов)
- прием антибиотиков
- нарушение правил интимной гигиены (пренебрежение ими или наоборот чрезмерное использование парфюмированных средств)
- частое ношение прокладок
- снижение иммунитета (переохлаждение, простудное или инфекционное заболевание и др.)
- стресс
- смена климата
- активная половая жизнь без предохранения
- смена полового партнера
- заболевания органов малого таза (половые инфекции, эрозия и пр.)
- атрофические процессы на слизистой половых органов
- ношение нижнего белья из синтетики
- применение некоторых лекарственных средств (кортикостероидов и цитостатиков)
Симптомы дисбактериоза влагалища
Дисбактериоз влагалища является состоянием, когда патогенная микрофлора начинает преобладать над полезной и от того, какие именно бактерии стали размножаться больше положенного, зависит симптоматика патологического процесса. Когда во влагалище происходит обильный рост гарднерелл и другой анаэробной флоры, можно говорить о наличии у пациентки бактериального вагиноза.
В мазке на флору он обозначается словами «ключевые клетки». Симптомы баквагиноза довольно специфичны: это в первую очередь обильные бело-серые выделения из влагалища с неприятным запахом тухлой рыбы, иногда сопровождающиеся жжением и зудом, в том числе, и в мочеиспускательном канале. Выделения усиливаются после полового акта и менструации.
Если причиной дисбактериоза является размножение грибковой флоры, в особенности рода кандида, принято говорить о кандидозе влагалища. Симптомы кандидоза проявляются обильными выделениями с творожистым содержимым, сильным зудом во влагалище, а также жжением и раздражением слизистой оболочки половых органов.
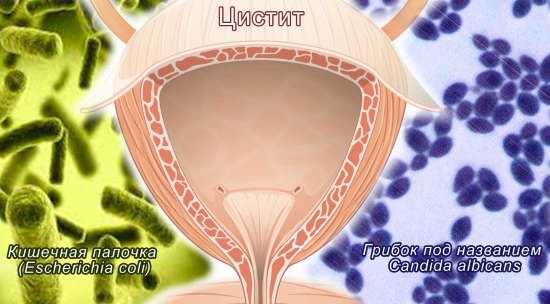
При преобладании кокковой флоры во влагалище снижается количество лактобактерий, и возрастает количество кишечной палочки, стафилококков, стрептококков, клебсиелл и других условно-патогенных микроорганизмов. Особых проявлений такой дисбактериоз не имеет.
Женщина может заподозрить неладное, когда эти бактерии проникают в уретру и мочевой пузырь, вызывая уретрит и цистит (жжение при мочеиспускании, рези и боли в лобке), либо в матку и маточные трубы, провоцируя такие серьезные заболевания, как сальпингоофорит и эндометрит, проявляющиеся повышением температуры тела, гнойными выделениями, сильными болями внизу живота.
Как было сказано выше, микрофлора может нарушаться из-за наличия у женщины половой инфекции (хламидии, уреаплазмы, микоплазмы, трихомонады и др.). Инфекция меняет кислотность влагалища, способствуя развитию воспаления, в связи с чем микрофлора еще больше нарушается.
Диагностика дисбактериоза влагалища
Чтобы определить, какая именно бактерия вызвала дисбактериоз влагалища, необходимо пройти ряд диагностических процедур, включающих осмотр гинеколога, взятия мазка на флору, бакпосева выделений. При подозрении на наличие половой инфекции также берется мазок из цервикального канала на ЗППП (половые инфекции).
Мазок на флору позволит определить наличие воспалительного процесса в уретре, влагалище или на шейке матки, диагностировать ключевые клетки и грибки, установить тип флоры, населяющей влагалище – палочковая, смешанная или кокковая. При наличии кокковой флоры берется бакпосев.
Он показывает рост таких бактерий, как стафилококки, стрептококки, кишечная палочка, клебсиелла, протей, гарднерелла и пр. Огромным преимуществом данного исследования является не только определение возбудителя заболевания, степени его роста, но и выявление чувствительности к антибактериальным препаратам и бактериофагам.
Лечение дисбактериоза влагалища
Как только определены бактерии, которые стали причиной появления дисбактериоза влагалища, пациентке назначается лечение, которое состоит из нескольких важных этапов:
1. Подавление патогенных бактерий во влагалище.
2. Население влагалища полезной микрофлорой, нормализация уровня pH.
3. Укрепление иммунитета слизистой оболочки половых органов.
Для устранения болезнетворных бактерий назначаются препараты, подавляющие размножение инфекции. Они могут быть как системными, так и местными в зависимости от возбудителя. Если дисбактериоз влагалища связан с половой инфекцией, назначаются антибиотики широкого спектра действия (Вильпрафен, Юнидокс, Таваник и др.) и вагинальные свечи с антибактериальным компонентом (Гексикон, Полижинакс и др.).
Лечиться от заболевания, передающегося половым путем, необходимо вместе с половым партнером, иначе в дальнейшем произойдет перезаражение. Также антибиотики могут понадобиться при выявлении большого титра условно-патогенных бактерий (более 10 в 4 кое/мл) или если дисбактериоз перешел в более грозные заболевания, такие как цистит, аднексит, пиелонефрит и пр. В остальных случаях бывает достаточно местного лечения вагинальными суппозиториями.
Свечи помогут подавить размножение патогенов, устранить воспалительный процесс, нормализовать работу слизистых оболочек и подкорректировать состояние микрофлоры. Баквагиноз (гарднереллез) лечится такими свечами, как Нео-пенотран, Бетадин, Тержинан, Флуомизин. При сильно выраженных симптомах или хронической рецидивирующей инфекции врач может прописать в дополнение к свечам таблетки Далацин, Трихопол или Орнидазол.
Дисбактериоз, вызванный размножением грибков рода кандида (молочницей), никогда не лечится антибиотиками. Для лечения кандидоза назначается курс противогрибковых суппозиториев, таких как Пимафуцин, Ливарол, Кандид б6. При постоянных обострениях рекомендуется также принимать таблетки Пимафуцин или капсулы Энтерол. Они помогут подавить размножение грибковой флоры в кишечнике.
Тем, у кого дисбактериоз влагалища обусловлен ростом таких условно-патогенных микроорганизмов, как кишечная палочка, энтерококки, стафилококки и пр., назначаются свечи Полижинакс, Гексикон, Эльжина, Гиналгин. При осложненном течении или переходе дисбиоза в такие заболевания, как цистит, сальпингоофорит, требуются системные препараты для приема внутрь, чаще всего сильнодействующие антибиотики.
Иногда гинекологи прописывают пациенткам тампоны с такими лекарственными средствами, как Хлорофиллипт, Диоксидин, спринцевания Мирамистином, Малавитом, Тантум розой. Недостатком данного метода является невозможность соблюдения полной стерильности при изготовлении самодельных тампонов и неудобство в использовании.

Следующим этапом является восстановление микрофлоры влагалища и кишечника с помощью заселения его лакто- и бифидобактериями. Для этих целей перорально применяются такие препараты, как Нормофлорины, Бифиформ, Хилак-Форте. Они способствуют усилению защитных сил организма, поддерживая слизистую оболочку органов ЖКТ.
Обязательно назначаются вагинальные свечи с полезными бактериями, призванные нормализовать кислотность влагалищной среды. Наиболее популярные из них: Ацилакт, Бифидумбактериин, Лактожиналь, Фемилекс, Лактонорм. Курс применения составляет не менее 10-14 дней.
Быстро и эффективно заселяют влагалищную микрофлору капсулы Вагилак. Не смотря на то, что они употребляются перорально, лактобактерии, содержащиеся в препарате, способны проникать во влагалище через стенки кишечника и активно там размножаться, создавая на слизистой специальную защитную пленку.

С помощью данных действий необходимая концентрация кисломолочных бактерий восстанавливается, и баланс бактерий в урогенитальном тракте приходит в норму. Но, к сожалению, дисбактериоз очень любит возвращаться и чтобы не допустить его, необходимо немного помочь своему организму.
Для этих целей рекомендуется поддержание местного иммунитета такими препаратами, как спрей Эпиген интим, Панавир, суппозитории с иммуномодулирующими свойствами – Галавит, Генферон, Полиоксидоний. Они помогут простимулировать иммунитет, защитить слизистые оболочки половых органов от размножения вредоносных бактерий и избежать рецидивов заболевания.
Многие интересуются, нужно ли лечить полового партнера, если у женщины выявлен дисбактериоз влагалища. Обычно лечение половому партнеру не назначается, т.к. дисбиоз — нарушение влагалищной флоры и половым путем это не передается. Тем не менее, при хроническом упорном течении инфекции иногда лечиться приходиться и половому партнеру.
Влияет ли дисбактериоз влагалища на способность зачатия
Достоверно известно, что нарушение флоры, сопровождающееся снижением количества лактобактерий во влагалище, может влиять на способность к зачатию. Почему из-за нехватки лактобактерий во влагалище не получается забеременеть? Для успешного оплодотворения яйцеклетки важное значение имеет активность и подвижность сперматозоидов. Если их способность к передвижению снижается, шансы забеременеть у женщины тоже сводятся к минимуму.
Помимо мужских факторов на активность сперматозоидов оказывает влияние в том числе кислотно-щелочной баланс женских половых органов (pH). Если он смещается в кислую сторону, сперматозоиды могут потерять способность к передвижению и даже погибнуть. За поддержание естественного физиологического уровня кислотности во влагалище ответственны лактобактерии, составляющие около 95% всей вагинальной флоры. При их достаточном количестве во влагалище создаются благоприятные условия для оплодотворения. Нарушение микрофлоры может привести к проблемам с зачатием. Поэтому при планировании беременности женщинам необходимо вылечить дисбактериоз влагалища.
Профилактика развития дисбактериоза влагалища
Успех лечения дисбиоза — профилактика. Чтобы закрепить результат, необходимо соблюдать некоторые рекомендации. В первую очередь, нужно тщательно следить за интимной гигиеной: принимать душ хотя бы 1-2 раза в день, в том числе после дефекации (при невозможности воспользоваться влажной туалетной бумагой), использовать только специальные средства для подмывания (подробнее о самых лучших гелях для интимной гигиены).
Большую роль играет ведение упорядоченной половой жизни и предохранение барьерными методами со случайными партнерами. Стоит чаще бывать на свежем воздухе, избегать застойных процессов в малом тазу, занимаясь активными видами спорта. Женщинам, склонным к частым рецидивам нарушения микрофлоры влагалище в течение года после лечения нужно сдавать мазок и бакпосев каждые 3 месяца и в случае подозрительных изменений сразу принимать меры.
Лучшие гели для интимной гигиены
Самые эффективные и популярные гели для интимной гигиены. Почему нельзя подмываться обычным мылом.
Препараты для восстановления флоры влагалища
Самые эффективные свечи и таблетки от дисбактериоза влагалища и после приема антибиотиков.
Кишечная палочка в мазке у женщин
Кишечная палочка в мазке у женщин: симптомы, лечение, профилактика. Кишечная палочка при беременности.
Комментарии
www.svetulka.ru
Таблетки от дисбактериоза влагалища : названия и способы применения
Применение противогрибковых средств при лечении бактериального вагиноза оправдано тем, что изменение кислотной среды влагалища является прекрасной почвой для размножения различного вида грибков. Грибковая инфекция трудно поддается лечению обычными антибиотиками и зачастую борьба с нею требует применения специальных средств, содержащих компоненты, активные в отношении определенных видов грибка.
[13], [14], [15], [16], [17], [18]
Противогрибковые препараты для лечения дисбактериоза влагалища
Наиболее часто при дисбактериозе влагалища на фоне грибковой инфекции применяют такие таблетки от дисбактериоза влагалища, как «Флуконазол», «Дифлюкан» или «Флюкостат» в виде капсул с основным действующим веществом флуконазол.
Фармакодинамика данных препаратов состоит в разрушительном воздействии на клетки грибков. Они тормозят выработку веществ. необходимых для роста и размножения клеток гриба, а также нарушают целостность клеточной мембраны, делая ее более уязвимой. Таким образом происходит замедление распространения грибковой инфекции, что постепенно приводит к гибели грибков.
Фармакокинетика. Флуконазол прекрасно впитывается, проникая в различные биологические жидкости, при этом его прием не привязан к приему пищи. Выводится в основном почками. Фактически не влияет на физиологические процессы в печени, что свойственно некоторым противогрибковым препаратам с другим действующим веществом.
Таблетки на основе флуконазола имеют следующие противопоказания к применению:
- индивидуальная чувствительность к флуконазолу и соединениям, близким к нему по структуре,
- возраст моложе 3 лет,
- параллельный прием препаратов, увеличивающих интервал QT на кардиограмме.
Соблюдать осторожность при терапии данными препаратами следует пациентам, у которых диагностирована печеночная или почечная недостаточность, при алкогольной зависимости, нарушениях сердечного ритма.
Способ применения и дозы противогрибковых таблеток, помогающих избавиться от дисбактериоза влагалища, зависят от тяжести заболевания. При легких формах чаще всего достаточно однократного приема препарата в дозировке 150 мл (3 капсулы), тяжелые формы могут потребовать более длительного лечения. Как профилактическое средство для предупреждения рецидивов болезни флуконазол применяется в той же дозировке раз в месяц.
К побочным действиям препаратов на основе флуконазола можно отнести расстройства пищеварения и функции печени, боли в голове и головокружения, неприятные ощущения в области сердца, аллергические проявления, изредка выпадение волос.
Терапия препаратами флуконазола должна проводиться с учетом лекарственного взаимодействия с другими препаратами.
Передозировка флуконазолом явление крайне редкое, состояние нормализуется после обычного промывания желудка.
Срок годности препаратов флуконазола колеблется от 2 до 5 лет. Они прекрасно сохраняют свои свойства при комнатной температуре и не требуют особых условий хранения.
[19], [20]
Антисептики и антибиотики при дисбактериозе влагалища
Несмотря на то, что продолжительный прием антибиотиков может сам спровоцировать изменения в микрофлоре влагалища, иногда без их применения просто невозможно справиться с инфекционным фактором, как следствием изменения кислотной среды. Для борьбы с болезнетворными бактериями внутри женского организма используют таблетки, свечи, мази и кремы, в составе которых присутствует антибактериальный компонент (антибиотик или антисептик). Назначают их исходя из вида бактериальной инфекции.
Существует множество названий таблеток, которые с успехом используют от дисбактериоза влагалища, но самыми популярными являются препараты «Бетадин», «Тержинан», «Клиндамицин».
Как и в случае противогрибковых препаратов, действие антибактериальных средств направлено на разрушение клеточной структуры бактерий. Гибель микроорганизмов вызывает нарушение в выработке белка, спровоцированное данными средствами.
«Бетадин» является антисептиком на основе комплекса йода и поливинилпирролидона. Он активен в отношении многих вредных микроорганизмов, включая грибки и вирусы. Выпускается в виде раствора, мази, вагинальных свечей.
Противопоказания к применению «Бетадина»:
- различные нарушения в работе щитовидной железы,
- доброкачественная опухоль в области «щитовидки»,
- реакции непереносимости йода и др. компонентов препарата,
- параллельное применение радиоактивного йода.
Препарат разрешен к применению с самого юного возраста, но формы в виде свечей желательно применять у взрослых женщин, живущих половой жизнью. Терапия препаратом во время беременности и лактации проводится лишь по показаниям врача.
При бактериальном вагините предпочтение отдают свечам. Острая форма заболевания подразумевает терапию в течение недели. 1 свеча вводится во влагалище на ночь, иногда назначают суппозитории дважды в день. Если болезнь перешла в хроническую форму, лечение может затянуться на 2 недели.
Прием препарата может вызвать аллергические реакции. Такие побочные действия могут быть сигналом к тому, что данный препарат следует заменить другим.
При передозировке препаратом йода может отмечаться привкус металла во рту, усиливается слюноотделение, появляются другие неприятные симптомы, которые требуют отмены препарата и проведения лечебных мероприятий.
Прием «Бетадина» нежелательно осуществлять параллельно с использованием других противомикробных средств, поскольку это может снижать эффективность всех применяемых антисептиков.
Хранить «Бетадин» в форме свечей нужно в прохладном месте ( до 15 градусов). Срок годности препарата позволяет использовать его в течение 5 лет со дня выпуска.
«Тержинан» — гинекологический комбинированный препарат с выраженным бактерицидным и противогрибковым действием. Выпускается в форме вагинальных таблеток.
Препарат фактически не имеет противопоказаний за исключением случаев наличия индивидуальной непереносимости его компонентов. Побочные действия наблюдаются редко в виде раздражения слизистых, зуда и аллергических проявлений.
Лечебный курс препаратом составляет 10 дней, при этом в день используется 1 таблетка. Перед тем, как лечь в постель, ее слегка размачивают и вводят во влагалище на ночь. В первые 15 минут желательно не вставать.
Особенностью препарата является то, что терапия ним продолжается даже во время менструации.
Препарат хранят 3 года при температуре, не превышающей 25 градусов.
«Клиндамицин» — однокомпонентный препарат с антимикробным действием (антибиотик). Выпускается в виде крема, свечей, раствора, капсул. В гинекологии нашел широкое применение в виде мази и свечей.
Не применяют препарат в первом триместре беременности, а также в случае повышенной чувствительности к компонентам лекарственной формы. Нежелательно лекарственное взаимодействие с другими препаратами, такими как ампициллин, эритромицин, аминофиллин, глюконат кальция, сульфат магния, барбитураты, производные дифенилгидантоина.
К побочным действиям препарата относят возможные воспаления половых органов, обратимые изменения в составе крови, аллергические проявления в виде зудящей сыпи и др.
Терапевтический курс обычно составляет от 3 до 7 дней. Ставят свечи на ночь, вводя их как можно глубже во влагалище.
Препарат эффективен в течение срока годности (3 года) при условии хранения его в помещении с температурой не выше 25 градусов.
[21], [22]
Таблетки от дисбактериоза влагалища, нормализующие микрофлору
Для того чтобы организм женщины смог сам в дальнейшем предупреждать развитие патогенной микрофлоры, нужно пополнить запасы лактобактерий, создающих защитную среду во влагалище. С этой целью проводится перроральный или вагинальный прием специальных препаратов, содержащих полезные бактерии.
К таким препаратам относятся: «Гинофлор», «Вагилак», «Экофемин», «Вагинорм С», а также нормофлорины В и Л. Чаще всего используются лекарственные формы препаратов в виде вагинальных таблеток и суппозиториев.
«Гинофлор» содержит основные бактерии-защитники Lactobacillі acidophilі и гормон экстриол, который способствует нормальному росту и оздоровлению эпителия влагалища. Слизистая влагалища здоровой женщины в свою очередь вырабатывает вещества, необходимые ля нормальной жизнедеятельности лактобактерий, выделяющих молочную кислоту, перекись водорода и бактериоцины, которые активно защищают слизистую влагалища от бактерий-паразитов. Именно на этом основана фармакодинамика препаратов с живыми лактобактериями. Создание нормальной микрофлоры влагалища с достаточным количеством лактобактерий способствует активации защитных свойств женского организма.
Фармакокинетика. Под действием вагинального секрета суппозитории растворяются, освобождая полезные бактерии и гормоны, которые в свою очередь снижают показатель рН, тем самым увеличивая кислотность среды влагалища. Кислая среда не подходит для нормального функционирования многих болезнетворных микроорганизмов, и они просто-напросто гибнут.
Несмотря на, казалось бы, безопасный для здоровья состав «Гинофлор» имеет свои противопоказания к применению. К ним относятся злокачественные новообразования в районе молочных желез и женских половых органов, чрезмерное разрастание внутреннего слоя матки (эндометриоз), различные кровотечения из влагалища, индивидуальная непереносимость компонентов. Препарат назначают лишь половозрелым женщинам.
Взаимодействие с другими препаратами. Данный препарат не следует принимать вместе с антимикробными и противовирусными средствами, которые могут снижать его эффективность.
Терапевтический курс лечения «Гинофлором» назначается врачом индивидуально и может колебаться от 6 до 12 дней. Вагинальные таблетки используют в ночное время по 1-2 штуки, вводя их глубоко внутрь влагалища. При этом может ощущаться дискомфорт в месте введения. При перроральном введении препарата побочные действия практически не наблюдаются.
Вагинальные капсулы «Вагилак» содержат основные виды полезных бактерий, необходимых для поддержания нормальной микрофлоры влагалища (лактобактерии и стрептококки). Их используют в качестве профилактического и лечебного средства.
Противопоказаниями к применению данного препарата помимо индивидуальных реакций непереносимости являются острые воспалительные процессы, а также наличие эрозий во влагалище, детский возраст.
В отличие от предыдущего препарата его эффективность не зависит от принимаемых параллельно с ним лекарств, что делает возможным его применение совместно с различными антибактериальными средствами. Обычно его назначают, начиная с 4 или 5 дня лечения антибиотиками. Курс лечения препаратом «Вагилак» составляет 10 дней. Схема приема сходна с предыдущим препаратом.
Оба вышеописанных препарата следует хранить в холодном месте с плюсовой температурой до 8 градусов. При этом срок годности составит 36 месяцев.
«Экофемин» — это препарат на основе живых лакобактерий. От дисбактериоза влагалища назначают как таблетки, так и свечи с таким названием, отдавая предпочтение последним.
Лечение бактериального вагиноза проводится накануне или после менструации на протяжении 6 дней, в течение которых используется 12 свечей (по 2 в день). Профилактический курс составляет 3-7 дней, при этом достаточно 1 свечи в сутки.
Лечение «Экофемином» можно проводить параллельно с антибиотико- или химиотерапией. Побочные действия препарата наблюдаются крайне редко в виде аллергических реакций.
«Экофемин» в виде таблеток назначают всем возрастным группам населения, а в виде вагинальных капсул или свечей — лишь взрослым женщинам. Не назначают препарат при индивидуальной непереносимости компонентов и наличии кандидоза.
Хранить вагинальные капсулы необходимо при температуре ниже 25 градусов, при этом срок их хранения составит 2 года.
«Вагинорм-С» — вагинальные таблетки от дисбактериоза влагалища, основным действующим веществом которого является аскорбиновая кислота, которая повышает кислотность влагалища и тем самым вызывает гибель вредных микроорганизмов. Нормализуя показатель рН внутренней среды влагалища, аскорбиновая кислота способствует размножению полезной микрофлоры (лактобактерий), осуществляющей защитную функцию.
Показаниями к применению данного препарата являются различные нарушения микрофлоры влагалища, а противопоказаниями – повышенная чувствительность к аскорбиновой кислоте и кандидозный вульвовагинит.
Обычно лечение препаратом «Вагинорм-С» проводится в течение 6 дней, но при необходимости курс можно повторить. В упаковке находится 6 таблеток с расчетом на 1 курс лечения. Таблетки вводят интравагинально 1 раз в день на ночь.
Обычно терапия препаратом не вызывает нежелательных реакций. В редких случаях могут наблюдаться местные (в виде дискомфорта и жжения в месте введения, а также небольшого отека и усиления выделений) или аллергические реакции.
«Вагинорм-С» не проявляет активности в отношении грибков, поэтому при наличии грибковой инфекции его применение нецелесообразно. При назначении препарата нужно исключить наличие грибковой инфекции, на которую могут указывать и местные реакции при использовании вагинальных таблеток.
Терапию препаратом можно продолжать и во время менструаций или межциклических кровотечений.
Использование вагинальных таблеток в течение срока годности, который в данном случае составляет 3 года, является залогом их эффективности и безопасности. Хранить препарат рекомендуется при комнатной температуре.
Помимо специальных вагинальных средств и других аптечных медикаментозных препаратов, в качестве дополнительного источника лактобактерий и других необходимых организму для борьбы с болезнью полезных веществ врач может порекомендовать применять биологически активные добавки. Самым популярным в этом плане БАДом считаются нормофлорины Б и Л, которые поставляют в организм не только полезные лактобактерии, но и бифидобактерии, витамины, аминокислоты, антимикробные вещества.
Действующие вещества в составе нормофлоринов обладают большой кислотностью и противомикробной активностью, что дает им возможность подавлять рост и развитие патогенной флоры. Большим плюсом данного комплекса нормофлоринов считается быстрый успокаивающий эффект на кожу и слизистые, за счет чего при их применении быстро исчезают болезненные ощущения, зуд и дискомфорт.
В случае дисбактериоза влагалища нормофлорины Б и Л в виде раствора можно принимать как перрорально, так и в виде внутривлагалищных аппликаций или орошений, при этом никаких побочных действий у препаратов не наблюдается. Как, впрочем, не у них и особых противопоказаний к применению.
Аппликации во влагалище целесообразно проводить перед сном, а перрорально препарат принимается в количестве 10-30 мл, разведенных в воде, во время или после приема пищи 2-3 раза в день.
ilive.com.ua
Дисбактериоз влагалища | Симптомы и лечение дисбактериоза влагалища
Дисбактериоз влагалища после антибиотиков
Изменение состава влагалищной флоры – одно из наиболее часто встречающихся последствий после лечения антибиотическими препаратами.
Антибиотики – одни из самых эффективных препаратов в борьбе с различными инфекционными заболеваниями. Эти медикаменты в течение короткого времени способны остановить размножение и уничтожить болезнетворные микроорганизмы, однако в это же время они могут убить и полезные микробы, без которых нормальная работа организма становится невозможна. В этот момент и развивается дисбактериоз влагалища после антибиотиков.
Чтобы не допустить развития дисбактериоза, необходимо придерживаться нескольких правил:
- если доктор назначил терапию антибиотиками, необходимо точно следовать схеме лечения, не пропускать прием таблеток или инъекций, самостоятельно не отменять и не продлевать курс антибиотикотерапии;
- одновременно с антибиотиками следует принимать препараты, способствующие восстановлению микрофлоры в организме, и содержащие комплекс живых полезных бактерий.
Во время антибиотикотерапии важно придерживаться специальной диеты, которая защитит организм от нарушения баланса кишечной и влагалищной флоры. Такая диета предусматривает употребление свежей кисломолочной продукции, овощей и фруктов, а также отказ от сладостей и алкоголя.
[19], [20], [21], [22], [23], [24]
Лечение дисбактериоза влагалища
Как лечить дисбактериоз влагалища? Для успешного лечения понадобится решить несколько вопросов:
- остановить рост и размножение патогенных микроорганизмов, которые обнаружились во влагалищной среде;
- способствовать росту численности полезных микроорганизмов в полости влагалища;
- наладить иммунное сопротивление слизистых влагалищной стенки.
Если явления дисбактериоза связаны с обнаружением инфекционного возбудителя, то основная схема лечения дисбактериоза влагалища должна быть направлена на полное уничтожение чужеродных микроорганизмов. В такой ситуации назначаются антибиотики в зависимости от чувствительности обнаруженных бактерий. Если же половых инфекций выявлено не было, можно использовать спринцевание или местное применение антимикробных и антисептических средств. Таким методом можно добиться подавления роста патогенных бактерий, восстановление нормальных показателей среды и местного иммунитета. Для угнетения роста патогенных микроорганизмов часто назначают антибиотикотерапию (прием амоксиклава, сумамеда, трихопола, доксациклина), использование местных антисептических средств (хлоргексидина, мирамистина), а также применение антимикробных свечей (гинопеварила, тержинана).
Препараты при дисбактериозе влагалища:
- трихопол (метронидазол) по 0,5 г перорально дважды в сутки на протяжении недели. Препарат эффективно борется с инфекцией, препятствует развитию осложнений, однако иногда может вызывать диспептические расстройства;
- метронидазол-гель (синонимы Метрогил, Флагил) – вводится в полость влагалища при помощи специального приспособления (входит в комплект) ежедневно перед сном на протяжении пяти суток. Данное лечение имеет меньше побочных эффектов и спокойно переносится пациентками;
- клиндамицин-мазь (синоним Далацин) – вводится в полость влагалища перед сном на протяжении пяти дней;
- препарат клиндамицин (далацин, климицин) – по 0,3 г перорально дважды в сутки на протяжении недели. Такое средство зачастую назначают при наличии аллергии на метронидазол;
- лактобактерин – пробиотический препарат, нормализующий микрофлору влагалищной среды, повышающий иммунитет и угнетающий рост патогенной и условно-патогенной флоры. Лактобактерин перед применением разводят кипяченой водой и вводят во влагалище от 2,5 до 5 дозировок на протяжении 10-12 суток;
- бифидумбактерин – восстанавливает равновесие флоры влагалищной полости, угнетает рост стафилококков, протея, кишечной палочки, шигелл, грибковой инфекции. Порошок употребляют внутрь за полчаса до приема пищи согласно назначению врача, обычно по 5 дозировок трижды в день.
Свечи от дисбактериоза влагалища:
- нео-пенотран – антимикробные вагинальные свечи, которые назначают при бактериальных и трихомонадных вагинитах, грибковых инфекциях, а также при смешанной флоре. Как правило, используют по 1 свече перед сном, длительность лечения – 2 недели. Иногда возможно назначение свечей с применением дважды в день: утром и на ночь на протяжении недели. Препарат нельзя применять в первом триместре беременности и в детском возрасте;
- флагил-суппозитории – назначают одновременно с пероральной терапией метронидазолом, вводят перед сном по 1 свече на протяжении 7-10 суток. Препарат не рекомендуется принимать длительно, а также проводить более 3-х курсов терапии за год;
- тержинан – вагинальные таблетки, которые вводят во влагалище по 1 шт./сутки, длительность применения от 10 до 20 суток. При необходимости лечение тержинаном можно проводить даже в период менструации;
- гинолакт – содержит молочнокислые бактерии, угнетающие рост болезнетворных микроорганизмов и активизирующие природный механизм иммунитета. Вводится одна капсула внутрь влагалища, длительность лечения – от 3-х до шести суток. Если необходимо, лечение можно повторить после недельного перерыва;
- ацилакт – пробиотическое средство, содержащее активные ацидофильные лактобактерии. Свечи используют интравагинально, по 1 шт. один или 2 раза в сутки. Средняя длительность курса лечения – от 5 до 10 суток.
Для успешного лечения дисбактериоза влагалища и профилактики рецидивов назначают витаминные комплексы, а также рекомендуют придерживаться диеты с преимущественным употреблением овощей, фруктов, зелени, кисломолочной продукции. Ограничивают сладости, копченую и острую пищу, алкогольные напитки.
При частых признаках дисбактериоза влагалища откажитесь от следующих продуктов:
- сахар и сахаросодержащие продукты, сдоба, конфеты, торты, шоколад;
- дрожжевая выпечка;
- кофе, алкоголь;
- перец чили.
Во время курса терапии желательно воздерживаться от сексуальных контактов или применять презервативы, так как зачастую после полового акта симптоматика дисбактериоза может усиливаться.
Народные средства от дисбактериоза влагалища
В качестве народного лечения возможно использование настоев из ягод можжевельника, травы тысячелистника, шалфея, эвкалипта, цвета ромашки, календулы. Чтобы приготовить настой, 1 ½ -2 полных столовых ложки сухой измельченной травы следует залить 200 мл кипятка и настоять 40-50 минут. Средство можно принимать трижды в день по 1/3 стакана после приема пищи, либо использовать для спринцеваний.
Данные травы обладают сильным антимикробным эффектом, их можно использовать как самостоятельно, так и в виде смеси в произвольных пропорциях.
Хорошее средство для борьбы с патогенными микробами – зверобой. Его также можно использовать для спринцеваний и принятия сидячих ванночек. Для этого необходимо взять 2 полные ложки сырья и залить 200 мл кипящей воды, настоять 50-60 минут.
Для борьбы с грибковой инфекцией успешно применяют содовые ванночки. Для их приготовления смешивают в теплой воде чайную ложку питьевой соды и 50 капель йода. Ванночку следует принять перед сном, длительность лечения – от 1 до 2-х недель.
Хорошо помогает следующее средство: взять 10 зубков чеснока, 100 г домашней сметаны, 400 мл яблочного сока, 200 г чернослива и 200 г свежих ягод (клубники, малины, голубики). Зубки чеснока, чернослив и ягоды измельчить, смешать с жидкими ингредиентами и принимать по 1 ст. ложке трижды в сутки на протяжении 14 дней.
Еще несколько рецептов по восстановлению нормальной микрофлоры влагалища:
- сок алоэ смешиваем с растительным маслом в равных пропорциях, смачиваем в смеси тампон и вводим в полость влагалища на ночь;
- кора дуба (1 ст. ложка) заливается в термосе 300 мл кипятка. Настаиваем 3 часа, отфильтровываем и применяем для спринцевания на ночь;
- смачиваем тампон в облепиховом масле и вводим в полость влагалища на ночь;
- возьмем 5 ст. ложек измельченного смородинового листа, бросаем в кипящую воду, прибавляем 5 зубков чеснока, пропущенных через пресс, снимаем с огня и вливаем сок половины лимона. Отфильтровываем смесь и пьем по ½ стакана до 4-х раз в сутки.
Полезно пить ежедневно по 1 стакану свежего кефира или простокваши на ночь. Особенно хорошо помогает свежая простокваша из козьего молока. Важно, чтобы продукт был свежим: давний кефир или кислое молоко не содержат активных полезных бактерий, которые принесут пользу организму.
Никогда не проводите спринцеваний кефиром или йогуртами, это только усугубит ситуацию. Кисломолочные продукты оказывают полезное действие только при употреблении внутрь.
Иногда имеет смысл проводить профилактические курсы лечения 1-2 раза в год. В первое время после терапии желательно обследоваться через каждые три месяца на протяжении одного года. Придерживайтесь рекомендаций врача, ведь дисбактериоз влагалища – очень распространенная и неприятная проблема, с которой можно бороться: особенно эффективно лечение на ранних стадиях развития заболевания.
[25], [26], [27]
ilive.com.ua
Как лечить дисбактериоз влагалища — Вагинальный дисбактериоз: лечение и симптомы дисбактериоза кишечника у женщин
Нарушение микрофлоры влагалища хотя бы раз в жизни беспокоило любую женщину. С этой болезнью сталкиваются и девушки, которые никогда не жили половой жизнью. Протекает недуг бессимптомно, но может вызывать самые тяжелые последствия, сопровождающиеся воспалительным процессом. Гинекологи называют патологию дисбиозом или дисбактериозом.
Что представляет собой дисбиоз?
Дисбиоз определяется как нарушение микрофлоры влагалищной среды. Если его не лечить, то болезнь будет прогрессировать, вызвав при этом ряд самых негативных последствий.
Нарушение микрофлоры влагалища на первом этапе никак себя не проявляет. Меняются лишь в незначительной степени выделения. В нормальном состоянии у женщины они отсутствуют, а если и бывают, то в малом количестве. При здоровой микрофлоре не бывает резей, болей, запаха, чувства жжения, сухости во время полового акта и дискомфорта.
Неприятный запах, увеличение количества беловато-желтоватых выделений говорят о наличии такой патологии, как нарушение микрофлоры влагалища. Почему это происходит? Об этом и пойдет речь дальше.
Нормальная микрофлора на 90 % состоит из лактобактерий и на 9 % — из бифидобактерий. Оставшийся 1 % приходится на условно-патогенные микроорганизмы, которые редко провоцируют какие-либо заболевания. Незначительные изменения организм женщины легко переносит, особенно при хорошем иммунитете. При серьезных нарушениях, где число лактобактерий и бифидобактерий уменьшается, а процент условно-патогенных микроорганизмов растет, половая система может дать сбой. В результате происходит размножение таких вредоносных бактерий, как грибок, гарднерелла, стрептококк, протей, кишечная палочка, хламидии и т. д. Возникает дисбактериоз влагалища и, как следствие, воспалительный процесс. Иммунная система продолжает бороться с патогенными бактериями, но при от
zheludokok.ru
Дисбактериоз влагалища — проявления и как лечить свечами или таблетками, последствия и профилактика
ВойтиПоиск Найти
- Главная
- Здоровье
- Ангиология
- Гастроэнтерология
- Гематология
- Гинекология
- Дерматология
- Инфекционные болезни
- Кардиология
- Лечебные диеты
- Неврология
- Нетрадиционная медицина
- Онкология
- Отоларингология
- Офтальмология
- Педиатрия
- Проктология
- Пульмонология
- Ревматология
- Стоматология
- Токсикология и Наркология
- Травматология
- Урология
- Фармакология
- Эндокринология
- Кулинария
- Бульоны и супы
- Горячие блюда
- Десерты
- Закуски
- Консервация
- Напитки
- Продукты питания
- Салаты
- Красота
- Женские прически
- Косметическая продукция
- Косметология
- Макияж
- Массаж и СПА
- Похудение
- Спорт и фитнес
- Уход за волосами
- Уход за кожей
- Уход за лицом
- Уход за ногтями
- Уход за телом
- Дом и Быт
- Бытовая техника
- Дом и уют
- Домашние животные
- Сад и огород
- Товары для дома
- Цветоводство
- Мода и стиль
- Аксессуары
- Женская одежда
- Модные тенденции
- Мужская одежда
- Обувь
- Шоппинг
- Ювелирные украшения
- Хобби
- Бисероплетение
- Вязание
- Детские поделки
- Плетение из резиночек
- Поделки из бумаги
- Поделки из газетных трубочек
- Вышивание
- Материнство
- Беременность
sovets.net
Дисбактериоз влагалища — лечение, симптомы, причины, препараты
Дисбактериоз влагалища – это изменение нормального количественного состава микрофлоры влагалища невоспалительного происхождения. Дисбактериоз влагалища является самым распространенным гинекологическим заболеванием, которое может сопровождаться ярко выраженными симптомами. Данная патология диагностируется у каждой третьей беременной пациентки и зачастую обнаруживается случайно.
Здоровая слизистая оболочка влагалища состоит из клеток плоского эпителия, расположенного в несколько рядов, и выполняет важную барьерную функцию: предотвращает размножение неблагоприятной микрофлоры, тем самым защищая вышележащие половые структуры от воспаления и инфекции. В свою очередь нормальная влагалищная микрофлора защищает слизистую влагалища от негативного влияния болезнетворных бактерий.
В норме у здоровой женщины влагалищная микрофлора имеет постоянный состав. Ее основу составляют палочки Дедерляйна — лактобациллы (до 98%) и небольшое количество ацидофильных микроорганизмов (до 40 разновидностей), помогающих «защищать» влагалище.
Оставшиеся незначительные 2% приходятся на условно-патогенную микрофлору, названную так потому, что она с одинаковой вероятностью может или вызвать заболевание, или остаться безобидной. Так как к этой группе относится великое множество микроорганизмов, у каждой женщины во влагалище присутствует индивидуальная ассоциация из условно-патогенных микробов. Чаще всего в вагинальном секрете встречаются гарднереллы, микоплазмы, анаэробные бактерии, стрептококки, стафилококки и грибы. Их ничтожное количество не приносит вреда, так как не может вызвать заболевания.
Слизистая влагалища постоянно обновляется за счет поверхностного слоя – «старые клетки» отторгаются, уступая место новым. В поверхностных клетках многослойного плоского эпителия влагалища содержится гликоген. Лактобактерии расщепляют его до образования молочной кислоты при участии перекиси водорода, тем самым создавая кислую среду (рН 3,8 – 4,5). В такой среде комфортно чувствуют и размножаются только лактобациллы, они создают на поверхности слизистой своеобразный слой, защищающий влагалище от инфекции и воспаления. Для представителей условно-патогенной флоры кислая среда является губительной.
Многослойный плоский эпителий, выстилающий влагалище, является гормональнозависимой тканью. В поддержании постоянства влагалищной среды важную роль играет гормональная функция яичников и нормальный двухфазный овуляторный цикл, так как эстрогены обеспечивают должное отложение гликогена в поверхностном слое эпителия влагалища, а гестагены участвуют в процессах своевременного отторжения клеток слизистой оболочки.
У беременных наряду с обычными механизмами дисбактериоз влагалища может развиваться по особенной схеме – через увеличение количества лактобактерий. Можно сказать, что дисбактериоз влагалища при беременности развивается по физиологическим причинам. Во время беременности под влиянием гормональных изменений происходит физиологический процесс подготовки влагалища к предстоящим родам: оно становится более эластичным и рыхлым. Такие изменения происходят за счет утолщения влагалищного эпителия. Вместе с увеличением количества клеток эпителия растут запасы гликогена, а чтобы его переработать требуется еще больше лактобактерий. Увеличение количества лактобактерий приводит к тому, что среда во влагалище становится слишком кислой и не позволяет им размножаться. В итоге создаются условия для роста такой патогенной микрофлоры как грибы Candida, уреаплазма и так далее, поэтому дисбактериоз влагалища при беременности чаще провоцирует развитие грибковой инфекции (кандидоза).
Таким образом, любое отклонение показателей pH влагалищной среды от нормы, будь то увеличение или уменьшение, предрасполагает к развитию дисбактериоза влагалища.
Не является редкостью дисбактериоз влагалища у детей и пожилых пациенток.
У дисбактериоза влагалища нет какой-либо одной причины. Если на одном из этапов «работы» нормальной микрофлоры происходит сбой, запускаются местные патологические процессы. Будет правильнее сказать, что дисбактериоз влагалища – это не болезнь, а патологическое состояние, которое может привести к развитию патологии. Если количество лактобактерий во влагалище уменьшается, изменяется кислотность среды, и условно-патогенная микрофлора начинает размножаться, занимая освободившееся место. Этот механизм запускает целую цепочку неблагоприятных для организма событий.
Симптомы дисбактериоза влагалища выражены у пациенток неодинаково и зависят от того, какие условно-патогенные микробы заняли доминирующие позиции во влагалищной среде.
В развитии дисбактериоза влагалища принимают совместное участие самые разнообразные представители бактериальной микрофлоры. Заболевание вызывается не одним возбудителем, а целой ассоциацией разнообразных условно-патогенных микробов.
Нередко выраженные клинические признаки дисбактериоза влагалища могут отсутствовать и выявляются случайно. Длительно существуя во влагалище без лече
vlanamed.com
Лечение вагинального дисбактериоза
Вагинальный дисбактериоз, или бактериальный вагиноз — это воспалительный процесс на слизистых оболочках влагалища, при котором баланс микрофлоры смещается в сторону патогенных организмов. Само по себе это заболевание не так страшно, но без терапии оно приводит к различным опасным осложнениям, становится предпосылкой к развитию более серьезных гинекологических болезней. Для лечения чаще всего используются местные препараты — вагинальные свечи от дисбактериоза, но пользоваться ими можно только в определенных условиях. Какие особенности имеет лечение этой патологии?
Стратегия терапии и общие рекомендации
Терапия вагинального дисбактериоза должна носить комплексный характер. Лечение имеет три основные задачи:
- Прекращение размножения и роста популяции патогенных организмов. Достигается это разными способами в зависимости от типа и вида микроорганизмов, вызвавших патологию — чаще всего это бактерии, среди которых выделяется род Гарднерелла.
- Увеличение численности лактобактерий на слизистой оболочке влагалища.
- Улучшение иммунной защиты организма для естественного поддержания баланса микроорганизмов.

Чтобы лечение было успешным, начать его следует сразу после диагностики. Своевременность — залог эффективности терапии, поэтому обратиться к врачу нужно, как только проявятся первые симптомы дисбактериоза.
В соответствии с задачами выделяется два этапа лечения:
- На первом этапе нейтрализуются патогенные бактерии, что достигается приемом антибиотиков. Нужно с точностью определить лекарства, к которым у конкретного вида микроорганизмов наибольшая чувствительность. Антибиотики могут быть как местными, так и в виде таблеток.
- На втором этапе восстанавливается микрофлора влагалища — необходимо добиться устойчивого баланса между организмами, обитающими на слизистой оболочке половых органов.

Параллельно проводится иммуностимулирующая терапия и коррекция гормонального фона. В результате улучшаются условия во влагалище, нормализуется его физиология, pH слизистой оболочки смещается в благоприятную кислую сторону.
Во время прохождения курса лечения рекомендуется соблюдать диету, исключив из рациона:
- сладости, в т. ч. сахар;
- острые, жареные и копченые блюда;
- алкоголь — полностью противопоказан при приеме системных антибиотиков;
- выпечку.
Диета ослабит симптомы патологии, ускорит ее излечение и позволит избежать рецидивов.
В отличие от лечения гинекологических болезней, передающихся половых путем, при вагинальном дисбактериозе не нужно назначать медикаменты половым партнерам. Однако следует ограничить половые контакты, так как они приводят к раздражению слизистой оболочки влагалища и усилению симптомов дисбактериоза.
Местные препараты от дисбактериоза
Местные препараты в виде суппозиториев и мазей назначаются для лечения вагинального дисбактериоза чаще всего — это является более щадящей мерой терапии, такие медикаменты имеют меньше побочных эффектов, чем системные.
Лечить дисбактериоз рекомендуется следующими свечами:
- Нео-Пенотран — при патологиях, вызванных бактериями, простейшими (трихомонада), грибками, а также при дисбактериозе смешанной природы. Противопоказано применение препарата до достижения полового созревания, а также на первом триместре беременности.
- Флагил — используется одновременно с приемом системных антибиотиков, свечи вводятся перед сном.
- Тержинан — таблетки, которые рассасываются во влагалище. Допустимо применение во время менструации.

- Клиндамицин. Используется также в форме мази.

Кроме суппозиториев, местно вводятся молочная и борная кислота в концентрации 2%. Инстилляции этими веществами способствуют созданию во влагалище кислой среды, неблагоприятной для патогенных микроорганизмов.
Эффективны при лечении дисбактериоза и антисептические средства — хлоргексидин, мирамистин. Они могут использоваться в жидком виде (спринцевание) или входить в состав суппозиториев (Гексикон). Следует учитывать, что антисептика только дополняет лечение, но не является основой терапии.
Для облегчения симптомов дисбактериоза применяются местные анестетики, которые избавляют от чувства жжения и зуда во влагалище.

Системные медикаменты
К системным медикаментам относятся все препараты, принимаемые перорально — антибактериальные таблетки, иммуномодулирующие средства, витамины. Основными медикаментами, как правило, являются препараты на основе метронидазола и клиндамицина. Они могут быть заменены более эффективным орнидазолом, прием которого позволяет сократить курс лечения в два раза.
Все антибиотики принимаются перорально по 0,5 г дважды в день. Прием антибактериальных препаратов может сопровождаться побочными эффектами, к которым относится тошнота и металлический привкус во рту. Возможна индивидуальная непереносимость действующих веществ — в таком случае назначаются местные аналоги медикаментов в виде мазей или гелей. Исключение — метронидазол, аллергия на который является системной, и замена таблеток на гель не принесет результата. В некоторых случаях, если выбора нет, возможно комбинирование антибиотиков с антигистаминными препаратами (Супрастин, Тавегил).
Важно соблюдать правила приема антибиотиков:
- назначаться лекарства должны врачом — самолечение может привести к различным негативным последствиям;
- курс должен быть пройден в точности как предписано врачом — если он прерывается, продлевается, или приемы таблеток пропускаются, возможны рецидивы дисбактериоза из-за развития у микроорганизмов устойчивости к антибиотикам;
- во время лечения нельзя употреблять алкоголь.
Сложности при лечении возникают во время беременности. На первом триместре противопоказаны системные препараты, местные же принимаются с большой осторожностью. Как правило, к терапии приступают на втором триместре. Медикаменты принимаются укороченным курсом и под постоянным наблюдением у лечащего врача.
К системному лечению относится также прием витамина C в форме драже — это улучшает иммунитет, ускоряет восстановление пораженного эпителия, укрепляет стенки сосудов, что снижает отечность слизистой оболочки влагалища.
Препараты для восстановления микрофлоры
На втором этапе лечения принимаются эубиотики и пробиотики. Начинать их прием следует через несколько дней после завершения антибактериального курса — в таком случае эффективность биопрепаратов не будет снижена действием антибиотиков.
Следует принимать препараты, содержащие лактобактерии и бифидобактерии. К ним относятся:
- Лактобактерин — разводится теплой водой и вводится местно.

- Бифидумбактерин — подавляет активность бактерий и грибков, принимается внутрь или в виде суппозиториев.

- Ацилакт — свечи с содержанием лактобактерий, синтезирующих молочную кислоту.

- Гастрофарм — комбинированный препарат, лактобактерии в котором дополнены нуклеиновыми кислотами и белками.

- Линекс — препарат, содержащий три вида лактобактерий в пропорциях, соответствующих здоровой микрофлоре влагалища.
- Бифиформ — комбинированный препарат, объединяющий бифидобактерий и энтерококков.
При соблюдении всех рекомендаций прогноз благоприятный — микрофлора восстанавливается за 7–10 дней, эффективность лечения достигает 95%. Рецидивы маловероятны, если курс лечения пройден без перерывов.
Народные средства
Влагалищный дисбактериоз может лечиться и натуральными средствами; при этом следует учитывать, что народные способы лечения не являются основным направлением терапии, и прибегать к ним можно только после консультации с лечащим врачом. Преимущество народных средств в том, что они безопасны для здоровья; единственное противопоказание — это индивидуальная непереносимость отдельных компонентов предлагаемых рецептов.

Основные народные средства от бактериального вагиноза — это различные отвары лекарственных трав. Наиболее эффективны растения, имеющие антисептический, противовоспалительный эффект. Широко используются:
- Смесь можжевеловых ягод, тысячелистника, эвкалипта, календулы, шалфея и аптечной ромашки в произвольных пропорциях. Для настоя берется 2 ст. л. сухого измельченного сбора, заливается 1 ст. кипящей воды, настаивается 50 минут. Принимается отвар 3 р/день по 1/3 стакана после еды. Нагретым до температуры тела настоем можно делать спринцевания. Кроме того, можно использовать эти растения по отдельности — все они имеют антибактериальные свойства.
- Зверобой. Отвар делается из 2 ст. л. измельченной травы и 200 мл кипятка, настаивается 40 минут. Используется для гигиены влагалища при дисбактериозе.
- Алоэ, сок которого смешивается с растительным маслом. В смеси вымачивается ватный тампон и вводится во влагалище на ночь.
- Кора дуба. 1 ст. л. средства настаивается в течение 3 ч в 300 мл кипятка. Отфильтрованный отвар используется для спринцевания.
- Листья смородины — они измельчаются, затем 5 ст. л. листьев заливаются кипятком. К отвару добавляется 5 раздавленных зубчиков чеснока и сок ½ лимона. Отфильтрованный отвар принимается внутрь по ½ стакана 4 раза в день.

Кроме растительных средств полезны:
- облепиховое масло — им смачивается тампон и вводится на ночь во влагалище;
- пищевая сода, 1 ч. л. которой смешивается с 50 каплями йода, после чего средство добавляется в теплую воду — применять в виде ванночки перед сном.
Чтобы улучшить эффективность лечения, следует обогатить рацион натуральными продуктами — свежими ягодами и фруктами, овощами, зеленью, кисломолочными продуктами (кефир, простокваша), особенно из козьего молока. Важно, чтобы они были свежими и содержали максимальное число полезных лактобактерий. Использовать молочную продукцию для спринцевания нельзя — это только усугубит положение.
Профилактика вагинального дисбактериоза
К профилактическим мерам относится безопасный секс и минимизация случайных половых контактов, соблюдение мер личной гигиены. Важно укреплять иммунитет, нормализовать рацион питания, отказаться от вредных привычек. Необходимо следить за гормональным балансом и корректировать его при нарушениях, регулярно наблюдаться у врача. Полезным будет профилактическое применение неагрессивных народных средств от дисбактериоза — это позволит поддерживать микрофлору влагалища в здоровом состоянии, даже если есть тенденция к нарушению ее баланса.
www.omolochnice.ru
