процесс подробно, поэтапно с фото. В каких случаях делают ЭКО?
Каждая семейная пара рано или поздно приходит к тому, что хочет родить ребенка. Если раньше женщины становились мамами уже в 20-23 года, то сейчас этот возраст сильно увеличивается. Представительницы слабого пола решаются завести потомство после 30 лет. Однако в этот момент не всегда все складывается так, как хотелось бы. Данная статья расскажет о том, как делают ЭКО (подробно). Вы узнаете основные этапы этой процедуры. Также стоит упомянуть о показаниях и ограничениях этой манипуляции.

Что это такое?
Перед тем как выяснить, как делают ЭКО (поэтапно), стоит сказать несколько слов о самой манипуляции. Экстракорпоральное оплодотворение – это способ зачатия ребенка вне женского тела. Рожденных впоследствии малышей называют «детьми из пробирки». Впервые процедура была проведена еще несколько десятилетий назад. Она занимала много сил и затрат.
Сейчас же экстракорпоральное оплодотворение уже не является чем-то неестественным. Сделать его можно платно или по специальной квоте. Для этого мужчина и женщина должны иметь определенные показания.
В каких случаях делают ЭКО?
Существует немало показаний для проведения этой процедуры. Однако только часть из них предполагает бесплатную манипуляцию. В этом случае паре выделяется квота, а все расходы берет на себя государство и страховая компания.
Трубный фактор
Одной из самых распространенных причин проведения экстракорпорального оплодотворения является трубное бесплодие. При этом женщина может вовсе не иметь фаллопиевых каналов. Чаще это является следствием хирургических вмешательств. Также к трубному фактору можно отнести непроходимость. Перед тем как ЭКО делают, такие каналы удаляют.
Мужское бесплодие
Показанием к экстракорпоральному оплодотворению будет некачественная сперма партнера. Выясняют состояние материала во время спермограммы. При этом главным фактором будет то, что сперма снижает свое качество в естественных условиях (в женских половых органах).
Эндометриоз
В каких случаях делают ЭКО? Одним из показаний к проведению манипуляции является разрастание эндометрия за пределами матки. Такой патологией страдают преимущественно женщины в репродуктивном возрасте. При этом лечение может быть долгим и включать в себя хирургические методы, а также гормональные препараты. При отсутствии положительного эффекта специалисты советуют не тянуть, а прибегнуть к процедуре искусственного оплодотворения.
Возрастные изменения
Многие женщины интересуются вопросом о том, до какого возраста делают ЭКО. На самом деле каких-то определенных рамок не существует. Многие пары, наоборот, обращаются к вспомогательным методам репродукции только потому, что не могут самостоятельно зачать ребенка в силу своего возраста (обычно после 40 лет).
Проблемы с овуляцией
У каждой женщины в течение года могут быть два или три ановуляторных цикла. Это не является какой-то патологией. Когда же в течение 12 месяцев осуществляется менее 5-6 овуляций, то это уже отклонение. Обычно такая проблема легко устраняется гормональными препаратами. Однако при неэффективности данного способа врачи советуют сделать ЭКО.

Противопоказания, о которых нужно знать
Перед тем как ЭКО делают, женщину обязательно тщательно обследуют. Если выявляются какие-либо противопоказания к манипуляции, то от нее нужно оказаться. К таковым относятся следующие ситуации:
- терапевтические и психологические патологии, несовместимые с беременностью;
- деформация полости матки, при которой маловероятно прикрепление эмбрионов;
- опухоли матки и яичников, которые могут расти при гормональной подготовке;
- злокачественные заболевания даже в стадии регресса;
- воспалительные процессы в половых органах женщины или мужчины.
В каждой ситуации пара рассматривается индивидуально. Если определяются противопоказания, то специалист об этом обязательно сообщит.
Как делают ЭКО?
Сам процесс оплодотворения занимает довольно длительное время. В зависимости от длины протокола паре может понадобиться от одного до трех месяцев. Во время процедуры женщине приходится принимать множество препаратов. Некоторые из них имеют неприятные побочные реакции.
Процедура экстракорпорального оплодотворения состоит из нескольких этапов. О них вам обязательно расскажет доктор при первом визите. Многие пары задаются вопросом: как быстро делают ЭКО по ОМС? При бесплатной процедуре супругам приходится какое-то время подождать выделения квоты. Обычно этот вопрос решается в течение нескольких месяцев. При проведении искусственного оплодотворения в частной клинике приступить к протоколу можно уже в течение нескольких недель после обращения.
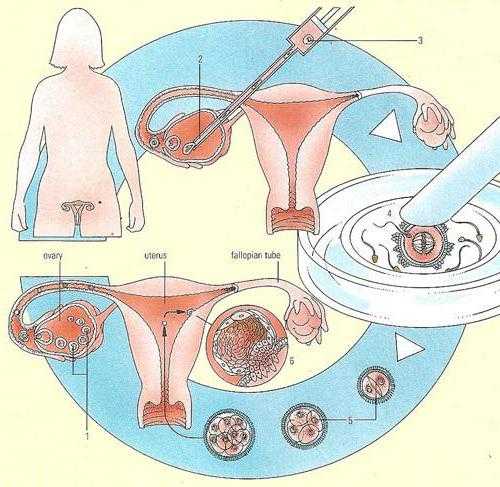
Подготовка и анализы
Перед тем как делают ЭКО, женщину обязательно обследуют. Ее партнер также должен сдать определенные анализы. Стандартными исследованиями являются пробы на гепатит, ВИЧ, сифилис. Мужчина обязательно сдает спермограмму. По ней определяют, каким методом будет проводиться искусственное оплодотворение.
Также представительница слабого пола обязательно должна посетить некоторых докторов. Это невролог, кардиолог, окулист, терапевт. Проводится беседа с психологом.
Назначение препаратов: выбор протокола
Перед тем как ЭКО делают, специалисты определяют длину протокола. Он может быть коротким. В этом случае стимуляция начинается сразу после очередной менструации. Женщине прописываются гормональные средства, которые она должна принимать ежедневно по строгой схеме. Часто препараты имеют форму инъекций. Лекарства можно вводить в стационаре или самостоятельно. Доктор обязательно расскажет вам все тонкости манипуляций.
При длинном протоколе перед началом стимуляции женщина вводится в так называемую менопаузу. Так часто поступают при наличии гормональных патологий, в том числе и эндометриоза. После перерыва, который длится от двух недель до месяца, начинается стимуляция. Дальнейшие действия будут одинаковы в обоих протоколах.
Отслеживание роста фолликулов
Так как делают ЭКО? В процессе приема гормональных средств женщина обязательно должна посещать кабинет ультразвуковой диагностики. Обычно такое исследование назначается на 5-й, 9-й и 12-й день. Однако при необходимости доктор может порекомендовать дополнительные дни. Во время УЗИ специалист оценивает рост фолликулов и состояние матки с эндометрием. Детородный орган должен быть максимально готов к приему эмбриона.
При последнем исследовании назначается дата и время пункции. На этом этапе стимуляция завершается.
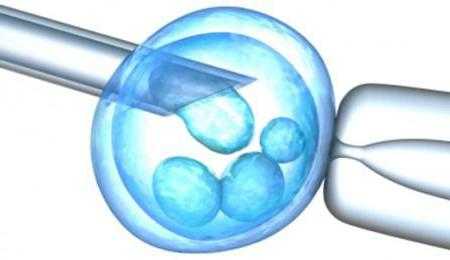
Отбор яйцеклеток
Мы продолжаем исследовать тему, как делают процедуру ЭКО. Для пункции женщину обязательно кладут в стационар. Здесь ей предоставляется отдельное место и все условия. Прокол может производиться через брюшную стенку или влагалищным методом. Второй вариант выбирается чаще. Он считается более естественным и не таким травмоопасным.
Одноразовая острая игла протыкает заднюю стенку влагалища и под контролем ультразвукового датчика подводится к яичнику. Надо сказать, что доктор должен быть предельно аккуратен, чтобы не возникло осложнений. После забора яйцеклеток пациентка должна оставаться под тщательным наблюдением медиков не менее двух часов. В этот период отслеживается состояние женщины и исключается внутрибрюшное кровотечение.
Оплодотворение
Вы уже знаете, что, перед тем как ЭКО делают, обязательно исследуют сперму мужчины. Именно от качества семенной жидкости будет зависеть ход следующего этапа. При нормальных показателях производится обычное оплодотворение. Необходимое количество спермы просто совмещают с отобранными яйцеклетками.
Если есть патологии сперматозоидов или их очень мало, то прибегают к методу ИКСИ. В этой ситуации эмбриологи отбирают самые лучшие и качественные сперматозоиды, после чего совмещают их с яйцеклетками.
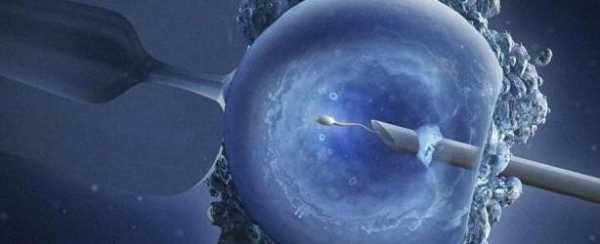
После оплодотворения каждая зигота помещается в отдельную емкость. Там создаются условия, максимально близкие к тем, которые находятся в организме женщины. Стоит отметить, что на этом этапе (сразу после извлечения фолликулов) женщина продолжает принимать гормональные препараты. Обычно это лекарства на основе прогестерона. Они помогают поддерживать работу желтого тела и максимально подготавливают матку к беременности.
Срок выращивания эмбрионов может быть разным. Обычно он составляет от 2 до 5 суток. Многие заготовки погибают уже на третьи сутки. Выживают лишь сильнейшие. Репродуктологи стараются довести эмбрионы до того состояния, когда в них будет от 4 до 8 клеток. После этого переходят к следующему этапу.
Перенос клеток
Если вас интересует, как делают ЭКО, фото процедуры представлено вашему вниманию. Перенос эмбрионов производится в стенах стационара. Для этого не требуется обезболивание. Женщина располагается на гинекологическом кресле. В цервикальный канал вводится тонкая силиконовая трубочка. По ней зародыши перемещаются в полость детородного органа.
В последние годы специалисты стараются не подсаживать более двух эмбрионов. Однако по некоторым показаниям это количество может быть увеличено. Отметим, что в таком случае заключается специальный договор, сообщающий пациентке ее права и обязанности. Если после переноса остались жизнеспособные зародыши, то их можно заморозить. Воспользоваться ими можно будет в любое время. На качество и генетическое состояние такая процедура никак не влияет.

Ожидание
Самый, пожалуй, волнующий и мучительный момент – это две недели после переноса. Именно по истечении этого срока определится исход процедуры. Все это время женщина получает препараты прогестерона и хорионического гонадотропина.
Узнать о результате можно спустя 10-14 дней после пересадки. Пациентке предлагают сдать анализ крови на определение количества хорионического гонадотропина. Именно этот гормон выделяется во время беременности, увеличиваясь в количестве с каждым днем.
Результат манипуляции
Если количество хорионического гонадотропина растет, то это свидетельствует о беременности. После достижения отметки 1000 МЕ необходимо сделать ультразвуковое исследование. Оно покажет количество прикрепившихся эмбрионов. При наличии в матке более двух плодных яиц женщине предлагают воспользоваться процедурой, которая называется редукция. Во время нее доктор удаляет лишние эмбрионы. Стоит отметить, что эта манипуляция очень опасна. Она может привести к выкидышу или замершей беременности. Поэтому многие пары отказываются от нее. Однако вынашивать более двух младенцев сразу также неразумно. Ведь могут начаться преждевременные роды или обнаружиться патологии развития малышей. В любом случае окончательное решение остается за парой.
Если результат оказался неутешительным и беременность не наступила, женщина должна отменить прием всех препаратов. В этом случае первый вопрос, который интересует пациенток, формулируется так: как часто делают ЭКО? Большинству пар хочется попытаться снова стать родителями как можно скорее. Однако врачи не советуют торопиться. В процессе подготовки к искусственному оплодотворению организм женщины переносит сильнейшие нагрузки. Ему нужно время для восстановления. Обычно репродуктологи рекомендуют воздержаться от попыток зачатия на срок до шести месяцев. Также паре назначаются дополнительные обследования, которые могут выяснить причину неудачи.
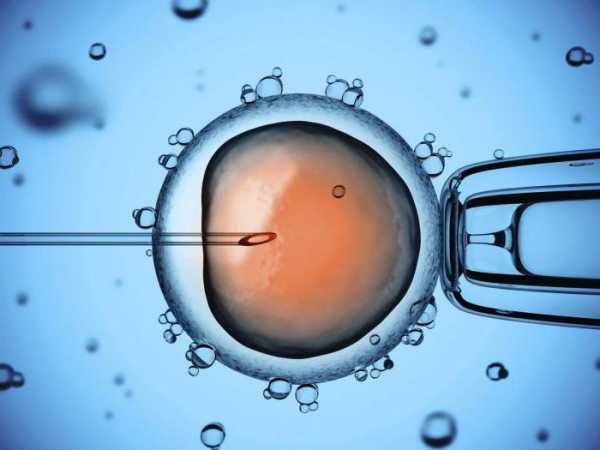
Заключительный этап процедуры
Как делают ЭКО – подробно описано в этой статье. Если процедура завершилась положительно, то женщине предлагают встать на учет по месту жительства. В отдельных случаях клиника берет на себя ответственность за ведение беременности до определенного срока. Обычно это требуется при многоплодной беременности.
Гормональная поддержка осуществляется в срок до 15-20 недель. После этого все препараты постепенно отменяются. В это время плацента, которая поставляет плоду все необходимое, уже сформирована и работает в полную силу.
Родоразрешение: от чего зависит выбор способа
Вы уже знаете, как делают ЭКО. Процедура довольно сложная и требует соблюдения пациенткой всех правил. Об успешном исходе манипуляции можно говорить после рождения ребенка. Нередко этим вопросом занимаются специалисты той же клиники, в которой проводилось искусственное оплодотворение.
При нормальном течении беременности и отсутствии противопоказаний женщина может родить самостоятельно. Естественные роды приветствуются при одноплодной беременности. Если малышей двое и больше, то медики настаивают на кесаревом сечении. В этом случае вы будете уверены в том, что детишки не получат родовую травму при прохождении через родовые пути, что часто бывает при многоплодной беременности. Врачи вовремя окажут ребятишкам помощь.

Итоги
Из статьи вы узнали, как проходит процедура экстракорпорального оплодотворения. Если вас интересуют дополнительные подробности, то обратитесь к специалисту. Доктор расскажет, как и что вам необходимо сделать для положительного исхода. В каждом индивидуальном случае возможны отдельные рекомендации.
Немаловажную роль в этом процессе играет настрой пары. Думайте о хорошем, питайтесь правильно, больше времени проводите на свежем воздухе. Соблюдайте все назначения специалиста. Хорошего вам результата!
fb.ru
этапы, подготовка, сроки беременности после ЭКО
ЭКО, или экстракорпоральное оплодотворение, используется во всем мире уже почти 40 лет. Для многих пар это единственный способ наконец-то завести детей. ЭКО способно помочь даже в тех случаях, когда естественное зачатие практически невозможно. Что это за процедура, безопасна ли она, как проходит подготовка к ЭКО и во сколько оно обойдется?
Суть процедуры ЭКО
ЭКО представляет собой оплодотворение вне тела: яйцеклетки и сперматозоиды изымаются из тела, оплодотворение происходит в лабораторных условиях. Затем оплодотворенные яйцеклетки помещаются в инкубатор на 5-6 дней и в процессе деления подсаживаются в матку.
Некоторое время назад в контексте применения процедуры ЭКО очень остро стоял морально-этический вопрос. Дело в том, что прежний уровень технологий ставил участников программы искусственного оплодотворения перед выбором: забеременеть с высокой вероятностью после переноса 3–8 эмбрионов или отказаться от затеи совсем. Почти все выбирали первый вариант. Именно в результате такой тактики и возникали многоплодные беременности. Обычно счастливые родители оставляли все прижившиеся эмбрионы, потому 10-15 лет назад результатом ЭКО почти всегда становилась двойня или тройня. Тем не менее были случаи, когда принималось решение об удалении «лишних» эмбрионов, что с точки зрения морали недопустимо.
В связи с развитием в последние 10 лет технологии криоконсервации выживаемость эмбрионов повысилась до 99,8%, а значит — и необходимость подсадки нескольких эмбрионов отпала, как и риск вероятной резекции. Хотя подобный подход применяется еще не во всех клиниках, тенденция ярко прослеживается. Сегодня в России в 7 из 10 случаев переносят лишь один эмбрион. Такая тактика позволяет практически полностью избежать многоплодия. И дело здесь не только в морально-этических нормах, но и в медицинской предосторожности. При двойне увеличивается риск преждевременных родов, дети могут родиться недоношенными, и, как следствие, выше заболеваемость, инвалидность и смертность младенцев. В частности, риск детского церебрального паралича у двойняшек в 9 раз выше, чем у детей, выношенных в результате одноплодной беременности.
Показания к назначению
ЭКО показано во многих случаях бесплодия, которые невозможно вылечить иным путем — при серьезных патологиях маточных труб, вызвавших их непроходимость и даже при их полном отсутствии, малом количестве полноценных подвижных сперматозоидов у партнера, иммунологическом бесплодии, эндометриозе.
Полезная информация
Сегодня в России есть возможность сделать ЭКО бесплатно по программе ОМС практически при любой форме бесплодия.
Противопоказания
У ЭКО есть и противопоказания. Процедура не проводится в случаях:
- психических заболеваний, при которых противопоказаны беременность и роды;
- патологий женских половых органов, исключающих нормальное вынашивание беременности;
- любых опухолей органов репродуктивной системы и злокачественных новообразований вообще, а также острых воспалительных процессов в женском организме.
Методики
У ЭКО существует несколько разновидностей, и специалист подбирает методику проведения процедуры в зависимости от причины бесплодия.
Базовая методика ЭКО, описанная выше, нередко дополняется вспомогательными технологиями.
ИКСИ — этот метод предполагает искусственное введение сперматозоида в яйцеклетку при помощи очень тонкой иглы. ИКСИ используется, если сперматозоиды партнера неподвижны и не способны самостоятельно оплодотворить яйцеклетку. ИКСИ также проводят при крайне малом количестве сперматозоидов и даже при их полном отсутствии в эякуляте. В последнем случае сперматозоид получают при помощи пункции яичка. ИКСИ показан для женщин старше 40 лет.
IVM предполагает изъятие недозрелых яйцеклеток. Дозревают они уже в пробирке, в лабораторных условиях. Позволяет избежать гормональной стимуляции, а также применяется в том случае, если стимуляция не дает результата.
Вспомогательный хетчинг — технология, облегчающая имплантацию эмбриона в матку. В норме эмбрион окружен тонкой оболочкой, которая разрушается перед имплантацией. Хетчинг — искусственное разрушение этой оболочки.
Подготовка к ЭКО, проведение процедуры и наблюдение после ЭКО
Подготовка к ЭКО занимает около 2–3-х недель и включает в себя анализы для обоих супругов. Женщины проходят гинекологический осмотр, УЗИ органов малого таза, сдают кровь на ВИЧ, гепатит, сифилис, на уровень гормонов, мазок на инфекции. Мужчинам также назначаются исследования крови и мазка на инфекции, а также спермограмма.
После получения результатов анализов врач будет обладать всей необходимой информацией, а значит, достоверно установит причину бесплодия и подберет подходящий метод ЭКО.
Проведение ЭКО обычно начинается с гормональной стимуляции — женщина принимает гормоны, благодаря которым у нее вызревает несколько яйцеклеток за один цикл. Обычно продолжительность этого этапа составляет 2 недели.
В момент наступления овуляции яйцеклетки извлекаются из яичников при помощи пункции. Процесс контролируется с помощью УЗИ.
Затем яйцеклетки оплодотворяются спермой партнера или донорской. Сперма для оплодотворения проходит определенную подготовку — сперматозоиды отделяются от семенной жидкости. Иногда для получения сперматозоидов требуется пункция яичек.
Яйцеклетка соединяется со сперматозоидом в лабораторных условиях обычным путем или посредством ИКСИ и переносится в инкубатор на 5–6 дней. Если оплодотворение произошло, эмбрион проверяют на жизнеспособность и отсутствие патологий: синдрома Дауна, гемофилии и др. Сегодня возможно провести такое тестирование даже на том этапе, когда зародыш состоит всего из 6–8 клеток. Однако гораздо безопаснее для эмбриона сделать это, когда он состоит из 60–150 клеток: именно так поступают в современных лабораториях.
Если эмбрион соответствует требованиям, он подсаживается в матку посредством катетера. Разрешено переносить несколько эмбрионов, но современные клиники в большинстве случаев переносят один, а остальные замораживаются на тот случай, если первая попытка ЭКО закончится неудачей. Об этом мы подробно говорили в начале статьи.
После имплантации женщина иногда снова проходит курс гормонотерапии, задача которого — поддержать беременность и минимизировать риск выкидыша. Но необходимость в этом возникает не всегда, в 60-70% случаев врачи переносят эмбрионы в естественном цикле женщины, следующем после месяца, когда проходила стимуляция и забор яйцеклеток. Это позволяет получить беременность, которая по физиологии совершенно не отличается от естественной.
Протекание беременности после ЭКО ничем не отличается от обычной беременности, да и процесс родов будет точно таким же.
Оценка эффективности
Эффективность ЭКО очень высока. Ежегодно во всем мире проводятся сотни тысяч протоколов ЭКО, и многие из них заканчиваются удачей с первой же попытки. В среднем шансы забеременеть после первого ЭКО составляют 25–50% — статистика разнится от страны к стране, от клиники к клинике. Важен возраст будущей мамы, а также «стаж» бесплодия. При диагностированном на ранней стадии бесплодии шансы забеременеть после ЭКО выше, чем через 10–15 лет с момента постановки диагноза. Именно поэтому тянуть с ЭКО не стоит.
Средний показатель успеха после первой попытки ЭКО — около 30%. При использовании замороженных эмбрионов, ооцитов и сперматозоидов статистика разнится. Так, с замороженными эмбрионами в среднем по России шансы приживаемости одного эмбриона 20%, в хороших клинках этот процент выше — 35–42%. При использовании замороженных ооцитов ситуация схожая. В случае применения криосперматозоидов никакой разницы с обычной программой нет.
Протокол ЭКО в естественном цикле, то есть без гормональной стимуляции, эффективен приблизительно в 18% случаев.
Идеальный возраст для ЭКО у женщин — до 35 лет. Если у молодых мам после ЭКО успешная беременность наступает почти в каждом третьем случае, то у женщин старше 40 лет появлением долгожданного малыша заканчивается лишь один из восьми протоколов ЭКО. После 45-ти наступление беременности маловероятно, однако шансы все же есть. В большинстве случаев успеха удается добиться при использовании донорских ооцитов, шансы на успех при этом такие же, как и в возрасте до 35 лет.
Безопасность для здоровья матери и ребенка
Хорошая новость состоит в том, что ЭКО можно проводить столько раз, сколько необходимо и сколько позволяют финансы. При отсутствии противопоказаний процедура безвредна и малотравматична. Правда, речь идет о процедуре ЭКО без предварительной гиперстимуляции — гормональная терапия нон-стоп все же чревата последствиями: здесь безопасность зависит от правильно выбранной тактики и профессионализма врачей. Сегодня риск осложнений в программах ЭКО можно свести к минимуму.
Справка
Риск осложнений при беременности и родах многократно превышает риск, связанный с проведением ЭКО.
Безопасна процедура и для зачатых таким образом детей. Российское исследование, проведенное Ассоциацией репродукции человека, в ходе которого велось долгосрочное наблюдение за 27 000 «детей из пробирки», ясно показало, что они ничем не отличаются от своих сверстников, зачатых без помощи медицины. Есть данные о том, что такие дети показывают более впечатляющие успехи в учебе, но чаще болеют. Эта корреляция легко объяснима. Большинство решившихся на ЭКО — женщины старше 30 лет с доходом выше среднего. «Малыши из пробирки» — долгожданные дети из состоятельных семей, и родители нередко проявляют гиперопеку, всерьез беспокоясь из-за каждого мелкого и даже воображаемого недомогания. К тому же такие семьи могут позволить дать детям лучшее образование, чем и объясняются их академические успехи.
Протокол экстракорпорального оплодотворения позволяет тем, у кого проблемы с зачатием ребенка, вновь обрести надежду на рождение долгожданного малыша. Современные медицинские технологии и подходы врачей обеспечивают высокий уровень эффективности процедуры. Но важно правильно подобрать клинику.
www.kp.ru
ЭКО этапы: как проходит процедура ЭКО, сколько длится процесс ЭКО
Поговорим о том, как происходит оплодотворение. ЭКО проходит семь этапов. Все этапы ЭКО мы сейчас рассмотрим.
Первый этап
Оба партнера должны пройти обследование перед ЭКО в соответствии с требованиями, принятыми законодательством РФ. Консультация репродуктолога – первое с чего начинается лечение: пара получает направления на обязательные анализы и консультации специалистов, а также, при необходимости, врач рекомендует проведение дополнительного обследования.
На этом этапе врач подбирает индивидуальный протокол лечения для данной пары, объясняет пациентам суть предстоящего лечения, информирует о возможных рисках и осложнениях на различных этапах проведения процедуры ЭКО.
Второй этап – индукция овуляции
Если по результатам обследования не выявлено никаких противопоказаний, то практически сразу после начала менструального цикла пациентка начинает получать специальные лекарства (гонадотропины). Эти препараты стимулируют развитие нескольких яйцеклеток в яичниках.
В отличие от естественного цикла, когда за один месяц созревает только один фолликул с одной яйцеклеткой, во время индукции овуляции идет рост сразу большого числа фолликулов. Много яйцеклеток нужно получить, так как не все они оплодотворятся или будут правильно развиваться в дальнейшем.
Созревание яйцеклеток занимает несколько дней. Сколько длится этот процесс, зависит от схемы стимуляции.
Контроль осуществляется при помощи УЗИ. Когда фолликулы достигнут нужного размера, а яйцеклетки практически созреют, пациентке вводится препарат (хорионический гонадотропин) для индукции овуляции.
Третий этап – получение яйцеклеток
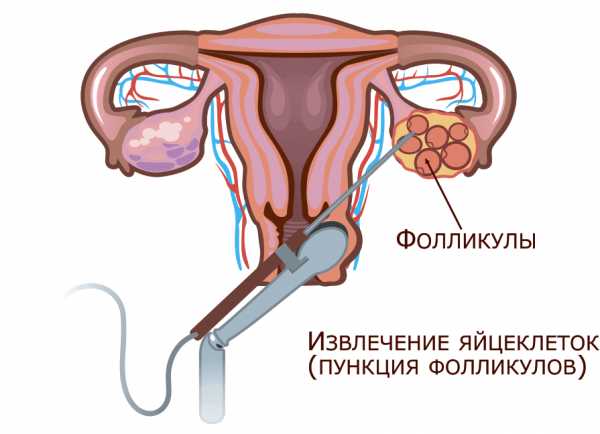 На какой день цикла делают аспирацию ооцитов, зависит от выбранного протокола ЭКО. Через 36 – 48 часов после введения хорионического гонадотропина созревшие яйцеклетки должны быть извлечены из яичников. Для этого женщине проводят процедуру по забору яйцеклеток. Эта манипуляция проводится в операционной под наркозом.
На какой день цикла делают аспирацию ооцитов, зависит от выбранного протокола ЭКО. Через 36 – 48 часов после введения хорионического гонадотропина созревшие яйцеклетки должны быть извлечены из яичников. Для этого женщине проводят процедуру по забору яйцеклеток. Эта манипуляция проводится в операционной под наркозом.
Несколько слов о том, как происходит забор яйцеклеток при ЭКО. Специальной тонкой иглой, под контролем трансвагинального ультразвука, производится пункция яичника через верхнюю стенку влагалища.
Путем последовательной пункции каждого фолликула получают все созревшие яйцеклетки. Операция длится от 10 до 20 минут. Если полученные яйцеклетки очень низкого качества, или у пациентки невозможно их получить, то можно использовать донорские ооциты.
В клинике «АльтраВита» используют яйцеклетки доноров, которые сохраняют витрификацией – современным методом криоконсервации. Замораживание происходит практически мгновенно, что наименьшим образом может сказаться на качестве замороженных клеток.
Мгновенное замораживание дает возможность избежать фазы кристаллообразования, во время которой клеточные мембраны обычно и повреждаются, чтобы этого достичь, необходимо использовать большое количество криопротекторов.
Четвертый этап – получение и обработка спермы
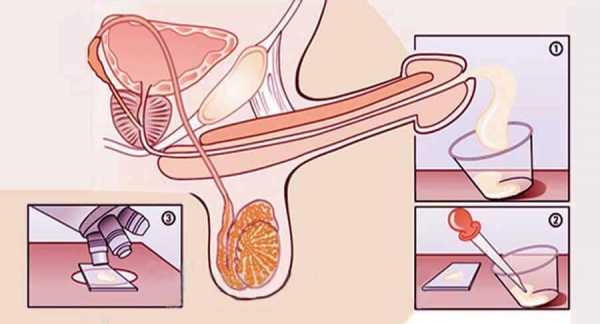
В день забора яйцеклеток у пациентки производится забор спермы у ее партнера. Сперму получают путем мастурбации, но при некоторых заболеваниях может потребоваться биопсия яичка или операция, чтобы извлечь сперму непосредственно из яичка.
Полученный образец спермы отделяется от семенной жидкости в лаборатории. При низком качестве спермы и малой подвижности сперматозоидов пациентам предлагают процедуру ЭКО с ИКСИ. А при абсолютном мужском бесплодии паре предлагается воспользоваться спермой донора. В клинике «АльтраВита» имеется крупнейший банк донорской спермы. Все доноры проходят предварительное тщательное обследование и использование их спермы абсолютно безопасно.
Пятый этап ЭКО – экстракорпоральное оплодотворение
Этот этап (собственно, процесс ЭКО) проводится в специально оборудованной лаборатории. Процедуру ЭКО проводит врач эмбриолог.
Как происходит оплодотворение?
Почти так же, как в естественных условиях, только с большей вероятностью успеха. Для того чтобы создать благоприятные условия используют специальные многоэтапные питательные среды. Они имеют различный состав, который соответствует условиям в разных отрезках маточной трубы. Чтобы полностью воссоздать процесс перехода яйцеклетки от яичника к матке, эмбриолог ежедневно осматривает эмбрионы и меняет питательную среду.
Когда получены яйцеклетки и сперматозоиды, их смешивают и помещают в первую питательную среду. Это самый распространенный способ оплодотворения. При наличии мужского фактора бесплодия могут использоваться дополнительные процедуры для наступления оплодотворения – ИКСИ, ИМСИ, насум. Их проводят под многократным увеличением специальной аппаратуры с микроманипуляторами.
За какое время оплодотворяется яйцеклетка?
Это занимает 16-18 часов, в результате чего образуется зигота, которая делится через 2-4 часа. С этого момента формируется эмбрион.
Шестой этап – культивирование эмбрионов
 Если все процессы протекают правильно, то в течение двух суток формируется четырех-клеточный эмбрион, к четвертым суткам он преобразуется в морулу, а на пятые сутки – в бластоцисту – многоклеточную структуру с полостью, содержащую жидкость внутри.
Если все процессы протекают правильно, то в течение двух суток формируется четырех-клеточный эмбрион, к четвертым суткам он преобразуется в морулу, а на пятые сутки – в бластоцисту – многоклеточную структуру с полостью, содержащую жидкость внутри.
Именно на этом этапе проводится предимплантационная генетическая диагностика (ПДГ), которая позволяет выяснить, нет ли у полученного эмбриона генетического заболевания, переданного от родителей, исключить синдром Дауна и другие хромосомные аномалии, а также узнать пол будущего ребенка.
Для проведения данного исследования требуется всего одна клетка, что практически не несет отрицательного воздействия при ее заборе на дальнейший рост и развитие эмбриона.
Данная методика дает возможность избежать подсадки аномального эмбриона, что является единственным возможным способом рождения здорового потомства у пар с генетическим вариантом бесплодия. ПДГ также рекомендуют проводить парам в возрасте, так как у них повышается риск возникновения генетических аномалий.
Передовые технологии, современное оборудование, многолетний опыт в совокупности с высококвалифицированными врачами-генетиками дают право считать клинику «АльтраВита» одной из самых лучших в проведении предимплантационной генетической диагностики.
Неоспоримым доказательством этого факта является рождение здоровых детей у пациентов клиники.
Седьмой этап – перенос эмбриона
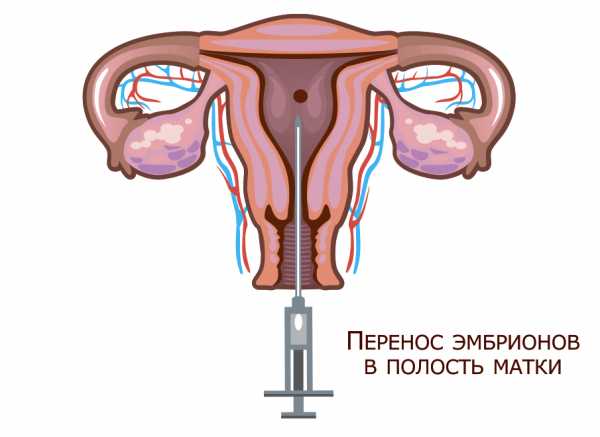 На 3-5 сутки сформировавшийся эмбрион переносят в полость матки. День переноса во многом зависит от особенностей его роста и необходимости дополнительных процедур – его определяет врач эмбриолог.
На 3-5 сутки сформировавшийся эмбрион переносят в полость матки. День переноса во многом зависит от особенностей его роста и необходимости дополнительных процедур – его определяет врач эмбриолог.
Как правило, переносят не более двух эмбрионов для избежания многоплодной беременности и предупредить связанные с этим осложнения после ЭКО. Предпочтительнее всего переносить только один эмбрион, тогда риски после ЭКО минимальны и сопоставимы с таковыми при беременности, наступившей естественным путем.
Как показывает мировая и отечественная многолетняя практика, успех наступления беременности после ЭКО практически не зависит от количества перенесенных эмбрионов и в большей мере связан с их качества.
Многоплодие несет в себе много проблем в период вынашивания беременности и родов. Вероятность осложнений возрастает с увеличением количества прижившихся в матке эмбрионов. Одной из наиболее частых проблем при многоплодии являются преждевременные роды, рождение маловесных детей или мертворождение. Процедура переноса производится амбулаторно в кабинете гинеколога и не требует обезболивания.
Если в результате ЭКО получено более одного эмбриона, остальные, которые не планируют переносить в матку, подвергают криоконсервации путем витрификации. Если первый цикл ЭКО завершился неудачей, то в следующий раз процедуру сразу начинают сразу с седьмого этапа – криопереноса.
Сохраненных при помощи мгновенной заморозки эмбрионов специальным образом размораживают, еще несколько дней культивируют и после этого переносят в матку. Есть множество исследований, показавших, что беременности после криопереноса возникают чаще, протекают благоприятнее и в большем проценте случаев заканчиваются рождением ребенка.
Вероятно, это связанно с тем, что после витрификации во время размораживания выживает большее число эмбрионов, чем при использовании медленного замораживания.
Витрифициованные эмбрионы могут храниться на протяжении десятков лет. При желании пациенты могут заключить с клиникой договор на хранение эмбрионов, чтобы впоследствии использовать, если решат иметь второго ребенка, их в новом протоколе ЭКО.
Присоединяйтесь к нам в социальных сетях! Общайтесь и задавайте свои вопросы нашим специалистам.
Что же дальше?
Одним из важных моментов при использовании ЭКО является поддержка дальнейшего развития эмбриона в матке. Для этого женщине назначаются различные гормональные препараты, в том числе прогестерон и хорионический гонадотропин. Как правило, пациентка не нуждается в постельном режиме и может вести свой обычный образ жизни с небольшими ограничениями.
Каждый протокол имеет свои особенности, а учитывая, что женщины поступают на ЭКО с разными патологиями, поддержка должна быть подобрана индивидуально, и своевременно корректироваться при наступлении осложнений. Репродуктолог объяснит на какие симптомы следует обращать внимание, поэтому нужно находиться на связи с врачом и сообщать ему обо всех опасных признаках.
Через 14 дней после переноса врач назначает проведение теста на беременность, а на 21 день – ультразвуковое исследование для подтверждения факта беременности. Если беременность подтвердилась, женщина становиться на учет.
В «АльтраВита» есть услуга по ведению беременности. Наблюдение проводится врачами, которые знают особенности ЭКО. Если пациентка хочет встать на учет по месту жительства, наши специалисты ведут беременность до окончания первого триместра совместно в врачом женской консультации.
Теперь вы знаете, как происходит оплодотворение при ЭКО и сколько длится ЭКО. Уже тысячи людей стали родителями благодаря этой процедуре. Наверняка она поможет и вам.
altravita-ivf.ru
суть ЭКО, как проходит процедура ЭКО, участие в программе ЭКО
Число бесплодных браков в нашей стране очень большое, более 15%. Официально зарегистрировано более пяти миллионов пар, которые не могут иметь детей, и их брак признан бесплодным.
Выделяется бесплодие мужское и женское. Причем растет количество бездетных пар по причинам как женского, так и мужского бесплодия. Из этого количества пар более половины нуждаются в проведении вспомогательных репродуктивных технологий. Их основой является экстракорпоральное оплодотворение. Сокращенно принято называть этот способ лечения бесплодия — ЭКО.
Что такое беременность методом ЭКО?

Беременность после ЭКО наступает в результате переноса в женскую матку эмбриона, полученного путем искусственного оплодотворения женских половых клеток мужской спермой вне тела человека.
Это очень серьезный шаг, к которому прибегает пара. Необходимо помнить, что стопроцентных гарантий успешного экстракорпорального оплодотворения никто дать не может. Успех ЭКО зависит от очень многих факторов.
Суть метода ЭКО
Суть метода ЭКО состоит в том, что нужно получить человеческий эмбрион вне организма матери, а затем его пересадить в полость матки, где будет происходить дальнейшее его развитие до самих родов.
После того как пара будет полностью обследована и готова к процедуре ЭКО, ей предстоит пройти несколько этапов этой сложной и длительной процедуры.
- Женщине проводится стимулирование суперовуляции для получения нескольких яйцеклеток. В некоторых случаях этот этап опускается.
- Получение половых клеток обоих супругов или забор донорского материала.
- Оплодотворение яйцеклеток спермой или же искусственное введение сперматозоидов под оболочку яйцеклеток.
- Перенос полученных эмбрионов (зародышей) в матку.
- Подтверждение факта беременности.
Каждый этап ЭКО имеет свои особенности и сложности.
Чем отличается ИКСИ от стандартного ЭКО?
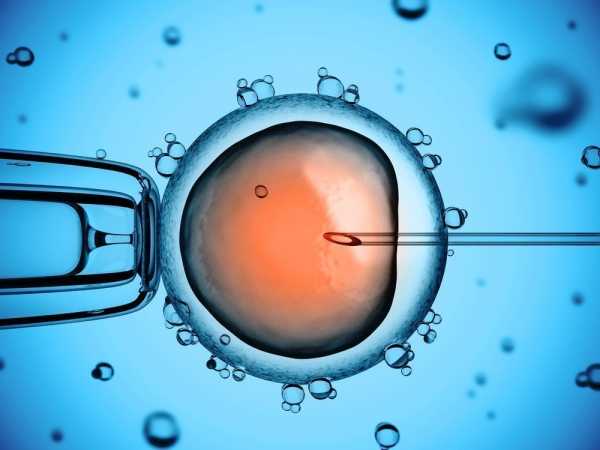
Суть стандартного ЭКО: оплодотворение яйцеклеток спермой супруга или же донора происходит вне женского организма, а затем полученный эмбрион переносится в матку матери.
Различается отдельная разновидность ЭКО, которая называется ИКСИ. Расшифровывается ИКСИ по первым буквам английской аббревиатуры ICSI — IntraCytoplasmic Sperm Injection. Особенность ИКСИ в том, что сперматозоид искусственно вводится под оболочку женской половой клетки. Для этого используют специальную микроиглу. Такой метод ЭКО позволяет стать отцами тем мужчинам, у которых выявлены качественные и количественные патологии сперматозоидов.
Важно пройти генетическое обследование мужчине перед процедурой ИКСИ. Ведь некоторые генетические аномалии как раз и мешают нормальному спермогенезу. Такое обследование делается для того, чтобы выяснить, нет ли риска передачи генетической болезни ребенку.
Иногда после неудачного ЭКО обычным способом, применение метода ИКСИ позволяет добиться положительных результатов.
Разновидности ЭКО
Когда пара, обратившаяся в лечебное учреждение по поводу бесплодия, получает вердикт от врачей, что единственным шансом стать родителями является применение вспомогательных репродуктивных технологий, перед ними встает немало вопросов. Один из них в том, какое бывает ЭКО?
ЭКО с использованием собственных половых клеток
Чаще всего при ЭКО используют половые клетки супругов, как мужские, так и женские. Этот метод наиболее популярен, так как помогает стать родителями многим парам. Причем ребенок будет генетически связан с ними.
Половые клетки забирают у обоих родителей, культивируют, при необходимости замораживают. Процесс оплодотворения контролируется эмбриологом. Полученные эмбрионы впоследствии подсаживают в матку к генетической или суррогатной матери.
ЭКО с использованием донорских яйцеклеток

Возможно проведение ЭКО с применением донорских яйцеклеток. Их используют в том случае, когда у самой бесплодной женщины невозможно забрать собственные ооциты или же, если они неполноценны, а также при некоторых генетических болезнях женщины и эндокринных заболеваниях.
Иногда к ЭКО с использованием донорских яйцеклеток прибегают после нескольких неудачных ЭКО со своими ооцитами.
Донором яйцеклеток может стать здоровая женщина в возрасте до 35 лет, у которой есть хотя бы один здоровый ребенок. Перед забором яйцеклеток ей назначаются гормональные препараты, которые стимулируют созревание нескольких ооцитов.
В некоторых случаях донором выступает родственница или подруга семьи. В других случаях донор анонимный. Будущая мама может лишь узнать ее цвет волос, глаз, антропометрические данные. О стоимости донорства яйцеклеток и деталях данной процедуры можно получить информацию в центрах репродуктивных технологий.
ЭКО с использованием донорских сперматозоидов
По желанию женщины можно использовать сперму донора для ЭКО. К этому прибегают женщины, не состоящие в браке, а также пары, у которых сперматозоиды супруга признаны неспособными к оплодотворению. Иногда в семье есть генетические болезни, которые передаются по мужской линии. В этом случае можно тоже использовать сперму донора, чтобы снизить риск рождения больного малыша.
На использование донорской спермы для ЭКО в парах, состоящих в браке, обязательно требуется письменное согласие супруга.
Донором спермы может стать здоровый мужчина в возрасте от 20 до 40 лет, который заполняет подробную анкету и проходит медицинское обследование. Предпочтение отдается внешне привлекательным донорам. Персональные данные доноров являются медицинской тайной, так же как и тех лиц, которые ею воспользовались. Информацию о том, сколько стоит донорская сперма, можно получить в клинике, занимающейся вопросами репродуктивных технологий.
ЭКО и суррогатное материнство

Суррогатное материнство предполагает перенос эмбриона ЭКО в матку женщины-добровольца. Родившийся в результате такой беременности ребенок передается своим генетическим родителям. Это закреплено законодательно.
Раньше существовал другой вид суррогатного материнства, когда генетическая мать отдавала своего ребенка (безвозмездно или за вознаграждение) бездетной паре.
Суррогатное материнство является выходом их ситуации для тех женщин, которые не могут выносить беременность самостоятельно. Иногда суррогатной матерью становится родственница пары или их близкая подруга.
Можно использовать как свои, так и донорские половые клетки для ЭКО с участием суррогатной матери. Однако сама сурмама не может быть донором яйцеклетки.
Весь комплекс психологических, юридических и медицинских услуг можно получить в клиниках суррогатного материнства, специалисты которых будут сопровождать участников этого процесса на всех этапах ЭКО.
Суррогатное материнство является очень дорогой услугой. В среднем в нашей стране материальное вознаграждение для женщины, согласившейся стать суррогатной матерью, составляет от 500 до 900 тысяч рублей. Как правило, деньги она получает не одной суммой, а ежемесячными выплатами. Обследование сурмамы, ведение беременности и родов обычно оплачиваются отдельно, помимо основного материального вознаграждения.
Подготовка к ЭКО
Пациентам, обратившимся к врачам-репродуктологам, предстоит пройти очень обширное обследование перед тем, как попасть в программу ЭКО. Не нужно бояться этих анализов и осмотров врачей, ведь возможно результаты полученных анализов и исследований помогут найти причину бесплодия и подобрать правильное и эффективное лечение. Стоит отметить, что мужчина проходит гораздо меньше обследований перед ЭКО, чем его супруга.
Учитывая большой перечень необходимых диагностических процедур перед ЭКО, стоимость их в сумме оказывается немаленькой. Поэтому есть смысл обратиться в поликлинику по месту жительства и сдать там бесплатно те анализы, которые выполняет лаборатория при данном лечебном учреждении.
Какие обследования необходимы перед процедурой ЭКО?
Перечень обследований и консультаций специалистов пред применением экстракорпорального оплодотворения может немного варьировать в разных клиниках. Врач перед ЭКО обязательно информирует об этом своих пациентов. Некоторые обследования обязательны в любом случае, другие лишь по показаниям. Кроме того, часть исследований делается только перед первым ЭКО. Другие же приходится повторять перед каждой попыткой.
Перед тем, как сдавать анализы, нужно уточнить, как долго они действительны. Сначала стоит сдать те, срок действия которых большой. В последнюю очередь сдавать те анализы, показатели которых должны быть «свежими» перед процедурой ЭКО.
Какие же диагностические процедуры чаще всего предстоит пройти будущим родителям?
- Сдать кровь на общий анализ, биохимический и гормональный профили, коагулограмму (исследование свертывания крови).
- Определить группу крови и резус-фактор.
- Исследовать кровь на вирусные гепатиты, сифилис, вирус иммунодефицита человека (ВИЧ-инфекцию).
- Определить уровни некоторых гормонов в кровотоке.
- Сдать мочу на общий анализ.
- Исследовать сперму будущего папы.
- Пройти флюорографическое обследование.
- Проверить у себя на наличие инфекций, способных впоследствии повлиять на развивающуюся беременность (мазок из влагалища, определение антител в крови, различные посевы и др.).
- Исследовать с помощью УЗИ органы малого таза, а по показаниям и другие внутренние органы и железы внутренней секреции.
- Сделать электрокардиограмму (ЭКГ).
- По показаниям назначается гистероскопия (осмотр матки изнутри с помощью специальной аппаратуры).
Консультация каких врачей перед ЭКО необходима?
Перечень специалистов, которые осматривают женщину (а иногда и мужчину) перед ЭКО варьирует в каждом конкретном случае. Осмотр каких врачей перед ЭКО чаще всего требуется при обращении к вспомогательным репродуктивным технологиям?
Осматривает пациентов на предмет хронических и острых заболеваний, корректирует лечение болезней. Направляет женщину или ее супруга при необходимости к более узким специалистам.
Выявляет заболевания у супругов, препятствующие наступлению беременности естественным путем, определяет возможность у женщины к вынашиванию малыша и др.
Консультирует будущих родителей по возможным рискам рождения ребенка с отклонениями в генетическом фонде.
Желательно пройти этих специалистов в тех клиниках, где будет делаться ЭКО, так как они имеют огромный опыт работы с пациентами по данному профилю и хорошо ориентируются в том, на что обратить особое внимание.
Стимуляция суперовуляции
В норме у женщин за один менструальный цикл созревает всего одна яйцеклетка. Редко бывает иначе. Чтобы повысить шансы на успех при ЭКО, требуется получить несколько яйцеклеток от матери. Это достигается путем применения женщиной гормональных препаратов. Называется такой процесс стимуляцией суперовуляции.
Данный этап проходит под контролем состояния внутреннего слоя матки. Выбор схемы стимуляции суперовуляции делается врачом индивидуально. Он бывает длинным и коротким по длительности. Чаще всего длительность этого этапа составляет от 8 до 12 дней.
Получение биологического материала для ЭКО

Для процедуры ЭКО требуется получение биологического материала, которым являются мужские и женские половые клетки.
Забор яйцеклеток для ЭКО осуществляет врач в стерильных условиях под обезболиванием женщины. Пациентка располагается в гинекологическом кресле. Врач вводит во влагалище специальную иглу и под контролем ультразвукового исследования пунктирует (прокалывает) фолликулы яичников.
В некоторых случаях данный способ забора биологического материала невозможен. Тогда применяется метод лапароскопии для проведения пункции фолликулов. Полученные яйцеклетки культивируются на средах с питательными веществами.
Забор спермы производится в тот же день, что и забор яйцеклеток. Это можно сделать двумя способами: мастурбация или прерванный половой акт. В случае выбора второго способа получения спермы необходимо использовать презерватив, но только без смазки и спермицидов. Иногда у мужчин нарушена способность к эякуляции. В этой ситуации сперматозоиды можно получить путем проведения пункции придатка яичка. Мужская сперма перед оплодотворением культивируется на питательной среде и подвергается центрифугированию.
После того, как половые клетки для проведения ЭКО будут получены, они отправляются в эмбриологическую лабораторию. Там происходит их очищение от примесей.
Оплодотворение можно провести в течение шести часов после получения половых клеток. Если же этого не делается сразу, то можно заморозить биологический материал. Жизнеспособность половых клеток не зависит от того, подвергались ли они заморозке. Кроме того, замораживание помогает сохранить биологический материал для последующих попыток, если первое ЭКО было неудачным.
Оплодотворение и перенос эмбрионов при ЭКО
Оплодотворение с последующим переносом эмбрионов для ЭКО являются ведущим этапом всей процедуры.
Как происходит оплодотворение при ЭКО?

При ЭКО оплодотворение яйцеклеток спермой супруга происходит вне женского организма. Поэтому детей после ЭКО нередко называют «детьми из пробирки».
Для того чтобы произошло оплодотворение при ЭКО половые клетки (яйцеклетки и раствор со сперматозоидами) помещаются в специальный контейнер с питательной средой. Этот контейнер переносится в инкубатор, в котором созданы условия, близкие к естественной среде. Спустя несколько часов происходит слияние воедино половых клеток родителей.
Если такое слияние не произошло, то сперматозоид вводится искусственным путем под оболочку яйцеклетки (ИКСИ).
Наблюдение за оплодотворенными яйцеклетками необходимо для того, чтобы выбрать самые лучшие для ЭКО. Лучшими являются те, которые хорошо делятся. Можно заморозить избытки оплодотворенных яйцеклеток (криоконсервация). Они могут пригодиться для последующих процедур, если текущее ЭКО оказалось неудачным.
На какой неделе после ЭКО эмбрионы переносятся в матку?
Для женщин, решившимся на беременность методом ЭКО, неделя переноса эмбрионов в матку является очень волнительной. Ведь, в том числе от того, насколько удачно будет проделан этот этап, зависит исход всей процедуры. На какой же неделе процедуры ЭКО производится перенос эмбрионов в матку?
Это происходит обычно на первой неделе ЭКО, точнее, на сроке развития эмбриона 3-5 суток. Стадия его развития на данном этапе называется бластоцистой. Размер зародыша в это время составляет 0,14 мм.
Такой срок выбран по результатам многочисленных исследований, указывающий на то, что именно на стадии бластоцисты при ЭКО эмбрион приживается лучше всего в организме женщины. Для того чтобы успешно произошла имплантация, нужен трофобласт, а у зародыша на стадии бластоцисты он есть.
Иногда перед переносом эмбрионов в матку при ЭКО проходит неделя после слияния половых клеток. То есть, процедура подсадки зародышей происходит на 7-8 день непосредственно после оплодотворения при ЭКО. Размер эмбриона на данном сроке составляет около 0,3 мм.
Выбор времени переноса при ЭКО эмбрионов делается индивидуально. При этом учитывается тот факт, сколько яйцеклеток удалось оплодотворить, и сколько их них продолжило свое дальнейшее деление.
Как проводится перенос эмбрионов при ЭКО в матку?
Каким же образом при ЭКО эмбрион переносится в матку? Как и любая другая процедура при ЭКО, перенос эмбрионов осуществляется в стерильных условиях с соблюдением всех санитарных правил. Женщина для подсадки эмбрионов после ЭКО располагается в гинекологическом кресле. Она находится в сознании и испытывает при этом незначительные ощущения, похожие на те, которые она уже испытывала ранее при обычном гинекологическом осмотре. Некоторые женщины описывают свои ощущения, как легкий дискомфорт.
Сначала врач вводит во влагалище гинекологические зеркала. После этого через канал шейки матки заводится катетер (тонкий и гибкий), через который происходит собственно перенос эмбрионов.
Врачи говорят будущим мамам, что самое лучшее перед ЭКО — не нервничать, расслабиться, не напрягать мышцы живота.
Чтобы шансы того, что после ЭКО наступит беременность, стали выше, после процедуры пересадки эмбрионов нужно отдохнуть и полежать пару часов. Домой женщину отпускают в тот же день, когда происходит перенос эмбрионов. Очень хорошо, если у нее будут сопровождающие и те, кто помогут ей дома отдохнуть и расслабиться.
Диагностировать беременность после ЭКО можно тогда, когда завершится имплантация зародыша в слизистую оболочку матки (в эндометрий). Это случается на второй-третий день после переноса эмбрионов. Если ориентироваться на дни менструального цикла женщины, то это происходит обычно на 7-10 день после овуляции.
Если в день имплантации эмбрионов у женщины появляются незначительные кровянистые выделения, то это нормально. Это вызвано тем, что повреждается внутренний слой матки при внедрении в него плодного яйца. Помимо выделений некоторые будущие мамы ощущают металлический привкус во рту, головокружение, слабость, легкую болезненность внизу живота. Четких доказательств, что эти ощущения вызваны имплантацией эмбрионов, нет.
Для лучших результатов ЭКО женщине рекомендуется хорошо питаться, не заниматься чрезмерными физическими нагрузками, больше отдыхать, высыпаться, носить свободную одежду, воздержаться от принятия ванны. Если соблюдать все рекомендации врачей, ЭКО с большей вероятностью будет успешным.
Достоверным признаком того, что беременность после ЭКО наступила, является повышение концентрации хорионического гонадотропина человека (ХГЧ) в крови будущей мамы.
Сколько эмбрионов после ЭКО переносятся в матку?

Чтобы с наибольшей долей вероятности наступила после ЭКО беременность, в матку подсаживают несколько эмбрионов. Существуют рекомендации, свидетельствующие о том, что не стоит переносить в матку больше четырех эмбрионов после ЭКО. Это обусловлено тем, что после ЭКО беременность несколькими плодами чревата осложнениями.
Помимо этого, редукция эмбрионов после ЭКО, которые являются лишними, — не безопасная процедура, а грозящая осложнениями. Как правило, в России в матку осуществляется перенос после ЭКО двух эмбрионов.
Редукция эмбрионов после ЭКО
Процедура ЭКО подразумевает под собой подсадку нескольких эмбрионов женщине в большинстве случаев. Чаще всего переносят два эмбриона. В том случае, если определится развитие более трех эмбрионов после ЭКО в матке, то делается операция удаления лишних зародышей. По-другому этот процесс называется редукцией эмбрионов. Чем больше плодов развивается в матке, тем больше риск, что дети после ЭКО рождаются недоношенными и с отклонениями в состоянии здоровья. То есть, редукция эмбрионов при ЭКО, является мерой вынужденной, направленной на оптимизацию течения многоплодной беременности.
Идет постоянное совершенствование метода редукции лишних эмбрионов для того, чтобы снизить число осложнений после этой процедуры. Делается это в первом триместре беременности.
Сначала лишние зародыши извлекали из полости матки через ее шейку. Редукции подвергалось то плодное яйцо, которое находилось в матке ниже остальных. Но этот способ отличался травматичностью и большим числом осложнений.
Сейчас используют другие способы удаления лишних зародышей из матки. Сделать это можно через задний свод влагалища (трансвагинально) или же через переднюю брюшную стенку (трансабдоминально).
Специальная аппаратура помогает контролировать столь ответственный процесс.
После ЭКО суть процедуры редукции эмбрионов состоит в том, что длинной иглой введенной в полость матки, необходимо разрушить органы грудной клетки эмбриона до полной остановки работы его сердца.
Отличается ли эмбрион естественного зачатия от эмбриона при ЭКО?

Этот вопрос волнует многих будущих родителей. На самом деле, отличий между эмбрионом, образовавшимся после естественного зачатия, и эмбрионом после ЭКО нет. Но стоит учесть тот факт, что для ЭКО в некоторых случаях используются изначально неполноценные половые клетки. Эта неполноценность при ЭКО встречается чаще, чем при обычном зачатии. Поэтому эмбрионы после ЭКО с чаще имеют пороки развития и хромосомные аномалии по сравнению с зародышами от естественного зачатия.
Что такое предимплантационная диагностика?
Можно ли заранее предугадать, будут ли дети после ЭКО у пары здоровыми? На 100% предсказать это невозможно. Однако существует предимплантационная диагностика эмбрионов при ЭКО, которая проводится перед тем, как переносить их в полость матки. Эта диагностика позволяет определить наличие или отсутствие у эмбрионов серьезных генетических отклонений.
После того как стали применять этот метод обследования эмбрионов, число спонтанных прерываний беременности после ЭКО стало значительно ниже среди тех семейных пар, где один из генетических родителей является носителем патологического гена, вызывающего хромосомные отклонения, по сравнению с теми парами, которые имеют аналогичные проблемы, но не воспользовавшиеся услугой предимлантационной диагностики.
Участие в программе ЭКО

Безуспешные попытки завести ребенка естественным образом толкают родителей на столь ответственный шаг — обращение к вспомогательным репродуктивным технологиям. Программа ЭКО многоступенчатая, и требует вовлечения в процесс многих специалистов.
В большинстве центров репродуктивных технологий работают следующие специалисты: акушеры-гинекологи, эмбриологи, эндокринологи, урологи, андрологи и репродуктологи. Эти специалисты постоянно учатся, развиваются и обмениваются опытом, чтобы дать шанс отчаявшимся бездетным парам познать радость материнства и отцовства.
Показания к участию в программе ЭКО
Для того чтобы женщине можно было сделать ЭКО, к этой процедуре у нее должны быть строгие показания, такие как:
- Нарушение проходимости маточных труб или их отсутствие, что привело к бесплодию.
- Неэффективность лечения бесплодия другими методами или в той ситуации, когда проще сделать ЭКО, чем лечить его причину.
- Иммунологические причины бесплодия: выявление антиспермальных антител.
- Невозможность мужчины зачать ребенка естественным способом, когда требуется проведение метода ИКСИ.
- Отдельные заболевания женских половых органов, ставшие причиной бесплодия, К ним относятся синдром поликистозных яичников, эндометриоз и другие болезни,
Противопоказания к процедуре ЭКО

Как и к любой медицинской процедуре, к ЭКО есть противопоказания:
- Наличие у женщины аномалий матки, при которых эмбриону после ЭКО невозможно прикрепиться к эндометрию.
- Наличие злокачественных новообразований в организме на момент обращения и в анамнезе (в прошлом).
- Доброкачественные опухоли, которые располагаются в матке или в яичниках.
- Наличие текущих воспалительных процессов в организме, обострение хронических болезней.
- Некоторые болезни внутренних органов, при которых вынашивание беременности не рекомендуется вообще.
- Некоторые психические болезни матери.
Какие бывают осложнения процедуры ЭКО?
Экстракорпоральное оплодотворение имеет осложнения, как и любое другое вмешательство в организм человека. К отрицательным эффектам ЭКО можно отнести следующее:
- В некоторых случаях отмечаются аллергические реакции на лекарства, используемые для стимуляции яичников.
- Высокая частота развития многоплодных беременностей, которые имеют свои особенности течения.
- Развитие кистозных образований в яичниках вследствие их гиперстимуляции. Помимо этого часто возникают обменные и электролитные нарушения, сосудистые реакции, проблемы в системе свертывания крови и другие патологии.
- Развитие внематочной беременности (до 5% случаев).
Как принять участие в программе ЭКО?
Чтобы принять участие в программе ЭКО можно непосредственно обратиться в центр репродуктивных технологий, где пара сможет пройти полный комплекс обследований, узнать о причинах бесплодия и о том, возможно ли в их ситуации ЭКО, и какова вероятность его эффективности. Такой способ удобный, занимает меньше времени, но он самый затратный.
Можно принять участие в программе ЭКО другим способом. Это дешевле, но дольше по времени. Сначала нужно посетить женскую консультацию по месту жительства, пройти там максимально возможное количество исследований, требующихся при обращении в центры репродуктивных технологий. Затем обратиться в центр ЭКО уже с готовыми результатами анализов. Лечащий гинеколог подскажет, в какой центр лучше всего обратиться в каждом конкретном клиническом случае.
Можно ли сделать ЭКО бесплатно?

Программа ЭКО включает в себя большой перечень процедур и этапов, которые очень дорогие и не по карману многим семьям. Бывает ли бесплатное ЭКО? Законодательно в нашей стране существует бесплатное ЭКО по федеральной программе квот.
Еще три года назад бесплатно можно было сделать ЭКО тем парам, где бесплодие было вызвано только трубным фактором у женщин. Причем женщина должна была состоять в зарегистрированном браке. Лишь несколько центров в России участвовало в такой программе ЭКО. Естественно очередь на бесплатное ЭКО в таких центрах была большой.
С 2013 года бесплатное экстракорпоральное оплодотворение делается по полису обязательного медицинского страхования (ОМС). Условия стали проще, программа ЭКО стала более доступной, а именно:
- Можно участвовать в программе ЭКО бесплатно парам с разными формами мужского и женского бесплодия. Исключение составляют сложные смешанные формы и бесплодие с невыясненной причиной.
- Не обязательно состоять в официальном браке. Теперь бесплатно могут сделать ЭКО даже одинокие женщины и те пары, в которых один из партнеров является носителем вируса иммунодефицита человека.
- Выбор центров для бесплатного ЭКО стал шире. Теперь это делается в любом центре, который заключил договор с фондом обязательного медицинского страхования.
Кроме того, бесплатно можно сделать ЭКО по федеральной квоте. Однако тут можно столкнуться с некоторыми препятствиями. Во-первых, очередь на ЭКО по квоте может растянуться на несколько лет. Во-вторых, дается лишь одна попытка на одну квоту. Хотя потом пациентка снова сможет подать документы на получение квоты.
Некоторые женщины участвуют бесплатно в программах ЭКО за счет благотворительных конкурсов.
Основные этапы пары, чтобы попасть на ЭКО за счет средств ОМС:
- Посетить женскую консультацию, получить оттуда выписку из истории болезни, а также заключение врачебной комиссии о том, что пациентка нуждается в проведении процедуры ЭКО.
- Отправить пакет документов в региональную Комиссию по отбору пациентов, которые нуждаются в проведении процедуры ЭКО, за счет средств обязательного медицинского страхования.
- Выбрать центр репродуктивных технологий, который работает в рамках настоящей программы. Перечень центров предоставляет Комиссия по отбору пациентов. Место проживания и прописки не играет роли.
- Обратиться в выбранную клинику и обсудить детали предстоящей программы.
Стоит помнить, что бесплатно делаются лишь основные этапы программы ЭКО. Все дополнительные и вспомогательные манипуляции оплачивает пациент.
От чего зависит стоимость ЭКО?
Материальная составляющая процедуры ЭКО вызывает много вопросов у будущих родителей: какова стоимость ЭКО и от чего она зависит.
Что главным образом влияет на стоимость ЭКО?
- Выбор центра вспомогательных репродуктивных технологий. Играет роль и то, где географически расположен этот центр. Лучшее ЭКО делается в крупных столичных и областных центрах.
- Оснащенность этого центра и профессионализм врачей. Чем выше уровень клиники, тем больше шансов, что первое ЭКО окажется удачным, хотя это будет дороже, чем в других клиниках.
- Вид ЭКО. Будет ли это стандартное экстракорпоральное оплодотворение или же ИКСИ. Стоимость ЭКО при использовании ИКСИ увеличивается.
- Использование донорского биологического материала повышает стоимость ЭКО.
- Стоимость гормональных препаратов для стимуляции овуляции. Чем современнее препарат, тем он дороже. Однако и шанс того, что первое ЭКО после приема этих средств принесет положительный результат тоже больше.
- Будет ли проводиться предимлантационная диагностика эмбрионов?
- Играет роль также стоимость анализов и дополнительных обследований пары перед процедурой.
Таким образом, финальная стоимость ЭКО зависит от множества факторов. Поэтому уточнять ее лучше всего непосредственно в центре репродуктологии в каждом конкретном случае.
Примерная стоимость некоторых процедур и этапов ЭКО (может варьировать в разных клиниках):
- Первичное обращение к врачу репродуктологу стоит примерно 1-6 тысяч рублей.
- Стоимость препаратов для гормональной стимуляции различная, иногда достигает 80-90 тысяч рублей.
- Непосредственно экстракорпоральное оплодотворение стоит от 30 до 50 тысяч рублей. Метод ИКСИ обойдется дороже на 20-30 тысяч рублей.
- Перенос эмбрионов в матку обойдется в 50-80 тысяч рублей.
- Предимлантационная диагностика эмбрионов стоит также немало, достигая 50-90 тысяч рублей.
Существует ли очередь на ЭКО?
Очередь на ЭКО зависит от того, платно или бесплатно планирует его делать пара. При бесплатном ЭКО очередь может варьировать от месяца от нескольких лет. Очередь на ЭКО по полису ОМС отличается в разных центрах. Зависит эта очередь от того, насколько велико финансирование каждого конкретного центра и сколько бесплатных циклов экстракорпорального оплодотворения запланировано на год вперед.
Узнать информацию об этом можно непосредственно в конкретно выбранном центре, а также почитав отзывы пациентов на официальных сайтах данных медицинских учреждений.
Что делать, если первое ЭКО не принесло результата?

Неудачное ЭКО не означает того, что можно сдаться и бросить затею стать настоящими родителями. Зачастую приходится бороться годами и пробовать применить метод ЭКО несколько раз прежде, чем у пары родится малыш.
Неудачное ЭКО — это довод в пользу того, что будущих родителей нужно еще раз обследовать и как следует подготовить.
После того, как попытка ЭКО оказалась неудачной, необходимо снова встретится с врачом-репродуктологом и обсудить важные моменты, поискать причину неудачи. Особое внимание при анализе случившегося уделяется следующим моментам:
- Насколько правильно была подготовлена пациентка к ЭКО? Не было ли обострения хронических болезней на момент проведения процедуры?
- Насколько хорош был ответ организма на стимуляцию яичников? Есть ли смысл попробовать другую схему?
- Сколько яйцеклеток было оплодотворено? Насколько активны были сперматозоиды? Нет ли показаний для применения метода ИКСИ?
- Насколько хорошо шло развитие полученных эмбрионов?
- Каково было состояние эндометрия на момент переноса эмбрионов?
- Была ли имплантация эмбрионов, судя по тесту ХГЧ?
- Какие еще обследования стоит повторить или сделать впервые перед следующей попыткой ЭКО?
- Требуется ли лечение каких-либо состояний у пациентки перед следующей попыткой ЭКО?
- Что стоит изменить в схеме ЭКО при повторной попытке, и когда ее можно начинать?
Большинство врачей не рекомендуют прибегать к повторной попытке ЭКО раньше трех месяцев после неудачи, хотя это можно делать и раньше (уже через месяц). Дело в том, что каждой паре нужно время, чтобы психологически пережить неудачу, собраться с силами на новую попытку.
Иногда следующая попытка ЭКО отодвигается на более длительный срок, что связано с диагностикой и лечением выявленных вновь проблем. Некоторые пары не скоро решаются на еще один шаг по материальным причинам.
Как часто попытка ЭКО оказывается неудачной?
Попытка ЭКО становится неудачной очень часто. В среднем, лишь у каждой четвертой пары после проведенного ЭКО появляется на свет малыш. В некоторых клиниках эффективность ЭКО достигает 50% и выше.
Известны случаи, когда женщине удавалось забеременеть естественным путем после неудачных попыток ЭКО или на этапе подготовки к процедуре.
Беременность и роды при ЭКО

Беременность после ЭКО имеет свои особенности, о которых должна знать каждая женщина, решившаяся на этот непростой шаг.
Особенности беременности после ЭКО
К особенностям течения беременности после ЭКО относят следующее:
- Нередко беременность спонтанно прерывается на раннем сроке. Примерно четвертая часть всех беременностей (иногда даже больше), наступивших после экстракорпорального оплодотворения, заканчивается именно таким образом.
- Во время вынашивания ребенка повышается риск развития инфекционно-воспалительных процессов.
- Если приживутся все эмбрионы после ЭКО, то беременность будет многоплодной (двойнями, тройнями). При вынашивании нескольких малышей организм матери испытывает колоссальные нагрузки. Из-за этого часто обостряются хронические болезни, присоединяются гестозы, возникает плацентарная недостаточность и наслаиваются прочие патологические процессы и обменные нарушения.
- При наличии у матери слабости шейки матки (истмико-цервикальная недостаточность) повышается риск рождения маловесных и недоношенных детей после ЭКО.
- В том случае, если в оплодотворении при ЭКО взаимодействовали «неполноценные» половые клетки, то выше риск, что дети могут родиться с врожденными пороками развития или хромосомными аномалиями.
Особенности родов после ЭКО?

Какое родоразрешение является лучшим после ЭКО? Этим вопросом задаются практически все родители, воспользовавшиеся услугами репродуктивных технологий. Однозначный ответ дать невозможно, ведь способ родоразрешения врач после ЭКО выбирает исходя из индивидуальных особенностей пациентки, ее возраста, длительности бесплодия, а также от того, как протекала вся беременность в целом.
Однако большинство детей после ЭКО появляются на свет благодаря операции кесарева сечения. Это обусловлено тем, что часто беременн
medaboutme.ru
Как делают ЭКО, этапы процедуры / Mama66.ru
Экстракорпоральное оплодотворение настолько прочно вошло во врачебную практику, что о существовании такого метода знают даже далекие от медицины люди. Однако несмотря на это, мало кто из будущих мам и пап, впервые готовящихся стать эко-родителями, могут точно объяснить, как происходит процедура ЭКО.

Так что же на самом деле представляет собой процесс появления «ребенка из пробирки»?
Что такое ЭКО
Аббревиатура ЭКО содержит в себе 2 слова: «экстракорпоральное» и «оплодотворение». Термин «экстракорпоральное» означает «происходящее вне тела (организма)», то есть слияние женской и мужской половых клеток происходит не в организме будущей мамы, а в лабораторных условиях – «в пробирке».
Совокупность всех лечебных назначений и манипуляций, которые необходимы для успешного искусственного оплодотворения, развития эмбриона и его имплантации, называется протоколом ЭКО.
В зависимости от того, как происходит ЭКО, протоколы можно разделить на 2 крупные группы.
- ЭКО в естественном цикле, при котором используются только яйцеклетки, образовавшиеся в результате естественного менструального цикла.
- ЭКО со стимуляцией яичников, если женские половые клетки получают с помощью стимулирования множественной овуляции лекарственными препаратами.
В свою очередь, протоколы ЭКО со стимуляцией яичников в зависимости от применяемой схемы делятся на несколько видов:
- супердлинный протокол, при котором будущая мама на первом этапе с помощью специальных препаратов (диферелин, бусерин) вводится в искусственный климакс, длящийся от 2 до 6 месяцев;
- длинный, который начинается на 21—25 сутки менструального цикла и подразумевает применение агонистов гонадотропин-резилинг гормона для управления функцией яичников;
- короткий, не предполагающий регуляторную фазу и начинающийся на 3 день цикла непосредственно со стимуляции яичников;
- японский протокол (протокол Терамото), при нём используются минимальные дозы гормональных препаратов;
- криопротокол состоит из 2 этапов – на первом получают эмбрионы и их криоконсервируют, а на втором (после тщательной подготовки эндометрия) производят подсадку. Подробнее о протоколах ЭКО →
Для кого предназначено ЭКО

Экстракорпоральное оплодотворение является одним из крайних методов преодоления бесплодия. Поэтому показанием к нему является невозможность семейной пары зачать малыша естественным путём при безуспешности других методов лечения мужской и женской инфертильности.
Поскольку в протоколе экстракорпорального оплодотворения используются лекарственные препараты, оказывающие серьезную нагрузку на весь организм будущей мамы, а также предъявляются строгие требования к качеству полученных яйцеклеток и сперматозоидов, то большое внимание уделяется наличию противопоказаний к ЭКО со стороны будущих родителей.
Если отец или мать имеют заболевания или состояния, препятствующие проведению процедуры, семейной паре может быть отказано в этом методе и предложено альтернативное решение, например, суррогатное материнство.
В законодательно установленном перечне противопоказаний к ЭКО нет пункта о допустимом возрасте будущих родителей, поэтому мам часто волнует вопрос, до какого возраста делают ЭКО. Достижения современной медицины позволяют познать радость материнства женщинам и в возрасте 50 лет.
Все зависит от исходного состояния женского здоровья и реакции организма на вводимые препараты. Однако следует иметь в виду, что после 40 лет шансы на удачное завершение протокола резко падают.
Как происходит экстракорпоральное оплодотворение
Этапы процедуры ЭКО могут быть разделены на 2 больших блока.
- Дополнительные, которые изменяются в зависимости от вида протокола.
- Основные, подразумевающие непосредственное проведение искусственного оплодотворения.
Дополнительные процедуры
ЭКО в естественном цикле
Для ЭКО в естественном цикле не используются препараты, стимулирующие суперовуляцию. Репродуктолог получает ровно столько яйцеклеток, сколько заложено природой в конкретном цикле.
ЭКО со стимуляцией
В зависимости от типа протокола, дополнительными этапами могут служить следующие процедуры.
Искусственный климакс в супердлинном протоколе
Это состояние, при котором с помощью особых препаратов – агонистов гонадотропин-релизинг гормонов – подавляется работа как гипофиза, так и яичников. При этом доминантные фолликулы в яичнике не растут. Длительность этапа от 2 до 6 месяцев, в зависимости от состояния здоровья будущей мамы.

Главным показанием к назначению супердлинного протокола и, соответственно, искусственного климакса, является эндометриоз.
Контроль над работой яичников в длинном протоколе
Этап входит в классический (длинный) протокол ЭКО и заключается в подавлении функции яичников и гипофиза с целью дальнейшей стимуляции суперовуляции. В длинный протокол, как правило, вступают на 21—25 день менструального цикла.
Стимуляция суперовуляции
Главная цель протокола ЭКО со стимуляцией заключается в получении как можно большего числа зрелых яйцеклеток. Поскольку природа заложила в женщине способность к созреванию 1 (максимум 2—3) яйцеклетки, роль стимулятора берут на себя гормональные препараты, которые вводятся будущей маме с 3—5 дня цикла. В результате созревает до 25 доминантных фолликулов. Одновременно с яйцеклетками созреванию подвергается и эндометрий, который примет будущего малыша.
Основные этапы ЭКО
Эти этапы остаются неизменными при любых протоколах ЭКО. Они включают в себя медицинские манипуляции, следующие друг за другом в строгой последовательности:
- Укол триггерной (провоцирующей) дозы препарата ХГЧ.
- Пункция зрелых фолликулов.
- Непосредственное слияние яйцеклетки и сперматозоида путём «естественного» экстракорпорального оплодотворения или с помощью ИКСИ.
- Подращивание полученных зародышей.
- ПГД – предимплантационная генетическая диагностика.
- Перенос эмбриона в матку.
- Назначение гормональной поддержки.
- Имплантация.
- Тест на беременность на 14 ДПП (день после переноса).
Самым важным в процедуре ЭКО является получения зрелых яйцеклеток. Необходимо чтобы все доминантные фолликулы, развившиеся в естественном цикле или при стимуляции, созрели одновременно, и женские половые клетки находились на одинаковой стадии развития.

Упорядочить этот процесс помогает введение триггерной дозы препарата гормона ХГЧ ровно за 36 часов до предполагаемой пункции. Критерием наступления нужного момента является диаметр доминантных фолликулов, он должен быть 20—23 мм.
Пункция зрелых фолликулов
Через 34—36 часов после введения триггерной дозы ХГЧ будущей маме проводится пункция фолликулов. Это небольшое хирургическое вмешательство, во время которого через прокол в стенке влагалища специальной полой иглой, помещенной на головке УЗИ-датчика и подсоединенной к насосу, пунктируются все зрелые фолликулы и забирается фолликулярная жидкость, содержащая яйцеклетки. Подробнее о пункции фолликулов →
В этот же момент муж (партнер) сдаёт к клинике сперму, а при использовании донорских сперматозоидов производится их разморозка.
Искусственное оплодотворение
Если количество и качество сперматозоидов хорошее, то в ходе процедуры ЭКО они вместе в полученными яйцеклетками помещаются в пробирку с особой питательной средой, а затем переносятся в термостат (аппарат, поддерживающий строго заданную температуру и влажность), где в течение 24—48 часов происходит процесс оплодотворения.
Если сперма не удовлетворяет критериям по качеству или количеству, то для оплодотворения яйцеклетки используется технология ИКСИ – интрацитоплазматическая инъекция, другими словами, искусственное введение одного сперматозоида внутрь яйцеклетки.
Подращивание полученных зародышей
Если оплодотворение прошло успешно, то получившиеся зародыши подращиваются в питательной среде в инкубаторе до 3—5-дневного возраста, это необходимо для того, чтобы эмбриолог смог оценить способность к делению, жизнеспособность и качество полученных эмбрионов.
Всем полученным зародышам присваивается категория качества, которая теоретически прогнозирует общий успех ЭКО. Самые лучшие эмбрионы отбираются для подсадки, а остальные по желанию родителей криоконсервируются.
Предимплантационная генетическая диагностика
Процедура, стоимость которой не включается в общую сумму протокола ЭКО и оплачивается будущими родителями отдельно. Она является обязательной в том случае, если мать, отец, оба родителя или ближайшие родственники страдают какими-либо наследственными заболеваниями. А также тогда, когда в семье уже имеются больные дети с генетическими аномалиями, при частых замерших беременностях, выкидышах на ранних сроках, многочисленных неудачных попытках ЭКО (3 и более).

ПГД позволяет отобрать для подсадки только самых здоровых эмбрионов.
Перенос эмбриона в матку
В соответствии с современным законодательством в сфере репродуктивных технологий женщинам, не достигшим 40 лет, в матку подсаживается не более 2 эмбрионов. Это позволяет избежать многоплодной беременности и связанных с этим проблем ЭКО.
Если будущая мама 40 лет и старше, то осуществляется перенос 3 зародышей, так как шансы на имплантацию всех эмбрионов значительно ниже.
Многих женщин волнует вопрос, больно ли делать ЭКО, а в частности, процедуру подсадки эмбриона. Это безболезненная манипуляция, активная фаза которой длится не боле 5 минут. Эмбрион помещается в полость матки с помощью тончайшего катетера, который легко проникает через шеечный канал внутрь органа.
После переноса желательно полежать минут 30, а затем в течение первых 48 часов избегать стрессов и физических нагрузок.
Назначение гормональной поддержки
После того как эмбрион подсажен в матку, будущей маме назначается поддерживающая терапия препаратами гормона прогестерон. Он улучшает качество эндометрия, ускоряет имплантацию, предохраняет матку от тонуса.
Прогестерон назначается в виде вагинальных капсул, вагинального геля, уколов.
Имплантация
Имплантация – прикрепление зародыша к стенке матки. В отличие от зачатия естественным путём для ЭКО характерна поздняя имплантация, то есть зародыш может прикрепиться только на 9—10 ДПП, а не на 6 сутки от момента оплодотворения, как при обычной беременности. Подробнее об имплантации при ЭКО →
Тест на беременность
Как правило, на 14 ДПП будущая мама сдаёт анализ крови на уровень ХГЧ. О наступившей беременности говорит уровень более 80 единиц. При положительном результате кровь пересдается в динамике для отслеживания развития эмбриона.
Вот краткое описание того, как делают ЭКО в любой клинике репродукции человека. Конечно же, каждая пациентка уникальна, и врач может вносить некоторые изменения в схему введения протокола экстракорпорального оплодотворения. Однако знание основных этапов ЭКО поможет будущим родителям лучше подготовиться к процедуре и легче её перенести.
Автор: Одемиш Гульнара Наильевна, акушер-гинеколог
Советуем почитать: Пункция яичка при ЭКО. Для чего она проводится, как подготовиться мужчине, и какие осложнения могут возникнуть после процедуры
mama66.ru
ЭКО: этапы проведения, осложнения, стоимость
Экстракорпоральное оплодотворение (ЭКО) процедура, помогающая становиться родителями людям, неспособным зачать ребенка по медицинским показаниям. Популярный метод лечения трубного бесплодия. В полость матки прикрепляется эмбрион, получившийся от искусственного соединения генетических материалов женщины и мужчины. Метод эффективен до 40% случаев. Об этапах процедуры, возможных осложнениях расскажет статья.
Экстракорпоральное оплодотворение что это 
Для семейных пар, неспособных зачать ребенка естественным путем, эко оплодотворение является спасением. Происходит стимулирование процесса овуляции, взятие пункции фолликулов (извлечение яйцеклеток). Подготавливается мужской генетический материал. В специальном растворе происходит слияние яйцеклетки и сперматозоида. Через несколько дней специалисты имеют от 2 эмбрионов для дальнейшего проведения процедуры оплодотворения.
После качественного отбора происходит прикрепление эмбриона в полость матки, выполняется оно без обезболивания. Женщины, проходившие данный этап, говорят лишь о неприятных ощущениях. Выполняется прикрепление с помощью специального пластичного катетера. После проведения процедуры женщина без медицинских показаний на госпитализацию (сохранение беременности) отпускается домой, где может вести обычный образ жизни будущей мамы.
На успешность проведения экстракорпорального оплодотворения влияет несколько факторов:
- общее состояние здоровья женщины;
- возраст мужчины и женщины;
- качество семенной жидкости;
- опытность врачей-репродуктологов;
- современность оборудования, приборов, используемых при проведении процедуры.
Беременность после искусственного оплодотворения не отличается от обычной, развившейся в результате естественных процессов. Первые признаки положения можно заметить через 2 недели после прикрепления эмбриона к полости матки.
Сколько стоит ЭКО
Немаловажным является вопрос, сколько стоит метод ЭКО, когда семейные пары решаются на его проведение. Большую роль играет, как происходит оплодотворение. Существует несколько видов ЭКО. Самым дешевым будет искусственная инсеминация, когда оплодотворение происходит с помощью внедрения спермы в полость матки. Стоимость процедуры варьируется от 1 до 7 тыс. рублей. Сумма указана без учета предварительной терапии. Если требуется лечение, цена увеличивается, как правило, до 20-25 тыс. рублей.
Стандартное ЭКО является самым дорогим методом. Все этапы обойдутся семейной пары от десятки тысяч рублей. Платить необходимо за гормональную терапию, получение созревших яйцеклеток, перенос эмбриона, медикаментозное лечение. Общая сумма варьирует от 150 до 300 тыс. рублей.
Этапы проведения процедуры
ЭКО (экстракорпоральное оплодотворение) состоит из нескольких этапов. На каждом женщине и мужчине необходимо посещать клинику, выполнять рекомендации специалистов. Важной является подготовительная стадия, обследование. От нее зависит успешность последующих процедур.
Обследование 
Подготовка на этапе обследования заключается в постановке бесплодия, определения функционирования яичников, активности сперматозоидов. Женщине необходимо пройти:
- осмотр гинеколога, общую диагностику;
- УЗИ органов малого таза;
- анализы на ВИЧ, биохимию, резус-фактор, группу крови;
- гистероскопию или гистеросальпингографию;
- взятие мазка, исследование цервикального канала;
- цитологические исследования;
- осмотр и терапевта.
Мужчине нужно сдать анализы на инфекции, передающиеся половым путем, спермограмму, развернутый анализ крови, определить гормональный профиль. Устанавливается также резус-фактор, группа крови.
Стимуляция овуляции
Овуляция происходит в результате гормональной стимуляции. Для ее проведения требуется определенный список медикаментов. Они стимулируют рост и развитие фолликулов. Стимуляция овуляции может проходить вне стационара, постоянного посещения клиники. Женщина самостоятельно проводит инъекции в домашних условиях. На данный этап уходит около 14 дней.
Пункция яичников и оплодотворение
Проведение пункции яичников проходит под местной анестезией через 34-36 часов после введения ХГЧ. Он необходим для стимуляции роста эндометрия, улучшения кровотока в матке. После пункции происходит слияние сперматозоида и яйцеклетки в пробирке со специальной жидкостью для развития эмбрионов. Процесс происходит под пристальным вниманием эмбриологов.
ЭКО включает зачатие, проведение оплодотворения на 3-4 день после соединения мужской спермы и женских яйцеклеток. Начинается этап предимплантационной подготовки.
Культивирование эмбрионов
Происходит перед переносом эмбрионов в матку. Современные технологии помогают оценить генетические предрасположенности каждого эмбриона, пол будущего ребенка. Посредством предимплантационной диагностики для подсадки выбирается лучший эмбрион.
Подсадка эмбрионов 
Чтобы возникла беременность, медики подсаживают эмбриона в полость матки или переносят в маточные трубы (при показаниях). Происходит процедура при естественном цикле женщины. Как правило, прикрепление эмбриона происходит на 12-14 день цикла. За состоянием организма женщины следят посредством УЗИ. Выбирается наиболее благоприятный момент для проведения подсадки. Выполняется она безболезненно, не требует анестезии.
Беременность
На этапе развития беременности женщине следует принимать медикаменты, помогающие после оплодотворения сохранить плод. Терапия позволяет:
- сохранить жизнеспособность зародыша;
- увеличить эндометрий для лучшего прикрепления;
- снизить риск возникновения гипертонуса матки.
Женщине после наступления беременности следует вести контроль за уровнем гормонов крови. При многоплодной беременности семейная пара решает об удалении или оставлении остальных эмбрионов.
Роды
Родовая деятельность после ЭКО не отличается от обычной. Единственное, на что обращают внимание врачи – хронические патологии, в результате которых наступило бесплодие. Они могут стать показанием к кесареву сечению, либо не оказывать влияние на процесс родов.
Основные технологии
Зачатие происходит с помощью двух технологий ЭКО – ИКСИ и in vitro. Первый метод применяется при плохих показателях спермограммы мужа, когда зачатие невозможно по причине минимальной подвижности сперматозоидов. Происходит искусственное осеменение. В фаллопиеву трубу, с помощью специальных инструментов вводят семенную жидкость.
Вторая технология используется при непроходимости труб у женщин, эндометриозе, других патологий, мешающих естественному оплодотворению. В искусственных условиях происходит сливание сперматозоида и яйцеклетки. В результате медики получают готовый эмбрион, в дальнейшем его пересаживают в матку.
Осложнения после искусственного оплодотворения 
Методика экстракорпорального оплодотворения имеет осложнения. Они встречаются в среднем в 12% случаев. Среди распространенных осложнений встречаются:
- синдром гиперстимуляции яичников;
- аллергическая реакция на препараты;
- многоплодная беременность;
- преждевременные роды;
- выкидыши;
- внематочная беременность.
Опасно для женщины первое и последнее осложнение. Они могут привести к смерти пациентки.
Государственная программа ЭКО
Ежегодно на проведение бесплатной операции по ЭКО переводятся денежные средства. Стоимость процедуры по государственной программе составляет 106 тыс. рублей. Сумма выдается льготным категориям граждан, вставших на очередь по программе. Однако иногда средств не хватает на покрытие всех расходов, тогда переизбыток средств приходится доплачивать о личного кармана.
С 2014 года в программе участвуют:
- пары, проживающие в гражданском браке, не оформившие официально отношения;
- люди с ВИЧ;
- однополые партнеры;
- одинокие женщины.
По полису ОМС любой желающий, подходящий по программе, может встать в очередь для проведения ЭКО. Ждать, как правило, приходится долго., поэтому многие пары решаются на платные услуги. Проводить льготное оплодотворение могут только по медицинским показаниям.
В стоимость государственной программы по льготному ЭКО входят:
- стимулирование овуляции;
- пункция фолликулов;
- культивация эмбрионов;
- транспортировка.
Обследование, лечение перед проведением оплодотворения в программу не входят.
ЭКО – уникальная возможность и единственное спасение для многих семейных пар, мечтающих о детях. Процедура позволяет родить женщинам, страдающим от бесплодия. Как и другие методы современной медицины, ЭКО имеет противопоказания, которые стоит учитывать перед ее проведением. Консультация специалистов необходима полноценная для лечения с помощью искусственного оплодотворения.
childeco.ru
Этапы ЭКО по дням, как происходит процедура, сколько длится
ЭКО — архисложная и длительная процедура, требующая значительных усилий и терпения и от родителей, и от врачей. Не факт, что она получится и будет успешной с самого первого раза, но пытаться стоит, и у вас все получится. Этапы ЭКО следуют всегда в строгом порядке один за другим. И на каждом этапе за состоянием здоровья женщины ведется строгий контроль, чтобы случайный сбой не поставил под угрозу успех всего протокола.
Что такое «протокол ЭКО»
Это план проведения всей процедуры. Протоколов ЭКО существует довольно много, в каждом случае врач-репродуктолог подбирает его индивидуально для каждой женщины. Даже один и тот же протокол может отличаться по количеству тех или иных лекарственных препаратов, продолжительности их приема и так далее. И всегда для врача это сложная задача, в которой важно выбрать адекватное лечение и не ошибиться.
Различаются все протоколы только до момента получения яйцеклеток, дальше они практически идентичны.
Протоколы бывают короткими, длинными, ультракороткими и гипердлинными. Существует протокол ЭКО в естественном цикле — когда у женщины еще есть овуляция и не наступила менопауза.
Вам также следует иметь ввиду, что в процессе подсаживания эмбрионов вам, для большей гарантии, могут подсадить несколько зародышей. Они могут прижиться все, тогда возникнет многоплодная беременность. Это с одной стороны будет приятной неожиданностью, с другой — повышенным риском для вынашивания. Но если учесть, что все ЭКО-мамы находятся под постоянным вниманием врачей, риск в данном случае минимальный.
Показания и противопоказания
ЭКО — сложная операция, требующая от женщины некоторого напряжения. И в любом случае, к ней имеются свои показания и противопоказания.
Показания
Показаний к проведению ЭКО достаточно много.
- Фактор труб — при их непроходимости, патологии развития, либо отсутствии.
- Тяжелые формы эндометриоза, в случае безуспешности хирургического лечения
- Иммунологическая несовместимость, когда у женщины образуются антитела на сперму
- Возраст супругов старше 35 лет, если при нормальной половой жизни свыше 12 месяцев брак остается бесплодным
- Просто необъяснимое бесплодие
Противопоказания
Они могут быть как абсолютными и непреодолимыми, так и временными. Временные — название говорит само за себя, для них требуется лишь какое-то время, чтобы решить проблему, они не ставят полного заслона перед семейной парой в надежде родить малыша. Противопоказания могут быть как со стороны женщины, так и со стороны мужчины.
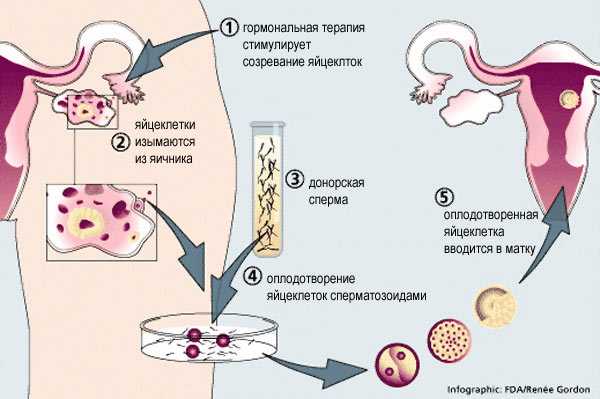
Временные
- Это прежде всего различные воспаления в организме — простуда, грипп, разболелся зуб или выскочил ячмень на глазу. После того, как воспаление прошло, надо дать организму время для полного восстановления и усилить иммунитет.
- Любые обострившиеся хронические заболевания — в таком состоянии организм просто будет не в состоянии принять и справиться с дополнительной нагрузкой. Кроме того, это почти всегда какое-то воспаление в организме, при котором ЭКО не проводят.
- Обнаруженные доброкачественные опухоли — любую опухоль надо удалять, и это приоритетная задача.
- Перенесенные недавно хирургические вмешательства, даже стоматологические — после них иммунитет ослаблен, организму надо дать время для восстановления.
- Недостаточный или чересчур избыточный вес — эти факторы затрудняют возможность приживления эмбриона в матке и вынашивание младенца. Однако после нормализации массы тела, стоит попытаться пройти протокол ЭКО.
Абсолютные
- состояния женщины, при которых есть угроза ее жизни — печеночная и/или почечная недостаточность, пороки сердца, тяжелые формы диабета, критически низкое зрение
- аномалии развития половых органов, при которых невозможно вынашивание младенца, например синдром Рокитанского — Кюстнера — Хоузера
- любая онкология в анамнезе
- психические расстройства
Со стороны мужчины также могут быть противопоказания для проведения протокола ЭКО, но они в основном относительные, временные. С ними чаще всего можно справиться, если немного подкорректировать состояние здоровья мужчины.
Если же у будущего отца выявляется онкология и ему предстоит лечение химиотерапией или лучевой терапией, сперму у него забирают до начала лечения.
Подготовка к ЭКО
Когда уже решена процедура ЭКО, этапы ее проведения остаются неизменными для каждой семейной пары, либо для каждой будущей матери. Но сначала надо к ней как следует подготовиться, так как это очень сложный процесс.
Получение направления
Это самый первый шаг, даже еще не вступление к программе. Тот период, когда вы выбираете клинику, получаете консультацию репродуктолога и направление на анализы.
Для вступление в протокол придется сдать большое количество анализов, причем обоим родителям. Примите во внимание, что многие из анализов имеют крайне ограниченный срок годности, и в случае задержки их придется пересдавать.
Но есть и такие, срок действия которых неограничен по времени. Это, например, группа крови и резус-фактор.
От вас потребуется сдать анализ на гормоны — он очень важен для назначения вам количества препарата при гормональной стимуляции для получения яйцеклетки.
На данном этапе проведения ЭКО выявляются также показания и противопоказания, даются первичные консультации. Вы узнаете про этапы ЭКО, сколько дней все занимает, как долго длится вся процедура. Про все ЭКО этапы проведения подробно расскажет врач-репродуктолог, вам ни о чем не стоит переживать, только след
borninvitro.ru