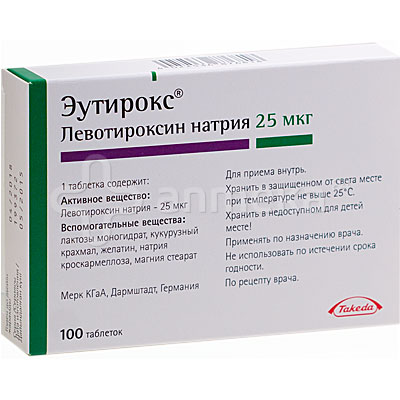
Эутирокс инструкция по применению: показания, противопоказания, побочное действие – описание Euthyrox таб. 137 мкг: 50 или 100 шт. (32016)
Применение трициклических антидепрессантов с левотироксином натрия может привести к усилению действия антидепрессантов.
Левотироксин натрия снижает действие сердечных гликозидов.
При одновременном применении колестирамин и колестипол (ионообменные смолы), а также алюминия гидроксид уменьшают плазменную концентрацию левотироксина натрия за счет торможения всасывания его в кишечнике. В связи с этим левотироксин натрия необходимо применять за 4-5 ч до приема указанных препаратов.
При одновременном применении с анаболическими стероидами, аспарагиназой, тамоксифеном возможно фармакокинетическое взаимодействие на уровне связывания с белками плазмы.
Ингибиторы протеазы (например, ритонавир, индинавир, лопинавир) могут оказывать влияние на эффективность левотироксина натрия. Рекомендуется тщательный мониторинг концентрации тиреоидных гормонов. При необходимости следует скорректировать дозу левотироксина натрия.
При необходимости следует скорректировать дозу левотироксина натрия.
Фенитоин может оказывать влияние на эффективность левотироксина натрия вследствие вытеснения левотироксина натрия из связи с белками плазмы, что может привести к повышению концентрации свободного Т4 и Т3. С другой стороны, фенитоин повышает интенсивность метаболизма левотироксина натрия в печени. Рекомендуется тщательный мониторинг концентрации тиреоидных гормонов.
Левотироксин натрия может способствовать снижению эффективности гипогликемических препаратов. Поэтому необходим частый мониторинг концентрации глюкозы в крови с момента начала заместительной терапии гормоном щитовидной железы. При необходимости дозу гипогликемического препарата следует скорректировать.
Левотироксин натрия может усиливать эффект антикоагулянтов (производные кумарина) путем вытеснения их из связи с белками плазмы, что может повысить риск развития кровотечения, например, кровоизлияния в ЦНС или желудочно-кишечного кровотечения, особенно у пациентов пожилого возраста. Поэтому необходим регулярный мониторинг параметров коагуляции как в начале, так и в ходе сочетанной терапии указанными препаратами. При необходимости дозу антикоагулянта следует скорректировать.
Поэтому необходим регулярный мониторинг параметров коагуляции как в начале, так и в ходе сочетанной терапии указанными препаратами. При необходимости дозу антикоагулянта следует скорректировать.
Салицилаты, дикумарол, фуросемид в высоких дозах (250 мг), клофибрат и другие препараты могут вытеснять левотироксин натрия из связи с белками плазмы, что приводит к повышению концентрации фракции свободного Т4.
Орлистат: при одновременном приеме орлистата и левотироксина натрия может развиться гипотиреоз и/или произойти снижение контроля гипотиреоза. Причиной этого может быть снижение всасывания солей йода и/или левотироксина натрия.
Севеламер может уменьшать всасывание левотироксина натрия. Ингибиторы тирозинкиназы (например, иматиниб, сунитиниб) могут снижать эффективность левотироксина натрия. Поэтому в начале или в конце курса сопутствующей терапии указанными препаратами рекомендуется мониторинг изменения функции щитовидной железы у пациентов. При необходимости дозу левотироксина натрия корректируют.
Лекарственные препараты, содержащие соли алюминия, железа и кальция: алюминийсодержащие лекарственные препараты (антациды, сукральфат) в литературе описаны как потенциально снижающие эффективность левотироксина натрия. Поэтому прием левотироксина натрия рекомендуется осуществлять по меньшей мере за 2 ч до применения алюминийсодержащих лекарственных препаратов. Данная рекомендация относится к применению лекарственных препаратов, содержащих соли железа и кальция
Соматропин при одновременном применении с левотироксином натрия может ускорить закрытие эпифизарных зон роста.
Пропилтиоурацил, ГКС, бета-симпатолитики, йодсодержащие контрастные препараты, амиодарон ингибируют периферическое превращение Т4 в Т3. Ввиду высокого содержания йода, применение амиодарона может сопровождаться развитием как гипертиреоза, так и гипотиреоза. Особое внимание следует уделять узловому зобу с возможным развитием нераспознанной функциональной автономии.
Сертралин, хлорохин/прогуанил снижают эффективность левотироксина натрия и повышают уровень ТТГ в сыворотке.
Лекарственные препараты, способствующие индукции печеночных ферментов (например, барбитураты, карбамазепин), могут способствовать печеночному клиренсу левотироксина натрия.
У женщин, применяющих эстрогенсодержащие контрацептивы, или у женщин в постменопаузе, получающих заместительную гормональную терапию, может возрастать потребность в левотироксине натрия.
Употребление соесодержащих продуктов может способствовать снижению всасывания в кишечнике левотироксина натрия. Поэтому может потребоваться коррекция дозы, особенно в начале или после прекращения употребления продуктов, содержащих сою.
Течение беременности у пациенток с гипофункцией щитовидной железы uMEDp
Патология щитовидной железы (ЩЖ) нередко встречается у женщин детородного возраста, что при несвоевременных диагностике и лечении приводит к снижению фертильности, патологическому течению беременности и родов. Беременность и роды у женщин с патологией ЩЖ характеризуются высокой частотой осложнений: ранних токсикозов, гестоза (54,5%), хронической внутриутробной гипоксией плода (22,7%), угрозой прерывания беременности, увеличением риска преждевременных родов (10,2%). Отмечено, что при заболеваниях ЩЖ у матери, 68,2% новорожденных имеют перинатальную энцефалопатию; также часто выявляют поражение центральной нервной и эндокринной систем (с частотой 18-25%). Нередко именно период беременности выступает в роли провоцирующего фактора развития целого ряда заболеваний щитовидной железы.
Отмечено, что при заболеваниях ЩЖ у матери, 68,2% новорожденных имеют перинатальную энцефалопатию; также часто выявляют поражение центральной нервной и эндокринной систем (с частотой 18-25%). Нередко именно период беременности выступает в роли провоцирующего фактора развития целого ряда заболеваний щитовидной железы.
Известно, что гестационные процессы оказывают влияние на щитовидную железу как у здоровых женщин, так и у пациенток с ее заболеваниями. Существует мнение, что в начале беременности повышается клубочковая фильтрация, что ведет к повышению экскреции йодидов и, соответственно, повышению потребности в йоде. В регионах с достаточным потреблением йода повышенная экскреция йодидов не приводит к дефициту йода, так как йод в течение жизни депонировался в фолликулах и этих запасов достаточно для всего периода беременности. У беременных женщин с дефицитом йода повышение экскреции йодидов приводит к усугублению йоддефицита. В то же время результаты исследований последних лет противоречивы и не подтверждают мнение о повышении экскреции йода в период беременности.
Повышение функциональной активности щитовидной железы у беременной женщины обусловлено действием хорионического гонадотропина (ХГ). ХГ является пептидным гормоном, состоящим из двух субъединиц – α и β. Структурное сходство между α субъединицей ХГ и ТТГ объясняет ее стимулирующее действие на щитовидную железу. В течение нормальной беременности стимулирующий эффект ХГ на щитовидную железу приводит к небольшому и кратковременному повышению свободного тироксина (св. Т4) в конце первого триместра и вследствие этого к снижению уровня ТТГ. Стимуляция щитовидной железы хорионическим гонадотропином является физиологическим состоянием при беременности, развитие транзиторного гестационного тиреотоксикоза происходит у 1 из 5 женщин.
Под влиянием эстрогенов повышается синтез тироксинсвязывающего глобулина (ТСГ), что приводит к повышению общего тироксина и снижению свободной фракции гормона в сыворотке крови. Известно также, что в период беременности повышается объем циркулирующей плазмы. Тогда как повышение ТСГ наиболее значимо в первом триместре беременности, повышенный объем циркулирующей плазмы сохраняется до родов. Возможно, повышение потребности в тиреоидных гормонах связано и с ускоренным метаболизмом тироксина и его трансплацентарным переносом. Таким образом синтез и секреция Т4 должны повышаться для поддержания нормального содержания тиреоидных гормонов в сыворотке крови. Ранее считали, что уровень тиреоидных гормонов у беременных практически не отличается от небеременных женщин. Но более поздние работы показали, что продукция Т4 во время беременности увеличивается. Свидетельством сказанного является влияние беременности на дозу левотироксина у женщин с первичным гипотиреозом. У женщин с первичным гипотиреозом, которые получали постоянную дозу левотироксина, уровень ТТГ во время беременности повышался, что требовало повышения дозы препарата для достижения эутиреоза. Это доказывает, что потребность в тиреоидных гормонах повышается с раннего периода беременности и продолжается до родов.
Тогда как повышение ТСГ наиболее значимо в первом триместре беременности, повышенный объем циркулирующей плазмы сохраняется до родов. Возможно, повышение потребности в тиреоидных гормонах связано и с ускоренным метаболизмом тироксина и его трансплацентарным переносом. Таким образом синтез и секреция Т4 должны повышаться для поддержания нормального содержания тиреоидных гормонов в сыворотке крови. Ранее считали, что уровень тиреоидных гормонов у беременных практически не отличается от небеременных женщин. Но более поздние работы показали, что продукция Т4 во время беременности увеличивается. Свидетельством сказанного является влияние беременности на дозу левотироксина у женщин с первичным гипотиреозом. У женщин с первичным гипотиреозом, которые получали постоянную дозу левотироксина, уровень ТТГ во время беременности повышался, что требовало повышения дозы препарата для достижения эутиреоза. Это доказывает, что потребность в тиреоидных гормонах повышается с раннего периода беременности и продолжается до родов.
Предполагается, что ЩЖ матери и плода регулируются автономно, однако доказан по крайней мере частичный перенос через плаценту гормонов материнской ЩЖ. Плацента содержит высокую концентрацию дейодазы 3 типа (D3). D3 катализирует дейодирование внутреннего кольца Т4 с образованием реверсивного трийодтиронина (Т3), вследствие чего в амниотической жидкости определяется высокая концентрация реверсивного Т3. D3 способствует дейодированию йодтиронинов матери, таким образом плод обеспечивается йодом.
Гормоны ЩЖ матери играют важную роль на протяжении всего гестационного периода (так, например, они стимулируют функцию желтого тела, что важно для поддержания беременности на ранних сроках). Особенно важен нормальный уровень тиреоидных гормонов матери и фетоплацентарный их перенос на ранних стадиях эмбриогенеза. Именно дисбалансу тиреоидных гормонов матери во время беременности отводится ведущая роль в нарушении психоневрологического развития детей.
Как отдельный орган ЩЖ у плода начинает функционировать с 12 недель внутриутробного развития. Гормоны ЩЖ оказывают влияние на рост и дифференцировку тканей, процессы оссификации, на формирование центральной нервной системы плода.
В регионах с недостаточным потреблением йода, к которым относится подавляющее большинство областей России, всем беременным женщинам для индивидуальной профилактики, а также для лечения диффузного нетоксического зоба рекомендуют прием йода из расчета 200 мкг в сутки. С этой целью можно ежедневно принимать калия йодид по 200 мкг (Йодбаланс 200). По мнению американской тиреодологической ассоциации, суточная потребность в йоде женщин детородного возраста составляет 150 мкг в сутки, возрастая во время беременности и грудного вскармливания до 250 мкг.
 В связи с возможными осложнениями в настоящее время групповую йодную профилактику в период беременности рекомендуют осуществлять путем приема препаратов, содержащих суточную потребность в йоде.
В связи с возможными осложнениями в настоящее время групповую йодную профилактику в период беременности рекомендуют осуществлять путем приема препаратов, содержащих суточную потребность в йоде.
Многочисленные исследования показали, что йодная профилактика в период беременности предотвращает развитие зоба и нормализует функцию ЩЖ.
При наличии зоба больших размеров показана комбинированная терапия препаратами йода в комплексе с тиреоидными гормонами – 100 мкг левотироксина (Эутирокс 100) и 100 мкг калия йодида (Йодбаланс 100) или комбинированные препараты (Йодтирокс).
Эутирокс является синтетическим левовращающим изомером тироксина. Оказывает действие после частичного превращения в трийодтиронин. Терапия Эутироксом может и должна продолжаться в период беременности и грудного вскармливания. При беременности доза препарата должна увеличиваться на 30-50%. Содержание Эутирокса в грудном молоке, даже при лечении высокими дозами препарата, не вызывает каких-либо нарушений у ребенка.
Первичный гипотиреоз у женщин – одна из причин нарушения репродуктивной функции и при отсутствии лечения вероятность беременности мала. При гипотиреозе легкой степени или при его медикаментозной компенсации наступление беременности возможно, и (за исключением регионов с явной нехваткой йода) дети рождаются здоровыми. Американская тиреодологическая ассоциация рекомендует при наличии гипотиреоза у женщины, планирующей беременность, изменить дозу левотироксина так, чтобы уровень ТТГ был менее 2,5 мЕд/л.
Наиболее часто первичный гипотиреоз у беременных представляет собой его послеоперационные формы либо исход аутоиммунного тиреоидита (АИТ). Женщины с АИТ подвержены риску развития гипотиреоза уже на ранних сроках беременности даже при нормальной функции ЩЖ. Перенос ТТГ-блокирующих АТ может вызывать фетальный и неонатальный гипотиреоз.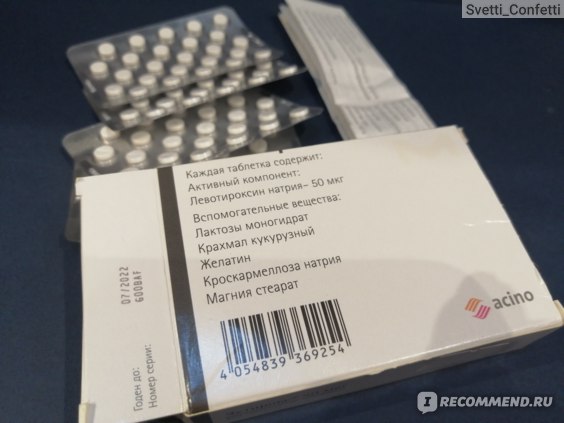
Длительность неонатального гипотиреоза обусловлена периодом выведения материнских АТ из крови ребенка и обычно составляет 1-3 мес. К наиболее значительным клиническим признакам относят: переношенную беременность, длительно не проходящую желтуху новорожденных, большой вес при рождении. Неонатальный скрининг всех новорожденных на врожденный гипотиреоз по уровню ТТГ позволяет своевременно поставить диагноз и начать лечение.
В группах риска (женщины с нарушениями функции ЩЖ, послеродовым тиреоидитом и операциями на ЩЖ в анамнезе, женщины с семейным анамнезом заболеваний ЩЖ, женщины с зобом, женщины с АТ к ЩЖ, женщины с симптомами или клиническими проявлениями тиреотоксикоза и гипотиреоза, женщины с сахарным диабетом 1 типа, женщины с аутоиммунными заболеваниями, женщины с предшествующим облучением головы и шеи) обследование для выявления нарушения функции ЩЖ рекомендовано на первом визите к врачу.
 Согласно рекомендациям американской тиреодологической ассоциации, нормальным считается уровень ТТГ менее 2,5 мЕд/л в I и 3,0 мЕд/л – во II и III триместрах. Субклинический гипотиреоз (повышение уровня ТТГ при нормальных значениях св. Т4) ассоциирован с неблагоприятными последствиями как для матери, так и для плода. Тем не менее, несмотря на то, что эффективность заместительной терапии в плане предотвращения этих последствий не доказана, но в связи с тем, что потенциальная эффективность превышает риск, эксперты американской тиреоидологической ассоциации рекомендуют в этой ситуации заместительную терапию левотироксином.
Согласно рекомендациям американской тиреодологической ассоциации, нормальным считается уровень ТТГ менее 2,5 мЕд/л в I и 3,0 мЕд/л – во II и III триместрах. Субклинический гипотиреоз (повышение уровня ТТГ при нормальных значениях св. Т4) ассоциирован с неблагоприятными последствиями как для матери, так и для плода. Тем не менее, несмотря на то, что эффективность заместительной терапии в плане предотвращения этих последствий не доказана, но в связи с тем, что потенциальная эффективность превышает риск, эксперты американской тиреоидологической ассоциации рекомендуют в этой ситуации заместительную терапию левотироксином.
Таким образом, своевременно назначенная в адекватной дозе терапия левотироксином (Эутироксом) у беременной женщины с исходно существующим или впервые выявленным гипотиреозом позволяет избежать осложнений течения беременности и патологии плода.
Особенности лечения заболеваний щитовидной железы у беременных | #10/08
При обследовании и лечении беременных с заболеваниями щитовидной железы врачу необходимо учитывать физиологические изменения тиреоидной функции. Можно выделить шесть основных физиологических механизмов или факторов, которые во время беременности влияют на концентрацию тиреоидных гормонов в крови, иногда имитируя то или иное заболевание щитовидной железы.
Можно выделить шесть основных физиологических механизмов или факторов, которые во время беременности влияют на концентрацию тиреоидных гормонов в крови, иногда имитируя то или иное заболевание щитовидной железы.
Прежде всего, с первых недель беременности под воздействием эстрогенов увеличивается концентрация тиреоид-связывающего глобулина. Это влечет за собой увеличение общего пула тиреоидных гормонов, что не позволяет ориентироваться на их уровень как на диагностический параметр при обследовании беременных женщин.
Свободные фракции тиреоидных гормонов в норме претерпевают незначительные изменения во время беременности, оставаясь в пределах нормальных величин. В первом триместре в период пика концентрации хорионического гонадотропина отмечается повышение их уровня с постепенным снижением во втором и третьем триместрах в результате увеличения объема циркулирующей плазмы.
Во время беременности увеличивается скорость фильтрации в почках, что приводит к ускоренной экскреции йода. В результате увеличивается степень йодного дефицита. Отсутствие йодной профилактики во время беременности ведет к развитию гипотироксинемии, неблагоприятной для развития плода.
В результате увеличивается степень йодного дефицита. Отсутствие йодной профилактики во время беременности ведет к развитию гипотироксинемии, неблагоприятной для развития плода.
Необходимо учитывать влияние вырабатываемых в плаценте гормонов. Хорионический гонадотропин, вследствие своей структурной схожести с тиреотропным гормоном, оказывает стимулирующее влияние на щитовидную железу. Результатом этого влияния является снижение, а в ряде случаев подавление уровня тиреотропного гормона на фоне пика концентрации хорионического гонадотропина в первом триместре беременности. У 10% беременных одновременно с подавленным уровнем тиреотропного гормона выявляется повышенное количество свободного тироксина. Эти изменения не носят патологического характера, но требуют дифференциации с диффузным токсическим зобом (ДТЗ) и другими заболеваниями, сопровождающимися тиреотоксикозом.
В плаценте активно протекают процессы дейодинации, в результате которых Т3 и Т4 преобразуются в метаболически неактивные rТ3 и Т2. Образующиеся в процессе дейодинации свободные атомы йода проникают через плаценту и используются щитовидной железой плода для синтеза собственных тиреоидных гормонов. Через плаценту проникает и непосредственно тироксин, необходимый для правильного развития плода. Для восполнения потерь тиреоидных гормонов вследствие трансплацентарного переноса и активных процессов дейодинации необходимо увеличение их эндогенного синтеза или экзогенного введения в случае гипотиреоза.
Образующиеся в процессе дейодинации свободные атомы йода проникают через плаценту и используются щитовидной железой плода для синтеза собственных тиреоидных гормонов. Через плаценту проникает и непосредственно тироксин, необходимый для правильного развития плода. Для восполнения потерь тиреоидных гормонов вследствие трансплацентарного переноса и активных процессов дейодинации необходимо увеличение их эндогенного синтеза или экзогенного введения в случае гипотиреоза.
Во время беременности изменяется активность иммунной системы. Точные механизмы этого процесса не установлены, но хорошо известно, что с развитием беременности происходит снижение уровня антитиреоидных антител, иногда до их полного исчезновения. Это необходимо учитывать при обследовании беременных с заболеваниями щитовидной железы. Особенно важно об этом помнить при проведении дифференциальной диагностики ДТЗ и транзиторного гестационного тиреотоксикоза (ТГТ): двух состояний, сопровождающихся тиреотоксикозом, но требующих принципиально различной тактики.
Сохранение эутиреоза на протяжении всей беременности чрезвычайно важно для сохранения беременности и правильного развития плода. Изменения тиреоидной функции как в сторону тиреотоксикоза, так и гипотиреоза сопровождаются угрозой выкидыша и преждевременных родов, а также развитием других осложнений беременности. Развитие гипотироксинемии у беременной, особенно в первом триместре, ведет к нарушению правильного формирования центральной нервной системы и отдаленным психоневрологическим нарушениям у плода. Некомпенсированный тиреотоксикоз на протяжении всей беременности приводит к развитию различных пороков у плода. Все это диктует необходимость поддержания эутиреоидного состояния у женщины на протяжении всей беременности.
Особенности ведениябеременных с диффузнымнетоксическим зобом (ДНЗ)
Вступление в беременность женщины с ДНЗ принципиально изменяет тактику ведения больной. Если вне беременности это заболевание не требует частого контроля функции щитовидной железы и, зачастую, не требует и лечения, то во время беременности эти женщины относятся к группе риска развития гипотироксинемии, которая может неблагоприятно сказаться на здоровье плода.
Нами было детально обследовано 34 беременных с ДНЗ. Среди беременных с ДНЗ, как и в группе беременных без заболеваний щитовидной железы, не было выявлено гипотироксинемии в первом триместре, даже относительной. Вероятно, в регионе легкого йододефицита, к которому относится Московская область, количество поступающего в организм беременной йода все-таки достаточно, чтобы предотвратить гипотироксинемию на ранних сроках беременности.
Во втором и третьем триместрах, когда потребность беременной в йоде существенно возрастает, частота относительной гипотироксинемии у беременных с зобом зависела от наличия и сроков начала йод-профилактики. Среди беременных, начавших прием препаратов йода только со второго триместра, отмечалась тенденция к повышению частоты относительной гипотироксинемии во втором и третьем триместрах (рис.). Среди беременных, не получавших препараты йода, к концу беременности частота гипотироксинемии была достоверно выше, чем среди получавших йод-профилактику в течение всей беременности, и встречалась в 87,5% случаев (по сравнению с 25%, р=0,04, рис. ).
).
В нашем исследовании мы применяли 150 и 200 мкг йода. Развитие гипотироксинемии даже на фоне йодной профилактики у беременных с ДНЗ показало, что, вероятно, эта доза йода недостаточна или требуется комбинированное лечение препаратами йода и левотироксина. В 2007 г. ВОЗ рекомендовала увеличить дозу йода для беременных и женщин в период лактации до 250 мкг в сутки.
Результаты нашего исследования показали, что принципиально важна не только доза йода, но и сроки начала йодной профилактики, которая должна быть начата не позднее первого триместра беременности, а в идеальной ситуации на стадии планирования беременности.
Так как беременные с ДНЗ относятся к группе риска развития гипотироксинемии, то необходимо контролировать функцию щитовидной железы каждые 2 месяца в течение первых II триместров. Патологическое значение гипотироксинемии снижается в третьем триместре, поэтому важность контроля функции щитовидной железы в этот период уменьшается.
В случае выявления гипотироксинемии, даже относительной (т.е. снижения уровня тироксина ниже 10 перцентиля) в первом триместре показано проведение комбинированного лечения препаратами йода (Йодомарин, Йодид) и левотироксина (L-Тироксин, Эутирокс) по правилам лечения гипотиреоза. Во втором триместре опасность повреждения центральной нервной системы плода меньше, поэтому назначение левотироксина показано при развитии только явной гипотироксинемии. После родов препараты левотироксина необходимо отменить с последующим контролем функции щитовидной железы через 4–8 недель для исключения персистирующего гипотиреоза. Препараты йода женщина должна продолжать принимать весь период лактации с целью обеспечения новорожденного йодом. В дальнейшем тактика ведения определяется по общим правилам.
Особенности лечения гипотиреоза во время беременности
Гипотиреоз встречается у 2–4% беременных, при этом у части женщин заболевание не диагностировано. Так как состояние эутиреоза принципиально важно для правильного формирования плода и сохранения беременности, эндокринологическими сообществами различных стран активно обсуждается вопрос о целесообразности скрининга беременных на гипотиреоз.
Так как состояние эутиреоза принципиально важно для правильного формирования плода и сохранения беременности, эндокринологическими сообществами различных стран активно обсуждается вопрос о целесообразности скрининга беременных на гипотиреоз.
Ориентироваться на клиническую картину для выделения группы риска наличия гипотиреоза чрезвычайно сложно, поскольку жалобы при гипотиреозе неспецифичны и многие из них, например слабость, сонливость, могут являться проявлениями самой беременности. Кроме этого доказано неблагоприятное влияние на течение беременности не только манифестного, но и субклинического гипотиреоза, при котором жалобы вообще отсутствуют. В связи с вышеперечисленным необходимо исследование тиреоидной функции хотя бы в группах риска, к которым относятся: 1)женщины, принимавшие левотироксин в анамнезе по любой причине; 2)женщины с аутоиммунными заболеваниями или семейным анамнезом аутоиммунных заболеваний; 3)женщины с зобом; 4)женщины, перенесшие операции на щитовидной железе или облучение шеи.
В случае выявления гипотиреоза, манифестного или субклинического, показано назначение сразу полной заместительной дозы левотироксина (L-Тироксин, Эутирокс, а не постепенное повышение дозы, как это часто принято в обычной практике. Это позволяет быстро нормализовать уровень тироксина, который, проникая через плаценту, обеспечивает нормальное развитие плода. Так как этот показатель важен для нормального развития беременности и правильного формирования плода, то и контроль компенсации гипотиреоза у беременных осуществляется не по уровню ТТГ, а по уровню свободного Т4. Уровень ТТГ является дополнительным к уровню свободного Т4 параметром, подтверждающим компенсацию гипотиреоза. Это объясняется тем, что ТТГ медленно реагирующий показатель, и для его нормализации после назначения лечения требуется 2–3 месяца в зависимости от исходных значений. Решение же о необходимости коррекции дозы левотироксина необходимо принимать гораздо быстрее, ориентируясь на уровень свободного Т4. Целевыми значениями при лечении гипотиреоза являются для ТТГ— 0,5–2,5 мЕд/л, а для свободного Т4— верхняя граница нормы.
Целевыми значениями при лечении гипотиреоза являются для ТТГ— 0,5–2,5 мЕд/л, а для свободного Т4— верхняя граница нормы.
Нами было проведено детальное обследование 13 беременных с впервые выявленным гипотиреозом. Из табл. 1 видно, что в группе беременных с гипотиреозом, выявленным в первом триместре беременности, ТТГ достиг целевых значений только в третьем триместре, что подтверждает его второстепенную роль при контроле компенсации гипотиреоза у беременных.
Контроль свободного Т4 необходимо проводить через 2 недели и повторно вместе с ТТГ через 4 недели после начала лечения. При нормальных показателях контроль в дальнейшем необходимо проводить каждые 2 месяца в течение первых двух триместров. В третьем триместре обычно достаточно однократного контроля уровня гормонов, так как в этот период уже не происходит резких изменений в уровне гормонов и патологическое значение гипотироксинемии не доказано. После родов женщинам, которым диагноз гипотиреоза был установлен во время беременности, требуется отмена лечения для того, чтобы выяснить характер нарушения функции щитовидной железы. В случае субклинического гипотиреоза вопрос о дальнейшем лечении решается индивидуально.
После родов женщинам, которым диагноз гипотиреоза был установлен во время беременности, требуется отмена лечения для того, чтобы выяснить характер нарушения функции щитовидной железы. В случае субклинического гипотиреоза вопрос о дальнейшем лечении решается индивидуально.
Часть женщин на момент наступления беременности уже получает лечение по поводу гипотиреоза. В связи с физиологическими изменениями, происходящими в организме беременной, увеличивается потребность в экзогенном левотироксине. Нами было обследовано 43 беременных с гипотиреозом, диагностированным до беременности. Декомпенсация заболевания была выявлена у 50% женщин с послеоперационным гипотиреозом и почти у 40% женщин с гипотиреозом, развившимся в результате аутоиммунного тиреоидита. В нашем исследовании декомпенсация гипотиреоза у всех беременных, за исключением одной, произошла в первом триместре беременности, однако по данным литературы декомпенсация может развиться и во втором и даже третьем триместрах беременности. Это диктует необходимость частого контроля гормонального анализа крови у беременных с гипотиреозом. Раннее развитие декомпенсации начиная с первых недель беременности требует, во-первых, планирования беременности у женщин с известным диагнозом гипотиреоза, а во-вторых, контроля гормонального анализа сразу после наступления беременности.
Это диктует необходимость частого контроля гормонального анализа крови у беременных с гипотиреозом. Раннее развитие декомпенсации начиная с первых недель беременности требует, во-первых, планирования беременности у женщин с известным диагнозом гипотиреоза, а во-вторых, контроля гормонального анализа сразу после наступления беременности.
Так как потребность в тиреоидных гормонах увеличивается во время беременности, то требуется увеличение дозы левотироксина. В нашем исследовании было показано, что независимо от этиологии гипотиреоза увеличение дозы левотироксина на 50% предупреждало развитие гипотироксинемии у беременных на протяжении всей беременности. В случае меньшего увеличения дозы во втором и третьем триместрах возникала необходимость в дополнительной коррекции заместительной терапии.
Контроль тиреоидного статуса необходимо осуществлять 1 раз в 4 недели на протяжении первого триместра, когда особенно опасно развитие гипотироксинемии, далее 1 раз в 8 недель.
После родов в течение 4–6 недель потребность в левотироксине обычно возвращается к исходной. Но окончательное решение о дозе препарата необходимо принимать после получения результатов гормонального анализа.
Необходимо также отметить, что в регионе с дефицитом йода беременным с гипотиреозом показано проведение йодной профилактики с целью адекватного обеспечения этим микроэлементом плода. При сравнении тиреоидного статуса беременных с гипотиреозом, развившимся вследствие аутоиммунного тиреоидита, было показано, что компенсация гипотиреоза не зависела от приема препаратов йода, а применение препаратов йода сопровождалось некоторым увеличением массы тела и роста детей при рождении (3234,0±477,1 г, 50,4±2,4 см с йодопрофилактикой и 2931,1±590,2 г, 48,9±3,0 см без йодопрофилактики). В исследовании была показана прямая зависимость показателей интеллектуального развития от массы тела новорожденных, которая находилась в пределах нормальных значений. Таким образом, можно предположить благоприятное влияние йодной профилактики у беременных с гипотиреозом на развитие плода.
Таким образом, можно предположить благоприятное влияние йодной профилактики у беременных с гипотиреозом на развитие плода.
Особенности лечения беременных с тиреотоксикозом
Тиреотоксикоз встречается в 1–2 случаях на 1000 беременных. Хотя распространенность этого заболевания невелика, но лечение тиреотоксикоза у беременной является трудной и ответственной задачей для эндокринолога, ввиду потенциальных осложнений для беременной и плода как некомпенсированного тиреотоксикоза, так и назначаемого лечения.
В первом триместре беременности ДТЗ необходимо дифференцировать с ТГТ, так как лечебная тактика при этих состояниях различна.
ТГТ— доброкачественное состояние, не представляющее угрозы для беременной и плода, которое развивается вследствие стимулирующего влияния хорионического гонадотропина. Это состояние не требует лечения, разрешается обычно самостоятельно, но требует наблюдения и дифференциальной диагностики с ДТЗ.
Нами было проведено сравнение клинической картины у 8 беременных с впервые диагностированным тиреотоксикозом, причиной которого являлся ДТЗ, и 10 беременных с ТГТ. Из клинических проявлений достоверно чаще при диффузном токсическом зобе встречались дрожь в руках (62,5% при ДТЗ и 10% при ТГТ, р<0,05), повышенное систолическое давление (140,0±18,5 мм рт. ст. при ДТЗ и 115,6±7,3 мм рт. ст. при ТГТ, р=0,003), увеличение щитовидной железы (30,8±8,7 см3 при ДТЗ и 11,8±2,7 см3 при ТГТ, р=0,04). На основании однократного гормонального анализа невозможно определить причину тиреотоксикоза, поскольку нами не было получено достоверных различий в уровне ТТГ и свободного Т4 в группах с впервые развившимся ДТЗ и ТГТ (табл. 2). Однако повторные исследования тиреоидного статуса показали, что при ТГТ происходит самостоятельная нормализация показателей ТТГ и свободного Т4. При ДТЗ уровень свободного Т4 нормализуется только на фоне лечения, а ТТГ остается подавленным до конца беременности в большинстве случаев (табл. 2).
2).
В дифференциальной диагностике может помочь определение антител к рецепторам ТТГ, которые повышены только при ДТЗ. Однако необходимо учитывать, что определение антител малоинформативно после первого триместра, так как по мере прогрессирования беременности уровень их снижается в результате изменения активности иммунитета. Кроме того, необходимо учитывать метод их определения, который может быть недостаточно чувствительным.
Таким образом, при проведении дифференциальной диагностики причин тиреотоксикоза у беременных необходимо учитывать совокупность факторов: клиническую картину (дрожь в руках, повышение систолического артериального давления, увеличение щитовидной железы), уровень антител к рецепторам ТТГ в первом триместре беременности, изменение уровня тиреоидных гормонов в динамике. Наличие эндокринной офтальмопатии и/или претибиальной микседемы делает диагноз ДТЗ несомненным.
В настоящее время общепризнанным является консервативный метод лечения тиреотоксикоза во время беременности. Крайне редко по показаниям во втором триместре беременности может быть проведено хирургическое лечение. Лечение радиоактивным йодом противопоказано.
Крайне редко по показаниям во втором триместре беременности может быть проведено хирургическое лечение. Лечение радиоактивным йодом противопоказано.
Препаратом выбора лечения тиреотоксикоза у беременных является пропилтиоурацил (Пропицил). Однако, в случае недоступности этого препарата, допустимо использование тиамазола (Мерказолил, Тирозол). Основная причина предпочтительного использования пропилтиоурацила— это отсутствие сообщений о его тератогенном действии. Кроме этого по некоторым данным он в меньшей степени проникает через плаценту и дополнительно к основному действию блокирует конверсию Т4 в Т3, что ускоряет достижение эутиреоза.
При лечении тиреотоксикоза у беременных необходимо соблюдать несколько правил. Во-первых, нельзя использовать высокие дозы препаратов: максимальной разрешенной дозой тиамазола (Мерказолил, Тирозол) является 20 мг в сутки, а пропилтиоурацила (Пропицил) 100 мг 3 раза в сутки. Необходимо назначать минимальные, но в то же время эффективные дозы для скорейшего достижения эутиреоза. Во-вторых, при снижении уровня свободного Т4 необходимо уменьшать дозу тиреостатиков под контролем уровня свободного Т4, иногда вплоть до полной отмены во избежание развития гипотироксинемии. В-третьих, у беременных с тиреотоксикозом никогда не применяется схема «блокируй и замещай», так как при этом используются большие дозы тиреостатиков и возрастает опасность блокирования щитовидной железы плода.
Необходимо назначать минимальные, но в то же время эффективные дозы для скорейшего достижения эутиреоза. Во-вторых, при снижении уровня свободного Т4 необходимо уменьшать дозу тиреостатиков под контролем уровня свободного Т4, иногда вплоть до полной отмены во избежание развития гипотироксинемии. В-третьих, у беременных с тиреотоксикозом никогда не применяется схема «блокируй и замещай», так как при этом используются большие дозы тиреостатиков и возрастает опасность блокирования щитовидной железы плода.
В нашем исследовании было проведено сравнение тиреоидного статуса и течения беременности у 17 женщин с декомпенсированным тиреотоксикозом, выявленным в первом триместре, и 16 беременных без патологии щитовидной железы.
Было показано, что в группе с тиреотоксикозом, несмотря на нормализацию уровня свободного Т4, ТТГ оставался подавленным на протяжении всей беременности, что не позволяет ориентироваться на него, как на показатель компенсации тиреотоксикоза. Показателем компенсации тиреотоксикоза у беременных служит свободный Т4, который должен оставаться у верхней границы нормы или немного выше нее, во избежание развития гипотироксинемии, неблагоприятной для плода.
Показателем компенсации тиреотоксикоза у беременных служит свободный Т4, который должен оставаться у верхней границы нормы или немного выше нее, во избежание развития гипотироксинемии, неблагоприятной для плода.
В нашем исследовании была доказана безопасность применения 300 мг пропилтиоурацила (Пропицил) в первом триместре беременности с постепенным снижением дозы до 25–50 мг в сутки. Такая схема лечения не оказывала влияния на объем щитовидной железы беременной, не приводила к развитию гипотироксинемии и не влияла на уровень ТТГ новорожденных. Применение же 100 и более мг пропилтиоурацила в третьем триместре беременности приводило к повышению уровня ТТГ новорожденных (в пределах нормальных величин) и в одном случае у новорожденного развился транзиторный гипотиреоз, обусловленный блокадой щитовидной железы плода применяемым тиреостатиком. Таким образом, быстрое достижение эутиреоза у беременной с тиреотоксикозом и снижение дозы тиреостатика до поддерживающей является важным фактором предупреждения блокирования щитовидной железы плода.
По вопросам литературы обращайтесь в редакцию.
Рисунок. Зависимость уровня свободного Т4 и частоты развития относительной гипотироксинемии от наличия и сроков начала йодной профилактики у беременных с ДНЗ
Гормональные показатели у беременных с впервые выявленным гипотиреозом с указанием частоты гипотироксинемии
Динамика тиреоидного статуса у беременных с ДТЗ (n = 6) и ТГТ (n = 9)
А. В. Древаль, доктор медицинских наук, профессор Т. П. Шестакова, кандидат медицинских наук О. А. Нечаева, кандидат медицинских наук МОНИКИ им. М. Ф. Владимирского, Москва
Гормоны и беременность, эндокринные болезни
Количество просмотров: 29 794
На вопросы о здоровье в области эндокринологии отвечает врач-эндокринолог, руководитель проекта «МамЭксперт» Наталья Навроцкая.
Вопрос: Ребёнку 4 года. Сахарный диабет 1 типа с 1 года. Кушает хорошо, гормоны щитовидной в норме. При росте 100 см вес 14 кг. Возможен ли низкий набор веса из-за инсулинотерапии? Инсулины были сразу: актропид, протофан, последние 6 месяцев- левемир и новоропид.
Ответ: При инсулинотерапии главная цель — это достижение клинико-метаболической компенсации, в это понятие входит поддержание уровней сахара в крови в пределах нормы и отсутствие гипогликемий (падений сахара ниже нормы). Как правило, инсулинотерапия сама по себе не является причиной недостатка веса, большую роль может играть отсутствие компенсации заболевания.
Вопрос: У меня первичный гипотериоз с 24 лет (сейчас 33). У старшего ребенка диагностировали в 7 лет (сейчас 14). Пьем эутирокс. Мне пробовали отменять, ТТГ поднялся до 12.5. Неужели нам всю жизнь пить таблетки? И сейчас появился еще один ребенок, необходимо ли его проверять на гипотериоз и в каком возрасте, чтобы не упустить время? На какие симптомы обратить внимание?
Ответ: При первичном гипотиреозе именно такая тактика: регулярный контроль уровня гормонов, в зависимости от уровня идет коррекция дозы. Это так называемая заместительная терапия: мы даем организму то, что он сам выработать не может. Воспринимайте это как поддержка организма. У нас проводят скрининг на врожденный гипотиреоз в роддоме, если с вами не связывался детский эндокринолог, значит при рождении у малыша было все в порядке. Однако в вашем случае я бы рекомендовала контроль гормонов раз в полгода, чтобы не пропустить снижение функции. У малышей это чревато необратимым нарушением миелинизации нервных волокон и может вызвать снижение интеллектуального развития ребенка. Обращайте внимание на поведение ребенка: для снижения функции характерна сонливость, вялость, сниженный аппетит, срыгивания, запоры, у малыша может быть приоткрыт ротик и высунут язычок (язычок как бы не помещается в ротике)
Это так называемая заместительная терапия: мы даем организму то, что он сам выработать не может. Воспринимайте это как поддержка организма. У нас проводят скрининг на врожденный гипотиреоз в роддоме, если с вами не связывался детский эндокринолог, значит при рождении у малыша было все в порядке. Однако в вашем случае я бы рекомендовала контроль гормонов раз в полгода, чтобы не пропустить снижение функции. У малышей это чревато необратимым нарушением миелинизации нервных волокон и может вызвать снижение интеллектуального развития ребенка. Обращайте внимание на поведение ребенка: для снижения функции характерна сонливость, вялость, сниженный аппетит, срыгивания, запоры, у малыша может быть приоткрыт ротик и высунут язычок (язычок как бы не помещается в ротике)
Вопрос: Во время беременности уровень гормона ТТГ был увеличен, ставили диагноз гипотериоз беременности. Пила L -тироксин в дозировке 0,25 с 4-х месяцев до родов. Все было в норме. После родов сдала анализ -стал 3,25. Сейчас необходимо что-либо принимать или все ок?
Сейчас необходимо что-либо принимать или все ок?
Ответ: В большинстве лабораторий нормальными показателями уровня тиреотропного гормона являются уровни от 0, 5 до 5 МЕ/мл (или 0,4 – 4 МЕ/мл, зависит от нормативов лаборатории). Показатель 3,25 – это норма, L-тироксин вам сейчас не нужен. При отсутствии аутоиммунной причины гипотиреоза эндокринолог порекомендует до окончания периода грудного вскармливания принимать препарат йода (калия йодид, йодомарин) – строительный материал для гормонов щитовидной железы.
Вопрос: Весь период ГВ до 1г 4мес малыша я принимала Йод в дозе 200мг, что делать после прекращения ГВ? Через какое время после окончания ГВ целесообразно сдать кровь на гормоны щитовидной железы? В анамнезе приём Эутирокса (повышен ТТГ) до родов), после родов сам пришёл в норму.
Ответ: После окончания грудного вскармливания препарат йода как правило можно прекращать принимать, оставляем фокус на продукты питания, богатые йодом (морская рыба, грецкие орехи, йодированная соль). Если ранее были эпизоды снижения функции щитовидной железы – нужно предварительно проверить уровни гормонов щитовидной железы (ТТГ, свТ4). После родов контроль уровней гормонов щитовидной железы рекомендуют проводить через 6-8 недель.
Если ранее были эпизоды снижения функции щитовидной железы – нужно предварительно проверить уровни гормонов щитовидной железы (ТТГ, свТ4). После родов контроль уровней гормонов щитовидной железы рекомендуют проводить через 6-8 недель.
Вопрос: Я принимаю эутирокс 25 мг в небеременном состоянии (при гипотиреозе), сейчас в мою третью беременность доза увеличилась до 75 мг. Но вопрос больше в приеме йодомарина. Мне его отменили после 30 недели (если память не изменяет). Эндокринолог сказал, что моя щитовидная железа все равно его не в состоянии принять. Правильно ли это? На грудном вскармливании планирую принимать йодомарин 200.
Ответ: Действительно, согласно рекомендациям Тиреоидологической ассоциации 2017 года, в вашем случае дополнительно принимать препараты йода при приеме L-тироксина извне нет необходимости, при дозе L-тироксина выше 50 мкг дополнительный йод щитовидной железе уже не нужен. Как правило, после родов доза L-тироксина либо возвращается к добеременному уровню, либо уменьшается в 2 раза, либо отменяется вовсе (как правило, при дозе менее 50 мкг во время беременности). Ваш эндокринолог подскажет вам, как лучше поступить в вашем случае. Препарат йода в дозе 200 мкг рекомендуют принимать в период лактации, это нужно уже для нормальной работы щитовидной железы ребенка, ведь через молоко он получает йод для постройки своих гормонов щитовидной железы.
Ваш эндокринолог подскажет вам, как лучше поступить в вашем случае. Препарат йода в дозе 200 мкг рекомендуют принимать в период лактации, это нужно уже для нормальной работы щитовидной железы ребенка, ведь через молоко он получает йод для постройки своих гормонов щитовидной железы.
Вопрос: Вопрос эндокринологу! Не знаю насколько мой вопрос по эндокринологии, но все же. У дочери примерно после 6 лет начали расти тёмные волоски на половых губах, обратились к эндокринологу в 7.5 лет, прошли обследование, сдали анализы на гормоны, УЗИ всего, снимок кисти. Результаты в норме, но есть небольшой недобор веса (рост 140, вес 28). Сейчас волос гораздо больше, грудь не увеличена Сейчас ей 8.5лет. Волнуюсь что все же как то рано, все это у нас началось. Если можете, посоветуйте что-то. Заранее огромное спасибо.
Ответ: Вероятнее всего в вашем случае речь идет об изолированном пубархе, а не о преждевременном половом развитии. Чего мы опасаемся, когда говорим о преждевременном половом развитии – раннего закрытия зон роста в костях и остановки роста ребенка. Если костный возраст (определяется по снимку кисти) не превышает календарный более чем на 2 года, результаты анализов на гормоны у вас в норме, беспокоиться не о чем. Для подтверждения преждевременного полового развития проводится:
Если костный возраст (определяется по снимку кисти) не превышает календарный более чем на 2 года, результаты анализов на гормоны у вас в норме, беспокоиться не о чем. Для подтверждения преждевременного полового развития проводится:
- Антропометрия – превышение роста более 2SD относительного целевого роста на данный возраст является признаком ППР (для своего возраста девочка высокая)
- Подсчет скорости роста за предшествующие 6-12 мес (опасение в данном возрасте вызывает скорость роста более 7 см в год)
- Оценка костного возраста проводится на основании рентгенографии кистей (левой кисти для правшей) – опережение костного возраста более чем на 2 года от паспортного подтверждают ППР. Также у девочек проводят УЗИ органов малого таза, определение уровней ЛГ, ФСГ и их соотношения.
Вопрос: Хотела уточнить, почему у двоих моих детей (мальчики) плохо вырабатывается гормон роста? Мы на лечении. Рост мужа 182см, мой — 154. Это наследственность? Если вдруг спланируем 3 ребёнка, он тоже не будет расти без гормона? Небольшое уточнение, до 2,5 лет росли, а потом какой-то сбой. Все пробы показали, что есть дефицит гормона роста.
Все пробы показали, что есть дефицит гормона роста.
Ответ: Вероятно, в вашем случае имеется вариант наследственно обусловленной патологии. Для выяснения причины может помочь составление генетического паспорта (у нас выполняется в Центре «Мать и дитя»). Попробуйте расспросить родственников, возможно в семье был кто-то низкорослый, либо с задержкой роста (необязательно только родители). Есть понятие конституциональной задержки роста: встречается, как правило, у мужчин, замедление роста с 2 лет, низкий рост на протяжении всего детства, более позднее (с задержкой на 2—4 года) начало полового созревания и поздний ростовой скачок, Но в итоге с достижением нормального конечного роста.
Вопрос: Здравствуйте, у меня вопрос к эндокринологу. У меня аутоиммунный тиреоидит. Нужно постоянно принимать эутирокс и контролировать гормоны. Сама по себе я никак это заболевание не чувствую, обнаружилось при планировании беременности. На сегодняшний день мне кажется , что когда я принимаю эутирокс, то начинаю полнеть и как следствие хуже себя чувствую. Собственно вопрос. Я не хочу принимать эутирокс при АИТ. Какие могут быть последствия?
Собственно вопрос. Я не хочу принимать эутирокс при АИТ. Какие могут быть последствия?
Ответ: Эутирокс – это препарат гормона щитовидной железы, основная его функция – активация обмена веществ. Как правило, при его приеме в правильной дозе за счет усиления обмена веществ чаще бывает даже снижение веса. При аутоиммунном тиреоидите функция щитовидной железы может изменяться от снижения (гипотиреоз), нормальной функции (эутиреоз) до временного повышения уровня гормонов щитовидной железы. Тактика в каждом из этих случаях будет разной.
Если имеется снижение функции – проявляются симптомы гипотиреоза: заторможенность, сонливость, отеки, запоры, сухость кожи, медленная речь, низкий голос. Самое главное, при недостатке гормонов щитовидной железы наступление беременности маловероятно. А во время беременности гипотиреоз может повышать риск невынашивания, нарушения роста и развития ребенка и снижение когнитивных способностей (интеллекта у ребенка).
Поэтому при АИТ основная задача – контроль функции щитовидной железы. Если уровни гормонов снижены – коррекция обязательна, если во время беременности определяются высокие уровни антител и нормальные уровни гормонов, согласно Рекомендациям 2017 года эндокринолог выбирает одну из 2-х тактик – либо наблюдение либо назначение l-тироксина в малых дозах для снижения риска невынашивания и осложнений во время беременности.
Если уровни гормонов снижены – коррекция обязательна, если во время беременности определяются высокие уровни антител и нормальные уровни гормонов, согласно Рекомендациям 2017 года эндокринолог выбирает одну из 2-х тактик – либо наблюдение либо назначение l-тироксина в малых дозах для снижения риска невынашивания и осложнений во время беременности.
Вопрос: У моей мамы гипотериоз, и у меня аутоиммунный гипотериоз. В каком возрасте целесообразно обследовать ребёнка ? На данный момент (1,6) проблем нет.
Ответ: Чем раньше, тем лучше, чтобы не пропустить снижения функции щитовидной железы. А далее 1 раз в год скрининг (ТТГ).
Вопрос: У меня гипотериоз с 2015 года. Сейчас 30_ая неделя беременности. Как и до беременности пью эутирокс 75 мг. Недели с 12-15 чувствую учащенное сердцебиение по утрам. Подскажите, может ли это быть на фоне приёма эутирокса утром ? Гормоны периодически сдаю по назначению, ТТГ постоянно уменьшается, дозу эутирокса не увеличивали . Последний результат ТТГ 0,735.
Последний результат ТТГ 0,735.
Ответ: Гормоны щитовидной железы увеличивают чувствительность рецепторов сердца к гормонам стресса, и да, действительно сердцебиение может быть признаком превышения требуемой дозы L-тироксина (эутирокса). Целевые значения ТТГ во время беременности 2,5-2,7 МЕ/мл. Ваш ТТГ на уровне нижней границы нормы. Вероятнее всего эта доза для вас выше требуемой, посоветуйтесь с вашим эндокринологом, вероятнее всего требуется снижение дозы.
Вопрос: Посоветуйте как эндокринолог, какие анализы нужно сдать перед планированием беременности?
Ответ: Строго утвержденного перечня анализов нет, так как в зависимости от состояния женщины врач может назначить нужное обследование, цель – именно поиск потенциально опасного состояния, которое может оказать негативное влияние на беременность. Но в обязательный список будут входить:
• общий анализ крови, общий анализ мочи, расширенный биохимический анализ крови. Также нужно знать группу крови и резус-фактор и свои и будущего отца.
• анализы крови на инфекции: гепатит В и С, сифилис, ВИЧ, на наличие антител к герпесу, цитомегаловирусной инфекции, к краснухе и токсоплазмозу (при необходимости – можно заранее сделать прививки)
• анализ крови на глюкозу
• коагулограмма (свертываемость крови)
• если было ранее невынашивание беременности: анализ крови на фосфолипиды (диагностика антифофолипидного синдрома)
• анализ крови на гормоны щитовидной железы: ТТГ, свободный Т4, антитела к тиреопероксидазе (АТ к ТПО)
• при нестабильном менструальном цикле, повышенном росте волос на теле: ЛГ, ФСГ, прогестерон, тестостерон, 17-оксипрогестерон, ДГЭАС, андростендион, кортизол, пролактин.
Вопрос: У меня месяц назад случилось воспаление щитовидной железы. Эндокринолог поставил подострый тиреоидит. Назначенный медрол пить не стала ввиду большой кучи побочных и противопоказаний. Сняла воспаление ибупрофеном за 7 дней. После того как боль ушла, сдала гормоны. Ттг немного занижен, Т3 — повышен. Через 3 недели от предыдущего анализа ттг упал ещё ниже до 2.1. Эндокринолог подозревает диффузный токсический зоб. Похожа ли на него такая картина и какие исследования могут это точно подтвердить?Предлагают только пункцию.
Через 3 недели от предыдущего анализа ттг упал ещё ниже до 2.1. Эндокринолог подозревает диффузный токсический зоб. Похожа ли на него такая картина и какие исследования могут это точно подтвердить?Предлагают только пункцию.
Ответ: В вашем случае вероятнее всего тиреотоксическая фаза подострого тиреодита. Отличие его от диффузного токсического зоба (болезни Грейвса) в том, что при подостром тиреоидите идет выброс гормонов в кровь из-за разрушения фолликулов щитовидной железы. А при болезни Грейвса (ДТЗ) наблюдается повышенное образование гормонов щитовидной железы, в этом случае симптомы тиреотоксикоза тяжелее и уровни ТТГ, как правило ниже, иногда даже ниже 0, 1 МE/мл.
Но наиболее значимым диагностическим признаком является наличие в крови повышенных уровней антител к рецепторам тиреотропного гормона (АТ кТТГ) при болезни Грейвса (ДТЗ). Это гораздо лучше покажет картину, чем пункция.
Вопрос: Дочери 2 года. Во время ГВ были увеличены молочные железы. Сильно потеет во сне. На теле (плече) растут длинные волосы. Стоит ли волноваться и куда обращаться?
Сильно потеет во сне. На теле (плече) растут длинные волосы. Стоит ли волноваться и куда обращаться?
Ответ: Увеличенные молочные железы у новорожденных – это норма, вызвана циркуляцией материнских женских гормонов. Потливость может быть связана с недостатком витамина Д. Длинные волосы на теле, могут быть либо конституциональной особенностью (поспрашивайте у родственников), либо вызваны увеличением уровней надпочечниковых андрогенов. Вам лучше проконсультироваться с детским эндокринологом и определить уровни гормонов у малышки: ТТГ, пролактин, тестостерон, 17-оксипрогестерон, ДГЭАС, андростендион, кортизол.
Вопрос: Родила второго ребенка в 38 лет. Вес просто лезет на глаза. Записалась к специалисту. Подскажите какие нужно сдать анализы, чтобы эндокринолог помог грамотно решить проблему с лишним весом?
Ответ: Список таков:
- липидный спектр крови (общий холестерин (ОХС), холестерин липопротеинов высокой плотности (ЛПВП), холестерин липопротеинов низкой плотности (ЛПНП, триглицеридов (ТГ)
- глюкоза крови натощак, пероральный глюкозо-толерантный тест (ПТТГ)
- гликированный гемоглобин (HbA1c)
- аланинаминотрансфераза (АЛТ), аспарагинаминотрансфераза (АСТ), гамма-глутамилтранспептидаза (ГГТ)
- мочевая кислота, креатинин
- тиреотропный гормон (ТТГ)
- пролактин (ПРЛ)
- лептин
- кортизол − общий и ионизированный кальций, 25-гидрокси-витамин D (25(OH)D) и паратиреоидный гормон (ПТГ).

Вопрос: Сейчас моему малышу уже 10 месяцев, все прекрасно. Но заметила тахикардию у себя, сдала анализы. Поставили мне диагноз синдром тиреотоксикоза и прописали Тироксид по 10 мг, 1 таблетка 3 раза в день, Конкор от тахикардии. Мы до сих пор на ГВ, но не хотели прекращать хотя бы до года . 1 день без ГВ и для нас это тяжело, и я и малыш в этом нуждаемся. Подскажите, совместимы ли эти лекарства с ГВ? на иностранных сайтах пишут о совместимости ГВ и активного вещества тиамазола.
Ответ: Тиамазол является действующим веществом препаратов мерказолила, тирозола, метизола. Препарат тироксид не зарегистрирован у нас в качестве тиреостатика. У вас тиреотоксикоз может быть следствием Болезни Грейвса или послеродового тиреоидита. В первом случае идет активное повышенное образование гормонов щитовидной железы, а в случае послеродового тиреоидита – выброс гормонов в кровь из-за разрушения фолликулов щитовидной железы. Соответственно, тактика разная, стоит обязательно консультироваться у специалиста. Эндокринолог выберет схему лечения. Что касается совмещения с грудным вскармливанием: всего 0.1%–0.2% тиамазола попадает в грудное молоко, поэтому согласно современным рекомендациям доза до 20 мг тиамазола считается безопасной и не влияет на состояние щитовидной железы ребенка, а также не оказывает негативного влияния на развитие его интеллекта.
Эндокринолог выберет схему лечения. Что касается совмещения с грудным вскармливанием: всего 0.1%–0.2% тиамазола попадает в грудное молоко, поэтому согласно современным рекомендациям доза до 20 мг тиамазола считается безопасной и не влияет на состояние щитовидной железы ребенка, а также не оказывает негативного влияния на развитие его интеллекта.
Вопрос: По ошибке моя дочь 14 лет пила 25 дней эутирокс 100 вместо прописанных 50. Гормоны сдали все в норме. Волнуюсь о последствиях могут ли они быть, на что обратить внимание. Дочь как раз в этом промежутке времени падала в обмороки пару раз, может ли быть связано с передозировкой эутирокса?
Ответ: Обратите внимание на состояние сердечно-сосудистой системы у дочери: частота сердечных сокращений, ровно ли бьется сердце, нет ли аритмий, экстрасистолии. Сделайте ЭКГ. Обмороки могут быть связаны с этим, так как тироксин увеличивает чувствительность рецепторов сердца к катехоламинам (стрессовым гормонам), возможно состояние стресса вызывало обмороки.
Вопрос: У меня гипотиреоз, перед беременностью врач назначила л-тироксин для улучшения показателя ТТГ. До беременности, во время и после беременности пью л-тироксин. Скажите, пожалуйста, как долго обычно его пьют, можно ли жить без него (без таблеток) при этом чтобы уровень ТТГ был в норме? Нужно ли проверять у ребенка уровень ТТГ? Спасибо большое за ответ!
Ответ: Основной критерий: поддержание нормальной функции щитовидной железы, причины гипотиреоза могут быть разные — аутоиммунный процесс, гипоплазия щитовидной железы, повреждение ткани щитовидки итд. Во всех случаях прогноз будет разный, кому-то нужно обязательно принимать препарат всю жизнь, кому-то в определенные периоды. В вашем случае эндокринолог может пробовать снижать дозу тироксина с последующим контролем через 3-6 месяцев и решением о коррекции дозы (снижении или повышении) в зависимости от показателей. Необходимость контроля функции щитовидной железы у ребенка вам стоит обсудить с вашим эндокринологом, все зависит от причины вашего гипотиреоза.
Вопрос: Добрый вечер. Моя малышка родилась крупным ребенком. 56 см и 4450 гр. Знакомая врач сказала, что такие детки больше предрасположены к болезням щитовидной железы и сахарному диабету. Так ли Это? И как можно этому препятствовать и дипгностировать на ранних этапах? Спасибо!
Была ли данная информация интересной и полезной для вас? Поделитесь, пожалуйста, своим мнением!
comments powered by HyperComments
Вопросы про щитовидную железу и беременность: страница 1
На фоне беременности для адекватного развития нервной системы плода необходимо, чтобы уровень ТТГ находился в пределах 2-2,5. На вопросы о заболеваниях щитовидной железы при беременности отвечают врачи медицинских клиник «Арт-Мед».
До беременности был гипотериоз ТТГ-11. Назначали лечение: Эутирокс 75 мкг. ТТГ — 0,2 (норма 0,23-3,4), т4св-27,9 (норма 10,2-23,2). Уменьшился цикл, выраженный пмс. Стала принимать 50 мкг, ттг стал 2,4, т4св-20,7 (норма10,2-23,2). Через два месяца забеременела. С первого дня задержки стала принимать 58 мкг, боясь передозировать, но на 2 и 3 день задержки, то есть на 18 день беременности начала болеть щитовидная железа и стала раздражительной, видимо не хватает гормонов. Со следующего дня решила пить 75 мкг. На 20 день натощак сдала анализы хгч-3694, ттг-2,83 (норма при беременности 1 триместр 0,1-2,5), т4-16,84 (норма 12-22). Получается один день (19 день пила 75 мкг). После анализов выпила гормоны. Теперь очень переживаю, что ТТГ 2,4 было многовато, надо было все таки корректировать чтоб чуть меньше было бы до беременности. Как думаете отразится ли это на ребенке? Ведь начиная с 14 дня после оплодотворения начинают формироваться органы, а у меня в этот период несколько дней скорее всего не хватало гормонов.
Уменьшился цикл, выраженный пмс. Стала принимать 50 мкг, ттг стал 2,4, т4св-20,7 (норма10,2-23,2). Через два месяца забеременела. С первого дня задержки стала принимать 58 мкг, боясь передозировать, но на 2 и 3 день задержки, то есть на 18 день беременности начала болеть щитовидная железа и стала раздражительной, видимо не хватает гормонов. Со следующего дня решила пить 75 мкг. На 20 день натощак сдала анализы хгч-3694, ттг-2,83 (норма при беременности 1 триместр 0,1-2,5), т4-16,84 (норма 12-22). Получается один день (19 день пила 75 мкг). После анализов выпила гормоны. Теперь очень переживаю, что ТТГ 2,4 было многовато, надо было все таки корректировать чтоб чуть меньше было бы до беременности. Как думаете отразится ли это на ребенке? Ведь начиная с 14 дня после оплодотворения начинают формироваться органы, а у меня в этот период несколько дней скорее всего не хватало гормонов.Екатерина, не волнуйтесь, Вы все делали правильно. Уровень Ваших тиреоидных гормонов соответствует норме. По результатам Ваших анализов следует полагать, что у Вас родится здоровый малыш. Рекомендую Вам обратиться к эндокринологу, который откорректирует Вашу заместительную терапию в дальнейшем.
По результатам Ваших анализов следует полагать, что у Вас родится здоровый малыш. Рекомендую Вам обратиться к эндокринологу, который откорректирует Вашу заместительную терапию в дальнейшем.
При нормальных значениях тиреоидных гормонов заместительная гормональная терапия L-Тироксином не показана. Рекомендуем сдавать анализы в лаборатории, соблюдающей международные стандарты, ибо погрешности возможны.
В настоящий момент у Вас отмечается идеальный для планирования уровень ТТГ, так что с точки зрения тиреоидной патологии нет противопоказаний к беременности. Всю беременность Вас должен наблюдать грамотный эндокринолог, корректируя дозировку L-тироксина, кальциевых препаратов. Удачной беременности.
Пять месяцев назад был выкидыш на шестой неделе, беременность не первая, роды одни. После обследования через три недели после выкидыша ТТГ 6.4, Т3 и Т4 — норма, назначен Эутокс 0. 25, через два месяца контроль ТТГ 2.8, Т3,Т4 – норма. Эндокринолог разрешает планировать беременность, дозировку не повышать, контроль в 6–8 недель беременности. Все ли верно назначено? Надо ли повышать дозировку и при наступившей беременности насколько ее повысить и когда сделать первый контроль? Мне 41 год, вес 52.
25, через два месяца контроль ТТГ 2.8, Т3,Т4 – норма. Эндокринолог разрешает планировать беременность, дозировку не повышать, контроль в 6–8 недель беременности. Все ли верно назначено? Надо ли повышать дозировку и при наступившей беременности насколько ее повысить и когда сделать первый контроль? Мне 41 год, вес 52.В связи с гипернормальным уровнем ТТГ дозу принимаемого Эутокса целесообразно повысить до 50 мкг в сутки с последующим контролем ТТГ через месяц. В случае наступления беременности рекомендуется постоянное наблюдение грамотного эндокринолога.
26 недель беременности, проблем с щитовидной железой не было до беременности. В 5 недель: ТТГ — 1.86, через 3 недели — 2.8. УЗИ показало, что размер щитовидной железы маловат для двоих, остальные гормоны не проверяли. Поставили гипотиреоз. Назначили эутирокс , повысили дозу йода до 250 мкг (до этого принимала 150). Через несколько недель ТТГ нормализовался, последний результат — 2. Недавно я обнаружила, что использую йодированную соль, а значит суточная доза йода значительно выше положенных 220-250 мкг, возможно, раза в полтора-два. Не является ли такое потребление йода избыточным? Как это может отразиться на плоде? Если у меня гипотиреоз и я принимаю эутирокс, то йод моему организму не нужен и весь йод достается малышу? Может ли это навредить ему?
Не является ли такое потребление йода избыточным? Как это может отразиться на плоде? Если у меня гипотиреоз и я принимаю эутирокс, то йод моему организму не нужен и весь йод достается малышу? Может ли это навредить ему?Не стоит беспокоиться, вреда малышу не будет. Во-первых, количество йода содержащееся в поваренной соли было незначительным и, во–вторых, йодированная соль хранит в себе йод на протяжении 3-4 месяцев, после чего йод постепенно улетучивается.
5 недель беременности, первая беременность — замершая, вторая — удачная, принимала эутирокс. На этапе планирования сдала анализы ТТГ 2.76, Т4 свободный 0.971. Эндокринолог сказала ничего не принимать, контроль ТТГ в 9 недель. Всё правильно или обратиться еще к врачу? Мне 30 лет.Если на этапе планирования беременности, то есть до зачатия ТТГ был 2,76 — то это норма. В дальнейшем контроль должен проводиться на 6-12 и 20-22 неделях беременности, что бы посмотреть, как Ваша железа работает во время беременности, когда на нее приходится двойная нагрузка. Нормы ТТГ в первом триместре 0,1-2,5 во втором и в третьем триместре — 0,2-3,0. Если показатели укладываются в диапазон нормы, то достаточно принимать только препараты йода, если нет, то показано более серьезное лечение. Приходите к нам, мы поможем Вам решить эту проблему.
Нормы ТТГ в первом триместре 0,1-2,5 во втором и в третьем триместре — 0,2-3,0. Если показатели укладываются в диапазон нормы, то достаточно принимать только препараты йода, если нет, то показано более серьезное лечение. Приходите к нам, мы поможем Вам решить эту проблему.
 Обратилась к заведующему отделением онкологу-хирургу — сказал ничего страшного, как он выразился, вырос фолликул, посоветовал перед беременностью сдать ТТГ, чтобы если есть нарушения, подкорректировать до зачатия. Стоит ли волноваться?
Обратилась к заведующему отделением онкологу-хирургу — сказал ничего страшного, как он выразился, вырос фолликул, посоветовал перед беременностью сдать ТТГ, чтобы если есть нарушения, подкорректировать до зачатия. Стоит ли волноваться?По данным Вашего УЗИ особых проблем с щитовидной железой нет. Образования в щитовидной железе у нас могут появляться на фоне йодного дефицита, а это очень распространенная проблема. Для того, чтобы исключить патологию щитовидной железы окончательно, рекомендуем Вам сдать анализ крови на гормоны: ТТГ. Это поможет нам определиться есть сейчас необходимость в лечении или нет. Так как наличие гормональных проблем может создать определенные трудности с зачатием и последующим вынашиванием беременности. Приходите к нам, мы поможем Вам решить эту проблему.
Диагноз: диффузно-токсический зоб, в мае прошлого года удалили щитовидную железу. Принимаю L-тироксин, дозу которого врач постепенно снижает, так как Т4 в норме, но ТТГ остается на уровне 0,0025. Такой показатель был и перед операцией. Последние два с половиной месяца врач отменил препарат, самочувствие нормальное, вес в норме. Сейчас есть подозрение на беременность. Насколько опасно такое состояние для потенциальной беременности? Каковы последующие шаги?
Такой показатель был и перед операцией. Последние два с половиной месяца врач отменил препарат, самочувствие нормальное, вес в норме. Сейчас есть подозрение на беременность. Насколько опасно такое состояние для потенциальной беременности? Каковы последующие шаги?Вам необходимо повторить анализ крови на ТТГ, при необходимости, возобновить терапию. Ну и, конечно, уточните факт беременности – сдайте анализ крови на ХГЧ и проведите УЗИ органов малого таза.
Задержка 5 дней, есть предположение, что беременна. Диагноз — тиреотоксикоз, пролечилась, была стадия ремиссии, забеременела, родила, после родов снова сбой в щитовидной железе, теперь лечусь, принимаю тирозол 1,25. Беременность хочу сохранить.В Вашей ситуации рекомендуем записаться к эндокринологу, так как необходимо оценить уровень ТТГ, свободный Т4, свободный Т3, АТ к рецептору ТТГ, объем щитовидной железы. В зависимости от результатов исследования, решить вопрос о дальней тактике лечения. Дозу препарата и схему лечения подбирает только врач.
Вам нужно срочно записаться на прием к эндокринологу для подбора адекватной дозировки препарата. Насколько пострадал малыш, будет понятно только после родоразрешения в процессе его дальнейшего роста и развития.
Планирую беременность. Первая была замершая на 6 неделе беременности. Сдала гормоны: ТТГ 6,01; Т4 17,7; Анти-ТПО 32,5. Заключение УЗИ: признаки тиреоидита, узел 3 мм. Принимала месяц эутирокс 25. Через месяц результаты гормонов: ТТГ 4,54; Т4св. 18,32. Врач рекомендовала эутирокс 50 и йодомарин 100. Через месяц результаты анализов: ТТГ 5,95, Т4св. 18,96. Почему гормон стал вновь повышаться? Нужно ли увеличить дозу эутирокса?
Сдала гормоны: ТТГ 6,01; Т4 17,7; Анти-ТПО 32,5. Заключение УЗИ: признаки тиреоидита, узел 3 мм. Принимала месяц эутирокс 25. Через месяц результаты гормонов: ТТГ 4,54; Т4св. 18,32. Врач рекомендовала эутирокс 50 и йодомарин 100. Через месяц результаты анализов: ТТГ 5,95, Т4св. 18,96. Почему гормон стал вновь повышаться? Нужно ли увеличить дозу эутирокса?Вам нужно адекватно повышать дозу Эутирокса. Только после нормализации уровня ТТГ планировать беременность. Надеюсь, Вы исключили другие причины невынашивания беременности. Подробно об этом написано в статьях на нашем сайте.
Беременность и гипотиреоз. Что делать?
Большинство современных женщин согласно с тем, что беременность желательно планировать. А в тех случаях, когда женщина страдает каким-либо хроническим заболеванием, то планирование будущей беременности становится особенно важным и необходимым.
Можно ли забеременеть при самом частом среди молодых женщин заболевании щитовидной железы – гипотиреозе? Да! При условии адекватного лечения до беременности и во время ее, женщина может забеременеть и родить здорового ребенка.
Обсудим, как подготовиться к беременности и как вести себя во время беременности при гипотиреозе. Гипотиреоз – это недостаточность гормонов щитовидной железы. Причиной его чаще всего бывает заболевание, которое называется аутоиммунный тиреоидит, или удаление щитовидной железы по различным причинам.
Женщине, у которой до беременности был установлен диагноз гипотиреоз, при планировании беременности обязательно нужно сдать анализ крови на ТТГ, и посетить эндокринолога с результатом.
Эндокринолог откорректирует дозу принимаемого вами левотироксина (Эутирокса, L-тироксина), чтобы ваш гормональный фон приблизился к идеальному для беременных.
Для женщин, планирующих беременность, нормальным значением ТТГ считается до 2,5 мкме\мл, а не та цифра, которая указана в бланке лаборатории, как верхняя граница нормы. Почему нормы более строгие?
В первой половине беременности щитовидная железа плода еще только формируется и не работает, ребенок получает эти гормоны от матери. Нормальный уровень гормонов щитовидной железы необходим для правильного развития нервной системы плода, он сказывается на будущем интеллекте ребенка. Поэтому так важно, чтобы в первом триместре беременности (когда женщина может еще и не знать о своей беременности), гормонов матери было достаточно для обеспечения плода.
Нормальный уровень гормонов щитовидной железы необходим для правильного развития нервной системы плода, он сказывается на будущем интеллекте ребенка. Поэтому так важно, чтобы в первом триместре беременности (когда женщина может еще и не знать о своей беременности), гормонов матери было достаточно для обеспечения плода.
Когда вы узнали о факте беременности, пришло время снова сдать анализ крови на ТТГ и свободный Т4. В первом триместре беременности потребность в левотироксине возрастает у всех беременных, поэтому, не дожидаясь результатов анализов, вам необходимо будет увеличить дозу левотироксина примерно на 30-50%. Например, если вы принимали Эутирокс 75 мкг, то узнав о своей беременность, можете смело принимать 100 мкг. Обязателен в первом триместре беременности и визит к эндокринологу. Исходя из ваших анализов на гормоны, врач определит наиболее подходящую вам дозу препарата, частоту контрольных анализов крови и осмотров. При хороших результатах анализов, контролировать гормоны (ТТГ и свТ4) нужно 1 раз в триместр. Если же ваши анализы будут не в норме, то после изменения дозы препарата необходимо повторить анализы через 1,5 месяца.
Исходя из ваших анализов на гормоны, врач определит наиболее подходящую вам дозу препарата, частоту контрольных анализов крови и осмотров. При хороших результатах анализов, контролировать гормоны (ТТГ и свТ4) нужно 1 раз в триместр. Если же ваши анализы будут не в норме, то после изменения дозы препарата необходимо повторить анализы через 1,5 месяца.
Нормой при беременности считаются значения ТТГ ниже 2,5 в первом триместре, ниже 3,0 мкме\мл во втором и третьем.
Всем беременным, независимо от наличия заболевания щитовидной железы, необходимо получать ежедневно 250 мкг йода в течение всей беременности и лактации.Йод входит в состав гормонов щитовидной железы.
При беременности увеличивается потребность в гормонах, а соответственно, и в йоде. В большинство поливитаминов для беременных входит этот микроэлемент, но в разном количестве. Если вам назначили поливитамины, не содержащие йод, или вы не принимаете никакие поливитамины, то следует принимать дополнительно препараты йода (Йодомарин, Йодбаланс, Йод-Актив) в дозе 250 мкг. Повышенная потребность в йоде сохраняется и в тот период, когда женщина кормит грудью, так что препараты йода желательно принимать до завершения лактации.
Повышенная потребность в йоде сохраняется и в тот период, когда женщина кормит грудью, так что препараты йода желательно принимать до завершения лактации.
Сразу после родов дозу левотироксина нужно будет снизить до той, которую вы принимали до беременности. Через 3 месяца после родов следует сдать анализ крови на ТТГ, чтобы убедиться в правильности дозы, и посетить врача.
Если у вас гипотиреоз, и вы постоянно принимаете левотироксин, то кормить грудью вам не противопоказано!
Этот препарат по своей структуре совершенно такой же, как собственный гормон тироксин, вредного воздействия на ребенка он не оказывает.
Если у Вас остались вопросы, вы в чем-то сомневаетесь, приглашаем Вас на прием к нашему врачу-эндокринологу Малаховой Ольге Владимировне.
Предварительно записаться вы можете по телефону: +7(952) 277-71-74
Эутирокс при беременности — инструкция по применению, отзывы
Прием лекарств во время беременности является особой темой, волнующей практически всех будущих мам. На протяжении 9 месяцев гинекологи-акушеры неоднократно назначают своим подопечным разные аптечные препараты по самым разным причинам. И каждый раз женщина пытается взвесить все возможные риски в связи с приемом того или иного средства.
На протяжении 9 месяцев гинекологи-акушеры неоднократно назначают своим подопечным разные аптечные препараты по самым разным причинам. И каждый раз женщина пытается взвесить все возможные риски в связи с приемом того или иного средства.
В действительности даже назначенные врачом лекарства или витамины могут быть потенциально опасными для будущих матери и ребенка. Но когда речь заходит об Эутироксе, то сомневаться не приходится: причина, по которой назначается Эутирокс при беременности, сама по себе крайне опасна для развития малыша.
Эутирокс при беременности: принимать или нет?
Эутирокс при беременности назначают при недостаточной выработке гормонов щитовидной железы, называемой врачами гипотиреозом. Дефицит этих гормонов крайне негативно сказывается на состоянии нервной системы плода и приводит к формированию пороков и нарушений в его развитии, в частности к тяжелой умственной отсталости. Поэтому принимать синтетические аналоги настоящих гормонов приходится принудительно. Это препараты на основе тироксина, такие как L-тироксин, Левотироксин натрия или Эутирокс при беременности.
Это препараты на основе тироксина, такие как L-тироксин, Левотироксин натрия или Эутирокс при беременности.
Это просто ужасно, но до появления на фармацевтическом рынке синтетических аналогов гормонов щитовидной железы беременность при гипотиреозе прерывали по врачебным показаниям именно из-за крайне высокого риска рождения умственно отсталых детей. Сегодня возможность поддерживать необходимый гормональный фон на уровне существует благодаря таким препаратам.
К слову сказать, именно гипотиреоз нередко становится причиной бесплодия у женщины. Но о наличии дефицита гормонов женщина может даже и не знать! Случается, что впервые гипотиреоз обнаруживается во время беременности при сдаче анализов. Как бы там ни было, но независимо от того, начали вы принимать Эутирокс при беременности или еще задолго до нее, на период вынашивания малыша препарат ни в коем случае нельзя отменять! Более того, теперь дозировку придется даже увеличить.
Как принимать Эутирокс при беременности
Эутирокс при беременности требует предельно осторожного назначения, поскольку опасность представляет не только дефицит тироксина, но и его избыток. Схему приема и дозировки должен расписывать эндокринолог, основываясь на результаты анализа (на ТТГ). В зависимости от дозировки Эутирокс при беременности может оказывать разное действие на организм матери и ребенка. Более того, уровень ТТГ необходимо постоянно контролировать и корректировать дозировку Эутирокса при беременности на протяжении всего срока.
Схему приема и дозировки должен расписывать эндокринолог, основываясь на результаты анализа (на ТТГ). В зависимости от дозировки Эутирокс при беременности может оказывать разное действие на организм матери и ребенка. Более того, уровень ТТГ необходимо постоянно контролировать и корректировать дозировку Эутирокса при беременности на протяжении всего срока.
Всю суточную дозировку Эутирокса, предписанную врачом, необходимо принимать в один прием, лучше всего утром (поскольку максимальной концентрации препарат достигает через 5-6 часов после приема) за полчаса до еды (поскольку пища замедляет усвоение левотироксина). Ни в коем случае нельзя сочетать прием Этуирокса при беременности с тиреостатическими препаратами: последние в таком случае отменяются.
Прием Эутирокса при беременности производит накопительный эффект, поэтому его действие в полной мере начинает проявляться по истечении 1-2 недель с начала приема препарата и продолжается еще в течение 1-2 недель после его отмены.
В некоторых случаях врачи рекомендуют женщинам временно отменить прием препарата в послеродовом периоде. Но чаще всего Эутирокс принимается постоянно, в течение всей жизни, поскольку отмена приводит к незамедлительному ухудшению самочувствия женщины.
Но чаще всего Эутирокс принимается постоянно, в течение всей жизни, поскольку отмена приводит к незамедлительному ухудшению самочувствия женщины.
Врачи отмечают, что Эутирокс при беременности обычно переносится хорошо (хотя аллергические реакции и побочные действия все же не исключены), а имеющиеся противопоказания учитываются специалистом при назначении препарата. Кроме того, беременная, принимающая Эутирокс, находится под постоянным контролем эндокринолога и гинеколога. Поэтому не следует переживать относительно такой необходимости: на кону здоровье будущего малыша.
Специально для beremennost.net Елена Кичак
Эутирокс при беременности: отзывы
Безопасно ли принимать лекарства для щитовидной железы во время беременности?
Да, безопасно. На самом деле, принимать лекарства для щитовидной железы во время беременности, если они вам нужны, , а не , небезопасно. Независимо от того, есть ли у вас гипотиреоз (недостаточная активность щитовидной железы) или гораздо менее распространенный гипертиреоз (сверхактивная щитовидная железа), вам, вероятно, придется принимать лекарства и находиться под тщательным наблюдением.
Наиболее частая причина, по которой мама ожидает, что она будет принимать препараты для лечения щитовидной железы, — это лечение гипотиреоза. — когда ваша щитовидная железа не вырабатывает достаточно гормона щитовидной железы.Левотироксин, синтетическая форма гормона щитовидной железы, безопасная для вашего ребенка, является стандартным лечением. Он не представляет опасности для вашего развивающегося ребенка.
Если вы беременны, вы должны продолжать прием левотироксина и поддерживать тесный контакт со своим врачом. (Можно принимать лекарство-генерик, но сейчас не время переходить с дженерика на марку или наоборот. Во время беременности вам нужно продолжать принимать то же лекарство, что и раньше.)
Во время беременности щитовидная железа должна вырабатывать примерно на 40 процентов больше гормона щитовидной железы как для вас, так и для вашего развивающегося ребенка.Женщины, которые не получают достаточного количества гормонов щитовидной железы во время беременности, подвергаются большему риску осложнений, включая выкидыш, преэклампсию и преждевременные роды. Некоторые исследования показывают, что дети, чьи матери не получали достаточно гормона щитовидной железы во время беременности, могут иметь более низкий IQ.
Некоторые исследования показывают, что дети, чьи матери не получали достаточно гормона щитовидной железы во время беременности, могут иметь более низкий IQ.
В 2011 году Американская тироидная ассоциация опубликовала клинические рекомендации, написанные комитетом международных экспертов по уходу за женщинами с заболеваниями щитовидной железы до, во время и после беременности. В руководстве содержатся следующие рекомендации по уходу за будущими мамами с гипотиреозом:
- Большинству женщин, принимающих левотироксин, необходимо увеличить дозу, как только они узнают, что беременны.Конечно, делать это нужно с помощью врача.
- Точная доза необходимого лекарства будет зависеть от вашего уровня ТТГ (тиреотропного гормона). (Цель — ТТГ от 2,5 до 3,0 мМЕ / л [милли-международных единиц на литр].) Уровень ТТГ — лучший способ определить, достаточно ли вы получаете гормона щитовидной железы. Это измеряется простым анализом крови. В течение первой половины беременности женщинам, принимающим левотироксин, следует измерять уровень ТТГ каждые четыре недели.
 Во второй половине беременности его следует измерять хотя бы один раз, между 26 и 32 неделями.
Во второй половине беременности его следует измерять хотя бы один раз, между 26 и 32 неделями.
После того, как ваш ребенок родится, ваш врач снова проверит ваш уровень ТТГ, обычно через шесть недель. Дозу левотироксина, вероятно, нужно будет снова снизить до уровня, который был до беременности.
Более редкое заболевание, которое встречается только у 0,5 процента женщин, — это гипертиреоз . Если у вас это заболевание, ваша щитовидная железа сверхактивна (а не недостаточно активна) . Наиболее частой причиной гипертиреоза является болезнь Грейвса, аутоиммунное заболевание, при котором организм вырабатывает антитела, которые заставляют щитовидную железу выделять слишком много гормона.
Нелеченный гипертиреоз в тяжелой форме может неблагоприятно повлиять на беременность. Однако умеренные уровни гипертиреоза у матери часто безопасны.
Поэтому женщинам с болезнью Грейвса средней и тяжелой степени может потребоваться соответствующее лечение. Два антитиреоидных препарата — пропилтиоурацил и метимазол — являются основой лечения болезни Грейвса во время беременности. Эти препараты снижают количество гормона, выделяемого щитовидной железой.
Два антитиреоидных препарата — пропилтиоурацил и метимазол — являются основой лечения болезни Грейвса во время беременности. Эти препараты снижают количество гормона, выделяемого щитовидной железой.
К сожалению, и пропилтиоурацил, и метимазол были связаны с редкими врожденными дефектами.Тип и тяжесть врожденных дефектов могут быть хуже при приеме метимазола, но следует избегать приема обоих препаратов (особенно на ранних сроках беременности), если в этом нет необходимости.
Тем не менее, бывают случаи, когда такие лекарства необходимы и могут помочь уменьшить медицинские осложнения. Ваш тироидный врач может помочь принять правильное решение об использовании этих лекарств.
Обычно, когда они необходимы, ваш врач назначит вам наименьшее количество лекарств, необходимых для контроля над гормонами щитовидной железы.
Ведение беременной с болезнью Грейвса затруднено. Во-первых, необходимая доза лекарства уменьшается по мере прогрессирования беременности. Фактически, многие (но не все) женщины отменяют все антитиреоидные препараты перед родами.
Кроме того, оба этих антитиреоидных препарата проникают через плаценту и могут повлиять на развивающегося ребенка. Еще больше усложняет ситуацию то, что антитело, вызывающее болезнь Грейвса, также (редко) проникает через плаценту и может повлиять на ребенка.Даже женщины, которые успешно прошли курс лечения от болезни Грейвса, могут иметь это антитело и требуют особого наблюдения во время беременности.
После того, как ваш ребенок родится, ваш врач продолжит наблюдение за вами, чтобы убедиться, что вы правильно подобрали лекарства. Болезнь Грейвса нередко обостряется в послеродовом периоде.
Врач вашего ребенка также будет следить за вашим новорожденным на предмет проблем с щитовидной железой, которые могут присутствовать при рождении. Это редкое явление, но ваш врач должен следить за этим.
Узнайте, как проблемы с щитовидной железой могут повлиять на вас, если вы пытаетесь забеременеть.
Ведение беременности при недостаточной активности щитовидной железы — Центр состояний щитовидной железы
Эти бушующие гормоны беременности, которые заставляют вас чувствовать себя капризным и заставляют вас ложиться спать в 8 часов вечера. Каждую ночь вам следует беспокоиться не только о гормонах беременности.
Каждую ночь вам следует беспокоиться не только о гормонах беременности.
Когда вы беременны, ваш растущий ребенок полагается на вас во всем, включая гормоны, которые ваш организм естественным образом вырабатывает для поддержания здоровья и нормального функционирования вашего тела.А если у вас нелеченный гипотиреоз или недостаточная активность щитовидной железы, ваш ребенок может не получать того, что ему нужно для роста и процветания во время вашей беременности.
Как гипотиреоз влияет на беременностьВаша щитовидная железа вырабатывает гормоны, влияющие на метаболизм, который контролирует многие процессы в организме. Без достаточного количества этих гормонов ваше собственное тело не может нормально функционировать, не говоря уже о маленьком ребенке внутри вас.
Нелеченный гипотиреоз представляет ряд рисков для вас и вашего развивающегося плода.Риски для матери включают:
- Преэклампсия или высокое кровяное давление, связанное с беременностью
- Слабость или мышечные боли
- Анемия
- Вагинальное кровотечение после родов
- Нарушения плаценты
Риски для ребенка включают:
- Неврологические проблемы и проблемы развития
- Низкая масса тела при рождении
Хотя эти осложнения могут быть серьезными, хорошая новость заключается в том, что если гипотиреоз диагностируется и лечится до того, как вы забеременели или на очень ранних сроках беременности, они гораздо менее вероятны.
В то время как женщины, у которых был гипотиреоз до беременности, возможно, уже имели возможность поговорить со своими врачами о своих рисках и вариантах лечения, для некоторых женщин гипотиреоз может не проявиться, пока они не забеременеют .
Гипотиреоз можно легко развить во время беременности и не подозревать об этом — симптомы могут быть очень похожи на симптомы беременности. Увеличение веса, отек и усталость — общие симптомы, но вы, вероятно, уже все это чувствуете.Анализ крови может диагностировать гипотиреоз, но решать, проходить ли вам обследование, решать вам и вашему врачу.
Следующее может указывать на необходимость прохождения скрининга на гипотиреоз во время беременности:
Гипотиреоз: лечение во время беременности Лечение гипотиреоза, как правило, безопасно принимать во время беременности, и тот же синтетический гормон (левотироксин) назначается гипотиреозу. беременным пациентам также назначают во время беременности.
беременным пациентам также назначают во время беременности.
Элемент лечения, который может измениться во время беременности, — это необходимое количество левотироксина. Частые анализы крови — каждые шесть недель или около того — необходимы, чтобы определить, получаете ли вы нужное количество гормонов. По мере развития беременности вам, вероятно, потребуется более высокая дозировка левотироксина; некоторым женщинам на поздних сроках беременности требуется на 50 процентов больше гормональных препаратов. Вам также нужно будет продолжать принимать лекарства, если вы кормите грудью, но, возможно, в более низкой дозе.Прием гормонов щитовидной железы совершенно безопасен даже для кормящих мам; он нужен вам, чтобы оставаться здоровым и производить молоко для вашего новорожденного.
В 2012 году Общество эндокринологов внесло следующие изменения в свои руководящие принципы клинической практики:
- Врачи должны осторожно интерпретировать уровни свободного тироксина во время беременности.
 Эксперты посоветовали, чтобы использование контрольных диапазонов для каждого триместра улучшило интерпретацию тестов функции щитовидной железы беременных женщин.
Эксперты посоветовали, чтобы использование контрольных диапазонов для каждого триместра улучшило интерпретацию тестов функции щитовидной железы беременных женщин. - Препарат пропилтиоурацил (ПТУ) должен быть основным средством лечения гипертиреоза в течение первого триместра беременности.Эксперты предупредили, что альтернативное лечение — метимазол — может увеличить риск врожденных дефектов. Однако метимазол можно использовать при отсутствии ПТУ или при отрицательной реакции на препарат у женщин. Поскольку ПТУ может быть вредным для печени в редких случаях, после завершения первого триместра женщины им следует перейти с ПТУ на метимазол.
- Кормящие грудью женщины должны принимать 250 микрограммов йода в день, чтобы их младенцы получали 100 микрограммов йода каждый день.
- Ежедневные пренатальные витамины должны содержать от 150 до 200 микрограммов йода, чтобы защитить женщин от дефицита йода.
- Женщинам с болезнью Грейвса, историей болезни Грейвса, предыдущим новорожденным с болезнью Грейвса или ранее повышенным уровнем антител к тиреотропному гормону следует измерить эти антитела до наступления 22-й недели беременности.
 Эксперты объяснили, что эти антитела проникают через плаценту и могут стимулировать или ограничивать работу щитовидной железы плода.
Эксперты объяснили, что эти антитела проникают через плаценту и могут стимулировать или ограничивать работу щитовидной железы плода. - Плоды женщин, у которых антитела к рецепторам тиреотропного гормона по крайней мере в два-три раза превышают норму, или которые получают антитероидные препараты, должны быть обследованы на наличие проблем с щитовидной железой.Это можно сделать во время планового ультразвукового исследования плода на сроке от 18 до 22 недель беременности. Увеличение щитовидной железы, ограничение роста, сильный отек, наличие зоба, пожилой костный возраст или сердечная недостаточность могут быть признаками проблем с щитовидной железой у плода.
- Тонкоигольная аспирация должна рассматриваться для женщин с узелками размером от 5 мм до 1 сантиметра, у которых в анамнезе имеется высокий риск или имеются подозрительные результаты ультразвукового исследования. Эту процедуру также следует пройти женщинам со сложными узелками от 1,5 до 2 сантиметров.В руководстве отмечается, что это может быть отложено до послеродового периода для женщин на сроке не менее 34 недель беременности.

Беременным женщинам действительно необходимо знать о потенциальном взаимодействии между их препаратами для лечения щитовидной железы и витаминами для беременных. Эти витамины содержат железо, которое может повлиять на усвоение организмом препаратов щитовидной железы. Витамины для беременных по-прежнему важны для здоровья вашей беременности, но не принимайте их одновременно с лекарствами для щитовидной железы.Постарайтесь отвести их хотя бы на два-три часа, чтобы уменьшить возможные взаимодействия.
Гипотиреоз — это простое заболевание, с которым можно справиться во время беременности, если вы знаете, как это сделать. Так что пройдите обследование, если вы заметили необычные симптомы или у вас есть семейная история этого заболевания, и поговорите со своим врачом о лечении во время беременности, если вам уже поставили диагноз. Правильная доза лекарства может помочь вам иметь здоровую беременность и родить здорового ребенка.
Повышенная дозировка препаратов для щитовидной железы, необходимых на ранних сроках беременности — Harvard Gazette
Исследователи из Бригама и женской больницы (BWH) обнаружили, что женщинам, которые в настоящее время принимают гормоны щитовидной железы, необходимо увеличить дозу на ранних сроках беременности — в среднем, на восьмой неделе беременности — для предотвращения материнского гипотиреоза и возможного вреда для плода.Эти результаты, которые будут опубликованы в выпуске журнала The New England Journal of Medicine от 15 июля, предоставят врачам, включая эндокринологов, акушеров и гинекологов, а также врачей первичной медико-санитарной помощи, новые доказательства того, что необходимая дозировка препаратов для лечения щитовидной железы увеличивается вскоре после зачатия. и часто перед первым акушерским визитом женщины.
Гипотиреоз, дефицит гормона щитовидной железы, обнаруживается у более чем 5 миллионов американцев, причем до 10 процентов всех женщин страдают той или иной степенью дефицита гормона щитовидной железы. Лекарства для щитовидной железы, такие как левотироксин, по сути идентичны гормону щитовидной железы, вырабатываемому нормальной щитовидной железой, и поэтому совершенно безопасны для приема во время беременности.
Лекарства для щитовидной железы, такие как левотироксин, по сути идентичны гормону щитовидной железы, вырабатываемому нормальной щитовидной железой, и поэтому совершенно безопасны для приема во время беременности.
По оценкам, 1-2 процента всех беременных женщин получают терапию левотироксином от гипотиреоза. Учитывая, что гипотиреоз у матери связан с повышенным риском преждевременных родов, отслойки плаценты и гипертонии, вызванной беременностью, а также с вероятным повышенным риском когнитивных нарушений и нарушений развития у развивающегося плода, необходимо консультировать женщин с дисфункцией щитовидной железы в анамнезе. скорректировать дозу гормонов щитовидной железы, как только будет подтверждена беременность.
По словам ведущего автора исследования Эрика К. Александера, младшего врача BWH и инструктора медицины в Гарвардской медицинской школе, «эти данные могут повлиять как минимум на 16–32 000 беременных женщин в год.
Беременность вызывает примерно от 30 до 50 процентов увеличения суточной потребности в гормоне щитовидной железы. Что было неясно, так это то, в какой момент возникает повышенная потребность во время беременности. Похоже, что дозы гормонов щитовидной железы необходимо скорректировать, как только будет подтверждена беременность, обычно до первого акушерского визита.”
Что было неясно, так это то, в какой момент возникает повышенная потребность во время беременности. Похоже, что дозы гормонов щитовидной железы необходимо скорректировать, как только будет подтверждена беременность, обычно до первого акушерского визита.”
В этом исследовании Александр и его коллеги наблюдали за 19 женщинами с известным гипотиреозом на протяжении всей беременности с целью определения точного времени и характера повышения потребности в гормонах щитовидной железы во время беременности.
Среди этой популяции было зарегистрировано 20 беременностей, в результате которых родилось 17 доношенных детей. Исследователи обнаружили, что 85 процентов беременностей требовали почти 50-процентного увеличения дозировки левотироксина, и это происходило почти исключительно в течение первого триместра беременности.Как правило, первое изменение дозы происходило через восемь недель, но у некоторых пациенток произошло еще раньше, особенно у беременных с помощью вспомогательных репродуктивных технологий.
Александр также обнаружил, что потребность в левотироксине стабилизировалась на 16 неделе, что указывает на необходимость строгого контроля уровня гормонов щитовидной железы в крови на ранних сроках беременности с меньшим контролем в середине беременности до родов.
Использование левотироксина во время беременности | Drugs.com
Левотироксин также известен как: элтроксин, эутирокс, эвтроксин, эвотрокс, L тироксин Рош, лево-т, левотабс, левотек, левотроид, левотирокс, левоксил, новотирокс, ороксин, синтрозитроид, 9000-тироксинтроид, тирозитроид
Медицинское заключение компании Drugs.com. Последнее обновление 9 апреля 2021 г.
Левотироксин Предупреждения о беременности
Использование считается приемлемым
AU Категория беременности TGA: A
Категория беременности FDA США: Не назначено
Сводка по рискам: При использовании во время беременности не сообщалось о повышении частоты серьезных врожденных дефектов или выкидышей; нелеченный гипотиреоз во время беременности связан с риском для матери и плода
Комментарии :
-Заместительную терапию щитовидной железы нельзя прекращать во время беременности; Гипотиреоз, диагностированный во время беременности, следует незамедлительно лечить.
-Контролируйте уровни ТТГ и при необходимости корректируйте дозы.
Исследования на животных не проводились. Этот препарат применяется в течение длительного времени у беременных женщин, и этот опыт не показал увеличения частоты пороков развития плода, выкидышей или других неблагоприятных исходов для матери или плода. Гипотиреоз во время беременности связан с более высоким уровнем осложнений, включая самопроизвольный аборт, преэклампсию, мертворождение и преждевременные роды. Гипотиреоз у матери может отрицательно влиять на нейрокогнитивное развитие плода.Беременным женщинам, принимающим этот препарат, следует измерять уровень ТТГ в течение каждого триместра и при необходимости корректировать дозу. Пациенты обычно возвращаются к дозе, которую они принимали до беременности, после родов. Контролируемых данных о беременности у человека нет.
AU TGA, категория беременности A: препараты, которые принимали большое количество беременных женщин и женщин детородного возраста, при этом не наблюдалось доказанного увеличения частоты пороков развития или других прямых или косвенных вредных воздействий на плод.
Категория беременности FDA США не назначена: FDA США внесло поправки в правило маркировки беременных для рецептурных лекарственных препаратов, чтобы требовать маркировки, которая включает сводку риска, обсуждение данных, подтверждающих это резюме, и соответствующую информацию, чтобы помочь поставщикам медицинских услуг решения о назначении лекарств и консультирование женщин по поводу использования лекарств во время беременности. Категории беременности A, B, C, D и X постепенно исключаются.
См. Ссылки
Левотироксин Предупреждения о грудном вскармливании
Использование считается приемлемым
Из организма в материнском молоке: Да
Комментарии :
-Левотироксин (Т4) является обычным компонентом грудного молока; Ограниченные данные о экзогенных заместительных дозах во время грудного вскармливания не показали отрицательного эффекта у грудных детей.
-Дозировка левотироксина может быть увеличена в послеродовом периоде по сравнению с потребностями перед беременностью у пациентов с тиреоидитом Хашимото.
-Присутствие гормона щитовидной железы в грудном молоке не мешает неонатальному скринингу щитовидной железы.
См. Ссылки
Ссылки для информации о беременности
- Фармацевтическое общество Австралии «APPGuide онлайн. Австралийское руководство по рецептурным препаратам в Интернете. Доступно по адресу: URL: http: // www.appco.com.au/appguide/default.asp. «([2006]):
- Cerner Multum, Inc.» Информация о продукте для Австралии. «O 0
- » Информация о продукте. Synthroid (левотироксин). «Abbott Pharmaceutical, Abbott Park, IL.
- Cerner Multum, Inc.» Обзор характеристик продукта для Великобритании. «O 0
Ссылки для информации о грудном вскармливании
- Cerner Multum, Inc.» Информация о продукте для Австралии . »O 0
- Моллер Б., Бьоркхем И., Фальк О., Лантто О., Лафссон А.« Идентификация тироксина в грудном молоке человека с помощью газовой хроматографии-масс-спектрометрии.»J Clin Endocrinol Metab 56 (1983): 30-4
- Фармацевтическое общество Австралии» APPGuide в Интернете. Онлайн-руководство по австралийским рецептурным продуктам. Доступно по адресу: URL: http://www.appco.com.au/appguide/default.asp. «([2006]):
- Национальная медицинская библиотека США» Toxnet. Сеть токсикологических данных. Доступно по адресу: URL: http://toxnet.nlm.nih.gov/cgi-bin/sis/htmlgen?LACT. «([Цитировано в 2013 г. -]):
- » Информация о продукте. Synthroid (левотироксин). «Abbott Pharmaceutical, Abbott Park, IL.
- Mizuta H, Amino N, Ichihara K и др. «Гормоны щитовидной железы в грудном молоке и их влияние на функцию щитовидной железы у детей, находящихся на грудном вскармливании». Pediatr Res 17 (1983): 468-71
- Cerner Multum, Inc. «Краткое изложение характеристик продукта для Великобритании». O 0
- Янссон Л., Иварссон С., Ларссон И., Экман Р. «Трийодтиронин и тироксин в материнском молоке». Acta Paediatr Scand 72 (1983): 703-5
- Hahn HB, Spiekerman AM, Otto R, Hossalla DE «Тесты функции щитовидной железы у новорожденных, получавших грудное молоко.»Am J Dis Child 137 (1983): 220-2
Дополнительная информация
Всегда консультируйтесь с вашим лечащим врачом, чтобы убедиться, что информация, отображаемая на этой странице, применима к вашим личным обстоятельствам.
Заявление об отказе от ответственности за медицинское обслуживание
Левотироксин: лекарство от недостаточной активности щитовидной железы (гипотиреоз)
Принимайте левотироксин один раз в день утром, в идеале, по крайней мере, за 30 минут до завтрака или напитка, содержащего кофеин, например чая или кофе.
Еда и напитки с кофеином могут помешать вашему организму правильно усвоить левотироксин, поэтому он также не действует.
Если вы перестанете принимать левотироксин, симптомы могут вернуться.
Дозировка
Вам может потребоваться принять несколько разных таблеток, чтобы составить дозу.
Левотироксин выпускается в таблетках по 25, 50 и 100 мкг. Слово микрограмм иногда пишется греческим символом μ, за которым следует буква g (мкг). Микрограмм в 1000 раз меньше миллиграмма (мг).
Ваш врач скажет вам, сколько таблеток принимать каждый день.
Доза левотироксина варьируется от человека к человеку.
Хотя начальные дозы обычно одинаковы, доза левотироксина, которую вы в конечном итоге принимаете, или скорость увеличения дозы зависит от ваших симптомов, уровня гормонов, возраста и наличия других проблем со здоровьем.
Взрослые обычно начинают с дозы от 50 до 100 мкг, принимаемой один раз в день. Его можно постепенно увеличивать в течение нескольких недель до 100-200 мкг, принимаемых один раз в день.
Некоторые люди, например люди старше 50 лет или люди с сердечными заболеваниями, могут начать с более низкой дозы. Если вы принимаете левотироксин в жидком виде, в 5 мл содержится 25, 50 или 100 микрограммов.
Как принимать
Таблетки проглатывают целиком, запивая водой.
Левотироксин выпускается в виде жидкости для детей и людей, которым трудно глотать таблетки.
Если вы или ваш ребенок принимаете левотироксин в жидком виде, фармацевт, как правило, компенсирует вам это лекарство.К нему прилагается пластиковый шприц или ложка, чтобы помочь вам отмерить нужную дозу. Если у вас нет шприца или мерной ложки, попросите его у фармацевта. Не используйте кухонную чайную ложку, так как она не даст нужного количества.
Что делать, если я забуду его взять?
Если вы забыли принять дозу, примите ее, как только вспомните, если только не пришло время для следующей дозы. В этом случае просто пропустите пропущенную дозу. Не принимайте 2 дозы вместе, чтобы восполнить пропущенную дозу.
Если вы часто забываете дозы, может помочь установка будильника, чтобы напомнить вам.Вы также можете попросить своего фармацевта посоветоваться о других способах помочь вам не забыть принимать лекарство.
Что делать, если я возьму слишком много?
Случайный прием дополнительной дозы левотироксина вряд ли нанесет вам вред.
Поговорите со своим врачом, если:
- вы случайно приняли более 1 дополнительной дозы
- у вас появились побочные эффекты, такие как учащенное сердцебиение или боль в груди — они могут произойти не сразу, это может произойти за несколько дней до их появления. на
Анализы крови
Ваш врач будет проводить регулярные анализы крови, чтобы проверять уровень гормонов щитовидной железы в вашем организме до и после начала приема левотироксина.
Это позволит вашему врачу скорректировать дозу в соответствии с вашими требованиями.
В начале лечения вы можете часто сдавать анализы крови. Как только уровень гормонов стабилизируется, вам обычно нужно сдавать кровь через 4-6 месяцев, а затем раз в год.
Вам могут потребоваться анализы крови чаще, если вы:
- беременны
- начинаете или прекращаете прием лекарства, которое может влиять на левотироксин
- имеете какие-либо симптомы, которые могут означать, что ваша доза не совсем правильная
Избыток гормона щитовидной железы вреден к плоду
10 августа 2004 г.
Исследователи из Чикагского университета впервые показали, что избыток гормона щитовидной железы во время беременности оказывает прямое токсическое воздействие на плод, втрое увеличивая риск выкидыша и снижая средний вес новорожденных при рождении. младенцы, которые выживают.
Проблемы, вызванные недостатком гормона щитовидной железы во время беременности, хорошо известны, и примерно два процента всех беременных женщин в настоящее время принимают добавки для предотвращения дефицита. В недавней статье в журнале New England Journal of Medicine было предложено, чтобы все женщины, получающие лечение от низкого уровня гормона щитовидной железы до зачатия — обычное явление — «увеличивали дозу на 29 процентов», как только они узнают, что беременны.
Однако исследование Чикагского университета, опубликованное в выпуске JAMA от 11 августа 2004 г., показывает, что увеличение дозы без тщательного тестирования опасно.Авторы отмечают, что чрезмерная компенсация нехватки гормона щитовидной железы у матери может быть не менее вредной.
«Хотя риски недостаточности гормона щитовидной железы во время беременности установлены», — сказал автор исследования Сэмюэл Рефетов, доктор медицины, профессор медицины и педиатрии и комитет по генетике и молекулярной медицине Чикагского университета, — до сих пор у нас этого не было. , смогли определить последствия избытка. Теперь мы видим, что иметь слишком много — так же плохо, как и слишком мало.Это говорит нам о том, что гормональная заместительная терапия должна быть оценена и отрегулирована, чтобы не превышать нормальные потребности ».
Врачи не смогли изучить влияние избытка гормона щитовидной железы, регулирующего метаболизм, на плод, потому что это было невозможно.
Это новаторское исследование, однако, представляет собой прекрасный пример того, как «ошибки природы могут помочь нам понять нормальное действие гормонов», — сказал Рефетов.
Почти 40 лет назад он обнаружил такую ошибку. В 1967 году Рефетов описал клинический синдром, связанный с резистентностью к гормону щитовидной железы. У людей с мутацией гена рецептора гормона щитовидной железы гормон был менее эффективен. Люди с мутацией производят больше гормонов щитовидной железы, чем обычно, но они не испытывают беспокойства, потери веса или учащенного сердцебиения, обычно вызванного таким избытком.
Ученым сейчас известно более 200 семей с этим синдромом. Одна из наиболее изученных — это большая семья на Азорских островах, группа небольших островов примерно в 900 милях к западу от Португалии.В этой семье мутация прослеживается в четырех поколениях от одной пары основателей в конце 19 века.
В этой статье Рефетов, работая с азорским эндокринологом Жоао Ансельмо, изучил исходы беременности 36 супружеских пар из этой большой семьи. В их выборку вошли 18 пар, в которых либо мать, либо отец были устойчивы к гормону щитовидной железы, и 18 здоровых пар.
Они обнаружили, что матери с мутацией, которым требовался более высокий уровень гормона щитовидной железы для поддержания нормальной жизни, имели гораздо более высокий уровень выкидышей, 23.7 процентов, что примерно в три раза больше для пар, в которых только отец имел мутацию (6,7%) или ни один из родителей не имел мутации (8,8%).
Хотя можно было бы ожидать, что примерно половина детей, рожденных от пораженных матерей, будет иметь мутацию, две трети (20 из 31) имели эту мутацию, и только одна треть младенцев, рожденных от пораженных матерей, не имела. Это говорит о том, что высокий уровень выкидышей в первую очередь связан с здоровыми плодами. Мутация, по-видимому, защитила пораженные плоды от воздействия избытка материнского гормона щитовидной железы.
Незатронутые матери, у которых не было повышенного уровня выкидышей, родили, как и ожидалось, равное количество пораженных и здоровых младенцев.
Средний вес при рождении здоровых младенцев, рожденных от пораженных матерей, был на 20 процентов ниже среднего. У троих из этих младенцев масса тела при рождении была ниже критериев низкой массы тела при рождении Всемирной организации здравоохранения. «Это говорит о том, — отмечают авторы, — что высокие уровни гормонов щитовидной железы у матери могут« вызвать катаболическое состояние во время жизни плода, подобное тому, что происходит у детей и взрослых с неконтролируемым гипертиреозом ».»
У здоровых младенцев, рожденных от пораженных матерей, также был чрезвычайно низкий уровень тиреотропного гормона (ТТГ), явный признак избытка гормона щитовидной железы. После рождения уровни ТТГ медленно повышались, достигая нормальных значений через четыре недели.
» В совокупности Авторы заключают, что эти результаты представляют собой первое доказательство того, что избыток Т [тироид] Г [ормона] сам по себе может нарушать эмбриогенез растущих плодов через трансплацентарный перенос материнского ТГ … Учитывая установленную важность Обеспечивая замену ТГ даже беременным женщинам с умеренным гипотиреозом, важно понимать, что чрезмерное замещение, по-видимому, также пагубно.»
Национальные институты здравоохранения финансировали это исследование. Среди других авторов — Динцай Цао, Теодор Каррисон и Рой Вайс из Чикагского университета.
применений, дозировка, побочные эффекты, взаимодействия, предупреждение
000743727_PB
круглый, синий, отпечатанный SYNTHROID, 137
000744341_PB
круглый, оранжевый, отпечатанный SYNTHROID, 25
000744552_PB
круглый, белый, отпечатанный SYNTHROID, 50
000745182_PB
круглый, бледно-лиловый, отпечатанный SYNTHROID, 75
000746594_PB
круглый, зеленый, отпечатанный SYNTHROID, 88
000746624_PB
круглый, желтый, отпечатанный SYNTHROID, 100
000747068_PB
круглый, бежевый, отпечатанный SYNTHROID, 125
000747069_PB
круглый, синий, отпечатанный SYNTHROID, 150
000747070_PB
круглый, фиолетовый, отпечатанный SYNTHROID, 175
000747148_PB
круглый, розовый, отпечатанный SYNTHROID, 200
000747149_PB
круглый, зеленый, отпечатанный SYNTHROID, 300
000749296_PB
круглый, розовый, отпечатанный SYNTHROID, 112
003781800_PB
капсула, оранжевая, с надписью M, L 4
003781803_PB
капсула, белая, с надписью M, L 5
003781805_PB
овал, фиолетовый, с тиснением M, L 6
003781807_PB
капсула, оливковая, с надписью M, L 7
003781809_PB
овал, желтый, с надписью M, L 8
003781811_PB
овал, розовый, с тиснением M, L 9
003781813_PB
Капсула, серая, с надписью M, L 10
003781815_PB
Капсула, синяя, с надписью M, L 11
003781817_PB
овал, сиреневый, отпечатанный буквой M, L 12
003781819_PB
продолговатый, розовый, с тиснением M, L 13
003781821_PB
продолговатый, темно-зеленый, с тиснением M, L 14
003781823_PB
продолговатый, синий, с тиснением M, L 15
005271341_PB
круглый, оранжевый, отпечатанный JSP, 513
005271342_PB
круглый, белый, отпечатанный JSP, 514
005271343_PB
круглый, фиолетовый, отпечатанный JSP, 515
005271344_PB
круглый, зеленый, отпечатанный JSP, 561
005271345_PB
круглый, желтый, отпечатанный JSP, 516
005271346_PB
круглый, розовый, отпечатанный JSP 562
005271347_PB
круглый, бежевый, отпечатанный JSP, 519
005271349_PB
круглый, синий, отпечатанный JSP, 520
005271350_PB
круглый, бледно-лиловый, отпечатанный JSP, 563
005271351_PB
круглый, розовый, отпечатанный JSP, 522
005271352_PB
круглый, зеленый, отпечатанный JSP 523
005271638_PB
круглый, синий, отпечатанный JSP, 564
007815180_PB
капсула, оранжевая, с тиснением 25, GG 331
007815181_PB
продолговатый, белый, с тиснением 50, GG 332
007815182_PB
продолговатый, бледно-лиловый, с тиснением 75, GG 333
007815183_PB
капсула, зеленая, с тиснением 88, GG 334
007815184_PB
продолговатый, желтый, с тиснением 100, GG 335
007815185_PB
капсула, красная, с тиснением 112, GG 336
007815186_PB
продолговатый, бежевый, отпечатанный GG 337, 125
007815187_PB
капсула, синяя, с тиснением 150, GG 338
007815188_PB
капсула, фиолетовая, с тиснением 175, GG 339
007815189_PB
продолговатый, розовый, отпечатанный 200, GG 340
007815190_PB
продолговатый, зеленый, с тиснением 300, GG 341
007815191_PB
капсула, зеленая, с тиснением 137, GG 330
607930853_PB
овал, зеленый, отпечатанный ЛЕВОКСИЛОМ, dp 88
607930854_PB
овал, желтый, отпечатанный ЛЕВОКСИЛОМ, dp 100
607930858_PB
овал, синий, отпечатанный ЛЕВОКСИЛОМ, dp 150
607930859_PB
овал, бирюза, отпечатанный ЛЕВОКСИЛОМ, dp 175
607930860_PB
овал, розовый, отпечатанный ЛЕВОКСИЛОМ, dp 200
675440061_PB
круглый, фиолетовый, отпечатанный SYNTHROID, 175
675440883_PB
круглый, оранжевый, отпечатанный SYNTHROID, 25
675440884_PB
круглый, белый, отпечатанный SYNTHROID, 50
675440885_PB
круглый, бледно-лиловый, отпечатанный SYNTHROID, 75
675440886_PB
круглый, зеленый, отпечатанный SYNTHROID, 88
675440887_PB
круглый, желтый, отпечатанный SYNTHROID, 100
675440888_PB
круглый, бежевый, отпечатанный SYNTHROID, 125
675440889_PB
круглый, синий, отпечатанный SYNTHROID, 150
675440890_PB
круглый, розовый, отпечатанный SYNTHROID, 200
675440891_PB
круглый, розовый, отпечатанный SYNTHROID, 112
Эутирокс 0.1 мг
круглый, желтый, отпечатанный 100 M
Левотроид 0,025 мг
круглый, оранжевый, с логотипом 25
Левотроид 0,05 мг капсула
продолговатый, белый, с тиснением Т 4, 50
Левотроид 0,05 мг
круглый, белый, отпечатанный ЛОГОТИП, 50
Левотроид 0,075 мг капсула
продолговатый, бледно-лиловый, с тиснением Т 4, 75
Левотроид 0,075 мг
круглый, серый, с логотипом, 75
Левотроид 0.088 мг крышка
продолговатый, зеленый, с тиснением T 4, 88
Левотроид 0,088 мг
круглый, зеленый, с логотипом, 88
Левотроид 0,1 мг капсула
продолговатый, желтый, с тиснением T 4, 100
Левотроид 0,1 мг
круглый, желтый, с логотипом, 100
Левотроид 0,112 мг капсула
продолговатый, розовый, с тиснением T 4, 112
Левотроид 0,112 мг
круглый, розовый, с логотипом, 112
Левотроид 0.125 мг крышка
продолговатый, коричневый, с тиснением T4, 125
Левотроид 0,125 мг
круглый, фиолетовый, с логотипом 125
Левотроид 0,137 мг
круглый, синий, с логотипом 137
Левотроид 0,15 мг капсула
овал, синий, с тиснением T 4, 150
Левотроид 0,15 мг
круглый, синий, с логотипом, 150
Левотроид 0,175 мг капсула
продолговатый, бледно-лиловый, с тиснением T 4, 175
Левотроид 0.175 мг
круглый, бирюзовый, с логотипом 175
Левотроид 0,2 мг капсула
продолговатый, розовый, с тиснением T 4, 200
Левотроид 0,2 мг
круглый, розовый, с логотипом 200
Левотроид 0,3 мг капсула
продолговатый, зеленый, с тиснением T 4, 300
Левотроид 0,3 мг
круглый, зеленый, с логотипом, 300
Левотироксин 0,025 мг-MYL
продолговатый, персиковый, с тиснением M, L 4
Левотироксин 0.05 мг-MYL
продолговатый, белый, с тиснением M, L 5
Левотироксин 0,05 мг-URL
круглый, белый, отпечатанный 3912 V
Левотироксин 0,075 мг-MYL
продолговатый, серый, с тиснением M, L 6
Левотироксин 0,088 мг-MYL
продолговатый, зеленый, с тиснением M, L 7
Левотироксин 0,1 мг-MYL
продолговатый, желтый, с тиснением M, L 8
Левотироксин 0,1 мг-URL
круглый, желтый, отпечатанный 3914 V
Левотироксин 0.125 мг-MYL
продолговатый, бежевый, с тиснением M, L 10
Левотироксин 0,125 мг-URL
круглый, персиковый, отпечатанный 3919 V
Левотироксин 0,15 мг-MYL
Капсула, синяя, с надписью M, L 11
Левотироксин 0,15 мг-URL
круглый, синий, отпечатанный 3915 V
Левотироксин 0,175 мг-MYL
продолговатый, бледно-лиловый, с тиснением M, L 12
Левотироксин 0.2 мг-MYL
продолговатый, красный, с тиснением M, L 13
Левотироксин 0,2 мг-URL
круглый, розовый, отпечатанный 3915 V
Левотироксин 0,3 мг-MYL
продолговатый, темно-зеленый, с тиснением M, L 14
Левоксил 0,025 мг
арахис, апельсин, отпечатанный ЛЕВОКСИЛОМ, dp 25
Левоксил 0,05 мг
овал, белый, отпечатанный Levoxyl, dp 50
Левоксил 0,05 мг
арахис, белый, отпечатанный ЛЕВОКСИЛОМ, dp 59
Левоксил 0.075 мг
овал, фиолетовый, отпечатанный ЛЕВОКСИЛОМ, dp 75
Левоксил 0,088 мг
овал, зеленый, отпечатанный ЛЕВОКСИЛОМ, dp 88
Левоксил 0,15 мг
овал, синий, отпечатанный ЛЕВОКСИЛОМ, dp 150
Левоксил 0,175 мг
овал, бирюза, отпечатанный ЛЕВОКСИЛОМ, dp 175
Левоксил 0,3 мг
овал, зеленый, отпечатанный ЛЕВОКСИЛОМ, dp 300
Левоксил 100 мкг
овал, желтый, отпечатанный ЛЕВОКСИЛОМ, dp 100
Левоксил 112 мкг
овал, розовый, отпечатанный ЛЕВОКСИЛОМ, dp 112
Левоксил 125 мкг
овал, коричневый, отпечатанный ЛЕВОКСИЛОМ, dp 125
Левоксил 137 мкг
овал, синий, отпечатанный ЛЕВОКСИЛОМ, dp 137
Левоксил 200 мкг
овал, розовый, отпечатанный ЛЕВОКСИЛОМ, dp 200
Синтроид 0.025 мг
круглый, оранжевый, отпечатанный FLINT, 25
Synthroid 0,025 мг-ABB
круглый, оранжевый, отпечатанный SYNTHROID, 25
Synthroid 0,05 мг
круглый, белый, отпечатанный FLINT, 50
Synthroid 0,05 мг-ABB
круглый, белый, отпечатанный SYNTHROID, 50
Synthroid 0,075 мг
круглый, бледно-лиловый, отпечатанный КРЕМЕНЕМ, 75
Synthroid 0,075 мг-ABB
круглый, бледно-лиловый, отпечатанный SYNTHROID, 75
Синтроид 0.088 мг
круглый, зеленый, отпечатанный КРЕМЕНЕМ, 88
Synthroid 0,088 мг-ABB
круглый, зеленый, отпечатанный SYNTHROID, 88
Synthroid 0,1 мг
круглый, желтый, отпечатанный FLINT, 100
Synthroid 0,1 мг-ABB
круглый, желтый, отпечатанный SYNTHROID, 100
Synthroid 0,112 мг
круглый, розовый, отпечатанный FLINT, 112
Synthroid 0,112 мг-ABB
круглый, розовый, отпечатанный SYNTHROID, 112
Синтроид 0.125 мг
круглый, бежевый, отпечатанный КРЕМЕНЕМ, 125
Synthroid 0,125 мг-ABB
круглый, бежевый, отпечатанный SYNTHROID, 125
Synthroid 0,125 мг-ABB
круглый, коричневый, отпечатанный SYNTHROID, 125
Synthroid 0,137 мг
круглый, синий, отпечатанный SYNTHROID, 137
Synthroid 0,15 мг
круглый, синий, отпечатанный КРЕМЕНЕМ, 150
Synthroid 0,15 мг-ABB
круглый, синий, отпечатанный SYNTHROID, 150
Синтроид 0.175 мг
круглый, фиолетовый, отпечатанный КРЕМЕНЕМ, 175
Synthroid 0,175 мг-ABB
круглый, фиолетовый, отпечатанный SYNTHROID, 175
Synthroid 0,2 мг
круглый, розовый, отпечатанный FLINT, 200
Synthroid 0,2 мг-ABB
круглый, розовый, отпечатанный SYNTHROID, 200
Synthroid 0,3 мг-ABB
круглый, зеленый, отпечатанный SYNTHROID, 300
Унитроид 0,025 мг
круглый, оранжевый, отпечатанный JSP, 513
Unithroid 0.088 мг
круглый, зеленый, отпечатанный JSP, 561
Унитроид 0,1 мг
круглый, желтый, отпечатанный JSP, 516
Унитроид 0,112 мг
круглый, розовый, отпечатанный JSP, 562
Унитроид 0,15 мг
круглый, синий, отпечатанный JSP, 520
Унитроид 0,175 мг
круглый, бледно-лиловый, отпечатанный JSP, 563
Унитроид 0,3 мг
круглый, зеленый, отпечатанный JSP, 523
.

 Во второй половине беременности его следует измерять хотя бы один раз, между 26 и 32 неделями.
Во второй половине беременности его следует измерять хотя бы один раз, между 26 и 32 неделями. Эксперты посоветовали, чтобы использование контрольных диапазонов для каждого триместра улучшило интерпретацию тестов функции щитовидной железы беременных женщин.
Эксперты посоветовали, чтобы использование контрольных диапазонов для каждого триместра улучшило интерпретацию тестов функции щитовидной железы беременных женщин. Эксперты объяснили, что эти антитела проникают через плаценту и могут стимулировать или ограничивать работу щитовидной железы плода.
Эксперты объяснили, что эти антитела проникают через плаценту и могут стимулировать или ограничивать работу щитовидной железы плода.