Гипервитаминоз D:Причины заболевания,Симптомы заболевания,Причины заболевания
Причины заболевания
Существует две причины гипервитаминоза D:
- переизбыток этого витамина в организме человека из-за чрезмерного его употребления в составе различных витаминных препаратов;
- чувствительность организма к стандартным дозам витамина D. Она может возникнуть при неполноценном питании, а также в стрессовых ситуациях.
Распространенность гипервитаминоза D
Точные данные о переизбытке витамина D отсутствуют, но по некоторым данным он встречается у 1,5-2,5% детей, которые его получают.
Симптомы заболевания
Различают две формы заболевания: острую и хроническую. Острая форма возникает при применении высоких доз витамина D в течение 2-10 недель, а хроническая — при длительном применении (от 6 до 8 месяцев).
При острой форме гипервитаминоза D проявляются такие симптомы: снижение аппетита или полное его отсутствие; жажду; рвоту; сонливость; вялость; нарушение стула.
Симптомами хронической формы гипервитаминоза D являются те же симптомы, как и у острой формы, а также:
- раздражительность;
- нарушение сна;
- повышение артериального давления;
- боли в костях и пояснице;
- увеличение печени, селезенки;
- снижение иммунитета;
- учащенное мочеиспускание.
Диагностика и лечение гипервитаминоза D
Диагностика заболевания предусматривает проведение общего осмотра врачом, а также лабораторные и инструментальные методы исследования. Это может быть анализ крови и мочи, гормональные анализы, проба Сулковича, рентгенография костей.
В качестве лечения гипервитаминоза D используется отмена препаратов, которые содержат этот витамин, а также специальная диета, ограничивающая употребление продуктов, которые богаты витамином D (яйца, молоко, рыбий жир). Необходима также витаминотерапия витаминами А и Е. В некоторых случаях возможно назначение гормональных препаратов, а также хелатирующих соединений, выводящих избытки кальция из организма.
Если у вас или у вашего ребенка возникли подозрения на гипервитаминоз D, вам необходимо произвести лабораторный анализ, который контролирует уровень кальция крови, а также обратиться за консультацией к гастроэнтерологу. Записаться на прием к специалисту, вы можете, не выходя из дома. Достаточно просто воспользоваться услугами сервиса Doc.ua.
Чем грозит передозировка витаминов? – Гармония здоровья

Прежде, чем принимать витаминные препараты, убедитесь в том, что ваш организм действительно нуждается в их применении. Передозировка витаминов может носить более угрожающий характер, чем их недостаток. Гипервитаминоз — это группа симптомов, вызванные избытком витаминов в организме, чаще всего в результате передозировки. Он касается, прежде всего, жирорастворимых витаминов: А, D, E и K. Со слишком большим потреблением витаминов, растворимых в воде организм может справиться, выводя их вместе с мочой. Другая ситуация возникает при избытке жирорастворимых витаминов, они вызывают гипервитаминоз.
Избыток витамина D – имеет очень опасное действие. У взрослых проявляется тошнотой, рвотой, зудом кожи, болью головы и глаз, поносом, повышенным мочеиспусканием, а также отложением избыточного количества кальция в мягких тканях, в печени, почках, легких, сердце и кровеносных сосудах. Опасны последствия передозировки витамина D у беременных женщин и кормящих матерей. Они вызывают уродства плода, болезни костей у новорожденных.
Витамин А в слишком больших дозах может вызвать тошноту, нарушение зрения, усталость, тяжесть, раздражительность, отсутствие аппетита, рвоту, головную боль, выпадение волос, зуд, трещины и кровоточивость губ, замедленный рост у детей, шелушение кожи, язвы, нарушение костей, кровотечения, деформации черепа и лица, дисфункции сердца, почек, фиброз печени и центральной нервной системы. К избытку витамина. А ведет чаще всего неограниченное применение пищевых добавок.
Передозировка витамина K, регулирующий процесс свертывания крови, приводит к распаду эритроцитов и, следовательно, к анемии. Последствиями избытка этого элемента также является потливость и чувство жара, а у новорожденных — желтуха, и даже повреждения тканей головного мозга! Организм человека, особенно чувствителен к передозировке витамина с (так называемой аскорбиновой кислоте), которая содержится в основном в овощах и фруктах.
Помимо вредного воздействия, избыток некоторых элементов, провоцирует снижение или потерю в организме других необходимых ему веществ. Таким образом, кроме последствий гипервитаминоза, наблюдается недостаточность минералов и других витаминов, влияющих на процессы, происходящие в организме. Правильный рацион питания поможет избежать приема специальных добавок, а также гипервитаминоза. Диетологи во всем мире, утверждают, что все необходимые элементы для полноценной работы организма, мы можем получить с повседневной пищей.
Но если же, правильное питание является невозможным, врач-терапевт может назначить прием витаминных препаратов, обычно отечественных производителей.
Есть категория препаратов, где суточные нормы витаминов, могут быть выше в десять, а то и в двадцать раз. Их нельзя применять, без консультации врача, иначе передозировку витаминов не избежать. Поэтому, перед тем, как вы включите в свой ежедневный рацион питания – витаминные добавки, следует проконсультироваться со специалистом. Не стоит использовать дополнительные добавки круглый год. Приемлемо их применять зимой и осенью: в остальное время года, наш рацион питания не нуждается во включении витаминных добавок. Также рекомендуется, в приеме синтетических витаминов, делать перерывы в каждые три-четыре недели, так как постоянный прием специальных добавок, может спровоцировать гипервитаминоз.
Витамин D. Гипервитаминоз — избыток витамина D приводит к гиперкальциемии
Введение
Витамин D – группа биоактивных жирорастворимых веществ, существование и роль которых в 1922 году были доказаны, поначалу косвенно, американским биохимиком Элмером В. Макколумом (ему же принадлежит честь открытия витаминов А и В).
Макколумом (ему же принадлежит честь открытия витаминов А и В).
Витамины D регулируют метаболизм кальция и фосфора, т.е. процессы всасывания этих макроэлементов тонким кишечником, последующую резорбцию и усвоение костными тканями, – а также выполняют ряд других функций, присущих скорее гормонам, чем витаминам. В частности, витамин D препятствует образованию и росту опухолей, участвует в функционировании иммунной системы, предотвращает разрушение нейронных миелиновых оболочек, способствует нормальной работе миокарда. В организм витамин D отчасти поступает с пищей, но 
Подробнее о роли и функциях витаминов данной группы, причинах и симптомах D-гиповитаминоза см. материал «Витамин D. Гиповитаминоз».
Гипервитаминоз, т.е. избыточное содержание витамина D, встречается существенно реже, чем его дефицит, и диагностируется преимущественно у детей первых лет жизни. Однако по ряду причин это состояние, даже если оно купировано сравнительно быстро, оставляет серьезные системные осложнения и последствия.
Причины
Две главные причины гипервитаминоза D – его избыточное потребление и (реже) врожденная либо приобретенная гиперчувствительность к нему, которая даже нормальную концентрацию делает чрезмерной.
Передозировка витамина D обусловлена, как правило, лечением или профилактикой рахита. Зачастую ребенку одновременно с рыбьим жиром вводят в рацион богатые витамином D продукты (треска, лосось, икра, сыр, молоко и т.д.), сочетая такую ударную диету еще и с ультрафиолетовым облучением в рамках физиотерапии.
Даже если такое лечение не вызывает тяжелого гипервитаминоза (который может развиваться достаточно медленно), оно зачастую становится причиной общей сенсибилизации и аномально высокой чувствительности организма к продуктам, препаратам и добавкам с высоким содержанием витамина D, – что резко повышает риск гипервитаминоза в будущем.
Значимым фактором риска является также дефицит витаминов А, В, С и Е, на фоне которого клиника гипервитаминоза D развивается быстрее и протекает тяжелее.
Симптоматика
Избыток витамина D приводит к гиперкальциемии – повышенному содержанию кальция в крови. Длительная или хроническая гиперкальциемия, в свою очередь, чревата кальцификацией (обызвествлением) тканей, причем это касается таких жизненно важных органов, как почки, сердце, кровеносные сосуды, легкие.
Соответственно, гипервитаминоз D может привести к тяжелым нарушениям в сердечнососудистой системе (аритмия, гипертензия, кальцификация сердечных клапанов), почечной недостаточности, а также угнетению центральной нервной системы, что может чередоваться с приступами психомоторного возбуждения и/или эпилептиформными судорожными припадками, а результировать комой. К прогрессирующей симптоматике гипервитаминоза легко присоединяются пневмонии и другие инфекции, диабетоподобная симптоматика, субфебрилитет, тахикардия, нарушения пищеварения и пр.
К прогрессирующей симптоматике гипервитаминоза легко присоединяются пневмонии и другие инфекции, диабетоподобная симптоматика, субфебрилитет, тахикардия, нарушения пищеварения и пр.
И для взрослых, и особенно для детей первого года жизни острая сердечная или почечная недостаточность, возникшая в рамках описанной клинической ситуации, нередко оказывается фатальной.
Хронические, симптоматически более мягкие и медленно прогрессирующие формы гипервитаминоза D проявляются, как правило, вялостью, слабостью, эмоциональной неустойчивостью, диссомнией (нарушениями сна), мышечно-суставными болями. Избыток кальция и фосфора приводит к утолщениям и деформациям костных структур. Есть данные о том, что повышенная в течение длительного времени концентрация витамина D существенно повышает онкологические риски, а у детей сказывается на умственном и физическом развитии.
Диагностика
Диагностика включает изучение всех доступных анамнестических сведений, анализ клинических проявлений, ряд лабораторных исследований (в основном, биохимических и гормональных, поскольку витамин D взаимодействует с гормонами щитовидной и паращитовидных желез; его избыток, соответственно, нарушает баланс тиреоидных и паратиреоидных гормонов). Оценка состояния костных тканей осуществляется рентгенографически или с помощью КТ; кальцификаты в мышечных тканях могут быть обнаружены в ходе гистологического анализа образцов, отобранных путем биопсии.
Оценка состояния костных тканей осуществляется рентгенографически или с помощью КТ; кальцификаты в мышечных тканях могут быть обнаружены в ходе гистологического анализа образцов, отобранных путем биопсии.
Лечение
Терапия гипервитаминоза D в большинстве случаев требует стационирования (при тяжелом течении – в отделение интенсивной терапии). Терапевтическая стратегия может быть вкратце описана пунктом «Причины» (см.выше), если «плюсы и минусы» в нем поменять на противоположные знаки. Исключается контакт с солнечным светом, прием добавок и пищевых продуктов, насыщенных витамином D; ограничивается поступление кальция с пищей и увеличивается потребление калия; назначается витаминотерапия А, В, С, Е. По показаниям назначают также капельницы глюкозы, кокарбоксилазы и других препаратов, диуретики, гепатопротекторы (в целях профилактики токсического гепатита как одного из возможных осложнений) и др. Тем не менее, последствиями острого гипервитаминоза нередко становятся миокардиты, атеросклероз, нефрокальциноз и обусловленная им хроническая почечная недостаточность, и др.
Тем не менее, последствиями острого гипервитаминоза нередко становятся миокардиты, атеросклероз, нефрокальциноз и обусловленная им хроническая почечная недостаточность, и др.
Таким образом, витамин D совершенно не вписывается в распространенную концепцию «Чем больше, тем лучше!», бытующую у иных родителей-«энтузиастов» и взрослых любителей самолечения. Результат самодеятельной профилактики или лечения «полезным для здоровья» витамином может оказаться таким, что речь пойдет уже о спасении жизни и сохранении хотя бы частичной функциональной состоятельности важнейших органов. Поэтому любые препараты витамина D должны приниматься только после консультации и по назначению врача.
Нефрологи описали последствия передозировки витамином D — Российская газета
Передозировка витамина D, который известен еще как «солнечный витамин», грозит почечной недостаточностью. Группа канадских ученых под руководством Борна Л. Огюста изучила историю болезни 54-летнего пациента и результаты исследования опубликовала в Canadian Medical Association Journal.
В нефрологической клинике, куда больной был экстренно направлен лечащим врачом с подозрением на острое повреждение почек, выяснилось, что мужчина нескольких месяцев принимал витамин D в высокой концентрации. А незадолго до резкого ухудшения состояния вернулся из Юго-Восточной Азии, где в течение 2 недель находился на солнце по 6-8 часов в день.
Ученые предупреждают: бесконтрольный прием витамина D может представлять серьезный риск для здоровья пациентов, не информированных об угрозе препарата для организма.
Витамин D на самом деле не витамин, а предшественник гормона. Когда солнце попадает на кожу, в печени и почках образуется активный витамин D — почти 90% вещества производится собственным организмом. Остальные 10% поступают в организм, если в рационе есть жирная рыба. Организм прекращает собственное производство витамина D, как только восполнит его недостаток. Витамин D регулирует кальциевый и фосфатный обмен и укрепляет мышцы. Если организм испытывает недостаток витамина D, снижается уровень кальция. Серьезный дефицит витамина D может вызвать рахит у детей и размягчение костей у взрослых.
Серьезный дефицит витамина D может вызвать рахит у детей и размягчение костей у взрослых.
Врачи назначают искусственные добавки тем, кто страдает от дефицита витамина D, особенно в зимние месяцы, когда недостаток солнечного света. Доза определяется с помощью теста. Тот, кто принимает биодобавку самостоятельно, рискует превысить концентрацию витамина D в организме. В лучшем случае передозировка может вызвать тошноту, гипотензию и учащенное сердцебиение. В худшем случае — привести к тяжелому мочеиспусканию и проблемам с почками.
Что и произошло с канадцем, у которого врачи обнаружили слишком высокий уровень кальция. Мужчина сообщил, что, будучи пациентом натуропата, он по его рекомендации принимал витамин D без прохождения теста на диагностику дефицита. В течение двух с половиной лет он употреблял капли общей дозой от 8000 до 12000 международных единиц. Для сравнения: безрецептурные добавки витамина D содержат от 800 до 1000 единиц.
По словам врачей, передозировка витамина D довольно редкое явление, тем не менее они предупреждают о риске бесконтрольного приема препарата. Они рекомендуют не принимать более 1000 международных единиц в день.
Они рекомендуют не принимать более 1000 международных единиц в день.
Врачи предупредили об опасности злоупотребления витамином D в пандемию
Витамин D не только помогает быстрее справиться с коронавирусной инфекцией, но и является способом профилактики данного заболевания, считают медики разных стран. В свою очередь его недостаток может привести к серьезным проблемам со здоровьем – вплоть до увеличения рисков летального исхода при COVID-19. О том, какова суточная норма витамина D и к чему может привести передозировка, — в материале «Газеты.Ru».
Недостаток витамина D в организме представляет серьезную угрозу здоровью, заявила доктор медицинских наук Елена Малышева на своей странице в соцсети Instagram. По ее словам, данный витамин необходим для поддержания костей и мышц человека, а также для правильной работы сердца, памяти и иммунной системы.
Ранее ученые из Фонда больницы Королевы Елизаветы и Университета Восточной Англии также выяснили, что недостаток витамина D может стать причиной повышенных рисков летального исхода при коронавирусной инфекции.
В ходе исследования специалисты определили средний уровень данного витамина у населения 20 европейских стран, после чего сравнили полученные данные со статистикой заболеваемости и смертности от коронавируса в этих государствах.
Оказалось, что чем ниже средний уровень витамина D по стране, тем выше смертность от COVID-19. При этом особенно низкий уровень данного микроэлемента ученые зафиксировали у жителей Италии, Испании и Швейцарии.
Также, по данным ученых из Северо-западного университета в Эванстоне (город в США в штате Иллинойс), острая нехватка витамина D в организме на 15% повышает вероятность развития тяжелой формы коронавирусной инфекции.
Кроме того, употребление витамина D может не только помочь быстрее и легче справиться с коронавирусной инфекцией, но и стать хорошим способом профилактики заражения COVID-19, считает Малышева.
«Антитела производятся после встречи с вирусом, но если у вас лимфоциты работают здорово, то, встретившись с вирусом, эти клетки его просто съедят, сожрут. Поэтому витамин D нужен для вот этой первичной встречи лимфоцитов с коронавирусной инфекцией», — пояснила Малышева.
Поэтому витамин D нужен для вот этой первичной встречи лимфоцитов с коронавирусной инфекцией», — пояснила Малышева.
Это предположение подтвердили и медики из дублинского Тринити-колледжа. Вывод о профилактических свойствах данного микроэлемента они сделали, проанализировав исследования уровня витамина D у взрослых европейцев за последние 20 лет, а затем сопоставив их с количеством заражений коронавирусом в странах Европы.
Принимать витамин D во время пандемии особенно важно, так как сейчас люди много времени проводят внутри помещений и почти не подвергаются воздействию прямых солнечных лучей, которые являются главным источником данного вещества, сообщили в министерстве здравоохранения Великобритании.
По словам британских экспертов, для того чтобы улучшить здоровье, необходимо принимать по 10 микрограмм витамина D в день. В минздраве страны уточнили, что помимо солнечного света основными источниками этого микроэлемента являются яичные желтки, красное мясо, а также жирная рыба.
В свою очередь Елена Малышева уточнила, что суточную норму данного витамина можно получить, употребив четыре грамма печени трески или сто граммов селедки. Кроме того, синтезированный витамин D можно найти в некоторых йогуртах, хлопьях для завтрака и маргарине, писало издание «Би-би-си».
Тем не менее злоупотреблять данным веществом не следует, предупредил главный внештатный пульмонолог Минздрава России Андрей Малявин. По его словам, это может привести к гипервитаминозу — острому расстройству в результате интоксикации сверхвысокой дозой одного или нескольких витаминов.
«Я хотел бы предостеречь от безудержного применения витамина D, но речь может идти о тысячах единиц этого микроэлемента один раз в день, а не о 100 или 500 тыс. Есть такое еще понятие как гипервитаминоз, он обладает очень серьезными последствиями»,
— сказал он в среду в эфире телеканала «Доктор».
В то же время доцент кафедры клинической фармакологии Московского государственного медико-стоматологического университета им. Евдокимова Олег Талибов уточнил, что в России данная патология практически не встречается из-за особенностей климата. Тем не менее, соблюдать адекватную дозу все равно необходимо.
Евдокимова Олег Талибов уточнил, что в России данная патология практически не встречается из-за особенностей климата. Тем не менее, соблюдать адекватную дозу все равно необходимо.
«Две тыс. единиц витамина в день — это нормальная рекомендуемая доза. Среди наших сограждан количество людей с гипервитаминозом витамина D стремится к нулю, просто потому что солнечные лучи падают не под тем углом и у нас вообще малый уровень инсоляции (облучение поверхностей солнечным светом — «Газета.Ru»). Другой разговор, что рекомендации применять по 50 тыс. единиц — это сверхъестественные рекомендации», — отметил он в разговоре с «Доктором».
Витамин D3
Витамин Д 3 (холекальциферол) относится к группе витаминов Д (Д1-Д6), необходимых для поддержания метаболизма человека. Форма Д 3 – разновидность соединения, которая синтезируется в клетках кожи человека под действие ультрафиолетовых лучей спектра В, а также усваивается при поступлении с пищей. Это жирорастворимый витамин, образуемый из тетрациклических углеводородов. В организме человека вещество накапливается в подкожной жировой клетчатке. Запасы витамина Д 3 могут расходоваться постепенно в течение продолжительного времени.
Это жирорастворимый витамин, образуемый из тетрациклических углеводородов. В организме человека вещество накапливается в подкожной жировой клетчатке. Запасы витамина Д 3 могут расходоваться постепенно в течение продолжительного времени.
Содержание витамина измеряется в международных единицах (ME): 1 ME содержит 0,000025 мг (0,025 мкг) химически чистого витамина Д 3. 1 мкг = 40 МЕ. Для покрытия потребностей организма взрослого человека средняя ежесуточная норма вещества составляет 600 МЕ, для детей до года – 500 МЕ, для женщин в период беременности и лактации – 1000 МЕ, для людей пожилого возраста – 800 МЕ.
Роль в организме человека
Витамин Д 3 участвует в работе всех органов и систем:
-
Регулирует обмен кальция, фосфора. Одна из главных функций – минерализация костной ткани и стимуляция нормального развития костей, связок опорно-двигательного аппарата у детей. При участии витамина Д3 в тонком кишечнике происходит всасывание кальция и фосфора из продуктов питания или биологически активных комплексов.
 Благодаря витамину в крови обеспечивается нужная концентрация микроэлементов. Состояние волос, ногтей, кожных покровом и зубов также зависит от усвоения кальция под действием витамина.
Благодаря витамину в крови обеспечивается нужная концентрация микроэлементов. Состояние волос, ногтей, кожных покровом и зубов также зависит от усвоения кальция под действием витамина.
-
Участвует в метаболизме. Витамин Д3 помогает нормализовать свертываемость крови, улучшает чувствительность клеток к инсулину и усвоение углеводов, активирует регенерацию нервных волокон и повышает их чувствительность, препятствует отложению холестерина на стенках сосудов.
-
Укрепляет иммунную систему. Действующий компонент витамина Д 3 – холекальциферол угнетает рост онкологических новообразований, стимулирует иммунный ответ при попадании в организм вирусов и бактерий, способствует борьбе с воспалительными процессами, а также препятствует развитию псориаза, экземы. Витамин положительно влияет на дыхательную функцию, облегчает лечение пневмонии.
Влияние витамина Д 3 на развитие детей
При активном росте и развитии организма соединение Д 3 необходимо для:
-
Формирования костных структур, связок, зубов.

-
Поддержания нормального мышечного тонуса.
-
Укрепления защитных функций кожи на клеточном уровне.
-
Профилактики рахита и аномалий развития органов.
-
Снижения риска ожирения, развития сахарного диабета, в том числе, ювенильной формы.
При недостатке витамина отмечаются следующие симптомы:
-
Вялость, быстрая утомляемость, плаксивость, раздражительность.
-
Нарушения качества сна – поверхностный прерывистый сон.
-
Усиленное потоотделение.
-
Снижение тонуса мышц.
-
Облысение в области затылка.
Если вовремя не диагностировать авитаминоз Д 3, начинаются скелетные деформации и изменения структуры костной ткани, развивается рахит.
Признаками избытка витамина Д3 могут быть:
-
Мышечные спазмы, судороги.
-
Расстройства пищеварения, тошнота и рвота, боли в животе.
-
Раздражительность, снижение аппетита.
-
Частое обильное мочеиспускание.
Признаки передозировки витамином Д 3 неспецифичны, поэтому при появлении нарушений рекомендуется провести точную диагностику для исключения других возможных патологий.
Поддержание женского здоровья
Поддержание нормальной концентрации витамина Д3 у женщин помогает:
-
Укрепить иммунитет, в том числе бороться с инфекциями половых органов.
-
Регулировать липидный обмен, поддерживать вес в норме.

-
Сбалансировать гормональный фон.
-
Предотвратить остеопороз в период менопаузы.
-
Снизить риск развития атеросклероза, заболеваний сердечно-сосудистой системы.
-
Улучшить состояние ногтей, волос, кожи.
В период беременности особенно важно компенсировать дефицит витамина, так как он необходим для правильного развития плода.
Дефицит витамина Д3 у женщин может выражаться в:
-
Бессоннице, головных болях, высокой утомляемости, гипертонии.
-
Хрупкости костей, зубов.
-
Мышечных и суставных болях.
-
Выпадении волос, хрупкости ногтей, ухудшении состояния кожи.

Систематический гиповитаминоз Д 3 может провоцировать развитие диабета, набор лишнего веса, дегенеративные патологии костной ткани, воспаления суставов, кожные и онкологические заболевания, болезни сердца и сосудов.
Гипервитаминоз сопровождается:
-
Ослаблением иммунитета, расстройством работы ЖКТ.
-
Появлением синюшности кожных покровов.
-
Снижении массы тела.
-
Жажде, полиурии, частом мочеиспускании в ночное время.
-
Ригидностью мышц, ломотой в суставах.
Хронический избыток витамина Д 3 может привести к отложению камней в почках, нарушению оттока желчи, помутнению роговицы.
Важность витамина для мужчин
В мужском организме помимо участия в минеральном обмене и метаболических процессах, соединение Д 3:
-
Нормализует концентрацию тестостерона.
 Гормон расходуется для компенсации нехватки кальция в случае, если микроэлемент перестает усваиваться из-за дефицита витамина Д 3. В результате общий уровень тестостерона падает, что выражается в ухудшении половой функции. Восполнение уровня витамина позволяет повысить уровень тестостерона.
Гормон расходуется для компенсации нехватки кальция в случае, если микроэлемент перестает усваиваться из-за дефицита витамина Д 3. В результате общий уровень тестостерона падает, что выражается в ухудшении половой функции. Восполнение уровня витамина позволяет повысить уровень тестостерона.
-
Увеличение объема мышц и развитие мышечной силы. Под действием витамина улучшается нейромышечная проводимость, облегчается расход запасов жира и усиливается интенсивность набора мышечной массы.
-
Улучшение эректильной функции и профилактика импотенции. Антиокислительные свойства холекальциферола влияют на содержание в крови оксида азота, который нужен для расширения сосудов. Параллельно улучшаются реологические показатели крови (вязкость, свертываемость). Достаточное суточное потребление витамина Д 3 помогает снизить риск развития импотенции и половой дисфункции в результате нарушения работы сосудов.

Источники витамина
Вещество поступает в организм тремя способами:
-
Синтезируется под действием ультрафиолета.
-
Усваивается из продуктов, богатых витамином Д 3.
-
Усваивается из витаминно-минеральных комплексов и БАД.
Синтез в организме
Для достаточной выработки витамина взрослому человеку достаточно облучать под солнцем лицо и кисти рук в течение 15-20 минут ежедневно.
-
Нахождение в тени или облачность снижают выработку витамина на 60%.
-
Одежда, солнцезащитные кремы и плотная косметика блокируют синтез вещества.
-
УФ-лучи нужного спектра не проходят через стекло.

Несмотря на большое количество солнечных дней, дефицит витамина часто развивается у жителей Африки. Это связано с тем, что большую часть светового дня люди проводят в тени.
Поступление с пищей
Главные источники витамина – жирные сорта рыбы, продукты животного происхождения. Нормы потребления для покрытия суточной потребности взрослого человека следующие:
|
Продукт |
Потребление в сутки, г |
|
Лосось |
150 |
|
Треска |
850 |
|
Сельдь |
3300 |
|
Куриные яйца (желток) |
2100 |
|
Мясо, молочные продукты |
Более 4000 |
Эффективно обеспечить поступление витамина с едой может только жирная рыба. Поэтому Гренландии, Исландии, Норвегии и других странах, где рацион богат лососевыми сортами рыбы, проблемы с нехваткой витамина Д 3 встречаются очень редко, несмотря на недостаточное количество солнечных дней.
Поэтому Гренландии, Исландии, Норвегии и других странах, где рацион богат лососевыми сортами рыбы, проблемы с нехваткой витамина Д 3 встречаются очень редко, несмотря на недостаточное количество солнечных дней.
Витаминные добавки
Биологически активные добавки на основе витамина Д 3 содержат дозировки действующего вещества, компенсирующие суточную потребность организма. Соединение входит в состав добавок в оптимальной для усвоения форме.
-
Витамины для укрепления костей. В их состав помимо витамина Д 3 входит кальций и дополнительные компоненты, усиливающие остеосинтез.
-
Добавки для поддержания иммунитета. Восполняют недостаток витамина для нормализации работы иммунной системы.
-
Комплексные БАД. Составы разрабатываются для решения конкретных задач: укрепления мужского здоровья, поддержания женского организма во время беременности и в менопаузе, правильного развития детей.

Добавки выпускаются в форме таблеток, капсул, водных и масляных растворов. Для точной дозировки удобнее использовать капсулы и таблетки.
Режим приема
Витамин принимается внутрь во время еды с небольшим количеством еды. Рекомендуется прием в первой половине дня, так как соединение может ухудшать качество сна. Допускаются длительные курсы – 30 и более дней.
Прием препаратов на основе витамина должен согласовываться со специалистом.
как правильно пить, зачем нужен и какую роль играет для мужчин и женщин?
У многих жителей России в разной степени наблюдается недостаток витамина Д
[1]
. И основная причина тому — особенности климата. Ведь «натуральных» источников этого элемента не так много: он синтезируется в коже под воздействием солнечных лучей или попадает в организм с некоторыми продуктами, а «наесть» суточную норму витамина достаточно сложно.
При этом нехватка витамина Д приводит ко множеству неприятных последствий (о его значении для организма мы расскажем чуть позже). К счастью, проблема эта решаемая. Для профилактики или устранения дефицита элемента можно прибегнуть к приему лекарственных средств с витамином Д (конечно, после консультации с врачом).
О таких препаратах и пойдет речь в статье. Но для начала стоит сказать, что витамин Д в организме человека присутствует в двух формах: витамин Д2 (эргокальциферол) и витамин Д 3 (колекальциферол). Причем последний считается более мощным стимулятором обмена кальция и фосфора в организме, к тому же он лучше усваивается в организме и в большей степени повышает общий уровень витамина Д.
Для чего нужен витамин Д
3 : важная роль «солнечного» элемента
Пожалуй, все знают, что в витаминах нуждаются дети, ведь растущему организму нужна дополнительная поддержка. Особенно важно следить за уровнем витамина Д
3
в организме у детей до трех лет: недостаток колекальциферола препятствует нормальному формированию костей. При этом гиповитаминоз Д встречается более чем у 60% малышей первых лет жизни
[2]
.
Особенно важно следить за уровнем витамина Д
3
в организме у детей до трех лет: недостаток колекальциферола препятствует нормальному формированию костей. При этом гиповитаминоз Д встречается более чем у 60% малышей первых лет жизни
[2]
.
А нужен ли взрослым витамин Д
3
? Однозначно да — взрослые люди нуждаются в витаминной поддержке не меньше. Особенно учитывая, что естественные источники витамина Д
3
им, можно сказать, не доступны: пятидневный рабочий график дает возможность смотреть на солнце разве что из окна офиса, да и в выходные домашние хлопоты зачастую не позволяют выбраться на природу. То же самое и с питанием: нехватка времени нередко заставляет мужчин и женщин перекусывать фастфудом.
Для чего нужен витамин Д 3 взрослым? У него сразу несколько важных функций.
- Поддерживает иммунитет . Витамин Д 3 влияет сразу на два вида иммунитета — врожденный и приобретенный. Колекальциферол напрямую связан с выработкой медиаторов клеточного иммунитета — лимфокинов. От их работы зависит координация, регуляция и кооперация клеток, которые отвечают за защиту организма. Исследования доказали, что витамин Д 3 помогает снизить заболеваемость ОРВИ [3] .
-
Сохраняет тонус мышц
.
 Про влияние витамина Д
3
на костную систему знают многие, но вместе с этим колекальциферол помогает поддерживать в тонусе и систему мышц. В них витамин Д
3
отвечает за синтез белка и кинетику мышечного сокращения. Так что частые судороги — один из сигналов дефицита колекальциферола.
Про влияние витамина Д
3
на костную систему знают многие, но вместе с этим колекальциферол помогает поддерживать в тонусе и систему мышц. В них витамин Д
3
отвечает за синтез белка и кинетику мышечного сокращения. Так что частые судороги — один из сигналов дефицита колекальциферола.
- Тормозит процессы старения . Это еще одно важное для взрослых людей свойство витамина Д 3 : колекальциферол замедляет процесс окисления липидов в тканях и защищает клеточные мембраны от разрушения.
-
Витамин Д
3
для мужчин и женщин важен еще и потому, что
влияет на репродуктивную функцию
.
 Колекальциферол стимулирует синтез эстрогена, тестостерона и прогестерона. У мужчин гармоничный баланс таких гормонов способствует качественному сперматогенезу. А у женщин данные гормоны помогают правильно созревать фолликулам и эндометрию. Польза витамина Д
3
для женщин в период беременности особенно ощутима: дефицит колекальциферола у будущей мамы может привести к развитию рахита у малыша. И, к сожалению, такой диагноз встречается у 50–70% детей первого года жизни
[4]
.
Колекальциферол стимулирует синтез эстрогена, тестостерона и прогестерона. У мужчин гармоничный баланс таких гормонов способствует качественному сперматогенезу. А у женщин данные гормоны помогают правильно созревать фолликулам и эндометрию. Польза витамина Д
3
для женщин в период беременности особенно ощутима: дефицит колекальциферола у будущей мамы может привести к развитию рахита у малыша. И, к сожалению, такой диагноз встречается у 50–70% детей первого года жизни
[4]
.
В витамине Д
3
нуждаются все, но, как мы уже сказали, есть группы людей, для которых баланс витамина в организме особенно важен. Помимо малышей и беременных, с гиповитаминозом Д часто сталкиваются пожилые. Причина в том, что с годами способность кожи вырабатывать витамин снижается до четырех раз
[5]
. Поэтому даже если возрастной человек будет каждый день принимать солнечные ванны, он вряд ли получит необходимую норму витамина. Не говоря уже о том, что продолжительный загар может негативно сказаться на здоровье представителей старшего поколения. А между тем пожилым людям витамин Д
3
крайне необходим, в частности, чтобы предотвратить мышечную слабость, боли в костях и их хрупкость. Многие люди старше 50 лет также жалуются на ухудшение когнитивных функций: памяти, сообразительности, концентрации внимания. Витамин Д
3
положительно влияет на все подобные аспекты
[6]
.
Причина в том, что с годами способность кожи вырабатывать витамин снижается до четырех раз
[5]
. Поэтому даже если возрастной человек будет каждый день принимать солнечные ванны, он вряд ли получит необходимую норму витамина. Не говоря уже о том, что продолжительный загар может негативно сказаться на здоровье представителей старшего поколения. А между тем пожилым людям витамин Д
3
крайне необходим, в частности, чтобы предотвратить мышечную слабость, боли в костях и их хрупкость. Многие люди старше 50 лет также жалуются на ухудшение когнитивных функций: памяти, сообразительности, концентрации внимания. Витамин Д
3
положительно влияет на все подобные аспекты
[6]
.
Есть и еще один тип людей, которым, как правило, необходим прием препаратов с витамином Д. Как мы уже говорили, элемент содержится в некоторых продуктах, главным образом в морской рыбе, говяжьей печени и яйцах. Однако такого источника витамина лишены люди, не употребляющие пищу животного происхождения.
Как мы уже говорили, элемент содержится в некоторых продуктах, главным образом в морской рыбе, говяжьей печени и яйцах. Однако такого источника витамина лишены люди, не употребляющие пищу животного происхождения.
Стоит знать
Не менее важен витамин Д
3
и для людей, склонных к тромбозам, а также для тех, кто пьет лекарства, в числе побочных эффектов которых сгущение крови. Исследования доказали, что данный витамин снижает интенсивность образования кровяных сгустков.
Как принимать витамин Д
3 : «взрослые» правила
Для начала разберемся с тем, сколько витамина Д
3
нужно взрослым в сутки. Согласно клиническим рекомендациям российской ассоциации эндокринологов, суточная норма составляет:
Согласно клиническим рекомендациям российской ассоциации эндокринологов, суточная норма составляет:
- для людей 18–50 лет — 600–800 МЕ;
- для людей старше 50 лет — 800–1000 МЕ;
- в период беременности — 800–1200 МЕ [7] .
Отдельно стоит упомянуть людей с заболеваниями и состояниями, которые мешают всасыванию витамина Д 3 . Как правило, им рекомендуется дозировка, которая в два, а то и в три раза превышает суточную норму.
Это важно!
Подбором дозировки колекальциферола абсолютно в любом случае должен заниматься врач, причем предварительно он направит пациента на обследование.
Теперь разберемся, в каких формах представлен витамин Д 3 на фармацевтическом рынке. В основном это таблетки и капли для приема внутрь на масляной либо водной основе (на этом мы подробнее остановимся позже).
Что касается таблетированных форм, то практически все из них представляют собой не чистый колекальциферол, а комплекс с кальцием. Причем именно для лучшего усвоения последнего и используется Д 3 , и дозировка витамина в таких средствах невысока. Так что для восполнения дефицита элемента стоит поискать монопрепараты.
Вернемся к каплям — масляная или водная основа? Активное вещество масляных средств, прежде чем проникнуть в кровоток, должно пройти процесс расщепления в тонком кишечнике. Да, потребуется какое-то время, но дело даже не в этом. У некоторых людей нарушено расщепление жиров, что случается из-за различных расстройств ЖКТ или недостаточной выработки желчи. При наличии таких проблем биодоступность колекальциферола заметно снижается. Это сподвигло ученых на создание водорастворимых форм препаратов Д
3
: витамин в этом случае сразу всасывается из кишечника в кровоток, достигает большей концентрации в печени и дольше удерживается в организме.
Да, потребуется какое-то время, но дело даже не в этом. У некоторых людей нарушено расщепление жиров, что случается из-за различных расстройств ЖКТ или недостаточной выработки желчи. При наличии таких проблем биодоступность колекальциферола заметно снижается. Это сподвигло ученых на создание водорастворимых форм препаратов Д
3
: витамин в этом случае сразу всасывается из кишечника в кровоток, достигает большей концентрации в печени и дольше удерживается в организме.
Польза колекальциферола для организма очевидна. Чего не сказать об ответе на вопрос «нужно ли пить витамин Д
3
взрослым?» И противоречия здесь нет. Дело в том, что гипервитаминоз Д так же вреден для организма, как и недостаток элемента. Такой диагноз встречается гораздо реже, но все же рисковать, занимаясь самолечением, не стоит. Прежде чем приступить к терапии или профилактике, стоит проконсультироваться с врачом.
Прежде чем приступить к терапии или профилактике, стоит проконсультироваться с врачом.
*** Материал не является публичной офертой, цена актуальна на сентябрь 2020 года.
Токсичность витамина D: Что делать, если вы получаете слишком много?
Токсичность витамина D, также называемая гипервитаминозом D, является редким, но потенциально серьезным заболеванием, которое возникает при избыточном содержании витамина D в организме.
Токсичность витамина D обычно вызывается большими дозами добавок витамина D, а не диетой или воздействием солнца. Это потому, что ваше тело регулирует количество витамина D, вырабатываемого под воздействием солнца, и даже обогащенные продукты не содержат большого количества витамина D.
Основным последствием отравления витамином D является накопление кальция в крови (гиперкальциемия), что может вызвать тошноту и рвоту, слабость и частое мочеиспускание. Токсичность витамина D может привести к болям в костях и проблемам с почками, например, к образованию кальциевых камней.
Токсичность витамина D может привести к болям в костях и проблемам с почками, например, к образованию кальциевых камней.
Лечение включает прекращение приема витамина D и ограничение потребления кальция. Ваш врач может также назначить внутривенные жидкости и лекарства, такие как кортикостероиды или бисфосфонаты.
Было показано, что прием 60 000 международных единиц (МЕ) витамина D в день в течение нескольких месяцев вызывает токсичность.Этот уровень во много раз выше, чем рекомендуемая в США диетическая норма (RDA) для большинства взрослых, составляющая 600 МЕ витамина D в день.
Дозы, превышающие RDA , иногда используются для лечения медицинских проблем, таких как дефицит витамина D, но они назначаются только под наблюдением врача в течение определенного периода времени. Уровни в крови следует контролировать, когда кто-то принимает высокие дозы витамина D.
Как всегда, проконсультируйтесь с врачом, прежде чем принимать витаминные и минеральные добавки.
Получите самую свежую медицинскую информацию от экспертов Mayo Clinic.
Зарегистрируйтесь бесплатно и будьте в курсе научных достижений, советов по здоровью и актуальных тем, связанных со здоровьем, таких как COVID-19, а также экспертных знаний по управлению здоровьем.
Узнайте больше об использовании данных Mayo Clinic. Чтобы предоставить вам наиболее актуальную и полезную информацию, а также понять, какие
информация полезна, мы можем объединить вашу электронную почту и информацию об использовании веб-сайта с
другая информация о вас, которой мы располагаем. Если вы пациент клиники Майо, это может
включать защищенную информацию о здоровье. Если мы объединим эту информацию с вашей защищенной
медицинской информации, мы будем рассматривать всю эту информацию как
информацию и будет использовать или раскрывать эту информацию только так, как указано в нашем уведомлении о
практики конфиденциальности.Вы можете отказаться от получения сообщений по электронной почте в любое время, нажав на
ссылка для отписки в письме.
Если мы объединим эту информацию с вашей защищенной
медицинской информации, мы будем рассматривать всю эту информацию как
информацию и будет использовать или раскрывать эту информацию только так, как указано в нашем уведомлении о
практики конфиденциальности.Вы можете отказаться от получения сообщений по электронной почте в любое время, нажав на
ссылка для отписки в письме.
Подписаться!
Спасибо за подписку
Наш электронный информационный бюллетень Housecall будет держать вас в курсе самой последней медицинской информации.
Извините, что-то пошло не так с вашей подпиской
Повторите попытку через пару минут
Повторить попытку
- Витамин D для детей
- Витамин D: может ли он предотвратить болезнь Альцгеймера и деменцию?
 Показать ссылки
Показать ссылки- Доусон-Хьюз Б.Дефицит витамина D у взрослых: определение, клинические проявления и лечение. https://www.uptodate.com/contents/search. По состоянию на 20 марта 2020 г.
- Витамин D. Управление пищевых добавок. https://ods.od.nih.gov/factsheets/VitaminD-HealthProfessional/. По состоянию на 20 марта 2020 г.
- Гиперкальциемия. Сеть гормонального здоровья. https://www.hormone.org/diseases-and-conditions/hypercalcemiaAccessed 20 марта 2020 г.
- Витамин D. Натуральные лекарства. https://натуральные лекарства.терапевтические исследования.com. По состоянию на 20 марта 2020 г.
- Marcinowska-Suchowierska E, et al. Токсичность витамина D — клиническая перспектива. Границы эндокринологии. 2018; doi: 10.3389/fendo.2018.00550.
.
Токсичность витамина D – клиническая перспектива
Front Endocrinol (Лозанна). 2018; 9: 550.
2018; 9: 550.
Ewa Marcinowska-Suchowierska
1 Отделение гериатрии, Медицинский центр последипломного образования, Варшава, Польша
Малгожата Купиш-Урбанска
Варшавский центр последипломного образования 1 , Польша
Jacek Łukazkiewicz
2 Кафедра биохимии и клинической химии, Варшавский медицинский университет, Варшава, Польша
Paweł Płudowski
3 Кафедра здоровья, Институт детской иммунологии и биохимии в Варшаве , Польша
Glenville Jones
4 Кафедра биомедицинских и молекулярных наук, Королевский университет, Кингстон, Онтарио, Канада
1 Кафедра гериатрии, Медицинский центр последипломного образования, Варшава, Польша
2900 биохимии и клинической химии, Медицинский университет Варшавский университет, Варшава, Польша
3 Кафедра биохимии, радиоиммунологии и экспериментальной медицины, Детский мемориальный институт здоровья, Варшава, Польша
4 Кафедра биомедицинских и молекулярных наук, Королевский университет, Кингстон, Онтарио, Канада
Под редакцией: Радхика Музумдар, Детская больница Питтсбурга, Медицинский факультет Питтсбургского университета, США
Рецензирование: Бенджамин Удока Нвосу, Медицинская школа Массачусетского университета, США; Луиджи Р. Garibaldi, Детская больница Питтсбурга, Медицинский факультет Университета Питтсбурга, США
Garibaldi, Детская больница Питтсбурга, Медицинский факультет Университета Питтсбурга, США
Эта статья была отправлена в Pediatric Endocrinology, раздел журнала Frontiers in Endocrinology
Поступила в редакцию 5 марта 2018 г.; Принято 29 августа 2018 г.
Copyright © 2018 Marcinowska-Suchowierska, Kupisz-Urbańska, Łukazkiewicz, Płudowski and Jones.Это статья с открытым доступом, распространяемая на условиях лицензии Creative Commons Attribution License (CC BY).Использование, распространение или воспроизведение на других форумах разрешено при условии указания оригинального автора(ов) и владельца(ей) авторских прав и при условии цитирования оригинальной публикации в этом журнале в соответствии с общепринятой академической практикой. Запрещается использование, распространение или воспроизведение без соблюдения этих условий.
Эта статья была процитирована другими статьями в PMC.Abstract
Спутанность сознания, апатия, периодическая рвота, боль в животе, полиурия, полидипсия и обезвоживание являются наиболее часто отмечаемыми клиническими симптомами интоксикации витамином D (ВДТ; также называемой интоксикацией витамином D или гипервитаминозом D). VDT и его клиническое проявление, тяжелая гиперкальциемия, связаны с чрезмерным длительным потреблением витамина D, нарушениями пути метаболизма витамина D или наличием сопутствующего заболевания, которое продуцирует активный метаболит витамина D локально. Хотя VDT встречается редко, последствия для здоровья могут быть серьезными, если он не будет своевременно выявлен. Существует множество форм экзогенных (ятрогенных) и эндогенных ВДТ. Экзогенная ВДТ обычно вызывается непреднамеренным или неправильным приемом чрезвычайно высоких доз фармакологических препаратов витамина D и связана с гиперкальциемией.Концентрация 25-гидроксивитамина D [25(OH)D] в сыворотке выше 150 нг/мл (375 нмоль/л) является отличительной чертой VDT из-за передозировки витамина D. Эндогенная ВДТ может развиваться из-за избыточной продукции активного метаболита витамина D – 1,25(OH) 2 D при гранулематозных заболеваниях и некоторых лимфомах или из-за сниженной деградации этого метаболита при идиопатической детской гиперкальциемии.
VDT и его клиническое проявление, тяжелая гиперкальциемия, связаны с чрезмерным длительным потреблением витамина D, нарушениями пути метаболизма витамина D или наличием сопутствующего заболевания, которое продуцирует активный метаболит витамина D локально. Хотя VDT встречается редко, последствия для здоровья могут быть серьезными, если он не будет своевременно выявлен. Существует множество форм экзогенных (ятрогенных) и эндогенных ВДТ. Экзогенная ВДТ обычно вызывается непреднамеренным или неправильным приемом чрезвычайно высоких доз фармакологических препаратов витамина D и связана с гиперкальциемией.Концентрация 25-гидроксивитамина D [25(OH)D] в сыворотке выше 150 нг/мл (375 нмоль/л) является отличительной чертой VDT из-за передозировки витамина D. Эндогенная ВДТ может развиваться из-за избыточной продукции активного метаболита витамина D – 1,25(OH) 2 D при гранулематозных заболеваниях и некоторых лимфомах или из-за сниженной деградации этого метаболита при идиопатической детской гиперкальциемии. Эндогенный VDT также может развиваться из-за избыточной продукции 25(OH)D и 1,25(OH) 2 D при врожденных заболеваниях, таких как синдром Вильямса-Бёрена.Лабораторные исследования при рутинных клинических осмотрах могут выявить бессимптомную гиперкальциемию, вызванную приемом витамина D даже в дозах, рекомендуемых для населения в целом и считающихся безопасными. Это явление, называемое гиперчувствительностью к витамину D, отражает нарушение регуляции метаболизма витамина D. Исследователи предложили множество процессов для объяснения VDT. Эти процессы включают повышенную активность 1α-гидроксилазы или ингибированную активность 24-гидроксилазы, что приводит к повышению концентрации 1,25(OH)D; увеличение количества рецепторов витамина D; и насыщение способности витамин D-связывающего белка.Повышение осведомленности общественности о пользе для здоровья, связанной с приемом витамина D, может повысить риск ВДТ из-за самостоятельного приема витамина D в дозах, превышающих рекомендуемые для возраста и массы тела, или даже превышающих установленные верхние предельные значения потребления.
Эндогенный VDT также может развиваться из-за избыточной продукции 25(OH)D и 1,25(OH) 2 D при врожденных заболеваниях, таких как синдром Вильямса-Бёрена.Лабораторные исследования при рутинных клинических осмотрах могут выявить бессимптомную гиперкальциемию, вызванную приемом витамина D даже в дозах, рекомендуемых для населения в целом и считающихся безопасными. Это явление, называемое гиперчувствительностью к витамину D, отражает нарушение регуляции метаболизма витамина D. Исследователи предложили множество процессов для объяснения VDT. Эти процессы включают повышенную активность 1α-гидроксилазы или ингибированную активность 24-гидроксилазы, что приводит к повышению концентрации 1,25(OH)D; увеличение количества рецепторов витамина D; и насыщение способности витамин D-связывающего белка.Повышение осведомленности общественности о пользе для здоровья, связанной с приемом витамина D, может повысить риск ВДТ из-за самостоятельного приема витамина D в дозах, превышающих рекомендуемые для возраста и массы тела, или даже превышающих установленные верхние предельные значения потребления. Следовательно, частота гиперкальциемии из-за гипервитаминоза D может увеличиться.
Следовательно, частота гиперкальциемии из-за гипервитаминоза D может увеличиться.
Ключевые слова: витамин D, 25(OH)D, токсичность, клинические симптомы, лечение
Введение
Витамин D является важным прогормоном, который играет жизненно важную роль в поддержании здоровья костей и уровня кальция.Дефицит витамина D приводит к гипокальциемии и нарушениям минерализации костей. Дефицит витамина D, как предполагается во многих публикациях, также связан с повышенным риском внескелетных осложнений, таких как аутоиммунные заболевания, хроническая обструктивная болезнь легких, рак и метаболический синдром. Дефицит витамина D (концентрация 25-гидроксивитамина D [25(OH)D] <20 нг/мл; <50 нмоль/л) и недостаточность [концентрация 25(OH)D 21–29 нг/мл; 52,5–72,5 нмоль/л] являются распространенными, что является глобальной проблемой общественного здравоохранения (1).Из-за растущей осведомленности о дефиците витамина D и связанных с ним проблемах со здоровьем витамин D стал популярной добавкой, и его использование заметно увеличилось. Повышенное потребление добавок витамина D населением в целом и растущее число назначений терапевтических доз (в том числе очень высоких доз) без медицинского контроля может привести к повышенному риску экзогенного гипервитаминоза D с симптомами гиперкальциемии, также известной как токсичность витамина D. (ВДТ) (2). В этой статье представлены некоторые проблемы, связанные с VDT из-за передозировки, и объясняются некоторые проблемы гиперчувствительности к витамину D.Существующие знания, касающиеся VDT, основаны на отдельных отчетах о случаях, случайных отравлениях и экспериментах на животных. По этическим соображениям экспериментальный анализ ВДТ у человека невозможен.
Повышенное потребление добавок витамина D населением в целом и растущее число назначений терапевтических доз (в том числе очень высоких доз) без медицинского контроля может привести к повышенному риску экзогенного гипервитаминоза D с симптомами гиперкальциемии, также известной как токсичность витамина D. (ВДТ) (2). В этой статье представлены некоторые проблемы, связанные с VDT из-за передозировки, и объясняются некоторые проблемы гиперчувствительности к витамину D.Существующие знания, касающиеся VDT, основаны на отдельных отчетах о случаях, случайных отравлениях и экспериментах на животных. По этическим соображениям экспериментальный анализ ВДТ у человека невозможен.
Определение ВДТ и частота ее возникновения
ВДТ, обусловленная избытком витамина D (гипервитаминоз D), представляет собой клиническое состояние, характеризующееся выраженной гиперкальциемией, которая может сохраняться в течение длительного времени, приводя к серьезным последствиям для здоровья (3).
Гипервитаминоз D с гиперкальциемией развивается после неконтролируемого приема мегадоз витамина D или метаболитов витамина D [25(OH)D, 1,25(OH) 2 D]. При некоторых клинических состояниях гипервитаминоз D может развиться в результате применения аналогов витамина D (экзогенная ВДТ). Гипервитаминоз D с гиперкальциемией также может быть проявлением избыточной продукции 1,25(OH) 2 D при гранулематозных заболеваниях, при лимфомах и при идиопатической детской гиперкальциемии (ИИГ) (эндогенная ВДТ) (3).
При некоторых клинических состояниях гипервитаминоз D может развиться в результате применения аналогов витамина D (экзогенная ВДТ). Гипервитаминоз D с гиперкальциемией также может быть проявлением избыточной продукции 1,25(OH) 2 D при гранулематозных заболеваниях, при лимфомах и при идиопатической детской гиперкальциемии (ИИГ) (эндогенная ВДТ) (3).
У здоровых людей экзогенная ВТТ обычно вызывается длительным (месяцы) приемом мегадоз витамина D, но не аномально высоким воздействием солнца на кожу или разнообразным питанием.Организм человека может регулировать количество превитамина D (тахистерола и люмистерола), вырабатываемого в коже под действием ультрафиолетового излучения типа В. Разнообразная диета обычно не обеспечивает большого количества витамина D, а обогащение пищевых продуктов витамином D является скромным (4). Экзогенный ВДТ, вызванный передозировкой витамина D, диагностируется по значительному повышению концентрации 25(OH)D (>150 нг/мл), сопровождающемуся выраженной гиперкальциемией и гиперкальциурией, а также очень низкой или неопределяемой активностью паратиреоидного гормона (ПТГ) (4). Гиперкальциурия и гиперкальциемия являются первыми измеримыми проявлениями ВДТ. Концентрация 1,25(OH) 2 D у пациентов с ВДТ может быть в пределах референсных значений, незначительно повышаться или снижаться (реже), когда повышенный уровень кальция в сыворотке подавляет активность ПТГ. 1,25(OH) 2 D подавляется как за счет ингибирования активности 1α-гидроксилазы, так и за счет повышения активности 24-гидроксилазы (3).
Гиперкальциурия и гиперкальциемия являются первыми измеримыми проявлениями ВДТ. Концентрация 1,25(OH) 2 D у пациентов с ВДТ может быть в пределах референсных значений, незначительно повышаться или снижаться (реже), когда повышенный уровень кальция в сыворотке подавляет активность ПТГ. 1,25(OH) 2 D подавляется как за счет ингибирования активности 1α-гидроксилазы, так и за счет повышения активности 24-гидроксилазы (3).
Экзогенная ВДТ может развиться у пациентов, принимающих избыточные количества 1α,25(OH) 2 D или других аналогов 1α-гидроксилированного витамина D [1α(OH)D], таких как парикальцитол и доксеркальциферол, применяемых для лечения гипокальциемических расстройств, включая гипопаратиреоз, псевдогипопаратиреоз, остеомаляцию и терминальную стадию почечной недостаточности.В этих случаях гиперкальциемия является побочным эффектом лечения фармакологическим препаратом витамина D, не связанным с концентрацией 25(OH)D, и значение концентрации 1,25(OH) 2 D повышено (3, 5 ).
Повышенный риск эндогенного VDT является серьезной клинической проблемой при гранулемообразующих заболеваниях и лимфомах, а также у пациентов с ИВГ. При этих заболеваниях пациенты гиперчувствительны к витамину D, а повышенная концентрация 1,25(OH) 2 D с гиперкальциемией может развиться после приема витамина D или пищевых продуктов, содержащих повышенное количество витамина D, или даже после неконтролируемого принятия солнечных ванн (3). .Пациенты с синдромом Вильямса-Бёрена также нуждаются в лечении в связи с повышенной чувствительностью к витамину D; однако значения концентраций 25(OH)D и 1,25(OH) 2 D при этом заболевании могут быть либо нормальными, либо повышенными, и патофизиологическое объяснение часто неясно. При гранулематозных заболеваниях, таких как саркоидоз, туберкулез, проказа, грибковые заболевания, некроз подкожно-жировой клетчатки у детей, гигантоклеточный полимиозит и бериллиоз, эндогенная VDT связана с аномальным внепочечным синтезом 1,25(OH) 2 D активированными макрофагами. 3, 6).При лимфомах этиология ВДТ множественна, гетерогенна и до сих пор полностью не выяснена (7). При ИВГ дисфункция активности 24-гидроксилазы (CYP24A1), фермента, ответственного за деградацию как 25(OH)D, так и 1,25(OH) 2 D, приводит к неконтролируемой тяжелой гиперкальциемии и связанным с ней последствиям (8). ИВГ может быть выявлен в раннем детстве или может сохраняться недиагностированным во взрослом возрасте (9). Другая недавно обнаруженная причина ИВГ связана с дефектом SLC34A1 , гена, кодирующего натрий-фосфатный котранспортер (NaPi-IIA) в почках; гиперкальциемия является косвенным проявлением подавления FGF-23 (10).При эндогенной ВДТ гиперкальциемия связана с повышением концентрации 1,25(OH) 2 D; напротив, при ВДТ из-за передозировки витамина D (экзогенная ВДТ) гиперкальциемия является следствием высокой концентрации 25(OH)D (5).
3, 6).При лимфомах этиология ВДТ множественна, гетерогенна и до сих пор полностью не выяснена (7). При ИВГ дисфункция активности 24-гидроксилазы (CYP24A1), фермента, ответственного за деградацию как 25(OH)D, так и 1,25(OH) 2 D, приводит к неконтролируемой тяжелой гиперкальциемии и связанным с ней последствиям (8). ИВГ может быть выявлен в раннем детстве или может сохраняться недиагностированным во взрослом возрасте (9). Другая недавно обнаруженная причина ИВГ связана с дефектом SLC34A1 , гена, кодирующего натрий-фосфатный котранспортер (NaPi-IIA) в почках; гиперкальциемия является косвенным проявлением подавления FGF-23 (10).При эндогенной ВДТ гиперкальциемия связана с повышением концентрации 1,25(OH) 2 D; напротив, при ВДТ из-за передозировки витамина D (экзогенная ВДТ) гиперкальциемия является следствием высокой концентрации 25(OH)D (5).
Распространенность ВДТ неизвестна. В результате повышенного потребления добавок, содержащих витамин D, и недавней информации о распространенности мутации CYP24A1 (8–10) среди населения в целом (по оценкам, она возникает у 1 из 33 000 новорожденных) (11), увеличивать.
В прошлом экзогенный VDT считался редким побочным эффектом, связанным главным образом с обогащением пищевых продуктов. С 1930-х по 1950-е годы представители органов здравоохранения США и Великобритании рекомендовали регулярное обогащение молока и других продуктов питания витамином D (4). Эта политика была первоначально реализована как эффективная стратегия общественного здравоохранения для предотвращения алиментарного рахита у детей, а затем как вмешательство для улучшения общего состояния здоровья населения (4).
В 1940-х годах большие дозы витамина D (200 000–300 000 МЕ/день) считались эффективной стратегией лечения таких разнообразных хронических заболеваний, как туберкулез и ревматоидный артрит. Поскольку у некоторых пролеченных таким образом пациентов наблюдалась гиперкальциемия, отдельные врачи прекращали введение больших доз, и симптомы ВДТ исчезали через несколько месяцев (4, 12). Однако эти клинические наблюдения предупредили врачей о возможности VDT, и практика введения больших доз витамина D была позже прекращена на национальном уровне. Эти наблюдения, однако, не повлияли на обогащение продуктов питания и других продуктов витамином D, которое сохранялось на протяжении 1950-х годов (4). В 1950-х годах сообщалось о нескольких случаях младенцев с аномалиями лица, надклапанным стенозом аорты, умственной отсталостью и гиперкальциемией, главным образом в Соединенном Королевстве. За этим последовали дополнительные сообщения о гиперкальциемии у некоторых младенцев в Соединенном Королевстве, а также в других европейских странах (13).
Эти наблюдения, однако, не повлияли на обогащение продуктов питания и других продуктов витамином D, которое сохранялось на протяжении 1950-х годов (4). В 1950-х годах сообщалось о нескольких случаях младенцев с аномалиями лица, надклапанным стенозом аорты, умственной отсталостью и гиперкальциемией, главным образом в Соединенном Королевстве. За этим последовали дополнительные сообщения о гиперкальциемии у некоторых младенцев в Соединенном Королевстве, а также в других европейских странах (13).
Королевский колледж врачей и Британская педиатрическая ассоциация связали это неожиданное и необъяснимое увеличение случаев гиперкальциемии с чрезмерным потреблением витамина D из различных продуктов, обогащенных витамином D.(В то время не было надежных оценок для измерения витамина D, и не существовало надежных оценок потребления витамина D с пищей). Королевскому колледжу врачей не удалось предоставить убедительных доказательств этого явления (они основывали свое заключение преимущественно на литературе, в которой беременные грызуны, получавшие высокие дозы витамина D, рожали детенышей с дисморфическими чертами, аортальным стенозом и гиперкальциемией). Британская педиатрическая ассоциация задокументировала гиперкальциемию только в отдельных случаях у детей грудного возраста, которые получали примерно 1500–1725 МЕ витамина D в день.Поэтому правительство Великобритании строго регулировало обогащение пищевых продуктов витамином D и добавки витамина D для широкой публики (4, 13). Однако, ретроспективно, гиперкальциемия, вероятно, была результатом гиперчувствительности к витамину D у младенцев, страдающих синдромом Вильямса-Бёрена и саркоидозом (4). Тем не менее, в значительном числе этих случаев гиперкальциемия, вероятно, была связана с чрезмерным ежедневным потреблением витамина D. Более поздние наблюдения VDT были получены в Соединенных Штатах, где гипервитаминоз D у восьми пациентов был связан с употреблением молока, обогащенного витамином D.Анализ молока, произведенного на местной молочной ферме, выявил чрезмерное обогащение витамином D до 232 565 МЕ на литр вместо стандартных 400 МЕ на литр (14). В результате этого инцидента местные органы власти по всему миру запретили обогащение молока и предупредили врачей о потенциальном потенциале VDT — озабоченность, которая сохраняется и по сей день (14).
Британская педиатрическая ассоциация задокументировала гиперкальциемию только в отдельных случаях у детей грудного возраста, которые получали примерно 1500–1725 МЕ витамина D в день.Поэтому правительство Великобритании строго регулировало обогащение пищевых продуктов витамином D и добавки витамина D для широкой публики (4, 13). Однако, ретроспективно, гиперкальциемия, вероятно, была результатом гиперчувствительности к витамину D у младенцев, страдающих синдромом Вильямса-Бёрена и саркоидозом (4). Тем не менее, в значительном числе этих случаев гиперкальциемия, вероятно, была связана с чрезмерным ежедневным потреблением витамина D. Более поздние наблюдения VDT были получены в Соединенных Штатах, где гипервитаминоз D у восьми пациентов был связан с употреблением молока, обогащенного витамином D.Анализ молока, произведенного на местной молочной ферме, выявил чрезмерное обогащение витамином D до 232 565 МЕ на литр вместо стандартных 400 МЕ на литр (14). В результате этого инцидента местные органы власти по всему миру запретили обогащение молока и предупредили врачей о потенциальном потенциале VDT — озабоченность, которая сохраняется и по сей день (14).
В заявлениях, опубликованных за последнее десятилетие, Институт медицины (IOM) (15) и Эндокринное общество (14) пришли к выводу, что острое VDT крайне редко встречается в литературе, что концентрации 25(OH)D в сыворотке должны превышать 150 нг/мл (375 нмоль/л), и что другие факторы, такие как потребление кальция, могут влиять на риск развития гиперкальциемии и ВДТ.Независимо от дополнительных факторов риска VDT, во многих исследованиях были получены доказательства того, что витамин D, вероятно, является одним из наименее токсичных жирорастворимых витаминов, намного менее токсичным, чем витамин A (4). Дуденков и др. (2) исследовали более 20 000 измерений 25(OH)D в сыворотке крови, проведенных в клинике Майо с 2002 по 2011 год, чтобы определить распространенность VDT, продемонстрированную наличием гиперкальциемии. Число лиц с концентрацией 25(OH)D в сыворотке >50 нг/мл (>75 нмоль/л) увеличилось за этот период в 20 раз.Однако относительно высокие концентрации 25(OH)D совпадали с нормальной концентрацией кальция в сыворотке крови. Только у одного пациента с концентрацией а25(ОН)D 364 нг/мл (910 нмоль/л) была диагностирована гиперкальциемия. Пьетрас и др. (16) сообщили, что здоровые взрослые в клинических условиях, получая 50 000 МЕ витамина D 2 один раз каждые 2 недели (что эквивалентно примерно 3300 МЕ/день) на срок до 6 лет, поддерживали концентрацию 25(OH)D на уровне 40–40 60 нг/мл (100–150 нмоль/л) без признаков ВДТ.Эти результаты согласуются с наблюдениями Ekwaru et al. (17) что взрослые канадцы, которые принимали до 20 000 МЕ витамина D 3 в день, имели значительное увеличение концентрации 25(OH)D до 60 нг/мл (150 нмоль/л), но без каких-либо признаков токсичность.
Только у одного пациента с концентрацией а25(ОН)D 364 нг/мл (910 нмоль/л) была диагностирована гиперкальциемия. Пьетрас и др. (16) сообщили, что здоровые взрослые в клинических условиях, получая 50 000 МЕ витамина D 2 один раз каждые 2 недели (что эквивалентно примерно 3300 МЕ/день) на срок до 6 лет, поддерживали концентрацию 25(OH)D на уровне 40–40 60 нг/мл (100–150 нмоль/л) без признаков ВДТ.Эти результаты согласуются с наблюдениями Ekwaru et al. (17) что взрослые канадцы, которые принимали до 20 000 МЕ витамина D 3 в день, имели значительное увеличение концентрации 25(OH)D до 60 нг/мл (150 нмоль/л), но без каких-либо признаков токсичность.
Процесс острого ВДТ
ВДТ в результате избыточного употребления витамина D характеризуется гиперкальциурией, гиперкальциемией, повышением 25(OH)D >150 нг/мл (>375 нмоль/л), обычно нормальным или незначительно повышенным 1 ,25(OH) 2 D концентрация.
Десять лет назад Джонс (18) предложил три основные гипотезы о механизме VDT. Все три связаны с повышенными концентрациями метаболита витамина D, достигающего рецептора витамина D (VDR) в ядре клеток-мишеней и вызывающего чрезмерную экспрессию генов. Три гипотезы, объясняющие VDT, следующие:
Все три связаны с повышенными концентрациями метаболита витамина D, достигающего рецептора витамина D (VDR) в ядре клеток-мишеней и вызывающего чрезмерную экспрессию генов. Три гипотезы, объясняющие VDT, следующие:
Токсичность опосредована повышенными концентрациями в сыворотке активной гормональной формы, 1,25(OH) 2 D, что приводит к повышению его внутриклеточной концентрации.Эта гипотеза не имеет сильной поддержки. Только одно исследование Selby et al. (19) сообщили о повышенных значениях концентрации 1,25(OH) 2 D при ВДТ. Многие другие исследования показали, что концентрации 1,25(OH) 2 D были нормальными или слегка повышенными.
1,25(OH) 2 D имеет низкое сродство к белку, связывающему витамин D (VDBP) (20) и высокое сродство к VDR, что делает его важным лигандом с доступом к механизму передачи транскрипционного сигнала. При гипервитаминозе D концентрации различных метаболитов витамина D, особенно 25(OH)D, заметно увеличиваются, насыщая связывающую способность VDBP и, в свою очередь, позволяя другим метаболитам витамина D проникать в ядро клетки.
 Среди различных метаболитов витамина D 25(OH)D в более высоких концентрациях (дозозависимый эффект) обладает самым сильным сродством к VDR, поэтому этот конкретный метаболит при высоких концентрациях в сыворотке сам по себе стимулирует транскрипцию (20, 21).
Среди различных метаболитов витамина D 25(OH)D в более высоких концентрациях (дозозависимый эффект) обладает самым сильным сродством к VDR, поэтому этот конкретный метаболит при высоких концентрациях в сыворотке сам по себе стимулирует транскрипцию (20, 21).Потребление витамина D повышает концентрацию самого витамина D и повышает концентрацию многих других метаболитов витамина D, особенно 25(OH)D. При гипервитаминозе D концентрации метаболитов витамина D, таких как витамин D, 25(OH)D, 24,25(OH) 2 D, 25,26(OH) 2 D и 25(OH)D -26,23-лактона, значительно увеличиваются (22).Аномально повышенные концентрации метаболитов витамина D превышают способность связывания VDBP и вызывают высвобождение свободного 1,25(OH) 2 D; последний активный метаболит проникает в клетки-мишени путем диффузии и действует через VDR.
Из этих трех гипотез аномально высокие концентрации 25(OH)D и свободного 1,25(OH) 2 D являются наиболее достоверными, хотя даже эта концепция остается недоказанной (18, 20).
На основании различных исследований in vitro и in vivo на животных моделях механизм VDT, предложенный в гипотезе 3, кажется маловероятным.Например, в одном исследовании мыши с нокаутом CYP27B1, лишенные 1α-гидроксилазы и неспособные синтезировать 1,25(OH) 2 D, все еще страдали от VDT при воздействии доз витамина D, аналогичных тем, которые вводились контрольным группам дикого типа ( 23). Таким образом, в литературе поддерживается концепция, что VDT включает механизм 2 и, следовательно, что концентрация 25(OH)D в сыворотке представляет собой точный биомаркер риска VDT (24).
Признаки и симптомы ВДТ
Клинические проявления ВДТ разнообразны, но в первую очередь связаны с гиперкальциемией (3, 5).
Симптомы ВДТ могут быть сходными с симптомами других гиперкальциемических состояний и включать нейропсихиатрические проявления, такие как трудности с концентрацией внимания, спутанность сознания, апатия, сонливость, депрессия, психоз и, в крайних случаях, ступор и кома. Желудочно-кишечные симптомы ВДТ включают рецидивирующую рвоту, боль в животе, полидипсию, анорексию, запор, пептические язвы и панкреатит. Сердечно-сосудистые проявления ВДТ включают артериальную гипертензию, укороченный интервал QT, подъем сегмента ST и брадиаритмии с блокадой сердца первой степени на электрокардиограмме.Почечные симптомы включают гиперкальциурию как самый ранний признак, полиурию, полидипсию, дегидратацию, нефрокальциноз и почечную недостаточность. Другие симптомы ВДТ, вызванные гиперкальциемией, включают палочкоядерную кератопатию, потерю слуха и болезненный периартикулярный кальциноз (25, 26).
Желудочно-кишечные симптомы ВДТ включают рецидивирующую рвоту, боль в животе, полидипсию, анорексию, запор, пептические язвы и панкреатит. Сердечно-сосудистые проявления ВДТ включают артериальную гипертензию, укороченный интервал QT, подъем сегмента ST и брадиаритмии с блокадой сердца первой степени на электрокардиограмме.Почечные симптомы включают гиперкальциурию как самый ранний признак, полиурию, полидипсию, дегидратацию, нефрокальциноз и почечную недостаточность. Другие симптомы ВДТ, вызванные гиперкальциемией, включают палочкоядерную кератопатию, потерю слуха и болезненный периартикулярный кальциноз (25, 26).
Диагностика ВДТ
Диагноз ВДТ может быть установлен клинически. Ранняя диагностика VDT требует подробного клинического и лекарственного анамнеза. VDT у большинства пациентов является результатом чрезмерных доз или слишком частых интервалов дозирования витамина D, назначаемого при остеопорозе, гипопаратиреозе, гипофосфатемии, остеомаляции или почечной остеодистрофии. Из-за нынешней популярности витамина D в качестве средства для лечения многих заболеваний добавки витамина D (включая использование терапевтических доз) стали преобладать у здоровых людей. Врачи общей практики должны быть внимательны к симптомам ВДТ у пациентов, получавших терапевтические дозы витамина D или его метаболитов. Когда развивается гиперкальциемия, у пациентов с гранулематозными заболеваниями или лимфомами наблюдается первазивно-активное заболевание. В этих случаях диагноз VDT очевиден при осмотре (3, 5).
Из-за нынешней популярности витамина D в качестве средства для лечения многих заболеваний добавки витамина D (включая использование терапевтических доз) стали преобладать у здоровых людей. Врачи общей практики должны быть внимательны к симптомам ВДТ у пациентов, получавших терапевтические дозы витамина D или его метаболитов. Когда развивается гиперкальциемия, у пациентов с гранулематозными заболеваниями или лимфомами наблюдается первазивно-активное заболевание. В этих случаях диагноз VDT очевиден при осмотре (3, 5).
Лабораторные данные (кроме гиперкальциемии) у стационарных пациентов с симптоматическим экзогенным ВДТ, связанным с передозировкой витамина D или 25(OH)D, показывают подавление ПТГ (неповрежденное), концентрация 25(OH)D >150 нг/мл (>375 нмоль/л) ), а также нормальные или повышенные значения концентрации 1,25(OH) 2 D.
Экзогенный ВДТ, как неблагоприятный результат терапии с использованием активного метаболита витамина D [как 1,25(OH) 2 D, так и 1α-OHD], характеризуется лабораторными признаками подавления ПТГ (интактного), повышенного 1 ,25(OH) 2 D и сниженные или нормальные значения концентрации 25(OH)D.
Эндогенная интоксикация активными метаболитами вследствие сосуществующих гранулематозных заболеваний или лимфомы может характеризоваться подавлением ПТГ (интактным), сниженной или нормальной концентрацией 25(OH)D и повышением 1,25(OH) 2 D.
In a у пациента с гиперкальциемией гиперфосфатемия предполагает VDT, тогда как гипофосфатемия предполагает первичный гиперпаратиреоз. Последнее состояние дополнительно характеризуется повышенной активностью ПТГ и повышенной концентрацией 1,25(OH) 2 D, но нормальной концентрацией 25(OH)D (3, 23).
Лечение острого VDT
Любая из трех форм витамина D [витамин D, 25(OH)D или 1,25(OH) 2 D] может привести к VDT. Токсичность витамина D 2 или D 3 сложнее контролировать, чем токсичность, вызванную метаболитами витамина D [25(OH)D или 1,25(OH) 2 D]. Частично это связано с длительным периодом полураспада в организме из-за высокой растворимости витамина D в липидах в печени, мышцах и жировых тканях и соответствующей большой способности к накоплению (18–22).
Таким образом, гиперкальциемия из-за передозировки витамина D теоретически может продолжаться до 18 месяцев после прекращения приема витамина D. Это происходит из-за медленного высвобождения накопленного витамина D из жировых отложений. Однако периоды полураспада 25(OH)D и 1,25(OH) 2 D в организме значительно короче и составляют 15 дней и 15 часов соответственно. Таким образом, передозировка 25(OH)D может сохраняться в течение нескольких недель, тогда как передозировка 1,25(OH) 2 D длится всего несколько дней (18, 22).
Лечение VDT состоит из стратегий лечения первой и второй линии (3, 25, 27). Терапия первой линии включает следующее:
1. Прекращение приема витамина D и снижение потребления кальция с пищей. Пациентам с гранулематозными заболеваниями, лимфомами и ИВГ рекомендуется избегать воздействия солнечного света и других источников ультрафиолетового излучения типа В.
2. Для коррекции обезвоживания и восстановления функции почек рекомендуется введение изотонического раствора натрия хлорида.
 После восстановления и поддержания объема можно добавить петлевые диуретики. В случаях длительной терапии хлоридом натрия и петлевыми диуретиками важно восполнить потери натрия, калия и хлорида.
После восстановления и поддержания объема можно добавить петлевые диуретики. В случаях длительной терапии хлоридом натрия и петлевыми диуретиками важно восполнить потери натрия, калия и хлорида.3. Терапия глюкокортикоидами (ГС) снизит уровень кальция в плазме за счет уменьшения всасывания кальция в кишечнике за счет уменьшения трансцеллюлярных процессов активного транспорта и увеличения экскреции кальция с мочой. Кроме того, терапия ГС изменяет метаболизм витамина D в печени в пользу синтеза неактивных метаболитов.Хотя это лечение является эффективным (уровни кальция в сыворотке обычно возвращаются к норме в течение нескольких дней при приеме ГС в дозе 100 мг/сут гидрокортизона или эквивалента), хроническое применение системной (пероральной или парентеральной) терапии ГС, к сожалению, связано с частыми побочными эффектами. включая вторичный остеопороз, остеонекроз и мышечную слабость.
4. Антирезорбтивная терапия с использованием кальцитонина (КТ), бисфосфонатов (БС) или обоих препаратов может быть полезна в тяжелых случаях, когда гиперкальциемия является результатом повышенной остеокластической резорбции кости из-за 1,25(ОН) 2 Прямое действие Д на костную ткань.
 Реакция на CT и BS сильно отличается. КТ работает быстро, но через несколько дней возникает тахифилаксия. БС действуют в течение нескольких дней, но эффект сохраняется надолго. На самом деле, по некоторым данным, БС (в том числе пероральные) являются наиболее эффективным методом лечения ВДТ, по крайней мере, у детей. Клинически узнать, происходит ли повышенная резорбция кости остеокластами, невозможно, хотя можно было бы предположить, что это имеет место при наличии значительной гиперкальциемии. Следовательно, использование этих соединений не может ограничиваться условиями повышенной остеокластической резорбции кости.
Реакция на CT и BS сильно отличается. КТ работает быстро, но через несколько дней возникает тахифилаксия. БС действуют в течение нескольких дней, но эффект сохраняется надолго. На самом деле, по некоторым данным, БС (в том числе пероральные) являются наиболее эффективным методом лечения ВДТ, по крайней мере, у детей. Клинически узнать, происходит ли повышенная резорбция кости остеокластами, невозможно, хотя можно было бы предположить, что это имеет место при наличии значительной гиперкальциемии. Следовательно, использование этих соединений не может ограничиваться условиями повышенной остеокластической резорбции кости.
Препараты второго ряда для лечения VDT включают следующее:
5. Фенобарбитал может быть эффективным средством лечения VDT за счет снижения концентрации 25(OH)D за счет индукции печеночного микросомального фермента (28).
6. Кетоконазол неспецифически снижает продукцию 1,25(OH) 2 D активированными мононуклеарными клетками путем ингибирования цитохрома P450, CYP27B1, но длительное применение не рекомендуется, поскольку он блокирует многие другие важные CYP (29 ).

7. Аминохинолины (хлорохин, гидрохлорохин) снижают продукцию 1,25(OH) 2 D активированными мононуклеарными клетками посредством неизвестного механизма при гранулематозных заболеваниях (30).
8. Были разработаны специфические ингибиторы CYP27B1 (1α-гидроксилазы), которые могут найти применение для специфического блокирования продукции 1,25(OH) 2 D без вмешательства в другие ферменты, содержащие цитохром P450 (31) .
9.Индукция неспецифических ферментов цитохрома P450 печени, включая CYP3A4, такими препаратами, как рифампин, приводит к альтернативной катаболической судьбе по сравнению с путем 24-гидроксилирования метаболитов витамина D и позволяет неспецифически расщеплять избыток 1,25( OH) 2 D у пациентов с ИВГ (32).
Возможная токсичность умеренного потребления витамина D в течение длительного периода препаратов витамина D в течение ограниченного периода времени, но также делал акцент на хроническом приеме витамина D в течение многих лет приема добавок.
 Острая токсичность может быть вызвана дозами витамина D, которые, вероятно, превышают 10 000 МЕ/день, что приводит к концентрации 25(OH)D в сыворотке >150 нг/мл (>375 нмоль/л). Этот уровень явно превышает рекомендуемую IOM UL в 4000 МЕ/день. Потенциальная хроническая токсичность может возникнуть в результате введения доз выше 4000 МЕ/сут в течение длительного периода времени, возможно, в течение многих лет, что приводит к концентрации 25(OH)D в сыворотке крови в диапазоне 50–150 нг/мл (125–375 нмоль/л) (15). ).
Острая токсичность может быть вызвана дозами витамина D, которые, вероятно, превышают 10 000 МЕ/день, что приводит к концентрации 25(OH)D в сыворотке >150 нг/мл (>375 нмоль/л). Этот уровень явно превышает рекомендуемую IOM UL в 4000 МЕ/день. Потенциальная хроническая токсичность может возникнуть в результате введения доз выше 4000 МЕ/сут в течение длительного периода времени, возможно, в течение многих лет, что приводит к концентрации 25(OH)D в сыворотке крови в диапазоне 50–150 нг/мл (125–375 нмоль/л) (15). ). IOM процитировал несколько ассоциативных исследований, которые предполагают возможное вредное воздействие концентраций 25(OH)D в сыворотке выше 50 нг/мл.Эти эффекты включают смертность от всех причин, частоту некоторых видов рака (молочной железы, поджелудочной железы и простаты), падения и переломы. Смертность от всех причин имеет обратную J-кривую, так что риск смерти увеличивается у пациентов со значениями концентрации 25(OH)D выше 30 нг/мл (>75 нмоль/л). Однако в недавней статье (33) Дуразо-Арвизу и его коллеги повторно проанализировали эти результаты на основе результатов стандартизированного анализа 25(OH)D и пришли к выводу, что подъем на обратной J-кривой является артефактом, устраняемым при высоких значениях 25(OH)D. значения Д.
значения Д.
В противоречивом исследовании у пожилых женщин, получавших ежегодную однократную высокую дозу витамина D (500 000 МЕ), частота переломов и падений была выше, чем у женщин из контрольной группы, получавших плацебо (34). Хотя уровень 25(OH)D в сыворотке не измерялся в группе, получавшей лечение, в дополнительном исследовании сообщалось, что уровень 25(OH)D в сыворотке составлял 48 нг/мл (120 нмоль/л) через 1 месяц после введения дозы. В более позднем исследовании Bischoff-Ferrari et al. (35) сообщили о более высоком риске падений у мужчин и женщин старше 70 лет, получавших 60 000 МЕ/мес, по сравнению с контрольными группами, получавшими 24 000 МЕ/мес ± 300 мкг 25(OH)D 3 /мес в течение 1 год.Концентрация 25(OH)D в сыворотке достигла 40 нг/мл (100 нмоль/л) в группе больных при дозах 60 000 МЕ/мес и даже выше у лиц, получавших 25(OH)D 3 .
Следовательно, некоторые возможные вредные эффекты хронических умеренных доз витамина D остаются необъясненными. В отличие от изучения острого ВДТ, не существует правдоподобного объяснения механизма такого пагубного воздействия на здоровье при хроническом ВДТ. Хотя ни один механизм пока не может объяснить эти данные, мы должны продолжать задаваться вопросом, является ли хроническое умеренное дозирование витамина D потенциально вредным.
В отличие от изучения острого ВДТ, не существует правдоподобного объяснения механизма такого пагубного воздействия на здоровье при хроническом ВДТ. Хотя ни один механизм пока не может объяснить эти данные, мы должны продолжать задаваться вопросом, является ли хроническое умеренное дозирование витамина D потенциально вредным.
Резюме и выводы
Хотя VDT, приводящий к гиперкальциемии, встречается редко, он может быть опасным для жизни, если его вовремя не выявить. Существует множество форм экзогенных (ятрогенных) и эндогенных ВДТ. Непреднамеренная передозировка вследствие применения фармацевтических препаратов является наиболее частой причиной экзогенной ВДТ. Обзор случаев VDT, вызванных ошибками в рецептуре витамина D или введением, которые привели к чрезмерной дозировке, подтвердил, что интоксикация встречается крайне редко. Тем не менее, VDT всегда следует рассматривать как дифференциальный диагноз у пациентов с гиперкальциемией (36).
При некоторых клинических состояниях эндогенная VDT также является важной клинической проблемой. Эндогенная этиология может развиваться из-за эктопической продукции 1,25(OH) 2 D при гранулематозных заболеваниях, таких как саркоидоз и туберкулез, или при лимфоме. Исследователи предложили множество процессов, объясняющих VDT, в том числе ингибирование активности 24-гидроксилазы или повышение активности 1α-гидроксилазы, что приводит к повышению концентрации активного метаболита витамина D, увеличению количества VDR или насыщению емкости. ВДБП.Несмотря на многочисленные разногласия, связанные с целевой концентрацией 25(OH)D или рекомендуемыми дозами витамина D для населения в целом, имеющиеся руководства сходятся во мнении, что концентрации 25(OH)D >150 нг/мл представляют значительный риск VDT и что схемы лечения дефицита витамина D при использовании высоких доз (выше ULs) необходим регулярный контроль (37).
Эндогенная этиология может развиваться из-за эктопической продукции 1,25(OH) 2 D при гранулематозных заболеваниях, таких как саркоидоз и туберкулез, или при лимфоме. Исследователи предложили множество процессов, объясняющих VDT, в том числе ингибирование активности 24-гидроксилазы или повышение активности 1α-гидроксилазы, что приводит к повышению концентрации активного метаболита витамина D, увеличению количества VDR или насыщению емкости. ВДБП.Несмотря на многочисленные разногласия, связанные с целевой концентрацией 25(OH)D или рекомендуемыми дозами витамина D для населения в целом, имеющиеся руководства сходятся во мнении, что концентрации 25(OH)D >150 нг/мл представляют значительный риск VDT и что схемы лечения дефицита витамина D при использовании высоких доз (выше ULs) необходим регулярный контроль (37).
Осведомленность населения в целом о пользе витамина D для здоровья растет; однако повышенное потребление добавок, содержащих витамин D, может предрасполагать население к увеличению заболеваемости ВТД. Поэтому без медицинского наблюдения людям, которые самостоятельно принимают витамин D в дозах, превышающих рекомендуемые для возраста и массы тела, рекомендуется соблюдать осторожность.
Поэтому без медицинского наблюдения людям, которые самостоятельно принимают витамин D в дозах, превышающих рекомендуемые для возраста и массы тела, рекомендуется соблюдать осторожность.
Вклад авторов
Все перечисленные авторы внесли существенный, непосредственный и интеллектуальный вклад в работу и одобрили ее для публикации.
Заявление о конфликте интересов
Авторы заявляют, что исследование проводилось при отсутствии каких-либо коммерческих или финансовых отношений, которые могли бы быть истолкованы как потенциальный конфликт интересов.Рецензент LG и главный редактор заявили о своей совместной принадлежности.
Ссылки
1. Буйон Р. Витамин D и внескелетное здоровье. Актуально (2015). Доступно в Интернете по адресу: www.uptodate.com2. Дуденков Д.В., Йон Б.П., Оберхелман С.С., Фишер П.Р., Сингх Р.Дж., Ча С.С. и соавт. . Изменение уровня 25-гидроксивитамина D в сыворотке выше 50 нг/мл: 10-летнее популяционное исследование. Мэйо Клин Proc. (2015) 90:577–86. 10.1016/j.mayocp.2015.02.012 [бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]4.Холик МФ.
Витамин D не так токсичен, как считалось раньше: историческая и современная перспектива. Мэйо Клин Proc. (2015) 90:561–4. 10.1016/j.mayocp.2015.03.015 [PubMed] [CrossRef] [Google Scholar]5. Гупта А.К., Джамвал В., Сакул, Малхотра П.
Гипервитаминоз D и системные проявления: всесторонний обзор. ДЖИМСА (2014) 27:236–7. [Google Академия]6. Белл Н.Х., Стерн П.Х., Панцер Э., Синха Т.К., ДеЛука Х.Ф.
Доказательства того, что увеличение циркулирующего 1α, 25-дигидроксивитамина D является вероятной причиной аномального метаболизма кальция при саркоидозе.Джей Клин Инвест. (1979) 64: 218–25. 10.1172/JCI109442 [бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]7. Mudde AH, van den Berg H, Boshuis PG, Breedveld FC, Markusse HM, Kluin PM, et al. . Эктопическая продукция 1,25-дигидроксивитамина D В-клеточной лимфомой как причина гиперкальциемии. Рак (1987) 59:1543–6. [PubMed] [Google Scholar]8.
10.1016/j.mayocp.2015.02.012 [бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]4.Холик МФ.
Витамин D не так токсичен, как считалось раньше: историческая и современная перспектива. Мэйо Клин Proc. (2015) 90:561–4. 10.1016/j.mayocp.2015.03.015 [PubMed] [CrossRef] [Google Scholar]5. Гупта А.К., Джамвал В., Сакул, Малхотра П.
Гипервитаминоз D и системные проявления: всесторонний обзор. ДЖИМСА (2014) 27:236–7. [Google Академия]6. Белл Н.Х., Стерн П.Х., Панцер Э., Синха Т.К., ДеЛука Х.Ф.
Доказательства того, что увеличение циркулирующего 1α, 25-дигидроксивитамина D является вероятной причиной аномального метаболизма кальция при саркоидозе.Джей Клин Инвест. (1979) 64: 218–25. 10.1172/JCI109442 [бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]7. Mudde AH, van den Berg H, Boshuis PG, Breedveld FC, Markusse HM, Kluin PM, et al. . Эктопическая продукция 1,25-дигидроксивитамина D В-клеточной лимфомой как причина гиперкальциемии. Рак (1987) 59:1543–6. [PubMed] [Google Scholar]8. Шлингманн К.П., Кауфманн М., Вебер С., Ирвин А., Гус С., Джон У. и др.
Мутации CYP24A1 и идиопатическая инфантильная гиперкальциемия. N Engl J Med. (2011) 3655:410–21.10.1056/NEJMoa1103864 [PubMed] [CrossRef] [Google Scholar]9. Динур Д., Давидовиц М., Авинер С. Материнская и детская гиперкальциемия, вызванная мутациями витамина D-гидроксилазы и потреблением витамина D. Педиатр Нефрол. (2015) 30:145–52. 10.1007/s00467-014-2889-1 [PubMed] [CrossRef] [Google Scholar]10. Шлингманн К.П., Руминска Дж., Кауфманн М., Дурсун И., Патти М., Кранц Б. и др. . Аутосомно-рецессивные мутации в SLC34A1, кодирующем натрий-фосфатный котранспортер 2A, вызывают идиопатическую инфантильную гиперкальциемию. J Am Soc Нефрол.(2016) 27:604–14. 10.1681/ASN.2014101025 [бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]11. Pronicka E, Ciara E, Halat P, Janiec A, Wójcik M, Rowinska E, et al. . Двуаллельные мутации в CYP24A1 или SLC34A1 как причина детской идиопатической гиперкальциемии (IIH) с гиперчувствительностью к витамину D: молекулярное исследование 11 исторических случаев IIH.
Шлингманн К.П., Кауфманн М., Вебер С., Ирвин А., Гус С., Джон У. и др.
Мутации CYP24A1 и идиопатическая инфантильная гиперкальциемия. N Engl J Med. (2011) 3655:410–21.10.1056/NEJMoa1103864 [PubMed] [CrossRef] [Google Scholar]9. Динур Д., Давидовиц М., Авинер С. Материнская и детская гиперкальциемия, вызванная мутациями витамина D-гидроксилазы и потреблением витамина D. Педиатр Нефрол. (2015) 30:145–52. 10.1007/s00467-014-2889-1 [PubMed] [CrossRef] [Google Scholar]10. Шлингманн К.П., Руминска Дж., Кауфманн М., Дурсун И., Патти М., Кранц Б. и др. . Аутосомно-рецессивные мутации в SLC34A1, кодирующем натрий-фосфатный котранспортер 2A, вызывают идиопатическую инфантильную гиперкальциемию. J Am Soc Нефрол.(2016) 27:604–14. 10.1681/ASN.2014101025 [бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]11. Pronicka E, Ciara E, Halat P, Janiec A, Wójcik M, Rowinska E, et al. . Двуаллельные мутации в CYP24A1 или SLC34A1 как причина детской идиопатической гиперкальциемии (IIH) с гиперчувствительностью к витамину D: молекулярное исследование 11 исторических случаев IIH. J Appl Genet. (2017) 58:349–53. 10.1007/s13353-017-0397-2 [бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]12. Абрамс Н.Р., Бауэр В.
Лечение ревматоидного артрита большими дозами витамина D.ДЖАМА (1938) 111:1632–9. [Google Академия] 13. Сэмюэл ХС.
Токсичность витамина D в отчете Британской педиатрической ассоциации. Детская гиперкальциемия, алиментарный рахит и детская цинга в Великобритании. Br Med J. (1984) 1:1659–61. [Бесплатная статья PMC] [PubMed] [Google Scholar]14. Jacobus CH, Holick MF, Shao Q, Chen TC, Holm IA, Kolodny JM, et al. . Гипервитаминоз D, связанный с употреблением молока. N Engl J Med. (1992) 326:1173–7. 10.1056/NEJM1903261801 [PubMed] [CrossRef] [Google Scholar]15. МОМ
(Институт медицины) Справочное потребление кальция и витамина D в рационе.Вашингтон, округ Колумбия: Издательство национальных академий; (2011) с. 1–1115. [Google Академия] 16. Пьетрас С.М., Обаян Б.К., Цай М.Х., Холик М.Ф. Лечение витамином D дефицита и недостаточности витамина D на срок до 6 лет.
J Appl Genet. (2017) 58:349–53. 10.1007/s13353-017-0397-2 [бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]12. Абрамс Н.Р., Бауэр В.
Лечение ревматоидного артрита большими дозами витамина D.ДЖАМА (1938) 111:1632–9. [Google Академия] 13. Сэмюэл ХС.
Токсичность витамина D в отчете Британской педиатрической ассоциации. Детская гиперкальциемия, алиментарный рахит и детская цинга в Великобритании. Br Med J. (1984) 1:1659–61. [Бесплатная статья PMC] [PubMed] [Google Scholar]14. Jacobus CH, Holick MF, Shao Q, Chen TC, Holm IA, Kolodny JM, et al. . Гипервитаминоз D, связанный с употреблением молока. N Engl J Med. (1992) 326:1173–7. 10.1056/NEJM1903261801 [PubMed] [CrossRef] [Google Scholar]15. МОМ
(Институт медицины) Справочное потребление кальция и витамина D в рационе.Вашингтон, округ Колумбия: Издательство национальных академий; (2011) с. 1–1115. [Google Академия] 16. Пьетрас С.М., Обаян Б.К., Цай М.Х., Холик М.Ф. Лечение витамином D дефицита и недостаточности витамина D на срок до 6 лет. Арх Интер Мед. (2009) 169:1806–18. 10.1001/archinternmed.2009.361 [PubMed] [CrossRef] [Google Scholar]17. Эквару Дж. П., Цвикер Дж. Д., Холик М. Ф., Джованнуччи Э., Вейгелерс П. Дж. Важность массы тела для дозозависимой зависимости пероральных добавок витамина D и 25-гидроксивитамина D в сыворотке у здоровых добровольцев.PLoS ONE (2014) 9:e111265. 10.1371/journal.pone.0111265 [бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]18. Джонс Г. Фармакокинетика токсичности витамина D. Am J Clin Nutr. (2008) 88:582–6. 10.1093/ajcn/88.2.582S [PubMed] [CrossRef] [Google Scholar]19. Селби П.Л., Дэвис М., Маркс Дж.С., Мавер Э.Б. Интоксикация витамином D вызывает гиперкальциемию за счет усиления резорбции кости, которая реагирует на памидронат. Клин Эндокринол. (1995) 43:531–6. [PubMed] [Google Scholar] 20. Бикле Д.Д., Джи Э., Халлоран Б., Ковальски М.А., Райзен Э., Хаддад Дж.Г.Оценка свободной фракции 25-гидроксивитамина D в сыворотке крови и ее регуляция альбумином и витамин D-связывающим белком.
Арх Интер Мед. (2009) 169:1806–18. 10.1001/archinternmed.2009.361 [PubMed] [CrossRef] [Google Scholar]17. Эквару Дж. П., Цвикер Дж. Д., Холик М. Ф., Джованнуччи Э., Вейгелерс П. Дж. Важность массы тела для дозозависимой зависимости пероральных добавок витамина D и 25-гидроксивитамина D в сыворотке у здоровых добровольцев.PLoS ONE (2014) 9:e111265. 10.1371/journal.pone.0111265 [бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]18. Джонс Г. Фармакокинетика токсичности витамина D. Am J Clin Nutr. (2008) 88:582–6. 10.1093/ajcn/88.2.582S [PubMed] [CrossRef] [Google Scholar]19. Селби П.Л., Дэвис М., Маркс Дж.С., Мавер Э.Б. Интоксикация витамином D вызывает гиперкальциемию за счет усиления резорбции кости, которая реагирует на памидронат. Клин Эндокринол. (1995) 43:531–6. [PubMed] [Google Scholar] 20. Бикле Д.Д., Джи Э., Халлоран Б., Ковальски М.А., Райзен Э., Хаддад Дж.Г.Оценка свободной фракции 25-гидроксивитамина D в сыворотке крови и ее регуляция альбумином и витамин D-связывающим белком. J Clin Endocrinol Metab. (1986) 63:954–9. [PubMed] [Google Scholar] 21. Bikle DD, Gee E. Свободный, а не общий, 1,25-дигидроксивитамин D регулирует метаболизм 25-гидроксивитамина D кератиноцитами. Эндокринология (1989) 124:649–54. [PubMed] [Google Scholar] 22. Петтифор Дж. М., Бикле Д. Д., Кавалерос М., Зачен Д., Камдар М. С., Росс Ф. П. Уровни свободного 1,25-дигидроксивитамина D в сыворотке крови при токсичности витамина D.Энн Интерн Мед. (1995) 122:511–3. [PubMed] [Google Scholar] 23. Делука Х.Ф., Прал Дж.М., Плам Л.А. 1,25-дигидроксивитамин D не отвечает за токсичность, вызванную витамином D или 25-гидроксивитамином D. Arch BiochemBiophys. (2011) 505: 226–30. 10.1016/j.abb.2010.10.012 [PubMed] [CrossRef] [Google Scholar]24. Джонс Г., Шлингманн К.П.
Гиперкальциемические состояния, связанные с нарушением метаболизма витамина D. Передний горм. рез. (2018) 50:89–113. 10.1159/000486073 [CrossRef] [Google Scholar] 25. Поттс Дж.Т., младший, Юппнер Х.Нарушения паращитовидной железы и кальциевого гомеостаза.
J Clin Endocrinol Metab. (1986) 63:954–9. [PubMed] [Google Scholar] 21. Bikle DD, Gee E. Свободный, а не общий, 1,25-дигидроксивитамин D регулирует метаболизм 25-гидроксивитамина D кератиноцитами. Эндокринология (1989) 124:649–54. [PubMed] [Google Scholar] 22. Петтифор Дж. М., Бикле Д. Д., Кавалерос М., Зачен Д., Камдар М. С., Росс Ф. П. Уровни свободного 1,25-дигидроксивитамина D в сыворотке крови при токсичности витамина D.Энн Интерн Мед. (1995) 122:511–3. [PubMed] [Google Scholar] 23. Делука Х.Ф., Прал Дж.М., Плам Л.А. 1,25-дигидроксивитамин D не отвечает за токсичность, вызванную витамином D или 25-гидроксивитамином D. Arch BiochemBiophys. (2011) 505: 226–30. 10.1016/j.abb.2010.10.012 [PubMed] [CrossRef] [Google Scholar]24. Джонс Г., Шлингманн К.П.
Гиперкальциемические состояния, связанные с нарушением метаболизма витамина D. Передний горм. рез. (2018) 50:89–113. 10.1159/000486073 [CrossRef] [Google Scholar] 25. Поттс Дж.Т., младший, Юппнер Х.Нарушения паращитовидной железы и кальциевого гомеостаза. В: Лонго Д.Л., Фаучи А.С., Каспер Д.Л., Хаузер С.Л., Джеймсон Дж.Л., Лоскальцо Дж., редакторы. Принципы внутренней медицины Харрисона.
Том. 2.
18-е изд.
Нью-Йорк, штат Нью-Йорк: Макгроу Хилл; (2012). п. 3096–3129. [Google Академия] 26. Хиенг В., Стивенс С.
Токсичность витамина D: тематическое исследование. N Zeal J Med Lab Sci. (2010) 64:44–50. [Google Академия] 27. Кузано Н., Тис-Джейкобс С., Билезикян Дж.П.
Гиперкальциемия из-за токсичности витамина D. В: Фельдман Д., Пайк Дж.В., Адамс Дж.С. редактор.Витамин D. Лондон, Великобритания: Elsevier; (2011). п. 1394. [Google Scholar] 28. Лукашкевич Дж., Прушинска К., Лоренц Р.С., Людвичак Х. Индукция печеночных микросомальных ферментов: лечение отравления витамином D у 7-месячного ребенка. Br Med J. (1987) 295:1173. [Бесплатная статья PMC] [PubMed] [Google Scholar]29. Glass AR, Eil C. Вызванное кетоконазолом снижение уровня 1,25-дигидроксивитамина D в сыворотке и общего кальция в сыворотке у пациентов с гиперкальциемией. J ClinEndocrinol Metab.
В: Лонго Д.Л., Фаучи А.С., Каспер Д.Л., Хаузер С.Л., Джеймсон Дж.Л., Лоскальцо Дж., редакторы. Принципы внутренней медицины Харрисона.
Том. 2.
18-е изд.
Нью-Йорк, штат Нью-Йорк: Макгроу Хилл; (2012). п. 3096–3129. [Google Академия] 26. Хиенг В., Стивенс С.
Токсичность витамина D: тематическое исследование. N Zeal J Med Lab Sci. (2010) 64:44–50. [Google Академия] 27. Кузано Н., Тис-Джейкобс С., Билезикян Дж.П.
Гиперкальциемия из-за токсичности витамина D. В: Фельдман Д., Пайк Дж.В., Адамс Дж.С. редактор.Витамин D. Лондон, Великобритания: Elsevier; (2011). п. 1394. [Google Scholar] 28. Лукашкевич Дж., Прушинска К., Лоренц Р.С., Людвичак Х. Индукция печеночных микросомальных ферментов: лечение отравления витамином D у 7-месячного ребенка. Br Med J. (1987) 295:1173. [Бесплатная статья PMC] [PubMed] [Google Scholar]29. Glass AR, Eil C. Вызванное кетоконазолом снижение уровня 1,25-дигидроксивитамина D в сыворотке и общего кальция в сыворотке у пациентов с гиперкальциемией. J ClinEndocrinol Metab. (1988) 66:934–8. [PubMed] [Google Scholar] 30. Адамс Дж. С., Диз М., Шарма ОП.Эффективное снижение концентрации 1,25-дигидроксивитамина D и кальция в сыворотке при гиперкальциемии, связанной с саркоидозом, при коротком курсе терапии хлорохином. Энн Интерн Мед. (1989) 11:437–8. [PubMed] [Google Scholar] 32. Hawkes CP, Li D, Hakonarson H, Meyers KE, Thummel KE, Levine MA. Индукция CYP3A4 рифампином: альтернативный путь инактивации витамина D у пациентов с мутациями CYP24A1. J Clin Endocrinol Metab. (2017) 102:1440–6. 10.1210/jc.2016-4048 [бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]33.Дуразо-Арвизу Р.А., Доусон-Хьюз Б., Крамер Х., Цао Г., Меркель Дж., Коутс П.М. и соавт. . Обратная j-образная связь между общей концентрацией 25-гидроксивитамина D в сыворотке и смертностью от всех причин: влияние стандартизации анализа. Am J Эпидемиол. (2017) 185:720–6. 10.1093/aje/kww244 [бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]34. Сандерс К.М., Стюарт А.Л., Уильямсон Э.Дж.
(1988) 66:934–8. [PubMed] [Google Scholar] 30. Адамс Дж. С., Диз М., Шарма ОП.Эффективное снижение концентрации 1,25-дигидроксивитамина D и кальция в сыворотке при гиперкальциемии, связанной с саркоидозом, при коротком курсе терапии хлорохином. Энн Интерн Мед. (1989) 11:437–8. [PubMed] [Google Scholar] 32. Hawkes CP, Li D, Hakonarson H, Meyers KE, Thummel KE, Levine MA. Индукция CYP3A4 рифампином: альтернативный путь инактивации витамина D у пациентов с мутациями CYP24A1. J Clin Endocrinol Metab. (2017) 102:1440–6. 10.1210/jc.2016-4048 [бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]33.Дуразо-Арвизу Р.А., Доусон-Хьюз Б., Крамер Х., Цао Г., Меркель Дж., Коутс П.М. и соавт. . Обратная j-образная связь между общей концентрацией 25-гидроксивитамина D в сыворотке и смертностью от всех причин: влияние стандартизации анализа. Am J Эпидемиол. (2017) 185:720–6. 10.1093/aje/kww244 [бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]34. Сандерс К.М., Стюарт А.Л., Уильямсон Э.Дж. , Симпсон Дж.А., Котович М.А., Янг Д. и соавт. . Ежегодный пероральный прием высоких доз витамина D и падения и переломы у пожилых женщин: рандомизированное контролируемое исследование.ДЖАМА (2010) 303:1815–22. 10.1001/jama.2010.594 [PubMed] [CrossRef] [Google Scholar]35. Bischoff-Ferrari HA, Dawson-Hughes B, Orav EJ, Staehelin HB, Meyer OW, Theiler R, et al. . Ежемесячное лечение высокими дозами витамина D для предотвращения функционального упадка: рандомизированное клиническое исследование. JAMA Стажер Мед. (2016) 176:175–83. 10.1001/jamainternmed.2015.7148 [PubMed] [CrossRef] [Google Scholar]36. Галиор К., Гребе С., Сингх Р.
Развитие токсичности витамина D в результате чрезмерной коррекции дефицита витамина D: обзор истории болезни.Питательные вещества (2018) 10: E953
10.3390/nu10080953 [бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]37. Холик М.Ф., Бинкли Н.К., Бишофф-Феррари Х.А., Гордон К.М., Хэнли Д.А., Хини Р.П. и др. . Эндокринное общество. Оценка, лечение и профилактика дефицита витамина D: руководство по клинической практике Эндокринологического общества.
, Симпсон Дж.А., Котович М.А., Янг Д. и соавт. . Ежегодный пероральный прием высоких доз витамина D и падения и переломы у пожилых женщин: рандомизированное контролируемое исследование.ДЖАМА (2010) 303:1815–22. 10.1001/jama.2010.594 [PubMed] [CrossRef] [Google Scholar]35. Bischoff-Ferrari HA, Dawson-Hughes B, Orav EJ, Staehelin HB, Meyer OW, Theiler R, et al. . Ежемесячное лечение высокими дозами витамина D для предотвращения функционального упадка: рандомизированное клиническое исследование. JAMA Стажер Мед. (2016) 176:175–83. 10.1001/jamainternmed.2015.7148 [PubMed] [CrossRef] [Google Scholar]36. Галиор К., Гребе С., Сингх Р.
Развитие токсичности витамина D в результате чрезмерной коррекции дефицита витамина D: обзор истории болезни.Питательные вещества (2018) 10: E953
10.3390/nu10080953 [бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]37. Холик М.Ф., Бинкли Н.К., Бишофф-Феррари Х.А., Гордон К.М., Хэнли Д.А., Хини Р.П. и др. . Эндокринное общество. Оценка, лечение и профилактика дефицита витамина D: руководство по клинической практике Эндокринологического общества. J Clin Endocrinol Metab. (2011) 96:1911–30. 10.1210/jc.2011-0385 [PubMed] [CrossRef] [Google Scholar]
J Clin Endocrinol Metab. (2011) 96:1911–30. 10.1210/jc.2011-0385 [PubMed] [CrossRef] [Google Scholar]Токсичность витамина D – клиническая перспектива
Front Endocrinol (Лозанна).2018; 9: 550.
Ewa Marcinowska-Suchowierska
1 Отделение гериатрии, Медицинский центр последипломного образования, Варшава, Польша
Малгожата Купиш-Урбанска
Варшавский центр последипломного образования 1 , Польша
Jacek Łukazkiewicz
2 Кафедра биохимии и клинической химии, Варшавский медицинский университет, Варшава, Польша
Paweł Płudowski
3 Кафедра здоровья, Институт детской иммунологии и биохимии в Варшаве , Польша
Glenville Jones
4 Кафедра биомедицинских и молекулярных наук, Королевский университет, Кингстон, Онтарио, Канада
1 Кафедра гериатрии, Медицинский центр последипломного образования, Варшава, Польша
2900 биохимии и клинической химии, Медицинский университет Варшавский университет, Варшава, Польша
3 Кафедра биохимии, радиоиммунологии и экспериментальной медицины, Детский мемориальный институт здоровья, Варшава, Польша
4 Кафедра биомедицинских и молекулярных наук, Королевский университет, Кингстон, Онтарио, Канада
Под редакцией: Радхика Музумдар, Детская больница Питтсбурга, Медицинский факультет Питтсбургского университета, США
Рецензирование: Бенджамин Удока Нвосу, Медицинская школа Массачусетского университета, США; Луиджи Р. Garibaldi, Детская больница Питтсбурга, Медицинский факультет Университета Питтсбурга, США
Garibaldi, Детская больница Питтсбурга, Медицинский факультет Университета Питтсбурга, США
Эта статья была отправлена в Pediatric Endocrinology, раздел журнала Frontiers in Endocrinology
Поступила в редакцию 5 марта 2018 г.; Принято 29 августа 2018 г.
Copyright © 2018 Marcinowska-Suchowierska, Kupisz-Urbańska, Łukazkiewicz, Płudowski and Jones.Это статья с открытым доступом, распространяемая на условиях лицензии Creative Commons Attribution License (CC BY).Использование, распространение или воспроизведение на других форумах разрешено при условии указания оригинального автора(ов) и владельца(ей) авторских прав и при условии цитирования оригинальной публикации в этом журнале в соответствии с общепринятой академической практикой. Запрещается использование, распространение или воспроизведение без соблюдения этих условий.
Эта статья была процитирована другими статьями в PMC.Abstract
Спутанность сознания, апатия, периодическая рвота, боль в животе, полиурия, полидипсия и обезвоживание являются наиболее часто отмечаемыми клиническими симптомами интоксикации витамином D (ВДТ; также называемой интоксикацией витамином D или гипервитаминозом D). VDT и его клиническое проявление, тяжелая гиперкальциемия, связаны с чрезмерным длительным потреблением витамина D, нарушениями пути метаболизма витамина D или наличием сопутствующего заболевания, которое продуцирует активный метаболит витамина D локально. Хотя VDT встречается редко, последствия для здоровья могут быть серьезными, если он не будет своевременно выявлен. Существует множество форм экзогенных (ятрогенных) и эндогенных ВДТ. Экзогенная ВДТ обычно вызывается непреднамеренным или неправильным приемом чрезвычайно высоких доз фармакологических препаратов витамина D и связана с гиперкальциемией.Концентрация 25-гидроксивитамина D [25(OH)D] в сыворотке выше 150 нг/мл (375 нмоль/л) является отличительной чертой VDT из-за передозировки витамина D. Эндогенная ВДТ может развиваться из-за избыточной продукции активного метаболита витамина D – 1,25(OH) 2 D при гранулематозных заболеваниях и некоторых лимфомах или из-за сниженной деградации этого метаболита при идиопатической детской гиперкальциемии.
VDT и его клиническое проявление, тяжелая гиперкальциемия, связаны с чрезмерным длительным потреблением витамина D, нарушениями пути метаболизма витамина D или наличием сопутствующего заболевания, которое продуцирует активный метаболит витамина D локально. Хотя VDT встречается редко, последствия для здоровья могут быть серьезными, если он не будет своевременно выявлен. Существует множество форм экзогенных (ятрогенных) и эндогенных ВДТ. Экзогенная ВДТ обычно вызывается непреднамеренным или неправильным приемом чрезвычайно высоких доз фармакологических препаратов витамина D и связана с гиперкальциемией.Концентрация 25-гидроксивитамина D [25(OH)D] в сыворотке выше 150 нг/мл (375 нмоль/л) является отличительной чертой VDT из-за передозировки витамина D. Эндогенная ВДТ может развиваться из-за избыточной продукции активного метаболита витамина D – 1,25(OH) 2 D при гранулематозных заболеваниях и некоторых лимфомах или из-за сниженной деградации этого метаболита при идиопатической детской гиперкальциемии. Эндогенный VDT также может развиваться из-за избыточной продукции 25(OH)D и 1,25(OH) 2 D при врожденных заболеваниях, таких как синдром Вильямса-Бёрена.Лабораторные исследования при рутинных клинических осмотрах могут выявить бессимптомную гиперкальциемию, вызванную приемом витамина D даже в дозах, рекомендуемых для населения в целом и считающихся безопасными. Это явление, называемое гиперчувствительностью к витамину D, отражает нарушение регуляции метаболизма витамина D. Исследователи предложили множество процессов для объяснения VDT. Эти процессы включают повышенную активность 1α-гидроксилазы или ингибированную активность 24-гидроксилазы, что приводит к повышению концентрации 1,25(OH)D; увеличение количества рецепторов витамина D; и насыщение способности витамин D-связывающего белка.Повышение осведомленности общественности о пользе для здоровья, связанной с приемом витамина D, может повысить риск ВДТ из-за самостоятельного приема витамина D в дозах, превышающих рекомендуемые для возраста и массы тела, или даже превышающих установленные верхние предельные значения потребления.
Эндогенный VDT также может развиваться из-за избыточной продукции 25(OH)D и 1,25(OH) 2 D при врожденных заболеваниях, таких как синдром Вильямса-Бёрена.Лабораторные исследования при рутинных клинических осмотрах могут выявить бессимптомную гиперкальциемию, вызванную приемом витамина D даже в дозах, рекомендуемых для населения в целом и считающихся безопасными. Это явление, называемое гиперчувствительностью к витамину D, отражает нарушение регуляции метаболизма витамина D. Исследователи предложили множество процессов для объяснения VDT. Эти процессы включают повышенную активность 1α-гидроксилазы или ингибированную активность 24-гидроксилазы, что приводит к повышению концентрации 1,25(OH)D; увеличение количества рецепторов витамина D; и насыщение способности витамин D-связывающего белка.Повышение осведомленности общественности о пользе для здоровья, связанной с приемом витамина D, может повысить риск ВДТ из-за самостоятельного приема витамина D в дозах, превышающих рекомендуемые для возраста и массы тела, или даже превышающих установленные верхние предельные значения потребления. Следовательно, частота гиперкальциемии из-за гипервитаминоза D может увеличиться.
Следовательно, частота гиперкальциемии из-за гипервитаминоза D может увеличиться.
Ключевые слова: витамин D, 25(OH)D, токсичность, клинические симптомы, лечение
Введение
Витамин D является важным прогормоном, который играет жизненно важную роль в поддержании здоровья костей и уровня кальция.Дефицит витамина D приводит к гипокальциемии и нарушениям минерализации костей. Дефицит витамина D, как предполагается во многих публикациях, также связан с повышенным риском внескелетных осложнений, таких как аутоиммунные заболевания, хроническая обструктивная болезнь легких, рак и метаболический синдром. Дефицит витамина D (концентрация 25-гидроксивитамина D [25(OH)D] <20 нг/мл; <50 нмоль/л) и недостаточность [концентрация 25(OH)D 21–29 нг/мл; 52,5–72,5 нмоль/л] являются распространенными, что является глобальной проблемой общественного здравоохранения (1).Из-за растущей осведомленности о дефиците витамина D и связанных с ним проблемах со здоровьем витамин D стал популярной добавкой, и его использование заметно увеличилось. Повышенное потребление добавок витамина D населением в целом и растущее число назначений терапевтических доз (в том числе очень высоких доз) без медицинского контроля может привести к повышенному риску экзогенного гипервитаминоза D с симптомами гиперкальциемии, также известной как токсичность витамина D. (ВДТ) (2). В этой статье представлены некоторые проблемы, связанные с VDT из-за передозировки, и объясняются некоторые проблемы гиперчувствительности к витамину D.Существующие знания, касающиеся VDT, основаны на отдельных отчетах о случаях, случайных отравлениях и экспериментах на животных. По этическим соображениям экспериментальный анализ ВДТ у человека невозможен.
Повышенное потребление добавок витамина D населением в целом и растущее число назначений терапевтических доз (в том числе очень высоких доз) без медицинского контроля может привести к повышенному риску экзогенного гипервитаминоза D с симптомами гиперкальциемии, также известной как токсичность витамина D. (ВДТ) (2). В этой статье представлены некоторые проблемы, связанные с VDT из-за передозировки, и объясняются некоторые проблемы гиперчувствительности к витамину D.Существующие знания, касающиеся VDT, основаны на отдельных отчетах о случаях, случайных отравлениях и экспериментах на животных. По этическим соображениям экспериментальный анализ ВДТ у человека невозможен.
Определение ВДТ и частота ее возникновения
ВДТ, обусловленная избытком витамина D (гипервитаминоз D), представляет собой клиническое состояние, характеризующееся выраженной гиперкальциемией, которая может сохраняться в течение длительного времени, приводя к серьезным последствиям для здоровья (3).
Гипервитаминоз D с гиперкальциемией развивается после неконтролируемого приема мегадоз витамина D или метаболитов витамина D [25(OH)D, 1,25(OH) 2 D]. При некоторых клинических состояниях гипервитаминоз D может развиться в результате применения аналогов витамина D (экзогенная ВДТ). Гипервитаминоз D с гиперкальциемией также может быть проявлением избыточной продукции 1,25(OH) 2 D при гранулематозных заболеваниях, при лимфомах и при идиопатической детской гиперкальциемии (ИИГ) (эндогенная ВДТ) (3).
При некоторых клинических состояниях гипервитаминоз D может развиться в результате применения аналогов витамина D (экзогенная ВДТ). Гипервитаминоз D с гиперкальциемией также может быть проявлением избыточной продукции 1,25(OH) 2 D при гранулематозных заболеваниях, при лимфомах и при идиопатической детской гиперкальциемии (ИИГ) (эндогенная ВДТ) (3).
У здоровых людей экзогенная ВТТ обычно вызывается длительным (месяцы) приемом мегадоз витамина D, но не аномально высоким воздействием солнца на кожу или разнообразным питанием.Организм человека может регулировать количество превитамина D (тахистерола и люмистерола), вырабатываемого в коже под действием ультрафиолетового излучения типа В. Разнообразная диета обычно не обеспечивает большого количества витамина D, а обогащение пищевых продуктов витамином D является скромным (4). Экзогенный ВДТ, вызванный передозировкой витамина D, диагностируется по значительному повышению концентрации 25(OH)D (>150 нг/мл), сопровождающемуся выраженной гиперкальциемией и гиперкальциурией, а также очень низкой или неопределяемой активностью паратиреоидного гормона (ПТГ) (4). Гиперкальциурия и гиперкальциемия являются первыми измеримыми проявлениями ВДТ. Концентрация 1,25(OH) 2 D у пациентов с ВДТ может быть в пределах референсных значений, незначительно повышаться или снижаться (реже), когда повышенный уровень кальция в сыворотке подавляет активность ПТГ. 1,25(OH) 2 D подавляется как за счет ингибирования активности 1α-гидроксилазы, так и за счет повышения активности 24-гидроксилазы (3).
Гиперкальциурия и гиперкальциемия являются первыми измеримыми проявлениями ВДТ. Концентрация 1,25(OH) 2 D у пациентов с ВДТ может быть в пределах референсных значений, незначительно повышаться или снижаться (реже), когда повышенный уровень кальция в сыворотке подавляет активность ПТГ. 1,25(OH) 2 D подавляется как за счет ингибирования активности 1α-гидроксилазы, так и за счет повышения активности 24-гидроксилазы (3).
Экзогенная ВДТ может развиться у пациентов, принимающих избыточные количества 1α,25(OH) 2 D или других аналогов 1α-гидроксилированного витамина D [1α(OH)D], таких как парикальцитол и доксеркальциферол, применяемых для лечения гипокальциемических расстройств, включая гипопаратиреоз, псевдогипопаратиреоз, остеомаляцию и терминальную стадию почечной недостаточности.В этих случаях гиперкальциемия является побочным эффектом лечения фармакологическим препаратом витамина D, не связанным с концентрацией 25(OH)D, и значение концентрации 1,25(OH) 2 D повышено (3, 5 ).
Повышенный риск эндогенного VDT является серьезной клинической проблемой при гранулемообразующих заболеваниях и лимфомах, а также у пациентов с ИВГ. При этих заболеваниях пациенты гиперчувствительны к витамину D, а повышенная концентрация 1,25(OH) 2 D с гиперкальциемией может развиться после приема витамина D или пищевых продуктов, содержащих повышенное количество витамина D, или даже после неконтролируемого принятия солнечных ванн (3). .Пациенты с синдромом Вильямса-Бёрена также нуждаются в лечении в связи с повышенной чувствительностью к витамину D; однако значения концентраций 25(OH)D и 1,25(OH) 2 D при этом заболевании могут быть либо нормальными, либо повышенными, и патофизиологическое объяснение часто неясно. При гранулематозных заболеваниях, таких как саркоидоз, туберкулез, проказа, грибковые заболевания, некроз подкожно-жировой клетчатки у детей, гигантоклеточный полимиозит и бериллиоз, эндогенная VDT связана с аномальным внепочечным синтезом 1,25(OH) 2 D активированными макрофагами.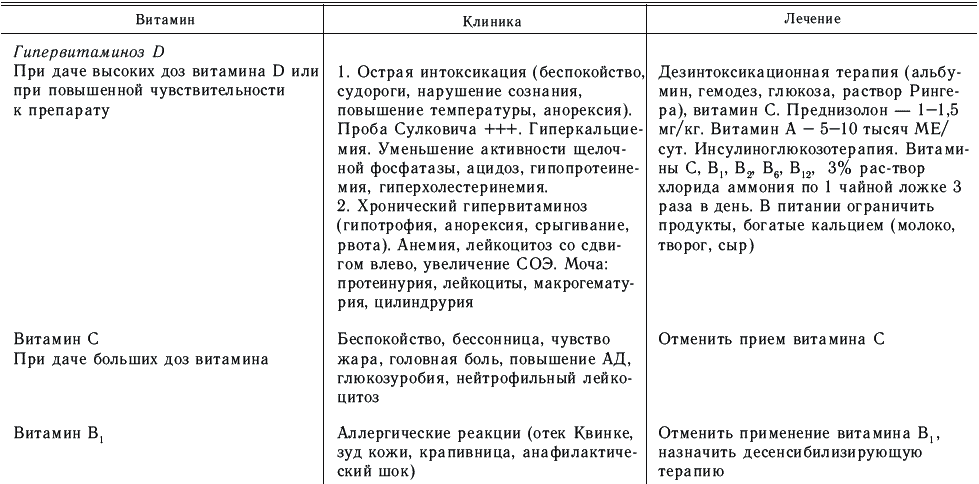 3, 6).При лимфомах этиология ВДТ множественна, гетерогенна и до сих пор полностью не выяснена (7). При ИВГ дисфункция активности 24-гидроксилазы (CYP24A1), фермента, ответственного за деградацию как 25(OH)D, так и 1,25(OH) 2 D, приводит к неконтролируемой тяжелой гиперкальциемии и связанным с ней последствиям (8). ИВГ может быть выявлен в раннем детстве или может сохраняться недиагностированным во взрослом возрасте (9). Другая недавно обнаруженная причина ИВГ связана с дефектом SLC34A1 , гена, кодирующего натрий-фосфатный котранспортер (NaPi-IIA) в почках; гиперкальциемия является косвенным проявлением подавления FGF-23 (10).При эндогенной ВДТ гиперкальциемия связана с повышением концентрации 1,25(OH) 2 D; напротив, при ВДТ из-за передозировки витамина D (экзогенная ВДТ) гиперкальциемия является следствием высокой концентрации 25(OH)D (5).
3, 6).При лимфомах этиология ВДТ множественна, гетерогенна и до сих пор полностью не выяснена (7). При ИВГ дисфункция активности 24-гидроксилазы (CYP24A1), фермента, ответственного за деградацию как 25(OH)D, так и 1,25(OH) 2 D, приводит к неконтролируемой тяжелой гиперкальциемии и связанным с ней последствиям (8). ИВГ может быть выявлен в раннем детстве или может сохраняться недиагностированным во взрослом возрасте (9). Другая недавно обнаруженная причина ИВГ связана с дефектом SLC34A1 , гена, кодирующего натрий-фосфатный котранспортер (NaPi-IIA) в почках; гиперкальциемия является косвенным проявлением подавления FGF-23 (10).При эндогенной ВДТ гиперкальциемия связана с повышением концентрации 1,25(OH) 2 D; напротив, при ВДТ из-за передозировки витамина D (экзогенная ВДТ) гиперкальциемия является следствием высокой концентрации 25(OH)D (5).
Распространенность ВДТ неизвестна. В результате повышенного потребления добавок, содержащих витамин D, и недавней информации о распространенности мутации CYP24A1 (8–10) среди населения в целом (по оценкам, она возникает у 1 из 33 000 новорожденных) (11), увеличивать.
В прошлом экзогенный VDT считался редким побочным эффектом, связанным главным образом с обогащением пищевых продуктов. С 1930-х по 1950-е годы представители органов здравоохранения США и Великобритании рекомендовали регулярное обогащение молока и других продуктов питания витамином D (4). Эта политика была первоначально реализована как эффективная стратегия общественного здравоохранения для предотвращения алиментарного рахита у детей, а затем как вмешательство для улучшения общего состояния здоровья населения (4).
В 1940-х годах большие дозы витамина D (200 000–300 000 МЕ/день) считались эффективной стратегией лечения таких разнообразных хронических заболеваний, как туберкулез и ревматоидный артрит. Поскольку у некоторых пролеченных таким образом пациентов наблюдалась гиперкальциемия, отдельные врачи прекращали введение больших доз, и симптомы ВДТ исчезали через несколько месяцев (4, 12). Однако эти клинические наблюдения предупредили врачей о возможности VDT, и практика введения больших доз витамина D была позже прекращена на национальном уровне. Эти наблюдения, однако, не повлияли на обогащение продуктов питания и других продуктов витамином D, которое сохранялось на протяжении 1950-х годов (4). В 1950-х годах сообщалось о нескольких случаях младенцев с аномалиями лица, надклапанным стенозом аорты, умственной отсталостью и гиперкальциемией, главным образом в Соединенном Королевстве. За этим последовали дополнительные сообщения о гиперкальциемии у некоторых младенцев в Соединенном Королевстве, а также в других европейских странах (13).
Эти наблюдения, однако, не повлияли на обогащение продуктов питания и других продуктов витамином D, которое сохранялось на протяжении 1950-х годов (4). В 1950-х годах сообщалось о нескольких случаях младенцев с аномалиями лица, надклапанным стенозом аорты, умственной отсталостью и гиперкальциемией, главным образом в Соединенном Королевстве. За этим последовали дополнительные сообщения о гиперкальциемии у некоторых младенцев в Соединенном Королевстве, а также в других европейских странах (13).
Королевский колледж врачей и Британская педиатрическая ассоциация связали это неожиданное и необъяснимое увеличение случаев гиперкальциемии с чрезмерным потреблением витамина D из различных продуктов, обогащенных витамином D.(В то время не было надежных оценок для измерения витамина D, и не существовало надежных оценок потребления витамина D с пищей). Королевскому колледжу врачей не удалось предоставить убедительных доказательств этого явления (они основывали свое заключение преимущественно на литературе, в которой беременные грызуны, получавшие высокие дозы витамина D, рожали детенышей с дисморфическими чертами, аортальным стенозом и гиперкальциемией). Британская педиатрическая ассоциация задокументировала гиперкальциемию только в отдельных случаях у детей грудного возраста, которые получали примерно 1500–1725 МЕ витамина D в день.Поэтому правительство Великобритании строго регулировало обогащение пищевых продуктов витамином D и добавки витамина D для широкой публики (4, 13). Однако, ретроспективно, гиперкальциемия, вероятно, была результатом гиперчувствительности к витамину D у младенцев, страдающих синдромом Вильямса-Бёрена и саркоидозом (4). Тем не менее, в значительном числе этих случаев гиперкальциемия, вероятно, была связана с чрезмерным ежедневным потреблением витамина D. Более поздние наблюдения VDT были получены в Соединенных Штатах, где гипервитаминоз D у восьми пациентов был связан с употреблением молока, обогащенного витамином D.Анализ молока, произведенного на местной молочной ферме, выявил чрезмерное обогащение витамином D до 232 565 МЕ на литр вместо стандартных 400 МЕ на литр (14). В результате этого инцидента местные органы власти по всему миру запретили обогащение молока и предупредили врачей о потенциальном потенциале VDT — озабоченность, которая сохраняется и по сей день (14).
Британская педиатрическая ассоциация задокументировала гиперкальциемию только в отдельных случаях у детей грудного возраста, которые получали примерно 1500–1725 МЕ витамина D в день.Поэтому правительство Великобритании строго регулировало обогащение пищевых продуктов витамином D и добавки витамина D для широкой публики (4, 13). Однако, ретроспективно, гиперкальциемия, вероятно, была результатом гиперчувствительности к витамину D у младенцев, страдающих синдромом Вильямса-Бёрена и саркоидозом (4). Тем не менее, в значительном числе этих случаев гиперкальциемия, вероятно, была связана с чрезмерным ежедневным потреблением витамина D. Более поздние наблюдения VDT были получены в Соединенных Штатах, где гипервитаминоз D у восьми пациентов был связан с употреблением молока, обогащенного витамином D.Анализ молока, произведенного на местной молочной ферме, выявил чрезмерное обогащение витамином D до 232 565 МЕ на литр вместо стандартных 400 МЕ на литр (14). В результате этого инцидента местные органы власти по всему миру запретили обогащение молока и предупредили врачей о потенциальном потенциале VDT — озабоченность, которая сохраняется и по сей день (14).
В заявлениях, опубликованных за последнее десятилетие, Институт медицины (IOM) (15) и Эндокринное общество (14) пришли к выводу, что острое VDT крайне редко встречается в литературе, что концентрации 25(OH)D в сыворотке должны превышать 150 нг/мл (375 нмоль/л), и что другие факторы, такие как потребление кальция, могут влиять на риск развития гиперкальциемии и ВДТ.Независимо от дополнительных факторов риска VDT, во многих исследованиях были получены доказательства того, что витамин D, вероятно, является одним из наименее токсичных жирорастворимых витаминов, намного менее токсичным, чем витамин A (4). Дуденков и др. (2) исследовали более 20 000 измерений 25(OH)D в сыворотке крови, проведенных в клинике Майо с 2002 по 2011 год, чтобы определить распространенность VDT, продемонстрированную наличием гиперкальциемии. Число лиц с концентрацией 25(OH)D в сыворотке >50 нг/мл (>75 нмоль/л) увеличилось за этот период в 20 раз.Однако относительно высокие концентрации 25(OH)D совпадали с нормальной концентрацией кальция в сыворотке крови. Только у одного пациента с концентрацией а25(ОН)D 364 нг/мл (910 нмоль/л) была диагностирована гиперкальциемия. Пьетрас и др. (16) сообщили, что здоровые взрослые в клинических условиях, получая 50 000 МЕ витамина D 2 один раз каждые 2 недели (что эквивалентно примерно 3300 МЕ/день) на срок до 6 лет, поддерживали концентрацию 25(OH)D на уровне 40–40 60 нг/мл (100–150 нмоль/л) без признаков ВДТ.Эти результаты согласуются с наблюдениями Ekwaru et al. (17) что взрослые канадцы, которые принимали до 20 000 МЕ витамина D 3 в день, имели значительное увеличение концентрации 25(OH)D до 60 нг/мл (150 нмоль/л), но без каких-либо признаков токсичность.
Только у одного пациента с концентрацией а25(ОН)D 364 нг/мл (910 нмоль/л) была диагностирована гиперкальциемия. Пьетрас и др. (16) сообщили, что здоровые взрослые в клинических условиях, получая 50 000 МЕ витамина D 2 один раз каждые 2 недели (что эквивалентно примерно 3300 МЕ/день) на срок до 6 лет, поддерживали концентрацию 25(OH)D на уровне 40–40 60 нг/мл (100–150 нмоль/л) без признаков ВДТ.Эти результаты согласуются с наблюдениями Ekwaru et al. (17) что взрослые канадцы, которые принимали до 20 000 МЕ витамина D 3 в день, имели значительное увеличение концентрации 25(OH)D до 60 нг/мл (150 нмоль/л), но без каких-либо признаков токсичность.
Процесс острого ВДТ
ВДТ в результате избыточного употребления витамина D характеризуется гиперкальциурией, гиперкальциемией, повышением 25(OH)D >150 нг/мл (>375 нмоль/л), обычно нормальным или незначительно повышенным 1 ,25(OH) 2 D концентрация.
Десять лет назад Джонс (18) предложил три основные гипотезы о механизме VDT. Все три связаны с повышенными концентрациями метаболита витамина D, достигающего рецептора витамина D (VDR) в ядре клеток-мишеней и вызывающего чрезмерную экспрессию генов. Три гипотезы, объясняющие VDT, следующие:
Все три связаны с повышенными концентрациями метаболита витамина D, достигающего рецептора витамина D (VDR) в ядре клеток-мишеней и вызывающего чрезмерную экспрессию генов. Три гипотезы, объясняющие VDT, следующие:
Токсичность опосредована повышенными концентрациями в сыворотке активной гормональной формы, 1,25(OH) 2 D, что приводит к повышению его внутриклеточной концентрации.Эта гипотеза не имеет сильной поддержки. Только одно исследование Selby et al. (19) сообщили о повышенных значениях концентрации 1,25(OH) 2 D при ВДТ. Многие другие исследования показали, что концентрации 1,25(OH) 2 D были нормальными или слегка повышенными.
1,25(OH) 2 D имеет низкое сродство к белку, связывающему витамин D (VDBP) (20) и высокое сродство к VDR, что делает его важным лигандом с доступом к механизму передачи транскрипционного сигнала. При гипервитаминозе D концентрации различных метаболитов витамина D, особенно 25(OH)D, заметно увеличиваются, насыщая связывающую способность VDBP и, в свою очередь, позволяя другим метаболитам витамина D проникать в ядро клетки.
 Среди различных метаболитов витамина D 25(OH)D в более высоких концентрациях (дозозависимый эффект) обладает самым сильным сродством к VDR, поэтому этот конкретный метаболит при высоких концентрациях в сыворотке сам по себе стимулирует транскрипцию (20, 21).
Среди различных метаболитов витамина D 25(OH)D в более высоких концентрациях (дозозависимый эффект) обладает самым сильным сродством к VDR, поэтому этот конкретный метаболит при высоких концентрациях в сыворотке сам по себе стимулирует транскрипцию (20, 21).Потребление витамина D повышает концентрацию самого витамина D и повышает концентрацию многих других метаболитов витамина D, особенно 25(OH)D. При гипервитаминозе D концентрации метаболитов витамина D, таких как витамин D, 25(OH)D, 24,25(OH) 2 D, 25,26(OH) 2 D и 25(OH)D -26,23-лактона, значительно увеличиваются (22).Аномально повышенные концентрации метаболитов витамина D превышают способность связывания VDBP и вызывают высвобождение свободного 1,25(OH) 2 D; последний активный метаболит проникает в клетки-мишени путем диффузии и действует через VDR.
Из этих трех гипотез аномально высокие концентрации 25(OH)D и свободного 1,25(OH) 2 D являются наиболее достоверными, хотя даже эта концепция остается недоказанной (18, 20).
На основании различных исследований in vitro и in vivo на животных моделях механизм VDT, предложенный в гипотезе 3, кажется маловероятным.Например, в одном исследовании мыши с нокаутом CYP27B1, лишенные 1α-гидроксилазы и неспособные синтезировать 1,25(OH) 2 D, все еще страдали от VDT при воздействии доз витамина D, аналогичных тем, которые вводились контрольным группам дикого типа ( 23). Таким образом, в литературе поддерживается концепция, что VDT включает механизм 2 и, следовательно, что концентрация 25(OH)D в сыворотке представляет собой точный биомаркер риска VDT (24).
Признаки и симптомы ВДТ
Клинические проявления ВДТ разнообразны, но в первую очередь связаны с гиперкальциемией (3, 5).
Симптомы ВДТ могут быть сходными с симптомами других гиперкальциемических состояний и включать нейропсихиатрические проявления, такие как трудности с концентрацией внимания, спутанность сознания, апатия, сонливость, депрессия, психоз и, в крайних случаях, ступор и кома. Желудочно-кишечные симптомы ВДТ включают рецидивирующую рвоту, боль в животе, полидипсию, анорексию, запор, пептические язвы и панкреатит. Сердечно-сосудистые проявления ВДТ включают артериальную гипертензию, укороченный интервал QT, подъем сегмента ST и брадиаритмии с блокадой сердца первой степени на электрокардиограмме.Почечные симптомы включают гиперкальциурию как самый ранний признак, полиурию, полидипсию, дегидратацию, нефрокальциноз и почечную недостаточность. Другие симптомы ВДТ, вызванные гиперкальциемией, включают палочкоядерную кератопатию, потерю слуха и болезненный периартикулярный кальциноз (25, 26).
Желудочно-кишечные симптомы ВДТ включают рецидивирующую рвоту, боль в животе, полидипсию, анорексию, запор, пептические язвы и панкреатит. Сердечно-сосудистые проявления ВДТ включают артериальную гипертензию, укороченный интервал QT, подъем сегмента ST и брадиаритмии с блокадой сердца первой степени на электрокардиограмме.Почечные симптомы включают гиперкальциурию как самый ранний признак, полиурию, полидипсию, дегидратацию, нефрокальциноз и почечную недостаточность. Другие симптомы ВДТ, вызванные гиперкальциемией, включают палочкоядерную кератопатию, потерю слуха и болезненный периартикулярный кальциноз (25, 26).
Диагностика ВДТ
Диагноз ВДТ может быть установлен клинически. Ранняя диагностика VDT требует подробного клинического и лекарственного анамнеза. VDT у большинства пациентов является результатом чрезмерных доз или слишком частых интервалов дозирования витамина D, назначаемого при остеопорозе, гипопаратиреозе, гипофосфатемии, остеомаляции или почечной остеодистрофии. Из-за нынешней популярности витамина D в качестве средства для лечения многих заболеваний добавки витамина D (включая использование терапевтических доз) стали преобладать у здоровых людей. Врачи общей практики должны быть внимательны к симптомам ВДТ у пациентов, получавших терапевтические дозы витамина D или его метаболитов. Когда развивается гиперкальциемия, у пациентов с гранулематозными заболеваниями или лимфомами наблюдается первазивно-активное заболевание. В этих случаях диагноз VDT очевиден при осмотре (3, 5).
Из-за нынешней популярности витамина D в качестве средства для лечения многих заболеваний добавки витамина D (включая использование терапевтических доз) стали преобладать у здоровых людей. Врачи общей практики должны быть внимательны к симптомам ВДТ у пациентов, получавших терапевтические дозы витамина D или его метаболитов. Когда развивается гиперкальциемия, у пациентов с гранулематозными заболеваниями или лимфомами наблюдается первазивно-активное заболевание. В этих случаях диагноз VDT очевиден при осмотре (3, 5).
Лабораторные данные (кроме гиперкальциемии) у стационарных пациентов с симптоматическим экзогенным ВДТ, связанным с передозировкой витамина D или 25(OH)D, показывают подавление ПТГ (неповрежденное), концентрация 25(OH)D >150 нг/мл (>375 нмоль/л) ), а также нормальные или повышенные значения концентрации 1,25(OH) 2 D.
Экзогенный ВДТ, как неблагоприятный результат терапии с использованием активного метаболита витамина D [как 1,25(OH) 2 D, так и 1α-OHD], характеризуется лабораторными признаками подавления ПТГ (интактного), повышенного 1 ,25(OH) 2 D и сниженные или нормальные значения концентрации 25(OH)D.
Эндогенная интоксикация активными метаболитами вследствие сосуществующих гранулематозных заболеваний или лимфомы может характеризоваться подавлением ПТГ (интактным), сниженной или нормальной концентрацией 25(OH)D и повышением 1,25(OH) 2 D.
In a у пациента с гиперкальциемией гиперфосфатемия предполагает VDT, тогда как гипофосфатемия предполагает первичный гиперпаратиреоз. Последнее состояние дополнительно характеризуется повышенной активностью ПТГ и повышенной концентрацией 1,25(OH) 2 D, но нормальной концентрацией 25(OH)D (3, 23).
Лечение острого VDT
Любая из трех форм витамина D [витамин D, 25(OH)D или 1,25(OH) 2 D] может привести к VDT. Токсичность витамина D 2 или D 3 сложнее контролировать, чем токсичность, вызванную метаболитами витамина D [25(OH)D или 1,25(OH) 2 D]. Частично это связано с длительным периодом полураспада в организме из-за высокой растворимости витамина D в липидах в печени, мышцах и жировых тканях и соответствующей большой способности к накоплению (18–22).
Таким образом, гиперкальциемия из-за передозировки витамина D теоретически может продолжаться до 18 месяцев после прекращения приема витамина D. Это происходит из-за медленного высвобождения накопленного витамина D из жировых отложений. Однако периоды полураспада 25(OH)D и 1,25(OH) 2 D в организме значительно короче и составляют 15 дней и 15 часов соответственно. Таким образом, передозировка 25(OH)D может сохраняться в течение нескольких недель, тогда как передозировка 1,25(OH) 2 D длится всего несколько дней (18, 22).
Лечение VDT состоит из стратегий лечения первой и второй линии (3, 25, 27). Терапия первой линии включает следующее:
1. Прекращение приема витамина D и снижение потребления кальция с пищей. Пациентам с гранулематозными заболеваниями, лимфомами и ИВГ рекомендуется избегать воздействия солнечного света и других источников ультрафиолетового излучения типа В.
2. Для коррекции обезвоживания и восстановления функции почек рекомендуется введение изотонического раствора натрия хлорида.
 После восстановления и поддержания объема можно добавить петлевые диуретики. В случаях длительной терапии хлоридом натрия и петлевыми диуретиками важно восполнить потери натрия, калия и хлорида.
После восстановления и поддержания объема можно добавить петлевые диуретики. В случаях длительной терапии хлоридом натрия и петлевыми диуретиками важно восполнить потери натрия, калия и хлорида.3. Терапия глюкокортикоидами (ГС) снизит уровень кальция в плазме за счет уменьшения всасывания кальция в кишечнике за счет уменьшения трансцеллюлярных процессов активного транспорта и увеличения экскреции кальция с мочой. Кроме того, терапия ГС изменяет метаболизм витамина D в печени в пользу синтеза неактивных метаболитов.Хотя это лечение является эффективным (уровни кальция в сыворотке обычно возвращаются к норме в течение нескольких дней при приеме ГС в дозе 100 мг/сут гидрокортизона или эквивалента), хроническое применение системной (пероральной или парентеральной) терапии ГС, к сожалению, связано с частыми побочными эффектами. включая вторичный остеопороз, остеонекроз и мышечную слабость.
4. Антирезорбтивная терапия с использованием кальцитонина (КТ), бисфосфонатов (БС) или обоих препаратов может быть полезна в тяжелых случаях, когда гиперкальциемия является результатом повышенной остеокластической резорбции кости из-за 1,25(ОН) 2 Прямое действие Д на костную ткань.
 Реакция на CT и BS сильно отличается. КТ работает быстро, но через несколько дней возникает тахифилаксия. БС действуют в течение нескольких дней, но эффект сохраняется надолго. На самом деле, по некоторым данным, БС (в том числе пероральные) являются наиболее эффективным методом лечения ВДТ, по крайней мере, у детей. Клинически узнать, происходит ли повышенная резорбция кости остеокластами, невозможно, хотя можно было бы предположить, что это имеет место при наличии значительной гиперкальциемии. Следовательно, использование этих соединений не может ограничиваться условиями повышенной остеокластической резорбции кости.
Реакция на CT и BS сильно отличается. КТ работает быстро, но через несколько дней возникает тахифилаксия. БС действуют в течение нескольких дней, но эффект сохраняется надолго. На самом деле, по некоторым данным, БС (в том числе пероральные) являются наиболее эффективным методом лечения ВДТ, по крайней мере, у детей. Клинически узнать, происходит ли повышенная резорбция кости остеокластами, невозможно, хотя можно было бы предположить, что это имеет место при наличии значительной гиперкальциемии. Следовательно, использование этих соединений не может ограничиваться условиями повышенной остеокластической резорбции кости.
Препараты второго ряда для лечения VDT включают следующее:
5. Фенобарбитал может быть эффективным средством лечения VDT за счет снижения концентрации 25(OH)D за счет индукции печеночного микросомального фермента (28).
6. Кетоконазол неспецифически снижает продукцию 1,25(OH) 2 D активированными мононуклеарными клетками путем ингибирования цитохрома P450, CYP27B1, но длительное применение не рекомендуется, поскольку он блокирует многие другие важные CYP (29 ).

7. Аминохинолины (хлорохин, гидрохлорохин) снижают продукцию 1,25(OH) 2 D активированными мононуклеарными клетками посредством неизвестного механизма при гранулематозных заболеваниях (30).
8. Были разработаны специфические ингибиторы CYP27B1 (1α-гидроксилазы), которые могут найти применение для специфического блокирования продукции 1,25(OH) 2 D без вмешательства в другие ферменты, содержащие цитохром P450 (31) .
9.Индукция неспецифических ферментов цитохрома P450 печени, включая CYP3A4, такими препаратами, как рифампин, приводит к альтернативной катаболической судьбе по сравнению с путем 24-гидроксилирования метаболитов витамина D и позволяет неспецифически расщеплять избыток 1,25( OH) 2 D у пациентов с ИВГ (32).
Возможная токсичность умеренного потребления витамина D в течение длительного периода препаратов витамина D в течение ограниченного периода времени, но также делал акцент на хроническом приеме витамина D в течение многих лет приема добавок.
 Острая токсичность может быть вызвана дозами витамина D, которые, вероятно, превышают 10 000 МЕ/день, что приводит к концентрации 25(OH)D в сыворотке >150 нг/мл (>375 нмоль/л). Этот уровень явно превышает рекомендуемую IOM UL в 4000 МЕ/день. Потенциальная хроническая токсичность может возникнуть в результате введения доз выше 4000 МЕ/сут в течение длительного периода времени, возможно, в течение многих лет, что приводит к концентрации 25(OH)D в сыворотке крови в диапазоне 50–150 нг/мл (125–375 нмоль/л) (15). ).
Острая токсичность может быть вызвана дозами витамина D, которые, вероятно, превышают 10 000 МЕ/день, что приводит к концентрации 25(OH)D в сыворотке >150 нг/мл (>375 нмоль/л). Этот уровень явно превышает рекомендуемую IOM UL в 4000 МЕ/день. Потенциальная хроническая токсичность может возникнуть в результате введения доз выше 4000 МЕ/сут в течение длительного периода времени, возможно, в течение многих лет, что приводит к концентрации 25(OH)D в сыворотке крови в диапазоне 50–150 нг/мл (125–375 нмоль/л) (15). ). IOM процитировал несколько ассоциативных исследований, которые предполагают возможное вредное воздействие концентраций 25(OH)D в сыворотке выше 50 нг/мл.Эти эффекты включают смертность от всех причин, частоту некоторых видов рака (молочной железы, поджелудочной железы и простаты), падения и переломы. Смертность от всех причин имеет обратную J-кривую, так что риск смерти увеличивается у пациентов со значениями концентрации 25(OH)D выше 30 нг/мл (>75 нмоль/л). Однако в недавней статье (33) Дуразо-Арвизу и его коллеги повторно проанализировали эти результаты на основе результатов стандартизированного анализа 25(OH)D и пришли к выводу, что подъем на обратной J-кривой является артефактом, устраняемым при высоких значениях 25(OH)D. значения Д.
значения Д.
В противоречивом исследовании у пожилых женщин, получавших ежегодную однократную высокую дозу витамина D (500 000 МЕ), частота переломов и падений была выше, чем у женщин из контрольной группы, получавших плацебо (34). Хотя уровень 25(OH)D в сыворотке не измерялся в группе, получавшей лечение, в дополнительном исследовании сообщалось, что уровень 25(OH)D в сыворотке составлял 48 нг/мл (120 нмоль/л) через 1 месяц после введения дозы. В более позднем исследовании Bischoff-Ferrari et al. (35) сообщили о более высоком риске падений у мужчин и женщин старше 70 лет, получавших 60 000 МЕ/мес, по сравнению с контрольными группами, получавшими 24 000 МЕ/мес ± 300 мкг 25(OH)D 3 /мес в течение 1 год.Концентрация 25(OH)D в сыворотке достигла 40 нг/мл (100 нмоль/л) в группе больных при дозах 60 000 МЕ/мес и даже выше у лиц, получавших 25(OH)D 3 .
Следовательно, некоторые возможные вредные эффекты хронических умеренных доз витамина D остаются необъясненными. В отличие от изучения острого ВДТ, не существует правдоподобного объяснения механизма такого пагубного воздействия на здоровье при хроническом ВДТ. Хотя ни один механизм пока не может объяснить эти данные, мы должны продолжать задаваться вопросом, является ли хроническое умеренное дозирование витамина D потенциально вредным.
В отличие от изучения острого ВДТ, не существует правдоподобного объяснения механизма такого пагубного воздействия на здоровье при хроническом ВДТ. Хотя ни один механизм пока не может объяснить эти данные, мы должны продолжать задаваться вопросом, является ли хроническое умеренное дозирование витамина D потенциально вредным.
Резюме и выводы
Хотя VDT, приводящий к гиперкальциемии, встречается редко, он может быть опасным для жизни, если его вовремя не выявить. Существует множество форм экзогенных (ятрогенных) и эндогенных ВДТ. Непреднамеренная передозировка вследствие применения фармацевтических препаратов является наиболее частой причиной экзогенной ВДТ. Обзор случаев VDT, вызванных ошибками в рецептуре витамина D или введением, которые привели к чрезмерной дозировке, подтвердил, что интоксикация встречается крайне редко. Тем не менее, VDT всегда следует рассматривать как дифференциальный диагноз у пациентов с гиперкальциемией (36).
При некоторых клинических состояниях эндогенная VDT также является важной клинической проблемой. Эндогенная этиология может развиваться из-за эктопической продукции 1,25(OH) 2 D при гранулематозных заболеваниях, таких как саркоидоз и туберкулез, или при лимфоме. Исследователи предложили множество процессов, объясняющих VDT, в том числе ингибирование активности 24-гидроксилазы или повышение активности 1α-гидроксилазы, что приводит к повышению концентрации активного метаболита витамина D, увеличению количества VDR или насыщению емкости. ВДБП.Несмотря на многочисленные разногласия, связанные с целевой концентрацией 25(OH)D или рекомендуемыми дозами витамина D для населения в целом, имеющиеся руководства сходятся во мнении, что концентрации 25(OH)D >150 нг/мл представляют значительный риск VDT и что схемы лечения дефицита витамина D при использовании высоких доз (выше ULs) необходим регулярный контроль (37).
Эндогенная этиология может развиваться из-за эктопической продукции 1,25(OH) 2 D при гранулематозных заболеваниях, таких как саркоидоз и туберкулез, или при лимфоме. Исследователи предложили множество процессов, объясняющих VDT, в том числе ингибирование активности 24-гидроксилазы или повышение активности 1α-гидроксилазы, что приводит к повышению концентрации активного метаболита витамина D, увеличению количества VDR или насыщению емкости. ВДБП.Несмотря на многочисленные разногласия, связанные с целевой концентрацией 25(OH)D или рекомендуемыми дозами витамина D для населения в целом, имеющиеся руководства сходятся во мнении, что концентрации 25(OH)D >150 нг/мл представляют значительный риск VDT и что схемы лечения дефицита витамина D при использовании высоких доз (выше ULs) необходим регулярный контроль (37).
Осведомленность населения в целом о пользе витамина D для здоровья растет; однако повышенное потребление добавок, содержащих витамин D, может предрасполагать население к увеличению заболеваемости ВТД. Поэтому без медицинского наблюдения людям, которые самостоятельно принимают витамин D в дозах, превышающих рекомендуемые для возраста и массы тела, рекомендуется соблюдать осторожность.
Поэтому без медицинского наблюдения людям, которые самостоятельно принимают витамин D в дозах, превышающих рекомендуемые для возраста и массы тела, рекомендуется соблюдать осторожность.
Вклад авторов
Все перечисленные авторы внесли существенный, непосредственный и интеллектуальный вклад в работу и одобрили ее для публикации.
Заявление о конфликте интересов
Авторы заявляют, что исследование проводилось при отсутствии каких-либо коммерческих или финансовых отношений, которые могли бы быть истолкованы как потенциальный конфликт интересов.Рецензент LG и главный редактор заявили о своей совместной принадлежности.
Ссылки
1. Буйон Р. Витамин D и внескелетное здоровье. Актуально (2015). Доступно в Интернете по адресу: www.uptodate.com2. Дуденков Д.В., Йон Б.П., Оберхелман С.С., Фишер П.Р., Сингх Р.Дж., Ча С.С. и соавт. . Изменение уровня 25-гидроксивитамина D в сыворотке выше 50 нг/мл: 10-летнее популяционное исследование. Мэйо Клин Proc. (2015) 90:577–86. 10.1016/j.mayocp.2015.02.012 [бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]4.Холик МФ.
Витамин D не так токсичен, как считалось раньше: историческая и современная перспектива. Мэйо Клин Proc. (2015) 90:561–4. 10.1016/j.mayocp.2015.03.015 [PubMed] [CrossRef] [Google Scholar]5. Гупта А.К., Джамвал В., Сакул, Малхотра П.
Гипервитаминоз D и системные проявления: всесторонний обзор. ДЖИМСА (2014) 27:236–7. [Google Академия]6. Белл Н.Х., Стерн П.Х., Панцер Э., Синха Т.К., ДеЛука Х.Ф.
Доказательства того, что увеличение циркулирующего 1α, 25-дигидроксивитамина D является вероятной причиной аномального метаболизма кальция при саркоидозе.Джей Клин Инвест. (1979) 64: 218–25. 10.1172/JCI109442 [бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]7. Mudde AH, van den Berg H, Boshuis PG, Breedveld FC, Markusse HM, Kluin PM, et al. . Эктопическая продукция 1,25-дигидроксивитамина D В-клеточной лимфомой как причина гиперкальциемии. Рак (1987) 59:1543–6. [PubMed] [Google Scholar]8.
10.1016/j.mayocp.2015.02.012 [бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]4.Холик МФ.
Витамин D не так токсичен, как считалось раньше: историческая и современная перспектива. Мэйо Клин Proc. (2015) 90:561–4. 10.1016/j.mayocp.2015.03.015 [PubMed] [CrossRef] [Google Scholar]5. Гупта А.К., Джамвал В., Сакул, Малхотра П.
Гипервитаминоз D и системные проявления: всесторонний обзор. ДЖИМСА (2014) 27:236–7. [Google Академия]6. Белл Н.Х., Стерн П.Х., Панцер Э., Синха Т.К., ДеЛука Х.Ф.
Доказательства того, что увеличение циркулирующего 1α, 25-дигидроксивитамина D является вероятной причиной аномального метаболизма кальция при саркоидозе.Джей Клин Инвест. (1979) 64: 218–25. 10.1172/JCI109442 [бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]7. Mudde AH, van den Berg H, Boshuis PG, Breedveld FC, Markusse HM, Kluin PM, et al. . Эктопическая продукция 1,25-дигидроксивитамина D В-клеточной лимфомой как причина гиперкальциемии. Рак (1987) 59:1543–6. [PubMed] [Google Scholar]8. Шлингманн К.П., Кауфманн М., Вебер С., Ирвин А., Гус С., Джон У. и др.
Мутации CYP24A1 и идиопатическая инфантильная гиперкальциемия. N Engl J Med. (2011) 3655:410–21.10.1056/NEJMoa1103864 [PubMed] [CrossRef] [Google Scholar]9. Динур Д., Давидовиц М., Авинер С. Материнская и детская гиперкальциемия, вызванная мутациями витамина D-гидроксилазы и потреблением витамина D. Педиатр Нефрол. (2015) 30:145–52. 10.1007/s00467-014-2889-1 [PubMed] [CrossRef] [Google Scholar]10. Шлингманн К.П., Руминска Дж., Кауфманн М., Дурсун И., Патти М., Кранц Б. и др. . Аутосомно-рецессивные мутации в SLC34A1, кодирующем натрий-фосфатный котранспортер 2A, вызывают идиопатическую инфантильную гиперкальциемию. J Am Soc Нефрол.(2016) 27:604–14. 10.1681/ASN.2014101025 [бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]11. Pronicka E, Ciara E, Halat P, Janiec A, Wójcik M, Rowinska E, et al. . Двуаллельные мутации в CYP24A1 или SLC34A1 как причина детской идиопатической гиперкальциемии (IIH) с гиперчувствительностью к витамину D: молекулярное исследование 11 исторических случаев IIH.
Шлингманн К.П., Кауфманн М., Вебер С., Ирвин А., Гус С., Джон У. и др.
Мутации CYP24A1 и идиопатическая инфантильная гиперкальциемия. N Engl J Med. (2011) 3655:410–21.10.1056/NEJMoa1103864 [PubMed] [CrossRef] [Google Scholar]9. Динур Д., Давидовиц М., Авинер С. Материнская и детская гиперкальциемия, вызванная мутациями витамина D-гидроксилазы и потреблением витамина D. Педиатр Нефрол. (2015) 30:145–52. 10.1007/s00467-014-2889-1 [PubMed] [CrossRef] [Google Scholar]10. Шлингманн К.П., Руминска Дж., Кауфманн М., Дурсун И., Патти М., Кранц Б. и др. . Аутосомно-рецессивные мутации в SLC34A1, кодирующем натрий-фосфатный котранспортер 2A, вызывают идиопатическую инфантильную гиперкальциемию. J Am Soc Нефрол.(2016) 27:604–14. 10.1681/ASN.2014101025 [бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]11. Pronicka E, Ciara E, Halat P, Janiec A, Wójcik M, Rowinska E, et al. . Двуаллельные мутации в CYP24A1 или SLC34A1 как причина детской идиопатической гиперкальциемии (IIH) с гиперчувствительностью к витамину D: молекулярное исследование 11 исторических случаев IIH. J Appl Genet. (2017) 58:349–53. 10.1007/s13353-017-0397-2 [бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]12. Абрамс Н.Р., Бауэр В.
Лечение ревматоидного артрита большими дозами витамина D.ДЖАМА (1938) 111:1632–9. [Google Академия] 13. Сэмюэл ХС.
Токсичность витамина D в отчете Британской педиатрической ассоциации. Детская гиперкальциемия, алиментарный рахит и детская цинга в Великобритании. Br Med J. (1984) 1:1659–61. [Бесплатная статья PMC] [PubMed] [Google Scholar]14. Jacobus CH, Holick MF, Shao Q, Chen TC, Holm IA, Kolodny JM, et al. . Гипервитаминоз D, связанный с употреблением молока. N Engl J Med. (1992) 326:1173–7. 10.1056/NEJM1903261801 [PubMed] [CrossRef] [Google Scholar]15. МОМ
(Институт медицины) Справочное потребление кальция и витамина D в рационе.Вашингтон, округ Колумбия: Издательство национальных академий; (2011) с. 1–1115. [Google Академия] 16. Пьетрас С.М., Обаян Б.К., Цай М.Х., Холик М.Ф. Лечение витамином D дефицита и недостаточности витамина D на срок до 6 лет.
J Appl Genet. (2017) 58:349–53. 10.1007/s13353-017-0397-2 [бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]12. Абрамс Н.Р., Бауэр В.
Лечение ревматоидного артрита большими дозами витамина D.ДЖАМА (1938) 111:1632–9. [Google Академия] 13. Сэмюэл ХС.
Токсичность витамина D в отчете Британской педиатрической ассоциации. Детская гиперкальциемия, алиментарный рахит и детская цинга в Великобритании. Br Med J. (1984) 1:1659–61. [Бесплатная статья PMC] [PubMed] [Google Scholar]14. Jacobus CH, Holick MF, Shao Q, Chen TC, Holm IA, Kolodny JM, et al. . Гипервитаминоз D, связанный с употреблением молока. N Engl J Med. (1992) 326:1173–7. 10.1056/NEJM1903261801 [PubMed] [CrossRef] [Google Scholar]15. МОМ
(Институт медицины) Справочное потребление кальция и витамина D в рационе.Вашингтон, округ Колумбия: Издательство национальных академий; (2011) с. 1–1115. [Google Академия] 16. Пьетрас С.М., Обаян Б.К., Цай М.Х., Холик М.Ф. Лечение витамином D дефицита и недостаточности витамина D на срок до 6 лет. Арх Интер Мед. (2009) 169:1806–18. 10.1001/archinternmed.2009.361 [PubMed] [CrossRef] [Google Scholar]17. Эквару Дж. П., Цвикер Дж. Д., Холик М. Ф., Джованнуччи Э., Вейгелерс П. Дж. Важность массы тела для дозозависимой зависимости пероральных добавок витамина D и 25-гидроксивитамина D в сыворотке у здоровых добровольцев.PLoS ONE (2014) 9:e111265. 10.1371/journal.pone.0111265 [бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]18. Джонс Г. Фармакокинетика токсичности витамина D. Am J Clin Nutr. (2008) 88:582–6. 10.1093/ajcn/88.2.582S [PubMed] [CrossRef] [Google Scholar]19. Селби П.Л., Дэвис М., Маркс Дж.С., Мавер Э.Б. Интоксикация витамином D вызывает гиперкальциемию за счет усиления резорбции кости, которая реагирует на памидронат. Клин Эндокринол. (1995) 43:531–6. [PubMed] [Google Scholar] 20. Бикле Д.Д., Джи Э., Халлоран Б., Ковальски М.А., Райзен Э., Хаддад Дж.Г.Оценка свободной фракции 25-гидроксивитамина D в сыворотке крови и ее регуляция альбумином и витамин D-связывающим белком.
Арх Интер Мед. (2009) 169:1806–18. 10.1001/archinternmed.2009.361 [PubMed] [CrossRef] [Google Scholar]17. Эквару Дж. П., Цвикер Дж. Д., Холик М. Ф., Джованнуччи Э., Вейгелерс П. Дж. Важность массы тела для дозозависимой зависимости пероральных добавок витамина D и 25-гидроксивитамина D в сыворотке у здоровых добровольцев.PLoS ONE (2014) 9:e111265. 10.1371/journal.pone.0111265 [бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]18. Джонс Г. Фармакокинетика токсичности витамина D. Am J Clin Nutr. (2008) 88:582–6. 10.1093/ajcn/88.2.582S [PubMed] [CrossRef] [Google Scholar]19. Селби П.Л., Дэвис М., Маркс Дж.С., Мавер Э.Б. Интоксикация витамином D вызывает гиперкальциемию за счет усиления резорбции кости, которая реагирует на памидронат. Клин Эндокринол. (1995) 43:531–6. [PubMed] [Google Scholar] 20. Бикле Д.Д., Джи Э., Халлоран Б., Ковальски М.А., Райзен Э., Хаддад Дж.Г.Оценка свободной фракции 25-гидроксивитамина D в сыворотке крови и ее регуляция альбумином и витамин D-связывающим белком. J Clin Endocrinol Metab. (1986) 63:954–9. [PubMed] [Google Scholar] 21. Bikle DD, Gee E. Свободный, а не общий, 1,25-дигидроксивитамин D регулирует метаболизм 25-гидроксивитамина D кератиноцитами. Эндокринология (1989) 124:649–54. [PubMed] [Google Scholar] 22. Петтифор Дж. М., Бикле Д. Д., Кавалерос М., Зачен Д., Камдар М. С., Росс Ф. П. Уровни свободного 1,25-дигидроксивитамина D в сыворотке крови при токсичности витамина D.Энн Интерн Мед. (1995) 122:511–3. [PubMed] [Google Scholar] 23. Делука Х.Ф., Прал Дж.М., Плам Л.А. 1,25-дигидроксивитамин D не отвечает за токсичность, вызванную витамином D или 25-гидроксивитамином D. Arch BiochemBiophys. (2011) 505: 226–30. 10.1016/j.abb.2010.10.012 [PubMed] [CrossRef] [Google Scholar]24. Джонс Г., Шлингманн К.П.
Гиперкальциемические состояния, связанные с нарушением метаболизма витамина D. Передний горм. рез. (2018) 50:89–113. 10.1159/000486073 [CrossRef] [Google Scholar] 25. Поттс Дж.Т., младший, Юппнер Х.Нарушения паращитовидной железы и кальциевого гомеостаза.
J Clin Endocrinol Metab. (1986) 63:954–9. [PubMed] [Google Scholar] 21. Bikle DD, Gee E. Свободный, а не общий, 1,25-дигидроксивитамин D регулирует метаболизм 25-гидроксивитамина D кератиноцитами. Эндокринология (1989) 124:649–54. [PubMed] [Google Scholar] 22. Петтифор Дж. М., Бикле Д. Д., Кавалерос М., Зачен Д., Камдар М. С., Росс Ф. П. Уровни свободного 1,25-дигидроксивитамина D в сыворотке крови при токсичности витамина D.Энн Интерн Мед. (1995) 122:511–3. [PubMed] [Google Scholar] 23. Делука Х.Ф., Прал Дж.М., Плам Л.А. 1,25-дигидроксивитамин D не отвечает за токсичность, вызванную витамином D или 25-гидроксивитамином D. Arch BiochemBiophys. (2011) 505: 226–30. 10.1016/j.abb.2010.10.012 [PubMed] [CrossRef] [Google Scholar]24. Джонс Г., Шлингманн К.П.
Гиперкальциемические состояния, связанные с нарушением метаболизма витамина D. Передний горм. рез. (2018) 50:89–113. 10.1159/000486073 [CrossRef] [Google Scholar] 25. Поттс Дж.Т., младший, Юппнер Х.Нарушения паращитовидной железы и кальциевого гомеостаза. В: Лонго Д.Л., Фаучи А.С., Каспер Д.Л., Хаузер С.Л., Джеймсон Дж.Л., Лоскальцо Дж., редакторы. Принципы внутренней медицины Харрисона.
Том. 2.
18-е изд.
Нью-Йорк, штат Нью-Йорк: Макгроу Хилл; (2012). п. 3096–3129. [Google Академия] 26. Хиенг В., Стивенс С.
Токсичность витамина D: тематическое исследование. N Zeal J Med Lab Sci. (2010) 64:44–50. [Google Академия] 27. Кузано Н., Тис-Джейкобс С., Билезикян Дж.П.
Гиперкальциемия из-за токсичности витамина D. В: Фельдман Д., Пайк Дж.В., Адамс Дж.С. редактор.Витамин D. Лондон, Великобритания: Elsevier; (2011). п. 1394. [Google Scholar] 28. Лукашкевич Дж., Прушинска К., Лоренц Р.С., Людвичак Х. Индукция печеночных микросомальных ферментов: лечение отравления витамином D у 7-месячного ребенка. Br Med J. (1987) 295:1173. [Бесплатная статья PMC] [PubMed] [Google Scholar]29. Glass AR, Eil C. Вызванное кетоконазолом снижение уровня 1,25-дигидроксивитамина D в сыворотке и общего кальция в сыворотке у пациентов с гиперкальциемией. J ClinEndocrinol Metab. (1988) 66:934–8. [PubMed] [Google Scholar] 30. Адамс Дж. С., Диз М., Шарма ОП.Эффективное снижение концентрации 1,25-дигидроксивитамина D и кальция в сыворотке при гиперкальциемии, связанной с саркоидозом, при коротком курсе терапии хлорохином. Энн Интерн Мед. (1989) 11:437–8. [PubMed] [Google Scholar] 32. Hawkes CP, Li D, Hakonarson H, Meyers KE, Thummel KE, Levine MA. Индукция CYP3A4 рифампином: альтернативный путь инактивации витамина D у пациентов с мутациями CYP24A1. J Clin Endocrinol Metab. (2017) 102:1440–6. 10.1210/jc.2016-4048 [бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]33.Дуразо-Арвизу Р.А., Доусон-Хьюз Б., Крамер Х., Цао Г., Меркель Дж., Коутс П.М. и соавт. . Обратная j-образная связь между общей концентрацией 25-гидроксивитамина D в сыворотке и смертностью от всех причин: влияние стандартизации анализа. Am J Эпидемиол. (2017) 185:720–6. 10.1093/aje/kww244 [бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]34. Сандерс К.М., Стюарт А.Л., Уильямсон Э.Дж., Симпсон Дж.А., Котович М.А., Янг Д. и соавт. . Ежегодный пероральный прием высоких доз витамина D и падения и переломы у пожилых женщин: рандомизированное контролируемое исследование.ДЖАМА (2010) 303:1815–22. 10.1001/jama.2010.594 [PubMed] [CrossRef] [Google Scholar]35. Bischoff-Ferrari HA, Dawson-Hughes B, Orav EJ, Staehelin HB, Meyer OW, Theiler R, et al. . Ежемесячное лечение высокими дозами витамина D для предотвращения функционального упадка: рандомизированное клиническое исследование. JAMA Стажер Мед. (2016) 176:175–83. 10.1001/jamainternmed.2015.7148 [PubMed] [CrossRef] [Google Scholar]36. Галиор К., Гребе С., Сингх Р.
Развитие токсичности витамина D в результате чрезмерной коррекции дефицита витамина D: обзор истории болезни.Питательные вещества (2018) 10: E953
10.3390/nu10080953 [бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]37. Холик М.Ф., Бинкли Н.К., Бишофф-Феррари Х.А., Гордон К.М., Хэнли Д.А., Хини Р.П. и др. . Эндокринное общество. Оценка, лечение и профилактика дефицита витамина D: руководство по клинической практике Эндокринологического общества. J Clin Endocrinol Metab. (2011) 96:1911–30. 10.1210/jc.2011-0385 [PubMed] [CrossRef] [Google Scholar]
В: Лонго Д.Л., Фаучи А.С., Каспер Д.Л., Хаузер С.Л., Джеймсон Дж.Л., Лоскальцо Дж., редакторы. Принципы внутренней медицины Харрисона.
Том. 2.
18-е изд.
Нью-Йорк, штат Нью-Йорк: Макгроу Хилл; (2012). п. 3096–3129. [Google Академия] 26. Хиенг В., Стивенс С.
Токсичность витамина D: тематическое исследование. N Zeal J Med Lab Sci. (2010) 64:44–50. [Google Академия] 27. Кузано Н., Тис-Джейкобс С., Билезикян Дж.П.
Гиперкальциемия из-за токсичности витамина D. В: Фельдман Д., Пайк Дж.В., Адамс Дж.С. редактор.Витамин D. Лондон, Великобритания: Elsevier; (2011). п. 1394. [Google Scholar] 28. Лукашкевич Дж., Прушинска К., Лоренц Р.С., Людвичак Х. Индукция печеночных микросомальных ферментов: лечение отравления витамином D у 7-месячного ребенка. Br Med J. (1987) 295:1173. [Бесплатная статья PMC] [PubMed] [Google Scholar]29. Glass AR, Eil C. Вызванное кетоконазолом снижение уровня 1,25-дигидроксивитамина D в сыворотке и общего кальция в сыворотке у пациентов с гиперкальциемией. J ClinEndocrinol Metab. (1988) 66:934–8. [PubMed] [Google Scholar] 30. Адамс Дж. С., Диз М., Шарма ОП.Эффективное снижение концентрации 1,25-дигидроксивитамина D и кальция в сыворотке при гиперкальциемии, связанной с саркоидозом, при коротком курсе терапии хлорохином. Энн Интерн Мед. (1989) 11:437–8. [PubMed] [Google Scholar] 32. Hawkes CP, Li D, Hakonarson H, Meyers KE, Thummel KE, Levine MA. Индукция CYP3A4 рифампином: альтернативный путь инактивации витамина D у пациентов с мутациями CYP24A1. J Clin Endocrinol Metab. (2017) 102:1440–6. 10.1210/jc.2016-4048 [бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]33.Дуразо-Арвизу Р.А., Доусон-Хьюз Б., Крамер Х., Цао Г., Меркель Дж., Коутс П.М. и соавт. . Обратная j-образная связь между общей концентрацией 25-гидроксивитамина D в сыворотке и смертностью от всех причин: влияние стандартизации анализа. Am J Эпидемиол. (2017) 185:720–6. 10.1093/aje/kww244 [бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]34. Сандерс К.М., Стюарт А.Л., Уильямсон Э.Дж., Симпсон Дж.А., Котович М.А., Янг Д. и соавт. . Ежегодный пероральный прием высоких доз витамина D и падения и переломы у пожилых женщин: рандомизированное контролируемое исследование.ДЖАМА (2010) 303:1815–22. 10.1001/jama.2010.594 [PubMed] [CrossRef] [Google Scholar]35. Bischoff-Ferrari HA, Dawson-Hughes B, Orav EJ, Staehelin HB, Meyer OW, Theiler R, et al. . Ежемесячное лечение высокими дозами витамина D для предотвращения функционального упадка: рандомизированное клиническое исследование. JAMA Стажер Мед. (2016) 176:175–83. 10.1001/jamainternmed.2015.7148 [PubMed] [CrossRef] [Google Scholar]36. Галиор К., Гребе С., Сингх Р.
Развитие токсичности витамина D в результате чрезмерной коррекции дефицита витамина D: обзор истории болезни.Питательные вещества (2018) 10: E953
10.3390/nu10080953 [бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]37. Холик М.Ф., Бинкли Н.К., Бишофф-Феррари Х.А., Гордон К.М., Хэнли Д.А., Хини Р.П. и др. . Эндокринное общество. Оценка, лечение и профилактика дефицита витамина D: руководство по клинической практике Эндокринологического общества. J Clin Endocrinol Metab. (2011) 96:1911–30. 10.1210/jc.2011-0385 [PubMed] [CrossRef] [Google Scholar]Токсичность витамина D – клиническая перспектива
Front Endocrinol (Лозанна).2018; 9: 550.
Ewa Marcinowska-Suchowierska
1 Отделение гериатрии, Медицинский центр последипломного образования, Варшава, Польша
Малгожата Купиш-Урбанска
Варшавский центр последипломного образования 1 , Польша
Jacek Łukazkiewicz
2 Кафедра биохимии и клинической химии, Варшавский медицинский университет, Варшава, Польша
Paweł Płudowski
3 Кафедра здоровья, Институт детской иммунологии и биохимии в Варшаве , Польша
Glenville Jones
4 Кафедра биомедицинских и молекулярных наук, Королевский университет, Кингстон, Онтарио, Канада
1 Кафедра гериатрии, Медицинский центр последипломного образования, Варшава, Польша
2900 биохимии и клинической химии, Медицинский университет Варшавский университет, Варшава, Польша
3 Кафедра биохимии, радиоиммунологии и экспериментальной медицины, Детский мемориальный институт здоровья, Варшава, Польша
4 Кафедра биомедицинских и молекулярных наук, Королевский университет, Кингстон, Онтарио, Канада
Под редакцией: Радхика Музумдар, Детская больница Питтсбурга, Медицинский факультет Питтсбургского университета, США
Рецензирование: Бенджамин Удока Нвосу, Медицинская школа Массачусетского университета, США; Луиджи Р.Garibaldi, Детская больница Питтсбурга, Медицинский факультет Университета Питтсбурга, США
Эта статья была отправлена в Pediatric Endocrinology, раздел журнала Frontiers in Endocrinology
Поступила в редакцию 5 марта 2018 г.; Принято 29 августа 2018 г.
Copyright © 2018 Marcinowska-Suchowierska, Kupisz-Urbańska, Łukazkiewicz, Płudowski and Jones.Это статья с открытым доступом, распространяемая на условиях лицензии Creative Commons Attribution License (CC BY).Использование, распространение или воспроизведение на других форумах разрешено при условии указания оригинального автора(ов) и владельца(ей) авторских прав и при условии цитирования оригинальной публикации в этом журнале в соответствии с общепринятой академической практикой. Запрещается использование, распространение или воспроизведение без соблюдения этих условий.
Эта статья была процитирована другими статьями в PMC.Abstract
Спутанность сознания, апатия, периодическая рвота, боль в животе, полиурия, полидипсия и обезвоживание являются наиболее часто отмечаемыми клиническими симптомами интоксикации витамином D (ВДТ; также называемой интоксикацией витамином D или гипервитаминозом D).VDT и его клиническое проявление, тяжелая гиперкальциемия, связаны с чрезмерным длительным потреблением витамина D, нарушениями пути метаболизма витамина D или наличием сопутствующего заболевания, которое продуцирует активный метаболит витамина D локально. Хотя VDT встречается редко, последствия для здоровья могут быть серьезными, если он не будет своевременно выявлен. Существует множество форм экзогенных (ятрогенных) и эндогенных ВДТ. Экзогенная ВДТ обычно вызывается непреднамеренным или неправильным приемом чрезвычайно высоких доз фармакологических препаратов витамина D и связана с гиперкальциемией.Концентрация 25-гидроксивитамина D [25(OH)D] в сыворотке выше 150 нг/мл (375 нмоль/л) является отличительной чертой VDT из-за передозировки витамина D. Эндогенная ВДТ может развиваться из-за избыточной продукции активного метаболита витамина D – 1,25(OH) 2 D при гранулематозных заболеваниях и некоторых лимфомах или из-за сниженной деградации этого метаболита при идиопатической детской гиперкальциемии. Эндогенный VDT также может развиваться из-за избыточной продукции 25(OH)D и 1,25(OH) 2 D при врожденных заболеваниях, таких как синдром Вильямса-Бёрена.Лабораторные исследования при рутинных клинических осмотрах могут выявить бессимптомную гиперкальциемию, вызванную приемом витамина D даже в дозах, рекомендуемых для населения в целом и считающихся безопасными. Это явление, называемое гиперчувствительностью к витамину D, отражает нарушение регуляции метаболизма витамина D. Исследователи предложили множество процессов для объяснения VDT. Эти процессы включают повышенную активность 1α-гидроксилазы или ингибированную активность 24-гидроксилазы, что приводит к повышению концентрации 1,25(OH)D; увеличение количества рецепторов витамина D; и насыщение способности витамин D-связывающего белка.Повышение осведомленности общественности о пользе для здоровья, связанной с приемом витамина D, может повысить риск ВДТ из-за самостоятельного приема витамина D в дозах, превышающих рекомендуемые для возраста и массы тела, или даже превышающих установленные верхние предельные значения потребления. Следовательно, частота гиперкальциемии из-за гипервитаминоза D может увеличиться.
Ключевые слова: витамин D, 25(OH)D, токсичность, клинические симптомы, лечение
Введение
Витамин D является важным прогормоном, который играет жизненно важную роль в поддержании здоровья костей и уровня кальция.Дефицит витамина D приводит к гипокальциемии и нарушениям минерализации костей. Дефицит витамина D, как предполагается во многих публикациях, также связан с повышенным риском внескелетных осложнений, таких как аутоиммунные заболевания, хроническая обструктивная болезнь легких, рак и метаболический синдром. Дефицит витамина D (концентрация 25-гидроксивитамина D [25(OH)D] <20 нг/мл; <50 нмоль/л) и недостаточность [концентрация 25(OH)D 21–29 нг/мл; 52,5–72,5 нмоль/л] являются распространенными, что является глобальной проблемой общественного здравоохранения (1).Из-за растущей осведомленности о дефиците витамина D и связанных с ним проблемах со здоровьем витамин D стал популярной добавкой, и его использование заметно увеличилось. Повышенное потребление добавок витамина D населением в целом и растущее число назначений терапевтических доз (в том числе очень высоких доз) без медицинского контроля может привести к повышенному риску экзогенного гипервитаминоза D с симптомами гиперкальциемии, также известной как токсичность витамина D. (ВДТ) (2). В этой статье представлены некоторые проблемы, связанные с VDT из-за передозировки, и объясняются некоторые проблемы гиперчувствительности к витамину D.Существующие знания, касающиеся VDT, основаны на отдельных отчетах о случаях, случайных отравлениях и экспериментах на животных. По этическим соображениям экспериментальный анализ ВДТ у человека невозможен.
Определение ВДТ и частота ее возникновения
ВДТ, обусловленная избытком витамина D (гипервитаминоз D), представляет собой клиническое состояние, характеризующееся выраженной гиперкальциемией, которая может сохраняться в течение длительного времени, приводя к серьезным последствиям для здоровья (3).
Гипервитаминоз D с гиперкальциемией развивается после неконтролируемого приема мегадоз витамина D или метаболитов витамина D [25(OH)D, 1,25(OH) 2 D].При некоторых клинических состояниях гипервитаминоз D может развиться в результате применения аналогов витамина D (экзогенная ВДТ). Гипервитаминоз D с гиперкальциемией также может быть проявлением избыточной продукции 1,25(OH) 2 D при гранулематозных заболеваниях, при лимфомах и при идиопатической детской гиперкальциемии (ИИГ) (эндогенная ВДТ) (3).
У здоровых людей экзогенная ВТТ обычно вызывается длительным (месяцы) приемом мегадоз витамина D, но не аномально высоким воздействием солнца на кожу или разнообразным питанием.Организм человека может регулировать количество превитамина D (тахистерола и люмистерола), вырабатываемого в коже под действием ультрафиолетового излучения типа В. Разнообразная диета обычно не обеспечивает большого количества витамина D, а обогащение пищевых продуктов витамином D является скромным (4). Экзогенный ВДТ, вызванный передозировкой витамина D, диагностируется по значительному повышению концентрации 25(OH)D (>150 нг/мл), сопровождающемуся выраженной гиперкальциемией и гиперкальциурией, а также очень низкой или неопределяемой активностью паратиреоидного гормона (ПТГ) (4).Гиперкальциурия и гиперкальциемия являются первыми измеримыми проявлениями ВДТ. Концентрация 1,25(OH) 2 D у пациентов с ВДТ может быть в пределах референсных значений, незначительно повышаться или снижаться (реже), когда повышенный уровень кальция в сыворотке подавляет активность ПТГ. 1,25(OH) 2 D подавляется как за счет ингибирования активности 1α-гидроксилазы, так и за счет повышения активности 24-гидроксилазы (3).
Экзогенная ВДТ может развиться у пациентов, принимающих избыточные количества 1α,25(OH) 2 D или других аналогов 1α-гидроксилированного витамина D [1α(OH)D], таких как парикальцитол и доксеркальциферол, применяемых для лечения гипокальциемических расстройств, включая гипопаратиреоз, псевдогипопаратиреоз, остеомаляцию и терминальную стадию почечной недостаточности.В этих случаях гиперкальциемия является побочным эффектом лечения фармакологическим препаратом витамина D, не связанным с концентрацией 25(OH)D, и значение концентрации 1,25(OH) 2 D повышено (3, 5 ).
Повышенный риск эндогенного VDT является серьезной клинической проблемой при гранулемообразующих заболеваниях и лимфомах, а также у пациентов с ИВГ. При этих заболеваниях пациенты гиперчувствительны к витамину D, а повышенная концентрация 1,25(OH) 2 D с гиперкальциемией может развиться после приема витамина D или пищевых продуктов, содержащих повышенное количество витамина D, или даже после неконтролируемого принятия солнечных ванн (3). .Пациенты с синдромом Вильямса-Бёрена также нуждаются в лечении в связи с повышенной чувствительностью к витамину D; однако значения концентраций 25(OH)D и 1,25(OH) 2 D при этом заболевании могут быть либо нормальными, либо повышенными, и патофизиологическое объяснение часто неясно. При гранулематозных заболеваниях, таких как саркоидоз, туберкулез, проказа, грибковые заболевания, некроз подкожно-жировой клетчатки у детей, гигантоклеточный полимиозит и бериллиоз, эндогенная VDT связана с аномальным внепочечным синтезом 1,25(OH) 2 D активированными макрофагами. 3, 6).При лимфомах этиология ВДТ множественна, гетерогенна и до сих пор полностью не выяснена (7). При ИВГ дисфункция активности 24-гидроксилазы (CYP24A1), фермента, ответственного за деградацию как 25(OH)D, так и 1,25(OH) 2 D, приводит к неконтролируемой тяжелой гиперкальциемии и связанным с ней последствиям (8). ИВГ может быть выявлен в раннем детстве или может сохраняться недиагностированным во взрослом возрасте (9). Другая недавно обнаруженная причина ИВГ связана с дефектом SLC34A1 , гена, кодирующего натрий-фосфатный котранспортер (NaPi-IIA) в почках; гиперкальциемия является косвенным проявлением подавления FGF-23 (10).При эндогенной ВДТ гиперкальциемия связана с повышением концентрации 1,25(OH) 2 D; напротив, при ВДТ из-за передозировки витамина D (экзогенная ВДТ) гиперкальциемия является следствием высокой концентрации 25(OH)D (5).
Распространенность ВДТ неизвестна. В результате повышенного потребления добавок, содержащих витамин D, и недавней информации о распространенности мутации CYP24A1 (8–10) среди населения в целом (по оценкам, она возникает у 1 из 33 000 новорожденных) (11), увеличивать.
В прошлом экзогенный VDT считался редким побочным эффектом, связанным главным образом с обогащением пищевых продуктов. С 1930-х по 1950-е годы представители органов здравоохранения США и Великобритании рекомендовали регулярное обогащение молока и других продуктов питания витамином D (4). Эта политика была первоначально реализована как эффективная стратегия общественного здравоохранения для предотвращения алиментарного рахита у детей, а затем как вмешательство для улучшения общего состояния здоровья населения (4).
В 1940-х годах большие дозы витамина D (200 000–300 000 МЕ/день) считались эффективной стратегией лечения таких разнообразных хронических заболеваний, как туберкулез и ревматоидный артрит. Поскольку у некоторых пролеченных таким образом пациентов наблюдалась гиперкальциемия, отдельные врачи прекращали введение больших доз, и симптомы ВДТ исчезали через несколько месяцев (4, 12). Однако эти клинические наблюдения предупредили врачей о возможности VDT, и практика введения больших доз витамина D была позже прекращена на национальном уровне.Эти наблюдения, однако, не повлияли на обогащение продуктов питания и других продуктов витамином D, которое сохранялось на протяжении 1950-х годов (4). В 1950-х годах сообщалось о нескольких случаях младенцев с аномалиями лица, надклапанным стенозом аорты, умственной отсталостью и гиперкальциемией, главным образом в Соединенном Королевстве. За этим последовали дополнительные сообщения о гиперкальциемии у некоторых младенцев в Соединенном Королевстве, а также в других европейских странах (13).
Королевский колледж врачей и Британская педиатрическая ассоциация связали это неожиданное и необъяснимое увеличение случаев гиперкальциемии с чрезмерным потреблением витамина D из различных продуктов, обогащенных витамином D.(В то время не было надежных оценок для измерения витамина D, и не существовало надежных оценок потребления витамина D с пищей). Королевскому колледжу врачей не удалось предоставить убедительных доказательств этого явления (они основывали свое заключение преимущественно на литературе, в которой беременные грызуны, получавшие высокие дозы витамина D, рожали детенышей с дисморфическими чертами, аортальным стенозом и гиперкальциемией). Британская педиатрическая ассоциация задокументировала гиперкальциемию только в отдельных случаях у детей грудного возраста, которые получали примерно 1500–1725 МЕ витамина D в день.Поэтому правительство Великобритании строго регулировало обогащение пищевых продуктов витамином D и добавки витамина D для широкой публики (4, 13). Однако, ретроспективно, гиперкальциемия, вероятно, была результатом гиперчувствительности к витамину D у младенцев, страдающих синдромом Вильямса-Бёрена и саркоидозом (4). Тем не менее, в значительном числе этих случаев гиперкальциемия, вероятно, была связана с чрезмерным ежедневным потреблением витамина D. Более поздние наблюдения VDT были получены в Соединенных Штатах, где гипервитаминоз D у восьми пациентов был связан с употреблением молока, обогащенного витамином D.Анализ молока, произведенного на местной молочной ферме, выявил чрезмерное обогащение витамином D до 232 565 МЕ на литр вместо стандартных 400 МЕ на литр (14). В результате этого инцидента местные органы власти по всему миру запретили обогащение молока и предупредили врачей о потенциальном потенциале VDT — озабоченность, которая сохраняется и по сей день (14).
В заявлениях, опубликованных за последнее десятилетие, Институт медицины (IOM) (15) и Эндокринное общество (14) пришли к выводу, что острое VDT крайне редко встречается в литературе, что концентрации 25(OH)D в сыворотке должны превышать 150 нг/мл (375 нмоль/л), и что другие факторы, такие как потребление кальция, могут влиять на риск развития гиперкальциемии и ВДТ.Независимо от дополнительных факторов риска VDT, во многих исследованиях были получены доказательства того, что витамин D, вероятно, является одним из наименее токсичных жирорастворимых витаминов, намного менее токсичным, чем витамин A (4). Дуденков и др. (2) исследовали более 20 000 измерений 25(OH)D в сыворотке крови, проведенных в клинике Майо с 2002 по 2011 год, чтобы определить распространенность VDT, продемонстрированную наличием гиперкальциемии. Число лиц с концентрацией 25(OH)D в сыворотке >50 нг/мл (>75 нмоль/л) увеличилось за этот период в 20 раз.Однако относительно высокие концентрации 25(OH)D совпадали с нормальной концентрацией кальция в сыворотке крови. Только у одного пациента с концентрацией а25(ОН)D 364 нг/мл (910 нмоль/л) была диагностирована гиперкальциемия. Пьетрас и др. (16) сообщили, что здоровые взрослые в клинических условиях, получая 50 000 МЕ витамина D 2 один раз каждые 2 недели (что эквивалентно примерно 3300 МЕ/день) на срок до 6 лет, поддерживали концентрацию 25(OH)D на уровне 40–40 60 нг/мл (100–150 нмоль/л) без признаков ВДТ.Эти результаты согласуются с наблюдениями Ekwaru et al. (17) что взрослые канадцы, которые принимали до 20 000 МЕ витамина D 3 в день, имели значительное увеличение концентрации 25(OH)D до 60 нг/мл (150 нмоль/л), но без каких-либо признаков токсичность.
Процесс острого ВДТ
ВДТ в результате избыточного употребления витамина D характеризуется гиперкальциурией, гиперкальциемией, повышением 25(OH)D >150 нг/мл (>375 нмоль/л), обычно нормальным или незначительно повышенным 1 ,25(OH) 2 D концентрация.
Десять лет назад Джонс (18) предложил три основные гипотезы о механизме VDT. Все три связаны с повышенными концентрациями метаболита витамина D, достигающего рецептора витамина D (VDR) в ядре клеток-мишеней и вызывающего чрезмерную экспрессию генов. Три гипотезы, объясняющие VDT, следующие:
Токсичность опосредована повышенными концентрациями в сыворотке активной гормональной формы, 1,25(OH) 2 D, что приводит к повышению его внутриклеточной концентрации.Эта гипотеза не имеет сильной поддержки. Только одно исследование Selby et al. (19) сообщили о повышенных значениях концентрации 1,25(OH) 2 D при ВДТ. Многие другие исследования показали, что концентрации 1,25(OH) 2 D были нормальными или слегка повышенными.
1,25(OH) 2 D имеет низкое сродство к белку, связывающему витамин D (VDBP) (20) и высокое сродство к VDR, что делает его важным лигандом с доступом к механизму передачи транскрипционного сигнала. При гипервитаминозе D концентрации различных метаболитов витамина D, особенно 25(OH)D, заметно увеличиваются, насыщая связывающую способность VDBP и, в свою очередь, позволяя другим метаболитам витамина D проникать в ядро клетки.Среди различных метаболитов витамина D 25(OH)D в более высоких концентрациях (дозозависимый эффект) обладает самым сильным сродством к VDR, поэтому этот конкретный метаболит при высоких концентрациях в сыворотке сам по себе стимулирует транскрипцию (20, 21).
Потребление витамина D повышает концентрацию самого витамина D и повышает концентрацию многих других метаболитов витамина D, особенно 25(OH)D. При гипервитаминозе D концентрации метаболитов витамина D, таких как витамин D, 25(OH)D, 24,25(OH) 2 D, 25,26(OH) 2 D и 25(OH)D -26,23-лактона, значительно увеличиваются (22).Аномально повышенные концентрации метаболитов витамина D превышают способность связывания VDBP и вызывают высвобождение свободного 1,25(OH) 2 D; последний активный метаболит проникает в клетки-мишени путем диффузии и действует через VDR.
Из этих трех гипотез аномально высокие концентрации 25(OH)D и свободного 1,25(OH) 2 D являются наиболее достоверными, хотя даже эта концепция остается недоказанной (18, 20).
На основании различных исследований in vitro и in vivo на животных моделях механизм VDT, предложенный в гипотезе 3, кажется маловероятным.Например, в одном исследовании мыши с нокаутом CYP27B1, лишенные 1α-гидроксилазы и неспособные синтезировать 1,25(OH) 2 D, все еще страдали от VDT при воздействии доз витамина D, аналогичных тем, которые вводились контрольным группам дикого типа ( 23). Таким образом, в литературе поддерживается концепция, что VDT включает механизм 2 и, следовательно, что концентрация 25(OH)D в сыворотке представляет собой точный биомаркер риска VDT (24).
Признаки и симптомы ВДТ
Клинические проявления ВДТ разнообразны, но в первую очередь связаны с гиперкальциемией (3, 5).
Симптомы ВДТ могут быть сходными с симптомами других гиперкальциемических состояний и включать нейропсихиатрические проявления, такие как трудности с концентрацией внимания, спутанность сознания, апатия, сонливость, депрессия, психоз и, в крайних случаях, ступор и кома. Желудочно-кишечные симптомы ВДТ включают рецидивирующую рвоту, боль в животе, полидипсию, анорексию, запор, пептические язвы и панкреатит. Сердечно-сосудистые проявления ВДТ включают артериальную гипертензию, укороченный интервал QT, подъем сегмента ST и брадиаритмии с блокадой сердца первой степени на электрокардиограмме.Почечные симптомы включают гиперкальциурию как самый ранний признак, полиурию, полидипсию, дегидратацию, нефрокальциноз и почечную недостаточность. Другие симптомы ВДТ, вызванные гиперкальциемией, включают палочкоядерную кератопатию, потерю слуха и болезненный периартикулярный кальциноз (25, 26).
Диагностика ВДТ
Диагноз ВДТ может быть установлен клинически. Ранняя диагностика VDT требует подробного клинического и лекарственного анамнеза. VDT у большинства пациентов является результатом чрезмерных доз или слишком частых интервалов дозирования витамина D, назначаемого при остеопорозе, гипопаратиреозе, гипофосфатемии, остеомаляции или почечной остеодистрофии.Из-за нынешней популярности витамина D в качестве средства для лечения многих заболеваний добавки витамина D (включая использование терапевтических доз) стали преобладать у здоровых людей. Врачи общей практики должны быть внимательны к симптомам ВДТ у пациентов, получавших терапевтические дозы витамина D или его метаболитов. Когда развивается гиперкальциемия, у пациентов с гранулематозными заболеваниями или лимфомами наблюдается первазивно-активное заболевание. В этих случаях диагноз VDT очевиден при осмотре (3, 5).
Лабораторные данные (кроме гиперкальциемии) у стационарных пациентов с симптоматическим экзогенным ВДТ, связанным с передозировкой витамина D или 25(OH)D, показывают подавление ПТГ (неповрежденное), концентрация 25(OH)D >150 нг/мл (>375 нмоль/л) ), а также нормальные или повышенные значения концентрации 1,25(OH) 2 D.
Экзогенный ВДТ, как неблагоприятный результат терапии с использованием активного метаболита витамина D [как 1,25(OH) 2 D, так и 1α-OHD], характеризуется лабораторными признаками подавления ПТГ (интактного), повышенного 1 ,25(OH) 2 D и сниженные или нормальные значения концентрации 25(OH)D.
Эндогенная интоксикация активными метаболитами вследствие сосуществующих гранулематозных заболеваний или лимфомы может характеризоваться подавлением ПТГ (интактным), сниженной или нормальной концентрацией 25(OH)D и повышением 1,25(OH) 2 D.
In a у пациента с гиперкальциемией гиперфосфатемия предполагает VDT, тогда как гипофосфатемия предполагает первичный гиперпаратиреоз. Последнее состояние дополнительно характеризуется повышенной активностью ПТГ и повышенной концентрацией 1,25(OH) 2 D, но нормальной концентрацией 25(OH)D (3, 23).
Лечение острого VDT
Любая из трех форм витамина D [витамин D, 25(OH)D или 1,25(OH) 2 D] может привести к VDT. Токсичность витамина D 2 или D 3 сложнее контролировать, чем токсичность, вызванную метаболитами витамина D [25(OH)D или 1,25(OH) 2 D]. Частично это связано с длительным периодом полураспада в организме из-за высокой растворимости витамина D в липидах в печени, мышцах и жировых тканях и соответствующей большой способности к накоплению (18–22).
Таким образом, гиперкальциемия из-за передозировки витамина D теоретически может продолжаться до 18 месяцев после прекращения приема витамина D. Это происходит из-за медленного высвобождения накопленного витамина D из жировых отложений. Однако периоды полураспада 25(OH)D и 1,25(OH) 2 D в организме значительно короче и составляют 15 дней и 15 часов соответственно. Таким образом, передозировка 25(OH)D может сохраняться в течение нескольких недель, тогда как передозировка 1,25(OH) 2 D длится всего несколько дней (18, 22).
Лечение VDT состоит из стратегий лечения первой и второй линии (3, 25, 27). Терапия первой линии включает следующее:
1. Прекращение приема витамина D и снижение потребления кальция с пищей. Пациентам с гранулематозными заболеваниями, лимфомами и ИВГ рекомендуется избегать воздействия солнечного света и других источников ультрафиолетового излучения типа В.
2. Для коррекции обезвоживания и восстановления функции почек рекомендуется введение изотонического раствора натрия хлорида.После восстановления и поддержания объема можно добавить петлевые диуретики. В случаях длительной терапии хлоридом натрия и петлевыми диуретиками важно восполнить потери натрия, калия и хлорида.
3. Терапия глюкокортикоидами (ГС) снизит уровень кальция в плазме за счет уменьшения всасывания кальция в кишечнике за счет уменьшения трансцеллюлярных процессов активного транспорта и увеличения экскреции кальция с мочой. Кроме того, терапия ГС изменяет метаболизм витамина D в печени в пользу синтеза неактивных метаболитов.Хотя это лечение является эффективным (уровни кальция в сыворотке обычно возвращаются к норме в течение нескольких дней при приеме ГС в дозе 100 мг/сут гидрокортизона или эквивалента), хроническое применение системной (пероральной или парентеральной) терапии ГС, к сожалению, связано с частыми побочными эффектами. включая вторичный остеопороз, остеонекроз и мышечную слабость.
4. Антирезорбтивная терапия с использованием кальцитонина (КТ), бисфосфонатов (БС) или обоих препаратов может быть полезна в тяжелых случаях, когда гиперкальциемия является результатом повышенной остеокластической резорбции кости из-за 1,25(ОН) 2 Прямое действие Д на костную ткань.Реакция на CT и BS сильно отличается. КТ работает быстро, но через несколько дней возникает тахифилаксия. БС действуют в течение нескольких дней, но эффект сохраняется надолго. На самом деле, по некоторым данным, БС (в том числе пероральные) являются наиболее эффективным методом лечения ВДТ, по крайней мере, у детей. Клинически узнать, происходит ли повышенная резорбция кости остеокластами, невозможно, хотя можно было бы предположить, что это имеет место при наличии значительной гиперкальциемии. Следовательно, использование этих соединений не может ограничиваться условиями повышенной остеокластической резорбции кости.
Препараты второго ряда для лечения VDT включают следующее:
5. Фенобарбитал может быть эффективным средством лечения VDT за счет снижения концентрации 25(OH)D за счет индукции печеночного микросомального фермента (28).
6. Кетоконазол неспецифически снижает продукцию 1,25(OH) 2 D активированными мононуклеарными клетками путем ингибирования цитохрома P450, CYP27B1, но длительное применение не рекомендуется, поскольку он блокирует многие другие важные CYP (29 ).
7. Аминохинолины (хлорохин, гидрохлорохин) снижают продукцию 1,25(OH) 2 D активированными мононуклеарными клетками посредством неизвестного механизма при гранулематозных заболеваниях (30).
8. Были разработаны специфические ингибиторы CYP27B1 (1α-гидроксилазы), которые могут найти применение для специфического блокирования продукции 1,25(OH) 2 D без вмешательства в другие ферменты, содержащие цитохром P450 (31) .
9.Индукция неспецифических ферментов цитохрома P450 печени, включая CYP3A4, такими препаратами, как рифампин, приводит к альтернативной катаболической судьбе по сравнению с путем 24-гидроксилирования метаболитов витамина D и позволяет неспецифически расщеплять избыток 1,25( OH) 2 D у пациентов с ИВГ (32).
Возможная токсичность умеренного потребления витамина D в течение длительного периода препаратов витамина D в течение ограниченного периода времени, но также делал акцент на хроническом приеме витамина D в течение многих лет приема добавок.Острая токсичность может быть вызвана дозами витамина D, которые, вероятно, превышают 10 000 МЕ/день, что приводит к концентрации 25(OH)D в сыворотке >150 нг/мл (>375 нмоль/л). Этот уровень явно превышает рекомендуемую IOM UL в 4000 МЕ/день. Потенциальная хроническая токсичность может возникнуть в результате введения доз выше 4000 МЕ/сут в течение длительного периода времени, возможно, в течение многих лет, что приводит к концентрации 25(OH)D в сыворотке крови в диапазоне 50–150 нг/мл (125–375 нмоль/л) (15). ).
IOM процитировал несколько ассоциативных исследований, которые предполагают возможное вредное воздействие концентраций 25(OH)D в сыворотке выше 50 нг/мл.Эти эффекты включают смертность от всех причин, частоту некоторых видов рака (молочной железы, поджелудочной железы и простаты), падения и переломы. Смертность от всех причин имеет обратную J-кривую, так что риск смерти увеличивается у пациентов со значениями концентрации 25(OH)D выше 30 нг/мл (>75 нмоль/л). Однако в недавней статье (33) Дуразо-Арвизу и его коллеги повторно проанализировали эти результаты на основе результатов стандартизированного анализа 25(OH)D и пришли к выводу, что подъем на обратной J-кривой является артефактом, устраняемым при высоких значениях 25(OH)D. значения Д.
В противоречивом исследовании у пожилых женщин, получавших ежегодную однократную высокую дозу витамина D (500 000 МЕ), частота переломов и падений была выше, чем у женщин из контрольной группы, получавших плацебо (34). Хотя уровень 25(OH)D в сыворотке не измерялся в группе, получавшей лечение, в дополнительном исследовании сообщалось, что уровень 25(OH)D в сыворотке составлял 48 нг/мл (120 нмоль/л) через 1 месяц после введения дозы. В более позднем исследовании Bischoff-Ferrari et al. (35) сообщили о более высоком риске падений у мужчин и женщин старше 70 лет, получавших 60 000 МЕ/мес, по сравнению с контрольными группами, получавшими 24 000 МЕ/мес ± 300 мкг 25(OH)D 3 /мес в течение 1 год.Концентрация 25(OH)D в сыворотке достигла 40 нг/мл (100 нмоль/л) в группе больных при дозах 60 000 МЕ/мес и даже выше у лиц, получавших 25(OH)D 3 .
Следовательно, некоторые возможные вредные эффекты хронических умеренных доз витамина D остаются необъясненными. В отличие от изучения острого ВДТ, не существует правдоподобного объяснения механизма такого пагубного воздействия на здоровье при хроническом ВДТ. Хотя ни один механизм пока не может объяснить эти данные, мы должны продолжать задаваться вопросом, является ли хроническое умеренное дозирование витамина D потенциально вредным.
Резюме и выводы
Хотя VDT, приводящий к гиперкальциемии, встречается редко, он может быть опасным для жизни, если его вовремя не выявить. Существует множество форм экзогенных (ятрогенных) и эндогенных ВДТ. Непреднамеренная передозировка вследствие применения фармацевтических препаратов является наиболее частой причиной экзогенной ВДТ. Обзор случаев VDT, вызванных ошибками в рецептуре витамина D или введением, которые привели к чрезмерной дозировке, подтвердил, что интоксикация встречается крайне редко. Тем не менее, VDT всегда следует рассматривать как дифференциальный диагноз у пациентов с гиперкальциемией (36).
При некоторых клинических состояниях эндогенная VDT также является важной клинической проблемой. Эндогенная этиология может развиваться из-за эктопической продукции 1,25(OH) 2 D при гранулематозных заболеваниях, таких как саркоидоз и туберкулез, или при лимфоме. Исследователи предложили множество процессов, объясняющих VDT, в том числе ингибирование активности 24-гидроксилазы или повышение активности 1α-гидроксилазы, что приводит к повышению концентрации активного метаболита витамина D, увеличению количества VDR или насыщению емкости. ВДБП.Несмотря на многочисленные разногласия, связанные с целевой концентрацией 25(OH)D или рекомендуемыми дозами витамина D для населения в целом, имеющиеся руководства сходятся во мнении, что концентрации 25(OH)D >150 нг/мл представляют значительный риск VDT и что схемы лечения дефицита витамина D при использовании высоких доз (выше ULs) необходим регулярный контроль (37).
Осведомленность населения в целом о пользе витамина D для здоровья растет; однако повышенное потребление добавок, содержащих витамин D, может предрасполагать население к увеличению заболеваемости ВТД.Поэтому без медицинского наблюдения людям, которые самостоятельно принимают витамин D в дозах, превышающих рекомендуемые для возраста и массы тела, рекомендуется соблюдать осторожность.
Вклад авторов
Все перечисленные авторы внесли существенный, непосредственный и интеллектуальный вклад в работу и одобрили ее для публикации.
Заявление о конфликте интересов
Авторы заявляют, что исследование проводилось при отсутствии каких-либо коммерческих или финансовых отношений, которые могли бы быть истолкованы как потенциальный конфликт интересов.Рецензент LG и главный редактор заявили о своей совместной принадлежности.
Ссылки
1. Буйон Р. Витамин D и внескелетное здоровье. Актуально (2015). Доступно в Интернете по адресу: www.uptodate.com2. Дуденков Д.В., Йон Б.П., Оберхелман С.С., Фишер П.Р., Сингх Р.Дж., Ча С.С. и соавт. . Изменение уровня 25-гидроксивитамина D в сыворотке выше 50 нг/мл: 10-летнее популяционное исследование. Мэйо Клин Proc. (2015) 90:577–86. 10.1016/j.mayocp.2015.02.012 [бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]4.Холик МФ. Витамин D не так токсичен, как считалось раньше: историческая и современная перспектива. Мэйо Клин Proc. (2015) 90:561–4. 10.1016/j.mayocp.2015.03.015 [PubMed] [CrossRef] [Google Scholar]5. Гупта А.К., Джамвал В., Сакул, Малхотра П. Гипервитаминоз D и системные проявления: всесторонний обзор. ДЖИМСА (2014) 27:236–7. [Google Академия]6. Белл Н.Х., Стерн П.Х., Панцер Э., Синха Т.К., ДеЛука Х.Ф. Доказательства того, что увеличение циркулирующего 1α, 25-дигидроксивитамина D является вероятной причиной аномального метаболизма кальция при саркоидозе.Джей Клин Инвест. (1979) 64: 218–25. 10.1172/JCI109442 [бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]7. Mudde AH, van den Berg H, Boshuis PG, Breedveld FC, Markusse HM, Kluin PM, et al. . Эктопическая продукция 1,25-дигидроксивитамина D В-клеточной лимфомой как причина гиперкальциемии. Рак (1987) 59:1543–6. [PubMed] [Google Scholar]8. Шлингманн К.П., Кауфманн М., Вебер С., Ирвин А., Гус С., Джон У. и др. Мутации CYP24A1 и идиопатическая инфантильная гиперкальциемия. N Engl J Med. (2011) 3655:410–21.10.1056/NEJMoa1103864 [PubMed] [CrossRef] [Google Scholar]9. Динур Д., Давидовиц М., Авинер С. Материнская и детская гиперкальциемия, вызванная мутациями витамина D-гидроксилазы и потреблением витамина D. Педиатр Нефрол. (2015) 30:145–52. 10.1007/s00467-014-2889-1 [PubMed] [CrossRef] [Google Scholar]10. Шлингманн К.П., Руминска Дж., Кауфманн М., Дурсун И., Патти М., Кранц Б. и др. . Аутосомно-рецессивные мутации в SLC34A1, кодирующем натрий-фосфатный котранспортер 2A, вызывают идиопатическую инфантильную гиперкальциемию. J Am Soc Нефрол.(2016) 27:604–14. 10.1681/ASN.2014101025 [бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]11. Pronicka E, Ciara E, Halat P, Janiec A, Wójcik M, Rowinska E, et al. . Двуаллельные мутации в CYP24A1 или SLC34A1 как причина детской идиопатической гиперкальциемии (IIH) с гиперчувствительностью к витамину D: молекулярное исследование 11 исторических случаев IIH. J Appl Genet. (2017) 58:349–53. 10.1007/s13353-017-0397-2 [бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]12. Абрамс Н.Р., Бауэр В. Лечение ревматоидного артрита большими дозами витамина D.ДЖАМА (1938) 111:1632–9. [Google Академия] 13. Сэмюэл ХС. Токсичность витамина D в отчете Британской педиатрической ассоциации. Детская гиперкальциемия, алиментарный рахит и детская цинга в Великобритании. Br Med J. (1984) 1:1659–61. [Бесплатная статья PMC] [PubMed] [Google Scholar]14. Jacobus CH, Holick MF, Shao Q, Chen TC, Holm IA, Kolodny JM, et al. . Гипервитаминоз D, связанный с употреблением молока. N Engl J Med. (1992) 326:1173–7. 10.1056/NEJM1903261801 [PubMed] [CrossRef] [Google Scholar]15. МОМ (Институт медицины) Справочное потребление кальция и витамина D в рационе.Вашингтон, округ Колумбия: Издательство национальных академий; (2011) с. 1–1115. [Google Академия] 16. Пьетрас С.М., Обаян Б.К., Цай М.Х., Холик М.Ф. Лечение витамином D дефицита и недостаточности витамина D на срок до 6 лет. Арх Интер Мед. (2009) 169:1806–18. 10.1001/archinternmed.2009.361 [PubMed] [CrossRef] [Google Scholar]17. Эквару Дж. П., Цвикер Дж. Д., Холик М. Ф., Джованнуччи Э., Вейгелерс П. Дж. Важность массы тела для дозозависимой зависимости пероральных добавок витамина D и 25-гидроксивитамина D в сыворотке у здоровых добровольцев.PLoS ONE (2014) 9:e111265. 10.1371/journal.pone.0111265 [бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]18. Джонс Г. Фармакокинетика токсичности витамина D. Am J Clin Nutr. (2008) 88:582–6. 10.1093/ajcn/88.2.582S [PubMed] [CrossRef] [Google Scholar]19. Селби П.Л., Дэвис М., Маркс Дж.С., Мавер Э.Б. Интоксикация витамином D вызывает гиперкальциемию за счет усиления резорбции кости, которая реагирует на памидронат. Клин Эндокринол. (1995) 43:531–6. [PubMed] [Google Scholar] 20. Бикле Д.Д., Джи Э., Халлоран Б., Ковальски М.А., Райзен Э., Хаддад Дж.Г.Оценка свободной фракции 25-гидроксивитамина D в сыворотке крови и ее регуляция альбумином и витамин D-связывающим белком. J Clin Endocrinol Metab. (1986) 63:954–9. [PubMed] [Google Scholar] 21. Bikle DD, Gee E. Свободный, а не общий, 1,25-дигидроксивитамин D регулирует метаболизм 25-гидроксивитамина D кератиноцитами. Эндокринология (1989) 124:649–54. [PubMed] [Google Scholar] 22. Петтифор Дж. М., Бикле Д. Д., Кавалерос М., Зачен Д., Камдар М. С., Росс Ф. П. Уровни свободного 1,25-дигидроксивитамина D в сыворотке крови при токсичности витамина D.Энн Интерн Мед. (1995) 122:511–3. [PubMed] [Google Scholar] 23. Делука Х.Ф., Прал Дж.М., Плам Л.А. 1,25-дигидроксивитамин D не отвечает за токсичность, вызванную витамином D или 25-гидроксивитамином D. Arch BiochemBiophys. (2011) 505: 226–30. 10.1016/j.abb.2010.10.012 [PubMed] [CrossRef] [Google Scholar]24. Джонс Г., Шлингманн К.П. Гиперкальциемические состояния, связанные с нарушением метаболизма витамина D. Передний горм. рез. (2018) 50:89–113. 10.1159/000486073 [CrossRef] [Google Scholar] 25. Поттс Дж.Т., младший, Юппнер Х.Нарушения паращитовидной железы и кальциевого гомеостаза. В: Лонго Д.Л., Фаучи А.С., Каспер Д.Л., Хаузер С.Л., Джеймсон Дж.Л., Лоскальцо Дж., редакторы. Принципы внутренней медицины Харрисона. Том. 2. 18-е изд. Нью-Йорк, штат Нью-Йорк: Макгроу Хилл; (2012). п. 3096–3129. [Google Академия] 26. Хиенг В., Стивенс С. Токсичность витамина D: тематическое исследование. N Zeal J Med Lab Sci. (2010) 64:44–50. [Google Академия] 27. Кузано Н., Тис-Джейкобс С., Билезикян Дж.П. Гиперкальциемия из-за токсичности витамина D. В: Фельдман Д., Пайк Дж.В., Адамс Дж.С. редактор.Витамин D. Лондон, Великобритания: Elsevier; (2011). п. 1394. [Google Scholar] 28. Лукашкевич Дж., Прушинска К., Лоренц Р.С., Людвичак Х. Индукция печеночных микросомальных ферментов: лечение отравления витамином D у 7-месячного ребенка. Br Med J. (1987) 295:1173. [Бесплатная статья PMC] [PubMed] [Google Scholar]29. Glass AR, Eil C. Вызванное кетоконазолом снижение уровня 1,25-дигидроксивитамина D в сыворотке и общего кальция в сыворотке у пациентов с гиперкальциемией. J ClinEndocrinol Metab. (1988) 66:934–8. [PubMed] [Google Scholar] 30. Адамс Дж. С., Диз М., Шарма ОП.Эффективное снижение концентрации 1,25-дигидроксивитамина D и кальция в сыворотке при гиперкальциемии, связанной с саркоидозом, при коротком курсе терапии хлорохином. Энн Интерн Мед. (1989) 11:437–8. [PubMed] [Google Scholar] 32. Hawkes CP, Li D, Hakonarson H, Meyers KE, Thummel KE, Levine MA. Индукция CYP3A4 рифампином: альтернативный путь инактивации витамина D у пациентов с мутациями CYP24A1. J Clin Endocrinol Metab. (2017) 102:1440–6. 10.1210/jc.2016-4048 [бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]33.Дуразо-Арвизу Р.А., Доусон-Хьюз Б., Крамер Х., Цао Г., Меркель Дж., Коутс П.М. и соавт. . Обратная j-образная связь между общей концентрацией 25-гидроксивитамина D в сыворотке и смертностью от всех причин: влияние стандартизации анализа. Am J Эпидемиол. (2017) 185:720–6. 10.1093/aje/kww244 [бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]34. Сандерс К.М., Стюарт А.Л., Уильямсон Э.Дж., Симпсон Дж.А., Котович М.А., Янг Д. и соавт. . Ежегодный пероральный прием высоких доз витамина D и падения и переломы у пожилых женщин: рандомизированное контролируемое исследование.ДЖАМА (2010) 303:1815–22. 10.1001/jama.2010.594 [PubMed] [CrossRef] [Google Scholar]35. Bischoff-Ferrari HA, Dawson-Hughes B, Orav EJ, Staehelin HB, Meyer OW, Theiler R, et al. . Ежемесячное лечение высокими дозами витамина D для предотвращения функционального упадка: рандомизированное клиническое исследование. JAMA Стажер Мед. (2016) 176:175–83. 10.1001/jamainternmed.2015.7148 [PubMed] [CrossRef] [Google Scholar]36. Галиор К., Гребе С., Сингх Р. Развитие токсичности витамина D в результате чрезмерной коррекции дефицита витамина D: обзор истории болезни.Питательные вещества (2018) 10: E953 10.3390/nu10080953 [бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]37. Холик М.Ф., Бинкли Н.К., Бишофф-Феррари Х.А., Гордон К.М., Хэнли Д.А., Хини Р.П. и др. . Эндокринное общество. Оценка, лечение и профилактика дефицита витамина D: руководство по клинической практике Эндокринологического общества. J Clin Endocrinol Metab. (2011) 96:1911–30. 10.1210/jc.2011-0385 [PubMed] [CrossRef] [Google Scholar]Серия случаев из региона с эндемическим гиповитаминозом D
Oman Med J.2011 май; 26(3): 201–204.
Отделение внутренних болезней, Шери-Кашмирский институт медицинских наук, Сура, Сринагар 1, J&K, Индия
* Адресовать корреспонденцию и просьбы о перепечатке: д-р Парваиз А. Коул, отделение внутренних болезней, Шери-Кашмирский институт медицинских наук, Сура, Шринагар 1, J&K, Индия. E-mail: moc.liamg@kziavrapПоступила в редакцию 2 марта 2011 г.; Принято 19 апреля 2011 г.
Эта статья была процитирована другими статьями в PMC.Abstract
Дефицит витамина D характерен для Кашмирской долины Индийского субконтинента.Врачи часто лечат пациентов высокими дозами витамина D при различных заболеваниях, и иногда предписанные дозы намного превышают потребности пациентов. Представлено 10 случаев гиперкальциемии вследствие интоксикации витамином D с признаками рвоты, полиурии, полидипсии, энцефалопатии и нарушения функции почек. У всех пациентов была выраженная гиперкальциемия, а уровень витамина D был высоким в девяти из 10 случаев. Пациенты получали высокие дозы витамина D, и никакой другой причины гиперкальциемии выявлено не было.Лечение гиперкальциемии привело к клиническому выздоровлению в 9 случаях. Мы пришли к выводу, что гипервитаминоз D необходимо учитывать при дифференциальной диагностике пациентов с гиперкальциемией в районах с эндемическим дефицитом витамина D. Тщательный сбор анамнеза и соответствующее биохимическое исследование позволяют установить диагноз в большинстве случаев.
Введение
Витамин D является важным прогормоном, который, помимо того, что играет важную роль в гомеостазе кальция и метаболизме костной ткани, в настоящее время признано, что он выполняет широкий спектр фундаментальных биологических функций в дифференцировке клеток, ингибировании роста клеток, а также иммунная модуляция.1 Суточная потребность в витамине D составляет около 200-600 единиц.2 Кожа вырабатывает 10 000 единиц витамина D после полного воздействия УФ-излучения на организм. Текущий допустимый верхний уровень потребления как в Европе, так и в Северной Америке составляет 50 мкг/день (2000 МЕ/день)3, но подавляющая часть данных клинических испытаний указывает на то, что длительное потребление 10 000 единиц витамина D3, вероятно, не представляет риска. Из-за такого широкого терапевтического индекса токсичность витамина D крайне редка, но возникает при чрезмерно высоких дозах. Дозы более 50 000 МЕ/день повышают уровень 25(OH) vit D до более чем 150 нг/мл и связаны с гиперкальциемией и гиперфосфатемией.4 Интоксикация витамином D может быть ятрогенной из-за самолечения или случайного чрезмерного обогащения молока или загрязнения обычных пищевых компонентов, таких как столовый сахар или растительное масло.5 — 9
высота 1574–5425 футов над уровнем моря на широтах 320 20’–340 50′ северной широты и 730 45’–750 35′ восточной долготы в северных горных районах Индии. Известно, что долина является районом с дефицитом витаминов, дефицит витамина D наблюдается примерно у 69 человек.6% лиц, находящихся на открытом воздухе, и 100% лиц, находящихся в закрытом помещении.10 В связи с этим клиницисты часто лечат пациентов витамином D при различных клинических симптомах, и эти дозы иногда могут быть неадекватно высокими. Настоящим мы представляем серию случаев 10 пациентов, наблюдаемых в течение 10-летнего периода, которые получали высокие дозы витамина D и имели признаки передозировки витамина D.
Серия случаев
Десять пациентов с различными проявлениями гиперкальциемии, вызванной передозировкой витамина D, наблюдались в течение десяти лет с 2000 г., в том числе 6 мужчин и 4 женщины в возрасте от 48 до 75 лет (медиана: 61 год).У пациентов были клинические признаки усталости (n=3), рвоты (n=4), полиурии (n=5), полдиспсии (n=5), изменения чувствительности (n=4), анорексии (n=3) и олигурия (n=5). Рутинная биохимическая оценка показала гиперкальциемию у всех пациентов с уровнем кальция в сыворотке от 12 до 13,98 мг/дл (средний уровень 13,13 + 0,79, нормальный 9-11 мг/дл) с соответствующими уровнями фосфатов в диапазоне от 3,9 до 8,6 мг/дл (средний уровень). 5,36 + 1,76 мг/дл, норма 3,5-5,0). Все пациенты имели биохимические признаки азотемии с уровнем креатинина в сыворотке от 1.от 63 до 4,24 мг/дл (в среднем 2,96 + 3,88, норма от 0,8 до 1 мг/дл) и уровни мочевины в сыворотке от 54 до 109 мг/дл (в среднем 82,9 мг/дл, в норме до 38 мг/дл). Электрокардиограммы у всех больных были в норме. У восьми из 10 пациентов были признаки почечной недостаточности, тогда как у двух пациентов была преренальная азотемия. Уровни витамина D в сыворотке были повышены в девяти случаях (норма 70–144 нмоль/л), а уровни паратгормона в сыворотке (иПТГ) были нормальными или низкими (норма 15–65 пг/мл) у 7 пациентов, у которых это было сделано. .Нефролитиаз не был обнаружен при УЗИ ни у одного из пациентов, и у всех были почки нормального размера с сохраненной кортикомедуллярной дифференцировкой. Электрофорез сыворотки и мочи был нормальным во всех случаях. Причины гиперкальциемии, такие как множественная миелома, гранулематозная болезнь, врожденное заболевание почек или гиперпаратиреоз, исключались в каждом случае соответствующим клиническим обследованием и соответствующими исследованиями, включая исследование костного мозга (n=5) и рентгенологическое исследование. Все пациенты в анамнезе принимали витамин D в виде многократных парентеральных инъекций или еженедельных пероральных саше с витамином D по различным показаниям, включая боль в пояснице (n = 4), радикулопатию (n = 2), остеоартрит (n = 2). ) или генерализованная слабость (n=2).Доза принимаемого витамина D варьировала от 3,6 до 210 миллионов единиц в течение периода от 1 до 4 месяцев (медиана: 2). Пациентам назначали солевой диурез (n=10), стероиды (n=7), бисфосфонаты (n=4) и кальцитонин (n=1). Девять пациентов выздоровели от симптомов с лечением и явным биохимическим восстановлением почечной недостаточности (n = 7) и гиперкальциемии (n = 5). Один больной умер из-за полиорганной недостаточности в результате сопутствующего сепсиса. Восемь выживших пациентов чувствовали себя хорошо при последующем наблюдении в течение 6–12 (медиана: 9) месяцев, в течение которых у них нормализовался уровень витамина D и кальция; один пациент был потерян для последующего наблюдения.
Таблица 1
Биохимические особенности у отдельных пациентов
| Parameter | Case 2 | Cass 3 | Case 4 | Case 5 | Case 6 | Case 7 | 8 | Корпус 9 | Корпус 10 | |
|---|---|---|---|---|---|---|---|---|---|---|
| Возраст | 70 | 65 | 65 | 55 | 65 | 55 | 75 | 57 | 48 | 51 |
| Доза витамина D (x100 000 единиц) | 210 | 108 | ? | ? | 120 | ? | 540 | 30 | ? | 600 |
| Ca | 13.5 | 12 | 13,9 | 12,35 | 12,6 | 12,4 | 13,98 | 13,6 | 12,9 | 14,2 |
| Фосфаты | 8,6 | 7,5 | 5,6 | — | 3,9 | 4.3 | — | 4,5 | 4,5 | 4,0 |
| I-PTH | 15 | 41,75 | 3,1 | — | — | 4,7 | — | 18 | 29 | 3 .1 |
| 25 (OH) VIT D | 302 | 172 | 200 | 165 | 164 | 283 | 100 | 236 | 176 | 306 |
| Ura (MG / DL ) | 87 | 88 | 100 | 51 | 99 | 109 | 70 | 104 | 54 | 67 |
| 3,8 | 2,7 | 3 .4 | 1,63 | 3,13 | 3,2 | 3,8 | 2 | 1,7 | 2,0 | |
| 150 | 1500 | 100 | — | — | — | — | — | — | 160 | |
| 24 ч кальция (мг) | — | 980 | — | 425 | 500 | 221 | 250 | 245 | 200 | 416 |
Обсуждение
Самый высокий хронический ежедневный пероральный прием витамина D, который не будет представлять риска побочных эффектов для большинства здоровых взрослых, не выяснен.11 Совет по пищевым продуктам и питанию США оценил потенциальные побочные эффекты высокого потребления витамина D и установил безопасный верхний допустимый уровень потребления (UL) в 50 мкг (2000 МЕ) для витамина D 3 .2 Впоследствии Научный комитет Европейской комиссии по пищевым продуктам (SCF) также определил UL витамина D 3 50 мкг в качестве безопасного верхнего предела. большие дозы витамина D, порядка 100 000 единиц в день, необходимы, чтобы вызвать гиперкальциемию.1 Средняя смертельная доза витамина D составляет 21 мг (8 40 000 МЕ)/кг и при передозировке поражает все основные системы органов.13
У пациентов отмечаются тошнота, рвота, слабость и нарушение сознания. Сообщалось о полиурии, чрезмерной жажде и других проявлениях, таких как болезненный периартикулярный кальциноз, нефрокальциноз, гипертония, почечная недостаточность или полостная кератопатия и потеря слуха.1 , , 14, , , 15. кристаллы фосфата в мягких тканях по всему телу,1 что может произойти, когда кальций-фосфатное произведение превышает 60.Острая гиперкальциемия непосредственно укорачивает потенциал действия миокарда, что отражается в укороченном интервале QT. 16 Также сообщалось об аритмиях и подъемах сегмента ST, имитирующих инфаркт миокарда. быть подавляющим процессом передачи сигнала витамина D, в результате чего катаболическая система, включающая CYP24A1, не может идти в ногу с целевыми уровнями клеток активированных метаболитов витамина D.19 Исследователи выдвинули три основные теории о механизмах токсичности витамина D. Все они включают повышенные концентрации метаболита витамина D, достигающего рецептора витамина D в ядре клеток-мишеней и вызывающего повышенную экспрессию генов. Вопрос заключается в метаболите витамина D и в том, как он становится повышенным. Три гипотезы, объясняющие это, следующие19:
Потребление витамина D повышает концентрацию 1-альфа-25(ОН) в плазме 2 D, что увеличивает концентрацию 1-альфа-25(ОН) в клетках 2 D.
Потребление витамина D повышает уровень 25(OH)D в плазме до концентраций, превышающих связывающую способность белка витамина D, и «свободный 25(OH)D» попадает в клетку, где он оказывает прямое влияние на экспрессию генов.
Потребление витамина D повышает концентрацию многих метаболитов витамина D, особенно самого витамина D и 25(OH)D. Эти концентрации превышают способность связывания ДБФ и вызывают высвобождение «свободного» 1-альфа 25(ОН) 2 D, который проникает в клетки-мишени.
Из трех гипотез, выдвинутых для объяснения триггерного события токсичности, увеличение концентрации общего 25(OH)D и свободного 1 альфа-25(OH) 2 D является наиболее правдоподобным, хотя и остается недоказанным. Тем не менее, даже при отсутствии окончательных доказательств для установления ответственного метаболита, многочисленные исследования на животных и отдельные сообщения о интоксикации витамином D у людей показывают, что 25(OH)D 3 в плазме является хорошим биомаркером токсичности.19
Все наших пациентов, за исключением одного, имели повышенный уровень витамина D.Ранее сообщалось, что у 85-летней женщины развилась гиперкальциемия и другие неблагоприятные побочные эффекты от относительно низкой дозы витамина D 3 (400 МЕ в течение 2 мес). Концентрация 25(OH)D в сыворотке при поступлении составляла 62 нмоль/л, что значительно ниже того уровня, который, как считается, связан с токсичностью. Однако уровни 1,25-ОН-витамина D в сыворотке были повышены [20]. нормальные уровни витамина D в сыворотке крови и могли быть причиной гиперкальциемии, наблюдаемой у пациента.Нормальные или почти нормальные уровни общего 25(ОН) витамина D и 1,25(ОН) 2 витамина D были зарегистрированы у пациентов со случайным контактом с ветеринарным концентратом витамина D и результирующей гиперкальциемией и ее симптомами,21 но без сыворотки У всех таких пациентов был повышен уровень 1,25-дигидроксивитамина D. Свободный 1,25-дигидроксивитамин D не определялся ни у одного из наших пациентов.
Интоксикация витамином D является излечимой причиной гиперкальциемии. Вызванная кальцитриолом гиперкальциемия обычно длится всего один-два дня из-за короткого биологического периода полувыведения соединения.22 Единственным необходимым лечением может быть прекращение приема кальцитриола, увеличение потребления соли и жидкости или дополнительная гидратация внутривенным физиологическим раствором. Напротив, гиперкальциемия, вызванная интоксикацией препаратами более длительного действия, такими как дигидротахистерол, витамин D 3 и витамин D 2 , требует больше времени для разрешения из-за отложения проглоченного витамина D в жире и его последующего медленного высвобождения. Поэтому необходима более агрессивная терапия, включающая внутривенную гидратацию, диуретики и глюкокортикоиды.22 Поскольку гиперкальциемия при интоксикации витамином D возникает в результате повышенной кишечной абсорбции кальция и прямого действия 1,25(OH) 2 D 3 на увеличение резорбции костей в тяжелых случаях, поэтому терапия бисфосфонатами может быть полезной. добавлен к терапевтическому режиму гидратации и исключению диетического кальция.23
Наша серия случаев приобретает важность в свете того факта, что наши пациенты принадлежат к области с эндемическим дефицитом витамина D; Дефицит витамина D распространен в Индии, несмотря на обилие солнечного света.19 — 21 Таким образом, практикующие врачи часто назначают препараты витамина D при неспецифических болях в теле, спине и ногах, которые, как полагают, частично вызваны состоянием дефицита. Самолечение безрецептурными препаратами витамина D также не является редкостью, и много раз вводят многократные дозы имеющегося в продаже препарата по 600 000 единиц, что может привести к токсичности витамина D.
Заключение
Наше исследование призывает к осторожному дозированию витамина D в тех случаях, когда считается, что он может быть полезен в клинической практике.Врачи также должны с осторожностью назначать витамин D в высоких дозах без контроля и должны быть чувствительны к потенциальным токсическим эффектам, казалось бы, безвредного «витамина». Предварительное лечение и последующий прием витамина D может потребоваться для контролируемого лечения, основанного на доказательствах. Наши данные также подчеркивают необходимость рассмотрения передозировки витамина D у пациентов с полиурией, полидиспсией, рвотой, азотемией или энцефалопатией в отделении неотложной помощи. Тщательное изучение истории употребления наркотиков и соответствующие биохимические анализы могут выявить излечимую причину, которая обычно считается редкой в области ярко выраженного дефицита витамина D.
Благодарности
Авторы сообщили об отсутствии конфликта интересов и отсутствии финансирования для этой работы.
Ссылки
2. Совет по продовольствию и питанию. Институт медицины. Диетические нормы потребления кальция, фосфора, магния, витамина D и фтора. Вашингтон, округ Колумбия: National Academy Press, 1997. [Google Scholar]3. Hathcock JN, Shao A, Vieth R, Heaney R. Оценка риска для витамина D. Am J Clin Nutr 2007. Jan; 85(1):6-18 [PubMed] [Google Scholar]4.Vieth R. Почему оптимальная потребность в витамине D3, вероятно, намного выше, чем официально рекомендуется для взрослых. J Steroid Biochem Mol Biol 2004 May;89-90(1-5):575-579. [В паблике]5. Chiricone D, De Santo NG, Cirillo M. Необычные случаи хронической интоксикации витамином D. J Nephrol 2003. Nov-Dec;16(6):917-921 [PubMed] [Google Scholar]6. Chambellan-Tison C, Horen B, Plat-Wilson G, Moulin P, Claudet I. Тяжелая гиперкальциемия из-за интоксикации витамином D. Arch Pediatr 2007. 14 ноября (11): 1328-1332 10.1016/j.arcped.2007.08.005 [PubMed] [CrossRef] [Google Scholar]7. Kawaguchi M, Mitsuhashi Y, Kondo S. Ятрогенная гиперкальциемия из-за мази с витамином D3 (1,24(OH)2D3) в сочетании с тиазидными диуретиками при псориазе. J Dermatol 2003. Nov;30(11):801-804 [PubMed] [Google Scholar]8. Клонц К.С., Ачесон Д.В. Интоксикация витамином D, вызванная пищевыми добавками. N Engl J Med 2007. Jul;357(3):308-309 10.1056/NEJMc063341 [PubMed] [CrossRef] [Google Scholar]9. Куткия П., Чен Т.С., Холик М.Ф. Интоксикация витамином D, связанная с безрецептурной добавкой.N Engl J Med 2001. Jul; 345(1):66-67 10.1056/NEJM200107053450115 [PubMed] [CrossRef] [Google Scholar]10. Заргар А.Х., Ахмад С., Масуди С.Р., Вани А.И., Башир М.И., Лавей Б.А. и др. Статус витамина D у практически здоровых взрослых в Кашмирской долине на Индийском субконтиненте. Postgrad Med J 2007. Nov;83(985):713-716 10.1136/pgmj.2007.059113 [бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]11. Hathcock JN, Shao A, Vieth R, Heaney R. Оценка риска для витамина D. Am J Clin Nutr 2007. Jan; 85(1):6-18 [PubMed] [Google Scholar]12.Научный комитет по продуктам питания. Мнение Научного комитета по пищевым продуктам относительно допустимого верхнего уровня потребления витамина D. Брюссель, Бельгия: Европейская комиссия, 2002 г. [Google Scholar]13. Дорман, округ Колумбия. Токсикология отдельных пестицидов, лекарств и химических веществ. Родентициды на основе антикоагулянтов, холекальциферола и брометалина. Vet Clin North Am Small Anim Pract 1990. Mar;20(2):339-352 [PubMed] [Google Scholar]14. Аллен С.Х., Шах Дж.Х. Кальциноз и метастатическая кальцификация вследствие интоксикации витамином D.Отчет о случае и обзор. Horm Res 1992;37(1-2):68-77 10.1159/000182285 [PubMed] [CrossRef] [Google Scholar]15. Джоши Р. Гиперкальциемия из-за гипервитаминоза D: отчет о семи пациентах. J Trop Pediatr 2009. Dec;55(6):396-398 10.1093/tropej/fmp020 [PubMed] [CrossRef] [Google Scholar]16. Ахмед Р., Хашиба К. Надежность интервалов QT как показателей клинической гиперкальциемии. Clin Cardiol 1988. Jun;11(6):395-400 10.1002/clc.4960110607 [PubMed] [CrossRef] [Google Scholar]17. Киевит Р.М., Понссен Х.Х., Янссен Э.Н., Фелс П.В.Фибрилляция желудочков при гиперкальциемическом кризе вследствие первичного гиперпаратиреоза. Neth J Med 2004. Mar;62(3):94-96 [PubMed] [Google Scholar]19. Джонс Г. Витамин D в 21 -м -м веке: обновление – фармакокинетика токсичности витамина D. Am J Clin Nutr 2008;88:5982S-586S [Google Scholar]20. Янсен Т.Л., Янсен М., де Йонг А.Дж. Синдром тяжелой гиперкальциемии при ежедневном приеме малых доз витамина D. Br J Rheumatol 1997. Jun;36(6):712-713 10.1093/rheumatology/36.6.712 [PubMed] [CrossRef] [Google Scholar]21.Петтифор Дж. М., Бикле Д. Д., Кавалерос М., Зачен Д., Камдар М. С., Росс Ф. П. Уровни свободного 1,25-дигидроксивитамина D в сыворотке крови при токсичности витамина D. Ann Intern Med 1995. Apr;122(7):511-513 [PubMed] [Google Scholar]23. Селби П.Л., Дэвис М., Маркс Дж.С., Мавер Э.Б. Интоксикация витамином D вызывает гиперкальциемию за счет усиления резорбции кости, которая реагирует на памидронат. Clin Endocrinol (Oxf) 1995. Nov;43(5):531-536 10.1111/j.1365-2265.1995.tb02916.x [PubMed] [CrossRef] [Google Scholar]Серия случаев из области с эндемическим гиповитаминозом D
Оман Мед Дж.2011 май; 26(3): 201–204.
Отделение внутренних болезней, Шери-Кашмирский институт медицинских наук, Сура, Сринагар 1, J&K, Индия
* Адресовать корреспонденцию и просьбы о перепечатке: д-р Парваиз А. Коул, отделение внутренних болезней, Шери-Кашмирский институт медицинских наук, Сура, Шринагар 1, J&K, Индия. E-mail: moc.liamg@kziavrapПоступила в редакцию 2 марта 2011 г.; Принято 19 апреля 2011 г.
Эта статья была процитирована другими статьями в PMC.Abstract
Дефицит витамина D характерен для Кашмирской долины Индийского субконтинента.Врачи часто лечат пациентов высокими дозами витамина D при различных заболеваниях, и иногда предписанные дозы намного превышают потребности пациентов. Представлено 10 случаев гиперкальциемии вследствие интоксикации витамином D с признаками рвоты, полиурии, полидипсии, энцефалопатии и нарушения функции почек. У всех пациентов была выраженная гиперкальциемия, а уровень витамина D был высоким в девяти из 10 случаев. Пациенты получали высокие дозы витамина D, и никакой другой причины гиперкальциемии выявлено не было.Лечение гиперкальциемии привело к клиническому выздоровлению в 9 случаях. Мы пришли к выводу, что гипервитаминоз D необходимо учитывать при дифференциальной диагностике пациентов с гиперкальциемией в районах с эндемическим дефицитом витамина D. Тщательный сбор анамнеза и соответствующее биохимическое исследование позволяют установить диагноз в большинстве случаев.
Введение
Витамин D является важным прогормоном, который, помимо того, что играет важную роль в гомеостазе кальция и метаболизме костной ткани, в настоящее время признано, что он выполняет широкий спектр фундаментальных биологических функций в дифференцировке клеток, ингибировании роста клеток, а также иммунная модуляция.1 Суточная потребность в витамине D составляет около 200-600 единиц.2 Кожа вырабатывает 10 000 единиц витамина D после полного воздействия УФ-излучения на организм. Текущий допустимый верхний уровень потребления как в Европе, так и в Северной Америке составляет 50 мкг/день (2000 МЕ/день)3, но подавляющая часть данных клинических испытаний указывает на то, что длительное потребление 10 000 единиц витамина D3, вероятно, не представляет риска. Из-за такого широкого терапевтического индекса токсичность витамина D крайне редка, но возникает при чрезмерно высоких дозах. Дозы более 50 000 МЕ/день повышают уровень 25(OH) vit D до более чем 150 нг/мл и связаны с гиперкальциемией и гиперфосфатемией.4 Интоксикация витамином D может быть ятрогенной из-за самолечения или случайного чрезмерного обогащения молока или загрязнения обычных пищевых компонентов, таких как столовый сахар или растительное масло.5 — 9
высота 1574–5425 футов над уровнем моря на широтах 320 20’–340 50′ северной широты и 730 45’–750 35′ восточной долготы в северных горных районах Индии. Известно, что долина является районом с дефицитом витаминов, дефицит витамина D наблюдается примерно у 69 человек.6% лиц, находящихся на открытом воздухе, и 100% лиц, находящихся в закрытом помещении.10 В связи с этим клиницисты часто лечат пациентов витамином D при различных клинических симптомах, и эти дозы иногда могут быть неадекватно высокими. Настоящим мы представляем серию случаев 10 пациентов, наблюдаемых в течение 10-летнего периода, которые получали высокие дозы витамина D и имели признаки передозировки витамина D.
Серия случаев
Десять пациентов с различными проявлениями гиперкальциемии, вызванной передозировкой витамина D, наблюдались в течение десяти лет с 2000 г., в том числе 6 мужчин и 4 женщины в возрасте от 48 до 75 лет (медиана: 61 год).У пациентов были клинические признаки усталости (n=3), рвоты (n=4), полиурии (n=5), полдиспсии (n=5), изменения чувствительности (n=4), анорексии (n=3) и олигурия (n=5). Рутинная биохимическая оценка показала гиперкальциемию у всех пациентов с уровнем кальция в сыворотке от 12 до 13,98 мг/дл (средний уровень 13,13 + 0,79, нормальный 9-11 мг/дл) с соответствующими уровнями фосфатов в диапазоне от 3,9 до 8,6 мг/дл (средний уровень). 5,36 + 1,76 мг/дл, норма 3,5-5,0). Все пациенты имели биохимические признаки азотемии с уровнем креатинина в сыворотке от 1.от 63 до 4,24 мг/дл (в среднем 2,96 + 3,88, норма от 0,8 до 1 мг/дл) и уровни мочевины в сыворотке от 54 до 109 мг/дл (в среднем 82,9 мг/дл, в норме до 38 мг/дл). Электрокардиограммы у всех больных были в норме. У восьми из 10 пациентов были признаки почечной недостаточности, тогда как у двух пациентов была преренальная азотемия. Уровни витамина D в сыворотке были повышены в девяти случаях (норма 70–144 нмоль/л), а уровни паратгормона в сыворотке (иПТГ) были нормальными или низкими (норма 15–65 пг/мл) у 7 пациентов, у которых это было сделано. .Нефролитиаз не был обнаружен при УЗИ ни у одного из пациентов, и у всех были почки нормального размера с сохраненной кортикомедуллярной дифференцировкой. Электрофорез сыворотки и мочи был нормальным во всех случаях. Причины гиперкальциемии, такие как множественная миелома, гранулематозная болезнь, врожденное заболевание почек или гиперпаратиреоз, исключались в каждом случае соответствующим клиническим обследованием и соответствующими исследованиями, включая исследование костного мозга (n=5) и рентгенологическое исследование. Все пациенты в анамнезе принимали витамин D в виде многократных парентеральных инъекций или еженедельных пероральных саше с витамином D по различным показаниям, включая боль в пояснице (n = 4), радикулопатию (n = 2), остеоартрит (n = 2). ) или генерализованная слабость (n=2).Доза принимаемого витамина D варьировала от 3,6 до 210 миллионов единиц в течение периода от 1 до 4 месяцев (медиана: 2). Пациентам назначали солевой диурез (n=10), стероиды (n=7), бисфосфонаты (n=4) и кальцитонин (n=1). Девять пациентов выздоровели от симптомов с лечением и явным биохимическим восстановлением почечной недостаточности (n = 7) и гиперкальциемии (n = 5). Один больной умер из-за полиорганной недостаточности в результате сопутствующего сепсиса. Восемь выживших пациентов чувствовали себя хорошо при последующем наблюдении в течение 6–12 (медиана: 9) месяцев, в течение которых у них нормализовался уровень витамина D и кальция; один пациент был потерян для последующего наблюдения.
Таблица 1
Биохимические особенности у отдельных пациентов
| Parameter | Case 2 | Cass 3 | Case 4 | Case 5 | Case 6 | Case 7 | 8 | Корпус 9 | Корпус 10 | |
|---|---|---|---|---|---|---|---|---|---|---|
| Возраст | 70 | 65 | 65 | 55 | 65 | 55 | 75 | 57 | 48 | 51 |
| Доза витамина D (x100 000 единиц) | 210 | 108 | ? | ? | 120 | ? | 540 | 30 | ? | 600 |
| Ca | 13.5 | 12 | 13,9 | 12,35 | 12,6 | 12,4 | 13,98 | 13,6 | 12,9 | 14,2 |
| Фосфаты | 8,6 | 7,5 | 5,6 | — | 3,9 | 4.3 | — | 4,5 | 4,5 | 4,0 |
| I-PTH | 15 | 41,75 | 3,1 | — | — | 4,7 | — | 18 | 29 | 3 .1 |
| 25 (OH) VIT D | 302 | 172 | 200 | 165 | 164 | 283 | 100 | 236 | 176 | 306 |
| Ura (MG / DL ) | 87 | 88 | 100 | 51 | 99 | 109 | 70 | 104 | 54 | 67 |
| 3,8 | 2,7 | 3 .4 | 1,63 | 3,13 | 3,2 | 3,8 | 2 | 1,7 | 2,0 | |
| 150 | 1500 | 100 | — | — | — | — | — | — | 160 | |
| 24 ч кальция (мг) | — | 980 | — | 425 | 500 | 221 | 250 | 245 | 200 | 416 |
Обсуждение
Самый высокий хронический ежедневный пероральный прием витамина D, который не будет представлять риска побочных эффектов для большинства здоровых взрослых, не выяснен.11 Совет по пищевым продуктам и питанию США оценил потенциальные побочные эффекты высокого потребления витамина D и установил безопасный верхний допустимый уровень потребления (UL) в 50 мкг (2000 МЕ) для витамина D 3 .2 Впоследствии Научный комитет Европейской комиссии по пищевым продуктам (SCF) также определил UL витамина D 3 50 мкг в качестве безопасного верхнего предела. большие дозы витамина D, порядка 100 000 единиц в день, необходимы, чтобы вызвать гиперкальциемию.1 Средняя смертельная доза витамина D составляет 21 мг (8 40 000 МЕ)/кг и при передозировке поражает все основные системы органов.13
У пациентов отмечаются тошнота, рвота, слабость и нарушение сознания. Сообщалось о полиурии, чрезмерной жажде и других проявлениях, таких как болезненный периартикулярный кальциноз, нефрокальциноз, гипертония, почечная недостаточность или полостная кератопатия и потеря слуха.1 , , 14, , , 15. кристаллы фосфата в мягких тканях по всему телу,1 что может произойти, когда кальций-фосфатное произведение превышает 60.Острая гиперкальциемия непосредственно укорачивает потенциал действия миокарда, что отражается в укороченном интервале QT. 16 Также сообщалось об аритмиях и подъемах сегмента ST, имитирующих инфаркт миокарда. быть подавляющим процессом передачи сигнала витамина D, в результате чего катаболическая система, включающая CYP24A1, не может идти в ногу с целевыми уровнями клеток активированных метаболитов витамина D.19 Исследователи выдвинули три основные теории о механизмах токсичности витамина D. Все они включают повышенные концентрации метаболита витамина D, достигающего рецептора витамина D в ядре клеток-мишеней и вызывающего повышенную экспрессию генов. Вопрос заключается в метаболите витамина D и в том, как он становится повышенным. Три гипотезы, объясняющие это, следующие19:
Потребление витамина D повышает концентрацию 1-альфа-25(ОН) в плазме 2 D, что увеличивает концентрацию 1-альфа-25(ОН) в клетках 2 D.
Потребление витамина D повышает уровень 25(OH)D в плазме до концентраций, превышающих связывающую способность белка витамина D, и «свободный 25(OH)D» попадает в клетку, где он оказывает прямое влияние на экспрессию генов.
Потребление витамина D повышает концентрацию многих метаболитов витамина D, особенно самого витамина D и 25(OH)D. Эти концентрации превышают способность связывания ДБФ и вызывают высвобождение «свободного» 1-альфа 25(ОН) 2 D, который проникает в клетки-мишени.
Из трех гипотез, выдвинутых для объяснения триггерного события токсичности, увеличение концентрации общего 25(OH)D и свободного 1 альфа-25(OH) 2 D является наиболее правдоподобным, хотя и остается недоказанным. Тем не менее, даже при отсутствии окончательных доказательств для установления ответственного метаболита, многочисленные исследования на животных и отдельные сообщения о интоксикации витамином D у людей показывают, что 25(OH)D 3 в плазме является хорошим биомаркером токсичности.19
Все наших пациентов, за исключением одного, имели повышенный уровень витамина D.Ранее сообщалось, что у 85-летней женщины развилась гиперкальциемия и другие неблагоприятные побочные эффекты от относительно низкой дозы витамина D 3 (400 МЕ в течение 2 мес). Концентрация 25(OH)D в сыворотке при поступлении составляла 62 нмоль/л, что значительно ниже того уровня, который, как считается, связан с токсичностью. Однако уровни 1,25-ОН-витамина D в сыворотке были повышены [20]. нормальные уровни витамина D в сыворотке крови и могли быть причиной гиперкальциемии, наблюдаемой у пациента.Нормальные или почти нормальные уровни общего 25(ОН) витамина D и 1,25(ОН) 2 витамина D были зарегистрированы у пациентов со случайным контактом с ветеринарным концентратом витамина D и результирующей гиперкальциемией и ее симптомами,21 но без сыворотки У всех таких пациентов был повышен уровень 1,25-дигидроксивитамина D. Свободный 1,25-дигидроксивитамин D не определялся ни у одного из наших пациентов.
Интоксикация витамином D является излечимой причиной гиперкальциемии. Вызванная кальцитриолом гиперкальциемия обычно длится всего один-два дня из-за короткого биологического периода полувыведения соединения.22 Единственным необходимым лечением может быть прекращение приема кальцитриола, увеличение потребления соли и жидкости или дополнительная гидратация внутривенным физиологическим раствором. Напротив, гиперкальциемия, вызванная интоксикацией препаратами более длительного действия, такими как дигидротахистерол, витамин D 3 и витамин D 2 , требует больше времени для разрешения из-за отложения проглоченного витамина D в жире и его последующего медленного высвобождения. Поэтому необходима более агрессивная терапия, включающая внутривенную гидратацию, диуретики и глюкокортикоиды.22 Поскольку гиперкальциемия при интоксикации витамином D возникает в результате повышенной кишечной абсорбции кальция и прямого действия 1,25(OH) 2 D 3 на увеличение резорбции костей в тяжелых случаях, поэтому терапия бисфосфонатами может быть полезной. добавлен к терапевтическому режиму гидратации и исключению диетического кальция.23
Наша серия случаев приобретает важность в свете того факта, что наши пациенты принадлежат к области с эндемическим дефицитом витамина D; Дефицит витамина D распространен в Индии, несмотря на обилие солнечного света.19 — 21 Таким образом, практикующие врачи часто назначают препараты витамина D при неспецифических болях в теле, спине и ногах, которые, как полагают, частично вызваны состоянием дефицита. Самолечение безрецептурными препаратами витамина D также не является редкостью, и много раз вводят многократные дозы имеющегося в продаже препарата по 600 000 единиц, что может привести к токсичности витамина D.
Заключение
Наше исследование призывает к осторожному дозированию витамина D в тех случаях, когда считается, что он может быть полезен в клинической практике.Врачи также должны с осторожностью назначать витамин D в высоких дозах без контроля и должны быть чувствительны к потенциальным токсическим эффектам, казалось бы, безвредного «витамина». Предварительное лечение и последующий прием витамина D может потребоваться для контролируемого лечения, основанного на доказательствах. Наши данные также подчеркивают необходимость рассмотрения передозировки витамина D у пациентов с полиурией, полидиспсией, рвотой, азотемией или энцефалопатией в отделении неотложной помощи. Тщательное изучение истории употребления наркотиков и соответствующие биохимические анализы могут выявить излечимую причину, которая обычно считается редкой в области ярко выраженного дефицита витамина D.
Благодарности
Авторы сообщили об отсутствии конфликта интересов и отсутствии финансирования для этой работы.
Ссылки
2. Совет по продовольствию и питанию. Институт медицины. Диетические нормы потребления кальция, фосфора, магния, витамина D и фтора. Вашингтон, округ Колумбия: National Academy Press, 1997. [Google Scholar]3. Hathcock JN, Shao A, Vieth R, Heaney R. Оценка риска для витамина D. Am J Clin Nutr 2007. Jan; 85(1):6-18 [PubMed] [Google Scholar]4.Vieth R. Почему оптимальная потребность в витамине D3, вероятно, намного выше, чем официально рекомендуется для взрослых. J Steroid Biochem Mol Biol 2004 May;89-90(1-5):575-579. [В паблике]5. Chiricone D, De Santo NG, Cirillo M. Необычные случаи хронической интоксикации витамином D. J Nephrol 2003. Nov-Dec;16(6):917-921 [PubMed] [Google Scholar]6. Chambellan-Tison C, Horen B, Plat-Wilson G, Moulin P, Claudet I. Тяжелая гиперкальциемия из-за интоксикации витамином D. Arch Pediatr 2007. 14 ноября (11): 1328-1332 10.1016/j.arcped.2007.08.005 [PubMed] [CrossRef] [Google Scholar]7. Kawaguchi M, Mitsuhashi Y, Kondo S. Ятрогенная гиперкальциемия из-за мази с витамином D3 (1,24(OH)2D3) в сочетании с тиазидными диуретиками при псориазе. J Dermatol 2003. Nov;30(11):801-804 [PubMed] [Google Scholar]8. Клонц К.С., Ачесон Д.В. Интоксикация витамином D, вызванная пищевыми добавками. N Engl J Med 2007. Jul;357(3):308-309 10.1056/NEJMc063341 [PubMed] [CrossRef] [Google Scholar]9. Куткия П., Чен Т.С., Холик М.Ф. Интоксикация витамином D, связанная с безрецептурной добавкой.N Engl J Med 2001. Jul; 345(1):66-67 10.1056/NEJM200107053450115 [PubMed] [CrossRef] [Google Scholar]10. Заргар А.Х., Ахмад С., Масуди С.Р., Вани А.И., Башир М.И., Лавей Б.А. и др. Статус витамина D у практически здоровых взрослых в Кашмирской долине на Индийском субконтиненте. Postgrad Med J 2007. Nov;83(985):713-716 10.1136/pgmj.2007.059113 [бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]11. Hathcock JN, Shao A, Vieth R, Heaney R. Оценка риска для витамина D. Am J Clin Nutr 2007. Jan; 85(1):6-18 [PubMed] [Google Scholar]12.Научный комитет по продуктам питания. Мнение Научного комитета по пищевым продуктам относительно допустимого верхнего уровня потребления витамина D. Брюссель, Бельгия: Европейская комиссия, 2002 г. [Google Scholar]13. Дорман, округ Колумбия. Токсикология отдельных пестицидов, лекарств и химических веществ. Родентициды на основе антикоагулянтов, холекальциферола и брометалина. Vet Clin North Am Small Anim Pract 1990. Mar;20(2):339-352 [PubMed] [Google Scholar]14. Аллен С.Х., Шах Дж.Х. Кальциноз и метастатическая кальцификация вследствие интоксикации витамином D.Отчет о случае и обзор. Horm Res 1992;37(1-2):68-77 10.1159/000182285 [PubMed] [CrossRef] [Google Scholar]15. Джоши Р. Гиперкальциемия из-за гипервитаминоза D: отчет о семи пациентах. J Trop Pediatr 2009. Dec;55(6):396-398 10.1093/tropej/fmp020 [PubMed] [CrossRef] [Google Scholar]16. Ахмед Р., Хашиба К. Надежность интервалов QT как показателей клинической гиперкальциемии. Clin Cardiol 1988. Jun;11(6):395-400 10.1002/clc.4960110607 [PubMed] [CrossRef] [Google Scholar]17. Киевит Р.М., Понссен Х.Х., Янссен Э.Н., Фелс П.В.Фибрилляция желудочков при гиперкальциемическом кризе вследствие первичного гиперпаратиреоза. Neth J Med 2004. Mar;62(3):94-96 [PubMed] [Google Scholar]19. Джонс Г. Витамин D в 21 -м -м веке: обновление – фармакокинетика токсичности витамина D. Am J Clin Nutr 2008;88:5982S-586S [Google Scholar]20. Янсен Т.Л., Янсен М., де Йонг А.Дж. Синдром тяжелой гиперкальциемии при ежедневном приеме малых доз витамина D. Br J Rheumatol 1997. Jun;36(6):712-713 10.1093/rheumatology/36.6.712 [PubMed] [CrossRef] [Google Scholar]21.Петтифор Дж. М., Бикле Д. Д., Кавалерос М., Зачен Д., Камдар М. С., Росс Ф. П. Уровни свободного 1,25-дигидроксивитамина D в сыворотке крови при токсичности витамина D. Ann Intern Med 1995. Apr;122(7):511-513 [PubMed] [Google Scholar]23. Селби П.Л., Дэвис М., Маркс Дж.С., Мавер Э.Б. Интоксикация витамином D вызывает гиперкальциемию за счет усиления резорбции кости, которая реагирует на памидронат. Clin Endocrinol (Oxf) 1995. Nov;43(5):531-536 10.1111/j.1365-2265.1995.tb02916.x [PubMed] [CrossRef] [Google Scholar]Серия случаев из области с эндемическим гиповитаминозом D
Оман Мед Дж.2011 май; 26(3): 201–204.
Отделение внутренних болезней, Шери-Кашмирский институт медицинских наук, Сура, Сринагар 1, J&K, Индия
* Адресовать корреспонденцию и просьбы о перепечатке: д-р Парваиз А. Коул, отделение внутренних болезней, Шери-Кашмирский институт медицинских наук, Сура, Шринагар 1, J&K, Индия. E-mail: moc.liamg@kziavrapПоступила в редакцию 2 марта 2011 г.; Принято 19 апреля 2011 г.
Эта статья была процитирована другими статьями в PMC.Abstract
Дефицит витамина D характерен для Кашмирской долины Индийского субконтинента.Врачи часто лечат пациентов высокими дозами витамина D при различных заболеваниях, и иногда предписанные дозы намного превышают потребности пациентов. Представлено 10 случаев гиперкальциемии вследствие интоксикации витамином D с признаками рвоты, полиурии, полидипсии, энцефалопатии и нарушения функции почек. У всех пациентов была выраженная гиперкальциемия, а уровень витамина D был высоким в девяти из 10 случаев. Пациенты получали высокие дозы витамина D, и никакой другой причины гиперкальциемии выявлено не было.Лечение гиперкальциемии привело к клиническому выздоровлению в 9 случаях. Мы пришли к выводу, что гипервитаминоз D необходимо учитывать при дифференциальной диагностике пациентов с гиперкальциемией в районах с эндемическим дефицитом витамина D. Тщательный сбор анамнеза и соответствующее биохимическое исследование позволяют установить диагноз в большинстве случаев.
Введение
Витамин D является важным прогормоном, который, помимо того, что играет важную роль в гомеостазе кальция и метаболизме костной ткани, в настоящее время признано, что он выполняет широкий спектр фундаментальных биологических функций в дифференцировке клеток, ингибировании роста клеток, а также иммунная модуляция.1 Суточная потребность в витамине D составляет около 200-600 единиц.2 Кожа вырабатывает 10 000 единиц витамина D после полного воздействия УФ-излучения на организм. Текущий допустимый верхний уровень потребления как в Европе, так и в Северной Америке составляет 50 мкг/день (2000 МЕ/день)3, но подавляющая часть данных клинических испытаний указывает на то, что длительное потребление 10 000 единиц витамина D3, вероятно, не представляет риска. Из-за такого широкого терапевтического индекса токсичность витамина D крайне редка, но возникает при чрезмерно высоких дозах. Дозы более 50 000 МЕ/день повышают уровень 25(OH) vit D до более чем 150 нг/мл и связаны с гиперкальциемией и гиперфосфатемией.4 Интоксикация витамином D может быть ятрогенной из-за самолечения или случайного чрезмерного обогащения молока или загрязнения обычных пищевых компонентов, таких как столовый сахар или растительное масло.5 — 9
высота 1574–5425 футов над уровнем моря на широтах 320 20’–340 50′ северной широты и 730 45’–750 35′ восточной долготы в северных горных районах Индии. Известно, что долина является районом с дефицитом витаминов, дефицит витамина D наблюдается примерно у 69 человек.6% лиц, находящихся на открытом воздухе, и 100% лиц, находящихся в закрытом помещении.10 В связи с этим клиницисты часто лечат пациентов витамином D при различных клинических симптомах, и эти дозы иногда могут быть неадекватно высокими. Настоящим мы представляем серию случаев 10 пациентов, наблюдаемых в течение 10-летнего периода, которые получали высокие дозы витамина D и имели признаки передозировки витамина D.
Серия случаев
Десять пациентов с различными проявлениями гиперкальциемии, вызванной передозировкой витамина D, наблюдались в течение десяти лет с 2000 г., в том числе 6 мужчин и 4 женщины в возрасте от 48 до 75 лет (медиана: 61 год).У пациентов были клинические признаки усталости (n=3), рвоты (n=4), полиурии (n=5), полдиспсии (n=5), изменения чувствительности (n=4), анорексии (n=3) и олигурия (n=5). Рутинная биохимическая оценка показала гиперкальциемию у всех пациентов с уровнем кальция в сыворотке от 12 до 13,98 мг/дл (средний уровень 13,13 + 0,79, нормальный 9-11 мг/дл) с соответствующими уровнями фосфатов в диапазоне от 3,9 до 8,6 мг/дл (средний уровень). 5,36 + 1,76 мг/дл, норма 3,5-5,0). Все пациенты имели биохимические признаки азотемии с уровнем креатинина в сыворотке от 1.от 63 до 4,24 мг/дл (в среднем 2,96 + 3,88, норма от 0,8 до 1 мг/дл) и уровни мочевины в сыворотке от 54 до 109 мг/дл (в среднем 82,9 мг/дл, в норме до 38 мг/дл). Электрокардиограммы у всех больных были в норме. У восьми из 10 пациентов были признаки почечной недостаточности, тогда как у двух пациентов была преренальная азотемия. Уровни витамина D в сыворотке были повышены в девяти случаях (норма 70–144 нмоль/л), а уровни паратгормона в сыворотке (иПТГ) были нормальными или низкими (норма 15–65 пг/мл) у 7 пациентов, у которых это было сделано. .Нефролитиаз не был обнаружен при УЗИ ни у одного из пациентов, и у всех были почки нормального размера с сохраненной кортикомедуллярной дифференцировкой. Электрофорез сыворотки и мочи был нормальным во всех случаях. Причины гиперкальциемии, такие как множественная миелома, гранулематозная болезнь, врожденное заболевание почек или гиперпаратиреоз, исключались в каждом случае соответствующим клиническим обследованием и соответствующими исследованиями, включая исследование костного мозга (n=5) и рентгенологическое исследование. Все пациенты в анамнезе принимали витамин D в виде многократных парентеральных инъекций или еженедельных пероральных саше с витамином D по различным показаниям, включая боль в пояснице (n = 4), радикулопатию (n = 2), остеоартрит (n = 2). ) или генерализованная слабость (n=2).Доза принимаемого витамина D варьировала от 3,6 до 210 миллионов единиц в течение периода от 1 до 4 месяцев (медиана: 2). Пациентам назначали солевой диурез (n=10), стероиды (n=7), бисфосфонаты (n=4) и кальцитонин (n=1). Девять пациентов выздоровели от симптомов с лечением и явным биохимическим восстановлением почечной недостаточности (n = 7) и гиперкальциемии (n = 5). Один больной умер из-за полиорганной недостаточности в результате сопутствующего сепсиса. Восемь выживших пациентов чувствовали себя хорошо при последующем наблюдении в течение 6–12 (медиана: 9) месяцев, в течение которых у них нормализовался уровень витамина D и кальция; один пациент был потерян для последующего наблюдения.
Таблица 1
Биохимические особенности у отдельных пациентов
| Parameter | Case 2 | Cass 3 | Case 4 | Case 5 | Case 6 | Case 7 | 8 | Корпус 9 | Корпус 10 | |
|---|---|---|---|---|---|---|---|---|---|---|
| Возраст | 70 | 65 | 65 | 55 | 65 | 55 | 75 | 57 | 48 | 51 |
| Доза витамина D (x100 000 единиц) | 210 | 108 | ? | ? | 120 | ? | 540 | 30 | ? | 600 |
| Ca | 13.5 | 12 | 13,9 | 12,35 | 12,6 | 12,4 | 13,98 | 13,6 | 12,9 | 14,2 |
| Фосфаты | 8,6 | 7,5 | 5,6 | — | 3,9 | 4.3 | — | 4,5 | 4,5 | 4,0 |
| I-PTH | 15 | 41,75 | 3,1 | — | — | 4,7 | — | 18 | 29 | 3 .1 |
| 25 (OH) VIT D | 302 | 172 | 200 | 165 | 164 | 283 | 100 | 236 | 176 | 306 |
| Ura (MG / DL ) | 87 | 88 | 100 | 51 | 99 | 109 | 70 | 104 | 54 | 67 |
| 3,8 | 2,7 | 3 .4 | 1,63 | 3,13 | 3,2 | 3,8 | 2 | 1,7 | 2,0 | |
| 150 | 1500 | 100 | — | — | — | — | — | — | 160 | |
| 24 ч кальция (мг) | — | 980 | — | 425 | 500 | 221 | 250 | 245 | 200 | 416 |
Обсуждение
Самый высокий хронический ежедневный пероральный прием витамина D, который не будет представлять риска побочных эффектов для большинства здоровых взрослых, не выяснен.11 Совет по пищевым продуктам и питанию США оценил потенциальные побочные эффекты высокого потребления витамина D и установил безопасный верхний допустимый уровень потребления (UL) в 50 мкг (2000 МЕ) для витамина D 3 .2 Впоследствии Научный комитет Европейской комиссии по пищевым продуктам (SCF) также определил UL витамина D 3 50 мкг в качестве безопасного верхнего предела. большие дозы витамина D, порядка 100 000 единиц в день, необходимы, чтобы вызвать гиперкальциемию.1 Средняя смертельная доза витамина D составляет 21 мг (8 40 000 МЕ)/кг и при передозировке поражает все основные системы органов.13
У пациентов отмечаются тошнота, рвота, слабость и нарушение сознания. Сообщалось о полиурии, чрезмерной жажде и других проявлениях, таких как болезненный периартикулярный кальциноз, нефрокальциноз, гипертония, почечная недостаточность или полостная кератопатия и потеря слуха.1 , , 14, , , 15. кристаллы фосфата в мягких тканях по всему телу,1 что может произойти, когда кальций-фосфатное произведение превышает 60.Острая гиперкальциемия непосредственно укорачивает потенциал действия миокарда, что отражается в укороченном интервале QT. 16 Также сообщалось об аритмиях и подъемах сегмента ST, имитирующих инфаркт миокарда. быть подавляющим процессом передачи сигнала витамина D, в результате чего катаболическая система, включающая CYP24A1, не может идти в ногу с целевыми уровнями клеток активированных метаболитов витамина D.19 Исследователи выдвинули три основные теории о механизмах токсичности витамина D. Все они включают повышенные концентрации метаболита витамина D, достигающего рецептора витамина D в ядре клеток-мишеней и вызывающего повышенную экспрессию генов. Вопрос заключается в метаболите витамина D и в том, как он становится повышенным. Три гипотезы, объясняющие это, следующие19:
Потребление витамина D повышает концентрацию 1-альфа-25(ОН) в плазме 2 D, что увеличивает концентрацию 1-альфа-25(ОН) в клетках 2 D.
Потребление витамина D повышает уровень 25(OH)D в плазме до концентраций, превышающих связывающую способность белка витамина D, и «свободный 25(OH)D» попадает в клетку, где он оказывает прямое влияние на экспрессию генов.
Потребление витамина D повышает концентрацию многих метаболитов витамина D, особенно самого витамина D и 25(OH)D. Эти концентрации превышают способность связывания ДБФ и вызывают высвобождение «свободного» 1-альфа 25(ОН) 2 D, который проникает в клетки-мишени.
Из трех гипотез, выдвинутых для объяснения триггерного события токсичности, увеличение концентрации общего 25(OH)D и свободного 1 альфа-25(OH) 2 D является наиболее правдоподобным, хотя и остается недоказанным. Тем не менее, даже при отсутствии окончательных доказательств для установления ответственного метаболита, многочисленные исследования на животных и отдельные сообщения о интоксикации витамином D у людей показывают, что 25(OH)D 3 в плазме является хорошим биомаркером токсичности.19
Все наших пациентов, за исключением одного, имели повышенный уровень витамина D.Ранее сообщалось, что у 85-летней женщины развилась гиперкальциемия и другие неблагоприятные побочные эффекты от относительно низкой дозы витамина D 3 (400 МЕ в течение 2 мес). Концентрация 25(OH)D в сыворотке при поступлении составляла 62 нмоль/л, что значительно ниже того уровня, который, как считается, связан с токсичностью. Однако уровни 1,25-ОН-витамина D в сыворотке были повышены [20]. нормальные уровни витамина D в сыворотке крови и могли быть причиной гиперкальциемии, наблюдаемой у пациента.Нормальные или почти нормальные уровни общего 25(ОН) витамина D и 1,25(ОН) 2 витамина D были зарегистрированы у пациентов со случайным контактом с ветеринарным концентратом витамина D и результирующей гиперкальциемией и ее симптомами,21 но без сыворотки У всех таких пациентов был повышен уровень 1,25-дигидроксивитамина D. Свободный 1,25-дигидроксивитамин D не определялся ни у одного из наших пациентов.
Интоксикация витамином D является излечимой причиной гиперкальциемии. Вызванная кальцитриолом гиперкальциемия обычно длится всего один-два дня из-за короткого биологического периода полувыведения соединения.22 Единственным необходимым лечением может быть прекращение приема кальцитриола, увеличение потребления соли и жидкости или дополнительная гидратация внутривенным физиологическим раствором. Напротив, гиперкальциемия, вызванная интоксикацией препаратами более длительного действия, такими как дигидротахистерол, витамин D 3 и витамин D 2 , требует больше времени для разрешения из-за отложения проглоченного витамина D в жире и его последующего медленного высвобождения. Поэтому необходима более агрессивная терапия, включающая внутривенную гидратацию, диуретики и глюкокортикоиды.22 Поскольку гиперкальциемия при интоксикации витамином D возникает в результате повышенной кишечной абсорбции кальция и прямого действия 1,25(OH) 2 D 3 на увеличение резорбции костей в тяжелых случаях, поэтому терапия бисфосфонатами может быть полезной. добавлен к терапевтическому режиму гидратации и исключению диетического кальция.23
Наша серия случаев приобретает важность в свете того факта, что наши пациенты принадлежат к области с эндемическим дефицитом витамина D; Дефицит витамина D распространен в Индии, несмотря на обилие солнечного света.19 — 21 Таким образом, практикующие врачи часто назначают препараты витамина D при неспецифических болях в теле, спине и ногах, которые, как полагают, частично вызваны состоянием дефицита. Самолечение безрецептурными препаратами витамина D также не является редкостью, и много раз вводят многократные дозы имеющегося в продаже препарата по 600 000 единиц, что может привести к токсичности витамина D.
Заключение
Наше исследование призывает к осторожному дозированию витамина D в тех случаях, когда считается, что он может быть полезен в клинической практике.Врачи также должны с осторожностью назначать витамин D в высоких дозах без контроля и должны быть чувствительны к потенциальным токсическим эффектам, казалось бы, безвредного «витамина». Предварительное лечение и последующий прием витамина D может потребоваться для контролируемого лечения, основанного на доказательствах. Наши данные также подчеркивают необходимость рассмотрения передозировки витамина D у пациентов с полиурией, полидиспсией, рвотой, азотемией или энцефалопатией в отделении неотложной помощи. Тщательное изучение истории употребления наркотиков и соответствующие биохимические анализы могут выявить излечимую причину, которая обычно считается редкой в области ярко выраженного дефицита витамина D.
Благодарности
Авторы сообщили об отсутствии конфликта интересов и отсутствии финансирования для этой работы.

 Благодаря витамину в крови обеспечивается нужная концентрация микроэлементов. Состояние волос, ногтей, кожных покровом и зубов также зависит от усвоения кальция под действием витамина.
Благодаря витамину в крови обеспечивается нужная концентрация микроэлементов. Состояние волос, ногтей, кожных покровом и зубов также зависит от усвоения кальция под действием витамина.


 Гормон расходуется для компенсации нехватки кальция в случае, если микроэлемент перестает усваиваться из-за дефицита витамина Д 3. В результате общий уровень тестостерона падает, что выражается в ухудшении половой функции. Восполнение уровня витамина позволяет повысить уровень тестостерона.
Гормон расходуется для компенсации нехватки кальция в случае, если микроэлемент перестает усваиваться из-за дефицита витамина Д 3. В результате общий уровень тестостерона падает, что выражается в ухудшении половой функции. Восполнение уровня витамина позволяет повысить уровень тестостерона.



 Про влияние витамина Д
3
на костную систему знают многие, но вместе с этим колекальциферол помогает поддерживать в тонусе и систему мышц. В них витамин Д
3
отвечает за синтез белка и кинетику мышечного сокращения. Так что частые судороги — один из сигналов дефицита колекальциферола.
Про влияние витамина Д
3
на костную систему знают многие, но вместе с этим колекальциферол помогает поддерживать в тонусе и систему мышц. В них витамин Д
3
отвечает за синтез белка и кинетику мышечного сокращения. Так что частые судороги — один из сигналов дефицита колекальциферола.
 Колекальциферол стимулирует синтез эстрогена, тестостерона и прогестерона. У мужчин гармоничный баланс таких гормонов способствует качественному сперматогенезу. А у женщин данные гормоны помогают правильно созревать фолликулам и эндометрию. Польза витамина Д
3
для женщин в период беременности особенно ощутима: дефицит колекальциферола у будущей мамы может привести к развитию рахита у малыша. И, к сожалению, такой диагноз встречается у 50–70% детей первого года жизни
[4]
.
Колекальциферол стимулирует синтез эстрогена, тестостерона и прогестерона. У мужчин гармоничный баланс таких гормонов способствует качественному сперматогенезу. А у женщин данные гормоны помогают правильно созревать фолликулам и эндометрию. Польза витамина Д
3
для женщин в период беременности особенно ощутима: дефицит колекальциферола у будущей мамы может привести к развитию рахита у малыша. И, к сожалению, такой диагноз встречается у 50–70% детей первого года жизни
[4]
.
 Среди различных метаболитов витамина D 25(OH)D в более высоких концентрациях (дозозависимый эффект) обладает самым сильным сродством к VDR, поэтому этот конкретный метаболит при высоких концентрациях в сыворотке сам по себе стимулирует транскрипцию (20, 21).
Среди различных метаболитов витамина D 25(OH)D в более высоких концентрациях (дозозависимый эффект) обладает самым сильным сродством к VDR, поэтому этот конкретный метаболит при высоких концентрациях в сыворотке сам по себе стимулирует транскрипцию (20, 21). После восстановления и поддержания объема можно добавить петлевые диуретики. В случаях длительной терапии хлоридом натрия и петлевыми диуретиками важно восполнить потери натрия, калия и хлорида.
После восстановления и поддержания объема можно добавить петлевые диуретики. В случаях длительной терапии хлоридом натрия и петлевыми диуретиками важно восполнить потери натрия, калия и хлорида. Реакция на CT и BS сильно отличается. КТ работает быстро, но через несколько дней возникает тахифилаксия. БС действуют в течение нескольких дней, но эффект сохраняется надолго. На самом деле, по некоторым данным, БС (в том числе пероральные) являются наиболее эффективным методом лечения ВДТ, по крайней мере, у детей. Клинически узнать, происходит ли повышенная резорбция кости остеокластами, невозможно, хотя можно было бы предположить, что это имеет место при наличии значительной гиперкальциемии. Следовательно, использование этих соединений не может ограничиваться условиями повышенной остеокластической резорбции кости.
Реакция на CT и BS сильно отличается. КТ работает быстро, но через несколько дней возникает тахифилаксия. БС действуют в течение нескольких дней, но эффект сохраняется надолго. На самом деле, по некоторым данным, БС (в том числе пероральные) являются наиболее эффективным методом лечения ВДТ, по крайней мере, у детей. Клинически узнать, происходит ли повышенная резорбция кости остеокластами, невозможно, хотя можно было бы предположить, что это имеет место при наличии значительной гиперкальциемии. Следовательно, использование этих соединений не может ограничиваться условиями повышенной остеокластической резорбции кости.
 Среди различных метаболитов витамина D 25(OH)D в более высоких концентрациях (дозозависимый эффект) обладает самым сильным сродством к VDR, поэтому этот конкретный метаболит при высоких концентрациях в сыворотке сам по себе стимулирует транскрипцию (20, 21).
Среди различных метаболитов витамина D 25(OH)D в более высоких концентрациях (дозозависимый эффект) обладает самым сильным сродством к VDR, поэтому этот конкретный метаболит при высоких концентрациях в сыворотке сам по себе стимулирует транскрипцию (20, 21). После восстановления и поддержания объема можно добавить петлевые диуретики. В случаях длительной терапии хлоридом натрия и петлевыми диуретиками важно восполнить потери натрия, калия и хлорида.
После восстановления и поддержания объема можно добавить петлевые диуретики. В случаях длительной терапии хлоридом натрия и петлевыми диуретиками важно восполнить потери натрия, калия и хлорида. Реакция на CT и BS сильно отличается. КТ работает быстро, но через несколько дней возникает тахифилаксия. БС действуют в течение нескольких дней, но эффект сохраняется надолго. На самом деле, по некоторым данным, БС (в том числе пероральные) являются наиболее эффективным методом лечения ВДТ, по крайней мере, у детей. Клинически узнать, происходит ли повышенная резорбция кости остеокластами, невозможно, хотя можно было бы предположить, что это имеет место при наличии значительной гиперкальциемии. Следовательно, использование этих соединений не может ограничиваться условиями повышенной остеокластической резорбции кости.
Реакция на CT и BS сильно отличается. КТ работает быстро, но через несколько дней возникает тахифилаксия. БС действуют в течение нескольких дней, но эффект сохраняется надолго. На самом деле, по некоторым данным, БС (в том числе пероральные) являются наиболее эффективным методом лечения ВДТ, по крайней мере, у детей. Клинически узнать, происходит ли повышенная резорбция кости остеокластами, невозможно, хотя можно было бы предположить, что это имеет место при наличии значительной гиперкальциемии. Следовательно, использование этих соединений не может ограничиваться условиями повышенной остеокластической резорбции кости.