Глухота у младенцев — что вам нужно знать.
Все о потере слуха у младенцев — причины, тесты, лечение и профилактика, объясненные экспертом.
У одного из 1000 младенцев, страдающих глухотой, само собой разумеется, что глухота у младенцев довольно распространена в наши дни. Тот факт, что трудно получить сигналы об ухудшении слуха у младенцев, затрудняет диагностику состояния. Хотя генетические факторы играют ключевую роль в увеличении риска глухоты у детей, существует множество факторов, которые можно предупредить. Наш специалист рассказывают о распространенных причинах, тестах, лечении и профилактике глухоты у младенцев.Каковы причины потери слуха у детей?
Само собой разумеется, что если вы, ваши родители или бабушка и дедушка страдали от проблем со слухом или потери слуха, то существует высокая вероятность того, что ваш ребенок может быть в опасности. Помимо генетических факторов, здесь несколько общих причин потери слуха у детей, о которых вам нужно знать:
Существует высокий риск того, что вирусная инфекция может повлиять на ребенка, если вы страдаете от одного заболевания во время беременности, особенно в течение первого триместра беременности.
Если вы были подвержены воздействию рентгеновских лучей во время беременности, тогда разумно протестировать ребенка на потерю слуха, поскольку излучение может повлиять на слуховую способность растущего плода.
Вероятность потери слуха или глухоты высока у женщин, страдающих гипотиреозом во время беременности — состояния, при котором наблюдается дефицит гормонов щитовидной железы.
Младенцы с низким весом при рождении и с тяжелой неонатальной желтухой могут страдать от потери слуха.
Как узнать, что у ребенка возникают проблемы со слухом?
Доктора говорят, что родители не узнают о потере слуха у младенцев, поскольку нет видимых признаков или способов, которыми может быть обнаружена потеря слуха у младенца. Однако врачи проводят неонатальный скрининговый тест, чтобы определить, может ли ребенок слышать на следующий день после рождения. Фактически, это первый тест, который проводят большинство больниц. Известный как OAE (Ota Acoustic Emission), это портативный гаджет, который помещается внутри ушного канала и измеряет активность внутреннего уха. В некоторых случаях врачи повторяют тест еще раз через месяц, чтобы подтвердить результаты. Пока врач не убедится в результатах, родители попросят повторить тест.
Помимо ответа на тест, родители могут проверить рефлексы ребенка на наличие шумов, например, проверить, может ли ребенок реагировать или поворачиваться к громкому звуку погремушки или громким звукам. Если ребенок не может слышать первые несколько месяцев, и если у вас есть сомнения, что ребенок не реагирует нормально на рефлексы, обратитесь к врачу. Другой важный сигнал, который родители могут наблюдать у ребенка, — это следить за развитием ребенка. В большинстве случаев дети в возрастной группе от одного до полутора лет начинают говорить с небольшим знанием речи и языка. Ваш врач проведет серию тестов для подтверждения состояния. Вот что следует ожидать в течение первого года жизни вашего ребенка.
Каковы тесты для проверки глухоты у младенцев?
Хотя OAE является быстрым, недорогим и не инвазивным аудиологическим тестом, который проводится при рождении для обнаружения потери слуха у младенцев, существуют другие тесты, которые проводятся для подтверждения диагноза. К ним относятся:
BERA (Аудиометрия со стимулированным мозгом) и ASSR (акустическая стабильная реакция государства): это неинвазивные аудиологические тесты, в которых электроды помещаются на лоб и за ушами. Он обнаруживает электрическую активность из внутреннего уха и мозга.
Тимпанометрия: тип аудиологического теста, это включает исследование функции среднего уха и подвижности барабанной перепонки.
Помимо аудиологических тестов, ваш врач может порекомендовать такие радиологические тесты, как МРТ головного мозга и компьютерную томографию уха, чтобы определить точную причину глухоты. В зависимости от тяжести состояния он может рекомендовать варианты лечения — слуховые аппараты или хирургическое вмешательство.
Как лечить глухоту у детей?
Единственный способ лечения глухоты у младенцев — с помощью слуховых аппаратов или кохлеарного имплантата. Это в основном подход к лечению врожденной глухоты, глухоты, существующей с рождения, которая обусловлена дефектом лежащего в основе нерва. В большинстве случаев к нему можно обращаться со слуховыми аппаратами. Если у ребенка улучшается слух от слуховых аппаратов, нет необходимости проходить хирургическое вмешательство. Однако, если нет улучшения состояния, может быть рекомендована операция.
Если малыш страдает от проводящей глухоты, которая вызвана основной проблемой в ушном канале, барабанной перепонке или среднем ухе, то это может потребовать лекарств. Это может быть связано с накоплением жидкости в ухе, при котором лечение состояния улучшает слуховую способность. Однако в некоторых случаях даже это может потребовать хирургического вмешательства.
Можете ли вы предотвратить потерю слуха у младенцев?
Вы можете предотвратить глухоту у младенцев, избегая факторов, повышающих риск заражения во время беременности. Кроме того, если вы страдаете от инфекции, особенно во время первого триместра, тогда обратитесь к врачу и получите лечение сразу. Кроме того, убедитесь, что уровень щитовидной железы хорошо контролируется во время беременности. Скажите «нет» рентген и КТ в течение первого триместра, поскольку они, как известно, увеличивают риск глухоты у младенцев. Кроме того, внимательно наблюдайте за новорожденными младенцами, чтобы снизить вероятность возникновения проблем со слухом.
Поделиться ссылкой:
Понравилось это:
Нравится Загрузка…
hapikids.ru
Тугоухость у детей — причины, симптомы, диагностика и лечение
Тугоухость у детей — понижение слуха различной степени выраженности, затрудняющее восприятие речи и окружающих звуков. Симптомами тугоухости у детей может служить отсутствие реакции на звук игрушки, материнский голос, зов, просьбы, шепотную речь; отсутствие гуления и лепета; нарушение речевого и психического развития и др. Диагностика тугоухости у детей включает проведение отоскопии, аудиометрии, акустической импедансометрии, регистрацию отоакустической эмиссии, определение слуховых ВП. С учетом причин и вида тугоухости у детей может использоваться медикаментозное и физиотерапевтическое лечение, слухопротезирование, методы функциональной отохирургии, кохлеарная имплантация.
Общие сведения
Тугоухость у детей — нарушение слуховой функции, при котором восприятие звуков затруднено, но в той или иной степени сохранно. Тугоухость у детей является предметом изучения детской отоларингологии, сурдологии, отоневрологии. В России число детей и подростков с тугоухостью и глухотой составляет более 600 тысяч, при этом у 0,3% больных нарушения слуха носят врожденный характер, а у 80% малышей возникают в первые три года жизни. Потеря слуха в детском возрасте тесно связана с развитием речевой функции и интеллекта ребенка, поэтому раннее выявление и реабилитация детей с тугоухостью является важно задачей практической педиатрии.
Тугоухость у детей
Классификация тугоухости у детей
С учетом этиологической обусловленности различают наследственную, врожденную и приобретенную тугоухость у детей. В зависимости от локализации повреждения в слуховом анализаторе принято выделять:
- нейросенсорную (сенсоневральную) тугоухость у детей, развивающуюся вследствие поражения звуковоспринимающего аппарата: внутреннего уха, слухового нерва или центральных отделов слухового анализатора.
- кондуктивную тугоухость у детей, развивающуюся вследствие поражения звукопроводящего аппарата: наружного уха, барабанной перепонки и среднего уха (слуховых косточек).
- смешанную тугоухость у детей, при которой одновременно нарушаются функции звукопроведения и звуковосприятия.
В структуре детской тугоухости в 91% случаев выявляются сенсоневральные поражения, в 7% — кондуктивные, в остальных – смешанные.
Степень тяжести тугоухости у детей оценивается на основании данных речевой и тональной аудиометрии:
- 1 степень (26-40 дБ) – ребенок слышит разговорную речь с расстояния 4-6 м, шепотную речь – с расстояния 1-3 м; не различает речь на фоне постороннего шума, удаленную речь;
- 2 степень (41-55 дБ) – ребенок различает разговорную речь только с расстояния 2-4 м, шепотную речь – с расстояния 1 м;
- 3 степень (56-70 дБ) – ребенок слышит разговорную речь только с расстояния 1-2 м; шепотная речь становится неразличимой;
- 4 степень (71-90 дБ) – ребенок не различает разговорную речь.
Повышение слухового порога выше 91 дБ расценивается как глухота.
По времени возникновения снижения слуха различают прелингвальную (наступившую до развития речи) и постлингвальную (наступившую после появления речи) тугоухость у детей.
Причины тугоухости у детей
Наследственная нейросенсорная тугоухость у детей в большинстве случаев передается по аутосомно-рецессивному; реже – по доминантному типу. В этом случае у ребенка имеются необратимые, непрогрессирующие изменения органа слуха, обусловленные двусторонним нарушением звуковосприятия. Наследственная форма тугоухости у 80% детей встречается изолированно, в остальных случаях входит в структуру многих генетических синдромов. Из более чем 400 известных синдромов, включающих нейросенсорную тугоухость у детей, наиболее распространенными являются синдромы Дауна, Патау, Альпорта, Пендреда, Ледпарода, Клайпеля-Фейла и др.
Развитию врожденной тугоухости у детей способствуют различного рода патологические воздействия на слуховой анализатор во внутриутробном периоде. Наибольшую опасность для формирующегося органа слуха плода представляют инфекционные заболевания, перенесенные беременной в I триместре: краснуха, грипп, герпес, корь, токсоплазмоз, цитомегаловирусная инфекция, туберкулез, сифилис. Эти и другие внутриутробные инфекции, как правило, приводят к поражению звуковоспринимающего отдела слухового анализатора, а степень выраженности нарушения слуха у детей может варьировать от легкой тугоухости до полной глухоты.
Врожденная патология слуха у ребенка может быть обусловлена различными хроническими заболеваниями матери (тиреотоксикозом, сахарным диабетом, анемией, авитаминозами), приемом беременной ототоксических препаратов (неомицина, стрептомицина, гентамицина, канамицина и др.), профессиональными вредностями, алкогольной интоксикацией (фетальный алкогольный синдром) и пр. Нередко причиной тугоухости у ребенка выступает гемолитическая болезнь, асфиксия плода, внутричерепные родовые травмы, пороки развития органа слуха. Недоношенность (вес ребенка при рождении менее 1500 кг) является фактором риска развития врожденной тугоухости у детей.
Причины приобретенной тугоухости у детей воздействуют на нормально сформированный орган слуха уже в постнатальном периоде. Приводить к снижению слуха у ребенка могут серные пробки, инородные тела уха, перфорация барабанной перепонки, аденоиды, хронический ринит, тонзиллит, рецидивирующий средний отит, травмы различных отделов уха и другие заболевания ЛОР-органов. Кроме этого, тугоухость у детей может являться осложнением общих инфекций (ОРВИ, эпидемического паротита, скарлатины, дифтерии, энцефалита, менингита, сепсиса новорожденных), гидроцефалии, черепно-мозговых травм с вовлечением пирамиды височной кости, лекарственной интоксикации, вакцинации детей. Развитию приобретенной сенсоневральной тугоухости способствует увлечение подростков прослушиванием громкой музыки через наушники плеера.
Симптомы тугоухости у детей
Главная роль в распознавании тугоухости у детей отводится наблюдательности родителей. Взрослых должно насторожить, если до 4-х месяцев у ребенка отсутствует реакция на громкие звуки; к 4-6 месяцам отсутствуют предречевые вокализации; к 7-9 месяцам ребенок не может определить источник звука; 1-2 годам отсутствует словарный запас.
Дети постарше могут не реагировать на шепотную или разговорную речь, обращенную к ним сзади; не отзываться на свое имя; несколько раз переспрашивать одно и то же, не различать звуки окружающей среды, говорить громче, чем это необходимо, «читать с губ».
Для детей с тугоухостью характерно системное недоразвитие речи: имеется полиморфное нарушение звукопроизношения и резко выраженные трудности слуховой дифференциации фонем; крайняя ограниченность словарного запаса, грубые искажения звуко-слоговой структуры слова, несформированность лексико-грамматического строя речи. Все это обусловливает формирование у слабослышащих школьников различных видов дисграфии и дислексии.
Тугоухость на фоне терапии ототоксическими препаратами у детей обычно проявляется через 2-3 месяца после начала лечения и имеет двусторонний характер. Снижение слуха может достигать 40-60 дБ. Первыми признаками тугоухости у детей чаще выступают вестибулярные нарушения (неустойчивость походки, головокружение), шум в ушах.
Диагностика тугоухости у детей
На этапе скрининга ведущая роль в диагностике тугоухости у детей отводится неонатологу, педиатру и детскому отоларингологу. Особое внимание в первый год жизни должно уделяться выявлению врожденной и наследственной тугоухости у детей групп риска. У хорошо слышащих новорожденных в ответ на звуки в норме регистрируются различные безусловные реакции (мигание, расширение зрачков, рефлекс Моро, торможение сосательного рефлекса и пр.). С 3-4 месяцев у ребенка можно определить способность к локализации источника звука. Для выявления патологии наружного уха и барабанной перепонки проводится отоскопия.
Для исследования слуховой функции у детей младшего возраста с предполагаемой тугоухостью используется игровая аудиометрия, у школьников – речевая и тональная пороговая аудиометрия, камертональное исследование слуха. К методам объективной аудиологической диагностики относятся акустическая импедансометрия (тимпанометрия), регистрация слуховых вызванных потенциалов, отоакустическая эмиссия. С целью выяснения места поражения слухового анализатора используется электрокохлеография. Углубленное обследование слуховой функции позволяет судить о степени и характере тугоухости у детей.
При получении данных за наличие у ребенка снижения слуха дальнейшее ведение пациента осуществляется специалистами сурдологами, отоневрологами, слухопротезистами.
Лечение тугоухости у детей
Все методы лечения и реабилитации детей с тугоухостью делятся на медикаментозные, физиотерапевтические, функциональные и хирургические. В ряде случаев бывает достаточно проведения несложных процедур (удаления серной пробки или удаления инородного тела уха) для восстановления слуха.
При кондуктивной тугоухости у детей, обусловленной нарушением целостности барабанной перепонки и слуховых косточек, обычно требуется проведение слухулучшающей операции (мирингопластики, тимпанопластики, протезирования слуховых косточек и пр.).
Лекарственная терапия сенсоневральной тугоухости у детей проводится с учетом этиологического фактора и степени тугоухости. При снижении слуха сосудистого генеза назначаются препараты, улучшающие церебральную гемодинамику и кровоснабжение внутреннего уха (винпоцетин, никотиновую кислоту, папаверин, эуфиллин, бендазол). При инфекционной природе тугоухости у детей препаратами первой линии являются нетоксичные антибиотики. При острых интоксикациях проводится дезинтоксикационная, дегидратационная и метаболическая терапия, гипербарическая оксигенация.
Из немедикаментозных методов лечения тугоухости у детей используются пневмомассаж барабанной перепонки, иглорефлексотерапия, магнитотерапия, эндоуральный ультрафонофорез и электрофорез.
Во многих случаях единственным способом реабилитации детей с сенсоневральной тугоухостью является слухопротезирование. При наличии соответствующих показаний детям с сеносневральной тугоухостью выполняется кохлеарная имплантация.
Комплексная реабилитация детей, страдающих тугоухостью, включает в себя помощь логопеда, сурдопедагога, дефектолога, детского психолога.
Прогноз и профилактика тугоухости у детей
Своевременное выявление тугоухости у детей позволяют избежать задержки речевого развития, отставания в интеллектуальном развитии, развития вторичных психологических наслоений. При раннем начале лечения тугоухости у детей в большинстве случаев удается добиться стабилизации слуха и успешно осуществлять реабилитационные мероприятия.
Профилактика тугоухости у детей включает исключение перинатальных факторов риска, проведение вакцинации, предупреждение заболеваний ЛОР-органов, отказ от приема ототоксических препаратов. Для обеспечения гармоничного развития детей, страдающих тугоухостью, им необходимо комплексное медико-педагогическое сопровождение на всех возрастных этапах.
www.krasotaimedicina.ru
симптомы, причины, лечение, профилактика, осложнения
У новорождённого малыша нарушение слуха может развиться в утробном периоде, а также после рождения.
Врождённая патология слухового аппарата может возникнуть из-за осложнённой беременности и негативных факторов в этот период. Формирование органов слуха у плода происходит в первом триместре. Если будущая мама в этот период перенесла инфекционные заболевания, увлекалась вредными привычками, часто нервничала, возможно нарушение слуха у малыша после рождения. Воздействие некоторых лекарственных средств, принимаемых мамой в период беременности, также оказывает негативное воздействие на органы слуха у будущего малыша. Наследственность повышает риск нарушения слуха у новорождённого ребёнка. Возможные осложнения во время родов. После рождения нарушение слуха у новорождённого младенца может возникнуть из-за перенесённой желтушки. Вирусные заболевания, перенесённые ребёнком, также провоцирует нарушение слуха. Получение младенцем черепно-мозговой травмы. Скопление ушной серы или жидкости за барабанной перепонкой у малыша. Повреждение или разрыв барабанной перепонки у новорождённого малыша.
Распознать развитие патологии у новорождённого малыша мама может к концу первого месяца жизни.
В 2-3 недели малыши способны различать громкие звука. Если ребёнок не вздрагивает от громких звуков рядом с ним, это может свидетельствовать о нарушении слуха. Родители могут позвенеть колокольчиком, кашлянуть, громко хлопнуть в ладоши или включить музыку. Но следует быть осторожным, чтобы не напугать новорождённого малыша. Выполнять эту проверку надо в период бодрствования ребёнка. Новорождённый младенец должен издать какой-нибудь звук или измениться в лице. В один месяц новорождённый поворачивает голову на звук сбоку или сзади него. Если этого не происходит, также свидетельствует о развитии патологии. Чем старше становится малыш, тем больше вероятность распознавания нарушения слуха. В некоторых случаях определить патологию удается при поступлении ребёнка в школу, когда хорошо заметна его невнимательность и рассеянность.
Диагностика нарушения слуха у новорождённого
Диагностировать отклонение в работе органов слуха может врач-неонатолог после рождения малыша. Во многих роддомах в первые дни жизни ребёнка проводится метод исследования с помощью отоакустической эмиссии. Небольшой зонд вводится в наружный слуховой канал. Малыш не испытывает неприятных ощущений или боли. С помощью отоакустической эмиссии есть возможность определить, может ли ребёнок слышать посторонние звуки. Но это исследование не позволяет оценить на 100% работу слухового аппарата у новорождённого младенца. Невролог тоже может провести проверку слуха у новорождённого малыша. Врач использует специальный метод под названием рефлекс Моро. Необходимо хлопнуть двумя руками с одной стороны малыша, а потом сразу с другой. Если у малыша со слухом всё хорошо, он раскидывает руки в разные стороны и растопыривает пальцы, после чего совершает движения руками в обратную сторону. Этот рефлекс свойствен малышам до 4 месяцев. При нарушении слуха у новорождённого не последует никакой реакции после громких хлопков руками. Для обнаружения серы или жидкости в ушных каналах используется отоскоп. С помощью этого инструмента проводится не только осмотр, но и оперативное вмешательство для удаления посторонних предметов и веществ.
Чем опасна патология для малыша? Нарушение слуха может привести к полной его потере. Поэтому необходимо скорейшее лечение недуга у новорождённого малыша.
Что можете сделать вы
Самостоятельно лечить патологию органов слуха у ребёнка нельзя. При подозрении на нарушение слуха у новорождённого, родители должны обратиться к врачу для постановки точного диагноза. Специалист назначит лечение, которого необходимо придерживаться.
Что делает врач
Чем раньше начнётся лечение нарушения слуха у новорождённого малыша, тем больше шансов полностью вылечить патологию. Если причиной нарушения слуха является наличие воспалительного процесса в ушных каналах, назначаются соответствующие медикаменты. При развитии инфекционных заболеваний назначаются противовирусные препараты. Могут быть применены специальные ушные трубки. При возникновении серы или жидкости за барабанной перепонкой, происходит их удаление. Если лечение оказывается неэффективным, проводится хирургическое вмешательство. Но операция обычно не проводится для устранения патологии у новорождённого. При невозможности вылечить нарушение слуха у новорождённого врач назначает использование слухового аппарата. Но использовать его можно по достижению малышом шести месяцев.
Чтобы предотвратить нарушение слуха у новорождённого, мама в период беременности должна следить за своим здоровьем. Ей нужно правильно питаться, не употреблять алкоголь и не курить, полноценно отдыхать и гулять на свежем воздухе.
Приём лекарственных средств должен осуществляться после консультации с врачом. Для предотвращения возникновения патологии после рождения малыша, необходимо беречь его от инфекций, не допускать получения травмы. Чистка ушей у грудного младенца должна происходить с использованием ватных палочек с ограничителем.
Вооружайтесь знаниями и читайте полезную информативную статью о заболевании нарушение слуха у новорожденных детей. Ведь быть родителями – значит, изучать всё то, что поможет сохранять градус здоровья в семье на отметке «36,6».
Узнайте, что может вызвать недуг нарушение слуха у новорожденных детей, как его своевременно распознать. Найдите информацию о том, каковы признаки, по которым можно определить недомогание. И какие анализы помогут выявить болезнь и поставить верный диагноз.
В статье вы прочтёте всё о методах лечения такого заболевания, как нарушение слуха у новорожденных детей. Уточните, какой должна быть эффективная первая помощь. Чем лечить: выбрать лекарственные препараты или народные методы?
Также вы узнаете, чем может быть опасно несвоевременное лечение недуга нарушение слуха у новорожденных детей, и почему так важно избежать последствий. Всё о том, как предупредить нарушение слуха у новорожденных детей и не допустить осложнений. Будьте здоровы!
detstrana.ru
ребёнок;тугоухость; лечение слуха у детей; первый год жизни
Что такое тугоухость и почему она возникает
В зависимости от места повреждения слухового анализатора врачи подразделяют тугоухость на сенсоневральную (звуковоспринимающую) и кондуктивную (звукопроводящую).
Сенсоневральная тугоухость обусловлена повреждением слухового нерва и внутреннего уха, иными словами – той части слухового анализатора, которая ответственна за восприятие и передачу импульсов в головной мозг.
Кондуктивная тугоухость возникает из-за нарушения нормального анатомического строения, вследствие чего нарушается проведение звуковых колебаний по наружному и среднему уху к внутреннему. В частности, к кондуктивной тугоухости относится повреждение барабанной перепонки, звуковых косточек среднего уха – осложнения острого отита, который мог протекать даже бессимптомно.
Снижение слуха может быть выражено в разной степени: от незначительного снижения слуха на одно ухо и до полной глухоты.
Какие дети обычно страдают тугоухостью? Перечислим факторы, которые могут привести к нарушению слуха:
1. Инфекционные и вирусные заболевания матери во время беременности, особенно в первые три месяца беременности, когда происходит закладка органа слуха (краснуха, грипп, цитомегаловирус, герпес, токсоплазмоз).
2. Инфекционные заболевания в раннем возрасте: сепсис, вирусные инфекции, болезни ЛОР- органов, в т.ч. патология наружного и среднего уха.
3. Использование матерью во время беременности и ребенком медикаментов, обладающих токсическим воздействием на орган слуха (антибиотики группы аминогликозидов – стрептомицин, канамицин, гентамицин и др., фуросемид, аспирин).
4. Наследственные заболевания у родителей, сопровождающиеся поражением слухового анализатора. Вероятность развития тугоухости у ребенка, один из родителей которого болен, при некоторых формах тугоухости составляет до 50%.
5. Токсикозы беременности.
6. Асфиксия новорожденного.
7. Внутричерепная родовая травма.
8. Гемолитическая болезнь новорожденных.
9. Недоношенность (вес при рождении менее 1500 г).
10. Поражения внутреннего уха, возникшие в результате контузии.
11. Алкогольная и иная интоксикация во время беременности.
Диагноз- чем скорее тем лучше
Определять состояние слуха у детей первых месяцев жизни должны врачи или медсестры комнат здорового ребенка городских поликлиник с помощью прибора под названием «звукореактотест», который производит звуки определенной частоты.
При этом фиксируются реакции ребенка на сигналы. Такое исследование должно проводиться наравне с проверкой прибавки массы тела, полноценности питания ребенка, т.е. в ходе традиционного медицинского наблюдения ребенка первых месяцев жизни. Однако надо иметь в виду, что иногда этот тест в поликлинике не проводится. В этой ситуации родители сами могут, наблюдая за развитием ребенка, заподозрить какие-то отклонения, одной из причин которых может быть сниженный слух.
Для того, чтобы родители могли правильно оценить ситуацию, приведем этапы нормального развития грудного ребенка:
- в возрасте 2-3 недель ребенок вздрагивает при громких звуках;
- в возрасте 2-3 недель – замирает при звуке голоса;
- в возрасте 1 месяца – поворачивается на звук голоса, звучащего позади него; в
- возрасте 1-3 месяцев – оживляется, слыша голос матери;
- в возрасте 1,5-6 месяцев – криком или широким открытием глаз реагирует на резкие звуки;
- в возрасте 4 месяцев – поворачивает голову в сторону звучащей игрушки или голоса;
- в 2-4 месяца появляется гуление ;
- в возрасте 4-5 месяцев гуление переходит в лепет, который становится более эмоциональным, когда в комнату входят родители;
- в возрасте 8-10 месяцев ребенок осваивает произнесение новых звуков;
- в 1 год – начинает произносить простые слова;
- в любом возрасте – проявляет беспокойство во сне при громких звуках и голосах.
Ранняя диагностика тугоухости чрезвычайно важна, поскольку первые два года жизни во многих отношениях являются самыми важными для развития ребенка, в частности для развития его речи, интеллекта, эмоциональности. Ребенок как слышит, так и говорит. Не получая из_за тугоухости полной звуковой информации, ребенок воспроизводит ее по аналогии с услышанным. Кроме того, отсутствие коррекции сниженного слуха в первые два года жизни может оказать необратимое воздействие на способность использования остаточного слуха. Иными словами, без коррекции ребенок утрачивает способность использования звуковой информации.
Поэтому, заподозрив у ребенка нарушение слуха, родители должны обратиться в специализированное медицинское учреждение. В Москве это Детский городской сурдологический центр. Здесь с помощью современнейших диагностических методов ребенок даже первых дней жизни может быть обследован на предмет состоятельности слухового анализатора.
На всех этапах аудиологическое (инструментальное) обследование обязательно проводится параллельно с педагогическим. Данные аудиологического и педагогического обследования сопоставляют между собой, и только при их согласовании можно быть уверенным, что состояние слуха малыша определено объективно.
Как уже было сказано, ранняя диагностика на первых этапах опирается на наблюдения родителей (педагогический аспект обследования) и результаты обследования с помощью звукореактотеста.
Далее на приеме у ЛОР-врача или в специализированном сурдологическом учреждении состояние слуха у детей первого года жизни оценивается на основе выявления поведенческих реакций на разные звуковые стимулы по специальной методике. Таких методик существует несколько. В качестве звуковых стимулов используются звучащие игрушки (погремушки, резиновые пищащие игрушки, дудка, барабан и др.), тоны аудиометра, голос и шепот. Диагностика основана на выявлении тех частот звуковых сигналов, на которые ребенок демонстрирует поведенческую реакцию. Дело в том, что чем ниже частота звука, тем субъективно более громким он воспринимается; чем выше частота, тем звук кажется тише. Как правило, при тугоухости страдает восприятие высокочастотных звуков. Также в методике учитывается расстояние, с которого подается звук. Частота звучания каждой игрушки, голоса, шепота заведомо известна, поэтому, предъявляя ребенку звуки разных игрушек и отслеживая поведение и физиологические реакции малыша, врач может определить те частоты, которые ребенок воспринимает хуже.
К методам объективного исследования сохранности функции внутреннего уха относятся компьютерная аудиометрия, акустическая импедансометрия, метод отоакустической эмиссии и другие. Эти исследования проводятся с использованием новейших технологий и являются очень результативными и полезными в диагностике, особенно у грудных детей.
Окончательный аудиологический диагноз ставится на основании результатов нескольких методов исследования слуха, которые дополняют друг друга.
Лечение и реабилитация
Дальнейшая судьба ребенка с нарушенным слухом определяется следующими обстоятельствами:
- возрастом, в котором произошло нарушение функции слуха;
- сроком обнаружения тугоухости;
- степенью снижения слуха;
- правильностью оценки потенциальных возможностей остаточной слуховой функции, иными словами – тех возможностей слухового анализатора, на которые можно опираться в лечении и педагогической коррекции;
- своевременностью начала ответных лечебных и педагогических шагов.
20 процентов всех случаев тугоухости относятся к кондуктивному типу и являются следствием острых и хронических отитов, к этой группе относятся и врожденные пороки развития наружного и среднего уха. В настоящее время оториноларингология обладает достаточно эффективными возможностями для лечения этих заболеваний и восстановления функции слуха. В этих случаях показано лечение основного заболевания, например антибактериальная терапия антибиотиками последних поколений при отитах и хирургическая коррекция врожденных или произошедших вследствие воспаления анатомических дефектов.
80 процентов, иными словами – подавляющее большинство всех больных, страдают сенсоневральной тугоухостью, для лечения которой до сих пор не найдено достаточно эффективных средств. Хотя делаются попытки восстановления слуха, утраченного в результате острых инфекций, таких как грипп, менингит и другие, с помощью лекарственных средств и гипербарической оксигенации. К сожалению, приходится констатировать, что в подавляющем большинстве таких случаев лечение также малоэффективно. В этой ситуации следует в срочном порядке обратиться к сурдологам, поскольку дети младшего возраста на фоне ослабления слуха быстро утрачивают речевой навык и потом для его восстановления требуются большие усилия. Важнейшим и нередко единственным способом социальной реабилитации детей с поражением слухового анализатора является слухопротезирование в сочетании с длительной педагогической коррекцией.
Необходимость слухопротезирования определяется специалистом после инструментального обследования ребенка. Оно проводится сразу после определения показаний, в том числе на первом году жизни ребенка.
Необходимость быстрого слухопротезирования после диагностики тугоухости определяется стремительным замедлением речевого, интеллектуального и эмоционального развития на первом – втором году жизни при отсутствии у ребенка звуковой стимуляции. Слуховые аппараты бывают трех типов: карманные, заушные и внутриушные. Наиболее часто для детей применяются заушные слуховые аппараты. Особые сложности возникают при слухопротезировании маленьких детей, потому что они не могут рассказать врачу о своих ощущениях. Если усиление звука очень велико, то появляется опасность травмы внутреннего уха, если недостаточно –слуховой аппарат не будет выполнять свою функцию. Поэтому очень важно, чтобы ребенок был тщательно обследован в специализированном учреждении.
Для соединения уха малыша со слуховым аппаратом используется специальный ушной вкладыш. Он помещается в ушную раковину и слуховой проход. Вкладыши бывают стандартные и индивидуальные. Индивидуальные вкладыши формуются из специальной массы по слепку уха ребенка, что обеспечивает максимальное соответствие формы вкладыша строению наружного уха. При этом создаются оптимальные условия для коррекции слуха, эффективность слухопротезирования увеличивается. В нашем Центре детям со сниженным слухом с первых месяцев жизни и до 16 лет современный слуховой аппарат выдается бесплатно.
После изготовления и начала применения слухового аппарата наступает очередь сурдологопедического этапа, во время которого сурдопедагог обучает ребенка говорить, при необходимости читать по губам, применяются методики, стимулирующие речевую функцию, в частности пальчиковые игры. В Москве есть 12 детских садов и 7 школ для детей со сниженным слухом. В детских садах занятия проводятся настолько интенсивно и эффективно, что слабослышащие дети подчас опережают по своему интеллектуальному развитию детей с нормальным слухом. Дети даже при полной глухоте научаются говорить достаточно чисто.
В заключение подчеркну: очень важная роль в своевременной диагностике тугоухости и ее дальнейшей коррекции отводится родителям пострадавшего ребенка. Именно родители подчас являются той движущей силой, которая в конечном итоге помогает ребенку адаптироваться в обществе и максимально реализоваться. Чем раньше родители заметят отклонения в нормальном развитии ребенка и выявят снижение слуха, тем эффективнее будет дальнейшая работа врачей и педагогов. Помните: диагноз «тугоухость» не является приговором, препятствующим реализации потенциала, который заложила в ребенка природа.
www.9months.ru
Причины врожденной глухоты у детей, диагностика, лечение и адаптация
У каждого тысячного ребенка в мире выявляют врожденные нарушения слуха. Данное состояние впоследствии приводит к проблемам с речью и отставанию в развитии. Чем раньше удастся выявить аномалию, тем выше шансы адаптировать малыша к жизни в обществе. Потому так важно при первых же подозрениях на глухоту обращаться к врачу.
Этиология заболевания
Слуховой орган человека включает три составляющих, каждая из которых выполняют определенную функцию. Так, наружное ухо состоит из наружного прохода и ушной раковины. Оно отвечает за улавливание звуков и их передачу на барабанную перепонку.
В среднем ухе данные колебания нарастают и передаются дальше – в лабиринт внутреннего уха. Именно здесь происходит трансформация звуков в импульсы, которые попадают в мозг. При повреждении любой части анализатора слуха возникают проблемы.
Считается, что глухота представляет собой состояние, при котором пациент не может различать звуки громкостью больше 90 дБ. Такая степень поражения приводит к тому, что пациент не воспринимает громкую речь, которая произносится возле уха.
В зависимости от локализации патологического процесса выделяют такие виды глухоты:
- Кондуктивная – связана с нарушениями анатомии наружного либо среднего уха.
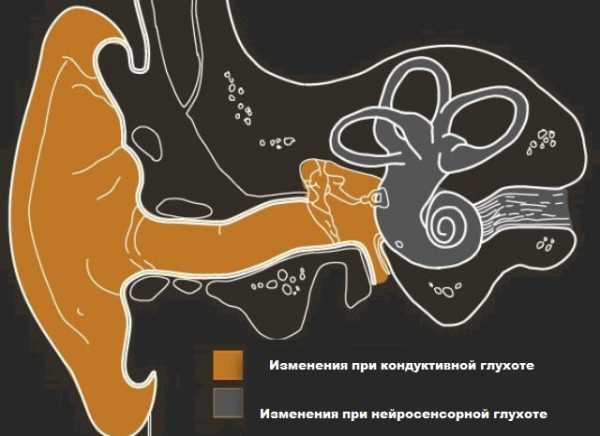
- Сенсоневральная – развивается вследствие поражения внутреннего уха либо мозговой коры. Именно этот вид заболевания выявляют в 90 % случаев.
На фото цветом обозначены зоны поражения при кондуктивной и нейросенсорной глухоте
Причины врожденной глухоты
В большинстве случаев к развитию этого вида глухоты приводит генетическая предрасположенность. Если у прямых родственников есть нарушения слуха, риск появления проблем у малыша составляет 30-50 %. Тяжелые формы врожденной глухоты, связанные с поражением гена GJB2, передаются по аутосомно-рецессивному типу.
Помимо этого, причиной подобных проблем может стать следующее:
- Инфекционные патологии матери в период вынашивания ребенка. Глухота может быть следствием гриппа, герпетической инфекции, токсоплазмоза. Также к ней приводит краснуха, цитомегаловирусная инфекция. Особенную опасность данные болезни представляют в первом триместре. Именно в этот период развивается слуховой орган плода.
- Применение ототоксичных средств в период беременности. К ним относят фуросемид, аспирин, антибактериальные средства из группы аминогликозидов.
- Токсикоз в 1-2 триместре беременности.
- Хронические патологии матери. Причиной глухоты у ребенка может стать сахарный диабет, недостаточность почек, болезни сердца и сосудов.
- Употребление спиртных напитков, курение, прием наркотиков при беременности.
Диагностика
Слух у новорожденного малыша проверяют еще в роддоме. Это нужно делать на 3-4 день жизни.
Также иногда данную процедуру выполняют при первом посещении поликлиники. Для этой цели используют аудилогические устройства.
Обследование выполняют, пока ребенок спит. Обычно оно занимает не более четверти часа. В ухо малыша вставляют специальный зонд, издающий высокочастотные звуки.
Отраженные колебания фиксирует специальный датчик. Результаты исследования можно увидеть на мониторе прибора.
Если появляются подозрения на развитие аномалии, проводятся другие исследования в специализированном учреждении. Врачи оценивают реакции ребенка на различные стимулы, используя специальные методики. Источниками звуков являются тоны аудиометра, игрушки, голос или шепот.
В некоторых случаях требуется проведение более сложных процедур. К ним относят импедансометрию, компьютерную аудиометрию. Диагноз ставят по результатам целого ряда исследований.
Лечение
Врожденная глухота не поддается медикаментозным методам лечения. В большинстве случаев проводится эндопротезирование или слухопротезирование. Одним из методов коррекции патологии у детей является применение специальных приборов для усиления звука.
При тяжелых патологиях используют слуховой аппарат. Если же данный метод не дает результатов, осуществляется вживление кохлеарного импланта. Пациентам с кондуктивной формой аномалии показана операция, которая проводит звуки по височной кости. Для этого больному вживляют титановые импланты, а приемник звука прикрепляют к уху. Благодаря этому удается улучшить восприятие звука.
Как распознать признаки глухоты смотрите в нашем видео:
Адаптация детей, особенности социализации
Поскольку лечение врожденной глухоты не представляется возможным, терапия должна быть направлена на социализацию ребенка. Для этого по особым методикам проводят обучение. Малыша и его родственников учат языку жестов.
Многие дети впоследствии могут читать речь по губам. Также есть данные, что при нарушении слуха потерянные функции берут на себя другие органы. У людей с таким диагнозом часто обостряется зрение и усиливается наблюдательность. Нередко пациенты сталкиваются с улучшением обоняния и осязания. Таким образом мозг старается компенсировать нехватку информации.
Люди, которые обучились чтению по губам, имеют хорошее зрение и прекрасную наблюдательность. Они имеют возможность развивать речь, задействую ту зону мозговой коры, которая несет ответственность за слух.
Врожденная глухота – это очень серьезное состояние, которое чаще всего имеет наследственный характер. В некоторых ситуациях заболевание развивается по причине воздействия негативных факторов в период беременности. В любом случае первые же признаки недуга должны стать поводом для проведения детальной диагностики.
gidmed.com
как определить и чем лечить
Оглавление страницы — свернуть/развернуть
 Тугоухость у новорожденных остается редким заболеванием Оно характеризуется резким ухудшением слуха, которое приводит к неправильному восприятию окружающего мира, вплоть до разговора взрослых людей. Недуг классифицированы и существуют надежные способы лечения, которые необходимо рассмотреть.
Тугоухость у новорожденных остается редким заболеванием Оно характеризуется резким ухудшением слуха, которое приводит к неправильному восприятию окружающего мира, вплоть до разговора взрослых людей. Недуг классифицированы и существуют надежные способы лечения, которые необходимо рассмотреть.
Классификация тугоухости
Приобретенная и врожденная тугоухость классифицируется по разным степеням нарушения. На основании данных врачам удается определить стадию развития заболевания и подобрать оптимальный способ лечения. Какие данные следует знать родителям?
- I степень – ослаблена разговорная речь на расстоянии 4-6 м;
- II степень – ослаблена разговорная речь на расстоянии 2-4 м;
- III степень – ослаблена разговорная речь на расстоянии 1-2 м;
- IV степень – не различает разговорную речь.
Степень нарушения слуха позволяет решить, лечится ли тугоухость. Это возможно не во всех случаях, поэтому часто родителям следует смириться с постоянным наблюдением и применением слуховых аппаратов. Подобные ситуации отрицательно влияют на развитие малышей, которые должны получать полные ощущения от окружающего мира.
Причины тугоухости
Тугоухость 2 степени у ребенка может обнаружиться при рождении. В этом случае специалисты указывают несколько возможных причин. Каждая из них подсказывает, когда приходится сталкиваться с ослаблением слуха.
- Наследственность;
- Внутриутробные патологии;
- Врожденные заболевания;
- Механические повреждения.
Ребенку приходится тяжело переживать ослабление слуха, но некоторые причины изменить невозможно. Сегодня обследования позволяют заранее предусмотреть патологию. Из-за чего на ранних стадиях беременности часто единственным советом является аборт.
Лечение тугоухости
Когда возникает вопрос, можно ли вылечить тугоухость 3 степени, приходится с ним обращаться в клинику. Ответ удастся получить только после оценки причины возникновения нарушения слуха, а также общего состояния ребенка. В некоторых случаях потребуется механическая чистка ушной раковины, а в других – хирургическое вмешательство и протезирование.
Нарушение слуха – явная причина замедленного развития и нарушения разных функций ребенка. Хотя даже с ним врачи научились бороться, хотя некоторые методики остаются слишком сложными. Лечение оговаривается только после подробного обследования в каждом индивидуальном случае. Так что заранее говорить о существующих возможностях никогда нельзя.
otituha.ru
Врожденная глухота
Примерно каждый тысячный ребенок в мире рождается с нарушениями слуха. Лишенные возможности слышать взрослую речь, глухие дети рискуют остаться немыми и отстать в развитии от своих сверстников. Поэтому чем раньше удастся обнаружить патологию, тем выше шансы на адаптацию малыша в здоровом обществе.
Что такое врожденная глухота и почему она возникает?
Слуховой аппарат человека состоит из трех отделов, каждый из которых выполняет свою функцию. Наружное ухо, которое включает в себя ушную раковину и наружный слуховой проход, улавливает звуки и передает их на барабанную перепонку. Среднее ухо эти колебания усиливает и передает дальше – в улитковый лабиринт внутреннего уха. В «улитке» несколько тысяч слуховых рецепторов преобразуют звуки в электрические импульсы, которые и воспринимаются головным мозгом. Повреждение любой части слухового анализатора ведет к нарушению слуха.
Принято считать, что глухота – это состояние, при котором пациент не различает звуки громкостью более 90 дБ. При такой степени поражений пациент не слышит громкую речь, произнесенную даже рядом с ушной раковиной.
В зависимости от того, в каком месте нарушено звукопроведение, глухота бывает:
- Кондуктивной. Обусловлена дефектами в анатомическом строении среднего или наружного уха.
- Сенсоневральной (или перцептивной). Возникает из-за повреждений внутреннего уха или коры головного мозга. Диагностируется в 90 % случаев.
Чаще всего причиной врожденного порока слуховых органов становится наследственный фактор. Если у одного из прямых родственников наблюдаются проблемы со слухом, то вероятность появления глухоты или тугоухости у ребенка составляет от 30 до 50 %.
К недоразвитию уха у малыша также могут привести:
- Инфекционные болезни матери во время беременности. В их числе – краснуха, грипп, цитомегаловирусная инфекция, токсоплазмоз, герпес. Опасно, когда период болезни приходится на первые три месяца вынашивания. Именно в это время происходит закладка органов слуха у плода.
- Прием ототоксичных лекарственных препаратов на фоне беременности: антибиотиков аминогликозидового ряда, фуросемида, ацетилсалициловой кислоты (аспирина).
- Токсикозы в первом и втором триместре вынашивания.
- Некоторые хронические болезни матери (почечная недостаточность, сахарный диабет, сердечно-сосудистые патологии).
- Прием алкоголя, наркотиков, курение в период беременности.
- Мутации генов, ответственных за развитие слухового аппарата.
Современный уровень развития медицины позволяет выявить нарушения слуха практически сразу после рождения.
Как проводится диагностика?
 Проверка слуха безболезненна, она не доставит новорожденному дискомфорта.
Проверка слуха безболезненна, она не доставит новорожденному дискомфорта. Проверку слуха у новорожденного выполняют в родильном доме на 3–4-й день жизни или при первом посещении детской поликлиники. С этой целью применяют аудилогические скрининг-аппараты.
Обследование проводится во время сна малыша и занимает не более 15 минут. В ухо ребенка помещают зонд прибора, который издает сигналы высокой частоты. Отраженные колебания регистрируются датчиком. Результаты скрининга отображаются на мониторе устройства.
При подозрении на патологию ребенка с матерью отправляют на дальнейшее обследование в специализированное медицинское учреждение. По особым методикам специалисты выявляют реакцию малыша на различные звуковые стимулы. В качестве источников звука используют тоны аудиометра, шепот, голос, детские игрушки. Применяются и более сложные способы инструментального анализа: компьютерная аудиометрия, импедансометрия. Диагноз «глухота» ставят по результатам нескольких методов исследования слуха.
Методы лечения
На сегодняшний день наиболее эффективным методом лечения детей с врожденной глухотой является вживление «электронного уха». В медицинской практике такая операция носит название «кохлеарная имплантация». Об этой операции мы подробно рассказывали в статье «Приобретенная глухота».
В ходе процедуры во внутреннее ухо устанавливают имплант, который преображает звуковые колебания в нервные импульсы. На ушную раковину надевают транслятор, который усиливает звуковые сигналы. Таким образом, кохлеарный протез берет на себя все функции слухового аппарата. Срок службы прибора составляет около 70 лет.
Хирургическое вмешательство проходит под общим наркозом. Вся процедура занимает не более 2 часов. После операции аппарат несколько раз настраивают на комфортный уровень громкости. В течение первого полугода настройку повторяют через каждые 2–4 недели, в дальнейшем – с периодичностью в несколько месяцев. Оптимальные значения громкости определяют по внешним реакциям ребенка.
Послеоперационная реабилитация подразумевает активную работу с сурдологом, логопедом и фонологом, которые учат малыша правильно интерпретировать и воспроизводить звуки. В подавляющем большинстве случаев установка импланта позволяет детям обучаться в массовых учреждениях и вести обычный образ жизни. Операцию желательно успеть сделать до наступления 3 лет, иначе шансов на полное восстановление слуха у ребенка немного.
Смотрите популярные статьи
otolaryngologist.ru
