Правила сбора мочи для анализов
Пользуясь порталом «ГОРОДСКОЙ РОДИЛЬНЫЙ ДОМ»,
Вы автоматически соглашаетесь с Правилами публикаций отзывов на сайте roddom-chita.ru
1.Общие положения:
1.1. Настоящие Правила регламентируют порядок размещения отзывов посетителей (пользователей) сайта roddom-chita.ru (далее – Сайт).
1.2. Посетители, приславшие отзывы для размещения на Сайте, (авторы отзывов), безвозмездно передают Администрации Сайта право свободного использования и предоставления широкого доступа к этим отзывам в пределах данного ресурса. Администрация Сайта оставляет за собой право использовать отзыв по собственному усмотрению и размещать его на других ресурсах (в печатных изданиях, на электронных носителях и т.д.).
2. Порядок публикации отзывов:
2.1. Администрация Сайта вправе самостоятельно и без уведомления пользователей отбирать отзывы для публикации, самостоятельно определять срок, в течение которого отзывы будут считаться актуальными.
2.2. До публикации отзыв проверяется Администрацией Сайта на соответствие настоящим Правилам, после чего Администрация Сайта принимает решение о его публикации.
2.3. Отзывы публикуются и используются без редактирования и поправок с сохранением авторской грамматики и пунктуации. Исключение составляет исправление явных опечаток.
2.4. В отзывах допускается только констатация и описание фактов, которые произошли с автором отзыва при обращении в ГУЗ «Городской родильный дом»
2.5. Отзывы без указания контактных данных (реальный e-mail пользователя, номер телефона и т.д.) считаются анонимными и на сайте не размещаются. В случае размещения такого отзыва, он наделяется пометкой: «Анонимный отзыв. Может содержать сведения, полностью не соответствующие действительности».
2.6. При размещении отзыва на Сайте администрация указывает исключительно имя автора отзыва. Контактные данные (реальный e-mail пользователя, номер телефона и т.д.) на страницах Сайта не указываются и не отображаются.
Контактными данными автора отзыва может воспользоваться исключительно Администрация сайта roddom-chita.ru для уточнения каких-либо данных, связанных с рассмотрением отзыва.
2.7. Администрация Сайта оставляет за собой право не публиковать отзыв пользователя, а также удалить с Сайта любой ранее опубликованный отзыв без объяснения причин и предупреждений в любое время.
2.8. В случае, если пользователь в будущем пожелает удалить свой отзыв с сайта roddom-chita.ru, он должен отправить запрос на удаление по адресу [email protected].
3. На сайте roddom-chita.ru не публикуются отзывы:
3.1. содержащие информацию, являющуюся клеветнической, дискредитирующей или угрожающей;
3.2. содержащие информацию, оскорбляющую честь и достоинство, а также национальные и религиозные чувства людей;
3.3. содержащие имена и другие персональные данные конкретных личностей, за исключением фамилии, имени, отчества медицинского работника ГУЗ «Городской родильный дом», в отношении которого написан отзыв;
3. 4. содержащие ненормативную лексику, высказывания оскорбительного характера и т.д.;
4. содержащие ненормативную лексику, высказывания оскорбительного характера и т.д.;
3.5. представляющие собой явную коммерческую рекламу, содержащие спам, контакты организаций и ссылки на сайты;
3.6. содержащие информацию, не относящуюся к деятельности ГУЗ «Городской родильный дом»;
3.7. содержащие призывы или агитацию не пользоваться услугами ГУЗ «Городской родильный дом»;
3.8. содержащие заведомо недостоверную информацию, призванную оттолкнуть клиентов от ГУЗ «Городской родильный дом»;
3.9. содержащие информацию о сравнении ГУЗ «Городской родильный дом» с другими юридическими лицами;
3.10. содержащие ссылки на отзывы, размещенные пользователями на других сайтах;
3.11. малоинформативные и необъективные.
4. Ответственность:
4.1. За содержание и достоверность информации в отзывах, размещаемых пользователями на сайте roddom-chita.ru, а также за нарушение прав третьих лиц, пользователь, разместивший данную информацию, несет ответственность самостоятельно.
4.2. Портал roddom-chita.ru, не является соавтором и распространителем данной информации, а лишь предоставляет площадку для ее размещения. Публикация отзыва на сайте не означает, что мнение Администрации сайта совпадает с мнением посетителя, оставившего отзыв. Администрация сайта не несет ответственности за достоверность сведений, содержащихся в отзывах.
4.3. В случае, возникновения претензий к пользователям, разместившим информацию, о достоверности размещенной информации, а также в случае, если размещенная информация, нарушает чьи либо права, портал обязуется, согласно действующему законодательству Российской Федерации, раскрыть всю имеющуюся информацию о данном пользователе (контактные данные (e-mail пользователя, номер телефона и т.д.)), в срок, предусмотренный законом.
5. Прочие условия:
5.1. Администрация сайта roddom-chita.ru оставляет за собой право на внесение изменений и дополнений в настоящие Правила в любой момент времени без уведомления посетителей (пользователей) Сайта. Изменения вступают в силу с момента их публикации.
Изменения вступают в силу с момента их публикации.
Памятка по сбору анализов мочи
Техника сбора мочи на общий анализ
После туалета наружных половых органов для общего анализа собирают утреннюю мочу в одноразовый аптечный контейнер не менее 50 мл.
Контейнер с мочой необходимо доставить в лабораторию с 7-30 до 10 часов утра.
Техника сбора мочи анализа «по Нечипоренко»
После туалета наружных половых органов собирают СРЕДНЮЮ порцию утренней мочи объемом не менее 20 мл. в одноразовый аптечный контейнер первая и последняя порция мочи сливаются в унитаз.
Контейнер с мочой необходимо доставить в лабораторию с 7-30 до 10 часов утра.
Техника сбора суточной мочи
Моча собирается в течение 24 часов. Утром перед сбором мочи провести туалет наружных половых органов. Первая утренняя порция мочи выпускается в унитаз и отмечается время мочеиспускания.
По окончании сбора материала необходимо самостоятельно оценить общий объём собранной мочи. После чего моча перемешивается и часть её (не менее 100 мл) отливается в специальный контейнер. Именно этот контейнер доставляется в лабораторию (весь объём мочи доставлять не надо) с 7-30 до 10 часов утра.
При сдаче мочи в лабораторию необходимо указать с какого по какое время собиралась моча; каков получился общий объем мочи.
Допускается собирать мочу за 12 час.
Техника сбора мочи на бактериологический посев
Подготовить стерильный контейнер для сбора мочи. Вымыть руки с мылом, затем тщательно вымыть наружные половые органы.
после подмывания взять стерильный контейнер для сбора мочи, открыть крышку так, чтобы не касаться внутренней поверхности крышки и контейнера;
выделить первую струю мочи в унитаз, задержать мочеиспускание, подставить контейнер, выделить мочу в контейнер в количестве не менее 10 – 15 мл, оставшуюся порцию мочи спустить в унитаз.

Не допускается переохлаждение, перегревание и пролив мочи!
Принимается анализ строго с 7:30 до 8:45 (кроме выходных дней)
Техника сбора мочи на глюкозурический профиль
Собирается суточная моча в три чистые отдельные банки, на каждой банке подписывается время сбора мочи.
с 6-00 до 14-00.
с 14-00 до 22-00.
с 22-00 до 6-00.
Измеряется количество собранной мочи в мл.
Измеряется количество собранной мочи.Указывается количество в мл.
Отливается моча из каждой банки в отдельный пластиковый контейнер (не менее 50 мл.), на каждом контейнере подписывается время сбора мочи.
Контейнеры с мочой необходимо доставить в лабораторию с 7-30 до 10 часов утра (кроме выходных дней).
Техника сбора мочи для пробы Реберга
Проба Реберга предполагает забор образцов мочи и крови. Накануне исключить физические нагрузки, спиртные напитки, крепкий чай, острую и жирную пищу.
По окончании сбора материала надо самостоятельно оценить общий объём собранной мочи. После чего моча перемешивается и часть её (не менее 150 мл) отливается в специальный контейнер. Именно этот контейнер доставляется в лабораторию (весь объём мочи доставлять не надо) с 7-30 до 10 часов утра.
При сдаче мочи в лабораторию необходимо указать с какого по какое время собиралась моча и общий объем мочи. Указывается свой рост, вес и количество жидкости, выпитой в течении суток.
Указывается свой рост, вес и количество жидкости, выпитой в течении суток.
При доставке анализа мочи в лабораторию необходимо в этот день сдать кровь для определения уровня креатинина (натощак)
Техника сбора мочи по Зимницкому
В ходе исследования определяют суточный, дневной и ночной диурез и относительную плотность мочи в каждой из 3-х часовой порции
Сбор мочи для пробы Зимницкого производится в определенные часы в течение суток. Проба проводится при обычном питьевом режиме и питании.
Для того, чтобы правильно собрать требуемый материал необходимы:
8 чистых емкостей с крышкой объемом 200 мл каждая – их можно получить в лаборатории больницы ( на каждой подписать время сбора мочи )
Часы, желательно с будильником (сбор мочи должен происходить в определенные часы)
Блокнот для записи потребляемой в течение суток жидкости (в том числе и объем жидкости поступающей с супом, молоком и т.
 д. )
д. )
Как собирать мочу для исследования по Зимницкому?
В 6 часов утра необходимо опорожнить мочевой пузырь в унитаз. В течение всего дня каждые 3 часа необходимо опорожнять мочевой пузырь в баночки (если одной емкости не достаточно, берется дополнительная емкость)
Строго соблюдать 3-часовой разрыв между порциями мочи!
- с 6 до 9 утра — всю мочу, выделенную в течение последующих 3-х часов собрать в первую емкость;
- с 09 до 12 часов – во вторую емкость;
- с 12 до 15 часов — в третью;
- с 15 до 18 часов – в четвертую;
- 18 до 21 часов — в пятую;
- с 21 до 24 часов – в шестую;
- с 24 до 03 часов – в седьмую;
- с 03 до 06 часов утра заполнить последнюю, восьмую емкость.
Наполняемые баночки необходимо содержать в холоде в закрытом виде (в холодильнике).
Утром следующего дня необходимо отнести все баночки с содержимым в лабораторию, дополнительно отдав записи о потребленной в течение суток жидкости.

Подготовка к сдаче анализов крови, мочи, кала, спермограмма, гастропанель, УЗИ
Сбор мочи для общего анализа в контейнер с консервантом
Накануне сдачи анализа рекомендуется не употреблять овощи и фрукты, которые могут изменить цвет мочи (свекла, морковь и пр.), не принимать диуретики.
Перед сбором мочи надо произвести тщательный гигиенический туалет половых органов. Женщинам не рекомендуется сдавать анализ мочи во время менструации. Соберите примерно 50 мл утренней мочи в контейнер. Для правильного проведения исследования при первом утреннем мочеиспускании небольшое количество мочи (первые 1 — 2 сек.) выпустить в унитаз, а затем, не прерывая мочеиспускания, подставить контейнер для сбора мочи, в который собрать приблизительно 50 мл мочи.
Сразу после сбора мочи плотно закройте контейнер завинчивающейся крышкой. Насадите пробирку вниз резиновой пробкой в углубление на крышке контейнера, при этом пробирка начнёт наполняться мочой.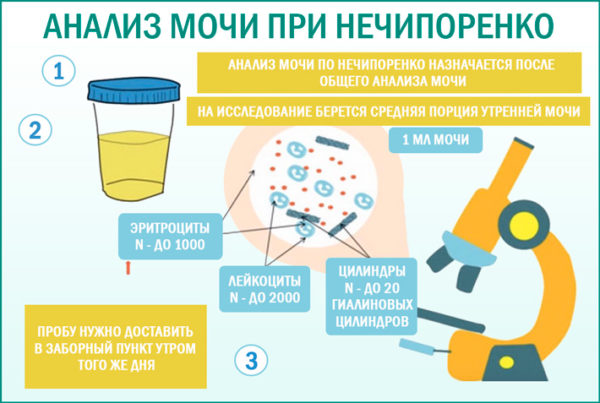 После того как моча прекратит поступать в пробирку, снимите пробирку с пробойника (рис. 1 и 2). Несколько раз переверните пробирку для лучшего смешивания мочи с консервантом (рис. 3).
После того как моча прекратит поступать в пробирку, снимите пробирку с пробойника (рис. 1 и 2). Несколько раз переверните пробирку для лучшего смешивания мочи с консервантом (рис. 3).
Доставить пробирку с мочой в медицинский офис необходимо в течение дня (по графику приёма биоматериала до 17.30). Если нет возможности сразу доставить мочу в медицинский офис, то пробирку с мочой следует хранить при температуре +2…+8°С.
Сбор суточной мочи для биохимического анализа
Собирается моча за сутки. Первая утренняя порция мочи удаляется. Все последующие порции мочи, выделенные в течение дня, ночи и утренняя порция следующего дня собираются в одну ёмкость, которая хранится в холодильнике (+4…+8°C) в течение всего времени сбора (это необходимое условие, так как при комнатной температуре существенно снижается содержание глюкозы).После завершения сбора мочи содержимое ёмкости точно измерить, обязательно перемешать и сразу же отлить в небольшую баночку (не больше 50 мл). Эту баночку принести в медицинский офис для исследования. Всю мочу приносить не надо. На направительном бланке нужно указать суточный объём мочи (диурез) в миллилитрах, например: «Диурез 1250 мл», напишите также рост и вес пациента.
Эту баночку принести в медицинский офис для исследования. Всю мочу приносить не надо. На направительном бланке нужно указать суточный объём мочи (диурез) в миллилитрах, например: «Диурез 1250 мл», напишите также рост и вес пациента.
До 10 утра (1-я или 2-я утренняя порция мочи) берут пробу мочи для определения ДПИД.
Сбор мочи для анализа «Катехоламины в моче»
Сбор мочи для анализа «Катехоламины в моче», «метаболиты катехоламинов в моче» и «метанефрины, фракции» см. инструкции по сбору мочи в соответствующих тестах — №151, №152, №950, №1166.Сбор мочи на исследования по определению психоактивных веществ
В медицинском офисе получите контейнер СКК (стерильный контейнер с крышкой, 30 мл). Моча должна быть собрана в чистый, не использованный ранее контейнер. Примеси гипохлорита, моющих средств и других веществ могут искажать результат.Внимание! Немедленно после сбора, моча должна быть помещена в контейнер с плотной крышкой (СКК), предотвращающей испарение и окисление. Контейнер для сбора мочи следует заполнить полностью для предотвращения испарения под крышкой.
Контейнер для сбора мочи следует заполнить полностью для предотвращения испарения под крышкой.
Доставить контейнер в медицинский офис необходимо в течение дня. Если нет возможности сразу доставить мочу, то контейнер с мочой следует хранить в холодильнике при +2…+8°C (не более 36 часов).
Сбор мочи для выполнения посева мочи (с определением чувствительности к антибиотикам)
Для сбора мочи обязательно проводится гигиеническая процедура. Открутить крышку и извлечь аппликатор с тампоном. Опустить губчатый тампон в образец мочи на 5 секунд, пока губка полностью не пропитается мочой или непосредственно помочиться на тампон. Вернуть аппликатор с тампоном в пробирку и плотно её закрыть.Произвести маркировку пробы на этикетке, находящейся на пробирке. Материал хранить при комнатной температуре. Внимание! Губку, находящуюся в пробирке не отжимать. Непосредственно в пробирку не мочиться.
Помните, что составить оптимальную программу лабораторного обследования и оценить результаты анализов может только лечащий врач, имеющий возможность наблюдать состояние пациента и пояснить необходимость назначения тех или иных анализов.
Анализы мочи во время беременности — что смотрят
- Зачем сдавать анализ мочи при беременности
- Как правильно сдавать мочу на анализ
- Что показывает анализ мочи и как проводится оценка
- Специальные анализы мочи
Во время беременности женщина сдает множество различных анализов. Самым частым, и в то же время самым простым исследованием является анализ мочи. Он сдается регулярно, перед каждым визитом к врачу женской консультации, то есть минимум 12 раз за беременность.
Зачем сдавать анализ мочи при беременности
Моча образуется в почках при фильтрации крови, с ней из организма выводятся продукты распада, образующиеся при обмене веществ, соли, витамины, гормоны. По данному анализу можно судить о работе почек и других органов. Основным компонентом мочи является вода (92-99 %). Ежедневно с мочой из организма удаляется примерно 50 – 70 сухих веществ, большую часть которых составляет мочевина и хлористый натрий. Состав мочи значительно изменяется даже у здоровых людей в зависимости от питания, режима питья и приема медикаментов. Во время беременности регулярное исследование общего анализа мочи позволяет вовремя заподозрить начальные патологические процессы в организме будущей мамы, к примеру, развитие инфекции мочевыводящих путей или токсикоза второй половины беременности. Для правильной оценки результатов анализа моча должна быть правильно собрана.
Состав мочи значительно изменяется даже у здоровых людей в зависимости от питания, режима питья и приема медикаментов. Во время беременности регулярное исследование общего анализа мочи позволяет вовремя заподозрить начальные патологические процессы в организме будущей мамы, к примеру, развитие инфекции мочевыводящих путей или токсикоза второй половины беременности. Для правильной оценки результатов анализа моча должна быть правильно собрана.
Как правильно сдавать мочу на анализ
Накануне сдачи анализа рекомендуется воздержаться от интенсивной физической нагрузки, не употреблять много мясных продуктов, соленых, кислых и острых блюд, а также красящих продуктов (свеклы, моркови и др.). Это может привести в искажению результата – появлению в моче белка и солей. Для общего анализа мочи предпочтительнее собрать утреннюю порцию мочи.
Предварительно проводится тщательный туалет наружных половых органов теплой водой с мылом. Влагалище лучше закрыть ватным тампоном, чтобы исключить попадание выделений в пробу мочи. Моча собирается в чистую сухую посуду. Для анализа используется средняя порция мочи, то есть первые несколько секунд нужно мочиться в унитаз, затем в баночку, и остатки снова в унитаз.
Моча собирается в чистую сухую посуду. Для анализа используется средняя порция мочи, то есть первые несколько секунд нужно мочиться в унитаз, затем в баночку, и остатки снова в унитаз.
Доставить мочу в лабораторию необходимо в течение двух часов с момента забора и желательно постараться не подвергать ее сильной тряске при транспортировке. Допускается хранение мочи в холодильнике при температуре +2-+4 градуса, но не более 1,5 часов. Желательно, чтобы количество собранного для исследования материала было не менее 70 мл.
Что показывает анализ мочи и как проводится оценка
При исследовании общего анализа мочи проводится оценка многих параметров.
Цвет
В норме моча имеет желтый цвет различных оттенков. Оттенок зависит от степени насыщения мочи особым пигментом – урохромом. Изменение цвета мочи может быть при приеме некоторых лекарственных препаратов (например, витамины могут давать ярко-желтое окрашивание, аспирин – розовое). Однако значительно чаще изменение цвета мочи говорит о наличии каких-либо патологических процессов в организме. При появлении в моче крови, что встречается при заболеваниях почек и мочевого пузыря, моча приобретает ярко красный цвет (при почечной колике, цистите) или так называемый «цвет мясных помоев» (при остром воспалительном поражении почек). При усиленном разрушении красных кровяных клеток (эритроцитов) моча приобретает красно-бурый оттенок. Желто-бурого (или цвета пива) моча бывает при заболеваниях печени.
При появлении в моче крови, что встречается при заболеваниях почек и мочевого пузыря, моча приобретает ярко красный цвет (при почечной колике, цистите) или так называемый «цвет мясных помоев» (при остром воспалительном поражении почек). При усиленном разрушении красных кровяных клеток (эритроцитов) моча приобретает красно-бурый оттенок. Желто-бурого (или цвета пива) моча бывает при заболеваниях печени.
Прозрачность
В норме прозрачность должна быть полной. Помутнение мочи может быть результатом наличия в моче эритроцитов, лейкоцитов, эпителия, бактерий, жировых капель, выпадения в осадок солей.
Относительная плотность (удельный вес)
Это показатель, характеризующий количество микроэлементов, солей, различных соединений. В норме удельный вес составляет 1003 — 1035 г/л. Этот показатель может уменьшаться при наличии глюкозы или белка в моче, при токсикозе первой половины беременности, обезвоживании. Увеличение удельного веса встречается при хронической почечной недостаточности, несахарном диабете, обильном питье.
Белок
Содержание белка в моче – один из самых важных показателей работы почек. В норме его быть не должно. Небольшое количество белка в моче (физиологическая протеинурия) может быть и у здоровых людей, при этом концентрация белка не превышает 0,033 г/л, в современных лабораториях с более чувствительным оборудованием – 0,14 г/л. Появление белка в моче отмечается при заболеваниях почек, воспалительных заболеваниях мочевого пузыря и мочевыводящих путей. Наличие белка в моче в сочетании с повышением артериального давления и отеками является признаком серьезного осложнения беременности – позднего гестоза, которое может привести к появлению судорог и даже гибели беременной женщины и плода.
Глюкоза
В норме глюкоза в общем анализе мочи отсутствует. Однако во второй половине беременности в норме может выявляться наличие глюкозы в моче (глюкозурия). Это связано с увеличением фильтрации глюкозы в почках. Поскольку появление глюкозы в моче может быть признаком серьезного заболевания – сахарного диабета, острого воспаления поджелудочной железы, всем пациенткам с глюкозурией необходимо дополнительное обследование – контроль глюкозы крови, иногда даже проведение глюкозотолерантного теста с сахарной нагрузкой – определение глюкозы крови натощак и через 2 часа после приема 75 грамм глюкозы.
Билирубин
Это пигмент крови, который образуется в результате обменных процессов в организме и выделяется с желчью в желудочно-кишечный тракт. При повышении в крови концентрации билирубина, он начинает выделяться почками и обнаруживаться в моче. Это происходит в основном при поражении печени или механическом затруднении оттока желчи.
Уробилиноген
Это продукт превращения билирубина. В норме он выделяется с желчью и в мочу практически не попадает. Появление уробилиногена в моче встречается при заболеваниях печени, отравлениях, усиленном распаде красных кровяных клеток – эритроцитов.
Кетоновые тела
Это продукты, образующиеся в процессе распада жирных кислот в организме. В норме в анализе мочи кетоновые тела отсутствуют. Определение их является очень важным в диагностике адекватности терапии сахарного диабета. Появление кетонов может встречаться в первом триместре беременности при раннем токсикозе и свидетельствовать об обезвоживании организма.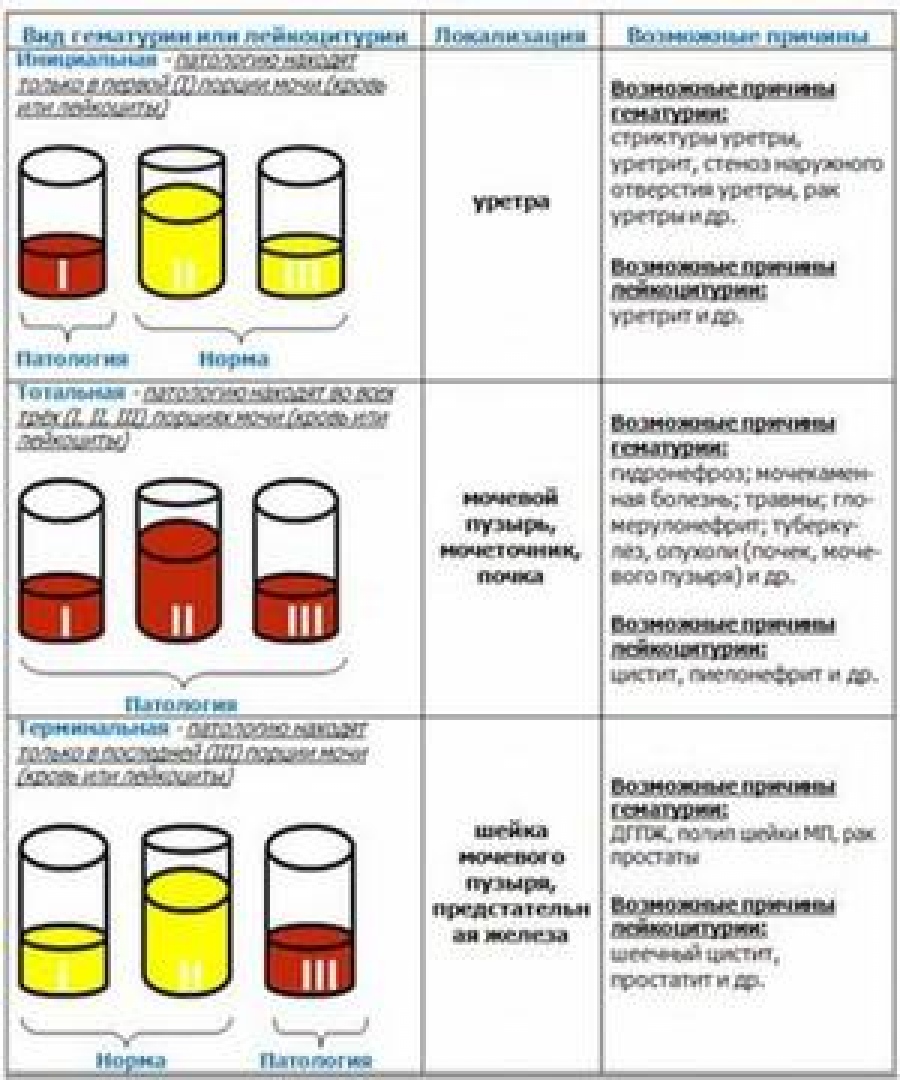
Нитриты
Это соли азотистой кислоты, в норме в моче они не встречаются. Их появление говорит о наличии инфекции мочевыводящей системы.
Лейкоциты
Это белые клетки крови. В норме в общем анализе мочи лейкоциты встречаются до 5 в поле зрения. Если количество лейкоцитов повышено, это говорит о наличии воспалительного процесса в почках, мочевом пузыре или мочеиспускательном канале, при этом, чем выше количество лейкоцитов, тем более выражено воспаление. Небольшое повышение количества лейкоцитов может наблюдаться в случае попадания в мочу выделений из влагалища при плохом туалете наружных половых органов.
Эритроциты
Красные клетки крови. В норме в общем анализе мочи должно быть не более 2 эритроцитов в поле зрения. Увеличение их количества встречается при наличии камней в почках или мочевыводящих путях, воспалениях почек, травмах.
Цилиндры
Элементы осадка мочи цилиндрической формы, состоящие из белка или клеток, могут также содержать различные включения. В норме отсутствуют. Встречаются в основном при заболеваниях почек.
В норме отсутствуют. Встречаются в основном при заболеваниях почек.
Соли
Это неорганические вещества, которые при стоянии мочи могут выпадать в осадок. В норме соли в моче отсутствуют. Появление в моче уратов встречается при заболеваниях почек, а также в первом триместре беременности при рвоте беременных.
Аморфные фосфаты
Также встречаются при рвоте беременных, при воспалении мочевого пузыря, а могут встречаться в норме при преобладании в рационе растительной и молочной пищи.
Оксалаты
Встречаются при воспалении почек, сахарном диабете, а также при преобладании в рационе продуктов, богатых щавелевой кислотой (шпинат, щавель, томаты, спаржа).
Бактерии
Выделение бактерий с мочой имеет существенное диагностическое значение при беременности. Появление бактерий в моче свидетельствует о наличии воспалительного процесса в почках, мочевом пузыре или уретре и требует обязательного лечения, даже если будущую маму ничего не беспокоит. Бактерии могут также попадать в мочу из влагалища при плохом туалете наружных половых органов. Для определения количества бактерий, их вида и чувствительности к антибактериальной терапии обязательно проводится дополнительно посев мочи на флору. Для получения правильного результата этого анализа необходимо после тщательного туалета наружных половых органов закрыть влагалище ватным тампоном, собрать среднюю порцию мочи в стерильный контейнер, плотно закрутить крышку и доставить в лабораторию в течение полутора-двух часов. Посев мочи готовится в среднем от 7 до 10 дней и позволяет врачу решить нужно ли проводить антибактериальное лечение, и какими препаратами.
Бактерии могут также попадать в мочу из влагалища при плохом туалете наружных половых органов. Для определения количества бактерий, их вида и чувствительности к антибактериальной терапии обязательно проводится дополнительно посев мочи на флору. Для получения правильного результата этого анализа необходимо после тщательного туалета наружных половых органов закрыть влагалище ватным тампоном, собрать среднюю порцию мочи в стерильный контейнер, плотно закрутить крышку и доставить в лабораторию в течение полутора-двух часов. Посев мочи готовится в среднем от 7 до 10 дней и позволяет врачу решить нужно ли проводить антибактериальное лечение, и какими препаратами.
Специальные анализы мочи
Посев мочи
Проводится обязательно в том случае, если в общем анализе мочи были выявлены бактерии.
Цель исследования. Выполняется для определения количества бактерий, их вида и чувствительности к антибактериальным препаратам.
Записаться на прием
Правила сбора мочи для анализа. Для получения правильного результата этого анализа мочу необходимо собирать после тщательного туалета наружных половых органов, закрыв влагалище ватным тампоном. Собрать необходимо среднюю порцию мочи в стерильный контейнер, плотно закрутить крышку и доставить в лабораторию в течение полутора-двух часов.
Для получения правильного результата этого анализа мочу необходимо собирать после тщательного туалета наружных половых органов, закрыв влагалище ватным тампоном. Собрать необходимо среднюю порцию мочи в стерильный контейнер, плотно закрутить крышку и доставить в лабораторию в течение полутора-двух часов.
Посев мочи готовится в среднем от 7 до 10 дней и позволяет врачу решить нужно ли проводить антибактериальное лечение и какими препаратами. При наличии клинической картины воспаления до получения результатов посева проводится антибактериальное лечение антибиотиком широкого спектра действия (действует на большой круг бактерий), а при бессимптомном течении заболевания или неярко выраженном воспалении лечение не проводят до получения результатов анализа.
Анализ мочи по Нечипоренко
Это специальный анализ мочи, который показывает содержание эритроцитов, лейкоцитов и цилиндров в 1 мл мочи.
Цель исследования. Этот анализ назначается при подозрении на наличие воспалительного процесса в органах мочевыделительной системы у беременной женщины, в том случае если есть изменения в общем анализе мочи. Он дает более точные результаты, чем общий анализ мочи, а также позволяет контролировать в динамике проводимое лечение.
Он дает более точные результаты, чем общий анализ мочи, а также позволяет контролировать в динамике проводимое лечение.
Правила сбора мочи. Моча для анализа по Нечипоренко собирается так же, как для общего анализа мочи.
Исследуемые параметры
- Количество лейкоцитов – в норме их должно быть менее 2 тысяч в 1 мл. Повышение количества лейкоцитов говорит о наличии пиелонефрита (воспалительного заболевания лоханок и чашек почек).
- Количество эритроцитов – в норме их менее 1 тысячи в 1 мл. Повышение количества эритроцитов свидетельствует о развитии гломерулонефрита (воспаление почечных клубочков).
- Количество цилиндров – в норме их менее 20 в 1 мл. Обнаружение повышенного содержания цилиндров говорит об артериальной гипертонии, заболеваниях сердечно-сосудистой системы, может встречаться при раннем токсикозе беременных.
Записаться на прием
Анализ мочи по Зимницкому
Цель исследования. Этот анализ назначается для уточнения способности почек концентрировать и разбавлять мочу, выявления скрытых отеков. Исследование может понадобиться при подозрении на развитие гестоза, почечной недостаточности, при инфекциях мочевыделительной системы, а также при сахарном диабете.
Этот анализ назначается для уточнения способности почек концентрировать и разбавлять мочу, выявления скрытых отеков. Исследование может понадобиться при подозрении на развитие гестоза, почечной недостаточности, при инфекциях мочевыделительной системы, а также при сахарном диабете.
Правила сбора мочи. Для анализа мочи по Зимницкому моча собирается в течение суток (24 часов) в 8 контейнеров (банок), при этом обязательно учитывается количество выпитой жидкости (беременная записывает, сколько выпивает жидкости в течение суток, с учетом супов, фруктов и овощей). В 6 утра женщина мочится в унитаз, затем вся последующая моча собирается в банки.
Всего 8 порций:
- 1 порция — с 6-00 до 9-00 часов,
- 2 порция — с 9-00 до 12-00 часов,
- 3 порция — с 12-00 до 15-00 часов,
- 4 порция — с 15-00 до 18-00 часов,
- 5 порция — с 18-00 до 21-00 часа,
- 6 порция — с 21-00 до 24-00 часов,
- 7 порция — с 24-00 до 3-00 часов,
- 8 порция — с 3-00 до 6-00 часов.

Банки подписываются и доставляются в лабораторию.
Исследуемые параметры. Оценивается количество и удельный вес мочи в каждой порции. Для нормальной функции почек характерно:
- объем суточной мочи около 1,5 литров;
- преобладание дневного мочеотделения над ночным;
- выделение с мочой примерно 70—80% выпитой за сутки жидкости;
- удельный вес мочи хотя бы в одной из порций не ниже 1,020—1,022;
- значительные колебания в течение суток количества мочи в отдельных порциях (от 50 до 400 мл) и удельного веса мочи (от 1,003 до 1,028).
Отклонения от данных нормативов свидетельствуют о нарушении в работе почек.
Записаться на прием
Проба Реберга
Цель исследования. Этот анализ назначается для определения способности почек фильтровать мочу. Его обязательно проводят всем беременным с гестозом, при инфекциях мочевыводящих путей, при заболеваниях почек, при сахарном диабете.
Правила сбора мочи. Перед проведением пробы исключаются интенсивные физические нагрузки, крепкий чай и кофе. Моча собирается в течение суток в одну емкость, которая хранится в холодильнике в течение всего времени сбора. После завершения сбора мочи содержимое емкости измерить, обязательно перемешать и сразу же отлить 70—100 мл в специальный контейнер или в банку и доставить в лабораторию, сообщив при этом общий объем собранной за сутки мочи.
В момент доставки мочи в лабораторию сдается кровь на креатинин из вены.
Записаться на прием
Исследуемые параметры. Метод основан на оценке клубочковой фильтрации по скорости очищения плазмы крови от креатинина – особого продукта расщепления белков. Этот показатель можно определить, если знать концентрацию креатинина в крови, в моче и суточный объем мочи. Рассчитывается данный показатель по специальной формуле и называется клиренсом креатинина. В норме значение этого показателя колеблется в пределах от 75 до134 мл/мин/1,7 м2.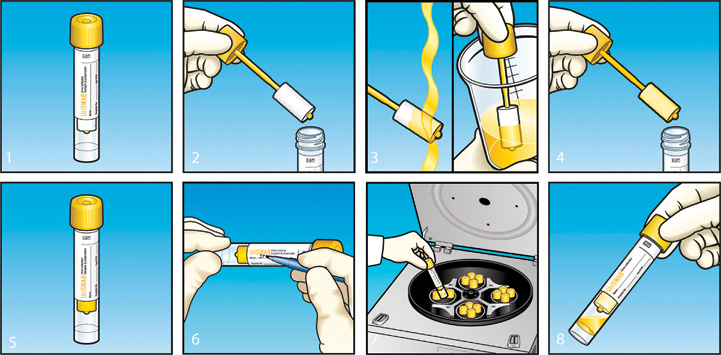 Снижение уровня почечной фильтрации свидетельствует о поражении почек и встречается при тяжелых осложнениях беременности – гестозе, заболеваниях почек (пиелонефрите, гломерулонефрите), сахарном диабете, артериальной гипертонии, мочекаменной болезни.
Снижение уровня почечной фильтрации свидетельствует о поражении почек и встречается при тяжелых осложнениях беременности – гестозе, заболеваниях почек (пиелонефрите, гломерулонефрите), сахарном диабете, артериальной гипертонии, мочекаменной болезни.
Записаться на прием
Моча на 17-КС
Этот анализ ранее широко назначался беременным женщинам для определения гормонов, вырабатываемых корой эндокринных желез — надпочечников. Для анализа моча собиралась в течение суток, перемешивалась, отливалась небольшая ее часть, которая доставлялась в лабораторию с указанием общего количества собранной мочи. Повышение концентрации 17- кетостероидов в моче свидетельствовало об избыточной продукции гормонов в организме беременной женщины, на основании чего врач назначал гормональные препараты. Однако в настоящее время определение данных веществ в моче считается неинформативным и не используется во время беременности.
Анализы мочи являются очень простыми в выполнении и очень информативными для врача, они позволяют своевременно выявить малейшие изменения в организме будущей мамы и своевременно начать лечение, что помогает предотвратить серьезные осложнения со стороны беременной женщины и будущего малыша.
Записаться на прием
| Общий и клинический анализ крови. Кровь на сахар | Берется венозная кровь натощак. Кровь на исследование берут утром с 8 до 10 часов, натощак или через час после легкого завтрака(печенье, сухари и сладкий чай) до физической и умственной нагрузки, лечебных, физиотерапевтических, диагностических процедур. Для исследования используют капиллярную и венозную кровь. До сдачи анализа воздержаться от курения и приема лекарственных препаратов. |
| Кровь на печеночные и ревмопробы | Берется венозная кровь натощак. Кровь на исследование берут утром с 8 до 10 часов, натощак или через час после легкого завтрака(печенье, сухари и сладкий чай). Для исследования используют капиллярную и венозную кровь до физической и умственной нагрузки, лечебных, физиотерапевтических, диагностических процедур. До сдачи анализа воздержаться от курения и приема лекарственных препаратов.  |
| Биохимические исследование крови на холестерин и липидный профиль | Берется венозная кровь строго натощак (голодание минимум 12 ч. перед взятием пробы крови) на фоне физического и психического покоя. |
| Общий анализ мочи | Накануне исследования необходимо воздержаться от приема мочегонных средств, сульфаниламидов, от употребления больших количеств моркови и свеклы. Нельзя менять питьевой режим за сутки до исследования. Для исследования нужно собрать первую утреннюю порцию мочи в стерильный одноразовый контейнер. Перед сбором мочи необходимо провести тщательный туалет наружных половых органов, чтобы в мочу не попали выделения из них. Мочу следует доставить в лабораторию не позже чем через 1-1.5 час после того, как она была собрана. |
| Анализ мочи по Нечипоренко | Для исследования нужно собрать порцию мочи в середине мочеиспускания в стерильный одноразовый контейнер. Перед сбором мочи необходимо провести тщательный туалет наружных половых органов, чтобы в мочу не попали выделения из них. Мочу следует доставить в лабораторию не позже чем через 1-1.5 час после того, как она была собрана. Перед сбором мочи необходимо провести тщательный туалет наружных половых органов, чтобы в мочу не попали выделения из них. Мочу следует доставить в лабораторию не позже чем через 1-1.5 час после того, как она была собрана. |
| Анализ мочи по Зимницкому | Перед исследованием следует отменить мочегонные препараты. Исследование проводится в условиях обычного, стандартного, пищевого и питьевого режима. Для исследования Вам необходимо собрать мочу на протяжении суток (24ч.), в течение каждых 3 часа, в том числе в ночное время. Сбор мочи для исследования проводится следующим образом: — сбор мочи можно начинать в любое время, но удобнее с утра. — в 6 часов утра Вам нужно опорожнить мочевой пузырь (эту мочу не собирают). — далее последующие 8 порций мочи через каждые 3 часа собирают в приготовленную посуду: порция N 1 — 9 ч., порция N 2 — 12 ч., порция N 3 — 15 ч., N 4 — 18 ч., N 5 — 21 ч., N 6 — 24 ч., N 7 — 3 ч., N 8 — 6 ч.  (утро следующего дня). Стерильный одноразовый контейнер, на котором указывается время (6-9ч., 9-12ч., 12-15ч., 15-18ч., 18-21ч., 21-24ч., 24-3ч., 3-6ч.). (утро следующего дня). Стерильный одноразовый контейнер, на котором указывается время (6-9ч., 9-12ч., 12-15ч., 15-18ч., 18-21ч., 21-24ч., 24-3ч., 3-6ч.).Все 8 порций поставляются в лабораторию. |
| Исследование кала на копрограмму | Для получения достоверных результатов необходимо отменить медикаменты, изменяющие внешний вид фекалий и усиливающие перистальтику. Собирают кал в стерильный одноразовый контейнер. В нем не должно быть примесей мочи и других веществ. В лабораторию нельзя доставлять кал после клизмы, введения свечей, приема внутрь красящих веществ, касторового и вазелинового масла, белладонны, пилокарпина, железа, висмута, бария. |
| Исследование кала на яйца гельминтов | Фекалии после дефекации отбирают из разных участков в стерильный одноразовый контейнер. Кал должен быть доставлен в лабораторию и исследован в день дефекации, и позднее 1 часа после дефекации. |
| Исследование кала на скрытую кровь | Из диеты пациента на период подготовки исключаются мясные и рыбные блюда , яблоки, помидоры, зеленые овощи, а так же лекарства, изменяющие цвет кала. Диету соблюдать не менее 3 дней накануне исследования. Собирают кал в стерильный одноразовый контейнер для исследования утром. Диету соблюдать не менее 3 дней накануне исследования. Собирают кал в стерильный одноразовый контейнер для исследования утром. |
| Исследование кала на энтеробиоз (острицы) | Утром сразу после ночного сна ватной ушной палочкой смоченной водой и хорошо отжатой обтереть периональные складки по всей окружности анального отверстия. Ватную ушную палочку вложить в сухую стеклянную или пластмассовую емкость с крышкой. |
| Исследование на грибы | Первично — очаг 3 суток не мыть, не обрабатывать лекарственными средствами. Повторно — очаг в течение 1 суток не мыть, не обрабатывать лекарственными средствами. Ногти — не стричь, не чистить, не применять противогрибковые препараты. |
| Исследование на демодекс | С кожи лица – 1-2 суток не умываться, не пользоваться кремом, пудрой. С век – 3 суток не закапывать в глаза лекарственные средства. С ушных ходов – 1-2 суток уши не мыть, не обрабатывать лекарственными препаратами.  |
| Исследование на чесоточного клеща. | 3 суток кожу не обрабатывать лекарственными средствами. |
| Исследование крови на сифилис методом РИФ | Берется венозная кровь натощак или не ранее 6 ч. после приема пищи; нельзя брать кровь после приема большого количества алкоголя, у лихорадящих больных, у беременных последние 10 дней беременности, в первые 10 дней после родов, у новорожденных в первые 10 дней жизни. |
| Модификации реакции микропрепитации кардиолипиновым антигеном. | Используется сыворотка или плазма крови. |
| РПГА | Используется только сыворотка крови (плазма крови — не используется). |
| Исследование на сифилис методом ИФА | В качестве биологического материала используется сыворотка или плазма крови, спинномозговая жидкость. Кровь для исследования берут натощак, через 12 ч.  после последнего приема пищи, лучше утром. после последнего приема пищи, лучше утром.На кануне исключить употребление алкоголя, наркотические и антибактериальные препараты, жирную пищу. Не рекомендуется брать биологический материал во время лихорадочного состояния или сразу после перенесенного инфекционного заболевания, у женщин во время менструации, у беременных в последние 2 недели перед родами и впервые 10 дней после родов, у новорожденных впервые 10 дней жизни. Пробирки с ликвором доставить в лабораторию сразу после получения. Образцы ликвора с примесью крови не пригодны к исследованию методом ИФА. Плазма крови исследуется, вдень взятия крови, хранение ее для исследования в последующие дни — не допускается. |
| Бактериологический посев на гонококк, влагалищную трихомонаду. | За 8-10 дней исключить антибактериальные препараты; За 3-4 дня исключить местные процедуры (инстилляции, ванночки, свечи; тампоны с лекарственными и дезинфицирующими средствами).  При заборе биологического материала из уретры не ранее чем через 3-4 часа после последнего мочеиспускания. После иммунологической провокации исследование проводится через 48-72 ч. При наличии обильных гнойных выделений – через 15-20 минут после мочеиспускания. Получение клинического материала из цервикального канала производят перед менструацией или через 1-2 дня после ее окончания. |
| Исследование на микоплазменные инфекции (уреаплазма, микоплазма хоминис и гениталиум) | За 10-14 дней исключить антибиотики тетрациклинового ряда и макролиды. Исследование целесообразно проводить до проведения комбинированной провокации и в середину менструального цикла (у женщин). При исследовании материала из уретры перед анализом не мочиться 1,5-2 ч. Материал не получают во время менструации. За 10 дней прекратить лечебные процедуры. |
🧬 Как понять результаты анализа мочи?
Рассказываем, что можно выяснить о своем здоровье, получив на руки бланк с результатами исследования.
Расшифровывать общий анализ мочи лучше вместе с врачом. Дело в том, что показатели этого анализа при разных заболеваниях могут быть довольно похожи. Чтобы поставить точный диагноз, нужно учитывать жалобы пациента и обращать внимание на внешние признаки конкретной болезни. Без доктора эта задача невыполнима.
«Оценивать разные показатели мочи нужно в комплексе. Редко бывает, чтобы изменен был только один показатель, обычно меняется сразу несколько, — уролог 1-го Даниловского многопрофильного медицинского центра Риназ Камалетдинов. — А чтобы разобраться, что конкретно происходит с пациентом, необходимо учесть жалобы пациента, его симптомы и применить дополнительные методы диагностики. Ведь мы лечим не анализ, а пациента».
Кроме того, бывают ситуации, когда результаты анализов отклоняются от нормы не из за болезни, а из за физических нагрузок, изменений в меню или приема некоторых лекарств. Например, после нескольких часов в тренажерном зале может увеличиться количество лейкоцитов в крови, съеденная накануне свекла способна окрасить мочу в розовый, а противовоспалительный препарат индометацин — в сине-зеленый цвет. Поэтому, получив «нестандартный» анализ мочи, нужно обсудить его результаты с лечащим врачом: чтобы убедиться, что проблема существует, врач назначит повторный анализ мочи, или направит на какой-нибудь другой тест.
Например, после нескольких часов в тренажерном зале может увеличиться количество лейкоцитов в крови, съеденная накануне свекла способна окрасить мочу в розовый, а противовоспалительный препарат индометацин — в сине-зеленый цвет. Поэтому, получив «нестандартный» анализ мочи, нужно обсудить его результаты с лечащим врачом: чтобы убедиться, что проблема существует, врач назначит повторный анализ мочи, или направит на какой-нибудь другой тест.
Тем не менее, кое-что можно понять и самостоятельно. Главное, не делать из этого далеко идущих выводов и не бежать в аптеку, не побеседовав перед этим со специалистом. В бланках из разных лабораторий результаты анализа мочи могут быть представлены немного по разному, однако практически везде они будут сгруппированы по внешнему виду мочи, ее химическим свойствам и результатам исследования под микроскопом.
Внешний вид
Цвет. В норме цвет мочи — желтый: от соломенно-желтого до темно-янтарного. Оттенок зависит от концентрации урохрома — красящего пигмента в составе мочи. В концентрированной моче, которая копилась в мочевом пузыре всю ночь, урохрома больше, так что моча будет скорее янтарной. А если человек недавно выпил воды, то цвет будет скорее соломенным.
Оттенок зависит от концентрации урохрома — красящего пигмента в составе мочи. В концентрированной моче, которая копилась в мочевом пузыре всю ночь, урохрома больше, так что моча будет скорее янтарной. А если человек недавно выпил воды, то цвет будет скорее соломенным.
При этом моча может быть окрашена чуть ли не во все цвета радуги. Причем необычный оттенок может как быть вариантом нормы, так и говорить о болезни. Причем инфекции мочевыводящих путей могут давать разные оттенки мочи — цвет зависит от конкретного вида болезнетворных микроорганизмов.
«Порой у пациента моча окрашивается в красный цвет, — рассказывает кандидат медицинских наук, диетолог и нефролог GMS Cliniс Светлана Артемова. Без анализа невозможно понять, по какой причине это происходит. Это может быть связано, например, с употреблением в пищу свеклы, с лечением сульфаниламидами, или с рабдомиолизом — состоянием, при котором происходит разрушение мышечной ткани».

Причины, по которым моча может изменить цвет
| Цвет | Естественные причины | Заболевания |
|---|---|---|
| Красный | Питание: мочу окрашивает свекла, ежевика, ревень Лекарства: например, хлорпромазин или пропофол |
Инфекция мочевыводящих путей Рабдомиолиз (состояние, при котором разрушается мышечная ткань) Травма мочевыводящих путей (например. связанная с выходом камней из почек) Порфирия (наследственное нарушение пигментного обмена) |
| Оранжевый | Питание: мочу окрашивает морковь, добавки с витамином С Лекарства: например, рифампицин или феназопиридин |
— |
| Зеленый | Питание: мочу окрашивает спаржа и добавки с витаминами группы В Лекарства: например, пропофол или амитриптилин |
Инфекция мочевыводящих путей |
| Синий | Лекарства: например, индометацин или амитриптилин | Синдром синих подгузников у младенцев (болезнь, связанная с нарушением всасывания аминокислоты триптофана) |
| Фиолетовый | — | Синдром пурпурного мочевого мешка (инфекция мочевыводящих путей и пациентов с мочевым катетером) |
| Черный | Питание: мочу окрашивают некоторые виды бобов Лекарства: например, леводопа или метронидазол |
Синдром Жильбера (наследственная болезнь печени) Болезни желчевыводящих путей |
| Белый | Лекарства: например, пропофол | Хилурия (болезнь, при которой расширяются лимфатические сосуды почек, и в моче появляется лимфа — жидкая часть крови) Воспалительные заболевания мочевыводящих путей, при которых в моче появляется гной (то есть большое количество лейкоцитов) Мочекаменная болезнь, при которой в моче появляются кристаллы фосфата |
Прозрачность. В норме моча должна быть прозрачной. Причину помутнения определяют в ходе химического и микроскопического анализов. Как правило, это не норма: дело может быть, например, в бактериях, солях, слизи или в большом количестве лейкоцитов.
В норме моча должна быть прозрачной. Причину помутнения определяют в ходе химического и микроскопического анализов. Как правило, это не норма: дело может быть, например, в бактериях, солях, слизи или в большом количестве лейкоцитов.
Удельный вес. Этот показатель отражает концентрацию веществ, растворенных в моче. У здоровых людей в течение дня он колеблется 1,008−1,025 г/л. Если удельный вес снижается, это может говорить и о том, что человек просто выпил много воды, и о проблемах с концентрирующей способностью почек — такое может случиться, например, при диабете I типа или тяжелом воспалении почек. Если в моче появляется глюкоза, ее удельный вес тоже снижается. А если в моче появляется белок (такое случается при воспалении в мочевыделительной системе) или кетокислоты (такое бывает при диабете I типа), удельный вес, наоборот, увеличивается. Чтобы разобраться, нужно учесть результаты химического анализа мочи.
«Низкий удельный вес мочи говорит о том, что у пациента страдает концентрационная функция почек.
Возможно, речь идет о хронической почечной недостаточности, — говорит Камалетдинов. — Но в то же время этот показатель нередко снижается у пациентов, достигших солидного возраста».
рН. В норме моча у большинства людей слабо кислая: рН в пределах 5,5–7,0. На рН может повлиять диета. Если человек ест много кислых ягод и белковых продуктов, рН мочи снижается, то есть она станет кислой. А если предпочитает цитрусовые и низкоуглеводную диету, то рН, наоборот, увеличится, и моча станет щелочной.
рН сам по себе — не очень информативный показатель. Как правило, на него обращают внимание при подозрении на камни в почках: если моча кислая, есть шанс, что дело, например, в мочевой кислоте, а если щелочная — в оксалате или фосфате кальция. Это важно для постановки диагноза:от камней разного происхождения человека тоже нужно избавлять по разному.
Химические свойства
Белок. В норме его в моче быть не должно, или там очень мало — меньше 0,002 г/л. Иногда у здоровых людей он все-таки появляется — например, если они поели мяса, или испытали накануне серьезную физическую нагрузку или эмоциональный стресс — но если человек перестает есть мясо, отдыхает и успокаивается, выделение белка прекращается. Если он продолжает выделяться вместе с мочой (это устанавливают, повторяя анализ снова и снова), дело может быть в воспалении почек или мочевыводящих путей.
Иногда у здоровых людей он все-таки появляется — например, если они поели мяса, или испытали накануне серьезную физическую нагрузку или эмоциональный стресс — но если человек перестает есть мясо, отдыхает и успокаивается, выделение белка прекращается. Если он продолжает выделяться вместе с мочой (это устанавливают, повторяя анализ снова и снова), дело может быть в воспалении почек или мочевыводящих путей.
Глюкоза. У здоровых небеременных людей глюкозы в моче быть не должно. Как мы уже писали, «сахар» попадает в мочу при нарушениях обмена глюкозы — например, при диабете II типа.
Кетоновые тела. Эти вещества накапливаются в организме, если телу не хватает углеводов, и для получения энергии оно вынуждено разрушать запасы жира. Поскольку питаться ими для нас не нормально, кетоновых тел в моче здоровых небеременных людей быть не должно. Как правило, кетоновые тела появляются в моче у голодающих людей или из за тяжелых физических нагрузок, но чаще всего — на фоне неконтролируемого диабета 1 типа.
Билирубин. У здоровых небеременных людей билирубина в моче быть не должно. Как мы уже писали, билирубин попадает в мочу, если печень не справляется с его утилизацией. Такое бывает при гепатитах и при нарушении оттока желчи — это может случиться, если желчевыводящие пути, например, перекроет желчный камень.
Уробилиноген. Это бесцветный продукт «обезвреживания» вредного билирубина печенью и кишечными бактериями. До 10 мг/л уробилиногена выводится вместе с мочой. Если уровень этого вещества высокий, велика вероятность, что у человека проблемы с печенью — от вирусного гепатита до печеночной недостаточности. Но не исключено, что дело в ускоренном распаде гемоглобина — такое бывает, например, при гемолитической анемии и некоторых других заболеваниях.
Нитриты. Вместе с мочой организм избавляется от соединений азота — нитратов, так что они всегда в ней есть у здоровых людей. Но если в мочевыводящих путях поселяются болезнетворные бактерии — например, кишечные палочки, энтеробактерии или клебсиеллы — в моче появляются нитриты. Дело в том, что эти бактерии питаются нитратами и превращают их в нитриты, так что присутствие этих веществ в моче всегда недобрый знак. При этом отсутствие нитритов не означает отсутствие инфекции. Некоторые стафилококки и стрептококки к нитратам равнодушны, так что их приходится выявлять, просматривая мочу под микроскопом.
Дело в том, что эти бактерии питаются нитратами и превращают их в нитриты, так что присутствие этих веществ в моче всегда недобрый знак. При этом отсутствие нитритов не означает отсутствие инфекции. Некоторые стафилококки и стрептококки к нитратам равнодушны, так что их приходится выявлять, просматривая мочу под микроскопом.
Результаты микроскопического исследования
Плоский эпителий. Эпителиальными называют клетки, которые выстилают поверхности нашего тела изнутри и снаружи. Плоский эпителий выстилает наружную поверхность уретры. Если в анализе мочи эпителиальных клеток больше 15-20, значит, анализ взяли неправильно.
«Большое количество слущенных клеток эпителия может говорить и о травме, и о продолжающемся воспалительном процессе, и о например, отторжении трансплантата, — говорит Камалетдинов».
Однако, если в женской моче эпителиальные клетки лежат пластами, врач может заподозрить плоскоклеточный рак. Но только заподозрить — чтобы подтвердить диагноз, потребуется проконсультироваться с врачом и сдать несколько других анализов.
Но только заподозрить — чтобы подтвердить диагноз, потребуется проконсультироваться с врачом и сдать несколько других анализов.
Переходный эпителий. Выстилает стенки почечных лоханок, мочевого пузыря, мочеточников и протоков предстательной железы. В норме их быть не должно. Если в общем анализе мочи появляется много этих клеток, врач может заподозрить мочекаменную болезнь, воспаление или новообразования мочевыводящих путей.
Почечный эпителий. Выстилает почки изнутри. В норме его быть не должно, эти клетки появляются только при болезнях почек. Каких именно — сказать может только врач.
Лейкоциты. В норме этих клеток быть не должно. Если под микроскопом видно больше пяти клеток (или больше 2000 в мл мочи), врач вправе заподозрить воспалительный процесс в мочевыводящих путях, который может быть связан с бактериями или, например, с гломерулонефритом. Что именно воспалилось и чс чем это связано, можно будет сказать только после консультации с лечащим врачом.
Эритроциты. В норме этих клеток быть не должно, однако иногда красные кровяные клетки попадают в мочу случайно — так что врач вправе назначить повторное исследование. Если эритроциты из мочи не исчезнут, дело может быть в повреждении почек или мочевого пузыря, которое могут вызвать десятки причин — от ушиба и мочекаменной болезни до хронической почечной недостаточности. Чтобы уточнить анализ, нужно проконсультироваться с врачом.
Цилиндры. Как мы уже говорили, цилиндры — это белковые «отпечатки» почечных канальцев. У здоровых людей они либо вовсе не встречаются, либо встречаются в крайне небольшом количестве. Если цилиндров много — что-то не так с почками — дело может быть в воспалении, отравлении или каких-то иных причинах.
Соли. В норме солей в моче быть не должно, или встречаются единичные кристаллики. Как правило, они появляются, если у человека есть склонность к мочекаменной болезни, или при инфекции почек. Если в моче обнаружились аморфные фосфаты или ураты, кристаллы мочевой кислоты, оксалаты, трипельфосфаты, нужно проконсультироваться с врачом.
Бактерии. В норме моча стерильна — то есть никаких микроорганизмов в ней быть не должно (или не более 2×103 на мл). Если количество бактерий увеличивается до 105 на мл, дело может быть в воспалении мочевыделительных органов.
Дрожжевые грибы. В норме дрожжей в моче быть не должно — они появляются только если в моче есть глюкоза, и при антибактериальной терапии. А еще они иногда заводятся в банке, если мочу хранили слишком долго.
- Разбираться с результатами нужно вместе с врачом. Поставить диагноз по одному только общему анализу мочи нельзя, нужно учитывать и другие данные о здоровье.
- Одни и те же изменения в анализе мочи могут говорить и о варианте нормы, и о серьезном заболевании. Это еще один повод проконсультироваться с врачом.
- Если собрать мочу неправильно, результаты анализа мочи могут быть искаженными. Тогда тест надежнее пересдать.
Метод исследования | Требования к подготовке |
Мочевина | За 1-2 дня до исследования необходимо соблюдать диету: отказаться от употребления богатой пуринами пищи — печени, почек, а также максимально ограничить в рационе мясо, рыбу, кофе, чай. |
Липидограмма | Кровь необходимо сдавать после 12-14 часового голодания. За две недели до исследования необходимо отменить препараты, понижающие уровень липидов в крови, если не ставится цель определить гиполипидемический эффект терапии этими препаратами. |
Глюкоза | При сдаче крови на глюкозу (в дополнение к основным требованиям подготовки к анализам) нельзя чистить зубы и жевать резинку, а утренний чай/кофе (даже несладкий) запрещен. Утренняя чашка кофе кардинально изменит показатели глюкозы. Также на них повлияют контрацептивы, мочегонные средства и другие лекарства. |
Глюкозотолерантный тест | Проводится только при наличии предварительных результатов определения глюкозы натощак, без нагрузки. Содержание глюкозы в плазме крови определяют натощак и через 2 часа после нагрузки глюкозой. Необходимо в течение трех дней до исследования соблюдать обычный режим питания (с содержанием углеводов > 125-150 г в сутки) и придерживаться привычных физических нагрузок. Исследование проводится утром натощак после ночного голодания в течение 10-14 часов (в это время нельзя курить и принимать алкоголь). Во время проведения исследования пациент должен спокойно лежать или сидеть, не курить, не переохлаждаться и не заниматься физической работой. Не рекомендуется проводить исследование после и во время стрессовых воздействий, после операций и родов, при воспалительных процессах, алкогольном циррозе печени, гепатитах, во время менструаций, при заболеваниях ЖКТ с нарушением всасывания глюкозы. Перед проведением теста необходимо исключить лечебные процедуры и прием лекарств (адреналина, глюкокортикоидов, контрацептивов, кофеина, мочегонных тиазидного ряда, психотропных средств и антидепрессантов). |
Гормоны щитовидной железы | При первичной проверке уровня тиреоидных гормонов отменить препараты, влияющие на функцию щитовидной железы за 2-4 недели до исследования. |
Адреналин и норадреналин | За 8 дней до исследования, исключить лекарственные препараты: салицилаты, B-блокаторы. За 1 день до исследования необходимо воздержаться от тяжелой физической нагрузки, исключить алкоголь, кофе, чай, витамины группы В, бананы. |
АКТГ, кортизол | В связи с тем, что АКТГ и кортизол являются гормонами стресса, перед процедурой сдачи крови необходимо в течение 20 минут успокоиться и расслабиться, так как любой стресс вызывает немотивированный выброс этих гормонов в кровь, что повлечет увеличение данного показателя. Уровень этих гормонов циклически изменяется в течение суток, поэтому наиболее информативны результаты исследований, проведенных утром до 9 часов.
|
Инсулин, С – пептид | кровь сдавать строго в утренние часы.
|
Половые гормоны | У женщин репродуктивного возраста на результаты гормональных исследований влияют физиологические факторы, cвязанные со стадией менструального цикла. Во время обследования на половые гормоны следует указать фазу менструального цикла. Гормоны репродуктивной системы необходимо сдавать строго по дням цикла: — ЛГ, ФСГ — 3-5 день цикла; — Эстрадиол — 5- 7 или 21-23 день цикла; — Прогестерон — 21-23 день цикла. — 17-ОН- прогестерон, ДГА — сульфат, тестостерон — 7- 9 день. — Пролактин — кровь сдавать утром в состоянии покоя, перед исследованием исключить пальпацию молочных желез. |
ПСА (общий, свободный) | После биопсии предстательной железы и массажа простаты кровь для определения ПСА можно сдавать не ранее чем через 2 недели. Постхирургический уровень ПСА определяется не ранее чем через 6 недель после вмешательства. |
Биохимический анализ мочи на определение оксалатов | Материалом для исследования служит только разовая моча. Для этого используют первую утреннюю порцию мочи (предыдущее мочеиспускание должно быть не позже 2-х часов ночи). |
Анализ мочи на катехоламины | Перед плановым сбором мочи для определения катехоламинов в течение 3-х дней нельзя применять препараты, содержащие раувольфию, теофиллин, нитроглицерин, кофеин, этанол. Если возможно, не принимать другие лекарственные средства, а также пищевые продукты, содержащие серотонин (шоколад, сыры и другие молочные продукты, бананы), не употреблять алкоголь. Предварительно на дно чистой ёмкости, в которую будет собираться моча, высыпают консервант — порошок из полученной в лаборатории емкости. Первую порцию мочи сливают в унитаз, засекают время и собирают мочу в ёмкость с консервантом ровно в течение суток, последнее мочеиспускание в сосуд должно быть через 24 часа от засечённого времени (например, с 8.00 утра до 8.00 утра следующего дня). Возможен сбор мочи за 12, 6, 3 часа или разовая порция, лучше в дневное время. В конце периода сбора измерить общий объем мочи, выделенной за сутки, перемешать её, отлить часть в специально выданный контейнер и сразу принести на исследование. При сдаче материала обязательно отметьте время сбора и общий объём мочи. |
Образец чистой собранной мочи: Медицинская энциклопедия MedlinePlus
Если возможно, соберите образец, когда моча находится в мочевом пузыре в течение 2–3 часов.
Вы будете использовать специальный набор для сбора мочи. Скорее всего, это будет чашка с крышкой и салфетки.
Мойте руки теплой водой с мылом.
ДЕВУШКИ И ЖЕНЩИНЫ
Девушкам и женщинам необходимо мыть область между «губами» влагалища (половыми губами). Вам могут выдать специальный набор для очистки, содержащий стерильные салфетки.
- Сядьте на унитаз, расставив ноги. Двумя пальцами раздвиньте половые губы.
- Используйте первую салфетку для очистки внутренних складок половых губ. Протирайте спереди назад.
- Используйте вторую салфетку, чтобы очистить отверстие, через которое выходит моча (уретра), непосредственно над входом во влагалище.
Для сбора мочи:
- Раскрыв половые губы, помочитесь небольшим количеством мочи в унитаз, затем остановите поток мочи.
- Держите емкость для мочи на расстоянии нескольких дюймов (или нескольких сантиметров) от уретры и мочитесь, пока емкость не наполнится примерно наполовину.

- Вы можете закончить мочеиспускание в унитаз.
МАЛЬЧИКИ И МУЖЧИНЫ
Очистите головку полового члена стерильной салфеткой. Если вы не обрезаны, вам сначала нужно будет оттянуть крайнюю плоть.
- Помочитесь небольшим количеством мочи в унитаз, а затем остановите поток мочи.
- Затем соберите образец мочи в чистую или стерильную чашку, пока она не наполнится наполовину.
- Вы можете закончить мочеиспускание в унитаз.
МЛАДЕНЦЫ
Вам выдадут специальный мешок для сбора мочи. Это будет пластиковый пакет с липкой полоской на одном конце, предназначенный для надевания на область гениталий вашего ребенка.
Если сбор берется у младенца, вам могут понадобиться дополнительные пакеты для сбора.
Тщательно промойте пораженный участок водой с мылом и высушите. Откройте и положите сумку на ребенка.
- Для мальчиков в сумку можно поместить весь половой член.
- Для девочек: поместите пакет на половые губы.

Поверх сумки можно надеть подгузник.
Часто осматривайте ребенка и убирайте мешок после того, как в нем соберется моча. Активные младенцы могут сместить сумку, поэтому вам может потребоваться более одной попытки. Слейте мочу в предоставленный вам контейнер и верните его медицинскому работнику в соответствии с указаниями.
ПОСЛЕ СБОРА ОБРАЗЦА
Плотно закрутите крышку на чашке. Не прикасайтесь к внутренней части чашки или крышке.
- Верните образец поставщику.
- Если вы находитесь дома, поместите чашку в пластиковый пакет и поместите пакет в холодильник до тех пор, пока вы не отнесете его в лабораторию или в кабинет вашего поставщика медицинских услуг.
Что нормально, что не так, причины, лечение
Если у вас вагинальные роды или кесарево сечение, после родов у вас будет вагинальное кровотечение и выделения. Это известно как лохии. Именно так ваше тело избавляется от лишней крови и тканей в матке, которые помогли вашему ребенку расти.
Кровотечение наиболее сильное в первые несколько дней после рождения ребенка. Но если после этого сильное кровотечение продолжается, вам, возможно, придется обратиться к врачу.
Что нормально
Ваша кровь будет ярко-красной, и в первые несколько дней после родов вы можете увидеть сгустки. Они не должны быть больше четверти. Сначала вам придется носить больничную прокладку. Но вы сможете вернуться к обычной прокладке позже.
У вас может быть немного больше крови, когда вы принесете ребенка домой.Это может быть связано с тем, что вы много двигаетесь. Если это произойдет, постарайтесь не стоять на ногах и немного отдохнуть.
Также нормально иногда чувствовать прилив крови, когда вы встаете. Это из-за формы вашего влагалища. Кровь собирается в чашеобразной области, когда вы сидите или лежите. Когда вы стоите, он выходит.
Примерно через 10 дней крови должно стать меньше. У вас может быть легкое кровотечение или кровянистые выделения в течение 6 недель после родов. В это время можно пользоваться только гигиеническими прокладками.Тампоны могут привести к инфекции.
В это время можно пользоваться только гигиеническими прокладками.Тампоны могут привести к инфекции.
Когда обращаться к врачу
Сильное кровотечение после родов называется послеродовым кровотечением. Им страдают до 5% рожениц. Скорее всего, это произойдет в первые 24 часа после родов. Но это может произойти в любое время в течение первых 12 недель после рождения ребенка.
Послеродовое кровотечение серьезное. Это может привести к сильному падению артериального давления. Если давление становится слишком низким, ваши органы не будут получать достаточно крови. Это шок, и он может привести к смерти.Вот почему важно немедленно обратиться за медицинской помощью.
Сообщите своему врачу или позвоните по номеру 911, если у вас есть какие-либо из следующих симптомов или признаков:
- Ярко-красное кровотечение после третьего дня после рождения
- Сгустки крови размером со сливу
- Кровотечение, при котором пропитывается более одной гигиенической прокладки в час И не замедляется или остановится
- Blurred Vision
- Childs
- Rapidbeat
- Rapidbeat
- головокружение
- слабость
- Nausea
- слабое чувство
, что вызывает это?
Определенные факторы могут повысить вероятность послеродового кровотечения. Вы подвергаетесь более высокому риску, если у вас было это раньше. По неизвестным причинам он чаще встречается у азиатских и латиноамериканских женщин.
Вы подвергаетесь более высокому риску, если у вас было это раньше. По неизвестным причинам он чаще встречается у азиатских и латиноамериканских женщин.
Наиболее распространенной причиной послеродового кровотечения является так называемая атония матки. В норме матка сжимается после родов, чтобы остановить кровотечение там, где была плацента. Плацента — это орган, который растет в матке во время беременности и питает вашего ребенка. При атонии матки матка не сокращается так, как должна. Это может вызвать сильное кровотечение после родов.
Вероятность этого у вас выше, если вы:
- родите более одного ребенка одновременно (например, близнецов)
- родите ребенка весом более 8 фунтов 13 унций
- долгое время
- Несколько раз рожали до
Другие состояния могут повысить риск послеродового кровотечения. К ним относятся:
- Разрыв матки — разрыв матки во время родов
- Кесарево сечение — риск послеродового кровотечения выше по сравнению с вагинальными родами
- Разрывы влагалища или шейки матки во время родов
- Общая анестезия — это может быть использовано, если у вас есть кесарево сечение
- Окситоцин (питоцин) — лекарство, вызывающее роды
- Преэклампсия — высокое кровяное давление и белок в моче, которые развиваются во время беременности
- Ожирение
- Проблемы, которые могут возникнуть влияет на плаценту
Как это лечится
Существует множество различных методов лечения послеродового кровотечения. Причина вашего кровотечения поможет вашему врачу решить, что может быть лучше для вас.
Причина вашего кровотечения поможет вашему врачу решить, что может быть лучше для вас.
Они могут:
- Дать вам лекарство, чтобы помочь матке сокращаться
- Сделать массаж матки
- Удалить кусочки плаценты, все еще находящиеся в матке кровотечение и остановить его
- Сделать вам переливание крови — вам переливают кровь через трубку, которая вводится в вену, чтобы заменить потерянную кровь
- Выполните гистерэктомию — хирургическое удаление матки
- Дайте вам укол специального лекарства для остановки кровотечения
- Попросите радиолога сделать так называемую эмболизацию маточных артерий, которая ограничивает приток крови к матке
- Используйте нечто, называемое баллоном Бакри, который надувают внутри матки и добавляют давление, чтобы помочь замедлить кровотечение кровотечения
Анализы на преэклампсию
Преэклампсия — это осложнение беременности, которое может случиться с любой женщиной во время любой беременности. Хотя преэклампсия чаще всего возникает во время первой беременности, она может возникнуть при любой беременности. Преэклампсия диагностируется по стойкому высокому кровяному давлению, которое впервые развивается после середины беременности или сразу после родов. Обычно это связано либо с высоким уровнем белка в моче, либо с новым образованием сниженных тромбоцитов, проблемами с почками или печенью, жидкостью в легких или признаками проблем с мозгом, такими как сильная головная боль и/или нарушения зрения. .
Хотя преэклампсия чаще всего возникает во время первой беременности, она может возникнуть при любой беременности. Преэклампсия диагностируется по стойкому высокому кровяному давлению, которое впервые развивается после середины беременности или сразу после родов. Обычно это связано либо с высоким уровнем белка в моче, либо с новым образованием сниженных тромбоцитов, проблемами с почками или печенью, жидкостью в легких или признаками проблем с мозгом, такими как сильная головная боль и/или нарушения зрения. .
Когда вы забеременеете, вы регулярно посещаете своего врача, который регулярно проверяет ваше кровяное давление, чтобы убедиться, что оно не слишком высокое.Образец мочи также обычно проверяется при каждом посещении с помощью щупа, чтобы убедиться, что ваши почки здоровы. Любое избыточное количество белка, обнаруженное в образце мочи, известно как протеинурия и может присутствовать или не присутствовать у пациентов с диагнозом преэклампсия.
Дородовые визиты назначаются ближе к концу беременности. В 32 недели при неосложненной беременности посещения обычно каждые две недели; в 36 недель они становятся еженедельными. Пациенты с более высоким риском наблюдаются чаще.
В 32 недели при неосложненной беременности посещения обычно каждые две недели; в 36 недель они становятся еженедельными. Пациенты с более высоким риском наблюдаются чаще.
Ваш лечащий врач должен измерять ваше кровяное давление на каждом дородовом приеме. Это следует делать после того, как вы посидите в удобном положении в течение нескольких минут, с манжетой на плече обнаженной руки на уровне сердца, поддерживая руку и спину, а ступни на полу. Давление может различаться в разных руках, поэтому попросите лиц, осуществляющих уход, каждый раз использовать одну и ту же руку. Высокое артериальное давление традиционно определяется как артериальное давление 140/90 или выше, измеренное дважды с интервалом в шесть часов.Тяжелое высокое кровяное давление, которое составляет 160/110 или выше, требует немедленного лечения как во время беременности, так и в первые недели после родов.
Анализ мочи Здоровые почки не пропускают значительное количество белка с мочой. Если при скрининговом тесте с помощью полоски для мочи обнаружен белок, вас могут попросить собрать всю мочу в кувшин в течение 12 или 24 часов, чтобы определить количество потерянного белка. (Храните кувшин в холодильнике или в холодильнике со льдом в ванной комнате.) Эта моча будет проверена, чтобы определить, проходите ли вы более 300 мг белка в день. Любое количество белка в моче более 300 мг за один день может указывать на преэклампсию. Однако количество белка не определяет, насколько серьезной является или может стать преэклампсия.
Если при скрининговом тесте с помощью полоски для мочи обнаружен белок, вас могут попросить собрать всю мочу в кувшин в течение 12 или 24 часов, чтобы определить количество потерянного белка. (Храните кувшин в холодильнике или в холодильнике со льдом в ванной комнате.) Эта моча будет проверена, чтобы определить, проходите ли вы более 300 мг белка в день. Любое количество белка в моче более 300 мг за один день может указывать на преэклампсию. Однако количество белка не определяет, насколько серьезной является или может стать преэклампсия.
В качестве альтернативы ваш врач может провести «выборочную проверку», чтобы немедленно проверить уровень белка по сравнению с креатинином, который также является индикатором здоровья почек. Соотношение белок/креатинин более 0,3 мг/дл примерно эквивалентно 300 мг протеинурии (или более) в течение 24 часов.
Анализы крови Женщинам может быть сделан забор крови и проведен общий анализ крови (CBC) с подсчетом тромбоцитов и оценкой уровня креатинина, ферментов печени и иногда мочевой кислоты. Этот анализ крови обеспечивает базовый уровень, который могут контролировать ваши поставщики.
Этот анализ крови обеспечивает базовый уровень, который могут контролировать ваши поставщики.
Если вы испытываете симптомы тяжелой преэклампсии, большинство медицинских работников повторно возьмут кровь для сравнения и поиска изменений в вашей печени и тромбоцитах. При тяжелых формах преэклампсии (таких как HELLP-синдром) ваши эритроциты могут быть повреждены или разрушены, что приведет к развитию анемии.Ферменты печени (АСТ и АЛТ) могут существенно повышаться, а тромбоциты могут падать ниже нормального диапазона (чаще всего 150 000–400 000), определенного в лаборатории. Врачи могут называть этот анализ крови «панелью преэклампсии», «обследованием HELLP» или «лабораторией PIH».
Вес Большинство медработников также регулярно взвешивают вас, чтобы оценить, находится ли ваша прибавка в весе в пределах нормы. Хотя отеки во время беременности могут быть нормальным явлением, отеки лица и рук, а также внезапное увеличение веса (от 3 до 5 фунтов и более в неделю) иногда предшествуют признакам преэклампсии.
Разрабатывается множество биомаркерных тестов для прогнозирования или диагностики преэклампсии. Хотя ни один из них не получил широкого распространения на практике в США, ваш врач может использовать такой тест, чтобы усилить свое клиническое суждение.
Один из этих тестов измеряет уровень белка под названием РАРР-А. Низкий уровень PAPP-A связан с осложнениями беременности, такими как преэклампсия, но он не очень хорошо предсказывает, получите ли вы его. Низкий уровень PAPP-A может быть маркером более высокого риска, но это не означает, что у вас обязательно будет преэклампсия.
Другой скрининговый тест может проверить беременную женщину на уровень АФП плода. Сокращенно от альфа-фетопротеина, АФП представляет собой белок плазмы, обнаруженный у плода. Высокий АФП предполагает повреждение плаценты и риск ограничения внутриутробного развития (ЗВУР), что относится к состоянию, при котором нерожденный ребенок меньше, чем должен быть, потому что он не растет с нормальной скоростью внутри матки.
В некоторых странах анализ крови (еще не доступный в США) измеряет соотношение между двумя белками, обнаруженными в плаценте (sFLT и PIGF), чтобы предсказать, у каких женщин с подозрением на преэклампсию разовьется это состояние в ближайшем будущем или возникнут неблагоприятные результаты.
Если клиническая оценка вашего поставщика медицинских услуг, с любым из этих тестов или без них, предполагает, что у вас может развиться преэклампсия, ваш поставщик может порекомендовать более частое и тщательное наблюдение за вами и вашим ребенком.
Наблюдение за ребенком Часто признаки (такие как отклонения лабораторных показателей или высокое кровяное давление) и симптомы (такие как головная боль, отек, проблемы со зрением и т. д.) преэклампсии требуют более тщательного наблюдения за вашим ребенком. Вам могут назначить более частые УЗИ или нестрессовые тесты (НСТ), чтобы убедиться, что рост ребенка не нарушен, а кровоток через пуповину и плаценту нормальный. Если симптомы быстро появляются к концу беременности или во время родов, вам может быть назначено постоянное наблюдение за плодом в больнице.
Если симптомы быстро появляются к концу беременности или во время родов, вам может быть назначено постоянное наблюдение за плодом в больнице.
Послеродовая преэклампсия. Диагностика и лечение
Диагностика
Если вас уже выписали из больницы после родов, а ваш лечащий врач подозревает, что у вас послеродовая преэклампсия, вам может потребоваться повторная госпитализация.
Послеродовая преэклампсия обычно диагностируется с помощью лабораторных тестов:
- Анализы крови. Эти тесты могут определить, насколько хорошо функционируют ваша печень и почки и есть ли в вашей крови нормальное количество тромбоцитов — клеток, которые способствуют свертыванию крови.
- Анализ мочи. Ваш поставщик медицинских услуг может проверить образец вашей мочи, чтобы определить, содержит ли он белок, или он или она может попросить вас собрать мочу в течение 24 часов, чтобы вы могли проверить ее на общее количество белка.

Лечение
Послеродовую преэклампсию можно лечить медикаментозно, включая:
- Препарат для снижения высокого кровяного давления. Если ваше кровяное давление опасно высокое, ваш лечащий врач может прописать лекарство для снижения артериального давления (антигипертензивное лекарство).
- Лекарства для предотвращения судорог. Сульфат магния может помочь предотвратить судороги у женщин с послеродовой преэклампсией, которые имеют тяжелые признаки и симптомы. Сульфат магния обычно принимают в течение 24 часов. После лечения сульфатом магния ваш лечащий врач будет внимательно следить за вашим артериальным давлением, мочеиспусканием и другими симптомами.
Если вы кормите грудью, обычно считается безопасным кормить грудью во время приема этих лекарств. Спросите своего поставщика медицинских услуг, если у вас есть какие-либо вопросы или вы не уверены.
Подготовка к приему
Если вы недавно родили и у вас есть какие-либо признаки или симптомы послеродовой преэклампсии, немедленно обратитесь к своему лечащему врачу.
Вот некоторая информация, которая поможет вам подготовиться к приему, а также информация о том, чего ожидать от вашего поставщика медицинских услуг.
Что вы можете сделать
Перед назначением вы можете:
- Составьте список симптомов, которые у вас есть. Включите подробные описания и укажите любые симптомы, которые могут показаться несвязанными.
- Найдите любимого человека или друга, который может присоединиться к вам на приеме. Из-за страха и беспокойства вам может быть трудно сосредоточиться на том, что говорит ваш лечащий врач. Возьмите с собой кого-нибудь, кто поможет вам запомнить всю информацию.
- Составьте список вопросов, которые нужно задать своему лечащему врачу. Таким образом, вы не забудете ничего важного, о чем хотите спросить, и сможете с пользой провести время со своим лечащим врачом.
Основные вопросы, которые следует задать поставщику медицинских услуг, могут включать:
- Насколько серьезно мое состояние?
- Какие есть варианты лечения?
- Какие анализы мне нужны?
- Могу ли я продолжать кормить грудью и ухаживать за новорожденным?
- Как мне лучше справляться с другими состояниями здоровья наряду с послеродовой преэклампсией?
- Какие признаки или симптомы должны побудить меня позвонить вам или обратиться в больницу?
Не стесняйтесь задавать другие вопросы во время приема.
Чего ожидать от вашего врача
Ваш лечащий врач, скорее всего, тоже задаст вам ряд вопросов. Например:
- Были ли у Вас в последнее время какие-либо необычные симптомы, такие как помутнение зрения или головные боли?
- Когда вы впервые заметили признаки или симптомы?
- У вас обычно высокое кровяное давление?
- Была ли у вас преэклампсия или послеродовая преэклампсия во время предыдущих беременностей?
- Были ли у Вас другие осложнения во время предыдущей беременности?
- Есть ли у вас другие заболевания?
- Были ли у вас в анамнезе головная боль или мигрень?
авг.17, 2021
Показать ссылки- Papadakis MA, et al., eds. Преэклампсия-эклампсия. В: Текущая медицинская диагностика и лечение 2021. 60-е изд. Образование Макгроу-Хилл; 2021. http://accessmedicine.mhmedical.com. По состоянию на 12 марта 2021 г.
- Walls RM, et al.
 , ред. Острые осложнения беременности. В: Неотложная медицина Розена: концепции и клиническая практика. 9-е изд. Эльзевир; 2018. https://www.clinicalkey.com. По состоянию на 12 марта 2021 г.
, ред. Острые осложнения беременности. В: Неотложная медицина Розена: концепции и клиническая практика. 9-е изд. Эльзевир; 2018. https://www.clinicalkey.com. По состоянию на 12 марта 2021 г. - Шарма К.Дж. и др.Послеродовая гипертензия: этиология, диагностика и лечение. Акушерско-гинекологическое обследование. 2017; doi:10.1097/OGX.0000000000000424.
- Редман Э.К. и др. Клиническое течение, сопутствующие факторы и профиль артериального давления при отсроченной послеродовой преэклампсии. Акушерство и гинекология. 2019: doi: 10.1097/AOG.0000000000003508.
- Американский колледж акушеров и гинекологов. Заключение Комитета № 692: Неотложная терапия острого начала тяжелой гипертензии во время беременности и в послеродовом периоде.Акушерство и гинекология. 2017; doi: 10.1097/AOG.0000000000002019.
- Дипьерто Л. и др. Преимущества физической активности во время беременности и после родов: общий обзор. Медицина и наука в спорте и физических упражнениях.
 2019; doi:10.1249/MSS.0000000000001941.
2019; doi:10.1249/MSS.0000000000001941. - Катси В. и др. Послеродовая гипертензия. Текущие отчеты о гипертонии. 2020; doi:10.1007/s11906-020-01058-w.
- Паулз К. и др. Послеродовая гипертензия. CMAJ. 2017; doi: 10.1503/cmaj.160785.
- Гива А. и др.Поздняя послеродовая преэклампсия через 3 месяца после родов. Американский журнал экстренной медицины. 2017; doi:10.1016/j.ajem.2017.07.024.
- Американский колледж акушеров и гинекологов. Бюллетень практики № 222: Гестационная гипертензия и преэклампсия. Акушерство и гинекология. 2020; doi:10.1097/AOG.0000000000003891.
- Фитиль MJ (экспертное мнение). Клиника Майо. 14 мая 2021 г.
Риски, симптомы, диагностика и лечение
Обзор
Что такое послеродовая преэклампсия?
Послеродовая преэклампсия — это редкое состояние, которое может возникнуть у женщины после родов. Женщина с послеродовой преэклампсией будет иметь высокое кровяное давление и высокий уровень белка в моче.
Женщина с послеродовой преэклампсией будет иметь высокое кровяное давление и высокий уровень белка в моче.
Послеродовая преэклампсия связана с преэклампсией, состоянием, которое может возникнуть во время беременности. Беременная женщина с преэклампсией развивает высокий уровень белка в моче и высокое кровяное давление.
У большинства женщин послеродовая преэклампсия развивается в течение 48 часов после родов. Однако это состояние может развиваться в течение шести недель после родов.
Послеродовая преэклампсия — очень серьезное состояние.Без своевременного лечения это может привести к инсультам, судорогам и другим осложнениям. Причины послеродовой преэклампсии неизвестны.
Каковы факторы риска послеродовой преэклампсии?
Определенные факторы риска могут повышать вероятность развития у женщины послеродовой преэклампсии. К ним относятся:
- Ожирение
- Высокое кровяное давление (гипертония) во время беременности
- Семейный анамнез послеродовой преэклампсии
- Быть молодой матерью до 20 лет
- Быть пожилой матерью старше 40 лет
- Наличие близнецов или нескольких детей
Симптомы и причины
Каковы симптомы послеродовой преэклампсии?
Есть несколько симптомов, которые могут возникнуть у только что родивших женщин, если у них послеродовая преэклампсия. К ним относятся:
К ним относятся:
- Высокое кровяное давление, обычно выше 140/90
- Высокий уровень белка в моче человека, называемый протеинурией
- Головная боль, часто сильная
- Изменения в видении
- Отек лица, кистей, стоп или конечностей
- Тошнота
- Рвота
- Боль в животе, обычно в верхней правой части живота
- Снижение мочеиспускания
- Затуманенное зрение
- Быстрое увеличение веса
Если вы недавно родили и испытываете какие-либо из этих симптомов, вам следует немедленно обратиться за медицинской помощью.Послеродовая преэклампсия может иметь серьезные последствия, если ее не лечить.
Диагностика и тесты
Как диагностируется послеродовая преэклампсия?
Если ваш лечащий врач подозревает, что у вас может быть послеродовая преэклампсия, он может провести следующие анализы:
- Проверка артериального давления
- Анализы крови для подсчета тромбоцитов и проверки функции печени и почек
- Анализ мочи для проверки мочи на белок
- Сканирование головного мозга для выявления возможного повреждения головного мозга, если у вас был припадок
Управление и лечение
Как лечится послеродовая преэклампсия?
Если ваш лечащий врач обнаружит у вас послеродовую преэклампсию, вам могут назначить следующие виды лечения:
- Лекарство от кровяного давления для снижения уровня давления
- Противосудорожное лекарство, такое как сульфат магния, для предотвращения судорог (один из наиболее распространенных рисков послеродовой преэклампсии).

- Антикоагулянты (разжижители крови) для снижения риска образования тромбов.
Сообщите своему лечащему врачу, если вы кормите грудью, чтобы он или она могли посоветовать, безопасны ли лекарства для вашего ребенка.
Каковы осложнения послеродовой преэклампсии?
При отсутствии лечения послеродовая преэклампсия может привести к серьезным осложнениям, включая:
- Необратимое поражение головного мозга, печени и почек.
- Отек легких: Состояние избытка жидкости в легких.
- Инсульт.
- Тромбоэмболия: сгусток крови, который образуется и отрывается в кровеносных сосудах. Это может привести к смерти или инсульту из-за закупорки сосуда в легких, мозге, почках или ногах.
- HELLP-синдром: Состояние, при котором эритроциты разрушаются, ферменты печени повышены, а в организме наблюдается низкий уровень тромбоцитов. Это может быть опасно для жизни.
- Смерть.
Перспективы/прогноз
Каковы перспективы послеродовой преэклампсии?
Послеродовая преэклампсия — очень серьезное состояние, требующее немедленной медицинской помощи. Однако после диагностики и лечения прогноз полного выздоровления очень хороший.
Однако после диагностики и лечения прогноз полного выздоровления очень хороший.
Послеродовое кровотечение
Послеродовое кровотечение (также называемое ПРК) — это обильное кровотечение у женщины после родов. Это серьезное, но редкое заболевание. Обычно это происходит в течение 1 дня после родов, но может произойти и через 12 недель после рождения ребенка. Примерно от 1 до 5 из 100 беременных женщин (от 1 до 5 процентов) имеют ПРК.
Потеря крови после родов — это нормально. Женщины обычно теряют около половины кварты (500 миллилитров) во время вагинальных родов или около 1 кварты (1000 миллилитров) после кесарева сечения (также называемого кесаревым сечением).Кесарево сечение — это операция, при которой ваш ребенок рождается через разрез, который ваш врач делает в животе и матке (матке). При ПРК вы можете потерять гораздо больше крови, что делает его опасным состоянием. ПРК может вызвать серьезное падение артериального давления. Если не лечить быстро, это может привести к шоку и смерти. Шок — это когда ваши органы не получают достаточного притока крови.
Шок — это когда ваши органы не получают достаточного притока крови.
Когда происходит ПРК?
После родов матка обычно сокращается, чтобы вытолкнуть плаценту.Сокращения затем помогают оказать давление на кровоточащие сосуды, где плацента была прикреплена к вашей матке. Плацента растет в матке и снабжает ребенка пищей и кислородом через пуповину. Если сокращения недостаточно сильны, сосуды кровоточат сильнее. Это также может произойти, если небольшие кусочки плаценты остаются прикрепленными.
Как узнать, есть ли у вас ПРК?
У вас может быть ПРК, если у вас есть какие-либо из этих признаков или симптомов. В этом случае немедленно позвоните своему поставщику медицинских услуг или позвоните по номеру 911 :
.- Сильное кровотечение из влагалища, которое не замедляется и не останавливается
- Падение артериального давления или признаки шока.Признаки низкого кровяного давления и шока включают нечеткость зрения; озноб, липкая кожа или очень быстрое сердцебиение; спутанность сознания, головокружение, сонливость или слабость; или ощущение, что ты упадешь в обморок.

- Тошнота (тошнота в животе) или рвота
- Бледная кожа
- Отек и боль вокруг влагалища или промежности. Промежность – это область между влагалищем и прямой кишкой.
Есть ли у некоторых женщин вероятность ПРК выше, чем у других?
Да.Вещи, которые делают вас более склонными к ПРК, чем другие, называются факторами риска. Наличие фактора риска не обязательно означает, что у вас будет ПРК, но может увеличить ваши шансы. ПРК обычно происходит без предупреждения. Но поговорите со своим лечащим врачом о том, что вы можете сделать, чтобы снизить риск ПРК.
У вас больше шансов получить послеродовое кровотечение, чем у других женщин, если оно у вас уже было. Это называется наличием в анамнезе ПРК. Азиатские и латиноамериканские женщины также чаще других страдают ПРК.
Некоторые медицинские состояния являются факторами риска ПРК. У вас может быть больше шансов на ПРК, чем у других женщин, если у вас есть одно из следующих состояний:
Состояния, поражающие матку
- Атония матки.
 Это наиболее частая причина ПРК. Это происходит, когда мышцы матки не сокращаются (напрягаются) после родов. Сокращения матки после родов помогают остановить кровотечение из места в матке, где отделяется плацента.У вас может быть атония матки, если матка растянута или увеличена (также называемая вздутием) в результате рождения близнецов или крупного ребенка (более 8 фунтов 13 унций). Это также может произойти, если у вас уже было несколько детей, вы долго рожаете или у вас слишком много околоплодных вод. Амниотическая жидкость — это жидкость, которая окружает вашего ребенка в утробе матери.
Это наиболее частая причина ПРК. Это происходит, когда мышцы матки не сокращаются (напрягаются) после родов. Сокращения матки после родов помогают остановить кровотечение из места в матке, где отделяется плацента.У вас может быть атония матки, если матка растянута или увеличена (также называемая вздутием) в результате рождения близнецов или крупного ребенка (более 8 фунтов 13 унций). Это также может произойти, если у вас уже было несколько детей, вы долго рожаете или у вас слишком много околоплодных вод. Амниотическая жидкость — это жидкость, которая окружает вашего ребенка в утробе матери. - Выворот матки. Это редкое состояние, когда после родов матка выворачивается наизнанку.
- Разрыв матки. Это когда матка рвется во время родов. Бывает редко. Это может произойти, если у вас есть шрам на матке от кесарева сечения в прошлом или если вы перенесли другие операции на матке.
Состояния, влияющие на плаценту
- Отслойка плаценты.
 Это когда плацента рано отделяется от стенки матки перед родами. Он может отделяться частично или полностью.
Это когда плацента рано отделяется от стенки матки перед родами. Он может отделяться частично или полностью. - Placenta accreta, placenta increta или placenta percreta.Эти состояния возникают, когда плацента слишком глубоко врастает в стенку матки и не может отделиться.
- Предлежание плаценты. Это когда плацента располагается очень низко в матке и покрывает всю или часть шейки матки. Шейка матки — это отверстие в матке, расположенное в верхней части влагалища.
- Задержанная плацента. Это происходит, если у вас не выходит плацента в течение 30–60 минут после родов. Даже если вы вышли из плаценты вскоре после родов, ваш врач проверит плаценту, чтобы убедиться, что в ней отсутствуют какие-либо ткани.Если ткань отсутствует и не удаляется из матки сразу, это может вызвать кровотечение.
Условия во время родов
- Наличие кесарева сечения
- Общий наркоз.
 Это лекарство, которое усыпляет, чтобы вы не чувствовали боли во время операции. Если у вас экстренное кесарево сечение, вам может понадобиться общая анестезия.
Это лекарство, которое усыпляет, чтобы вы не чувствовали боли во время операции. Если у вас экстренное кесарево сечение, вам может понадобиться общая анестезия. - Прием лекарств для стимуляции родов. Медицинские работники часто используют лекарство под названием питоцин, чтобы вызвать роды.Питоцин — это искусственная форма окситоцина, гормона, вырабатываемого организмом для начала сокращений.
- Прием лекарств для прекращения схваток во время преждевременных родов. Если у вас преждевременные роды, ваш врач может дать вам лекарства, называемые токолитиками, для замедления или прекращения схваток.
- Разрывы (также называемые рваными ранами). Это может произойти, если ткани влагалища или шейки матки порезались или порвались во время родов. Шейка матки — это отверстие в матке, расположенное в верхней части влагалища.У вас могут быть слезотечения, если вы рожаете крупного ребенка, ваш ребенок рождается через родовые пути слишком быстро или у вас есть разрыв эпизиотомии.
 Эпизиотомия — это надрез, сделанный на входе во влагалище, чтобы помочь ребенку выйти наружу. Разрыв также может произойти, если ваш врач использует инструменты, такие как щипцы или вакуум, чтобы помочь ребенку пройти через родовые пути во время родов. Щипцы выглядят как большие щипцы. Пылесос представляет собой мягкую пластиковую чашку, которая прикрепляется к голове вашего ребенка. Он использует всасывание, чтобы мягко тянуть вашего ребенка, когда вы тужитесь во время родов.
Эпизиотомия — это надрез, сделанный на входе во влагалище, чтобы помочь ребенку выйти наружу. Разрыв также может произойти, если ваш врач использует инструменты, такие как щипцы или вакуум, чтобы помочь ребенку пройти через родовые пути во время родов. Щипцы выглядят как большие щипцы. Пылесос представляет собой мягкую пластиковую чашку, которая прикрепляется к голове вашего ребенка. Он использует всасывание, чтобы мягко тянуть вашего ребенка, когда вы тужитесь во время родов. - Быстрые роды или длительные роды. Роды у каждой женщины разные. Если вы рожаете впервые, роды обычно длятся около 14 часов. Если вы рожали раньше, это обычно занимает около 6 часов. Расширенные роды также могут увеличить риск послеродового кровотечения. Увеличение родов означает, что лекарства или другие средства используются для увеличения сокращений матки во время родов.
Другие условия
- Заболевания крови, такие как болезнь фон Виллебранда или диссеминированное внутрисосудистое свертывание крови (также называемое ДВС-синдромом).
 Эти условия могут увеличить риск образования гематомы. Гематома возникает, когда разрыв кровеносного сосуда приводит к образованию тромба в ткани, органе или другой части тела. После родов у некоторых женщин развивается гематома в области влагалища или вульвы (женские гениталии вне тела). Болезнь фон Виллебранда — это нарушение свертываемости крови, при котором человеку трудно остановить кровотечение. ДВС-синдром вызывает образование тромбов в мелких кровеносных сосудах и может привести к серьезному кровотечению.Некоторые осложнения беременности и родов (например, приращение плаценты), хирургическое вмешательство, сепсис (заражение крови) и рак могут вызывать ДВС-синдром.
Эти условия могут увеличить риск образования гематомы. Гематома возникает, когда разрыв кровеносного сосуда приводит к образованию тромба в ткани, органе или другой части тела. После родов у некоторых женщин развивается гематома в области влагалища или вульвы (женские гениталии вне тела). Болезнь фон Виллебранда — это нарушение свертываемости крови, при котором человеку трудно остановить кровотечение. ДВС-синдром вызывает образование тромбов в мелких кровеносных сосудах и может привести к серьезному кровотечению.Некоторые осложнения беременности и родов (например, приращение плаценты), хирургическое вмешательство, сепсис (заражение крови) и рак могут вызывать ДВС-синдром. - Инфекция, такая как хориоамнионит. Это инфекция плаценты и амниотической жидкости.
- Внутрипеченочный холестаз беременных (также называемый ВХБ). Это наиболее распространенное заболевание печени, возникающее во время беременности.
- Ожирение.
 Ожирение означает, что у вас избыточное количество жира в организме.Если вы страдаете ожирением, ваш индекс массы тела (также называемый ИМТ) составляет 30 или выше. ИМТ — это показатель жировых отложений, основанный на вашем росте и весе. Чтобы узнать свой ИМТ, перейдите на сайт www.cdc.gov/bmi.
Ожирение означает, что у вас избыточное количество жира в организме.Если вы страдаете ожирением, ваш индекс массы тела (также называемый ИМТ) составляет 30 или выше. ИМТ — это показатель жировых отложений, основанный на вашем росте и весе. Чтобы узнать свой ИМТ, перейдите на сайт www.cdc.gov/bmi. - Преэклампсия или гестационная гипертензия. Это типы высокого кровяного давления, которые могут возникнуть только у беременных женщин. Преэклампсия — это состояние, которое может возникнуть после 20-й недели беременности или сразу после нее. Это когда у беременной женщины высокое кровяное давление и признаки того, что некоторые из ее органов, такие как почки и печень, могут работать неправильно.Признаки преэклампсии включают наличие белка в моче, изменения зрения и сильную головную боль. Гестационная гипертензия — это высокое кровяное давление, которое начинается после 20 недель беременности и проходит после родов. У некоторых женщин с гестационной гипертензией на более поздних сроках беременности развивается преэклампсия.

Как проверяют и лечат ПРК?
Ваш врач может использовать эти тесты, чтобы узнать, есть ли у вас ПРК, или попытаться найти причину ПРК:
- Анализы крови , называемые тестами на факторы свертывания крови или факторными анализами
- Гематокрит. Это анализ крови, который проверяет процент вашей крови (так называемой цельной крови), которая состоит из эритроцитов. Кровотечение может вызвать низкий гематокрит.
- Измерение кровопотери. Чтобы узнать, сколько крови вы потеряли, врач может взвесить или подсчитать количество прокладок и губок, использованных для впитывания крови.
- Тазовый осмотр. Ваш врач осматривает влагалище, матку и шейку матки.
- Медицинский осмотр. Ваш врач проверяет ваш пульс и кровяное давление.
- УЗИ. Ваш лечащий врач может использовать ультразвук для выявления проблем с плацентой или маткой.
 Ультразвук — это тест, в котором используются звуковые волны и экран компьютера, чтобы сделать изображение вашего ребенка внутри матки или органов малого таза.
Ультразвук — это тест, в котором используются звуковые волны и экран компьютера, чтобы сделать изображение вашего ребенка внутри матки или органов малого таза.
Лечение зависит от причины кровотечения. Может включать:
- Получение жидкостей, лекарств (таких как питоцин) или переливание крови (введение новой крови в организм). Вы получаете эти препараты через иглу в вену (также называемую внутривенной или внутривенной), или вы можете получить некоторые препараты непосредственно в матку.
- Хирургическое вмешательство, такое как гистерэктомия или лапаротомия. Гистерэктомия — это удаление матки врачом. Обычно вам нужна гистерэктомия только в том случае, если другие методы лечения не работают. Лапаротомия — это когда ваш врач вскрывает живот, чтобы проверить источник кровотечения и остановить кровотечение.
- Ручной массаж матки. Ваш лечащий врач может сделать массаж матки, чтобы помочь ей сократиться, уменьшить кровотечение и помочь организму вывести тромбы.
 Ваш поставщик может также дать вам лекарства, такие как окситоцин, чтобы заставить матку сокращаться и уменьшить кровотечение.
Ваш поставщик может также дать вам лекарства, такие как окситоцин, чтобы заставить матку сокращаться и уменьшить кровотечение. - Получение кислорода с помощью кислородной маски
- Удаление любых оставшихся кусочков плаценты из матки, тампонирование матки марлей, специальным баллоном или тампонами или использование медицинских инструментов или швов для остановки кровотечения из кровеносных сосудов.
- Эмболизация кровеносных сосудов, снабжающих матку. В ходе этой процедуры врач использует специальные тесты, чтобы найти кровоточащий кровеносный сосуд, и вводит в сосуд материал, чтобы остановить кровотечение.Он используется в особых случаях и может предотвратить необходимость гистерэктомии.
- Также может помочь прием дополнительных добавок железа вместе с витамином для беременных. Ваш врач может порекомендовать это в зависимости от того, сколько крови было потеряно.
См. также: Материнская смерть
также: Материнская смерть
Последнее рассмотрение Март 2020 г.
24-часовой сбор мочи | Медицина Джона Хопкинса
Что такое 24-часовой сбор мочи?
Сбор мочи за 24 часа — это простой лабораторный тест, который измеряет, что в ней содержится. ваша моча.Тест используется для проверки функции почек. 24-часовая моча сбор осуществляется путем сбора мочи в специальный контейнер над полный 24-часовой период. Контейнер должен храниться в прохладном месте до тех пор, пока моча не вернулся в лабораторию.
Моча состоит из воды и растворенных химических веществ, таких как натрий и
калий. Он также содержит мочевину. Это делается, когда белок разрушается.
А еще в нем содержится креатинин, который образуется при распаде мышц.
Обычно моча содержит определенное количество этих отходов.Это может быть
признак определенного заболевания или состояния, если эти количества не находятся в
нормальный диапазон. Или если другие вещества присутствуют.
Зачем мне может понадобиться 24-часовой сбор мочи?
Сбор мочи за 24 часа помогает диагностировать проблемы с почками. Это часто делается чтобы увидеть, сколько креатинина очищается через почки. Это также сделано для измерение белка, гормонов, минералов и других химических соединений.
Условия, которые могут вызвать заболевание почек, включают:
- Диабетическая нефропатия. Это происходит, когда у кого-то неконтролируемый диабет. Это вызывает высокий уровня белка (альбумина) в моче и может привести к повреждению почек.
- Высокое кровяное давление. Аномально высокое кровяное давление может привести к длительной (постоянной) почечной недостаточности. повреждать.
- Волчаночный нефрит. Волчанка — это аутоиммунное заболевание, при котором иммунная система атакует почки и повреждает их.
- Частые инфекции мочевыводящих путей.

- Длительная закупорка мочевыводящих путей.
- Синдром Альпорта. Эта проблема со здоровьем вызывает проблемы со зрением и слухом, а также прогрессирующее рубцевание почек. Синдром передается по наследству. через семьи.
- Нефротический синдром. Эта проблема со здоровьем имеет несколько различных причин. Симптомы включают белок в моче, низкий белок в крови, высокий уровень холестерина уровни и отек тканей.
- Поликистоз почек. Эта проблема со здоровьем вызывает рост множества заполненных жидкостью кист в почки. Это делает почки больше. Со временем он овладевает и разрушает работающую ткань почки.
- Интерстициальный нефрит или пиелонефрит. Это воспаление мелких структур в почках. Его
часто вызваны инфекцией.

- Скрининг преэклампсии у беременных. Преэклампсия — опасное заболевание, которое иногда возникает в беременность. Это вызывает высокое кровяное давление и может привести к отказу органов.
- Камни в почках (нефролитиаз). Камни в почках образуются из-за дисбаланса минералов, солей и воды. в моче.
У вашего поставщика медицинских услуг могут быть другие причины рекомендовать Сбор мочи за 24 часа.
Каковы риски 24-часового сбора мочи?
Сбор мочи за 24 часа — безопасный и простой тест.Люди могут собирать мочу самостоятельно.
Некоторые факторы могут повлиять на точность сбора мочи за 24 часа. К ним относятся:
- Забыть собрать часть мочи
- Превышение 24-часового периода сбора и сбор слишком большого количества моча
- Потеря мочи из контейнера для образцов в результате проливания
- Не сохранять мочу холодной во время ее сбора
- Острый стресс
- Энергичные упражнения
- Некоторые продукты, такие как кофе, чай, какао, бананы, цитрусовые и ваниль
Могут быть и другие риски в зависимости от ваших конкретных проблем со здоровьем. Быть
Обязательно обсудите любые проблемы со своим лечащим врачом перед
коллекция.
Быть
Обязательно обсудите любые проблемы со своим лечащим врачом перед
коллекция.
Как подготовиться к суточному сбору мочи?
- Ваш поставщик медицинских услуг объяснит процедуру, и вы можете спросить вопросы.
- Убедитесь, что вы понимаете, нужно ли вам держаться подальше от определенных продуктов при сборе мочи.
- Вам будут предоставлены большие контейнеры для хранения мочи и контейнер. мочиться в.Убедитесь, что вы знаете, как их использовать. Есть холодное место для хранения мочи, пока вы ее собираете. Например, холодильнике или в холодильнике на льду.
- Вам может быть предложено начать сбор в определенное время.
- Если возможно, выберите 24-часовой период, когда вы будете дома. не нужно транспортировать вашу мочу.
- Если вы беременны или думаете, что можете быть беременны, сообщите об этом своему лечащему врачу.
- Убедитесь, что у вашего врача есть список всех лекарств (рецептурных и
безрецептурные), травы, витамины и добавки, которые вы
брать.

В зависимости от состояния вашего здоровья ваш поставщик медицинских услуг может запросить другие специфическая подготовка.
Что происходит во время 24-часового сбора мочи?
Сбор мочи за 24 часа может проводиться амбулаторно. Это означает вы идете домой в тот же день. Или это можно сделать во время пребывания в больнице. Процедуры могут различаться в зависимости от вашего состояния и вашего медицинского обслуживания. практики провайдера.
Как правило, 24-часовой сбор мочи следует следующему процессу:
- Вам будет предоставлен 1 или более контейнеров для сбора и хранения ваших моча.Обычно используется коричневый пластиковый контейнер. Специальная сковорода, которая помещается в унитаз, или для сбора мочи можно использовать писсуар. Ты необходимо перелить мочу из емкости для сбора в контейнер для хранения. Вам нужно будет держать его холодным.
- Круглосуточный сбор может начаться в любое время в течение дня после того, как вы
мочиться.
 Но ваш лечащий врач может сказать вам, когда начинать. это
принято начинать сбор первым делом с утра.это
важно собрать всю мочу в следующие 24 часа.
Но ваш лечащий врач может сказать вам, когда начинать. это
принято начинать сбор первым делом с утра.это
важно собрать всю мочу в следующие 24 часа. - Не сохраняйте мочу после первого мочеиспускания. Смойте это в первую очередь образец, но обратите внимание на время. Это время начала 24-часового коллекция.
- Вся моча после первого смыва должна быть сохранена, сохранена и использована. хранил холод. Это означает, что его следует хранить либо на льду, либо в холодильнике в течение следующие 24 часа.
- Попробуйте снова помочиться в то же время, через 24 часа после начала, чтобы завершить процесс сбора.Если вы не можете помочиться в это время, это в порядке.
- После завершения сбора мочи контейнеры для мочи необходимо как можно скорее доставить в лабораторию. Если вы делаете мочу сбора на дому, вам будут даны инструкции, как и где возьми это.
- В зависимости от конкретной проблемы со здоровьем вас могут попросить повторить
сбор в течение нескольких дней.

Что происходит после 24-часового сбора мочи?
После 24-часового сбора мочи особого ухода не требуется.Но твой медицинский работник может дать вам другие инструкции после процедуры, в зависимости от вашей конкретной ситуации.
Следующие шаги
Прежде чем согласиться на тест или процедуру, убедитесь, что вы знаете:
- Название теста или процедуры
- Причина, по которой вы проходите тест или процедуру
- Каких результатов ожидать и что они означают
- Риски и преимущества теста или процедуры
- Каковы возможные побочные эффекты или осложнения
- Когда и где вы должны пройти тест или процедуру
- Кто будет проводить тест или процедуру и какова квалификация этого человека являются
- Что произойдет, если у вас не будет теста или процедуры
- Любые альтернативные тесты или процедуры, о которых стоит подумать
- Когда и как вы получите результаты
- Кому звонить после теста или процедуры, если у вас есть вопросы или проблемы
- Сколько вам придется заплатить за тест или процедуру



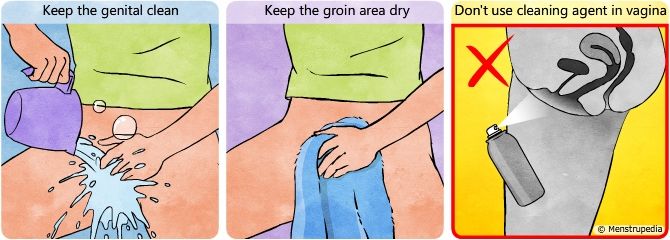 д. )
д. ) 

 Возможно, речь идет о хронической почечной недостаточности, — говорит Камалетдинов. — Но в то же время этот показатель нередко снижается у пациентов, достигших солидного возраста».
Возможно, речь идет о хронической почечной недостаточности, — говорит Камалетдинов. — Но в то же время этот показатель нередко снижается у пациентов, достигших солидного возраста».
 Противопоказаны интенсивные физические нагрузки.
Противопоказаны интенсивные физические нагрузки.
 При контроле лечения — исключить прием препаратов в день исследования и обязательно отметить это в направительном бланке (отметить также и информацию о приеме других лекарств – аспирина, транквилизаторов, кортикостероидов, пероральных контрацептивов).
При контроле лечения — исключить прием препаратов в день исследования и обязательно отметить это в направительном бланке (отметить также и информацию о приеме других лекарств – аспирина, транквилизаторов, кортикостероидов, пероральных контрацептивов).

 Избегать физической нагрузки, стрессов, курения, болевых воздействий, которые вызывают физиологический подъём катехоламинов.
Избегать физической нагрузки, стрессов, курения, болевых воздействий, которые вызывают физиологический подъём катехоламинов.


 , ред. Острые осложнения беременности. В: Неотложная медицина Розена: концепции и клиническая практика. 9-е изд. Эльзевир; 2018. https://www.clinicalkey.com. По состоянию на 12 марта 2021 г.
, ред. Острые осложнения беременности. В: Неотложная медицина Розена: концепции и клиническая практика. 9-е изд. Эльзевир; 2018. https://www.clinicalkey.com. По состоянию на 12 марта 2021 г. 2019; doi:10.1249/MSS.0000000000001941.
2019; doi:10.1249/MSS.0000000000001941.

 Это наиболее частая причина ПРК. Это происходит, когда мышцы матки не сокращаются (напрягаются) после родов. Сокращения матки после родов помогают остановить кровотечение из места в матке, где отделяется плацента.У вас может быть атония матки, если матка растянута или увеличена (также называемая вздутием) в результате рождения близнецов или крупного ребенка (более 8 фунтов 13 унций). Это также может произойти, если у вас уже было несколько детей, вы долго рожаете или у вас слишком много околоплодных вод. Амниотическая жидкость — это жидкость, которая окружает вашего ребенка в утробе матери.
Это наиболее частая причина ПРК. Это происходит, когда мышцы матки не сокращаются (напрягаются) после родов. Сокращения матки после родов помогают остановить кровотечение из места в матке, где отделяется плацента.У вас может быть атония матки, если матка растянута или увеличена (также называемая вздутием) в результате рождения близнецов или крупного ребенка (более 8 фунтов 13 унций). Это также может произойти, если у вас уже было несколько детей, вы долго рожаете или у вас слишком много околоплодных вод. Амниотическая жидкость — это жидкость, которая окружает вашего ребенка в утробе матери. Это когда плацента рано отделяется от стенки матки перед родами. Он может отделяться частично или полностью.
Это когда плацента рано отделяется от стенки матки перед родами. Он может отделяться частично или полностью. Это лекарство, которое усыпляет, чтобы вы не чувствовали боли во время операции. Если у вас экстренное кесарево сечение, вам может понадобиться общая анестезия.
Это лекарство, которое усыпляет, чтобы вы не чувствовали боли во время операции. Если у вас экстренное кесарево сечение, вам может понадобиться общая анестезия. Эпизиотомия — это надрез, сделанный на входе во влагалище, чтобы помочь ребенку выйти наружу. Разрыв также может произойти, если ваш врач использует инструменты, такие как щипцы или вакуум, чтобы помочь ребенку пройти через родовые пути во время родов. Щипцы выглядят как большие щипцы. Пылесос представляет собой мягкую пластиковую чашку, которая прикрепляется к голове вашего ребенка. Он использует всасывание, чтобы мягко тянуть вашего ребенка, когда вы тужитесь во время родов.
Эпизиотомия — это надрез, сделанный на входе во влагалище, чтобы помочь ребенку выйти наружу. Разрыв также может произойти, если ваш врач использует инструменты, такие как щипцы или вакуум, чтобы помочь ребенку пройти через родовые пути во время родов. Щипцы выглядят как большие щипцы. Пылесос представляет собой мягкую пластиковую чашку, которая прикрепляется к голове вашего ребенка. Он использует всасывание, чтобы мягко тянуть вашего ребенка, когда вы тужитесь во время родов. Эти условия могут увеличить риск образования гематомы. Гематома возникает, когда разрыв кровеносного сосуда приводит к образованию тромба в ткани, органе или другой части тела. После родов у некоторых женщин развивается гематома в области влагалища или вульвы (женские гениталии вне тела). Болезнь фон Виллебранда — это нарушение свертываемости крови, при котором человеку трудно остановить кровотечение. ДВС-синдром вызывает образование тромбов в мелких кровеносных сосудах и может привести к серьезному кровотечению.Некоторые осложнения беременности и родов (например, приращение плаценты), хирургическое вмешательство, сепсис (заражение крови) и рак могут вызывать ДВС-синдром.
Эти условия могут увеличить риск образования гематомы. Гематома возникает, когда разрыв кровеносного сосуда приводит к образованию тромба в ткани, органе или другой части тела. После родов у некоторых женщин развивается гематома в области влагалища или вульвы (женские гениталии вне тела). Болезнь фон Виллебранда — это нарушение свертываемости крови, при котором человеку трудно остановить кровотечение. ДВС-синдром вызывает образование тромбов в мелких кровеносных сосудах и может привести к серьезному кровотечению.Некоторые осложнения беременности и родов (например, приращение плаценты), хирургическое вмешательство, сепсис (заражение крови) и рак могут вызывать ДВС-синдром. Ожирение означает, что у вас избыточное количество жира в организме.Если вы страдаете ожирением, ваш индекс массы тела (также называемый ИМТ) составляет 30 или выше. ИМТ — это показатель жировых отложений, основанный на вашем росте и весе. Чтобы узнать свой ИМТ, перейдите на сайт www.cdc.gov/bmi.
Ожирение означает, что у вас избыточное количество жира в организме.Если вы страдаете ожирением, ваш индекс массы тела (также называемый ИМТ) составляет 30 или выше. ИМТ — это показатель жировых отложений, основанный на вашем росте и весе. Чтобы узнать свой ИМТ, перейдите на сайт www.cdc.gov/bmi.
 Ультразвук — это тест, в котором используются звуковые волны и экран компьютера, чтобы сделать изображение вашего ребенка внутри матки или органов малого таза.
Ультразвук — это тест, в котором используются звуковые волны и экран компьютера, чтобы сделать изображение вашего ребенка внутри матки или органов малого таза. Ваш поставщик может также дать вам лекарства, такие как окситоцин, чтобы заставить матку сокращаться и уменьшить кровотечение.
Ваш поставщик может также дать вам лекарства, такие как окситоцин, чтобы заставить матку сокращаться и уменьшить кровотечение.

 Но ваш лечащий врач может сказать вам, когда начинать. это
принято начинать сбор первым делом с утра.это
важно собрать всю мочу в следующие 24 часа.
Но ваш лечащий врач может сказать вам, когда начинать. это
принято начинать сбор первым делом с утра.это
важно собрать всю мочу в следующие 24 часа.