Как молочница может отразиться на беременности
Молочница, казалось бы, заболевание безопасное. Однако во время беременности оно может быть опасным, и даже не столько для женщины, сколько для будущего ребенка
Некоторые женщины боятся лечиться во время беременности, так как считают, что все лекарства вредны для ребенка. Тем более, зачем лечить такой «пустяк», как молочница? Но не все так просто. Иногда дрожжеподобные грибки рода Candida, вызывающие молочницу, проходят даже плацентарный барьер (правда, редко) и вызывают внутриутробную инфекцию плода – кандидоз. Но чаще всего ребенок заражается кандидозом во время родов при прохождении по родовым путям матери. Все это может приводить к тяжелым поражениям кожи, слизистых оболочек и внутренних органов новорожденного. Поэтому молочницу нужно лечить.
Опасаться отрицательного воздействия лечения молочницы на организм беременной женщины не стоит, так как для таких случаев разработаны специальные схемы лечения с учетом безопасных сроков лечения беременных и препаратов, которые не могут дать осложнений.
Перед лечением диагноз молочницы подтверждается исследованием мазка, взятого со слизистой оболочки влагалища или бактериологическим исследованием (посевом на питательные среды).
Читай также: Как избежать растяжек во время беременности
Как распознать молочницу при беременности
У беременных женщин молочница встречается достаточно часто, так как при беременности всегда понижается иммунитет – это физиологическая реакция организма, которая предупреждает отторжение плода. При этом кислотность содержимого влагалища увеличивается, что также способствует размножению грибов рода Candida (они не любят щелочную среду).
Признаком молочницы при беременности является в первую очередь зуд и жжение в области влагалища. При этом на слизистой оболочке появляются вначале мелкие, а затем все более крупные творожистые налеты. Вначале они легко снимаются, а затем, разрастаясь и сливаясь между собой, образуют белые пленки, плотно соединенные со слизистой оболочкой. При снятии таких пленок слизистая оболочка начинает кровоточить.
Вначале они легко снимаются, а затем, разрастаясь и сливаясь между собой, образуют белые пленки, плотно соединенные со слизистой оболочкой. При снятии таких пленок слизистая оболочка начинает кровоточить.
Если своевременно не пролечить молочницу, то она может перейти на внутренние органы, вызывая и там воспалительный процесс. В частности у беременной женщины такие воспалительные процессы могут закончиться образованием спаек (соединительнотканных тяжей), которые могут приводить к невынашиванию беременности.
Если грибки рода Candida пройдут через плацентарный барьер, то они могут поразить организм ребенка и пуповину. Чаще всего в этом случае поражаются кожа, слизистые оболочки полости рта и дыхательных путей. В результате грибковой инфекции у новорожденных достаточно часто возникают пневмонии.
Читай также: Как предотвратить варикоз во время беременности?
Лечение молочницы
Лечение молочницы у беременных женщин проводится по специальным методикам, в которых расписаны все безопасные способы устранения этого заболевания. Для этого применяются местные лекарственные препараты, которые не всасываются и не попадают в кровь. К таким препаратам относятся вагинальные свечи и крем с пимафуцином (натамицином). При кандидозных вульвовагинитах (молочнице половых органов женщины) их назначают по одной вагинальноой свече на ночь в течение трех-шести дней. Свечу предварительно смачивают водой и вводят во влагалище в положении лежа, как можно глубже. Для лечения молочницы у партнера используют крем пимафуцина.
Для этого применяются местные лекарственные препараты, которые не всасываются и не попадают в кровь. К таким препаратам относятся вагинальные свечи и крем с пимафуцином (натамицином). При кандидозных вульвовагинитах (молочнице половых органов женщины) их назначают по одной вагинальноой свече на ночь в течение трех-шести дней. Свечу предварительно смачивают водой и вводят во влагалище в положении лежа, как можно глубже. Для лечения молочницы у партнера используют крем пимафуцина.
В некоторых случаях при упорном течении молочницы при беременности назначают прием пимафуцина внутрь по одной таблетке четыре раза в день в течение двух–трех недель. Это необходимо для того, чтобы подавить размножение грибков рода Candida в кишечнике. Из кишечника пимафуцин также в кровь не всасывается, не оказывая общего воздействия на организм.
Местно можно также применять сидячие ванночки и спринцевания с различными противогрибковыми средствами: 2% раствором соды, настоями и отварами растений (отваром коры дуба, настоями зверобоя, аптечной ромашки, календулы, шалфея, тысячелистника).
Узнай также: Взгляд изнутри: Что происходит в животе у беременной? (ВИДЕО)
После проведенного лечения обязательно сдаются анализы, которые подтверждают, что количество грибов значительно уменьшилось.
Наблюдение беременной женщины в женской консультации не является формальностью, это позволяет выявить и пролечить все заболевания, которые могут отрицательно сказаться на состоянии здоровья, как матери, так и ребенка.
Автор – Галина Романенко
▶Опасна ли молочница и нужно ли ее лечить? ✅ ADONIS| Киев

Виктория Юрьевна, скажите, пожалуйста, как проявляется молочница? Как не спутать ее с другими гинекологическими заболеваниями?
– Молочница – это заболевание, которое развивается при заражении грибами рода Сandida. Оно очень распространено. Согласно статистике, хотя бы один раз в жизни им болеют 3 из 4 женщин. В редких случаях оно переходит в хроническую форму.
Основными симптомами молочницы являются зуд и жжение во влагалище, творожистые выделения с неприятным кислым запахом, боль при мочеиспускании и половых контактах. Однако в большинстве случаев клиническая картина стерта, то есть у женщины не проявляются такие выраженные симптомы. Из-за этого молочницу легко спутать с другими гинекологическими заболеваниями. Для установки правильного диагноза нужно проводить диагностику. Не стоит лечить молочницу самостоятельно. Нужно обратить к врачу за квалифицированной помощью.
Вы сказали, что молочница может переходить в хроническую форму. Почему это происходит?
– На самом деле причин достаточно много.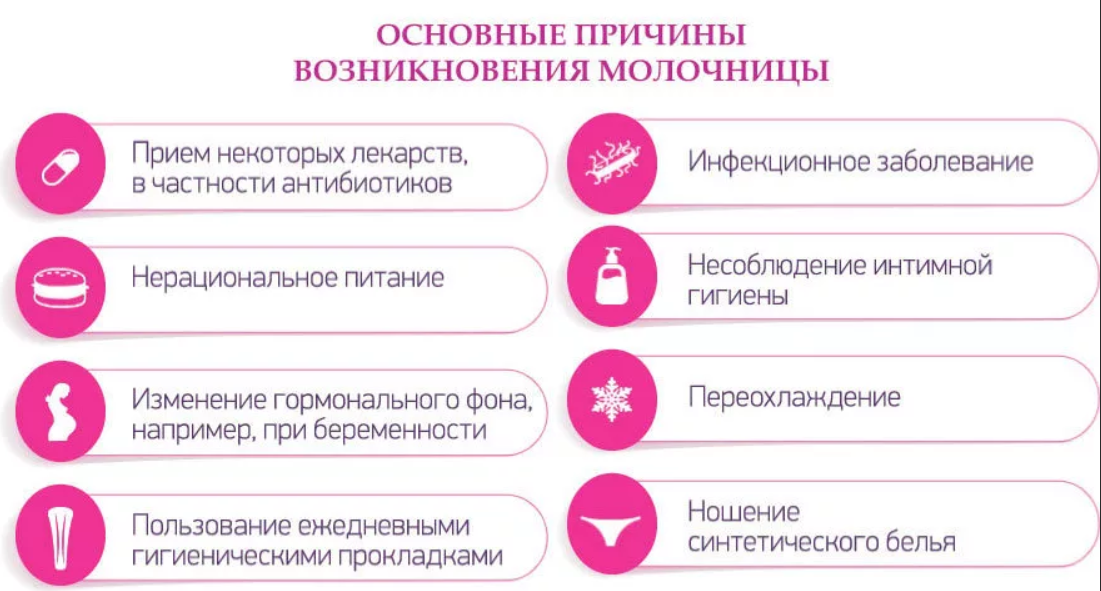
Как диагностируют молочницу, если ее симптомы сходны с симптомами других заболеваний?
– Для диагностики заболевания нужно прийти на консультацию гинеколога. Он проведет осмотр и возьмет на анализ образец урогенитальных выделений. Анализ на микроскопию позволит определить, есть ли в выделениях грибы Сandida или нет, а также обнаружить другие инфекции.
То есть, лечить молочницу нужно только при появлении симптомов заболевания?
– Да, это заболевание лечится только при наличии симптоматики.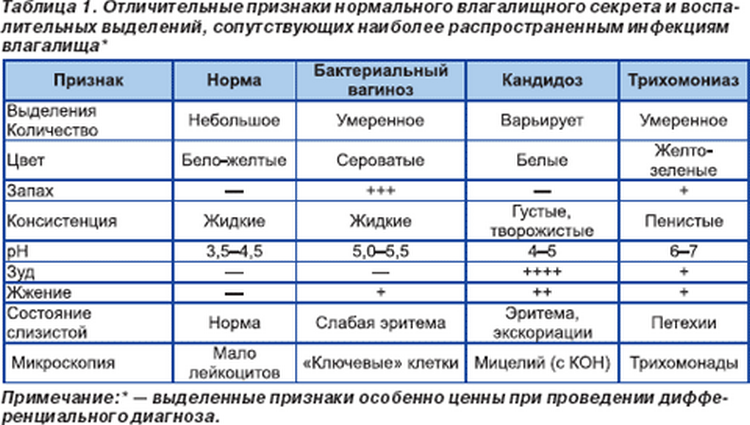 Если Сandida обнаруживается случайно, лечение, как правило, не проводят.
Если Сandida обнаруживается случайно, лечение, как правило, не проводят.
– Самостоятельно диагностировать молочницу тяжело. Многие гинекологические заболевания могут проявляться схожим образом. При этом тактика их лечения и применяемые препараты существенно различаются. Например, для лечения молочницы может быть применен 5-7-дневный курс лечения, тогда как для лечения других патологий значительно больший и другими препаратами. При самолечении легко ошибиться с диагнозом и пропить препараты, которые в данном случае неэффективны. Это может привести к утяжелению заболевания.
Может ли молочница развиваться во время беременности?
– Да, во время беременности риск развития молочницы даже повышается. Это происходит из-за изменений в работе иммунной системы. Так как плод несет 50% генетического материала отца, являющегося по сути чужеродным для организма, его иммунная защита должна снижаться, чтобы женщина смогла выносить беременность.
Так как плод несет 50% генетического материала отца, являющегося по сути чужеродным для организма, его иммунная защита должна снижаться, чтобы женщина смогла выносить беременность.
Меняется ли тактика лечения молочницы во время беременности?
– В этот период мы тоже лечим молочницу только при проявлении симптомов заболевания. При этом мы руководствуемся внутренними протоколами ADONIS и европейскими рекомендациями, применяя препараты, безопасные на всех сроках беременности.
Опасна ли молочница во время беременности? Может ли она вызвать осложнения или повлиять на состояние и развитие плода?
– Молочница не опасна для плода и не несет угрозы прерывания беременности. Она только причиняет дискомфорт самой женщине, которая постоянно ощущает зуд, жжение и другие симптомы заболевания. Если молочница сохраняется на момент родов, то произошедшие во время них трещины или разрывы заживают дольше, чем при здоровой слизистой.
Во время родов ребенок, проходя по родовым путям, соприкасается с микрофлорой матери. Если в ней много грибов Сandida, они также могут проникнуть в его организм. Однако это не несет особой угрозы здоровью ребенка.
Если в ней много грибов Сandida, они также могут проникнуть в его организм. Однако это не несет особой угрозы здоровью ребенка.
Здесь вы можете посмотреть видео версию интервью Виктории Юрьевны Гомон.
Больше видео на нашем YouTube канале.
Разумное лечение молочницы и бактериального вагиноза во время беременности: что нужно знать
В связи с гормональными изменениями во время беременности естественная микрофлора ослаблена, а иммунная система женщины подвергается трансформации: подавление специфического ответа, снижение фагоцитарной активности лейкоцитов, угнетение синтеза интерферона и снова по кругу. Именно поэтому беременные женщины более других подвержены высокому риску развития бактериального вагиноза и вагинита.
Именно поэтому беременные женщины более других подвержены высокому риску развития бактериального вагиноза и вагинита.
Бактериальный вагиноз — инфекционный невоспалительный синдром полимикробной этиологии, обусловленный изменением биоценоза влагалища за счет значительного снижения количества или полного отсутствия лактобактерий при увеличении количества условно-патогенных микроорганизмов.
Если заподозрен бактериальный вагиноз, то необходимо немедленно обратиться к врачу-гинекологу для уточнения диагноза и назначения своевременного лечения. Самостоятельно проводить лечение в данном случае не рекомендуется, так как точный диагноз и возбудителей бактериального вагиноза устанавливает только врач-гинеколог.
Бактериальный вагиноз грозит внутриутробным инфицированием плода, может спровоцировать преждевременные роды и влечет за собой нарушения в развитии плода. При бактериальном вагинозе осложнения могут коснуться и женщину: повышается риск гнойных осложнений у рожениц, особенно после кесарева сечения.
При бактериальном вагинозе осложнения могут коснуться и женщину: повышается риск гнойных осложнений у рожениц, особенно после кесарева сечения.
Лечение назначает только врач-гинеколог. Одной из наиболее часто назначаемых комбинаций для местного лечения бактериального вагиноза является метронидазол 500 мг и миконазола нитрат 100 мг — это синергия широкого спектра действия метронидазола против наиболее частых возбудителей бактериального вагиноза и миконазола для профилактики кандидозной суперинфекции 1,2,3. Метронидазол 500 мг + миконазола нитрат 100 мг имеют широкую доказательную базу и положительный опыт применения у практикующих врачей-гинекологов.
Можно ли забеременеть при молочнице, какова вероятность, что делать
Молочницу считают безобидной болезнью, которая однако приносит массу неприятных ощущений. Если она появляется часто, то женщину волнует вопрос, можно ли забеременеть при молочнице. При планировании беременности важно также знать, повлияет ли она на развитие плода.
При планировании беременности важно также знать, повлияет ли она на развитие плода.Что такое молочница
Молочница вызывается повышенным ростом грибком Candida. Он обитает на теле любого человека, и это нормально. Когда молочнокислых бактерий, которые также живут и поддерживают здоровье нашего организма, слишком мало, грибок начинает развиваться.
Можно ли забеременеть при молочнице, зависит не только от женщины, но и от мужчины.Развитие молочницы вызывают следующие факторы:
- стрессы;
- нездоровое питание;
- неправильная гигиена;
- проблемы с гормональным фоном;
- нарушение обмена веществ;
- болезни мочеполовой системы;
- бесконтрольный прием антибиотиков;
- беспорядочная смена партнёров.
Кроме того, сама беременность вызывает изменение гормонального фона,что может вызвать появление молочницы у женщин.
При молочнице появляется зуд, жжение, смазка влагалища выделяется в меньшем количестве. Сопровождающая молочницу сухость делает половой акт болезненным и неприятным. Многие замечают лишь появление творожистых выделений, которые их не беспокоят. Однако со временем они приобретают неприятный кислый запах.
Сопровождающая молочницу сухость делает половой акт болезненным и неприятным. Многие замечают лишь появление творожистых выделений, которые их не беспокоят. Однако со временем они приобретают неприятный кислый запах.
Если молочница хроническая, это может препятствовать наступлению беременности.
Когда грибок Candida размножается неконтролируемо, то он меняет рН среды влагалища. Необходимую слабую щелочную среду поддерживают молочнокислые микроорганизмы. Их количество значительно уменьшается при росте грибка Candida. В этом случае среда влагалища изменяется на кислую. Чтобы сперматозоиды добрались до яйцеклетки и оплодотворение прошло успешно, нужна именно щелочная среда. То есть кандидоз вызывает уменьшение подвижности и продолжительности жизни сперматозоидов.
Возможность того, что женщина с кандидозом забеременеет, зависит и от мужчины. В целом молочница не препятствует зачатию, если будущий отец здоров, и его сперматозоиды активны и подвижны. Грибок не влияет на работу репродуктивных органов и на менструальный цикл. Женщина вполне может выносить ребёнка.
Грибок не влияет на работу репродуктивных органов и на менструальный цикл. Женщина вполне может выносить ребёнка.
Влияние молочницы на ребёнка
Опасность молочницы в том, что споры грибка проникают в полость матки и заражают плаценту. Молочница негативно сказывается на развитии плода, и малыш в половине случаев рождается инфицированным грибком. Заражение малыша происходит при его прохождении через родовые пути. Причём Candida поражает рот и глаза. Организм ребёнка ещё не имеет крепкого иммунитета и не может справится с инфекцией. Чтобы обезопасить малыша от этой болезни, молочницу нужно вылечить до родов.
При диагностике кандидоза лечение проводят немедленно, как только она будет обнаружена. Причём, лечиться нужно обоим партнёрам.
В 30 % случаях грибок негативно влияет на плод, и беременность может закончится выкидышем. Если вы посетите любой женский форум, то найдёте жизненные истории, к чему может привести банальный кандидоз. Впрочем, лучше всего довериться в этом вопросе мнению врачей.
Впрочем, лучше всего довериться в этом вопросе мнению врачей.
Что делать, если у вас молочница
Лечение кандидоза при беременности народными методами запрещено. Нужно обратиться к врачу, который назначит комплексное лечение. Оно включает:
- применение противогрибковых средств перорально;
- применение противогрибковых свечей вагинально;
- употребление продуктов, которые содержат кисломолочные бактерии.
В среднем лечение происходит в течение 7-10 дней.
Кроме того, врач посоветует изменить диету и ввести в неё больше фруктов и молочных продуктов. Лучше не употреблять сладкую выпечку, алкогольные напитки и сигареты. Во время лечения также нужно отказаться от полового акта.
Откажитесь от тесного и синтетического белья. В нём не происходит естественная вентиляция. Само бельё стирайте только в горячей воде, которая убивает споры грибка. Ещё лучше проглаживать нижнее бельё утюгом, чтобы полностью уничтожить Candida.
Старайтесь избегать любых стрессов, т. к. они обычно провоцируют появление кандидоза.
Ежедневные прогулки помогут укрепить иммунитет и предотвратить повторное появление кандидоза. Нужно также избегать переохлаждения, которое провоцирует обострение молочницы.
Однозначно вероятность наступления беременности при молочнице снижается. Перед её планированием пройдите полное обследование. Молочницу лучше вылечить до зачатия, чем в период протекания беременности.
Видео
Читайте далее: паховая грыжа при беременности
Мазок на флору во время беременности — когда и зачем сдавать
- Когда сдавать мазок на флору
- Что показывает мазок на флору
- Правила подготовки к забору мазка на флору
Мазок на флору – это самый распространенный анализ, который назначает врач акушер-гинеколог. Для проведения данного исследования врач, во время осмотра женщины в гинекологическом кресле, производит забор содержимого влагалища из заднего свода (это пространство, которое расположено между задней стенкой влагалища и шейкой матки), канала шейки матки и отделяемого уретры, наносит материал на предметное стекло и направляет его в лабораторию.
Для проведения данного исследования врач, во время осмотра женщины в гинекологическом кресле, производит забор содержимого влагалища из заднего свода (это пространство, которое расположено между задней стенкой влагалища и шейкой матки), канала шейки матки и отделяемого уретры, наносит материал на предметное стекло и направляет его в лабораторию.
Исследование мазка на флору в лаборатории проводит врач лабораторной диагностики под микроскопом. Данное исследование позволяет определить характер микрофлоры (виды микроорганизмов) влагалища, канала шейки матки и мочеиспускательного канала, выявить воспалительный процесс в половых органах у женщины, в ряде случаев позволяет определить также возбудителя данного воспалительного процесса (например, гонококк, трихомонада).
Когда сдавать мазок на флору
В обязательном порядке для всех беременных мазок сдается дважды – при постановке на учет и в 30 недель беременности, зачастую еще один раз мазок на флору берется в 36-37 недель для оценки состояния микрофлоры влагалища перед родами. В эти сроки анализ сдается даже в случаях, когда пациентку ничего не беспокоит. Это проводится с целью выявления скрытого воспалительного процесса, который может приводить к серьезным осложнениям в течение беременности. Во время беременности за счет изменения гормонального фона и снижения иммунитета значительно чаще происходит обострение хронических инфекций, а также кандидоза (молочницы). Любой воспалительный процесс во влагалище во время беременности может приводить к серьезным осложнениям беременности – преждевременному излитию околоплодных вод, преждевременным родам, маловодию или многоводию, задержке внутриутробного развития плода и другим.
В эти сроки анализ сдается даже в случаях, когда пациентку ничего не беспокоит. Это проводится с целью выявления скрытого воспалительного процесса, который может приводить к серьезным осложнениям в течение беременности. Во время беременности за счет изменения гормонального фона и снижения иммунитета значительно чаще происходит обострение хронических инфекций, а также кандидоза (молочницы). Любой воспалительный процесс во влагалище во время беременности может приводить к серьезным осложнениям беременности – преждевременному излитию околоплодных вод, преждевременным родам, маловодию или многоводию, задержке внутриутробного развития плода и другим.
При наличии жалоб у беременной женщины – появлении обильных выделений из половых путей, зуда, жжения или дискомфорта в области половых органов также сдается мазок на флору. При некоторых патологических состояниях, например при наличии в прошлом выкидышей, связанных с инфекционными осложнениями беременности, несостоятельности шейки матки, мазок на флору берется один раз в месяц, а после 30 недель один раз в две недели. Забор мазка является абсолютно безопасной процедурой и не приводит к каким-либо осложнениям, поэтому может производиться при любом сроке беременности.
Забор мазка является абсолютно безопасной процедурой и не приводит к каким-либо осложнениям, поэтому может производиться при любом сроке беременности.
Что показывает мазок на флору
Мазок на флору оценивается по следующим показателям:
Эпителий
Плоский эпителий – это клетки поверхностного слоя слизистой оболочки влагалища и шейки матки. Наличие большого количества плоского эпителия в мазке может свидетельствовать о воспалительном процессе. Отсутствие эпителия в мазке указывает на нарушение гормонального фона.
Лейкоциты
Это клетки крови, участвующие в уничтожении болезнетворных бактерий. Лейкоциты способны активно проникать через стенку сосудов в ткани организма и участвовать в борьбе с инфекционными агентами. В норме в мазке на флору из влагалища присутствует не более 10, из цервикального канала не более 15 лейкоцитов в поле зрения, из уретры – до 2 лейкоцитов в поле зрения. Повышение содержания лейкоцитов в мазке – признак воспаления, при этом, чем больше содержание лейкоцитов в мазке, тем более выражен воспалительный процесс.
Эритроциты
Это красные клетки крови. В норме в мазке на флору могут встречаться единичные эритроциты (1-2 в поле зрения). Увеличение количества эритроцитов свидетельствует о наличии хронического воспалительного процесса, а кроме того быть признаком травмы или скрытого кровотечения, например при наличии эктопии шейки матки (так называемой эрозии, когда влагалищная часть шейки матки покрыта цилиндрическим эпителием в норме выстилающим внутреннюю часть шейки).
Слизь
В норме в уретре слизь отсутствует, во влагалище определяется умеренное количество слизи, в шейке матки слизь может быть в большом количестве. Увеличение количества слизи может быть признаком воспалительного процесса, однако большой диагностической ценности данный критерий не имеет, и на него редко опираются врачи при постановке диагноза.
Бактерии
В норме в мочеиспускательном канале флора обнаруживаться не должна, во влагалище и шейке матки выявляется палочковая флора в умеренном количестве.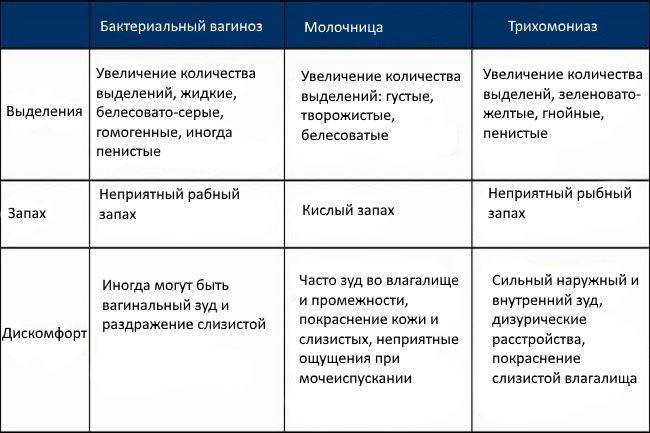 Палочковая флора – это чаще всего лактобактерии, которые на 95% составляют нормальный биоценоз влагалища. Лактобактерии активно заселяют влагалище и создают в нем кислую среду, препятствуя тем самым росту и размножению болезнетворных бактерий.
Палочковая флора – это чаще всего лактобактерии, которые на 95% составляют нормальный биоценоз влагалища. Лактобактерии активно заселяют влагалище и создают в нем кислую среду, препятствуя тем самым росту и размножению болезнетворных бактерий.
Кроме лактобактерий во влагалище могут присутствовать и другие палочковые бактерии, например кишечная палочка, бактероиды, а также различные кокки. Это бактерии, при микроскопии имеющие форму шариков. К этой группе бактерий относятся стрептококки, стафилококки, энтерококки. В небольшом количестве в норме они присутствуют во влагалище. Если их количество резко возрастает на фоне гибели нормальных лактобактерий – это может приводить к развитию воспалительного процесса. К сожалению, по результатам обычного мазка на флору невозможно определить, какие конкретно бактерии и в каком количестве присутствуют во влагалище. Поэтому при выраженном воспалительном процессе, а также при обнаружении в мазке на флору большого количества кокковой флоры врач для постановки правильного диагноза назначает дополнительный анализ – посев на флору с определением чувствительности к антибиотикам.
Условно-патогенная флора
Это микроорганизмы, которые обитают в организме человека в небольшом количестве, не принося вреда, но при определенных условиях могут привести к возникновению воспалительного процесса. К таким микроорганизмам, обнаруживаемым в мазке на флору, относятся грибы рода кандида и гарднереллы.
Гарднерелла («ключевые клетки»)
Гарднерелла и другие бактерии, живущие в бескислородных условиях (так называемые анаэробные бактерии) в норме живут во влагалище в небольшом количестве, не вызывая симптомов воспалительного процесса. При снижении местного иммунитета, что достаточно часто встречается во время беременности, происходит увеличение доли этих бактерий в микрофлоре влагалища, возникает заболевание – бактериальный вагиноз (дисбиоз влагалища). При этом в мазке на флору обнаруживают «ключевые» клетки – это клетки слизистой влагалища, облепленные гарднереллами и другими анаэробными бактериями. Сами гарднереллы в обычном не окрашенном мазке не видны. Их можно выявить только при окраске мазков специальными красителями.
Их можно выявить только при окраске мазков специальными красителями.
Грибы
Микроорганизмы рода Кандида входят в состав нормальной микрофлоры рта, влагалища и толстой кишки большинства здоровых людей. В норме количество этих микроорганизмов небольшое и воспалительного процесса они не вызывают. В норме у некоторых женщин во влагалищном мазке может выявляться небольшое количество спор гриба. При отсутствии воспалительной реакции и жалоб пациентки лечение такого состояния не проводится. Выявление же в мазке на флору большого количества спор или мицелия дрожжеподобного гриба рода Кандида позволяет поставить диагноз кандидоза (или молочницы)
Патогенная флора
Существуют микроорганизмы, которые в нормальных условиях не должны присутствовать во влагалище здоровой женщины и выявление которых в мазке на флору свидетельствует о наличии серьезного заболевания, передающегося половым путем. Из таких инфекций в мазке чаще всего выявляются трихомонады и гонококки.
Трихомонады
Это простейшие микроорганизмы, имеющие жгутик и способные к движению. Выявление в мазке на флору трихомонад свидетельствует о наличии заболевания, передающегося половым путем – трихомониаза. Трихомониаз у беременной женщины увеличивает риск преждевременных родов, преждевременного излития околоплодных вод, внутриутробной задержки развития плода. Кроме того, есть опасность инфицирования малыша при прохождении через родовые пути, поэтому при обнаружении трихомонад в мазке обязательно проводится антибактериальное лечение во время беременности.
Выявление в мазке на флору трихомонад свидетельствует о наличии заболевания, передающегося половым путем – трихомониаза. Трихомониаз у беременной женщины увеличивает риск преждевременных родов, преждевременного излития околоплодных вод, внутриутробной задержки развития плода. Кроме того, есть опасность инфицирования малыша при прохождении через родовые пути, поэтому при обнаружении трихомонад в мазке обязательно проводится антибактериальное лечение во время беременности.
Гонококки
Это бактерии, имеющие в мазке вид двойных шариков бобовидной формы, прилегающих друг к другу вогнутой стороной. Обнаружение в мазке гонококков позволяет врачу поставить диагноз – гонорея. Это заболевание, передающееся половым путем, которое также обязательно должно быть излечено во время беременности. Воспалительный процесс, вызванный гонококком значительно осложняет течение беременности, может привести к выкидышу, преждевременным родам, преждевременному излитию околоплодных вод, инфицированию плаценты и плодных оболочек, а кроме того, при прохождении малыша через родовые пути происходит поражение глаз новорожденного гонококком.
Обнаружение в мазке на флору возбудителей других инфекций, передающихся половым путем очень затруднительно. Поэтому при наличии воспалительного процесса по данным мазка врач обычно рекомендует сдать анализы на половые инфекции другим, более чувствительным методом – мазок методом ПЦР.
Правила подготовки к забору мазка на флору
Чтобы результат мазка на флору был достоверным, перед сдачей данного анализа нужно соблюдать ряд важных условий. В течение 2—3 дней нельзя пользоваться какими-либо влагалищными свечами или кремами, противопоказаны спринцевания любыми растворами, поскольку они изменяют состав микрофлоры влагалища, затрудняют выявление возбудителя воспаления. Кроме того, в течение 2 дней желательно воздержаться от половых контактов. Это также связано с тем, что сперматозоиды и остатки семенной жидкости во влагалище могут привести к неправильному результату мазка на флору.
Молочница при беременности, 3 триместр: терапия. Свечи от молочницы
Третий триместр беременности является самым тяжелым и трепетным в жизни любой женщины. С одной стороны, дама с нетерпением ждет появления будущего ребенка и готовится к родам. С другой стороны, имеется значительная прибавка в весе. Силы и нервы на исходе. Ощущается болезненность спины, тяжесть в ногах и другой дискомфорт. Ко всему прочему, может возникнуть молочница. При беременности (3 триместр) лечение нужно назначать с осторожностью, так как большинство препаратов находятся под запретом.
С одной стороны, дама с нетерпением ждет появления будущего ребенка и готовится к родам. С другой стороны, имеется значительная прибавка в весе. Силы и нервы на исходе. Ощущается болезненность спины, тяжесть в ногах и другой дискомфорт. Ко всему прочему, может возникнуть молочница. При беременности (3 триместр) лечение нужно назначать с осторожностью, так как большинство препаратов находятся под запретом.
Что представляет собой молочница?
Молочница, или кандидоз, представляет собой грибковую инфекцию, вызванную грибами, относящимися к роду Candida. Чаще всего встречается Candida albicans. Этот вид микроорганизмов относят к условно-патогенным.
Как правило, бактерии Кандида присутствуют в любом организме человека. Они являются частью микрофлоры ротовой полости, толстой кишки и влагалища. При сниженном иммунитете гриб Candida размножается в большом количестве и становится патогенным микроорганизмом.
Может ли быть молочница при беременности? Такой вопрос задают себе тысячи женщин, столкнувшихся с этой проблемой. Несомненно, да. Ведь у женщины понижается иммунитет, и организм неспособен в полную силу сопротивляться росту патогенных бактерий. Молочница при беременности (3 триместр) лечения требует специфического, а женщина в этот непростой период должна находиться под постоянным наблюдением врача-гинеколога.
Несомненно, да. Ведь у женщины понижается иммунитет, и организм неспособен в полную силу сопротивляться росту патогенных бактерий. Молочница при беременности (3 триместр) лечения требует специфического, а женщина в этот непростой период должна находиться под постоянным наблюдением врача-гинеколога.
Симптоматика заболевания
Молочница затрагивает до пяти процентов всех женщин (как беременных, так и не ожидающих ребенка). При беременности кандидоз возникает преимущественно в 3-м триместре. Часто сопровождается следующими симптомами:
- зуд во влагалище;
- наличие белей, напоминающих творожные хлопья;
- нервозность;
- бессонница;
- рези и жжение при мочеиспускании;
- боль во время полового акта;
- плохой запах, напоминающий тухлую рыбу.
Гинеколог при осмотре видит красноту и отечность половых органов, воспалительный процесс. В тяжелой ситуации могут появляться микротрещины, эрозия и расчесы в промежности.
Молочница при беременности (3 триместр) лечения требует незамедлительного. А опытному врачу достаточно одного взгляда, чтобы установить диагноз.
А опытному врачу достаточно одного взгляда, чтобы установить диагноз.
Причины кандидоза
Может появляться по самым разным причинам молочница при беременности (3 триместр). Лечение в этот период должен назначать и контролировать доктор. Основными факторами появления кандидоза, являются:
- снижение иммунитета;
- лишний вес;
- наличие сахарного диабета;
- присутствие хронических болезней;
- сбой в работе желудочного кишечного тракта;
- дисбактериоз;
- неправильная гигиена;
- антибиотики;
- нарушение гормонального фона.
Помимо указанных факторов, молочницу может вызвать несбалансированное питание, на фоне которого образуется дефицит важных микроэлементов и витаминов.
Осложнения при молочнице
Вызывает ряд неприятных симптомов молочница при беременности (3 триместр). Лечение начинают при первых признаках заболевания, иначе могут возникнуть осложнения в виде кандидозного вульвовагинита. Этот недуг провоцирует инфицирование плодного пузыря, преждевременное отхождение околоплодных вод и ранние роды.
Кандидоз может вызвать заражение плода во время родов, когда ребенок будет проходить по родовым путям. При этой болезни воспаленные стенки влагалища делаются менее эластичными, появляется рыхлость, что увеличивает вероятность разрывов при родоразрешении. Кандидоз мешает и при кесаревом сечении. С ним швы заживают медленнее, могут гноиться. Болезнь повышает риск послеродовых кровотечений.
Диагностика заболевания
Прежде чем лечить молочницу при беременности (3 триместр), нужно провести диагностику. Сначала врач проводит гинекологический осмотр. Определяет клиническую картину заболевания. Выясняет, болела ли женщина молочницей раньше и как часто. Определяет сопутствующие заболевания и выявляет факторы риска.
Во время осмотра гинеколог берет мазок из влагалища на микроскопическое исследование и назначает развернутый анализ крови. При первом осмотре не используют молекулярно-биологические и культуральные способы обследования, так как считается, что Candida albicans в малом количестве присутствует даже у здоровых женщин..gif)
Если заболевание переходит в хроническую стадию, то тогда используется культуральный метод диагностики, чтобы определить вид дрожжеподобных грибков, вызвавших кандидоз.
Разнятся по триместрам схемы лечения такого заболевания, как молочница. Третий триместр беременности позволяет использовать некоторые препараты. Хотя они могут быть запрещены в первых двух триместрах. Можно выбрать свечи от молочницы эффективные и недорогие.
Особенности лечения молочницы на поздних сроках
Лечение кандидоза при беременности является строгой необходимостью и имеет свои особенности:
- Предпочтение отдается средствам местного применения. Это препараты в форме свечей и вагинальных таблеток.
- Таблетки антимикотического ряда употребляют лишь по назначению врача и только в третьем триместре.
- При введении свечи во влагалище некоторые женщины ощущают незначительное жжение. Это нормально и прерывать терапию не стоит.
- После курса лечения следует пройти контрольное обследование и сдать все необходимые анализы на кандидоз.

- Если в период беременности хотя бы раз возникала молочница, то непосредственно перед родами следует пройти полный курс лечения кандидоза, вне зависимости от того, присутствует молочница или нет.
При наличии молочницы обследование и лечение должен проходить и супруг беременной женщины, так как эта болезнь передается через половой акт.
Специфика общего лечения
После того как врач установил диагноз заболевания и причину, вызвавшую болезнь, следует переходить к лечению. При регулярных рецидивах кандидоз может перейти в хроническую форму, и тогда лечить его будет сложнее.
Молочница при беременности (какие свечи нужно использовать в этот период, будет написано далее) требует комплексного лечения. Используют медикаменты местного применения, пребиотики, поливитамины. В сложных запущенных случаях назначают таблетки. Врач рекомендует изменить питание и отказаться от ряда продуктов.
Какие свечи и препараты можно использовать женщине в третьем триместре, чтобы избавиться от кандидоза? В данный период перечень препаратов для лечения кандидоза расширяется. Допускается применение таких лекарств, как:
Допускается применение таких лекарств, как:
- «Пимафуцин»;
- «Тержинан»;
- «Клотримазол»;
- «Полижинакс»;
- «Клион-Д»;
- «Гино-Певарил».
Некоторые используют свечи «Залаин». Они дают 100%-й результат. Если молочница сопровождается частыми рецидивами, то курс лечения проводят повторно. В некоторых случаях применяют свечи с интерфероном. Допускается прием «Вобэнзима». На тяжелых стадиях развития болезни наружные средства сочетают с таблетками.
Обзор медикаментов наружного применения
Наиболее часто при беременности в третьем триместре используют средства, предназначенные для местного применения. Чаще всего это следующие препараты:
- «Пимафуцин». Активный компонент — натамицин. Применяется по одной свече раз в день, на ночь. Терапия длится около шести дней. В упаковке находится шесть суппозиториев. Если молочница прогрессирует, то добавляют «Пимафуцин» в таблетках.
- «Залаин». Действующее вещество — сертаконазол.
 Препарат выпускается в виде крема и суппозиториев. Последние вводят на ночь, однократно. Если симптомы заболевания сохранятся, то спустя семь дней вводят ещё одну свечу.
Препарат выпускается в виде крема и суппозиториев. Последние вводят на ночь, однократно. Если симптомы заболевания сохранятся, то спустя семь дней вводят ещё одну свечу. - «Кандинорм». Препарат производят в форме геля. Его вводят вагинально, один раз в сутки, перед сном. Процедуру выполняют на протяжении трех дней. Гель заключен в тюбики для разового использования.
- «Полижинакс». Может назначаться только со второго триместра беременности. Выпускается в форме вагинальных капсул. Применяется лекарство один раз в день. Терапия длится от 6 до 12 дней.
- «Тержинан». Препарат производится в таблетках. Их вводят во влагалище один раз в день, смочив обильно водой. Длительность — 6-20 дней.
- «Клотримазол». Свечи от молочницы эффективные недорогие. Вводятся один или два раза в день. Курс длится от 3 до 6 дней.
- «Ливарол». Выпускается в форме свечей. Применяют интравагинально, один раз в сутки.
- «Гино–Певарил». Действующее вещество — эконазола нитрат. Есть дозировка 50 мг и 150 мг.
 В первом случае лечение длится две недели. При использовании дозы в 150 мг курс сокращается до трех дней.
В первом случае лечение длится две недели. При использовании дозы в 150 мг курс сокращается до трех дней.
В третьем триместре может назначаться бура в глицерине или тетраборат натрия 20 %. Раствор используют тогда, когда на стенках влагалища скапливается много грибка. При применении препарата тампон обильно смачивают в глицерине и вводят неглубоко во влагалище. Процедуру выполняют в течение трех дней. Это второстепенное средство, которое используется в комплексе с противогрибковыми препаратами.
Лечение молочницы в третьем триместре проводят под пристальным контролем врача. Если рецидивы беспокоят пациентку, то назначают дополнительное обследование.
О таблетках при молочнице
Таблетки от молочницы при беременности в третьем триместре используют крайне редко. Как правило, это самые безопасные препараты. К ним относятся следующие антибиотики:
- «Нистатин»;
- «Пимафуцин»;
- «Натамицин».
Лекарства используют при кандидозе у беременных, начиная со второго триместра. Препараты имеют широкий спектр действия и эффективны в отношении грибка Кандида. Дозировка каждого из препаратов определяется врачом в индивидуальном порядке.
Препараты имеют широкий спектр действия и эффективны в отношении грибка Кандида. Дозировка каждого из препаратов определяется врачом в индивидуальном порядке.
Во время беременности не рекомендуется принимать таблетки «Флуканозол», «Дифлюкан», «Флюкостат» и «Микосист». Активным компонентом во всех этих препаратов является флуконазол. Это вещество приводит матку в тонус, что может привести к преждевременным родам или выкидышу. Ещё флуконазол беспрепятственно проникает сквозь плаценту и негативно влияет на плод.
«Мирамистин» при беременности от молочницы
Часто при лечении молочницы женщины используют «Мирамистин». Средство характеризуется противовоспалительным, антисептическим и регенерирующим свойствами. Препарат выпускается в форме раствора и мази.
«Мирамистин» при беременности от молочницы используют только наружно. Раствором проводят внешнее орошение. Допускается делать аппликации с раствором на пару часов во влагалище. Таким образом, лечение проводят на протяжении недели. Разрешается вместо раствора использовать мазь. Её наносят на половой орган один раз в день, на ночь.
Разрешается вместо раствора использовать мазь. Её наносят на половой орган один раз в день, на ночь.
Препарат безопасен, поэтому при беременности его используют часто. Отзывы беременных женщин отмечают, что данное лекарство позволяет вылечить молочницу за три дня и не наносит вреда ребенку.
Терапия народными методами
Как вылечить молочницу при беременности, чтобы не навредить будущему малышу? Такой вопрос беспокоит большинство женщин, поэтому многие из них предпочитают народные средства.
Наиболее популярными являются следующие рецепты:
Траву шалфея или чабреца (столовая ложка) заливают кипятком (300 мл) и готовят 15 минут на водяной бане. Отваром подмываются два раза в день. Вместо травы можно использовать кору дуба. Результат от процедуры будет не хуже.
Снять отечность половых органов поможет детский крем, смешанный с несколькими каплями чайного дерева.
Эффективен против кандидоза раствор, содержащий йод, соду и воду.
 На литр воды берут чайную ложку йода и столовую ложку соды. Полученный раствор применяют как ванночку.
На литр воды берут чайную ложку йода и столовую ложку соды. Полученный раствор применяют как ванночку.Сода при молочнице при беременности является уникальным продуктом. На один литр воды берется столовая ложка соды. Этим раствором подмываются.
Для борьбы с молочницей используют лук и чеснок. Их соком омывают наружные органы.
Народных методов лечения от молочницы множество, и все они перед применением должны согласовываться с врачом во избежание негативных последствий.
Поведение женщины во время терапии
При лечении молочницы женщина должна неукоснительно следовать всем указаниям врача. Не стоит забывать, что правильная гигиена половых органов способна предупредить возникновение молочницы и ускорить процесс выздоровления.
Во время лечения молочницы нужно помнить, что при беременности запрещено спринцеваться. Эта процедура способна убрать всю полезную микрофлору из влагалища и усугубить течение болезни.
Сода при молочнице при беременности помогает снять зуд. С ней готовят слабый содовый раствор и подмываются. Процедура создает щелочную среду, неблагоприятную для патогенных организмов.
С ней готовят слабый содовый раствор и подмываются. Процедура создает щелочную среду, неблагоприятную для патогенных организмов.
На время терапии следует воздержаться от полового акта. Ванне предпочесть душ. Носить только хлопчатобумажное белье. От стрингов на период беременности лучше отказаться совсем, а в течение дня почаще менять прокладки.
Питание при молочнице
Во время лечения следует следить за питанием. Отказаться от сладкого, соленого и острого. Следует ввести запрет на сладкую выпечку, кондитерские изделия и газированные напитки. В рацион беременной женщины должны входить свежие фрукты и офощи, крупы, мясо и рыба.
Если не внести ограничения в питание, то даже самые сильные и эффективные препараты не помогут убрать молочницу.
Кандидоз можно считать побежденным, если он не возникает на протяжение пяти месяцев и более.
чем опасна и какие последствия
Молочница во время беременности не только доставляет множество неудобств, но и является опасным заболеванием для организма мамы и ребёнка, находящегося в её утробе. Если же вы долгое время пытаетесь забеременеть при молочнице, то наличие вредоносного грибка будет мешать процессу оплодотворения. Поэтому важно вылечить заболевание как можно раньше.
Если же вы долгое время пытаетесь забеременеть при молочнице, то наличие вредоносного грибка будет мешать процессу оплодотворения. Поэтому важно вылечить заболевание как можно раньше.
Начавшийся кандидоз во время беременности мало кого порадует. Не все знают, как молочница влияет на беременность для самой мамы. Помимо неприятных симптомов, вызывающих дискомфорт у будущей мамы, молочница является опасным заболеванием для плода. Но большое значение имеет срок беременности и форма заболевания. На начальной стадии грибок кандида доставляет его обладательнице неудобства и вызывает дискомфорт. Если отсутствует необходимое лечение, ближе к родам заболевание переходит в более осложнённую форму.
Во время беременности уменьшается активность лейкоцитов, происходит снижение иммунитета и уменьшается уровень окислительной среды, в результате чего грибок активно размножается в организме.
Кандидоз вызван грибковой инфекцией, которая может вызывать процессы воспалений в организме будущей мамы. Не все знают, чем опасна молочница при беременности, если ее не лечить. В запущенной форме заболевания, беременная может испытывать сильные боли при мочеиспускании, а также зуд и жжение половых органов, появляются отеки стенок влагалища. Болевые и неприятные ощущения одновременно с нервозностью будущей мамы могут спровоцировать увеличение тонуса матки, что может способствовать родам раньше срока.
Молочница во время беременности на ранних сроках в запущенной форме вызывает опасность возникновения и развития патологий плода, а на последних внутренние органы ребёнка могут быть заражены грибком.
Обычно кандидоз у детей поражает слизистую оболочку ротовой полости, область пуповины, бронхи и лёгкие. Если малыш не заразился молочницей, находясь в материнской утробе, то при естественных родах во время прохождения по родовым путям вероятность инфицирования ребёнка значительно повышается.
Возможна ли беременность при молочнице?
Если вы планируете ребёнка, но кандидоз периодически напоминает о себе, помимо вопроса «вредна ли молочница при беременности?», появляется вопрос «можно ли забеременеть при наличии грибка в организме?». Многие врачи говорят о том, что забеременеть при молочнице возможно, но с небольшой вероятностью. Молочница перед планируемой беременностью влияет на кислотно-щелочной баланс во влагалище. Наличие грибка кандиды делает микрофлору влагалища кислой, что мешает оплодотворению яйцеклетки, а также убивает сперматозоиды. По этой причине беременность может не наступать долгое время. Но как показывает статистика, беременность при молочнице возможна, если оба будущих родителя не болеют другими заболеваниями, а сперматозоиды мужчины достаточно подвижны и живучи. Нельзя забывать про последствия при молочнице и беременности. Заболевание является грибковой инфекцией, что может отрицательно сказаться на здоровье будущей мамы и развитии плода. В случае планирования беременности и наличия молочницы, необходимо устранить заболевание, обратившись к врачу. Это не только повысит шанс быстрого оплодотворения, но и ожидание малыша будет происходить без переживаний и неприятных ощущений, а также будущий ребёнок не будет подвержен риску инфицирования. К тому же лечение молочницы перед беременностью значительно проще и безопаснее.
В случае планирования беременности и наличия молочницы, необходимо устранить заболевание, обратившись к врачу. Это не только повысит шанс быстрого оплодотворения, но и ожидание малыша будет происходить без переживаний и неприятных ощущений, а также будущий ребёнок не будет подвержен риску инфицирования. К тому же лечение молочницы перед беременностью значительно проще и безопаснее.
Оцените материал:
спасибо, ваш голос принят
Молочница при беременности — BabyCentre UK
Как я узнаю, что у меня молочница?
Вагинальные инфекции, такие как молочница, очень распространены во время беременности (FPA 2018, NICE 2017a). Если у вас молочница, вы, скорее всего, заметите дискомфорт во влагалище, а также изменения в выделениях из влагалища. Во время беременности иметь больше выделений из влагалища, чем обычно, но здоровые выделения должны быть прозрачными или молочного цвета и не должны иметь необычного запаха или зуда (NICE 2019).
Если у вас молочница, вы, скорее всего, заметите дискомфорт во влагалище, а также изменения в выделениях из влагалища. Во время беременности иметь больше выделений из влагалища, чем обычно, но здоровые выделения должны быть прозрачными или молочного цвета и не должны иметь необычного запаха или зуда (NICE 2019).У вас может быть молочница, если:
- У вас зуд во влагалище или вокруг него.
- Вы чувствуете боль или покраснение во влагалище или вокруг него.
- У вас густые белые выделения, похожие на творог. Обычно он без запаха. Но если у него есть запах, он может быть скорее дрожжевым, чем неприятным (FPA 2018).
- Боль во время секса.
- Вы чувствуете жжение или боль при мочеиспускании
(FPA 2018, NICE 2017a).
Как я заболел молочницей?
Молочница вызывается микроскопическим грибком (дрожжевым грибком) под названием Candida albicans, который есть у всех нас и в нашем организме.Это нормальная часть нашей пищеварительной системы, и «хорошие» бактерии обычно контролируют ее. Он часто безвредно живет во влагалище, и вы не будете знать, что являетесь его носителем (FPA 2018, NHS 2017a, Sobel and Mitchell 2020).
Он часто безвредно живет во влагалище, и вы не будете знать, что являетесь его носителем (FPA 2018, NHS 2017a, Sobel and Mitchell 2020).Это становится проблемой только тогда, когда нарушается баланс между кандидами и другими микроорганизмами в организме (NHS 2018a, Sobel and Mitchell 2020).
У вас больше шансов заразиться дрожжевой инфекцией, если:
- Вы беременны. Гормональные изменения означают, что у вас более высокий уровень гормона эстрогена, который способствует развитию молочницы.
- Вы занимались сексом, когда ваше влагалище было сухим или тугим.
- Вы принимали антибиотики. Это может повлиять на баланс микроорганизмов в организме.
- У вас диабет или гестационный диабет, который плохо контролируется.
- У вас ослаблена иммунная система. Это может быть результатом лечения, такого как химиотерапия, или инфекции, такой как ВИЧ или СПИД.
(НИЦЦА 2017a)
Хотя молочница не считается заболеванием, передающимся половым путем, она может быть вызвана сексом, особенно если во время секса у вас возникает сухость или стянутость влагалища (FPA 2018, NICE 2017a).
 Молочница не передается во время секса (NHS 2018b, NICE 2017a), поэтому вашему партнеру потребуется лечение только в том случае, если у него тоже есть симптомы (FPA 2018, NICE 2017a).
Молочница не передается во время секса (NHS 2018b, NICE 2017a), поэтому вашему партнеру потребуется лечение только в том случае, если у него тоже есть симптомы (FPA 2018, NICE 2017a).У мужчин симптомами обычно являются раздражение, жжение, зуд и покраснение под крайней плотью или на кончике полового члена (FPA 2018, NHS 2018b, NICE 2017a). Также могут быть выделения из-под крайней плоти (FPA 2018, NHS 2017a). Без лечения ваш партнер может передать вам инфекцию даже после того, как вы прошли курс лечения (NICE 2017a).
Когда следует обратиться к врачу?
Если вы подозреваете, что у вас молочница, сообщите об этом своему врачу или акушерке или посетите клинику сексуального здоровья.Ваш врач может осмотреть область вокруг влагалища, чтобы помочь в постановке диагноза. Если они не уверены, что это молочница, они могут взять вагинальный мазок и отправить его в лабораторию для дальнейших анализов (FPA 2018, NICE 2017a).
Чем лечить молочницу?
Ваш врач может назначить противогрибковые пессарии и кремы, подходящие для вашего срока беременности. (Ницца, 2017а).
Если вам прописали пессарии, вы можете предпочесть установить их вручную, а не использовать прилагаемый аппликатор, так как он может быть мягче для вашей шейки матки (NICE 2017a). Пессарии лучше всего вводить на ночь, чтобы лечение было эффективным, пока вы лежите (NICE 2017a).
(Ницца, 2017а).
Если вам прописали пессарии, вы можете предпочесть установить их вручную, а не использовать прилагаемый аппликатор, так как он может быть мягче для вашей шейки матки (NICE 2017a). Пессарии лучше всего вводить на ночь, чтобы лечение было эффективным, пока вы лежите (NICE 2017a).Молочница может быть трудно вылечить во время беременности, поэтому обязательно используйте полный курс лечения, который вам прописали. Вернитесь к своему врачу, если ваши симптомы не исчезнут в течение недели или двух (NICE 2017a).
Поговорите со своим врачом, прежде чем использовать лекарства, отпускаемые без рецепта (NICE 2017a). Они могут быть непригодны для использования во время беременности.
Не принимайте лекарства, которые необходимо глотать для лечения молочницы (FPA 2018, NICE 2017a). Врачи пока не знают, безопасны ли они для беременных женщин.
Если у вашего партнера есть симптомы молочницы, ему тоже потребуется лечение (FPA 2018, NICE 2017a).
Могу ли я попробовать какие-либо методы самопомощи?
Чтобы уменьшить раздражение, вызываемое молочницей, попробуйте следующее:- При мытье области вокруг влагалища (вульвы) используйте заменитель мыла, например, смягчающее средство, а не мыло, и мойте область не чаще одного раза в день.
 день (NICE 2017a).Спросите своего фармацевта, если вы не знаете, что использовать.
день (NICE 2017a).Спросите своего фармацевта, если вы не знаете, что использовать. - Принимайте душ вместо ванны и наносите смягчающий увлажняющий крем на кожу вокруг влагалища (NICE 2017a) (NHS 2017a).
- Избегайте использования продуктов, которые могут вызвать раздражение кожи, таких как ароматизированные салфетки или ежедневные прокладки, вагинальные дезодоранты, спринцевания и ароматизированные гели для душа (NICE 2017a). Вагинальное спринцевание, скорее всего, ухудшит, а не улучшит ситуацию (NICE 2017a).
- Попробуйте пробиотики. Употребление живого йогурта может помочь облегчить ваши симптомы наряду с лечением, потому что они способствуют размножению «хороших» бактерий (NICE 2017a).Некоторые женщины также используют живой йогурт в качестве мази для влагалища (NICE 2017a).
- Носите не слишком обтягивающее хлопковое нижнее белье и по возможности избегайте ношения колготок (NHS 2017a).
- Используйте смазку во время секса, чтобы сделать его более комфортным и облегчить любые симптомы боли или напряжения (FPA 2018).

Чтобы избежать распространения молочницы, всегда подтирайтесь спереди назад после посещения туалета (FPA 2018).
Узнайте больше о натуральных средствах от молочницы.
Поразит ли молочница моего ребенка?
Молочница может появляться и исчезать во время беременности (NICE 2017a).Это может быть неприятностью, и потребуется некоторое время, чтобы прояснить ситуацию. Хотя нет никаких доказательств того, что молочница может нанести вред вашему будущему ребенку (FPA 2018, NHS 2018b), она может увеличить ваши шансы преждевременных родов (Farr et al 2015, Holzer et al 2017, Montenegro et al 2019). Поэтому стоит пройти лечение, чтобы попытаться избавиться от него. Если вы заболели молочницей при рождении ребенка, он может заразиться ею во время родов (NHS 2018a). Но вам не о чем беспокоиться, и ваш лечащий врач может назначить пероральное противогрибковое лечение, чтобы избавиться от него (NHS 2017b).У ребенка с молочницей часто появляются белые пятна во рту (NHS 2017b).
Если вы кормите грудью, вам и вашему ребенку может потребоваться лечение, поскольку молочница может распространиться на вашу грудь (Harding 2017, NICE 2017b). Младенцы также могут заболеть молочницей в области подгузников и в ногтевых валиках (Harding 2017). Опять же, это не о чем беспокоиться и легко лечится.
Не уверены, молочница у вас проявляется или что-то другое? Узнайте больше о выделениях из влагалища при беременности.
Ссылки
Фарр А., Кисс Х., Хольцер И. и др. 2015. Влияние бессимптомной колонизации влагалища Candida Albicans на исход беременности. Acta Obstet Gynecol Scand 94(9):989-96. obgyn.onlinelibrary.wiley.com [По состоянию на июнь 2020 г.]FPA. 2018. Молочница и бактериальный вагиноз: забота о сексуальном здоровье. Ассоциация планирования семьи, Общественное здравоохранение Англии. www.fpa.org.uk [По состоянию на июнь 2020 г.]
Harding M. 2017. Молочница полости рта у младенцев.patient.info [По состоянию на июнь 2020 г.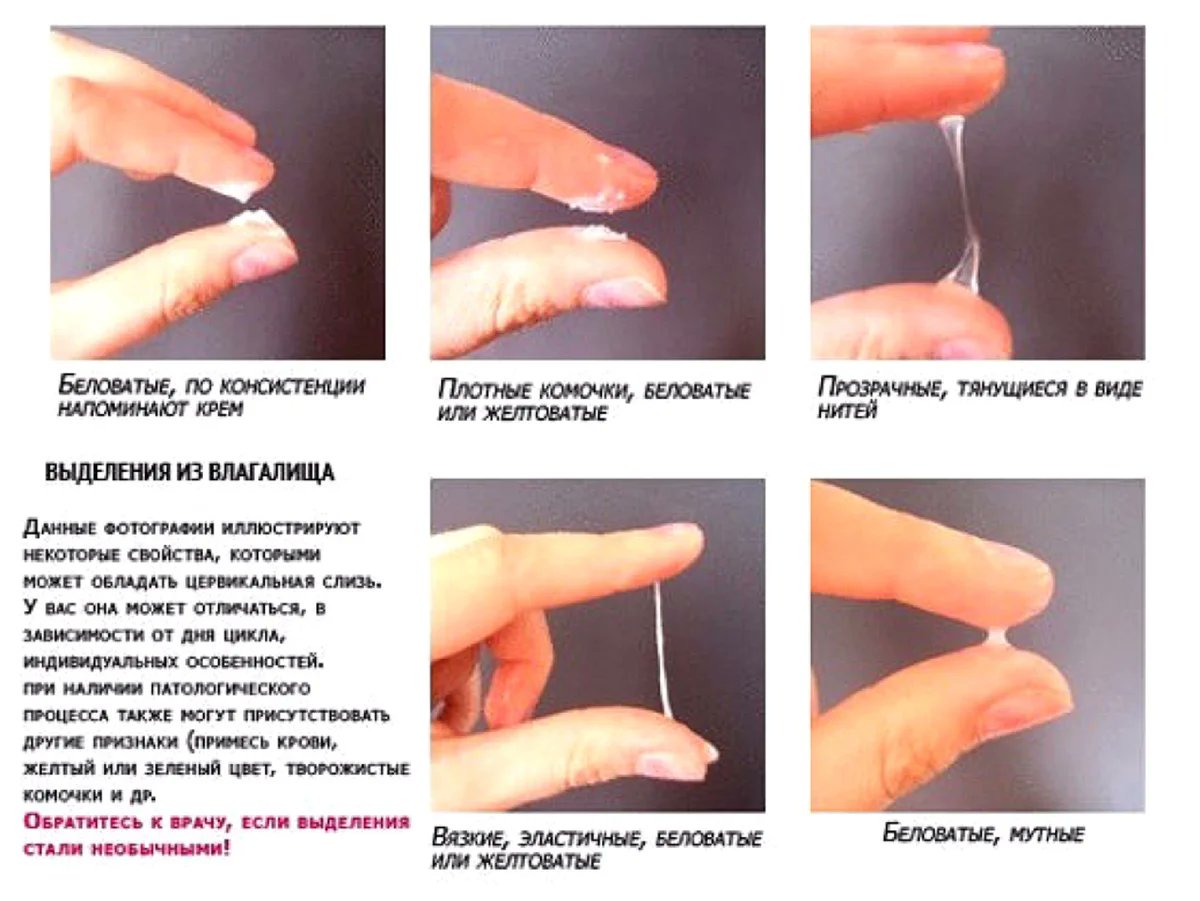 ]
]
Holzer I, Farr A, Kiss H, et al. 2017. Колонизация видами Candida более опасна во втором триместре беременности. Arch Gynecol Obstet 295(4):891-95. www.ncbi.nlm.nih.gov [По состоянию на июнь 2020 г.]
Черногория DA, Borda LF, Neuta Y, et al. 2019. Оральная и уро-вагинальная интраамниотическая инфекция у женщин с преждевременными родами: исследование случай-контроль. J Investig Clin Dent 10(2):e12396. онлайн-библиотека.wiley.com [По состоянию на июнь 2020 г.]
NHS. 2017а. Молочница у мужчин и женщин. NHS, Health AZ. www.nhs.uk [По состоянию на июнь 2020 г.]
NHS. 2017б. Оральный дрозд (ротовой дрозд). NHS, Health AZ. www.nhs.uk [По состоянию на июнь 2020 г.]
NHS. 2018а. Может ли молочница нанести вред моему ребенку во время беременности? NHS, Общие вопросы о здоровье, Беременность. www.nhs.uk [По состоянию на июнь 2020 г.]
NHS. 2018б. Может ли мужчина заразиться молочницей от партнерши? NHS, Общие вопросы о здоровье, Сексуальное здоровье. www.nhs.uk [По состоянию на июнь 2020 г.]
www.nhs.uk [По состоянию на июнь 2020 г.]
NICE. 2017а. Candida – женские половые органы. Национальный институт здравоохранения и передового опыта, резюме клинических знаний. cks.nice.org.uk [По состоянию на июнь 2020 г.]
NICE. 2017б. Проблемы с грудным вскармливанием. Национальный институт здравоохранения и передового опыта, резюме клинических знаний. cks.nice.org.uk [По состоянию на июнь 2020 г.]
NICE. 2019. Выделения из влагалища. Национальный институт здравоохранения и передового опыта, резюме клинических знаний.cks.nice.org.uk [По состоянию на май 2020 г.]
Sobel JD, Mitchell C. 2020. Кандидозный вульвовагинит: клинические проявления и диагностика. www.uptodate.com [По состоянию на июнь 2020 г.]
Молочница при беременности — BabyCentre UK
Как я узнаю, что у меня молочница?
Вагинальные инфекции, такие как молочница, очень распространены во время беременности (FPA 2018, NICE 2017a). Если у вас молочница, вы, скорее всего, заметите дискомфорт во влагалище, а также изменения в выделениях из влагалища. Во время беременности иметь больше выделений из влагалища, чем обычно, но здоровые выделения должны быть прозрачными или молочного цвета и не должны иметь необычного запаха или зуда (NICE 2019).
Если у вас молочница, вы, скорее всего, заметите дискомфорт во влагалище, а также изменения в выделениях из влагалища. Во время беременности иметь больше выделений из влагалища, чем обычно, но здоровые выделения должны быть прозрачными или молочного цвета и не должны иметь необычного запаха или зуда (NICE 2019).У вас может быть молочница, если:
- У вас зуд во влагалище или вокруг него.
- Вы чувствуете боль или покраснение во влагалище или вокруг него.
- У вас густые белые выделения, похожие на творог. Обычно он без запаха. Но если у него есть запах, он может быть скорее дрожжевым, чем неприятным (FPA 2018).
- Боль во время секса.
- Вы чувствуете жжение или боль при мочеиспускании
(FPA 2018, NICE 2017a).
Как я заболел молочницей?
Молочница вызывается микроскопическим грибком (дрожжевым грибком) под названием Candida albicans, который есть у всех нас и в нашем организме.Это нормальная часть нашей пищеварительной системы, и «хорошие» бактерии обычно контролируют ее. Он часто безвредно живет во влагалище, и вы не будете знать, что являетесь его носителем (FPA 2018, NHS 2017a, Sobel and Mitchell 2020).
Он часто безвредно живет во влагалище, и вы не будете знать, что являетесь его носителем (FPA 2018, NHS 2017a, Sobel and Mitchell 2020).Это становится проблемой только тогда, когда нарушается баланс между кандидами и другими микроорганизмами в организме (NHS 2018a, Sobel and Mitchell 2020).
У вас больше шансов заразиться дрожжевой инфекцией, если:
- Вы беременны. Гормональные изменения означают, что у вас более высокий уровень гормона эстрогена, который способствует развитию молочницы.
- Вы занимались сексом, когда ваше влагалище было сухим или тугим.
- Вы принимали антибиотики. Это может повлиять на баланс микроорганизмов в организме.
- У вас диабет или гестационный диабет, который плохо контролируется.
- У вас ослаблена иммунная система. Это может быть результатом лечения, такого как химиотерапия, или инфекции, такой как ВИЧ или СПИД.
(НИЦЦА 2017a)
Хотя молочница не считается заболеванием, передающимся половым путем, она может быть вызвана сексом, особенно если во время секса у вас возникает сухость или стянутость влагалища (FPA 2018, NICE 2017a).
 Молочница не передается во время секса (NHS 2018b, NICE 2017a), поэтому вашему партнеру потребуется лечение только в том случае, если у него тоже есть симптомы (FPA 2018, NICE 2017a).
Молочница не передается во время секса (NHS 2018b, NICE 2017a), поэтому вашему партнеру потребуется лечение только в том случае, если у него тоже есть симптомы (FPA 2018, NICE 2017a).У мужчин симптомами обычно являются раздражение, жжение, зуд и покраснение под крайней плотью или на кончике полового члена (FPA 2018, NHS 2018b, NICE 2017a). Также могут быть выделения из-под крайней плоти (FPA 2018, NHS 2017a). Без лечения ваш партнер может передать вам инфекцию даже после того, как вы прошли курс лечения (NICE 2017a).
Когда следует обратиться к врачу?
Если вы подозреваете, что у вас молочница, сообщите об этом своему врачу или акушерке или посетите клинику сексуального здоровья.Ваш врач может осмотреть область вокруг влагалища, чтобы помочь в постановке диагноза. Если они не уверены, что это молочница, они могут взять вагинальный мазок и отправить его в лабораторию для дальнейших анализов (FPA 2018, NICE 2017a).
Чем лечить молочницу?
Ваш врач может назначить противогрибковые пессарии и кремы, подходящие для вашего срока беременности.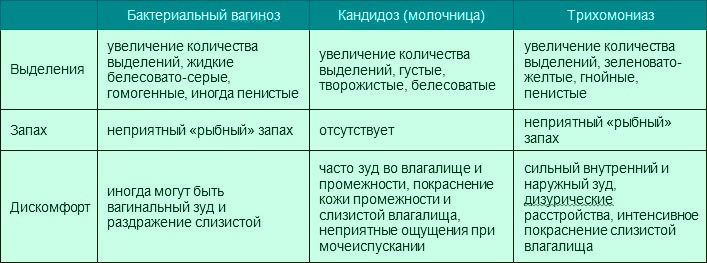 (Ницца, 2017а).
Если вам прописали пессарии, вы можете предпочесть установить их вручную, а не использовать прилагаемый аппликатор, так как он может быть мягче для вашей шейки матки (NICE 2017a). Пессарии лучше всего вводить на ночь, чтобы лечение было эффективным, пока вы лежите (NICE 2017a).
(Ницца, 2017а).
Если вам прописали пессарии, вы можете предпочесть установить их вручную, а не использовать прилагаемый аппликатор, так как он может быть мягче для вашей шейки матки (NICE 2017a). Пессарии лучше всего вводить на ночь, чтобы лечение было эффективным, пока вы лежите (NICE 2017a).Молочница может быть трудно вылечить во время беременности, поэтому обязательно используйте полный курс лечения, который вам прописали. Вернитесь к своему врачу, если ваши симптомы не исчезнут в течение недели или двух (NICE 2017a).
Поговорите со своим врачом, прежде чем использовать лекарства, отпускаемые без рецепта (NICE 2017a). Они могут быть непригодны для использования во время беременности.
Не принимайте лекарства, которые необходимо глотать для лечения молочницы (FPA 2018, NICE 2017a). Врачи пока не знают, безопасны ли они для беременных женщин.
Если у вашего партнера есть симптомы молочницы, ему тоже потребуется лечение (FPA 2018, NICE 2017a).
Могу ли я попробовать какие-либо методы самопомощи?
Чтобы уменьшить раздражение, вызываемое молочницей, попробуйте следующее:- При мытье области вокруг влагалища (вульвы) используйте заменитель мыла, например, смягчающее средство, а не мыло, и мойте область не чаще одного раза в день.
 день (NICE 2017a).Спросите своего фармацевта, если вы не знаете, что использовать.
день (NICE 2017a).Спросите своего фармацевта, если вы не знаете, что использовать. - Принимайте душ вместо ванны и наносите смягчающий увлажняющий крем на кожу вокруг влагалища (NICE 2017a) (NHS 2017a).
- Избегайте использования продуктов, которые могут вызвать раздражение кожи, таких как ароматизированные салфетки или ежедневные прокладки, вагинальные дезодоранты, спринцевания и ароматизированные гели для душа (NICE 2017a). Вагинальное спринцевание, скорее всего, ухудшит, а не улучшит ситуацию (NICE 2017a).
- Попробуйте пробиотики. Употребление живого йогурта может помочь облегчить ваши симптомы наряду с лечением, потому что они способствуют размножению «хороших» бактерий (NICE 2017a).Некоторые женщины также используют живой йогурт в качестве мази для влагалища (NICE 2017a).
- Носите не слишком обтягивающее хлопковое нижнее белье и по возможности избегайте ношения колготок (NHS 2017a).
- Используйте смазку во время секса, чтобы сделать его более комфортным и облегчить любые симптомы боли или напряжения (FPA 2018).

Чтобы избежать распространения молочницы, всегда подтирайтесь спереди назад после посещения туалета (FPA 2018).
Узнайте больше о натуральных средствах от молочницы.
Поразит ли молочница моего ребенка?
Молочница может появляться и исчезать во время беременности (NICE 2017a).Это может быть неприятностью, и потребуется некоторое время, чтобы прояснить ситуацию. Хотя нет никаких доказательств того, что молочница может нанести вред вашему будущему ребенку (FPA 2018, NHS 2018b), она может увеличить ваши шансы преждевременных родов (Farr et al 2015, Holzer et al 2017, Montenegro et al 2019). Поэтому стоит пройти лечение, чтобы попытаться избавиться от него. Если вы заболели молочницей при рождении ребенка, он может заразиться ею во время родов (NHS 2018a). Но вам не о чем беспокоиться, и ваш лечащий врач может назначить пероральное противогрибковое лечение, чтобы избавиться от него (NHS 2017b).У ребенка с молочницей часто появляются белые пятна во рту (NHS 2017b).
Если вы кормите грудью, вам и вашему ребенку может потребоваться лечение, поскольку молочница может распространиться на вашу грудь (Harding 2017, NICE 2017b). Младенцы также могут заболеть молочницей в области подгузников и в ногтевых валиках (Harding 2017). Опять же, это не о чем беспокоиться и легко лечится.
Не уверены, молочница у вас проявляется или что-то другое? Узнайте больше о выделениях из влагалища при беременности.
Ссылки
Фарр А., Кисс Х., Хольцер И. и др. 2015. Влияние бессимптомной колонизации влагалища Candida Albicans на исход беременности. Acta Obstet Gynecol Scand 94(9):989-96. obgyn.onlinelibrary.wiley.com [По состоянию на июнь 2020 г.]FPA. 2018. Молочница и бактериальный вагиноз: забота о сексуальном здоровье. Ассоциация планирования семьи, Общественное здравоохранение Англии. www.fpa.org.uk [По состоянию на июнь 2020 г.]
Harding M. 2017. Молочница полости рта у младенцев.patient.info [По состоянию на июнь 2020 г. ]
]
Holzer I, Farr A, Kiss H, et al. 2017. Колонизация видами Candida более опасна во втором триместре беременности. Arch Gynecol Obstet 295(4):891-95. www.ncbi.nlm.nih.gov [По состоянию на июнь 2020 г.]
Черногория DA, Borda LF, Neuta Y, et al. 2019. Оральная и уро-вагинальная интраамниотическая инфекция у женщин с преждевременными родами: исследование случай-контроль. J Investig Clin Dent 10(2):e12396. онлайн-библиотека.wiley.com [По состоянию на июнь 2020 г.]
NHS. 2017а. Молочница у мужчин и женщин. NHS, Health AZ. www.nhs.uk [По состоянию на июнь 2020 г.]
NHS. 2017б. Оральный дрозд (ротовой дрозд). NHS, Health AZ. www.nhs.uk [По состоянию на июнь 2020 г.]
NHS. 2018а. Может ли молочница нанести вред моему ребенку во время беременности? NHS, Общие вопросы о здоровье, Беременность. www.nhs.uk [По состоянию на июнь 2020 г.]
NHS. 2018б. Может ли мужчина заразиться молочницей от партнерши? NHS, Общие вопросы о здоровье, Сексуальное здоровье. www.nhs.uk [По состоянию на июнь 2020 г.]
www.nhs.uk [По состоянию на июнь 2020 г.]
NICE. 2017а. Candida – женские половые органы. Национальный институт здравоохранения и передового опыта, резюме клинических знаний. cks.nice.org.uk [По состоянию на июнь 2020 г.]
NICE. 2017б. Проблемы с грудным вскармливанием. Национальный институт здравоохранения и передового опыта, резюме клинических знаний. cks.nice.org.uk [По состоянию на июнь 2020 г.]
NICE. 2019. Выделения из влагалища. Национальный институт здравоохранения и передового опыта, резюме клинических знаний.cks.nice.org.uk [По состоянию на май 2020 г.]
Sobel JD, Mitchell C. 2020. Кандидозный вульвовагинит: клинические проявления и диагностика. www.uptodate.com [По состоянию на июнь 2020 г.]
Что делать, если вы заразились дрожжевой инфекцией во время беременности
Что такое молочница?
Дрожжевые инфекции являются распространенным типом вагинальной инфекции, и они особенно распространены у беременных женщин. Эти инфекции, также называемые монилиальным вагинитом или вагинальным кандидозом, вызываются микроскопическими грибками семейства Candida , чаще всего Candida albicans .Эти грибы процветают в теплых, влажных средах.
Эти инфекции, также называемые монилиальным вагинитом или вагинальным кандидозом, вызываются микроскопическими грибками семейства Candida , чаще всего Candida albicans .Эти грибы процветают в теплых, влажных средах.
Нет ничего необычного в том, что некоторые дрожжевые грибки во влагалище, а также в желудочно-кишечном тракте. Дрожжи становятся проблемой только тогда, когда они растут так быстро, что подавляют другие микроорганизмы. У трех из четырех женщин когда-либо будет дрожжевая инфекция.
Что вызывает дрожжевую инфекцию во время беременности?
Более высокий уровень эстрогена во время беременности заставляет ваше влагалище вырабатывать больше гликогена, что еще больше облегчает рост там дрожжей.Некоторые исследователи считают, что эстроген может также оказывать прямое влияние на дрожжевые грибки, заставляя их расти быстрее и легче прилипать к стенкам влагалища.
У вас также больше шансов заразиться дрожжевой инфекцией во время беременности, если вы:
- Недавно принимал антибиотики или стероидные препараты
- У вас диабет и уровень сахара в крови не контролируется
- Душ или вагинальные спреи
- Имеют ослабленную иммунную систему
- Используйте противозачаточные средства, содержащие эстроген
- ведут активную половую жизнь
Каковы симптомы молочницы?
Если у вас появились симптомы дрожжевой инфекции, они, вероятно, будут беспокоить (и могут ухудшиться), пока вы не вылечите инфекцию, хотя иногда они появляются и исчезают сами по себе. Симптомы могут включать:
Симптомы могут включать:
- Зуд, раздражение, болезненность, жжение и покраснение (а иногда и отек) во влагалище и половых губах (эти симптомы часто усиливаются к концу дня)
- Выделения из влагалища без запаха, часто белые, сливочные или творожистые
- Дискомфорт или боль во время секса
- Жжение при мочеиспускании (когда моча попадает на уже раздраженную вульву)
Если вы обнаружите, что энергично вытираетесь после мочеиспускания (скорее царапаете, чем вытираете), это тоже является подсказкой.
Что мне делать, если я подозреваю, что у меня молочница во время беременности?
Если вы считаете, что у вас грибковая инфекция, обратитесь к врачу. Она возьмет образец ваших выделений из влагалища, чтобы подтвердить диагноз и исключить другие факторы, которые могут вызывать ваши симптомы.
Если у вас дрожжевая инфекция, ваш врач выпишет вам рецепт для местного применения или порекомендует специальный безрецептурный противогрибковый вагинальный крем или суппозиторий, который можно безопасно использовать во время беременности.
Примечание. Не принимайте безрецептурные пероральные препараты для лечения дрожжевой инфекции во время беременности. Препарат небезопасен для вашего ребенка.
Вам нужно будет вводить крем или суппозиторий во влагалище в течение семи дней подряд, желательно перед сном, чтобы он не вытекал. (Схемы с более коротким курсом, которые вы могли использовать раньше, не так эффективны во время беременности.) Также неплохо нанести немного противогрибкового крема на область вокруг влагалища.
Лечение может занять несколько дней, прежде чем вы почувствуете некоторое облегчение.А пока вы можете успокоить зуд пакетом со льдом или погрузившись на 10 минут в прохладную ванну.
Сообщите своему врачу, если лекарство вызывает раздражение или кажется, что оно не работает. Возможно, вам придется перейти на другое лекарство. Обязательно пройдите полный курс лечения, чтобы убедиться, что инфекция ушла.
Почему мне нужно обращаться к врачу для лечения дрожжевой инфекции?
Может показаться излишним обращаться к врачу, потому что противогрибковые препараты доступны без рецепта, но не стоит пытаться диагностировать и лечить самостоятельно. Исследования показывают, что большинство женщин, которые лечат себя от предполагаемой дрожжевой инфекции, упускают настоящую причину. В результате они часто откладывают получение надлежащего лечения.
Исследования показывают, что большинство женщин, которые лечат себя от предполагаемой дрожжевой инфекции, упускают настоящую причину. В результате они часто откладывают получение надлежащего лечения.
Ваши симптомы могут быть вызваны чем-то другим, например, инфекцией, передающейся половым путем, вместо дрожжей или вместе с ними.
Повлияет ли грибковая инфекция во время беременности на моего ребенка?
Нет, молочница не повредит вашему развивающемуся ребенку. Но важно исключить другие причины ваших симптомов, потому что другие виды инфекций могут повлиять на вашу беременность и вашего ребенка.
Может ли мой партнер заразиться молочницей от меня при половом акте?
Если ваш партнер — мужчина, существует примерно 15-процентная вероятность того, что у него появится зудящая сыпь на половом члене, если он будет заниматься с вами незащищенным сексом, пока у вас молочница. Если это произойдет, он должен обратиться к своему врачу.
Если вашим партнером является женщина, она рискует заразиться дрожжевой инфекцией от вас. Ей следует обратиться к врачу для обследования и лечения.
Ей следует обратиться к врачу для обследования и лечения.
Как уменьшить вероятность заражения дрожжевой инфекцией во время беременности?
Маловероятно, что вы заразитесь дрожжевой инфекцией, если ваши половые органы будут сухими (поскольку дрожжевые грибки размножаются в теплой и влажной среде) и ваша вагинальная флора будет сбалансирована.Не все из следующих предложений подкреплены вескими доказательствами, но их достаточно легко сделать, и их стоит попробовать:
- Носите нижнее белье из дышащего хлопка и избегайте колготок и узких брюк, особенно синтетических.
- Попробуйте спать без нижнего белья ночью, чтобы воздух поступал в область половых органов. Если вы предпочитаете надевать что-нибудь для сна, ночная рубашка без нижнего белья обеспечивает лучшую циркуляцию воздуха, чем пижамные штаны.
- Не используйте пену для ванн, ароматизированное мыло, ароматизированный стиральный порошок или спреи для женской гигиены.Неясно, способствуют ли эти продукты дрожжевым инфекциям, но лучше избегать их, потому что они могут вызвать раздражение половых органов.

- Осторожно очищайте область гениталий теплой водой каждый день. (Не спринцеваться — во время беременности или в любое другое время.)
- Снимайте мокрый купальный костюм сразу после купания.
- Меняйте спортивную одежду (особенно нижнее белье) после любой тренировки, которая заставляет вас потеть.
- Всегда вытирайтесь спереди назад после посещения туалета.
- Ешьте йогурт, содержащий живую культуру Lactobacillus acidophilus , которая помогает поддерживать надлежащий бактериальный баланс в кишечнике и влагалище. Существуют противоречивые данные о том, помогает ли йогурт предотвратить дрожжевые инфекции, но многие женщины уверены в этом. И в любом случае это хороший источник белка и кальция!
- Чаще меняйте гигиенические прокладки, тампоны и ежедневные прокладки.
- Выбирайте нижнее белье с хлопковой промежностью. Хлопок не удерживает тепло и влагу, поэтому сохраняет сухость.
- Избегайте горячих ванн и очень горячих ванн.

- Убедитесь, что уровень сахара в крови находится под контролем, если у вас диабет.
Молочница — это не весело, но приятно знать, что она не опасна ни для вас, ни для вашего ребенка. Тем не менее, стоит помнить, что некоторые инфекции могут быть более чем надоедливыми, когда вы беременны. Вот статья с описанием некоторых инфекций, которые могут повлиять на беременность.
Узнать больше:
Симптомы, профилактика и безопасное лечение
Там уже так много всего происходит, что последнее, что вам нужно, это зудящая дрожжевая инфекция, когда вы ожидаете.К сожалению, резкий рост уровня эстрогена, связанный с приготовлением булочки в духовке, может увеличить риск ее возникновения, что делает дрожжевые инфекции наиболее распространенной вагинальной инфекцией во время беременности.
На самом деле, по данным Центров по контролю и профилактике заболеваний (CDC), почти 75 процентов всех взрослых женщин хотя бы раз в жизни перенесли дрожжевую инфекцию.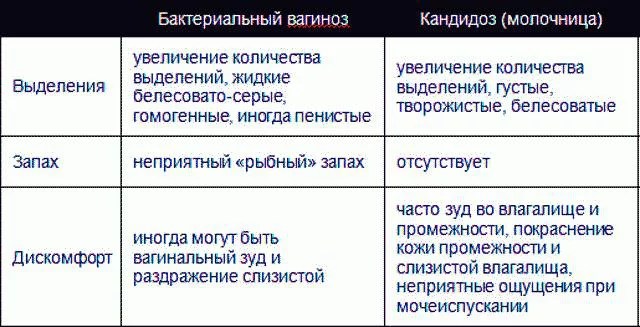 Хорошие новости: хотя дрожжевые инфекции неудобны для будущей матери, они не влияют на вашу беременность или вашего растущего ребенка, и доступны безопасные варианты лечения.
Хорошие новости: хотя дрожжевые инфекции неудобны для будущей матери, они не влияют на вашу беременность или вашего растущего ребенка, и доступны безопасные варианты лечения.
Что вызывает молочницу во время беременности?
Вагинальные дрожжевые инфекции вызываются избыточным ростом грибка Candida . Хотя он обычно живет во влагалище, дисбаланс бактерий и дрожжей может позволить Candida разрастаться, что приводит к появлению симптомов дрожжевой инфекции.
Женщины более склонны к развитию дрожжевой инфекции в периоды колебаний уровня гормонов, например, во время беременности, при приеме оральных контрацептивов или в связи с терапией эстрогенами.Прием определенных типов антибиотиков также может повысить риск, как и диабет или состояние, ослабляющее вашу иммунную систему, например ВИЧ.
Каковы симптомы молочницы?
Увеличение выделений из влагалища во время беременности — это нормально. На самом деле, жидкие молочные выделения со слабым запахом, которые вы можете заметить во время беременности, настолько распространены, что у них есть название: лейкорея.
Однако выделения, которые вы замечаете при дрожжевой инфекции, отличаются.Если у вас дрожжевая инфекция, вы можете испытывать:
- Белые комковатые выделения без запаха
- Зуд и жжение в области вне влагалища (называемой вульвой)
- Вульва может выглядеть красной и опухшей
- Болезненное мочеиспускание
Некоторые женщины также испытывают дискомфорт во время полового акта, когда у них молочница.
Дрожжевые инфекции могут выглядеть и ощущаться как другие заболевания, включая различные заболевания, передающиеся половым путем, или бактериальный вагиноз, поэтому важно поговорить со своим врачом о своих симптомах, даже если у вас была дрожжевая инфекция в прошлом и вы полагаете, что можете разработали один снова.
Как предотвратить дрожжевую инфекцию во время беременности
Хотя вы не можете контролировать свои гормоны (было бы неплохо!), вы можете предпринять несколько шагов, чтобы предотвратить дрожжевую инфекцию во время беременности.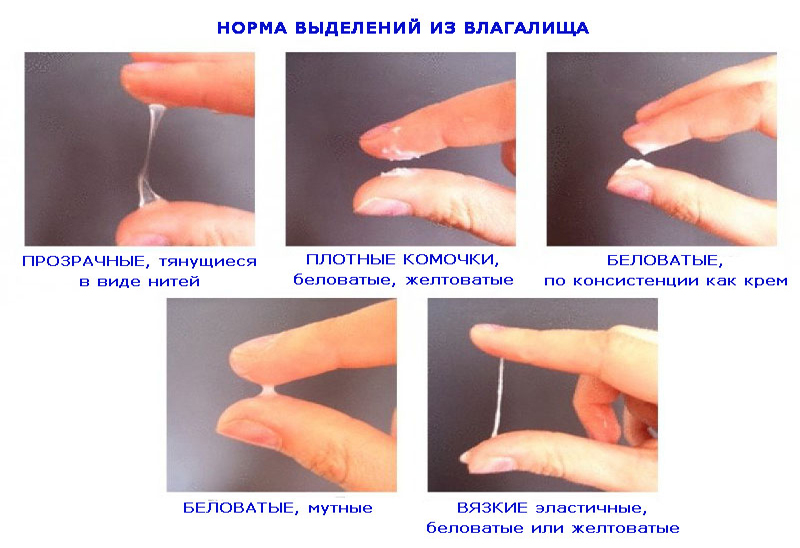 Некоторые тактики, которые стоит попробовать:
Некоторые тактики, которые стоит попробовать:
- Избыток влаги может усугубить дисбаланс, делая влагалище более благоприятной средой для роста грибков. Носите нижнее белье из хлопка, которое позволяет области половых органов «дышать».
- Попробуйте спать без нижнего белья или пижамных штанов ночью, чтобы увеличить приток воздуха.
- Принимайте душ вместо ванны (особенно ванну с пеной, так как она может вызывать раздражение).
- Никогда не спринцевайтесь и не используйте вагинальные спреи или дезодоранты.
- Не сидите в мокром купальном костюме.
- После душа или плавания убедитесь, что область половых органов полностью сухая, прежде чем надевать нижнее белье и одежду.
- Принимайте антибиотики только по назначению врача и строго по назначению.
Добавление йогурта, содержащего живые пробиотические культуры, также может помочь предотвратить симптомы, и вы можете спросить своего врача, рекомендует ли он пробиотические добавки.![]()
Некоторые женщины с хроническими дрожжевыми инфекциями также считают полезным сократить потребление продуктов, питающих дрожжевые грибки, таких как сахар и хлебобулочные изделия, приготовленные из рафинированной муки.
Как лечить дрожжевую инфекцию во время беременности
Даже если у вас ранее были дрожжевые инфекции и вы умеете самостоятельно диагностировать, лучше позвонить своему врачу, прежде чем использовать безрецептурное лекарство. Почему? Некоторые женщины, которые думают, что у них дрожжевая инфекция, на самом деле имеют бактериальную инфекцию, такую как бактериальный вагиноз или трихомониаз, и лекарство от дрожжевой инфекции только продлит проблему.
Если у вас молочница, врач может порекомендовать безрецептурный или рецептурный противогрибковый крем или вагинальные свечи. Следующие безрецептурные и отпускаемые по рецепту средства от дрожжевой инфекции обычно считаются безопасными во время беременности, но перед началом лечения обязательно проконсультируйтесь со своим лечащим врачом.
- Клотримазол (Мицелекс, Лотримин AF)
- Миконазол (Монистат 3)
- Терконазол
Некоторые противогрибковые препараты, отпускаемые по рецепту, например, флуконазол (Дифлюкан), могут быть назначены при необходимости, но некоторые врачи рекомендуют избегать их, особенно в первый триместр.
Имейте в виду, что эти методы лечения могут занять несколько дней, прежде чем они принесут облегчение, и что даже когда вы начнете чувствовать себя лучше, вы должны продолжать использовать лекарство до тех пор, пока ваш лечащий врач рекомендует, что может длиться неделю или больше. .
Может ли дрожжевая инфекция во время беременности повлиять на вашего ребенка?
К счастью, дрожжевые инфекции не опасны (и редко доставляют больше, чем раздражающее неудобство). Но если у вас дрожжевая инфекция во время родов, она может передаться вашему ребенку во время родов, поскольку грибок, вызывающий вагинальные дрожжевые инфекции, также может вызывать молочницу, тип дрожжевой инфекции, которая обычно появляется в деснах. языка, нёба и/или внутренней поверхности щек.
языка, нёба и/или внутренней поверхности щек.
Что делать, если я заболею молочницей во время беременности?
Можно ли заболеть молочницей во время беременности?
Если вы беременны, вы, вероятно, привыкаете ко всем странным изменениям, которые происходят с вашим телом, но если вы чувствуете зуд и жжение в интимной области, причина может быть не только в беременности.
Возможно, у вас вагинальная молочница, которая может сделать вашу беременность намного более неудобной, чем должна быть.
Вы не должны позволять молочнице разрушить то, что должно быть одним из самых особенных периодов вашей жизни, не тогда, когда мы составили это удобное руководство о молочнице во время беременности.
Просто сядьте поудобнее, расслабьтесь и прочитайте о том, что вы можете сделать, чтобы избавиться от молочницы и снова наслаждаться беременностью.
Что вызывает молочницу?
Молочница — это грибковая инфекция, которую также называют дрожжевой инфекцией, и это означает, что она вызвана грибком, живущим на вашей коже.
Этот грибок называется Candida, и он обычно живет на коже вашего влагалища, не вызывая никаких проблем или инфекций, и находится под контролем естественной среды вашего тела.
Однако, если естественный баланс вашего тела изменится, Candida может процветать, расти и вызывать молочницу.
Почему во время беременности чаще болеют молочницей?
Молочница является распространенной дрожжевой инфекцией, но многие женщины обнаруживают, что во время беременности они страдают от молочницы чаще или тяжелее.
Это связано с тем, что во время беременности в вашем организме происходит множество изменений, особенно в репродуктивной системе.
Изменения уровня гормонов во время беременности могут привести к нарушению баланса в интимной зоне, что создаст идеальные условия для размножения Candida.
Вот почему многие женщины, которые никогда не страдали молочницей, могут обнаружить, что во время беременности они борются с этим заболеванием гораздо чаще.
Отличаются ли симптомы молочницы во время беременности?
Молочница имеет несколько очень четких и легко идентифицируемых симптомов, и эти симптомы остаются такими же во время беременности.
Некоторые из наиболее распространенных симптомов молочницы, на которые следует обратить внимание, включают:
- Зуд или раздражение во влагалище и вокруг него.
- Белые творожистые выделения, обычно без запаха.
- Покраснение во влагалище и вокруг него.
- Чувство боли.
- Болезненность во время секса.
- Ощущение покалывания или жжения при мочеиспускании.

Если вы заметили какие-либо из этих симптомов и подозреваете, что у вас может быть молочница, запишитесь на прием к врачу или в местную клинику сексуального здоровья, чтобы пройти обследование.
Они смогут подтвердить, страдаете ли вы молочницей, и часто они смогут сказать это, просто выслушав описание ваших симптомов.
Какие средства от молочницы можно использовать во время беременности?
Итак, вам поставили диагноз молочница. Что теперь? Ну, вы захотите найти лечение, подходящее для использования во время беременности.
Вы никогда не должны принимать какое-либо лечение, не посоветовавшись сначала со своим врачом или медицинским работником, особенно если вы беременны, поскольку ваше лекарство может быть небезопасным для ребенка и может не подходить для той стадии беременности, на которой вы находитесь. .
Давайте посмотрим, какие лекарства может порекомендовать врач, а от каких следует воздержаться, если вы беременны и страдаете молочницей.
Таблетки
Обычно врач или фармацевт рекомендуют принимать противогрибковые таблетки для лечения молочницы, но во время беременности они не всегда подходят.
Они являются одним из наиболее эффективных способов лечения молочницы, но не все из них безопасны для приема во время беременности или кормления грудью, поэтому не принимайте никаких таблеток, если только это не рекомендовано врачом или другой медицинский работник.
Пессарий
Хотя таблетки не рекомендуются беременным, ваш врач может порекомендовать вам использовать пессарий.
Пессарии представляют собой таблетки, которые вводятся во влагалище вместо перорального приема и очень эффективны при борьбе с молочницей.
Многие пессарии поставляются с аппликатором, с помощью которого можно ввести таблетку во влагалище, но если вы беременны, рекомендуется вводить пессарий вручную, так как это считается более безопасным.
Опять же, поговорите со своим врачом, прежде чем использовать какое-либо лекарство, просто чтобы убедиться, что вы делаете лучший выбор для себя и своего ребенка.
Кремовый
Кремы
также обычно подходят для лечения молочницы во время беременности и могут быть рекомендованы вашим врачом или медицинским работником.
Крем для лечения молочницы выпускается в версиях, которые подходят как для внутренней, так и для внешней части влагалища, помогая лечить молочницу, ослабляя симптомы зуда и раздражения.
Вы также можете использовать наружный крем для лечения молочницы вместе с пессарием, чтобы облегчить симптомы, пока лечение не начнет действовать.
Опять же, это всегда следует сначала обсудить с врачом.
Существуют ли какие-либо натуральные средства от молочницы, которые я могу использовать во время беременности?
Лучший способ вылечить дрожжевую инфекцию — это использовать лекарства, рекомендованные вашим врачом, однако есть еще несколько вещей, которые вы можете сделать, чтобы предотвратить молочницу.
Молочница процветает в теплой и влажной среде, поэтому очень важно обеспечить должный уход за интимной зоной.
Попробуйте использовать воду и смягчающее средство (например, крем E45) вместо мыла при мытье влагалища и всегда тщательно высушивайте область после купания или душа. Принятие душа вместо ванны также может помочь контролировать молочницу.
Всегда следите за тем, чтобы ваше нижнее белье было чистым и менялось каждый день.Ношение хлопкового белья рекомендуется, когда вы боретесь с молочницей, и вы должны стараться избегать ношения тесного нижнего белья или колготок до тех пор, пока инфекция не исчезнет.
Многие люди отказываются от секса, когда страдают молочницей, так как это может доставлять дискомфорт, но если вы решите заняться сексом, обязательно наденьте презерватив, чтобы молочница не передалась вашему партнеру.
Могу ли я заболеть молочницей во рту во время беременности?
Когда вы думаете о молочнице, вас может больше всего волновать вагинальная молочница, но знаете ли вы, что молочницу можно получить и во рту?
Молочница полости рта также может чаще возникать во время беременности и лечится так же легко, как и вагинальная молочница.
Некоторые из наиболее распространенных симптомов стоматита включают:
- Покраснение во рту.
- Белые пятна во рту, которые могут кровоточить, если вы попытаетесь их стереть.
- Неприятный привкус во рту или неправильное восприятие вкуса.
- Трудно есть и пить.
- Боль во рту, например воспаленный язык или десны.
- Трещины в уголках рта.
Если вы заметили эти симптомы, немедленно обратитесь к врачу.Они смогут дать вам лучший совет о том, как лечить стоматит во время беременности.
Если у меня молочница во время беременности, не повредит ли это моему ребенку?
Вам будет приятно узнать, что если вы заболеете молочницей во время беременности, вашему будущему ребенку это никак не повредит.
Если вы будете следовать инструкциям своего врача и использовать только рекомендованные им лекарства, ваш ребенок будет в целости и сохранности, даже когда вы лечите молочницу.
Если у вас молочница во время родов, ваш ребенок может заразиться молочницей во время родов, однако это очень легко лечится, и вам не следует об этом беспокоиться.
Мы надеемся, что мы успокоили вас, когда речь заходит о развитии молочницы во время беременности.
На самом деле не о чем беспокоиться, и если вы правильно лечите его и следуете рекомендациям своего врача, и у вас, и у вашего малыша все будет в порядке.
Если у вас все еще есть какие-либо вопросы о молочнице или вы просто хотите убедиться, что делаете правильный медицинский выбор для себя и своего будущего ребенка, почему бы не позвонить нашим фармацевтам Chemist 4 U? Они смогут успокоить вас, чтобы вы могли снова наслаждаться беременностью.
Молочница во время беременности и лечения
Из всех незначительных осложнений беременности вагинальная молочница должна быть одной из самых частых.Фактически, у большинства женщин был хотя бы один эпизод вагинальной молочницы задолго до беременности. Молочница также известна под другими названиями: вагинальный кандидоз, монилиаз или просто старая добрая молочница. Это чаще встречается во время беременности, чем в любое другое время. Но будьте уверены, нет никаких доказательств того, что молочница во время беременности вредна для развивающегося ребенка.
Молочница также известна под другими названиями: вагинальный кандидоз, монилиаз или просто старая добрая молочница. Это чаще встречается во время беременности, чем в любое другое время. Но будьте уверены, нет никаких доказательств того, что молочница во время беременности вредна для развивающегося ребенка.
Всплеск гормонов, изменение вагинального Ph, изменение диета и общие метаболические изменения во время беременности означают, что молочницей страдает больше женщин.
Большинство женщин хорошо знакомы с симптомами вагинальной молочницы. При первых симптомах они способны распознать его и стремятся лечиться, чтобы он исчез. Молочница не столько болезненна, сколько очень раздражает.
У женщин, болеющих молочницей четыре или более раз в год, говорят о рецидивирующей молочнице. Альтернативные варианты лечения могут быть необходимы, если во время беременности вы обнаружите, что обычное лечение не помогает.
Что вызывает вагинальную молочницу?
- Дрожжевые микроорганизмы вызывают молочницу; это известно как Candida Albicans.
 Candida — это простой одноклеточный организм, который легко получить и не так легко вывести. У большинства женщин клетки молочницы, известные как Candida spp, находятся в спящем состоянии на коже и во влагалище. Они контролируются хорошими бактериями. Если условия правильные, такие как истощение, беременность или прием антибиотиков, это может привести к размножению здорового количества клеток Candida и развитию полноценной молочницы.
Candida — это простой одноклеточный организм, который легко получить и не так легко вывести. У большинства женщин клетки молочницы, известные как Candida spp, находятся в спящем состоянии на коже и во влагалище. Они контролируются хорошими бактериями. Если условия правильные, такие как истощение, беременность или прием антибиотиков, это может привести к размножению здорового количества клеток Candida и развитию полноценной молочницы. - После того, как вы переболели молочницей, она может дремать в вашем теле, просто ожидая подходящих условий, чтобы снова вспыхнуть.Во время беременности pH влагалища становится более щелочным и менее кислым. По сути, он становится более сладким, а гликоген в вагинальных клетках становится источником пищи для дрожжей. Вот почему женщины с неконтролируемым диабетом чаще болеют молочницей.
- Во время беременности часто возникают повышенные выделения из влагалища, что приводит к постоянно влажной среде. Молочница процветает в теплых и влажных условиях, а влагалище является идеальной средой для ее размножения.
 Гормональные изменения во время беременности, в частности высокий уровень эстрогена, также вносят свою лепту.
Гормональные изменения во время беременности, в частности высокий уровень эстрогена, также вносят свою лепту. - Женщины с ослабленной иммунной системой, принимающие стероидные препараты или проходящие химиотерапию, также могут подвергаться большему риску развития вагинального молочницы.
Каковы симптомы вагинальной молочницы?
- Белые выделения из влагалища творожной консистенции.
- Сильный зуд во влагалище, из-за которого трудно сосредоточиться на чем-либо другом.
- Болезненность и раздражение влагалища.
- Боль, ошпаривание и жжение при мочеиспускании, особенно при отеке тканей влагалища и половых губ.
Вредит ли молочница моему ребенку?
Нет доказательств того, что молочница может нанести вред нерожденному ребенку. Но если у матери во время родов молочница, ребенок тоже может заболеть. У детей, у которых развивается молочница, появляются белые бляшки или пятна во рту, а иногда и пеленочная сыпь. Они также могут заразиться молочницей, если они кормят грудью, а у их матери есть молочница на сосках.
Они также могут заразиться молочницей, если они кормят грудью, а у их матери есть молочница на сосках.
Будет ли молочница означать, что я не могу забеременеть?
Нет, молочница не влияет на фертильность и не увеличивает вероятность осложнений беременности. Он ограничен слизистыми участками влагалища и окружающей кожей.
Вредит ли вагинальная молочница моему ребенку?
Нет, молочница не навредит вашему ребенку. Иногда у детей может развиться молочница полости рта, если они родились вагинально, а у их матери была инфекция молочницы во время родов. У младенцев также может появиться пеленочная сыпь, вызванная молочницей.Оба этих состояния поддаются лечению и очень быстро реагируют на специальные кремы и капли.
Молочница не мигрирует в матку и обычно ограничивается влагалищем и окружающими тканями.
Запомнить
Наличие вагинальной молочницы не является признаком плохой гигиены или нечистоплотности. Это невероятно распространенное заболевание, которое, будучи однажды распознанным, легко лечится и контролируется. Поговорите со своим поставщиком услуг по охране материнства и/или фармацевтом о лечении.Наиболее распространенными вариантами лечения являются противогрибковые кремы и вагинальные пессарии. Возможно, вашему партнеру также потребуется лечение, потому что повторное заражение между половыми партнерами является распространенным явлением.
Поговорите со своим поставщиком услуг по охране материнства и/или фармацевтом о лечении.Наиболее распространенными вариантами лечения являются противогрибковые кремы и вагинальные пессарии. Возможно, вашему партнеру также потребуется лечение, потому что повторное заражение между половыми партнерами является распространенным явлением.
Как молочница может предотвратить беременность у женщин?
75% женщин во всем мире хоть раз в жизни сталкивались с вагинальной дрожжевой инфекцией или молочницей. Это особенно распространено среди женщин в возрасте от 20 до 40 лет, то есть женщин детородного возраста. Молочница не влияет напрямую на фертильность, но может иметь косвенное влияние на течение беременности.
Что такое молочница?
Молочница — это дрожжевая инфекция, вызываемая обычным дрожжевым грибком или грибком, известным как кандида. Эти дрожжи присутствуют в нашей пищеварительной системе и во влагалище. Кишечные бактерии отвечают за поддержание оптимального уровня этих дрожжей. Однако в некоторых случаях, например, когда у женщины менструация, количество присутствующих дрожжей может быстро увеличиваться.
Однако в некоторых случаях, например, когда у женщины менструация, количество присутствующих дрожжей может быстро увеличиваться.
Молочница не очень серьезная инфекция, но она может быть очень неприятной. Общие симптомы включают:
- Болезненность
- Зуд и покраснение вокруг вульвы
- Густые белые выделения из влагалища
- Болезненный половой акт
Женщины с определенными заболеваниями, такими как диабет, подвержены высокому риску молочницы.Некоторые женщины могут заболеть молочницей во время беременности.
Влияние молочницы на фертильность
Нет никаких доказательств того, что женщина не может забеременеть, если у нее вагинальная дрожжевая инфекция. Тем не менее, это может сделать зачатие сложнее, чем обычно. Две причины для этого:
Болезненный половой акт
Молочница может вызвать зуд и раздражение вульвы и влагалища. Это может сделать прелюдию довольно неудобной.Это также может вызывать болезненные ощущения во влагалище, что, в свою очередь, делает половой акт болезненным. Это может заставить женщин воздерживаться от секса и тем самым откладывать зачатие на более поздний срок.
Это может заставить женщин воздерживаться от секса и тем самым откладывать зачатие на более поздний срок.
Лечение молочницы может препятствовать транспортировке спермы
Чтобы оплодотворить яйцеклетку, сперматозоиды должны проплыть по вагинальному каналу к матке. Однако некоторые мази и кремы, используемые для лечения молочницы, могут нарушать естественный уровень рН влагалища. Это может затруднить попадание сперматозоидов в матку и снизить шансы на зачатие.
Важно отметить, что зачатие при молочнице у женщины не представляет никакого риска для здоровья ее ребенка.
В большинстве случаев молочница проходит в течение недели после начала лечения. Таким образом, многие пары предпочитают подождать, пока инфекция не исчезнет, прежде чем пытаться зачать ребенка. Наряду с лекарствами, ношение хлопчатобумажного белья и поддержание сухости области гениталий также может помочь облегчить симптомы молочницы. Кроме того, избегайте использования парфюмированного мыла и ароматизированных ежедневных прокладок, если у вас повторяющиеся инфекции молочницы.


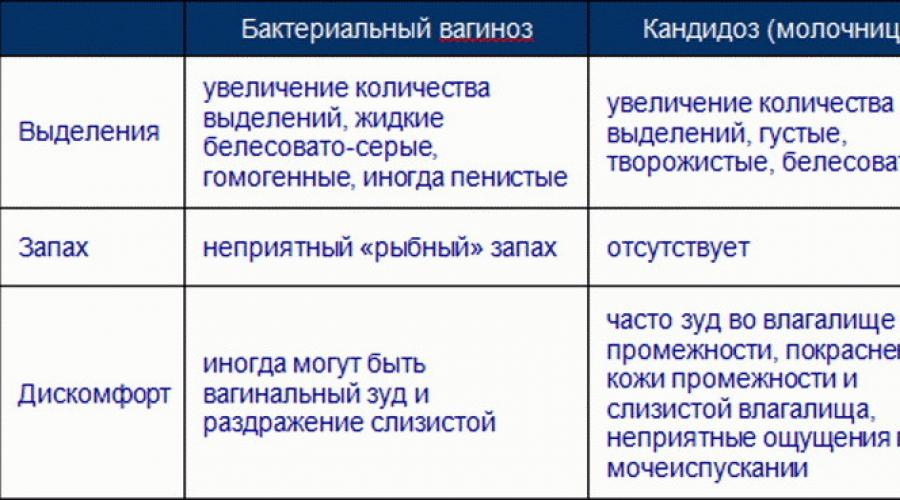 Препарат выпускается в виде крема и суппозиториев. Последние вводят на ночь, однократно. Если симптомы заболевания сохранятся, то спустя семь дней вводят ещё одну свечу.
Препарат выпускается в виде крема и суппозиториев. Последние вводят на ночь, однократно. Если симптомы заболевания сохранятся, то спустя семь дней вводят ещё одну свечу. В первом случае лечение длится две недели. При использовании дозы в 150 мг курс сокращается до трех дней.
В первом случае лечение длится две недели. При использовании дозы в 150 мг курс сокращается до трех дней. На литр воды берут чайную ложку йода и столовую ложку соды. Полученный раствор применяют как ванночку.
На литр воды берут чайную ложку йода и столовую ложку соды. Полученный раствор применяют как ванночку. день (NICE 2017a).Спросите своего фармацевта, если вы не знаете, что использовать.
день (NICE 2017a).Спросите своего фармацевта, если вы не знаете, что использовать.
 день (NICE 2017a).Спросите своего фармацевта, если вы не знаете, что использовать.
день (NICE 2017a).Спросите своего фармацевта, если вы не знаете, что использовать.


 Candida — это простой одноклеточный организм, который легко получить и не так легко вывести. У большинства женщин клетки молочницы, известные как Candida spp, находятся в спящем состоянии на коже и во влагалище. Они контролируются хорошими бактериями. Если условия правильные, такие как истощение, беременность или прием антибиотиков, это может привести к размножению здорового количества клеток Candida и развитию полноценной молочницы.
Candida — это простой одноклеточный организм, который легко получить и не так легко вывести. У большинства женщин клетки молочницы, известные как Candida spp, находятся в спящем состоянии на коже и во влагалище. Они контролируются хорошими бактериями. Если условия правильные, такие как истощение, беременность или прием антибиотиков, это может привести к размножению здорового количества клеток Candida и развитию полноценной молочницы. Гормональные изменения во время беременности, в частности высокий уровень эстрогена, также вносят свою лепту.
Гормональные изменения во время беременности, в частности высокий уровень эстрогена, также вносят свою лепту.