Третье кесарево сечение после 2х кесарево: мнение врача
Несмотря не предостережения гинекологов, многие женщины решаются на третью беременность, имея за плечами два кесаревых сечения. Можно ли делать третье кесарево сечение после 2х кесарево и какие опасности может повлечь эта манипуляция?Беременность после второго кесарева: когда она запрещена?
После второй операции кесарева сечения большинство врачей настаивает на перевязке труб – стерилизации. Такое проявление заботы о здоровье женщины не случайно — без осложнений выносить третью беременность после двух оперативных родов удается не каждой. Проблемы могут начаться уже с первых недель. Чтобы свести их к минимуму, беременность нужно планировать совместно с врачом.
Почему акушеры-гинекологи так волнуются, когда речь идет о третьей беременности после 2 оперативных родов? Этому есть несколько причин.
Во-первых, предыдущее кесарево, как и любая полостная операция, может привести к формированию спаек в малом тазу.
Спайки — это тяжи из соединительной ткани, которые могут изменить положение внутренних органов, перетянуть маточные трубы и тем самым сузить их просвет. Тазовые боли у перенесших операцию являются косвенным показателем развития спаечного процесса. В такой ситуации даже забеременеть становится проблематично.
Во-вторых, частым последствием кесарева становится генитальный эндометриоз, который уменьшает шансы стать мамой. Но даже если беременность состоялась, присутствует угроза самопроизвольного выкидыша. Особенно высока вероятность трагического исхода на ранних сроках, но и на более поздних сроках риск прерывания беременности есть.

В-третьих, рубец на матке может стать препятствием для нормального прикрепления плаценты. В поиске подходящего места плацента может мигрировать по стенке матки. Еще одно связанное с этим осложнение – врастание ворсин, что приводит к плотному приращению плаценты.
Нарушения прикрепления плаценты могут привести к хронической фетоплацентарной недостаточности и гипоксии плода, что опасно задержкой внутриутробного развития.
Самым грозным осложнением является разрыв матки — остро развивающееся состояние, которое сопровождается массивным кровотечением. Зачастую ребенок после этого не выживает, все усилия врачей направлены на спасение жизни матери.
При разрыве матки развивается синдром диссеминированного внутрисосудистого свертывания крови: сначала развивается повышенная свертываемость крови, затем наступает переходное состояние, при котором сгустки крови чередуются с жидкой частью, после развивается гипокоагуляция и сильное кровотечение, которое практически невозможно остановить.
Прежде чем беременеть в третий раз, нужно взвесить все «за» и «против». Абсолютно противопоказано сочетание третья беременность – третье кесарево при признаках несостоятельности рубца на матке. К ним относится:
- Наличие полостей по результатам УЗИ.
- Толщина миометрия 1,5-2,5 мм.
- Отек в области рубца.
Перечень остальных противопоказаний соответствует таковым при планировании любой беременности. В основном это:
- хронические заболевания внутренних органов высокой степени тяжести;
- заболевания в стадии декомпенсации;
- онкология;
- аутоиммунные заболевания;
- инфекционные болезни в стадии обострения.
В чем опасность третьего кесарева?
Любая операция несет в себе скрытую угрозу. Это касается и случаев, когда проводится третье кесарево сечение.
Опасения врачей о ходе и итогах операции связаны со следующим:
- спайки после предыдущих вмешательств увеличивают риск ранения кишечника или мочевого пузыря;
- возможно истинное приращение плаценты — в таком случае операцию завершают удалением матки без придатков.
Несмотря на опасность проведения кесарева сечения, о родах естественным путем даже не следует задумываться.
Особенности проведения третьего кесарева и возможные осложнения
Как проводят третье кесарево? В целом, порядок действий такой же, как при предыдущих. Тем не менее, есть некоторые особенности:
- Операция проводится в пределах уже имеющегося рубца на матке.
- Во время манипуляции очень важен контроль гемостаза, чтобы не допустить развития кровотечения из сосудов матки или брюшной полости.
- Матка с рубцом хуже сокращается, поэтому проводится профилактика гипотонического кровотечения – внутривенное введение окситоцина.
Для предупреждения развития осложнений рекомендуется госпитализация роженицы в 36-37 недель.
На какой неделе беременности делают третье кесарево? Это зависит от состояния матери и ребенка. По медицинским стандартам можно родоразрешать уже с 38 недели. В некоторых роддомах предпочитают проводить последующее кесарево на том же сроке, что и предыдущее.
По жизненным показаниям операцию выполняют в любом сроке.
После хирургического вмешательства могут возникнуть различные осложнения:
- кровотечение в послеоперационном периоде;
- гипотония кишечника;
- гнойно-септическая инфекция;
- тромботические осложнения;
- субинволюция матки;
- несостоятельность рубца;
- анемия.
Когда планировать беременность после 2х кесарево?
Если женщина планирует детей, то третья беременность через год после кесарево сечения не самый подходящий вариант. Рекомендуется выждать 2-3 года, тщательно обследоваться и только тогда решаться на следующие роды.
Вместе с тем, если беременность наступила в течение года после второго кесарева, аборт не является безопасным способом решения проблемы! В этом случае необходимо методом УЗИ исследовать состояние рубца на матке и посетить акушера-гинеколога.
Любые вмешательства в полость матки могут привести к серьезным последствиям и ухудшить прогноз для беременности. Поэтому важно выбрать наиболее подходящий для себя способ контрацепции после родов.
Юлия Шевченко, акушер-гинеколог, специально для Mirmam.pro
Полезное видео
mirmam.pro
когда делают и как проходит / Mama66.ru
Естественные роды – обычный, предусмотренный природой способ появления на свет. Но иногда по ряду причин рожать естественным путем бывает опасно для жизни и здоровья женщины и ее ребенка. В этом случае врачи решают проблему хирургическим путем и прибегают к такому методу, как плановое кесарево сечение. Так называют родоразрешающую операцию, распространенную в акушерской практике. Ее смысл заключается в том, что ребенка извлекают через разрез на матке. Несмотря на то, что она проводится часто и спасает жизни тысячам детей, осложнения после нее тоже случаются.

Иногда операцию выполняют экстренно. К экстренному родоразрешению хирургическим путем прибегают, если в процессе естественных родов возникли осложнения, угрожающие жизни и здоровью ребенка или матери.
Плановое кесарево сечение – операция, которую назначают еще во время беременности. Она проводится только по серьезным показаниям. Когда назначают плановое кесарево сечение, на каком сроке делают операцию и как избежать осложнений?
Показания к кесареву сечению
Перечень абсолютных показаний:
- плод, масса которого превышает 4 500 гр;
- операции на шейке матки в прошлом;
- наличие двух и более рубцов на матке или несостоятельность одного из них;
- анатомически узкий таз;
- деформация тазовых костей вследствие ранее перенесенных травм;
- тазовое предлежание плода, если его масса превышает 3600 гр;
- полное предлежание плаценты;
- двойня, если один из плодов находится в тазовом предлежании;
- плод находится в поперечном положении.
Перечень относительных показаний:
- генитальный герпес;
- миома матки;
- миопия высокой степени;
- сахарный диабет;
- наличие злокачественных или доброкачественных опухолей;
- гестоз;
- слабая родовая деятельность.
Как правило, решение о плановом кесаревом принимается при наличии хотя бы одного абсолютного показания или совокупности относительных. Если показания только относительные, необходимо взвесить риск от операции и риск осложнений, которые могут проявиться в естественных родах.
Когда проводят операцию
На каком сроке делают плановое кесарево, в каждом конкретном случае решает врач, но все же существуют определенные рекомендуемые рамки. Необходимо сопоставить дату последней менструации, на сколько недель развит плод, в каком состоянии находится плацента.
Основываясь на этих сведениях, принимают решение, когда именно следует начать родоразрешение.
Иногда врачи в роддоме на вопрос пациентки, когда делают плановое кесарево сечение, отвечают, что целесообразно дождаться начала первых легких схваток. В таком случае женщину госпитализируют в роддом заранее, чтобы не пропустить начало родовой деятельности.
Беременность считается доношенной, когда достигает срока 37 недель. Следовательно, до этого времени проводить операцию рано. С другой стороны, после 37 недель схватки могут начаться в любой момент.
Дату, когда делают плановое кесарево сечение, стараются максимально приблизить к предполагаемой дате родов. Но, поскольку к концу срока плацента стареет и начинает хуже выполнять свои функции, чтобы не допустить кислородного голодания у плода, операцию назначают на срок 38-39 недель.
Именно в это время женщина госпитализируется в дородовое отделение родильного дома для сдачи всех необходимых перед операцией анализов.
Хирургический способ родов не является противопоказанием к повторным беременностям. Но если у женщины уже есть рубец на матке, значит, второй ребенок родится этим же способом. Наблюдение за беременной в этом случае особенно тщательное.
Второе плановое кесарево сечение также делают на сроке 38-39 недель, но, если у врача возникают сомнения относительно состоятельности первого рубца, он может принять решение прооперировать пациентку раньше.
Подготовка к плановому кесареву сечению
К появлению малыша таким не совсем обычным способом необходимо готовиться. Обычно, когда делают плановое кесарево, беременная госпитализируется за пару недель до дня предполагаемых родов. Для подготовки к плановому кесареву сечению у нее возьмут анализы мочи и крови, определят группу крови и резус-фактор, проверят мазок из влагалища на степень чистоты. Необходимо следить и за состоянием плода. С этой целью проводятся ультразвуковое исследование и кардиотокография (КТГ). На основании этих исследований делают выводы о самочувствии ребенка в утробе.
Конкретную дату и время операции определяет врач, имея на руках результаты всех анализов и исследований. Обычно все плановые операции проводят в первой половине дня. За день до назначенной даты с пациенткой встречается анестезиолог, чтобы обговорить, какой вид анестезии будет использоваться, выяснить, нет ли у женщины аллергии на какие-либо медицинские препараты.
Накануне кесарева сечения питание должно быть легким, а после 18-19 часов запрещается не только есть, но и пить.
Утром проводят очистительную клизму и сбривают волосяной покров на лобке. Необходимо позаботиться о профилактике тромбоза глубоких вен. С этой целью ноги забинтовывают эластичным бинтом или просят роженицу надеть специальные компрессионные чулки.
В операционную пациентку завозят на каталке. На операционном столе в мочеиспускательный канал вводится катетер, извлекается он уже в послеоперационной палате. Нижняя часть живота обрабатывается антисептическим раствором, на уровне грудной клетки устанавливают специальную ширму, чтобы закрыть женщине обзор операционного поля.
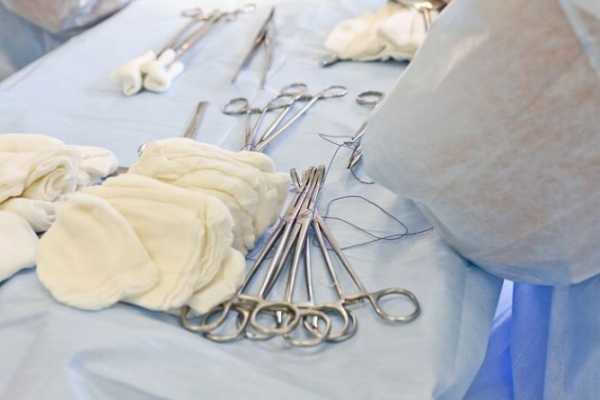
Ход операции
Чтобы снизить уровень волнения перед операцией, полезно знать, как делают плановое кесарево сечение. После подачи наркоза хирург производит два разреза. Первым разрезом рассекается брюшная стенка, жир, соединительные ткани. Вторым разрезом — матка.
Разрез может быть двух видов:
- Поперечный (горизонтальный). Производится немного выше лобка. При таком способе разреза существует низкая вероятность того, что кишечник или мочевой пузырь окажутся задеты скальпелем. Восстановительный период проходит более легко, образование грыж сводится к минимуму, и заживший шов выглядит достаточно эстетично.
- Продольный (вертикальный). Этот разрез проходит от лобковой кости до пупка, при этом обеспечивается хороший доступ к внутренним органам. Брюшную полость рассекают продольно, если необходимо операцию выполнить экстренно.
Плановое кесарево сечение, на каком сроке его бы ни делали, при условии отсутствия угрозы для жизни плода выполняется чаще с помощью горизонтального разреза.
Далее, врач запускает руку в полость матки и осторожно извлекает плод. Пуповина перерезается, и младенец передается неонатологу, который оценит его состояние по шкале Апгар.
Хирург удаляет из матки послед, и разрез ушивается с помощью синтетических материалов. Точно так же восстанавливается целостность брюшной стенки. Внизу живота остается косметический шов. После его обеззараживают и накладывают защитную повязку.
Если в ходе работы хирургов не возникает никаких осложнений, операция длится от 20 до 40 минут, после чего пациентку переводят в послеоперационную палату.
Возможные осложнения и их профилактика
При хирургических родах и в послеоперационном периоде могут возникнуть осложнения. Они не зависят от того, на каком сроке делают плановое кесарево сечение.
Распространенными осложнениями являются следующие:
- Большая кровопотеря. Если женщина рожает сама, допустимой кровопотерей считается 250 мл крови, а при хирургическом родоразрешении женщина может потерять ее в количестве до одного литра. Если кровопотеря слишком велика, потребуется переливание. Самое грозное последствие при обильном кровотечении, которое не удается остановить – необходимость удаления матки.
- Образование спаек. Так называют уплотнения из соединительной ткани, которые «сращивают» один орган с другим, к примеру, матку с кишечником или петли кишечника между собой. После полостного вмешательства спайки образуются практически всегда, но если их слишком много, возникают хронические боли в брюшной области. Если спайки образуются в маточных трубах, повышается риск развития внематочной беременности.
- Эндометрит – воспаление полости матки, спровоцированное попаданием в нее болезнетворных бактерий. Симптомы эндометрита способны проявить себя как в первый день после операции, так и на 10 сутки после родов. Подробнее о эндометрите→
- Воспалительные процессы в области шва, вследствие проникновения в шов инфекции. Если вовремя не начать антибактериальную терапию, может потребоваться хирургическое вмешательство.
- Расхождение шва. Его может спровоцировать поднятие женщиной тяжестей (свыше 4 килограммов), также расхождение шва является следствием развития в нем инфекции.
Чтобы предупредить возникновение осложнений, врачи принимают меры еще до начала операций. Чтобы не допустить развития эндометрита, перед операцией женщине делают укол антибиотика.
Антибактериальная терапия продолжается и несколько дней после. Предупредить образование спаек можно, посещая физиопроцедуры и занимаясь специальной гимнастикой.
Восстановительный период
После родов матка возвращается в прежнее состояние спустя 6-8 недель. Но восстановительный период после хирургических родов длится дольше, чем после естественных. Ведь матка травмирована, и не всегда шов заживает благополучно.
Во многом восстановительный период зависит от того, как проходило плановое кесарево, насколько оно было сделано удачно.

По окончании операции пациентка перемещается в послеоперационную палату или палату интенсивной терапии. Чтобы предупредить возникновение инфекционных осложнений, проводят антибактериальную терапию.
Чтобы снять боль, делают обезболивающие уколы. И общий, и спинальный наркоз замедляют работу кишечника, поэтому в первые 24 часа после вмешательства позволительно только пить воду.
Но уже на второй день можно употреблять куриный бульон с сухариками, кефир, йогурт без добавок. 6-7 дней следует соблюдать режим питания, как после всякой полостной операции: отсутствие жирной, жареной, острой пищи. По прошествии этого срока можно вернуться к привычному режиму питания.
Крайне нежелательно возникновение запоров. Рекомендовано употребление слабящих продуктов, но, если это не помогает, придется прибегнуть к применению слабительных средств. Если женщина кормит грудью, в аннотации к ним должно быть указано, что применение в период грудного вскармливания разрешается.
В период нахождения женщины в роддоме ей ежедневно обрабатывают послеоперационный шов.
После выписки нужно продолжать делать это самостоятельно с помощью перекиси водорода и зеленки. Если шов гноится, из него выделяется сукровица, появились стреляющие боли – необходимо сказать об этом врачу. Подробнее: уход за швом после кесарева→
В первые недели не рекомендуется поднимать ничего тяжелее веса ребенка. Вернуться к занятиям фитнесом можно не раньше, чем через 8 недель и только после осмотра у врача. Это относится и к возобновлению половой жизни.
Прежде чем принимать решение о том, что необходимо сделать плановое кесарево, на каком сроке его лучше произвести, врач должен проанализировать все показания со стороны матери и ребенка, а также учесть вероятные неблагоприятные последствия для женского здоровья.
Эта операция многим женщинам кажется простой, но для того, чтобы она прошла благополучно, врач должен иметь высокую квалификацию, а сама роженица должна соблюдать все рекомендации относительно восстановительного периода.
Автор: Елизавета Клокова,
специально для Mama66.ru
Полезное видео о плановом кесаревом сечении
Советуем почитать: Разрыв шейки матки при родах
mama66.ru
Кесарево сечение — «Кесарево сечение в 35 и 39 недель. Небо и земля. После первого думала не выживу, а после второго порхала.»
Доброго времени суток!
В этом отзыве хочу поделиться своими воспоминаниями об операциях кесарева сечения.
Здесь я напишу в сравнении о 2 родах.
Первое кесарево сечение. 28.07.10.
Анамнез. Первая беременность 35 недель. Гестоз. Протеинурия (белок в моче с 31 недели беременности). Артериальная гипертония (давление 150/100 держалось последний месяц). Оперированная миопия высокой степени (зрение было -7). Коллагенопластика в 2000 году и лазерная коррекция в 2009 году.
Подготовка к операции. Дату операции мне сообщили за 2 дня. На тот момент срок был 35,3 дня. Ещё в 33 недели сделали уколы дексаметазона, чтоб у малыша раскрылись лёгкие. Накануне после 18:00 запрещено было есть, только пить. А утром уже нельзя было даже пить. Нужно было побриться, постричь коротко ногти, сходить на клизму и сидеть ждать своей очереди.
На операцию меня забрали в 11:00. Я смутно помню, как меня привели в операционную. Уложили на стол. Привязали руки и ноги. Подключили к аппаратам и поставили капельницу. В это время поставили мочевой катетер и начали обрабатывать живот. Потом анестезиолог объявил, что сейчас я буду спать и ввёл наркоз. Наркоз был общий. Отрубилась моментально. Не помню сколько длилась операция, но время рождения ребёнка 11:30. Очнулась на операционной столе с трубкой в горле. Врачи этот момент не заметили. И тут меня охватила паника. Я не могла дышать, не получалось сделать вдох. Самое ужасное, что я испытала — это вот этот момент, когда слышу голоса врачей, дёргаюсь в истерике,а этого никто не замечает. Но наконец-то кто-то понял это и закричал: «Скорее анестезиолога! Она не дышит!» Я ощутила как мне приподняли голову и у меня получился вдох. Слава Богу, откачали!
Отходняк был жестоким. Меня привезли в послеоперационную палату. Положили на живот лёд, накрыли несколькими одеялами. Потом периодически подходили и давили на живот, раза 4 точно. Встала я почти через сутки около 8 утра. Ходила по стенке как парализованный кузнечик.
Ребёнка у меня забрали в интенсивную терапию и разрешали на него смотреть 1 раз в день с 17:00 до 18:00. Потом на месяц перевели в детскую больницу добирать вес. Он родился 1930 г, 45 см.
Дома я 1,5-2 недели корчилась, ходила крючком. Очень больно было вставать с кровати после сна. Но в целом, терпимо.

Ужасный живот через полгода росле первого кесарева
Второе кесарево сечение. 28.04.18.
Анамнез. Вторая беременность. Рубец на матке. Оперированная миопия высокой степени. Вегето-сосудистая дистония по гипотипу (давление 90/50 почти всю беременность). Анемия лёгкой степени (самый низкий гемоглобин 106 г/л).
Плановое кесарево на 39 неделе.
Подготовка стандартная. Накануне вечером не наедаться. Утром побриться, помыться, сходить на клизму, одеть компрессионные чулки и сидеть ждать, когда позовут в операционную.
Операция была назначена на 9 утра. Я ждала её счастливая. В этот раз была спинальная анестезия и я была в предвкушении встречи с малышом.
Особенности этой операции. Здесь волнительным моментом был укол в спину. Потому что мне попали только с 4 раза. Ноги моментально отказали. Меня быстренько уложили, привязали, поставили мочевой катетер. С катетером в руку пришлось повозиться подольше. Потом около носа поставили кислородную трубку и меня немного стало подташнивать и резко закружилась голова. Я сказала анестезиологу, что мне плохо и он быстро всё исправил и мне стало легче. В целом, я была довольна процессом. Думала, что испытаю сильный страх, когда буду знать, что вот меня режут. Но я пребывала в какой-то эйфории. Анестезиолог мне зубы заговаривал, вопросы разные задавал, подшучивал. Вскоре я услышала крик малыша и мне дали его поцеловать в щёчку.
В 9:00 меня забрали на операцию. В 9:20 родился сыночек, а в 10:00 ровно я уже лежала в послеоперационной палате и названивала своим близким. Часа через 1,5-2 я стала чувствовать ноги. Через 3 часа стала вертеться с боку на бок, а ещё через 5,5 часов я встала и сама сходила в туалет. И ходила по коридору, как ни в чём ни бывало, ошарашивая знакомых будущих мамочек из дородового отделения.
Домой нас выписали на 6 сутки. С 1 дня я делала по дому всю работу. На следующий день после выписки даже сама мыла полы руками.
Моё впечатление. Всё дело в наркозе и в боевом настрое. Во второй раз я была уверена в благополучном исходе, что всё пройдёт хорошо. Не считаю себя ущербной из-за того, что не рожала сама.
P.S. Оба раза кесарево было бесплатно.
irecommend.ru
Кесарево сечение: список показаний 2019
О возможном вреде препаратов, которые применяются во время проведения кесарева сечения, а также о последствиях пренебрежения необходимости для ребенка пройти по родовым путям сказано немало. Но некоторые мамы до сих пор думают, что «рожать» на операционном столе, благодаря сделанному врачом надрезу в брюшной стенке, легче. Единицы идут к врачу проситься на КС. Между тем, существуют четкие показания к кесареву сечению в официальном списке 2019 года.
Где законодательно закреплены показания к кесареву сечению
На территории стран СНГ, сюда входят и Россия, и Украина, и Беларусь, действуют унифицированные медицинские протоколы, в которых четко прописаны абсолютные и относительные показания для назначения кесарева сечения. В большинстве случаев они относятся к ситуациям, когда естественные роды несут в себе угрозу для здоровья и жизни матери и плода.
Если врач КС рекомендует, нельзя от него отказываться, ведь, как говорится, все правила написаны кровью. Есть государства, в которых сама мама решает, как ей рожать. Так происходит, например, в Англии. У нас такая практика отсутствует, впрочем, как и законы, запрещающие женщине отправляться под нож, без явных на то показаний.
Причем все эти показания условно делятся на 2 группы:
- Абсолютные – они не обсуждаются, так как в случае их выявления врач просто назначает день и время операции. Игнорирование его рекомендаций может принести серьезный вред организму мамы и малыша вплоть до летального исхода.
- Относительные. Объединяют случаи, при которых естественные роды все же возможны, хоть и также могут навредить. Как поступить с относительными показаниями решает не женщина, а консилиум медиков. Они взвешивают все «за» и «против», обязательно объясняя возможные последствия будущей роженице, а затем приходят к общему решению.
И это еще не все. Есть незапланированные ситуации, при которых при беременности или во время родов выявляются другие факторы, на основании которых могут назначить операцию.
Абсолютные показания со стороны матери и плода
- Предлежание плаценты. Плацента – это детское место. Диагноз ставится, когда оно перекрывает вход в матку со стороны влагалища. В родах такое состояние грозит сильнейшим кровотечением, поэтому врачи ждут до 38 недели и назначают операцию. Могут оперировать и раньше, если начнутся кровянистые выделения.
- Ее преждевременная отслойка. В норме все должно произойти после выхода ребенка, но бывает и так, что отслоение начинается еще при беременности. Ввиду того, что заканчивается все кровотечением, которое угрожает жизни и здоровью обоих, проводится операция.
- Неправильный рубец на матке, который является следствием проведения другой операции в прошлом. Под неправильным понимают тот, толщина которого не превышает 3 мм, а края которого – неровны с включениями соединительной ткани. Данные устанавливают по УЗИ. Не разрешают кесарево с рубцом и в случаях, если во время его заживления отмечалось повышение температуры, воспаление матки, шов на коже долго заживал.

- Два и больше рубцов на матке. Стоит отметить, что не все женщины решаются на естественные роды после кесарева из-за боязни расхождения рубцов. Медики могут объяснять плюсы и минусы процедуры, но не более. Есть приказ Минздрава, согласно которому женщина может написать отказ от ЕР в пользу кесарева сечения даже с нормальным рубцом, и ей должны будут сделать операцию. Правда, вопрос о ЕР даже не ставится, если было несколько рубцов. Еще до начала родов женщину просто оперируют.
- Анатомическое сужение тазовой кости до 3 – 4 степени. Замеры снимает врач. В таких условиях могут: заранее отходить воды, ослабевать схватки, образовываться свищи или отмирать ткани, наконец, у малыша способна развиваться гипоксия.
- Деформации тазовых костей или опухоли – они могут препятствовать спокойному выходу крохи на свет.
- Пороки развития влагалища или матки. Если есть опухоли в области малого таза, которые закрывают родовые пути, проводится операция.
- Множественная миома матки.
- Сильный гестоз, не поддающийся лечению и сопровождающийся судорожными припадками. Болезнь влечет за собой нарушение функций жизненно-важных органов и систем, в частности, сердечно-сосудистой, нервной, что может сказаться и на состоянии мамы, и на состоянии малыша. При бездействии врачей наступает летальный исход.
- Рубцовые сужения матки и влагалища, которые появились вследствие предыдущих родов, оперативных вмешательств. В таких условиях растяжение стенок для прохода ребенка ставит под угрозу жизнь матери.
- Тяжелые болезни сердца, нервной системы, сахарный диабет, проблемы со щитовидкой, миопия с изменения на глазном дне, гипертония (она может повлиять на зрение).
- Мочеполовые и кишечно-половые свищи, швы после пластики на влагалище.
- Разрыв промежности 3 степени в анамнезе (повреждаются сфинктер, слизистая прямой кишки). Их сложно ушивать, к тому же закончиться все может недержанием кала.
- Тазовое предлежание. В таком состоянии вырастает риск получения родовых травм, включая травмирование головки.
- Поперечное положение плода. В норме малыш должен лежать головкой вниз непосредственно перед родами. Бывают случаи, когда он несколько раз поворачивается, особенно это касается небольших по весу деток. Кстати, самостоятельно не рекомендуется рожать даже маловесных (весящих менее 1,500 кг). Знаете почему? Оказывается, в таких условиях прохождение по родовым путям способно сдавить головку или яички (у мальчиков), что приведет к развитию бесплодия.

- Показание по возрасту. Поздняя беременность у первородящих в сочетании с другими патологиями. Дело в том, что после 30 лет у женщин ухудшается эластичность влагалищных мышц, в результате чего появляются сильные разрывы.
- Смерть роженицы. Если по каким-то причинам жизнь женщины сохранить не удается, врачи борются за ее малыша. Доказано, что он способен оставаться живым еще в течение нескольких часов после летального исхода. За это время и следует провести операцию.
- Угрожающий разрыв матки. Его причинами могут стать как многочисленные роды ранее, которые истончили стенки матки, так и крупный плод.
Милые мамочки! Не следует расценивать абсолютные медицинские показания к кесареву сечению, как приговор, и уже тем более злиться на врача. Это просто сложившиеся обстоятельства, которые не оставляют ему самому выбора.
Относительные показания со стороны матери и плода
Бывают ситуации, когда, принимая решение, врачи советуются и с женщиной. Интересно, что в 80% случаев те соглашаются на оперативное вмешательство безоговорочно. И дело здесь не только в волнении за ребенка, хотя и оно играет важнейшую роль.
Мамы взвешивают все «за» и «против», учитывая квалификацию современных хирургов, качество шовного материала, наконец, условия для проведения операций и сознательно стараются свести любые риски на нет.
Список относительных показаний к КС:
- Узкий таз – диагноз ставят, если размеры головки не соответствуют размерам входа. Бывает не только из-за размеров крохи, но и из-за слабости родовой деятельности, наклона головки малыша и т. д.
- Симфизит – состояние, при котором лобковые кости сильно расходятся, что влечет за собой появление болей при ходьбе.
- Переношенная беременность в сочетании с патологиями, в том числе и с неподготовленными родовыми путями. ЕР в таких условиях могут закончиться травмами ребенка.
- ЭКО или искусственная инсеминация на фоне осложнений со стороны роженицы и плода. Если есть аборты, рождение мертвого плода, отторжение эмбриона, вопрос о возможности проведения ЕР даже не поднимается.
- Гипоксия при беременности, которая не поддается лечению – это тоже предпосылка к плановому кесареву сечению. Причем его назначают как можно раньше, чтобы минимизировать вред для здоровья плода.
- Онкология.
- Выраженный варикоз влагалища. При естественных родах расширенные сосуды могут лопнуть, поставив жизнь матери под угрозу.

- Многоплодная беременность. Таковой считается та, при которой на свет должно появиться трое и более малышей. При двойне кесарево не делают, если нет других причин.
- Крупный ребенок. Врачи назначают операцию, если его вес превышает 5 кг. Пожалуй, почему, объяснять не стоит. В отдельных случаях вмешательство могут рекомендовать и при весе ребенка в 4 кг.
Есть ситуации, когда женщина, идущая на естественные роды, все равно оказывается на операционном столе. Случается так, если во время самого процесса возникают проблемы.
Показания к экстренной операции кесарева сечения
Решение об оперировании принимается в активной стадии родов при:
- Отсутствии родовой деятельности (если после 16 – 18 часов шейка медленно раскрывается).
- Выпадении пуповины. Она может сжаться, что затруднит приток кислорода к крохе.
- При выявлении гипоксии. В таких условиях во время схваток ребенок может задохнуться.
Экстренное кесарево сечение могут проводить и в других случаях, которые создают угрозу жизни и здоровью роженицы и ее малыша.
Обратите внимание! Обвитие пуповиной не является четким показанием к КС, хотя врачи могут предлагать такой способ роженице. Там все зависит от длины самой пуповины, и типа обвития (тугое, нетугое, однократное, двукратное).
У кесарева сечения есть не только минусы, но и плюсы для матери и ребенка.
Делают ли кесарево сечение без показаний
Ввиду того, что кесарево сечение является серьезной операцией, связанной с огромным риском для здоровья матери, его никогда не проводят по желанию. Разубедить врачей женщине не поможет ни страх, ни слезы, ни обострившийся накануне родов геморрой.
Все пройдет, пройдет и это. Главное, взять себя в руки и родить. В конце концов, назад дороги нет!
www.baby-lifestyle.ru
Беременность в 39 лет: мнение врачей

Во многих странах принято заводить детей после 30 лет. Связано это с желанием родителей достичь стабильного финансового состояния и добиться успехов на профессиональном поприще. Однако мнение врачей в отношение такой беременности и родов неоднозначно.
Забеременеть женщина может с появления первых месячных и до наступления климакса. Но было бы неверным утверждать, что любой возраст является подходящим для вынашивания ребенка.
Большинство гинекологов сходится на том, что зачатие в 15–18 лет опасно как для юной мамы, так и для будущего малыша. Поздняя беременность также чревата различными осложнениями.
По мнению врачей, оптимальным для рождения первого ребенка является возраст 22–30 лет. Что касается последующих детей, то их вполне допустимо рожать и позже.
Однако следует знать о том, что с каждым годом беременность может даваться все сложнее. Нередко при этом возникают новые риски и опасности. Но, несмотря на это, в последние годы все больше женщин беременеют в возрасте 39–40 лет, а иногда и позже.
Поздняя беременность
Про беременность в 39 лет нельзя однозначно утверждать, что она поздняя. И в 40 лет женщина вполне может выносить ребенка. Однако после 45 рождение детей лучше не планировать.
К этому возрасту репродуктивная система многих женщин начинает работать со сбоями. Нередко возникают проблемы с фертильностью. Часто супружеские пары отмечают безуспешные попытки зачатия, хотя продолжают вести активную сексуальную жизнь.
Какие опасности и сложности могут подстерегать женщину, решившуюся на материнство в 39–40 лет? Это могут быть проблемы как медицинского, так и психологического, и социального характера.
Медицинский аспект
Хотя многие женщины и после сорока чувствуют себя неплохо и выглядят замечательно, это не избавляет их от проблем со здоровьем.
Беременность в 39 лет, по мнению врачей, может привести к таким осложнениям:
- Анемии.
- Патологии опорно-двигательной системы.
- Расхождению прямых мышц живота.
- Геморрою.
- Кальциевой недостаточности.
- Хромосомной патологии у плода.
Анемия

Риск анемии у женщин нередко увеличивается с возрастом. Развитие этой болезни напрямую связано с длительностью и объемом кровопотери.
Если у пациентки с юности отмечаются обильные менструации, очень вероятно, что при этом она теряет больше железа, чем может получить в течение месяца. Таким образом, уровень этого микроэлемента в течение жизни неуклонно снижается.
Обычно это происходит достаточно медленно и в возрасте 25–30 лет явной анемии может не быть. Однако к 40–45 годам врачи нередко устанавливают такой диагноз.
При вынашивании железо расходуется в большем объеме, поскольку львиная его часть отправляется на обеспечение потребностей растущего плода. Наличие даже небольшого железодефицита, что нередко встречается после 35 лет, без коррекции практически всегда вызывает анемию на фоне беременности.
Проявляться эта болезнь может следующими симптомами:
- Утомляемостью.
- Частыми простудами.
- Низким давлением.
- Головокружениями, иногда обмороками.
- Повышением температуры до 37,7–37,5°.
- Иногда трещинами в уголках губ, стоматитом.
- Изменением вкусовых пристрастий (у женщины может появиться желание есть мел, глину и другие неаппетитные вещи).
При выраженной анемии матери страдает и ребенок. При этом у него развивается кислородное голодание – хроническая гипоксия. Следствием ее может быть задержка внутриутробного развития плода.
Патология опорно-двигательной системы

К 39–40 годам у большинства женщин имеются дегенеративные изменения в позвоночнике разной степени выраженности. Это заболевание называется остеохондрозом. Также могут встречаться и поражения суставов, особенно крупных – артрозы.
Изменение веса тела, смещение центра тяжести может усугублять поражение опорно-двигательной системы и ухудшать течение заболевания. Нередко беременная женщина жалуется на боли в спине и ногах, ощущение онемения в конечностях, жжение, парестезии.
При вынашивании малыша в организме активно вырабатывается гормон релаксин. Он повышает растяжимость связочного аппарата суставов и усиливает их подвижность. Это также может отрицательно сказаться на состоянии опорно-двигательной системы.
Иногда встречается и специфическое осложнение беременности – симфизопатия, гиперподвижность лонного сочленения. Следствием этого являются боли в области лобка, сложности при некоторых движениях, подъеме по лестнице, ходьбе.
С возрастом матери вероятность таких осложнений возрастает.
Расхождение прямых мышц живота
Расхождение прямых мышц живота чаще связано не с возрастом женщины, а с количеством предыдущих беременностей и родов. Хотя и состояние мышц брюшного пресса тоже играет значимую роль. Обычно, чем моложе будущая мать, тем реже у нее возникают проблемы с мускулатурой передней брюшной стенки.
На течение беременности эта особенность влияет мало, хотя живот может приобретать не округлую, а несколько заостренную по средней линии форму.
После родов женщина жалуется на выпирающий живот, который не удается привести в норму физическими упражнениями. Если же она попытается приподняться из положения лежа на спине, по средней линии будет отчетливо видно выпячивание. При пальпации этой зоны пальцы не ощущают мышечного напряжения и сопротивления, свободно погружаются внутрь.
Расхождение прямых мышц (диастаз) живота может трансформироваться в грыжу – пупочную или белой линии живота.
Геморрой

Геморрой нередко возникает к концу беременности. Может он впервые обостриться и после родов. Основными патологическими механизмами его появления считают:
- Застой крови в зоне геморроидального сплетения.
- Избыток веса.
- Малоподвижный образ жизни.
- Запоры.
- Неправильное поведение на этапе потуг.
Как правило, с возрастом вероятность развития этого неприятного заболевания увеличивается. Влияет на нее и количество предшествующих родов.
Геморрой встречается и в молодом возрасте, но значительно реже, так как основной отпечаток на здоровье этой зоны накладывает образ жизни.
Кальциевая недостаточность
В молодом возрасте недостаток кальция – редкая патология. Чаще всего он бывает обусловлен несбалансированным питанием и эндокринными болезнями. Чем старше женщина, тем выше вероятность у нее кальциевого дефицита, особенно если ей приходилось ранее вынашивать и рожать детей.
Как правило, до появления специфических симптомов мало кто проверяет уровень этого микроэлемента и не восполняет его дефицит.
На протяжении девяти месяцев беременности кальций расходуется с удвоенной скоростью, ведь без него невозможно полноценное развитие плода. При недостатке микроэлемента в первую очередь будет страдать опорно-двигательная система ребенка. Однако и другие – сердечно-сосудистая, эндокринная, нервная – также вовлекаются в патологический процесс.
Симптомы нехватки этого микроэлемента:
- Плохое состояние волос и ногтей.
- Множественный кариес, разрушение зубов.
- Боли в костях.
- Переломы.
Хромосомная патология плода

Хромосомные аномалии – то осложнение беременности, которое напрямую связано с возрастом матери. Особенно это актуально в отношении некоторых трисомий – синдрома Дауна, Патау, Эдвардса.
До 35 лет риск хромосомного нерасхождения по 21 паре (синдром Дауна) составляет вероятность 1:700 и в дальнейшем увеличивается с каждым годом. В 39 лет риск приближается к 1:214, а к 45 годам он становится чрезвычайно высоким – 1:19.
Такое увеличение хромосомных поломок связано с постоянством яйцеклеток в организме женщины. В течение всей ее жизни они не обновляются и не делятся.
Все неблагоприятные факторы, действующие на репродуктивную систему, могут влиять на хромосомный набор клетки, и эти изменения остаются на всю жизнь.
Диагностика
В современном акушерстве принято обследовать беременных на такого рода патологии. Для этого будущим мамам предлагается прохождение биохимического и ультразвукового скрининга в первом и втором триместрах.
Однако, если женщина старше 35 лет, ей лучше выполнить инвазивную процедуру – амниоцентез. При этом становится возможным определение кариотипа плода, и хромосомные аномалии исключаются или подтверждаются с 99% гарантией.
Если результат анализа оказывается неутешительным, женщина имеет право прервать беременность по медицинским показаниям. Именно поэтому с выполнением исследования не стоит затягивать.
Если же родители настроены сохранить малыша независимо от диагноза, они могут отказаться от диагностических скринингов и амниоцентеза.
Но инвазивное исследование сопряжено с повышенным риском выкидыша и других осложнений (например, инфицирования).
В последние годы вызывает практический интерес врачей другой диагностический метод – определение кариотипа плода по анализу крови матери. Для этого кровь подвергается центрофугированию, чтобы выделить культуру клеток плода.
Широкого распространения методика еще не получила ввиду высокой стоимости и риска погрешности, однако активные разработки в этом направлении ведутся.
Психологические особенности

Планируя позднюю беременность, не нужно забывать о психологических особенностях. С одной стороны, женщины в 39–40 лет относятся к своим желаниям более осознанно и взвешенно. Они планируют зачатие заблаговременно, проходят комплексное обследование, тщательно заботятся о здоровье.
Нередко рождение малыша после 40 лет придает матери сил, омолаживает ее. Многие женщины, по их словам, переживают вторую молодость.
С другой стороны, может возникнуть и обратная ситуация. Далеко не всегда в таком возрасте беременность бывает запланированной и желанной. Учитывая возраст женщины, зачатие нередко бывает следствием сбоя контрацепции. Будущая мама в этом случае может испытывать чувство растерянности и подавленности, неуверенности в завтрашнем дне.
Если поздняя беременность – первая, то, скорее всего, ребенок долгожданный и очень желанный. При этом у матери могут отмечаться гипертревожность и гиперопека, отсутствие критики к себе и малышу, что в итоге вредит их отношениям.
Но в большинстве случаев зрелые женщины оказываются более ответственными и заботливыми матерями, чем юные девушки.
Социальное положение
К 39–40 годам у большинства женщин уже сформирован свой круг общения. Среди ее друзей обычно есть родители как маленьких, так и взрослых детей. Это значит, что новоиспеченной маме будет с кем посоветоваться или просто поделиться тревогами.
Однако наше общество не всегда толерантно относится к поздней беременности. Некоторые люди могут открыто высказывать свое недоумение по поводу рождения малыша в столь зрелом возрасте, что способно испортить настроение даже самой невозмутимой женщине.
В 39–40 лет у многих отмечается пик карьеры, они достигают определенных высот на профессиональном поприще. Как правило, финансовое состояние таких родителей вполне стабильно. Даже оставшись без поддержки мужа, женщина способна прокормить себя и ребенка.
Конечно, декрет может отрицательно сказаться на карьере, но ценных сотрудников работодатель обычно ждет столько, сколько нужно.
Если же будущая мать до этого времени не состоялась в определенной профессии, найти работу после сорока лет ей может быть сложно.
Беременность в 39–40 лет открывает перед женщиной новые возможности. Не стоит отказываться от нее из-за необоснованных страхов и советов посторонних людей. Однако при этом к своему здоровью надо относиться очень внимательно и не игнорировать рекомендации врача.
flovit.ru
Самостоятельные роды или кесарево сечение: мнение эксперта!
В определенных ситуациях и конкретных роддомах, роженицам предоставляется выбор, рожать естественным путем или с помощью кесарева сечения.
В каждом из представленных вариантов есть свои минусы и плюсы. Лишь взвесив все за и против, женщина способна сделать выбор в пользу того или иного вида родоразрешения.
Кесарево или естественные роды: что лучше?
 Практика врачей и опыт самих женщин говорят о том, что естественные роды имеют больше преимуществ, чем кесарево сечение. Во время естественных родов ребенок появляется на свет посредством растяжения влагалища. А кесарево сечение – это хирургическая операция. Как известно, любое хирургическое вмешательство не может пройти бесследно для здоровья человека.
Практика врачей и опыт самих женщин говорят о том, что естественные роды имеют больше преимуществ, чем кесарево сечение. Во время естественных родов ребенок появляется на свет посредством растяжения влагалища. А кесарево сечение – это хирургическая операция. Как известно, любое хирургическое вмешательство не может пройти бесследно для здоровья человека.
Преимущества естественных родов, прежде всего, обусловлены природной основой, располагающей к быстрому восстановлению организма. Процесс реабилитации после кесарева сечения проходит гораздо тяжелее и дольше. Кроме того, кесарево сечение имеет последствие, проявляющиеся в течение всей жизни роженицы.
Чем естественные роды лучше?
Так как кесарево сечение представляет собой полостную операцию, восстановление после неё происходит дольше, чем после естественных родов. Во втором случае процесс наиболее естественный, что располагает к скорейшему возвращению мышц в исходное состояние.
Спортом после естественных родов заниматься можно раньше, чем после кесарева сечения. Это обусловлено отсутствием шва, может разойтись при тяжелых нагрузках. Существует мнение, что дети, рожденные естественным путем, имеют более крепкий иммунитет, поскольку они активно участвуют в родовой деятельности.
Кроме того, после естественных родов связь матери с ребенком более тесная.
- Во-первых, она видит процесс появления ребенка на свет и сразу начинает с ним контактировать.
- Во-вторых, первые месяцы после родов нет запрета на ношения ребенка на руках, как в случае с кесаревым сечением.
За и против
 В большинстве случаев врачи, как и сами роженицы, выступают за естественные роды. В исключительных случаях естественные роды не могут быть панацеей, поэтому и практикуют кесарево сечение.
В большинстве случаев врачи, как и сами роженицы, выступают за естественные роды. В исключительных случаях естественные роды не могут быть панацеей, поэтому и практикуют кесарево сечение.
При выборе способа родоразрешения следует основываться на состоянии роженицы и её ребенка. При полостной операции рисков гораздо больше. Есть вероятность заражения инфекцией, повреждения внутренних органов, появления обильного кровотечения и т.д. Поэтому практика кесарева сечения осуществляется только в крайних случаях, когда пользы от процесса гораздо больше, чем вреда.
Естественные роды могут быть чреваты разрывами, которые заживают быстрее, чем шов от кесарева сечения. Естественные роды имеют больше преимуществ, поэтому и практикуются чаще, чем кесарево сечение.
Первые роды после 30 лет
В современном обществе определенное количество женщин на первое место по приоритетности ставят карьеру. Женщин, рожающих первого ребенка после 30 лет акушеры – гинекологи называют старородящими. Риски последствий в данном случае гораздо выше, чем при рождении первого ребенка в более молодом возрасте. Однако возраст роженицы не является показанием к проведению кесарева сечения. Если беременность протекала удовлетворительно, то женщина может справиться и естественным путем.
Влияние в данном случае оказывают другие факторы:
- Соотношение веса ребенка к размерам таза роженицы;
- Наличие патологий, к которым относится гестоз, предлежание плаценты и т.д.;
- Наличие гипоксии или недостаточности кровотока плода;
- Хронические заболевания сердечно – сосудистой системы;
Первые роды в 35 лет
Роды в возрасте после 35 лет считаются поздними. Несмотря на это, с каждым годом увеличивается количество женщин, решившихся на этот отчаянный шаг.
Зачастую поздняя беременность имеет осложнения в своем протекании. Это обусловлено появлением у женщины этого возраста различных хронических заболеваний. Но чаще всего риски возникают именно с вынашиванием и отсутствуют в процессе родов.
Кесарево сечение у рожениц после 35 лет практикуют не так часто, как может показаться. Достаточно часто такая беременность является грамотно спланированной и находящейся под контролем. Поэтому женщины после 35 лет чаще рожают естественным путем.
Первые роды в 39 лет
 Возраст, приближающийся к отметке 40, не является помехой для женщины, желающей испытать радости материнства. Нередки случаи, когда в столь зрелом возрасте рождаются первенцы. Период беременности в данном случае требует строгого наблюдения со стороны врачей.
Возраст, приближающийся к отметке 40, не является помехой для женщины, желающей испытать радости материнства. Нередки случаи, когда в столь зрелом возрасте рождаются первенцы. Период беременности в данном случае требует строгого наблюдения со стороны врачей.
Проводятся дополнительные исследования на выявление генетических отклонений плода. При хорошем течении событий, женщина после 40 лет рожает ребенка в естественных условиях.
Более того, врачи утверждают, что процесс родов в таком возрасте положительно сказывается на организме женщины. Она молодеет как внешне, так и физиологически. Исходя из этого, можно сделать вывод, что возраст не является показанием к кесареву сечению. Все зависит от конкретного случая и общего состояния роженицы.
Что делают если крупный плод?
Самым распространенным явлением, способствующим проведению кесарева сечения, считается большой вес плода. На самом деле данное утверждение слегка утрировано. Процесс родоразрешения зависит от соотношения размеров таза к плоду.
Если женщина имеет достаточно широкие кости таза, то она может с легкость выносить и родить самостоятельно даже крупного ребенка.
Если же таз роженицы узкий, то врачи могут назначить кесарево сечение, даже если плод не крупный. Исход родов зависит от того, сможет ли женщина пропустить ребенка через родовые пути, не получив серьезных повреждений и, не зажав его.
Роды после ЭКО
 Как правило, к такой процедуре, как ЭКО, женщины прибегают в самых крайних случаях. Такой процесс осуществляется, когда нет возможности зачать ребенка естественным путем. Если показания для ЭКО обуславливались проблемами с мужской стороны и их отсутствием с женской, то вероятность рождения ребенка путем кесарева сечения чрезвычайно мала.
Как правило, к такой процедуре, как ЭКО, женщины прибегают в самых крайних случаях. Такой процесс осуществляется, когда нет возможности зачать ребенка естественным путем. Если показания для ЭКО обуславливались проблемами с мужской стороны и их отсутствием с женской, то вероятность рождения ребенка путем кесарева сечения чрезвычайно мала.
Если ЭКО совершалось из-за наличия явных патологий женского организма, то вероятнее всего процесс родоразрешения пройдет путем кесарева сечения. В любом из случаев, ЭКО не является показанием к полостной операции. Все зависит от конкретных условий, при которых происходила беременность.
При ВИЧ-инфицировании
С каждым годом общество стало терпимей относится к ВИЧ-инфицированным людям. Больные могут полноценно существовать и даже продолжать свой род.
Заражение ВИЧ происходит посредством полового акта или попадания инфекции через кровь. У женщин, больных этим заболеванием могут родиться вполне здоровые дети. Это происходит благодаря кесареву сечению.
Данное заболевание является прямым показанием к проведению операции, поскольку в процессе естественных родов ребенок проходит по родовым путям матери и контактирует с её слизистой и кровью. Это может стать причиной заражения плода. Кесарево сечение максимально защищает плод от инфекции.
Роды при двойне
 Многоплодная беременность – это настоящее счастье для будущей матери. Но выносить и родить здоровых детей в данном случае – непростая задача. Беременность двойней не является прямым показанием к кесареву сечению. Но на практике чаще получается, что женщины, беременные двойней не проходят через естественные роды.
Многоплодная беременность – это настоящее счастье для будущей матери. Но выносить и родить здоровых детей в данном случае – непростая задача. Беременность двойней не является прямым показанием к кесареву сечению. Но на практике чаще получается, что женщины, беременные двойней не проходят через естественные роды.
Дело в том, что многоплодная беременность несет под собой определенные риски, которые осложняют процесс родов. Кроме того, чаще всего двойня рождается раньше срока. Возрастает и риск неправильного положения плода или преждевременное отхождение плаценты, что способствует проведению кесарева сечения.
Поделитесь с друзьями
mamavika.com
Первые роды. Роды дома. В 39 лет. — запись пользователя Ирина (ruket113) в сообществе Благополучная беременность в категории Рассказы о родах
У меня такой рассказ. Тщательно мониторила роддома и обравнивала узнать на счет возможности родить естественно. Выбрала 2 роддома, которые сотрудничают с акушерками по естественным родам. По деньгам выходило 100 т.р. контракт с роддомом + 50 т.р. акушерке. Но общение ни с акушерками из роддомов, ни из "сект" по ЕР не вызывали доверие. Врачи в роддомах себя держат надменно, как полубогини какие-то, вершительницы судеб и решают нужен тебе укол или кесарево, довериться таким ведьмам было страшно. Акушерки из "сект" типичные цыганки нлпэшницы, тоже доверия не вызывали. На 35 неделе нашла свою акушерку! Причем срок она назвала точно, приложив ухо к животу, и дату родов точно предугадала, не в пример узистам из ЖК. Расспросила нас с мужем обо всем, рассказала, как проходят домашние роды, я была счастлива и спокойно ждала.
Когда начались ночью первые схватки, дождались утра и позвонили ей. Она в скором времени приехала и оставалась со мной весь следующий день, а родила я только ночью.
Рожала долго, но это были 1-е роды у меня и я долго расскрывалась. Посидели в ванной, потом опять в комнате и стоя и сидя и облокотившись на акушерку или на мужа, искали удобное положение. Вечером уже сил не было, легли спать, но каждые 10-15 минут схватки, которые она мне облегчала длинной тканью, протянутой под поясницей. Во время схватки, она становилась надо мной и приподнимала на ткани, пела протяжное "Аааа". Пузырь лопнул где-то в 18-00 , вода была прозрачная. А после полуночи, позеленела, что означало, что ребенку может не хватать воздуха, если я его не рожу. Но я уже могла нащупать его макушку, оставалось поймать схватку и поднатужиться. Сил не было, боль заключительных схваток была неимоверной, мой голос был уже не мой, а какой-то утробный, напоминающий плачь младенца. В голове были мысли, как эту боль унять, даже проносилась идея, а можно его назад как-то запихнуть, но бежать уже было не куда. На одной из схваток головка появилась и снова ушла. А со следующей, собрала все оставшиеся силы и с воплем "Господи Помоги" разрешилась. Почувствовала аш как мои кости хрустят и расходятся в стороны. Сначала голова, а после небольшой паузы, туловище.
Поза, которая нам подошла - это на четвереньках с пола, одну ногу закинув на диван.
Муж помог лечь, снял футболку, обернув в нее малыша, приложили к груди. Помню, первый взгряд младенца на нас с папой, как ребенок нас рассматривал, а мы его. Акушерка все замеры провела, не беспокоя нас с малышом. 52 см вес на глаз 3200.
Плацента родилась, положили в тазик. Муж перерезал пуповину через час после родов. Утром наша золотая акушерка взяла кровь из пуповины, определив группу крови и резус фактор.
Ну и весь рассказ. Мне понравилось рожать дома, ехать никуда не пришлось, никаких уколов, все, как во времена наших бабок.
www.babyblog.ru