Сдать анализ на Эстрадиол (Е2) в лаборатории KDL
Эстрадиол (Е2) — основной и наиболее активный из эстрогенов в организме. У женщин он регулирует репродуктивную функцию и наряду с прогестероном обеспечивает сохранение беременности. Большая часть эстрадиола у женщин синтезируется в яичниках, небольшое количество синтезируется корой надпочечников. Во время беременности плацента к синтезу эстрогенов присоединяется плацента. У мужчин эстрогены синтезируются в яичках и надпочечниках.
В каких случаях обычно назначают анализ уровня эстрадиола в крови?
Анализ на эстрадиол (Е2) используется при обследовании по поводу бесплодия, при нарушениях менструального цикла, при мониторинге гормональной или антиэстрогенной терапии. Этот тест важен при наличии признаков остеопороза. Мониторинг уровня эстрадиола является необходимым при применении репродуктивных технологий, так как извлечение яйцеклеток проводится в определенной фазе развития фолликула, связанной с уровнем эстрадиола в крови.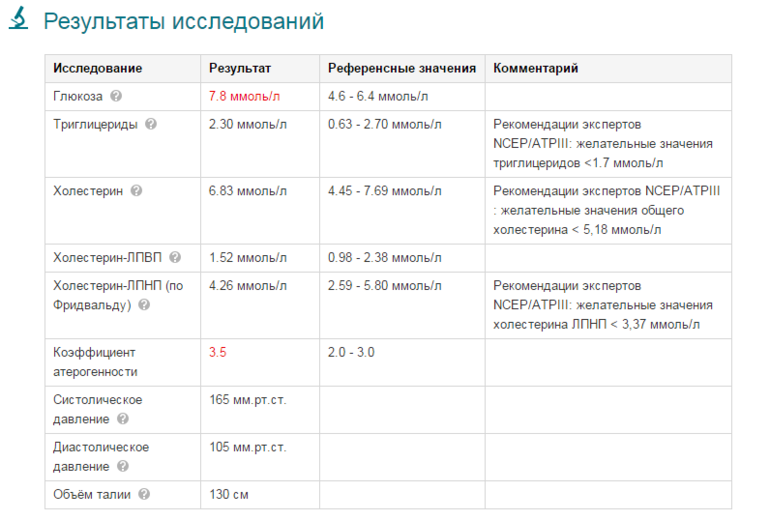
Что именно определяется в процессе анализа?
Определяется концентрация эстрадиола в крови методом хемилюминесцентного иммуноанализа на микрочастицах с использованием моноклональных антител к эстрадиолу.
Что означают результаты теста?
Низкий уровень эстрадиола при повышенных значениях ФСГ и ЛГ может быть признаком первичной яичниковой недостаточности. Также низкие значения эстрадиола наблюдаются в периоде менопаузы и могут выявляться при синдроме поликистозных яичников.
Повышенные уровни эстрадиола могут быть обусловлены физиологическими причинами (беременность, предовуляторный пик эстрадиола), патологией печени или наличием новообразований, производящих эстрогены.
Прием препарата Фулвестрант (конкурентный антагонист рецепторов эстрогенов) может искажать результаты анализа на эстрадиол.
Обычно анализ на эстрадиол сдается вместе с другими гормонами (ФСГ, ЛГ, прогестерон и т.д)
Обычный срок выполнения теста.
Обычно результат эстрадиола можно получить в течение 1 дня
Нужна ли специальная подготовка к анализу?
Желательно сдавать на 3-5 день менструального цикла, если лечащий врач не назначил иначе.
Сдать анализ на половые гормоны в СПб от 350 рублей.
Основные половые гормоны влияют на самочувствие и активность женщины, ее здоровье. Анализ уровня эстрогенов или андрогенов позволяет выявить патологии, воспаления и другие нарушения, требующие комплексного лечения. В медицинском центре «Даная» проводится анализ гормонального фона с использованием лабораторного оборудования экспертного уровня.
Стоимость анализа
| Исследование уровня общего эстрадиола в крови | 350 |
| Исследование уровня 17-гидроксипрогестерона в крови | 550 |
| Исследование уровня пролактина в крови | 350 |
Смотреть все цены
Запись к врачу
Показания к анализам:
- диагностика бесплодия, невынашивания беременности;
- нарушение менструального цикла;
- (это показывают онкомаркеры)кровотечения;
- оволосение по мужскому типу;
- снижение либидо;
- ранняя менопауза;
- акне;
- подбор контрацептивов.

Исследования назначаются при гормонозависимых опухолях молочных желез, ожирении. Диагностика выявляет отклонения, влияющие на состояние кожи, волос, настроение женщины.
Основные показатели
В клинике можно пройти обследование на половые гормоны:
- Эстрогены (эстриол и эстрадиол). Основные стероидные гормоны, отвечающие за состояние костной ткани, сердечно-сосудистой системы, иммунитет и регулярную овуляцию.
- Прогестерон. Необходим для стабильного менструального цикла. При недостатке часто возникает выкидыш, нарушение цикла, проблемы с лишним весом.
- Пролактин. При переизбытке повышается риск опухолей груди, фригидности, хронического бесплодия.
- Лютеинизирующий гормон. Контролирует процесс созревания и выхода яйцеклетки.
- ФСГ.
При сдаче анализов необходимо учитывать фазу и день цикла. Врачи клиники проводят предварительную консультацию, индивидуально подбирают сроки для сдачи анализов.
Подготовка к диагностике
Чтобы получить точный результат без погрешностей, необходимо заранее сообщить врачу:
- дату начала менструального цикла, периодичность, продолжительность;
- принимаемые препараты при хронических заболеваниях;
- о наличии внутриматочной гормональной спирали или регулярном приеме оральных контрацептивов.

Любые половые гормоны рекомендуется сдавать в первой половине дня натощак. Перед посещением клиники не следует заниматься спортом, курить или принимать спиртные напитки, исключить половую жизнь.
В современной диагностической лаборатории медицинского центра «Даная» мы предлагаем:
- высокую точность исследования;
- опытный персонал лаборатории;
- индивидуальный подход;
- соблюдение норм стерильности;
- отсутствие очередей, длительного ожидания результатов.
Записаться на сдачу анализов можно по контактному телефону или в форме записи.
Задайте ваш вопрос
Подготовка к сдаче анализа крови
Как подготовиться к анализу крови: основные правила
Некоторые виды исследований крови (биохимический анализ, анализ крови на гормоны) требуют специальной подготовки. Но есть и общие правила подготовки к сдаче анализа крови. Их и рассмотрим.
1. Анализ крови необходимо сдавать утром — с 8 до 11 часов.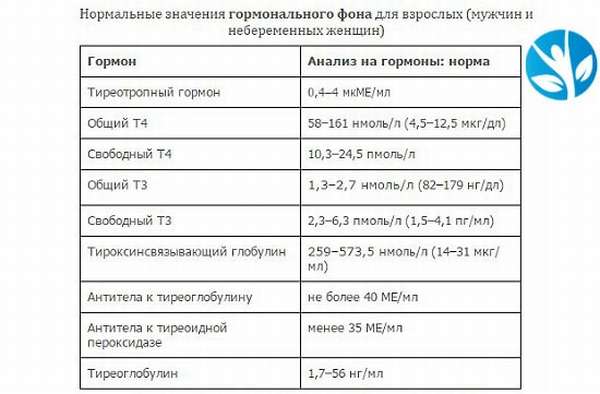 Так как гормональные и биохимические показатели подвержены суточным колебаниям, а референсные значения – среднестатистические данные, полученные при заборе крови в утреннее время.
Так как гормональные и биохимические показатели подвержены суточным колебаниям, а референсные значения – среднестатистические данные, полученные при заборе крови в утреннее время.
2. Кровь сдаётся натощак. Вечером, накануне анализа крови, нежелательно употреблять тяжёлую, жареную и жирную пищу. Между ужином и забором крови должно пройти не менее 8, но и не более 14 часов. Пить в этот промежуток времени можно только негазированную воду. Такая подготовка к анализу крови обусловлена тем, что пища, всасываясь в кишечник, оказывает не только прямое влияние на достоверность результата, но и косвенное – изменяется уровень гормонов, появляется мутность пробы из-за повышенного количества жировых частиц.
3. Не рекомендуется сдавать анализ крови, если вы принимаете лекарственные препараты, так как это может исказить результаты тестов. Обязательно сообщите врачу, направившему вас на анализ крови, что вы принимаете лекарства. Возможно, врач порекомендует отказаться от приёма препарата на некоторое время, достаточное для того, чтобы организм от него очистился (10-14 дней).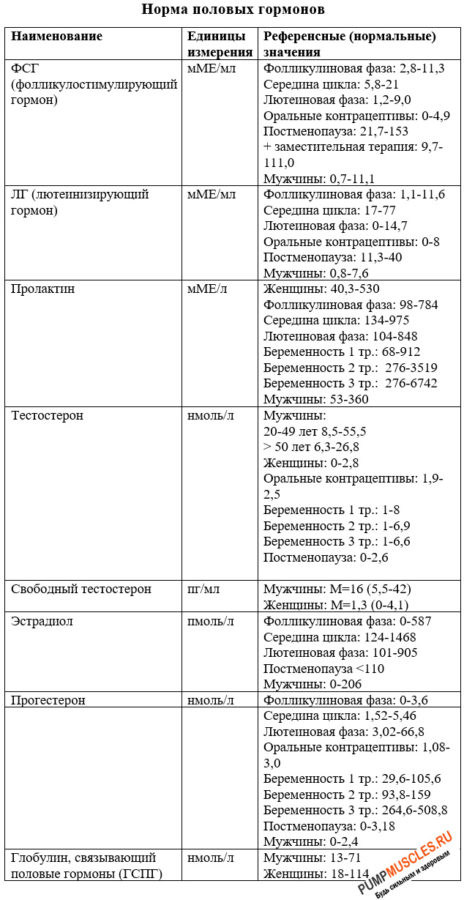
4. При подготовке к сдаче анализа крови категорически запрещено употреблять алкоголь за день до исследования. Так как алкоголь оказывает влияние на процессы метаболизма в организме, что может отразиться на достоверности результатов анализа.
5. Не курить в течение часа до забора крови, потому что курение воздействует на секрецию биологически активных веществ.
6. Подготовка к анализу крови предполагает воздержание от сильных эмоциональных и физических нагрузок, чтобы избежать биохимических и гормональных перестроек и, как следствие, искажения результата анализа.
7. Нежелательно сдавать кровь после инструментального обследования, физиотерапевтических или других медицинских процедур. Так как они могут вызвать изменение некоторых лабораторных параметров.
8. Если необходимо несколько раз подряд сдать анализ крови, чтобы проконтролировать лабораторные показатели в динамике, то для получения истинных результатов все анализы надо сдавать в одно и то же время суток, в одной лаборатории, с одинаковой подготовкой к анализу крови.
9. Перед забором крови рекомендуется успокоиться и отдохнуть, например, посидеть в коридоре лаборатории 10-15 минут.
Как правильно сдать анализ крови на гормоны
Для получения точных результатов анализа крови на гормоны общие правила подготовки к забору крови необходимо дополнить. В зависимости от того, какой именно гормон исследуется, требуется разная подготовка к сдаче анализа крови.
1. Гормоны щитовидной железы. Необходимо прекратить приём препаратов, влияющих на работу щитовидной железы, за 2-4 недели до анализа. Если исследование проводится для того, чтобы проконтролировать эффективность лечения, то исключить приём лекарств надо только в день анализа (это обязательно надо отметить в направлении на анализ).
2. Антимюллеров гормон (AMH/MIS). Забор крови на этот гормон проводят на 3-5 день менструального цикла. За несколько дней до исследования необходимо исключить усиленные физические нагрузки. Нельзя проводить анализ во время острых заболеваний.
3. Норадреналин и адреналин. За 8 дней до забора крови необходимо прекратить приём альфа-блокаторов и сацилатов. За день до исследования исключить употребление алкоголя, чая, кофе, бананов и витаминов группы В.
4. Ангиотензин. Подготовку к анализу крови на этот гормон необходимо начинать заранее. Если назначен приём эстрогенов, то их надо исключить за 1-2 месяца до исследования. Приём диуретиков — за 3 недели, приём гипотензивных препаратов – за 1 неделю до забора крови.
5. АКТГ, кортизол – это гормоны стресса, поэтому перед исследованием надо 20 минут посидеть в спокойном и расслабленном состоянии. Забор материала на анализ проводятся до 9 часов, так как уровень этих гормонов меняется в течение суток.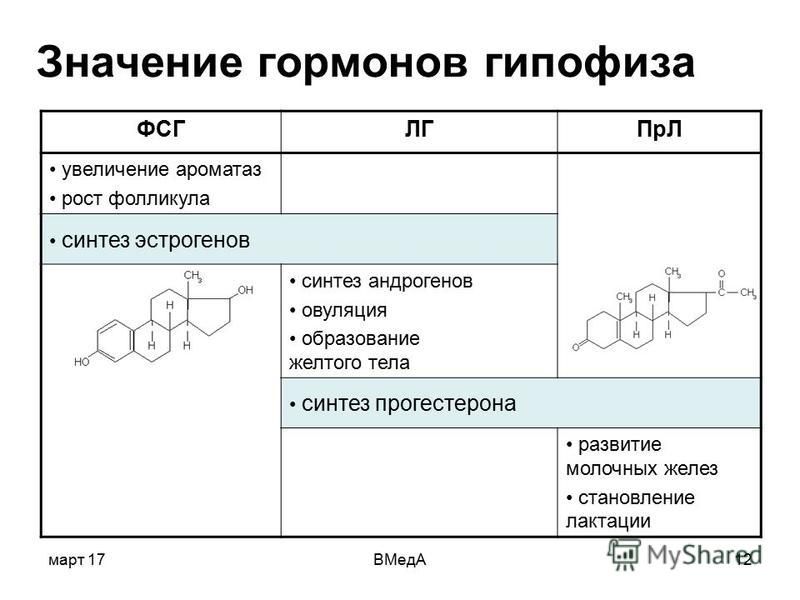
6. Половые гормоны. Женщины репродуктивного возраста сдают анализы на этот вид гормонов строго по дням менструального цикла. В этом и заключается подготовка к анализу крови на половые гормоны. В направлении на анализ обязательно надо указать фазу цикла. Когда надо сдавать половые гормоны:
— ЛГ, ФСГ сдаются в 3-5 день цикла;
— 17-ОН-прогестерон, ДГА — сульфат, тестостерон — 7- 9 день цикла;
— эстрадиол – 5-7 или 21-23 день цикла;
— прогестерон — 21-23 день цикла.
Перед анализом на гормон пролактин необходимо исключить пальпацию молочных желез.
Подготовка к биохимическому анализу крови
Подготовка к биохимическому анализу крови предполагает более жёсткие ограничения в рационе питания и режиме дня, чем изложено выше в основных правилах. Рассмотрим, как правильно подготовиться к биохимическому анализу крови, в зависимости от того, какие показатели будут исследоваться.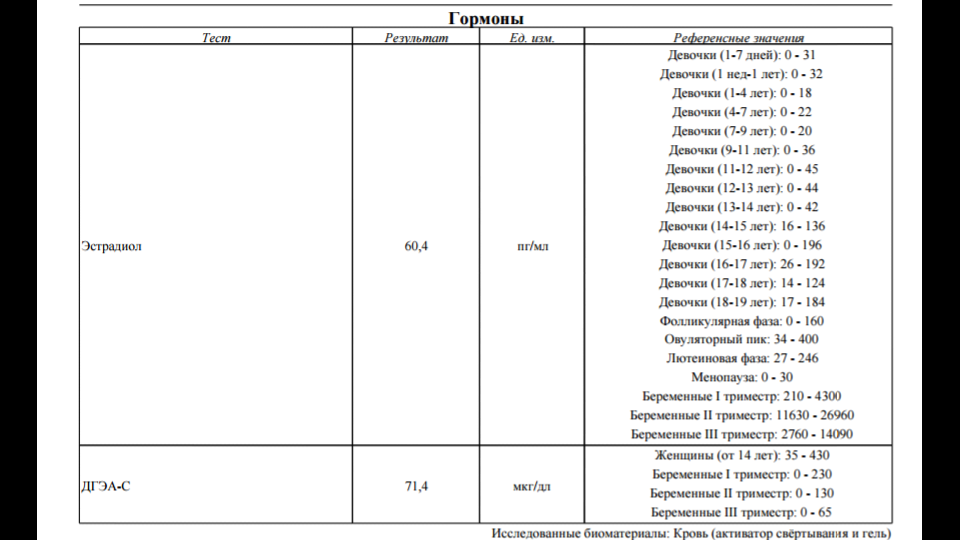
1. Мочевина. За 1-2 дня до забора крови необходимо отказаться от употребления почек и печени, ограничить в рационе рыбу, мясо, чай, кофе. Запрещены физические нагрузки накануне.
2. Липопротеины, холестерин. Сдавать кровь на эти показатели надо через 12-14 часов после последнего приёма пищи. Если нет необходимости определить гиполипидемический эффект терапии лекарственными препаратами, то за две недели до анализа крови надо отменить препараты, понижающие уровень липидов.
3. Глюкоза. Перед забором крови запрещено не только принимать пищу и пить напитки (кроме воды, разумеется), но даже жевать резинку и чистить зубы. Также на значение показателя глюкозы влияют мочегонные препараты, контрацептивы и другие лекарственные средства.
4. Глюкозотолерантный тест (ГТТ). Проводится при наличии предварительных результатов уровня глюкозы в крови. Для подготовки к анализу крови в течение 3-х дней надо придерживаться привычного режима питания и обычных ежедневных физических нагрузок. Содержание глюкозы в крови определяется дважды: натощак и через 2 часа после нагрузки глюкозой.
Содержание глюкозы в крови определяется дважды: натощак и через 2 часа после нагрузки глюкозой.
5. Гаптоглобин. Перед исследованием этого показателя надо исключить приём следующих лекарственных препаратов: метилдопы, дапсона, эстрогенов, сульфасалазина, андрогенов, тамоксифена, пероральных контрацептивов.
6. Альфа-2-макроглобулин. За 3 дня до забора крови надо отказаться от употребления мясной пищи.
Гормоны крови
Гормоны — биологически активные вещества, которые вырабатываются железами внутренней секреции. Они регулируют все биохимические процессы в организме (рост, развитие, обмен веществ). В организме должен поддерживаться гормональный баланс. Анализ крови на гормоны помогает выявить нарушения подобного баланса, установить причины, назначить правильный курс лечения.
Лабораторные исследования крови на гормоны показывают состояние органов и систем организма:
-
Анализ на гормон ХГЧ (хронический гонадотропин человека), вырабатываемый клетками оболочки зародыша, позволяет выявить беременность уже на 6-10 день после оплодотворения.

При подготовке к беременности проверяют следующие гормоны:
- ФСГ (фолликулостимулирующий гормон) – отвечает за рост яйцеклетки (фолликула) у женщины. Входит в группу основных половых гормонов, регулирующих репродуктивную функцию у мужчин.
- ЛГ (лютеинизирующий гормон) – обеспечивает завершение созревания яйцеклетки в фолликуле и последующую овуляцию у женщин. Влияет на созревание сперматозоидов у мужчин.
- Пролактин – отвечает за стимуляцию лактации после родов. Во время беременности снижает выделение ФСГ. В отсутствие беременности повышенное количество пролактина может препятствовать зачатию.
- Эстрадиол– влияет на все половые органы женщины.
- Прогестерон – вырабатывается после созревания яйцеклетки. Без него оплодотворенная яйцеклетка не может прикрепиться к матке. Низкий показатель гормона может спровоцировать выкидыш.
- Тестостерон – мужской половой гормон.
 Его пониженные показатели приводят к снижению качества спермы. У женщин повышенное количество гормона может привести к выкидышу.
Его пониженные показатели приводят к снижению качества спермы. У женщин повышенное количество гормона может привести к выкидышу. - ДЭА-сульфат – вырабатывается в организме женщины. Повышенная концентрация может привести к бесплодию.
- Т3 (трийодтиронин) свободный – стимулирует кислородный обмен в тканях.
- Т4 (тироксин) свободный – стимулирует синтез белков.
- Антитела к тиреоглобулину (АТ-ТГ) – важный параметр для выявления ряда аутоиммунных заболеваний.
Гормоны гипофиза:
- ТТГ (тиреотропный гормон) – стимулирует выработку гормонов щитовидной железы (Т3 и Т4). Повышенное значение ТТГ, как правило, свидетельствует о пониженной функции щитовидной железы.
- ФСГ (фолликулостимулирующий гормон). Нормальные значения у женщин зависят от фазы менструального цикла.
- ЛГ (лютеинизирующий гормон).
 Нормальные значения у женщин зависят от фазы менструального цикла.
Нормальные значения у женщин зависят от фазы менструального цикла. -
Пролактин. Основная функция – стимулирование развитие молочных желез и лактации. Повышенная концентрация пролактина называется гиперпролактинемией. Различают физиологическую и патологическую гиперпролактинемию. Физиологическая гиепрпролактинемия может быть вызвана кормлением грудью, беременностью, сильными физическими нагрузками, стрессом. Повышенная концентрация пролактина у женщин приводит к нарушению менструального цикла, может быть причиной бесплодия. У мужчин гиперпролактинемия ведет к снижению полового влечения и импотенции.
- АКТГ (адренокортикотропный гормон) – стимулирует синтез и секрецию гормонов коры надпочечников.
Половые гормоны:
- Тестостерон (мужской половой гормон) – вырабатывается надпочечниками и в половых железах (у мужчин – в яичках, у женщин – в яичниках). Воздействует на развитие половых органов, формирование вторичных половых признаков, рост костей и мышц.

- Эстрогены (женские половые гормоны). Основные эстрогены – прогестерон и эстрадиол – вырабатываются надпочечниками и яичниками. Нормальные значения прогестерона у женщин зависят от фазы менструального цикла. Аналогично для эстрадиола. Повышенные значения эстрогенов могут указывать на опухоли яичников и коры надпочечников, а также цирроз печени. Пониженные – на недостаточное развитие и склероз яичников.
Гормоны надпочечников:
- ДЭА-с (дегидроэпиандростерона сульфат) – необходим для синтеза тестостерона и эстрогенов. При обработке данных анализа надо также учитывать возраст пациента.
- Кортизол – участвует во многих обменных процессах, активно вырабатывается в результате реакции организма на голод или стресс.
- Альдостерон – отвечает за регулирование водно-солевого баланса в организме.
Можно сдавать кровь в течение дня, не ранее, чем через 3 часа после приема пищи или утром натощак.
 Чистую воду можно пить в обычном режиме.
Чистую воду можно пить в обычном режиме. «Семейная клиника» является партнером Лаборатории KDL. У нас Вы можете сдать любой анализ, стоимость и рекомендации по подготовке можно уточнить по телефону (843) 202-40-11.
Сдать женские половые гормоны в Запорожье в МЦ «ШЕКИ»
Анализы на женские гормоны назначаются врачами во многих случаях:
- При ухудшении самочувствия женщины
- При нарушениях менструального цикла
- При отсутствии менструации
- При планировании беременности
- При наличии проблем с зачатием
- При подозрении на заболевания женской репродуктивной системы
- Мужчинам при проблемах с зачатием
Сдать анализы на женские гормоны в Запорожье можно в МЦ «ШЕКИ» с гарантией 100% точного результата и по доступной цене.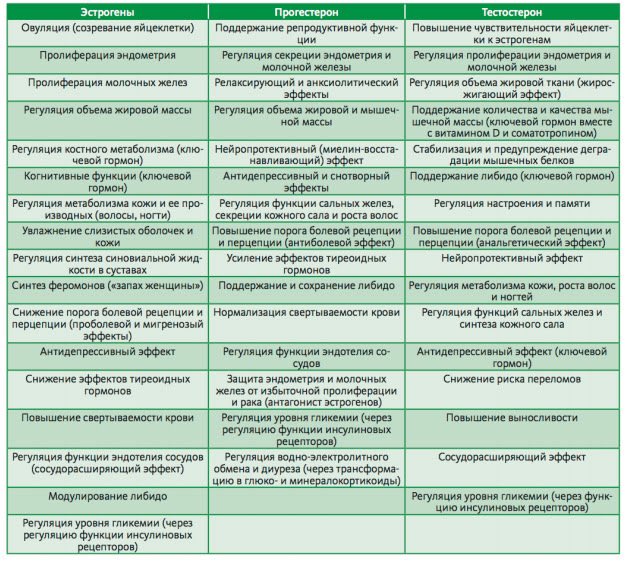
Какие гормоны входят в анализ на половые женские гормоны?
Проводятся следующие исследования:
- Лютеинизирующий гормон — ЛГ. Является стимулятором роста и правильного развития фолликулов перед овуляцией, регулятором процесса овуляции. Количество данного показателя крови имеет разное значение в разные фазы менструального цикла. Сдать его рекомендуется с 3 по 8 день или с 19 по 21 день цикла.
- Пролактин. Участвует во многих процессах подготовки женского организма к рождению ребенка, регулятор лактации во время грудного вскармливания. Уровень данного показателя крови в течение суток меняется. Важно сдавать анализ в первую и вторую фазы цикла. Может влиять на возможность зачатия, так как оказывает влияние на ФСГ.
-
Фолликулостимулирующего гормона — ФСГ. Стимулятор созревания половых клеток, оказывает влияние на уровень эстрогенов в организме. Гормон участвует в росте эндометрия, выстилающего матку.
 Его максимальный уровень является сигналом к овуляции. Рекомендуется проводить исследование с 3 по 8 день и с 19 по 21 день менструального цикла. Если данное исследование крови назначено мужчине, то он может быть сдан в любой день. Важно наблюдать за соотношением показателей ЛГ и ФСГ.
Его максимальный уровень является сигналом к овуляции. Рекомендуется проводить исследование с 3 по 8 день и с 19 по 21 день менструального цикла. Если данное исследование крови назначено мужчине, то он может быть сдан в любой день. Важно наблюдать за соотношением показателей ЛГ и ФСГ. - Прогестерон. Данный показатель очень важен для определения возможности наступления беременности, так как он способствует образованию эндометрия, готовя матку для зачатия, а также способствует сохранению беременности. Исследование рекомендуется проводить с 19 по 21 день цикла.
- Эстрадиол. Обеспечивает нормальный менструальный цикл. Можно проверить в любой день цикла.
- Тестостерон. Является мужским половым гормоном, но он есть и у женщин. Его высокий уровень может повлиять на благополучный исход беременности, спровоцировав выкидыш.
Женские половые гормоны находятся в тесной связи с гормонами щитовидной железы. Поэтому, важно, сдать анализ на гормоны щитовидной железы, если есть какие-либо отклонения от нормативных значений.
Поэтому, важно, сдать анализ на гормоны щитовидной железы, если есть какие-либо отклонения от нормативных значений.
Получив направление на исследования у врача, важно узнать, как правильно сдавать анализы!
Где сдать женские гормоны в Запорожье?
Сегодня, многие клиники г. Запорожья предлагают услуги по проведению исследований крови. Медицинский центр «ШЕКИ» выгодно отличается от всех других медицинских учреждений нашего города:
- Огромным опытом работы в данной сфере услуг!
- Наличием собственного высокоточного диагностического лабораторного оборудования, позволяющего проводить тестирование качественно, точно, быстро, с гарантией правильности результата!
- Слаженной командой медицинского персонала!
- Возможностью проводить высококачественные медицинские исследования по доступной цене!
- Желанием быть полезным жителям и гостям города Запорожья!
Сдать анализы на гормон прогестерон в Ростове-на-Дону
Лабораторный анализ на прогестерон необходим для выявления количественного содержания данного гормона в составе крови. Это важное исследование для определения нарушений в работе половых органов.
Это важное исследование для определения нарушений в работе половых органов.
Что показывает исследование?
В женском теле прогестерон выполняет подготовительную функцию к беременности.
Ежемесячно организм женщины проходит через менструальный цикл: эстроген вызывает рост и обновление эндометрия (внутреннего слоя матки), в это время из яичника высвобождается яйцеклетка, что приводит к образованию желтого тела, выделяющего прогестерон. Гормон подготавливает матку к оплодотворению.
Если процесс оплодотворения не осуществился, то желтое тело выводится из организма вместе с менструальным кровотечением. В случае успешного оплодотворения, желтое тело продолжает выделять прогестерон, в дальнейшем передав эту функцию плаценте. Она является главным источником прогестерона в женском организме во время беременности.
Именно поэтому важно сдавать анализ на прогестерон, учитывая день цикла.
Показания
В основном, анализ крови на прогестерон назначают женщинам при обнаружении различных гормональных нарушений.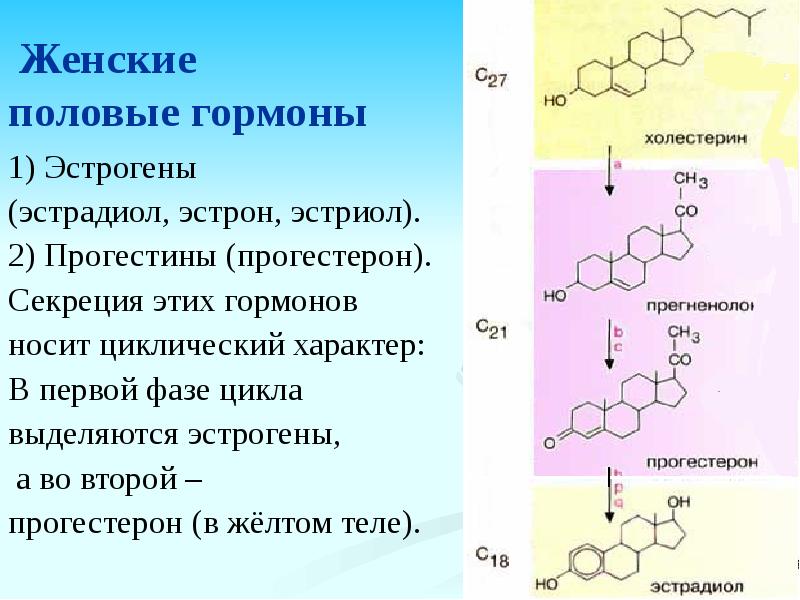 Также он необходим для исследований.
Также он необходим для исследований.
-
Выявление точного периода овуляции.
-
Определение причины нарушения месячного цикла.
-
Риск возникновения патологий при беременности.
-
Выявление опухолей или образование кисты в яичниках.
-
Обнаружение опухоли гипофиза и надпочечников.
-
Определение эффективности назначенного лечения гормональными препаратами.
Анализ проводится на 22-23 день, считая с начала месячного цикла.
Мужчинам тоже назначают тестирование на концентрацию гормона в крови при нарушении функции половых органов и риске бесплодия.
Более подробную информацию, когда и как сдавать анализ на прогестерон, можно узнать у лечащего врача.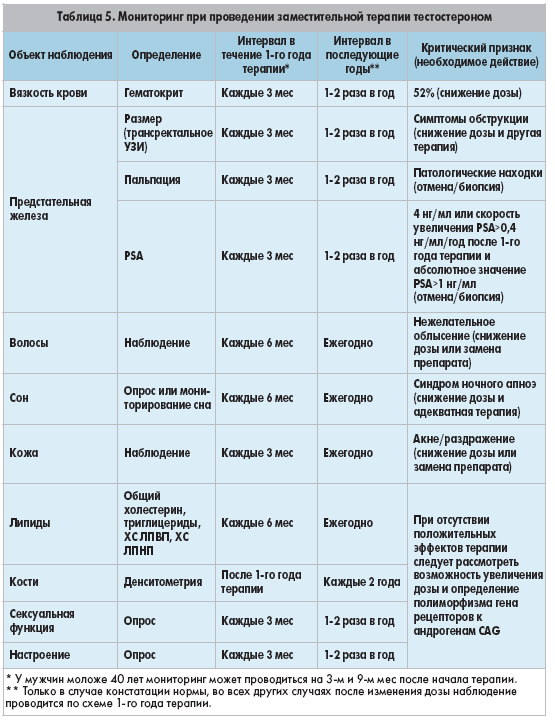
Подготовка
-
Отказаться от курения за три часа до сдачи анализа;
-
Не допускать физической и психологической нагрузки за сутки до проведения исследования;
-
Отказаться от еды за два-три часа до анализа, допускается питье простой воды без газа;
-
Не принимать гормональные средства за двое суток до исследования (48 часов).
Где сдать анализ на прогестерон в Ростове?
В Ростове анализ на прогестерон можно сдать в нашем медицинском центре. Исследование проводится на качественном оборудовании с учетом всех норм. Звоните по указанным телефонам, чтобы записаться на прием.
Наименование услуги
Цена
Отзывы об услуге
Анализ крови на гормоны — БУ «Городская клиническая больница №1» Минздрава Чувашии
В зависимости от того, какой именно гормон исследуется, требуется разная подготовка к сдаче анализа крови.
- Гормоны щитовидной железы. Необходимо прекратить приём препаратов, влияющих на работу щитовидной железы, за 2-4 недели до анализа. Если исследование проводится для того, чтобы проконтролировать эффективность лечения, то исключить приём лекарств надо только в день анализа (это обязательно надо отметить в направлении на анализ).
- Антимюллеров гормон (AMH/MIS). Забор крови на этот гормон проводят на 3-5 день менструального цикла. За несколько дней до исследования необходимо исключить усиленные физические нагрузки. Нельзя проводить анализ во время острых заболеваний.
- Норадреналин и адреналин. За 8 дней до забора крови необходимо прекратить приём альфа-блокаторов и сацилатов. За день до исследования исключить употребление алкоголя, чая, кофе, бананов и витаминов группы В.
- Ангиотензин. Подготовку к анализу крови на этот гормон необходимо начинать заранее. Если назначен приём эстрогенов, то их надо исключить за 1-2 месяца до исследования.
 Приём диуретиков — за 3 недели, приём гипотензивных препаратов – за 1 неделю до забора крови.
Приём диуретиков — за 3 недели, приём гипотензивных препаратов – за 1 неделю до забора крови. - АКТГ, кортизол – это гормоны стресса, поэтому перед исследованием надо 20 минут посидеть в спокойном и расслабленном состоянии. Забор материала на анализ проводятся до 9 часов, так как уровень этих гормонов меняется в течение суток.
- Половые гормоны. Женщины репродуктивного возраста сдают анализы на этот вид гормонов строго по дням менструального цикла. В этом и заключается подготовка к анализу крови на половые гормоны. В направлении на анализ обязательно надо указать фазу цикла. Когда надо сдавать половые гормоны:
- — ЛГ, ФСГ сдаются в 3-5 день цикла;
- — 17-ОН-прогестерон, ДГА — сульфат, тестостерон — 7- 9 день цикла;
- — эстрадиол – 5-7 или 21-23 день цикла;
- — прогестерон — 21-23 день цикла.
- Перед анализом на гормон пролактин необходимо исключить пальпацию молочных желез.

Гормональная терапия: подходит ли она вам?
Гормональная терапия: подходит ли она вам?
Гормональная терапия когда-то обычно использовалась для лечения симптомов менопаузы и сохранения здоровья в долгосрочной перспективе. Затем крупные клинические испытания показали риски для здоровья. Что это значит для тебя?
Персонал клиники МайоЗаместительная гормональная терапия — это лекарство, содержащее женские гормоны. Вы принимаете лекарство, чтобы заменить эстроген, который ваш организм перестает вырабатывать во время менопаузы.Гормональная терапия чаще всего используется для лечения общих симптомов менопаузы, включая приливы и дискомфорт во влагалище.
Также было доказано, что гормональная терапия предотвращает потерю костной массы и уменьшает количество переломов у женщин в постменопаузе.
Однако существуют риски, связанные с использованием гормональной терапии. Эти риски зависят от типа гормональной терапии, дозы, продолжительности приема лекарства и вашего индивидуального риска для здоровья. Для достижения наилучших результатов гормональная терапия должна быть адаптирована к каждому человеку и время от времени переоцениваться, чтобы убедиться, что преимущества все еще перевешивают риски.
Для достижения наилучших результатов гормональная терапия должна быть адаптирована к каждому человеку и время от времени переоцениваться, чтобы убедиться, что преимущества все еще перевешивают риски.
Каковы основные виды гормональной терапии?
Заместительная гормональная терапия в первую очередь направлена на замену эстрогена, который организм больше не вырабатывает после менопаузы. Существует два основных типа терапии эстрогенами:
- Системная гормональная терапия. Системный эстроген, который выпускается в виде таблеток, кожных пластырей, колец, геля, крема или спрея, обычно содержит более высокую дозу эстрогена, которая поглощается всем телом. Его можно использовать для лечения любых распространенных симптомов менопаузы.
- Низкодозированные вагинальные препараты. Низкие дозы вагинальных препаратов эстрогена, выпускаемых в форме крема, таблеток или колец, минимизируют количество эстрогена, поглощаемого организмом.
 Из-за этого низкодозированные вагинальные препараты обычно используются только для лечения вагинальных и мочевых симптомов менопаузы.
Из-за этого низкодозированные вагинальные препараты обычно используются только для лечения вагинальных и мочевых симптомов менопаузы.
Если вам не удалили матку, ваш врач обычно прописывает эстроген вместе с прогестероном или прогестином (прогестероноподобным препаратом).Это связано с тем, что эстроген сам по себе, когда его не уравновешивает прогестерон, может стимулировать рост слизистой оболочки матки, увеличивая риск рака эндометрия. Если у вас была удалена матка (гистерэктомия), вам может не понадобиться принимать прогестин.
Каковы риски гормональной терапии?
В крупнейшем на сегодняшний день клиническом исследовании заместительная гормональная терапия, состоящая из эстроген-прогестиновых таблеток (Премпро), увеличивала риск некоторых серьезных заболеваний, в том числе:
- Болезнь сердца
- Ход
- Сгустки крови
- Рак молочной железы
Последующие исследования показали, что эти риски варьируются в зависимости от:
- Возраст.
 Женщины, которые начинают гормональную терапию в возрасте 60 лет и старше или более чем через 10 лет после наступления менопаузы, подвергаются большему риску возникновения вышеуказанных состояний. Но если гормональная терапия начата в возрасте до 60 лет или в течение 10 лет после менопаузы, польза, по-видимому, перевешивает риски.
Женщины, которые начинают гормональную терапию в возрасте 60 лет и старше или более чем через 10 лет после наступления менопаузы, подвергаются большему риску возникновения вышеуказанных состояний. Но если гормональная терапия начата в возрасте до 60 лет или в течение 10 лет после менопаузы, польза, по-видимому, перевешивает риски. - Вид гормональной терапии. Риски гормональной терапии варьируются в зависимости от того, вводится ли эстроген отдельно или с прогестином, а также от дозы и типа эстрогена.
- История болезни. Ваш семейный анамнез и ваш личный медицинский анамнез, а также риск развития рака, сердечных заболеваний, инсульта, образования тромбов, заболеваний печени и остеопороза являются важными факторами при определении того, подходит ли вам заместительная гормональная терапия.
Все эти риски должны учитываться вами и вашим врачом при принятии решения о целесообразности гормональной терапии.
Кому может быть полезна гормональная терапия?
Преимущества гормональной терапии могут перевешивать риски, если вы здоровы и вы:
- Приливы от умеренных до сильных. Системная терапия эстрогенами остается наиболее эффективным методом лечения беспокоящих менопаузальных приливов и ночной потливости.
- Имеют другие симптомы менопаузы. Эстроген может облегчить вагинальные симптомы менопаузы, такие как сухость, зуд, жжение и дискомфорт при половом акте.
- Необходим для предотвращения потери костной массы или переломов. Системный эстроген помогает защитить от остеопороза, вызывающего истончение костей. Однако врачи обычно рекомендуют лекарства, называемые бисфосфонатами, для лечения остеопороза.Но терапия эстрогенами может помочь, если вы не переносите или не получаете пользы от других методов лечения.
- Ранняя менопауза или дефицит эстрогена. Если у вас были хирургическим путем удалены яичники в возрасте до 45 лет, у вас прекратились менструации до 45 лет (преждевременная или ранняя менопауза) или у вас нарушена нормальная функция яичников до 40 лет (первичная недостаточность яичников), ваш организм подвергся воздействию меньшего количества эстрогена, чем тела женщин, которые испытывают типичную менопаузу.
 Терапия эстрогенами может помочь снизить риск возникновения определенных заболеваний, включая остеопороз, сердечные заболевания, инсульт, деменцию и изменения настроения.
Терапия эстрогенами может помочь снизить риск возникновения определенных заболеваний, включая остеопороз, сердечные заболевания, инсульт, деменцию и изменения настроения.
Если вы принимаете гормональную терапию, как вы можете снизить риск?
Поговорите со своим врачом об этих стратегиях:
- Найдите лучший продукт и способ доставки для вас. Вы можете принимать эстроген в виде таблеток, пластырей, геля, вагинального крема, медленно высвобождающихся суппозиториев или колец, которые вы помещаете во влагалище.Если вы испытываете только вагинальные симптомы, связанные с менопаузой, эстроген в виде вагинального крема, таблетки или кольца с низкой дозой обычно является лучшим выбором, чем пероральная таблетка или кожный пластырь.
- Минимизируйте количество принимаемых лекарств. Используйте самую низкую эффективную дозу в течение кратчайшего периода времени, необходимого для лечения ваших симптомов.
 Если вы моложе 45 лет, вам нужно достаточное количество эстрогена, чтобы обеспечить защиту от долгосрочных последствий дефицита эстрогена для здоровья. Если у вас есть длительные симптомы менопаузы, которые значительно ухудшают качество вашей жизни, ваш врач может порекомендовать более длительное лечение.
Если вы моложе 45 лет, вам нужно достаточное количество эстрогена, чтобы обеспечить защиту от долгосрочных последствий дефицита эстрогена для здоровья. Если у вас есть длительные симптомы менопаузы, которые значительно ухудшают качество вашей жизни, ваш врач может порекомендовать более длительное лечение. - Регулярно обращайтесь за медицинской помощью. Регулярно посещайте своего врача, чтобы убедиться, что польза от гормональной терапии продолжает перевешивать риски, а также для проведения обследований, таких как маммография и гинекологические осмотры.
- Сделайте выбор в пользу здорового образа жизни. Включите физическую активность и упражнения в свой распорядок дня, соблюдайте здоровую диету, поддерживайте здоровый вес, не курите, ограничьте употребление алкоголя, справляйтесь со стрессом и лечите хронические заболевания, такие как высокий уровень холестерина или высокое кровяное давление.
Если у вас не было гистерэктомии и вы используете системную терапию эстрогенами, вам также потребуется прогестин. Ваш врач может помочь вам найти метод родоразрешения, который обеспечивает максимальную пользу и удобство при наименьших рисках и затратах.
Ваш врач может помочь вам найти метод родоразрешения, который обеспечивает максимальную пользу и удобство при наименьших рисках и затратах.
Что вы можете сделать, если вы не можете принимать гормональную терапию?
Возможно, вам удастся справиться с приливами во время менопаузы с помощью подходов, ведущих здоровый образ жизни, таких как сохранение прохлады, ограничение употребления напитков с кофеином и алкоголя, а также практика расслабленного дыхания в темпе или другие методы релаксации.Есть также несколько негормональных лекарств, отпускаемых по рецепту, которые могут помочь облегчить приливы.
При вагинальных проблемах, таких как сухость или болезненные ощущения при половом акте, может помочь вагинальный увлажняющий крем или смазка. Вы также можете спросить своего врача о лекарстве, отпускаемом по рецепту, оспемифене (Осфена), которое может помочь при эпизодах болезненного полового акта.
Итог: гормональная терапия не всегда хороша или плоха
Чтобы определить, подходит ли вам гормональная терапия, поговорите со своим врачом о ваших индивидуальных симптомах и рисках для здоровья. Обязательно поддерживайте разговор на протяжении всего периода менопаузы.
Обязательно поддерживайте разговор на протяжении всего периода менопаузы.
По мере того, как исследователи узнают больше о гормональной терапии и других методах лечения менопаузы, рекомендации могут измениться. Если у вас по-прежнему возникают неприятные симптомы менопаузы, регулярно пересматривайте варианты лечения с врачом.
Получите самую свежую медицинскую информацию от экспертов Mayo Clinic.
Зарегистрируйтесь бесплатно и будьте в курсе последних научных достижений, советов по здоровью и актуальных тем, связанных со здоровьем, таких как COVID-19, а также экспертных знаний по управлению здоровьем.
Узнайте больше об использовании данных Mayo Clinic. Чтобы предоставить вам наиболее актуальную и полезную информацию, а также понять, какие
информация полезна, мы можем объединить вашу электронную почту и информацию об использовании веб-сайта с
другая информация о вас, которой мы располагаем.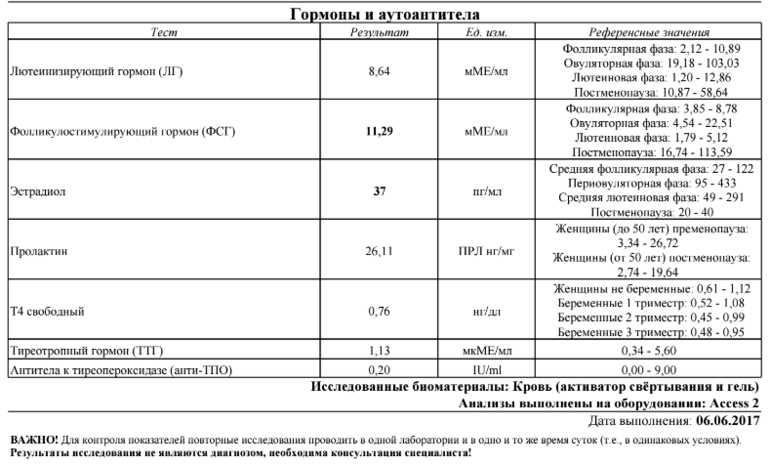 Если вы пациент клиники Майо, это может
включать защищенную информацию о здоровье. Если мы объединим эту информацию с вашей защищенной
медицинской информации, мы будем рассматривать всю эту информацию как
информацию и будет использовать или раскрывать эту информацию только так, как указано в нашем уведомлении о
практики конфиденциальности. Вы можете отказаться от получения сообщений по электронной почте в любое время, нажав на
ссылка для отписки в письме.
Если вы пациент клиники Майо, это может
включать защищенную информацию о здоровье. Если мы объединим эту информацию с вашей защищенной
медицинской информации, мы будем рассматривать всю эту информацию как
информацию и будет использовать или раскрывать эту информацию только так, как указано в нашем уведомлении о
практики конфиденциальности. Вы можете отказаться от получения сообщений по электронной почте в любое время, нажав на
ссылка для отписки в письме.
Подписаться!
Спасибо за подписку
Наш электронный информационный бюллетень Housecall будет держать вас в курсе последней медицинской информации.
Извините, что-то пошло не так с вашей подпиской
Повторите попытку через пару минут
Повторить попытку
09 июня 2020 г. Показать ссылки- СпроситеMayoExpert.Менопаузальная гормональная терапия (взрослые). Клиника Майо; 2019.
- Мартин К.А. и др. Лечение симптомов менопаузы гормональной терапией. https://www.uptodate.com/contents/search. По состоянию на 25 марта 2020 г.
- Мартин К.А. и др. Менопаузальная гормональная терапия: преимущества и риски. https://www.uptodate.com/contents/search. По состоянию на 25 марта 2020 г.
- Американский колледж акушеров и гинекологов. Практический бюллетень № 141: Лечение симптомов менопаузы.
 Акушерство и гинекология.2014; doi: 10.1097/01.AOG.0000441353.20693.78. Подтверждено в 2018 г.
Акушерство и гинекология.2014; doi: 10.1097/01.AOG.0000441353.20693.78. Подтверждено в 2018 г. - Североамериканское общество менопаузы. Заявление о позиции гормональной терапии от 2017 года Североамериканского общества менопаузы. Менопауза. 2017; doi:10.1097/GME.0000000000000921.
- Североамериканское общество менопаузы. Негормональное лечение вазомоторных симптомов, связанных с менопаузой: заявление о позиции Североамериканского общества менопаузы, 2015 г. Менопауза. 2015 г.; doi:10.1097/GME.0000000000000546.
Товары и услуги
- Книга: Mayo Clinic The Menopause Solution
.
Гормональная терапия при менопаузе: типы, преимущества и риски
Обзор
Что такое эстроген и прогестерон?
Эстроген и прогестерон — это гормоны, вырабатываемые женскими яичниками.
Что делает эстроген?
Эстроген играет роль во многих функциях организма, в том числе:
- Утолщает слизистую оболочку матки, подготавливая ее к возможной имплантации оплодотворенной яйцеклетки.

- Влияет на то, как ваше тело использует кальций, важный минерал для построения костей.
- Помогает поддерживать нормальный уровень холестерина в крови.
- Сохраняет здоровье влагалища.
- Помогает предотвратить остеопороз.
Что делает прогестерон?
Прогестерон играет роль во многих функциях организма, в том числе:
- Помогает подготовить матку к имплантации оплодотворенной яйцеклетки и поддерживает беременность.
- Регулирует артериальное давление.
- Улучшает настроение и сон.
Что такое гормональная терапия (ГТ)?
Когда вы начинаете переходить в менопаузу, ваши яичники больше не производят высокие уровни эстрогена и прогестерона.Изменения уровня этих гормонов могут вызывать неприятные симптомы. Общие симптомы менопаузы включают:
- Горячие вспышки.
- Ночные поты и/или озноб.
- Сухость влагалища; дискомфорт во время секса.
- Ощущение потребности в мочеиспускании (неотложные позывы к мочеиспусканию).

- Проблемы со сном (бессонница).
- Перепады настроения, легкая депрессия или раздражительность.
- Сухость кожи, сухость глаз или сухость во рту.
Гормональная терапия (ГТ) используется для повышения уровня гормонов и облегчения некоторых симптомов менопаузы.Вопрос о том, стоит ли вам принимать ГТ-терапию, следует обсудить с вашим лечащим врачом. Есть много преимуществ для здоровья и рисков, связанных с приемом ГТ.
Какие существуют виды гормональной терапии (ГТ)?
Существует два основных вида гормональной терапии (ГТ):
- Терапия эстрогенами: Эстроген принимается отдельно. Врачи чаще всего назначают низкую дозу эстрогена в виде таблеток или пластырей каждый день. Эстроген также может быть назначен в виде крема, вагинального кольца, геля или спрея.Вы должны принимать самую низкую дозу эстрогена, необходимую для облегчения симптомов менопаузы и/или для предотвращения остеопороза.
- Эстроген Прогестероновая/прогестиновая гормональная терапия (EPT): Эта форма ГТ, также называемая комбинированной терапией, сочетает дозы эстрогена и прогестерона (или прогестина, синтетической формы прогестерона).

Имеет ли значение наличие или отсутствие матки при выборе типа гормональной терапии?
Да, это так.
Если у вас сохранилась матка:
Прогестерон используется вместе с эстрогеном.Прием эстрогена без прогестерона увеличивает риск развития рака эндометрия (слизистой оболочки матки). В репродуктивном возрасте клетки эндометрия отторгаются во время менструации. Когда эндометрий больше не отторгается, эстроген может вызвать избыточный рост клеток в матке, состояние, которое может привести к раку.
Прогестерон снижает риск рака эндометрия (матки), делая эндометрий тонким. Если вы принимаете прогестерон, у вас могут быть ежемесячные кровотечения или вообще не быть кровотечений, в зависимости от того, как принимается гормональная терапия.Ежемесячные кровотечения можно уменьшить, а в некоторых случаях и вовсе устранить, если постоянно принимать прогестерон и эстроген.
Если у вас больше нет матки (у вас была гистерэктомия):
Обычно вам не нужно принимать прогестерон.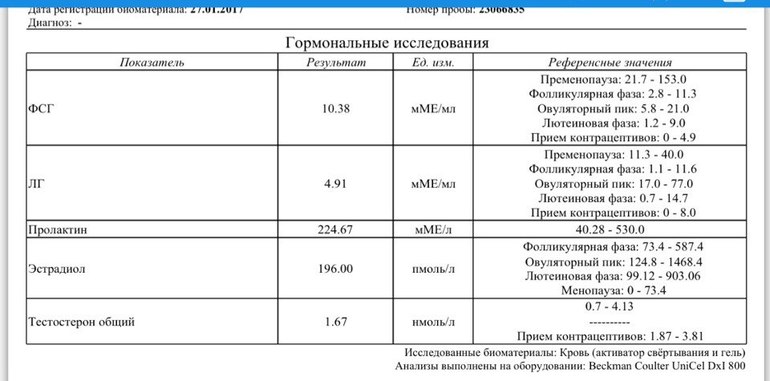 Это важный момент, потому что эстроген, принимаемый отдельно, имеет меньше долгосрочных рисков, чем ГТ, при которой используется комбинация эстрогена и прогестерона.
Это важный момент, потому что эстроген, принимаемый отдельно, имеет меньше долгосрочных рисков, чем ГТ, при которой используется комбинация эстрогена и прогестерона.
Детали процедуры
Какие гормоны обычно используются в постменопаузе?
В следующем списке представлены названия некоторых, но не всех, постменопаузальных гормонов.
Эстроген
- Таблетки, Торговые названия: Cenestin®, Estinyl®, Estrace®, Menest®, Ogen®, Premarin®, Femtrace®.
- Кремы, Торговые марки: Estrace®, Ogen®, Premarin®.
- Вагинальное кольцо, Торговые марки: Estring®, Femring® (лечит вагинальные симптомы и приливы).
- Вагинальная таблетка, Торговые марки: Вагифем®. Имвекси®
- Пластырь , Торговые марки: Alora®, Climara®, Minivelle®, Estraderm®, Vivelle®, Vivelle-Dot®, Menostar®.
- Спрей, Торговая марка: Evamist®.

Комбинация EPT
- Таблетки, Торговые названия: Activella®, FemHRT®, Premphase®, Prempro®, Angeliq®, Bijuva®.
- Пластырь , Торговые марки: CombiPatch®, Climara-Pro®.
Вагинальный дегидроэпиандростерон (ДГЭА)
- Вагинальный вкладыш, Торговое название: Intrarosa®
Риски/выгоды
Каковы преимущества приема гормональной терапии
(ГТ)?Гормональная терапия (ГТ) назначается для облегчения симптомов менопаузы, включая:
- Горячие вспышки.
- Сухость влагалища, которая может привести к болезненному половому акту.
- Другие проблемные симптомы менопаузы, такие как ночная потливость и сухость, зуд кожи.
Другие преимущества для здоровья от приема ГТ включают:
- Снижение риска развития остеопороза и снижение риска перелома костей.

- У некоторых женщин улучшилось настроение и общее самочувствие.
- Снижение потери зубов.
- Снижение риска рака толстой кишки.
- Снижение риска диабета.
- Умеренное улучшение болей в суставах.
- Более низкая смертность среди женщин, принимающих гормональную терапию в возрасте 50 лет.
Каковы риски приема гормональной терапии
(ГТ)?Хотя гормональная терапия (ГТ) помогает многим женщинам пережить менопаузу, лечение (как и любые лекарства, отпускаемые по рецепту или даже без рецепта) не является безопасным. Известные риски для здоровья включают:
- Повышенный риск рака эндометрия (только если у вас сохранилась матка и вы не принимаете прогестин вместе с эстрогеном) .
- Повышенный риск образования тромбов и инсульта.
- Повышенная вероятность проблем с желчным пузырем/желчными камнями.
- Повышенный риск деменции, если гормональная терапия начата после среднего возраста.
 ГТ, начатая в среднем возрасте, связана со сниженным риском развития болезни Альцгеймера и деменции.
ГТ, начатая в среднем возрасте, связана со сниженным риском развития болезни Альцгеймера и деменции. - Повышенный риск рака молочной железы при длительном применении.
Что известно о гормональной терапии и риске сердечных заболеваний?
Ученые продолжают изучать влияние ГТ на сердце и сосуды.Многие крупные клинические испытания пытались ответить на вопросы о ГТ и сердечно-сосудистых заболеваниях. Некоторые показали положительный эффект у женщин, начавших ГТ в течение 10 лет после менопаузы; некоторые показали отрицательные эффекты, когда они были начаты после менопаузы более 10 лет. Некоторые исследования подняли больше вопросов о потенциальных преимуществах ГТ.
На основании этих данных Американская кардиологическая ассоциация опубликовала заявление о применении ГТ. Говорят:
- Гормональная терапия с единственной целью профилактики сердечно-сосудистых заболеваний (в частности, сердечного приступа или инсульта) не рекомендуется.

Что известно о гормональной терапии и риске рака молочной железы?
Прием комбинированной гормональной терапии может увеличить риск развития рака молочной железы. Вот несколько важных выводов:
- Прием комбинированной гормональной терапии показал редкое увеличение абсолютного риска менее чем на один дополнительный случай рака молочной железы на 1000 человеко-лет использования.
- Наблюдалось незначительное снижение заболеваемости раком молочной железы у женщин с гистерэктомией, получавших только эстрогеновую терапию.
- Если у вас диагностирован рак молочной железы, вам не следует принимать системную гормональную терапию.
Кому противопоказана гормональная терапия
(ГТ)?Гормональная терапия (ГТ) обычно не рекомендуется, если вы:
- Наличие или наличие рака молочной железы или рака эндометрия.
- У вас аномальное вагинальное кровотечение.
- У вас были тромбы или вы находитесь в группе высокого риска их образования.

- Иметь в анамнезе инсульт, сердечный приступ или повышенный риск сосудистых заболеваний.
- Знайте или подозревайте, что вы беременны.
- Болезнь печени.
Каковы побочные эффекты гормональной терапии
(ГТ)?Как и почти все лекарства, гормональная терапия имеет побочные эффекты. Наиболее распространенные побочные эффекты:
- Ежемесячные кровотечения (если у вас есть матка и вы принимаете циклический прогестин [эстроген в течение 25 дней эстрогена в месяц, прогестерон в течение последних 10–14 дней в месяц, 3–6 дней без терапии]).
- Неравномерная пятнистость.
- Болезненность груди.
- Перепады настроения.
Менее распространенные побочные эффекты гормональной терапии включают:
- Задержка жидкости.
- Головные боли (включая мигрень).
- Изменение цвета кожи (коричневые или черные пятна).
- Повышенная плотность груди затрудняет интерпретацию маммограммы.

- Раздражение кожи под пластырем с эстрогеном.
Как уменьшить эти побочные эффекты гормональной терапии (ГТ)?
В большинстве случаев эти побочные эффекты незначительны и не требуют прекращения ГТ.Если ваши симптомы беспокоят вас, попросите вашего лечащего врача изменить дозировку или форму ГТ, чтобы уменьшить побочные эффекты. Никогда не вносите изменения в свои лекарства и не прекращайте их прием без предварительной консультации с врачом.
Восстановление и перспективы
Как долго я должен принимать гормональную терапию (ГТ)?
Как правило, гормональная терапия не ограничена по времени. Вы должны принимать самую низкую дозу гормональной терапии, которая работает для вас, и продолжать регулярный мониторинг с вашим лечащим врачом, чтобы каждый год пересматривать свой план лечения.Если во время приема ГТ у вас разовьется новое заболевание, обратитесь к своему врачу, чтобы обсудить, безопасно ли продолжать прием ГТ.
Записка из клиники Кливленда
Решение о гормональной терапии должно быть очень индивидуальным.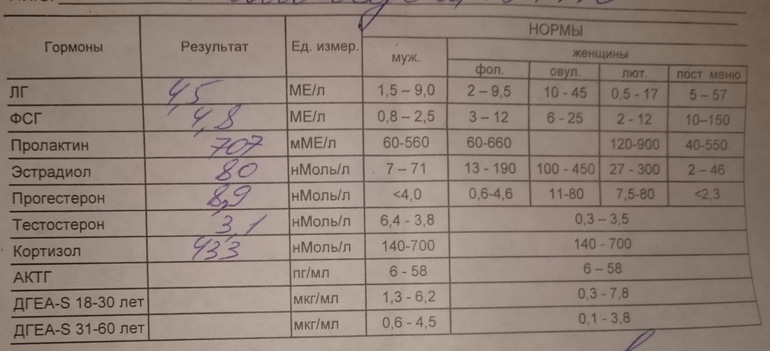 Гормональная терапия подходит не всем. Обсудите риски и преимущества гормональной терапии с вашим лечащим врачом во время визита в офис, специально предназначенного для этого разговора. Вам понадобится время, чтобы решить все проблемы и ответить на вопросы, чтобы прийти к лучшему для вас решению.Учитываемыми факторами должны быть ваш возраст, семейный анамнез, личная медицинская история и тяжесть симптомов менопаузы.
Гормональная терапия подходит не всем. Обсудите риски и преимущества гормональной терапии с вашим лечащим врачом во время визита в офис, специально предназначенного для этого разговора. Вам понадобится время, чтобы решить все проблемы и ответить на вопросы, чтобы прийти к лучшему для вас решению.Учитываемыми факторами должны быть ваш возраст, семейный анамнез, личная медицинская история и тяжесть симптомов менопаузы.
Обязательно расскажите о плюсах и минусах различных типов и форм ГТ, а также о негормональных вариантах, таких как диетические изменения, упражнения и контроль веса, медитация и альтернативные варианты.
4 вида на выбор
Даже после того, как вы решили пройти заместительную терапию эстрогенами (ЗТ), процесс принятия решения еще не окончен. Существует множество видов терапии эстрогенами в различных формах — таблетки, пластыри, суппозитории и многое другое.Лучший тип заместительной гормональной терапии (ЗГТ) зависит от вашего здоровья, ваших симптомов, личных предпочтений и того, что вам нужно для выхода из лечения. Например, если у вас все еще есть матка, вам будут давать эстроген в сочетании с гормоном прогестином.
Например, если у вас все еще есть матка, вам будут давать эстроген в сочетании с гормоном прогестином.
Вот обзор типов ERT.
Лечение эстрогенами: таблетки
- Что это такое? Пероральные препараты являются наиболее распространенной формой ФЗТ. Примерами являются конъюгированные эстрогены (премарин), эстрадиол (эстрас) и эстратаб.Следуйте инструкциям вашего врача для дозирования. Большинство таблеток эстрогена принимаются один раз в день без еды. Некоторые из них имеют более сложные графики дозирования.
- Плюсы . Как и другие виды терапии эстрогенами, таблетки эстрогена могут уменьшить или устранить неприятные симптомы менопаузы. Они также могут снизить риск остеопороза. Несмотря на то, что существуют более новые способы получения ФЗТ, пероральные препараты эстрогена являются наиболее изученным типом терапии эстрогенами.
- Минусы. Риски этого типа терапии эстрогенами широко известны.Сам по себе эстроген вызывает небольшое увеличение риска инсультов, образования тромбов и других проблем.
 В сочетании с гормоном прогестином также может возрасти риск рака молочной железы и сердечного приступа. Оральный эстроген, как и любая терапия эстрогенами, также может вызывать побочные эффекты. К ним относятся болезненные и опухшие груди, выделения из влагалища, головная боль и тошнота.
В сочетании с гормоном прогестином также может возрасти риск рака молочной железы и сердечного приступа. Оральный эстроген, как и любая терапия эстрогенами, также может вызывать побочные эффекты. К ним относятся болезненные и опухшие груди, выделения из влагалища, головная боль и тошнота.
Поскольку пероральный эстроген может оказывать негативное воздействие на печень, его не следует принимать людям с поражением печени. Вместо этого им следует выбрать другой способ получения эстрогена.
Эстроген также иногда плохо усваивается, особенно если вы принимаете определенные лекарства или имеете проблемы с желудком. Это также может увеличить уровень холестерина, поскольку он метаболизируется в печени.
Лечение эстрогенами: кремы, гели и спреи для местного применения
- Что это такое? Гели с эстрогеном (например, Estroge и Divigel), кремы (например, Estrasorb) и спреи (например, Evamist) предлагают еще один способ доставки эстрогена в ваш организм.
 Как и в случае с пластырями, этот тип лечения эстрогенами всасывается через кожу непосредственно в кровоток.Особенности применения этих кремов различаются, хотя обычно они используются один раз в день. Эстрогель наносится на одну руку, от запястья до плеча. Эстрасорб наносят на ноги. Evamist наносится на руку.
Как и в случае с пластырями, этот тип лечения эстрогенами всасывается через кожу непосредственно в кровоток.Особенности применения этих кремов различаются, хотя обычно они используются один раз в день. Эстрогель наносится на одну руку, от запястья до плеча. Эстрасорб наносят на ноги. Evamist наносится на руку. - Плюсы. Поскольку кремы с эстрогеном впитываются через кожу и попадают непосредственно в кровоток, они безопаснее перорального приема эстрогена для людей с проблемами печени и холестерина.
- Минусы. Гели, кремы и спреи с эстрогеном недостаточно изучены.Хотя они могут быть безопаснее перорального эстрогена, эксперты не уверены. Поэтому предположим, что они представляют такой же небольшой риск серьезных заболеваний, таких как рак и инсульт.
Одна потенциальная проблема с использованием этого типа лечения эстрогенами заключается в том, что гель, крем или спрей могут натереться или смыться до того, как он полностью впитается. Убедитесь, что вы позволили актуальному высохнуть, прежде чем надевать одежду. Всегда наносите его после купания или душа.
Всегда наносите его после купания или душа.
Поскольку эстроген всасывается прямо через кожу, не позволяйте другим членам вашей семьи прикасаться к этим кремам или гелям.Если они это сделают, они могут сами получить дозу эстрогена. По той же причине убедитесь, что ваши руки чистые и сухие после нанесения лекарства.
Лечение эстрогенами: вагинальные суппозитории, кольца и кремы
- Что это такое? Эти виды лечения эстрогенами можно наносить непосредственно на область влагалища. Как правило, эти процедуры предназначены для женщин, которых особенно беспокоят сухость влагалища, зуд, жжение или боль во время полового акта. Примерами являются вагинальные таблетки (Imvexxy, Vagifem), кремы (Estrace или Estradiol) и вводимые кольца (Estring или Femring).
Точный график дозирования зависит от продукта. Но в целом вагинальные кольца нужно менять каждые три месяца. Вагинальные таблетки часто используют ежедневно в течение пары недель; после этого вам нужно использовать их только два раза в неделю. Кремы можно использовать ежедневно, несколько раз в неделю или по другому графику.
Кремы можно использовать ежедневно, несколько раз в неделю или по другому графику. - Плюсы. Исследования показали, что когда дело доходит до лечения вагинальных симптомов менопаузы, таких как сухость, эти методы лечения более эффективны, чем другие формы терапии эстрогенами.Подобно пластырям, некоторые из этих методов лечения могут быть более удобными, чем ежедневный прием таблеток.
Некоторые вагинальные суппозитории и кольца имеют низкую дозу и воздействуют только на непосредственную область. Преимущество заключается в том, что они могут облегчить вагинальные симптомы, не подвергая весь организм воздействию высоких доз эстрогена. Теоретически это может снизить более серьезные риски терапии эстрогенами и стать безопасным способом облегчения состояния для женщин, которые не могут принимать системную терапию. - Минусы. Суппозитории и кольца с низкими дозами эстрогена помогают только при вагинальных симптомах хирургической менопаузы.Они не помогут при других симптомах, таких как приливы.
 И хотя суппозитории с более высокими дозами, кольца и кремы могут помочь при этих симптомах, они могут подвергнуть вас тем же рискам, что и другие виды терапии эстрогенами, включая более высокий риск инсульта и рака. Большинство врачей не рекомендуют длительную вагинальную терапию эстрогенами женщинам, у которых все еще есть матка, поскольку это может увеличить риск развития рака эндометрия.
И хотя суппозитории с более высокими дозами, кольца и кремы могут помочь при этих симптомах, они могут подвергнуть вас тем же рискам, что и другие виды терапии эстрогенами, включая более высокий риск инсульта и рака. Большинство врачей не рекомендуют длительную вагинальную терапию эстрогенами женщинам, у которых все еще есть матка, поскольку это может увеличить риск развития рака эндометрия.
Выбор наилучшего типа терапии эстрогенами
При принятии решения о том, какой тип терапии эстрогенами следует пройти, тесно сотрудничайте со своим врачом.Хотя пероральный эстроген существует уже давно и хорошо изучен, некоторые способы приема гормональной терапии не изучены. У них могут быть более низкие риски или другие риски, о которых мы пока не знаем. Ваш врач должен быть в курсе последних исследований.
На данный момент все риски гормональной терапии неясны. Поэтому, если вы решите пройти ФЗТ, эксперты обычно рекомендуют вам принимать ее в самой низкой дозе в течение как можно более короткого времени..gif) Поговорите со своим врачом о том, как долго вам следует принимать ФЗТ и как вы можете ограничить свои риски.
Поговорите со своим врачом о том, как долго вам следует принимать ФЗТ и как вы можете ограничить свои риски.
Эксперты согласны с гормональной терапией, облегчением менопаузы
Прошло десять лет с момента публикации первых результатов испытаний гормональной терапии Инициативы женского здоровья (WHI). Последовавшие за этим дебаты создали у женщин и их медработников впечатление, что эксперты не согласны с темой гормональной терапии. Цель этого совместного заявления — продемонстрировать, что эксперты согласны по ключевым моментам. Североамериканское общество менопаузы, Американское общество репродуктивной медицины и Эндокринное общество придерживаются мнения, что большинство здоровых женщин, недавно перенесших менопаузу, могут использовать гормональную терапию для облегчения своих симптомов приливов и сухости влагалища, если они того пожелают.Эти медицинские организации также согласны с тем, что женщины должны знать факты о гормональной терапии. Ниже приведены основные пункты соглашения между этими обществами.
Гормональная терапия уменьшает симптомы менопаузы
- Гормональная терапия является наиболее эффективным методом лечения симптомов менопаузы, таких как приливы и сухость влагалища. Если у женщины наблюдается только сухость влагалища или дискомфорт при половом акте, предпочтительными методами лечения являются низкие дозы вагинального эстрогена.
- Приливы обычно требуют более высокой дозы эстрогеновой терапии, которая оказывает влияние на весь организм.Женщины, у которых все еще есть матка, должны принимать прогестаген (прогестерон или аналогичный продукт) вместе с эстрогеном, чтобы предотвратить рак матки. Обычно рекомендуемая продолжительность этого комбинированного лечения составляет пять лет или меньше, но продолжительность может быть индивидуальной для каждой женщины.
- Женщины, у которых была удалена матка, могут принимать только эстроген. Из-за очевидной большей безопасности монотерапии эстрогеном может быть больше гибкости в отношении того, как долго женщины могут безопасно использовать терапию эстрогенами.

Риски гормональной терапии
- И терапия эстрогенами, и эстрогены с терапией прогестагенами повышают риск образования тромбов в ногах и легких, подобно противозачаточным таблеткам, пластырям и кольцам. Хотя риск образования тромбов и инсульта увеличивается при любом типе гормональной терапии, в возрастной группе от 50 до 59 лет он встречается редко.
- Повышенный риск рака молочной железы наблюдается при непрерывной терапии эстрогенами/прогестагенами в течение 5 и более лет, возможно, раньше.Риск снижается после прекращения гормональной терапии. Использование только эстрогена в среднем в течение 7 лет в исследовании Women’s Health Initiative не увеличивало риск рака молочной железы.
Дополнительная информация:
В крупных популяционных исследованиях терапия эстрогенами, наносимая на кожу (пластыри, гели и спреи), и таблетки с низкими дозами эстрогена, одобренные Управлением по санитарному надзору за качеством пищевых продуктов и медикаментов США (FDA), были связаны с более низким риском образования тромбов и инсультов, чем при стандартной терапии. дозы таблеток эстрогена, но исследований, непосредственно сравнивающих пероральную и трансдермальную гормональную терапию, не проводилось.
дозы таблеток эстрогена, но исследований, непосредственно сравнивающих пероральную и трансдермальную гормональную терапию, не проводилось.Существует множество вариантов гормональной терапии (эстрадиол и прогестерон), одобренных FDA, которые биохимически идентичны собственным гормонам организма. У нас нет научных доказательств того, что изготовленная на заказ биоидентичная гормональная терапия безопаснее или эффективнее, чем гормональная терапия, одобренная FDA. Многие медицинские организации и общества соглашаются не рекомендовать использование изготовленных по индивидуальному заказу гормональных препаратов для управления менопаузой, особенно учитывая озабоченность по поводу содержания, чистоты и маркировки безопасности составов гормональных препаратов.
Отсутствуют данные о безопасности применения гормональной терапии у женщин, перенесших рак молочной железы. Негормональная терапия должна быть первым подходом к лечению симптомов менопаузы у выживших после рака молочной железы.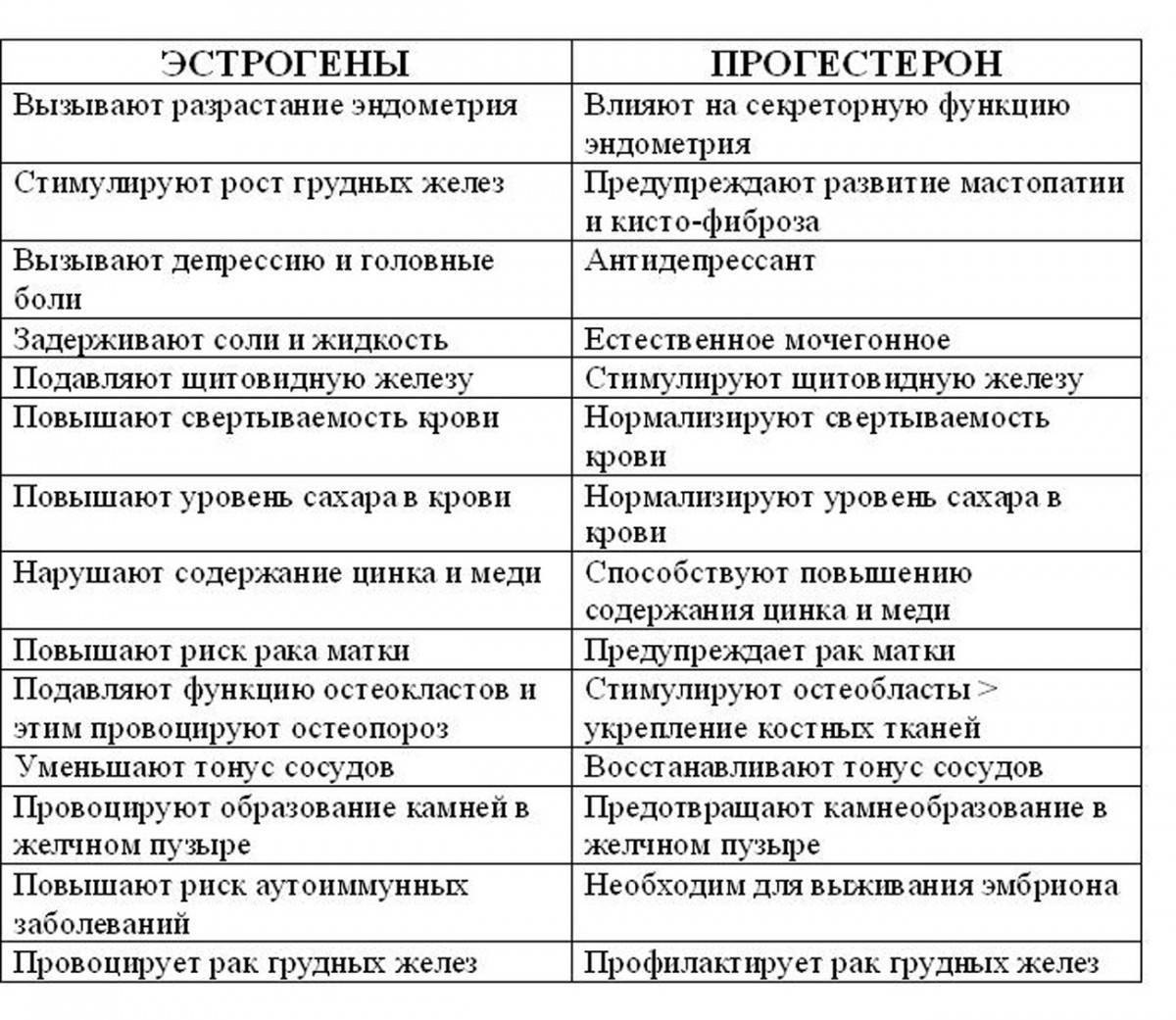
Итог:
Гормональная терапия является приемлемым вариантом для относительно молодых (до 59 лет или в течение 10 лет после менопаузы) и здоровых женщин, которых беспокоят умеренные или тяжелые симптомы менопаузы. Индивидуализация является ключевым моментом в принятии решения об использовании гормональной терапии.Следует учитывать приоритеты качества жизни женщины, а также ее личные факторы риска, такие как возраст, время, прошедшее после менопаузы, и ее риск образования тромбов, сердечных заболеваний, инсульта и рака молочной железы.Медицинские организации, занимающиеся вопросами ухода за женщинами в период менопаузы, согласны с тем, что гормональная терапия играет важную роль в управлении симптомами у здоровых женщин во время перехода к менопаузе и в начале менопаузы. Текущие исследования будут продолжать предоставлять больше информации по мере продвижения вперед.
Это заявление о солидарности было подготовлено совместно Североамериканским обществом менопаузы, Американским обществом репродуктивной медицины и Эндокринным обществом.
Эстроген: Информация о лекарствах MedlinePlus
Эстроген увеличивает риск развития рака эндометрия (рак слизистой оболочки матки [матки]). Чем дольше вы принимаете эстроген, тем выше риск развития рака эндометрия. Если у вас не было гистерэктомии (операции по удалению матки), вам следует назначить другое лекарство, называемое прогестином, для приема вместе с эстрогеном.Это может снизить риск развития рака эндометрия, но может увеличить риск развития некоторых других проблем со здоровьем, включая рак молочной железы. Прежде чем вы начнете принимать эстроген, сообщите своему врачу, если у вас есть или когда-либо был рак и если у вас необычное вагинальное кровотечение. Немедленно позвоните своему врачу, если во время лечения эстрогеном у вас возникнут аномальные или необычные вагинальные кровотечения. Ваш врач будет внимательно следить за вами, чтобы убедиться, что у вас не разовьется рак эндометрия во время или после лечения.
В большом исследовании женщины, которые принимали эстроген с прогестинами, имели более высокий риск сердечных приступов, инсультов, тромбов в легких или ногах, рака молочной железы и слабоумия (потеря способности думать, учиться и понимать). Женщины, которые принимают только эстроген, также могут иметь более высокий риск развития этих состояний. Сообщите своему врачу, если вы курите или употребляете табак, если у вас был сердечный приступ или инсульт в прошлом году, а также если у вас или у кого-либо из членов вашей семьи были или когда-либо были тромбы или рак молочной железы.Также сообщите своему врачу, если у вас есть или когда-либо были высокое кровяное давление, высокий уровень холестерина или жиров в крови, диабет, сердечные заболевания, волчанка (состояние, при котором организм атакует свои собственные ткани, вызывая повреждение и отек), уплотнения в груди или аномальная маммограмма (рентген груди, используемый для обнаружения рака молочной железы).
Женщины, которые принимают только эстроген, также могут иметь более высокий риск развития этих состояний. Сообщите своему врачу, если вы курите или употребляете табак, если у вас был сердечный приступ или инсульт в прошлом году, а также если у вас или у кого-либо из членов вашей семьи были или когда-либо были тромбы или рак молочной железы.Также сообщите своему врачу, если у вас есть или когда-либо были высокое кровяное давление, высокий уровень холестерина или жиров в крови, диабет, сердечные заболевания, волчанка (состояние, при котором организм атакует свои собственные ткани, вызывая повреждение и отек), уплотнения в груди или аномальная маммограмма (рентген груди, используемый для обнаружения рака молочной железы).
Следующие симптомы могут быть признаками перечисленных выше серьезных заболеваний. Немедленно позвоните своему врачу, если у вас возникнут какие-либо из следующих симптомов во время приема эстрогена: внезапная сильная головная боль; внезапная сильная рвота; проблемы с речью; головокружение или обморок; внезапная полная или частичная потеря зрения; двоение в глазах; слабость или онемение руки или ноги; сокрушительная боль в груди или тяжесть в груди; кровохарканье; внезапная одышка; трудности с четким мышлением, запоминанием или изучением новых вещей; комки груди или другие изменения груди; выделения из сосков; или боль, нежность или покраснение в одной ноге.
Вы можете предпринять шаги, чтобы снизить риск возникновения серьезных проблем со здоровьем во время приема эстрогена. Не принимайте эстроген отдельно или с прогестином, чтобы предотвратить сердечные заболевания, сердечные приступы, инсульты или деменцию. Принимайте самую низкую дозу эстрогена, которая контролирует ваши симптомы, и принимайте эстроген столько, сколько необходимо. Обсуждайте с врачом каждые 3-6 месяцев, чтобы решить, следует ли вам принимать более низкую дозу эстрогена или прекратить прием лекарства.
Вы должны ежемесячно осматривать молочные железы и ежегодно проходить маммографию и обследование молочных желез у врача, чтобы выявить рак молочной железы как можно раньше.Ваш врач расскажет вам, как правильно обследовать вашу грудь и следует ли вам проходить эти обследования чаще одного раза в год из-за вашей личной или семейной истории болезни.
Сообщите своему врачу, если вам предстоит операция или будет соблюдаться постельный режим. Ваш врач может порекомендовать вам прекратить прием эстрогена за 4–6 недель до операции или постельный режим, чтобы снизить риск образования тромбов.
Регулярно обсуждайте со своим врачом риски и преимущества приема эстрогена.
Информация о гормональной терапии эстрогенами
Обзор феминизирующей гормональной терапии
UCSF Transgender Care
Система здравоохранения UCSF
Калифорнийский университет в Сан-Франциско
июль 2020 г.
Здравствуйте, я доктор Мэдди Дойч, адъюнкт-профессор клинической семейной и общественной медицины Калифорнийского университета в Сан-Франциско (UCSF) и медицинский директор UCSF Transgender Care. В этом документе я рассмотрю различные аспекты феминизирующей гормональной терапии, включая выбор, риски и неизвестные факторы, связанные с феминизирующей гормональной терапией.
Пока вы готовитесь к началу лечения, самое время подумать о своих целях. Вы хотите сразу же начать путь к максимальной степени феминизирующего эффекта с медицинской точки зрения? Или вы хотите начать с более низкой дозы и позволить вещам развиваться медленнее? Возможно, вы ищете менее чем максимальные эффекты и хотели бы оставаться на низкой дозе в течение длительного времени. Размышление о своих целях поможет вам более эффективно общаться со своим поставщиком медицинских услуг, когда вы будете вместе составлять план своего ухода.
Размышление о своих целях поможет вам более эффективно общаться со своим поставщиком медицинских услуг, когда вы будете вместе составлять план своего ухода.
Многие люди хотят, чтобы гормональные изменения происходили быстро, что вполне понятно. Важно помнить, что степень и скорость, с которой происходят ваши изменения, зависят от многих факторов. Эти факторы в первую очередь включают вашу генетику и возраст, в котором вы начинаете принимать гормоны.
Рассматривайте эффекты гормональной терапии как второе половое созревание, а половое созревание обычно занимает годы, прежде чем полные эффекты будут видны. Прием более высоких доз гормонов не обязательно приведет к более быстрым изменениям, но может поставить под угрозу ваше здоровье.И поскольку все люди разные, ваши лекарства или дозировки могут сильно отличаться от лекарств или дозировок ваших друзей или от того, что вы видели на YouTube, читали в книгах или на онлайн-форумах. Будьте осторожны, читая о гормональных схемах, которые обещают специфические, быстрые или радикальные эффекты. Хотя можно вносить коррективы в лекарства и дозировку для достижения определенных конкретных целей, в значительной степени то, как ваше тело меняется в ответ на гормоны, в большей степени зависит от генетики и возраста, в котором вы начинаете, а не от конкретной дозы. частота или типы лекарств, которые вы принимаете.
Хотя можно вносить коррективы в лекарства и дозировку для достижения определенных конкретных целей, в значительной степени то, как ваше тело меняется в ответ на гормоны, в большей степени зависит от генетики и возраста, в котором вы начинаете, а не от конкретной дозы. частота или типы лекарств, которые вы принимаете.
Хотя я буду говорить о подходе к гормональной терапии у трансгендерных женщин, мои комментарии также применимы и включают небинарных людей, которым при рождении был присвоен мужской пол и которые рассматривают возможность феминизации гормональной терапии.
Есть четыре области, в которых вы можете ожидать изменений по мере прохождения гормональной терапии. Физические, эмоциональные, сексуальные и репродуктивные.
Первый — физический.
Первые изменения, которые вы, вероятно, заметите, это то, что ваша кожа станет немного суше и тоньше.Ваши поры станут меньше, и будет меньше выработки масла. Вы можете стать более склонными к синякам или порезам, и в первые несколько недель вы заметите, что запах вашего пота и мочи изменится. Также вероятно, что вы будете меньше потеть. Когда вы прикасаетесь к вещам, они могут «ощущаться по-другому», и вы можете по-разному воспринимать боль и температуру.
Также вероятно, что вы будете меньше потеть. Когда вы прикасаетесь к вещам, они могут «ощущаться по-другому», и вы можете по-разному воспринимать боль и температуру.
Вероятно, через несколько недель у вас под сосками начнут появляться маленькие «почки». Они могут быть слегка болезненными, особенно на ощупь, а правая и левая стороны могут быть неровными.Это нормальный ход развития груди, и любая боль, которую вы испытываете, значительно уменьшится в течение нескольких месяцев.
Важно отметить, что развитие груди варьируется от человека к человеку. Не все развиваются с одинаковой скоростью, и большинство трансгендерных женщин, которые начинают гормональную терапию после полового созревания, даже после многих лет лечения могут рассчитывать только на развитие чашки «А» или, возможно, маленькой «В». Как и у всех других женщин, грудь трансгендерных женщин различается по размеру и форме и иногда может быть неравномерной по отношению друг к другу.Обычно рекомендуется подождать, пока вы не будете принимать гормоны в течение как минимум года, прежде чем приступать к операции по увеличению груди.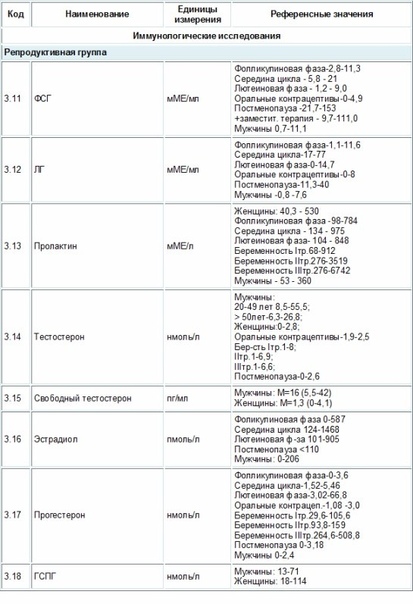
Ваше тело начнет перераспределять ваш вес. Жир будет скапливаться вокруг бедер и бедер, а мышцы рук и ног станут менее выраженными и будут выглядеть более гладкими, так как жир под кожей станет немного толще. Гормоны могут не оказывать существенного влияния на жир в области живота, также известный как «кишка». Вы также можете ожидать, что ваша мышечная масса и сила уменьшатся.Для поддержания мышечного тонуса и общего состояния здоровья я рекомендую вам заниматься спортом. В целом, вы можете набрать или похудеть после начала гормональной терапии, в зависимости от вашей диеты, образа жизни, генетики и мышечной массы.
Ваши глаза и лицо приобретут более женственный вид по мере того, как подкожный жир будет увеличиваться и перемещаться. Поскольку для полного развития этих изменений может потребоваться два или более лет, рекомендуется отложить решение о проведении операции по феминизации лица до тех пор, пока вы не пройдете гормональную терапию не менее 1 года.Что не изменится, так это структура костей, включая кости лица, а также бедра, руки, кисти, ноги и ступни.
Волосы на вашем теле, в том числе на груди, спине и руках, уменьшатся в толщине и будут расти медленнее. Но это может не исчезнуть полностью, и некоторые могут выбрать электроэпиляцию или лазерное лечение. Помните, что у всех цисгендерных женщин также есть волосы на теле. Волосы на лице могут немного редеть и расти медленнее, но они редко исчезают полностью без электроэпиляции или лазерной обработки.Если у вас было какое-либо облысение кожи головы, гормональная терапия обычно останавливает его, однако степень, в которой оно снова отрастет, варьируется.
Некоторые люди могут заметить незначительные изменения размера обуви или роста. Это происходит не из-за костных изменений, а из-за изменений в связках и мышцах ног и позвоночника.
Феминизирующая гормональная терапия не влияет на высоту голоса или его характер. Тем из вас, кто хочет изменить свой голос, я рекомендую проконсультироваться со специалистом по речи и языку, который имеет опыт в этой области.
Изменения эмоционального состояния
Вторая область воздействия гормональной терапии – на ваше эмоциональное состояние
Ваше общее эмоциональное состояние может измениться, а может и не измениться, это зависит от человека. Половое созревание — это американские горки эмоций, и второе половое созревание, которое вы испытаете во время перехода, не является исключением. Вы можете обнаружить, что у вас есть доступ к более широкому спектру эмоций или чувств, или что у вас другие интересы, вкусы или времяпрепровождение, или вы ведете себя по-другому в отношениях с другими людьми.У большинства людей все обычно успокаивается через какое-то время. Я призываю вас найти время, чтобы узнать о себе что-то новое, и посидеть с новыми или незнакомыми чувствами и эмоциями, исследуя их и знакомясь с ними. Хотя психотерапия подходит не всем, многие люди считают, что работа с терапевтом во время перехода может помочь вам исследовать эти новые мысли и чувства, узнать свое новое тело и себя, а также помочь вам в таких вещах, как откровение с семьей, друзьями. , или коллег, и развивать более высокий уровень любви к себе и принятия.
Половое созревание — это американские горки эмоций, и второе половое созревание, которое вы испытаете во время перехода, не является исключением. Вы можете обнаружить, что у вас есть доступ к более широкому спектру эмоций или чувств, или что у вас другие интересы, вкусы или времяпрепровождение, или вы ведете себя по-другому в отношениях с другими людьми.У большинства людей все обычно успокаивается через какое-то время. Я призываю вас найти время, чтобы узнать о себе что-то новое, и посидеть с новыми или незнакомыми чувствами и эмоциями, исследуя их и знакомясь с ними. Хотя психотерапия подходит не всем, многие люди считают, что работа с терапевтом во время перехода может помочь вам исследовать эти новые мысли и чувства, узнать свое новое тело и себя, а также помочь вам в таких вещах, как откровение с семьей, друзьями. , или коллег, и развивать более высокий уровень любви к себе и принятия.
Половые изменения
Третья область воздействия гормональной терапии носит сексуальный характер.
Вскоре после начала гормональной терапии вы заметите уменьшение количества эрекций; и когда он у вас есть, вы можете потерять способность проникать, потому что он не будет таким прочным и не будет длиться так долго. Однако вы все еще будете испытывать эротические ощущения и сможете испытать оргазм. Для тех, кто обеспокоен снижением эрекции, могут быть полезны такие лекарства, как слайденафил (виагра).
Вы можете обнаружить, что получаете эротическое удовольствие от различных половых актов и различных частей вашего тела. Ваши оргазмы могут ощущаться как ощущения «всего тела» и длиться дольше, но с меньшей пиковой интенсивностью. Вы можете испытать эякуляцию небольшого количества прозрачной или белой жидкости или, возможно, никакой жидкости. Не бойтесь исследовать и экспериментировать со своей новой сексуальностью с помощью мастурбации и секс-игрушек, таких как фаллоимитаторы и вибраторы. Вовлеките своего сексуального партнера, если он у вас есть.
Хотя ваши яички сократятся менее чем в два раза от их первоначального размера, большинство экспертов сходятся во мнении, что это не повлияет на количество кожи мошонки, доступной для будущей генитальной хирургии.
Изменения репродуктивной системы
Четвертая область воздействия гормонотерапии – репродуктивная система.
Влияние феминизирующей гормональной терапии на фертильность неясно. Хотя некоторые данные свидетельствуют о том, что прекращение приема гормонов на 3-6 месяцев может привести к восстановлению количества сперматозоидов, лучше предположить, что в течение нескольких месяцев после начала гормональной терапии вы можете навсегда и необратимо потерять способность создавать сперму. У некоторых людей количество сперматозоидов может поддерживаться на фоне гормональной терапии или количество сперматозоидов восстанавливается после прекращения гормональной терапии, но лучше предположить, что в вашем случае это не так.
Если есть вероятность, что вы захотите родить ребенка из собственной спермы, поговорите со своим врачом о сохранении вашей спермы в банке спермы. Этот процесс обычно занимает 2-4 недели и стоит примерно 2000-3000 долларов.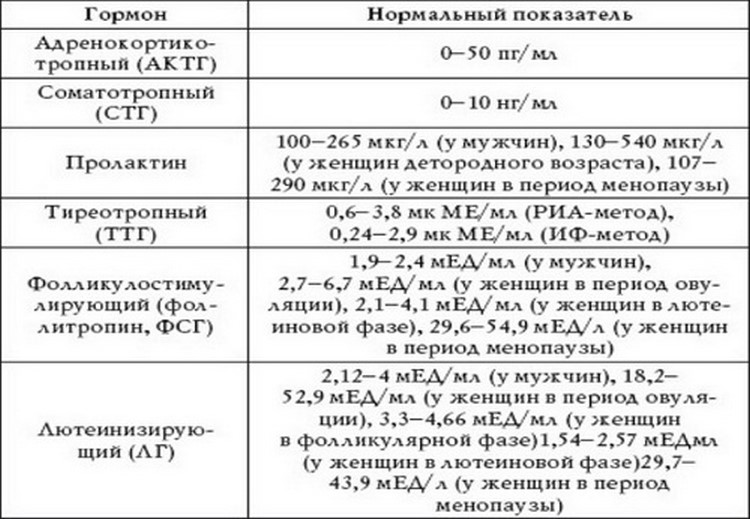 Лучше всего сохранить сперму до начала лечения, чтобы избежать любого риска снижения количества сперматозоидов из-за гормональной терапии, которая может повлиять на вашу способность зачать ребенка. Хранение спермы заранее также позволяет избежать стресса, связанного с необходимостью прекращения приема гормонов в более позднее время, чтобы позволить подняться уровню тестостерона и количеству сперматозоидов; часто это связано с возвращением некоторых мужских характеристик в период отсутствия гормонов.
Лучше всего сохранить сперму до начала лечения, чтобы избежать любого риска снижения количества сперматозоидов из-за гормональной терапии, которая может повлиять на вашу способность зачать ребенка. Хранение спермы заранее также позволяет избежать стресса, связанного с необходимостью прекращения приема гормонов в более позднее время, чтобы позволить подняться уровню тестостерона и количеству сперматозоидов; часто это связано с возвращением некоторых мужских характеристик в период отсутствия гормонов.
С другой стороны, поскольку феминизирующая гормональная терапия не всегда снижает количество сперматозоидов. Если вы ведете половую жизнь с кем-то, кто может забеременеть, вам всегда следует продолжать использовать метод контроля над рождаемостью, чтобы предотвратить нежелательную беременность.
Риски
Риск образования тромбов, сердечных приступов, инсультов, диабета и рака в результате гормональной терапии минимален, но может быть повышен, особенно у людей с сопутствующими заболеваниями или у тех, кто начинает гормональную терапию после 50 лет. Как правило, размер любого увеличения риска для людей с хорошим здоровьем невелик и может быть компенсирован улучшением качества жизни и снижением уровня стресса после начала гормональной терапии. Наибольшее увеличение риска при приеме эстрогена происходит в сочетании с курением сигарет. В этом случае повышается риск образования тромбов, а также, вероятно, инсультов и сердечных приступов. Для лиц с повышенным риском этих состояний или старше 50 лет формы эстрогена, которые доставляются через кожу, такие как пластырь, обычно являются наиболее безопасным вариантом.
Как правило, размер любого увеличения риска для людей с хорошим здоровьем невелик и может быть компенсирован улучшением качества жизни и снижением уровня стресса после начала гормональной терапии. Наибольшее увеличение риска при приеме эстрогена происходит в сочетании с курением сигарет. В этом случае повышается риск образования тромбов, а также, вероятно, инсультов и сердечных приступов. Для лиц с повышенным риском этих состояний или старше 50 лет формы эстрогена, которые доставляются через кожу, такие как пластырь, обычно являются наиболее безопасным вариантом.
Существует не так много научных данных о риске развития рака у трансгендерных женщин. Мы считаем, что риск рака предстательной железы снизится, но мы не можем быть уверены. Риск рака молочной железы может немного увеличиться, но все же будет меньше риска, чем нетрансгендерная женщина. Поскольку исследований по использованию эстрогена для феминизирующего лечения не так много, могут быть другие неизвестные риски, особенно для тех, кто использовал эстроген в течение многих лет.
В частности, для транс-женщин старше 50 лет может быть уместно использовать только блокаторы тестостерона или более низкую дозу эстрогена.Поскольку у большинства нетрансгендерных женщин наступает менопауза со снижением уровня эстрогена в возрасте 50 лет, этот подход аналогичен естественному жизненному циклу женщин и может иметь особое значение для женщин с другими рисками для здоровья.
Если ваши яички удалены с помощью орхиэктомии или вагинопластики, вы сможете прекратить прием блокаторов тестостерона и, возможно, сможете принимать более низкие дозы гормонов, но должны продолжать принимать по крайней мере минимальные дозы гормонов до достижения возраста 50 лет. , Это поможет предотвратить потенциально серьезное ослабление костей, также известное как остеопороз, которое может привести к серьезным и инвалидизирующим переломам костей.
В то время как гормональная терапия, подтверждающая пол, обычно приводит к улучшению настроения, некоторые люди могут испытывать перепады настроения или ухудшение тревоги, депрессии или других психических расстройств в результате сдвигов, связанных с началом второго полового созревания. Если у вас есть какие-либо психические расстройства, рекомендуется продолжать обсуждение с поставщиком психиатрических услуг, когда вы начинаете гормональную терапию.
Если у вас есть какие-либо психические расстройства, рекомендуется продолжать обсуждение с поставщиком психиатрических услуг, когда вы начинаете гормональную терапию.
На другие медицинские состояния может повлиять гормональная терапия, подтверждающая пол, хотя исследования отсутствуют.К ним относятся аутоиммунные состояния, которые иногда могут улучшаться или ухудшаться при гормональных сдвигах, и мигрени, которые часто имеют гормональный компонент. Если у вас есть дополнительные вопросы о рисках, необходимости мониторинга состояния здоровья и других долгосрочных соображениях при приеме гормональной терапии, обратитесь к своему врачу.
Современные, здоровые подходы к терапии эстрогенами не имеют риска повреждения печени. Однако в некоторых случаях поток желчи из печени через желчный пузырь может быть замедлен, что может привести к повышенному риску образования камней в желчном пузыре.Степень этого повышенного риска невелика.
Многие эффекты гормональной терапии обратимы, если вы прекратите их прием. Степень, в которой они могут быть отменены, зависит от того, как долго вы их принимаете. Некоторый рост груди и, возможно, снижение или отсутствие фертильности необратимы.
Степень, в которой они могут быть отменены, зависит от того, как долго вы их принимаете. Некоторый рост груди и, возможно, снижение или отсутствие фертильности необратимы.
Лечение
Феминизирующая гормональная терапия может включать три различных вида лекарств: эстрогены, блокаторы тестостерона и прогестероны.
Эстроген
Эстроген является основным «женским» гормоном. Он участвует во многих физических и эмоциональных изменениях, наблюдаемых в переходный период. Эстроген можно вводить в виде таблеток, инъекций или ряда кожных препаратов, таких как гель, спрей или пластырь.
Таблетки удобны, дешевы и эффективны, но менее безопасны, если вы курите или старше 35 лет. Пластыри могут быть очень эффективными и безопасными, но их нужно носить постоянно. В небольшом числе случаев они могут вызвать некоторое раздражение кожи.
Многие транс-женщины заинтересованы в эстрогене путем инъекций. Инъекции эстрогена, как правило, вызывают очень высокие и колеблющиеся уровни эстрогена, что может вызвать перепады настроения, увеличение веса, приливы, беспокойство или мигрень. Кроме того, мало что известно о влиянии этих высоких уровней в долгосрочной перспективе. Если используются инъекции, это должно быть в низкой дозе и с пониманием того, что могут быть неприятные побочные эффекты, и что переход от инъекций к другим формам может вызвать перепады настроения или приливы.Некоторые транс-женщины столкнулись с трудностями при получении постоянного количества инъекционного эстрогена из-за постоянных проблем с поставщиком. На самом деле нет никаких доказательств того, что инъекции приводят к более быстрой или большей степени феминизации. В своей практике я обычно избегаю назначения инъекций, за исключением особых обстоятельств.
Кроме того, мало что известно о влиянии этих высоких уровней в долгосрочной перспективе. Если используются инъекции, это должно быть в низкой дозе и с пониманием того, что могут быть неприятные побочные эффекты, и что переход от инъекций к другим формам может вызвать перепады настроения или приливы.Некоторые транс-женщины столкнулись с трудностями при получении постоянного количества инъекционного эстрогена из-за постоянных проблем с поставщиком. На самом деле нет никаких доказательств того, что инъекции приводят к более быстрой или большей степени феминизации. В своей практике я обычно избегаю назначения инъекций, за исключением особых обстоятельств.
Вопреки тому, что многие, возможно, слышали, вы можете достичь максимального эффекта вашего перехода с дозами эстрогена, которые приводят к тому, что уровень в вашей крови становится таким же, как у цисгендерной женщины в пременопаузе.Прием высоких доз не обязательно приводит к более быстрым изменениям. Однако это может угрожать вашему здоровью. Вы можете столкнуться с заявлениями о сложных и временами сомнительных режимах дозирования или интенсивном мониторинге различных анализов крови, которые обещают радикальные, почти волшебные эффекты. Высокие дозы эстрогенов или другие сложные гормональные схемы не назначаются цисгендерным женщинам, которые стремятся к более преувеличенным женским чертам. На самом деле, кроме того, что уровни гормонов могут достигать довольно широкого диапазона, наблюдаемого у нетрансгендерных женщин в пременопаузе, в настоящее время нет никаких доказательств в поддержку более высоких доз или сложных схем по сравнению с простыми и подходящими схемами дозирования, как это рекомендовано Общество эндокринологов и наши собственные рекомендации UCSF по уходу за трансгендерами.Суть в том, что основным предиктором феминизирующих эффектов, скорее всего, является недостаток тестостерона, а не уровень эстрогена. Периодически будут проводиться анализы крови на эстрадиол, самый важный эстроген в организме, и тестостерон, чтобы убедиться, что ваше лечение соответствует вашим целям.
Вы можете столкнуться с заявлениями о сложных и временами сомнительных режимах дозирования или интенсивном мониторинге различных анализов крови, которые обещают радикальные, почти волшебные эффекты. Высокие дозы эстрогенов или другие сложные гормональные схемы не назначаются цисгендерным женщинам, которые стремятся к более преувеличенным женским чертам. На самом деле, кроме того, что уровни гормонов могут достигать довольно широкого диапазона, наблюдаемого у нетрансгендерных женщин в пременопаузе, в настоящее время нет никаких доказательств в поддержку более высоких доз или сложных схем по сравнению с простыми и подходящими схемами дозирования, как это рекомендовано Общество эндокринологов и наши собственные рекомендации UCSF по уходу за трансгендерами.Суть в том, что основным предиктором феминизирующих эффектов, скорее всего, является недостаток тестостерона, а не уровень эстрогена. Периодически будут проводиться анализы крови на эстрадиол, самый важный эстроген в организме, и тестостерон, чтобы убедиться, что ваше лечение соответствует вашим целям.
Блокаторы тестостерона
Блокаторы тестостеронатакже известны как антиандрогены. Андрогены — это класс гормонов, которые вызывают мужские или маскулинные черты.Есть ряд лекарств, которые могут блокировать тестостерон.
Спиронолактон является наиболее часто используемым антиандрогеном в феминизирующей гормональной терапии. Спиронолактон блокирует выработку и действие тестостерона. Спиронолактон может вызвать чрезмерное мочеиспускание и головокружение, особенно когда вы впервые начинаете его принимать. При приеме этого лекарства важно избегать обезвоживания. При приеме этого лекарства следует контролировать уровень калия, хотя повышенный уровень калия при приеме спиронолактона встречается очень редко и обычно только у людей с заболеваниями почек или принимающих определенные виды лекарств от артериального давления.Людям, у которых в анамнезе не было заболеваний почек или высокого уровня калия, нет необходимости уменьшать количество калия в рационе при приеме спиронолактона. Вопреки тому, что вы можете прочитать в чатах или услышать от других, спиронолактон является широко используемым безопасным лекарством, которое хорошо переносится большинством людей. Если вы не переносите спиронолактон, его можно прекратить, и все побочные эффекты исчезнут; ни один не является постоянным. Ваш врач будет контролировать уровень тестостерона в крови во время приема спиронолактона, чтобы помочь определить дозировку и достичь ваших целей.Спиронолактон принимают в виде таблеток, обычно два раза в день.
Вопреки тому, что вы можете прочитать в чатах или услышать от других, спиронолактон является широко используемым безопасным лекарством, которое хорошо переносится большинством людей. Если вы не переносите спиронолактон, его можно прекратить, и все побочные эффекты исчезнут; ни один не является постоянным. Ваш врач будет контролировать уровень тестостерона в крови во время приема спиронолактона, чтобы помочь определить дозировку и достичь ваших целей.Спиронолактон принимают в виде таблеток, обычно два раза в день.
Семейство препаратов, известных как аналоги гонадотропин-высвобождающего гормона (ГнРГ), такие как лейпролид, торговая марка Lupron, могут использоваться в случаях, когда спиронолактон не подходит или плохо переносится. Эти лекарства воздействуют на ваш гипофиз и заставляют его отключать сигналы, посылаемые вашим яичкам, которые приказывают им вырабатывать тестостерон. Эти лекарства очень эффективны и хорошо переносятся, но могут быть дорогими, и не все страховые планы покрывают их использование.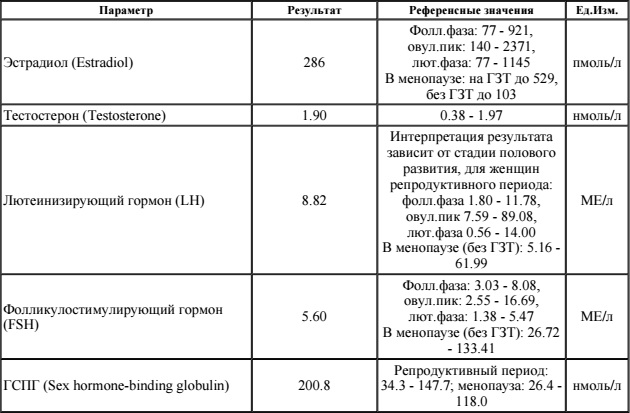 В дополнение к мониторингу уровня тестостерона в крови во время приема этого лекарства ваш врач будет контролировать другие тесты, чтобы убедиться, что это лекарство дозируется надлежащим образом. Взрослым аналоги ГнРГ чаще всего вводят инъекционно, а иногда и в виде назального спрея. В зависимости от требований страховки могут потребоваться инъекции в кабинете медсестры.
В дополнение к мониторингу уровня тестостерона в крови во время приема этого лекарства ваш врач будет контролировать другие тесты, чтобы убедиться, что это лекарство дозируется надлежащим образом. Взрослым аналоги ГнРГ чаще всего вводят инъекционно, а иногда и в виде назального спрея. В зависимости от требований страховки могут потребоваться инъекции в кабинете медсестры.
Бикалутамид — это антиандроген, о котором спрашивают некоторые трансгендерные и небинарные люди. Этот препарат обычно используется при лечении рака предстательной железы.Этот препарат блокирует действие тестостерона в клетках, но не блокирует выработку тестостерона. Из-за этого уровень тестостерона в организме остается высоким, и измерение уровня тестостерона в крови бесполезно для подбора лечения. Это затрудняет контроль за оптимальной дозировкой этого лекарства. Поскольку бикалутамид имеет риск повреждения печени, а спиронолактон и аналоги ГнРГ, такие как лейпролид, настолько безопасны и эффективны, бикалутамид не рекомендуется для использования в качестве части схемы феминизирующих гормонов.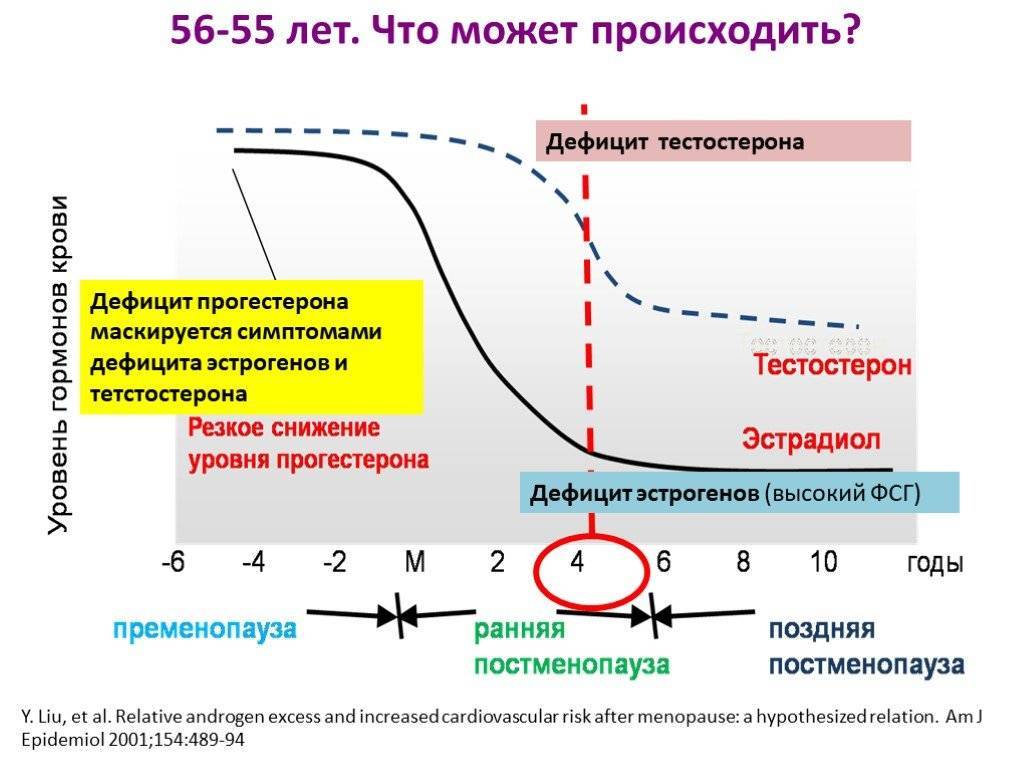
Финастерид и дутастерид — это препараты, препятствующие выработке дигидротестостерона, особой формы тестостерона, воздействующей на кожу, волосы и предстательную железу. Эти лекарства являются более слабыми блокаторами тестостерона, чем спиронолактон, но имеют мало побочных эффектов и могут быть полезны тем, кто не переносит спиронолактон и не может использовать аналоги ГнРГ. Неясно, есть ли какая-либо дополнительная польза от приема одного из этих лекарств после того, как ваш уровень тестостерона был снижен до женского диапазона за счет использования других блокаторов.
Прогестерон
Прогестерон — это гормон, присутствующий у цисгендерных женщин, который участвует в поддержании баланса слизистой оболочки матки и поддержании беременности. Хотя обычно считается, что он имеет ряд преимуществ, в том числе: улучшение настроения и либидо, повышение энергии, а также лучшее развитие груди и перераспределение жира в организме, существует очень мало научных доказательств, подтверждающих эти утверждения. Тем не менее, некоторые говорят, что испытывают некоторые или все эти преимущества прогестерона.Прогестерон также может быть полезен в качестве частичного блокатора выработки тестостерона в тех случаях, когда другие блокаторы не могут быть использованы или неэффективны. Прогестерон следует использовать с осторожностью, так как он может вызвать симптомы настроения, такие как тревога, депрессия или раздражительность, а также привести к увеличению веса. Прогестерон может оказывать негативное влияние на уровень холестерина в крови, хотя это обычно имеет минимальное значение, если только не существует ранее существовавший и плохо контролируемый уровень холестерина или сердечное заболевание. Прогестерон обычно принимают в виде таблеток.Как правило, прогестерон добавляют к схеме после того, как уровни гормонов стабилизируются после начального периода начала приема эстрогена и тестостерона.
Тем не менее, некоторые говорят, что испытывают некоторые или все эти преимущества прогестерона.Прогестерон также может быть полезен в качестве частичного блокатора выработки тестостерона в тех случаях, когда другие блокаторы не могут быть использованы или неэффективны. Прогестерон следует использовать с осторожностью, так как он может вызвать симптомы настроения, такие как тревога, депрессия или раздражительность, а также привести к увеличению веса. Прогестерон может оказывать негативное влияние на уровень холестерина в крови, хотя это обычно имеет минимальное значение, если только не существует ранее существовавший и плохо контролируемый уровень холестерина или сердечное заболевание. Прогестерон обычно принимают в виде таблеток.Как правило, прогестерон добавляют к схеме после того, как уровни гормонов стабилизируются после начального периода начала приема эстрогена и тестостерона.
Заключительные мысли
Пожалуйста, помните, что все изменения, связанные с половым созреванием, которые вы собираетесь испытать, могут развиваться годами. Начало гормональной терапии в возрасте 40, 50 лет или старше может привести к менее радикальным изменениям, чем можно было бы увидеть, начав переход в более молодом возрасте, из-за накопленного в течение жизни воздействия тестостерона и снижения реакции на гормональные эффекты по мере приближения к возрасту менопаузы. .Прием более высоких доз не приведет к более быстрым или более резким изменениям, однако они могут привести к большему количеству побочных эффектов или осложнений.
Начало гормональной терапии в возрасте 40, 50 лет или старше может привести к менее радикальным изменениям, чем можно было бы увидеть, начав переход в более молодом возрасте, из-за накопленного в течение жизни воздействия тестостерона и снижения реакции на гормональные эффекты по мере приближения к возрасту менопаузы. .Прием более высоких доз не приведет к более быстрым или более резким изменениям, однако они могут привести к большему количеству побочных эффектов или осложнений.
Теперь, когда вы узнали о влиянии феминизирующей гормональной терапии, вариантах лечения и рисках, следующим шагом будет обсуждение с вашим поставщиком медицинских услуг того, какой подход лучше всего подходит для вас. Я так рада, что вы решили доверить UCSF Transgender Care заботу о своем здоровье и смене пола. Посетите сайт transcare.ucsf.edu для получения дополнительной информации о нашей программе и услугах.Я желаю вам всего наилучшего, когда вы начнете этот захватывающий новый жизненный этап самореализации. Спасибо, что читаете и заботитесь о своем здоровье.
Спасибо, что читаете и заботитесь о своем здоровье.
Следует ли большему количеству женщин принимать эстроген? Последние данные говорят «да».
Заместительная гормональная терапия. (Фото BSIP/Universal Images Group через Getty Images)
Универсальная группа изображений через Getty ImagesПримерно 20 лет назад врачи обычно назначали гормоны эстроген и прогестин женщинам после менопаузы, когда уровни обоих этих гормонов снижаются.Это казалось логичным лечением, и была надежда, что оно замедлит потерю костной массы (остеопороз), снизит риск сердечных заболеваний и вылечит другие возрастные проблемы. Эстроген также увеличивает половое влечение у женщин.
Все это резко прекратилось в 2002 году, когда организация Women’s Health Initiative опубликовала свои первые данные о влиянии эстрогена и прогестина. Хотя первоначальные результаты действительно показали пользу от остеопороза, главное открытие, о котором в то время громко трубили NIH и в различных пресс-релизах, заключалось в том, что комбинированная терапия (оба гормона) увеличивает риск рака молочной железы. Как сообщает сегодня Управление по охране здоровья женщин США на своем веб-сайте, исследование 2002 года показало, что «женщины, принимающие комбинированную (эстроген и прогестин) гормональную терапию для лечения симптомов менопаузы, имеют повышенный риск развития рака молочной железы, болезней сердца, инсульта, образования тромбов и нарушений мочеиспускания». недержание. Хотя женщины, использующие комбинированную гормональную терапию, имели более низкий риск переломов и колоректального рака, эти преимущества не перевешивают риски».
Как сообщает сегодня Управление по охране здоровья женщин США на своем веб-сайте, исследование 2002 года показало, что «женщины, принимающие комбинированную (эстроген и прогестин) гормональную терапию для лечения симптомов менопаузы, имеют повышенный риск развития рака молочной железы, болезней сердца, инсульта, образования тромбов и нарушений мочеиспускания». недержание. Хотя женщины, использующие комбинированную гормональную терапию, имели более низкий риск переломов и колоректального рака, эти преимущества не перевешивают риски».
Оказывается, это была не вся история.
Как подробно описано в язвительном упреке одного из главных исследователей Инициативы по охране здоровья женщин Роберта Лангера, объявление в 2002 году было глубоко ошибочным, и многие клинические исследователи были «шокированы» и «ошеломлены», когда увидели газету, объявляющую результаты, которые у них не было возможности прокомментировать до их появления.Несмотря на множество возражений, NIH провел «широко разрекламированную пресс-конференцию, посвященную подстрекательскому пресс-релизу… который потворствовал самому большому женскому страху — страху перед раком груди».
Неудивительно, что использование заместительной гормональной терапии после этого резко сократилось и с тех пор остается низким.
Возможно, еще более поразительным, как писала д-р Лангер в 2017 г., были результаты исследования эстрогена в отдельности (не в комбинации с прогестином), проведенного Инициативой женского здоровья (WHI) 2 года спустя, свидетельствующие о том, что эстроген сам по себе приводил к снижение в раке молочной железы, а также снижение ишемической болезни сердца.
Таким образом, оказалось, что, несмотря на все свои недостатки и преждевременное прекращение, исследование WHI показало, что терапия только эстрогенами, по-видимому, имеет большие преимущества. Проблемы (если они были — прекращение исследования делает этот вывод несколько неопределенным) возникли с комбинацией эстроген+прогестин.
Еще одно крупное исследование гормональной терапии, Датское исследование профилактики остеопороза (DOPS), также прекратило свои усилия после отчета WHI за 2002 год. Однако на тот момент эти женщины уже участвовали в исследовании 11 лет, а датские ученые продолжали наблюдать за ними до 16 лет.Они сообщили о своих выводах в 2012 году, и результаты оказались прямо противоположными тому, что обнаружил WHI. Я просто процитирую их, потому что их выводы настолько суровы:
Однако на тот момент эти женщины уже участвовали в исследовании 11 лет, а датские ученые продолжали наблюдать за ними до 16 лет.Они сообщили о своих выводах в 2012 году, и результаты оказались прямо противоположными тому, что обнаружил WHI. Я просто процитирую их, потому что их выводы настолько суровы:
«После 10 лет рандомизированного лечения у женщин, получавших заместительную гормональную терапию в ранний период после менопаузы, значительно снизился риск смертности, сердечной недостаточности или инфаркта миокарда без какого-либо явного увеличения риска рака, венозной тромбоэмболии или инсульта».
Эти преимущества были подтверждены в 2020 году, когда долгосрочное наблюдение за женщинами из первоначального исследования WHI показало, что у женщин, принимавших только эстроген (CEE или конъюгированный лошадиный эстроген), частота рака молочной железы была ниже, чем у женщин, которые этого не делали.
Совсем недавно в еще неопубликованном препринте ученые Национального института здравоохранения Сео Байк и Клемент Макдональд изучили записи 1,5 миллиона женщин, собранные из базы данных Medicare, в поисках влияния терапии только эстрогенами на риск рака, сердечных заболеваний, и смерть. Они обнаружили, что использование только эстрогена привело к снижению риска смерти на 21% и к аналогичному снижению риска рака молочной железы, рака эндометрия и рака яичников. Комбинированная терапия с использованием как эстрогена, так и прогестина, напротив, приводила к повышенному риску рака молочной железы.
Они обнаружили, что использование только эстрогена привело к снижению риска смерти на 21% и к аналогичному снижению риска рака молочной железы, рака эндометрия и рака яичников. Комбинированная терапия с использованием как эстрогена, так и прогестина, напротив, приводила к повышенному риску рака молочной железы.
Сообщение теперь кажется довольно ясным: несмотря на поспешные и пугающие заявления, сделанные Инициативой женского здоровья еще в 2002 году, накопленные данные свидетельствуют о том, что гормональная терапия только эстрогенами для женщин в постменопаузе, вероятно, принесет ряд очень важных для здоровья преимущества не только при раке груди, но и при остеопорозе и сердечных заболеваниях. Преимущества варьируются в зависимости от возраста и от того, была ли у женщин гистерэктомия или нет, но чрезмерно упрощенная идея о том, что гормональная терапия вызывает рак груди, просто неверна.
Управление NIH по женскому здоровью по-прежнему ошибается, но веб-сайт Women’s Health Initiative гораздо более актуален, на нем размещено объявление от 2020 года, в котором описывается «устойчивое защитное преимущество терапии только эстрогеном».


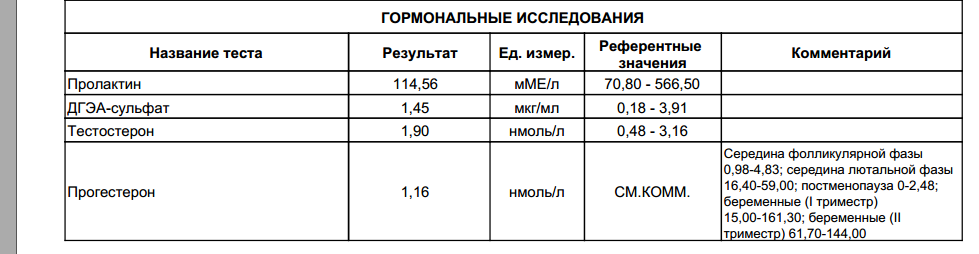

 Его пониженные показатели приводят к снижению качества спермы. У женщин повышенное количество гормона может привести к выкидышу.
Его пониженные показатели приводят к снижению качества спермы. У женщин повышенное количество гормона может привести к выкидышу. Нормальные значения у женщин зависят от фазы менструального цикла.
Нормальные значения у женщин зависят от фазы менструального цикла.
 Его максимальный уровень является сигналом к овуляции. Рекомендуется проводить исследование с 3 по 8 день и с 19 по 21 день менструального цикла. Если данное исследование крови назначено мужчине, то он может быть сдан в любой день. Важно наблюдать за соотношением показателей ЛГ и ФСГ.
Его максимальный уровень является сигналом к овуляции. Рекомендуется проводить исследование с 3 по 8 день и с 19 по 21 день менструального цикла. Если данное исследование крови назначено мужчине, то он может быть сдан в любой день. Важно наблюдать за соотношением показателей ЛГ и ФСГ. Приём диуретиков — за 3 недели, приём гипотензивных препаратов – за 1 неделю до забора крови.
Приём диуретиков — за 3 недели, приём гипотензивных препаратов – за 1 неделю до забора крови.
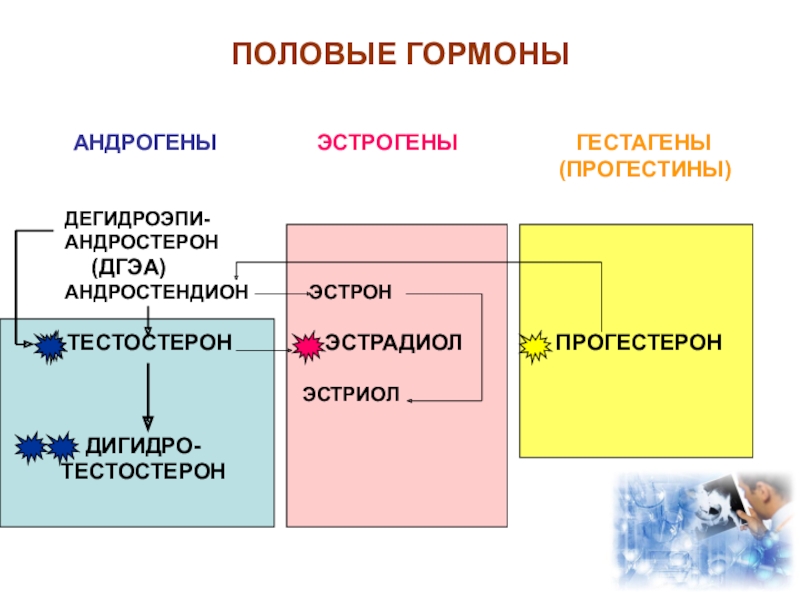 Из-за этого низкодозированные вагинальные препараты обычно используются только для лечения вагинальных и мочевых симптомов менопаузы.
Из-за этого низкодозированные вагинальные препараты обычно используются только для лечения вагинальных и мочевых симптомов менопаузы. Женщины, которые начинают гормональную терапию в возрасте 60 лет и старше или более чем через 10 лет после наступления менопаузы, подвергаются большему риску возникновения вышеуказанных состояний. Но если гормональная терапия начата в возрасте до 60 лет или в течение 10 лет после менопаузы, польза, по-видимому, перевешивает риски.
Женщины, которые начинают гормональную терапию в возрасте 60 лет и старше или более чем через 10 лет после наступления менопаузы, подвергаются большему риску возникновения вышеуказанных состояний. Но если гормональная терапия начата в возрасте до 60 лет или в течение 10 лет после менопаузы, польза, по-видимому, перевешивает риски.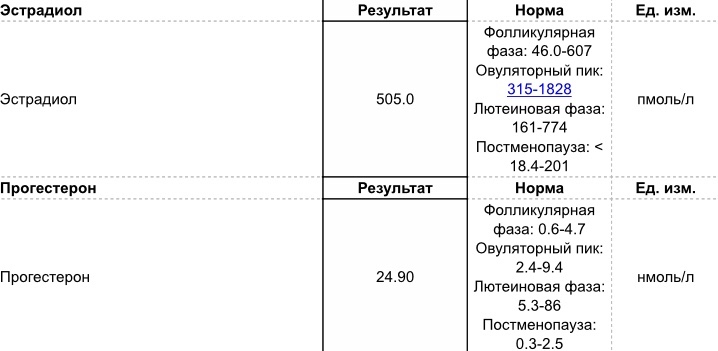 Терапия эстрогенами может помочь снизить риск возникновения определенных заболеваний, включая остеопороз, сердечные заболевания, инсульт, деменцию и изменения настроения.
Терапия эстрогенами может помочь снизить риск возникновения определенных заболеваний, включая остеопороз, сердечные заболевания, инсульт, деменцию и изменения настроения.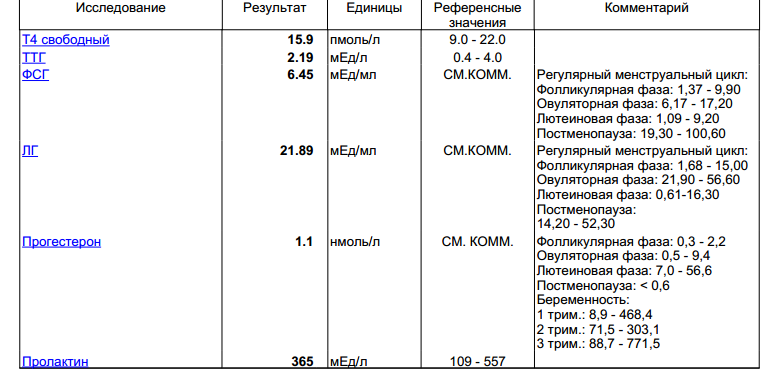 Если вы моложе 45 лет, вам нужно достаточное количество эстрогена, чтобы обеспечить защиту от долгосрочных последствий дефицита эстрогена для здоровья. Если у вас есть длительные симптомы менопаузы, которые значительно ухудшают качество вашей жизни, ваш врач может порекомендовать более длительное лечение.
Если вы моложе 45 лет, вам нужно достаточное количество эстрогена, чтобы обеспечить защиту от долгосрочных последствий дефицита эстрогена для здоровья. Если у вас есть длительные симптомы менопаузы, которые значительно ухудшают качество вашей жизни, ваш врач может порекомендовать более длительное лечение.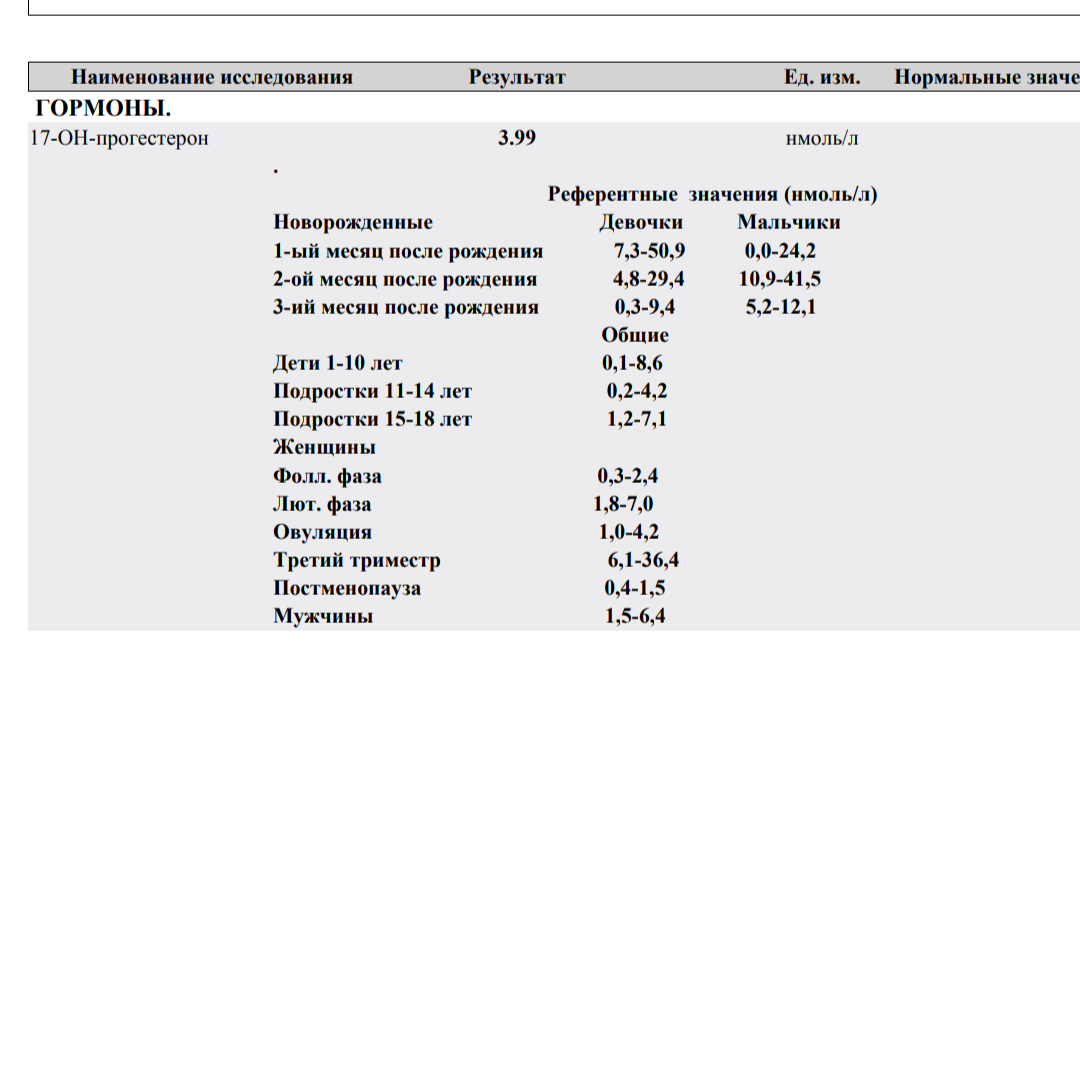 Акушерство и гинекология.2014; doi: 10.1097/01.AOG.0000441353.20693.78. Подтверждено в 2018 г.
Акушерство и гинекология.2014; doi: 10.1097/01.AOG.0000441353.20693.78. Подтверждено в 2018 г.

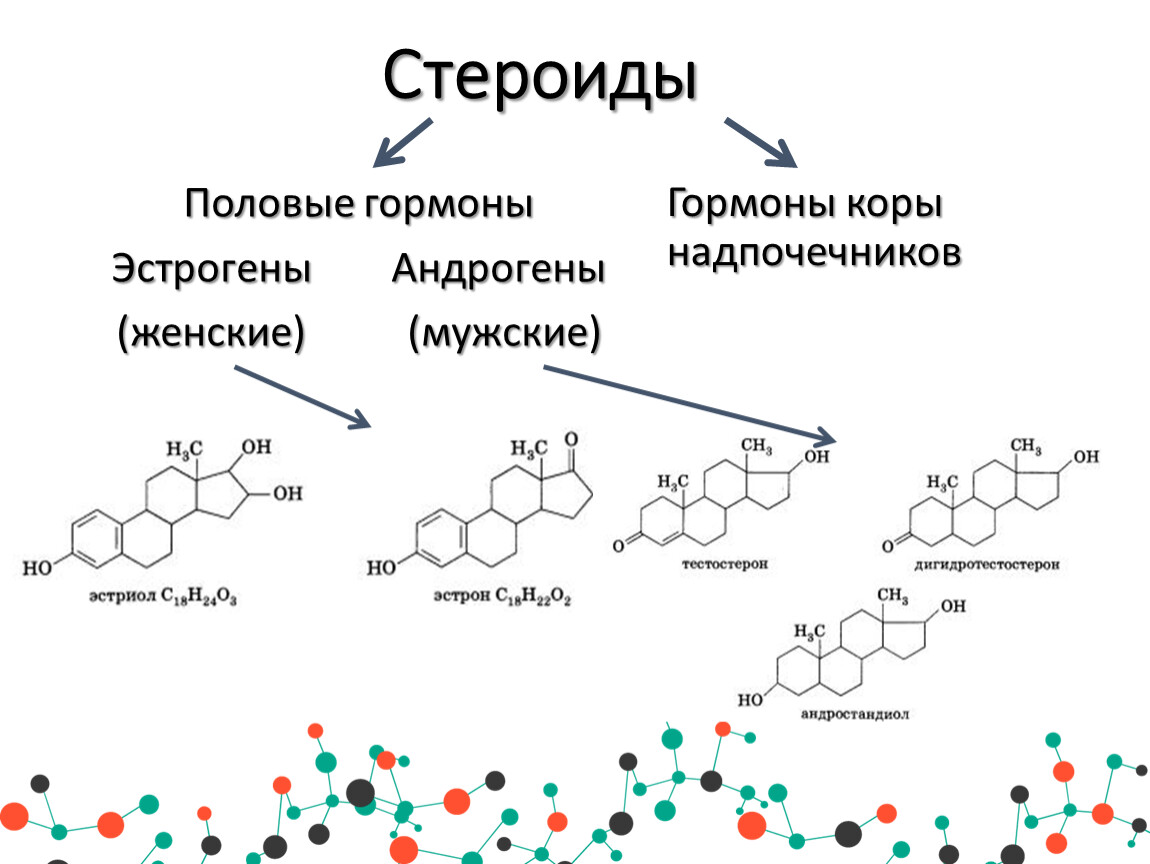
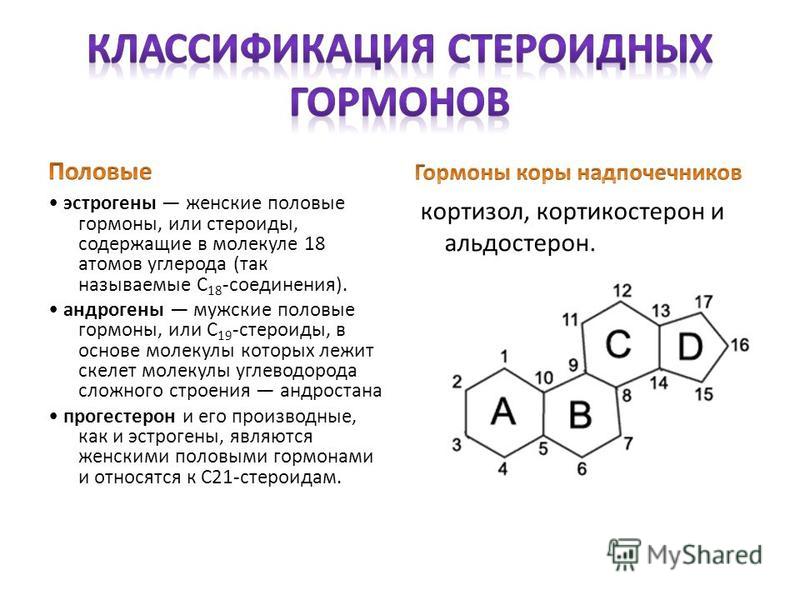
 ГТ, начатая в среднем возрасте, связана со сниженным риском развития болезни Альцгеймера и деменции.
ГТ, начатая в среднем возрасте, связана со сниженным риском развития болезни Альцгеймера и деменции.

 В сочетании с гормоном прогестином также может возрасти риск рака молочной железы и сердечного приступа. Оральный эстроген, как и любая терапия эстрогенами, также может вызывать побочные эффекты. К ним относятся болезненные и опухшие груди, выделения из влагалища, головная боль и тошнота.
В сочетании с гормоном прогестином также может возрасти риск рака молочной железы и сердечного приступа. Оральный эстроген, как и любая терапия эстрогенами, также может вызывать побочные эффекты. К ним относятся болезненные и опухшие груди, выделения из влагалища, головная боль и тошнота.  Как и в случае с пластырями, этот тип лечения эстрогенами всасывается через кожу непосредственно в кровоток.Особенности применения этих кремов различаются, хотя обычно они используются один раз в день. Эстрогель наносится на одну руку, от запястья до плеча. Эстрасорб наносят на ноги. Evamist наносится на руку.
Как и в случае с пластырями, этот тип лечения эстрогенами всасывается через кожу непосредственно в кровоток.Особенности применения этих кремов различаются, хотя обычно они используются один раз в день. Эстрогель наносится на одну руку, от запястья до плеча. Эстрасорб наносят на ноги. Evamist наносится на руку. Всегда наносите его после купания или душа.
Всегда наносите его после купания или душа. Кремы можно использовать ежедневно, несколько раз в неделю или по другому графику.
Кремы можно использовать ежедневно, несколько раз в неделю или по другому графику. И хотя суппозитории с более высокими дозами, кольца и кремы могут помочь при этих симптомах, они могут подвергнуть вас тем же рискам, что и другие виды терапии эстрогенами, включая более высокий риск инсульта и рака. Большинство врачей не рекомендуют длительную вагинальную терапию эстрогенами женщинам, у которых все еще есть матка, поскольку это может увеличить риск развития рака эндометрия.
И хотя суппозитории с более высокими дозами, кольца и кремы могут помочь при этих симптомах, они могут подвергнуть вас тем же рискам, что и другие виды терапии эстрогенами, включая более высокий риск инсульта и рака. Большинство врачей не рекомендуют длительную вагинальную терапию эстрогенами женщинам, у которых все еще есть матка, поскольку это может увеличить риск развития рака эндометрия.