Внимание – коклюш! Заболевание опасно для здоровья и жизни ребёнка | Ситуация | ЗДОРОВЬЕ
Маскировка под простуду
В начале лета пятилетний сын жительницы Екатеринбурга Натальи Никифоровой заболел. Родители решили, что мальчик простудился.
– Признаться, мы поначалу не придали большого значения насморку и лёгкому кашлю, – рассказывает Наталья Максимова. – Даже не стали вызывать врача, лечили сынулю домашними средствами. Но ничего не помогало, кашель только усиливался, и мы обратились за медицинской помощью. Педиатр сразу заподозрила коклюш, а потом этот диагноз подтвердился и лабораторным путём. Сейчас сын уже близок к выздоровлению, но я до сих пор с содроганием вспоминаю ужасные приступы кашля. Теперь я научена горьким опытом – когда речь идёт о нездоровье ребёнка, тянуть с обращением к врачу ни в коем случае нельзя.Ситуация в семье Никифоровых типична. Коварство коклюша, кроме всего прочего, в том, что это опасное заболевание на первых порах маскируется под острую респираторную вирусную инфекцию.
Мало того, что сами по себе приступы кашля при коклюше очень тяжёлые. Они могут вызывать кратковременную остановку дыхания. Особенно это угрожающее жизни состояние характерно для грудных детей. Не хочется никого пугать, но в 2012 году на Среднем Урале от коклюша скончался младенец. Тогда смертельный исход заболевания был зарегистрирован впервые за два десятилетия.
– Коклюш опасен и своими осложнениями, в частности воспалением лёгких (пневмонией), – говорит  Каждый приступ кашля нарушает дыхание и сопровождается снижением поступления кислорода в головной мозг, что пагубно сказывается на здоровье грудных малышей. В этом возрасте болезнь протекает тяжело, и последствия перенесённого коклюша могут остаться на всю жизнь.
Каждый приступ кашля нарушает дыхание и сопровождается снижением поступления кислорода в головной мозг, что пагубно сказывается на здоровье грудных малышей. В этом возрасте болезнь протекает тяжело, и последствия перенесённого коклюша могут остаться на всю жизнь.
Вакцина есть
В этом году на Среднем Урале сложилась неблагополучная ситуация по заболеваемости коклюшем. По информации ТУ Роспотребнадзора по Свердловской области, в регионе за первое полугодие наблюдается рост заболеваемости коклюшем в 4,5 раза. Только в Екатеринбурге благодаря своевременной диагностике за пять месяцев этого года зарегистрировано 48 случаев коклюша. Для сравнения, в году минувшем за этот же период было зарегистрировано всего семь случаев.
Стоит отметить, что 70% заболевших – это малыши в возрасте до двух лет, 3% – ребятишки 3-6 лет, а 27% – школьники.
Коклюш распространяется воздушно-капельным путём и передаётся от больного или здорового бактерионосителя детям, не имеющим специфического иммунитета.
– В соответствии с национальным календарём вакцинация детей проводится с 3-месячного возраста по схеме, – говорит Эльвира Рыбинскова. – Привитые болеют реже, чем не привитые, и у привитых детей коклюш протекает легче, приступы кашля происходят реже, обычно не сопровождаются рвотой и быстро проходят. Как показывает практика, вакцина переносится детьми хорошо.
По информации Управления здравоохранения Екатеринбурга, в настоящее время все муниципальные лечебно-профилактические учреждения областного центра обеспечены вакциной от коклюша в достаточном количестве. Перебоев в поставках отечественной вакцины АКДС не было.
Врачи Среднего Урала настоятельно рекомендуют родителям не отказываться от вакцинации детей, не подвергать их жизнь и здоровье опасности. Кроме того, необходимо бдительно относиться к состоянию ребёнка и обращаться за медицинской помощью при любых симптомах заболевания, даже при «обычной простуде». Ранняя диагностика позволит вовремя назначить лечение и избежать серьёзных осложнений. Тогда как самолечение может привести к весьма серьёзным, а порой и трагичным последствиям.
Ранняя диагностика позволит вовремя назначить лечение и избежать серьёзных осложнений. Тогда как самолечение может привести к весьма серьёзным, а порой и трагичным последствиям.
Характерные симптомы коклюша
Коклюш начинается у детей с насморка, чихания, кашля, который усиливается вопреки проводимому лечению. К концу второй недели кашель приобретает приступообразный характер.
Приступы спазматического кашля представляют собой серию из 5-15 быстрых кашлевых толчков, прерывающихся коротким шумным вдохом (репризой), после чего следует новый кашлевой залп. Во время приступа кашля ребёнок испуган, беспокоен, напряжён, язык больного высунут до отказа, глаза навыкате, лицо багрово-синего цвета. Окончание приступа знаменует выделение небольшого количества вязкой стекловидной мокроты или рвота. Между приступами ребенок спокойно играет, аппетит у него хороший, температура нормальная.
В периоде спазматического кашля поставить диагноз не составляет труда (по характерным для коклюша приступам). Однако распознать коклюш в первые дни заболевания достаточно сложно, потому что его симптомы в этот период слишком напоминают банальную простуду. Лабораторную диагностику нужно проводить как можно раньше, при первом подозрении на коклюш.
Однако распознать коклюш в первые дни заболевания достаточно сложно, потому что его симптомы в этот период слишком напоминают банальную простуду. Лабораторную диагностику нужно проводить как можно раньше, при первом подозрении на коклюш.
Смотрите также:
Коклюш у детей – вдруг откуда ни возьмись
Коклюш у детей – вдруг откуда ни возьмись | СПб ГБУЗ «Городская поликлиника №122»Коклюш у детей – вдруг, откуда ни возьмись. Прививки от коклюша деткам способствуют управлять инфекцией.
Коклюш называют управляемой инфекцией, поскольку его возникновение связано с тем, как проводятся профилактические прививки. То есть если привиты все дети, то вероятность вспышки коклюшной инфекции практически равна нулю. А вот когда взрослые начинают отказываться от вакцинации детей, то болезнь тут как тут.
К слову, прививки от коклюша медики начинают делать малышам с трёхмесячного возраста. Одновременно их прививают от дифтерии и столбняка. При этом, как правило, используют трёхкомпонентную вакцину АКДС. К сожалению, именно коклюшный компонент доставляет детям больше всего неприятностей: повышение температуры, боль, недомогание. Поэтому иногда медики его исключают – делается прививка АДС. Вот такие детки, привитые на треть, чаще всего и болеют тяжёлыми формами коклюша. Кроме того, у этого недуга есть ещё одна неприятная особенность — отсутствие у человека врождённого иммунитета к нему. Поэтому заболеть коклюшем может даже только что родившийся ребёнок.
Уязвимость нервной системы, развитие аллергий.
Микроб, который вызывает коклюш, очень быстро погибает во внешней среде. Поэтому подхватить его можно лишь воздушно-капельным путём. Но для этого надо довольно тесно пообщаться с больным человеком.
Поскольку даже во время кашля палочка не рассеивается больше чем на два метра. Кстати, симптомы коклюша вызывает не сам возбудитель болезни, а токсин, который он вырабатывает. Причём этот яд даёт многообразный эффект. В частности, он увеличивает проницаемость защиты мозга от циркулирующих в крови микробов и токсинов. Это делает центральную нервную систему уязвимой для опасных инфекций. Ещё коклюшный токсин увеличивает выработку организмом инсулина. Это препятствует поступлению глюкозы в мозг и ведёт к его истощению. А также — повышает чувствительность организма к гистамину, что влечёт за собой развитие аллергий.
Симптомы коклюша у детей уже на следующий день.
После заражения коклюшной палочкой первые симптомы заболевания появляются уже на второй или третий день. Сначала появляется сухой и частый кашель. Иногда также возникают небольшой насморк, незначительно повышается температура тела. То есть все признаки обычных острого респираторного заболевания или лёгкого бронхита.
Поэтому первое время ни врачи, ни родители не подозревают, что причина недомогания ребёнка — это коклюш. Однако через некоторое время кашель приобретает ярко выраженный коклюшный характер. То есть он начинается обычно ночью, становится лающим и следует приступами. При этом больной сипло кашляет несколько раз без остановки, а потом делает глубокий вдох, который сопровождается специфическим свистящим звуком. Кроме того, во время приступа лицо больного часто краснеет или даже синеет. А потом он отхаркивает густую слизь или даже рвёт ею. В общем, кашель при коклюше настолько особенный, что любой, кто слышал его один раз, во второй сразу поймёт, в чём причина недомогания ребёнка. Что интересно, при отсутствии кашлевых приступов больной коклюшем чувствует себя вполне хорошо. Таким образом, тяжесть болезни характеризуется, прежде всего частотой и длительностью приступов кашля. Причём после прохождения пика болезни кашель начинает стихать. Но держится ещё довольно долго — около двух месяцев.
Наиболее тяжело болеют коклюшем дети в возрасте до одного года. У них после кашлевых приступов часто бывают остановки дыхания на несколько секунд, а то и минут. Это приводит к нехватке кислорода, из-за чего у младенца могут развиться серьёзные осложнения нервной системы. И самые опасные из них — коклюшный энцефалит и кровоизлияния в мозг, которые могут превратить ребёнка в инвалида. Но наиболее часто коклюш осложняется пневмонией — воспалением лёгких. Причём его вызывают вовсе не коклюшные палочки, а другие бактерии: стафилококки, стрептококки… Ещё вследствие болезни у младенца может развиться отит — воспаление среднего уха.
Многие родители считают, что заболевший ребёнок коклюшем обязательно должен сидеть дома. Однако при коклюше очень важно, чем дышит больной. Особенно в период выздоровления. Ведь сухой воздух провоцирует увеличение количества мокроты и её сгущение. В результате она труднее отходит и забивает бронхи, вызывая осложнения.
Поэтому чаще гуляйте с ребёнком. Причём летом лучше выходить на прогулку утром, пока влажно и прохладно, а также вечером, когда жара спадёт. Только избегайте общения с другими детьми. А ещё лучше отвезите ребёнка к бабушке в село. Там период выздоровления пройдёт быстрее.
Заведующая педиатрическим отделением ДПО 72
СПБ ГБУЗ «Городская поликлиника № 122» Дементьева М.В.
Спасибо за отзыв!
Ваш отзыв был получен и отправлен администратору!
Коклюш у взрослых и детей: симптомы, признаки и диагностика
Симптомы:
Коклюш вызывается бактерией. Типичный коклюш характеризуется длительным мучительным кашлем (более трех недель). Коклюшный кашель может сопровождаться удушьем и рвотой; заболевание может быть крайне тяжелым и даже фатальным у детей первого года жизни из-за остановки дыхания, судорог, поражения головного мозга из-за недостатка кислорода.

у подростков и взрослых заболевание обычно протекает относительно легко, но с длительным неприятным кашлем. Старшие дети с легко протекающим коклюшем могут являться источником инфекции для непривитых младенцев.
у подростков и взрослых заболевание протекает атипично с длительным кашлем.
Лечение длительное, симптоматическое.
Эпидемиология и вакцинация
Коклюш легко передается от человека к человеку воздушно-капельным путем при близком контакте, в основном при кашле.
Коклюш по-прежнему является проблемой во всем мире в связи с заболеваниями у детей, которые не могут быть привиты по возрасту (первые месяцы жизни), и взрослых, у которых иммунитет после вакцинации в детстве давно истек. При этом взрослые с кашлем также могут быть источником инфекции и заражать детей грудного возраста.
Вакцинация против коклюша детей первых месяцев жизни включена в национальные программы иммунизации во всех странах мира.
 В развитых странах проводится также ревакцинация против коклюша детей в возрасте 4-6 лет, подростков, а также взрослых.
В развитых странах проводится также ревакцинация против коклюша детей в возрасте 4-6 лет, подростков, а также взрослых.Вакцина против коклюша входит в состав детских вакцин, является инактивированной (убитой). Существует два типа коклюшных вакцин – цельноклеточные (производятся из цельной убитой коклюшной клетки) и бесклеточные (содержат несколько иммуногенных частиц убитой коклюшной клетки). Обе формируют иммунитет к коклюшу, бесклеточные вакцины имеют меньшую реактогенность.
Побочные реакции
Вакцина против коклюша входит в состав комбинированных детских вакцин (обычно комбинируется с вакцинами против дифтерии и столбняка), поэтому оценивается переносимость комбинированных вакцин в целом.
Обычно ожидаемые реакции на введение вакцин против дифтерии, столбняка, коклюша представляют собой недлительное покраснение и боль в месте введения или повышение температуры тела, недомогание или раздражительность.
Введение вакцин с бесклеточным коклюшным компонентом реже сопровождается развитием побочных реакций, чем введение цельноклеточных.
Противопоказания
Постоянным противопоказанием на введение конкретной вакцины, содержащей коклюшный компонент, может являться очень сильная реакция и осложнение на предыдущую дозу данной вакцины, а также известная гиперчувствительность к любому компоненту вакцины. В этих случаях рассматривают продолжение вакцинации другими наименованиями коклюш-содержащих или бескоклюшных вакцин. Также противопоказанием к введению коклюшного компонента может быть прогрессирующее заболевание центральной нервной системы.
Временными противопоказаниями являются острые заболевания и обострения хронических.
Показать источники
Источники
Что нужно знать о коклюше.
Loading…
Пути передачи коклюша
Коклюш – опасное инфекционное заболевание, основным симптомом которого является приступообразный кашель. Чаще всего этим недугом болеют дети дошкольного возраста, но, несмотря на это, и подростки, и взрослые находятся в группе риска. Чтобы защитить себя и ребенка от этой болезни, следует знать, как передается коклюш и какие профилактические меры наиболее эффективны в борьбе с ним.
Чтобы защитить себя и ребенка от этой болезни, следует знать, как передается коклюш и какие профилактические меры наиболее эффективны в борьбе с ним.
Возбудитель и симптомы инфекции
Бактерия бордетелла пертуссис, которая является возбудителем коклюша, очень неустойчивая к условиям окружающей среды. Попадая на предметы обихода при кашле и чихании, инфекция моментально гибнет. Возбудитель не выживает при кипячении и замораживании. Размножается бактерия в человеческом организме при температуре 37С – это самая благоприятная среда для ее жизни.
Учитывая, что коклюш – это инфекционная болезнь, вопрос о том, заразен он или нет, попросту не стоит. Ребенок или взрослый может быть инфицирован уже давно, но не ощущать никаких признаков недомогания во время инкубационного периода. Кашель не сразу начинает душить больного, так как скрытая фаза болезни может длиться от пяти дней до 3 недель. В этот временной промежуток человек не заразен.
Первичная симптоматика заболевания ничем не отличается от обычной простуды: вначале появляется насморк, повышенная температура и общее недомогание. Через пару дней бактерия начинает выделять токсин, который раздражающе действует на бронхи и трахею и вызывает приступообразный кашель. Еще через пять дней начинает выделяться густая прозрачная мокрота.
Через пару дней бактерия начинает выделять токсин, который раздражающе действует на бронхи и трахею и вызывает приступообразный кашель. Еще через пять дней начинает выделяться густая прозрачная мокрота.
Способы передачи коклюша
Коклюш передается воздушно-капельным путем – самый распространенный способом передачи респираторных вирусных заболеваний. Пути его передачи следующие:
- При дыхании, кашле и чихании. Для того чтоб произошло инфицирование, контакт с больным должен быть тесным. Если расстояние между болеющим и неинфицированным лицом превышает 2,5 метра, то заболевание передаться не может. Бактерии выделяются с частичками слизи и слюны и попадают в дыхательные пути здорового человека.
- При поцелуях и объятьях. Это самый верный способ заразиться коклюшем. Слюна больного попадает в ротовую полость здорового человека, а затем в органы дыхания, и таким образом передается этот заразный недуг.
- Недуг может передаваться и через общие столовые приборы.
 Например, если больная мать поела из одной тарелки с младенцем либо ребенок облизал ложку после того, как ею ел инфицированный человек.
Например, если больная мать поела из одной тарелки с младенцем либо ребенок облизал ложку после того, как ею ел инфицированный человек. - Возбудитель не живет на поверхности бытовых предметов и, по мнению медиков, передача опасного недуга контактным путем невозможна. Однако в случае если малыш облизал игрушку, на которую прямо перед этим чихнул больной, он может заболеть. Если же частички слизи и слюны высохли и прошло немного времени, то бактерии не смогут передаться, так как просто-напросто тут же погибнут в окружающей среде.
Продолжительность периода заражения
Сколько по времени заразен коклюш? Основной период заражения длится около трех недель. При этом статистика заболеваемости такова:
- на первой неделе болеющий особенно опасен для окружающих, так как в этот временной промежуток бактерия наиболее активна. При контакте с ним в течение острой фазы, уровень заражаемости достигает 100%;
- на второй неделе этот показатель значительно снижается и передается уже 60%;
- на третьей неделе бактерия уже не столь агрессивна, и коклюш передается в этот период только 30% контактирующих с больным людей;
- в последующем, даже если симптомы сохраняются еще долгое время, инфекция может передаваться только 10% окружающих.

При корректной диагностике и своевременном начале приема антибиотиков недуг не передается другим уже на пятый день болезни. Именно поэтому, если в детском коллективе имел место прецедент заболевания коклюшем, зараженный отстраняется от общения со сверстниками минимум на 5 суток при условии, что он получает соответствующее лечение антибиотиком.
Когда в силу каких-либо причин прием таких препаратов противопоказан и лечение проводится более легкими лекарственными средствами – интерферонами, гомеопатией или противовирусными, ребенок не может посещать детское учреждение, пока активная фаза болезни полностью не пройдет, а это минимум 21 день. И в том, и в другом случае, кашель может сохраняться еще не одну неделю, но при этом больной коклюшем уже не заразен.
Степени тяжести болезни
Различают три степени тяжести заболевания:
- легкая форма. Человек кашляет нечасто, приступов кашля от 8-15 в сутки. В целом общее состояние при этом нормальное, а температура повышается максимум до 37,5С;
- среднетяжелая форма.
 Спазматический кашель донимает от 16-25 раз в сутки, при этом больной очень изможден. Симптомы могут сохраняться долго, а человек продолжает болеть до 5 недель;
Спазматический кашель донимает от 16-25 раз в сутки, при этом больной очень изможден. Симптомы могут сохраняться долго, а человек продолжает болеть до 5 недель; - тяжелая форма. Количество приступов достигает 30 раз в сутки. Человек при этом бледнеет, аппетит у него пропадает полностью, он начинает терять массу тела. Спазматический кашель настолько сильный, что способен привести к удушью.
После того как человек поборол болезнь, у него вырабатывается иммунитет, который остается не на всю жизнь, а защищает от заражения всего в течение 3-5 лет. Однако случаи повторного заражения крайне редкие, а если такое произошло, то недуг протекает в более легкой форме.
Профилактика коклюша
Примитивные профилактические меры важны, но малоэффективны. После тесного контакта с больным следует сразу же промыть нос солевым раствором и воспользоваться увлажнителем воздуха, добавив в него несколько капель масла пихты, эвкалипта или можжевельника. Но если объект, распространяющий инфекцию, переживает период острой фазы заболевания, то это вряд ли поможет, так как инфекция передается и проникает внутрь очень быстро.
Единственным действенным средством считается только вакцинация. Первая прививка делается малышу еще в 3-месячном возрасте, после чего проводится еще 2 иммунизации с интервалом в 1,5 месяца. После ребенок подвергается ревакцинации в полтора года.
Эта профилактическая прививка не дает стопроцентной гарантии того, что малыш не заболеет. Иммунитет после нее вырабатывается в 80-85% случаев, а если привитый заболевает, то переносит недуг гораздо легче, а продолжительность болезни значительно сокращается.
Иммунизация осуществляется несколькими типами вакцин. Все они комбинированные – противококлюшный компонент вводится вместе с противодифтерийным и противостолбнячным в составе одного препарата. Вакцины делятся на цельноклеточные (ТЕТРАКОК, АКДС) и бесклеточные (Инфанрикс, Гексаксим, Пентаксим и т.д.). И те, и другие эффективны, и запускают процесс выработки антител к бактерии-возбудителю коклюшной инфекции.
Если ребенок, не достигший 7-летнего возраста, контактировал с больным, он обследуется на наличие иммунитета к инфекции и клеток вируса в крови. Всем не привитым детям и младенцам до года в этом случае вводится противокоревой иммуноглобулин два дня подряд.
Всем не привитым детям и младенцам до года в этом случае вводится противокоревой иммуноглобулин два дня подряд.
Коклюш опасен тем, что передается даже новорожденным. В этом случае его можно не распознать вовремя, так как у ребенка в возрасте до полугода даже бронхит может протекать без кашля, поэтому есть риск упустить время. У детей до года показатели смертности от этой опасной инфекции особенно высоки.
Бактерия бордетелла пертуссис коварна еще и тем, что у взрослых она может вызывать стертые симптомы, а это нередко мешает своевременно обнаружить заболевание. Такие случаи особенно опасны, так как не получающие адекватного лечения больные передают инфекцию окружающим в транспорте, в семье и на работе и при этом долгое время не подозревают, в чем кроется причина их недомогания.
Анализируя приведенную выше информацию можно подытожить, что коклюш – это тяжелое инфекционное заболевание, которое передается единственным путем – воздушно-капельным. Бактерия-возбудитель этой опасной инфекции не способна выжить вне человеческого организма, поэтому она не остается на предметах обихода.
Единственный верный способ уберечь себя и окружающих от коклюша – это вакцинация. Болезнь очень заразна, особенно на первых неделях, поэтому стандартные меры профилактики тут практически бессильны.
https://pulmono.ru/gorlo/koklyush/puti-peredachi-koklyusha
Коклюш — сделать прививку в Москве в ЦКБ РАН
Коклюш — распространенная до сих пор управляемая инфекция, характеризующаяся выраженным изнуряющим спастическим кашлем. Традиционное название коклюша в отдельных странах мира – «100-дневный кашель». Подсчитано, что у непривитых детей коклюш развивается в 23 раза чаще. Распространение бактерии с крошечными капельками слизи происходит в процессе кашля или чихания больного.
Важно понимать, что эта инфекция — проблема не только детского возраста! Взрослые также болеют коклюшем с затяжным кашлем, особая группа риска — это пациенты, страдающие хронической обструктивной болезнью легких, бронхиальной астмой, т. к. возбудитель инфекции вызывает обострение или значительное ухудшение имеющегося состояния.
к. возбудитель инфекции вызывает обострение или значительное ухудшение имеющегося состояния.
Клиника проявляется поэтапно:
- В первые 3-14 дней инкубационного периода заболевания будто бы нет проявлений болезни;
- В следующие 5-14 дней катарального периода появляются неспецифические симптомы острой респираторной инфекции — субфебрильная температура, насморк, першение в горле, поверхностный кашель;
- На протяжении дальнейших 10-20 дней спастического периода болезни разворачивается типичная для коклюша картина с изнурительным постоянным малопродуктивным кашлем, сопровождающимся покраснением лица, набуханием вен, слезотечением и кровоизлиянием в конъюнктиву глаз, высунутым языком вплоть до надрыва уздечки. Мучительный приступ кашля заканчивается шумным вдохом-репризами, рвотой вплоть до остановки дыхания у грудного ребёнка, причем всё это усиливается к ночи.
- Восстановительный период продолжается очень длительно — от 2 нед до 6 мес — кашель постепенно стихает, урежается.
 Однако приступы кашля легко повторяются при воздействии неспецифических раздражителей (холодный воздух, смех и т.д.) и обычных вирусных инфекций. И если в начале болезни кашель обусловлен поражением слизистой дыхательных путей, то в последующем, он возникает рефлекторно вследствие формирования патологической доминанты в головном мозге.
Однако приступы кашля легко повторяются при воздействии неспецифических раздражителей (холодный воздух, смех и т.д.) и обычных вирусных инфекций. И если в начале болезни кашель обусловлен поражением слизистой дыхательных путей, то в последующем, он возникает рефлекторно вследствие формирования патологической доминанты в головном мозге.
Коклюш особенно тяжело протекает у детей до года, с высоким риском летального исхода, что требует госпитализации, нередко в реанимационное отделение. Именно поэтому в США обязательна вакцинация беременных с 28-недельного срока как для защиты от коклюша самой будущей матери и формирования иммунитета новорожденному с первых дней жизни.
Осложнения коклюша многообразны: бронхиты, пневмонии, разрыв уздечки языка, апноэ, энцефалопатии. Изоляция до 21 дня. Антибиотикотерапия эффективна только в катаральный и начальный приступный период, далее возможно лишь симптоматическое лечение, которое малоэффективно в большинстве случаев.
Вакцинация — это единственно действенная надежная защита против коклюша.
Важно соблюдать рекомендованную схему прививок и необходимый интервал между инъекциями, чтобы выработать стойкий иммунитет против коклюша, а для поддержания защиты необходимо введение бустерных доз взрослым каждые 10 лет на протяжении всей жизни!
У вакцинированных младенцев поствакцинальный иммунитет после возрастной ревакцинации в 1,5 года угасает к 6-7 годам. И в начальной школе дети «хором» начинают болеть коклюшем. А от них заражаются родители, бабушки и дедушки, особенно младшие братья и сестры, которым коклюш чрезвычайно опасен. Для поддержания иммунитета необходимо проводить систематические ревакцинации на протяжении всей жизни. Поэтому так важны регулярные повторные прививки в соответствии с национальным календарём профилактических прививок, чтобы защитить ребенка, себя и окружающих от этой изнуряющей и опасной инфекции. Сейчас это стало возможно благодаря появлению на российском рынке комплексной вакцины, содержащей сниженное количество коклюшного компонента, направленной на поддержание защиты и минимизации реакций на иммунизацию.
Коклюш: профилактика и лечение
По данным ВОЗ, в мире ежегодно от коклюша умирает 500-600 тысяч детей
Коклюш – заболевание бактериальное, оно передается от человека к человеку, но во внешней среде микробы коклюша, бактерии Борде-Жонгу, не стойки, поэтому передается заболевание только при тесном контакте воздушно-капельным путем: чтобы заразиться, с больным надо поиграть или пообщаться. Нельзя «подхватить» коклюш, просто проходя по улице мимо источника инфекции. Источником заражения служит только больной. При кашле, чиханье, крике, разговоре брызги слюны, содержащие заразное начало, попадают на слизистую оболочку здоровых людей и заражают их. Самое опасное то, что бактерии выделяются примерно за неделю до начала клинических проявлений. Человек остается заразным около двух – трех недель во время заболевания. Коклюш особенно опасен для детей до двух лет.
Вывод 1: надо внимательно следить за тем, с кем играет маленький ребенок или находится в одной комнате, и не позволять общаться с кашляющими детьми.
Как развивается болезнь
Бактерии Борде-Жонгу проникают в организм через верхние дыхательные пути. Там они селятся в стенках бронхов. Сильнее поражены мелкие бронхи и бронхиолы: там возникают очаги некроза (отмирание). Раздражение с рецепторов в дыхательных путях передается на центр кашля в мозг. Токсины, выделяемые в кровь микробами коклюша, тоже раздражают кашлевой центр в продолговатом мозгу. Постепенно формируется очаг доминантного возбуждения (как при эпилепсии). Иммунная система борется с бактериями и через короткое время их в организме уже не остается, но кашлевой центр (очаг) остается с возбуждением и клиника коклюша продолжается.
Вывод 2: антибиотиками коклюш лечить можно, но только на ранней стадии. К моменту, когда обычно ставится диагноз, то есть на второй неделе судорожного периода, он уже не является средством выбора.
Клинические проявления коклюша
Как говорят люди в Азии, коклюш — это 100-дневный кашель, так как коклюш имеет длительное течение, то есть это очень длительный кашель.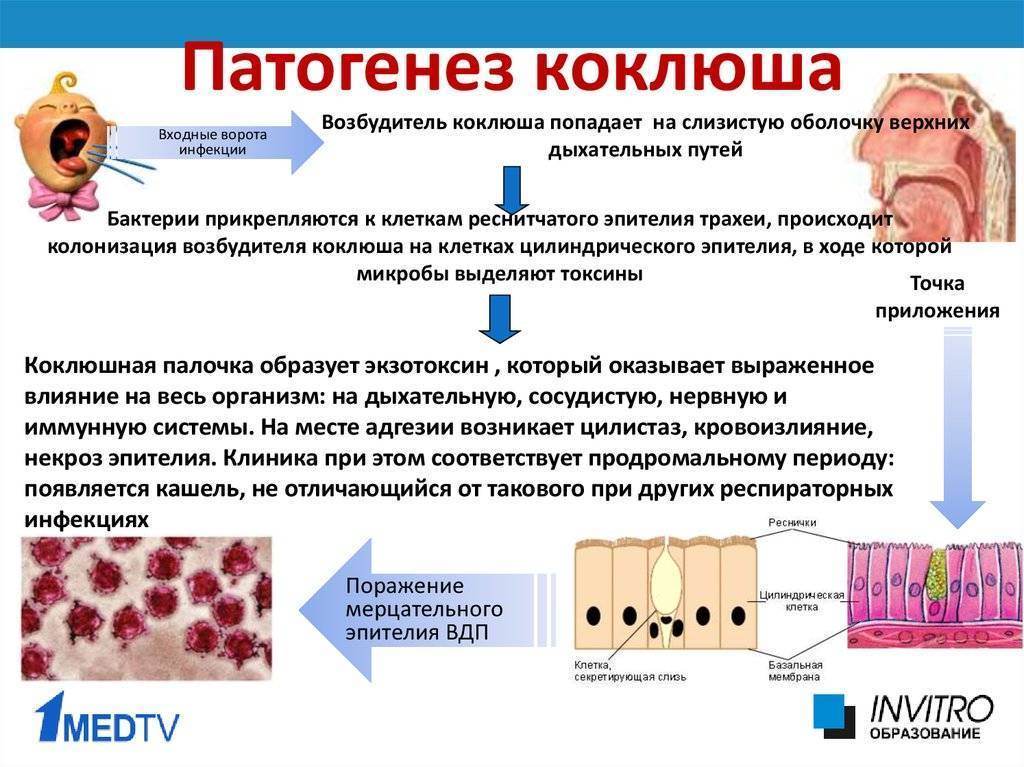
Заболевание делят на несколько периодов:
- инкубация;
- катаральный период;
- спазматический период;
- разрешение.
Длительность каждого периода различная, зависит от возраста больного и тяжести коклюша.
Инкубационный период коклюша: может продолжаться от 4 дней до двух недель, чаще – около недели. Это время, когда еще нет никаких клинических проявлений, но ребенок уже болен и даже заразен.
Катаральный период: заболевание начинаетсяс легких катаральных явлений, это как раз момент, когда бактерии размножаются в стенке дыхательных путей. Но проявления незначительны: легкий насморк, незначительный кашель без мокроты, и родители обычно не волнуются: лечат насморк и дают отхаркивающие. Но кашель, который с самого начала сухой, не смягчается, мокрота не появляется.
Вывод 3: если есть основания подозревать заражение коклюшем ребенка (близкий контакт с больным, эпидемия в группе детского сада), можно сдать посев во время инкубационного периода, диагностировать коклюш и принимать антибиотики, когда бактерии Борде-Жонгу еще в организме.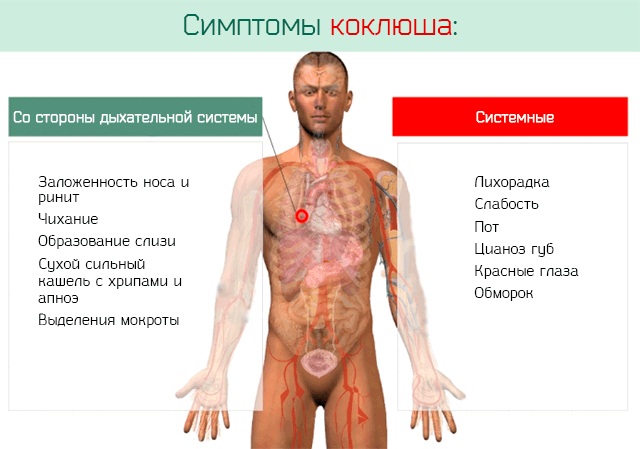 Это будет эффективно, тяжесть заболевания значительно снизится.
Это будет эффективно, тяжесть заболевания значительно снизится.
Спазматический период коклюша: кашлевых толчков за один приступ становится все больше, ребенок уже и вдохнуть не успевает. Больше всего картина каждого приступа напоминает кашель, когда человек чем-то подавился. Каждый кашлевой толчок – это короткий выдох. Кажется, что воздуха в легких больше не остается, а голосовые связки сомкнуты, кашель продолжается. Наконец удается вдохнуть, но со свистом или хрипом, это называется репризой. Сухой продолжительный кашель в сочетании с репризами – классическая клиническая картина судорожного периода коклюша. После вдоха кашель продолжается, иногда за один приступ бывает до 3–4 реприз. В тяжелых случаях заболевания приступ может длиться до 4 минут. Давление в венах головы и на лице повышается, лицо больного ребенка краснеет, иногда даже происходят точечные кровоизлияния в капилляры кожи и глаз. При кашле больной ребенок может сильно высовывать язык, из глаз текут слезы. Приступ или прекращается постепенно или разрешается рвотой. Во время кашля иногда травмируется уздечка языка. Таких приступов может быть всего несколько в день при легком течении, а может быть до нескольких десятков при тяжелом заболевании коклюшем. При легком и среднетяжелом течении коклюша общее состояние детей между приступами не меняется: они хорошо себя чувствуют, играют. При тяжелом течении больные подавлены, они очень устают во время кашля, плохо спят ночью, проявляют тревожность и боятся приступов. Так как кашель при коклюше возникает из-за активации кашлевого центра, раздражение других центров головного мозга может спровоцировать приступ, а увлечение чем-то снимает доминантное раздражение и уменьшает вероятность приступа кашля.
Во время кашля иногда травмируется уздечка языка. Таких приступов может быть всего несколько в день при легком течении, а может быть до нескольких десятков при тяжелом заболевании коклюшем. При легком и среднетяжелом течении коклюша общее состояние детей между приступами не меняется: они хорошо себя чувствуют, играют. При тяжелом течении больные подавлены, они очень устают во время кашля, плохо спят ночью, проявляют тревожность и боятся приступов. Так как кашель при коклюше возникает из-за активации кашлевого центра, раздражение других центров головного мозга может спровоцировать приступ, а увлечение чем-то снимает доминантное раздражение и уменьшает вероятность приступа кашля.
Вывод 4: займите ребенка чем-нибудь. Любые сильные и положительные эмоциональные нагрузки могут способствовать быстрому выздоровлению
Период разрешения. Постепенно частота приступов снижается, сами приступы укорачиваются. «Коклюшный» кашель постепенно сменяется обыкновенным, который продолжается еще около двух недель. Так как кашлевой центр раздражен, возобновление характерного кашля возможно при любой простуде. Это не возвращение коклюша, а реакция выздоровевшего, но не восстановившегося организма на новый раздражитель.
Так как кашлевой центр раздражен, возобновление характерного кашля возможно при любой простуде. Это не возвращение коклюша, а реакция выздоровевшего, но не восстановившегося организма на новый раздражитель.
Коклюш у грудных детей
Коклюш у детей до года представляет собой серьезную угрозу для жизни малыша. Отмечается молниеносная форма инфекции, при которой инкубационный период может отсутствовать, а катаральный период сводится к нескольким часам. Быстро возникают нарастающие спазмы дыхательных путей. Присоединяется сердечнососудистая патология. На фоне судорожного синдрома может наступить клиническая смерть. Требуется экстренное помещение малыша в специализированный стационар. Очень часто коклюш у грудных детей протекает в так называемой маскированной форме. Отсутствуют выраженные репризы при приступах кашля. Вместо них наблюдается внезапная остановка дыхания после длительного приступа крика и истерики после нескольких кашлевых толчков. Наблюдается нарушение кровоснабжения мозговых структур и сердечной мышцы. Возникает судорожный синдром, лицо младенца синеет.
Возникает судорожный синдром, лицо младенца синеет.
Вывод 5: Для детей до года коклюш особенно опасен. У грудных детей часто не развивается полноценной клинической картины. Приступы кашля у малышей короче, реприз нет, но во время приступа может наступить остановка дыхания.
Что делать: если произошла остановка дыхания у грудного ребенка на фоне коклюша, необходимо срочно вызвать ему рвоту. Для этого надо надавить на корень языка. Активация рвотного центра может восстановить дыхание. Стоит распахнуть окно, вынести ребенка на улицу. При отсутствии эффекта от этих мер, надо сделать искусственное дыхание. Необходима срочная госпитализация. Последствия и осложнения: У детей первого года жизни коклюш опасен остановками дыхания во время приступов, длительность которых варьируется от нескольких секунд до нескольких минут. Из-за недостатка кислорода у них могут развиваться судороги скелетных мышц, энцефалопатия. Другие осложнения коклюша — это бронхит, плеврит, гнойный отит, ложный круп. Изредка возникают тяжелые осложнения, возникающие вследствие сильных кашлевых толчков (кровоизлияние в мозг, разрыв барабанных перепонок, пневмоторакс). На фоне ослабленного иммунитета и сокращения интенсивности движения лимфы в легочной ткани начинаются застойные явления. Самое частое осложнение коклюша — это пневмония при присоединении стафилококковой, стрептококковой, пневмококковой, гемофильной и синегнойной патогенной микрофлоры. Заболевание при тяжелой форме может приводить к длительной гипоксии, которая проявляется в нарушении кровоснабжения головного мозга и миокарда. Это может спровоцировать тяжелые последствия коклюша в виде структурных изменений, в том числе и расширении желудочков и предсердий сердца, нарушении мозговой активности.
Изредка возникают тяжелые осложнения, возникающие вследствие сильных кашлевых толчков (кровоизлияние в мозг, разрыв барабанных перепонок, пневмоторакс). На фоне ослабленного иммунитета и сокращения интенсивности движения лимфы в легочной ткани начинаются застойные явления. Самое частое осложнение коклюша — это пневмония при присоединении стафилококковой, стрептококковой, пневмококковой, гемофильной и синегнойной патогенной микрофлоры. Заболевание при тяжелой форме может приводить к длительной гипоксии, которая проявляется в нарушении кровоснабжения головного мозга и миокарда. Это может спровоцировать тяжелые последствия коклюша в виде структурных изменений, в том числе и расширении желудочков и предсердий сердца, нарушении мозговой активности.
Вывод 6: после перенесенного коклюша, поинтересуйтесь у врача от каких инфекций нужно привить ребенка, чтобы избежать дальнейших осложнений (против гемофильной инфекции, пневмококковой и гриппа)
Диагностика: Первичный диагноз устанавливается исходя из клинической картины, общего анализа крови. Затем для уточнения диагноза проводится бактериологический посев мокроты или мазок из зева. Для более быстрого установления окончательного диагноза может быть проведен серологический анализ крови на предмет наличия специфических антител.
Затем для уточнения диагноза проводится бактериологический посев мокроты или мазок из зева. Для более быстрого установления окончательного диагноза может быть проведен серологический анализ крови на предмет наличия специфических антител.
Лечение коклюша у детей: что же надо делать и что необходимо знать?
- Помнить о других людях – о тех, кто был в контакте с Вашим ребенком, и о тех, кто в этом контакте может оказаться – дитя изолировать, сообщить друзьям, что визиты нежелательны.
- Убить микроб – выбор антибиотика (возможных вариантов десятки), а также доза лекарства – это дело врача. Задача родителей добиться попадания препарата внутрь больного, соблюдать назначенные дозы, кратность и сроки приема. (Убить коклюшную палочку несложно, хотя и не все антибиотики на нее действуют. Но в периоде спазматического кашля никакого эффекта – в виде уменьшения частоты и длительности приступов – заметить не удается. И мы уже понимаем почему – ведь кашель не из за микроба, а из за поражения клеток кашлевого центра.
 Главная цель приема антибиотиков в этом периоде – сделать больного не заразным)
Главная цель приема антибиотиков в этом периоде – сделать больного не заразным) - Относится к болезни философски и отдавать себе отчет в том, что коклюш управляем лишь на этапе профилактики. Но, ежели заболели, – время оказывается одним из главных факторов на пути к выздоровлению. Короче говоря, пока свое не откашляет – ни на какие таблетки особо надеяться не стоит. (Так как кашель имеет центральный генез, то есть возникает не из-за воспаления в дыхательных путях, а из-за раздражения центра кашля в мозгу, отхаркивающие препараты не показаны. Противопоказаны средства стимулирующие кашель: горчичники и банки)
- Следует знать, что приступы кашля могут провоцировать: физическая нагрузка, чихание, жевание, глотание, отрицательные эмоции. Выводы из этих знаний вполне логичны: не устраивать активных игр с беганьем, прыганьем и с катанием; всячески избегать пыли, удалять ребенка из комнаты на время уборки; стараться, чтобы предлагаемая ребенку пища не требовала особого жевания и уж, по крайней мере, на время болезни, забыть о жевательных резинках.
 (С учетом предыдущего пункта, кормление ребенка с коклюшем составляет особую проблему. Для некоторых детей сам процесс поглощения пищи становится настолько страшным, что даже упоминание о еде (например, произнесенная мамой фраза: «пойдем кушать») вызывает приступ кашля. К счастью это бывает редко, но вот кашель после еды и рвота всем, что съел – явление довольно распространенное. Не следует давать сразу много еды – даже если хочет есть много. Чем дольше будет жевать и чем больше съест – тем больше вероятность и приступа и рвоты. Поэтому, лучше кормить чаще, но понемногу. В принципе, кашель с рвотой после него редко бывает 2 раза подряд – т.е. если после приступа рвота была, то следующие 2 3 приступа будут легче)
(С учетом предыдущего пункта, кормление ребенка с коклюшем составляет особую проблему. Для некоторых детей сам процесс поглощения пищи становится настолько страшным, что даже упоминание о еде (например, произнесенная мамой фраза: «пойдем кушать») вызывает приступ кашля. К счастью это бывает редко, но вот кашель после еды и рвота всем, что съел – явление довольно распространенное. Не следует давать сразу много еды – даже если хочет есть много. Чем дольше будет жевать и чем больше съест – тем больше вероятность и приступа и рвоты. Поэтому, лучше кормить чаще, но понемногу. В принципе, кашель с рвотой после него редко бывает 2 раза подряд – т.е. если после приступа рвота была, то следующие 2 3 приступа будут легче) - Один из наиглавнейших факторов в лечении коклюша – правильный ответ на вопрос «чем дышать?» Чем суше воздух и чем теплее в комнате, где находится ребенок – тем гуще мокрота, тем больше вероятность и увеличения частоты приступов, и развития осложнений. Но ведь традиционные действия при появлении кашля у ребенка заключаются в том, чтобы подержать его дома.
 И неудивительно, что после месяца кашляния взаперти, без прогулок и свежего воздуха, якобы «бронхит» который, на, самом деле, был легким коклюшом, заканчивается воспалением легких. Поэтому необходимо помнить и понимать, что свежий воздух является обязательным условием правильной помощи ребенку не только при коклюше, но и при других болезнях, сопровождающихся кашлем и при бронхите, и при трахеите, и при аллергических поражениях дыхательных путей, и при воспалении легких. Но, поскольку упомянутые нами «другие болезни» проходят несравнимо быстрее, чем коклюш, то и отрицательные последствия домашнего режима проявляются не так часто. Таким образом, если уж диагностирован коклюш, то все родственники больного должны быть мобилизованы для того, чтобы по очереди с ребенком гулять. В летнее время, конечно же, не целесообразно быть там, где сухо и тепло, необходимо вставать пораньше, пока влажно и прохладно и в обязательном порядке подольше гулять перед сном. Важно только не забывать о том, что во время гуляний следует избегать общения с другими детьми.
И неудивительно, что после месяца кашляния взаперти, без прогулок и свежего воздуха, якобы «бронхит» который, на, самом деле, был легким коклюшом, заканчивается воспалением легких. Поэтому необходимо помнить и понимать, что свежий воздух является обязательным условием правильной помощи ребенку не только при коклюше, но и при других болезнях, сопровождающихся кашлем и при бронхите, и при трахеите, и при аллергических поражениях дыхательных путей, и при воспалении легких. Но, поскольку упомянутые нами «другие болезни» проходят несравнимо быстрее, чем коклюш, то и отрицательные последствия домашнего режима проявляются не так часто. Таким образом, если уж диагностирован коклюш, то все родственники больного должны быть мобилизованы для того, чтобы по очереди с ребенком гулять. В летнее время, конечно же, не целесообразно быть там, где сухо и тепло, необходимо вставать пораньше, пока влажно и прохладно и в обязательном порядке подольше гулять перед сном. Важно только не забывать о том, что во время гуляний следует избегать общения с другими детьми. Очень хорошо прогуливаться возле водоемов, если таковые имеются поблизости. А если не имеются, то вообще не плохо бы было уехать туда, где они есть – в деревню к бабушке, на дачу и т.п.
Очень хорошо прогуливаться возле водоемов, если таковые имеются поблизости. А если не имеются, то вообще не плохо бы было уехать туда, где они есть – в деревню к бабушке, на дачу и т.п. - Любая простуда, любое ОРЗ у ребенка с коклюшем многократно усиливает проявления самого коклюша и многократно увеличивает риск осложнений – все той же пневмонии. Меры профилактики достаточно стандартны – максимально сократить общение с другими людьми, даже если ребенок уже не заразен, не допускать переохлаждений, простудившихся взрослых изолировать.
- В принципе, никогда нельзя забывать о возможности развития воспаления легких, а мысль о том, что оно началось, должна появиться при: – повышении температуры тела на второй-третьей неделе болезни, особенно когда температура повысилась, а насморк при этом не появился; – внезапном учащении кашля и увеличении длительности приступов после того, как в течение нескольких дней становилось лучше или, по крайней мере, не становилось хуже; – изменении общего самочувствия – слабости, учащенном дыхании – в промежутках между приступами.
 Само собой разумеется, что диагноз воспаления легких поставит врач, если его вызвать, но коклюш ведь длится несколько месяцев, и лечится, чаще всего, в домашних условиях. Нередко бывает так, что родителям не очень то и удобно часто беспокоить врача, особенно когда диагноз вполне ясен, и не менее ясно, что для выздоровления нужно время и не малое. Перечисленные выше помогут родителям своевременно обратиться за помощью.
Само собой разумеется, что диагноз воспаления легких поставит врач, если его вызвать, но коклюш ведь длится несколько месяцев, и лечится, чаще всего, в домашних условиях. Нередко бывает так, что родителям не очень то и удобно часто беспокоить врача, особенно когда диагноз вполне ясен, и не менее ясно, что для выздоровления нужно время и не малое. Перечисленные выше помогут родителям своевременно обратиться за помощью. - В подавляющем большинстве случаев коклюш вполне благополучно лечится (или проходит сам по себе) в домашних условиях. Но, иногда, без больницы не обойтись. Так когда же? а) – коклюш у детей первого года жизни и особенно (!) первого полугодия – очень высок риск осложнений, да и заболевание в этом возрасте почти всегда протекает весьма тяжело; б) – вне зависимости от возраста, когда имеет место развитие осложнений или когда на фоне кашля появляются остановки дыхания. Вполне логично заметить следующее: никто и никогда не будет держать малыша в больнице до полного выздоровления.
 Но и врач больницы, и родители ребенка, прежде чем попрощаться друг с другом, должны быть в уверенности относительно того, что болезнь свой пик миновала (нет остановок дыхания, прошли осложнения, в течение нескольких дней количество приступов кашля стало уменьшаться). Антибиотиками и свежим воздухом лечение коклюша, разумеется, не ограничивается. Хотя из огромного арсенала лекарственных препаратов, помогающих при кашле, нет ни одного, способного существенно облегчить течение болезни. Выбор конкретного лекарства – дело врача, но родители должны знать следующее: даже если, с Вашей точки зрения, назначенное лекарство, например, бромгексин, не помогает вообще, это вовсе не говорит о нецелесообразности его приема. Дело в том, что механизм действия большинства отхаркивающих средств (и упомянутого нами бромгексина в том числе) основан на разжижении мокроты. Кашлять ребенок реже не станет, но вероятность осложнений уменьшится в несколько раз, поскольку именно густая слизь, нарушая проходимость бронхов, и является главной причиной развития воспаления легких
Но и врач больницы, и родители ребенка, прежде чем попрощаться друг с другом, должны быть в уверенности относительно того, что болезнь свой пик миновала (нет остановок дыхания, прошли осложнения, в течение нескольких дней количество приступов кашля стало уменьшаться). Антибиотиками и свежим воздухом лечение коклюша, разумеется, не ограничивается. Хотя из огромного арсенала лекарственных препаратов, помогающих при кашле, нет ни одного, способного существенно облегчить течение болезни. Выбор конкретного лекарства – дело врача, но родители должны знать следующее: даже если, с Вашей точки зрения, назначенное лекарство, например, бромгексин, не помогает вообще, это вовсе не говорит о нецелесообразности его приема. Дело в том, что механизм действия большинства отхаркивающих средств (и упомянутого нами бромгексина в том числе) основан на разжижении мокроты. Кашлять ребенок реже не станет, но вероятность осложнений уменьшится в несколько раз, поскольку именно густая слизь, нарушая проходимость бронхов, и является главной причиной развития воспаления легких
Профилактика коклюша
Коклюш у детей в последнее время приобретает все большую распространенность в виду большого количества отказов от вакцинации от этой инфекции. Данная прививка предусмотрена в национальном календаре вакцинации детей. Однако многие родители считают данное мероприятие нецелесообразным и опасным. Правды ради, следует отметить, что, из трех компонентов этой вакцины, коклюшный переносится наиболее тяжело – т.е. именно с ним чаще всего бывают связаны все те неприятные ощущения, которые испытывает ребенок после вакцинации (недомогание, повышение температуры, снижение аппетита). В виду этих измышлений происходит сознательный отказ от вакцинации АКДС…. Согласно национальному календарю прививок вакцинация против коклюша проводится трехкратно в 3; 4,5 и 6 месяцев, с однократной ревакцинацией в возрасте 18 месяцев. Прививка защищает от этой болезни в раннем возрасте, когда она наиболее опасна. В России, наряду с отечественной вакциной АКДС (ассоциированный коклюшно-дифтерийно-столбнячный анатоксин), зарегистрированы зарубежные аналоги – ацеллюлярные вакцины «Пентаксим» «Тетракок», «Инфанрикс» и «Инфанрикс гекса». Определиться какой именно вакциной нужно прививать Вашего ребенка поможет участковый врач.
Данная прививка предусмотрена в национальном календаре вакцинации детей. Однако многие родители считают данное мероприятие нецелесообразным и опасным. Правды ради, следует отметить, что, из трех компонентов этой вакцины, коклюшный переносится наиболее тяжело – т.е. именно с ним чаще всего бывают связаны все те неприятные ощущения, которые испытывает ребенок после вакцинации (недомогание, повышение температуры, снижение аппетита). В виду этих измышлений происходит сознательный отказ от вакцинации АКДС…. Согласно национальному календарю прививок вакцинация против коклюша проводится трехкратно в 3; 4,5 и 6 месяцев, с однократной ревакцинацией в возрасте 18 месяцев. Прививка защищает от этой болезни в раннем возрасте, когда она наиболее опасна. В России, наряду с отечественной вакциной АКДС (ассоциированный коклюшно-дифтерийно-столбнячный анатоксин), зарегистрированы зарубежные аналоги – ацеллюлярные вакцины «Пентаксим» «Тетракок», «Инфанрикс» и «Инфанрикс гекса». Определиться какой именно вакциной нужно прививать Вашего ребенка поможет участковый врач.
Вывод 7: Не отказывайтесь от вакцинации свих детей. Именно вакцинация является единственным надежным средством профилактики коклюша! Конечно, привитые дети, в старшем возрасте могут заболеть коклюшем, но заболевание протекает несравнимо легче. Настолько, что диагноз «коклюш» устанавливается в десятки раз реже, чем это заболевание встречается на самом деле и протекает как банальное легкое ОРЗ без развития осложнений.
Пленкина Л.Л
Карась Н.А.
Коклюш. Симптомы, диагностика, лечение
Коклюш — очень заразное инфекционное заболевание дыхательных путей. У большинства пациентов он проявляется чрезвычайно сильным кашлем, после которого следует резкий спазматический вдох, сопровождающийся так называемой репризой (высоким звуком, похожим на крик петуха). Кашель не только имеет большую интенсивность, но и необычайную продолжительность, его иногда называют «стодневным кашлем».
До того, как была разработана вакцина, коклюш считался детским заболеванием, и поражал детей любого возраста. В настоящее время коклюш встречается в основном у детей первых месяцев жизни (которые, в силу юного возраста, еще не получили курс прививок против коклюша), а также у школьников и молодых взрослых, у которых уже утрачен поствакцинальный иммунитет. Случаи смерти, вызванные коклюшем, довольно редки, и встречаются в основном у младенцев до 4х месяцев жизни. Учитывая этот факт, во многих развитых странах мира, таких как США, всем беременным женщинам вводится вакцина против коклюша. Это позволяет не только развить иммунитет у самой матери, но и передать защитные антитела против коклюша младенцу, которые будут защищать его в первое полугодие жизни. Вакцинацию против коклюша нередко предлагают и людям из ближайшего окружения новорожденного ребенка.
В настоящее время коклюш встречается в основном у детей первых месяцев жизни (которые, в силу юного возраста, еще не получили курс прививок против коклюша), а также у школьников и молодых взрослых, у которых уже утрачен поствакцинальный иммунитет. Случаи смерти, вызванные коклюшем, довольно редки, и встречаются в основном у младенцев до 4х месяцев жизни. Учитывая этот факт, во многих развитых странах мира, таких как США, всем беременным женщинам вводится вакцина против коклюша. Это позволяет не только развить иммунитет у самой матери, но и передать защитные антитела против коклюша младенцу, которые будут защищать его в первое полугодие жизни. Вакцинацию против коклюша нередко предлагают и людям из ближайшего окружения новорожденного ребенка.
Имеющиеся в наличии вакцины делятся на цельноклеточные и бесклеточные, но все они предназначены лишь для детей дошкольного возраста.
Симптомы коклюша
С момента заражения коклюшем, до возникновения первых симптомов болезни, проходит обычно от семи до десяти суток. Первые проявления довольно легкие, и чаще всего их невозможно отличить от легкой простуды (ОРВИ):
Первые проявления довольно легкие, и чаще всего их невозможно отличить от легкой простуды (ОРВИ):
- Насморк Заложенность носа Покраснение глаз и слезотечение Невысокая лихорадка Кашель
Однако, в отличие от ОРВИ, эти симптомы длятся неделю или две, не имея тенденции к уменьшению. Напротив, спустя две недели, кашель резко усиливается, приобретая типичный спазматический характер. Кашель становится приступообразным, вне приступов ребенок выглядит практически здоровым, но когда начинается приступ ребенок заходится в кашле, не может остановить кашель, резко громко вдыхает между откашливанием и снова кашляет. Приступ длится 1-5 минут, нередко сопровождается высовыванием языка, покраснением или посинением кожи лица, и нередко заканчивается рвотой. Кашель при коклюше настолько интенсивный, что у детей нередко болят мышцы брюшного пресса (крепатура), происходят кровоизлияния в склеру глаз, надрывается и кровоточит уздечка языка, а после приступа больной чувствует изнеможение и крайнюю усталость. Провоцируют приступ негативные эмоции, громкие звуки, яркий свет, испуг и др. При исключении провоцирующих факторов приступы становятся несколько реже, но возникают и в отсутствие всяких видимых причин. В конце кашля нередко отходит небольшое количество вязкой стекловидной мокроты в виде цилиндров (слепки с бронхов). Иногда, особенно у маленьких детей (чем меньше возраст, тем чаще) после приступа кашля наступает период апноэ, то есть остановки дыхания. Оно длится обычно 5-20 секунд, после чего ребенок делает глубокий вдох и начинает нормально дышать.В сутки больной человек испытывает от пяти до сорока приступов спазматического кашля. Во время приступа он не может полноценно дышать (особенно если есть периоды апноэ после приступов), поэтому мозг недополучает кислород (испытывает периоды гипоксии).
Провоцируют приступ негативные эмоции, громкие звуки, яркий свет, испуг и др. При исключении провоцирующих факторов приступы становятся несколько реже, но возникают и в отсутствие всяких видимых причин. В конце кашля нередко отходит небольшое количество вязкой стекловидной мокроты в виде цилиндров (слепки с бронхов). Иногда, особенно у маленьких детей (чем меньше возраст, тем чаще) после приступа кашля наступает период апноэ, то есть остановки дыхания. Оно длится обычно 5-20 секунд, после чего ребенок делает глубокий вдох и начинает нормально дышать.В сутки больной человек испытывает от пяти до сорока приступов спазматического кашля. Во время приступа он не может полноценно дышать (особенно если есть периоды апноэ после приступов), поэтому мозг недополучает кислород (испытывает периоды гипоксии).
Далеко не всегда приступы кашля при коклюше бывают такими типичными. Нередко, особенно у взрослых людей, коклюш проявляется лишь навязчивым сухим кашлем, от которого никак невозможно избавиться в течение нескольких месяцев.
Младенцы, болеющие коклюшем, могут не кашлять вовсе. Вместо этого они могут испытывать затруднения дыхания или временные остановки дыхания (апноэ).
Период спазматического кашля длится до 3 недель, а затем кашель начинает медленно утихать. До полного выздоровления может пройти 2-6 месяцев, причем каждая простуда, случившаяся в этот период с выздоравливающим человеком, может сопровождаться не обычным кашлем, а типичными коклюшными приступами.
длительные приступы кашля могут сопровождаться Рвотой,покраснением или посинением лица ,затруднением дыхания, или заметными паузами в дыхании ,спазматическим вдохом .
Причины возникновения коклюша
Коклюш вызывается бактерией, называемой бордетелла (Bordetella pertussis). Инфицированный человек распыляет эти бактерии вокруг себя во время кашля или чихания, и если зараженный воздух вдыхает человек, не имеющий иммунитета к коклюшу (не болевший и не вакцинированный), то он заражается и заболевает.
Наибольшему риску коклюша подвергаются лица, не получившие вакцины от коклюша, или вакцинированные более пяти лет назад: дети до 6 месяцев жизни и лица старше семи лет. Ребенка нельзя считать защищенным от коклюша, пока ему не введены, как минимум, три дозы вакцины.
Осложнения коклюша
У подро. В худшем случае у них могут развиваться такие осложнения, как:
- Перелом или трещины ребра
- Грыжи живота (паховая, пупочная, диафрагмальная)
- Кровоизлияния в склеры глаз, кожу, слизистые рта
У грудных детей, особенно у детей в возрасте до 6-ти месяцев, осложнения гораздо более вероятны, и могут включать в себя, Пневмонию ,Апноэ (длительные остановки дыхания), Обезвоживание или потеря веса из-за затруднений кормления, СудорогиПовреждение мозга (от гипоксии и/или чрезмерного давления) Поскольку младенцы и дети ясельного возраста подвергаются наибольшему риску осложнений от коклюша, нередко им требуется лечение в условиях стационара. Следует понимать, что любое из описанных осложнений у детей до 6 месяцев может привести к смерти (хотя риск этого, обычно, невелик).
Следует понимать, что любое из описанных осложнений у детей до 6 месяцев может привести к смерти (хотя риск этого, обычно, невелик).
Диагностика коклюша
Диагностика коклюша в его ранних стадиях крайне сложна потому, что его симптомы схожи с другими частыми респираторными заболеваниями, такими как простуда, грипп или бронхит.
Иногда врач может диагностировать коклюш на основании одного лишь анамнеза (расспроса) и увидев один типичный приступ кашля.
В остальных случаях, врачу могут понадобиться специальные анализы:
- Посев из носоглотки на бордетеллу. Врач возьмет мазок из носоглотки (места, где нос, переходит в горло – позади и выше нёбного язычка). Он отправит этот мазок в бактериологическую лабораторию, где его проверят на наличие бордетеллы. Это самый надежный и достоверный способ подтвердить коклюш, однако эффективен он далеко не всегда. Взятие мазка можно проводить только до начала антибиотикотерапии и не позднее третьей недели от начала болезни.
 Но даже если соблюдать все правила забора анализа – он часто бывает отрицательным даже при настоящем коклюше. Поэтому положительный мазок на коклюш – достоверно подтвердит коклюш, но отрицательный – не обязательно исключит это заболевание.
Но даже если соблюдать все правила забора анализа – он часто бывает отрицательным даже при настоящем коклюше. Поэтому положительный мазок на коклюш – достоверно подтвердит коклюш, но отрицательный – не обязательно исключит это заболевание. - Общий анализ крови. Образец крови отправляется в клиническую лабораторию, где проверят ее состав и количество каждого вида клеток крови. Это общий тест, он дает врачу много полезной информации, но не способен сам по себе подтвердить или исключить коклюш.
- Анализы на выявления заболевания
мазок из зева для определения возбудителя Bordetella pertussis – актуален в первые 5–7 дня от начала заболевания;
кровь из вены на определение антител – IgA (появляются через 2,5–3 недели от начала заболевания), IgG (вырабатываются на 3-й неделе болезни) и IgM (обнаруживаются со 2-й недели), ;
мазок из носа или зева для определения возбудителя Bordetella pertussis методом ПЦР – можно проводить в 1-й месяц болезни.
- Рентгенограмма грудной клетки. Врач может назначить рентгенограмму, чтобы исключить пневмонию и плеврит, которые могут осложнять как сам коклюш, так и похожие на коклюш ОРВИ.
- Иммуноферментный анализ крови (ИФА на антитела к коклюшу). Это довольно неточный анализ, поскольку антитела могут появляться как на острую фазу коклюша, так и на вакцинацию, давно перенесенную болезнь, носительство бордетеллы или не появляться вовсе. Однако в некоторых ситуациях врачу все же может пригодиться этот анализ, как вспомогательный инструмент. Контактные лица наблюдаются 21 день и при появлении кашля направляются на бактериологическое обследование (мазки из зева) в ЦГиЭ на Плеханова 18, утром натощак, не чистить зубы
Лечение коклюша
Обычно, дети первого года жизни, заболевшие коклюшем, требуют госпитализации потому, что коклюш особенно опасен для этой возрастной группы , Лечение детей старшего возраста и взрослых людей, как правило, можно проводить в домашних условиях.
Лекарственные препараты для лечения коклюша
Антибиотики убивают бактерии, вызывающие коклюш, и в некоторых случаях ускоряют выздоровление.-Макролиды,Амоксиклав, Флемоксин солютаб, Членам семьи заболевшего могут быть назначены профилактические антибиотики. Больной коклюшем перестает выделять бордетеллу с кашлем сразу после окончания курса антибиотиков, или через 21 день от начала болезни (даже без всякого лечения). Поэтому нет никакой необходимости начинать антибиотики после этого срока, если у больного нет бактериальных осложнений (пневмонии и тд). Наибольшую эффективность антибиотики оказывают в инкубационном периоде, и до начала спазматического (самого тяжелого) периода – при этом они значительно облегчают или даже предотвращают развитие спазматического кашля. Но хитрость в том, что до спазматического периода почти невозможно догадаться, что пациент болен именно коклюшем. Поэтому антибиотики нужны не столько самому больному, сколько ближайшим членам его семьи.
Вторым большим плюсом антибиотикотерапии является то, что после ее проведения больной перестает выделять бордетеллу вокруг себя и заражать других людей, несмотря на то, что выраженный кашель будет беспокоить его еще много месяцев.
К сожалению, кашель при коклюше почти невозможно облегчить. Противокашлевые препараты на основе бутамирата, кодеина, декстраметорфана и тд часто применяются, но не доказали своей эффективности в строгих исследованиях.
Обычно больному назначаются длительные прогулки на свежем воздухе (не контактируя при этом с другими людьми!), положительные эмоции (особенно детям) и спокойный режим дня. Строго говоря, до сих пор у медицины нет других мер воздействия на естественное течение коклюша. Организм сам борется с этой инфекцией и выздоравливает, задача врачей – прервать распространение инфекции и своевременно выявлять и лечить осложнения коклюша.
Советы для больного
Побольше отдыхайте. Прохладная, темная и тихая спальня делает ночные приступы легче и реже, а сон больного человека – спокойнее.
- Пейте много жидкости. Вода, сок и супы являются оптимальным выбором. Особенно важно следить за признаками обезвоживания у детей, такими как сухие губы, плач без слез и редкие мочеиспускания.
- Ешьте небольшими порциями. Чтобы избежать рвоты после кашля, принимайте пищу почаще, но малыми объемами. Избегайте переедания.
- Очищайте воздух в доме. Почаще проветривайте, полностью исключите табачный дым, дым от камина, резкие химические запахи и тд.
- Предотвращайте распространение инфекции. Прикрывайте рот при кашле, постоянно и часто мойте руки; если вы должны быть в кругу незащищенных лиц — носите маску.
Профилактика коклюша
Лучший способ предотвратить коклюш – это вакцинация.-АКДС, Чаще всего врачи вводят вакцину, которая защищает не только от коклюша, но и дифтерии и столбняка – двух других тяжелых заболеваний. Первая доза такой вакцины вводится ребенку в возрасте 2-3 месяцев.
На российском рынке представлен ряд импортных комбинированных препаратов, которые содержат 4-5-6 вакцин в одном шприце (Инфанрикс гекса, Пентаксим, Тетраксим и тд), все они содержат бесклеточный коклюшный компонент. Это облегчает переносимость вакцины, но увеличивает ее стоимость. В российском нацкалендаре предполагается вакцинация цельноклеточной вакциной АКДС. Такая вакцина тяжелее переносится детьми, однако дает более надежный иммунитет против коклюша, и потому до сих пор является «золотым стандартом» вакцинации против коклюша, по мнению Всемирной Организации Здравоохранения (ВОЗ).Какую бы вакцину против коклюша Вы ни выбрали для своего ребенка, убедительно просим Вас не отказываться от нее совсем, и не затягивать вакцинацию своего ребенка. Коклюш – длительное, тяжелое, изнуряющее и иногда – смертельное заболевание. В нашей стране сохраняется неблагоприятная эпидемическая обстановка, и у каждого педиатра ежегодно бывает не один случай ребенка с коклюшем. Пожалуй, это самая частовстречающаяся инфекция, из тех, от которых защищает национальный календарь прививок, после гриппа. Не поддавайтесь панике, нагнетаемой антипрививочниками – она не имеет под собой рационального обоснования..
Это облегчает переносимость вакцины, но увеличивает ее стоимость. В российском нацкалендаре предполагается вакцинация цельноклеточной вакциной АКДС. Такая вакцина тяжелее переносится детьми, однако дает более надежный иммунитет против коклюша, и потому до сих пор является «золотым стандартом» вакцинации против коклюша, по мнению Всемирной Организации Здравоохранения (ВОЗ).Какую бы вакцину против коклюша Вы ни выбрали для своего ребенка, убедительно просим Вас не отказываться от нее совсем, и не затягивать вакцинацию своего ребенка. Коклюш – длительное, тяжелое, изнуряющее и иногда – смертельное заболевание. В нашей стране сохраняется неблагоприятная эпидемическая обстановка, и у каждого педиатра ежегодно бывает не один случай ребенка с коклюшем. Пожалуй, это самая частовстречающаяся инфекция, из тех, от которых защищает национальный календарь прививок, после гриппа. Не поддавайтесь панике, нагнетаемой антипрививочниками – она не имеет под собой рационального обоснования..
Врач — инфекционист
УЗ «22-я городская поликлиника» Криницына М. Г.
Г.
Коклюш (коклюш) — Департамент здравоохранения Миннесоты
Общая информация о коклюше, включая симптомы, осложнения, анализы и лечение.
Скачать PDF-версию, отформатированную для печати:
Коклюш (Коклюш) (PDF)
На этой странице:
Что такое коклюш?
Каковы симптомы коклюша?
Каковы осложнения коклюша?
Кто болеет коклюшем?
Существует ли вакцина от коклюша?
Есть ли лабораторный тест на коклюш?
Как распространяется коклюш?
Когда и как долго человек может распространять коклюш?
Можно ли лечить коклюш?
Как можно предотвратить коклюш?
Что такое коклюш?
Коклюш, или коклюш, — это заболевание, поражающее легкие.Бактерии коклюша передаются от человека к человеку воздушно-капельным путем при кашле или чихании. У человека с коклюшем развивается сильный кашель, который обычно длится от четырех до шести недель или дольше. Коклюш может быть очень серьезным, особенно у младенцев.
Каковы симптомы коклюша?
Первые симптомы коклюша похожи на простуду: чихание, насморк, возможно субфебрильная температура и кашель. Через одну-две недели кашель становится сильным, например:
- Кашель возникает внезапными, неконтролируемыми приступами, когда один кашель следует за другим без перерыва на дыхание.
- Пронзительный свистящий звук возникает при вдохе после приступа кашля. Коклюш реже встречается у младенцев, взрослых и людей, получивших вакцину против коклюша.
- Рвота во время или после приступа кашля.
- Лицо или губы человека могут выглядеть синими из-за недостатка кислорода.
- Кашель часто усиливается ночью.
- Между приступами кашля человек чувствует себя хорошо, но болезнь со временем изматывает.
- Приступы кашля постепенно становятся менее частыми, но могут продолжаться в течение нескольких недель или месяцев, пока легкие не заживут.
Каковы осложнения коклюша?
- Коклюш у младенцев часто протекает тяжело, и у младенцев вероятность развития осложнений выше, чем у детей старшего возраста или взрослых.

- Наиболее частым осложнением коклюша является бактериальная пневмония.
- Редкие осложнения включают судороги, воспаление головного мозга и смерть.
Кто болеет коклюшем?
- Любой человек в любом возрасте может заболеть коклюшем.
- Подростки и взрослые составляют более половины зарегистрированных случаев.
- Увеличивается число случаев заболевания среди детей школьного возраста.
- Дети старшего возраста и взрослые обычно болеют менее тяжело, но они все же могут заразить младенцев и детей младшего возраста.
Существует ли вакцина от коклюша?
Существует две вакцины против коклюша: DTaP и Tdap.Обе вакцины вводятся в сочетании с противостолбнячной и дифтерийной вакциной. Ваш возраст определяет, какую вакцину вы должны получить и сколько доз вам потребуется. Поговорите со своим врачом, чтобы узнать больше.
Беременные женщины должны получать Tdap в течение третьего триместра каждой беременности.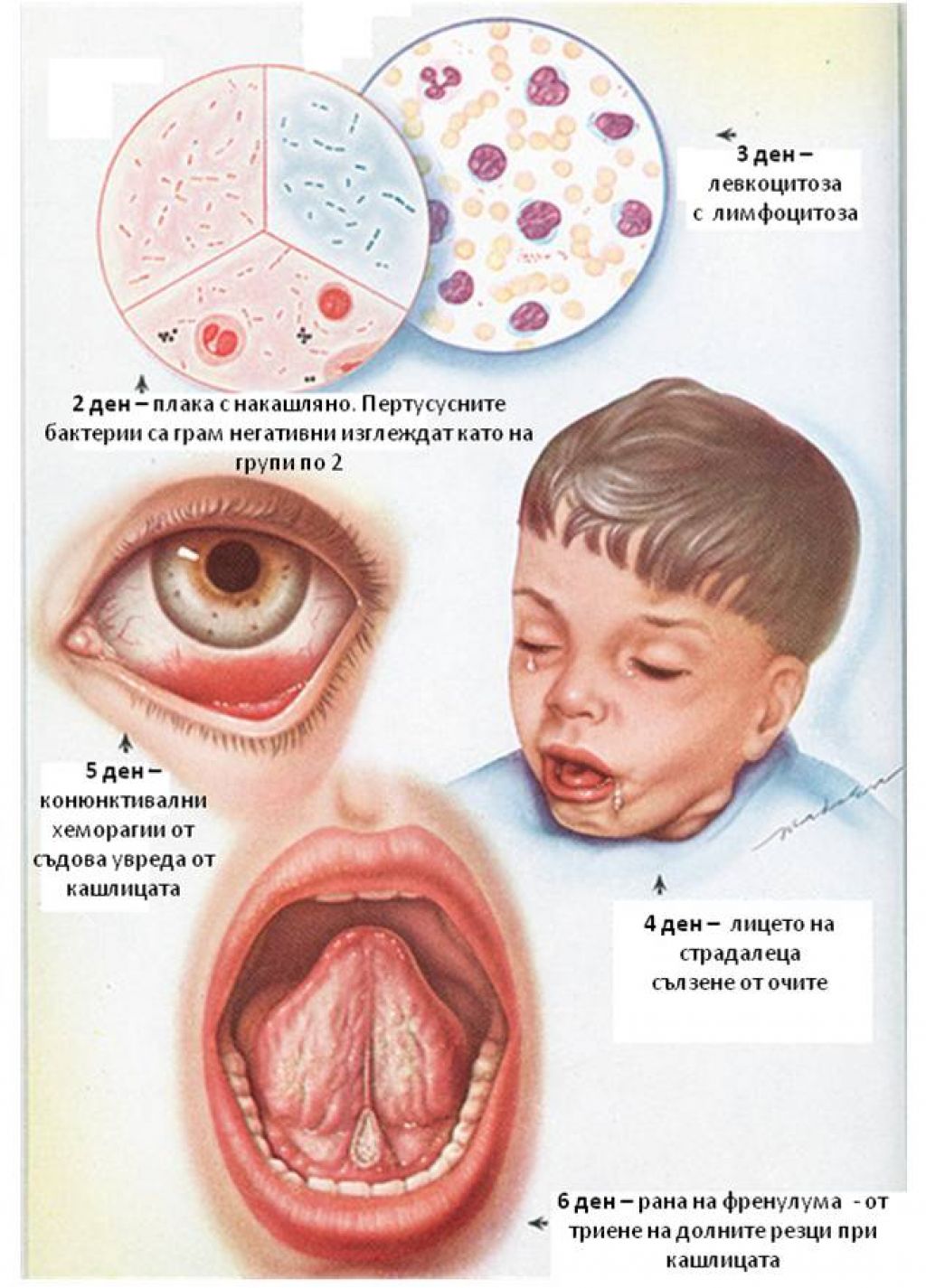 Если Tdap не вводили во время беременности, новая мать должна получить Tdap сразу после родов.
Если Tdap не вводили во время беременности, новая мать должна получить Tdap сразу после родов.
Сроки вакцинации Tdap: Если вы еще не получили вакцину Tdap, вы должны получить ее, даже если недавно получили вакцину Td.Спросите своего поставщика медицинских услуг о Tdap во время вашего следующего визита.
Люди, прошедшие некоторые или все рекомендуемые прививки от коклюша, могут по-прежнему заболевать коклюшем, но, как правило, болезнь протекает в более легкой форме.
Есть ли лабораторный тест на коклюш?
Да. Для проверки на коклюш берут мазок из носовых ходов. Затем материал мазка исследуют в лаборатории на наличие коклюшных бактерий.
Как распространяется коклюш?
Бактерии обнаруживаются в жидкостях изо рта и носа больного коклюшем.Бактерии распространяются, когда жидкость, содержащая бактерии, попадает в нос или рот. Это может произойти, когда больной коклюшем кашляет или чихает на вас или прикасается к жидкости, а затем к вашим глазам, носу или рту. Как правило, человек подвергается большему риску заболеть коклюшем, если он находится в пределах трех футов от больного коклюшем не менее 10 часов в неделю. Это считается близким контактом.
Как правило, человек подвергается большему риску заболеть коклюшем, если он находится в пределах трех футов от больного коклюшем не менее 10 часов в неделю. Это считается близким контактом.
Период между воздействием бактерий и началом заболевания обычно составляет от 7 до 10 дней, но может достигать 21 дня.
Когда и как долго человек может распространять коклюш?
Коклюш наиболее заразен (вероятнее всего передается другим людям) на ранних стадиях болезни.
Люди, больные коклюшем, но прошедшие курс лечения антибиотиками в течение пяти дней, больше не могут распространять болезнь.
Люди, больные этим заболеванием, но не принимающие антибиотики, могут распространять болезнь в течение первых трех недель кашля. Примечание. Кашель обычно длится более трех недель, пока легкие не заживут.
Можно ли лечить коклюш?
Коклюш можно лечить антибиотиками, но лечение может не излечить симптомы. Однако антибиотики снизят распространение болезни на других.
Антибиотики уменьшают симптомы, если их давать на ранних стадиях болезни. Когда лечение антибиотиками начинают на более позднем этапе болезни, ущерб от коклюша уже нанесен, и кашель будет продолжаться до тех пор, пока легкие не заживут. Бактерии коклюша отмирают естественным образом через три недели кашля.Если антибиотики не начаты в течение этого времени, они больше не рекомендуются.
Антибиотики также можно назначать лицам, тесно контактировавшим с больными коклюшем, для предотвращения или ослабления симптомов.
Как можно предотвратить коклюш?
Своевременно вакцинируйте всех детей и убедитесь, что подростки и взрослые получают Tdap. Это лучший способ предотвратить коклюш. Вы также можете:
- Избегайте тесного контакта с кашляющими или больными людьми.
- Чаще мойте руки.
- Оставайтесь дома, если заболели.
- Прикрывайте кашляющих салфеткой или кашляйте в рукав.
- Обратитесь за медицинской помощью, если у них разовьются симптомы, напоминающие коклюш, или если они контактировали с больным коклюшем.

Если у вас коклюш, оставайтесь дома и избегайте тесного контакта с другими людьми до тех пор, пока вы не будете принимать антибиотики в течение как минимум пяти полных дней и перестанете быть заразными для других.Если вы не принимаете антибиотики, оставайтесь дома не менее трех недель после начала кашля.
Коклюш: клинические осложнения | CDC
Младенцы и дети
Коклюш может вызывать серьезные и потенциально опасные для жизни осложнения у младенцев и детей младшего возраста, особенно у тех, кто не получил все рекомендуемые вакцины. Коклюш также может протекать в более тяжелой форме у младенцев в возрасте до 2 месяцев, чьи матери не получали Tdap во время беременности.
Около половины детей в возрасте до 12 месяцев, заболевших коклюшем, нуждаются в стационарном лечении.Госпитализация чаще всего встречается у младенцев в возрасте до 6 месяцев. Из тех младенцев с коклюшем, которые нуждаются в стационарном лечении примерно:
- У 68% будет апноэ
- 23% болеют пневмонией
- У 1,2% будут судороги
- 1% умрут
- 0,4% будут иметь энцефалопатию (в результате гипоксии от кашля или, возможно, от токсина)
Другие осложнения могут включать анорексию, обезвоживание, проблемы со сном, носовое кровотечение, грыжи, средний отит и недержание мочи.
Более тяжелые осложнения могут включать
- Рефрактерная легочная гипертензия
- Пневмоторакс
- Выпадение прямой кишки
- Субдуральные гематомы
Подростки и взрослые
У подростков и взрослых также могут развиться осложнения коклюша. Однако осложнения обычно менее тяжелые в этой старшей возрастной группе, особенно у тех, кто получил прививки от коклюша.
В одном исследовании частота госпитализаций равнялась 0.8% для подростков и 3% для взрослых с подтвержденным коклюшем. Клиницисты диагностировали пневмонию у 2% в каждой группе. Наиболее частыми осложнениями в другом исследовании взрослых с коклюшем были:
- Потеря веса
- Недержание мочи
- Обморок
- Переломы ребер от сильного кашля
Другие осложнения могут включать анорексию, обезвоживание, носовое кровотечение, грыжи и средний отит.
Более тяжелые осложнения могут включать
- Энцефалопатия в результате гипоксии от кашля или, возможно, от токсина
- Пневмоторакс
- Выпадение прямой кишки
- Субдуральные гематомы
- Изъятия
Каталожные номера
- Кортезе ММ, Бисгард КМ.
 Коклюш. В: Уоллес Р.Б., Кохатсу Н., Каст Дж.М., изд. Maxcy-Rosenau-Last Public Health & Preventive Medicine, пятнадцатое издание. Компании McGraw-Hill, Inc.; 2008: 111–14.
Коклюш. В: Уоллес Р.Б., Кохатсу Н., Каст Дж.М., изд. Maxcy-Rosenau-Last Public Health & Preventive Medicine, пятнадцатое издание. Компании McGraw-Hill, Inc.; 2008: 111–14. - Национальная система эпиднадзора за подлежащими регистрации заболеваниями, 2004–2014 гг. Отдел интегрированных систем и услуг наблюдения, Национальный центр информатики общественного здравоохранения, Координационный центр медицинской информации и услуг, Центры по контролю и профилактике заболеваний, Министерство здравоохранения и социальных служб США, Атланта, Джорджия 30333.
- Танака М., Витек Ч.Р., Паскуаль Ф.Б., Бисгард К.М., Тейт Дж.Е., Мерфи ТВ. Тенденции заболеваемости коклюшем среди младенцев в США, 1980–1999 гг. Внешний значок. ЯМА . 2003; 290:2968–75.
Начало страницы
Исследование: коклюш может причинить долговременный вред здоровью
Дети, пережившие тяжелый случай коклюша, могут страдать от долгосрочных проблем со здоровьем и развитием, сообщили исследователи в сентябре.
В исследовании, опубликованном в Public Health Reports , исследователи из Орегона наблюдали за девочкой, которая перенесла тяжелую коклюшную инфекцию и была госпитализирована, когда ей было три недели.
Спустя более пяти лет девочка отставала в развитии и нуждалась в серьезной медицинской помощи, страдая от хронических проблем с легкими, инсульта, эпилепсии, нарушения развития нервной системы и проблем со зрением.
«Прошло некоторое время с тех пор, как кто-либо обращал внимание на все последствия тяжелого коклюша», — сказал соавтор исследования Пол Цислак, доктор медицинских наук, медицинский директор по инфекционным заболеваниям и иммунизации в Управлении здравоохранения штата Орегон. «Есть некоторый скептицизм в отношении того, насколько серьезной может быть эта болезнь, но тяжелый случай коклюша имеет последствия, которые длятся намного дольше, чем кашель.
По данным Центров по контролю и профилактике заболеваний, благодаря вакцинам заболеваемость коклюшем в США резко упала более чем на 80% с тех пор, как вакцина не была доступна. В довакцинальную эпоху коклюш, также известный как коклюш, был распространенным детским заболеванием, которым ежегодно болели более 200 000 человек. По состоянию на 2017 год CDC сообщил о 19 000 случаев коклюша, хотя агентство предупреждает, что за последние несколько десятилетий число случаев увеличилось.
В довакцинальную эпоху коклюш, также известный как коклюш, был распространенным детским заболеванием, которым ежегодно болели более 200 000 человек. По состоянию на 2017 год CDC сообщил о 19 000 случаев коклюша, хотя агентство предупреждает, что за последние несколько десятилетий число случаев увеличилось.
Младенцы подвергаются наибольшему риску заражения и серьезных осложнений от коклюша, поскольку они не могут быть вакцинированы против этой болезни, пока им не исполнится 2 месяца.
Орегон продолжает сталкиваться с периодическими вспышками коклюша, согласно исследованию Public Health Reports, последняя из которых в 2012 году превысила 900 случаев. Ребенок из Орегона, описанный в исследовании, родился в том же году. Она была госпитализирована с коклюшной инфекцией через три недели после рождения и провела там 90 дней, 75 из которых — в педиатрическом отделении интенсивной терапии. В годы после ее выписки исследователи составили длинный список продолжающегося лечения и осложнений.
Через два месяца после выписки, например, в ее медицинской карте сообщалось о значительных рубцах в легких, вероятно, связанных с длительной потребностью в искусственной вентиляции легких во время ее госпитализации.Позже она начала лечение от продолжающихся респираторных заболеваний в возрасте 31 месяца.
В возрасте 4 месяцев после неврологического обследования она была включена в программу раннего вмешательства для детей с задержкой развития и инвалидностью. В возрасте 1 года записи сообщали о плохом мышечном тонусе и некоторых трудностях с общей моторикой, включая ползание и ходьбу. Она начала ходить только после своего третьего дня рождения.
В 4 года у нее снова начались судороги, которых не было с момента ее госпитализации в 2012 году.В 5 лет у нее начались проблемы со зрением, и она перенесла две корректирующие операции. Оценка развития нервной системы в возрасте 5 лет показала, что она функционирует на том же уровне, что и типичный ребенок в возрасте от 1 до 3 лет. К концу периода наблюдения — через пять лет после госпитализации с тяжелым коклюшем — она продолжала нуждаться в физической, трудовой и логопедической терапии.
К концу периода наблюдения — через пять лет после госпитализации с тяжелым коклюшем — она продолжала нуждаться в физической, трудовой и логопедической терапии.
«Интенсивность ухода за ней является показателем тяжести (последствий тяжелого коклюша) и их высокой стоимости, как в долларах, так и в нагрузке на ее семью», — говорится в исследовании.
Исследователи говорят, что история ребенка подчеркивает важность вакцинации женщин от коклюша во время беременности, что позволяет антителам достигать плода в утробе матери.
«Он сразу дает ребенку иммунитет», — сказал Чеслак.
В исследовании цитируются предыдущие исследования, показывающие, что вакцинация беременных женщин вакциной против столбняка, дифтерии и коклюша очень эффективна для предотвращения коклюша и связанных с ним госпитализаций среди новорожденных.
CDC в настоящее время рекомендует, чтобы все женщины получали вакцину Tdap в период с 27-й по 36-ю неделю беременности.
Ceislak сказал, что он надеется, что коллеги-работники общественного здравоохранения смогут использовать исследование штата Орегон, чтобы помочь убедить акушеров в своих общинах добавить вакцинацию Tdap к своим обычным рекомендациям.
Если беременная женщина пытается решить, делать ли ей прививку, «это еще одна информация, которая, как мы надеемся, убедит ее», — сказал он The Nation’s Health.
Для получения дополнительной информации об исследовании посетите https://journals.sagepub.com/home/phr.
- Copyright The Nation’s Health, Американская ассоциация общественного здравоохранения
Коклюш — симптомы и причины
Обзор
Коклюш (коклюш) является высококонтагиозной инфекцией дыхательных путей.У многих людей это проявляется сильным отрывистым кашлем, за которым следует пронзительный вздох, который звучит как «крик».
До разработки вакцины коклюш считался детской болезнью. Сейчас коклюшем в первую очередь болеют дети, еще не прошедшие полный курс прививок, а также подростки и взрослые, чей иммунитет угас.
Смертельные случаи, связанные с коклюшем, редки, но чаще всего происходят у младенцев. Вот почему так важно, чтобы беременные женщины и другие люди, которые будут иметь тесный контакт с младенцем, были вакцинированы против коклюша.
Симптомы
После того, как вы заразились коклюшем, для появления признаков и симптомов требуется от 7 до 10 дней, хотя иногда это может занять больше времени. Сначала они обычно легкие и напоминают обычную простуду:
- Насморк
- Заложенность носа
- Красные, слезящиеся глаза
- Лихорадка
- Кашель
Через неделю или две признаки и симптомы ухудшаются.Густая слизь скапливается в дыхательных путях, вызывая неконтролируемый кашель. Сильные и продолжительные приступы кашля могут:
- Вызвать рвоту
- Результат: красное или синее лицо
- Вызывает сильную усталость
- Завершить пронзительным звуком «крик» во время следующего вдоха
Однако у многих людей не развивается характерный крик. Иногда стойкий отрывистый кашель является единственным признаком того, что у подростка или взрослого человека коклюш.
Младенцы могут вообще не кашлять. Вместо этого они могут с трудом дышать или даже временно перестать дышать.
Когда обратиться к врачу
Позвоните своему врачу, если продолжительные приступы кашля вызывают у вас или вашего ребенка:
- Рвота
- Становится красным или синим
- Кажется, что вам трудно дышать или у вас заметные паузы в дыхании
- Вдох с криком
Причины
Коклюш вызывается бактерией Bordetella pertussis.Когда зараженный человек кашляет или чихает, крошечные капельки, содержащие микробы, выбрасываются в воздух и вдыхаются в легкие любого, кто оказывается поблизости.
Факторы риска
Прививка от коклюша, которую вы получаете в детстве, со временем перестает действовать. Это делает большинство подростков и взрослых восприимчивыми к инфекции во время вспышки, и вспышки продолжают происходить регулярно.
Младенцы в возрасте до 12 месяцев, которые не были привиты или не получили полный набор рекомендуемых вакцин, имеют самый высокий риск тяжелых осложнений и смерти.
Осложнения
Подростки и взрослые часто выздоравливают от коклюша без осложнений. Когда возникают осложнения, они, как правило, являются побочными эффектами сильного кашля, например:
- Ребра с ушибами или трещинами
- Грыжи живота
- Поврежденные кровеносные сосуды кожи или белков глаз
Младенцы
У младенцев, особенно в возрасте до 6 месяцев, осложнения коклюша более тяжелые и могут включать:
- Пневмония
- Замедление или остановка дыхания
- Обезвоживание или потеря веса из-за трудностей с кормлением
- Изъятия
- Повреждение головного мозга
Поскольку младенцы и дети младшего возраста подвергаются наибольшему риску осложнений от коклюша, им, скорее всего, потребуется лечение в больнице. Осложнения могут быть опасными для жизни детей младше 6 месяцев.
Осложнения могут быть опасными для жизни детей младше 6 месяцев.
Профилактика
Лучший способ предотвратить коклюш — прививка от коклюша, которую врачи часто назначают в сочетании с прививками от двух других серьезных заболеваний — дифтерии и столбняка. Врачи рекомендуют начинать вакцинацию в младенчестве.
Вакцина состоит из пяти инъекций, обычно вводимых детям в этом возрасте:
- 2 месяца
- 4 месяца
- 6 месяцев
- от 15 до 18 месяцев
- от 4 до 6 лет
Побочные эффекты вакцины
Побочные эффекты вакцины обычно слабо выражены и могут включать лихорадку, раздражительность, головную боль, усталость или болезненность в месте инъекции.
Бустерные прививки
- Подростки. Поскольку к 11 годам иммунитет от вакцины против коклюша имеет тенденцию ослабевать, врачи рекомендуют повторную прививку в этом возрасте для защиты от коклюша, дифтерии и столбняка.

- Взрослые. Некоторые разновидности прививки от столбняка и дифтерии, которую вводят раз в 10 лет, также включают защиту от коклюша. Эта вакцина также снизит риск передачи коклюша младенцам.
- Беременные женщины. В настоящее время эксперты в области здравоохранения рекомендуют беременным женщинам получать вакцину против коклюша между 27 и 36 неделями беременности. Это также может дать некоторую защиту младенцу в течение первых нескольких месяцев жизни.
Профилактические препараты
Если вы контактировали с больным коклюшем, ваш врач может порекомендовать антибиотики для защиты от инфекции, если вы:
- Медицинский работник
- беременны
- Младше 12 месяцев
- У вас есть состояние здоровья, которое может подвергнуть вас риску серьезного заболевания или осложнений, таких как ослабленная иммунная система или астма
- Жить с больным коклюшем
- Живите с кем-то, кто подвержен высокому риску развития тяжелого заболевания или осложнений от коклюша
окт.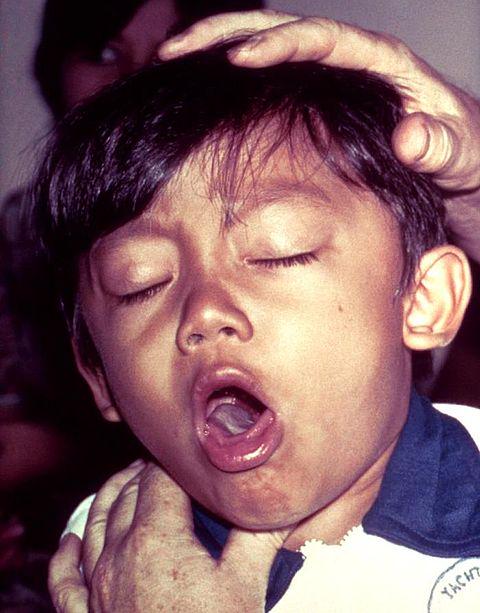 09, 2019
09, 2019
Коклюш | Национальная служба здравоохранения сообщает
Коклюш, также называемый коклюшем, представляет собой высококонтагиозную бактериальную инфекцию легких и дыхательных путей.
Он вызывает повторяющиеся приступы кашля, которые могут длиться от двух до трех месяцев и более и могут привести к тяжелым заболеваниям у младенцев и детей младшего возраста.
Коклюш передается воздушно-капельным путем при кашле или чихании инфицированного человека.
На этой странице представлены:
Симптомы
Кто в группе риска
Когда обращаться за медицинской помощью
Лечение
Остановка распространения инфекции
Прививки
Осложнения
Симптомы коклюша
Первые симптомы коклюша похожи на симптомы простуды, такие как насморк, красные и слезящиеся глаза, боль в горле и слегка повышенная температура.
Приступы сильного кашля начинаются примерно через неделю.
- Приступы обычно длятся несколько минут и чаще возникают ночью.

- При кашле обычно выделяется густая слизь, за которым может следовать рвота.
- В промежутках между кашлем вы или ваш ребенок можете задыхаться — это может вызвать звук «возгласа», хотя он есть не у всех.
- Напряженный кашель может вызвать сильное покраснение лица, а также небольшое кровотечение под кожей или в глазах.
- Маленькие дети иногда могут ненадолго синеть (цианоз), если у них проблемы с дыханием – часто это выглядит хуже, чем есть на самом деле, и их дыхание должно возобновиться быстро.
- У очень маленьких детей кашель может быть не особенно заметен, но могут быть короткие периоды остановки дыхания.
Со временем приступы станут менее тяжелыми и менее частыми, но может пройти несколько месяцев, прежде чем они полностью прекратятся.
Кто подвержен риску заболеть коклюшем
Коклюш может поражать людей любого возраста, в том числе:
- младенцы и дети младшего возраста – младенцы в возрасте до шести месяцев подвергаются особенно повышенному риску осложнений коклюша
- дети старшего возраста и взрослые — в этих случаях это обычно менее серьезно, но все же может быть неприятным и разочаровывающим 90 030 человек, у которых уже был коклюш – вы не застрахованы от коклюша, если он у вас уже был, хотя во второй раз он, как правило, протекает менее тяжело 90 031
- человек вакцинированы против коклюша в детстве – защита от вакцины от коклюша обычно проходит через несколько лет
Вы можете заболеть коклюшем, если вступите в тесный контакт с инфицированным человеком.
Человек с коклюшем заразен примерно через шесть дней после заражения — когда у него просто появляются симптомы, похожие на простуду — и до трех недель после начала приступов кашля.
Антибиотикотерапия может уменьшить продолжительность заразности человека.
Когда обращаться за медицинской помощью
Обратитесь к своему терапевту или позвоните в NHS 24 по номеру 111, если вы или ваш ребенок:
- есть симптомы коклюша
- кашляли более трех недель
- имеют особенно сильный или ухудшающийся кашель
Позвоните по номеру 999 или обратитесь в ближайшее отделение неотложной помощи (A&E), если вы или ваш ребенок:
- имеют серьезные проблемы с дыханием, такие как длительные периоды одышки или удушья, поверхностное дыхание, периоды остановки дыхания или смуглая, синеватая кожа
- развиваются признаки серьезных осложнений коклюша, такие как припадки (судороги) или пневмония
Лечение коклюша
Лечение коклюша зависит от вашего возраста и продолжительности инфекции.
- Тяжелобольные дети в возрасте до шести месяцев и люди с тяжелыми симптомами обычно госпитализируются для лечения.
- Людям, у которых диагностировано заболевание в течение первых трех недель, могут быть прописаны антибиотики для приема дома – это поможет остановить распространение инфекции среди других, но не уменьшит симптомы.
- Люди, у которых коклюш длится более трех недель, обычно не нуждаются в каком-либо специальном лечении, поскольку они больше не заразны, а антибиотики вряд ли помогут .
Пока вы выздоравливаете дома, может помочь много отдыхать, пить много жидкости, очищать рот от слизи и рвоты изо рта вашего ребенка и принимать обезболивающие, такие как парацетамол или ибупрофен, от жара.
Избегайте использования лекарств от кашля, так как они не подходят для маленьких детей и вряд ли окажут большую помощь.
Остановка распространения инфекции
Если вы или ваш ребенок принимаете антибиотики от коклюша, будьте осторожны, чтобы не заразить других.
- Держитесь подальше от детского сада, школы или работы в течение пяти дней после начала лечения антибиотиками или трех недель после начала приступов кашля (в зависимости от того, что наступит раньше).
- Прикрывайте рот и нос себе или ребенку салфеткой при кашле и чихании.
- Немедленно утилизируйте использованные салфетки.
- Регулярно мойте руки себе и ребенку водой с мылом.
Другим членам вашей семьи также могут быть назначены антибиотики и доза вакцины от коклюша, чтобы предотвратить заражение.
Прививки от коклюша
Есть три плановые прививки, которые могут защитить младенцев и детей от коклюша:
- вакцина от коклюша для беременных — она может защитить вашего ребенка в течение первых нескольких недель жизни; лучшее время для этого — вскоре после 16-й недели беременности
- вакцина 6-в-1 — предлагается детям в возрасте 8, 12 и 16 недель
- бустер для дошкольников 4-в-1 — предлагается детям в возрасте 3 лет и 4 месяцев
Эти вакцины не обеспечивают пожизненной защиты от коклюша, но они могут помочь предотвратить заражение детей, когда они маленькие и более уязвимы к последствиям инфекции.
Дети старшего возраста и взрослые обычно не вакцинируются, за исключением периода беременности или вспышки коклюша.
Осложнения коклюша
Младенцы и маленькие дети в возрасте до шести месяцев обычно наиболее тяжело страдают от коклюша.
Они подвергаются повышенному риску:
- обезвоживание
- затрудненное дыхание
- потеря веса
- пневмония – инфекция легких
- припадки (припадки)
- проблемы с почками
- повреждение головного мозга, вызванное недостатком кислорода, достигающего головного мозга
- смерть — хотя это очень редко
Дети старшего возраста и взрослые, как правило, страдают менее тяжело, хотя у них могут возникать проблемы, вызванные повторяющимся кашлем, такие как кровотечение из носа, ушибы ребер или грыжа.
Коклюш (коклюш) у взрослых
Что такое коклюш (коклюш)?
Коклюш, или коклюш, очень заразен и в основном поражает младенцев и детей младшего возраста. Коклюш вызывается бактерией B ordetella pertussis. Заболевание характеризуется приступами кашля, которые заканчиваются характерным «воплем» при вдыхании воздуха. Коклюш стал причиной тысячи смертей в 1930-х и 1940-х годах. С появлением вакцины смертность резко снизилась.Вакцины против коклюша очень эффективны. Однако если коклюш циркулирует в обществе, есть вероятность, что даже полностью вакцинированный человек может заразиться этой болезнью. Младенцы, которые слишком малы для вакцинации, также подвергаются очень высокому риску заражения коклюшем. Заболевание может быть очень серьезным, иногда даже смертельным, у маленьких детей. Многие младенцы, инфицированные коклюшем, заразились им от взрослых.
Коклюш вызывается бактерией B ordetella pertussis. Заболевание характеризуется приступами кашля, которые заканчиваются характерным «воплем» при вдыхании воздуха. Коклюш стал причиной тысячи смертей в 1930-х и 1940-х годах. С появлением вакцины смертность резко снизилась.Вакцины против коклюша очень эффективны. Однако если коклюш циркулирует в обществе, есть вероятность, что даже полностью вакцинированный человек может заразиться этой болезнью. Младенцы, которые слишком малы для вакцинации, также подвергаются очень высокому риску заражения коклюшем. Заболевание может быть очень серьезным, иногда даже смертельным, у маленьких детей. Многие младенцы, инфицированные коклюшем, заразились им от взрослых.
Каковы симптомы коклюша?
Заболевание начинается как обычная простуда, с насморка или заложенности носа, чихания, а иногда и легкого кашля или лихорадки.Обычно через неделю-две начинается сильный кашель. Ниже приведены наиболее распространенные симптомы коклюша. Однако каждый человек может испытывать симптомы по-разному. У младенцев младше 6 месяцев может не быть классического коклюша, или их может быть трудно слышать. Вместо кашля у младенцев может быть пауза в дыхании, называемая апноэ, что очень серьезно. Вам следует проконсультироваться со своим поставщиком медицинских услуг или позвонить по номеру 911, если вы наблюдаете паузы в дыхании. Симптомы коклюша могут включать:
Однако каждый человек может испытывать симптомы по-разному. У младенцев младше 6 месяцев может не быть классического коклюша, или их может быть трудно слышать. Вместо кашля у младенцев может быть пауза в дыхании, называемая апноэ, что очень серьезно. Вам следует проконсультироваться со своим поставщиком медицинских услуг или позвонить по номеру 911, если вы наблюдаете паузы в дыхании. Симптомы коклюша могут включать:
Кашель, сильный и быстрый, до тех пор, пока весь воздух не выйдет из легких и человек вынужден вдохнуть, вызывая «коклюшный» звук
Чихание
Выделения из носа
Лихорадка
Болезненные, слезящиеся глаза
Губы, язык и ногтевые ложа могут синеть во время приступов кашля
Коклюш может длиться до 10 недель и может привести к пневмонии и другим осложнениям.
Симптомы коклюша могут быть похожи на другие заболевания.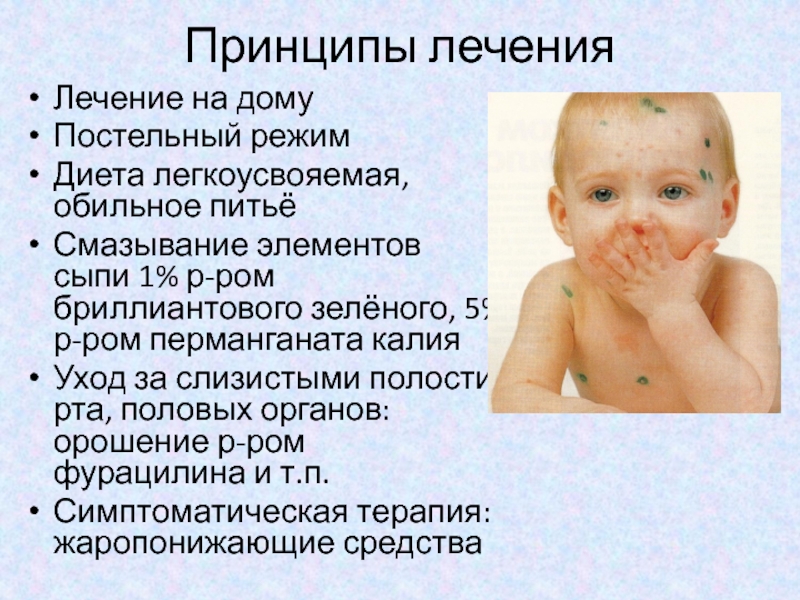 Всегда консультируйтесь со своим поставщиком медицинских услуг для постановки диагноза.
Всегда консультируйтесь со своим поставщиком медицинских услуг для постановки диагноза.
Как диагностируется коклюш?
В дополнение к полному анамнезу и физикальному обследованию диагноз коклюша часто подтверждается культурой, взятой из носа.
Чем лечить коклюш?
Конкретное лечение коклюша будет определено вашим врачом на основе:
Ваше общее состояние здоровья и история болезни
Объем условия
Ваша переносимость определенных лекарств, процедур или методов лечения
Ожидания течения состояния
Ваше мнение или предпочтение
Антибиотики обычно назначают в течение 3 недель после появления кашля у младенцев старше 1 года и в течение 6 недель после появления кашля у детей младше 1 года.Антибиотики также назначают беременным женщинам в течение 6 недель после появления кашля. Антибиотики помогают предотвратить распространение инфекции после 5 дней лечения. Другое лечение может включать:
Антибиотики помогают предотвратить распространение инфекции после 5 дней лечения. Другое лечение может включать:
Сохранение тепла
Частое питание небольшими порциями
Обильное питье
Уменьшение раздражителей, которые могут спровоцировать кашель
В тяжелых случаях может потребоваться госпитализация.
Можно ли предотвратить коклюш?
Несмотря на то, что была разработана вакцина против коклюша, которую обычно вводят детям в первый год жизни, случаи заболевания все еще имеют место, особенно у детей младше 6 месяцев.
С 1980-х годов произошло резкое увеличение числа случаев коклюша, особенно у детей и подростков в возрасте от 10 до 19 лет, а также у младенцев в возрасте до 6 месяцев. Это связано со снижением вакцинации в некоторых общинах.CDC рекомендует детям сделать 5 прививок DTaP для максимальной защиты от коклюша. Прививка DTaP представляет собой комбинированную вакцину, которая защищает от 3 болезней: дифтерии, столбняка и коклюша. Первые 3 прививки делаются в возрасте 2, 4 и 6 месяцев. Четвертая прививка делается в возрасте от 15 до 18 месяцев; пятая прививка делается, когда ребенок поступает в школу в возрасте от 4 до 6 лет. При регулярных осмотрах подростки в возрасте 11 или 12 лет должны получать дозу Tdap. Бустер Tdap содержит столбняк, дифтерию и коклюш.Если взрослый не получал Tdap в подростковом или подростковом возрасте, он или она должны получить дозу Tdap вместо бустерной дозы Td. Все взрослые должны получать ревакцинацию Td каждые 10 лет, но ее можно делать и до 10-летнего возраста. Беременные женщины должны пройти ревакцинацию в конце второго триместра или в третьем триместре каждой беременности. Всегда консультируйтесь со своим поставщиком медицинских услуг за советом.
Прививка DTaP представляет собой комбинированную вакцину, которая защищает от 3 болезней: дифтерии, столбняка и коклюша. Первые 3 прививки делаются в возрасте 2, 4 и 6 месяцев. Четвертая прививка делается в возрасте от 15 до 18 месяцев; пятая прививка делается, когда ребенок поступает в школу в возрасте от 4 до 6 лет. При регулярных осмотрах подростки в возрасте 11 или 12 лет должны получать дозу Tdap. Бустер Tdap содержит столбняк, дифтерию и коклюш.Если взрослый не получал Tdap в подростковом или подростковом возрасте, он или она должны получить дозу Tdap вместо бустерной дозы Td. Все взрослые должны получать ревакцинацию Td каждые 10 лет, но ее можно делать и до 10-летнего возраста. Беременные женщины должны пройти ревакцинацию в конце второго триместра или в третьем триместре каждой беременности. Всегда консультируйтесь со своим поставщиком медицинских услуг за советом.
Каковы осложнения коклюша (коклюша)?
Робинсон С.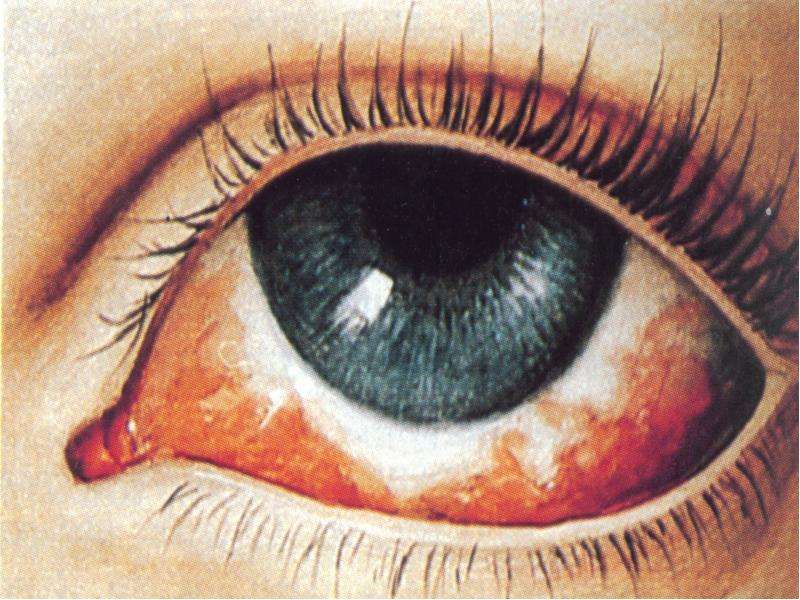 Л., Ромеро Дж.Р., Кемпе А., Пеллегрини С., Консультативный комитет по практике иммунизации (ACIP) Рабочая группа по иммунизации детей и подростков.Консультативный комитет по практике иммунизации. Рекомендуемый график иммунизации детей и подростков в возрасте 18 лет и младше — США, 2017 г. MMWR Morb Mortal Wkly Rep . 2017 10 февраля. 66 (5): 134-135. [Медлайн]. [Полный текст].
Л., Ромеро Дж.Р., Кемпе А., Пеллегрини С., Консультативный комитет по практике иммунизации (ACIP) Рабочая группа по иммунизации детей и подростков.Консультативный комитет по практике иммунизации. Рекомендуемый график иммунизации детей и подростков в возрасте 18 лет и младше — США, 2017 г. MMWR Morb Mortal Wkly Rep . 2017 10 февраля. 66 (5): 134-135. [Медлайн]. [Полный текст].
[Руководство] Ким Д.К., Райли Л.Е., Гарриман К.Х., Хантер П., Бриджес С.Б. Консультативный комитет по практике иммунизации. Рекомендуемый график иммунизации для взрослых в возрасте 19 лет и старше — США, 2017 г. MMWR Morb Mortal Wkly Rep .2017 10 февраля. 66 (5): 136-138. [Медлайн].
Вспышки респираторных заболеваний, ошибочно приписанные коклюшу, — Нью-Гемпшир, Массачусетс и Теннесси, 2004–2006 гг. MMWR Morb Mortal Wkly Rep . 2007 24 августа. 56 (33): 837-42. [Медлайн].
[Медлайн].
Marconi GP, Ross LA, Nager AL. Всплеск коклюша: эпидемиология и тенденции. Детская неотложная помощь . 2012 28 марта (3): 215-9. [Медлайн].
Уолш П.Ф., Киммел Л., Феола М., Тран Т., Лим С., Де Сальвиа Л. и др.Распространенность Bordetella pertussis и Bordetella parapertussis у младенцев, поступающих в отделение неотложной помощи с бронхиолитом. J Emerg Med . 2011 март 40 (3): 256-61. [Медлайн].
Bisgard KM, Pascual FB, Ehresmann KR, Miller CA, Cianfrini C, Jennings CE, et al. Коклюш младенцев: кто был источником?. Pediatr Infect Dis J . 2004 23 ноября (11): 985-9. [Медлайн].
Skoff TH, Kenyon C, Cocoros N, Liko J, Miller L, Kudish K, et al.Источники младенческой коклюшной инфекции в Соединенных Штатах. Педиатрия . 2015 Сентябрь 7. [Medline].
Педиатрия . 2015 Сентябрь 7. [Medline].
Skwarecki B. Младенцы с большей вероятностью заразятся коклюшем от братьев и сестер. http://www.medscape.com/viewarticle/850781. Доступно на http://www.medscape.com/viewarticle/850781. 10 сентября 2015 г.; Доступ: 14 сентября 2015 г.
Liu BC, McIntyre P, Kaldor JM, Quinn H, Ridda I, Banks E. Коклюш у пожилых людей: проспективное исследование факторов риска и заболеваемости. Клин Infect Dis . 2012 г., 26 июля. [Medline].
Cherry JD, Heininger U. Коклюш и другие инфекции Bordetella. В: Фейгин Р.Д., Деммлер Г.Дж., Черри Д.Д., Каплан С.Л. Учебник детских инфекционных болезней . Том 1. 5-е изд. Филадельфия, Пенсильвания: WB Saunders Co.; 2004:1588-1608:
Заметки с мест: использование вакцины против столбняка, дифтерии и коклюша (Tdap) в отделении неотложной помощи — Аризона, 2009-2010 гг. MMWR Morb Mortal Wkly Rep .2012 27 января. 61 (3): 55-6. [Медлайн].
MMWR Morb Mortal Wkly Rep .2012 27 января. 61 (3): 55-6. [Медлайн].
Винтер К., Гарриман К., Зипприх Дж., Шехтер Р., Таларико Дж., Уотт Дж. и др. Эпидемия коклюша в Калифорнии, 2010 г. J Pediatr . 2012 г., 20 июля. [Medline].
Эпидемия коклюша — Вашингтон, 2012 г. MMWR Morb Mortal Wkly Rep . 20 июля 2012 г. 61: 517-22. [Медлайн].
Коклюш — США, 2001-2003 гг. MMWR Morb Mortal Wkly Rep . 23 декабря 2005 г.54(50):1283-6. [Медлайн].
Центры контроля заболеваний. Коклюш. В: Аткинсон В., Вулф С., Хамборски. J. Эпидемиология и профилактика вакциноуправляемых заболеваний . 12-е изд. Вашингтон, округ Колумбия: Фонд общественного здравоохранения; 2012: 215-231: [Полный текст].
Центры по контролю и профилактике заболеваний.Коклюш (коклюш): эпиднадзор и отчетность. Доступно на http://www.cdc.gov/pertussis/surv-reporting.html. Доступ: 10 августа 2012 г.
Кристенсен Дж. Калифорния объявила эпидемию коклюша. CNN.com. Доступно на http://www.cnn.com/2014/06/13/health/whooping-cough-california/. Доступ: 17 июня 2014 г.
Этвелл Дж. Э., Ван Оттерлоо Дж., Зипприч Дж., Винтер К., Гарриман К., Салмон Д.А. Исключения в отношении немедицинских вакцин и коклюша в Калифорнии, 2010 г. Педиатрия . 2013 окт. 132(4):624-30. [Медлайн].
ЦКЗ. Тенденции вспышек коклюша. CDC.gov. Доступно на http://www.cdc.gov/pertussis/outbreaks/trends.html. Доступ: 17 июня 2014 г.
CDC.gov. Доступно на http://www.cdc.gov/pertussis/outbreaks/trends.html. Доступ: 17 июня 2014 г.
В этом году в Калифорнии зарегистрировано около 10 000 случаев заболевания коклюшем Barclay L.. Медицинские новости Medscape. Доступно на http://www.medscape.com/viewarticle/835898. Доступ: 5 декабря 2014 г.
Винтер К., Глейзер С., Уотт Дж. и др.Эпидемия коклюша — Калифорния, 2014 г. Morb Mortal Wkly Rep . 2014. 63:1129-1132. [Полный текст].
Беттиол С., Томпсон М.Дж., Робертс Н.В., Перера Р., Хенеган С.Дж., Харнден А. Симптоматическое лечение кашля при коклюше. Кокрановская система базы данных, версия . 20 января 2010 г. CD003257. [Медлайн].
Нич-Осуч А., Кухар Э., Моджеевска Г., Пирогович И., Жичинска К., Вардын К. Эпидемиология коклюша в городских районах Польши: время для бустерной терапии для подростков и взрослых. Adv Exp Med Biol . 2013. 755:203-212. [Медлайн].
Adv Exp Med Biol . 2013. 755:203-212. [Медлайн].
Центры по контролю и профилактике заболеваний. Коклюш — США, 2001–2003 гг. MMWR Morb Mortal Wkly Rep. 23 декабря 2005 г.; 54(50):1283-6. Доступно на http://www.cdc.gov/mmwr/preview/mmwrhtml/mm5450a3.htm. Доступ: 9 августа 2012 г.
Матту С., Черри Д.Д. Молекулярный патогенез, эпидемиология и клинические проявления респираторных инфекций, вызванных Bordetella pertussis и другими подвидами Bordetella. Clin Microbiol Rev . 2005 г. 18 апреля (2): 326-82. [Медлайн]. [Полный текст].
Бисгард К. Фон. Руководство по борьбе со вспышками коклюша . 2000;1-1-1-11:[Полный текст].
Vitek CR, Pascual FB, Baughman AL, Murphy TV. Рост смертности от коклюша среди детей раннего возраста в США в 1990-х гг. Pediatr Infect Dis J . 2003 г. 22 июля (7): 628-34. [Медлайн].
Pediatr Infect Dis J . 2003 г. 22 июля (7): 628-34. [Медлайн].
Гинто-Окампо Х., Беннетт Дж. Э., Аттиа М. В.Прогнозирование коклюша у детей раннего возраста. Детская неотложная помощь . 2008 24 января (1): 16-20. [Медлайн].
Waknine Y. Детский коклюш: критический показатель раннего подсчета лейкоцитов. Доступно на http://www.medscape.com/viewarticle/777732. Доступ: 23 января 2013 г.
Мюррей Э., Нивес Д., Брэдли Дж. и др. Характеристики тяжелой инфекции Bordetella pertussis среди младенцев старше 90 дней, госпитализированных в педиатрические отделения интенсивной терапии — Южная Калифорния, сентябрь 2009 г. — июнь 2011 г. J Ped Infect Dis . 2013.
Эдвардс К., Декер, доктор медицины. Вакцина против коклюша. В: Плоткин С. А., Оренштейн В.А. Вакцина. 4-е изд. Филадельфия, Пенсильвания: Сондерс; 2004: 471-528.
А., Оренштейн В.А. Вакцина. 4-е изд. Филадельфия, Пенсильвания: Сондерс; 2004: 471-528.
de Greeff SC, Mooi FR, Westerhof A, Verbakel JM, Peeters MF, Heuvelman CJ, et al. Бремя коклюша в домашнем хозяйстве: как защитить детей раннего возраста. Клин Infect Dis . 2010 15 мая. 50(10):1339-45. [Медлайн].
[Руководство] Комитет по инфекционным заболеваниям Американской академии педиатрии.Профилактика коклюша среди подростков: рекомендации по использованию столбнячного анатоксина, редуцированного дифтерийного анатоксина и бесклеточной коклюшной (Tdap) вакцины. Педиатрия . 2006 март 117(3):965-78. [Медлайн].
Центры по контролю и профилактике заболеваний; Комитет по инфекционным заболеваниям Американской академии педиатрии. Дополнительные рекомендации по применению столбнячного анатоксина, дифтерийного анатоксина с пониженным содержанием и бесклеточной коклюшной вакцины (Tdap). Педиатрия .2011 Октябрь 128 (4): 809-12. [Медлайн].
Педиатрия .2011 Октябрь 128 (4): 809-12. [Медлайн].
Обновленные рекомендации по применению противостолбнячного анатоксина, редуцированного дифтерийного анатоксина и бесклеточной коклюшной вакцины (Tdap) у беременных женщин и лиц, которые имеют или предполагают тесный контакт с младенцем MMWR Morb Mortal Wkly Rep. 2011 21 октября. 60(41):1424-6. [Медлайн].
Макнамара Л.А., Скофф Т., Фолкнер А., Миллер Л., Кудиш К., Кеньон С. и др. Снижение тяжести коклюша у лиц с соответствующей возрасту вакцинацией против коклюша — США, 2010–2012 гг. Клин Infect Dis . 2017 1 сентября. 65 (5): 811-818. [Медлайн].
Вакцина против коклюша Harding A. кажется безопасной для мамы и ребенка во время беременности. Медицинские новости Medscape. Доступно на http://www.medscape.com/viewarticle/834849. Доступ: 14 ноября 2014 г.
Харбанда Э.О., Васкес-Бенитес Г., Липкинд Х.С., Кляйн Н.П., Читам Т.К., Налевей А. и др. Оценка связи вакцинации матери против коклюша с акушерскими событиями и исходами родов. ЯМА . 2014 12 ноября. 312(18):1897-904. [Медлайн].
Skoff TH, Blain AE, Watt J, Scherzinger K, McMahon M, Zansky SM, et al. Влияние программы вакцинации матерей США против столбняка, дифтерии и бесклеточного коклюша на профилактику коклюша у младенцев Clin Infect Dis. 2017 Сентябрь 28. [Medline].
Кент А., Ладхани С.Н., Эндрюс, штат Нью-Джерси, и др. Концентрация антител коклюша у младенцев, рожденных недоношенными от матерей, вакцинированных во время беременности. Педиатрия . Онлайн: июнь 2016 г.:
Беременные женщины и вакцинация Tdap, панельный интернет-опрос, США, апрель 2016 г. Центры по контролю и профилактике заболеваний. Доступно по адресу https://www.cdc.gov/vaccines/imz-managers/coverage/adultvaxview/tdap-report-2016.html. 19 сентября 2016 г.; Доступ: 20 октября 2017 г.
Центры по контролю и профилактике заболеваний. Доступно по адресу https://www.cdc.gov/vaccines/imz-managers/coverage/adultvaxview/tdap-report-2016.html. 19 сентября 2016 г.; Доступ: 20 октября 2017 г.
Рекомендуемый график иммунизации детей и подростков – США, 2014 г. Педиатрия .2014 фев. 133(2):357-63. [Медлайн].
Американская академия педиатрии. Пикеринг Л.К., изд. Красная книга: 2012 Отчет Комитета по инфекционным заболеваниям . 29-е изд. Элк-Гроув-Виллидж, Иллинойс: Американская академия педиатрии; 2012.
Чжан Л., Прич С.О., Аксельссон И., Гальперин С.А. Бесклеточные вакцины для профилактики коклюша у детей. Кокрановская система базы данных, версия . 2011 19 января. CD001478. [Медлайн].
Glanz JM, McClure DL, Magid DJ, Daley MF, France EK, Salmon DA, et al.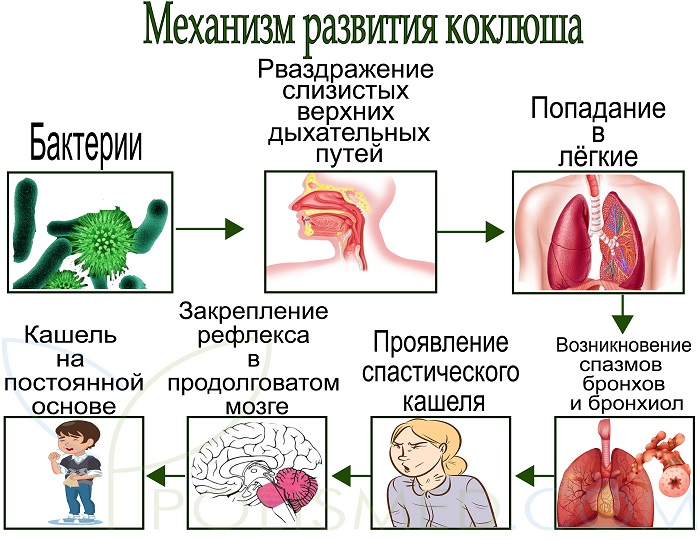 Отказ родителей от вакцинации против коклюша связан с повышенным риском заражения коклюшем у детей. Педиатрия . 2009 июнь 123(6):1446-51. [Медлайн].
Отказ родителей от вакцинации против коклюша связан с повышенным риском заражения коклюшем у детей. Педиатрия . 2009 июнь 123(6):1446-51. [Медлайн].
Центры по контролю и профилактике заболеваний. Схемы иммунизации. Доступно на http://www.cdc.gov/vaccines/schedules/index.html. Доступ: 9 августа 2012 г.
Вакцины Brown T. Pertussis: цельноклеточные более долговечны, чем бесклеточные. Медицинские новости Medscape .22 мая 2013 г. [Полный текст].
Кляйн Н.П., Бартлетт Дж., Файерман Б., Роухани-Рахбар А., Бакстер Р. Сравнительная эффективность бесклеточных и цельноклеточных вакцин против коклюша у подростков. Педиатрия . 2013 20 мая. [Медлайн].
Нью С., Винтер К., Бойт Р., Гарриман К., Гутман А., Кристиансен А. и др. Барьеры для получения пренатального столбнячного анатоксина, редуцированного дифтерийного анатоксина и бесклеточной коклюшной вакцины среди матерей младенцев в возрасте MMWR Morb Mortal Wkly Rep.2018 сен 28. 67 (38): 1068-1071. [Медлайн].
Барьеры для получения пренатального столбнячного анатоксина, редуцированного дифтерийного анатоксина и бесклеточной коклюшной вакцины среди матерей младенцев в возрасте MMWR Morb Mortal Wkly Rep.2018 сен 28. 67 (38): 1068-1071. [Медлайн].
Pitisuttithum P, Chokephaibulkit K, Sirivichayakul C, et al. Персистенция антител после вакцинации подростков моновалентными и комбинированными бесклеточными коклюшными вакцинами, содержащими генетически инактивированный коклюшный токсин: рандомизированное контролируемое исследование фазы 2/3 с не меньшей эффективностью. Ланцет Infect Dis . 2018 Сентябрь 25. [Medline].



 Поскольку даже во время кашля палочка не рассеивается больше чем на два метра. Кстати, симптомы коклюша вызывает не сам возбудитель болезни, а токсин, который он вырабатывает. Причём этот яд даёт многообразный эффект. В частности, он увеличивает проницаемость защиты мозга от циркулирующих в крови микробов и токсинов. Это делает центральную нервную систему уязвимой для опасных инфекций. Ещё коклюшный токсин увеличивает выработку организмом инсулина. Это препятствует поступлению глюкозы в мозг и ведёт к его истощению. А также — повышает чувствительность организма к гистамину, что влечёт за собой развитие аллергий.
Поскольку даже во время кашля палочка не рассеивается больше чем на два метра. Кстати, симптомы коклюша вызывает не сам возбудитель болезни, а токсин, который он вырабатывает. Причём этот яд даёт многообразный эффект. В частности, он увеличивает проницаемость защиты мозга от циркулирующих в крови микробов и токсинов. Это делает центральную нервную систему уязвимой для опасных инфекций. Ещё коклюшный токсин увеличивает выработку организмом инсулина. Это препятствует поступлению глюкозы в мозг и ведёт к его истощению. А также — повышает чувствительность организма к гистамину, что влечёт за собой развитие аллергий.

 Поэтому чаще гуляйте с ребёнком. Причём летом лучше выходить на прогулку утром, пока влажно и прохладно, а также вечером, когда жара спадёт. Только избегайте общения с другими детьми. А ещё лучше отвезите ребёнка к бабушке в село. Там период выздоровления пройдёт быстрее.
Поэтому чаще гуляйте с ребёнком. Причём летом лучше выходить на прогулку утром, пока влажно и прохладно, а также вечером, когда жара спадёт. Только избегайте общения с другими детьми. А ещё лучше отвезите ребёнка к бабушке в село. Там период выздоровления пройдёт быстрее.
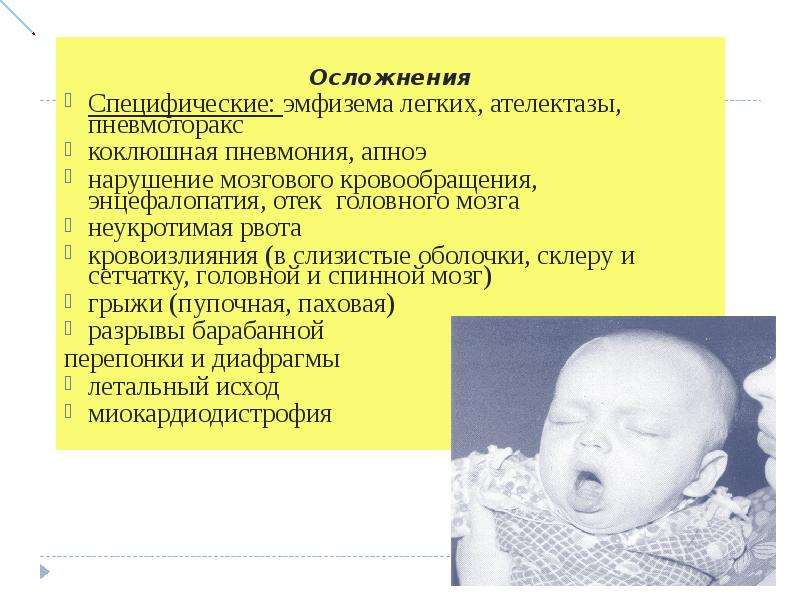 В развитых странах проводится также ревакцинация против коклюша детей в возрасте 4-6 лет, подростков, а также взрослых.
В развитых странах проводится также ревакцинация против коклюша детей в возрасте 4-6 лет, подростков, а также взрослых.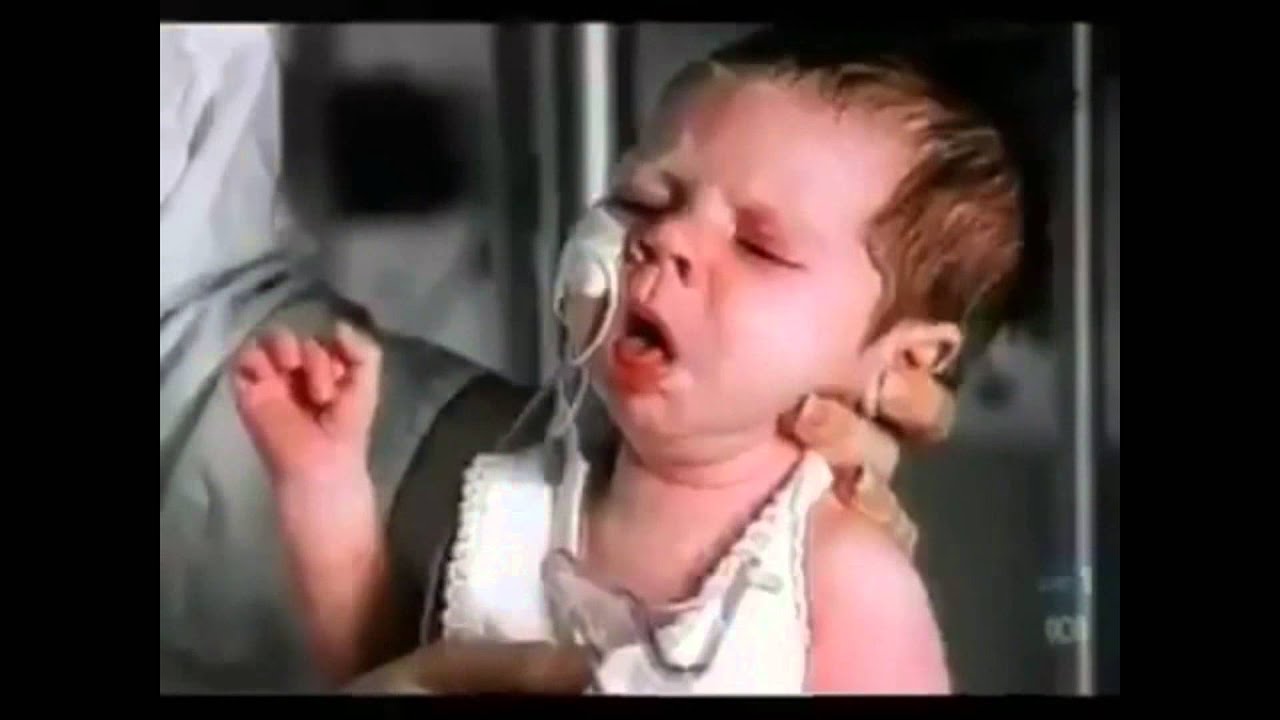 Например, если больная мать поела из одной тарелки с младенцем либо ребенок облизал ложку после того, как ею ел инфицированный человек.
Например, если больная мать поела из одной тарелки с младенцем либо ребенок облизал ложку после того, как ею ел инфицированный человек.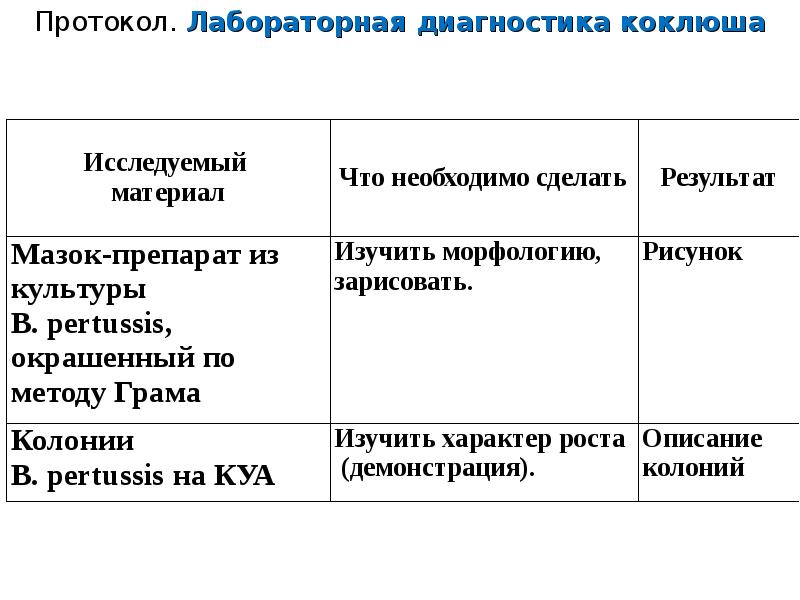
 Спазматический кашель донимает от 16-25 раз в сутки, при этом больной очень изможден. Симптомы могут сохраняться долго, а человек продолжает болеть до 5 недель;
Спазматический кашель донимает от 16-25 раз в сутки, при этом больной очень изможден. Симптомы могут сохраняться долго, а человек продолжает болеть до 5 недель; Однако приступы кашля легко повторяются при воздействии неспецифических раздражителей (холодный воздух, смех и т.д.) и обычных вирусных инфекций. И если в начале болезни кашель обусловлен поражением слизистой дыхательных путей, то в последующем, он возникает рефлекторно вследствие формирования патологической доминанты в головном мозге.
Однако приступы кашля легко повторяются при воздействии неспецифических раздражителей (холодный воздух, смех и т.д.) и обычных вирусных инфекций. И если в начале болезни кашель обусловлен поражением слизистой дыхательных путей, то в последующем, он возникает рефлекторно вследствие формирования патологической доминанты в головном мозге. Главная цель приема антибиотиков в этом периоде – сделать больного не заразным)
Главная цель приема антибиотиков в этом периоде – сделать больного не заразным) (С учетом предыдущего пункта, кормление ребенка с коклюшем составляет особую проблему. Для некоторых детей сам процесс поглощения пищи становится настолько страшным, что даже упоминание о еде (например, произнесенная мамой фраза: «пойдем кушать») вызывает приступ кашля. К счастью это бывает редко, но вот кашель после еды и рвота всем, что съел – явление довольно распространенное. Не следует давать сразу много еды – даже если хочет есть много. Чем дольше будет жевать и чем больше съест – тем больше вероятность и приступа и рвоты. Поэтому, лучше кормить чаще, но понемногу. В принципе, кашель с рвотой после него редко бывает 2 раза подряд – т.е. если после приступа рвота была, то следующие 2 3 приступа будут легче)
(С учетом предыдущего пункта, кормление ребенка с коклюшем составляет особую проблему. Для некоторых детей сам процесс поглощения пищи становится настолько страшным, что даже упоминание о еде (например, произнесенная мамой фраза: «пойдем кушать») вызывает приступ кашля. К счастью это бывает редко, но вот кашель после еды и рвота всем, что съел – явление довольно распространенное. Не следует давать сразу много еды – даже если хочет есть много. Чем дольше будет жевать и чем больше съест – тем больше вероятность и приступа и рвоты. Поэтому, лучше кормить чаще, но понемногу. В принципе, кашель с рвотой после него редко бывает 2 раза подряд – т.е. если после приступа рвота была, то следующие 2 3 приступа будут легче) И неудивительно, что после месяца кашляния взаперти, без прогулок и свежего воздуха, якобы «бронхит» который, на, самом деле, был легким коклюшом, заканчивается воспалением легких. Поэтому необходимо помнить и понимать, что свежий воздух является обязательным условием правильной помощи ребенку не только при коклюше, но и при других болезнях, сопровождающихся кашлем и при бронхите, и при трахеите, и при аллергических поражениях дыхательных путей, и при воспалении легких. Но, поскольку упомянутые нами «другие болезни» проходят несравнимо быстрее, чем коклюш, то и отрицательные последствия домашнего режима проявляются не так часто. Таким образом, если уж диагностирован коклюш, то все родственники больного должны быть мобилизованы для того, чтобы по очереди с ребенком гулять. В летнее время, конечно же, не целесообразно быть там, где сухо и тепло, необходимо вставать пораньше, пока влажно и прохладно и в обязательном порядке подольше гулять перед сном. Важно только не забывать о том, что во время гуляний следует избегать общения с другими детьми.
И неудивительно, что после месяца кашляния взаперти, без прогулок и свежего воздуха, якобы «бронхит» который, на, самом деле, был легким коклюшом, заканчивается воспалением легких. Поэтому необходимо помнить и понимать, что свежий воздух является обязательным условием правильной помощи ребенку не только при коклюше, но и при других болезнях, сопровождающихся кашлем и при бронхите, и при трахеите, и при аллергических поражениях дыхательных путей, и при воспалении легких. Но, поскольку упомянутые нами «другие болезни» проходят несравнимо быстрее, чем коклюш, то и отрицательные последствия домашнего режима проявляются не так часто. Таким образом, если уж диагностирован коклюш, то все родственники больного должны быть мобилизованы для того, чтобы по очереди с ребенком гулять. В летнее время, конечно же, не целесообразно быть там, где сухо и тепло, необходимо вставать пораньше, пока влажно и прохладно и в обязательном порядке подольше гулять перед сном. Важно только не забывать о том, что во время гуляний следует избегать общения с другими детьми. Очень хорошо прогуливаться возле водоемов, если таковые имеются поблизости. А если не имеются, то вообще не плохо бы было уехать туда, где они есть – в деревню к бабушке, на дачу и т.п.
Очень хорошо прогуливаться возле водоемов, если таковые имеются поблизости. А если не имеются, то вообще не плохо бы было уехать туда, где они есть – в деревню к бабушке, на дачу и т.п. Само собой разумеется, что диагноз воспаления легких поставит врач, если его вызвать, но коклюш ведь длится несколько месяцев, и лечится, чаще всего, в домашних условиях. Нередко бывает так, что родителям не очень то и удобно часто беспокоить врача, особенно когда диагноз вполне ясен, и не менее ясно, что для выздоровления нужно время и не малое. Перечисленные выше помогут родителям своевременно обратиться за помощью.
Само собой разумеется, что диагноз воспаления легких поставит врач, если его вызвать, но коклюш ведь длится несколько месяцев, и лечится, чаще всего, в домашних условиях. Нередко бывает так, что родителям не очень то и удобно часто беспокоить врача, особенно когда диагноз вполне ясен, и не менее ясно, что для выздоровления нужно время и не малое. Перечисленные выше помогут родителям своевременно обратиться за помощью.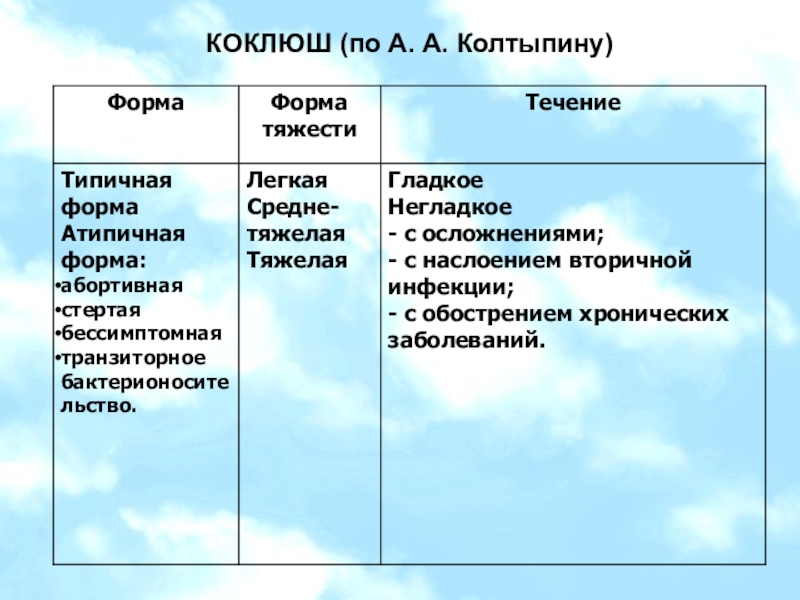 Но и врач больницы, и родители ребенка, прежде чем попрощаться друг с другом, должны быть в уверенности относительно того, что болезнь свой пик миновала (нет остановок дыхания, прошли осложнения, в течение нескольких дней количество приступов кашля стало уменьшаться). Антибиотиками и свежим воздухом лечение коклюша, разумеется, не ограничивается. Хотя из огромного арсенала лекарственных препаратов, помогающих при кашле, нет ни одного, способного существенно облегчить течение болезни. Выбор конкретного лекарства – дело врача, но родители должны знать следующее: даже если, с Вашей точки зрения, назначенное лекарство, например, бромгексин, не помогает вообще, это вовсе не говорит о нецелесообразности его приема. Дело в том, что механизм действия большинства отхаркивающих средств (и упомянутого нами бромгексина в том числе) основан на разжижении мокроты. Кашлять ребенок реже не станет, но вероятность осложнений уменьшится в несколько раз, поскольку именно густая слизь, нарушая проходимость бронхов, и является главной причиной развития воспаления легких
Но и врач больницы, и родители ребенка, прежде чем попрощаться друг с другом, должны быть в уверенности относительно того, что болезнь свой пик миновала (нет остановок дыхания, прошли осложнения, в течение нескольких дней количество приступов кашля стало уменьшаться). Антибиотиками и свежим воздухом лечение коклюша, разумеется, не ограничивается. Хотя из огромного арсенала лекарственных препаратов, помогающих при кашле, нет ни одного, способного существенно облегчить течение болезни. Выбор конкретного лекарства – дело врача, но родители должны знать следующее: даже если, с Вашей точки зрения, назначенное лекарство, например, бромгексин, не помогает вообще, это вовсе не говорит о нецелесообразности его приема. Дело в том, что механизм действия большинства отхаркивающих средств (и упомянутого нами бромгексина в том числе) основан на разжижении мокроты. Кашлять ребенок реже не станет, но вероятность осложнений уменьшится в несколько раз, поскольку именно густая слизь, нарушая проходимость бронхов, и является главной причиной развития воспаления легких Но даже если соблюдать все правила забора анализа – он часто бывает отрицательным даже при настоящем коклюше. Поэтому положительный мазок на коклюш – достоверно подтвердит коклюш, но отрицательный – не обязательно исключит это заболевание.
Но даже если соблюдать все правила забора анализа – он часто бывает отрицательным даже при настоящем коклюше. Поэтому положительный мазок на коклюш – достоверно подтвердит коклюш, но отрицательный – не обязательно исключит это заболевание. 

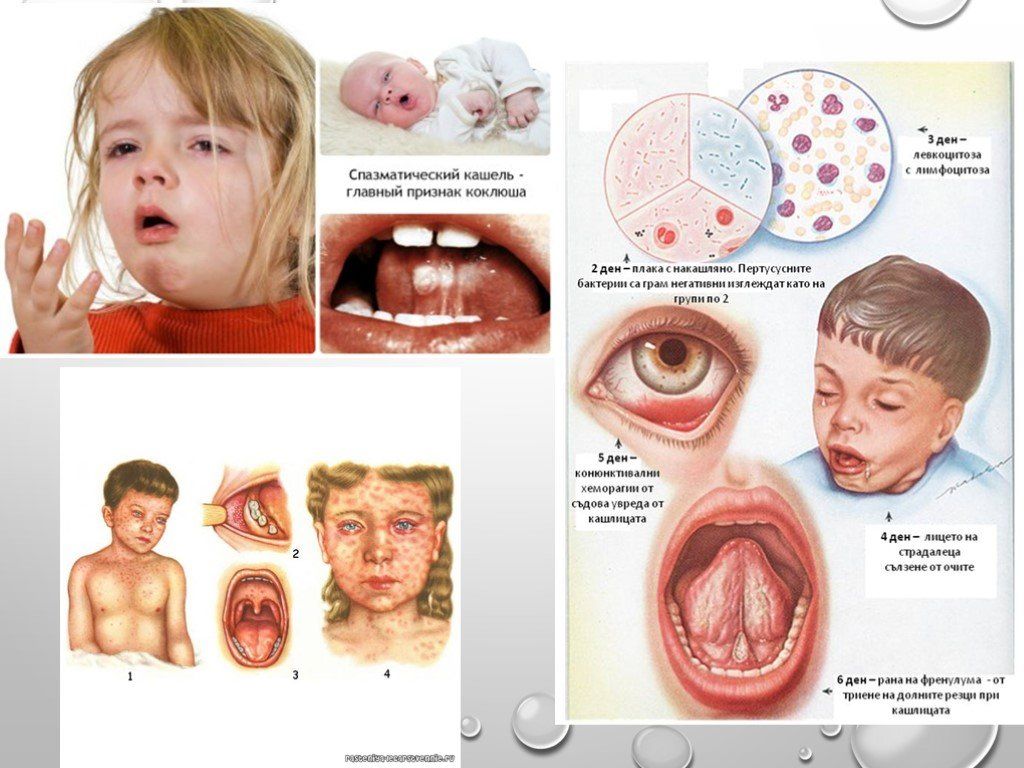 Коклюш. В: Уоллес Р.Б., Кохатсу Н., Каст Дж.М., изд. Maxcy-Rosenau-Last Public Health & Preventive Medicine, пятнадцатое издание. Компании McGraw-Hill, Inc.; 2008: 111–14.
Коклюш. В: Уоллес Р.Б., Кохатсу Н., Каст Дж.М., изд. Maxcy-Rosenau-Last Public Health & Preventive Medicine, пятнадцатое издание. Компании McGraw-Hill, Inc.; 2008: 111–14.
