Лающий кашель — причины появления, при каких заболеваниях возникает, диагностика и способы лечения
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Лающий кашель: причины появления, при каких заболеваниях возникает, диагностика и способы лечения.Определение
Кашель — это физиологическая защитная реакции организма в ответ на попадание в органы дыхания (реже – в пищеварительный тракт) раздражающих веществ. Дыхательный эпителий, которым покрыты изнутри дыхательные пути, защищает организм от проникновения инфекционных агентов (бактерий, вирусов и т.д.), задерживает на своей поверхности вдыхаемые с воздухом частички пыли, а также способствует очищению от них дыхательных путей.
Слизистая оболочка дыхательных путей хорошо снабжается кровью, что обеспечивает согревание поступающего извне воздуха, достаточную выработку слизи и своевременную транспортировку лейкоцитов (клеток иммунитета) в область попадания инфекционных агентов.
При развитии воспалительных изменений в стенке дыхательных путей или при их раздражении, например пылью или едкими газами, активируется кашлевой центр.
Разновидности кашляВ зависимости от наличия мокроты выделяют сухой и влажный кашель.
 Интересно, что эти два вида кашля могут сменять друг друга в ходе болезни.
Интересно, что эти два вида кашля могут сменять друг друга в ходе болезни.По тембру выделяют кашель беззвучный, глухой, сиплый и другие, среди которых особое место занимает лающий кашель.
При описании данного вида кашля уместно говорить, что он действительно отчасти напоминает лай собаки: такой же громкий и резкий, зачастую с металлическим оттенком.
Возможные причины развития лающего кашля
Лающий кашель, как правило, свидетельствует о поражении гортани.
Гортань с расположенными в ней голосовыми складками играет ключевую роль в голосовом аппарате. Голосовые складки натянуты между хрящевыми структурами, степень их натяжения регулируется аппаратом гортани. Между двумя голосовыми складками находится щель, через которую проходит выдыхаемый из легких воздух, создавая колебательные движения. Длина голосовых складок и частота колебаний определяют характеристики голоса и кашля у людей с поражением голосового аппарата.
Воспалительные заболевания гортани объединены под общим названием «ларингиты». Воспаление гортани часто развивается в связи с инфекционным поражением верхних дыхательных путей, причем достаточно редко имеет место изолированное воспаление гортани, значительно чаще инфекционный процесс распространяется на гортань из глотки или трахеи. Другими причинами ларингита являются термические травмы (воздействие газообразных веществ, имеющих высокую температуру), ингаляторное поражение газообразными едкими химическими веществами, аллергические процессы. Ларингит развивается при перенапряжении голосового аппарата.
Воспаление гортани часто развивается в связи с инфекционным поражением верхних дыхательных путей, причем достаточно редко имеет место изолированное воспаление гортани, значительно чаще инфекционный процесс распространяется на гортань из глотки или трахеи. Другими причинами ларингита являются термические травмы (воздействие газообразных веществ, имеющих высокую температуру), ингаляторное поражение газообразными едкими химическими веществами, аллергические процессы. Ларингит развивается при перенапряжении голосового аппарата.
Заболевания, при которых развивается лающий кашель
Среди инфекционных поражений гортани, приводящих к развитию лающего кашля, принято выделять две группы заболеваний:
- Дифтерия гортани – инфекционное заболевание бактериальной природы, характеризующееся образованием в дыхательных путях пластинчатых налетов, склонных к самостоятельному отделению от слизистой и приводящих к закупорке просвета дыхательных путей вплоть до полного нарушения их проходимости.

Такое состояние называют «истинным крупом» — для него характерно постепенное неуклонное прогрессирование, осиплость голоса с дальнейшим уменьшением громкости кашля.
- Острый стенозирующий ларинготрахеит – инфекционное воспаление трахеи и гортани, приводящее к нарушению проходимости дыхательных путей вследствие выраженного отека слизистой оболочки гортани. Данное заболевание именуется также ложным крупом, т.к. его вызывает не дифтерийная палочка, а вирусы (парагриппа, гриппа, респираторно-синцитиальный вирус) и бактерии – например, микоплазмы.
Ложный круп начинается, как правило, на 1–3-й день простудного заболевания остро, внезапно, часто в ночное время.
Лающий кашель и выраженное затруднение дыхания являются основными признаками данного состояния.
К каким врачам обращаться при развитии лающего кашля
Экстренную помощь пациенту с лающим кашлем и нарушением дыхания оказывает, как правило, врач скорой помощи. Дальнейшее ведение такого пациента зависит от причины развития лающего кашля. Так, при подозрении на дифтерию пациента госпитализируют в инфекционный стационар, где его лечением будет заниматься врач-инфекционист. При развитии ложного крупа у ребенка терапию проводит врач-педиатр.
Диагностика и обследования при лающем кашле
Диагностика лающего кашля начинается с опроса пациента (или его родителей, если пациентом является ребенок) и выяснения обстоятельств, при которых развился кашель. Затем врач проводит клинический осмотр, неотъемлемой частью которого становится осмотр ротовой полости и выслушивание дыхательных шумов при помощи фонендоскопа. На основе полученных данных формируется предположительный диагноз, который требует уточнения после купирования острого состояния и ликвидации риска развития острых дыхательных нарушений у пациента.
Для диагностики дифтерии проводится посев материала из зева и дыхательных путей на наличие возбудителя заболевания – Corynebacterium diphtheria.
Заболевания, сопровождающиеся кашлем у детей
Острые респираторные заболевания
Кашель является наиболее частым симптомом ОРЗ и простуды.Как правило, в дополнение к насморку, присоединяется и кашель. Когда возникает простуда, кашель изначально бывает сухой, без мокроты. Из-за инфекции слизистая оболочка сухая и раздраженная, что вызывает кашлевой рефлекс, и человек кашляет. В течение нескольких дней инфекция может «спуститься» в нижние дыхательные пути, слизистая оболочка воспаляется и чрезмерно начинает продуцироваться слизь, которая выводится из дыхательных путей влажным, продуктивным кашлем.
Кашель также может быть симптомом других инфекций, аллергии и раздражения дыхательных путей.
Наиболее частыми являются:
-
Острый ларинготрахеобронхит (ложный круп) — это вирусное воспаление гортани и трахеи.
 Чаще всего он возникает у детей в возрасте от 3 до 5 лет. Он сопровождается
Чаще всего он возникает у детей в возрасте от 3 до 5 лет. Он сопровождается Лающий кашель можно описать так: маленький ребенок кашляет как старый дедушка, то есть кашель грубый, низкого тембра. Он появляется, когда воспаляются голосовые связки и просвет дыхательной щели сужается. Вот почему осиплость голоса сопровождает такой кашель. Опасность состоит в том, что отек может перекрыть доступ воздуха в нижние дыхательные пути (острый ларингит со стенозом гортани). Если такой кашель возник впервые, обязательно немедленно обратитесь к врачу. Он научит вас оказывать неотложную помощь и оценивать эффективность лечении, поскольку стенозы обычно рецидивируют до четырех, а у некоторых детей и до шести-семи лет.
Трахеит — воспаление трахеи, сопровождающееся грубым, сухим, но не «лающим» кашлем. При трахеите кашель грубый, сухой, но не лающий; длительно сохраняется при хорошем общем состоянии ребенка и обычно занимает долгое время.
 Узнайте, как правильно лечить кашель при трахеите и тогда ребёнок выздоровеет быстрее и сможет вновь радоваться жизни без кашля.
Узнайте, как правильно лечить кашель при трахеите и тогда ребёнок выздоровеет быстрее и сможет вновь радоваться жизни без кашля.-
Бронхит — это инфекционное воспаление нижних дыхательных путей — бронхов. При бронхите кашель в начале заболевания может быть сухим, а затем он становится влажным, продуктивным. Это происходит потому, что воспаленная слизистая оболочка начинает вырабатывать больше слизи, которая помогает бороться с инфекцией и обеспечивает более легкое откашливание.
-
Острый обструктивный бронхит или бронхит с бронхообструктивным синдромом является разновидностью инфекционного бронхита
Обструкция – это затруднение прохождения воздуха на выдохе через суженные бронхи. Когда нужно заподозрить обструкцию бронхов?
Кашель у ребенка сухой, приступообразный, поверхностный с «металлическим» оттенком. Усиливается при возбуждении, физической активности.
Ребенок возбужден, говорлив; можно заметить, что он стал говорить более короткими фразами, поскольку ему не хватает выдыхаемого воздуха на длинную фразу.
Плечики приподняты.
Можно услышать свист на выдохе или если приложить ухо к грудной клетке.
Такое состояние тоже нужно расценивать как сигнал опасности и быстрого обращения к врачу. К сожалению, обструктивные бронхиты тоже склонны к рецидивированию в дошкольном возрасте. Кроме того, ребенок с обструктивными инфекционными бронхитами угрожаем по развитию бронхиальной астмы и поэтому необходимо длительное диспансерное врачебное наблюдение. -
Коклюш — инфекционная детская болезнь, сопровождающаяся сильным приступообразным кашлем. Коклюш вызван бактериями Bordetella pertussis. В ряде случаев Болезнь может быть опасной для жизни, особенно для детей до 6 месяцев и для тех, кто не был вакцинирован. Нужно помнить, что при коклюше кашель приступообразный с шумным вдохом (репризой) между сериями кашлевых толчков. Такой характерный для коклюша кашель появляется на 4 неделе заболевания (первые недели наблюдается просто сухой кашель).
 После острого периода коклюша кашель может сохраняться до нескольких месяцев, постепенно угасая.
После острого периода коклюша кашель может сохраняться до нескольких месяцев, постепенно угасая. -
Другие причины кашля
Как ни странно, причиной кашля может быть заболевание желудочно-кишечного тракта. В норме проглоченная пища продвигается от пищевода в желудок и ниже. У детей (да и у взрослых) часто возникают так называемые моторные нарушения, которые периодически приводят к обратному продвижению пищи – из желудка в пищевод. Для пищевода и верхних дыхательных путей содержимое желудка сильный раздражитель. Появляется хронический кашель даже обструкция бронхов. Если у ребенка на первом году жизни были частые срыгивания, у него появляется отрыжка после еды, кашель при наклонах туловища и в положении лежа, а других причин для кашля нет – необходимо обследование и лечение у гастроэнтеролога.
Лающий кашель — причины, диагностика и лечение
Лающий кашель — это приступы непродуктивного кашля с характерным громким звуком, напоминающим собачий лай.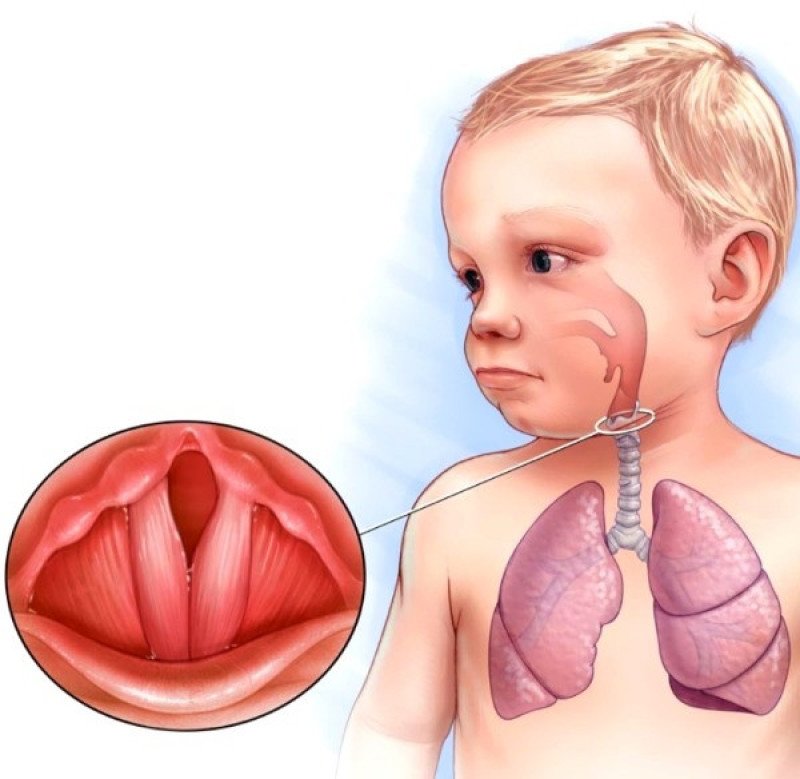 Симптом зачастую сопровождается болями в горле, осиплостью голоса, снижением его звучности вплоть до полного исчезновения (афонии). Наиболее частые причины развития такого кашля — ларингиты, истинный и ложный круп, заболевания трахеи, некоторые ОРВИ. Для выяснения причины проводят ларингоскопию, рентгенографию грудной клетки, спирографию, лабораторные анализы. Чтобы облегчить состояние пациента, применяют муколитики, отхаркивающие средства, противокашлевые препараты, физиотерапию.
Симптом зачастую сопровождается болями в горле, осиплостью голоса, снижением его звучности вплоть до полного исчезновения (афонии). Наиболее частые причины развития такого кашля — ларингиты, истинный и ложный круп, заболевания трахеи, некоторые ОРВИ. Для выяснения причины проводят ларингоскопию, рентгенографию грудной клетки, спирографию, лабораторные анализы. Чтобы облегчить состояние пациента, применяют муколитики, отхаркивающие средства, противокашлевые препараты, физиотерапию.
Причины лающего кашля
Ларингит
На начальных этапах воспаления гортани беспокоит легкое покашливание, которое сопровождается чувством першения и царапания в горле. Через 1-2 дня после первых симптомов частота кашлевых приступов усиливается, кашель становится громким, звучным, приобретает лающий оттенок. Постоянно ощущается боль в горле. Характерный признак — отсутствие мокроты. При тяжелом ларингите возникают пароксизмы лающего сухого кашля, которые проявляются серией следующих один за одним кашлевых толчков. По окончании приступа больной делает громкий шумный вдох. Симптом чаще отмечается вечером или ночью.
По окончании приступа больной делает громкий шумный вдох. Симптом чаще отмечается вечером или ночью.
Круп
Истинный круп, развивающийся вследствие обструкции гортани фибринозными пленками, типичен для дифтерии. Наблюдаются приступы грубого кашля, во время которых пациент делает судорожные короткие вдохи, при этом выдох может быть затруднен. Проявления сохраняются 2-3 дня, затем лающий звук во время кашлевых пароксизмов исчезает, на первый план выходит тихое покашливание, связанное со стенозом голосовых связок. Во время приступов кашля отмечается беспокойство, жалобы на субъективное чувство нехватки воздуха, ощущение инородного тела в горле.
Ложный круп со спазмом мышц гортани и выраженным отеком слизистой оболочки дыхательных путей чаще поражает детей до 5-7 лет. Родители замечают, что ребенок возбужден, постоянно покашливает, при дыхании слышится «свистящий» звук. Затем начинаются приступы лающего кашля длительностью до 20-30 минут, при которых обнаруживается бледность кожных покровов, цианоз носогубного треугольника. Если подобные кашлевые пароксизмы со специфическим лающим звуком возникли на фоне лечения в стационаре, они могут быть обусловлены ларингоспазмом при цитратной интоксикации.
Если подобные кашлевые пароксизмы со специфическим лающим звуком возникли на фоне лечения в стационаре, они могут быть обусловлены ларингоспазмом при цитратной интоксикации.
Инфекции дыхательных путей
Возбудители острых респираторных заболеваний имеют тропность к однослойному эпителию верхних дыхательных путей, поэтому появление кашля обусловлено прямым патогенным воздействием микроорганизмов на специфические рецепторы. Отсутствие мокроты после кашлевого приступа характерно для начального периода всех вирусных инфекций. При ОРВИ симптом сочетается с другими признаками поражения респираторного тракта (ринитом, першением горла, увеличением шейных лимфоузлов). Наличие у кашля лающего оттенка обычно свидетельствует о таких инфекционных болезнях, как:
- Аденовирусная инфекция. Сухой лающий кашель возникает после короткого продромального периода, длительность симптома — от 2 до 3 недель. Типично усиление и учащение приступов ночью, при тяжелом течении инфекции нарушается сон.
 В случае воспаления нижних отделов дыхательного тракта кашель становится влажным, выделяется небольшое количество слизистой мокроты. Кашлевые приступы сочетаются с серозным ринитом, конъюнктивитом.
В случае воспаления нижних отделов дыхательного тракта кашель становится влажным, выделяется небольшое количество слизистой мокроты. Кашлевые приступы сочетаются с серозным ринитом, конъюнктивитом. - Парагрипп. Лающий характер кашля обусловлен сильным отеком стенки гортани и трахеи, что чаще наблюдается у маленьких детей. Чтобы облегчить дыхание, в период приступа ребенок принимает вынужденное положение — садится, опираясь на руки. Кашель сопровождается шумным дыханием с короткими судорожными вдохами. При длительных кашлевых пароксизмах синеет носогубный треугольник, становятся бледными кожные покровы.
- Коклюш. Приступы судорожного громкого кашля патогномоничны для периода разгара болезни. Пароксизмы провоцируются смехом, разговором, сильным светом, громкими звуками. При коклюше отмечается серия кашлевых толчков с лающим звуком, которые чередуются с короткими свистящими вдохами (репризами). Из-за сильного напряжения лицо больного в момент приступа краснеет, часто происходят кровоизлияния в слизистые оболочки и конъюнктиву.

Патология трахеи
Грубый, лающий тон кашля обусловлен распространением болезненного процесса из гортани на область трахеи и ее бифуркации, что связано с раздражением рецепторов, запускающих кашлевой рефлекс, при одновременном вовлечении в процесс голосовых связок. Покашливание является не только реакцией на воспалительные процессы в слизистой оболочке, но и ответом на механическое раздражение чувствительных нервных окончаний экссудатом. Кашлевыми приступами с особым лающим звуком проявляются:
- Ларинготрахеит. Кашель является приступообразным, обычно возникает на фоне изменений голоса, температурных реакций. Наиболее сильные и длительные пароксизмы наблюдаются ночью и утром. В начале болезни лающий кашель не сопровождается отхаркиванием мокроты. При распространении процесса на нижележащие отделы с развитием острого бронхита после приступов выделяется небольшое или умеренное количество слизисто-гнойной мокроты.
- Трахеобронхиальная дискинезия.
 Появление лающего битонального кашля чаще происходит на фоне острой респираторной инфекции, но симптом сохраняется даже после полного выздоровления. Кашлевые пароксизмы провоцируются физическими нагрузками, сменой положения тела, вдыханием пыли и паров бытовой химии. При прогрессировании болезни длительность приступа кашля увеличивается, иногда он заканчивается обмороком.
Появление лающего битонального кашля чаще происходит на фоне острой респираторной инфекции, но симптом сохраняется даже после полного выздоровления. Кашлевые пароксизмы провоцируются физическими нагрузками, сменой положения тела, вдыханием пыли и паров бытовой химии. При прогрессировании болезни длительность приступа кашля увеличивается, иногда он заканчивается обмороком. - Осложнения интубации трахеи. Интенсивные кашлевые приступы, связанные с реактивным отеком гортани и поражением голосовых связок, характерны для первых 3 дней после извлечения трубки из трахеи. Больные жалуются на частый грубый кашель, который звучит как лающий. Кашлевые пароксизмы сочетаются с одышкой, акроцианозом. Пациенты отмечают, что покашливанию сопутствует чувство нехватки кислорода, боли в груди и горле.
- Стеноз трахеи и бронхов. При врожденном сужении просвета признаки аномалии заметны уже в первые дни жизни новорожденного – родители замечают связь кашля с кормлением, ребенок отказывается от груди.
 Лающий кашлевой приступ дополняется удушьем, диффузным цианозом. Грубый длительный кашель с нехваткой воздуха, головокружениями, предобморочными состояниями типичен для функциональных стенозов.
Лающий кашлевой приступ дополняется удушьем, диффузным цианозом. Грубый длительный кашель с нехваткой воздуха, головокружениями, предобморочными состояниями типичен для функциональных стенозов.
Аллергические заболевания
Кашель лающего типа, беспокоящий в ночное время или сразу после пробуждения, более характерен для бронхиальной астмы. Пароксизмы также вызываются физическими нагрузками, стрессами, воздействием холодного воздуха. Пациенты предъявляют жалобы на затрудненное дыхание, между кашлевыми толчками на расстоянии слышны судорожные вдохи. Выдох затруднен. Для улучшения вентиляции легких больные занимают сидячее положение, слегка наклоняются вперед и опираются руками на колени. В конце приступа лающего кашля обычно в небольшом количестве выделяется вязкая стекловидная мокрота.
При аллергическом ларингите грубый кашель беспокоит в течение всего дня, закономерность появления приступов проследить сложно. Симптом сопровождается осиплостью голоса и дискомфортом в горле. Внезапный кашель лающего характера наблюдается при ангиоотеке органов респираторного тракта. Во время кашлевого приступа ощущается нехватка воздуха, першение в горле. Пароксизм может быть длительным, без оказания медицинской помощи такое состояние чревато полной обструкцией дыхательных путей.
Внезапный кашель лающего характера наблюдается при ангиоотеке органов респираторного тракта. Во время кашлевого приступа ощущается нехватка воздуха, першение в горле. Пароксизм может быть длительным, без оказания медицинской помощи такое состояние чревато полной обструкцией дыхательных путей.
Туберкулез бронхов
При заражении палочкой Коха беспокоит упорный грубый кашель с сухим лающим оттенком, возникающий в любое время суток. В начале заболевания отмечается периодическое покашливание, сочетающееся с першением в горле, чувством дискомфорта в грудной клетке. По мере прогрессирования трахеобронхиального туберкулеза кашель становится интенсивным, приступообразным. Иногда пароксизм завершается выделением вязкой слизистой мокроты. Больные замечают повышенную потливость, общую слабость, частое покашливание с одышкой.
Экссудативный перикардит
При скоплении большого количества жидкости в сердечной сумке развитию мучительного лающего кашля способствует сдавливание дыхательных путей и сердечная недостаточность. Началу приступа предшествуют дискомфорт, чувство распирания в груди. При пароксизмах болевые ощущения усиливаются, дистанционно слышны хрипы и бульканье. Кашлевые приступы длительные, сопровождаются повышением давления в венозной системе, что проявляется видимыми отеками шеи и лица, набуханием шейных вен. Для облегчения дыхания при кашле пациент принимает вертикальное положение, опирается на руки.
Началу приступа предшествуют дискомфорт, чувство распирания в груди. При пароксизмах болевые ощущения усиливаются, дистанционно слышны хрипы и бульканье. Кашлевые приступы длительные, сопровождаются повышением давления в венозной системе, что проявляется видимыми отеками шеи и лица, набуханием шейных вен. Для облегчения дыхания при кашле пациент принимает вертикальное положение, опирается на руки.
Бериллиоз
Кашлевые эпизоды со звуком лающего типа характерны для острой интоксикации парами бериллия. Симптому предшествует интенсивное першение и дискомфорт в горле, жжение за грудиной. Интенсивность кашлевых приступов уменьшается через несколько дней после прекращения контакта с отравляющим веществом. При благоприятном течении кашель проходит самостоятельно. Реже поражается альвеолярная и интерстициальная ткань легких, что приводит к появлению мучительного кашля с выделением кровянистой мокроты.
Обследование
Эпизодический или постоянный лающий кашель является показанием для консультации пульмонолога или семейного врача. Диагностический поиск предполагает проведение инструментальных методов обследования дыхательной системы для определения первопричины симптома. Различные лабораторные анализы помогают уточнить диагноз и ведущий этиологический фактор. Наиболее ценными для диагностики патологий респираторного тракта являются:
Диагностический поиск предполагает проведение инструментальных методов обследования дыхательной системы для определения первопричины симптома. Различные лабораторные анализы помогают уточнить диагноз и ведущий этиологический фактор. Наиболее ценными для диагностики патологий респираторного тракта являются:
- Рентгенологическое исследование. Обзорная рентгенография грудной клетки направлена на исключение поражения бронхиального дерева и легочной паренхимы, которые вначале также сопровождается сухим звучным кашлем. Метод информативен для обнаружения признаков туберкулезного процесса, оценки состояния сердца и крупных сосудов.
- Спирография. Для изучения возможностей внешнего дыхания измеряется общий объем легких, скорость форсированного выдоха, другие показатели. Отклонение значений ОФВ, индекса Тиффно от нормы наблюдается при различных вариантах одышки. Спирография также помогает дифференцировать органические заболевания от функциональных.
- Визуальный осмотр.
 Поскольку зачастую кашель становится лающим при болезнях гортани, рекомендована ларингоскопия — инструментальный осмотр слизистой с помощью специального зеркала. При исследовании можно заметить гиперемию и отечность, которая наиболее выражена в области голосовых складок. Для визуализации трахеобронхиального дерева показана бронхоскопия.
Поскольку зачастую кашель становится лающим при болезнях гортани, рекомендована ларингоскопия — инструментальный осмотр слизистой с помощью специального зеркала. При исследовании можно заметить гиперемию и отечность, которая наиболее выражена в области голосовых складок. Для визуализации трахеобронхиального дерева показана бронхоскопия. - Исследование крови. Стандартный общий и биохимический анализы крови проводятся для обнаружения неспецифических признаков воспалительного процесса. При подозрении на инфекционное происхождение кашля для определения антител к специфическим возбудителям выполняют серологические реакции (РИФ, ИФА).
Больным, у который кашель сопровождается экссудативным диатезом или другими проявлениями аллергических реакций, назначаются аллергопробы, проводится расширенная иммунограмма для измерения концентрации антител разных классов. По показаниям делают КТ грудной клетки для более четкой визуализации морфологических особенностей торакальных органов. Если после кашлевых приступов отделяется мокрота, ее собирают для микроскопического и бактериологического исследования.
Если после кашлевых приступов отделяется мокрота, ее собирают для микроскопического и бактериологического исследования.
Ингаляции при лающем кашле должны проводиться только по назначению врача
Симптоматическая терапия
Для уменьшения частоты приступов лающего кашля необходимо максимально устранить провоцирующие факторы: регулярно проветривать помещение, проводить влажную уборку, избегать резких химических запахов. Для снижения субъективных неприятных ощущений в горле и увлажнения слизистой дыхательных путей рекомендованы ингаляции с травяными растворами, антисептиками. Важно обеспечить обильное теплое питье, вместо чая лучше использовать травяные настои девясила, чабреца, ромашки.
При изнуряющем кашле до постановки диагноза применяют лекарственные препараты. Хороший эффект оказывают отхаркивающие средства и муколитики, стимулирующие отделение мокроты и очищение дыхательных путей. В случае аллергической природы лающего кашля назначают антигистаминные препараты. Самостоятельное использование противокашлевых средств запрещено из-за возможных побочных эффектов. При сильных кашлевых приступах, сопровождающихся одышкой, цианозом, необходимо как можно быстрее обратиться к врачу для выяснения первопричины симптома и подбора терапии.
Самостоятельное использование противокашлевых средств запрещено из-за возможных побочных эффектов. При сильных кашлевых приступах, сопровождающихся одышкой, цианозом, необходимо как можно быстрее обратиться к врачу для выяснения первопричины симптома и подбора терапии.
Оториноларингология: Ларингит — диагностика и лечение в СПб, цена
Ларингит — это воспаление гортани. Обычно заболевание вызывается простудой либо такими инфекциями как скарлатина, корь, грипп, коклюш и некоторыми другими. Спровоцировать боль в горле может также дыхание ртом, общее переохлаждение организма, частое перенапряжение гортани (у преподавателей, певцов и т.п.).
Острый ларингит
При острой форме воспаление поражает всю слизистую либо отдельные ее участки (голосовые складки, надгортанник). Иногда патологический процесс переходит и на трахею.
Разлитой ларингит характеризуется выраженным покраснением слизистой гортани, в области складок преддверия визуализируется отечность.
Очень часто, если речь идет об изолированной форме заболевания, диагноз «ларингит» ставится на основе изучения изменений, затронувших только гортань. Если же пациент страдает от ларинготрахеита, в воспалительный процесс вовлекается не только гортань, но и некоторые отделы трахеи.
Основные жалобы:
- на сухость и першение в горле,
- потерю голоса,
- «лающий» сухой кашель,
- сильные боли при глотании,
- трудности при разговоре.
Вследствие сужения голосовой щели, дыхание затрудняется. В сложных ситуациях развивается отек или даже абсцесс. Со временем начинает беспокоить головная боль, пропадает аппетит, температура тела повышается до 37,4° С и выше. При проведении лабораторных исследований в крови обнаруживаются все признаки наличия воспалительного процесса (ускоряется СОЭ, увеличивается количество лейкоцитов). При правильно назначенном лечении выздоровление наступает через 7-10 дней.
Лечение острого ларингита заключается в устранении причин, спровоцировавших заболевание. Обычно больному рекомендуется не разговаривать несколько дней. Заменять обычную громкую речь шепотом нельзя: во время шептания на связки оказывается точно такая же нагрузка, как и при обычном разговоре. Из пищи следует полностью исключить пряности, приправы, холодные и горячие блюда. Полезно обильное теплое питье. Что касается лечебных процедур, то при остром ларингите не обойтись без ингаляций, полоскания горла, согревающих компрессов на шею (если температура тела повышена незначительно). В случае необходимости, врачи назначают комплексное медикаментозное лечение.
Очень важно избавиться от заболевания на начальных стадиях его развития, чтобы предотвратить переход в хроническую форму.
Хронический ларингит
Хронический ларингит – это результат систематически повторяющихся воспалений гортани, придаточных пазух или глотки. Чаще недуг встречается у людей, которые постоянно перенапрягают голос, работают в пыльных загрязненных помещениях, злоупотребляют курением.
Симптомы хронической формы
- быстрая утомляемость голоса во время беседы,
- хрипота,
- ощущение сдавленности и першения,
- постоянное покашливание.
Во время обострения болезни все названные проявления усиливаются.
Пациенты, страдающие от хронического ларингита, должны быть тщательно обследованы с целью выявления характера воспалительного процесса, его причин и локализации. В зависимости от полученных результатов, назначается конкретное лечение: вливания в гортань, ингаляции, физиотерапевтические процедуры, прием лекарственных препаратов. В тяжелых случаях прибегают даже к хирургическому вмешательству.
Человеку, столкнувшемуся с хроническим ларингитом, крайне важно соблюдать правильный голосовой режим. В качестве профилактики заболевания назначается занятие физической культурой и общее закаливание организма.
Особая форма ларингита – ложный круп
Ложный круп встречается у детей 6-8 лет. Болезнь представляет форму острого стенозирующего ларингита. По причине того, что детская гортань гораздо меньше взрослой, отек может спровоцировать удушье, которое чревато летальным исходом.
Болезнь представляет форму острого стенозирующего ларингита. По причине того, что детская гортань гораздо меньше взрослой, отек может спровоцировать удушье, которое чревато летальным исходом.
Сложность состоит в том, что во время болезни из-за воспалительного процесса происходит сильное сужение просвета гортани. Последнее, как правило, «подкрепляется» спазмом голосовой щели, из-за чего и затрудняется дыхание.
Приступы при ложном крупе возникают неожиданно. Так, ночью ребенок может проснуться весь в поту, губы его синеют, голос хрипит, дыхание затруднено, беспокоит сухой «лающий» кашель. Спустя двадцать-тридцать минут все нормализуется, и больной засыпает. Температура тела при этом повышается редко. Следующий приступ может случиться спустя несколько часов или следующей ночью.
Заметив у своего ребенка признаки ложного крупа, родители должны немедленно вызвать скорую помощь.
Необходимо помнить, что страдают от болезни чаще всего дети младшего школьного возраста, которым был ранее поставлен диагноз «экссудативный диатез».
Острый ларингит
Острый ларингит — воспаление слизистой оболочки гортани, в том числе голосовых складок. В большинстве случаев виновником ларингита является вирус, но бывают и другие причины: бактериальные инфекции, голосовая перегрузка, гастро-эзофагальный рефлюкс, прием препаратов при бронхиальной астме и некоторые аутоиммунные заболевания.
Симптомы ларингита:
- Осиплость голос, хрипота, голос может пропасть совсем.
- Кашель, сначала сухой, может быть даже лающий, потом влажный.
- Боль в горле, боль при глотании, фонации (попытке говорить).
- Плюс, если вирусная инфекция — лихорадка, слабость, головная боль, боль в горле, насморк и. т. п
Как лечить ларингит
- Голосовой покой (кстати, шепот дает на голосовые складки еще большую нагрузку, чем обычный спокойный разговор, имейте в виду).
- Общий покой, обильное питье.
- Избегать: курения, алкоголя, кофе, острого, горячего, так как это раздражает и сушит слизистую.
 Не пытайтесь насильно прокашляться, если что-то мешает в горле — это усиливает отек и провоцирует еще большую выработку слизи.
Не пытайтесь насильно прокашляться, если что-то мешает в горле — это усиливает отек и провоцирует еще большую выработку слизи. - Увлажнение вдыхаемого воздуха. Достаточно увлажнителя в помещении и хорошего проветривания. Для увлажнения слизистой можно полоскать горло солевым раствором, рассасывать леденцы с ментолом (с анестетиком)
ВАЖНО (!) У детей до 5−6 лет высока вероятность возникновения стеноза. Как только вы заметили, что ребенку (взрослому) становится трудно дышать — срочно вызывайте врача скорой медицинской помощи.
Что НЕ НУЖНО принимать при вирусном ларингите без нарушения дыхания:
- Антибиотики. Только в случае вывяленной бактериальной инфекции (ЛОР врач скажет после осмотра и взятия мазка).
- Антигистаминные и системные деконгестанты (фенилэфрин, псведоэфедрин) — вызывают сухость слизистых.
- Гормоны. Только в случае стеноза (в случае крайней необходимости) — вливание в гортань.
- Отхаркивающие, разжижающие мокроту препараты.

- Ингаляции с антисептиками, антибиотиками, муколитиками, гормонами.
Записаться на прием отоларинголога
Врач отоларинголог— Алиев Рамал Марданович
Записаться можно по телефону (391) 218−35−13 или через личный кабинет
Лечение кашля у детей при ОРВИ
Е.М. ОВСЯННИКОВА, к.м.н., Н.А. АБРАМОВА, к.м.н., Е.С. ПОЛЯЕВА, Т.Н. ШИШОВА, И.В. ТИМОНИНА, Поликлиника ПАО Газпром, педиатрическое отделение № 1, Москва
В статье приведены основные механизмы кашля у детей, представлены сведения о дифференциальной диагностике кашля. Даны основные характеристики заболеваний, протекающих с симптомом кашля, рассмотрены современные подходы к выбору противокашлевой терапии у детей.
Кашель — один из механизмов очищения дыхательных путей. Кашель не является специфическим признаком какой-либо болезни. Его могут вызывать следующие факторы:
• воспалительные реакции дыхательных путей (при ларингите, трахеите, бронхите и бронхиолите) и альвеол (при пневмонии или абсцессе легкого) [1,2];
• механическое раздражение — вдыхание пыли, нарушение проходимости бронхов вследствие повышения их тонуса или сдавления (опухоли легких или средостения, аневризма аорты, интрамуральные образования — бронхогенные опухоли, инородные тела, сокращение гладких мышц дыхательных путей при бронхиальной астме, снижение эластичности легочной ткани при интерстициальном фиброзе легких, отеке легких, ателектазах) [3,4];
• химическое раздражение — вдыхание газов с сильным запахом (например, табачный дым) [5];
• термическое раздражение — вдыхание очень горячего или очень холодного воздуха.
Среди всех заболеваний у детей доминирующая роль принадлежит патологии органов дыхания, из них в 80% случаев — это острые респираторные заболевания.
В основе кашля лежит сложный защитный рефлекс, направленный на выведение из респираторного тракта инородных веществ, поступающих с вдыхаемым воздухом, и слизи, скапливающейся в респираторном тракте. Возбуждение чувствительных окончаний n. vagus, расположенных в дыхательных путях, и рецепторов плевры приводит к передаче нервных импульсов в кашлевой центр продолговатого мозга. Благодаря активизации кашлевого центра и при участии ретикулярной формации формируется ответная реакция в виде кашля. Кашель возникает в результате сложнокоординированного сокращения мышц гортани, бронхов, грудной клетки, диафрагмы и живота.
В некоторых случаях кашель может быть вызван патологическим возбуждением ЦНС. Этот так называемый кашель центрального генеза может быть проявлением невроза. Кроме этого, кашель может быть результатом раздражения рецепторов, находящихся вне органов дыхания, — так называемый рефлекторный кашель. Он может встречаться при возбуждении рецепторов слухового прохода, пищевода и др. [4].
Он может встречаться при возбуждении рецепторов слухового прохода, пищевода и др. [4].
Подробная характеристика кашля, вместе с оценкой других клинических симптомов и анамнестических данных, позволяет не просто предположить преимущественную локализацию и характер патологического процесса, но и уточняет конкретное направление диагностического поиска.
Диагностическое значение может играть звучность кашля. Звучный грубый «лающий» кашель возникает при вовлечении в процесс надгортанника, например при остром ларингите, коклюше у детей; лающий кашель, как правило, сочетается с охриплостью голоса или афонией. Беззвучным бывает кашель при параличе или разрушении голосовых складок (сочетается с афонией). Глухой ослабленный кашель типичен для хронического обструктивного бронхита при развившейся эмфиземе легких.
Одной из важных характеристик кашля является его продуктивность. В зависимости от количества и качества образующейся в дыхательных путях мокроты различают кашель «сухой» и «влажный» [6].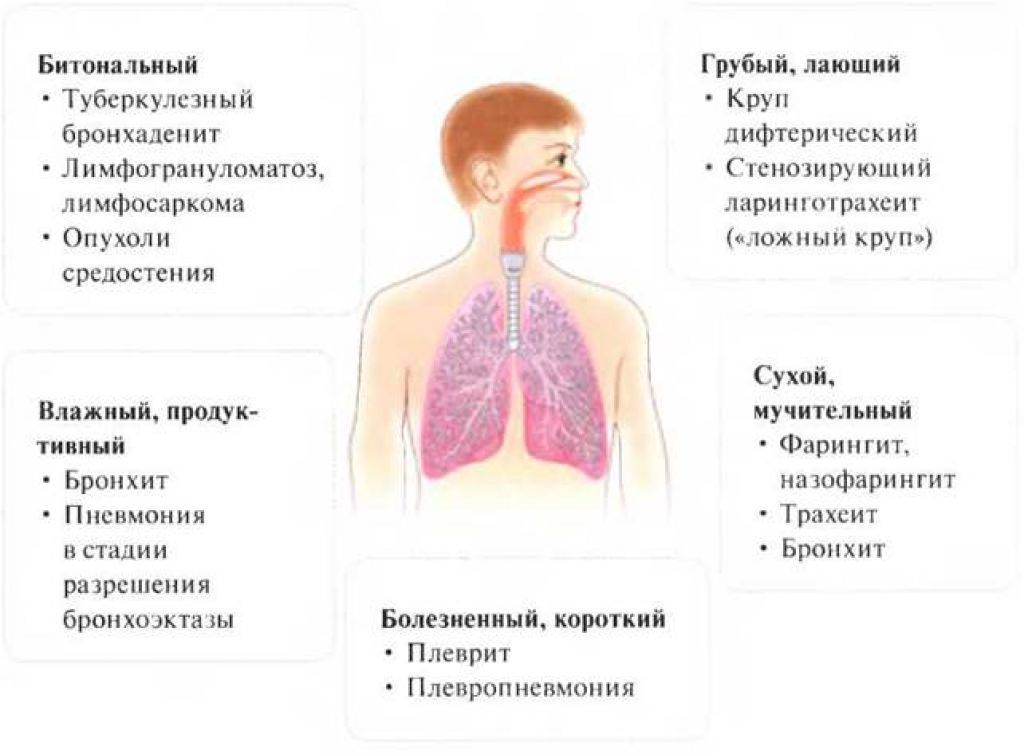 «Сухим» называют такой кашель, который не сопровождается отхождением мокроты. Кашель, при котором выделяется мокрота, называют «влажным». Часто мучительный сухой надсадный кашель является первым симптомом опухоли гортани, трахеи, бронхов. Упорный изнуряющий сухой кашель появляется при попадании в дыхательные пути инородных тел, причем кашель, появившись в момент аспирации инородного тела, иногда сохраняется длительное время. Приступы сухого кашля наблюдаются при давлении опухоли средостения или аневризматически расширенной аорты на трахею, при стенозе трахеи. Сухой болезненный кашель, возникающий на высоте вдоха, обычно наблюдается при поражениях плевры у больных плевритом или в начальной стадии плевропневмонии [7].
«Сухим» называют такой кашель, который не сопровождается отхождением мокроты. Кашель, при котором выделяется мокрота, называют «влажным». Часто мучительный сухой надсадный кашель является первым симптомом опухоли гортани, трахеи, бронхов. Упорный изнуряющий сухой кашель появляется при попадании в дыхательные пути инородных тел, причем кашель, появившись в момент аспирации инородного тела, иногда сохраняется длительное время. Приступы сухого кашля наблюдаются при давлении опухоли средостения или аневризматически расширенной аорты на трахею, при стенозе трахеи. Сухой болезненный кашель, возникающий на высоте вдоха, обычно наблюдается при поражениях плевры у больных плевритом или в начальной стадии плевропневмонии [7].
Констатация симптома кашля не имеет самостоятельного диагностического значения. Обязательна подробная характеристика кашля с указанием частоты, интенсивности, тембра, периодичности, наличия и свойств мокроты и других клинических особенностей. Только детальный анализ позволяет выявить специфические черты кашля, характерные для определенных заболеваний.
При осмотре больных, обратившихся по поводу кашля, необходимо уметь целенаправленно выявлять следующие наиболее диагностически значимые признаки:
• признаки инфекции верхних и нижних дыхательных путей;
• признаки бронхиальной обструкции;
• признаки дыхательной недостаточности;
• признаки сердечной недостаточности;
• признаки атопии, респираторной аллергии;
• признаки гастроэзофагеального рефлюкса;
• признаки поражения придаточных пазух носа;
• признаки вегетативной дисфункции и соматоформных невротических расстройств;
Среди всех заболеваний у детей доминирующая роль принадлежит патологии органов дыхания, из них в 80% случаев — это острые респираторные заболевания. Болезни органов дыхания у детей встречаются значительно чаще, чем у взрослых и протекают более тяжело. По данным ВОЗ, дети ежегодно переносят в среднем от 6 до 8 острых заболеваний дыхательных путей (острых респираторных вирусных инфекций — ОРВИ), большей частью легкого течения. Клинические проявления ОРВИ разнообразны, в 40—80% случаев заболевание сопровождается кашлем. [8]
Клинические проявления ОРВИ разнообразны, в 40—80% случаев заболевание сопровождается кашлем. [8]
Таким образом, подробная характеристика кашля в сочетании с другими симптомами, анамнезом и данными клинического обследования позволяет проводить целенаправленный диагностический поиск. Кроме этого, анализ особенностей кашля дает возможность в каждом конкретном клиническом случае дифференцировано подходить к назначению противокашлевой терапии.
Высокая заболеваемость острыми респираторными инфекциями, сопровождающимися кашлем, требуют от доктора патогенетически обоснованного включения в комплексную терапию препаратов, воздействующих на кашель. Для практических целей может быть предложен следующий алгоритм выбора противокашлевых и отхаркивающих препаратов:
— Противокашлевые лекарственные средства показаны только в случаях, когда заболевание сопровождается непродуктивным, мучительным, болезненным кашлем, приводящим к нарушению сна, аппетита и общему истощению ребенка. В педиатрической практике нецелесообразно использовать наркотические противокашлевые препараты;
В педиатрической практике нецелесообразно использовать наркотические противокашлевые препараты;
— Муколитические препараты показаны при заболеваниях органов дыхания, сопровождающихся продуктивным кашлем с густой, вязкой, трудноотделяющейся мокротой. Для улучшения отхождения мокроты можно в этих случаях использовать мукорегуляторы (производные карбоцистеина) или муколитические препараты с отхаркивающим эффектом (бромгексин, амброксол). Муколитические препараты нельзя комбинировать с противокашлевыми лекарственными средствами и неудобно комбинировать с некоторыми антибиотиками.
— Отхаркивающие лекарственные средства показаны при острых и хронических воспалительных заболеваниях органов дыхания, если кашель не сопровождается наличием очень густой, вязкой, трудноотделимой мокроты.
Средства, стимулирующие отхаркивание, в свою очередь, подразделяются на препараты рефлекторного и резорбтивного действия. При приеме внутрь первые раздражают рецепторы желудка, возбуждая этим рвотный центр продолговатого мозга, рефлекторно усиливая секрецию бронхиальных желез. Кроме того, эти препараты повышают активность реснитчатого эпителия бронхов. Все это способствует разжижению мокроты и продвижению ее из нижних отделов дыхательных путей в верхние с последующим выведением. В высоких дозах препараты рефлекторного действия стимулируют рвоту и слюнообразование за счет раздражения рвотного центра. К отхаркивающим препаратам рефлекторного действия относят траву термопсиса, корень алтея, корень солодки и др. Эффективное действие препаратов этой группы продолжается в течение 3—4 ч, поэтому необходимо применять их в небольших дозах не менее 6 раз в день. Отхаркивающие препараты рефлекторного действия часто используются при лечении острых заболеваний дыхательных путей. К препаратам резорбтивного действия относятся йодиды, гидрокарбонат натрия. Они всасываются в желудочно-кишечном тракте, выделяются слизистой оболочкой бронхов, разжижают бронхиальный секрет, увеличивают его количество. Препараты данной группы способны стимулировать двигательную активность мерцательного эпителия бронхов.
Кроме того, эти препараты повышают активность реснитчатого эпителия бронхов. Все это способствует разжижению мокроты и продвижению ее из нижних отделов дыхательных путей в верхние с последующим выведением. В высоких дозах препараты рефлекторного действия стимулируют рвоту и слюнообразование за счет раздражения рвотного центра. К отхаркивающим препаратам рефлекторного действия относят траву термопсиса, корень алтея, корень солодки и др. Эффективное действие препаратов этой группы продолжается в течение 3—4 ч, поэтому необходимо применять их в небольших дозах не менее 6 раз в день. Отхаркивающие препараты рефлекторного действия часто используются при лечении острых заболеваний дыхательных путей. К препаратам резорбтивного действия относятся йодиды, гидрокарбонат натрия. Они всасываются в желудочно-кишечном тракте, выделяются слизистой оболочкой бронхов, разжижают бронхиальный секрет, увеличивают его количество. Препараты данной группы способны стимулировать двигательную активность мерцательного эпителия бронхов. Применение препаратов резорбтивного действия, содержащих йод, ограничивается при патологии щитовидной железы, в остром периоде заболевания, при наличии большого количества мокроты.
Применение препаратов резорбтивного действия, содержащих йод, ограничивается при патологии щитовидной железы, в остром периоде заболевания, при наличии большого количества мокроты.
Кашель является одной из частых жалоб пациентов, с которыми больные дети и их родители обращаются к врачу. Общепринято, что кашель оценивается как легочный симптом, однако кашель может быть проявлением заболеваний не только бронхолегочной системы, но также заболеваний сердца, околоносовых пазух, желудка и некоторых других состояний.
Необходимо помнить, что кашель, являясь физиологическим защитным рефлексом очищения дыхательной системы, при определенных условиях может приобретать характер патологического и выступать одним из симптомов поражения респираторного тракта. При этом симптом кашля нередко выступает одним из важных дифференциально-диагностических признаков различных респираторных заболеваний [6, 8, 9].
Подробная характеристика кашля, вместе с оценкой других клинических симптомов и анамнестических данных, позволяет предположить преимущественную локализацию и характер патологического процесса, а своевременно и правильно установленная причина кашля помогает в подборе адекватной терапии.
Воспаление трахеи и бронхов (трахеобронхит, бронхит) сопровождается компенсаторным увеличением слизеобразования. Одновременно с гиперпродукцией слизи изменяется и состав трахеобронхиального секрета, он становится более вязким, это замедляет скорость его продвижения по респираторному тракту. Кашель в сочетании с выделением мокроты всегда является патологическим.
Одной из важных характеристик кашля является его продуктивность. В зависимости от количества и качества образующейся в дыхательных путях мокроты различают кашель «сухой» и «влажный».
Отхаркивание мокроты уменьшает кашель и улучшает самочувствие больного. Для облегчения выведения мокроты из просвета трахеобронхиального дерева используются отхаркивающие лекарственные средства.
Все отхаркивающие препараты способствуют удалению мокроты из респираторного тракта. В зависимости от механизма действия их можно разделить на две группы: средства, стимулирующие отхаркивание, и муколитики.
Действие всех отхаркивающих препаратов кратковременно, что требует их многократного применения в течение дня (до 6—7 раз). У детей старшего возраста эта терапия может применяться с успехом при острых простых бронхитах, которые сопровождаются выделением негустой слизистой мокроты. При назначении отхаркивающей терапии необходимо учитывать следующие данные:
У детей старшего возраста эта терапия может применяться с успехом при острых простых бронхитах, которые сопровождаются выделением негустой слизистой мокроты. При назначении отхаркивающей терапии необходимо учитывать следующие данные:
• препараты отхаркивающего действия не назначаются при заболеваниях, сопровождающихся бронхиальной обструкцией;
• отхаркивающие препараты наиболее эффективны при острых заболеваниях респираторного тракта, когда нет необратимых изменений реснитчатого эпителия и бокаловидных клеток;
• при использовании препаратов данной группы рекомендуется обильное питье, что способствует разжижению мокроты и отхаркиванию;
• не рекомендуется сочетать отхаркивающие препараты с противокашлевыми, антигистаминными и седативными препаратами.
При выборе отхаркивающих средств предпочтение всегда отдавалось препаратам растительного происхождения. В настоящее время появились многокомпонентные отхаркивающие препараты, содержащие несколько растительных активных веществ, что обеспечивает комплексное воздействие на респираторный тракт. На российском рынке зарегистрирован сироп от кашля Эвкабал (регистрационный номер РN003014/01от 26/07/2010). Действие препарата обусловлено влиянием компонентов, входящих в их состав. Растительные компоненты обладают муколитическим, отхаркивающим, противовоспалительным действиями. За счет комплексного механизма действия при приеме сиропа Эвкабал купируется сухой, навязчивый кашель и происходит трансформация его во влажный и быстрая санация респираторного тракта.
На российском рынке зарегистрирован сироп от кашля Эвкабал (регистрационный номер РN003014/01от 26/07/2010). Действие препарата обусловлено влиянием компонентов, входящих в их состав. Растительные компоненты обладают муколитическим, отхаркивающим, противовоспалительным действиями. За счет комплексного механизма действия при приеме сиропа Эвкабал купируется сухой, навязчивый кашель и происходит трансформация его во влажный и быстрая санация респираторного тракта.
На рисунке 1 наглядно изображены перекрещивающиеся механизмы действия, по сути, двух компонентов Эвкабала. Благодаря каждому из компонентов осуществляется одновременно многофункциональный эффект Эвкабала.
Противовоспательное действие подорожника известно давно, а современные исследования доказали протективное действие экстракта подорожника на слизистую оболочку верхних дыхательных путей за счет клейких полисахаридов, в основном арабинозы и галактозы, входящий в его состав [10]. Эти же компоненты подорожника ускоряют репаративные процессы слизистой с соответствующим восстановлением работы мукоцилиарного клиренса, это способствует эвакуации патологического содержимого из верхних и нижних дыхательных путей и скорейшему выздоровлению.
Известные противовоспалительный и антиоксидантный эффекты подорожника достигаются за счет фенилэтаноидов и флавоноидов, а также иридоидных гликозидов. Эти компоненты ингибируют образование оксида азота и свободных радикалов и снижают активность ключевых ферментов воспаления 5-липооксигеназы и циклооксигеназы-2, в результате уменьшается образование простагландинов и лейкотриенов [11].
Также доказан противомикробный эффект сиропа Эвкабал против Staphylococcus aureus за счет второго активного компонента — экстракта тимьяна (чабрец), рекомендуемый при острых воспалительных заболеваниях дыхательных путей [12]. Входящие в состав тимьяна тимол и карвакрол дополняют антимикробный эффект против золотистого стафилококка. Чабрец является эффективным отхаркивающим средством прямого действия, а тимол и карвакрол способны ингибировать перекисное окисление липидов и одновременно усиливать противовоспалительный эффект [13].
Эвкабал применяется в качестве симптоматической терапии при воспалительных заболеваниях респираторного тракта, сопровождающихся кашлем: фарингит, ларингит, трахеит, бронхит, пневмония, начальные стадии коклюша, хронические заболевания органов дыхания. Препарат применяется внутрь, в неразбавленном виде, назначается детям с 6 мес. до года в дозировке по 1 чайной ложке 1 раз в день, детям с 1 года до 6 лет — по 1 чайной ложке 2 раза в день, взрослым — по 1 столовой ложке 2 раза в день.
Препарат применяется внутрь, в неразбавленном виде, назначается детям с 6 мес. до года в дозировке по 1 чайной ложке 1 раз в день, детям с 1 года до 6 лет — по 1 чайной ложке 2 раза в день, взрослым — по 1 столовой ложке 2 раза в день.
Также для симптоматического лечения кашля при ОРВИ рекомендуется применение бальзама Эвкабал С, оказывающего отхаркивающий, противомикробный и противовоспалительный эффект. Входящие в его состав масла хвои сосны и эвкалипта способствуют уменьшению вязкости мокроты, усиливая транспортировку секрета, повышая дренажную функцию бронхов и облегчая отхождение мокроты. Местное применение бальзама, растирание кожи груди и межлопаточной области способствует проникновению активных компонентов через кожу в межклеточную жидкость и кровь, распространяясь по органам и тканям, а также оказывает согревающий эффект [14]. Детям дошкольного и школьного возраста возможно назначение бальзама в виде паровой ингаляции, размешав в одном-двух литрах горячей воды; вдыхать пар в течение нескольких минут. А для детей грудного возраста следует назначать ванны с бальзамом, растворяя его в воде при температуре 36—37 С.
А для детей грудного возраста следует назначать ванны с бальзамом, растворяя его в воде при температуре 36—37 С.
По данным литературы, касающейся вышеизложенного механизма действия препарата Эвкабал, можно дать следующие рекомендации по его применению:
• Сироп Эвкабал и Бальзам Эвкабал С, учитывая их многофункциональный механизм действия, могут быть рекомендованы с первого дня ОРВИ. Использование сиропа и бальзама с первых дней заболевания сократит период сухого кашля.
• Многокомпонентный состав сиропа Эвкабал и бальзама Эвкабал С позволяет рекомендовать препараты как эффективное симптоматическое средство при воспалительных заболеваниях респираторного тракта.
Литература
1. Бронхиты у детей. Под ред.В.К. Таточенко. М., 2004.- 94с.
2. Манеров В.Н. Структура бронхиальной обструкции и изучение эффективности препаратов различных групп в лечении. Педиатрия, 1996, 4: 57-59.
3. Середа Е.В., Лукина О. Ф., Катосова Л.К., Платонова М.М. Роль аллергического компонента в механизме бронхолегочной обструкции при хронических бронхолегочных воспалительных заболеваниях у детей. В кн.: Сборник резюме 11 национального конгресса по болезням органов дыхания. М., 2001, LII. С.318.
Ф., Катосова Л.К., Платонова М.М. Роль аллергического компонента в механизме бронхолегочной обструкции при хронических бронхолегочных воспалительных заболеваниях у детей. В кн.: Сборник резюме 11 национального конгресса по болезням органов дыхания. М., 2001, LII. С.318.
4. Самсыгина Г.А. Инфекции респираторного тракта. Москва, 2006.
5. Bellanti JA, Zeligs BJ. Current concepts of immune interventions in children with respiratory diseases. Respiration, 2004, 61(1): 3-7.
6. Коровина Н.А., Захарова И.Н., Заплатников А.Л. Кашель у детей. Противокашлевые и отхаркивающие лекарственные средства в педиатрической практике. Пособие для врачей. М., 2000. 55 с.
7. Busse WW. Respiratory infections: their role in airway responsiveness and the patogenesis of asthma. J. Allerg. Clin. Immunol., 1999, 85: 671-688.
8. Афанасьева И.А. Комплексная терапия ОРВИ. Русский медицинский журнал, 2007, 15(18): 1358-1359.
9. Селькова Е. П., Лапицкая А.С. с соавт. Тактика лечения непродуктивного кашля у детей при заболеваниях респираторного тракта вирусной этиологии. Лечащий врач, 2013, 8, 99-103.
П., Лапицкая А.С. с соавт. Тактика лечения непродуктивного кашля у детей при заболеваниях респираторного тракта вирусной этиологии. Лечащий врач, 2013, 8, 99-103.
10. Bräutigam M, Franz G. Structural features of Plantago lanceolata mucilage. Planta Medica, 1985, 51: 293-295.
11. Herold A, Cremer L, Călugaru A, Tamaş V, Ionescu F, Manea S, Szegli G. Hydroalcoholic plant extracts with anti-inflammatory activity. Roum Arch Microbiol Immunol, 2003, 62(1-2): 117-29.
12. Wagner H Wierer M. In vitro inhibition of prostaglandin biosynthesis by essential oil and phenolik compounds. Planta Med, 1986, 3: 184-187.
13. Kim JS. The flavonoid lteolin prevents lipopolysacchararide-indced NF-kBsignallingand gene expression by blocking NF-kB kinase activity in intestinal epithelial cells and bore-marrow derived dendritic cells. Immunology, 2005, 115(3): 375-387.
14. Packman EW, London SJ. The utility of artificially induced coudh as a clinical model for evaluating the antitussive effects of aromatics delivered by inunction. Eur Respir J., 1980, 61.
Eur Respir J., 1980, 61.
Источник: Медицинский совет, № 9, 2015
Коварный ларингит: как снимать приступы кашля народными методами
То, что описывает Марика в своем письме, очень похоже на приступ ларингита, его еще называют ложным крупом, говорит Семен Гольцман из клиники Goltsman Therapy.
Ребенка (чаще всего в возрасте до 6-7 лет) накрывает приступ сухого лающего кашля, в особо сложном случае он начинает задыхаться, пугается и усугубляет приступ. У родителей эта картина вызывает панику, многие звонят в ”скорую” и, в принципе, правильно делают: такие приступы нельзя пускать на самотек, а если вы не подготовлены, то самое лучшее — обратиться к профессионалам.
Но если вы уже ”опытный боец”, то можете попробовать облегчить приступ своими силами, часто эти методы эффективны и быстро снимают приступ.
Итак, что для этого нужно? Во-первых, для начала точно знать, что у ребенка нет аллергии ни на мед, ни на сливочное масло, ни на соду или сиропы от кашля, потому что потребуется делать щелочное питье.
1. Как только начинается приступ, готовьте питье по старому проверенному рецепту: в чашке очень теплого молока разведите по половине чайной ложки соды, меда и сливочного масла. Дайте питье ребенку — такой состав отлично смягчает и увлажняет слизистую, снимая приступ.
2. Увлажните воздух. Чтобы не терять время с комнатой, отправляйтесь в ванную: набирайте в ванну горячую воду, дышите вместе с ребенком этим паром. Если нет температуры, можно забраться в воду и попарить ноги — многие даже насыпают на дно ванны пуговицы или игрушки, чтобы ребенок их собирал. Пока он занят, ему не так скучно, да и в отвлечении приступ тоже быстрее забывается. Если есть температура, никаких горячих процедур — можете только усугубить процесс.
3. Ингаляции. Ингалятор и физраствор должны быть в доме у каждого ”ларингитного” ребенка — приступ можно снять, начав инфгаляцию обычным физраствором. В более сложных случаях разводят лекарственные препараты — их назначает только врач, и продаются они по рецепту.
4. Сиропы от кашля. Они подразделяются на две группы: вызывающие мокроту и разжижающие ее. На первых этапах сухого кашля от разжижающих мокроту сиропов толку не будет — ее просто еще нет. Лучше посоветоваться с аптекарем, который подберет наиболее подходящий препарат, желательно из природных компонентов и при условии, что у ребенка нет аллергии на составляющие.
5. Давайте ребенку много пить — питье облегчает запуск защитных механизмов организма и способствует вырабатыванию мокроты.
И, конечно, помните, что вы — родитель. Никакой паники, не теряйте голову. Если видите, что ребенок начал задыхаться и кашлять — пробуйте снять приступ. Если не справляетесь — звоните медикам. Самое главное — не паникуйте и не передавайте свой страх ребенку. Практика показывает, что при вовремя начатых мерах по снятию приступа ларингита он завершается очень быстро.
Оставить комментарий Читать комментарииКруп
Это симптом вашего ребенка?
- Лающий кашель и хриплый голос, вызванные вирусом
- Круп — вирусная инфекция гортани хриплый крик (ларингит)
- У некоторых детей с тяжелым крупом во время вдоха возникает резкий, сдавленный звук.
 Это называется стридором.
Это называется стридором.
Стридор: еще одна проблема со здоровьем при крупе
- Стридор — это резкий, хриплый, плотный звук, который лучше всего слышен при дыхании
- Громкий или постоянный стридор означает тяжелый круп.Так же как и стридор в покое (когда не плачет и не кашляет).
- При любом стридоре необходимо лечиться теплым туманом
- Большинству детей со стридором требуется лечение стероидами (такими как Декадрон)
- При любом стридоре см. Первая помощь для лечения
Причины крупозного кашля
 Также часто присутствуют насморк, зуд в глазах и чихание.
Также часто присутствуют насморк, зуд в глазах и чихание.Когда вызывать группу
Звоните 911 Сейчас
- Сильные затруднения дыхания (борьба за каждый вдох, постоянный сильный стридор)
- Потеря сознания или остановка дыхания
- Синюшность губ или лица при отсутствии кашля
- Круп начался внезапно после укуса пчелы, приема нового лекарства или аллергическая пища
- Слюнотечение, срыгивание или большие проблемы с глотанием.
 Исключение: слюнотечение из-за прорезывания зубов.
Исключение: слюнотечение из-за прорезывания зубов. - Вы считаете, что у вашего ребенка угрожающая жизни экстренная ситуация
Вызовите врача или обратитесь за медицинской помощью сейчас
- Стридор (резкий звук при вдохе) слышен сейчас
- Затрудненное дыхание, но не серьезное
- Губы или лицо повернулись синюшный при кашле
- Дыхание намного быстрее, чем обычно
- Не могу согнуть шею вперед
- Сильная боль в груди
- Перед этим был круп, потребовался Декадрон
- Слабая иммунная система.Примеры: серповидно-клеточная анемия, ВИЧ, рак, трансплантация органов, прием пероральных стероидов.
- Ребенок из группы высокого риска (например, муковисцидоз или другое хроническое заболевание легких)
- Лихорадка выше 104°F (40°C)
- Лихорадка у ребенка в возрасте до 12 недель. Предостережение: НЕ давайте ребенку лекарства от лихорадки до того, как его осмотрят.
- Ваш ребенок выглядит или ведет себя очень больным
- Вы считаете, что ваш ребенок нуждается в осмотре, и проблема срочная
Связаться с врачом в течение 24 часов
- Стридор (резкий звук при вдохе) возник, но сейчас отсутствует
- Непрекращающийся кашель
- Возраст до 1 года с крупозным кашлем
- Боль в ухе или выделения из уха
- Лихорадка длится более 3 дней
- Лихорадка возвращается после отсутствия более 24 часов
- Вы считаете, что ваш ребенок нуждается в осмотре
Обратитесь к врачу в рабочее время
- Кашель вызывает рвоту 3 и более раз
- Круп является частой проблемой (3 и более раз)
- Лающий кашель длится более 14 дней
- Вы есть другие вопросы или опасения
Самопомощь на дому
- Легкий круп (лающий кашель) без стридора
Пункты неотложной помощи детям в Сиэтле
Если болезнь или травма вашего ребенка опасны для жизни, позвоните по номеру 911.
Рекомендации по уходу при крупе
- Что нужно знать о крупе:
- У большинства детей с крупом просто лающий кашель.
- У некоторых затрудненное дыхание (стридор). Стридор — это громкий резкий звук при вдохе. Он исходит из области гортани.
- Отхаркивание слизи очень важно. Это помогает защитить легкие от пневмонии.
- Мы хотим помочь продуктивному кашлю, а не отключить его.
- Вот несколько советов по уходу, которые должны помочь.
- Первая помощь при стридоре (резкий звук при вдохе):
- Вдохните теплый туман в закрытой ванной комнате с включенным горячим душем. Делайте это в течение 20 минут.
- Вы также можете использовать влажную мочалку, поднесенную к лицу.
- Внимание: не используйте очень горячую воду или пар, которые могут вызвать ожоги.
- Если теплый туман не помогает, подышите прохладным воздухом, стоя возле открытого холодильника.
 Вы также можете выйти на улицу с ребенком, если погода холодная.Делайте это в течение нескольких минут.
Вы также можете выйти на улицу с ребенком, если погода холодная.Делайте это в течение нескольких минут.
- Успокойте своего ребенка, если у него или нее стридор:
- Плач или страх могут усилить стридор.
- Старайтесь, чтобы ваш ребенок был спокойным и счастливым.
- Держите и успокаивайте вашего ребенка.
- Говорите успокаивающим мягким голосом.
- Увлажнитель:
- Если воздух в вашем доме сухой, используйте увлажнитель.
- Причина: сухой воздух усугубляет круп.
- Домашнее лекарство от кашля:
- Цель: уменьшить раздражение или першение в горле, вызывающее сухой кашель.
- Возраст от 3 месяцев до 1 года: давайте теплую прозрачную жидкость для лечения кашля. Например, яблочный сок и лимонад. Количество: используйте дозу 1–3 чайные ложки (5–15 мл). Давать 4 раза в день при кашле. Внимание: не используйте мед до 1 года.

- Возраст от 1 года и старше: при необходимости используйте мед от ½ до 1 чайной ложки (2–5 мл). Он работает как домашнее лекарство от кашля. Он может разжижать выделения и ослаблять кашель. Если у вас нет меда, можно использовать кукурузный сироп.
- Возраст 6 лет и старше: используйте леденцы от кашля, чтобы уменьшить першение в горле.Если у вас их нет, вы можете использовать леденцы. Избегайте использования леденцов от кашля до 6 лет. Причина: риск удушья.
- Безрецептурные лекарства от кашля (DM):
- Безрецептурные лекарства от кашля не рекомендуются. Причина: не доказана польза для детей и не одобрено для детей младше 6 лет (FDA).
- Мед лучше помогает при кашле. Внимание: не используйте мед до 1 года.
- Если вам 6 лет или больше, вы можете решить использовать лекарство от кашля.Выберите один с декстрометорфаном (DM), например сироп от кашля Robitussin. DM присутствует в большинстве безрецептурных сиропов от кашля.
 Следуйте инструкциям на упаковке.
Следуйте инструкциям на упаковке. - Когда использовать: давать только при сильном кашле, который мешает спать или ходить в школу.
- DM Доза: давать каждые 6-8 часов по мере необходимости.
- Приступы или приступы кашля – теплый туман и жидкости:
- Вдыхайте теплый туман, например, во время душа в закрытой ванной комнате.
- Дайте пить теплую прозрачную жидкость.Например, яблочный сок и лимонад.
- Возраст до 3 месяцев. Не используйте теплые жидкости.
- Возраст от 3 до 12 месяцев. Дайте 1 унцию (30 мл) каждый раз. Ограничение до 4 раз в день.
- Возраст старше 1 года. Дайте столько теплых жидкостей, сколько необходимо.
- Причина: расслабьте дыхательные пути и освободите мокроту.
- Жидкости — Предложите больше:
- Постарайтесь, чтобы ваш ребенок пил много жидкости.
- Цель: не допускать обезвоживания вашего ребенка.
- Также разжижает мокроту в легких.
 Тогда легче откашляться.
Тогда легче откашляться.
- Лекарство от лихорадки:
- При лихорадке выше 102°F (39°C) дайте препарат с ацетаминофеном (например, Тайленол).
- Другим выбором является продукт ибупрофена (например, Advil).
- Примечание: лихорадка ниже 102°F (39°C) важна для борьбы с инфекциями.
- При любой лихорадке: обеспечивайте ребенку достаточное количество жидкости. Дайте много холодной жидкости.
- Спите рядом с ребенком:
- Спите в одной комнате с ребенком несколько ночей.
- Причина: стридор может начаться внезапно ночью.
- Избегайте табачного дыма:
- Табачный дым усугубляет круп.
- Возвращение в школу:
- Ваш ребенок может вернуться в школу после того, как спадет лихорадка.
- Ваш ребенок также должен чувствовать себя достаточно хорошо, чтобы заниматься обычными делами.

- С практической точки зрения невозможно предотвратить распространение крупа и простуды.
- Чего ожидать:
- Чаще всего круп длится от 5 до 6 дней и усиливается ночью.
- Крупозный кашель может длиться до 2 недель.
- Позвоните своему врачу, если:
- Возникнут проблемы с дыханием
- Возникнет стридор (резкий скрипучий звук)
- Крупозный кашель длится более 14 дней
- Вы думаете, что ваш ребенок нуждается в осмотре
И помните, обращайтесь к своему врачу, если у вашего ребенка разовьется какой-либо из симптомов «Позвоните своему врачу».
Отказ от ответственности: эта медицинская информация предназначена только для образовательных целей.Вы, читатель, берете на себя полную ответственность за то, как вы решите его использовать.
Последнее рассмотрение: 06.02.2022
Последняя редакция: 13. 01.2022
01.2022
Copyright 2000-2022. ООО «Педиатрические рекомендации Шмитта».
Крупа (для родителей) — Nemours KidsHealth
Что такое круп?
У детей с крупом есть вирус, из-за которого их дыхательные пути отекают. У них характерный «лающий» кашель (часто сравниваемый со звуком лая тюленя) и хриплый голос, при дыхании они издают пронзительный скрипучий звук.
Большинству детей с крупом становится лучше примерно через неделю.
Каковы симптомы крупа?
Сначала у ребенка могут быть симптомы простуды, такие как заложенность или насморк и лихорадка. Когда верхние дыхательные пути — голосовой аппарат (гортань) и дыхательное горло (трахея) — раздражаются и опухают, ребенок может охрипнуть и начать лающий кашель.
Если дыхательные пути продолжают отекать, дышать становится тяжелее. Дети часто издают пронзительные или пищащие звуки во время вдоха — это называется стридором . Они также могут дышать очень быстро или иметь ретракций (когда кожа между ребрами втягивается во время дыхания). В наиболее серьезных случаях ребенок может выглядеть бледным или иметь синюшный цвет вокруг рта из-за недостатка кислорода.
Они также могут дышать очень быстро или иметь ретракций (когда кожа между ребрами втягивается во время дыхания). В наиболее серьезных случаях ребенок может выглядеть бледным или иметь синюшный цвет вокруг рта из-за недостатка кислорода.
Симптомы крупа часто усиливаются ночью, когда ребенок расстроен или плачет.
Что вызывает круп?
Те же вирусы, которые вызывают простуду, также вызывают круп. Чаще всего наблюдается осенью, круп может поражать детей в возрасте до 5 лет.
Существует два типа крупа: вирусный круп и спазматический круп , оба из которых вызывают лающий кашель. Большинство случаев крупа являются вирусными.
Как диагностируется круп?
Медицинские работники прислушиваются к характерному кашлю и стридору. Они также спросят, не было ли у ребенка каких-либо недавних заболеваний, которые вызвали лихорадку, насморк и заложенность носа; и если у ребенка в анамнезе круп или проблемы с верхними дыхательными путями.
Врач может назначить рентгенологическое исследование шеи, если круп тяжелый и медленно проходит после лечения.В случаях крупа рентген обычно показывает сужение верхней части дыхательных путей до точки, которую врачи называют признаком «шпиля».
Как лечится круп?
В большинстве случаев круп протекает легко и лечится в домашних условиях. Постарайтесь успокоить ребенка, так как плач может усугубить круп.
При лихорадке ребенку может помочь лекарство (ацетаминофен или ибупрофен, только для детей старше 6 месяцев). Спросите своего поставщика медицинских услуг, сколько давать, и внимательно следуйте инструкциям.
Вдыхание влажного воздуха может улучшить самочувствие детей. Чтобы помочь ребенку дышать влажным воздухом:
- Используйте увлажнитель с прохладным туманом или включите горячий душ, чтобы создать ванную с паром , где вы можете посидеть с ребенком в течение 10 минут. Вдыхание тумана иногда останавливает сильный кашель.

- В более прохладную погоду выведите ребенка на улицу на несколько минут, чтобы подышать прохладным воздухом, это может облегчить симптомы. Вы также можете попробовать прокатить ребенка с немного опущенными окнами автомобиля.
Ваш ребенок должен пить много жидкости, чтобы предотвратить обезвоживание. При необходимости чаще давайте небольшое количество жидкости с помощью ложки или пипетки. Дети с крупом также должны много отдыхать.
Некоторым детям требуется респираторная терапия, которую можно провести в больнице, или стероидные препараты для уменьшения отека дыхательных путей. В редких случаях детям с крупом может потребоваться оставаться в больнице, пока им не станет лучше дышать.
Когда следует звонить врачу?
Большинство детей выздоравливают от крупа без длительных проблем.Но некоторые дети, особенно те, кто родился раньше срока, а также те, кто страдает астмой или другими заболеваниями легких, могут подвергаться риску возникновения проблем, связанных с крупом.
Немедленно позвоните своему врачу или обратитесь за медицинской помощью, если ваш ребенок:
- имеет проблемы с дыханием, включая очень быстрое или затрудненное дыхание
- слишком запыхался, чтобы говорить или ходить
- втяжение мышц шеи и грудной клетки при дыхании
- имеет усиливающийся стридор
- бледный или синеватый цвет вокруг рта
- пускает слюни или ему трудно глотать
- очень устал или хочет спать или его трудно разбудить
- обезвожен (признаки включают сухость или липкость во рту, небольшое количество слез или их отсутствие при плаче, запавшие глаза, жажду, меньшее мочеиспускание)
Как распознать и вылечить ларингит?
08.02. 2018
Кашель, напоминающий лай, как типичный симптом ларингита, можно услышать с детской кроватки независимо от того, лето сейчас или зима. Однако он, как правило, более распространен в более холодные периоды года — вероятно, из-за того, что дети подвержены большему количеству инфекционных заболеваний, а их иммунитет, как правило, слабее.
Это распространенное заболевание у детей, вызываемое вирусами. Заболевание чаще всего встречается у детей ясельного и дошкольного возраста и гораздо реже у детей старшего возраста. По мере роста ребенка анатомия и соотношение гортани и трахеи изменяются и расширяются. Поэтому даже при наличии ларингита снижается опасность возникновения у ребенка затрудненного дыхания. Другими словами, болезнью могут заразиться дети старшего возраста или взрослые, но только в виде легкой инфекции верхних дыхательных путей, часто сопровождающейся охриплостью голоса.
Однако очень сложно сказать, кто находится под наибольшей угрозой от ларингита – одни дети вообще избегают его, другие болеют один-два раза в течение пары лет, а есть те, кто болеет им раз в месяц.Единственная уверенность заключается в том, что дети с аллергией подвергаются большему риску, поскольку их слизистые оболочки проявляют более высокую склонность реагировать отеком на различные внешние и инфекционные раздражители.
Обычно достаточно домашнего лечения
В большинстве случаев приступ ларингита можно вылечить дома . Однако начало заболевания может выглядеть очень драматично и обычно начинается ночью, несмотря на то, что ребенок поправился всего на пару часов раньше. Однако иногда можно предсказать ларингит, когда голос ребенка становится хриплым.Иногда ларингит сочетается с уже имеющейся простудой или бактериальной инфекцией дыхательных путей.
Симптомы очень типичны – в частности, кашель похожий на лай, сопровождаемый хрипами, обычно без лихорадки. Однако прогрессирование заболевания у разных детей может различаться. Обычно кашель можно легко остановить, дав ребенку что-нибудь попить, впустив в комнату более холодный воздух или выведя ребенка на улицу.Часто это достаточно хорошо успокаивает кашель, и ребенок может снова заснуть. Если на улице тепло, можно, например, открыть морозильную камеру и дать ребенку подышать воздухом. Далее возможно использование увлажнителя даже в профилактических целях, особенно когда ребенок болеет частыми приступами ларингита или аллергиком. Несмотря на это, определенно желательно поддерживать более прохладную температуру в спальне, в идеале не выше 18 градусов по Цельсию. Летом, однако, может быть трудно поддерживать эту температуру.
Далее возможно использование увлажнителя даже в профилактических целях, особенно когда ребенок болеет частыми приступами ларингита или аллергиком. Несмотря на это, определенно желательно поддерживать более прохладную температуру в спальне, в идеале не выше 18 градусов по Цельсию. Летом, однако, может быть трудно поддерживать эту температуру.
В большинстве случаев ларингита, несмотря на охриплость голоса и кашель, напоминающий лай, ребенку ничего не угрожает. Всегда хорошо сохранять спокойствие ребенка, потому что испуганные крики могут еще больше усложнить ситуацию.
Что делать, если состояние ребенка ухудшится?
В связи с ларингитом врачи часто ссылаются на шипение на вдохе, которое наиболее заметно во время вдоха ребенка.
Если, несмотря на все усилия родителей, состояние здоровья ухудшается, врачи советуют применять кортикостероидные свечи или таблетки, направленные на уменьшение отека слизистых оболочек.Врач общей практики может подготовить рецепт, по которому родители смогут приобрести лекарство. Однако кортикоиды следует применять осторожно и только тогда, когда они необходимы, то есть не при появлении первых симптомов кашля. В редких случаях необходимы ингаляции кортикоидов или адреналина. Если и это не помогло, то, возможно, необходимо обратиться в службу экстренной помощи или вызвать скорую помощь. Не рекомендуется использовать лекарство от кашля для подавления кашля. В случае развившегося ларингита они практически не будут иметь никакого эффекта. В последующие дни и особенно на ночь ребенку можно принимать антигистаминные препараты (в виде капель для самых маленьких детей), которые уменьшают отек слизистых оболочек и предотвращают повторные приступы ларингита.
Однако кортикоиды следует применять осторожно и только тогда, когда они необходимы, то есть не при появлении первых симптомов кашля. В редких случаях необходимы ингаляции кортикоидов или адреналина. Если и это не помогло, то, возможно, необходимо обратиться в службу экстренной помощи или вызвать скорую помощь. Не рекомендуется использовать лекарство от кашля для подавления кашля. В случае развившегося ларингита они практически не будут иметь никакого эффекта. В последующие дни и особенно на ночь ребенку можно принимать антигистаминные препараты (в виде капель для самых маленьких детей), которые уменьшают отек слизистых оболочек и предотвращают повторные приступы ларингита.
Не так давно студенты-медики должны были запоминать симптомы ларингита, чтобы не спутать его с гораздо более опасным заболеванием, характеризующимся воспалением голосовой щели, также известным как эпиглоттит . В настоящее время эпиглоттит практически не встречается в связи с обязательной иммунизацией детей раннего возраста. Характерный кашель, а также хрипы, сопровождающие ларингит, кажутся ужасными, однако эти симптомы редко представляют опасность для пациента. С другой стороны, воспаление голосовой щели может привести к летальному исходу. Типичным симптомом эпиглоттита является высокая температура, ригидность затылочных мышц и выделение слюны изо рта. Иногда даже быстрая медицинская помощь может не спасти пациента.
Характерный кашель, а также хрипы, сопровождающие ларингит, кажутся ужасными, однако эти симптомы редко представляют опасность для пациента. С другой стороны, воспаление голосовой щели может привести к летальному исходу. Типичным симптомом эпиглоттита является высокая температура, ригидность затылочных мышц и выделение слюны изо рта. Иногда даже быстрая медицинская помощь может не спасти пациента.
Что вызывает ларингит и как его лечить?
- Это распространенное детское вирусное заболевание, часто вызываемое вирусами гриппа или парагриппа.
- Вирус вызывает воспаление слизистой оболочки гортани. Это вызывает отек, который, в свою очередь, приводит к кашлю и тяжелому дыханию.
- Для успокоения лающего кашля, холодного (замораживающего) и влажного воздуха обычно рекомендуются компрессы на шею, а также жидкости.
- Не менее важно отметить, что при остром ларингите нет смысла использовать леденцы от кашля для облегчения кашля. Во всяком случае, они будут очень медленными, чтобы помочь, и могут фактически стать источником раздражения.

- При ухудшении состояния можно назначить кортикоиды в виде суппозиториев или таблеток или обратиться за медицинской помощью.
Круп у детей | Кедры-Синай
Не то, что вы ищете?Что такое круп у детей?
Круп — распространенная детская инфекция. Он вызывает отек в верхняя часть дыхательных путей в области шеи. Вызывает лающий кашель с лихорадкой или без нее.И это может вызвать проблемы с дыханием. Заболевание чаще наблюдается у зима.
Что вызывает круп у ребенка?
Наиболее частой причиной крупа является вирус. Но болезнь может быть вызвана и бактерии, аллергия или рефлюкс из желудка. Известные вирусы, вызывающие круп являются:
- Вирус парагриппа
- Респираторно-синцитиальный вирус (RSV)
- Грипп (вирус гриппа)
- Аденовирус
- Энтеровирусы
Круп распространяется прямым путем
контакт с инфицированным человеком или жидкостями его организма. Заражение начинается в
нос
и горло и перемещается в легкие. Отек затрагивает область вокруг гортани.
(гортань) и в трахею (трахею).
Заражение начинается в
нос
и горло и перемещается в легкие. Отек затрагивает область вокруг гортани.
(гортань) и в трахею (трахею).
Какие дети подвержены риску развития крупа?
Маленькие дети более подвержены крупу, потому что их дыхательные пути меньше. Небольшой отек может сильно усложнить жизнь младенцу или маленькому ребенку. к дышать.Круп чаще всего наблюдается у детей в возрасте от 3 месяцев до 5 лет. Пиковое время за Круп возникает в возрасте 2 лет.
Каковы симптомы крупа у ребенка?
Симптомы крупа не всегда одинаковы. Как болезнь движется из носа к легкие, симптомы могут измениться. Они могут включать:
- Насморк, заложенность носа и легкий кашель
- Кашель, переходящий в «тюлений лай»
- Потеря голоса (ларингит)
- Лихорадка
- Пронзительный «скрипящий» или свистящий звук при вдохе (стридор)
Эти симптомы часто усиливаются ночью и могут разбудить вашего ребенка. Они могут
также, кажется, становится лучше утром, но ухудшается в течение дня. Большинство детей
чувствовать себя лучше через 3-7 дней.
Они могут
также, кажется, становится лучше утром, но ухудшается в течение дня. Большинство детей
чувствовать себя лучше через 3-7 дней.
Симптомы крупа можно принять за другие проблемы со здоровьем. Убедитесь, что ваш ребенок посещает своего лечащего врача для постановки диагноза.
Как диагностируется круп у ребенка?
Лечащий врач вашего ребенка может диагностировать круп на основании анамнеза и физических данных. экзамен.Вашему ребенку могут потребоваться анализы, если медработник считает, что у него могут быть другие заболевания. болезни. Эти тесты включают в себя:
- Рентгенография шеи или грудной клетки
- Анализы крови
Как лечится круп у ребенка?
Лечение будет зависеть от симптомов, возраста и общего состояния здоровья вашего ребенка. Это также будет
зависит от тяжести состояния.
Это также будет
зависит от тяжести состояния.
В тяжелых случаях крупа или если ваш ребенок плохо дышит, вашему ребенку может потребоваться идти в больницу.Вы можете справиться с большинством легких случаев дома. Но может иногда быть трудно сказать, нужно ли вашему ребенку лечь в больницу, потому что болезнь меняется. Ваш ребенку может казаться лучше в один момент, а в следующий момент ему может стать хуже. вашего ребенка Поставщик медицинских услуг может назначить следующие лекарства для облегчения симптомов:
- Ингаляционные препараты. Они используются, если у вашего ребенка проблемы с дыханием.Ингаляционное лечение может быть использовано для ослабить свистящий звук (стридор) и облегчить дыхание.
- Стероиды.
 Инъекционный стероид
часто назначают, если ребенок не может принимать стероиды перорально (перорально). Это лекарство может помочь
не допустить обострения болезни.
Инъекционный стероид
часто назначают, если ребенок не может принимать стероиды перорально (перорально). Это лекарство может помочь
не допустить обострения болезни. - Другие лекарства. Ваш ребенок Медицинский работник может прописать другие лекарства, если он или она чувствует, что у вашего ребенка круп от аллергии или рефлюкса.Медицинский работник также может порекомендовать ацетаминофен или ибупрофен для лихорадки или дискомфорта. Антибиотики бесполезны, если болезнь вызванный вирусом.
В более легких случаях эти методы могут помочь в домашних условиях:
- Пусть ваш ребенок отдыхает и много пьет жидкостей.
- Не курите дома. Дым может
усилить кашель вашего ребенка.

- Держите голову ребенка приподнятой. Поддержите старший ребенок в постели с дополнительными подушками. Никогда не используйте подушки с детьми младше 12 месяцев.
- Спите в одной комнате с ребенком немедленно помочь ребенку, если у него начнутся проблемы с дыханием.
- Сохраняйте спокойствие. Если ваш ребенок увидит, что вы напуган, это усилит его беспокойство и проблемы с дыханием.
- Успокойте своего ребенка. Спой своему ребенку любимую песню перед сном или предложите любимую игрушку.
Дышать паром или прохладной ночью воздух может также помочь вашему ребенку дышать легче. Вы можете попробовать:
- Установка увлажнителя воздуха в детской комнате.
- Прикладывание теплого влажного полотенца к носу и рту вашего ребенка, когда он или она
дышит.

- Создание парилки в ванной комнате. Включите горячую воду в ванной душ. Держите дверь закрытой, чтобы в комнате было парно. Посидите с ребенком в парилке от 15 до 20 минут. Не оставляйте ребенка одного.
- Если ваш ребенок просыпается ночью, попробуйте связать его или ее и выйти на улицу подышать. в прохладном ночном воздухе.
Что я могу сделать, чтобы предотвратить круп у моего ребенка?
Эти советы помогут вам предотвратить распространение крупа:
- Часто мойте руки.Научите свой ребенка, как правильно мыть руки.
- Не позволяйте ребенку делиться чашками и другой посудой.
- Держите ребенка дома, пока ему или ей не станет лучше.
Когда мне следует позвонить лечащему врачу моего ребенка?
Звонок 911 немедленно, если ваш ребенок:
- Издает свистящий звук (стридор), который становится громче с каждым вдохом
- Стридор в покое
- С трудом глотает слюна или слюни
- Усилились проблемы с дыханием
- Имеет синий или темноватый цвет вокруг ногти, рот или нос
- изо всех сил пытается поймать его или ее дыхание
- Не может говорить или издавать звуки
Немедленно позвоните лечащему врачу вашего ребенка, если ваш ребенок:
- Имеет лихорадку (см.
 Лихорадка и дети,
ниже)
Лихорадка и дети,
ниже) - Кашель или другие симптомы, не поправляйся или хуже
- Не становится лучше в течение недели
- У него снижается температура, но он или она все еще «ведет себя больным»
- Припадок
Лихорадка и дети
Всегда используйте цифровой термометр чтобы проверить температуру вашего ребенка.Никогда не используйте ртутный термометр.
Для младенцев и детей ясельного возраста
Обязательно правильно используйте ректальный термометр. Ректальный термометр может случайно
проколоть (продырявить) прямую кишку. Он также может передавать микробы со стулом.
Всегда следуйте инструкциям производителя продукта для правильного использования. Если вы не чувствуете
удобно измерять ректальную температуру, используйте другой метод. Когда вы разговариваете со своим
поставщика медицинских услуг ребенка, сообщите ему или ей, какой метод вы использовали для
температура ребенка.
Если вы не чувствуете
удобно измерять ректальную температуру, используйте другой метод. Когда вы разговариваете со своим
поставщика медицинских услуг ребенка, сообщите ему или ей, какой метод вы использовали для
температура ребенка.
Вот рекомендации по лихорадке температура. Ушная температура не является точной до 6-месячного возраста. Не принимайте температуры полости рта, пока вашему ребенку не исполнится 4 года.
Младенцы до 3 месяцев:
- Обратитесь в службу здравоохранения вашего ребенка поставщик, как вы должны измерить температуру.
- Ректально или на лбу (височная
артерия) при температуре 100,4°F (38°C) или выше, или по указанию
провайдер.

- Температура подмышек 99°F (37,2°C) или выше, или по указанию провайдера
Дети в возрасте от 3 до 36 месяцев:
- Ректально, лоб (височная артерия), или температура уха 102°F (38.9°C) или выше, или в соответствии с указаниями провайдер.
- Температура подмышек 101°F (38,3°C) или выше, или в соответствии с указаниями поставщика.
Ребенок любого возраста:
- Повторяющаяся температура 104°F (40°C) или выше, или в соответствии с указаниями поставщика.
- Лихорадка, которая длится более 24 часов
у ребенка до 2 лет.
 Или лихорадка, которая держится в течение 3 дней у ребенка 2 лет
или старше.
Или лихорадка, которая держится в течение 3 дней у ребенка 2 лет
или старше.
Основные положения о крупе у детей
- Круп — распространенная инфекция дети. Чаще всего вызывается вирусом.Это вызывает отек в верхней части из дыхательные пути в области шеи.
- У детей с крупом возникают проблемы дыхание, потому что их маленькие дыхательные пути набухают.
- Общие симптомы включают лай кашель, лихорадка, насморк и пронзительный «скрипящий» или свистящий звук (стридор) при вдохе.
- Большинство случаев легкие и поддаются лечению
дома.Ребенку, у которого много проблем с дыханием, может потребоваться
больница.

- Правильное мытье рук — один из способов предотвратить круп.
Следующие шаги
Советы, которые помогут вам получить максимальную отдачу от визита к поставщику медицинских услуг вашего ребенка:
- Знайте причину визита и то, что вы хотите, чтобы произошло.
- Перед посещением запишите вопросы, на которые вы хотите получить ответы.
- При посещении запишите название нового диагноза и любые новые лекарства, лечения или анализов. Также запишите любые новые инструкции, которые дает вам ваш провайдер. за Твой ребенок.
- Знайте, почему назначено новое лекарство или лечение и как оно поможет вашему ребенку. Также знайте, каковы побочные эффекты.
- Спросите, можно ли лечить состояние вашего ребенка другими способами.

- Знайте, почему рекомендуется тест или процедура и что могут означать результаты.
- Знайте, чего ожидать, если ваш ребенок не примет лекарство или не пройдет тест или процедура.
- Если у вашего ребенка запланирована повторная встреча, запишите дату, время и цель за этот визит.
- Знайте, как вы можете связаться с врачом вашего ребенка в нерабочее время.Это важно если ваш ребенок заболел и у вас есть вопросы или вам нужен совет.
симптомов, чего ожидать и когда обратиться к врачу
Круп — это заболевание, обычно вызываемое вирусом. Ткани дыхательного горла (трахеи) и голосового аппарата (гортани) отекают. Отек сужает трахею, что затрудняет попадание воздуха в легкие.
Часто начинается как «простуда». Круп может вызывать лающий кашель или хриплый голос и обычно ухудшается ночью.
Круп чаще всего возникает в осенне-зимний период, но может возникать и круглый год. Обычно поражает детей в возрасте от 3 месяцев до 5 лет. Круп заразен (может передаваться другим). Ребенок может болеть крупом более одного раза.
Что вы услышите и увидите
Сначала у вашего ребенка может быть заложенность носа или насморк, а также небольшая температура. По мере того, как опухоль становится хуже, у него или у нее начинается лающий кашель, а его голос может звучать хрипло.
Когда ваш ребенок делает вдох, вы можете услышать «кукареканье» или пронзительный писк, называемый стридором. Он также может дышать очень быстро или иметь ретракции. Ретракция — это когда кожа шеи или ребер ребенка втягивается во время вдоха. Ваш ребенок может испугаться или расстроиться.
Что делать
Не существует лекарства, которое избавит от вируса, но вы можете сделать некоторые вещи, чтобы помочь вашему ребенку дышать легче, пока инфекция не исчезнет.
Сохраняйте спокойствие и постарайтесь успокоить ребенка.Плач и напряжение могут спровоцировать кашель.
Предложите жидкости, чтобы он не обезвоживался.
Дайте ему подышать прохладным ночным воздухом (одеться соответствующим образом) или влажным воздухом.
Не подвергайте ребенка воздействию табачного дыма или других раздражающих веществ.
Позвоните по номеру 911 или обратитесь в отделение неотложной помощи, если губы или лицо вашего ребенка посинели, если он тяжело дышит, не может говорить или пить или у него пускают слюни.
Лечение крупа лекарствами
Если вашему ребенку некомфортно или у него жар, можно использовать такие лекарства, как ибупрофен (Advil®, Motrin®) или ацетаминофен (Tylenol®). Следуйте указаниям по дозировке для вашего ребенка. Для получения дополнительной информации см. Helping Hand HH-I-105, Fever .

Избегайте безрецептурных лекарств от кашля. Они не помогают и могут причинить вред.
Если ваш ребенок попадает в больницу или получает неотложную помощь, ему могут назначить стероидную терапию и наблюдать за ним в течение нескольких часов, чтобы увидеть, улучшится ли его дыхание.Стероиды помогают уменьшить отек и, таким образом, облегчают дыхание.
Поскольку круп является вирусным заболеванием, антибиотики неэффективны и не нужны.
Когда звонить врачу
Позвоните врачу, если ваш ребенок:
Становится хуже
Постоянно стридор в покое
Возраст младше 1 года со стридором или крупозным кашлем
Кажется, не может отдышаться
Не могу говорить, потому что тяжело дышать
пускает слюни и не может проглотить слюну
Имеет проблемы с глотанием жидкости и отказывается пить
Посинение кожи вокруг рта или ногтей во время кашля
Непрекращающийся кашель
Ретракция после каждого вдоха и боль в груди
Очень устал и его трудно разбудить
Крупозный кашель длится более 10 дней
Если у вас есть какие-либо вопросы, позвоните своему поставщику медицинских услуг.
Крупа (PDF)
HH-I-19 4/78, пересмотрено 3/17 Copyright 1978 Nationwide Children’s Hospital
Острый ларингит — StatPearls — NCBI Bookshelf
Программа непрерывного образования
Ларингит относится к воспалению гортани. Это часто связано с острой вирусной инфекцией, которая обычно протекает в легкой форме и проходит самостоятельно и длится от 3 до 7 дней. Существуют неинфекционные причины и более серьезные состояния, которые могут проявляться острыми симптомами гортани, и практикующие врачи должны быть знакомы с дифференциальной диагностикой и обследованием.В этом мероприятии рассматривается оценка и лечение острого ларингита и подчеркивается роль межпрофессиональной команды в уходе за пациентами с этим заболеванием.
Цели:
Опишите эпидемиологию острого ларингита.
Объясните, как диагностировать и лечить острый ларингит, а также проведите дифференциальный диагноз, чтобы исключить более серьезную патологию.

Узнайте, как консультировать пациента с острым ларингитом.
Кратко опишите межпрофессиональный командный подход к улучшению ухода за пациентами с острым ларингитом.
Введение
Ларингит относится к воспалению гортани и может проявляться как в острой, так и в хронической формах.[1] Острый ларингит часто представляет собой легкое и самоизлечивающееся состояние, которое обычно длится от 3 до 7 дней. Если это состояние длится более 3 недель, то оно называется хроническим ларингитом.
Наиболее частой причиной острого ларингита является вирусная инфекция верхних дыхательных путей (ОРИ), и этот диагноз часто можно поставить на основании тщательного сбора анамнеза настоящего заболевания у пациента. При отсутствии инфекционного анамнеза или контактов с больными необходимо исследовать дополнительные причины неинфекционного ларингита. Проявляющиеся симптомы часто включают изменение голоса (пациенты могут жаловаться на охриплость или «хриплый» голос), раннюю голосовую усталость (особенно у певцов или профессиональных пользователей голоса) или сухой кашель. Затруднения дыхания редки (хотя и возможны) при остром ларингите, но наличие значительной одышки, одышки (SOB) или слышимого стридора должно насторожить клинициста о том, что может присутствовать более опасный патологический процесс. Подозрение должно быть повышенным у курильщиков и лиц с ослабленным иммунитетом, поскольку эти пациенты подвержены более высокому риску злокачественных новообразований и более опасных инфекций, которые в противном случае могут имитировать острый ларингит. Точно так же наличие значительной дисфагии, одинофагии, слюнотечения или позы очень редко встречается при простом остром ларингите и требует дополнительного обследования.
Затруднения дыхания редки (хотя и возможны) при остром ларингите, но наличие значительной одышки, одышки (SOB) или слышимого стридора должно насторожить клинициста о том, что может присутствовать более опасный патологический процесс. Подозрение должно быть повышенным у курильщиков и лиц с ослабленным иммунитетом, поскольку эти пациенты подвержены более высокому риску злокачественных новообразований и более опасных инфекций, которые в противном случае могут имитировать острый ларингит. Точно так же наличие значительной дисфагии, одинофагии, слюнотечения или позы очень редко встречается при простом остром ларингите и требует дополнительного обследования.
Этиология
Этиология острого ларингита может быть классифицирована как инфекционная или неинфекционная . Инфекционная форма встречается чаще и обычно следует за инфекцией верхних дыхательных путей.
Вирусные агенты, такие как риновирус, вирус парагриппа, респираторно-синцитиальный вирус, коронавирус, аденовирус и грипп, все являются потенциальными этиологическими агентами (перечислены примерно в порядке убывания частоты). Бактериальная суперинфекция может возникнуть на фоне вирусного ларингита, обычно это происходит примерно через семь дней после появления симптомов.
Бактериальная суперинфекция может возникнуть на фоне вирусного ларингита, обычно это происходит примерно через семь дней после появления симптомов.
Наиболее часто встречающиеся бактериальные организмы: Streptococcus pneumoniae , Haemophilus influenzae и Moraxella catarrhalis , в указанном порядке. Экзантематозные лихорадочные заболевания, такие как корь, ветряная оспа и коклюш, также связаны с симптомами острого ларингита, поэтому целесообразно получить точную историю прививок. Ларингит, вызванный грибковой инфекцией, очень редко встречается у иммунокомпетентных лиц и чаще проявляется как хронический ларингит у пациентов с ослабленным иммунитетом или у пациентов, принимающих ингаляционные стероидные препараты.
Острый инфекционный ларингит у взрослых чаще всего вызывается перечисленными выше вирусными микроорганизмами. Эти же агенты часто встречаются при остром ларингите у детей, хотя важно помнить о крупе (ларинготрахеобронхите) у детей, который вызывается вирусом парагриппа (чаще всего парагриппом-1). Это может проявляться изолированными голосовыми симптомами, но классически включает характерный «лающий» кашель и может прогрессировать до инспираторного или двухфазного стридора [2].
Это может проявляться изолированными голосовыми симптомами, но классически включает характерный «лающий» кашель и может прогрессировать до инспираторного или двухфазного стридора [2].
Острый неинфекционный ларингит может быть вызван голосовой травмой/насилием/неправильным использованием, аллергией, гастроэзофагеальной рефлюксной болезнью, астмой, загрязнением окружающей среды, курением, ингаляционными травмами или функциональными/конверсионными расстройствами.
Злоупотребление вокалом или злоупотребление им может быть острым в начале, как видно через день или несколько дней крика/крика. Это часто встречается у тренеров, болельщиков и спортсменов после соревнований. Это также можно увидеть у исполнителей вокала, особенно у тех, чья интенсивность или частота выступления в последнее время увеличились, и у которых не было формального обучения вокалу или пению.
Гастроэзофагеальный рефлюкс (ГЭРБ), точнее внепищеводный ГЭРБ, называемый ларингофарингеальным рефлюксом (ЛФР), является исключительно частой причиной голосовых симптомов и ларингита. Эти симптомы могут быть острыми или хроническими и могут быть эпизодическими. Они могут не следовать за классическими симптомами ГЭРБ или сопровождать их, и у 1/3 пациентов с ГЭРБ будут только симптомы со стороны гортани/голоса. Отличительные признаки включают наличие ГЭРБ в анамнезе, частое откашливание или кашель, ощущение комка в глотке или огрубение голоса. Певцы могут отметить потерю более высокого диапазона.[3]
Эти симптомы могут быть острыми или хроническими и могут быть эпизодическими. Они могут не следовать за классическими симптомами ГЭРБ или сопровождать их, и у 1/3 пациентов с ГЭРБ будут только симптомы со стороны гортани/голоса. Отличительные признаки включают наличие ГЭРБ в анамнезе, частое откашливание или кашель, ощущение комка в глотке или огрубение голоса. Певцы могут отметить потерю более высокого диапазона.[3]
Астма может предрасполагать к ларингиту из-за химического раздражения при использовании ингалятора, а хроническое использование стероидных ингаляторов может предрасполагать к грибковому ларингиту, особенно если пациенты не пьют простую воду после использования стероидных ингаляторов в соответствии с инструкциями.Существует также кашлевой вариант астмы, который может вызывать повторяющиеся повреждения голосовых связок, что приводит к изменениям голоса, имитирующим острый ларингит.
Экологические причины, такие как сезонная аллергия или аллергия на окружающую среду, сезонное или постоянное загрязнение воздуха, могут вызвать раздражение голосовых связок, которое может вызвать острые симптомы гортани.
Вдыхание вредных веществ, преднамеренное в результате курения или употребления других наркотиков или в результате непреднамеренного воздействия, раздражает гортань и может вызвать отек голосовых складок и голосовые симптомы.Некоторые пациенты могут быть чувствительны к духам, одеколонам, моющим средствам или другим широко используемым ароматическим веществам в повседневной жизни.
Функциональная дисфония — это термин, обозначающий группу истинных конверсионных расстройств, который охватывает широкий спектр голосовых симптомов и результатов физикального обследования. Это диагноз исключения, но недавние серьезные жизненные стрессы, такие как потеря работы или любимого человека, являются хорошо известными триггерами.
Эпидемиология
Острый ларингит может поражать пациентов любого возраста, хотя чаще встречается у взрослого населения, обычно поражая лиц в возрасте от 18 до 40 лет, хотя он может наблюдаться у детей в возрасте до трех лет.Отдельные голосовые симптомы у детей младше трех лет должны побудить к более тщательному обследованию на наличие дополнительных патологий, включая паралич голосовых связок, ГЭРБ и нарушения развития нервной системы. Точные измерения заболеваемости острым ларингитом по-прежнему трудно выяснить, поскольку это состояние остается заниженным, и многие пациенты не обращаются за медицинской помощью по поводу этого часто самоограничивающегося состояния.
Точные измерения заболеваемости острым ларингитом по-прежнему трудно выяснить, поскольку это состояние остается заниженным, и многие пациенты не обращаются за медицинской помощью по поводу этого часто самоограничивающегося состояния.
Патофизиология
Острый ларингит проходит в течение 2 недель и возникает из-за локального воспаления голосовых складок и окружающих тканей в ответ на триггер, независимо от того, является ли этот триггер инфекционным или неинфекционным.Если симптомы сохраняются сверх этого периода времени, это либо связано с суперинфекцией, либо с переходом в хронический ларингит.
Острый ларингит характеризуется воспалением и гиперемией гортани на ранних стадиях. Это может охватывать надгортанную, голосовую или подсвязочную часть гортани (или любую их комбинацию), в зависимости от провоцирующего организма. Когда начинается стадия заживления, лейкоциты прибывают к месту инфекции, чтобы удалить патогены. Этот процесс усиливает отек голосовых связок и отрицательно влияет на вибрацию, изменяя амплитуду, величину и частоту нормальной динамики голосовых связок. По мере прогрессирования отека пороговое давление фонации может повышаться. Создание адекватного фонирующего давления становится более трудным, и у пациента развиваются фонаторные изменения как в результате изменения гидроволновой динамики воспаленной и отечной ткани, так и в результате как сознательной, так и бессознательной адаптации к попыткам смягчить эти изменения. изменение динамики тканей. Иногда отек настолько выражен, что становится невозможным создать адекватное фонационное давление. В такой ситуации у больного может развиться откровенная афония.Такая дезадаптация может привести к длительным вокальным симптомам после эпизода острого ларингита, которые могут сохраняться долгое время после разрешения провоцирующего события. В таких ситуациях необходимо направление к отоларингологу и/или логопеду.
По мере прогрессирования отека пороговое давление фонации может повышаться. Создание адекватного фонирующего давления становится более трудным, и у пациента развиваются фонаторные изменения как в результате изменения гидроволновой динамики воспаленной и отечной ткани, так и в результате как сознательной, так и бессознательной адаптации к попыткам смягчить эти изменения. изменение динамики тканей. Иногда отек настолько выражен, что становится невозможным создать адекватное фонационное давление. В такой ситуации у больного может развиться откровенная афония.Такая дезадаптация может привести к длительным вокальным симптомам после эпизода острого ларингита, которые могут сохраняться долгое время после разрешения провоцирующего события. В таких ситуациях необходимо направление к отоларингологу и/или логопеду.
Анамнез и физикальное исследование
Обследование пациента с острым ларингитом всегда должно начинаться с тщательного сбора анамнеза и физического осмотра. Особое внимание следует уделять недавним ОРЗ или другим заболеваниям, контактам с больными или любым другим признакам системного заболевания. Врач также должен изучить прошлую историю болезни, включая иммунный статус, статус иммунизации, аллергию и историю поездок, а также историю других смешанных патологий, таких как ГЭРБ. Особое внимание следует обратить на начало и продолжительность симптомов, а также на то, возникали ли они когда-либо раньше. Если пациент лечился до обращения, необходимо также изучить эффективность и характер такого лечения.
Врач также должен изучить прошлую историю болезни, включая иммунный статус, статус иммунизации, аллергию и историю поездок, а также историю других смешанных патологий, таких как ГЭРБ. Особое внимание следует обратить на начало и продолжительность симптомов, а также на то, возникали ли они когда-либо раньше. Если пациент лечился до обращения, необходимо также изучить эффективность и характер такого лечения.
Начальные симптомы острого ларингита обычно возникают внезапно и ухудшаются в течение двух или трех дней, хотя могут сохраняться до недели без лечения.К ним относятся:
Изменение качества голоса, на более поздних стадиях может быть полная потеря голоса (афония)
Дискомфорт и боль в горле, особенно после разговора
Дисфагия, дисфагия ( при наличии проявляйте осторожность (может указывать на дополнительную патологию)
Сухой кашель
Общие симптомы сухости в горле, недомогание и лихорадка
Частое откашливание или раннее утомление
25 голосового диапазона
Диагноз обычно можно поставить на основании анамнеза.
Осмотр гортани может подтвердить диагноз. Гарантирован непрямой осмотр дыхательных путей с помощью зеркала или гибкого ларингоскопа. Внешний вид гортани может варьироваться в зависимости от тяжести заболевания. На ранних стадиях отмечается эритема и отек надгортанника, черпало-надгортанных складок, черпаловидных хрящ, голосовых связок. По мере прогрессирования заболевания голосовые связки могут становиться как эритематозными, так и отечными. В зависимости от провоцирующего агента может быть вовлечена подсвязочная область, хотя это случается реже.Между голосовыми связками или в межчерпаловидной области также можно увидеть липкие, тягучие выделения. В случае злоупотребления или неправильного использования голоса можно увидеть несколько изменений в голосовых связках. Отек Рейнке часто наблюдается как при остром, так и при хроническом ларингите. Подслизистое кровоизлияние может наблюдаться при острой голосовой травме или могут присутствовать ранее не диагностированные узелки или псевдоузлы. Если не лечить, все они могут прогрессировать до хронической голосовой патологии.[1][5][6][7][1]
Если не лечить, все они могут прогрессировать до хронической голосовой патологии.[1][5][6][7][1]
Оценка
Диагноз обычно ставится на основании тщательного сбора анамнеза и физического осмотра.Формальный анализ голоса и фиброоптическая ларингоскопия могут использоваться для подтверждения диагноза в случаях, не поддающихся лечению или иным образом запутанных. Стробоскопия может быть относительно нормальной или может выявить асимметрию, апериодичность и редуцированный волновой рисунок слизистой оболочки [8]. Дальнейшая визуализация или лабораторные исследования не требуются, за исключением случаев подозрения на атипичный возбудитель или новообразование. В редких случаях, если у пациента имеется экссудат в ротоглотке или голосовых связках, может быть показан посев.
Лечение/управление
Лечение часто носит поддерживающий характер и зависит от тяжести ларингита.
Голосовой покой: Это самый важный фактор. Использование голоса во время ларингита приводит к неполному или замедленному выздоровлению.
 Рекомендуется полный голосовой покой, хотя его практически невозможно достичь. Если пациенту нужно говорить, его следует проинструктировать использовать «конфиденциальный голос»; то есть нормальный голос с низкой громкостью, без шепота или проецирования.l
Рекомендуется полный голосовой покой, хотя его практически невозможно достичь. Если пациенту нужно говорить, его следует проинструктировать использовать «конфиденциальный голос»; то есть нормальный голос с низкой громкостью, без шепота или проецирования.lВдыхание пара: вдыхание увлажненного воздуха повышает влажность верхних дыхательных путей и способствует удалению выделений и экссудатов.
Избегание раздражителей: следует избегать курения и алкоголя. Курение задерживает быстрое разрешение болезненного процесса.
- Модификация диеты: пациентам с гастроэзофагеальной рефлюксной болезнью рекомендуется диетическое ограничение. Это включает отказ от напитков с кофеином, острой пищи, жирной пищи, шоколада, мяты. Еще одним важным изменением образа жизни является отказ от поздних приемов пищи. Больной должен принимать пищу не менее чем за 3 часа до сна.Больной должен пить много воды. Было показано, что эти диетические меры эффективны при классической ГЭРБ, хотя их эффективность при ФЛР оспаривается, они все еще часто используются.

Лекарства: назначение антибиотиков для здорового пациента с острым ларингитом в настоящее время не поддерживается; однако пациентам с высоким риском и пациентам с тяжелыми симптомами можно назначать антибиотики. Некоторые авторы рекомендуют антибиотики узкого спектра действия только при наличии идентифицируемой окраски по Граму и посева.
Грибковый ларингит можно лечить пероральными противогрибковыми препаратами, такими как флуконазол. Лечение обычно требуется в течение трех недель и при необходимости может быть повторено. Это должно быть зарезервировано для пациентов с подтвержденной грибковой инфекцией при осмотре гортани и/или посевах.
Муколитики, такие как гвайфенезин, можно использовать для выведения выделений.
Помимо изменения образа жизни и диеты, ларингит, связанный с ФЛР, лечат антирефлюксными препаратами.Лекарства, которые подавляют выработку кислоты, такие как блокаторы рецептора h3 и протонной помпы, эффективны против гастроэзофагеального рефлюкса, хотя ингибиторы протонной помпы оказались наиболее эффективными при ФЛР. Для эффективности в этих условиях могут потребоваться более высокие дозы или режим дозирования два раза в день.[10]
Для эффективности в этих условиях могут потребоваться более высокие дозы или режим дозирования два раза в день.[10]
Имеющиеся данные не поддерживают назначение антигистаминных препаратов или пероральных кортикостероидов для лечения острого ларингита.
Дифференциальный диагноз
Сюда входят:
Прогноз
Поскольку это часто самокупирующееся состояние, оно имеет хороший прогноз.Если пациент завершает рекомендованную терапию, прогноз восстановления до преморбидного уровня фонации отличный. Если имели место вокальные дезадаптации, курс логопеда может решить эти проблемы.
Улучшение результатов медицинского персонала
Острый ларингит часто является самоизлечивающимся состоянием, но врач должен быть проницательным и настроенным на потенциальные основные состояния или другие проблемы, которые могут имитировать острый ларингит. Любой острый ларингит, который не отвечает на соответствующее лечение, требует дальнейшего пересмотра и возможного направления к отоларингологу для формального осмотра гортани [11]. Рекомендуется голосовой покой. (Уровень 1) Антигистаминные препараты и пероральные стероиды не играют никакой роли в лечении. (Уровень 1)
Рекомендуется голосовой покой. (Уровень 1) Антигистаминные препараты и пероральные стероиды не играют никакой роли в лечении. (Уровень 1)
Ссылки
- 1.
- Яворек А.Дж., Эраси К., Лайонс К.М., Даггумати С., Ху А., Саталофф Р.Т. Острый инфекционный ларингит: серия случаев. Ear Nose Throat J. 2018 Sep;97(9):306-313. [PubMed: 30273430]
- 2.
- Мазурек Х., Бремборович А., Донец З., Эмерик А., Кренке К., Кулус М., Зельник-Юркевич Б. Острый подсвязочный ларингит. Этиология, эпидемиология, патогенез и клиника.Ад Респир Мед. 2019;87(5):308-316. [PubMed: 31680234]
- 3.
- Гиса М., Делла Колетта М., Барбушио И., Маработто Э., Барберио Б., Фраццони М., Де Бортоли Н., Зентилин П., Толоне С., Оттонелло А., Лоренцон Г., Саварино В., Саварино E. Обновления в области неэзофагеальной гастроэзофагеальной рефлюксной болезни. Эксперт Преподобный Гастроэнтерол Гепатол. 2019 сен; 13 (9): 827-838. [PubMed: 31322443]
- 4.
- Наунхейм М.Р., Дай Дж.Б., Рубинштейн Б.Дж., Голдберг Л., Вайнберг А., Кури М.С. Визуальная аналоговая шкала для голосовых результатов, о которых сообщают пациенты: голос VAS.Ларингоскоп Инвестиг Отоларингол. 2020 февраль;5(1):90-95. [Бесплатная статья PMC: PMC7042645] [PubMed: 32128435]
- 5.
- Кавокджян Х., Ирвин Т., Гарнетт Д.Д., Крафт С. Индекс симптомов рефлюкса и перекрытие симптомов у пациентов с дисфонией. Ларингоскоп. 2020 ноябрь;130(11):2631-2636. [PubMed: 32027383]
- 6.
- Штахлер Р.Дж., Фрэнсис Д.О., Шварц С.Р., Дамаск CC, Дигой Г.П., Крауз Х.Дж., Маккой С.Дж., Уэллетт Д.Р., Патель Р.Р., Ривис К.К.В., Смит Л.Дж., Смит М., Строде С.В., Ву П, Нначета LC.Клиническое практическое руководство: охриплость голоса (дисфония) (обновление). Отоларингол Head Neck Surg. 2018 март; 158 (1_suppl): S1-S42. [PubMed: 29494321]
- 7.
- Ходейр М.С., Хасан С.М., Эль Шубари А.М., Саад М.Н.А. Хирургические и нехирургические методы лечения отека Рейнке: систематический обзор литературы. Джей Голос. 2021 май;35(3):502.e1-502.e11. [PubMed: 31761692]
- 8.
- Коэн С.М., Томас С., Рой Н., Ким Дж., Кури М. Частота и факторы, связанные с использованием видеоларингостробоскопии при оценке нарушений голоса.Ларингоскоп. 2014 г., сен; 124(9):2118-24. [Бесплатная статья PMC: PMC4146681] [PubMed: 24659429]
- 9.
- Мосли М., Алхатлан Б., Абумохсин А., Мердад М., Алхераби А., Марглани О., Джава Х., Алхатиб Т., Марзуки Х.З. Распространенность и клинические предикторы ФЛР среди пациентов с диагнозом ГЭРБ по данным опросника индекса симптомов рефлюкса. Саудовская J Гастроэнтерол. 2018 июль-август;24(4):236-241. [Бесплатная статья PMC: PMC6080153] [PubMed: 29652032]
- 10.
- Chae M, Jang DH, Kim HC, Kwon M.Проспективное рандомизированное клиническое исследование комбинированной терапии ингибиторами протонной помпы и муколитиками у пациентов с ларингофарингеальным рефлюксом. Энн Отол Ринол Ларингол. 2020 авг; 129 (8): 781-787. [PubMed: 32186395]
- 11.
- Ringel B, Horowitz G, Shilo S, Carmel Neiderman NN, Abergel A, Fliss DM, Oestreicher-Kedem Y. Острый надгортанный ларингит, осложненный неподвижностью голосовых связок: прогноз и лечение. Eur Arch Оториноларингол. 2019 сен; 276 (9): 2507-2512. [PubMed: 31214824]
Круп и ваш маленький ребенок
Круп — распространенное заболевание у детей раннего возраста.Это может быть страшно как для родителей, так и для детей. Читайте дальше для получения дополнительной информации о крупе, включая типы, причины, симптомы и методы лечения.
Что такое круп?
Круп — это состояние, вызывающее отек голосового аппарата (гортани) и дыхательного горла (трахеи). Отек вызывает сужение дыхательных путей ниже голосовых связок и делает дыхание шумным и затрудненным. Чаще всего это вызвано инфекцией.
Дети чаще всего болеют крупом в возрасте от 3 месяцев до 5 лет.Когда они становятся старше, это происходит не так часто, потому что дыхательное горло больше, и отек с меньшей вероятностью будет мешать дыханию. Круп может возникнуть в любое время года, но чаще осенью и осенью. зимние месяцы.
Типы крупа
Вирусный круп
Это наиболее распространенный тип крупа. Это вызвано вирусной инфекцией голосового аппарата и дыхательного горла. Он часто начинается так же, как простуда, но затем постепенно переходит в лающий кашель. Голос вашего ребенка станет хриплым, а его дыхание станет более шумным.При каждом вдохе они могут издавать грубый музыкальный звук, называемый стридором. У большинства детей с вирусным крупом низкая лихорадка, но у некоторых температура достигает 104°F (40°C).
Спастический круп
Считается, что этот тип крупа вызывается аллергией или рефлюкс из желудка. Это может быть страшно, потому что возникает внезапно, часто посреди ночи. Ваш ребенок может хорошо ложиться спать и просыпаться через несколько часов, задыхаясь.Они будут хриплыми и будут иметь стридор, когда они вдыхают. У них также может быть лающий кашель. У большинства детей со спазматическим крупом нет лихорадки. Этот тип крупа может рецидивировать. Это похоже на астма и часто отвечает на лекарства от аллергии или рефлюкса.
Круп со стридором
Стридор часто встречается при легком крупе, особенно когда ребенок плачет или активен. Но если у вашего ребенка стридор во время отдыха, это может быть признаком более тяжелого крупа.По мере того, как усилие дыхания вашего ребенка увеличивается, он может перестать есть и пить. Они могут стать слишком уставшими, чтобы кашлять, и вы можете слышать стридор сильнее с каждым вдохом.
Опасность крупа со стридором заключается в том, что иногда дыхательные пути могут распухнуть настолько, что ребенок едва сможет дышать. В самых тяжелых случаях ваш ребенок не будет получать достаточно кислорода в свою кровь. Если это произойдет, им необходимо обратиться в больницу. К счастью, эти наиболее тяжелые случаи крупа встречаются не очень часто.
Домашнее лечение крупа
Если ваш ребенок просыпается посреди ночи от крупа, постарайтесь успокоить его. Чтобы они лучше дышали.
Способы утешения вашего ребенка могут включать:
Объятия вашего ребенка или растирание спины
Пение любимой песни перед сном
Обнадеживающие слова, такие как: «Мама здесь, все будет хорошо»
Предложение любимой игрушки
Если у вашего ребенка жар (температура 100.4°F [38°C] или выше):
Обработать ацетаминофен или ибупрофен (для детей старше 6 месяцев) по мере необходимости. Убедитесь, что они пьют жидкости, чтобы избежать обезвоживания.
Как насчет обработки паром или ночного воздуха?
В прошлом родителям, возможно, советовали попробовать паровую ванну. Хотя некоторые родители могут обнаружить, что это помогает улучшить дыхание, нет исследований, доказывающих эффективность вдыхания пара в ванной. Также нет исследований, доказывающих, что вдыхание влажного прохладного ночного воздуха помогает улучшить дыхание.
Когда звонить врачу
Если вы обеспокоены тем, что круп вашего ребенка не улучшается, обратитесь к врачу вашего ребенка, в местное отделение неотложной помощи или в службу неотложной медицинской помощи (911), даже если сейчас полночь. Подумайте о том, чтобы позвонить, если ваш ребенок:
Издает свистящий звук, который становится громче с каждым вдохом
Не может говорить или издавать звуки из-за нехватки дыхания
Кажется, что ему трудно отдышаться
104056Стридор в покое
Слюнотечение или крайне затрудненное глотание слюны
Синюшные губы или ногти
может дать им дыхательную терапию с эпинефрин (адреналин) для уменьшения отека.После введения эпинефрина ваш ребенок должен наблюдаться в течение 3–4 часов, чтобы убедиться, что симптомы крупа не возвращаются.
Для уменьшения отека также могут быть назначены стероидные препараты. Стероиды можно вдыхать, принимать внутрь или вводить в виде инъекций. Лечение несколькими дозами стероидов не должно причинять вреда. Стероиды могут уменьшить интенсивность симптомов, потребность в других лекарствах и сократить время пребывания в больнице и отделении неотложной помощи. При спазматическом крупе врач вашего ребенка может порекомендовать лекарства от аллергии или рефлюкса, чтобы помочь вашему ребенку дышать.
Антибиотики, которые воздействуют на бактерии, бесполезны при лечении крупа, потому что он почти всегда вызывается вирусом, аллергией или рефлюксом. Сиропы от кашля бесполезны и могут нанести вред.
Другие инфекции
Другой причиной стридора и серьезных проблем с дыханием является острый супраглоттит (также называемый
эпиглоттит). Это опасная инфекция, обычно вызываемая бактериями, симптомы которой могут напоминать круп. К счастью, сейчас эта инфекция встречается гораздо реже из-за
Вакцина против гемофильной палочки типа b (Hib).В редких случаях супраглоттит вызывается другими бактериями.
Острый супраглоттит обычно поражает детей в возрасте от 2 до 5 лет и начинается внезапно с высокой лихорадкой. Ваш ребенок может казаться очень больным. У них может быть приглушенный голос, и они предпочитают сидеть прямо, вытянув шею и наклонив лицо вверх, чтобы облегчить дыхание. Они также могут пускать слюни, потому что не могут проглотить слюну во рту. Если не лечить, это заболевание может быстро привести к полной закупорке дыхательных путей вашего ребенка.
Если врач вашего ребенка подозревает острый надгортанный гортань:
Ваш ребенок должен быть немедленно госпитализирован. Если у них супраглоттит, им потребуются антибиотики, а также может потребоваться установка трубки в дыхательное горло, чтобы помочь им дышать. Немедленно позвоните врачу вашего ребенка, если вы считаете, что у вашего ребенка может быть супраглоттит.
Для защиты от острого супраглоттита:
Ваш ребенок должен получить первую дозу Hib-вакцины, когда ему исполнится 2 месяца. Эта вакцина также защитит от менингит (опухоль в оболочке головного мозга).С появлением Hib-вакцины число случаев острого супраглоттита и менингита резко сократилось.
Рецидивирующий или стойкий круп
Если круп сохраняется или часто рецидивирует, это может быть признаком того, что у вашего ребенка имеется некоторое сужение дыхательных путей, не связанное с инфекцией. Это может быть проблема, которая присутствовала при рождении вашего ребенка, или проблема, возникшая позже. Если у вашего ребенка стойкий или рецидивирующий круп, врач может направить вас к специалисту, например к отоларинголог (специалист по уху, носу и горлу) или пульмонолога (специалиста по заболеваниям органов дыхания и легких) для дальнейшего обследования.
Хотя в большинстве случаев круп протекает в легкой форме, это распространенное детское заболевание может стать серьезным и привести к нарушению нормального дыхания вашего ребенка. Обратитесь к педиатру вашего ребенка, если круп вашего ребенка не улучшается или если у вас есть другие проблемы. Врач позаботится о том, чтобы вашего ребенка осмотрели и лечили должным образом.
Дополнительная информация
Информация, содержащаяся на этом веб-сайте, не должна использоваться в качестве замены медицинской помощи и рекомендаций вашего педиатра.


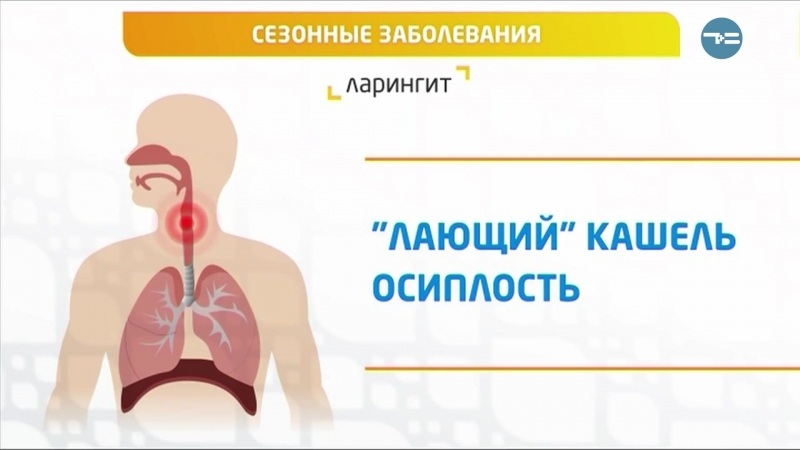 Чаще всего он возникает у детей в возрасте от 3 до 5 лет. Он сопровождается
Чаще всего он возникает у детей в возрасте от 3 до 5 лет. Он сопровождается  Узнайте, как правильно лечить кашель при трахеите и тогда ребёнок выздоровеет быстрее и сможет вновь радоваться жизни без кашля.
Узнайте, как правильно лечить кашель при трахеите и тогда ребёнок выздоровеет быстрее и сможет вновь радоваться жизни без кашля.
 После острого периода коклюша кашель может сохраняться до нескольких месяцев, постепенно угасая.
После острого периода коклюша кашель может сохраняться до нескольких месяцев, постепенно угасая. В случае воспаления нижних отделов дыхательного тракта кашель становится влажным, выделяется небольшое количество слизистой мокроты. Кашлевые приступы сочетаются с серозным ринитом, конъюнктивитом.
В случае воспаления нижних отделов дыхательного тракта кашель становится влажным, выделяется небольшое количество слизистой мокроты. Кашлевые приступы сочетаются с серозным ринитом, конъюнктивитом.
 Появление лающего битонального кашля чаще происходит на фоне острой респираторной инфекции, но симптом сохраняется даже после полного выздоровления. Кашлевые пароксизмы провоцируются физическими нагрузками, сменой положения тела, вдыханием пыли и паров бытовой химии. При прогрессировании болезни длительность приступа кашля увеличивается, иногда он заканчивается обмороком.
Появление лающего битонального кашля чаще происходит на фоне острой респираторной инфекции, но симптом сохраняется даже после полного выздоровления. Кашлевые пароксизмы провоцируются физическими нагрузками, сменой положения тела, вдыханием пыли и паров бытовой химии. При прогрессировании болезни длительность приступа кашля увеличивается, иногда он заканчивается обмороком.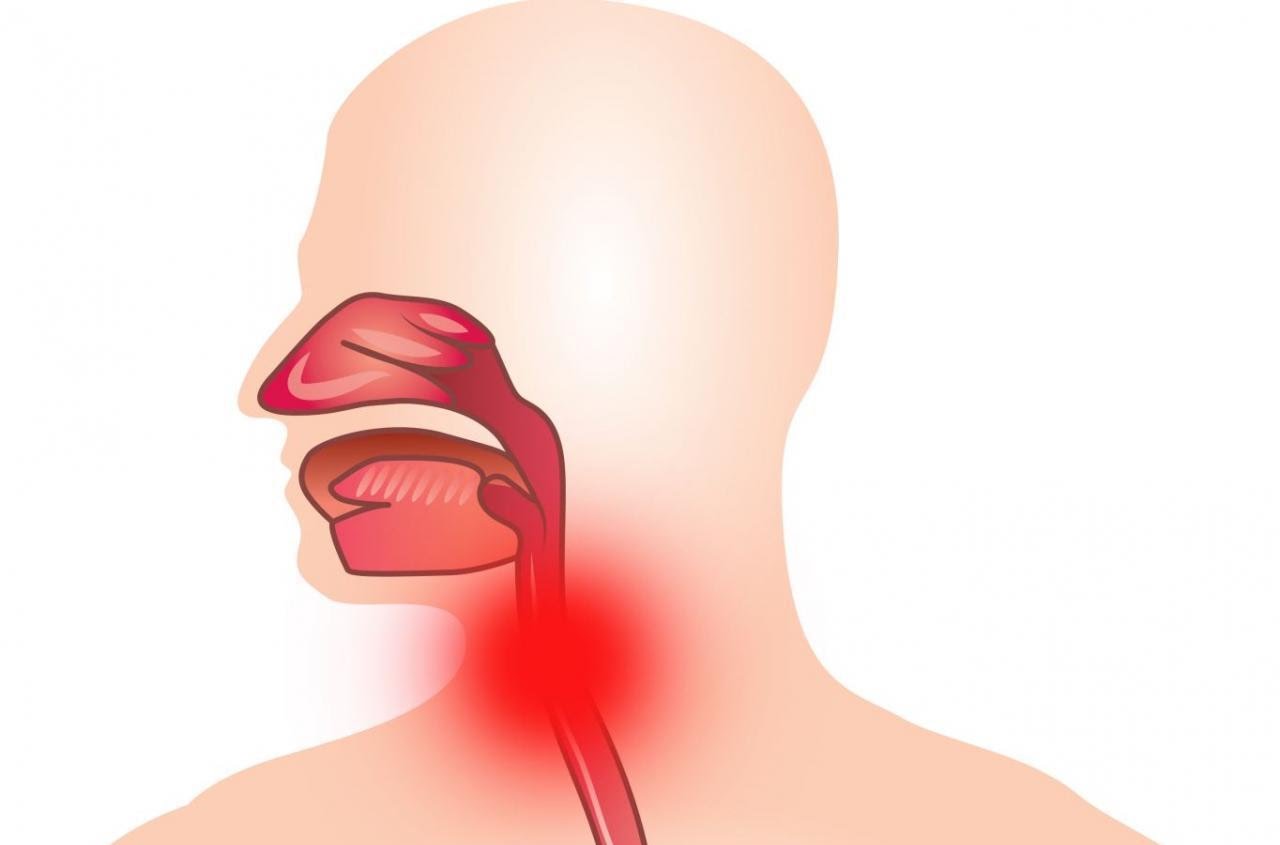 Лающий кашлевой приступ дополняется удушьем, диффузным цианозом. Грубый длительный кашель с нехваткой воздуха, головокружениями, предобморочными состояниями типичен для функциональных стенозов.
Лающий кашлевой приступ дополняется удушьем, диффузным цианозом. Грубый длительный кашель с нехваткой воздуха, головокружениями, предобморочными состояниями типичен для функциональных стенозов. Поскольку зачастую кашель становится лающим при болезнях гортани, рекомендована ларингоскопия — инструментальный осмотр слизистой с помощью специального зеркала. При исследовании можно заметить гиперемию и отечность, которая наиболее выражена в области голосовых складок. Для визуализации трахеобронхиального дерева показана бронхоскопия.
Поскольку зачастую кашель становится лающим при болезнях гортани, рекомендована ларингоскопия — инструментальный осмотр слизистой с помощью специального зеркала. При исследовании можно заметить гиперемию и отечность, которая наиболее выражена в области голосовых складок. Для визуализации трахеобронхиального дерева показана бронхоскопия. Не пытайтесь насильно прокашляться, если что-то мешает в горле — это усиливает отек и провоцирует еще большую выработку слизи.
Не пытайтесь насильно прокашляться, если что-то мешает в горле — это усиливает отек и провоцирует еще большую выработку слизи.
 Это называется стридором.
Это называется стридором. Исключение: слюнотечение из-за прорезывания зубов.
Исключение: слюнотечение из-за прорезывания зубов. Вы также можете выйти на улицу с ребенком, если погода холодная.Делайте это в течение нескольких минут.
Вы также можете выйти на улицу с ребенком, если погода холодная.Делайте это в течение нескольких минут.
 Следуйте инструкциям на упаковке.
Следуйте инструкциям на упаковке. Тогда легче откашляться.
Тогда легче откашляться.


 Инъекционный стероид
часто назначают, если ребенок не может принимать стероиды перорально (перорально). Это лекарство может помочь
не допустить обострения болезни.
Инъекционный стероид
часто назначают, если ребенок не может принимать стероиды перорально (перорально). Это лекарство может помочь
не допустить обострения болезни.

 Лихорадка и дети,
ниже)
Лихорадка и дети,
ниже)


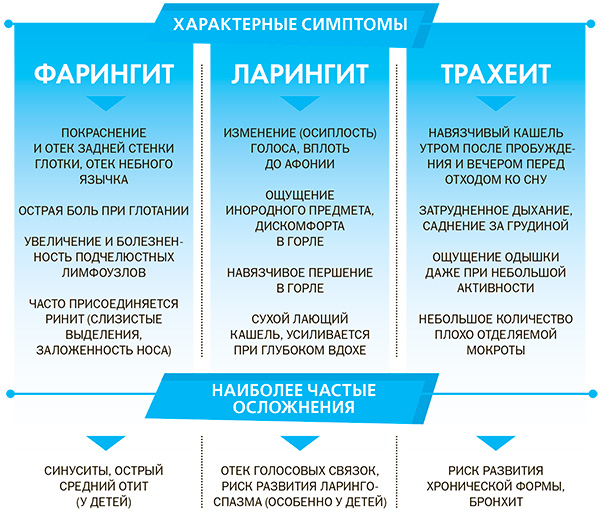

 Рекомендуется полный голосовой покой, хотя его практически невозможно достичь. Если пациенту нужно говорить, его следует проинструктировать использовать «конфиденциальный голос»; то есть нормальный голос с низкой громкостью, без шепота или проецирования.l
Рекомендуется полный голосовой покой, хотя его практически невозможно достичь. Если пациенту нужно говорить, его следует проинструктировать использовать «конфиденциальный голос»; то есть нормальный голос с низкой громкостью, без шепота или проецирования.l