Микоплазма у детей: симптомы и лечение, анализ и что это такое?
Микоплазмоз – тяжелое воспалительное заболевание инфекционной природы. В большинстве случаев поражается дыхательная и мочеполовая система. У детей приобретает затяжной характер течения и усугубляется присоединением респираторной инфекции на фоне сниженного иммунитета. Лечение достаточно длительное из-за высокой устойчивости инфекции к антибактериальным медикаментам.
- Респираторный микоплазмоз
- Микоплазменная пневмония
- Урогенитальный микоплазмоз
- Генерализованный микоплазмоз
- Терапия
- Профилактика и прогноз
Причины и патогенез
Главной причиной микоплазмоза у ребенка становится специфический возбудитель из семейства Mycoplasmaticea. Дети заражаются двумя путями: воздушно-капельным, от человека-носителя или больного, и внутриутробно, от матери через плацентарный барьер.
Факторами, предрасполагающими для развития патологии, являются:
 Сниженный или несформировавшийся иммунный ответ.
Сниженный или несформировавшийся иммунный ответ.- Стресс, чрезмерная реакция на какой-либо внешний раздражитель.
- Неправильное питание с недостаточным количеством питательных веществ, витаминов и микроэлементов.
- Хроническая вирусная или бактериальная инфекция дыхательных путей.
Микоплазма – мелкоклеточный возбудитель, размножающийся и развивающийся преимущественно на эпителии. Обладают подвижностью, из погибшей клетки свободно передвигаются в здоровую.
Важно! Если заболеванием страдает беременная женщина, существует опасность преждевременных родов или задержки внутриутробного развития, в некоторых случаях приводит к гибели эмбриона или плода.
При проникновении через плацентарный барьер инфекция распространяется практически по всем органам и системам и становится причиной недоразвития анатомически важных структур.
 Поражается центральная нервная система, формируется отек головного мозга, размягченность серого и белого вещества, в коре отсутствует четкое разделение на зоны и слои. В патологический процесс вовлекаются органы чувств и в большей степени глаза и обонятельный аппарат.
Поражается центральная нервная система, формируется отек головного мозга, размягченность серого и белого вещества, в коре отсутствует четкое разделение на зоны и слои. В патологический процесс вовлекаются органы чувств и в большей степени глаза и обонятельный аппарат.
При попадании микроорганизма воздушно-капельным путем он фиксируется на реснитчатом эпителии, проникает внутрь клеток и активно делится, что полностью прекращает нормальную работу поверхностного слоя дыхательного эпителия.
Важной особенностью инфекции является родство генетической информации с ДНК больного человека, что несет за собой два последствия: полную толерантность к возбудителю и стимуляцию иммунной системы, но в дальнейшем это опасно развитием аутоиммунных патологий, так как антитела в крови распознают собственные клетки как чужеродные, опасные и уничтожают их.
При усугублении процесса микоплазма попадает в кровь и разносится, поражая преимущественно половую и нервную систему, почки и печень.
Классификация и симптомы
Микоплазменная инфекция у детей классифицируется в зависимости от локализации воспалительного процесса на:
 респираторную (патология верхних дыхательных путей),
респираторную (патология верхних дыхательных путей),- пневмоническую (заболевание нижних дыхательных путей),
- урогенитальную (мочеполовая система),
- генерализованную или тотальную (в процесс вовлекается практически весь организм).
По тяжести процесса инфекцию делят на:
- легкую,
- среднюю,
- тяжелую.
По длительности процесса – на:
- острую (до месяца),
- затяжную (до трех месяцев),
- хроническую (более трех месяцев).
Каждая из форм имеет свою определенную клиническую картину.
Респираторный микоплазмоз
Инкубационный период в зависимости от состояния иммунитета длится от трех до одиннадцати дней. Все симптомы обычно нарастают постепенно. Главный признак патологии – интоксикация. О ней говорят:
 невысокая температура (37.0-37.9°С), которая держится около семи дней,
невысокая температура (37.0-37.9°С), которая держится около семи дней,- общая слабость,
- недомогание,
- снижение или отсутствие аппетита,
- тошнота,
- легкий озноб.
Инфекция развивается в верхних дыхательных путях, поэтому видно все признаки катарального воспаления:
- боль в горле,
- насморк,
- сильный кашель с выделением слизистой мокроты,
- боль в грудной клетке от перенапряжения грудных мышц.
В некоторых случаях отмечается покраснение кожных покровов лица или мелкая сыпь по всему телу. Может появиться болевой синдром в животе, рвота, диарея. Отмечается увеличение частоты сердечного ритма.
Обратите внимание! Если лечение отсутствует, респираторный микоплазмоз у детей усугубляется присоединением вторичной патогенной микрофлоры, появляется гной, о чем говорит желто-зеленая мокрота и более высокая температура тела.
Микоплазменная пневмония
Инкубационный период в среднем составляет пятнадцать-двадцать дней. Болезнь протекает достаточно остро. Ребенок жалуется на головные боли, дискомфорт в поясничном отделе позвоночника и крупных суставах. Максимальная температура достигает до 39.0°С и держится первые три дня.
Важной особенностью пневмонии такой этиологии становится слабая выраженность симптомов интоксикации на фоне лихорадочного состояния. Далее показатель термометра снижается до 37.0-37.5°С, пациент с такой температурой ходит еще около одного месяца. Поначалу кашель сухой, мучительный, сопровождающийся болями в грудной клетке, через пару дней появляется вязкая мокрота в небольшом количестве. Появляется одышка, нарастающая без должного лечения до удушья. Дыхание прерывистое, иногда поверхностное.
Урогенитальный микоплазмоз
Редкая форма микоплазмоза у детей. Характерны боли внизу живота или в поясничной области при поражении почек, при мочеиспускании при воспалительных процессах, протекающих в мочевом пузыре. Появляются слизистые, а в дальнейшем гнойные выделения. Заболевание осложняется развитием пиелонефрита, хронического цистита и вульвовагинита у девочек.
Генерализованный микоплазмоз
Самое опасное заболевание из всех перечисленных. Все симптомы интоксикации усиливаются, лихорадка ярко выражена, отмечается обильное потоотделение. Дополнительно поражается печень, о чем свидетельствует желтый цвет кожных покровов (желтуха), увеличение органа в размерах. Возможно появление менингита, энцефалита, абсцессов головного мозга, поражение периферической нервной системы. При внутриутробном поражении наблюдается недоразвитие желез эндокринной системы.
Диагностика и лечение
Врач выслушивает все жалобы и проводит общий осмотр, при котором отмечается:
 изменение цвета кожных покровов,
изменение цвета кожных покровов,- появление сухих или влажных хрипов при аускультации легких,
- шумов при прослушивании сердца, ослабление его тонов.
Очень важна лабораторная диагностика. В крови наблюдаются все признаки воспаления:
- повышенное количество лейкоцитов со сдвигом лейкоцитарной формулы влево,
- уменьшение числа эритроцитов,
- повышенное содержание С-реактивного белка,
- ускорение скорости оседания эритроцитов,
- снижение концентрации общего белка.
Моча внешне иногда меняет цвет при урогенитальной форме, может содержать слизь и некоторое число эритроцитов.
Для обнаружения микоплазмы у детей делается мазок со слизистой оболочки верхних дыхательных или половых путей, на питательной среде высеивается колония микроорганизмов для дальнейшего микроскопического исследования, а также изучения чувствительности к тем или иным антибиотикам. Главным недостатком такого метода является продолжительность – семь суток.
Интересно! Современная медицина способна сократить сроки путем применения экспресс-диагностики (иммуноферментный анализ на микоплазму) и серологических реакций, направленных на обнаружение антител к микроорганизмам в сыворотке крови (реакция связывания комплемента).
Также имеется возможность изучения генетического материала возбудителя благодаря полимеразной цепной реакции.
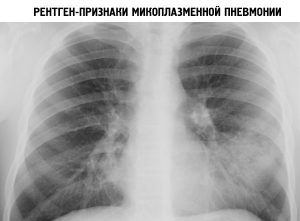
Из инструментальных методов диагностики применяется рентгенография. На снимке возможно изменение плевры, а также легочной паренхимы при микоплазменной пневмонии. Редко ребенка для уточнения диагноза и лучшей визуализации органов направляют на магниторезонансную и компьютерную томографию.
Терапия
При выявлении инфекции у беременных женщин и у ребенка терапия подразумевает применение наименее токсичных антибиотиков для предотвращения развития побочных эффектов и осложнений. С этой целью используют Клиндамицин, Кларитромицин, Азитромицин, то есть препараты группы макролидов и линкозамидов. Длительность применения, лекарственную форму и дозу препарата определяет доктор, наблюдающий пациента, основываясь на форме патологии, возрасте больного и наличии осложнений воспалительного процесса.
 Симптоматическое лечение направлено на снятие боли в горле и грудной клетке, если у ребенка микоплазменная инфекция дыхательных путей. При высокой температуре необходимо выписать нестероидные противовоспалительные медикаменты, жаропонижающие лекарственные средства.
Симптоматическое лечение направлено на снятие боли в горле и грудной клетке, если у ребенка микоплазменная инфекция дыхательных путей. При высокой температуре необходимо выписать нестероидные противовоспалительные медикаменты, жаропонижающие лекарственные средства.
Так как легочный микоплазмоз сопровождается кашлем, важно использовать сиропы и таблетки с отхаркивающим и противокашлевым эффектом для разжижения мокроты и облегчения ее выведения из дыхательных путей.
Для усиления и стимуляции защитных сил организма лечение должно включать употребление витаминов, таких как Аскорбиновая кислота, Токоферол, Ретинол и витамины группы В. Специалисты рекомендуют закапывать в нос средства с содержанием интерферона.
Профилактика и прогноз
Прогноз в основном благоприятный. При отсутствии адекватной терапии и правильной диагностики возможны следующие осложнения:
 Желудочно-кишечный тракт – гепатит, панкреатит,
Желудочно-кишечный тракт – гепатит, панкреатит,- Сердечнососудистая система – аритмии, инфекционный эндокардит,
- Нервная система – воспаление оболочек мозга, абсцессы,
- Кровь – гемолитическая анемия.
- Внутриутробный микоплазмоз часто заканчивается летальным исходом плода.
Профилактика подразумевает внимательное наблюдение за здоровьем ребенка и беременной женщины, регулярную диспансеризацию, правильное питание, обогащенное полезными питательными веществами, своевременное лечение инфекционных заболеваний.
 Загрузка…
Загрузка…что такое, симптомы и лечение

При микоплазме у детей выявлять симптомы, и назначать лечение должен только квалифицированный специалист. Микоплазменная инфекция у детей вполне возможна, потому родителям следует быть готовым к подобному повороту события. Считать заболевание невероятно опасным для ребёнка не стоит, однако потенциальную угрозу, особенно для дыхательных систем, микоплазма все же представляет.
Что это?
Микоплазмы у детей являются паразитами, которые действуют на внутриклеточном уровне. Проявляется наличие паразитов в детском организме в виде болезней, связанных с урогенитальным трактом или верхними дыхательными путями. Из-за микоплазм развивается атипичная пневмония, микоплазменный бронхит и ряд других неприятных недугов.

Микоплазмоз напоминает с первого взгляда обычное ОРВИ
Когда микробы проникают в клетки эпителия, они оказываются в безопасности относительно иммунной системы. Потому при серьезном заболевании у ребенка требуется проходить длительный курс прием антибиотиков.
Специалисты отмечают, что только три разновидности микоплазмы является источником потенциальной угрозы для здоровья ребенка. Потому первым делом нужно сделать анализ крови на микоплазму и определить, с каким видом микроорганизмов вы столкнулись.
Зачастую микоплазма поражает эпителиальный слой верхних дыхательных путей и мочеполовой системы. В случае активного распространения вируса, микоплазма может привести к нарушениям работоспособности различных органов детского организма.
Респираторный микоплазмоз у детей несет в себе потенциальную угрозу, поскольку может спровоцировать:
- синуситы;
- трахеобронхиты;
- атипичную пневмонию;
- бронхиты.
При заболеваниях по причине микоплазмы ребенок чувствует першение, появляется сильный кашель и растет температура. Как видите, такое заболевание во многом напоминает обычную ОРВИ. К тому же, не редко у ребенка обнаруживается одновременно микоплазмоз и ОРВИ, то есть смешанные инфекционные заболевания. Если позволить микроорганизмам развиваться и размножаться дальше, это грозит пневмонией.
Симптоматика
Скажем сразу, что при подозрениях на микоплазму у детей симптомы и лечение подтверждает и, соответственно, назначает только специалист. Задача родителей — вовремя обнаружить характерные признаки микоплазмы, что позволит предотвратить бронхит у детей и ряд других потенциально опасных заболеваний.
После того, как микоплазма оказывается в крови и проникает в организм, наступает так называемый инкубационный период. В зависимости от индивидуальных особенностей организма, а также эффективности работы иммунной системы, длительность инкубационного периода может составлять от нескольких дней до нескольких недель. Крайне редко он длится более месяца.
Следует отметить, что симптомы микоплазмоза в запущенной форме могут проявляться в виде интоксикации, насморка, приступного кашля и даже рвоты.
Обычно первичные признаки проявляются легче, потому родителям следует обращать на них внимание. К основным симптомам начальной стадии микоплазмы относят:
- горловое першение;
- зуд и болевые ощущения в горле;
- конъюнктивит;
- насморк;
- постоянно заложенный нос;
- общая слабость и недомогание;
- головные боли;
- кашель сухого типа;
- температура около 37,5, которая не падает в течение недели.
Также при микоплазмозе у ребенка часто обнаруживается покраснение горла и ротоглотки. Потому, как вы видите, микоплазмоз достаточно легко спутать с обычными респираторными инфекциями.
Родители, при появлении подобных признаков, сразу же дают ребенку лекарства от горла и кашля, всевозможные сиропы, чтобы малыш мог откашляться. Но, как вы понимаете, в случае микоплазмоза подобное лечение не даст никакого результата. Кашель может сохраняться не один месяц.
Активность вирусов, а также отсутствие должного лечения микоплазмы влечет за собой синуситы, бронхиты и пневмонию.
Поражение легких и почек
При легочной форме симптомы микоплазмоз демонстрирует во многом аналогичные с хламидозом легких. Потому обязательно нужно лечить то заболевание, которое подтвердит педиатр после осмотра.
Отправляйтесь к специалисту, который послушает ребенка. Обычно при поражении легких микоплазмой наблюдается сухой хрип и жесткое дыхание. Также делается рентген, с помощью которого обнаруживают наличие рассеянного очага воспалительных процессов.
Чтобы назначить грамотное лечение микоплазмоза у детей, рекомендуется сдать анализ крови из вены. По ней можно подтвердить или же опровергнуть подозреваемый диагноз.
Не менее опасным является поражение почек, вызванное микоплазмой. Происходит заражение в основном от родителей, которые выступают носителем вируса. Путь проникновения достаточно прост — использование общих предметов быта, сон в одной кровати и пр. Также вероятность заражения присутствует в детских садах, где воспитатели являются носителями микоплазмы.
Урогенитальная и респираторная форма заболевания вызывает поражение клеток эпителия, что приводит к постепенному некрозу тканей. Зараженные органы, относящиеся к мочеполовой системе, включая почки, могут спровоцировать цистит, вагинит и пиелонефрит.
На самом деле микоплазма несет в себе серьезную угрозу. Особенно, когда речь идет о наличии микоплазмы в крови. Эти вирусы поражают дыхательную систему и внутренние органы, если переходят в генерализированную форму.
Особенности лечения

При микоплазмозе у ребенка часто обнаруживается покраснение горла и ротоглотки.
Не остается ничего другого кроме как лечить недуг. Микоплазмоз поддается лечению. Важно понимать, что микоплазма является условно-патогенным микроорганизмом. То есть его присутствие в организме человека вовсе не обязательно влечет за собой заболевание.
Проблемы возникают обычно в том случае, если параллельно с микоплазмой присутствуют другие заболевания, которые и приводят к переходу микоплазмы из условно-патогенного в патогенное состояние.
Потому лечение основано на том, чтобы избавиться от сопутствующих заболеваний и подавить активность самих микроорганизмов микоплазмоза. В большинстве случаев детям назначают терапию на основе антибиотиков. Причем рекомендуем использовать антибиотики не в виде таблеток, а в форме суспензии.
В основном суспензия — это порошок, который нужно готовить своими руками путем смешивания порошка с определенным количеством воды. Получается смесь, которую легко и иногда достаточно приятно пить ребенку. Просто, как показывает практика, большинству детей сложно глотать таблетки. Особенно, если речь идет о совсем маленьком возрасте.
Вместе с тем главным условием эффективного лечения микоплазмы является повышение защитных функций организма. Речь идет не только о приеме иммуностимуляторов, но также о правильном питании, занятиях физкультурой и поддержании организма в тонусе всеми доступными способами.
 «Полное очищение от паразитов со скидкой 50%!»
«Полное очищение от паразитов со скидкой 50%!»Запущена федеральная программа по избавлению населения от паразитов! Тяжело поверить, но эффективный препарат для очищения организма финансируется бюджетом и спецфондами. Страшная статистика свидетельствует, что 850 ТЫСЯЧ человек в России умирает каждый год из-за паразитов! Чтобы избежать этого нужно принимать копеечное средство…
Читать далееМикоплазменная инфекция у детей
Ежегодно в осенне-зимний период отмечается повышение заболеваемости острыми респираторными заболеваниями (ОРЗ). В России ежегодно регистрируют от 27,3 до 41,2 млн заболевших гриппом и другими ОРВИ. Наиболее часто от инфекций страдают дети, особенно в возрасте от 3 до 14 лет. Несмотря на то, что большинство детей способны справиться с инфекцией с помощью защитных сил собственного организма, они болеют чаще, чем взрослые, и имеют высокую вероятность развития осложнений.
Наиболее тяжелым проявлением ОРЗ является пневмония. В 2016 г. в Российской Федерации зарегистрировано на 23,8% больше случаев внебольничных пневмоний (ВП), чем в 2015 г. Средний по стране показатель заболеваемости составил 418,3 на 100 тыс. населения против 337,8 в 2015 г.
Высокая распространенность пневмоний сочетается с высокой смертностью детей от этого заболевания во всем мире. Так, по данным ВОЗ, в 2015 г. от пневмонии умерли 920 136 детей в возрасте до 5 лет, что составляет 15% всех случаев смерти детей этого возраста. Причин такой неблагополучной статистики немало. Среди них можно выделить факторы, непосредственно определяющие тяжесть инфекционного процесса, и факторы, косвенно влияющие на течение заболевания. Так, особенности возбудителя, поздняя диагностика, повторные нерациональные курсы антимикробной терапии, состояние иммунной системы пациентов во многом определяют течение заболевания, в то время как воздействие внешних факторов (экологических, социальных) может способствовать возникновению рекуррентных инфекций и персистенции микроорганизмов.
Этиология
Большое внимание в настоящее время уделяется изучению значения различных микроорганизмов при респираторных заболеваниях. Понимание их этиологической и патогенетической роли в возникновении патологических симптомов очень важно для своевременной диагностики и рациональной терапии ОРЗ.
Особенно важно понимание вклада атипичных патогенов в структуру ОРЗ. К этой группе чаще всего относятся Mycoplasma pneumoniae, Legionella spp. (прежде всего Legionella pneumophila), Chiamydophila (Chlamydia), Coxieila burnetti (возбудитель Q-лихорадки), респираторные вирусы (вирусы гриппа А и В, респираторный синцитиальный вирус), а также более редко встречающиеся микроорганизмы: возбудители туляремии (Francisella tularensis), лептоспироза (Leptospira spp.), хантавирусы, хламидиеподобный «возбудитель I». В современной медицинской литературе более распространена лаконичная трактовка термина «атипичные возбудители», включающая только М. pneumoniae, Chiamydophila pneumoniae и Legionella spp.
Наибольшее значение при ОРЗ у детей из данной группы патогенов имеет М. pneumoniae. Данный микроорганизм может вызывать воспаление как верхних, так и нижних дыхательных путей. В человеческой популяции респираторный микоплазмоз составляет 10-16% всех случаев ОРЗ. Эти цифры в период эпидемических вспышек могут достигать 30 40%. Согласно данным литературы, М. pneumoniae вызывает до 40% ВП у детей и около 18% инфекций у пациентов, нуждающихся в госпитализации. Необходимо отметить возрастные особенности распространенности данного патогена у детей. Наиболее часто М. pneumoniae выявляется у детей старше 5-летнего возраста. В ходе эпидемиологического исследования, проведенного в США в 2010-2012 гг. с целью определения этиологического фактора ВП у 2222 детей, М. pneumoniae была выявлена у 19% детей в возрасте старше 5 лет и у 3% детей младше 5 лет.
Таким образом, М. pneumoniae имеет большое значение в генезе ОРЗ и ВП в детском возрасте. Однако этиологическая диагностика, имеющая решающее значение для выбора рациональной терапии данной инфекции, является сложной задачей для практического здравоохранения и часто запаздывает на длительное время. Обусловлено это особенностями строения и жизнедеятельности микроорганизма, которые определяют своеобразную клиническую картину, течение заболевания и иммунный ответ пациента на данную инфекцию.
Особенности Mycoplasma pneumoniae
Первые сведения о микоплазмах были опубликованы Nocard и Roux в 1898 г. Они выделили контагиозную культуру плевропневмонии крупного рогатого скота и стали изучать эту группу патогенов, объединенных однотипными биологическими свойствами, назвав их «плевропневмониеподобные микроорганизмы». В 1929 г. Novae предложил назвать эту группу микроорганизмов «микоплазмой». С 1956 г. было установлено, что данные микроорганизмы являются фильтрующимися, не имеющими клеточной стенки.
Изучение микоплазм как патогенов человеческого организма началось с 1942 г. Тогда из мокроты больного атипичной пневмонией человека M.D. Eaton впервые выделил возбудитель, который был отнесен к вирусам и длительное время назывался по имени исследователя – «агент Eaton». Главными особенностями этого агента были малые размеры, он свободно проходил через фильтры и был не способен расти на стандартных биологических средах. Изначально его рассматривали как вирус. Однако вирусная природа его была опровергнута в связи с губительным действием на него антибактериальных препаратов – хлортетрациклина и стрептомицина. Только в 1963 г. были окончательно определены свойства данного микроорганизма, и он был назван Mycoplasma pneumoniae.
Согласно современной номенклатуре, микроорганизм М. pneumoniae относится к роду Mycoplasma, семейству Mycoplasmataceae, порядку Mycoplasmatales, классу Mollicutes. Среди семейства Mycoplasmataceae в патогенезе инфекций человека общепризнанной является роль 4-х основных видов микоплазм. К ним относятся М. pneumoniae, которая является частым возбудителем респираторных инфекций, М. genitalium, М. hominis и U. urealyticum вызывают инфекции мочеполового тракта. Последние два возбудителя также могут быть причиной инфекций у новорожденных.
Согласно результатам ряда исследований, развитие и распространение микоплазменной инфекции носят эпидемический характер. Вспышки возникают с интервалами от 3 до 7 лет и продолжаются в течение 1 -3 лет с пиками заболеваемости в осенний и зимний период. Предположительно этот факт обусловлен наличием как минимум 2-х основных подтипов М. pneumoniae, которые часто выделяют при клинических исследованиях. Вместе с этим в последние годы все больше внимания уделяется внешним факторам (климатическим изменениям), влияющим на сезонность циркуляции М. pneumoniae в естественных условиях в различных географических зонах.
Многочисленными исследованиями установлено, что микоплазмы по своим структурным свойствам находятся как бы между вирусами и бактериями. С одной стороны, возможность расти на бесклеточной среде и чувствительность к некоторым антибиотикам приближают их к бактериям. С другой стороны, по размерам генома и склонности к внутриклеточному паразитизму они похожи на вирусы. Малые размеры данного микроорганизма позволяют ему широко распространяться воздушно-капельным путем. Хорошо известна способность этих патогенов преодолевать слизистые барьеры дыхательных путей, сливаться с клетками хозяина и выживать внутриклеточно. Нередко даже после лечения антибактериальными препаратами М. pneumoniae способны синтезировать собственную ДНК и размножаться, что приводит к латентному, хроническому течению микоплазменной инфекции.
Точный механизм внутриклеточной жизнедеятельности данного патогена до настоящего времени неизвестен, однако потенциал для цитоплазматической секвестрации объясняет трудность полного устранения М. pneumoniae. Согласно данным литературы, некоторые пациенты могут оставаться заразными в течение длительного времени, несмотря на исчезновение многих симптомов.
Характерной особенностью М. pneumoniae является отсутствие клеточной стенки, т. к. они не способны синтезировать жесткие пептидогликаны. Клетки микоплазмы окружены мембраной, покрытой снаружи капсулоподобным слоем. Мембрана содержит видоспецифический антиген. Отсутствием ригидной клеточной стенки обусловлена природная устойчивость М. pneumoniae к антибиотикам, действующим на мембрану бактериальной клетки. Эти микроорганизмы устойчивы ко всем бета-лактамным антибиотикам (пенициллинам, цефалоспоринам, карбапенемам) и гликопептидам (ванкомицину), полимиксину, рифампицину, сульфаниламидам, триметоприму и налидиксовой кислоте.
Отсутствием клеточной стенки обусловлены невысокая выживаемость М. pneumoniae вне организма-хозяина и повышенная чувствительность к факторам внешней среды. В силу нестойкости в окружающей среде инфицирование происходит лишь при тесном контакте между людьми. Поэтому часто очаги респираторного микоплазмоза бывают в семьях и организованных коллективах.
Таким образом, М. pneumoniae в силу своих структурных особенностей является мембранным паразитом. Промежуточное положение между вирусами и бактериями, способность паразитировать на мембране респираторного тракта, возможность саморепликации и длительной персистенции определяют патогенность М. pneumoniae для респираторного тракта человека и клиническую картину инфекции.
Заболевание начинается с попадания М. pneumoniae на слизистую респираторного тракта. Наиболее часто это происходит воздушно-капельным путем, через дыхательные пути. Уже через 24 ч после заражения начинается прилипание М. pneumoniae к эпителию респираторного тракта при помощи белка Р1 (антиген с молекулярной массой 169 кДа), который играет также большую роль в формировании иммунного ответа на патоген. Существование множественных вариаций белка PI М. pneumoniae объясняет кратковременность постинфекционного иммунитета при данной инфекции.
Как было указано ранее, М. pneumoniae является мембранным паразитом. После прикрепления к рецепторам и мембране эпителиоцитов дыхательных путей липидные компоненты мембраны микоплазмы диффундируют в клеточную мембрану хозяина, а стеролы клетки хозяина поступают в мембрану микоплазмы. В момент прикрепления клетка вытягивается и располагается между ресничками эпителиальных клеток, что позволяет микоплазмам колебаться вместе с ресничками и не выноситься с отгоняемой ресничками слизью. Расположение микоплазмы в инвагинатах клеточной мембраны и окружение ресничками эпителия защищают микоплазму от действия антител хозяина. После проникновения в клетки реснитчатого эпителия микоплазма размножается в их цитоплазме, образуя микроколонии. В фагоцитирующих клетках микоплазма может длительное время персистировать и заноситься в разные органы.
Перекись водорода и супероксид, вырабатываемые М. pneumoniae, повреждают эпителий и приводят к воспалению. В последнее десятилетие исследования по изучению патогенности М. pneumoniae позволили выделить уникальный для микроорганизмов, специфический CARDS-токсин (community acquired respiratory distress syndrome toxin), который вызывает вакуолизацию клеток бронхиального эпителия и снижает двигательную активность ресничек. CARDS-токсин обладает прямым цитотоксическим действием на эпителий слизистой оболочки респираторного тракта и вызывает обширные зоны перибронхиального и периваскулярного воспаления. Была выявлена прямая зависимость между количеством CARDS-токсина, выделяемого М. pneumoniae, и тяжестью поражения легочной ткани. Анализ структуры указывает на то, что CARDS-токсин обладает сходством аминокислотной последовательности с экзотоксином Bordetella коклюша (коклюшный токсин). Цитотоксическое действие М. pneumoniae проявляется клинически сухостью в носу, першением в горле и сухим, отрывистым кашлем, которые обычно ассоциируются с ранней микоплазменной инфекцией.
В ходе многих исследований было установлено, что воспалительный ответ при микоплазменной инфекции характеризуется низкой степенью инфильтрации нейтрофилов, что, вероятно, определяет хронический, а не острый характер заболевания, как при инфицировании легкого патогенами других видов. Клинические симптомы: першение в горле, хрипы в легких, затрудненное дыхание развиваются постепенно и являются следствием медленного отмирания эпителия. Микоплазменную инфекцию нижних дыхательных путей – пневмонию называют «walkingpneumonia», что можно условно перевести с английского языка как «никуда не торопящаяся».
Однако тяжесть поражения легких, вызванного М. pneumoniae, зависит не только от биологических свойств возбудителя, но и от индивидуальных особенностей иммунного ответа макроорганизма на воздействие инфекционного агента. Так, в поздние сроки микоплазменной инфекции цитолиз эпителиальных клеток в нижних дыхательных путях может быть причиной развития гиалиновых мембран у детей раннего возраста. Отмечено, что в результате тяжелого респираторного микоплазмоза может развиться хронический интерстициальный легочный фиброз. Описаны случаи молниеносного течения микоплазменной инфекции с развитием тяжелой дыхательной недостаточности и респираторного дистресс-синдрома у маленьких детей и пожилых людей, которые ассоциируют с действием CARDS- токсина, продуцируемого М. pneumoniae.
Все чаще обсуждается роль М. pneumoniae в патогенезе хронической бронхолегочной патологии. Особое внимание уделяется значению М. pneumoniae в патогенезе бронхиальной астмы (БА). Так, в экспериментах было показано, что рекомбинантный CARDS-токсин способствует развитию мощного аллергического воспаления в легких, продукции цитокинов и выраженной гиперреактивности дыхательных путей. Также установлено, что взаимодействие между клетками респираторного эпителия и поверхностных липопротеидов М. pneumoniae может индуцировать через 7М-подобный рецептор макроорганизма (TLR) -2 или TLR-4 синтез внутриклеточной молекулы адгезии (1САМ) рецепторов.
Таким образом, установлено, что М. pneumoniae в течение длительного времени может быть причиной обострения БА. Более того, в некоторых исследованиях были выделены бактерии с более высокой распространенностью среди пациентов с БА. Другие исследования указывают на вероятность участия М. pneumoniae в развитии БА.
Несмотря на то, что многочисленными исследованиями подтверждена связь М. pneumoniae с пневмонией и БА, механизм развития болезни остается изученным не до конца. Рассматриваются теории воспаления в дыхательных путях, связанного с Ненаправленным ответом иммунной системы. Так, установлено, что при респираторной инфекции, ассоциированной с М. pneumoniae, увеличивается высвобождение цитокинов 2-го типа, включая интерлейкины (IL) -4 и -5. Эти цитокины, в свою очередь, способствуют гиперпродукции иммуноглобулина (Ig) Е, играющего основную роль в патогенезе БА у детей.
Таким образом, морфологические и физиологические особенности М. pneumoniae определяют клиническую картину микоплазменной инфекции. Внутриклеточная локализация возбудителя защищает его от иммунного ответа хозяина и позволяет длительно персистировать в его организме. Специфика патогенного действия микроорганизма на клетки реснитчатого эпителия определяет соответствующую клиническую картину заболевания, которая чаще не имеет манифестного начала и характеризуется длительным рецидивированием таких симптомов, как кашель. В то же время М. pneumoniae усугубляет течение неспецифической хронической бронхолегочной патологии, нередко являясь триггером обострения заболевания.
Клиника
Выраженность клинических проявлений микоплазменной инфекции весьма вариабельна и может характеризоваться как субклиническим, так и манифестным течением. М. pneumoniae может поражать как верхние, так и нижние дыхательные пути. Инкубационный период при микоплазменной инфекции составляет около 2-3 нед.
Поражение верхних дыхательных путей при микоплазменной инфекции может проявляться различными синдромами. Чаще ведущим клиническим вариантом инфекции является фарингит. Реже развиваются микоплазменные ринит, синусит, средний отит, мирингит (воспаление барабанной перегородки), который может быть буллезным, и ларингит. Следует отметить, что симптоматика поражения верхних дыхательных путей при микоплазменной инфекции имеет мало специфических черт и практически не отличается от таковой аналогичных заболеваний иной этиологии.
В педиатрической практике чаще наблюдается постепенное начало заболевания. В первые дни появляются жалобы на вялость, сонливость ребенка при нормальных цифрах температуры тела. Отмечаются катаральные явления: боль при глотании, заложенность носа и слизистое отделяемое из носа. Ребенка могут беспокоить болезненные ощущения в мышцах и области поясницы. Однако наиболее ярким клиническим симптомом при микоплазменной инфекции является сухой, приступообразный, интенсивный кашель. Нередко больные жалуются на боль за грудиной во время кашля и рвоту в конце приступа. Такое проявление респираторного микоплазмоза по типу острой респираторной инфекции может продолжаться 2-4 нед., а иногда и дольше.
При манифестной форме микоплазменной инфекции респираторного тракта инфекция начинается остро, с подъема температуры тела до фебрильных цифр. В ряде случаев отмечаются головная боль и другие симптомы интоксикации. Возникают першение и боли в горле, чувство заложенности носа. Реже отмечаются насморк, боль в ушах и проявления конъюнктивита (чаще – «сухого»). Лихорадка, как правило, купируется в течение 3-5 дней, но субфебрилитет может сохраняться еще на протяжении 1-2 нед. Катаральные симптомы заболевания в подавляющем большинстве случаев регрессируют в течение 7-10 дней, однако выделение возбудителя с носоглоточным секретом может отмечаться еще длительное время – до нескольких недель.
Согласно некоторым исследованиям, М. pneumoniae часто обнаруживается у детей школьного возраста с постоянным кашлем, особенно во время активных эпидемий, или одновременно с Вог- detellapertussis. В некоторых исследованиях сообщается об обнаружении М. pneumoniae у здоровых людей. В исследовании Н.М. Foy культуры М. pneumoniae были выявлены у пациентов даже через 4 мес. после болезни. Эти пациенты могут выступать в качестве резервуара возбудителя инфекции.
Поражение нижних отделов респираторного тракта может протекать по типу бронхита или пневмонии. При этом наиболее частой клинической формой заболевания является бронхит. Однако при эпидемическом подъеме заболеваемости частота развития микоплазменных пневмоний значительно возрастает. Как уже отмечалось, в этот период до 40-60% всех пневмоний у детей школьного возраста имеют микоплазменную этиологию.
Для клинической картины микоплазменной пневмонии характерен «инфлюенцеподобный» синдром с выраженной и длительной лихорадкой, ознобом, сильной болью в горле и кашлем. Может развиться бронхообструктивный синдром. При этом симптомы интоксикации обычно не выражены, что является одним из немногих специфических признаков микоплазменной пневмонии. Кашель навязчивый, непродуктивный, без лечения может продолжаться несколько недель, иногда – месяцев. Возможны рецидивы кашля после выздоровления. В 20-30% случаев воспалительный процесс охватывает сразу оба легких. Пневмония чаще нетяжелая, хотя описаны случаи развития плеврита. В легких при этом могут выслушиваться рассеянные сухие и разнокалиберные влажные хрипы.
Примерно у 10% детей с микоплазменной пневмонией отмечают преходящую макулопапулезную сыпь. В подавляющем большинстве случаев заболевание протекает нетяжело, характеризуется гладким течением и отсутствием дыхательной недостаточности или слабой ее выраженностью. В то же время у детей с иммунодефицитами, серповидно-клеточной анемией, тяжелыми сердечно-легочными заболеваниями, а также у пациентов с синдромом Дауна имеется риск развития осложненных форм микоплазменной пневмонии.
Диагностика
Рентгенологически в легких выявляются очаги негомогенной инфильтрации, более плотные у корня, с неровными краями, часто тяжистые, «мохнатые». Эти изменения двусторонние, несимметричные и чаще наблюдаются в нижних отделах легких. У ряда пациентов изменения сегментарные. Плевральная реакция и плевриты с необильным экссудатом наблюдаются у 1 /4-1 /3 больных, реакция часто ограничивается междолевой плеврой.
В случаях тяжелой пневмонии могут наблюдаться типичные инфильтративные изменения в легочной ткани. Однако это встречается редко и, по данным литературы, обусловлено коинфекцией Streptococcus pneumoniae или Chlamydophila pneumoniae. Гематологические сдвиги при микоплазменной инфекции могут помочь в диагностике микоплазменной этиологии пневмонии – число лейкоцитов обычно нормальное, может быть умеренный лейкоцитоз. Однако общее количество лейкоцитов не превышает 15 000/мкл.
Микоплазменная инфекция может быть ассоциирована, помимо респираторных, с другими проявлениями. Описаны случаи мультиформной эритемы или синдрома Стивенса – Джонса, поражения ЦНС (психозы, менингиты, менингеальные синдромы, менингоэнцефалиты, трансверзальные миелиты, синдром Гийена – Барре), поражения кожи и слизистых оболочек, крови (гемолитическая анемия, коагулопатия, тромбоэмболический феномен), поражения сердца (миокардиты, фокальные некрозы миокарда, перикардиты), функциональные нарушения органов пищеварения, поражения печени (гепатиты, фокальные некрозы), почек (нефрит), полиартрит.
Таким образом, клиническая картина микоплазменной инфекции верхних и нижних дыхательных путей не имеет строго специфических признаков, на основании которых можно с высокой степенью достоверности диагностировать ее у постели больного. Однако наличие выраженной сухости слизистых в начале заболевания, приступообразный навязчивый кашель до рвоты, отсутствие явлений интоксикации и выраженных гематологических изменений могут свидетельствовать в пользу микоплазменной инфекции. Данные рентгенологического обследования при ВП могут также помочь в диагностике атипичных пневмоний.
С учетом отсутствия четких клинических, рентгенологических и гематологических критериев диагностики микоплазменной инфекции верификация диагноза может быть проведена только на основании лабораторных тестов. К методам выявления и идентификации М. pneumoniae относят культуральное исследование, иммунологические методы (выявление антигенов и специфических антител) и методы амплификации нуклеиновых кислот (МАНК).
Классические микробиологические методы малопригодны для выявления М. pneumoniae в силу их низкой чувствительности (световая микроскопия), что связано с очень малыми размерами возбудителя, или значительной продолжительности исследования – от 1 до 3-6 нед. (посев и культивирование на специально обогащенных средах), что не подходит для использования при диагностике острых форм заболевания.
Наиболее распространенным методом идентификации М. pneumoniae является серологический метод. Среди серологических (иммунологических) методов диагностики наиболее часто на современном этапе используется иммуноферментный анализ (ИФА). Для диагностики во время острой инфекции определяют IgM или IgA. IgM-антитела появляются в 1-ю нед. болезни и достигают своих самых высоких титров в течение 3-й нед. IgA-антитела также продуцируются на ранних стадиях заболевания. Поэтому выявление IgM-антител к М. pneumoniae в ИФА свидетельствует о текущей или недавно перенесенной инфекции. Наличие специфического инфекционного процесса подтверждается также 4-кратным и более нарастанием концентрации IgG-антител к М. pneumoniae при исследовании парных сывороток пациента, собранных с интервалом не менее 2-3 нед. При отсутствии парных сывороток, которые трудно получить у детей раннего возраста, признаком острой микоплазменной инфекции является диагностический титр специфических IgM-антител в значениях, указанных фирмой-производителем.
Однако необходимо учитывать, что, несмотря на универсальность, серологические методы не обладают высокой чувствительностью. При интерпретации результатов серологических методов исследования следует знать, что достаточно высокий уровень антител класса IgG к М. pneumoniae может сохраняться длительное время после перенесенной инфекции, нарастание титра IgG может быть отсроченным во времени, a IgM у взрослых могут вообще не выявляться. В ряде случаев положительные результаты ИФА на М. pneumoniae могут быть связаны с перекрестным реагированием на микоплазмы других видов (фальш-позитивный результат). Нельзя исключить и фальш-негативные результаты ИФА. Кроме того, антитела к М. pneumoniae могут появляться только через 2 нед. после появления симптомов. Врачи должны также учитывать статус иммунной системы пациента. В частности, у части иммунокомпрометированных пациентов реакция на IgM может быть неспецифической или отсутствовать.
Именно поэтому наибольшее значение в диагностике М. pneumoniae имеют МАНК, к которым относятся классическая полимеразная цепная реакция (ПЦР), «гнездная» ПЦР, ПЦР в реальном времени, мультиплексная ПЦР. «Гнездная» ПЦР характеризуется более высокой, по сравнению с классической ПЦР, чувствительностью; ПЦР в реальном времени позволяет выявлять уровень микробной нагрузки; мультиплексная ПЦР обеспечивает синхронное определение в исследуемом образце нескольких микроорганизмов. Необходимо отметить, что более высокая диагностическая ценность при выявлении М. pneumoniae у больных с ВП отмечается при исследовании мокроты по сравнению с орофарингеальными, назофарингеальными мазками или назофарингеальным аспиратом, что объясняется большей концентрацией возбудителя в нижних дыхательных путях. Поэтому у пациентов с ВП для культурального исследования и ПЦР следует использовать мокроту, и только при невозможности ее получения – образцы из верхних дыхательных путей.
Таким образом, при лабораторной диагностике респираторного микоплазмоза необходимо использование комбинации методов, направленных на выявление в исследуемых материалах антигенов возбудителя методом ИФА или его генома при помощи ПЦР, с методами, характеризующими иммунный ответ пациента на М. pneumoniae, – определение специфических антител классов IgM, IgA и IgG при проведении ИФА.
Лечение
Лечение респираторного микоплазмоза базируется на антимикробной терапии. Выбор антибактериального препарата обусловлен биологическими свойствами возбудителя. С учетом структурных особенностей строения М. pneumoniae – отсутствия у него клеточной стенки в терапии микоплазмоза рекомендуется использовать антимикробные препараты, блокирующие репликацию возбудителя на этапе синтеза ДНК, например, хинолоны, или синтеза белка, такие как макролиды и тетрациклины. В педиатрической практике выбор лекарственного препарата определяется его профилем безопасности, поэтому в арсенале педиатра для лечения микоплазменной инфекции у детей до 8 лет основной группой антибактериальных препаратов являются макролиды.
Макролиды – группа бактериостатических антибиотиков, химическая структура которых представлена макроциклическим лакто иным кольцом. В зависимости от числа атомов углерода в лактонном кольце различают 3 основных подкласса макролидов: 14-, 15- и 16-членные макролидные антибиотики, а в зависимости от происхождения выделяют природные и полусинтетические препараты. Установлено, что микробиологическая эффективность макролидов по отношению к М. pneumoniae практически одинакова.
Длительность антибактериальной терапии определяется тяжестью и течением инфекции, а также наличием фоновых заболеваний. При ВП, вызванной типичными бактериями, длительность антибактериальной терапии обычно составляет 7-10 дней, атипичными бактериями — 10-14 дней. Согласно современным рекомендациям, антибактериальная терапия может быть завершена через 3- 4 дня после стойкой нормализации температуры тела.
В последние годы наблюдается тенденция к сокращению сроков использования антибактериальной терапии, даже при тяжелом варианте течения ВП. Однако в клинических рекомендациях «Внебольничная пневмония у детей» (2015 г.) указано, что эксперты считают, что продолжительность антибактериальной терапии при ВП должна составлять не менее 5 дней. В то же время использование азитромицина позволяет сократить длительность курса терапии микоплазменной инфекции до 5-7 сут с учетом фармакокинетических особенностей препарата.
В 2014 г. ВОЗ был опубликован «Глобальный отчет по надзору за резистентностью к антимикробным препаратам», согласно которому проблема устойчивости возбудителей к антибактериальным препаратам создает все большую угрозу для профилактики и лечения инфекционных заболеваний. Основной причиной резистентности микроорганизмов к антибактериальным препаратам становится их избыточное потребление, связанное как с необоснованным назначением препаратов, так и с отсутствием своевременной этиологической диагностики инфекции. В то время как внебольничные инфекции у детей после 5 лет до 40% случаев могут быть обусловлены М. pneumoniae, отсутствие этиологической диагностики ведет к необоснованному назначению данной группе пациентов, в соответствии с клиническими рекомендациями, бета-лактамных антибиотиков. Пациенты нередко получают несколько неэффективных курсов антимикробных препаратов, что способствует формированию к ним устойчивости бактерий.
Однако недостаточное использование антимикробных препаратов также ведет к росту антибиотикорезистентности. Обусловлено это может быть неправильным выбором лечения, неверной дозировкой, незавершенным курсом терапии. Одной из причин сложившейся тенденции в отношении макролидов является широкое использование некачественных дженериков. Несколько исследований, проведенных в РФ, продемонстрировали наличие более низких концентраций активных субстанций в ряде псевдодженериков и их низкую биодоступность, что потенциально может приводить к росту резистентности.
С 2001 г. появились данные об устойчивости к макролидам М. pneumoniae, выделяемой при инфекциях дыхательных путей у детей и взрослых в странах Азии (Япония, Китай). Так, макролидоустойчивая М. pneumoniae впервые была зарегистрирована в Японии в 2001 г., и с тех пор постоянно сообщается об увеличении процента ее выявления среди таких пациентов. Однако распространенность макролидорезистентной пневмонии различается в разных странах. В Китае зарегистрировано 69% пациентов с респираторным микоплазмозом, не чувствительным к терапии макролидами, в то время как в Нидерландах с 1997 по 2008 г. не было обнаружено случаев резистентности к макролидам М. pneumoniae. Данных о распространенности подобных штаммов в Российской Федерации нет.
Резистентность М. pneumoniae к макролидам обусловлена точечными мутациями в генах р-РНК 23S субъединицы рибосомы у макролидорезистентных штаммов М. pneumoniae, поэтому в терапевтической практике необходимо учитывать, что резистентность микроорганизма отмечается ко всем макролидам, линкозамидам и кетолидам.
Однако, согласно данным литературы, резистентность М. pneumoniae к антибиотикам не составляет проблемы – подавляющее большинство штаммов чувствительно к макролидам. В настоящее время не описано клинических изолятов, имеющих резистентность к тетрациклинам и фторхинолонам, однако селектировать такие штаммы in vitro удавалось. Несмотря на распространенность макролидоустойчивых форм М. pneumoniae в мире, вопрос об изменении рекомендаций по терапии респираторного микоплазмоза в России, США и странах Европы не стоит.
В связи с распространенностью респираторных заболеваний, вызванных М. pneumoniae, участием данного патогена в развитии хронических бронхолегочных заболеваний все острее возникает вопрос о мерах специфической профилактики. С учетом того, что М. pneumoniae является вторым по частоте возбудителем ВП у детей старше 5 лет, в мире стоит цель создания действенной вакцины для борьбы с данным возбудителем.
В 1960-1970-х гг. был проведен ряд исследований, посвященных иммуногенности и защитной эффективности нескольких вакцин. Метаанализ Linchevski et al. показал, что общая эффективность профилактики пневмонии в этих исследованиях составила 41% (54% – для пневмонии, вызванной М. pneumoniae). Исследования по созданию действенной вакцины продолжаются и в настоящее время. Создание вакцины для лиц с высоким риском заболеваемости, таких как школьники, призывники и пожилые люди, поможет снизить заболеваемость от пневмонии и вторичных осложнений. Своевременная вакцинация может также снизить развитие резистентных к макролидам штаммов М. pneumoniae.
Заключение
Таким образом, М. pneumoniae – достаточно распространенный возбудитель ОРЗ у детей. Он является вторым по значимости этиологическим фактором в развитии ВП у детей после 5 лет. Особенности данного возбудителя определяют возможность длительной персистенции микроорганизма и ускользание его из-под контроля иммунной системы хозяина, а также отсутствие стойкого постинфекционного иммунитета, что нередко способствует персистенции возбудителя и вызывает затяжное течение заболевания.
Несмотря на то, что эффективность лечения ОРЗ и особенно микоплазменной инфекции тесно связана с точностью этиологической диагностики, эта задача пока не решена. Отсутствуют специфические клинические и рентгенологические признаки заболевания, которые позволили бы практическому врачу с высокой степенью достоверности уточнить этиологическую диагностику ОРЗ. Вместе с этим лабораторные исследования с целью определения возбудителя в амбулаторных условиях в России часто недоступны и сложны. В этой связи наиболее перспективным является создание препаратов для специфической профилактики такой непростой инфекции, как респираторный микоплазмоз.
С.В. Зайцева, А.К. Застрожина, О.А. Муртазаева
2017 г.
Микоплазмоз у детей — симптомы болезни, профилактика и лечение Микоплазмоза у детей, причины заболевания и его диагностика на EUROLAB
Микоплазмоз и уреаплазмоз, или микоплазменная инфекция, – это группа воспалительных заболеваний, поражающих мочеполовую, дыхательную системы и другие внутренние органы плода. Микоплазменная инфекция вызывается разными возбудителями одного семейства. Преимущественно микоплазмоз и уреаплазмоз являются сопутствующими заболеваниями друг друга, и чаще всего встречаются парно. Они имеют сходную клиническую симптоматику и течение. Частота выделения микоплазм у беременных 20-25%, уреоплазм – 50-75%. Частота внутриутробного инфицирования при уреаплазмозе составляет 45%, при микоплазмозе – 3-20%.
Заболевание вызывают возбудители семейства Mycoplasmaticea (Mycoplasma hominis, Mycoplasma genitalium и Ureaplasma urealyticum). Представители этого семейства относятся к факультативным патогенам урогенитального тракта, способным в определенных ситуациях (стресс, беременность, иммунодефицит) вызывать инфекционно-воспалительные процессы.
Путь инфицирования плода – чаще восходящий (плод инфицируется при заглатывании инфицированных околоплодных вод) и трансплацентарный, также заражение ребенка происходит при прохождении родовых путей. Больные с острой и хронической формами заболевания становятся источником и носителями инфекции.
У беременных женщин микоплазмоз провоцирует преждевременные роды, выкидыши и внутриутробное инфицирование ребенка, задержку внутриутробного развития и даже смерть ребенка сразу после родов. Врожденный микоплазмоз может стать причиной гибели плода, внутриутробной гипотрофии и развития разных пороков.
При инфицировании микоплазмы размножаются в клетках эпителия легких, печени, почек, кишечника, эндотелиоцитах и ганглиозных клетках интрамуральных ганглиев вегетативной нервной системы. В головном мозге появляется отечность и полнокровие мягких мозговых оболочек, увеличение в них числа клеток макрофагального ряда, мелкие геморрагические очаги. В вакуолизированной цитоплазме содержатся микоплазмы. В коре больших полушарий отсутствуют выраженные слои, среди клеток преобладают малодифференцированные элементы. Многие нейроны коры, а также узлов основания подвергаются метаморфозу.
Выделяют несколько основных форм заболевания:
- Генерализованная форма – поражение глаз, кожных покровов, гепатит, нефрит, лимфаденит. Изменения в ЦНС представлены менингоэнцефалитом.
- Локализованные формы – неонатальная пневмония, гепатоспленомегалия, остеомиелит, геморрагический синдром.
- Микоплазмы способны вызывать необратимые изменения в хромосомном аппарате клеток и оказывать тератогенное действие на плод.
Выделяют формы микоплазмозной инфекции по способу передачи, на что указывает разная симптоматика для каждого из видов:
Микоплазмоз дыхательных путей
Инкубационный период длиться 3- 11 дней. Микоплазмоз развивается постепенно. Болезнь проявляется недомоганием, головной болью, повышенной температурой тела, ломотой, фарингитом, ринитом, трахеитом, бронхитом. Кроме того у детей наблюдается коклюшеподобный кашель, боль в груди, животе, тошнота и рвота, диарея, увеличение лимфоузлов, печени, мелкая пятнистая сыпь на теле и лице розового цвета. Возбудитель можно выявить в мокротах верхних дыхательных путей.
Микоплазменная пневмония
Инкубационный период длится 8-35 дней. Заболевание развивается в острой и постепенной формах. Заболевание сопровождают симптомы: интоксикация, головная боль, вялость, раздражительность, озноб, боли в суставах и зоне поясницы, лихорадка, фарингит, конъюнктивит, ринит, правосторонняя или двусторонняя пневмония, метеоризм, увеличение печени и селезенки, тошнота, рвота, расстройство стула, менингит, менингоэнцефалит, миокардиты, плевриты, синдром Рейтера, отиты, синуситы, пиелонефриты.
Врожденный микоплазмоз
Врожденный микоплазмоз наступает при внутриутробном инфицировании от матери к ребенку. Размножение микоплазм происходит в эпителии, далее инфекция попадает на слизистые оболочки глаз, в дыхательные пути, желудочно-кишечный тракт, поражает половые органы. У детей инфекция проявляется в форме конъюнктивита, пневмонии, менингита, подкожных абсцессов. Заболевание протекает в тяжелой форме, сопровождается двусторонней пневмонией или генерализованными формами, поражая почки, печень и ЦНС, вероятно возникновение судорог, диареи, менингеальных симптомов.
Лечение беременных женщин начинают с 12-й нед. Контрольное обследование проводят через 4 недели после завершения курса лечения.
Выбор лечения микоплазмоза у детей зависит от вида инфекции. Микоплазмы поддаются разрушению под действием ультразвука, ультрафиолетового облучения.
Новорожденных детей необходимо обследовать в течение часа после рождения. Для лечебной терапии используется антибиотик первого ряда – азитромицин, уреаплазмоз лечиться эритромицином (0,5 г 2 раза в день, 7 дней), микоплазмоз – клиндамицином (0,3 г 2 раза в день, 7 дней). В схему лечения включается делацин С крем (интравагинально, 7 дней), нистатин (по 500 тыс. ЕД 4 раза в день, 7 дней), эубиотики (ацилакт, флорадофилус), энзимы (вобэнзим). Из антибактериальных препаратов используются тетрациклины. В терапии новорожденных рекомендуется азитромицин (10 мг/кг в 1-й день лечения и 5 мг/кг в последующие 4 дня) и клиндамицин (8-25 мг/кг в 2-3 приема в течение 10-21-го дня).
Профилактика микоплазмоза у беременных состоит в том, что проходить обследование нужно до зачатия, на этапе планирования. С целью предотвращения внутриутробного заражения плода женщина, имеющая в анамнезе выкидыши, преждевременные роды, хронический сальпингоофорит, пиелонефрит проходит обследование на микоплазменные инфекции.
Профилактическими мерами считаются те же способы, что применяются в случае острых респираторных вирусных заболеваниях, при урогенитальном микоплазмозе профилактическое лечение находиться в разработке.
Вас что-то беспокоит? Вы хотите узнать более детальную информацию о Микоплазмоза у детей, ее причинах, симптомах, методах лечения и профилактики, ходе течения болезни и соблюдении диеты после нее? Или же Вам необходим осмотр? Вы можете записаться на прием к доктору – клиника Eurolab всегда к Вашим услугам! Лучшие врачи осмотрят Вас, изучат внешние признаки и помогут определить болезнь по симптомам, проконсультируют Вас и окажут необходимую помощь и поставят диагноз. Вы также можете вызвать врача на дом. Клиника Eurolab открыта для Вас круглосуточно.
Как обратиться в клинику:
Телефон нашей клиники в Киеве: (+38 044) 206-20-00 (многоканальный). Секретарь клиники подберет Вам удобный день и час визита к врачу. Наши координаты и схема проезда указаны здесь. Посмотрите детальнее о всех услугах клиники на ее персональной странице.
Если Вами ранее были выполнены какие-либо исследования, обязательно возьмите их результаты на консультацию к врачу. Если исследования выполнены не были, мы сделаем все необходимое в нашей клинике или у наших коллег в других клиниках.
У Вас ? Необходимо очень тщательно подходить к состоянию Вашего здоровья в целом. Люди уделяют недостаточно внимания симптомам заболеваний и не осознают, что эти болезни могут быть жизненно опасными. Есть много болезней, которые по началу никак не проявляют себя в нашем организме, но в итоге оказывается, что, к сожалению, их уже лечить слишком поздно. Каждое заболевание имеет свои определенные признаки, характерные внешние проявления – так называемые симптомы болезни. Определение симптомов – первый шаг в диагностике заболеваний в целом. Для этого просто необходимо по несколько раз в год проходить обследование у врача, чтобы не только предотвратить страшную болезнь, но и поддерживать здоровый дух в теле и организме в целом.
Если Вы хотите задать вопрос врачу – воспользуйтесь разделом онлайн консультации, возможно Вы найдете там ответы на свои вопросы и прочитаете советы по уходу за собой. Если Вас интересуют отзывы о клиниках и врачах – попробуйте найти нужную Вам информацию в разделе Вся медицина. Также зарегистрируйтесь на медицинском портале Eurolab, чтобы быть постоянно в курсе последних новостей и обновлений информации на сайте, которые будут автоматически высылаться Вам на почту.
Микоплазмоз у детей — симптомы болезни, профилактика и лечение Микоплазмоза у детей, причины заболевания и его диагностика на EUROLAB
Микоплазмоз и уреаплазмоз, или микоплазменная инфекция, – это группа воспалительных заболеваний, поражающих мочеполовую, дыхательную системы и другие внутренние органы плода. Микоплазменная инфекция вызывается разными возбудителями одного семейства. Преимущественно микоплазмоз и уреаплазмоз являются сопутствующими заболеваниями друг друга, и чаще всего встречаются парно. Они имеют сходную клиническую симптоматику и течение. Частота выделения микоплазм у беременных 20-25%, уреоплазм – 50-75%. Частота внутриутробного инфицирования при уреаплазмозе составляет 45%, при микоплазмозе – 3-20%.
Заболевание вызывают возбудители семейства Mycoplasmaticea (Mycoplasma hominis, Mycoplasma genitalium и Ureaplasma urealyticum). Представители этого семейства относятся к факультативным патогенам урогенитального тракта, способным в определенных ситуациях (стресс, беременность, иммунодефицит) вызывать инфекционно-воспалительные процессы.
Путь инфицирования плода – чаще восходящий (плод инфицируется при заглатывании инфицированных околоплодных вод) и трансплацентарный, также заражение ребенка происходит при прохождении родовых путей. Больные с острой и хронической формами заболевания становятся источником и носителями инфекции.
У беременных женщин микоплазмоз провоцирует преждевременные роды, выкидыши и внутриутробное инфицирование ребенка, задержку внутриутробного развития и даже смерть ребенка сразу после родов. Врожденный микоплазмоз может стать причиной гибели плода, внутриутробной гипотрофии и развития разных пороков.
При инфицировании микоплазмы размножаются в клетках эпителия легких, печени, почек, кишечника, эндотелиоцитах и ганглиозных клетках интрамуральных ганглиев вегетативной нервной системы. В головном мозге появляется отечность и полнокровие мягких мозговых оболочек, увеличение в них числа клеток макрофагального ряда, мелкие геморрагические очаги. В вакуолизированной цитоплазме содержатся микоплазмы. В коре больших полушарий отсутствуют выраженные слои, среди клеток преобладают малодифференцированные элементы. Многие нейроны коры, а также узлов основания подвергаются метаморфозу.
Выделяют несколько основных форм заболевания:
- Генерализованная форма – поражение глаз, кожных покровов, гепатит, нефрит, лимфаденит. Изменения в ЦНС представлены менингоэнцефалитом.
- Локализованные формы – неонатальная пневмония, гепатоспленомегалия, остеомиелит, геморрагический синдром.
- Микоплазмы способны вызывать необратимые изменения в хромосомном аппарате клеток и оказывать тератогенное действие на плод.
Выделяют формы микоплазмозной инфекции по способу передачи, на что указывает разная симптоматика для каждого из видов:
Микоплазмоз дыхательных путей
Инкубационный период длиться 3- 11 дней. Микоплазмоз развивается постепенно. Болезнь проявляется недомоганием, головной болью, повышенной температурой тела, ломотой, фарингитом, ринитом, трахеитом, бронхитом. Кроме того у детей наблюдается коклюшеподобный кашель, боль в груди, животе, тошнота и рвота, диарея, увеличение лимфоузлов, печени, мелкая пятнистая сыпь на теле и лице розового цвета. Возбудитель можно выявить в мокротах верхних дыхательных путей.
Микоплазменная пневмония
Инкубационный период длится 8-35 дней. Заболевание развивается в острой и постепенной формах. Заболевание сопровождают симптомы: интоксикация, головная боль, вялость, раздражительность, озноб, боли в суставах и зоне поясницы, лихорадка, фарингит, конъюнктивит, ринит, правосторонняя или двусторонняя пневмония, метеоризм, увеличение печени и селезенки, тошнота, рвота, расстройство стула, менингит, менингоэнцефалит, миокардиты, плевриты, синдром Рейтера, отиты, синуситы, пиелонефриты.
Врожденный микоплазмоз
Врожденный микоплазмоз наступает при внутриутробном инфицировании от матери к ребенку. Размножение микоплазм происходит в эпителии, далее инфекция попадает на слизистые оболочки глаз, в дыхательные пути, желудочно-кишечный тракт, поражает половые органы. У детей инфекция проявляется в форме конъюнктивита, пневмонии, менингита, подкожных абсцессов. Заболевание протекает в тяжелой форме, сопровождается двусторонней пневмонией или генерализованными формами, поражая почки, печень и ЦНС, вероятно возникновение судорог, диареи, менингеальных симптомов.
Лечение беременных женщин начинают с 12-й нед. Контрольное обследование проводят через 4 недели после завершения курса лечения.
Выбор лечения микоплазмоза у детей зависит от вида инфекции. Микоплазмы поддаются разрушению под действием ультразвука, ультрафиолетового облучения.
Новорожденных детей необходимо обследовать в течение часа после рождения. Для лечебной терапии используется антибиотик первого ряда – азитромицин, уреаплазмоз лечиться эритромицином (0,5 г 2 раза в день, 7 дней), микоплазмоз – клиндамицином (0,3 г 2 раза в день, 7 дней). В схему лечения включается делацин С крем (интравагинально, 7 дней), нистатин (по 500 тыс. ЕД 4 раза в день, 7 дней), эубиотики (ацилакт, флорадофилус), энзимы (вобэнзим). Из антибактериальных препаратов используются тетрациклины. В терапии новорожденных рекомендуется азитромицин (10 мг/кг в 1-й день лечения и 5 мг/кг в последующие 4 дня) и клиндамицин (8-25 мг/кг в 2-3 приема в течение 10-21-го дня).
Профилактика микоплазмоза у беременных состоит в том, что проходить обследование нужно до зачатия, на этапе планирования. С целью предотвращения внутриутробного заражения плода женщина, имеющая в анамнезе выкидыши, преждевременные роды, хронический сальпингоофорит, пиелонефрит проходит обследование на микоплазменные инфекции.
Профилактическими мерами считаются те же способы, что применяются в случае острых респираторных вирусных заболеваниях, при урогенитальном микоплазмозе профилактическое лечение находиться в разработке.
Вас что-то беспокоит? Вы хотите узнать более детальную информацию о Микоплазмоза у детей, ее причинах, симптомах, методах лечения и профилактики, ходе течения болезни и соблюдении диеты после нее? Или же Вам необходим осмотр? Вы можете записаться на прием к доктору – клиника Eurolab всегда к Вашим услугам! Лучшие врачи осмотрят Вас, изучат внешние признаки и помогут определить болезнь по симптомам, проконсультируют Вас и окажут необходимую помощь и поставят диагноз. Вы также можете вызвать врача на дом. Клиника Eurolab открыта для Вас круглосуточно.
Как обратиться в клинику:
Телефон нашей клиники в Киеве: (+38 044) 206-20-00 (многоканальный). Секретарь клиники подберет Вам удобный день и час визита к врачу. Наши координаты и схема проезда указаны здесь. Посмотрите детальнее о всех услугах клиники на ее персональной странице.
Если Вами ранее были выполнены какие-либо исследования, обязательно возьмите их результаты на консультацию к врачу. Если исследования выполнены не были, мы сделаем все необходимое в нашей клинике или у наших коллег в других клиниках.
У Вас ? Необходимо очень тщательно подходить к состоянию Вашего здоровья в целом. Люди уделяют недостаточно внимания симптомам заболеваний и не осознают, что эти болезни могут быть жизненно опасными. Есть много болезней, которые по началу никак не проявляют себя в нашем организме, но в итоге оказывается, что, к сожалению, их уже лечить слишком поздно. Каждое заболевание имеет свои определенные признаки, характерные внешние проявления – так называемые симптомы болезни. Определение симптомов – первый шаг в диагностике заболеваний в целом. Для этого просто необходимо по несколько раз в год проходить обследование у врача, чтобы не только предотвратить страшную болезнь, но и поддерживать здоровый дух в теле и организме в целом.
Если Вы хотите задать вопрос врачу – воспользуйтесь разделом онлайн консультации, возможно Вы найдете там ответы на свои вопросы и прочитаете советы по уходу за собой. Если Вас интересуют отзывы о клиниках и врачах – попробуйте найти нужную Вам информацию в разделе Вся медицина. Также зарегистрируйтесь на медицинском портале Eurolab, чтобы быть постоянно в курсе последних новостей и обновлений информации на сайте, которые будут автоматически высылаться Вам на почту.
Микоплазмоз у детей: причины, симптомы, лечение
Микоплазмоз у детей диагностировать достаточно сложно, что связано с частым отсутствием симптомов. Инфекционное заболевание наиболее часто выявляется в переходное время года, когда появление признаков простуды заставляет родителей вести ребенка к врачу. Микоплазмы в крови обнаруживаются при проведении специфических диагностических процедур. Бактерии поражают слизистые оболочки органов дыхания и мочеполовой системы. Главное — вовремя обнаружить симптомы заболевания и отличить их от проявлений хламидиоза.

Дети часто заражаются из-за незрелости иммунной системы. Если у взрослых вследствие перенесенной ранее микоплазменной инфекции формируется иммунитет, то у маленьких пациентов в холодное время года часто случается повторное возникновение заболевания. Особенно это касается детей, контактирующих с инфицированными сверстниками, т. е. посещающих школу и дошкольные образовательные учреждения.

Причины возникновения
Основным источником инфекции считаются носители бактерии. Заболевание может распространяться следующими путями:
- гематогенным;
- воздушно-капельным;
- контактным.
 Иные пути заражения инфекцией для детей не характерны. Развивается микоплазмоз в 4 стадии:
Иные пути заражения инфекцией для детей не характерны. Развивается микоплазмоз в 4 стадии:
- На 1 возбудитель инфекции закрепляется в клетках ворсинистого эпителия слизистых оболочек, вырабатывая специальный фермент — адгезин.
- На 2 этапе наблюдается активное размножение патогенных микроорганизмов.
- В дальнейшем инфекция распространяется на кожу и подкожную клетчатку, заражая данные области.
- На последней стадии микоплазмоз переходит на легкие, способствуя развитию опасного воспалительного процесса — промежуточной пневмонии.
Признаки заболевания не всегда появляются сразу после заражения. В некоторых случаях клиническая картина развивается через месяц, и она схожа с проявлениями ОРВИ. Распознать заболевание при внешнем осмотре пациента не по силам даже опытному врачу.
Микоплазмоз активизируется на фоне:
 стрессов;
стрессов;- снижения иммунитета;
- респираторных инфекций.
Нередки врожденные его формы, причины возникновения которых кроются во внутриутробном или перинатальном заражении. В таком случае ребенок появляется на свет с низкой массой тела.
Известные случаи летальных исходов и обнаружения опасных пороков — гипотрофических поражений печени, почек, легких и кишечника. При проникновении паразитов в оболочки головного мозга некоторые отделы нервной системы остаются несформированными. Превалирует наличие малодифференцированных очагов поражения, часть нейронов меняет свою структуру. Заражение мальчиков может стать причиной мужского бесплодия в будущем.
Признаки заболевания
Распознать микоплазмоз у детей достаточно сложно, ведь его проявления напоминают обычную простуду. Родители должны внимательно относиться к их здоровью. Микоплазма может вызывать 4 формы инфекции:
 поражение верхних дыхательных путей;
поражение верхних дыхательных путей;- воспаление легких;
- мочеполовые проявления;
- врожденные пороки развития.
Кашель, высокая температура и насморк не всегда являются признаками банальной простуды. Доктор Комаровский советует внимательно отнестись к этим симптомам и показать ребенка педиатру. Для выявления микоплазмоза требуется проведение ряда диагностических процедур.
Поражение мочевыделительной системы способствует появлению:
- чувства жжения при мочеиспускании;
- болей внизу живота;
- выделений из уретры;
- зуда.
Респираторная инфекция способствует появлению:
 жара;
жара;- насморка;
- першения в горле;
- слезотечения.
Это наименее опасная и самая распространенная форма микоплазмоза. Инкубационный период длится 3–7 суток. Патогенные микроорганизмы наибольшую активность проявляют осенью. Наблюдается поражение слизистых оболочек гортани, бронхов, трахеи. При проникновении паразитов в легкие развивается очаговая или двухсторонняя пневмония.
Перинатальный микоплазмоз возникает при заражении плода от больной матери в период внутриутробного развития и родов. Специфические симптомы появляются через несколько месяцев после рождения. В первые дни жизни обнаруживаются признаки недоношенности, желтушки, кожной сыпи и стойких опрелостей. Инфекция способствует увеличению лимфоузлов и воспалению конъюнктивы, препятствует заживлению пупочной ранки, нарушает функции органов дыхания и головного мозга.
 Развитие ребенка не соответствует гестационному сроку. Органы являются несформированными. При внутриутробном заражении возникают:
Развитие ребенка не соответствует гестационному сроку. Органы являются несформированными. При внутриутробном заражении возникают:
- гепатит;
- септицемия;
- нефрит;
- поражение коры надпочечников.
У большинства новорожденных наблюдается воспаление органов дыхательной системы. В патологический процесс может быть вовлечен любой отдел организма. Вылечить тяжелые поражения головного мозга бывает возможно не всегда. Осложненная инфекция способствует заражению крови и развитию менингита. Микоплазмоз у новорожденного может завершиться летальным исходом.
У детей 3–10 лет заболевание чаще всего протекает в легкой форме. У подростков же могут возникать осложнения. Наиболее опасными среди них считаются пневмония, присоединение хламидийной или аденовирусной инфекции. Воспалительный процесс распространяется на нижние доли легких, развивается бронхит с лихорадочным синдромом и болями за грудиной. При неправильном лечении возникает отек легкого, существенно нарушающий функции дыхательной системы. Терапия при микоплазмозе у детей должна начинаться как можно раньше. В некоторых случаях она может быть затруднена.
Диагностика
 Болезнетворные микроорганизмы не имеют постоянной локализации, из-за чего их сложно обнаружить. Для выявления заболевания проводится ряд лабораторных исследований и аппаратных диагностических процедур:
Болезнетворные микроорганизмы не имеют постоянной локализации, из-за чего их сложно обнаружить. Для выявления заболевания проводится ряд лабораторных исследований и аппаратных диагностических процедур:
- общий анализ крови для выявления признаков воспаления;
- рентген легких и плевры, позволяющий обнаружить патологические изменения в плевре;
- цитология;
- иммуноферментная реакция.
Терапевтические мероприятия
Выявленную в период беременности инфекцию начинают лечить с 12 недели, это препятствует внутриутробному заражению и гибели плода. Рожденный от инфицированной матери ребенок должен проходить обследование методом ПЦР, позволяющее выявить ДНК микоплазмы в крови. При обнаружении бактерии выполняется определение чувствительности микроорганизма к антибиотикам. Подбор препаратов напрямую зависит от результатов этого анализа.
При тяжелых формах инфекции применяются цефалоспорины, макролиды, тетрациклины и фторхинолоны. Лечение микоплазмы у детей направлено на снижение активности возбудителя и нормализацию функций иммунной системы. Детям дошкольного и школьного возраста назначаются витамины, новорожденным — иммуностимуляторы.
Антибиотики не применяются в случае выявления у ребенка легких форм инфекции, имеющих схожие с простудой проявления. Симптоматическая терапия включает применение антигистаминных средств, сосудосуживающих капель, противокашлевых препаратов. Возможно введение макролидов или фторхинолонов.
Лечение микоплазмоза тяжелых форм проводится в стационарных условиях путем постановки инъекций и капельниц с дезинтоксикационным раствором и витаминами. В восстановительный период проводятся физиотерапевтические процедуры.
Профилактика направлена на укрепление иммунитета и исключение контактов с зараженными.
Диагностика и лечение микоплазмоза (микоплазменной инфекции)
Диагностика микоплазмоза (микоплазменной инфекции)
Диагноз устанавливается на основании постепенного начала заболевания, болезненного кашля, продолжительной лихорадки с незначительной интоксикацией и легкими катаральными симптомами, последовательного появления симптомов со стороны бронхолегочной системы до появления слабосимптомных (атипичных). ) пневмония, некоторое увеличение лимфатических узлов и затяжное течение болезни.
Для лабораторного подтверждения используются ПЦР и ELISA. Микоплазменную инфекцию дифференцируют от ОРВИ, особенно от аденовирусной этиологии, и респираторно-синцитиальной инфекции, а также от орнитоза, ку-лихорадки и крупозной пневмонии.
Лечение микоплазмоза (микоплазменной инфекции)
При легких формах лечение микоплазмоза (микоплазменной инфекции) симптоматическое. Назначают внутрь сироп ибупрофена, парацетамол, антигистаминные препараты, комплекс витаминов, обильное питье, горячие ножные ванны, озокеритовые сапоги, отхаркивающие средства, мукалтин и др.
При среднетяжелых и особо тяжелых формах заболевания, кроме симптоматических средств, назначают антибиотики (эритромицин, азитромицин, клиндамицин, рокситромицин, джозамицин (вильпрафен), линкомицин, морфоциклин и др.) В соответствующей возрасту дозе. У маленьких детей антибиотик группы макролидов в сочетании с пробиотиками (аципол и др.) Следует рассматривать как антибиотик выбора. Для усиления эффекта от антибактериальной терапии показано, что вобензима входит в комплексную терапию.В особо тяжелых случаях при интоксикации внутривенно вводят дезинтоксикационные растворы, назначают диуретики.
При включении циклоферона в терапию микоплазменной инфекции при ее рецидивирующем течении период лихорадки, интоксикации, длительности катарального синдрома, бронхиальной обструкции сокращается. Улучшение клинической симптоматики происходит на фоне повышенной активности макрофагов, активации синтеза интерферона, повышения концентрации иммуноглобулина А.
Профилактика микоплазмоза (микоплазменной инфекции)
В очаге инфекции важны ранняя изоляция больного и проведение общих профилактических мероприятий. Специфической профилактики не разработано.
 [1], [2], [3], [4], [5], [6]
[1], [2], [3], [4], [5], [6]
Микоплазменные инфекции: симптомы и лечение
Сегодня некоторые люди часто встречаются с микоплазменными инфекциями. Как правило, такое заболевание проявляется двумя клиническими вариантами: бронхопневмонией и воспалением мочеполовых органов. Чаще всего микоплазменная инфекция встречается у взрослых пациентов. В нашей статье вы можете узнать больше об этом заболевании.
Общие сведения о возбудителе инфекции
Возбудителем микоплазменных инфекций человека являются микоплазмы.Это большая группа микроорганизмов. Их характерная особенность — отсутствие клеточной стенки. Проникая в организм, микоплазменная инфекция может вызвать аутоиммунные нарушения. Микоплазмы — одни из самых мелких паразитов. Удивительно, но они способны проникать в организм человека через любые защитные преграды.
Инфекции Mycoplasma и их возбудители не выживают в окружающей среде. Они погибают в течение получаса при комнатной температуре. Самый оптимальный температурный режим для их проживания — 0 градусов тепла.Именно по этой причине в холодное время года происходит обострение болезни. В отличие от вирусных инфекций микоплазмы чувствительны к антибактериальным препаратам.
Микоплазма в организме ребенка
Возбудителем этого заболевания является микроорганизм, который по своей структуре и способу существования занимает промежуточное положение между вирусами и бактериями. Инфекция микоплазмой у детей может проявляться в виде гайморита, фарингита, бронхита и пневмонии. Основные симптомы включают сухой кашель, жар, боль в горле и одышку.Помимо органов дыхания микоплазма может поражать мочеполовую систему и суставы.
Инфекция микоплазмой у детей часто передается пневмонией. По симптомам заболевание напоминает грипп. Инкубационный период при микоплазменной инфекции составляет от нескольких дней до месяца. Часто родители путают симптомы такого заболевания с гриппом или ОРВИ и начинают самостоятельное лечение ребенка. По объективным причинам остается безуспешным.
Микоплазменная пневмония у детей развивается в результате обострения бронхита.Симптомы такого заболевания включают высокую температуру, боль и дискомфорт в горле, одышку и слабость. Сухой кашель, сопровождающий микоплазменные инфекции, часто сопровождается гнойными выделениями.
Микоплазменная пневмония у детей протекает без обострения. Лишь в отдельных случаях возникают осложнения, а именно артрит, менингит и нефрит. Симптоматическую микоплазменную пневмонию сложно отличить от хламидийной инфекции дыхательных путей. Лечение этих двух заболеваний практически полностью совпадает.
У детей микоплазменные инфекции могут также вызывать синусит и фарингит. При осмотре специалист может диагностировать тяжелое дыхание и сухие хрипы. Продолжительность лечения варьируется от нескольких дней до месяца.
На фоне ОРВИ у детей часто развивается микоплазменная инфекция. Лечение напрямую зависит от формы заболевания. В первую очередь нужно пройти диагностику. Это не случайно, ведь лечение микоплазмоза существенно отличается от лечения бронхита. Детям, больным микоплазмозом легких, назначают антибиотики — доксициклин (Видокцин, Довицин, Даксал) и фторхинолоны (Ципрофлоксацин, Норфлоксацин, Левофлоксацин), противокашлевые и отхаркивающие сиропы (Лазолван, Амбробенетамолики), а также анальгетики. Ибупрофен «).Больные этим заболеванием изолированы до полного выздоровления.
Инфекция во время беременности
Группа микоплазм включает более десятка подвидов. Однако только четыре из них могут вызвать серьезные заболевания в организме человека. Инфекция микоплазмы (уреаплазма) чаще всего встречается у сексуально активных или беременных женщин. Еще один фактор развития болезни — прием гормональных контрацептивов. Это связано с повышением уровня эстрогена в крови женщины. Основной путь передачи болезни — половой.
Инфекция Mycoplasma у женщин не имеет специфических симптомов. В некоторых случаях пациенты жалуются на дискомфорт при мочеиспускании или незначительные выделения. При отсутствии должного лечения может развиться воспаление, которое может серьезно сказаться на репродуктивной функции женщины. Как следствие бесплодие и самопроизвольные аборты. Кроме того, у пациента может быть цистит и уретрит.
Развитие болезни при беременности может стать причиной преждевременных родов, многоводия и воспаления стенок плода.Микоплазменные инфекции отрицательно сказываются на развитии ребенка. Как следствие, могут быть поражены глаза, печень, почки, кожа и нервная система плода. Заболевания микоплазмы могут привести к порокам развития ребенка. Они действуют на генетическом уровне. Стоит отметить, что нарушения при беременности возможны только в том случае, если у женщины прогрессируют микоплазменные заболевания.При наличии воспалительных процессов у беременной женщины на фоне развития микоплазменных инфекций необходимо срочно обследоваться и начать лечение.Также необходимо определить уровень чувствительности к антибиотикам. Благодаря этому можно подобрать наиболее эффективное и безопасное лечение для плода.
У беременных, ведущих активную половую жизнь, часто возникает микоплазменная инфекция. В курс лечения входят антибактериальные препараты (см. Выше), а также те препараты, повышающие иммунитет («Циклоферон», «Тимоген»). Как правило, в обследовании нуждается половой партнер пациента. Контрольные анализы можно сдать через месяц после начала лечения.Половой контакт исключен до полного выздоровления.
Респираторная инфекция
Микоплазменная респираторная инфекция — острое заболевание верхних дыхательных путей. Часто у больных возникает пневмония. Источником заболевания является человек, который является носителем инфекции или находится в стадии обострения. Перенос микроорганизмов осуществляется по воздуху. Возможно заражение через предметы домашнего обихода. Стоит отметить, что наиболее подвержены заболеванию люди с синдромом Дауна.
Микоплазменная инфекция дыхательных путей респираторного типа — это довольно распространенное заболевание. Чаще всего развивается в холодное время года. Инфекциям подвержены люди, которые часто бывают большими группами. Развитие болезни идет довольно медленно. Часто наблюдается сочетание микоплазменной и вирусной инфекции.
Респираторная микоплазменная инфекция требует полной изоляции от здоровых людей. Инкубационный период может составлять от недели до месяца в зависимости от тяжести заболевания.Иногда респираторная инфекция протекает под видом ОРВИ или пневмонии. У взрослых пациентов наблюдаются следующие симптомы:1. Легкий озноб.
2. Слабость.
3. Резкая головная боль.
Дети с респираторными инфекциями могут испытывать сухой кашель, насморк и боль в горле.
Отличить микоплазменные респираторные заболевания от ОРЗ и гриппа по общим симптомам невозможно. Необходимо пройти ряд исследований.В случае подтверждения заражения микоплазмой необходимо сдать анализы на наличие ВИЧ. Это не случайно, ведь часто такое заболевание развивается на фоне иммунодефицита.
Начавшаяся стадия микоплазменной респираторной инфекции может привести к другим заболеваниям, таким как плеврит, миокардит и энцефалит. Для лечения этого заболевания используют этиотропную терапию и антибиотики. Продолжительность курса приема лекарств напрямую зависит от их эффективности на организме пациента.Лекарств для профилактики этого заболевания не существует.
Хламидийная инфекция. Пневмония и конъюнктивит у новорожденных
Хламидийно-микоплазменная инфекция — распространенное заболевание неонатального периода. Его отличает отсутствие клинических симптомов. Хламидийно-микоплазменная инфекция может привести к развитию недоедания, желтухи и кардиопатии. Заражение ребенка происходит во время родов. Риск развития хламидийно-микоплазменных заболеваний напрямую зависит от способа доставки и продолжительности безводного режима.
В отдельных случаях у новорожденного возникают другие инфекции, которые образуются на фоне хламидиозно-микоплазменной болезни. В таких случаях состояние ребенка диагностируется как тяжелое.
Конъюнктивит — одно из самых распространенных заболеваний, возникающих на фоне осложнений хламидийно-микоплазменной инфекции. Первые признаки можно наблюдать сразу после рождения, через три дня или несколько недель. Клинические проявления включают образование слизистых и гнойных выделений из обоих глаз.Диагностировать заболевание может только специалист, имея результаты исследования. Осложнения конъюнктивита включают резкое снижение зрения, которое часто не поддается лечению.
Хламидийно-микоплазменная инфекция может стать причиной развития пневмонии у новорожденного. Первые признаки болезни появляются минимум через две недели после родов. К ним относятся кашель, дыхательная недостаточность, гипотрофия, интоксикация и токсическая кардиопатия.
Часто хламидийно-микоплазменная инфекция может спровоцировать поражение печени, а именно гепатит плода.Заболевание становится причиной развития дефектов тканей.
Инфекция хламидийно-микоплазменного типа. Поражение ЦНС у новорожденных
Часто инфекция Chlamydia-Mycoplasma typecan вызывает нарушения центральной нервной системы у новорожденных. У этих детей с первых дней жизни наблюдается гипотрофия. Это заболевание вызывает затруднения при диагностике. Это не случайно, ведь присутствующие симптомы часто принимают за последствия гипоксии плода. Для установления диагноза необходимо провести исследование образцов спинномозговой жидкости.
Хламидийно-микоплазменная инфекция. Гастроэнтеропатия у новорожденных
Гастроэнтеропатия — самая редкая форма хламидийной инфекции у новорожденных. Встречается нечасто. Это проявляется в версии для
.Микоплазмоз: симптомы и лечение
Микоплазмоз — хроническое заболевание мочеполовой системы (чаще, но не только), которое вызывается микоплазмами. Микроскопические паразиты, микоплазмы, обитают как у людей, так и у животных. Подавляющее большинство жертв заболевания — женщины, ведь мужской организм способен к самовосстановлению от этого вида болезней, но, увы, не всегда. В организме может жить до шестнадцати видов микоплазм, шесть из которых являются возбудителем микоплазмоза.Симптомы заболевания могут не проявляться годами, но с появлением иммунодефицита становятся заметными. Это заболевание постепенно развивается, но не сразу проявляется. У женщин и мужчин разные проявления микоплазмоза. Симптомы, характерные для этого заболевания у женщин: из влагалища выделяются полупрозрачные, тощие выделения, наблюдается переменная боль с жжением и покалывание при мочеиспускании, усиливающееся перед менструацией. Такие симптомы часто ошибочно принимают за признаки цистита.Однако микоплазмы делают свое дело, и постепенно иммунитет пораженной ими мочеполовой системы женщины снижается, прогрессируют различные патологии, такие как аднексит, абсцессы, микоплазмоз. Симптомы усиливаются не только во время менструации, но и при климаксе, различных гормональных сбоях.
Микоплазмоз у представителей сильного пола протекает параллельно с симптомами уретрита, а уретрит, соответствующий этому заболеванию, носит вялый, но продолжительный характер. Обычно это заболевание протекает вместе с такими, как хламидиоз, трихомидоз и уреплазмоз.Время от времени, особенно по утрам, выделения из уретры в виде слизи. При мочеиспускании боли незначительны. Иногда головка полового члена может быть как будто наполнена кровью (гиперемирована). Осложнение, которое возникает гораздо чаще других, — простатит. Со временем либидо падает. Постепенно появляется простатит, но постепенно наступает и импотенция, которая вполне может стать следствием такого заболевания.
С момента заражения в течение тринадцати недель хроническим микоплазмозом человек распространяет образовавшуюся инфекцию вокруг себя воздушно-капельным путем . Респираторный микоплазмоз по-разному влияет на людей в зависимости от их генетических данных и сопротивляемости организма. Если взрослые могут заболеть воздушно-капельным путем (и это еще не все — это зависит от силы иммунной системы), то дети могут заразиться даже при тактильном контакте. Признаки того, что у больного респираторный микоплазмоз: на время повышена температура, горло потеет и покраснело, насморк обильно потеет. Если побежать — воспаление спускается в бронхи, вызывает кашель — сухой, интенсивный, с небольшим выделением мокроты.Если на этом этапе заболевание не остановить, оно чревато пневмонией со всеми последствиями.
Лечение микоплазмоза — это прежде всего стимуляция иммунитета к борьбе. Для этого лучшие антибиотики — тетрациклин и эритромицин.
К сожалению, не только человек, но и четвероногие друзья человека тоже могут заболеть таким заболеванием, как микоплазмоз. Симптомы у инфицированных собак касаются их мочеполовой системы. Передающаяся половым путем и реже врожденная форма.Реже, потому что гораздо чаще пораженный плод абсорбируется или выкидывается в утробе женщины. Также существует маршрут высадки с воздуха. Микоплазмоз протекает по-разному у сук и кобелей. У самок повторяется вагинит, который очень сложно лечить классическим методом, а беременность часто заканчивается выкидышами и рождением мертворожденных телят. Мужчины — снижение способности к размножению, осложнения — отек мошонки, простатит, уретрит, а также баланопостит и орхиэпидидимит.Одним словом, микоплазмоз у собак — это препятствие для размножения нового поколения животных. Если зона поражения болезнью расширяется, возможно, что суставы поражены ее возбудителями. Если микоплазмоз, выходящий из первичного очага поражения, поражает суставы, то проявляются следующие симптомы: отек суставов у прихрамывающего животного, полное нежелание двигаться, возникла боль в суставах. Кроме собак, этим недугом часто болеют ручные крысы и домашние кошки. Микоплазмоз у собак лечится с помощью некоторых антибиотиков: тилозина, левомицетина, тетрациклина и некоторых других.Не будут лишними в борьбе с болезнью иммуностимуляторы. Респираторный микоплазмоз возможен только у телят или взрослых людей, у которых поражен цилиарный бронхиальный аппарат.
p >> .Бактериальная инфекция (микоплазма) у собак
Услуги
Wag! Прогулка
Обучение на дому
Цифровое обучение
Drop-In
Здоровье
Сидение
Интернат
Безопасность
Правила сообщества
Доверие и безопасность
Справочный центр
Блог
! ПрогулкаОбучение на дому
Цифровое обучение
Дроп-ин
Здоровье
Сидение
Интернат
Стань Wag! Walker
Войти
Войти
Войти
Зарегистрироваться- Дом

 Сниженный или несформировавшийся иммунный ответ.
Сниженный или несформировавшийся иммунный ответ. респираторную (патология верхних дыхательных путей),
респираторную (патология верхних дыхательных путей), невысокая температура (37.0-37.9°С), которая держится около семи дней,
невысокая температура (37.0-37.9°С), которая держится около семи дней, изменение цвета кожных покровов,
изменение цвета кожных покровов, Желудочно-кишечный тракт – гепатит, панкреатит,
Желудочно-кишечный тракт – гепатит, панкреатит, стрессов;
стрессов;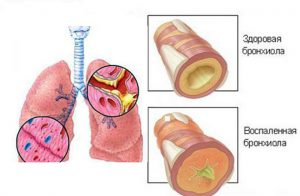 поражение верхних дыхательных путей;
поражение верхних дыхательных путей; жара;
жара;