Ошибки узи, желтое тело, доминантный фолликул — Вопрос гинекологу
Здравствуйте,Помогите разобраться с возможным временем овуляции.
В феврале на плановом узи ставят ановуляторный цикл и рекомендуют обратиться к лечащему врачу *гинекологу. Гинеколог назначает мрт малого таза. По результатам МРТ
на 7 ДЦ
матка 4,9х3,8х5,4см, миома 16х13х12мм
шейка 40х41х42мм
эндометрий 5-6мм
ПЯ 3,3х2,1х2,8мм, с кистозными включениями 19х17мм, 14х11мм и 9,6 мм. Кисты характеризуются ровными, четкими контурами, наиболее вероятно фолликулярные кисты.
ЛЯ 2,6х1,7х1,7см, с фолликулами до 10 мм
Заключение: МР картина кистозных образований в структуре правого яичника, наиболее вероятно фолликулярные кисты, убедительные данные на эндометриоз не получены, множественные кисты эндоцервикса, миома матки.
В этом же цикле с результатами МРТ на приеме у гинеколога назначили лечение и провели УЗИ
18 ДЦ
матка 54х37х53, по задней стенке гипоэхогенный узел 16х19, по передней стенке гипоэхогенный интрамуральный узел 14х8мм
эндометрий 8 мм
ПЯ 33х25мм, содержит анэхогенное образование 17.5мм
ЛЯ 23х16мм, с фолликулами 5-6мм
Жидкость в малом тазу не определяется, жидкость в позадиматочном простанстве не выявлена
Заключение: узловой аденомиоз, ановуляторный цикл.
22 ДЦ немного кровило. Гинеколог сказала, что так бывает в ановуляторном цикле
29 ДЦ (первый день задержки)
матка 50х40х54мм, по задней стенке гипоэхогенный узел 16х19, по передней стенке гипоэхогенный интрамуральный узел 14х8мм
шейка обычных размеров
эндометрий 8 мм
ПЯ 23х21мм, с фолликулами 5-6мм, с образованием средней эхогенности 17х14мм
ЛЯ 22х15мм, с фолликулами 5-6мм
Заключение устное (нет записи в протаколе УЗИ). Что овуляция все таки была, но была поздняя и беременности нет.
на 34 ДЦ
в другой клинике, соответствено у другого врача УЗИ плодное яйцо в матке с желточным мешочком, соответствует 3/4 недели беременности
матка 46х44х46мм
эндометрий 14 мм
ПЯ 36х34мм, желтое тело 21х18мм
ЛЯ 24х28мм
Заключение: беременность 3/4 недели, миома
! верилось с трудом, тк меня убедили в ановуляторном цикле, потом в поздней овуляции.
на 41 ДЦ
в той же клинике
СВД пл = 18х20мм, визуализируется эмбрион с СБ
УЗИ так на 41 ДЦ
матка 58х48х55мм, по задней стенке интрамуральный 24 мм, по передней стенке гипоэхогенный интрамуральный узел 14х8мм
шейка обычных размеров
эндометрий? Мм
ПЯ 29х19мм, желтое тело d=21х18мм
ЛЯ 21х16мм, с фолликулами 5-6мм
в матке определяется плодное яйцо в d 13,5мм КТР 3мм, СБ плода +. желточный мешочек 2,5 мм
Заключение маточная беременность 3 недели, узловой аденомиоз
на вопросы когда же произошла овуляция в моем ановуляторном цикле я не получила
назначили экспертное узи
экспертное УЗИ на 42 ДЦ
матка 54х47х54мм, по задней стенке интрамуральный 16 мм
шейка длина 40мм
ПЯ 36х20мм, желтое тело 22х18мм, фолликулы 5-6мм
ЛЯ 17х15мм, с фолликулами 4-5мм
в матке определяется плодное яйцо в 22х10мм, КТР 5,2мм, с четким ритмичным сердцебиением, желточный мешочек 3,1 мм
Заключение маточная беременность 5/6недель миома матки
Ранее цикл был 28 день (+/- 1 день), очень скудные месячные.
Очень хочется знать когда же все таки была овуляция.
03online.com
Мог ли узист перепутать фолликул с желтым телом???
Дорогие девочки!!! Очень нужна ваша поддержка! Сегодня вышла с узи чуть ли не со слезами. История такова: в последнее время циклы скачут, в предыдущем была лютеинизация неовулировавшего фолликула в ЛЯ. 9дц — фолликул 0, 7 см, эндометрий — 0, 6 см; 15 дц — фолликул — 1, 7 см, эндометрий — 0, 8 см; 19 дц — фолликул — 2, 0 см, эндометрий — 0, 9 см. На 23 дц началась мазня, фолликул 1, 5 см, (контуры ровные, четкие, с тонкой капсулой), эндометрий 1, 0 см. В этот цикле на 9 дц — фолликул 1, 8 см, эндометрий 0, 84 см. На 10 дц тест на овуляцию показал полоску ярче, чем всегда (обычно еле-еле видна, а эта конечно не как контрольная, слабее, но для меня яркая). 11 дц — по ощущениям началась овуляция. Это ни с чем не перепутаешь — 4—5 часов спазмов в животе. Хочу добавить, что в «пустые» циклы такого не происходит, М приходят через 8—10 дней, а после «моих» ощущений овуляции всегда через 13—14 дней месячные приходят. 12 дц — пошла на узи. Результат: все тоже самое, как и на 9 дц. Без изменений. Ни жидкости, ни ЖТ. Вышла из кабинета — чуть не расплакалась: как же так — я ее (О) же чувствовала! БТ, конечно, не взмахнула, но чуть поднялась. И вот что интересно: я у этой узистки второй раз. Не знаю, насколько она компетентна. Меня удивило то, что когда я сказала, что вчера (11дц) к ней не пришла, т.к. почувствовала О, подумала, что она ничего пока не увидит в процессе О. А сегодня может уже есть ЖТ. На что она ответила, что как раз вчера бы она увидела ЖТ, а сегодня — вряд ли. А в интернете пишут, что ЖТ образовывается через несколько дней после О. Кому верить? То, что врач ахинею про ЖТ сказала — это я поняла. И то, что в субботу повторно в другом месте сделаю узи, и прогестерон сдам на 7 дпо, это понятно. А то, что она увидела абсолютно неизмененный фолликул такого же размера с ровными краями и тонкой капсулой — здесь я в тупике. И до субботы вся изведусь. Неужели правда не было овуляции??? Обычный цикл 25—26 дней. Из гормонов — повышен пролактин (макро), пью циклодинон.
www.my-bt.ru
Мог ли узист перепутать фолликул с желтым телом???
Дорогие девочки!!! Очень нужна ваша поддержка! Сегодня вышла с узи чуть ли не со слезами. История такова: в последнее время циклы скачут, в предыдущем была лютеинизация неовулировавшего фолликула в ЛЯ. 9дц — фолликул 0, 7 см, эндометрий — 0, 6 см; 15 дц — фолликул — 1, 7 см, эндометрий — 0, 8 см; 19 дц — фолликул — 2, 0 см, эндометрий — 0, 9 см. На 23 дц началась мазня, фолликул 1, 5 см, (контуры ровные, четкие, с тонкой капсулой), эндометрий 1, 0 см. В этот цикле на 9 дц — фолликул 1, 8 см, эндометрий 0, 84 см. На 10 дц тест на овуляцию показал полоску ярче, чем всегда (обычно еле-еле видна, а эта конечно не как контрольная, слабее, но для меня яркая). 11 дц — по ощущениям началась овуляция. Это ни с чем не перепутаешь — 4—5 часов спазмов в животе. Хочу добавить, что в «пустые» циклы такого не происходит, М приходят через 8—10 дней, а после «моих» ощущений овуляции всегда через 13—14 дней месячные приходят. 12 дц — пошла на узи. Результат: все тоже самое, как и на 9 дц. Без изменений. Ни жидкости, ни ЖТ. Вышла из кабинета — чуть не расплакалась: как же так — я ее (О) же чувствовала! БТ, конечно, не взмахнула, но чуть поднялась. И вот что интересно: я у этой узистки второй раз. Не знаю, насколько она компетентна. Меня удивило то, что когда я сказала, что вчера (11дц) к ней не пришла, т.к. почувствовала О, подумала, что она ничего пока не увидит в процессе О. А сегодня может уже есть ЖТ. На что она ответила, что как раз вчера бы она увидела ЖТ, а сегодня — вряд ли. А в интернете пишут, что ЖТ образовывается через несколько дней после О. Кому верить? То, что врач ахинею про ЖТ сказала — это я поняла. И то, что в субботу повторно в другом месте сделаю узи, и прогестерон сдам на 7 дпо, это понятно. А то, что она увидела абсолютно неизмененный фолликул такого же размера с ровными краями и тонкой капсулой — здесь я в тупике. И до субботы вся изведусь. Неужели правда не было овуляции??? Обычный цикл 25—26 дней. Из гормонов — повышен пролактин (макро), пью циклодинон.
www.my-bt.ru
Желтое тело после овуляции — что это такое, когда появляется, размеры по дням
Циклическая работа женского организма обуславливает возможность функционирования репродуктивной системы. На протяжении периода от одной менструации до другой происходят изменения в половых железах. Яичник формирует доминантный фолликул, откуда впоследствии выходит яйцеклетка. На месте разорвавшегося фолликула формируется желтое тело – это временная железа, призванная поддержать цикл до следующей менструации или беременность в случае ее наступления.
Содержание:
- Желтое тело в яичнике – что это значит в гинекологии
- Когда образуется желтое тело после овуляции
- Фазы желтого тела
- Размеры ЖТ по дням цикла
- Формирование лютеинового тела после овуляции
- Что такое гравидарное желтое тело
- Как выглядит ЖТ на УЗИ
- Выраженность кровотока желтого тела
Что такое желтое тело в гинекологии
Желтым телом называется временная структура в яичнике, которая состоит из паренхимы красновато-оранжевого оттенка и образуется после выхода яйцеклетки на месте доминантного фолликула. Благодаря желтому пигменту временная железа и получила свое название.
В норме формирование железистого образования начинается сразу после овуляции. Основной функцией образования становится выработка прогестерона и продуцирование незначительного объема эстрогенов. Появляется желтое тело в том яичнике, где произошел выход яйцеклетки. Если процесс овуляции запущен в обеих половых железах, то желтое тело возникает сразу с двух сторон.
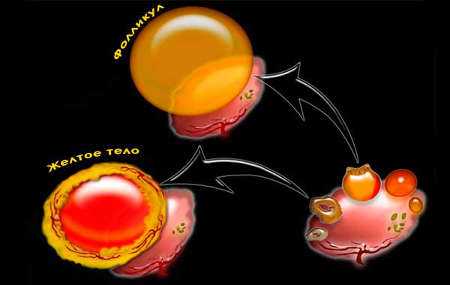
Когда образуется желтое тело в яичнике
Выделения после овуляции, если произошло зачатие
После оплодотворения временная железа сохраняется в яичнике на протяжении нескольких месяцев. На ранних сроках она поддерживает матку в благоприятном состоянии для зачатия. Как только сформируется плацента, желтое тело начнет рассасываться. Его клетки дегенерируют и на этом участке прорастает соединительная ткань, как у рубца. При отсутствии зародыша в полости матки железистое образование сохраняется до начала менструации.
Если образовалась лютеиновая киста (желтое тело большого размера с кровоизлиянием), то может отмечаться небольшая задержка МЦ, а само кистозное образование уходит в течение нескольких циклов.
Можно ли забеременеть с кистой желтого тела
Овуляция без образования желтого тела произойти не может. При этом временная железа иногда образуется без разрыва доминантного фолликула.
Фазы желтого тела
Желтое тело постепенно изменяется в течение двух недель после овуляции. Постовуляторное преобразование включает несколько фаз:
stanumamoy.com.ua
Мог ли узист перепутать фолликул с желтым телом???
Дорогие девочки!!! Очень нужна ваша поддержка! Сегодня вышла с узи чуть ли не со слезами. История такова: в последнее время циклы скачут, в предыдущем была лютеинизация неовулировавшего фолликула в ЛЯ. 9дц — фолликул 0, 7 см, эндометрий — 0, 6 см; 15 дц — фолликул — 1, 7 см, эндометрий — 0, 8 см; 19 дц — фолликул — 2, 0 см, эндометрий — 0, 9 см. На 23 дц началась мазня, фолликул 1, 5 см, (контуры ровные, четкие, с тонкой капсулой), эндометрий 1, 0 см. В этот цикле на 9 дц — фолликул 1, 8 см, эндометрий 0, 84 см. На 10 дц тест на овуляцию показал полоску ярче, чем всегда (обычно еле-еле видна, а эта конечно не как контрольная, слабее, но для меня яркая). 11 дц — по ощущениям началась овуляция. Это ни с чем не перепутаешь — 4—5 часов спазмов в животе. Хочу добавить, что в «пустые» циклы такого не происходит, М приходят через 8—10 дней, а после «моих» ощущений овуляции всегда через 13—14 дней месячные приходят. 12 дц — пошла на узи. Результат: все тоже самое, как и на 9 дц. Без изменений. Ни жидкости, ни ЖТ. Вышла из кабинета — чуть не расплакалась: как же так — я ее (О) же чувствовала! БТ, конечно, не взмахнула, но чуть поднялась. И вот что интересно: я у этой узистки второй раз. Не знаю, насколько она компетентна. Меня удивило то, что когда я сказала, что вчера (11дц) к ней не пришла, т.к. почувствовала О, подумала, что она ничего пока не увидит в процессе О. А сегодня может уже есть ЖТ. На что она ответила, что как раз вчера бы она увидела ЖТ, а сегодня — вряд ли. А в интернете пишут, что ЖТ образовывается через несколько дней после О. Кому верить? То, что врач ахинею про ЖТ сказала — это я поняла. И то, что в субботу повторно в другом месте сделаю узи, и прогестерон сдам на 7 дпо, это понятно. А то, что она увидела абсолютно неизмененный фолликул такого же размера с ровными краями и тонкой капсулой — здесь я в тупике. И до субботы вся изведусь. Неужели правда не было овуляции??? Обычный цикл 25—26 дней. Из гормонов — повышен пролактин (макро), пью циклодинон.
www.my-bt.ru
Помогите понять результаты — Гинекология
Здравствуйте! Я не могу давать Вам четкие рекомендации заочно, не осмотрев, не собрав анамнез, не видя все Ваши результаты обследования. По интернету решить проблему невозможно. Однако Вы обследованы не полностью. Даже по присланным Вами результатам исследований, могу предположить, что у Вас есть недостаточность эстрогенов – гормонов 1 фазы МЦ (Вы их уровень, вероятно, не определяли, по крайней мере, он не указан в Вашем письме). Об этом косвенно свидетельствует недостаточная толщина эндометрия, то, что фолликул «не дорастает» до нужных размеров, пониженный уровень ФСГ (фолликулостимулирующего гормона). У Вас повышен уровень ЛГ. МЦ у Вас обычно нерегулярен и длительность его (37 дней и дольше) больше нормы. В норме длительность МЦ должна находиться в пределах от 21 до 35 дней. Конечно, у отдельных женщин длительность ближе к определенной цифре. Месячные у Вас пошли на 28-й день только благодаря приему дюфастона. Фолликулогенез и созревание ооцитов – сложные процессы, зависящие от тесного взаимодействия клеточных и эндокринных механизмов. Судьба каждого фолликула находится под контролем эндокринных и паракринных систем. Механизм, посредством которого примордиальные и первичные фолликулы попадают в когорту растущих, до сих пор неизвестен. В реализации роста фолликулов, созревания и оплодотворения ооцита из доминантного фолликула фундаментальная роль принадлежит интегрированному действию гормонов гипоталамуса, гипофиза и яичников. Ведущими в этой системе являются гонадотропин-рилизинг гормоны гипоталамуса (Гн-РГ), гонадотропины гипофиза (ФСГ и ЛГ), гормоны яичника эстрадиол и прогестерон, вспомогательными – множество факторов: ингибины, активины, факторы роста и др. В середине фолликулярной фазы из когорты растущих под влиянием ФСГ фолликулов выбирается один – доминантный, который развивается дальше. Остальные фолликулы атрезируются (претерпевают обратное развитие). Ключом этого выбора является степень чувствительности к ФСГ. Фолликул, более чувствительный к ФСГ, характеризуется повышением ароматазной активности, он больше продуцирует эстрогенов и ингибина. При увеличении концентраций эстрогенов и ингибина снижается продукция ФСГ. Большинство фолликулов в условиях дефицита ФСГ не способны развиваться, они подвергаются атрезии. Остается лишь один, который способен преодолеть этот порог низкой концентрации ФСГ, он и является доминантным. В этом процессе играют роль также внутрияичниковые эстрогены и андрогены. Селекция доминантного фолликула – пример того, как выживает сильнейший. Что касается процесса овуляции, то высокий уровень эстрогенов в преовуляторном периоде способствует пику ЛГ. Это инициирует каскад событий, заключающихся в созревании ооцита в доминантном фолликуле, разрыве фолликула и освобождении зрелой яйцеклетки от связи со стенкой фолликулов. Я думаю, что овуляции у Вас не было ни в прошлом МЦ, и не будет в этом. Ведь у Вас нет доминантного фолликула, нет созревшей яйцеклетки, нечему овулировать. Желтое тело можно увидеть в лютеиновую фазу цикла, и картину завершают белые тела (остатки дегенерированных желтых тел). На 11-й день МЦ при 28-дневном МЦ, а при 37-дневном и подавно, желтого тела быть не может. Увиденное на УЗИ образование представляет собой что-то другое, не видя фото или собственно УЗИ — изображение, точно интерпретировать результат невозможно. Схему лечения назначить или скорректировать может только доктор, желательно лечащий Вас, располагающий полной информацией о Вас. Можно послушать другое мнение, но при личной встрече после прихода на прием. Поэтому поскорее запишитесь на прием к гинекологу, которому Вы верите. Только при тесном сотрудничестве с доктором возможно решение Вашей проблемы. Действуйте! Всего Вам доброго!health.mail.ru
О стимуляции, фазе желтого тела, дюфастоне, фолликулометрии. — Мария//
Наткнулась на интересную статью. Почитайте, стоит над чем задуматься!!!
О стимуляции овуляции ВНИМАНИЕ!!!диагноз «отсутствие овуляции»
НЕ СТАВИТСЯ ПО ГРАФИКАМ БАЗАЛЬНОЙ ТЕМПЕРАТУРЫОдним из наиболее«популярных» методов «лечения» у большинства врачей, которые не знают как еще по другому ускорить процесс наступления беременности у нетерпеливых будущих родителей, является стимуляция овуляции. Чаще всего– «Клостилбегитом». Зачастую его назначают всем и каждому безо всяких на то оснований.
Давайте разберемся, что такое стимуляция, зачем она нужна и можно ли безнее обойтись. Как ее нужно правильно проводить, чтобы избежать в будущем «неприятных последствий».
В современной медицине стимуляция овуляции может производиться гормональными препаратами в том случае, если у женщины отсутствует собственная овуляция. При этом важно помнить,что однократная стимуляция овуляции гормональными препаратами не имеет ничего общего с восстановлением собственной овуляции у женщины. Прежде всего нужно отметить, что гарантированно восстановить овуляцию можно только выяснив причину ее отсутствия и устранив все неблагоприятные факторы.И далеко не во всех случаях стимуляция овуляции может дать желаемый эффект, если причина ее отсутствия ранее не была установлена.При постановке диагноза «отсутствие овуляции» очень важно помнить, что он не должен основываться на графиках базальной температуры (БТ) – даже за несколько циклов наблюдения, не говоря уже об единичном цикле исследования. Это настолько дикое явление во врачебной практике, что не поддается никакой критике. Именно таким образом ставится огромное количество липовых диагнозов и назначается лечение, которое не только ненужно, но и может нанести огромный вред совершенно здоровой женщине.
Так что отложите в сторону свои графики и ни в коем случае даже не показывайте их врачу – не дай Бог он начнет вас по ним «лечить». Максимум, в чем они могут помочь – сподвигнуть на дополнительные обследования, если возникли какие-либо сомнения в наличии овуляции. Более серьезные выводы можно делать только после комплексного обследования.
Ни в коем случае не стоит начинать стимуляцию, если не оказались в норметакие гормоны как – гормоны щитовидной железы, пролактин и мужские гормоны. Подобные нарушения сами по себе могут препятствовать овуляции. Для начала стоит их привести в норму – возможно никакого другого леченияне потребуется и овуляция восстановится самостоятельно.
«Побочные эффекты» стимуляции
Всегда помните о том, что любое медикаментозное лечение – это не просто «волшебная пилюля» для достижения разового(!) результата. Помимо заманчивых «плюсов», оно может иметь и различные негативные последствия (как кратковременные, так и долгосрочные) для вашего здоровья – проблемы ЖКТ и ЦНС, кистозные образования, гиперстимуляция яичников, апоплексия (разрыв) яичника, гормональные нарушения, раннее истощение яичников (ранний климакс), лишний вес, многоплодная беременность.
Наличие проблем с овуляцией косвенно говорит о нездоровье всего организма. Рассмотрите альтернативные варианты восстановления здоровья естественными природными средствами. Меняйте свой образ жизни, мышления,питание. Есть много способов оздоровления. Начинайте бороться не «с болезнями», а «за здоровье». Тогда и результат не заставит себя долго ждать.
Если все же решено провести стимуляцию
Первое, что необходимо сделать перед началом стимуляции и независимо от того, какими препаратами проводится стимуляция, обязательно нужно иметь на руках достаточно хорошие (или по крайней мере – пригодные для естественного зачатия, инсеминации или ЭКО/ИКСИ) результаты свежей спермограммымужа на руках. Несмотря на то, какие результаты у него были в позапрошлом году или сколько было детей в предыдущем браке, анализ нужносделать непосредственно перед планированием лечения методом стимуляции,чтобы исключить напрасные траты денег на препараты и не подвергать ненужной опасности здоровье женщины.
и врач предлагает вам обследовать мужа только после одного-двух-трех или более месяцев неудачных стимуляций – уходите от такого врача! Такая халатность не заслуживает никакого доверия и может очень дорого обойтисьвам и вашему здоровью.
Второе, что необходимо запомнить – любая стимуляция должна производиться под строгим контролем врача и ультразвукового мониторинга.Постоянное наблюдение позволит врачу с уверенностью судить о реакции организм на препараты, контролировать рост фолликулов, наступление овуляции и др., а так же корректировать назначения различных препаратов ипредотвращать возможные проблемы (возникновение фолликулярных кист, гиперстимуляция без врачебного контроля могут очень дорого вам обойтись)в процессе стимуляции. Так как любая стимуляция – это серьезный риск для здоровья. Халатное отношение может привести не только к проблемам создоровьем, но и создать угрозу жизни женщины.
Если врач предлагает вам прийти на прием или УЗИ только «через пару-тройку месяцев неудач», «когда график станет двухфазным» и т.д. – уходите от такого врача!Основные этапы стимуляции
Препараты, используемые для стимуляции овуляции:
«Клостилбегит» – препарат, используемый для стимуляции овуляции, усиливает секрецию гонадотропинов (пролактина, ФСГ и ЛГ), стимулирует овуляцию.После нескольких неудачных курсов клостилбегита при отсутствии овуляции, либо полного отсутствия роста фолликулов следует провести дополнительное обследование и пересмотреть методы лечения. Дажепо инструкции «Клостилбегит» не рекомендуется принимать более 5-6 раз вжизни. Последствия злоупотребления препаратом могут быть достаточно плачевными, вплоть до «раннего истощения яичников» (или «раннего климакса»). С подобным диагнозом дальнейшее лечение бесплодия с собственными яйцеклетками женщины может оказаться под большим вопросом, ав отдельных случаях – просто невозможным.
«Меногон» – Гонадотропин менопаузный, содержит ЛГ и ФСГ. Оказывает фолликулостимулирующее и гонадотропное действие. Увеличивает концентрацию половых гормонов в плазме. У женщин вызывает повышение концентрации эстрогенов в крови и стимулирует рост яичников, созревание вних фолликулов и овуляцию, вызывает пролиферацию эндометрия.
«Пурегон» – оказывает эстрогеноподобное действие, восполняет дефицит ФСГ, стимулирует развитие фолликулов и синтез стероидов. Индуцирует развитие множественных фолликулов при проведении искусственного оплодотворения.
При выборе препарата для стимуляции следует помнить что Клостилбегит отрицательно влияет на рост (пролиферацию) эндометрия, поэтому при заведомо тонком эндометрии в анамнезе (менее 8 мм) лучше выбрать другие препараты для стимуляции.
Обычно стимуляция клостилбегитом начинают на 5-й день (и заканчивается на 9-й) назначаю по 50г (1 таб.) 1 раз в день, а стимуляция гонадотропинами (меногон, пурегон и др.) на 2-й день цикла (и заканчивается в среднем дней через 10 – это должен определить врач, наблюдая за процессом стимуляции). Но в каждом индивидуальном случае окончательное решение о сроках начала и продолжительности стимуляции остается за лечащим врачом (и зависит от состояния матки и яичников пациентки).
Первое УЗИ обычно проводят через несколько дней после начала стимуляции. Далее УЗИ проводится через каждые два-три дня(в зависимости от состояния матки и яичников при осмотре врач может назначить следующий осмотр раньше или позже) до того дня, пока фолликулыне дорастут до необходимых размеров – около 20-25мм.
После этого (независимо от схемы стимуляции) назначается укол ХГЧ (хорионический гонадотропин)(препараты: Гонакор; Прегнил; Профази; Хорагон. Необходимая дозировкаподбирается на усмотрение врача (обычно это около 5000-10000 ЕД). Он способствует «запуску» процесса овуляции и предотвращает возможность регрессии фолликулов и образования фолликулярных кист.
Овуляция обычно происходит через 24-36 часов после укола ХГЧ, которую подтверждают на УЗИ-обследовании и только после этогоназначают дополнительную «поддержку» яичников (желтого тела) – прогестерон или утрожестан (а не с 11, 15, 16 или любого другого дня, как у нас принято делать у многих врачей).
Сроки и частота половых актов или инсеминаций при стимуляции назначаютсяврачом индивидуально исходя из мужского фактора. При хорошей спермограмме это обычно – через день (либо каждый день), начиная со дня укола ХГЧ и до образования желтого тела (когда овуляция уже произошла).
О фазе желтого тела или… «поддержание беременности»? ВНИМАНИЕ!!!
о качестве и продолжительности фазы желтого тела
НЕЛЬЗЯ СУДИТЬ ТОЛЬКО ПО ГРАФИКАМ БАЗАЛЬНОЙ ТЕМПЕРАТУРЫОдним из популярных методов «лечения» или создания его видимости у большинства врачей является так называемое «поддержание беременности». Чаще всего – Дюфастоном. Зачастую врачи назначают таблетки всем подряд безо всяких нато оснований, не затрудняя себя «ненужными обследованиями», чтобы создать видимость «лечения» и скорее полагаясь на старые русские «авось поможет», «лишним не будет», «не повредит» и так далее, чем руководствуясь здравым смыслом или необходимостью.
При поиске в себе каких-либо «патологий» или «страшных диагнозов» важно помнить, что он не должен основываться на графиках базальной температуры(БТ) – даже за несколько циклов наблюдения, не говоря уже о результатахнаблюдения в единичном цикле. Это дикое явление во врачебной практике не поддается никакой критике. Именно таким образом ставится огромное количество липовых «диагнозов» и назначается «лечение», которое не только не нужно, но и может нанести огромный вред совершенно здоровой женщине.
Отдельное внимание стоит уделить гормональной теме.
Зачастую врачи не знают самых банальных вещей – «когда», «зачем» и «какие» обследования они назначают своим пациентам. Многие из них даже не догадываются, что овуляция – это явление строго индивидуальное и далеко не у всех женщин и не в каждом цикле случается ровно на 14-й день, как было описано в учебниках. Наиболее распространенная ошибка – диагностика сроков овуляции и анализ на прогестерон. В итоге женщина сдает анализы совершенно не в те дни, получает далекие от реальности «результаты», ложные «диагнозы» и вредное «лечение», которое ей не только не нужно, но и может оказаться опасным для здоровья.
Но даже, если вы уверены, что вы все сдавали «правильно» и у вас действительно «что-то не так», даже в этом случае перед тем, как принимать какое-либо решение о существовании каких-либо проблем и необходимости вмешательства в систему здоровья, необходимо несколько разпересдать все анализы. Пересдавать их лучше в разное время и в разных лабораториях. При этом не забывайте, что уровень гормонов в организме может быть непостоянен даже в течение суток, а питание, стрессы и другиефакторы так же могут влиять на результаты. Совершенно не обязательно, что в другом цикле картина будет аналогичной и возникшие подозрения подтвердятся.
Наиболее частым гормональным нарушением является недостаточность фазы желтого тела. Для того, чтобы оплодотворенная яйцеклетка могла успешно имплантироваться и расти в дальнейшем, продолжительность фазы желтого тела не должна быть короче 10 дней. В случае наступления беременности фаза желтого тела должна продолжаться до тех пор, пока не сформируется плацента и не возьмет на себя функцию питания плода. Обычно на это требуется около 10 недель с момента зачатия. Если выкидыш произошел раньше этого срока, это может свидетельствовать (внимание – не свидетельствует, а только может свидетельствовать!) о возможной недостаточности фазы желтого тела.
Поскольку у женщины под влиянием стресса или других внешних факторов овуляция может наступить не на 14-й а, скажем, только на 30-й день цикла. В результате ее цикл продолжался примерно 44 дня (30+14).
Вторая фаза цикла – от овуляции до последнего дня перед менструацией обычно продолжается от 12 до 16 дней. Вырабатываемый желтым телом гормон(прогестерон) очень важен для наступления и благополучного течения беременности, поскольку препятствует выходу других яйцеклеток в течение данного цикла и стимулирует рост эндометрия (внутренней оболочки матки).
Если фаза желтого тела короче 10 дней или уровень прогестерона в крови ниже нормы (а овуляция точно происходит) врач назначает прием гормональных прогестероновых препаратов (например, прогестерон в уколах или утрожестан).
Ключевым моментом и самой большой «ошибкой» в поиске каких-либо «дефектов» фазы желтого тела у женщины является неправильное определениедлины фолликулярной фазы и сроков овуляции в каждом отдельном цикле (независимо от того – были ли раньше нарушения или задержки).
Начав принимать до овуляции любые гормональные препараты женщина рискует не только не добиться желаемого эффекта – наступления беременности, но и навредить своему гормональному здоровью. В случае с прогестероновыми препаратами в самом лучшем случае можно получить «противозачаточный» эффект в текущем цикле, в худшем – гормональные нарушения в дальнейшем. Ведь прогестерон и его аналоги препятствуют дальнейшему исходу яйцеклеток, а реакция женского организма на неожиданное вмешательство в естественные процессы со стороны может оказаться совершенно непредсказуемой.
Прогестерон
1. Анализ крови на прогестерон сдается в СЕРЕДИНЕ второй фазы – примерно через 7 дней после овуляции (за 7 дней перед началом следующей менструации). Результаты анализа, проведенного на несколько дней раньше или позже этого срока, могут оказаться менее объективными (сильно заниженными). Чтобы исключить возможность ошибки овуляцию необходимо предварительно отслеживать. Если после сдачи анализа менструация наступила позже, чем через 10 дней, и тем более – если более, чем через 2недели (если анализ сдавался без отслеживания овуляции по УЗИ или тестам на овуляцию) – анализ лучше пересдать. Для уверенности в объективности результатов лучше сдавать этот анализ несколько раз за один цикл (с интервалом в пару дней) и несколько циклов подряд, чтобы исключить ошибки в лаборатории и иметь более полную картину.
2. Дюфастон ДО овуляции (в первой фазе) пить НЕ рекомендуется (если планируется на нем получить беременность), т.к. он может препятствовать овуляции!
Дозировка препарата обычно определяется врачом в зависимости от обстоятельств и особенностей организма. Прием препарата рекомендуется продолжать до установления наличия или отсутствия беременности (тесты, анализ крови на ХГЧ, УЗИ).
Наиболее распространенными препаратами сейчас являются – прогестерон в ампулах, утрожестан (натуральный прогестерон в капсулах), Дюфастон (синтетический препарат).
Производители уверяют, что в отличие от других синтетических аналогов прогестерона, Дюфастон «не влияет» на овуляцию. По крайней мере, именно такие утверждения Вы можете найти у производителя – как в аннотациях к препарату, так и на официальном сайте, включая большинство страниц раздела «вопросы-ответы». Но в действительности ЭТО НЕ СОВСЕМ ТАК. «… В клинических исследованиях показано, что обычных терапевтических дозах Дюфастон не подавляет овуляцию. По данным Adolf E. Schindler, дидрогестерон может повлиять на овуляцию в суточной дозе, превышающей 30 мг
То есть если по счастливому стечению обстоятельств на здоровом выносливом организме такое «лечение» может никак не отразиться негативно, то уже при наличии каких-либо гормональных нарушений возможнои ухудшение изначального положения – например, необдуманный прием препарата может сбить овуляцию не только в цикле с приемом препарата, нои привести к дальнейшим нарушениям.
О «безопасном» применение гормональных препаратов
Любой прием гормональных препаратов на этапе планирования требует ОСОЗНАННОСТИ. Перед тем как начать что-то принимать, надо проснуться, задать себе все вопросы, получить ответы, определиться с целью.
Не надо принимать Дюфастон с 16 по 25 день цикла, если вы планируете беременность, потому что :
- начав принимать дюфастон с 16-го дня Вы может заблокировать овуляцию, если она вдруг по каким-то причинам задерживается.
- прекращение приема дюфастона на 25-й день может вызвать выкидыш.Поэтому
Не надо принимать дексаметазон (метипред, преднизолон) вне беременности, если у вас нет выраженного адреногенитального синдрома с торможением овуляции, облысением и ростом бороды, а есть только немного повышенные надпочечниковые андрогены на бумажке.
Не надо принимать Диане-35, если вы планируете беременность, и у вас повышен тестостерон, потому что Диане-35 – противозачаточный препарат, а вы планируете беременность, и потому что после его отмены, все гормоны вернутся к исходному уровню – вы восстанавливаете уровень тестостерона или беременеете – это разные вещи!
Не надо лечить повышенный уровень кортизола – это всего лишь показатель стресса, в т.ч. стресса планирования и даже стресса забора крови (отпрашивание с работы, раннее вставание, натощак, торопежка на работу, волнение из-за возможных результатов, страх укола, вид крови, вид регистратуры, белого халата, обращение персонала). Его вообще не надо сдавать – кортизол. То же касается высокого уровня ЛГ и соотношенияЛГ/ФСГ. ЛГ – гормон стресса. Кстати он же дает слабоположительные полоски в тесте на овуляцию без самой овуляции. И он же вызывает психогенное бесплодие.
Не надо принимать клостилбегит (кломифен) для стимуляции овуляции, если низок исходный уровень эстрогенов, потому что он их блокирует еще больше. И не надо стимулировать рост фолликула, если не будет проведен овуляторный укол ХГ и его поддерживающие дозы – иначе смысла в такой стимуляции почти нет – фолликул вырастет и не лопнет.
Не надо продолжать стимуляцию клостилбегитом в той же дозе, если в предыдущем цикле эффекта не было – надо повышать дозу – и делать это можно не более 3-х циклов подряд, а потом переходить на другие препаратыили менять тактику. (Отсутствие эффекта в данном случае – это не ненаступление беременности, а невырастание фолликула до доминантного)
Не надо называть низкий в первую фазу прогестерон недостаточностью второй фазы и лечить его дюфастоном. В первой фазе цикла он должен быть низкий, и сдавать его в это время не надо!
Не надо сдавать гормоны второй фазы (прогестерон и эстрадиол) на 20-23 день цикла, у всех разная длина цикла, середина второй фазы – это значит через неделю после овуляции или за неделю до предполагаемых месячных. И если у вас цикл 42 дня, то прогестерон вам надо сдавать на 35 день, а не на 23, а на 23 у вас еще первая фаза, и прогестерон на нуле – и это не означает ановуляции или НЛФ и не требует назначения дюфастона.
Не надо сдавать пролактин и прогестерон и эстрадиол во время беременности и тем более их интерпретировать и лечить – они в норме повышаются, это не требует лечения.
И есть множество других вещей с гормонами, которые делать не надо
Фолликулометрия (УЗИ-мониторинг) до середины цикла (или до 21 дня при любом цикле)
Вообще для определения факта произошедшей овуляции достаточно одного УЗИ в середине второй фазы (за неделю до менструации). фолликулометрия (т.е. неоднократное повторное УЗИ с начала цикла до визуализации желтого тела и постовуляторного эндометрия) нужна:
- в случае не просто нерегулярного, а абсолютно непредсказуемого менструального цикла.
При непредсказуемом цикле обычно делают УЗИ начиная с 10 дня цикла раз в неделю, пока не обнаружат доминантный фолликул, потом рассчитывают предполагаемое время овуляции и делают подтверждающее УЗИ во второй фазе. - в случае горячего желания определить точный день овуляции (хотя и эти данные лучше подкрепить данными гормонального теста на овуляцию)
В данном случает также делают первое УЗИ начиная с 10 дня цикла раз в неделю, пока не обнаружат доминантный фолликул. Рассчитывают рост фолликула и делают контрольное УЗИ в день, когда предполагаемый размер фолликула достигнет 20-24 мм (что опять-таки индивидуально). И через день-два делают окончательное УЗИ для подтверждения овуляции и наступления второй фазы. - в случае стимуляции овуляции
Если картина ранней первой фазы, спокойно можно распрощаться на неделю, зачем приходить через день? Если виден доминантный фолликул, легко рассчитать время его овуляции (поскольку фолликул растет в среднем на 2 мм в день), можно спокойно распрощаться дней на 10 – до второй фазы. Зачем приходить через день? И наконец если овуляции еще не видно, как можно ставить диагноз «ановуляция» вперед? Это все равно что диагноз «бесплодие» до планирования Еще весь цикл впереди, особенно если естьтенденция к длинным и нерегулярным циклам – как можно что-то оценивать на 14 день? Если овуляции по УЗИ ЕЩЕ нет, значит надо приходить позже, как раз тут и появляются показания к УЗИ, а вот многократное УЗИ до сих пор было совсем не нужно.
В общем-то цель всегда – увидеть картину второй фазы, только для того, чтобы поймать этот момент, и делают фолликулометрию. А рассматривать бедную яйцеклетку каждый день, а потом бросить ее перед самым интересныммоментом без внимания – это необъяснимое поведение хозяйки И эти же люди потом отказываются лишний раз во время беременности ходить на УЗИ –мол вредно
Сама хотела на фолликулометрию походить в следующем цикле, теперь думаю, что действительно 1-2 УЗИ будет достаточно.
Может еще кому-нибудь эта статья пригодится!!!
Всем желаю здоровья и скорейшего наступления желанной беременности!
www.babyplan.ru
