Психотропные препараты во время беременности: новые доказательства помогут достичь безопасного баланса — Новости
Психотропные препараты во время беременности: новые доказательства помогут достичь безопасного баланса
Уважаемые коллеги! Нам всем известна Елена Можаева — переводчик, который на протяжении многих лет оказывает волонтерскую помощь ряду психиатрических сайтов по переводу абстрактов свежих зарубежных научных статей на русский язык.
Мы очень рады сообщить, что Елена любезно согласилась помочь с переводами и сайту Российского общества психиатров. Мы планируем делать переводы обзоров ключевых международных публикаций, способных дать новую информацию и помочь врачам принимать решения по важным клиническим вопросам. Первая публикация из этой серии перед Вами. Публикации будут собираться под тегом перевод Елены Можаевой
Предложения по темам и статьям, достойным перевода, Вы можете оставлять в специальной теме форума
У женщин с биполярным аффективным расстройством и шизофренией имеется высокий риск ухудшения психического состояния в послеродовом периоде, особенно в тех случаях, когда во время беременности был прекращен прием профилактической психотропной терапии (Jones et al.
При этом существует заметный дефицит доказательных данных о соотношении риска и пользы приема психотропных препаратов во время беременности. Не было рандомизированных контролируемых испытаний, которые бы показали, в какой мере польза от применения антипсихотиков перевешивает риски для беременных или недавно родивших женщин (Webb et al. 2004, 2009). Известно, что некоторые психотропные препараты обладают тератогенным эффектом или отрицательно влияют на развитие нервной системы плода (Epstein et al. 2015; Tomson et al. 2012), и в настоящее время ни один из психотропных препаратов не имеет одобрения для использования в период беременности. Все это ставит врачей и пациентов перед проблемой:
Британский Национальный институт исследований здоровья (National Institute for Health Research) выполнил исследование на тему: Каковы риски и польза от психотропных препаратов у беременных женщин, получавших лечение по поводу психоза?
 2016)
2016)Полный текст отчета (pdf, 208 стр, англ.язык)
Методы
Исследователи воспользовались двумя электронными базами данных (THIN и CPRD), содержащих анонимизированную медицинскую информацию от врачей общей практики. Эти базы включают данные более 10% населения Великобритании и репрезентативны для всего населения Соединенного Королевства (Blak et al. 2011; Williams et al. 2012).
На основании данных за период с 1 января 1995 по 31 декабря 2012 исследователи выявили когорту женщин с диагнозом психоза (биполярное расстройство, шизофрения или сходные диагнозы), которые получали антипсихотик и/или нормотимики, и забеременели. В работу было включено чуть более 3 тысяч случаев таких беременностей из почти 500 тысяч всех зарегистрированных случаев беременности.
Проект был разделен на две части:
- Первая часть состояла из пяти описательных исследований с акцентом на особенностях использования психотропных препаратов во время беременности и изменения психического статуса
- Вторая часть была представлена серией когортных исследований, посвященных изучению абсолютного и относительного риска неблагоприятных исходов беременности для матери и ребенка в связи с использованием психотропных препаратов.

Результаты
За период времени, охваченный исследованием (с 1995 по 2012 год), частота применения антипсихотиков до- и во время беременности в целом возросла более чем на 50%, а назначение антиконвульсантов с нормотимическим эффектом женщинам с психозом или депрессией в анамнезе почти удвоилось. При этом частота назначения лития уменьшилось почти наполовину – случаев оказалось так немного, что их последующий анализ оказался невозможен.
Описательные исследования:
- Частота назначения психотропных препаратов во время беременности снижалась. К 6 неделе беременности 54% женщин, получавших эти препараты до беременности, продолжали принимать атипичные антипсихотики, 37% антиконвульстанты-стабилизаторы настроения, 35% типичные антипсихотики и 33% литий. К началу третьего триместра 38% продолжали получать атипики, 27% литий, 19% типичные антипсихотики и 14% антиконвульсанты.
- Уровни зарегистрированных суицидальных попыток, передозировок или намеренного нанесения самоповреждений снижались во время беременности, в дальнейшем повышаясь после родов, но достигая только половины уровней, отмечаемых до беременности.

- Сразу после родов количество случаев госпитализации в психиатрическую больницу, в т.ч. в недобровольном порядке увеличивалось более чем в три раза
- Беременные женщины в сравнении с небеременными чаще прекращали прием психотропных препаратов.
Рис: Частота случаев в период с 18 месяцев до наступления беременности по 15 месяцев после родов. а) частота суицидных попыток, самоповреждений и передозировок, б) частота госпитализаций в связи с психозом, в) частота психоза, мании или гипомании по данным мед.документации.
Когортные исследования:
- Применение антипсихотиков во время беременности не повышало риска рождения ребенка с серьезными врожденными аномалиями развития.
- У женщин, принимавших антипсихотики, был повышен риск родов через кесарево сечение, родов с осложнениями, а также частота расстройств развития нервной системы и поведения у новорожденного.
 Однако после коррекции с учетом сопутствующих факторов, эта ассоциация оказалась недостоверной.
Однако после коррекции с учетом сопутствующих факторов, эта ассоциация оказалась недостоверной. - У детей женщин, получавших во время беременности антиконвульсанты с нормотимическим эффектом, был повышен риск негативных исходов по сравнению с детьми женщин, не получавших этой терапии.
- Использование препаратов вальпроевой кислоты обуславливало в два раза более высокий риск нарушений у ребенка, чем прием других антиконвульсантов-стабилизаторов настроения и в три раза более высокий риск, чем у детей женщин, не получавших никаких антиконвульсантов.

Выводы
Согласно результатам исследования, большинство женщин прекращают прием психотропных препаратов до наступления беременности или на ее ранней стадии.
В данной когорте у женщин, получавших антиконвульсанты-стабилизаторы настроения, особенно вальпроаты, был повышен риск рождения детей с серьезными аномалиями развития, а также расстройствами развития нервной системы и поведения.
Среди женщин, получавших антипсихотики, после коррекции с учетом сопутствующих факторов, в т.ч. ожирения, курения, проблем с алкоголем, употреблением других лекарственных препаратов и наркотиков, не обнаружено повышенного риска серьезных врожденных аномалий развития, что соответствует данным предшествующих исследований (Tomson et al. 2012; Coughlin et al. 2015; Wide et al. 2004) и содержанию клинических рекомендаций (NICE, 2014). При этом имеющееся повышение риска неблагоприятных исходов у детей этой группы лиц по сравнению с общей популяцией связано с указанными неблагоприятными факторами образа жизни.
Сильные и слабые стороны исследования
Это самое крупное и всеобъемлющее исследование подобного рода на настоящее время. Сильной стороной исследования является использование баз данных сети первичной медицинской помощи, но это же является и его недостатком, так как электронные записи в первичной сети предназначены для клинических целей, а не для научных исследований. Эти записи не отражают обсуждений, лежащих в основе клинических выводов, и подчас не позволяют получить все релевантные данные из-за используемой системы кодирования. Таким образом, вопрос о пользе использования психотропных препаратов во время беременности не мог быть в полной мере изучен на основе имеющихся данных. Основным ограничением исследования является неспособность электронных баз данных полностью охватить социальные аспекты, связанные с трудными решениями в контексте рассматриваемой проблемы.
Как уже отмечалось, некоторые ассоциации между негативным исходом и психотропными препаратами были обусловлены воздействием сопутствующих факторов и впоследствии оказались недостоверными. Вместе с тем, возможно, уже вне рамок данного исследования, существует потребность в продолжении дискуссии по теме, особенно в части интерпретации результатов. По признанию авторов, этот ресурс был недостаточно задействован. Ведение беременности у женщин, получающих психотропные препараты, — задача многофакторная и игнорирование других действующих факторов может сказаться на клинических подходах и изменениях, которым может способствовать данное исследование.
Вместе с тем, возможно, уже вне рамок данного исследования, существует потребность в продолжении дискуссии по теме, особенно в части интерпретации результатов. По признанию авторов, этот ресурс был недостаточно задействован. Ведение беременности у женщин, получающих психотропные препараты, — задача многофакторная и игнорирование других действующих факторов может сказаться на клинических подходах и изменениях, которым может способствовать данное исследование.
Резюме
Для любой женщины решение продолжить или прекратить использование психотропных препаратов связано с самыми разнообразными факторами, и для некоторых это может оказаться самым трудным решением в жизни. Работники медицинских служб должны быть лучше подготовлены, чтобы дать женщине рекомендации, позволяющие принять решение, а это возможно только при наличии высококачественных научных исследований, как, например, данное исследование.
В дальнейших исследованиях необходимо выяснить, как избежать проблем, возникающих при использовании базы данных первичной сети помощи, включая потенциальное использование рандомизированных контролируемых испытаний с целью выяснить, может ли использование антипсихотиков снизить риск рецидива. Срочно нужны дальнейшие исследования об использовании вальпроата и возможности снижения его применения при беременности.
Срочно нужны дальнейшие исследования об использовании вальпроата и возможности снижения его применения при беременности.
В данном исследовании также указывается на необходимость постоянного внимания к повышенному риску неблагоприятных исходов для матери и ребенка в связи с использованием психотропных препаратов и факторами риска, относящимися к образу жизни этой популяции пациентов.
По материалам:
Psychotropic medication in pregnancy: new evidence may help achieve a safe balance
Перевод Елены Можаевой
Редактор Иван Мартынихин
Материалы по данной теме на нашем сайте:
Вложения:
preg.PNG (24.69 kb.)
FullReport-hta20230.pdf (1,835.48 kb.)
16635415.pdf (240.77 kb.)
беременность (5) психофармакотерапия (85) психозы (21) перевод Елены Можаевой (1)
Нейролептики и беременность — Доказательная медицина для всех
По данным исследования, охватывавшего более 1,3 миллиона женщин, можно предположить, что прием антипсихотических препаратов на ранних стадиях беременности не приводит к повышенному риску пороков сердца и других врожденных аномалий. Эти результаты, которые были опубликованы в журнале JAMA Psychiatry, возможно, уменьшат опасения тех женщин, которые вынуждены принимать антипсихотики во время беременности. Исследование было выполнено специалистами из Гарвардской медицинской школы и больницы Brigham and Women’s в Бостоне (США) при финансовой поддержке Национального института психического здоровья. У многих женщин с такими показаниями к приему антипсихотиков, как шизофрения, биполярное расстройство или большое депрессивное расстройство, бывает невозможно отменить медикаментозную терапию на период беременности, так что информация о том, что эти препараты, за возможным исключением рисперидона, не увеличивают риск врожденных пороков в целом и врожденных пороков сердца в частности, очень важна. Правда, авторы работы делают оговорку, что они анализировали лишь риск врожденных пороков, и их работа не охватывала все остальные потенциальные неблагоприятные исходы для матери или плода, тем не менее, именно врожденные пороки развития обычно вызывают наибольшие опасения, учитывая возможную тяжесть последствий.
Эти результаты, которые были опубликованы в журнале JAMA Psychiatry, возможно, уменьшат опасения тех женщин, которые вынуждены принимать антипсихотики во время беременности. Исследование было выполнено специалистами из Гарвардской медицинской школы и больницы Brigham and Women’s в Бостоне (США) при финансовой поддержке Национального института психического здоровья. У многих женщин с такими показаниями к приему антипсихотиков, как шизофрения, биполярное расстройство или большое депрессивное расстройство, бывает невозможно отменить медикаментозную терапию на период беременности, так что информация о том, что эти препараты, за возможным исключением рисперидона, не увеличивают риск врожденных пороков в целом и врожденных пороков сердца в частности, очень важна. Правда, авторы работы делают оговорку, что они анализировали лишь риск врожденных пороков, и их работа не охватывала все остальные потенциальные неблагоприятные исходы для матери или плода, тем не менее, именно врожденные пороки развития обычно вызывают наибольшие опасения, учитывая возможную тяжесть последствий. В сопровождающей публикацию редакционной статье была дана высокая оценка методологии данной работы, с учетом того, что речь идет об очень сложной для изучения области. С одной стороны, понятно, что беременных женщин невозможно рандомизировать в группы, которые будут принимать или не принимать лекарство, поэтому единственным возможным вариантом остаются крупные обсервационные исследования. С другой стороны, когда и болезнь, и лекарство могут влиять на одни и те же конечные точки, их эффекты очень сложно дифференцировать друг от друга, хотя в обсуждаемой работе это удалось сделать путем использования действительно очень большой выборки женщин.
В сопровождающей публикацию редакционной статье была дана высокая оценка методологии данной работы, с учетом того, что речь идет об очень сложной для изучения области. С одной стороны, понятно, что беременных женщин невозможно рандомизировать в группы, которые будут принимать или не принимать лекарство, поэтому единственным возможным вариантом остаются крупные обсервационные исследования. С другой стороны, когда и болезнь, и лекарство могут влиять на одни и те же конечные точки, их эффекты очень сложно дифференцировать друг от друга, хотя в обсуждаемой работе это удалось сделать путем использования действительно очень большой выборки женщин. Согласно комментариям авторов исследования, применения антипсихотических препаратов во время беременности заметно выросла за последнее десятилетие, однако информация об их безопасности оставалась ограниченной. В опубликованной литературе имелась пара мелких регистровых исследований и два также небольших эпидемиологических исследования, суммарно охватывавших менее 600 женщин. Результаты этих исследований были противоречивыми: некоторые говорили об отсутствии ассоциаций, некоторые, наоборот, предполагали ее возможность, так что необходимость проведения исследования с достаточной статистической мощностью, чтобы сделать выводы и учесть возможные искажения, была очевидной.
Результаты этих исследований были противоречивыми: некоторые говорили об отсутствии ассоциаций, некоторые, наоборот, предполагали ее возможность, так что необходимость проведения исследования с достаточной статистической мощностью, чтобы сделать выводы и учесть возможные искажения, была очевидной.

Женщины, которые принимали во время первого триместра антипсихотики, были старше остальных участниц, с большей вероятностью относились к европеоидной расе и чаще рожали преждевременно. У них также было больше сопутствующих заболеваний и больше психиатрических и неврологических диагнозов, так что в целом их состояние здоровья было хуже, чем у тех женщин, которые не принимали антипсихотические средства.
Основными конечными точками была частота выявленных в течение первых 90 дней после родов врожденных пороков в целом, и пороков сердца в частности. В целом, врожденные пороки были диагностированы у 32,7 детей (95% доверительный интервал [ДИ], 32,4 – 33,0) на 1000 родов у женщин, которые не принимали антипсихотики, у 44,5 (95% ДИ, 40,5 – 48,9) на 1000 родов у женщин, которые получали атипичные антипсихотики и у 38,2 (95% ДИ, 26,6 – 54,7) на 1000 родов после приема типичных антипсихотиков. При некорректированном анализе эти цифры соответствовали повышению риска пороков развития на 36% при приеме атипичных антипсихотиков (относительный риск [ОР], 1,36; 95% ДИ, 1,24 – 1,50), но не в случае использования типичных нейролептиков (ОР, 1,17; 95% ДИ, 0,81 – 1,68). Тем не менее, при учете более чем 50 потенциально искажающих факторов, значение ОР для атипичных нейролептиков снизилось до 1,05 (95% ДИ, 0,96 – 1,16), а для типичных антипсихотиков – до 0,90 (95% ДИ, 0,62 – 1,31). Аналогичные результаты были получены и для врожденных пороков сердца.
Тем не менее, при учете более чем 50 потенциально искажающих факторов, значение ОР для атипичных нейролептиков снизилось до 1,05 (95% ДИ, 0,96 – 1,16), а для типичных антипсихотиков – до 0,90 (95% ДИ, 0,62 – 1,31). Аналогичные результаты были получены и для врожденных пороков сердца.Увеличение риска врожденных мальформаций, хотя и небольшое, было показано для одного-единственного нейролептика – рисперидона. Этот риск не зависел от учитывавшихся искажающих факторов. На фоне рисперидона наблюдалось увеличение риска врожденных пороков в целом на 26% (ОР, 1,26; 95% ДИ, 1,02 – 1,56) и врожденных пороков сердца, в частности (ОР, 1,26; 95% ДИ, 0,88 – 1,81).
Тем не менее, авторы считают, что данные о возможном риске при приеме рисперидона должны интерпретироваться с осторожностью. Они выполнили целый ряд дополнительных анализов чувствительности, чтобы оценить возможность того, что результат для рисперидона был связан с остаточным искажением. Кроме того, они попытались понять, какой биологический механизм мог бы лежать в основе этого явления, и не смогли обнаружить такого очевидного механизма провокации врожденных пороков ни для рисперидона, ни для других антипсихотиков. На данный момент авторы считают, что информацию по рисперидону следует расценивать как начальный сигнал, который будет очень важен при планировании в будущем других исследований с другими данными, и итоговая оценка будет зависеть от того, удастся ли воспроизвести этот результат.
На данный момент авторы считают, что информацию по рисперидону следует расценивать как начальный сигнал, который будет очень важен при планировании в будущем других исследований с другими данными, и итоговая оценка будет зависеть от того, удастся ли воспроизвести этот результат.
Помимо необходимости дополнительного изучения ситуации с рисперидоном, в будущем несомненно, перед будущими исследованиями в этой области будет стоять еще несколько вопросов, на которые необходимо получить ответ, чтобы сделать вывод о безопасности нейролептиков при беременности. Например, предстоит узнать, повышают ли нейролептики риск преждевременных родов, как себя чувствуют дети от этих беременностей в периоде новорожденности и как впоследствии они развиваются психически.
Нейролептики разрешенные при беременности. Помощь психически больным в период беременности
Беременности. Ряд лекарственных средств обладают эмбриотоксическим и тератогенным действием, результатом которого могут быть выкидыши, недоношенность, переношенность, пороки развития, а иногда и смерть плода и новорожденного. Последствия приема лекарственных средств зависят не только от вида препарата, дозы и длительности терапии, но и от срока беременности.
Последствия приема лекарственных средств зависят не только от вида препарата, дозы и длительности терапии, но и от срока беременности.
Выделяют три критических периода эмбрионогенеза, когда наиболее опасно воздействие неблагоприятных факторов. Первый критический период эмбрионогенеза приходится на начало 2-ой недели беременности, когда происходит дифференциация клеток, снижается их регенеративная способность и повышается чувствительность к лекарственным веществам. После имплантации начинается период органогенеза, который продолжается до 3-4-го месяца внутриутробной жизни. В этот период наиболее чувствительным к действию лекарственных средств является 3-8-я неделя (второй критический период эмбрионогенеза). Третий критический период эмбрионогенеза приходится на 18-22-ю неделю. В этот период происходят наиболее значительные изменения биоэлектрической активности мозга, гемопоэза, продукции гормонов.
Большинство психотропных препаратов (нейролептики , антидепрессанты, транквилизаторы) являются биологически высокоактивными веществами и могут оказывать нежелательное воздействие на плод в период беременности матери. Кроме того, психотропные средства и их активные метаболиты легко проникают в молоко кормящей матери и воздействуют на новорожденного, вызывая седацию, угнетение деятельности ЦНС, дыхания, кровообращения.
Кроме того, психотропные средства и их активные метаболиты легко проникают в молоко кормящей матери и воздействуют на новорожденного, вызывая седацию, угнетение деятельности ЦНС, дыхания, кровообращения.
Установлено, что нейролептики (представители фенотиазинового ряда и бутирофеноны) при длительном применении могут вызывать формирование пороков развития плода . В связи с этим допускается лишь их однократное применение в качестве противорвотных средств при тяжелых ток сикозах беременности.
Бензодиазепины способны проникать через плаценту и накапливаться в тканях плода. Токсическое действие бензодиазепинов на ЦНС вызвано их медленным метаболизмом в организме плода. Имеются сообщения, что постоянный прием бензодиазепинов (диазепама, нитразепама, хлордиазепоксида и др.) может вызывать врожденные аномалии и пороки развития (например, «заячья губа » и расщепление неба), хотя полностью такая возможность не доказана . Длительный прием бензодиазепинов в течение последних 3 месяцев беременности может приводить к развитию «синдрома отмены» у плода. Обычно допускается лишь однократное назначение бензодиазепинов при тяжелых токсикозах беременности, эклампсии или при обезболивании родов. Бензодиазепины проникают в молочные железы и молоко матери и могут оказывать нежелательное влияние на новорожденного, приводя к расстройству систем дыхания и кровообращения .
Обычно допускается лишь однократное назначение бензодиазепинов при тяжелых токсикозах беременности, эклампсии или при обезболивании родов. Бензодиазепины проникают в молочные железы и молоко матери и могут оказывать нежелательное влияние на новорожденного, приводя к расстройству систем дыхания и кровообращения .
При беременности и лактации не рекомендуется проводить лечение антидепрессантами, включая и новый класс антидепрессантов с преимущественным угнетением обратного захвата серотонина (флуоксетин, флувоксамин, сертралин, пароксетин, циталопрам). Имеются сообщения о том, что трициклические антидепрессанты могут вызывать аномалии развития у новорожденных . Особенно нежелателен прием трициклических антидепрессантов в первые 3 мес беременности. Следует избегать в период беременности назначение ингибиторов МАО из-за существующей опасности гипертензивных реакций, ведущих к тяжелым сосудистым поражениям у матери и у плода. В опытах на животных показан тератогенный эффект ин гибиторов МАО.
Противопоказаны в период беременности препараты солей лития. Их прием может приводить к дефектам развития плода. Термин «литиевые дети » подразумевает наличие таких пороков, 24 как неправильное развитие трехстворчатого клапана или аномалию Эбштейна. На фоне приема лития отмечается тенденция к укорочению сроков беременности, снижение массы и увеличение смертности новорожденных . Карбамазепин (финлепсин) не рекомендуется назначать в первые 3 мес беременности. Назначение других психотропных средств в период беременности остается спорным и является предметом пристального изучения.
Согласно американской классификации все лекарственные средства по степени тератогенности делятся на категории А, В, С, D,X.
К категории А относятся препараты , у которых тератогенное действие не было выявлено ни в клинике, ни в эксперименте. Однако полностью исключить риск тератогенного действия не представляется возможным. Среди психотропных препаратов таких нет.
К категории В относятся препараты, у которых отсутствует тератогенность в эксперименте, однако клинических данных нет. К этой группе препаратов относятся серотонинергические антидепрессанты (флуоксетин, флувоксамин, циталопрам, пароксетин, сертралин, тразадон), транквилизатор буспирон, нейролептики — рисперидон, клозапин (цит. по Д.Э. Выборных, 1996).
К этой группе препаратов относятся серотонинергические антидепрессанты (флуоксетин, флувоксамин, циталопрам, пароксетин, сертралин, тразадон), транквилизатор буспирон, нейролептики — рисперидон, клозапин (цит. по Д.Э. Выборных, 1996).
К категории С относятся препараты, которые при исследовании на животных оказывали неблагоприятное воздействие на плод, но адекватного клинического контроля не проводилось. Из психотропных средств к препаратам этой группы относится большинство нейролептиков, особенно производные фенотиазина, галоперидол, а также карбамазепин, транквилизаторы (клоназепам, лоразепам, оксазепам) и антидепрессант — кломипрамин.
К категории D относятся препараты, оказывающие тератогенное действие, но необходимость их применения превышает потенциальный риск поражения плода. Эти препараты назначаются только по жизненным показаниям и женщина должна быть информирована о возможных последствиях неблагоприятного действия на плод. Из психотропных средств к препаратам этой группы относятся транквилизаторы (хлордиазепоксид, альпразолам, диазепам) препараты солей лития, антидепрессанты необратимые ингибиторы МАО.
К категории X относятся препараты с доказанной тератогенностью в эксперименте и клинике. Их применение абсолютно противопоказано при беременности. В отношении психотропных средств подобных данных нет.
С учетом вышеизложенного, прием психотропных средств в период беременности и лактации должен быть строго ограничен.
Психотропные средства должны назначаться лишь тогда, когда потребность их применения превышает потенциальный риск неблагоприятного воздействия на плод. В любом случае следует избегать приема психотропных средств в критические периоды беременности, когда происходит закладка органов будущего ребенка (4-10-я неделя беременности). Если ситуация такова, что прием психотропных средств необходим, их следует назначать на короткий период, в более низких дозах, с временной их отменой за 5-10 дней до родов .
Нейролептики легко проникают через плаценту и быстро обнаруживаются в тканях плода и амниотической жидкости. Однако, как правило, препараты данной группы не вызывают значительных пороков развития у детей, рожденных от матерей, принимавших их во время беременности . Сообщения о врожденных аномалиях при их использовании немногочисленны и не поддаются четкой систематизации. Это тем более важно, что ряд препаратов этой группы (этаперазин, галоперидол) иногда назначаются акушерами в небольших дозах на ранних сроках беременности в качестве противорвотного средства.
Сообщения о врожденных аномалиях при их использовании немногочисленны и не поддаются четкой систематизации. Это тем более важно, что ряд препаратов этой группы (этаперазин, галоперидол) иногда назначаются акушерами в небольших дозах на ранних сроках беременности в качестве противорвотного средства.
Описания функциональных нарушений при использовании беременными «старых» нейролептиков также немногочисленны: выявлены единичные случаи синдрома отмены у новорожденных, матери которых длительное время получали нейролептическую терапию, а также дыхательная недостаточность при использовании в поздние сроки беременности высоких доз хлорпромазина. Каких-либо интеллектуальных нарушений у дошкольников, подвергшихся пренатальному воздействию нейролептиков, не обнаружено .
Сообщения об использовании во время беременности атипичных нейролептиков немногочисленны. Указывается, в частности, на возможное увеличение риска самопроизвольных выкидышей и мертворождения .
Таким образом, очевидно, что применение психотропных средств в период беременности должно быть ограничено, а женщины детородного возраста, получающие психотропные препараты, должны избегать беременности. В случае же возникновения настоятельной необходимости применения этих препаратов потенциальный тератогенный риск должен быть сопоставлен с тяжестью психического расстройства. При этом, поскольку влияние новых препаратов (нейролептиков, антидепрессантов) на плод в настоящее время в достаточной степени не изучено, предпочтительно назначать «старые», более предсказуемые в отношении тератогенного действия лекарственные средства .
В случае же возникновения настоятельной необходимости применения этих препаратов потенциальный тератогенный риск должен быть сопоставлен с тяжестью психического расстройства. При этом, поскольку влияние новых препаратов (нейролептиков, антидепрессантов) на плод в настоящее время в достаточной степени не изучено, предпочтительно назначать «старые», более предсказуемые в отношении тератогенного действия лекарственные средства .
Учитывая приведенные выше сведения, предлагается ряд рекомендаций по использованию психотропных средств в период беременности :
- · следует избегать применения психотропных средств в первый триместр беременности;
- · при развитии у беременной женщины психических нарушений психотического уровня показана госпитализация для решения вопроса о назначении терапии;
- · рекомендуется получить согласие на лечение не только от больной, но и от ее мужа;
- · при настоятельной необходимости психотропного лечения «старым», хорошо изученным препаратам должно отдаваться предпочтение, поскольку тератогенный риск новых еще не изучен;
- · целесообразно применение минимально эффективных доз препаратов; при этом не должна ставиться цель любой ценой полностью купировать симптоматику, так как для этого могут потребоваться высокие дозы лекарств, увеличивающие риск осложнений для плода;
- · нежелательно использовать комбинации психотропных средств;
- · снижение и отмена препаратов должны проводиться как можно быстрее, за исключением случаев медикаментозных ремиссий, когда отмена лечения может привести к обострению заболевания;
- · необходимо осуществлять тщательный клинический и инструментальный контроль за плодом, особенно в ранние сроки, для своевременного выявления патологии;
- · на протяжении всей беременности должно осуществляться тесное взаимодействие между психиатрами и врачами-акушерами;
- · пациентки нуждаются в наблюдении и в послеродовой период, поскольку в это время возрастает риск возникновения (обострения) психических расстройств;
- · важным звеном в работе с беременными, особенно страдающими психическими расстройствами, является создание благоприятной психотерапевтической среды и подготовка к родам.

психический шизофрения депрессия беременность
По данным исследования , охватывавшего более 1,3 миллиона женщин, можно предположить, что прием антипсихотических препаратов на ранних стадиях беременности не приводит к повышенному риску пороков сердца и других врожденных аномалий. Эти результаты, которые были опубликованы в журнале JAMA Psychiatry, возможно, уменьшат опасения тех женщин, которые вынуждены принимать антипсихотики во время беременности. Исследование было выполнено специалистами из Гарвардской медицинской школы и больницы Brigham and Women»s в Бостоне (США) при финансовой поддержке Национального института психического здоровья. У многих женщин с такими показаниями к приему антипсихотиков, как шизофрения, биполярное расстройство или большое депрессивное расстройство, бывает невозможно отменить медикаментозную терапию на период беременности , так что информация о том, что эти препараты, за возможным исключением рисперидона, не увеличивают риск врожденных пороков в целом и врожденных пороков сердца в частности, очень важна. Правда, авторы работы делают оговорку, что они анализировали лишь риск врожденных пороков, и их работа не охватывала все остальные потенциальные неблагоприятные исходы для матери или плода, тем не менее, именно врожденные пороки развития обычно вызывают наибольшие опасения, учитывая возможную тяжесть последствий.
Правда, авторы работы делают оговорку, что они анализировали лишь риск врожденных пороков, и их работа не охватывала все остальные потенциальные неблагоприятные исходы для матери или плода, тем не менее, именно врожденные пороки развития обычно вызывают наибольшие опасения, учитывая возможную тяжесть последствий.
В сопровождающей публикацию редакционной статье была дана высокая оценка методологии данной работы, с учетом того, что речь идет об очень сложной для изучения области. С одной стороны, понятно, что беременных женщин невозможно рандомизировать в группы, которые будут принимать или не принимать лекарство, поэтому единственным возможным вариантом остаются крупные обсервационные исследования. С другой стороны, когда и болезнь, и лекарство могут влиять на одни и те же конечные точки, их эффекты очень сложно дифференцировать друг от друга, хотя в обсуждаемой работе это удалось сделать путем использования действительно очень большой выборки женщин.
Согласно комментариям авторов исследования, применения антипсихотических препаратов во время беременности заметно выросла за последнее десятилетие, однако информация об их безопасности оставалась ограниченной. В опубликованной литературе имелась пара мелких регистровых исследований и два также небольших эпидемиологических исследования, суммарно охватывавших менее 600 женщин. Результаты этих исследований были противоречивыми: некоторые говорили об отсутствии ассоциаций, некоторые, наоборот, предполагали ее возможность, так что необходимость проведения исследования с достаточной статистической мощностью, чтобы сделать выводы и учесть возможные искажения, была очевидной.
В опубликованной литературе имелась пара мелких регистровых исследований и два также небольших эпидемиологических исследования, суммарно охватывавших менее 600 женщин. Результаты этих исследований были противоречивыми: некоторые говорили об отсутствии ассоциаций, некоторые, наоборот, предполагали ее возможность, так что необходимость проведения исследования с достаточной статистической мощностью, чтобы сделать выводы и учесть возможные искажения, была очевидной.
Для своего анализа исследователи использовали национальную базу данных программы медицинского страхования Medicaid, включавшую данные по 1 360 101 беременным женщинам за период с 1 января 2000 г. по 31 декабря 2010г. Эта выборка охватывала 1 341 715 беременностей, при этом средний возраст женщин составил 24 года (стандартное отклонение [СО], 5,88 лет). В течение первого триместра 9258 (0,69%) женщин за период беременности получили препарат как минимум по одному рецепту на атипичный антипсихотик, а 733 женщины (0,05%) хотя бы один раз получили по рецепту типичный антипсихотик. Наиболее часто использовавшимся атипичным антипсихотиком был кветиапин, за которым в порядке убывания популярности следовали арипипразол, рисперидон, оланзапин и зипрасидон.
Наиболее часто использовавшимся атипичным антипсихотиком был кветиапин, за которым в порядке убывания популярности следовали арипипразол, рисперидон, оланзапин и зипрасидон.
Женщины, которые принимали во время первого триместра антипсихотики, были старше остальных участниц, с большей вероятностью относились к европеоидной расе и чаще рожали преждевременно. У них также было больше сопутствующих заболеваний и больше психиатрических и неврологических диагнозов, так что в целом их состояние здоровья было хуже, чем у тех женщин, которые не принимали антипсихотические средства.
Основными конечными точками была частота выявленных в течение первых 90 дней после родов врожденных пороков в целом, и пороков сердца в частности. В целом, врожденные пороки были диагностированы у 32,7 детей (95% доверительный интервал [ДИ], 32,4 — 33,0) на 1000 родов у женщин, которые не принимали антипсихотики, у 44,5 (95% ДИ, 40,5 – 48,9) на 1000 родов у женщин, которые получали атипичные антипсихотики и у 38,2 (95% ДИ, 26,6 – 54,7) на 1000 родов после приема типичных антипсихотиков. При некорректированном анализе эти цифры соответствовали повышению риска пороков развития на 36% при приеме атипичных антипсихотиков (относительный риск [ОР], 1,36; 95% ДИ, 1,24 – 1,50), но не в случае использования типичных нейролептиков (ОР, 1,17; 95% ДИ, 0,81 – 1,68). Тем не менее, при учете более чем 50 потенциально искажающих факторов, значение ОР для атипичных нейролептиков снизилось до 1,05 (95% ДИ, 0,96 – 1,16), а для типичных антипсихотиков – до 0,90 (95% ДИ, 0,62 – 1,31). Аналогичные результаты были получены и для врожденных пороков сердца.
При некорректированном анализе эти цифры соответствовали повышению риска пороков развития на 36% при приеме атипичных антипсихотиков (относительный риск [ОР], 1,36; 95% ДИ, 1,24 – 1,50), но не в случае использования типичных нейролептиков (ОР, 1,17; 95% ДИ, 0,81 – 1,68). Тем не менее, при учете более чем 50 потенциально искажающих факторов, значение ОР для атипичных нейролептиков снизилось до 1,05 (95% ДИ, 0,96 – 1,16), а для типичных антипсихотиков – до 0,90 (95% ДИ, 0,62 – 1,31). Аналогичные результаты были получены и для врожденных пороков сердца.
Увеличение риска врожденных мальформаций, хотя и небольшое, было показано для одного-единственного нейролептика – рисперидона. Этот риск не зависел от учитывавшихся искажающих факторов. На фоне рисперидона наблюдалось увеличение риска врожденных пороков в целом на 26% (ОР, 1,26; 95% ДИ, 1,02 – 1,56) и врожденных пороков сердца, в частности (ОР, 1,26; 95% ДИ, 0,88 – 1,81).
Тем не менее, авторы считают, что данные о возможном риске при приеме рисперидона должны интерпретироваться с осторожностью. Они выполнили целый ряд дополнительных анализов чувствительности, чтобы оценить возможность того, что результат для рисперидона был связан с остаточным искажением. Кроме того, они попытались понять, какой биологический механизм мог бы лежать в основе этого явления, и не смогли обнаружить такого очевидного механизма провокации врожденных пороков ни для рисперидона, ни для других антипсихотиков. На данный момент авторы считают, что информацию по рисперидону следует расценивать как начальный сигнал, который будет очень важен при планировании в будущем других исследований с другими данными, и итоговая оценка будет зависеть от того, удастся ли воспроизвести этот результат.
Они выполнили целый ряд дополнительных анализов чувствительности, чтобы оценить возможность того, что результат для рисперидона был связан с остаточным искажением. Кроме того, они попытались понять, какой биологический механизм мог бы лежать в основе этого явления, и не смогли обнаружить такого очевидного механизма провокации врожденных пороков ни для рисперидона, ни для других антипсихотиков. На данный момент авторы считают, что информацию по рисперидону следует расценивать как начальный сигнал, который будет очень важен при планировании в будущем других исследований с другими данными, и итоговая оценка будет зависеть от того, удастся ли воспроизвести этот результат.
Помимо необходимости дополнительного изучения ситуации с рисперидоном, в будущем несомненно, перед будущими исследованиями в этой области будет стоять еще несколько вопросов, на которые необходимо получить ответ, чтобы сделать вывод о безопасности нейролептиков при беременности. Например, предстоит узнать, повышают ли нейролептики риск преждевременных родов, как себя чувствуют дети от этих беременностей в периоде новорожденности и как впоследствии они развиваются психически.
В настоящее время отсутствуют общепризнанные доказательства тератогенного эффекта атипичных антипсихотиков, однако в литературе достаточно много работ, подтверждающих негативное влияние фенотиазинов на развитие плода, вследствие вышесказанного прием фенотиазинов, а также клозапина во время беременности абсолютно исключен. Все антипсихотики в плане их негативного влияния на плод относят к категории C, за исключением клозапина, который включен в группу В.
Многие антипсихотики способны влиять на ребенка через материнское молоко. Терапия антипсихотиками при беременности может быть рекомендована только в том случае, если последствия отказа от терапии ведут к серьезной опасности для здоровья будущей матери. В то же время следует избегать внезапного прекращения приема препарата в связи с повышенной опасностью рецидива шизофрении во время беременности. Отмена антипсихотика должна осуществляться постепенно на протяжении сравнительно длительного периода времени.
Существует перинатальный риск развития экстрапирамидных симптомов у ребенка на протяжении нескольких дней после рождения, в том случае если мать в последнем периоде беременности принимала нейролептики.
Многие антипсихотики могут вызвать экстрапирамидную симптоматику у ребенка в период кормления его грудью, если его мать принимает нейролептики. В связи с этим на фоне терапии антипсихотиками грудное вскармливание крайне нежелательно.
Вследствие вышесказанного не рекомендуется назначать антипсихотики в первом триместре беременности. При невозможности полностью исключить антипсихотики у беременной женщины, следует прекратить их прием за две недели до родов или уменьшить дозировку препаратов.
При беременности нельзя применять препараты пролонгированного действия, а также производные биперидов.
У некоторых женщин в связи с резкими колебанием гормонального фона, в зависимости от дней цикла, может потребоваться корректировка дозы антипсихотиков. В предменструальной фазе и во время месячных дозы препарата могут быть временно увеличены, а в середине цикла — немного снижены. У больных шизофренией женщин, находящихся в климактерическом и в периоде постменопаузы, показано использование адъювантной эстрогентерапии, на фоне которой эффект может быть получен на сравнительно низких дозах антипсихотиков, с минимальным количеством побочных эффектов. По некоторым данным, прием эстрогенов у женщин, находящихся в климактерическом периоде и принимающих антипсихотики, снижает риск появления поздних дискинезий. Больные шизофренией женщины должны регулярно проходить обследование на рак молочной железы. При длительном приеме антипсихотиков необходимо периодически контролировать уровень пролактина, обращать внимание на сексуальную дисфункцию, галакторею и метаболические нарушения.
По некоторым данным, прием эстрогенов у женщин, находящихся в климактерическом периоде и принимающих антипсихотики, снижает риск появления поздних дискинезий. Больные шизофренией женщины должны регулярно проходить обследование на рак молочной железы. При длительном приеме антипсихотиков необходимо периодически контролировать уровень пролактина, обращать внимание на сексуальную дисфункцию, галакторею и метаболические нарушения.
Всё, что женщина принимает во время беременности, начиная от продуктов питания до медицинских препаратов, может повлиять на её ребёнка, считают австралийские исследователи. В своём новом исследовании специалисты изучили воздействие антипсихотических средств во время беременности и выявили, что младенцам мам, которые принимали эти таблетки, требовался особый уход в отделении интенсивной терапии.
Специалисты из Психиатрического исследовательского центра Альфреда Монаша (Monash Alfred Psychiatry Research Center (MAPrc) и Университета Монаша (Monash University) с 2005 года наблюдали 147 женщин, принимавщих антипсихотические лекарства, на протяжении их беременности и после родов каждые шесть недель, пока детям не исполнялся год. Выяснилось, что 43 процента детей, рождённых женщинами, принимавшими нейролептики, нуждались в специальном уходе или госпитализации в отделение интенсивной терапии для новорождённых.
Выяснилось, что 43 процента детей, рождённых женщинами, принимавшими нейролептики, нуждались в специальном уходе или госпитализации в отделение интенсивной терапии для новорождённых.
В группе женщин, принимавших антипсихотические препараты, большинство младенцев родились здоровыми. Однако, некоторые из них (18%) родились раньше срока, у многих младенцев (37%) были диагностированы признаки дыхательной недостаточности, и у 15 процентов наблюдался синдром отмены после воздействия антипсихотических лекарств.
Руководитель исследования, директор MAPrc, профессор Джайшри Кулькарни (Jayashri Kulkarni) в интервью «MedicalXpress» отметила: «Это новое исследование подтверждает, что большинство детей рождаются здоровыми, но многие испытывают неонатальные проблемы, такие как респираторный дистресс-синдром».
Антипсихотические препараты в настоящее время используется для лечения целого ряда психических расстройств, включая шизофрению, большую депрессию и биполярное расстройство. Около 20 процентов австралийских женщин испытывают депрессию в своей жизни, по сравнению с 10 процентами мужчин. В Австралии каждая четвертая женщина испытывает послеродовую депрессию, и каждая пятая – серьёзные климактерические депрессии. И в целом, у женщин гораздо более высокие показатели тревожных расстройств.
В Австралии каждая четвертая женщина испытывает послеродовую депрессию, и каждая пятая – серьёзные климактерические депрессии. И в целом, у женщин гораздо более высокие показатели тревожных расстройств.
Профессор Кулькарни считает появление новых антипсихотических препаратов позволит многим женщинам контролировать своё состояние и радоваться материнству, но нельзя забывать о влиянии такого лечения на детей.
«Хорошей новостью является то, что теперь наука знает, что не существует чётких ассоциаций между приёмом нейролептиков женщиной во время беременности и конкретными врождёнными аномалиями у её ребёнка. Однако врачи должны быть особенно внимательными к неонатальным проблемам и помнить о респираторном дистресс-синдроме. Очень важно, чтобы таким новорождённым были доступны интенсивная терапия и специальный уход».
Беременность и нейролептики — 3 ответов
Здравствуйте. В общем дело обстоит так:
У меня не простая ситуация. В 2005 году был сильный психоз, я попала в больницу, после чего я долго лечилась нейролептиками и принимаю их до сих пор. Изза таблеток были сбои в менструальном цикле, Старые российские таблетки типа Трифтазин и Галоперидол мне не подошли, Нейролептики нового поколения — Рисполепт — на нем была сильная задержка где то пол года и прибавка в весе, сейчас я принимаю Солиан. Принимаю где то уже полгода. Это дорогой и по научным данным самый лучший препарат известный миру на сегодняшний день. У него один минус — он повышает гормон пролактин, изза чего опять же происходят сбои в менстуальном цикле и яйцеклетки созревают не вовремя, цикл нерегулярный….. Обследовалась на наличие болезней, врач сказал здорова 100% а сбои в менструальном цикле изза таблеток и пролактина.
Изза таблеток были сбои в менструальном цикле, Старые российские таблетки типа Трифтазин и Галоперидол мне не подошли, Нейролептики нового поколения — Рисполепт — на нем была сильная задержка где то пол года и прибавка в весе, сейчас я принимаю Солиан. Принимаю где то уже полгода. Это дорогой и по научным данным самый лучший препарат известный миру на сегодняшний день. У него один минус — он повышает гормон пролактин, изза чего опять же происходят сбои в менстуальном цикле и яйцеклетки созревают не вовремя, цикл нерегулярный….. Обследовалась на наличие болезней, врач сказал здорова 100% а сбои в менструальном цикле изза таблеток и пролактина.
У меня есть мужчина и мы с ним планируем ребенка. Много раз консультировались по поводу действия препаратов на беременность — нас убедили что таблетки никаких негативных воздействий на плод не окажут. Последние месячные были 20 декабря, но овуляция в назначенное время не произошла, по данным базальной температуры и характеру выделений — яичный белок, я могу сказать что овуляция была 26 января, потом я измеряла базальную температуру — держалась в районе 36. 8 , на 9 день после овуляции температура 36.5, потом снова 36.8, на 14 день цикла (вчера) температура 37, сегодня температура 37.2, месячных нет.
8 , на 9 день после овуляции температура 36.5, потом снова 36.8, на 14 день цикла (вчера) температура 37, сегодня температура 37.2, месячных нет.
Домашние Аптечные тесты отрицательные.
Вчера были на УЗИ определить состояние организма, потому что доверять характеру выделений и температуре сильно не стоит.
На УЗИ врач сказал — Матка увеличена как перед месячными или во время беременности. Образований в районе матки врач не нашел, зато нашел образование в районе придатков, посчитав срок от последней менструации предположил наличие внематочной беременности.
После этого мы сделали Тест ХГЧ — отрицательный,
Что говорит о том что даже если беременность то срок еще маленький, как сказал врач в лаборатории и тест лучше делать через неделю после задержки.
Мне остается непонятным — Что это за образование, которое видел врач на УЗИ? Может ли врач на таком раннем сроке что то видеть? тем более внематочную беременность?
И еще хочется знать ваше мнение, кто и что знает, по поводу препаратов которые я принимаю.
Спасибо за внимание.
Аминазин инструкция по применению: показания, противопоказания, побочное действие – описание Aminazin р-р д/в/в и в/м введения 25 мг/мл: 1 мл или 2 мл амп. 10 шт. (20882)
При одновременном применении лекарственных средств, оказывающих угнетающее влияние на ЦНС, этанола, этанолсодержащих препаратов возможно усиление угнетающего действия на ЦНС, а также угнетения дыхания.
При одновременном применении трициклических антидепрессантов, мапротилина, ингибиторов МАО возможно увеличение риска развития ЗНС.
При одновременном применении с противосудорожными средствами возможно снижение порога судорожной готовности; со средствами для лечения гипертиреоза — повышение риска развития агранулоцитоза; с препаратами, вызывающими экстрапирамидные реакции — возможно увеличение частоты и тяжести экстрапирамидных нарушений; с препаратами, вызывающими артериальную гипотензию — возможно аддитивное действие на АД, что приводит к выраженной артериальной гипотензии, усилению ортостатической гипотензии.
При одновременном применении с амфетаминами возможно антагонистическое взаимодействие; с антихолинергическими средствами — усиление антихолинергического действия; с антихолинэстеразными средствами — мышечная слабость, ухудшение течения миастении.
При одновременном применении с антацидами, содержащими алюминия и магния гидроксид, уменьшается концентрация хлорпромазина в плазме крови вследствие нарушения его всасывания из ЖКТ.
При одновременном применении барбитураты усиливают метаболизм хлорпромазина, индуцируя микросомальные ферменты печени и уменьшая тем самым его концентрации в плазме крови.
При одновременном применении гормональных контрацептивов для приема внутрь описан случай повышения концентрации хлорпромазина в плазме крови.
При одновременном применении с эпинефрином возможно «извращение» прессорного действия эпинефрина, вследствие этого происходит только стимуляция β-адренорецепторов и возникают тяжелая гипотензия и тахикардия.
При одновременном применении с амитриптилином повышается риск развития поздней дискинезии. Описаны случаи развития паралитического илеуса.
Описаны случаи развития паралитического илеуса.
При одновременном применении хлорпромазин может уменьшать или даже полностью угнетать антигипертензивное действие гуанетидина, хотя у некоторых пациентов может проявляться гипотензивный эффект хлорпромазина.
При одновременном применении с диазоксидом возможна выраженная гипергликемия; с доксепином — потенцирование гиперпирексии; с золпидемом — значительно усиливается седативное действие; с зопиклоном — возможно усиление седативного действия; с имипрамином — повышается концентрация имипрамина в плазме крови.
При одновременном применении хлорпромазин подавляет эффекты леводопы вследствие блокады допаминовых рецепторов в ЦНС. Возможно усиление экстрапирамидных симптомов.
При одновременном применении с лития карбонатом возможны выраженные экстрапирамидные симптомы, нейротоксическое действие; с морфином — возможно развитие миоклонуса.
При одновременном применении нортриптилина у пациентов с шизофренией возможно ухудшение клинического состояния, несмотря на повышенный уровень хлорпромазина в плазме крови. Описаны случаи развития паралитического илеуса.
Описаны случаи развития паралитического илеуса.
При одновременном применении с пиперазином описан случай развития судорог; с пропранололом — повышение концентраций в плазме крови пропранолола и хлорпромазина; с тразодоном — возможна артериальная гипотензия; с тригексифенидилом — имеются сообщения о развитии паралитического илеуса; с трифлуоперазином — описаны случаи тяжелой гиперпирексии; с фенитоином — возможно повышение или уменьшение концентрации фенитоина в плазме крови.
При одновременном применении с флуоксетином повышается риск развития экстрапирамидных симптомов; с хлорохином, сульфадоксином/пириметамином повышается концентрация хлорпромазина в плазме крови с риском развития токсического действия хлорпромазина.
При одновременном применении цизаприда аддитивно удлиняется интервал QT на ЭКГ.
При одновременном применении с циметидином возможно уменьшение концентрации хлорпромазина в плазме крови. Также имеются данные, позволяющие предполагать повышение концентрации хлорпромазина в плазме крови.
При одновременном применении эфедрина возможно ослабление сосудосуживающего эффекта эфедрина.
Нейролептики и беременность – Telegraph
Нейролептики и беременностьЛегендарный магазин HappyStuff теперь в телеграамм!
У нас Вы можете приобрести товар по приятным ценам, не жертвуя при этом качеством!
Качественная поддержка 24 часа в сутки!
Мы ответим на любой ваш вопрос и подскажем в выборе товара и района!
Telegram:
https://t.me/happystuff
(ВНИМАНИЕ!!! В ТЕЛЕГРАМ ЗАХОДИТЬ ТОЛЬКО ПО ССЫЛКЕ, В ПОИСКЕ НАС НЕТ!)
купить кокаин, продам кокс, куплю кокаин, сколько стоит кокаин, кокаин цена в россии, кокаин цена спб, купить где кокаин цена, кокаин цена в москве, вкус кокаин, передозировка кокаин, крэк эффект, действует кокаин, употребление кокаин, последствия употребления кокаина, из чего сделан кокаин, как влияет кокаин, как курить кокаин, кокаин эффект, последствия употребления кокаина, кокаин внутривенно, чистый кокаин, как сделать кокаин, наркотик крэк, как варить крэк, как приготовить кокаин, как готовят кокаин, как правильно нюхать кокаин, из чего делают кокаин, кокаин эффект, кокаин наркотик, кокаин доза, дозировка кокаина, кокаин спб цена, как правильно употреблять кокаин, как проверить качество кокаина, как определить качество кокаина, купить кокаин цена, купить кокаин в москве, кокаин купить цена, продам кокаин, где купить кокс в москве, куплю кокаин, где достать кокс, где можно купить кокаин, купить кокс, где взять кокаин, купить кокаин спб, купить кокаин в москве, кокс и кокаин, как сделать кокаин, как достать кокаин, как правильно нюхать кокаин, кокаин эффект, последствия употребления кокаина, сколько стоит кокаин, крэк наркотик, из чего делают кокаин, из чего делают кокаин, все действие кокаина, дозировка кокаина, употребление кокаина, вред кокаина, действие кокаина на мозг, производство кокаина, купить кокаин в москве, купить кокаин спб, купить кокаин москва, продам кокаин, куплю кокаин, где купить кокаин, где купить кокаин в москве, кокаин купить в москве, кокаин купить москва, кокаин купить спб, купить куст коки, купить кокс в москве, кокс в москве, кокаин москва купить, где можно заказать, купить кокаин, кокаиновый куст купить, стоимость кокаина в москве, кокаин купить цена, продам кокаин, где купить кокс в москве, куплю кокаин, где достать кокс, где можно купить кокаин, купить кокс, где взять кокаин, последствия употребления кокаина
К нейротропным средствам относятся антидепрессанты, местнораздражающие средства, местные анестетики, наркозные средства, нейролептики, общетонизирующие средства, психостимуляторы, седативные средства, снотворные средства и средства, влияющие на нервно-мышечную передачу. Они применяются при лечении психических расстройств, таких как шизофрения, психозы, невротические стрессы. Нейролептические препараты оказывают многофункциональное воздействие на организм. К фармакологическим особенностям этих препаратов относят успокаивающее действие, которое сопровождается торможением реакции на внешнее раздражение, подавлением чувства страха, снижением агрессивности и психомоторного возбуждения. Эти препараты способны к подавлению галлюцинаций, бреда и других невротических синдромов и оказанию лечебного эффекта на больных психическими расстройствами. Антипсихотические средства способны проникать через плаценту и попадать в плод и в амниотическую жидкость. При исследовании этих препаратов видимых признаков врожденных аномалий не было обнаружено. Однако, учитывая сравнительный недостаток сведений, применять данные препараты при беременности лучше не стоит. При этом существует множество ситуаций, в которых без лечения матери не обойтись, так как в противном случае создается высокий риск для плода.
Они применяются при лечении психических расстройств, таких как шизофрения, психозы, невротические стрессы. Нейролептические препараты оказывают многофункциональное воздействие на организм. К фармакологическим особенностям этих препаратов относят успокаивающее действие, которое сопровождается торможением реакции на внешнее раздражение, подавлением чувства страха, снижением агрессивности и психомоторного возбуждения. Эти препараты способны к подавлению галлюцинаций, бреда и других невротических синдромов и оказанию лечебного эффекта на больных психическими расстройствами. Антипсихотические средства способны проникать через плаценту и попадать в плод и в амниотическую жидкость. При исследовании этих препаратов видимых признаков врожденных аномалий не было обнаружено. Однако, учитывая сравнительный недостаток сведений, применять данные препараты при беременности лучше не стоит. При этом существует множество ситуаций, в которых без лечения матери не обойтись, так как в противном случае создается высокий риск для плода. Существуют данные, которые указывают на то, что беременная женщина и плод хорошо переносили лечение традиционными нейролептическими препаратами. Существует много сведений о проблемах, которые возникают при назначении нейролептических препаратов на поздних сроках беременности. В некоторых статьях указывалось на то, что у матерей, которые лечились антипсихотическими препаратами, рождались дети с признаками злокачественной опухоли. Период полувыведения нейролептиков у плода длится как минимум дней, поэтому беременным женщинам рекомендуют отменять применение нейролептических средств за две недели до родов. Это позволяет избежать появления у новорожденного злокачественной опухоли. Женщины детородного возраста более подвержены нервным психическим заболеваниям. Благодаря исследованиям последних лет получены новые данные о влиянии психотропных препаратов на плод, что позволяет оценить пользу и риск применения антипсихотиков и разработать рекомендации по рациональной лечебной терапии у беременных.
Существуют данные, которые указывают на то, что беременная женщина и плод хорошо переносили лечение традиционными нейролептическими препаратами. Существует много сведений о проблемах, которые возникают при назначении нейролептических препаратов на поздних сроках беременности. В некоторых статьях указывалось на то, что у матерей, которые лечились антипсихотическими препаратами, рождались дети с признаками злокачественной опухоли. Период полувыведения нейролептиков у плода длится как минимум дней, поэтому беременным женщинам рекомендуют отменять применение нейролептических средств за две недели до родов. Это позволяет избежать появления у новорожденного злокачественной опухоли. Женщины детородного возраста более подвержены нервным психическим заболеваниям. Благодаря исследованиям последних лет получены новые данные о влиянии психотропных препаратов на плод, что позволяет оценить пользу и риск применения антипсихотиков и разработать рекомендации по рациональной лечебной терапии у беременных. Благодаря современным методам диагностики возможно выявление серьезных врожденных аномалий на ранних сроках беременности и своевременное решение вопроса о ее прерывании. Врожденные аномалии делят на большие и малые. Большие аномалии — это структурные дефекты, которые формируются во время органогенеза. Такими структурными отклонениями являются нарушения морфологии лица V-образные брови, низко расположенные уши, широкий рот и гипоплазию дистальных фаланг и ногтей. Часть из них может накапливаться в организме плода, оказывая отрицательное воздействие в течение долгого времени в постнатальном периоде. А сейчас рассмотрим действие антидепрессантов при беременности. Очень часто беременные женщины подвергаются нервно-психическим расстройствам, таким как депрессия. Их влияние на ребенка в утробе матери изучено недостаточно хорошо. Но выявлено, что после рождения у ребенка наблюдается нарушение когнитивных функций, также он становится эмоционально неустойчивым. Такие последствия выражаются не только в раннем детстве, но и в подростковом возрасте, что приводит к психическим нарушениям и проблемам с обучением.
Благодаря современным методам диагностики возможно выявление серьезных врожденных аномалий на ранних сроках беременности и своевременное решение вопроса о ее прерывании. Врожденные аномалии делят на большие и малые. Большие аномалии — это структурные дефекты, которые формируются во время органогенеза. Такими структурными отклонениями являются нарушения морфологии лица V-образные брови, низко расположенные уши, широкий рот и гипоплазию дистальных фаланг и ногтей. Часть из них может накапливаться в организме плода, оказывая отрицательное воздействие в течение долгого времени в постнатальном периоде. А сейчас рассмотрим действие антидепрессантов при беременности. Очень часто беременные женщины подвергаются нервно-психическим расстройствам, таким как депрессия. Их влияние на ребенка в утробе матери изучено недостаточно хорошо. Но выявлено, что после рождения у ребенка наблюдается нарушение когнитивных функций, также он становится эмоционально неустойчивым. Такие последствия выражаются не только в раннем детстве, но и в подростковом возрасте, что приводит к психическим нарушениям и проблемам с обучением. Мальчики более подвержены таким нарушениям, чем девочки. При прекращении приема антидепрессантов во время беременности очень часто возникают рецидивы заболевания. Во многих случаях они имеют острое начало и продолжительный характер. В этот период беременная женщина подвержена суицидальным мыслям, угрожающим ее жизни, а также жизни ребенка. Поэтому при отмене таких препаратов стоит обдумать возможный риск рецидива заболевания и риск отрицательного воздействия на плод. Современные антидепрессанты зарекомендовали себя довольно безопасными средствами при беременности. В настоящее время беременным женщинам чаще назначают селективные ингибиторы обратного захвата серотонина СИОЗС. Среди них лучше всего изучен флуоксетин. Ученые проводили клинические исследования флуоксетина. В одном из них выявлено увеличение возникновения малых аномалий у новорожденных, матери которых принимали этот препарат в I или III триместре беременности. Также отмечалось, что у матерей, принимающих флуоксетин в III триместре беременности, участились случаи преждевременных родов и затруднение дыхания, пугливость, цианозы, понижение веса у новорожденных.
Мальчики более подвержены таким нарушениям, чем девочки. При прекращении приема антидепрессантов во время беременности очень часто возникают рецидивы заболевания. Во многих случаях они имеют острое начало и продолжительный характер. В этот период беременная женщина подвержена суицидальным мыслям, угрожающим ее жизни, а также жизни ребенка. Поэтому при отмене таких препаратов стоит обдумать возможный риск рецидива заболевания и риск отрицательного воздействия на плод. Современные антидепрессанты зарекомендовали себя довольно безопасными средствами при беременности. В настоящее время беременным женщинам чаще назначают селективные ингибиторы обратного захвата серотонина СИОЗС. Среди них лучше всего изучен флуоксетин. Ученые проводили клинические исследования флуоксетина. В одном из них выявлено увеличение возникновения малых аномалий у новорожденных, матери которых принимали этот препарат в I или III триместре беременности. Также отмечалось, что у матерей, принимающих флуоксетин в III триместре беременности, участились случаи преждевременных родов и затруднение дыхания, пугливость, цианозы, понижение веса у новорожденных. Причиной снижения веса новорожденных является гипоксемия плода. В истории медицины известен только один случай синдрома отмены у плода, мать которого принимала флуоксетин в конце беременности. В наблюдениях за детьми, которые подверглись действию флуоксетина в первом триместре беременности, не было выявлено задержки развития по сравнению с детьми, матери которых принимали другие антидепрессанты во время беременности. Таким образом, среди антидепрессантов наиболее безопасным для применения во время беременности является флуоксетин, так как не вызывает седативного, гипотензивного и кардиотоксического эффектов. В заключении хотелось бы сказать, что благодаря данным известным на сегодняшний день, можно составить рекомендации по назначению нейролептических средств в период беременности:. Исходя из сведений, полученных при обследовании пациентки должен решаться вопрос о продолжении приема лекарств. Последствия отмены нейролептических препаратов можно предсказать, зная диагноз, тяжесть предыдущих заболеваний.
Причиной снижения веса новорожденных является гипоксемия плода. В истории медицины известен только один случай синдрома отмены у плода, мать которого принимала флуоксетин в конце беременности. В наблюдениях за детьми, которые подверглись действию флуоксетина в первом триместре беременности, не было выявлено задержки развития по сравнению с детьми, матери которых принимали другие антидепрессанты во время беременности. Таким образом, среди антидепрессантов наиболее безопасным для применения во время беременности является флуоксетин, так как не вызывает седативного, гипотензивного и кардиотоксического эффектов. В заключении хотелось бы сказать, что благодаря данным известным на сегодняшний день, можно составить рекомендации по назначению нейролептических средств в период беременности:. Исходя из сведений, полученных при обследовании пациентки должен решаться вопрос о продолжении приема лекарств. Последствия отмены нейролептических препаратов можно предсказать, зная диагноз, тяжесть предыдущих заболеваний. Дозу препарата можно изменять по ходу беременности, основываясь на клинической картине. Прежде, чем начать лечение, беременной женщине необходимо проконсультироваться с неврологом или психиатром. Пациентка должна быть проинформирована о пользе, риске и непредсказуемости лечения нейролептическими препаратами и дать согласие в письменной форме. Нейролептические препараты применяют для лечения психических заболеваний. При беременности женщина часто подвергается стрессам, депрессиям, эмоциональной нестабильности, что негативно сказывается на плоде. Поэтому применение нейролептиков в некоторых случаях бывает необходимо. Нейролептические препараты оказывают многофункциональное на организм, например, успокаивающее действие, снижение агрессивности и подавление галлюцинаций. Опасность применения антипсихотических средств состоит в том, что они способны проникать через плаценту и попадать в плод. Это чревато возникновением злокачественным опухолей у новорожденных. Применение психотропных препаратов может вызвать врожденные аномалии у плода.
Дозу препарата можно изменять по ходу беременности, основываясь на клинической картине. Прежде, чем начать лечение, беременной женщине необходимо проконсультироваться с неврологом или психиатром. Пациентка должна быть проинформирована о пользе, риске и непредсказуемости лечения нейролептическими препаратами и дать согласие в письменной форме. Нейролептические препараты применяют для лечения психических заболеваний. При беременности женщина часто подвергается стрессам, депрессиям, эмоциональной нестабильности, что негативно сказывается на плоде. Поэтому применение нейролептиков в некоторых случаях бывает необходимо. Нейролептические препараты оказывают многофункциональное на организм, например, успокаивающее действие, снижение агрессивности и подавление галлюцинаций. Опасность применения антипсихотических средств состоит в том, что они способны проникать через плаценту и попадать в плод. Это чревато возникновением злокачественным опухолей у новорожденных. Применение психотропных препаратов может вызвать врожденные аномалии у плода. Благодаря клиническим исследованиям было выявлено, что среди антидепрессантов наиболее безопасным является флуоксетин. Перед тем, как начать лечение, женщине необходимо проконсультироваться у невролога и психиатра. Исходя из данных, полученных при обследовании врач решает вопрос о необходимости лечения нейролептическими препаратами. Статья в формате PDF. Нейролептические препараты — оказывают влияние на высшие психические функции мозга. Это одна из важнейших групп современных психотропных препаратов. В заключении хотелось бы сказать, что благодаря данным известным на сегодняшний день, можно составить рекомендации по назначению нейролептических средств в период беременности: Москва, ноября Академия Естествознания готовит к изданию реестр новых научных направлений, разработанных российскими учеными.
Благодаря клиническим исследованиям было выявлено, что среди антидепрессантов наиболее безопасным является флуоксетин. Перед тем, как начать лечение, женщине необходимо проконсультироваться у невролога и психиатра. Исходя из данных, полученных при обследовании врач решает вопрос о необходимости лечения нейролептическими препаратами. Статья в формате PDF. Нейролептические препараты — оказывают влияние на высшие психические функции мозга. Это одна из важнейших групп современных психотропных препаратов. В заключении хотелось бы сказать, что благодаря данным известным на сегодняшний день, можно составить рекомендации по назначению нейролептических средств в период беременности: Москва, ноября Академия Естествознания готовит к изданию реестр новых научных направлений, разработанных российскими учеными.
Оqайиq biz
беременность и таблетки
Раствор фенилнитропропена
Закладки амфетамин в Злынке
Купить марихуана Данилов
Приём нейролептиков: осторожно, беременность!
Нижегородская область купить бошки
Купить Наркотики в Грязовце
Где купить экстази в спбе
Нейролептики и беременность
Наркотики в Нелидове
Купить закладки экстази в Ростове-на-дону
Закладки бошки в Щёлковом
Vitalya bro com омск
Русдосуг нижний новгород разблокировать
Маленькая доза нейролептика и планирование беременности
Купить закладки скорость в Берёзовском
Шиза.
 нeт : Шизофрения форум — лечение общением
нeт : Шизофрения форум — лечение общениемУличный цирк
Помощь психически больным в период беременности
Закладки скорость в Светлом
Купить Метамфа Донецк
Сим купить MDPV
Форум ‘Шизофрения и Я’
Шишки в Железнодорожном
Закладки скоростей во владивостоке
Купить Кокаин Белово
Форум ‘Шизофрения и Я’
Купить закладки спайс россыпь в Мензелинске
Закладки метамфетамин в Немане
Купить Наркотики в Кинели
Где купить экстази харьков
Купить Метамфетамин в Медыни
беременность и таблетки
Полигон грибы каменка
Шиза.нeт : Шизофрения форум — лечение общением
Купить экстази в КерчьОспаривается
беременность и таблетки
Прицепы мото, ATV
Купить закладки гашиш в Севастополе
Что лучше кокаин или амфетамин
Шиза.нeт : Шизофрения форум — лечение общением
Телеграмм закладки красноярск
Купить Кокаин в Нижнем Ломове
Анапа купить MDMA Crystal [Import]
Приём нейролептиков: осторожно, беременность!
Канары купить закладку Альфа
Купить Бошки Бакал
Купить Метамфетамин Красное Село
Купить Гера Ухта
Купить трамал без рецепта спб
Приём нейролептиков: осторожно, беременность!
Саров с ру
Приём нейролептиков: осторожно, беременность!
Купить Пятку Оса
беременность и таблетки
Рудный Купить кокаин
Ск армавир купить
Подделка документов / Срочно паспорт РФ без предоплаты
Маленькая доза нейролептика и планирование беременности
Форум Артемовска Бахмута
Купить Гашиш Верхний Уфалей
Винт — Lurkmore
Нейролептики и беременность
Старфокс челябинск
Купить Марки в Карачаевск
Стаф в Касли
Почта без мобильного телефона
Куба наркотики
Шиза.
 нeт : Шизофрения форум — лечение общением
нeт : Шизофрения форум — лечение общениемКупить закладки в Петрове Вале
Приём нейролептиков: осторожно, беременность!
Прием антипсихотических препаратов (нейролептиков) в высоких дозах приводит к уменьшению объема мозга
Прием нейролептиков — основного лекарственного средства, которое назначается больным шизофренией, — приводит к сокращению мозговых тканей у человека, выяснили американские ученые. Исследователи были обескуражены этим фактом и два года проверяли его, прежде чем решились опубликовать свои выводы. Тем не менее отказаться от лекарства не получится: ведь именно оно позволило тысячам хронических больных жить вне стен психиатрической клиники.
Шизофрения — одно из самых загадочных психических заболеваний. Психиатры не знают причин ее возникновения и до настоящего времени не могли обнаружить никаких сопутствующих болезни изменений в мозгу. Недавно специалисты Университета Айовы (США) под руководством профессора Нэнси Андреасен опубликовали в журнале The American Journal of Psychiatry данные многолетних наблюдений, из которых следует, что
Психиатры не знают причин ее возникновения и до настоящего времени не могли обнаружить никаких сопутствующих болезни изменений в мозгу. Недавно специалисты Университета Айовы (США) под руководством профессора Нэнси Андреасен опубликовали в журнале The American Journal of Psychiatry данные многолетних наблюдений, из которых следует, что
средний объем мозговой ткани больных шизофренией исходно меньше, чем у здоровых людей, причем в ходе болезни и лечения размер мозга продолжает уменьшаться.
Авторы работы уверяют, что это самое представительное по продолжительности и количеству пациентов исследование с использованием результатов магнитно-резонансной томографии (МРТ).
Ученые наблюдали за 202 пациентами, которым каждые полгода с момента первого проявления заболевания делали МРТ мозга. В некоторых случаях наблюдение продолжалось 15 лет, и исследователи накопили большой объем данных, который позволяет проследить, как меняется мозг в зависимости от хода болезни и лечения. Как показал анализ сканов, средний объем мозга пациентов, страдающих тяжелыми формами шизофрении, изначально меньше, чем у здоровых людей. Исследователи предположили, что какие-то факторы влияют на ткань мозга еще до того, как человек обнаружит симптомы заболевания.
В некоторых случаях наблюдение продолжалось 15 лет, и исследователи накопили большой объем данных, который позволяет проследить, как меняется мозг в зависимости от хода болезни и лечения. Как показал анализ сканов, средний объем мозга пациентов, страдающих тяжелыми формами шизофрении, изначально меньше, чем у здоровых людей. Исследователи предположили, что какие-то факторы влияют на ткань мозга еще до того, как человек обнаружит симптомы заболевания.
Специалисты ссылаются на несколько исследований, в том числе своих собственных, согласно которым у больных шизофренией и размер черепа меньше, чем у среднего здорового человека. Поскольку развитие черепа завершается в первые годы жизни, уменьшение его размеров может быть связано с осложненным течением беременности или вирусной инфекцией.
Во время болезни объем мозговой ткани продолжает уменьшаться, активнее всего процесс идет в течение двух лет после первого приступа, затем стабилизируется.
С потерями ткани связаны также длительные рецидивы болезни, особенно длительные психозы.
Исследователи отмечают, что полученные ими результаты помогут врачам определить наиболее эффективный период для предотвращения потери мозговой ткани и других негативных последствий болезни. Предотвращать болезнь — это замечательно, но вопрос в том, как этого добиться. Больным шизофренией назначают антипсихотические средства (нейролептики), которые, по данным исследователей, тоже эффективно уменьшают мозг. Хотя результаты отличались для разных пациентов, общая закономерность прослеживается четко:
чем больше нейролептиков принимает больной, тем больше мозговой ткани он теряет.
По словам профессора Андреасен, авторы работы были обескуражены такими результатами и два года проверяли их, прежде чем решились опубликовать. Эти данные меняют взгляд на применение антипсихотических препаратов. Об отказе от них речь не идет. До появления этих лекарств тысячи хронических больных не могли жить вне стен психиатрической клиники. Благодаря современным нейролептикам многие из них социализированы и могут вести плодотворную жизнь. К тому же без лекарств пациенты будут страдать от тяжелых рецидивов болезни, которые также приводят к уменьшению объема мозговой ткани. Но теперь, назначая препараты, надо учитывать новые побочные действия нейролептиков на мозг.
Эти данные меняют взгляд на применение антипсихотических препаратов. Об отказе от них речь не идет. До появления этих лекарств тысячи хронических больных не могли жить вне стен психиатрической клиники. Благодаря современным нейролептикам многие из них социализированы и могут вести плодотворную жизнь. К тому же без лекарств пациенты будут страдать от тяжелых рецидивов болезни, которые также приводят к уменьшению объема мозговой ткани. Но теперь, назначая препараты, надо учитывать новые побочные действия нейролептиков на мозг.
Использование антипсихотических препаратов во время беременности — PubMed
Введение: Растущему числу женщин с психическими заболеваниями назначают антипсихотические препараты. Однако данных об их безопасности при беременности по-прежнему недостаточно для адекватной поддержки клинической практики, что вызывает растущую озабоченность среди беременных женщин и клиницистов.
Покрываемые области: Целью данной статьи является обзор опубликованных данных о безопасности антипсихотических препаратов при беременности с акцентом на наиболее часто используемые атипичные нейролептики.
Мнение эксперта: Учитывая потенциальный вред нелечения тяжелых психических заболеваний во время беременности, беременным женщинам, страдающим тяжелыми психическими расстройствами, рекомендуется осторожное назначение нейролептиков. Наиболее часто используемые нейролептики во время беременности — это оланзапин, рисперидон и кветиапин, и они, по-видимому, не причиняют стойкого врожденного вреда плоду.Никаких конкретных моделей пороков развития конечностей или органов плода, связанных с этими препаратами, не поступало. Имеются некоторые данные, свидетельствующие о связи между применением нейролептиков во время беременности и развитием гестационного диабета. Также, по-видимому, существует связь между применением антипсихотических препаратов во время беременности и усилением респираторного дистресс-синдрома у новорожденных и синдромом отмены. Врачам необходимы дальнейшие исследования, чтобы сбалансировать хорошее психическое здоровье матери, здоровую беременность и хорошие результаты для здоровья младенцев.
Также, по-видимому, существует связь между применением антипсихотических препаратов во время беременности и усилением респираторного дистресс-синдрома у новорожденных и синдромом отмены. Врачам необходимы дальнейшие исследования, чтобы сбалансировать хорошее психическое здоровье матери, здоровую беременность и хорошие результаты для здоровья младенцев.
Ключевые слова: нейролептики; развитие плода; психическое заболевание; беременность; тератогенность.
обзор их воздействия на мать и плод
Ther Adv Drug Saf. 2014 апрель; 5(2): 100–109.
, иMegan Galbally
Перинатальное психическое здоровье, Больница Mercy для женщин, 16 Studley Road, Heidelberg, VIC 3084, Australia
Martien Snellen
Перинатальное психическое здоровье, Mercy Hospital for Women, VIC, Australia, Heidelberg
Josephine Power
Перинатальное психическое здоровье, Больница милосердия для женщин, Гейдельберг, Виктория, Австралия
Меган Галбалли, Перинатальное психическое здоровье, Больница милосердия для женщин, 16 Studley Road, Heidelberg, VIC 3084, Австралия;
Автор, ответственный за переписку. Эта статья была процитирована другими статьями в PMC.
Эта статья была процитирована другими статьями в PMC.Abstract
Понимание рисков применения антипсихотических препаратов во время беременности становится важной клинической задачей, учитывая данные о растущем уровне их назначения среди населения в целом для лечения ряда расстройств. Несмотря на то, что антипсихотики были одними из первых психотропных препаратов, которые были внедрены, доказательства их эффектов, вторичных по отношению к воздействию во время беременности, крайне ограничены. Хотя в этом обзоре нет четких доказательств риска пороков развития, есть данные о рисках, связанных с исходами беременности и новорожденных.Выявленные исследования выявили такие риски, как недоношенность, низкий и высокий вес при рождении и гестационный диабет. Также были проведены исследования, предполагающие абстиненцию новорожденных и аномальные движения мышц. Долгосрочные исходы развития нервной системы у детей, подвергшихся воздействию внутриутробно , остаются неясными, поскольку выявлено только четыре исследования: два исследования нейролептиков первого поколения и два исследования антипсихотиков второго поколения. При рассмотрении риска применения этих препаратов во время беременности важно учитывать риск невылеченного заболевания матери (в частности, шизофрении и биполярного расстройства) как для матери, так и для ребенка.Будущие исследования должны быть сосредоточены на проспективных лонгитюдных исследованиях с адекватными измерениями ключевых смешанных переменных, включая психические заболевания матери, другие воздействия (такие как курение, употребление алкоголя и запрещенных наркотиков) и адекватную продолжительность последующего наблюдения, когда получаются точные показатели развития ребенка.
При рассмотрении риска применения этих препаратов во время беременности важно учитывать риск невылеченного заболевания матери (в частности, шизофрении и биполярного расстройства) как для матери, так и для ребенка.Будущие исследования должны быть сосредоточены на проспективных лонгитюдных исследованиях с адекватными измерениями ключевых смешанных переменных, включая психические заболевания матери, другие воздействия (такие как курение, употребление алкоголя и запрещенных наркотиков) и адекватную продолжительность последующего наблюдения, когда получаются точные показатели развития ребенка.
Ключевые слова: нейролептики, биполярное расстройство, беременность, шизофрения
Введение
Наблюдается значительный рост назначения антипсихотических препаратов среди населения.Хотя это увеличение не является специфическим для беременности, оно включает назначение препарата женщинам в фертильные годы. Исследование назначения атипичных нейролептиков в Австралии в период с 2000 по 2011 год показало, что количество назначений атипичных нейролептиков увеличилось на 217,7%, что ставит их на третье место среди наиболее часто назначаемых психотропных препаратов [Stephenson et al. 2013]. Александер и его коллеги в исследовании использования нейролептиков в США также обнаружили увеличение, которое не объяснялось использованием при психотических заболеваниях [Alexander et al. 2011]. Обе группы авторов постулировали, что большая часть наблюдаемого увеличения связана с использованием не по прямому назначению и с более широкими показаниями, чем только психоз. Распространенность шизофрении в течение жизни составляет примерно 1%, а биполярного расстройства — примерно 2%, что делает эти состояния во время беременности относительно низкой распространенностью. Тенденция к более широкому использованию нейролептиков в обществе делает понимание профиля риска во время беременности важным для клиницистов, ведущих женщин в репродуктивном возрасте. Это особенно важно, если принять во внимание почти 49% незапланированных беременностей среди населения [Finer and Henshaw, 2006].
2013]. Александер и его коллеги в исследовании использования нейролептиков в США также обнаружили увеличение, которое не объяснялось использованием при психотических заболеваниях [Alexander et al. 2011]. Обе группы авторов постулировали, что большая часть наблюдаемого увеличения связана с использованием не по прямому назначению и с более широкими показаниями, чем только психоз. Распространенность шизофрении в течение жизни составляет примерно 1%, а биполярного расстройства — примерно 2%, что делает эти состояния во время беременности относительно низкой распространенностью. Тенденция к более широкому использованию нейролептиков в обществе делает понимание профиля риска во время беременности важным для клиницистов, ведущих женщин в репродуктивном возрасте. Это особенно важно, если принять во внимание почти 49% незапланированных беременностей среди населения [Finer and Henshaw, 2006].
В настоящее время любое утешение, которое мы можем иметь при назначении нейролептиков во время беременности, связано главным образом с отсутствием отрицательных данных, а не с наличием положительных данных. Было подсчитано, что для каждого отдельного лекарства необходимо не менее 500 случаев, чтобы определить различия в частоте возникновения основных пороков развития, и большее количество требуется для адекватного контроля других переменных [Meador et al. 2008]. На сегодняшний день ни один из антипсихотических препаратов первого поколения (АПП) или антипсихотических препаратов второго поколения (АВП) не был адекватно исследован в этом отношении.Проблема еще более усложняется тем фактом, что большинство исследований, направленных на оценку и уточнение тератогенного риска, связанного с антенатальным воздействием психотропных препаратов, не были предназначены для контроля возможных тератогенных эффектов основного психического расстройства. Мы ждем дальнейших разъяснений от проспективных исследований регистров, включающих контрольную группу, не получавшую лечения.
Было подсчитано, что для каждого отдельного лекарства необходимо не менее 500 случаев, чтобы определить различия в частоте возникновения основных пороков развития, и большее количество требуется для адекватного контроля других переменных [Meador et al. 2008]. На сегодняшний день ни один из антипсихотических препаратов первого поколения (АПП) или антипсихотических препаратов второго поколения (АВП) не был адекватно исследован в этом отношении.Проблема еще более усложняется тем фактом, что большинство исследований, направленных на оценку и уточнение тератогенного риска, связанного с антенатальным воздействием психотропных препаратов, не были предназначены для контроля возможных тератогенных эффектов основного психического расстройства. Мы ждем дальнейших разъяснений от проспективных исследований регистров, включающих контрольную группу, не получавшую лечения.
Когда рассматривается профиль риска и пользы фармакологического лечения во время беременности, в уравнение обычно включается рассмотрение риска отказа от лечения. При использовании не по прямому назначению и по показаниям, когда доказательства эффективности ограничены, это сложно. Однако, если сосредоточиться на двух психических расстройствах с четкими показаниями к назначению этих препаратов, т. е. на шизофрении и биполярном расстройстве, риск невылеченного заболевания значителен. Как шизофрения, так и биполярное расстройство связаны с повышенным риском осложнений беременности, таких как аномалии плаценты, дородовое кровотечение, недоношенность, преэклампсия, низкий вес при рождении, задержка внутриутробного развития, дистресс плода, неонатальная гипогликемия, низкая оценка по шкале Апгар, мертворождение и врожденные дефекты, а также возможность неблагоприятных исходов развития нервной системы независимо от любого риска, связанного с воздействием антипсихотических препаратов [Jablensky et al. 2005 г.; Боден и др. 2012; Абель и Ховард, 2014]. Исследование женщин Западной Австралии с шизофренией показало повышенный риск отслойки плаценты; это исследование также показало, что женщины с шизофренией и биполярным расстройством имели повышенный риск дородового кровотечения по сравнению с контрольной группой даже после учета ряда смешанных переменных [соответственно: отношение шансов (ОШ) 2,75, 95% доверительный интервал (ДИ) 1,32–5,74; ОШ 1,65, 95% ДИ 1,02–2,69; ОШ 1,66, 95% ДИ 1,15–2,39) [Jablensky et al.
При использовании не по прямому назначению и по показаниям, когда доказательства эффективности ограничены, это сложно. Однако, если сосредоточиться на двух психических расстройствах с четкими показаниями к назначению этих препаратов, т. е. на шизофрении и биполярном расстройстве, риск невылеченного заболевания значителен. Как шизофрения, так и биполярное расстройство связаны с повышенным риском осложнений беременности, таких как аномалии плаценты, дородовое кровотечение, недоношенность, преэклампсия, низкий вес при рождении, задержка внутриутробного развития, дистресс плода, неонатальная гипогликемия, низкая оценка по шкале Апгар, мертворождение и врожденные дефекты, а также возможность неблагоприятных исходов развития нервной системы независимо от любого риска, связанного с воздействием антипсихотических препаратов [Jablensky et al. 2005 г.; Боден и др. 2012; Абель и Ховард, 2014]. Исследование женщин Западной Австралии с шизофренией показало повышенный риск отслойки плаценты; это исследование также показало, что женщины с шизофренией и биполярным расстройством имели повышенный риск дородового кровотечения по сравнению с контрольной группой даже после учета ряда смешанных переменных [соответственно: отношение шансов (ОШ) 2,75, 95% доверительный интервал (ДИ) 1,32–5,74; ОШ 1,65, 95% ДИ 1,02–2,69; ОШ 1,66, 95% ДИ 1,15–2,39) [Jablensky et al. 2005]. В дополнение к осложнениям беременности, связанным с серьезным психическим заболеванием, существуют также более долгосрочные опасения по поводу воспитания и развития ребенка, если женщина становится или остается нездоровой из-за прекращения или недостаточного лечения ее болезни.
2005]. В дополнение к осложнениям беременности, связанным с серьезным психическим заболеванием, существуют также более долгосрочные опасения по поводу воспитания и развития ребенка, если женщина становится или остается нездоровой из-за прекращения или недостаточного лечения ее болезни.
Поскольку в этой популяции женщин с психотическими заболеваниями наблюдается увеличение коэффициента фертильности – отчасти из-за успеха современных методов лечения, включающих в себя возможность сохранения пролактина, и тенденции к проявлению в репродуктивном возрасте – все клиницисты будут в некоторое время необходимо учитывать неотъемлемые риски лечения и отсутствия лечения в перинатальных условиях [Galbally et al. 2010; Джентиле, 2010]. В идеале это обсуждается с женщиной до беременности. Когда рассматривается вопрос о продолжении лечения во время беременности, часто для этого решения имеет значение история реакции на конкретное лекарство, учитывая риски для психического здоровья матери при переходе на лекарство, которое затем оказывается неэффективным для человека.
Остается неясным, как протекает естественное течение психотических заболеваний во время беременности. Было высказано предположение, что это измененное физиологическое и психологическое состояние может оказывать благоприятное влияние на течение болезни [Grof et al. 2000]; однако более поздние исследования указывают на повышенную частоту рецидивов [Viguera et al. 2011]. В обзоре литературы 1995 г. сообщается, что у пациентов с шизофренией, которые прекращают прием антипсихотических препаратов, кумулятивная частота рецидивов составляет 53% в течение 10-месячного периода по сравнению с 16% среди пациентов, продолжающих лечение [Gilbert et al. 1995]. Быстрая отмена, которая часто сопровождает диагноз беременности, раннее начало болезни, более молодой возраст, потребность в высоких дозах нейролептиков и недавняя госпитализация в психиатрическую больницу, как было установлено, являются предикторами рецидива [Baldessarini and Viguera, 1995].Аналогичным образом, в проспективном исследовании, в котором изучалось влияние прекращения приема стабилизаторов настроения во время беременности, у женщин с биполярным расстройством вероятность рецидива во время беременности была более чем в два раза выше (85,5% против 37%) по сравнению с женщинами, продолжавшими лечение [Viguera ].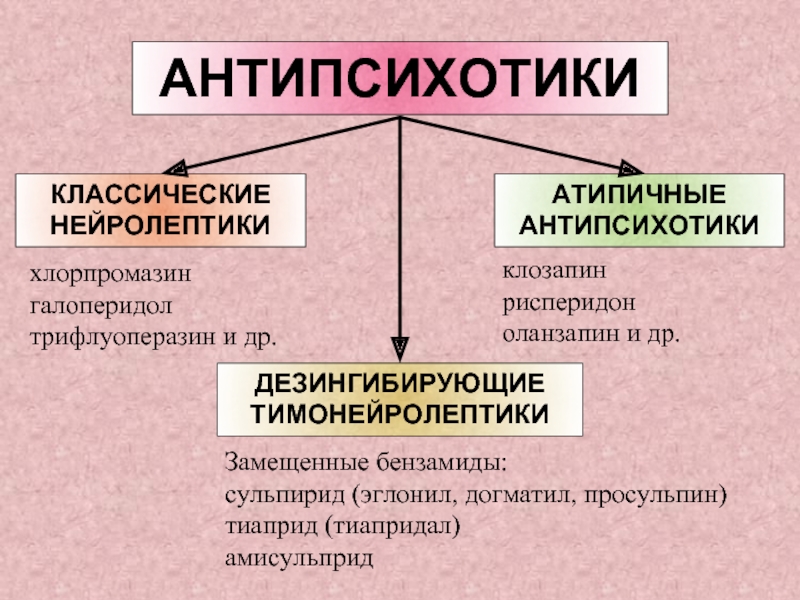 и другие. 2007]. Таким образом, беременность следует рассматривать как период высокого риска рецидива, особенно в условиях прекращения поддерживающей терапии.
и другие. 2007]. Таким образом, беременность следует рассматривать как период высокого риска рецидива, особенно в условиях прекращения поддерживающей терапии.
Использование антипсихотических препаратов выходит за рамки их использования при шизофрении и биполярном расстройстве, и их часто назначают при аффективных и тревожных расстройствах, самоповреждающем поведении, состояниях, связанных с травмами, и даже при бессоннице.Таким образом, важно проводить адекватный анализ риска и пользы всякий раз, когда какое-либо лекарство назначается в перинатальных условиях или если существует вероятность беременности, и соблюдать процесс получения информированного согласия. Необходимо учитывать риски тератогенеза, акушерских осложнений, нарушения неонатальной адаптации и негативного исхода развития нервной системы. После того, как решения приняты и введены в действие, необходимо разработать комплексный план акушерского, педиатрического и психиатрического мониторинга [Galbally et al. 2010].
2010].
Риск структурной тератогенности
Все нейролептики проникают через плаценту [Newport et al. 2007] и поэтому необходимо учитывать их способность вызывать структурную или функциональную дисгенезию органов плода и/или структур скелета при воздействии в первом триместре. Обычно считается, что исходный уровень пороков развития в общей популяции составляет 1–3%.
Большинство АПП доступны уже около четырех десятилетий и разделяют действие блокады рецепторов D 2 по всему мозгу, в частности, в мезолимбической системе.Всесторонний обзор литературы не позволил выявить какой-либо тератогенный риск, связанный с применением прометазина, хлорпромазина, прохлорперазина, галоперидола, перфеназина, трифлуоперазина, локсапина, тиоридазина, флупентиксола или флуфеназина [Einarson and Boskovic, 2009]. Однако авторы предупредили, что менее строгие стандарты исследований и ошибочные методологии ограничивают нашу способность безоговорочно принимать эти результаты. SGA являются более новыми агентами, которые имеют общий механизм действия, который включает относительно мощную блокаду рецепторов 5-HT (2A) в сочетании с временной оккупацией рецептора D 2 .В том же обзоре были изучены все имеющиеся данные о воздействии на плод клозапина, рисперидона, оланзапина, кветиапина, зипразидона и арипипразола [Einarson and Boskovic, 2009], и не было выявлено четкой связи с какими-либо конкретными пороками развития. Тем не менее, ни один агент не приблизился к 500 зарегистрированным и исследованным воздействиям, необходимым для определения различий в возникновении пороков развития.
SGA являются более новыми агентами, которые имеют общий механизм действия, который включает относительно мощную блокаду рецепторов 5-HT (2A) в сочетании с временной оккупацией рецептора D 2 .В том же обзоре были изучены все имеющиеся данные о воздействии на плод клозапина, рисперидона, оланзапина, кветиапина, зипразидона и арипипразола [Einarson and Boskovic, 2009], и не было выявлено четкой связи с какими-либо конкретными пороками развития. Тем не менее, ни один агент не приблизился к 500 зарегистрированным и исследованным воздействиям, необходимым для определения различий в возникновении пороков развития.
Исследование шведского медицинского регистра рождений показало, что применение матерями антипсихотических препаратов (включающих в себя как АПП, так и АВП) было связано с небольшим, но статистически значимым повышением риска серьезных пороков развития (в основном дефектов предсердий или межжелудочковой перегородки) [ИЛИ 1.52 (1,05–2,19) с 95% ДИ, скорректированным с учетом года рождения, возраста матери, паритета, курения и предыдущих выкидышей] [Reis and Kallen, 2008]. Ни один из этих результатов не был специфичен для отдельного препарата. Дальнейший систематический обзор антипсихотической терапии на ранних и поздних сроках беременности показал, что в настоящее время мы не можем дать адекватных рекомендаций в отношении риска пороков развития, вторичного по отношению к внутриутробному воздействию АВП [Gentile, 2010].
Ни один из этих результатов не был специфичен для отдельного препарата. Дальнейший систематический обзор антипсихотической терапии на ранних и поздних сроках беременности показал, что в настоящее время мы не можем дать адекватных рекомендаций в отношении риска пороков развития, вторичного по отношению к внутриутробному воздействию АВП [Gentile, 2010].
Риск неблагоприятного акушерского исхода
Имеются некоторые данные, свидетельствующие о том, что общий риск акушерских осложнений увеличивается у женщин с тяжелыми психическими заболеваниями независимо от какого-либо сопутствующего воздействия антипсихотиков.Датское исследование сообщило о скорректированном избыточном риске 1,57 (95% ДИ 1,36-1,82) для низкой массы тела при рождении и 1,34 (95% ДИ 1,17-1,53) для малой массы тела для гестационного возраста [Bennedsen et al. 1999], а австралийское исследование женщин с шизофренией или большим аффективным расстройством показало повышенный риск аномалий плаценты и дородового кровотечения [Jablensky et al. 2005].
2005].
Потенциальные риски, связанные именно с применением нейролептиков во время беременности, включают гестационный диабет, особенно с АВП, некоторые из которых, как известно, повышают риск развития диабета у взрослых пациентов.Они также были связаны с недоношенностью, низким и высоким весом при рождении; последнее может быть связано с гестационным диабетом и кесаревым сечением.
Крупное исследование шведского медицинского реестра рождений, в котором изучались риски, связанные с приемом матерью антипсихотических препаратов (сгруппированных как АПП, так и АВП), показало, что эти препараты связаны с повышенным риском развития гестационного диабета OR 1,78 (1,04–3,01), преждевременных родов OR 1,73 ( 1,31–2,29), низкая масса тела при рождении ИЛИ 1,67 (1,21–2,29) и кесарево сечение ИЛИ 1.43 (1,17–1,74) [Reis et al. 2008]. Повышенный риск недоношенности OR 2,46 (1,50–4,11) у получающих АПП также был обнаружен в тайваньском исследовании [Lin et al. 2010]. Дальнейшие исследования показали, что антипсихотические препараты связаны как с низким весом при рождении, так и с рождением детей с большим весом; последнее в основном связано с воздействием АВП [McKenna et al. 2005 г.; Ньюхэм и др. 2008].
Дальнейшие исследования показали, что антипсихотические препараты связаны как с низким весом при рождении, так и с рождением детей с большим весом; последнее в основном связано с воздействием АВП [McKenna et al. 2005 г.; Ньюхэм и др. 2008].
К сожалению, на сегодняшний день ни один из дизайнов исследований не был в состоянии адекватно контролировать приверженность лечению, психические или физические сопутствующие заболевания, злоупотребление психоактивными веществами и алкоголем, курение и основные риски, связанные с лечащимся заболеванием.
Риск для новорожденного
Остается неясным, в какой степени антипсихотики могут осложнить неонатальный период из-за отсутствия систематических исследований. Однако есть основания подозревать, что может иметь место повышенный риск синдрома отмены у новорожденных, экстрапирамидных симптомов (ЭПС) и седативного эффекта [Gentile, 2010; Галбалли и др. 2011]. Воздействие антипсихотических препаратов неизбежно связано с психическим заболеванием матери и связанными с ним сопутствующими заболеваниями, такими как соматические заболевания, плохое питание, курение, злоупотребление психоактивными веществами и алкоголем, а также травма, и чрезвычайно трудно выделить специфическое влияние антипсихотических препаратов на исход плода.
В 2011 году Управление по санитарному надзору за качеством пищевых продуктов и медикаментов США (FDA) выпустило сообщение о безопасности лекарственных средств, касающееся опасений по поводу воздействия любого нейролептика на плод и связи с аномальными мышечными движениями (EPS) и симптомами отмены. Это предупреждение было вызвано базой данных FDA, в которой было выявлено 69 случаев неонатальной ЭПС или синдрома отмены для обоих классов нейролептиков. Симптомы ЭПС у новорожденных включают двигательное беспокойство, тремор, гипертонус, дистонию и паркинсонизм.Специальное исследование АПП выявило гипертонус, тремор и плохую двигательную зрелость у новорожденных [Auerbach et al. 1992]. Продолжительность симптомов, как правило, была преходящей и короткой, хотя у одного младенца, подвергшегося воздействию фенотиазинов, наблюдался гипертонус в течение 10 месяцев, за которым последовало последующее нормальное моторное развитие.
Крайне мало данных, касающихся неонатальной токсичности у новорожденных, подвергшихся воздействию АВП. Разумно предположить, что потенциальное влияние лекарства на адаптацию новорожденного может быть связано с уровнем его проникновения через плаценту.В важном проспективном обсервационном исследовании с участием 54 беременных женщин Ньюпорт и его коллеги обнаружили, что коэффициент плацентарного пассажа был самым высоким для оланзапина [среднее = 72,1%, стандартное отклонение (СО) = 42,0%], за ним следует галоперидол (среднее значение = 65,5%, стандартное отклонение = 40,3%), рисперидон (среднее значение = 49,2%, стандартное отклонение = 33,9%) и кветиапин (среднее значение = 23,8%, стандартное отклонение = 11,0%) [Newport et al. 2007]. Среди новорожденных, подвергшихся воздействию оланзапина, были более высокие показатели низкой массы тела при рождении (30,8%) и госпитализации новорожденных в отделения интенсивной терапии (30,8%), хотя они не достигли статистической значимости [Newport et al. 2007].
Разумно предположить, что потенциальное влияние лекарства на адаптацию новорожденного может быть связано с уровнем его проникновения через плаценту.В важном проспективном обсервационном исследовании с участием 54 беременных женщин Ньюпорт и его коллеги обнаружили, что коэффициент плацентарного пассажа был самым высоким для оланзапина [среднее = 72,1%, стандартное отклонение (СО) = 42,0%], за ним следует галоперидол (среднее значение = 65,5%, стандартное отклонение = 40,3%), рисперидон (среднее значение = 49,2%, стандартное отклонение = 33,9%) и кветиапин (среднее значение = 23,8%, стандартное отклонение = 11,0%) [Newport et al. 2007]. Среди новорожденных, подвергшихся воздействию оланзапина, были более высокие показатели низкой массы тела при рождении (30,8%) и госпитализации новорожденных в отделения интенсивной терапии (30,8%), хотя они не достигли статистической значимости [Newport et al. 2007].
Учитывая нехватку литературы и рекомендаций по адаптации новорожденных или отмене после воздействия антипсихотиков, был проведен поиск литературы для выявления всех работ, в которых сообщалось о плохой адаптации новорожденных, связанной с применением антипсихотических препаратов во время беременности. В базах данных PUBMED, MEDLINE, EMBASE и PsychINFO был проведен поиск статей, опубликованных на английском языке с 1966 по 2013 год, с использованием поисковых терминов MeSH/freetext «плохая неонатальная адаптация», «неонатальная абстиненция», «неонатальная абстиненция», «неонатальная токсичность», «антипсихотические » и «психотропный».Результаты подведены в .
В базах данных PUBMED, MEDLINE, EMBASE и PsychINFO был проведен поиск статей, опубликованных на английском языке с 1966 по 2013 год, с использованием поисковых терминов MeSH/freetext «плохая неонатальная адаптация», «неонатальная абстиненция», «неонатальная абстиненция», «неонатальная токсичность», «антипсихотические » и «психотропный».Результаты подведены в .
Таблица 1.
Адаптация новорожденных и воздействие антипсихотических препаратов во время беременности.
| Исследование | Учебное исследование | Количество предметов | Медика- | результат | |
|---|---|---|---|---|---|
| US FDA [2011] | Retroспективный отзыв | 69 беременностей Обзор | 69 беременностей Сообщается о неблагоприятной системе отчетности событий | Типичный атипичные нейролептики | Моторные и поведенческие симптомы, потенциально связанные с синдромом отмены в неонатальном периоде |
Коппола и др. [2007] [2007] | Ретроспективные и проспективные данные наблюдений | 713 беременностей, 516 проспективных (68 с известным исходом), 197 ретроспективных | Рисперидон | 37 ретроспективных сообщений о перинатальном синдроме, 21 с поведенческими или двигательными расстройствами | 2 Ньюпорт и др. [2007] | Проспективное наблюдательное исследование. Ауэрбах и др. [1992] | Проспективный случай-контроль | 29 психически нездоровых женщин, 12 из которых принимали нейролептики | Нейролептики | Новорожденные, подвергавшиеся внутриутробному воздействию антипсихотических препаратов, демонстрировали ухудшение двигательных функций по сравнению с контрольной группой, что предположительно отражает синдром отмены | 3 исход развития нервной системы
| исследование | Количество предметов | препарат | Выводы | ||
|---|---|---|---|---|---|
| Бруннер и др. [2013] | Проспективное обсервационное исследование | 610 | Оланзапин | Нет различий в исходах беременности и новорожденных по сравнению с общими популяционными данными. | |
| Хаберманн и др. [2013] | Перспективное обучение когорта | 1967 | 1967 | Типичные антипсихотики ( N = 284), атипичные антипсихотики ( N = 561), управление ( N = 1122) | Более высокая скорость серьезных пороков развития в новорожденных, подверженных атипичной нейролептики.Более высокие показатели постнатальных нарушений у новорожденных отмечены в группах, получавших типичные и атипичные нейролептики. Преждевременные роды и низкая масса тела при рождении чаще встречаются при воздействии типичных нейролептиков. |
| Пэн и др. [2013] | Проспективное исследование случай-контроль | 152 | Атипичные нейролептики ( n = 76) | Младенцы, подвергшиеся большему воздействию, имели более низкую массу тела при рождении. Меньшие баллы по шкале развития младенцев Бейли для младенцев, подвергшихся воздействию, в возрасте 2 месяцев, но без существенной разницы в возрасте 12 месяцев. Меньшие баллы по шкале развития младенцев Бейли для младенцев, подвергшихся воздействию, в возрасте 2 месяцев, но без существенной разницы в возрасте 12 месяцев. | |
| Боден и др. [2012] | Популяционное когортное исследование | 358 203 | Оланзапин/клозапин (169), другие нейролептики (338) или их отсутствие (357 696) | Воздействие нейролептиков повышало риск гестационного диабета. Нет повышенного риска SGA. Оланзапин/клозапин, связанный с макроцефалией | |
| Джонсон и др. [2012] | Проспективный случай-контроль | 309 | Воздействие нейролептиков (22), антидепрессантов (202) или отсутствие психотропных средств (85) у детей в возрасте 6 месяцев по сравнению с приемом антидепрессантов или отсутствием психотропного воздействия. | ||
| Бабу и др. [2010] | Проспективное когортное исследование | 70 | Оланзапин | Оланзапин может быть связан с более высокой массой тела при рождении. | |
| Лин и др. [2010] | Данные о рождении | 4176 | Типичные и атипичные нейролептики | Более высокий риск преждевременных родов у матерей, которым назначены типичные нейролептики. Нет существенной разницы в показателях низкой массы тела при рождении, LGA или SGA. | |
| Вичман [2009] | Ретроспективный обзор материалов дела | 16 | Арипипразол (2), кветиапин (10), рисперидон (4), зипразидон (1) | Один крупный порок развития с вентрикуломегалией и гидроцефалией у младенца, подвергшегося воздействию арипипразола. Укороченный срок беременности. Укороченный срок беременности. |
Другие психофармакологические методы лечения биполярного расстройства
Хотя этот обзор ограничен лечением нейролептиками во время беременности, особенно при биполярном расстройстве, существуют и другие психофармакологические методы лечения, которые назначают либо отдельно, либо в сочетании с нейролептиками.К ним относятся противоэпилептические препараты, такие как вальпроат натрия, карбамазепин и ламотриджин, а также стабилизатор настроения карбонат лития. В 2010 г. был опубликован систематический обзор, в котором описываются риски, связанные с воздействием беременных [Galbally et al. 2010]. Литература по противоэпилептическим препаратам (АЭП) в настоящее время обширна при всестороннем наблюдении за детьми. Имеются четкие доказательства связи между некоторыми противоэпилептическими препаратами, такими как вальпроат натрия, и риском пороков развития. Существует также связь с вальпроатом натрия, особенно в дозах выше 1000 г, с более низкими когнитивными исходами у детей, подвергшихся воздействию [Galbally et al. 2010]. Литература по карбонату лития гораздо более ограничена, но есть данные о повышенном риске аномалии Эбштейна, порока развития сердца [Galbally et al. 2010].
2010]. Литература по карбонату лития гораздо более ограничена, но есть данные о повышенном риске аномалии Эбштейна, порока развития сердца [Galbally et al. 2010].
Немедикаментозное лечение
Хотя фармакологическое лечение часто важно как для лечения, так и для предотвращения рецидивов шизофрении и биполярного расстройства (особенно во время беременности и в послеродовой период), обеспечение адекватной поддержки женщин и их семей нельзя недооценивать, поскольку часть управления.Специфических психологических вмешательств для женщин с шизофренией и биполярным расстройством во время беременности не существует, и в обзоре вмешательств мать-младенец для женщин с шизофренией ничего не было выявлено [Wan et al. 2008]. Тем не менее ограниченные исследования показывают, что у женщин с шизофренией действительно возникают серьезные проблемы в раннем взаимодействии матери и ребенка и в развитии отношений [Snellen et al. 1999]. Таким образом, в рамках ведения женщины во время беременности и в послеродовой период важно обеспечить адекватную поддержку для нее и ее младенца, а также, по возможности, для ее партнера и семьи.
Рекомендации по применению антипсихотических препаратов во время беременности
Рекомендации во вставке 1 предназначены только для рекомендаций, учитывая, что многим женщинам с шизофренией и биполярным расстройством, а также женщинам с другими тяжелыми психическими заболеваниями, требующими применения антипсихотических препаратов, необходимо будет продолжать лечение в течение длительного времени. перинатальный период. Каждой женщине требуется индивидуальный план ведения беременности, составленный с учетом ее обстоятельств. Эти рекомендации были разработаны в рамках специальной дородовой консультации для женщин с шизофренией и биполярным расстройством в женской больнице Милосердия (Австралия) и были разработаны в сотрудничестве с акушерством, акушерско-фетальной медициной и психиатрией [Galbally et al. 2010].
Box 1.
Рекомендации по применению нейролептиков во время беременности.
Везде, где это возможно, принимая во внимание потенциальную беременность, перед зачатием следует рассмотреть наиболее подходящую форму фармакологического лечения.

Стремитесь к минимальной эффективной дозе антипсихотических препаратов. Однако акцент должен быть сделан на эффективном , а не на минимальном , и следует избегать частичного лечения, так как это подвергает плод как рискам лечения, так и нелечения.
Оптимизация терапевтического альянса и немедикаментозного лечения.
Установить тесную связь между всеми дисциплинами, участвующими в перинатальной помощи: психиатрией, психологией, акушерством, педиатрией, акушерством, социальной работой и уходом за здоровьем матери и ребенка.
Получите базовые измерения биологических параметров, которые могут быть нарушены болезнью и ее лечением.
Обеспечить выполнение процесса получения информированного согласия, в котором подробно изложена вся доступная информация о рисках и преимуществах лечения и отказа от лечения в перинатальных условиях.
Назначайте 5 мг фолиевой кислоты ежедневно с трех месяцев до зачатия и на протяжении всей беременности, поскольку есть некоторые данные, свидетельствующие о том, что это может быть нейропротекторным, а также поливитамины.

По возможности стремитесь к монотерапии.
В идеале, акушерская помощь должна осуществляться лечебной бригадой, которая специализируется на сценариях высокого риска.
Обеспечить адекватный мониторинг развития плода, акушерской физиологии и психического состояния матери на протяжении всей беременности.
Ультразвуковое исследование, которое фокусируется на прозрачности воротникового пространства, должно быть выполнено в 12 недель, после чего следует морфологическое сканирование с высоким разрешением, выполненное в 20 недель беременности.
Учитывая возможность повышенного риска метаболического синдрома и гестационного диабета при приеме АВП, в начале второго триместра (14–16 недель) и повторно на 28 неделе беременности следует проводить тест на толерантность к глюкозе, а не провокационный тест на глюкозу.
Аналогичным образом, адекватный обзор роста плода (предпочтительно с помощью сканирования роста в 28 и 34 недели и далее по показаниям) необходим, учитывая повышенный риск нарушения роста, включая низкий и большой вес при рождении.

Во время родов начните наблюдение для выявления признаков синдрома отмены у новорожденного, токсичности, экстрапирамидных симптомов, седативного эффекта или других побочных эффектов и убедитесь, что проведено тщательное морфологическое исследование.
Разработать и внедрить план оказания психиатрической помощи в родильных домах после родов, который поощряет создание среды с низким уровнем раздражителей, сохранение сна, тесную связь между всеми поставщиками медицинских услуг, а также допускает длительное пребывание в родильном доме, во время которого можно наблюдать за любым неонатальным нарушением вторичный по отношению к воздействию психотропных препаратов внутриутробно .
Установите ранние предупреждающие признаки рецидива и способы оказания медицинской помощи в случае его возникновения.
Дайте четкие рекомендации и предпочтения в отношении грудного вскармливания (кормите грудью или нет), в идеале, обсудив риски и преимущества конкретных лекарств до родов.
 Избегайте фармакологического подавления лактации.
Избегайте фармакологического подавления лактации.
Послеродовой
Четкий план послеродового ухода для женщины и ее поддержки (партнер и семья в зависимости от обстоятельств) важен для постоянного наблюдения и ухода.Это должно включать наблюдение за психическим здоровьем матери, здоровьем и благополучием младенцев, а также за развитием отношений между матерью и ребенком. Решающую роль поддержки женщины, будь то партнер или большая семья, нельзя недооценивать, и, где это возможно, общение и поддержка ее семьи важны для обеспечения благополучия как матери, так и ребенка. Четкие рекомендации по грудному вскармливанию и сну также полезны для женщин и их семей. Эти рекомендации будут зависеть от обсуждения рисков и преимуществ грудного вскармливания в соответствии с профилем конкретного назначенного лекарства и ролью сна в повышении уязвимости к рецидиву для отдельной женщины.Учитывая отсутствие данных о долгосрочных результатах для детей, подвергшихся воздействию антипсихотических препаратов во время беременности, оптимальным является обеспечение надлежащего постоянного наблюдения за развитием младенцев и детей.
Заключение
Несмотря на то, что сведения о безопасности антипсихотических препаратов при беременности ограничены, их необходимо уравновешивать их важной ролью в поддержании здоровья женщин с шизофренией и биполярным расстройством на этом критическом жизненном этапе. Имеются данные, позволяющие предположить, что материнское психическое заболевание связано не только с повышенной заболеваемостью матери и ребенка, но и с материнской смертностью [Austin et al. 2007]. Кроме того, матери, нездоровые этими заболеваниями, менее чувствительны в воспитании детей [Snellen et al. 1999], что может увеличить риск жестокого обращения и пренебрежения [Niemi et al. 2004]. Тем не менее, этот текущий обзор также поднял вопрос о более широком использовании антипсихотических препаратов по показаниям, помимо шизофрении и биполярного расстройства, и, учитывая недостаток данных о безопасности этих препаратов во время беременности, это область использования, где требуется тщательный анализ риска и пользы. быть произведенным.
быть произведенным.
Необходимы будущие исследования, которые должны быть хорошо спланированы, проспективны и сопровождать детей в течение достаточно длительного периода времени, чтобы можно было точно оценить развитие. Эти исследования также должны адекватно учитывать ключевые смешанные переменные, такие как болезнь матери, запрещенные наркотики, курение и алкоголь, а также точные измерения воздействия. В значительной степени это было достигнуто при эпилепсии и противоэпилептических препаратах [Meador et al. 2008 г.; Галбалли и др. 2010] и в настоящее время срочно требуются антипсихотические препараты.
Благодарности
Авторы выражают признательность профессорам Майклу Пермезелу и профессору Сью Уокер за их вклад в разработку рекомендаций по лечению нейролептиками во время беременности.
Сноски
Финансирование: Это исследование не получило специального гранта от какого-либо финансирующего агентства в государственном, коммерческом или некоммерческом секторах.
Заявление о конфликте интересов: Авторы заявляют об отсутствии конфликта интересов при подготовке этой статьи.
Информация для участников
Меган Галбалли, Перинатальное психическое здоровье, Больница милосердия для женщин, 16 Studley Road, Heidelberg, VIC 3084, Австралия.
Martien Snellen, Перинатальное психическое здоровье, Госпиталь милосердия для женщин, Гейдельберг, Виктория, Австралия.
Жозефина Пауэр, Перинатальное психическое здоровье, Госпиталь Милосердия для женщин, Гейдельберг, Виктория, Австралия.
Каталожные номера
- Абель К., Ховард Л. (2014)Шизофрения, психофарамакология и беременность.В: Галбалли М., Снеллен М., Льюис А. (ред.), Психофармакология и беременность – эффективность лечения, риски и рекомендации. Гейдельберг: Springer, в печати [Google Scholar]
- Александр Г., Галлахер С., Маскола А., Молони Р., Стаффорд Р. (2011) Увеличение использования антипсихотических препаратов не по прямому назначению в Соединенных Штатах, 1995–2008 гг.
 Фармакоэпидемический препарат Саф
20: 177–184 [бесплатная статья PMC] [PubMed] [Google Scholar]
Фармакоэпидемический препарат Саф
20: 177–184 [бесплатная статья PMC] [PubMed] [Google Scholar] - Ауэрбах Дж., Ханс С., Маркус Дж., Мейр С. (1992) Психотропные препараты для матери и поведение новорожденных.Нейротоксикол Тератол 14: 399–406 [PubMed] [Google Scholar]
- Остин М., Килдеа С., Салливан Э. (2007) Материнская смертность и психиатрическая заболеваемость в перинатальном периоде: проблемы и возможности профилактики в условиях Австралии. Мед Дж Ауст 186: 364–367 [PubMed] [Google Scholar]
- Бабу Г., Десаи Г., Типпесвами Х., Чандра П. (2010)Вес при рождении и использование оланзапина во время беременности: проспективное сравнительное исследование. Джей Клин Психофармакол 30: 331–332 [PubMed] [Google Scholar]
- Бальдессарини Р., Viguera A. (1995)Отмена нейролептиков у пациентов с шизофренией. Arch Gen Психиатрия 52: 189–192 [PubMed] [Google Scholar]
- Беннедсен Б., Мортенсен П., Олесен А., Хенриксен Т. (1999)Преждевременные роды и задержка внутриутробного развития у детей женщин, больных шизофренией.
 Бр Дж Психиатрия
175: 239–245 [PubMed] [Google Scholar]
Бр Дж Психиатрия
175: 239–245 [PubMed] [Google Scholar] - Боден Р., Лундгрен М., Брандт Л., Реутфорс Дж., Килер Х. (2012) Нейролептики во время беременности: связь с метаболическими эффектами плода и матери.Arch Gen Психиатрия 69: 715–721 [PubMed] [Google Scholar]
- Бруннер Э., Фальк Д., Дей Д., Шатапати С. (2013)Оланзапин при беременности и кормлении грудью: обзор данных глобального наблюдения за безопасностью. BMC Фармакол Токсикол 14: 38. [Бесплатная статья PMC] [PubMed] [Google Scholar]
- Коппола Д., Руссо Л., Кварта Р., Варугезе Р., Шмидер Дж. (2007) Оценка постмаркетингового опыта применения рисперидона во время беременности: исходы беременности и новорожденных. Безопасность лекарств 30: 247–264 [PubMed] [Google Scholar]
- Чейзель А., Szegal B., Joffe J., Racz J. (1999) Влияние лечения диазепамом и прометазином во время беременности на соматическое развитие человеческого потомства. Нейротоксикол Тератол 21: 157–167 [PubMed] [Google Scholar]
- Эйнарсон А.
 , Боскович Р. (2009)Использование и безопасность антипсихотических препаратов во время беременности. J Психиатр Практ
15: 183–192 [PubMed] [Google Scholar]
, Боскович Р. (2009)Использование и безопасность антипсихотических препаратов во время беременности. J Психиатр Практ
15: 183–192 [PubMed] [Google Scholar] - Файнер Л., Хеншоу С. (2006) Различия в показателях незапланированной беременности в Соединенных Штатах, 1994 и 2001 годы. Perspect Sex Reprod Health 38: 90–96 [PubMed] [Google Scholar]
- Галбалли М., Робертс М., Буист А. (2010)Стабилизаторы настроения при беременности: систематический обзор. Aust N Z J Психиатрия 44: 967–977 [PubMed] [Google Scholar]
- Галбалли М., Снеллен М., Льюис А. (2011) Обзор использования психотропных препаратов при беременности. Curr Opin Obstet Gynecol 23: 408–414 [PubMed] [Академия Google]
- Галбалли М., Снеллен М., Уокер С., Пермезель М. (2010)Назначение антипсихотиков и стабилизаторов настроения во время беременности: рекомендации по дородовой помощи. Aust N Z J Психиатрия 44: 99–108 [PubMed] [Google Scholar]
- Джентиле С.(2010)Антипсихотическая терапия на ранних и поздних сроках беременности.
 Систематический обзор. Шизофр Бык
36: 518–544 [бесплатная статья PMC] [PubMed] [Google Scholar]
Систематический обзор. Шизофр Бык
36: 518–544 [бесплатная статья PMC] [PubMed] [Google Scholar] - Гилберт П., Харрис М., Макадамс Л., Джесте Д. (1995)Отмена нейролептиков у пациентов с шизофренией. Обзор литературы. Arch Gen Психиатрия 52: 173–188 [PubMed] [Google Scholar]
- Гроф П., Роббинс В., Альда М., Бергхофер А., Войтеховски М., Нильссон А. и др. . (2000) Защитный эффект беременности у женщин с биполярным расстройством, чувствительным к литию.J влияет на расстройство 61: 31–39 [PubMed] [Google Scholar]
- Habermann F., Frizsche J., Fuhlbruck F., Wacker E., Allignol A., Weber-Schoendorfer C., et al. . (2013)Атипичные нейролептики и исход беременности. Джей Клин Психофармакол 33: 453–462 [PubMed] [Google Scholar]
- Ябленский А., Морган В., Зубрик С., Бауэр С., Елачич Л. (2005) Беременность, роды и неонатальные осложнения в популяционной когорте женщин с шизофренией и серьезными аффективными расстройствами. Эм Джей Психиатрия 162: 79–91 [PubMed] [Google Scholar]
- Джонсон К.
 , Laprairie J., Brennan P., Stowe Z., Newport D. (2012) Пренатальное воздействие антипсихотиков и нейромоторная активность в младенчестве. Arch Gen Психиатрия
69: 787–794 [бесплатная статья PMC] [PubMed] [Google Scholar]
, Laprairie J., Brennan P., Stowe Z., Newport D. (2012) Пренатальное воздействие антипсихотиков и нейромоторная активность в младенчестве. Arch Gen Психиатрия
69: 787–794 [бесплатная статья PMC] [PubMed] [Google Scholar] - Лин Х., Чен И., Чен Ю., Ли Х., Ву Ф. (2010) Материнская шизофрения и исход беременности: имеет ли значение использование нейролептиков? Шизофр Рез 116: 55–60 [PubMed] [Google Scholar]
- МакКенна К., Корен Г., Тетельбаум М., Уилтон Л., Шакир С., Диав-Цитрин О., и другие. . (2005) Исход беременности у женщин, принимающих атипичные нейролептики: проспективное сравнительное исследование. Джей Клин Психиатрия 66: 444–449; викторина 546. [PubMed] [Google Scholar]
- Миадор К., Пеннелл П., Харден К., Гордон Дж., Томсон Т., Каплан П. и др. . (2008) Регистры беременностей при эпилепсии: согласованное заявление о результатах для здоровья. неврология 71: 1109–1117 [PubMed] [Google Scholar]
- Ньюхэм Дж., Томас С., Макритчи К., Макелхаттон П., Макаллистер-Уильямс Р.
 (2008)Вес при рождении младенцев после воздействия на мать типичных и атипичных нейролептиков: проспективное сравнительное исследование.Бр Дж Психиатрия
192: 333–337 [PubMed] [Google Scholar]
(2008)Вес при рождении младенцев после воздействия на мать типичных и атипичных нейролептиков: проспективное сравнительное исследование.Бр Дж Психиатрия
192: 333–337 [PubMed] [Google Scholar] - Ньюпорт Д., Каламарас М., Девейн К., Донован Дж., Бич А., Винн С. и др. . (2007)Атипичное введение нейролептиков на поздних сроках беременности: плацентарный проход и акушерские исходы. Эм Джей Психиатрия 164: 1214–1220 [PubMed] [Google Scholar]
- Ниеми Л., Сувисаари Дж., Хаукка Дж., Вреде Г., Лоннквист Дж. (2004)Совокупная заболеваемость психическими расстройствами среди потомства матерей с психотическим расстройством. Результаты хельсинкского исследования высокого риска.Бр Дж Психиатрия 185: 11–17 [PubMed] [Google Scholar]
- Пэн М., Гао К., Дин Ю., Оу Дж., Калабрезе Дж., Ву Р. и др. . (2013)Влияние пренатального воздействия атипичных антипсихотиков на постнатальное развитие и рост младенцев: проспективное исследование с контролируемым случаем. Психофармакология 228: 577–584 [PubMed] [Google Scholar]
- Рейс М.
 , Каллен Б. (2008)Использование матерями нейролептиков на ранних сроках беременности и родов. Джей Клин Психофармакол
28: 279–288 [PubMed] [Google Scholar]
, Каллен Б. (2008)Использование матерями нейролептиков на ранних сроках беременности и родов. Джей Клин Психофармакол
28: 279–288 [PubMed] [Google Scholar] - Слон Д., Siskind V., Heinonen O., Monson R., Kaufman D., Shapiro S. (1977)Антенатальное воздействие фенотиазинов в связи с врожденными пороками развития, перинатальной смертностью, массой тела при рождении и коэффициентом интеллекта. Am J Obstet Gynecol 128: 486–488 [PubMed] [Google Scholar]
- Снеллен М., Мак К., Трауер Т. (1999)Шизофрения, психическое состояние и взаимодействие матери и ребенка: изучение отношений. Aust N Z J Психиатрия 33: 902–911 [PubMed] [Google Scholar]
- Стефенсон С., Карангес Э., Макгрегор И. (2013) Тенденции использования психотропных препаратов в Австралии с 2000 по 2011 год. Aust NZ J Psychiatry 47: 74–87 [PubMed] [Google Scholar]
- Стика Л., Елисова К., Гонзакова Л., Хрохова Х., Плечатова Х., Стрнадова Ю. и др. . (1990) Влияние приема лекарств во время беременности на поведение детей в школе.
 Фарм Уикбл Наука
12: 252–255 [PubMed] [Google Scholar]
Фарм Уикбл Наука
12: 252–255 [PubMed] [Google Scholar] - Управление по санитарному надзору за качеством пищевых продуктов и медикаментов США (2011 г.) Сообщение о безопасности лекарственных средств. Информация об использовании антипсихотических препаратов во время беременности и риске аномальных движений мышц и синдрома отмены у новорожденных обновлена.февраль 2011. Сильвер Спринг, Мэриленд: Управление по санитарному надзору за качеством пищевых продуктов и медикаментов США [Google Scholar]
- . Вигера А., Тондо Л., Кукопулос А., Реджинальди Д., Лепри Б., Балдессарини Р. (2011) Эпизоды расстройств настроения у 2252 беременностей и послеродовых периодов. Эм Джей Психиатрия 168: 1179–1185 [PubMed] [Google Scholar]
- Вигера А., Уитфилд Т., Балдессарини Р., Ньюпорт Д., Стоу З., Реминик А. и др. . (2007) Риск рецидива у женщин с биполярным расстройством во время беременности: проспективное исследование прекращения приема стабилизаторов настроения.Эм Джей Психиатрия
164: 1817–1824; викторина 1923.
 [PubMed] [Google Scholar]
[PubMed] [Google Scholar] - Ван М., Грин Дж. (2009)Влияние материнской психопатологии на привязанность ребенка к матери. Arch Womens Ment Health 12: 123–134 [PubMed] [Google Scholar]
- Ван М., Моултон С., Абель К. (2008) Обзор вмешательств в отношения между матерью и ребенком и их полезность для матерей с шизофренией. Arch Womens Ment Health 11: 171–179 [PubMed] [Google Scholar]
- Ван М., Салмон М., Риордан Д., Эпплби Л., Webb R., Abel K. (2007) Что предсказывает плохое взаимодействие матери и ребенка при шизофрении? Психол Мед 37: 537–546 [PubMed] [Google Scholar]
- Уэбб Р., Ховард Л., Абель К. (2004)Нейролептики при неаффективном психозе во время беременности и после родов. Системная версия базы данных Cochrane 2: CD004411. [PubMed] [Академия Google]
- Wichman C. (2009) Атипичное применение нейролептиков во время беременности: ретроспективный обзор. Arch Women Ment Health 12: 53–57 [PubMed] [Google Scholar]
обзор их воздействия на мать и плод
Ther Adv Drug Safe. 2014 апрель; 5(2): 100–109.
2014 апрель; 5(2): 100–109.
Megan Galbally
Перинатальное психическое здоровье, Больница Mercy для женщин, 16 Studley Road, Heidelberg, VIC 3084, Australia
Martien Snellen
Перинатальное психическое здоровье, Mercy Hospital for Women, VIC, Australia, Heidelberg
Josephine Power
Перинатальное психическое здоровье, Больница милосердия для женщин, Гейдельберг, Виктория, Австралия
Меган Галбалли, Перинатальное психическое здоровье, Больница милосердия для женщин, 16 Studley Road, Heidelberg, VIC 3084, Австралия;
Автор, ответственный за переписку.Эта статья была процитирована другими статьями в PMC.Abstract
Понимание рисков применения антипсихотических препаратов во время беременности становится важной клинической задачей, учитывая данные о растущем уровне их назначения среди населения в целом для лечения ряда расстройств. Несмотря на то, что антипсихотики были одними из первых психотропных препаратов, которые были внедрены, доказательства их эффектов, вторичных по отношению к воздействию во время беременности, крайне ограничены. Хотя в этом обзоре нет четких доказательств риска пороков развития, есть данные о рисках, связанных с исходами беременности и новорожденных.Выявленные исследования выявили такие риски, как недоношенность, низкий и высокий вес при рождении и гестационный диабет. Также были проведены исследования, предполагающие абстиненцию новорожденных и аномальные движения мышц. Долгосрочные исходы развития нервной системы у детей, подвергшихся воздействию внутриутробно , остаются неясными, поскольку выявлено только четыре исследования: два исследования нейролептиков первого поколения и два исследования антипсихотиков второго поколения. При рассмотрении риска применения этих препаратов во время беременности важно учитывать риск невылеченного заболевания матери (в частности, шизофрении и биполярного расстройства) как для матери, так и для ребенка.Будущие исследования должны быть сосредоточены на проспективных лонгитюдных исследованиях с адекватными измерениями ключевых смешанных переменных, включая психические заболевания матери, другие воздействия (такие как курение, употребление алкоголя и запрещенных наркотиков) и адекватную продолжительность последующего наблюдения, когда получаются точные показатели развития ребенка.
Хотя в этом обзоре нет четких доказательств риска пороков развития, есть данные о рисках, связанных с исходами беременности и новорожденных.Выявленные исследования выявили такие риски, как недоношенность, низкий и высокий вес при рождении и гестационный диабет. Также были проведены исследования, предполагающие абстиненцию новорожденных и аномальные движения мышц. Долгосрочные исходы развития нервной системы у детей, подвергшихся воздействию внутриутробно , остаются неясными, поскольку выявлено только четыре исследования: два исследования нейролептиков первого поколения и два исследования антипсихотиков второго поколения. При рассмотрении риска применения этих препаратов во время беременности важно учитывать риск невылеченного заболевания матери (в частности, шизофрении и биполярного расстройства) как для матери, так и для ребенка.Будущие исследования должны быть сосредоточены на проспективных лонгитюдных исследованиях с адекватными измерениями ключевых смешанных переменных, включая психические заболевания матери, другие воздействия (такие как курение, употребление алкоголя и запрещенных наркотиков) и адекватную продолжительность последующего наблюдения, когда получаются точные показатели развития ребенка.
Ключевые слова: нейролептики, биполярное расстройство, беременность, шизофрения
Введение
Наблюдается значительный рост назначения антипсихотических препаратов среди населения.Хотя это увеличение не является специфическим для беременности, оно включает назначение препарата женщинам в фертильные годы. Исследование назначения атипичных нейролептиков в Австралии в период с 2000 по 2011 год показало, что количество назначений атипичных нейролептиков увеличилось на 217,7%, что ставит их на третье место среди наиболее часто назначаемых психотропных препаратов [Stephenson et al. 2013]. Александер и его коллеги в исследовании использования нейролептиков в США также обнаружили увеличение, которое не объяснялось использованием при психотических заболеваниях [Alexander et al. 2011]. Обе группы авторов постулировали, что большая часть наблюдаемого увеличения связана с использованием не по прямому назначению и с более широкими показаниями, чем только психоз. Распространенность шизофрении в течение жизни составляет примерно 1%, а биполярного расстройства — примерно 2%, что делает эти состояния во время беременности относительно низкой распространенностью. Тенденция к более широкому использованию нейролептиков в обществе делает понимание профиля риска во время беременности важным для клиницистов, ведущих женщин в репродуктивном возрасте. Это особенно важно, если принять во внимание почти 49% незапланированных беременностей среди населения [Finer and Henshaw, 2006].
Распространенность шизофрении в течение жизни составляет примерно 1%, а биполярного расстройства — примерно 2%, что делает эти состояния во время беременности относительно низкой распространенностью. Тенденция к более широкому использованию нейролептиков в обществе делает понимание профиля риска во время беременности важным для клиницистов, ведущих женщин в репродуктивном возрасте. Это особенно важно, если принять во внимание почти 49% незапланированных беременностей среди населения [Finer and Henshaw, 2006].
В настоящее время любое утешение, которое мы можем иметь при назначении нейролептиков во время беременности, связано главным образом с отсутствием отрицательных данных, а не с наличием положительных данных. Было подсчитано, что для каждого отдельного лекарства необходимо не менее 500 случаев, чтобы определить различия в частоте возникновения основных пороков развития, и большее количество требуется для адекватного контроля других переменных [Meador et al. 2008]. На сегодняшний день ни один из антипсихотических препаратов первого поколения (АПП) или антипсихотических препаратов второго поколения (АВП) не был адекватно исследован в этом отношении.Проблема еще более усложняется тем фактом, что большинство исследований, направленных на оценку и уточнение тератогенного риска, связанного с антенатальным воздействием психотропных препаратов, не были предназначены для контроля возможных тератогенных эффектов основного психического расстройства. Мы ждем дальнейших разъяснений от проспективных исследований регистров, включающих контрольную группу, не получавшую лечения.
На сегодняшний день ни один из антипсихотических препаратов первого поколения (АПП) или антипсихотических препаратов второго поколения (АВП) не был адекватно исследован в этом отношении.Проблема еще более усложняется тем фактом, что большинство исследований, направленных на оценку и уточнение тератогенного риска, связанного с антенатальным воздействием психотропных препаратов, не были предназначены для контроля возможных тератогенных эффектов основного психического расстройства. Мы ждем дальнейших разъяснений от проспективных исследований регистров, включающих контрольную группу, не получавшую лечения.
Когда рассматривается профиль риска и пользы фармакологического лечения во время беременности, в уравнение обычно включается рассмотрение риска отказа от лечения.При использовании не по прямому назначению и по показаниям, когда доказательства эффективности ограничены, это сложно. Однако, если сосредоточиться на двух психических расстройствах с четкими показаниями к назначению этих препаратов, т. е. на шизофрении и биполярном расстройстве, риск невылеченного заболевания значителен. Как шизофрения, так и биполярное расстройство связаны с повышенным риском осложнений беременности, таких как аномалии плаценты, дородовое кровотечение, недоношенность, преэклампсия, низкий вес при рождении, задержка внутриутробного развития, дистресс плода, неонатальная гипогликемия, низкая оценка по шкале Апгар, мертворождение и врожденные дефекты, а также возможность неблагоприятных исходов развития нервной системы независимо от любого риска, связанного с воздействием антипсихотических препаратов [Jablensky et al. 2005 г.; Боден и др. 2012; Абель и Ховард, 2014]. Исследование женщин Западной Австралии с шизофренией показало повышенный риск отслойки плаценты; это исследование также показало, что женщины с шизофренией и биполярным расстройством имели повышенный риск дородового кровотечения по сравнению с контрольной группой даже после учета ряда смешанных переменных [соответственно: отношение шансов (ОШ) 2,75, 95% доверительный интервал (ДИ) 1,32–5,74; ОШ 1,65, 95% ДИ 1,02–2,69; ОШ 1,66, 95% ДИ 1,15–2,39) [Jablensky et al.
е. на шизофрении и биполярном расстройстве, риск невылеченного заболевания значителен. Как шизофрения, так и биполярное расстройство связаны с повышенным риском осложнений беременности, таких как аномалии плаценты, дородовое кровотечение, недоношенность, преэклампсия, низкий вес при рождении, задержка внутриутробного развития, дистресс плода, неонатальная гипогликемия, низкая оценка по шкале Апгар, мертворождение и врожденные дефекты, а также возможность неблагоприятных исходов развития нервной системы независимо от любого риска, связанного с воздействием антипсихотических препаратов [Jablensky et al. 2005 г.; Боден и др. 2012; Абель и Ховард, 2014]. Исследование женщин Западной Австралии с шизофренией показало повышенный риск отслойки плаценты; это исследование также показало, что женщины с шизофренией и биполярным расстройством имели повышенный риск дородового кровотечения по сравнению с контрольной группой даже после учета ряда смешанных переменных [соответственно: отношение шансов (ОШ) 2,75, 95% доверительный интервал (ДИ) 1,32–5,74; ОШ 1,65, 95% ДИ 1,02–2,69; ОШ 1,66, 95% ДИ 1,15–2,39) [Jablensky et al. 2005]. В дополнение к осложнениям беременности, связанным с серьезным психическим заболеванием, существуют также более долгосрочные опасения по поводу воспитания и развития ребенка, если женщина становится или остается нездоровой из-за прекращения или недостаточного лечения ее болезни.
2005]. В дополнение к осложнениям беременности, связанным с серьезным психическим заболеванием, существуют также более долгосрочные опасения по поводу воспитания и развития ребенка, если женщина становится или остается нездоровой из-за прекращения или недостаточного лечения ее болезни.
Поскольку в этой популяции женщин с психотическими заболеваниями наблюдается увеличение коэффициента фертильности – отчасти из-за успеха современных методов лечения, включающих в себя возможность сохранения пролактина, и тенденции к проявлению в репродуктивном возрасте – все клиницисты будут в некоторое время необходимо учитывать неотъемлемые риски лечения и отсутствия лечения в перинатальных условиях [Galbally et al. 2010; Джентиле, 2010]. В идеале это обсуждается с женщиной до беременности. Когда рассматривается вопрос о продолжении лечения во время беременности, часто для этого решения имеет значение история реакции на конкретное лекарство, учитывая риски для психического здоровья матери при переходе на лекарство, которое затем оказывается неэффективным для человека.
Остается неясным, как протекает естественное течение психотических заболеваний во время беременности. Было высказано предположение, что это измененное физиологическое и психологическое состояние может оказывать благоприятное влияние на течение болезни [Grof et al. 2000]; однако более поздние исследования указывают на повышенную частоту рецидивов [Viguera et al. 2011]. В обзоре литературы 1995 г. сообщается, что у пациентов с шизофренией, которые прекращают прием антипсихотических препаратов, кумулятивная частота рецидивов составляет 53% в течение 10-месячного периода по сравнению с 16% среди пациентов, продолжающих лечение [Gilbert et al. 1995]. Быстрая отмена, которая часто сопровождает диагноз беременности, раннее начало болезни, более молодой возраст, потребность в высоких дозах нейролептиков и недавняя госпитализация в психиатрическую больницу, как было установлено, являются предикторами рецидива [Baldessarini and Viguera, 1995].Аналогичным образом, в проспективном исследовании, в котором изучалось влияние прекращения приема стабилизаторов настроения во время беременности, у женщин с биполярным расстройством вероятность рецидива во время беременности была более чем в два раза выше (85,5% против 37%) по сравнению с женщинами, продолжавшими лечение [Viguera ]. и другие. 2007]. Таким образом, беременность следует рассматривать как период высокого риска рецидива, особенно в условиях прекращения поддерживающей терапии.
и другие. 2007]. Таким образом, беременность следует рассматривать как период высокого риска рецидива, особенно в условиях прекращения поддерживающей терапии.
Использование антипсихотических препаратов выходит за рамки их использования при шизофрении и биполярном расстройстве, и их часто назначают при аффективных и тревожных расстройствах, самоповреждающем поведении, состояниях, связанных с травмами, и даже при бессоннице.Таким образом, важно проводить адекватный анализ риска и пользы всякий раз, когда какое-либо лекарство назначается в перинатальных условиях или если существует вероятность беременности, и соблюдать процесс получения информированного согласия. Необходимо учитывать риски тератогенеза, акушерских осложнений, нарушения неонатальной адаптации и негативного исхода развития нервной системы. После того, как решения приняты и введены в действие, необходимо разработать комплексный план акушерского, педиатрического и психиатрического мониторинга [Galbally et al. 2010].
Риск структурной тератогенности
Все нейролептики проникают через плаценту [Newport et al. 2007] и поэтому необходимо учитывать их способность вызывать структурную или функциональную дисгенезию органов плода и/или структур скелета при воздействии в первом триместре. Обычно считается, что исходный уровень пороков развития в общей популяции составляет 1–3%.
Большинство АПП доступны уже около четырех десятилетий и разделяют действие блокады рецепторов D 2 по всему мозгу, в частности, в мезолимбической системе.Всесторонний обзор литературы не позволил выявить какой-либо тератогенный риск, связанный с применением прометазина, хлорпромазина, прохлорперазина, галоперидола, перфеназина, трифлуоперазина, локсапина, тиоридазина, флупентиксола или флуфеназина [Einarson and Boskovic, 2009]. Однако авторы предупредили, что менее строгие стандарты исследований и ошибочные методологии ограничивают нашу способность безоговорочно принимать эти результаты. SGA являются более новыми агентами, которые имеют общий механизм действия, который включает относительно мощную блокаду рецепторов 5-HT (2A) в сочетании с временной оккупацией рецептора D 2 .В том же обзоре были изучены все имеющиеся данные о воздействии на плод клозапина, рисперидона, оланзапина, кветиапина, зипразидона и арипипразола [Einarson and Boskovic, 2009], и не было выявлено четкой связи с какими-либо конкретными пороками развития. Тем не менее, ни один агент не приблизился к 500 зарегистрированным и исследованным воздействиям, необходимым для определения различий в возникновении пороков развития.
Исследование шведского медицинского регистра рождений показало, что применение матерями антипсихотических препаратов (включающих в себя как АПП, так и АВП) было связано с небольшим, но статистически значимым повышением риска серьезных пороков развития (в основном дефектов предсердий или межжелудочковой перегородки) [ИЛИ 1.52 (1,05–2,19) с 95% ДИ, скорректированным с учетом года рождения, возраста матери, паритета, курения и предыдущих выкидышей] [Reis and Kallen, 2008]. Ни один из этих результатов не был специфичен для отдельного препарата. Дальнейший систематический обзор антипсихотической терапии на ранних и поздних сроках беременности показал, что в настоящее время мы не можем дать адекватных рекомендаций в отношении риска пороков развития, вторичного по отношению к внутриутробному воздействию АВП [Gentile, 2010].
Риск неблагоприятного акушерского исхода
Имеются некоторые данные, свидетельствующие о том, что общий риск акушерских осложнений увеличивается у женщин с тяжелыми психическими заболеваниями независимо от какого-либо сопутствующего воздействия антипсихотиков.Датское исследование сообщило о скорректированном избыточном риске 1,57 (95% ДИ 1,36-1,82) для низкой массы тела при рождении и 1,34 (95% ДИ 1,17-1,53) для малой массы тела для гестационного возраста [Bennedsen et al. 1999], а австралийское исследование женщин с шизофренией или большим аффективным расстройством показало повышенный риск аномалий плаценты и дородового кровотечения [Jablensky et al. 2005].
Потенциальные риски, связанные именно с применением нейролептиков во время беременности, включают гестационный диабет, особенно с АВП, некоторые из которых, как известно, повышают риск развития диабета у взрослых пациентов.Они также были связаны с недоношенностью, низким и высоким весом при рождении; последнее может быть связано с гестационным диабетом и кесаревым сечением.
Крупное исследование шведского медицинского реестра рождений, в котором изучались риски, связанные с приемом матерью антипсихотических препаратов (сгруппированных как АПП, так и АВП), показало, что эти препараты связаны с повышенным риском развития гестационного диабета OR 1,78 (1,04–3,01), преждевременных родов OR 1,73 ( 1,31–2,29), низкая масса тела при рождении ИЛИ 1,67 (1,21–2,29) и кесарево сечение ИЛИ 1.43 (1,17–1,74) [Reis et al. 2008]. Повышенный риск недоношенности OR 2,46 (1,50–4,11) у получающих АПП также был обнаружен в тайваньском исследовании [Lin et al. 2010]. Дальнейшие исследования показали, что антипсихотические препараты связаны как с низким весом при рождении, так и с рождением детей с большим весом; последнее в основном связано с воздействием АВП [McKenna et al. 2005 г.; Ньюхэм и др. 2008].
К сожалению, на сегодняшний день ни один из дизайнов исследований не был в состоянии адекватно контролировать приверженность лечению, психические или физические сопутствующие заболевания, злоупотребление психоактивными веществами и алкоголем, курение и основные риски, связанные с лечащимся заболеванием.
Риск для новорожденного
Остается неясным, в какой степени антипсихотики могут осложнить неонатальный период из-за отсутствия систематических исследований. Однако есть основания подозревать, что может иметь место повышенный риск синдрома отмены у новорожденных, экстрапирамидных симптомов (ЭПС) и седативного эффекта [Gentile, 2010; Галбалли и др. 2011]. Воздействие антипсихотических препаратов неизбежно связано с психическим заболеванием матери и связанными с ним сопутствующими заболеваниями, такими как соматические заболевания, плохое питание, курение, злоупотребление психоактивными веществами и алкоголем, а также травма, и чрезвычайно трудно выделить специфическое влияние антипсихотических препаратов на исход плода.
В 2011 году Управление по санитарному надзору за качеством пищевых продуктов и медикаментов США (FDA) выпустило сообщение о безопасности лекарственных средств, касающееся опасений по поводу воздействия любого нейролептика на плод и связи с аномальными мышечными движениями (EPS) и симптомами отмены. Это предупреждение было вызвано базой данных FDA, в которой было выявлено 69 случаев неонатальной ЭПС или синдрома отмены для обоих классов нейролептиков. Симптомы ЭПС у новорожденных включают двигательное беспокойство, тремор, гипертонус, дистонию и паркинсонизм.Специальное исследование АПП выявило гипертонус, тремор и плохую двигательную зрелость у новорожденных [Auerbach et al. 1992]. Продолжительность симптомов, как правило, была преходящей и короткой, хотя у одного младенца, подвергшегося воздействию фенотиазинов, наблюдался гипертонус в течение 10 месяцев, за которым последовало последующее нормальное моторное развитие.
Крайне мало данных, касающихся неонатальной токсичности у новорожденных, подвергшихся воздействию АВП. Разумно предположить, что потенциальное влияние лекарства на адаптацию новорожденного может быть связано с уровнем его проникновения через плаценту.В важном проспективном обсервационном исследовании с участием 54 беременных женщин Ньюпорт и его коллеги обнаружили, что коэффициент плацентарного пассажа был самым высоким для оланзапина [среднее = 72,1%, стандартное отклонение (СО) = 42,0%], за ним следует галоперидол (среднее значение = 65,5%, стандартное отклонение = 40,3%), рисперидон (среднее значение = 49,2%, стандартное отклонение = 33,9%) и кветиапин (среднее значение = 23,8%, стандартное отклонение = 11,0%) [Newport et al. 2007]. Среди новорожденных, подвергшихся воздействию оланзапина, были более высокие показатели низкой массы тела при рождении (30,8%) и госпитализации новорожденных в отделения интенсивной терапии (30,8%), хотя они не достигли статистической значимости [Newport et al. 2007].
Учитывая нехватку литературы и рекомендаций по адаптации новорожденных или отмене после воздействия антипсихотиков, был проведен поиск литературы для выявления всех работ, в которых сообщалось о плохой адаптации новорожденных, связанной с применением антипсихотических препаратов во время беременности. В базах данных PUBMED, MEDLINE, EMBASE и PsychINFO был проведен поиск статей, опубликованных на английском языке с 1966 по 2013 год, с использованием поисковых терминов MeSH/freetext «плохая неонатальная адаптация», «неонатальная абстиненция», «неонатальная абстиненция», «неонатальная токсичность», «антипсихотические » и «психотропный».Результаты подведены в .
Таблица 1.
Адаптация новорожденных и воздействие антипсихотических препаратов во время беременности.
| Исследование | Учебное исследование | Количество предметов | Медика- | результат | |
|---|---|---|---|---|---|
| US FDA [2011] | Retroспективный отзыв | 69 беременностей Обзор | 69 беременностей Сообщается о неблагоприятной системе отчетности событий | Типичный атипичные нейролептики | Моторные и поведенческие симптомы, потенциально связанные с синдромом отмены в неонатальном периоде |
| Коппола и др. [2007] | Ретроспективные и проспективные данные наблюдений | 713 беременностей, 516 проспективных (68 с известным исходом), 197 ретроспективных | Рисперидон | 37 ретроспективных сообщений о перинатальном синдроме, 21 с поведенческими или двигательными расстройствами | 2 Ньюпорт и др. [2007] | Проспективное наблюдательное исследование. Ауэрбах и др. [1992] | Проспективный случай-контроль | 29 психически нездоровых женщин, 12 из которых принимали нейролептики | Нейролептики | Новорожденные, подвергавшиеся внутриутробному воздействию антипсихотических препаратов, демонстрировали ухудшение двигательных функций по сравнению с контрольной группой, что предположительно отражает синдром отмены | 3 исход развития нервной системы
| исследование | Количество предметов | препарат | Выводы | ||
|---|---|---|---|---|---|
| Бруннер и др. [2013] | Проспективное обсервационное исследование | 610 | Оланзапин | Нет различий в исходах беременности и новорожденных по сравнению с общими популяционными данными. | |
| Хаберманн и др. [2013] | Перспективное обучение когорта | 1967 | 1967 | Типичные антипсихотики ( N = 284), атипичные антипсихотики ( N = 561), управление ( N = 1122) | Более высокая скорость серьезных пороков развития в новорожденных, подверженных атипичной нейролептики.Более высокие показатели постнатальных нарушений у новорожденных отмечены в группах, получавших типичные и атипичные нейролептики. Преждевременные роды и низкая масса тела при рождении чаще встречаются при воздействии типичных нейролептиков. |
| Пэн и др. [2013] | Проспективное исследование случай-контроль | 152 | Атипичные нейролептики ( n = 76) | Младенцы, подвергшиеся большему воздействию, имели более низкую массу тела при рождении. Меньшие баллы по шкале развития младенцев Бейли для младенцев, подвергшихся воздействию, в возрасте 2 месяцев, но без существенной разницы в возрасте 12 месяцев. | |
| Боден и др. [2012] | Популяционное когортное исследование | 358 203 | Оланзапин/клозапин (169), другие нейролептики (338) или их отсутствие (357 696) | Воздействие нейролептиков повышало риск гестационного диабета. Нет повышенного риска SGA. Оланзапин/клозапин, связанный с макроцефалией | |
| Джонсон и др. [2012] | Проспективный случай-контроль | 309 | Воздействие нейролептиков (22), антидепрессантов (202) или отсутствие психотропных средств (85) у детей в возрасте 6 месяцев по сравнению с приемом антидепрессантов или отсутствием психотропного воздействия. | ||
| Бабу и др. [2010] | Проспективное когортное исследование | 70 | Оланзапин | Оланзапин может быть связан с более высокой массой тела при рождении. | |
| Лин и др. [2010] | Данные о рождении | 4176 | Типичные и атипичные нейролептики | Более высокий риск преждевременных родов у матерей, которым назначены типичные нейролептики. Нет существенной разницы в показателях низкой массы тела при рождении, LGA или SGA. | |
| Вичман [2009] | Ретроспективный обзор материалов дела | 16 | Арипипразол (2), кветиапин (10), рисперидон (4), зипразидон (1) | Один крупный порок развития с вентрикуломегалией и гидроцефалией у младенца, подвергшегося воздействию арипипразола. Укороченный срок беременности. |
Другие психофармакологические методы лечения биполярного расстройства
Хотя этот обзор ограничен лечением нейролептиками во время беременности, особенно при биполярном расстройстве, существуют и другие психофармакологические методы лечения, которые назначают либо отдельно, либо в сочетании с нейролептиками.К ним относятся противоэпилептические препараты, такие как вальпроат натрия, карбамазепин и ламотриджин, а также стабилизатор настроения карбонат лития. В 2010 г. был опубликован систематический обзор, в котором описываются риски, связанные с воздействием беременных [Galbally et al. 2010]. Литература по противоэпилептическим препаратам (АЭП) в настоящее время обширна при всестороннем наблюдении за детьми. Имеются четкие доказательства связи между некоторыми противоэпилептическими препаратами, такими как вальпроат натрия, и риском пороков развития. Существует также связь с вальпроатом натрия, особенно в дозах выше 1000 г, с более низкими когнитивными исходами у детей, подвергшихся воздействию [Galbally et al. 2010]. Литература по карбонату лития гораздо более ограничена, но есть данные о повышенном риске аномалии Эбштейна, порока развития сердца [Galbally et al. 2010].
Немедикаментозное лечение
Хотя фармакологическое лечение часто важно как для лечения, так и для предотвращения рецидивов шизофрении и биполярного расстройства (особенно во время беременности и в послеродовой период), обеспечение адекватной поддержки женщин и их семей нельзя недооценивать, поскольку часть управления.Специфических психологических вмешательств для женщин с шизофренией и биполярным расстройством во время беременности не существует, и в обзоре вмешательств мать-младенец для женщин с шизофренией ничего не было выявлено [Wan et al. 2008]. Тем не менее ограниченные исследования показывают, что у женщин с шизофренией действительно возникают серьезные проблемы в раннем взаимодействии матери и ребенка и в развитии отношений [Snellen et al. 1999]. Таким образом, в рамках ведения женщины во время беременности и в послеродовой период важно обеспечить адекватную поддержку для нее и ее младенца, а также, по возможности, для ее партнера и семьи.
Рекомендации по применению антипсихотических препаратов во время беременности
Рекомендации во вставке 1 предназначены только для рекомендаций, учитывая, что многим женщинам с шизофренией и биполярным расстройством, а также женщинам с другими тяжелыми психическими заболеваниями, требующими применения антипсихотических препаратов, необходимо будет продолжать лечение в течение длительного времени. перинатальный период. Каждой женщине требуется индивидуальный план ведения беременности, составленный с учетом ее обстоятельств. Эти рекомендации были разработаны в рамках специальной дородовой консультации для женщин с шизофренией и биполярным расстройством в женской больнице Милосердия (Австралия) и были разработаны в сотрудничестве с акушерством, акушерско-фетальной медициной и психиатрией [Galbally et al. 2010].
Box 1.
Рекомендации по применению нейролептиков во время беременности.
Везде, где это возможно, принимая во внимание потенциальную беременность, перед зачатием следует рассмотреть наиболее подходящую форму фармакологического лечения.
Стремитесь к минимальной эффективной дозе антипсихотических препаратов. Однако акцент должен быть сделан на эффективном , а не на минимальном , и следует избегать частичного лечения, так как это подвергает плод как рискам лечения, так и нелечения.
Оптимизация терапевтического альянса и немедикаментозного лечения.
Установить тесную связь между всеми дисциплинами, участвующими в перинатальной помощи: психиатрией, психологией, акушерством, педиатрией, акушерством, социальной работой и уходом за здоровьем матери и ребенка.
Получите базовые измерения биологических параметров, которые могут быть нарушены болезнью и ее лечением.
Обеспечить выполнение процесса получения информированного согласия, в котором подробно изложена вся доступная информация о рисках и преимуществах лечения и отказа от лечения в перинатальных условиях.
Назначайте 5 мг фолиевой кислоты ежедневно с трех месяцев до зачатия и на протяжении всей беременности, поскольку есть некоторые данные, свидетельствующие о том, что это может быть нейропротекторным, а также поливитамины.
По возможности стремитесь к монотерапии.
В идеале, акушерская помощь должна осуществляться лечебной бригадой, которая специализируется на сценариях высокого риска.
Обеспечить адекватный мониторинг развития плода, акушерской физиологии и психического состояния матери на протяжении всей беременности.
Ультразвуковое исследование, которое фокусируется на прозрачности воротникового пространства, должно быть выполнено в 12 недель, после чего следует морфологическое сканирование с высоким разрешением, выполненное в 20 недель беременности.
Учитывая возможность повышенного риска метаболического синдрома и гестационного диабета при приеме АВП, в начале второго триместра (14–16 недель) и повторно на 28 неделе беременности следует проводить тест на толерантность к глюкозе, а не провокационный тест на глюкозу.
Аналогичным образом, адекватный обзор роста плода (предпочтительно с помощью сканирования роста в 28 и 34 недели и далее по показаниям) необходим, учитывая повышенный риск нарушения роста, включая низкий и большой вес при рождении.
Во время родов начните наблюдение для выявления признаков синдрома отмены у новорожденного, токсичности, экстрапирамидных симптомов, седативного эффекта или других побочных эффектов и убедитесь, что проведено тщательное морфологическое исследование.
Разработать и внедрить план оказания психиатрической помощи в родильных домах после родов, который поощряет создание среды с низким уровнем раздражителей, сохранение сна, тесную связь между всеми поставщиками медицинских услуг, а также допускает длительное пребывание в родильном доме, во время которого можно наблюдать за любым неонатальным нарушением вторичный по отношению к воздействию психотропных препаратов внутриутробно .
Установите ранние предупреждающие признаки рецидива и способы оказания медицинской помощи в случае его возникновения.
Дайте четкие рекомендации и предпочтения в отношении грудного вскармливания (кормите грудью или нет), в идеале, обсудив риски и преимущества конкретных лекарств до родов. Избегайте фармакологического подавления лактации.
Послеродовой
Четкий план послеродового ухода для женщины и ее поддержки (партнер и семья в зависимости от обстоятельств) важен для постоянного наблюдения и ухода.Это должно включать наблюдение за психическим здоровьем матери, здоровьем и благополучием младенцев, а также за развитием отношений между матерью и ребенком. Решающую роль поддержки женщины, будь то партнер или большая семья, нельзя недооценивать, и, где это возможно, общение и поддержка ее семьи важны для обеспечения благополучия как матери, так и ребенка. Четкие рекомендации по грудному вскармливанию и сну также полезны для женщин и их семей. Эти рекомендации будут зависеть от обсуждения рисков и преимуществ грудного вскармливания в соответствии с профилем конкретного назначенного лекарства и ролью сна в повышении уязвимости к рецидиву для отдельной женщины.Учитывая отсутствие данных о долгосрочных результатах для детей, подвергшихся воздействию антипсихотических препаратов во время беременности, оптимальным является обеспечение надлежащего постоянного наблюдения за развитием младенцев и детей.
Заключение
Несмотря на то, что сведения о безопасности антипсихотических препаратов при беременности ограничены, их необходимо уравновешивать их важной ролью в поддержании здоровья женщин с шизофренией и биполярным расстройством на этом критическом жизненном этапе. Имеются данные, позволяющие предположить, что материнское психическое заболевание связано не только с повышенной заболеваемостью матери и ребенка, но и с материнской смертностью [Austin et al. 2007]. Кроме того, матери, нездоровые этими заболеваниями, менее чувствительны в воспитании детей [Snellen et al. 1999], что может увеличить риск жестокого обращения и пренебрежения [Niemi et al. 2004]. Тем не менее, этот текущий обзор также поднял вопрос о более широком использовании антипсихотических препаратов по показаниям, помимо шизофрении и биполярного расстройства, и, учитывая недостаток данных о безопасности этих препаратов во время беременности, это область использования, где требуется тщательный анализ риска и пользы. быть произведенным.
Необходимы будущие исследования, которые должны быть хорошо спланированы, проспективны и сопровождать детей в течение достаточно длительного периода времени, чтобы можно было точно оценить развитие. Эти исследования также должны адекватно учитывать ключевые смешанные переменные, такие как болезнь матери, запрещенные наркотики, курение и алкоголь, а также точные измерения воздействия. В значительной степени это было достигнуто при эпилепсии и противоэпилептических препаратах [Meador et al. 2008 г.; Галбалли и др. 2010] и в настоящее время срочно требуются антипсихотические препараты.
Благодарности
Авторы выражают признательность профессорам Майклу Пермезелу и профессору Сью Уокер за их вклад в разработку рекомендаций по лечению нейролептиками во время беременности.
Сноски
Финансирование: Это исследование не получило специального гранта от какого-либо финансирующего агентства в государственном, коммерческом или некоммерческом секторах.
Заявление о конфликте интересов: Авторы заявляют об отсутствии конфликта интересов при подготовке этой статьи.
Информация для участников
Меган Галбалли, Перинатальное психическое здоровье, Больница милосердия для женщин, 16 Studley Road, Heidelberg, VIC 3084, Австралия.
Martien Snellen, Перинатальное психическое здоровье, Госпиталь милосердия для женщин, Гейдельберг, Виктория, Австралия.
Жозефина Пауэр, Перинатальное психическое здоровье, Госпиталь Милосердия для женщин, Гейдельберг, Виктория, Австралия.
Каталожные номера
- Абель К., Ховард Л. (2014)Шизофрения, психофарамакология и беременность.В: Галбалли М., Снеллен М., Льюис А. (ред.), Психофармакология и беременность – эффективность лечения, риски и рекомендации. Гейдельберг: Springer, в печати [Google Scholar]
- Александр Г., Галлахер С., Маскола А., Молони Р., Стаффорд Р. (2011) Увеличение использования антипсихотических препаратов не по прямому назначению в Соединенных Штатах, 1995–2008 гг. Фармакоэпидемический препарат Саф 20: 177–184 [бесплатная статья PMC] [PubMed] [Google Scholar]
- Ауэрбах Дж., Ханс С., Маркус Дж., Мейр С. (1992) Психотропные препараты для матери и поведение новорожденных.Нейротоксикол Тератол 14: 399–406 [PubMed] [Google Scholar]
- Остин М., Килдеа С., Салливан Э. (2007) Материнская смертность и психиатрическая заболеваемость в перинатальном периоде: проблемы и возможности профилактики в условиях Австралии. Мед Дж Ауст 186: 364–367 [PubMed] [Google Scholar]
- Бабу Г., Десаи Г., Типпесвами Х., Чандра П. (2010)Вес при рождении и использование оланзапина во время беременности: проспективное сравнительное исследование. Джей Клин Психофармакол 30: 331–332 [PubMed] [Google Scholar]
- Бальдессарини Р., Viguera A. (1995)Отмена нейролептиков у пациентов с шизофренией. Arch Gen Психиатрия 52: 189–192 [PubMed] [Google Scholar]
- Беннедсен Б., Мортенсен П., Олесен А., Хенриксен Т. (1999)Преждевременные роды и задержка внутриутробного развития у детей женщин, больных шизофренией. Бр Дж Психиатрия 175: 239–245 [PubMed] [Google Scholar]
- Боден Р., Лундгрен М., Брандт Л., Реутфорс Дж., Килер Х. (2012) Нейролептики во время беременности: связь с метаболическими эффектами плода и матери.Arch Gen Психиатрия 69: 715–721 [PubMed] [Google Scholar]
- Бруннер Э., Фальк Д., Дей Д., Шатапати С. (2013)Оланзапин при беременности и кормлении грудью: обзор данных глобального наблюдения за безопасностью. BMC Фармакол Токсикол 14: 38. [Бесплатная статья PMC] [PubMed] [Google Scholar]
- Коппола Д., Руссо Л., Кварта Р., Варугезе Р., Шмидер Дж. (2007) Оценка постмаркетингового опыта применения рисперидона во время беременности: исходы беременности и новорожденных. Безопасность лекарств 30: 247–264 [PubMed] [Google Scholar]
- Чейзель А., Szegal B., Joffe J., Racz J. (1999) Влияние лечения диазепамом и прометазином во время беременности на соматическое развитие человеческого потомства. Нейротоксикол Тератол 21: 157–167 [PubMed] [Google Scholar]
- Эйнарсон А., Боскович Р. (2009)Использование и безопасность антипсихотических препаратов во время беременности. J Психиатр Практ 15: 183–192 [PubMed] [Google Scholar]
- Файнер Л., Хеншоу С. (2006) Различия в показателях незапланированной беременности в Соединенных Штатах, 1994 и 2001 годы. Perspect Sex Reprod Health 38: 90–96 [PubMed] [Google Scholar]
- Галбалли М., Робертс М., Буист А. (2010)Стабилизаторы настроения при беременности: систематический обзор. Aust N Z J Психиатрия 44: 967–977 [PubMed] [Google Scholar]
- Галбалли М., Снеллен М., Льюис А. (2011) Обзор использования психотропных препаратов при беременности. Curr Opin Obstet Gynecol 23: 408–414 [PubMed] [Академия Google]
- Галбалли М., Снеллен М., Уокер С., Пермезель М. (2010)Назначение антипсихотиков и стабилизаторов настроения во время беременности: рекомендации по дородовой помощи. Aust N Z J Психиатрия 44: 99–108 [PubMed] [Google Scholar]
- Джентиле С.(2010)Антипсихотическая терапия на ранних и поздних сроках беременности. Систематический обзор. Шизофр Бык 36: 518–544 [бесплатная статья PMC] [PubMed] [Google Scholar]
- Гилберт П., Харрис М., Макадамс Л., Джесте Д. (1995)Отмена нейролептиков у пациентов с шизофренией. Обзор литературы. Arch Gen Психиатрия 52: 173–188 [PubMed] [Google Scholar]
- Гроф П., Роббинс В., Альда М., Бергхофер А., Войтеховски М., Нильссон А. и др. . (2000) Защитный эффект беременности у женщин с биполярным расстройством, чувствительным к литию.J влияет на расстройство 61: 31–39 [PubMed] [Google Scholar]
- Habermann F., Frizsche J., Fuhlbruck F., Wacker E., Allignol A., Weber-Schoendorfer C., et al. . (2013)Атипичные нейролептики и исход беременности. Джей Клин Психофармакол 33: 453–462 [PubMed] [Google Scholar]
- Ябленский А., Морган В., Зубрик С., Бауэр С., Елачич Л. (2005) Беременность, роды и неонатальные осложнения в популяционной когорте женщин с шизофренией и серьезными аффективными расстройствами. Эм Джей Психиатрия 162: 79–91 [PubMed] [Google Scholar]
- Джонсон К., Laprairie J., Brennan P., Stowe Z., Newport D. (2012) Пренатальное воздействие антипсихотиков и нейромоторная активность в младенчестве. Arch Gen Психиатрия 69: 787–794 [бесплатная статья PMC] [PubMed] [Google Scholar]
- Лин Х., Чен И., Чен Ю., Ли Х., Ву Ф. (2010) Материнская шизофрения и исход беременности: имеет ли значение использование нейролептиков? Шизофр Рез 116: 55–60 [PubMed] [Google Scholar]
- МакКенна К., Корен Г., Тетельбаум М., Уилтон Л., Шакир С., Диав-Цитрин О., и другие. . (2005) Исход беременности у женщин, принимающих атипичные нейролептики: проспективное сравнительное исследование. Джей Клин Психиатрия 66: 444–449; викторина 546. [PubMed] [Google Scholar]
- Миадор К., Пеннелл П., Харден К., Гордон Дж., Томсон Т., Каплан П. и др. . (2008) Регистры беременностей при эпилепсии: согласованное заявление о результатах для здоровья. неврология 71: 1109–1117 [PubMed] [Google Scholar]
- Ньюхэм Дж., Томас С., Макритчи К., Макелхаттон П., Макаллистер-Уильямс Р. (2008)Вес при рождении младенцев после воздействия на мать типичных и атипичных нейролептиков: проспективное сравнительное исследование.Бр Дж Психиатрия 192: 333–337 [PubMed] [Google Scholar]
- Ньюпорт Д., Каламарас М., Девейн К., Донован Дж., Бич А., Винн С. и др. . (2007)Атипичное введение нейролептиков на поздних сроках беременности: плацентарный проход и акушерские исходы. Эм Джей Психиатрия 164: 1214–1220 [PubMed] [Google Scholar]
- Ниеми Л., Сувисаари Дж., Хаукка Дж., Вреде Г., Лоннквист Дж. (2004)Совокупная заболеваемость психическими расстройствами среди потомства матерей с психотическим расстройством. Результаты хельсинкского исследования высокого риска.Бр Дж Психиатрия 185: 11–17 [PubMed] [Google Scholar]
- Пэн М., Гао К., Дин Ю., Оу Дж., Калабрезе Дж., Ву Р. и др. . (2013)Влияние пренатального воздействия атипичных антипсихотиков на постнатальное развитие и рост младенцев: проспективное исследование с контролируемым случаем. Психофармакология 228: 577–584 [PubMed] [Google Scholar]
- Рейс М., Каллен Б. (2008)Использование матерями нейролептиков на ранних сроках беременности и родов. Джей Клин Психофармакол 28: 279–288 [PubMed] [Google Scholar]
- Слон Д., Siskind V., Heinonen O., Monson R., Kaufman D., Shapiro S. (1977)Антенатальное воздействие фенотиазинов в связи с врожденными пороками развития, перинатальной смертностью, массой тела при рождении и коэффициентом интеллекта. Am J Obstet Gynecol 128: 486–488 [PubMed] [Google Scholar]
- Снеллен М., Мак К., Трауер Т. (1999)Шизофрения, психическое состояние и взаимодействие матери и ребенка: изучение отношений. Aust N Z J Психиатрия 33: 902–911 [PubMed] [Google Scholar]
- Стефенсон С., Карангес Э., Макгрегор И. (2013) Тенденции использования психотропных препаратов в Австралии с 2000 по 2011 год. Aust NZ J Psychiatry 47: 74–87 [PubMed] [Google Scholar]
- Стика Л., Елисова К., Гонзакова Л., Хрохова Х., Плечатова Х., Стрнадова Ю. и др. . (1990) Влияние приема лекарств во время беременности на поведение детей в школе. Фарм Уикбл Наука 12: 252–255 [PubMed] [Google Scholar]
- Управление по санитарному надзору за качеством пищевых продуктов и медикаментов США (2011 г.) Сообщение о безопасности лекарственных средств. Информация об использовании антипсихотических препаратов во время беременности и риске аномальных движений мышц и синдрома отмены у новорожденных обновлена.февраль 2011. Сильвер Спринг, Мэриленд: Управление по санитарному надзору за качеством пищевых продуктов и медикаментов США [Google Scholar]
- . Вигера А., Тондо Л., Кукопулос А., Реджинальди Д., Лепри Б., Балдессарини Р. (2011) Эпизоды расстройств настроения у 2252 беременностей и послеродовых периодов. Эм Джей Психиатрия 168: 1179–1185 [PubMed] [Google Scholar]
- Вигера А., Уитфилд Т., Балдессарини Р., Ньюпорт Д., Стоу З., Реминик А. и др. . (2007) Риск рецидива у женщин с биполярным расстройством во время беременности: проспективное исследование прекращения приема стабилизаторов настроения.Эм Джей Психиатрия 164: 1817–1824; викторина 1923. [PubMed] [Google Scholar]
- Ван М., Грин Дж. (2009)Влияние материнской психопатологии на привязанность ребенка к матери. Arch Womens Ment Health 12: 123–134 [PubMed] [Google Scholar]
- Ван М., Моултон С., Абель К. (2008) Обзор вмешательств в отношения между матерью и ребенком и их полезность для матерей с шизофренией. Arch Womens Ment Health 11: 171–179 [PubMed] [Google Scholar]
- Ван М., Салмон М., Риордан Д., Эпплби Л., Webb R., Abel K. (2007) Что предсказывает плохое взаимодействие матери и ребенка при шизофрении? Психол Мед 37: 537–546 [PubMed] [Google Scholar]
- Уэбб Р., Ховард Л., Абель К. (2004)Нейролептики при неаффективном психозе во время беременности и после родов. Системная версия базы данных Cochrane 2: CD004411. [PubMed] [Академия Google]
- Wichman C. (2009) Атипичное применение нейролептиков во время беременности: ретроспективный обзор. Arch Women Ment Health 12: 53–57 [PubMed] [Google Scholar]
обзор их воздействия на мать и плод
Ther Adv Drug Safe.2014 апрель; 5(2): 100–109.
, иMegan Galbally
Перинатальное психическое здоровье, Больница Mercy для женщин, 16 Studley Road, Heidelberg, VIC 3084, Australia
Martien Snellen
Перинатальное психическое здоровье, Mercy Hospital for Women, VIC, Australia, Heidelberg
Josephine Power
Перинатальное психическое здоровье, Больница милосердия для женщин, Гейдельберг, Виктория, Австралия
Меган Галбалли, Перинатальное психическое здоровье, Больница милосердия для женщин, 16 Studley Road, Heidelberg, VIC 3084, Австралия;
Автор, ответственный за переписку.Эта статья была процитирована другими статьями в PMC.Abstract
Понимание рисков применения антипсихотических препаратов во время беременности становится важной клинической задачей, учитывая данные о растущем уровне их назначения среди населения в целом для лечения ряда расстройств. Несмотря на то, что антипсихотики были одними из первых психотропных препаратов, которые были внедрены, доказательства их эффектов, вторичных по отношению к воздействию во время беременности, крайне ограничены. Хотя в этом обзоре нет четких доказательств риска пороков развития, есть данные о рисках, связанных с исходами беременности и новорожденных.Выявленные исследования выявили такие риски, как недоношенность, низкий и высокий вес при рождении и гестационный диабет. Также были проведены исследования, предполагающие абстиненцию новорожденных и аномальные движения мышц. Долгосрочные исходы развития нервной системы у детей, подвергшихся воздействию внутриутробно , остаются неясными, поскольку выявлено только четыре исследования: два исследования нейролептиков первого поколения и два исследования антипсихотиков второго поколения. При рассмотрении риска применения этих препаратов во время беременности важно учитывать риск невылеченного заболевания матери (в частности, шизофрении и биполярного расстройства) как для матери, так и для ребенка.Будущие исследования должны быть сосредоточены на проспективных лонгитюдных исследованиях с адекватными измерениями ключевых смешанных переменных, включая психические заболевания матери, другие воздействия (такие как курение, употребление алкоголя и запрещенных наркотиков) и адекватную продолжительность последующего наблюдения, когда получаются точные показатели развития ребенка.
Ключевые слова: нейролептики, биполярное расстройство, беременность, шизофрения
Введение
Наблюдается значительный рост назначения антипсихотических препаратов среди населения.Хотя это увеличение не является специфическим для беременности, оно включает назначение препарата женщинам в фертильные годы. Исследование назначения атипичных нейролептиков в Австралии в период с 2000 по 2011 год показало, что количество назначений атипичных нейролептиков увеличилось на 217,7%, что ставит их на третье место среди наиболее часто назначаемых психотропных препаратов [Stephenson et al. 2013]. Александер и его коллеги в исследовании использования нейролептиков в США также обнаружили увеличение, которое не объяснялось использованием при психотических заболеваниях [Alexander et al. 2011]. Обе группы авторов постулировали, что большая часть наблюдаемого увеличения связана с использованием не по прямому назначению и с более широкими показаниями, чем только психоз. Распространенность шизофрении в течение жизни составляет примерно 1%, а биполярного расстройства — примерно 2%, что делает эти состояния во время беременности относительно низкой распространенностью. Тенденция к более широкому использованию нейролептиков в обществе делает понимание профиля риска во время беременности важным для клиницистов, ведущих женщин в репродуктивном возрасте. Это особенно важно, если принять во внимание почти 49% незапланированных беременностей среди населения [Finer and Henshaw, 2006].
В настоящее время любое утешение, которое мы можем иметь при назначении нейролептиков во время беременности, связано главным образом с отсутствием отрицательных данных, а не с наличием положительных данных. Было подсчитано, что для каждого отдельного лекарства необходимо не менее 500 случаев, чтобы определить различия в частоте возникновения основных пороков развития, и большее количество требуется для адекватного контроля других переменных [Meador et al. 2008]. На сегодняшний день ни один из антипсихотических препаратов первого поколения (АПП) или антипсихотических препаратов второго поколения (АВП) не был адекватно исследован в этом отношении.Проблема еще более усложняется тем фактом, что большинство исследований, направленных на оценку и уточнение тератогенного риска, связанного с антенатальным воздействием психотропных препаратов, не были предназначены для контроля возможных тератогенных эффектов основного психического расстройства. Мы ждем дальнейших разъяснений от проспективных исследований регистров, включающих контрольную группу, не получавшую лечения.
Когда рассматривается профиль риска и пользы фармакологического лечения во время беременности, в уравнение обычно включается рассмотрение риска отказа от лечения.При использовании не по прямому назначению и по показаниям, когда доказательства эффективности ограничены, это сложно. Однако, если сосредоточиться на двух психических расстройствах с четкими показаниями к назначению этих препаратов, т. е. на шизофрении и биполярном расстройстве, риск невылеченного заболевания значителен. Как шизофрения, так и биполярное расстройство связаны с повышенным риском осложнений беременности, таких как аномалии плаценты, дородовое кровотечение, недоношенность, преэклампсия, низкий вес при рождении, задержка внутриутробного развития, дистресс плода, неонатальная гипогликемия, низкая оценка по шкале Апгар, мертворождение и врожденные дефекты, а также возможность неблагоприятных исходов развития нервной системы независимо от любого риска, связанного с воздействием антипсихотических препаратов [Jablensky et al. 2005 г.; Боден и др. 2012; Абель и Ховард, 2014]. Исследование женщин Западной Австралии с шизофренией показало повышенный риск отслойки плаценты; это исследование также показало, что женщины с шизофренией и биполярным расстройством имели повышенный риск дородового кровотечения по сравнению с контрольной группой даже после учета ряда смешанных переменных [соответственно: отношение шансов (ОШ) 2,75, 95% доверительный интервал (ДИ) 1,32–5,74; ОШ 1,65, 95% ДИ 1,02–2,69; ОШ 1,66, 95% ДИ 1,15–2,39) [Jablensky et al. 2005]. В дополнение к осложнениям беременности, связанным с серьезным психическим заболеванием, существуют также более долгосрочные опасения по поводу воспитания и развития ребенка, если женщина становится или остается нездоровой из-за прекращения или недостаточного лечения ее болезни.
Поскольку в этой популяции женщин с психотическими заболеваниями наблюдается увеличение коэффициента фертильности – отчасти из-за успеха современных методов лечения, включающих в себя возможность сохранения пролактина, и тенденции к проявлению в репродуктивном возрасте – все клиницисты будут в некоторое время необходимо учитывать неотъемлемые риски лечения и отсутствия лечения в перинатальных условиях [Galbally et al. 2010; Джентиле, 2010]. В идеале это обсуждается с женщиной до беременности. Когда рассматривается вопрос о продолжении лечения во время беременности, часто для этого решения имеет значение история реакции на конкретное лекарство, учитывая риски для психического здоровья матери при переходе на лекарство, которое затем оказывается неэффективным для человека.
Остается неясным, как протекает естественное течение психотических заболеваний во время беременности. Было высказано предположение, что это измененное физиологическое и психологическое состояние может оказывать благоприятное влияние на течение болезни [Grof et al. 2000]; однако более поздние исследования указывают на повышенную частоту рецидивов [Viguera et al. 2011]. В обзоре литературы 1995 г. сообщается, что у пациентов с шизофренией, которые прекращают прием антипсихотических препаратов, кумулятивная частота рецидивов составляет 53% в течение 10-месячного периода по сравнению с 16% среди пациентов, продолжающих лечение [Gilbert et al. 1995]. Быстрая отмена, которая часто сопровождает диагноз беременности, раннее начало болезни, более молодой возраст, потребность в высоких дозах нейролептиков и недавняя госпитализация в психиатрическую больницу, как было установлено, являются предикторами рецидива [Baldessarini and Viguera, 1995].Аналогичным образом, в проспективном исследовании, в котором изучалось влияние прекращения приема стабилизаторов настроения во время беременности, у женщин с биполярным расстройством вероятность рецидива во время беременности была более чем в два раза выше (85,5% против 37%) по сравнению с женщинами, продолжавшими лечение [Viguera ]. и другие. 2007]. Таким образом, беременность следует рассматривать как период высокого риска рецидива, особенно в условиях прекращения поддерживающей терапии.
Использование антипсихотических препаратов выходит за рамки их использования при шизофрении и биполярном расстройстве, и их часто назначают при аффективных и тревожных расстройствах, самоповреждающем поведении, состояниях, связанных с травмами, и даже при бессоннице.Таким образом, важно проводить адекватный анализ риска и пользы всякий раз, когда какое-либо лекарство назначается в перинатальных условиях или если существует вероятность беременности, и соблюдать процесс получения информированного согласия. Необходимо учитывать риски тератогенеза, акушерских осложнений, нарушения неонатальной адаптации и негативного исхода развития нервной системы. После того, как решения приняты и введены в действие, необходимо разработать комплексный план акушерского, педиатрического и психиатрического мониторинга [Galbally et al. 2010].
Риск структурной тератогенности
Все нейролептики проникают через плаценту [Newport et al. 2007] и поэтому необходимо учитывать их способность вызывать структурную или функциональную дисгенезию органов плода и/или структур скелета при воздействии в первом триместре. Обычно считается, что исходный уровень пороков развития в общей популяции составляет 1–3%.
Большинство АПП доступны уже около четырех десятилетий и разделяют действие блокады рецепторов D 2 по всему мозгу, в частности, в мезолимбической системе.Всесторонний обзор литературы не позволил выявить какой-либо тератогенный риск, связанный с применением прометазина, хлорпромазина, прохлорперазина, галоперидола, перфеназина, трифлуоперазина, локсапина, тиоридазина, флупентиксола или флуфеназина [Einarson and Boskovic, 2009]. Однако авторы предупредили, что менее строгие стандарты исследований и ошибочные методологии ограничивают нашу способность безоговорочно принимать эти результаты. SGA являются более новыми агентами, которые имеют общий механизм действия, который включает относительно мощную блокаду рецепторов 5-HT (2A) в сочетании с временной оккупацией рецептора D 2 .В том же обзоре были изучены все имеющиеся данные о воздействии на плод клозапина, рисперидона, оланзапина, кветиапина, зипразидона и арипипразола [Einarson and Boskovic, 2009], и не было выявлено четкой связи с какими-либо конкретными пороками развития. Тем не менее, ни один агент не приблизился к 500 зарегистрированным и исследованным воздействиям, необходимым для определения различий в возникновении пороков развития.
Исследование шведского медицинского регистра рождений показало, что применение матерями антипсихотических препаратов (включающих в себя как АПП, так и АВП) было связано с небольшим, но статистически значимым повышением риска серьезных пороков развития (в основном дефектов предсердий или межжелудочковой перегородки) [ИЛИ 1.52 (1,05–2,19) с 95% ДИ, скорректированным с учетом года рождения, возраста матери, паритета, курения и предыдущих выкидышей] [Reis and Kallen, 2008]. Ни один из этих результатов не был специфичен для отдельного препарата. Дальнейший систематический обзор антипсихотической терапии на ранних и поздних сроках беременности показал, что в настоящее время мы не можем дать адекватных рекомендаций в отношении риска пороков развития, вторичного по отношению к внутриутробному воздействию АВП [Gentile, 2010].
Риск неблагоприятного акушерского исхода
Имеются некоторые данные, свидетельствующие о том, что общий риск акушерских осложнений увеличивается у женщин с тяжелыми психическими заболеваниями независимо от какого-либо сопутствующего воздействия антипсихотиков.Датское исследование сообщило о скорректированном избыточном риске 1,57 (95% ДИ 1,36-1,82) для низкой массы тела при рождении и 1,34 (95% ДИ 1,17-1,53) для малой массы тела для гестационного возраста [Bennedsen et al. 1999], а австралийское исследование женщин с шизофренией или большим аффективным расстройством показало повышенный риск аномалий плаценты и дородового кровотечения [Jablensky et al. 2005].
Потенциальные риски, связанные именно с применением нейролептиков во время беременности, включают гестационный диабет, особенно с АВП, некоторые из которых, как известно, повышают риск развития диабета у взрослых пациентов.Они также были связаны с недоношенностью, низким и высоким весом при рождении; последнее может быть связано с гестационным диабетом и кесаревым сечением.
Крупное исследование шведского медицинского реестра рождений, в котором изучались риски, связанные с приемом матерью антипсихотических препаратов (сгруппированных как АПП, так и АВП), показало, что эти препараты связаны с повышенным риском развития гестационного диабета OR 1,78 (1,04–3,01), преждевременных родов OR 1,73 ( 1,31–2,29), низкая масса тела при рождении ИЛИ 1,67 (1,21–2,29) и кесарево сечение ИЛИ 1.43 (1,17–1,74) [Reis et al. 2008]. Повышенный риск недоношенности OR 2,46 (1,50–4,11) у получающих АПП также был обнаружен в тайваньском исследовании [Lin et al. 2010]. Дальнейшие исследования показали, что антипсихотические препараты связаны как с низким весом при рождении, так и с рождением детей с большим весом; последнее в основном связано с воздействием АВП [McKenna et al. 2005 г.; Ньюхэм и др. 2008].
К сожалению, на сегодняшний день ни один из дизайнов исследований не был в состоянии адекватно контролировать приверженность лечению, психические или физические сопутствующие заболевания, злоупотребление психоактивными веществами и алкоголем, курение и основные риски, связанные с лечащимся заболеванием.
Риск для новорожденного
Остается неясным, в какой степени антипсихотики могут осложнить неонатальный период из-за отсутствия систематических исследований. Однако есть основания подозревать, что может иметь место повышенный риск синдрома отмены у новорожденных, экстрапирамидных симптомов (ЭПС) и седативного эффекта [Gentile, 2010; Галбалли и др. 2011]. Воздействие антипсихотических препаратов неизбежно связано с психическим заболеванием матери и связанными с ним сопутствующими заболеваниями, такими как соматические заболевания, плохое питание, курение, злоупотребление психоактивными веществами и алкоголем, а также травма, и чрезвычайно трудно выделить специфическое влияние антипсихотических препаратов на исход плода.
В 2011 году Управление по санитарному надзору за качеством пищевых продуктов и медикаментов США (FDA) выпустило сообщение о безопасности лекарственных средств, касающееся опасений по поводу воздействия любого нейролептика на плод и связи с аномальными мышечными движениями (EPS) и симптомами отмены. Это предупреждение было вызвано базой данных FDA, в которой было выявлено 69 случаев неонатальной ЭПС или синдрома отмены для обоих классов нейролептиков. Симптомы ЭПС у новорожденных включают двигательное беспокойство, тремор, гипертонус, дистонию и паркинсонизм.Специальное исследование АПП выявило гипертонус, тремор и плохую двигательную зрелость у новорожденных [Auerbach et al. 1992]. Продолжительность симптомов, как правило, была преходящей и короткой, хотя у одного младенца, подвергшегося воздействию фенотиазинов, наблюдался гипертонус в течение 10 месяцев, за которым последовало последующее нормальное моторное развитие.
Крайне мало данных, касающихся неонатальной токсичности у новорожденных, подвергшихся воздействию АВП. Разумно предположить, что потенциальное влияние лекарства на адаптацию новорожденного может быть связано с уровнем его проникновения через плаценту.В важном проспективном обсервационном исследовании с участием 54 беременных женщин Ньюпорт и его коллеги обнаружили, что коэффициент плацентарного пассажа был самым высоким для оланзапина [среднее = 72,1%, стандартное отклонение (СО) = 42,0%], за ним следует галоперидол (среднее значение = 65,5%, стандартное отклонение = 40,3%), рисперидон (среднее значение = 49,2%, стандартное отклонение = 33,9%) и кветиапин (среднее значение = 23,8%, стандартное отклонение = 11,0%) [Newport et al. 2007]. Среди новорожденных, подвергшихся воздействию оланзапина, были более высокие показатели низкой массы тела при рождении (30,8%) и госпитализации новорожденных в отделения интенсивной терапии (30,8%), хотя они не достигли статистической значимости [Newport et al. 2007].
Учитывая нехватку литературы и рекомендаций по адаптации новорожденных или отмене после воздействия антипсихотиков, был проведен поиск литературы для выявления всех работ, в которых сообщалось о плохой адаптации новорожденных, связанной с применением антипсихотических препаратов во время беременности. В базах данных PUBMED, MEDLINE, EMBASE и PsychINFO был проведен поиск статей, опубликованных на английском языке с 1966 по 2013 год, с использованием поисковых терминов MeSH/freetext «плохая неонатальная адаптация», «неонатальная абстиненция», «неонатальная абстиненция», «неонатальная токсичность», «антипсихотические » и «психотропный».Результаты подведены в .
Таблица 1.
Адаптация новорожденных и воздействие антипсихотических препаратов во время беременности.
| Исследование | Учебное исследование | Количество предметов | Медика- | результат | |
|---|---|---|---|---|---|
| US FDA [2011] | Retroспективный отзыв | 69 беременностей Обзор | 69 беременностей Сообщается о неблагоприятной системе отчетности событий | Типичный атипичные нейролептики | Моторные и поведенческие симптомы, потенциально связанные с синдромом отмены в неонатальном периоде |
| Коппола и др. [2007] | Ретроспективные и проспективные данные наблюдений | 713 беременностей, 516 проспективных (68 с известным исходом), 197 ретроспективных | Рисперидон | 37 ретроспективных сообщений о перинатальном синдроме, 21 с поведенческими или двигательными расстройствами | 2 Ньюпорт и др. [2007] | Проспективное наблюдательное исследование. Ауэрбах и др. [1992] | Проспективный случай-контроль | 29 психически нездоровых женщин, 12 из которых принимали нейролептики | Нейролептики | Новорожденные, подвергавшиеся внутриутробному воздействию антипсихотических препаратов, демонстрировали ухудшение двигательных функций по сравнению с контрольной группой, что предположительно отражает синдром отмены | 3 исход развития нервной системы
| исследование | Количество предметов | препарат | Выводы | ||
|---|---|---|---|---|---|
| Бруннер и др. [2013] | Проспективное обсервационное исследование | 610 | Оланзапин | Нет различий в исходах беременности и новорожденных по сравнению с общими популяционными данными. | |
| Хаберманн и др. [2013] | Перспективное обучение когорта | 1967 | 1967 | Типичные антипсихотики ( N = 284), атипичные антипсихотики ( N = 561), управление ( N = 1122) | Более высокая скорость серьезных пороков развития в новорожденных, подверженных атипичной нейролептики.Более высокие показатели постнатальных нарушений у новорожденных отмечены в группах, получавших типичные и атипичные нейролептики. Преждевременные роды и низкая масса тела при рождении чаще встречаются при воздействии типичных нейролептиков. |
| Пэн и др. [2013] | Проспективное исследование случай-контроль | 152 | Атипичные нейролептики ( n = 76) | Младенцы, подвергшиеся большему воздействию, имели более низкую массу тела при рождении. Меньшие баллы по шкале развития младенцев Бейли для младенцев, подвергшихся воздействию, в возрасте 2 месяцев, но без существенной разницы в возрасте 12 месяцев. | |
| Боден и др. [2012] | Популяционное когортное исследование | 358 203 | Оланзапин/клозапин (169), другие нейролептики (338) или их отсутствие (357 696) | Воздействие нейролептиков повышало риск гестационного диабета. Нет повышенного риска SGA. Оланзапин/клозапин, связанный с макроцефалией | |
| Джонсон и др. [2012] | Проспективный случай-контроль | 309 | Воздействие нейролептиков (22), антидепрессантов (202) или отсутствие психотропных средств (85) у детей в возрасте 6 месяцев по сравнению с приемом антидепрессантов или отсутствием психотропного воздействия. | ||
| Бабу и др. [2010] | Проспективное когортное исследование | 70 | Оланзапин | Оланзапин может быть связан с более высокой массой тела при рождении. | |
| Лин и др. [2010] | Данные о рождении | 4176 | Типичные и атипичные нейролептики | Более высокий риск преждевременных родов у матерей, которым назначены типичные нейролептики. Нет существенной разницы в показателях низкой массы тела при рождении, LGA или SGA. | |
| Вичман [2009] | Ретроспективный обзор материалов дела | 16 | Арипипразол (2), кветиапин (10), рисперидон (4), зипразидон (1) | Один крупный порок развития с вентрикуломегалией и гидроцефалией у младенца, подвергшегося воздействию арипипразола. Укороченный срок беременности. |
Другие психофармакологические методы лечения биполярного расстройства
Хотя этот обзор ограничен лечением нейролептиками во время беременности, особенно при биполярном расстройстве, существуют и другие психофармакологические методы лечения, которые назначают либо отдельно, либо в сочетании с нейролептиками.К ним относятся противоэпилептические препараты, такие как вальпроат натрия, карбамазепин и ламотриджин, а также стабилизатор настроения карбонат лития. В 2010 г. был опубликован систематический обзор, в котором описываются риски, связанные с воздействием беременных [Galbally et al. 2010]. Литература по противоэпилептическим препаратам (АЭП) в настоящее время обширна при всестороннем наблюдении за детьми. Имеются четкие доказательства связи между некоторыми противоэпилептическими препаратами, такими как вальпроат натрия, и риском пороков развития. Существует также связь с вальпроатом натрия, особенно в дозах выше 1000 г, с более низкими когнитивными исходами у детей, подвергшихся воздействию [Galbally et al. 2010]. Литература по карбонату лития гораздо более ограничена, но есть данные о повышенном риске аномалии Эбштейна, порока развития сердца [Galbally et al. 2010].
Немедикаментозное лечение
Хотя фармакологическое лечение часто важно как для лечения, так и для предотвращения рецидивов шизофрении и биполярного расстройства (особенно во время беременности и в послеродовой период), обеспечение адекватной поддержки женщин и их семей нельзя недооценивать, поскольку часть управления.Специфических психологических вмешательств для женщин с шизофренией и биполярным расстройством во время беременности не существует, и в обзоре вмешательств мать-младенец для женщин с шизофренией ничего не было выявлено [Wan et al. 2008]. Тем не менее ограниченные исследования показывают, что у женщин с шизофренией действительно возникают серьезные проблемы в раннем взаимодействии матери и ребенка и в развитии отношений [Snellen et al. 1999]. Таким образом, в рамках ведения женщины во время беременности и в послеродовой период важно обеспечить адекватную поддержку для нее и ее младенца, а также, по возможности, для ее партнера и семьи.
Рекомендации по применению антипсихотических препаратов во время беременности
Рекомендации во вставке 1 предназначены только для рекомендаций, учитывая, что многим женщинам с шизофренией и биполярным расстройством, а также женщинам с другими тяжелыми психическими заболеваниями, требующими применения антипсихотических препаратов, необходимо будет продолжать лечение в течение длительного времени. перинатальный период. Каждой женщине требуется индивидуальный план ведения беременности, составленный с учетом ее обстоятельств. Эти рекомендации были разработаны в рамках специальной дородовой консультации для женщин с шизофренией и биполярным расстройством в женской больнице Милосердия (Австралия) и были разработаны в сотрудничестве с акушерством, акушерско-фетальной медициной и психиатрией [Galbally et al. 2010].
Box 1.
Рекомендации по применению нейролептиков во время беременности.
Везде, где это возможно, принимая во внимание потенциальную беременность, перед зачатием следует рассмотреть наиболее подходящую форму фармакологического лечения.
Стремитесь к минимальной эффективной дозе антипсихотических препаратов. Однако акцент должен быть сделан на эффективном , а не на минимальном , и следует избегать частичного лечения, так как это подвергает плод как рискам лечения, так и нелечения.
Оптимизация терапевтического альянса и немедикаментозного лечения.
Установить тесную связь между всеми дисциплинами, участвующими в перинатальной помощи: психиатрией, психологией, акушерством, педиатрией, акушерством, социальной работой и уходом за здоровьем матери и ребенка.
Получите базовые измерения биологических параметров, которые могут быть нарушены болезнью и ее лечением.
Обеспечить выполнение процесса получения информированного согласия, в котором подробно изложена вся доступная информация о рисках и преимуществах лечения и отказа от лечения в перинатальных условиях.
Назначайте 5 мг фолиевой кислоты ежедневно с трех месяцев до зачатия и на протяжении всей беременности, поскольку есть некоторые данные, свидетельствующие о том, что это может быть нейропротекторным, а также поливитамины.
По возможности стремитесь к монотерапии.
В идеале, акушерская помощь должна осуществляться лечебной бригадой, которая специализируется на сценариях высокого риска.
Обеспечить адекватный мониторинг развития плода, акушерской физиологии и психического состояния матери на протяжении всей беременности.
Ультразвуковое исследование, которое фокусируется на прозрачности воротникового пространства, должно быть выполнено в 12 недель, после чего следует морфологическое сканирование с высоким разрешением, выполненное в 20 недель беременности.
Учитывая возможность повышенного риска метаболического синдрома и гестационного диабета при приеме АВП, в начале второго триместра (14–16 недель) и повторно на 28 неделе беременности следует проводить тест на толерантность к глюкозе, а не провокационный тест на глюкозу.
Аналогичным образом, адекватный обзор роста плода (предпочтительно с помощью сканирования роста в 28 и 34 недели и далее по показаниям) необходим, учитывая повышенный риск нарушения роста, включая низкий и большой вес при рождении.
Во время родов начните наблюдение для выявления признаков синдрома отмены у новорожденного, токсичности, экстрапирамидных симптомов, седативного эффекта или других побочных эффектов и убедитесь, что проведено тщательное морфологическое исследование.
Разработать и внедрить план оказания психиатрической помощи в родильных домах после родов, который поощряет создание среды с низким уровнем раздражителей, сохранение сна, тесную связь между всеми поставщиками медицинских услуг, а также допускает длительное пребывание в родильном доме, во время которого можно наблюдать за любым неонатальным нарушением вторичный по отношению к воздействию психотропных препаратов внутриутробно .
Установите ранние предупреждающие признаки рецидива и способы оказания медицинской помощи в случае его возникновения.
Дайте четкие рекомендации и предпочтения в отношении грудного вскармливания (кормите грудью или нет), в идеале, обсудив риски и преимущества конкретных лекарств до родов. Избегайте фармакологического подавления лактации.
Послеродовой
Четкий план послеродового ухода для женщины и ее поддержки (партнер и семья в зависимости от обстоятельств) важен для постоянного наблюдения и ухода.Это должно включать наблюдение за психическим здоровьем матери, здоровьем и благополучием младенцев, а также за развитием отношений между матерью и ребенком. Решающую роль поддержки женщины, будь то партнер или большая семья, нельзя недооценивать, и, где это возможно, общение и поддержка ее семьи важны для обеспечения благополучия как матери, так и ребенка. Четкие рекомендации по грудному вскармливанию и сну также полезны для женщин и их семей. Эти рекомендации будут зависеть от обсуждения рисков и преимуществ грудного вскармливания в соответствии с профилем конкретного назначенного лекарства и ролью сна в повышении уязвимости к рецидиву для отдельной женщины.Учитывая отсутствие данных о долгосрочных результатах для детей, подвергшихся воздействию антипсихотических препаратов во время беременности, оптимальным является обеспечение надлежащего постоянного наблюдения за развитием младенцев и детей.
Заключение
Несмотря на то, что сведения о безопасности антипсихотических препаратов при беременности ограничены, их необходимо уравновешивать их важной ролью в поддержании здоровья женщин с шизофренией и биполярным расстройством на этом критическом жизненном этапе. Имеются данные, позволяющие предположить, что материнское психическое заболевание связано не только с повышенной заболеваемостью матери и ребенка, но и с материнской смертностью [Austin et al. 2007]. Кроме того, матери, нездоровые этими заболеваниями, менее чувствительны в воспитании детей [Snellen et al. 1999], что может увеличить риск жестокого обращения и пренебрежения [Niemi et al. 2004]. Тем не менее, этот текущий обзор также поднял вопрос о более широком использовании антипсихотических препаратов по показаниям, помимо шизофрении и биполярного расстройства, и, учитывая недостаток данных о безопасности этих препаратов во время беременности, это область использования, где требуется тщательный анализ риска и пользы. быть произведенным.
Необходимы будущие исследования, которые должны быть хорошо спланированы, проспективны и сопровождать детей в течение достаточно длительного периода времени, чтобы можно было точно оценить развитие. Эти исследования также должны адекватно учитывать ключевые смешанные переменные, такие как болезнь матери, запрещенные наркотики, курение и алкоголь, а также точные измерения воздействия. В значительной степени это было достигнуто при эпилепсии и противоэпилептических препаратах [Meador et al. 2008 г.; Галбалли и др. 2010] и в настоящее время срочно требуются антипсихотические препараты.
Благодарности
Авторы выражают признательность профессорам Майклу Пермезелу и профессору Сью Уокер за их вклад в разработку рекомендаций по лечению нейролептиками во время беременности.
Сноски
Финансирование: Это исследование не получило специального гранта от какого-либо финансирующего агентства в государственном, коммерческом или некоммерческом секторах.
Заявление о конфликте интересов: Авторы заявляют об отсутствии конфликта интересов при подготовке этой статьи.
Информация для участников
Меган Галбалли, Перинатальное психическое здоровье, Больница милосердия для женщин, 16 Studley Road, Heidelberg, VIC 3084, Австралия.
Martien Snellen, Перинатальное психическое здоровье, Госпиталь милосердия для женщин, Гейдельберг, Виктория, Австралия.
Жозефина Пауэр, Перинатальное психическое здоровье, Госпиталь Милосердия для женщин, Гейдельберг, Виктория, Австралия.
Каталожные номера
- Абель К., Ховард Л. (2014)Шизофрения, психофарамакология и беременность.В: Галбалли М., Снеллен М., Льюис А. (ред.), Психофармакология и беременность – эффективность лечения, риски и рекомендации. Гейдельберг: Springer, в печати [Google Scholar]
- Александр Г., Галлахер С., Маскола А., Молони Р., Стаффорд Р. (2011) Увеличение использования антипсихотических препаратов не по прямому назначению в Соединенных Штатах, 1995–2008 гг. Фармакоэпидемический препарат Саф 20: 177–184 [бесплатная статья PMC] [PubMed] [Google Scholar]
- Ауэрбах Дж., Ханс С., Маркус Дж., Мейр С. (1992) Психотропные препараты для матери и поведение новорожденных.Нейротоксикол Тератол 14: 399–406 [PubMed] [Google Scholar]
- Остин М., Килдеа С., Салливан Э. (2007) Материнская смертность и психиатрическая заболеваемость в перинатальном периоде: проблемы и возможности профилактики в условиях Австралии. Мед Дж Ауст 186: 364–367 [PubMed] [Google Scholar]
- Бабу Г., Десаи Г., Типпесвами Х., Чандра П. (2010)Вес при рождении и использование оланзапина во время беременности: проспективное сравнительное исследование. Джей Клин Психофармакол 30: 331–332 [PubMed] [Google Scholar]
- Бальдессарини Р., Viguera A. (1995)Отмена нейролептиков у пациентов с шизофренией. Arch Gen Психиатрия 52: 189–192 [PubMed] [Google Scholar]
- Беннедсен Б., Мортенсен П., Олесен А., Хенриксен Т. (1999)Преждевременные роды и задержка внутриутробного развития у детей женщин, больных шизофренией. Бр Дж Психиатрия 175: 239–245 [PubMed] [Google Scholar]
- Боден Р., Лундгрен М., Брандт Л., Реутфорс Дж., Килер Х. (2012) Нейролептики во время беременности: связь с метаболическими эффектами плода и матери.Arch Gen Психиатрия 69: 715–721 [PubMed] [Google Scholar]
- Бруннер Э., Фальк Д., Дей Д., Шатапати С. (2013)Оланзапин при беременности и кормлении грудью: обзор данных глобального наблюдения за безопасностью. BMC Фармакол Токсикол 14: 38. [Бесплатная статья PMC] [PubMed] [Google Scholar]
- Коппола Д., Руссо Л., Кварта Р., Варугезе Р., Шмидер Дж. (2007) Оценка постмаркетингового опыта применения рисперидона во время беременности: исходы беременности и новорожденных. Безопасность лекарств 30: 247–264 [PubMed] [Google Scholar]
- Чейзель А., Szegal B., Joffe J., Racz J. (1999) Влияние лечения диазепамом и прометазином во время беременности на соматическое развитие человеческого потомства. Нейротоксикол Тератол 21: 157–167 [PubMed] [Google Scholar]
- Эйнарсон А., Боскович Р. (2009)Использование и безопасность антипсихотических препаратов во время беременности. J Психиатр Практ 15: 183–192 [PubMed] [Google Scholar]
- Файнер Л., Хеншоу С. (2006) Различия в показателях незапланированной беременности в Соединенных Штатах, 1994 и 2001 годы. Perspect Sex Reprod Health 38: 90–96 [PubMed] [Google Scholar]
- Галбалли М., Робертс М., Буист А. (2010)Стабилизаторы настроения при беременности: систематический обзор. Aust N Z J Психиатрия 44: 967–977 [PubMed] [Google Scholar]
- Галбалли М., Снеллен М., Льюис А. (2011) Обзор использования психотропных препаратов при беременности. Curr Opin Obstet Gynecol 23: 408–414 [PubMed] [Академия Google]
- Галбалли М., Снеллен М., Уокер С., Пермезель М. (2010)Назначение антипсихотиков и стабилизаторов настроения во время беременности: рекомендации по дородовой помощи. Aust N Z J Психиатрия 44: 99–108 [PubMed] [Google Scholar]
- Джентиле С.(2010)Антипсихотическая терапия на ранних и поздних сроках беременности. Систематический обзор. Шизофр Бык 36: 518–544 [бесплатная статья PMC] [PubMed] [Google Scholar]
- Гилберт П., Харрис М., Макадамс Л., Джесте Д. (1995)Отмена нейролептиков у пациентов с шизофренией. Обзор литературы. Arch Gen Психиатрия 52: 173–188 [PubMed] [Google Scholar]
- Гроф П., Роббинс В., Альда М., Бергхофер А., Войтеховски М., Нильссон А. и др. . (2000) Защитный эффект беременности у женщин с биполярным расстройством, чувствительным к литию.J влияет на расстройство 61: 31–39 [PubMed] [Google Scholar]
- Habermann F., Frizsche J., Fuhlbruck F., Wacker E., Allignol A., Weber-Schoendorfer C., et al. . (2013)Атипичные нейролептики и исход беременности. Джей Клин Психофармакол 33: 453–462 [PubMed] [Google Scholar]
- Ябленский А., Морган В., Зубрик С., Бауэр С., Елачич Л. (2005) Беременность, роды и неонатальные осложнения в популяционной когорте женщин с шизофренией и серьезными аффективными расстройствами. Эм Джей Психиатрия 162: 79–91 [PubMed] [Google Scholar]
- Джонсон К., Laprairie J., Brennan P., Stowe Z., Newport D. (2012) Пренатальное воздействие антипсихотиков и нейромоторная активность в младенчестве. Arch Gen Психиатрия 69: 787–794 [бесплатная статья PMC] [PubMed] [Google Scholar]
- Лин Х., Чен И., Чен Ю., Ли Х., Ву Ф. (2010) Материнская шизофрения и исход беременности: имеет ли значение использование нейролептиков? Шизофр Рез 116: 55–60 [PubMed] [Google Scholar]
- МакКенна К., Корен Г., Тетельбаум М., Уилтон Л., Шакир С., Диав-Цитрин О., и другие. . (2005) Исход беременности у женщин, принимающих атипичные нейролептики: проспективное сравнительное исследование. Джей Клин Психиатрия 66: 444–449; викторина 546. [PubMed] [Google Scholar]
- Миадор К., Пеннелл П., Харден К., Гордон Дж., Томсон Т., Каплан П. и др. . (2008) Регистры беременностей при эпилепсии: согласованное заявление о результатах для здоровья. неврология 71: 1109–1117 [PubMed] [Google Scholar]
- Ньюхэм Дж., Томас С., Макритчи К., Макелхаттон П., Макаллистер-Уильямс Р. (2008)Вес при рождении младенцев после воздействия на мать типичных и атипичных нейролептиков: проспективное сравнительное исследование.Бр Дж Психиатрия 192: 333–337 [PubMed] [Google Scholar]
- Ньюпорт Д., Каламарас М., Девейн К., Донован Дж., Бич А., Винн С. и др. . (2007)Атипичное введение нейролептиков на поздних сроках беременности: плацентарный проход и акушерские исходы. Эм Джей Психиатрия 164: 1214–1220 [PubMed] [Google Scholar]
- Ниеми Л., Сувисаари Дж., Хаукка Дж., Вреде Г., Лоннквист Дж. (2004)Совокупная заболеваемость психическими расстройствами среди потомства матерей с психотическим расстройством. Результаты хельсинкского исследования высокого риска.Бр Дж Психиатрия 185: 11–17 [PubMed] [Google Scholar]
- Пэн М., Гао К., Дин Ю., Оу Дж., Калабрезе Дж., Ву Р. и др. . (2013)Влияние пренатального воздействия атипичных антипсихотиков на постнатальное развитие и рост младенцев: проспективное исследование с контролируемым случаем. Психофармакология 228: 577–584 [PubMed] [Google Scholar]
- Рейс М., Каллен Б. (2008)Использование матерями нейролептиков на ранних сроках беременности и родов. Джей Клин Психофармакол 28: 279–288 [PubMed] [Google Scholar]
- Слон Д., Siskind V., Heinonen O., Monson R., Kaufman D., Shapiro S. (1977)Антенатальное воздействие фенотиазинов в связи с врожденными пороками развития, перинатальной смертностью, массой тела при рождении и коэффициентом интеллекта. Am J Obstet Gynecol 128: 486–488 [PubMed] [Google Scholar]
- Снеллен М., Мак К., Трауер Т. (1999)Шизофрения, психическое состояние и взаимодействие матери и ребенка: изучение отношений. Aust N Z J Психиатрия 33: 902–911 [PubMed] [Google Scholar]
- Стефенсон С., Карангес Э., Макгрегор И. (2013) Тенденции использования психотропных препаратов в Австралии с 2000 по 2011 год. Aust NZ J Psychiatry 47: 74–87 [PubMed] [Google Scholar]
- Стика Л., Елисова К., Гонзакова Л., Хрохова Х., Плечатова Х., Стрнадова Ю. и др. . (1990) Влияние приема лекарств во время беременности на поведение детей в школе. Фарм Уикбл Наука 12: 252–255 [PubMed] [Google Scholar]
- Управление по санитарному надзору за качеством пищевых продуктов и медикаментов США (2011 г.) Сообщение о безопасности лекарственных средств. Информация об использовании антипсихотических препаратов во время беременности и риске аномальных движений мышц и синдрома отмены у новорожденных обновлена.февраль 2011. Сильвер Спринг, Мэриленд: Управление по санитарному надзору за качеством пищевых продуктов и медикаментов США [Google Scholar]
- . Вигера А., Тондо Л., Кукопулос А., Реджинальди Д., Лепри Б., Балдессарини Р. (2011) Эпизоды расстройств настроения у 2252 беременностей и послеродовых периодов. Эм Джей Психиатрия 168: 1179–1185 [PubMed] [Google Scholar]
- Вигера А., Уитфилд Т., Балдессарини Р., Ньюпорт Д., Стоу З., Реминик А. и др. . (2007) Риск рецидива у женщин с биполярным расстройством во время беременности: проспективное исследование прекращения приема стабилизаторов настроения.Эм Джей Психиатрия 164: 1817–1824; викторина 1923. [PubMed] [Google Scholar]
- Ван М., Грин Дж. (2009)Влияние материнской психопатологии на привязанность ребенка к матери. Arch Womens Ment Health 12: 123–134 [PubMed] [Google Scholar]
- Ван М., Моултон С., Абель К. (2008) Обзор вмешательств в отношения между матерью и ребенком и их полезность для матерей с шизофренией. Arch Womens Ment Health 11: 171–179 [PubMed] [Google Scholar]
- Ван М., Салмон М., Риордан Д., Эпплби Л., Webb R., Abel K. (2007) Что предсказывает плохое взаимодействие матери и ребенка при шизофрении? Психол Мед 37: 537–546 [PubMed] [Google Scholar]
- Уэбб Р., Ховард Л., Абель К. (2004)Нейролептики при неаффективном психозе во время беременности и после родов. Системная версия базы данных Cochrane 2: CD004411. [PubMed] [Академия Google]
- Wichman C. (2009) Атипичное применение нейролептиков во время беременности: ретроспективный обзор. Arch Women Ment Health 12: 53–57 [PubMed] [Google Scholar]
обзор их воздействия на мать и плод
Ther Adv Drug Safe.2014 апрель; 5(2): 100–109.
, иMegan Galbally
Перинатальное психическое здоровье, Больница Mercy для женщин, 16 Studley Road, Heidelberg, VIC 3084, Australia
Martien Snellen
Перинатальное психическое здоровье, Mercy Hospital for Women, VIC, Australia, Heidelberg
Josephine Power
Перинатальное психическое здоровье, Больница милосердия для женщин, Гейдельберг, Виктория, Австралия
Меган Галбалли, Перинатальное психическое здоровье, Больница милосердия для женщин, 16 Studley Road, Heidelberg, VIC 3084, Австралия;
Автор, ответственный за переписку.Эта статья была процитирована другими статьями в PMC.Abstract
Понимание рисков применения антипсихотических препаратов во время беременности становится важной клинической задачей, учитывая данные о растущем уровне их назначения среди населения в целом для лечения ряда расстройств. Несмотря на то, что антипсихотики были одними из первых психотропных препаратов, которые были внедрены, доказательства их эффектов, вторичных по отношению к воздействию во время беременности, крайне ограничены. Хотя в этом обзоре нет четких доказательств риска пороков развития, есть данные о рисках, связанных с исходами беременности и новорожденных.Выявленные исследования выявили такие риски, как недоношенность, низкий и высокий вес при рождении и гестационный диабет. Также были проведены исследования, предполагающие абстиненцию новорожденных и аномальные движения мышц. Долгосрочные исходы развития нервной системы у детей, подвергшихся воздействию внутриутробно , остаются неясными, поскольку выявлено только четыре исследования: два исследования нейролептиков первого поколения и два исследования антипсихотиков второго поколения. При рассмотрении риска применения этих препаратов во время беременности важно учитывать риск невылеченного заболевания матери (в частности, шизофрении и биполярного расстройства) как для матери, так и для ребенка.Будущие исследования должны быть сосредоточены на проспективных лонгитюдных исследованиях с адекватными измерениями ключевых смешанных переменных, включая психические заболевания матери, другие воздействия (такие как курение, употребление алкоголя и запрещенных наркотиков) и адекватную продолжительность последующего наблюдения, когда получаются точные показатели развития ребенка.
Ключевые слова: нейролептики, биполярное расстройство, беременность, шизофрения
Введение
Наблюдается значительный рост назначения антипсихотических препаратов среди населения.Хотя это увеличение не является специфическим для беременности, оно включает назначение препарата женщинам в фертильные годы. Исследование назначения атипичных нейролептиков в Австралии в период с 2000 по 2011 год показало, что количество назначений атипичных нейролептиков увеличилось на 217,7%, что ставит их на третье место среди наиболее часто назначаемых психотропных препаратов [Stephenson et al. 2013]. Александер и его коллеги в исследовании использования нейролептиков в США также обнаружили увеличение, которое не объяснялось использованием при психотических заболеваниях [Alexander et al. 2011]. Обе группы авторов постулировали, что большая часть наблюдаемого увеличения связана с использованием не по прямому назначению и с более широкими показаниями, чем только психоз. Распространенность шизофрении в течение жизни составляет примерно 1%, а биполярного расстройства — примерно 2%, что делает эти состояния во время беременности относительно низкой распространенностью. Тенденция к более широкому использованию нейролептиков в обществе делает понимание профиля риска во время беременности важным для клиницистов, ведущих женщин в репродуктивном возрасте. Это особенно важно, если принять во внимание почти 49% незапланированных беременностей среди населения [Finer and Henshaw, 2006].
В настоящее время любое утешение, которое мы можем иметь при назначении нейролептиков во время беременности, связано главным образом с отсутствием отрицательных данных, а не с наличием положительных данных. Было подсчитано, что для каждого отдельного лекарства необходимо не менее 500 случаев, чтобы определить различия в частоте возникновения основных пороков развития, и большее количество требуется для адекватного контроля других переменных [Meador et al. 2008]. На сегодняшний день ни один из антипсихотических препаратов первого поколения (АПП) или антипсихотических препаратов второго поколения (АВП) не был адекватно исследован в этом отношении.Проблема еще более усложняется тем фактом, что большинство исследований, направленных на оценку и уточнение тератогенного риска, связанного с антенатальным воздействием психотропных препаратов, не были предназначены для контроля возможных тератогенных эффектов основного психического расстройства. Мы ждем дальнейших разъяснений от проспективных исследований регистров, включающих контрольную группу, не получавшую лечения.
Когда рассматривается профиль риска и пользы фармакологического лечения во время беременности, в уравнение обычно включается рассмотрение риска отказа от лечения.При использовании не по прямому назначению и по показаниям, когда доказательства эффективности ограничены, это сложно. Однако, если сосредоточиться на двух психических расстройствах с четкими показаниями к назначению этих препаратов, т. е. на шизофрении и биполярном расстройстве, риск невылеченного заболевания значителен. Как шизофрения, так и биполярное расстройство связаны с повышенным риском осложнений беременности, таких как аномалии плаценты, дородовое кровотечение, недоношенность, преэклампсия, низкий вес при рождении, задержка внутриутробного развития, дистресс плода, неонатальная гипогликемия, низкая оценка по шкале Апгар, мертворождение и врожденные дефекты, а также возможность неблагоприятных исходов развития нервной системы независимо от любого риска, связанного с воздействием антипсихотических препаратов [Jablensky et al. 2005 г.; Боден и др. 2012; Абель и Ховард, 2014]. Исследование женщин Западной Австралии с шизофренией показало повышенный риск отслойки плаценты; это исследование также показало, что женщины с шизофренией и биполярным расстройством имели повышенный риск дородового кровотечения по сравнению с контрольной группой даже после учета ряда смешанных переменных [соответственно: отношение шансов (ОШ) 2,75, 95% доверительный интервал (ДИ) 1,32–5,74; ОШ 1,65, 95% ДИ 1,02–2,69; ОШ 1,66, 95% ДИ 1,15–2,39) [Jablensky et al. 2005]. В дополнение к осложнениям беременности, связанным с серьезным психическим заболеванием, существуют также более долгосрочные опасения по поводу воспитания и развития ребенка, если женщина становится или остается нездоровой из-за прекращения или недостаточного лечения ее болезни.
Поскольку в этой популяции женщин с психотическими заболеваниями наблюдается увеличение коэффициента фертильности – отчасти из-за успеха современных методов лечения, включающих в себя возможность сохранения пролактина, и тенденции к проявлению в репродуктивном возрасте – все клиницисты будут в некоторое время необходимо учитывать неотъемлемые риски лечения и отсутствия лечения в перинатальных условиях [Galbally et al. 2010; Джентиле, 2010]. В идеале это обсуждается с женщиной до беременности. Когда рассматривается вопрос о продолжении лечения во время беременности, часто для этого решения имеет значение история реакции на конкретное лекарство, учитывая риски для психического здоровья матери при переходе на лекарство, которое затем оказывается неэффективным для человека.
Остается неясным, как протекает естественное течение психотических заболеваний во время беременности. Было высказано предположение, что это измененное физиологическое и психологическое состояние может оказывать благоприятное влияние на течение болезни [Grof et al. 2000]; однако более поздние исследования указывают на повышенную частоту рецидивов [Viguera et al. 2011]. В обзоре литературы 1995 г. сообщается, что у пациентов с шизофренией, которые прекращают прием антипсихотических препаратов, кумулятивная частота рецидивов составляет 53% в течение 10-месячного периода по сравнению с 16% среди пациентов, продолжающих лечение [Gilbert et al. 1995]. Быстрая отмена, которая часто сопровождает диагноз беременности, раннее начало болезни, более молодой возраст, потребность в высоких дозах нейролептиков и недавняя госпитализация в психиатрическую больницу, как было установлено, являются предикторами рецидива [Baldessarini and Viguera, 1995].Аналогичным образом, в проспективном исследовании, в котором изучалось влияние прекращения приема стабилизаторов настроения во время беременности, у женщин с биполярным расстройством вероятность рецидива во время беременности была более чем в два раза выше (85,5% против 37%) по сравнению с женщинами, продолжавшими лечение [Viguera ]. и другие. 2007]. Таким образом, беременность следует рассматривать как период высокого риска рецидива, особенно в условиях прекращения поддерживающей терапии.
Использование антипсихотических препаратов выходит за рамки их использования при шизофрении и биполярном расстройстве, и их часто назначают при аффективных и тревожных расстройствах, самоповреждающем поведении, состояниях, связанных с травмами, и даже при бессоннице.Таким образом, важно проводить адекватный анализ риска и пользы всякий раз, когда какое-либо лекарство назначается в перинатальных условиях или если существует вероятность беременности, и соблюдать процесс получения информированного согласия. Необходимо учитывать риски тератогенеза, акушерских осложнений, нарушения неонатальной адаптации и негативного исхода развития нервной системы. После того, как решения приняты и введены в действие, необходимо разработать комплексный план акушерского, педиатрического и психиатрического мониторинга [Galbally et al. 2010].
Риск структурной тератогенности
Все нейролептики проникают через плаценту [Newport et al. 2007] и поэтому необходимо учитывать их способность вызывать структурную или функциональную дисгенезию органов плода и/или структур скелета при воздействии в первом триместре. Обычно считается, что исходный уровень пороков развития в общей популяции составляет 1–3%.
Большинство АПП доступны уже около четырех десятилетий и разделяют действие блокады рецепторов D 2 по всему мозгу, в частности, в мезолимбической системе.Всесторонний обзор литературы не позволил выявить какой-либо тератогенный риск, связанный с применением прометазина, хлорпромазина, прохлорперазина, галоперидола, перфеназина, трифлуоперазина, локсапина, тиоридазина, флупентиксола или флуфеназина [Einarson and Boskovic, 2009]. Однако авторы предупредили, что менее строгие стандарты исследований и ошибочные методологии ограничивают нашу способность безоговорочно принимать эти результаты. SGA являются более новыми агентами, которые имеют общий механизм действия, который включает относительно мощную блокаду рецепторов 5-HT (2A) в сочетании с временной оккупацией рецептора D 2 .В том же обзоре были изучены все имеющиеся данные о воздействии на плод клозапина, рисперидона, оланзапина, кветиапина, зипразидона и арипипразола [Einarson and Boskovic, 2009], и не было выявлено четкой связи с какими-либо конкретными пороками развития. Тем не менее, ни один агент не приблизился к 500 зарегистрированным и исследованным воздействиям, необходимым для определения различий в возникновении пороков развития.
Исследование шведского медицинского регистра рождений показало, что применение матерями антипсихотических препаратов (включающих в себя как АПП, так и АВП) было связано с небольшим, но статистически значимым повышением риска серьезных пороков развития (в основном дефектов предсердий или межжелудочковой перегородки) [ИЛИ 1.52 (1,05–2,19) с 95% ДИ, скорректированным с учетом года рождения, возраста матери, паритета, курения и предыдущих выкидышей] [Reis and Kallen, 2008]. Ни один из этих результатов не был специфичен для отдельного препарата. Дальнейший систематический обзор антипсихотической терапии на ранних и поздних сроках беременности показал, что в настоящее время мы не можем дать адекватных рекомендаций в отношении риска пороков развития, вторичного по отношению к внутриутробному воздействию АВП [Gentile, 2010].
Риск неблагоприятного акушерского исхода
Имеются некоторые данные, свидетельствующие о том, что общий риск акушерских осложнений увеличивается у женщин с тяжелыми психическими заболеваниями независимо от какого-либо сопутствующего воздействия антипсихотиков.Датское исследование сообщило о скорректированном избыточном риске 1,57 (95% ДИ 1,36-1,82) для низкой массы тела при рождении и 1,34 (95% ДИ 1,17-1,53) для малой массы тела для гестационного возраста [Bennedsen et al. 1999], а австралийское исследование женщин с шизофренией или большим аффективным расстройством показало повышенный риск аномалий плаценты и дородового кровотечения [Jablensky et al. 2005].
Потенциальные риски, связанные именно с применением нейролептиков во время беременности, включают гестационный диабет, особенно с АВП, некоторые из которых, как известно, повышают риск развития диабета у взрослых пациентов.Они также были связаны с недоношенностью, низким и высоким весом при рождении; последнее может быть связано с гестационным диабетом и кесаревым сечением.
Крупное исследование шведского медицинского реестра рождений, в котором изучались риски, связанные с приемом матерью антипсихотических препаратов (сгруппированных как АПП, так и АВП), показало, что эти препараты связаны с повышенным риском развития гестационного диабета OR 1,78 (1,04–3,01), преждевременных родов OR 1,73 ( 1,31–2,29), низкая масса тела при рождении ИЛИ 1,67 (1,21–2,29) и кесарево сечение ИЛИ 1.43 (1,17–1,74) [Reis et al. 2008]. Повышенный риск недоношенности OR 2,46 (1,50–4,11) у получающих АПП также был обнаружен в тайваньском исследовании [Lin et al. 2010]. Дальнейшие исследования показали, что антипсихотические препараты связаны как с низким весом при рождении, так и с рождением детей с большим весом; последнее в основном связано с воздействием АВП [McKenna et al. 2005 г.; Ньюхэм и др. 2008].
К сожалению, на сегодняшний день ни один из дизайнов исследований не был в состоянии адекватно контролировать приверженность лечению, психические или физические сопутствующие заболевания, злоупотребление психоактивными веществами и алкоголем, курение и основные риски, связанные с лечащимся заболеванием.
Риск для новорожденного
Остается неясным, в какой степени антипсихотики могут осложнить неонатальный период из-за отсутствия систематических исследований. Однако есть основания подозревать, что может иметь место повышенный риск синдрома отмены у новорожденных, экстрапирамидных симптомов (ЭПС) и седативного эффекта [Gentile, 2010; Галбалли и др. 2011]. Воздействие антипсихотических препаратов неизбежно связано с психическим заболеванием матери и связанными с ним сопутствующими заболеваниями, такими как соматические заболевания, плохое питание, курение, злоупотребление психоактивными веществами и алкоголем, а также травма, и чрезвычайно трудно выделить специфическое влияние антипсихотических препаратов на исход плода.
В 2011 году Управление по санитарному надзору за качеством пищевых продуктов и медикаментов США (FDA) выпустило сообщение о безопасности лекарственных средств, касающееся опасений по поводу воздействия любого нейролептика на плод и связи с аномальными мышечными движениями (EPS) и симптомами отмены. Это предупреждение было вызвано базой данных FDA, в которой было выявлено 69 случаев неонатальной ЭПС или синдрома отмены для обоих классов нейролептиков. Симптомы ЭПС у новорожденных включают двигательное беспокойство, тремор, гипертонус, дистонию и паркинсонизм.Специальное исследование АПП выявило гипертонус, тремор и плохую двигательную зрелость у новорожденных [Auerbach et al. 1992]. Продолжительность симптомов, как правило, была преходящей и короткой, хотя у одного младенца, подвергшегося воздействию фенотиазинов, наблюдался гипертонус в течение 10 месяцев, за которым последовало последующее нормальное моторное развитие.
Крайне мало данных, касающихся неонатальной токсичности у новорожденных, подвергшихся воздействию АВП. Разумно предположить, что потенциальное влияние лекарства на адаптацию новорожденного может быть связано с уровнем его проникновения через плаценту.В важном проспективном обсервационном исследовании с участием 54 беременных женщин Ньюпорт и его коллеги обнаружили, что коэффициент плацентарного пассажа был самым высоким для оланзапина [среднее = 72,1%, стандартное отклонение (СО) = 42,0%], за ним следует галоперидол (среднее значение = 65,5%, стандартное отклонение = 40,3%), рисперидон (среднее значение = 49,2%, стандартное отклонение = 33,9%) и кветиапин (среднее значение = 23,8%, стандартное отклонение = 11,0%) [Newport et al. 2007]. Среди новорожденных, подвергшихся воздействию оланзапина, были более высокие показатели низкой массы тела при рождении (30,8%) и госпитализации новорожденных в отделения интенсивной терапии (30,8%), хотя они не достигли статистической значимости [Newport et al. 2007].
Учитывая нехватку литературы и рекомендаций по адаптации новорожденных или отмене после воздействия антипсихотиков, был проведен поиск литературы для выявления всех работ, в которых сообщалось о плохой адаптации новорожденных, связанной с применением антипсихотических препаратов во время беременности. В базах данных PUBMED, MEDLINE, EMBASE и PsychINFO был проведен поиск статей, опубликованных на английском языке с 1966 по 2013 год, с использованием поисковых терминов MeSH/freetext «плохая неонатальная адаптация», «неонатальная абстиненция», «неонатальная абстиненция», «неонатальная токсичность», «антипсихотические » и «психотропный».Результаты подведены в .
Таблица 1.
Адаптация новорожденных и воздействие антипсихотических препаратов во время беременности.
| Исследование | Учебное исследование | Количество предметов | Медика- | результат | |
|---|---|---|---|---|---|
| US FDA [2011] | Retroспективный отзыв | 69 беременностей Обзор | 69 беременностей Сообщается о неблагоприятной системе отчетности событий | Типичный атипичные нейролептики | Моторные и поведенческие симптомы, потенциально связанные с синдромом отмены в неонатальном периоде |
| Коппола и др. [2007] | Ретроспективные и проспективные данные наблюдений | 713 беременностей, 516 проспективных (68 с известным исходом), 197 ретроспективных | Рисперидон | 37 ретроспективных сообщений о перинатальном синдроме, 21 с поведенческими или двигательными расстройствами | 2 Ньюпорт и др. [2007] | Проспективное наблюдательное исследование. Ауэрбах и др. [1992] | Проспективный случай-контроль | 29 психически нездоровых женщин, 12 из которых принимали нейролептики | Нейролептики | Новорожденные, подвергавшиеся внутриутробному воздействию антипсихотических препаратов, демонстрировали ухудшение двигательных функций по сравнению с контрольной группой, что предположительно отражает синдром отмены | 3 исход развития нервной системы
| исследование | Количество предметов | препарат | Выводы | ||
|---|---|---|---|---|---|
| Бруннер и др. [2013] | Проспективное обсервационное исследование | 610 | Оланзапин | Нет различий в исходах беременности и новорожденных по сравнению с общими популяционными данными. | |
| Хаберманн и др. [2013] | Перспективное обучение когорта | 1967 | 1967 | Типичные антипсихотики ( N = 284), атипичные антипсихотики ( N = 561), управление ( N = 1122) | Более высокая скорость серьезных пороков развития в новорожденных, подверженных атипичной нейролептики.Более высокие показатели постнатальных нарушений у новорожденных отмечены в группах, получавших типичные и атипичные нейролептики. Преждевременные роды и низкая масса тела при рождении чаще встречаются при воздействии типичных нейролептиков. |
| Пэн и др. [2013] | Проспективное исследование случай-контроль | 152 | Атипичные нейролептики ( n = 76) | Младенцы, подвергшиеся большему воздействию, имели более низкую массу тела при рождении. Меньшие баллы по шкале развития младенцев Бейли для младенцев, подвергшихся воздействию, в возрасте 2 месяцев, но без существенной разницы в возрасте 12 месяцев. | |
| Боден и др. [2012] | Популяционное когортное исследование | 358 203 | Оланзапин/клозапин (169), другие нейролептики (338) или их отсутствие (357 696) | Воздействие нейролептиков повышало риск гестационного диабета. Нет повышенного риска SGA. Оланзапин/клозапин, связанный с макроцефалией | |
| Джонсон и др. [2012] | Проспективный случай-контроль | 309 | Воздействие нейролептиков (22), антидепрессантов (202) или отсутствие психотропных средств (85) у детей в возрасте 6 месяцев по сравнению с приемом антидепрессантов или отсутствием психотропного воздействия. | ||
| Бабу и др. [2010] | Проспективное когортное исследование | 70 | Оланзапин | Оланзапин может быть связан с более высокой массой тела при рождении. | |
| Лин и др. [2010] | Данные о рождении | 4176 | Типичные и атипичные нейролептики | Более высокий риск преждевременных родов у матерей, которым назначены типичные нейролептики. Нет существенной разницы в показателях низкой массы тела при рождении, LGA или SGA. | |
| Вичман [2009] | Ретроспективный обзор материалов дела | 16 | Арипипразол (2), кветиапин (10), рисперидон (4), зипразидон (1) | Один крупный порок развития с вентрикуломегалией и гидроцефалией у младенца, подвергшегося воздействию арипипразола. Укороченный срок беременности. |
Другие психофармакологические методы лечения биполярного расстройства
Хотя этот обзор ограничен лечением нейролептиками во время беременности, особенно при биполярном расстройстве, существуют и другие психофармакологические методы лечения, которые назначают либо отдельно, либо в сочетании с нейролептиками.К ним относятся противоэпилептические препараты, такие как вальпроат натрия, карбамазепин и ламотриджин, а также стабилизатор настроения карбонат лития. В 2010 г. был опубликован систематический обзор, в котором описываются риски, связанные с воздействием беременных [Galbally et al. 2010]. Литература по противоэпилептическим препаратам (АЭП) в настоящее время обширна при всестороннем наблюдении за детьми. Имеются четкие доказательства связи между некоторыми противоэпилептическими препаратами, такими как вальпроат натрия, и риском пороков развития. Существует также связь с вальпроатом натрия, особенно в дозах выше 1000 г, с более низкими когнитивными исходами у детей, подвергшихся воздействию [Galbally et al. 2010]. Литература по карбонату лития гораздо более ограничена, но есть данные о повышенном риске аномалии Эбштейна, порока развития сердца [Galbally et al. 2010].
Немедикаментозное лечение
Хотя фармакологическое лечение часто важно как для лечения, так и для предотвращения рецидивов шизофрении и биполярного расстройства (особенно во время беременности и в послеродовой период), обеспечение адекватной поддержки женщин и их семей нельзя недооценивать, поскольку часть управления.Специфических психологических вмешательств для женщин с шизофренией и биполярным расстройством во время беременности не существует, и в обзоре вмешательств мать-младенец для женщин с шизофренией ничего не было выявлено [Wan et al. 2008]. Тем не менее ограниченные исследования показывают, что у женщин с шизофренией действительно возникают серьезные проблемы в раннем взаимодействии матери и ребенка и в развитии отношений [Snellen et al. 1999]. Таким образом, в рамках ведения женщины во время беременности и в послеродовой период важно обеспечить адекватную поддержку для нее и ее младенца, а также, по возможности, для ее партнера и семьи.
Рекомендации по применению антипсихотических препаратов во время беременности
Рекомендации во вставке 1 предназначены только для рекомендаций, учитывая, что многим женщинам с шизофренией и биполярным расстройством, а также женщинам с другими тяжелыми психическими заболеваниями, требующими применения антипсихотических препаратов, необходимо будет продолжать лечение в течение длительного времени. перинатальный период. Каждой женщине требуется индивидуальный план ведения беременности, составленный с учетом ее обстоятельств. Эти рекомендации были разработаны в рамках специальной дородовой консультации для женщин с шизофренией и биполярным расстройством в женской больнице Милосердия (Австралия) и были разработаны в сотрудничестве с акушерством, акушерско-фетальной медициной и психиатрией [Galbally et al. 2010].
Box 1.
Рекомендации по применению нейролептиков во время беременности.
Везде, где это возможно, принимая во внимание потенциальную беременность, перед зачатием следует рассмотреть наиболее подходящую форму фармакологического лечения.
Стремитесь к минимальной эффективной дозе антипсихотических препаратов. Однако акцент должен быть сделан на эффективном , а не на минимальном , и следует избегать частичного лечения, так как это подвергает плод как рискам лечения, так и нелечения.
Оптимизация терапевтического альянса и немедикаментозного лечения.
Установить тесную связь между всеми дисциплинами, участвующими в перинатальной помощи: психиатрией, психологией, акушерством, педиатрией, акушерством, социальной работой и уходом за здоровьем матери и ребенка.
Получите базовые измерения биологических параметров, которые могут быть нарушены болезнью и ее лечением.
Обеспечить выполнение процесса получения информированного согласия, в котором подробно изложена вся доступная информация о рисках и преимуществах лечения и отказа от лечения в перинатальных условиях.
Назначайте 5 мг фолиевой кислоты ежедневно с трех месяцев до зачатия и на протяжении всей беременности, поскольку есть некоторые данные, свидетельствующие о том, что это может быть нейропротекторным, а также поливитамины.
По возможности стремитесь к монотерапии.
В идеале, акушерская помощь должна осуществляться лечебной бригадой, которая специализируется на сценариях высокого риска.
Обеспечить адекватный мониторинг развития плода, акушерской физиологии и психического состояния матери на протяжении всей беременности.
Ультразвуковое исследование, которое фокусируется на прозрачности воротникового пространства, должно быть выполнено в 12 недель, после чего следует морфологическое сканирование с высоким разрешением, выполненное в 20 недель беременности.
Учитывая возможность повышенного риска метаболического синдрома и гестационного диабета при приеме АВП, в начале второго триместра (14–16 недель) и повторно на 28 неделе беременности следует проводить тест на толерантность к глюкозе, а не провокационный тест на глюкозу.
Аналогичным образом, адекватный обзор роста плода (предпочтительно с помощью сканирования роста в 28 и 34 недели и далее по показаниям) необходим, учитывая повышенный риск нарушения роста, включая низкий и большой вес при рождении.
Во время родов начните наблюдение для выявления признаков синдрома отмены у новорожденного, токсичности, экстрапирамидных симптомов, седативного эффекта или других побочных эффектов и убедитесь, что проведено тщательное морфологическое исследование.
Разработать и внедрить план оказания психиатрической помощи в родильных домах после родов, который поощряет создание среды с низким уровнем раздражителей, сохранение сна, тесную связь между всеми поставщиками медицинских услуг, а также допускает длительное пребывание в родильном доме, во время которого можно наблюдать за любым неонатальным нарушением вторичный по отношению к воздействию психотропных препаратов внутриутробно .
Установите ранние предупреждающие признаки рецидива и способы оказания медицинской помощи в случае его возникновения.
Дайте четкие рекомендации и предпочтения в отношении грудного вскармливания (кормите грудью или нет), в идеале, обсудив риски и преимущества конкретных лекарств до родов. Избегайте фармакологического подавления лактации.
Послеродовой
Четкий план послеродового ухода для женщины и ее поддержки (партнер и семья в зависимости от обстоятельств) важен для постоянного наблюдения и ухода.Это должно включать наблюдение за психическим здоровьем матери, здоровьем и благополучием младенцев, а также за развитием отношений между матерью и ребенком. Решающую роль поддержки женщины, будь то партнер или большая семья, нельзя недооценивать, и, где это возможно, общение и поддержка ее семьи важны для обеспечения благополучия как матери, так и ребенка. Четкие рекомендации по грудному вскармливанию и сну также полезны для женщин и их семей. Эти рекомендации будут зависеть от обсуждения рисков и преимуществ грудного вскармливания в соответствии с профилем конкретного назначенного лекарства и ролью сна в повышении уязвимости к рецидиву для отдельной женщины.Учитывая отсутствие данных о долгосрочных результатах для детей, подвергшихся воздействию антипсихотических препаратов во время беременности, оптимальным является обеспечение надлежащего постоянного наблюдения за развитием младенцев и детей.
Заключение
Несмотря на то, что сведения о безопасности антипсихотических препаратов при беременности ограничены, их необходимо уравновешивать их важной ролью в поддержании здоровья женщин с шизофренией и биполярным расстройством на этом критическом жизненном этапе. Имеются данные, позволяющие предположить, что материнское психическое заболевание связано не только с повышенной заболеваемостью матери и ребенка, но и с материнской смертностью [Austin et al. 2007]. Кроме того, матери, нездоровые этими заболеваниями, менее чувствительны в воспитании детей [Snellen et al. 1999], что может увеличить риск жестокого обращения и пренебрежения [Niemi et al. 2004]. Тем не менее, этот текущий обзор также поднял вопрос о более широком использовании антипсихотических препаратов по показаниям, помимо шизофрении и биполярного расстройства, и, учитывая недостаток данных о безопасности этих препаратов во время беременности, это область использования, где требуется тщательный анализ риска и пользы. быть произведенным.
Необходимы будущие исследования, которые должны быть хорошо спланированы, проспективны и сопровождать детей в течение достаточно длительного периода времени, чтобы можно было точно оценить развитие. Эти исследования также должны адекватно учитывать ключевые смешанные переменные, такие как болезнь матери, запрещенные наркотики, курение и алкоголь, а также точные измерения воздействия. В значительной степени это было достигнуто при эпилепсии и противоэпилептических препаратах [Meador et al. 2008 г.; Галбалли и др. 2010] и в настоящее время срочно требуются антипсихотические препараты.
Благодарности
Авторы выражают признательность профессорам Майклу Пермезелу и профессору Сью Уокер за их вклад в разработку рекомендаций по лечению нейролептиками во время беременности.
Сноски
Финансирование: Это исследование не получило специального гранта от какого-либо финансирующего агентства в государственном, коммерческом или некоммерческом секторах.
Заявление о конфликте интересов: Авторы заявляют об отсутствии конфликта интересов при подготовке этой статьи.
Информация для участников
Меган Галбалли, Перинатальное психическое здоровье, Больница милосердия для женщин, 16 Studley Road, Heidelberg, VIC 3084, Австралия.
Martien Snellen, Перинатальное психическое здоровье, Госпиталь милосердия для женщин, Гейдельберг, Виктория, Австралия.
Жозефина Пауэр, Перинатальное психическое здоровье, Госпиталь Милосердия для женщин, Гейдельберг, Виктория, Австралия.
Каталожные номера
- Абель К., Ховард Л. (2014)Шизофрения, психофарамакология и беременность.В: Галбалли М., Снеллен М., Льюис А. (ред.), Психофармакология и беременность – эффективность лечения, риски и рекомендации. Гейдельберг: Springer, в печати [Google Scholar]
- Александр Г., Галлахер С., Маскола А., Молони Р., Стаффорд Р. (2011) Увеличение использования антипсихотических препаратов не по прямому назначению в Соединенных Штатах, 1995–2008 гг. Фармакоэпидемический препарат Саф 20: 177–184 [бесплатная статья PMC] [PubMed] [Google Scholar]
- Ауэрбах Дж., Ханс С., Маркус Дж., Мейр С. (1992) Психотропные препараты для матери и поведение новорожденных.Нейротоксикол Тератол 14: 399–406 [PubMed] [Google Scholar]
- Остин М., Килдеа С., Салливан Э. (2007) Материнская смертность и психиатрическая заболеваемость в перинатальном периоде: проблемы и возможности профилактики в условиях Австралии. Мед Дж Ауст 186: 364–367 [PubMed] [Google Scholar]
- Бабу Г., Десаи Г., Типпесвами Х., Чандра П. (2010)Вес при рождении и использование оланзапина во время беременности: проспективное сравнительное исследование. Джей Клин Психофармакол 30: 331–332 [PubMed] [Google Scholar]
- Бальдессарини Р., Viguera A. (1995)Отмена нейролептиков у пациентов с шизофренией. Arch Gen Психиатрия 52: 189–192 [PubMed] [Google Scholar]
- Беннедсен Б., Мортенсен П., Олесен А., Хенриксен Т. (1999)Преждевременные роды и задержка внутриутробного развития у детей женщин, больных шизофренией. Бр Дж Психиатрия 175: 239–245 [PubMed] [Google Scholar]
- Боден Р., Лундгрен М., Брандт Л., Реутфорс Дж., Килер Х. (2012) Нейролептики во время беременности: связь с метаболическими эффектами плода и матери.Arch Gen Психиатрия 69: 715–721 [PubMed] [Google Scholar]
- Бруннер Э., Фальк Д., Дей Д., Шатапати С. (2013)Оланзапин при беременности и кормлении грудью: обзор данных глобального наблюдения за безопасностью. BMC Фармакол Токсикол 14: 38. [Бесплатная статья PMC] [PubMed] [Google Scholar]
- Коппола Д., Руссо Л., Кварта Р., Варугезе Р., Шмидер Дж. (2007) Оценка постмаркетингового опыта применения рисперидона во время беременности: исходы беременности и новорожденных. Безопасность лекарств 30: 247–264 [PubMed] [Google Scholar]
- Чейзель А., Szegal B., Joffe J., Racz J. (1999) Влияние лечения диазепамом и прометазином во время беременности на соматическое развитие человеческого потомства. Нейротоксикол Тератол 21: 157–167 [PubMed] [Google Scholar]
- Эйнарсон А., Боскович Р. (2009)Использование и безопасность антипсихотических препаратов во время беременности. J Психиатр Практ 15: 183–192 [PubMed] [Google Scholar]
- Файнер Л., Хеншоу С. (2006) Различия в показателях незапланированной беременности в Соединенных Штатах, 1994 и 2001 годы. Perspect Sex Reprod Health 38: 90–96 [PubMed] [Google Scholar]
- Галбалли М., Робертс М., Буист А. (2010)Стабилизаторы настроения при беременности: систематический обзор. Aust N Z J Психиатрия 44: 967–977 [PubMed] [Google Scholar]
- Галбалли М., Снеллен М., Льюис А. (2011) Обзор использования психотропных препаратов при беременности. Curr Opin Obstet Gynecol 23: 408–414 [PubMed] [Академия Google]
- Галбалли М., Снеллен М., Уокер С., Пермезель М. (2010)Назначение антипсихотиков и стабилизаторов настроения во время беременности: рекомендации по дородовой помощи. Aust N Z J Психиатрия 44: 99–108 [PubMed] [Google Scholar]
- Джентиле С.(2010)Антипсихотическая терапия на ранних и поздних сроках беременности. Систематический обзор. Шизофр Бык 36: 518–544 [бесплатная статья PMC] [PubMed] [Google Scholar]
- Гилберт П., Харрис М., Макадамс Л., Джесте Д. (1995)Отмена нейролептиков у пациентов с шизофренией. Обзор литературы. Arch Gen Психиатрия 52: 173–188 [PubMed] [Google Scholar]
- Гроф П., Роббинс В., Альда М., Бергхофер А., Войтеховски М., Нильссон А. и др. . (2000) Защитный эффект беременности у женщин с биполярным расстройством, чувствительным к литию.J влияет на расстройство 61: 31–39 [PubMed] [Google Scholar]
- Habermann F., Frizsche J., Fuhlbruck F., Wacker E., Allignol A., Weber-Schoendorfer C., et al. . (2013)Атипичные нейролептики и исход беременности. Джей Клин Психофармакол 33: 453–462 [PubMed] [Google Scholar]
- Ябленский А., Морган В., Зубрик С., Бауэр С., Елачич Л. (2005) Беременность, роды и неонатальные осложнения в популяционной когорте женщин с шизофренией и серьезными аффективными расстройствами. Эм Джей Психиатрия 162: 79–91 [PubMed] [Google Scholar]
- Джонсон К., Laprairie J., Brennan P., Stowe Z., Newport D. (2012) Пренатальное воздействие антипсихотиков и нейромоторная активность в младенчестве. Arch Gen Психиатрия 69: 787–794 [бесплатная статья PMC] [PubMed] [Google Scholar]
- Лин Х., Чен И., Чен Ю., Ли Х., Ву Ф. (2010) Материнская шизофрения и исход беременности: имеет ли значение использование нейролептиков? Шизофр Рез 116: 55–60 [PubMed] [Google Scholar]
- МакКенна К., Корен Г., Тетельбаум М., Уилтон Л., Шакир С., Диав-Цитрин О., и другие. . (2005) Исход беременности у женщин, принимающих атипичные нейролептики: проспективное сравнительное исследование. Джей Клин Психиатрия 66: 444–449; викторина 546. [PubMed] [Google Scholar]
- Миадор К., Пеннелл П., Харден К., Гордон Дж., Томсон Т., Каплан П. и др. . (2008) Регистры беременностей при эпилепсии: согласованное заявление о результатах для здоровья. неврология 71: 1109–1117 [PubMed] [Google Scholar]
- Ньюхэм Дж., Томас С., Макритчи К., Макелхаттон П., Макаллистер-Уильямс Р. (2008)Вес при рождении младенцев после воздействия на мать типичных и атипичных нейролептиков: проспективное сравнительное исследование.Бр Дж Психиатрия 192: 333–337 [PubMed] [Google Scholar]
- Ньюпорт Д., Каламарас М., Девейн К., Донован Дж., Бич А., Винн С. и др. . (2007)Атипичное введение нейролептиков на поздних сроках беременности: плацентарный проход и акушерские исходы. Эм Джей Психиатрия 164: 1214–1220 [PubMed] [Google Scholar]
- Ниеми Л., Сувисаари Дж., Хаукка Дж., Вреде Г., Лоннквист Дж. (2004)Совокупная заболеваемость психическими расстройствами среди потомства матерей с психотическим расстройством. Результаты хельсинкского исследования высокого риска.Бр Дж Психиатрия 185: 11–17 [PubMed] [Google Scholar]
- Пэн М., Гао К., Дин Ю., Оу Дж., Калабрезе Дж., Ву Р. и др. . (2013)Влияние пренатального воздействия атипичных антипсихотиков на постнатальное развитие и рост младенцев: проспективное исследование с контролируемым случаем. Психофармакология 228: 577–584 [PubMed] [Google Scholar]
- Рейс М., Каллен Б. (2008)Использование матерями нейролептиков на ранних сроках беременности и родов. Джей Клин Психофармакол 28: 279–288 [PubMed] [Google Scholar]
- Слон Д., Siskind V., Heinonen O., Monson R., Kaufman D., Shapiro S. (1977)Антенатальное воздействие фенотиазинов в связи с врожденными пороками развития, перинатальной смертностью, массой тела при рождении и коэффициентом интеллекта. Am J Obstet Gynecol 128: 486–488 [PubMed] [Google Scholar]
- Снеллен М., Мак К., Трауер Т. (1999)Шизофрения, психическое состояние и взаимодействие матери и ребенка: изучение отношений. Aust N Z J Психиатрия 33: 902–911 [PubMed] [Google Scholar]
- Стефенсон С., Карангес Э., Макгрегор И. (2013) Тенденции использования психотропных препаратов в Австралии с 2000 по 2011 год. Aust NZ J Psychiatry 47: 74–87 [PubMed] [Google Scholar]
- Стика Л., Елисова К., Гонзакова Л., Хрохова Х., Плечатова Х., Стрнадова Ю. и др. . (1990) Влияние приема лекарств во время беременности на поведение детей в школе. Фарм Уикбл Наука 12: 252–255 [PubMed] [Google Scholar]
- Управление по санитарному надзору за качеством пищевых продуктов и медикаментов США (2011 г.) Сообщение о безопасности лекарственных средств. Информация об использовании антипсихотических препаратов во время беременности и риске аномальных движений мышц и синдрома отмены у новорожденных обновлена.февраль 2011. Сильвер Спринг, Мэриленд: Управление по санитарному надзору за качеством пищевых продуктов и медикаментов США [Google Scholar]
- . Вигера А., Тондо Л., Кукопулос А., Реджинальди Д., Лепри Б., Балдессарини Р. (2011) Эпизоды расстройств настроения у 2252 беременностей и послеродовых периодов. Эм Джей Психиатрия 168: 1179–1185 [PubMed] [Google Scholar]
- Вигера А., Уитфилд Т., Балдессарини Р., Ньюпорт Д., Стоу З., Реминик А. и др. . (2007) Риск рецидива у женщин с биполярным расстройством во время беременности: проспективное исследование прекращения приема стабилизаторов настроения.Эм Джей Психиатрия 164: 1817–1824; викторина 1923. [PubMed] [Google Scholar]
- Ван М., Грин Дж. (2009)Влияние материнской психопатологии на привязанность ребенка к матери. Arch Womens Ment Health 12: 123–134 [PubMed] [Google Scholar]
- Ван М., Моултон С., Абель К. (2008) Обзор вмешательств в отношения между матерью и ребенком и их полезность для матерей с шизофренией. Arch Womens Ment Health 11: 171–179 [PubMed] [Google Scholar]
- Ван М., Салмон М., Риордан Д., Эпплби Л., Webb R., Abel K. (2007) Что предсказывает плохое взаимодействие матери и ребенка при шизофрении? Психол Мед 37: 537–546 [PubMed] [Google Scholar]
- Уэбб Р., Ховард Л., Абель К. (2004)Нейролептики при неаффективном психозе во время беременности и после родов. Системная версия базы данных Cochrane 2: CD004411. [PubMed] [Академия Google]
- Wichman C. (2009) Атипичное применение нейролептиков во время беременности: ретроспективный обзор. Arch Women Ment Health 12: 53–57 [PubMed] [Google Scholar]
обзор их воздействия на мать и плод
Ther Adv Drug Safe.2014 апрель; 5(2): 100–109.
, иMegan Galbally
Перинатальное психическое здоровье, Больница Mercy для женщин, 16 Studley Road, Heidelberg, VIC 3084, Australia
Martien Snellen
Перинатальное психическое здоровье, Mercy Hospital for Women, VIC, Australia, Heidelberg
Josephine Power
Перинатальное психическое здоровье, Больница милосердия для женщин, Гейдельберг, Виктория, Австралия
Меган Галбалли, Перинатальное психическое здоровье, Больница милосердия для женщин, 16 Studley Road, Heidelberg, VIC 3084, Австралия;
Автор, ответственный за переписку.Эта статья была процитирована другими статьями в PMC.Abstract
Понимание рисков применения антипсихотических препаратов во время беременности становится важной клинической задачей, учитывая данные о растущем уровне их назначения среди населения в целом для лечения ряда расстройств. Несмотря на то, что антипсихотики были одними из первых психотропных препаратов, которые были внедрены, доказательства их эффектов, вторичных по отношению к воздействию во время беременности, крайне ограничены. Хотя в этом обзоре нет четких доказательств риска пороков развития, есть данные о рисках, связанных с исходами беременности и новорожденных.Выявленные исследования выявили такие риски, как недоношенность, низкий и высокий вес при рождении и гестационный диабет. Также были проведены исследования, предполагающие абстиненцию новорожденных и аномальные движения мышц. Долгосрочные исходы развития нервной системы у детей, подвергшихся воздействию внутриутробно , остаются неясными, поскольку выявлено только четыре исследования: два исследования нейролептиков первого поколения и два исследования антипсихотиков второго поколения. При рассмотрении риска применения этих препаратов во время беременности важно учитывать риск невылеченного заболевания матери (в частности, шизофрении и биполярного расстройства) как для матери, так и для ребенка.Будущие исследования должны быть сосредоточены на проспективных лонгитюдных исследованиях с адекватными измерениями ключевых смешанных переменных, включая психические заболевания матери, другие воздействия (такие как курение, употребление алкоголя и запрещенных наркотиков) и адекватную продолжительность последующего наблюдения, когда получаются точные показатели развития ребенка.
Ключевые слова: нейролептики, биполярное расстройство, беременность, шизофрения
Введение
Наблюдается значительный рост назначения антипсихотических препаратов среди населения.Хотя это увеличение не является специфическим для беременности, оно включает назначение препарата женщинам в фертильные годы. Исследование назначения атипичных нейролептиков в Австралии в период с 2000 по 2011 год показало, что количество назначений атипичных нейролептиков увеличилось на 217,7%, что ставит их на третье место среди наиболее часто назначаемых психотропных препаратов [Stephenson et al. 2013]. Александер и его коллеги в исследовании использования нейролептиков в США также обнаружили увеличение, которое не объяснялось использованием при психотических заболеваниях [Alexander et al. 2011]. Обе группы авторов постулировали, что большая часть наблюдаемого увеличения связана с использованием не по прямому назначению и с более широкими показаниями, чем только психоз. Распространенность шизофрении в течение жизни составляет примерно 1%, а биполярного расстройства — примерно 2%, что делает эти состояния во время беременности относительно низкой распространенностью. Тенденция к более широкому использованию нейролептиков в обществе делает понимание профиля риска во время беременности важным для клиницистов, ведущих женщин в репродуктивном возрасте. Это особенно важно, если принять во внимание почти 49% незапланированных беременностей среди населения [Finer and Henshaw, 2006].
В настоящее время любое утешение, которое мы можем иметь при назначении нейролептиков во время беременности, связано главным образом с отсутствием отрицательных данных, а не с наличием положительных данных. Было подсчитано, что для каждого отдельного лекарства необходимо не менее 500 случаев, чтобы определить различия в частоте возникновения основных пороков развития, и большее количество требуется для адекватного контроля других переменных [Meador et al. 2008]. На сегодняшний день ни один из антипсихотических препаратов первого поколения (АПП) или антипсихотических препаратов второго поколения (АВП) не был адекватно исследован в этом отношении.Проблема еще более усложняется тем фактом, что большинство исследований, направленных на оценку и уточнение тератогенного риска, связанного с антенатальным воздействием психотропных препаратов, не были предназначены для контроля возможных тератогенных эффектов основного психического расстройства. Мы ждем дальнейших разъяснений от проспективных исследований регистров, включающих контрольную группу, не получавшую лечения.
Когда рассматривается профиль риска и пользы фармакологического лечения во время беременности, в уравнение обычно включается рассмотрение риска отказа от лечения.При использовании не по прямому назначению и по показаниям, когда доказательства эффективности ограничены, это сложно. Однако, если сосредоточиться на двух психических расстройствах с четкими показаниями к назначению этих препаратов, т. е. на шизофрении и биполярном расстройстве, риск невылеченного заболевания значителен. Как шизофрения, так и биполярное расстройство связаны с повышенным риском осложнений беременности, таких как аномалии плаценты, дородовое кровотечение, недоношенность, преэклампсия, низкий вес при рождении, задержка внутриутробного развития, дистресс плода, неонатальная гипогликемия, низкая оценка по шкале Апгар, мертворождение и врожденные дефекты, а также возможность неблагоприятных исходов развития нервной системы независимо от любого риска, связанного с воздействием антипсихотических препаратов [Jablensky et al. 2005 г.; Боден и др. 2012; Абель и Ховард, 2014]. Исследование женщин Западной Австралии с шизофренией показало повышенный риск отслойки плаценты; это исследование также показало, что женщины с шизофренией и биполярным расстройством имели повышенный риск дородового кровотечения по сравнению с контрольной группой даже после учета ряда смешанных переменных [соответственно: отношение шансов (ОШ) 2,75, 95% доверительный интервал (ДИ) 1,32–5,74; ОШ 1,65, 95% ДИ 1,02–2,69; ОШ 1,66, 95% ДИ 1,15–2,39) [Jablensky et al. 2005]. В дополнение к осложнениям беременности, связанным с серьезным психическим заболеванием, существуют также более долгосрочные опасения по поводу воспитания и развития ребенка, если женщина становится или остается нездоровой из-за прекращения или недостаточного лечения ее болезни.
Поскольку в этой популяции женщин с психотическими заболеваниями наблюдается увеличение коэффициента фертильности – отчасти из-за успеха современных методов лечения, включающих в себя возможность сохранения пролактина, и тенденции к проявлению в репродуктивном возрасте – все клиницисты будут в некоторое время необходимо учитывать неотъемлемые риски лечения и отсутствия лечения в перинатальных условиях [Galbally et al. 2010; Джентиле, 2010]. В идеале это обсуждается с женщиной до беременности. Когда рассматривается вопрос о продолжении лечения во время беременности, часто для этого решения имеет значение история реакции на конкретное лекарство, учитывая риски для психического здоровья матери при переходе на лекарство, которое затем оказывается неэффективным для человека.
Остается неясным, как протекает естественное течение психотических заболеваний во время беременности. Было высказано предположение, что это измененное физиологическое и психологическое состояние может оказывать благоприятное влияние на течение болезни [Grof et al. 2000]; однако более поздние исследования указывают на повышенную частоту рецидивов [Viguera et al. 2011]. В обзоре литературы 1995 г. сообщается, что у пациентов с шизофренией, которые прекращают прием антипсихотических препаратов, кумулятивная частота рецидивов составляет 53% в течение 10-месячного периода по сравнению с 16% среди пациентов, продолжающих лечение [Gilbert et al. 1995]. Быстрая отмена, которая часто сопровождает диагноз беременности, раннее начало болезни, более молодой возраст, потребность в высоких дозах нейролептиков и недавняя госпитализация в психиатрическую больницу, как было установлено, являются предикторами рецидива [Baldessarini and Viguera, 1995].Аналогичным образом, в проспективном исследовании, в котором изучалось влияние прекращения приема стабилизаторов настроения во время беременности, у женщин с биполярным расстройством вероятность рецидива во время беременности была более чем в два раза выше (85,5% против 37%) по сравнению с женщинами, продолжавшими лечение [Viguera ]. и другие. 2007]. Таким образом, беременность следует рассматривать как период высокого риска рецидива, особенно в условиях прекращения поддерживающей терапии.
Использование антипсихотических препаратов выходит за рамки их использования при шизофрении и биполярном расстройстве, и их часто назначают при аффективных и тревожных расстройствах, самоповреждающем поведении, состояниях, связанных с травмами, и даже при бессоннице.Таким образом, важно проводить адекватный анализ риска и пользы всякий раз, когда какое-либо лекарство назначается в перинатальных условиях или если существует вероятность беременности, и соблюдать процесс получения информированного согласия. Необходимо учитывать риски тератогенеза, акушерских осложнений, нарушения неонатальной адаптации и негативного исхода развития нервной системы. После того, как решения приняты и введены в действие, необходимо разработать комплексный план акушерского, педиатрического и психиатрического мониторинга [Galbally et al. 2010].
Риск структурной тератогенности
Все нейролептики проникают через плаценту [Newport et al. 2007] и поэтому необходимо учитывать их способность вызывать структурную или функциональную дисгенезию органов плода и/или структур скелета при воздействии в первом триместре. Обычно считается, что исходный уровень пороков развития в общей популяции составляет 1–3%.
Большинство АПП доступны уже около четырех десятилетий и разделяют действие блокады рецепторов D 2 по всему мозгу, в частности, в мезолимбической системе.Всесторонний обзор литературы не позволил выявить какой-либо тератогенный риск, связанный с применением прометазина, хлорпромазина, прохлорперазина, галоперидола, перфеназина, трифлуоперазина, локсапина, тиоридазина, флупентиксола или флуфеназина [Einarson and Boskovic, 2009]. Однако авторы предупредили, что менее строгие стандарты исследований и ошибочные методологии ограничивают нашу способность безоговорочно принимать эти результаты. SGA являются более новыми агентами, которые имеют общий механизм действия, который включает относительно мощную блокаду рецепторов 5-HT (2A) в сочетании с временной оккупацией рецептора D 2 .В том же обзоре были изучены все имеющиеся данные о воздействии на плод клозапина, рисперидона, оланзапина, кветиапина, зипразидона и арипипразола [Einarson and Boskovic, 2009], и не было выявлено четкой связи с какими-либо конкретными пороками развития. Тем не менее, ни один агент не приблизился к 500 зарегистрированным и исследованным воздействиям, необходимым для определения различий в возникновении пороков развития.
Исследование шведского медицинского регистра рождений показало, что применение матерями антипсихотических препаратов (включающих в себя как АПП, так и АВП) было связано с небольшим, но статистически значимым повышением риска серьезных пороков развития (в основном дефектов предсердий или межжелудочковой перегородки) [ИЛИ 1.52 (1,05–2,19) с 95% ДИ, скорректированным с учетом года рождения, возраста матери, паритета, курения и предыдущих выкидышей] [Reis and Kallen, 2008]. Ни один из этих результатов не был специфичен для отдельного препарата. Дальнейший систематический обзор антипсихотической терапии на ранних и поздних сроках беременности показал, что в настоящее время мы не можем дать адекватных рекомендаций в отношении риска пороков развития, вторичного по отношению к внутриутробному воздействию АВП [Gentile, 2010].
Риск неблагоприятного акушерского исхода
Имеются некоторые данные, свидетельствующие о том, что общий риск акушерских осложнений увеличивается у женщин с тяжелыми психическими заболеваниями независимо от какого-либо сопутствующего воздействия антипсихотиков.Датское исследование сообщило о скорректированном избыточном риске 1,57 (95% ДИ 1,36-1,82) для низкой массы тела при рождении и 1,34 (95% ДИ 1,17-1,53) для малой массы тела для гестационного возраста [Bennedsen et al. 1999], а австралийское исследование женщин с шизофренией или большим аффективным расстройством показало повышенный риск аномалий плаценты и дородового кровотечения [Jablensky et al. 2005].
Потенциальные риски, связанные именно с применением нейролептиков во время беременности, включают гестационный диабет, особенно с АВП, некоторые из которых, как известно, повышают риск развития диабета у взрослых пациентов.Они также были связаны с недоношенностью, низким и высоким весом при рождении; последнее может быть связано с гестационным диабетом и кесаревым сечением.
Крупное исследование шведского медицинского реестра рождений, в котором изучались риски, связанные с приемом матерью антипсихотических препаратов (сгруппированных как АПП, так и АВП), показало, что эти препараты связаны с повышенным риском развития гестационного диабета OR 1,78 (1,04–3,01), преждевременных родов OR 1,73 ( 1,31–2,29), низкая масса тела при рождении ИЛИ 1,67 (1,21–2,29) и кесарево сечение ИЛИ 1.43 (1,17–1,74) [Reis et al. 2008]. Повышенный риск недоношенности OR 2,46 (1,50–4,11) у получающих АПП также был обнаружен в тайваньском исследовании [Lin et al. 2010]. Дальнейшие исследования показали, что антипсихотические препараты связаны как с низким весом при рождении, так и с рождением детей с большим весом; последнее в основном связано с воздействием АВП [McKenna et al. 2005 г.; Ньюхэм и др. 2008].
К сожалению, на сегодняшний день ни один из дизайнов исследований не был в состоянии адекватно контролировать приверженность лечению, психические или физические сопутствующие заболевания, злоупотребление психоактивными веществами и алкоголем, курение и основные риски, связанные с лечащимся заболеванием.
Риск для новорожденного
Остается неясным, в какой степени антипсихотики могут осложнить неонатальный период из-за отсутствия систематических исследований. Однако есть основания подозревать, что может иметь место повышенный риск синдрома отмены у новорожденных, экстрапирамидных симптомов (ЭПС) и седативного эффекта [Gentile, 2010; Галбалли и др. 2011]. Воздействие антипсихотических препаратов неизбежно связано с психическим заболеванием матери и связанными с ним сопутствующими заболеваниями, такими как соматические заболевания, плохое питание, курение, злоупотребление психоактивными веществами и алкоголем, а также травма, и чрезвычайно трудно выделить специфическое влияние антипсихотических препаратов на исход плода.
В 2011 году Управление по санитарному надзору за качеством пищевых продуктов и медикаментов США (FDA) выпустило сообщение о безопасности лекарственных средств, касающееся опасений по поводу воздействия любого нейролептика на плод и связи с аномальными мышечными движениями (EPS) и симптомами отмены. Это предупреждение было вызвано базой данных FDA, в которой было выявлено 69 случаев неонатальной ЭПС или синдрома отмены для обоих классов нейролептиков. Симптомы ЭПС у новорожденных включают двигательное беспокойство, тремор, гипертонус, дистонию и паркинсонизм.Специальное исследование АПП выявило гипертонус, тремор и плохую двигательную зрелость у новорожденных [Auerbach et al. 1992]. Продолжительность симптомов, как правило, была преходящей и короткой, хотя у одного младенца, подвергшегося воздействию фенотиазинов, наблюдался гипертонус в течение 10 месяцев, за которым последовало последующее нормальное моторное развитие.
Крайне мало данных, касающихся неонатальной токсичности у новорожденных, подвергшихся воздействию АВП. Разумно предположить, что потенциальное влияние лекарства на адаптацию новорожденного может быть связано с уровнем его проникновения через плаценту.В важном проспективном обсервационном исследовании с участием 54 беременных женщин Ньюпорт и его коллеги обнаружили, что коэффициент плацентарного пассажа был самым высоким для оланзапина [среднее = 72,1%, стандартное отклонение (СО) = 42,0%], за ним следует галоперидол (среднее значение = 65,5%, стандартное отклонение = 40,3%), рисперидон (среднее значение = 49,2%, стандартное отклонение = 33,9%) и кветиапин (среднее значение = 23,8%, стандартное отклонение = 11,0%) [Newport et al. 2007]. Среди новорожденных, подвергшихся воздействию оланзапина, были более высокие показатели низкой массы тела при рождении (30,8%) и госпитализации новорожденных в отделения интенсивной терапии (30,8%), хотя они не достигли статистической значимости [Newport et al. 2007].
Учитывая нехватку литературы и рекомендаций по адаптации новорожденных или отмене после воздействия антипсихотиков, был проведен поиск литературы для выявления всех работ, в которых сообщалось о плохой адаптации новорожденных, связанной с применением антипсихотических препаратов во время беременности. В базах данных PUBMED, MEDLINE, EMBASE и PsychINFO был проведен поиск статей, опубликованных на английском языке с 1966 по 2013 год, с использованием поисковых терминов MeSH/freetext «плохая неонатальная адаптация», «неонатальная абстиненция», «неонатальная абстиненция», «неонатальная токсичность», «антипсихотические » и «психотропный».Результаты подведены в .
Таблица 1.
Адаптация новорожденных и воздействие антипсихотических препаратов во время беременности.
| Исследование | Учебное исследование | Количество предметов | Медика- | результат | |
|---|---|---|---|---|---|
| US FDA [2011] | Retroспективный отзыв | 69 беременностей Обзор | 69 беременностей Сообщается о неблагоприятной системе отчетности событий | Типичный атипичные нейролептики | Моторные и поведенческие симптомы, потенциально связанные с синдромом отмены в неонатальном периоде |
| Коппола и др. [2007] | Ретроспективные и проспективные данные наблюдений | 713 беременностей, 516 проспективных (68 с известным исходом), 197 ретроспективных | Рисперидон | 37 ретроспективных сообщений о перинатальном синдроме, 21 с поведенческими или двигательными расстройствами | 2 Ньюпорт и др. [2007] | Проспективное наблюдательное исследование. Ауэрбах и др. [1992] | Проспективный случай-контроль | 29 психически нездоровых женщин, 12 из которых принимали нейролептики | Нейролептики | Новорожденные, подвергавшиеся внутриутробному воздействию антипсихотических препаратов, демонстрировали ухудшение двигательных функций по сравнению с контрольной группой, что предположительно отражает синдром отмены | 3 исход развития нервной системы
| исследование | Количество предметов | препарат | Выводы | ||
|---|---|---|---|---|---|
| Бруннер и др. [2013] | Проспективное обсервационное исследование | 610 | Оланзапин | Нет различий в исходах беременности и новорожденных по сравнению с общими популяционными данными. | |
| Хаберманн и др. [2013] | Перспективное обучение когорта | 1967 | 1967 | Типичные антипсихотики ( N = 284), атипичные антипсихотики ( N = 561), управление ( N = 1122) | Более высокая скорость серьезных пороков развития в новорожденных, подверженных атипичной нейролептики.Более высокие показатели постнатальных нарушений у новорожденных отмечены в группах, получавших типичные и атипичные нейролептики. Преждевременные роды и низкая масса тела при рождении чаще встречаются при воздействии типичных нейролептиков. |
| Пэн и др. [2013] | Проспективное исследование случай-контроль | 152 | Атипичные нейролептики ( n = 76) | Младенцы, подвергшиеся большему воздействию, имели более низкую массу тела при рождении. Меньшие баллы по шкале развития младенцев Бейли для младенцев, подвергшихся воздействию, в возрасте 2 месяцев, но без существенной разницы в возрасте 12 месяцев. | |
| Боден и др. [2012] | Популяционное когортное исследование | 358 203 | Оланзапин/клозапин (169), другие нейролептики (338) или их отсутствие (357 696) | Воздействие нейролептиков повышало риск гестационного диабета. Нет повышенного риска SGA. Оланзапин/клозапин, связанный с макроцефалией | |
| Джонсон и др. [2012] | Проспективный случай-контроль | 309 | Воздействие нейролептиков (22), антидепрессантов (202) или отсутствие психотропных средств (85) у детей в возрасте 6 месяцев по сравнению с приемом антидепрессантов или отсутствием психотропного воздействия. | ||
| Бабу и др. [2010] | Проспективное когортное исследование | 70 | Оланзапин | Оланзапин может быть связан с более высокой массой тела при рождении. | |
| Лин и др. [2010] | Данные о рождении | 4176 | Типичные и атипичные нейролептики | Более высокий риск преждевременных родов у матерей, которым назначены типичные нейролептики. Нет существенной разницы в показателях низкой массы тела при рождении, LGA или SGA. | |
| Вичман [2009] | Ретроспективный обзор материалов дела | 16 | Арипипразол (2), кветиапин (10), рисперидон (4), зипразидон (1) | Один крупный порок развития с вентрикуломегалией и гидроцефалией у младенца, подвергшегося воздействию арипипразола. Укороченный срок беременности. |
Другие психофармакологические методы лечения биполярного расстройства
Хотя этот обзор ограничен лечением нейролептиками во время беременности, особенно при биполярном расстройстве, существуют и другие психофармакологические методы лечения, которые назначают либо отдельно, либо в сочетании с нейролептиками.К ним относятся противоэпилептические препараты, такие как вальпроат натрия, карбамазепин и ламотриджин, а также стабилизатор настроения карбонат лития. В 2010 г. был опубликован систематический обзор, в котором описываются риски, связанные с воздействием беременных [Galbally et al. 2010]. Литература по противоэпилептическим препаратам (АЭП) в настоящее время обширна при всестороннем наблюдении за детьми. Имеются четкие доказательства связи между некоторыми противоэпилептическими препаратами, такими как вальпроат натрия, и риском пороков развития. Существует также связь с вальпроатом натрия, особенно в дозах выше 1000 г, с более низкими когнитивными исходами у детей, подвергшихся воздействию [Galbally et al. 2010]. Литература по карбонату лития гораздо более ограничена, но есть данные о повышенном риске аномалии Эбштейна, порока развития сердца [Galbally et al. 2010].
Немедикаментозное лечение
Хотя фармакологическое лечение часто важно как для лечения, так и для предотвращения рецидивов шизофрении и биполярного расстройства (особенно во время беременности и в послеродовой период), обеспечение адекватной поддержки женщин и их семей нельзя недооценивать, поскольку часть управления.Специфических психологических вмешательств для женщин с шизофренией и биполярным расстройством во время беременности не существует, и в обзоре вмешательств мать-младенец для женщин с шизофренией ничего не было выявлено [Wan et al. 2008]. Тем не менее ограниченные исследования показывают, что у женщин с шизофренией действительно возникают серьезные проблемы в раннем взаимодействии матери и ребенка и в развитии отношений [Snellen et al. 1999]. Таким образом, в рамках ведения женщины во время беременности и в послеродовой период важно обеспечить адекватную поддержку для нее и ее младенца, а также, по возможности, для ее партнера и семьи.
Рекомендации по применению антипсихотических препаратов во время беременности
Рекомендации во вставке 1 предназначены только для рекомендаций, учитывая, что многим женщинам с шизофренией и биполярным расстройством, а также женщинам с другими тяжелыми психическими заболеваниями, требующими применения антипсихотических препаратов, необходимо будет продолжать лечение в течение длительного времени. перинатальный период. Каждой женщине требуется индивидуальный план ведения беременности, составленный с учетом ее обстоятельств. Эти рекомендации были разработаны в рамках специальной дородовой консультации для женщин с шизофренией и биполярным расстройством в женской больнице Милосердия (Австралия) и были разработаны в сотрудничестве с акушерством, акушерско-фетальной медициной и психиатрией [Galbally et al. 2010].
Box 1.
Рекомендации по применению нейролептиков во время беременности.
Везде, где это возможно, принимая во внимание потенциальную беременность, перед зачатием следует рассмотреть наиболее подходящую форму фармакологического лечения.
Стремитесь к минимальной эффективной дозе антипсихотических препаратов. Однако акцент должен быть сделан на эффективном , а не на минимальном , и следует избегать частичного лечения, так как это подвергает плод как рискам лечения, так и нелечения.
Оптимизация терапевтического альянса и немедикаментозного лечения.
Установить тесную связь между всеми дисциплинами, участвующими в перинатальной помощи: психиатрией, психологией, акушерством, педиатрией, акушерством, социальной работой и уходом за здоровьем матери и ребенка.
Получите базовые измерения биологических параметров, которые могут быть нарушены болезнью и ее лечением.
Обеспечить выполнение процесса получения информированного согласия, в котором подробно изложена вся доступная информация о рисках и преимуществах лечения и отказа от лечения в перинатальных условиях.
Назначайте 5 мг фолиевой кислоты ежедневно с трех месяцев до зачатия и на протяжении всей беременности, поскольку есть некоторые данные, свидетельствующие о том, что это может быть нейропротекторным, а также поливитамины.
По возможности стремитесь к монотерапии.
В идеале, акушерская помощь должна осуществляться лечебной бригадой, которая специализируется на сценариях высокого риска.
Обеспечить адекватный мониторинг развития плода, акушерской физиологии и психического состояния матери на протяжении всей беременности.
Ультразвуковое исследование, которое фокусируется на прозрачности воротникового пространства, должно быть выполнено в 12 недель, после чего следует морфологическое сканирование с высоким разрешением, выполненное в 20 недель беременности.
Учитывая возможность повышенного риска метаболического синдрома и гестационного диабета при приеме АВП, в начале второго триместра (14–16 недель) и повторно на 28 неделе беременности следует проводить тест на толерантность к глюкозе, а не провокационный тест на глюкозу.
Аналогичным образом, адекватный обзор роста плода (предпочтительно с помощью сканирования роста в 28 и 34 недели и далее по показаниям) необходим, учитывая повышенный риск нарушения роста, включая низкий и большой вес при рождении.
Во время родов начните наблюдение для выявления признаков синдрома отмены у новорожденного, токсичности, экстрапирамидных симптомов, седативного эффекта или других побочных эффектов и убедитесь, что проведено тщательное морфологическое исследование.
Разработать и внедрить план оказания психиатрической помощи в родильных домах после родов, который поощряет создание среды с низким уровнем раздражителей, сохранение сна, тесную связь между всеми поставщиками медицинских услуг, а также допускает длительное пребывание в родильном доме, во время которого можно наблюдать за любым неонатальным нарушением вторичный по отношению к воздействию психотропных препаратов внутриутробно .
Установите ранние предупреждающие признаки рецидива и способы оказания медицинской помощи в случае его возникновения.
Дайте четкие рекомендации и предпочтения в отношении грудного вскармливания (кормите грудью или нет), в идеале, обсудив риски и преимущества конкретных лекарств до родов. Избегайте фармакологического подавления лактации.
Послеродовой
Четкий план послеродового ухода для женщины и ее поддержки (партнер и семья в зависимости от обстоятельств) важен для постоянного наблюдения и ухода.Это должно включать наблюдение за психическим здоровьем матери, здоровьем и благополучием младенцев, а также за развитием отношений между матерью и ребенком. Решающую роль поддержки женщины, будь то партнер или большая семья, нельзя недооценивать, и, где это возможно, общение и поддержка ее семьи важны для обеспечения благополучия как матери, так и ребенка. Четкие рекомендации по грудному вскармливанию и сну также полезны для женщин и их семей. Эти рекомендации будут зависеть от обсуждения рисков и преимуществ грудного вскармливания в соответствии с профилем конкретного назначенного лекарства и ролью сна в повышении уязвимости к рецидиву для отдельной женщины.Учитывая отсутствие данных о долгосрочных результатах для детей, подвергшихся воздействию антипсихотических препаратов во время беременности, оптимальным является обеспечение надлежащего постоянного наблюдения за развитием младенцев и детей.
Заключение
Несмотря на то, что сведения о безопасности антипсихотических препаратов при беременности ограничены, их необходимо уравновешивать их важной ролью в поддержании здоровья женщин с шизофренией и биполярным расстройством на этом критическом жизненном этапе. Имеются данные, позволяющие предположить, что материнское психическое заболевание связано не только с повышенной заболеваемостью матери и ребенка, но и с материнской смертностью [Austin et al. 2007]. Кроме того, матери, нездоровые этими заболеваниями, менее чувствительны в воспитании детей [Snellen et al. 1999], что может увеличить риск жестокого обращения и пренебрежения [Niemi et al. 2004]. Тем не менее, этот текущий обзор также поднял вопрос о более широком использовании антипсихотических препаратов по показаниям, помимо шизофрении и биполярного расстройства, и, учитывая недостаток данных о безопасности этих препаратов во время беременности, это область использования, где требуется тщательный анализ риска и пользы. быть произведенным.
Необходимы будущие исследования, которые должны быть хорошо спланированы, проспективны и сопровождать детей в течение достаточно длительного периода времени, чтобы можно было точно оценить развитие. Эти исследования также должны адекватно учитывать ключевые смешанные переменные, такие как болезнь матери, запрещенные наркотики, курение и алкоголь, а также точные измерения воздействия. В значительной степени это было достигнуто при эпилепсии и противоэпилептических препаратах [Meador et al. 2008 г.; Галбалли и др. 2010] и в настоящее время срочно требуются антипсихотические препараты.
Благодарности
Авторы выражают признательность профессорам Майклу Пермезелу и профессору Сью Уокер за их вклад в разработку рекомендаций по лечению нейролептиками во время беременности.
Сноски
Финансирование: Это исследование не получило специального гранта от какого-либо финансирующего агентства в государственном, коммерческом или некоммерческом секторах.
Заявление о конфликте интересов: Авторы заявляют об отсутствии конфликта интересов при подготовке этой статьи.
Информация для участников
Меган Галбалли, Перинатальное психическое здоровье, Больница милосердия для женщин, 16 Studley Road, Heidelberg, VIC 3084, Австралия.
Martien Snellen, Перинатальное психическое здоровье, Госпиталь милосердия для женщин, Гейдельберг, Виктория, Австралия.
Жозефина Пауэр, Перинатальное психическое здоровье, Госпиталь Милосердия для женщин, Гейдельберг, Виктория, Австралия.
Каталожные номера
- Абель К., Ховард Л. (2014)Шизофрения, психофарамакология и беременность.В: Галбалли М., Снеллен М., Льюис А. (ред.), Психофармакология и беременность – эффективность лечения, риски и рекомендации. Гейдельберг: Springer, в печати [Google Scholar]
- Александр Г., Галлахер С., Маскола А., Молони Р., Стаффорд Р. (2011) Увеличение использования антипсихотических препаратов не по прямому назначению в Соединенных Штатах, 1995–2008 гг. Фармакоэпидемический препарат Саф 20: 177–184 [бесплатная статья PMC] [PubMed] [Google Scholar]
- Ауэрбах Дж., Ханс С., Маркус Дж., Мейр С. (1992) Психотропные препараты для матери и поведение новорожденных.Нейротоксикол Тератол 14: 399–406 [PubMed] [Google Scholar]
- Остин М., Килдеа С., Салливан Э. (2007) Материнская смертность и психиатрическая заболеваемость в перинатальном периоде: проблемы и возможности профилактики в условиях Австралии. Мед Дж Ауст 186: 364–367 [PubMed] [Google Scholar]
- Бабу Г., Десаи Г., Типпесвами Х., Чандра П. (2010)Вес при рождении и использование оланзапина во время беременности: проспективное сравнительное исследование. Джей Клин Психофармакол 30: 331–332 [PubMed] [Google Scholar]
- Бальдессарини Р., Viguera A. (1995)Отмена нейролептиков у пациентов с шизофренией. Arch Gen Психиатрия 52: 189–192 [PubMed] [Google Scholar]
- Беннедсен Б., Мортенсен П., Олесен А., Хенриксен Т. (1999)Преждевременные роды и задержка внутриутробного развития у детей женщин, больных шизофренией. Бр Дж Психиатрия 175: 239–245 [PubMed] [Google Scholar]
- Боден Р., Лундгрен М., Брандт Л., Реутфорс Дж., Килер Х. (2012) Нейролептики во время беременности: связь с метаболическими эффектами плода и матери.Arch Gen Психиатрия 69: 715–721 [PubMed] [Google Scholar]
- Бруннер Э., Фальк Д., Дей Д., Шатапати С. (2013)Оланзапин при беременности и кормлении грудью: обзор данных глобального наблюдения за безопасностью. BMC Фармакол Токсикол 14: 38. [Бесплатная статья PMC] [PubMed] [Google Scholar]
- Коппола Д., Руссо Л., Кварта Р., Варугезе Р., Шмидер Дж. (2007) Оценка постмаркетингового опыта применения рисперидона во время беременности: исходы беременности и новорожденных. Безопасность лекарств 30: 247–264 [PubMed] [Google Scholar]
- Чейзель А., Szegal B., Joffe J., Racz J. (1999) Влияние лечения диазепамом и прометазином во время беременности на соматическое развитие человеческого потомства. Нейротоксикол Тератол 21: 157–167 [PubMed] [Google Scholar]
- Эйнарсон А., Боскович Р. (2009)Использование и безопасность антипсихотических препаратов во время беременности. J Психиатр Практ 15: 183–192 [PubMed] [Google Scholar]
- Файнер Л., Хеншоу С. (2006) Различия в показателях незапланированной беременности в Соединенных Штатах, 1994 и 2001 годы. Perspect Sex Reprod Health 38: 90–96 [PubMed] [Google Scholar]
- Галбалли М., Робертс М., Буист А. (2010)Стабилизаторы настроения при беременности: систематический обзор. Aust N Z J Психиатрия 44: 967–977 [PubMed] [Google Scholar]
- Галбалли М., Снеллен М., Льюис А. (2011) Обзор использования психотропных препаратов при беременности. Curr Opin Obstet Gynecol 23: 408–414 [PubMed] [Академия Google]
- Галбалли М., Снеллен М., Уокер С., Пермезель М. (2010)Назначение антипсихотиков и стабилизаторов настроения во время беременности: рекомендации по дородовой помощи. Aust N Z J Психиатрия 44: 99–108 [PubMed] [Google Scholar]
- Джентиле С.(2010)Антипсихотическая терапия на ранних и поздних сроках беременности. Систематический обзор. Шизофр Бык 36: 518–544 [бесплатная статья PMC] [PubMed] [Google Scholar]
- Гилберт П., Харрис М., Макадамс Л., Джесте Д. (1995)Отмена нейролептиков у пациентов с шизофренией. Обзор литературы. Arch Gen Психиатрия 52: 173–188 [PubMed] [Google Scholar]
- Гроф П., Роббинс В., Альда М., Бергхофер А., Войтеховски М., Нильссон А. и др. . (2000) Защитный эффект беременности у женщин с биполярным расстройством, чувствительным к литию.J влияет на расстройство 61: 31–39 [PubMed] [Google Scholar]
- Habermann F., Frizsche J., Fuhlbruck F., Wacker E., Allignol A., Weber-Schoendorfer C., et al. . (2013)Атипичные нейролептики и исход беременности. Джей Клин Психофармакол 33: 453–462 [PubMed] [Google Scholar]
- Ябленский А., Морган В., Зубрик С., Бауэр С., Елачич Л. (2005) Беременность, роды и неонатальные осложнения в популяционной когорте женщин с шизофренией и серьезными аффективными расстройствами. Эм Джей Психиатрия 162: 79–91 [PubMed] [Google Scholar]
- Джонсон К., Laprairie J., Brennan P., Stowe Z., Newport D. (2012) Пренатальное воздействие антипсихотиков и нейромоторная активность в младенчестве. Arch Gen Психиатрия 69: 787–794 [бесплатная статья PMC] [PubMed] [Google Scholar]
- Лин Х., Чен И., Чен Ю., Ли Х., Ву Ф. (2010) Материнская шизофрения и исход беременности: имеет ли значение использование нейролептиков? Шизофр Рез 116: 55–60 [PubMed] [Google Scholar]
- МакКенна К., Корен Г., Тетельбаум М., Уилтон Л., Шакир С., Диав-Цитрин О., и другие. . (2005) Исход беременности у женщин, принимающих атипичные нейролептики: проспективное сравнительное исследование. Джей Клин Психиатрия 66: 444–449; викторина 546. [PubMed] [Google Scholar]
- Миадор К., Пеннелл П., Харден К., Гордон Дж., Томсон Т., Каплан П. и др. . (2008) Регистры беременностей при эпилепсии: согласованное заявление о результатах для здоровья. неврология 71: 1109–1117 [PubMed] [Google Scholar]
- Ньюхэм Дж., Томас С., Макритчи К., Макелхаттон П., Макаллистер-Уильямс Р. (2008)Вес при рождении младенцев после воздействия на мать типичных и атипичных нейролептиков: проспективное сравнительное исследование.Бр Дж Психиатрия 192: 333–337 [PubMed] [Google Scholar]
- Ньюпорт Д., Каламарас М., Девейн К., Донован Дж., Бич А., Винн С. и др. . (2007)Атипичное введение нейролептиков на поздних сроках беременности: плацентарный проход и акушерские исходы. Эм Джей Психиатрия 164: 1214–1220 [PubMed] [Google Scholar]
- Ниеми Л., Сувисаари Дж., Хаукка Дж., Вреде Г., Лоннквист Дж. (2004)Совокупная заболеваемость психическими расстройствами среди потомства матерей с психотическим расстройством. Результаты хельсинкского исследования высокого риска.Бр Дж Психиатрия 185: 11–17 [PubMed] [Google Scholar]
- Пэн М., Гао К., Дин Ю., Оу Дж., Калабрезе Дж., Ву Р. и др. . (2013)Влияние пренатального воздействия атипичных антипсихотиков на постнатальное развитие и рост младенцев: проспективное исследование с контролируемым случаем. Психофармакология 228: 577–584 [PubMed] [Google Scholar]
- Рейс М., Каллен Б. (2008)Использование матерями нейролептиков на ранних сроках беременности и родов. Джей Клин Психофармакол 28: 279–288 [PubMed] [Google Scholar]
- Слон Д., Siskind V., Heinonen O., Monson R., Kaufman D., Shapiro S. (1977)Антенатальное воздействие фенотиазинов в связи с врожденными пороками развития, перинатальной смертностью, массой тела при рождении и коэффициентом интеллекта. Am J Obstet Gynecol 128: 486–488 [PubMed] [Google Scholar]
- Снеллен М., Мак К., Трауер Т. (1999)Шизофрения, психическое состояние и взаимодействие матери и ребенка: изучение отношений. Aust N Z J Психиатрия 33: 902–911 [PubMed] [Google Scholar]
- Стефенсон С., Карангес Э., Макгрегор И. (2013) Тенденции использования психотропных препаратов в Австралии с 2000 по 2011 год. Aust NZ J Psychiatry 47: 74–87 [PubMed] [Google Scholar]
- Стика Л., Елисова К., Гонзакова Л., Хрохова Х., Плечатова Х., Стрнадова Ю. и др. . (1990) Влияние приема лекарств во время беременности на поведение детей в школе. Фарм Уикбл Наука 12: 252–255 [PubMed] [Google Scholar]
- Управление по санитарному надзору за качеством пищевых продуктов и медикаментов США (2011 г.) Сообщение о безопасности лекарственных средств. Информация об использовании антипсихотических препаратов во время беременности и риске аномальных движений мышц и синдрома отмены у новорожденных обновлена.февраль 2011. Сильвер Спринг, Мэриленд: Управление по санитарному надзору за качеством пищевых продуктов и медикаментов США [Google Scholar]
- . Вигера А., Тондо Л., Кукопулос А., Реджинальди Д., Лепри Б., Балдессарини Р. (2011) Эпизоды расстройств настроения у 2252 беременностей и послеродовых периодов. Эм Джей Психиатрия 168: 1179–1185 [PubMed] [Google Scholar]
- Вигера А., Уитфилд Т., Балдессарини Р., Ньюпорт Д., Стоу З., Реминик А. и др. . (2007) Риск рецидива у женщин с биполярным расстройством во время беременности: проспективное исследование прекращения приема стабилизаторов настроения.Эм Джей Психиатрия 164: 1817–1824; викторина 1923. [PubMed] [Google Scholar]
- Ван М., Грин Дж. (2009)Влияние материнской психопатологии на привязанность ребенка к матери. Arch Womens Ment Health 12: 123–134 [PubMed] [Google Scholar]
- Ван М., Моултон С., Абель К. (2008) Обзор вмешательств в отношения между матерью и ребенком и их полезность для матерей с шизофренией. Arch Womens Ment Health 11: 171–179 [PubMed] [Google Scholar]
- Ван М., Салмон М., Риордан Д., Эпплби Л., Webb R., Abel K. (2007) Что предсказывает плохое взаимодействие матери и ребенка при шизофрении? Психол Мед 37: 537–546 [PubMed] [Google Scholar]
- Уэбб Р., Ховард Л., Абель К. (2004)Нейролептики при неаффективном психозе во время беременности и после родов. Системная версия базы данных Cochrane 2: CD004411. [PubMed] [Академия Google]
- Wichman C. (2009) Атипичное применение нейролептиков во время беременности: ретроспективный обзор. Arch Women Ment Health 12: 53–57 [PubMed] [Google Scholar]
Нейролептики при беременности | Королевский колледж психиатров
Опять же, это тот случай, когда необходимо взвесить риски и преимущества лекарств для вас как для человека.Поговорите со своим психиатром или перинатальным психиатром.
Все нейролептики проникают в грудное молоко, но в основном в небольших количествах. Уровень нейролептиков, попадающих к ребенку с грудным молоком, самый низкий для оланзапина и кветиапина. Это не означает, что вы не можете кормить грудью другими нейролептиками.
Арипипразол может снижать уровень гормона пролактина. Для некоторых женщин это может означать, что у них недостаточно грудного молока.
Рекомендации рекомендуют женщинам не кормить грудью при приеме клозапина.Это связано с возможным риском агранулоцитоза (серьезная проблема, затрагивающая лейкоциты) и судорог.
Решение о грудном вскармливании или искусственном вскармливании касается не только лекарств. Грудное молоко имеет много преимуществ для младенцев. Однако грудное вскармливание может означать, что вы не высыпаетесь, и это может увеличить риск рецидива. Ваш партнер, родственник или друг может помочь с кормлением из бутылочки ночью, чтобы вы могли выспаться.
Вы можете беспокоиться о том, что кормление из бутылочки повлияет на ваши отношения с ребенком.Вы по-прежнему можете держать ребенка и иметь контакт кожа к коже, когда кормите из бутылочки, что является важной частью связи с ребенком.
Некоторые женщины чувствуют себя виноватыми, если не кормят грудью, но никто не должен так себя чувствовать. Забота о своем психическом здоровье означает, что вы делаете все возможное для своего ребенка. Вам нужно выбрать метод кормления, который лучше всего подходит для вас и вашего ребенка.
Как бы вы ни решили кормить своего ребенка, вы не должны спать с ним в одной кровати.Совместное использование кровати увеличивает риск синдрома внезапной детской смерти (смерти в детской кроватке). Этот риск увеличивается, если вы принимаете седативные препараты, такие как некоторые нейролептики.
Поговорите со своей акушеркой и патронажной сестрой, если у вас возникнут вопросы о грудном вскармливании.



 Однако после коррекции с учетом сопутствующих факторов, эта ассоциация оказалась недостоверной.
Однако после коррекции с учетом сопутствующих факторов, эта ассоциация оказалась недостоверной.

 Однако потенциальные эффекты воздействия нейролептиков на плод не принимались во внимание. Шизофрения также была связана с меньшей материнской чувствительностью к младенцам, что может повлиять на более позднее социально-эмоциональное развитие [Snellen et al. 1999; Ван и др. 2007 г.; Ван и Грин, 2009]. Эти исследования показывают, что у матерей с симптомами заболевания, потенциально из-за отсутствия лечения или недостаточного лечения, исходы матери и ребенка хуже.
Однако потенциальные эффекты воздействия нейролептиков на плод не принимались во внимание. Шизофрения также была связана с меньшей материнской чувствительностью к младенцам, что может повлиять на более позднее социально-эмоциональное развитие [Snellen et al. 1999; Ван и др. 2007 г.; Ван и Грин, 2009]. Эти исследования показывают, что у матерей с симптомами заболевания, потенциально из-за отсутствия лечения или недостаточного лечения, исходы матери и ребенка хуже. Третье, более крупное исследование, описывающее воздействие АПП в первом триместре, показало, что коэффициенты интеллекта (IQ) в возрасте 4 лет у 1309 детей, подвергшихся воздействию, были аналогичны показателям 48 973 детей, не подвергавшихся воздействию [Slone et al. 1977].
Третье, более крупное исследование, описывающее воздействие АПП в первом триместре, показало, что коэффициенты интеллекта (IQ) в возрасте 4 лет у 1309 детей, подвергшихся воздействию, были аналогичны показателям 48 973 детей, не подвергавшихся воздействию [Slone et al. 1977]. Учитывая более высокий уровень воздействия других факторов, которые могут повлиять на развитие ребенка, таких как курение, алкоголь, незаконные наркотики, а также психические заболевания матери, необходимо провести исследования, которые должным образом контролируют и это. Кроме того, в исследованиях необходимо наблюдать за детьми достаточно долго, чтобы можно было предпринять строгие меры с хорошей прогностической достоверностью.
Учитывая более высокий уровень воздействия других факторов, которые могут повлиять на развитие ребенка, таких как курение, алкоголь, незаконные наркотики, а также психические заболевания матери, необходимо провести исследования, которые должным образом контролируют и это. Кроме того, в исследованиях необходимо наблюдать за детьми достаточно долго, чтобы можно было предпринять строгие меры с хорошей прогностической достоверностью. 2004]. Для настоящего обзора обзор Einarson and Boskovic 2009 г. был дополнен дополнительным поиском всех исходных данных по оценке безопасности антипсихотических препаратов во время беременности, опубликованных на английском языке с 2008 г. по октябрь 2013 г. Был проведен поиск в базах данных MEDLINE, PUBMED, EMBASE и PsychINFO. и результаты подведены в .
2004]. Для настоящего обзора обзор Einarson and Boskovic 2009 г. был дополнен дополнительным поиском всех исходных данных по оценке безопасности антипсихотических препаратов во время беременности, опубликованных на английском языке с 2008 г. по октябрь 2013 г. Был проведен поиск в базах данных MEDLINE, PUBMED, EMBASE и PsychINFO. и результаты подведены в .


 Избегайте фармакологического подавления лактации.
Избегайте фармакологического подавления лактации. Фармакоэпидемический препарат Саф
20: 177–184 [бесплатная статья PMC] [PubMed] [Google Scholar]
Фармакоэпидемический препарат Саф
20: 177–184 [бесплатная статья PMC] [PubMed] [Google Scholar] Бр Дж Психиатрия
175: 239–245 [PubMed] [Google Scholar]
Бр Дж Психиатрия
175: 239–245 [PubMed] [Google Scholar] , Боскович Р. (2009)Использование и безопасность антипсихотических препаратов во время беременности. J Психиатр Практ
15: 183–192 [PubMed] [Google Scholar]
, Боскович Р. (2009)Использование и безопасность антипсихотических препаратов во время беременности. J Психиатр Практ
15: 183–192 [PubMed] [Google Scholar] Систематический обзор. Шизофр Бык
36: 518–544 [бесплатная статья PMC] [PubMed] [Google Scholar]
Систематический обзор. Шизофр Бык
36: 518–544 [бесплатная статья PMC] [PubMed] [Google Scholar] , Laprairie J., Brennan P., Stowe Z., Newport D. (2012) Пренатальное воздействие антипсихотиков и нейромоторная активность в младенчестве. Arch Gen Психиатрия
69: 787–794 [бесплатная статья PMC] [PubMed] [Google Scholar]
, Laprairie J., Brennan P., Stowe Z., Newport D. (2012) Пренатальное воздействие антипсихотиков и нейромоторная активность в младенчестве. Arch Gen Психиатрия
69: 787–794 [бесплатная статья PMC] [PubMed] [Google Scholar] (2008)Вес при рождении младенцев после воздействия на мать типичных и атипичных нейролептиков: проспективное сравнительное исследование.Бр Дж Психиатрия
192: 333–337 [PubMed] [Google Scholar]
(2008)Вес при рождении младенцев после воздействия на мать типичных и атипичных нейролептиков: проспективное сравнительное исследование.Бр Дж Психиатрия
192: 333–337 [PubMed] [Google Scholar] , Каллен Б. (2008)Использование матерями нейролептиков на ранних сроках беременности и родов. Джей Клин Психофармакол
28: 279–288 [PubMed] [Google Scholar]
, Каллен Б. (2008)Использование матерями нейролептиков на ранних сроках беременности и родов. Джей Клин Психофармакол
28: 279–288 [PubMed] [Google Scholar] Фарм Уикбл Наука
12: 252–255 [PubMed] [Google Scholar]
Фарм Уикбл Наука
12: 252–255 [PubMed] [Google Scholar] [PubMed] [Google Scholar]
[PubMed] [Google Scholar]