При кормлении грудью невозможно полностью застраховать ребенка от возникновения болезней. Периодически диагностируется отит у новорожденных. Процесс возникает на фоне воспаления внутренней части уха. Ситуация развивается и может привести к присоединению инфекции. Если от болезни не избавиться вовремя, то увеличивается риск развития серьезных осложнений. Именно поэтому отит следует распознать на ранней стадии.
Причины развития отита
Важно знать причины отита и постараться полностью оградить кроху от их негативного воздействия:
- Патология достаточно часто развивается на фоне осложнений после перенесенного простудного заболевания. Ситуация существенно усугубляется в том случае, если не была предоставлена необходимая терапия.
- Отит может развиться на фоне нанесения бытовой травмы. Именно поэтому родители должны быть предельно аккуратными при очищении ушного прохода крохи.
- Отит при грудном вскармливании может развиться при попадании во внутреннюю часть уха молока или смеси. Дело в том, что у детей до года соединительный канал между ухом и носоглоткой очень тонкий. Если ребенка сразу перевернуть после кормления, то небольшая часть жидкости способна проникнуть во внутреннее ухо. Если она не вытечет наружу, то увеличивается риск активного распространения инфекции. Важно предупредить ситуацию и своевременно устранить жидкость из ушного канала.
- У детей до двух лет повышен риск роста аденоидов. Особенно опасно, если в этот момент в ушном проходе находятся инфекционные клетки. Они провоцируют воспаление в среднем ухе, поэтому очень опасны.
- У новорожденного отит может развиться на фоне врожденных заболеваний легочной системы.
- Аллергическая реакция на продукты питания или другие внешние компоненты.
- На барабанную перепонку может быть оказано спонтанное давление. Такая ситуация возникает в самолете или резком спуске, подъеме.
- Иммунитет крохи ослаблен. Защитные функции организма страдают в том случае, если кроха находится на искусственном варианте кормления.

Любое заболевание не причинит вреда ребенку в том случае, если вовремя начать курс лечения
Характер проявления болезни
Родители должны знать признаки отита у грудничка, благодаря этому удастся предотвратить усугубление болезни:
Основные симптомы заболевания:
- Понять, что у младенца отит, легко. Во время кормления он начинает капризничать и активно мотать головой. Ситуация проходит на фоне влияния рефлекса. В данный момент малыш испытывает сильную боль в ушах, которая мешает ему. Если ситуацию вовремя не остановить, то кроха может полностью отказаться от еды.
- Симптомы отита у грудничка сопровождаются увеличением температуры тела до 40 градусов.
- Если сильно нажать на раковину уха, то младенец начинает испытывать сильную боль. Некоторые младенцы пытаются закрыть его ручками.
- У новорожденных и грудных детей наблюдается ухудшение сна, которое со временем приведет к бессоннице.
- Рвота возникает спонтанно и никак не связана с проблемами в работе желудочно-кишечного тракта.
- Течение болезни усугубляется за счет насморка и сильного покраснения в данной области.
- Родители могут также обнаружить усугубление дыхания. Ребенок начинает дышать через рот, а после активных движений наблюдается одышка.
- Большую опасность представляет гнойный отит. В таком случае из уха выделяется прозрачная жидкость, которая подтверждает наличие инфекции внутри.
Родители не должны игнорировать явные признаки отита у грудного ребенка. Симптоматика достаточно часто носит комплексный характер. Своевременное лечение отита позволит избежать серьезных осложнений в будущем. Если малыш стал капризным и много плачет, то родители должны внимательно проанализировать ситуацию и устранить причину.

Использование влажного компресса для лечения отита
Основные методы и особенности лечения болезни у грудничков
Важно вовремя распознать симптомы отита у грудного ребенка. В таком случае удастся устранить болезнь в течение короткого времени. Определить, чем лечить отит, сможет только врач. Самолечение не только не даст должного результата, но может только усугубить течение болезни. В таком случае увеличивается риск развития осложнений и переход болезни в хроническую стадию.
Лечить отит у грудничка можно дома. Для этого совсем необязательно ложиться в стационар. Однако получить консультацию врача необходимо. Он сможет внимательно проанализировать ситуацию и подобрать действенные методы устранения симптомов и непосредственно самого воспаления. Обращаться следует только к опытному лору.
Мы уже выяснили, как распознать отит у грудничка. Осталось только установить техники, которые позволят быстро и эффективно избавиться от болезни:
- Наружный отит можно быстро вылечить с помощью сухого и теплого компресса. Для этого по специальной методике необходимо сделать небольшие тампоны, которые закладываются в ушной проход. Для улучшения эффекта поверх них необходимо надеть теплую шапочку. От данного метода лечения необходимо отказаться в том случае, если заболевание сопровождается выделением большого количества гноя. В таком случае регулярное прикладывание компрессов может только усугубить характер проявления симптомов.
- Прибегнуть в методу влажного компресса необходимо в том случае, если у ребенка наблюдается увеличение температуры тела свыше 37,5 градусов. Для его приготовления ватка пропитывается спиртом и прикладывается непосредственно к самой области уха. Однако следует избегать непосредственного размещения в ушном проходе.
- Быстро устранить катаральный отит позволит синяя лампа. Устройство используется для уменьшения болевых ощущений. Для улучшения эффекта его необходимо использовать перед каждым кормлением. В таком случае у малыша гарантированно появится аппетит, и он сможет хорошо покушать.
- Для устранения отита в давние времена использовался комплекс из лекарственных трав. Они предпочтительны и сегодня, поскольку не смогут нанести вреда организму малыша. К примеру, далеко не все медикаменты и капли разрешены для лечения месячного ребенка. Избавиться от отита позволяет использование сока герани или алоэ.
Ушные капли правильно подобрать сможет только врач
Если дополнительно у пациента наблюдается увеличение температуры тела, то без медикаментов невозможно обойтись. В противном случае увеличивается риск развития истощения и отказа от приема пищи. При тяжелом течении болезни невозможно обойтись без антибиотиков или препаратов против вируса. Определить отит у грудничка и подобрать правильный курс лечения сможет только врач. Самостоятельный выбор препарата категорически запрещен. Большое количество положительных отзывов получает Отипакс. Данные капли имеют адаптированный состав, поэтому могут использоваться для лечения грудного ребенка.
Профилактика развития болезни
В качестве одного из основных методов предотвращения развития отита необходимо регулярно очищать средний канал уха. Для этого целесообразно использовать мягкие ушные палочки. Родители не должны стремиться слишком углубляться во внутрь. Во время и некоторый период после него для кормящей мамы необходимо подержать малыша в вертикальном положении. Благодаря этому жидкость не сможет проникнуть внутрь ушного канала и образовать благоприятную среду для роста инфекций.
Проверить на наличие отита ребенка необходимо сразу после насморка. Ситуацию с осложнениями можно избежать только в том случае, если изначально был правильно подобран курс лечения. В таком случае вероятность воспаления сводится к минимуму.
Симптомы и лечение отита неразрывно связаны между собой. Важно вовремя их распознать и обратиться за помощью к специалисту. Избежать накопление слизи в ушном проходе можно только в том случае, если обеспечить его достаточным питьем. Жидкость способствует быстрому выводу вредных компонентов. Благодаря этому вероятность закупоривания сводится к минимуму. Важно обеспечить малыша оптимальным температурным режимом в помещении. В комнате не должно быть более 20 градусов. Если у малыша подозревается воспаление уха, то он должен постоянно носить шапочку. Даже в теплое время года с ее помощью удастся предотвратить проникновение вредных компонентов внутрь. На время следует отказаться от прогулок на свежем воздухе в ветреную погоду.
Тщательный уход за ушной раковиной предотвратит развитие болезней
Опасность отита для грудного ребенка
Для слуха важное значение имеет состояние среднего канала уха. Если в нем наблюдается воспаление или повреждение, то необходимо немедленно начать курс лечения. В противном случае малыш может лишиться слуха, который не удастся восстановить даже с помощью операции. Если повреждение достигло внутренней части, то избавиться от нарушений слуха в таком случае будет намного сложнее.
На фоне отита может также развиться поражение пазух уха или головного мозга. Ситуация не только опасна, но может усугубить работу сердца или дыхательной системы. Если болевые ощущения преследуют ребенка долго, то заболевание может привести к потере слуха полностью или частично.
Гнойный отит может перерасти в менингит. В таком случае младенец страдает от сильной боли. Ситуация выматывает и истощает организм, поэтому ребенок плохо спит и отказывается от еды.
Мнение специалистов
На первом этапе обращения пациента к врачу устанавливается целостность барабанной перепонки. В процессе обследования используется отоскоп. При наличии повреждений барабанной перепонки не допускается применять для лечения капли или другие лекарственные препараты.
Барабанную перепонку потребуется проткнуть для извлечения гноя из прохода. Благодаря этому удастся остановить развитие гнойного отита. На этой стадии болезнь характеризуется сильными болями, которые доставляют маленькому пациенту массу неудобств.
Среди причин развития отита на первом месте находятся неблагоприятные внешние воздействия. Однако была установлена связь с генетической предрасположенностью. Дело в том, что у некоторых малышей ушной проход расположен под неправильным углом. Благодаря этому жидкость из носоглотки может с легкостью проникнуть в канал уха.
Если лечение подобрано правильно, то отит никак не повлияет на слух ребенка. Только в некоторых случаях его частичная потеря наблюдается в течение трех месяцев. Такая ситуация считается нормальной и проходит самостоятельно.
Некоторые специалисты советуют не прибегать к процедурам, связанным с нагреванием уха. Если внутри скапливается гной, то высокие температуры могут только усугубить течение отита. В таком случае у малыша будет наблюдаться также увеличение температуры тела.
Отит развивается в непосредственной корреляции с конъюнктивитом. Если это заболевание глаза было ранее диагностировано, то необходимо дополнительно исследовать полость уха. Родители должны внимательно относиться к состоянию здоровья пациента и при наличии негативных симптомов обратиться за консультацией к лечащему врачу.
Ушной проход влияет также на равновесие и функционирование вестибулярного аппарата. Если у ребенка наблюдаются проблемы с равновесием или движением, то необходимо обратиться за помощью к лору. Он диагностирует или опровергнет наличие отита у крохи.
Организм новорожденного ребенка находится в состоянии непрерывного совершенствования и адаптации к окружающей среде. Поэтому заболевания детей первого года жизни имеют свои особенности развития. Одним из таких заболеваний является острый отит у грудничка: причины этой болезни, симптомы и лечение в корне отличаются от подобных патологий у взрослых и детей младшего возраста.

Причины отита у детей 1 года жизни
Из всех разновидностей отита у грудных детей в основном диагностируют острый отит среднего уха, о котором и пойдет речь в данной статье. Возникновение этого заболевания обусловлено особенностями строения органов слуха у детей первого года жизни.
У новорожденного орган, соединяющий носоглотку со средним ухом — евстахиева труба, шире и короче, чем у взрослого человека. Полость евстахиевой трубы заполнена студенистой тканью, которая является идеальным субстратом для размножения микробов. Кроме того, она имеет практически горизонтальное положение. Совокупность всех этих факторов обуславливает большую вероятность попадания из носоглотки в полость среднего уха инфицированной слизи или остатков пищи и активного размножения в ней болезнетворных микроорганизмов. В результате происходит образование гнойного экссудата, который, оказывая давление на барабанную перепонку, вызывает острую боль.

Выделяют две основных причины развития воспалительного процесса в полости среднего уха у грудничка:
- Острые респираторные вирусные заболевания, инфекционные заболевания, грипп. Развивающаяся на фоне вирусного заболевания бактериальная инфекция быстро проникает в барабанную полость вместе со слизью из носоглотки. Зачастую заболевание является осложнением ОРВИ.
- Неправильное кормление — горизонтальное положение, при котором производится вскармливание ребенка, неудачно подобранные соски и бутылки могут провоцировать заброс молока или смеси в полость среднего уха.
Вышеперечисленные причины способны дать начало острому отиту у 50-60% детей в возрасте до 1 года. Вероятность заболевания увеличивается при наличии провоцирующих факторов.
Факторы, способствующие развитию воспаления среднего уха
Неспособность противостоять инфекции у детей первого года жизни является предопределяющим моментом для развития заболевания. Сопротивляемость организма напрямую связана с силой иммунного ответа. Риск заболевания отитом увеличивается при наличии любой из причин, снижающей и без того несовершенный иммунитет ребенка. Такими причинами могут быть:
- искусственное вскармливание;
- переохлаждение и перегревание ребенка;
- неправильное лечение антибиотиками;
- авитаминоз;
- неполноценное питание;
- частый контакт с возбудителями инфекционных заболеваний.
Кроме того, существует еще ряд других факторов, не связанных с иммунитетом, способных спровоцировать гнойный отит у новорожденных и грудных детей:
- недоношенность;
- патологическая беременность;
- патологические роды;
- акушерские травмы;
- недостаточная гигиена носа ребенка, особенно в период респираторных заболеваний;
- склонность малыша к аллергическим реакциям;
- табачный дым в помещении, где находится ребенок;
- наличие аденоидов.
Симптомы заболевания
Несвоевременная диагностика и запоздалое лечение острого отита у ребенка до года чревато серьезными осложнениями. Поэтому всем молодым родителям необходимо знать, как распознать отит у грудничка.
Острый отит у грудничка характеризуется следующими симптомами:
- Острая боль. Ребенок очень беспокойный, практически все время плачет и делает маятникообразные покачивания головой. Особенно плохо спит ночью. Может уснуть, если его уложить на больное ушко. Дети, у которых координация движений более совершенна, могут тянуться ручкой к больному месту.
- Температура.
- Поведение во время еды. Ребенок отказывается брать грудь или сосать из бутылочки, потому что сосание усиливает болевые ощущения. Либо может начать кушать, но после первых сосательных движений начинает громко плакать.
- Расстройства со стороны желудочно-кишечного тракта. В некоторых случаях может быть рвота или жидкий стул.
Как правило, заболевание начинается внезапно. Симптоматика нарастает к ночи, и абсолютно здоровый ребенок вдруг резко становится беспокойным. Вышеперечисленные признаки наличия отита у грудничка являются поводом для вызова скорой медицинской помощи. Отсутствие лечения на ранней стадии может вызвать развитие явлений менингизма. Оно обусловлено попаданием токсинов в оболочку головного мозга и выражается следующими симптомами: выпячиванием родничка, судорожным напряжением конечностей, рвотой, запрокидыванием головы.
Лечение отитов у грудничков
Лечение заболевания производится исключительно под врачебным контролем. Для постановки правильного диагноза потребуется не только опрос родителей, но и ряд инструментальных обследований малыша в комплексе с лабораторной диагностикой. Все эти мероприятия позволят выбрать оптимальное лечение болезни.

Острый отит у детей до года лечится медикаментозным путем или с помощью хирургического вмешательства. К оперативному способу прибегают в особо тяжелых случаях. Барабанная перепонка грудного ребенка толще, чем у взрослого, поэтому разрыв ее для выхода образовавшегося гноя происходит крайне редко. В случаях, когда гнойный экссудат необходимо удалить срочно, прибегают к операции — парацентезу.
Во всех остальных случаях лечение отита проводят с помощью лекарственных средств. При этом детям до 1 года жизни назначают:
- Антибиотики — применяют в обязательном порядке для устранения бактериальной причины заболевания. Антибиотик подбирают с учетом результатов лабораторных исследований, в ходе которых необходимо определить возбудителя инфекции. Расчет дозы антибактериального препарата производится исходя из массы тела ребенка. Обязательно учитывается, получал ли ребенок какие-то антибиотики на протяжении последних 2 месяцев. Для лечения отитов назначают комбинированные антибиотики группы Амоксициллина или цефалоспорины I или II поколения (Амоксиклав, Аугментин, Цефуроксим).
- Сосудосуживающие препараты назначают для облегчения носового дыхания и улучшения вентиляции слуховой трубки (Називин 0.01%).
- Для облегчения болевого симптома и снижения температуры тела применяют детские сиропы на основе парацетамола или ибупрофена (Панадол, Нурофен).
- Для устранения отечности слизистой носа назначают противоаллергические лекарственные средства.
- Предусматривается общеукрепляющая терапия: поливитаминные комплексы, оптимизация питания ребенка или кормящей мамы.
Вопрос, нужно ли лечить отит у ребенка до года специальными ушными каплями, является спорным. Целесообразность их назначения определяется лечащим врачом в каждом индивидуальном случае.
Гигиенические мероприятия
Кроме медикаментозного лечения, необходимо проведение ряда мероприятий, способствующих более быстрому выздоровлению малыша:

- В случае отделения гнойного экссудата, родителей учат очищать слуховой проход младенца ватными жгутиками.
Своевременно начатое лечение с соблюдением всех предписаний медицинских специалистов предполагает полное выздоровление. Затянувшееся начало терапии способствует перерастанию заболевания в хроническую форму. Запущенное заболевание чревато развитием менингита, мастоидита, сепсиса. Все эти осложнения повлекут за собой длительное и дорогостоящее лечение. Поэтому своевременное обращение в лечебные учреждения является залогом быстрого и окончательного выздоровления.
Профилактика отита у грудных детей
Соблюдение следующего перечня профилактических мер позволяет предотвратить развитие заболевания у детей до года:
- Предпосылкой сильного иммунитета ребенка и его высокой способности сопротивляться инфекции, является грудное вскармливание. Доказано, что дети, находившиеся на естественном вскармливании первые 4 месяца жизни, болеют острым отитом гораздо реже.
- Нужно исключить возможность попадания остатков пищи через носоглотку малыша в евстахиеву трубу. Для этого во время кормления младенец должен находится в такой позе, чтобы его голова была максимально приподнята. А поднятие ребенка после кормления в вертикальное положение предотвращает не только появление кишечных колик, но и риск заболевания острым отитом.
- Необходимо проведение мероприятий по закаливанию малыша. Процедуры закаливания должны проводиться согласно рекомендациям специалистов. Идеальным временем года для начала оздоровительных процедур является лето.
- В период массовых вирусных и респираторных заболеваний необходимо ограничить контакт ребенка с посторонними людьми и инфицированными родственниками.
- Очень важным является поддержание температуры помещения, где находится грудничок, в пределах 18-22 градусов и влажности в пределах 50 — 60%.
- Если младенец заболел, регулярная обработка носовых пазух приобретает особенную важность. Необходимо помнить, что именно инфицированная слизь носовых пазух в первую очередь может спровоцировать развитие отита. Поэтому, при малейших подозрениях на насморк, необходимо тщательное очищение носика ребенка от слизи с помощью аспиратора и солевых растворов.
Отит у новорожденных и детей грудного возраста развивается стремительно, и очень быстро переходит в тяжелые формы патологий. Во избежание этих последствий, малейшие отклонения от нормального поведения малыша, отказ от еды, повышенная температура тела, являются поводом для как можно более быстрого обращения к педиатру.
Причины
Анатомически и физиологические так сложилось, что орган слуха у новорождённых и детей младшего возраста уязвим перед лицом различных инфекций, именно этим можно объяснить широкую распространённость отитов в детской практике.
Ухо связано с носоглоткой посредством евстахиевой трубы. Есть существенные отличия в строении этой слуховой трубы у детей. У новорождённых она короче и толще по сравнению с детьми старшего возраста и взрослыми. Поэтому инфекция, инфицированная слизь и гной из носоглотки могут легче и быстрее проникнуть в ухо, и стать причиной воспаления.
У новорождённых, причиной отитов будет закрытие просвета трубы слизью, с последующим изменением давления в ухе. Эти обстоятельства и будут провоцировать воспаление с яркими клиническими симптомами и выраженной болевой реакцией. Признано, что зубная и ушная боль самые интенсивные.
За счёт того, что новорождённые большую часть своего времени пребывают в лежачем положении, отит может развиваться не только из-за внешней инфекции (которая изначально началась не в ухе), но и внутренней. Попавшее молоко или смесь будут отличной питательной средой для развития даже условно-патогенной микрофлоры.
Необходимо помнить и про предрасполагающие факторы для развития отита, а именно нарушения в работе иммунитета, например, у недоношенных детей, при искусственном вскармливании. Отдельного внимания заслуживает внутриутробное инфицирование плода, патологии бронхо-лёгочной системы и др.
Симптомы
Заподозрить отит у новорождённого очень сложно, грудничок не может сказать о том, что его беспокоит, а беспокойное поведение, можно списать на все что угодно. Согласно физиологическим законам, боль усиливается именно в вечернее и ночное время. И первыми симптомами отита, которые должны вас насторожить будет беспричинный плач ребёнка вечером и перед сном. Кроме того, если при кормлении явно голодного новорождённого, он отказывается от груди/бутылочки, начинает вертеть головой, громко плачет – можно заподозрить отит. Такая реакция обоснована усилением боли в воспалённом ухе при сосательных движениях. В вечернее время может повышаться температура тела, и в зависимости от формы заболевания может подниматься до 38º, а иногда и гораздо выше.
Диагностика отита у новорождённых
Для домашней диагностики воспользуйтесь универсальным тестом, во время плача ребёнка и отказа от кормления, нажмите на козелок уха (хрящ, располагающийся перед входом в ушную раковину). Такое давление даст болевую реакцию, новорождённый постарается избавиться от давления и начнёт вертеть головой и сильно плакать. Тест позволяет поставить предварительный диагноз – отит, дальнейшей диагностикой занимается квалифицированный врач, которого необходимо вызвать на дом незамедлительно.
Лечение и диагностикой должен заниматься ЛОР, к которому может направить педиатр. Для постановки диагноза, необходимо полноценное отоларингологическое исследование – отоскопия. Этот вид инструментального исследования позволяет осмотреть барабанную перепонку, увидеть её состояние, имеется ли гноетечение.
Осложнения
Опасен отит будет переходом в хроническую форму, особенно если были нарушены сроки и рекомендации по лечению. Гнойные формы отита могут стать источником инфекции для всего организма и распространением по голове.
Лечение
Что можете сделать вы
Главная задача родителей, вовремя заподозрить заболевание и обратиться за помощью к специалистам. Новорождённым запрещено давать какие-либо лекарственные препараты, ставить компрессы и закапывать какие-либо капли, борный спирт в ушки. Также запрещено вставлять в ушки вату, при формировании гнойного воспаления, экссудат должен выходить, а ватный шарик будет препятствием, т.е. заболевание будет прогрессировать.
При одностороннем отите, грудничка необходимо кормить и укладывать спать набок, где болит ушко.
Что делает врач
Лечение не может быть полноценным без устранения провоцирующей причины. Так, если отит был спровоцирован воспалением носоглотки – назначается соответствующее лечение. Уменьшить боль поможет прогревание «синей лампой», которую лучше всего использовать только в условиях больницы и под строгим контролем докторов.
В зависимости от конкретного вида отита, состояния ребёнка, могут назначаться лекарственные препараты, подбираемые исключительно доктором.
Профилактика
Грудное молоко – это не только питание, но и защита ребёнка от инфекций, и в некоторой степени будет профилактическим средством отитов. Правильное грудное вскармливание необходимо продолжать как можно дольше, в идеале – до самоотлучения.
После кормления – подержите новорождённого «солдатиком», такое состояние позволит отрыгнуть и не допустить заброса молока в слуховую трубу и ухо.
Необходимо ежедневно прочищать носик малыша ватными жгутиками и соблюдать все правила гигиены. Чистка ушей новорождённого должна осуществляться раз в неделю. В здоровом ухе, самоочищение проходит самостоятельно, а сама ушная сера оказывает бактерицидное свойство. Но её излишнее скопление может стать причиной воспаления.
Оцените материал:
спасибо, ваш голос принят
Статьи на тему
Показать всёПользователи пишут на эту тему:
Показать всёТакже смотрят
Вооружайтесь знаниями и читайте полезную информативную статью о заболевании отит у новорожденных детей. Ведь быть родителями – значит, изучать всё то, что поможет сохранять градус здоровья в семье на отметке «36,6».
Узнайте, что может вызвать недуг отит у новорожденных детей, как его своевременно распознать. Найдите информацию о том, каковы признаки, по которым можно определить недомогание. И какие анализы помогут выявить болезнь и поставить верный диагноз.
В статье вы прочтёте всё о методах лечения такого заболевания, как отит у новорожденных детей. Уточните, какой должна быть эффективная первая помощь. Чем лечить: выбрать лекарственные препараты или народные методы?
Также вы узнаете, чем может быть опасно несвоевременное лечение недуга отит у новорожденных детей, и почему так важно избежать последствий. Всё о том, как предупредить отит у новорожденных детей и не допустить осложнений. Будьте здоровы!
 Отит у грудничка, симптомы которого будут описаны ниже, это воспаление уха. Данная патология считается нередкой у грудничков, так как ещё не до конца развита евстахиева труба (среднее ухо). По этой причине болезнетворные микроорганизмы осуществляют безбарьерное проникновение от носоглотки посредством грудного молока или смеси, а также воды.
Отит у грудничка, симптомы которого будут описаны ниже, это воспаление уха. Данная патология считается нередкой у грудничков, так как ещё не до конца развита евстахиева труба (среднее ухо). По этой причине болезнетворные микроорганизмы осуществляют безбарьерное проникновение от носоглотки посредством грудного молока или смеси, а также воды.
В итоге новорождённый ребёнок начинает страдать от отита. Необходимо обратиться к специалисту из-за опасности развития менингита.
Причины развития заболевания
У ребёнка грудного возраста достаточно интенсивно происходит генерация слизи в носовой полости. По причине того, что они часто плачут, значительные частицы выделений перемещаются в среднее ухо, что в сочетании с бактериями даёт 100% гарантию развития отита с гноем.
Из-за регулярного срыгивания пищи после её принятия, их часть, как и жидкость, может легко проникнуть в среднее ухо, где происходит аккумуляция совокупной массы, так как евстахиева труба у ребёнка достаточно узкая.
По причине своего малолетства грудничок не способен высморкаться. Поэтому имеющаяся слизь становится одним из факторов развития воспалительного процесса – отит у новорождённых и грудных детей. Этот факт требует от родителей сноровки по регулярному удалению выделяющейся слизи из носовой полости ребёнка.
К причинам отита у грудничков относится:
 Отит на фоне инфекции в носоглотке или простуды.
Отит на фоне инфекции в носоглотке или простуды.- Повреждение уха при чистке.
- Проникновение смеси или молока в полость среднего уха.
- Аденоиды.
- Аллергия.
- Генетическая предрасположенность.
- Врождённые отклонения бронхо-лёгочного аппарата.
- Неразвитый иммунитет.
- Значительное давление на барабанную перепонку.
Поэтому следует быть внимательным к состоянию ЛОР-органов малыша и, при малейших беспокойствах важно не принимать самостоятельных решений, а пойти на приём к доктору.
Патологическая клиническая картина
 Признаки отита у грудничка, как правило, ярко выраженные, причём их проявление достаточно резкое. Так, ещё малое время назад ребёнок был в хорошем настроении и не проявлял беспокойства, но в 1 момент он начал беспричинно плакать и у него отмечается значительное повышение температуры тела.
Признаки отита у грудничка, как правило, ярко выраженные, причём их проявление достаточно резкое. Так, ещё малое время назад ребёнок был в хорошем настроении и не проявлял беспокойства, но в 1 момент он начал беспричинно плакать и у него отмечается значительное повышение температуры тела.
Итак, отит у грудничка, как распознать его следует знать каждому родителю, так его симптомы обладают особыми свойствами.
Например, у ребёнка в основном отмечается повышение температуры вплоть до 40°, он активно вертит головой, при этом плач его сопровождается криком. Болевой синдром в области евстахиевой трубы провоцирует отказ малыша от бутылочки с водой или смесью, и даже грудь с материнским молоком становится не в радость, так как сосательные действия доставляют боль.
При всём этом у ребёнка может открыться рвота, которая никак не относится к отклонениям в ЖКТ.
Симптомы отита у грудничка нередко проявляются в виде продолжительного насморка с признаками простуды, причём ребёнок может значительное время дышать через рот.
В случае, когда мама на протяжении длительного периода не может определить симптомы отита, то через время у ушной раковины малыша грудного возраста станут заметными выделения, представленные гноем, что говорит о прорыве гнойного отита с повреждением барабанной перепонки. Данный факт служит опасным сигналом, по которому родители должны незамедлительно прибегнуть к помощи медиков.
Признаки отита, как правило, всегда налицо и их нельзя оставлять без внимания, но существует особая форма отита – катаральная, не обусловленная симптоматикой типичного отита.
Каждая мама самостоятельно может подтвердить наличие воспаления органа слуха, надавив на хрящик в ухе ребёнка. Если, при выполнении таких действий грудничок сильно начинает кричать и плакать, то однозначно можно говорить о наличии отита.
Обследование и лечение отита
 Следует понимать, что гнойный отит у грудного ребёнка может образоваться в достаточно короткий период – от 7-9 часов. Из-за чего, при наличии симптомов у новорождённых требуется обратиться за помощью к отоларингологу.
Следует понимать, что гнойный отит у грудного ребёнка может образоваться в достаточно короткий период – от 7-9 часов. Из-за чего, при наличии симптомов у новорождённых требуется обратиться за помощью к отоларингологу.
Доктор на основании выполненного им тщательного осмотра зафиксирует диагноз и определит необходимое ребёнку лечение от отита.
Важно до посещения врача для облегчения давать грудничку только лекарственные средства с действующим веществом, таким как Парацетамол, что снизит высокий уровень температуры и обезболит.
Как правило, в подобных случаях доктор прописывает следующую терапию:
- Антибиотики.
- Ушные капли.
- Жаропонижающие препараты.
- Сосудосуживающие капельные средства.
- Медикаменты антигистаминного действия.
Антибиотики в типичных ситуациях отита назначаются 5-7 дневным курсом, такие как Амоксиклав и Цефуроксим. Подбор дозировки производиться лишь специалистом, опираясь на вес ребёнка. В основном антибиотики вводят внутримышечно, но известны случаи, когда лекарственное средство располагается непосредственно в ухе, а иногда и внутривенно. Всё определяет сложность течения заболевания.
Ушные капли, такие как Отинум или Отипакс, применяются под строгим наблюдением специалиста. По присутствующим признакам можно распознать степень патологии и назначить соответствующую дозировку ребёнку и длительность курса. Перед использованием ёмкость с лекарством требуется подогреть в тёплой воде, а также посредством ладоней взрослого. При этом лечение проходит периодом не превышающим 10 дней.
Сосудосуживающие средства, как детский Називин закапывают до кормления и в подготовке к ночному сну. Вводят его по 1-2 капли 3 раза в день недельным курсом. Этот препарат устранит неприятные ощущения от насморка и обеспечит проходимость среднего уха.
Понижение температуры осуществляется детским Нурофеном или Панадолом соответствующим возрасту ребёнка, больного отитом. Важно запомнить, что педиатрия не предполагает использование средств с Анальгином или Аспирином.
Препараты Зодак или Супрастин обеспечат ликвидацию интоксикации организма общего характера.
Как правило, лечение отита у грудничков осуществляется амбулаторно, но в условиях возникших осложнений может потребоваться проведение терапии при стационаре.
Иногда гнойный симптом отита у ребёнка может потребовать оперативного вмешательства, такого как парацентез. Посредством этого метода специалист произведёт качественное удаление гнойного запаса с поверхности барабанной перепонки.
Важно понимать, что ребёнку могут навредить методы народной медицины, особенно это касается прогревающих компрессов, и капель для ушей. Потому как для одного грудного ребёнка действительно может наступить положительный эффект (снятие болевого синдрома и облегчение общего состояния), когда другой грудничок может из катаральной формы отита получить тяжёлый гнойный отит, при котором не исключено повреждение барабанной перепонки.
Предупреждение наступления отита
 Для профилактики развития симптомов отита у новорождённого ребёнка следует придерживаться некоторых рекомендаций.
Для профилактики развития симптомов отита у новорождённого ребёнка следует придерживаться некоторых рекомендаций.
Так как отит часто служит следствием наблюдающихся выделений из носовой полости, требуется побеспокоиться о присутствующих факторах, играющих значительную роль в пересыхании слизистой носоглоточной локализации.
Например, образуется необходимость в исключении тёплого и чрезмерно сухого воздуха. Рекомендуется для поддержания оптимального состояния ребёнка использовать в помещении специальные приборы – увлажнители воздуха. При этом важно, как можно чаще проводить уборку влажным способом.
Во избежание проявления симптомов следует нейтрализовать взаимодействие ребёнка с источниками аллергии, такими как сигаретный дым, вредоносные частицы с шерсти животных и пыль. Спальню, в которой спит малыш, стоит очистить от мягких игрушек, особенно длинношёрстных. Кроме того, важно исключить те продукты, которые могут служить провокатором аллергии.
Немаловажно в условиях простудного состояния незамедлительно применять адекватное лечение, при этом важно всегда следить за чистотой пазух носа и пресекать возможные контакты своего малыша с болеющим чадом.
Для профилактики подобного заболевания у ребёнка грудного возраста требуется после кормления носить его столбиком и ни в коем случае не класть, так существует вероятность при срыгивании в горизонтальном положении проникновения молока или смеси в носовой проход с дальнейшим перемещением в среднее ухо.
Важно пролечить ребёнка до логического конца для предотвращения риска возвращения инфекции в более отягощённой форме.
Отит у грудничка: симптомы и лечение
Ушные болезни являются одними из наиболее часто встречающихся у детей до 1 года. Лидером среди них считается отит – острый воспалительный процесс, вызванный патогенной микрофлорой в ушных каналах. Слуховой аппарат у только появившегося на свет малыша более уязвим к повреждениям, нежели у взрослого человека. В ушные проходы ребенка с легкостью может попасть инфекция через носовой проход, что приведет к развитию заболевания. Сегодня мы поговорим о том, как распознать отит у грудничка и какие меры предпринять, чтобы не навредить ребенку.

Симптомы отита у детей до года
Отит у грудничка может иметь следующие симптомы:
- В первую очередь, родителей должно насторожить беспокойное поведение малыша во время кормления. Если ребенок голоден, но при этом необычно себя ведет – резко бросает грудь и плачет, перестает сосать бутылочку и вертит головой в разные стороны, это может свидетельствовать о болезненных ощущениях в ушках.
- Так как отит – это воспалительный процесс, то он часто сопровождается повышенной температурой тела. Новорожденного может беспокоить жар в ночное время суток, шкала термометра часто подымается вплоть до 40 С.
- Вы сможете легко определить, что у ребенка непорядок с ушками, если слегка надавите на небольшой хрящик, располагающийся у входа в ушной канал. Резкая боль заставит малыша беспокоиться, он будет плакать и вырываться из рук.
- Отит у детей может сопровождаться тошнотой и расстройством стула.
- Родители, как правило, замечают, что ребенок стал более капризным, у него пропал аппетит, нарушена координация движений, появились нетипичные выделения из ушей – все это может быть первые признаки отита.
Почему может возникнуть отит в детском возрасте?
Наиболее очевидная причина, по которой возникает отит у грудничков – это анатомические особенности организма, а также незрелость слухового аппарата новорожденного. Его евстахиева труба является большой в ширину, но еще не выросшей полностью в длину.

При таком специфическом строении органа слуха, вредоносным бактериям и слизи очень легко попасть в отдел среднего уха и спровоцировать там воспалительный процесс.
Причины, вызывающие отит, также могут быть следующими:
- Неокрепший иммунитет малыша;
- Высокая предрасположенность к аллергии;
- Самолечение при простудах;
- Лечение антибактериальными препаратами без контроля врача;
- Отит, начавшийся у грудного ребенка, может быть даже следствием неправильного его положения при кормлении грудью или смесью;
- Недостаточная, либо излишне тщательная гигиена ушных проходов;
- Патологии в работе дыхательной системы;
- Неудобные соски, если младенец кормится смесью;
- Отечность носоглотки вследствие аллергической реакции, патологий бронхов или легких, ослабленной иммунной системы, постоянного употребления антибиотиков также может вызвать воспаление ушек у младенца;
- Физиологически неправильная позиция тела ребенка в момент вскармливания, способствует попаданию материнского молока или детской смеси в проходы, соединяющие ухо с носоглоткой;
- Частые и обильные срыгивания также приводят к забросу пищи в верхний отдел глотки;
- Возникший отит у малышей в раннем детстве – это частое последствие незнания родителями элементарных правил ухода за новорожденным. К примеру, недопустимо очищать уши ребенку при помощи обыкновенных косметических палочек. Для этой цели предназначены ватные диски в младенческом возрасте и специальные палочки с ограничителем для деток постарше.
- Уход за ушами будет достаточным, если родитель два раза в неделю промывает ушные раковины малыша небольшим количеством теплой воды. Запрещается направлять струю воды из душа прямо в ухо ребенку.
Независимо от причины, повлекшей за собой острое воспаление среднего уха – это состояние является крайне опасным и требует немедленного медицинского вмешательства.
Несвоевременно диагностированный или неправильно вылеченный отит, может оставить последствия в виде ухудшения слышимости на всю дальнейшую жизнь.
Болит ухо у ребенка: что предпринять?
Любые болезненные ощущения в ухе являются весомым поводом записаться на прием к специалисту. Основная сложность для родителей заключается в том, что грудные дети не могут описать словами, что они чувствуют. Поэтому, промедление с обращением в медицинское учреждение становится вдвойне опасным.
Помните, что диагностировать отит и назначит подходящее лечение сможет исключительно врач. Однако, отит может проявить себя даже глубокой ночью, когда показать ребенка врачу не представляется возможным. Рассмотрим несколько способов, которые помогут родителям облегчить состояние малыша:
- Чаще предлагайте младенцу воду. Обильное питье не позволит слизи сгущаться и закупоривать ушной проход;
- Проветривайте комнату малыша, чтобы он мог всегда дышать свежим воздухом;
- Попытайтесь укачать младенца и зафиксировать его во время сна в вертикальном или положении, либо полусидя.
- Держите больное ухо ребенка в тепле – можете одеть малышу шапочку или хлопчатобумажный чепчик.
- Если ребенок простужен, следует следить за чистотой его носовых проходов – регулярно очищать нос от слизи и применять детские сосудосуживающие капли.
- Дайте малышу какое-либо, предназначенное для детей обезболивающее (ибупрофен, нурофен) – они снимут боль на время и ребенок сможет поспать.
Чем лечат отит в младенческом возрасте?
Прежде чем начать какое-либо лечение, необходимо показать малыша опытному специалисту, который поставит точный диагноз и даст соответствующие рекомендации. Не стоит пытаться вылечить ребенка при помощи народной медицины или выжидать дома, надеясь, что воспаление пройдет само.
Препараты и лекарственные средства, которые врач прописал сыну или дочери ваших знакомых, могут просто не подойти или даже навредить вашему ребенку, поэтому советы других мамочек в этом вопросе неуместны.
Помните, что промедление в лечении – это верный путь к серьезным осложнениям и дальнейшей потере слуха.
Итак, медикаментозное лечение отита у детей может быть следующим:
- Назначение курса антибиотиков на период до 7 дней. Обычно применяются такие препараты, как цефтриаксон, амоксиклав, цефруксим путем внутримышечного введения. Однако, в особенно тяжелых случаях, лекарство может быть использовано для капельниц или струйных введений в вену. Таким образом, препарат быстрее проникнет в кровь малыша и предотвратит развитие осложнений.
- Доктор обязательно выпишет детские капли для ушей. Чаще всего, это такие сосудосуживающие и обезболивающие средства как отипакс или отинум. Препарат закапывают в каждое ухо по несколько капель.
- Процедура проводится под контролем врача трижды в день. Перед использованием капли рекомендуется прогреть на водяной бане, либо растереть пузырек с лекарством между ладоней. Длительность лечения определяет доктор, но терапия не может занимать больше 10 дней.
- Высокой эффективностью также отличаются капли називин для детей. Препарат закапывается в каждый носовой проход перед приемом пищи и отходом ко сну. Его сосудосуживающее действие избавит ребенка от дискомфорта во время отдыха, уменьшит насморк и поможет поддерживать евстахиеву трубу в нормальном состоянии.
- Дозировка препарата – 2–3 капли несколько раз в день. По поводу продолжительности лечения следует советоваться с врачом.
- Гнойный отит, как правило, сопровождается высокой температурой. Нельзя допускать длительного жара у малыша, ведь детский организм гораздо более восприимчив к патологическим состояниям, нежели организм взрослого. В детском возрасте недопустимо лечение препаратами, имеющими в своем составе аспирин или анальгин. К тому же, современный фармацевтический рынок представляет широкий выбор средств, предназначенных именно для грудничков. К ним относятся: панадол, калпол, нурофен и многие другие.
- Прием противоаллергических препаратов. Супрастин и зодак полностью безопасны для детей, помогают нормализовать общее состояние организма.
Обратите внимание! Самостоятельно изменять предписания врача, а также дополнять их методами из нетрадиционной медицины категорически запрещено!
Спиртовые примочки, капли собственного приготовления, а также прогревание ушей в домашних условиях может привести к необратимым последствиям для здоровья малыша.
Меры профилактики: как уберечь малыша от отита?
Чтобы защитить ушки младенца от воспалительного процесса, достаточно придерживаться элементарный правил по профилактике отита:
- Как уже было сказано ранее, отит у новорожденного – это следствие попадания в ушные каналы выделений из носоглотки. Поэтому, следует убрать факторы, способные эти выделения вызывать. Воздух в комнате ребенка должен быть свежим и иметь нормальную влажность. Недопустимо располагать кроватку малыша около батареи – сухое тепло будет провоцировать пересыхание слизистой носовых ходов. Обязательной является регулярная влажная уборка в доме, а особенно в комнате, где спит ребенок.
- Следует полностью исключить обстоятельства, при которых у малыша может начаться аллергическая реакция. Не следует курить при ребенке, находиться с ним в пыльных помещениях, подпускать к младенцу и его личным вещам домашних животных.
- Отит у новорожденных часто начинается как одно из осложнений после перенесенной вирусной инфекции.
- Старайтесь избегать общественных мест во время прогулок с ребенком, ведь в транспорте или супермаркете малыш может заразиться ОРВИ или ОРЗ от болеющих детей и взрослых.
- Не храните в помещении, где спит ребенок, мягкие игрушки или меховую одежду – это первые факторы, способные вызвать аллергию, а вслед за ней и отит.
- Не допускайте переохлаждения или перегрева малыша. Одевайте ребенка по погоде, а если все-таки случилась простуда – начинайте лечение как можно скорее.
Как видите, течение отита у младенца может быть любым, а исход заболевания предугадать нельзя. На каждом из этапов болезни можно как облегчить состояние малыша, так и усугубить его. Все зависит от благоразумности взрослых и компетентности врача, который взялся лечить ребеночка.
Начинать поиски квалифицированного специалиста нужно уже в тот момент, когда вы заметили первые признаки отита у своего чада. Помните, что дать какие-либо прогнозы на выздоровление может только врач, который должен наблюдать малыша пока тот полностью не поправится.
Отит представляет собой довольно распространенное неприятное заболевание, сопровождающееся выраженным болевым синдромом и дискомфортом в области слухового прохода. С точки зрения распространённости, данная патология встречается у 65% новорожденных детей и малышей грудного возраста.

Так как новорожденный малыш не способен четко выразить родителям свои жалобы и ощущения, мамам и папам стоит внимательно наблюдать за поведением и состоянием ребенка. Важно помнить, что несвоевременное лечение воспалительного поражения слухового аппарата чревато развитием серьезных осложнений.
Характеристики состояния
Слуховой аппарат человека разделен на наружный, средний и внутренний отдел. Важным анатомическим образованием является Евстахиева труба, которая расположена на границе среднего уха и глотки.
Основной функцией этого анатомического образования является защита среднего уха от попадания инородных частиц и болезнетворных микроорганизмов. Кроме того, Евстахиева труба служит для создания баланса давления во всех отделах барабанной перепонки.
При развитии аллергических и простудных заболеваний дыхательных путей Евстахиева труба служит магистралью для прохождения слизистого секрета в область среднего уха.

Скопившаяся слизь оказывает непосильное давление на барабанную перепонку, вызывая дискомфорт и болезненные ощущения. У детей грудного возраста отит подразделяется на две разновидности, среди которых выделяют:
- Гнойное воспаление среднего уха. Для этого состояния характерна не только выраженная боль, но и выделения зеленовато-желтого секрета из наружного слухового прохода;
- Катаральное воспаление среднего уха. Для этой формы отита характерен выраженный дискомфорт и боль в ухе.
С точки зрения локализации воспалительного процесса, выделяют наружный, средний и внутренний отит. Чаще всего у новорожденных детей и малышей грудного возраста отмечается воспалительное поражение средних отделов уха.
Важно! Инфекционно-воспалительное поражение слухового аппарата, чаще всего, является осложнением аллергических и инфекционно-воспалительных заболеваний верхних дыхательных путей. Невозможно рассматривать данное состояние как самостоятельную болезнь.
Причины
Выделяют такие негативные факторы, способствующие формированию воспалительного поражения среднего уха:
- Частое срыгивание грудного молока или искусственной молочной смеси, что приводит к попаданию элементов пищи через Евстахиеву трубу в ушной канал;
- Выраженная плаксивость ребенка, в результате которой у малыша накапливается слизь в носовой полости, которая попадает в ушной канал и вызывает воспаление среднего уха;
- Анатомические особенности строения Евстахиевой трубы у новорожденных детей и малышей грудного возраста;
- Отсутствие навыков сморкания у новорожденных и грудничков. В виду нерегулярного очищения носовой полости скопившаяся слизь попадает через Евстахиеву трубу в ушной канал, провоцируя воспалительный процесс. Как научить ребенка сморкаться, читайте в статье по ссылке https://vskormi.ru/children/kak-nauchit-rebenka-smorkatsya/.

Симптомы
Распознать формирование отита у новорожденного младенца, можно по таким симптомам:- Частые капризы, плаксивость и раздражительность ребенка;
- Густые и вязкие выделения из носовых ходов малыша;
- Обильные слизистые выделения из глаз;
- Усиление раздражительности и плаксивости после укладывания ребенка в горизонтальное положение;
- Частичное или полное отсутствие аппетита, а также отказ от прикладывания к груди;
- Рвота;
- Жёлтые, прозрачные или зеленоватые выделения из наружного слухового прохода;
- Повышение температуры тела;
- Покраснение и отечность кожных покровов вокруг ушной раковины;
- Нарушение сна у ребенка, а также выраженная плаксивость в ночное время суток.
Для того чтобы родители могли своевременно распознать признаки воспалительного поражения среднего уха у грудничка, им следует поступить следующим образом:
- Аккуратно надавить на область ушного козелка ребёнка. Если на фоне данной процедуры малыш начинает кричать и плакать, то этот признак указывает на развитие воспалительного процесса в среднем ухе;
- При укладывании ребёнка в горизонтальное положение малыш выражает недовольство, капризничает, плачет и кричит. Такое поведение свидетельствует об усилении болевого синдрома на фоне воспалительного поражения среднего уха.
Диагностика
Кроме положительного теста с надавливанием на козелок уха ребенка, для подтверждения диагноза воспалительного поражения среднего уха грудничку потребуется очная консультация отоларинголога и педиатра. Важным условием постановки диагноза является инструментальный осмотр слухового прохода и барабанной перепонки младенца.
Данная процедура носит название отоскопия. Посредством отоскопии можно оценить целостность барабанной перепонки, наличие или присутствие гнойного отделяемого, а также общее состояние слухового прохода малыша.

Лечение
Наличие одного или нескольких признаков воспалительного поражения среднего уха является прямым показанием для обращения к медицинскому специалисту. Важно помнить, что подбором наименований и дозировок лекарственных средств занимается лечащий врач отоларинголог.
До похода к медицинскому специалисту родители могут воспользоваться простыми рекомендациями, которые позволят облегчить общее состояние малыша, не спровоцировав негативные последствия. К таким рекомендациям относят:
- Важным условием терапии отита является профилактика скопления густой слизи в области Евстахиевой трубы. Решением данной проблемы выступает отпаивание ребенка чистой водой. Поить малыша нужно небольшими порциями;
- Для снижения интенсивности болевого синдрома и дискомфорта малыша усаживают в вертикальное положение или укладывают больным ухом вверх. Такое положение успокаивает ребёнка и облегчает засыпание;
- Малышу с воспалительным поражением среднего уха показано сухое тепло. С этой целью категорически запрещено использовать бутылки с подогретой водой, грелки, мешочки с подогретой солью и другие варианты нетрадиционной медицины. Согреть ушной канал поможет надетая на ребенка хлопчатобумажная шапочка или чепчик, который покрывает уши;
- Если воспалительное поражение среднего уха было спровоцировано аллергическим или простудным насморком, то родителям необходимо позаботиться об очищении носовых ходов ребенка. Для очищения носовых ходов используются ватные турунды, предварительно смоченные в кипяченой воде;
- Если у малыша повышена температура тела свыше 38 градусов, то родителям необходимо воспользоваться жаропонижающими лекарственными средствами. Наиболее безопасными препаратами для грудничков являются Ибупрофен и Парацетамол. Эти лекарственные медикаменты используют в форме ректальных свечей;
- Для снижения интенсивности воспалительного процесса используются ушные капли Отинум и Отипакс. Важно помнить, что применение данных средств необходимо согласовать с медицинским специалистом. Кроме того, перечисленные лекарственные препараты не используются при гнойных выделениях из наружного слухового прохода.
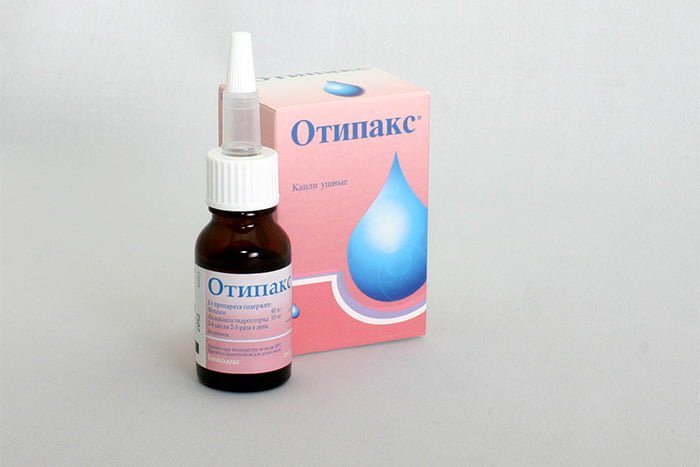
Что нельзя делать
Существует ряд определённых ограничений, которые необходимо соблюдать молодым родителям во избежание негативных последствий для детского организма. При возникновении симптомов отита у новорожденного ребенка или грудничка не рекомендовано:
- Закапывать противовоспалительные и обезболивающие капли в слуховой проход. Для обработки наружного слухового прохода смачивают ватный тампон в ушных каплях и вставляют его в ушной канал ребёнка на 15 минут;
- Греть больное ухо. Грелки с тёплой водой, синяя лампа, мешочек с подогретой солью и бутылки с горячей водой находятся под строжайшим запретом. Особенно это касается малышей, у которых выделяется гнойно-слизистый секрет из наружного слухового прохода;
- Использовать борный спирт. Некоторые рецепты нетрадиционной медицины предлагают данное химическое вещество в качестве альтернативы ушным каплям. Важно помнить, что использование борного спирта может привести к химическим ожогам барабанной перепонки и слухового прохода. Кроме того, с лечебной целью категорически запрещено использовать сок лука и чеснока;
- Самостоятельно очищать ушной проход ребёнка от слизистого и гнойного содержимого. Подобное мероприятие должен выполнять квалифицированный медицинский специалист;
- Использовать камфару или прополис с лечебной целью. Эти органические соединения выступают в качестве благоприятной среды для размножения патогенных микроорганизмов. От них стоит отказаться в пользу аптечных противовоспалительных ушных капель.

Также не рекомендуется закрывать наружный слуховой проход ребенка ватными тампонами. Если у грудничка нарушается естественный отток слизистого или гнойного содержимого из среднего уха, то это приводит к генерализованному воспалительному процессу и другим серьезным осложнениям.
Отит у грудничка: признаки, симптомы и лечение
Содержание статьи
У малышей в возрасте до 1 года часто встречаются воспалительные заболевания слуховых органов. Это объясняется анатомическими особенностями, связанными с физиологической незрелостью уха. Подобные воспаления доставляют много страданий малышу и приводят к серьезным осложнениям. По этой причине родителям необходимо обладать информацией об особенностях таких заболеваний и знать, каковы основные признаки отита у грудничка.
Характеристика и механизм развития заболевания

Отит у грудного ребенка развивается на фоне воспалительного процесса, и может быть наружным, средним или внутренним, соответственно тому, в каком отделе органа сосредоточена проблема.
Как развивается это заболевание? Ухо человека делится на 3 отдела — наружный, средний и внутренний. Важной частью слухового органа является евстахиева труба, соединенная с полостью носа. Ее основная функция заключается в обеспечении равного давления на барабанные перепонки и защите среднего уха от попадания бактерий. Когда развивается отит у новорождённого, происходит следующее:
- В результате простудного заболевания или аллергических реакций в дыхательных органах скапливаются слизистые массы.
- Затем, посредством евстахиевой трубы, эти выделения проникают в среднее ухо.
- После этого слизь попадает в пространство за барабанными перепонками, оказывая на них давление, что и вызывает приступы острой боли.
Если в результате давления происходит прорыв гноя, самочувствие ребенка улучшается и болевой синдром проходит.
Существует два вида отита, катаральный и гнойный. В первом случае заболевание протекает на фоне сильных болей в слуховых проходах, а при гнойной форме нарушения из уха выделяется гной желтого или зеленого оттенка.
Важно! В большинстве случаев отит у новорожденных и грудных детей не является самостоятельным заболеванием, а возникает как следствие развития воспалительных процессов в организме ребенка.
Причины развития воспаления у детей в возрасте до 1 года

Отит, развившийся у грудничка, возникает по причине негативного воздействия таких факторов:
- травмы слухового органа при неаккуратном проведении гигиенических процедур;
- воспаление аденоидов, в результате чего частично или полностью перекрывается проход к среднему уху;
- простудное заболевание или инфекционная атака, локализовавшаяся в носоглотке;
аллергия; - попадание в слуховой орган искусственной смеси;
- перепады давления при перелетах;
- ослабленный иммунитет ребенка;
- генетическая предрасположенность к отиту, связанная с особенностями строения уха;
- наследственные аномалии органов слуха.
Отит может возникнуть как у взрослого человека, так и у грудного ребёнка, но дети страдают от этого заболевания намного чаще. Это происходит по следующим причинам:
- Почти после каждого кормления новорожденный срыгивает остатки пищи, которые могут проникать слуховой орган. В результате скопления жидкости и развивается воспалительный процесс.
- У малышей чаще, чем у взрослых людей скапливается слизь в носу. Это обусловлено не только анатомическими особенностями маленьких детей, но и тем, что они чаще плачут, в результате чего образуется обильная слизь в полости носа, которая может проникать в среднее ухо.
Грудного ребёнка, в отличие от детей старшего возраста, нельзя заставить высморкаться, и излишки слизи скапливаются в носу. Это может послужить причиной развития воспалительного процесса.
Заболевание доставляет сильный дискомфорт малышу, и способно привести к серьезным осложнениям. По этой причине каждый родитель должен обладать информация, как распознать отит у грудничка.
Как проявляется отит?

Признаки, указывающие на развитие отита у грудного ребенка, бывают следующими:
- беспокойное состояние и бессонница;
- повышение температуры тела до 38–40 градусов, чаще всего вечером и в ночное время;
- покраснение в области носа и сильный насморк;
- рвота, возникающая спонтанно и не связанная с отравлениями или расстройствами желудка;
- одышка и учащенное дыхание через рот;
- прозрачные или желто-зеленые выделения из ушной раковины;
- отсутствие аппетита.
Сосательные движения, совершаемые ребёнком в процессе принятия пищи, провоцируют боль в ушах, поэтому кормление может превращаться в настоящую муку для малыша. Грудничок плачет и мотает головой, а также пытается закрыть ручками ушную раковину.
Когда развивается отит у грудничка, перечисленные симптомы проявляются одновременно и сопровождаются частым плачем и беспокойством ребёнка.
Как распознать болезнь
Поскольку перечисленные проявления могут являться признаком ряда заболеваний, важно знать, как определить отит у грудничка в домашних условиях. Ребёнок в возрасте до 1 года не в состоянии рассказать, что его беспокоит, поэтому диагностику можно провести следующим образом:
- Обратить внимание на поведение ребенка. Если он часто тянется руками к уху, теребит и дергает его, это может указывать на наличие проблем со слуховым органом.
- Понаблюдать за тем, как ведет себя ребенок, находясь в горизонтальном положении. Дело в том, что при отитах боль усиливается в момент, когда человек лежит. Если малыш начинает беспокоиться и плакать, это может являться признаком заболевания.
- Легко надавить пальцем в области ушного козелка и посмотреть на реакцию ребенка. Если он вскрикнул, заплакал, начал крутить головой или потянулся ручками к уху, это говорит о развитии воспалительного процесса в слуховом органе.
При появлении признаков, указывающих на возможное развитие отита, откладывать визит к врачу нельзя. Промедление грозит возникновением осложнений, которые могут привести к серьезным нарушениям здоровья ребенка.
Диагностика заболевания

При появлении признаков, указывающих на отит, следует в первую очередь посетить педиатра, чтобы исключить наличие прочих заболеваний. После этого рекомендуется провести следующие диагностические мероприятия:
- Консультация отоларинголога.
- Инструментальная диагностика для выявления точной причины недомогания ребенка.
- Компьютерная томография височных костей. Этот метод применяется в сложных случаях и с его помощью устанавливают степень тяжести нарушения.
- Если отит возник повторно, может потребоваться консультация невролога для обследования на предмет развития внутричерепных осложнений.
Если отит у грудничка подтвержден, лечение назначается в соответствии с характером заболевания и причинами, послужившие толчком к развитию болезненного процесса.
Лечение отита у грудных детей

Если обнаружен отит у грудного младенца, назначается комплексное лечение. Курс терапии заключается в применении следующих препаратов:
- Антибиотики (Цефуроксим, Амоксиклав и Цефтриаксон). Эти лекарственные средства позволяют уничтожить патогенную микрофлору, провоцирующую воспаление. Они применяются внутримышечно или внутривенно, а также и местно, когда врач вводит лекарство в ухо. Курс лечения антибактериальными препаратами длится от 5 до 7 дней.
- Сосудосужающие капли (Називин детский). Эти средства необходимы, чтобы поддерживать проходимость евстахиевой трубы и снять отек, возникающий вследствие сильного насморка. Применять препараты следует в течение 1 недели.
- Противовоспалительные капли (Отинум и Отипакс). Эти средства предназначены для закапывания в слуховые проходы и позволяют не только купировать воспаление, но и снизить болевые проявления. Длительность терапии составляет 10 дней.
- Антигистаминные препараты (Зодак и Супрастин). Предназначены для устранения аллергических проявлений и снижения общей интоксикации организма. Продолжительность курса и схема приема определяются лечащим врачом в зависимости от состояния ребенка.
- Жаропонижающее медикаменты (Калпол, Детский Панадол и Нурофен). Предназначены для нормализации температуры тела и снятия болевого синдрома. Применяются эти средства симптоматически, а после исчезновения болезненных проявлений прием следует отменить.
Лечение отита не требует госпитализации ребенка, можно делать все необходимое и в домашних условиях. Но если болезнь запущена или возникли осложнения, может потребоваться хирургическая операция, в процессе которой убирается скопившийся в области барабанной перепонки гной.
Не стоит применять какие-либо препараты самовольно, без назначения врача или прибегать к методам народной медицины. Подобные эксперименты могут привести ухудшению состояния ребенка.
Возможные осложнения
Если отит не был вовремя выявлен или лечение проведено неправильно, не исключено возникновение следующих осложнений:
- поражение придаточных пазух носа;
- сбои в работе сердца;
- заболевания дыхательной системы;
- патологические процессы в головном мозге;
- частичная или полная потеря слуха;
- паралич мышц лица;
- гнойный менингит.
Основная опасность отита у детей заключается в том, что процесс происходит очень быстро и если вовремя не обратиться за помощью, это грозит серьезными осложнениями.
Как предотвратить отит у малышей
Любое заболевание проще предотвратить, нежели лечить. Чтобы избежать появления отита у грудничка, требуется придерживаться следующих рекомендаций:
- Правильно ухаживать за ушками младенца. Многие родители совершают распространенную ошибку, очищая слуховой проход при помощи ватных палочек. Делать этого ни в коем случае нельзя, это приводит к образованию серных пробок и механическим травмам. Убирают только те выделения, которые находятся снаружи.
- После кормления некоторое время держать ребенка вертикально. Поскольку малыши чаще всего срыгивают остатки пищи, эта мера позволит избежать проникновения жидкости в ушки.
Вовремя лечить простудные заболевания и насморк у ребёнка. Слуховые органы у малышей ещё недостаточно развиты, и вызвать отит может даже незначительное воспаление слизистых оболочек. - При сильном насморке давать ребенку больше питья. Такая мера поможет вывести слизь из носа и предотвратить ее скопление.
- Всегда надевать шапочку во время прогулки. Даже если на улице теплая погода, лучше прикрыть младенцу ушки. Это поможет предотвратить не только простуду, но и защитит слуховой орган ребенка от попадания уличной пыли.
Перечисленные меры позволят значительно снизить риск возникновения воспалительных процессов слуховых органов ребенку и избежать нарушений здоровья, которыми сопровождаются подобные заболевания.
Обзор вопросов
Это обзор сравнил 1) клиническую эффективность и безопасность антибиотиков против плацебо у детей с острой инфекцией среднего уха ( острый средний отит (AOM)) и 2) клиническую эффективность и безопасность антибиотиков от выжидательного наблюдения (наблюдательные подходы, при которых рецепты могут или не могут быть предоставлены) у детей с АОМ.
Фон
АОМ является одной из самых распространенных инфекций в раннем младенчестве и детстве, вызывающих боль и общие симптомы болезни, такие как лихорадка, раздражительность и проблемы с кормлением и сном. К трем годам у большинства детей был хотя бы один эпизод АОМ. Хотя АОМ обычно проходит без лечения, его часто лечат антибиотиками.
Исследование характеристик
Доказательства в этом обзоре действительны до 26 апреля 2015 года.
Для обзора антибиотиков против плацебо мы включили 13 исследований (3401 ребенок в возрасте от двух месяцев до 15 лет) из стран с высоким уровнем дохода, с общим низким риском из предвзятости . Три испытания были проведены в условиях общей практики, шесть в амбулаторных условиях и четыре в обеих.
Для обзора антибиотиков против выжидательного наблюдения были проведены пять испытаний (1149 детей) из стран с высоким уровнем дохода с низким или умеренным , риском из смещения .Два испытания были проведены в условиях общей практики и три в амбулаторных условиях. В четырех исследованиях (1007 детей) сообщалось о результате, , , данных , которые можно было бы использовать для этого обзора .
Ключевые результаты
Мы обнаружили, что антибиотики были не очень полезны для большинства детей с АОМ; антибиотики не уменьшали количество детей с болью через 24 часа (когда 60% детей в любом случае были лучше), лишь незначительно уменьшали количество детей с болью в последующие дни и не уменьшали количество детей с поздними рецидивами АОМ и потеря слуха (которая может длиться несколько недель) через три месяца по сравнению с плацебо .Тем не менее, антибиотики немного уменьшили количество детей с перфорацией барабанной перепонки и эпизодами АОМ в первоначально неповрежденном ухе по сравнению с плацебо . Результаты отдельного пациента данных мета-анализа , включая данных из шести высококачественных исследований (1643 ребенка), которые также были включены в качестве отдельных испытаний в наш обзор , показали, что антибиотики кажутся наиболее полезными в дети младше двух лет с инфекцией как в ушах, так и у детей с АОМ и выписанным ухом.
Мы не обнаружили различий между немедленным приемом антибиотиков и выжидательных наблюдательных подходов по количеству детей с болью через три-семь дней и через 11-14 дней после оценки. Кроме того, между группами не наблюдалось различий в количестве детей с потерей слуха через четыре недели, перфорацией барабанной перепонки и поздними рецидивами АОМ.
Не было достаточно информации, чтобы узнать, снижали ли антибиотики редкие осложнения, такие как мастоидит (инфекция костей вокруг уха).Все исследования, включенные в этот обзор , были из стран с высоким уровнем дохода. Данные отсутствуют по тем популяциям, у которых частота АОМ и риск развития до мастоидита выше.
Антибиотики вызывали нежелательные эффекты, такие как диарея, рвота и сыпь, а также могут повышать устойчивость к антибиотикам в обществе. Трудно сбалансировать небольшие преимущества от небольшого вреда антибиотиков у детей с АОМ. Однако для большинства детей с легкими заболеваниями в странах с высоким доходом выжидательный подход к наблюдению представляется оправданным.
Качество доказательств
Мы оценили качество доказательств как высокое для большинства результатов в обзоре антибиотиков против плацебо (это означает, что дальнейшие исследования 9998 из вряд ли изменят нашу уверенность в оценке эффекта).
Для обзора немедленных антибиотиков в сравнении с ожидаемым наблюдением мы оценили доказательства как умеренные по большинству результатов (это означает, что дальнейшие исследования 9998, проведенные в 9998, могут оказать существенное влияние на то, насколько мы уверены в результатах и может изменить эти результаты).На качество влияли опасения по поводу размера выборки ( перфорации барабанной перепонки, редкие осложнения) и большого количества детей, «потерянных для наблюдения» (боль на 11-14 день, потеря слуха через 4 недели и позднее AOM рецидивы).

https: //upload.wikimedia.org/wikipedia/commons/5/58/Otitis_media_entdiff …
Полезные ресурсы :
Видео NEJM — охватывает диагностику, методы обследования и результаты.
Otitis Media Guide — изображений всех стадий AOM
AOM
Острый средний отит (AOM) определяется как воспалительный процесс среднего уха, связанный с выпотом.Это самая распространенная детская инфекция, для которой назначаются антибиотики, что является одной из наиболее частых причин посещения педиатра с предполагаемыми расходами 350 долларов США на ребенка с АОМ, что в США составляет примерно 2,8 миллиарда долларов в год. Почти все дети будут иметь один эпизод АОМ к 7 годам; однако, это необычная находка у детей старшего возраста и взрослых. Наибольшая заболеваемость в возрасте от 6 до 13 месяцев в зимний период. За последние 20 лет количество посещений педиатрических отделений по поводу ушных инфекций увеличилось в три раза.Размещение вентиляционных трубок в среднем ухе является второй наиболее часто выполняемой хирургической процедурой в Соединенных Штатах после обрезания. Приведенные ниже руководящие указания основаны на совместных клинических руководствах AAP / AAFP от мая 2004 года, хотя в настоящее время AAP готовит новые руководящие указания по управлению AOM.
Факторы риска
- Первый эпизод до 6-месячного возраста может быть связан с анатомическими нарушениями или незначительным иммунологическим дефицитом.
- Семейный анамнез частых ушных инфекций.
- Формула кормления. Грудное вскармливание допускает пассивную передачу антител, обычно при грудном вскармливании> 3 мос.
- Анатомические изменения — расщелина нёба, аномалии евстахиевой трубы, опухоли носоглотки, синдром Дауна
- Измененная иммунная система: ВИЧ, иммуносупрессия, вторичная по отношению к лекарствам, дефицит IgA, синдром Картагенера
- Воздействие дыма, аллергенов. Увеличение экспозиции в детских садах.
- Коренные американцы и эскимосы, белые> Афроамериканцы
- Мужчины
- Аллергический ринит
- Бутылка подпорки
Патогенез
- Нормальная функция евстахиевой трубы
- Выравнивает давление между средним ухом и атмосферным давлением среднего уха, слегка отрицательное обычно
- Защищает среднее ухо от выделения из носоглотки и звуков
- Дренирует выделения из среднего уха в носоглотку
- Евстахиева труба у детей короче и под большим углом, чем у детей старшего возраста
- Обструкция евстахиевой трубы приводит к отрицательному давлению в среднем ухе и проникновению капиллярной жидкости в пространство.
- Функциональная обструкция: опорные структуры евстахиевой трубы у детей развиты слабо.
- Внешняя обструкция может быть вызвана опухолями или увеличенной лимфоидной тканью.
- Воспалительная обструкция: вирусные инфекции, особенно RSV и грипп, могут увеличить уязвимость к AOM из-за обструкции, вторичной к воспалительным изменениям.
Микробиология
- Streptococcus pneumoniae (35-40%): реже всего проходит спонтанно.Наибольшая заболеваемость устойчивостью к антибиотикам наблюдается у тех, кто посещает детский сад, и тех, кто ранее подвергался воздействию антибиотиков в течение последних 1-3 месяцев. Введение Превнара привело к снижению частоты АОМ на 34% для подтвержденных посевом пневмококковых эпизодов и на 57% для серотипов, содержащихся в вакцине, со сдвигом в сторону преимущественно нетипируемой H. influenzae. Однако может быть новый сдвиг назад в сторону S. pneumo с невакцинными серотипами. Требуется дальнейшее наблюдение с введением PCV13.
- Нетипируемый гемофильный грипп (20-25%): может быть связан с конъюнктивитом. Часто разрешается без лечения антибиотиками.
- Moraxella catarrhalis (5-20%): часто лечит самопроизвольно. Обычно устойчив к бета-лактамазе.
- Бета-гемолитический стрептококк группы А / Streptococcus pyogenes (2-3%)
- Золотистый стафилококк и микоплазма являются необычными патогенными микроорганизмами.
- Вирусные причины <10%. Частота может быть выше, если ПЦР была сделана на всех образцах.Часто связаны с бактериальными инфекциями. Присутствие вирусов может способствовать бактериальной супренфекции, нарушать функцию евстахиевой трубы и разрушать нормальные эпителиальные клеточные барьеры.
- Стерильная жидкость среднего уха может появиться в результате предшествующего лечения антибиотиками, микоплазмой или хламидийной инфекцией, анаэробами и неправильным взятием образцов.
- Носоглоточные культуры не указаны. Они и не специфичны для патогенов среднего уха.
- У новорожденных чаще встречаются стрептококки группы В и грамотрицательные организмы.
Симптомы
- Часто существует история предшествующего URI. Могут быть лихорадка, раздражительность, уши, рвота, диарея и боль при глотании.
- Старший ребенок будет жаловаться на боль в ушах, а младший может просыпаться ночью с некоторым дискомфортом.
- Оторея: самопроизвольный разрыв барабанной перепонки
- Снижение слуха
- Головокружение, нистагм, шум в ушах и паралич лица являются необычными симптомами.
- Дренаж глаз: инфекции, вторичные к нетипируемому H. influenza, часто связаны с конъюнктивитом
Диагноз
Симптоматический ребенок с красной выпуклой барабанной перепонкой, которая не движется при инсуффляции.
- Клинический диагноз, основанный на 3 основных критериях: признаки острой инфекции, признаки воспаления среднего уха, признаки выпота среднего уха (MEE)
- Диагноз AOM НЕ связан с появлением, продолжительностью или серьезностью симптомов, о которых сообщают родители (боль в ухе, растирание уха, лихорадка).Чрезмерная диагностика обычно является вторичной по отношению к покраснению, не используя пневматический отоскоп, полагаясь на прошлую историю, давление родителей и перепроверку слишком рано после лечения.
- Пневматическое отоскопическое обследование является наиболее надежным средством диагностики АОМ. Он чувствителен на 95% и специфичен на 80%. Необходимо установить герметичное уплотнение и удалить серу. Признаки воспаления среднего уха (покраснение) и признаки выпота среднего уха (облачно, неподвижно, выпячивание) наводят на мысль об АОМ, но точность / достоверность этих результатов не была определена.
- Оценка может быть затруднена из-за наличия серы, плохого источника света, неспособности установить плотное уплотнение, ошибочного выбора стенки канала для барабана и узких каналов .
- Покраснение барабанной перепонки может быть связано с URI, плачем, чиханием и после удаления серы.
- Тимпанометрия — тестирует состояние среднего уха и подвижность барабанной перепонки, используя изменения давления воздуха в слуховом проходе. Полезно для обучения и подтверждения наличия жидкости, которую вы диагностируете с помощью пневматического отоскопа.Лучшее отрицательное предикативное значение. У 50% аномальных тимпанограмм будут нормальные уши. У большинства нормальных тимпанограмм будут нормальные уши.
- Тимпаноцентез — отток жидкости из среднего уха с помощью иглы малого калибра.
- полезно для облегчения боли
- у младенцев, детей с иммунодефицитом и неудачами лечения средство для получения организма для культуры и чувствительности.
АОМ с нагноением
АОМ до перфорации
АОМ с перфорацией
Антибиотикотерапия
- Более 60% разрешатся спонтанно в течение 10 дней, но нет никаких клинических средств для определения тех, которые нуждаются в лечении.В отношении пациентов старше 6 месяцев без выраженных симптомов текущие исследования противоречивы в отношении немедленного лечения антибиотиками в сравнении с наблюдением в течение 48-72 часов с возможным отсроченным лечением антибиотиками, если симптомы сохраняются. Немедленное лечение, по-видимому, имеет умеренную пользу по сравнению с отсроченным лечением и плацебо, но с более высокой частотой побочных эффектов (диарея и сыпь).
- Амоксициллин является первым препаратом выбора для неосложненного АОМ, и нет никаких доказательств первоначального использования более дорогих антибиотиков для неосложненных случаев.Начальная дозировка амоксициллина должна составлять от 80 до 90 мг / кг / сут. Амоксициллин имеет отличное проникновение в среднее ухо, и, несмотря на устойчивость к пенициллину, уровни могут быть достаточно высокими, чтобы убить многие бактерии. Он эффективен на 85-94%, имеет приятный вкус, недорог, обладает узким спектром действия и имеет хорошие показатели безопасности. Ампициллин также может быть использован и был тщательно изучен, а также препарат первой линии выбора для лечения АОМ.
- Если у ребенка нет клинического улучшения антибиотиков в течение 48-72 лет, необходима повторная оценка ребенка, так как может быть плохая реакция на амоксициллин.Это происходит в 10% случаев и чаще при наличии вирусов. Альтернативное лечение должно быть эффективным в отношении устойчивых к лекарствам стрептококковых пневмоний и организмов, продуцирующих бета-лактамазу. Это может включать амоксициллин-клавуланат (аугментин), PO-цефуроксим (Ceftin), цефподоксим (Vantin), Cefuxime (Supra), PO-цефаклор или IM-цефтриаксон. Было обнаружено, что ПО азитромицин обладает такой же эффективностью, что и ПО цефаклор, хотя 10-дневный амоксициллин-клавуланат был более эффективным, чем 5-дневный азитромицин.
- Если нет ответа после начала приема антибиотиков второго ряда, были предприняты 3 ежедневные внутримышечные инъекции цефтриаксона или клиндамицина. Важно помнить, что клиндамицин не эффективен против организмов, продуцирующих бета-лактамазу. Тимпаноцентез следует учитывать для получения культур.
- Растет число случаев лекарственной устойчивости у посетителей дневного стационара, недавних потребителей антибиотиков и пациентов, получающих профилактические антибиотики. Часто резистентные к пенициллину пневмококки также будут устойчивы к триметоприму / сульфизоксазолу, эритромицину и цефалоспоринам.
- Выбор антибиотика должен учитывать стоимость, соответствие и удобство схемы дозирования, вкуса и бактериальной устойчивости в сообществе или регионе.
- Симптоматический средний отит более 2 недель после завершения терапии следует рассматривать как новый патоген, и амоксициллин может быть начат.
- Современные данные свидетельствуют о том, что долгосрочный курс антибиотиков (более 7 дней) не дает преимуществ по сравнению с краткосрочным курсом антибиотиков (менее 7 дней).Текущие исследования также предполагают ограничение использования антибиотиков для предотвращения дальнейшего развития устойчивости к антибиотикам.
Управление
- Активный мониторинг на предмет рецидива симптомов, персистирующей инфекции, ОМЭ. MEE все еще может присутствовать в 60% через 2 недели, 50% через 4 недели, 20% через 8 недель и 15% через 90 дней. Дети без симптомов должны быть проверены через 3-6 недель.
- Адъювантная терапия: Обезболивание, включая местные капли, анальгетики, грелку, теплое масло.Большинство исследований показали, что антигистаминные и противоотечные средства не способствуют излечению и не снижают частоту развития ОМЕ.
- Инструкция для родителей
- Когда следует продолжить
- Указания о том, как давать лекарство, включая важность завершения всего рецепта
- Скажите родителям, что лекарство не поможет симптомы URI
- Симптомы / признаки того, что лекарство не работает, и любые осложнения, о которых они должны сообщить вам.
- Скажите семье, что боль может продолжаться до 24 часов после начала лечения.
- Вакцина против гриппа — если в прошлом году у ребенка было много приступов, возможно, вакцина снизит частоту вирусных заболеваний.
- Было показано, что ксилит, заменитель сахара, ингибирует рост пневмококка. Исследование 5-летних детей, которые жевали жевательную резинку, содержащую ксилит, имело сниженную частоту АОМ.
- Профилактика — применение профилактических антибиотиков может снизить частоту АОМ.Данные для соответствующей дозировки и времени не доступны. Исследования показали, что профилактика АОМ является хорошей вентиляционной трубкой. Может вызвать увеличение резистентных организмов, и некоторые исследования не показали никакой пользы. Амоксициллин и сульфасоксазол рекомендуются, если вы решите воспользоваться профилактикой.
- Если у ребенка развивается оторея, лечение такое же, как у АОМ без перфорации, но необходимо заверить родителей, что разрешение не отличается и нет никаких долгосрочных осложнений.
осложнений
- Потеря слуха: обычно проводящая и временная. Были редкие случаи нейросенсорной тугоухости. При наличии спаек на барабане, тимпаносклерозе или изменениях костной ткани может иметь место постоянная потеря слуха.
- Перфорация: может быть связана с АОМ. Используйте те же антибиотики, что и без перфорации. Некоторые рекомендуют капли антибиотиков / кортикостероидов, чтобы предотвратить внешний отит. Перфорации обычно заживают сами по себе.Если есть хроническая перфорация, может потребоваться хирургическое восстановление, но это редко.
- Холестеотома: наличие кератинизированного материала в среднем ухе. Есть пахучий хронический дренаж. Там может быть разрушение костей и вторжение черепа.
- Мастоидит: инфекция сосцевидного отростка, в настоящее время довольно редко при антибиотикотерапии. Из-за воспаления сосцевидного отростка. Лечение включает в себя размещение тимпаностомической трубки и внутривенных антибиотиков, которые обычно необходимы.Если в субпериостальной ткани развивается абсцесс, может потребоваться хирургическое вмешательство.
- Отитовая гидроцефалия: редкое осложнение АОМ. Характеризуется повышенным внутричерепным давлением при нормальном анализе CSF.
- Внутричерепные абсцессы
- Синусовый тромбоз
- Паралич лицевого нерва
средний отит с выпотом (OME)
- Определение — Распространенное состояние детства, характеризующееся наличием жидкости в среднем ухе без признаков или симптомов инфекции.В некоторых случаях аспирация может привести к присутствию бактерий.
- Из-за связи с потерей слуха и беспокойством об этой связи с обучением, речью и другими нарушениями развития врачи стремятся лечить ОМЕ.
- Факторы риска — То же, что AOM (волчья пасть, синдром Дауна и т. Д.)
- Диагноз —
- Может быть случайное обнаружение
- При осмотре после лечения AOM
- Присутствует со сниженным слухом, «дискомфортом» или поведенческими изменениями.
- Пневматический отоскоп рекомендуется для оценки среднего уха. При осмотре снизится подвижность ТМ, желто-оранжевой жидкости, может быть уровень жидкости в воздухе, а барабан может выглядеть утолщенным. Оценка слуха может использоваться в диагностической оценке.
- Тимпанометрия
- Естественная история
- Большинство случаев ОМЕ разрешится спонтанно
- Колебания клинических симптомов, которые меняются со временем и возрастом
- Некоторые дети будут испытывать временную потерю слуха
- Вмешательство необходимо из-за последствий длительной потери слуха
- Осложнения
- Высокая частота потери слуха
- Сложность разграничения звуков
- Снижение выразительных языковых навыков (нечеткая речь, задержка языкового развития)
- Снижение концентрации внимания
- Плохой образовательный прогресс
- Баланс трудности
- Рецидивирующие инфекции (АОМ, URI)
- Терапевтическое вмешательство 1-3 года — Агентство США по политике и исследованиям в области здравоохранения
- После того, как ОМЕ диагностирован, руководство предлагает активное наблюдение в течение 3 месяцев с интервальной повторной проверкой состояния выпота.
- Лечение антибиотиками. Исследования показали небольшое преимущество в разрешении жидкости при лечении антибиотиками.
- Консультирование по контролю факторов риска окружающей среды
- Через 6 недель оценка слуха может быть рассмотрена. Также рассмотрите другие этиологии потери слуха (нейросенсорные, постоянные кондуктивные, неорганические причины).
- После 3 месяцев выпота оцените потерю слуха, развитие речи и языка. Если имеется значительная (> 20 децибел) двусторонняя потеря слуха, рассмотрите возможность лечения антибиотиками или двусторонних тимпаностомических трубок и консультирование по вопросам контроля окружающей среды (курение, посещение детских садов).Такие вмешательства, как двусторонние тимпаностомические трубки, следует отложить до тех пор, пока не будет подтверждено сохранение двустороннего ОМЕ и потеря слуха в течение не менее 3 месяцев.
- Было показано, что у тимпаностомических трубок потеря слуха улучшается на 7-9 дБ при одностороннем размещении и на 4-10 дБ при двустороннем размещении. Дети с установленными трубками должны регулярно проходить проверку слуха, чтобы слух оставался нормальным.
- Тем не менее, размещение тимпаностомических трубок остается спорным, так как никаких преимуществ в результатах развития не было показано детям с предыдущим размещением трубок между 3-6 лет и 9-11 лет.
- При лечении ОМЕ антигистамины / противоотечные средства, местные или системные стероиды, аденоидэктомия или тонзиллэктомия не играют никакой роли. Современные рекомендации не рекомендуют адъювантную аденоидэктомию с двусторонним размещением тимпаностомической трубки без признаков / симптомов постоянных / частых URI.
Список литературы
- Острый средний отит: ведение и наблюдение в эпоху резистентности к пневмококку — доклад терапевтической рабочей группы по устойчивому к лекарствам Streptococcus pneumoniae.Журнал детской инфекционной болезни. Январь 1999.
- Берман, Стивен. Средний отит у детей. NEJM 8 июня 1995 года.
- Bluestone CD и Klein JO. Консультация со специалистом: хронический гнойный средний отит. Педиатрия в обзоре. 1999; 20: 277-279.
- Дейли К.А., Хантер Л.Л. и Гибинк Г.С. Хронический средний отит с выпотом. Педиатрия в обзоре. 1999; 20: 85-94.
- Dowell SF и соавт. средний отит — Принципы разумного использования антимикробных агентов.Педиатрия. 1998; 101 (1 приложение): 165-171.
- Хендли Дж. Оуэн. Otitis Media NEJM Том 347, № 15 pg1169 10 октября 2002 г.,
- Лечение и профилактика рецидивирующего среднего отита Журнал клинической профилактики май 2003 г.
- Американская академия педиатрии, диагностики и лечения острого среднего отита. Педиатрия Май 2004
- Paradise J. et al. Иссечение среднего уха и тимпаностомическая трубка в течение первых 3 лет жизни: результаты развития в возрасте 4 лет.Педиатрия 112 (2) 265-277 2003
- Руководство по клинической практике Американской академии педиатрии. Средний отит с выпотом. Педиатрия Май 2004
- Paradise J. et al. Результаты развития после раннего или отсроченного введения тимпаностомических трубок. NEJM 353; 6 августа 2005 г.,
- Paradise J. и Bluestone C. Тимпаностомические трубки: современное руководство по разумному использованию. Педиатрия в обзоре Февраль 2005
- Стенстром Р. и соавт. Пороговые значения слуха и осложнения на барабанные перепонки у детей, получавших медицинское или хирургическое лечение отита со выпотом.Arch Pediatr Adolesc Med Дек 2005
- Берман. Долгосрочные последствия вентиляционных труб Arch Pediatr Adolesc Med Dec 2005
- Paradise J. et al. Тимпанозотомические трубки и результаты развития 9-11 лет спустя. NEJM 18 января 2007 г.
- Робертс Дж. Этал. Средний отит в раннем детстве и его связь с более поздними устными и академическими достижениями. Педиатрия сентябрь 1986
- Ровер М. и соавт. Антибиотики для острого среднего отита: метаанализ. Ланцет октябрь 2006
- Фельдман Х.и Paradise J. OME и Развитие ребенка. Переосмысление управления. Современная педиатрия. Май 2009 г.
- http://content.nejm.org/cgi/video/362/20/e62/http://content.nejm.org/cgi/video/362/20/e62/ Видео осмотра ушей
- Eskola J, et al. Эффективность пневмококковой конъюгатной вакцины против острого среднего отита. NEJM; 344 (6): 403-409. Февраль 2001.
- Coker TR, et al. Диагностика, медицинская эпидемиология и лечение антибиотиками острого среднего отита у детей: систематический обзор.JAMA; 304 (19): 2161-2169. Ноябрь 2010 г.
- Ханна Р, Лаханпаул М, Булл П.Д. Хирургическое лечение среднего отита с выпотом у детей: краткое изложение рекомендаций NICE. Клин Отоларинг; 33 (6): 600-605. Декабрь 2008 г.
- Paradise J, et al. Тимпанозотомические трубки и результаты развития 9-11 лет спустя. NEJM 18 января 2007 г.
- Козырский А. и др. Краткосрочные антибиотики для лечения острого среднего отита: обновление систематического обзора базы данных Cochrane (2000). Кокрановская база данных syst rev; 9 сентября 2010 г.
- Viswanatha B, et al. Отитовая гидроцефалия: отчет о 2 случаях. Ухо нос горло; 89 (7): E34-7. Июль 2010г.
- Хоберман и соавт. Лечение острого среднего отита у детей младше 2 лет. NEJM 13 января 2011 г.
- Tantinen, P. Плацебо-контролируемое испытание антимикробного лечения острого среднего отита. NEJM 13 января 2011 г.
- Клейн, J. Является ли острый средний отит излечимой болезнью? NEJM 13 января 2011 г.
- Американская академия педиатрии.Диагностика и лечение острого среднего отита. Педиатрия март 2013
Вернуться к содержанию
.

 Отит на фоне инфекции в носоглотке или простуды.
Отит на фоне инфекции в носоглотке или простуды.