УЗИ при беременности
Первое ультразвуковое исследование (УЗИ), первое документальное подтверждение беременности, первая фотография Вашего будущего ребенка, пока еще в виде плодного яйца в полости матки — вот с чего на самом деле начинается беременность для будущей мамы.
Однако есть и другие причины, просто обязывающие и врачей, и пациенток к проведению УЗИ при задержке менструации и первых признаках беременности раннего срока (БРС). Основные из них таковы:
- необходимо исключить внематочную беременность и убедиться, что она — маточная;
- необходимо исключить пузырный занос, по всем клиническим и лабораторным признакам похожий на беременность, однако являющийся опасным заболеванием;
- при наличии маточной беременности необходимо определить качество гестационного процесса, в случае выявления патологии беременности необходимо своевременно выяснить причины патологии и своевременно начать лечение;
- УЗИ с достоверностью определяет срок беременности: эта информация определяет и срок родов;
- в том случае, если задержка менструации происходит, но беременность не выявлена, УЗИ поможет определить гинекологическое заболевание, явившееся причиной задержки месячных.

Таким образом, УЗИ при беременности на раннем сроке совершенно необходимо, однако до сих пор бытуют представления о вреде УЗИ. Тем не менее, безопасность медицинского ультразвука доказана и отражена в международных документах. Рекомендации к сокращению продолжительности каждого исследования БРС, носят этический характер, учитывающий опасения будущих мам в отношении УЗИ.
Принятый в акушерстве отсчет от первого дня последней менструации может быть неточным, по нему сложно определить предполагаемый момент родов. Чтобы перевести эмбриологический срок беременности в акушерский, необходимо к эмбриологическому сроку прибавить 2-2,5 недели.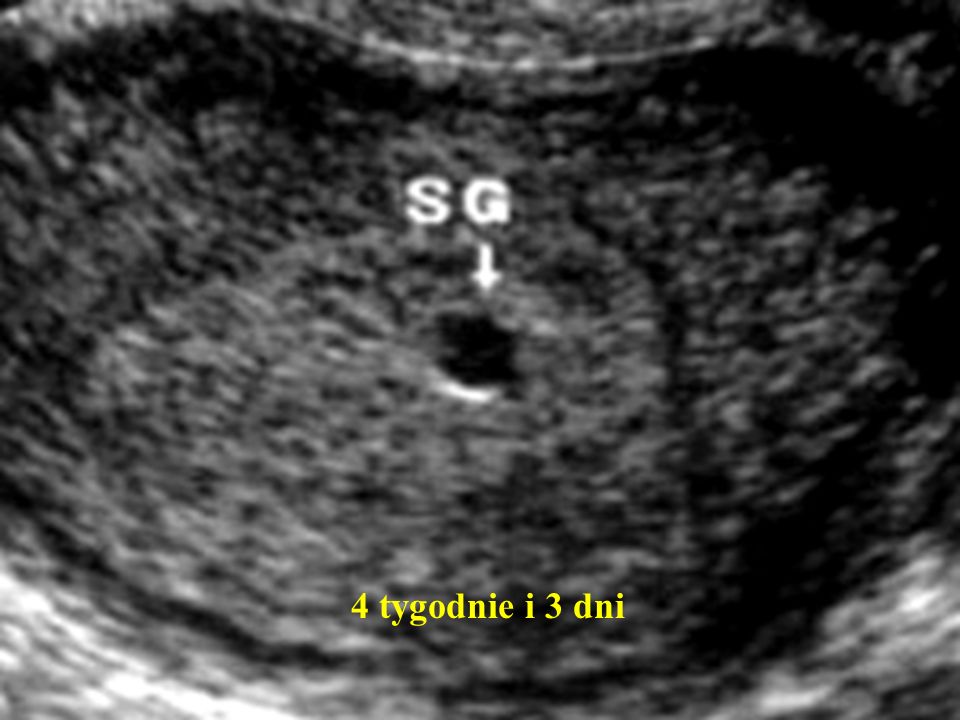
С этого момента она называется плодным яйцом и становится доступной для исследования. В этом сроке бластоциста или эмбриональная камера выглядит как темное округлое или каплевидное образование, 4-5 мм в диаметре. Эмбриональная камера окружена оболочкой и не отражает ультразвуковых волн, т.е. она эхонегативна. Эмбрион и внезародышевые органы имеют микроскопическое строение и пристеночную локализацию, поэтому пока не видны при помощи ультразвука: в этом сроке плодное яйцо выглядит как однородная жидкость. Место имплантации плодного яйца чаще всего находится в области одного из трубных углов, но иногда локализация плодного яйца расположена низко, ближе к перешейку. Такая проксимальная локализация происходит в том случае, если бластоциста перемещается в полости матки в течение нескольких дней после выхода из маточной трубы и лишь потом имплантируется в стенку матки.
Если при задержке менструации в матке с помощью УЗИ не обнаруживается плодное яйцо, необходимо пройти обследование через одну-две недели, чтобы плодное яйцо увеличилось в размерах.
В некоторых случаях, когда в полости матки обнаруживается округлое жидкостное образование, но лабораторные и клинические данные не подтверждают наличие беременности, повторное обследование поможет диагностировать наличие железистого полипа, кисты или миоматозного узелка, выдающегося в полость матки. Округлое жидкостное образование может оказаться небольшим. Подобные проблемы необходимо решать только в специализированном учреждении, имеющим лицензию на работу с беременными. Там же необходимо проходить и УЗИ БРС (и любого другого срока беременности).
В женской консультации, родильном доме, перинатальном центре только профессионал – врач-эхоскопист – компетентен в области физиологии и патологии женской половой сферы, акушерства и прикладной эмбриологии. В настоящее время очень распространены центры, оказывающие услуги по принципу «УЗИ всего на свете» – эти центры не обеспечивают профессиональное обследование на должном уровне и допускают большое количество ошибок при постановке диагноза.
В настоящее время очень распространены центры, оказывающие услуги по принципу «УЗИ всего на свете» – эти центры не обеспечивают профессиональное обследование на должном уровне и допускают большое количество ошибок при постановке диагноза.
Итак, беременность обнаружена, плодное яйцо имплантировалось в стенку матки и очень быстро увеличивается в размерах. 17-20 мм – такой диаметр плодного яйца в четыре недели беременности. Плодное яйцо становится овальным, размеры матки немного увеличиваются, и появляется асимметрия ее стенок — одна стенка становится толще другой. Эмбрион станет виден только в 5 недель беременности, а пока хорошо различается желточный мешок, в котором хранится запас питательных веществ для развивающегося эмбриона. Продолговатый 5-недельный эмбрион имеет в длину несколько мм, к внутренней поверхности плодного яйца от эмбриона тянется амниотическая ножка – будущая пуповина. С этого момента эмбрион может свободно передвигаться в жидкости эмбриональной камеры – он покидает свое пристеночное положение.
При 5-недельной беременности уже можно определить, один эмбрион или два поселились в эмбриональной камере. Количество и строение амниотических оболочек и хориона — будущей плаценты – определяют вид будущей двойни. Если зародышевый материал в бластоцисте удвоен – развивается однояйцевая (монохориальная) двойня с полностью идентичным набором хромосом. Дети из такой двойни всегда однополые и абсолютно похожи друг на друга.
Но если перед зачатием в разных яичниках овулируют два фолликула, то сливаются две пары половых клеток и образуются две бластоцисты, которые имплантируются и формируется два плодных яйца с двумя эмбрионами. В таком случае образуется разнояйцевая двойня – бихориальная или дихориальная. Такие дети не являются близнецами в строгом смысле слова, потому что у них разные наборы хромосом, они могут быть разного пола и ничуть не похожими друг на друга. 70% родившихся двоен являются разнояйцевыми. Но, кроме двоен, существуют еще тройни, и вообще многоплодная беременность.

Что же такое желтое тело?
ЖТ возникает в яичнике на месте овулировавшего фолликула: ЖТ — это временный гормональный орган. ЖТ отвечает за продукцию прогестерона – основного гормона беременности, при УЗИ ЖТ выглядит как округлое образование из неоднородных мягких тканей. По изображению, полученному при УЗИ, невозможно определить прогестероновую недостаточность, однако клинические, лабораторные исследования вполне дают возможность диагностировать эту недостаточность.
При развитии беременности в ЖТ иногда могут образовываться кисты. Причина образования кист заключается в том, что желтое тело вырабатывает небольшие количества жидкости. Часть этой жидкости резорбируется кровеносными сосудами яичника, а часть — остается внутри яичника, образуя пузырьки, которые и формируют кисты (от греческого корня «cyst» — «пузырек»). К 10-15 неделе беременности киста ЖТ полностью рассасывается, поскольку уменьшается и само ЖТ. Кисты ЖТ не представляют угрозы для беременности, но иногда женщина может ощущать боли внизу живота, принимая их за симптом угрожающего выкидыша.
Может ли УЗИ определить признаки угрожающего выкидыша?
При выкидыше происходит отслоение плодного яйца от внутренней стенки матки и в результате сокращения миометрия изгнание его из полости матки. Этот процесс делится на фазы: угрожающий выкидыш, начавшийся, «в ходу» и свершившийся. Избыточное напряжение (гипертонус) мышц матки определяются УЗИ.
Каковы УЗ-признаки начинающегося выкидыша?
- УЗ-признак, показывающий утолщение одной из стенок матки, может быть обманчив, так как существует физиологическая асимметрия стенок матки, обнаруживаемая еще при УЗИ БРС. Кратковременное сокращение матки может возникнуть из-за давления вагинального датчика на область перешейка матки. Такое кратковременное сокращение может быть принято за признак угрожающего выкидыша. Длительный гипертонус от кратковременного различается с помощью трансабдоминального датчика с пустым мочевым пузырем. Застойный гипертонус, свидетельствующий об угрозе выкидыша, существует долго, а кратковременный скоро исчезает.

- Изменение конфигурации плодного яйца, превращение ее формы в ладьевидную или каплеобразную, изменение наружного контура матки (над ровным контуром матки приподнят бугорок над сократившимся участком миометрия).
- Самый грозный признак угрожающего и начавшегося выкидыша – кровянистые выделения, образующиеся из-за того, что в полость матки изливается некоторое количество крови рядом с плодным яйцом — субхориальная гематома (гравидарная гематометра). Плодное яйцо при инвазии в стенку матки разрушает мелкие сосуды, при этом увеличивающаяся гематома оказывает давление на плодное яйцо, в результате чего теряется связь меж ним и стенкой матки. УЗИ определяет объем и локализацию гравидарной гематометры, время ее образования и тенденцию к прогрессированию. Таким образом, причина болей и кровянистых выделений при угрожающем выкидыше может быть определена ультразвуком, что поможет спланировать стратегию лечения (при гипертонусе матки с гематомой и без нее она будет разной и даже взаимоисключающей).
 Но при отсутствии болей внизу живота, кровянистых выделений и других признаков угрожающего выкидыша ультразвуковые данные, свидетельствующие об угрозе, необходимо интерпретировать, как чисто аппаратный феномен. Аналогом выражения «угроза по УЗИ» может быть выражение «головная боль по анализу мочи».
Но при отсутствии болей внизу живота, кровянистых выделений и других признаков угрожающего выкидыша ультразвуковые данные, свидетельствующие об угрозе, необходимо интерпретировать, как чисто аппаратный феномен. Аналогом выражения «угроза по УЗИ» может быть выражение «головная боль по анализу мочи».
Однако самопроизвольный выкидыш бывает без болей и гипертонуса. Этот случай носит название несостоявшийся выкидыш («анэмбриония», «неразвивающаяся» или «замершая беременность»). При замершей беременности жизнедеятельности эмбриона прекращается, а сократительная деятельность матки, направленная на изгнание нежизнеспособного плодного яйца из ее полости, отсутствует.
Эмбрион и все элементы эмбрионального комплекса при УЗИ на 5 неделе беременности в случае анэмбрионии не визуализируются. Это свидетельствует о том, что развитие зародыша прекратилось до того, как эмбрион достиг размеров в 1-2 мм. Повторное исследование с интервалом в неделю при подозрении на анэмбрионию позволит уточнить диагноз. Когда эмбрион отчетливо виден (например, при короткой амниотической ножке и пристеночном расположении эмбриона), возникает возможность исключить анэибрионию, при которой плодное яйцо растет из-за накапливающейся в нем жидкости, но изображения эмбриона получить по-прежнему не удается.
Когда эмбрион отчетливо виден (например, при короткой амниотической ножке и пристеночном расположении эмбриона), возникает возможность исключить анэибрионию, при которой плодное яйцо растет из-за накапливающейся в нем жидкости, но изображения эмбриона получить по-прежнему не удается.
В случае анэмбрионии одного из плодных яиц при двойне, так называемой биамниотической монэмбриональной беременности, один из эмбрионов не развивается (несостоявшаяся двойня). Рядом с нормальной обнаруживается «пустая» амниотическая полость, затем, по мере роста плодного яйца, она серповидно огибает изображение нормальной амниотической полости и затем сливается с ней полностью. УЗ-феномен, описывающийся как «двойной контур плодного яйца» или «амниотическая нить в полости матки» – это признак несостоявшейся двойни. Этот признак не нарушает течения одноплодной беременности.
Несостоявшийся выкидыш в сроке 5 и более недель носит название замершей беременности. При замершей беременности эмбриональный комплекс виден (в отличие от анэмбрионии). Однако эмбриональный комплекс состоит из слабодифференцируемых линейных объектов, в котором отсутствуют признаки жизнедеятельности — сердцебиение и двигательная активность, характерные для нормального эмбриона при прогрессирующей беременности.
Однако эмбриональный комплекс состоит из слабодифференцируемых линейных объектов, в котором отсутствуют признаки жизнедеятельности — сердцебиение и двигательная активность, характерные для нормального эмбриона при прогрессирующей беременности.
В норме при 5-недельной беременности эмбрион достигает размеров 7-8 мм, при 6-недельной — 12-13 мм и 18-19 мм — при 7 недельной беременности. «Рост» эмбриона называется копчико-теменным размером (КТР). Увеличивается и «окружность талии» эмбриона — от 2-3 мм до 6-8 за две недели. «Пульсация эмбриона» — сердечные сокращения определяются, начиная от 5 недели, но сердце на экране пока различить невозможно. На 5-6 неделе беременности частота сокращений — 120-130 уд/мин, к 7-8 неделе она достигает до 200 уд/мин. В этом сроке при УЗИ уже видны разгибательные движения эмбриона.
Головной конец от тазового можно отличить уже к 5 неделе от зачатия, а к 6 неделе на месте будущих конечностей появляются бугорки. После 8 недели беременности видны внутренние органы плод, позвоночник и кости черепа видны к концу 7 недели. Живой, здоровый и подвижный эмбрион встретится с будущей мамой и врачом в кабинете УЗ-диагностики в сроке 10-14 акушерских недель (то есть 8-12 неделе от зачатия). Рассказ об этой встрече еще впереди. В течение беременности эмбриона ждет много событий и опасностей, которых он успешно избежит с помощью помощи мамы, врача и, конечно, медицинского ультразвука. Вскоре он станет не эмбрионом, а плодом, а несколько позже — и новорожденным!
Живой, здоровый и подвижный эмбрион встретится с будущей мамой и врачом в кабинете УЗ-диагностики в сроке 10-14 акушерских недель (то есть 8-12 неделе от зачатия). Рассказ об этой встрече еще впереди. В течение беременности эмбриона ждет много событий и опасностей, которых он успешно избежит с помощью помощи мамы, врача и, конечно, медицинского ультразвука. Вскоре он станет не эмбрионом, а плодом, а несколько позже — и новорожденным!
Наше оборудование
В своей работе мы используем последние достижения мировой практики. Наши врачи проводят УЗИ исследования на аппаратах экспертного уровня, таких как GE LOGIQ E9, GE VIVID 9, GE VOLUSON E8, GE VOLUSON E10.
УЗИ-аппарат VOLUSON E10 оснащен особым электронным датчиком, позволяющим докторам с максимальной точностью проводить диагностику пороков развития плода, оценку риска наследственной патологии, осложнений беременности.
Уже с самых ранних сроков, используя уникальные режимы Radience Flow, можно с максимальной точностью оценить структуры сердца плода, исключить пороки развития, а широчайший спектр возможностей 3D и 4D, в том числе, режим HD life визуализации, дает возможность не только детально оценить анатомию внутренних органов плода, но и с максимальной реалистичностью увидеть своего малыша с самого начала беременности.
Наши врачи
Цены на услуги:
Скрининговое УЗИ плода в I триместре беременности (11-14 недель)
Скрининговое УЗИ в I триместре многоплодной беременности (11-14 недель)
Скрининговое УЗИ плода во II триместре беременности (18-21 нед)
Скрининговое УЗИ во II триместре многоплодной беременности (18-21 недели)
Скрининговое УЗИ плода в III триместре беременности (30-34 недели)
Скрининговое УЗИ плода в III триместре многоплодной беременности (30-34 недели)
Допплерометрия при беременности
Допплерометрия при многоплодной беременности
Допплерометрия при беременности в динамике
Допплерометрия при многоплодной беременности в динамике
Эхокардиография плода в 22-24 недели
Эхокардиография в 22-24 недели при многоплодной беременности
Дополнительное УЗИ плода после скрининг-исследования в I триместре
Дополнительное УЗИ после скрининг-исследования в I триместре при многоплодной беременности
Дополнительное УЗИ плода после скрининг-исследования во II триместре
Дополнительное УЗИ после скрининг-исследования во II триместре при многоплодной беременности
Дополнительное УЗИ плода после скрининг-исследования в III триместре
Дополнительное УЗИ после скрининг-исследования в III триместре при многоплодной беременности
УЗИ одной системы органов у плода (при подозрении на ВПР)
Эхокардиография плода в 11-14 недель
Скрининговое УЗИ в I триместре многоплодной беременности с ранней эхокардиографией (11-14 недель)
Услуга доступна
Отделение «Северное»
Санкт-Петербург, 197372, ул. Ильюшина, 4/1
Ильюшина, 4/1
Комендантский проспект
Режим работы
пн-сб: 8:00 — 21:00
вс: 9:00 — 21:00
травмпункт: круглосуточно
Прием анализов
пн-вс: с 8:00 до 20:00
Отделение «Озерки»
Санкт-Петербург, 194354, Учебный пер., 2
Озерки
Режим работы
Ежедневно с 09:00 до 21:00
Отделение травматологии: с 08:00 до 21:00
Прием анализов
пн-вск: с 8:00 до 20:00
Отделение «Центральное»
Санкт-Петербург, 191014, Литейный пр. , 55А
, 55А
Гостиный двор
Маяковская
Режим работы
пн-сб: c 8:00 до 21:00
вс: c 9:00 до 21:00
травмпункт: пн-вс: c 8:00 до 21:00
отделение косметологии:
пн-сб: c 9:00 до 21:00
вс: c 10:00 до 18:00 (с 20.06.21 по 15.08.21 вс. выходной)
отделение стоматологии:
пн-сб: с 09:00 — 21:00
вс: с 10:00 — 18:00
Прием анализов
пн-вс 08:00-20:00
Отделение «Московское»
Санкт-Петербург, 196066, Московский пр. , 193/2
, 193/2
Московская
Режим работы
пн-вс: с 09:00 до 21:00
отделение стоматологии:
пн-сб: с 09:00 — 21:00
вс: с 10:00 — 18:00
Прививочный кабинет:
пн, вт, ср, пт, сб, вс с 9:00 до 15:00
чт с 9:00 до 20:00
Прием анализов
пн. -вс: с 08:00 до 20:00
-вс: с 08:00 до 20:00
Фото УЗИ при беременности, фото плода при УЗИ во время беременности
4-5 недель
Фото УЗИ плода при беременности 4-5 недельСамый ранний срок, на котором можно разглядеть с помощью трансвагинального УЗИ плодное яйцо в полости матки — это 30-й день гестации, или 4-5 акушерских недель беременности. Уровень ХГЧ крови при этом должен быть не менее 1000 мЕд/мл. В это время ещё не видно ни эмбриона, ни желточного мешка. При визуализации двух плодных яиц можно утверждать, что это дихориальная многоплодная беременность. При визуализации одного плодного яйца можно утверждать, что это монохориальная беременность. Но на этом сроке мы ещё не можем сказать сколько эмбрионов находится в каждом плодном яйце. Кроме того, во время однократного УЗИ мы ещё не можем сказать, прогрессирует ли данная беременность, так как у эмбриона ещё нет сердцебиения. Средний внутренний диаметр (СВД) плодного яйца на этом сроке 2-10 мм.
Средний внутренний диаметр (СВД) плодного яйца на этом сроке 2-10 мм.
В заключении будет указано: Маточная беременность малого срока.
Подробнее об УЗИ на ранних сроках беременности
5-6 недель
Фото УЗИ плода при беременности 5-6 недельНа этом сроке внутри плодного яйца появляется белое колечко — это желточный мешок.
В стенке желточного мешка образуются очаги эритропоэза, которые формируют капиллярную сеть, поставляя эритробласты (ядерные эритроциты) в первичную кровеносную систему плода. Желточный мешок является источником первичных половых клеток, которые мигрируют из его стенки к закладкам гонад эмбриона. До 6-й недели после оплодотворения желточный мешок, играя роль «первичной печени», продуцирует многие важные для эмбриона белки — альфа-фетопротеин, трансферрины, альфа2-микроглобулин. К концу I триместра беременности этот провизорный орган перестает функционировать и редуцируется.
Нормальные размеры желточного мешка 2-6 мм. Если в плодном яйце визуализируются два желточных мешка, значит это монохориальная многоплодная беременность. Но если внутри плодного яйца виден один желточный мешок, а эмбрион ещё отчётливо не визуализируется, то это всё ещё может оказаться монохориальная моноамниотическая двойня.
Но если внутри плодного яйца виден один желточный мешок, а эмбрион ещё отчётливо не визуализируется, то это всё ещё может оказаться монохориальная моноамниотическая двойня.
Эмбрион в начале 5-й недели практически неразличим на стенке желточного мешка, но уже к концу недели копчико-теменной размер (КТР) эмбриона достигает 3 мм.
СВД плодного яйца 11-16 мм.
Читайте также: Вредно ли УЗИ при беременности? Опасно ли УЗИ? Как часто можно делать УЗИ?
6 — 7 недель
Фото УЗИ плода при беременности 6-7 недельВнутри плодного яйца мы видим «колечко с драгоценным камнем» 🙂 — это желточный мешок и уже хорошо различимый эмбрион, расположенные рядом. Сердце эмбриона начинает биться в начале 6-й акушерской недели беременности. Именно наличие пульсации сердца является достоверным ультразвуковым признаком прогрессирующей беременности. При КТР ≥6 мм и отсутствии пульсации сердца делается заключение об остановке развития данного эмбриона. Нормальная частота сердечных сокращений (ЧСС) эмбриона в самом начале 6-й недели 70-90 ударов в минуту, но уже к концу недели становится более 100 уд. в мин. На ранних сроках беременности большее значение имеет не ЧСС, а как таковое наличие или отсутствие сердечных сокращений. Иногда, при неразвивающейся беременности можно увидеть отражение пульсации сосудов матери внутри эмбриона и принять их за сердцебиение ребёнка. Но в этом случае частота пульсации будет идентична ЧСС матери.
в мин. На ранних сроках беременности большее значение имеет не ЧСС, а как таковое наличие или отсутствие сердечных сокращений. Иногда, при неразвивающейся беременности можно увидеть отражение пульсации сосудов матери внутри эмбриона и принять их за сердцебиение ребёнка. Но в этом случае частота пульсации будет идентична ЧСС матери.
Наличие одного желточного мешка, одного эмбриона и одного пульсирующего сердца в подавляющем большинстве случаев говорит об одноплодной беременности. Но в очень редких случаях это могут в последствии оказаться неразделившиеся близнецы.
СВД плодного яйца 13-23 мм. КТР эмбриона 4-9 мм.
Читайте также: «Не хочу УЗИ, хочу ребёнка!». Почему УЗИ при беременности необходимо.
7 — 8 недель
Фото УЗИ плода при беременности 7-8 недельРасстояние между эмбрионом и желточным мешком постепенно увеличивается и становится хорошо различим желточный проток (ductus vitellinus), соединяющий между собой желточный мешок и кишечник эмбриона. Так же, как и желточный мешок, проток на более поздних сроках запустевает и рассасывается, но если это не происходит по каким-то причинам, то у человека формируется слепое выпячивание стенки подвздошной кишки — дивертикул Меккеля.
До этого срока хорион имеет кольцевидную форму, окружает плодное яйцо со всех сторон и пока ещё нельзя сказать к какой стенке матки прикрепился эмбрион.
В случае монохориальной двойни ещё не видно амниотических оболочек и при наличии двух желточных мешков всё ещё нельзя сказать является ли данная беременность моно или диамниотической. Если плодное яйцо содержит два желточных мешка и два плода с наличием сердечной активности, в последующем количество амниотических полостей может быть больше, чем количество плацент (монохориальная диамниотическая) или одинаковым (монохориальная моноамниотическая). В этом случае точно определить амниональность возможно после 8 недель, когда амниотические оболочки начинают четко визуализироваться.
ЧСС эмбриона 130-160 ударов в минуту.
СВД плодного яйца 24-30 мм, КТР эмбриона 9-15 мм.
8 — 9 недель
Фото УЗИ плода при беременности 8-9 недельВо время УЗИ у эмбриона уже можно отчётливо различить отдельные сегменты — голову, туловище, конечности. Появляется первая двигательная активность. Становятся хорошо видны амниотические оболочки и уже можно говорить о количестве амниотических пузырей при многоплодной беременности. Происходит дифференцировка хориона на гладкий, обращённый в сторону полости матки, и ветвистый, из которого впоследствии будет формироваться плацента, так что уже можно говорить о преимущественном расположении хориона по передней или задней стенке матки.
Появляется первая двигательная активность. Становятся хорошо видны амниотические оболочки и уже можно говорить о количестве амниотических пузырей при многоплодной беременности. Происходит дифференцировка хориона на гладкий, обращённый в сторону полости матки, и ветвистый, из которого впоследствии будет формироваться плацента, так что уже можно говорить о преимущественном расположении хориона по передней или задней стенке матки.
ЧСС эмбриона увеличивается до 160-180 ударов в минуту.
СВД плодного яйца 31-37 мм. КТР эмбриона 16-22 мм.
9 — 10 недель
Фото УЗИ плода при беременности 9-10 недельПродолжается развитие эмбриона. Уже отчётливо видны ручки ножки, а на хорошем аппарате порой удаётся разглядеть даже пальчики на руках и ногах. Частота сердцебиения на этом сроке достигает 170-190 ударов в минуту. Шевеления эмбриона становятся активными, и есть работы, показывающие, что чем активнее ребёнок, тем длиннее будет пуповина (хотя тут может быть и обратная зависимость).
СВД плодного яйца 38-44 мм. КТР эмбриона 23-30 мм.
Анэмбриония – беременность или нет?
К сожалению, далеко не все наступившие беременности завершаются деторождением. Репродуктивные потери при этом могут быть обусловлены различными причинами. И одной из них является неразвивающаяся или замершая беременность. Н долю этой патологии приходится до 15-20% репродуктивных потерь. В настоящее время выделяют 2 варианта замершей беременности: гибель эмбриона и анэмбриония. Важно понимать, что дифференциальная диагностика между ними не влияет на последующую лечебную тактику, но учитывается при оценке прогноза. Чаще определяется анэмбриония, причем это состояние во многих случаях не сопровождается самопроизвольным абортом и потому требует искусственного прерывания замершей беременности.
Анэмбриония – что это такое?
Анэмбриония – это отсутствие эмбриона в развивающемся плодном яйце. Такое состояние называют также синдромом пустого плодного яйца. Это отнюдь не редкая патология, которая может быть диагностирована у первобеременных и у женщин, уже имеющих здоровых детей.
Это отнюдь не редкая патология, которая может быть диагностирована у первобеременных и у женщин, уже имеющих здоровых детей.
В настоящее время выделено достаточно много возможных причин анэмбрионии. К ним относят:
- Генетические аномалии, которые отмечаются почти в 80% патологического состояния. Обычно они связаны с грубыми и/или множественными хромосомными нарушениями. Причем при анэмбрионии такие аномалии носят качественный характер, а при гибели эмбриона и его аборте – преимущественно количественный. Возможны также нежизнеспособные комбинации родительских генов или мутации в ключевых зонах, отвечающих за ранние этапы эмбриогенеза и синтез основных структурных белков клеточных мембран.
- Некоторые острые вирусные и бактериальные заболевания, протекающие на ранних сроках беременности и приводящие к поражению эмбриональных тканей или трофобласта. Наиболее опасны в этом плане ТОРЧ-инфекции, хотя и другие возбудители могут проявлять эмбриотропность.

- Персистирующие вирусно-бактериальные инфекции органов репродуктивной системы, приводящие к развитию хронического эндометрита. И в большинстве случаев такая патология протекает без явных клинических симптомов и выявляется уже после замершей беременности.
- Радиационное воздействие на развивающийся эмбрион.
- Экзогенные интоксикации: прием препаратов с эмбриотоксическим действием, наркомания, воздействие некоторых промышленных и сельскохозяйственных ядов (токсинов).
- Эндокринные расстройства у беременной женщины. И наиболее критичным является дефицит прогестерона и нарушения его обмена, что является основной причиной патологии децидуализации эндометрия и аномальной имплантации плодного яйца.
В целом причины возникновения патологии в большинстве случаев остаются не диагностированными. Обычно удается определить лишь предположительную этиологию.
Проведение генетической диагностики абортированных тканей может выявить явные аномалии наследственного материала. Но такое исследование, к сожалению, проводится в очень небольшом проценте случаев. В основном оно показано при отягощенном акушерском анамнезе у женщины, когда у нее в прошлом уже были замершие или самопроизвольно прервавшиеся на ранних сроках гестации. Но и такая диагностика не всегда бывает достаточно информативной, что связано с ограниченными возможностями современной генетики и высокой вероятностью воздействия других этиологических факторов.
Но такое исследование, к сожалению, проводится в очень небольшом проценте случаев. В основном оно показано при отягощенном акушерском анамнезе у женщины, когда у нее в прошлом уже были замершие или самопроизвольно прервавшиеся на ранних сроках гестации. Но и такая диагностика не всегда бывает достаточно информативной, что связано с ограниченными возможностями современной генетики и высокой вероятностью воздействия других этиологических факторов.
Патогенез
Анэмбриония является следствием прекращения размножения и дифференцировки эмбриобласта или внутренней клеточной массы – группы клеток, в норме дающих начало тканям плода. И происходит это на самых ранних этапах беременности (обычно на 2-4 неделях гестации), причем без нарушения развития плодных оболочек из трофобласта. В результате образуется так называемое пустое плодное яйцо, которое продолжает расти даже при отсутствии в нем эмбриона.
К патогенетически важным факторам развития заболевания относят:
- Унаследованные от родителей или приобретенные хромосомные аберрации и другие генетические аномалии.
 Они могут приводить к грубой десинхронизации развития эмбриональных тканей, критичным изменениям структуры коллагена и других белков, нарушению индукции дифференцировки и миграции делящихся клеток. Чаще всего встречаются аутосомные трисомии, моносомии, триплоидии, тетраплоидии.
Они могут приводить к грубой десинхронизации развития эмбриональных тканей, критичным изменениям структуры коллагена и других белков, нарушению индукции дифференцировки и миграции делящихся клеток. Чаще всего встречаются аутосомные трисомии, моносомии, триплоидии, тетраплоидии. - Избыточное образование в организме женщины циркулирующих иммунных комплексов. Их отложение в стенках мелких сосудов приводит к тромбоэмболиям и другим критическим нарушениям микроциркуляции в зоне имплантирующего яйца. Наибольшее клиническое значение придается антифосфолипидным антителам.
- Чрезмерная активация Т-хелперов с повышением концентрации и агрессии секретируемых ими цитокинов. Эти вещества способны оказывать прямое и опосредованное повреждающее действие на эмбриональные ткани с нарушением их пролиферации и дифференцировки. Фактически плодное яйцо в этом случае выступает мишенью для клеточного звена иммунитета. Причиной такого аномального иммунного ответа организма женщины может быть хроническая инфекция эндометрия, гормональные отклонения, некоторые другие эндогенные факторы.

Важно понимать, что при анэмбрионии в организме женщины вырабатываются вещества, способствующие пролонгации беременности. Поэтому в значительной части случаев самопроизвольный аборт не происходит. У пациентки появляются и поддерживаются признаки беременности, происходит прирост ХГЧ в сыворотке крови. Поэтому базальная температура при анэмбрионии обычно не имеет характерных особенностей. А на первом раннем УЗИ подтверждается факт успешной имплантации плодного яйца в полости матки. Ведь беременность действительно наступает, но развивается она без ключевого компонента – эмбриона.
В последующем возможно отторжение аномального плодного яйца. При этом могут быть диагностированы угроза прерывания беременности (в том числе с образованием отслаивающих ретрохориальных гематом) или самопроизвольный аборт (выкидыш). Но нередко анэмбриония диагностируется лишь при плановом обследовании, в этом случае диагноз является абсолютно неожиданным и шокирующим известием. Такая беременность требует искусственного прерывания.
Как это проявляется?
Анэмбриония не имеет собственных клинических симптомов, все появляющиеся нарушения связаны обычно с угрозой прерывания такой патологической беременности. И к настораживающим признакам можно отнести наличие клинических проявлений относительной прогестероновой недостаточности, что создает предпосылки для самопроизвольного аборта. Поэтому поводом для обращения к врачу могут стать боли внизу живота и кровянистые выделения, при анэмбрионии они могут появиться практически на любом сроке в течение 1-го триместра. Но зачастую об имеющейся патологии женщина узнает лишь при проведении скринингового УЗИ на сроке 10-14 недель.
Диагностика
Как и другие формы замершей беременности, анэмбриония выявляется в первом триместре гестации. И основным диагностическим инструментом при этом является УЗИ, ведь именно это исследование позволяет визуализировать имеющиеся отклонения.
При этом достоверно выявить симптомы можно лишь после 8-ой недели гестации. На более ранних сроках визуализация нередко недостаточна вследствие слишком малых размеров плодного яйца, так что не исключен ошибочный диагноз. Поэтому при подозрении на замершую беременность и анэмбрионию рекомендуется проводить обследование несколько раз, повторяя процедуру на аппаратуре экспертного класса с интервалом в 6-8 дней. При этом первично поставленный диагноз пустого плодного яйца может быть снят, если на последующих УЗИ удается визуализировать эмбрион с признаками сердцебиения и достаточной динамикой развития.
На более ранних сроках визуализация нередко недостаточна вследствие слишком малых размеров плодного яйца, так что не исключен ошибочный диагноз. Поэтому при подозрении на замершую беременность и анэмбрионию рекомендуется проводить обследование несколько раз, повторяя процедуру на аппаратуре экспертного класса с интервалом в 6-8 дней. При этом первично поставленный диагноз пустого плодного яйца может быть снят, если на последующих УЗИ удается визуализировать эмбрион с признаками сердцебиения и достаточной динамикой развития.
Основные эхографические признаки:
- отсутствие желточного мешка при диаметре плодного яйца 8-25мм;
- отсутствие эмбриона в плодном яйце диаметром более 25 мм.
К дополнительным признакам замершей беременности относят неправильную форму плодного яйца, недостаточный прирост его диаметра в динамике, слабую выраженность децидуальной реакции, отсутствие сердцебиения на сроке гестации 7 и более недель. А признаками угрозы ее прерывания служат изменение тонуса матки и появление участков отслойки хориона с появлением субхориальных гематом.
А признаками угрозы ее прерывания служат изменение тонуса матки и появление участков отслойки хориона с появлением субхориальных гематом.
Заподозрить анэмбрионию можно также при динамической оценке уровня ХГЧ в крови. Прирост уровня этого гормона по нижней границе нормы должен быть основанием для дальнейшего обследования женщины с проведением УЗИ. Важно понимать, что ХГЧ вырабатывается и при синдроме пустого плодного яйца. Причем его уровень при этой патологии будет практически нормальным, в отличие замершей беременности с гибелью нормально развивающегося эмбриона. Поэтому отслеживание косвенных признаков беременности и рост ХГЧ при анэмбрионии нельзя отнести к достоверным методам диагностики.
Разновидности
Возможны несколько вариантов синдрома пустого плодного яйца:
- Анэмбриония I типа. Эмбрион и его остатки не визуализируются, размеры плодного яйца и матки не соответствуют предполагаемому сроку беременности. Диаметр яйца составляет обычно не более 2,5 мм, а матка увеличена лишь до 5-7 недели гестации.

- Анэмбриония II типа. Эмбриона нет, но плодное яйцо и матка соответствуют сроку гестации.
- Резорбция одного или нескольких эмбрионов при многоплодной беременности. При этом одновременно визуализируются нормально развивающиеся и регрессирующие плодные яйца. По этому типу нередко протекает анэмбриония после ЭКО, если женщине были подсажены несколько эмбрионов.
Все эти разновидности определяются лишь с помощью УЗИ, характерных клинических особенностей они не имеют.
Что делать?
Подтвержденная анэмбриония является показанием для искусственного прерывания беременности. При этом не учитывается срок гестации, самочувствие женщины и наличие у нее признаков возможного самопроизвольного аборта. Исключение составляет ситуация, когда диагностируется анэмбриония второго плодного яйца при многоплодной беременности. В этом случае предпринимают выжидательную тактику, оценивая в динамике развитие сохранившегося эмбриона.
Прерывание замершей беременности проводится только в стационаре. После процедуры эвакуации плодного яйца женщина должна находиться под врачебным наблюдением. Во многих случаях после неё назначается дополнительное медикаментозное и иногда физиотерапевтическое лечение, направленное на нормализацию гормонального фона, профилактику воспалительных и геморрагических осложнений, ликвидацию выявленной инфекции.
Для проведения медицинского аборта при этой патологии возможно использование нескольких методик. Могут быть использованы:
- медикаментозный аборт – прерывание беременности с помощью гормональных препаратов, провоцирующих отторжение эндометрия вместе с имплантированным плодным яйцом;
- вакуумная аспирация содержимого полости матки;
- выскабливание – операция, включающая механическое удаление плодного яйца и эндометрия специальным инструментом (кюреткой) после принудительного расширения канала шейки матки бужами.
Медикаментозный аборт при анэмбрионии возможен лишь на сроке 6-8 недель.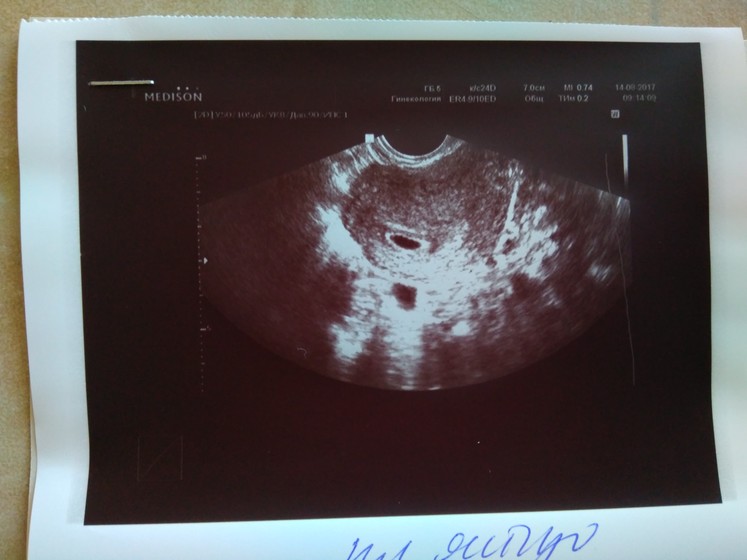 В более поздние сроки гестации предпочтение отдают механическим методам, что требует применения общей анестезии. От выбора способа искусственного аборта зависит, болит ли живот после прерывания беременности, продолжительность реабилитационного периода, вероятность развития ранних и поздних осложнений.
В более поздние сроки гестации предпочтение отдают механическим методам, что требует применения общей анестезии. От выбора способа искусственного аборта зависит, болит ли живот после прерывания беременности, продолжительность реабилитационного периода, вероятность развития ранних и поздних осложнений.
Обследование после искусственного аборта обязательно включает УЗ-контроль. Это позволяет подтвердить полную эвакуацию плодных оболочек и эндометрия, исключить нежелательные последствия аборта в виде гематометры, перфорации и эндометрита.
Прогноз
Может ли повториться анэмбриония? Смогу ли еще иметь детей? Эти вопросы беспокоят всех пациенток, перенесших эту патологию. К счастью, в большинстве случаев состояние не повторяется, женщине в последующем удается благополучно забеременеть и выносить ребенка. Но при этом ее относят к группе риска по возможному развитию осложнений беременности и родов. Поэтому в первом триместре ей обычно назначается динамический УЗИ-контроль развития плодного яйца, определение гормонального профиля и оценка состояния системы гемостаза.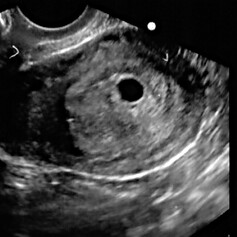
Беременность после анэмбрионии теоретически возможна уже в следующем овариально-менструальном цикле. Но желательно дать организму восстановиться. Поэтому планирование повторного зачатия рекомендуют начинать не ранее, чем через 3 месяца после проведенного искусственного аборта. Если же он протекал с осложнениями, реабилитационный период с соблюдением репродуктивного покоя продлевают на срок до полугода. При выявлении у женщины хронического эндометрита и различных инфекций, через 2 месяца после завершения лечения проводят контрольное обследование и лишь тогда определяют возможные сроки повторного зачатия.
Для предупреждения наступления беременности предпочтение отдают барьерному методу и гормональной контрацепции. Подбор средства при этом осуществляется индивидуально. Внутриматочные спирали сразу после перенесенной замершей беременности не используют во избежание развития эндометрита.
Профилактика
Первичная профилактика анэмбрионии включает тщательное планирование беременности с проведением комплексного обследования. При выявлении отклонений проводится их коррекция. Конечно, такая подготовка не позволяет на 100% исключить вероятность патологии, но снижает риск ее развития.
При выявлении отклонений проводится их коррекция. Конечно, такая подготовка не позволяет на 100% исключить вероятность патологии, но снижает риск ее развития.
Вторичная профилактика проводится при наличии у женщины в анамнезе самопроизвольных абортов и анэмбрионии. Первая беременность с синдромом пустого плодного яйца – повод для последующего обследования женщины на инфекции и нарушения гемостаза. При повторении ситуации показано проведение также генетического обследования супругов для исключения у них аномалий наследственного материала. В некоторых случаях последующее зачатие предпочтительно проводить с помощью ЭКО, что позволит использовать преимплантационную диагностику для выявления у эмбрионов хромосомных нарушений.
Анэмбриония диагностируется достаточно часто. И, к сожалению, в настоящее время пока не удается полностью исключить такую патологию уже на этапе планирования беременности. Ведь она может развиться даже у полностью здоровых и обследованных пациенток. При этом перенесенная замершая беременность не означает невозможность повторного успешного зачатия, большинству женщин после анэмбрионии удается благополучно родить здорового ребенка.
шагинян.рф — Акушерство и Гинекология
ВЗРОСЛЫЕ (репродуктивный период)
| Параметр | Нормальное значение |
|
Размеры тела матки: длина толщина ширина |
42-61 мм 28-42 мм 42-60 мм |
|
Эндометрий: Сразу после менструации в 1-ую фазу цикла на 5-7 день цикла в периовуляторный период во 2-ую фазу цикла перед менструацией менопауза (стойкая) менопауза на фоне ЗГТ |
1-6 мм до 9 мм до 7 мм 10-12 мм 12-13 мм до 15 мм до 5 мм до 10 мм |
|
Шейка матки: длина цервикальный канал в периовуляторный период |
до 30-40 мм до 4-5 мм |
|
Яичники: длина толщина ширина объём на 5-7 день цикла (неовулирующего) объём овулирующего объём в постменопаузе антральные фолликулы доминантный фолликул |
20-39 мм 15-25 мм 20-30 мм 3-9 см3 до 15 см3 до 4,5 см3 / до 2,2 см3 4-10 шт до 10 мм в d 15-25 мм |
СВД плодного яйца и срок беременности* (A.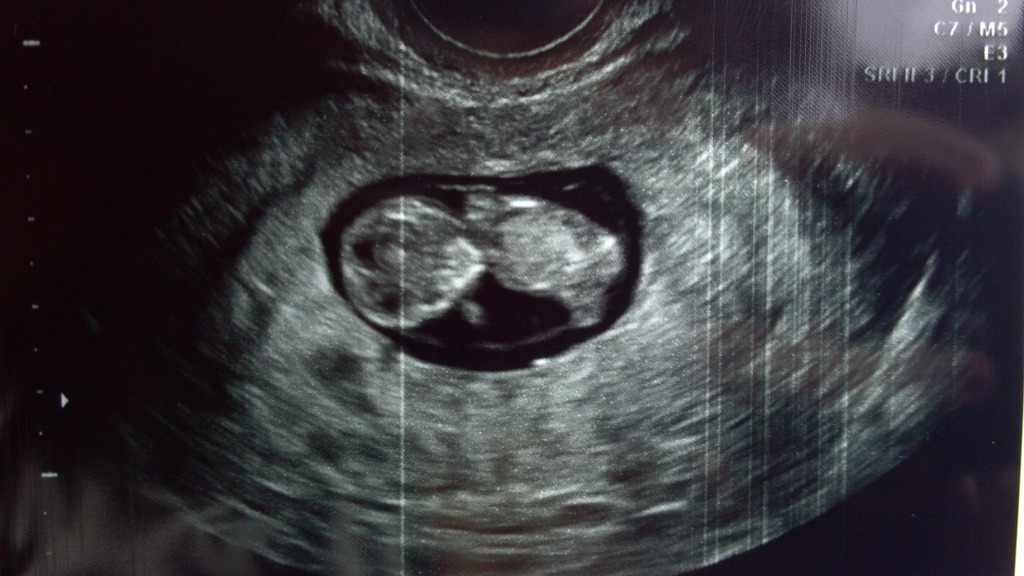 Rempen, ± 10 дней)
Rempen, ± 10 дней)
| СВД плодного яйца | Срок, нед./дн. | СВД плодного яйца | Срок, нед./дн. |
| 1 мм | — | 26 мм | 7/4 |
| 2 мм | 4/6 | 27 мм | 7/5 |
| 3 мм | 5/0 | 28 мм | 7/6 |
| 4 мм | 5/1 | 29 мм | 8/0 |
| 5 мм | 5/2 | 30 мм | 8/1 |
| 6 мм | 5/2 | 31 мм | 8/2 |
| 7 мм | 5/3 | 32 мм | 8/3 |
| 8 мм | 5/4 | 33 мм | 8/3 |
| 9 мм | 5/5 | 34 мм | 8/4 |
| 10 мм | 5/5 | 35 мм | 8/5 |
| 11 мм | 5/6 | 36 мм | 8/6 |
| 12 мм | 6/0 | 37 мм | 9/0 |
| 13 мм | 6/1 | 38 мм | 9/1 |
| 14 мм | 6/2 | 39 мм | 9/2 |
| 15 мм | 6/2 | 40 мм | 9/3 |
| 16 мм | 6/3 | 41 мм | 9/4 |
| 17 мм | 6/4 | 42 мм | 9/5 |
| 18 мм | 6/5 | 43 мм | 9/6 |
| 19 мм | 6/6 | 44 мм | 9/6 |
| 20 мм | 6/6 | 45 мм | 10/0 |
| 21 мм | 7/0 | 52 мм | 11/0 |
| 22 мм | 7/1 | 59 мм | 12/0 |
| 23 мм | 7/2 | 66 мм | 13/0 |
| 24 мм | 7/3 | 72 мм | 14/0 |
| 25 мм | 7/4 | 73 мм | 14/1 |
КТР эмбриона/плода и срок беременности* (Hadlock, ± 5 дней)
| КТР эмбриона/плода | Срок, нед. /дн. /дн. |
КТР эмбриона/плода | Срок, нед./дн. |
| 2,0 мм | 5/5 | 34,7 мм | 10/3 |
| 2,4 мм | 5/6 | 36,1 мм | 10/4 |
| 3,2 мм | 6/0 | 37,5 мм | 10/5 |
| 4,0 мм | 6/1 | 39,0 мм | 10/6 |
| 4,9 мм | 6/2 | 40,5 мм | 11/0 |
| 5,7 мм | 6/3 | 42,1 мм | 11/1 |
| 6,6 мм | 6/4 | 43,7 мм | 11/2 |
| 7,5 мм | 6/5 | 45,4 мм | 11/3 |
| 8,3 мм | 6/6 | 47,1 мм | 11/4 |
| 9,2 мм | 7/0 | 48,9 мм | 11/5 |
| 10,1 мм | 7/1 | 50,7 мм | 11/6 |
| 11,0 мм | 7/2 | 52,6 мм | 12/0 |
| 11,9 мм | 7/3 | 54,5 мм | 12/1 |
| 12,8 мм | 7/4 | 56,4 мм | 12/2 |
| 13,7 мм | 7/5 | 58,4 мм | 12/3 |
| 14,6 мм | 7/6 | 60,3 мм | 12/4 |
| 15,6 мм | 8/0 | 62,3 мм | 12/5 |
| 16,5 мм | 8/1 | 64,3 мм | 12/6 |
| 17,5 мм | 8/2 | 66,3 мм | 13/0 |
| 18,5 мм | 8/3 | 68,2 мм | 13/1 |
| 19,5 мм | 8/4 | 70,1 мм | 13/2 |
| 20,5 мм | 8/5 | 72,0 мм | 13/3 |
| 21,5 мм | 8/6 | 73,9 мм | 13/4 |
| 22,6 мм | 9/0 | 75,7 мм | 13/5 |
| 23,7 мм | 9/1 | 77,5 мм | 13/6 |
| 24,8 мм | 9/2 | 79,3 мм | 14/0 |
| 25,9 мм | 9/3 | 81,0 мм | 14/1 |
| 27,1 мм | 9/4 | 82,7 мм | 14/2 |
| 28,2 мм | 9/5 | 84,4 мм | 14/3 |
| 29,5 мм | 9/6 | 86,0 мм | 14/4 |
| 30,7 мм | 10/0 | 87,6 мм | 14/5 |
| 32,0 мм | 10/1 | 89,2 мм | 14/6 |
| 33,3 мм | 10/2 | 90,7 мм | 15/0 |
* Указаны акушерские сроки беременности. Срок от зачатия = минус 2 недели.
Срок от зачатия = минус 2 недели.
Раннее ультразвуковое исследование плода
На 6-11-й неделе беременности может возникнуть необходимость выполнения ультразвукового исследования при помощи вагинального датчика. Рекомендуется прийти на исследование с пустым мочевым пузырем. Лучшее время для выполнения ультразвукового исследования — через две-три недели после пропущенной менструации.
Уже на первой неделе задержки менструации беременность может быть видна в маточной полости в виде маленького пузырька жидкости. Следующим появляется плодное яйцо, которое видится в маточной полости тёмным чётким кружком, окруженным в качестве надежного признака более светлой зоной. Это указывает на наличие зачатка плаценты. Затем внутри плодового яйца будет виден желточный мешок, в котором формируется первичное кровообращение плода.
Обычно плод будет виден по завершении 5-ой недели беременности. Начиная с этого срока также можно измерять длину плода.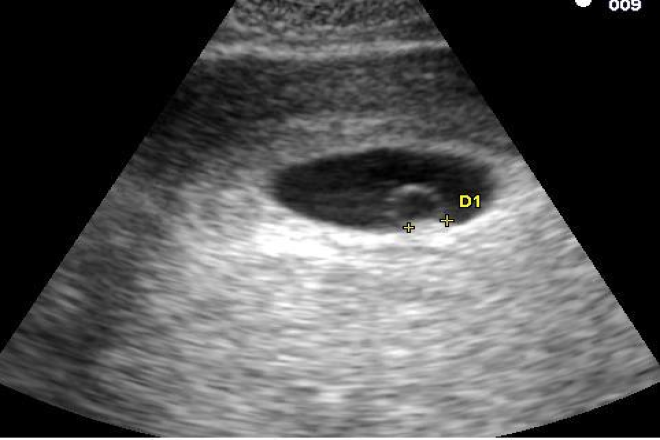 Сердечная деятельность плода будет видна с 6-ой недели беременности и это подтверждает благоприятное протекание беременности. К этому времени уже можно различать руки и ноги плода.
Сердечная деятельность плода будет видна с 6-ой недели беременности и это подтверждает благоприятное протекание беременности. К этому времени уже можно различать руки и ноги плода.
Наступает период быстрого роста плода. Он растет 1 мм в сутки. Лучшее время для первичного ультразвукового исследования при беременности — 7-ая неделя беременности, когда длина плода составляет 10 мм и его сердечная деятельность отчётливо видна. На этой стадии беременности частота сердцебиения плода составляет более 110 раз в минуту.
Целью ультразвукового исследования является:
- Оценка жизнеспособности плода. При наличии биения сердца у плода риск прерывания беременности снижается до 10 раз.
- Выявление количества эмбрионов/плодов и плацент. 2% беременностей являются двуплодными.
- Диагностика внематочной беременности, которая в случае необнаружения может представлять опасность для жизни беременной.
- Уточнение срока беременности и предполагаемой даты родов.

Вышеописанное ультразвуковое исследование особенно важно для женщин, подозревающих у себя наличие беременности и страдающих болью внизу живота или кровотечением, или женщин, у которых имели место частые выкидыши или внематочная беременность.
Видео: 10. неделя беременности плода. Dr. Marek Šois
Диагностика беременности на ранних сроках. Советы доктора гинеколога :: АЦМД
Беременность – ответственный период в жизни женщины. В этой статье мы хотим доступно и максимально полно описать методы диагностики беременности малого срока.
Итак, основными достоверными методами диагностики беременности являются:
- анализ крови на содержание β ХГЧ
- ультразвуковая диагностика
Основные цели этих методов на ранних этапах диагностики:
- установление срока беременности
- исключение внематочной беременности и угрозы прерывания беременности
- подтверждение жизнеспособности эмбриона
- выявление многоплодной беременности
- исключение патологии развития беременности раннего срока
Давайте рассмотрим возможности вышеперечисленных методов.

ХГЧ (Хорионический гонадотропин человека) — гормон, который выделяется клетками плаценты. На 5 — 6 день после овуляции и оплодотворения он определяется в крови женщины. ХГЧ состоит из двух частиц: α и β -субъединицы. У беременных определяют только β -субъединицу. Таким образом, можно подтвердить наличие беременности, начиная с 3й акушерской недели. Следует помнить, что срок беременности всегда считается в неделях, от первого дня последней менструации. Уровень β ХГЧ удваивается каждые два дня (приблизительно 40 — 48 часов) , достигая своего максимума на 8 — 10 неделе беременности. Повышение концентрации β ХГЧ в пределах референтных значений свидетельствует о нормально развивающейся беременности.
При подозрении на патологию развития беременности раннего срока или для подтверждения прогрессирования беременности рекомендовано определение концентрации β ХГЧ в крови с интервалом в один день. Однако, следует помнить о том, что беременность может развиваться вне полости матки. Поэтому, крайне важно пройти ультразвуковое исследование.
Поэтому, крайне важно пройти ультразвуковое исследование.
Ультразвуковая диагностика с использованием трансвагинального датчика позволяет определить наличие плодного яйца в полости матки размером около 2мм, что приблизительно соответствует сроку 4 недели + 3 дня. Необходимо рассмотреть вопрос безопасности трансвагинального исследования. По данным Американского Института по Изучению Ультразвука в Медицине (AIUM), ультразвуковые колебания ниже 50 Дж/см не оказывают подтвержденного биологического эффекта и могут считаться безопасными. На практике трансвагинальные датчики имеют рабочую частоту 5−6,5 МГц, что значительно ниже безопасного предела.
Для достоверного подтверждения маточной беременности наличия округлого образования в полости матки размером 2мм не достаточно — необходимо визуализировать части зародышевых структур. Желточный мешок, который является зародышевой структурой, появляется на сроке беременности 5 — 6 недель и имеет диаметр около 3мм. Наличие желточного мешка в плодном яйце в полости матки позволяет достоверно поставить диагноз маточной беременности.
Начиная с 6 недели беременности, можно четко визуализировать эмбрион и подтвердить его сердцебиение.
В совокупности анализ крови на содержание β ХГЧ и ультразвуковая диагностика позволяют выявить патологии развития беременности раннего срока. При наличии внематочной беременности концентрация β ХГЧ будет расти в пределах референтных значений, но плодное яйцо в полости матки визуализироваться не будет. В случае замершей маточной беременности плодное яйцо не соответствует сроку беременности, а уровень β ХГЧ в крови снижается.
По статистике, 80 — 85% от всех диагностированных беременностей протекают без вышеперечисленных патологий. К их числу относятся сохраненные беременности, угроза прерывания которых была выявлена при своевременном обращении к врачу.
В нашем центре Вы можете пройти обследование с использованием современного оборудования и получить консультацию специалиста. Желаем Вам крепкого здоровья!
Статью подготовили специалисты гинекологического отделения АЦМД-МЕДОКС
SP Навигатор: Выкидыш в ранние сроки беременности: диагностика и тактика ведения
Тактика ведения женщин с выкидышами в ранние сроки беременности зависит от наличия/отсутствия симптомов и того, к какой из клинических групп относится пациентка.
Выжидательная тактика
При возникновении умеренных болей и/или скудных кровянистых выделений, наличии сомнительных данных УЗИ о жизнеспособности беременности, многие пациентки выражают желание избрать «выжидательную» позицию в надежде, что беременность все-таки закончится благополучно, или свершится выкидыш без необходимости последующего медицинского вмешательства ,,,,,.
Выжидательная тактика при угрожающих и начавшихся выкидышах возможна в первом триместре беременности, когда нет клинически значимого (умеренного, обильного) маточного кровотечения, признаков инфекции, чрезмерного болевого синдрома, нарушений гемодинамики ,,.
Неразвивающаяся беременность — при сомнительных данных ультразвукового исследования и подозрении на неразвивающуюся беременность показано динамическое УЗИ и наблюдение за состоянием пациентки ,,,,.
В случае возникновения кровотечения из половых путей в этих случаях наблюдение должно проводиться в условиях гинекологического стационара. Необходимо проинформировать пациентку о высокой частоте хромосомной патологии плода при спорадических ранних выкидышах, разъяснить обоснованность выжидательной тактики и нецелесообразность проведения избыточной лекарственной терапии при сомнительных данных УЗИ ,,,,.
При выжидательной тактике при самопроизвольном выкидыше чаще происходит неполный аборт и чаще возникает необходимость последующего хирургического опорожнения матки .
Медикаментозная терапия
Возможна в двух вариантах, в зависимости от цели:
- Пролонгирование беременности (угрожающий или начавшийся выкидыш).
- Медикаментозное завершение беременности (неразвивающаяся беременность).
Медикаментозная терапия, направленная на пролонгирование беременности
При начавшемся выкидыше (схваткообразные боли, кровотечение при стабильной гемодинамике и отсутствии признаков инфекции), когда при УЗИ в полости матки обнаружено жизнеспособное плодное яйцо, показано назначение симптоматической терапии, направленной на купирование болевого синдрома и остановку кровотечения ,.
Начавшийся выкидыш является показанием для госпитализации в гинекологическое отделение ,.
Эффективно:
Для купирования выраженных болевых ощущений при самопроизвольном аборте (МКБ-10 O03) и других аномальных продуктах зачатия (МКБ-10 O02: O02.0 Погибшее плодное яйцо и непузырный занос; O02.1 Несостоявшийся выкидыш; O02.8 Другие уточненные аномальные продукты зачатия; O02.9 Аномальный продукт зачатия неуточненный) допустимо применение дротаверина гидрохлорида в дозе 40-80 мг (2-4 мл) внутривенно или внутримышечно . В объем лечебных мероприятий при кровотечениях в ранние сроки беременности в «Порядке оказания медицинской помощи по профилю «акушерство и гинекология» спазмолитики не включены , доказательной базы их эффективности при начавшемся аборте нет ,,, не определена категория FDA безопасности их применения при беременности.
При выраженных кровянистых выделениях из половых путей с гемостатической целью используют транексамовую кислоту в суточной дозе 750-1500 мг. В случае обильного кровотечения возможно внутривенное капельное введение транексамовой кислоты по 500-1000 мг в сутки в течение 3 дней; при умеренных кровяных выделениях препарат применяют внутрь по 250-500 мг 3 раза в день в течение 5-7 дней ,.
В случае обильного кровотечения возможно внутривенное капельное введение транексамовой кислоты по 500-1000 мг в сутки в течение 3 дней; при умеренных кровяных выделениях препарат применяют внутрь по 250-500 мг 3 раза в день в течение 5-7 дней ,.
Эффективно:
Применение гестагенов при привычном выкидыше: снижается частота выкидыша по сравнению с плацебо или отсутствием лечения (ОР = 0,53; 95% ДИ 0,35-0,79), не увеличивая ни частоту послеродовых кровотечений (ОР = 0,76; 95% ДИ 0,30-1,94), ни вызванной беременностью гипертензии у матери (ОР = 1,00; 95% ДИ 0,54-1,88), ни частоту врожденных аномалий у плода (ОР = 0,70; 95% ДИ 0,10-4,82) ,,,,,,.
Схемы назначения гестагенов
Дидрогестерон
- Угрожающий выкидыш — 40 мг однократно, затем по 10 мг через каждые 8 часов до исчезновения симптомов.
- Привычный выкидыш — 10 мг 2 раза в день до 20-й недели беременности с последующим постепенным снижением.

Микронизированный прогестерон
Привычный и угрожающий выкидыш — интравагиналъно, по 100-200 мг 2 раза в сутки до 12 недели гестации.
NB! Недопустимо одновременное назначение 2-х препаратов, имеющих однонаправленное фармакологическое действие (в данном случае — комбинировать различные гестагены) ,.
Необоснованное назначение лекарственной терапии; одновременное назначение лекарственных средств-синонимов, аналогов или антагонистов по фармакологическому действию и т.п., связанное с риском для здоровья пациента и/или приводящее к удорожанию лечения. Приказ ФФОМС от 01.12.2010 N 230 (ред. от 16.08.2011) «Об утверждении Порядка организации и проведения контроля объемов, сроков, качества и условий предоставления медицинской помощи по обязательному медицинскому страхованию» (Зарегистрировано в Минюсте России 28.01.2011 N 19614). Положение 8, пункт 3.12.
NB! Недопустимо превышать дозировку препаратов, установленную инструкцией к препарату: избыточные дозы препарата блокируют рецепторы , т.
е. превышение доз гестагенов нарушает чувствительность рецепторов прогестерона и вместо сохранения беременности может спровоцировать выкидыш .
Согласно инструкциям, показаниями к назначению гестагенных препаратов в первом триместре беременности являются: профилактика привычного и угрожающего аборта вследствие недостаточности прогестерона.
Эффективность назначения гестагенов с лечебной целью при угрожающем и начавшемся спорадическом спонтанном выкидыше в настоящее время убедительно не доказана ,,,. Однако в систематизированном обзоре 2012 года показано, что при использовании дидрогестерона риск самопроизвольного аборта снижается на 47% .
Неэффективно:
Назначение постельного режима при начавшемся выкидыше не повышает частоту благоприятных исходов беременности (уровень доказательности В) ,,,,,.
В настоящее время отсутствуют убедительные доказательства эффективности и обоснованности применения препаратов магния при выкидыше в ранние сроки беременности.
При неэффективности проводимой медикаментозной терапии и/или отрицательной динамике по данным УЗИ следует пересмотреть тактику ведения, обсудив ее с пациенткой.
NB! Ультразвуковые признаки, свидетельствующие о неблагоприятном исходе маточной беременности:
- отсутствие сердцебиения эмбриона с копчиково-теменным размером более 7 мм;
- отсутствие эмбриона при размерах плодного яйца (измеренных в трех ортогональных плоскостях) более 25 мм при трансвагинальном сканировании.
Дополнительные признаки
- аномальный желточный мешок, который может быть больше гестационного срока, неправильной формы, смещен к периферии или кальцифицирован;
- частота сердечных сокращений эмбриона менее 100 в минуту при гестационном сроке 5-7 нед. беременности;
- большие размеры ретрохориальной гематомы — более 25% поверхности плодного яйца.

Медикаментозная терапия, направленная на прерывание беременности
«Медикаментозный кюретаж» является разумной альтернативой хирургическому опорожнению матки при выкидыше, хотя пока полностью не заменил его (уровень доказательства I-b) ,,,. В настоящее время около 20% женщин предпочитают медикаментозный метод, аргументируя это возможностью избежать применения общей анестезии и сохранением чувства самоконтроля ,.
Описаны разные методы медикаментозного кюретажа с использованием аналогов простагландинов (PG) (гемепроста или мизопростола), с предварительным использованием или без использования антипрогестина (мифепристона). Эффективность метода варьирует в широких пределах — от 13% до 96%. К факторам, которые влияют на этот показатель, относятся тип выкидыша и использование УЗИ для дальнейшего наблюдения. Также важны: общая доза вводимых PG, продолжительность и путь введения. Метод был более эффективен (70-96%) при первичном диагнозе неполного выкидыша, введении более высоких доз мизопростола, интравагинальным введением простагландинов и последующим клиническим наблюдением без рутинного применения УЗИ.
NB! Использование мизопростола является наиболее экономически эффективным вмешательством при выкидыше в ранние сроки беременности (уровень доказательности рекомендаций А) и предпочтителен в случаях анэмбриональной беременности и неразвивающейся беременности (уровень доказательности рекомендаций В) ,.
Схема применения Мизопростола при выкидыше в ранние сроки беременности:
- Начальная доза мизопростола 800 мкг вагинально (исследования показали, что более низкие дозы и пероральное введение менее эффективны).
- Если нет ответа на первую дозу, может вводиться еще одна повторная доза, но не ранее чем через 3 часа после первой дозы и не позднее 7 дней (оптимально — через 48 часов) .
NB! Важно помнить, что мизопростол может вызывать лихорадку в течение 24 часов после введения. Это не должно быть истолковано как признак инфекции.
- В течение двух-шести часов после введения мизопростола обычно возникают сильные схватки и кровотечение. Предварительное введение нестероидных противовоспалительных препаратов предупредит такие побочные эффекты как лихорадка, озноб и сильные спастические боли. В ряде случаев могут потребоваться более сильные обезболивающие препараты.
- Rh(D) отрицательные и несенсибилизированные женщины должны получать анти-Rh(D)-иммуноглобулин в течение 72 часов после первого приема мизопростола.
- Ультразвуковое исследование для оценки опорожнения матки может быть выполнено в течение 7-14 дней.
- Необходимо учитывать указания пациентки на наличие или отсутствие экспульсии элементов плодного яйца.
- Если мизопростол оказался неэффективным, пациентка может либо продолжить выжидательную тактику или выбрать аспирационный кюретаж.
Хирургическое лечение
,,,Хирургическое лечение служит методом выбора при неполном выкидыше и обусловленном им кровотечении, а также при инфицированном выкидыше. Оно позволяет удалить остатки хориальной или плацентарной ткани, остановить кровотечение, при инфицированном выкидыше эвакуировать ткани, пораженные воспалительным процессом. Хирургическое вмешательство также может быть предпочтительным в ситуациях, когда имеются сопутствующие заболевания (тяжелая анемия, продолжающееся кровотечение, расстройства гемодинамики и др.). Многие женщины предпочитают хирургическое вмешательство, потому что оно обеспечивает более быстрое завершение беременности.
Оно позволяет удалить остатки хориальной или плацентарной ткани, остановить кровотечение, при инфицированном выкидыше эвакуировать ткани, пораженные воспалительным процессом. Хирургическое вмешательство также может быть предпочтительным в ситуациях, когда имеются сопутствующие заболевания (тяжелая анемия, продолжающееся кровотечение, расстройства гемодинамики и др.). Многие женщины предпочитают хирургическое вмешательство, потому что оно обеспечивает более быстрое завершение беременности.
Хирургическое лечение не проводят в случае полного самопроизвольного выкидыша (шейка матки закрыта, кровотечения нет, кровянистые выделения скудные, матка хорошо сократилась, плотная). Обязателен ультразвуковой контроль для исключения задержки в полости матки элементов плодного яйца.
Аспирационный кюретаж (с электрическим источником вакуума или мануальный вакуум-аспиратор) имеет преимущества перед инструментальным выскабливанием полости матки (уровень доказательности рекомендаций В), поскольку менее травматичен, может быть выполнен в амбулаторных условиях под местной парацервикальной анестезией (с добавлением или без седации). Инструментальное опорожнение матки более травматично, требует анестезиологического пособия и экономически более затратно.
Инструментальное опорожнение матки более травматично, требует анестезиологического пособия и экономически более затратно.
Современные плацебо-контролируемые исследования показали, что пероральное применение за 1 час до аспирационного кюретажа нестероидного противовоспалительного средства (ибупрофена 800 мг или напроксена 500 мг) и препарата группы бензодиазепина (лоразепама 1-4 мг или диазепама 2-10 мг) в сочетании с парацервикальной анестезией также эффективно для уменьшения интраоперационной боли, как и применение наркотических анальгетиков, которые чаще вызывают послеоперационную тошноту, снижая удовлетворенность пациенток .
Вакуум-аспирация предпочтительнее выскабливания в случае неполного выкидыша, что связано с меньшей кровопотерей, меньшей болью и меньшей продолжительностью процедуры ,,,.
Рутинное использование металлической кюретки после вакуумной аспирации не требуется. Использование окситоцина в момент кюретажа также ассоциируется с меньшим объемом кровопотери .
NB! Рутинное использование выскабливания матки вместе с аспирационным кюретажем в 1-ом триместре беременности не дает никаких дополнительных преимуществ ,.
Гистологическое исследование
Ткань, полученная в результате выкидыша, должна быть отправлена на гистологическое исследование для подтверждения наличия маточной беременности, а также исключения внематочной беременности или трофобластической болезни (уровень доказательности рекомендаций С) ,,.
Профилактика осложнений
Для предотвращения инфекционных осложнений после хирургического лечения ранней потери беременности рекомендуется предоперационное использование 100 мг доксициклина 1 раз внутрь (некоторые эксперты рекомендуют 200 мг доксициклина за 1 час до хирургического вмешательства по поводу выкидыша) ,,.
Нет убедительных доказательств, чтобы рекомендовать рутинную антибиотикопрофилактику после хирургического удаления содержимого из полости матки (уровень доказательности рекомендаций С) . У пациенток с наличием в анамнезе воспалительных заболеваний органов малого таза (эндометрита, сальпингита, оофорита) антибактериальное лечение должно быть продолжено в течение 5-7 дней .
У пациенток с наличием в анамнезе воспалительных заболеваний органов малого таза (эндометрита, сальпингита, оофорита) антибактериальное лечение должно быть продолжено в течение 5-7 дней .
Профилактика Rh-иммунизации
У женщин с резус-отрицательной кровью и резус-положительной кровью партнера в первые 72 ч после вакуум-аспирации или выскабливания на сроке беременности более 7 нед. при отсутствии резус-антител проводят профилактику резус-иммунизации путем введения антирезус Rh [D]-иммуноглобулина человека в дозе 300 мкг (1500 ME) внутримышечно .
Рекомендации по дальнейшему ведению
,После выскабливания полости матки или вакуум-аспирации рекомендуют не пользоваться тампонами и воздерживаться от сексуальных контактов в течение 2 недель.
Наступление следующей беременности рекомендовано не ранее чем через 3 месяца, в связи с чем, необходима контрацепция на протяжении трех менструальных циклов.
Женщины, желающие использовать гормональную контрацепцию, могут начать ее использовать сразу же после завершения выкидыша. Внутриматочный контрацептив может быть введен сразу после хирургического лечения ранней потери беременности, если нет инфекционных осложнений выкидыша и противопоказаний к этому методу контрацепции (частота экспульсии внутриматочной спирали, введенной сразу после вакуум-аспирации в первом триместре, и спустя 2-6 недель после операции не имела существенных отличий — 5% против 2,7% при оценке через 6 месяцев) ,.
Профилактика спонтанного выкидыша
Методов специфической профилактики спорадического выкидыша не существует. Пациентки должны быть проинформированы о необходимости своевременного обращения к врачу во время беременности при появлении болей внизу живота и кровянистых выделений из половых путей ,,,,,,,,,,.
Неэффективно назначать:
- постельный режим ,,,,
- половой покой ,,,
- ХГЧ ,,,
- средства, релаксирующие матку ,,,
- эстрогены ,
- прогестерон (перорально, интравагинально, внутримышечно) — за исключением пациенток с привычным невынашиванием ,,,
- моно- и поливитамины ,.

Эффективно:
Профилактическое введение препаратов прогестерона (перорально, внутримышечно, вагинально) женщинам с привычным выкидышем в первом триместре ,.
Для профилактики дефектов нервной трубки и других пороков развития, которые частично приводят к ранним самопроизвольным выкидышам, рекомендован прием фолиевой кислоты за два-три менструальных цикла до зачатия и в первые 12 недель беременности в суточной дозе 400 мкг (0,4 мг). Если в анамнезе у женщины в течение предыдущих беременностей отмечены дефекты нервной трубки плода, профилактическая доза фолиевой кислоты должна быть увеличена до терапевтической 3-5 мг/сут.
Профилактика имплантационных потерь после применения ВРТ
Эффективно : применение прогестерона для поддержки лютеиновой фазы после применения ВРТ, так как позволяет повысить частоту прогрессирования беременности и живорождения. Способ введения прогестерона не имеет значения . При назначении гестагенной поддержки после ВРТ следует следовать инструкциям к препаратам и соблюдать общие принципы назначения лекарственных средств ,.
Способ введения прогестерона не имеет значения . При назначении гестагенной поддержки после ВРТ следует следовать инструкциям к препаратам и соблюдать общие принципы назначения лекарственных средств ,.
Неэффективно : использование эстрогенов и ХГЧ для поддержки лютеиновой фазы после применения ВРТ не улучшает исходы, при этом использование ХГЧ ассоциировано с увеличением частоты синдрома гиперстимуляции яичников .
Беременность: 0-8 недель
В течение первого триместра беременности ребенок проходит множество стадий развития, начиная с оплодотворенной яйцеклетки после зачатия и затем превращаясь в бластоцисту, эмбрион, а затем плод.
Рост и развитие ребенка до восьми недель беременности более подробно описаны ниже.
Старший врач просматривает снимки беременности женщины — Авторские права на изображение: Rocketclips, Inc.
с 0 по 4 недели
В течение первых двух недель периода, называемого беременностью, женщина фактически еще не беременна.
Зачатие обычно происходит примерно через две недели после первого дня последней менструации женщины, и врачи включают время с этого первого дня как часть беременности.
В течение этих первых двух недель организм женщины готовится к овуляции, и примерно на 14 день менструального цикла выделяется яйцеклетка. Затем яйцеклетка попадает в воронкообразный конец одной из маточных труб — обычное место для оплодотворения.
Если яйцеклетка оплодотворяется спермой, то примерно через три недели после первого дня последней менструации оплодотворенная яйцеклетка (зигота) медленно перемещается по маточной трубе к матке с помощью крошечных ресничек, выстилающих трубку.
Клетки зиготы многократно делятся по мере движения по фаллопиевой трубе, и зиготе требуется от 3 до 5 дней, чтобы попасть в матку.
Попав внутрь матки, деление клеток продолжается и в конечном итоге формируется полый шар клеток, называемый бластоцистой. Эта бластоциста проникает в стенку матки (имплантация) и развивается в эмбрион .
4 неделя
На 4–5 неделях зародыш начинает расти и развиваться, при этом внутренние клетки начинают формировать два, а затем три слоя.Образуется внутренний слой, называемый энтодермой, который становится дыхательной и пищеварительной системой ребенка.
Средний слой, называемый мезодермой, становится костями, мышцами, сердцем и кровеносными сосудами, а внешний слой, называемый эктодермой, развивается в мозг и нервную систему. В течение этих первых недель крошечный желточный мешок снабжает эмбрион питанием, пока плацента полностью не сформируется через несколько недель и не возьмет на себя роль обеспечения питания и кислорода.
5 неделя
Именно на этой неделе беременности женщина пропускает месячные. На данный момент эмбрион имеет длину около 2 мм и уже развивает нервную систему. По мере развития эктодермы слой клеток начинает складываться, образуя нервную трубку, которая позже становится головным и спинным мозгом.
Другая трубчатая структура, которая станет сердцем, также начинает формироваться, и некоторые кровеносные сосуды уже присутствуют. Некоторые из этих кровеносных сосудов связывают ребенка с матерью и в конечном итоге образуют пуповину.
Некоторые из этих кровеносных сосудов связывают ребенка с матерью и в конечном итоге образуют пуповину.
6 неделя
В течение шестой недели ребенок растет быстро, нервная трубка начинает закрываться, а сердце начинает перекачивать кровь. На этом этапе иногда можно увидеть сердцебиение на УЗИ.
Основные черты лица начинают проявляться, включая каналы, которые образуют внутреннее ухо, и дуги, составляющие часть челюсти.
Есть также утолщенные участки, где будут формироваться глаза. Тело начинает приобретать изогнутую форму, и становятся видны маленькие зачатки конечностей, которые разовьются в ноги и руки.
На конце нервной трубки образуется шишка, которая разовьется в мозг и голову.
Детское УЗИ на ранних сроках беременности 5,6,7,8,9 недель 3D Play
7 неделя
К 7 неделе эмбрион достигает размеров около 10 мм, и мозг, голова и лицо начинают быстро развиваться. Нервные клетки продолжают развиваться по мере того, как мозг и спинной мозг начинают обретать форму. Лоб большой, и начинают формироваться линзы глаз.
Внутреннее ухо также начинает развиваться, зачатки рук удлиняются и приобретают форму лопатки.Со временем они превратятся в руки.
Неделя 8
К 8 неделе ребенка называют плодом. Ноги образуют хрящи и увеличиваются в длине, хотя такие части ног, как колени, бедра и пальцы ног, еще не различимы. Начали формироваться пальцы, уши стали приобретать форму раковины, стали видны глаза.
Плод все еще находится в амниотическом мешке и получает питательные вещества из желточного мешка, но плацента продолжает развиваться и образует структуры, которые позволят ему прикрепиться к матке.Теперь длина плода может составлять от 11 до 14 мм.
Тело матери
Беременная женщина, вероятно, не заметит никаких признаков беременности в течение первых четырех недель. Первый признак, который обычно замечает женщина, — это то, что у нее пропали месячные. К восьмой неделе беременности у женщины пропустят еще одну менструацию, хотя у некоторых женщин в первые недели наблюдается небольшое кровотечение, называемое имплантационным кровотечением.
К седьмой или восьмой неделе матка становится размером примерно с лимон, груди могут быть болезненными, и может возникнуть потребность в более частом мочеиспускании.Женщины также могут чувствовать большую усталость, чем обычно, и испытывать тошноту или утреннюю тошноту.
Дополнительная литература
Интерактивный инструмент: от эмбриона до ребенка за 9 месяцев | Детская больница CS Mott
Что помогает вам узнать этот инструмент?
Вы можете использовать этот инструмент, чтобы обнаружить удивительные изменения, происходящие во время беременности. Взгляните на ранний зародыш крупным планом. Посмотрите, насколько меняется растущий плод каждые несколько недель. Читайте о новинках каждый месяц.
Вы также найдете ссылки на полезную информацию о тестировании, выборе здоровой беременности, преждевременных родах, родах и родах.
Мур К.Л. и др. (2013). Развивающийся человек: клинически ориентированная эмбриология , 9-е изд. Филадельфия: Elsevier Saunders. Кэмпбелл S (2004). Смотри, как я расту! Нью-Йорк: Пресса Св. Мартина.
О чем следует помнить?
Каждый ребенок индивидуален. Каждый плод индивидуален. Изображения, которые мы вам показываем, могут не соответствовать вашему цвету кожи или точному размеру вашего плода.Но они многое рассказывают о том, что происходит во время беременности.
Этот инструмент связывает вас с информацией о пренатальных тестах. Некоторые из этих тестов являются новыми и доступны не везде. Например, в вашем городе может не проводиться забор проб ворсинок хориона или УЗИ для определения прозрачности шеи. Хорошая новость заключается в том, что у вас по-прежнему есть отличные варианты, такие как трех- или четырехкратный скрининг.
Кредиты
Текущий по состоянию на: 8 октября 2020 г.
Автор: Healthwise Staff
Медицинский обзор:
Сара Маршалл, доктор медицины, семейная медицина
Мартин Дж.Габица — семейная медицина
Адам Хусни — семейная медицина
Кэтлин Ромито — семейная медицина
Уильям Гилберт — медицина матери и плода
По состоянию на: 8 октября 2020 г.
Автор: Здоровый персонал
Медицинское обозрение: Сара Маршалл, доктор медицины, семейная медицина, Мартин Дж. Габика, доктор медицины, семейная медицина, Адам Хусни, доктор медицины, семейная медицина, Кэтлин Ромито, доктор медицины, семейная медицина, и Уильям Гилберт, доктор медицины, материнская медицина и медицина плода
Гестационный мешок — обзор
БИОМЕТРИЧЕСКИЕ ПАРАМЕТРЫ
ГЕСТАЦИОННЫЙ мешок
Гестационный мешок можно увидеть трансвагинально уже на 4 неделе беременности, когда его больший диаметр составляет 2 мм с соответствующими уровнями хорионического гонадотропина человека (ХГЧ) около 1000 мМЕ / мл (международный эталонный препарат или IRP).Его средний диаметр имеет линейную зависимость от GA и увеличивается на 1,0–1,2 мм / день до появления полюса плода с его сердцебиением размером 10 мм с соответствующими уровнями ХГЧ около 12000 мМЕ / мл (IRP).
ДЛИНА КОРОНЫ – ПАЛЬЦА
CRL — это наибольшая длина эмбриона или плода, которую можно измерить, за исключением конечностей и желточного мешка. 14 Эмбрион становится плодом через 10 недель беременности (71 полный день на основе LMP). Точность CRL при датировке беременности зависит от хорошей корреляции между этим измерением и возрастом плода в период, когда рост происходит быстро и минимально зависит от патологии плода.CRL позволяет прогнозировать возраст плода с погрешностью в 3 дня (доверительный интервал 90%) от 7 до 10 недель и 5 дней от 10 до 14 недель беременности. CRL увеличивается примерно на 10 мм в неделю с 8 по 12 недели, и простое правило для получения GA следующее: GA (неделя) = CRL (см) + 6,5. 14,22
ИЗМЕРЕНИЕ ГОЛОВКИ
Размер головки плода был одним из наиболее полезных и проверенных измерений для определения ГА. БЛД является наиболее широко используемым показателем с наибольшей точностью между 12 и 22 неделями, снижаясь после этого периода из-за более широкой индивидуальной вариации.БЛД демонстрирует линейный рост на 3 мм в неделю с 14 по 28 недели и на 2 мм в неделю до родов. 5,22 Измерение производится на уровне плоскости, определяемой следующими внутримозговыми ориентирами: передние рога бокового желудочка и прозрачная полая перегородка спереди, таламус и третий желудочек по центру, а также затылочные рога желудочка головного мозга. , cisterna venae magnae cerebri и островок сзади. Измерение проводится от внешнего стола проксимального отдела черепа до внешнего стола дистального отдела черепа, при этом кости черепа перпендикулярны ультразвуковому лучу. 14 Затылочно-лобный диаметр (OFD) измеряется в той же плоскости, что и BPD, с помощью штангенциркуля, размещенного на внешнем столе черепа. Этот параметр можно использовать для расчета окружности головы (HC) и головного индекса (CI). Вариации формы головки плода (долихоцефалия, брахицефалия) и положения плода могут влиять на диагностическую точность БЛД. В случае аномального CI, определяемого как отношение BPD к OFD (нормальное значение 0,75–0,85), HC можно использовать вместо BPD, чтобы избежать этой ловушки. 22 У плодов с преждевременным разрывом плодных оболочек, тазовым предлежанием или многоплодной беременностью БЛД не является надежным для оценки истинного ГА. 19,22
HC измеряется либо на том же уровне BPD непосредственно с помощью измерителя следа, либо косвенно вычисляется с использованием такой формулы, как: HC = (BPD + OFD) × 1,57. Прямой метод систематически завышает расчетную УВ менее чем на 1,5%. HC вырастает примерно на 14 мм в неделю между 14 и 17 неделями и на 5 мм в неделю в ближайшем будущем. 22 Измерение головы — плохой метод скрининга аномалий роста плода, поскольку его обычно не применяют до позднего времени, как при симметричном ограничении роста, так и при микроцефалии.
РАЗМЕР БРЮКА
Размер живота оценивается путем измерения среднего диаметра живота (MAD) или окружности живота (AC) (рис. 9.1) на уровне желудка и разветвления главной воротной вены на правую и левую. ветви, следя за тем, чтобы сечение было как можно более круглым и не деформировалось под давлением зонда.Самый точный AC — это наименьший полученный результат, поскольку он более точно соответствует плоскости, перпендикулярной позвоночнику, на уровне печеночной вены. Подобно расчету HC, измерение может быть прямым (эллипс или след) или производным от поперечного диаметра живота и переднезаднего диаметра живота (MAD). Из-за неправильной формы живота плода прямой метод оценивает косвенный примерно на 5%; это изменение может иметь значение при оценке веса плода. 24
AC демонстрирует линейный рост в среднем на 11–12 мм в неделю на протяжении всей беременности. 22 Этот параметр является наиболее чувствительным при прогнозировании проблем с питанием плода, на него влияют толщина брюшной стенки и количество запасов гликогена в печени, и он используется для оценки веса плода. По той же причине AC не следует использовать для расчета композитного GA после начала второго триместра. 22 К сожалению, на его измерение влияет наибольшая вариабельность между и внутри наблюдателя, что объясняет очень разные пределы референсных значений, о которых сообщают разные исследователи.Фактически, положение плода и его дыхательные движения, компрессия датчика и маловодие могут повлиять на точность этого измерения.
КОНЕЧНОСТИ
Длину бедра (FL) можно измерить начиная с 10 недель, и она воспроизводима от 15 недель беременности до доношенных. Он представляет собой линейный рост плода, связанный с длиной макушки до пятки при рождении. 15 Первоначально он был измерен для диагностики карликовости конечностей, и на него редко влияют проблемы с питанием плода, предлежание или маловодие, 14,22 является хорошим параметром для определения срока беременности.Его измеряют (рис. 9.2) от начала до дистального конца диафиза, от большого вертела до латерального мыщелка. Головка бедренной кости и дистальный эпифиз не учитываются при измерении, а кость должна быть перпендикулярна ультразвуковому лучу. Бедренная кость увеличивается на 3 мм в неделю с 14 до 27 недель и на 1 мм в неделю в третьем триместре. 22 Сообщаемая точность датирования беременности колеблется от 1 недели во втором триместре до 3-4 недель в срок. 22
Плечевая, большеберцовая, лучевая и локтевая кости могут быть измерены так же, как и FL, но они традиционно не используются для определения срока беременности.Большеберцовая и малоберцовая кости могут быть дифференцированы, поскольку малоберцовая кость расположена латеральнее большеберцовой кости. Лучевая и локтевая кости хорошо различимы и измеряются, когда рука находится в положении лежа на спине, потому что две кости лежат строго параллельно, но в положении лежа на животе, для пересечения двух костей требуются две разные плоскости сонара для получения измерений. Локтевая кость кажется длиннее лучевой кости проксимально, но дистально обе кости заканчиваются на одном уровне. 6 На точность измерения длинной кости влияют несколько факторов, таких как угол луча к длинной оси кости (должен быть получен угол, близкий к 90 °) и тип датчика (линейный и выпуклый зонды лучше секторных). 12
Некоторые исследователи предположили, что своего рода пренатальный весовой индекс может быть получен из длины бедренной кости, но, скорее всего, этот расчет добавляет мало информации к другим обычно используемым биометрическим параметрам. 14,22
ДРУГИЕ ИЗМЕРЕНИЯ И ДАТИРОВКА
Бинокулярное расстояние следует измерять как наименьший диаметр между глазами плода в плоскости, включающей обе орбиты, которые должны казаться симметричными и равными по размеру, показывая максимальную ширину.
Это может быть полезно для датирования в случаях затылочно-заднего положения плода, когда измерение БЛД затруднено. Это измерение коррелирует с GA, но его рост нелинейный. Вариабельность в прогнозировании ГА составляет 14 дней между 14 и 27 неделями и 24 дня между 29 и 40 неделями. Бинокулярное расстояние важно для пациентов с риском врожденных аномалий и синдромов. 14,22
Поперечный диаметр мозжечка (TCD), измеренный на уровне субокципито-брегматической плоскости головы (рис.9.3) имеет криволинейную связь с GA и не сильно зависит от формы головы или нарушений роста. 22 Размер середины беременности в миллиметрах отражает GA в неделях.
Ключица имеет линейный рост во втором и третьем триместрах и была предложена в качестве полезного измерения для датирования, ее длина в миллиметрах очень близка к GA, выраженному в неделях. 14,22 Имея внутримембранозное окостенение вместо эндохондрального окостенения, ключица отличается от других длинных костей тела и не страдает теми же заболеваниями.
Было показано, что измерения лопатки, крестца, подвздошной кости и стопы хорошо коррелируют с GA. 14
Многие органы плода были измерены и связаны с ГА, такие как почки, сердце, аорты и легочные артерии. 2,10
ОТЧЕТ ПО ДАННЫМ
Размер плода более однороден на ранних сроках беременности, чем на более поздних. Было показано, что ранняя оценка ГА (сканирование 11/0–13/6 недель) или при плановом осмотре плода (16–18 недель) имеет большое значение. 26 Оценка дня родов не должна производиться позже 22 недель (BPD 60 мм). Точность снижается с 7 дней до 16 недель до 28 дней после 28 недель. Если было выполнено раннее сканирование, а второе сканирование дает более позднюю оценку, чем первое, не рекомендуется изменять исходную оценку. Задержка, скорее всего, связана с ограничением роста. Ультразвуковой составной возраст используется после первого триместра, чтобы получить измерения как можно большего числа параметров, за исключением AC, чтобы повысить точность оценки.Большинство авторов предпочитают указывать нижний пятый и верхний 95-й пределы достоверности для прогноза каждого измерения, поскольку это может иметь юридические последствия в случае использования при принятии управленческих решений. 13 При многоплодной беременности большинство авторов согласны с тем, что таблицы, используемые для одноплодной беременности, подходят для двойни, по крайней мере, в первом и втором триместрах. Рекомендуется основывать оценку ГА на более крупном близнеце. Задержка роста плода при многоплодной беременности становится очевидной между 25 и 36 неделями беременности и более выражена у тройни по сравнению с беременностью двойней. 22
Анатомия куриного яйца
Анатомия куриного яйца
1. Яичная скорлупа
Внешняя оболочка яичной скорлупы почти полностью состоит из карбоната кальция (CaCO3) и покрыта 17 000 крошечными порами. Это полупроницаемая мембрана, которая пропускает воздух и влагу через ее поры.Оболочка также имеет тонкое внешнее покрытие, называемое налетом или кутикулой, которое помогает защищать от бактерий и пыли (см. Ниже 15).
2. Мембрана внешней оболочки
3. Мембрана внутренней оболочки
Эти две оболочки — внешняя и внутренняя — находятся внутри оболочки, окружающей белок (белый). Две мембраны обеспечивают эффективную защиту от бактериального вторжения и частично состоят из кератина. Наружная мембрана приклеивается к скорлупе яйца, а внутренняя — к белку.Когда яйцо откладывается впервые, оно теплое. По мере охлаждения содержимое сжимается, и внутренняя оболочка мембраны отделяется от внешней оболочки, образуя воздушную ячейку (см. 14 ниже).
4. Чалаза — скручены в противоположных направлениях и служат для удержания желтка в центре. Чем заметнее халаза, тем свежее яйцо.
5. Внешний белок (внешний тонкий белок) — Внешний тонкий белок представляет собой узкий слой жидкости рядом с оболочкой скорлупы.
6. Средний белок (внутренний толстый белок) — Внутренний толстый белый (халазоносный слой) представляет собой плотную матовую волокнистую капсулу белка вокруг желточной оболочки желтка. Спутанная фиброзная капсула оканчивается на каждом конце халазами, которые скручены в противоположных направлениях и служат для удержания желтка в центре. Эта часть яйца — отличный источник рибофлавина и белка. В высококачественных яйцах внутренний толстый белок стоит выше и расплывается меньше, чем тонкий белок.В яйцах низкого качества он кажется тонким белым.
7. Желточная мембрана — T — прозрачная оболочка, в которой находится яичный желток. Когда яйцо называют «пятнистым», поверхность желтка покрыта множеством бледных пятен или пятен. Прочность и целостность желточной мембраны очень важны для предотвращения пятнистости яичного желтка.
8. Ядро пантера — пробка из беловатого желтка, не имеющая особого значения для развития и чья функция, как и остальная часть желтка, чисто питательная.(См .: Int. Schmitt S., (2005) J. Dev. Biol. 49: 1-8).
9. Зародышевый диск (бластодерма ) — маленькое круглое белое пятно (2-3 мм в диаметре) на поверхности желтка; это то место, где сперма попадает в яйцеклетку. Ядро яйца находится в бластодиске. Эмбрион развивается из этого диска и постепенно отправляет кровеносные сосуды в желток, чтобы использовать его для питания по мере развития эмбриона.
10. Желтый желток — основной источник витаминов, минералов, почти половины белка, а также всех жиров и холестерина.Желток содержит меньше воды и больше белка, чем белок, немного жира и большинство витаминов и минералов яйца. К ним относятся железо, витамин А, витамин D, фосфор, кальций, тиамин и рибофлавин. Желток также является источником лецитина, эффективного эмульгатора. Цвет желтка варьируется от желтого до великолепного темно-оранжевого, в зависимости от корма и породы курицы.
11. Белый желток — латеральная кость — это область белого желтка, расположенная в центре желтка.В нем меньше жира, и поэтому он выделяется как ярко-белая область на многих изображениях магнитного резонанса. Конкретная функция латера неизвестна, но она может действовать как центральная структура, вокруг которой формируются дополнительные слои желтка.
12. Внутренний белок (халазоносный белок) — Внутренний толстый белый (халазоносный слой) представляет собой плотную матовую волокнистую капсулу из белка вокруг желточной оболочки желтка. Спутанная фиброзная капсула оканчивается на каждом конце халазами, которые скручены в противоположных направлениях и служат для удержания желтка в центре.
13. Халаза Халаза, скрученная в противоположных направлениях и служащая для удержания желтка в центре. Чем заметнее халаза, тем свежее яйцо. chalazae, которые скручены в противоположных направлениях и служат для удержания желтка в центре.
14. Воздушная камера — Воздушное пространство образуется, когда содержимое яйца охлаждается и сжимается после снесения яйца. Воздушная ячейка обычно находится между внешней и внутренней мембранами на большем конце яйца.По мере того как яйцо стареет, влага и углекислый газ уходят через поры скорлупы, воздух входит, чтобы заменить их, и воздушная ячейка становится больше.
15. Кутикула или налет — Оболочка образуется оболочкой (маткой) яйцевода и имеет внешнее покрытие, налет или кутикулу. Кутикула в некоторой степени закрывает поры и помогает уменьшить потери влаги и предотвратить проникновение бактерий в скорлупу яйца. Большая часть кутикулы удаляется со столовых яиц при их механической промывке.
5. Свечи яиц
5. Свечи яицВведение
Свеча — это процесс удержания сильного света над или ниже яйца, чтобы наблюдать за эмбрионом. Лампа для свечей состоит из прочного электрическая лампочка, закрытая пластиковым или алюминиевым контейнером с ручкой и проем. Яйцо помещается напротив этого отверстия и освещается свет.Если у вас нет лампы для свечей, импровизируйте. Попробуйте использовать факел.
Свеча производится в затемненном помещении или в помещении, защищенном шторы. На рис. 6 показана кабина для просвечивания в вирусологии Джона Фрэнсиса. Лаборатория.
Определение жизнеспособности эмбриона
Под лампой для свечей эмбрион выглядит как темная тень с головой как темное пятно. Здоровые эмбрионы отреагируют на свет движущийся.Иногда движение очень вялое и может занять от 30 до 40 секунд. чтобы эмбрион двигался, когда его держат под лампой для свечей. Это указывает на эмбрион не здоров, и яйцо следует выбросить.
Внимательно посмотрите на кровеносные сосуды. Они хорошо определены в здоровый эмбрион. После смерти эмбриона кровеносные сосуды начинают разрываться вниз. Затем они выглядят как полосы под оболочкой, если смотреть под свечой. фонарь. Свечи также выявят трещины на яичной скорлупе.Яйца с трещинами снаряды следует выбросить.
Бесплодные яйца: Их легко обнаружить, так как яйцо прозрачное. Выбросить
Ранний смертей: Эмбрион развивался в течение нескольких дней, а затем умер. Свеча покажет небольшую темную область и разорванные кровеносные сосуды. Часто ухудшается кровеносные сосуды появятся в виде темного кольца вокруг яйца. Отказаться.
Поздно Смертей: Их часто трудно отличить от жизнеспособного эмбриона в та же стадия развития.Ищите отсутствие движения и поломку кровеносные сосуды. Выбросить
Жизнеспособный Эмбрионы: Они двигаются в ответ на свет и имеют хорошо выраженную кровь. сосуды. Отметьте воздушный мешок и место посева, а затем верните яйца в инкубатор готов к посеву.
Рис. 3: Характеристики яиц с зародышем, видимые во время свеча
Рис. 3. — 1. Бесплодное яйцо
Рисунок 3.- 2. Ранняя смерть Эмбрион
Эмбрион маленький и не двигается. Разрушились кровеносные сосуды.
Рисунок 3 — 3. Поздняя смерть Эмбрион
Кровеносные сосуды возможно, начал ломаться. Эмбрион не двигается.
Рис. 3 — 4. Жизнеспособный эмбрион
Крепкий здоровый кровеносный сосуд. Эмбрион движется.
Маркировка места посева:
1.Держи Прижмите тупой конец яйца к отверстию лампы для свечей и обратите внимание на положение головы эмбриона.
2. Переверните яйцо на четверть оборота от головы.
3. Нарисуйте на корпусе линию, обозначающую край воздуха. мешок.
4. Нарисуйте X примерно на 2 мм выше этой линии.
5. X отмечает место посева.
Примечание:
У некоторых яиц воздушный мешок образуется не на тупом конце, а на полпути. вниз яйцо.Эти яйца не подходят для производства вакцин. Они могут быть используется для инокуляции во время рутинных титрований для определения инфекционности титры.
Рисунок 4: Маркировка место прививки
Рисунок 5: Свеча яйцо
Рисунок 6: Свеча будка
Первый триместр беременности — от 0 до 8 недель
От 1 до 2 недель — подготовка к овуляции
Ваши недели беременности отсчитываются от первого дня последней менструации.Это означает, что в первые две недели вы фактически не беременны. Ваше тело будет готовиться к овуляции как обычно.
Вы овулируете (выпускаете яйцеклетку) примерно через две недели после первого дня менструации. Это будет зависеть от продолжительности вашего менструального цикла.
Неделя 3 — оплодотворение
Как только вы выпускаете яйцеклетку, она начинает перемещаться по маточной трубе. Это трубка, по которой яйцеклетка транспортируется из яичника в матку. После секса в маточной трубе может быть сперма.В момент зачатия один из сперматозоидов входит в яйцеклетку и оплодотворяет ее.
После оплодотворения оплодотворенная яйцеклетка продолжает двигаться к матке. Он начинается как единая клетка, которая снова и снова делится.
К тому времени, когда оплодотворенная яйцеклетка достигает матки, она становится полым шаром клеток, известным как бластоциста. Как только бластоциста достигнет матки, она превратится в эмбрион. Это называется имплантацией.
Неделя 4 — имплантация
На 4–5 неделях ранней беременности бластоциста растет и развивается в слизистой оболочке матки.Внешние клетки тянутся, образуя связь с кровоснабжением матери. Через некоторое время в них образуется плацента (послед). Внутренняя группа клеток разовьется в эмбрион. Эти внутренние клетки сначала образуют три слоя.
Каждый из этих слоев вырастет в разные части тела:
- внутренний слой — он становится дыхательной и пищеварительной системами и включает легкие, желудок, кишечник и мочевой пузырь
- средний слой — это сердце, кровь сосуды, мышцы и кости
- внешний слой — это мозг и нервная система, линзы глаза, зубная эмаль, кожа и ногти
В эти первые недели эмбрион прикрепляется к крошечному желточному мешку.Этот мешок обеспечивает питание эмбриона. Через несколько недель плацента полностью сформируется и возьмет на себя передачу питательных веществ эмбриону.
Клетки плаценты прорастают глубоко в стенку матки. Здесь они налаживают обильное кровоснабжение. Это гарантирует, что эмбрион получает весь необходимый ему кислород и питательные вещества.
5 неделя беременности
Это время первой задержки менструации. Это когда большинство женщин только начинают думать, что они беременны.
Эмбрион производит больше гормона беременности (ХГЧ) — из-за этого яичники перестают выделять яйцеклетки. Ваши яичники также будут производить больше эстрогена и прогестерона — эти гормоны останавливают менструальный цикл и помогают плаценте (последу) расти.
Гормон беременности, ХГЧ, также присутствует в моче (моча). На этом этапе у вас может быть достаточно гормона в моче, чтобы домашний тест на беременность оказался положительным.
На этом этапе нервная система уже развивается.Основы для основных органов также на месте. Эмбрион составляет около 2 мм в длину и размером с семя кунжута.
Внешний слой клеток эмбриона образует бороздку и складки, образуя полую трубку, называемую нервной трубкой. Это станет головным и спинным мозгом.
В то же время сердце формируется как простая трубчатая структура. У эмбриона уже есть собственные кровеносные сосуды, и кровь начинает циркулировать. Нить этих кровеносных сосудов соединит вас с эмбрионом и станет пуповиной.
6-я неделя беременности
На 6-7 неделе у эмбриона появляется большая выпуклость в области сердца и шишка на головном конце нервной трубки. Эта шишка станет мозгом и головой. Эмбрион изогнут и имеет хвост — немного похож на маленького головастика.
Иногда на этой стадии можно увидеть сердцебиение на УЗИ влагалища.
Развивающиеся руки и ноги становятся видимыми в виде небольших вздутий (зачатков конечностей). Маленькие ямочки на голове станут ушами, а там, где будут глаза, будут утолщения.У эмбриона тонкий слой прозрачной кожи. К концу 6 недели эмбрион размером с чечевицу.
7 неделя беременности
К 7 неделям эмбрион от головы до низа вырастает примерно до 10 мм в длину. Это измерение называется длиной от макушки до крестца.
Мозг быстро растет, и в результате голова растет быстрее, чем остальное тело. У эмбриона большой лоб, а глаза и уши продолжают развиваться.
Внутреннее ухо начинает развиваться, но внешнее ухо сбоку головы не появляется еще пару недель.
Зачатки конечностей начинают формировать хрящи, которые переходят в кости ног и рук. Зачатки рук становятся длиннее, а концы сглаживаются — они станут руками.
Нервные клетки продолжают размножаться и развиваться. Головной и спинной мозг (нервная система) начинает формироваться. К концу 7-й недели эмбрион становится примерно такого же размера, как горошина.
8-я неделя беременности
К 8-й неделе беременности эмбрион называется «плодом».
На этом этапе ноги удлиняются и немного напоминают лопасти.Различные части ноги еще не различимы. Пройдет немного больше времени, прежде чем разовьются колени, лодыжки, бедра и пальцы ног.
Плод все еще находится в околоплодных водах. Плацента продолжает развиваться и образует структуры, которые помогают прикрепить плаценту к стенке матки.
Плод все еще получает питание из желточного мешка. К концу 8 недели зародыш примерно такой же длины, как малина.
Связанная тема
9–12 неделя беременности
Чего ожидать в первом триместре
Вакцины, необходимые во время беременности
Последняя проверка страницы: 14.11.2018
Срок следующей проверки: 14.11.2021
Диагностическое УЗИ в первом триместре беременности
ВВЕДЕНИЕ
Сегодняшний акушер-гинеколог должен интерпретировать и во многих случаях выполнять ультразвуковое сканирование в первом триместре.Фактически, сертификация программ резидентуры во многих странах требует документального подтверждения адекватного воздействия и обучения методам оценки ультразвукового исследования в первом триместре. Непонимание ограничений диагностического ультразвука или недостаточная подготовка врачей к этой методике может привести к серьезным осложнениям для пациента и ответственности поставщиков медицинских услуг.
Преимущества рутинного трансвагинального УЗИ через 6-7 недель после LMP включают:
- Правильное определение гестационного возраста, поскольку у 10-15% женщин будет неточное определение гестационного возраста более 1 недели на основании менструального анамнеза. .
- Выявление замершей беременности, внематочной беременности и беременностей с рубцом после кесарева сечения.
- Раннее выявление многоплодной беременности и правильное определение хорионичности.
Стандарт медицинского обслуживания при проведении планового ультразвукового исследования через 6–7 недель варьируется от страны к стране. Недостатки регулярного проведения этого обследования связаны со стоимостью, ошибками в диагностике внематочной беременности, которая на самом деле является внутриутробной, повышенными требованиями к обучению медицинских работников и потенциальными биологическими опасностями для плода, которые в настоящее время неизвестны.
Потенциальные преимущества последующего ультразвукового исследования через 12–14 недель после LMP включают:
- Ранняя диагностика некоторых тяжелых и летальных аномалий.
- Ранняя диагностика основных трисомий в рамках скрининга воротниковой зоны.
- Раннее выявление беременности с рубцом после кесарева сечения.
Точно так же стандарт ухода за рутинным ультразвуковым обследованием на сроке гестации 12–14 недель после LMP варьируется от страны к стране.Недостатками являются стоимость, меньшая чувствительность к серьезным аномалиям по сравнению с 20-недельным экзаменом и заметное повышение требований к обучению поставщиков. Роль раннего анатомического обследования, когда используется свободный ДНК-скрининг на хромосомные аномалии, еще предстоит определить.
Любой поставщик медицинских услуг, проводящий ультразвуковую диагностику, должен понимать физику ультразвуковой диагностики и пройти тщательную подготовку под присмотром взрослых. Это включает, помимо прочего, настройки мощности, базовую ориентацию и правильную очистку ультразвуковых датчиков между использованиями.Для читателей из США сайт aium.org Американского института ультразвука в медицине будет полезным в качестве рекомендаций. В качестве альтернативы для иностранных читателей следует поискать аналогичные рекомендации на веб-сайте isuog.org Международного общества ультразвука в акушерстве и гинекологии.
УЛЬТРАЗВУК ПЕРВОГО ТРИМЕСТЕРА: НОРМАЛЬНЫЕ ЗНАЧЕНИЯ
Эмбриональные структуры внутриматочных мешочков
Уоррен и его коллеги описали упорядоченный внешний вид гестационного мешка, желточного мешка и эмбриона с сердцебиением в заданное количество дней от начала последней менструации. (Таблица 1). 1 С трансвагинальным датчиком гестационный мешок размером 2–3 мм обычно можно увидеть через 5 недель после последней менструации (рис. 1A). Желточный мешок обычно виден к 6 менструальным неделям или к тому времени, когда средний диаметр мешка достигает 10 мм (Рис. 1B и Рис. 1C). Полюс плода с сердечным тоном обычно виден по завершении 7 менструальных недель (рис. 1D). Как показали Фоссум и его коллеги, появление этих структур можно коррелировать с уровнями β-хорионического гонадотропина человека (β-ХГЧ) (Таблица 2). 2 Литература, касающаяся корреляции между количественными титрами β-ХГЧ и ранними внутриутробными гестационными мешками и эмбриональными структурами, была несколько запутанной из-за набора эталонных стандартов, используемых для количественной оценки β-ХГЧ. Достаточно сказать, что используемые в настоящее время Третий международный стандарт и Четвертый международный стандарт, используемые большинством компаний, продающих наборы β-ХГЧ, примерно соответствуют Первому международному эталонному препарату. Практикующий должен понимать, что эти уровни β-ХГЧ являются ориентировочными для появления этих структур и не являются на 100% надежными или точными.Это обсуждается ниже.
Таблица 1 Внешний вид ранних гестационных структур
Дней от LMP | 28–35 | 35–42 0 | 49–56 | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Гестационный мешок | 100% | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
902% | 100% | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Эмбрион с + FHTs | 0% | 0% | 86% | 10019218 100218Первый IRP β -hCG (мМЕ / мл) | Второй IS β -hCG ( мМЕ / мл) | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
1400 | 914 | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Полюс плода | 40 | 5100 | 3800 | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Движение сердца | 47 | 17,200 | 90,221890,2218 | , последние менструальные периоды IRP, международный эталонный препарат; IS, Международный стандарт Дискриминационные зоны Общепринятая дискриминационная зона β-ХГЧ в 2000 мМЕ / мл для появления внутриутробного гестационного мешка не является на 100% надежной. В недавних работах Doubilet, Benson, Ko и Cheung приводятся примеры женщин с титрами более 2000 мМЕ / мл, у которых трансвагинальное ультразвуковое исследование не выявило ранний внутриматочный мешок, а последующее ультразвуковое исследование подтвердило жизнеспособную беременность. 3 , 4 Пороговые значения β-ХГЧ для визуализации внутриутробного мешка для беременных, желточного мешка и плода с сердцебиением являются ориентировочными.Эти пороговые значения точны у большого процента пациенток с одноплодной беременностью, но могут иметь биологическую ошибку, а также ошибку единичного теста. Эти выбросы не ограничиваются несколькими беременностями. В серии исследований, проведенных Doubilet и Benson с использованием трансвагинального ультразвука, отсутствие визуализации раннего внутриутробного мешка для беременных было замечено с уровнем β-ХГЧ до 6567 мМЕ / мл. Эти исключения из ранее принятых пороговых значений имеют важные последствия для лечения угрожающего аборта, замершей беременности и внематочной беременности. Псевдо-мешки Следует проявлять значительную осторожность, чтобы не ошибочно принять скопление жидкости в полости эндометрия за мешочки на ранних сроках беременности. Эти «псевдогестационные мешочки» могут привести к пропущенному диагнозу внематочной беременности (Рисунки 2A – 2D). Нормальные ранние гестационные мешочки расположены эксцентрично в децидуальной оболочке, рядом с эхогенной центральной полосой (рис. 1А). Эта находка называется внутриглазным признаком. Обзор литературы Ричардсона и др. ., с 2015 года обнаружил, что внутривзрывной признак был на 66% чувствителен и на 100% специфичен при идентификации внутриутробной беременности. Знак двойного децидуального кольца был чувствительным на 82% и специфичным на 97%. Доверительные интервалы для рассмотренных исследований не были идеальными из-за их размера. 5 Новое исследование Ричардсона, и др., , 2016 г. с помощью ультразвука высокого разрешения была обнаружена диагностическая чувствительность 94% и 100% специфичность для двойного децидуального кольца при выявлении внутриутробной беременности. 6 Benson и Doubilet обнаружили, что по сравнению с ранними круговыми внутриматочными мешочками псевдосумки удлиняются на сагиттальном виде. 7 Их открытие очень полезно для дифференциации мешочков на ранних сроках беременности от внутриполостной жидкости. Наша лаборатория в Северо-Западном университете в значительной степени полагается на внутридепозитный признак и внешний вид мешочка на сагиттальной проекции, чтобы отличить мешочки на очень ранних сроках беременности от псевдососудистых мешочков. Мы также повторно просканируем пациента через 7–10 дней, чтобы задокументировать внешний вид желточного мешка. Рис. 2A Эксцентрично расположенный внутриматочный гестационный мешок через 6 недель после менструации (стрелка) Рис. 2B Напротив, псевдосак (стрелка) у пациентки с внематочной беременностью представляет собой скопление крови или жидкости, собранных в полости эндометрия. Этот псевдо-мешок удлиняется на сагиттальном изображении. Рис. 2C. Эта мешкообразная структура была ошибочно принята за внутриматочный гестационный мешок.Эта мешкообразная структура удлиняется на сагиттальном виде. Это еще один пример псевдосумки с внематочной беременностью Желтое тело и образования яичников В первые 8 недель беременности желтое тело часто определяется как кистозная масса размером 1 –3 см в диаметре (рис. 3), хотя они могут достигать 8 см. 8 Желтое тело обычно рассасывается спонтанно и обычно не наблюдается к началу второго триместра.Они могут содержать участки сложной эхогенности, которые могут маскироваться под новообразование или внематочную беременность. Если образование придатков сохраняется во втором триместре, необходимо проконсультироваться со специалистами. Двумя наиболее распространенными стойкими новообразованиями яичников, которые наблюдаются во втором триместре, являются эндометриомы (рис. 4A) и кистозные тератомы (рис. 5). Эндометриомы и кистозные тератомы обычно не требуют хирургического вмешательства во время беременности. Повышение точности ультразвука в сочетании с МРТ для правильного прогнозирования эндометриом, кистозных тератом и аденофибром / фибром привело к значительному сокращению хирургических вмешательств по поводу образований придатков во время беременности (неопубликованные данные).Перекрут придаточного образования является наиболее частой причиной хирургического вмешательства по поводу придаточного образования во время беременности в нашем учреждении. Роль цветной доплеровской велосиметрии в исключении кручения проблематична. В некоторых случаях и артериальный, и венозный кровоток может быть сохранен с помощью импульсного цветного допплера (рис. 6). Необходимость хирургического вмешательства в этих случаях основана на клинических данных и суждениях. Риск стойкой массы придатков во время беременности, впоследствии диагностированной как пограничная или злокачественная, оценивается примерно в 1–3% (рис. 7). 9 , 10 Опубликованные исследования являются ретроспективными и могут быть предметом предвзятости при установлении диагноза из-за случаев, направленных в крупные академические медицинские центры. Децидуализированные эндометриомы можно легко спутать со злокачественными новообразованиями яичников (Рис. 4B-D). 11 Ультразвуковые признаки, которые можно использовать, чтобы попытаться отличить децидуализированные эндометриомы от злокачественных кист яичников, были рассмотрены Mascillini et al. 12 МРТ может быть особенно полезным при идентификации сложной массы, такой как кистозная тератома, эндометриома или фиброма.МРТ также может быть полезна для дифференциации доброкачественной патологии яичников / придатков от злокачественной. Эта тема была хорошо рассмотрена Якобоцци. 13 Роль МРТ с гадолиниевым контрастом во время беременности является предметом обсуждения. В некоторых странах его использование разрешено после первого триместра. В США МРТ с гадолинием считается противопоказанием на протяжении всей беременности. Рис. 3A Простая киста желтого тела со средним диаметром 4 см через 8 недель.Эта киста рассосалась к 13 неделям. В некоторых случаях желтое тело может сохраняться во втором и третьем триместрах. Обычно окружной доплеровский поток уменьшается в этот период времени. Затем через 2–3 месяца после родов наблюдается полный регресс. Отсутствие полной регрессии указывает на другую патологию. Рис. 3B. Внутренняя граница этого желтого тела с зубцами. Эту кренуляцию можно спутать со злокачественной патологией яичников. Рис. 4A и 4B. Эндометриома и децидуализированная эндометриома на 8-й и 13-й неделе у одной и той же пациентки.Внешний вид децидуализированной эндометриомы можно принять за внутреннюю стенку кисты. наросты (белая стрелка) и перегородки (синяя стрелка) при злокачественных новообразованиях Рис. 4C Другой пример децидуализированной эндометриомы. Размер остаточной стромы яичника составляет 1,0 х 0,8 см. Внешний вид легко спутать со злокачественным новообразованием Рис. 4D. Допплеровская велосиметрия стромы яичника, показанная на рисунке 4C.Значение RI является промежуточным. Значения RI от 0,4 до 0,7 считаются промежуточными. Это сделано в основном для документации и исследовательских целей. Для злокачественных новообразований характерны низкие значения RI. Однако пороговое значение RI < 0,4 для прогнозирования злокачественности недостаточно точно, чтобы на него можно было положиться. Ни промежуточные, ни высокие значения сопротивления не являются полностью обнадеживающими. Роль допплеровской велосиметрии новообразований яичников во время беременности остается спорной. Рис. 5A и 5B Две кистозные тератомы.Первый — в виде «айсберга». У второго по всей массе разбросаны участки плотной эхогенности. Кистозные тератомы обычно имеют заднее затенение и демонстрируют минимальный или отсутствующий поток на цветном допплеровском исследовании в центре с центральной областью массы Рис. 6A и 6B Перекрут яичника с сохраненным артериальным и венозным потоком по данным допплеровской велосиметрии Рис. 7A Типичная пограничная опухоль яичника на 14 неделе Рис. 7B Трехмерное изображение опухолей на множестве внутренних границ.В Соединенных Штатах их обычно лечат хирургическим путем в начале второго триместра. В других странах операция проводится через 2–3 месяца после родов или во время кесарева сечения. АБОРТ УГРОЗА И ЗАВЕРШЕННЫЙ АБОРТПримерно 15% женщин имеют спонтанную, клинически признанную потерю беременности в первом триместре. . Болл и его сотрудники обнаружили, что субхорионическое кровотечение связано с повышенным риском выкидыша, мертворождения, отслойки плаценты и преждевременных родов (рис. 8).Их данные свидетельствуют о том, что риск самопроизвольного аборта возрастает пропорционально увеличению размера субхорионических кровотечений; однако для определения статистической значимости требовался больший размер выборки. 14 Недавний мета-анализ Tuuli et al. обнаружил, что субхорионическая гематома связана с повышенным риском выкидыша на ранних и поздних сроках беременности, отслойки и преждевременного разрыва плодных оболочек. 15 Брадикардия плода, небольшой размер мешка (рис. 9), увеличенные желточные мешки (рис. 10) также связаны с повышенным риском потери беременности в первом триместре.Недавняя работа Tan et al. Подтвердила более высокий риск самопроизвольного выкидыша, когда желточные мешки были больше 7 мм на сроке 6-7 недель. 16 Рис. 8A и 8B Два примера больших субхорионических кровотечений Рис. 9 Пример скопления плода в мешочке. Обратите внимание, что на этом изображении измерены только два измерения мешка. Ранние гестационные мешочки следует измерять в трех измерениях. Рис. 10A и B Два примера пациенток с возможной потерей беременности на ранних сроках.Оба желточных мешка увеличены примерно до 7 мм
Замершая беременность Две статьи Doubilet и Benson в 2010 г. и Abdallah et al . оба в 2011 году рекомендовали, чтобы использование предыдущих рекомендаций по диагностике замершей беременности могло привести к непреднамеренному прерыванию беременности у небольшого процента женщин с подозрением на замершую беременность. 17 , 18 , Предыдущие рекомендации из более ранней версии этой главы приведены ниже.
Новый стандарт в США был достигнут на многопрофильной конференции, спонсируемой Обществом радиологов в области ультразвука. Он был обобщен и опубликован в журнале New England Journal в 2013 году Doubilet et al. 22 , Указанные выше рекомендации были изменены следующим образом. 1а. Отсутствие эмбриона с сердцебиением > через 2 недели после визуализации гестационного мешка без желточного мешка. 1б. Отсутствие эмбриона с сердцебиением > через 11 дней после визуализации гестационного мешка с желточным мешком. 2. CRL составляет > 7 мм, а тоны сердца плода отсутствуют . 3. Средний диаметр мешочка > 25 мм, и эмбриона не видно. Старые руководства № 1, № 2 и № 3, приведенные выше, теперь считаются подозрительными, но не диагностическими для замершей беременности.Статистический анализ Jeve et al . в более старых рекомендациях 2011 г. был выявлен доверительный интервал для специфичности 90–100%. 23 Большинство ультразвуковых лабораторий, использующих старые рекомендации, уже изменили свою практику, проведя повторное сканирование через 7–10 дней после того, как замершая беременность была диагностирована в соответствии со старыми рекомендациями № 2 и № 3. Новое руководство должно быть на 100% конкретным с положительной прогностической ценностью, максимально приближенной к 100% для прогнозирования замершей беременности. Завершенный аборт TVS можно использовать для оценки женщин, предположительно сделавших завершенный аборт.В исследовании, проведенном Рулином с соавторами, 48 из 49 женщин, у которых с помощью TVS была определена пустая матка, избежали дилатации и выскабливания. 24 Выжидательная тактика или фармакологические методы могут использоваться для лечения ранней замершей беременности у 80–90% пациентов без необходимости расширения и выскабливания (D и C). Cowett et al. сообщили, что, если у пациентки нет чрезмерного кровотечения или других явных симптомов, отсутствие гестационного мешка после медикаментозного аборта свидетельствует о том, что расширение и выскабливание не потребуются. 25 Небольшие количества сгустка, фрагментов ткани и небольшие участки цветного доплеровского кровотока в месте имплантации обычно можно лечить выжидательно. При подозрении на эндометрит или субинволюцию участка плаценты может потребоваться антибиотик или цитотек. В редких случаях у пациентов будет стойкий доброкачественный трофобласт. На допплеровской терапии у этих пациентов будет расширен миометрий. Два примера приведены на рисунках 11A и 11B. Практикующий врач не должен забывать, что довольно часто пациенты ставят децидуальную повязку и ложно думают, что у них самопроизвольный аборт внутриутробной беременности, хотя на самом деле у них внематочная беременность.Чтобы практикующий был удовлетворен ультразвуковой диагностикой завершенного аборта, должно быть выполнено одно из трех условий:
И сонолог, и практикующий врач также должны учитывать возможность гетеротопной беременности, которая является одновременной внутриутробной и внематочной беременностью двойней. В частности, с увеличением числа пациентов, которым проводится вспомогательная репродукция, эта проблема встречается все чаще. 26 ЭКТОПИЧЕСКАЯ БЕРЕМЕННОСТЬЗаболеваемость внематочной беременностью в настоящее время достигла почти 2%. Любая пациентка, у которой в анамнезе была внематочная беременность, перевязка маточных труб или хирургическое вмешательство на трубах, или воспалительное заболевание органов малого таза, должна пройти TVS в течение 6 недель после последней менструации (LMP).У пациенток, не входящих в группу высокого риска внематочной беременности, двумя наиболее частыми симптомами являются кровотечение и боль в области таза. Боль обычно распространяется на придатки. В исследовании 1981 года Кадар и его коллеги обнаружили, что «дискриминационное» значение β-ХГЧ 6000 мМЕ / мл может использоваться в качестве порогового значения, когда внутриутробный гестационный мешок должен быть виден с помощью TAS. 27 С появлением TVS в конце 1980-х во многих публикациях было обнаружено, что ранний гестационный мешок обычно наблюдается при уровне β-ХГЧ 1500–2000 мМЕ / мл (Третий международный стандарт).Нормальное время удвоения уровня β-ХГЧ на ранних сроках беременности составляло каждые 48–72 часа. При медленном повышении или стабилизации титров β-ХГЧ и отсутствии визуализации внутриутробного гестационного мешка у пациентки может быть диагностирована ранняя потеря внутриутробной беременности или внематочная беременность. Недавние статьи Condous et al. , Дублиет и Бенсон поставили под сомнение безопасность использования порогового значения 2000 мМЕ / мл для выявления внутриутробной беременности. 28 , 29 , У гемодинамически стабильной пациентки без признаков внематочной беременности при сканировании единичное значение β-ХГЧ, превышающее это пороговое значение, не должно считаться диагностическим признаком внематочной беременности.В статье Барнхарта было обнаружено, что при некоторых жизнеспособных беременностях уровень β-ХГЧ может удваиваться медленнее, чем ожидалось. 30 Чувствительность TVS при обнаружении фактических внематочных образований придатков, вероятно, зависит как от уровня β-ХГЧ, так и от навыков сонографистов. Стовалл с соавторами визуализировали придаточное образование, подозрительное на внематочную беременность, у 94% пациенток. Средний уровень β-ХГЧ до лечения составлял 3950 мМЕ / мл. Однако они отметили сердцебиение плода только в 12% этих внематочных беременностей. 31 Это по сравнению с 23% в исследовании Timor-Tritsch и его коллег. 32 , Само желтое тело и вторичный гемоперитонеум могут привести к ложноположительному диагнозу внематочной беременности. Кроме того, клиницист должен знать, что очень небольшие внематочные беременности, выявленные на УЗИ, могут быть трудно идентифицировать лапароскопически. Рекомендации Американского общества репродуктивной медицины по медикаментозному лечению внематочной беременности в последний раз были изменены в 2013 году. 33 Превосходный обзор и рекомендации на французском языке доступны с 2016 года. 34 Примеры различных мест для внематочной беременности приведены на рисунках 12–17. Рис.12 Ампуллярная трубная эктопическая Рис.13 Ампуллярная трубная эктопия 000 000 000 000 000 000 000 Рис. 15A Одновременная цервикальная внематочная и внутриматочная беременность Рис. 15B Трехмерное изображение 10-й недели Рис. 16A Интерстициальная эктопия.Трехмерное изображение очень полезно для отличия угловой беременности от интерстициальной внематочной беременности. Иногда требуются повторные исследования с интервалом в 7–10 дней для различения этих двух. Гестационный мешок начнет заполнять полость эндометрия для угловой имплантации Рис. 16B Интерстициальная внематочная беременность с установленной внутриматочной спиралью нормальная имплантация с установленной ВМС.ВМС удалили. У пациентки протекала нормальная доношенная беременность Рис. 17 Беременность с рубцом после кесарева сечения. Эти случаи обычно лечатся в нашем учреждении с помощью метотрексата внутри мешка с последующей стандартной внутримышечной дозой метотрексата Хотя плюсы и минусы медицинского ведения внематочной беременности с помощью метотрексата выходят за рамки данной главы. , стоит отметить два момента.Во-первых, датирование LMP отключается как минимум на 1 неделю в 15% случаев. Отсутствие проверки серийных титров может привести к неправильному назначению метотрексата пациентам со здоровой беременностью. Судебный процесс имел место в случаях, когда метотрексат был непреднамеренно введен пациентам, у которых впоследствии было установлено, что у них была ранняя внутриутробная беременность. Во-вторых, терапия метотрексатом при доказанной внематочной беременности, по-видимому, лучше всего работает, если внематочная масса придатков меньше 4 см, а титр β-ХГЧ менее 5000 мМЕ / мл.Читателя отсылают к превосходной статье Липскомба в журнале New England Journal of Medicine . 35 Беременности, которые не соответствуют этим критериям, с большей вероятностью потребуют нескольких доз метотрексата или не поддаются лечению. ДАТИРОВКАИзмерения коронки и крестца на сроке 6–10 недель позволяют точно определить гестационный возраст с 95% доверительным интервалом [ДИ] ± 3–5 дней. Это можно сравнить с оценкой бипариетального диаметра на 16–24 неделе, у которой 95% [ДИ] составляет + 7–10 дней.Напротив, как отмечает Гардози, датировка LMP менее точна, с 95% доверительным интервалом от –9 до +27 дней. Неточность датировки LMP может привести к ошибкам в оценке показателей как преждевременных, так и перенесенных беременностей, а также к ложноположительным результатам скрининга PANAFP. В недавней, хорошо цитируемой редакционной статье Гардози обсуждается неточность датировки LMP и предлагается рутинное ультразвуковое подтверждение дат. 36 Робинсон и Флеминг опубликовали первые таблицы длины макушки до крестца. Более поздние исследования с измерением овуляции показали, что их таблица занижает гестационный возраст примерно на 1 неделю (Таблица 3).Длина коронки и крестца на сроке беременности более 10 недель менее точна. 37 , 38 , 39 Обзорная статья Napalitano за 2014 год суммирует и рассматривает многочисленные статьи, опубликованные о датировании корона-крупа. 40 Типичный 9-недельный CRL показан на рисунке 18. Типичный 7-недельный CRL показан на рисунке 1D. Рис. 18 9-недельный CRL. Учтите, что плод может начать скручиваться и его размер может быть заниженным.Теперь хорошо виден амнион. Таблица 3 Оценки гестационного возраста (менструального возраста) по отношению к длине между макушкой и крестцом
|



 Но при отсутствии болей внизу живота, кровянистых выделений и других признаков угрожающего выкидыша ультразвуковые данные, свидетельствующие об угрозе, необходимо интерпретировать, как чисто аппаратный феномен. Аналогом выражения «угроза по УЗИ» может быть выражение «головная боль по анализу мочи».
Но при отсутствии болей внизу живота, кровянистых выделений и других признаков угрожающего выкидыша ультразвуковые данные, свидетельствующие об угрозе, необходимо интерпретировать, как чисто аппаратный феномен. Аналогом выражения «угроза по УЗИ» может быть выражение «головная боль по анализу мочи».
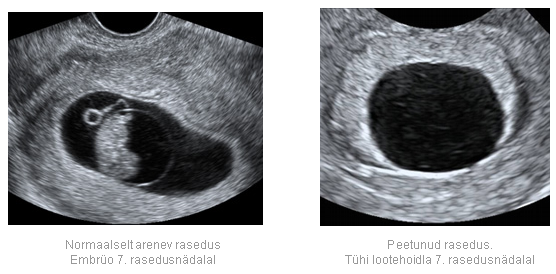 Они могут приводить к грубой десинхронизации развития эмбриональных тканей, критичным изменениям структуры коллагена и других белков, нарушению индукции дифференцировки и миграции делящихся клеток. Чаще всего встречаются аутосомные трисомии, моносомии, триплоидии, тетраплоидии.
Они могут приводить к грубой десинхронизации развития эмбриональных тканей, критичным изменениям структуры коллагена и других белков, нарушению индукции дифференцировки и миграции делящихся клеток. Чаще всего встречаются аутосомные трисомии, моносомии, триплоидии, тетраплоидии.

 е. превышение доз гестагенов нарушает чувствительность рецепторов прогестерона и вместо сохранения беременности может спровоцировать выкидыш .
е. превышение доз гестагенов нарушает чувствительность рецепторов прогестерона и вместо сохранения беременности может спровоцировать выкидыш .

