на какой неделе делают плановое, что смотрят повторно и когда лучше всего делать исследование второго триместра, нормы и расшифровки УЗИ
УЗИ 2 триместр беременности
 Во 2 триместре беременности у плода активно развиваются важнейшие органы, что требует контроля со стороны врача.
Во 2 триместре беременности у плода активно развиваются важнейшие органы, что требует контроля со стороны врача.
Именно в этот период с помощью диагностики УЗИ можно заметить патологии в развитии и своевременно их устранить или скорректировать. 2 триместр предполагает одно плановое УЗИ, а при необходимости возможно проведение дополнительного исследования.
Обязательно делать УЗИ во втором триместре
УЗИ во 2 триместре является обязательным видом исследования, которое проводится планово всем беременным. Женщина в праве отказаться от него, но всю ответственность в этом случае придется взять на себя. Отсутствие вреда и высокая информативность – веские причины довериться специалисту и сделать УЗИ.

На этом сроке при помощи ультразвукового исследования можно выявить патологии, которые легко устранить. Отказ от УЗИ лишит этой возможности.
Ответственное отношение к своему здоровью и развитию своего ребенка предполагает проведение планового УЗИ.
Как проходит
УЗИ во 2 триместре беременности делают трансабдоминально, так как размеры плода уже позволяют рассмотреть его через брюшную стенку. Трансвагинальным датчиком смотрят в редких случаях, когда есть подозрения на патологии шейки матки. Рассмотреть малыша таким образом уже не выйдет из-за его увеличившихся размеров. Наполнять мочевой пузырь нет необходимости – околоплодных вод вполне достаточно, чтобы исследование было максимально информативным.
На какой неделе назначают
Плановое УЗИ во 2 триместре назначается в период с 19 по 22 неделю. Это середина беременности, когда большинство органов плода уже сформировано и продолжает развиваться. Именно на этом сроке можно определить патологии, несовместимые с жизнью или серьезные хромосомные нарушения. Большинство патологий, связанных с развитием, удается скорректировать еще внутриутробно, благодаря чему качество жизни ребенка после рождения не ухудшается.
Сколько длится
 Продолжительность ультразвукового исследования зависит от специалиста и состояния плода. При отсутствии патологий и стандартном развитии, оно продолжается не более 15-30 минут. Особенно тщательное исследование, которое занимает больше времени, может понадобиться в следующих случаях:
Продолжительность ультразвукового исследования зависит от специалиста и состояния плода. При отсутствии патологий и стандартном развитии, оно продолжается не более 15-30 минут. Особенно тщательное исследование, которое занимает больше времени, может понадобиться в следующих случаях:
- наличие серьезных генетических патологий в роду у будущих родителей;
- тяжелая беременность или патологии в анамнезе;
- рубцы на матке или ее шейке;
- нестандартное развитие плода;
- подозрение на патологии плода.
Как готовиться
Подготовка к исследованию на этом сроке не требуется. Плод уже достаточно большой, чтобы увидеть его в любом ракурсе. Желательно избегать физического и нервного перенапряжения за сутки до похода к врачу, чтобы исключить факторы, влияющие на двигательную активность плода.
Что смотрят
Во 2 триместре проводится одно из самых важных УЗИ. При наличии патологий в развитии, чаще всего их замечают именно в этот период. Врач тщательно осматривает женщину в двух направлениях:
- состояние плода, плаценты, околоплодных вод;
- состояние репродуктивных органов женщины.
У ребенка врач оценивает развитие внутренних органов, кровообращение между плодом и плацентой, определяет достаточно ли ему кислорода и питательных веществ. Большое внимание уделяется его размерам, измеряется обхват головы, живота, длина конечностей. На этом сроке хорошо заметен носогубный треугольник, внешний вид которого позволяет вовремя предположить серьезные патологии, такие как заячья или волчья губа.
После осмотра плода, врач исследует состояние плаценты: степень ее зрелости и толщину. Количество околоплодных вод также должно соответствовать норме, а шейка матки в идеале плотно закрыта и имеет размеры не более 3 см.
Расшифровка УЗИ на втором триместре: показатели нормы
Полученные результаты исследований врач сравнивает с показателями нормы, которые примерно одинаковы для всех беременных.

При многоплодной беременности показатели могут немного отличаться в меньшую сторону.

Шейка матки у женщины в норме не короче 3 см. При изучении кровотока врач обращает внимание на пуповину: она должна содержать 2 вены и 2 артерии, только в этом случае кровоснабжение в системе мать-плацента-плод будет нормальным. Толщина плаценты составляет 16,7-28,6мм, а ее зрелость первой степени.
Могут ли назначить повторно

При наличии рубцов на матке, аномалий ее развития или других патологиях женских репродуктивных органов, УЗИ может быть назначено несколько раз за 2 триместр.

УЗИ во 2 триместре – стандартная процедура, которая проводится каждой будущей матери. При тяжелых патологиях, несовместимых с жизнью, на этом этапе еще есть возможность прервать беременность с минимальным вредом физическому и психологическому здоровью матери. Своевременно выявленные недуги, поддающиеся корректировке, позволяют вовремя провести лечение. В некоторых случаях операция плоду проводится внутриутробно, что позволяет ему родиться полностью здоровым.
Полезное видео
нормы по УЗИ, сроки при беременности, расшифровка показателей
Во втором триместре беременной женщине назначается повторный скрининг, подтверждающий или опровергающий данные, которые получены в первом комплексном исследовании. Данный период является наиболее подходящим для диагностики гормонального уровня плода. Полученные данные дают возможность оценки его развития. В этой статье подробно рассказывается, каковы нормы скрининга 2 триместра по УЗИ, анализу крови.
Для чего назначается проведение второго обследования
Второе скрининговое обследование проводится в районе 16–20 недели беременности. Данные сроки неслучайны. Так как плод подрос, у него уже заложены все основные важные для жизненных обеспечений системы. Исследование, проведенное до 12 недель, относится к первому скринингу. Диагностика носит определенную цель выявления аномалий систем, их органов, обнаружения хромосомных нарушений. При наличии серьезных отклонений, врачи могут рекомендовать преждевременные роды.
Кто входит в группу риска
Второй скрининг назначается каждой женщине, находящейся в интересном положении. Однако группа риска для проведения данного исследования, состоит из следующих беременных женщин:
- первородящих, которые имеют возраст больше 35 лет;
- людей, которые находятся в близком родстве;
- женщин с отягощенной гинекологической историей;
- женщин, работающих на вредных условиях труда;
- с отягощенной наследственностью;
- при наличии в анамнезе мертворожденных детей, выкидышей, замершей беременности;
- беременных, принимающих алкоголь, наркотики.
Скрининг второго триместра – комплексное исследование, включающее в себя УЗИ-диагностику, биохимический тест. Если женщина легко переносит беременность, ребеночек развивается в соответствии с нормой, то, в этой ситуации, врачом не назначается проведение второго тестирования.
УЗ-диагностика
При втором скрининге проводится назначение второго УЗИ. Во время которого врачом получается информация о том, сколько у женщин плодов, то есть является ли беременность многоплодной, уточняется срок беременности. Порой он отличается оттого, что определило первый результат. Также врач сообщает о предполагаемой дате родов и, при желании женщины, может сказать пол ребенка.
Второе УЗИ при беременности оценивает такие показатели, как:
- анатомия внутренних систем;
- какова частота сердцебиений у плода;
- вес ребеночка и его сравнение по специальной формуле с предыдущим результатом;
- какое состояние имеют околоплодные воды.
Наибольшее внимание врач уделяет таким параметрам, как:
- структура лица;
- размеры плода;
- какую зрелость имеют легкие ребеночка;
- структура органов;
- количество пальцев;
- сформированность плаценты;
- объем околоплодной жидкости.
В результате врач выписывает заключение о состоянии плода, наличии у него нарушений в развитии. Если выявлены отклонения от нормы по УЗИ, тогда женщине рекомендуют пройти исследование с допплером. Эта диагностика позволит оценить проходимость кровеносных сосудов, маточный, плацентарный, артериальный кровоток. А также степень насыщения кислородом головного мозга ребеночка в данный промежуток времени.
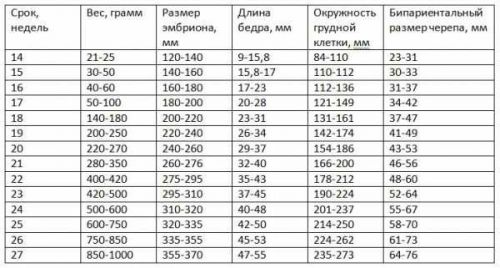
Результаты размера плода по месяцам
Важно! Чтобы получить наиболее точный диагноз, УЗИ 2 триместра должно два раза провестись с доплером, с разрывом в две недели. Причем обследование желательно пройти на двух разных аппаратах.
Результаты УЗ-диагностики
Когда при втором исследовании ультразвуком получается плохой результат развития ребеночка, то женщине назначается диагностика с доплером. Она проводится в любое время и не требует дополнительной подготовки. Полученные данные фиксируются на ленте. Это позволит в дальнейшем проводить контроль за лечением и отмечать наличие изменений. Расшифровка УЗИ 2 скрининга проводит оценку:
- сосудов матки;
- пуповинных артерий;
- сосудов головного мозга ребенка.
При определении состояния сосудов матки используется индекс резистентности. Врачом оценивается отдельно левая, правая маточная артерия. Это связано с тем, что при наличии токсикоза происходит нарушение кровообращения одного сосуда. Если проанализировать результаты только одной артерии, то получится неверная, ложная информация, которая может нанести вред будущей мамочке и плоду.
К сведению, если женщина в третьем триместре страдает от токсикоза, то у нее нарушенный кровоток правого сосуда матки. При позднем токсикозе могут вытекать негативные последствия для плода. Нормативы на 20 неделе индекса резистентности – 0,52. Причем допустимая граница может колебаться от 0,37 до 0,70. Исследовать пуповину необходимо при нахождении плода в покое.
А также при его сердечном ритме, колеблющемся от 120 до 160 ударов в минуту. Обусловлено это тем, что при каких-либо отклонениях частоты сердцебиений происходит изменение индекса резистентности в пуповинной артерии. Пуповина содержит две основных артерии, одну вену. УЗИ второго скрининга ставит перед собой цель выявить наличие аномалии.
Если у кровеносных сосудов будут иметься некоторые отклонения, тогда ребеночек страдает от дефицита питательных веществ. Это негативно скажется на дальнейшем росте, развитии. Бывают случаи, когда плод подстраивается под создавшиеся положение. В итоге происходит рождение здорового младенца с небольшим весом.
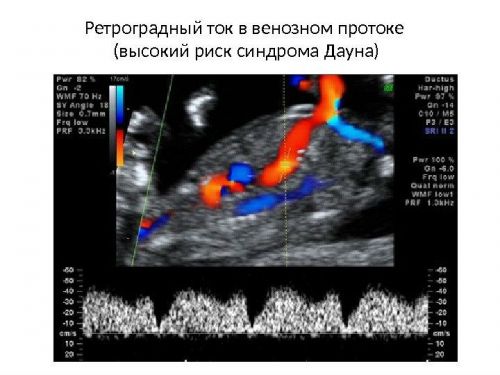
Во время диагностики можно оценить возможность развития аномалий плода
Когда функционирует лишь один кровеносный сосуд с нарушенным кровотоком, то имеется вероятность отрицательного исхода беременности. Женщине необходимо будет пройти дополнительное УЗИ и сдать кровь на наличие хромосомных аномалий. При нарушении кровотока артерий головы будет наблюдаться сниженный пульсационный индекс. Его повышенный уровень позволяет предположить наличие кровоизлияния в мозг. Нормой ПИ является показатель 1,83. Его допустимый параметр варьируется в пределах от 1,36 до 2,31.
Анализ крови
После того как ультразвуковые результаты будут получены, женщине назначается анализ крови на биохимию, так называемый тройной тест, который позволит выявить в крови следующие вещества:
- Гормон ХГЧ, который наблюдается только во время беременности. Он помогает определить произошло ли зачатие в домашней диагностике.
- Белок АФП. Наличие нормальных показателей говорит об обеспечении младенца необходимым иммунитетом от матери.
- Гормон стероидного вида НЭ способствует естественному обмену между материнскими и детскими веществами.
Результат
После получения результатов анализа крови, врачом сопоставляются его показатели с нормой. При этом необходимо учитывать момент того, на какой неделе произошло исследование. На основании полученных данных выставляется предположение о том, как протекает беременность, какое состояние здоровья у малыша.
Нормы ХГЧ
На хороший результат можно рассчитывать при следующих нормах (измерения даются в нг/мл):
- от 10000 до 58000 на 16 неделе беременности;
- от 8000 до 57000 между 17–18 неделей;
- от 7000 до 49000 на 19 недели беременности.
Если у женщины в ходе исследования наблюдается незначительное отклонение второго скрининга, то не стоит отчаиваться, поскольку оно не несет большой ценности. Когда уровень больший, чем положено, то данный факт может говорить о беременности не одним плодом. Если норма повышается наполовину, тогда имеется риск рождения ребенка с синдромом Дауна. К сведению, при многоплодной беременности проводить скрининг тесты бессмысленно, так как его результаты будут незначительно завышены.
Кроме многоплодности, причина повышенного результата ХГЧ может предполагать сахарный диабет у женщины или хромосомные аномалии плода. Заниженный результат гормона говорит о возможности замирания беременности, развития хромосомных аномалий. Кроме того, понижение нормы может быть признаком существующей угрозы выкидыша, несостоявшейся плаценты, наличия синдрома Патау.
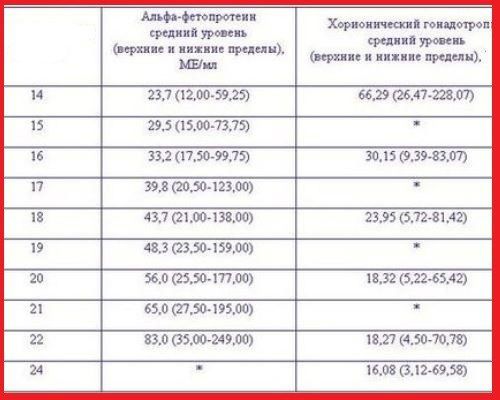
Нормы АФП, ХГЧ по неделям, на которые ориентируются при расшифровке результатов анализа
Нормативы АФП
Белок АФП вырабатывается организмом плода после 5 недели внутриутробного развития. При помощи околоплодных вод, белок проникает в кровеносную систему матери. К параметрам АФП относятся следующие нормы, измеряемые в ед/мл:
- 15–60 на сроке между 12–14 неделей;
- 15–95 на сроке между 15–19 неделей;
- 27–125 на 20 неделе.
Если во время исследования обнаружилось пониженное количество белка в печени ребеночка, то это является поводом для предположения подозрений на наличие синдрома Дауна. Кроме того, данный результат может говорить об неверно определенном сроке беременности, пузырном заносе плода. Когда во время обследования обнаруживается повышенный уровень АФП, то можно предполагать о неправильном развитии нервной системы, нарушении печени.
Обычно эти патологии вызываются вирусной инфекцией, которой переболевает женщина в первом триместре беременности.
Нормы НЭ
Стероидный гормон НЭ имеет следующие показатели нормы, измеряемые в нг/мл:
- от 5,7 до 15 между 13–14 неделями;
- от 5,4 до 21 между 15–16 неделями;
- от 6,6 до 25 между 17–18 неделями;
- от 7,5 до 28 между 19–20 неделями.
Когда скрининг обнаруживает отклонение в виде повышения нормы, то это может быть признаком наличия многоплодной беременности. Кроме того, повышение НЭ говорит о нарушенном функционировании печени, большом плоде. Пониженный показатель образуется в результате инфицирования ребеночка, раннего приема антибиотиков, аномалий развития, недостаточности плацентарного вида.
Критическое понижение гормона НЭ бывает признаком:
- угрозы выкидыша;
- аномалий надпочечников;
- плацентарных нарушений;
- синдрома Дауна.
Кроме того, завышаться показатель НЭ может в том случае, если женщина в момент сдачи анализа принимала антибиотики.
При втором скрининге происходит оценка кровоснабжения плода
Важно! Не следует рассматривать отклонение НЭ, как прямое доказательство патологий. При плохих результатах следует пройти дополнительное исследование.
Факторы, влияющие на исследование
Имеется ряд соотношений, которые влияют на получение результатов скрининга. Данной диагностике присущ небольшой процент погрешности. Даже безупречные анализы могут не всегда сказать о наличии патологии. Соответственно, при плохих результатах может родиться здоровенький малыш. Это касается биохимического анализа крови.
К факторам, влияющим на исследование, относятся:
- наличие хронических заболеваний матери, например, больные почки, печень;
- наличие плохих привычек, таких как: курение, злоупотребление алкоголя;
- избыточный вес, при котором повышаются показатели;
- многоплодная беременность;
- зачатие, наступившее в результате ЭКО.
Что делать, если у женщины плохие результаты скрининг-теста
Если у женщины обнаружились плохие результаты, нельзя паниковать. Чаще всего 10 % из них оказываются неверными. Однако, при высокой степени риска, будущей мамочке нужно как можно быстрей обратиться к генетику, который назначит дополнительные тесты, позволяющие оценить наличие врожденной или хромосомной патологии. Чаще всего рекомендуется следующее исследование:
- Кордоцентоз представляет собой забор крови плода через пуповину. Данный тест назначают не раньше 18 недели. Он нередко становится причиной выкидыша, внутриутробного заражения ребеночка.
- Амниоцентез – это оценка околоплодных вод. Для их забора врачом прокалывается брюшина. Этот анализ довольно эффективен, но часто приводит к выкидышу.
- НИПТ можно делать с 10 недели. Тестирование проводится путем забора крови матери из вены. Если получается отрицательный результат, то это является 100 % гарантией рождения здорового ребенка.
Не следует рассматривать отдельное отклонение, как показатель патологического явления. Судить об аномалиях можно лишь после проведенного комплексного исследования.
сроки проведения и нормы второго исследования, во сколько недель делают, расшифровка показателей
Скрининг во 2-м триместре — обязательное исследование плода, которое проходит каждая беременная. Процедура назначается с 19-й по 23-ю неделю беременности.

Показания и противопоказания к процедуре
По срокам проведения второй скрининг выпадает на период 19–23 недель. Исследование считается комплексным, так как беременная проходит УЗИ и сдает биохимический анализ крови. Иногда женщина может отказаться от анализа крови. Но существуют медицинские показания, по которым кровь обязательно сдают на экспертизу:
- возраст будущей мамы более 35 лет;
- стоит угроза по прерыванию беременности;
- если у женщины другие беременности заканчивались выкидышами, плод замирал, случались преждевременные роды, рождение мертвого ребенка;
- беременная употребляла запрещенные медикаменты при вынашивании ребенка;
- будущая мать страдает наркоманией, алкоголизмом или курит;
- мама и папа ребенка связаны кровным родством;
- у женщины выявлено онкологическое заболевание;
- беременная работает в тяжелых условиях труда;
- у одного из родителей диагностировали заболевание генетического характера, к примеру, сахарный диабет;
- первый раз анализ крови и УЗИ-обследование показали врожденное заболевание у плода;
- будущая мать перенесла инфекционную или вирусную болезнь до 19 недель;
- беременная ранее облучалась;
- ближайшие родственники женщины страдают хромосомными заболеваниями, или у семьи рождался ребенок с такой патологией.
УЗИ, биохимический гемотест в 19–22 недели делают в целях раннего определения синдрома Дауна, болезни Эдвардса, распространенных хромосомных патологий.

Когда беременной делают второй скрининг
Перинатальное скрининговое обследование 2-го триместра назначается с 19-й по 22–23-ю неделю. Обследование включает исследование частей плода ультразвуком вместе с анализом крови при особых показаниях.
Лучше делать скрининг 2-го триместра как можно раньше.
Нельзя игнорировать срок беременности, так как биохимический анализ после 24-й недели уже будет неинформативен.
Как подготовиться к УЗИ
Подготовка к скринингу во втором триместре аналогична диагностике на 11–12 неделях, первому УЗИ и анализу крови при беременности:
- За сутки до скрининга 2-го триместра не разрешается есть много жирного, острого, жареного и продуктов, которые провоцируют сильное газообразование. При этом при сильной жажде можно пить воду перед вторым скринингом. В противном случае результаты анализа крови и УЗИ могут быть недостоверными.
- Нельзя перед ультразвуковым скринингом 2-го триместра и сдачей крови волноваться и нервничать. Гормон норадреналин, который выделяется при стрессе, негативно сказывается на результатах анализов.
Как проходит обследование
Сначала беременная проходит ультразвуковую диагностику. Процедура полностью безболезненна и безвредна для плода. УЗИ на 2-м скрининге делается для соотношения установленных норм показателей измерения частей тела и органов плода с индивидуальными результатами обследования у беременных.
Женщину укладывают на кушетку. Предварительно стелется одноразовая пеленка. После беременная оголяет живот. Врач наносит специальный гель для УЗИ, который усиливает проникновение ультразвуковых волн. По завершении скрининга 2-го триместра женщина вытирает живот салфетками или одноразовой пеленкой.
После проведения обследования трансабдоминальным датчиком с ультразвуком беременная идет в лабораторию сдавать кровь. Когда исследования пройдены, остается ждать расшифровку результатов. Обычно женщину просят прийти за медицинским заключением через неделю.
К просмотру видеообзор специалиста:
Расшифровка результатов исследования
Врачи в основном смотрят результаты УЗИ на 2-м скрининге. Биохимический анализ крови назначается при особых показаниях, когда у будущей матери выявлены риски на скрининге в первом триместре. В результатах УЗИ 2-го скрининга указывают внешние данные ребенка: размеры всех частей тела, рост, вес, количество плодов в матке.
После анализа внешних данных сонолог переходит к фетометрии, оценке анатомического строения плода при скрининге 2-го триместра. Обследуются кости ребенка, измеряется длина конечностей, определяется состояние внутренних органов и их развитость.
Именно в середине беременности будущие родители узнают пол ребенка.
Вес и рост плода
Одним из важных показателей в результатах второго скрининга считается вес и рост ребенка:
- Очень низкий вес часто сопоставляют с пищевым голоданием и гипоксией плода. Из-за этого следует нарушение развития роста и набора веса. Поэтому беременность замирает.
- Маленький вес, который не соответствует сроку, показывает возможные хромосомные заболевания: синдром Дауна, Эдвардса.
- Чересчур большой вес характерен для патологий центральной нервной системы. Еще признак может указывать на внутренние отеки при гемолитической болезни, когда кровь ребенка несовместима с материнской.
По УЗИ 2-го триместра показатели нормы роста и веса смотрят по таблице с расшифровкой:
| Недели | Рост в сантиметрах | Вес в граммах |
| 18 | 14,2 | 190 |
| 19 | 15,3 | 240 |
| 20 | 25,8 | 300 |
Длина кости носа
Длина кости носа ребенка взаимосвязана с физическим развитием. При несоответствии параметра нормам беременную отправляют обследоваться на наличие хромосомных заболеваний у плода. К 20–21-й неделе беременности на 2-м скрининговом УЗИ кость носа в среднем по длине достигает 7 миллиметров.
Бипариетальный размер головы — БПР
Показатель БПР на 2-м скрининге указывает на расстояние от одного виска головы до другого. Данная линия соединяет теменные косточки. Она должна быть перпендикулярна линии, которая проводится между лбом и затылком. Параметр характеризует точный срок беременности.
При отличии индивидуальных параметров от установленной нормы возможны следующие диагнозы:
- Большой БПР соотносится с другими конечностями. При равномерном распределении параметров диагностируют крупного ребенка, что нехорошо для естественных родов.
- Синдром задержки внутриутробного развития ставят тем, у кого БПР отстает от нормы в несколько раз.
- Гидроцефалия выявляется на скрининге во 2-м триместре, если увеличен БПР, размер лба и затылка вместе с окружностью головы плода. Болезнь возникает из-за поражения инфекцией.
- Микроцефалию диагностируют при заниженных показателях БПР, ОГ и ЛЗР. Для заболевания характерна небольшая масса мозга с последующей отсталостью в умственном развитии.
Значения нормы БПР в таблице, которые рассматриваются в результатах УЗИ 2-го скрининга:
| Недели | Норма | Нижний параметр в миллиметрах | Верхний параметр в миллиметрах |
| 18 | 42 | 37 | 47 |
| 19 | 45 | 41 | 49 |
| 20 | 48 | 43 | 53 |

Лобно-затылочный размер — ЛЗР
При УЗИ на 2-м скрининге оценивается лобно-затылочный размер, расстояние между лбом и затылком. Соединительная линия промеж лобной и затылочной кости в норме проходит через центр головы и становится перпендикулярной линии, которая проводится от одного виска до другого.
ЛЗР всегда оценивают вместе с БПР. После устанавливают диагноз при отклонении от нормативов. Рассмотрим нормы параметра на 2-м скрининге по неделям беременности:
| Недели | Параметры нормы, оцениваются в миллиметрах | Нижний уровень | Верхний уровень |
| 18 | 54 | 49 | 59 |
| 19 | 58 | 53 | 63 |
| 20 | 62 | 56 | 68 |
Окружность и форма головы
Кроме БПР с ЛЗР, сонолог измеряет форму и окружность головы ребенка. Полностью здоровый ребенок на 2-м скрининговом УЗИ имеет округлую форму головы. Другие формы считаются отклонением. В норме окружность головы к 20 неделям беременности равняется 170 миллиметрам.
Длина бедра, голени, плеча и предплечья
Расчет размеров бедер, голеней, плеч и предплечья обязателен. Сонолог назначает дополнительное обследование при сильном укорочении конечностей и несоответствии длины рук с ногами. Рассмотрим таблицу с нормами показателей длины конечностей ребенка на скрининге 2-го триместра:
| Длина показателя | Недели | Норматив в миллиметрах | Нижний уровень | Верхний уровень |
| Бедро | 18 | 27 | 23 | 31 |
| 19 | 30 | 26 | 34 | |
| 20 | 33 | 29 | 37 | |
| Голень | 18 | 24 | 20 | 28 |
| 19 | 27 | 23 | 31 | |
| 20 | 30 | 26 | 34 | |
| Плечо | 18 | 20 | 17 | 23 |
| 19 | 23 | 20 | 26 | |
| 20 | 26 | 22 | 29 | |
| Предплечье | 18 | 24 | 20 | 28 |
| 19 | 27 | 23 | 31 | |
| 20 | 30 | 26 | 34 |
Окружность живота
Синдром задержки внутриутробного развития выявляется по окружности живота. При отставании от средних норм врач ставит этот диагноз. При нормальном развитии на скрининге 2-го триместра окружность живота плода в среднем составляет 15 сантиметров.
Индекс амниотической жидкости — ИАЖ
ИАЖ отвечает за показатель объема околоплодных вод в пузыре. В норме к 20-й неделе они составляют 140–214 миллиметров.
При низком индексе на втором скрининговом УЗИ врач ставит маловодие и угрозу инфицирования. При высоком индексе возникает риск неправильного предлежания плода и мертворождения из-за свободного течения: ребенок может запутаться в пуповине и задушиться.
К просмотру как выглядит ребенок на УЗИ:
Биохимический скрининг
Биохимический скрининг крови во 2-м триместре делается платно по показаниям. Тест считается тройным, так как определяются 3 главных маркера:
- Альфа-фетопротеин. Зародыш вырабатывает этот белок с 5 недель. Главная задача вещества — транспортировка полезных микроэлементов и защита ребенка от агрессивной реакции материнского иммунитета. Норма содержания гормона к 20-й неделе — в пределах 27–125 единиц на миллилитр.
- Свободный эстриол. Еще до оплодотворения вырабатывается в яичниках, но в малом количестве. В беременность уровень свободного эстриола возрастает из-за синтеза в плаценте и печени ребенка. Гормон готовит организм будущей мамы к лактации. ХГЧ и свободный эстриол всегда измеряются в начале срока. Норма — 7,6–27 единиц нмоль на литр.
- ХГЧ. Гормон синтезируется только у беременных. Большая концентрация наблюдается в первом триместре. К 21-й неделе показатель снижается до предела 1,6–59 микроскопических единиц на миллилитр.
Помимо главных перечисленных параметров, при биохимическом скрининге 2-го триместра исчисляется ингибин А в МоМ-коэффициентах. Его индекс при нормальном внутриутробном развитии равняется 2 МоМ. Этот коэффициент считается степенью отклонения полученной информации от средних значений.
Возможные заболевания по результатам биохимического анализа
Цель биохимического анализа крови заключается в определении у ребенка хромосомных заболеваний. При синдроме Дауна характерным признаком считается повышенный уровень ХГЧ на скрининге 2-го триместра и снижение содержания в крови других гормонов.
АФП, показатель ЕЗ или свободный эстриол повышаются при наличии синдрома Меккеля и некроза печени. ХГЧ при этом в норме. АФП и другие параметры снижаются ниже установленной нормы при синдроме Эдвардса.
Свободный эстриол снижается после курса антибиотиков, при развитии внутриутробной инфекции и плацентарной недостаточности. Беременной могут назначить амниотест, прокол в брюшной стенке для взятия образца околоплодной жидкости. Это делается для точного подтверждения или опровержения ранее поставленных диагнозов.
Патологии, которые могут быть выявлены
Во 2-м триместре скрининг при беременности делается в профилактических целях для обнаружения хромосомных патологий. На УЗИ обнаруживают такие патологии, как синдром Дауна и Эдвардса.
В первом случае характерным признаком выступает носовая кость, которая при болезни значительно меньше нижней границы нормы. Во втором случае рассматривают вес ребенка: при заболевании он очень маленький. Рассмотрим другие возможные патологии:
- Трисомия 13, или синдром Патау, — редкое заболевание, которое на УЗИ во втором триместре определяется при неправильном формировании черепа, деформации стоп, кистей, нарушениях в структуре головного мозга.
- Спина Бифида, расщепление позвоночника, на ультразвуковой диагностике показывается в виде незамкнутых позвонков сзади. Деформация происходит из-за нарушенного формирования нервной трубки.
- Анэнцефалия диагностируется обычно в первом триместре. Но, если исследование было пропущено, внутриутробный порок выявляется на 2-м скрининге. На УЗИ у ребенка частично или полностью отсутствуют мозговые доли.
- Синдром Шерешевского-Тернера на пренатальном ультразвуковом скрининге 2-го триместра характеризуется широкой грудной клеткой, искривлением конечностей, короткими пальцами, отечностью, низкой массой тела и маленьким ростом.
- Синдром Клайнфельтера при ультразвуковой диагностике выявляется редко. Но, если врач заподозрил патологии, он направит беременную пройти амниоцентез.

Что может повлиять на результаты
Результаты перинатального скрининга 2-го триместра зависят от:
- Ошибки в определении сроков беременности.
- Наличия у беременной вредных привычек (чаще курение).
- Периодических стрессов.
- Вынашивания нескольких плодов. В этом случае норма гормонов рассчитывается индивидуально для двойной, тройной беременности.
- Приема гормональных средств в период вынашивания.
- Гормонального фона, меняющегося из-за возраста матери больше 35 лет.
- Наступления беременности после ЭКО. Перед этим проводится гормональная терапия, результаты которой сохраняются до 2-го скрининга.
- Выраженного ожирения. Болезнь продуцирует женские половые гормоны, которые изменяют состав крови.
Скрининг во 2-м триместре — ответственная процедура, от которой беременной лучше не отказываться. От этого зависит здоровье и дальнейшее развитие ребенка.
Предлагаем посмотреть ответы на частые вопросы по теме 2-го триместра в интервью с врачом:
Как вы проходили скрининг 2-го триместра? Поделитесь этим в комментариях. Расскажите о статье друзьям в социальных сетях. Будьте здоровы.
сроки проведения УЗИ, нормы, расшифровка результатов, цена
- Беременность
- Развитие плода по неделям
- 1 триместр
- Скрининг 1 триместр
- 1-6 недели
- 1 неделя
- 2 неделя
- 3 неделя
- 4 неделя
- 5 неделя
- 6 неделя
- 7-12 недели
- 7 неделя
- 8 неделя
- 9 неделя
- 10 неделя
- 11 неделя
- 12 неделя
- 2 триместр
- Скрининг 2 триместра
- 13-18 недели
- 13 неделя
- 14 неделя
- 15 неделя
- 16 неделя
- 17 неделя
- 18 неделя
- 19-24 недели
- 19 неделя
- 20 неделя
- 21 неделя
- 22 неделя
- 23 неделя
- 24 неделя
- 3 триместр
- Скрининг 3 триместра
- 25-30 недели
- 25 неделя
- 26 неделя
- 27 неделя
- 28 неделя
- 29 неделя
- 30 неделя
- 31-36 недели
- 31 неделя
- 32 неделя
- 33 неделя
- 34 неделя
- 35 неделя
- 36 неделя
- 37-39 недели
- 37 неделя
- 38 неделя
- 39 неделя
- 37, 38, 39 недели у повторнородящих
- 1 триместр
- Как определить беременность
- Месячные и беременность
- Вопросы и рекомендации по беременности
- Выделения при беременности
- Питание при беременности
- Осложнения и боли при беременности
- Прерывание беременности
- Развитие плода по неделям
- Болезни
- Грипп Мичиган
- Рахит у грудничков
- Кишечная колика
- Пупочная грыжа
- Инструкции
- для детей
- при ОРВИ
- Виферон свечи
- Ибуклин Юниор
- Синупрет капли
- при кашле
- Аскорил сироп
- Бромгексин таблетки
- Пантогам сироп
- Синекод
- Саб симплекс
- Эриспирус сироп
- Эреспал сироп
- при гриппе
- Амоксиклав
- Амиксин
- Арбидол
- Панавир
- Ремантадин
- Тамифлю
- Циклоферон
- жаропонижающие
- Нурофен детский
- Панадол сироп
- Парацетамол сироп
- Цефекон свечи
- при болях
- Плантекс (от коликов)
- Смекта (от диареи)
- Энтерол (для кишечника) для детей
- Эспумизан беби (боли животика)
- Другие заболевания
- Вибуркол свечи (симптоматическое средство)
- Зиннат суспензия (отиты и т.п.)
- Изофра (риниты и синуситы)
- Мирамистин (антисептик)
- Отипакс (отит)
- Сиалор (ЛОР-заболевания)
- при ОРВИ
- при беременности и лактации
- при ОРВИ
- Анальгин
- Пиносол
- Тизин
- при кашле
- Биопарокс
- Гексорал спрей
- Лизобакт
- Либексин
- Сироп Алтея
- Стодаль
- Фарингосепт
- Цикловита
- при гриппе
- Арбидол
- Ацикловир
- Ремантадин
- Тамифлю
- жаропонижающие
- Ибупрофен
- при болях
- Ибупрофен
- Но-шпа
- Пенталгин
- Цитрамон
- Другие заболевания
- Клотримазол (грибок, инфекция половых органов)
- Линдинет 20 (противозачаточное)
- Мастодинон (нарушение менструации)
- Норколут (гормональный препарат)
- Полижинакс (противогрибковое)
- Тироксин (при гипотиреозе)
- Эстровэл (от женских заболеваний)
- Ярина (противозачаточное)
- при ОРВИ
- для взрослых
- при ОРВИ
- Амиксин
- Арбидол
- Гриппферон
- Интерферон
- Кипферон свечи
- Ротокан
- Ремантадин
- Синупрет
- Тамифлю
- при кашле
- АЦЦ
- Либексин
- Ренгалин
- Стоптуссин
- Стодаль
- при гриппе
- Амиксин
- Дибазол
- Кагоцел
- Лавомакс
- Ремантадин
- Флемоксин Солютаб
- Цефтриаксон
- жаропонижающие
- Индометацин
- Ибупрофен
- Ринза
- при болях
- Колофорт (для пищеварительного тракта)
- Кеторол
- Мовалис (противовоспалительное)
- Найз таблетки
- Тримедат (для кишечника)
- Невролгии, ЦНС, головной мозг
- Аспаркам
- Актовегин
- Комбилипен
- Нейромультивит
- Циннаризин
- Другие заболевания
- Адвантан (дерматологические заболевания)
- Азитромицин (ЛОР-заболевания)
- Диазолин (от аллергии)
- Лоратадин (при аллергии)
- Овесол (для печени)
- Эссенциале форте Н (для печени)
- Полидекса (ЛОР-заболевания)
- Клотримазол (грибок, инфекция половых органов)
- Циклоферон (инфекционные, бактериальные, грибковые заболевания)
- при ОРВИ
- для детей
- Грудное вскармливание
- Питание при ГВ
- Кормление грудью
- Таблетки при ГВ
- Болезни при ГВ
- Прикорм грудничка
- Вопросы и рекомендации
- Калькуляторы
- Калькулятор ХГЧ
- Спермограмма: расшифровка результата
- Календарь овуляции для зачатия
- Срок беременности по неделям и дням
- Дата родов по месячным, дате зачатия
- Календарь беременности по неделям
- Рассчитать пол ребенка
- Калькулятор роста и веса ребенка
Поиск
- Инструкции по применению (по алфавиту):
- А
- Б
- В
- Г
- Д
- Ж
- З
- И
- Й
- К
- Л
- М
- Н
- О
- П
- Р
- С
- Т
- У
- Ф
- Х
- Ц
- Э
- 0-9


- Беременность
- Развитие плода по неделям
- 1 триместр
- Скрининг 1 триместр
- 1-6 недели
- 1 неделя
- 2 неделя
- 3 неделя
- 4 неделя
- 5 неделя
- 6 неделя
- 7-12 недели
- 7 неделя
- 8 неделя
- 9 неделя
- 10 неделя
- 11 неделя
- 12 неделя
- 2 триместр
- Скрининг 2 триместра
- 13-18 недели
- 13 неделя
- 14 неделя
- 15 неделя
- 16 неделя
- 17 неделя
- 18 неделя
- 19-24 недели
- 19 неделя
- 20 неделя
- 21 неделя
- 22 неделя
- 23 неделя
- 24 неделя
- 3 триместр
- Скрининг 3 триместра
- 25-30 недели
- 25 неделя
- 26 неделя
- 27 неделя
- 28 неделя
- 29 неделя
- 30 неделя
- 31-36 недели
- 31 неделя
- 32 неделя
- 33 неделя
- 34 неделя
- 35 неделя
- 36 неделя
- 37-39 недели
- 37 неделя
- 38 неделя
- 39 неделя
- 37, 38, 39 недели у повторнородящих
- 1 триместр
- Как определить беременность
- Месячные и беременность
- Вопросы и рекомендации по беременности
- Выделения при беременности
- Питание при беременности
- Осложнения и боли при беременности
- Прерывание беременности
- Развитие плода по неделям
- Болезни
- Грипп Мичиган
- Рахит у грудничков
- Кишечная колика
- Пупочная грыжа
- Инструкции
- для детей
- при ОРВИ
- Виферон свечи
- Ибуклин Юниор
- Синупрет капли
- при кашле
- Аскорил сироп
- Бромгексин таблетки
- Пантогам сироп
- Синекод
- Саб симплекс
- Эриспирус сироп
- Эреспал сироп
- при гриппе
- Амоксиклав
- Амиксин
- Арбидол
- Панавир
- Ремантадин
- Тамифлю
- Циклоферон
- жаропонижающие
- Нурофен детский
- Панадол сироп
- Парацетамол сироп
- Цефекон свечи
- при болях
- Плантекс (от коликов)
- Смекта (от диареи)
- Энтерол (для кишечника) для детей
- Эспумизан беби (боли животика)
- Другие заболевания
- Вибуркол свечи (симптоматическое средство)
- Зиннат суспензия (отиты и т.п.)
- Изофра (риниты и синуситы)
- Мирамистин (антисептик)
- Отипакс (отит)
- Сиалор (ЛОР-заболевания)
- при ОРВИ
- при беременности и лактации
- при ОРВИ
- Анальгин
- Пиносол
- Тизин
- при кашле
- Биопарокс
- Гексорал спрей
- Лизобакт
- Либексин
- Сироп Алтея
- Стодаль
- Фарингосепт
- Цикловита
- при гриппе
- Арбидол
- Ацикловир
- Ремантадин
- Тамифлю
- жаропонижающие
- Ибупрофен
- при болях
- Ибупрофен
- Но-шпа
- Пенталгин
- Цитрамон
- Другие заболевания
- Клотримазол (грибок, инфекция половых органов)
- Линдинет 20 (противозачаточное)
- Мастодинон (нарушение менструации)
- Норколут (гормональный препарат)
- Полижинакс (противогрибковое)
- Тироксин (при гипотиреозе)
- Эстровэл (от женских заболеваний)
- Ярина (противозачаточное)
- при ОРВИ
- для взрослых
- при ОРВИ
- Амиксин
- Арбидол
- Гриппферон
- Интерферон
- Кипферон свечи
- Ротокан
- Ремантадин
- Синупрет
- Тамифлю
- при кашле
- АЦЦ
- Либексин
- Ренгалин
- Стоптуссин
- Стодаль
- при гриппе
- Амиксин
- Дибазол
- Кагоцел
- Лавомакс
- Ремантадин
- Флемоксин Солютаб
- Цефтриаксон
- жаропонижающие
- Индометацин
- Ибупрофен
- Ринза
- при болях
- Колофорт (для пищеварительного тракта)
- Кеторол
- Мовалис (противовоспалительное)
- Найз таблетки
- Тримедат (для кишечника)
- Невролгии, ЦНС, головной мозг
- Аспаркам
- Актовегин
- Комбилипен
- Нейромультивит
- при ОРВИ
- для детей
Скрининг второго триместра – расшифровка, нормы и отклонения
Рассматриваемое обследование проводят в промежутке между 16 и 20 неделями беременности, и оно состоит из двух этапов: УЗИ и биохимического скрининга. При отсутствии каких-либо отклонений на УЗИ тройной тест зачастую не назначается.
В целом же, скрининг второго триместра беременности – процедура добровольная. В некоторых случаях результаты могут оказаться ложноположительными, что провоцирует стресс и негативно сказывается на здоровье матери.
С другой же стороны, благодаря такой диагностике можно выявить и своевременно устранить факторы, мешающие нормальному течению беременности.
Пренатальный скрининг — все виды диагностики и описание
Ультразвуковое исследование
Указанный вид диагностики дает возможность сделать полную оценку уровня развития плода, подтвердить или опровергнуть наличие физиологических отклонений.
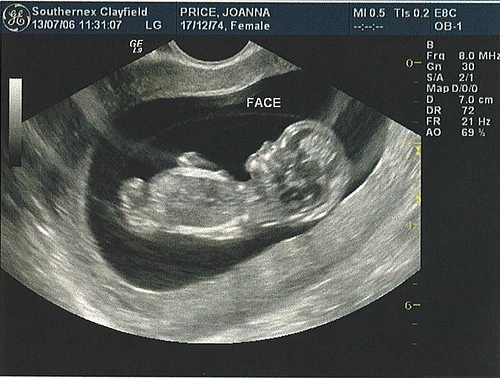
Благодаря возрасту малыша, посредством датчика УЗИ можно зафиксировать следующие показатели:
1. Пол
Половую принадлежность можно определить, если эмбрион будет расположен соответствующим образом.
В противном случае будущие родители останутся в неведении до следующего скрининга, либо до рождения ребенка.
2. Фетометрические данные плода
Включают несколько составляющих:
- Длина плечевой кости и кости предплечья. Доктор проверяет наличие всех костных тканей, симметричность предплечий.
- Размеры бедренных костей и костей голени. Берется во внимание количество пальцев на руках и ногах
- Окружность живота.
- Лобно-затылочный размер и бипариентальные параметры головы эмбриона.
- Окружность головы.
- Длина носовой кости. Нормы рассматриваемого объекта исследования составляют: 3,7-7,3 мм на 16-17 неделях беременности; 5,3-8,1 мм на 18-19 неделях; 5,8-8,3 мм на 20-21 неделях. Если предыдущие показатели в норме, но присутствуют отклонения со стороны данной составляющей, считается, что у плода отсутствуют какие-либо хромосомные аномалии.
При значительных отклонениях от нормы всех указанных показателей существует два варианта: Доктор фиксирует следующие нюансы: Наиболее удачное место крепления плаценты – задняя стенка матки, или зона, приближенная к ее дну. В той ситуации, если плацента расположена на передней стенке матки, существует риск, что в будущем произойдет ее отслойка. Структура плаценты с 16 по 20 неделю должна быть однородной. При наличии отклонений назначают лечение, нацеленное на нормализацию кровообращения. При незначительном маловодии лечебные мероприятия ограничиваются витаминотерапией, коррекцией рациона питания, ограничением физических нагрузок. Как выполняется анализ амниотической жидкости? Выраженное маловодие требует более серьезных мер, которые будут включать прием специальных медикаментов. Это связано с тем, что подобное явление может негативно сказаться на развитии конечностей и позвоночника эмбриона, спровоцировать аномалии в нервной системе. Зачастую детки, которые были выношены в условиях маловодия, страдают умственной отсталостью и худобой. Не менее опасным для плода является выраженное многоводие. Беременную в таких ситуациях чаще всего госпитализируют и назначают комплексное лечение. Нормой считается состояние, когда у плода фиксируется две артерии и одна вена. В тех ситуациях, когда УЗИстом выявлено меньше сосудов, впадать в панику не стоит. Хорошие результаты биохимического анализа крови, а также отсутствие отклонений в развитии плода (согласно ультразвуковой диагностике) свидетельствует о том, что единственная артерия полностью компенсировала работу отсутствующей. В будущем родители должны следить за правильным питанием, укреплять защитные реакции организма малыша. Доктор обращает внимание на размеры шейки матки. Если, по сравнению с предыдущим скринингом, наблюдается ее укорочение (менее 30 мм), открытие или размягчение ее тканей, может назначаться установка пессария для сохранения беременности. После прохождения ультразвукового обследования беременную ожидает следующий этап скрининга: биохимический анализ венозной крови. Главная задача указанного тестирования – определение трех показателей: 1.Свободного эстриола – полового гормона, который дает о себе знать с первых дней образования плаценты, и уровень которого с каждым месяцем увеличивается: 1,18-5, 52 нг/мл на 16-17 неделях беременности; 2,42-11,20 нг/мл на 18-19 неделях; 3,9-10,0 на 20-21 неделях. Критическое (40% и более) снижение рассматриваемого гормона может быть следствием нескольких явлений: Уровень свободного эстриола в крови будущей мамы может повышаться при нескольких ситуациях: 2.Свободный бета-ХГЧ. Именно данный показатель благоприятствует появлению второй полоски при прохождении теста на беременность. Уровень хорионического гонадотропина человека во втором триместре беременности может меняться: 10-57 тыс. нг/мл на 16-й неделе; 8-57 тыс. нг/мл на 17-18 неделях; 7-48 тыс. нг/мл на 19-й неделе беременности. Количество свободного бета-ХГЧ в крови может повышаться, если: Низкий уровень ХГЧ может указывать на следующие явления: При неверно определенном сроке уровень ХГЧ также не будет соответствовать нормам. 3. Альфа-фетопротеин (АФП)— это белок ,который вырабатывается в синцитиотрофобласте и желточном мешке на ранних сроках, с 11-12 недель вырабатывается печенью плода. В амниотическую жидкость этот белок попадает через почки плода, а в кровь матери — путем плацентарной диффузии. На 15-19 неделях беременности допустимая норма альфа-фетопротеина варьируется в пределах 15-95 Ед/мл, после 20-й недели – 28-125 Ед/мл. Определение альфа-фетопротеина в крови беременной женщины помогает диагностировать пороки развития, связанные с дефектом нервной трубки: при этих заболеваниях уровень белка увеличивается. При хромосомной патологии — такой, как синдромы Дауна или Эдвардса — уровень белка снижен. Сейчас этот показатель редко используется, особенно после внедрения первого биохимического скрининга ,включающий в себя хгч+ papp-a, который является более информативным и своевременным. Если первый скрининг пройден, то 2-й биохимический скрининг не проводится. В настоящее время, наиболее достоверным методом для диагностики хромосомной патологии плода является неинвазивный пренатальный тест (НИПТ). Низкое содержание рассматриваемого белка может свидетельствовать о нескольких факторах: Повышение количества АФП в крови беременной может быть причиной следующих явлений: Если УЗИ подтверждает многоплодную беременность, врачи редко назначают биохимический скрининг: существующие показатели нормы применимы по отношению к одноплодной беременности. Определить, как именно будут меняться показатели, если женщина вынашивает два и более плода — весьма проблематично. Просчитать риск наличия у плода тех или иных патологий доктор может, внимательно изучив результаты всех тестов второго скрининга. При положительных результатах будущим мамочкам не следует сразу впадать в панику — в 10% случаев такие результаты оказываются ложными. Однако если по заключению скрининговой программы степень риска составляет 1:250, беременной следует обратиться к генетику. Данный специалист может назначать дополнительные неинвазивные методы диагностики, посредством которых определяется наличие/отсутствие у плода хромосомных или врожденных отклонений.3. Анатомические сведения
4. Информация о плаценте
5. Количество амниотической жидкости (околоплодных вод)
6. Количество сосудов пуповины
7. Параметры шейки и стенок матки
Тройной тест
Плохой второй скрининг — что делать и куда идти дальше?
Если же риск оценивают как 1:100, рекомендуется проходить инвазивные методы исследований, либо пройти неинвазивный пренатальный тест:
Если инвазивная диагностика подтвердит неблагополучные результаты второго скрининга, у женщины есть две опции:
УЗИ во 2 триместре беременности: когда делать, нормы, расшифровка
Плановое УЗИ 2 триместра позволяет убедиться, что с ребёнком всё в порядке. На какой неделе нужно делать исследование? Какие показатели считаются нормой? Что смотрят на УЗИ? Давайте разбираться вместе.
Во время беременности будущим мамам важно убедиться, что ребёнок развивается нормально, его здоровью ничего не грозит. Успокоиться вам поможет плановое УЗИ 2 триместра. Ультразвуковое исследование – крайне информативный метод диагностики. С его помощью можно выявить врождённые пороки развития, что поможет в дальнейшем скорректировать их.
Если при беременности (2 триместр) было проведено плановое исследование, и возникло подозрение на патологию, то врач даёт направление на экспертное УЗИ, которые отличается повышенной информативностью.
Когда именно делать УЗИ во 2-ом триместре
Когда лучше делать УЗИ второго триместра? Так как исследование является плановым, то существуют чёткие рекомендации на этот счёт: с 20 по 24 неделю. Эти сроки выбраны для исследования неслучайно: если УЗИ второго триместра показало патологию, то её ещё можно скорректировать
Во втором триместре может быть проведено два УЗИ. Если в начале триместра плановый анализ показал изменение гормонов, то беременную направляют на УЗИ с 14-ой по 20 неделю. Это позволяет понять, не навредили ли гормональные сбои ребёнку.
Расшифровка УЗИ второго триместра: нормы
Расшифровка УЗИ во 2 триместре беременности – задача врача, только он, ориентируясь на заключение узиста, может сказать развивается ли ребёнок согласно нормы, нет ли у него патологий. Но, конечно же, каждой будущей маме интересно узнать, что же значат все эти сокращения в заключении. Вот некоторые из них:
- БПР – расстояние между височными костями;
- ЛЗР – измерение лобно-затылочной части;
- ОГ и ОЖ– окружность головы и живота;
- РС – размер сердца;
- ДП и ДБ – длина плеча и бедра.
В протоколе УЗИ обязательно указывают, как часто сокращается сердце малыша. В норме этот показатель составляет 120 – 160 сокращений в минуту. Существенные отклонения от нормы говорят о патологии, которая, если это возможно, требует срочной коррекции.
Самостоятельно делать выводы, опираясь на показатели, зафиксированные в протоколе УЗИ, не стоит. Хотя и существуют определённые нормы, с которыми можно сверяться, но в некоторых случаях небольшие отклонения считаются вариантом нормы. Будущую маму, как известно, пугает всё, что хоть немного отличается от нормы, поэтому покажите протокол УЗИ врачу: он скажет всё ли у вашего малыша в порядке.
Что смотрят на УЗИ
Что смотрят на УЗИ второго триместра? В этот период практически полностью сформировались все органы, поэтому особое внимание уделяют именно им. Посредством диагностической процедуры исследуют сердце, желудок, почки, лёгкие и головной мозг. После 20-ой недели внимательно изучают строение лицевых структур, что позволяет исключить появление патологий развития лица: например, «заячьей зубы». Также, используя специальную формулу, рассчитывают вес ребёнка. Фиксируют на УЗИ и частоту сердцебиения, исследуют околоплодные воды, оценивают состояние плаценты.
Второй ультразвуковой скрининг уже точно показывает, какая это беременность – одноплодная или многоплодная. Более того, во 2 триместре вы можете узнать пол своего малыша. Пол не вносится в протокол, однако при желании родителей узист может сказать, к встрече с кем вам готовиться – с девочкой или мальчиком.
Теги по теме: беременностьздоровьеОцените материал:
спасибо, ваш голос принят
что это такое, сроки проведения и нормы показателей, когда лучше делать перинатальный скрининг, расшифровка результатов при беременности

Определить, как растет и развивается плод без выполнения ряда исследований просто невозможно. Очень важным медицинским методом такой диагностики является скрининг 2 триместра беременности.

Что это такое?
Скринингом врачи называют целый комплекс обследований, который необходим для того, что выявить у плода различные аномалии развития, а также определить, насколько хорошо он развивается в материнской утробе. Беременность — это уникальный период в жизни каждой женщины. В это время существенно меняется гормональный фон. Это приводит к тому, что базальный уровень гормонов изменяется. Также в крови могут появиться специфические биохимические маркеры, которые свидетельствуют о возможном развитии генетических и хромосомных патологий.

В каждом из периодов вынашивания малыша патологии проявляются по-разному. Определить их можно только методом лабораторной диагностики и проведения УЗИ. Назначаются такие исследования акушером-гинекологом. Будущая мамочка узнает о том, что такое скрининг, обычно при самых первых посещениях женской поликлиники. Скрининг, проводимый во время беременности, является рекомендательной процедурой. Не все женщины решаются на его прохождение.

Довольно часто пренатальный скрининг проходят только будущие мамочки, имеющие какие-либо сопутствующие заболевания внутренних органов.
Введение пренатального скрининга в нашей стране произошло сравнительно недавно. К разработке таких рекомендаций врачей привела пугающая демографическая ситуация. Доктора отмечают, что введение пренатального скрининга позволило существенно сократить показатели материнской смертности. Благодаря данному диагностическому комплексу врачи стали выявлять опасные генетические аномалии на самых ранних этапах их формирования.

Второй триместр — это период, когда эмбрион перешел на следующий этап своего развития. В это время будущего малыша доктора уже определяют, как плод. У ребенка продолжает проходить дифференцировка всех жизненно важных систем организма. Это время является не менее важным, чем первый триместр беременности. Полноценный второй скрининг включает в себя совокупность общеклинических и биохимических анализов, гормональных исследований, а также дополняется обязательным проведением УЗИ. В некоторых случаях врачи могут немного расширить перечень необходимых анализов.
Довольно часто это происходит в ситуации, когда у будущей мамы были обнаружены какие-то отклонения от нормы во время скрининга 1 триместра беременности.

Многие мамочки считают, что с помощью скрининга можно предотвратить формирование у их малышей врожденных генетических заболеваний. Сразу же стоит отметить, что, к сожалению, это не так. Предотвратить появление хромосомных патологий у малыша можно на этапе подготовки к беременности.
Если зачатие уже произошло, то повлиять на формирование конкретной генетической болезни уже нельзя. Однако выявить определенные патологии с помощью скрининга удается довольно часто. Такие опасные заболевания, как болезнь Дауна, синдром Эдварса, синдром Патау и многие другие болезни можно определить с помощью определенного комплекса диагностики, который проводится во 2 триместре беременности. Также скрининг позволяет определить различные пороки развития и аномалии строения трубчатых костей.
Довольно часто эти тесты выявляют и врожденные заболевания обмена веществ, к таким опасным патологиям относятся галактоземия, фенилкетонурия, муковисцидоз и многие другие.
Сроки проведения
Врачи установили несколько декретированных периодов беременности, в которые делать скрининг наиболее рационально. В каждом из триместров вынашивания малыша существует по одному такому комплексу диагностики. Сроки прохождения определяются для всех женщин. Существуют также определенные клинические ситуации, когда они могут быть несколько сдвинуты.

В этом случае конкретные даты прохождения скрининга определяются наблюдающим пациентку акушером-гинекологом.
В большинстве ситуаций комплекс исследований проводится на 16-20 неделе беременности. В качестве исключения скрининг может проводиться и после 21 недели. Обычно эта ситуация встречается, когда у беременной женщины присутствуют какие-либо новообразования в яичниках. При этих патологиях существенно изменяется гормональный фон. Для получения более точных результатов биохимических анализов проведение скрининга отодвигается на 1-2 недели.

Многие мамочки считают, что УЗИ необходимо сделать в один день с походом в лабораторию. Делать это совсем необязательно.
Между сдачей анализов крови и проведением ультразвукового исследования может пройти даже несколько недель, эта ситуация вполне нормальна.
Кому следует обязательно пройти скрининг?
Акушеры-гинекологи рекомендуют проходить такой комплекс всем женщинам, вынашивающим малышей, однако существуют определенные группы, которым просто необходимо проведение скрининга. Женщинам, у которых есть показания к проведению исследования, пропускать комплекс пренатальной диагностики не следует. Это может привести к тому, что врачи просто не узнают своевременно о наличии у будущей мамочки и ее малыша опасных патологических состояний. Доктора выделяют несколько декретированных категорий женщин, которым проводить скрининг просто необходимо.

К таким группам относятся следующие:
- Будущие мамочки, у которых зачатие малыша произошло после 35 лет;
- Беременные, имеющие врожденные пороки развития или отягощенный семейный анамнез по генетическим или хромосомным заболеваниям;
- Будущие мамочки, имеющие отклонения от нормы в анализах или по УЗИ во время проведения 1 скрининга беременности;
- Беременные, страдающие тяжелые заболевания внутренних органов;
- Будущие мамы, имеющие отягощенное течение 1 триместра беременности с частыми угрозами самопроизвольного выкидыша;
- Беременные, вынужденные принимать иммуносупрессивные или гормональные лекарства по медицинским показаниям во время вынашивания малыша.


Если у будущей мамочки во время 1 скрининга или в дальнейшем на УЗИ врачи выявляют опасные патологии развития плода, то в этом случае она направляется на дополнительную диагностику в перинатальный центр. Там более опытные врачи проводят ультразвуковое обследование экспертного уровня.
В некоторых ситуациях беременные женщины, имеющие определенные медицинские показания, проходят скрининг только в таких перинатальных центрах.


Подготовка
Для получения достоверных и точных результатов будущей мамочке очень важно правильно подготовиться. За несколько дней до сдачи биохимических анализов ей следует обязательно соблюдать гиполипидемическую диету. Она подразумевает ограничение в дневном рационе всех жирных и жареных продуктов. Фаст-фуд, копчености и маринованные блюда также полностью исключаются. Ужин накануне исследования обязательно должен быть легким. Оптимально, если он будет состоять из белкового блюда, дополненного гарниром из любой крупы. Овощи и фрукты перед проведением УЗИ следует ограничить, они могут привести к повышенному газообразованию, а наличие газов в животе не позволит врачу УЗИ хорошо рассмотреть плод и все плодные оболочки.

Также за 2-3 дня до ультразвукового исследования обязательно исключаются бобовые и все виды капусты. Употребление кваса или газированных напитков также существенно повышает газообразование. Лучше, чтобы накануне запланированной сдачи анализов и УЗИ вся пища была максимально легкой, но питательной.
Беременной женщине очень важно кушать достаточное количество белка даже перед проведением лабораторных исследований.

К получению неточных результатов может привести и физическая нагрузка. Врачи давно заметили, что простой подъем по лестнице может спровоцировать изменение биохимических показателей. Для того, чтобы результаты лабораторных исследований оказались точными, будущей мамочке следует ограничить все физические нагрузки. Уборку квартиры или посещения йоги для беременных в этом случае лучше отложить на несколько дней после проведения скрининга.

Сдавать биохимические анализы следует обязательно натощак. Некоторые специалисты разрешают будущим мамочкам выпить перед исследованием немного воды. Завтракать перед походом в лабораторию не следует.
Сдавать анализы следует утром. Исследования, проведенные в вечернее время, дают менее правдивые результаты.


В настоящее время врачи рекомендуют, что перед сдачей биохимических тестов будущие мамы должны ограничить все высокоаллергенные продукты. Это обусловлено тем, что каждый день появляется все больше научных исследований, которые свидетельствуют о том, что такая пища может повлиять на получение достоверных результатов.
На неделю до сдачи анализов на скрининг 2 триместра лучше исключить из своего меню все цитрусовые, морепродукты, шоколад и мед.

Нормы анализов
Биохимический скрининг 2 триместра имеет очень важное диагностическое значение. Результаты полученных анализов крови еще совсем не являются диагнозом, они лишь помогают сориентироваться врачам в возможных патологиях течения беременности и аномалиях развития плода на данном этапе его внутриутробного развития. ХГЧ — это важный лабораторный маркер, который позволяет выявить определенные «скрытые» патологические состояния. Его динамика в течение всей беременности меняется. В первые недели внутриутробного развития плода концентрация этого гормона в крови максимальна. Затем с течением времени она начинает снижаться.
Перед родами концентрация ХГЧ в крови стремительно падает.


На 16 неделе беременности нормальные показатели в крови ХГЧ достигают 4,7-50 нг/мл. К 20 неделе это значение уже поднимается выше 5,3 нг/мл. Довольно часто повышение ХГЧ бывает при многоплодной беременности. Существенное превышение данного показателя может говорить о возможном развитии болезни Дауна или синдрома Эдвардса.
Альфафетопротеин — еще один специфический гормон беременности, который применяется для оценки внутриутробного развития будущего малыша. Он образуется благодаря желудочно-кишечному тракту и печени плода. К концу 10-11 недели он начинает поступать по общей маточно-плацентарной системе кровотока и в материнский организм. Нормальные значения данного показателя на 16-19 неделе беременности составляют 15-95 ед/мл.


Свободный эстрадиол — третий показатель, который показывает насколько хорошо протекает конкретная беременность. В большей степени он отражает функциональную способность плаценты. Нормальное течение беременности сопровождается постепенным нарастанием данного гормона в крови у будущей мамы. К 16 неделе значения этого гормона составляют 1,17-5,5 нг/мл.

Для оценки риска различных хромосомных патологий все чаще врачи назначают будущим мамочкам неинвазивный гемотест. Он позволяет выявить ДНК плода и провести оценку наличия каких-либо генетических заболеваний. Существенные минусы данного исследования — возможность проведения его только в крупнейших российских городах и высокая стоимость.
Назначаются такие исследования только по строгим генетическим медицинским показаниям.


Расшифровка результатов УЗИ
Второй триместр беременности — это время, когда уже можно определить не только очертания тела плода, но и оценить работу его внутренних органов. Для этого врачи разработали ряд специальных показателей. Они помогают докторам провести более комплексную оценку. Будущим мамочкам следует помнить, что заключение УЗИ не является диагнозом. Оно лишь описывает все визуальные изменения, что увидел специалист во время проведения данного исследования.


Фетометрия — это один из методов УЗИ-диагностики, с помощью которого врач определяет размеры основных анатомических элементов плода. Во время проведения исследования доктор проводит замеры головы, плечиков, конечностей будущего малыша. Также обязательно определяется и его предлежание. Однако стоит отметить, что довольно часто малыши начинают активно двигаться в третьем триместре беременности. Это способствует тому, что предлежание может измениться.


Для оценки нормального развития скелета ребенка врачи используют следующие показатели:
- Бипариетальный размер головки плода. На 16 неделе он составляет 26-37 мм, а к 20 неделе изменяется до 39-56 мм.
- Лобно-затылочный размер. На 16 неделе его значения составляют 32-49 мм, на 20 неделе изменяются до 53-75 мм.
- Длина бедренной кости. На 16 неделе беременности значения показателя составляют 13-23 мм. К 20 неделе они увеличиваются до 23-38 мм.
- Диаметр грудной клетки. На 16 неделе беременности нормальные значения показателя составляют 11-21мм. К 20 неделе они увеличиваются до 21-34 мм.
- Длина плечевой кости. На 16 неделе беременности нормальные значения показателя составляют 13-23 мм. К 20 неделе они увеличиваются до 24-36мм.
- Окружность груди. На 16 неделе беременности нормальные значения показателя составляют 112-136 мм. К 20 неделе они увеличиваются до 154-186 мм.
- Окружность живота. На 16 неделе беременности нормальные значения показателя составляют 88-116 мм. К 20 неделе они увеличиваются до 124-164 мм.


Следующим этапом оценки развития плода является определение анатомии его внутренних органов. Для этого специалист определяет границы и параметры печени, желудка, кишечника, сердца, желчного пузыря. В это время развития плода уже можно оценить его сердцебиение. Данный показатель является также довольно важным для оценки внутриутробного развития.
Очень важно на 2 ультразвуковом скрининге оценить параметры головного мозга плода. Нормальный размер мозжечка на 16 неделе составляет 12-15 мм. К концу 20 недели он уже составляет 18-22 мм. Также во время проведения исследования специалист УЗИ оценивает размеры боковых желудочков и цистерн. Значения этих показателей на данном этапе развития малыша составляют 10-11 мм.

Плодные оболочки — очень важные анатомические структуры. Они защищают организм плода от воздействия различных внешних факторов. Во 2 триместре определяют индекс околоплодных вод, также этот показатель называется индексом амниотической жидкости. Он помогает врачам оценить присутствуют ли у беременной женщины маловодие.

В норме на 16 неделе беременности индекс околоплодных вод должен составлять 73-201 мм.
Более подробно о том, что включает в себя скрининг 2 триместра, вы можете узнать посмотрев следующее видео.
нормальное УЗИ 2-го триместра как
УЛЬТРАЗВУК 18-20 недель — нормальный (МОРФОЛОГИЧЕСКОЕ СКАНИРОВАНИЕ)

| Подтвердите наличие и положение обеих почек. Будьте осторожны, чтобы не ошибиться с довольно большими надпочечниками.Ищите безэховую почечную лоханку. Диаметр TS почечной лоханки должен быть менее 5 мм. | Почки необходимо измерять в сагиттальной или коронарной плоскости. Используйте цветной / энергетический допплер для проверки почечных артерий и идентификации почек у более крупных пациентов. |
вернуться в топ
ПОВОД

Вернуться в топ
CERVIX
Шейку матки необходимо измерять от внутреннего зева до наружного.
| Оценка шейки матки трансвагинальным датчиком — самый точный способ измерения ее длины. | Положение плаценты относительно внутреннего зева более точно оценивается и измеряется с помощью трансвагинального доступа. |

| Это абдоминальный доступ. Измерьте длину шейки матки. Он должен быть не менее 30 мм и не содержать жидкости. |
Вернуться в топ
Плацентарное ложе
| Абдоминальная оценка края плаценты. Кончик плаценты должен находиться на расстоянии более 3 см от внутреннего зева. |
| | |
| Сокращение матки Остерегайтесь сокращений матки, имитирующих низкорасположенную плаценту. | |
| возврат в топ | |
 | Для оценки маточной артерии |
возврат в топ
РОЛЬ УЗИ
Во 2 триместре УЗИ необходимо для оценки
- Текущая жизнеспособность
- Структурная целостность плода
- Положение и состояние плаценты
Это сканирование не должно выполняться раньше 18 недель.
19 недель оптимально.
История болезни
- Тяжесть
- Четность (выкидыш, T.O.P)
- Лечение бесплодия
- Дата последней менструации
- Текущая история беременности
- История прошлых беременностей (например, гестационный диабет)
- Гинекологический анамнез
ВЫБОР ОБОРУДОВАНИЯ И ТЕХНИКА
- Современный ультразвуковой аппарат
- Изогнутый линейный датчик примерно 3-7 МГц в зависимости от материнских факторов
- Обеспечьте пациенту комфорт и конфиденциальность.
- Теплый гель, чистые полотенца
- Выберите предустановку «Акушерская» для соответствующих уровней мощности и пакетов измерений
Используйте криволинейный зонд (3,5-6 МГц) с малой мощностью, чтобы снизить риск биологических эффектов.

МЕТОДИКА СКАНИРОВАНИЯ
ПОДГОТОВКА ПАЦИЕНТА
Опорожните мочевой пузырь за 2 часа до назначенного времени. В течение следующего часа выпейте не менее 1 литра воды и не ходите в туалет, пока не получите инструкции.
СОВЕТЫ И ПОПАДАНИЯ
- Убедитесь, что у пациента полный мочевой пузырь. Это поможет в измерении положения шейки матки и положения и измерения плаценты по отношению к шейке матки.
- Не паникуйте. Если вы это сделаете, вы добавите еще 30 минут ко времени сканирования, так как вы и мама нервничаете.
- Подождите, пока ребенок не займет нужное положение, не сокращайтесь.
- Возможно, вам даже придется приводить Мать в комнату и выходить из нее 5 раз или на следующий день, если после прогулки и чего-нибудь сладкого ребенок все равно не будет сотрудничать.Это нормально!
- Помните, что вам нужно будет наклонять зонд пяткой и носком, чтобы получить правильную плоскость
- Переверните пациента и просканируйте его пролежень, если это помогает
- Начните с шейки матки, затем плаценты, затем головы ребенка, сердца, живота, конечностей и позвоночника в качестве приблизительного ориентира
- Возьмите с собой рабочий лист и делайте отметки по ходу, чтобы ничего не забыть.
ЧТО ПРОВЕРИТЬ
КОГДА МЛАДЕНЦКИЙ
- Профиль, носовая кость, нос / губы, нижняя челюсть, нёбо, глазницы.
- Плечевая кость, рад / локтевая кость, руки, пальцы
- Сердце, 4 камеры, LVOT, RVOT, сердцебиение
- Грудная полость
- Вставка шнура, 2 умб. Артерии
- Мочевой пузырь, пол
КОГДА РЕБЕНОК РАЗРУШЕН
- Голова, BPD, HC, CBM, NSF, CM, желудочки
- Сердце, ИВС, LVOT, RVOT
- Диафрагма, печень, кишечник, кишечник
- Измерение переменного тока, желудок, пупочная вена,
- Коронарный позвоночник, транс
- FL, бедра, большеберцовая / большеберцовая кость, ступни
КОГДА РЕБЕНОК ЛЕЖЕТ
- Позвоночник, линия кожи, сагиттальный, транс
- Дуга аорты, дуга протока
- Почки, длинные и транс, PUJ
- Диафрагма
- Голова, хороиды
- CERVIX
- Осмотрите, есть ли в мочевом пузыре жидкость.Выполните трансвагинальное сканирование, если оно короче 30 мм или если есть подозрение на наличие Vasa Previa.
- Толщина предыдущего рубца Цезаря и миометрия
- PLACENTA
- Передний, задний, фундальный или боковой
- Плацентарное предлежание (или низкорасположенное, если менее 2 см от внутреннего зева))
- Вставка шнура
- Миома
- ДРУГОЕ
- Придаточные мышцы матери
- Материнские почки, если у матери были боли в них
- Желчный пузырь матери, если у матери была боль в области RUQ.

ИЗОБРАЖЕНИЙ ДЛЯ ПРОВЕРКИ РОСТА
Бипариетальный диаметр и окружность головы (BPD AND HC):
Измерение головы плода должно производиться в разрезе, включая череп, таламус, прозрачную перегородку, и оно должно быть симметричным. Изображение головы плода должно быть выполнено латерально через теменную кость. Измерение проводится от внешнего края к внутреннему. край черепа.
** Примечание. НИКОГДА нельзя видеть мозжечок на этом изображении, иначе зонд расположен слишком каудально, что может дать неточный размер головки плода.
Окружность живота (AC):
Окружность брюшной полости снимается с помощью поперечного изображения, на котором видны желудок, воротная вена и позвоночник в истинной поперечной плоскости. Ребра могут быть видны, а могут и не быть, но должны быть симметричными, если включены. На 18-20 неделе они должны быть круглыми, без сжатия внешними силами. Лучше всего принимать его, лежа на спине или сбоку, потому что, если ребенок склонен, Тени от ребер затрудняют проверку правильности уровня. Измерение необходимо проводить в районе талии на краю слоя кожи.
** Примечание: почки не должны быть видны на изображении AC, или плоскость слишком каудальная.
Длина бедра (FL):
Изображение бедренной кости должно быть получено только тогда, когда она параллельна датчику, поскольку она не будет укорочена. Боковой край диафиза измеряется от большого вертела до латерального мыщелка бедренной кости.
** Примечание. Не выполняйте измерение, если бедро наклонено. Его можно недооценить, если измерять медиальный край на более глубокой бедренной кости.
www.obstetricassistant.com
НАИБОЛЕЕ РАСПРОСТРАНЕННЫЕ АНОМАЛИИ, НА КОТОРЫЕ СЛЕДУЕТ ОБРАТИТЬСЯ ПРИ ИЗОБРАЖЕНИИ СЛЕДУЮЩИХ СТРУКТУР
Профиль, носовая кость, нос / губы, нижняя челюсть, нёбо, глазницы.
- Расщелина губы и неба
- Кистозная гигрома
- Экзофталамус
- Проптоз
- Выступающие глаза
- Гипертелоризм
- Гипотелоризм
- Микрофтальм
- Анофтальм
- Асимметрия лица
- Макроглоссия
- Микрогнатия
- Отсутствие или гипоплазия носовой кости
- Голова, BPD, HC, CBM, NSF, CM, желудочки
- Кисты сосудистого сплетения (CPC)
- Агенезия мозолистого тела См. Эмбриологию
- Киста Денди-Уокера
- Эхогенный мозговой очаг или очаги
- Энцефалоцеле
- Голопроэнцефалия
- Внутричерепная киста
- Череп из клеверного листа
- Макроцефалия
- Микроцефалия
- Вентрикуломегально
- Мальформация Арнольда Киари
- Уродство Денди-Уокера
- Арахноидальные кисты
- Внутричерепное кровотечение
- Киста задней ямки
- Аневризма вены Галена
- Анэнцефалия
- Стеноз водопровода
- Внутричерепные тератомы
Сердце, 4 камеры, LVOT, RVOT, сердцебиение
- Брадикардия
- Тахикардия
- Ось сердца влево
- Сердце увеличенное
- Дефект межжелудочковой перегородки (VSD)
- Дефект межпредсердной перегородки (ДМПП)
- Коарктация аорты
- Правый желудочек с двойным выходом
- Синдром гипоплазии левых отделов сердца
- Синдром гипоплазии правых отделов сердца
- Один желудочек
- Тетралогия Фалло
- Сердечная рабдомиома
- Аномалия Эбштейна
- Дефект эндокардиальной подушки (атриовентрикулярный канал)
- Ectopia cordis (пентралогия Кантрелла)
- Общий артериальный ствол
- Преждевременные сокращения предсердий
- Транспозиция магистральных артерий
- Яркие отголоски в сердце
- Увеличение левого / правого сердца
- Увеличение правого предсердия
- Выпот в перикард
- Маленький сундук
- Плевральный выпот
Полость грудной клетки
- Выпот в перикард
- Маленький сундук
- Сердце увеличенное
- Плевральный выпот
- Кистозные образования
- Цистаденоматоидные мальформации
- Диафрагмальная грыжа
- Гематома грудной клетки
- Киста перикарда
- Атрезия трахеи
- Тератома средостения
- гемоторакс
- Диафрагма, печень, ГБ, кишечник
- Диафрагмальная грыжа
- Атрезия заднего прохода
- Атрезия двенадцатиперстной кишки
- Атрезия или стеноз желудочно-кишечного тракта
- Гастрошизис
- Омфалоцеле
- Мекония киста
- Мекония кишечная непроходимость
- Пупочная грыжа
- Атрезия трахеи пищевода или фистула / атрезия пищевода
- Асцит
- Заворот средней кишки
- Атрезия тонкой кишки
- Мекониевый перитонит
- Расширенный желудок
- Расширенная двенадцатиперстная кишка
- Расширенный кишечник
- Эхогенная масса
- Кровоизлияние в надпочечник
- Опухоль печени
- Нейробластома
- Киста яичника с кровотечением
- Эхогенный кишечник
- Муковисцидоз
- Внутриутробное или внутрибрюшное кровотечение
- Кальцификация
- Камни в желчном пузыре
- Тератома
Почки и надпочечники
- Гидронефроз
- Эктопический мочеточник
- Детская поликистозная болезнь почек
- Мультикистозная диспластическая почка
- Клапаны задней уретры
- Рефлюкс (<6 мм PUJ)
- Уретероцеле
- Эктопический мочеточник
- Обструкция пельво-мочеточникового перехода
- Обструкция соединения мочеточниковых пузырей
- Подковообразная почка
- Тазовая почка
- Агенезия почек
- Уретероцеле
- Гематома надпочечника
- Масса надпочечников
Шнур и вставка
- Омфалоцеле
- Гастрошизис
- Пупочная грыжа
- Одна пупочная артерия
Мочевой пузырь и пол
- Мочевой пузырь отсутствует
- Агенезия почек
- Экзострофия мочевого пузыря
- Расширенный мочевой пузырь
- Позвоночник коронарный, транс
- Расщелина позвоночника
- Миеломенингоцеле
- Миелошизис
- Менингоцеле
- Кистозные образования
- Солидные образования-крестцово-копчиковая тератома
- Нижние конечности
- Ножки с коромыслом
- Полидактилия
- Ахондроплазия
- Ахондрогемезис
- Отсутствующие цифры
- Отсутствие конечностей
- Поклон
- Клинодактилия
- Косолапость
- Переломы
- Совместные контракты
- Мезомелическая короткость
- Мышечное истощение
- Корневищное укорочение
- Укорочение конечности
Верхняя конечность
- Полидактилия
- Ахондроплазия
- Ахондрогемезис
- Отсутствующие цифры
- Отсутствие конечностей
- Аномальный большой палец
- Поклон
- Сжатые руки
- Клинодактилия
- Переломы
- Совместные контракты
- Мезомелическая короткость
- Мышечное истощение
- Лучевая гипоплазия
- Корневищное укорочение
- Короткие конечности
- Укорочение конечности
ИЗОБРАЖЕНИЕ
- Не устанавливайте слишком низкую цветовую шкалу, иначе может произойти «просачивание» стен, а также может быть пропущен небольшой VSD или коарктация.
- Убедитесь, что ребенку больше 18 недель
- Динамический диапазон сужен для души.

ОСНОВНЫЕ ЖЕСТКИЕ ИЗОБРАЖЕНИЯ
Серия морфологии должна включать следующие минимальные изображения:
- длина шейки матки
- плацента
- расстояние от плаценты до шейки матки
- BPD
- HC
- AC
- FL
- ОТЧЕТ
- Желудочки и хориоидеи
- Cerebellum, NF, Cisterna Magna
- профиль
- нос и губы
- глаза и орбиты
- небо
- нижняя челюсть
- позвоночник (сагиттальный, коронарный и поперечный)
- таз
- руки, кисти, пальцы
- ноги, ступни, пальцы ног
- диафрагма
- живот показан слева
- почки с измерением PUJ
- мочевой пузырь
- вставка шнура
- 2 пупочные артерии
- Сердце — 4 камеры, LVOT, RVOT, PAV, дуга аорты и дуга протока (в режиме B и цвете)
- пульс
возврат к вершине
.нормальное УЗИ матки как

ОЦЕНКА МАТКИ
Оценка изменений контура, вариации эхогенности, новообразований и кист. Любую патологию необходимо измерять в 2-х плоскостях. Миомы должны быть помечены, если они подслизистые, интрамуральные, субсерозные или на ножке и находятся в матке (правая, нижняя, срединная, фундальная, телесная или шейная)
ШИРИНА МАТКИ
Оценка
| Зонд медленно поворачивают против часовой стрелки для визуализации матки под углом 90 градусов к сагиттальной проекции.Максимальная ширина измеряется в этой поперечной (коронарной) плоскости. |

ЭНДОМЕТРИАЛЬНОЕ ИЗМЕРЕНИЕ
Оцените состояние эндометрия и измерьте толщину: <10 мм до менопаузы; <4 мм после менопаузы или <6 мм при постменопаузе на HRT
 |  |
| Сагиттальное УЗИ-изображение матки, полученное во время пролиферативной фазы менструального цикла, демонстрирует многослойный вид эндометрия | Нормальный эндометрий в пременопаузе.Сагиттальное УЗИ матки, полученное во время секреторной фазы менструального цикла, показывает утолщенный эхогенный эндометрий |

ВМС (внутриматочное противозачаточное средство)
Медная ВМС
Медная ВМС представляет собой небольшое пластиковое устройство с обернутой вокруг него медной проволокой и тонкой нейлоновой нитью, прикрепленной к концу. Когда ВМС установлена, струна выходит через шейку матки в верхнюю часть влагалища.
Гормональная (Мирена) ВМС
Гормональная (Мирена) ВМС представляет собой небольшое пластиковое Т-образное устройство, содержащее прогестаген. Это синтетическая версия природного гормона прогестерона. Устройство имеет покрытие (мембрану), контролирующее высвобождение прогестогена в матку. Как и у медной ВМС, к концу у нее есть тонкая нейлоновая нить, чтобы облегчить проверку и удаление. Гормональная ВМС доступна в Австралии под торговой маркой Mirena.
Ультразвук обычно используется для проверки положения.
 |  |
| ВМС виден здесь примерно в 1,5 см от конца дна матки. | Видно, что веревка правильно расположена в цервикальном канале. |

Плоскость «С»
Венечная плоскость может улучшить визуализацию формы матки и эндометрия.Врожденные аномалии можно диагностировать более уверенно. Миомы и полипы визуализировать намного проще. Также можно лучше оценить роговую эктопию.
Он отображается путем получения хорошего 2D-изображения и его рендеринга в 3D-изображения.
| Это 3D-изображение, визуализированное с использованием трансвагинального доступа. |
 |  |
| Трехмерное корональное изображение ВМС Mirena показывает предполагаемое расположение диафиза и поперечин одновременно в теле и дне матки.Эндометрий также хорошо виден без нормального затенения мирены, всегда видимой в сагиттальной плоскости. | Струя может быть трудно идентифицировать на 3D-изображении шейки матки, но сагиттальное 2D-сканирование должно легко показать ее плец. |
УЛЬТРАЗВУК ПРОТОКОЛА ТАЗА
РОЛЬ УЛЬТРАЗВУКА
- Для исследования матки, яичников, шейки матки, влагалища и придатков.
- Классификация новообразований, идентифицированных при других модальностях, например солидных, кистозных, смешанных.
- Послеоперационные осложнения, например абсцесс, отек.
- Руководство по инъекциям, аспирации или биопсии.
- Помощь при ЭКО.
- Для выявления взаимосвязи нормальной анатомии и патологии друг с другом.
ПОКАЗАНИЯ
- P / V кровотечение / выделение
- Меноррагия
- Метроррагия (нерегулярное маточное кровотечение)
- Полименорея
- Менометроррагия (чрезмерное нерегулярное кровотечение)
- Аменорея
- Олигоменорея
- Тазовая боль
- Дисменорея (болезненные менструации)
- F / H Рак матки или яичника
- Пальпируемое уплотнение
- Бесплодие — первичное или вторичное (оценка, мониторинг и / или лечение)
- Аномалии / оценка
- Последующее наблюдение за предыдущей аномалией
- Преждевременное половое созревание, задержка менструации или вагинальное кровотечение у ребенка препубертатного возраста.
- Кровотечение в постменопаузе
- Признаки / симптомы инфекции органов малого таза
- Локализация IUCD (внутриматочное противозачаточное средство)
- Руководство для интервенционных или хирургических процедур
- Недержание мочи или пролапс тазовых органов
ОГРАНИЧЕНИЯ
- Трансвагинальное сканирование противопоказано, если пациент еще не ведет половую жизнь или не может дать информированное согласие.
- Большой габитус пациента уменьшает детализацию, особенно при трансабдоминальном доступе.
- Избыток кишечных газов может закрыть яичники.
- Пациенты, которые не подходят для трансвагинального сканирования, но не могут адекватно наполнить мочевой пузырь для акустического трансабдоминального окна.
ВЫБОР ОБОРУДОВАНИЯ И ТЕХНИКА
- Первоначально трансабдоминальный доступ. Используйте зонд с самой высокой частотой, чтобы получить адекватное проникновение.Это будет между изогнутым линейным или секторным датчиком диапазона 2–7 МГц с возможностями цветного допплера.
- Трансвагинальный датчик 4-7 МГц.
- Изогнутый датчик с линейной решеткой можно использовать через промежность для оценки влагалища.
ПОДГОТОВКА ПАЦИЕНТА
- Если возможно, просканируйте пациента в первые 10 дней цикла. Предпочтительно день 5-10 для повышения диагностической точности при оценке эндометрия и яичников.
- Требуется полный мочевой пузырь. Попросите пациента выпить 1 литр воды за 1 час до этого, и он не сможет опорожнить мочевой пузырь до сканирования.
Пациент опорожняет мочевой пузырь перед началом трансвагинального сканирования.

ТЕХНИКА СКАНИРОВАНИЯ
ТРАНСБДОМИНАЛЬНЫЙ ПОДХОД
Это общий обзор для идентификации шейки матки, матки и яичников.
- Проверить ориентацию матки (антевертированная V-образная задняя часть)
- Оцените размер и форму матки.
- Оценить миометрий
- Оцените состояние эндометрия и измерьте толщину: <10 мм до менопаузы; <4 мм после менопаузы или <6 мм при постменопаузе на ЗГТ
- Оценить шейку матки
- Ищите бесплатную жидкость в сумке дугласа
- Проверьте яичники и придатки яичников
- Оценить мочевой пузырь
Сканируйте сагитально по средней линии непосредственно над лобком.Поднимите датчик, чтобы провести мочевой пузырь над дном матки. В этом плане вы сможете оценить матку, влагалище и шейку матки. Увеличьте изображение, чтобы оценить и измерить толщину эндометрия. Поверните в поперечном направлении и слегка наклоните краниально, чтобы быть перпендикулярно матке. Находясь в поперечном направлении и немного правее средней линии, наклоните влево в боковом направлении, чтобы идентифицировать левый яичник, используя весь мочевой пузырь в качестве акустического окна. Осмотрите яичник в двух плоскостях. Теперь повторите это для правого яичника.
ТРАНСВАГИНАЛЬНЫЙ (ТВ) ПОДХОД
УСТАНОВКА ТВ-ЗОНДА
- Прежде чем позволить пациенту опорожнить мочевой пузырь, покажите ему ТВ-зонд и объясните процедуру. Укажите длину вставляемого тампона, которая приблизительно равна длине стандартного тампона. Объясните, что зеркало не использовалось. Объясните важность ТВ-сканирования, потому что это золотой стандарт в гинекологическом ультразвуковом исследовании из-за его превосходной точности и улучшенного диагностического разрешения.
- Накройте зонд телескопической оболочкой без латекса и смажьте стерильным гелем снаружи.
- Поднимите ягодицы пациента на толстой губке / подушке для облегчения сканирования. Опускающаяся вниз кушетка для ультразвуковой гинекологии идеальна для достижения лучшего угла антевертированной матки.
- Убедитесь, что пациент готов и получите разрешение, прежде чем вставлять зонд.
- Если во время введения зонда возникает некоторое сопротивление, предложите пациенту помочь ввести зонд на достаточно большое расстояние, чтобы увидеть конец глазного дна.
- Продолжайте спрашивать пациента, все ли с ним в порядке.
- При маневрировании зондом для визуализации придатков слегка отведите зонд, затем наклоните зонд к своду. Это позволяет избежать ненужного дискомфорта пациента относительно шейки матки.
ДЕЗИНФЕКЦИЯ
Должны соблюдаться ведомственные и национальные политики.
http://www.asum.com.au/newsite/files/documents/policies/PS/B2_policy.pdf
http://www.aium.org/resources/guidelines/reproductiveMed.pdf

ОБЩИЕ ПАТОЛОГИИ
ВЛАГИНАЛЬНАЯ
- Киста протока по Гартнерсу
- Карцинома влагалища
- Hydro / haematocolpos (вторичный по отношению к неперфорированной девственной плеве или стенозу влагалища)
- Инородное тело
ЦЕРВИКАЛЬНЫЙ
- Наботианские (ретенционные) кисты
- Полипы
- Миома шейки матки
- Рак шейки матки
- Стеноз шейки матки
МАТКА
- Миома (лейомиома)
- подслизистый
- очная
- субсерозный
- на ножке
- Лейомиосаркома
- Аденомиоз
- Липолейомиома
ЭНДОМЕТРИАЛ
- Полипы эндометрия
- Карцинома эндометрия
- Гиперплазия эндометрия
- Эндометрит
- Кистозная гиперплазия, вызванная тамоксифеном
- Спайки — синдром Ашерманса
- Подслизистые миомы
- Артериовенозная мальформация (АВМ)
- Hydro / haematometra
- Кровь / жидкость / инфекция или задержанные продукты зачатия (RPOC)
 | При патологии матки |
ЯИЧНИК
- Кисты яичников
- простой против сложной (геморрагический, желтое тело, разрыв, перегородка).
- любые узлы росписи
- Дермоид
- Опухоли яичников:
- Цистаденома (серозная / муцинозная) — доброкачественная
- Цистаденокарцинома (серозная / муцинозная) — злокачественная
- Поликистоз яичников
- Эндометриома
- Торсион
- Синдром гиперстимуляции
- Внематочная беременность
 | При патологии яичников |
СУМКА DOUGLAS (POD) и ADNEXAE
- Жидкость
- Гной
- Кровь
- Воспалительное заболевание органов малого таза — ВЗОМТ (может быть обозначено вышеуказанными состояниями)
- Кисты (брыжеечные)
- Внематочная беременность
- Эндометриоз
- Застой в тазовых венах
- Патология кишечника может быть видна (но не исключена)
ТРУБЫ FALLOPIAN
- PID
- Пиосальпинкс
- Hydrosalpynx
- Внематочная беременность
- Киста
- Эндометриоз
 | Эмбриология матки |
Также следует исследовать мочевой пузырь и кишечник.
ОСНОВНОЕ ИЗОБРАЖЕНИЕ ЖЕСТКОЙ КОПИИ
Серия тазовых изображений должна включать следующие минимальные изображения;
- Матка продольная, поперечная (с размерами)
- Толщина эндометрия в продольной плоскости
- шейка матки
- Оба яичника продольные, поперечные
- Оба придатка
- Задокументируйте нормальную анатомию. Любая патология, обнаруженная в 2-х плоскостях, включая измерения и любую васкулярность.

ССЫЛКИ
- Гарель Л., Дюбуа Дж., Гриньон А., Филиатро Д., Ван Влит Г. США из
детский женский таз: клиническая перспектива. Рентгенография
2001; 21: 1393-1407.
- Ascher SM, Imaoka I, Lage JM. Тамоксифен-индуцированная матка ,00
аномалии: роль изображений. Радиология 2000; 214: 29–38.
- Bree RL, Bowerman RA, Bohm-Velez M, et al.Оценка для США
матки у пациенток с постменопаузальным кровотечением:
Положительно влияет на принятие диагностических решений. Радиология
2000; 216: 260–264.
- Nalaboff KM, Pellerito JS, Ben-Levi E. Визуализация эндометрия:
болезнь и нормальные варианты. Радиография 2001;
21: 1409–1424.
- Фонг К., Кунг Р., Литвин А. и др. Оценка эндометрия с помощью
Трансвагинальное УЗИ и гистеросонография при бессимптомном течении
женщины в постменопаузе с раком груди, получившие
тамоксифен.Радиология 2001; 220: 765–773.
- Benacerraf BR, Shipp TD, Bromley B. Какие пациенты получают пользу?
из 3D реконструированной корональной проекции матки добавлено
на стандартную рутинную 2D сонографию органов малого таза? AJR Am
Дж Рентгенол 2008; 190: 626–629.
- Kaakaji Y, Nghiem HV, Nodell C, Winter TC. Сонография
неотложная акушерско-гинекологическая помощь, часть II: гинекологическая
аварийных ситуаций.AJR Am J Roentgenol 2000; 174: 651-656.
Laing FC, Браун DL, DiSalvo DN. Гинекологическое УЗИ.
Radiol Clin North Am 2001; 39: 523-540.
- Polat P, Suma S, Kantarcý M, Alper F, Levent A. Цветной допплер
США в оценке сосудистых аномалий матки.
Радиография 2002; 22: 47–53.
- http://www.asum.com.au/newsite/files/documents/policies/PS/B2_policy.pdf
- http: // www.aium.org/resources/guidelines/reproductiveMed.pdf

УЛЬТРАЗВУКОВОЕ ОЦЕНКА ВО ВРЕМЯ ПЕРВОГО ТРИМЕСТЕРА БЕРЕМЕННОСТИ
Используя современные вагинальные датчики, эмбриональный диск сначала определяется как тонкая область очагового утолщения по периферии желточного мешка (рис. 6-21) . Большинство специалистов согласны с тем, что порог обнаружения эмбриона — это длина диска от 1 до 2 мм. В зависимости от исследователя, это соответствует сроку от 5 до 6 недель GA 60 – 63 и среднему значению отклонения от 5 до 12 мм. 64 — 66
Эмбриологическое исследование показывает, что сердечные сокращения начинаются на 36–37-й день после рождения. 12 Подтверждение этому можно найти у ряда пациентов, зачатых с помощью вспомогательной репродуктивной системы. У этих пациентов трансвагинальная сонография выявила сердечную деятельность эмбриона на 34-й день гестации при одновременной длине эмбриона 1,6 мм. 67 Поскольку человеческий глаз чрезвычайно чувствителен к движению, очень ранние сердечные пульсации иногда можно оценить с помощью сонографии в реальном времени до того, как будет идентифицирован сам эмбрион.Для практических целей многие сонологи рассматривают идентификацию сердечной деятельности у эмбриона с CRL менее 5 мм за 6 недель GA. 68 Сердечную активность следует регулярно определять, когда эмбрион достигает длины 4–5 мм. 67, 69, 70 Это соответствует GA от 6,0 до 6,5 недель, при этом MSD составляет от 13 до 18 мм. 51, 65, 67, 71, 72 При трансабдоминальном доступе сердечная активность должна быть очевидна через 8 недель GA, когда MSD составляет 25 мм. 52
В течение первого триместра частота сердечных сокращений, которую следует регистрировать с использованием M-режима, зависит от общего состояния, но не от пола эмбриона (Таблица 6-4 и Рис. 6-22). 72 — 77 Когда активность достигается до 6 недель, скорость относительно низкая, обычно от 100 до 115 ударов в минуту (уд / мин) (рис. 6-23). 72, 78 — 80 После этого он быстро увеличивается и к 8 неделям составляет от 144 до 170 ударов в минуту. 72 — 74 После 9 недель GA, частота выходит на плато от 137 до 144 ударов в минуту. 72 Исследование отдельного эмбриона в течение 15–60 минут не обнаруживает почти никаких изменений частоты сердечных сокращений 75 ; Напротив, сравнение частоты сердечных сокращений эмбриона при различных ГА показывает все большее изменение частоты сердечных сокращений с увеличением ГА. 76
Таблица 6-4 Частота сердечных сокращений плода в первом триместре
Адаптировано из Hertzberg BS, Mahony BS, Bowie JD: Сердечная активность плода в первом триместре: Сонографическая документация прогрессирующего раннего повышения частоты сердечных сокращений.J Ultrasound Med 7: 573, 1988.
Сонографическое наблюдение на протяжении эмбрионального периода (с 6 по 10 недели) выявляет драматические преобразования анатомических структур (см. Рисунки 6-6, 6-24 и 6-25 и таблицу 6-2). ). Длина CRL увеличивается примерно на 1 мм / день. 66, 81 В течение 6-й недели развития при вентральном складывании краниального и каудального концов эмбриона он быстро превращается из плоского диска в трехмерную С-образную структуру. 11 Быстро развивающийся мозг и голова становятся заметными, когда ростральные нейропоры закрываются, а хвостовые нейропоры удлиняются и изгибаются в хвост.Вскоре после этого, когда амниотический мешок окружает развивающийся эмбрион, желточный мешок и эмбрион расходятся друг от друга. Несмотря на экстраамниотическое расположение желточного мешка, первоначально он остается прикрепленным к эмбриону через видимый сонографически желточный проток (также называемый омфаломезентериальным протоком) (рис. 6-26). 82 Эта структура содержит артерию и вену, которые транспортируют элементы крови, питательные вещества и первичные половые клетки от желточного мешка к эмбриону. Между 7 и 8 неделями зачатки конечностей превращаются в лопаточные верхние и нижние конечности с ранним развитием кистей и стоп.К 9-й неделе конечности высовываются вентрально, туловище начинает удлиняться и выпрямляться, выделяется грыжа средней кишки в пуповину. На 10-й неделе (длина эмбриона от 30 до 35 мм) выявляется эмбрион, отчетливо похожий на человеческий, с видимыми и относительно противоположными руками и ногами, а хвост больше не присутствует (рис. 6-27). Хотя известный учебник по эмбриологии предполагает возвращение средней кишки в брюшную полость на 12-й неделе беременности, сонографический анализ 18 предполагает, что это событие завершается к концу 11-й недели. 83 — 85
.нормальный УЗИ почек для взрослых как к
 | Для проверки функции почек |
Комплексное обследование почечных путей всегда должно включать
оценка мочевого пузыря и, у мужчин, простаты.
СКАНИРОВАНИЕ ПЛОСКОГО ИЗОБРАЖЕНИЯ
 |  |
| Плоскость коронарного сканирования правой почки | Продольно: нормальная почка |
 |  |
| Плоскость сканирования поперечной почки | Поперечное нормальное изображение |

АНАТОМИЧЕСКИЕ ВАРИАНТЫ
В I триместре развивающиеся почки поднимаются вверх в брюшной полости плода.Если прогресс затруднен, это может привести к:
- Внематочная почка, если она не достигает нормального положения.
- Перекрестно-слитая эктопия (обе с одной стороны)
- Или подковообразная почка, если нижние полюса срастаются.
Нарушение кровоснабжения развивающейся почки приводит к атрофической, плохо дифференцированной почке.
Общие анатомические варианты
- Атрофическая маленькая почка
- Подковообразная почка
- Внематочная почка
- Дуплексная почка
- Перекрестная эктопия
- Односторонняя агенезия почек

ПОЧКА ПОДКОВА
- Происходит при слиянии метанефроса, когда они сдвигаются вместе во время подъема из крестцовой области.
- Почти всегда предполагает слияние нижних полюсов.
- Увеличивается частота инфекций, камней и опухолей подковообразных почек.
| Подковообразная почка: вид в поперечном направлении по средней линии, показывающий перешеек через аорту. | Подковообразная почка: продольный вид подковообразного перешейка. |
 |
| Сагиттальный вид перешейка подковообразной почки. |

ЭТОПИЧЕСКАЯ ПОЧКА
Также результат ненормального или прерывистого всплытия во время эмбриологии.
- Чаще всего эктопия находится в тазу. Почка будет лежать наискосок в ипсилатеральной подвздошной ямке.
- Реже почка может подниматься на другую сторону, при этом 2 почки находятся на одной стороне живота. Это называется перекрестной эктопией. Это может привести к образованию единственной большой сросшейся почки, как показано ниже (перекрестно-слитая эктопия)
| Поперечно сросшаяся внематочная почка.Левая почка срастается с нижним полюсом правой почки. |

ВНЕШНИЙ ТАЗ
Почечная лоханка может выступать из ворот почки без каких-либо препятствий или аномалий.
обычно выделяется без расширения чашечки.
Это может быть:
- Врожденный
- История непроходимости
 |
| Мешковатая экстраренальная лоханка |
Кросс-эктопия без слияния
Пациент обратился с болью в правом боку с вопросом о возможных камнях.Выяснилось, что в правой почечной ямке почки нет! Как обычно обнаруживается случайно.
Внематочные почки могут иметь урологические осложнения, такие как мочевые инфекции, почечные камни и обструкция лоханочно-мочеточникового перехода, из-за их частой аномальной формы, мальротации и аномальной сосудистой сети.
| Правая почка была обнаружена ниже левой.Он был повернут, и дистальная мочеточниковая струя оказалась справа. | Цветной допплер, показывающий, что имеется 2 струи. |
| Изображение в режиме B, демонстрирующее отсутствие сращения почек, что является наиболее редким типом. | Перекрещенная эктопическая правая почка, не сросшаяся с левой почкой. Правая внематочная почка была расположена в левом полушарии с воротами вперед, обращенными кпереди, а сосуды необычно пересекали срединную линию. |


РОЛЬ УЛЬТРАЗВУКА
Для определения причины:
- Боль в боку
- Гематурия (явная или микроскопическая)
- Последующее наблюдение ранее выявленной патологии
- Классификация новообразования (киста Solid V)
- Осложнения после операции
- Руководство по аспирации, биопсии или вмешательству
- После травмы
ОГРАНИЧЕНИЯ
- Средняя и дистальная часть мочеточника обычно закрыта кишечным газом.
- Небольшие образования на верхнем полюсе почки может быть трудно увидеть из-за затемнения преломляющих краев. Это можно преодолеть с помощью техники тщательного сканирования.
ВЫБОР ОБОРУДОВАНИЯ
Изогнутый линейный матричный зонд с максимально высокой частотой. Начните с 7 МГц и уменьшите до 2 или 3 для более крупных пациентов. Оцените необходимую глубину проникновения и адаптируйтесь. Детских и худых пациентов следует сканировать с частотой 7 МГц. Хорошие возможности цвета / мощности / допплера при оценке сосудов или васкуляризации структуры.

Начните с положения пациента в положении лежа на спине. Также может потребоваться осмотр каждой почки в лежачем положении. Поднимите ипсилатеральную руку над головой пациента.
ТЕХНИКА
Комплексное обследование почек всегда должно включать оценку мочевого пузыря, а у мужчин — простаты.
Сканировать продольно справа подреберью. Визуализируйте почку ниже правой доли печени (RT) или селезенки (LT).Поместите зонд между гребнем подвздошной кости и нижним реберным краем для исследования в коронарной плоскости. Убедитесь, что почка тщательно осмотрена от края до края. Поверните в поперечный. Сканируйте от верхнего края к нижнему. Задокументируйте нормальную анатомию и любую обнаруженную патологию, включая размеры и сосудистость, если это показано.

ЧТО ПРОВЕРИТЬ
- Размер почки (разница между сторонами не должна превышать 1 см)
- Толщина кортикального слоя (не <10 мм)
- Кортико-мозговая дифференцировка
- Кора, по крайней мере, такая же гипоэхогенная, как печень
- Пирамиды слегка гипоэхогенные относительно коры
- Гидронефроза нет
- Рубцевание почек (остерегайтесь больших долей почек за рубцы)

ОБЩАЯ ПАТОЛОГИЯ
(перейдите по ссылке на страницу патологии с описаниями и изображениями)

ОСНОВНОЕ ИЗОБРАЖЕНИЕ
Почечная серия должна включать следующий минимум изображений;
- Обе почки с меркой длины
- Правая почка длинная с печенью для сравнения
- Обе почки продольно, медиально и латерально
- Обе почки поперечные
- Длинная левая почка с селезенкой для сравнения
- Задокументируйте нормальную анатомию.Любая патология, обнаруженная в 2-х плоскостях, включая измерения и любую васкулярность.

ССЫЛКИ
1. Б. Дж. Бирмоле, С. С. Борванкар, А. С. Вайдья и Б. К. Кулкарни, «Перекрестная почечная эктопия», Journal of Postgraduate Medicine, vol. 39, нет. 3, pp. 149–151, 1993.
2. DP Ramaema, W. Moloantoa и Y. Parag, «Перекрестная эктопия почек без сращения — необычная причина острой боли в животе: отчет о клиническом случае», «Отчеты о случаях в урологии», т.2012 г., идентификатор статьи 728531, 4 стр., 2012 г.
