испытано на себе. Как пережить 12-часовые роды и удивиться, что они закончились.
Родов без боли не бывает — с этим приходится смириться каждой беременной. Однако существуют десятки способов контролировать и уменьшать эту боль. О многих я узнала на курсах “Роды без страха” при Минском областном роддоме, которые мы прошли вместе с мужем, готовясь к партнерским родам. Огромное количество советов на ту же тему нашла в Интернете и журналах для будущих мам. Многие из них оказались действительно полезными и облегчили не самые легкие 12 часов моей жизни, в результате которых появилась на свет моя доченька. Итак, что же реально помогло мне и, возможно, поможет и вам?
Информация. На курсах нам подробно рассказали об этапах родов, сущности схваток — мышечных сокращений матки, с помощью которых раскрывается шейка матки и ребенок может выйти наружу. Как двигается ребенок, какие повороты совершает, чтобы пройти через таз, нам показывали на видео и макетах. Пугает неизвестность.
Присутствие мужа. Роды делают тебя беззащитной, и остаться одной или наедине с чужими людьми в эти моменты совсем не хочется. Кроме того, на мужа лично я “переложила” часть моральной ответственности за процесс. Помогал он и чисто физически: массировал спину, живот и ноги, помогал расслабить мышцы. Часто приходится слышать от мужчин: а что мне там делать? Так вот, дел очень много: открыть окно или дверь для создания комфортной температуры, достать нужную вещь, обтереть лицо мокрым полотенцем.
Приятные образы. Кто-то советует представлять накатывающие на тебя волны теплого моря, некоторым помогают образы раскрывающейся прекрасной розы. Мне понравился совет представлять, что ребенок легко скользит вниз, как будто его путь обильно намазали маслом. Переключиться и перенестись в мир грез во время схватки на самом деле крайне сложно, поэтому мне лично этот метод помог мало.
Мячи, канаты, кресло-качалка, подушки. Все эти предметы можно использовать, чтобы занять наиболее удобное положение. К сожалению, кресла-качалки у нас дома не водилось, поэтому на первом этапе родов я раскачивалась на стуле, оседлав его верхом. И помогало, боль уходила быстрее! К сожалению, в роддоме пришлось ограничиться одной подушечкой, но и это помогало чувствовать себя комфортнее.
Врачебная помощь. В идеале врачи не должны вмешиваться в естественный процесс родов. Но для этого роженице нужно иметь идеальное здоровье, а им, увы, сегодня могут похвастаться немногие. Поэтому квалифицированная помощь помогла нам пройти это испытание, за что не могу не поблагодарить врачей и акушерок родильного отделения городской клинической больницы № 1 Минска, особенно Беллу Савельевну Дуброву и Светлану Ивановну Якубович.
Правильное дыхание. Существует множество различных техник, причем знаменитое дыхание по-собачьи не возглавляет этот список. Очень помогло при родах замедленное глубокое дыхание: глубокий вдох на четыре счета через нос, выдох на шесть счетов через рот. Если вы попробуете так дышать без подготовки, немедленно начнете зевать, закружится голова. Вспоминать эти рекомендации и учиться дышать в процессе родов будет поздно — дыхание должно быть “заучено” до автоматизма. Услышав этот совет на курсах, я добросовестно ежедневно в течение двух месяцев тренировалась, гуляя на свежем воздухе.
Упражнения на релаксацию. Чтобы малыш родился, максимум кислорода необходимо активно работающему при схватках мышечному органу — матке. Ее сокращениями роженица управлять не может, зато просто обязана не напрягать другие мышцы, отбирая, фигурально выражаясь, кислород у своего малыша. Кричать, сжимать зубы и кулаки — это значит, тратить свои силы впустую, а то и вредить себе и ребенку. Как же удержаться? На курсах нам раздали небольшую инструкцию, основанную на простом принципе: все мышцы тела нужно последовательно напрячь и расслабить.
Разные позы. Однажды мне рассказывали о женщине, которая шокировала акушерок, встав в роддоме в коленно-локтевую позицию на пол и отказавшись принимать другое положение. Мой черед искать наиболее удобную позу настал после “укольчика”, призванного ускорить и усилить схватки. Лежать было уже невозможно, и за пару минут перепробовано было все.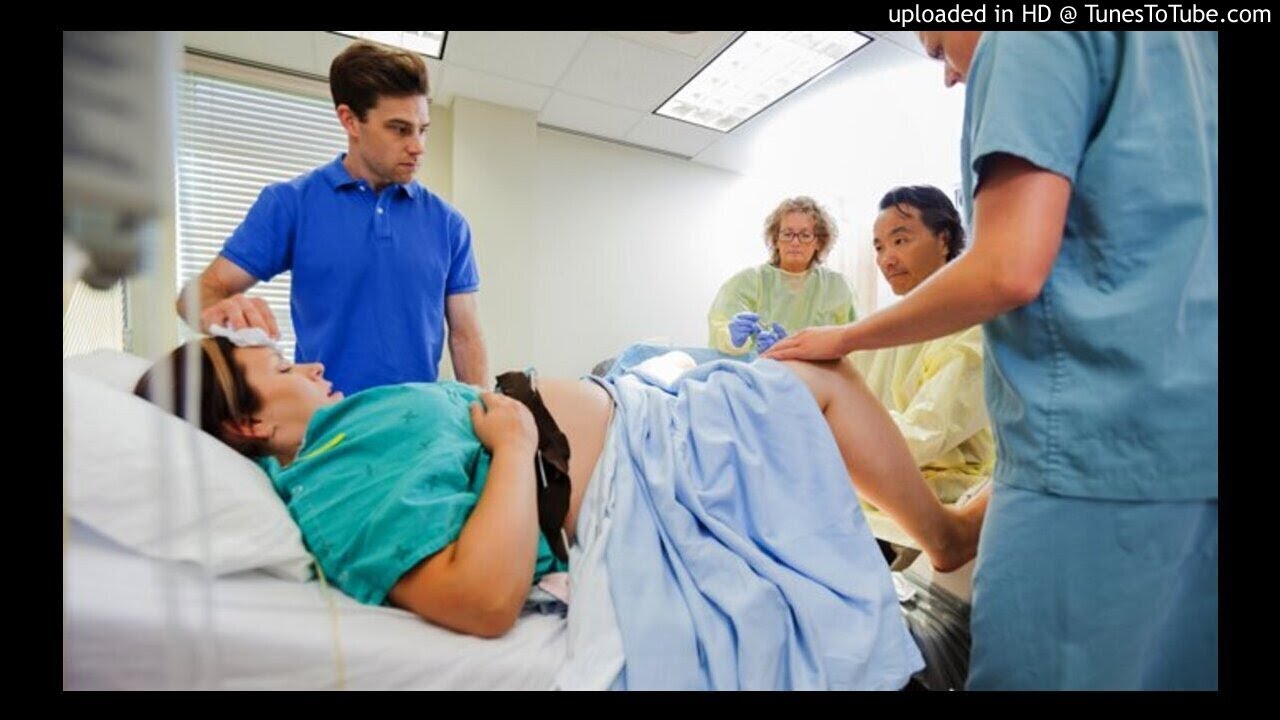
Массаж. На курсах посоветовали в процессе родов массировать большие пальцы ног. Правда, предупредили не увлекаться: одной роженице любящий супруг натер пальцы до синяков. Более эффективен массаж поясницы и живота. Если вы рожаете без поддержки партнера, можно попробовать сделать самой себе массаж рук. Но, честно говоря, все же лучше это поручить своему помощнику, чтобы лучше сконцентрироваться самой на дыхании и расслаблении. У меня после родов была прилично стерта кожа на пояснице, но эффект от массажа этого стоил.
Теплый душ. Вот это действительно действенное средство. Во-первых, в некоторые моменты родов уединение с уверенностью, что по первому зову к тебе подойдут, помогает отключиться от ситуации и не думать ни о чем. В душе я наконец-то смогла полностью перестать напрягаться, покорно принимая боль с мыслями, что она пройдет через какую-то минуту. Теплая вода помогает избавиться от спазмов.
Теплая вода помогает избавиться от спазмов.
Открыть все двери перед отъездом в роддом. Входную, впрочем, все же лучше запереть — ведь вы не хотите вернуться с малышом в голые стены? Но пренебрегать народными средствами и приметами тоже не следует, если вы в них верите, — от психологического настроя зависит многое. Я старалась настраиваться на серьезную работу, в которой результат зависит именно от моих усилий.
Если мечтаешь о ребенке, без родов никак не обойтись. Но, как написала мне подруга в эсэмэске во время родов: “Боль забудется, все заживет, а радость на всю жизнь останется!”
Можем ли мы забыть пережитую боль?
- Клаудия Хаммонд
- BBC Future
Если бы люди не были способны забывать однажды испытанную боль, женщины ни за что не решились бы на рождение второго ребенка. По крайне мере, так гласит популярный миф. Однако, в действительности, как выяснила корреспондент BBC Future, болезненные воспоминания тускнеют далеко не всегда.
Автор фото, Unsplash
Поговорите с любой женщиной, только что родившей дитя, и она, описывая боль, испытанную во время родов, почти обязательно скажет: «Еще раз? Да никогда в жизни!» Одна моя подруга умоляла меня отговорить ее от такого шага, если она в будущем хотя бы заикнется о втором ребенке. И что же? Прошло всего несколько лет, и вот, пожалуйста: ей подходит срок рожать…
Обычное объяснение таково: женщины просто забывают, какую боль они пережили во время родов, поскольку мозг редактирует воспоминания. С точки зрения эволюции, разумно было бы забывать боль деторождения, если воспоминания о ней сдерживали бы стремление людей к размножению. К несчастью, все не так просто.
Что касается, в частности, деторождения, обзор исследований, проведенных до 2000 года, позволяет заключить, что женщины не забывают полностью боль родовых схваток, а также интенсивность боли, которую им пришлось испытать. Это, впрочем, сложная тема для изучения. Существует шкала, позволяющая людям оценить степень остроты боли, но поскольку роды могут продолжаться по многу часов, не очень понятно, на каком именно этапе схваток или собственно родов концентрировали свое внимание участницы исследования. Даже боль при каждом сокращении матки может варьироваться по степени остроты, поэтому оценить болезненные ощущения, испытанные в течение всего процесса, вряд ли когда-нибудь окажется легкой задачей.
Существует шкала, позволяющая людям оценить степень остроты боли, но поскольку роды могут продолжаться по многу часов, не очень понятно, на каком именно этапе схваток или собственно родов концентрировали свое внимание участницы исследования. Даже боль при каждом сокращении матки может варьироваться по степени остроты, поэтому оценить болезненные ощущения, испытанные в течение всего процесса, вряд ли когда-нибудь окажется легкой задачей.
Автор фото, Getty Images
Підпис до фото,Боль, которую женщина испытывает при родах, трудно измерить
Тем не менее, кое-что сделать все-таки можно — например, исследовать вопрос о том, менялись ли с течением времени воспоминания конкретной женщины об испытанной ею боли. Шведские специалисты провели анкетирование 2428 женщин и сравнили их воспоминания о пережитой боли через два месяца и через год после родов.
Полученные данные свидетельствовали, что большинство женщин не забывают своих ощущений: воспоминания об опыте деторождения у 60% женщин оставались одинаковыми, как через два, так и через 12 месяцев. В действительности, всего лишь треть матерей через 12 месяцев забыла, насколько болезненным вспоминалось им деторождение через два месяца после родов. С 18% опрошенных женщин произошло нечто прямо противоположное — они не только не забыли интенсивность пережитой боли, но, напротив, в их памяти роды стали более болезненными 12 месяцев спустя.
В действительности, всего лишь треть матерей через 12 месяцев забыла, насколько болезненным вспоминалось им деторождение через два месяца после родов. С 18% опрошенных женщин произошло нечто прямо противоположное — они не только не забыли интенсивность пережитой боли, но, напротив, в их памяти роды стали более болезненными 12 месяцев спустя.
Автор фото, Getty Images
Підпис до фото,Говорят, если бы женщины не забывали боль во время родов, они ни за что не решались бы на рождение второго ребенка
Переписать прошлое
Прошло пять лет, и ученые снова провели опрос той же группы женщин. К этому времени, действительно, память о боли у некоторых из них притупилась. Примерно половина сказала, что боль была менее острой, чем она им представлялась через два месяца после родов. Однако тех, кто наиболее негативным образом оценивал пережитый опыт деторождения черед два месяца после события, воспоминания о боли не покинули. Впрочем, это не обязательно плохо. В ходе некоторых исследований выяснилось, что женщины, которые помнят боль, испытанную во время родов, воспринимают это событие, как собственное достижение, остающееся с ними навсегда. «Если я смогла справиться с болью во время схваток, я могу справиться с чем угодно».
В ходе некоторых исследований выяснилось, что женщины, которые помнят боль, испытанную во время родов, воспринимают это событие, как собственное достижение, остающееся с ними навсегда. «Если я смогла справиться с болью во время схваток, я могу справиться с чем угодно».
И в то же время сам факт, что память о боли не меняется с течением времени, может вызвать удивление. Как показывают результаты психологических исследований, проводившихся на протяжении нескольких десятилетий, всякий раз, когда мы о чем-нибудь вспоминаем, мы реконструируем события прошлого немного иначе.
Наша память — это не коллекция цифровых дисков с видеозаписями, воспроизводя которые мы всякий раз будем видеть события прошлого именно такими, какими он были в действительности. Вместо этого меняется контекст исходного воспоминания. Мы рассказываем о том или ином событии, всякий раз воспроизводя его по памяти несколько иначе, чем прежде.
Боль при деторождении имеет определенную цель. Если роды прошли благополучно, сам по себе этот положительный результат должен притупить воспоминания о страдании. Но очевидно и другое: для некоторых матерей даже счастливое событие рождения ребенка не сглаживает болезненные воспоминания о процессе деторождения.
Если роды прошли благополучно, сам по себе этот положительный результат должен притупить воспоминания о страдании. Но очевидно и другое: для некоторых матерей даже счастливое событие рождения ребенка не сглаживает болезненные воспоминания о процессе деторождения.
Итак, если интенсивность такого рода «положительной» боли вовсе не обязательно забывается, как обстоят дела с отрицательными переживаниями?
Порой бывает важно, чтобы мы испытывали боль и помнили, что именно стало ее причиной. Такая память обеспечивает нашу безопасность и позволяет избегать повторения болезненных неприятностей. Если вы больно порежетесь, открывая консервную банку, в следующий раз, когда вы станете готовить обед, вы будете осторожнее. Или же, если вы, подобно мне, решите проверить, действительно ли металлический обод вокруг очага сильно нагревается, и дотронетесь до него четырьмя пальцами, вероятно, вы уже не станете повторять такой эксперимент. Увы, мне было 30 лет, а не пять. Неудивительно, что люди, страдающие расстройствами, которые не позволяют им чувствовать боль, часто обжигаются или наносят себе другие травмы. Так что забывать о боли вовсе не обязательно.
Так что забывать о боли вовсе не обязательно.
Автор фото, Getty Images
Підпис до фото,Даже если воспоминания о боли можно стереть — что это даст?
Забывать о боли все же порой полезно, хотя хроническая боль часто ассоциируется с такими заболеваниями, как, например, диабет. Ключ к регулированию такого рода боли и избавлению от нее на молекулярном уровне дают некоторые новые открытия.
Даже когда вы просто проходите в калитку, где вы когда-то порезали ногу, или открываете дверь, которой вы как-то раз прищемили палец, вы зажмуритесь при воспоминании об этих происшествиях. В 2006 году исследователи из Медицинского колледжа Университета штата Аризона выступили с утверждением, что это связано с функцией молекулы ПКМ-дзета (PKM-ζ). Эта молекула (так же называемая в научно-популярной литературе молекулой памяти) усиливает связи между нейронами в мозге, когда мы узнаем что-то новое. Она же создает физическую чувствительность после испытанной боли.
Опыты на мышах продемонстрировали, что если блокировать определенную молекулу в позвоночнике подопытных животных, тем самым можно стереть у них дополнительную восприимчивость к боли. Впрочем, позже другие ученые поставили результаты описанного эксперимента под сомнение и доказали, что мыши, рожденные с молекулой ПКМ-дзета, по-прежнему могли чувствовать боль.
А как быть с неудобной или травматической болью, которая ассоциируется с определенными медицинскими процедурами? Например, когда колоноскопия (зондирование кишечники) проводится методом седации с сохранением сознания, пациентам иногда дают средство, именуемое медазолам, которое уменьшает позывы к дефекации и способствует развитию неспособности формировать воспоминания после начала заболевания. Пациенты могут морщиться или корчиться от неприятных ощущений во время этой процедуры, но зато есть надежда, что по окончании колоноскопии они не будут чувствовать боли и дискомфорта.
Автор фото, Vladislav Muslakov / Unsplash
Подспудные ощущения
Кое-кто ставит под сомнение этичность такого подхода, а также его последствия. В статье, опубликованной в прошлом году, Эндрю Дэвидсон, анестезиолог из Королевской детской больницы Виктории в Австралии, предупреждает, что хотя такие лекарства, как мидазолам, и затрудняют формирование осознанных воспоминаний, они не могут воздействовать на имплицитные, бессознательные воспоминания. Эти воспоминания оказывают воздействие на нас, хотя мы не можем сознательно воспроизвести их. Точно так, как мы автоматически застегиваем рубашку на пуговицы или приходим на автобусную остановку знакомым путем, не задумываясь над тем, когда и как у нас сформировались воспоминания об этих действиях.
В статье, опубликованной в прошлом году, Эндрю Дэвидсон, анестезиолог из Королевской детской больницы Виктории в Австралии, предупреждает, что хотя такие лекарства, как мидазолам, и затрудняют формирование осознанных воспоминаний, они не могут воздействовать на имплицитные, бессознательные воспоминания. Эти воспоминания оказывают воздействие на нас, хотя мы не можем сознательно воспроизвести их. Точно так, как мы автоматически застегиваем рубашку на пуговицы или приходим на автобусную остановку знакомым путем, не задумываясь над тем, когда и как у нас сформировались воспоминания об этих действиях.
Внушает беспокойство другое: как предполагает Дэвидсон, даже если вы забудете про колоноскопию, вы «будете испытывать странный дискомфорт при виде садового шланга». Не этичнее ли будет заранее предупредить пациента, что это может произойти.
Предлагалось даже, что для предотвращения психологической травмы, которая может возникнуть в результате такого редкого явления, как пробуждение пациента во время операции под общим наркозом, ему следовало бы вводить мидазолам, как только анестезиолог заметит, что он бодрствует, чтобы предотвратить образование воспоминания об этом происшествии. Но это может очистить память только на момент приема лекарства, но не после пробуждения по завершении операции.
Но это может очистить память только на момент приема лекарства, но не после пробуждения по завершении операции.
Этическая сторона применения лекарств такого рода останется и впредь предметом дискуссий. Тот факт, что эта проблема обсуждается, подчеркивает одно: к сожалению, для многих людей, рожавших детей или испытавших иные виды острых болезненных ощущений, утверждение о том, что боль не имеет памяти, останется не более чем мифом.
Отказ от ответственности. Цель статьи — общее информирование. Она не может заменить медицинскую консультацию специалиста. BBC не несет ответственности за любой диагноз, поставленный читателем на основании информации с сайта. BBC не несет ответственности за содержание любых внешних интернет-сайтов, на которые ссылаются авторы статьи, а также не рекомендует любые коммерческие продукты или услуги, упомянутые в любом сайте. Всегда консультируйтесь со своим врачом, если у вас возникают вопросы, связанные с вашим здоровьем.
Я потеряла ребенка в родах из-за врачей
Насилие в родах не заканчивается только грубым отношением, к сожалению, его последствия могут быть непоправимыми. Наша героиня Юлия готовилась стать мамой во второй раз, беременность была прекрасной. Она ждала здорового малыша, но врачебная халатность забрала жизнь ее новорожденной дочери и чуть не погубила саму Юлю. Мы записали ее историю.
Юлия, 37 лет

Сразу решила рожать у лучшего врача в Иркутске. Я фактически ворвалась в ее кабинет, готова была рожать платно, на любых условиях. Но она сказала, что мое право — родить бесплатно в любом роддоме страны, и согласилась вести мою беременность. Роды прошли чудесно, за 12 часов, без каких‑либо вмешательств, мягко и спокойно. На родах со мной был мой муж, он очень помог мне. Дочь родилась совершенно здоровой. Это было абсолютное счастье. Когда я выписывалась из роддома, даже не хотелось уезжать.
Когда моей дочери был один год и восемь месяцев, я узнала, что беременна снова. На фоне кормления грудью эта новость стала неожиданной. Тем более что на этот раз я забеременела сама, без докторов, таблеток и стимуляций. Я была счастлива. Каждый вечер засыпала с мыслью, что теперь все будет хорошо всегда, у наших малышек будет небольшая разница в возрасте, и это будет чудесно, они станут самыми близкими людьми на земле.
Беременность протекала прекрасно, все скрининги были отличными, я хорошо себя чувствовала, продолжала работать, счастливо готовилась к появлению малыша. Мы планировали снова рожать в Иркутске, но из‑за пандемии не получилось. Ситуация с коронавирусом там была серьезной, я волновалась, каково будет — возвращаться домой с маленьким ребенком. В итоге подумала, что ведь и в Братске можно нормально родить. Я до сих пор чувствую вину за это решение.
Мы планировали снова рожать в Иркутске, но из‑за пандемии не получилось. Ситуация с коронавирусом там была серьезной, я волновалась, каково будет — возвращаться домой с маленьким ребенком. В итоге подумала, что ведь и в Братске можно нормально родить. Я до сих пор чувствую вину за это решение.
В женской консультации я попросила посоветовать хорошего врача, у которого я могла бы рожать платно. Мне порекомендовали, фамилия врача была на слуху, и я решила, что раз ее считают хорошим специалистом, то буду рожать у нее.
На первом приеме она мне понравилась, врач была добродушной, даже заискивающей. Зачем‑то она посмотрела меня на кресле, было где‑то 3-е апреля, предполагаемая дата родов стояла на 26-е. Врач сказала, что шейка матки готова и я рожу до срока. Это меня очень удивило. Я спросила про партнерские роды. Врач сказала категорическое нет, аргументировав тем, что из‑за ковида это запрещено.
Подробности по теме
Со мной произошло то, о чем не говорят: что такое замершая беременность
Со мной произошло то, о чем не говорят: что такое замершая беременностьПотом мы еще раз встречались, и она назначила мне следующий осмотр на четверг, 16 апреля, через три дня после последнего осмотра, мотивируя это тем, что я скоро должна родить. На мой вопрос, зачем так скоро следующий прием и что там смотреть, ответила, что «так надо». Как потом выяснилось, четверг — ее рабочий день, и чтобы не упускать платных рожениц, она без их ведома стимулировала им роды во время осмотра, чтобы те рожали в ее смену.
На мой вопрос, зачем так скоро следующий прием и что там смотреть, ответила, что «так надо». Как потом выяснилось, четверг — ее рабочий день, и чтобы не упускать платных рожениц, она без их ведома стимулировала им роды во время осмотра, чтобы те рожали в ее смену.
В тот же четверг она опять сказала мне залезть на кресло. Она была добра, и я хотела доверять врачу. Я попросила, чтобы она ничего не делала, говорила, что хочу отметить Пасху (ближайшее воскресенье) в кругу семьи, что до родов еще 10 дней. Она сказала, что просто посмотрит шейку, но осмотр был неприятным.
Когда мы расставались в тот день, она спросила, нужен ли мне договор на роды. Я сказала, что мне без разницы, мне нужны хорошие роды и здоровый ребенок. Она предложила заплатить ей на руки после родов, мотивируя это тем, что так больше людей получит больше денег.
На прощание она подмигнула мне и сказала, что готова поспорить, что я приеду сегодня.
Через пару часов я почувствовала легкие схватки. Я поняла, что врач что‑то сделала (врач могла применить один из методов стимуляции родов: например, стриппинг — когда во время осмотра вручную отделяются плодные оболочки от шейки матки. Также известны случаи стимуляции родов веществом мизопростолом без ведома пациенток — врач могла нанести его на перчатку и внедрить таким образом в шейку матки. — Прим. ред.). Позвонила мужу и поехала домой. Схватки учащались, я собрала вещи, поела и в четыре часа вечера приехала в роддом. Схватки были какими‑то несильными, не очень болезненными, как во время менструации.
Меня проводили в родовую палату. Дальше начался ад. Я все время сравниваю это с какой‑то трубой, в которую я летела, как в пропасть, и не могла ни на что повлиять. Я сидела в родовой на кушетке и ждала, пока схватки станут нормальными, переписывалась с семьей, начали появляться люди, мой врач, акушерки, зашла женщина в зеленом костюме, у нее было очень неприятное лицо. Она и врач начали «разводить» меня на эпидуралку. Именно «разводить»: говорили, что до родов далеко, я могу еще поспать, зачем мне мучиться. Я, конечно, могла сказать нет, но полностью доверяла врачам и согласилась.
Она и врач начали «разводить» меня на эпидуралку. Именно «разводить»: говорили, что до родов далеко, я могу еще поспать, зачем мне мучиться. Я, конечно, могла сказать нет, но полностью доверяла врачам и согласилась.
Дальше временные рамки я помню плохо, происходило следующее: меня убедили, что мне нужна вторая порция эпидуральной анестезии, хотя я и так ничего не чувствовала. Я сказала врачу, что слышала, как многие девушки не чувствуют схваток, если анестезия поставлена неправильно. Она заявила, что, когда я начну рожать, все уже будет хорошо.
О том, что все началось, я узнала от персонала, сама при этом ничего не ощущая. Вокруг начинали бегать, суетиться и орать, чтобы я тужилась, на что я отвечала, что не чувствую своего низа.
Врач постоянно повторяла: «Ты что, хочешь родить мертвого ребенка или ребенка-инвалида?»
Я тужилась как могла, но ничего не чувствовала. Тогда мне стали давить на верх живота, давили вдвоем — мой врач и еще кто‑то. Давили очень больно, локтями, периодически они смотрели, что происходит внизу, и дальше продолжали давить. Я задыхалась от боли под грудью. Казалось, что у меня лопаются глаза, но при это я совсем не чувствовала своего живота. Я говорила врачу, что мне очень больно и что я не понимаю, почему мне не больно там, где я должна чувствовать боль. Как мы потом узнали, ко мне был применен запрещенный и очень травмоопасный метод Кристеллера (прием заключается в выдавливании ребенка, запрещен в России. — Прим. ред.).
Давили очень больно, локтями, периодически они смотрели, что происходит внизу, и дальше продолжали давить. Я задыхалась от боли под грудью. Казалось, что у меня лопаются глаза, но при это я совсем не чувствовала своего живота. Я говорила врачу, что мне очень больно и что я не понимаю, почему мне не больно там, где я должна чувствовать боль. Как мы потом узнали, ко мне был применен запрещенный и очень травмоопасный метод Кристеллера (прием заключается в выдавливании ребенка, запрещен в России. — Прим. ред.).
Потом я слышу вопрос на повышенных тонах: «Юля, мы делаем вакуум?» Я сказала ей: «Не знаю, что такое вакуум, делайте что хотите, спасите моего ребенка».
В итоге мне разрезали промежность и достали мою девочку. Я только увидела, что ее головка висит и ножки врач подвернула к голове. Она вылетела из родовой со словами: «Плохо, Юля, плохо». Наступила гробовая тишина. Я не чувствовала ничего, вокруг меня был персонал. Я тихо сказала: «Почему мой ребенок не плачет?» Я начала плакать, мне поставили укол седативного препарата.
Подробности по теме
«Тяжело одновременно защищаться и рожать»: истории женщин, переживших насилие в родах
«Тяжело одновременно защищаться и рожать»: истории женщин, переживших насилие в родахВечером муж позвонил врачу, она сказала, что наша дочь в реанимации, а со мной все нормально. На вопрос, почему ребенок в реанимации, врач сказала: «Юля плохо тужилась». В десять вечера я звонила мужу, жаловалась на ужасную боль, он снова звонил моему врачу, она говорила, что все хорошо, что так я реагирую на сокращение матки. Как только я приходила в себя, я испытывала боль, и меня глушили седативными.
Наступило утро, я уговорила врача разрешить мне взглянуть на малышку. Весь путь я шла согнувшись, потому что было невыносимо больно. Мы пришли к Миле, она лежала запеленованной под колпаком, она была самой красивой девочкой в мире. Тогда я еще не знала, что шансов у нее совсем не было.
Тогда я еще не знала, что шансов у нее совсем не было.
Я продолжала жаловаться на боль, они ждали, пока на работу приедет узист. Как я потом узнала от главврача, в роддоме всегда есть дежурный узист, просто он дома, но если его вызывают, он должен срочно приехать. Этого никто не сделал, и я одиннадцать часов истекала кровью. Меня привезли на каталке в кабинет УЗИ, узистка вытаращила глаза и сказала: «В матке кровь, много крови!» Последнее, что я слышала: «Срочно на операцию».
У меня произошел разрыв матки в том месте, куда давили локтями. После родов врач не провел ручной осмотр, чтобы исключить кровотечение, хотя потом в документах написали, что он был. И когда я всю ночь лежала с дикой болью и внутренним кровотечением, меня глушили снотворными и обезболивающими.
Во время операции мне удалили матку и правый яичник, в общей сложности я потеряла четыре с половиной литра крови, у меня остановилось сердце на 10 минут.
Мне никак не могли остановить кровотечение, пришлось искать сосудистого хирурга из другой больницы — хотя врачи центра, в котором я была, очень не хотели выносить историю наружу. Этот сосудистый хирург спас мне жизнь.
Все это время, что шла операция, мои близкие пытались дозвониться до врачей и ничего не знали. Мой муж и его мама поехали в роддом, к ним вышла врач, которая принимала участие в операции. По словам моего мужа, у нее тряслись руки и голос. Муж спросил, что с ребенком. Врач сказала: «Забудьте про ребенка, Юля на грани жизни и смерти». Дальше еще два дня неизвестности для моих близких, я в реанимации, помню только короткие фрагменты. Например, как надо мной склонилась врач и сказала: «Юля, ты слышишь меня? Ты будешь жить, ты летишь в Иркутск».
Меня переправили в Иркутск самолетом МЧС на третьи сутки, там мне сделали еще одну операцию, и я пришла в себя только через три дня. Меня перевели в послереанимационную палату. Врачи не давали никаких прогнозов. Что пережили за эти страшные дни мои близкие — я не знаю. Нашу новорожденную дочь Милу проверили и сказали, что у нас нет шансов, ни одного. Мозг мертв.
Врачи не давали никаких прогнозов. Что пережили за эти страшные дни мои близкие — я не знаю. Нашу новорожденную дочь Милу проверили и сказали, что у нас нет шансов, ни одного. Мозг мертв.
После реанимации в Иркутске я заново училась ходить, пролежала там месяц, все это время не видя родных из‑за карантина. У меня был жуткий страх умереть. В отделение мне вызвали психотерапевта, он назначил антидепрессанты и снотворные, потому что я совсем не могла спать и все время либо тихо плакала, либо выла. Муж был на связи со мной 24/7, даже ночью никогда не убирал звук телефона, потому что я могла в панике ему позвонить. Хотелось умереть, но держалась только из‑за старшей дочери и родных. Наконец через месяц меня выписали.
Подробности по теме
Я потеряла ребенка во время родов, а теперь помогаю пережить это другим семьям
Я потеряла ребенка во время родов, а теперь помогаю пережить это другим семьямЯ торопилась домой, я знала, что обе мои дочери меня ждут. Старшая будто отвыкла, но мы все наверстали. В реанимации меня ждала Мила. Я не могла к ней попасть еще неделю, пока готовился тест на ковид. Мне разрешили к ней прийти в пятницу. Моя девочка, которую убили врачи. В воскресенье Милы не стало. 41 день прожила наша дочь. Мы хоронили ее, когда во всем городе цвели яблони. На похороны я тоже принесла ветку яблони. Мой маленький ангел, весенняя девочка.
Старшая будто отвыкла, но мы все наверстали. В реанимации меня ждала Мила. Я не могла к ней попасть еще неделю, пока готовился тест на ковид. Мне разрешили к ней прийти в пятницу. Моя девочка, которую убили врачи. В воскресенье Милы не стало. 41 день прожила наша дочь. Мы хоронили ее, когда во всем городе цвели яблони. На похороны я тоже принесла ветку яблони. Мой маленький ангел, весенняя девочка.
Заведено уголовное дело. Передано в особый отдел в Иркутске. Назначается экспертиза. С Росздравнадзора пришел неплохой ответ. Врачи Братского перинатального центра подделали мою подпись в двух документах — это подтвердила графологическая экспертиза. Они написали, что я якобы отказалась от применения вакуума. Также они написали, что я неадекватно вела себя в потугах, зажимала ноги, переворачивалась на бок, отказывалась тужиться. Когда я узнала об этом, то просто не могла поверить, что врачи могут так нагло врать.
Реальность такова, что ты приезжаешь в роддом, вверяешь себя врачам, доверяешь им, а они могут делать что угодно, и у тебя нет ни малейшего шанса защитить себя и доказать что‑либо.
Когда я пришла к главврачу и задала вопрос, почему мне выдавливали ребенка, тот ответил, что мне его не выдавливали. Его аргументация: «Мне врачи сказали, и я им верю, они не могут врать». Ответить на вопрос, как так получилось, что здоровая женщина с доношенной здоровой беременностью пришла рожать в его учреждение, где ее ребенка убили, а из нее сделали инвалида, он не смог.
Мои проблемы со здоровьем не закончились. Во время второй операции мне повредили мочевой пузырь, образовался пузырно-влагалищный свищ. Я несколько месяцев жила с непроизвольным мочеиспусканием, носила подгузники. В сочетании с эмоциональным кошмаром это еще больше усугубляло мое состояние. Только недавно мне сделали операцию по ушиванию мочевого пузыря. Мне предстоит еще одна операция по удалению грыжи: после родов и операций образовался диастаз, в него провалился кишечник.
Про нашу историю писали местные издания, и я получила огромную поддержку от многих женщин. Комментарии показали, что женщины боятся нашего роддома, боятся агрессии врачей, насилия, грубости.
Комментарии показали, что женщины боятся нашего роддома, боятся агрессии врачей, насилия, грубости.
Я живу со своей болью, если бы не антидепрессанты, не знаю, что бы со мной было. Мне поставили диагноз ПТСР. То, что я пережила в день своих родов, — абсолютное насилие надо мной и моей дочерью. Моя жизнь и жизнь нашей семьи никогда больше не будет прежней. Эта травма останется навсегда. Я очень сильно любила и ждала своего ребенка. Если бы моя дочь осталась жива, я бы простила врачам все.
Естественные роды — Geburtsinfo Wien
Организм женщин создан для рождения детей. Ребенок также хорошо подготовлен к родам: например, кости на голове ребенка еще не твердо срослись. Благодаря этому головка ребенка легче проходит малый таз. На пути из половой системы ребенок поворачивается, чтобы занять наиболее удобное положение.
Начало родов называется фазой раскрытия. При этом шейка матки, которая во время беременности надежно сомкнута, раскрывается до 10 см. Лишь после этого головка ребенка проходит через шейку матки. Фаза раскрытия может длиться несколько часов.
Лишь после этого головка ребенка проходит через шейку матки. Фаза раскрытия может длиться несколько часов.
При родах физические и эмоциональные усилия матери и ребенка должны быть согласованы. Положительный и радостный настрой мамы по отношению к родам и своему ребенку имеет большое значение для успешного протекания родов. Чем меньше отвлекающих моментов для матери и ребенка, тем проще проходит весь процесс.
Из многолетнего опыта акушерки знают, что лучше всего помогает в этом случае:
- Уверенность, защищенность и доверие: Если женщина чувствует себя комфортно и уверенно, ей проще довериться себе и подготовиться к рождению ребенка. Высокая степень стресса может даже привести к остановке родов! Близкие люди также могут оказать большую поддержку женщине во время родов.
- Время, спокойствие и терпение: В течение 9 месяцев женский организм вынашивал и снабжал ребенка всем необходимым. Гормонам во время схваток требуется определенное время, чтобы стимулировать роды.
 Ткань промежности также медленно и постепенно растягивается, пропуская ребенка.
Ткань промежности также медленно и постепенно растягивается, пропуская ребенка. - Ход естественных родов: Чем меньше воздействия извне, тем уверенней проходят роды. Любое вмешательство акушерки или врача повышает вероятность дополнительных мер.
- Сила тяжести и движения: Положение стоя облегчает путь ребенка через малый таз матери. Вы и ваш ребенок также получаете больше кислорода, когда вы стоите, сидите с прямой спиной или сидите на корточках. В положении стоя выходу ребенка помогает сама сила тяжести. Кроме того, так вам легче справляться с болевыми ощущениями при схватках.
- Подготовка: В рамках подготовки к родам вы изучаете и отрабатываете различные позы.
- Изменение позы: Во время родов попробуйте принимать различные позы. Это поможет вам контролировать процесс.
как пережить искусственные роды — 25 рекомендаций на Babyblog.ru
Много кто странно реагирует на мою панику по поводу ХГЧ,беременности,и некоторые меня своими советами по поводу за поддержкой обратится к психологу бесят,во-первых психологи не помогают была там,выкачка денег,тупой бред настолько что я ещё такого не слышала! Если есть какая-то проблема в голове то тебе не по может ни психолог ни мама ни папа не муж,потому что ни кто не прошел через такое как ты, и ему не понятно что у тебя в голове!В чем они могут тебя поддержать!?Если есть боль такая, что ты вообще ни хочешь ни с кем общаться и видеть. Вообщем в 2014 году у меня была свадьба и мы с мужем решили долго не ждать,а сразу стать родителями,с первого раза все получилось,все хорошо,правда токсикоз был ужасный,ну то такое,не страшно. И вот мне на первое УЗИ,и мне говорят что уже дня как 3 плод замер,это было уже ребёночку 2 месяца,ещё раз смотрел заведующий гинекологическим отделением и все подтвердил,врач решил что выскабливать не будет и вызывал роды искусственно,короче схватки были 2 дня,потом на вечер он выгнал мужа и сказал что я сама должна быть и все врачи уехали тоже и осталась только медсестра,Я ходила по коридору наверно час,постоянные схватки были,потом вышел ребенок,с мезинец,я его держала в лодошке,он такой малюсенький,медсестра говорит бросай в банку,(в банкуууу!!!!С какой то жидкостью) и иди ложись,мне так плохо было я пошла в тул села на биде а с меня кровь льет ручьем медсестра сказала что так должно быть,но хорошо что приехала мама и вытянула меня с туалета потому что я теряла уже сознание,вызвали дежурных врачей сказали что там что то осталось и вышкабливали рукой на живую,еле спасли мне жизнь,по пробивали вены в спешке,чистили как попало,потом через время я проходила курс лечения,сказали пробовать дальше и целый год меня не проверяли,в итоге не проходимость труб,по чистили как попало,была какая-то инфекция,продувание не помогло,вот я и пришла к ЭКО по держ програме,вот так я здесь,много на самом деле ещё писать всяких моментов,например когда мне поставили таблетку что б вызвать роды,и через время я шла по коридору,там сидели счастливые беременяшки со своими мужьями на прием к врачу,а я иду такая вся в белых тапочках с мехом,и у меня тупо по ногам начинает литься кровь ручьем кусками у всех на виду,у мужчин у беременных женщин,а я просто стою и не знаю что делать.
Вообщем в 2014 году у меня была свадьба и мы с мужем решили долго не ждать,а сразу стать родителями,с первого раза все получилось,все хорошо,правда токсикоз был ужасный,ну то такое,не страшно. И вот мне на первое УЗИ,и мне говорят что уже дня как 3 плод замер,это было уже ребёночку 2 месяца,ещё раз смотрел заведующий гинекологическим отделением и все подтвердил,врач решил что выскабливать не будет и вызывал роды искусственно,короче схватки были 2 дня,потом на вечер он выгнал мужа и сказал что я сама должна быть и все врачи уехали тоже и осталась только медсестра,Я ходила по коридору наверно час,постоянные схватки были,потом вышел ребенок,с мезинец,я его держала в лодошке,он такой малюсенький,медсестра говорит бросай в банку,(в банкуууу!!!!С какой то жидкостью) и иди ложись,мне так плохо было я пошла в тул села на биде а с меня кровь льет ручьем медсестра сказала что так должно быть,но хорошо что приехала мама и вытянула меня с туалета потому что я теряла уже сознание,вызвали дежурных врачей сказали что там что то осталось и вышкабливали рукой на живую,еле спасли мне жизнь,по пробивали вены в спешке,чистили как попало,потом через время я проходила курс лечения,сказали пробовать дальше и целый год меня не проверяли,в итоге не проходимость труб,по чистили как попало,была какая-то инфекция,продувание не помогло,вот я и пришла к ЭКО по держ програме,вот так я здесь,много на самом деле ещё писать всяких моментов,например когда мне поставили таблетку что б вызвать роды,и через время я шла по коридору,там сидели счастливые беременяшки со своими мужьями на прием к врачу,а я иду такая вся в белых тапочках с мехом,и у меня тупо по ногам начинает литься кровь ручьем кусками у всех на виду,у мужчин у беременных женщин,а я просто стою и не знаю что делать. По этому психолог тут не поможет!!!Оно в голове,и я справилась,но все равно переживания есть!Первая попытка неудачная,по этому я волнуюсь так за эту!!Что б все получилось и мне больше не пришлось пережить все то что я пережила!Я держусь,но очень волнуюсь!По этому иногда пишу что ни какой поддержки от врача потому что один раз меня врач так оставил,и за какой-то тупой медсестры я чуть не умерла!
По этому психолог тут не поможет!!!Оно в голове,и я справилась,но все равно переживания есть!Первая попытка неудачная,по этому я волнуюсь так за эту!!Что б все получилось и мне больше не пришлось пережить все то что я пережила!Я держусь,но очень волнуюсь!По этому иногда пишу что ни какой поддержки от врача потому что один раз меня врач так оставил,и за какой-то тупой медсестры я чуть не умерла!
Как облегчить схватки
В ногу со временем
Как проходили роды еще несколько десятилетий назад? Из рассказов наших мам и бабушек мы знаем, что с началом родовой деятельности женщина лежала в кровать в течение всех родов. Но рожать только лежа не всегда удобно и эффективно, есть и другие способы переживания схваток, и они очень часто помогают существенно уменьшить родовую боль.
В старые времена женщина в период схваток должна была обойти весь дом, открыть все замки, ящики, двери и развязать все узелки. Это обозначало
символическое открытие родовых путей и готовность самой женщины к родам.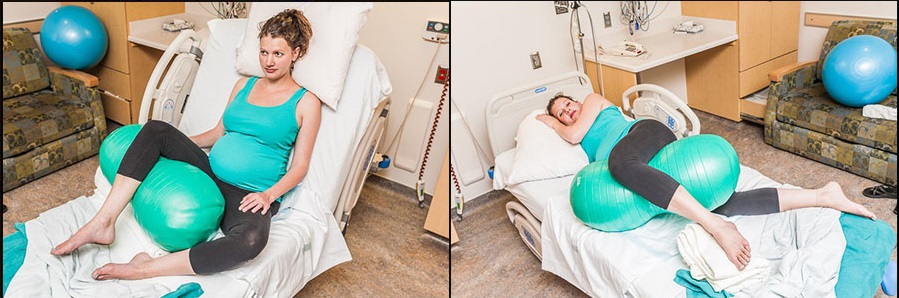 Получается, что и раньше женщина двигалась в период схваток,
ведь пока все откроешь и развяжешь – времени пройдет достаточно
Получается, что и раньше женщина двигалась в период схваток,
ведь пока все откроешь и развяжешь – времени пройдет достаточно
Не стоит стесняться выглядеть глупо во время родов. Никого в родильном зале не интересует, как вы двигаетесь, если это помогает вам переживать схватки. Ничего смешного, нелепого и уж тем более глупого в любом из видов движения в родах нет. В родблоке никого и ничем не удивишь
Двигаемся активно
Во время схваток, особенно в активной фазе первого периода родов, когда схватки будут сильные, надо принять комфортное положение. Для этого отлично
подходит обычная ходьба. Двигаться надо в своем индивидуальном темпе, спокойно, без спринтерских забегов. Ходить можно от первых схваток до тех пор, пока
есть силы, периодически можно отдыхать, а потом снова возобновлять движение. Походка может быть любой – можно переваливаться
«уточкой», вращать бедрами, идти, широко расставляя ноги. Подойдет любой вариант – главное, он должен быть комфортным. Многим роженицам уменьшить родовую боль помогают танцевальные движения. Важно:
не перемещайтесь резко, двигайтесь плавно и медленно. Для расслабления во время танца или ходьбы можно включить любимую музыку
(например, слушать ее с телефона или планшета).
Многим роженицам уменьшить родовую боль помогают танцевальные движения. Важно:
не перемещайтесь резко, двигайтесь плавно и медленно. Для расслабления во время танца или ходьбы можно включить любимую музыку
(например, слушать ее с телефона или планшета).
Вода-вода
Пребывание в воде – это прекрасный способ снятия боли при схватках. В воде на наше тело действует закон Архимеда – жидкость просто выталкивает женщину,
она не чувствует тяжести тела и воспринимает воду как массаж. Теплая вода разогревает мышцы спины и живота, они расслабляются,
расслабляются и родовые пути – в результате боль уменьшается. Ванну принимают в первом периоде родов (схваточном), это можно
сделать и дома, и в роддоме – сегодня многие родовые боксы оборудованы ванной или хотя бы душевой
кабиной. В любом случае вода подействует на роженицу расслабляюще. Важно: не надо принимать очень горячую ванну, даже если кажется, что тепло
помогает лучше перенести схватки, температура воды должна быть комфортной.
Пружиним и качаемся
Во многих родильных домах для обезболивания родов сегодня применяют фитбол – резиновый надувной мяч, обычно используемый для занятий аэробикой. С помощью фитбола можно принимать разнообразные позы: качаться, вращать тазом, пружинить, перекатываться из стороны в сторону, сидя на мяче. Можно также, встав на колени, облокотиться на мяч руками и грудью, покачиваясь вперед и назад. Сидя на мяче, роженица занимает вертикальное положение, а оно способствует лучшему раскрытию шейки матки. Кроме того, катание сидя на мяче воздействует на рефлексогенные зоны и уменьшает болезненность схваток. Важно: мяч должен быть надут не полностью – на таком мяче удобно сидеть, с него нельзя скатиться, как с максимально надутого мяча, положение на таком не до конца надутом мяче не препятствует продвижению головки ребенка.
«Подвешиваем» живот
По мере усиления схваток можно принимать позы, в которых живот находится как бы в «подвешенном» состоянии. Так вес матки будет меньше
давить на крупные кровеносные сосуды, а следовательно, улучшится маточно-плацентарный кровоток. Кроме того, снимается нагрузка с
позвоночника, что снизит болевые ощущения. Можно просто наклониться вперед и упереться в опору, которая подвернется под руку –
стол, стул, спинку кровати, подоконник. В некоторых родильных домах есть шведские стенки и канаты,
прикрепленные к потолку. Во время схватки на них можно повиснуть, опираясь на стенку или канат. Раньше специальные канаты-туженицы
использовали почти повсеместно, правда, закрепляли их не на потолке, а в изножье кровати. Во время схваток роженица со всей силы тянет за
канат, стоя на коленях. В партнерских родах можно использовать позы, позволяющие переносить вес тела на партнера. Можно повиснуть у мужа
на шее или опереться на него.
Так вес матки будет меньше
давить на крупные кровеносные сосуды, а следовательно, улучшится маточно-плацентарный кровоток. Кроме того, снимается нагрузка с
позвоночника, что снизит болевые ощущения. Можно просто наклониться вперед и упереться в опору, которая подвернется под руку –
стол, стул, спинку кровати, подоконник. В некоторых родильных домах есть шведские стенки и канаты,
прикрепленные к потолку. Во время схватки на них можно повиснуть, опираясь на стенку или канат. Раньше специальные канаты-туженицы
использовали почти повсеместно, правда, закрепляли их не на потолке, а в изножье кровати. Во время схваток роженица со всей силы тянет за
канат, стоя на коленях. В партнерских родах можно использовать позы, позволяющие переносить вес тела на партнера. Можно повиснуть у мужа
на шее или опереться на него.
Традиционный горизонт
Иногда по медицинским показаниям женщине надо рожать в горизонтальном положении. В таком случае не надо ложиться на спину, так как в этом
положении большая матка пережимает крупные кровеносные сосуды – в результате ухудшается кровоснабжение у ребенка. Лучше лечь на бок,
подложив что-нибудь под грудь и между ног, например подушку или одеяло. В современных роддомах вместо традиционных кроватей стоят
кровати-трансформеры. На такой кровати роженица может принять удобное для себя положение, подобрать для себя ее высоту, опустить или приподнять какой-то ее
конец – а значит, облегчить переживание схваток.
Лучше лечь на бок,
подложив что-нибудь под грудь и между ног, например подушку или одеяло. В современных роддомах вместо традиционных кроватей стоят
кровати-трансформеры. На такой кровати роженица может принять удобное для себя положение, подобрать для себя ее высоту, опустить или приподнять какой-то ее
конец – а значит, облегчить переживание схваток.
Вы можете проявить фантазию и придумать свои, удобные именно для вас позы. Важно только, чтобы они помогали вам расслабиться, были устойчивы и безопасны.
«Прощай, мой маленький»
Оригинал материала на Портале «Такие дела».
Спасибо автору Марие Цыбульской.
Потеря ребенка во время беременности и родов так же тяжела для родителей, как смерть любого другого ребенка. Но семьи нередко сталкиваются с черствостью врачей и системы здравоохранения, с неумением друзей и близких поддержать их в горе. Как можно помочь в такой ситуации?
Проблема не только в сердце
Мы встречаемся со Светой в кафе. Очень красивая женщина, добрый, открытый взгляд, она вежливо улыбается и предупреждает, что скорее всего будет плакать: «Вы внимания не обращайте». Несколько месяцев назад Света потеряла ребенка и теперь потихоньку восстанавливается после утраты. Пройти через это испытание Свете и ее семье помог Детский хоспис «Дом с маяком».
Очень красивая женщина, добрый, открытый взгляд, она вежливо улыбается и предупреждает, что скорее всего будет плакать: «Вы внимания не обращайте». Несколько месяцев назад Света потеряла ребенка и теперь потихоньку восстанавливается после утраты. Пройти через это испытание Свете и ее семье помог Детский хоспис «Дом с маяком».
Светин муж Максим — стоматолог, сама она до последних декретов работала в крупных фирмах. Дружная семья. Прекрасные старшие дети. Старшему сыну уже двенадцать, младшим четыре и два, девочка и мальчик, а в животе — еще одна девочка, Маруся.
Когда на УЗИ в 27 недель доктор заметил что-то неладное в сердце ребенка, Света перерыла весь интернет в поисках кардиологов, которые оперируют младенцев, и продумала план лечения после родов. Но во время уточняющей диагностики врачи поняли, что проблема не только в сердце.
«Мне делали уже экспертное УЗИ, и врачи между собой обсуждали ручки, ножки, пальчики, зажатые в кулачок, а я злилась, что они на пальчики смотрят, а не на сердце. Потом оказалось, что как раз сжатые пальчики — это признак синдрома Эдвардса, который был у Маруси. Я из генетических синдромов знала только про синдром Дауна. И когда услышала, что они говорят про синдром, стала про себя повторять: “Только бы не Даун, только бы не Даун”. Выхожу в коридор и говорю мужу: “Какой-то у нас синдром на Э”. Мы начинаем гуглить, одновременно видим статью в “Википедии” и говорим хором: “Бли-и-и-и-н”».
Потом оказалось, что как раз сжатые пальчики — это признак синдрома Эдвардса, который был у Маруси. Я из генетических синдромов знала только про синдром Дауна. И когда услышала, что они говорят про синдром, стала про себя повторять: “Только бы не Даун, только бы не Даун”. Выхожу в коридор и говорю мужу: “Какой-то у нас синдром на Э”. Мы начинаем гуглить, одновременно видим статью в “Википедии” и говорим хором: “Бли-и-и-и-н”».
В ТОТ МОМЕНТ Я НАЧАЛА ПРОСИТЬ: “ПУСТЬ БУДЕТ СИНДРОМ ДАУНА, ТОГДА ОНА БУДЕТ ЖИТЬ!”
На уточнение диагноза ушло три недели. Несколько УЗИ у разных экспертов, анализ пуповинной крови, и к 30 неделям сомнений не осталось: у Маруси хромосомное нарушение — синдром Эдвардса. У таких детей множественные пороки развития, внешние изменения, пороки сердца. Прогноз очень плохой, половина детей умирают в возрасте до двух недель, до года доживают только 5—10%. Прямое показание к искусственному прерыванию беременности.
Как это бывает
Чаще всего о том, что с ребенком что-то не так, женщина узнает именно на УЗИ. Если сердце ребенка остановилось (а это может произойти на любом сроке), то ее сразу отправляют на роды, а если ребенок жив, но развивается с патологиями, несовместимыми с жизнью, сначала проведут уточняющую диагностику. В случае подозрения на генетические аномалии может потребоваться генетический анализ околоплодных вод или пуповинной крови. Обычно постановка точного диагноза занимает две-три недели.
Если сердце ребенка остановилось (а это может произойти на любом сроке), то ее сразу отправляют на роды, а если ребенок жив, но развивается с патологиями, несовместимыми с жизнью, сначала проведут уточняющую диагностику. В случае подозрения на генетические аномалии может потребоваться генетический анализ околоплодных вод или пуповинной крови. Обычно постановка точного диагноза занимает две-три недели.
Если диагноз ставится до 22-й недели беременности, то направление на медикаментозное прерывание может выдать врач женской консультации. Если позже, женщина попадает на консилиум в перинатальный центр, где несколько врачей, включая неонатолога-реаниматолога, рассказывают ей о диагнозе и выдают направление на прерывание. Если женщина хочет донашивать беременность, ей рассказывают обо всех возможных перспективах: родится ли ребенок живым и если да, то сколько проживет, насколько будет инвалидизирован.
В случае решения прервать беременность (так поступает большинство женщин) ребенку через укол в пуповину вводят лекарство для остановки сердцебиения и обезболивание, а после гибели плода вызывают роды. При этом мертворождение не является показанием к кесареву сечению — и женщина рожает сама. Считается, что естественные роды дают меньше осложнений и будет больше шансов выносить следующую беременность, а кесарево по желанию официально запрещено.
При этом мертворождение не является показанием к кесареву сечению — и женщина рожает сама. Считается, что естественные роды дают меньше осложнений и будет больше шансов выносить следующую беременность, а кесарево по желанию официально запрещено.
Маруся Фото: из личного архива
Перинатальный психолог Алина Никифорова работает в Центре планирования семьи и репродукции и участвует в консилиумах по вопросу прерывания беременности на поздних сроках. Алина уверена, что семье было бы проще справиться с ситуацией, если бы они попадали к психологу при первых же подозрениях на диагноз, но чаще всего к моменту консилиума они еще не получают никакой помощи. «Первое время женщина пребывает в состоянии сильнейшего шока и отрицания — это нормальная защитная реакция психики на травмирующее событие. В этом состоянии трудно воспринимать информацию, сложно принимать решения и адекватно оценивать происходящее. А надо ходить по врачам, сдавать анализы, собирать справки, рассказывать о происходящем близким и что-то решать насчет дальнейших действий. Часто из-за шока можно не сделать что-то важное, например не подготовиться к мысли о прощании с ребенком», — объясняет Алина.
Часто из-за шока можно не сделать что-то важное, например не подготовиться к мысли о прощании с ребенком», — объясняет Алина.
Свете повезло: она познакомилась с психологом до консилиума.
«У меня было ощущение, что я падаю в пропасть. Дни, ночи, недели, а я все падаю, и сердце подскочило к горлу, и дышать я не могу, и в ушах звенит, а я все падаю. И это не кончается. Когда я встретилась с психологом Наташей, у меня было чувство, что она меня поймала и стала держать над этой пропастью».
«КОНЕЧНО, НАША БЕДА НИКУДА НЕ ДЕЛАСЬ И ПОЧВА ПОД НОГАМИ ПОЯВИЛАСЬ НЕ СРАЗУ, НО Я ХОТЯ БЫ ПЕРЕСТАЛА ПАДАТЬ»
Свете было очень важно понять, что будет происходить, если она решится на прерывание. Что будут делать врачи, как все пройдет. Рассказы про уколы, про роды умершего ребенка казались ей дикостью, чем-то нереальным, нечеловеческим. Эти картины не укладывались в голове. Тогда Света нашла книгу Анны Старобинец «Посмотри на него». В ней писательница рассказывает о том, как потеряла ребенка, о грубости и черствости врачей, которые ставили диагноз ее ребенку и выдавали направление на прерывание, о формальности всей российской системы в целом и о том, насколько человечнее к ней отнеслись в Германии, куда она в итоге поехала, чтобы прервать беременность.
Проститься и помнить
Психолог Детского хосписа «Дом с маяком» Наталья Перевознюк рассказывает, что до 1970-х годов и в Европе, и в Америке к погибшим во время беременности и родов детям относились так же, как сегодня в большинстве клиник России. Ребенка быстро уносили, не показывали матери, не хоронили. Считалось, что вид умершего младенца слишком травматичен и лучше ничего не видеть и не знать. Но с развитием психологической помощи стало ясно, что эта модель не работает. Не увидев ребенка, мама всю жизнь будет создавать его образ, будет представлять что-то страшное или уродливое или тосковать, сожалея, что никогда так и не узнает, как он выглядел.
Вообще, суть ритуала прощания сводится к тому, чтобы дать родителям почувствовать себя родителями этого конкретного ребенка. Опыт психологов показывает, что, если маме разрешить посмотреть на родившегося мертвым малыша, подержать его на руках, искупать его и одеть или завернуть в одеяло, побыть с ним наедине, она сохранит воспоминания, которые будут ее поддерживать.
«Мама все равно будет помнить о своем ребенке, поэтому очень важно создать как можно больше воспоминаний, за которые она будет держаться. Это может быть не очевидно на момент родов и даже прощания, потому что еще очень сильно состояние шока, но потом эти воспоминания будут важны. И, упустив шанс попрощаться, многие женщины потом жалеют об этом», — рассказывает Алина Никифорова.
За рубежом выработаны правила прощания с мертворожденными младенцами (даже если это искусственное прерывание беременности на сроке до 20 недель), которые могут включать и религиозные ритуалы — в соответствии с вероисповеданием родителей. Все детали родов обсуждаются с семьей заранее. Будет ли участвовать муж, хотят ли родители пригласить на роды фотографа, который снимет малыша на память, хотят ли, чтобы ребенка переодели в приготовленную заранее одежду. Персонал больницы делает отпечатки ладошки и ножки ребенка и отдает родителям вместе с фотографиями.
Помощь сводится к тому, чтобы беречь чувства горюющих людей, относиться к ним с уважением. А погибший ребенок и память о нем приравниваются к любому другому усопшему родственнику.
А погибший ребенок и память о нем приравниваются к любому другому усопшему родственнику.
Их этому не учили
О холодности и даже жестокости врачей, которые работают с беременными в России, рассказывают многие женщины, пережившие потерю. Врачи зачастую не хотят видеть их эмоций, грубят, не выказывают даже формального сочувствия. Психологи, с которыми мы разговариваем, в один голос объясняют это отсутствием профессиональной этики и пробелом в системе медицинского образования.
«Врачей этому не учили. В зарубежных стандартах вопросу коммуникации между врачом и пациентом уделяется огромное внимание, без этих навыков врач не сможет работать. У нас же врачи просто не умеют разговаривать на сложные темы, у них нет ни протоколов, ни навыков, как вести себя в трагической ситуации. Они действуют интуитивно — стараются побыстрее избавиться от пациентки, скомкать разговор, отделаться шаблонными фразами, которые обесценивают происходящее.
ГОВОРЯТ: “НУ ЧТО ТЫ ПЛАЧЕШЬ?!”, “ДРУГОГО РОДИШЬ!”, “ВОЗЬМИ СЕБЯ В РУКИ” — И ПРОЧЕЕ
Причем чаще всего они действительно в это верят», — объясняет Никифорова.
«Важно понимать: все, что происходит с женщиной в момент постановки диагноза, гибели ребенка, то, как ей сообщают новость, разговаривают с ней, то, как ее сопровождают в родах, — останется с ней на всю жизнь. Нередко отношение врачей и медсестер к ее горю становится чуть ли не таким же болезненным, как сама потеря малыша», — говорит Александра Фешина. Она основала фонд поддержки таких семей, после того как сама потеряла ребенка. Ее сын Егор умер во время родов. Тогда Александра пыталась найти помощь, чтобы справиться с горем, встать на ноги, но ничего не нашла — и они с мужем решили, что попробуют эту ситуацию изменить. Фонд «Свет в руках», который они основали, первым в России занялся этой проблемой.
Они начали с того, что нашли опытного партнера — британский фонд Sands, который работает с семьями и врачами уже более 40 лет, и стали перенимать их опыт. Первым делом запустили сайт и выложили переведенные брошюры для родителей и родственников, переживших потерю. Затем стали искать психологов, у которых есть опыт подобной работы, и начали направлять к ним горюющих родителей. Затем основали горячую линию для звонков и стали сотрудничать с роддомами.
Затем основали горячую линию для звонков и стали сотрудничать с роддомами.
Маруся с братом Фото: из личного архива
На разработку обучающих семинаров для врачей и медработников ушло много времени и сил, и в фонде этим проектом очень гордятся. В основу лег опыт специалистов Sands и Института перинатальной и репродуктивной психологии и его проректора Марины Чижовой. На семинарах врачи узнают, как деликатно общаться с пациентками и их родственниками в тяжелой ситуации. Учатся сообщать плохие новости, рассказывать простым языком о сложных медицинских манипуляциях, сочувствовать, но не давать советы. Обучение проходит в формате не только лекций, но и тренингов, когда врачи ставят себя на место пациента, чтобы попробовать понять чувства женщин. Фешина видит, как меняется отношение персонала к родителям в клиниках, с которыми они работают. Даже те врачи, которые не пускали мужей на роды и старались поскорее убрать ребенка в черный пакет, после тренингов смягчаются и легче идут навстречу пациентам.
Но найти в российских роддомах тех, кто готов собирать женщинам коробки памяти с отпечатками ладошки и фотографией ребенка, пока не удалось. Врачи говорят, что «коробки негде хранить, этим некому заниматься, да и никто не будет их с собой забирать». Александра признает, что, может, действительно забирать будут далеко не все. Но важно, чтобы такая возможность была.
Для клиник это обучение бесплатно — расходы берет на себя фонд. По словам Фешиной, на сегодняшний день этот семинар прошло уже около двух тысяч врачей в 23 регионах России, а благодаря финансированию, полученному от Фонда президентских грантов, в течение года они смогут провести еще 30 обучающих мероприятий в 14 регионах страны.
Если не прерывать
«Прочитав книгу, где Анна Старобинец рассказывает, как ей было плохо после прерывания беременности, даже при том, что врачи в Германии все делали очень деликатно, я поняла, что нет решения, за которое я потом не буду всю жизнь испытывать чувство вины и боль. Я понимала, что, если доношу Марусю и дам ей родиться, она скорее всего очень быстро погибнет, и от этого было страшно, но мысль, что я должна сделать ей этот укол, когда она со мной уже больше 30 недель, сводила меня с ума не меньше, — рассказывает Света. — Муж, мама, свекровь, подруги — все говорили мне, что оставлять беременность безумие, что будет проще для всех, в том числе и для самой Маруси, пойти на прерывание. Это как эвтаназия — гуманный исход. Но мне он гуманным не казался. Я хотела выяснить все детали, как живут такие дети, страдают ли, что им нужно. И я написала письмо в “Дом с маяком”, потому что знала, что у них среди подопечных есть дети с таким синдромом. Оказалось, что у них есть еще и программа помощи мамам, которые выбирают доносить и родить своего неизлечимо больного ребенка».
Я понимала, что, если доношу Марусю и дам ей родиться, она скорее всего очень быстро погибнет, и от этого было страшно, но мысль, что я должна сделать ей этот укол, когда она со мной уже больше 30 недель, сводила меня с ума не меньше, — рассказывает Света. — Муж, мама, свекровь, подруги — все говорили мне, что оставлять беременность безумие, что будет проще для всех, в том числе и для самой Маруси, пойти на прерывание. Это как эвтаназия — гуманный исход. Но мне он гуманным не казался. Я хотела выяснить все детали, как живут такие дети, страдают ли, что им нужно. И я написала письмо в “Дом с маяком”, потому что знала, что у них среди подопечных есть дети с таким синдромом. Оказалось, что у них есть еще и программа помощи мамам, которые выбирают доносить и родить своего неизлечимо больного ребенка».
Света познакомилась с координатором программы, поговорила с врачами, которые работают с детьми с синдромом Эдвардса, и с мамой такого ребенка, чтобы лучше понять, какой может родиться Маруся. На консилиум она и ее муж уже пришли с решением доносить и рожать.
На консилиум она и ее муж уже пришли с решением доносить и рожать.
«Родители, которые по тем или иным соображениям отказывались от прерывания и рожали своего ребенка, несмотря на диагноз, были всегда. Не мы придумали этот путь. Мы только разработали программу для тех, кто сделал выбор», — говорит Лида Мониава, директор фонда «Дом с маяком».
У хосписа на попечении около 600 семей из Москвы и области. Это дети с разными неизлечимыми заболеваниями, в том числе с врожденными пороками развития. И много раз сотрудники слышали от родителей, что если бы они могли обратиться в хоспис еще во время беременности, а не после родов, то лучше бы подготовились к рождению и первые дни жизни ребенка прошли бы по-другому.
Хоспис работает только с семьями, которые решили не прерывать беременность. «Мы, как хоспис, заботимся о неизлечимо больных детях. Даже если они еще не родились», — объясняет Лида.
Координатор программы по работе с семьями Ксения Попова знакомится с мамами на врачебном консилиуме и рассказывает им, к чему готовиться и чего ожидать. «Нам очень важно, чтобы надежды родителей были реалистичны. То есть мы не поддерживаем идею, что врачи ошиблись и у них родится абсолютно здоровый ребенок: современная диагностика достаточно точна и так ошибиться невозможно. Но мы можем дать реалистичную надежду, что пороки развития будут не радикальны и ребенок проживет какое-то время, а может, и довольно долго будет жить, не будет страдать, будет всем обеспечен, — об этом мы с ними разговариваем», — продолжает Ксения.
«Нам очень важно, чтобы надежды родителей были реалистичны. То есть мы не поддерживаем идею, что врачи ошиблись и у них родится абсолютно здоровый ребенок: современная диагностика достаточно точна и так ошибиться невозможно. Но мы можем дать реалистичную надежду, что пороки развития будут не радикальны и ребенок проживет какое-то время, а может, и довольно долго будет жить, не будет страдать, будет всем обеспечен, — об этом мы с ними разговариваем», — продолжает Ксения.
Задача всей команды специалистов, которые работают с семьей, включая психолога, социального работника, юриста и неонатолога, — проработать все возможные сценарии развития событий, чтобы быть готовыми к их реализации. Ребенок с патологиями может умереть до естественных родов, может погибнуть во время рождения или прожить несколько дней, недель и даже лет. Причем последний сценарий нужно осознавать особенно отчетливо, чтобы рассчитать ресурсы семьи для заботы о тяжелобольном ребенке. Когда Света обратилась в «Дом с маяком», ее познакомили с семьей, в которой ребенку с синдромом Эдвардса уже пять лет.
«Мы не считаем, что путь рождения ребенка — единственно правильный. Никто не знает, что правильно в такой сложной ситуации, никто не может поставить себя на место мамы и папы. Единственный критерий выбора, на мой взгляд, — это готовность нести ответственность. А для этого нужна информация, именно ее мы и даем на первом этапе», — говорит Ксения.
Сейчас это пилотный проект, в котором участвуют хоспис «Дом с маяком» и роддом при ГКБ № 24 при поддержке департамента здравоохранения Москвы. То есть это не просто психологическая помощь семьям, но и медицинское сопровождение.
Семья Маруси Фото: Ефим Эрихман
«Когда поднимается тема рождения неизлечимо больного ребенка, очень остро встает вопрос: будет ли он страдать, если родится живым. Об этом нас спрашивают все родители, и это действительно крайне важно. Собственно, для нас тоже самая главная задача — обеспечить ребенку комфорт и обезболивание всеми доступными способами», — говорит Наталья Савва, директор по методической работе Детского хосписа «Дом с маяком».
Однако есть еще один важный момент: если ребенок родится живым — врачи будут обязаны его реанимировать в случае ухудшения состояния. То есть дать ему родиться и просто умереть на руках матери в больнице — незаконно.
«Законодательство не предусматривает адекватного решения этой сложной ситуации. С одной стороны, прерывание беременности по медицинским показаниям может быть совершено на любом сроке, без ограничений. Даже перед самыми родами. Но если ребенок рождается, то он получает все права человека, в том числе и право на охрану жизни и здоровья», — объясняет юрисконсульт по медицинскому праву Полина Габай. По ее словам, врачи обязаны делать все возможное, чтобы оказать ребенку необходимую медицинскую помощь. Врачи могут отказаться от реанимации тяжелобольного ребенка только в случае клинической смерти на фоне прогрессирующего достоверно установленного неизлечимого заболевания.
«То есть нужно сперва подтвердить наличие заболевания, установленного внутриутробно, а затем засвидетельствовать его прогрессирование. А это уже не то решение, которое врач может принять во время или сразу после родов, — уточняет юрист. — Ведь если у врача будет недостаточно доказательств правомерности отказа от реанимации, он рискует своей карьерой и свободой».
А это уже не то решение, которое врач может принять во время или сразу после родов, — уточняет юрист. — Ведь если у врача будет недостаточно доказательств правомерности отказа от реанимации, он рискует своей карьерой и свободой».
И хотя у родителей, как у законных представителей, есть право написать отказ от реанимации, они должны быть готовы к тому, что за смертью ребенка последует разбирательство, и вполне возможно, что в отношении родителей будет возбуждено уголовное дело по статье 125 УК РФ (оставление в опасности), или по статье 156 УК РФ (неисполнение обязанностей по воспитанию несовершеннолетнего), или по какой-то иной, варианты тут есть.
«Причем домашние роды — тоже не выход в этой ситуации, потому что гибель ребенка и в этом случае повлечет за собой разбирательство. Возможно, даже уголовное, если будет доказано, что домашние роды были организованы намеренно. Помимо прочего, к участию могут привлечь и органы опеки, если в семье есть другие дети. То есть кроме трагической потери ребенка, родители окажутся еще и фигурантами уголовного дела. А представить себе, что суд не примет во внимание, что новорожденный был тяжело болен, в нашей стране можно с легкостью», — говорит юрист.
А представить себе, что суд не примет во внимание, что новорожденный был тяжело болен, в нашей стране можно с легкостью», — говорит юрист.
Обо всех этих нюансах хоспис предупреждает родителей. И если ребенок рождается живым, и у семьи есть возможность забрать его домой, и дома он умрет от основного заболевания — это уже более понятно и допустимо с юридической точки зрения. Хоспис в таком случае обеспечивает семью всем необходимым оборудованием для ухода за ребенком. Может в последние дни жизни ребенка организовать круглосуточный медицинский пост. А когда все случится, в дом приедет координатор хосписа, чтобы ответить на вопросы врачей скорой помощи, полицейских и ритуальных агентов.
Маруся
Чем ближе были роды, тем Света больше боялась. Маруся, как и все детки с синдромом Эдвардса, была маленькая — чуть больше двух килограммов и, как это часто бывает, не спешила рождаться. На 42-й неделе муж отвез Свету в роддом, в отделение патологии, и собирался вернуться, как только начнутся роды, но не успел, потому что Маруся родилась очень быстро — четвертые роды часто бывают стремительными.
«Она родилась и закричала, тихонечко, но отчетливо, и это было невероятно! Мне все говорили, что не надо на это рассчитывать, что они практически никогда не могут сами дышать, но она дышала, она жила! Мне ее показали, дали поцеловать и унесли в реанимацию, чтобы наблюдать».
В роддоме Света и Маруся пробыли неделю. Все это время малышка была в реанимации, хотя сама дышала и могла бы сосать бутылочку, но ей поставили зонд. Врачи опасались, что она может ухудшиться в любой момент. Поскольку Свету уже поддерживал хоспис, к ним в квартиру привезли все необходимое оборудование и помогли выписаться домой.
Маруся с братом Фото: из личного архива
«Маруся оказалась очень сильной, если бы она была здорова, она была бы самым крепким моим ребенком. Два с половиной месяца мы жили с ней совершенно обычной жизнью. Мы смогли наладить грудное вскармливание, гуляли, купались, спали вместе. Старшие дети были с ней очень бережны и даже не ревновали. Когда Маруся спала, все передвигались на цыпочках и только подходили ее поцеловать и погладить. Нам стало казаться, что так и будет дальше. Что ее сердечко выдержит, мы сможем дотянуть до возраста, когда можно будет сделать операцию на сердце, и она всегда будет с нами. Но ей стало хуже».
Нам стало казаться, что так и будет дальше. Что ее сердечко выдержит, мы сможем дотянуть до возраста, когда можно будет сделать операцию на сердце, и она всегда будет с нами. Но ей стало хуже».
Когда у малышки стало замедляться дыхание, Света испугалась и вызвала врача. Их забрали в больницу, подобрали лекарства, снова поставили зонд для питания. Когда Маруся стабилизировалась, ее перевели домой и решили, что, если станет хуже, бороться уже не будут. Дома был кислород, трамадол и морфин, который назначил врач паллиативной помощи. Через два дня, когда Марусино дыхание остановилось, она была на руках у мамы, а рядом были отец и старший брат.
«Это очень больно. Очень. Мы ее любим, мы рады, что были с ней, и мы всегда будем горевать, что ее больше нет», — говорит Света. А еще она, как и все мамы, вне зависимости от их выбора, всегда будет спрашивать себя, правильно ли поступила. И с этим вопросом, с чувством вины и горем теперь работает психолог «Дома с маяком».
Жить после потери
Чувство вины, горе, одиночество, потеря смысла жизни, ощущение собственной нереализованности, разлад в паре, страх перед новой беременностью — со всеми этими проблемами люди приходят за помощью и к психологам фонда «Свет в руках».
«К нам обращаются более полутора тысяч человек в год, и большинство обращений от людей в очень тяжелом состоянии. Чаще всего после потери прошло какое-то время. Люди пытались “забыть и жить дальше”, как советуют врачи, родные и даже не обученные работать с такими потерями психологи. Но, естественно, так прожить потерю невозможно. И тогда люди находят нас, — рассказывает Александра Фешина. — Не все готовы сразу включаться в групповую терапию, некоторым сложно набрать номер горячей линии, поэтому психологи консультируют даже в переписке онлайн. Наша задача в том, чтобы помочь прожить потерю и выйти из нее максимально здоровыми людьми, решиться родить снова и стать здоровыми родителями в будущем».
«Люди по-разному проживают горе. С разной скоростью проходят стадии принятия. Ищут поддержки друг в друге, но часто не находят ее, потому что партнер и сам не в ресурсе. Кроме того, мужчины нередко дистанцируются от проблемы, от принятия решений, связанных, например, с прерыванием беременности, и говорят: “Я приму любой твой выбор”, и женщина одна чувствует всю ответственность за потерю ребенка», — объясняет Алина Никифорова.
По ее словам, нормально то, что не все мужчины готовы присутствовать на родах и медицинских манипуляциях, видеть своего погибшего ребенка и прощаться с ним. (Да и не все женщины к этому готовы и предпочли бы кесарево под общим наркозом, это тоже надо понимать.) Но если мужчина рядом, хотя бы в том, чтобы отвезти женщину к врачу, налить ей воды, когда она плачет, навестить в больнице и принести цветы, обнять ее и показать, что он тоже горюет, — этого будет достаточно, чтобы мать не чувствовала себя одиноко.
НЕ МЕНЕЕ ВАЖНЫЙ МОМЕНТ — ТО, КАК РОДИТЕЛИ РАЗГОВАРИВАЮТ О ПРОИЗОШЕДШЕМ С ДРУГИМИ СВОИМИ ДЕТЬМИ
«У нас считается, что если взрослые люди не готовы видеть горе и говорить о плохом, то от детей точно все нужно скрывать», — таким образом, по словам Фешиной, у детей, потерявших, новорожденных братьев и сестер и которым семья не помогла пережить потерю, возрастает чувство тревоги, незащищенности и неуверенности в себе. Поэтому большое внимание психологи фонда «Свет в руках» уделяют семейной терапии.
Но специалисты признают, что в ряде случаев психологической поддержки недостаточно, и некоторым клиентам рекомендуют обратиться к психотерапевту за медикаментозной поддержкой. «У большинства здоровых женщин, которые не сталкивались с депрессиями и у которых крепкая нервная система, никаких серьезных последствий после потери не будет. Так же как не у всех военных, которые оказываются в горячей точке, развивается посттравматическое расстройство. Но это только статистика. Когда мы говорим о конкретном человеке, мы не знаем наверняка, как он справится со стрессом», — говорит психиатр Павел Алфимов. Он объясняет, что, если фаза сильного горевания затягивается дольше чем на три месяца, если женщина не может спать, не может есть, не понимает, зачем ей дальше жить и уж тем более если она говорит о том, что готова что-то с собой сделать, — нужно обязательно обращаться к психиатру и подбирать ей терапию.
В последствиях потери ребенка задействовано очень много людей. При этом часто, рассказывая о своей беде, семьи сталкиваются с холодным равнодушием или яростным осуждением. Не только врачи не умеют быть деликатными. Мы все не очень это умеем.
Не только врачи не умеют быть деликатными. Мы все не очень это умеем.
Научиться разговаривать
После потери ребенка родители часто оказываются в изоляции. Друзья не звонят и не пишут, родственники подчеркнуто говорят на сторонние темы. Все «боятся напомнить» об умершем ребенке. Но невозможно напомнить о том, о чем ты и так не забываешь ни на минуту. Горюющим людям нужны простые и честные слова сочувствия и поддержки: «Мне очень жаль», «Я люблю тебя», «Я хочу тебе помочь, скажи мне, что я могу сделать», «Давай поговорим о том, что случилось, если хочешь». Но чаще всего если окружающие и пытаются высказаться о потере, то произносят холодные и болезненные слова: «Все будет хорошо», «Надо жить дальше», «Соберись, не плачь» и даже «Тебе еще повезло, бывает гораздо хуже».
Светлана, Максим и Маруся Фото: Ефим Эрихман
В книге «Посмотри на него» Анна Старобинец пишет, как ее ошеломило ожесточение женщин на форумах. Тем, кто задавал вопросы про прерывание беременности или рассказывал о своем тяжелом опыте, писали ужасные слова, проклятья и обвинения в убийстве нерожденных младенцев. Но когда спустя два года Лида Мониава стала рассказывать о программе хосписа по перинатальной поддержке женщин, решивших родить ребенка с проблемами развития, она столкнулась с не менее яростной ненавистью тех, кто убежден, что больных детей рожать не нужно, негуманно и жестоко. А матери и сотрудники хосписа, поддерживающие это решение, должны быть прокляты.
Но когда спустя два года Лида Мониава стала рассказывать о программе хосписа по перинатальной поддержке женщин, решивших родить ребенка с проблемами развития, она столкнулась с не менее яростной ненавистью тех, кто убежден, что больных детей рожать не нужно, негуманно и жестоко. А матери и сотрудники хосписа, поддерживающие это решение, должны быть прокляты.
«Болезненные вопросы, которые мы не обсуждаем, не затрагиваем, не рефлексируем, и вызывают такую острую реакцию, когда они наконец-то поднимаются, — считает Наталья Перевознюк. — Почему врачи и общество обесценивают потерю? Потому что за последние сто лет российской истории мы привыкли терять близких. 1917-й, 1937-й, война, репрессии — генетическая память говорит нам: не привязывайся к человеку, его могут забрать, он может погибнуть. А если привяжешься, потом будет больнее. Но вся эта боль никуда не делась и выплескивается в спорах».
И получается, что перинатальный паллиатив — не только про гуманизацию медицинской системы, он про гуманизацию всего общества. Про навык говорить на сложные темы, сострадать и сочувствовать горю.
Про навык говорить на сложные темы, сострадать и сочувствовать горю.
5 советов по естественным родам от опытного акушера-гинеколога | Беременность имеет значение
5 советов доктора Элвелл-Сильвер по естественным родам
Кайлер Элвелл-Сильвер, доктор медицинских наук
Как акушер-гинеколог, я родила много детей с помощью естественных родов – я хотела узнать из первых рук, в чем проходят мои пациенты. У меня была беременность с низким уровнем риска, поэтому вряд ли мне понадобится кесарево сечение (кесарево сечение) или оперативное родоразрешение. И это был мой третий ребенок, так что роды, скорее всего, пройдут быстро.
Если вы и ваш врач согласны с тем, что естественные роды безопасны для вас и вашего ребенка, вот пять советов, которые помогут вам подготовиться к важному дню.
1. Составьте «естественный» план с вашим акушером-гинекологом
После того, как вы решили, что хотите родить естественным путем, поговорите со своим акушером-гинекологом или акушеркой. Сообщите поставщику услуг, что вы подразумеваете под «естественными родами», и спросите о вариантах, которые его учреждение предлагает для поддержки вас.
Сообщите поставщику услуг, что вы подразумеваете под «естественными родами», и спросите о вариантах, которые его учреждение предлагает для поддержки вас.
Например, Университетская клиника Уильяма П. Клементса-младшего имеет уникальные возможности для поддержки многих вариантов родов — от обезболивания до неотложной помощи.У нас есть сертифицированная медсестра-акушерка и врач, которые работают 24 часа в сутки, семь дней в неделю, чтобы помочь вам, если вы рожаете в течение нескольких часов или рожаете через 10 минут после прибытия.
2. Найдите помощника или доулу
Ключом к успешным естественным родам является наличие надежного помощника, который отвлечет вас от боли, расскажет, что делать дальше, и подбодрит вас. Это может быть ваш партнер, ваша мама или подруга, у которой уже были роды.
Вместе с мужем во время естественных родов со мной была доула.Доула — это человек, обученный поддерживать женщину во время родов. Их цель — помочь женщинам добиться того опыта родов, который они себе представляют.
Доулы предоставляют ряд услуг до, во время и после родов, стоимость которых может варьироваться от 500 до 2500 долларов.
По теме: Какую роль играет доула во время и после родов?
3. Получить образование
Роды могут длиться несколько часов, и это болезненно. Чем больше вы знаете, тем лучше вы будете подготовлены.
Я рекомендую посещать занятия по подготовке к родам, которые охватывают все: от глубокого дыхания и обезболивания до кесарева сечения. Каждый род уникален, и иногда все идет не так, как планировалось. Важно быть готовым к любой ситуации — занятия по подготовке к родам могут дать вам реалистичные ожидания и вселить уверенность.
Возможно, вы захотите найти класс, который обучает методу Брэдли, в котором рассказывается о различных стадиях родов, о том, чего ожидать, и о том, как ваш помощник может помочь вам пройти процесс естественных родов.
Связанное чтение: Занятие проходит: Многие преимущества дородового обучения
4.
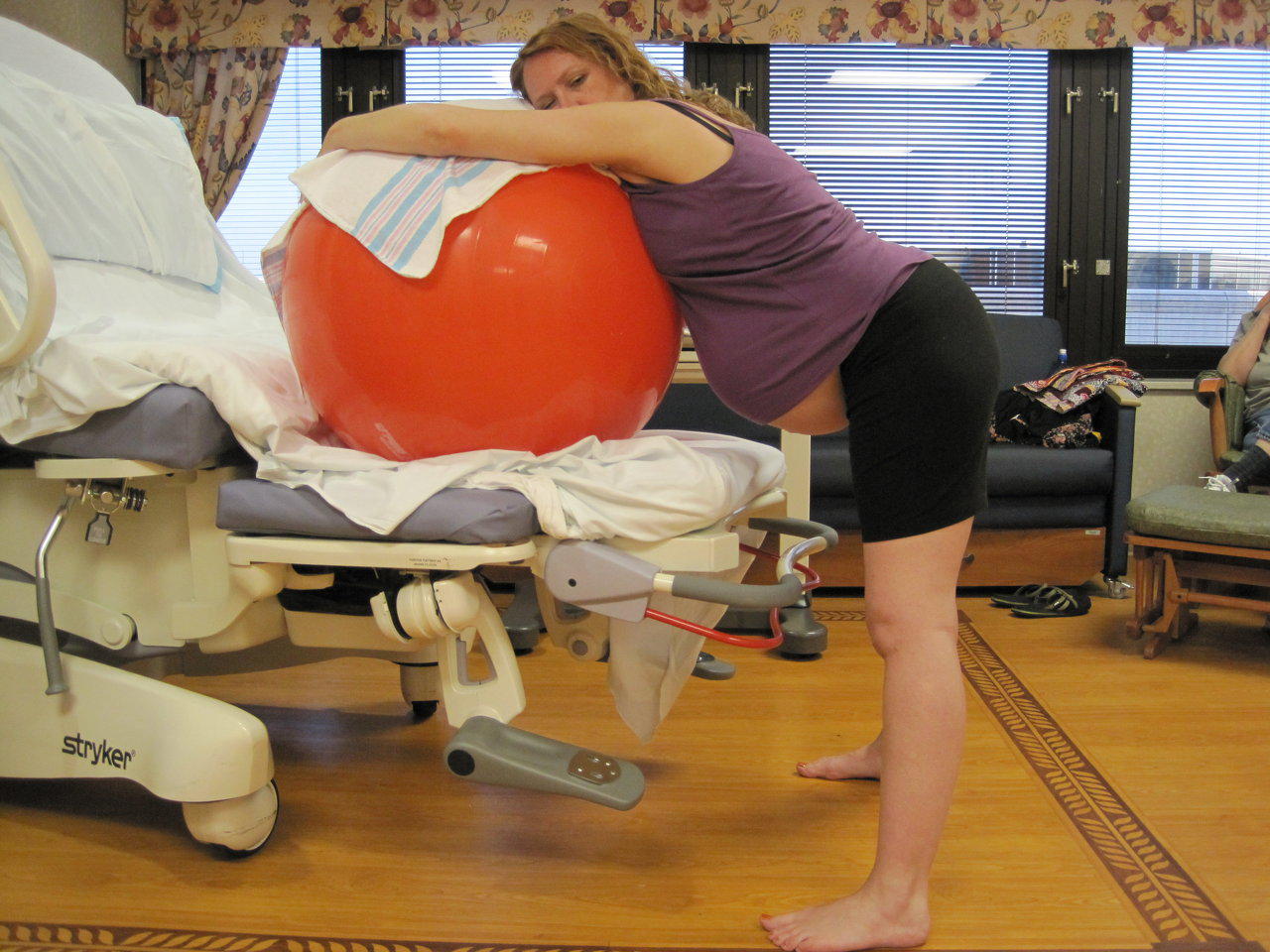 Подготовьтесь мысленно
Подготовьтесь мысленноВ западном мире люди менее привыкли терпеть сильную боль. Мы связываем боль с чем-то неправильным, что следует исправить, часто с помощью лекарств.
Но боль при родах – это нормально и необходимо. Это сигнализирует о том, что ваше тело делает то, что ему нужно. Каждая волна боли приближает вас к цели: вашему прекрасному ребенку.
Моя доула помогла мне прийти в себя перед родами. Как профессиональный спортсмен, я часто визуализировала рождение моего ребенка в третьем триместре и возвращалась к этой сцене во время родов. Она помогла мне не сводить глаз с приза на протяжении всех мук родов и родов.
5. Изучите естественные методы снятия боли
Существует множество альтернатив лекарствам, когда речь идет об облегчении боли. Поговорите со своим лечащим врачом о том, что разрешено и доступно там, где вы будете рожать.Вы также захотите попрактиковаться в своих методах перед важным днем, чтобы они были вашей второй натурой, когда они вам нужны больше всего.
Некоторые естественные методы обезболивания включают:
Если вы не хотите эпидуральную анестезию, но не возражаете против других форм медикаментозного обезболивания, вы можете попробовать закись азота. Невоспламеняющийся бесцветный газ на самом деле не уменьшает боль и не устраняет ощущение сокращения, как эпидуральная анестезия. Вместо этого он снимает тревогу, что помогает переносить боль.
Один совет моей доулы, который я очень ценю, заключался в том, чтобы сосредоточиться на других вещах. Мы с мужем должны были осмотреть новые дома в день, когда у меня начались роды. Так мы и поступили, хотя наш риелтор немного понервничал!
Затем мы пошли домой, и я сидела в своей теплой, успокаивающей ванне, пока мой муж (он тоже врач) наконец не убедил меня, что пора отправляться в университетскую больницу Клементс. Я зарегистрировался, затем прогулялся и поболтал с некоторыми из моих коллег.Мой ребенок родился через несколько минут после того, как у меня отошли воды, вскоре после того, как мы приехали.
Каждые 11 секунд в мире умирает беременная женщина или новорожденный
ИНФОРМАЦИОННЫЙ БЮЛЛЕТЕНЬ
Согласно новым оценкам смертности, опубликованным ЮНИСЕФ, Всемирной организацией здравоохранения (ВОЗ), Отделом народонаселения Организации Объединенных Наций, ЮНФПА и Группа Всемирного банка.
Для матерей и их детей период, предшествующий рождению, является особенно уязвимым.У матерей осложнения, ведущие к материнской смерти, могут возникнуть без предупреждения в любой момент беременности и родов. В 2017 году, по последним оценкам, ежедневно от осложнений беременности и родов умирало более 800 женщин, или более 290 000 человек.
Аналогичным образом, для новорожденных первые 28 дней жизни — неонатальный период — имеют решающее значение для выживания ребенка. Дети подвергаются наибольшему риску смерти в первый месяц жизни. В 2018 году ежедневно умирало 7000 новорожденных.Около трети умерли в день рождения и почти три четверти только в первую неделю. Согласно последним оценкам детской смертности, в 2018 году на долю новорожденных приходилось около половины из 5,3 миллиона случаев смерти детей в возрасте до пяти лет
Согласно последним оценкам детской смертности, в 2018 году на долю новорожденных приходилось около половины из 5,3 миллиона случаев смерти детей в возрасте до пяти лет
«Во всем мире рождение — это радостное событие. Тем не менее, каждые 11 секунд рождение ребенка — это семейная трагедия», — сказала Генриетта Форе, исполнительный директор ЮНИСЕФ. «Умелая пара рук, помогающая матерям и новорожденным во время родов, наряду с чистой водой, адекватным питанием, основными лекарствами и вакцинами, может иметь значение между жизнью и смертью.Мы должны сделать все возможное, чтобы инвестировать во всеобщее медицинское обслуживание, чтобы спасти эти драгоценные жизни».
Ниже представлена дополнительная информация о том, насколько матери и новорожденные наиболее уязвимы во время родов, а также другие ключевые выводы из последнего обновления Межведомственной группы Организации Объединенных Наций по оценке детской смертности (UN IGME):
- Неонатальная смертность снижается более медленными темпами, чем смертность детей в возрасте до пяти лет: Во всем мире среднегодовой темп снижения неонатальной смертности составил 2.
 6 процентов с 1990 по 2018 год по сравнению с 3,6 процента для детей старшего возраста в возрасте до пяти лет. Во всех регионах ежегодные темпы сокращения с 1990 по 2018 год были выше для детей в возрасте 1–59 месяцев, чем для новорожденных.
6 процентов с 1990 по 2018 год по сравнению с 3,6 процента для детей старшего возраста в возрасте до пяти лет. Во всех регионах ежегодные темпы сокращения с 1990 по 2018 год были выше для детей в возрасте 1–59 месяцев, чем для новорожденных.
- Между странами сохраняется большое неравенство: В странах Африки к югу от Сахары уровень материнской смертности почти в 50 раз выше для женщин, а вероятность смерти их детей в первый месяц жизни в 10 раз выше, чем в странах с высоким уровнем дохода, показывают оценки.
- Африка к югу от Сахары отстает: В странах Африки к югу от Сахары в 2018 году был самый высокий уровень неонатальной смертности — 28 смертей на 1000 живорождений, за ними следуют Центральная и Южная Азия с 25 смертями на 1000 живорождений. Риск смерти новорожденного в странах Африки к югу от Сахары примерно в 33 раза выше, чем в стране с самой низкой смертностью. Женщина из Африки к югу от Сахары сталкивается с риском умереть во время беременности или родов 1 из 37 на протяжении всей жизни.

- Смертность новорожденных часто составляет большую долю смертей детей в возрасте до пяти лет при более низких уровнях смертности детей в возрасте до пяти лет: В Европе и Северной Америке, которые имеют один из самых низких показателей смертности детей в возрасте до пяти лет среди всех дети в возрасте до пяти лет умирают в неонатальный период.
- Большинство новорожденных и беременных женщин умирают по предотвратимым и излечимым причинам: Новорожденные умирают в основном из-за того, что они рождаются слишком рано или слишком маленькими, имеют осложнения во время родов или врожденные дефекты, заражаются столбняком или сепсисом. Большинство детей в возрасте до 5 лет умирают по предотвратимым или излечимым причинам, таким как осложнения во время родов, преждевременные роды, пневмония, диарея и неонатальный сепсис. Материнская смертность вызвана акушерскими осложнениями, такими как высокое кровяное давление во время беременности и сильное кровотечение или инфекции во время или после родов; и чаще из-за существующего заболевания или состояния, усугубленного последствиями беременности.

- В общей сложности в 2018 году умерло почти 6,2 миллиона детей в возрасте до 15 лет: Во всем мире 85 процентов смертей среди детей и подростков в 2018 году пришлось на первые пять лет жизни. 2,5 миллиона произошли в первый месяц жизни и четыре миллиона в первый год. Еще 1,3 миллиона умерли в возрасте от 1 до 4 лет, и еще 0,9 миллиона умерли среди детей в возрасте от 5 до 14 лет.
- Прогресс возможен: С 1990 года смертность детей в возрасте до 15 лет снизилась на 56 процентов по сравнению с 14 годами.2 миллиона смертей против 6,2 миллиона в 2018 году. Страны Восточной и Юго-Восточной Азии добились наибольшего прогресса, где смертность детей в возрасте до пяти лет снизилась на 80 процентов. А с 2000 по 2017 год коэффициент материнской смертности снизился на 38 процентов.
- Нам нужно действовать сейчас: Если мы не будем действовать сейчас, 62 миллиона детей в возрасте до 15 лет умрут в период с 2019 по 2030 год, в том числе 52 миллиона детей в возрасте до 5 лет.
 Почти половина этих смертей в возрасте до пяти лет приходится на новорожденных.
Почти половина этих смертей в возрасте до пяти лет приходится на новорожденных.
В рамках своей глобальной кампании Every Child ALIVE, которая требует решений от имени новорожденных во всем мире, ЮНИСЕФ призывает правительства, частный сектор и гражданское общество:
- Увеличить финансирование и повысить осведомленность, особенно в областях, которые улучшат здоровье новорожденных и матерей и устранят основные причины смерти детей, такие как пневмония и диарея;
- Повышение квалификации медицинских работников и обеспечение их оборудованием для оказания высококачественной медицинской помощи, отвечающей потребностям здоровья женщин и новорожденных;
- Инвестировать в первичную медико-санитарную помощь, включая укрепление систем здравоохранения;
- Обеспечение чистых, функционирующих медицинских учреждений, оснащенных водой, мылом и электричеством, в пределах досягаемости каждой матери и ребенка;
- Предоставьте девочкам-подросткам, матерям и семьям возможность требовать и получать качественную помощь.

######
Примечания для редактора
Скачать фото и бро здесь .
Оценки детской смертности см. здесь: https://data.unicef.org/resources/levels-and-trends-in-child-mortality/
Оценки материнской морали см. здесь: www.who.int/reproductivehealth/publications/maternal-mortality-2017/en/
О IGME ООН
Межведомственная группа Организации Объединенных Наций по оценке детской смертности или IGME ООН была создана в 2004 г. для обмена данными о детской смертности, методах оценки детской смертности, отчетов о прогрессе в достижении целей выживания детей и расширения возможностей стран по своевременно производить и оценивать детскую смертность.IGME ООН возглавляется ЮНИСЕФ и включает в себя Всемирную организацию здравоохранения, Группу Всемирного банка и Отдел народонаселения Организации Объединенных Наций Департамента по экономическим и социальным вопросам. Для получения дополнительной информации посетите: http://www.childmortality.org/
Для получения дополнительной информации посетите: http://www.childmortality.org/
Об оценке материнской смертности (MMEIG)
Тенденции материнской смертности: с 2000 по 2017 год: Межведомственная группа по оценке материнской смертности (MMEIG) возглавляется ВОЗ и включает ЮНИСЕФ, ЮНФПА, Группу Всемирного банка и Отдел народонаселения ООН.Для получения дополнительной информации посетите: www.who.int/reproductivehealth/publications/maternal-mortality-2017/en/
За дополнительной информацией обращайтесь:
Сабрина Сидху, ЮНИСЕФ Нью-Йорк, +1 917 4761537, [email protected]
Пришло время признать вред родов, говорят врачи и матери
Поколения женщин спокойно переносили грязный процесс родов. Даже прочитав стопки книг о беременности, добросовестно следуя советам своего лечащего врача и успешно рожая здорового ребенка, женщины часто вступают в материнство с тем, что внезапно ощущается как сломанное тело.
Они непроизвольно писают, когда чихают или кашляют. Больно сидеть. Они могут чувствовать себя поглощенными тревогой или депрессией. Часто им слишком стыдно просить о помощи, особенно когда они сосредоточены на заботе о своем новорожденном ребенке. Многие обнаруживают, что, когда они все-таки говорят, их беспокойства отбрасываются как часть процесса исцеления — одного из множества «нормальных» изменений, происходящих с телом после родов.
ПРОЧИТАЙТЕ: рынок труда медленно восстанавливается, но не так много для женщин и цветных женщин
В Соединенных Штатах один из самых высоких показателей материнской смертности среди развитых стран, и в последние годы эта статистика ухудшилась, особенно для цветных женщин.Это наихудшие сценарии рождения ребенка — кошмарные истории, которые пугают будущих родителей. Но пережить роды живыми не означает, что родитель находится в безвыходном положении с медицинской точки зрения. Система здравоохранения часто не реагирует, слишком фрагментирована или плохо подготовлена к тому, чтобы справляться с послеродовыми состояниями женщин, от физической боли и дискомфорта до психологических страданий, которые могут иметь пожизненные последствия. Многие женщины сдаются, думая, что так и должно быть, когда у тебя есть ребенок.
Многие женщины сдаются, думая, что так и должно быть, когда у тебя есть ребенок.
Но эксперты говорят, что так быть не должно. И все больше внимания уделяется необходимости уделять приоритетное внимание заботе о матери так же, как и о ребенке, особенно в течение первого года после рождения ребенка.
Эрин Полнашек Бойд родила здоровую девочку в 2016 году после нормальной беременности. Но через четыре часа у нее внезапно сильно закружилась голова, в ушах зазвенело, и она почувствовала, что вот-вот потеряет сознание. Врачи поняли, что у Бойда было кровотечение во время родов. Это было началом ее бед.Фото предоставлено Эрин Полнашек Бойд
Эрин Полнашек Бойд родила здоровую девочку в 2016 году после нормальной беременности. Четыре часа спустя Бойд, которому сейчас 38 лет, попытался встать с постели. Внезапно у нее сильно закружилась голова, в ушах зазвенело, и она почувствовала, что вот-вот потеряет сознание.
Врачи обнаружили у Бойд кровотечение во время родов. Она потеряла так много крови, что ей потребовалось переливание. Послеродовое кровотечение, хотя и редкое — происходит примерно в 3 процентах родов — является основной причиной материнской смертности в США.С.
Она потеряла так много крови, что ей потребовалось переливание. Послеродовое кровотечение, хотя и редкое — происходит примерно в 3 процентах родов — является основной причиной материнской смертности в США.С.
После переливания Бойд чувствовала усталость, у нее болела поясница, а когда она пошла в ванную, у нее вышли массивные тромбы, даже через неделю после выписки из больницы.
Через две недели после родов Бойд сказала, что у нее не появляется грудного молока, и у нее поднялась температура. Она обратилась в отделение неотложной помощи, где было установлено, что у нее осталась большая часть плаценты, которую организм обычно извергает после родов.Задержка плаценты является основной причиной послеродового кровотечения. Бригада неотложной помощи удалила плаценту, и почти сразу же Бойд почувствовал облегчение.
Этот опыт поколебал веру Бойд в систему охраны здоровья матери. «Женщины в Соединенных Штатах умирают от родов, и нам следует подумать об этом», — сказала она.
Пережить «бойню беременности»
Общество в основном предпочитало не говорить о послеродовых проблемах. Медицинские и психологические потребности женщин после рождения ребенка исторически часто игнорировались.Для людей, которые являются трансгендерными или гендерно небинарными, удовлетворение их потребностей после родов может быть еще сложнее. Во многих случаях система здравоохранения и общество в целом подводят новых родителей.
Дни и недели после родов чаще всего представляются в стиле карт Hallmark: уставшие, но светящиеся родители, обожающие херувима в пеленках новорожденного. В 2020 году Frida Mom, компания, которая продает послеродовые товары молодым матерям, попыталась бросить вызов этому изображению с более реалистичным изображением в телевизионной рекламе, которая должна была выйти в эфир во время вручения Оскара.
В рекламе изображена женщина, недавно вернувшаяся из больницы. На дряблой коже ее живота есть растяжки, и она носит одноразовое сетчатое белье, которое в больницах обычно выдают молодым матерям при недержании мочи и кровотечениях. Женщина пробирается мимо своего шевелящегося младенца в ванную, где изо всех сил пытается сесть на унитаз. Она вздрагивает, когда писает, и моется из пульверизатора — туалетная бумага часто бывает абразивной и болезненной после вагинальных родов. ABC и премия Академии отклонили рекламу.
Женщина пробирается мимо своего шевелящегося младенца в ванную, где изо всех сил пытается сесть на унитаз. Она вздрагивает, когда писает, и моется из пульверизатора — туалетная бумага часто бывает абразивной и болезненной после вагинальных родов. ABC и премия Академии отклонили рекламу.
«Это была просто новая мама, впервые приехавшая домой с ребенком и своим новым телом. Тем не менее, оно было отклонено», — позже сказала Фрида Мом в публикации рекламы на YouTube. «И мы удивляемся, почему новые мамы чувствуют себя неподготовленными».
Согласно данным Организации экономического сотрудничества и развития, в США один из самых высоких показателей материнской смертности среди развитых стран. В 2019 году на каждые 100 000 живорождений приходилось 20 материнских смертей, что более чем вдвое превышает показатель всего два десятилетия назад.
Более половины этих женщин — 52 процента — умерли после родов. Общее число, вероятно, выше, чем сообщается, поскольку случаи смерти от самоубийств и передозировки наркотиков среди недавно родивших людей могут не числиться в списке послеродовых смертей. Чернокожие женщины более чем в два раза чаще умирают в результате родов, чем белые женщины, что подчеркивает расовое и этническое неравенство.
Чернокожие женщины более чем в два раза чаще умирают в результате родов, чем белые женщины, что подчеркивает расовое и этническое неравенство.
Но есть множество других осложнений, которые труднее подсчитать, если о них вообще сообщают.
«Эволюция зависит от женщин, смирившихся с жестокостью беременности», — сказала доктор Джен Гюнтер, гинеколог и автор «Библии вагины».
Наиболее распространенные осложнения, о которых женщины сообщают после родов, включают боль после секса, недержание мочи, боль в месте разреза после кесарева сечения и послеродовую депрессию, сказал Гюнтер. После рождения ребенка артериальное давление женщины может опасно подскочить. У нее может начаться кровотечение или образоваться сгусток крови размером с яйцо. Ее эмоции могут упасть или взлететь на фоне быстро меняющихся гормонов.Парализующая боль в пояснице может обжигать с одной стороны тела, в то время как с другой мышцы живота расходятся после месяцев напряженной работы, чтобы сдержать растущего человека. Эти изменения происходят, когда ее новорожденному ребенку нужно есть раз в два-три часа, если не чаще.
Эти изменения происходят, когда ее новорожденному ребенку нужно есть раз в два-три часа, если не чаще.
Кто-нибудь слушает?
Культурные установки закрепили мифологию вокруг беременности и материнства, сказал Гюнтер, а стигматизация заставила замолчать разговоры о сексуальном и репродуктивном здоровье женщин.Женщинам говорят, что их новый ребенок должен сделать их счастливыми.
Когда у 30-летней Кэти Ким после рождения сына в апреле 2020 года появились странные и изнурительные симптомы, ее физическая травма усугублялась чувством вины и неадекватности.
В родильной палате Сент-Пол, штат Миннесота, где она родила, царил хаос из-за новых протоколов по коронавирусу, а в коридорах гудело, когда врачи сменяли друг друга. Затем шум стал громче. Через два часа после рождения сына у Ким начал звенеть в левом ухе.Казалось, будто она увеличила громкость стереосистемы и приложила ухо к грохочущему динамику.
«Я рассказала своим медсестрам и врачам», — сказала она. «Они сказали: «После родов происходит много физиологических изменений, и это, наверное, одно из них».
«Они сказали: «После родов происходит много физиологических изменений, и это, наверное, одно из них».
Ким и ее сын были отправлены домой через день, предположительно, в связи с пандемией, чтобы обеспечить безопасность тех, кто находится в родильном отделении больницы. Но звон продолжался и усиливался, когда ее новорожденный сын плакал. Это не давало ей спать по ночам, когда она отчаянно нуждалась во сне между его многочисленными кормлениями.Обращение к врачам и медсестрам за помощью было похоже на жестокую игру по телефону. Во время посещения на дому медсестра посоветовала Ким поговорить с педиатром ее сына, который посоветовал ей поговорить с акушером, который сказал ей, что это неврологическая проблема, с которой они не могут справиться. В какой-то момент врач предложил Ким вызвать психиатра. Когда она это сделала, ей сказали, что ей нужно ждать 10 недель до следующей доступной встречи.
Через неделю после родов лицо Ким начало обвисать. Она боялась, что у нее инсульт. Она обратилась в отделение неотложной помощи того же больничного комплекса, где рожала, но персонал понятия не имел, что она была там, и не смог получить доступ к записям из родильного отделения. МРТ ничего не выявило.
Она обратилась в отделение неотложной помощи того же больничного комплекса, где рожала, но персонал понятия не имел, что она была там, и не смог получить доступ к записям из родильного отделения. МРТ ничего не выявило.
«Мне было очень плохо из-за того, что я не смогла стать той мамой, которой собиралась стать».
Когда она, наконец, увидела свои записи, Ким сказала, что практически не нашла упоминания о кольце в ушах. В конце концов Ким узнала, что у нее развился паралич Белла, временный паралич лицевого нерва, часто сопровождающийся шумом в ушах или звоном в ушах, который, согласно некоторым исследованиям, развивается у беременных женщин в три раза чаще, чем у небеременных.К тому времени ей стало трудно пережевывать пищу, потому что ее рот был частично парализован. Когда ей удалось найти время, чтобы принять душ, она не смогла закрыть левый глаз, чтобы избежать жжения мыльной воды, текущей по лицу. Она всегда слышала постоянный звон, хотя чувствовала, что ее никто не слушает.
Во время глобальной пандемии эти странные симптомы, а также то, что казалось пренебрежительным ответом со стороны нескольких медицинских работников, заставили Ким чувствовать себя изолированной и измученной, сказала она.Она начала сомневаться в собственном здравомыслии и спустилась в «очень темное место».
«Мне было очень плохо из-за того, что я не могла быть мамой, которой, как я думала, должна была стать», — сказала Ким.
Год спустя Ким выздоровела, хотя ее лицо остается слегка асимметричным. Она до сих пор считает, что те первые недели «мне трудно говорить об этом».
Заботиться о себе
Организму человека требуется 10 месяцев, чтобы подготовиться к родам. Затем «ваше тело переходит от беременного к небеременному за считанные минуты», — сказал доктор.Элисон Стьюбе, которая работает исследователем проекта 4-го триместра в Университете Северной Каролины в Чапел-Хилл, который собирает и оценивает исследования и данные о том, как женщины справляются с жизнью после родов, какие ресурсы доступны или отсутствуют и где несоответствия сопротивляться.
«Мама — это обертка, а малыш — конфета».
Система здравоохранения США полностью сосредоточена на беспомощном новорожденном, а не на человеке, который до недавнего времени носил этого новорожденного в своем теле, сказал Стюбе: «Мама — это обертка, а ребенок — конфета.
Система обеспечивает «действительно ужасный ответ» на нужды новоиспеченных родителей, сказал Стюбе. Этот ответ иногда перекликается с долгой историей женской боли, которую преуменьшали или игнорировали.
Голназ Алипур, 41-летний инженер из Дэвиса, штат Калифорния, родила второго ребенка с помощью планового кесарева сечения в 2019 году. Вскоре после этого начались спазмы в спине. В какой-то момент она не могла встать с кровати, и ей нужно было обратиться в отделение неотложной помощи, где никто не знал, что происходит и почему.
После того, как Голназ Алипур родила второго ребенка в 2019 году, у нее появились проблемы со спиной и бедрами, и она чувствовала, что врачи ее не слушают. Она не могла взять ребенка на руки и даже спала в кресле для кормления. Она до сих пор не может стоять полностью вертикально. Фото предоставлено Голназ Алипур
Она не могла взять ребенка на руки и даже спала в кресле для кормления. Она до сих пор не может стоять полностью вертикально. Фото предоставлено Голназ Алипур
Алипур сказала, что, хотя она полностью доверяла своим врачам, ей приходилось защищать себя, когда казалось, что они ее не слушают. Иногда, по ее словам, ей казалось, что врач рассматривает ее жалобы как «нытье», вспоминая, что «если я что-то поднимаю, врачи это игнорируют.В какой-то момент она попросила своего мужа написать доктору самому. Она начала сомневаться в своих суждениях о собственном здоровье.
«Если они знают, что это не проблема, может быть, я слишком волнуюсь», — сказала она.
Часто она задавала свои вопросы в групповом чате с другими матерями, где узнавала о других женщинах, чьи врачи не могли решить их проблемы со здоровьем. Группа даже помогла одной участнице поставить себе диагноз «камни в почках» — осложнение, с которым некоторые женщины сталкиваются после родов.
В начале 2020 года Алипур добилась определенного прогресса в выявлении причины болей в спине, но не смогла пройти необходимые анализы из-за пандемии. Спустя почти два года после того, как начались спазмы, Алипур сказала, что у нее все еще болит поясница, и она не может стоять полностью вертикально. Она задается вопросом, как бы она себя чувствовала сегодня, если бы врачи слушали ее внимательнее.
Спустя почти два года после того, как начались спазмы, Алипур сказала, что у нее все еще болит поясница, и она не может стоять полностью вертикально. Она задается вопросом, как бы она себя чувствовала сегодня, если бы врачи слушали ее внимательнее.
«Несмотря на то, что я обратилась к врачу, мне пришлось постоять за себя», — сказала она PBS NewsHour.
Женщины не должны чувствовать, что им нужно защищать себя, но это часто происходит, когда поставщики медицинских услуг не могут вести более открытый разговор о том, что происходит с женским здоровьем и послеродовыми потребностями, сказал Гюнтер.«Это действительно отстойно думать, что ваше тело сломано, и никто не знает, почему, и что нет никакого лечения для вашего сломанного тела».
Переосмысление четвертого триместра
Джессика Каллен, 37 лет, из Арлингтона, штат Вирджиния, имела протекающую без осложнений беременность и простые, хотя и долгие роды, когда у нее родилась первая дочь в 2016 году. еще на три часа. Она родила красивую девочку за несколько минут до полуночи.
Она родила красивую девочку за несколько минут до полуночи.
У Джессики Каллен, 37 лет, из Арлингтона, штат Вирджиния, беременность и роды прошли без происшествий, когда у нее родилась первая дочь в 2016 году. Но когда эпидуральная анестезия прекратилась на следующий день, Каллен проснулась от боли, которая обожгла ее спину и копчик всякий раз, когда она пыталась сесть или встать с кровати. В течение нескольких месяцев она искала ответы, и, по ее словам, врачи и медсестры больницы просто пожимали плечами на ее вопросы. Фото предоставлено Джессикой Каллен
На следующее утро действие эпидуральной анестезии прекратилось, и Каллен проснулась от боли, которая обжигала ее спину и копчик всякий раз, когда она пыталась сесть или встать с постели.Было так больно, что она подавила желание кричать и плакать. Она не могла взять своего ребенка на руки и полагалась на медсестру и своего мужа, чтобы сходить в туалет.
Врачи Каллен были «озадачены», сказала она, и думали, что давление головы ее дочери во время родов сломало ей копчик.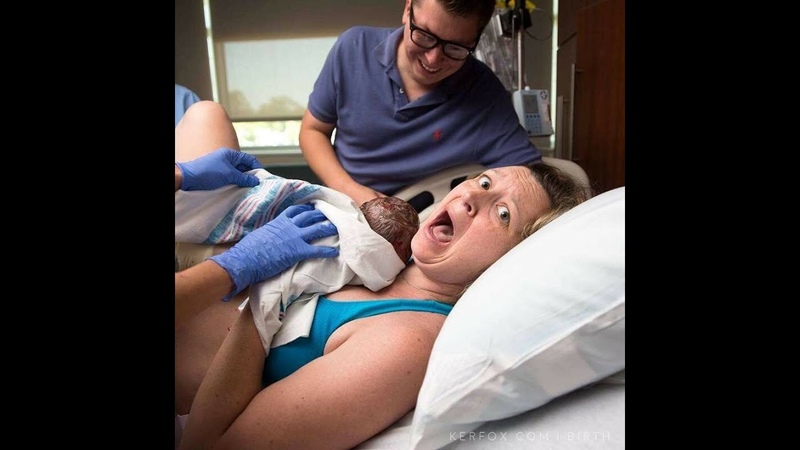 Рентген показал, что перелома нет. Перед выпиской из больницы врачи прописали два опиоида — перкоцет и викодин — для облегчения боли и «отправили меня в путь», — сказал Каллен.
Рентген показал, что перелома нет. Перед выпиской из больницы врачи прописали два опиоида — перкоцет и викодин — для облегчения боли и «отправили меня в путь», — сказал Каллен.
Как и у многих молодых матерей, у Каллен была назначена первая послеродовая консультация через шесть недель после родов.Но через две недели после того, как она выписалась из больницы, Каллен сказала, что изо всех сил пыталась вынести боль, и позвонила своему врачу в надежде получить ответы. Потребовались месяцы гугления, поиска внутрисетевых поставщиков и опробования различных методов лечения, прежде чем Каллен их нашел.
Медицинские работники уже давно рассматривают шестинедельный послеродовой визит как дополнительный момент, чтобы обсудить с пациентками вопросы физического восстановления, кормления грудью и контрацепции. И многие женщины тоже считают это необязательным или не могут найти время, энергию, транспорт или уход за ребенком.Но данные, свидетельствующие об ухудшении показателей материнской смертности, призвали медицинское сообщество проводить эти первые визиты раньше.
В 2016 году Американский колледж акушеров и гинекологов выпустил новые рекомендации по улучшению послеродового ухода, в том числе послеродовые визиты, запланированные через три недели после родов, наряду с комплексным послеродовым визитом не позднее 12 недель после родов. И, что важно, рекомендации предписывают практикующим врачам относиться к визитам гораздо серьезнее, по словам доктора.Хейвуд Браун, бывший президент организации, курировавший разработку этих последних рекомендаций.
Первые три месяца после родов иногда называют «четвертым триместром». Браун считает, что забота о здоровье родителей должна быть приоритетом в этот период — и не только в течение трех месяцев после рождения, но и в течение всего первого года.
По его словам, когда у женщин после родов возникает кровотечение или развивается преэклампсия или диабет, «им необходимо надлежащее последующее наблюдение». Без него все может стать еще хуже.
«Послеродовой период переопределяет долгосрочное здоровье», — сказал он. «Мы хотим, чтобы у всех все было хорошо, но мы не можем предполагать, что у всех все хорошо».
«Мы хотим, чтобы у всех все было хорошо, но мы не можем предполагать, что у всех все хорошо».
Но фрагментированная система здравоохранения в сочетании с акцентом на ребенка, а не на родителя, и другими факторами приводят к тому, что послеродовой уход часто не работает.
По словам Брауна, доступ к— это огромная проблема, учитывая, что в половине округов США нет практикующих акушеров или гинекологов. По его словам, примерно 40 процентов рожениц должны проехать 30 миль или более до ближайшей родильного дома, а 50 процентов женщин полагаются на Medicaid для покрытия непосредственных расходов на роды и послеродовой уход.
Во время пандемии COVID-19 количество посещений оздоровительных центров сократилось. В то время как телемедицина расширила доступ для некоторых людей, она еще больше изолировала тех, кто не мог позволить себе лишиться помощи, говорит Никки Гринуэй, практикующая медсестра из Нового Орлеана, специализирующаяся на женском здоровье.
«Протоколы COVID были предназначены для людей, у которых были ресурсы для ухода за детьми, частная страховка и стабильный Wi-Fi», — сказала она.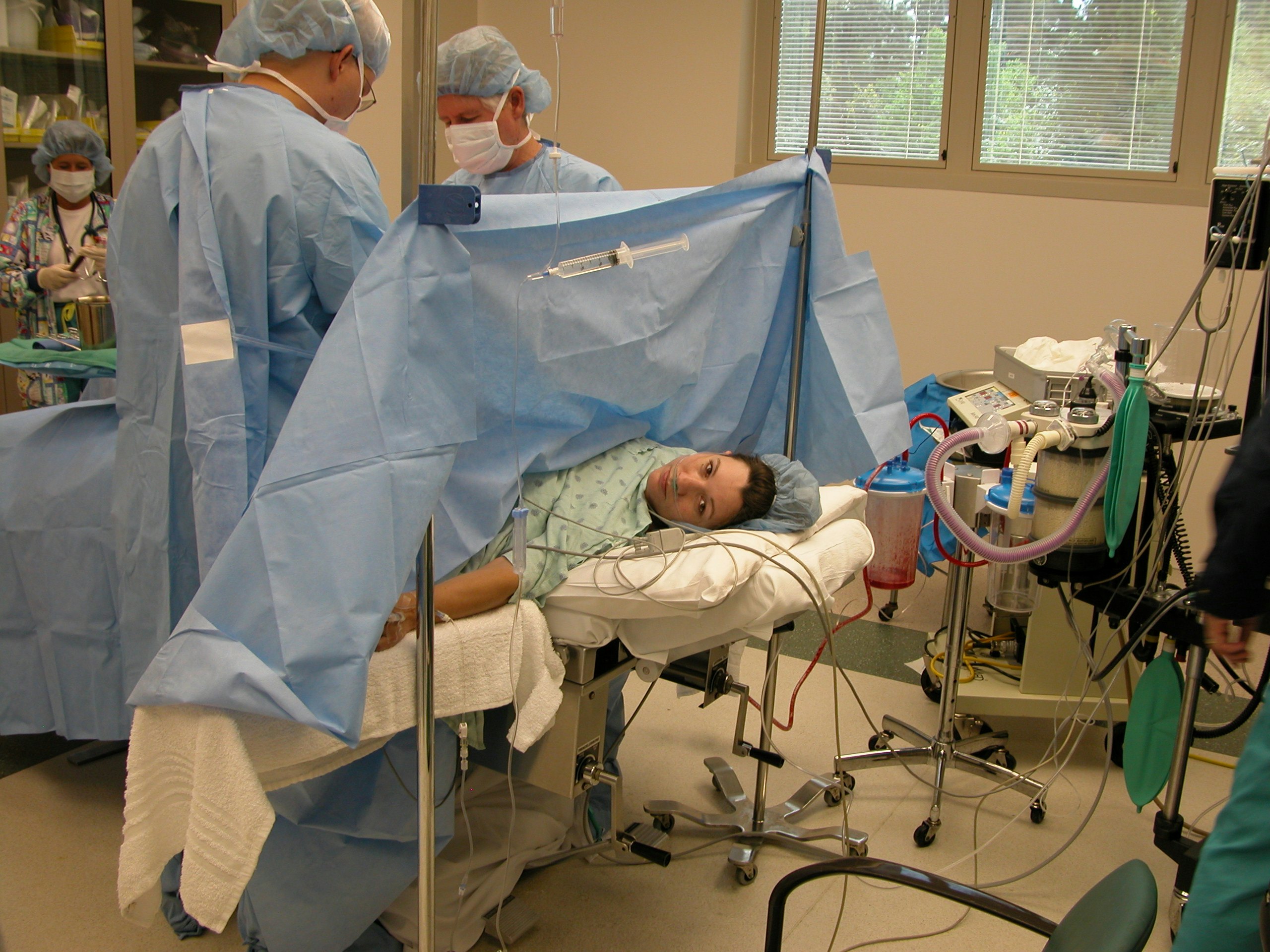 «Это сводит вас с ума, когда вы думаете обо всех людях, которые остались в стороне».
«Это сводит вас с ума, когда вы думаете обо всех людях, которые остались в стороне».
Это означает, что многие женщины, нуждавшиеся в уходе, скорее всего, не получили его.Это исторически верно для цветных женщин, сказал Штюбе. Исследователи все еще собирают данные за 2020 год, чтобы понять, в какой степени пандемия увеличила существующие различия в послеродовом здоровье женщин.
За последние пять лет, по словам Гюнтера, разговоры о послеродовых осложнениях, особенно связанных с депрессией, улучшились. Больницы, клиники и растущее число поставщиков медицинских услуг для женщин регулярно проводят скрининг на послеродовую депрессию.Тем не менее, по словам Гюнтера, место проживания и расположение системы здравоохранения играют слишком большую роль в определении результатов после родов.
Гринуэй считает, что система здравоохранения нуждается в радикальной модернизации, и сказал, что пандемия коронавируса, надеюсь, «показала, что мы не очень хорошо справляемся с родителями».
«Нам нужно отказаться от послеродового визита», — сказала она, и вместо этого встречаться с новоиспеченными матерями дома — практика, распространенная в других странах, например, в Соединенном Королевстве.Эта система даст поставщикам услуг по уходу больше информации о том, какую поддержку новый родитель имеет (или не имеет) для ухода за младенцем. Это позволит избежать проблем, которые могут возникнуть с доступом или способностью пациента организовать и оплатить транспорт или услуги по уходу за ребенком для посещения поставщика медицинских услуг.
Она также считает, что страховые компании должны разрешить поставщикам медицинских услуг продлевать 15-минутные визиты еще на 5–10 минут. В совокупности эти изменения снизят частоту материнской смертности и долгосрочных осложнений.
Как врачи и пациенты могут работать вместе
Люди должны знать, что у них есть страховочная сеть поддержки, чтобы ухватиться, прежде чем они упадут, сказал Гринуэй. В своей собственной практике Гринуэй работает в основном с бездомными беременными и послеродовыми подростками и сопровождает их в течение года после родов, встречая их там, где они есть, выслушивая их проблемы и предоставляя ответы и ресурсы, когда она может.
«Мы не предназначены для того, чтобы быть матерью или родителем в бункерах», — сказала она.
В последние дни отпуска по беременности и родам Каллен, все еще испытывающая мучительные боли, нашла медсестру вне сети, которая «точно знала, что происходит».
Каллен упомянул, что она тужилась три часа; это был красный флаг для медсестры. «Когда я рассказал ей обо всем, она сказала: «Хорошо. Я думаю, что знаю, что происходит, и я могу вам помочь». Она сказала, что это обычное дело, и она часто это видит», — вспоминает Каллен.
youtube.com/embed/TYKNGSrwqJU?feature=oembed» frameborder=»0″ allow=»accelerometer; autoplay; clipboard-write; encrypted-media; gyroscope; picture-in-picture» allowfullscreen=»»/>
Медсестра объяснила, что мышцы вокруг туловища и копчика Каллен ослабли, позволив копчику двигаться свободно, вызывая сильную боль.Многие женщины испытывают боль в копчике после рождения из-за изменений связок, мышц или осанки, давления ребенка или травмы во время родов, среди прочих причин. Как и в случае с Калленом, это часто начинается, когда человек впервые садится после родов.
Медсестра попросила Каллена выполнить серию небольших упражнений, таких как лечь и поднять одну ногу за раз или выполнить растяжку, «вещи, которые вы бы не подумали, что они что-то делают, но в конечном итоге они сделали», — сказал Каллен.
Через два года Эрин Польнашек Бойд снова забеременела.Она сказала, что ее послеродовой опыт с кровотечением и задержкой плаценты, а также трудности, с которыми она столкнулась, чтобы удовлетворить свои медицинские потребности, «заставляют меня сомневаться во всем».
«Пациент отлично разбирается в своем теле. Врач — специалист по телу. Они должны работать вместе».
Перед тем, как родить второго ребенка, Бойд рассказала, что засыпала медицинских работников вопросами. Она спросила, каковы их протоколы, если у женщины будет кровотечение, и спросила, есть ли у них комплект с материалами для остановки кровотечения на случай, если она снова сделает это.Она также знает, что ее история могла закончиться гораздо более трагично, что часто случается с женщинами из маргинализированных сообществ. Она считает, что эти негативные истории о жизни после родов слишком часто забываются, и что «женщины чувствуют, что должны страдать между собой».
Женщины не должны ждать, чтобы задать вопросы, сказал Гринуэй. Она советует своим пациентам составить список вопросов перед их первым дородовым визитом, например, практикует ли в больнице отсроченное пережатие пуповины или контакт кожа к коже сразу после рождения.Она также сказала, что хочет, чтобы клиенты никогда не боялись оспаривать первоначальные рекомендации поставщика медицинских услуг или уходить от того, кто не оказывает надлежащую помощь. Пациенты постоянно говорят Гринуэю, что чувствовали себя проигнорированными. Это говорит ей о том, что «поставщики должны сделать паузу», просмотреть свои контрольные списки и предоставить индивидуальную помощь, основанную на опыте этого пациента, сказала Гринуэй.
Пациенты постоянно говорят Гринуэю, что чувствовали себя проигнорированными. Это говорит ей о том, что «поставщики должны сделать паузу», просмотреть свои контрольные списки и предоставить индивидуальную помощь, основанную на опыте этого пациента, сказала Гринуэй.
«Пациент является экспертом по своему телу. Доктор является экспертом по телу , — сказала она.«Они должны работать вместе».
Почему женщины до сих пор умирают при родах? | Материнская смертность
Сколько женщин умирает при родах?
По последним глобальным оценкам ООН, 303 000 женщин в год умирают при родах или в результате осложнений, возникающих во время беременности. Это означает, что каждый день умирает около 830 женщин — примерно по одной каждые две минуты.
Большинство смертей связано с состояниями, которые можно было бы предотвратить, если бы женщины получали надлежащую медицинскую помощь во время беременности и во время родов.Сильное кровотечение и инфекции после родов являются основными причинами смерти, но высокое кровяное давление, затрудненные роды и небезопасные аборты вносят свою лепту.
Точные данные о материнской смертности требуют тщательного сбора данных внутри страны, который часто недоступен в развивающихся странах, поэтому количество смертей, вероятно, будет занижено.
Где происходят смерти?
Подавляющее большинство случаев материнской смертности приходится на развивающиеся страны. Около двух третей всех материнских смертей приходится на страны Африки к югу от Сахары.Только на Нигерию и Индию приходится треть смертей в мире.
Коэффициент материнской смертности в наименее развитых странах мира составляет 436 смертей на каждые 100 000 живорождений, что резко контрастирует с соответствующим показателем — всего 12 — в богатых странах.
Беременная женщина страдает от осложнений в клинике Kroo Bay во Фритауне. В 2015 году в Сьерра-Леоне был самый высокий уровень материнской смертности в мире. Фотография: Lee Karen Stow/Alamy Данные Всемирного банка показывают, что в 2015 году (последний год, за который имеются записи) в Сьерра-Леоне был самый высокий уровень материнской смертности в мире, при 1360 смертей на каждые 100 000 живорождений, хотя это на 50% меньше, чем в 1990 году.
Какой прогресс был достигнут в снижении смертности?
Несмотря на количество смертей, глобальные цифры отражают прогресс. По оценкам, в 1990 году ежегодно умирало 532 000 женщин, то есть за одно поколение этот показатель сократился на 44%.
Но хотя сокращение, безусловно, заслуживает празднования, оно отражает небольшую отдачу от крупных глобальных обязательств. На первой всемирной конференции по положению женщин, состоявшейся в Мексике в 1975 г., внимание было уделено высокому числу материнских смертей, и были призваны принять меры по их снижению.В 1994 г. на международной конференции по народонаселению и развитию в Каире 179 правительств дали совместное обещание, что к рубежу веков они вдвое сократят число материнских смертей, зарегистрированных в 1990 г., а затем еще вдвое к 2015 г. не случилось.
уровень смертности диаграмма10 худшая диаграмма В 2001 году государства-члены ООН согласовали цели развития тысячелетия, которые включали призыв к 2015 году сократить число материнских смертей на три четверти. Хотя ЦРТ активизировали усилия, цель не была достигнута в странах с самой высокой смертностью.На самом деле, это была цель, которая двигалась медленнее всего. По данным Всемирной организации здравоохранения (ВОЗ), в период с 1990 по 2005 год показатели материнской смертности снижались в среднем на 2,3% в год, что намного ниже 5,5%, необходимых для достижения ЦРТ. И сейчас снижение, похоже, остановилось.
Хотя ЦРТ активизировали усилия, цель не была достигнута в странах с самой высокой смертностью.На самом деле, это была цель, которая двигалась медленнее всего. По данным Всемирной организации здравоохранения (ВОЗ), в период с 1990 по 2005 год показатели материнской смертности снижались в среднем на 2,3% в год, что намного ниже 5,5%, необходимых для достижения ЦРТ. И сейчас снижение, похоже, остановилось.
Почему фигура стабилизировалась?
В условиях высокой смертности относительно простые меры – повышение осведомленности женщин о важности обращения за медицинской помощью во время беременности и родов, обучение местных медицинских работников выявлению признаков проблем в родах – принесут довольно быстрые результаты.
Но для того, чтобы двигаться дальше, требуется большая политическая воля и больше денег, говорит Аннека Кнутссон, руководитель отдела сексуального и репродуктивного здоровья Фонда народонаселения ООН (ЮНФПА). «Любое вмешательство, которое направляет женщин в медицинский центр для получения дородовой помощи, информирует женщин о важности обращения за медицинской помощью или уменьшает количество домашних родов, проводимых в одиночку, будет иметь большое значение», — говорит она. «Когда вы достигаете уровня около 200 смертей [на каждые 100 000 живорождений], в системе здравоохранения необходимо принять гораздо больше мер, чтобы еще больше снизить этот показатель.Они касаются наличия компетентного персонала и средств, которые, помимо обычных безопасных родов, могут обеспечить переливание крови, кесарево сечение или другие виды вспомогательных родов. Это требует более долгосрочных и комплексных инвестиций в систему здравоохранения. Это одна из причин, по которой темпы снижения замедляются».
«Любое вмешательство, которое направляет женщин в медицинский центр для получения дородовой помощи, информирует женщин о важности обращения за медицинской помощью или уменьшает количество домашних родов, проводимых в одиночку, будет иметь большое значение», — говорит она. «Когда вы достигаете уровня около 200 смертей [на каждые 100 000 живорождений], в системе здравоохранения необходимо принять гораздо больше мер, чтобы еще больше снизить этот показатель.Они касаются наличия компетентного персонала и средств, которые, помимо обычных безопасных родов, могут обеспечить переливание крови, кесарево сечение или другие виды вспомогательных родов. Это требует более долгосрочных и комплексных инвестиций в систему здравоохранения. Это одна из причин, по которой темпы снижения замедляются».
Почему умирают женщины?
Причин много, и они коренятся в бедности, неравенстве и сексизме. Большинство женщин умирают в более бедных сельских районах, где медицинские услуги часто неадекватны или недоступны и где ощущается острая нехватка квалифицированного медицинского персонала. Женщины из таких районов реже рожают у квалифицированного медицинского работника, чем более обеспеченные женщины.
Женщины из таких районов реже рожают у квалифицированного медицинского работника, чем более обеспеченные женщины.
В 2014 году в докладе о состоянии акушерства в мире отмечалось, что только 42% акушерок, медсестер и врачей в мире живут и работают в 73 странах, где происходит большинство смертей среди женщин и новорожденных и где происходит наибольшее количество мертворождений. . Без профессиональной помощи женщины рожают в одиночку или вынуждены полагаться на поддержку родственниц или традиционных повитух, что подвергает их жизнь серьезной опасности в случае возникновения осложнений.Женщины, особенно в сельской местности, могут жить за много миль от любого медицинского центра и могут испытывать трудности с оплатой проезда туда, если денег мало. По оценкам Института Гуттмахера, чуть более половины женщин в Африке рожают в медицинских центрах, по сравнению с более чем 90% в Латинской Америке.
Во время беременности женщины в более бедных странах гораздо реже получают восемь дородовых визитов, рекомендованных ВОЗ. Эти визиты имеют решающее значение для выявления проблем или основных проблем, которые могут вызвать трудности при родах, например, если женщина больна малярией или нуждается в специальной поддержке, потому что она ВИЧ-положительна.По оценкам Гуттмахера, в то время как 63% женщин в развивающихся странах получили по крайней мере четыре дородовых посещения во время беременности, соответствующий показатель в Африке составляет всего 51%.
Эти визиты имеют решающее значение для выявления проблем или основных проблем, которые могут вызвать трудности при родах, например, если женщина больна малярией или нуждается в специальной поддержке, потому что она ВИЧ-положительна.По оценкам Гуттмахера, в то время как 63% женщин в развивающихся странах получили по крайней мере четыре дородовых посещения во время беременности, соответствующий показатель в Африке составляет всего 51%.
Институт подсчитал, что если бы все женщины получали уровень ухода, рекомендованный ВОЗ, материнская смертность снизилась бы более чем на 60%, примерно до 112 000 в год.
блок фактов 1А как насчет сексизма?
Миллионы женщин по всему миру до сих пор не могут решить, хотят ли они выйти замуж или завести детей.В развивающихся странах около 214 миллионов женщин и девушек в возрасте от 15 до 49 лет, которые не хотят забеременеть, не используют современные формы контрацепции, потому что они не могут получить к ним доступ, или потому что их партнеры или сообщества не одобряют использование противозачаточных средств. Самая большая доля женщин, не имеющих доступа к современным противозачаточным средствам, проживает в странах Африки к югу от Сахары.
Самая большая доля женщин, не имеющих доступа к современным противозачаточным средствам, проживает в странах Африки к югу от Сахары.
Многие страны разрешают аборты только тогда, когда жизнь женщины находится в опасности, а в нескольких странах до сих пор действуют прямые запреты, несмотря на растущие призывы к либерализации.Это означает, что многие женщины прибегают к небезопасным, нелегальным абортам. По оценкам ВОЗ, до 13% материнских смертей каждый год являются результатом небезопасных абортов. «Женщинам не уделяется должного внимания в отношении сексуального и репродуктивного здоровья и прав», — говорит Сара Оньянго, технический директор отдела программ Международной федерации планирования семьи. «Мы знаем, что для этого нужно, у нас есть опыт и ресурсы, в целом… но мы игнорируем это и не уделяем должного внимания необходимости решения женских проблем.
Кто больше всего рискует умереть?
Девочки-подростки подвергаются особенно высокому риску смерти при родах. В прошлом году ВОЗ установила, что осложнения во время беременности и родов, а также небезопасные аборты стали основными причинами смерти девочек в возрасте от 15 до 19 лет во всем мире. Гипертония и затрудненные роды являются одними из основных причин, поскольку их тела еще не полностью развиты и не готовы к родам. рождение. Около половины всех беременностей среди этой когорты являются незапланированными.
В прошлом году ВОЗ установила, что осложнения во время беременности и родов, а также небезопасные аборты стали основными причинами смерти девочек в возрасте от 15 до 19 лет во всем мире. Гипертония и затрудненные роды являются одними из основных причин, поскольку их тела еще не полностью развиты и не готовы к родам. рождение. Около половины всех беременностей среди этой когорты являются незапланированными.
Официальная статистика по девочкам младшего возраста не собирается (официальная статистика по репродуктивному здоровью собирается только для женщин в возрасте от 15 до 49 лет), но, по оценкам Института Гуттмахера, в 2016 году у девочек в возрасте 10 лет родилось 777 000 детей. to 14.
Государства-члены ООН подписали резолюцию о прекращении детских браков, но каждый год 7,3 миллиона детей рождаются у матерей в возрасте до 18 лет, и девять из 10 рождений рождаются у замужних девочек. Восемнадцать из 20 стран с самым высоким уровнем детских браков находятся в Африке, на континенте с самым высоким уровнем материнской смертности.
Восемнадцать из 20 стран с самым высоким уровнем детских браков находятся в Африке, на континенте с самым высоким уровнем материнской смертности.
Onyango считает, что разговоры о сексе должны начинаться рано, а противозачаточные средства должны быть доступны молодым людям. «Большинство учреждений считают, что эти беседы предназначены для 18-летних, но на самом деле всестороннее половое просвещение в соответствии с возрастом очень важно и должно начинаться как можно раньше».
Является ли финансирование материнского здоровья проблемой?
Вызывает тревогу тот факт, что за последние несколько лет помощь по охране материнства сократилась примерно на 11%, с 4 долларов.с 4 млрд (3,4 млрд фунтов) в 2013 году до 3,9 млрд долларов в прошлом году. Непонятно почему. Однако в последние несколько лет некоторые страны-доноры перенаправили помощь на борьбу с наплывом беженцев у себя дома.
У ЮНФПА дефицит финансирования составляет около 700 миллионов долларов до 2020 года, чему не способствовало решение Дональда Трампа прекратить финансирование агентства в прошлом году.
Что дальше?
После неудачи в достижении ЦРТ снижение материнской смертности стало целью целей устойчивого развития, подписанных государствами-членами ООН в 2015 году.Новые глобальные цели обязывают страны сократить материнскую смертность до уровня менее 70 на каждые 100 000 живорождений. Амбициозно, да, но есть надежда, что установление высокой планки, по крайней мере, подстегнет значительный прогресс.
Оньянго говорит, что для обеспечения лучшей поддержки самых бедных и уязвимых женщин потребуется стратегическое нацеливание ресурсов. Еще одной задачей устойчивого развития в области здравоохранения является обеспечение всеобщего доступа к услугам по планированию семьи. Существует также отдельная цель, призывающая к гендерному равенству, которая, в частности, включает прекращение детских браков и обеспечение всеобщего доступа к репродуктивному здоровью.
Ожидайте лоббирования этого вопроса на международной конференции по планированию семьи в Руанде в ноябре и в следующем году, когда отмечается 25-летие Каирской конференции по народонаселению и развитию.
Сделать роды положительным опытом
Новое руководство ВОЗ по интранатальной помощи
15 февраля 2018 г. | Во всем мире ежегодно рожают около 140 миллионов женщин. В то время как многое известно о клиническом ведении родов и родах, меньше внимания уделяется тому, что помимо клинических вмешательств необходимо сделать, чтобы женщины чувствовали себя в безопасности, комфортно и положительно относились к этому опыту.Растущие знания о том, как инициировать, ускорять, прекращать, регулировать или контролировать физиологический процесс родов и родов, привели к все большей медикализации этого процесса. В настоящее время стало понятно, что такой подход может подорвать способность женщины рожать и может негативно повлиять на ее опыт того, что обычно должно быть положительным, изменяющим жизнь опытом.
Родители с новорожденным ребенком, Малайзия.
ВОЗ/Йоши Симидзу
Глобальная стратегия ООН по охране здоровья женщин, детей и подростков направлена на обеспечение того, чтобы женщины не только пережили осложнения при родах, если они возникают, но и процветали и полностью реализовывали свой потенциал для здоровья и жизни.В соответствии с этой целью данное руководство объединяет существующие и новые рекомендации, которые учитывают не только клинические требования к безопасным родам, но и отвечают психологическим и эмоциональным потребностям женщин. Он направлен на то, чтобы женщины рожали в среде, которая не только безопасна с медицинской точки зрения, но и дает им чувство контроля за счет участия в принятии решений и оставляет у них чувство личных достижений. Принятие философии, ориентированной на женщину, и подхода, основанного на правах человека, открывает двери для многих вариантов ухода, которые нужны женщинам, таких как право иметь с собой спутника по выбору во время родов, а также свобода передвижения. на ранних стадиях родов и выбирать положение для родов.Все эти рекомендации основаны на фактических данных, оптимизируют здоровье и благополучие и, как было показано, оказывают положительное влияние на роды у женщин.
«Растущая медикализация нормальных процессов родов подрывает способность женщины рожать и негативно влияет на ее опыт родов».
Д-р Princess Nothemba Simelela, помощник Генерального директора ВОЗ по вопросам семьи, женщин, детей и подростков.
Для медицинских учреждений, в дополнение к оказанию клинической помощи, характерной для родов, это также означает, что к женщинам относятся с уважением и что они получают самые основные жидкости и продукты питания во время родов и родов.Непрерывность лечения, регулярный мониторинг и документирование событий, а также четкая коммуникация между практикующими врачами и клиентами имеют важное значение, а также обеспечение наличия плана направления к специалистам на случай, если возникнет необходимость в более продвинутой медицинской помощи. Все это необходимые элементы качественной помощи при родах и родовспоможении, которые должны получать каждая женщина и ее ребенок.
Это руководство дополняет последние рекомендации ВОЗ по оказанию дородовой помощи для обеспечения положительного опыта беременности.
Управление течением родов
Инфографика
Руководство содержит 56 рекомендаций, основанных на фактических данных, с подробным описанием клинической и неклинической помощи, которая необходима женщинам и новорожденным во время родов и сразу после них. Одна из ключевых новых рекомендаций в этом руководстве признает, что каждые роды уникальны и что не все они проходят с эталонной скоростью раскрытия шейки матки 1 см/час.Эта контрольная частота использовалась в течение десятилетий, и партограмма предупреждает акушерку о том, что роды протекают ненормально, если она не достигается. Признавая, что такая скорость раскрытия может быть нереалистичной для некоторых женщин, руководство рекомендует, чтобы этот фактор сам по себе не был рутинным показанием к медицинскому вмешательству для ускорения родов или ускорения родов. ВОЗ ожидает, что эта новая рекомендация поможет существенно снизить рост частоты ненужных кесаревых сечений, которая в настоящее время достигла масштабов эпидемии.
Ссылки по теме
Последствия родов, о которых никто не говорит
«Вся система способствует травме», — говорит Мур. «Часто о женщинах заботятся сотрудники, работающие на передовой, которые выполняют свою работу, но без особого сострадания, потому что они выгорели». Кампания Make Births Better направлена на обучение медицинских работников в попытке решить эту проблему. Небольшие изменения, которые ничего не стоят, например, использование доброго языка и меньшего количества жаргона, могут иметь решающее значение для предотвращения развития у женщин физических и психических проблем в результате родов.
Большинство женщин согласятся с тем, что рождение ребенка — это определяющее и преобразующее событие. И при правильной поддержке даже самые травмирующие роды могут принести пользу.
Люси Уэббер говорит, что ее опыт помог ей стать более мягким родителем, а Стефани даже решила стать акушеркой.
Спустя почти два года моя собственная жизнь постепенно становится легче, но ко дню рождения моей дочери я подхожу со смесью волнения и трепета из-за воспоминаний и физических реакций, которые он, несомненно, вызовет.Она — лучший подарок, на который я когда-либо мог надеяться, и ее день рождения также станет празднованием того, как далеко мы продвинулись с момента ее прибытия.
Помимо маленькой игрушечной гитары, которую мы ей подарим, пожалуй, лучший подарок, который я могу предложить, — это сыграть свою маленькую роль в том, чтобы бросить вызов нормам того, что значит рожать и быть матерью, чтобы родовая травма и послеродовое посттравматическое стрессовое расстройство могли решаться на открытом воздухе.
—
Эта история является частью Health Gap , специального сериала о том, как мужчины и женщины по-разному воспринимают медицинскую систему и собственное здоровье.У вас есть опыт, которым вы можете поделиться? Или вы просто хотите поделиться информацией о женском здоровье и благополучии? Присоединяйтесь к нашей группе Facebook Future Woman и участвуйте в обсуждении повседневных проблем, влияющих на жизнь женщин.
Присоединяйтесь к миллиону поклонников Future, поставив лайк нам на Facebook или подпишитесь на нас в Twitter или Instagram.
Если вам понравилась эта история, подпишитесь на еженедельную рассылку новостей bbc.com под названием «Если вы прочитаете только 6 вещей на этой неделе».Подборка историй из BBC Future, Culture, Capital и Travel, доставляемых на ваш почтовый ящик каждую пятницу .
Почему естественные роды?
J Перинат Образование. 2000 г. Осень; 9(4): 44–46.
Джудит Лотиан — инструктор по акушерству в Бруклине, Нью-Йорк, и председатель Международного совета по сертификации Lamaze.
Copyright 2000 A Lamaze International PublicationAbstract
Читательница просит помощи в ответе на вопрос «Почему естественные роды?» Понимание простой истории нормальных, естественных родов, что помогает и что саботирует план природы в отношении рождения, а также надлежащее использование вмешательств обсуждаются и формируют основу для вывода о том, что план природы имеет смысл.Женщины по своей природе способны рожать, у них есть глубокий интуитивный инстинкт родов, и, когда их поддерживают и они могут найти утешение, они способны рожать без вмешательства и без страданий.
Ключевые слова: естественные роды, уверенность, поддержка, родовспоможение, воспитание.
Вопрос: Я веду курсы Ламаза более 10 лет. Частота эпидуральной анестезии в больнице, в которой я преподаю, составляет более 90%. Снова и снова мне говорят, что женщины больше не хотят естественных родов, и статистика, безусловно, подтверждает это мнение.Мне нужна помощь в ответе на вопрос: «Почему естественные роды?»
Ответ: Первый шаг к поиску ответа на вопрос «Почему естественные роды?» состоит в том, чтобы понять простую (не медицинскую) историю естественных, нормальных родов. Как ни странно, чем больше мы знаем о рождении, тем легче упустить из виду, насколько хорошо спланировано и просто рождение на самом деле. В классе Ламаза наше преподавание слишком часто фокусируется на механике анатомии и физиологии и способах борьбы с болью, а не на том, чтобы рассказывать и пересказывать простую историю рождения так, как это должно быть.
Что происходит при нормальных родах?
На последнем месяце беременности шейка матки размягчается и созревает, как плод. Сокращения матки становятся заметными, и ребенок оседает в малом тазу. Схватки становятся сильнее, шейка матки растягивается и раскрывается, а ребенок опускается ниже и поворачивается, в конечном итоге продвигаясь по родовым путям. При каждом сокращении боль посылает сигнал в мозг, и высвобождается окситоцин. При выбросе окситоцина схватки усиливаются.По мере усиления боли при схватках высвобождается больше окситоцина, и схватки становятся тяжелее.
Боль во время родов беспокоит большинство женщин. Важно понимать, что боль от схваток в родах ценна. Это важный способ, которым природа на самом деле помогает женщинам найти свои собственные способы облегчения родов. В самом прямом смысле боль каждой схватки становится ориентиром для роженицы. Позы и действия, которые она выбирает в ответ на то, что она чувствует, на самом деле способствуют прогрессированию родов, увеличивая силу и эффективность схваток и побуждая ребенка освоиться и пройти по родовым путям.Когда боль полностью устранена, система обратной связи нарушается, и роды, вероятно, замедлятся и станут менее эффективными. По мере прогрессирования родов и усиления боли эндорфины (намного более мощные, чем морфин) высвобождаются в возрастающих количествах. Результатом является снижение восприятия боли, что вполне естественно. Природный наркотик! Повышение уровня эндорфинов также способствует переходу от мыслящего, рационального мышления к более инстинктивному. Эндорфины создают состояние, похожее на сон, которое на самом деле помогает женщинам справляться с задачами родов.Внутренние переживания становятся важнее внешней среды. По мере прогрессирования родов и усиления родовой боли женщины «уходят в себя», становятся гораздо менее осознанными и, в то же время, гораздо более сосредоточенными на родовой работе, и могут прикоснуться к внутренней мудрости.
Женщина, окруженная семьей, друзьями и медицинскими работниками, которые напоминают ей о силе труда и подбадривают ее тихо и терпеливо, — это женщина, которая не боится. Ее команда поддержки полностью присутствует и утешает ее, когда она выполняет тяжелую работу.Она ест и пьет, и, даже если роды длятся долго, у нее есть энергия, необходимая для упорства. Она отдыхает между схватками. Никто не смотрит на часы. Все доверяют процессу родов и верят, что у нее есть сила и мудрость родить.
В самом прямом смысле боль каждой схватки становится ориентиром для роженицы.
Женщина двигается в ответ на то, что она чувствует. Где бы она ни рожала — в больнице, родильном доме или дома, — она может использовать самые разные меры комфорта; например, свободно двигаться, слушать музыку, принимать душ или ванну, делать массаж ног и рук.Она способна создать среду, которая ей нужна, поскольку она выполняет тяжелую работу родов и родов. Она толкает ребенка вниз по родовым путям, реагируя теперь на давление схваток и ребенка, когда он вращается в тазу и движется вниз по родовым путям. Она двигается, меняет положение и кряхтит, иногда задерживая дыхание — все это в ответ на то, что она чувствует. Таким образом, она не только защищает мышцы родовых путей и промежности, но и защищает своего ребенка во время его рождения.Огромный выброс адреналина гарантирует, что мать бодрствует, даже если ее роды были долгими. Она полностью сосредоточена на своем ребенке, готовая и стремящаяся обнять его. Ребёнок тоже бодр и внимателен. Стимуляция его путешествия подготовила его к переходу к жизни вне матки.
С младенцем на руках мать поглощена, взволнована, умиротворена, горда и поражена сотворенным ею чудом. Никто не говорит ей, что делать. Они знают, что она знает, что делать — не потому, что она и ее ребенок читали книги или посещали уроки Ламаза, а потому, что их путешествие физически и эмоционально подготовило их обоих к этому моменту.Вес ее ребенка на ее животе помогает ее матке сокращаться и изгонять плаценту. Ребенок остается теплым в руках его матери. Бэби знает, что нужно делать, чтобы выжить в мире, в который он попал. Он просыпается и оглядывается. Через несколько секунд или минут он держит руки во рту и причмокивает. Без давления он медленно, но методично подползает к груди матери и прикрепляется к ней. Пока он кормит грудью, матка его матери сокращается, гарантируя, что кровотечение не будет чрезмерным. Эти двое приветствуют друг друга неторопливо, уверенно и без давления.Вместе, в течение следующих часов и дней, они узнают друг друга и влюбятся.
Природный план
При всей своей простоте природный план рождения требует достаточной гибкости. Каждая мама и каждый ребенок разные. В то время как анатомия и физиология являются стандартными, то, как протекают каждые роды и роды, точно настраивается благодаря активному участию роженицы. Во время родов ее тело говорит ей, что происходит, и помогает ей понять, что ей нужно сделать, чтобы помочь.Активное участие роженицы — важнейшая часть плана природы по рождению, и она наименее понятна. Тяжелая работа труда не предназначена для выполнения в одиночку. Изменение положения, избегание истощения и сохранение адекватного питания требуют помощи. Таким образом, во всем мире рожениц поддерживают, поощряют и утешают семья, друзья и профессиональные акушерки. Родить так, как задумала природа, — это не «стиснуть зубы и позволить этому случиться».
Раздел «Каждое чудо» видео Lamaze, Празднуйте рождение! (2000 г.) — отличный ресурс для использования на занятиях.В нем рассказывается об опыте нескольких женщин, родивших естественным путем. Комментарий подчеркивает простую историю естественных родов. Женщины уверены в себе, очень много работают, их поддерживают и поощряют. «Я могу это сделать!» это восклицание, которое я слышу каждый раз, когда показываю праздновать рождение!
На своих занятиях важно подчеркнуть, что естественные роды не связаны со страданием. Речь идет о свободе находить утешение разными способами. Выбор естественных родов не означает, что вмешательства не потребуются или не возникнут осложнения.Природный план рождения включает мольбы о помощи, когда помощь необходима. Выбор естественных родов означает, что женщины готовятся к рождению своих детей, будучи уверенными в своей способности родить, готовыми чувствовать схватки и находя утешение в ответ на то, что они чувствуют. Это означает, что они будут окружены семьей, друзьями и профессионалами, которые будут поощрять их доверять своей внутренней мудрости. Это означает, что где бы они ни рожали — в больнице, родильном доме или дома — у них будет свобода, необходимая им, чтобы реагировать на схватки.
Видео Родившийся в США (2000 г.) убедительно демонстрирует различия между естественными родами и родами, которые усложняются каскадом вмешательств. Женщины, которых сопровождают акушерки, рожают уверенно, находя утешение во многих отношениях, поддерживаемые и ободряемые семьей, друзьями и акушеркой. Напротив, женщинам, которые рожают под присмотром врачей в загруженной больнице, трудно найти утешение без лекарств, и, похоже, их заставляют рожать как можно быстрее.Каскад вмешательств драматично и реалистично представлен.
Женщины умеют рожать без машин, эпидуральной анестезии и страха.
Заключение
Почему естественные роды? В конечном счете, женщины сами находят ответ на этот вопрос. Что им нужно от нас, педагогов по вопросам родовспоможения, так это знать, что замысел природы прекрасно работает. Уверенные в себе женщины, которых поддерживают и поощряют и которые наслаждаются свободой использования собственной мудрости, находят глубокое удовлетворение, рожая естественным путем.Сам процесс во всех отношениях идеально подготавливает мать и ребенка к продолжению их совместного пути.
Некоторые женщины выбирают естественные роды, потому что им нравится вызов. Другие находят большое удовлетворение в упорной работе и «выполнении работы». Многие женщины стараются избегать всего, что может навредить их детям или им самим. Но самая веская причина выбрать естественные роды — универсальная. Женщины умеют рожать без машин, эпидуральной анестезии и страха. Почему естественные роды? Более важным вопросом может быть «Почему бы и нет?»
Ссылки
- Injoy Productions.2000. Празднуй рождение! [Видео]. (Доступно в Injoy Videos, 1435 Yarmouth, Suite 102-B, Boulder, CO 80304; также доступно в Lamaze International Media Center, www.

 Ткань промежности также медленно и постепенно растягивается, пропуская ребенка.
Ткань промежности также медленно и постепенно растягивается, пропуская ребенка. 6 процентов с 1990 по 2018 год по сравнению с 3,6 процента для детей старшего возраста в возрасте до пяти лет. Во всех регионах ежегодные темпы сокращения с 1990 по 2018 год были выше для детей в возрасте 1–59 месяцев, чем для новорожденных.
6 процентов с 1990 по 2018 год по сравнению с 3,6 процента для детей старшего возраста в возрасте до пяти лет. Во всех регионах ежегодные темпы сокращения с 1990 по 2018 год были выше для детей в возрасте 1–59 месяцев, чем для новорожденных. 

 Почти половина этих смертей в возрасте до пяти лет приходится на новорожденных.
Почти половина этих смертей в возрасте до пяти лет приходится на новорожденных.