Синдром двигательных нарушений у детей (грудничков): развитие, лечение
Синдром двигательных нарушений (СДН) – расстройство двигательной сферы человека, обусловленное поражением головного мозга и нарушением работы ЦНС. Обычно поражает один или несколько отделов мозга: кора больших полушарий, подкорковые ядра, ствол. Форма мышечной патологии определяется объемом и областью поражения мозга. Недуг проявляется патологическим изменением тонуса мышц и разнообразными двигательными нарушениями.
Болезнь развивается у грудных детей 2-4 месяцев, перенесших травму или гипоксию мозга. Причинами синдрома двигательных нарушений у детей могут быть негативные факторы, оказывающие внутриутробное воздействие на плод и вызывающие перинатальное поражение центральной нервной системы. Судорожная активность мышц, их гипотония и слабость требуют срочного лечения.
СДН клинически проявляется уже в первые дни и недели жизни ребенка. У больных детей возникает гипо- или гипертонус мышц, снижается или повышается спонтанная двигательная активность, ослабляется двигательная функция конечностей, нарушается рефлекторная деятельность. Они отстают в физическом развитии от сверстников, не справляются с целенаправленными движениями и их координацией, имеют трудности со слухом, зрением и речью. Развитие мышечной ткани на разных конечностях происходит с разной интенсивностью.
Эти проблемы постепенно провоцируют нарушение психического развития и неполноценность интеллекта. Замедляется речевое и психоэмоциональное развитие. Дети с СДН начинают сидеть, ползать и ходить несколько позже своих ровесников. Некоторые из них даже в год не держат голову. Полное отсутствие произвольных движений гортанных мышц у детей приводит к нарушению глотательного рефлекса. Этот признак указывает на серьезную стадию патологии, которая требует срочного проведения терапевтических мероприятия, способных устранить столь опасную симптоматику.
Поскольку синдром не прогрессирует, его своевременное и правильное лечение дает впечатляющие результаты. Согласно МКБ-10 он имеет код G25 и относится к «Другим экстрапирамидным и двигательным нарушениям».
Этиология
Этиопатогенетические факторы, вызывающие перинатальное поражение ЦНС — ППЦНС и провоцирующие синдром:
- Родовая травма, полученная ребенком при появлении на свет в результате применения акушером-гинекологом физической силы с целью ускорения родоразрешения.
 Кислородное голодание (гипоксия) плода приводит к поражению клеток головного мозга, отвечающих за различные мышечные процессы.
Кислородное голодание (гипоксия) плода приводит к поражению клеток головного мозга, отвечающих за различные мышечные процессы.- Тяжелые и длительные роды с задержкой изгнания плода.
- Внутриутробные нейроинфекции, проникающие в плод через плаценту от больной матери.
- Скрытые инфекции матери – краснуха, токсоплазмоз.
- Заболевания, передающиеся половым путем у беременной женщины.
- Врожденные аномалии костей и суставов.
- Большая масса плода, тазовое предлежание, неправильное вставление головки.
- Отравления беременной женщины химическими веществами или пищевыми продуктами.
- Генетические причины – хромосомные нарушения.
- Физические причины — влияние электромагнитного поля или рентгеновского облучения на плод.
- Наркомания, алкоголизм и табакокурение у беременной женщины.
- Обвитие петель пуповины вокруг шеи и тела плода.
- Фетоплацентарная недостаточность.
- Гидроцефалия, обусловленная оттоком ликвора в мозге.
Точная причина в каждом конкретном случае не всегда ясна. Обычно синдром развивается при одновременном воздействии нескольких негативных факторов, причем один из них является ведущим, а остальные лишь усиливают эффект.
Симптоматика
Изменение нормальной структуры головного мозга проявляется различными расстройствами двигательной сферы. Это связано с нарушением передачи нервного импульса от структур головного мозга к скелетной мускулатуре и развитием патологического состояния в этих мышечных группах.

Клинические признаки синдрома двигательных нарушений у грудничка:
- Снижение мышечной силы, замедленные движения малыша.
- Гипотония мышц ведет к дистрофическим процессам и истончению конечностей.
- Ослабление или усиление сухожильных рефлексов.
- Параличи и парезы.
- Перенапряжение мышц, их спазм, судороги.
- Непроизвольные движения.
- Нарушение базовых рефлексов – хватания и сосания.
- Монотонный крик и плач.
- Нарушение артикуляции.
- Бедная мимика больного, отсутствие улыбок.
- Запаздывание зрительных и слуховых реакций.
- Трудности при кормлении грудью.
- Судорожный синдром, синюшность кожи.
Грудные дети с СДН плохо спят, подолгу смотрят в одну точку, периодически судорожно вздрагивают. Повернуть головку и раздвинуть ножки им удается только с посторонней помощью. Одну руку больные плотно прижимают к телу. Второй рукой они двигают и берут погремушку. Полная расслабленность часто сменяется напряженностью тела. При наличии зрительных дисфункций малыш не дотягивается до нужной вещи с первой попытки.
Симптомы гипертонуса:
- тело малыша дугообразно изгибается,
- грудничок рано начинает держать головку, брать игрушки,
- больной ребенок прижимает к туловищу сжатые кулачки,
- голова повернута в одну сторону,
- малыш становится на носочки, а не на всю стопу.
Симптомы гипотонуса:
- больной младенец вялый,
- он мало двигает конечностями,
- не может удержать игрушку в руке,
- кричит слабо,
- ребенок запрокидывает голову назад и долго не может ее держать,
- не начинает вовремя ползать, сидеть и вставать,
- не держит равновесие в положении сидя, шатается из стороны в сторону.
Выделяют несколько форм патологии:
- с преимущественным поражением ножек — ребенок двигает ручками, «приволакивает» ножки, поздно начинает ходить;
- одностороннее поражение мышц всего туловища с нарушением функции глотания и речи, умственное отставание;
- расстройство двигательных функций из-за поражения обеих конечностей — невозможность ползать, стоять и ходить;
- полная неподвижность ребенка, олигофрения, нестабильность психики.
Если ребенку поставили диагноз «СДН», необходимо действовать, а не отчаиваться. Детский организм при оказании квалифицированной медицинской помощи может противостоять болезни. Бывает так, что неврологи ошибаются или ставят подобный диагноз, подстраховываясь, особенно, если симптомы малозаметны. В результате тщательного наблюдения за такими детьми диагноз снимается. Ребенок растет совершенно здоровым.
Стадии развития синдрома двигательных расстройств:
- Ранняя стадия проявляется нарушением мышечного тонуса. Груднички 3-4 месяцев с СДН часто не поворачивают головку, а малыши 5-6 месяцев не тянутся за игрушками или страдают от судорог.
- Вторая стадия проявляется более заметными признаками: больные 10 месяцев не держат головку, зато пытаются садиться, поворачиваться, ходить или стоять в неестественной позе. В это время происходит неравномерное развитие ребенка.
- Поздняя стадия синдрома возникает после 3 лет. Это необратимая стадия, характеризующаяся деформацией скелета, формированием контрактур суставов, проблемами со слухом, зрением и глотанием, нарушением речи и психофизического развития, судорогами.
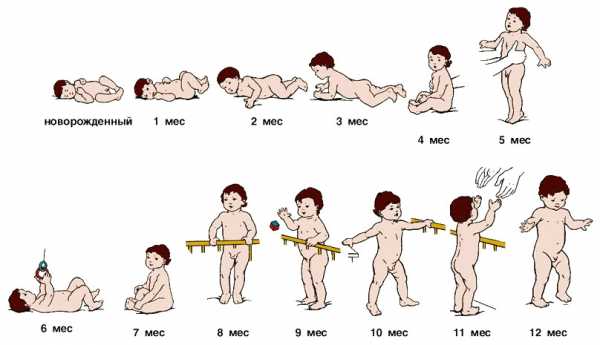
этапы развития ребенка в норме
В патологический процесс вовлекаются внутренние органы, что проявляется нарушением выделения мочи и кала, дизартикуляцией, дискоординацией движений. Часто синдром сочетается с эпилепсией, нарушением умственного и психического развития. Больные дети плохо воспринимают информацию, испытывают трудности в процессе еды и дыхания. В дальнейшем больные дети имеют проблемы с обучением. Это связано с расстройством памяти и способности к концентрации внимания. Гиперактивные малыши страдают от неусидчивости, у них отсутствует интерес к занятиям.
Своевременное обращение к специалистам помогает избежать серьезных последствий. Позднее выявление синдрома усложняет ситуацию. Нормальные дети на первом-втором году жизни произносят отдельные звуки, целые слоги и простые слова, а малыши с СДН — лишь непонятное нытье. Тяжелое дыхание сопровождается неконтролируемым открытием рта, носовым оттенком голоса, произношением нечленораздельных звуков. Нарушение нормальной структуры нервной ткани ограничивает самостоятельность ребенка к свободному движению и лишь частично сохраняет способность к самообслуживанию.
Диагностика

Диагностикой и лечением синдрома занимаются специалисты в области неврологии и педиатрии, которые ставят свой диагноз на основании данных, полученных из истории беременности и родов мамы. Большое значение имеют результаты лабораторных анализов, УЗИ, томографии и энцефалографии.
- Перинатальный анамнез — внутриутробное инфицирование, тяжелые интоксикации организма, кислородное голодание мозга.
- Оценка новорожденного по шкале Апгар позволяет охарактеризовать жизнестойкость младенца при появлении на свет.
- Нейросонография – обследование новорожденного, предполагающее сканирование мозга ультразвуком.
- УЗИ с допплером — исследование мозгового кровотока через родничок.
- Электроэнцефалография – метод исследования электрической активности мозга, отводимой с поверхности кожи головы, с записью таких потенциалов.
- Электронейромиография проводится для оценки тонуса мышц.
- КТ или МРТ головного мозга позволяет обнаружить очаги поражения.
- Обследование у офтальмолога, ЛОРа, психиатра, травматолога-ортопеда.
Лечение
Ребенок с СДН должен наблюдаться у невролога и пройти комплексное лечение. В настоящее время существуют эффективные методики, позволяющие быстро устранить заболевание. Чем раньше синдром обнаружен, тем легче с ним бороться.

Комплекс лечебных мер, применяемых при СДН:
- Массаж – эффективное средство, позволяющее добиться отличных результатов. Перед сеансом ребенка согревают, а после него — закутывают в шерстяное одеяло. Массажист должен специализироваться именно на работе с новорожденными и грудными детьми. Через 10-15 сеансов состояние больного значительно улучшается.
- Лечебная физкультура восстанавливает двигательные функции и координацию движений.
- Остеопатия — воздействие на определенные точки тела.
- Рефлексотерапия показана детям с задержкой в созревании нервной системы и развитии.
- Гомеопатия активизирует мозговые процессы.
- Физиотерапия — миостимуляция при гипотонии мышц, парафинотерапия, гидромассаж, ванны, электрофорез, магнитотерапия.
- Диетотерапия — питание продуктами, содержащими витамин B.
- Бальнеотерапия, грязелечение, анималотерапия – общение с дельфинами и лошадьми.
- Педагогическая коррекция, специальный режим и логопедические методики.
- Использование вспомогательных устройств – ходунков, кресла, вертикализатора, велосипеда, тренажеров, пневмокостюмов.
- Санаторно – курортное лечение в Крыму и на черноморском побережье Краснодарского края.
Медикаментозное лечение заключается в применении антиконвульсантов и миорелаксантов; диуретиков; препаратов, снижающих внутричерепное давление; витаминов группы В; лекарств, улучшающих микроциркуляцию в мозговой ткани; антигипоксантов; препаратов, тонизирующих сосуды. Больным назначают «Церебролизин», «Кортексин», «Цераксон», «Актовегин», «Пирацетам», «Глицин», «Нейровитан», «Мидокалм», «АТФ», «Прозерин».
Оперативное вмешательство при гидроцефалии позволяет восстановить отток ликвора. Хирурги выполняют пластику сухожилий и мышц, удаляют контрактуры. С целью исправления нарушений в нервной ткани проводят нейрохирургические вмешательства.
СДН хорошо поддается лечению, если начать его правильно и вовремя. Прогноз патологии во многом зависит от наблюдательности родителей и профессионализма врачей. Если синдром не лечить, могут развиться серьезные последствия функциональной недостаточности ЦНС – церебральный паралич и эпилепсия, которые требуют более долгой и тяжелой терапии.
Видео: пример массажа для лечения СДН
Профилактика и прогноз
Профилактические мероприятия, позволяющие избежать развития синдрома:
- охрана материнства и детства;
- исключении вредных привычек у беременных женщин;
- заинтересованность ребенка познаванием окружающего мира с помощью красочных картинок и ярких игрушек;
- ходьба босиком, ЛФК, лечебный массаж, занятия на фитболе,
- частые пальчиковые игры, ходьба по рельефным поверхностям.
СДР — излечимая болезнь, с которой нужно бороться. Легкая форма патологии хорошо поддается адекватной терапии. Более тяжелые случаи требуют особого подхода. Если родители не заметят опасных симптомов и не обратятся вовремя к врачу, у ребенка возникнут сложности с ходьбой и обучением. Запущенные формы осложняются умственной отсталостью и эпилепсией. Любое промедление в лечении может превратить легкий случай в сложный процесс.
sindrom.info
Синдром двигательных нарушений у новорожденных детей: признаки и лечение
В движении — жизнь. Это утверждение особенно справедливо в отношении маленьких детей. Ведь по состоянию их мышечного тонуса, тому, как он развивается, судят о развитии малыша. Двигательная активность новорожденного – один из важнейших факторов, определяющий его состояние здоровья.
Но как быть, когда родители замечают, что у грудничка не достаточно развиты двигательные функции? А если на приеме у невропатолога они слышат диагноз «синдром двигательных нарушений» или сопутствующий ему – «перинатальное поражение центральной нервной системы» (ППЦНС)? Наша статья расскажет об этих диагнозах, особенностях их проявления, диагностике, и в каких случаях лечение будет наиболее эффективно.
Клиническая картина
Тело любого человека с рождения имеет мышечный тонус. Это определенное напряжение мышц, благодаря которому удерживается положение тела, его позы и, конечно же, осуществляются движения.
В утробе матери мышцы ребеночка находятся в гипертонусе: кулочки сжаты, ножки и ручки подведены к телу, и это нормальное вынужденное положение. После рождения оно сохраняется приблизительно до 3-х месяцев, по прошествии которых тонус приходит в норму. На практике это означает, что мышцы не сильно напряжены, так что без труда можно раскрыть детскую ладошку, согнуть ножки и разогнуть их. О двигательных нарушениях говорят в таких ситуациях.
Мышечный гипертонус
Признак того, что из ЦНС поступает большое количество нервных импульсов. Мама обязательно должна показать малыша неврологу в следующих случаях:
- в лежачем положении тело ребенка изгибается в виде дуги;
- грудничку едва исполнился месяц, а он отлично удерживает головку;
- после 3-х месяцев ребенок не раскрывает кисть, чтобы взяться за игрушку, всегда сжимает кулачки и прижимает их к туловищу;
- голова повернута всегда в одну сторону;
- если поставить кроху на ножки, опирается на носочки, а не на полную стопу;
- переворачивается только через один бок;
- в возрасте до года отдает предпочтение одной руке (груднички одинаково хорошо должны пользоваться как левой, так и правой рукой).
При мышечном тонусе эффективен массаж
При гипертонусе мышц у новорожденных неправильно формируются моторные навыки. После того, как ребенок учится ходить, могут возникнуть нарушения походки, осанки. И поскольку подобное состояние всего лишь симптом, указывающий на патологии ЦНС, он может спровоцировать развитие церебрального паралича (ДЦП).
Мышечный гипотонус
Возникает, когда количество поступающих из ЦНС импульсов к мышцам сильно снижено. Как следствие, снижается и напряжение мышц. Признаки подобного состояния следующие:
- младенец вялый, производит немного движений ручками и ножками;
- не может удержать игрушку в руке;
- слабый крик;
- малыш поздно начинает улыбаться;
- так как затылочные мышцы слабые, долго не может удерживать головку в вертикальном положении, постоянно запрокидывая ее назад;
- детей с гипертонусом мышц при попытке в 6-7 месяцев посадить шатает в стороны, им сложно удержать равновесие;
- ребенок не ползает, не встает, не сидит в положенное время.
Занятия на фитболе улучшают тонус мышц
Синдром двигательных нарушений в виде мышечной слабости отрицательно влияет на осанку и позвоночник, часто случаются вывихи суставов. При тяжелой форме гипотонии ребенку сложно сосать грудь, самостоятельно жевать или глотать пищу. Длительное время отсутствует проявление речевых навыков.
Мышечная дистония
Состояние, при котором мышечный тонус переменчив: то наблюдается гипертония, то гипотония мышц. Или же одна группа мышц находится в напряжении, в то время как другая слишком расслаблена.
Причины возникновения
Часто у детей с выраженным синдромом двигательных расстройств в анамнезе есть патологии нервной системы, развившиеся во время внутриутробного формирования или в процессе родов. То есть мышечная дистония возникает вследствие поражения ЦНС (коротко перинатальное поражение нервной системы называют ППЦНС). Факторы, провоцирующие развитие патологии:
- Гипоксия — основная причина поражения головного мозга плода или новорожденного вследствие нарушения в нем кровоснабжения.
- Внутриутробные инфекции.
- Родовые травмы, которые часто возникают при тазовом предлежании, большой массе плода, неправильном вставлении головки. Во всех этих случаях может развиться поражение спинного мозга.
Как диагностируют болезнь
Диагноз ставят неврологи после тщательного обследования. При этом учитывается перинатальный анамнез: были ли проявления гипоксии, токсико-метаболические нарушения, перенесенные инфекции; обращается внимание на оценку состояния новорожденного по шкале Апгар.
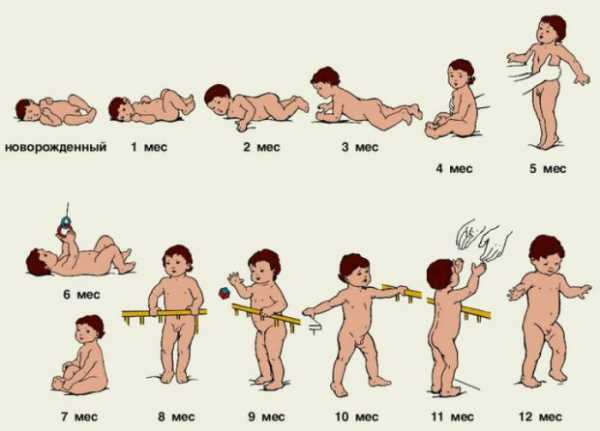
Нервно-психическое развитие оценивают по месяцам
Обязательно малышу, имеющему незаросший родничок, назначают нейросонографию и допплер-исследование мозгового кровотока. В тяжелых случаях рекомендуют сделать МРТ или КТ головного мозга. У педиатров и неврологов есть таблицы с нормами развития моторных и психомоторных навыков по месяцам. На основании этой таблицы происходит оценочное сравнение достигнутых результатов.
Лечение
Методы восстановления, то есть лечение, будут зависеть от степени тяжести состояния малыша. Из медикаментов назначают лекарственные средства, снижающие нервно-мышечное проведение импульсов либо улучшающие его.
Широко применяется лечение массажем, электрофорезом, физиотерапевтическими методами. Практикуют занятия на фитболе. Доктор рассказывает родителям, как организовать правильное питание. Некоторые упражнения мама может выполнять с ребенком дома, но только после того, как получит соответствующий инструктаж.
Прогноз
Последствия при ППЦНС могут быть самые разные, в зависимости от тяжести поражения нервной системы. В самых проблемных случаях развивается эпилепсия, умственная отсталость, сложности с ходьбой. При легких степенях ребенок может быть гиперактивным, испытывать сложности в обучении, ему тяжело концентрироваться и запоминать информацию. Возможны головные боли, метеочувствительность, проявления вегетососудистой дистонии.
Синдром двигательных нарушений лечится настолько эффективно, насколько позволяет ему пораженная нервная система. Однако в большинстве случаев при установлении диагноза в поликлиниках и отсутствии стойкой гипоксии при родах мышечные дистонии приходят в норму к концу первого года жизни.
floragaz.ru
Основные варианты неврологической патологии детей первого года жизни раздел 3
Синдромы двигательных расстройств
Двигательные нарушения у новорожденных и грудных детей принципиально отличаются от таковых у старших детей и взрослых. Поражение мозга на ранних стадиях онтогенеза вызывает в большинстве случаев генерализованные изменения, что крайне затрудняет топическую диагностику; чаще можно говорить лишь о преимущественном поражении тех пли иных отделов мозга.
Очень трудна в этот возрастной период дифференциация пирамидных и экстрапирамидных нарушений. Основными характеристиками в диагностике двигательных нарушений на первом году жизни являются мышечный тонус и рефлекторвая активность. Симптоматология изменения мышечного тонуса может выглядеть различно в зависимости от возраста ребенка. Это особенно касается первого и второго возрастных периодов (до 3 мес), когда у ребенка выражена физиологическая гипертония.
Изменения мышечного тонуса проявляются мышечной гипотонией, дистонией и гипертонией. Синдром мышечной гипотонии характеризуется снижением сопротивления пассивным движениям и увеличением их объема. Ограничена спонтанная и произвольная двигательная активность, сухожильные рефлексы могут быть нормальными, повышенными, сниженными или отсутствовать в зависимости от уровня поражения нервной системы. Мышечная гипотония — один из наиболее часто обнаруживаемых синдромов у новорожденных и грудных детей. Она может быть выражена с рождения, как это бывает при врожденных формах нервно-мышечных заболеваний, асфиксии, внутричерепной и спинальной родовой травме, поражении периферической нервной системы, некоторых наследственных нарушениях обмена веществ, хромосомных синдромах, у детей с врожденным или рано приобретенным слабоумием. В то же время гипотония может появиться или стать более выраженной в любой возрастной период, если клинические симптомы заболевания начинаются спустя несколько месяцев после рождения или носят прогреднентный характер.
Гипотония, выраженная с рождения, может трансформироваться в нормотонию, дистонию, гипертонию или оставаться ведущим симптомом на протяжении всего первого года жизни. Выраженность клинических проявлений мышечной гипотонии варьирует от легкого снижения сопротивления пассивным движениям до полной атонии и отсутствия активных движений.
Если синдром мышечной гипотонии нерезко выражен и не сочетается с другими неврологическими нарушениями, он либо не оказывает влияния на возрастное развитие ребенка, либо вызывает запаздывание моторного развития, чаще во втором полугодии жизни. Отставание идет неравномерно, задерживаются более сложные двигательные функции, требующие для своего осуществления согласованной деятельности многих мышечных групп. Так, посаженный ребенок 9 мес сидит, а самостоятельно сесть не может. Такие дети позже начинают ходить, и период хождения с поддержкой задер-живается надолго.
Мышечная гипотония может быть ограничена одной конечностью (акушерский парез руки, травматический парез ноги). В этих случаях задержка будет парциальной.
Ярко выраженный синдром мышечной гипотонии оказывает существенное влияние на задержку моторного развития. Так, двигательные навыки при врожденной форме спинальной амиотрофии Верднига — Гоффманна у ребенка 9-10 мес могут соответствовать возрасту 2-3 мес. Задержка моторного развития, в свою очередь, становится причиной особенностей формирования психических функций. Например, отсутствие возможности произвольного захвата предмета приводит к недоразвитию зрительно-моторной координации, манипулятивной деятельности. Поскольку мышечная гипотония часто сочетается с другими неврологическими нарушениями (судороги, гидроцефалия, парезы черепных нервов и др.), последние могут модифицировать характер задержки развития, определяемой гипотонией как таковой. Следует также отметить, что качество самого синдрома мышечной гипотонии и его влияние на задержку развития будут варьировать в зависимости от заболевания. При судорогах, врожденном или рано приобретенном слабоумии не столько гипотония, сколько задержанное психическое развитие является причиной отставания двигательного развития.
Синдром двигательных расстройств у детей первого года жизни может сопровождаться мышечной дистонией (состояние, когда мышечная гипотония чередуется с гипертонией). В покое у этих детей при пассивных движениях выражена общая мышечная гипотония. При попытке активно выполнить какое-либо движение, при положительных или отрицательных эмоциональных реакциях мышечный тонус резко нарастает, становятся выраженными патологические тонические рефлексы. Такие состояния называют «дистоническими атаками». Наиболее часто мышечную дистонию наблюдают у детей, перенесших гемолитическую болезнь в результате резус- или АВО-несовместимости. Выраженный синдром мышечной дистонии практически делает невозможным развитие у ребенка выпрямляющих рефлексов туловища и реакций равновесия из-за постоянно меняющегося мышечного тонуса. Синдром легкой преходящей мышечной дистонии не оказывает существенного влияния на возрастное моторное развитие ребенка.
Синдром мышечной гипертонии характеризуется увеличением сопротивления пассивным движениям, ограничением спонтанной и произвольной двигательной активности, повышением сухожильных рефлексов, расширением их зоны, клонусами стоп. Повышение мышечного тонуса может превалировать во флексорных или экстензорных группах мышц, в приводящих мышцах бедер, что выражается в определенной специфике клинической картины, однако является лишь относительным критерием для топической диагностики у детей раннего возраста. В связи с незаконченностью процессов миелинизации симптомы Бабинского, Оппенгейма, Гордона и др. нельзя считать всегда патологическими. В норме они выражены нерезко, непостоянны и по мере развития ребенка ослабевают, но при повышении мышечного тонуса становятся яркими и не имеют тенденции к угасанию.
Выраженность синдрома мышечной гипертонии может варьировать от легкого повышения сопротивления пассивным движениям до полной скованности (поза децеребрационной ригидности), когда практически невозможны какие-либо движения. В этих случаях даже мышечные релаксанты не в состоянии вызвать мышечное расслабление, а тем более пассивные движения. Если синдром мышечной гипертонии выражен нерезко, не сочетается с патологическими тоническими рефлексами и другими неврологическими нарушениями, его влияние на развитие статических и локомоторных функций может проявиться в их легкой задержке на различных этапах первого года жизни. В зависимости от того, в каких мышечных группах больше повышен тонус, будет запаздывать дифференциация и окончательное закрепление определенных двигательных навыков. Так, при повышении мышечного тонуса в руках отмечают задержку развития направления рук к объекту, захвата игрушки, манипулирования предметами и т. д. Особенно нарушается развитие хватательной способности рук. Наряду с тем что ребенок позже начинает брать игрушку, у него длительное время сохраняется ульнарный захват, или захват всей кистью. Захват пальцами (пинцетный захват) формируется медленно, а иногда требует дополнительной стимуляции. Может задерживаться развитие защитной функции рук, тогда запаздывают соответственно и реакции равновесия в положении на животе, сидя, стоя и при ходьбе.
При повышении мышечного тонуса в ногах задерживается становление опорной реакции ног и самостоятельного стояния. Дети неохотно встают на ноги, предпочитают ползать, на опоре становятся на пальчики.
Мозжечковые нарушения у детей первого года жизни могут быть следствием недоразвития мозжечка, поражения его в результате асфиксии и родовой травмы, в редких случаях — как результат наследственной дегенерации. Они характеризуются снижением мышечного тонуса, нарушением координации при движениях рук, расстройством реакций равновесия при попытках овладеть навыками сидения, вставания, стояния и ходьбы. Собственно мозжечковые симптомы — интенционный тремор, нарушение координации, атаксию можно выявить лишь после развития произвольной двига тельной активности ребенка. Заподозрить расстройства кс ординации можно, наблюдая за тем, как ребенок тянется игрушке, захватывает ее, подносит ко рту, сидит, стоит, ходит.
Дети грудного возраста с нарушением координации при попытке захватить игрушку делают много лишних движений это особенно становится выраженным в положении сидя. Навыки самостоятельного сидения развиваются поздно, к 10-11 мес. Иногда и в этом возрасте детям трудно сохранить равновесие, они его теряют при попытке повернуться в сторону, взять предмет. Из-за боязни упасть ребенок долго не манипулирует предметами двумя руками; ходить начинает уже после года, часто падает. Некоторые дети с нарушение ем реакций равновесия предпочитают ползать, в то время когда они уже должны ходить самостоятельно. Реже при мозжечковом синдроме у детей первого года жизни можно наблюдать горизонтальный нистагм и речевые нарушения как ранний признак мозжечковой дизартрии. Наличие нистагма и частое сочетание мозжечкового синдрома с другими нарушениями черепно-мозговой иннервации может придавать определенную специфику задержке развития в виде более выраженного запаздывания функции фиксации взора и прослеживания, зрительно-моторной координации, нарушения пространственной ориентации. Дизартрические расстройства особенно влияют на развитие навыков экспрессивной речи.
Наиболее частой формой двигательных нарушений у детей первого года жизни является синдром детского церебрального паралича (ДЦП). Клинические проявления этого синдрома зависят от выраженности мышечного тонуса, повышение которого в той или иной степени наблюдается при любой форме ДЦП. В одних случаях у ребенка с рождения превалирует высокий мышечный тонус. Однако чаще мышечная гипертония развивается после стадий гипотонии и дистонии. У таких детей после рождения мышечный тонус бывает низким, спонтанные движения бедны, безусловные релексы угнетены. К концу второго месяца жизни, когда peбенок в положении на животе и вертикально делает попытки удержать голову, появляется дистоническая стадия. Ребенок периодически становится беспокойным, у него повышается мышечный тонус, руки разогнуты с внутренней ротацией плечах, предплечья и кисти пронированы, пальцы сжаты в кулаки; ноги разогнуты, приведены и часто перекрещены. Дистонические атаки длятся несколько секунд, повторяются в течение дня и могут провоцироваться внешними раздражителями (громкий стук, плач другого ребенка).
Двигательные расстройства при ДЦП обусловлены тем, что поражение незрелого мозга нарушает последовательность этапов его созревания. Высшие интегративные центры не оказывают тормозящего влияния на примитивные стволовые рефлекторные механизмы. Задерживается редукция безусловных рефлексов, происходит высвобождение патологических тонических шейных и лабиринтного рефлексов. Сочетаясь с повышением мышечного тонуса, они препятствуют последовательному становлению реакций выпрямления и равновесия, которые являются основой развития статических и локомоторных функций у детей первого года жизни (удержание головы, захват игрушки, сидение, стояние, ходьба).
Чтобы понять особенности нарушения психомоторного развития у детей с церебральными параличами, необходимо рассмотреть влияние тонических рефлексов на формирование произвольной двигательной активности, а также речевых и психических функций.
Тонический лабиринтный рефлекс. Дети с выраженным тоническим лабиринтным рефлексом в положении на спине не могут наклонить голову, вытянуть руки вперед, чтобы поднести их ко рту, захватить предмет, а позднее схватиться, подтянуться и сесть. У них отсутствуют предпосылки для развития фиксации и свободного прослеживания предмета во всех направлениях, не развивается оптический выпрямляющий рефлекс на голову, движения головы не могут следовать свободно за движением глаз. Нарушается развитие зрительно-моторной координации. У таких детей затруднен поворот со спины набок, а затем на живот. В тяжелых случаях даже к концу первого года жизни поворот со спины на живот осуществляется только «блоком», т. е. отсутствует торсия между тазом и верхней частью туловища. Если ребенок не может наклонить голову в положении на спине, повернуться на живот с торсией, у него отсутствуют предпосылки для развития функции сидения. Выраженность тонического лабиринтного рефлекса находится в прямой зависимости от степени повышения мышечного тонуса.
При выраженности тонического лабиринтного рефлекса в положении на животе в результате повышения флексорного тонуса голова и шея согнуты, плечи выдвинуты вперед и вниз, согнутые во всех суставах руки находятся под грудной клеткой, кисти сжаты в кулаки, таз приподнят. В таком положении ребенок не может поднять голову, повернуть ее в стороны, высвободить руки из-под грудной клетки и oneреться на них для поддержки верхней части туловища, согнуть ноги и встать на колени. Затруднен поворот с живота^ на спину для присаживания. Постепенно согнутая спина приводит к развитию кифоза в грудном отделе позвоночника. Эта поза препятствует развитию цепных выпрямляющих рефлексов в положении на животе и приобретению ребенком вертикального положения, а также исключает возмож-ность сенсорно-моторного развития и голосовых реакций.
Влияние тонического лабиринтного рефлекса в определенной мере зависит от первоначального типа спастичности. В отдельных случаях экстензорная спастичность настолько сильна, что может быть выражена и в положении на животе. Поэтому дети, лежащие на животе, вместо сгибания разгибают голову, запрокидывают ее назад, приподнимают верхнюю часть туловища. Несмотря на разгибательное положение головы, мышечный тонус в сгибателях рук остается повышенным, руки не создают опору для туловища, и ребенок падает на спину.
Асимметричный шейный тонический рефлекс (АШТР)- один из наиболее выраженных рефлексов при детском церебральном параличе. Выраженность АШТР зависит от степени повышения мышечного тонуса в руках. При тяжелом поражении рук рефлекс появляется почти одновременно с поворотом головы в сторону. Если руки поражены незначительно, что имеет место при легкой спастической диплегии, АШТР возникает непостоянно и для его появления требуется более длительный латентный период. АШТР более ярко выражен в положении на спине, хотя его можно наблюдать и в положении сидя.
АШТР, сочетаясь с тоническим лабиринтным рефлексом, препятствует захвату игрушки, развитию зрительно-моторной координации. Ребенок не может вынести руки вперед, чтобы приблизить кисти к средней линии, и соответственно удержать обеими руками предмет, на который он смотрит. Вложенную в руку игрушку ребенок не может поднести ко рту, глазам, так как при попытке согнуть руку голова поворачивается в противоположную сторону. Из-за разгибания руки многие дети не могут сосать свои пальцы, как это делает большинство здоровых детей. АШТР в большинстве случаев сильнее выражен на правой стороне, поэтому многие дети с церебральным параличом предпочитают пользоваться левой рукой. При ярко выраженном АШТР голова и глаза ребенка часто фиксированы в одну сторону, поэтому ему трудно проследить за предметом на противоположной сторо-не; в результате развивается синдром односторонней пространственной агнозии, формируются спастическая кривошея. сколиоз позвоночника.
Сочетаясь с тоническим лабиринтным рефлексом, АШТР затрудняет повороты на бок и на живот. Когда ребенок поворачивает голову в сторону, возникающий АШТР препятствует движению туловища вслед за головой, и ребенок не может высвободить руку из-под туловища. Затруднение поворота на бок препятствует формированию у ребенка возможности переноса центра тяжести с одной руки на другую при выносе вперед тела, что необходимо для развития реципрокного ползания.
АШТР нарушает равновесие в положении сидя, так как распространение мышечного тонуса на одной стороне (повышение его преимущественно в разгибателях) противоположно распространению его на другой (преимущественное повышение в сгибателях). Ребенок теряет равновесие и падает в сторону и назад. Чтобы не упасть вперед, ребенок должен наклонить голову и туловище. Влияние АШТР на «затылочную» ногу может со временем привести к подвывиху в тазобедренном суставе в связи с комбинацией флексии, внутренней ротации и приведения бедра.
Симметричный шейный тонический рефлекс. При выраженности симметричного шейного тонического рефлекса ребенок с повышенным флексорным тонусом в руках и туловище, поставленный на колени, не сможет разогнуть руки и опереться на них, чтобы поддержать массу своего тела. В таком положении голова наклоняется, плечи втягиваются, руки приводятся, сгибаются в локтевых суставах, кисти сжимаются в кулаки. В результате влияния симметричного шейного тонического рефлекса в положении на животе у ребенка резко повышается мышечный тонус в разгибателях ног, так что их трудно согнуть в тазобедренных и коленных суставах и поставить его на колени. Это положение можно ликвидировать, если пассивно поднять голову ребенка, взяв его за подбородок.
При выраженности симметричного шейного тонического рефлекса ребенку трудно сохранить контроль головы, а соответственно и удержаться в положении сидя. Поднятие головы в положении сидя усиливает разгибательный тонус в руках, и ребенок падает назад; опускание головы усиливает сгибательный тонус в руках и ребенок падает вперед. Изо-лированное влияние симметричных шейных тонических реф-лексов на мышечный тонус редко удается выявить, так как они в большинстве случаев сочетаются с АШТР.
Наряду с тоническими шейными и лабиринтным рефлексами в патогенезе двигательных нарушений у детей с церебральными параличами важную роль играют положительная поддерживающая реакция и содружественные движения (синкинезии).
Положительная поддерживающая реакция. Влияние положительной поддерживающей реакции на движения проявляется в нарастании экстензорного тонуса в ногах при соприкосновении ног с опорой. Поскольку при стоянии и ходьбе дети с церебральными параличами всегда вначале касаются опоры подушечками стоп, эта реакция постоянно поддерживается и стимулируется. Происходит фиксация всех суставов ног. Ригидные конечности могут удерживать массу тела ребенка, но они значительно затрудняют выработку реакций равновесия, для которых необходима подвижность суставов и тонкая регуляция постоянно реципрокно меняющегося статического состояния мышц.
Содружественные реакции (синкинезии). Влияние синкинезии на двигательную активность ребенка заключается в усилении мышечного тонуса в различных частях тела при активной попытке преодолеть сопротивление спастичных мышц в какой-либо конечности (т. е. выполнить такие движения, как захват игрушки, разгибание руки, сделать шаг и т. д.). Так, если ребенок с гемипарезом сильно сжимает мячик здоровой рукой, мышечный тонус может нарасти на паретичной стороне. Пытаясь разогнуть спастичную руку, можно вызвать усиление экстензорного тонуса в гомолатеральной ноге. Сильное сгибание пораженной ноги у ребенка с гемкплегией вызывает содружественные реакции в пораженной руке, которые выражаются в усилении сгибания в локтевом и лучезапястном суставах и пальцах кисти. Напряженное движение одной ноги у больного с двойной гемиплегией может усилить спастичность во всем теле. Возникнове-ние содружественных реакций препятствует развитию целенаправленных движений и является одной из причин образования контрактур. При церебральном параличе синкинезии наиболее часто проявляются в оральной мускулатуре (при попытке захвата игрушки ребенок широко открывает рот). При произвольной двигательной активности все тонические рефлекторные реакции действуют одновременно, сочетаясь друг с другом, поэтому изолированно их выявить трудно, хотя в каждом отдельном случае можно отметить преобладание того или другого тонического рефлекса. Степень их выраженности зависит от состояния мышечного тонуса. Ес-ли мышечный тонус резко повышен и преобладает экстензорная спастичность, тонические рефлексы выражены ярко. При двойной гемиплегии, когда одинаково страдают руки и ноги или руки больше, чем ноги, тонические рефлексы выражены ярко, наблюдаются одновременно и не имеют тенден-ции к торможению. Они менее выражены и постоянны при спастической диплегии и гемипаретической форме ДЦП.При спастической диплегии, когда руки относительно сохранны, развитию движений препятствует в основном положительная поддерживающая реакция.
У детей, перенесших гемолитическую болезнь новорожденных, тонические рефлексы появляются внезапно, приводя к повышению мышечного тонуса — дистоническая атака. При гиперкинетической форме церебрального паралича развитие произвольной моторики наряду с указанными механизмами затруднено из-за наличия непроизвольных, насильственных движений — гиперкинезов. Следует, однако, отметить, что у детей первого года жизни гиперкинезы выражены незначительно. Они становятся более заметными на втором году жизни. При атонически-астатической форме церебрального паралича больше страдают реакции равновесия, координации и статические функции. Тонические рефлексы можно на-блюдать лишь эпизодически.
Сухожильные и периостальные рефлексы при церебральном параличе высокие, однако из-за мышечной гипертонии они часто вызываются с трудом.
Двигательная патология в сочетании с сенсорной недостаточностью приводит также к нарушению речевого и психического развития [Мастюкова Е. М., 1973, 1975]. Тонические рефлексы оказывают влияние на мышечный тонус артикуляционного аппарата. Лабиринтный тонический рефлекс способствует повышению тонуса мышц в корне языка, что затрудняет формирование произвольных голосовых реакций. При выраженном АШТР тонус в артикуляционных мышцах повышается асимметрично, больше на стороне «затылочных конечностей». Положение языка в полости рта при этом также часто асимметричное, что нарушает произнесение звуков. Выраженность симметричного шейного тонического рефлекса создает неблагоприятные условия для дыхания, произвольного открывания рта, движения языка вперед. Этот рефлекс вызывает повышение тонуса в спинке языка, кончик языка фиксирован, плохо выражен и часто имеет форму лодочки.
Нарушения артикуляционного аппарата затрудняют формирование голосовой активности и звукопроизносительной oстороны речи. Крик у таких детей тихий, мало модулированный, часто с носовым оттенком или в виде отдельных всхли-пываний, которые ребенок производит в момент вдоха. Расстройство рефлекторной деятельности артикуляционной мускулатуры является причиной позднего появления гуления, лепета, первых слов. Гуление и лепет характеризуются фрагментарностью, малой голосовой активностью, бедностью звуковых комплексов. В тяжелых случаях истинное протяжное гуление и лепет могут отсутствовать.
Во втором полугодии, когда происходит активное развитие сочетанных руко-ротовых реакций, могут появиться оральные синкинезии — непроизвольное открывание рта при движениях рук. Ребенок при этом очень широко открывает рот, появляется насильственная улыбка. Оральные синкинезии и чрезмерная выраженность безусловного сосательного рефлекса также препятствуют развитию произвольной деятельности мимической и артикуляционной мускулатуры.
Таким образом, речевые нарушения у детей раннего воз-раста, страдающих церебральным параличом, проявляются задержкой формирования моторной речи в сочетании с раз-личными формами дизартрии (псевдобульбарная, мозжечковая, экстрапирамидная). Тяжесть речевых нарушений зависит от времени поражения мозга в процессе онтогенеза н преимущественной локализации патологического процесса. Психические нарушения при церебральных параличах обусловлены как первичным поражением мозга, так и вторичной задержкой его развития в результате недоразвития двигательных речевых и сенсорных функций. Парезы глазодвигательных нервов, задержка формирования статических и локомоторных функций способствуют ограничению полей зрения, что обедняет процесс восприятия окружающего мира и приводит к недостаточности произвольного внимания, пространственного восприятия и познавательных процессов. Нормальному психическому развитию ребенка способствует деятельность, в результате которой происходит накопление знаний об окружающей среде и формирование обобщающей функции мозга. Парезы и параличи ограничивают манипуляцию с предметами, затрудняют их восприятие на ощупь. В сочетании с недоразвитием зрительно-моторной координации отсутствие предметных действий препятствует формированию предметного восприятия и познавательной деятельности. В нарушении познавательной деятельности важную роль играют и речевые расстройства, которые затрудняют развитие контакта с окружающим.
Недостаточность практического опыта может быть одной из причин расстройств высших корковых функций в более старшем возрасте, особенно несформированности пространственных представлений. Нарушение коммуникативных свя-зей с окружающим, невозможность полноценной игровой деятельности, педагогическая запущенность также способст-вуют задержке психического развития. Мышечная гипертония, тонические рефлексы, речевые и психические расстройства при ДЦП могут быть выражены в различной степени. В тяжелых случаях мышечная гипертония развивается в первые месяцы жизни и, сочетаясь с тоническими рефлексами, способствует формированию различных патологических поз. По мере развития ребенка становится более отчетливой задержка возрастного психомоторного развития.
В случаях средней тяжести и легких неврологическая симптоматика и задержка становления возрастных психомоторных навыков не так резко выражены. У ребенка постепенно формируются ценные симметричные рефлексы. Двигательные навыки, несмотря на их позднее становление и неполноценность, все-таки дают возможность ребенку адаптироваться к своему дефекту, особенно если руки поражены легко. У таких детей развиваются контроль головы, функция захвата предмета, зрительно-моторная координация, повороты туловища. Несколько труднее и длительнее овладевают дети навыками самостоятельно сидеть, стоять и ходить, сохраняя равновесие. Диапазон двигательных, речевых и психических нарушений у детей первого года жизни с церебральным параличом может колебаться в широких преде-лах. Он может касаться как всех функциональных систем, составляющих ядро детского церебрального паралича, так и отдельных его элементов. Синдром ДЦП сочетается обычно с другими неврологическими синдромами: поражения черепных нервов, гипертензионно-гидроцефальным, церебрастеническим, судорожным, вегетативно-висцеральных дисфункций.
<< Вернуться к оглавлению
www.nevromed.ru
Статьи — двигательные нарушения у детей
СОДЕРЖАНИЕ
- 1. Строение центрального двигательного пути (пирамидный путь)3
- 2. Исследование двигательных нарушений 4
- 3. Синдромы двигательных нарушений 9
- 4. ДЦП, особенности проявления 11
- 5. Принцип реабилитации детей с ДЦП 14
Список литературы 17
Строение центрального двигательного пути (пирамидный путь)
Пирамидные пути (лат. — tractus pyramidales corticospinales) — наиболее важная нисходящая система нервных волокон. Появляется только у млекопитающих и наиболее развита у приматов и человека. Пирамидные пути начинаются от пирамидных нейронов моторной зоны коры, их волокна не подходят к мотонейронам, а связываются с ними через вставочные клетки спинного мозга. Пирамидные пути не однородны по своей организации и содержат как быстропроводящие, так и медленно проводящие волокна, они регулируют быстрые (фазовые) и тонические реакции скелетной мускулатуры, регулируя таким образом сложные произвольные движения. Перерезка волокон пирамидных путей приводит к нарушениям двигательной деятельности, которые быстро компенсируются за счет рубро-спинального ретикуло-спинального текто-спинального трактов.
Рис. 1. Схематическое изображение пирамидного пути на различных уровнях головного и спинного мозга:
1 — пирамидные нейроны коры большого мозга; 2 — внутренняя капсула; 3 — средний мозг; 4 — мост; 5 — продолговатый мозг; 6 — перекрест пирамид; 7 — латеральный корково-спинномозговой (пирамидный) путь; 8, 10 — шейные сегменты спинного мозга; 9 — передний корково-спинномозговой (пирамидный) путь; 11 — белая спайка; 12 — грудной сегмент спинного мозга; 13 — поясничный сегмент спинного мозга; 14 — двигательные нейроны передних рогов спинного мозга.
Исследование двигательных нарушений
Атония — утрата нормального тонуса мышц при истощении, периферических параличах, может быть врожденной. Гипотония — снижение тонуса мышц, а гипертонус – соответственно, его повышение. Гипертонус может развиваться при центральных параличах – после инсультов, при рассеянном склерозе, детском церебральном параличе. Характерная поза больных детским церебральным параличом (ноги согнуты в коленях, опираются на цыпочки, руки приведены к туловищу, пальцы сжаты в кулаки) обусловлена как раз повышенным мышечным тонусом. Такая вычурная поза вызвана повышением тонуса мышц-сгибателей конечностей. Другое проявление повышенного тонуса мышц – их ригидность (мышцы настолько напряжены, что становятся твердыми). При восковидной ригидности (каталепсии), которая может встречаться при шизофрении, истерии, паркинсонизме, тонус мышц постоянно повышен. Если к такому больному подойти и поднять его руку или ногу, они надолго застывают в таком положении, как будто вылеплены из воска. Позу, которую принимают эти больные, иногда называют «позой манекена». Таким больным вообще свойственно принимать неудобные позы. К восковидной ригидности относится и «симптом воздушной подушки» — находясь в постели, больные подолгу держат голову над подушкой так, что под головой имеется пространство. Повышение тонуса мышц может быть вызвано сильной болью, так напрягаются мышцы спины при болях во время обострения остеохондроза, мышцы затылка – при менингите.
Сила мышц, то есть их способность сокращаться, преодолевая определенную нагрузку, — важный показатель состояния здоровья. Недостаточная их сила, вызванная заболеванием нервов и мышц, последствиями длительного постельного режима или возрастом пожилого человека мешает делать работу по дому, выполнять профессиональные обязанности. Силу мышц принято выражать в балах. 5 балов – с мышцами все в порядке, если больной набирает от 1 до 4 балов – сила мышц снижена (парез), 0 балов – мышцы не сокращаются совсем (паралич). По своей распространенности параличи делятся на моноплегии (парализована одна конечность), гемиплегии (паралич одной половины тела), параплегии (паралич двух симметричных конечностей, верхних или нижних), тетраплегии (парализованы все четыре конечности).
Паралич параличу рознь. Паралич, который возникает после инсульта и повреждения спинного мозга (то есть при нарушении работы центральной нервной системы) – центральный. Детский церебральный паралич – тоже разновидность центрального. Паралич, возникающий при повреждения нерва, идущего от спинного мозга к мышце, периферический, другое его название – вялый. При центральном параличе больной не может усилием воли пошевелить парализованной конечностью, но рефлексы, унаследованные от далеких предков, у него сохранились. Например, при ударе молоточком по сухожилию надколенника нога дергается, если паралич центральный, и будет висеть как плеть, если паралич периферический. При периферических параличах могут также наблюдаться нарушения чувствительности.
С судорогами, внезапными непроизвольными сокращениями мышц, наверное, приходилось сталкиваться каждому. Они могут возникать при переохлаждении, недостатке кальция в организме, а также при таких серьезных заболеваниях, как эпилепсия, эклампсия (сильный токсикоз беременных), столбняк и бешенство. Больные истерией имитируют судороги так хорошо, что от настоящих их не всегда отличишь.
При клонических судорогах мышцы то сокращаются, то расслабляются, при тонических – находятся в состоянии напряжения до трех и более минут. При тонических судорогах верхних конечностей мышцы напрягаются так, что пальцы складываются лодочкой. Так держит руку акушер во время обследования матки, поэтому судорогу так и назвали — «рука акушера». При судорогах мышц нижних конечностей больше «стараются» сокращаться мышцы – разгибатели ноги, поэтому носок ноги вытягивается, как у балерины, стоящей на пуантах. Врачи дали такой ноге название «конская стопа». Тонические судороги мышц лица сопровождаются сильным сжатием мышц рта (тризмом), а напряженные мышцы губ напоминают злобную улыбку, ее так и назвали — «сардоническая улыбка». Опистотонус – очень сильное тоническое сокращение мышц спины и шеи, в результате чего голова запрокидывается, ноги вытягиваются, а руки иногда спастически прижимаются к груди – характерный признак столбняка. Справиться с такой сильной судорогой можно только с помощью специальных лекарств — миорелаксантов.
Мышечный спазм — непроизвольное тоническое сокращение одной или нескольких мышц, сохраняющееся некоторое время. Среди двигательных расстройств выделяют гиперкинезы – непроизвольные (совершающиеся независимо от воли, сознания) движения, возникающие при заболеваниях нервной системы. Обычно гиперкинезы усиливаются при волнении и уменьшающиеся при отвлечении внимания, в покое. Во сне они, как правило, исчезают. К гиперкинезам относят баллизм, дистонию, миоклонии, тремор, лицевые гиперкинезы, хорею, тик.
Из всех гиперкинезов наиболее известен тремор — ритмичное дрожание головы, туловища, конечностей или их частей. У здорового человека тремор может возникнуть под влиянием эмоций или физической нагрузки, при гипогликемии (низком уровне сахара в крови). Тремор может встречаться при абстинентном синдроме, тиреотоксикозе (повышенной функции щитовидной железы), при отравлении ртутью, свинцом, мышьяком, висмутом, угарным газом. Тремор может передаваться по наследству (болезнь Минора), чаще встречается в семьях долгожителей. Заболевание обычно начинается в 20 – 30 лет. При попытке удержать в руке предмет, она начинает трястись. Другое проявление наследственного дрожания – движения головы, напоминающие утвердительные и отрицательные кивки («да-да», «нет-нет»). Тремор в покое – характерный признак болезни Паркинсона. Дрожание, похожее на тремор при болезни Паркинсона, может встречаться и при некоторых других заболеваниях (энцефалите, болезни Вильсона-Коновалова, при приеме некоторых нейролептиков, резерпина), оно носит название вторичного паркинсонизма.
Дистония – тип непроизвольного насильственного движения (усилием воли с ним не справиться), вызванного медленным сокращением мышц конечностей, туловища, шеи, лица.
Торсионная дистония (от лат. торсио – скручивание, вращение) — судорожные сокращения (спазмы) мышц позвоночника, приводящие к штопорообразному переразгибанию его в поясничном и шейном отделе с формированием вычурных поз.
Спастическая кривошея – тоже форма дистонии. При другой разновидности дистонии, атетозе, движения мышц конечностей имеют червеобразный или змееобразный характер.
Если задействованы еще и мышцы туловища и лица, создается впечатление, что у человека корчи. Атетоз может возникнуть в результате инфекции, травмы, кислородного голодания головного мозга (гипоксии), кровоизлияния в него, интоксикации, при гемолитической желтухе из-за резус несовместимости матери и плода.
При некоторых дистониях в процесс вовлекаются отдельные группы мышц. Например, при блефароспазме напрягаются мышцы глаза, в результате чего он сильно зажмуривается.
Блефароспазм может возникнуть как при заболеваниях нервной системы, так и при хронических болезнях глаз (конъюнктивит). Лицевой гемиспазм (судорога Бриссо) проявляется приступообразным сокращением мышц половины лица.
При лицевом параспазме (синдром Мейжа, синдром Брейгеля) непроизвольно сокращаются мышцы обеих половин лица. При идиопатической орофациальной дистонии непроизвольно сокращаются мышцы языка и некоторые мышцы лица, в результате чего появляются движения, напоминающие жевательные. К дистониям относят писчий спазм (спазм мышц кисти) и профессиональные спазмы мышц руки у музыкантов, машинисток, парикмахеров, ювелиров, часовщиков, а также у спортсменов (теннисистов, игроков в гольф, бильярдистов), вызванные обычно длительным перенапряжением мышц. Профессиональные спазмы мышц обычно болезненны в отличие от спазмов, вызванных заболеваниями нервной системы.
При хорее различные группы мышц быстро и беспорядочно сокращаются. Человек с хореей производит впечатление паясничающего, хотя кривляется он не специально, он ничего не может с собой поделать.
При ходьбе гиперкинез обычно усиливается, шаги становятся неравномерными, походка иногда приобретает характер пританцовывания. Одно из названий хореи — пляска святого Витта, стало именем нарицательным.
При выраженных проявлениях болезни человек не в состоянии говорить, принимать пищу, ходить, сидеть. Хорея у детей может быть единственным проявлением ревматизма (малая хорея).
Такая хорея после лечения обычно проходит без последствий. Другая разновидность хореи – хорея Гентингтона, не так безобидна, неуклонно прогрессирует и сопровождается развитием слабоумия. Хорея может наблюдаться при системной красной волчанке, передозировке некоторых лекарств (дифенина).
Баллизм – крупноразмашистые, насильственные, «бросковые» движения конечностей, производимые с большой силой. Тики – это быстрые, повторяющиеся, отрывистые движения в отдельных группах мышц, которые могут быть беспорядочными или имитировать целенаправленные движения (например, движение шеи и головы «при тесном воротничке», мигание, нахмуривание, облизывание, жевание).
Причина возникновения нервных тиков — разная. Чаще всего им подвержены дети в кризисные периоды своей жизни (в 5-7 лет, 10-11 лет). Тик может возникнуть в результате переживаний, переутомления (тогда его называют психогенным) или подражания (особенно у маленьких детей). Психогенные тики обычно самостоятельно проходят к подростковому возрасту. Помогут в борьбе с ними правильное планирование нагрузок в течение дня, игры на свежем воздухе, хороший психологический микроклимат в семье, доброжелательное отношения учителей в школе. Тик может явиться следствием поражением центральной нервной системы, что бывает, например, при эпидемическом энцефалите. Поэтому, если тик появился, лучше проконсультироваться у невропатолога.
Миоклонии – молниеносные, непроизвольные сокращения отдельных мышц и мышечных групп. В норме миоклонии наблюдаются во сне у всех или почти у всех здоровых людей. Они также могут появляться при нейроинфекциях, при травмах головного мозга и интоксикациях. Некоторые миоклонии передаются по наследству: миоклония Давиденкова, миоклония Ткачева.
Астериксис — печеночный тремор, симптом «хлопка», проявляется быстрыми непроизвольными движениями кистей рук. Больной не может удержать кисти рук распрямленными – они совершают быстрые непроизвольные движения, напоминающие хлопки («хлопающий тремор»).
Похожие нарушения наблюдаются и в мышцах языка: вытянутый язык то втягивается, то высовывается. То же самое происходит с плотно сжатыми кулаками — они непроизвольно сжимаются и разжимаются.
Плотно закрытые глаза судорожно открываются и закрываются в серии судорожных миганий. Астериксис может наблюдаться при печеночной, почечной недостаточности, хронической легочной недостаточности с гиперкапнией (повышенное содержание углекислого газа в крови), гипокалиемии, гипомагниемии, отравлении барбитуратами. Астериксис может развиться у больных, принимающих анальгетики, при выходе из наркоза.
Гипокинезия в противоположность гиперкинезу проявляется ограничением объема и скорости движений, мышечная сила при этом сохранена.
Брадикинезия – замедленность движений. Человек с такими нарушениями может производить впечатление скованного, заторможенного – он меньше размахивает руками при ходьбе, редко моргает.
Брадикинезия может быть признаком болезни Паркинсона. Еще один признак паркинсонизма, пропульсия, проявляется тем, что больной не может быстро остановиться, когда идет, а по инерции еще некоторое время движется вперед.
При различных неврологических заболеваниях различные нарушения мышечного тонуса, двигательных расстройства могут сочетаться у одного больного.
Двигательные расстройства могут быть вызваны не только заболеваниями нервной системы. В средние века происходили целые эпидемии плясок святого Витта, параличей, судорожных припадков.
Вот, например, небольшая выдержка о средневековых конвульсионерках из Луи-Дебоннера: «Представьте себе девушек, которые в определенные дни, а иногда после нескольких предчувствий, внезапно впадают в трепет, дрожь; судороги и зевоту; они падают на землю и им подкладывают при этом заранее приготовленные тюфяки и подушки. Тогда с ними начинаются большие волнения: они катаются по полу, терзают и бьют себя; их голова вращается с крайней быстротой, их глаза то закатываются, то закрываются, их язык то выходит наружу, то втягивается внутрь, заполняя глотку. Желудок и нижняя часть живота вздуваются, они лают, как собаки, или поют, как петухи; страдая от удушья, эти несчастные стонут, кричат и свистят; по всем членам у них пробегают судороги; они вдруг устремляются в одну сторону, затем бросаются в другую; начинают кувыркаться и производят движения, оскорбляющие скромность, принимают циничные позы, растягиваются, деревенеют и остаются в таком положении по часам и даже целыми днями; они на время становятся слепыми, немыми: параличными и ничего не чувствуют».
Двигательные нарушения могут приводить к нарушению походки и даже способности передвигаться. Абазия — неспособность ходить или нарушение ходьбы, связанное с расстройством равновесия тела, с наличием параличей или наоборот, гиперкинезов.
Петушиная (штампующая) походка или степпаж может появиться при поражении некоторых нервов на ноге. Больной во время ходьбы высоко поднимает ногу, выбрасывает ее вперед и при этом хлопает передней частью стопы (носком) о пол.
Синдромы двигательных нарушений
Синдром двигательных нарушений проявляется повышением или снижением двигательной активности, изменением мышечного тонуса (стойкая гипотония или гипертония, моно-, геми-, реже тетрапарезы, гиперкинезы). Мышечная гипотония чаще возникает при поражении мозжечка или передних рогов спинного мозга. При этом бывают снижены спонтанная активность, сухожильные рефлексы, мышечный тонус. Мышечная гипертония чаще отмечается при поражении пирамидных путей. При мышечной гипертонии также снижена двигательная активность, наблюдается общая скованность из-за высокого мышечного тонуса, особенно в приводящих мышцах рук и ног, сгибателях рук и разгибателях ног, мышцах шеи, спины. Наряду с усилением, а в последующем с задержкой редукции рефлексов орального автоматизма, рефлексов Робинзона, Бабкина, лабиринтного тонического и шейно-тонических наблюдается угнетение рефлексов сосания, глотания, опоры, автоматической походки, ползания. Наиболее неблагоприятные прогностические признаки — длительная адинамия, мышечная гипотония, нарастающая мышечная гипертония, отсутствие рефлексов сосания и глотания, задержка редукции шейных тонических рефлексов и формирования симметричных и цепных рефлексов.
Синдром центрального спастического паралича возникает при большинстве сосудистых, травматических и инфекционных заболеваний головного и спинного мозга (если очаг спинального поражения располагается выше поясничного утолщения), а также при рассеянном склерозе. Для церебральных очагов характерны центральные моно- или гемипарезы, для спинальных — нижние парапарезы, реже — тетрапарезы. Центральный паралич (парез) характеризуется тремя главными признаками:
1) повышение мышечного тонуса — гипертонус или спастичность мускулатуры;
2) повышение рефлексов — гиперрефлексия;
3) появление патологических рефлексов и сопутствующих движений.
Все эти проявления являются следствием активизации деятельности спинного мозга, который представляет собой значительно более древнее образование в историческом плане, чем головной.
Поэтому он содержит более древние «программы» поведения и рефлексы, заключающиеся в немедленном действии, т.е. мышечном сокращении, т. к. сдерживающее влияние коры головного мозга прервано, мышцы начинают действовать по «спинно-мозговой программе», они постоянно напряжены. Достаточно вспомнить пресноводную гидру из нескольких учебников биологии: на любое раздражение — механическое или химическое (укол или капля химического вещества), она реагирует одинаково — общим сокращением.
При центральном параличе задействованные мышцы становятся подобны этой гидре — они сокращены (напряжены). В зависимости от места, где прервано прохождение нервных импульсов, могут вовлекаться различные группы мышц. По своей распространенности центральные параличи делятся на моноплегии (парализована одна конечность), гемиплегии (паралич одной половины тела), параплегии (паралич двух симметричных конечностей, верхних или нижних), тетраплегии (парализованы все четыре конечности).
Синдром периферического паралича наблюдается при заболеваниях и травмах периферических нервов и сплетений, спондилогенных пояснично-крестцовых и шейно-плечевых радикулитах, поражениях спинного мозга на уровне поясничного утолщения и ниже его, при некоторых поражениях головного мозга (центральные вялые параличи) и наследственных заболеваниях нервной системы (миопатии, амиотрофии). Двигательные расстройства чаще локализуются в зоне иннервации соответствующих корешков, сплетений или нервов; при спинальных поражениях наблюдается нижний парапарез, заболеваниях головного мозга — гемипарез, миопатиях — симметричные расстройства на туловище и проксимальных отделах конечностей, а при амиотрофиях и полиневритах — в дистальных отделах. При периферическом параличе наблюдается совершенно иная картина. Для него также характерны три признака, но совершенно противоположных:
1) снижение мышечного тонуса, вплоть до полной его утраты — атония или гипотония;
2) утрата или снижение рефлексов — арефлексия или гипорефлексия;
3) атрофия мышц как следствие нарушения обмена мышечной ткани из-за отсутствия нервно-трофического влияния.
Если при центральном параличе мышца получает нервные импульсы, но не полностью, а только из спинного мозга, то при периферическом параличе мышца не получает ничего. Поэтому если в первом случае имеет место извращенная мышечная деятельность (постоянно напряжение или спазм), то во втором — деятельность отсутствует вовсе. В силу этих причин центральный паралич называют также спастическим, а периферический вялым.
Выше было упомянуто об изолизованном поражении передних рогов спинного мозга. Существуют заболевания (например, боковой амиотрофический склероз) с патологией только этих образований. Здесь в процесс будут вовлечены и центральный, и периферический отрезки пути. Тип возникшего паралича будет смешанным, т.е. имеющим признаки первого и второго типа. Конечно, на первый план выступят три признака вялого (периферического) паралича: атония, атрофия, арефлексия. Но благодаря влияниям спинного мозга с соседних участков, добавляется четвертый признак, характерный уже для спастического (центрального) паралича. Это патологические, т.е. не встречающиеся в норме рефлексы, так как тонус и активность мышц снижены, они будут проявляться в достаточно слабой степени и с течением времени, в результате развития болезни угаснут вовсе.
ДЦП, особенности проявления
Детский церебральный паралич (ДЦП) – это тяжелое заболевание нервной системы, которое нередко приводит к инвалидности ребенка. ДЦП развивается в результате недоразвития или повреждения мозга в раннем онтогенезе.
Основным клиническим симптомом ДЦП является нарушение двигательной функции, связанной с задержкой развития или неправильным развитием статокинетических рефлексов, патологией мышечного тонуса, парезами. К двигательным расстройствам в большей части случаев присоединяются нарушения зрения и слуха (20-25%), речи и др. У некоторых детей могут наблюдаться сопутствующие синдромы: судорожный, мозжечковый, гипертензионный, гиперкинетический и иные. Такая сложная клиническая картина и вынужденная обездвиженность создает дефицитарный характер психического развития ребенка с ДЦП, что весьма отрицательно сказывается на его познавательной деятельности в целом. Наиболее распространенной формой нарушения психического развития при данном заболевании является задержка психического развития (50% всей популяции детей с ДЦП) и примерно 20-25% имеют умственную отсталость различной степени выраженности.
Следует отметить, что ДЦП не является прогрессирующим заболеванием. С возрастом при правильном лечении, реабилитации и коррекционно-педагогической работе состояние ребенка, как правило, улучшается.
Степень тяжести двигательных нарушений варьируются в большом диапазоне, где на одном полюсе находятся грубейшие нарушения, на другом – минимальные. Психические и речевые расстройства, также как и двигательные имеют разную степень выраженности, и может наблюдаться целая гамма различных сочетаний. Двигательные нарушения у детей с церебральным параличом имеют различную степень выраженности.
1. Тяжелая. Дети не овладевают навыками ходьбы и манипулятивной деятельностью. Они не могут себя обслуживать.
2. Средняя. Дети овладевают ходьбой, но передвигаются с помощью ортопедических приспособлений (костылей, канадских палочек и т.п.) Навыки самообслуживания у них развиты не полностью из-за нарушений манипулятивной функции.
3. Легкая. Дети ходят самостоятельно. Они могут себя обслуживать, у них достаточно развита манипулятивная деятельность. Однако у больных могут наблюдаться неправильные патологические позы и положения, нарушения походки, движения недостаточно ловкие, замедленные. Снижена мышечная сила, имеются недостатки мелкой моторики.
При легкой и средней степени поражения (а таких детей более 70% среди всех, страдающих ДЦП) дети могут посещать коррекционно-образовательные детские учреждения. Наиболее тяжелые больные воспитываются и обучаются в специальных учреждениях интернатского типа для детей с нарушениями опорно-двигательного аппарата.
В работе Е.М. Мастюковой, о нейроонтогенетическом подходе к структуре двигательного дефекта, отмечается, что целесообразно выделить два типа нарушения при этом заболевании. Первый тип связан с задержкой формирования тех или иных функций, например, отставание функций сидения, стояния, ходьбы, произвольного захватывания.
Второй тип отражает наличие примитивных форм двигательной активности, не характерных для данного возраста ребенка и поэтому патологических, например, сохранность хватательного рефлекса после 6 – 7 месяцев жизни, шагательный рефлекс после 4 –6 недель жизни.
В школьном возрасте дети предпочитают сидеть с полусогнутыми ногами, согнув спину, несколько наклонившись вперед, с опущенными разогнутыми руками.
При гиперкинетической форме влияние распространяется на разгибание мышц голеней, разгибанием мышц шеи и спины. Дети передвигаются вперед на прямых ногах, опираясь на передние отделы несколько повернутых вовнутрь стоп. Равновесие при ходьбе поддерживается боковыми качаниями туловища и некоординированными взмахами рук.
Данный вопрос освещен в методическом пособии под редакцией Шматко. Она указывает на то, что основным проявлением двигательных нарушений бывает неустойчивая ходьба, неумение самостоятельно спускаться и подниматься по лестнице без помощи взрослого дети затрудняются одеться, раздеться, зашнуровать ботинки, завязать бантик, застегнуть пуговицу и молнию.
У данной категории детей (с ДЦП) может быть поражена правая или левая рука, они не могут совершать действия больной рукой. Отмечается нарушение координации движения: ходят на широко расставленных ногах, походка их крайне неустойчива, а при испуге или волнении могут упасть. Навыки самообслуживания у них чаще всего недостаточно сформированы, предметно-практическая деятельность крайне ограничена, не готовы к овладению навыками рисования, письма. Иногда у детей отмечается повышенное слюноотделение.
Поэтому привитие навыков личной гигиены также должно решаться и на уроках физической культуры. Автор указывает на то, что эти дети быстро устают, особенно во время активных действий, и поэтому нуждаются в физкультурной паузе.
В начале школьного обучения у детей при удержании карандаша, руки наблюдается вялость пальцев или, наоборот, чрезмерное напряжение малая подвижность.
Кроме выше перечисленных нарушений дети испытывают трудности при овладении письмом. Прежде всего это связано с несформированностью или нарушением хватательной функции кисти. Сам акт письма, требующий плавного движения кисти, нарушен за счет слабости мышц, расстройств мышечного тонуса в кисти, насильственных движений.
Также учащиеся держат ручку неправильно, часто в кулаке, письмо выполняется за счет движений кисти, а иногда и всей руки. Пальцы резко напряжены, неподвижны, плотно сжимают ручку.
Неравномерность письма особенно выражена у учащихся с гиперкинезом, так как насильственные движения мешают работе пальцев в момент письма.
Дефекты моторики рук обнаруживаются в процессе формирования трудовых и бытовых навыков. На уроках труда такие дети без специальной коррекции затрудняются работать с пластилином: не могут его раскатать, разделить на части.
Несформированность функций дифференциация захвата и удержания предмета, насильственные движения и невозможность соразмерить мышечные усилия с двигательной задачей мешают выполнению трудовых операций.
Особенности двигательных нарушений у учащихся с церебральным параличом проявляется на уроках физической культуры. Выполнение упражнений на уроках физической культуры затруднено за счет того, что учащиеся не могут воспроизвести правильно исходные положения, сохранить устойчивость в статической позе, выполнить упражнения с нужной амплитудой, осуществить движения слитно и в нужном темпе, согласовать движения рук, туловища и ног.
У учащихся с ДЦП отмечаются трудности при упражнении с различными предметами: затруднен захват и удержание предметов различной формы. Нередко при выполнении упражнений у детей появляется нарушение дыхания: оно становится поверхностным, аритмичным.
На практике часто встречаются сочетания различных вредоносных факторов. В мировой литературе предложено более двадцати классификаций ДЦП.
Они основаны на этиологических признаках, характере клинических проявлений, патогенетических особенностях. В отечественной клинической практике используется классификация К.А. Семеновой, в которую включены собственные данные автора и элементы классификации Д.С.Футера () и М.В.Цукер. Согласно этой классификации выделяют пять основных форм детского церебрального паралича:
— двойная гемиплегия,
— спастическая диплегия,
— гемипаретическая форма,
— гиперкинетическая форма,
— атонически-астатическая форма.
Принцип реабилитации детей с ДЦП
Лечение детей с ДЦП – комплексное, обязательно длительное и методичное, включает несколько этапов. Сочетает несколько направлений.
1. Воздействие на причину заболевания и механизм его формирования. Этот аспект в лечении тесно связан с точностью диагностики причин заболевания. Назначение медикаментов производится строго по показаниям, более предпочтительны лечебная физкультура и другие методы физиолечения и функционального лечения, например массаж, в том числе аппаратный.
2. Восстановление нарушенного обмена веществ. С этой целью назначаются витамины, цитамины, современные биодобавки.
3. Ортопедическое лечение – очень важный элемент лечебной программы для детей с двигательными нарушениями. В первые месяцы жизни ребенка оно заключается в изменении положения и правильной укладке, чтобы научить ребенка держать голову, а также предотвратить развитие контрактур и первичных порочных положений конечностей. Для этого используются специальные ложементы, фиксаторы. В более поздних возрастах применяются поддерживающие реклинаторы, полукорсеты, костюмы.
4. Биомеханотерапия и функциональная реабилитация. Основу данного лечения составляет лечебная гимнастика, она способствует улучшению кровообращения в больных конечностях, улучшению состояния мышц, сохранению импульсов к движению. Препятствует развитию контрактур. Способствует восстановлению движений и развитию компенсаторных навыков. Воздействует благоприятно на весь организм ребенка. Методика ЛФК зависит от проявлений заболевания, его формы.
5. Психолого-педагогическая реабилитация. В том числе использования современных методов психологической адаптации в виде сюжетно-ролевых игр, кондуктивной психотерапии др. Использование всех достижений современной психологии позволяет адаптировать ребенка к жизни в обществе.
Важнейшим звеном в консультации является первичный комплексный прием. Проводится тщательное обследование причин, приведших к данному состоянию ребенка. Выявляются причины и обосновываются методы лечения и реабилитации, т.е. способы устранения причин заболевания и их последствий».
На первом этапе важен прием психолога-педагога. С использованием специальных методик производится отбор семей и детей, нуждающихся в помощи психолога и педагога. Им назначается комплекс мер психолого-педагогической реабилитации.
Реабилитация таких детей проводится постоянно на протяжении нескольких лет. Медицинский аспект тесно переплетается с социально-бытовым и психолого-педагогическим. Медицинские средства назначаются врачом в зависимости от первопричины и формы проявления заболевания. Задача родителей – обучиться необходимым приемам ухода за детьми, домашним методам реабилитации, используя для этого рекомендованные приспособления и аппараты. Для детей с ДЦП особенно важно применение на практике принципов семейной реабилитации.
Чрезвычайно важна для таких детей социально-бытовая адаптация. В этом плане рекомендуются сюжетно-ролевые игры, в которых ребенку могут представляться роли в зависимости от его физических и интеллектуальных возможностей, в тяжелых случаях начиная просто с пассивных движений, выполняемых вместе с ребенком, постепенно добиваясь усвоения им предложенного и постепенно усложняя задачу. Темами таких занятий могут быть различные житейские ситуации. Например, в поликлинике, в автобусе, в столовой, парикмахерской, на почте и т.д. если у ребенка поражены больше ноги и меньше руки, как правило, такому ребенку можно предложить любую роль, при этом ребенок может передвигаться опосредованно, имея хорошую опороспособность рук. Обязательно надо обращать внимание на правильную установку ног, биомеханику его шага, следить за осанкой.
Выделяется реабилитация детей с гемипаретической формой ДЦП, при которой парез или паралич одной половины тела – руки и ноги, при этом чаще преимущественно страдает рука. На занятиях для таких детей необходимо распределять нагрузку на больные руку и ногу, но выполнение движений должно быть четко синхронизировано со здоровыми конечностями. При гиперкинетической форме (повышенная активность) дети могут участвовать в игре в любой роли, но здесь очень важно наблюдение за тем, чтобы все движения выполнялись ребенком полностью и в определенной последовательности, не спеша, в размеренном темпе, с соблюдением правильной позы при ходьбе.
При атонической, атактической формах надо строго дозировать передвижения, ходьбу, т.к. дети быстро устают. Для них важно не торопиться, ребенок должен соблюдать правильную позу при ходьбе, соблюдать рисунок шага, динамику движений. Все движения, связанные с развитием тонкой моторики, должны быть законченными и целенаправленными. У ребенка надо выработать контроль над движениями, для чего необходимо сконцентрировать внимание ребенка на самом движении, замедлив его выполнение, например, с помощью манжет с грузами на конечности. При ходьбе для удержания позы и координации движений можно использовать детский рюкзачок, надевающийся на спину. Для этой же цели используются специальные удерживающие ортопедические приспособления типа реклинаторов, полукорсетов, корсетов или костюмов.
Конкретные нзначение и рекомендации по лечению и реабилитации ребенка назначаются врачом после тщательного обследования, уточнения причин и формы заболевания. Лечение должно проводиться поэтапно, длительно, не менее 2-3 месяцев каждый этап. Лечебные мероприятия включают в себя назначение средств воздействия на причину заболевания и механизм его формирования, восстановление нарушенного обмена веществ. Важным элементом является ортопедическая коррекция, то есть ношение индивидуально подобранных реклинаторов, лечебных костюмов (Адели-92, Гравистат) и др. приспособлений, способствующих выработке двигательного акта вплоть до стереотипов. Кроме того, для детей с ДЦП обязательными являются описанная выше биомеханотерапия и функциональная реабилитация.
В связи с тем, что при ДЦП часто бывают задержка психического развития и умственная отстал
lesnaya.nethouse.ru
Синдром двигательных нарушений — Причины, симптомы и лечение
Синдром двигательных нарушений у новорожденных | Синдром двигательных нарушений у новорожденных: признаки | Синдром двигательных нарушений у грудничка: лечение
Синдром двигательных нарушений у новорожденных
Синдром двигательных нарушений это одно из последствий перинатального поражения ЦНС в период с 26 (28) нед беременности и 7 суток после родов.
Причины перинатального поражения центральной нервной системы могут складываться из состояния гипоксии в результате гемолитической болезни новорожденного, например при резус –конфликте, внутриутробной инфекции, нарушения маточно – плацентарного – плодового кровотока. Синдром двигательных нарушений у детей может быть результатом акушерских травм. Синдром двигательных нарушений часто сопровождается отставанием ребенка в психическом или физическом развитии, например замедление или нарушение артикуляции, мимики. Синдром двигательных нарушений у новорожденного встречается у 5% детей. Основными группами риска являются: пограничный возраст матери (моложе 18 и старше 35 лет), патология плаценты (преждевременная отслойка, предлежание плаценты), быстрые или долгие роды, вредные привычки матери во время беременности и кормления грудью. Сахарный диабет у матери во время беременности, многоплодие и многоводие, прием лекарственных средств, обладающих прямым или косвенным влиянием на плод.
Синдром двигательных нарушений может возникать у детей, которые длительно находятся на ИВЛ или имеют повреждение дыхательного центра.
Синдром двигательных нарушений у новорожденных: признаки
Синдром двигательных нарушений у детей имеет следующие симптомы: как правило, выявляется с первых недель или даже дней жизни ребенка и протекает по 2 основным путям.
Первый путь – это формирование двигательных нарушений с преобладанием мышечного гипнртонуса сгибателей и разгибателей конечностей, судорожной готовностью, повышенными сухожильными рефлексами, а так же возможным появлением патологических рефлексов или длительное сохранение безусловных рефлексов. Может возникать тремор (дрожание) ручек, ночек и подбородка при плаче, крики малыша. Второй путь – это мышечная гипотония с развитием вялости мышц, сниженного тонуса, угнетения сухожильных рефлексов и двигательной спонтанной активности. Может сочетаться с затруднением речевого и психического развития, бедностью мимики и артикуляции, позднее появление улыбки, задержка зрительно – слуховых реакций и слабый монотонный крик.
Родители должны очень внимательно наблюдать за такими младенцами и обязательно обратиться за консультацией к неврологу.
Синдром двигательных нарушений у грудничка: лечение
Синдром двигательных нарушений: лечение включает обязательное наблюдение неврологом с назначением основных лекарственных средств (вит Е, ноотропы и др.). обязательным в лечении синдрома двигательных нарушений у новорожденного является назначение методов физиотерапии в коррекции основных двигательных расстройств.
Реабилитация малышей должна начинаться сразу же после постановки диагноза. Синдром двигательных нарушений: лечение должно включать комплексное назначение лекарственных средств, физиотерапии, массажа. Получить помощь в оказании современных методов физиотерапии вы можете в клинике аппаратной терапии Белозеровой «М-Клиник». Массаж так же является очень важным в лечении последствий перинатального поражений ЦНС. Он может быть как расслабляющим, так и тонизирующим в зависимости от преобладания первого или второго варианта течения болезни.
Коррекция малыша с таким синдром важна и в плане социальной адаптации ребенка в обществе, ведь затруднения в произношении слов, бедности эмоций создают большие трудности в повседневной жизни.
Лечение последствий перинатального поражения цнс
Наши специалисты занимаются лечением всех перечисленных заболеваний авторскими методами, не отказывайте себе в возможности быть здоровыми.
В нашей клинике применяется только передовое оборудование и инновационные методы лечения
m-clinic.su
Синдром двигательных нарушений: причины, лечение, фото

Синдром двигательных нарушений у грудничка – это болезнь, при которой у малыша наблюдается нарушения двигательной активности (снижение или повышение), ослабление силы мышц и мышечная дистония.
Чаще всего этому заболеванию подвержены грудные дети в возрасте от двух – четырех месяцев. Риск получить данное заболевание возрастает, если ребенок перенес гипоксию (кислородное голодание) или травму головного мозга. Как и многие другие заболевания, синдром двигательных нарушений (СДН) делится на несколько видов.
Виды СДН
- Мышечный гипертонус – повышенный мышечный тонус. Ребенок не способен держать равновесие долгое время.
- Мышечная гипотония – пониженный мышечный тонус. Этот вид СДН распространяется и на малышей более старшего возраста.
- ДЦП – детский церебральный паралич.
- Мозжечковый синдром – расстройство работы и функций мозжечка. (Пьяная походка).
- ТЛР- тонический лабиринтный рефлекс. Дети не могут перейти в сидячее положение, не могут перевернуться с одного бока на другой.
Причины
- Осложнения во время родов. Достаточно часто нетерпеливый акушер-гинеколог для ускорения процесса появления на свет ребенка начинает выталкивать малыша, применяя силу, что оказывает неблагоприятное воздействие на плод, травмирует его, вследствие чего, малыш получает СДН.
- Если мама во время беременности или ребенок во время родов страдали кислородным голоданием (гипоксией), то можно быть уверенным, что младенец получит СДН.
- Инфекция нервной системы. Источником этой инфекции является больная мама, которая заражает плод через плаценту.
- Неправильно сформированный аппарат опорно-двигательной системы.
Очень важно диагностировать СДН как можно раньше. Поэтому молодая мама должна с полной ответственностью следить за здоровьем и поведением своего ребенка особенно в первые месяцы его жизни.
Симптомы
- Слабая мышечная сила является основным симптомом болезни. Все движения малыша происходят «в замедленном действии». Ребенок без посторонней помощи не может держать голову, шею, поднять ручки и ножки.
- Малыш не в состоянии принимать патологические позы. Сложность, практически невозможность, в сгибании и разгибании верхних и нижних и верхних конечностей. Ребенок не может загибать пальчики.
- Монотонность плача и криков-также характерный признак синдрома двигательных нарушений.
- Мимика больного ребенка существенно отличается от мимики здорового. Она достаточно бедная, малыш поздно начинает улыбаться. Например, если здоровенький малыш начинает радовать родителей своей улыбкой в первый месяц жизни, то младенец, страдающий синдромом двигательных нарушений показывает улыбку в лучшем случае — в трёхмесячном возрасте.
- Зрительно слуховые реакции значительно запаздывают.

Лечение
Остеопатия, массаж, лечебная физкультура, и рефлексотерапия занимают первое место по эффективности лечения синдрома двигательных нарушений у детей. В любом случае ребенок в обязательном порядке должен наблюдаться у врача-невролога и пройти назначенное им лечение.
Остеопатия – это альтернатива официальной медицине. Является более мягким способом лечения СДН у детей, нежели медикаментозное и инвазивное лечение. Лечебное действие оказывается с помощью массажа внутренних органов, в частности – воздействие на нужные точки тела.
Массаж и лечебная физкультура. Детям в возрасте до одного года обязательно нужно пройти не менее чем 4 курса лечебной физкультуры и массажа. Один курс состоит не менее чем из 20 сеансов, сеанс состоит из определенного комплекса лечебных упражнений. В промежутки между курсами родители должны самостоятельно делать массаж ребенку.
 Для выполнения процедур массажа необходима использовать мази. Какую именно мазь вы должны приобрести для своего малыша, должен подсказать вам специалист.
Для выполнения процедур массажа необходима использовать мази. Какую именно мазь вы должны приобрести для своего малыша, должен подсказать вам специалист.
Для получения желаемого результата особое внимание нужно уделять нижним конечностям. Перед началом выполнения упражнений-укутайте ноги малыша в одежду из шерсти. После окончания гимнастических упражнений можно сделать сапожки из парафина или ванночки с отварным овсом.
Лечащий врач вашего ребенка обязательно должен проводить специальную диагностику, которая способствует конкретному определению видов нарушений. (Сидение, ходьба, ползанье и др.)
Сделав на этой основе результаты, невролог может назначить ряд гомеопатических препаратов и сформировать рацион питания ребенка. В частности, при СДН малыш должен питаться продуктами, содержащими витамин B. Или же назначить уколы.
Рефлексотерапия. Этот вид лечения является наиболее результативным, если ребенок имеет задержку в развитии и созревании нервной системы.
Профилактика
Обеспечьте своему ребенку полную свободу в действиях (Не переусердствуйте. Правила безопасности никто не отменял.) Не ограничивайте его узкой колыбелькой. Если имеется возможность, неплохо было бы предоставить малышу отдельное помещение. Ребенок должен развиваться, иметь интерес к жизни, познанию окружающего мира. Предоставьте ему больше объектов для изучения: ярких игрушек, красочных картинок и т.п.
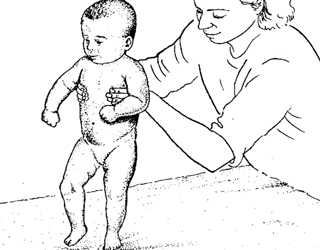 Еще одним важным и полезным для развития нервной системы детей является ходьба босиком, гимнастика, лечебный массаж в обязательном порядке. Занятия на большом мяче (фитболе) также оказывают положительный эффект в профилактике СДН.
Еще одним важным и полезным для развития нервной системы детей является ходьба босиком, гимнастика, лечебный массаж в обязательном порядке. Занятия на большом мяче (фитболе) также оказывают положительный эффект в профилактике СДН.
Как можно чаще играйте с ребенком в пальчиковые игры, прикасайтесь к нему, ходите по рельефным поверхностям.
Современные мамы воспринимают диагноз «синдром двигательных нарушений» как приговор, отчаиваются и опускают руки. Это неправильная реакция! Эта болезнь излечима, с ней нужно бороться. И если вы действительно любите свое чадо-вы ни за что не отступите, а будете бороться за здоровья ребенка до конца.
Похожие материалы
ru-babyhealth.ru
Основные неврологические синдромы синдромы двигательных нарушений
Для осуществления двигательного акта необходимо, чтобы импульс из двигательной области коры беспрепятственно был проведен к мышце. При повреждении корково-мышечного пущ на любом его участке (двигательная зона коры головного мозга пирамидный путь, двигательные клетки спинного мозга, передний корешок, периферический нерв) проведение импульса становится невозможным, и соответствующая мускулатура принимать участия в движении уже не может — она оказывается парализованной. Таким образом, паралич, или плегия, — это отсутствие движения в мышце или группах мышц в результате перерыва двигательного рефлекторного пути. Неполная утрата движения (ограничение его объема и силы) называется парезом.
В зависимости от распространенности параличей различают моноплегии (парализована одна конечность), гемиплегии (паралич одной половины тела), параплегии (паралич обеих рук или ног), тетраплегии (паралич всех четырех конечностей). При поражении периферического двигательного нейрона и его связей с мышцей (периферический нерв) возникает периферический паралич. При повреждении центрального двигательного нейрона и его связи с периферическим нейроном развивается центральный паралич. Качественная характеристика этих параличей различна (табл. 1).
Таблица 1
Клиническая характеристика центрального и периферического паралича
Симптомы паралича | Центральный паралич | Периферический паралич |
Тонус мышц | Повышен | Понижен |
Рефлексы | Сухожильные рефлексы повышены, брюшные снижены или утрачены | Сухожильные и кожные рефлексы утрачены или снижены |
Патологические рефлексы | Имеются | Oтcyтcтвyют |
Содружественныедвижения (cинкинeзии) | Имеются | Oтcyгcтвyют |
Атрофия мышц | Отсутствует | Выражена |
peaкция пepepoждeния | Отсутствует | Имеется |
Периферический паралич
Периферический паралич характеризуется следующими основными симптомами: отсутствием рефлексов или их снижением (гипорефлексия, арефлексия), снижением или отсутствием мышечного тонуса (атония или гипотония), атрофией мышц. Кроме того, в парализованных мышцах и пораженных нервах развиваются изменения электровозбудимости, называющиеся реакцией перерождения. Глубина изменения электровозбудимости позволяет судить о тяжести поражения при периферическом параличе и прогнозе. Утрата рефлексов и атония объясняются перерывом рефлекторной дуги; такой перерыв дуги приводит к утрате мышечного тонуса. По этой же причине не может быть вызван и соответствующий рефлекс. Атрофия мышц, или их резкое похудание, развивается из-за разобщения мышцы с нейронами спинного мозга; от этих нейронов по периферическому нерву к мышце притекают импульсы, стимулирующие нормальный обмен веществ в мышечной ткани. При периферическом параличе в атрофированных мышцах могут наблюдаться фибриллярные подергивания в виде быстрых сокращений отдельных мышечных волокон или пучков мышечных волокон (фасцикулярные подергивания). Они наблюдаются при хронических прогрессирующих патологических процессах в клетках периферических двигательных нейронов.
Поражение периферического нерва приводит к возникновению периферического паралича иннервируемых данным нервом мышц. При этом наблюдаются также нарушения чувствительности и вегетативные расстройства в этой же зоне, так как периферический нерв является смешанным — в нем проходят двигательные и чувствительные волокна. В результате поражения передних корешков возникает периферический паралич иннервируемых данным корешком мышц. Поражение передних рогов спинного мозга вызывает периферический паралич мышц в зонах иннервации данным сегментом.
Так, поражение передних рогов спинного мозга в области шейного утолщения (пятый — восьмой шейные сегменты и первый грудной) приводит к периферическому параличу руки. Поражение передних рогов спинного мозга на уровне поясничного утолщения (все поясничные и первый и второй крестцовые сегменты) вызывает периферический паралич ноги. Если же поражается шейное или поясничное утолщение с обеих сторон, то развивается верхняя или нижняя параплегия.
Примером периферического паралича конечностей являются параличи, возникающие при полиомиелите — остром инфекционном заболевании нервной системы (см. главу 7). При полиомиелите могут развиваться параличи ног, рук, дыхательных мыщц При поражении шейных и грудных сегментов спинного мозга наблюдается периферический паралич диафрагмы и межреберных мышц, приводящий к нарушению дыхания. Поражение верхнего утолщения спинного мозга приводит к периферическому параличу рук, а нижнего (поясничного утолщения) — к параличу ног.
studfiles.net

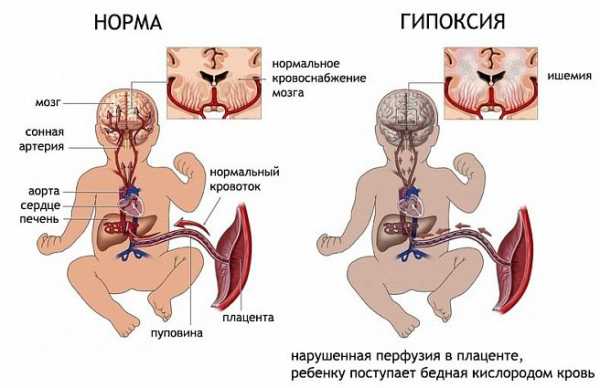 Кислородное голодание (гипоксия) плода приводит к поражению клеток головного мозга, отвечающих за различные мышечные процессы.
Кислородное голодание (гипоксия) плода приводит к поражению клеток головного мозга, отвечающих за различные мышечные процессы.