Пониженный ТТГ при кормлении грудью — Вопрос эндокринологу
Если вы не нашли нужной информации среди ответов на этот вопрос, или же ваша проблема немного отличается от представленной, попробуйте задать дополнительный вопрос врачу на этой же странице, если он будет по теме основного вопроса. Вы также можете задать новый вопрос, и через некоторое время наши врачи на него ответят. Это бесплатно. Также можете поискать нужную информацию в похожих вопросах на этой странице или через страницу поиска по сайту. Мы будем очень благодарны, если Вы порекомендуете нас своим друзьям в социальных сетях.Медпортал 03online.com осуществляет медконсультации в режиме переписки с врачами на сайте. Здесь вы получаете ответы от реальных практикующих специалистов в своей области. В настоящий момент на сайте можно получить консультацию по 73 направлениям: специалиста COVID-19, аллерголога, анестезиолога-реаниматолога, венеролога, гастроэнтеролога, гематолога, генетика, гепатолога, гериатра, гинеколога, гинеколога-эндокринолога, гомеопата, дерматолога, детского гастроэнтеролога, детского гинеколога, детского дерматолога, детского инфекциониста, детского кардиолога, детского лора, детского невролога, детского нефролога, детского офтальмолога, детского психолога, детского пульмонолога, детского ревматолога, детского уролога, детского хирурга, детского эндокринолога, дефектолога, диетолога, иммунолога, инфекциониста, кардиолога, клинического психолога, косметолога, липидолога, логопеда, лора, маммолога, медицинского юриста, нарколога, невропатолога, нейрохирурга, неонатолога, нефролога, нутрициолога, онколога, онкоуролога, ортопеда-травматолога, офтальмолога, паразитолога, педиатра, пластического хирурга, подолога, проктолога, психиатра, психолога, пульмонолога, ревматолога, рентгенолога, репродуктолога, сексолога-андролога, стоматолога, трихолога, уролога, фармацевта, физиотерапевта, фитотерапевта, флеболога, фтизиатра, хирурга, эндокринолога.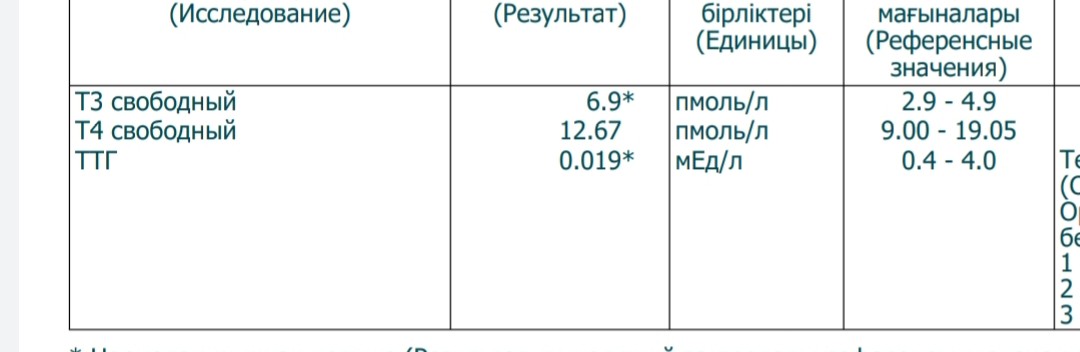
Мы отвечаем на 97.54% вопросов.
Оставайтесь с нами и будьте здоровы!
Щитовидная железа и беременность — ГАУЗ ГКБ №9
Щитовидная железа — это небольшой орган, расположенный на передней поверхности шеи, по форме напоминающий бабочку. Ее масса в среднем 18- 30 г. и зависит от региона проживания. Щитовидная железа вырабатывает важнейшие для организма гормоны: тироксин (или Т4) и трийодтиронин (ТЗ), материалом для них служат аминокислота и йод. За функциями щитовидной железы следят «вышестоящие» железы — гипофиз, (вырабатывающий тиреотропный гормон ТТГ) и гипоталамус.
Гормоны щитовидной железы выполняют в организме ряд важных функций. В первую очередь, они регулируют основной обмен веществ, т.е. выработку энергии, необходимую для жизнедеятельности всего организма. Также гормоны щитовидной железы влияют на закладку и внутриутробное развитие таких органов и систем ребенка, как нервная, сердечно-сосудистая, половая системы, опорно-двигательный аппарат и др. В первые три года жизни они особенно важны для нормальной работы головного мозга, в дальнейшем, для становления и поддержания интеллекта.
В первые три года жизни они особенно важны для нормальной работы головного мозга, в дальнейшем, для становления и поддержания интеллекта.
Для того, чтобы щитовидная железа могла вырабатывать гормоны ТЗ и Т4 в необходимом для организма количестве, в организм человека в сут-ки должно поступать 150- 200 мкг йода с пищей. Во время беременности и кормления грудью эта потребность увеличивается до 250-300 мкг. Большая территория России, в том числе и Уральский регион, является зоной йодного дефицита, поэтому, употребляемые в пищу мясо, рыба, молочные и растительные продукты не удовлетворяют суточную потребность организма в йоде. В совокупности с ухудшающейся экологической обстановкой, вредными, но часто встречающимися привычками молодежи (курение, алкоголь) это приводит к развитию йод дефицитных состояний.
Пониженная функция щитовидной железы (гипотиреоз) и чрезмерная функция щитовидной железы (гипертиреоз) вызывают определенные проблемы. Чем грозят они беременной женщине и ее потомству?
Дефицит йода может привести к снижению уровня гормонов щитовидной железы еще до беременности. Поэтому, планируя беременность, очень важно проконсультироваться у эндокринолога, особенно, если вы отмечаете у себя какие- то признаки гипотиреоза (слабость, прибавление в весе, сонливость, снижение памяти и быстроты мышления, сухость кожи, ломкость ногтей, выпадение волос, нарушение менструального цикла, снижение артериального давления, осиплость голоса).
Поэтому, планируя беременность, очень важно проконсультироваться у эндокринолога, особенно, если вы отмечаете у себя какие- то признаки гипотиреоза (слабость, прибавление в весе, сонливость, снижение памяти и быстроты мышления, сухость кожи, ломкость ногтей, выпадение волос, нарушение менструального цикла, снижение артериального давления, осиплость голоса).
Щитовидная железа и беременность.
При обнаружении у вас снижения функций щитовидной железы и выяснения причины, скорее всего, врач назначит вам заместительную терапию, т.е. «добавит» в организм определенное количество тироксина. Тироксин нужно будет принимать и во время беременности и кормления грудью.
Гипотиреоз во время беременности может привести к самопроизвольному аборту, гибели плода, рождению ребенка с пороками развития, с умственной отсталостью, психомоторными нарушениями. Чтобы избежать этих осложнения, необходимо кроме приема тироксина проводить йодную профилактику: ежедневно принимать препарат, содержащий йодид калия в дозе 250 мкг.
В I триместре щитовидная железа матери усиленно работает, «прикрывая» несформированную щитовидную железу плода. Это проявляется вре-менным (транзиторным) гипертиреозом. Чаще он не требует никакого лечения и проходит самостоятельно. Но может развиться диффузный токсических зоб (ДТЗ), требующий своевременного лечения. Возможные жалобы при гипертиреозе: слабость, потеря веса, чувство жара, горячая кожа, повышенная раздражительность, нервозность, плаксивость, сердцебиение, частый пульс, повышение артериального давления, мышечная слабость, дрожание рук, тела, жидкий стул, потливость, нарушение менструального цикла, блеск глаз, расширение глазных щелей.
Возможные жалобы при гипертиреозе: слабость, потеря веса, чувство жара, горячая кожа, повышенная раздражительность, нервозность, плаксивость, сердцебиение, частый пульс, повышение артериального давления, мышечная слабость, дрожание рук, тела, жидкий стул, потливость, нарушение менструального цикла, блеск глаз, расширение глазных щелей.
Имея такие жалобы, беременная женщина должна сообщить о них своему гинекологу и обязательно проконсультироваться у эндокринолога. Ведь изменения настроения, ощущения жара, рвота, некоторая потеря веса могут быть проявлениями раннего токсикоза или симптомами диффузионного токсического зоба. Кроме того, при диффузионном токсическом зобе обратит на себя внимание увеличение щитовидной железы, тахикардия (более 100 ударов в мин.), разница между систолическим и диастолическим давлением. Основную же диагностическую роль играет определение содержания уровня гормонов щитовидной железы и тиреотропного гормона гипофиза.
Прогноз для матери и плода зависит от того, насколько компенсирован гипертиреоз.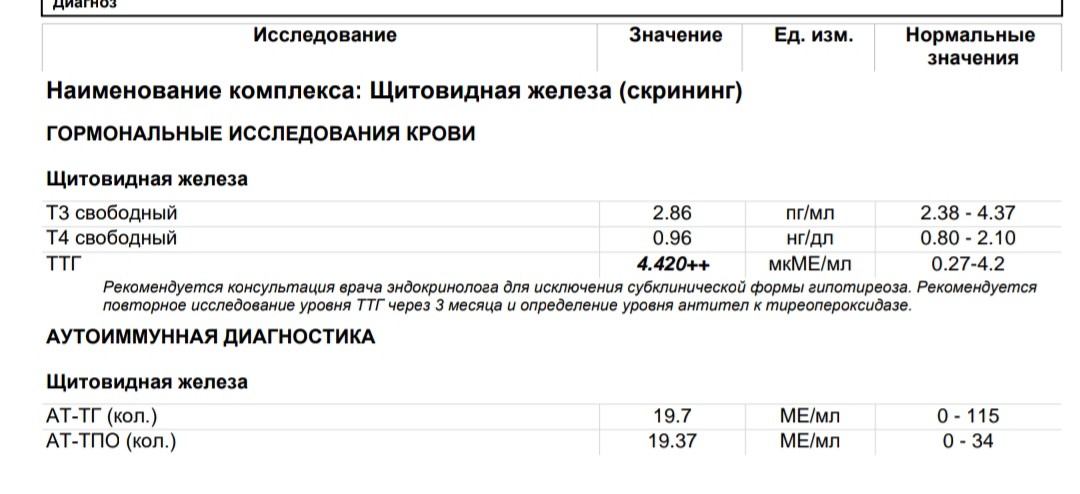
При гипертиреозе возможны преждевременные роды, пороки развития новорожденного, низкий вес плода, тяжелые гестозы, выраженный гипотиреоз плода.
Во всех случаях лечение тиреотоксикоза проводит врач!!!
Используются очень маленькие дозы, подавляющие функцию щитовидной железы матери, иногда требуется хирургическое лечение.
После родов подавленный во время беременности иммунитет женщины восстанавливается. Происходит всплеск активности иммунной системы, вырабатываются антитела, которые разрушают клетки щитовидной железы. У 3-5 % молодых мам через 1-3 месяца после родов развивается послеродовый тиреоидит. Его особенность — смена фазы умеренного повышения функции щитовидной железы фазой умеренного понижения ее функции. Как правило, через 6-8 месяцев иммунная система приходит в норму и послеродовый тиреоидит исчезает. Необходимо помнить, что послеродовый тиреоидит увеличивает вероятность развития стойкого гипотиреоза в будущем со всеми мешающими нормальной жизни его клиническими проявлениями.
Подводя итог вышеизложенному, рекомендуется всем женщинам, планирующим беременность, обследовать функцию щитовидной железы до ее наступления. Своевременная йодная профилактика предупредит рождение детей с низкими интеллектуальными способностями. Если же женщина обратилась к врачу после наступления беременности, обследование щитовидной железы необходимо провести как можно раньше и начать прием йодсодержащих препаратов. Нужно помнить, что высокая потребность в йоде сохраняется у детей и сразу после рождения и находящихся и на естественном, и на искусственном вскармливании. Кормящая мама должна продолжить прием препаратов йода на весь период вскармливания. Если же ребенок находиться на искусственном вскармливании, необходимо использовать молочные смеси с высоким содержанием йода.
Таким образом, вы обеспечите свое потомство хорошим уровнем тиреоидных гормонов, и значит, улучшите становление его познавательных способностей, улучшите интеллектуальное развитие, в будущем это проявляется в высоком IQ ребенка и снизит его заболеваемость.
Врач акушер-гинеколог, эндокринолог МБУЗ ГКБ №9,
Чернышева Е. В.
Грудное вскармливание — ГАУЗ ГКБ 2
Бесспорно, грудное молоко – естественное, предназначенное природой питание для ребенка. Но, кроме этого, грудное молоко помогает укреплять здоровье малыша, развивать его мозг и обеспечивает более тесный эмоциональный контакт с мамой. Преимущества грудного вскармливания для ребенка .
— Защищает от инфекций. В первые годы жизни иммунная система малыша еще не развита и не может бороться с инфекцией так же эффективно, как иммунная система детей старшего возраста или взрослых. Грудное молоко содержит лейкоциты и ряд антиинфекционных факторов, которые защищают ребенка от болезней, а также антитела против возбудителей инфекций, перенесенных матерью в прошлом.
Хорошо усваивается и очень эффективно используется детским организмом. К примеру, в грудном молоке есть особый фермент — липаза, благодаря которому жиры быстрее усваиваются и полнее используются. Этого фермента нет ни в молоке животных, ни в детском питании.А белки женского грудного молока (в основном лёгкие, сывороточные) легко и быстро перевариваются в желудке младенца, в отличие от белка коровьего или козьего молока — казеина.
Этого фермента нет ни в молоке животных, ни в детском питании.А белки женского грудного молока (в основном лёгкие, сывороточные) легко и быстро перевариваются в желудке младенца, в отличие от белка коровьего или козьего молока — казеина.
-Способствует более тесной эмоциональной близости между мамой и ребенком: гормоны, выделяющиеся при кормлении грудью, усиливают материнский инстинкт. Кроме того, грудное вскармливание формирует тесные, нежные взаимоотношения, от которых мать получает глубокую эмоциональную удовлетворенность, реже сердится на своего малыша.
-Служит универсальным успокоителем: дети на грудном вскармливании меньше плачут, и, соответственно, у них остается больше времени на познание мира.
— Защищает от аллергии. Дети, получающие искусственные смеси, сделанные в основном на основе коровьего молока, гораздо чаще страдают от аллергии, так как доказано, что белок коровьего молока – в настоящее время один из самых сильных аллергенов.
-И наконец, грудное молоко бесплатно, в отличие от искусственных смесей, затраты на которые занимают не последнее место в семейном бюджете. Кроме того, кормить грудью гораздо удобнее – не надо мыть и стерилизовать бутылочки, не надо разводить смесь (кстати, при приготовлении смеси в нее могут попасть микробы, а грудное молоко всегда безопасно!).
Кроме того, кормить грудью гораздо удобнее – не надо мыть и стерилизовать бутылочки, не надо разводить смесь (кстати, при приготовлении смеси в нее могут попасть микробы, а грудное молоко всегда безопасно!).
А какую же пользу приносит грудное вскармливание маме?
Если мама начинает кормить грудью сразу после родов, в ее организме в больших количествах вырабатывается гормон окситоцин, который способствует более быстрому сокращению матки, что уменьшает кровотечение и предотвращает анемию.
Как правило, у женщины отсутствуют менструации (это состояние называется лактационная аменорея), пока она кормит ребёнка исключительно грудью (до начала прикорма и даже дольше). Это помогает отсрочить наступление следующей беременностиестественным путем. Научные исследования показывают, что метод лактационной аменореи — надёжный способ контрацепции (его эффективность — 98-99% в первые 6 месяцев после родов).
При выработке молока расходуется приблизительно 200-500 калорий в день. Некормящей женщине необходимо проплыть минимум 30 дорожек в бассейне или ежедневно подниматься на велосипеде в гору в течение часа, чтобы потратить такое же количество калорий. Получается, что у кормящих мам больше шансов быстрее сбросить вес, набранный во время беременности. Конечно, похудение зависит и от других факторов – правильного питания мамы, наличия или отсутствия гормональных нарушений.
Некормящей женщине необходимо проплыть минимум 30 дорожек в бассейне или ежедневно подниматься на велосипеде в гору в течение часа, чтобы потратить такое же количество калорий. Получается, что у кормящих мам больше шансов быстрее сбросить вес, набранный во время беременности. Конечно, похудение зависит и от других факторов – правильного питания мамы, наличия или отсутствия гормональных нарушений.
В результате многочисленных исследований было обнаружено, что кормившие женщины менее подвержены раку яичников и матки. Этими страшными заболеваниями чаще страдают женщины, которые не кормили грудью. Вероятно, это происходит из-за повторных циклов овуляции и влияния гормона эстрогена, уровень которого выше у некормящих женщин.
Улучшается ситуация с мастопатией: врачи рекомендуют способ натурального лечения этого заболевания — выкормить малыша грудью до 3 лет.
Грудное вскармливание помогает преодолеть послеродовую депрессию:в организме кормящей женщины присутствуют в большом количестве гормоны нейропептиды, в числе которых эндорфин – гормон радости. Мама с радостью ухаживает за малышом, излучает эмоциональную удовлетворенность. Оговоримся, что такая ситуация возможна только при успешном грудном вскармливании.
Мама с радостью ухаживает за малышом, излучает эмоциональную удовлетворенность. Оговоримся, что такая ситуация возможна только при успешном грудном вскармливании.
Гормон пролактин, содержащийся в грудном молоке, является природным успокоителем. Кормящая мама менее подвержена стрессам, легче переносит разные житейские неурядицы.
Можно еще много говорить о пользе грудного вскармливания для мамы и для ее ребенка, но вполне достаточно посмотреть на счастливую маму, держащую у груди своего малыша, и на довольного сосущего кроху, получающего самое лучшее на свете, предназначенное специально для него питание, самую сильную защиту и самую крепкую любовь.
L-тирозин
 Вещество участвует в липидном обмене, регулирует аппетит, улучшает синтез меланина, нормализует работу надпочечников, гипофиза, щитовидной железы.
Вещество участвует в липидном обмене, регулирует аппетит, улучшает синтез меланина, нормализует работу надпочечников, гипофиза, щитовидной железы.
Аминокислота L тирозин относится к заменимым, так как вырабатывается в организме. Недостаток частично компенсируется с белковой пищей. Впервые соединение было обнаружено в сыре немецким ученым Либихом. Тирозин нужен для построения молекул белка во всех тканях, входит в состав ферментов, может частично заменять молекулярные сшивки при недостатке других веществ в организме.
Синтез и роль в организме
Для образования тирозина необходим фенилаланин – незаменимая аминокислота, без которой синтез невозможен. Фенилаланин нужен для строения белковых соединений, а весь его неизрасходованный остаток превращается в тирозин. Таким образом, при дефиците вещества-предшественника наступает дефицит тирозина.
При участии L тирозина происходит выработка гормонов в надпочечниках и щитовидной железе.
Надпочечники под действием тирозина вырабатывают гормоны катехоламинной группы: адреналин, норадреналин, допамин. Это нейромедиаторы, управляющие работой нервной системы, стимулирующие работу мозга, улучшающие прохождение нервных импульсов. При увеличении физических нагрузок выработка катехоламинов усиливается, это дает возможность организму адаптироваться. Чем быстрее эндокринная система реагирует на нагрузки, выделяя в кровь нужные вещества, тем легче справляется сердечно-сосудистая система и мышцы:
-
Адреналин – вырабатывается при сильном стрессе или резких физических порывах. При этом увеличивается проницаемость стенок клеток, ускоряется распад жиров и углеводов для получения большего количества энергии. Выносливость организма в этот период увеличивается.
-
Норадреналин – секретируется в моменты агрессии, стресса, продолжительной тяжелой физической работе, ранениях.
 Усиливает мышечную выносливость, сужает сосуды.
Усиливает мышечную выносливость, сужает сосуды.
-
Допамин – улучшает усвоение глюкозы в тканях, стимулирует клеточное питание, сужает сосуды, вызывает ощущение удовольствия. Принимает участие в образовании гормона роста.
В щитовидной железе тирозин необходим для синтеза тиреоидных гормонов – тироксина и трийодотиронина. Это йодированные аминокислоты, необходимые для нормального роста и развития тканей, нормальной психической активности, регуляции метаболизма и поддержания нормальной температуры тела. Вещества этой группы повышают чувствительность организма к гормонам надпочечников.
Влияние на системы организма
Нормализация концентрации L тирозина влияет на работу всех систем организма:
-
Сердечно-сосудистая. Соединение помогает регулировать артериальное давление, снижается риск гипертонии, улучшается тонус сосудов, питание на клеточном уровне.
 Снижается частота и интенсивность вегето-сосудистых спазмов, укрепляется сердечная мышца.
Снижается частота и интенсивность вегето-сосудистых спазмов, укрепляется сердечная мышца.
-
Нервная. L тирозин усиливает адаптивность к психологическим и физическим нагрузкам, стимулирует работу мозга, повышает концентрацию, помогает бороться с депрессией и последствиями стрессов.
-
Эндокринная. При участии тирозина происходит синтез гормонов в щитовидной железе, надпочечниках, гипофизе, половых железах у мужчин и женщин. Нормальная их работа поддерживает когнитивные, двигательные функции, регулирует обмен веществ, помогает формировать правильный иммунный ответ на разные виды возбудителей.
-
Метаболизм. Под действием вещества усиливается распад жиров и нормализуется углеводный обмен. Это приводит к уменьшению аппетита и утилизации липидных отложений.
Избыток тирозина приводит к резкому похудению, бессоннице, рассеянному вниманию, повышенной возбудимости.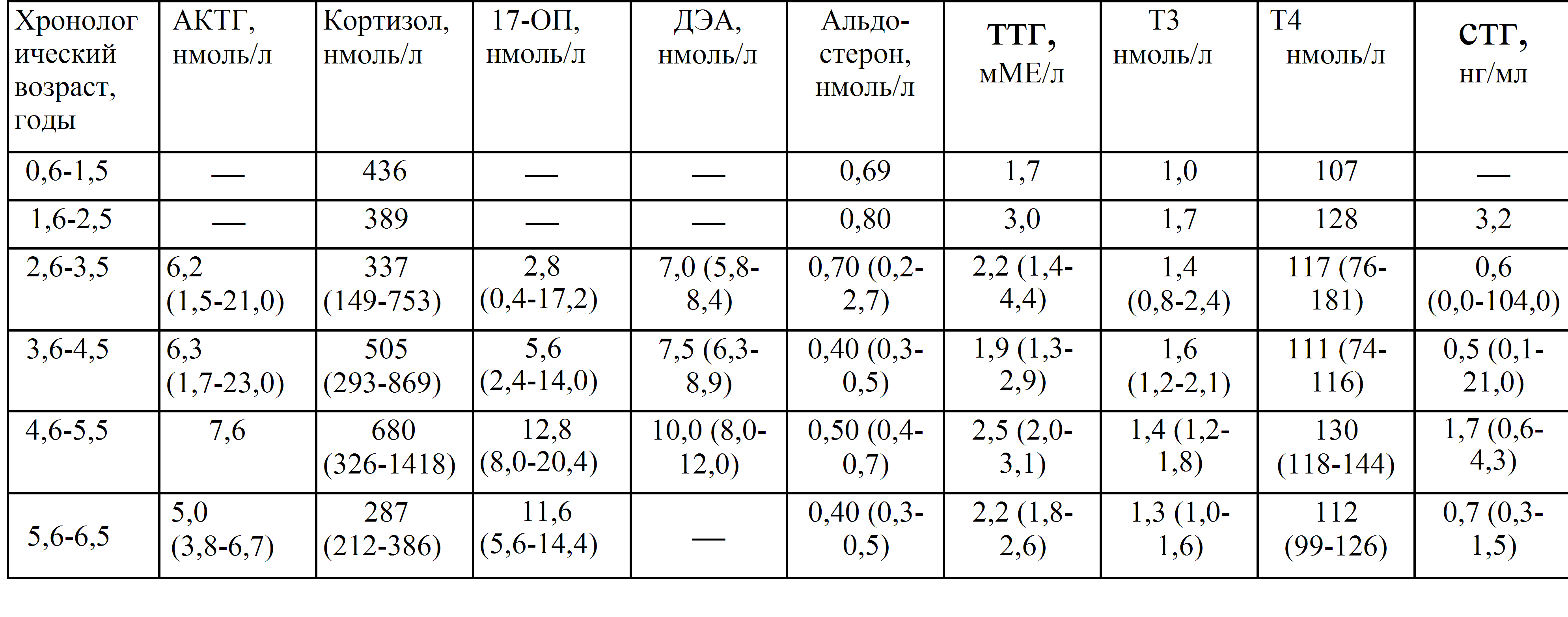 Это состояние связано с повышенной концентрацией гормонов щитовидной железы и требует коррекции.
Это состояние связано с повышенной концентрацией гормонов щитовидной железы и требует коррекции.
Ежедневная минимальная потребность взрослого человека составляет 60 мг, а при высоких нагрузках, выраженной декомпенсации или в стрессовой ситуации расход может увеличиться до 4 г.
Последствия дефицита
Недостаточная концентрация L тирозина может привести к снижению концентрации, потере выносливости, апатии, а при длительном дефиците возникают:
-
Отечность, сонливость, сухость кожных покровов, бледность, набор лишнего веса. При этом повышается риск атеросклероза, гипертонии.
-
Нарушение работы печени, почек. На первом этапе перестает усваиваться глюкоза, клетки испытывают недостаток питания, угнетается работа выводящей системы.
Пищевые источники
Несмотря на то, что L тирозин синтезируется нашим организмом при участии фенилаланина, чаще всего этого количества недостаточно для нормальной работы всех систем.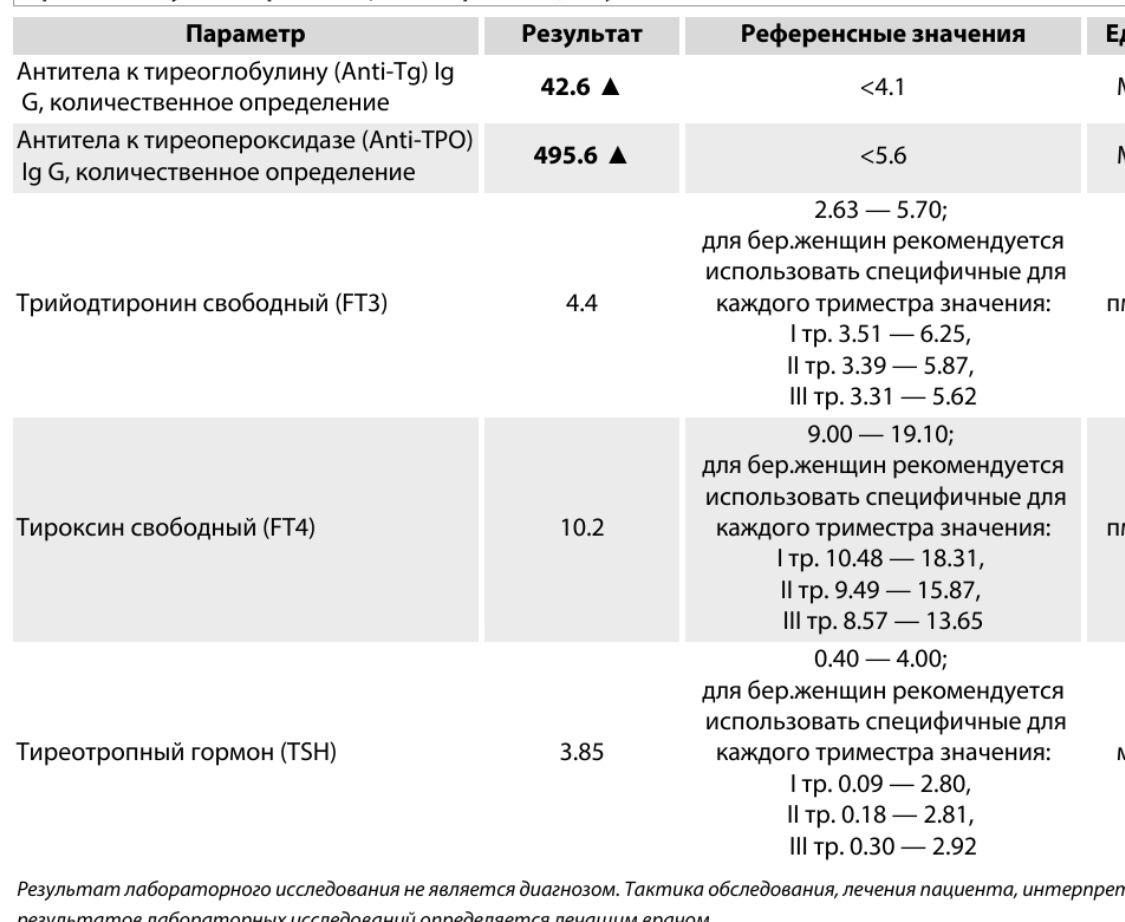 Компенсировать недостаток частично помогает употребление в пищу таких продуктов, как:
Компенсировать недостаток частично помогает употребление в пищу таких продуктов, как:
-
Свинина, говядина, баранина.
-
Курица, индейка, утка.
-
Рыба и морепродукты.
-
Сыры, творог, йогурты, кефир.
-
Орехи, семена подсолнечника, кунжут, бобовые.
Помимо пищевых источников компенсировать недостаток L тирозина можно при приеме добавок к пище в форме капсул, таблеток, пастилок.
БАД с тирозином
Это сбалансированные препараты, которые применяются при таких состояниях, как:
-
ухудшение когнитивных функций, памяти, внимания;
-
потеря работоспособности, выносливости, при постоянной усталости;
-
резкие перепады настроения, депрессивные состояния, фобии.

В детском возрасте препараты назначаются при гиперактивности, повышенной возбудимости, трудности восприятия новой информации. Также L тирозин показан при возрастном нарушении работы мозга и нервной системы. Для усиления эффекта в добавках кроме тирозина присутствует фенилаланин.
Способ применения для каждой добавки указан в инструкции. В большинстве случаев БАД пьют в первой половине дня за час до еды. Запивают водой или соком комнатной температуры. Средняя длительность курса – 30-45 дней.
Побочные действия и противопоказания
Дозировки и длительность приема подбираются специалистами. У препаратов не выявлено побочных действий при соблюдении подобранной схемы.
Возможные противопоказания:
-
Беременность и грудное вскармливание.
-
Гипертиреоз.
-
Гипертония.

-
Прием антидепрессантов на основе ингибиторов моноаминоксидазы.
-
Аллергические реакции на компоненты препарата.
-
Шизофрения.
Если начало приема добавок с L тирозином совпало с появлением других симптомов, прием рекомендуется прекратить и обратиться за консультацией к врачу.
Аденома гипофиза
Гипофиз — это главная эндокринная железа организма,вес которой не более 1 грамма. . Гипофиз выделяет важнейшие регуляторные гормоны:
- гормон роста (соматотропный гормон) – стимулирует рост скелета и мягких тканей; участвует в регуляции энергетического и минерального обмена.
- тиреотропин – стимулирует синтез йодтиронинов.
- пролактин – стимулирует лактацию.
- лютеинизирующий гормон – у женщин индуцирует овуляцию, у мужчин – синтез андрогенов.

- фолликулостимулирующий гормон – у женщин стимулирует рост фолликулов, у мужчин – сперматогенез.
- кортикотропин (адренокортикотропный гормон) – стимулирует рост надпочечников и синтез кортикостероидов.
- В-липотропин – стимулирует липолиз.
- мелатропин – синтез меланинов кожи, радужной оболочки.
К нарушению функции гипофиза могут приводить различные опухоли гипофиза, гипоталамуса и окружающих структур. Опухолевые заболевания гипофиза в большинстве случаев являются аденомами, т.е. доброкачественными опухолями — клетки гипофиза, выросший в результате неконтролируемого роста этих клеток. Причины образования и роста аденом гипофиза до конца не изучены.
- Клетки аденомы могут вырабатывать в избытке какой-либо гормон.
 Пролактинома — вырабатывает пролактин, кортикотропинома — вырабатывает адренокортикотропный гормон, соматотропинома — вырабатывает соматотропный гормон, тиротропинома — крайне редкая опухоль, выделяет тиреотропный гормон, гонадотропинома вырабатывает лютеинизурующий гормон ЛГ и/или фолликулостимулирующий гормон ФСГ.
Пролактинома — вырабатывает пролактин, кортикотропинома — вырабатывает адренокортикотропный гормон, соматотропинома — вырабатывает соматотропный гормон, тиротропинома — крайне редкая опухоль, выделяет тиреотропный гормон, гонадотропинома вырабатывает лютеинизурующий гормон ЛГ и/или фолликулостимулирующий гормон ФСГ. - Аденома может быть причиной повреждения «рабочих клеток» гипофиза, что приводит к снижению выработки гормонов гипофиза и также нарушениям обмена веществ.
- Крупные аденомы могут сдавливать ткани головного мозга, вызывая зрительные и другие неврологические нарушения.
Диагностика аденомы гипофиза.
Золотым стандартом инструментального метода диагностики аденомы гипофиза является — магнитно-резонансная томография, которая позволяет выявить аденомы размерами менее 5 мм, однако, даже с учётом этого, примерно у 25—45% пациентов визуализировать аденому не удаётся.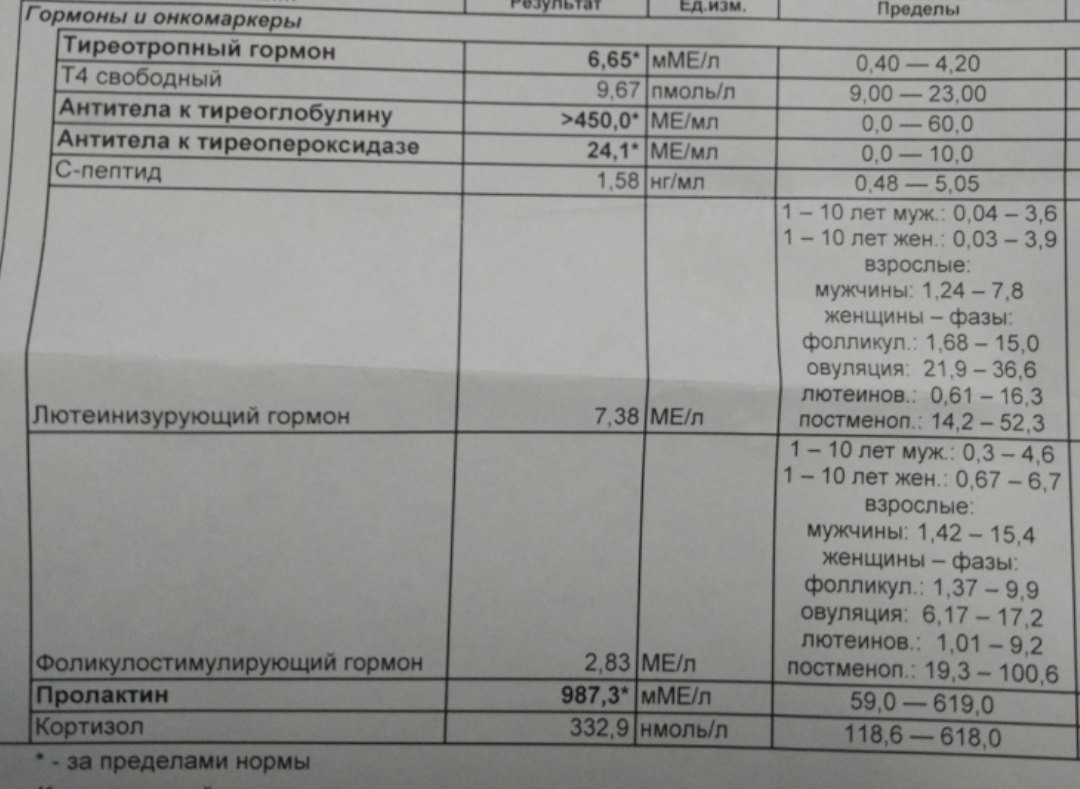
Применяют также и компьютерную томографию, но реже, в основном в экстренных случаях.
Кроме этих методов важное исследование — это биохимический анализ крови на гормоны. Он позволяет на ранних стадиях развития аденомы заподозрить ее наличие. Анализы покажут, повышенная или пониженная функция у гипофиза. Обычно определяют уровень таких гормонов, как АКТ, кортизол, ТТГ, Т4, ЛГ, ФСГ, у женщин — эстрадиол, у мужчин — тестостерон, соматотропин, соматомедин-С (инсулиноподобный фактор роста-1), а также пролактин.
При нарушениях зрения проводится также консультация офтальмолога. При этом может потребоватся проверка зрения с оценкой периферических полей зрения.
Лечение аденомы гипофиза.Лечение аденом гипофиза производится с применением:
— лекарственного метода;
— лучевой терапии;
— хирургического метода.
Лечением аденомы гипофиза занимается врач-нейрохирург, врач-онколог, врач-эндокринолог.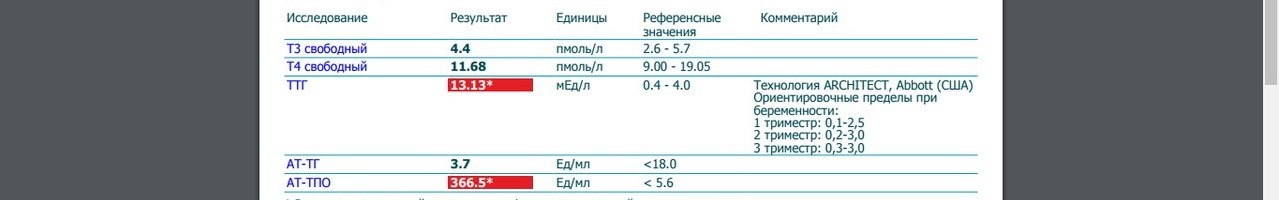
В каждом отдельном случае, для каждой из разновидностей опухоли гипофиза подбирается индивидуальный вариант лечения.
Прогноз
Прогноз во многом зависит от размеров опухоли (возможности ее радикального удаления) и ее гормональной функции.
При пролактиномах и соматотропиномах «гормональное» выздоровление наблюдают в 20-25% случаев, при микрокортикотропиномах — в 85% случаев (при опухолях размером более 1 см — значительно реже).
Считается, что макроаденому гипофиза с распространением более 2 см невозможно удалить полностью, поэтому в течение ближайших 5 лет после операции возможно возникновение рецидива.
Возврат к списку
Кальцитонин! Диагностика рака щитовидной железы
Если случаются какие-либо неполадки в работе организма, то врачи для определения причины просят сдать кровь на анализы. При этом иногда выявляется содержание большого количества такого элемента, как кальцитонин.
Что это такое?
Кальцитонин -это гормон щитовидной железы, вырабатываемый в ее С–клетках. Он является онкомаркером, позволяющим диагностировать рак щитовидной железы и исследовать обмен кальция и фосфора в организме.
Он является онкомаркером, позволяющим диагностировать рак щитовидной железы и исследовать обмен кальция и фосфора в организме.
Щитовидная железа вырабатывает этот гормон в незначительных количествах, и его содержание в крови никогда не бывает большим.
Для чего необходимо проводить анализ на кальцитонин?
Из С–клеток, которые вырабатывают этот гормон, вырастает злокачественная опухоль щитовидной железы – медуллярный рак. Рост такой опухоли происходит медленно, но очень упорно, распространяя метастазы в лимфатические узлы шеи и многие другие органы. Она очень трудно поддается химиотерапии.
Резкое повышение кальцитонина в крови может указывать на наличие медуллярного рака щитовидной железы. Ранняя диагностика этого заболевания спасла большое количество человеческих жизней.
В каких случаях сдается кровь на кальцитонин?
Медуллярный рак щитовидной железы часто носит наследственный характер. Кроме этого такую диагностику используют для выявления рецидива злокачественной опухоли. Также с помощью кальцитонина можно выявить недуги, возникшие из-за нарушения обмена кальция, остеопороз, определить продуцирующие опухоли.
Также с помощью кальцитонина можно выявить недуги, возникшие из-за нарушения обмена кальция, остеопороз, определить продуцирующие опухоли.
Каковы же нормы кальцитонина?
В разных лабораториях норма кальцитонина в крови может различаться. Объясняется это тем, что для исследования применяются разные реактивы и специализированное оборудование. Кроме этого результат зависит от возраста и пола.
В клинико-диагностической лаборатории Астраханской клинической больницы ФГБУЗ ЮОМЦ ФМБА России проводится иммуноферментный метод определения, который имеет следующие референтные значения кальцитонина: норма у женщин – 0,1–10,9 пг/мл; у мужчин – 0,2–27,2 пг/мл; у детей — до 70 пг/мл. Результат анализа у женщин может меняться во время беременности и при кормлении грудью.
При своевременном обращении к врачу и раннем выявлении заболеваний лечение их будет успешным .
Стоимость анализа -1060 руб ( + 80 руб забор крови )
Забор крови осуществляется по адресам:
ул.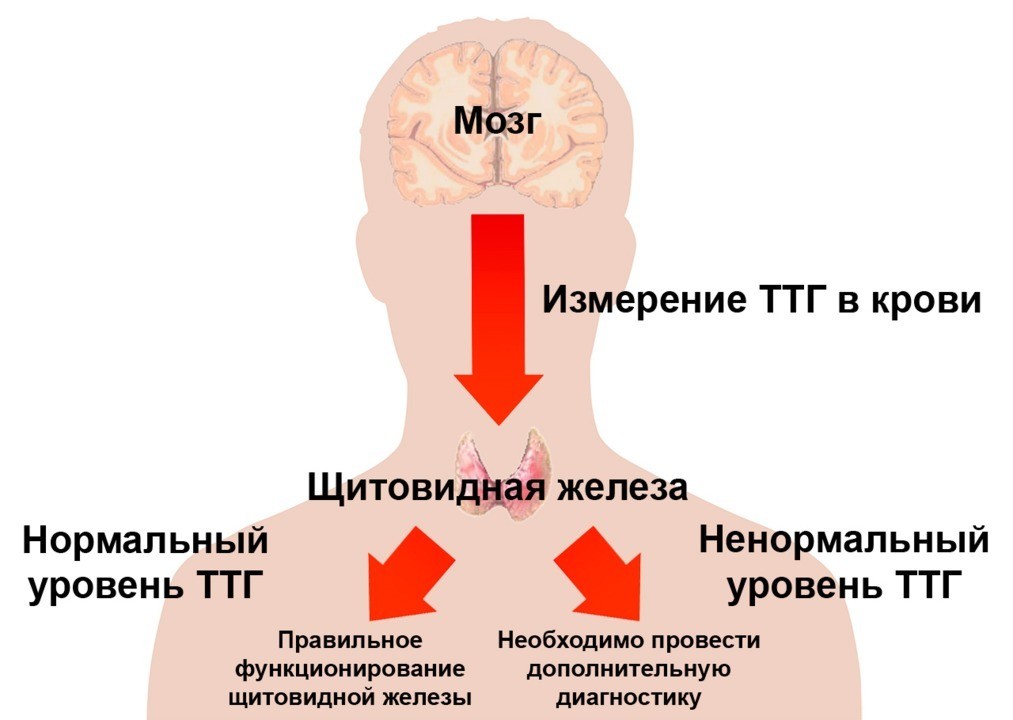 Чкалова, 80. Стационар №2 (Правобережная б-ца). тел. 50-87-53
Чкалова, 80. Стационар №2 (Правобережная б-ца). тел. 50-87-53
ул. Капитанская, 22. Поликлиника №3 (р-он «Десятка»), тел. 58-51-39
Заводская пл., 17. Поликлиника №2 (ост. з-д им. Ленина), тел. 45-15-99
ул. Каунасская, 47. Поликлиника №4 (III Интернационал), тел. 60-66-14
Бесплатный звонок на горячую линию: 8 800 700 02 45
ИМЕЮТСЯ ПРОТИВОПОКАЗАНИЯ.
ПРОКОНСУЛЬТИРУЙТЕСЬ С ВРАЧОМ
Гормоны и беременность, эндокринные болезни
Количество просмотров: 35 754
На вопросы о здоровье в области эндокринологии отвечает врач-эндокринолог, руководитель проекта «МамЭксперт» Наталья Навроцкая.
Вопрос: Ребёнку 4 года. Сахарный диабет 1 типа с 1 года. Кушает хорошо, гормоны щитовидной в норме. При росте 100 см вес 14 кг. Возможен ли низкий набор веса из-за инсулинотерапии? Инсулины были сразу: актропид, протофан, последние 6 месяцев- левемир и новоропид.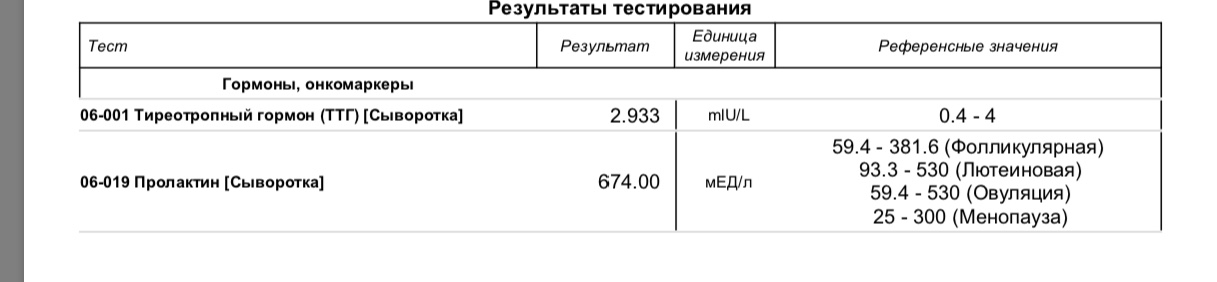
Ответ: При инсулинотерапии главная цель — это достижение клинико-метаболической компенсации, в это понятие входит поддержание уровней сахара в крови в пределах нормы и отсутствие гипогликемий (падений сахара ниже нормы). Как правило, инсулинотерапия сама по себе не является причиной недостатка веса, большую роль может играть отсутствие компенсации заболевания.
Вопрос: У меня первичный гипотериоз с 24 лет (сейчас 33). У старшего ребенка диагностировали в 7 лет (сейчас 14). Пьем эутирокс. Мне пробовали отменять, ТТГ поднялся до 12.5. Неужели нам всю жизнь пить таблетки? И сейчас появился еще один ребенок, необходимо ли его проверять на гипотериоз и в каком возрасте, чтобы не упустить время? На какие симптомы обратить внимание?
Ответ: При первичном гипотиреозе именно такая тактика: регулярный контроль уровня гормонов, в зависимости от уровня идет коррекция дозы. Это так называемая заместительная терапия: мы даем организму то, что он сам выработать не может.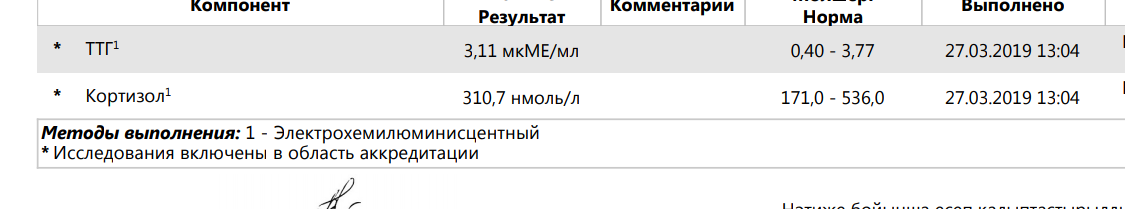 Воспринимайте это как поддержка организма. У нас проводят скрининг на врожденный гипотиреоз в роддоме, если с вами не связывался детский эндокринолог, значит при рождении у малыша было все в порядке. Однако в вашем случае я бы рекомендовала контроль гормонов раз в полгода, чтобы не пропустить снижение функции. У малышей это чревато необратимым нарушением миелинизации нервных волокон и может вызвать снижение интеллектуального развития ребенка. Обращайте внимание на поведение ребенка: для снижения функции характерна сонливость, вялость, сниженный аппетит, срыгивания, запоры, у малыша может быть приоткрыт ротик и высунут язычок (язычок как бы не помещается в ротике)
Воспринимайте это как поддержка организма. У нас проводят скрининг на врожденный гипотиреоз в роддоме, если с вами не связывался детский эндокринолог, значит при рождении у малыша было все в порядке. Однако в вашем случае я бы рекомендовала контроль гормонов раз в полгода, чтобы не пропустить снижение функции. У малышей это чревато необратимым нарушением миелинизации нервных волокон и может вызвать снижение интеллектуального развития ребенка. Обращайте внимание на поведение ребенка: для снижения функции характерна сонливость, вялость, сниженный аппетит, срыгивания, запоры, у малыша может быть приоткрыт ротик и высунут язычок (язычок как бы не помещается в ротике)
Вопрос: Во время беременности уровень гормона ТТГ был увеличен, ставили диагноз гипотериоз беременности. Пила L -тироксин в дозировке 0,25 с 4-х месяцев до родов. Все было в норме. После родов сдала анализ -стал 3,25. Сейчас необходимо что-либо принимать или все ок?
Ответ: В большинстве лабораторий нормальными показателями уровня тиреотропного гормона являются уровни от 0, 5 до 5 МЕ/мл (или 0,4 – 4 МЕ/мл, зависит от нормативов лаборатории).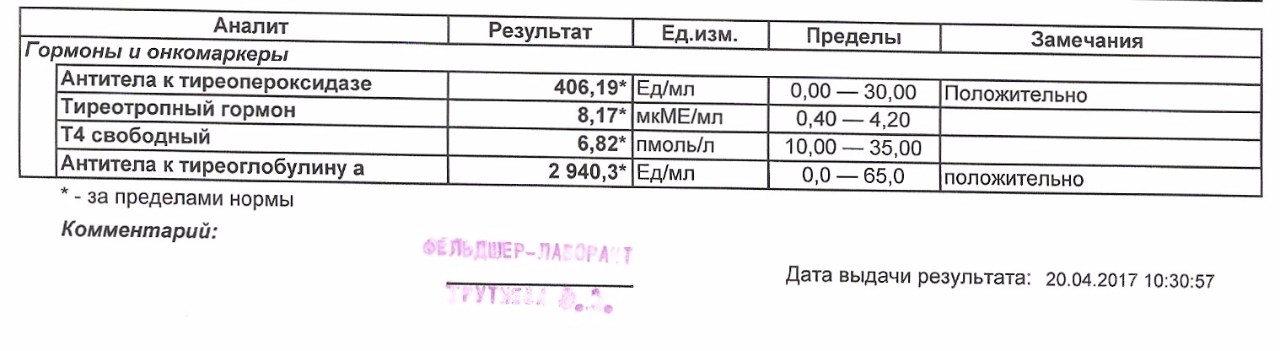 Показатель 3,25 – это норма, L-тироксин вам сейчас не нужен. При отсутствии аутоиммунной причины гипотиреоза эндокринолог порекомендует до окончания периода грудного вскармливания принимать препарат йода (калия йодид, йодомарин) – строительный материал для гормонов щитовидной железы.
Показатель 3,25 – это норма, L-тироксин вам сейчас не нужен. При отсутствии аутоиммунной причины гипотиреоза эндокринолог порекомендует до окончания периода грудного вскармливания принимать препарат йода (калия йодид, йодомарин) – строительный материал для гормонов щитовидной железы.
Вопрос: Весь период ГВ до 1г 4мес малыша я принимала Йод в дозе 200мг, что делать после прекращения ГВ? Через какое время после окончания ГВ целесообразно сдать кровь на гормоны щитовидной железы? В анамнезе приём Эутирокса (повышен ТТГ) до родов), после родов сам пришёл в норму.
Ответ: После окончания грудного вскармливания препарат йода как правило можно прекращать принимать, оставляем фокус на продукты питания, богатые йодом (морская рыба, грецкие орехи, йодированная соль). Если ранее были эпизоды снижения функции щитовидной железы – нужно предварительно проверить уровни гормонов щитовидной железы (ТТГ, свТ4). После родов контроль уровней гормонов щитовидной железы рекомендуют проводить через 6-8 недель.
Вопрос: Я принимаю эутирокс 25 мг в небеременном состоянии (при гипотиреозе), сейчас в мою третью беременность доза увеличилась до 75 мг. Но вопрос больше в приеме йодомарина. Мне его отменили после 30 недели (если память не изменяет). Эндокринолог сказал, что моя щитовидная железа все равно его не в состоянии принять. Правильно ли это? На грудном вскармливании планирую принимать йодомарин 200.
Ответ: Действительно, согласно рекомендациям Тиреоидологической ассоциации 2017 года, в вашем случае дополнительно принимать препараты йода при приеме L-тироксина извне нет необходимости, при дозе L-тироксина выше 50 мкг дополнительный йод щитовидной железе уже не нужен. Как правило, после родов доза L-тироксина либо возвращается к добеременному уровню, либо уменьшается в 2 раза, либо отменяется вовсе (как правило, при дозе менее 50 мкг во время беременности). Ваш эндокринолог подскажет вам, как лучше поступить в вашем случае. Препарат йода в дозе 200 мкг рекомендуют принимать в период лактации, это нужно уже для нормальной работы щитовидной железы ребенка, ведь через молоко он получает йод для постройки своих гормонов щитовидной железы.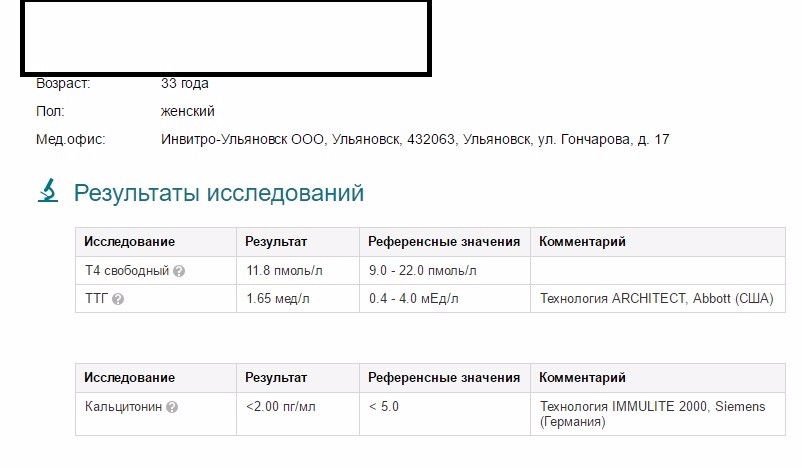
Вопрос: Вопрос эндокринологу! Не знаю насколько мой вопрос по эндокринологии, но все же. У дочери примерно после 6 лет начали расти тёмные волоски на половых губах, обратились к эндокринологу в 7.5 лет, прошли обследование, сдали анализы на гормоны, УЗИ всего, снимок кисти. Результаты в норме, но есть небольшой недобор веса (рост 140, вес 28). Сейчас волос гораздо больше, грудь не увеличена Сейчас ей 8.5лет. Волнуюсь что все же как то рано, все это у нас началось. Если можете, посоветуйте что-то. Заранее огромное спасибо.
Ответ: Вероятнее всего в вашем случае речь идет об изолированном пубархе, а не о преждевременном половом развитии. Чего мы опасаемся, когда говорим о преждевременном половом развитии – раннего закрытия зон роста в костях и остановки роста ребенка. Если костный возраст (определяется по снимку кисти) не превышает календарный более чем на 2 года, результаты анализов на гормоны у вас в норме, беспокоиться не о чем. Для подтверждения преждевременного полового развития проводится:
- Антропометрия – превышение роста более 2SD относительного целевого роста на данный возраст является признаком ППР (для своего возраста девочка высокая)
- Подсчет скорости роста за предшествующие 6-12 мес (опасение в данном возрасте вызывает скорость роста более 7 см в год)
- Оценка костного возраста проводится на основании рентгенографии кистей (левой кисти для правшей) – опережение костного возраста более чем на 2 года от паспортного подтверждают ППР.
 Также у девочек проводят УЗИ органов малого таза, определение уровней ЛГ, ФСГ и их соотношения.
Также у девочек проводят УЗИ органов малого таза, определение уровней ЛГ, ФСГ и их соотношения.
Вопрос: Хотела уточнить, почему у двоих моих детей (мальчики) плохо вырабатывается гормон роста? Мы на лечении. Рост мужа 182см, мой — 154. Это наследственность? Если вдруг спланируем 3 ребёнка, он тоже не будет расти без гормона? Небольшое уточнение, до 2,5 лет росли, а потом какой-то сбой. Все пробы показали, что есть дефицит гормона роста.
Ответ: Вероятно, в вашем случае имеется вариант наследственно обусловленной патологии. Для выяснения причины может помочь составление генетического паспорта (у нас выполняется в Центре «Мать и дитя»). Попробуйте расспросить родственников, возможно в семье был кто-то низкорослый, либо с задержкой роста (необязательно только родители). Есть понятие конституциональной задержки роста: встречается, как правило, у мужчин, замедление роста с 2 лет, низкий рост на протяжении всего детства, более позднее (с задержкой на 2—4 года) начало полового созревания и поздний ростовой скачок, Но в итоге с достижением нормального конечного роста.
Вопрос: Здравствуйте, у меня вопрос к эндокринологу. У меня аутоиммунный тиреоидит. Нужно постоянно принимать эутирокс и контролировать гормоны. Сама по себе я никак это заболевание не чувствую, обнаружилось при планировании беременности. На сегодняшний день мне кажется , что когда я принимаю эутирокс, то начинаю полнеть и как следствие хуже себя чувствую. Собственно вопрос. Я не хочу принимать эутирокс при АИТ. Какие могут быть последствия?
Ответ: Эутирокс – это препарат гормона щитовидной железы, основная его функция – активация обмена веществ. Как правило, при его приеме в правильной дозе за счет усиления обмена веществ чаще бывает даже снижение веса. При аутоиммунном тиреоидите функция щитовидной железы может изменяться от снижения (гипотиреоз), нормальной функции (эутиреоз) до временного повышения уровня гормонов щитовидной железы. Тактика в каждом из этих случаях будет разной.
Если имеется снижение функции – проявляются симптомы гипотиреоза: заторможенность, сонливость, отеки, запоры, сухость кожи, медленная речь, низкий голос.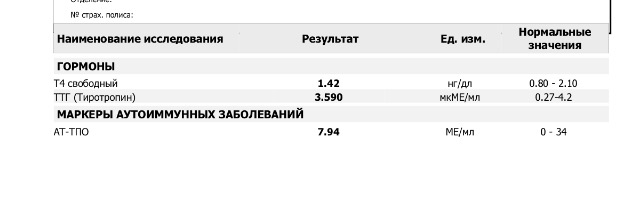 Самое главное, при недостатке гормонов щитовидной железы наступление беременности маловероятно. А во время беременности гипотиреоз может повышать риск невынашивания, нарушения роста и развития ребенка и снижение когнитивных способностей (интеллекта у ребенка).
Самое главное, при недостатке гормонов щитовидной железы наступление беременности маловероятно. А во время беременности гипотиреоз может повышать риск невынашивания, нарушения роста и развития ребенка и снижение когнитивных способностей (интеллекта у ребенка).
Поэтому при АИТ основная задача – контроль функции щитовидной железы. Если уровни гормонов снижены – коррекция обязательна, если во время беременности определяются высокие уровни антител и нормальные уровни гормонов, согласно Рекомендациям 2017 года эндокринолог выбирает одну из 2-х тактик – либо наблюдение либо назначение l-тироксина в малых дозах для снижения риска невынашивания и осложнений во время беременности.
Вопрос: У моей мамы гипотериоз, и у меня аутоиммунный гипотериоз. В каком возрасте целесообразно обследовать ребёнка ? На данный момент (1,6) проблем нет.
Ответ: Чем раньше, тем лучше, чтобы не пропустить снижения функции щитовидной железы. А далее 1 раз в год скрининг (ТТГ).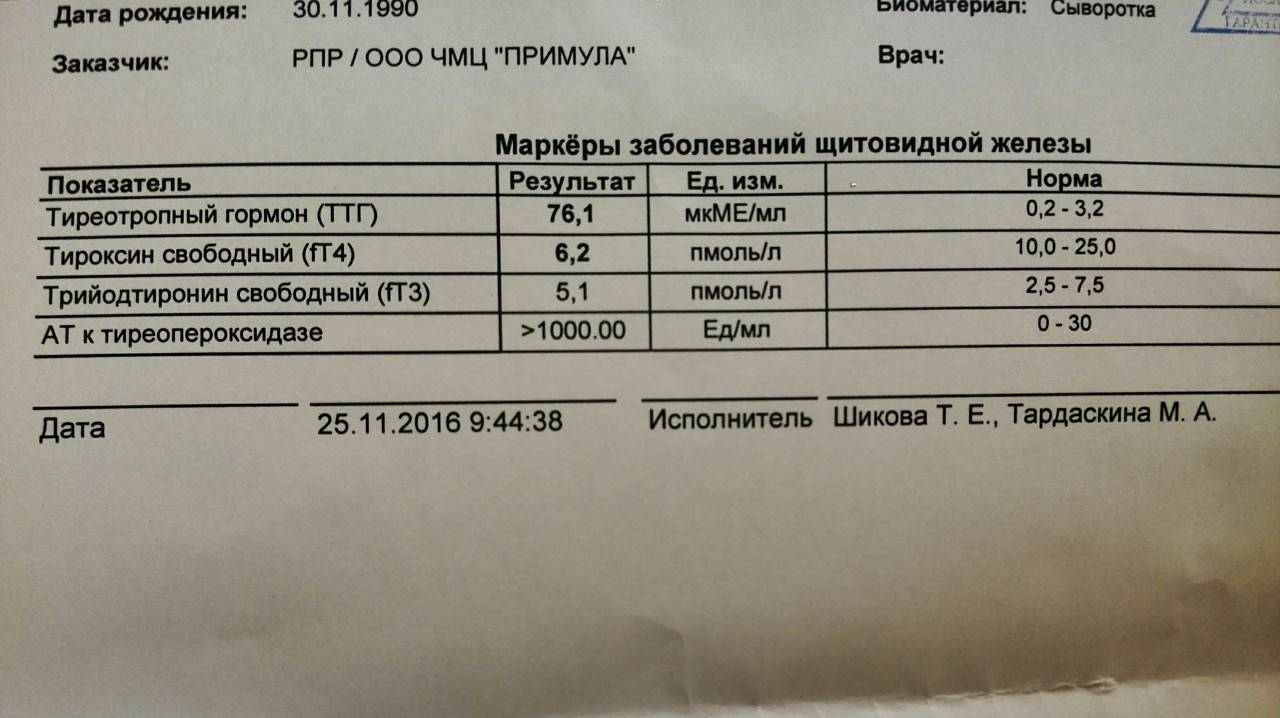
Вопрос: У меня гипотериоз с 2015 года. Сейчас 30_ая неделя беременности. Как и до беременности пью эутирокс 75 мг. Недели с 12-15 чувствую учащенное сердцебиение по утрам. Подскажите, может ли это быть на фоне приёма эутирокса утром ? Гормоны периодически сдаю по назначению, ТТГ постоянно уменьшается, дозу эутирокса не увеличивали . Последний результат ТТГ 0,735.
Ответ: Гормоны щитовидной железы увеличивают чувствительность рецепторов сердца к гормонам стресса, и да, действительно сердцебиение может быть признаком превышения требуемой дозы L-тироксина (эутирокса). Целевые значения ТТГ во время беременности 2,5-2,7 МЕ/мл. Ваш ТТГ на уровне нижней границы нормы. Вероятнее всего эта доза для вас выше требуемой, посоветуйтесь с вашим эндокринологом, вероятнее всего требуется снижение дозы.
Вопрос: Посоветуйте как эндокринолог, какие анализы нужно сдать перед планированием беременности?
Ответ: Строго утвержденного перечня анализов нет, так как в зависимости от состояния женщины врач может назначить нужное обследование, цель – именно поиск потенциально опасного состояния, которое может оказать негативное влияние на беременность. Но в обязательный список будут входить:
Но в обязательный список будут входить:
• общий анализ крови, общий анализ мочи, расширенный биохимический анализ крови. Также нужно знать группу крови и резус-фактор и свои и будущего отца.
• анализы крови на инфекции: гепатит В и С, сифилис, ВИЧ, на наличие антител к герпесу, цитомегаловирусной инфекции, к краснухе и токсоплазмозу (при необходимости – можно заранее сделать прививки)
• анализ крови на глюкозу
• коагулограмма (свертываемость крови)
• если было ранее невынашивание беременности: анализ крови на фосфолипиды (диагностика антифофолипидного синдрома)
• анализ крови на гормоны щитовидной железы: ТТГ, свободный Т4, антитела к тиреопероксидазе (АТ к ТПО)
• при нестабильном менструальном цикле, повышенном росте волос на теле: ЛГ, ФСГ, прогестерон, тестостерон, 17-оксипрогестерон, ДГЭАС, андростендион, кортизол, пролактин.
Вопрос: У меня месяц назад случилось воспаление щитовидной железы. Эндокринолог поставил подострый тиреоидит.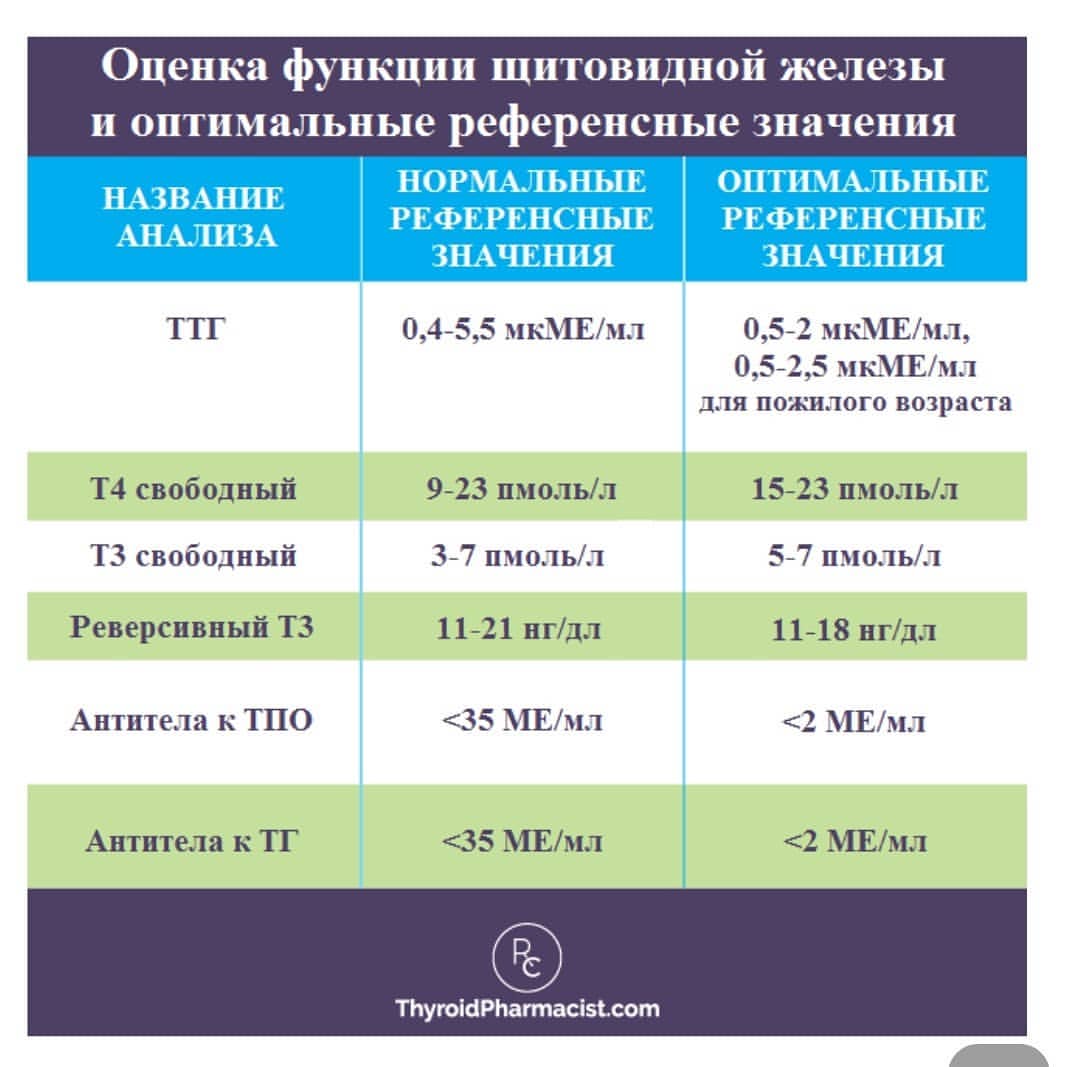 Назначенный медрол пить не стала ввиду большой кучи побочных и противопоказаний. Сняла воспаление ибупрофеном за 7 дней. После того как боль ушла, сдала гормоны. Ттг немного занижен, Т3 — повышен. Через 3 недели от предыдущего анализа ттг упал ещё ниже до 2.1. Эндокринолог подозревает диффузный токсический зоб. Похожа ли на него такая картина и какие исследования могут это точно подтвердить?Предлагают только пункцию.
Назначенный медрол пить не стала ввиду большой кучи побочных и противопоказаний. Сняла воспаление ибупрофеном за 7 дней. После того как боль ушла, сдала гормоны. Ттг немного занижен, Т3 — повышен. Через 3 недели от предыдущего анализа ттг упал ещё ниже до 2.1. Эндокринолог подозревает диффузный токсический зоб. Похожа ли на него такая картина и какие исследования могут это точно подтвердить?Предлагают только пункцию.
Ответ: В вашем случае вероятнее всего тиреотоксическая фаза подострого тиреодита. Отличие его от диффузного токсического зоба (болезни Грейвса) в том, что при подостром тиреоидите идет выброс гормонов в кровь из-за разрушения фолликулов щитовидной железы. А при болезни Грейвса (ДТЗ) наблюдается повышенное образование гормонов щитовидной железы, в этом случае симптомы тиреотоксикоза тяжелее и уровни ТТГ, как правило ниже, иногда даже ниже 0, 1 МE/мл.
Но наиболее значимым диагностическим признаком является наличие в крови повышенных уровней антител к рецепторам тиреотропного гормона (АТ кТТГ) при болезни Грейвса (ДТЗ). Это гораздо лучше покажет картину, чем пункция.
Это гораздо лучше покажет картину, чем пункция.
Вопрос: Дочери 2 года. Во время ГВ были увеличены молочные железы. Сильно потеет во сне. На теле (плече) растут длинные волосы. Стоит ли волноваться и куда обращаться?
Ответ: Увеличенные молочные железы у новорожденных – это норма, вызвана циркуляцией материнских женских гормонов. Потливость может быть связана с недостатком витамина Д. Длинные волосы на теле, могут быть либо конституциональной особенностью (поспрашивайте у родственников), либо вызваны увеличением уровней надпочечниковых андрогенов. Вам лучше проконсультироваться с детским эндокринологом и определить уровни гормонов у малышки: ТТГ, пролактин, тестостерон, 17-оксипрогестерон, ДГЭАС, андростендион, кортизол.
Вопрос: Родила второго ребенка в 38 лет. Вес просто лезет на глаза. Записалась к специалисту. Подскажите какие нужно сдать анализы, чтобы эндокринолог помог грамотно решить проблему с лишним весом?
Ответ: Список таков:
- липидный спектр крови (общий холестерин (ОХС), холестерин липопротеинов высокой плотности (ЛПВП), холестерин липопротеинов низкой плотности (ЛПНП, триглицеридов (ТГ)
- глюкоза крови натощак, пероральный глюкозо-толерантный тест (ПТТГ)
- гликированный гемоглобин (HbA1c)
- аланинаминотрансфераза (АЛТ), аспарагинаминотрансфераза (АСТ), гамма-глутамилтранспептидаза (ГГТ)
- мочевая кислота, креатинин
- тиреотропный гормон (ТТГ)
- пролактин (ПРЛ)
- лептин
- кортизол − общий и ионизированный кальций, 25-гидрокси-витамин D (25(OH)D) и паратиреоидный гормон (ПТГ).

Вопрос: Сейчас моему малышу уже 10 месяцев, все прекрасно. Но заметила тахикардию у себя, сдала анализы. Поставили мне диагноз синдром тиреотоксикоза и прописали Тироксид по 10 мг, 1 таблетка 3 раза в день, Конкор от тахикардии. Мы до сих пор на ГВ, но не хотели прекращать хотя бы до года . 1 день без ГВ и для нас это тяжело, и я и малыш в этом нуждаемся. Подскажите, совместимы ли эти лекарства с ГВ? на иностранных сайтах пишут о совместимости ГВ и активного вещества тиамазола.
Ответ: Тиамазол является действующим веществом препаратов мерказолила, тирозола, метизола. Препарат тироксид не зарегистрирован у нас в качестве тиреостатика. У вас тиреотоксикоз может быть следствием Болезни Грейвса или послеродового тиреоидита. В первом случае идет активное повышенное образование гормонов щитовидной железы, а в случае послеродового тиреоидита – выброс гормонов в кровь из-за разрушения фолликулов щитовидной железы. Соответственно, тактика разная, стоит обязательно консультироваться у специалиста.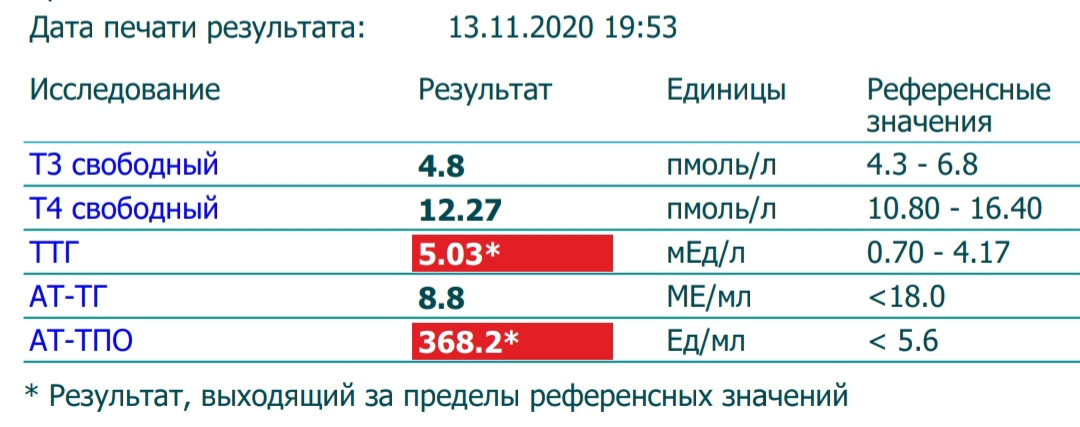 Эндокринолог выберет схему лечения. Что касается совмещения с грудным вскармливанием: всего 0.1%–0.2% тиамазола попадает в грудное молоко, поэтому согласно современным рекомендациям доза до 20 мг тиамазола считается безопасной и не влияет на состояние щитовидной железы ребенка, а также не оказывает негативного влияния на развитие его интеллекта.
Эндокринолог выберет схему лечения. Что касается совмещения с грудным вскармливанием: всего 0.1%–0.2% тиамазола попадает в грудное молоко, поэтому согласно современным рекомендациям доза до 20 мг тиамазола считается безопасной и не влияет на состояние щитовидной железы ребенка, а также не оказывает негативного влияния на развитие его интеллекта.
Вопрос: По ошибке моя дочь 14 лет пила 25 дней эутирокс 100 вместо прописанных 50. Гормоны сдали все в норме. Волнуюсь о последствиях могут ли они быть, на что обратить внимание. Дочь как раз в этом промежутке времени падала в обмороки пару раз, может ли быть связано с передозировкой эутирокса?
Ответ: Обратите внимание на состояние сердечно-сосудистой системы у дочери: частота сердечных сокращений, ровно ли бьется сердце, нет ли аритмий, экстрасистолии. Сделайте ЭКГ. Обмороки могут быть связаны с этим, так как тироксин увеличивает чувствительность рецепторов сердца к катехоламинам (стрессовым гормонам), возможно состояние стресса вызывало обмороки.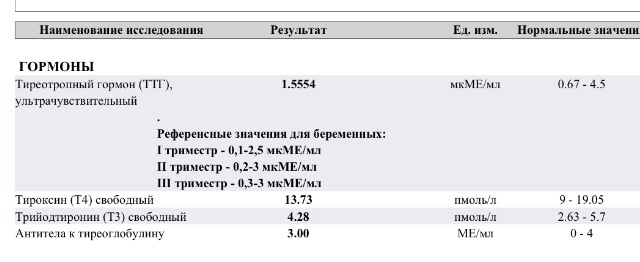
Вопрос: У меня гипотиреоз, перед беременностью врач назначила л-тироксин для улучшения показателя ТТГ. До беременности, во время и после беременности пью л-тироксин. Скажите, пожалуйста, как долго обычно его пьют, можно ли жить без него (без таблеток) при этом чтобы уровень ТТГ был в норме? Нужно ли проверять у ребенка уровень ТТГ? Спасибо большое за ответ!
Ответ: Основной критерий: поддержание нормальной функции щитовидной железы, причины гипотиреоза могут быть разные — аутоиммунный процесс, гипоплазия щитовидной железы, повреждение ткани щитовидки итд. Во всех случаях прогноз будет разный, кому-то нужно обязательно принимать препарат всю жизнь, кому-то в определенные периоды. В вашем случае эндокринолог может пробовать снижать дозу тироксина с последующим контролем через 3-6 месяцев и решением о коррекции дозы (снижении или повышении) в зависимости от показателей. Необходимость контроля функции щитовидной железы у ребенка вам стоит обсудить с вашим эндокринологом, все зависит от причины вашего гипотиреоза.
Вопрос: Добрый вечер. Моя малышка родилась крупным ребенком. 56 см и 4450 гр. Знакомая врач сказала, что такие детки больше предрасположены к болезням щитовидной железы и сахарному диабету. Так ли Это? И как можно этому препятствовать и дипгностировать на ранних этапах? Спасибо!
Была ли данная информация интересной и полезной для вас? Поделитесь, пожалуйста, своим мнением!
comments powered by HyperComments
Кормление младенцев и концентрация антител к тканевой трансглутаминазе в исследовании Generation R | Американский журнал клинического питания
РЕЗЮМЕ
Предыстория: Целиакия (CD) стала распространенной, но в значительной степени не диагностируемой проблемой со здоровьем. В многочисленных исследованиях изучалось влияние детского питания на развитие диагностированной целиакии.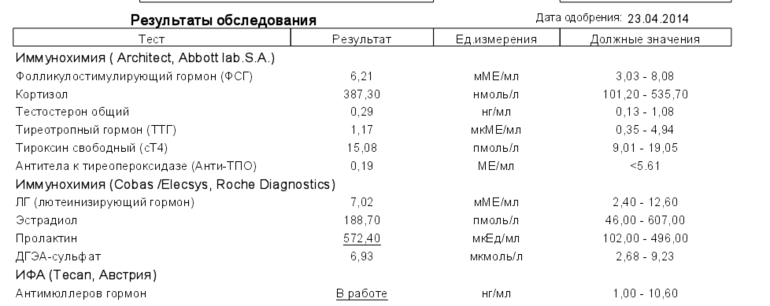 Однако результаты по-прежнему противоречивы. Кроме того, влияние практики вскармливания младенцев на развитие потенциальных форм БК может быть разным.
Однако результаты по-прежнему противоречивы. Кроме того, влияние практики вскармливания младенцев на развитие потенциальных форм БК может быть разным.
Цель: Цель состояла в том, чтобы изучить, связаны ли время введения глютена и продолжительность грудного вскармливания с аутоиммунитетом CD (CDA) у детей в возрасте 6 лет.
Дизайн: Это исследование было включено в исследование Generation R, популяционное проспективное когортное исследование. Среди участников были 1679 голландских детей с положительным результатом на человеческий лейкоцитарный антиген (HLA) DQ2/DQ8. Данные о сроках введения глютена (<6 мес по сравнению с ≥6 мес) и продолжительности грудного вскармливания (<6 мес по сравнению с ≥6 мес) были получены с помощью анкетирования.Образцы сыворотки анализировали на концентрацию антитканевой трансглутаминазы (анти-тТГ) в возрасте 6 лет. Концентрации анти-тТГ были разделены на отрицательные (<7 ЕД/мл) и положительные (≥7 ЕД/мл) значения. Положительные концентрации анти-тТГ были дополнительно классифицированы на основании значений, в ≥10 раз превышающих верхний предел нормы (ВГН) тестового набора (≥7–70 и ≥70 ЕД/мл). Был проведен многофакторный логистический регрессионный анализ.
Положительные концентрации анти-тТГ были дополнительно классифицированы на основании значений, в ≥10 раз превышающих верхний предел нормы (ВГН) тестового набора (≥7–70 и ≥70 ЕД/мл). Был проведен многофакторный логистический регрессионный анализ.
Результаты: Положительные концентрации анти-тТГ были обнаружены у 43 детей, у 26 из которых концентрация в ≥10 раз превышала ВГН (≥70 МЕ/мл).Введение глютена с 6-месячного возраста и грудное вскармливание в течение ≥6 мес не было значимо связано с положительными концентрациями анти-тТГ. Кроме того, время введения глютена и продолжительность грудного вскармливания не были значимо связаны с положительными концентрациями анти-тТГ ниже или выше 10-кратной ВГН.
Выводы: Отсроченное введение глютена в возрасте старше 6 месяцев не увеличивает риск АКД. Кроме того, грудное вскармливание в течение ≥6 мес не снижает риск ХДА у детей в возрасте 6 лет.
ВВЕДЕНИЕ
Целиакия (CD) 5 стала распространенной, но в значительной степени не диагностированной проблемой со здоровьем (1, 2). Нелеченый БК связан с повышенной заболеваемостью у детей и взрослых (3). БК характеризуется адаптивным Т-клеточно-опосредованным ответом на глютен, что обычно приводит к хроническому воспалению слизистой оболочки тонкого кишечника и желудочно-кишечным расстройствам (4, 5). Однако за последние несколько десятилетий клиническая картина БК изменилась и теперь включает более легкие, неклассические формы (6, 7).Таким образом, диагностированная БК представляет собой лишь более заметную верхушку айсберга, т. е. детей с клиническими симптомами, в то время как бессимптомные или атипичные случаи часто упускаются из виду (6).
Нелеченый БК связан с повышенной заболеваемостью у детей и взрослых (3). БК характеризуется адаптивным Т-клеточно-опосредованным ответом на глютен, что обычно приводит к хроническому воспалению слизистой оболочки тонкого кишечника и желудочно-кишечным расстройствам (4, 5). Однако за последние несколько десятилетий клиническая картина БК изменилась и теперь включает более легкие, неклассические формы (6, 7).Таким образом, диагностированная БК представляет собой лишь более заметную верхушку айсберга, т. е. детей с клиническими симптомами, в то время как бессимптомные или атипичные случаи часто упускаются из виду (6).
Как статус носителя человеческого лейкоцитарного антигена (HLA) DQ2/DQ8, так и воздействие глютена являются предпосылками для развития целиакии. Грудное вскармливание и время воздействия глютена могут влиять на риск CD. Основные механизмы остаются неясными, но могут включать сложное взаимодействие между врожденными и адаптивными иммунными реакциями, колонизацией кишечника, проницаемостью кишечной мембраны, генетической предрасположенностью и факторами окружающей среды, такими как инфекции и привычки кормления младенцев (8–10).
В многочисленных исследованиях изучалось влияние детского питания, включая грудное вскармливание и время введения глютена, на развитие диагностированного БК. Основываясь на современной литературе, Комитет по питанию Европейского общества детской гастроэнтерологии, гепатологии и питания (ESPGHAN) рекомендует избегать раннего (<4 мес.) и позднего (>7 мес.) введения глютена и постепенно вводить глютен во время еды. ребенок все еще находится на грудном вскармливании (11). Однако результаты в этом отношении все еще противоречивы (7, 9, 12–19).Отсутствие согласованности между исследованиями может быть связано с тем, что большинство этих исследований являются ретроспективными (т. е. сравнивают историю практики кормления младенцев в случаях болезни Крона с контрольной группой) (13, 17, 18, 20) или экологическими (т. е. связывают показатели заболеваемости диагностированного БК в соответствии с национальной практикой вскармливания младенцев) (1). Эти последние исследования были в основном основаны на клинической БК.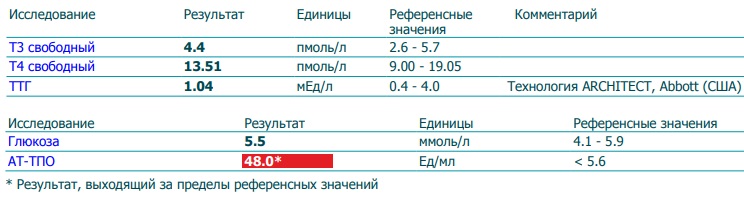 Однако, поскольку могут существовать субклинические, немые или латентные формы целиакии (4), можно предположить, что эти формы имеют разную этиологию, но они до конца не изучены.Следовательно, влияние практики вскармливания младенцев на развитие субклинических, бессимптомных или латентных форм БК может быть различным (17, 21). Например, шведское исследование выявило снижение распространенности симптоматической БК после того, как были введены новые рекомендации по вскармливанию младенцев, но не обнаружило никакой разницы в распространенности недиагностированной (выявленной при скрининге) БК (21). Однако более поздняя репликация в том же когортном исследовании не подтвердила эти результаты (19). Цель настоящего исследования состояла в том, чтобы изучить, связаны ли продолжительность грудного вскармливания и время введения глютена с аутоиммунитетом CD (CDA) в популяционном проспективном когортном исследовании у 6-летних детей.
Однако, поскольку могут существовать субклинические, немые или латентные формы целиакии (4), можно предположить, что эти формы имеют разную этиологию, но они до конца не изучены.Следовательно, влияние практики вскармливания младенцев на развитие субклинических, бессимптомных или латентных форм БК может быть различным (17, 21). Например, шведское исследование выявило снижение распространенности симптоматической БК после того, как были введены новые рекомендации по вскармливанию младенцев, но не обнаружило никакой разницы в распространенности недиагностированной (выявленной при скрининге) БК (21). Однако более поздняя репликация в том же когортном исследовании не подтвердила эти результаты (19). Цель настоящего исследования состояла в том, чтобы изучить, связаны ли продолжительность грудного вскармливания и время введения глютена с аутоиммунитетом CD (CDA) в популяционном проспективном когортном исследовании у 6-летних детей.
ОБЪЕКТЫ И МЕТОДЫ
Участники и план исследования
Это исследование было включено в исследование Generation R, проспективное популяционное когортное исследование, начиная с внутриутробной жизни, и подробно описано ранее (22). В общей сложности 8305 матерей с датой родов с апреля 2002 г. по январь 2006 г. дали согласие на последующее наблюдение школьного возраста. Этическое одобрение исследования было получено от Комитета по медицинской этике Erasmus MC, Университетский медицинский центр Роттердама.
В общей сложности 8305 матерей с датой родов с апреля 2002 г. по январь 2006 г. дали согласие на последующее наблюдение школьного возраста. Этическое одобрение исследования было получено от Комитета по медицинской этике Erasmus MC, Университетский медицинский центр Роттердама.
Продолжительность грудного вскармливания
Информация о грудном вскармливании была получена с помощью комбинации отчетов о родах и послеродовых анкет в возрасте 2, 6 и 12 месяцев (22). Матерей опрашивали с помощью анкеты, кормили ли они когда-нибудь своего ребенка грудью, и если да, то в каком возрасте (в мес.) они прекратили грудное вскармливание. Продолжительность грудного вскармливания классифицировали, как сообщает Størdal et al (14), но позже разделили на две категории: <6 мес и ≥6 мес, поскольку только 1 младенец все еще получал грудное молоко в возрасте 13 мес.Частота ответов на вопросник составила 82%, 73% и 72% в возрасте 2, 6 и 12 месяцев соответственно.
Введение глютена в первый год жизни
В возрасте 6 и 12 мес у родителей с помощью анкеты опрашивали, в каком возрасте впервые вводят глютен в рацион их младенца. Кроме того, родителей попросили заполнить краткий вопросник о частоте приема пищи, состоящий из пищевых продуктов, часто потребляемых в соответствии с голландским исследованием потребления продуктов питания среди детей раннего возраста (23).Время введения глютена было перепроверено с потреблением хлеба и печенья и типа каши (на основе пшеницы или овса вместо риса) в возрасте 6 и 12 месяцев, как описано ранее (24). Время введения глютена было классифицировано как <6 мес или ≥6 мес.
Концентрации антитканевых трансглютаминаз
Концентрации антитканевой трансглютаминазы (анти-тТГ) оценивали в образцах венозной сыворотки с помощью иммуноферментного анализа флуоресценции (ELiA Celikey IgA, PhadiaImmunocap 250; Phadia AB) в отделении иммунологии Медицинского центра Университета Эразмуса MC в Роттердаме, Нидерланды. CV внутри и между анализами были ниже 10% и 15% соответственно. Из 8305 детей в возрасте 6 лет, участвовавших в исследовании, анти-тТГ в сыворотке имелись у 53% детей. Мы исключили 20 детей, у которых концентрация IgA была низкой, что, возможно, указывало на дефицит IgA. Никто из участников не знал об определении tTG-IgA. Средняя концентрация анти-тТГ в исследуемой популяции составляла 0,25 ЕД/мл, варьируя от 0,10 до 125 ЕД/мл. Концентрации анти-тТГ были разделены на отрицательные и положительные с использованием порогового значения для клинической практики 7 ЕД/мл (рис. 1).Положительные концентрации анти-тТГ были дополнительно разделены на 2 категории на основе ≥10-кратного превышения верхнего предела нормы (ВГН) значений тестового набора (пороговые значения для положительных анти-тТГ: ≥7–70 и ≥70 ЕД/мл) (рис. 1) (25).
CV внутри и между анализами были ниже 10% и 15% соответственно. Из 8305 детей в возрасте 6 лет, участвовавших в исследовании, анти-тТГ в сыворотке имелись у 53% детей. Мы исключили 20 детей, у которых концентрация IgA была низкой, что, возможно, указывало на дефицит IgA. Никто из участников не знал об определении tTG-IgA. Средняя концентрация анти-тТГ в исследуемой популяции составляла 0,25 ЕД/мл, варьируя от 0,10 до 125 ЕД/мл. Концентрации анти-тТГ были разделены на отрицательные и положительные с использованием порогового значения для клинической практики 7 ЕД/мл (рис. 1).Положительные концентрации анти-тТГ были дополнительно разделены на 2 категории на основе ≥10-кратного превышения верхнего предела нормы (ВГН) значений тестового набора (пороговые значения для положительных анти-тТГ: ≥7–70 и ≥70 ЕД/мл) (рис. 1) (25).
РИСУНОК 1.
Блок-схема участников исследования Generation R. анти-тТГ, анти-тканевая трансглютаминаза; HLA, человеческий лейкоцитарный антиген; ВГН, верхняя граница нормы.
РИСУНОК 1.
Блок-схема участников исследования Generation R.анти-тТГ, анти-тканевая трансглютаминаза; HLA, человеческий лейкоцитарный антиген; ВГН, верхняя граница нормы.
Обнаружение аллелей риска HLA
Чтобы определить, несут ли дети тип риска HLA-DQ DQ2 или DQ8, был использован подход полиморфизма метки нуклеотида (полиморфизм одиночного нуклеотида), как подробно описано ранее (26, 27). Детей генотипировали по этим однонуклеотидным полиморфизмам HLA-DQ2 (rs2187668, rs2395182, rs4713586 и rs7775228) и DQ8 (rs7454108) (26) с использованием полногеномного четырехъядерного массива Illumina 610 Quad Array.Генотип и аллель частоты были в равновесии Харди-Вайнберга (RS2187668, P = 0,71; RS2395182, p = 0,85; RS4713586, p = 0,57; rs77775228, p = 0,92; и RS7454108, p = 0,76).
Ковариаты
Данные о потенциальных искажающих факторах, таких как пол плода, гестационный возраст, масса тела при рождении и кесарево сечение (не проводилось различий между плановыми и незапланированными), были получены из акушерских карт, оцененных в акушерских кабинетах и больницах (22). Материнские концентрации анти-тТГ измеряли во время беременности. Данные о других социально-демографических факторах и образе жизни были получены с помощью комбинации дородовых и постнатальных анкет, заполненных обоими родителями. Это включало информацию об этнической принадлежности (западная или незападная) (28), паритете, курении матери во время беременности, уровне образования матери (низкий или высокий) (29) и доходе домохозяйства в месяц (≤2200 евро или >2200 евро) ( 30). Послеродовые анкеты включали информацию о дополнительном приеме витамина D, инфекциях желудочно-кишечного тракта и дыхательных путей и посещаемости детских садов в течение первого года.
Материнские концентрации анти-тТГ измеряли во время беременности. Данные о других социально-демографических факторах и образе жизни были получены с помощью комбинации дородовых и постнатальных анкет, заполненных обоими родителями. Это включало информацию об этнической принадлежности (западная или незападная) (28), паритете, курении матери во время беременности, уровне образования матери (низкий или высокий) (29) и доходе домохозяйства в месяц (≤2200 евро или >2200 евро) ( 30). Послеродовые анкеты включали информацию о дополнительном приеме витамина D, инфекциях желудочно-кишечного тракта и дыхательных путей и посещаемости детских садов в течение первого года.
Популяция для анализов
Из всех детей с доступными данными об анти-тТГ ( n = 4442) мы исключили из анализа детей с диагнозом БК ( n = 8) в возрасте 6 лет и детей с отрицательным HLA-DQ2/DQ8 ( н = 2382). Чтобы предотвратить кластеризацию, только один ребенок из семьи в когорте поколения R был включен методом случайной выборки ( n = 373). Всего для статистического анализа было доступно 1679 детей (рис. 1).
Всего для статистического анализа было доступно 1679 детей (рис. 1).
Статистический анализ
Сначала был проведен независимый тест Стьюдента t и критерий хи-квадрат для проверки различий в характеристиках между группами концентраций анти-тТГ. Во-вторых, был проведен логистический регрессионный анализ с концентрацией анти-тТГ в возрасте 6 лет в качестве зависимой переменной. Грудное вскармливание и время введения глютена анализировались отдельно как независимые переменные и корректировались с учетом основных вмешивающихся факторов. Из-за небольшого числа положительных анти-тТГ групп выбор потенциальных искажающих факторов в многофакторной модели был ограничен теми, у которых изменение ОШ составило ≥10% (31).Чтобы оценить, различается ли связь между грудным вскармливанием или временем введения глютена и концентрациями анти-тТГ в зависимости от этнической принадлежности и детей с желудочно-кишечными инфекциями в младенчестве и без них, статистические взаимодействия оценивались путем добавления члена произведения независимой переменной и подгруппы (независимая переменная × подгруппа). ) как ковариации одномерной модели. Чтобы уменьшить систематическую ошибку, связанную с отсевом, было выполнено множественное вменение воздействий (т. е. грудного вскармливания и времени введения глютена) и ковариат ( n = 5 вменений).Процедура множественного вменения была основана на корреляции между каждой переменной с отсутствующими значениями и другими характеристиками субъекта (32). Объединенные результаты 5 вмененных наборов данных представлены в этой статье как ОШ и 95% ДИ. Значение P <0,05 считалось значимым. Статистический анализ был выполнен в SPSS 20.0 для Windows (SPSS, Inc).
) как ковариации одномерной модели. Чтобы уменьшить систематическую ошибку, связанную с отсевом, было выполнено множественное вменение воздействий (т. е. грудного вскармливания и времени введения глютена) и ковариат ( n = 5 вменений).Процедура множественного вменения была основана на корреляции между каждой переменной с отсутствующими значениями и другими характеристиками субъекта (32). Объединенные результаты 5 вмененных наборов данных представлены в этой статье как ОШ и 95% ДИ. Значение P <0,05 считалось значимым. Статистический анализ был выполнен в SPSS 20.0 для Windows (SPSS, Inc).
РЕЗУЛЬТАТЫ
Материнские и детские характеристики исследуемой популяции представлены в таблице 1.Из всех 1679 HLA-DQ2/DQ8-позитивных детей 2,6% имели положительные концентрации анти-тТГ и 97,4% имели отрицательные концентрации анти-тТГ (таблица 1 и рисунок 1). Среди детей с положительными концентрациями анти-тТГ ( n = 43) у 60% ( n = 26) значения в ≥10 раз превышали ВГН (≥70 МЕ/мл) (таблица 1 и рисунок 1). Грудное вскармливание в течение ≥6 месяцев было зарегистрировано у 47% детей с положительными и отрицательными концентрациями анти-тТГ (рис. 2). О введении глютена в возрасте от 6 месяцев сообщалось у 56% и 64% детей с положительными и отрицательными концентрациями анти-тТГ соответственно (рис. 2).
Грудное вскармливание в течение ≥6 месяцев было зарегистрировано у 47% детей с положительными и отрицательными концентрациями анти-тТГ (рис. 2). О введении глютена в возрасте от 6 месяцев сообщалось у 56% и 64% детей с положительными и отрицательными концентрациями анти-тТГ соответственно (рис. 2).
Материнские и детские характеристики в соответствии с концентрацией анти-TTG 1
| положительный анти-TTG | отрицательный анти-TTG ( N = 1636; 97,4% ) | ≥7-70 МЭ / мл ( N = 17; 1%) | ≥70 МЭ / мл ( N = 26; 1,6%) | | ||||
| Материнские характеристики [ N %)]] | ||||||||
| Учебный уровень | Low | 369 (23) | «> 6 (35) | 2 (8) | ||||
| Средний | 854 (52) | 7 (41) | 15 (58) | 15 (58) | ||||
| Высокий | 413 (25) | 4 (24) | 9 (34) | |||||
| Доход домохозяйства в месяц | ||||||||
| ≤ € 2200 | 732 (45) | 9 (53) | 5 (19) | 5 (19) | ||||
| > € 2200 | 904 (55) | 8 (47) | 21 (81) 2 | |||||
| Курение во время беременности | ||||||||
| никогда | 1203 (74) | 13 (76) | 20 (77) | |||||
| Беременность | 433 (26) | 4 (24) | 6 (23) | «> 6 (23) | ||||
| Cesaran Section | 213 (13) | 2 (12) | 2 (8) | 2 (8) | ||||
| Паритет | 711 (43) | 7 (41) | 10 (38) | |||||
| 67 3 3 | ||||||||
| отрицательный | 1242 (99) | 12 (100) | 20 (100) | |||||
| 4 | 6 (1) | 0 (0) | 0 (0) | 0 (0) | ||||
| Характеристики детей | ||||||||
| Мужской [ N (%)] | 843 (52) 4 (24) 2 (24) 2 8 (31) 2 2Этническая принадлежность [ N (%)] | |||||||
| Western | ||||||||
| (68) | «> 11 (65)8 | 25 (96) 2 2 | Non-Western | 529 (32) | 6 (35) | 1 (4) | ||
| Вес при рождении z балл 4 | −0.04 ± 0, | 0,19 ± 1.13 | -0.28 ± 1.14 | -0.28 ± 1.14 | ||||
| 0 до <3 MO | 461 (28) | 3 (18) | 9 (35) | |||||
| 3 до <6 mo | 402 (25) | 3 (18) | 8 (30) | |||||
| ≥6 mo | 773 (47) | 11 (64) | 9 (35) | |||||
| Введение глютена [ N (%)] | ||||||||
| <6 MO | 586 (36) | «> 5 ( 29) | 14 (54) 2 | 6≥6 mo | ||||
| ≥6 mo | 1050 (64) | 12 (71) | 12 (46) | |||||
| Инфекции желудочно-кишечного тракта в первый год [ n (%)] | 1072 (66) | 11 (65) | 18 (69) | |||||
| Инфекции дыхательных путей в первый год [ N (%)] | 893 (55)10 (59) | 18 (69) | 18 (69) | |||||
| Дополнение витамина D в возрасте 6 лет -12 MO [ N (%)] | 874 (53) | 10 (59) | 12 (46) | 12 (46) | ||||
| Дневной уход в первый год [ N (%)] | 1099 (67) | 12 (71) | 24 (92) 2 | |||||
| 4 | |||||||
Отрицательный анти-ТТГ ( N = 1636; 97.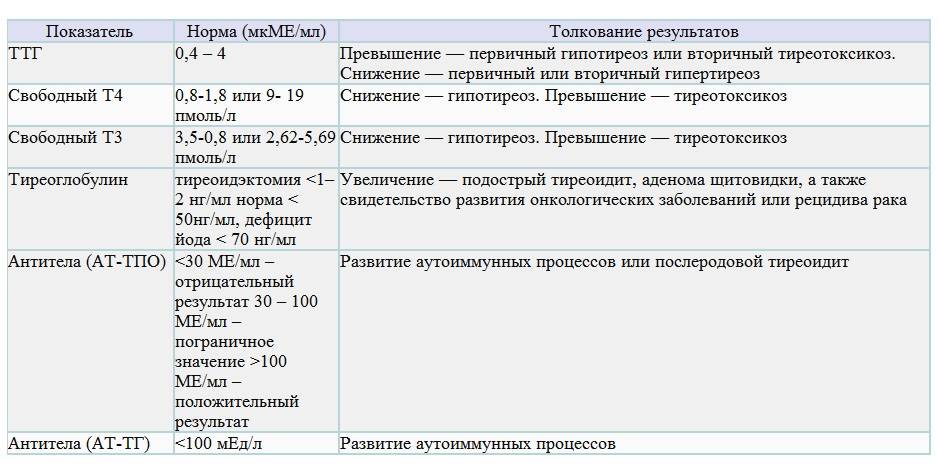 4%) 4%) | ≥7-70 МЭ / мл ( N = 17; 1%) | ≥70 МЭ / мл ( N = 26; 1,6%) | |||||
| Материнские характеристики [ N (%)] (%)] | |||||||
| 369 (23) | 6 (35) | 2 (8) | |||||
| Средний | 854 (52) | 954 (52)7 (41) | 15 (58) | ||||
| Высокий | 413 (25) | 4 (24) | 9 (34) | 9 (34) | |||
| Доход домохозяйства в месяц | |||||||
| ≤ € 2200 | 732 (45) | 9 (53) | 9 (53) | 5 (19) | |||
| > € 2200 | 904 (55) | 8 (47) | «> 21 (81) 2 | ||||
| Курение во время беременности | |||||||
| 12017 (74) | 13 (76) | 20 (77) | 20 (77) | ||||
| Курил во время беременности | 433 (26) | 4 (24) | 4 (24) | 4 (24) ) | 6 (23) | ||
| Cesarean Section | 213 (13) | 2 (12) | 2 (8) | 2 (8) | |||
| паритет | 711 (43) | 7 (41) | 10 (38) | ||||
| Материнская анти-ТТГ во время беременности 3 | |||||||
| отрицательный | 1242 (99) | 12 (100) | 20 (100) | ||||
| положительный | «> 6 (1) | 0 (0) | 0 (0) | 0 (0) | |||
| Детские характеристики | |||||||
| Мужской [ N (%) )]] | 843 (52) | 4 (24) 2 8 9 (31) 2 | Этническая принадлежность [ N (%)] | ||||
| Western | 1107 (68) | 11 (65) | 25 (96) 2 2 | ||||
| Non-Western | 529 (32) | 6 (35) | 1 ( 4) | ||||
| Вес при рождении z балл 4 | −0.04 ± 0, | 0,19 ± 1.13 | -0.28 ± 1.14 | -0.28 ± 1.14 | |||
| 0 до <3 MO | «> 461 (28) | 3 (18) | 9 (35) | ||||
| 3 до <6 mo | 402 (25) | 3 (18) | 8 (30) | ||||
| ≥6 mo | 773 (47) | 11 (64) | 9 (35) | ||||
| Введение глютена [ N (%)] | |||||||
| <6 MO | 586 (36) | 5 ( 29) | 14 (54) 2 | 6≥6 mo | |||
| ≥6 mo | 1050 (64) | 12 (71) | 12 (46) | ||||
| Инфекции желудочно-кишечного тракта в первый год [ n (%)] | 1072 (66) | 11 (65) | 18 (69) | ||||
| Инфекции дыхательных путей в первый год [ N (%)] | 893 (55)«> 10 (59) | 18 (69) | 18 (69) | ||||
| Дополнение витамина D в возрасте 6 лет -12 MO [ N (%)] | 874 (53) | 10 (59) | 12 (46) | 12 (46) | |||
| Дневной уход в первый год [ N (%)] | 1099 (67) | 12 (71) | (71) (92) 2|||||
Характеристики материнской и ребенка По данным Anti-TTG Концентрация 1
| Положительный анти-тТГ | ||||||||||||||||||
| Отрицательный анти-тТГ ( n = 1636; 97.4%) | ≥7-70 МЭ / мл ( N = 17; 1%) | ≥70 МЭ / мл ( N = 26; 1,6%) | ||||||||||||||||
| Материнские характеристики [ N (%)] (%)] | ||||||||||||||||||
| «> 369 (23) | 6 (35) | 2 (8) | ||||||||||||||||
| Средний | 854 (52) | 954 (52)7 (41) | 15 (58) | |||||||||||||||
| Высокий | 413 (25) | 4 (24) | 9 (34) | 9 (34) | ||||||||||||||
| Доход домохозяйства в месяц | ||||||||||||||||||
| ≤ € 2200 | 732 (45) | 9 (53) | 9 (53) | 5 (19) | ||||||||||||||
| > € 2200 | 904 (55) | 8 (47) | 21 (81) 2 | |||||||||||||||
| Курение во время беременности | ||||||||||||||||||
| 12017 (74) | 13 (76) | 20 (77) | 20 (77) | |||||||||||||||
| Курил во время беременности | «> 433 (26) | 4 (24) | 4 (24) | 4 (24) ) | 6 (23) | |||||||||||||
| Cesarean Section | 213 (13) | 2 (12) | 2 (8) | 2 (8) | ||||||||||||||
| паритет | 711 (43) | 7 (41) | 10 (38) | |||||||||||||||
| Материнская анти-ТТГ во время беременности 3 | ||||||||||||||||||
| отрицательный | 1242 (99) | 12 (100) | 20 (100) | |||||||||||||||
| положительный | 6 (1) | 0 (0) | 0 (0) | 0 (0) | ||||||||||||||
| Детские характеристики | ||||||||||||||||||
| Мужской [ N (%) )]] | 843 (52) | 4 (24) 2 8 9 (31) 2 | Этническая принадлежность [ N (%)] | |||||||||||||||
| Western | «> 1107 (68) | 11 (65) | 25 (96) 2 2 | |||||||||||||||
| Non-Western | 529 (32) | 6 (35) | 1 ( 4) | |||||||||||||||
| Вес при рождении z балл 4 | −0.04 ± 0, | 0,19 ± 1.13 | -0.28 ± 1.14 | -0.28 ± 1.14 | ||||||||||||||
| 0 до <3 MO | 461 (28) | 3 (18) | 9 (35) | |||||||||||||||
| 3 до <6 mo | 402 (25) | 3 (18) | 8 (30) | |||||||||||||||
| ≥6 mo | 773 (47) | 11 (64) | 9 (35) | |||||||||||||||
| Введение глютена [ N (%)] | ||||||||||||||||||
| <6 MO | «> 586 (36) | 5 ( 29) | 14 (54) 2 | 6≥6 mo | ||||||||||||||
| ≥6 mo | 1050 (64) | 12 (71) | 12 (46) | |||||||||||||||
| Инфекции желудочно-кишечного тракта в первый год [ n (%)] | 1072 (66) | 11 (65) | 18 (69) | |||||||||||||||
| Инфекции дыхательных путей в первый год [ N (%)] | 893 (55)10 (59) | 18 (69) | 18 (69) | |||||||||||||||
| Дополнение витамина D в возрасте 6 лет -12 MO [ N (%)] | 874 (53) | 10 (59) | 12 (46) | 12 (46) | ||||||||||||||
| Дневной уход в первый год [ N (%)] | 1099 (67) | 12 (71) | 24 (92) 2 | |||||||||||||||
| 4 | |||||||
Отрицательный анти-ТТГ ( N = 1636; 97. 4%) 4%) | ≥7-70 МЭ / мл ( N = 17; 1%) | ≥70 МЭ / мл ( N = 26; 1,6%) | |||||
| Материнские характеристики [ N (%)] (%)] | |||||||
| 369 (23) | 6 (35) | 2 (8) | |||||
| Средний | 854 (52) | 954 (52)7 (41) | 15 (58) | ||||
| Высокий | 413 (25) | 4 (24) | 9 (34) | 9 (34) | |||
| Доход домохозяйства в месяц | |||||||
| ≤ € 2200 | 732 (45) | 9 (53) | 9 (53) | 5 (19) | |||
| > € 2200 | 904 (55) | 8 (47) | «> 21 (81) 2 | ||||
| Курение во время беременности | |||||||
| 12017 (74) | 13 (76) | 20 (77) | 20 (77) | ||||
| Курил во время беременности | 433 (26) | 4 (24) | 4 (24) | 4 (24) ) | 6 (23) | ||
| Cesarean Section | 213 (13) | 2 (12) | 2 (8) | 2 (8) | |||
| паритет | 711 (43) | 7 (41) | 10 (38) | ||||
| Материнская анти-ТТГ во время беременности 3 | |||||||
| отрицательный | 1242 (99) | 12 (100) | 20 (100) | ||||
| положительный | «> 6 (1) | 0 (0) | 0 (0) | 0 (0) | |||
| Детские характеристики | |||||||
| Мужской [ N (%) )]] | 843 (52) | 4 (24) 2 8 9 (31) 2 | Этническая принадлежность [ N (%)] | ||||
| Western | 1107 (68) | 11 (65) | 25 (96) 2 2 | ||||
| Non-Western | 529 (32) | 6 (35) | 1 ( 4) | ||||
| Вес при рождении z балл 4 | −0.04 ± 0, | 0,19 ± 1.13 | -0.28 ± 1.14 | -0.28 ± 1.14 | |||
| 0 до <3 MO | «> 461 (28) | 3 (18) | 9 (35) | ||||
| 3 до <6 mo | 402 (25) | 3 (18) | 8 (30) | ||||
| ≥6 mo | 773 (47) | 11 (64) | 9 (35) | ||||
| Введение глютена [ N (%)] | |||||||
| <6 MO | 586 (36) | 5 ( 29) | 14 (54) 2 | 6≥6 mo | |||
| ≥6 mo | 1050 (64) | 12 (71) | 12 (46) | ||||
| Инфекции желудочно-кишечного тракта в первый год [ n (%)] | 1072 (66) | 11 (65) | 18 (69) | ||||
| Инфекции дыхательных путей в первый год [ N (%)] | 893 (55)«> 10 (59) | 18 (69) | 18 (69) | ||||
| Дополнение витамина D в возрасте 6 лет -12 MO [ N (%)] | 874 (53) | 10 (59) | 12 (46) | 12 (46) | |||
| Дневной уход в первый год [ N (%)] | 1099 (67) | 12 (71) | 24 (92) 2 | ||||
РИСУНОК 2.
Продолжительность грудного вскармливания и сроки введения глютена в зависимости от концентрации анти-тТГ. A: Доля детей, находящихся на грудном вскармливании в течение ≥6 месяцев, в зависимости от концентрации анти-тТГ [<7 ЕД/мл ( n = 1636) или ≥7 ЕД/мл ( n = 43)]. B: Доля детей, получающих глютен в возрасте от 6 месяцев и старше, в зависимости от концентрации анти-тТГ [<7 ЕД/мл ( n = 1636) или ≥7 ЕД/мл ( n = 43)]. анти-тТГ, анти-тканевая трансглютаминаза.
РИСУНОК 2.
Продолжительность грудного вскармливания и сроки введения глютена в зависимости от концентрации анти-тТГ. A: Доля детей, находящихся на грудном вскармливании в течение ≥6 месяцев, в зависимости от концентрации анти-тТГ [<7 ЕД/мл ( n = 1636) или ≥7 ЕД/мл ( n = 43)]. B: Доля детей, получающих глютен в возрасте от 6 месяцев и старше, в зависимости от концентрации анти-тТГ [<7 ЕД/мл ( n = 1636) или ≥7 ЕД/мл ( n = 43)]. анти-тТГ, анти-тканевая трансглютаминаза.
Грудное вскармливание и концентрации анти-тТГ
По сравнению с грудным вскармливанием в течение <6 мес, грудное вскармливание в течение ≥6 мес не было значимо связано с положительными концентрациями анти-тТГ (таблица 2).Кроме того, грудное вскармливание в течение ≥6 месяцев не было значимо связано с положительными концентрациями анти-тТГ ниже или выше 10-кратной ВГН (≥70 МЕ/мл) (таблица 3). По сравнению с грудным вскармливанием в течение <3 месяцев, грудное вскармливание между 3 и 6 месяцами и в течение ≥6 месяцев не было значимо связано с концентрациями анти-тТГ (данные не представлены). Не было обнаружено существенной взаимосвязи между грудным вскармливанием и этнической принадлежностью или желудочно-кишечными инфекциями в младенчестве ( P — взаимодействие > 0,50).
Не было обнаружено существенной взаимосвязи между грудным вскармливанием и этнической принадлежностью или желудочно-кишечными инфекциями в младенчестве ( P — взаимодействие > 0,50).
Ассоциация между грудью Продолжительность и положительные концентрации против TTG 1
Ассоциация между грудным вскармливанием Длительность и положительные концентрации против TTG 1
Ассоциация между грудью Длительность и положительные анти-TTG концентрации ниже и выше 10 раз Ульн 1
| ≥7-70 IU / мл ( N = 17) | ||||||
3 6 | N (%) | Muloue Model | MultiVariate Model 2 87 BRUUE MODEL8 | MultiVariate Model 2 | | ||
| <6 MO | 885 (53) | Ссылка | Ссылка | Ссылка | Ссылка | |
| ≥6 МО | 794 (47) | «> 2.57 (0.56, 11.75) | 2.52 (0.59, 10.84) | 0.64 (0,24, 1.73) | 0,78 (0,27, 2.27) | |
| ≥7-70 IU / ML ( N = 17) | = 17)≥70 IU / ML ( N = 26) | ||||||||||||||||||||||||||||||||||||||||||||||||||
| Грудное вскармливание | N (%)87 Сырая модель | Multivariate Model 2 87 Сырая модель | MultiVariate Model 2 | ||||||||||||||||||||||||||||||||||||||||||||||||
| <6 MO | 885 (53) | 885 (53) | Ссылка | Ссылка | Ссылка | Ссылка |
| ≥6 MO | 794 (47) | 2.57 (0.56, 11.75) | 2.52 (0.59, 10.84) | 0,64 (0,24, 1,73) | «> 0,78 (0,27, 2.27) |
Ассоциация между длительностью грудью и положительным анти-TTG-концентрациями ниже и выше 10 раз ULN 1
| ≥7-70 IU / мл ( N = 17) | ≥70 IU / мл ( N = 26) | ||||||
| Грудное вскармливание | N (%) 7 Mustivariate Model 3 2 2 87 Multivariate Model 2 2 | ||||||
| <6 MO | 885 (53) | Артикул | Артикул | Артикул | Артикул | ||
| ≥6 мес. | 794 (47) | 2.57 (0.56, 11.75) | 2.52 (0.59, 10.84) | 0.64 (0,24, 1.73) | «> 0,78 (0,27, 2.27) | ||
| ≥7-70 IU / ML ( N = 17) | = 17)≥70 IU / ML ( N = 26) | |||||
| Грудное вскармливание | N (%)87 Сырая модель | Multivariate Model 2 87 Сырая модель | MultiVariate Model 2 | |||
| <6 MO | 885 (53) | 885 (53) | Ссылка | Ссылка | Ссылка | Ссылка |
| ≥6 MO | 794 (47) | 2.57 (0.56, 11.75) | 2.52 (0.59, 10.84) | 0.64 (0,24, 1,73) | 0,78 (0,27, 2.27) |
Сроки введения глютена и концентрации анти-TTG
По сравнению с введением глютена в возрасте до 6 месяцев введение глютена в возрасте от 6 месяцев и далее не было значимо связано с положительными концентрациями анти-тТГ (таблица 4). Кроме того, введение глютена в возрасте от 6 месяцев и старше не было значимо связано с положительными концентрациями анти-тТГ ниже или выше 10-кратной ВГН (≥70 МЕ/мл) (таблица 5).Не было обнаружено существенной взаимосвязи между временем введения глютена и этнической принадлежностью или желудочно-кишечными инфекциями в младенчестве ( P — взаимодействие > 0,69).
Кроме того, введение глютена в возрасте от 6 месяцев и старше не было значимо связано с положительными концентрациями анти-тТГ ниже или выше 10-кратной ВГН (≥70 МЕ/мл) (таблица 5).Не было обнаружено существенной взаимосвязи между временем введения глютена и этнической принадлежностью или желудочно-кишечными инфекциями в младенчестве ( P — взаимодействие > 0,69).
Ассоциация между введением глютена и положительных концентраций против TTG 1
Ассоциация между введением глютена и положительных концентраций против TTG 1
| глютена Введение | N (%)87 Сырая модель | Многомерная модель 2 | ||
| <6 мес | 605 (36) | Артикул | Артикул | |
| ≥6 мес | 1074 (64) | |||
| 18 | 0.68 (0.34, 1.35) | 0,64 (0.31, 1.31) | ||
| глютена Введение | N (%) | Грубый модель | Multivariate Model 2 | |
| <6 MO | «> 605 (36) | Ссылка | Ссылка | |
| ≥6 MO | 1074 (64) | 0.68 (0,34, 1.35) | 0,64 (0,31, 1.31) |
Ассоциация между введением глютена и положительных концентраций против TTG ниже и выше 10 раз Ульна 1
| ≥7-70 IU / мл ( N = 17) | ≥70 IU / ML ( N = 26) | ||||||
| глютена Введение | N (%) | MULULE MODEL 7 Multivariate Model 2 2 Skove Model | MultiVariate Model 2 2 | ||||
| <6 MO | 605 (36) | Ссылка | Ссылка | Ссылка | Ссылка | «> | |
| ≥6 MO | 1074 (64) | 1.27 (0,37, 4.37) | 1.30 (0.38, 4.41) | 0,47 (0.19, 1.13) | 0.42 (0,17, 1.02) | ||
| ≥7-70 IU / мл ( N = 17) | = 17)≥70 IU / ML ( N = 26) | |||||
| глютена Введение | N (%) | Сырая модель | MultiVariate Model 2 8 | Модель | Multivariate Model 2 | |
| <6 MO | 6017 (36) | 70118 | Ссылка | Ссылка | Ссылка | Ссылка |
| ≥6 MO | 1074 (64) | 1.27 (0,37, 4.37) | «> 1.30 (0,38, 4.41) | 0,47 (0,19, 1.13) | 0.42 (0,17, 1.02) | |
Ассоциация между введением глютена и положительных концентраций против TTG ниже И выше 10 раз Ульн 1
| ≥7-70 IU / мл ( N = 17) | ≥70 IU / мл ( N = 26) | ||||||
| Gluten Введение | N (%)8 (%)8 | Multivariate Model 2 7 Reauge Model | MultiVariate Model 2 8 | ||||
| <6 MO | 605 (36) | Артикул | Артикул | Артикул | Артикул | ||
| ≥6 мес. | 1074 (64) | 27 (0,37, 4. 37) 37) | 1.30 (0.38, 4.41) | 0,47 (0.19, 1.13) | 0.42 (0,17, 1.02) | ||
| ≥7-70 IU / мл ( N = 17) | = 17)≥70 IU / ML ( N = 26) | |||||
| глютена Введение | N (%) | Сырая модель | MultiVariate Model 2 8 | Модель | Multivariate Model 2 | |
| <6 MO | 6017 (36) | 70118 | Ссылка | Ссылка | Ссылка | Ссылка |
| ≥6 MO | 1074 (64) | 1.27 (0,37, 4,37) | 1,30 (0,38, 4,41) | 0,47 (0,19, 1,13) | 0,42 (0,17, 1,02) | ] Грудное вскармливание Мед. 2013; 8: 327–9. [PubMed: 23249132] Грудное вскармливание Мед. 2013; 8: 327–9. [PubMed: 23249132]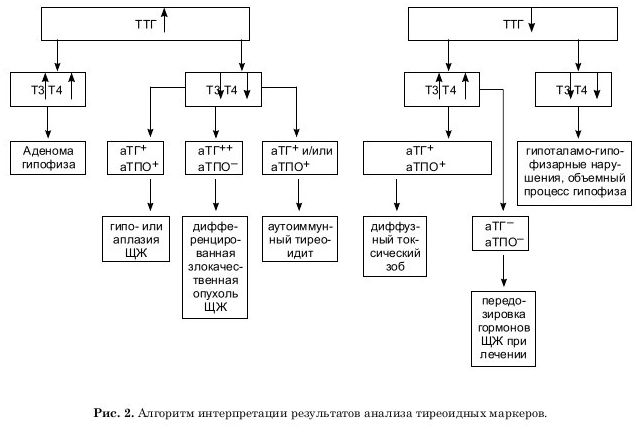 Arch Womens Ment Health. 2019;22:383–90. [PubMed: 30116895] Arch Womens Ment Health. 2019;22:383–90. [PubMed: 30116895]Рохан А. Распределение лекарств в грудном молоке. Aust Prescr. 1997;20:84.  1997; 58:100–3. [PubMed: 1997; 58:100–3. [PubMed: J Педиатр. 2012; 161:448–51. [PubMed: 22504099] J Педиатр. 2012; 161:448–51. [PubMed: 22504099]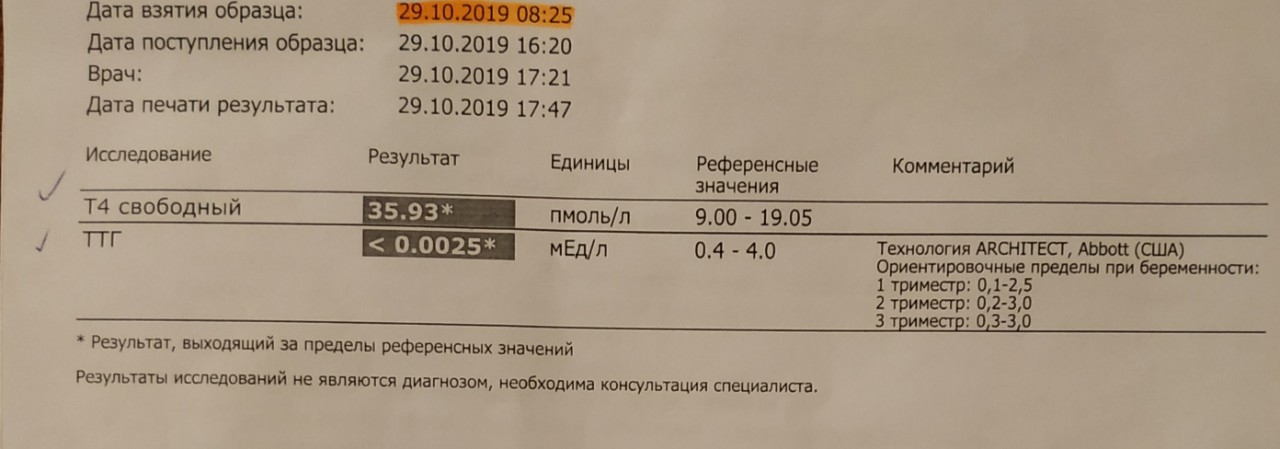 Грудное вскармливание Мед. 2017;12:377–80. [PubMed: 28481632] Грудное вскармливание Мед. 2017;12:377–80. [PubMed: 28481632]. [PubMed: 80 ]  2019;250:330–2. [PubMed: 30875676] 2019;250:330–2. [PubMed: 30875676]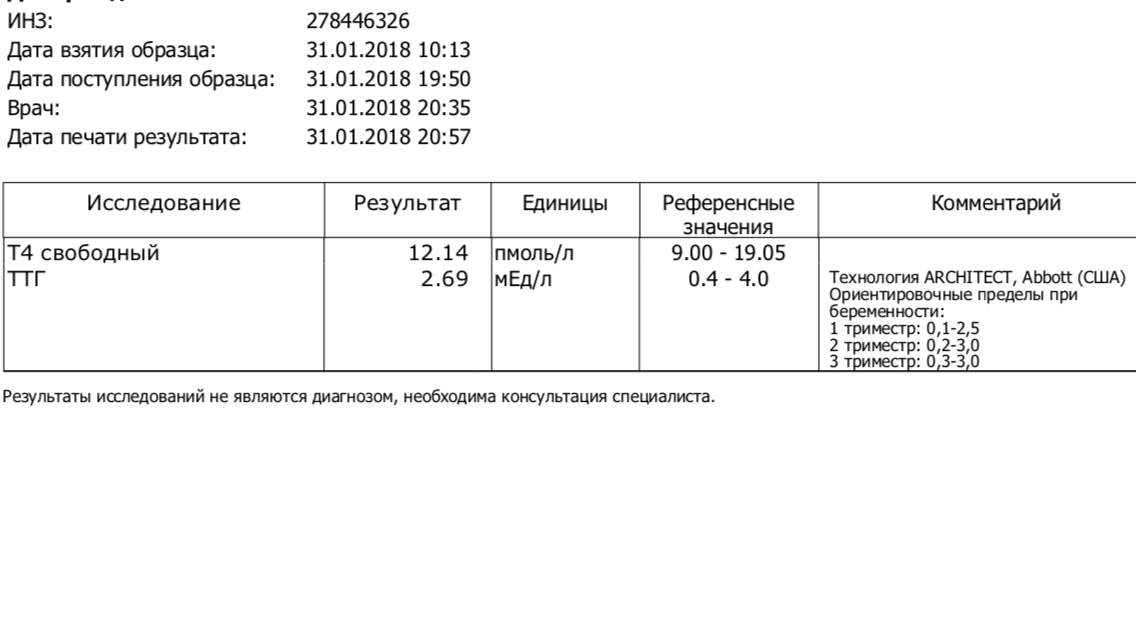 Дж. Перинатол. 2017;37:1003–9. [PubMed: 28682318] Дж. Перинатол. 2017;37:1003–9. [PubMed: 28682318]Кормящие женщины – обзорОбоснование рекомендуемого потребления питательных веществРекомендации по потреблению питательных веществ с пищей для кормящих женщин, разработанные различными научными органами, как правило, основаны на предполагаемом общем количестве каждого питательного вещества, ежедневно выделяемого в грудное молоко. , принимая во внимание, где это известно, эффективность синтеза молока и биодоступность питательных веществ из материнского рациона.Эта оценка для каждого питательного вещества затем добавляется к рекомендуемому потреблению питательных веществ для небеременных и некормящих женщин. Начало лактации после родов обусловлено значительными гормональными изменениями, происходящими в этот период. Объем молока, выделяемого во время лактации, не зависит от состояния питания матери, за исключением случаев серьезного недоедания матери. Состав грудного молока по большинству питательных веществ достаточен для поддержки роста и развития младенцев в широком диапазоне нутритивного статуса матери.Тем не менее, диета и статус питания матери влияют на концентрацию некоторых микроэлементов, таких как витамины А, D, тиамин, рибофлавин, витамины В 6 и В 12 , холин, йод и селен. При выработке рекомендаций комитеты DRI учитывают возраст матери, поэтому существуют отдельные значения для подростков (≤18 лет) и взрослых (19–50 лет) кормящих женщин.В некоторых питательных веществах кормящие женщины-подростки могут иметь более высокие потребности, чем взрослые женщины, потому что они все еще растут и им необходимо покрывать свои собственные потребности в питательных веществах. Рекомендуемое потребление витаминов А и С, кальция, фосфора, магния, железа и цинка выше для подростков, чем для взрослых женщин в период лактации. В целом существует значительная неопределенность в отношении рекомендаций по нутриентам рациона для лактации из-за высокой индивидуальной и индивидуальной вариабельности объема грудного молока, конкретных концентраций нутриентов в молоке, а также временных изменений объема молока и концентраций нутриентов в течение дня и в течение дня. период лактации. Busted: 14 мифов о грудном вскармливании12. Миф? Дети, находящиеся на грудном вскармливании, прилипчивы.Все дети разные.Некоторые прилипчивы, а некоторые нет, независимо от того, как их кормят. Грудное вскармливание обеспечивает не только лучшее питание для младенцев, но также важно для развития их мозга. Детей, находящихся на грудном вскармливании, много держат на руках, и поэтому было показано, что грудное вскармливание укрепляет связь с их матерью. 13. Миф? Трудно отучить ребенка от груди, если вы кормите грудью больше года. Нет никаких доказательств того, что после одного года труднее прекратить грудное вскармливание, но есть доказательства того, что грудное вскармливание до двух лет полезно как для матерей, так и для детей.Все матери и младенцы разные и должны вместе определить, как долго они хотят кормить грудью. 14. Миф? Если вы вернетесь к работе, вам придется отучить ребенка от груди. Многие матери продолжают кормить грудью после выхода на работу. Эта статья была разработана в сотрудничестве с доктором Мишель Грисволд, доктором философии, магистром здравоохранения, RN, IBCLC. Доктор Грисволд — консультант по грудному вскармливанию, дипломированная медсестра, исследователь грудного вскармливания и защитник.Она представляет Международную ассоциацию консультантов по грудному вскармливанию в Глобальном коллективе ВОЗ/ЮНИСЕФ по грудному вскармливанию, который призывает правительства и общество в целом оказывать матерям поддержку, необходимую им для грудного вскармливания. (PDF) Кормление младенцев и концентрация антител к тканевой трансглютаминазе в рукописи Generation R Studyкритически. Все авторы прочитали и одобрили окончательный сценарий рукописи. Ни один из авторов не заявил о конфликте интересов. ССЫЛКИ 1. Ivarsson A, Persson LA, Nystrom L, Ascher H, Cavell B, Danielsson L, Dannaeus A, Lindberg T, Lindquist B, Stenhammar L, et al. Эпидемия глютеновой болезни у шведских детей. Acta Paediatr 2000; 89: 165–71. 2. Ma ¨ki M, Collin P. Целиакия. Ланцет 1997; 349: 1755–9. 3. Ludvigsson JF, Rubio-Tapia A, van Dyke CT, Melton LJ III, Zinsmeister AR, Lahr BD, Murray JA. Рост заболеваемости целиакией среди населения Северной Америки.Am J Gastroenterol 2013;108: 818–24. 4. Sapone A, Bai JC, Ciacci C, Dolinsek J, Green PH, Hadjivassiliou M, Kaukinen K, Rostami K, Sanders DS, Schumann M, et al. Спектр расстройств, связанных с глютеном : консенсус по новой номенклатуре и классификации . 5. Guandalini S, Assiri A. Целиакия: обзор. JAMA Pediatr 2014; 168(3):272–8. 6. Ма Ки М., Мусталахти К., Кокконен Дж., Кулмала П., Хаапалахти М., Карттунен Т., Илонен Дж., Лаурила К., Дальбом И., Ханссон Т. и др. Распространенность глютеновой болезни среди детей в Финляндии. N Engl J Med 2003;348:2517–24. 7. Ludvigsson JF, Leffler DA, Bai JC, Biagi F, Fasano A, Green PH, Hadjivassiliou M, Kaukinen K, Kelly CP, Leonard JN, et al. Определения глютеновой болезни и родственных терминов в Осло . Гут 2013; 62: 43–52. 8. Prescott SL, Smith P, Tang M, Palmer DJ, Sinn J, Huntley SJ, Cormack B, Heine RG, Gibson RA, Makrides M. Значение раннего прикорма в развитии оральной толерантности : касается и разногласий.Pediatr Allergy Immunol 2008;19:375–80. 9. Norris JM, Barriga K, Hoffenberg EJ, Taki I, Miao D, Haas JE, Emery LM, Sokol RJ, Erlich HA, Eisenbarth GS, et al. Аутоиммунитет и сроки введения глютена в рацион питания детей раннего возраста Повышенный риск заболевания. JAMA 2005; 293: 2343–51. 10. Szajewska H, Chmielewska A, Piescik-Lech M, Ivarsson A, Kolacek S, Koletzko S, Mearin ML, Shamir R, Auricchio R, Troncone R, et al. Систематический обзор: раннее вскармливание грудных детей и профилактика целиакии . Aliment Pharmacol Ther 2012;36:607–18. 11. Agostoni C, Decsi T, Fewtrell M, Goulet O, Kolacek S, Koletzko B, Michaelsen KF, Moreno L, Puntis J, Rigo J, et al. Дополнительное питание : комментарий Комитета ESPGHAN по питанию. J Pediatr Gastroenterol Nutr 2008;46:99–110. 12. Hornell A, Lagstrom H, Lande B, Thorsdottir I. Грудное вскармливание, введение других пищевых продуктов и влияние на здоровье: систематический обзор литературы для 5-го рекомендаций по питанию стран Северной Европы.Food Nutr Res 2013 апр 12:57. 13. Иварссон А., Хернелл О., Стенлунд Х., Перссон Л.А. Грудное вскармливание защищает от целиакии. Ам Дж. Клин Нутр 2002; 75: 914–21. 14. Størdal K, White RA, Eggesbo M. Раннее вскармливание и риск глютеновой болезни в возрастной когорте. Педиатрия 2013;132(5):e1202–9. 15. Веландер А., Тьернберг А.Р., Монтгомери С.М., Людвигссон Дж., Людвигссон Дж.Ф. Инфекционное заболевание и риск более поздней целиакии в детском возрасте.Pedia- atrics 2010;125:e530–6. 16. Шамир Р. Может ли практика кормления в младенчестве изменить риск целиакии? Isr Med Assoc J 2012;14:50–2. 17. Петерс У., Шнеевайс С., Траутвайн Э.А., Эрберсдоблер Х.Ф. Случай- контрольное исследование влияния грудного вскармливания на глютеновую болезнь. Энн Нутр Метаб 2001; 45: 135–42. 18. Д’Амико М.А., Холмс Дж., Ставропулос С.Н., Фредерик М., Леви Дж., ДеФеличе А.Р., Казлоу П.Г., Грин П.Х.Презентация педиатрической глютеновой болезни в Соединенных Штатах: заметное влияние грудного вскармливания. Pediatr (Phila) 2005; 44: 249–58. 19. Иварссон А., Милеус А., Норстром Ф., Ван дер Палс М., Розен А., Хогберг Л., Даниэльссон Л., Халварссон Б., Хаммаррот С., Хернелл О. и соавт. Распространенность глютеновой болезни у детей и изменения в питании младенцев. Педиатрия 2013;131:e687–94. 20. Ludvigsson JF, Fasano A. Сроки введения глютена и целиакия риск заболевания.Энн Нутр Метаб 2012; 60 (дополнение 2): 22–9. 21. Карлссон А., Агард Д., Борульф С., Гродзинский Э., Аксельссон И., Иварссон С.А. Распространенность целиакии: до и после национальных изменений в рекомендациях по кормлению . Scand J Gastroenterol 2006;41:553-8. 22. Jaddoe VW, van Duijn CM, Franco OH, van der Heijden AJ, van Iizendoorn MH, de Jongste JC, van der Lugt A, Mackenbach JP, Moll HA, Raat H, et al. Исследование Generation R: дизайн и групповое обновление 2012 г.Eur J Epidemiol 2012;27:739–56. 23. Hulshof K, Breedveld B. Результаты исследования потребления питательных веществ детьми раннего возраста, 2002 г. Zeist, Нидерланды: TNO Nutrition, 2002. 24. Kiefte-de Jong JC, Escher JC, Arends LR, Jaddoe VW, Hofman A, Raat H, Moll HA. Факторы питания младенцев и функциональные запоры в детском возрасте : исследование Generation R. Am J Gastroenterol 2010;105:940–5. 25. Husby S, Koletzko S, Korponay-Szabo IR, Mearin ML, Phillips A, Shamir R, Troncone R, Giersiepen K, Branski D, Catassi C, et al. Европейское общество детской гастроэнтерологии, гепатологии и Рекомендации по питанию для диагностики целиакии. J Pediatr Gastroenterol Nutr 2012; 54:136–60. 26. Monsuur AJ, de Bakker PI, Zhernakova A, Pinto D, Verduijn W, Romanos J, Auricchio R, Lopez A, van Heel DA, Crusius JB, et al. Эффективное выявление аллелей риска человеческого лейкоцитарного антигена при глютеновой болезни с использованием однонуклеотидных полиморфизмов. e2270. 27. Kiefte-de Jong JC, Jaddoe VW, Uitterlinden AG, Steegers EA, Willemsen SP, Hofman A, Hooijkaas H, Moll HA. Уровни антител против тканевой трансглютаминазы во время беременности связаны с снижением веса плода и веса при рождении. Gastroenterology 2013;144(4): 726–35, e2. 28. Swertz O, Duimelaar P, Thijssen J. Migrants in the Netherlands 2004. Voorburg/Heerlen, Нидерланды: Статистическое управление Нидерландов, 2004. 29. Статистическое управление Нидерландов. Голландская стандартная классификация образования 2003 г. Ворбург/Хирлен, Нидерланды: Статистическое управление Нидерландов, 2004 г. 30. Статистическое управление Нидерландов. Социальное обеспечение в Нидерландах: доходы, социальное обеспечение и расходы домашних хозяйств и отдельных лиц. Гаага/Херлен, Нидерланды: Статистическое управление Нидерландов, 2012 г. 31. Гренландия С., Микки Р. на оценку эффекта.Am J Epidemiol 1989; 130:1066. 32. Стерн Дж.А., Уайт И.Р., Карлин Дж.Б., Спратт М., Ройстон П., Кенворд М.Г., Вуд А.М., Карпентер Дж.Р. Множественное вменение отсутствующих данных в эпидемиологических и клинических исследованиях: возможности и подводные камни. БМЖ 2009;338:b2393. 33. Робертс С.Е., Уильямс Дж.Г., Меддингс Д., Дэвидсон Р., Голдакр М.Дж. Перинатальные факторы риска и глютеновая болезнь у детей и молодых людей: исследование сцепления. Aliment Pharmacol Ther 2009;29:222–31. 34. Акобенг А.К., Раманан А.В., Бучан И., Хеллер Р.Ф. Влияние кормления грудью на риск глютеновой болезни: систематический обзор и метаанализ обсервационных исследований. Arch Dis Child 2006; 91: 39–43. 35. Радлович Н.П., Младенович М.М., Лекович З.М., Стойшич З.М., Радлович В.Н. Влияние практики раннего кормления на целиакию у детей раннего возраста. Croat Med J 2010;51:417–22. 36. Bu Эргин-Вольф А., Дальбом И., Хадзиселимович Ф., Петерссон С.Дж.Антитела против трансглютаминазы тканей человека и эндомизия при диагностике и мониторинге глютеновой болезни. Scand J Gastroenterol 2002; 37:685–91. 37. Хопман Э.Г., Кифте-де Йонг Дж.К., Ле Цесси С., Молл Х.А., Виттеман Дж.К., Бликер С.Е., Мирин М.Л. Опросник по пищевым продуктам для оценки потребления младенцами глютена. Клин Нутр 2007; 26: 264–71. РАННЕЕ Вскармливание и глютеновая болезнь аутоиммунитет 7 из 7 Мастит при грудном вскармливании | Мичиган МедицинаОбзор темыЧто такое мастит? Мастит — это воспаление молочной железы, обычно вызванное инфекцией.Это может случиться с любой женщиной, хотя мастит чаще всего встречается в первые 6 месяцев грудного вскармливания. Новоиспеченная мама может чувствовать себя очень уставшей и изможденной. Добавьте болезнь к требованиям ухода за новорожденным, и многие женщины вообще перестанут кормить грудью. Хотя мастит может быть обескураживающим и болезненным, он обычно легко лечится лекарствами. Что вызывает мастит?Мастит чаще всего возникает, когда бактерии попадают в грудь через сосок. Это может произойти, когда у кормящей матери треснул или воспалился сосок. Длительные перерывы между кормлениями или неполное опорожнение груди также могут способствовать маститу. Использование различных методов грудного вскармливания и правильное прикладывание ребенка к груди во время кормления помогут опорожнить грудь и избежать трещин на сосках. Посмотрите слайд-шоу о прикладывании груди, чтобы узнать, как заставить ребенка брать грудь. Каковы симптомы? Мастит обычно начинается с появления болезненной области в одной молочной железе. Он может быть красным или теплым на ощупь, или и тем, и другим. Признаки того, что мастит ухудшается, включают опухшие, болезненные лимфатические узлы в подмышечной впадине рядом с зараженной грудью, учащенное сердцебиение и симптомы гриппа, которые ухудшаются. Мастит может привести к абсцессу молочной железы, который на ощупь напоминает твердую болезненную опухоль. Что повышает риск заболеть маститом?У вас больше шансов заболеть маститом во время грудного вскармливания, если:
Кормящие матери могут заболеть маститом в любое время, но особенно в первые 2 месяца жизни ребенка. Как диагностируется мастит?Ваш врач может определить, есть ли у вас мастит, поговорив с вами о ваших симптомах и осмотрев вас. Тестирование обычно не требуется. Как это лечится?Антибиотики обычно могут вылечить мастит. Если врач прописывает антибиотики, принимайте их в соответствии с указаниями. Не прекращайте принимать их только потому, что вы чувствуете себя лучше. Необходимо пройти полный курс таблеток. Антибиотики не навредят ребенку. Если лечение сначала не помогает, ваш врач может отправить образец вашего грудного молока в лабораторию, чтобы определить тип бактерий, вызывающих инфекцию. Вы можете улучшить свое самочувствие, больше отдыхая, выпивая больше жидкости и прикладывая теплые или холодные компрессы к болезненной груди. Перед тем, как кормить ребенка грудью, приложите к пораженной груди теплое влажное полотенце примерно на 15 минут. Вы можете безопасно принимать ацетаминофен (например, Тайленол) при боли или лихорадке. Вы можете принимать ибупрофен (например, Адвил) вместе с ацетаминофеном, чтобы уменьшить воспаление.Будьте осторожны с лекарствами. Прочтите и следуйте всем инструкциям на этикетке. Грудное вскармливание из пораженной груди безопасно для вашего ребенка. Если начинать с пораженной груди слишком больно, попробуйте сначала кормить ребенка здоровой грудью. Затем, после того, как у вас появится молоко, покормите грудью из пораженной груди. Если ваши соски слишком треснуты и болезненны, чтобы кормить грудью из этой груди, сцеживайте грудь вручную или используйте молокоотсос, чтобы опорожнить грудь. Делайте это каждый раз, когда вы не можете кормить грудью. Сейчас самое время подумать о том, чтобы обратиться за помощью к консультанту по грудному вскармливанию. Обязательно пролечитесь от мастита. Промедление с лечением может привести к абсцессу молочной железы, который труднее лечить. СимптомыСимптомы мастита чаще всего проявляются в течение 4–6 недель после родов. Если у вас мастит, вы можете сначала заметить:
Эти начальные симптомы могут появиться после устранения закупорки молочного протока. Когда звонитьПозвоните своему врачу сейчас по номеру , если у вас:
Позвоните своему врачу сегодня по номеру , если у вас есть:
Позвоните своему врачу, если у вас есть другие проблемы с грудью, такие как трещины и кровоточащие соски или волдыри на сосках, которые не проходят при домашнем лечении. Абсцесс молочной железыВ некоторых случаях симптомы мастита ухудшаются, и в инфицированной области груди образуется карман гноя (абсцесс). Симптомы абсцесса молочной железы включают:
МолочницаДрозд (дрожжевая инфекция) может возникнуть во рту вашего ребенка и распространиться на ваши соски и молочные протоки.Если у вас есть симптомы мастита, которые не проходят, несмотря на лечение, боль в области сосков во время и после кормления грудью, острая боль в груди между кормлениями или соски очень розового цвета, возможно, у вас дрожжевая инфекция. Это состояние также может начинаться с внезапного начала боли или жжения, когда грудное вскармливание проходит без проблем. Если у вас есть симптомы дрожжевой инфекции, ваши соски и рот вашего ребенка должны быть проверены на молочницу. Лечение молочницы требует лечения и вас, и вашего ребенка, даже если у вашего ребенка нет симптомов.Для получения дополнительной информации см. тему Дрозд. Обследования и тестыВаш врач обычно может диагностировать мастит на основании ваших симптомов и осмотра пораженной груди. Тесты обычно не нужны. Но они могут быть сделаны для подтверждения диагноза или для помощи в лечении других проблем, которые могут возникнуть. Посев грудного молокаЕсли у вас есть инфекция, которая не проходит при лечении, ваш врач может провести посев грудного молока. Чтобы получить образец для посева, вы выдавите небольшой образец молока из пораженной груди на стерильный тампон.Результаты посева помогают врачу подтвердить диагноз и выявить конкретные бактерии, вызывающие инфекцию. В некоторых случаях для лечения инфекции молочной железы требуется более одного приема антибиотиков. Если вы не реагировали на лечение антибиотиками, результаты посева могут быть использованы для определения наиболее эффективного антибиотика для вас. АбсцессИногда в покрасневшей области молочной железы образуется гнойный карман (абсцесс). Если абсцесс слишком глубокий, чтобы его можно было осмотреть, прикоснувшись к нему, врач может использовать ультразвуковое исследование молочной железы для его изучения.Ультразвук также можно использовать для направления иглы к абсцессу, из которого необходимо слить жидкость. Посев жидкости из абсцесса обычно проводится для идентификации инфекционного организма. Обзор леченияМастит не проходит без лечения. Если у вас есть симптомы мастита, вам, возможно, придется позвонить своему врачу сегодня. Своевременное лечение помогает предотвратить быстрое ухудшение инфекции и обычно улучшает симптомы примерно через 2 дня. Лечение маститаЛечение мастита обычно включает:
Вы можете безопасно продолжать кормить ребенка грудью или сцеживать грудное молоко, чтобы кормить ребенка во время болезни и лечения. Ваш ребенок — это самая эффективная помпа для опорожнения груди. Ваше грудное молоко безопасно для питья вашего ребенка, потому что любые бактерии в вашем молоке будут уничтожены пищеварительными соками ребенка.
Лечение абсцесса молочной железыЕсли у вас мастит из-за закупорки протока и вы откладываете лечение, инфекция молочной железы может перерасти в абсцесс. Лечение абсцесса включает:
Большинство женщин могут продолжать кормить грудью пораженной грудью, пока не заживет абсцесс. С одобрения вашего врача вы можете закрыть область абсцесса легкой марлевой повязкой во время грудного вскармливания. Если вам рекомендуется прекратить грудное вскармливание из пораженной груди до заживления абсцесса, вы можете продолжать кормить грудью из здоровой груди. Обязательно регулярно сцеживайте или сцеживайте молоко из инфицированной груди. Дополнительную информацию о сцеживании или сцеживании грудного молока см. в разделе Грудное вскармливание. Домашнее лечениеС момента начала грудного вскармливания до момента отлучения ребенка от груди принимайте меры для предотвращения мастита. Например, узнайте о различных методах грудного вскармливания, чтобы знать, как полностью опорожнить грудь.Неполное опорожнение груди во время кормления или слишком долгие перерывы между кормлениями могут привести к маститу. Посмотрите слайд-шоу о прикладывании груди, чтобы узнать, как заставить ребенка брать грудь. Если у вас есть симптомы мастита, вам может потребоваться немедленно обратиться к врачу. Промедление с лечением может привести к образованию абсцесса в пораженной груди. Тяжелая инфекция может потребовать внутривенного введения антибиотиков в больнице. Грудное вскармливание при маститеНаряду с пероральным лечением антибиотиками, продолжайте кормить ребенка грудью и тщательно опорожняйте грудь, чтобы сократить продолжительность инфекции. Вы можете безопасно продолжать кормить ребенка грудью или сцеживать грудное молоко, чтобы кормить ребенка во время болезни и лечения. Ваш ребенок — это самая эффективная помпа для опорожнения груди. Ваше грудное молоко безопасно для питья вашего ребенка, потому что любые бактерии в вашем молоке будут уничтожены пищеварительными соками ребенка.
Меры самопомощи при маститеПомимо приема назначенных антибиотиков и продолжения грудного вскармливания или сцеживания грудного молока, есть и другие меры, которые вы можете предпринять, чтобы почувствовать себя лучше, пока мастит не пройдет.
Большинство женщин могут успешно продолжать грудное вскармливание во время инфекции молочной железы.Если мастит мешает вам продолжать грудное вскармливание во время лечения инфекции, помните, что необходимо регулярно опорожнять грудь. Не стесняйтесь обращаться к своему врачу или консультанту по грудному вскармливанию для получения дополнительной помощи и поддержки. Каталожные номера
КредитыАктуально на: 8 октября 2020 г. Автор: Healthwise Staff Актуально на: 8 октября 2020 г. Автор: Здоровый персонал Медицинский обзор: Сара Маршалл, доктор медицины — семейная медицина и Адам Хасни, доктор медицины — семейная медицина, и Кэтлин Ромито, доктор медицины — семейная медицина, и Киртли Джонс, доктор медицины — акушерство и гинекология Грудное вскармливание и потеря веса: что происходит на самом деле?Я слышал, что грудное вскармливание способствует похудению.Это правда?Ответ от Элизабет Лафлер, Р.Н.Грудное вскармливание не только обеспечивает питание и помогает защитить ребенка от болезней, но и помогает сбросить вес, набранный во время беременности. Когда вы кормите грудью, вы используете жировые клетки, накопленные в вашем теле во время беременности, вместе с калориями из вашего рациона, чтобы стимулировать выработку молока и кормить ребенка. Потеря веса во время грудного вскармливания может произойти, даже если вы будете следовать рекомендациям потреблять дополнительно от 300 до 500 калорий в день, чтобы сохранить свою энергию и производство молока. Однако после немедленной послеродовой потери веса примерно на 15 фунтов (6,8 кг) потеря веса, как правило, происходит постепенно — примерно на 1–2 фунта (0,45–0,9 кг) в месяц в течение первых шести месяцев после родов и более медленно после родов. эта точка. Часто требуется от шести до девяти месяцев, чтобы похудеть, набранный во время беременности. Во время грудного вскармливания сосредоточьтесь на здоровом образе жизни. Выбирайте разнообразные цельнозерновые продукты, а также фрукты и овощи и избегайте обезвоживания.Если вы пытаетесь похудеть, ограничьте потребление калорий из добавленных сахаров и насыщенных жиров, таких как безалкогольные напитки, десерты, жареная пища, сыр, цельное молоко и жирное мясо. Умеренная физическая активность также может помочь. Если после шести месяцев грудного вскармливания вы хотите больше похудеть, вы можете более тщательно ограничивать свои калории, так как ваш ребенок начинает есть больше твердой пищи, продолжая кормить грудью. С Элизабет ЛаФлер, Р.Н. Получите самую свежую медицинскую информацию от экспертов Mayo Clinic.Зарегистрируйтесь бесплатно и будьте в курсе научных достижений, советов по здоровью и актуальных тем, связанных со здоровьем, таких как COVID-19, а также экспертных знаний по управлению здоровьем. Узнайте больше об использовании данных Mayo Clinic.Чтобы предоставить вам наиболее актуальную и полезную информацию, а также понять, какие информация полезна, мы можем объединить вашу электронную почту и информацию об использовании веб-сайта с другая информация о вас, которой мы располагаем.Если вы пациент клиники Майо, это может включать защищенную информацию о здоровье. Если мы объединим эту информацию с вашей защищенной медицинской информации, мы будем рассматривать всю эту информацию как информацию и будет использовать или раскрывать эту информацию только так, как указано в нашем уведомлении о практики конфиденциальности. Вы можете отказаться от получения сообщений по электронной почте в любое время, нажав на ссылка для отписки в письме. Подписаться! Спасибо за подпискуНаш электронный информационный бюллетень Housecall будет держать вас в курсе последней медицинской информации. Извините, что-то пошло не так с вашей подпискойПовторите попытку через пару минут Повторить попытку
|

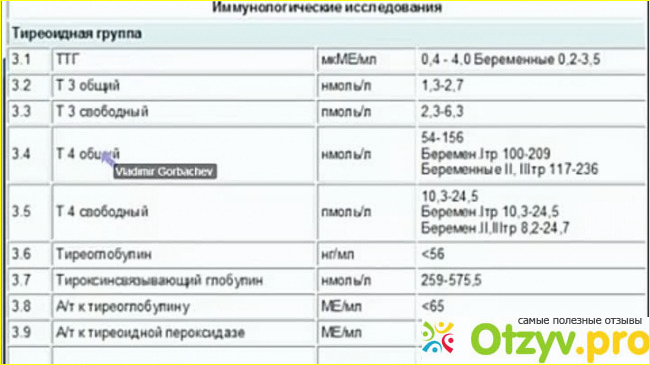 Усиливает мышечную выносливость, сужает сосуды.
Усиливает мышечную выносливость, сужает сосуды.
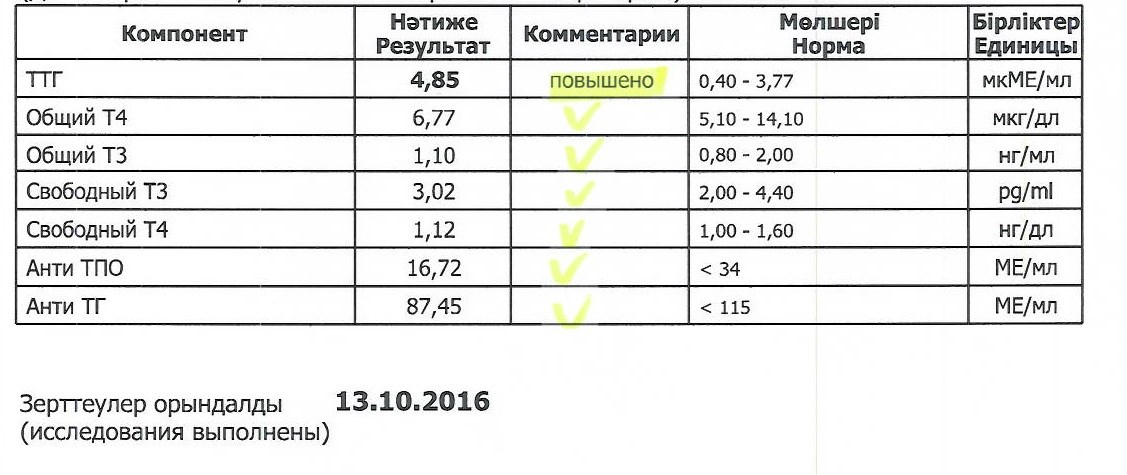 Снижается частота и интенсивность вегето-сосудистых спазмов, укрепляется сердечная мышца.
Снижается частота и интенсивность вегето-сосудистых спазмов, укрепляется сердечная мышца.

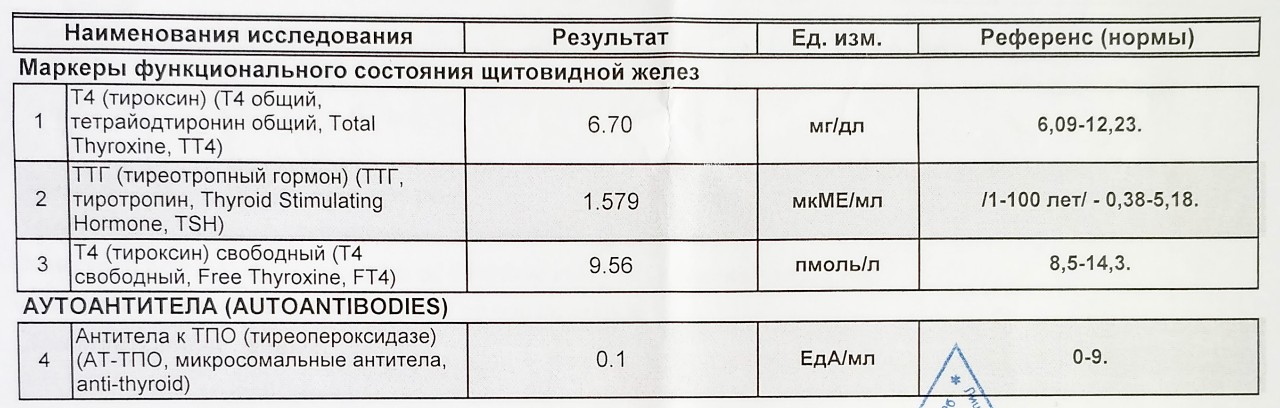

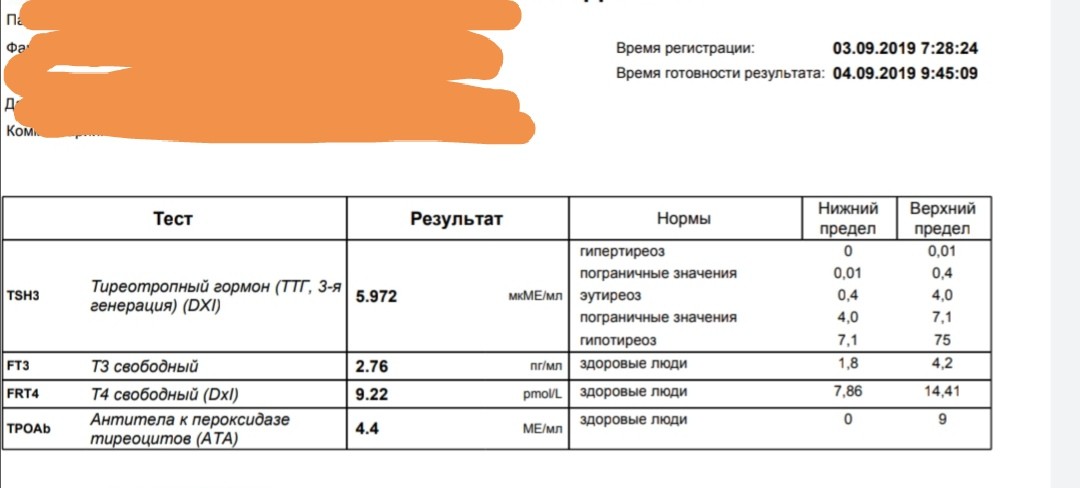 Также у девочек проводят УЗИ органов малого таза, определение уровней ЛГ, ФСГ и их соотношения.
Также у девочек проводят УЗИ органов малого таза, определение уровней ЛГ, ФСГ и их соотношения.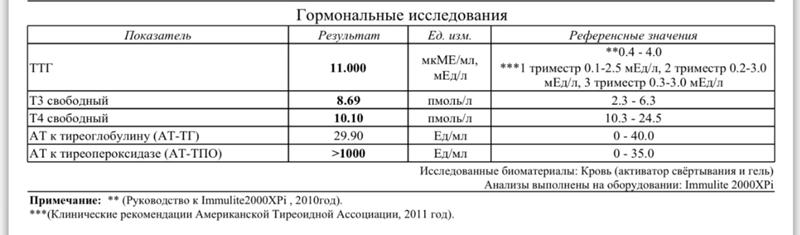

 Однако диагностированный БК подвержен предвзятости, зависящей от осведомленности педиатров в постановке диагноза.Кроме того, Norris et al сосредоточились на детях с высоким риском, определяемых как имеющие родственников первой степени родства с диабетом 1 типа или имеющих генотипы HLA, связанные с болезнью Крона и диабетом 1 типа. Таким образом, результаты не могут быть прямо экстраполированы на наше исследование. Совсем недавно Норвежское когортное исследование матери и ребенка (14) показало, что позднее (≥7 мес.), но не раннее (≤4 мес.) введение погранично связано с повышенным риском CD (скорректированное ОШ: 1,27; 95% ДИ: 1,01). , 1,65). Мы не смогли подтвердить эти результаты в нашем исследовании и не нашли оценок эффекта в том же направлении (скорректированное ОШ: 0.64; 95% ДИ: 0,31, 1,3). Однако в Норвежское когортное исследование матери и ребенка были включены дети с клинической болезнью Крона, а не с болезнью Крона, что может объяснить разные результаты.
Однако диагностированный БК подвержен предвзятости, зависящей от осведомленности педиатров в постановке диагноза.Кроме того, Norris et al сосредоточились на детях с высоким риском, определяемых как имеющие родственников первой степени родства с диабетом 1 типа или имеющих генотипы HLA, связанные с болезнью Крона и диабетом 1 типа. Таким образом, результаты не могут быть прямо экстраполированы на наше исследование. Совсем недавно Норвежское когортное исследование матери и ребенка (14) показало, что позднее (≥7 мес.), но не раннее (≤4 мес.) введение погранично связано с повышенным риском CD (скорректированное ОШ: 1,27; 95% ДИ: 1,01). , 1,65). Мы не смогли подтвердить эти результаты в нашем исследовании и не нашли оценок эффекта в том же направлении (скорректированное ОШ: 0.64; 95% ДИ: 0,31, 1,3). Однако в Норвежское когортное исследование матери и ребенка были включены дети с клинической болезнью Крона, а не с болезнью Крона, что может объяснить разные результаты. Størdal et al (14) также не обнаружили, что грудное вскармливание в течение ≥6 мес (6–12 мес) связано с БК, но обнаружили, что грудное вскармливание после 12 мес связано с повышенным риском БК.Большинство детей в нашей когорте не получали грудного вскармливания после 12 месяцев; поэтому мы не смогли воспроизвести этот анализ (14). В нескольких исследованиях действительно было обнаружено, что грудное вскармливание снижает риск БК (12, 17), особенно грудное вскармливание во время (13, 34, 35) и после (12, 13, 19, 35) введения глютена, а также с постепенное введение глютена при грудном вскармливании (12, 13, 19). Тем не менее, большинство этих исследований были основаны на ретроспективно собранных данных, что может привести к систематической ошибке припоминания (т. е. разным отчетам о методах кормления детей с диагнозом БК и без него) (13, 17, 18, 20, 35).Кроме того, остается неясным, является ли защитный эффект грудного вскармливания стойким или только задерживает появление симптомов и, следовательно, диагностику целиакии (12, 20, 34, 35).
Størdal et al (14) также не обнаружили, что грудное вскармливание в течение ≥6 мес (6–12 мес) связано с БК, но обнаружили, что грудное вскармливание после 12 мес связано с повышенным риском БК.Большинство детей в нашей когорте не получали грудного вскармливания после 12 месяцев; поэтому мы не смогли воспроизвести этот анализ (14). В нескольких исследованиях действительно было обнаружено, что грудное вскармливание снижает риск БК (12, 17), особенно грудное вскармливание во время (13, 34, 35) и после (12, 13, 19, 35) введения глютена, а также с постепенное введение глютена при грудном вскармливании (12, 13, 19). Тем не менее, большинство этих исследований были основаны на ретроспективно собранных данных, что может привести к систематической ошибке припоминания (т. е. разным отчетам о методах кормления детей с диагнозом БК и без него) (13, 17, 18, 20, 35).Кроме того, остается неясным, является ли защитный эффект грудного вскармливания стойким или только задерживает появление симптомов и, следовательно, диагностику целиакии (12, 20, 34, 35).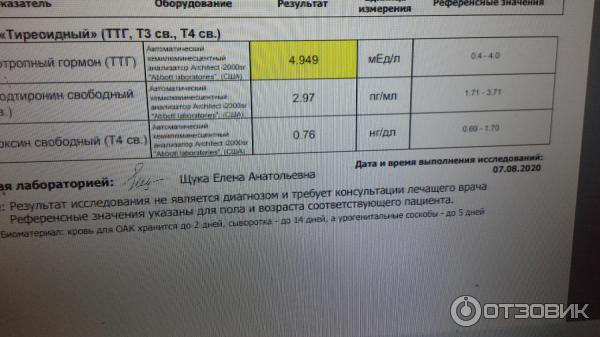 Например, предыдущие исследования показали, что более длительное грудное вскармливание (35) и исключительное грудное вскармливание (18) только отсрочивают начало CD в младенчестве. Это может объяснить, почему мы не обнаружили никакой связи между продолжительностью грудного вскармливания и CDA. Хотя мы не обнаружили, что продолжительность грудного вскармливания и сроки введения глютена связаны с АКД, мы не исключаем роль грудного вскармливания в развитии КР.Грудное вскармливание и время введения глютена могут не защищать от развития субклинических, бессимптомных или латентных форм БК, но могут защитить от развития симптоматической БК. Кроме того, введение глютена во время грудного вскармливания и количество глютена может быть более важным, чем продолжительность грудного вскармливания и время введения глютена, как это было предложено Ivarsson et al (13).
Например, предыдущие исследования показали, что более длительное грудное вскармливание (35) и исключительное грудное вскармливание (18) только отсрочивают начало CD в младенчестве. Это может объяснить, почему мы не обнаружили никакой связи между продолжительностью грудного вскармливания и CDA. Хотя мы не обнаружили, что продолжительность грудного вскармливания и сроки введения глютена связаны с АКД, мы не исключаем роль грудного вскармливания в развитии КР.Грудное вскармливание и время введения глютена могут не защищать от развития субклинических, бессимптомных или латентных форм БК, но могут защитить от развития симптоматической БК. Кроме того, введение глютена во время грудного вскармливания и количество глютена может быть более важным, чем продолжительность грудного вскармливания и время введения глютена, как это было предложено Ivarsson et al (13). Предыдущие исследования выбирали детей с диагностированной БК (17), или с симптоматической БК, приводящей к диагнозу БК (13, 15), или были сосредоточены на детях с высоким риском (9). Во-вторых, мы разделили положительные концентрации анти-тТГ (≥7 ЕД/мл) на 2 группы на основе 10-кратного значения ВГН (≥70 МЕ/мл), поскольку положительные концентрации анти-тТГ ≥10-кратного ВГН показывают высокую диагностическую точность. 25). Из всех анти-тТГ-позитивных детей в нашей исследуемой популяции >60% имели концентрации анти-тТГ в ≥10 раз превышающие ВГН, что позволяет предположить, что у этих детей, вероятно, есть БК.В-третьих, дизайн нашего исследования предоставил информацию о широком спектре потенциальных искажающих факторов, включая этническую принадлежность, социально-экономический статус, курение во время беременности и инфекции.
Предыдущие исследования выбирали детей с диагностированной БК (17), или с симптоматической БК, приводящей к диагнозу БК (13, 15), или были сосредоточены на детях с высоким риском (9). Во-вторых, мы разделили положительные концентрации анти-тТГ (≥7 ЕД/мл) на 2 группы на основе 10-кратного значения ВГН (≥70 МЕ/мл), поскольку положительные концентрации анти-тТГ ≥10-кратного ВГН показывают высокую диагностическую точность. 25). Из всех анти-тТГ-позитивных детей в нашей исследуемой популяции >60% имели концентрации анти-тТГ в ≥10 раз превышающие ВГН, что позволяет предположить, что у этих детей, вероятно, есть БК.В-третьих, дизайн нашего исследования предоставил информацию о широком спектре потенциальных искажающих факторов, включая этническую принадлежность, социально-экономический статус, курение во время беременности и инфекции. Тем не менее, только если бы неправильная классификация методов кормления младенцев была связана с диагнозом БК, это повлияло бы на наши результаты, что маловероятно, поскольку анкеты по методам кормления были заполнены до измерения анти-тТГ в возрасте 6 лет.Кроме того, участники нашего исследования не знали об определении tTG-IgA, поэтому погрешность ответа маловероятна. Кроме того, можно задаться вопросом, имело ли наше исследование достаточную мощность для выявления небольших различий в практике введения глютена между детьми с развитием CDA и без него. Наше исследование имело мощность 80% (при α 0,05) для выявления как минимум 22%-ной разницы в содержании глютена в возрасте ≥6 месяцев, чтобы быть значимой между детьми с CDA и без него. Недавнее исследование (19) ( n = 13 279) обнаружило разницу в 2.5% глютена в возрасте >6 мес. являются значимыми, в то время как Norris и коллеги (9) обнаружили, что разница в 12% является значимой ( n = 1560). Хотя чувствительность и специфичность анти-тТГ высоки (25, 36), только когда концентрации анти-тТГ превышают ВГН в ≥10 раз в сочетании с симптомами и положительными антиэндомизиальными антителами, можно (клинически) диагностировать БК без биопсии двенадцатиперстной кишки.
Тем не менее, только если бы неправильная классификация методов кормления младенцев была связана с диагнозом БК, это повлияло бы на наши результаты, что маловероятно, поскольку анкеты по методам кормления были заполнены до измерения анти-тТГ в возрасте 6 лет.Кроме того, участники нашего исследования не знали об определении tTG-IgA, поэтому погрешность ответа маловероятна. Кроме того, можно задаться вопросом, имело ли наше исследование достаточную мощность для выявления небольших различий в практике введения глютена между детьми с развитием CDA и без него. Наше исследование имело мощность 80% (при α 0,05) для выявления как минимум 22%-ной разницы в содержании глютена в возрасте ≥6 месяцев, чтобы быть значимой между детьми с CDA и без него. Недавнее исследование (19) ( n = 13 279) обнаружило разницу в 2.5% глютена в возрасте >6 мес. являются значимыми, в то время как Norris и коллеги (9) обнаружили, что разница в 12% является значимой ( n = 1560). Хотя чувствительность и специфичность анти-тТГ высоки (25, 36), только когда концентрации анти-тТГ превышают ВГН в ≥10 раз в сочетании с симптомами и положительными антиэндомизиальными антителами, можно (клинически) диагностировать БК без биопсии двенадцатиперстной кишки. 25). Согласно ESPGHAN, клинически диагностированная БК касается детей, которые обращаются к педиатру из-за симптомов, тогда как субклиническая БК обнаруживается при скрининге и должна быть подтверждена образцами биопсии.Однако, поскольку в нашем исследовании не было образцов биопсии, мы исследовали развитие CDA. Поэтому окончательные выводы относительно (субклинической) диагностики БК следует делать с осторожностью. Кроме того, мы скорректировали потенциальные помехи в нашем анализе, но остаточное смешение не может быть полностью исключено. Другим ограничением этого исследования является то, что наше исследование не может изучить влияние введения глютена в возрасте до 4 месяцев, а также количество введенного глютена по отношению к концентрациям анти-тТГ.Хотя предыдущее исследование голландских детей раннего возраста показало, что большинство детей получают глютен в возрасте от 3 до 6 месяцев, а не раньше этого времени (37), нельзя полностью исключить окно возможностей, в котором введение глютена может предотвратить АКД.
25). Согласно ESPGHAN, клинически диагностированная БК касается детей, которые обращаются к педиатру из-за симптомов, тогда как субклиническая БК обнаруживается при скрининге и должна быть подтверждена образцами биопсии.Однако, поскольку в нашем исследовании не было образцов биопсии, мы исследовали развитие CDA. Поэтому окончательные выводы относительно (субклинической) диагностики БК следует делать с осторожностью. Кроме того, мы скорректировали потенциальные помехи в нашем анализе, но остаточное смешение не может быть полностью исключено. Другим ограничением этого исследования является то, что наше исследование не может изучить влияние введения глютена в возрасте до 4 месяцев, а также количество введенного глютена по отношению к концентрациям анти-тТГ.Хотя предыдущее исследование голландских детей раннего возраста показало, что большинство детей получают глютен в возрасте от 3 до 6 месяцев, а не раньше этого времени (37), нельзя полностью исключить окно возможностей, в котором введение глютена может предотвратить АКД. Что касается грудного вскармливания, это исследование не может изучить влияние грудного вскармливания во время и после введения глютена. Следовательно, наше исследование не позволяет сделать выводы о влиянии очень раннего введения глютена, постепенного введения глютена и введения во время грудного вскармливания.
Что касается грудного вскармливания, это исследование не может изучить влияние грудного вскармливания во время и после введения глютена. Следовательно, наше исследование не позволяет сделать выводы о влиянии очень раннего введения глютена, постепенного введения глютена и введения во время грудного вскармливания.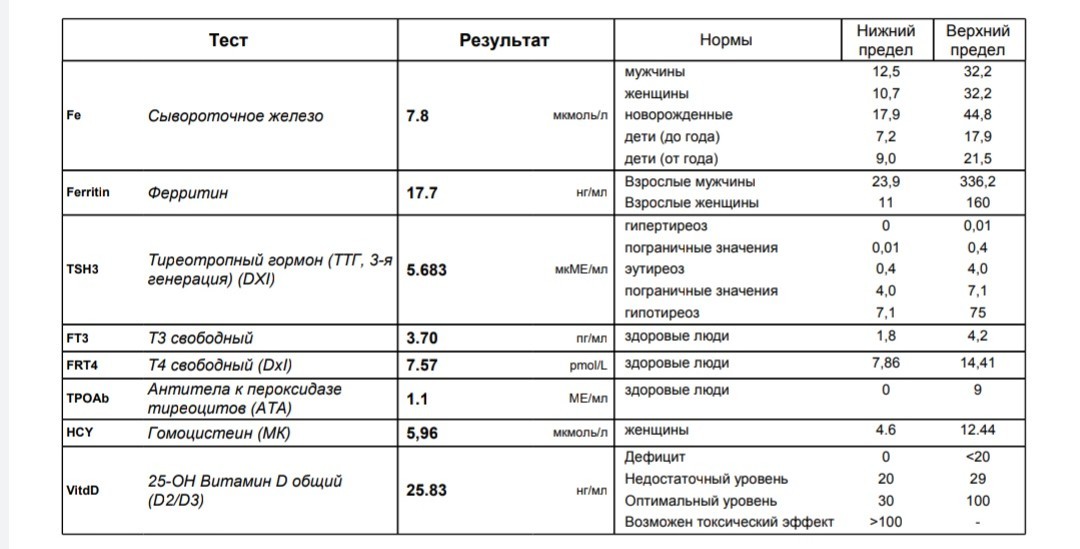 Мы с благодарностью признаем вклад детей и родителей, врачей общей практики, больниц и акушерок, а также аптек в Роттердаме.
Мы с благодарностью признаем вклад детей и родителей, врачей общей практики, больниц и акушерок, а также аптек в Роттердаме.
/63/63.jpg)
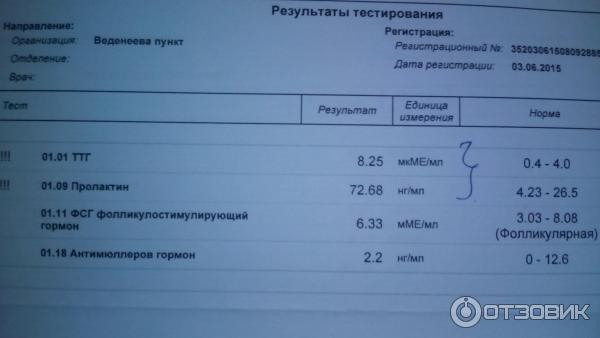
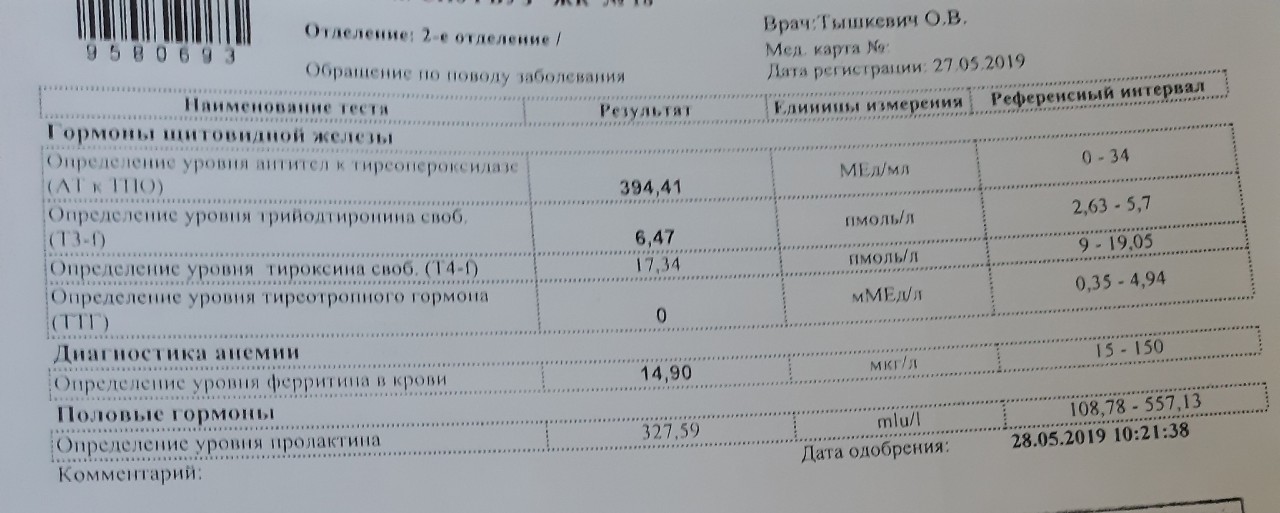
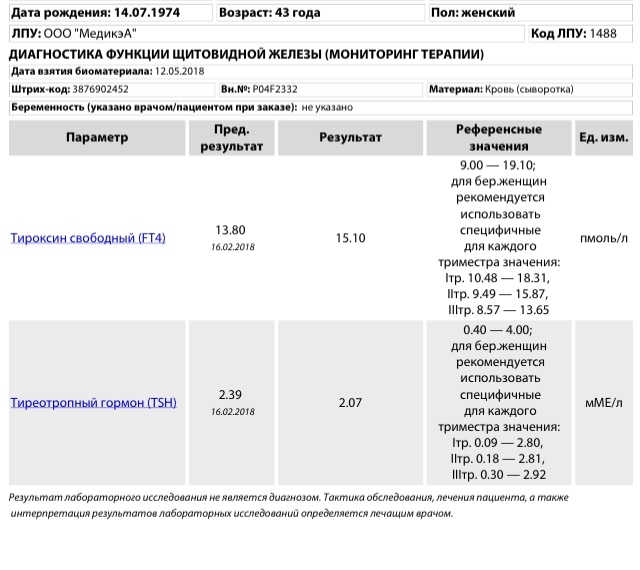 12. .
12. .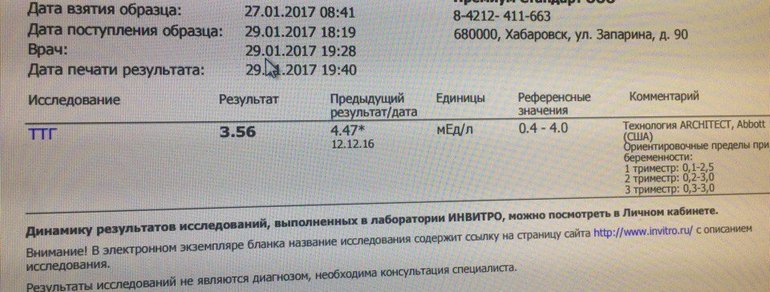
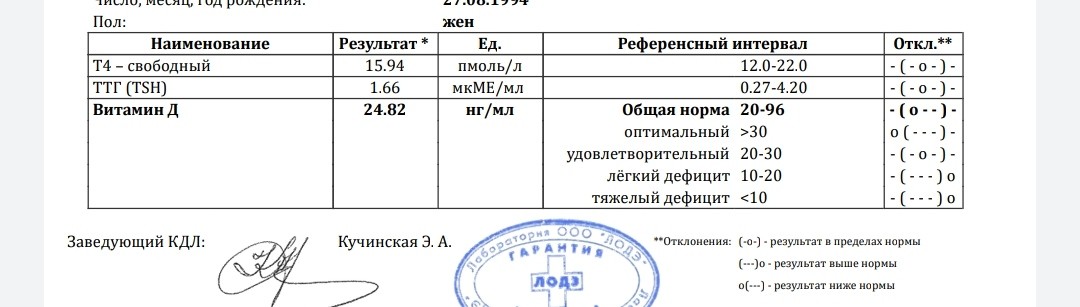 19.
19.
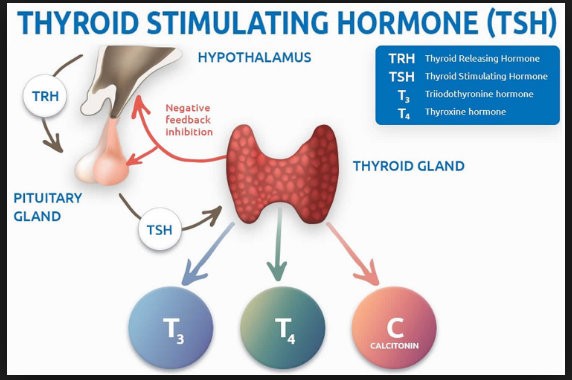


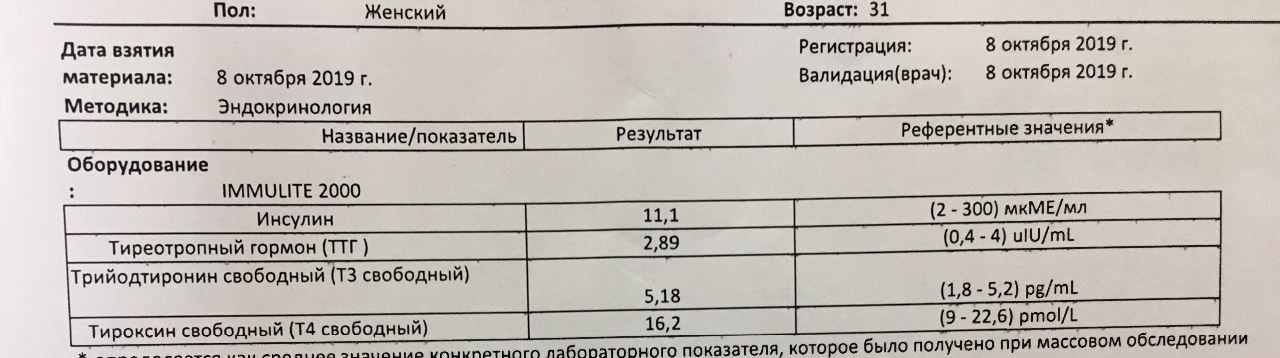


 У младенцев, находящихся на грудном вскармливании, подвергшихся воздействию СИОЗС в третьем триместре беременности, риск плохой неонатальной адаптации ниже, чем у младенцев, находящихся на искусственном вскармливании.
У младенцев, находящихся на грудном вскармливании, подвергшихся воздействию СИОЗС в третьем триместре беременности, риск плохой неонатальной адаптации ниже, чем у младенцев, находящихся на искусственном вскармливании. [12]
[12]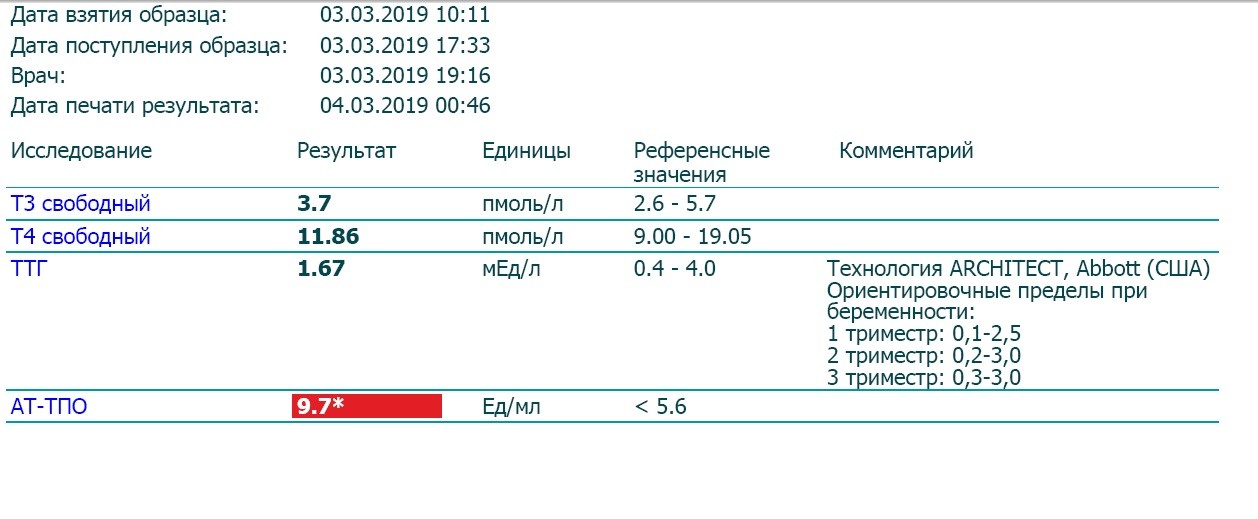 Эти значения соответствуют средней дозе для младенцев 8,7 мкг/кг в день или 1,2% от дозы матери с поправкой на вес [15].
Эти значения соответствуют средней дозе для младенцев 8,7 мкг/кг в день или 1,2% от дозы матери с поправкой на вес [15]. 3 мкг/л (диапазон от 3,6 до 35,7 мкг/л). Авторы подсчитали, что это представляет собой среднюю дозу для младенцев, равную 1,6 (диапазон от 0,5 до 5,4) мкг/кг в день. Корреляции между дозировкой матери и уровнем сертралина в молоке обнаружено не было [18].
3 мкг/л (диапазон от 3,6 до 35,7 мкг/л). Авторы подсчитали, что это представляет собой среднюю дозу для младенцев, равную 1,6 (диапазон от 0,5 до 5,4) мкг/кг в день. Корреляции между дозировкой матери и уровнем сертралина в молоке обнаружено не было [18]. [1]
[1] [13]
[13] Только у двух младенцев, находящихся на исключительно грудном вскармливании, определяемые уровни сертралина в сыворотке крови составляли 2,1 и 2,4 мкг/л. У других младенцев уровень сертралина был неопределяемым (<2 мкг/л). У четырех других младенцев определяемые уровни норсертралина находились в диапазоне от 2,6 до 4,7 мкг/л. Время выборки не сообщалось.[5]
Только у двух младенцев, находящихся на исключительно грудном вскармливании, определяемые уровни сертралина в сыворотке крови составляли 2,1 и 2,4 мкг/л. У других младенцев уровень сертралина был неопределяемым (<2 мкг/л). У четырех других младенцев определяемые уровни норсертралина находились в диапазоне от 2,6 до 4,7 мкг/л. Время выборки не сообщалось.[5] Материнские дозы варьировались от 25 до 200 мг в день. Хотя уровень серотонина у матери снизился со 159 мкг/л до 19 мкг/л при терапии сертралином, уровень серотонина у младенцев в среднем составлял 227 мкг/л до и 224 мкг/л после терапии матерью. Авторы пришли к выводу, что эти результаты указывают на то, что количество сертралина, проглоченного младенцами, было недостаточным, чтобы повлиять на поглощение серотонина тромбоцитами у младенцев, находящихся на грудном вскармливании. Тромбоциты и нейроны имеют один и тот же переносчик серотонина, поэтому отсутствие эффекта рассматривалось как косвенное свидетельство безопасности применения сертралина во время грудного вскармливания.Ни у одного из младенцев не наблюдалось каких-либо побочных эффектов сертралина в грудном молоке, включая 6 детей в возрасте до 3 месяцев, находившихся на исключительно грудном вскармливании.[24]
Материнские дозы варьировались от 25 до 200 мг в день. Хотя уровень серотонина у матери снизился со 159 мкг/л до 19 мкг/л при терапии сертралином, уровень серотонина у младенцев в среднем составлял 227 мкг/л до и 224 мкг/л после терапии матерью. Авторы пришли к выводу, что эти результаты указывают на то, что количество сертралина, проглоченного младенцами, было недостаточным, чтобы повлиять на поглощение серотонина тромбоцитами у младенцев, находящихся на грудном вскармливании. Тромбоциты и нейроны имеют один и тот же переносчик серотонина, поэтому отсутствие эффекта рассматривалось как косвенное свидетельство безопасности применения сертралина во время грудного вскармливания.Ни у одного из младенцев не наблюдалось каких-либо побочных эффектов сертралина в грудном молоке, включая 6 детей в возрасте до 3 месяцев, находившихся на исключительно грудном вскармливании.[24] Их младенцы имели 6-месячный прирост веса, который был нормальным в соответствии с национальным ростом стандарты, и матери не сообщили об аномальных эффектах у своих младенцев.[25]
Их младенцы имели 6-месячный прирост веса, который был нормальным в соответствии с национальным ростом стандарты, и матери не сообщили об аномальных эффектах у своих младенцев.[25]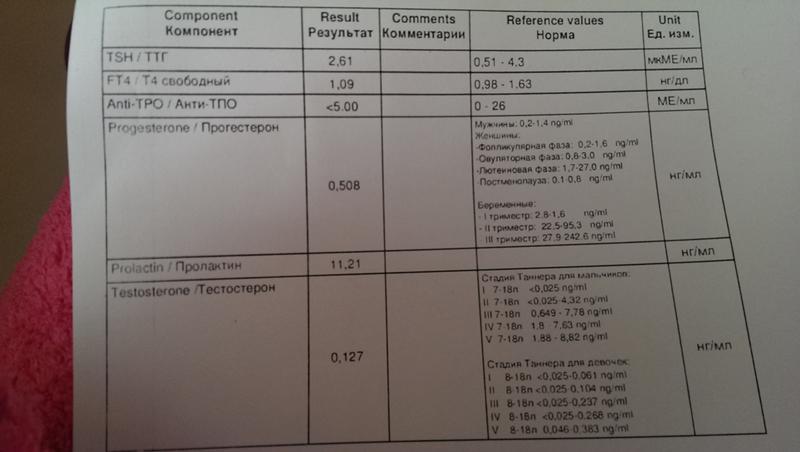 Младенцы, подвергшиеся воздействию СИОЗС либо внутриутробно, либо пренатально и постнатально с грудным молоком, имели притупленные реакции на боль по сравнению с младенцами из контрольной группы. Четверо из 30 младенцев подвергались воздействию сертралина. Поскольку не было контрольной группы депрессивных матерей, не получавших медикаментозное лечение, нельзя было исключить влияние материнского поведения, вызванного депрессией. Авторы подчеркнули, что эти результаты не оправдывают отказа от медикаментозного лечения депрессии во время беременности или отказа от грудного вскармливания во время лечения СИОЗС.[13]
Младенцы, подвергшиеся воздействию СИОЗС либо внутриутробно, либо пренатально и постнатально с грудным молоком, имели притупленные реакции на боль по сравнению с младенцами из контрольной группы. Четверо из 30 младенцев подвергались воздействию сертралина. Поскольку не было контрольной группы депрессивных матерей, не получавших медикаментозное лечение, нельзя было исключить влияние материнского поведения, вызванного депрессией. Авторы подчеркнули, что эти результаты не оправдывают отказа от медикаментозного лечения депрессии во время беременности или отказа от грудного вскармливания во время лечения СИОЗС.[13] [27]
[27] Позже было обнаружено, что у младенца генетически промежуточный метаболизм двух ферментов CYP450, участвующих в метаболизме сертралина.Авторы связывают симптомы у младенца с серотонинергической гиперстимуляцией, вызванной постоянно высоким уровнем сертралина при грудном вскармливании и снижением метаболизма.[14] Реакция, вероятно, была вызвана сертралином.
Позже было обнаружено, что у младенца генетически промежуточный метаболизм двух ферментов CYP450, участвующих в метаболизме сертралина.Авторы связывают симптомы у младенца с серотонинергической гиперстимуляцией, вызванной постоянно высоким уровнем сертралина при грудном вскармливании и снижением метаболизма.[14] Реакция, вероятно, была вызвана сертралином. Шесть матерей сообщили о грудном вскармливании своих детей (объем не указан), а 5 не кормили своих детей грудью. Средняя доза сертралина на 7-й неделе составляла 100 мг в сутки. Никаких побочных эффектов не было зарегистрировано ни у кого из детей в группах сертралина или плацебо в это время.[30]
Шесть матерей сообщили о грудном вскармливании своих детей (объем не указан), а 5 не кормили своих детей грудью. Средняя доза сертралина на 7-й неделе составляла 100 мг в сутки. Никаких побочных эффектов не было зарегистрировано ни у кого из детей в группах сертралина или плацебо в это время.[30]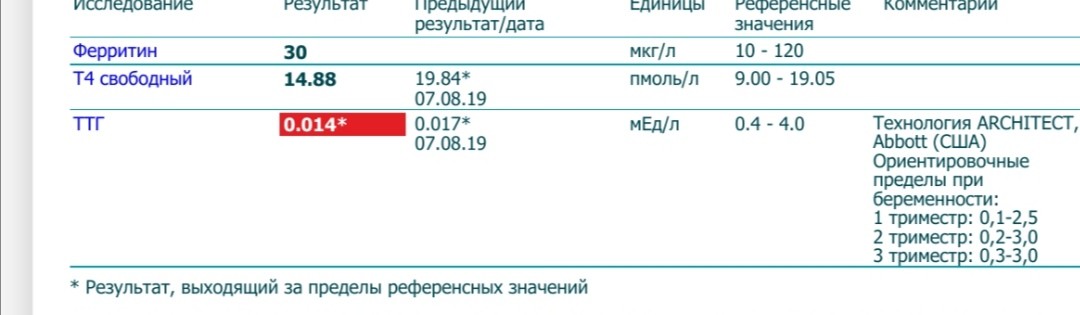 Шестьдесят восемь младенцев подверглись воздействию сертралина внутриутробно.[31]
Шестьдесят восемь младенцев подверглись воздействию сертралина внутриутробно.[31] Мать младенца лечили от биполярного расстройства ламотриджином 250 мг перорально один раз в день, арипипразолом 15 мг перорально один раз в день и сертралином 100 мг перорально один раз в день. Она также принимала левотироксин 50 мкг один раз в день, поливитамины для беременных и фолиевую кислоту. При первоначальном осмотре в отделении неотложной помощи он был бледным, с мраморной кожей, сухими слизистыми оболочками, сниженным тургором кожи и синюшными стопами с длительным капиллярным наполнением. Со временем правая ступня потемнела, пальцы на ногах почернели, и у него развилась гангрена правой нижней конечности, которая не поддавалась медикаментозному лечению и потребовала ампутации всех пяти пальцев на ногах и хирургической обработки плюсневых костей.Некроз был приписан артериальным микротромбам, вызванным диссеминированным внутрисосудистым свертыванием крови после тяжелой дегидратации. Авторы рассматривали лекарства матери как возможную причину обезвоживания и связанных с этим проблем.
Мать младенца лечили от биполярного расстройства ламотриджином 250 мг перорально один раз в день, арипипразолом 15 мг перорально один раз в день и сертралином 100 мг перорально один раз в день. Она также принимала левотироксин 50 мкг один раз в день, поливитамины для беременных и фолиевую кислоту. При первоначальном осмотре в отделении неотложной помощи он был бледным, с мраморной кожей, сухими слизистыми оболочками, сниженным тургором кожи и синюшными стопами с длительным капиллярным наполнением. Со временем правая ступня потемнела, пальцы на ногах почернели, и у него развилась гангрена правой нижней конечности, которая не поддавалась медикаментозному лечению и потребовала ампутации всех пяти пальцев на ногах и хирургической обработки плюсневых костей.Некроз был приписан артериальным микротромбам, вызванным диссеминированным внутрисосудистым свертыванием крови после тяжелой дегидратации. Авторы рассматривали лекарства матери как возможную причину обезвоживания и связанных с этим проблем.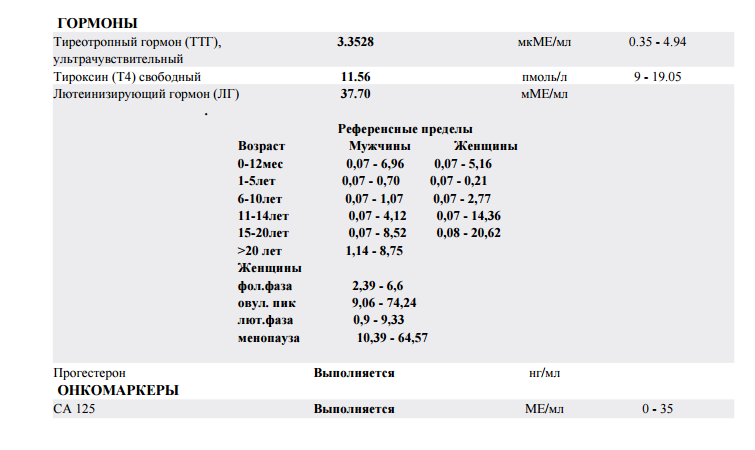 [33]
[33]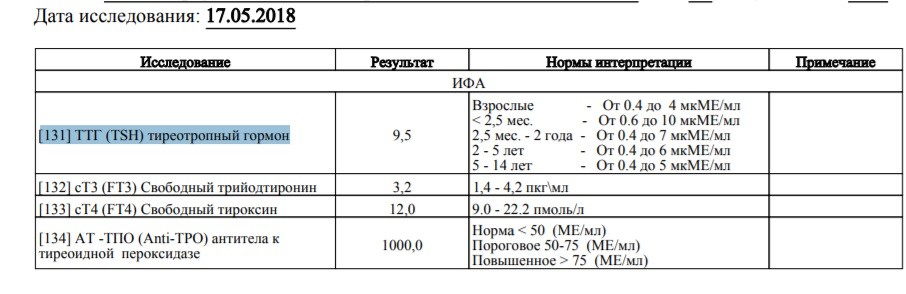 [35]
[35] [37-41] Однако в исследовании случаев гиперпролактинемии и ее симптомов (например, гинекомастии), о которых сообщалось во французском центре фармаконадзора, не было обнаружено, что сертралин имеет повышенный риск возникновения гиперпролактинемии по сравнению с другими препаратами.[42] Уровень пролактина у матери с установившейся лактацией может не влиять на ее способность кормить грудью.
[37-41] Однако в исследовании случаев гиперпролактинемии и ее симптомов (например, гинекомастии), о которых сообщалось во французском центре фармаконадзора, не было обнаружено, что сертралин имеет повышенный риск возникновения гиперпролактинемии по сравнению с другими препаратами.[42] Уровень пролактина у матери с установившейся лактацией может не влиять на ее способность кормить грудью. У матерей, принимавших ИОЗС, начало активации секреции молока (лактогенез II) было отсрочено в среднем на 16,7 часа по сравнению с контрольной группой (85,8 часа после родов у матерей, получавших ИОЗС, и 69,1 часа у матерей, не получавших лечения), что удвоило риск отсроченного пищевого поведения в необработанной группе. Однако задержка лактогенеза II может не иметь клинического значения, поскольку между группами не было статистически значимой разницы в проценте матерей, испытывающих трудности с кормлением после 4-го дня после родов.[44]
У матерей, принимавших ИОЗС, начало активации секреции молока (лактогенез II) было отсрочено в среднем на 16,7 часа по сравнению с контрольной группой (85,8 часа после родов у матерей, получавших ИОЗС, и 69,1 часа у матерей, не получавших лечения), что удвоило риск отсроченного пищевого поведения в необработанной группе. Однако задержка лактогенеза II может не иметь клинического значения, поскольку между группами не было статистически значимой разницы в проценте матерей, испытывающих трудности с кормлением после 4-го дня после родов.[44] Среди женщин, принимавших СИОЗС, частота грудного вскармливания через 2 недели после родов была на 27-33% ниже, чем у матерей, не принимавших антидепрессанты, без статистической разницы в частоте грудного вскармливания между группами, получавшими СИОЗС.[45]
Среди женщин, принимавших СИОЗС, частота грудного вскармливания через 2 недели после родов была на 27-33% ниже, чем у матерей, не принимавших антидепрессанты, без статистической разницы в частоте грудного вскармливания между группами, получавшими СИОЗС.[45] Женщины, получавшие антидепрессанты, на 37% реже кормили грудью при выписке, чем женщины без психиатрического диагноза, но не менее вероятно, что кормили грудью, чем нелеченные матери с психиатрическим диагнозом.[47]
Женщины, получавшие антидепрессанты, на 37% реже кормили грудью при выписке, чем женщины без психиатрического диагноза, но не менее вероятно, что кормили грудью, чем нелеченные матери с психиатрическим диагнозом.[47]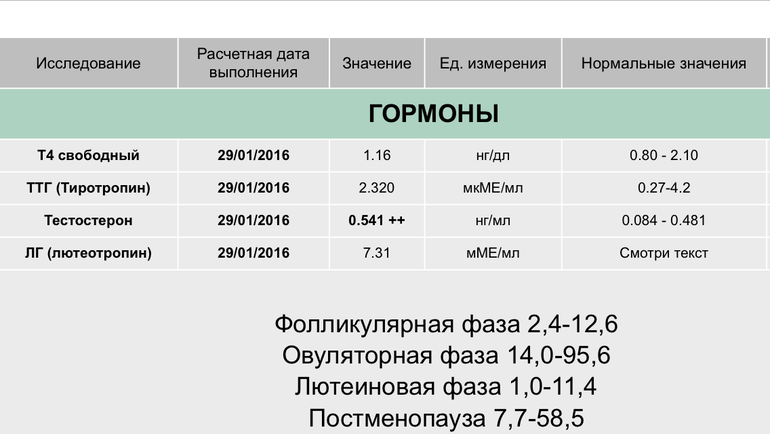 Согласованное руководство Британской ассоциации психофармакологии по использованию психотропных препаратов до зачатия, во время беременности и после родов, 2017 г. J Psychopharmacol. 2017; 31: 519–52. [PubMed: 28440103]
Согласованное руководство Британской ассоциации психофармакологии по использованию психотропных препаратов до зачатия, во время беременности и после родов, 2017 г. J Psychopharmacol. 2017; 31: 519–52. [PubMed: 28440103] Бр Дж Клин Фармакол. 2018; 84: 1373–9. [Бесплатная статья PMC: PMC5980248] [PubMed: 29522259]
Бр Дж Клин Фармакол. 2018; 84: 1373–9. [Бесплатная статья PMC: PMC5980248] [PubMed: 29522259] В течение первых 2–7 дней после родов выделяется густая желтая жидкость (молозиво). По мере развития лактации увеличивается объем выделяемого молока и изменяется его питательный состав, с увеличением, уменьшением или без изменения концентрации в зависимости от питательного вещества.Приблизительно через 21 день выделяемое молоко считается зрелым молоком. Объем грудного молока, выделяемого ежедневно, быстро увеличивается в первые послеродовые дни, примерно с 500 мл на 5-й день, примерно 650 мл в 1 месяц и примерно 750 мл в 3 месяца, после чего остается относительно стабильным до снижения во время отлучения от груди. В промышленно развитых странах средний объем вырабатываемого грудного молока составляет 750–800 мл в сутки −1 в первые 4–5 месяцев после родов и снижается до 600 мл в сутки −1 в течение 6–12 месяцев после родов.В этот период объем вырабатываемого молока может быть еще ниже и весьма изменчив в зависимости от практики отлучения ребенка от груди. Комитеты ФАО/ВОЗ и DRI сочли 750 и 780 мл соответственно средним объемом молока, вырабатываемым за период полной лактации, и основанием для рекомендаций.
В течение первых 2–7 дней после родов выделяется густая желтая жидкость (молозиво). По мере развития лактации увеличивается объем выделяемого молока и изменяется его питательный состав, с увеличением, уменьшением или без изменения концентрации в зависимости от питательного вещества.Приблизительно через 21 день выделяемое молоко считается зрелым молоком. Объем грудного молока, выделяемого ежедневно, быстро увеличивается в первые послеродовые дни, примерно с 500 мл на 5-й день, примерно 650 мл в 1 месяц и примерно 750 мл в 3 месяца, после чего остается относительно стабильным до снижения во время отлучения от груди. В промышленно развитых странах средний объем вырабатываемого грудного молока составляет 750–800 мл в сутки −1 в первые 4–5 месяцев после родов и снижается до 600 мл в сутки −1 в течение 6–12 месяцев после родов.В этот период объем вырабатываемого молока может быть еще ниже и весьма изменчив в зависимости от практики отлучения ребенка от груди. Комитеты ФАО/ВОЗ и DRI сочли 750 и 780 мл соответственно средним объемом молока, вырабатываемым за период полной лактации, и основанием для рекомендаций. Для большинства питательных веществ средняя концентрация в зрелом молоке, умноженная на средний объем молока, использовалась для оценки общего количества питательных веществ, ежедневно секретируемых в грудное молоко. Затем применяли поправочный коэффициент, когда биодоступность питательного вещества в рационе матери составляет менее 100%, и, если это известно, для анаболических затрат на синтез молока.Окончательное значение было добавлено к рекомендуемому потреблению для небеременных и некормящих женщин. Стадия лактации рассматривалась как фактор для некоторых питательных веществ, и там, где это применимо, приводились отдельные значения в соответствии с периодом времени после родов.
Для большинства питательных веществ средняя концентрация в зрелом молоке, умноженная на средний объем молока, использовалась для оценки общего количества питательных веществ, ежедневно секретируемых в грудное молоко. Затем применяли поправочный коэффициент, когда биодоступность питательного вещества в рационе матери составляет менее 100%, и, если это известно, для анаболических затрат на синтез молока.Окончательное значение было добавлено к рекомендуемому потреблению для небеременных и некормящих женщин. Стадия лактации рассматривалась как фактор для некоторых питательных веществ, и там, где это применимо, приводились отдельные значения в соответствии с периодом времени после родов. Кроме того, на состав жирных кислот грудного молока может влиять питание матери.
Кроме того, на состав жирных кислот грудного молока может влиять питание матери.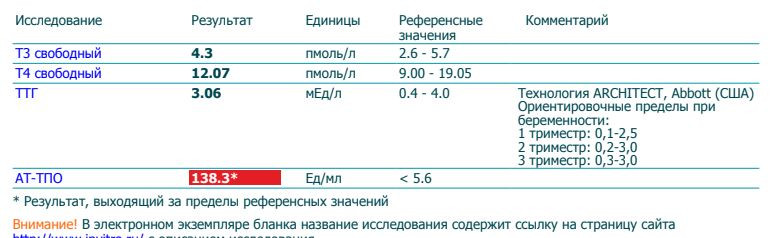 На состав грудного молока влияет несколько факторов, зависящих от питательных веществ, таких как стадия лактации, изменения во время кормления, суточный ритм, диета матери, гестационный возраст младенца при рождении и паритет. Более того, общее количество питательных веществ, выделяемых в грудное молоко, зависит от объема и продолжительности грудного вскармливания. Кроме того, физиологическая адаптация к высоким потребностям в питательных веществах во время лактации может включать увеличение поглощения и сохранения питательных веществ, а также использование материнских запасов питательных веществ.Эти адаптации весьма специфичны для каждого питательного вещества и их нелегко измерить количественно, что увеличивает степень неопределенности. Возраст матери и состояние питания матери во время беременности и лактации также могут влиять на гомеостатическую адаптацию во время лактации, включая эффективность усвоения питательных веществ и степень мобилизации материнских запасов питательных веществ.
На состав грудного молока влияет несколько факторов, зависящих от питательных веществ, таких как стадия лактации, изменения во время кормления, суточный ритм, диета матери, гестационный возраст младенца при рождении и паритет. Более того, общее количество питательных веществ, выделяемых в грудное молоко, зависит от объема и продолжительности грудного вскармливания. Кроме того, физиологическая адаптация к высоким потребностям в питательных веществах во время лактации может включать увеличение поглощения и сохранения питательных веществ, а также использование материнских запасов питательных веществ.Эти адаптации весьма специфичны для каждого питательного вещества и их нелегко измерить количественно, что увеличивает степень неопределенности. Возраст матери и состояние питания матери во время беременности и лактации также могут влиять на гомеостатическую адаптацию во время лактации, включая эффективность усвоения питательных веществ и степень мобилизации материнских запасов питательных веществ.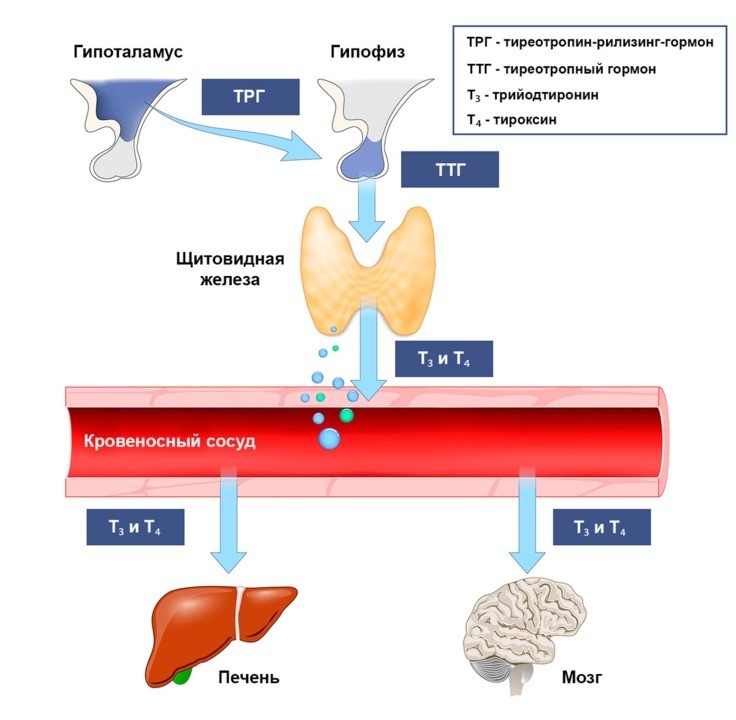
 Во-первых, проверьте политику в вашей стране и на вашем рабочем месте. Если у вас есть право на время и место для кормления грудью в рабочее время, вы можете пойти домой и покормить грудью, попросить члена семьи или друга принести вам ребенка или сцедить молоко и забрать его домой.Если у вас нет возможности кормить грудью в рабочее время, найдите время в течение дня, чтобы сцедить молоко, а затем покормите ребенка, находясь дома. Если вы решите давать ребенку заменитель грудного молока для некоторых кормлений, все же очень полезно продолжать кормить грудью, когда вы с ребенком.
Во-первых, проверьте политику в вашей стране и на вашем рабочем месте. Если у вас есть право на время и место для кормления грудью в рабочее время, вы можете пойти домой и покормить грудью, попросить члена семьи или друга принести вам ребенка или сцедить молоко и забрать его домой.Если у вас нет возможности кормить грудью в рабочее время, найдите время в течение дня, чтобы сцедить молоко, а затем покормите ребенка, находясь дома. Если вы решите давать ребенку заменитель грудного молока для некоторых кормлений, все же очень полезно продолжать кормить грудью, когда вы с ребенком. 
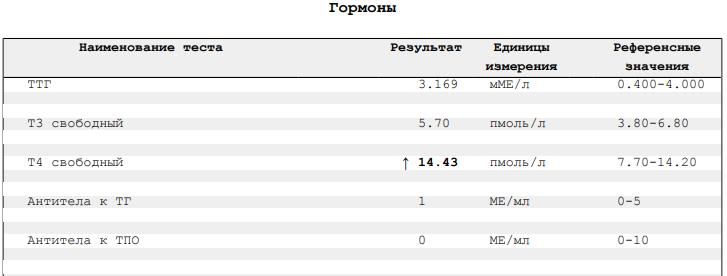 БМС Мед 2012;10:13.
БМС Мед 2012;10:13. Риск глютеновой болезни
Риск глютеновой болезни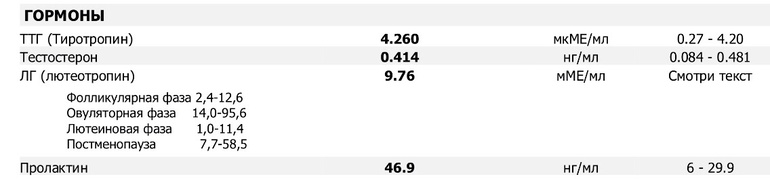
 Clin
Clin
 PLoS ONE 2008;3:
PLoS ONE 2008;3: М. Re: «Влияние критериев выбора вмешивающихся факторов
М. Re: «Влияние критериев выбора вмешивающихся факторов
 Но вы можете продолжать кормить ребенка грудью. На самом деле грудное вскармливание обычно помогает вылечить инфекцию, а грудное вскармливание не причинит вреда вашему ребенку.
Но вы можете продолжать кормить ребенка грудью. На самом деле грудное вскармливание обычно помогает вылечить инфекцию, а грудное вскармливание не причинит вреда вашему ребенку. У вас также может быть лихорадка, озноб и боли в теле.
У вас также может быть лихорадка, озноб и боли в теле.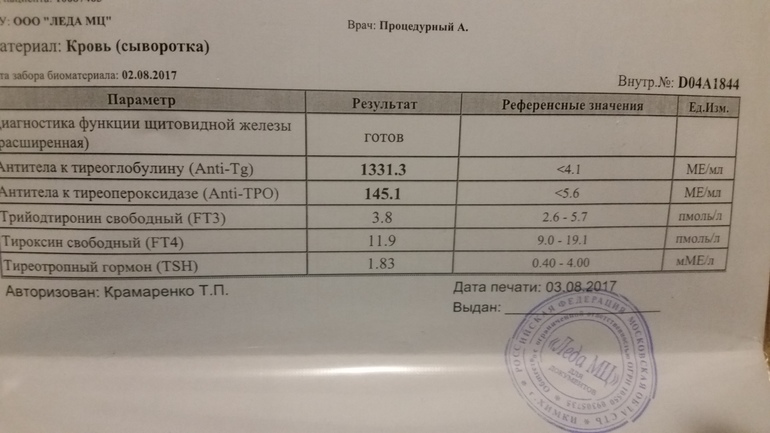 После 2 месяцев режим кормления ребенка становится более регулярным, что способствует профилактике мастита.
После 2 месяцев режим кормления ребенка становится более регулярным, что способствует профилактике мастита.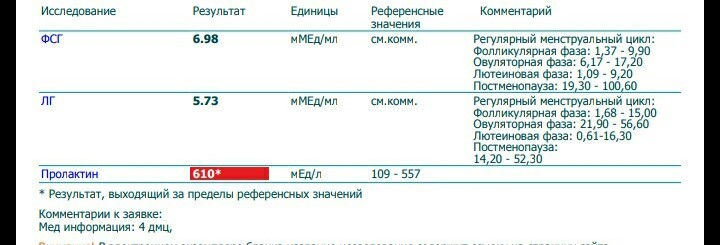 Попробуйте это по крайней мере 3 раза в день. Это увеличивает поток молока в груди. Массаж пораженной груди также может увеличить приток молока.
Попробуйте это по крайней мере 3 раза в день. Это увеличивает поток молока в груди. Массаж пораженной груди также может увеличить приток молока. Этот человек — обычно медсестра — специализируется на оказании помощи женщинам, кормящим грудью. Вы сможете кормить грудью более эффективно и с меньшей болью, а также предотвратите появление мастита в будущем, если будете помнить о смене положения и следить за тем, чтобы ребенок правильно брал грудь.
Этот человек — обычно медсестра — специализируется на оказании помощи женщинам, кормящим грудью. Вы сможете кормить грудью более эффективно и с меньшей болью, а также предотвратите появление мастита в будущем, если будете помнить о смене положения и следить за тем, чтобы ребенок правильно брал грудь.