У плода желудок перерастянут что это — Про Маму
Незначительно перерастянут желудок у плода
Девочки,подскажите,у кого так было?Делали узи на 18+1,потом ещё раз смотрели желудок через день,всё также((Теперь отправляют в ЦПС для осмотра на узи и консультации,страшно очень(((Пойду туда через неделю. Все остальные показатели в норме
Живые темы на форуме
Девочки, привет. У меня сегодня была пункция,взяли 5 клеточек. Это моё третье Эко. Я в день тригг.
HHAa, у нас такого нет.Есть ограничения не более 2х раз в год.А сколько между этими попытками про.
Жара убивает, от этого отеки, а так все хорошо. Наконец стало видно пузик, если платья носить, но.
Популярные записи в блогах
долгие попытки забеременеть не дают результатов. призрачная надежда на ЭКО. боюсь брать кредит на.
Всем привет, если меня кто-то читает.Решила начать писать, так как много что потом забывается ока.
Интересные фото в галерее
10 ДПО. Замочила эви. Полоска почти сразу появилась, розовая. Но когда тест высох поняла, что рад.
С 16мая делаю тесты, по идее уже и сровняться должны. Не ярчают((( Сразу вообще еле видно вторую.
О чувствовала сегодня в ночь с 16 на 17 дц. БТ молчит
Лучшие статьи в библиотеке
При беременности в организме женщины происходят перемены – меняется гормональный фон, растет живо.
Вряд ли кто-то поспорит, что зарождение новой жизни – это, по сути, одно большое чудо. Да, благод.
Желудок, который выглядит значительно меньше ожидаемого размера, также может быть признаком скрытой аномалии. Обнаружение маленького желудка при динамическом наблюдении свидетельствуете необходимости детального морфологического исследования структур плода. Было обнаружено, что 27 из 52 (52%) плодов с маленькими желудками имели неблагорпиятный перинатальный исход.
Тем не менее, если этот признак отмечается изолированно и носит транзиторныи характер с дальнейшей нормализацией размеров желудка при последующих обследованиях, исход, наиболее вероятно, будет благоприятным, как это было отмечено у всех 12 таких плодов в вышеупомянутом исследовании.
Обнаружение уменьшения размеров или отсутствия желудка, наболее вероятно, свидетельствует о возможности неблагоприятного исхода при наблюдении после 24 нед беременности, чем в более ранние сроки.
Помимо того, что отсутствие эхотени желудка или его маленькие размеры могут являться как потенциальными признаками атрезии пищевода, так и нормальным вариантом развития, эти признаки также обнаруживаются при целом ряде других патологических состояний. Было установлено, что отсутствие жидкости в желудке связано с нехваткой плоду амниотической жидкости для глотания.
По данным публикаций о невизуализации желудка маловодие часто регистрируется при различных патологических состояниях плода, включая аномалии мочеполовой системы, хромосомные нарушения и задержку внутриутробного развития плода (ЗВРП). Это также может быть связано с расстройствами нормального механизма глотания, как это, возможно, происходит у плодов с пороками ЦНС, расщелиной губы и нейромышечными заболеваниями.
И наконец, желудок может содержать жидкость, но не обнаруживаться, если он смещен с ожидаемого места расположения в верхнем левом квадранте, как это бывает у плодов с диафрагмальной грыжей.
Иногда при эхографическом обследовании в пренатальном периоде в желудке плода могут определяться гиперэхогенные включения, которые были названы «псевдосодержимое» желудка, поскольку обычно они представляют собой транзиторно визуализируемые конгломераты проглоченных скоплений клеток или их фрагментов. «Псевдосодержимое» желудка плода следует дифференцировать с такими с патологическими образованиями, как опухоль желудка. Его обнаружение обычно не сочетается с наличием какой-либо другой патологии.
Хотя иногда «псевдосодержимое» может возникать вследствие заглатывания крови, излившейся в околоплодные воды после амниоцентеза или при отслойке плаценты. В этой связи при его обнаружении необходимо провести тщательный осмотр области прикрепления плаценты для исключения признаков ее отслойки. Кроме того, необходимо также обратить внимание на расширение петель тонкого кишечника в брюшной полости плода, поскольку вероятность наличия «псевдосодержимого» желудка увеличивается при замедлении перистальтики кишечника на фоне его обструкции.
При отсутствии клинических или эхографических признаков отслойки плаценты или пороков развития плода изолированное выявление «псевдосодержимого» желудка может быть интерпретировано как вариант нормального состояния, которое не требует дальнейшего специального наблюдения.
Прочие нарушения состояния желудка, которые могут определяться пренатально, включают в себя варианты обструкции его пилорического отдела, такие как мембрана, стеноз или атрезия привратника, а также грыжи пищеводного отверстия. Гипертрофический стеноз привратника обычно формируется через несколько недель после рождения, но очень редко может обусловливать расширение желудка во внутриутробном периоде.
Обнаружение у плода аномального расширения желудка может представлять определенную трудность, поскольку его нормальные размеры могут значительно варьировать. Дополнительными признаками в этих случаях могут служить многоводие, утолщение стенок желудка, воронкообразная суженная форма преддверия желудка и исчезновение изгиба его малой кривизны. Потенциально сложной Для антенатальной диагностики также является грыжа пищеводного отверстия, поскольку она может иметь сходство с диафрагмальной грыжей, при которой только часть желудка выходит в грудную полость.
Таким образом, и та и другая
Важность дифференцирования этих двух пороков состоит в том, что грыжа пищеводного отверстия имеет лучший прогноз, чем грыжа диафрагмы. Она обычно не сочетается с другими структурными или хромосомными аномалиями и не рассматривается как потенциальное показание к проведению внутриутробных хирургических вмешательств.
Оглавление темы «Диагностика пороков желудочно-кишечного тракта у плода»:
Гиперэхогенный кишечник у плода: что это?
Ожидание ребенка – это один из самых счастливых и волнительных моментов в жизни женщины, который, к сожалению, нередко сопровождается проблемами физического состояния самой будущей мамы или развития плода. Одной из таких патологий является гиперэхогенный кишечник у плода.
Повышенная эхогенность говорит о скоплении каловых масс, это видно только при ультразвуковом обследовании. При обнаружении такого признака врач или сам проводит детальный осмотр плода или, что лучше и более закономерно, направляет пациентку к генетику. И если будет поставлен диагноз «гиперэхогенный кишечник» у плода, причины будут выясняться на хромосомном уровне.
Процедуры для выявления заболевания
День за днем время до встречи с ребенком сокращается, и на протяжении всей беременности мама относится бережно к своему малышу. По назначению врачей и для собственного успокоения проводится УЗИ и другие обследования, чтобы выявить на самых ранних сроках какие-либо отклонения в развитии плода и принять дальнейшие меры по разрешению ситуации. Уже на 6-8 неделе виден кишечник ребенка, но пока он находится за пределами брюшной полости. Активное развитие органа начинается после 12-й недели беременности.
Многие мамы в силу своей медицинской необразованности не знают, что такое гиперэхогенный кишечник у плода, и начинают сильно волноваться за развитие и жизнь будущего ребенка. Причин для переживаний на самом деле много, если подтвердится диагноз. Но для того чтобы его поставить, нужно пройти комплексное обследование, одного УЗИ недостаточно. Не исключено, что эта патология со временем уйдет сама собой.
Что такое гиперэхогенный кишечник?
Нередко такой диагноз могут поставить совершенно здоровым детям, и чтобы подтвердить отклонение или опровергнуть его, нужно пройти несколько процедур:
- двойной/тройной биохимический тест;
- повторное УЗИ через месяц;
- обследование на наличие антител.
При малейших подозрениях на патологию нужно обязательно пройти все обследования, что назначит врач. Гиперэхогенный кишечник у плода – это самый распространенный пренатальный эхографический маркер наследственных или врожденных аномалий, который сопровождается высокой степенью эхогенности, сравнимой с костной.
По статистике, во втором триместре беременности у 0,5 % плодов выявляется такая патология. Причина появления феномена не изучена до конца, такой кишечник в некоторых случаях может считаться нормой или отмечаться при заглатывании крови плодом, которая не переваривается в просвете кишки.
Диагностическое обследование
В первую очередь нужно незамедлительно обратиться к генетику, который специализируется на хромосомных феноменах. Он проведет обследование, посмотрит и оценит полученные данные в биохимическом тесте, изучит УЗИ-диагностику, которая подтвердила диагноз, гиперэхогенный кишечник у плода как лечить, подскажет и будет наблюдать за ведением беременности.
Если при УЗИ были обнаружены признаки отклонения, это не повод еще говорить, что присутствует хромосомная патология, и это еще не показание для прерывания беременности. В таком случае назначается инвазивная пренатальная диагностика. Берутся клетки плода на тонкий микроскопический анализ. Такая процедура называется аспирацией ворсин хориона.
Если диагноз «гиперэхогенный кишечник» у плода подтвердится, будет назначено последующее обследование. На УЗИ такой кишечник сильно выделяется, он выглядит ярким пятном.
Проводятся все мероприятия по обнаружению такой патологии не раньше наступления 16 недели. До этого периода кишечник даже вполне здорового плода может иметь высокую эхогенность. В тех случаях, когда затруднена визуализация органов плода на УЗИ из-за ожирения матери или маловодия, для выявления аномалии используется трансвагинальная эхография.
Причины появления отклонений
Если не будет выявлено повышение эхогенности при дальнейших исследованиях, то можно успокоиться. Такая особенность кишечника может наблюдаться у абсолютно здоровых эмбрионов и со временем пропасть.
Однако такое отклонение может стать и ярким признаком серьезных генетических отклонений или недоразвитости плода, к примеру оно диагностируется при синдроме Дауна. Поэтому врачи начинают бить тревогу при малейших нарушениях в эхогенности кишечника. Необходимо создать полную клиническую картину и произвести ясную оценку всех анатомических особенностей плода. Рассматривают также следующие причины возникновения аномалии:
- внутриутробное инфицирование плода;
- задержка в развитии.
Когда причина в задержке развития
В таком случае будут наблюдаться сопроводительные симптомы:
- небольшие размеры плода, не соответствующие сроку развития;
- маловодие;
- снижение маточного кровотока;
- снижение плацентарного кровотока.
При наличии этих сопутствующих признаков можно говорить о внутриутробной задержке в развитии. Если же их нет, это исключается.
Часто повышение эхогенности связывают с уменьшением водного компонента мекония или перистальтики, потому что активизация снижения ферментов околоплодных вод происходит именно при хромосомных нарушениях.
Однозначно ответить во время беременности на вопрос о том, чем вызвано такое отклонение, трудно. Среди дополнительных эхографических маркеров трисомии 13 выделяют:
Естественно, на основе этих показателей нельзя сделать вывод о наличии порока, но такие данные уже заносят пациентку в группу риска.
Последствия отклонений в кишечнике
Очень редкая на самом деле находка — гиперэхогенный кишечник у плода. Причины, последствия такой патологии, как правило, взаимосвязаны. Хотя аномалия эта является серьезным и важным маркером, указывающим на отклонения в развитии плода, в большинстве случаев дети рождаются здоровыми, без каких-либо нарушений в ДНК. При динамическом наблюдении такая патология в большинстве случаев пропадает, и через несколько недель кишечник становится нормальным.
Выявление патологии на более поздних сроках беременности (после второго триместра) может стать признаком развития мекониевого перитонита или мекониевого илеуса, а также свидетельствовать об инфицировании ветряной оспой. Выявление отклонений обусловливается недостаточной его оценкой. Также нужно брать во внимание, что разные технические приборы могут показывать существенные отличия в изображениях.
Когда требуется операция?
В некоторых случаях опасности не несет гиперэхогенный кишечник у плода, последствия в других ситуациях могут быть опасными. При обнаружении мекониевого перитонита назначается операция, но не всегда. Хирургия требуется при симптомах острого живота и признаках обструкции. Если нет показаний к проведению операции, назначается динамическое наблюдение за новорожденным. Часто подобные операции сопровождаются большой потерей крови, что может привести к синдрому короткой кишки.
Внутриутробная гибель наступает при данной патологии в 8 % случаев, неонатальные потери – 0,8 %. Общая частота пренатальных неблагоприятных исходов достигает 48,4 %. При обнаружении феномена в пренатальном периоде новорожденному требуется динамическое наблюдение и систематическая терапия.
Подробнее о синдроме Дауна
Это относительно частая врожденная патология, которая вызывается наличием дополнительной хромосомы в 21 паре. Из всех изученных аномалий, связанных с нарушением в хромосомах, эта является наиболее распространенной и изученной. Около половины детей с таким синдромом страдают:
- пороком сердца;
- дефектом межжелудочковой перегородки;
- болезнью Гиршпрунга.
Во время беременности для определения синдрома Дауна проводятся скрининговые обследования. Заподозрить риск развития болезни на раннем сроке помогает инвазивная диагностика:
Вероятность выявления порока во втором триместре составляет 60-90 %. Это зависит от выбора метода исследования.
Гиперэхогенный кишечник у плода после 20 недели
Гиперэхогенный кишечник у плода в 20 недель может сопровождаться признаками преждевременного созревания плаценты. Внимание врачей в этом случае в первую очередь будет направлено на исключение заболеваний на хромосомном уровне. В этом случае никаких рисков не будет, а такие изменения в кишечнике могут встречаться и у вполне здоровых детей.
В любом случае пациентка будет направлена к генетику для утверждения или опровержения диагноза на основе пройденного обследования и результатов анализов.
Специалист даст по итогам своего заключения дальнейшие рекомендации к действию. Так как указанные симптомы могут сопровождать инфицирование, назначается обследование:
Если установлен диагноз «гиперэхогенный кишечник» у плода, что это может означать и какое назначается обследование? Женщина проходит комплексную диагностику, в которую входит:
- оценка ультразвуковой анатомии плода;
- контроль над его состоянием;
- выполнение тестов на инфицирование.
Гиперэхогенный кишечник у плода лечение подразумевает комплексное. Как правило, исход терапии в большинстве случаев положительный.
Источники: http://www.babyplan.ru/questions/115258-neznachitelno-pererastyanut-zheludok-u-plodahttp://meduniver.com/Medical/Akusherstvo/1322.htmlhttp://fb.ru/article/254017/giperehogennyiy-kishechnik-u-ploda-chto-eto
promother.ru
размеры, причины отклонений от нормы
Увеличение желудка, отсутствие или микрогастрия у плода встречаются нечасто. Такие аномалии часто несовместимы с жизнью малыша после рождения, если не провести вовремя операцию. Для обнаружения пороков развития ЖКТ проводится УЗИ. К 20 неделе пищеварительная система ребенка сформирована, органы хорошо визуализируются и можно сделать необходимые замеры.
ВАЖНО ЗНАТЬ! Даже «запущенные» язву или гастрит можно вылечить дома, без операций и больниц. Просто прочитайте что говорит Галина Савина читать рекомендацию…
Причины появления аномалий пищеварительного органа в период внутриутробного развития связаны с образом жизни матери, экологией и наследственностью.
Очень важно! Савина Г.: «Я могу порекомендовать лишь одно средство для быстрого лечения язвы и гастрита» читать далее…
Основные параметры
Строение органа
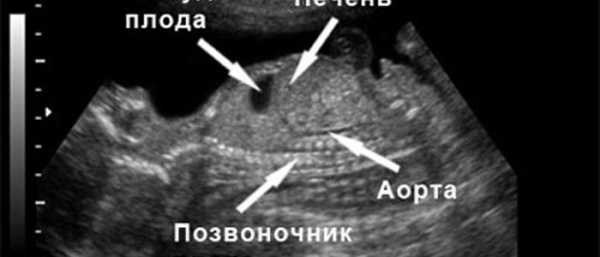
На УЗИ в 20 недель желудок у плода имеет округлую или овальную форму анэхогенного образования с жидким содержимым. Расположен в верхнем квадранте животика. Размеры зависят от количества заглатываемых околоплодных вод. В норме орган должен перистальтировать. При отсутствии визуализации желудка в течение 30-минутного наблюдения говорят о плохом наполнении органа, его отсутствии, дистопии вследствие врожденной грыжи, отсутствия соединения с пищеводом.
Вернуться к оглавлениюРазмеры желудка
Таблица замеров по неделям позволяет судить о нормальности развития посредством измерения диаметра животика плода:
ЭТО действительно ВАЖНО! Прямо сейчас можно узнать дешевый способ избавится от болей в желудке… УЗНАТЬ >>
| Срок, нед. | Окружность, мм |
| 16 | 88—116 |
| 17 | 93—131 |
| 18 | 104—144 |
| 19 | 114—154 |
| 20 | 124—164 |
Болезни и отклонения
Одним из возможных видов патологии может быть атрезия пищевода.Именно с 16 по 20 недельный период может наблюдаться патология, что поражает желудочно-кишечный тракт. Как только при скрининге имеется подозрение на какую-либо аномалию, то назначается УЗИ в динамике на 22 неделе беременности. Среди пороков встречаются:
- Артрезия или отсутствие естественных проходов. Зачастую это невизуализация пилорического или антральной зоне. Часто сочетается с многоводием, аномалиями гортани и пищевода, дисплазией легких.
- Артезия пищевода. Из-за отсутствия проходного отверстия пищеварительного органа не наполняется амниотической жидкостью, оттого не визуализируется. Причиной также может послужить пороки ЦНС, расщелина губы, нейромышечные патологии.
- Микрогастрия, когда желудок уменьшен, имеет неправильную форму (цилиндрическую) и не соответствует периоду развития плода.
- Макрогастрия, когда орган слишком большой. Развивается на фоне обтурации и непроходимости кишечника. Дополнительными дифпризнаками, когда увеличен желудок, считаются: утолщение стенок, отсутствие малой кривизны, сужение преддверия воронкообразной формы.
- Гастромегалия, когда орган слишком расширен. Также может быть вариацией макрогастрии (когда орган большой).
- Щелевидный желудок, как следствие недоразвития в ходе онотогенеза. Становится меньше норм.
- Аномалии расположения. Когда происходит смещение или удвоение органа.
Причины отклонений от нормы
Патология может быть обусловлена наследственным фактором.Неправильные размеры желудка у плода, его отсутствие провоцируют такие факторы:
- инфекционные болезни матери;
- дефицит полезных веществ;
- употребление противопоказанных препаратов при беременности;
- плохая экология;
- наследственность;
- патологии плаценты.
Диагностика
Определить аномалии развитие желудка у плода возможно только по УЗИ. Изображение на аппарате позволяет определить объем, размеры органа в динамике и в реальном времени уже с 20 недели. Также есть возможность определить наличие «псевдосодержимого», что характеризуется заглатыванием плодом крови, появившейся в околоплодных водах после амниоцентеза или при отслойке плаценты. УЗИ позволяет дифференцировать это состояние с опухолями в желудке.
Вернуться к оглавлениюЛечение отклонений
Микрогастрия желудка плода, как и макрогастрия, щелевидный орган требуют тщательного наблюдения во время беременности и после рождения. Зачастую маленький желудок лечится консервативно: диетой и препаратами. Но если патология сопровождается ГЭР (рефлюкс-эзофагитом) у родившегося ребенка, нужна антирефлюксная операция. Атрезия пилорической зоны лечится хирургически. При этом успех операции достигает 90%. Иногда принимается решение создать искусственную полость из частей тонкого кишечника, что позволит задерживать пищу и усваивать ее в большей мере.
Если был диагностирован пилоростеноз (неправильное строение пилорического участка и увеличенный желудок у плода), для обеспечения нормального прохода еды в 12-перстную кишку, также потребуется операция сразу после рождения ребенка. При тяжелых пороках в развитии нескольких органов и систем женщине может быть предложен вариант прерывания беременности. В противном случае малыш вряд ли выживет после рождения.
ВАМ ВСЕ ЕЩЕ КАЖЕТСЯ, ЧТО ВЫЛЕЧИТЬ ЖЕЛУДОК ТЯЖЕЛО?
Судя по тому, что вы сейчас читаете эти строки — победа в борьбе с заболеваниями желудочно-кишечного тракта пока не на вашей стороне…
И вы уже думали о хирургическом вмешательстве? Оно и понятно, ведь желудок — очень важный орган, а его правильное функционирование — залог здоровья и хорошего самочувствия. Частые боли в животе, изжога, вздутие, отрыжка, тошнота, нарушение стула… Все эти симптомы знакомы вам не понаслышке.
Но возможно правильнее лечить не следствие, а причину? Рекомендуем прочитать историю Галины Савиной, как она вылечила желудок… Читать статью >>
etozheludok.ru
УЗИ желудка у плода на втором скрининге: норма и патологии
На сроке 19-20 недель проводится второе скрининговое УЗИ плода. К этому сроку ребенок полностью сформирован, различимы все его органы и есть возможность выявить их аномалии. Одним из органов, который подвергается тщательному осмотру, является желудок. Какие размеры желудка у плода на УЗИ являются нормой, и стоит ли паниковать при отклонениях от этих значений?Сонография позволяет осмотреть и оценить состояние внутренних органов. Пристальному изучению подвергаются такие органы как сердце, селезенка, легкие, почки, мочевой пузырь, и, конечно, желудок. Подробнее о втором скрининге.
Почему важно оценить состояние внутренних органов малыша? Дело в том, что некоторые отклонения в их развитии являются маркерами хромосомных аномалий. Таким беременным в дальнейшем рекомендуют консультацию генетика.
Время скринингового исследования (16-22 недели) выбрано с учетом того, чтобы при обнаружении тяжелых аномалий внутриутробного развития, несовместимых с жизнью, можно было бы прервать беременность.
Нормы размеров желудка плода на УЗИ и возможные отклонения
Желудок плода в 16-20 недель может иметь вариабельные размеры. Их определяют в миллиметрах. Нормальные размеры желудка у плода по неделям представлены в таблице.
|
Срок беременности |
Окружность живота |
|
16 недель |
88-116 |
|
17 недель |
93-131 |
|
18 недель |
104-144 |
|
19 недель |
114-154 |
|
20 недель |
124-164 |
При исследовании могут быть выявлены следующие отклонения:
- большой или маленький желудок у плода на УЗИ;
- отсутствие органа;
- наличие псевдосодержимого;
- щелевидный желудок;
- атрезия желудка у плода.
Причины отклонений желудка плода от нормы
Желудок на УЗИ определяется как округлое или овальное анэхогенное образование, расположенное в верхнелевых отделах полости живота. Изменения с его стороны могут быть признаками патологии желудочно-кишечного тракта или косвенными признаками других неблагоприятных состояний.
Если желудка у плода на УЗИ не видно, то предполагают атрезию пищевода. В таком случае орган есть, но он не наполняется амниотическими водами. Отсутствие эхотени может говорить о маловодии, а это косвенно свидетельствует о патологии почек, хронических инфекциях матери, патологии плаценты, гестозе. Иногда желудок у плода не визуализируется, если смещен с обычного места. Такое состояние бывает при диафрагмальной грыже.
Жидкость в желудке порой отсутствует по причине пороков ЦНС, при расщелине губы, нейромышечных болезнях.
«Псевдосодержимое» желудка – это различные гиперэхогенные включения. Они образуются при заглатывании скоплений клеток. Иногда так проявляется внутриутробная опухоль, но она редко диагностируется изолированно, ей сопутствуют другие аномалии. Проглоченная кровь также дает картину наполненного желудка. В таком случае нужно искать причину кровотечения и тщательно обследовать плаценту на предмет отслойки. Кровь может появиться после выполнения амниоцентеза.
Если не обнаружено патологии плаценты или других пороков, то изолированное наличие «псевдосодержимого» принимают за вариант нормы.
Причиной увеличенного желудка у плода может быть обтурация кишечника и его непроходимость. Но следует помнить, что желудок может расширяться до значительных размеров и это является нормой. Поэтому при отклонении размеров органа от нормы нужно искать дополнительные симптомы:
- многоводие;
- утолщение стенок органа;
- преддверие сужено и имеет воронкообразную форму;
- нет малой кривизны.
Микрогастрия желудка плода не возникает как отдельное врожденное заболевание. Обычно это часть патологии всего желудочно-кишечного тракта. Она может сочетаться с:
- нарушением ротации органов брюшной полости;
- отсутствием желчного пузыря;
- неправильным положением печени.
При микрогастрии желудок выглядит маленьким, значительно уступает в размерах норме, может быть цилиндрической формы.
Щелевидный желудок у плода означает недорозвитие его в ходе онотогенеза.
Микрогастрия и щелевидный желудок после обнаружения подлежат наблюдению. После рождения ребенка выполняют пластическую операцию по созданию желудка из части тонкой кишки. Выполнять главные функции он не сможет, но будет задерживать пищу от прямого попадания в кишечник. Так увеличится время переваривания, ребенок сможет усваивать большее количество питательных веществ.
Атрезия желудка – редкая аномалия. Это наличие мембраны в пилорическом или антральном отделе. Иногда заращение неполное, имеется небольшое отверстие. Как и большинство пороков развития, имеет место сочетание атрезии с аномалиями гортани, пищевода, дисплазией легких, асцитом, гидротораксом. Иногда является признаком аутосомно-рецессивных наследственных болезней, сочетается с буллезным эпидермолизом. Изолированная атрезия пилорического отдела поддается хирургическому лечению, выживаемость при этом достигает 90%.
У плода может не быть желудка. Такое состояние называется агастрия или агенезия. В первом случае патология представляет собой отсутствие верхней части стенки живота и органов половины брюшной полости. Агенезия – это отсутствие органа. Крайне редкая патология, сочетается с множественными пороками других органов. Эти аномалии развития несовместимы с жизнью.
Что делать, если у плода на УЗИ выявлена патология желудка?
Любые выявленные на скрининге патологии требуют повторной УЗИ-диагностики в динамике. Ее проводят на сроке 22 недель. Если аномалии, обнаруженные на предыдущем исследовании, имели транзиторный характер, то при повторной диагностике они исчезнут. Стойкие изменения говорят в пользу серьезных врожденных заболеваний.
При тяжелых сочетанных пороках развития женщине предлагают прерывание беременности по медицинским показаниям. Рождение такого ребенка невозможно, оно закончится летальным исходом в первые несколько суток.
Юлия Шевченко, акушер-гинеколог, специально для Mirmam.pro
Полезное видео
mirmam.pro
Микрогастрия желудка плода — причины, о патологии
Микрогастрия желудка плода – это весьма редкая патология внутриутробного развития ребенка, которая характеризуется уменьшением размеров желудка и изменением его формы. Это заболевания диагностируется у одного новорожденного из сотни, оно опасно серьезными осложнениями в будущем, требует длительного и комплексного лечения, которое в большинстве случаев имеет положительный прогноз.
Микрогастрия является довольно редкой патологией развития ребенка, факторы, которые вызывают ее, пока неизвестны. Считается, что при этой патологии останавливается ротация желудка, он так и остается в вертикальном положении. Эта патология очень редко приходит одна, обычно она сочетается с аномалиями в развитии трахеи, пищевода, кишечника, отсутствием желчного пузыря и неправильным расположением печени, патологиями прямой кишки. Обычно микрогастрия сопровождается несколькими аномалиями из данного списка.
Клиническая картина
Какими же симптомами сопровождается микрогастрия желудка? Данная патология приводит к уменьшениюразмеров органа, которые не соответствуют развитию ребенка, а также к изменению формы желудка. При микрогастрии отделы желудка обычно не дифференцированы, расширен пищевод, часто наблюдается нарушение внутренней среды органа (она так и остается щелочной). Двенадцатиперстная кишка может быть короче, чем следовало, и не иметь свойственных ей изгибов.
Изменение размеров желудка редко возникает отдельно, обычно это заболевания сопровождается нарушением ротации кишечника, неправильным расположением печени, отсутствием желчного пузыря. Могут быть и другие нарушения, но эти являются наиболее частыми.
Это заболевание можно диагностировать во время внутриутробного развития плода, лечить его начинают уже после родов.
Основными симптомами, которые сопровождают микрогастрию, являются:
- тошнота и рвота;
- частая диарея, развитие непроходимости;
- грыжи;
- гипохромная нормоцитная анемия;
- аспирационная пневмония;
- нарушение (задержка) развития.
Причины
Причины заболевания пока изучены слабо. Дать точный ответ, почему этот недуг возник у ребенка, не возьмётся ни один специалист. Но, вероятно, основной причиной развития микрогастрии является образ жизни будущей матери.
Медики считают, что микрогастрия часто является результатом механических повреждений: даже незначительные удары, которые прошли незамеченными для будущей мамы, могут привести к развитию подобных патологий. Считается, что микрогастрия развивается в случае невозможности (по какой-либо причине) заглотить околоплодную воду.
Диагностика
Диагностировать это заболевания можно еще на этапе беременности, но каких-либо попыток исправить положение обычно не проводиться. Дело в том, что желудок ребенка может самостоятельно прийти в норму еще до родов.
Для диагностики данного заболевания используют УЗИ, при этом одного исследования недостаточно. Также для точного определения данной патологии используется контрастное рентгенологическое исследование.
Совет от заведующего гастроэнтерологическим отделением!
Байшев В.М.:»Я могу порекомендовать лишь одно средство для быстрого лечения язвы и гастрита, которое теперь рекомендуется и Минздравом…» Читать далее »
Микрогастрия с небольшим цилиндрическим желудком.
Микрогастрия желудка должна быть подтверждена уже после родов и только потом следует приступать к лечению. Однако делать это необходимо незамедлительно, в этом случае есть вероятность полного излечения этой патологии.
Если диагноз поставлен верно и своевременно, то у ребенка есть все шансы даже не знать о нем в более старшем возрасте.
Лечение
Диагноз «микрогастрия желудка» ставится во время беременности, а лечение начинается сразу после повторного обследования новорожденного.
Если диагноз подтверждается, то в арсенале современной медицины есть два способа лечения этой патологии: консервативный и оперативный. Еще следует отметить, что микрогастрия часто сопровождается ГЭР, это требует проведение антирефлюксной операции.
Консервативный способ лечения заключается в специальном питании, которое малыш должен получать через зонд. Кормление ребенка должно быть частым и состоять из небольших порций. Однако процедура эта довольно болезненна, кроме того, кормить ребенка через зонд весьма утомительно.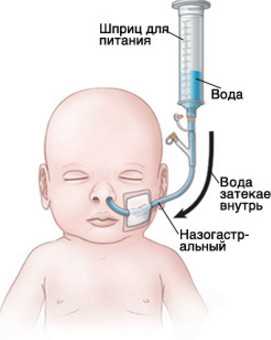
Если консервативное лечение не дает результатов, проводится хирургическое вмешательство. Проводится так называемая пластика, во время которой желудок формируется из части кишечника ребенка, а именно из части тонкой кишки.
После этой операции желудок не может выполнять свои основные функции, но он будет выполнять роль резервуара для пищи, которая не будет просто проходить транзитом между пищеводом и тонким кишечником.
Таким образом организм ребенка будет обеспечен питательными веществами, витаминами и микроэлементами, которые необходимы ему для нормального развития. Следует отметить, что оба способа лечения не дают стопроцентной гарантии успеха. Описаны случаи, когда люди с микрогастрией желудка, доживали до глубокой старости и вели полноценную жизнь. Есть сведения о девочке, которая дожила до 26 лет и стала матерью троих детей. Родители не должны опускать руки и сразу после рождения малыша приступить к лечению.
Однако основной проблемой, которую вызывает данная патология, является задержка в развитии ребенка. Она отмечается в подавляющем большинстве случаев.
Еще следует отметить, что методы лечения и диагностики этой патологии развиваются очень быстро. Возможно, что в ближайшем будущем медицинская наука откроет причины возникновения микрогастрии желудка и сможет эффективно с ней бороться.
zheludok24.ru
Спавшийся желудок у плода | Первая беременность
Сочи.MD — акушер-гинеколог онлайн
Вход в систему
Облако тегов
Сейчас на сайте
Новости Сочи.MD
Желудок плода (2)
Продолжение. Начало — здесь:
Доброе утро! Подскажите пожалуйста у меня на узи на 30 неделе не видно желудка и многоводие.
Просто на 21 неделе всё было нормально, а на 30 нет желудка такое разве возможно?
Из за чего вообще может быть что не видно желудка ребенка?
Желудка может быть не видно при его врожденном отсутствии — атрезии, некоторых других состояниях. Либо если он пуст.
Возможно ли, чтобы желудок за 9 недель исчез — думаю, мы оба понимаем, что невозможно ))
Здравствуйте! сделала УЗИ на 32 неделе, размеры желудка были увеличены почти в 2 раза, через неделю при повторном исследовании было все в норме, еще через неделю — снова немного увеличены размеры. с чем это может быть связано и стоит ли ехать в областной центр, чтобы делать еще раз УЗИ?
Как Вы, несомненно, уже почитали, размеры желудка при УЗИ зависят от того, полон он или пуст, как и у всякого человека. С этим периодическое увеличение желудка и связано )
В областной центр — если направили или самой хочется — то надо, если нет — то нет.
Здравствуйте. Было сделано УЗИ на 33 неделе, все показания хорошие, только желудок плода: заполнен, размеры увеличены 48*18 мм (в норме по 95 процентилю 37*17 мм), кишечник- заполнен.
Назначили УЗИ контроль желудка плода через 2-3 дня (обязательно на полный желудок в течении 15 минут), прошли:
Желудок-заполнен, размеры увеличены 41*21 мм (в норме по 50 процентилю 28*14 мм)
Заключение: Макрогастрия плода (атрофия желудка плода?)
Опасно ли это для малыша? Что с этим делать? И, возможно ли, что плод просто напился околоплодных вод и хорошенько поел, т.е. УЗИст мог ошибиться? Может стоит сделать повторное УЗИ на голодный желудок?
Ошибаться «УЗИст»- эхоскопист, как любой человек, конечно, мог, но тут дело не в этом.
Макрогастрия — это состояние, когда желудок увеличен, стабильно и всегда. Заполнен и не опорожняется из-за, например, непроходимости кишечника. В вашем случае видно, что желудок меняет свои размеры(!) и при втором исследовании не так уж далеко ушел от 50-го перцентиля, то есть среднестатистических чисел.
Делать с этим, думаю, ничего не надо, да и невозможно. Можно продолжать серию исследований в надежде зафиксировать «меньший» желудок (полон ли Ваш желудок — нетрудно понять, что это совершенно не важно). Можно и не продолжать — всё равно случившиеся находки не выйдут за уровень предположений, всегда останутся «под вопросом». Чаще всего непроходимость не подтверждается и при много бóльших внутриутробных размерах желудка.
Нужно сообщить о имевшихся подозрениях детским докторам роддома. И когда ребенок пару раз поест и пару раз будет видимый воочию стул, эти сомнения уйдут сами собой.
Причины микрогастрии желудка плода
Микрогастрию желудка плода в среднем диагностируют у 1 младенца из 100.
Это заболевание требует серьезного и длительного лечения, которое непременно даст положительный результат. Главное для родителей — набраться терпения и быть готовыми к любым трудностям на пути к выздоровлению.
Почему возникает микрогастрия?
Микрогастрия — это заболевание, никогда не возникающее отдельно. Это скорее дополнение к существующей патологии, которая может проявляться в виде:
- нарушения ротации кишечника/желудка;
- неправильного расположения печени;
- отсутствия желчного пузыря.
Все эти признаки можно отнести к аномалиям развития скелета. Чем именно они вызваны, не всегда сможет ответить даже самый лучший специалист, однако решающим в этом вопросе будет образ жизни, который ведет будущая мама. Даже незначительная травма живота, на которую она не обратила внимания, может привести к развитию у ребенка серьезных патологий.
Как правило, при микрогастрии желудок ребенка имеет небольшие размеры, совсем не соответствующие его развитию, и цилиндрическую форму. На этапе беременности этот недуг только диагностируется, однако никаких попыток к его ликвидации не предпринимается. Это объясняется тем, что поставленный на основе показаний аппарата УЗИ диагноз может оказаться ложным и развитие новорожденного будет проходить без присутствия данной патологии. В случае если после рождения диагноз аномалии желудка подтвердился, родители должны принимать меры с первых дней жизни! В противном случае ребенка могут ждать такие последствия:
- постоянная диарея, обусловленная размерами желудка;
- развитие непроходимости;
- образование грыжи;
- постоянная тошнота и рвота.
Обычно заболевание успешно поддается лечению, большинство малышей, которым был поставлен диагноз микрогастрия, подрастая, даже не узнают о нем.
Как лечится микрогастрия?
Как было сказано выше, размер желудка плода лишь диагностируется в процессе беременности. Полноценное лечение начинается после появления малыша на свет и может включать в себя следующие направления:
- Лечение медикаментозными средствами. Если просвет в желудке у ребенка не достиг критической отметки, терапия ему может проводиться с помощью традиционных лекарств и физиотерапии. В некоторых случаях незначительное увеличение достигается за счет использования зонда, с помощью которого изначально осуществляется подача пищи. Однако данная процедура крайне болезненная, не многие родители готовы решиться на нее. Кроме того, постоянно кормить ребенка через трубку будет достаточно сложно.
- Хирургическое вмешательство. В процессе проведения операции на желудке ребенку могут сделать так называемую пластику, помогающую сформировать жизненно важный орган из части тонкой кишки. Выполнять свои прямые функции желудок не сможет, однако такой резервуар способствует задержке пищи в организме. За это время малыш получит множество полезных витаминов и микроэлементов, которые оказывались недоступными для него, когда пища проходила транзитом, напрямую из пищевода в кишечник.
Любой из предложенных методов не дает 100% результата. Однако, столкнувшись с таким диагнозом, родители должны понимать, что их ребенок не обречен. История знает случаи, когда люди, имея щелевидный желудок, доживали до глубокой старости. Главное — вовремя принимать выписанные лекарства и регулярно проходить обследование у врача.
Разработки в области искусственного моделирования движутся вперед, не исключено, что в скором времени диагноз микрогастрия будет лечиться наравне с обыкновенной простудой.
Желудок начинает определяться при ультразвуковом исследовании брюшной полости плода в большинстве случаев с 11-12 нед беременности. В эти сроки, как и во второй половине беременности он обнаруживается в виде образования округлой или овальной формы с анэхогенным содержимым, расположенного в верхнелевых отделах брюшной полости.
Среди аномалий желудка, доступных для пренатальной ультразвуковой диагностики, к настоящему времени описаны атрезия, микрогастрия и аномальное расположение.
Атрезия желудка (пилорическая атрезия) относится к очень редким порокам. Ее частота у новорожденных составляет в среднем 1:100 000 и не превышает 1% от всех гастроинтестинальных атрезий. Е.Д. Черствой и соавт. отмечают, что в 10% случаев этого порока имеет место тяжеобразная форма атрезий, в остальных наблюдениях выход из желудка закрыт мембраной, локализующейся в антральной или пилорической области. Нередко в мембране имеется перфоративное отверстие.
Пилорическая атрезия достаточно часто сочетается с буллезным эпидермолизом, что в большинстве случаев заканчивается летально, а также с другими редкими аутосомно-рецессивными заболеваниями и комбинированными синдромами, что поддерживает генетическую природу заболевания.
Пренатальная диагностика атрезий выходного отдела желудка в 20-24 нед нередко вызывает трудности и основывается на косвенных эхографических признаках: стойком увеличении размеров желудка в сочетании с многоводием. В литературе встречаются лишь единичные сообщения, посвященные пренатальной диагностике атрезий пилорического отдела желудка.
A. Weisman и соавт. сообщили о случае диагностики атрезий пилорического отделажелудка плода в 22 нед. G. Rizzo и соавт. применили цветовое допплеровское картирование для диагностики гастроэзофагального рефлюкса у плода с пилорической атрезией в 33 нед. V. Nazzaro и соавт. удалось обнаружить пилорическую атрезию у плода в двух случаях. V. Suma и соавт. представили эхограммы двух случаев пренатальной диагностики атрезий желудка в 34 и 35 нед. Ультразвуковая идентификация аномалии была основана на визуализации увеличенного в размерах желудка и расширения дистального отдела пищевода.
В то же время I. Bader и соавт. и J. Bass считают, что достоверная пренатальная диагностика пилорической атрезий невозможна вследствие отсутствия патогномоничныхультразвуковых признаков. Кроме этого, некоторыми авторами сообщалось о пренатальном ультразвуковом изображении «double-bubble» в случаях пилорической атрезий.
В наших исследованиях атрезия пилорического отдела желудка плода встретилась в 2 случаях. Ее частота составила 1 случай на 24 869 обследованных. В первом случае она была изолированной и была вызвана мембраной пилорического отдела желудка. При динамическом эхографическом наблюдении выявлено выраженное многоводие и значительное увеличение размеров желудка. На основании этих данных был установлен пренатальный диагноз обструктивного поражения желудочно-кишечного тракта на уровне выходного отдела желудка. В связи с выраженным многоводием проводился разгрузочный амниоцентез, направленный на пролонгирование беременности, которая завершилась срочными оперативными родами. Новорожденная девочка с признаками высокой кишечной непроходимости была переведена в специализированный стационар, где успешно прооперирована. После операции ребенок выписан в удовлетворительном состоянии.
В другом наблюдении атрезия пилорического отдела желудка входила в состав множественных пороков (стеноз гортани, дисплазия легких, асцит, гидроторакс) и являлась тяжеобразной формой атрезий. У плода в 22 нед также было отмечено увеличение размеров желудка). Беременность прервана по медицинским показаниям.
Лечение атрезий пилорического отдела желудка только хирургическое. Прогноз зависит от наличия сопутствующих пороков. При подозрении на сочетание атрезий выходного желудка с буллезным эпидермолизом (семейный анамнез) необходима фетальная биопсия кожи. При изолированной атрезий пилорического отдела желудка выживаемость после оперативного лечения достигает 95,2%.
Учебное видео по развитию желудочно-кишечного тракта (эмбриогенезу)
Оглавление темы «Патология органов ЖКТ плода.»:
УЗИ желудка плода. Диагностика аномалий желудка плода
Желудок, который выглядит значительно меньше ожидаемого размера, также может быть признаком скрытой аномалии. Обнаружение маленького желудка при динамическом наблюдении свидетельствуете необходимости детального морфологического исследования структур плода. Было обнаружено, что 27 из 52 (52%) плодов с маленькими желудками имели неблагорпиятный перинатальный исход.
Тем не менее, если этот признак отмечается изолированно и носит транзиторныи характер с дальнейшей нормализацией размеров желудка при последующих обследованиях, исход, наиболее вероятно, будет благоприятным, как это было отмечено у всех 12 таких плодов в вышеупомянутом исследовании.
Обнаружение уменьшения размеров или отсутствия желудка, наболее вероятно, свидетельствует о возможности неблагоприятного исхода при наблюдении после 24 нед беременности, чем в более ранние сроки.
Помимо того, что отсутствие эхотени желудка или его маленькие размеры могут являться как потенциальными признаками атрезии пищевода, так и нормальным вариантом развития, эти признаки также обнаруживаются при целом ряде других патологических состояний. Было установлено, что отсутствие жидкости в желудке связано с нехваткой плоду амниотической жидкости для глотания.
По данным публикаций о невизуализации желудка маловодие часто регистрируется при различных патологических состояниях плода, включая аномалии мочеполовой системы, хромосомные нарушения и задержку внутриутробного развития плода (ЗВРП). Это также может быть связано с расстройствами нормального механизма глотания, как это, возможно, происходит у плодов с пороками ЦНС, расщелиной губы и нейромышечными заболеваниями.
И наконец, желудок может содержать жидкость, но не обнаруживаться, если он смещен с ожидаемого места расположения в верхнем левом квадранте, как это бывает у плодов с диафрагмальной грыжей.
Иногда при эхографическом обследовании в пренатальном периоде в желудке плода могут определяться гиперэхогенные включения, которые были названы «псевдосодержимое» желудка, поскольку обычно они представляют собой транзиторно визуализируемые конгломераты проглоченных скоплений клеток или их фрагментов. «Псевдосодержимое» желудка плода следует дифференцировать с такими с патологическими образованиями, как опухоль желудка. Его обнаружение обычно не сочетается с наличием какой-либо другой патологии.
Хотя иногда «псевдосодержимое» может возникать вследствие заглатывания крови, излившейся в околоплодные воды после амниоцентеза или при отслойке плаценты. В этой связи при его обнаружении необходимо провести тщательный осмотр области прикрепления плаценты для исключения признаков ее отслойки. Кроме того, необходимо также обратить внимание на расширение петель тонкого кишечника в брюшной полости плода, поскольку вероятность наличия «псевдосодержимого» желудка увеличивается при замедлении перистальтики кишечника на фоне его обструкции.
При отсутствии клинических или эхографических признаков отслойки плаценты или пороков развития плода изолированное выявление «псевдосодержимого» желудка может быть интерпретировано как вариант нормального состояния, которое не требует дальнейшего специального наблюдения.
Прочие нарушения состояния желудка, которые могут определяться пренатально, включают в себя варианты обструкции его пилорического отдела, такие как мембрана, стеноз или атрезия привратника, а также грыжи пищеводного отверстия. Гипертрофический стеноз привратника обычно формируется через несколько недель после рождения, но очень редко может обусловливать расширение желудка во внутриутробном периоде.
Обнаружение у плода аномального расширения желудка может представлять определенную трудность, поскольку его нормальные размеры могут значительно варьировать. Дополнительными признаками в этих случаях могут служить многоводие, утолщение стенок желудка, воронкообразная суженная форма преддверия желудка и исчезновение изгиба его малой кривизны. Потенциально сложной Для антенатальной диагностики также является грыжа пищеводного отверстия, поскольку она может иметь сходство с диафрагмальной грыжей, при которой только часть желудка выходит в грудную полость.
Таким образом, и та и другая грыжи могут приводить к возникновению в грудной полости кистозной структуры, у которой будет прослеживаться связь с желудком. Специфический диагноз грыжи пищеводного отверстия должен рассматриваться только в тех случаях, когда небольшой участок желудка выходит в грудную полость, а дополнительные признаки, характерные для диафрагмальной грыжи, отсутствуют, а именно: смещение органов средостения, уменьшение окружности брюшной полости, многоводие, плевральный или перикардиальный выпот и другие структурные аномалии.
Важность дифференцирования этих двух пороков состоит в том, что грыжа пищеводного отверстия имеет лучший прогноз, чем грыжа диафрагмы. Она обычно не сочетается с другими структурными или хромосомными аномалиями и не рассматривается как потенциальное показание к проведению внутриутробных хирургических вмешательств.
Оглавление темы «Диагностика пороков желудочно-кишечного тракта у плода»:
1. УЗИ желудка плода. Диагностика аномалий желудка плода
2. УЗИ двенадцатиперстной кишки плода. Диагностика атрезии двенадцатиперстной кишки у плода
3. УЗИ тонкой кишки плода. Диагностика атрезии и обструкции тонкой кишки
4. Диагностика мекониевого илеуса. Тонкий кишечник у плода при муковисцидозе
6. УЗИ состояния брюшной полости. Мекониевый перитонит у плода
9. Прогноз при омфалоцеле у плода. Развитие передней брюшной стенки у плода
Желудок, который выглядит значительно меньше ожидаемого размера, также может быть признаком скрытой аномалии. Обнаружение маленького желудка при динамическом наблюдении свидетельствуете необходимости детального морфологического исследования структур плода. Было обнаружено, что 27 из 52 (52%) плодов с маленькими желудками имели неблагорпиятный перинатальный исход.
Тем не менее, если этот признак отмечается изолированно и носит транзиторныи характер с дальнейшей нормализацией размеров желудка при последующих обследованиях, исход, наиболее вероятно, будет благоприятным, как это было отмечено у всех 12 таких плодов в вышеупомянутом исследовании.
Обнаружение уменьшения размеров или отсутствия желудка, наболее вероятно, свидетельствует о возможности неблагоприятного исхода при наблюдении после 24 нед беременности, чем в более ранние сроки.
Помимо того, что отсутствие эхотени желудка или его маленькие размеры могут являться как потенциальными признаками атрезии пищевода, так и нормальным вариантом развития, эти признаки также обнаруживаются при целом ряде других патологических состояний. Было установлено, что отсутствие жидкости в желудке связано с нехваткой плоду амниотической жидкости для глотания.
По данным публикаций о невизуализации желудка маловодие часто регистрируется при различных патологических состояниях плода, включая аномалии мочеполовой системы, хромосомные нарушения и задержку внутриутробного развития плода (ЗВРП). Это также может быть связано с расстройствами нормального механизма глотания, как это, возможно, происходит у плодов с пороками ЦНС, расщелиной губы и нейромышечными заболеваниями.
И наконец, желудок может содержать жидкость, но не обнаруживаться, если он смещен с ожидаемого места расположения в верхнем левом квадранте, как это бывает у плодов с диафрагмальной грыжей.
Иногда при эхографическом обследовании в пренатальном периоде в желудке плода могут определяться гиперэхогенные включения, которые были названы «псевдосодержимое» желудка, поскольку обычно они представляют собой транзиторно визуализируемые конгломераты проглоченных скоплений клеток или их фрагментов. «Псевдосодержимое» желудка плода следует дифференцировать с такими с патологическими образованиями, как опухоль желудка. Его обнаружение обычно не сочетается с наличием какой-либо другой патологии.
Хотя иногда «псевдосодержимое» может возникать вследствие заглатывания крови, излившейся в околоплодные воды после амниоцентеза или при отслойке плаценты. В этой связи при его обнаружении необходимо провести тщательный осмотр области прикрепления плаценты для исключения признаков ее отслойки. Кроме того, необходимо также обратить внимание на расширение петель тонкого кишечника в брюшной полости плода, поскольку вероятность наличия «псевдосодержимого» желудка увеличивается при замедлении перистальтики кишечника на фоне его обструкции.
При отсутствии клинических или эхографических признаков отслойки плаценты или пороков развития плода изолированное выявление «псевдосодержимого» желудка может быть интерпретировано как вариант нормального состояния, которое не требует дальнейшего специального наблюдения.
Прочие нарушения состояния желудка, которые могут определяться пренатально, включают в себя варианты обструкции его пилорического отдела, такие как мембрана, стеноз или атрезия привратника, а также грыжи пищеводного отверстия. Гипертрофический стеноз привратника обычно формируется через несколько недель после рождения, но очень редко может обусловливать расширение желудка во внутриутробном периоде.
Обнаружение у плода аномального расширения желудка может представлять определенную трудность, поскольку его нормальные размеры могут значительно варьировать. Дополнительными признаками в этих случаях могут служить многоводие, утолщение стенок желудка, воронкообразная суженная форма преддверия желудка и исчезновение изгиба его малой кривизны. Потенциально сложной Для антенатальной диагностики также является грыжа пищеводного отверстия, поскольку она может иметь сходство с диафрагмальной грыжей, при которой только часть желудка выходит в грудную полость.
Таким образом, и та и другая грыжи могут приводить к возникновению в грудной полости кистозной структуры, у которой будет прослеживаться связь с желудком. Специфический диагноз грыжи пищеводного отверстия должен рассматриваться только в тех случаях, когда небольшой участок желудка выходит в грудную полость, а дополнительные признаки, характерные для диафрагмальной грыжи, отсутствуют, а именно: смещение органов средостения, уменьшение окружности брюшной полости, многоводие, плевральный или перикардиальный выпот и другие структурные аномалии.
Важность дифференцирования этих двух пороков состоит в том, что грыжа пищеводного отверстия имеет лучший прогноз, чем грыжа диафрагмы. Она обычно не сочетается с другими структурными или хромосомными аномалиями и не рассматривается как потенциальное показание к проведению внутриутробных хирургических вмешательств.
Оглавление темы «Диагностика пороков желудочно-кишечного тракта у плода»:
Патология желудка у плода — неужели признак ментальной отсталости?
Как оказалось позже- нам не поавильно разьяснили о риске иметь ребенка с синдром. Дауна. У нас он ооочень низкий. Что навсегда откинуло мысль об аборте!!
Сейчас все мои материнские инкстинты защищают моего сынишку и дают веру в то, что все будет хорошо.
Спасибо вас за ваш ответ.
Надеюсь только на лучшее…
И все-таки на последнем УЗИ у нас нашли почти
Нормального размера желудочек.
И риск синдрома Дауна, как на самом деле оказался
1:26784. Муж все равно переживает, но я как-то успокаиваюсь со временем… Чувствую своего кроху, ‘рощу’ животик, кушаю вкусняшки — и верю.
Спасибо вам за ваш ответ.
Много всего уже начиталась- всегда есть счастливые и не очень окончания историй.
Узи 12 недель
Комментарии
ого мало написали. мне и того меньше! тонус, кстати тоже нашли. свечи папаверин прописали два раза в день!
у меня на таком сроке были иследованы теже показатели.и желудок тоже подсокращён-узист сказала это нормально.а тонус может быть реакцией на узи.
у тебя прекрасные результаты. и зачем тебе БПР. ничего страшного.
Мне и этого не написали! А трав никаких не пей без врача. Отдыхай больше, принимай магне В: валерианку, при болях папаверин
А нафига тебе БПР?? Нормально тебе параметров написали! Всё что нужно и ничего лишнего)))
А на тонус забей. Просто не активничай! У меня такое ощущение, что он тут у всех. И мне поставили его.
я просто когда первый раз не знала что такое, думала опасно, позвонила врачу и положили в больницу. На этот раз, и звонить не хочу. К тому же, это не так страшно, бывает все на много сложнее.
а про БПР не знаю. многим пишут, а мне ничего.
ничего не нужно пить. это не гипертонус. при гипертонусе у тебя бы уже сводило все. обычный нормотонус возникающий при узи. а вообще тонус — это совершенно не узи диагноз
у меня когда по задней стенке был, покалывало в боку. Но через сутки прошло, лежала в больнице.
Сейчас же, вообще ничего не болит. Я ее спросила — тонус прошел? она — нет, теперь по передней. А разве тонус бывает как реакция на узи?
Базальная температура от А до Я
БэТэшка — твой помощник в планировании беременности
* Дорогие друзья! Да, это реклама, крутиться как то надо!
yaberem.ru
📌 вопросы гинекологии и советы по лечению
На данной странице собраны наиболее популярные посты и комментарии наших пользователей по теме «Увеличен желудок плода». Это поможет вам быстро получить ответ на вопрос, также вы можете принять участие в обсуждении.
Пожалуйста помогите посоветуйте как вылечить молочницу у моей малышки.Она плохо берет грудь.
Делюсь личным опытом. надеюсь поможет кому то ещё!2 года мучилась… таблетки типа флюкостата, дифлюкана… это ерунда… такое чувство, что снимается только симптом… и то на месяц… вобщем лечили с врачом всем чем могли… так и не побороли… всё уже было в ужасном состоянии. было больно даже в туалет ходить по-маленькому..(( всё было воспалено(( я попробовала народный метод. взяла свежий кефир,…
К гинекологу не могу попасть, с дитем сидеть некому. Посоветуйте эффективное средство от молочницы… Грудью уже не кормлю
Хроническая у меня, сходила я к гинекологу, лечение стандартное выписали Флуканазол и Клотримазол. Но сейчас появились свечи Залаин например и еще какие то, одну ставишь и все и вещество другое? А то у меня так часто рецидивы, что я уже грешу на привыкание к лечениюю Кому помогло избавиться с ними подольше от нее?
Девочки, в овуляцию в этом цикле старались как никогда. Не смотря на безуспешные 5,5 лет, ч все равно каждый цикл готовлюсь, надеюсь и действуют. Впервые за 5 лет у меня после овуляции через 3 дня появилось чувство, что снова появилась молочница. Такие не сильные ощущения, но, с промежутком в 5 лет я её точно ни с чем не спутаю. Дело все в том, что 5,5 лет назад я от баллы сходила га УЗИ, где…
Здравствуйте дорогие девочки! подскажите как вылечить молочницу
девочки помогите как вылечить молочницу у малыша и у себя кормлю грудью
Как вылечить молочницу на языке у ребенка?
Девочки, подскажите, как вылечить молочницу во рту у ребенка(6мес)Пробовали мирамистином, содой, пока не помогает
Как вылечить молочницу у ребенка во рту?((
Как вылечить молочницу? Подскажите,что кому помогло? Пимафуцин (свечи) помогают лишь на время. Ко врачу не пойду-бессмыслено, к бесплатной не попасть,а у платной пол года лечилась и толку нет. Противопоказаний никаких нет: не беременная,не кормлю.
Как вылечить молочницу во рту у новорожденных??
Девочки, как вылечить молочницу? 😔😔😔
Мамочки, как вылечить молочницу на языке
подскажите как вылечить эту злую(( молочницу??? в больницу на прием нескоро а раньше совсем не хочется идти.помогите кто знает!!
Как вылечить не прекращающуюся уже года 2 молочницу… ни один доктор не помог
Ливарол свечи от молочницы, как вам? Вылечили?
Как вылечить молочницу? Без медикаментов? Содой например. Или дегтярным мылом. Это вообще поможет?И помогут ли какие мыла и гели для интимной гигиены? Это не для меня. Девушка не беременна, но находится за границей, аптек поблизости нет.
Мне вот стало интересно. Все постоянно говорят «вот у меня молочница, как вылечить». Что это такое вообще? как проявляется? из за чего? и как ее определить? Вот ума не приложу. Девочки расскажите ка мне пожалуйста)
Привет!Молочницу как вылечить девочки? Нам 9 мес
www.baby.ru
Увеличенный желудок у плода причины
Врожденная непроходимость кишечника
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для лечения гастрита и язвы наши читатели успешно используют Монастырский Чай. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Такое состояние, как врожденная кишечная непроходимость, — часто встречающийся порок у разновозрастных детей, особенно у младенцев, который служит поводом к незамедлительной хирургии — оперативному вмешательству. Каковы же причины возникновения такого недуга, как диагностировать неприятное заболевание и возможно ли его вылечит?
 Непроходимость кишечника может развиваться внутриутробно.
Непроходимость кишечника может развиваться внутриутробно.
Определение
Непроходимость кишечника врожденной природы — это порок формирования желудочно-кишечного тракта и остальных органов, участвующих в пищеварении. Случается, что недуг детского кишечника проходит развитие еще в утробе матери и ребеночек рождается уже с характерным проявлением симптомов сразу после появления на свет или через несколько дней после рождения. Непроходимость кишечника, с учетом нарушенного функционирования какого-либо из органов брюшного отдела, может проявляться в разных формах.
Распространенность
Распространенность разных форм и видов недуга 1 на 1500−2000 новорожденных детей. По статистическим данным, 30% детей, рожденных с таким недугом, страдают синдромом Дауна. По времени возникновения, пороки врожденной непроходимости кишечника уже становятся заметными к последнему этапу индивидуального развития эмбриона, которому предшествует оплодотворение (органогенез), это 3−4 неделя нахождения плода в утробе, к тому времени уже как раз идет нарушенное строения и роста кишечника.
Классификация
Врожденную непроходимость кишечника делят на следующие формы: острая, хроническая, рецидивирующая и мекониальная. Существуют разновидности форм: зависимо от месторасположения и преград — высокая и низкая; от уровня сужения просвета кишки — полная и частичная; от периода появления — внутриутробная и постнатальная.
 Врожденная кишечная непроходимость может быть острой, хронической, рецидивирующей формы.
Врожденная кишечная непроходимость может быть острой, хронической, рецидивирующей формы.
- Острая непроходимость вызывается изъяном формирования трубки кишечника (такие аномалии, как атрезия и стеноз кишки). Такую кише
holecistit.gastrit-i-yazva.ru
