2. Уровни и объем перинатальной помощи в организациях родовспоможения
Первый уровень:
Организации первого уровня предназначены для женщин с не осложненной беременностью и срочными физиологическими родами. В случае поступления непрофильных беременных и рожениц обеспечить перевод в организацию соответствующего уровня, при возникновении неотложных ситуаций необходимо стабилизировать состояние, оценить степень риска и вызвать транспорт «на себя» из роддома более высокого уровня для перевода беременных и новорожденных.
В случае невозможности перевода непрофильных беременных, рожениц в задачу учреждения первого уровня входит профилактика, прогнозирование, диагностика угрожающих состояний у плода и новорожденного, своевременное решение вопроса о методе родоразрешения, оказание комплекса первичной реанимационной помощи ребенку при рождении или при возникновении неотложных состояний проведение интенсивной и поддерживающей терапии до возможности перевода на более высокий уровень, а также выхаживание недоношенных детей со стабильными функциями дыхания и кровообращения, если их масса превышает 2000 грамм.
Организации первого уровня помимо базового оснащения должны иметь в наличии оборудование для реанимации женщин и новорожденных, палаты интенсивной терапии с оборудованием.
Второй уровень:
Организации второго уровня предназначены для женщин с не осложненной беременностью и родами, с преждевременными родами при сроке гестации от 34 недель и более, а также беременные, роженицы и родильницы согласно рискам, определенных в.
В случае поступления непрофильных беременных и рожениц обеспечить перевод в организацию соответствующего уровня, а при возникновении неотложных ситуаций необходимо стабилизировать состояние, оценить степень риска и вызвать транспорт «на себя» из роддома более высокого уровня для перевода беременных, рожениц, родильниц и новорожденных.
В случае невозможности перевода непрофильной роженицы и рождения больного новорожденного или младенца с массой тела менее 1500 грамм в задачу учреждения второго уровня, помимо перечисленных выше мероприятий, входит проведение адекватной медицинской помощи и интенсивной терапии в соответствии с протоколами, за исключением заболеваний, требующих экстренного хирургического вмешательства;
Организации родовспоможения второго уровня помимо базового оснащения должны иметь отделение реанимации и интенсивной терапии новорожденных с полным набором для реанимации, системами ИВЛ, СРАР, кувезы, а так же клиническую, биохимическую и бактериологическую лабораторию. В штатном расписании предусмотреть круглосуточный пост неонатологов .
Третий уровень
Организации третьего уровня (Перинатальные Центры, Областные больницы и др.) предназначены для госпитализации беременных, рожениц и родильниц с риском реализации перинатальной патологии, преждевременными родами при сроке гестации 22- 33 недели + 6 дней.
В организации данного уровня могут быть также госпитализированы женщины с не осложненной беременностью и родами.
В задачу учреждений третьего уровня входит оказание всех видов медицинской помощи беременным, роженицам, родильницам и больным новорожденным, нуждающихся в специализированной акушерской и неонатальной помощи, в том числе недоношенным новорожденным с массой тела 1500г и менее, переведенных из организации более низкого уровня.
Женщины, которым показана высокоспециализированная помощь, должны быть направлены в республиканские центры ННЦМиД (г.Астана), НЦАГиП (г.Алматы). Новорожденные, нуждающиеся в срочной хирургической помощи должны быть направлены в республиканские центры ННЦМиД (г.Астана), НЦПиДХ (г.Алматы) или в отделения хирургии новорожденных областных больниц.
Организации родовспоможения третьего уровня должны быть обеспечены высококвалифицированными медицинскими работниками, владеющими современными перинатальными технологиями и оснащены современным лечебно – диагностическим оборудованием и лекарственными препаратами.
Организации третьего уровня должны иметь круглосуточный неонатальный пост, клиническую, биохимическую, бактериологическую лабораторию, отделение реанимации и интенсивной терапии, а также отделения патологии новорожденных и выхаживания недоношенных .
Классификации основных нозологических форм в педиатрии: учебное пособие. Рекомендовано УМО в качестве учебного пособия / под ред. проф. Л.В.Козловой. Смоленск, СГМА, 2007. — 177 с: ил.
Практическое руководство по детским болезням. Под общей редакцией проф. В.Ф.Коколиной и проф. А.Г.Румянцева. том 3. Кардиология и ревматология детского возраста. Под редакцией Г.А.Самсыгиной и М.Ю.Щербаковой. Медпрактика — М.Москва — 2004.
Руководство по амбулаторно-поликлинической педиатрии / Под ред. А.А.Баранова. – М.: ГЭОТАР-Медиа, 2006. – 608 с.
Какие периоды выделяют в развитии ребенка.
Каковы особенности течения заболеваний в детском возрасте.
Какой возраст относят к подростковому.
Какова структура заболеваемости в подростковом периоде.
Особенности оказания медицинской помощи беременным.
Распределение беременных для родоразрешения в зависимости от степени риска.
⇐ ПредыдущаяСтр 13 из 21Следующая ⇒| Контингент беременных | Тип акушерского стационара |
| 1 степень риска – наименьшая (здоровые женщины, первая беременность, без абортов) | Стационар 1 степени риска: родильное отделение участковой больницы, сельская ЦРБ, роддом на 60 – 100 коек (есть врач акушер –гинеколог) |
| 2 степень риска – средняя (повторные роды с абортами, ЭГП в стадии компенсации) | Стационар 2 степени риска: родильное отделение многопрофильной ЦРБ, городской роддом, акушерско-гинекологическая больница (обеспечены акушерско-анестезиолого-реанимационной службой – возможны консультации других специалистов) |
| 3 степень риска – тяжелая (ОАА, много родов, крупный и мертвый плод, ЭГП с декомпенсацией) | Стационар 3 степени риска: акушерской отделение ОКБ, специализированный акушерский стационар, отделение профильного НИИ, акушерское отделение, объединенное с кафедрой акушерства – гинекологии. |
Частота посещения беременной ЖК.
1. Через 7 – 10 дней после первой явки с результатами анализов
2. До 20 недель – 1 раз/мес.
3. 20 – 30 недель – 1 раз в 2 недели
4. С 30 недели – 1 раз/нед
С каждой явке беременная сдает ОАМ, 1 раз в 2 месяца мазки на гонококк и степень чистоты влагалища, УЗИ до 26 недель с целью выявления фетопатии.
Степени риска предстоящих родов по ЖК.
1 степень – первобеременные без акушерских осложнений и ЭГЗ с нормальными данными акушерской антропометрии.
2 степень – 1) роды у беременных с ЭГП, с АУТ, крупным плодом, неправильным положением плода, предлежанием плаценты, у беременных старше 30 лет.
2) беременные с ЭГП, признаками инфекции, мертвым плодом, повторными абортами, с рубцом на матке.
3) беременные с повышенной опасностью перинатального травматизма и смертности (беременные с бывшим ранее перинатальным травматизмом и смертностью, с привычным и угрожающим невынашиванием беременности)
2 степень – беременные с тяжелыми и осложненными формами ЭГЗ (ССН, ревматический и септический эндокардит, легочная ГТ, ГБ 2 и 3 степени, системные заболевания соединительной ткани и крови, отслойка плаценты, шок или коллапс во время родов, эмболия околоплодными водами, бактериальный и болевой шок)
Качественные показатели работы ЖК, охват диспансерным наблюдением беременных.
1) Число взятых на учет по беременности; из них взятых на учет в ранние сроки
2) Число родивших в срок
3) Число преждевременных родов
4) Самопроизвольное прерывание беременности; из числа родивших
5) Обследование на RW (первично/повторно)
6) Обследование на ВИЧ (первично/повторно)
7) Обследование на гонорею (первично/повторно)
8) Группа крови и резус-фактор (выявлено с резус-отрицательной кровью)
10) Взяты мазки на степень чистоты в 38 недель
11) Прослушали школу беременных
12) Прошли психопрофилактическую подготовку к родам
13) ЛФК (показано/проведено)
14) УФО
15) Из числа родивших имели ЭГЗ: из них – заболевания ССС
– заболевания почек
– заболевания ЖВС
– СД
– прочие
16) Осложнения беременности: — ранний токсикоз
— ПТБ
— ПТ в родах
— невынашивание
— перенашивание
17) Наличие кровотечений в родах (из них проведена профилактика кровотечений)
19) Родили в тазовом предлежании (из них диагностировано в ЖК)
20) Родовой травматизм
21) Перинатальная смертность (из них антенатальная гибель плода)
22) Наличие ГСО в послеродовом периоде
23) Материнская смертность
24) Не стояли на учете по беременности
25) Среди наблюдающихся беременных: — низкой группы риска
— со средней группой риска
— с высокой группой риска
Специализированные приемы в ЖК.
Цель – оказание квалифицированной консультативной помощи женщинам
1) По невынашиванию и бесплодию
2) По эндокринологической гинекологии
3) По патологии ШМ
4) По контрацепции
5) Подростковый акушер-гинеколог
6) Прием по климактерию
7) По контрацепции
8) Гинеколог-онколог
9) По изосенсибилизации по резус-фактору и системе АВ0 (ЖК МСЧ № 9)
10) По ЭГП: — по порокам сердца (ЖК ГКБ № 6)
— по заболеваниям почек (городской почечный центр)
— по эндокринопатиям (городской эндокринологический центр)
В Перми есть специализированная консультация «Брак и семья», которая оказывает лечебную и консультативную помощь по вопросам планирования семьи, лечения женского и мужского бесплодия.
Диспансеризация беременных.
— это система активного врачебного наблюдения с ранних сроков гестационного процесса, направленная на профилактику и раннее выявление осложнений беременности, родов, послеродового периода.
Базовая схема наблюдения за беременной в ЖК.
1) При первой явке:
· Установление срока беременности 2 врачами
· ОАК + время свертывания + тромбоциты
· ОАМ
· Группа крови и резус фактор, RW, ВИЧ, tbc
· Мазок из »С» и »И» на гонорею, мазок на степень чистоты, мазок с ШМ на атипичные клетки
· Посев выделений из ШМ на стафилококки
· Посев выделений из носа на стафилококки
· Осмотр терапевта, окулиста, ЛОР
· Санация полости рта
2) В 20 недель – кровь на сахар
3) В 23 – 30 недель:
· ОАК + время свертывания + тромбоциты
· ОАМ
· Мазок из »С» и »И» на гонорею, мазок на степень чистоты, мазок с ШМ на атипичные клетки
· Посев выделений из ШМ на стафилококки
· Посев выделений из носа на стафилококки
· Кровь на RW, HBs-АГ, ВИЧ
· Осмотр специалистов
4) В 37 недель:
· ОАК + время свертывания + тромбоциты
· ОАМ
· Мазок из »С» и »И» на гонорею, мазок на степень чистоты, мазок с ШМ на атипичные клетки
· Осмотр терапевта.
Приказ № 430: »Об утверждении инструктивно-методических указаний об организации работы ЖК»
ЖК является самостоятельным подразделением родильного дома, поликлиники или МСЧ, оказывающим все виды акушерско-гинекологической помощи. Территория деятельности ЖК устанавливается соответствующим органом здравоохранения по подчиненности. Штаты медперсонала ЖК устанавливаются в соответствии с действующими штатными нормативами. Работа ЖК организуется в соответствии с положением о ЖК (приложение 2 к приказу МЗ СССР № 830 от 1977 г.) работа медперсонала – приказ № 360.
Структура.
1. Регистратура
2. Кабинеты участковых акушеров-гинекологов и других специалистов
3. Лаборатория
4. Кабинет гинеколога-эндокринолога
5. Кабинет по невынашиванию, бесплодию
6. Кабинет по контрацепции
7. Кабинет патологии ШМ
8. Кабинет по гигиене
9. Кабинет по психопрофилактической подготовке к родам
10. Кабинет гинеколога-онколога
11. Кабинет по медицинской сенсибилизации
12. Процедурный кабинет
13. Инфекционный кабинет
14. Малая операционная
15. Физиотерапевтический кабинет
16. Кабинет ЛФК
17. Кабинет УЗИ
18. Стоматолог
19. Терапевт
20. Оценка состояния плода на мониторе.
Организация наблюдения и медицинской помощи беременным.
1. Анамнез
2. Ознакомление женщины с порядком общего осмотра
3. После клинического и лабораторного обследования (до 12 недель беременности) определяется принадлежность беременной к той или иной группе риска (группа наименьшего риска – до 4 баллов; среднего риска 5 – 9 баллов; высокого риска – 10 баллов и более). При высокой степени риска решается вопрос о сохранении беременности. Если беременность сохраняют, то женщина направляется в специализированный роддом.
4. Беседы с женщинами с высоким риском (сверка с врачебными данными) о необходимости посещения ЖК
5. Патронаж не пришедших на прием женщин.
Аборт.
1. До 12 недель (иногда до 16 недель) – медицинский аборт. До 3 – 4 недель – микроаборт – менее травматичен, нет расширения цервикального канала и выскабливания полости матки.
2. После 12 недель: прерывание в позднем сроке:
1) амниоцентез: выведение вод и введение лекарственных веществ с целью стимуляции матки (10 % раствор NaCl, ПГ, 40 % раствор глюкозы)
2) трансабдоминально:
· малое КС – часто со стерилизацией женщины
· прерывание по типу родовызывания (при условии зрелости, а ШМ в это время незрелая, поэтому надо долго готовить ШМ синестролом (осложнений больше, летальные исходы чаще)): — фон готовности
— амниотомия
— большие дозы окситоцина (матка в это время к окситоцину не чувствительна).
Показания:
1. До 12 недель – по желанию женщины и по медицинским показаниям
2. В поздних сроках – по медицинским и социальным показаниям.
Медицинские показания:
1. ЭГП декомпенсированной стадии
2. Сифилис, СПИД, активный туберкулез
3. Психические заболевания
4. Пороки развития
5. Тяжелый гестоз
6. Тяжелый иммуноконфликт
7. Злокачественные опухоли
8. Слепота, глухота, глухонемота
9. Отсутствие 1 конечности
10. Физиологическая незрелость организма: до 16 лет, после 45 лет
11. Алкоголизм, наркомания, токсикомания
12. Наследственные заболевания
Социальные показания:
1. Одинокие женщины
2. Изнасилование
3. Смерть кормильца во время беременности
4. Развод во время беременности, если готовы к этому времени документы
5. Многодетные семьи.
Подготовка:
До 12 недель кровь на RW, ВИЧ, мазок на флору и степень чистоты.
В позднем сроке – полный объем обследований, как перед операцией (ОАК, ОАМ, RW, ВИЧ, группа крови, резус-фактор, БХК, коагулограмма, ЭКГ, ФЛГ, осмотр терапевта).
Техника выполнения:
1. Обезболивание: 1) в/в наркоз – калипсол
2) введение дикаина (лидокаина) в цервикальный канал
3) можно в парацервикальное пространство (обкалывание ШМ) – новокаин, лидокаин.
2. Влагалищное исследование: 1) уточнить сроки беременности
2) узнать расположение матки в полости малого таза (острым инструментов вслепую можно перфорировать матку)
3. Обработка наружных половых органов и ШМ (фурациллин)
4. Операция: вводится ложкообразное зеркало вверх, вниз – подъемник
5. Если ШМ подвижна, то наложение пулевых щипцов с целью фиксации (или щипцы Мюзо – лучше фиксируют, но более травматичны)
6. Зондирование полости матки – где плодное яйцо и куда направлена полость (кпереди или кзади)
7. Расширение цервикального канала расширителем Гегара (с 1 – 2 размера до большего размера, который превышает на 0,5 см срок беременности: если срок 8 недель, то размер № 8,5)
8. Вакуум-экскохлеация плодного яйца (разрушение и удаление плодного яйца) с помощью наконечника (с окошечком) и вакуум-отсоса.
9. Контрольное выскабливание полости матки с помощью кюретки
10. При больших сроках беременности – абортцанг – инструмент (вакуум-экскохлеация неэффективна на поздних сроках) – прямой зажим с окошечками, опасен в плане перфорации матки.
11. В сроке 8 – 9 недель – 5 минут, в позднем сроке – больше времени.
12. Холод, снятие щипцов, обработка влагалища.
Осложнения.
1) Ранние – в первые сутки:
· Перфорация
· Гипотонические кровотечения вплоть до летального исхода
· 
 Спазм внутреннего зева гематометра (может быть присоединение инфекции) – боли, увеличение размеров матки расширение цервикального канала и удаление сгустков крови
Спазм внутреннего зева гематометра (может быть присоединение инфекции) – боли, увеличение размеров матки расширение цервикального канала и удаление сгустков крови
·  если есть остатки плодного яйца реобрацио cavi uteri
если есть остатки плодного яйца реобрацио cavi uteri
2) Поздние – со вторых суток:
· ГСО (эндометрит, вплоть до сепсиса)
·  Если есть остатки плацентарный полип, который кровит ациклически
Если есть остатки плацентарный полип, который кровит ациклически
·  гормональный стресс нарушение менструального цикла, бесплодие
гормональный стресс нарушение менструального цикла, бесплодие
· мастопатия, вплоть до рака при частых абортах
· эрозия ШМ, эндометриоз ШМ
·  истмикоцервикальная недостаточность невынашивание, хориоамнионит, плацентит, АРД, внутриутробное инфицирование плода, ГСО в послеродовом периоде.
истмикоцервикальная недостаточность невынашивание, хориоамнионит, плацентит, АРД, внутриутробное инфицирование плода, ГСО в послеродовом периоде.
Инструменты.
1. для взятия мазков – соскобов – ложечка Фолькмана
2. для цервико-гистеро-сальпингографии наконечник
3. перфоратор Бло – для перфорации головки
4.  крючок Бранца
крючок Бранца
ножницы Феноменова для плодоразрушающих операций
краниокласт
|
№ п/п |
Название |
Адрес |
Профиль |
|
1 |
Филиал № 2 «Родильный дом с женскими консультациями 3,6,7,12,15» Государственного бюджетного учреждения здравоохранения города Москвы «Городская клиническая больница им. С.П. Боткина Департамента здравоохранения города Москвы» (ранее родильный дом № 32) | 123317, г. Москва, 3-я Красногвардейска я ул., д. 1, строение 1 |
|
|
2 |
Филиал «Родильный дом №25» Государственного бюджетного учреждения здравоохранения города Москвы «Городская клиническая больница № 1 им. Н.И. Пи рогова Департамента здравоохранения города Москвы» (ранее родильный дом № 25) | 119333, г. Москва, ул. Фотиевой, д. 6 | Сахарный диабет |
|
3 |
Государственное бюджетное учреждение здравоохранения города Москвы «Городская больница № 3 Департамента здравоохранения города Москвы» | 124489 г. Москва, Зеленоград, Каштановая Аллея, дом 2 | Преждевременные роды |
|
4 |
Государственное бюджетное учреждение здравоохранения города Москвы «Городская клиническая больница № 7 Департамента здравоохранения города Москвы» | 115446, г. Москва, Коломенский пр- д., д. 4 | Патология сосудов Преждевременные роды |
|
5 |
Акушерский филиал №1 Государственного бюджетного учреждения здравоохранения города Москвы «Городская клиническая больница № 13 Департамента здравоохранения города Москвы» (ранее родильный дом № 15) | 115088, г. Москва, ул. Шарикоподшипни ковская, д. 3 |
Преждевременные роды |
|
6 |
Государственное бюджетное учреждение здравоохранения города Москвы «Городская клиническая больница № 15 им. О.М. Филатова Департамента здравоохранения города Москвы» | 111539, г. Москва, ул. Вешняковская, д. 23 , строение 2) |
Заболевания сердечнососудистой системы |
|
7 |
Родильное отделение №1 Государственного бюджетного учреждения здравоохранения города Москвы «Городская клиническая больница имени А.К. Ерамишанцева Департамента здравоохранения города Москвы» | 129327, г. Москва, ул. Ленская, д. 15 | Патология мочевыводящей системы Психическими заболевания |
|
8 |
Родильное отделение № 2 Государственного бюджетного учреждения здравоохранения города Москвы «Городская клиническая больница имени А.К. Ерамишанцева Департамента здравоохранения города Москвы» (ранее родильный дом №11) | 127549, г. Москва, ул. Костромская, д. 3 | |
|
9 |
Филиал №2 Государственного бюджетного учреждения здравоохранения города Москвы «Городская клиническая больница № 24 Департамента здравоохранения города Москвы» (ранее ГБ № 8) | 127287, г. Москва, 4-й Вятский пер., д. 39 | Преждевременные роды |
|
10 |
Государственное бюджетное учреждение здравоохранения города Москвы «Городская клиническая больница № 29 им Н.Э. Баумана Департамента здравоохранения города Москвы» | 111250, г. Москва, Госпитальная пл., д. 2, корпус 28 | Сахарный диабет |
|
11 |
Филиал Государственного бюджетного учреждения здравоохранения города Москвы «Городская клиническая больница № 31 Департамента здравоохранения города Москвы» (ранее ГКБ № 72) | 121552, г. Москва, Академика Павлова ул., д. 22 | |
|
12 |
Государственное бюджетное учреждение здравоохранения города Москвы «Городская клиническая больница № 36 Департамента здравоохранения города Москвы» | 105187, г. Москва, ул. Фортунатовская, д. 1 |
|
|
13 |
Обособленное подразделение «Роддом» Государственного бюджетного учреждения здравоохранения города Москвы «Городская клиническая больница № 40 Департамента здравоохранения города Москвы» (ранее родильный дом № 5) | 129336, г. Москва, ул. Таймырская, дом 6 | |
|
14 |
Филиал «Родильный дом №27» Государственного бюджетного учреждения здравоохранения города Москвы «Городская клиническая больница № 50 Департамента здравоохранения города Москвы» (ранее родильный дом № 27) | 125008, г. Москва, Коптевский б-р, д. 5 | |
|
15 |
Филиал Государственного бюджетного учреждения здравоохранения города Москвы «Городская клиническая больница № 52 Департамента здравоохранения города Москвы» (ранее родильный дом № 26) | 123182, г. Москва, ул. Сосновая, д. 11 | |
|
16 |
Обособленное подразделение «Родильный дом» Государственного бюджетного учреждения здравоохранения города Москвы «Городская клиническая больница № 57 Департамента здравоохранения города Москвы» (ранее родильный дом № 20) | 105264, г. Москва, ул. Верхняя Первомайская, д. 57 | |
|
17 |
Филиал №1 (Родильный дом №4) Государственного бюджетного учреждения здравоохранения города Москвы «Городская клиническая больница № 64 Департамента здравоохранения города Москвы» (ранее родильный дом № 4) | 119421, г. Москва, ул. Новаторов, д. 3 | |
|
18 |
Филиал «Родильный дом №1» Государственного бюджетного учреждения здравоохранения города Москвы «Городская клиническая больница № 67 им. Л.A. Ворохобова Департамента здравоохранения города Москвы» (ранее родильный дом № 1) | 125480, г. Москва, ул. Вилиса Лациса, д. 4 | |
|
19 |
Государственное бюджетное учреждение здравоохранения города Москвы «Городская клиническая больница № 68 Департамента здравоохранения города Москвы» | 109263, г. Москва, ул. Шкулева, д. 4 | |
|
20 |
Филиал «Родильный дом №8» Государственного бюджетного учреждения здравоохранения города Москвы «Городская клиническая больница № 68 Департамента здравоохранения города Москвы» (ранее родильный дом № 8) | 109507, г. Москва, Самаркандский бульвар, д.3 | |
|
21 |
Государственное бюджетное учреждение здравоохранения города Москвы «Городская клиническая больница № 70 Департамента здравоохранения города Москвы» | 111399, г. Москва, Федеративный просп., д. 17 | Преждевременные роды |
|
22 |
Филиал №1 Государственного бюджетного учреждения здравоохранения города Москвы «Городская клиническая больница № 81 Департамента здравоохранения города Москвы» (ранее родильный дом № 16) | 125080, г. Москва, ул. Верещагина, д. 5, строение 2 |
|
|
23 |
Филиал №2 Государственного бюджетного учреждения здравоохранения города Москвы «Городская клиническая больница № 81 Департамента здравоохранения города Москвы» (ранее родильный дом № 17) | 127591, г. Москва, ул. 800-летия Москвы, д. 22 | Преждевременные роды |
|
24 |
Государственное бюджетное учреждение здравоохранения города Москвы «Центр планирования семьи и репродукции Департамента здравоохранения города Москвы» | 117209, г. Москва, Севастопольский проспект, д. 24 а | Заболевания крови AB0- и Rh- сенсибилизация Преждевременные роды |
|
25 |
Филиал №4 Государственного бюджетного учреждения здравоохранения города Москвы «Центр планирования семьи и репродукции Департамента здравоохранения города Москвы» (ранее родильный дом № 3) | 119501, г. Москва, ул. Нежинская, д 3 117303, г. Москва, ул. Азовская, д. 22 |
Преждевременные роды Преждевременные роды |
|
26 |
Филиал №1 Государственного бюджетного учреждения здравоохранения города Москвы «Центр планирования семьи и репродукции Департамента здравоохранения города Москвы» (ранее родильный дом № 10) | ||
|
27 |
Государственное бюджетное учреждение здравоохранения города Москвы «Инфекционная клиническая больница № 1 Департамента здравоохранения города Москвы» | 125367, г. Москва, Волоколамское ш., д. 63 | Инфекционные заболевания (в том числе гепатиты, капельные инфекции) |
|
28 |
Государственное бюджетное учреждение здравоохранения города Москвы «Инфекционная клиническая больница № 2 Департамента здравоохранения города Москвы» | 105275, г. Москва, 8-я ул. Соколиной горы, д. 15 | — беременные, больные сифилисом или ВИЧ- инфекцией при наличии акушерской патологии, требующей стационарного лечения; — беременные, больные сифилисом, без акушерской патологии, в сроке свыше 22 недель, для проведения специфического лечения; — роженицы, родильницы (в раннем послеродовом периоде), больные сифилисом или ВИЧ- инфекцией; — беременные, больные сифилисом или ВИЧ- инфекцией, для проведения искусственного прерывания беременности в поздних сроках по медицинским и социальным показаниям; — беременные, больные сифилисом или ВИЧ- инфекцией, для проведения артифициального аборта; — внебольничные аборты больных сифилисом или ВИЧ-инфекцией |
|
29 |
Родильный дом Клиника №2 Государственное казенное учреждение здравоохранения города Москвы «Московский научно-практический центр борьбы с туберкулезом» | 107014, г. Москва, ул. Барболина, д. 3, корпус 13 | Беременные роженицы, родильницы с туберкулезом |
Классификация роддомов (Москва, МО): ru_perinatal — LiveJournal
Девушки, может быть эта информация окажется интересной тем, кто не выбрал еще роддом и вообше не представляет, как выбирать))Как я — у меня просто голова кругом идет от разных вариантов, уже даже злиться начала — скоро рожать, а до сих пор не знаю где)))
Так вот, я сразу скажу — я рассматриваю вариант контракта, или — если все начнется раньше, чем я предполагаю, то бесплатных родов. Очень внимательно выспрашиваю отзывы среди своих знакомых. Заметила странную вещь — классифицировать и вычленить что-либо невозможно. Потому что мнений целый спектр:
-бесплатницы довольные;
-бесплатницы, которые орут «чтобы я еще бесплатно пошла??! Теперь только за деньги»;
-контрактницы, которые говорят «как же отлично, что я была за деньги, потому что бесплатное отделение было просто ужасным»;
-контрактницы, которые пожимают плечами и говорят «ну, нормааально. но можно и бесплатно идти, не за что там платить».
Съездила сама в РД №17, узнавать про контракт. Вышла с ощущением, что меня где-то обманывают — контракт стоит 38 тысяч, но не видно острых преимуществ, которые я получаю за эти деньги (ну разве кроме присутствия папы). Например, в этом роддоме платницы лежат в одиночных палатах, а бесплатницы — по две в палате (что согласитесь, ничем не хуже). Туалеты-души в одинаковой доступности. Ремонтик, судя по фотографиям, явно не «домашний уют», а вполне обычная больничная обстановка.
Так вот к чему я — мне многое стало понятнее, когда сегодня на курсах акушерка нам дала свою классификацию. Итак:
ТИП 1. Роддома, где даже для бесплатниц легко получить совместное пребывание с ребенком и поддержка грудного вскармливания: №4, №25, №6.
ТИП 2. Роддома, которые супер-современные и комфортные — как для платниц, так и для бесплатниц: №17, №29, ЦПСиР. (Вот поэтому в них если попасть бесплатно, то скорее всего роженица будет довольна. А вот в случае покупки контракта разница в бытовых условиях не такая очевидная, поэтому может возникнуть недоумение «за что я платила такие бешеные деньги?).
ТИП 3. Роддома, где имеет смысл лучше покупать контракт: №10, №15, №18, Люберцы. (Именно из РД№10 моя хорошая подруга вынесла мнение «какая же я умница, что рожала по контракту!! Разница с бесплатными палатами просто разительная, я себя чувствовала человеком.»)
ТИП 4. Роддома, которые и бесплатно обеспечат Вас вполне хорошими условиями и отношением: № 72, при больнице №15, при больнице №7, РД №8, Спасо-Петровский Госпиталь.
ТИП 5. Роддома в Подмосковье, которые не хуже хороших московских: Люберцы, Видное, Красногорск. Например, если остро нужен контракт, то Вы можете купить его дешевле чем в Москве в Видном или Красногорске.
ТИП 6. (интересен только жительницам СВАО). Роддом при больнице № 20 лучше избегать, № 11 хороший, № 5 еще лучше и туда можно смело пойти бесплатно.
Лично мне с этой информацией стало проще. Может еще кому-то понадобится.
Остаться в живых. Как выбрать безопасный роддом? | Здоровая жизнь | Здоровье
 Для многих женщин роддом до сих пор ассоциируется с местом, где неприятно, больно и страшно. Дров в костер подбрасывают и новости о том, что то в одном, то в другом родильном заведении погибает либо мать, либо младенец, либо оба сразу. Врачи же говорят, что все смертельные случаи, естественно, вызывают много внимания и акцентируются. Конечно же, в роддомах не так страшно. И думать, что без осложнений и опасностей родить можно только в дорогих или зарубежных клиниках, — это ошибка. На самом деле нужно просто ответственно подойти к выбору такого медучреждения. О том, на какие нюансы стоит обращать внимание и какой роддом можно назвать хорошим и безопасным, АиФ.ru рассказала врач-педиатр, организатор проекта «Марафон по роддомам» Татьяна Буцкая.
Для многих женщин роддом до сих пор ассоциируется с местом, где неприятно, больно и страшно. Дров в костер подбрасывают и новости о том, что то в одном, то в другом родильном заведении погибает либо мать, либо младенец, либо оба сразу. Врачи же говорят, что все смертельные случаи, естественно, вызывают много внимания и акцентируются. Конечно же, в роддомах не так страшно. И думать, что без осложнений и опасностей родить можно только в дорогих или зарубежных клиниках, — это ошибка. На самом деле нужно просто ответственно подойти к выбору такого медучреждения. О том, на какие нюансы стоит обращать внимание и какой роддом можно назвать хорошим и безопасным, АиФ.ru рассказала врач-педиатр, организатор проекта «Марафон по роддомам» Татьяна Буцкая.
Градация роддомов
Обычно поиском роддома будущие матери начинают особенно активно заниматься, когда переходят за так называемый экватор, т. е. половину срока беременности. Сегодня в России родильные учреждения делятся на 3 типа по своему уровню:
- Роддомы первого уровня рассчитаны на абсолютно здоровых женщин, чья беременность протекает без каких-либо осложнений, а планирующиеся роды не вызывают беспокойства. Если это ваш случай, то акушер-гинеколог, скорее всего, направит вас именно в такой.
- В роддомы второго уровня обычно привозят на скорой. Сюда попадают женщины с преждевременными родами на сроке после 34 недели беременности. Медучреждение оснащено реанимацией.
- Роддомы третьего уровня (перинатальные центры и областные больницы) принимают рожениц, чья беременность протекала с осложнениями. Здесь же рожают женщины, у которых роды начались задолго до назначенного срока (с 22 до 33 недели). В перинатальных центрах находится самое современное оборудование. В экстремальной ситуации оно поможет спасти жизнь и матери, и ребенку.
Искать статистику, пытаясь выяснить, в какой из этих вариантов попасть лучше, — это бесперспективное занятие. Показатели обычных роддомов и перинатальных центров нельзя сравнивать. Эти учреждения принимают разных по тяжести пациенток. Именно поэтому в роддоме первого уровня количество кесаревых сечений будет в разы меньше, чем в перинатальном центре.
Сегодня все чаще говорят о политике открытых роддомов, или, как их еще называют, «зеленых». Это учреждения, отличающиеся дружественным и благожелательным отношением к будущим и состоявшимся мамам. В таких роддомах специалисты настроены на минимальное вмешательство в естественный процесс родов. Роженице разрешают во время схваток свободно перемещаться по палате. Пуповину перерезают неспешно (чтобы кровь, циркулировавшая между плацентой и плодом, полностью перешла к малышу), ребенка сразу же выкладывают матери на грудь или живот (чтобы он обсеменился ее микрофлорой), в течение получаса после рождения прикладывают к ее груди (опять же для знакомства с материнской микрофлорой и стимуляции лактации). В таких роддомах мама может рассчитывать на совместное пребывание с ребенком и кормление малыша по требованию. По возможности следует стремиться именно в такой.
Обратите внимание
Стоит смотреть и на другие нюансы. Так, например, сегодня все чаще практикуются совместные роды с супругом или другими людьми: мамой, подругой и т. д. Это фактор безопасности: всегда есть рядом кто-то, физически не участвующий в процессе, но способный с относительно трезвой головой помочь и приглядеть за роженицей. Одна она в родзале в таком случае не останется, что также может стать спасением в критической ситуации: бывает важно просто вовремя позвать на помощь.
 Сегодня все больше роддомов предлагают партнерские роды. Но надо соблюсти ряд условий. Помощникам в обязательном порядке надо сдать анализы на ВИЧ, гепатиты и флюорографию. Также некоторые роддомы просят предварительно пройти курсы подготовки. Естественно, о желании рожать в компании надо предупредить родильное учреждение заранее. Иначе сопровождающего попросту не пустят.
Сегодня все больше роддомов предлагают партнерские роды. Но надо соблюсти ряд условий. Помощникам в обязательном порядке надо сдать анализы на ВИЧ, гепатиты и флюорографию. Также некоторые роддомы просят предварительно пройти курсы подготовки. Естественно, о желании рожать в компании надо предупредить родильное учреждение заранее. Иначе сопровождающего попросту не пустят.Важное значение в роддоме имеют комфорт и хорошие бытовые условия. Если роддом старый (информацию о вводе его в эксплуатацию и сроках проведенных в нем ремонтов можно всегда узнать в интернете), а возможности перестроить помещения нет, то существует риск попасть в палату на 4-6 человек. Санузел при этом может находиться на этаже. Если роддом новый, скорее всего, палата будет на 1-2 женщины с отдельным туалетом и душевой. Многие стремятся попасть по этим причинам в новые родильные дома. Однако главное — это чтобы во всех роддомах (и старых, и новых) царила чистота, не было плесени на стенах, белье всегда было выстиранным и проглаженным, равно как и пеленки для младенцев.
Но и в старом, и в новом роддоме реально рассчитывать на более комфортабельные условия. Женщина вправе рассмотреть вариант коммерческих родов. В этом случае предоставят отдельную палату с домашней обстановкой, с телевизором, туалетом, возможностью посещения родственниками.
Увидеть все своими глазами и убедиться во всех пунктах, а также изучить условия, предлагаемые женщинам в самом родзале, всегда возможно на днях открытых дверей. Большая часть родильных домов проводит такие для своих потенциальных пациенток. Достаточно изучить графики подобных мероприятий, записаться на них и прийти. Тут можно задать все интересующие вопросы врачам, пройтись по больнице и придирчивым взглядом все осмотреть. На фоне такой личной проверки сделать выбор будет проще.
 Кроме самого роддома стоит обратить внимание и на человеческий фактор. Так, например, бывает более важно, какой именно врач будет вести роды. И в этом случае женщина согласна даже отправиться в старый роддом с менее комфортными условиями. Роды — это экстремальная ситуация для женщины, в которой ей необходимо ощущать поддержку. В этой ситуации мало того факта, что врач — первоклассный специалист, хочется рассчитывать и на его человечность. Именно поэтому, если для вас важно живое участие в вашем состоянии, ищите своего врача. Правда, для того чтобы родить именно у него, скорее всего, придется заключить контракт с роддомом, в котором он работает.
Кроме самого роддома стоит обратить внимание и на человеческий фактор. Так, например, бывает более важно, какой именно врач будет вести роды. И в этом случае женщина согласна даже отправиться в старый роддом с менее комфортными условиями. Роды — это экстремальная ситуация для женщины, в которой ей необходимо ощущать поддержку. В этой ситуации мало того факта, что врач — первоклассный специалист, хочется рассчитывать и на его человечность. Именно поэтому, если для вас важно живое участие в вашем состоянии, ищите своего врача. Правда, для того чтобы родить именно у него, скорее всего, придется заключить контракт с роддомом, в котором он работает.Форумам — нет
Нередко дамы начинают штудировать информацию о родильном учреждении с различных форумов. Однако я считаю, что это не самый надежный источник информации. Отзывы могут быть сфабрикованными, могут не отражать реальной картины. К примеру, тысячи женщин отлично родили, но отзывов не оставили, зато другие 100 были недовольны своими родами и оставили о роддоме только гневные комментарии.
Также не всегда стоит смотреть на отзывы друзей. Здесь тоже есть фактор субъективности. Но все же мнению людей, которых знаешь лично, я бы доверилась больше, чем виртуальным собеседникам. Более того, если ваши знакомые побывали в роддоме, которым вы интересуетесь, они могут поделиться такими подробностями, которых вы в интернете не найдете. Расскажут, как кормят, как проходит обход врачей, нужны ли свои тарелки и ложки, можно ли открывать окна в палате, разрешены ли прогулки.
Вопрос-ответ
Здравствуйте, прошу помочь направить, поделиться опытом или интересными статьями/книжками. Всех кто придерживается иного мнения, просто прошу пройти мимо, спасибо)
История такая. Наконец мы начали спать по ночам, более менее определились с настиным режимом, НО , как всегда, возникла новая проблема. Ребёнок 2г3м стал спать с нами в кровати. Может для сторонников совместного сна это норма, но для нас с мужем сплошное мучение. Мне в сентябре на работу выходить, хотелось бы спать побольше, а не урывками, да и спина уже болит до слез от совместного сна. Настя предпочитает спать в основном поперёк кровати у нас на головах, и, полночи я трачу чтобы положить её прямо…
Возможно, виноваты сами, в процессе возвращения сна мы позволили дочери перебраться к нам в спальню, сначала она просто приходила по ночам, но тогда дочь не спала (2-3 часа «развлекались» ночью). Затем было решено перенести её кроватку к нам в спальню, чтобы удлинить сон (кровать люлька, приставили прямо к нашей, без бортика). И вот наша ошибка номер 1, мы позволили засыпать ребёнку в нашей кровати, потому что она так хотела… и потому что укладывались мы по 1,5 часа. Потом мы перекладывали дочь в её кровать, первое время она там и спала большую часть ночи, а теперь, нет. Засыпает у нас, перекладываем, через час-2, снова в нашей кровати.
Мои доводы на этот счёт, во-первых наша дочь не умеет засыпать самостоятельно. Каждое укладывание, это песни, пляски, кувырки( бывают редкие дни, когда она почти добровольно идёт спать и быстро засыпает, но это исключение.
Во-вторых, надо как-то вернуть ребёнка в детскую.
В сентябре идёт в сад, вокруг все твердят, что сразу и придёт режим и спать будет и сама ложится. Но что-то я не верю в это.
Буду очень благодарна за советы, личный опыт, литературу. Мой главный вопрос: Как научить ребёнка засыпать самостоятельно, в идеале , в своей комнате и без родителей?
PS Шутка, но как говорится с долей правды, единственное что мне пока пришло в голову, это кота подсунуть Насте , он тепленький и обожает спать с нами. Но эта животина очень боится нашу дочь, спит в метре от неё из принципа. Вот бы они спали отдельно от нас , но вместе))) котик кстати не маленький такой, 8 кг. Даже не знаю, кто из них больше места на нашей кровати заснимает😄. Может им на двоих купить двухспальную кровать, а?)
Роды и родоразрешение — ЗдоровьеИнфо
Хотя естественные (самопроизвольные) роды и родоразрешение протекают у разных женщин различным образом, последовательность событий, как правило, сходна.

Поэтому будущая мать может получить общее представление о том, какие изменения, обеспечивающие рождение ребенка, произойдут в ее организме и какие процедуры будут проводить врачи, чтобы помочь ей. Беременной также предстоит принять несколько решений, например о том, будет ли отец присутствовать при родах и где рожать.
Обычно будущая мать хочет, чтобы отец ребенка оставался с ней во время родов. Его ободрение и эмоциональная поддержка могут помочь ей расслабиться, что часто уменьшает потребность женщины в обезболивающих лекарствах. Кроме того, совместный опыт, который пара приобретает во время родов, имеет благоприятный эмоциональный и психологический эффект, создавая более прочные отношения в семье. На занятиях соответствующую подготовку получают как отец, так и мать. Вместе с тем будущая мать иногда предпочитает быть наедине с врачами во время родов, или отец не хочет присутствовать, или для женщины может быть предпочтительнее присутствие другого партнера. Решать, что лучше для них, должны будущие родители.
Как правило, женщины рожают в медицинских учреждениях, но некоторые желают рожать дома. Врачи обычно не рекомендуют роды в домашних условиях, поскольку не исключены неожиданные осложнения, которые включают внезапную отслойку плаценты, нарушение состояния плода (обычно вызываемое недостаточной доставкой кислорода к плоду во время родов), недиагностированную многоплодную беременность и послеродовые осложнения, например послеродовое кровотечение. Роды в домашних условиях возможны только у женщин, которые уже перенесли по крайней мере одну неосложненную беременность и роды. При таких родах должен присутствовать врач или акушерка, предпочтительно тот же самый медицинский работник, который ранее уже обеспечивал пренатальную (во время беременности) медицинскую помощь. Если возможно, дом должен быть расположен около больницы; если женщина живет слишком далеко, это может быть дом родственника или подруги. На всякий случай заранее должен быть составлен план быстрой транспортировки из дома в больницу.
Родильные дома оборудованы всем необходимым для проведения нормальных, неосложненных родов. Создавая домашнюю атмосферу и позволяя присутствовать семье и друзьям, что позволяет женщинам получить неформальный, личный опыт родов. При возникновении осложнений во время родов женщину обычно переводят в ближайшую многопрофильную больницу, с которой у родильного дома имеется договоренность.
Во многих многопрофильных больницах находятся родильные отделения, которые сочетают домашнюю атмосферу и определенные ограничения (например, число посетителей или часов посещения) с преимуществом большого штата врачей и полного оснащения необходимым медицинским оборудованием. Некоторые больницы имеют отдельные палаты, в которых женщина остается от начала родов до выписки.
Независимо от выбора, который сделает женщина, она в значительной степени подготовлена к родам, если знает, чего ожидать.
Роды
Роды – это ряд ритмичных, усиливающихся сокращений матки (схваток), в результате которых плод постепенно перемещается через шейку матки (нижнюю часть матки) и влагалище (родовой канал) наружу.
Сокращения вызывают постепенное открытие (расширение) шейки матки, а также ее истончение и сглаживание, в результате чего она почти сливается с остальной частью матки. Эти изменения позволяют плоду пройти через родовой канал.
Роды обычно начинаются в пределах 2 недель (до или после) от рассчитанной даты родов. Механизмы, вызывающие нача
Информация о дородовой, послеродовой и дородовой помощи
В рамках дородового наблюдения вам будут предложены различные тесты для проверки здоровья вашего развивающегося ребенка и состояний, которые могут повлиять на вас или вашего ребенка. Важно записаться на дородовое наблюдение как можно раньше во время беременности. Это поможет вам пройти эти анализы в подходящее время и получить другие услуги по уходу за вами и вашим ребенком.
Скрининговые тесты используются для выявления людей с повышенным риском проблем со здоровьем.Это означает, что они могут получить более раннее потенциально более эффективное лечение или принять информированные решения о своем здоровье. Может быть полезно представить себе скрининг как просеивание людей через сито. Большинство людей проходят прямо сквозь них, но некоторые попадают в сито. Считается, что люди, попавшие в сито, имеют более высокие шансы на выявление проблем со здоровьем.
Скрининговые тесты не идеальны. Некоторым людям скажут, что у них или их ребенка высока вероятность иметь проблемы со здоровьем, хотя на самом деле у них нет проблемы.Кроме того, некоторым людям скажут, что у них или их ребенка низкий шанс иметь проблемы со здоровьем, хотя на самом деле проблема у них есть.
ПЕРВЫЙ ТРИМЕСТЕР
Во время первого приема к акушерке вам предложат несколько тестов. Тесты предназначены для проверки различных состояний, которые могут повлиять на вас или вашего ребенка. Результаты этих тестов будут предоставлены при следующем приеме; однако с вами вполне могут связаться раньше, если результат требует каких-либо действий. Эти тесты включают гепатит и ВИЧ. Подробнее
Вы можете пройти скрининговый тест на хромосомных аномалий. при посещении скрининга и ультразвукового сканирования (между 11½ и чуть менее 14 неделями беременности).
Анализ крови определяет количество двух белков PAPPA и FREE BETA HCG. Эти белки естественным образом появляются в крови во время беременности. Изменение уровня этих белков может указывать на повышенную вероятность отклонения от нормы, но не дает вам точного диагноза.
Ультразвук использует звуковые волны для изображения вашего ребенка на экране. Он может показать возраст и положение вашего ребенка, а также то, есть ли несколько детей. Во время сканирования ультрасонограф также измеряет количество жидкости за шеей ребенка — этот тест называется затылочной прозрачностью. Это измерение вместе с возрастом ребенка, вашим возрастом и результатами биохимических тестов позволит нам рассчитать индивидуальный риск того, что у ребенка будет хромосомная аномалия, такая как синдром Дауна.Если риск повышен, вам будет предложена возможность обсудить это с врачом или акушеркой.
Если это будет сочтено целесообразным для дальнейших контрольных обследований, подходящими диагностическими испытаниями будут либо отбор проб ворсинок хориона (CVS), при котором исследуется небольшое количество последа под ультразвуком, либо амниоцентез, при котором исследуется небольшое количество жидкости из окружающей среды ребенка. ,
Серповидно-клеточная анемия и талассемия (SCD) : обследование беременных на SCD и талассемию включает анализ крови.Лучше всего сдать анализ к восьми неделям, чтобы ваши результаты отобразились в ваших электронных медицинских записях к 10 неделям. Этот тест предлагается всем женщинам, о которых заботится наш Фонд. Узнать больше
Во время скрининга выясняется, являетесь ли вы носителем серповидноклеточного гена или гена талассемии и, следовательно, можете ли вы передать его ребенку.
ВТОРОЙ ТРИМЕСТЕР
Если вы забронируете билет через 13 недель и 6 дней, вы все равно сможете сдать анализ крови. Этот тест называется Quad-тестом и включает четыре маркера: свободный бета-ХГЧ, AFP, неконъюгированный эстриол и ингибин-A.Он позволяет обнаружить около 80% случаев синдрома Дауна. Узнать больше
Сканирование аномалий — это сканирование, которое проводится между 18 и 20 неделями и проверяет развитие ребенка.
,Процесс классификации больничных травм | Департамент здравоохранения штата Висконсин
Висконсин насчитывает 124 из 126 потенциальных больниц, участвующих в его системе травматологии, при этом 9% из них имеют ACS подтвержденного уровня I или II, а остальные 91% являются учреждениями травматологической помощи уровня III или IV, назначенными штатом в рамках их добровольной участие в системе государственной травматологии. Для получения информации о том, какие больницы к чему относятся, просмотрите карту больниц системы травматологической помощи.
Штат сосредоточил усилия на укреплении коммуникаций для поддержания отношений и интереса к системе на государственном уровне, а также на повышении узнаваемости на региональном уровне.Иногда ключевые участники, такие как медицинские директора скорой помощи, врачи отделения неотложной помощи и хирурги-травматологи, сталкиваются с трудностями в участии из-за большой рабочей нагрузки и конкурирующих приоритетов.
Интегрированная система помощи при травмах штата Висконсин требует определения больниц как учреждений, оказывающих помощь при травмах, с использованием структуры Уровня I, II, III, IV или «неклассифицированной» структуры. Эта инклюзивная система признает, что все больницы в Висконсине (и соседних штатах) играют важную роль в обеспечении оптимального лечения травмированного пациента.Крайне важно, чтобы пациенты своевременно доставлялись в ближайшую соответствующую больницу, чтобы ресурсы соответствовали потребностям пациента с тяжелой травмой.
Уровень I: | Госпитальотличается способностью обеспечивать руководство и комплексную помощь по каждому аспекту травматического повреждения от профилактики до реабилитации, включая исследования. |
Уровень II: | Госпитальпредоставляет первичную окончательную помощь при травмах независимо от тяжести травмы, но отличается от уровня I преподавательскими и исследовательскими возможностями. |
Уровень III: | Госпитальобеспечивает обследование, реанимацию, стабилизацию и неотложную хирургию, а также организует перевод в учреждение уровня I или II для окончательной хирургической и интенсивной терапии, если это необходимо. |
Уровень IV: | Помещение обеспечивает стабилизацию и поддержание жизни после травм до перевода пациента на уровень I или II. |
Без классификации: | Больницарешила не участвовать в Системе оказания помощи при травмах или не была утверждена как больница уровня I, II, III или IV. |
Вернуться на главную страницу
,Больницы Университета Святого Георгия NHS Foundation Trust
Добро пожаловать в родильное отделение Святого Георгия. Мы с нетерпением ждем возможности позаботиться о вас и вашем ребенке во время беременности, родов и после них. Мы продолжаем упорно работать, чтобы держать вас, ваш ребенок и наш сейф персонала во время вспышки Covid-19.
Здесь вы можете найти много полезной информации и ресурсов о своей беременности, родах и не только.
Мы создали этот видео тур по беременности и родам, чтобы показать вам устройство, как туда добраться и чего ожидать.Мы надеемся, что это будет полезно для вас.
Кредит на фильм: спасибо Джеймсу Ньютону за съемку и создание этого фильма для наших пациентов.
Посетители нашего родильного отделения во время Covid-19 (Коронавирус) ОБНОВЛЕНИЕ!
Мы постоянно пересматриваем нашу политику в отношении посетителей, чтобы наши рекомендации основывались на наилучших возможных доказательствах. После последней оценки рисков, проведенной нашими старшими акушерками и врачами, мы согласились обновить нашу политику в отношении посетителей следующим образом:
Мы рады сообщить, что одному навещающему роженицу разрешено находиться в послеродовых и родильных отделениях, а также центр рождения.С 22:00 до 18:00 один биологический партнер может сопровождать своего партнера в палатах. Во время родов этот биологический партнер может присутствовать всегда. Партнер по рождению должен будет зарегистрироваться по прибытии и ответить на анкету. У этого партнера не должно быть никаких симптомов COVID-19.
Если ваш партнер находится в изоляции из-за контакта с человеком, инфицированным COVID, даже если он протекает бессимптомно, он не может посещать наше отделение. Партнеры / лица, осуществляющие уход, должны носить маску для лица на время пребывания в больнице и оставаться у постели во время своего пребывания.
ПОЛЕЗНЫЙ СОВЕТ… постарайтесь оградить своего партнера за 2 недели до срока родов.
- Женщин, которым требуется плановое или экстренное кесарево сечение или инструментальные роды в театре, может сопровождать их биологический партнер в театре. В театральном восстановлении партнер может оставаться с мамой и ребенком.
- Служба домашних родов работает в обычном режиме.
- Роды в воде для бессимптомных женщин снова в норме.
- Женщины должны посещать дородовые консультации и обследования в одиночку, и, к сожалению, партнеры не могут пользоваться зонами ожидания.
- Услуги переводчика и специальные услуги для женщин доступны по телефону.
Вспомогательный персонал, которому необходимо физически сопровождать матерей в больнице — например, переводчики и поставщики языка жестов — все равно будет разрешен, как и другая необходимая поддержка, но каждый случай будет оцениваться с учетом индивидуальных потребностей.
Женщинам, которые попадают в больницу, напоминают, чтобы они приносили с собой все, что им и их ребенку понадобится на все время их пребывания, в том числе после родов.Партнерам также необходимо будет принести с собой еду и напитки, поскольку они не могут приходить и уходить во время родов.
С женщинами всегда будет акушерка во время родов, и мы рекомендуем женщинам обращаться к акушерке с любыми вопросами или опасениями по поводу их беременности или родов. Наша цель — обеспечить, чтобы у вас были очень положительные впечатления от родов с нашим преданным персоналом во время этой пандемии. Мы с нетерпением ждем встречи с вами в ближайшее время!
Пожалуйста, свяжитесь с нашей акушеркой, консультантом по общественному здравоохранению — [email protected] по любым вопросам, связанным с Covid-19 (коронавирусом).
Спасибо за понимание во время этой пандемии.
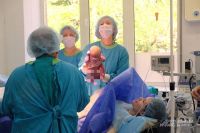
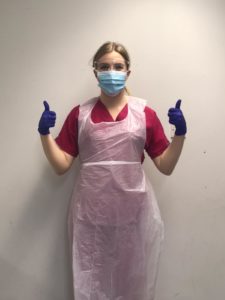
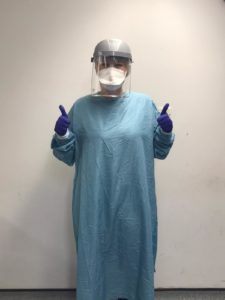
Наши акушерки в средствах индивидуальной защиты (СИЗ)
Обращение нашего директора по акушерству ко всем нашим беременным женщинам:
Это несколько фотографий одной из наших прекрасных акушерок в средствах индивидуальной защиты (СИЗ). Мы хотели показать вам эти фотографии, чтобы вы знали, как ваша акушерка может выглядеть в СИЗ.Это оборудование используется для защиты вас, вашего ребенка и нас самих от Covid-19. Это средство индивидуальной защиты используется очень редко, но вы можете увидеть его, если вам нужно пойти в театр.
Добро пожаловать в St George’s Maternity Services.
Госпиталь Святого Георгия — одна из самых безопасных больниц в стране, где можно рожать ребенка.С помощью персонала St George женщины рожают около 5000 детей в год дома, в акушерском отделении и в нашем родильном отделении. Наша квалифицированная команда добрых и заботливых врачей работает вместе, чтобы помочь женщинам иметь положительный опыт беременности, родов и послеродового периода; независимо от настройки.
Забронируйте рождение у St Georges
Если вы беременны и хотите родить ребенка в St Georges, заполните форму бронирования, перейдя по этой ссылке. Вы можете использовать эту форму, чтобы самостоятельно обратиться к своему терапевту.Акушерка свяжется с вами, чтобы договориться о записи по телефону.
Что женщины говорят о наших услугах
«Хотя я была очень напугана и очень переживала по поводу повторных родов, акушерка, которая была у меня на протяжении всех родов, была потрясающей …… В результате у меня не было потери крови , У меня не было слез, я сразу смогла привязаться к ребенку и хорошо кормить грудью. Благодаря ее профессионализму я быстро оправилась от родов ».
«Я хочу заверить вас, что ваши сотрудники отлично справляются со своей работой, несмотря на огромные требования, которые к ним предъявляются.»
« Мы с мужем будем вечно благодарны вовлеченным лицам и NHS за чрезвычайно высокий уровень обслуживания »


Больше отзывов от женщин можно найти на NHS Choices.
Что CQC говорит о нашей службе по беременности и родам
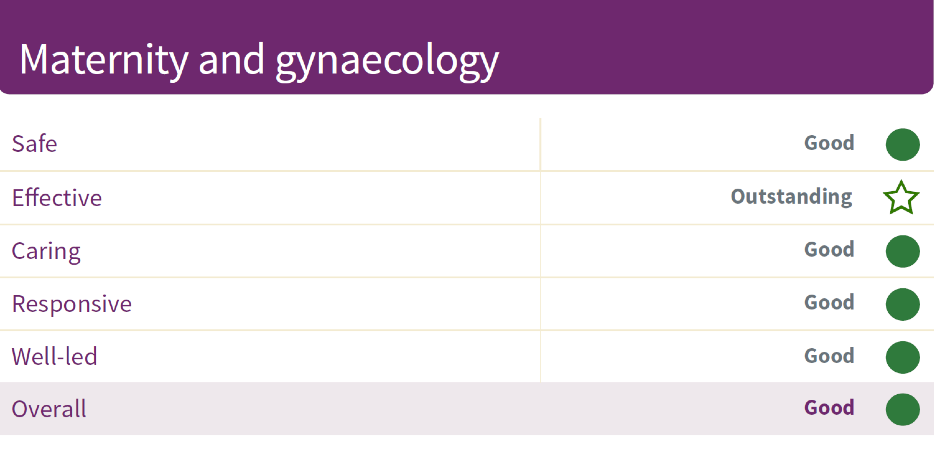
Служба по беременности и родам в отчете CQC в ноябре 2016 года получила оценку в целом и «Отлично для эффективной ».
.Медицинские халаты | FDA
Отозваны хирургические халаты и процедурные пакеты Cardinal Health
Производитель медицинского оборудования Cardinal Health разослал своим клиентам письма об отзыве медицинских устройств для некоторых из своих хирургических халатов 3-го уровня и процедурных пакетов PreSource, которые содержат эти халаты.
Список затронутых халатов (размеры, коды изделий, номера по каталогу и номера партий или коды партий) см. В базе данных FDA по отзыву медицинских устройств об отозванных халатах и отозванных упаковках.
Для получения дополнительной информации см. Заявление Джеффа Шурена, доктора медицины, доктора медицины, директора Центра устройств и радиологического здоровья FDA от января 2020 года, о проблемах качества некоторых хирургических халатов и упаковок Cardinal Health.
На этой странице:
О медицинских халатах
Халаты — это примеры средств индивидуальной защиты, используемых в медицинских учреждениях. Они используются для защиты владельца от распространения инфекции или болезни, если он контактирует с потенциально инфекционными жидкими и твердыми материалами.Они также могут использоваться для предотвращения передачи носителем халата микроорганизмов, которые могут нанести вред уязвимым пациентам, например, с ослабленной иммунной системой. Халаты — одна из составляющих общей стратегии борьбы с инфекциями.
Некоторые из множества терминов, которые использовались для обозначения халатов, предназначенных для использования в учреждениях здравоохранения, включают хирургические халаты, изолирующие халаты, хирургические изолирующие халаты, нехирургические халаты, процедурные халаты и халаты для операционных.
В 2004 году FDA признало согласованный стандарт Американского национального института стандартов / Ассоциации развития медицинского оборудования (ANSI / AAMI) PB70: 2003 «Характеристики барьера для жидкости и классификация защитной одежды и простыней, предназначенных для использования в учреждениях здравоохранения.Новая терминология в стандарте описывает уровни барьерной защиты халатов и другой защитной одежды, предназначенной для использования в медицинских учреждениях, и определяет методы испытаний и результаты рабочих характеристик, необходимые для проверки и подтверждения того, что халат обеспечивает недавно определенные уровни защиты:
- Уровень 1: Минимальный риск , для использования, например, во время основного ухода, стандартной изоляции, прикрытия для посетителей или в стандартной медицинской части
- Уровень 2: Низкий риск , для использования, например, во время взятия крови, наложения швов, в отделении интенсивной терапии (ICU) или в лаборатории патологии
- Уровень 3: Средний риск , для использования, например, во время забора артериальной крови, введения внутривенного (IV) трубопровода, в отделении неотложной помощи или при травмах
- Уровень 4: Высокий риск , для использования, например, во время длительных, интенсивных процедур, хирургических вмешательств, когда необходима устойчивость к патогенам или подозреваются инфекционные заболевания (не передающиеся воздушным путем)
Независимо от названия продукта (т. Е. Изоляционный халат, процедурный халат или покрывающий халат) при выборе халатов обращайте внимание на маркировку продукта, описывающую предполагаемое использование с желаемым уровнем защиты на основе вышеуказанных уровней риска.Названия продуктов не стандартизированы.
Хирургические халаты
Хирургический халат регулируется FDA как медицинское изделие класса II, требующее предварительного уведомления 510 (k). Хирургический халат — это индивидуальная защитная одежда, предназначенная для ношения медицинским персоналом во время хирургических процедур для защиты как пациента, так и медицинского персонала от переноса микроорганизмов, биологических жидкостей и твердых частиц. Из-за контролируемого характера хирургических процедур критические зоны защиты описаны в национальных стандартах.Как показано на Рисунке 1: критические зоны включают переднюю часть тела от плеч до колен и руки от манжеты запястья до локтя. Хирургические халаты можно использовать для любого уровня риска (уровни 1-4). Все хирургические халаты должны иметь маркировку хирургических халатов.
Хирургические изолирующие халаты
Хирургические изоляционные халаты используются, когда существует средний или высокий риск заражения и когда необходимы более крупные критические зоны, чем традиционные хирургические халаты.Хирургические изоляционные халаты, как и хирургические халаты, регулируются FDA как медицинское устройство класса II, требующее предварительного уведомления 510 (k). Как показано на рисунке 2, все области хирургического изоляционного халата , за исключением перевязок, манжет и кромок, считаются критическими зонами защиты и должны соответствовать наивысшему уровню защиты от жидкости, на который рассчитан халат. Все швы должны иметь такую же защиту от жидкости, как и остальная часть платья. Кроме того, ткань хирургического изоляционного халата должна покрывать столько тела, сколько необходимо для предполагаемого использования.
Халаты нехирургические
Нехирургические халаты относятся к устройствам Класса I (исключены из предпродажной проверки), предназначенным для защиты пользователя от переноса микроорганизмов и биологических жидкостей в ситуациях изоляции пациентов с низким или минимальным риском. Нехирургические халаты нельзя носить во время хирургических процедур, инвазивных процедур или когда существует средний или высокий риск заражения.
Подобно хирургическим изоляционным халатам, нехирургические халаты также должны закрывать столько тела, сколько необходимо для выполнения задачи.Как показано на Рисунке 2, все области халата для нехирургических операций, кроме переплетов, манжет и подола, считаются критическими зонами защиты и должны соответствовать наивысшему уровню защиты от жидкости, на который рассчитана халат. Все швы должны иметь такую же защиту от жидкости, как и остальная часть платья.
Рисунок 1 — Критические зоны для хирургических халатов
- Вся передняя часть халата (области A, B и C) должна иметь барьерные свойства не ниже уровня 1.
- Критическая зона находится по крайней мере в областях A и B.
- Задняя часть хирургического халата (область D) может быть незащищенной.
Рисунок 2 — Критические зоны для хирургических изолирующих халатов и нехирургических халатов
- Вся халат (области A, B и C), включая швы, но исключая манжеты, кромку и переплеты, должен иметь барьерные свойства не ниже уровня 1.
- Хирургические изоляционные халаты используются, когда существует средний или высокий риск заражения и когда необходимы более крупные критические зоны, чем традиционные хирургические халаты.
Стандарты на халаты
Маркировка, показывающая, что продукт прошел испытания и отвечает соответствующим стандартам производительности, является одним из способов для пользователей и поставщиков определить, когда использовать конкретное платье.
Рабочие характеристики халатов проверены в соответствии со стандартами консенсуса:
Американское общество испытаний и материалов (ASTM) F2407 — это обобщающий документ, в котором описаны испытания хирургических халатов: сопротивление разрыву, прочность шва, образование ворса, сопротивление испарению и паропроницаемость.
Ниже приводится краткое изложение стандарта ASTM F2407, признанного FDA.
- Прочность на разрыв: ASTM D5034, ASTM D1682
- Сопротивление раздиру: ASTM D5587 (тканый), ASTM D5587 (нетканый), ASTM D1424
- Прочность шва: ASTM D751 (эластичное тканое или трикотажное полотно)
- Генерация ворса (ISO 9073, часть 10)
- Пропускание водяного пара (воздухопроницаемость) ASTM F1868 Часть B, ASTM D6701 (нетканый материал), ASTM D737-75
Американский национальный институт стандартов (ANSI) и Ассоциация развития медицинского оборудования (AAMI): ANSI / AAMI PB70: 2003 описывает характеристики барьера для жидкости и классификацию защитной одежды и простыней, предназначенных для использования в учреждениях здравоохранения.
Ниже приводится таблица, обобщающая стандарт ANSI / AAMI PB70, признанный FDA.
| Тип СИЗ | Функция протестирована | Стандартное обозначение | Подпозиции | Описание | Применяемость |
|---|---|---|---|---|---|
| Халаты | Liquid Barrier Performance | AAMI PB70: 2012 | Классифицирует способность халата действовать как барьер для проникновения жидкостей или переносимых через них патогенов на основе четырех уровней. Критические защитные зоны для хирургических и нехирургических халатов определяются по-разному стандартом. В то время как критические зоны обозначают разные защитные зоны для разных халатов, уровни защиты одинаковы для хирургических и нехирургических халатов | Характеристики барьера для жидкости не зависят от прочности материала. Этот стандарт ссылается на несколько других стандартов | |
| Уровень 1 |
| базовая помощь, стандартная медпункт больницы | |||
| Уровень 2 |
| Забор крови из вены, наложение швов, отделение интенсивной терапии, лаборатория патологии | |||
| Уровень 3 |
| Забор артериальной крови, установка внутривенного вливания, отделение неотложной помощи, травма | |||
| Уровень 4 |
| Устойчивость к патогенам, Инфекционные заболевания (не передающиеся воздушно-капельным путем), Воздействие большого количества жидкости в течение длительного периода времени |
Соответствие общепризнанным консенсусным стандартам является добровольным для производителя медицинского оборудования. Производитель может выбрать соответствие применимым признанным стандартам или может решить соответствующие проблемы другим способом.
Информация о стерильности халатов
Для устройства, проданного стерильным, FDA рекомендует спонсорам предоставить следующую информацию, как подробно описано в окончательном руководстве, озаглавленном «Подача и проверка информации о стерильности в предварительном уведомлении (510 (k))» для устройств, помеченных как стерильные.Эта информация может включать:
- Метод стерилизации, который будет использоваться.
- Описание метода, который будет использоваться для валидации цикла стерилизации, но не сами данные валидации (для установленных методов стерилизации).
- Ссылка на стандартный метод (например, радиационный стандарт AAMI) обычно является достаточным для установленных методов стерилизации с признанными FDA стандартами.
- Уровень обеспечения стерильности (SAL) для устройства, которому компания намерена соответствовать.SAL 10 -6 требуется для хирургических простыней и хирургических халатов, которые будут использоваться во время хирургических процедур.
- Описание способности упаковки поддерживать стерильность устройства.
- Если стерилизация включает оксид этилена (EtO), максимальные уровни остатков этиленоксида, этиленхлоргидрина и этиленгликоля, которые остаются на устройстве. Уровни должны соответствовать проекту уведомления Федерального реестра об ограничениях EtO.
- В случае радиационной стерилизации — доза облучения.
Информация о биосовместимости халатов
Хирургические халаты — это устройства, которые считаются устройствами, контактирующими с поверхностью с неповрежденной кожей с продолжительностью контакта ≤ 24 часов. FDA рекомендует оценивать цитотоксичность (ISO 10993-5), сенсибилизацию (ISO 10993-10) и раздражение или внутрикожную реактивность (ISO 10993-10) для устройства. Для получения дополнительной информации об оценке конечной точки биосовместимости, пожалуйста, обратитесь к окончательному руководящему документу, озаглавленному «Использование международного стандарта ISO 10993-1,« Биологическая оценка медицинских устройств — Часть 1: Оценка и тестирование в процессе управления рисками ».
