причины и симптомы, лечение и отзывы
Автор Мария Семенова На чтение 17 мин. Опубликовано
Воспаление шейки матки также имеет название цервицит — это воспалительное заболевание, которое локализуется в шейке матки. Может встречаться на всем протяжении, так и затрагивающее определенный участок. Проблема распространена в современном мире, это одна из самых частых причин, по которым женщина обращается на прием к акушеру гинекологу.

Наиболее часто встречается у женщин молодого возраста, которые ведут активную половую жизнь. Чаще всего затрагивает он только слизистую оболочку шейки матки. Требует обязательного лечения, при отсутствии его может приводить к развитию серьезных последствий для организма и репродуктивной системы в частности.
Этиология
Всегда причиной развития цервицита является инфекция.
Она может быть двух видов:
- Неспецифическая. В норме во влагалище содержится определенное количество бактериальной флоры, состав ее различен. Все они относятся к неактивным условно-патогенным микроорганизмам, т.е. при определенных условиях вызывают развитие воспалительного процесса. Самыми распространенными из них являются кишечная палочка, стафилококки, мицелий дрожжевого грибка, а также другие как Гр -, так и Гр + бактерии.
- Специфическая. Это микроорганизмы, которые в норме не входят в состав микрофлоры влагалища. Но при попадании в организм вызывают воспалительный процесс, не всегда органом-мишенью будет выступать шейка матки. Самыми распространенными из них являются трихомонады, гонококки, хламидии, гарднереллы и другие.
Для воспалительного процесса не всегда достаточно воздействия только микроорганизма, требуется и сочетание с провоцирующими факторами, такими как:
 Наличие сопутствующего воспалительного процесса во влагалище или мочевом пузыре. Очень часто именно цистит и уретрит способствуют развитию инфекционного поражения, это связано с тесной анатомической связью уретры и полости влагалища и шейки матки. Изолированный цервицит встречается редко, обычно он сочетается с вагинитом или эндометритом.
Наличие сопутствующего воспалительного процесса во влагалище или мочевом пузыре. Очень часто именно цистит и уретрит способствуют развитию инфекционного поражения, это связано с тесной анатомической связью уретры и полости влагалища и шейки матки. Изолированный цервицит встречается редко, обычно он сочетается с вагинитом или эндометритом.- Травматическое воздействие на шейку матки. Самыми распространенными из них являются послеродовые разрывы, бужирование во время прерывания беременности. Редко это могут быть разрывы из-за насильственных действий. После нарушения целостности слизистой микроорганизмы спокойно проникают в незащищенные нижележащие слои.
- Спринцевание различными химическими средствами, такими как раствор марганцевого калия или йода. Во-первых они могут нарушать нармальный микробиоценоз полости, но кроме того при неправильной концентрации способны вызвать поражение слизистой в виде ожога, в том числе и на поверхности шейки матки.
- Опущение половых органов. Кроме нарушения нормальной архитектоники происходит нарушение трофики тканей, а также снижение местного иммунитета. В результате условно-патогенная флора начинает проявлять свою активность.
- Применение контрацептивных средств. Это могут барьерные методы, которые имеют не гладкую стенку, а также средства из группы спермицидов. Они вызывают повреждение стенки из входящих в состав агрессивных химических веществ.
- Изменения обмена веществ могут также выступать провоцирующими факторами. Самым распространенным заболеванием из них является сахарный диабет, так как провоцирует рост гриба рода Candida.
- К данной группе следует отнести и несоблюдение правил личной гигиены. Это подмывание агрессивными средствами, длительное ношение прокладок, на которых скапливаются микроорганизмы. Большой проблемой в пожилом возрасте является использование памперсов.
Цервицит при беременности
Воспаление шейки матки представляет серьезную проблему для женщины в период беременности, так как оно не только негативно воздействует на организм, но и может причинить угрозу для жизни плода.
Во время беременности происходят серьезные изменения в организме, основная часть из который это гормональная перестройка. Различное содержание гормонов влияет на состояние бактериальной флоры влагалища, и в норме условно-патогенные микроорганизмы могут проявить свои негативные свойства.
Поэтому, не всегда цервицит при беременности может быть вызван воздействием специфической инфекции.
Опасность цервицита:
 На ранних сроках воспаление шейки, из-за тесного контакта с полостью матки, может вызвать переход воспаления на вышележащие отделы. В результате происходит заражение хориона, а иногда и самого зародыша.
На ранних сроках воспаление шейки, из-за тесного контакта с полостью матки, может вызвать переход воспаления на вышележащие отделы. В результате происходит заражение хориона, а иногда и самого зародыша.- Очень часто при нарушении инфекцией защитного барьера, который вызывается наличием плотной слизистой пробки, происходит развитие слабовыраженного воспаления. Плацента начинает развиваться неправильно, в последствии это приводит к ее недостаточности. Инфицирование зародыша или уже плода повышает частоту возникновения эмбриопатий.
- Самыми серьезными осложнениями являются риск самопроизвольного выкидыша, а также возникновения замершей беременности. У многих женщин возникает цервикальная недотаточность.
- На поздних стадиях впервые возникший цервицит влияет на состояние плаценты и околоплодных вод. Может развиться плацентит или же многоводие.
- При длительно существующем нелеченном процессе диагностируется задержка роста и развития плода. Самым опасным осложнением является поражение нервной и сердечно-сосудистой системы. Некоторые дети получают внутриутробную пневмонию.
Женщина и врач всегда должны помнить, что цервицит является фактором в развитии недонашивания плода и преждевременных родов.
В рождении ребенка естественным путем есть высокая вероятность разрывов шейки матки, так как воспаленные структуры снижают возможность растяжения и поддержания эластичности тканей. При проведении оперативного вмешательства путем операции кесарево сечения повышается частота инфицирования матки и послеоперационного шва.
Чем опасно заболевание?
Данное, казалось бы не тяжелое заболевание, как воспаление шейки матки может стать серьезной проблемой для женщины. В первую очередь, в последнее время большое внимание акцентируется на сочетании воспаления с присутствием в организме вируса папилломы человека.
Типов данного возбудителя много, но особенно опасными являются 16 и 18 типы, они считаются высокоонкогенными. Т.е. при отсутствии лечения и персистенции вируса есть большая вероятность в последствии заболеть раком шейки матки.
А данный тип рака занимает одно из первых мест в злокачественных новообразованиях женского организма и половых органов в частности. Тем более, что группа риска это молодые женщины.
Кроме того, длительное воспаление шейки матки может быть одним из факторов риска развития бесплодия, не вынашивания, преждевременных родов, а также инфицирования плода.
Может ли циревицит проходить без симптомов?
Такое течение процесса возможно, часто это связано с теми инфекциями, которые характеризуются стертым течением. В данном случае диагноз может быть выставлен только после осмотра женщины гинекологом.
Диагностика воспаления шейки матки
- Начинается диагностика с беседы с акушером-гинекологом. Врач тщательно расспрашивает о жалобах, симптомах, которые могут беспокоить пациентку. Большое значение уделяется времени и условиям возникновения патологической реакции, уточняется наличие незащищенных половых актов, применение препаратов, а также случаи других заболеваний.
- После этого, врачом проводится осмотр женщины. Начинается он с наружных половых органов, далее следует оценка состояния влагалища и шейки матки. Проводится он с помощью влагалищных зеркал. Обращают внимание на цвет слизистой, наличие или отсутствие дефектов на ее поверхности. Особое внимание следует уделять появлению на поверхности шейки матки язв, участков кровоизлияний. Выраженный сосудистый рисунок также должен насторожить врача. Кроме того, определяется наличие или отсутствие отека.
- После визуального осмотра приступают к пальпации шейки матки. Определяются предположительные ее размеры, подвижность, консистенция. Она должна быть плотно эластичной консистенции, легко смещаемой при движении, безболезненной.
Кроме того, длительное воспаление шейки матки может быть одним из факторов риска развития бесплодия, невынашивания, преждевременных родов, а также инфицирования плода.
Лабораторные методы
На протяжении длительного периода времени оставались единственными способами подтверждения диагноза.
В настоящее время существует множество способов оценки содержимого влагалища и цервикального канала:
 Самый популярный, экономически выгодный способ — это микроскопия содержимого мазка. Оценивается содержание в секрете количества эпителиальных клеток, эритроцитов, лейкоцитов а также других микроорганизмов. Подтверждает диагноз присутствие в мазке большого количества лейкоцитов, а также специфических возбудителей.
Самый популярный, экономически выгодный способ — это микроскопия содержимого мазка. Оценивается содержание в секрете количества эпителиальных клеток, эритроцитов, лейкоцитов а также других микроорганизмов. Подтверждает диагноз присутствие в мазке большого количества лейкоцитов, а также специфических возбудителей.- Бактериологическое исследование с определением чувствительности к антибиотикам. В данном случае с помощью специальных красителей производят определение бактерий, какой у них тип. Также ведется подсчет их количества. Для удобства дальнейшего лечения проводится определение чувствительности их к определенным средствам. Это позволяет подобрать наиболее эффективное средство.
- Метод полимеразной цепной реакции или иммуно флюоресцентного анализа позволяет более точно оценить возбудителей, а также их количество. В настоящее время этот метод наиболее предпочтителен и эффективен, но он более дорогой, поэтому доступен не во всех учреждениях. Одной из разновидностей является жидкостная цитология, способ забора материала новой цитощеткой, которую опускают в специальную среду для исследования.
- Цитологический мазок. Является сейчас скрининговым, и выполняется забор материала всем женщинам на приеме у врача. При тщательном исследовании клеточного содержимого можно выявить появление клеточных нарушений, вызванных воспалением.
Инструментальные методы
- Основным инструментальным методом является кольпоскопия. Суть ее заключается в осмотре влагалищной части шейки матки под микроскопом, благодаря увеличению гораздо легче увидеть изменения на слизистой.
- Кроме того, для более точной установки состояния эпителия применяют различные пробы с нанесением химических веществ. Самыми популярными среди них являются уксусная кислота и раствор йода. В первом случае воспаленные расширенные сосуды должны быстро измениться, и окраска слизистой становится менее интенсивной. Проба с йодом проводит дифференциальную диагностику с онкологическими заболеваниями, сифилитическим поражением и т.д. Используемая концентрация не вызывает ожога. Метод является популярным еще и потому, что он неинвазивный и безболезненный.
Виды цервицита
В зависимости от природы агента вызвавшего воспаление шейки матки выделяют несколько видов:
 Гнойный цервицит. Самый частый вид воспаления среди молодых женщин. Связан он с воздействием бактерий различных групп. Наиболее распространенным возбудителем является гонококк. При осмотре визуализируется гной в цервикальном канале и также полости влагалища. Клиника достаточно выражена, поэтому женщины часто отмечают появление обильных выделений из половых путей, а также симптомов общего недомогания.
Гнойный цервицит. Самый частый вид воспаления среди молодых женщин. Связан он с воздействием бактерий различных групп. Наиболее распространенным возбудителем является гонококк. При осмотре визуализируется гной в цервикальном канале и также полости влагалища. Клиника достаточно выражена, поэтому женщины часто отмечают появление обильных выделений из половых путей, а также симптомов общего недомогания.- Вирусный. Наиболее специфичное воспаление шейки матки. Возбудителей не так и много, самыми распространенными могут быть вирус простого герпеса, папилломавирусная инфекция, а также вирус иммунодефицита человека. Симптоматика достаточно специфична, поэтому сразу же настораживает женщину и врача.
- Бактериальный. Возбудитель воспаления сходный с первым типом, но в данном случае клиника имеет более стертый характер, женщина может длительное время оставаться без лечения, потому что симптомы ее не беспокоят. Диагностируется чаще уже после проведения тестов лабораторной диагностики.
- Кандидозный. Данное воспаление шейки матки вызывает условно-патогенный представитель влагалища женщины гриб рода Candida.
- Атрофический. Воспаление шейки матки, которое чаще всего встречается у женщин пожилого возраста. Обычно связан с недостаточной гормональной регуляцией в организме, особенно женских половых гормонов-эстрогенов. Иногда в данную группу входят женщины после оперативного удаления яичников, химической кастрации.
Кроме этого, воспаление шейки матки подразделяют по анатомической части:
- Экзоцервицит. Воспаление наружной, влагалищной части шейки матки. Женщина в данном случае предъявляет симптомы.
- Эндоцервицит. Поражение внутренней, маточной части шейки матки. Обычно вызывается как осложнение родов, метроэндометрита, после прерывания беременности.
По течению процесса воспаление шейки матки делят на два вида:
- Острый процесс. Воспаление шейки матки в данном случае почти всегда вызывается впервые, на фоне здоровья. Клинические проявления ярко выражены, обычно легко поддается лечению. Шейка матки имеет отчетливые признаки поражения.
- Хронический цервицит. Возникает в результате длительно текущего воспаления, когда острый процесс стихает, клиника уменьшается, но шейка матки по-прежнему остается пораженной.
Симптомы
В зависимости от типа возбудителя, анатомического поражения, а также течения процесса выделяют определенные симптомы. Но иногда воспаление шейки матки может протекать абсолютно бессиптомно и выявляется только после осмотра акушером-гинекологом.
Симптомы острого воспаления шейки матки
Чаще всего именно с данным видом воспаления женщины обращаются за помощью испугавшись своего самочувствия.
Обычно симптомы достаточно ярко выражены:
 Первое, на что обращают внимание женщины это выделения из половых путей. Характер их может быть различным. Цвет варьируется от белого до зеленого и желтого, при повреждении покрова встречаются прожилки крови или коричневые сгустки. Консистенция бывает от водянисто-жидкой, до густой, почти творожистой. Выделяющиеся не каплями, а отдельными кусками.
Первое, на что обращают внимание женщины это выделения из половых путей. Характер их может быть различным. Цвет варьируется от белого до зеленого и желтого, при повреждении покрова встречаются прожилки крови или коричневые сгустки. Консистенция бывает от водянисто-жидкой, до густой, почти творожистой. Выделяющиеся не каплями, а отдельными кусками.- Боль также осложняет течение процесса. Она может быть острой, очаговой, возникающей после полового акта, мочеиспускания, так и умеренной тупой, которая беспокоит женщину в повседневной жизни. Боль усиливается при изменении положении тела, занятиях спортом и физической работой. Чаще всего вызвана вовлечением в патологический процесс внутренних половых органов.
- Если воспаление шейки матки сочетается с наличием эрозии, то часто можно обнаружить кровь, выделяющуюся после полового акта или с выделениями.
- Температура тела повышается редко, обычно повышается в сочетании цервицита с аднекситом, острым эндомтеритом, а также параметритом. Редко подобные симптомы возникают при сочетании с циститом. Высоких цифр она почти никогда не достигает, колеблется от субфебрильных, до фебрильных цифр. Лихорадка может быть связана с развитием перитонита.
- Редко появляется изменение мочеиспускания. Оно выражается учащением, императивными позывами, болью во время акта. В данном случае сложно выделить первоначальную причину симптомов, это может быть цистит, вызвавший воспаление влагалища, так и наоборот.
Иногда клиника может быть абсолютно специфичной и постановка диагноза не вызывает затруднений:
- Появление пузырьков на поверхности шейки говорит о герпетической природе воспаления.
- Ярко-красная шейка матки в сочетании с большим количеством изъязвлений, похожих на поверхность клубники говорит о трихомонадной природе.
- Желтые пятна, напоминающие просо, обычно характеризуют поражение актиномицетой.
- Обильные выделения как во влагалище, так и цервикальном канале имеющие явно гнойный характер, разрыхленная поверхность шейки матки, которая легко дает кровотечение при контакте обычно характеризует гонорейную природу воспаления.
- Вирус папилломы человека обычно не изменяет общего самочувствия, лишь при осмотре можно отметить единичные или множественные кондиломы, выступающие над поверхностью слизистой, могут также наблюдаться единичные изъязвления на шейке матки.
Симптомы хронического воспаления шейки матки
В данном случае симптомы почти полностью отсутствуют и женщину данная проблема не беспокоит.
Но при осмотре врач может диагностировать заболевание:
 При визуализации шейки отмечается небольшое количество выделений из цервикального канала, характер их уже почти всегда слизистый, а цвет может колебаться от прозрачного до мутного. Редко, когда выделения имеют специфическое окрашивание.
При визуализации шейки отмечается небольшое количество выделений из цервикального канала, характер их уже почти всегда слизистый, а цвет может колебаться от прозрачного до мутного. Редко, когда выделения имеют специфическое окрашивание.- Сильной боли, как правило, пациентка не отмечает, но при тщательном расспросе выясняется, что ранее болевой синдром присутствовал, но по истечению времени прекратился.
- На поверхности слизистой шейки видна эрозия, иногда она приобретает характер псевдоэрозии.
- Слизистая оболочка из-за длительного воспаления становится наиболее плотной, нарушается выделение своего секрета железами эпителия. В результате можно увидеть наличие кист наботовых желез, которые не могут лопнуть.
- При пальпации шейка становится более плотной, иногда может хуже смещаться, вследствие развития спаечного процесса в органах малого таза.
Лечение воспаления шейки матки
Лечение воспалений шейки матки всегда должно быть комплексным. При выявлении специфической инфекции лечение проводят для обоих партнеров.
Местное лечение воспаления шейки матки
Системные препараты при лечении цервицита применяют достаточно редко, обычно возникает при необходимости в уничтожении специфической инфекции, а также тяжелого соматического состояния.
 Флюкостат
Флюкостат 
 Тержинан
Тержинан  Овестин
ОвестинОсновным способом местного лечения является назначение средств этиотропный терапии:
- Хламидийное воспаление шейки матки лечат препаратами тетрациклинового ряда, такими как Доксициклин, а также микролидов (Эритромицина) и азалидов (Азитромицина).
- Грибковое поражение лечат соответствующими препаратами на основе миконазола и нистатина.Самыми популярными препаратами являются Флюкостат и Миконазол.
- Вирусное поражение обычно вызывает большую проблему для врача. Так как вирус очень тяжело уходит из организма, для его уничтожения иногда требуется несколько курсов противовирусной терапии. К данным препаратам относятся Ацикловир и Зовиракс.
- Для удаления вируса папилломы человека назначаются цитостатические препараты, одним из самых популярных является группа Фторурацила.
- Если воспаление шейки матки вызвано недостатком гормонов, то проводится заместительная терапия местными препаратами. Известным эстрогенсодержащим препаратом является крем Овестин.
- В качестве дезинфицирующих средств можно применять спринцевание раствором Димексида или Хлорфиллипта. С осторожностью можно использовать раствор соды или борной кислоты для полосканий. Подобным действием обладает и Гексикон, он содержит в своём составе хлоргексидин. На фармацевтическом рынке представлены и комбинированные средства в форме свечей или вагинальных таблеток, к ним относят Тержинан и Полижинакс.
Лечение народными средствами
Наряду с лекарственными методами большое внимание уделяется народным методам лечения:
 Хорошим и эффективным средством является ромашка. Она обладает противовоспалительным действием. Применяют его в виде отвара, для этого сухую аптечную ромашку запаривают кипятком. Полученной смеси дают настояться в течение часа, после чего остужают. Тампон, смоченный в полученном отваре помещают во влагалище и оставляют на ночь. Тампоны должны быть стерильными и каждый раз новыми. Иногда можно оставлять на несколько минут, но тогда частота использования увеличивается до 3 раз в день.
Хорошим и эффективным средством является ромашка. Она обладает противовоспалительным действием. Применяют его в виде отвара, для этого сухую аптечную ромашку запаривают кипятком. Полученной смеси дают настояться в течение часа, после чего остужают. Тампон, смоченный в полученном отваре помещают во влагалище и оставляют на ночь. Тампоны должны быть стерильными и каждый раз новыми. Иногда можно оставлять на несколько минут, но тогда частота использования увеличивается до 3 раз в день.- Походим действием обладает и шалфей, он оказывает модное противовоспалительное действие, а также подходит людям, склонным к аллергическим заболеваниям. В данном случае траву шалфея запаривают в кипятке, можно варить на водяной бане в течение 10 минут. После приготовления отвару дают остыть. Разбавляют полученную смесь дважды. Способ применения это спринцевания трижды в сутки.
- Вместо ромашки или шалфея можно использовать календулу. Ее используют как для спринцеваний, так и с введением тампонов.
- Противовоспалительное действие оказывает и отвар дубовой коры. Тёплый раствор используют для спринцеваний влагалища. Курс лечения обычно составляет 7-10 дней. Вводить рекомендуется не больше 5 мл однократно.
Профилактика цервицита
В гинекологии ей уделяется достаточно мало внимания.
Но именно соблюдение некоторых правил позволяет улучшить состояние женского здоровья:
 В первую очередь, следует ответственно относиться к половой жизни. Необходимо ограничить количество половых партнеров. Следует исключить половые контакты с незнакомыми лицами. Единственным способом защиты шейки матки от воздействия инфекционных факторов является барьерный метод контрацепции.
В первую очередь, следует ответственно относиться к половой жизни. Необходимо ограничить количество половых партнеров. Следует исключить половые контакты с незнакомыми лицами. Единственным способом защиты шейки матки от воздействия инфекционных факторов является барьерный метод контрацепции.- Нельзя использовать презервативы с различными приспособлениями, такими как пупырышки или усы. Так как травмирующее воздействие делает шейку наиболее уязвимой.
- Нужно соблюдать правила личной гигиены. В качестве гигиенических средств следует использовать средства специализированного назначения или детское мыло. Частые спринцевания должны быть исключены.
- Всем женщинам необходимо регулярно проверятся на наличие инфекций передающихся половым путем, а также посещать врача акушера-гинеколога и выполнять его рекомендации. Частота посещений обычно составляет не менее 2 раз в год.
- При выявлении воспалительных заболеваний, а также специфических инфекций нужно не затягивать с лечением. После проведения курса терапии нужно восстановить влагалищную микрофлору и пройти курсы реабилитации.
- Женщины любого возраста должны избегать переохлаждения и снижения иммунитета. Для последнего следует проводить курсы витаминотерапии и иммуностимуляторов.
- Гормональные сбои должны быть по возможности предотвращены. Это в первую очередь надежная контрацепция, так как искусственное прерывание беременности оказывает травмирующее и дисгормональное влияние на шейку матки. В преклимактерическом периоде и при наступлении менопаузы нужно использовать средства заместительной гормональной терапии.
- При наличии опущения стенок влагалища рекомендуется выполнять профилактические упражнения, для компенсации состояния.
Прогноз
 Считается относительно благоприятным, если лечение проводится при остро возникшем процессе и на начальных этапах воспаления. Заболевание можно вылечить с помощью антибактериальных и вспомогательных средств.
Считается относительно благоприятным, если лечение проводится при остро возникшем процессе и на начальных этапах воспаления. Заболевание можно вылечить с помощью антибактериальных и вспомогательных средств.
Но вероятность обострения и перехода в хроническую форму остается очень высокой. Это связано с тем, что диагностируется оно обычно уже достаточно поздно. Очень часто к этому моменту у микроорганизмов развивается устойчивость к действию лекарств.
Существующие длительное время воспаления шейки матки переходят в развитие эрозии, которая является одним из предрасполагающих факторов для онкологии. Особенно это опасно, если цервицит сочетается с впч(вирусом папилломы человека) человека 16 и 18 типов.
Цервицит, возникший на фоне иммунодефицита, может служить фактором в развитии восходящей инфекции, особенно если провокатором выступает специфическая инфекция.
Косвенно цервицит может стать причиной невозможности забеременеть и спаечного процесса малого таза.
Отзывы о лечении воспаления шейки матки
Опасность заболеваний женской половой системы в том, что протекают они до определенного момента практически безболезненно. Нет ни болей, ни выделений. Поэтому осмотр у гинеколога хотя бы один раз в год – необходимая процедура. Часто запущенные стадии выявляют при беременности, когда лечение затруднено. Приходится ждать родов и только потом проводить комплекс лечебных мероприятий.
Иногда заболевание провоцирует сама беременность, потому что в этот период изменяется гормональный фон в организме женщины и снижается иммунитет, а значит, некоторые виды болезнетворных бактерий и вирусов имеют возможность интенсивно размножаться.
Если не лечить эрозию шейки матки
Эрозия шейки матки может возникнуть до беременности, а после родов она проходит сама. Если у женщины наблюдалась гормональная недостаточность, то с нормализацией цикла болезнь проходит.
Опасность представляют те виды эрозии, которые появились:
- на фоне инфекции;
- как следствие раковой опухоли;
- после повреждения шейки матки на фоне эндоцервицита;
- после родов или операций;
- которые являются следствием снижения иммунитета.
Общий признак эрозии – нарушение эпителия, который из многослойного превращается в однослойный. Следовательно, появляется риск повреждения или инфицирования.
Важно! Из всех видов эрозий, рожать разрешается только с врожденной формой заболевания. Все остальные рекомендуется лечить, так как есть опасность инфицирования плода через околоплодные воды.
Прогноз по поводу эрозии можно делать только после результатов анализов:
- на атипичные клетки;
- на инфекции половых путей;
- на количество гормонов.
Если не лечить эрозию, которая вызвана инфекцией, особенно это касается вируса папилломы человека высокого онкогенного риска, то воспалительный процесс может привести к дисплазии и онкологии. Более «легкие» инфекции – молочница, гонококки, уреаплазма, хламидии, трихомонады – поддаются лечению. Но если вовремя от них не избавиться, то длительное воспаление шейки матки приводит к обширному воспалительному процессу, который распространяется на яичники и маточные трубы.
Для нерожавших девушек эрозия представляет опасность в плане будущих родов. Поврежденные ткани периодически срастаются и возникают рубцы, которые в родах мешают нормальному раскрытию шейки матки. В таком случае может быть предложено кесарево сечение как способ родоразрешения.
Появление атипичных клеток в мазке говорит о воспалительных изменениях, которые теоретически, при определенных условиях, могут привести к росту опухоли. Причин, которые провоцируют онкологию – много. Но для начала опухолевого процесса необходимо сочетание нескольких факторов. Алгоритм возникновения рака может быть следующим:
- инфекция;
- эрозия;
- беременность;
- падение иммунитета;
- дисплазия;
- рак.
На любом этапе можно провести лечение и избавиться от болезни, чтобы не усугублять проблему. Надеяться, что эрозия заживет сама, необходимо под наблюдением врача, который может порекомендовать ждать.
Эктопия шейки матки внешне похожа на эрозию. Но это более безопасное состояние, оно может быть вызвано приемом противозачаточных препаратов, возникнуть на фоне беременности. Если не лечить эктопию хирургическим путем, а просто прекратить прием таблеток, то изменения могут пройти самостоятельно. При этом рекомендуется предохраняться с помощью барьерных методов.
Эрозия шейки матки проявляется в виде дефекта поверхностного эпителия вследствие механических повреждений, воспалительных и гормональных процессов, а также выделений патологического характера. При осмотре напоминает небольшую язву или красное пятно.
Эктопия шейки матки – внешне схожий с эрозией процесс, характеризующийся разрастанием цилиндрического эпителия (взамен плоскоклеточного) из внутренней на внешнюю(влагалищную) часть шейки матки.
Лечение эрозии шейки матки после родов
Лечат эрозию в послеродовом периоде различными способами, но с учетом причин, послуживших развитию данного процесса (этиотропное лечение). Такой подход в дальнейшем позволит избежать случаев рецидива заболевания.
Лечение эрозии после родов должно проводиться спустя 2 месяца, когда матка полностью придет в дородовое состояние. Благодаря современной медицине появилась возможность выбора наиболее подходящего метода лечения во избежание возможных негативных последствий для последующей беременности пациенток, страдающих эрозией.
Лечение эрозии при помощи электрического тока. Врач прижигает пораженные участки, образовавшийся после ожога струп отпадает, отчуждая поражённые клетки. Данные метод устарел и применяется в тяжелых случаях при наличии дисплазии. Хорошо справляется с устранением вирусов папилломы человека, цервицитом, обширным поражением эрозией или псевдоэрозией. Имеет долгий восстановительный период (порядка 4 недель) и широкий ряд противопоказаний: хронические заболевания в острой форме, онкологический процесс, отсутствие родов и т.д. Оставляет крупные рубцы на шейке, что в дальнейшем не позволит женщине родить самостоятельно.
Отзывы пациенток, перенесших процедуру электрокоагуляции редко положительные, так как восстановительный период часто омрачается рядом осложнений: нарушение менструации, кровотечения, болевые ощущения, образование рубцов, стеноз (сужение просвета шейки матки).
Применяется при небольшой области поражения. Воздействие жидкого азота на ткани безопасно и не доставляет особого дискомфорта. После процедуры не остается рубцов. В начале процедуры врач обрабатывает зону, пораженную эрозией раствором люголя, далее при помощи специального наконечника замораживает ее. Полное отторжение некротической ткани происходит примерно через 2 месяца. Процесс заживления занимает до полугода. Помимо длительного восстановительного периода минусом процедуры является невозможность определения глубины воздействия азота. Пораженный участок может быть удален не полностью, что впоследствии может привести к рецидиву, в то время как пациентка будет полагать, что эрозия прошла.
После окончания процедуры пациентку могут беспокоить жидкостные выделения в течение некоторого времени. Выделения связаны с процессом регенерации тканей и не представляют никакой опасности.
Криодеструкция имеет ряд стандартных противопоказаний: воспалительные процессы в период обострения, эндометриоз и миома матки, онкология.
Наиболее современный метод лечения эрозии. Проводиться под контролем кольпоскопии, что позволяет исключить воздействия на здоровые ткани.
Низкочастотное лазерное излучение прижигает патологически измененные участки не оставляя в дальнейшем никаких рубцов. Также лазер обладает противовоспалительным эффектом и не допускает риска кровотечений.
Важно! Любой злокачественный процесс в организме является абсолютным противопоказанием к применению лазера.
Проводиться после полной санации влагалища. Для химической коагуляции используют препараты на основе азотной и уксусной кислоты «Солковагин» и «Ваготил». Проводится с применением кольпоскопа. Врач ватным тампоном обрабатывает пораженный участок. Через несколько минут предпочтительно повторить процедуру.
Химическая коагуляция не оставляет рубцов и ожогов. Под воздействием кислот эпителий превращается в защитный слой, а после отторгается вследствие нарастания под ним плоскоклеточного эпителия. Восстановительный период 1-2 дня, после этого никаких ограничений не предусмотрено. Занятия спортом, половая жизнь, водные процедуры не противопоказаны.
Не применяется при обширном патологическом процессе и наличии дисплазии.
Лечить эрозию самостоятельно не следует, пролистывая женский форум и собирая «бабушкины рецепты». Лечения должно проходить под руководством гинеколога, который с учетом анамнеза пациентки установить причины заболевания и подберет адекватное лечение, учитывая ее физиологические особенности.
Причины возникновения эрозии в послеродовом периоде
Эрозия шейки матки после родов может быть следствием ее травматического повреждения в связи со стремительными родами. Раскрытие матки происходит слишком медленно, что приводит к разрыву шейки в момент прохождения ребенка через родовые пути. Крупные размеры плода, возможные рубцы от гистероскопии, абортов и т.д. также могут спровоцировать разрыв шейки.
Неправильно наложенные швы вследствие разрыва шейки могут также повлечь за собой развитие заболевания.
Беременность и период лактации сопровождаются гормональными изменениями. Такой дисбаланс может привести к развитию эрозии еще во время беременности.
Скрытые, вялотекущие инфекции половых путей, которые могут обостриться в послеродовом периоде, нередко могут вызвать эрозию.
Эрозия или Эктопия?
Путаница в этих терминах порождает полную неразбериху. Большинство диагнозов “эрозия” на самом деле являются “Эктопией”.
Термин “эктопия” (псевдоэрозия) редко используется в современной медицине, и обычно заменяется на привычный “эрозия”. Ученые считают эктопию нормальным физиологическим состоянием, не требующим лечения. По прошествии некоторого времени, благодаря резервным клеткам организма, плоский эпителий вновь заменяет патологически разросшийся цилиндрический слой. Воспалительные процессы – единственное осложнение при эктопии.
“Истинная” эрозия диагноз редкий. Установить его возможно после проведения специальных медицинских манипуляций. Не пройдет самостоятельно и требует серьезного лечения. В отсутствии такового (редко) может привести к онкологическому процессу. Является частым осложнением после родов.
Симптомы, диагностика эрозии шейки матки
Эрозия шейки матки коварна тем, что у большинства женщин протекает бессимптомно. Ее можно случайно обнаружить на плановом послеродовом приеме у гинеколога. В редких случаях признаки заболевания все же могут проявиться.
Наиболее частые симптомы:
- жжение и зуд в области половых органов
- дискомфорт и кровянистые выделения во время полового акта
- боли в поясничном отделе (редко)
При наличии данных признаков следует незамедлительно посетить гинеколога.
Эрозию шейки матки необходимо лечить. Заболевание может стать причиной возникновения рубцов на шейке матки, что затруднит процесс предстоящих родов и послужит показанием к кесареву сечению.
Запущенная эрозия опасна развитием дисплазии (разрастание атипичных клеток) и может спровоцировать онкологический процесс в организме.
Методы диагностики эрозии шейки матки
Увидеть признаки эрозии возможно при обычном осмотре при помощи гинекологического расширителя (зеркала). Для подтверждения диагноза и исключения эктопии проводят более точные исследования.
При помощи специального прибора кольпоскопа предоставляется возможность произвести детальный осмотр шейки матки и провести необходимые манипуляции. Кольпоскоп оборудован оптическим прибором, который выдает стереоскопическое изображение. После введения прибора, врач обрабатывает шейку матки уксусным раствором, что позволяет сузить здоровые сосуды, а далее наносит раствор люголя (проба Шиллера) для выявления патологического процесса.
Данная процедура определяет очаги поражения слизистой и органов, определяет их общее состояние и предоставляет возможность дифференциации доброкачественных процессов от онкологических. Позволяет осуществить взятие мазка и биопсии для дальнейшей диагностики.
- Мазок (цитологическое исследование)
Забор материала (клеток эпителия) производиться со слизистой шейки матки посредством щеточки или шпателя. Манипуляция повторяется несколько раз и совершенно безболезненна. При подозрении на эрозию, анализ необходим для выявления дисплазии или ее отсутствия. Наличие дисплазии может послужить началом перерождения клеток эпителия в злокачественные.
- Биопсия (гистологическое исследование)
Забор тканей шейки матки наиболее точный метод исследования. Позволяет выявить любые патологические процессы. Именно на основании результатов гистологии выносится окончательный диагноз и назначается лечение.
Беременность после эрозии
Лечение эрозии не является препятствием для последующей беременности. Но каждые метод лечения имеет свой восстановительный период. В зависимости от проведенного лечения, врач подскажет оптимальные сроки для планирования беременности.
Наличие рубцов и других деформаций тканей шейки матки может стать препятствием для естественного род разрешения, так как орган теряет эластичность и это не способствует ее раскрытию во время родовой деятельности.
Гинеколог должен оценить степень рубцевания, и в случае необходимости подготовить роженицу к кесареву сечению.
Регулярно посещая врачей, процесс эрозии можно обнаружить в самом зачатке и подобрать наиболее щадящий метод лечения, что в будущем благоприятно отразиться на женском здоровье в целом, поможет избежать определенных осложнений при родах.
Видео: эрозия шейки матки
Видео: Послеродовое воспаление матки
Послеродовые воспалительные заболевания возникают у женщин на фоне снижения активности иммунобиологических процессов. Их течение зависит от воздействия болезнетворных микроорганизмов на организм, и после родов любой из них может выступать возбудителем инфекции. Это объясняется тем, что беременность и роды предъявляют к организму женщины повышенные требования и, следовательно, в послеродовом периоде возникает большая опасность развития инфекционных процессов. В частности, матка после родов представляет собой обширную раневую поверхность, богато снабженную сосудами. Как правило, в ней находятся мелкие обрывки плодных оболочек и сгустки крови, что создает благоприятные условия для развития инфекционного процесса. Длительные роды, стрессовые ситуации, возникающие вследствие недостаточного обезболивания, значительная кровопотеря, а также травмы мягких тканей родовых путей приводят к глубоким изменениям в организме женщины.
При возникновении послеродовых воспалительных заболеваний характер их течения зависит как от локализации и распространенности воспалительного процесса, так и от типа возбудителей. Так, при инфекции, вызванной стафилококками, чаще всего наблюдается сочетание местного гнойного процесса с выраженной интоксикацией организма; при инфицировании кишечной палочкой общая интоксикация сочетается со снижением артериального давления. Если местный инфекционный процесс вызван грамотрицательными бактериями, то образуется гной, обычно имеющий зеленоватую окраску и специфический запах. Заболевания, обусловленные двумя и более видами бактерий, могут иметь признаки, характерные для каждого из этих возбудителей, и отличаются тяжелым течением.
Воспаление матки и ее придатков
Наиболее частым проявлением послеродовой инфекции стало воспаление матки (эндомиометрит), которое возникает после родов, протекающих с осложнениями. Признаки заболевания проявляются на 1—5-й, реже — на б—7-й день после родов. Как правило, температура тела повышается до 38—39 «С, изредка наблюдается озноб. У большинства больных с классическим течением болезни отмечается болезненность матки в продолжение 3—7 дней, изменяется характер выделений из половых путей, которые вначале обычно кровянистые, а затем переходят в гнойные с характерным запахом.
У женщин, которые перенесли воспаление матки в родах, выделения из половых путей с самого начала имеют гнойный характер. Описанная клиническая картина наблюдается 3—7 дней, затем в ходе лечения происходит нормализация температуры тела, исчезает болезненность матки, нормализуется характер выделений.
У женщин с послеродовым воспалением матки, которым в родах было проведено зашивание разрыва или разреза промежности, часто наблюдается расхождение швов, у некоторых классическая форма эндомиометрита сочетается с инфекционными поражениями мочевыводящих путей, молочных желез и т. д.
К возникновению воспалительного процесса в маточных трубах и яичниках после родов чаще всего приводят возбудитель гонореи или других гноеродных бактерий, которые попадают в трубы из полости матки. Возможно их проникновение и по лимфатическим путям. При воспалении яичники увеличиваются и становятся болезненными, возможно возникновение в них гнойного процесса.
Воспалительные образования придатков матки бывают спаяны со стенкой малого таза. Воспаление начинается чаще всего спустя 7—10 дней после родов с появления болезненности и чувства тяжести в нижних отделах малого таза, температура тела может быть субфебрильной и несколько выше.
Если инфекция в послеродовом периоде выходит за пределы малого таза, то она приобретает распространенные формы (перитонит, сепсис). Своевременное и адекватное лечение воспаления матки после родов не только очень важно для улучшения состояния больной, но и наиболее действенная мера профилактики тяжелых инфекционных заболеваний. Большое значение при этом имеет правильное ведение родов, исключающее длительное их течение, тщательное обезболивание, предупреждающее стрессовые ситуации.
Мастит
К воспалительным заболеваниям после родов у женщин относится мастит — гнойное воспаление ткани молочной железы. Возбудителем его чаще всего являются стафилококки, многие виды которых постоянно живут на наших руках, одежде, в воздухе и не причиняют ни ребенку, ни матери никаких неприятностей. Поэто
Почти все послеродовые заболевания сопровождаются выраженным воспалительным процессом в самой матке. В большинстве случаев матка поражается первично, иногда же ее поражение носит вторичный характер. Поражение матки может быть то более, то менее резко выраженным; воспалительный процесс может или локализоваться только на внутренней поверхности ее, или поражать все слои маточной стенки, поэтому клиника метроэндометрита весьма разнообразна.
Одним из характерных признаков метроэндометрита является замедленное обратное развитие (субинволюция) матки и ее чувствительность или болезненность при пальпации. Меняется характер выделений и их количество. Изредка вследствие спазма внутреннего зева матки или закупорки шеечного канала обрывками оболочек, кусочками отпадающей оболочки, кровяными сгустками и пр. выделения вовсе прекращаются. В таких случаях лохии задерживаются в полости матки и разлагаются под влиянием микробной флоры. Температура повышается до 38-39°, но общее состояние больной остается вполне удовлетворительным. Такое состояние называется лохиометрой. Лохиометра, за редким исключением, не является самостоятельным заболеванием, она лишь одно из проявлений (симптомов) метроэндометрита, притом непостоянных.
Клиническая картина и симптоматология зависят от многих причин, главными из которых являются следующие.
- Реактивность больной и общее ее состояние к моменту заболевания и во время него. Повышение температуры, болевые ощущения, лейкоцитоз и другие явления, наблюдающиеся во время болезни при хорошем общем состоянии больной, указывают на хорошую ее реактивность и на ее способность к борьбе с инфекцией. Ареактивное состояние, выражающееся в субфебрильной, нормальной или даже ниже нормальной температуре, в отсутствии болезненности и в других его проявлениях при плохом общем состоянии больной, указывает на ослабление защитных сил организма.
- Степень поражения матки. В этом отношении могут быть выделены три этапа развития заболевания. Первый этап — инфицированы только отпадающая оболочка и островки эндометрия. В части миометрия, которая непосредственно прилегает к очагу поражения, наблюдаются явления реактивною воспаления (отек тканей, расширение сосудов, мелкоклеточная инфильтрация и др.). Микробов-возбудителей в миометрии или вовсе нет, или очень мало. Второй этап — наряду с отпадающей оболочкой и островками эндометрия поражены и более глубокие, мышечные, слои матки, где обнаруживаются в большом количестве микробы-возбудители. В соответствии с этим мелкоклеточная инфильтрация охватывает глубокие мышечные слои вплоть до непосредственно к ним прилегающих тканей, т. е. до периметрия в верхнем отделе матки и до околоматочной клетчатки в нижнем ее отделе. Третий этап — очаг инфекции охватил, кроме эндометрия и миометрия, также периметрии или параметрий, или оба вместе. В случае распространения инфекции на серозную оболочку матки возникает периметрит. Последнему обычно сопутствует реактивное воспаление и серозных оболочек, покрывающих органы брюшной полости, прилегающие к матке (сальник, кишечник, мочевой пузырь). При этом возникает пельвеоперитонит, сопутствующий метроэндометриту. В других случаях очаг инфекции распространяется в околоматочную клетчатку — возникает параметрит. Нередко пельвеоперитонит и параметрит развиваются одновременно.
- Характер микроба-возбудителя, его биологические свойства, вирулентность и токсичность. Одни из микробов (например, гемолитические стрептококки и стафилококки) обладают способностью быстро проникать через поврежденные ткани в глубь последних, распространяться по каждому из перечисленных выше путей и вызывать у больной явления интоксикации. Другие (например, гонококки) не нуждаются для своего распространения в повреждении тканей. Они распространяются почти исключительно по поверхностям внутренних оболочек органов (интраканаликулярно). Обладая слабо выраженной токсичностью, они мало по сравнению со стрептококками, стафилококками, кишечной палочкой и другими микробами нарушают общее состояние больной.
- Состояние внутренней поверхности послеродовой матки. Клиническая картина зависит от наличия на этой поверхности обрывков омертвевших тканей, особенно частичек плаценты, от сократительной способности матки (при ее недостаточности усиливается тромбообразование, благоприятствующее размножению микробов и развитию инфекции), от степени размозжения тканей матки.
{module директ4}
Вследствие перечисленных обстоятельств клиническая картина и симптоматология послеродового метроэндометрита весьма разнообразны и определяются тем или иным сочетанием этих обстоятельств. В зависимости от последних наблюдается то более легкое, то более тяжелое, то весьма тяжелое течение заболевания. При легком течении заболевания клиническая картина характеризуется следующими особенностями.
На 3-4-й день после родов при хорошем общем состоянии родильницы температура тела повышается до 38°, иногда с ремиссиями на 1Э и больше. Больная жалуется на незначительные головные боли, чувство общей усталости, ухудшение аппетита. Пульс слегка учащен, но соответствует температуре. Послеродовые выделения кровянистые, переходят на 8-9-й день в кровянисто-гнойные. Матка при ее прощупывании через стенку живота дряблая, чувствительная; обратное ее развитие отстает от обычного, вследствие чего по своим размерам она больше, чем можно было ожидать в соответствующий исследованию день послеродового периода. При влагалищном исследовании можно обнаружить отечность шейки матки, недостаточное ее сформирование, увеличение тела матки, ее отечность, неравномерное сокращение и болезненность. В случае задержки выделений (лохиометра) метроэндометрит протекает при более высокой температуре, наличии общей интоксикации и болезненных схваток.
В более тяжелых случаях на 3-4-й день послеродового периода температура быстро повышается и доходит до 39-40°; пульс учащается, но не резко (до 100-ПО ударов в минуту), общее состояние больной мало страдает. Инволюция матки замедлена. Пальпация матки болезненна, но не в одинаковой степени на отдельных ее участках. Болезненна и перкуссия живота в области матки, указывающая на реактивное воспаление периметрия. В дальнейшем появляются головные боли, бессонница, нередко ознобы, ухудшается аппетит. При влагалищном исследовании обнаруживаются те же явления, что и при легком течении метроэндометрита, но они выражены более резко, особенно пастозность матки и ее болезненность, которая часто носит разлитой характер. Нередко обнаруживается отек околоматочной клетчатки — реактивное воспаление последней. Лохии в зависимости от биологических особенностей микроба-возбудителя имеют различный запах вплоть до зловонного, иногда запах отсутствует совсем.
В особо тяжелых случаях метроэндометрита все описанные явления выражены очень резко. Температура начинает повышаться и к 6-7-му дню послеродового периода дает резкий скачок вверх, иногда наблюдаются ознобы и потение. Пульс учащается до 100-120 ударов в минуту. Язык обложен, суховат. Усиливается головная боль и бессонница, исчезает аппетит, появляются запоры. Пальпация и перкуссия живота в области матки и в прилегающих к матке областях болезненны; в большей или меньшей степени выражен симптом Блюмберга-Щеткина (реактивное воспаление брюшины, покрывающей матку и прилегающие к ней органы брюшной полости). Влагалищное исследование обнаруживает болезненную, мягкую матку, почти лишенную способности сокращаться под руками исследующего, а также отечную и болезненную околоматочную клетчатку. Выделения, сначала кровянистые, в дальнейшем сменяются гнойными и приобре
Эрозия шейки матки – это дефект влагалищной части шейки. Внешне эрозия выглядит как яркое красное пятно вокруг зева шейки матки. При обнаружении этого заболевания у беременной женщины хирургическое лечение не проводится, так как подобное воздействие может привести к образованию рубцов, препятствующих нормальному раскрытию шейки матки во время родов.
Однако снижение иммунитета, которое часто наблюдается во время беременности, может привести к увеличению площади эрозии. И учитывая тот факт, что патологически измененная шейка матки может препятствовать нормальному течению родов, во время беременности эрозию лечат консервативными методами.
Причины развития эрозии после родов
Если эрозия диагностирована до родов, ее причинами чаще всего являются инфекции, травмы слизистой, включая аборты, гормональный дисбаланс, слишком раннее начало половой жизни и воспалительные заболевания половых органов. В тех же случаях, когда эрозия шейки матки диагностируется после родов, в список возможных причин входят:
- разрывы, возникающие при прохождении крупной головки ребенка через родовые пути, стремительные роды, поздние роды с перенашиванием плода;
- неправильно наложенные швы при устранении образовавшихся разрывов;
- гормональные колебания, которые достаточно часто наблюдаются в организме рожавших женщин;
- инфекционные заболевания, которые требуют устранения наряду с эрозией.
Опасность развития эрозии шейки матки после родов
Беспечное отношение к своему здоровью и отказ от лечения эрозии после родов может привести к ее длительному течению и образованию рубцов на шейке матки, что способно затруднить последующие роды. Однако самым опасным осложнением эрозии шейки матки является развитие дисплазии – патологической перестройки клеток плоского эпителия, что является предраковым состоянием.
Диагностика и лечение эрозии шейки матки после родов
Как до родов, так и после них эрозия шейки матки может протекать бессимптомно, никак не беспокоя женщину. Обнаружить это заболевание врач может при стандартном осмотре, причем буквально через несколько недель после родов. Недавно родившей женщине также необходимо сдать мазок и провериться на наличие в организме инфекций.
Не стоит пренебрегать осмотром у гинеколога даже в том случае, если Вас ничего не беспокоит. Если же, напротив, периодически наблюдаются ноющие боли внизу живота, выделения, зуд, дискомфорт и жжение в области наружных половых органов – это является поводом для скорейшего обращения за врачебной помощью. При вышеуказанных симптомах возможно выявление не только эрозии шейки матки, но и других сопутствующих заболеваний, которые требуют немедленного лечения.
Эрозию шейки матки после родов всегда лечат с учетом причин ее развития. К наиболее распространенным методам лечения, применяемым в Международном медицинском центре ОН КЛИНИК, относятся радиохирургическое лечение эрозии шейки матки и лечение препаратом «Солковагин». Эти два метода помогут быстро и с минимальным дискомфортом избавиться от заболевания и сохранить для женщины возможность рожать естественным путем.
В некоторых случаях лечение дополняется приемом медикаментозных препаратов. Желающим попробовать народные средства лечения эрозии в любом случае необходимо проконсультироваться со специалистом: только так можно избежать нежелательных последствий. Самолечение недопустимо!
Опытные гинекологи, полный комплекс лечебно-диагностического оборудования, на базе которого проводятся лабораторные и инструментальные исследования в ОН КЛИНИК, позволяют гарантировать Вам благополучную и безболезненную терапию всех заболеваний женской половой сферы.
Обращайтесь за помощью к профессионалам ОН КЛИНИК!
Воспаление матки после родов |
Воспаление матки после родов – отнюдь не редкая ситуация со здоровьем. Вынашивание ребенка для многих женщин является очень ответственным периодом и проверкой на стойкость, пониманием своих возможностей. Этому временному периоду всегда отдается повышенное внимание: подготовка, прогнозы, уход, создание комфортных условий. Все это правильно, однако порой женщины сбрасывают со счетов и из головы послеродовой период, который является также показателем того, что с вами все в порядке. Крайне важно быстро восстановиться после рождения ребеночка, войти в нормальную жизнь, начать выполнять материнские функции, и свести к минимуму послеродовые осложнения. По статистике Минздрава, более 38 % женщин в России сталкивается с послеродовыми осложнениями: ожирение, отеки, разрывы, повреждения органов при родах, гормональный дисбаланс, кровянистые выделения после родов. Список обширен и явно не полон, но подавляющее большинство женщин жалуется на всяческого рода выделения из влагалища, которые могут присутствовать длительное время, и приносить немало проблем и неприятных ощущений и зачастую они связаны с воспалением матки после родов.
Воспаление матки после родов или если угодно по-научному послеродовой эндометрит – воспалительное заболевание, возникающее во впервые дни после родов(2-5 дни) и вызывается оно обычно условно патогенными микроорганизмами, которые уже заселяли ваше тело ранее. Деторождение в любом случае является стрессом для организма и оказывает сильное воздействие на иммунную систему и общую мобилизацию организма, что может потребовать значительных энергетических затрат, и приведет к общей ослабленности естественной защиты и как следствию воспалительному процессу. Дополнительно этому могут поспособствовать полученные родовые травмы, затянувшиеся роды, кесарево сечение, нарушение условий стерильности, ослабление иммунитета. Эндометрит после родов дает о себе знать уже на 5-6 сутки после того как вы стали мамой, и главным его сигналом выступает резко повышенная температура (более 38 °С), которая сигнализирует о том, что имеет место воспаление матки после родов, иммунная система включилась и начала бороться, и температуру нельзя сбивать. При этом женщина часто чувствует что матка увеличилась в размерах, потяжелела, болезненно реагирует на пальпацию и резкие движение, появились кровянистые выделения после родов. Выделения часто имеют гнойный характер, резкий запах. Дополнительно при обострении возможны развитие анемии, сильное учащение пульса, головные болей, сильная слабость организма.
Лечение послеродового эндометрита требует быстрого реагирования и направленного действия, поэтому домашнее лечение нужно исключить и сразу же обратиться к врачу, чтобы был локализован очаг инфекции в матке, и вы не заработали дополнительные осложнения. Подход к решению проблемы сугубо индивидуальный и решается врачом на месте. Наиболее часто применяется комплексная антибиотическая терапия, в ходе которой используется несколько вариаций антибиотиков, вводимых посредством инъекций. Помимо медикаментозного подхода широко применяется выскабливание выделений кюреткой или вакуум-аспирация, позволяющие предотвратить распространение микроорганизмов далее. При больших скоплениях гноя и вероятности загноения проводят расширение цервикального канала, способствующего дренированию гнойных масс. Тут же может проводится промывание полости матки антибиотическим раствором с целью локализации инфекции. Современное оборудование позволяет применять ферментативный кюретаж, заключающийся в обработке стенок матки специальными ферментами способными удалять старые мертвые клетки и микроорганизмы. Наряду с таким лечение необходимо создать комфортные условия для женщины(проветриваемое помещение, свежее белье, обильное питье, постельный режим, диету, отсутствие дополнительных стрессов в и напряжения).
Вконтакте
Google+
LiveJournal
Одноклассники
Добрый день.такая ситуация.начну сначала.Вообщем месяц назд,после месячных,заныл живот,ощущение,как раз,как во время месячных,бегала по маленькому часто,тянула поясница.подумала цистит,но потом бегать по маленькому перестала,поясница прошла,живот так и ныл в течении дня переодически,на протяжении 2-недель.,из выделений только-белые как обычно,темпер.нет.в целом только низ живота поднывал.я была одна с ребенком,и поэтому в больницу не пошла,ждала пока вернется муж из поездки.оставить дочку совсем не с кем,ехать с ней,далеко и был карантин по гриппу.вообщем потом записалась к знакомому врачу,попала как раз через 2 недели как все началось.вот на осмотре оказалось У меня воспаление придатков и мазок не очень хороший(грибки,какие не сказала,лейкоциты).кровь не брали,моча норм.и так как я кормлю грудью,дочке 1.7г.врач выписала «щадяшее лечение»3 дня антибиотик ципрофлоксацин по 1т.2р.в день.уже позже я узнала от консультанта по ГВ,что хоть по инструкции при гв он запрещен,но он совместим с ГВ,просто не все об этом знают,лучше не стало,я позвонила своему доктору,сказала о совместимости препарата,продлили антибиотик до 5 дней,днем дочь грудью совсем не кормила,только ночью и сцеживалась,давала линекс. и еще на 4 день приема антибиотика,добавила свечи полижинакс — вставлять 6 дней по минимуму,они тоже оказались совместимы с гв.и в таком случае решили продлить до 10 дней.использовала одну свечкУ,пролежала всю ночь не стовая,но все равно вытекала ночью,на следующий день приняла последний раз антибиотик на ночь и поставила вторую свечку,и тут началиь месячные,живот заболел,захотелоь ужасно в туалет,стерпела 2 часа со всечкой внутри,потом не выдержала,пошла в туалет и содержимое вышло.врач сказала ждать пока закончаться и до вставлять уже потом.у меня вопросы-каким вообще должно быть полное лечение,это оно и есть,5 дней антибиотика и свечи 10 дней или еще обычно что-то выписывают?может эффекта не было,потому что антибиотик в таблетках,а не в уколах или потому что нужно было совместить и таблетки и свечи,а у меня промежутки,теперь еще неделю ждать пока месячные пройдут,или это не принципиально не повлияет на результат?и вот на второй день,когда месячные начались у меня и свеча вытекла через 2 часа после введения,ее не считать теперь,и как месячные закончаться,использовать 9 свечей или как? сегодня 4 -й день месячных.живот не хватает,возможно воспаление прошло самостоятельно если чувствую себя хорошо,или все равно после месячных пройти курс свечей полижинакс?не могло ли оно перейти в хроническую форму уже,если почти месяц все это длилось?спасибо за помощь.
Патология больше характерна для молодых женщин репродуктивного возраста. Нередко болезнь развивается с началом половой жизни.
Причины воспаления придатков
Причины воспаления придатков кроются в инфицировании женских половых органов на фоне сниженного иммунного статуса. На первой стадии инфицируется влагалище, затем шейка матки заселяется болезнетворной микрофлорой. На втором этапе инфекция распространяется по восходящему пути в матку, фаллопиевы трубы, яичники.
При отсутствии своевременного лечения, возникают осложнения воспаления придатков в виде дальнейшего распространения инфекции на органы малого таза. Это происходит очень быстро, что обусловлено плотным прилеганием женских органов малого таза друг к другу.
Другим важнейшим фактором стремительного распространения патогенной микрофлоры является изменение свойств слизи в шейке матки (цервикальная слизь). Слизь цервикального канала меняется при менструации, во время овуляции, при гормональных нарушениях. Само изменение характеристик слизи может повлиять на то, что условно-патогенная влагалищная микрофлора становится патогенной. Причиной этого также может быть прием антибактериальных препаратов, подобранных неправильно. Поэтому самолечение при любых воспалениях исключается.
Наиболее быстрое распространение инфекционных возбудителей происходит в период менструации, когда открыт цервикальный канал и микрофлора беспрепятственно проникает в органы малого таза. Ускоряют распространение вредной микрофлоры интимные контакты.
Воспаление придатков – это редкое явление при беременности. Объясняется это тем, что цервикальная слизь у беременной женщины становится густой и является надежным защитным барьером на пути возбудителей.
Помимо восходящего пути заражения, инфицирование может произойти по лимфогенному пути, когда возбудители с током лимфы попадают из других воспаленных близлежащих органов в половые органы. При
Воспаление шейки матки (Цервицит)
Шейка матки является самой нижней частью матки. Это немного распространяется во влагалище. Это где менструальная кровь выходит из матки. Во время родов шейка матки расширяется, чтобы ребенок мог пройти через родовой канал (эндоцервикальный канал).
Как и любая ткань в организме, шейка матки может воспалиться по разным причинам. Воспаление шейки матки известно как цервицит.
У некоторых женщин с цервицитом симптомы отсутствуют.При наличии симптомов они могут включать:
Шейка матки может сильно воспалиться, если цервицит прогрессирует. В некоторых случаях может развиться открытая рана. Гнойоподобные выделения из влагалища являются симптомом тяжелого цервицита.
Наиболее распространенной причиной этого воспаления является инфекция. Инфекции, которые приводят к цервициту, могут распространяться во время половой жизни, но это не всегда так. Цервицит бывает либо острым, либо хроническим. Острый цервицит включает внезапное появление симптомов. Хронический цервицит длится несколько месяцев.
Острый цервицит обычно вызван инфекцией, передающейся половым путем (ИППП), такой как:
Инфекция с ВПЧ, которая прогрессировала, может вызвать воспаление шейки матки, которое обычно является более поздним признаком рака шейки матки или предрака.
Это также может быть результатом инфекции из-за других факторов, которые могут включать в себя:
- аллергия на спермицид или латекс презерватива
- цервикальная крышка или диафрагма
- чувствительность к химическим веществам, содержащимся в тампонах
- обычные вагинальные бактерии
Если у вас есть симптомы цервицита, обратитесь к врачу для точного диагноза.Симптомы цервицита могут также сигнализировать о других состояниях влагалища или матки.
Ваш врач может также обнаружить цервицит во время обычного обследования, даже если у вас нет каких-либо симптомов.
Есть несколько способов, которыми ваш доктор может диагностировать цервицит.
Бимануальное обследование таза
Для этого теста ваш врач вставляет палец в одну руку в перчатке во влагалище, а другой рукой оказывает давление на живот и таз. Это позволяет вашему врачу выявлять аномалии органов малого таза, в том числе шейки матки и матки.
Пап-тест
Для этого теста, также известного как мазок Папаниколау, ваш врач берет мазок клеток из влагалища и шейки матки. Затем они проверят эти клетки на аномалии.
Биопсия шейки матки
Ваш врач будет выполнять этот тест, только если ваш тест Пап выявил отклонения. Для этого теста, также называемого кольпоскопией, ваш врач вводит зеркало во влагалище. Затем они берут ватный тампон и осторожно очищают влагалище и шейку матки от слизи.
Ваш врач осматривает шейку матки с помощью кольпоскопа, который является типом микроскопа, и исследует область.Затем они берут образцы тканей из любых областей, которые выглядят ненормально.
Культура выделения из шейки матки
Ваш врач также может принять решение взять образец выделения из вашей шейки матки. У них будет образец, исследованный под микроскопом, чтобы проверить признаки инфекции, которая может включать кандидоз и вагиноз, среди других условий.
Вам также могут понадобиться анализы на ИППП, такие как трихомониаз. Если у вас ИППП, вам понадобится лечение для лечения цервицита.
Нет стандартного лечения цервицита.Ваш врач определит оптимальный курс для вас, исходя из следующих факторов:
- ваше общее состояние здоровья
- ваша история болезни
- тяжесть ваших симптомов
- степень воспаления
Обычные методы лечения включают антибиотики для уничтожения любых инфекций, и Бдительное ожидание, особенно после родов. Если цервицит вызван раздражением от инородного тела (остаточный тампон или пессарий) или использованием определенных продуктов (цервикальный колпачок или противозачаточная губка), лечение будет включать в себя прекращение использования на короткое время, чтобы позволить заживление.
Если у вас есть воспаление шейки матки из-за рака шейки матки или предрака, ваш врач может выполнить криохирургию, замораживая аномальные клетки в шейке матки, которые их разрушают. Нитрат серебра также может разрушать аномальные клетки.
Ваш врач может вылечить цервицит после того, как узнает его причину. Без лечения цервицит может длиться годами, вызывая болезненные сношения и ухудшение симптомов.
Существуют способы снизить риск развития цервицита. Использование презерватива при каждом половом акте может снизить риск заражения ИППП.Воздержание от полового акта также защитит вас от цервицита, вызванного ИППП.
Избегание продуктов, содержащих химические вещества, такие как душ и ароматические тампоны, может снизить риск аллергической реакции. Если вы вставляете что-либо во влагалище, например, тампон или диафрагму, следуйте инструкциям, когда удалять его или как его чистить.
Q:
Какие анализы мне понадобятся, чтобы узнать, вызван ли мой цервицит ИППП?
A:
Это повлечет за собой создание общего экрана STI.Прежде всего, в то время как некоторые ИППП вызваны бактериями, другие — вирусом.
Скрининг на бактериальные ИППП, как правило, включает в себя сбор образца жидкости из зараженной области и последующее культивирование жидкости на предмет гонореи или трихомониаза.
Некоторые вирусные ИППП, такие как ВИЧ, проверяются путем отбора образцов крови. Другие вирусные ИППП, такие как герпес и генитальные бородавки, часто диагностируются путем визуальной идентификации поражения.
Стив Ким, MD Ответы отражают мнение наших медицинских экспертов.Весь контент носит исключительно информационный характер и не должен рассматриваться как медицинский совет.Воспаление является важной частью реакции иммунной системы на травмы и инфекции. Это способ организма сигнализировать иммунной системе об исцелении и восстановлении поврежденных тканей, а также о защите от чужеродных захватчиков, таких как вирусы и бактерии.
Без физиологического ответа на воспаление раны будут разрастаться, и инфекции могут стать смертельными.
Однако, если воспалительный процесс продолжается слишком долго или воспалительный ответ происходит в местах, где он не нужен, он может стать проблематичным.Хроническое воспаление связано с определенными заболеваниями, такими как сердечные заболевания или инсульт, и может также привести к аутоиммунным нарушениям, таким как ревматоидный артрит и волчанка. Но здоровая диета и образ жизни могут помочь контролировать воспаление.
Острое воспаление
Острое воспаление возникает после пореза на колене, растяжения связок голеностопного сустава или ангины. Это краткосрочный ответ с локализованными эффектами, то есть он работает именно там, где существует проблема. По данным Национальной библиотеки медицины, характерные признаки острого воспаления включают покраснение, отек, жар, а иногда боль и потерю функции.
В случае острого воспаления кровеносные сосуды расширяются, кровоток увеличивается, и белые кровяные клетки заполняют поврежденную область, чтобы способствовать заживлению, сказал доктор Скотт Уолкер, семейный врач из больницы Ганнисон-Вэлли в Юте. Этот ответ заставляет поврежденную область покраснеть и опухнуть.
Во время острого воспаления химические вещества, известные как цитокины, выделяются поврежденной тканью. По словам Уолкера, цитокины действуют как «аварийные сигналы», которые вводят иммунные клетки вашего организма, гормоны и питательные вещества для решения проблемы.
Кроме того, гормоноподобные вещества, известные как простагландины, создают сгустки крови для заживления поврежденных тканей, а также вызывают боль и жар как часть процесса заживления. По мере заживления тела острое воспаление постепенно стихает.
Хроническое воспаление
В отличие от острого воспаления, хроническое воспаление может иметь долгосрочные последствия для всего тела. Хроническое воспаление также называют постоянным воспалением слабой степени, потому что оно вызывает устойчивый низкий уровень воспаления по всему телу, о чем свидетельствует небольшое повышение маркеров иммунной системы, обнаруживаемых в крови или ткани.Этот тип системного воспаления может способствовать развитию заболевания, согласно краткому обзору здоровья Джона Хопкинса.
Низкий уровень воспаления может быть вызван воспринимаемой внутренней угрозой, даже когда нет болезни для борьбы или травмы для лечения, и иногда это сигнализирует иммунной системе о необходимости реагирования. В результате белые кровяные клетки кишат, но им нечего делать, и им некуда идти, и они могут в конечном итоге начать атаковать внутренние органы или другие здоровые ткани и клетки, сказал Уолкер.
Исследователи все еще работают над тем, чтобы понять последствия хронического воспаления для организма и механизмы, участвующие в этом процессе, но известно, что он играет роль в развитии многих заболеваний.
Например, хроническое воспаление было связано с болезнью сердца и инсультом. Одна теория предполагает, что когда воспалительные клетки остаются в кровеносных сосудах слишком долго, они способствуют накоплению зубного налета. По данным Американской ассоциации кардиологов (AHA), тело воспринимает эту бляшку как чужеродное вещество, которое ей не принадлежит, поэтому оно пытается отгородить ее от крови, текущей в артериях.Если зубной налет становится нестабильным и разрывается, он образует сгусток, который блокирует кровоток к сердцу или мозгу, вызывая сердечный приступ или инсульт.
Рак — еще одно заболевание, связанное с хроническим воспалением. Со временем хроническое воспаление может вызвать повреждение ДНК и привести к некоторым формам рака, согласно данным Национального института рака.
Хроническое воспаление слабой степени часто не имеет симптомов, но врачи могут проверить С-реактивный белок (СРБ), маркер воспаления в крови.Высокие уровни СРБ были связаны с повышенным риском сердечно-сосудистых заболеваний. По данным клиники Майо, уровни СРБ могут также указывать на инфекцию или хроническое воспалительное заболевание, такое как ревматоидный артрит или волчанка.
Помимо поиска улик в крови, диета человека, образ жизни и воздействие окружающей среды могут способствовать хроническому воспалению. Важно поддерживать здоровый образ жизни, чтобы контролировать воспаление.
Противовоспалительная диета
Противовоспалительная диета стала популярной в последние годы.Рекомендуемые продукты типичны для средиземноморской диеты и включают в себя употребление большего количества рыбы, свежих фруктов и овощей и полезных жиров; есть умеренное количество орехов; есть очень мало красного мяса; и пить красное вино в умеренных количествах. Как и в средиземноморской диете, принципы противовоспалительной диеты полезны для здоровья, и, по мнению клиники Майо, этот подход полезен для питания.
«Противовоспалительные пищевые компоненты, такие как жиры омега-3, защищают организм от возможного вреда, вызванного воспалением», — говорит Химена Хименес, диетолог и представитель Академии питания и диетологии в Майами.
Противовоспалительная диета также означает отказ от продуктов, которые могут способствовать воспалению. По данным Университета Висконсина, лучше минимизировать количество потребляемых вами продуктов с высоким содержанием насыщенных и трансжиров, таких как красное мясо, молочные продукты и продукты, содержащие частично гидрогенизированные масла. Кроме того, ограничьте употребление сладких продуктов и рафинированных углеводов, таких как белый рис и хлеб. И сократить использование растительных масел и маргаринов с высоким содержанием омега-6 жирных кислот, таких как кукурузное, сафлоровое и подсолнечное масла.
Противовоспалительные препараты и добавки
В настоящее время не существует рецептурных лекарств, специально предназначенных для лечения хронического воспаления, говорится в статье, опубликованной в Обзоре здоровья Джонса Хопкинса.
Тем не менее, существует множество безрецептурных и рецептурных препаратов для лечения острого кратковременного воспаления. Наиболее распространенными являются безрецептурные препараты, известные как нестероидные противовоспалительные препараты (НПВП). К ним относятся аспирин, напроксен (алев) и ибупрофен (адвил и мотрин).
НПВП работают, блокируя фермент циклооксигеназу, которая производит простагландины, гормоноподобное вещество, которое способствует воспалению, по данным MedicineNet. Когда лекарства, отпускаемые без рецепта, не эффективны для снятия кратковременной боли и воспаления, существуют также НПВП, отпускаемые по рецепту.
Ацетаминофен (Tylenol) является еще одним распространенным болеутоляющим средством, но он не снимает воспаление, по данным Национальной медицинской библиотеки.
Кортикостероиды, такие как кортизон и преднизон, могут быть назначены при воспалительных состояниях, таких как астма и артрит.Они могут помочь подавить воспаление, но эти мощные лекарства также несут в себе риск побочных эффектов, таких как увеличение веса и задержка жидкости, по данным клиники Майо.
Говорят, что некоторые пищевые добавки обладают противовоспалительными свойствами, такие как коготь дьявола, куркума и кора ивы. Хотя есть некоторые ограниченные доказательства того, что некоторые натуральные продукты могут обеспечить умеренную пользу от острого воспаления, в целом, недостаточно данных, подтверждающих использование многих из этих продуктов при воспалительных состояниях, согласно данным Национального центра комплиментарного и интегративного здоровья.
Дополнительные ресурсы:
Эта статья носит исключительно информационный характер и не предназначена для предоставления медицинских консультаций. Эта статья была обновлена 19 октября 2018 года автором Live Science Кари Ниренберг.
,Роды действительно прекрасны. Большинство будущих мам чувствуют то же самое, но к этому также относятся несколько сомнений. Это более верно, если вы впервые мама и можете не знать о процессе родов.
Не беспокойтесь, потому что ваше тело предназначено для естественного и безопасного проведения вас через процесс рождения.
Ваше тело претерпевает множество изменений во время беременности и родов. Шейка матки является одной из самых важных частей вашей анатомии и играет жизненно важную роль во всем процессе труда.
Что происходит с шейкой матки во время родов?
Это может быть основной вопрос, который беременные матери задают своим врачам. Позвольте нам помочь вам с этим.
Труд — это физически и умственно сложный процесс. Во время этого процесса ваше тело переживает много стресса, пока он готовится. Шейка матки, которая находится между вашим влагалищем и маткой, во время процесса также готовится к родам. До родов шейка матки остается заблокированной слизистой пробкой.
[Чтение: Заднее положение затылка ]
8 Изменения шейки матки во время родов
Во время беременности и родов шейка матки претерпевает следующие различные изменения:
1.Шейка матки разработана таким образом, чтобы защитить развитие плода. Он остается закрытым и обеспечивает поддержку растущему плоду и матке в теле будущей мамы.
2. Сначала шейка матки должна перемещаться из заднего положения в переднее положение, чтобы она была направлена вперед.
3. Во время родов шейка матки должна согнуться до внутриутробного давления и сокращений матки.
4. Также необходимо добиться очистки от истончения стены.
5. По мере того, как беременность подходит к концу, шейка матки начинает «созревать». Она начинает достигать васкулярности, так как содержание амниотической жидкости внутри увеличивается.
6. Он начинает меняться в цвете, а также начинает смягчаться. Эти изменения делают шейку матки растянутой и тонкой. Это позволит ему справиться с трудовыми сокращениями.
7. Во время родов шейка матки полностью закрывается до расширения в 10 сантиметров, чтобы голова ребенка могла пройти через нее.
8. Расширение шейки матки во время родов выглядит следующим образом:
- Фаза латентности: 0-3 сантиметра
- Активный труд: 4-7 сантиметров
- Переход: 8-10 сантиметров
- Полная дилатация: 10 сантиметров; вскоре после этого этапа ребенок рождается.
[Читать: позиций во время родов ]
Каковы осложнения с шейкой матки во время родов?
Иногда могут быть некоторые осложнения или проблемы с шейкой матки, например:
- Длина шейки матки обычно равна или больше 3 сантиметров. Если обнаружено, что шейка матки меньше 3 сантиметров, у нее есть потенциальная проблема, такая как некомпетентная шейка матки и возможное преждевременное родоразрешение.
- Шейка матки разработана для сокращения и расширения во время схваток перед родами.Если оно сокращается без сокращения, его называют некомпетентным, и это может привести к преждевременным родам.
- Если это произойдет, делается цервикальный серкляж, где на шейку матки накладываются швы, чтобы удерживать ее близко. Это обычно чрезвычайно редко, когда только 1% женщин проходят эту процедуру.
- В редких случаях шейка женщины может быть стенотической, что означает, что отверстие шейки матки плотно закрыто и не расширяется и не открывается в любом случае. Это может быть связано с любой более ранней инфекцией, облучением, хирургическим вмешательством или просто генетической аномалией.
[Чтение: Цервикальная гимнастика ]
5 полезных советов для отдыха во время родов
Труд — это критическое время, когда чем больше стресса, тем труднее ему становится. Для того, чтобы обеспечить бесперебойную работу, важно, чтобы вы расслабились.
Вот несколько шагов, которые могут помочь вам расслабиться:
1. Всегда прислушивайтесь к своему телу.
2. Медитируйте и старайтесь максимально расслабиться.
3. Не пытайтесь быть мучеником, выбирайте лекарства от боли, такие как эпидуральная анестезия, если схватки слишком болезненны.
4. Поменяйте положение так, чтобы вы чувствовали себя комфортно.
5. Не забывайте дышать между толчками, так как это даст вам достаточно кислорода.
[Чтение: Техника дыхания во время родов ]
После рождения ребенка вы можете начать кормление грудью. Это будет стимулировать ваши гормоны, чтобы освободить плаценту.
Роды — это удивительное чувство и достижение в сочетании с большим количеством эмоций. Вы можете чувствовать боль из-за эпизиотомии при влагалищном рождении или можете испытывать боль, если у вас было кесарево сечение.
Помните, что ваше тело пережило огромные эмоциональные и физические потрясения в течение месяцев беременности и во время родов. Будьте добры к своему телу и дайте ему много времени на восстановление.
Надеюсь, вы нашли нашу информацию полезной для подготовки к труду. Мамы, поделитесь своими трудовыми историями с нами, чтобы помочь другим будущим мамам.
Рекомендуемые статьи:
Была ли эта информация полезной? ,Топ ответов от врачей на основе вашего поиска:
49-летний член спросил:
29 лет опыта Акушерство и гинекология
Лечить стрептококк: стрептококк присутствует во влагалище примерно в 1 из 3 женщины. Обычно это не вызывает проблем, но если у вас есть необъяснимые симптомы (воспаление), это … Подробнее31-летняя женщина спросила:
57-летний опыт Педиатрия
Нежная шейка матки: термин расплывчатый.Это может быть связано с воспалением и инфекцией. Лучше всего попросить объяснения у вашего врача.
Женщина 46 лет спросила:
Опыт 43 года Патология
Дрожжи = воспаление: ваш результат Пап показывает, что у вас нет предраковых поражений или дисплазии, которая является основной целью Пап скрининг. Дрожжевые инфекции … ПодробнееЖенщина спросила:
30-летний опыт неотложной медицинской помощи
Если: Если у пациента инфекция шейки матки, то они, как правило, лечатся антибиотиками.Это обычно улучшает инфекцию через 2-3 дня. До этого т … Подробнее45-летний член спросил:
.
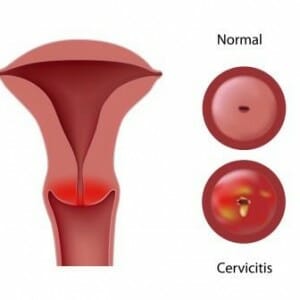 Наличие сопутствующего воспалительного процесса во влагалище или мочевом пузыре. Очень часто именно цистит и уретрит способствуют развитию инфекционного поражения, это связано с тесной анатомической связью уретры и полости влагалища и шейки матки. Изолированный цервицит встречается редко, обычно он сочетается с вагинитом или эндометритом.
Наличие сопутствующего воспалительного процесса во влагалище или мочевом пузыре. Очень часто именно цистит и уретрит способствуют развитию инфекционного поражения, это связано с тесной анатомической связью уретры и полости влагалища и шейки матки. Изолированный цервицит встречается редко, обычно он сочетается с вагинитом или эндометритом. На ранних сроках воспаление шейки, из-за тесного контакта с полостью матки, может вызвать переход воспаления на вышележащие отделы. В результате происходит заражение хориона, а иногда и самого зародыша.
На ранних сроках воспаление шейки, из-за тесного контакта с полостью матки, может вызвать переход воспаления на вышележащие отделы. В результате происходит заражение хориона, а иногда и самого зародыша. Самый популярный, экономически выгодный способ — это микроскопия содержимого мазка. Оценивается содержание в секрете количества эпителиальных клеток, эритроцитов, лейкоцитов а также других микроорганизмов. Подтверждает диагноз присутствие в мазке большого количества лейкоцитов, а также специфических возбудителей.
Самый популярный, экономически выгодный способ — это микроскопия содержимого мазка. Оценивается содержание в секрете количества эпителиальных клеток, эритроцитов, лейкоцитов а также других микроорганизмов. Подтверждает диагноз присутствие в мазке большого количества лейкоцитов, а также специфических возбудителей. Гнойный цервицит. Самый частый вид воспаления среди молодых женщин. Связан он с воздействием бактерий различных групп. Наиболее распространенным возбудителем является гонококк. При осмотре визуализируется гной в цервикальном канале и также полости влагалища. Клиника достаточно выражена, поэтому женщины часто отмечают появление обильных выделений из половых путей, а также симптомов общего недомогания.
Гнойный цервицит. Самый частый вид воспаления среди молодых женщин. Связан он с воздействием бактерий различных групп. Наиболее распространенным возбудителем является гонококк. При осмотре визуализируется гной в цервикальном канале и также полости влагалища. Клиника достаточно выражена, поэтому женщины часто отмечают появление обильных выделений из половых путей, а также симптомов общего недомогания. Первое, на что обращают внимание женщины это выделения из половых путей. Характер их может быть различным. Цвет варьируется от белого до зеленого и желтого, при повреждении покрова встречаются прожилки крови или коричневые сгустки. Консистенция бывает от водянисто-жидкой, до густой, почти творожистой. Выделяющиеся не каплями, а отдельными кусками.
Первое, на что обращают внимание женщины это выделения из половых путей. Характер их может быть различным. Цвет варьируется от белого до зеленого и желтого, при повреждении покрова встречаются прожилки крови или коричневые сгустки. Консистенция бывает от водянисто-жидкой, до густой, почти творожистой. Выделяющиеся не каплями, а отдельными кусками. При визуализации шейки отмечается небольшое количество выделений из цервикального канала, характер их уже почти всегда слизистый, а цвет может колебаться от прозрачного до мутного. Редко, когда выделения имеют специфическое окрашивание.
При визуализации шейки отмечается небольшое количество выделений из цервикального канала, характер их уже почти всегда слизистый, а цвет может колебаться от прозрачного до мутного. Редко, когда выделения имеют специфическое окрашивание. Хорошим и эффективным средством является ромашка. Она обладает противовоспалительным действием. Применяют его в виде отвара, для этого сухую аптечную ромашку запаривают кипятком. Полученной смеси дают настояться в течение часа, после чего остужают. Тампон, смоченный в полученном отваре помещают во влагалище и оставляют на ночь. Тампоны должны быть стерильными и каждый раз новыми. Иногда можно оставлять на несколько минут, но тогда частота использования увеличивается до 3 раз в день.
Хорошим и эффективным средством является ромашка. Она обладает противовоспалительным действием. Применяют его в виде отвара, для этого сухую аптечную ромашку запаривают кипятком. Полученной смеси дают настояться в течение часа, после чего остужают. Тампон, смоченный в полученном отваре помещают во влагалище и оставляют на ночь. Тампоны должны быть стерильными и каждый раз новыми. Иногда можно оставлять на несколько минут, но тогда частота использования увеличивается до 3 раз в день. В первую очередь, следует ответственно относиться к половой жизни. Необходимо ограничить количество половых партнеров. Следует исключить половые контакты с незнакомыми лицами. Единственным способом защиты шейки матки от воздействия инфекционных факторов является барьерный метод контрацепции.
В первую очередь, следует ответственно относиться к половой жизни. Необходимо ограничить количество половых партнеров. Следует исключить половые контакты с незнакомыми лицами. Единственным способом защиты шейки матки от воздействия инфекционных факторов является барьерный метод контрацепции.