Трихомониаз при беременности: причины, лечение, симптомы, последствия
Трихомониаз при беременности является специфическим заболеванием. Оно несет в себе потенциальную угрозу как для будущей мамы, так и для ее ребенка. Потому в процессе планирования беременности следует уделить внимание изучению данной болезни.

Причины возникновения
Данная болезнь характерна воспалительными процессами, возникающими в половых органах человека. Ее причиной является трихомонада — простейшая жгутиковая паразитирующая форма жизни, в честь которой заболевание и получило свое название.
Согласно статистике, представленной Всемирной организацией здравоохранения, трихомониаз (трихомоноз) является наиболее распространенным инфекционным заболеванием, передаваемым половым путем. В более чем 60% случаев заражение происходит в результате незащищенного полового контакта, но у беременных женщин данная болезнь может развиться еще и по причине ослабления иммунной системы.
Несвоевременное лечение трихомоноза приводит к развитию:
В тяжелых случаях у женщин может развиться эрозия шейки матки.
Трихомонада может жить даже какое-то время без носителя (до 6 часов) на постельном и нижнем белье. Потому причиной заражения может также стать и несоблюдение правил интимной гигиены как своей, так и полового партнера. К счастью, эти патогенные микроорганизмы сразу же гибнут при температуре свыше 40 °C. Даже в несильно концентрированной мыльной воде влагалищные трихомонады живут не более пары минут.
Обследования на данное инфекционное заболевание обязательно для всех беременных женщин. Сложность диагностирования трихомоноза заключается в том, что его возбудитель способен имитировать структуру кровяных клеток.
ВОЗ утверждает, что трихомониазом болен примерно каждый десятый человек на Земле. Ежегодно количество зараженных увеличивается примерно на двести миллионов людей. По причине значительных отличий в строении половых органов, женщины болеют этой болезнью примерно в четыре раза чаще, нежели мужчины. При этом сниженный иммунитет во время беременности значительно увеличивает риск подорвать здоровье женщины.
Основным способом заражения трихомониазом при беременности является незащищенный половой контакт с инфицированным партнером.
Иногда регистрируются случаи бытового заражения трихомонадой, но такое случается крайне редко. К инфицированию подобным способом может привести общее пользование:
- полотенцем;
- нижним бельем;
- мочалкой и т. д.
Часто женщина, зараженная трихомониазом, долго не знает о своей болезни. Воспалительные процессы мочеполовой системы редко связывают с заражением патогенным микроорганизмом. Зачастую будущие мамы узнают о своем заболевании только после прохождения обязательного лабораторного обследования.
Многих женщин интересует: можно ли забеременеть при трихомониазе? Врачи утверждают, что зачать ребенка с такой болезнью можно, но делать это они крайне не рекомендуют. Настоятельно советуется сначала полностью излечиться от трихомонады, прежде чем думать о беременности, иначе данная болезнь может принести массу неприятностей как для мамы, так и для будущего малыша.
Последствия трихомониаза при беременности
Сам по себе возбудитель заболевания не способен оказывать негативное влияние на плод, поскольку он не может пересечь плацентарный барьер. Но если инфекция имеет смешанный характер, когда вместе с трихомонадой в организме присутствует гонококк, хламидия либо подобный возбудитель венерической болезни, то шанс инфицирования младенца при рождении увеличивается в несколько раз.
 Запущенные случаи смешанных венерических инфекций могут стать причиной выкидыша у беременной женщины. Потому такой недуг крайне опасен в период вынашивания ребенка.
Запущенные случаи смешанных венерических инфекций могут стать причиной выкидыша у беременной женщины. Потому такой недуг крайне опасен в период вынашивания ребенка.
Некоторые ученые считают, что влагалищные трихомонады пагубно влияют на беременность, они могут быть причиной раннего отхождения околоплодных вод и преждевременных родов. В теории, возникновение хориоамнионита (воспаления околоплодной оболочки) может быть спровоцировано трихомониазом, если его возбудитель проникнет в маточную полость.
При долгом присутствии в организме женщины трихомонады могут оказывать пагубное воздействие на детородную функцию. Эти последствия часто несут необратимый характер и могут привести к полному бесплодию, что делает невозможной беременность после трихомониаза. Часто эта болезнь приводит к кондиломатозным разрастаниям или бартолиниту.
Заражение младенца возможно только в момент рождения, когда ребенок проходит сквозь родовые пути. Но даже если такое и происходит, то у новорожденных такую болезнь сразу же выявляют и назначают лечение, которое в подавляющем большинстве случаев является успешным. Ребенок никак не может заразиться при грудном вскармливании или подобных процедурах.
Обострения трихомониаза могут наблюдаться не только во время беременности, но и при частом употреблении алкоголя или же в период интенсивной сексуальной активности. Инкубационный период данного заболевания может длиться от нескольких суток до пары месяцев. Трихомониаз может начать проявлять свою симптоматику либо миновать острую стадию и резко перейти в форму хронического заболевания.
Симптоматика
В зависимости от формы трихомоноза, женщину может начать беспокоить зуд, жжение, ощущение тяжести и боли в области паха. Болевые ощущения усиливаются, становятся острыми и режущими в процессе мочеиспускания. Гинеколог при осмотре больной может наблюдать гиперемию слизистой оболочки влагалища и обильные пенистые выделения. Гиперемия не проявляется при хронической форме заболевания.
При остром трихомониазе у беременных проявляются симптомы в виде:
- Сильного зуда в области паха и влагалища.
- Резкой боли в процессе мочеиспускания.
- Пенистых вагинальных выделений желтого или зеленого оттенка.
- Учащенных позывов в туалет.
- Повышения температуры.
- Чувства тяжести в нижней части живота.
- Гиперемии слизистой оболочки половых органов со следами точечных кровотечений.
- Быстрой утомляемости, чувства слабости, недомогания.

Возможно и развитие скрытого трихомониаза. Его могут выдать такие симптомы, как:
- Болевые ощущения при интимной близости.
- Выделения гноя и слизи из половых органов.
- Угнетение сексуального влечения.
- Учащенные позывы к мочеиспусканию.
- Зуд в паховой зоне.
- Внезапные обострения хронических болезней.
Скрытая и острая форма трихомониаза могут чередоваться. Причины обострения могут заключаться в снижении защитных сил организма, гормональных расстройствах, сбоях обменных процессов, неестественных изменениях интимной микрофлоры.
Терапия
Лечение трихомониаза при беременности должно проводиться одновременно у обоих половых партнеров, в противном случае терапия не принесет никакой пользы. На ранних сроках беременности крайне нежелательно проводить лечение с помощью медикаментозных средств, поскольку те могут отрицательно подействовать на развитие плода. Поэтому в первом триместре назначается терапия препаратами местного воздействия.
Лечение осуществляется путем спринцевания или постановкой суппозиториев. Для таких целей подходит:
- Клотримазол;
- Бетадин;
- Гинезол;
- Полижинакс;
- Тержинан.
Во время второго или третьего триместра терапию уже можно проводить производными Имидазола. К таким препаратам относят: Тинидазол, Орнидазол, Атрикан и т. д. Лечение трихомониаза после родов (в период кормления грудью) должно осуществляться за счет препаратов, не влияющих на процесс лактации.
venerologia03.ru
чем лечить трихомон на первом триместе беременности
Чем лечить трихомон в первом триместре беременности, чтобы не навредить будущему ребенку? Основной группой медикаментов, применяемых в терапии трихомониаза, являются производные имидазола — это Метронидазол, Орнидазол, Тинидазол, Наксоджин, Атрикан. Препараты выпускают в форме таблеток для внутреннего применения и вагинальных свечей, которые используются в комплексе для успешной борьбы с возбудителем трихомониаза.
Но эти препараты противопоказаны до 12 недель беременности, это связано с их отрицательным влиянием на плод. Начиная где-то с 15 недели беременности уже можно ставить свечи с метронидазолом и принимать таблетки короткими курсами. Такая терапия не дает стойкой ремиссии, и могут наблюдаться частые рецидивы, но это лучше чем ничего, и таким образом удастся улучшить состояние пациентки и уменьшить нагрузку от медикаментов на организм матери и плода. Поэтому трихомониаз при беременности, где-то до 15 недели, лечат препаратами для местного наружного применения.
Чтобы лечение было успешным, его необходимо начинать сразу после выявления. Обследование и терапия должны проводиться у обоих партнеров. Лечение мужчины комплексное с использованием препаратов для внутреннего и наружного применения. Необходимо полностью исключить на время лечения половые связи.
Свечи для лечения трихомон
Для местного лечения трихомониаза в первом триместре беременности используют вагинальные суппозитории с антисептическим действием.
Гексикон суппозитории
Это антисептик местного действия, который активен в отношении грамположительных и грамотрицательных бактерий при уреаплазмозе, сифилисе, трихомониазе, гонорее, хламидиозе. Активное вещество — хлоргексидина биглюконат.
Во время лечения компоненты не вызывают раздражение влагалища и не нарушают микрофлору слизистой оболочки. В кровь активные вещества не всасываются, поэтому не имеют противопоказаний. Не лечатся средством только в случае индивидуальной непереносимости на какой-либо компонент препарата.
Суппозитории вводят 2 раза в сутки глубоко во влагалище в положении лежа на спине — утром и вечером по свечке. Курс лечения обычно составляет 7-10 дней. В редких случаях по показаниям до 20 дней. После попадания во влагалище свеча начинает таять, и гель заполняет пространство, из-за этого могут наблюдаться выделения из влагалища.
Вагинальные свечи Бетадин
Антисептический препарат, активное вещество — повидон-йод. Препарат блокирует аминогруппы клеточных белков. Обладает широким спектром противомикробного действия: активен в отношении бактерий, вирусов, грибов, простейших. При растворении свечи йод высвобождается из оболочки и при контакте с кожей или слизистыми образует с белками йодамины, коагулирует их и приводит к гибели разных микроорганизмов.
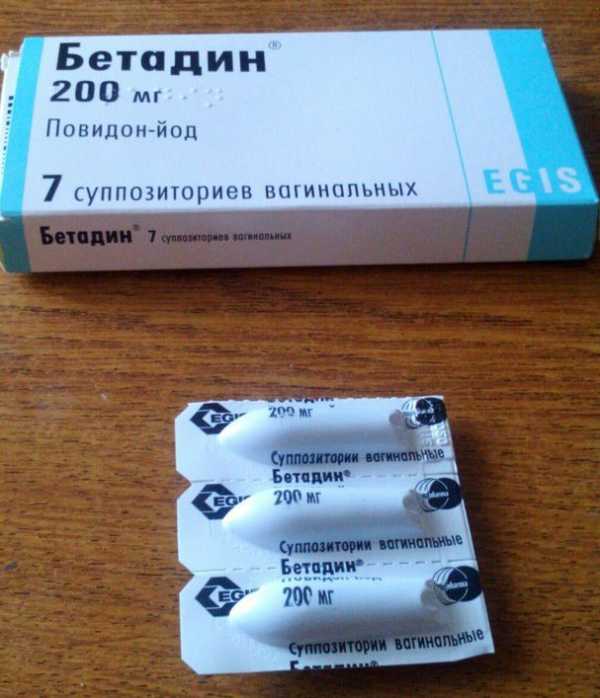
Вагинальные свечи Бетадин
Не стоит его применять при индивидуальной непереносимости, при заболеваниях щитовидной железы, детям до 8 лет. Также использовать во 2 и 3 триместрах беременности и в период лактации не стоит, либо по назначению доктора.
Применение: вводят суппозиторий, предварительно смоченный в воде, глубоко во влагалище, в положении лежа, перед сном. Курс лечения от 7 до 14 дней.
На протяжении лечения рекомендовано пользоваться ежедневными гигиеническими прокладками.
Макмирор суппозитории
Очень эффективный препарат для лечения трихомониаза, направленный именно на подавление возбудителя:
- Нифурател — производное нитрофурана, активен в отношении грибов, бактерий и простейших, в том числе и возбудителя вагинального трихомониаза.
- Нистатин — противогрибковое вещество, активен в отношении грибов рода Кандида.
Комбинация этих двух компонентов позволяет достичь более высокого противомикробного действия и расширить спектр действия. Препарат малотоксичный, не нарушает естественную флору влагалища. Препарат противопоказан только при индивидуальной непереносимости.
Ставят свечи интравагинально, на ночь в течение 8 дней. Чтобы лечение было более успешным, свечи рекомендуют ставить в верхнюю часть влагалища.
Флуомизин и Тержинан
Вагинальные таблетки Флуомизин содержат деквалиния хлорид — антимикозное и антибактериальное вещество широкого спектра действия. Активен в отношении большинства грамположительных и грамотрицательных бактерий и простейших: при кандидозах, заражении стафилококками, кишечной палочкой, вагинальным трихомониазом и др.
Разрушение микроорганизмов происходит за счет снижения активности клеточных ферментов. Таблетку вводят глубоко во влагалище на ночь, можно ее предварительно смочить в воде, если слизистая слишком пересушена. Курс лечения составляет 6 дней, даже если симптомы заболевания ушли. Не используют препарат для лечения при язвенных поражениях эпителия и шейки матки, при индивидуальной непереносимости и до начала половой жизни.
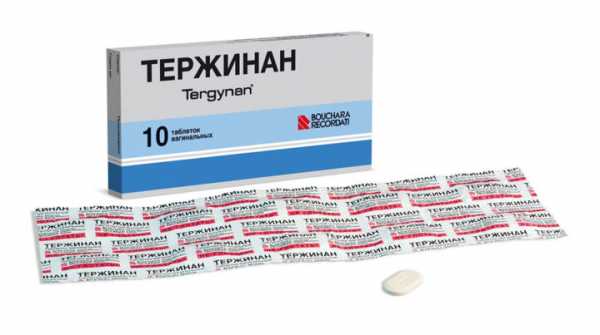
Тержинан
Тержинан — сложный антибактериальный, противопротозойный, противогрибковый препарат. Не нарушает микрофлору слизистой влагалища и естественный рН-баланс среды. Его компоненты:
- Тернидазол — противогрибковый компонент, убивает бактерии, изменяя свойства и структуру клеточной мембраны. Разрушает паразитов трихомонад, активно борется с анаэробными бактериями.
- Неомицин — вещество активно действует на разнообразные бактерии, грибы, споры, простейших. Устойчивость к нему вырабатывается медленно и незначительно.
- Нистатин — антимикозное вещество, эффективен в отношении дрожжевых грибов кандид. Воздействие препарата изменяет проницаемость их мембран и замедляет рост.
- Преднизолон — синтетический глюкокортикостероидный гормон. Снимает воспаление, отечность, устраняет аллергические проявления.
Используют препарат для лечения вагинитов, кандидоза и вагинального трихомониаза. Не используют средство при повышенной чувствительности к компонентам медикамента. В первом триместре беременности курс назначает врач, если посчитает целесообразным применение именно этого средства.
Применение: таблетка препарата размачивается в воде около 25 секунд, вводится глубоко во влагалище в положении лежа на спине перед сном. Потом еще минут 10-15 лежат. Лечение проводят на протяжении 10 дней, возможно по показаниям увеличение курса до 20 дней.
Рекомендации
При лечении трихомониаза необходимо соблюдать некоторые правила:
- Обязательно лечение проходят оба партнера.
- На время лечения воздержаться от близких отношений.
- Категорически запрещено употребление спиртных напитков при лечении антибиотиками.
- Нельзя пользоваться одними предметами гигиены: полотенцем, мочалкой, мылом. Все должно быть индивидуальным.
- Паразит гибнет при температуре выше 40°С. В окружающей среде, например на постельном белье, может жить около 5 часов. Поэтому проглаживание нательного и постельного белья обязательно.
- Кроме свечей, женщины проводят спринцевания лечебными растворами.
Беременность при трихомониазе
Можно ли забеременеть при трихомониазе? Беременность может наступить. Подтверждение тому — значительное число примеров обнаружения симптомов трихомониаза у женщин, вынашивающих ребенка. Но если пренебречь лечением, заболевание может спровоцировать изменения в половой системе женщины, что приведет к трудностям с зачатием и вынашиванием ребенка.

Трихомониаз необходимо лечить
Ведь при наличии трихомонад резко меняется рН-баланс среды слизистой влагалища. В норме она кисла, а тут она быстро становится щелочной. А это, в свою очередь, приводит к гибели сперматозоидов, устремленных в матку, которой они так и не достигают.
Также при наличии этой инфекции воспаление может перемещаться и в матку, а это грозит серьезными дистрофическими нарушениями ее слизистой. При этом оплодотворенная яйцеклетка не сможет прикрепиться к стенке матки.
Если воспаление доходит и до маточных труб, то в результате трубы покрываются спайками. Эти спайки препятствуют попаданию яйцеклетки в полость матки для оплодотворения. Поэтому трихомониаз становится причиной развития внематочной беременности.
Как болезнь влияет на плод
Оказывает ли трихомониаз при беременности влияние на плод? Согласно мнению многих компетентных врачей, трихомониаз не производит пагубного влияния на ребенка, не провоцирует дефекты в развитии. Но в любом случае это крайне нежелательное состояние при беременности.
Очень агрессивная среда во влагалище, образованная во время болезни, может нарушать целостность околоплодного пузыря, что приводит к преждевременным родам и выкидышам. При рождении вес ребенка может быть очень низким.
Возбудитель трихомонады самостоятельно не может проникнуть к плоду через плаценту. Но он может послужить своеобразным транспортировщиком для гонококков, хламидий и прочих патогенных микроорганизмов. Трихомонады полностью поглощают другие бактерии, не убивая их. В такой среде микробы защищены от воздействия антибиотиков и не могут быть диагностированы.
Во время родов ребенок может заразиться возбудителем через зараженные родовые пути. Особенно это опасно для новорожденной девочки, это связано с особенностями строения мочеполовой системы, у них мочеиспускательный канал короткий, поэтому трихомонады без труда проникают в мочевой пузырь.
wikiparazit.ru
Заболевание трихомониаз при беременности: причины и признаки, лечение
Трихомониаз во время беременности – опасен ли он?
Почему возникает трихомониаз при беременности?
Как правило трихомониаз поражает беременных женщин ввиду внебрачных связей и случайных половых контактов. Заболевание дает о себе знать тогда, когда происходит снижение иммунитета. Иногда беременных заражают их супруги, которые даже не догадываются о том, что в их организме находится такая инфекция.
Кроме того, беременные могут заражаться после использования грязного белья и несоблюдения правил личной гигиены. Возбудитель может жить на постельном белье около пяти часов. Для того, чтобы заражения не произошло, нужно тщательно стирать и гладить белье.
Трихомониаз при беременности: влияние на плод
Одни врач считают, что эта болезнь является очень опасной для плода, другие полагают, что она просто нежелательна. Ясно одно: трихомониаз при беременности увеличивает риск того, что у женщины родится ребенок с нарушениями функционирования внутренних органов и пороками их развития.
Кроме того, околоплодные воды могут отойти раньше и провоцировать преждевременное родоразрешение.
Трихомонады, которые размножаются в организме беременной женщины, представляют опасность для малыша. Иногда наблюдается воспаление околоплодной оболочки под названием хориоамнионит.
Если трихомониаз находится на запущенной стадии у беременной женщины, это может привести к выкидышу на позднем сроке беременности или мертворождению.
Если течение трихомониаза является неосложненным, то возможны такие проблемы у ребенка при рождении как гипотрофия. Это уменьшение нормальных размеров и массы плода. При нормальном сроке вынашивания малыша масса его тела может составлять не более двух килограммов. Также будущий ребенок может родиться инфицированным различными вирусами и бактериями.
Девочки, которые рождаются от зараженных матерей, имеют больше пороков развития, нежели мальчики.
Трихомониаз у беременных женщин: лечение
Лечение трихомониаза у беременных должно протекать с одновременным обследованием и лечением ее партнера. Только тогда лечение будет максимально результативным.
Для того, чтобы защитить ребенка от негативного влияния антибиотиков в период лечения трихомониаза, нужно проводить местные спринцевания и использовать вагинальные препараты.
Трихомониаз при беременности (лечение) должно включать в себя применение таких средств, как Тержинан, Гинезол, Бетадий, Клотримазол.
Если такое лечение не окажется эффективным, то на позднем сроке протекания беременности можно будет использовать более сильные препараты. Они не нанесут вреда ребенку, так как его организм является на позднем сроке уже практически полностью сформированным.
Кроме того, во втором и третьем триместре используется лечение Метронидазолом. Это самый надежный и простой препарат для лечения трихомониаза( Цитомегаловирус и ЭКО ).
Трихомониаз при беременности: додиксин (форум) – что можно сказать по этому поводу? Это один из препаратов, назначаемых при лечении. Однако сегодня он назначается все реже.
Кроме того, при беременности для лечения трихомониаза назначается Наксоджин, Тинидазол, Атрикан.
После срока беременности в двенадцать недель лечение назначается краткосрочными курсами, но оно должно быть длительным. Самолечение трихомониаза является недопустимым, особенно в период вынашивания малыша. Только лечащий врач может определять нужный препарат и дозировку, которая будет оптимальной для той или иной беременной женщины. Длительность лечения может доходить до трех месяцев, но это рассматривается в индивидуальном порядке.
Беременность и трихомониаз (форум) – такой запрос часто свидетельствует о том, что женщина стремится найти поддержку и других беременных женщин на подобных сайтах. Беременные склонны переживать за себя и за своего ребенка, однако если они чем-то больны, такие переживания усиливаются во много раз.
Беременность после трихомониаза
Влияние трихомониаза на беременность – что можно сказать о женщине и ее способности к зачатию после того, как она узнала, что больна трихомониазом?
В каком случае трихомониаз способен стать причиной бесплодия? «У меня бесплодие из-за трихомониаза» – такие слова могут исходить как от мужчины, так и от женщины.
Причинами женского бесплодия при трихомониазе принято считать:
- Сальпингит. Это воспаление женских маточных труб. Если маточные трубы непроходимы, это создает предпосылки для возникновения сложностей с зачатием ребенка. Если оплодотворение на фоне воспаления маточных труб все-таки произошло, то повышается риск развития внематочной беременности;
- Цервицит. Это воспаление маточной шейки. Ввиду такого воспаления сперматозоид не может полноценно проникнуть в маточную полость. Кроме того, воспаление маточной шейки создает предпосылки для проникновения в матку других инфекций;
- Оофорит. Воспаление яичников является редким последствием трихомониаза, приводящим к бесплодию. Оно сопровождается нарушенной выработкой яйцеклеток и гормональным дисбалансом в организме женщины. Недостаток или избыток определенных женских гормонов может запросто приводить к женскому бесплодию;
- Эндометрит. Именно в маточной полости происходит прикрепление эмбриона. Если слой, выстилающий матку, воспален, нормальное эмбриональное прикрепление произойти не может.
У мужчин бесплодие возникает простатита и орхита, везикулита и эпидидимита.
Таким образом, трихомониаз и беременность взаимосвязаны. Трихомониаз во время протекания беременности способен привести к необратимым последствиям как для беременной, так и для плода. Именно поэтому беременные при подозрении на трихомониаз должны срочно обращаться к врачу и решать совместно с ним вопрос о предстоящем лечении. Если лечение не будет осуществляться своевременно, это может привести к серьезным осложнениям. В будущем женщина может стать бесплодной, а ребенок пострадать от патологий развития.
zppp-i-besplodie.ru
Трихомониаз и беременность
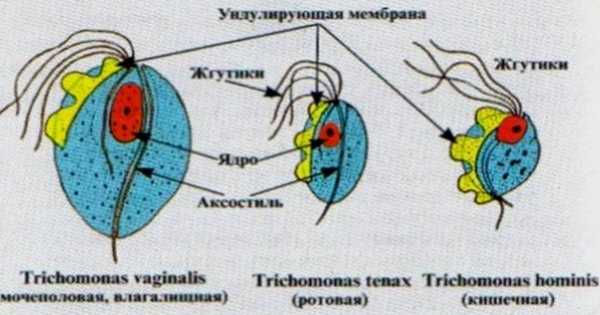
Виновником болезни является влагалищная трихомонада (Trichomonas — vaginalis) — одноклеточный организм, поражающий слизистую оболочку влагалища и уретры (мочеиспускательного канала). Это единственный паразит, способный существовать в половых органах человека.
Традиционно трихомонаду относят к жгутиковым микроорганизмам, но за последние годы в организме человека трихомонада научилась «маскироваться», не только меняя форму (например, становясь не жгутиковой, а амебной), но и «притворяясь» кровяными клетками человека — тромбоцитами (клетками крови, отвечающими за свертываемость крови) или лимфоцитами (белыми кровяными клетками, выполняющими защитную функцию), что, разумеется, затрудняет диагностику.
Обязательным условием жизнеспособности трихомонады является наличие влаги: при высушивании она быстро погибает, во влажной среде выживает до нескольких часов (например, на стенках ванн, бассейнов, сиденьях унитазов). Кроме того, она неустойчива также ко многим другим факторам окружающий среды: повышению температуры более 40°С, прямым солнечным лучам, воздействию антисептических средств и проч. Трихомониаз — единственное из венерических заболеваний, возможность бытового заражения которым доказана, хотя такая вероятность ничтожно мала. Заражение трихомониазом может произойти при ношении чужого белья, пользовании общим полотенцем, мочалкой. В большинстве же случаев заражение происходит при генитальных половых контактах. Заражение при оральном и анальном сексе маловероятно.
Как проявляется трихомониаз?
Продолжительность инкубационного периода трихомониаза (времени, которое проходит от заражения до первых проявлений болезни) может колебаться в пределах от 2 дней до 2 месяцев.
Еще несколько лет назад после инкубационного периода развивались острые симптомы трихомониаза, которые заставляли женщину немедленно обратиться к врачу. При этом женщины жаловались на очень сильный зуд и боли во влагалище, наружных половых органах и при мочеиспускании; обильные пенистые желто-зеленые с неприятным запахом выделения из половых органов; чувство тяжести и жара внизу живота; частый стул. Как правило, нарушалось общее состояние: поднималась температура тела, появлялась слабость, утомляемость. Слизистая на половых органах приобретала яркий красный цвет, даже с точечными кровоизлияниями.
Сейчас подобная острая картина практически не встречается — заболевание сразу переходит в «вялую», хроническую стадию. У 50% женщин признаки болезни могут появиться через 6 и более месяцев после инфицирования. При этом женщины отмечают периодические боли внизу живота и зуд, с усилением либо перед менструацией, либо в ее конце; периодические слизисто-гнойные  выделения; частое мочеиспускание; изменение либидо, появление болей при половых контактах. Среди факторов, провоцирующих обострение скрытого трихомониаза, можно назвать различные болезни, сопровождающиеся нарушением обмена веществ, снижением иммунитета, гормональные расстройства, нарушение нормальной микрофлоры влагалища, при котором снижается его кислотность. Именно изменением влагалищной среды объясняется и активное размножение трихомонад во время менструации. В свою очередь, трихомонады, внедрившись в организм, тоже подрывают иммунную систему, поэтому при заражении трихомониазом, как правило, обостряются все имеющиеся у человека «болячки», особенно в половой системе. Наконец, возможно трихомонадоносительство — это такое течение инфекции, при котором трихомонады в содержимом влагалища обнаруживаются, но никаких проявлений трихомониаза у больного нет. У таких людей трихомонады выявляются при профилактических осмотрах.
выделения; частое мочеиспускание; изменение либидо, появление болей при половых контактах. Среди факторов, провоцирующих обострение скрытого трихомониаза, можно назвать различные болезни, сопровождающиеся нарушением обмена веществ, снижением иммунитета, гормональные расстройства, нарушение нормальной микрофлоры влагалища, при котором снижается его кислотность. Именно изменением влагалищной среды объясняется и активное размножение трихомонад во время менструации. В свою очередь, трихомонады, внедрившись в организм, тоже подрывают иммунную систему, поэтому при заражении трихомониазом, как правило, обостряются все имеющиеся у человека «болячки», особенно в половой системе. Наконец, возможно трихомонадоносительство — это такое течение инфекции, при котором трихомонады в содержимом влагалища обнаруживаются, но никаких проявлений трихомониаза у больного нет. У таких людей трихомонады выявляются при профилактических осмотрах.
Течение беременности при трихомониазе
Трихомониаз, по мнению большинства врачей, не относится к тем заболеваниям, которые могут оказать губительное влияние на плод; он не вызывает пороки развития у плода. Но, разумеется, трихомониаз при беременности — состояние крайне нежелательное. Причин этому несколько.
Агрессивная среда, которая формируется во влагалище беременной женщины, больной трихомониазом, может «расплавлять» нижний полюс плодного пузыря и приводить к преждевременному излитию околоплодных вод, а значит, к выкидышу или преждевременным родам. Сами трихомонады не проникают к плоду через плаценту, но могут служить «трамваем», в котором хламидии, гонококки и прочие болезнетворные микробы быстро продвигаются в полость матки. Это связано со способностью трихомонады поглощать микроорганизмы, не убивая их. Внутри трихомонады микробы защищены от антибиотиков, их невозможно выявить при диагностике. Часто после лечения трихомониаза вдруг выявляются давно пролеченные или никогда ранее не выявляемые у данной женщины инфекции. Кроме того, возможно инфицирование ребенка при прохождении родовых путей, пораженных трихомонадами. Особенно велика вероятность заражения трихомониазом во время родов для новорожденной девочки, что связано с особенностями ее организма (у девочки короткий мочеиспускательный канал, по нему трихомонады легко проникнут в мочевой пузырь).
Диагностика трихомониаза
Во время первого же гинекологического осмотра врач берет так называемый общий мазок для бактериоскопического исследования. Для анализа на трихомониаз берут выделения из заднего свода влагалища. Лучше, если этот анализ делается немедленно: биение ресничек трихомонады и высокая подвижность овальных микроорганизмов хорошо заметны под микроскопом, а результат исследования готов уже через 20 минут. Этот вид диагностики позволяет установить общее количество микробов и степень выраженности воспалительной реакции. Если мазок исследуют после высушивания и окрашивания, то результат чаще всего отрицательный, т.к. трихомонада при высушивании теряет свою подвижность и специфическую форму. При этом возможны диагностические ошибки, поскольку клетки эпителия влагалища могут быть приняты за трихомонад.
Для подтверждения диагноза используется посев на флору (культуральный метод). Смысл в том, что отделяемое, взятое из влагалища, помещается («сеется») на особую питательную среду, благоприятную для размножения трихомонад. Посев позволяет определить количество возбудителя и его чувствительность к антибактериальным препаратам, что помогает назначить оптимальное лечение. Поэтому посев может применяться не только посредственно для диагностики, но и для того, чтобы отрегулировать методику лечения.
Наиболее точным методом на настоящий момент считается полимеразная цепная реакция (ПЦР). В ходе нее определяется, есть ли во влагалищном отделяемом ДНК трихомонады. Точность этого исследования составляет около 95%, а делается анализ за 1 —2 дня.
В сомнительных случаях при диагностике трихомониаза дополнительно может использоваться метод прямой иммунофлюоресценции (ПИФ) — для выявления антител к возбудителю инфекции в крови больного.
Лечение трихомониаза
Трихомониаз (он же трихомоноз) — это одна из самых распространенных в мире инфекций, передающихся половым путем. Считается, что трихомониазом заражено 10% населения земного шара. По данным ВОЗ, это заболевание ежегодно регистрируют примерно у 200 млн. человек. Причем среди зарегистрированных больных женщин в четыре раза больше, чем мужчин.
Основной группой лекарственных средств, применяемых при лечении трихомониаза, являются производные имидазола (МЕТРОНИДАЗОЛ, 0РНИДА30Л, ТИНИДАЗОЛ, НАКСОДЖИН, АТРИКАН). Препараты этой группы категорически противопоказаны до 12 недель беременности, в связи с их возможным отрицательным влиянием на плод. После 12 недель в некоторых случаях возможно применение этих препаратов короткими курсами. Такая терапия менее эффективна, чем обычный курс, и чаще дает рецидивы, но все же необходима во время беременности. При такой тактике лечения существенно уменьшается медикаментозная нагрузка на организм матери и плода. До 12 недель беременности лечение проводят только местными (вагинальными) препаратами (КЛОТРИМАЗОЛ, ГИНЕЗОЛ, БЕТАДИИ).
Для успешного лечения трихомониаз; необходимо начинать лечение немедленно после выявления заболевания, обязательно обследовать и лечить половых партнеров, в период лечения избегать незащищенных половых контактов, в связи с возможностью повторного инфицирования.
Женщины с трихомониазом рожают в специальных обсервационных отделениях. Новорожденных лечат после обследования при выявлении этого заболевания. Всем пациентам после окончания лечения проводятся контрольные исследования мазков на трихомонаду. Первый контроль осуществляют сразу после завершения лечения, два последующих — после каждой менструации, а у беременных — ежемесячно 3 раза. Спустя 4 недели после окончания лечения для контроля можно использовать ПИФ (анализ крови на антитела). Надо иметь в виду и то, что, даже полностью вылечив, можно очень легко заразиться им вновь.
www.9months.ru
чем опасен, симптоматика, лечение, прогноз

Содержание статьи:
Во время беременности женщина должна тщательно следить за своим здоровьем. Особенно опасными оказываются инфекционные заболевания. Они могут привести к серьезным последствия для здоровья и патологиям развития плода. Врачи рекомендуют всем будущим мамам сдавать анализ на трихомониаз. Это заболевание передается половым путем и в последнее время встречается достаточно часто. Трихомониаз при беременности имеет несколько особенностей, которые необходимо помнить.
Что представляет собой трихомониаз?
Трихомониаз – это заболевание, которое носит инфекционную природу и передается половым путем. Возбудителями его становятся трихомонады – одноклеточные паразиты, которые активно размножаются на слизистых поверхностях влагалища и мочеиспускательного канала. Они передвигаются при помощи жгутиков. Размножаются методом продольного деления. Причем этот процесс происходит достаточно быстро, что способствует скорейшему распространению инфекции.
Для полноценной жизнедеятельности бактерии необходима влажная среда. Она погибает только при повышении температуры среды до 40 градусов, после воздействия антисептических препаратов или прямых солнечных лучей.
Вне женского тела трихомонада может жить не более пяти часов. Этого времени достаточно, чтобы произошло заражение бытовым путем. Поэтому женщинам необходимо тщательно следить за личной гигиеной, не пользоваться вещами зараженных людей.
Чем опасно заражение трихомонадами?
Трихомонада не способна проникать сквозь плацентарный барьер, поэтому сама по себе вред здоровью ребенка она причинить не может. В то же время эта бактерия способная захватывать и усваивать возбудителей сопутствующих инфекций, например, хламидий, гонококков и других. После терапии трихомонада погибает и поглощенные ей микроорганизмы высвобождаются, что приносит серьезный ущерб здоровью матери и ребенка.
Крайне важно своевременно выявить наличие заболевания и приступить к терапии. Поэтому во время беременности необходимо постоянно находиться под наблюдением врача.
Трихомониаз во время беременности может иметь следующие последствия:
- Преждевременные роды. Жизнедеятельность паразита может также стать причиной повреждения околоплодного яйца. В результате ребенок родиться с очень маленьким весом. Как правило, его масса не превышает 2 кг.
- В случае заражения на позднем сроке повышается вероятность развития послеродового эндометрита.
- Во время прохождения плода по родовым путям инфицированной женщины трихомонады попадают в организм малыша. Они могут оказаться в различных органах, например, в глазах, миндалинах, слуховом проходе и так далее.
- При сильном заражении трихомонадами во время беременности возможен выкидыш. Быстрое размножение бактерий провоцирует воспалительный процесс в околоплодной оболочке. В некоторых случаях ребенок может родиться мертвым.
- У беременных в несколько раз увеличивает вероятность развития рака шейка матки.
Трихомониаз до беременности
Специалисты дают однозначный ответ на вопрос, можно ли забеременеть при трихомониазе – вероятность этого крайне велика. Поэтому планирование беременности лучше начинать заблаговременно. Женщина, которая планирует стать мамой должна заранее провериться на всевозможные заболевания, передающиеся половым путем. Современные методики позволяют выявлять даже скрытые проблемы. При необходимости нужно пройти соответствующий курс лечения.
Если трихомониаз останется без внимания и соответствующее лечение не будет начато, то существует вероятность развития бесплодия. Жизнедеятельность болезнетворных микроорганизмов отрицательно сказывается на женском организме в целом и на состоянии репродуктивной системы в частности. Активное размножение трихомонад приведет к изменению среды во влагалище. Это будет приводить к гибели попадающих в нее сперматозоидов. Они просто не успеют достигнуть фаллопиевых труб.
Не леченный трихомониаз может привести к развитию бесплодия.
Помимо прочего возбудитель болезни может активно размножаться в матке. Это приведет к ее патологии. В результате вероятность наступления беременности также будет снижена. Еще один факт, чем опасен трихомоноз – образование спаек в маточных трубах. В результате этого может появиться внематочная беременность при трихомониазе.
Симптоматика болезни
Чаще всего трихомониоз во время беременности проявляется в острой форме. Заболевание сопровождается следующими признаками:
- Чувство жжения, зуд и дискомфорт в нижней части живота.
- Болевые ощущения во время мочеиспускания.
- Пенистые выделения из влагалища, которые могут быть достаточно обильными. Иногда они имеют резкий неприятный запах.
- Учащенный стул.
- Быстрая утомляемость, слабость, сонливость.
При проведении гинекологического осмотра выявляются кровоизлияния на стенках влагалища, которые носят точечный характер. Иногда заболевание протекает в скрытой форме.

При этом могут проявляться следующие симптомы:
- Болезненные ощущения во время полового акта.
- Появление гнойно-слизистых выделений.
- Потеря полового влечения.
- Учащенное мочеиспускание.
- Время от времени внизу живота возникают неприятные ощущения.
- Обостряются хронические заболевания.
Если иммунная система у беременной серьезно ослаблена, то скрытая форма болезни быстро переходит в острую. При появлении первых же неприятных симптомов необходимо незамедлительно обратиться к специалисту.
Постановка достоверного диагноза
Поставить точный диагноз может только врач после проведения соответствующих мероприятий.

Выделяют следующие приемы диагностики трихомониаза у беременных женщин:
- Сбор анамнеза. Специалист опрашивает пациентку на предмет наличия половых контактов с вероятным носителем бактерий, проводит оценку всей симптоматики.
- Осмотр. Трихомониаз у женщин может сопровождаться другими заболеваниями, передающимися половым путем. Поэтому врач должен осмотреть пациентку и выявить наличие характерных признаков проблемы. Проводится пальпация всех областей живота, осматривается уретра, проводится исследование состояния влагалища.
- Лабораторные исследования. У роженицы берется мазок из влагалища. Его помещают в питательную среду. Спустя определенное время под микроскопом становится заметно активное размножение бактерий. Чаще проводится микроскопия отобранного образца. В ходе такого исследования удается определить присутствие подвижных форм бактерий.
- Кольпоскопия. В ходе этого обследования удается выявить изменения, происходящие в шейке матки.
Специалисты рекомендуют проходить обследование не только на трихомониаз, но и на другие венерические заболевания во время беременности. Особенно это актуально для женщин, переболевших болезнями, передающимися половым путем и тех, кто имел контакт с вероятными носителями инфекции. Это делается для того, чтобы женщина родила здорового ребенка.
Терапевтические методики
После выявления заболевания перед врачами встает вопрос, как лечить трихомониаз так, чтобы влияние на плод оказалось минимальным. Применять сильнодействующие антибактериальные препараты нельзя. Тем не менее, основным способом лечения трихомониаза при беременности остается применение медикаментозных средств.
Если заболевания выявлено в первом триместре, то показано ежедневная обработка мочеиспускательного канала препаратом калия, проводятся спринцевания. Применяются специальные свечи от трихомониаза. Чаще всего врачи прописывают:
- Тержинан.
- Гинезол.
- Бетадий.
- Клотримазол.

Начиная с 13 недели лечить трихомониаз при беременности можно с применением средств на основе имидазола. Это могут быть вагинальные свечи, гели или кремы. Среди самых действенных препаратов выделяют:
- Атрикан.
- Орнидазол.
- Тинидазол.
- Метронидазол.
Дозировка препаратов выбирается врачом, исходя из особенностей организма женщины. Специалисты стараются применять минимальные дозировки так, чтобы вылечить болезнь можно было без вреда для ребенка. Лечение понадобится не только будущей маме, но и ее партнеру. Только так можно будет гарантированно справиться с возбудителем инфекции. Необходимо строго соблюдать все рекомендации лечащего врача.
После прохождения курса терапии женщина, переболевшая трихомониазом, должна на протяжении трех месяцев находиться под наблюдением специалиста. Понадобится повторная сдача анализов. Так как после лечения иммунитета к болезни не вырабатывается, то вероятность повторного заражения не исключена.
Народные методики лечения
Лечить трихомониаз во время беременности нужно только с применением медикаментозных препаратов и исключительно под наблюдением врача. Дополнить основной курс терапии можно рецептами народной медицины. Среди них выделяют:
- Измельчите пару зубчиков свежего чеснока. Отожмите сок из полученной кашицы. Приготовленную таким способом жидкость необходимо пить по половине чайной ложки три раза в сутки. Не стоит готовить сок заранее, лучше отжимайте его перед каждым приемом.
- На мелкой терке измельчите четверть луковицы и пару зубчиков чеснока. Выложите полученную смесь на отрез чистой стерильной марли. Сверните ее в тампон. Введите подготовленный тампон во влагалище и оставьте на 4 часа. Процедуру повторяют ежедневно на протяжении пяти дней. При появлении негативной реакции организма, например, зада или раздражения, терапию немедленно прекращают.
- Запарьте пять столовых ложек ромашки двумя стаканами кипятка. Оставьте на пару часов, чтобы настой стал насыщенным. Его необходимо принимать по два раза в день перед приемом пищи.
- Кладите ложку меда под язык и старайтесь как можно медленнее рассасывать. Мед можно использовать и для приготовления тампонов. Для этого необходимо смочить в нем стерильный тампон и ввести его во влагалище.
- Смочите стерильный тампон облепиховым маслом. Введите его во влагалище и оставьте на всю ночь.
- Приготовьте настой календулы. Для этого запарьте две ложки сырья двумя стаканами кипятка. Спустя полчаса вылейте приготовленную жидкость в ванночку с теплой водой. Такие сидячие ванночки нужно проводить ежедневно.
Многие женщины начинают применять подобные средства, прочитав отзывы тех, кто уже рожал. При этом нельзя забывать, что возможно появление аллергической реакции и прочих негативных последствий для здоровья после использования таких рецептов. Поэтому перед их использованием следует проконсультироваться с лечащим врачом. Только так удастся минимизировать потенциальную опасность для здоровья.
Прогноз и профилактика
Если трихомониаз при беременности выявлен на ранней стадии и своевременно предприняты меры, то прогноз благоприятный. Продолжительность терапии будет составлять от двух до четырех недель.
Если трихомониаз не пролечен или терапия не оказалась эффективной, велика вероятность инфицирования ребенка. Причем чаще всего от этого страдают девочки, так как они имеют слишком короткую уретру, что способствует легкому проникновению бактерий в организм.
Трихомониаз у беременных может иметь крайне негативные последствия для здоровья. Поэтому его лучше предупредить. Для этого используются профилактические мероприятия, аналогичные тем, что применяют при прочих заболеваниях, передающихся половым путем. Среди них выделяют:
- Минимизировать вероятность заражения. Для этого необходимо избегать контактов с вероятными носителями возбудителя болезни. Категорически запрещено использование полотенец, постельного белья и прочих вещей больного человека.
- Укреплять иммунитет. Только сильный организм способен противостоять инфекции. Для того чтобы повысить защитные функции необходимо вводить в рацион больше овощей и фруктов. Но перед употреблением не забывайте тщательно их промывать, особенно, если они не будут подвергаться тепловой обработке.
- Старайтесь больше двигаться. Прогулки на свежем воздухе помогают оздоровить весь организм. Займитесь специальной гимнастикой для беременных.
- Всегда соблюдайте рекомендации врача, периодически необходимо проходить обследование на заболевания, передающиеся половым путем.
Соблюдая эти простые меры предосторожности можно минимизировать риск развития заболевания. Важно при первых же тревожных симптомах предпринимать соответствующие действия.
Только своевременная диагностика трихомониаза при беременности и адекватное лечение может гарантировать успешное излечение. Это серьезное заболевание может иметь негативные последствия. Помните, что самолечение в такой ситуации крайне опасно.
Нашли ошибку в тексте? Выделите ее и нажмите Ctrl+Enter, и мы все исправим!
venerbol.ru
влияние на плод, симптомы и лечение

Сегодня все женщины, встающие на учет по беременности, в обязательном порядке проходят целый цикл исследований на половые инфекции, даже если у них всего один постоянных партнер, а признаков заражения и каких-либо недомоганий нет. Это связано с широким распространением генитальных инфекций среди населения, в том числе в репродуктивном возрасте, зачастую бессимптомным и скрытым течением болезни, а также крайне опасным, тяжелым и негативным влиянием этих возбудителей на плод, течение беременности и последующие роды. Возбудители генитальных инфекций могут быть не только вирусными и микробными, но и относятся к особому классу, как например, трихомониаз. Это широко распространенная интимная инфекция, заслуживающая особого внимания в период гестации.
Оглавление: Трихомониаз и беременность: неблагоприятное сочетание Особенности трихомониаза у беременных Причины трихомониаза у беременных женщин Механизм развития инфекции при гестации Проявления трихмониаза: особенности у беременных Влияние трихомониаза при беременности на организм матери Влияние трихомониаза при беременности на плод Анализ на трихомониаз у беременных: норма и расшифровка Лечение трихомониаза при беременности Ведение женщин с трихомониазом при беременности
Трихомониаз и беременность: неблагоприятное сочетание
Среди всех известных заболеваний, передающихся половым путем, и представляющих опасность в период гестации, особое место стоит отвести влагалищному трихомониазу. Его вызывает особый возбудитель – трихомонада Trichomonas vaginalis, относящаяся к группе простейших одноклеточных паразитов, активно внедряющихся в область слизистой оболочки влагалища или зоны уретры (это мочеиспускательный канал у женщины или мужчины). Это единственный из паразитирующих простейших, который может поражать мочеполовые органы как мужчин, так и женщин.
Особенности трихомониаза у беременных
Трихомонадная инфекция относится к числу широко и активно распространяемых болезней мочеполовой сферы у молодых и сексуально активных людей. Она относится к одной из наиболее распространенных болезней этой группы.
Обратите внимание
Данные ВОЗ говорят о том, что трихомониаз переносит ежегодно до 185 миллионов человек. Но не у всех он имеет классическую форму и течение, существует классификация инфекции, связанная со спецификой ее течения.
По данным медицинской классификации трихомониаз может иметь неосложненное течение и осложненную форму. Кроме того, по давности инфицирования это может быть свежее заражение, которое было не более двух месяцев назад, а также хроническая инфекция, протекающая в организме месяцами и годами.
Свежее заражение может быть в трех вариантах течения:
- острая инфекция с яркими и заметными симптомами,
- подострое течение болезни,
- торпидная форма, когда проявлений нет, имеются только лабораторные данные заражения.
Причины трихомониаза у беременных женщин
 Основной возбудитель инфекции это простейший микроорганизм класса жгутиковых (Flagellata). По биологической классификации относится к виду Trichomonas vaginalis, поражает мочеполовую систему как у мужчины, так и у женщины, в том числе беременной. Трихомонады, обитающие во влагалище, имеют только одну стадию развития – трофозоит, для трихомонады не типично образование цист, что обуславливает особенности заражения ею. Если рассмотреть паразита в микроскопе, это одиночная клетка, ограниченная от внешней среды мембраной, имеющая грушевидную или овальную форму с ядром внутри, которое расположено ближе к той части тела, где у трихомонады расположены 4 жгутика. Паразит имеет небольшие размеры – 5 на 10 мкм, окрашивается специфическими красителями, что позволяет его выявить в мазках, ориентируясь на подвижность, форму и размеры возбудителя.
Основной возбудитель инфекции это простейший микроорганизм класса жгутиковых (Flagellata). По биологической классификации относится к виду Trichomonas vaginalis, поражает мочеполовую систему как у мужчины, так и у женщины, в том числе беременной. Трихомонады, обитающие во влагалище, имеют только одну стадию развития – трофозоит, для трихомонады не типично образование цист, что обуславливает особенности заражения ею. Если рассмотреть паразита в микроскопе, это одиночная клетка, ограниченная от внешней среды мембраной, имеющая грушевидную или овальную форму с ядром внутри, которое расположено ближе к той части тела, где у трихомонады расположены 4 жгутика. Паразит имеет небольшие размеры – 5 на 10 мкм, окрашивается специфическими красителями, что позволяет его выявить в мазках, ориентируясь на подвижность, форму и размеры возбудителя.
Обратите внимание
За многие годы совместного обитания с человеком, традиционный жгутиковый паразит научился маскировке, меняя форму тела – из жгутиковой в амебовидную форму, а также имитируя клетки крови. Она может напоминать тромбоцит или лейкоцит, что приводит к определенным трудностям в диагностике.
Одно из обязательных условий для выживания паразита – это наличие влажной среды, которая имеется в мочеполовом тракте. На фоне высушивания она быстро гибнет. В условиях влажных поверхностей во внешней среде (стены в ванне, сидение унитаза, бассейн) может жить несколько часов, устойчива к повышению температур до 50°С и выше, не боится ультрафиолетовых лучей, воздействия антисептиков.
Для данной инфекции хотя и вероятно бытовое заражение, но процент подобного очень невысокий. Возможно инфицирование при пользовании общими предметами гигиены и ношении белья, но большую часть заражения составляют интимные контакты без барьерной контрацепции. Заражение при оральных и анальных контактах маловероятно.
Механизм развития инфекции при гестации
Попадание трихомонад на поверхности слизистых оболочек гениталий и мочевых путей приводит к их раздражению и воспалительному процессу. Это постепенно приводит к дегенеративным и инфильтративным изменениям слизистых, а также подлежащих тканей в пораженной области. За счет своей подвижности и активности трихомонады могут распространяться с области гениталий вверх по половым и мочевым путям, инфицируя все новые и новые отделы. Кроме того, трихомонады при наличии вместе с ними других видов инфекции (гонококк, хламидии), могут их поглощать и разносить вместе с собой по всему мочеполовому тракту. Это формирует в итоге хронический воспалительный процесс в области репродуктивных органов, что грозит у женщин в области маточных труб спаечным процессом. Это может угрожать внематочной беременностью или бесплодием, а при наступлении беременности с наличием активной инфекции, может вредить плоду.
Проявления трихмониаза: особенности у беременных
Период инкубации, от момента проникновении паразита в организм до первых проявлений инфекции, колеблется в пределах от нескольких суток до двух месяцев. Ранее с момента окончания инкубационного периода формировались острые проявления болезни, с которым женщина обычно обращалась к врачу. Нередко это были боль внутри влагалища и сильный выраженный зуд, краснота и отечность гениталий, дискомфорт при мочеиспускании. Также были типичны выделения пенистого характера, имеющие желтоватый или зеленоватый оттенок и крайне неприятный запах. Это сопровождалось ощущением жира в области малого таза и тяжестью в нем, учащением стула и отделения мочи. Также было типично нарушение общего состояния с появлением лихорадки и утомляемостью, сильной слабостью. На слизистой выявлялась при осмотре выраженная краснота с отечностью и мелкими кровоизлияниями.
Важно
На сегодняшний день подобные проявления редки, даже среди беременных. Патология практически сразу переходит в хроническую и вялотекущую стадию. Примерно у половины женщин первые признаки инфекции возможны спустя полгода и более от момента заражения, в том числе и при наступлении беременности.
Женщина в период беременности может на фоне трихомониаза отмечать болезненность внизу живота с зудом, периоды слизисто-гнойных выделений, учащение мочеиспускания, дискомфорт при интимной близости. Нередко наличие трихомонад определяют при первом исследовании, когда женщина обращается к врачу для постановки на учет по беременности, что осложняет дальнейшее течение гестации.
Влияние трихомониаза при беременности на организм матери
Есть подтвержденные данные о том, что трихомониаз может приводить к различного рода осложнениям беременности. Само наступление беременности на фоне хронического воспалительного процесса уже под вопросом, нередко возникает внематочная беременность, приводящая к кровотечению, разрыву трубы и осложнениям. Также есть данные о том, что в поздние сроки трихомониаз провоцирует преждевременные роды и дородовое излитие околоплодных вод, что приводит к рождению недоношенного ребенка с низкой массой тела и незрелостью. Пока еще окончательно механизм влияния трихомонад на амниотические оболочки не выяснен, также есть риск формирования послеродовых осложнений и эндометрита, кровотечений.
Влияние трихомониаза при беременности на плод
 Трихомонада не способна к проникновению через плаценту и инфицированию плода, в связи с чем различные аномалии развития на фоне инфекции маловероятны. Но при прохождении ребенка через родовые пути возможно в 5-10% развитие неонатального поражения, особенно это типично для девочек с формированием вульвитов и вульвовагинитов специфической природы. Однако наличие трихомоноза приводит к тому, что возможны на фоне него другие инфекции и осложнения.
Трихомонада не способна к проникновению через плаценту и инфицированию плода, в связи с чем различные аномалии развития на фоне инфекции маловероятны. Но при прохождении ребенка через родовые пути возможно в 5-10% развитие неонатального поражения, особенно это типично для девочек с формированием вульвитов и вульвовагинитов специфической природы. Однако наличие трихомоноза приводит к тому, что возможны на фоне него другие инфекции и осложнения.
За счет агрессивной среды, которую трихомонада формирует внутри влагалища, происходит занос возбудителей в шейку матки, что грозит воспалением нижнего полюса плодного пузыря и запуску в ранние сроки выкидыша, а в поздние преждевременных родов.
Важно
Хотя сами возбудители не проникают к плоду, но они могут быть переносчиками хламидий и гонококков, распространяющихся на маточную полость и организм ребенка. Это связано с тем, что трихомонады фагоцитируют этих возбудителей, не убивая их внутри себя.
Анализ на трихомониаз у беременных: норма и расшифровка
Диагностика инфекции строится на нескольких основных пунктах – указания на половые контакты с зараженным партнером или возможное инфицирование трихомониазом, в комплексе с оценкой имеющихся данных осмотра и обследования женщины в кабинете врача. Но подтверждает диагноз анализ на трихомониаз, проводимый при беременности и выявляющий самих возбудителей или антитела к ним (а также обследование партнера с аналогичными результатами).
Показано проведение инструментальной диагностики – кольпоскопии с определением изменений в области шейки матки и влагалища в любом сроке и периоде болезни. Параллельно с этим назначается УЗИ гениталий и плода для оценки возможных влияний на него со стороны трихомонад и других возможных возбудителей. Но ведущая роль в определении диагноза принадлежит лабораторным методам исследования.
Как проводится лабораторная диагностика:
- Первым этапом при проведении гинекологического осмотра врач проводит забор общего мазка, который исследуется под микроскопом (бактериоскопия). Для того чтобы выявить трихомонады, наиболее оптимален забор с заднего свода влагалища. При немедленном исследовании можно определить сокращение ресничек трихомонад и подвижность самих телец, что дает предварительные результаты уже в течение 20 минут. Проводится подсчет количества возбудителей и реакции на них окружающих тканей по уровню лейкоцитов и выраженности воспалительных изменений.
Обратите внимание
Просушенный окрашенный мазок часто дает отрицательные результаты из-за потери подвижности и разрушения возбудителя. Это приводит к возможным ошибкам в диагностике.
- Чтобы подтвердить диагноз, нужно использование культурального метода – это посев на выявление специфической флоры. Помещение отделяемого, полученного из влагалища, на питательную среду, где трихомонады хорошо растут, позволяет провести подсчет количества паразитов и определить их чувствительность к антибиотикам. Этот метод помогает в лечении инфекции и контроле за ним.
- Самый точный метод выявления трихомонад – это исследование ПЦР, определяющее ДНК возбудителя во взятом материале. Точность достигает 95% и выше, анализ готовится до двух суток. Если результаты спорные или сомнительные, дополнительно показано проведение прямого иммунофлюоресцентного исследования, это выявление антител к возбудителю в крови беременных.
Лечение трихомониаза при беременности
 Основной целью лечения является полное устранение трихомонад из половых путей и мочевого тракта. Лечение проводят амбулаторно, только у беременных, имеющих осложненное течение болезни и серьезные проблемы со здоровьем, показана госпитализация. Длительность терапии составляет до 4 недель, в зависимости от тяжести и распространенности поражения. Одновременно с женщиной должен лечиться ее половой партнер, чтобы не допустить затем повторного заражения, на время лечения интимная жизнь допустима только с презервативом.
Основной целью лечения является полное устранение трихомонад из половых путей и мочевого тракта. Лечение проводят амбулаторно, только у беременных, имеющих осложненное течение болезни и серьезные проблемы со здоровьем, показана госпитализация. Длительность терапии составляет до 4 недель, в зависимости от тяжести и распространенности поражения. Одновременно с женщиной должен лечиться ее половой партнер, чтобы не допустить затем повторного заражения, на время лечения интимная жизнь допустима только с презервативом.
Среди лекарственных препаратов, которые применяют в лечении патологии, применяются имидазоловые производные – орнидазол, атрикан, метронидазол и другие, которые запрещены к использованию в первом триместре беременности. Это связано с их потенциально опасным влиянием на плод. После этого срока допустимо их применение короткими курсами под строгим контролем врача. Хотя такие схемы менее эффективны, нежели обычные схемы, но при беременности допустимо только подобное лечение, уменьшающее нагрузку на тело как самой матери, так плода.
Важно
В первом триместре системную терапию заменяют только местными препаратами в виде вагинальных свечей или таблеток.
Чтобы лечение было максимально эффективным, терапию начинают с момента выявления возбудителя, а также параллельно обследуют партнера и проводят лечение для него.
Ведение женщин с трихомониазом при беременности
Если трихомониаз выявлен перед родами, тогда рождение ребенка проходит в обсервационном отделении, в отдельном родильном зале. Новорожденного при угрозе инфицирования тщательно обследуют и при необходимости лечат. У всех женщин, у которых была выявлена инфекция, проводится контрольный мазок на флору после проведенного лечения. Первый раз мазок проводится сразу после окончания терапии, а затем ежемесячно три раза подряд. Через 4 недели после окончания лечения можно исследовать антитела к трихомонаде, определяя эффективность лечения.
При своевременном выявлении трихомониаза и его полноценном лечении прогноз для беременности и плода благоприятный, наступает полное выздоровление без каких-либо последствий.
Парецкая Алена, педиатр, медицинский обозреватель
2,432 просмотров всего, 9 просмотров сегодня
Загрузка…okeydoc.ru
Трихомониаз при беременности: последствия и лечение
Трихомониаз представляет собой инфекционное заболевание, в большинстве случаев передающееся половым путем. Причина — заражение трихомонадами, которые являются паразитами. Они поражают слизистые влагалища и мочеполовой системы.
Заболевание может спровоцировать бесплодие, а при вынашивании ребенка стать причиной выкидышей и преждевременных родов.
Этиология
Возбудитель заболевания – одноклеточный паразит жгутиковой формы под названием трихомонада (Trichomonas vaginalis). Его размножение осуществляется посредством деления надвое, что объясняет высокую скорость распространения заболевания.
Жизнедеятельность бактерии возможна только во влажной среде. Уничтожить ее может повышение температуры среды до 40С, обработка антисептиками или УФ-воздействие.
Вне среды обитания трихомонады существуют около 5 часов, после чего погибают. Однако указанного времени достаточно для заражения женщины бытовым путем.
Наиболее частая причина заражения – незащищенный половой контакт (порядка 60% всех случаев заболевания). Впрочем, у беременных появление трихомонад может быть обусловлено ослаблением иммунитета.
Наконец, заражение трихомонадами может произойти до беременности. Болезнь, как правило, имеет латентный характер, а первые его проявления отмечаются, когда женщина находится в «интересном положении». Вот почему так важно, чтобы беременность была запланирована, а женщина прошла полное обследование перед этим.
Чем опасен трихомониаз?
Трихомонады не проникают сквозь плаценту, поэтому сами по себе не опасны для плода. Однако они являются переносчиками более опасных хламидий и гонококков. После проведенной терапии трихомонады погибают, а поглощенные ее гонококки и прочие микроорганизмы, высвобождаются, нанося ущерб здоровью матери и ребенка.
Последствием трихомониаза во время беременности могут стать:
- Преждевременные роды, которые, в свою очередь могут повлечь гибель ребенка. Это обусловлено способностью трихомонад повреждать плодное яйцо. Рожденный ребенок очень слаб, масса его тела редко превышает 2 кг.
- Развитие послеродового эндометрита, если заражение произошло в третьем триместре.
- Заражение ребенка от матери в момент прохождение по родовым путям. Бактерии поражают глаза, слуховые проходы, миндалины новорожденного, у девочек – мочеполовую систему.
- Выкидыш или мертворождение – реальная угроза при сильном и быстро распространяющемся заражении. Это объясняет воспалением околоплодной оболочки в связи с трихомониазом.
- Увеличение вероятности развитие рака шейки матки.
- Дальнейшее бесплодие, вызванное изменением среды влагалища и гибели в нем попадающих сперматозоидов.
- Внематочная беременность в случае, если заражение произошло до наступления беременности и стало причиной образования спаек в маточных трубах.

Клиническая картина
Как правило, трихомониаз во время беременности имеет острую форму проявления, для которой характерна следующая симптоматика:
- Дискомфорт, ощущение жжения внизу живота.
- Болезненность процесса мочеиспускания.
- Частый стул.
- Появление влагалищных выделений пенистого характера, иногда имеющих неприятный запах.
- Повышенная утомляемость, сонливость.
Во время визуального осмотра на стенках влагалища нередко обнаруживаются следы кровоизлияний, имеющие точечный характер.
Гораздо реже заболевание имеет латентную форму течения, которая характеризуется такими признаками, как:
- Возникновение выделений гнойно-слизистого характера.
- Снижение либидо.
- Чувство боли и дискомфорта во время полового контакта.
- Частые позывы помочиться.
- Болезненность процесса мочеиспускания.
- Периодические несильные боли внизу живота.
Во время скрытого трихомониаза нередко обостряются имеющиеся у беременной хронические заболевания, что связано со снижением активности иммунной системы. Как правило, скрытая форма заболевания рано или поздно переходит в острую.
Методы диагностики
Постановка диагноза начинается со сбора и анализа анамнеза, визуального осмотра. Последний предполагает осмотр уретры, влагалища, пальпацию низа живота. При заражении трихомонадами на стенках влагалища нередко появляются кровяные точки – последствия кровоизлияний. Кроме того, возможно обнаружение признаков иных заболеваний, передающихся половым путем (гонококковых инфекций, например).
Лабораторное исследование подразумевает анализ мазка из влагалища. Его помещают в питательную среду, после чего спустя время отмечается бурное размножение бактерий. Анализ крови демонстрирует наличие воспалительного процесса.

Обязательна кольпоскопия, благодаря которой удается обнаружить характер маточных изменений, вызванных болезнью. Кроме того, проводится исследование, позволяющее исключить заражение другими, передающимися половым путем, инфекциями.
Лечение
Трихомониаз во время беременности лечится медикаментозно. При этом прием сильнодействующих антибактериальных средств недопустим.
Если заражение развивается в первом триместре, показано ежедневное спринцевание препаратами калия, а также введение вагинальных свечей Гинезол, Клотримазол, Тержинан или других.
После 13 недели для лечения допустимо применять свечи, в основе которых имадазол. Препараты могут иметь форму свечей, крема, геля. Наиболее эффективными признаны – Орнидазол, Метронидазол, Атрикан, Тинидазол.
Дозировка и длительность лечения определяются врачом. Обычно начинают с небольшой дозы, чтобы нанести минимальный вред ребенку. При необходимости дозировку корректируют. В среднем курс лечения составляет 2-4 недели.
Важно, чтобы лечение получила не только женщина, но и партнер. Только так можно гарантировать отсутствие повторного инфицирования. Поскольку после лечения организм не имеет иммунитета к трихомониазу, возможно повторное заражение.
Народные рецепты
Народная медицина предлагает собственные методы лечение трихомониаза. Однако прибегать к ним можно только после консультации с врачом. Использование данных методик должно не замещать, а дополнять медикаментозное лечение.
Нельзя забывать о возможной непереносимости некоторых компонентов народных лечебных составов, вероятности получить аллергическую реакцию или спровоцировать тонус матки.
Популярностью пользуется сок чеснока, который рекомендуется пить по ½ чайной ложки трижды в день.
Эффективным считается и ромашковый настой (2 столовые ложки залить стаканом кипятка, настоять пару часов, процедить), который принимают за 30 минут до еды дважды в день.
Рекомендованы тампоны с медом или облепиховым маслом, которые вводятся во влагалище. Осторожно – мед может вызвать аллергию!
Профилактика
Профилактикой является отсутствие контактов с зараженным человеком, неиспользование общих полотенец, зубных щеток и т.д. Важно укреплять иммунитет, следить за рационом питания, больше двигаться, гулять. Наконец, необходимо регулярно посещать врача, соблюдать все его предписания. При появлении первых признаков заражения – немедленно пройти обследование.
Похожие записи:
parazits.ru
