причины, признаки, симптомы и лечение
Основные симптомы:
Гиповолемия – это патология, характеризующаяся снижением объема крови, циркулирующей в организме человека. Она указывает на развитие каких-либо патологических процессов. Такое состояние угрожает жизни, поэтому требуется срочная медицинская помощь. Может возникнуть у любого человека вне зависимости от пола и возраста.
Когда сосуды и сердце наполнены достаточным количеством крови, то показатель давления в норме, ткани организма снабжаются кислородом и питательными веществами. Но если объем жидкости падает, начинается гипоксия, снижается артериальное давление, и происходят сбои в работе внутренних органов.
Причины такого заболевания различные, потому что зависят от типа патологии:
- Вызвать развитие патологии нормоцитемического типа может обильное кровотечение. Это происходит во время проведения хирургического вмешательства или после травмы. Причиной может быть шоковое состояние, инфекционное заболевание, отравление. Также спровоцировать его может бесконтрольное применение лекарственных средств.
- Олигоцитемическая гиповолемия возникает при ожоге, когда погибает большое количество эритроцитов.
Провоцирует такое состояние обезвоживание организма. Это может случаться после рвоты или диареи. Также нехватка жидкости возникает при перитоните, сильном потоотделении, неправильном приеме мочегонных препаратов.
Состояние гиповолемии происходит из-за неправильного перераспределения внутриклеточной жидкости. На это влияет онкотическое давление плазмы. Наступает при циррозе, нехватке белка. Спровоцировать такое состояние может высокое венозное давление и сильная проницаемость сосудов.
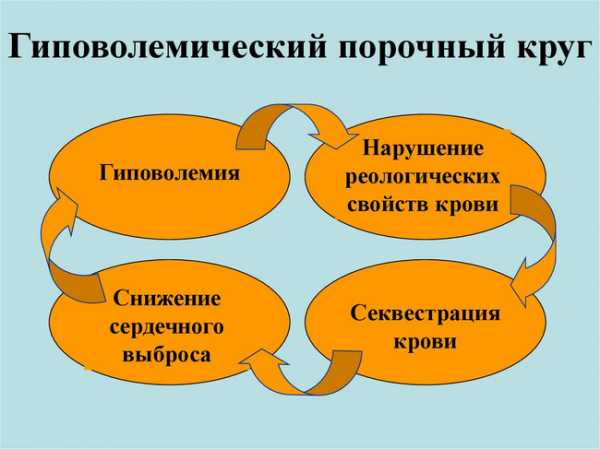
Гиповолемический порочный круг
Снижение объема циркулирующей крови виды имеет следующие:
- Нормоцитемическая или простая форма. Это означает, что происходит компенсация сниженного общего объема крови снижением уровня плазмы крови. Обычно это случается сразу после сильного кровотечения и оказанной скорой помощи.
- Полицитемическая гиповолемия появляется, когда падает процентное соотношение плазмы. Число эритроцитов резко увеличивается, кровь становится густой и вязкой. Такое состояние вызывают диарея, рвота, шок при ожоге и многое другое.
- Относительная гиповолемия появляется при нарушении объема кровеносного русла и циркулирующей крови.
- Абсолютная гиповолемия – недостаток объема крови.
- Гиповолемией щитовидной железы называют низкую выработку ее гормонов. При этом падает и уровень жидкости в организме.
Иногда у больного выявляют сочетание нескольких форм такой патологии.
Симптомы патологии связаны со скачками кровяного давления. Выраженность проявляемых признаков зависит от степени развития патологии и тяжести протекания.
К основным признакам относятся:
- низкие показатели кровяного давления;
- резкая слабость;
- головокружение;
- боль в животе;
- одышка.
Визуальными признаками являются:
- бледность кожного покрова;
- цианоз;
- тахикардия;
- низкая работоспособность;
- отек нижних конечностей;
- снижение работы головного мозга.
На фоне гипотонии человек чувствует зябкость, хотя температура тела бывает повышена. Пульс и дыхание учащается. Когда снижается давление, головокружение исчезает, и ему на смену приходит предобморочное состояние. Больной может потерять сознание и даже впасть в кому, поэтому ему требуется неотложная помощь.
У детей до трех лет симптомы гиповолемии усиливаются очень быстро. Когда у малыша появилась диарея или рвота, то у него быстро появляется вялость, сонливость, апатия. Область вокруг носа и губ становится синей, а кожный покров бледнеет.
Также проявляемые признаки будут отличаться для каждой степени развития болезни:
- Легкая. Если она появилась при кровопотере, тогда падает показатель давления, появляется одышка, кожа бледнеет. Также наблюдается слабость, сильная тошнота, жажда. Могут случиться обмороки.
- Средняя – кровопотеря составляет 40% от всего объема крови. При этом показатель верхнего давления не поднимается выше 90 мм рт. ст. Возникает тахикардия, выделяется холодный и липкий пот. Человек становится бледным. Его клонит в сон, появляется жажда и спутанность сознания.
- Тяжелая. Развивается при сильных кровопотерях – до 70%. Верхний показатель давления не выше 60 мм рт. ст. Сильно учащаются сердечные сокращения, наблюдается частый пульс, очень бледный кожный покров, возникают судороги. Человек становится заторможенным, появляется дезориентация в пространстве. Иногда может случиться кома.
Последняя степень этого состояния может быстро стать шоком. Резкий упадок давления может спровоцировать обморок. Или же, наоборот, у человека начнется возбуждение нервной системы. Произойдут сбои в работе почек, сердца и дыхания.
При полицитемическом типе такого синдрома, кроме всех указанных выше симптомов, начинается тромбообразование в мелких сосудах. На фоне этого происходит недостаточность органов.
Чтобы диагностировать такое заболевание, врач проводит:
- визуальный осмотр больного;
- изучает анамнез заболевания;
- уточняет причины потери крови.
В качестве дополнительной диагностики назначают проведение лабораторных анализов и инструментальные способы обследования.
Если у больного есть почечная недостаточность, тогда анализы не дадут необходимую информацию о патологии.
Терапия такого состояния будет направлена на:
- нормализацию циркулирующего кровяного объема;
- увеличение сердечного выброса;
- улучшение обогащения органов и тканей кислородом.
Для этого назначают инфузионно-трансфузионное лечение с применением препаратов, замещающих плазму. Также используют свежезамороженную плазму, белок и растворы кристаллоидов. Это называется коррекция гиповолемии. Но с ними необходимо быть предельно осторожным, потому что может случиться гипоксия или ишемия.
В тяжелых случаях применяют лекарства, восстанавливающие регуляцию сосудов. Возникшую при обильном кровотечении анемию лечат внутривенным вводом эритроцитарной массы. Гиповолемию щитовидной железы устраняют гормональными препаратами, а также лекарствами с высоким содержанием йода.
Чтобы вызвать стойкую ремиссию заболевания, необходимо убрать причину, повлиявшую на его развитие.
Если не оказать своевременную помощь при такой патологии, у больного развивается гиповолемический шок. Это состояние очень опасно для жизни человека.
Помимо этого, упадок объема крови, циркулирующей в организме, влияет на недостаточность некоторых внутренних органов. Это почки, печень, головной мозг.
Профилактические меры такого состояния заключаются в следующем:
- беречь себя от получения серьезных травм;
- вовремя проводить лечение острых кишечных заболеваний;
- употреблять необходимое количество жидкости в день;
- быть внимательным при употреблении мочегонных средств.
Риск возникновения патологии после соблюдения профилактики будет минимальным.
Поделиться статьей:
Заболевания со схожими симптомами:
Интоксикация организма – возникает из-за продолжительного воздействия на организм человека различных токсических веществ. Это может быть производственное отравление ядами или химическими элементами, продолжительное употребление медикаментов, например, при лечении онкологии или туберкулёза. Влияние токсинов может быть как внешнее, так и внутреннее, производимое самим организмом.
Маточное кровотечение представляет собой выделение крови из матки, которое практически во всех случаях указывает на протекание того или иного патологического процесса в женском организме. Представительницам слабого пола стоит помнить о том, что единственным нормальным случаем выражения такого признака является менструация.
…Синдром хронической усталости (сокр. СХУ) представляет собой такое состояние, при котором возникает психическая и физическая слабость, обусловленная неизвестными факторами и длящаяся от полугода и более. Синдром хронической усталости, симптомы которой, как предполагается, в некоторой мере связаны с инфекционными заболеваниями, помимо этого тесно связан с ускоренным темпом жизни населения и с возросшим информационным потоком, буквально обрушивающимся на человека для последующего им восприятия.
Воспаление лёгких (официально – пневмония) – это воспалительный процесс в одном или обоих дыхательных органах, который обычно имеет инфекционную природу и вызывается различными вирусами, бактериями и грибками. В древние времена эта болезнь считалась одной из самых опасных, и, хотя современные средства лечения позволяют быстро и без последствий избавиться от инфекции, недуг не потерял своей актуальности. По официальным данным, в нашей стране ежегодно около миллиона людей страдают воспалением лёгких в той или иной форме.
…simptomer.ru
Гиповолемический шок — причины, симптомы, диагностика и лечение
Гиповолемический шок – это патологическое состояние, обусловленное быстрым уменьшением объема циркулирующей крови. Проявляется снижением артериального давления, тахикардией, жаждой, тошнотой, головокружениями, предобморочными состояниями, потерей сознания и бледностью кожи. При потере большого объема жидкости расстройства усугубляются, следствием гиповолемического шока становятся необратимые повреждения внутренних органов и смерть. Диагноз выставляется на основании клинических признаков, результатов анализов и данных инструментальных исследований. Лечение – неотложная коррекция нарушений (внутривенные инфузии, глюкокортикоиды) и устранение причины развития гиповолемического шока.
Гиповолемический шок (от лат. hypo – ниже, volume – объем) – состояние, возникающее вследствие быстрого уменьшения объема циркулирующей крови. Сопровождается изменениями со стороны сердечно-сосудистой системы и острыми нарушениями обмена: снижением ударного объема и наполнения желудочков сердца, ухудшением тканевой перфузии, гипоксией тканей и метаболическим ацидозом. Является компенсаторным механизмом, призванным обеспечить нормальное кровоснабжение внутренних органов в условиях недостаточного объема крови. При потере большого объема крови компенсация оказывается неэффективной, гиповолемический шок начинает играть разрушительную роль, патологические изменения усугубляются и приводят к смерти больного.
Лечением гиповолемического шока занимаются реаниматологи. Лечение основной патологии, являющейся причиной развития этого патологического состояния, могут осуществлять травматологи-ортопеды, хирурги, гастроэнтерологи, инфекционисты и врачи других специальностей.
Причины
Существует четыре основных причины развития гиповолемического шока: безвозвратная потеря крови при кровотечениях; безвозвратная потеря плазмы и плазмоподобной жидкости при травмах и патологических состояниях; депонирование (скопление) большого количества крови в капиллярах; потеря большого количества изотонической жидкости при рвоте и диарее. Причиной безвозвратной потери крови может стать наружное или внутреннее кровотечение в результате травмы или оперативного вмешательства, желудочно-кишечное кровотечение, а также секвестрация крови в поврежденных мягких тканях или в области перелома.
Потеря большого количества плазмы характерна для обширных ожогов. Причиной потери плазмоподобной жидкости становится ее скопление в просвете кишечника и брюшной полости при перитоните, панкреатите и кишечной непроходимости. Депонирование большого количества крови в капиллярах наблюдается при травмах (травматический шок) и некоторых инфекционных заболеваниях. Массивная потеря изотонической жидкости в результате рвоты и/или диареи возникает при острых кишечных инфекциях: холере, гастроэнтеритах различной этиологии, стафилококковой интоксикации, гастроинтестинальных формах сальмонеллеза и т. д.
Патогенез
Кровь в организме человека находится в двух функциональных «состояниях». Первое – циркулирующая кровь (80-90% от всего объема), доставляющая кислород и питательные вещества к тканям. Второе – своеобразный запас, не участвующий в общем кровотоке. Эта часть крови находится в костях, печени и селезенке. Ее функция – поддержание необходимого объема крови в экстремальных ситуациях, связанных с внезапной потерей значительной части ОЦК. При уменьшении объема крови происходит раздражение барорецепторов, и депонированная кровь «выбрасывается» в общий кровоток. Если этого оказывается недостаточно, срабатывает механизм, призванный защитить и сохранить головной мозг, сердце и легкие. Периферические сосуды (сосуды, снабжающие кровью конечности и «менее важные» органы) сужаются, и кровь продолжает активно циркулировать только в жизненно важных органах.
Если недостаток кровообращения не удается скомпенсировать, централизация еще больше усиливается, спазм периферических сосудов нарастает. В последующем из-за истощения этого механизма спазм сменяется параличом сосудистой стенки и резкой дилатацией (расширением) сосудов. В результате значительная часть циркулирующей крови перемещается в периферические отделы, что ведет к усугублению недостаточности кровоснабжения жизненно важных органов. Эти процессы сопровождаются грубыми нарушениями всех видов тканевого обмена.
Выделяют три фазы развития гиповолемического шока: дефицит объема циркулирующей крови, стимуляция симпатоадреналовой системы и собственно шок.
1 фаза – дефицит ОЦК. Из-за дефицита объема крови уменьшается венозный приток к сердцу, снижается центральное венозное давление и ударный объем сердца. Жидкость, ранее находившаяся в тканях, компенсаторно перемещается в капилляры.
2 фаза – стимуляция симпатоадреналовой системы. Раздражение барорецепторов стимулирует резкое повышение секреции катехоламинов. Содержание адреналина в крови увеличивается в сотни раз, норадреналина – в десятки раз. Благодаря стимуляции бета-адренергических рецепторов увеличивается тонус сосудов, сократительная способность миокарда и частота сердечных сокращений. Селезенка, вены в скелетных мышцах, коже и почках сокращаются. Таким образом, организму удается поддержать артериальное и центральное венозное давление, обеспечить кровообращение в сердце и мозге за счет ухудшения кровоснабжения кожи, почек, мышечной системы и органов, иннервируемых блуждающим нервом (кишечника, поджелудочной железы, печени). В течение короткого промежутка времени этот механизм эффективен, при быстром восстановлении ОЦК следует выздоровление. Если же дефицит объема крови сохраняется, в дальнейшем на первый план выходят последствия продолжительной ишемии органов и тканей. Спазм периферических сосудов сменяется параличом, большой объем жидкости из сосудов переходит в ткани, что влечет за собой резкое снижение ОЦК в условиях начального дефицита количества крови.
3 фаза – собственно гиповолемический шок. Дефицит ОЦК прогрессирует, венозный возврат и наполнение сердца уменьшаются, АД снижается. Все органы, включая жизненно важные, не получают необходимого количества кислорода и питательных веществ, возникает полиорганная недостаточность.
Ишемия органов и тканей при гиповолемическом шоке развивается в определенной последовательности. Сначала страдает кожа, затем – скелетные мышцы и почки, потом – органы брюшной полости, а на заключительном этапе – легкие, сердце и мозг.
Классификация
Для оценки состояния больного и определения степени гиповолемического шока в травматологии и ортопедии широко используется классификация американской коллегии хирургов.
- Потеря не более 15% ОЦК – если больной находится в горизонтальном положении, симптомы кровопотери отсутствуют. Единственным признаком начинающегося гиповолемического шока может быть увеличение ЧСС более, чем на 20 в мин. при переходе пациента в вертикальное положение.
- Потеря 20-25% ОЦК – незначительное снижение АД и учащение пульса. При этом систолическое давление не ниже 100 мм рт. ст., пульс не более 100-110 уд/мин. В лежачем положении АД может соответствовать норме.
- Потеря 30-40% ОЦК – снижение АД ниже 100 мм рт. ст. в положении лежа, пульс более 100 уд/мин, бледность и похолодание кожных покровов, олигурия.
- Потеря более 40% ОЦК – кожные покровы холодные, бледные, отмечается мраморность кожи. АД снижено, пульс на периферических артериях отсутствует. Сознание нарушено, возможна кома.
Симптомы гиповолемического шока
Клиническая картина шокового состояния зависит от объема и скорости кровопотери и компенсаторных возможностей организма, которые определяются рядом факторов, в том числе возрастом пациента, его конституцией, а также наличием тяжелой соматической патологии, в особенности заболеваний легких и сердца. Основными признаками гиповолемического шока являются прогрессирующие учащение пульса (тахикардия), снижение АД (артериальная гипотония), бледность кожи, тошнота, головокружения и нарушения сознания.
Диагностика
Диагноз и степень гиповолемического шока определяются на основании клинических признаков. Объем и перечень дополнительных исследований зависит от основной патологии. В обязательном порядке берутся анализы мочи и крови, определяется группа крови. При подозрении на переломы выполняется рентгенография соответствующих сегментов, при подозрении на повреждение органов брюшной полости назначается лапароскопия и т. д. До выхода из шокового состояния проводятся только жизненно важные исследования, позволяющие выявить и устранить причину гиповолемического шока, поскольку перекладывания, манипуляции и пр. могут негативно повлиять на состояние пациента.
Лечение гиповолемического шока
Основная задача на начальном этапе терапии – обеспечить достаточное кровоснабжение жизненно важных органов, устранить дыхательную и циркуляторную гипоксию. Выполняют катетеризацию центральной вены (при значительном уменьшении ОЦК проводят катетеризацию двух или трех вен). Пациенту с гиповолемическим шоком вводят декстрозу, кристаллоидные и полиионные растворы. Скорость введения должна обеспечить максимально быструю стабилизацию АД и его поддержание на уровне не ниже 70 мм рт. ст. При отсутствии эффекта от перечисленных препаратов проводят инфузию декстрана, желатина, гидроксиэтилкрахмала и других синтетических плазмозаменителей.
Если гемодинамические показатели не стабилизируются, производят внутривенное введение симпатомиметиков (норэпинефрина, фенилэфрина, допамина). Одновременно выполняют ингаляции воздушно-кислородной смесью. По показаниям проводят ИВЛ. После определения причины снижения ОЦК выполняют хирургический гемостаз и другие мероприятия, направленные на предотвращение дальнейшего уменьшения объема крови. Корректируют гемическую гипоксию, производя инфузии компонентов крови и натуральных коллоидных растворов (протеина, альбумина).
www.krasotaimedicina.ru
Гиповолемический шок: лечение, неотложная помощь
Гиповолемический шок представляет собой патологическое состояние организма человека, спровоцированное резким снижением объема циркулирующей крови. Состояние сопровождают опасные изменения в нормальном функционировании сердечно-сосудистой системы и острые нарушения обмена веществ.
Гиповолемический шок — это компенсационный механизм организма, предназначенный для обеспечения кровоснабжения внутренних систем и органов при недостаточных объемах циркулирующей крови. При потере крови в больших объемах компенсация малоэффективна, поэтому подобное состояние оказывает разрушительное воздействие на организм.
Причины
Можно выделить следующие факторы и обстоятельства, провоцирующие развитие гиповолемического шока:
- Потеря крови в больших объемах вследствие травматических повреждений различного характера, кишечно-желудочных кровотечений, хирургического воздействия, секвестрации крови в области перелома или деформированных мягких тканей.
- Некомпенсированная утрата плазмы и плазмоподобных жидкостей вследствие тяжелых травм и патологических состояний (при значительных ожогах тканей, перитоните, непроходимости кишечника, панкреатите).
- Сосредоточение больших объемов крови в капиллярных сосудах (при травматических повреждениях и ряде инфекционных заболеваний).
- Большие потери изотонических жидкостей при интенсивной диарее и рвоте, спровоцированными кишечными инфекциями в острой стадии.
Патогенез
Кровь в организме здорового человека пребывает сразу в двух функциональных «стадиях»:
- Первая: циркулирующая кровь (85-90% от общего объема крови), которая доставляет питательные вещества и кислород ко всем тканям внутренних органов.
- Вторая: специфический кровеносный запас, который не принимает участия в общем кровотоке. Эта кровеносная часть содержится в костях, селезенке и печени. Основное ее функциональное назначение — поддержка в организме необходимого объема крови при экстремальных жизненных ситуациях, которые характеризуются внезапной утратой значительной части циркулирующей крови.
При снижении объема крови в организме раздражаются барорецепторы, и депонированная кровь поступает во всеобщий кровоток. Если этого недостаточно, то срабатывает специальный механизм, который призван защитить и сохранить нормальное функционирование головного мозга, сердца и легких. Периферические сосуды, которые снабжают кровью «наименее важные органы» и конечности человека сужаются, и активная циркуляция крови продолжается только в жизненно важных внутренних органах.
Если недостатки кровообращения в организме не удастся компенсировать, централизация усилится и постепенно нарастет спазм периферических сосудов. В последствии из-за истощения защитного механизма спазм заменится параличом сосудистой стенки и резкой дилатацией (расширение) кровеносных сосудов. В итоге значительная доля циркулирующей крови переместится в периферические отделы, что приведет к недостаточности снабжения кровью жизненно необходимых внутренних органов. Эти опасные процессы всегда сопровождаются грубыми нарушениями во всех разновидностях тканевого обмена.
Гиповолемический шок может развиваться в тех основных фазах:
- Первая фаза (дефицит в объеме циркулирующей крови): под воздействием дефицита снижается венозный приток к сердцу и венозное центральное давление, уменьшается ударный объем сердца. Жидкость, которая раньше находилась в тканях, перемещается компенсаторно в капиллярные сосуды.
- Вторая фаза (стимулирование симпатоадреналовой системы): раздражительные процессы в барорецепторах стимулируют резкое усиление секреции катехоламинов. Количество адреналина в крови возрастает в сотни раз, а норадреналина — в десятки раз. Стимуляция бета-адренергических рецепторов увеличивает тонус кровеносных сосудов, сократительные способности миокарда и частоту сердечных сокращений. Сокращению подвергаются также вены в коже, почках, скелетных мышцах и селезенка.
Организм за счет ухудшения снабжения кровью кожных покровов, почек, системы мышц и внутренних органов, которые иннервируются блуждающим нервом (например, кишечника, печени, поджелудочной железы) способен поддержать артериальное и венозное центральное давление на должном уровне, обеспечить необходимое кровообращение в сердце и головном мозге. Этот защитный механизм эффективен только на протяжение короткого интервала времени, при быстром возобновлении объема циркулирующей крови последует выздоровление пациента.
Однако если дефицит объема крови будет сохранен, то в дальнейшем проявятся негативные последствия длительной ишемии внутренних органов и тканей. Спазматические процессы в периферических кровеносных сосудах сменятся параличом, жидкости в больших объемах из сосудов перейдут в ткани, что приведет к резкому сокращению объема циркулирующей крови в условиях первоначального дефицита общего количества крови.
- Третья фаза (непосредственно гиповолемический шок): недостаток объема циркулирующей крови будет и далее прогрессировать, уменьшатся венозный возврат и наполнение сердца, резко снизится артериальное давление. Все внутренние органы, в том числе жизненно необходимые, не получат должного количества кислорода и важных питательных веществ, возникнет полиорганная недостаточность.
В развитии ишемии внутренних органов и тканей при гиповолемическом шоке заметна определенная последовательность: сначала негативному воздействию подвергаются кожные покровы, после — скелетные мышцы и почки, затем — внутренние органы в брюшной полости, а на финальной стадии — легкие, сердце и головной мозг.
Симптомы
Симптоматика гиповолемического шока напрямую зависит от объема и интенсивности кровопотери, компенсаторного потенциала организма человека, определяемого рядом факторов, таких как возраст пациента, конституция, наличие опасной соматической патологии (например, различные заболевания сердца и легких, головного мозга). Главными признаками гиповолемического шокового состояния считаются:
- Тахикардия (прогрессирующее усиление частотности пульса).
- Артериальная гипотония (снижение показателей артериального давления).
- Бледность покровов кожи.
- Сильная тошнота.
- Интенсивные головокружения.
- Нарушение создания.
Для того, чтобы адекватно и правильно оценить состояние больного и установить степень гиповолемического шока в травматологии применяется специальная классификация, разработанная американской хирургической коллегией:
- Утрата не более 15% объема циркулирующей крови: если пациент пребывает строго в горизонтальном положении, признаки кровопотери будут отсутствовать. Единственным симптомом развивающегося гиповолемического шокового состояния может быть возрастание частоты сердечных сокращений более, чем на двадцать в минуту, при переходе больного в вертикальное положение.
- Утрата 20-25% объема циркулирующей крови: наблюдаются незначительное падение уровня артериального давление и усиление пульса. При этом давление носит систолический характер — не ниже ста миллиметров ртутного столба, а показатели пульса в пределах ста десяти ударов в минуту. В горизонтальном положении пациента артериальное давление может соответствовать нормальным показателям.
- Потеря 30-40% объема циркулирующей крови: понижение уровня артериального давления ниже ста миллиметров ртутного столба в горизонтальном положении пациента, показатели пульса более ста ударов в минуту, сильная бледность и похолодание покровов кожи, олигурия.
- Потеря более 40% объема циркулирующей крови: холодные и бледные покровы кожи, мраморность, пониженное артериальное давление, отсутствие пульса на периферических артериях. Сознание больного нарушено, возможно впадение в кому.
Все разновидности гиповолемического шокового состояния, за исключением травматического, развиваются в один момент. Пусковым моментом для подобного состояния всегда становится раздражение рецепторов и понижение показателей артериального давления, что проявляется бледностью ногтевых пластинок, губ, кожных покровов, учащенным сердцебиением, слабостью и отдышкой.
Шоковое гиповолемическое состояние может быть компенсированным или некомпенсированным. В первом случае уровень «обезвоживания» организма (снижение объемов крови) позволяет длительное время поддерживать кровообращение в жизненно необходимых органах на должном уровне. Некомпенсированное шоковое состояние становится причиной стремительного летального исхода.
Диагностика
Довольно часто на первичной диагностике не удается выявить предупреждающие признаки шокового состояния, характерные симптомы обычно проявляются только тогда, когда больной пребывает в угрожающем для жизни и здоровья состоянии. В ходе стандартного общего осмотра врачом могут быть замечены такие признаки шока, как пониженное артериальное давление, учащенное биение сердца. Пациент медленно, вяло и неактивно отвечает на вопросы специалиста.
В свою очередь, интенсивное кровотечение из открытых ран заметно сразу, а внутреннее кровотечение сложно установить до проявления симптомов геморрагического шокового состояния. В дополнение к стандартному осмотру врачом могут быть использованы различные методики диагностики, позволяющие установить наличие гиповолемического шокового состояния у больного:
- Общий анализ крови, проводимый для установления нарушений электролитно-водного баланса.
- КТ или УЗИ, позволяющие визуализировать состояние внутренних органов.
- Эхокардиография, с помощью которой измеряют ритм сердца.
- Эндоскопия для исследования пищевода и других внутренних органов желудочно-кишечного тракта.
- Катетеризация в правых отделах сердца, которая помогает проконтролировать циркуляцию крови.
- Катетеризация мочевого пузыря, применяется с целью измерения общей доли мочи в мочевом пузыре.
На базисе имеющихся симптомов врачом могут быть назначены и другие дополнительные исследования:
- Рентгенография органов таза.
- Обзорная рентгенография внутренних органов грудной клетки.
- Анализ кала на наличие скрытой крови.
- Посуточное мониторирование артериального давления.
Лечение и неотложная помощь
Неотложная помощь при гиповолемическом шоковом состоянии включает в себя следующие мероприятия:
- Остановка артериального кровотечения путем прижатия артерии к кости выше области травмы, наложения плотного артериального жгута или закрутки выше ранения. При этом в обязательном порядке следует зафиксировать точное время наложения жгута.
- Оценка состояния жизнедеятельности организма больного (определение наличия пульса над артериями центрального и периферического типа, степени угнетения сознания, проходимости путей дыхания).
- Обеспечение правильного положения тела больного. В бессознательном состоянии человека необходимо положить на бок, запрокинуть ему голову немного назад и опустить верхнюю часть туловища. В особом положении нуждаются пациенты с переломами позвоночника (их следует уложить на твердую поверхность) и тазовых костей (необходимо лежачее положение с разведенными ногами, согнутыми в суставах). Абсолютно противопоказано закидывать голову больным с травмой позвоночного отдела.
- Обеспечение целостности деформированных конечностей шинами или другими подручными материалами.
- Согревание больного.
- Наложение антисептической повязки на рану. При капиллярном или венозном кровотечении плотная и тугая повязки оказывают кровоостанавливающий эффект.
- При пневмотораксе открытого типа необходимо наложить герметичную лейкопластырную повязку.
Комплексная терапия гиповолемического шокового состояния включает два основных компонента:
- Патогенетическая терапия: представляет собой лечение, которое направлено на коррекцию и устранение основных нарушений, возникающих в шоковом состоянии.
- Этиотропная терапия: включает терапевтические методы, направленные на устранение основных причин шока.
При наличии явных причин и компенсированной симптоматике гиповолемического шока используют этиотропную терапию. Патогенетическое лечение используется при неясных факторах и при некомпенсированном шоковом состоянии.
После проведения всех необходимых неотложных мероприятий дальнейшее лечение гиповолемического шока должно проводиться исключительно в условиях отделения реанимации. Геморрагическая и ожоговая разновидности гиповолемического шокового состояния требуют срочного вливания пациенту препаратов крови и ее основных компонентов. Конкретные объемы используемых растворов зависят от характера и показателей гиповолемии, а также физиологических потерь (интенсивность потоотделения, частотность мочеиспускания, затруднение дыхания).
Для лечения гиповолемического шока и устранения его негативных последствий стандартно используют следующие основные лекарственные препараты:
- Реополиглюкин — 15-20 миллилитров на килограмм, вводится с помощью капельницы внутривенно.
- 5% раствор альбумина — 150-200 миллилитров в сутки.
- Преднизолон — 3-5 миллиграмм на килограмм в сутки, внутривенно струйным способом.
- 10% раствор глюкозы — 500 миллилитров капельно.
- Инсулин — 12 единиц внутривенно капельно.
- Солевые растворы (например, квартосоль, ацесоль, трисоль, лактосоль) капельно в вену.
- Контрикал — 500 единиц на килограмм в сутки капельно, на растворе натрия хлорида изотонического типа.
- 5% раствор кислоты аминокапроновой — 1 миллилитр на килограмм, внутривенно капельно.
- 0,25% раствор дроперидола — 0,1-2 миллилитра на килограмм, внутривенно струйно.
- Гепарин — 300-500 единиц на килограмм ежедневно, внутривенно капельно.
- 10% раствор кальция глюконата — 10,0, вводится струйно внутривенно.
- 0,5% раствор седуксена — 2,0 или 2,5%.
- Пипольфена раствор — 2,0 внутримышечно или внутривенно.
- 15-20% раствор маннитола — 100 миллилитров, внутривенно капельно.
- Антибактериальная терапия: пероральная, внутримышечная, внутривенная.
Основная цель на первоначальном этапе лечения гиповолемического шокового состояния состоит в обеспечении достаточного кровоснабжения всех важных органов, устранении дыхательной и циркуляторной гипоксии. Для чего пациентам вводят декстрозу, полиионные и кристаллоидные растворы, скорость введения которых должна обеспечивать максимально быструю нормализацию артериального давления и его стабилизацию на уровне не ниже семидесяти миллиметров ртутного столба.
При отсутствии желаемого результата от указанных лекарственных препаратов осуществляют инфузию декстрана, желатина, гидроксиэтилкрахмала и других плазмозаменителей синтетического типа. Если гемодинамические показатели со временем остаются нестабильными, то используют внутривенное введение симпатомиметиков (например, норэпинефрин, фенилэфрин, допамин).
Параллельно осуществляются ингаляции кислородно-воздушной смесью, по показаниям также ИВЛ. После установки причин понижения объемов циркулирующей крови используют хирургический гемостаз и другие методики, которые направлены на остановку дальнейшего уменьшения объемов крови. Проводится коррекция гемической гипоксии с помощью инфузии натуральных коллоидных растворов (альбумин).
Большие трудности представляет лечение гиповолемического шокового состояния у пациентов с хроническим алкоголизмом, у которых развитие абстинентного синдрома создает угрозу проявления отечности головного мозга. В таких случаях необходимо использовать массивную регидратацию при условии наличия достаточной выделительной способности почек. Параллельно необходимо вводить натрия оксибутират и седуксен в повышенной дозировке.
Какой врач лечит
Лечением гиповолемического шока в травматологических отделениях и реанимации занимаются травматологи и хирурги.
Не знаете как подобрать клинику или врача по приемлемым ценам? Единый центр записи по телефону +7 (499) 519-32-84.www.knigamedika.ru
Гиповолемический шок — лечение, причины, стадии
Гиповолемический шок — это критическое состояние организма, возникающее в случае резкого понижения эффективного объема циркулирующей крови. Название термина «шок» происходит от французского или английского созвучного слова, которое дословно означает потрясение, удар, толчок. Фактически понятие шока обозначает исключительную опасность происходящего каскада изменений в организме.
К основным патогенетическим компонентам развития гиповолемического шока можно отнести малый сердечный выброс, сужение периферических сосудов (вазоконстрикцию), нарушение микроциркуляции, и возникающую в дальнейшем дыхательную недостаточность.
Причинами критического снижения объема циркулирующей крови могут послужить острая кровопотеря (внешнее или внутреннее кровотечение), а также обезвоживание организма, возникающее при тяжелом течении инфекций кишечной группы (к примеру, холере), и депонирование, перераспределение крови в микрокапиллярную часть кровеносного русла (случается при болевом или травматическом шоке).
Резко сниженный эффективный объем циркулирующей крови вызывает комплекс патологических нарушений в привычной работе организма. Главным образом это отражается на работе головного мозга и остальных составляющих центральной нервной системы, сердечно-сосудистой системе, работе легких, и органах эндокринной системы.
Причины гиповолемического шока
Причинами гиповолемического шока могут послужить несколько факторов — одномоментная обильная кровопотеря, обезвоживание или внезапное перераспределение крови к периферии, в микрокапиллярное русло.
Патогенез гиповолемического шока включает в себя каскад изменений, которые носят, на первых порах, компенсаторный характер, а позже свидетельствуют об истощении компенсаторных механизмов.
Пусковым механизмом для дальнейших изменений становится малый сердечный выброс, который в результате приводит к критическому снижению кровообращения в тканях.
Существует последовательность изменений, которая напрямую связанна с фазовостью процесса. Первые изменения, которые служат началом всего каскада — неспецифические гормональные сдвиги.
Сначала гипоперфузия и низкое давление стимулируют высвобождение АКТГ, АДГ и альдостерона. Выброс вышеперечисленных гормонов в кровеносное русло влияет на работу почек и всей выделительной системы. Это приводит к задержке натрия и хлоридов, а вместе с ионами и воды, в организме. Одновременно происходит ускоренное выведение ионов калия и в целом снижение диуреза. Далее в патогенез гиповолемического шока включаются адреналин и норадреналин, которые способствуют периферической вазоконстрикции.
В запуске патологического каскада изменений важен не столько объем кровопотери, сколько время, за которое она произошла.
Хроническая гиповолемия, хоть и вредит работе организма, но не вызывает таких критических изменений в нем.
Все описанные изменения носят компенсаторный характер. Пока работают компенсаторные эндокринные механизмы, центральное венозное давление остается нормальным. Этим механизмам удается некоторое время обеспечивать неизменный венозный возврат, и поддерживать общее кровообращение в пределах, необходимых для нормального функционирования всех систем. Но в случае, когда потеря крови достигает 5-10 % общего объема, то компенсаторных механизмов становится недостаточно для поддержания венозного возврата, и это приводит к последующему снижению и центрального венозного давления.
Человеческий организм любым способом стремиться поддерживать гомеостаз, и начинает приводить в действие последующие механизмы для компенсации – начинается тахикардия. Благодаря этому, еще некоторое время удается поддерживать на прежнем уровне минутный объем сердца. И только при истощении и этого компенсаторного механизма, которое обычно наступает в случае уменьшения венозного возврата до цифры 25-30%, происходит дальнейшее падение минутного объема сердца, что в конце концов способствует развитию синдрома малого сердечного выброса.
Вся серия компенсаторных и адаптационных механизмов преследует единую цель — обеспечение работы жизненно важных органов. Должное кровоснабжение необходимо обеспечивать в первую очередь головному мозгу, сердечной мышце, и фильтрационным, детоксикационным системам — печени и почкам.
Когда перестают работать вышеперечисленные адаптационные механизмы, включается следующий этап, входящий в патогенез гиповолемического шока – периферическая вазоконстрикция.
Сужение периферических сосудов позволяет перераспределить кровь к жизненно важным органам и поддерживать артериальное давление на уровне, хоть незначительно выше критического. В этом механизме непосредственное участие принимают катехоламины. По некоторым данным их содержание в крови в этой фазе может возрастать в 10-30 раз, сверх привычной нормы.
Централизация кровотока, с одной стороны помогает обеспечить хотя бы минимальное функционирование систем жизнеобеспечения, а с другой — вызывает глубокую гипоксию периферических тканей, а вместе с ней, ацидоз. Это происходит даже вопреки тому, что потребность тканей в кислороде значительно снижается.
Не последнее место в развитии патологических сдвигов занимает переход жидкости вместе с ионами из внеклеточного и сосудистого пространства внутрь клеток. Этот феномен объясняется ослаблением натрий-калиевой помпы, связанным с гипоксией. Изменения водно-солевого баланса при гиповолемическом шоке, связанные с постепенной потерей тонуса прекапиллярного сфинктера, при сохраненном тонусе посткапилярного сфинктера. Таким образом, со временем повышение концентрации эндогенных катехоламинов перестает вызывать ответ в прекапиллярном сфинктере.
В дальнейшем вода с электролитами продолжают покидать сосудистое русло в связи с нарастающим гидростатическим давлением и повышением проницаемости стенок кровеносных сосудов. Переход жидкости в интерстициальное пространство способствует дальнейшему повышению вязкости крови. Сгущение крови приводит к внутрисосудистой агрегации эритроцитов, и множественному тромбообразованию по всему организму.
Многочисленные микроскопические тромбы нарушают работу всех внутренних органов. Особенно это сказывается на работе легких, и играет ведущую роль в развитии дыхательной недостаточности, сопровождающей шоковые состояния.
Кроме того, внутрисосудистое образование тромбов приводит к снижению количества тромбоцитов, уровня фибриногена и остальных факторов гемокоагуляции, что ведет к развитию «синдрома потребления». Это отражает одну из фаз синдрома диссеминированного внутрисосудистого свертывания крови.
Гиперкоагуляция постепенно приводит к истощению системы гемостаза, и развивается неизбежная гипокоагуляция, с развитием множественных кровоизлияний.
Отдельную немаловажную роль в развитии гиповолемического шока, стоит отвести протеолитическим ферментам, которые начинают вырабатываться внутри клеток в избыточном количестве. Лизосомальные ферменты, разрушая клеточные мембраны, попадают в кровеносное русло и суммарно воздействуют на внутренние органы. Одно из воздействий группы ферментов формирует, так называемый, фактор угнетающий миокард (MDF). К эффектам этого фактора относится негативный инотропный эффект, снижение артериального давления, повышение проницаемости сосудистой стенки, возникновение боли.
Во время развития гиповолемического шока также происходит патология метаболизма, суть которой заключается в активации анаэробных путей получения энергии, в условиях недоступности аэробных, что ведет к усугублению общего ацидоза.
Стадии гиповолемического шока
Клиника гиповолемического шока имеет фазовое течение и включает в себя три стадии. Важно своевременно фиксировать происходящие изменения, чтобы оказывать помощь с максимальной эффективностью.
♦ Первая стадия гиповолемического шока — компенсированный шок развивается в случае кровопотери 15-25% объема циркулирующей крови, это в среднем составляет около 700-1300 мл. Важно отметить, что эта стадия является полностью обратимой. Основным патогенетическим звеном первой стадии гиповолемического шока выступает синдром малого выброса. Клинически этот синдром проявляется развитием умеренной тахикардии, незначительной (иногда отсутствующей) артериальной гипотонией. Можно фиксировать венозную гипотонию. Отмечается умеренная олигурия. Периферическая вазоконстрикция проявляется похолоданием и побледнением конечностей.
♦ Вторая стадия гиповолемического шока, которую также называют декомпенсированный (обратимый) шок, развивается в случае потери 26-45% объема циркулирующей крови. Это в переводе на фактический объем кровопотери, составляет в среднем 1300-1800 мл. На второй стадии нарастает тахикардия, частота сердечных сокращений увеличивается до 120-140 в минуту. Регистрируется низкое пульсовое артериальное давление, а систолическое, в свою очередь, падает ниже значения 100 мм.рт. ст. Также можно фиксировать венозную гипотонию. Сужение периферических сосудов ярко выраженное, наблюдается генерализированная бледность и цианоз кожных покровов всего тела. Из остальных симптомов — появление холодного пота, одышки, беспокойное поведение. Значительно снижается диурез – олигурия, менее 20 мл в час.
♦ Третья стадия гиповолемического шока — стадия необратимого шока. При ней потеря крови составляет более 50% общего объема, что приблизительно составляет 2000-2500 мл. В этой стадии отмечается критическое снижение артериального давления. Цифры могут достигать уровня ниже 60 мм.рт. ст., а часто артериальное давление и вовсе не определяется. Тахикардия продолжает нарастать и достигает 140 ударов в минуту и более. Человек в третьей стадии гиповолемического шока находится в бессознательном состоянии. Кожные покровы имеют резко выраженный бледный цвет. Кожа покрывается холодным потом. Все тело, а особенно конечности становятся холодные на ощупь, можно наблюдать гипостаз. Выделительная функция отсутствует — развивается олигоанурия.
Один из признаков, которые указывают на необратимость гиповолемического шока – повышение гематокрита, а также уменьшение объема плазменной составляющей крови.
Лечение гиповолемического шока
Так как клиника гиповолемического шока напрямую связана с патогенетическими изменениями в организме, лечение стоит проводить учитывая особенности патогенеза. Основными направлениями в лечении гиповолемического шока следует выбрать противодействие факторам, которые участвуют в патогенетической цепочке.
Первые действия следует направить на устранение причины развития гиповолемического шока, а именно, на определение источника кровотечения и его прекращение.
Также стоит в кратчайшие сроки начать оксигенотерапию, с использованием высоких концентраций кислорода. Это поможет противодействовать гипоксическим изменениям в периферических тканях, и усугублению ацидоза.
Необходимой мерой борьбы с гиповолемическим шоком является восстановление утраченного объема циркулирующей крови с помощью переливания заменителей крови. Восполнение объема проводят введением сочетания коллоидов и кристаллоидов. Часто приходится прибегать к трансфузии компонентов крови. Эта мера преследует цель – поддержание гемоглобина на уровне показателя в 100 г/л.
Также для переливания может быть использована замороженная плазма. Эти мероприятия необходимы, в том числе для борьбы с «синдромом истощения» при синдроме диссеминированного внутрисосудистого свертывания.
Исключительно при наличии возможности определения рН крови, проводят коррекцию метаболического ацидоза. Параллельно с проведением трансфузии уместно контролировать показатели натрий-калиевого обмена. Параллельно с инфузионной терапией, можно вводиться препараты, которые владеют способностью повышать тонус сосудов — глюкокортикоиды.
Когда удается остановить кровопотерю и восстановить объем циркулирующей крови, уместно введение инотропных препаратов, с целью стимуляции работы сердечной мышцы. В случае, когда не удается восстановить диурез, даже после восполнения утерянного объема, проводится диуретическая терапия.
vlanamed.com
Гиповолемический шок – этиология, стадии, лечение
Гиповолемический шок – снижение общего уровня крови. Снижается эффективность кровяного объема. Разберемся с понятием о шоке. Шок – это состояние потрясения.
Шок также может обозначать удар и толчок. Это опасное состояние для человека. Признаками гиповолемического шока являются:
- снижение сердечного выброса;
- сужение сосудов;
- циркуляции крови нарушение;
- недостаточность дыхания
Основные этиологические факторы заболевания:
- явление острой потери крови;
- обезвоживание организма усиливается;
- инфекционный процесс тяжелого характера;
- травмы
Кровотечения подразделяется на следующие виды:
- внешнего характера;
- внутреннего характера
Способствовать болезни может инфекционное заболевание – холера. Последствия снижения кровяного содержимого:
- функций организма нарушаются;
- работа головного мозга нарушена;
- центральная нервная система повреждается;
- нарушение сердечнососудистой системы;
- нарушение функционирования легочной системы;
- нарушение эндокринной функции
Этиология шока гиповолемического
Различают основные этиологические факторы заболевания. К ним относят:
- обильное истечение кровью;
- процесс кровяного перераспределения;
К малому сердечному выбросу приводит критическое снижение кровообращения в тканях. Гормональные изменения – первые признаки патологических изменений. Низкое давление стимулирует высвобождение гормона АКТГ.
Выбрасываемые гормоны приводят к следующим нарушениям:
- нарушение функции почек;
- нарушение функции выделения мочи
При наличии данных процессов в организме задерживаются:
- хлорид;
- натрий;
- вода
Диурез значительно снижается. Следующие вещества способствуют периферической вазоконстрикции:
- норадреналин;
- адреналин
Протекает менее выражено гиповолемический шок хронического типа. Пока функционируют компенсаторные гормональные процессы, венозное давление остается в нормальном состоянии. Компенсаторные механизмы способствуют:
- венозный возврат не изменяется;
- кровообращение поддерживается
Имеет значение процентное состояние потери крови. Компенсаторные механизмы перестают сопутствовать функции возврата крови, если их процентное состояние до десяти. Последствие данного процесса — центрального давления венозного снижение.
Учащается сердечный ритм при реакции со стороны организма. Развивается при истощении компенсаторного механизма синдром малого сердечного выброса. Функционирование всех систем организма – направленность компенсаторных механизмов.
Кровоснабжение необходимо следующим органам:
- головной мозг;
- сердечная мышца;
- печень;
- почки
Периферическая вазоконстрикция возникает при нарушении функции адаптационных процессов. Благодаря сужению периферических сосудов возникают следующие явления:
- перераспределение крови;
- поддержка давления;
- повышение содержания катехоламинов
Глубокое кислородное голодание достигается путем централизации кровотока. Возможно развитие асцита. Способствует развитию патологических изменений перемещение жидкости.
Приводит к изменениям водно-солевого обмена постепенная потеря тонуса сфинктера. Увеличение концентрации эндогенных катехоламинов – последствие данного процесса. При переходе жидкости в интерстициальное русло вязкость крови повышается.
Последствие крови сгущения:
- эритроцитов агрегация;
- наличие тромбообразования
Потеря тонуса сфинктера причина изменений водно-солевого обмена. Переход жидкости в интерстициальное пространство способствует вязкости крови. Нарушают функцию внутренних органов тромбы микроскопического размера.
При этом возникают следующие последствия:
- недостаточность системы дыхания;
- состояние шока
Последствия образования тромбов:
- понижение тромбоцитов;
- понижение фибриногена;
- понижение факторов коагуляции крови;
Повышение системы коагуляции приводит к следующим процессам:
- истощение гемостаза;
- кровоизлияния
Протеолитические ферменты способствуют развитию данной патологии. Воздействуют на внутренние органы лизосомальные ферменты. Фактор, угнетающий миокард – ферментный показатель. Данный фактор способствует:
- гипотонии;
- повышенной проницаемости сосудов;
- болевым синдромам
Патология обменных процессов – активация анаэробных путей получения энергии. Последствие – усугубление скопления жидкости в брюшной полости.
перейти наверхГиповолемический шок – стадии
Существует три стадии заболевания. Перечислим основные стадии патологического процесса.
- шок необратимый;
- обратимого типа шок;
- компенсированного типа шок
Потеря крови составляет до пятидесяти процентов в стадии необратимого процесса. Признаки данной стадии:
- гипотония;
- учащение сердечного ритма;
- кожи бледность;
- пот холодный;
- гипостаз;
- снижение плазмы
Шок обратимого типа при крови истечении до сорока пяти процентов. Признаки данной стадии:
- усиленная тахикардия;
- низкий пульс;
- снижение венозное;
- покраснение кожи;
- беспокойство;
- нарушение дыхания;
- снижение количества мочи
Шок компенсированного типа характеризуется потерей крови до пятнадцати процентов. Процессы патологические обратимы. Признаки:
- умеренного типа тахикардия;
- нормальный показатель артериального давления;
- конечности бледные;
- конечностей похолодание
Лечение гиповолемического шока
Основа лечения – противодействие факторам влияния. Устраняется этиологическая причина заболевания. Используют кислород, его концентрация высокая.

Применяют гемотрансфузию. Преимущественно переливают заменители крови. Вводят следующие растворы:
- кристаллоиды;
- коллоиды;
- крови компоненты
Цель метода – поддержка уровня гемоглобина. Плазма также используется в переливании. Обеспечивается контроль показателей обмена. Также вводят глюкокортикостероиды.
Инотропные препараты вводят для восстановления объема крови. Терапия с помощью диуретиков проводится при не возможности восстановить диурез.
bolit.info
Гиповолемический шок — что это такое, признаки, диагностика, стадии и степени
Стремительная потеря объема циркулирующей крови может грозить серьезными нарушениями функционирования органов и систем вследствие неполноценного кровоснабжения тканей организма. Зачастую при оказании своевременной помощи врачам удается восстановить нормальное кровообращение и помочь пациенту.
Причины
Выделяют наружное и внутреннее кровотечения, оба состояния приводят к возникновению данного нарушения. Патогенез гиповолемического шока состоит в следующих причинах:
- необратимая потеря крови при кровотечениях разной природы и локализации;
- потеря плазмы при травмах и некоторых заболеваниях;
- накопление (депонирование) больших объемов крови в капиллярах;
- обезвоживание вследствие диареи, рвоты.

Стадии и степени
Как правило, выделяют четыре степени гиповолемического шока в зависимости от количества потерянной жидкости. Первая степень (потеря составляет до 15% от общего объема) характеризуется побледнением кожных покровов, не имеет конкретной клинической картины. Последняя, четвертая, степень диагностируется при потере более 40% жидкости, сопровождается частым слабым пульсом, падением систолического давления до 70 мм рт. ст.
Кроме того, различают несколько стадий патологии, каждая из которых сопровождается определенной клинической картиной. Три стадии гиповолемии:
- При компенсированном шоке происходит увеличение частоты сердечных сокращений, сужение сосудов. Это провоцирует выработку организмом определенных гормонов (альдостерон, вазопресин, ренин), которые способствуют задержке жидкости.
- Декомпенсированный (или прогрессирующий) шок характеризуется нарушением микроциркуляции крови, тромбозом сосудов, что приводит к кислородному голоданию тканей и гибели клеток.
- Необратимое состояние сопровождается полиорганной недостаточностью.
Симптомы
Клинические признаки состояния зависят от величины кровопотери, особенностей организма, сопутствующими патологиями. Гиповолемический синдром имеет следующие клинические проявления у детей и взрослых:
Степень | Симптомы у детей | Симптомы у взрослых |
Потеря составляет до 15% ОЦК (объема циркулирующей крови) | Побледнение кожных покровов, жажда, формирование дополнительных капилляров под кожей в области губ, ногтей, на лбу | Единственный возможный признак − увеличение частоты сердечных сокращений (тахикардия) |
20-25% | Резкая бледность кожи, снижение артериального давления, головокружение, рвота, понос | Учащение пульса, незначительное снижение артериального давления, расширенные зрачки |
30-40% | Сильное сердцебиение, тошнота из-за увеличения давления | Бледная кожа, понижение артериального давления ниже 100 мм рт.ст., учащение пульса свыше 100 ударов в минуту |
Более 40% | Низкая температура конечностей, обмороки, понижение общей температуры тела на 1-2 градуса | Бледные, холодные кожные покровы, пульс на периферических сосудах не прослеживается, возможно спутанность сознания, кома |
Диагностика
Мероприятия, направленные на установление диагноза, сводятся к оценке клинической картины. Дополнительные исследования зависят от первичной патологии, которая стала причиной развития гиповолемии. Различают следующие методы диагностики:
- общий и биохимический анализы крови;
- анализ на свертываемость;
- магнитно-резонансная (МРТ) и компьютерная (КТ) томографии;
- эндоскопическое исследование (при подозрении на желудочно-кишечное кровотечение).
Неотложная помощь при гиповолемическом шоке
В условиях стремительной кровопотери важно оказать неотложную помощь больному до приезда скорой или быстро и аккуратно транспортировать его в медицинское учреждение.
Оказание помощи при внутреннем кровотечении направлено на остановку крови, поддержание состояния больного на стабильном уровне, правильную транспортировку в больницу. Этому способствуют следующие мероприятия:
- Обеспечение полного покоя пациенту.
- Охлаждение места источника кровопотери.
- При возможности — введение веществ, способствующих остановке кровотечения.
- Быстрая и аккуратная транспортировка больного в больницу.
Характер оказания доврачебной помощи при наружном кровотечении зависит от вида повреждения. Необходимые мероприятия:
- Как правило, наложение жгута выше места повреждения.
- Наложение стерильной повязки.
- При серьезных кровопотерях необходимо уложить пациента на спину без подушки (приподнять ноги), укрыть одеялом и дать сладкий чай.
Консервативная терапия
Лечение гиповолемического шока направлено на полноценное кровоснабжение жизненно важных органов, купирование кислородного голодания.
В ходе лечения выполняется катетеризация одной (центральной) или нескольких вен. Медикаментозная терапия проводится с помощью полиионных, кристаллоидных растворов, что обеспечивает максимально быструю стабилизацию артериального давления.В случае если перечисленные средства не помогают справиться с кровопотерей, пациенту вводятся желатин, декстран и другие плазмозаменители. Кроме того, применяются следующие препараты:
- Полиглюкин и Реополиглюкин для восстановления центральной гемодинамики (цена от 83 рублей).
- Альбумин для укрепления каркаса плазмы (от 2334 рублей).
- Маннитол для детоксикации (от 45 рублей).
- Мезатон для поддержки тонуса сосудов (от 44 рублей).
- Панангин для устранения недостатка магния и кальция (от 150 рублей).
Хирургическое лечение
Проведение хирургического вмешательства допускается только в случае, если другие, менее кардинальные методы, не помогают справиться с утратой крови. Например, в акушерской практике существует такое понятие, как хирургический гемостаз. Суть данного метода заключается в выскабливании цервикального канала и полости матки. Особенности применяемой методики и сроки выполнения операции определяются в индивидуальном порядке с каждым пациентом.
Прогноз
Успешность мероприятий, направленных на восстановление потерянной жидкости, зависит от вида первичного заболевания, поскольку гиповолемия является только симптомом основной патологии. Кроме того, выживаемость пациента зависит от стадии и степени состояния, от наличия сопутствующих болезней (например, сахарного диабета).
Видео
vrachmedik.ru
Гиповолемия — лечение, симптомы, причины гиповолемии
Гиповолемия — это уменьшение объема крови, циркулирующей в организме человека (ОЦК). При гиповолемии происходит снижение уровня объема крови значительно ниже нормативных показателей. У мужчин нормальными показателями является 70 мл/кг общей циркулирующей крови и 40мл/кг плазмы. У женщин – 66 мл/кг ОЦК и 41 мл/кг циркулирующей плазмы.
Объем циркулирующей крови является составным элементом внеклеточной жидкости и потому практически все причины появления дегидратации дают развитие гиповолемии. Особую роль в ее развитии также играет перераспределение в интерстициальное пространство жидкости из внутрисосудистого.
Гиповолемия причины
Причинами неправильного распределения внеклеточной жидкости считаются: понижение онкотического давления в плазме крови, повышенная проницаемость стенок кровеносных сосудов, повышение в артериолах гидростатического давления, повышение артериального и венозного давления.
Онкотическое давление может понижаться в первую очередь при почечных нарушениях. Прием диуретиков, как и другие состояния, приводят к потере воды и солей натрия через почки. В частности диуретики повышают выведение натрия. Также реабсорбция солей натрия может быть нарушена из-за повышенной фильтрации таких веществ, которые вызывают осмотический диурез (мочевина и глюкоза). Такое состояние может быть при сахарном диабете в декомпенсированной форме или при питании людей с повышенным содержанием белка.
Повышенная секреция воды почками приводит к гиповолемии, но при этом понижается уровень внутриклеточной жидкости (2/3 всех потерь) и потому гиповлемия при данном процессе носит умеренный характер. Такое состояние может наблюдаться при несахарном центральном диабете и при нефрогенном диабете. Данные состояния обусловлены нарушением секреции АДГ и понижением к нему чувствительности работы почек.
Потери жидкости не через почки включают потери через желудочно-кишечный тракт, легкие, кожу и проникновение жидкости в постороннее пространство (ожоги, перитонит, острый панкреатит). При ожогах или аллергических реакциях, как правило, наблюдается повышенная проницаемость стенок сосудов.
В течение 24 часов в желудочно-кишечном тракте секретируется около 7,5 л жидкости, причем еще около двух литров поступают с пищей. Приблизительно 98% данной жидкости всасывается, из-за чего потери воды с каловыми массами при опорожнении кишечника составляют около 200 мл/сут. Поэтому к гиповолемии может приводить повышенная секреция ЖКТ и пониженная реабсорбция в нем жидкости. К таким состояниям можно отнести диарею и рвоту.
Также известно, что при дыхании происходит выведение жидкости и при потоотделении через кожу. Такие потери воды называют скрытыми. Они составляют около полулитра в сутки. При лихорадочных состояниях, физической активности и при жарких погодных условиях потоотделение значительно усиливается. Концентрация солей натрия в потоотделяемой жидкости составляет примерно 30-50 ммоль/л и исходя из этого при потоотделении теряется жидкость гипотонического характера, что приводит к жажде и потери воды восполняются. Но при профузном потении может начаться гиповолемия, потому что при таком состоянии происходит выраженное и продолжительное выведение натрия.
Потери жидкости через органы грудной клетки увеличиваются при искусственной вентиляции легких. Выход жидкости в другое пространство наблюдается при целом ряде состояний. Такое пространство не может обмениваться жидкостью ни с внутриклеточным пространством, ни с внеклеточным. Поскольку в другое пространство выводится жидкость из внеклеточного, то развивается выраженная гиповолемия. К другим пространствам относят: подкожную клетчатку при выраженных ожогах, просвет кишечника при его непроходимости, пространство за брюшиной при приступе острого панкреатита, область брюшины при развитии перитонита.
В некоторых случаях могут наблюдать гиповолемию щитовидной железы, при которой значительно понижается уровень не только жидкости и гормонов, ею вырабатываемых. Но такое состояние бывает крайне редко. Как правило, ему предшествует выраженная гиповолемия, которая наблюдается при длительных кровопотерях.
Гиповолемия симптомы
Понижение объема жидкости внутри клеток проявляется понижением артериального давления и снижением объема циркулирующей плазмы. Гипотония развивается из-за преднагрузки венозного аппарата и замедления сердечного выброса. Это приводит к пониженной импульсации от б-рецепторов каротидных синусов и к пониженной импульсации б-рецепторов дуги аорты. Из-за этого начинает развиваться повышенная возбудимость симпатической нервной и ренин-ангиотензиновой систем. Такие реакции носят адаптационный характер, поддерживают артериальное давление и сохраняют перфузию сердца и мозга. Адаптационные реакции со стороны почечной системы направлены на восполнение объема плазмы.
Самыми типичными жалобами при гиповолемии являются: жажда, высокая утомляемость, спазмы в мышцах, головокружение при перемене тела из вертикального положения в горизонтальное и наоборот. Такие симптомы неспецифичны и вызываются вторичными нарушениями тканевой перфузии и электролитного баланса. Также наблюдается снижение диуреза, бледность слизистых и кожного покрова, понижение температуры тела, увеличение частоты сердечных сокращений и уменьшение наполнения пульса.
Выраженная гиповолемия сопровождается нарушением перфузии органов брюшной полости и грудной клетки. Она проявляется болями в области живота, грудной клетки, сопором, оглушенностью, цианозом, олигурией. А также может наступить гиповолемический шок при потере большого количества жидкости.
При физикальном обследовании наблюдается спадение вен в области шеи, а также тахикардия и ортостатическая гипотония. Понижение тургора кожных покровов, а также сухость слизистых оболочек считаются не особо надежными критериями определения степени гиповолемии.
Гиповолемия лечение
Для постановки диагноза гиповолемия достаточно сбора анамнеза и физикального обследования. Лабораторная диагностика служит для подтверждения диагноза.
Уровень натрия в плазме крови при гиповолемии может варьироваться от нормальных показателей к повышенным или к пониженным. Все зависит от количества теряемой жидкости и насколько быстро она восполняется с приемом воды.
При потере калия через ЖКТ или почки, гиповолемия может сочетаться с гипокалиемией, и с гиперкалиемией — при почечной недостаточности, нарушениями в работе надпочечников и при некоторых типах ацидоза.
Лечение гиповолемии направлено на устранение ее причины, а также на восполнение объема вне- и внутриклеточной жидкости. Растворы восполняемой жидкости должны быть схожи по составу с потерянной. Тяжесть гиповолемии определяется на основании клинических симптомов. По таким же критериям оценивают результативность терапии гиповолемии.
При умеренной гиповолемии назначают потребление жидкости вовнутрь, при тяжелой – внутривенно. Если гиповолемия сопровождается несколько сниженным уровнем натрия в плазме, тогда применяют раствор натрий хлор с его концентрацией 145 ммоль/л. Он также назначается при шоке и гипотонии. Если натрий в плазме снижен до критического уровня применяют натрий хлор с концентрацией 515 ммоль/л.
При выраженном кровотечении, анемии, целесообразно переливание эритроцитной массы, а также в/в введение Альбумина и Декстранов.
При гиповолемии щитовидной железы назначают прием гормональных препаратов в сочетании с йодом. В последующем необходимо ежеквартально измерять уровень таких гормонов как ТТГ, Т3 и Т4.
vlanamed.com
