Пиелонефрит у грудничка: причины, симптомы, лечение
Пиелонефрит у грудничка развивается, когда почки ребенка, находящегося на грудном вскармливании, перестают выполнять свою основную функцию. Причиной болезни являются патогенные микроорганизмы. У девочек болезнь встречается чаще в 6 раз, чем у мальчиков. Заболевание дает о себе знать с 4 или 5 месяцев, когда ребенку начинают давать прикорм. В основном пиелонефрит развивается у недоношенных детей, потому что их иммунитет очень слабый, и организм не способен бороться с инфекцией.

Симптомы
В зависимости от возраста симптомы развиваются по-разному. У новорожденных детей болезнетворные микроорганизмы, вызывающие пиелонефрит, находятся в крови, поэтому симптомы не характерны для болезни. Могут происходить резкие перепады температуры тела. Подобные явления вызывают лихорадку. Часто возникает желтушность кожи. Малыш отказывается брать грудь, часто срыгивает, или у него возникает рвота.
Симптомы болезни у младенцев до года:
- Температура резко повышается и может держаться двое суток.
- Малыш вялый и не берет грудь.
- Очень часто срыгивает.
- Моча приобретает неприятный запах.
- Расстройство кишечника.
- При желании освободить мочевой пузырь ребенок начинает громко плакать.
- Моча выделяется порциями.
- Малыш становится сонливым.
- Ребенок заметно теряет в весе.

Причины развития заболевания у грудничков
Основные причины появления пиелонефрита у новорожденного — это проникновение инфекции в кровь ребенка и развитие воспаления. С кровью инфекция проникает в почки и вызывает воспаление. У новорожденных спровоцировать развитие пиелонефрита может любая инфекция. Для грудных детей типичен восходящий путь инфицирования почек. То есть инфекция проникает через половые органы и проходит вверх по мочевыделительной системе.
Самой распространенной инфекцией, которая проникает в почки, является кишечная палочка, хотя не исключено попадание клесибеллы, энтерококков, стафилококков, стрептококков, различных вирусов и грибков.
Причины развития пиелонефрита у грудного ребенка:
- Воспаление пупочной ранки (омфалит).
- Как осложнение после воспаления легких.
- Гнойная ангина.
- Нарушение микрофлоры кишечника — дисбактериоз.
- Гнойничковые очаги на кожном покрове.
- Инфекции в кишечнике.
- Цистит, вульвит.
- Несоблюдение правил гигиены. Плохой уход за ребенком.
- Неправильное развитие мочеполовой системы.
- Патологии почек.
- Рефлюкс мочеточника.
- Рахит.
- Недоношенность.
- Большое количество витамина С.
- Низкий иммунный статус.
Важно знать, как проводят обследование пиелонефрита у грудных детей. Когда появляются подозрительные симптомы пиелонефрита, ребенка осматривает педиатр, выявляет причины недомогания, после чего отправляет малыша на прем к врачам узкой специализации — нефрологу или детскому урологу. Для подтверждения диагноза проводятся следующие обследования:
- общий анализ крови;
- общий анализ мочи;
- бактериальный анализ крови;
- посев мочи на чувствительность к антибиотикам;
- биохимический анализ крови;
- сбор анализа мочи по Зимницкому;
- анализ на ПЦР и ИФА;
- оценка и контроль диуреза;
- УЗИ почек.
Рентген или цистоуреографию назначают только в том случае, если у ребенка на ультразвуковом исследовании обнаружат гидронефроз, склерозирование сосудов или обструкцию.
Как лечить пиелонефрит у грудничков?
Лечение пиелонефрита у грудных детей основывается на следующем:
- При повышенной температуре и лихорадочном состоянии рбенку нужно обеспечить постельный режим.
- Отказ от прикорма с сохранением белковой пищи.
- Строгое соблюдение всех правил гигиены и их своевременное выполнение, чтобы не допустить распространения инфекции.
- Снятие симптомов болезни с помощью жаропонижающих, дезинтаксикационных и инфузионных препаратов.
- Использование антибиотиков для борьбы с патогенными микроорганизмами, вызвавшими воспаление.
Лечение антибиотиками проводится в несколько этапов. Вначале назначается прием двухнедельного курса антибиотиков. Препараты прописываются согласно результатам анализов и общему состоянию ребенка. Применяются следующие препараты:
- Из ряда пенициллинов — Амоксиклав, Ампициллин.
- Цефалоспорины 3-го поколения: Цефтриаксон, Цефотаксим, Цефтибутен и т.д.
- Цефалоспорины 4-го поколения (Цефепим).
- При тяжелом течении болезни назначают аминогликозиды (Гентамицин, Неомицин, Амикацин).
- Карбапенемы (Имипенем, Меропенем).
Следующим этапом является лечение уросептическими препаратами. В зависимости от результатов лечения и общего состояния малыша терапия может продлиться около 3 недель. К уросептикам относятся:
- Фурагин;
- Фурамаг;
- Неграм;
- Невиграмон;
- Палин.
Заключительным этапом лечения является противорецидивная терапия. Она заключается в приеме нитрофурановых препаратов до года. К ним подключается фитотерапия, которая подбирается исходя из индивидуальной переносимости веществ. Из фитопрепаратов грудничкам показан Канефрон, который дают детям по 15 капель.
Для восстановления микрофлоры кишечника назначается Линекс или Аципол. В обязательном порядке детям прописываются витамины А, В и Е, которые принимаются курсами. В детской поликлинике собирается информация о детях, перенесших это заболевание. Ребенок, болевший пиелонефритом, ставится на учет до 5-летнего возраста.
Симптомы нарушений почек, на которые нужно обратить особое внимание:
- Повышение температуры. Ребенка начинает лихорадить, но признаков насморка нет. Малыш не кашляет, не чихает, горло не покрасневшее. Появляется общая слабость в организме, потеря аппетита и головная боль. Если на фоне повышенной температуры нет других признаков заболеваний, нужна консультация педиатра и осмотр внутренних органов, в частности почек.
- Отсутствие мочи или недержание. Особенно сложно приходится ночью, так как ребенок становится крайне беспокойным. Если у мочи грудничка появится резкий запах, то необходима консультация врача, чтобы выяснить причину отклонений и вовремя начать лечение.
- Беспокойство при мочеиспускании. Процесс может сопровождаться болью, поэтому малыш будет капризничать.
- Цвет мочи. Нормальный цвет — это соломенный. У детей, питающихся только грудным молоком, моча не должна быть темной. Цвет мочи может поменяться от приема лекарств, прикорма или болезни. Если первые два фактора исключить, то останется повышенное число эритроцитов, которые появляются в моче из-за нарушений в мочевыделительной системе.
Физическое развитие малыша будет страдать, если у него больные почки. Мочеиспускание может быть порциями. Если это произошло 1 раз, то беспокоиться не нужно, возможно, ребенок переутомился. Но если это явление происходит часто, то нужно показаться врачу.
Лечить почки у грудничка нужно под контролем врача. Самолечение может привести к серьезным осложнениям.
Загрузка…nefrol.ru
Пиелонефрит у грудничка | Женские советы
Пиелонефрит у детей – это воспалительный процесс на уровне верхних мочевыводящих путей (в почках). К сожалению, клиническая картина пиелонефрита у грудных детей ничем не отличается по симптомам от цистита (инфекции на уровне нижних мочевыводящих путей – мочевого пузыря). Поэтому, в клинике, чаще всего эти два понятия объединяются в термин фебрильная инфекция мочевыводящих путей. Несмотря на это, исследования доказали, что у грудных детей чаще всего поражаются почки, поэтому лечение инфекции начинают по схеме как при пиелонефрите.
Причины пиелонефрита у детей
Чаще всего, причина пиелонефрита у новорожденных – это присутствие бактерий в крови. То есть, любой микроб, попавший в организм ребенка, может спровоцировать пиелонефрит.
У грудных детей, механизм появления пиелонефрита отличается – бактерии «поднимаются» из нижних мочевыводящих путей, и, достигая почек, провоцируют симптомы пиелонефрита.
К микроорганизмам, которые чаще всего поражают почки, относятся:
- кишечная палочка;
- клебсиелла;
- энтерококкус фекалис;
- редко – стафилококи и стрептококи.
Первые три микроорганизма являются нормальными «жителями» кишечника, но попадая в мочевыводящие пути, обуславливают острые и хронические воспалительные процессы.
Как у детей проявляется пиелонефрит?
Симптомы пиелонефрита у детей варьируют в зависимости от их возраста. Также, они имеют тесную связь с механизмом развития почечной инфекции. Далее мы разъясним, как же проявляется пиелонефрит у детей, в зависимости от их возраста.
Пиелонефрит у новорожденных
Симптомы пиелонефрита у новорожденных детей обусловлены наличием патогенных бактерий в крови. Поэтому, признаки болезни в этом возрасте крайне неспецифичны, и не указывают на поражение почек:
- желтуха;
- гипотермия или лихорадка;
- плохой аппетит;
- рвота;
- задержка развития;
- в особенности у мальчиков – гипонатриемия и гиперкалиемия.
Пиелонефрит у грудных детей
Пиелонефрит у грудничков и маленьких детей (от 2 месяцев до 2х лет) также имеет неспецифическую картину:
- лихорадка длительностью более 48 часов;
- плохой аппетит;
- рвота;
- понос;
- неприятный запах мочи;
- примесь крови в моче у ребенка .
Симптомы острого пиелонефрита у детей дошкольного и школьного возраста
- боль в животе или боку;
- лихорадка, длительностью более 48 часов;
- рвота;
- диарея;
- примесь крови в моче;
- анорексия;
- энурез;
- дискомфорт при мочеиспускаии;
- частые позывы в туалет.
Симптомы пиелонефрита у подростков
Схожи с симптомами у взрослых:
- озноб;
- боль в спине или боку;
- частые и болезненные мочеиспускания;
- примесь крови в моче (гематурия).
Справедливо было бы отметить, что все вышеуказанные симптомы относятся к острому пиелонефриту у детей.
Как же проявляется хроническое поражение почек?
Бывают случаи, когда хронический пиелонефрит у детей возникает как осложнение острого пиелонефрита. Или же, хронический пиелонефрит изначально обнаруживается на случайном исследовании (УЗИ, анализ мочи).
Таким образом, в период ремиссии хронического пиелонефрита – симптомы отсутствуют. Но при малейшем снижении иммунитета, переохлаждении, или ненадлежащей гигиене симптомы могут проявиться во всей красе.
Лечение пиелонефрита у детей
Лечение пиелонефрита у детей основывается на антибактериальной терапии, гидратации, а также на использовании средств купирующих температуру и болевой синдром. Длительность лечения составляет от 7 до 14 дней, в зависимости от тяжести заболевания и ответа организма на лечение.
Дети с аномалиями развития почек или мочевыводящих путей должны обязательно находиться на учете у уролога или нефролога.
Пиелонефрит у грудничка фото

Читайте и другие статьи о детях, их жизни, воспитании, развитии.
Если вам пришлась по душе статья — Пиелонефрит у грудничка, то вы можете оставить отзыв или рассказать о ней в социальных сетях.
А также смотрите и другие статьи, написанные специально для вас:
Улыбайтесь вместе со своим ребенком! 🙂
Статистические данные указывают на то, что пиелонефрит у малышей является самым распространенным заболеванием мочеполовой системы, особенно часто заболевание регистрируется у девочек. Такая распространенность заболевания в детском возрасте связана в первую очередь с анатомо-физиологическими особенностями мочеполовой системы.
Пиелонефрит, что это?
Пиелонефрит у малышей – воспалительный процесс в почках, который может быть спровоцирован различными микроорганизмами. Чаще всего, возбудителями заболевания является нормальная микрофлора кишечника, которая попадает в мочевыводящие пути различными способами, по мочеточникам микрофлора способна подниматься вверх, в сами почки и провоцировать воспаление.
Примерно в 20% случаев провоцирующим фактором воспаления является смешанная микрофлора, которая состоит из большого числа разнообразных бактерий – кишечная палочка, протеи и разнообразные кокки. Доктора выделяют возрастные группы риска, когда у малышей регистрируется максимальная заболеваемость. Это группы карапузов с 2 – 3 лет; с 4 – 6 до 7 – 8 лет, и третья группа включает в себя детей подросткового возраста. Именно в эти возрастные периоды мочеполовая система ребенка наиболее уязвима.
По своему клиническому течению пиелонефрит делится на острый и хронический. Для острой формы заболевания характерно полное выздоровление малыша спустя пару месяцев с начала заболевания. В случае хронического пиелонефрита клинические симптомы заболевания сохраняются в течение полугода и больше, при этом регистрируется обязательный рецидив заболевания.
Кроме того, пиелонефрит может быть первичным, который формируется при наличии хронической инфекции в организме малыша, и протекает на фоне сниженной работы иммунитета, и вторичным, который формируется при наличии пороков и аномалий развития почек – при дистопии или удвоении почек.
Причины развития пиелонефрита у малышей?
Причин, которые провоцируют заболевание довольно много, но все эти факторы можно разделить на две группы – общие и местные. Общим фактором развития пиелонефрита у ребенка является снижение работы иммунитета, именно поэтому микроорганизмы, которые являются условнопатогенными для ребенка, т.е. той микрофлорой, которая не приносит вред ребенку, но при нарушении системы равновесия (снижение иммунитета) могут перейти в группу патогенной и провоцировать заболевание. Снижение иммунитета считается главной причиной развития заболевания.
Пиелонефрит можно отнести к группе наследственных заболеваний, так как довольно часто регистрируется у детей с нарушением процессов обмена в организме.
Спровоцировать пиелонефрит может даже внутриутробная инфекция, или нарушение внутриутробного развития. Любое страдание плода во время вынашивания может стать причиной заболевания в последующем. Согласно исследованиям, около 50% новорожденных, которые после рождения оказались в реанимации имеют поражение почек, следовательно, провоцирующим фактором развития патологии является внутриутробное, кислородное голодание плода – гипоксия. Провоцирующим фактором может оказаться и сама моча малыша, в случае если у малыша есть проблемы с опорожнением мочи из почек, в случае рефлюкса – когда происходит обратный заброс мочи из мочевого пузыря в почки.
Как развивается заболевание?
Для развития пиелонефрита необходимо проникновение возбудителя в мочевыводящие пути, чаще всего кишечной палочки. Проникнуть возбудитель может различными способами, например, при подмывании малыша, или, что наиболее часто происходит, с грязного подгузника. Родители должны соблюдать все правила гигиены ребенка. При подмывании девочек, малышку необходимо держать животиком вверх, так что вода стекала с лобка.
При подмывании мальчиков. особой принципиальной разницы нет. Такие строгие рекомендации связаны с анатомическими особенностями строения уретры. У девочек уретра более широкая и короткая, что только облегчает продвижение микроорганизмов к конечному пункту, что нельзя сказать про мальчиков. При длительном контакте кала ребенка с половыми органами или при нерегулярной смене подгузника, заселение кишечной палочки может произойти как у девочек, так и у мальчиков.
После того как бактерии проникли в мочевыводящие пути начинается их восходящий путь к почкам. К счастью, не каждый микроорганизм способен добраться до почек и запустить процесс воспаления, для этого нужны особые механизмы и приспособления.
Одним из условий для размножения микроорганизмов является набор специальных токсинов и антигенов в клетке бактерии. На пути к почкам микроорганизмы высвобождают токсины, которые могут повредить мочевыводящие пути вследствие чего, формируются различные нарушения мочеиспускания. Застоявшаяся моча становится отличной средой для развития микроорганизмов, и уже насыщенная микроорганизмами моча забрасывается обратно в почки, именно таким способом микроорганизмы попадают в почки, и начинается воспалительный процесс. Еще одним вариантом проникновения бактерий в почки является гематогенный путь, т.е. с током крови.
Для того чтобы пройти этот долгий путь от мочеточников до самих почек может произойти смена не одного поколения микроорганизмов, или даже произойдет смена возбудителя на другой.
Проникнув в почки микроорганизмы, неравномерно распределены, могут поражаться лишь отдельные участки почки, или даже одна почка. В анатомическом строении почки выделяются собирательные трубочки, которые распложены в центре почки, именно здесь скапливается наибольшее число микроорганизмов. Первоначально, выделение токсинов микроорганизмами нарушает работу сначала периферического отдела почки, и постепенно нарушается полноценная работа всей почки.
Как проявляется пиелонефрит?
При остром пиелонефрите, начало заболевания внезапное, у малыша повышается температура тела до 38 – 40º, характерен озноб, чрезмерная потливость, головные боли. может быть даже рвота. Дети могут жаловаться на боль при мочеиспускании и на тянущие боли в области поясницы. У новорожденных малышей диагностировать пиелонефрит практически не возможно, так как карапузы не могут объяснить, что их беспокоит. Чаще всего заболевание диагностируется случайно, но и есть и клинические симптомы, чаще всего это затянувшаяся желтуха. У грудных детей наиболее типичным симптомом заболевания являются симптомы интоксикации.
Малыши старше 5 лет могут предъявлять жалобы на боли в области живота, без четкой локализации, или же в надлобковой и поясничной областях. Так же характерным симптомом является неприятные ощущения во время мочеиспускания. При правильном и своевременном лечении острого пиелонефрита прогноз благоприятный – наступает полное выздоровление. Через пару дней стихают клинические симптомы, и постепенно восстанавливается правильная работа почек.
Острый пиелонефрит может перейти и в хроническую форму заболевания, но для этого необходимо наличие предрасполагающих факторов – врожденные или предшествующие заболевания почек. Хронический пиелонефрит характеризуется сменой периодов обострения и бессимптомных периодов. Заболевание может протекать скрыто, и ни как себя не проявлять многие годы.
Рецидивы сопровождаются всеми типичными симптомами, которые типичны для острого течения пиелонефрита. Малыши становятся раздражительными, быстро утомляются, и если малыш посещает школу, именно с этим фактом связано падение его успеваемости. Хроническое течение пиелонефрита может затянуться на долгие годы и даже десятилетия, а исход будет напрямую зависеть от распространенности самой инфекции и от количества обострений в год.
Как диагностировать заболевание?
При постановке диагноза доктор учитывает совокупность клинических симптомов, данные опроса, осмотра ребенка, инструментальные и лабораторные исследования. Во время опроса, доктор систематизирует жалобы, которые могут указывать на пиелонефрит. Осмотр и инструментальные методы исследования направлены на установление воспалительного процесса в почках, есть ли функциональные нарушения в состоянии почек и т.д.
Существует ряд обязательных лабораторных исследования, к которым относят: общий и биохимический анализ мочи и крови, общие и количественные анализы мочи, в том случае если в моче малыша есть осадок, то его необходимо изучить. Производится посев мочи для выявления возбудителя заболевания, его количества, и определения чувствительности к определенной группе антибиотиков.
В биохимическом анализе крови определяется уровень креатинина и мочевины, которые напрямую отображают работу почек. Проводятся пробыЗимницкого, исследование рН мочи и подсчитывается суточный объем мочи. Есть и дополнительные методы исследования, которые будут назначены по необходимости, к ним относится исследование мочи на хламидии, грибы, микоплазмы или микробактерию туберкулеза.
Инструментальные методы исследования можно условно классифицировать на обязательные и дополнительные. В группу обязательных методов исследования входит УЗИ мочевой системы, рентгеноконтрастное исследование, цистометрия. К дополнительным методам исследования относится УЗИ почечного кровотока и КТ (компьютерная томография).
Диагноз устанавливается при наличии болей в соответствующих областях, интоксикации и при лабораторных изменениях в моче: содержание крови, бактерий и белка; при нарушении функции почек и повышении СОЭ более 15мм/ч.
Лечение пиелонефрита у детей
Основная цель лечения – устранение самой инфекции, снижение симптомов интоксикации, восстановление работы почек, и повышение сопротивляемости организма ребенка. В схеме лечения выделяют три объемных пункта – специальная диета, соответствующая лекарственная терапия и лечебная физкультура.
Антибактериальная терапия занимает главное место в лечении пиелонефрита. Препараты антибактериальной терапии выбираются в зависимости от возбудителя заболевания. Обычно, для детей выбираются средние дозы препаратов, но это не правило. При остром пиелонефрит лечение проводится в течение 1 – 2 месяцев, при хроническом продолжается на всем протяжении периода обострения и спустя несколько месяцев после нормализации лабораторных показателей.
При составлении режима питания для ребенка необходимо учитывать возраст малыша, полностью исключается острые, соленые и жареные блюда, при приготовлении необходимо использовать как можно меньше приправ, пряностей и консервантов. Ограничивать соль целесообразно только при наличии отеков у ребенка и при повышенном артериальном давлении у ребенка.
В остром периоде заболевания показано обильное питье, для формирования неблагоприятных условий для микроорганизмов, лучше всего давать малышу щелочные минеральные воды либо морсы. Для того чтобы повысить мочеиспускание у ребенка целесообразно вводить в рацион питания арбузы, дыни и огурцы.
Укрепление организма и устранение факторов, которые способствуют развитию заболевания, занимают ведущее место в лечение пиелонефрита. Для этого необходимо соблюдение режима сна и бодрствования ребенка, назначение специальной физкультуры, пересмотр питания ребенка и витаминотерапия. Если у ребенка имеются сопутствующие заболевания, то их необходимо купировать. Гигиенические мероприятия имеет не менее важную роль, родителям необходимо научиться правилам гигиены, и соответственно научить малыша.
Профилактика
Спровоцировать заболевание способна любая хроническая инфекция, даже кариозные зубы. Именно по этим причинам необходимо тщательно следить за состоянием здоровья ребенка. Малыши, которые перенесли пиелонефрит, подлежат диспансерному наблюдению у нескольких специалистов сразу – нефролог, стоматолог и др.
Посещать нефролога в период обострения необходимо каждые 10 дней, в период лечения необходимо ежемесячно, после окончания лечения раз в три месяца. На прием к соматологу необходимо ходить каждые 3 – 4 месяца, так как для таких детей характерно молниеносное течение кариеса и его множественная форма.
PuzKarapuz. cпециальный корреспондент
Дата публикации: 12.02.2013 15:29
Пиелонефрит у грудничка фото

Читайте и другие статьи о детях, их жизни, воспитании, развитии.
Если вам пришлась по душе статья — Пиелонефрит у грудничка, то вы можете оставить отзыв или рассказать о ней в социальных сетях.
А также смотрите и другие статьи, написанные специально для вас:
Улыбайтесь вместе со своим ребенком! 🙂
luzk.ru
Пиелонефрит у грудничка: лечение, симптомы, причины
Обнаруживают пиелонефрит у грудничка чаще всего в 4—6 месяцев, когда младенца переводят на искусственное питание. Болезнь представляет собой воспалительный процесс, который затрагивает почечную лоханку, чашечки и паренхиму. Это серьезный недуг, который требует своевременного лечения. Чаще болезнь возникает у девочек, чем у мальчиков.
 Пиелонефрит у грудных детей представляет большую угрозу здоровью, а развивается по причине поражения болезнетворной микрофлорой почек.
Пиелонефрит у грудных детей представляет большую угрозу здоровью, а развивается по причине поражения болезнетворной микрофлорой почек.Причины возникновения недуга у грудничков
Пиелонефрит у грудных детей провоцируют различные вредоносные микроорганизмы, грибки, вирусы. Когда болезнь находится в хронической стадии, часто диагностируют 2—3 возбудителя воспалительного процесса. Болезнетворные бактерии могут попасть в почки следующими путями:
- Гематогенный. Из инфекционных очагов, локализующихся в прочих органах. Этот способ чаще встречается у маленьких детей, поскольку патология развивается из-за ранее перенесенных недугов инфекционного характера, которые затрагивают органы, далеко расположенные от почек. С кровяной жидкостью бактерии распространяются по всему организму.
- Лимфогенный. Проникают микроорганизмы через лимфатическую систему мочеиспускательных органов и желудочно-кишечного тракта. Когда кишечник здоров, заражение почек невозможно. Однако если деятельность его нарушается, и слизистые оболочки перестают выполнять свою функцию, микроорганизмы из ЖКТ оказываются в почках.
- Восходящий. Бактерии поднимаются от интимных органов, мочеиспускательной системы и заднего прохода.
Факторы риска
Провоцируют воспаление почек у новорожденного следующие причины:
- недоношенность;
- сбои в оттоке биологической жидкости из почек;
- переохлаждения;
- снижение иммунитета;
- наследственное почечное заболевание;
- прорезывание зубов;
- перевод младенцев на детские смеси;
- неверный уход за ребенком;
- заболевания инфекционного и воспалительного характера мочеполовой системы;
- врожденный недостаток массы тела.
Виды пиелонефрита у грудничков
Пиелонефрит у грудных детей классифицируют по причине возникновения, степени поражения и интенсивности протекания.Пиелонефрит у детей до года классифицируют следующим образом:
- Первичный. Возникает в здоровых почках.
- Вторичный. Развивается при сопутствующих почечных недугах, к примеру, гломерулонефрите, почечнокаменной болезни. Вторичный пиелонефрит у детей раннего возраста делят следующим образом:
- обструктивный, во время которого наблюдается сбой в оттоке урины;
- необструктивный — проходимость мочеточника не нарушена.
Помимо этого, недуг у малыша делят на два вида в зависимости от клинического течения:
- Острый. Для этого типа характерно внезапное обострение симптоматики и резкое выздоровление.
- Хронический. Недуг время от времени рецидивирует — протекает бессимптомно, но иногда проявляется обострениями.
Разделяют пиелонефрит у ребенка исходя из локализации воспалительного процесса:
- Односторонний. Поражение левой или правой почки.
- Двусторонний. Заболевание затрагивает оба органа.
Какие симптомы проявляются?
Симптоматика пиелонефрита у детей до 1 года следующая:
- увеличение показателей температуры тела;
- отказ грудничка от прикорма;
- постоянный плач;
- нарушение процесса опорожнения;
- изменения в запахе и оттенке биологической жидкости;
- неспокойный сон;
- снижение массы тела;
- усталость.
Диагностические мероприятия
Когда у месячного ребенка замечены непривычные родителям симптомы, важно как можно скорее обратиться к педиатру. Доктор проведет осмотр и в случае необходимости, если есть подозрения на болезни мочеполовой системы, отправит маленького пациента к урологу. Медик опрашивает родителей о том, как давно изменилось состояние грудничка и какие присутствуют дополнительные симптомы. Затем ребенка отправляют на следующие обследования:
- Общий анализ урины. Требуется утренняя порция мочи. Перед сбором важно обмыть грудничка и подготовить стерильную емкость. Доктора рекомендуют приобретать в аптечных сетях специальные контейнеры, предназначенные для анализов урины. Если подготовительные мероприятия по сбору будут проведены неправильно, есть вероятность того, что анализ покажет неточный результат.
- Исследование биологической жидкости по Нечипоренко и Зимницкому.
- Биохимический тест крови.
- Ультразвуковое исследование почек и органов, локализующихся в малом тазу. Обследование каловых масс.
Лечение грудничков
Лечение пиелонефрита у грудных детей проводится стационарно, наиболее щадящими препаратами.Если диагностирован пиелонефрит у новорожденных, терапевтические мероприятия должны подбираться с особой аккуратностью, чтобы не навредить организму маленького пациента. Чтобы устранить почечное воспаление, в первую очередь прибегают к помощи антибактериальных фармсредств. Помимо этого, используются уросептические медпрепараты, с помощью которых удается улучшить деятельность пораженного органа. Могут быть применены и спазмолитики. Поскольку часто пиелонефрит сопровождается повышенными показателями температуры, прописывают деткам до года и жаропонижающие фармсредства. Иногда требуется назначение НПВС, с помощью которых удается снять воспалительный процесс и болевые ощущения, если они имеются.
Средняя длительность употребления антибактериальных лекарств составляет около 21 дня. Вместе с ними важно давать ребенку специальные пробиотики, которые позволяют восстановить микрофлору кишечника и улучшить метаболизм. Важно отметить, что правильные фармсредства и длительность их применения вправе назначить исключительно доктор, который учитывает тяжесть недуга и индивидуальные особенности маленького ребенка.
Вернуться к оглавлениюПреимущественно лечение патологии у грудничков проводят в стационаре. Когда малыша выписывают, его ставят на учет, чтобы предотвратить рецидивы болезни. На протяжении года родителям потребуется посещать с ребенком ультразвуковое исследование почек, а также сдавать анализ биологической жидкости и крови малыша.
Профилактические мероприятия
Профилактика пиелонефрита у грудных детей заключается в гигиене и правильном подборе питания.Чтобы избежать появления пиелонефрита у детей до 1 года, важно следить за малышом, оберегать его от переохлаждений, нахождения на холодной поверхности. Зимой и осенью доктора рекомендуют тепло одевать детей, когда родители намереваются отправиться с ними на прогулку. Кроме этого, особое внимание потребуется уделять правилам гигиены. Купать ребенка следует ежедневно, поскольку патогенные микроорганизмы, которые могут скапливаться на интимных органах и анальном кольце, часто попадают в почки, вызывая их воспаление, восходящим путем.
Когда младенца переводят с грудного молока на искусственные смеси, следует отдавать предпочтение тем производителям, которые хорошо зарекомендовали себя. В составе детского питания не должно быть консервантов, красителей. Выбор лучше делать в пользу тех смесей, которые содержат различные витамины и микроэлементы. Они позволяют укрепить иммунитет грудничка и противостоять болезнетворным бактериям. Если у ребенка замечены непривычные признаки, важно не тянуть с визитом в медицинское учреждение, где будут проведены соответствующие диагностические процедуры, которые укажут на причину, спровоцировавшую изменения состояния здоровья малыша.
prourinu.ru
Пиелонефрит у грудничка: причины, симптомы и лечение
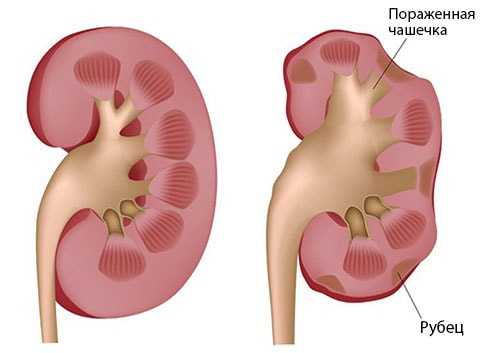 Пиелонефрит — инфекция, характеризующаяся воспалительной реакцией в чашечках и соединительной ткани почек. Патология возникает на фоне проникновения бактерий в орган через кровь, лимфу или восходящим путем — через уретру и мочевой пузырь.
Пиелонефрит — инфекция, характеризующаяся воспалительной реакцией в чашечках и соединительной ткани почек. Патология возникает на фоне проникновения бактерий в орган через кровь, лимфу или восходящим путем — через уретру и мочевой пузырь.Симптоматика пиелонефрита у младенцев складывается из общих и местных признаков. У грудничка поднимается температура тела, он становится беспокойным, перестает сосать грудь, постоянно плачет. Родители могут обнаружить изменения характера мочи — ее мутность, примеси крови.
Пиелонефрит — частое заболевание младенцев. Патология встречается в 3-5 раз чаще у грудных детей женского пола. Такая особенность связана со строением мочеиспускательного тракта. Уретра девочек гораздо шире и короче чем у мальчиков, что создает благоприятные условия для миграции бактерий вверх.
У новорожденных пиелонефрит встречается с частотой от 0,3 до 3%. Наибольший пик заболеваемости выпадает на возраст 3-6 месяцев, когда малыш получает прикорм. Также в данном периоде наблюдается снижение количества защитных материнских антител в крови.
Среди всех госпитализаций годовалых детей с повышением температуры тела на долю патологии приходится около 10%. Около 3% случаев заболевания заканчивается хронизацией воспаления и постоянными рецидивами в старшем возрасте.
По характеру воспаления врачи выделяют два типа пиелонефрита:
- Острый пиелонефрит, характеризующийся развитием признаков и сохранением клинической картины не более 3 месяцев подряд.
- Хронический пиелонефрит, продолжительностью более 3 месяцев и наличием рецидивов.
Также существует классификация, выделяющая два типа пиелонефрита:
- Первичный пиелонефрит, развивающийся самостоятельно без предшествующего заболевания.
- Вторичный пиелонефрит, возникающий на фоне инфекционного заболевания.

Причина острого пиелонефрита — попадание возбудителя инфекции в почку. Чаще всего заболевание вызывается кишечной палочкой, но воспалительным агентом могут выступать другие бактерии — клебсиеллы, энтерококки, протеи. Возбудители попадают в почки через кровь, лимфу или восходящим путем из уретры.
Наиболее часто заболевание развивается за счет миграции возбудителя восходящим путем. Резервуар бактерий — прямая кишка и область промежности. Неправильные гигиенические мероприятия, ослабление иммунитета способствуют заносу микроорганизмов в уретру. При наличии предрасполагающих факторов инфекционные агенты поднимаются в мочевой пузырь, а затем в почки.
Реже пиелонефрит новорожденных развивается при гематогенной миграции. Резервуаром бактерий служат инфицированные органы — миндалины, бронхи, глотка, пупочный отросток. На фоне ослабления иммунитета микроорганизмы попадают в кровь и распространяются в почки.
Очень редко заболевание вызывается лимфогенным путем. Он осуществляется при повреждении слизистой оболочки мочевыводящих путей и миграции бактерий из области прямой кишки.
Хронический пиелонефрит — следствие запущенного острого воспаления. Заболевание возникает на фоне отсутствия лечения или приема неэффективных антибактериальных средств. Иногда хронизация процесса вызвана врожденными патологиями иммунитета
Существует девять предрасполагающих факторов риска развития пиелонефрита:
- Врожденные аномалии строения органов мочевыделительной системы.
- Рефлюксная болезнь мочевыводящего тракта.
- Патологии беременности, недоношенность, недостаточный вес при рождении.
- Патологии состава мочи при сахарном диабете и других заболеваниях.
- Длительное переохлаждение, способствующее спазму мышц и нарушению кровоснабжения.
- Наличие глистной инвазии нижних отделов желудочно-кишечного тракта.
- Наличие воспалительных заболеваний наружных половых органов.
- Питание искусственными смесями.
- Наличие некоторых сопутствующих заболеваний — дистрофия, рахит, атопический дерматит.
Пиелонефрит у детей: симптоматика и методы лечения
Симптомы заболевания не имеют специфичности. Грудные дети не могут описать и указать на болевой синдром. Родители догадываются о нарушении самочувствия по косвенным симптомам.
Наиболее характерный признак острого пиелонефрита — повышение температуры тела до 38-39 и выше. У 3 месячного ребенка лихорадка часто достигает 40 градусов по Цельсию. Течение заболевания без подъема температуры тела характерно для глубоко недоношенных детей.
Родители могут отметить изменение характера малыша. Он становится беспокойным, вялым, постоянно плачет. Кожа приобретает бледный оттенок. Грудничок отказывается от еды, теряет вес. Также к клинической картине часто присоединяется рвота и понос.
Иногда родители могут отметить изменения в процессе мочеиспускания. Во время него ребенок становится беспокойным, он натуживается и краснеет. Струя становится слабой и прерывистой. Иногда отмечается учащение мочеиспускания.
Заболевание характеризуется изменением качества урины. В ней появляется мутный осадок. Урина может содержать небольшое количество крови, иметь неприятный запах.
Обострение хронического пиелонефрита имеет вышеописанную клиническую картину. Период ремиссии характеризуется отсутствием признаков заболевания. Иногда патология сопровождается постоянным повышением температуры тела до 37-38 градусов.

Диагностикой и лечением заболевания занимается врач-педиатр. В некоторых больницах прием ведут детские нефрологи, специализирующиеся на почках.
На первом приеме врач опрашивает родителей о состоянии ребенка. Затем специалист проводит клинический осмотр. Особое внимание уделяется измерению температуры тела, цвету кожных покровов, наличию или отсутствию отечности. Врач измеряет артериальное давление для исключения других патологий почек.
Объективным симптомом поражения почек является болезненности при поколачивании поясницы. Ребенок становится беспокойным, начинает плакать. Аналогичная реакция имеется при надавливании в области соединения 12 ребра и первого поясничного позвонка.
Затем малышу назначаются лабораторные тесты. Они позволяют оценить наличие воспалительного процесса, его интенсивность и вовлеченность органов.
В клиническом анализе крови наблюдается повышение количества лейкоцитов за счет увеличения палочкоядерных форм. Также специалисты отмечают СОЭ более 10-20 миллиметров в час.
В биохимическом анализе крови обнаруживается увеличение количества креатинина и мочевины — маркеров повреждения почек. Лаборанты отмечают высокий уровень С-реактивного белка и прокальцитонина.
В клиническом общем анализе мочи наблюдается увеличения количества лейкоцитов. Также в урине появляются цилиндры, а иногда — небольшое число эритроцитов. Возможно развитие слабой протеинурии — потери белка с мочой.
В качестве специального метода исследования применяется бактериальный посев мочи. Материал собирается до начала приема антибиотиков. Исследование позволяет высеять определенный штамм возбудителя инфекции и подобрать самый эффективный препарат для лечения пиелонефрита.
Врач может назначить анализ мочи по Нечипоренко. В нем обнаруживается сильное повышение числа лейкоцитов. Иногда детям показано исследование урины по Зимницкому. Анализ позволяет выявить нарушение концентрационной способности почек.
Для дифференциальной диагностики с другими патологиями почек показано проведение инструментальных методов исследования. Наиболее распространенный из них — ультразвуковое сканирование. Реже выполняется урография, компьютерная и магнитно-резонансная томография.

Главный принцип лечения пиелонефрита у детей младшего возраста — назначение эффективной и рациональной антибиотикотерапии. До получения результатов БАК-посева мочи врачи назначают препараты с широким спектром действия.
Наиболее часто в педиатрической практике используются препараты из группы пенициллинов. К ним относят Амоксициллин, Амоксиклав. Также маленьким детям разрешен прием цефалоспоринов — Цефуроксим, Цефтриаксон.
Внимание! Продолжительность антибиотикотерапии составляет 7-10 суток. Запрещается преждевременная отмена препаратов, приводящая к росту устойчивой микрофлоры.
При неэффективности перечисленных групп препаратов или получении необычных результатов БАК-посева мочи назначают другие антибиотики. Грудничкам прописывают карбапенемы, макролиды. В особо тяжелых случаях при наличии высокоустойчивых бактерий показан прием антибиотиков широкого спектра действия (Цефтриаксон), аминогликозидов и фторхинолонов.
При лечении хронического пиелонефрита используются аналогичные антибиотики. Однако продолжительность терапии может быть увеличена до 14-21 суток. После прохождения курса обязательна сдача мочи на посев.
Для симптоматической терапии используются препараты, улучшающие отток мочи. Наиболее популярный из них — Канефрон. Лекарственное средство способствует отхождению инфицированной урины, гибели патогенных бактерий.
Также грудничкам показан прием витамина А, Д, С и группы В. После курса антибиотиков рекомендовано использование пробиотиков, восстанавливающих микрофлору кишечника — Бифидум.

Переход инфекционного процесса в хроническую форму опасен для здоровья малыша. Постоянные обострения ухудшают качество жизни. Длительное течение пиелонефрита приводит к неприятным последствиям — замещению нормальной ткани почек соединительной тканью — нефросклерозу.
Нефросклероз — опасное состояние, являющееся причиной хронической почечной недостаточности. Патология нарушает фильтрационную функцию органа, со временем пациент вынужден перейти на гемодиализ. Именно поэтому родителям следует наблюдать за здоровьем малыша и соблюдать все правила лечения.
После перенесенного острого пиелонефрита или вылеченной хронической формы заболевания показан диспансерный учет раз в полгода на протяжении пяти лет. На каждом осмотре врач оценивает состояние ребенка, изучает результаты общего анализа мочи. При наличии рецидивов малышу следует посещать врача каждые три месяца.
Профилактика пиелонефрита основывается на соблюдении правил гигиены. Родители должны обеспечить частое и правильное подмывание половых органов грудничка. Также следует избегать переохлаждений, состояния жажды и не допускать затяжных инфекций других органов.
mypochka.ru
Пиелонефрит у грудничка и детей до года: симптомы и лечение
Пиелонефрит у грудничка – воспалительное заболевание, при котором инфекция проникает в почки, поражая ткань органов, фильтрационные канальцы и чашечно-лоханочную систему.
Пиелонефрит у детей до года встречается, как правило, в возрастном промежутке от четырех до пяти месяцев,но у девочек его фиксируют в шесть раз чаще, чем у мальчиков. Пиелонефрит у новорожденных детей – редкость, показатель составляет всего 1–3% от общей статистки этого заболевания, причем согласно исследованиям поражает оно в основном недоношенных младенцев.
Условия возникновения
Среди бактерий, вызывающих пиелонефрит, первенство держит кишечная палочка. Но воспаление также могут вызвать стафилококки, стрептококки и энтерококки. Но чтобы они проникли в почки, необходимы определенные условия. Эксперты выделяют три базовых фактора:
- иммунодефицит;
- патологии почек;
- нарушения работы мочевыводящих путей: нормальный отток мочи нарушается.
Кроме того, есть ряд других факторов, пагубно влияющих на состояние здоровья грудничка:
- гипотермия;
- простуда;
- скарлатина и ангина;
- дисбиоз кишечника;
- диабет;
- кариес;
- комплекс отклонений, связанных с работой мочевой системы: неполное опорожнение мочевого пузыря, уролитиаз и везико-уретеральный рефлюкс.
Дополняет этот список отсутствие нормальной гигиены и перегруз иммунной системы во время перехода на искусственное вскармливание, а также боли при появлении первых зубов.
Формы заболевания
Пиелонефрит у младенцев имеет две формы:
- Первичная – возникает у детей в почках, хотя они не имеют никаких патологий и нормально функционируют. При таких раскладах, причиной для воспаления, как правило, служит регулярные респираторные заболевания, а также кишечные инфекции, которые приводят к дисбиозу кишечника. Потом бактерии через мочевой канал проникают в мочевой пузырь и поражают почки.
- Вторична – при этой форме развития пиелонефрит у грудничков возникает из-за патологий в его мочевыводящей системе. Патологии могут касаться как нарушений в строении почек, так и неправильного их расположения в теле ребенка. В результате моча либо застаивается, либо возвращается назад в почки, провоцируя там воспаление. А также к вторичной форме заболевания относят случаи, когда пиелонефрит вызван аномально маленьким размером почек и, соответственно, слишком большой на них нагрузкой.
Симптомы
Симптомы пиелонефрита у грудничка, отличаются от симптомов этого заболевания у взрослых. Более того, и у детей в зависимости от возраста, патологий и ряда других факторов, воспаление протекает по-разному.
Эксперты выделяют несколько характерных признаков пиелонефрита:
- Температура–градусник показывает 38–40 градусов; ребенок потеет, его лихорадит. Вместе с тем нет ни насморка, ни кашля, слизистая зева остается нормального цвета.
- Тошнота, бессонница. Днем грудничок теряет аппетит, выглядит квелым и сонливым. При попытках его накормить, переживает приступы тошноты, которые нередко заканчиваются рвотой. Ночью – не спит.
- Бледность–розовый оттенок кожи сменяется белым, а то и серым. Под глазами могут образоваться синие круги.
- Проблемное мочеиспускание – в среднем здоровый ребенок в возрасте до шести месяцев должен мочиться в сутки 20 раз; в возрасте до года –15. Но при пиелонефрите количество и циклы мочеиспускания нарушаются: то много, то совсем ничего. Сам же процесс протекает болезненно, избавляясь от продуктов распада, ребенок кряхтит и стонет.
- Необычная окраска мочи–когда ребенок в норме, его урина желтая и прозрачная. Когда начинается воспаление почек, цвет ее меняется. Моча становится темной либо красной, что сигнализирует о присутствии в ней крови. Кроме того, в нос ударяет резкий запах.
- Боли– в грудном возрасте ребенок не в состоянии сообщить о своих болевых ощущениях, но внимательные родители могут догадаться об этом сами. При воспалении боль локализуется в пояснице и животе, заставляя ребенка ворочаться.
Диагностика
Исследование проходит в несколько этапов:
- родители должны обратиться к педиатру;
- обследовав ребенка, врач сможет направить его к нефрологу;
- всестороннее обследование.
Если предположения о присутствии пиелонефрита у грудничка подтвердились, то нефролог дает направление на три базовых анализа: исследование крови, ее биохимический анализ, а также анализ мочи.
В некоторых случаях могут назначить также УЗИ органов мочевыделительной системы, радиоизотопную рентгенографию, экскреторную урографию, компьютерную томографию. А в особо сложных случаях – ввести иглу в почку и взять небольшой фрагмент для морфологического анализа.
Подготовка к анализам
Мочу для анализа часто приходится собирать дома, поэтому важно помнить:
- емкость для сбора мочи лучше купить в аптеке; предварительно обдать ее кипятком;
- ребенку накануне нельзя давать минеральную воду, перед процедурой грудничка надо тщательно помыть и подмыть;
- собирать мочу необходимо утром, но для анализа требуется так называемая средняя часть. Это значит, что не следует сразу подставлять емкость под струйку, а необходимо подождать 2–3 секунды.
Лечение
Назначать курс лечения имеет право только профильный специалист: уролог либо нефролог. В каждом отдельном случае, в зависимости от тяжести заболевания, возраста ребенка и индивидуальных особенностей его организма, курс лечения варьируется.

Антибактериальная терапия
Сначала малышу дают антибиотики, действие которых универсально и нейтрализует максимум всевозможных бактерий.Потом, когда результаты анализа готовы и проникнувший в почки ребенка штамм точно идентифицирован, назначают более избирательные препараты. Первоначальный курс длится от трех недель до месяца. При этом каждую неделю антибиотики медики могут менять, чтобы у организма к ним не выработалась толерантность. Иногда также используют растительные уросептики – препараты, которые убивают бактерии и обеззараживают каналы мочевой системы, но не содержат при этом синтетических компонентов;
Дополнительные препараты
Параллельно, чтобы нивелировать негативное действие антибиотиков, грудничку дают препараты пребиотики и бифидобактерии. А также для усиления иммунитета ребенку назначают витамины и микроэлементы, а для снятия высокой температуры и болей – жаропонижающие средства и спазмолитики.
Режим
Лечение пиелонефрита проходит часто в стационаре, но в отдельных случаях его проводят и дома. Поэтому родителям, на период терапии следует соблюдать определенный режим. Кормить ребенка необходимо только белково-растительной пищей исключив из рациона все жирное и острое; давать питье в объеме на 50% больше чем обычно.

Белково-растительная пища
Профилактика
Пиелонефрита избежать несложно, если соблюдать нехитрые правила профилактики. В первую очередь необходимо чтобы кожа ребенка всегда была чистой и сухой, для этого отправляясь на прогулку или укладывая грудничка спать, следует надевать ему свежие подгузники.
Ребенок должен регулярно ходить в туалет, а, в противном случае моча будет задерживаться в почках, что часто приводит к появлению там бактерий и пиелонефрита. Малыша запрещено поить газированной водой, а маме на время лактации стоит забыть о калорийных и перченых продуктах.
Признаки пиелонефрита яркие, спутать их с другими нарушениями сложно. Поэтому при первых симптомах обращаться к медикам. Появление пиелонефрита у детей зачастую вина самих родителей, низкий уровень гигиены влияет на работу мочевыделительной системы у младенцев. Начиная с двух лет, эта проблема часто появляется у девочек, не стоит ждать характерных проявлений – действовать необходимо сразу.
pochki.guru
Признаки пиелонефрита у грудничка: современная диагностика и лечение
Содержание статьи:
Любое изменение в состоянии малыша должно быть отмечено внимательными родителями. Если ребенок очень часто простывает, кашляет и чихает, высока вероятность развития осложнений со стороны других органов. Особенно часто в последнее время диагностируется острый пиелонефрит у грудничка. Данная патология имеет свои особенности течения, а отсутствие лечения может привести к очень серьезным последствиям.
Почему возникает пиелонефрит
Данное заболевание характеризуется воспалением тканей почки с вовлечением лоханок и чашечек. Основной причиной патологии является инфекция. Если учесть, что почки у ребенка первых месяцев жизни в длину не превышают 5 сантиметров, становится понятным, почему патология так быстро прогрессирует и распространяется на весь орган. Основная функция почек — фильтрация веществ на нужные и ненужные для организма. Они регулируют обменные процессы, водно-солевой баланс и так далее. Помимо этого, уже у месячного ребенка почки регулируют артериальное давление, поддерживают определенный уровень гемоглобина, витамина D, а также содержания фосфора и кальция в организме.

Исходя из механизма развития, патология у грудных детей до года может быть первичной и вторичной. При первичном поражении причиной заболевания является патогенная и условно патогенная флора. Частые простуды, ОРЗ, грипп, ангина, дисбактериоз, цистит и прочие инфекции при определенных условиях могут осложниться воспалением почек. При этом все воспалительные заболевания почек возникают при попадании инфекции через кровоток, лимфоток или восходящим путем, то есть по мочеточникам.
Вторая форма, то есть вторичный пиелонефрит почек у грудничков, чаще всего обусловлена врожденными аномалиями строения мочевыводящих путей. Это может быть сужение мочеточников, смещение почек, снижение перистальтики и так далее. При этом возникает нарушение оттока мочи из почек, что и вызывает воспаление. Как правило, при врожденных аномалиях строения первые симптомы появляются уже у новорожденных детей.
Также следует отметить, что причины пиелонефрита у грудничков могут быть связаны и со строением самой почки. Так, при ее уменьшенных размерах в первые месяцы жизни никаких симптомов не появляется, но с ростом тела возникает повышенная нагрузка на недоразвитую почку, что увеличивает вероятность развития заболевания. Данная патология у детей грудного возраста достаточно ярко проявляется, что позволяет выявить достаточно быстро, когда еще не успели возникнуть необратимые процессы в органах.
Особенности течения пиелонефрита
Сразу отметим, что признаки пиелонефрита у маленьких детей могут кардинально отличаться от того, как эта патология протекает у взрослых. В первую очередь, наблюдается резкое повышение температуры тела до высоких цифр. Исключить простуду позволяет отсутствие кашля, боли в горле и покраснения слизистой зева. При этом ребенку становится хуже с каждой минутой, нарастает слабость, усиливается головная боль.
Особенно показательным является характер мочеиспускания. При обычном потреблении воды малыш может чаще писать или, напротив, пеленки длительное время остаются сухими. Помимо этого, симптомы пиелонефрита у грудничков особенно выражены в ночное время. Как правило, дети с данной патологией плохо спят, постоянно капризничают, как будто хотят в туалет. При этом запах мочи становится резко выраженным. Во время мочеиспускания дети плачут, а иногда даже сильно кричат, что свидетельствует о наличии выраженной боли в начале опорожнения мочевого пузыря.
Кроме перечисленного, мамы малышей могут заметить, что пеленки после использования стали другого цвета. Дело в том, что при пиелонефрите изменяется цвет мочи. Он становится темным, а иногда с прожилками крови. Конечно, данное изменение у младенца может быть связано и с питанием, но если учесть, что дети до года едят преимущественно молочные продукты, то любое изменение цвета мочи требует внимания. Также у малышей может наблюдаться понос, частое срыгивание после еды и другие признаки нарушения пищеварения.
В то же время следует отметить, что не исключен пиелонефрит без температуры, болевого синдрома и изменения состояния ребенка. При этом только анализы мочи позволяют выявить заболевание и вовремя начать лечение.
Особенности обследования малышей

Для постановки диагноза при подозрении на пиелонефрит следует сдать 3 основных анализа, в первую очередь это общий анализ мочи. Для получения достоверного результата нужно правильно собрать материал. Подготовьте баночку и обработайте ее кипятком, ребенка необходимо ополоснуть водой и только после этого собирать мочу. Старайтесь не использовать горшок, так как в нем могут находиться бактерии, которые впоследствии изменят картину анализа. Если по результатам исследования возникнут подозрения на патологию, врач может опять назначить анализ мочи, но уже по Нечипоренко. При этом моча собирается так же, как и в первом случае. Особенно важно взять среднюю порцию мочи, даже если ее будет совсем немного.
Особенно показательным является анализ мочи по Земницкому. При этом моча собирается в течение суток в 8 пронумерованных баночек. Никаких особых указаний при проведении данного исследования нет. Благодаря ему можно оценить состояние почек и исключить почечную недостаточность.
Определяем патологию: что должно насторожить?
Конечно, для постановки диагноза следует обращаться к врачу, но и мама сама может сделать первые выводы и при наличии подозрений на заболевание сразу показать малыша специалисту. После проведения анализов можно попытаться самим оценить их показатели.
Итак, пиелонефрит у детей проявляется различными изменениями в моче. В норме она должна быть прозрачная со слабокислой реакцией. Мутная с наличием осадка всегда свидетельствует о воспалительном процессе. Белок быть не должен, но допускается 0,033 г/л. Бактерии и прочие микроорганизмы должны отсутствовать. Если стоит «+», значит, имеется их небольшое количество, то есть чем больше плюсиков, тем больше бактерий.
Также ведущим признаком будет являться наличие лейкоцитов. У девочек они должны присутствовать не более 0-5-7 , а вот у мальчиков допускается 0-3-5. Эритроциты в моче у здорового ребенка отсутствуют.
Как лечить ребенка?
Как правило, при появлении каких-либо симптомов патологии с первых дней колют антибиотики. Также показаны уросептики, фитотерапия и гомеопатия. Следует быть готовым к тому, что лечение займет несколько месяцев. Дело в том, что даже при положительной динамике единичные бактерии могут остаться в почках и при благоприятных условиях снова начнут размножаться. Конечно, при этом не придется кормить малыша антибиотиками на протяжении всего курса. Как правило, делаются перерывы, а через 2-3 месяца обязательный контроль эффективности.
Учитывая негативное влияние антибиотиков на органы, обязательно используются пребиотики и бифидумбактерии. Каждые полгода следует делать УЗИ со сдачей анализов мочи для исключения рецидива патологии. Одновременно с антибиотиками следует использовать витамины и микроэлементы для повышения иммунных сил организма.
Особое значение имеет диета. Исключите из рациона острое, жирное, специи и прочие вредные продукты, если продолжаете кормить ребенка грудным молоком. Конечно, у малыша до года должен быть свой определенный рацион, который и так исключает вышеназванные составляющие. Однако есть родители, которые с полугода приучают детей к общему столу, и уже к 11 месяцам они едят то же самое, что и родители.
Что касается питьевого режима, то он остается прежним. Используйте чаи, соки, морсы, отвары и так далее. Не увлекайтесь газированными напитками. Это вредно не только для почек, но и для всего организма в целом.
О болезнях почек у детей подробно рассказано в видео:
Как избежать заболевания
Для того чтобы лечение пиелонефрита у грудничка не потребовалось, достаточно соблюдать несложные рекомендации. В первую очередь, используйте одноразовые подгузники, но менять их следует как можно чаще, чтобы кожа и половые органы не соприкасались с влажной поверхностью. Уже с 9 месяцев следует приучать ребенка к горшку. Даже во время прогулок постоянно напоминайте ему о том, что нужно сходить в туалет, так как длительное нахождение мочи в почках повышает риск развития инфекционного процесса.
Помните, что вызвать обострение пиелонефрита может любая простуда, следовательно, необходимо избегать переохлаждения, заражения инфекционными заболеваниями, простуд и так далее. Кроме того, с особой осторожностью следует подойти к вакцинации. При наличии острого пиелонефрита прививка до года может быть отменена до нормализации состояния малыша.
dvepochki.ru
Пиелонефрит у новорожденных: причины, симптомы и лечение
Пиелонефрит – сложный воспалительный процесс почек. Эта болезнь может возникнуть в совершенно любом возрасте. Опасна тем, что очень быстро развивается, поэтому требует срочной медицинской помощи.
Пиелонефрит у новорожденных создает угрозу для жизни, так как его не всегда можно обнаружить на первоначальных стадиях. Осложнения могут поражать другие органы, поэтому ребенок часто оказывается в отделении реанимации.
Особенность болезни
Почки играют очень важную роль в организме человека. Они отвечают за выведение токсических веществ и продуктов распада вместе с мочой.
Этот орган регулирует солевой и водный баланс в организме, отвечает за выработку витамина D, а также выделяет некоторые активные компоненты, отвечающие за уровень гемоглобина и регулирование давления. От правильной работы почек во многом зависит полноценное функционирование других органов у ребенка. Поэтому важно распознать пиелонефрит у новорожденных, чтобы предотвратить развитие осложнений.

При протекании болезни воспаляются не только сами почки, но и лоханка. При этом наблюдается серьезное нарушение оттока мочи. Это грозит очень серьезными последствиями и различного рода осложнениями.
Основная классификация
Согласно классификации, пиелонефрит у новорожденных детей может быть первичный и вторичный. Первичная форма болезни возникает без каких-либо предпосылок и урологических болезней. Инфекционный процесс начинает развиваться в изначально здоровом органе. Вторичная форма болезни характеризуется тем, что патология образуется при наличии воспаления мочевыводящего тракта. Это наиболее распространенный тип заболевания.
По стадии протекания пиелонефрит у новорожденного может быть инфильтративный и склеротический, а по локализации – односторонний и двусторонний. Изначально у ребенка наблюдается острая форма болезни, и при этом симптоматика достаточно сильно выражена. Если не провести комплексное и своевременное лечение, то она переходит в хронический пиелонефрит.
Болезнь может протекать в латентной форме, и в таком случае только лишь незначительно проявляется мочевой синдром. Это самый коварный тип заболевания, так как своевременно обнаружить его практически невозможно.
Причины возникновения
Причины пиелонефрита у новорожденных детей в основном связаны с проникновением возбудителей инфекции в почки. Зачастую болезнь провоцируется кишечной палочкой, но возбудителем могут выступать и многие другие бактерии, в частности, энтерококки, клебсиеллы, протеи. Они проникают в почки через кровеносную систему, лимфу или из уретры.
Наиболее часто пиелонефрит почек у новорожденных развивается за счет проникновения бактерий восходящим путем. Они попадают из области промежности и прямой кишки. Заносу бактерий способствуют неправильно проведенные гигиенические мероприятия, а также резкое ослабление иммунитета. При наличии предрасполагающих факторов инфекция поднимается в мочевой пузырь, а затем проникает в почки.
Причины пиелонефрита у новорожденного мальчика могут быть связаны с наличием других болезней. В таком случае источником инфекции служат пораженные бронхи, миндалины, пупочный отросток, глотка. На фоне ослабления иммунной системы бактерии проникают в кровь и затем распространяются в почки.
Очень редко инфекция распространяется лимфогенным путем. Это происходит при повреждении слизистой мочевыводящих путей и распространения бактерий из прямой кишки. Существует несколько причин пиелонефрита у новорожденных, в частности таких, как:
- врожденные патологии строения мочевыделительной системы;
- патологии беременности;
- нарушение состава мочи;
- продолжительные переохлаждения;
- наличие воспалительных болезней;
- кормление искусственными смесями;
- наличие глистов;
- некоторые сопутствующие болезни.
В случае запущенного острого воспаления возникает хронический пиелонефрит. Болезнь развивается на фоне отсутствия полноценного лечения или приема нерезультативных антибактериальных лекарственных средств. Иногда хронизация может быть спровоцирована некоторыми врожденными патологиями иммунной системы.
Симптоматика болезни
Симптомы пиелонефрита у новорожденных достаточно специфичны. Груднички не могут указать на болевой синдром и описать свои ощущения. Родители догадываются о протекающей патологии только по косвенной симптоматике.
Наиболее характерным признаком пиелонефрита является повышение температуры до 38-39 градусов. У ребенка 3 месяцев лихорадка более выражена, и температура может подниматься до 40 градусов. Протекание болезни без повышения температуры характерно для недоношенных детей.
Кроме того, у малыша проявляется сильное беспокойство. Кожа новорожденного приобретает болезненный бледный оттенок. Малыш отказывается от потребления пищи и начинает резко терять вес. К клинической картине могут присоединяться тошнота и понос.
В некоторых случаях родители при пиелонефрите у новорожденного мальчика отмечают нарушение мочеиспускания. Струя становится прерывистой и слабой.
Болезнь также характеризуется изменением качества мочи. В ней образуется мутный осадок. Моча также может содержать незначительные примеси крови и иметь довольно неприятный запах. Обострение хронической формы пиелонефрита имеет точно такую же симптоматику, как и острое протекание болезни. Период ремиссии характеризуется полным отсутствием признаков болезни. Иногда подобная патология сопровождается постоянным незначительным повышением температуры.
Проведение диагностики
Чтобы поставить диагноз «пиелонефрит» у новорожденных, при появлении первых признаков протекания болезни родители должны обратиться к педиатру, который после обследования направляет к нефрологу. Если подтверждаются предположения относительно наличия пиелонефрита, нефролог дает направление на общий и биохимический анализ крови, а также анализ мочи.
В некоторых случаях дополнительно может быть назначена ультразвуковая диагностика органов мочевыделительной системы, экскреторная урография, рентгенография, томография. При особо тяжелом протекании болезни в почку вводится специальная игла и производится последующий забор небольшого количества тканей для проведения морфологического исследования.
Особенность лечения
Для устранения симптомов и причин пиелонефрита у новорожденных лечение обязательно должно быть комплексным. При возникновении первых признаков болезни малыша вместе с мамой госпитализируют в специализированный стационар, где прослеживается диурез и общее состояние малыша. На основе этого подбирается и корректируется терапия.

Обязательно требуется специализированное медикаментозное лечение. В частности, назначаются такие препараты, как:
- антибиотики;
- уросептические;
- жаропонижающие;
- противовоспалительные;
- антигрибковые;
- спазмолитики;
- иммуномодуляторы;
- пробиотики;
- фитопрепараты.
Лечение в условиях стационара продолжается в течение 3-4 недель. Препараты строго подбирает уролог или нефролог, отдавая предпочтение наиболее оптимальным комбинациям. Самостоятельно категорически запрещено проводить лечение пиелонефрита у новорожденных детей, так как многие лекарства строго противопоказаны грудничкам или недостаточно результативны при их одновременном приеме.
Медикаментозная терапия
Основной принцип проведения лечения пиелонефрита у новорожденных – назначение результативной и рациональной антибиотикотерапии. До получения результатов диагностики врачи назначают препараты широкого спектра действия. Наиболее часто применяются антибиотики из группы пенициллинов. К ним относится «Амоксиклав», «Амоксициллин». Помимо этого, грудничкам также разрешен прием цефалоспоринов, в частности таких как «Цефтриаксон», «Цефуроксим».
Продолжительность проведения терапии составляет 7-10 дней. Категорически запрещено преждевременно отменять применение препаратов, так как это приводит к устойчивому росту патогенной микрофлоры.
При неэффективности всех этих групп препаратов могут быть назначены также и другие антибактериальные средства. Новорожденным назначают макролиды и карбапенемы. При особо тяжелом протекании болезни и наличии высокоустойчивых болезнетворных микроорганизмов может быть показан прием антибиотиков широкого спектра действия, фторхинолонов, аминогликозидов.
Для симптоматической терапии применяются препараты, нормализующие отток мочи. Наиболее популярным считается «Канефрон». Подобное лекарственное средство способствует более быстрому отхождению инфицированной мочи и гибели бактерий. Детям показан прием витаминов. После проведения курса антибактериальной терапии показано применение пробиотиков, которые помогают восстановить нормальную микрофлору кишечника.
Если было доказано грибковое поражение почек, то назначаются противогрибковые средства в таблетированном виде. Во время их приема обязательно требуется контроль терапии при помощи урографии и других методик. После проведения курса антибактериальной терапии назначаются уроантисептики, так как это позволяет предотвратить перетекание болезни в хроническую стадию. Эти противомикробные препараты помогают устранить протекающий воспалительный процесс.
Для устранения отечности и воспаления назначаются антигистаминные средства. Кроме того, они помогают купировать признаки аллергии в случае наличия реакции на применяемые антибактериальные средства. В редких случаях при серьезном поражении почек может быть назначено хирургическое лечение.
Соблюдение режима
Лечение пиелонефрита в основном проходит в стационаре и только в некоторых случаях дома. Поэтому родителям на период проведения терапии обязательно нужно соблюдать определенный режим.

Важно в процессе лечения проводить исключительно естественное грудное вскармливание. Также большое значение имеет соблюдение тщательной гигиены новорожденного.
Перетекание инфекционного процесса в хроническую стадию представляет особую опасность для здоровья ребенка, и постоянные обострения значительно ухудшают качество жизни. Продолжительное протекание пиелонефрита приводит к различным осложнениям. После перенесенной острой формой болезни показан обязательный диспансерный учет раз в 6 месяцев в течение 5 лет.
Возможные осложнения
В первый месяц жизни размер почки у малыша составляет примерно 5 см. Бактерии очень быстро поражают этот орган малыша. Именно поэтому пиелонефрит очень быстро прогрессирует, значительно повышая риск образования осложнений. Это очень опасно, так как грозит поражением других органов. Последствия пиелонефрита у новорожденного мальчика или девочки могут быть такими, как:
- переход острой формы в хроническую;
- гидронефроз;
- артериальная гипертензия;
- сепсис;
- некроз канальцевой системы;
- множественные абсцессы почек.
В результате того что повышается нагрузка на сердце и давление, начинает развиваться гипертензия. Осложнения очень тяжелые, именно поэтому, чтобы их предотвратить, нужно своевременно обращаться за консультацией к педиатру.
Проведение профилактики
Возникновение пиелонефрита и его осложнений вполне возможно предупредить, самое главное – соблюдать определенные профилактические меры, в частности:
- тщательно следить за гигиеной новорожденного;
- перед сном или прогулкой надевать подгузники;
- женщинам во время грудного вскармливания нужно соблюдать диету;
- проходить периодические профилактические осмотры;
- в прохладное время тепло одевать ребенка;
- поддерживать иммунитет;
- при выявлении первых признаков протекания болезни сразу же обращаться к педиатру.
После ранее перенесенного пиелонефрита ребенка нужно ставить на учет к урологу. Также потребуются консультации и осмотры нефролога. С особой осторожностью нужно относиться к проведению вакцинации. При протекании острого пиелонефрита у ребенка прививка до годовалого возраста может быть отложена до полной нормализации самочувствия.

Если ребенок уже один раз перенес болезнь, то необходимо предпринимать меры профилактики, чтобы не повторялись рецидивы. Чтобы предотвратить развитие хронического пиелонефрита, крайне важно:
- следить, чтобы опорожнение мочевого пузыря было частым и своевременным;
- контролировать, чтобы малыш хорошо высыпался, пил достаточно жидкости, принимал витамины;
- организовывать частые прогулки на свежем воздухе;
- периодически делать биохимический анализ крови.
Пиелонефрит – очень серьезная болезнь, особенно в отношении грудничков. При неправильном или несвоевременном лечении острой формы заболевание может перейти в хроническую стадию, что чревато опасными осложнениями и частыми рецидивами.
fb.ru


