живот, шевеления, развитие плода, изменения
Тридцать восьмая эмбриональная неделя беременности (сороковая акушерская неделя): развитие плода, ощущения женщины, изменения в организме, анализы, роды.
Обратите внимание на то, что акушерские недели отличаются от эмбриональных. Ваш врач будет отсчитывать срок беременности от первого дня последней менструации при 28-дневном менструальном цикле (акушерские недели). Эмбриональный срок начинают считать на 2 недели позже, с середины цикла. То есть 40 акушерская неделя беременности — это (приблизительно) 38 неделя после зачатия или первая эмбриональная неделя.
Развитие плода
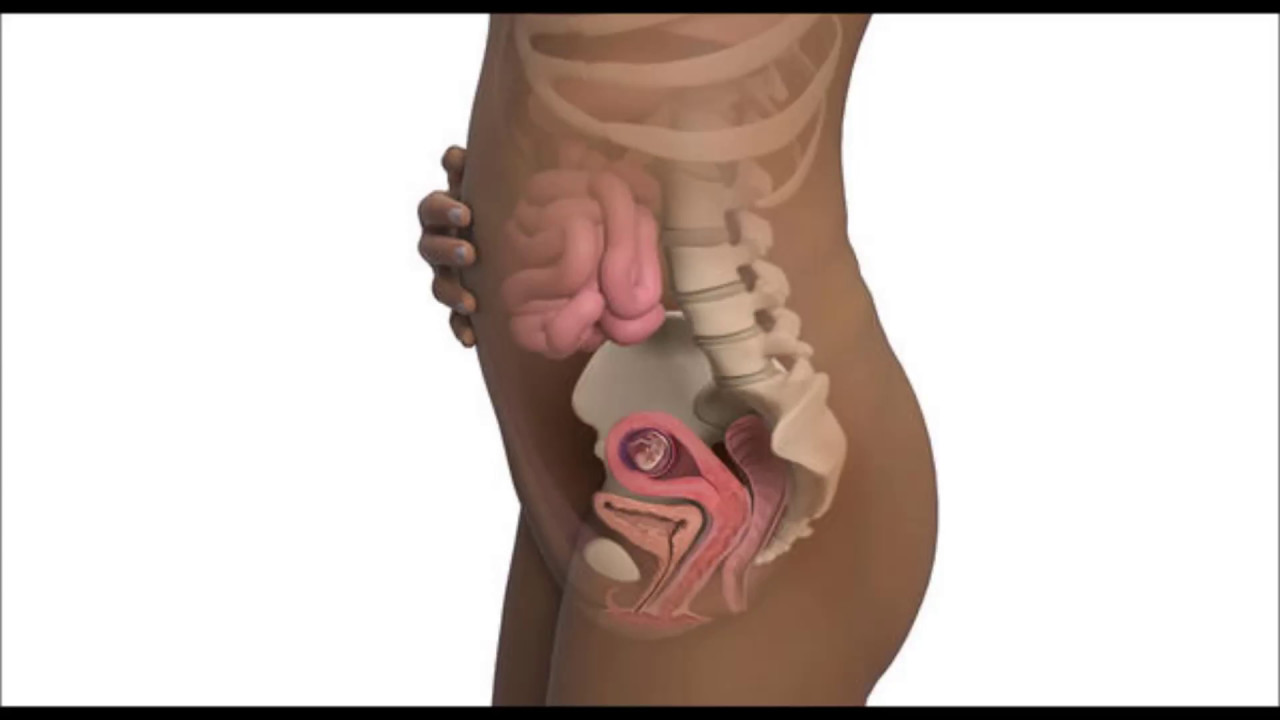
Малыш занимает уже все пространство в матке, места для активности уже нет. Принято считать, что именно на 38 неделе он должен появиться на свет (но вполне может сделать это раньше или позже — имеет право). «Стартовый» вес и рост плода может быть разным. Считается, что на 38 неделе масса тела малыша составляет в среднем 3300-3800 г, а рост — 50-54 см.
Малыш готов к появлению на свет и занял удобную для этого позицию в утробе. Ножки крохи согнуты в коленях и прижаты к телу по направлению к подбородку. В большинстве случаев к выходу из матки обращен затылок — здесь окружность головы меньше всего, к тому же кости черепа еще не сращены, и это, по задумке природы, облегчает прохождение по родовому каналу.
Ощущения женщины
Помимо болей в спине, промежности и внизу живота, а также тренировочных схваток, которые для данного периода являются нормальным и частым явлением, будущую маму среди прочего могут беспокоить:
- позывы к частому мочеиспусканию и дефекации.
 Если живот и матка вместе с ней уже опустились, то дышать стало значительно легче. А вот посещать туалет приходится чаще. И все потому, что матка давит на мочевой пузырь и кишечник;
Если живот и матка вместе с ней уже опустились, то дышать стало значительно легче. А вот посещать туалет приходится чаще. И все потому, что матка давит на мочевой пузырь и кишечник; - бессонница. Она может быть вызвана различными причинами: частыми походами в туалет, болезненными шевелениями (хотя и менее активными и интенсивными, чем ранее) малыша, тревогой перед предстоящими родами, тренировочными схватками, невозможностью найти удобную позу для сна;
- беспокойство и приступы паники. Вызваны они часто двумя вопросами: почему малыш еще не родился, и что делать, когда роды начнутся. Главное помнить, что ребенок появится на свет тогда, когда физиологически будет к этому готов. И важно слушать не вопросы-советы родственников-знакомых, а рекомендации врача;
- усиление зуда кожи живота. Причина в сильной ее натянутости. Нужно потерпеть, все скоро пройдет.
Изменения в организме женщины
Матка либо занимает максимально высокое положение, либо уже чуть опустилась. Может начать размягчаться и приоткрываться шейка матки.
Может начать размягчаться и приоткрываться шейка матки.
Что касается веса, то в норме прибавки не должно быть. Наоборот, перед родами может отмечаться небольшое снижение массы до 500 г. Среди причин этого выделяют и частые походы в туалет: организм избавляется от жидкости и шлаков и соответственно худеет.
Живот, как правило, у многих уже опустился. Он достигает своих максимальных размеров, часто даже мешая женщине передвигаться.
Выделения в норме слизистые, прозрачные или беловатые, могут быть с прожилками крови. При появлении кровянистых выделений и/или излитии или подтекании вод нужно срочно вызывать скорую помощь и ехать в роддом.
Роды
На 38 неделе по статистике у многих женщин тренировочные схватки заканчиваются и начинаются настоящие. Роды на 38 неделе – нормальное явление. Поэтому особо следует обращать внимание на любые ощущения: усиление болей в пояснице, болезненные регулярные напряжения матки и тому подобное. Так, если периодичность схваток увеличивается, а интервал между ними составляет 4-10 минут, пора ехать в роддом.
Посещение врачей, исследования и анализы на 38 неделе
До родов рекомендовано посещать врача-гинеколога еженедельно. Сдавать анализ мочи. Все остальные анализы, процедуры и исследования при необходимости назначаются доктором при наличии показаний, опасений и жалоб.
Полезные советы
Самый главный и, пожалуй, единственный совет этой недели — стоит беречь себя, прислушиваться к собственному организму и сохранять спокойствие, даже если еще нет никакого намека на то, что роды начнутся скоро!
0
0
7057
Мой мир
Вконтакте
Одноклассники
что происходит с малышом и мамой, предвестники родов у повторнородящих и первородящих, секс и признаки приближающихся родов, вторая беременность, тошнота и понос, изжога на 38 акушерской неделе
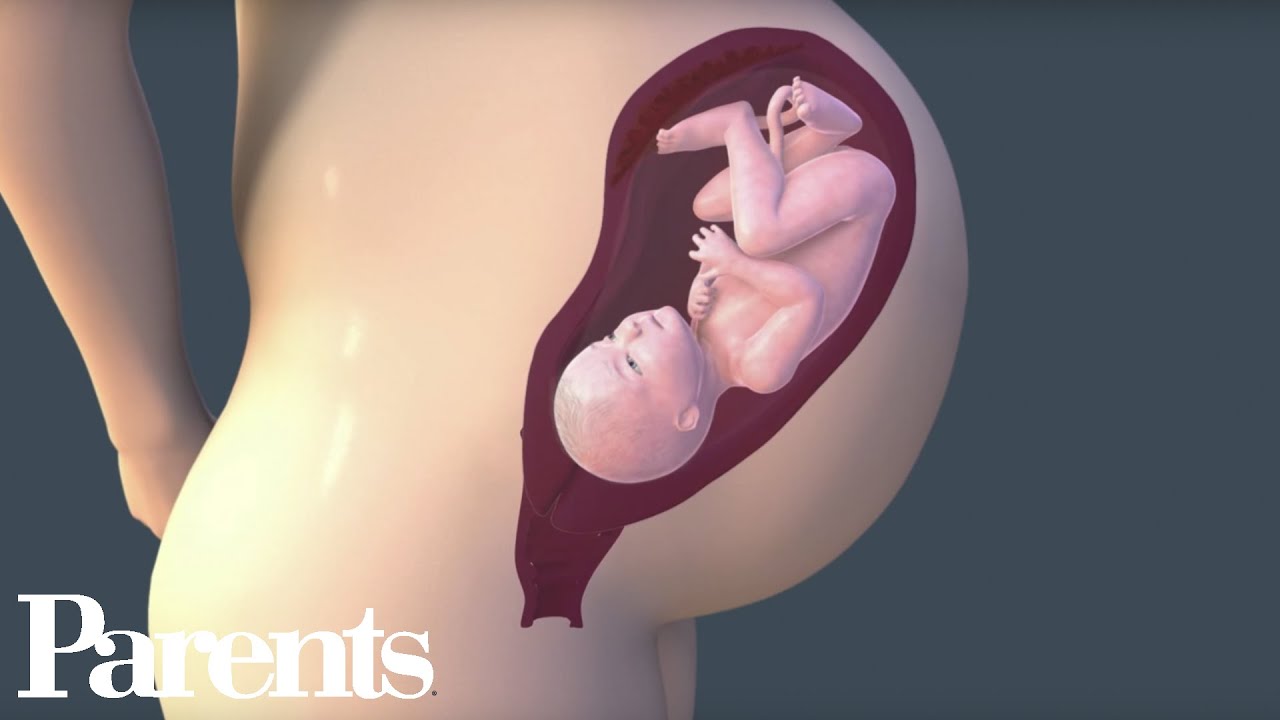
До даты родов, указанной в обменной карте, будущей мамы еще две недели. По факту же роды могут начаться в любой момент. Понимание этого делает женщину беспокойной и очень ранимой. О том, что происходит с малышом и его мамой на 38 неделе, мы расскажем более подробно в этой статье.
Сколько это месяцев?
За долгое время беременности даже сама будущая мама несколько теряется в исчислении срока. Она привыкает к тому, что отсчет идет по акушерским стандартам и не сразу может вспомнить, сколько это месяцев в обычном календаре.
Напомним, что акушерский срок — это фактический период существования плода плюс две недели.
Исчисление, таким образом, происходит от первого дня менструации, предшествовавшей зачатию.
38 акушерских недель означает, что ребенок существует ровно 36 недель. 38я неделя в календарном исчислении — это ровно 8 месяцев плюс 2 недели. Период вынашивания малыша длится уже 266 дней.
38я неделя в календарном исчислении — это ровно 8 месяцев плюс 2 недели. Период вынашивания малыша длится уже 266 дней.
Каким стал малыш?
Кроха на 38 неделе готов к рождению. Он полностью сформирован, за последние месяцы он «поправился», набрал вес и теперь, как и мама, пребывает в ожидании, когда материнский организм даст «отмашку», что можно начинать путь в этот внешний мир.
Размеры и вес плода
Предполагаемый вес плода определяют на УЗИ при помощи математических формул, заложенных в программу сканирующего устройства. В среднем, на 38 неделе вес малышей около 3 килограммов с большим интервалом колебаний.
Есть крохи, которые уже сейчас весят 3800 гр, а есть малютки более миниатюрные, чья масса тела едва достигает 2800 гр. Мальчики весят несколько больше девочек. На этом сроке уже проявляются наследственные черты внешности: если мама и папа крупные, малыш весит больше, если родители худощавые и низкорослые, то и чадо большим весом похвастаться не сможет.
Мальчики весят несколько больше девочек. На этом сроке уже проявляются наследственные черты внешности: если мама и папа крупные, малыш весит больше, если родители худощавые и низкорослые, то и чадо большим весом похвастаться не сможет.
Рост ребенка на 38 неделе приближается к 50 сантиметрам. Это также усредненное значение, поскольку есть дети, рост которых в 38 недель равен 56 сантиметрам, а есть малыши, которые от затылка до пяточек выросли всего до 48 сантиметров.
УЗИ на этом сроке покажет следующие фетометрические показатели:
- бипариентальный размер головки в среднем — 94 мм;
- лобно-затылочный размер — 118 мм;
- длина бедренной кости — 75 мм;
- диаметр грудной клетки — 101 мм.

Нервная система
На этом сроке продолжается активное становление работы нервной системы. Оно не завершится и после родов, ведь нервная система — единственная система человеческого организма, формирование которой продолжается и после внутриутробного периода. В структуре головного и спинного мозга ничего нового не происходит — физиологически их формирование завершено, но каждый день возникают все новые нейронные связи, новые нейромышечные импульсы.
Уже сейчас у малыша есть более 70 автоматических рефлекторных движений, которые предусмотрены природой для выживания. Лучше всего крохе пока даются сосательный, хватательный и глотательный рефлексы.
Их он продемонстрирует сразу после появления на свет.
Также ребенок к этому возрасту научился владеть своими конечностями: теперь его руки и ноги не двигаются и не вскидываются хаотично, а полностью контролируются головным мозгом.
Малыш достаточно эмоционален. Он различает знакомые и незнакомые звуки, может пугаться, испытывать радость, покой, волноваться и переживать вместе со своей мамой. Контроль за своими эмоциями на этом сроке для женщины имеет большое значение.
Шевеления
Норма шевелений на 38 акушерской неделе остается точно такой же, как и ранее — не менее 10 движений крохи должна зафиксировать будущая мама за 12 часов. Однако многие женщины отмечают, что малютки становятся более «ленивыми», неповоротливыми, количество шевелений субъективно уменьшается.
Действительно, у малыша больше нет возможности двигаться столь же резво и бодро, как ранее, ведь он занимает почти все пространство матки, свободного места для «маневров» практически не остается.
На этой неделе женщины также жалуются на болезненные шевеления сыночка или дочки. В этом тоже нет ничего необычного — количество околоплодных вод уменьшается, вместе с ними исчезает и природный «амортизатор», и теперь при движениях малыш соприкасается напрямую со стенками матки, что иногда вызывает у женщин не самые приятные ощущения.
В этом тоже нет ничего необычного — количество околоплодных вод уменьшается, вместе с ними исчезает и природный «амортизатор», и теперь при движениях малыш соприкасается напрямую со стенками матки, что иногда вызывает у женщин не самые приятные ощущения.
Отсутствие шевелений в течение 4-5 часов либо активные, болезненные, резкие шевеления, которые практически не стихают на протяжении 2-3 часов, — основания для безотлагательного внепланового визита к врачу.
Именно через шевеления ребенок может сообщать маме, что с ним не все в порядке — не хватает кислорода, произошло обвитие пуповиной и т. д.
Органы и системы
Главное событие 38 недели беременности — завершение процесса накопления легкими малыша сурфактанта — особого вещества, которое препятствует склеиванию альвеол между собой. Благодаря сурфактанту, малыш сможет сделать свой первой полноценный вдох и выдох, и легкие при этом не слипнутся.
Благодаря сурфактанту, малыш сможет сделать свой первой полноценный вдох и выдох, и легкие при этом не слипнутся.
Остальные органы и системы полностью готовы к работе в автономном режиме вне маминого организма. Сердечко перекачивает кровь, стучит оно все еще чаще, чем у мамы, но это совершенно нормально.
Сосуды могут сужаться и расширяться, подстраиваясь под особенности кровотока. Маленький желудок работает бесперебойно, ведь за сутки малыш заглатывает до 300 мл амниотической жидкости.
В кишечнике откладывается запас первого кала — первородного мекония насыщенного зеленого цвета.
Меконий выйдет наружу в первые сутки после рождения ребенка на свет, тем самым будет запущена работа кишечника в новых условиях. Почки малыша и его мочевой пузырь работают как часы — каждый час-полтора малыш писает. Со своими прямыми функциями в полной мере справляются печень, селезенка, поджелудочная железа и желчный пузырь.
Органы чувств
Органы чувств малыша на 38 неделе хорошо развиты. Кроха может слышать, он с удовольствием прислушивается ко всему, что ему доступно. Он знает голоса мамы и папы и узнает их из массы других голосов, настороженно относится к незнакомым чужим голосам, резким звукам, неприятным по тембру и громкости, например, к хлопанью двери.
Свое недовольство услышанным малыш может проявлять по-разному. Тут все зависит от характера малыша, который он уже способен показывать. Одни посторонних звуков пугаются и затихают, инстинктивно стараясь «спрятаться», другие возмущаются довольно активно, выражая свои эмоции активными движениями.
Видеть малыш пока не может. Точнее, не может видеть так, как видим мы. Но он отлично различает свет и темноту, день и ночь, общие контуры, а четкость и фокусировку зрения он «отточит» в первые месяцы после рождения. У многих малышей на этом сроке есть собственный режим дня, когда он спит и бодрствует. Обычно к 38 неделе будущие мамы неплохо знают режим своего малютки.
У многих малышей на этом сроке есть собственный режим дня, когда он спит и бодрствует. Обычно к 38 неделе будущие мамы неплохо знают режим своего малютки.
Запахи пока остаются недоступными, ведь малыш еще не дышит носом, но вот вкусовые рецепторы у него работают отменно. Он хорошо различает вкус околоплодных вод: если мама поела сладкого, он начинает более активно заглатывать их, а если чеснока — то менее активно, при этом он корчит гримаски отвращения совсем как взрослый.
Осязание у ребенка на 38 неделе развито на твердую «пятерку». В первые дни после появления на свет тактильный способ познания мира будет главным для малыша — телесный кожный контакт с мамой, к которой он привык за 9 месяцев, будет давать ему ощущение безопасности и покоя даже в непонятных и пугающих ситуациях.
Обмен веществ и иммунитет
Обмен веществ у малыша протекает достаточно быстро, метаболические процессы у него стремительны. По-прежнему главным органом, питающим и дающим все необходимое, на 38 неделе остается плацента. Она еще не начала активно стареть.
По-прежнему главным органом, питающим и дающим все необходимое, на 38 неделе остается плацента. Она еще не начала активно стареть.
Степень зрелости плаценты обычно третья, но есть женщины, у которых «детское место» остается на пограничной 2-3 степени зрелости.
По маточным сосудам малышу через плаценту поступают с материнской кровью все необходимые для его роста и развития вещества, витамины и минералы, кислород, а обратно через маточные сосуды в кровь матери – продукты метаболизма: углекислый газ и шлаки. «Утилизировать» их предстоит почкам и печени беременной.
Иммунная система малыша сформирована, она действует, но иммунитет пока еще очень слаб. Мама на последних неделях беременности передает малышу со своей кровью некоторое количество антител, которые формируют так называемый врожденный материнский иммунитет, но этой защиты хватит только на первые несколько месяцев, затем собственный иммунитет малыша начнет «обучаться» на болезнях и прививках.
Внешний вид
Если сейчас сделать не обычное, а трехмерное УЗИ, то можно увидеть симпатичного, пухлого малыша. Его формы обрели красивые округлые очертания, от былой худобы не осталось и следа благодаря накоплению подкожного жира, этот процесс продолжался несколько последних месяцев.
Кожа малыша больше не является морщинистой и красной, подкожный жир «отдалил» сетку кровеносных сосудов от кожного покрова, теперь малыш имеет розовый цвет кожи. Морщинистыми остались только пятки и ладошки ребенка.
Слой густой белой первородной смазки больше не покрывает тело малыша, он сохранился только в естественных складках — на сгибах конечностей и в паху. Эта смазка сейчас выполняет защитную функцию — предохраняет складочки от натирания.
Материнские гормоны, особенно эстрогены, которые активно вырабатываются перед родами и обеспечивают организму необходимую подготовку к этому более чем ответственному процессу, на ребенка влияют в основном только внешне.
У малышей обоих полов увеличиваются молочные железы и слегка опухают половые органы — мошонка у мальчиков и половые губы у девочек. Это быстро пройдет после того, как малыш появится на свет.
Многие малыши уже сейчас, на 38 акушерской неделе, имеют густую и смешную шевелюру, у других волос на голове значительно меньше. Это индивидуальная черта, и то, и другое считается нормой.
У ребенка продолжают расти волосы и ногти. На 38 неделе не остается и намека от пушка, который покрывал его тело в течение беременности. Лануго исчезает, кожные покровы становятся ровными и чистыми.
Черты лица малыша полностью сформированы, хорошо развитые мимические мышцы дают возможность крохе строить самые разнообразные рожицы и гримаски.
Совсем скоро мама сможет увидеть их своими глазами, поскольку привычка гримасничать во сне у грудничков сохраняется в течение нескольких первых месяцев самостоятельной жизни.
Что чувствует мама?
Ощущения будущей матери на 38 неделе нельзя назвать приятными. Матка выросла настолько, что занимает всю брюшную полость, а малыш внутри нее занимает всю полость матки. В результате женщина чувствует себя раздувшейся и неуклюжей, большой живот мешает вести привычный образ жизни, двигаться, заниматься повседневными делами. Матка сдавливает диафрагму, в результате чего женщине становится тяжело дышать.
Под действием гормонов настроение «пляшет» – спокойствие за доли секунды сменяется слезами, женщина чувствует себя уязвимой, ранимой. Страх перед предстоящими родами тоже добавляет тревоги и стресса.
У многих женщин на этой неделе нарушается ночной сон, их мучает бессонница. Днем же будущая постоянно хочет спать, она испытывает слабость, у нее порой нет аппетита. Сонливость ближе к вечеру сменяется тревогой, и все повторяется опять, ведь полноценно уснуть так и не получается.
Взвешивание на 38 акушерской неделе может показать потерю веса, это не должно пугать — в организме происходят масштабные гормональные изменения. Если раньше беременностью «руководил» прогестерон, который вызывал повышенный аппетит и небольшую температуру на ранних сроках, то сейчас в организме всем «заправляют» эстрогены, задача которых – подготовить женщину к родам. Эти половые гормоны способствуют выведению из организма лишней жидкости, за счет чего и происходит потеря веса.
Также на массе тела женщины сказывается стареющая и утончающаяся плацента, которая становится легче, и количество амниотической жидкости, которое заметно убавляется.
Грудь беременной на этом сроке красивая, налитая, у многих при прикосновении к соскам выделяется густое молозиво, которое через несколько дней после родов превратится в полноценное грудное молоко.
Если молозива нет, переживать не надо, это тоже вариант нормы, и оно обязательно появится, но уже после родов.
Боли
Женщине на 38 неделе чаще всего проще ответить на вопрос, где у нее не болит, чем описать все свои болевые ощущения — их слишком много, и они довольно разнообразны.
Будущие мамы на этом сроке часто жалуются на головные боли разной интенсивности. Причин у такого явления может быть много. Нередко голова болит из-за повышения артериального давления.
Женщине, склонной к гипертонии, нужно обязательно контролировать уровень своего кровяного давления, дважды в день измеряя его на обеих руках. При повышении давления следует вызывать скорую помощь.
Головные боли у беременных на поздних сроках часто носят психогенный характер — переживания, страхи, волнение не могут пройти бесследно. На частоту и интенсивность головной боли влияет и общее состояние — при бессоннице, к примеру, головные боли в дневное время — вполне объяснимое явление.
Нередко будущих мамочек на данном сроке беременности беспокоит грудь — соски болят и чешутся. В этом нет ничего необычного, просто так грудь готовится к грудному вскармливанию.
Матка, которая стала такой большой, что едва умещается в брюшной полости, смещает центр тяжести, в результате чего на 38 неделе болят поясница, спина, копчик.
Боль в паху в районе лобковой кости связана с действием гормона релаксина. Тазовые кости размягчаются, связки становятся более эластичными. Это должно облегчить ребенку непростую задачу прохождения по родовым путям. Процесс размягчения при одновременной нагрузке на кости и связки со стороны тяжелой и большой матки связан с болями в области лонного сочленения.
Если боли умеренные, не сковывающие движений, нужно просто немного потерпеть — после родов все вернется на место. Если же боль в промежности носит резкий и неутихающий характер, если она не дает ходить, подниматься по лестнице, стоять и переворачиваться в постели, следует сообщить об этом врачу, чтобы исключить симфизит — патологическое расхождение лонного сочленения — симфиза.
Практически у всех женщин на 38 неделе ноет поясница, время от времени наблюдается тонус матки, справа и слева внизу живота появляются боли как при месячных. Это тренировочные схватки, которые быстро проходят, если принять горизонтальное положение и хорошенько отдохнуть.
Боль при шевелении плода иногда сочетается с ощущением удара током, женщины часто характеризуют его выражением «стреляет в паху». Такое необычное ощущение может возникать при сдавлении малышом нервных узлов.
Нередко на 38 неделе неожиданно начинают болеть зубы.
За беременность малыш забрал из материнской крови большое количество кальция, поэтому зубная эмаль могла пострадать.
Под действием гормонов, которые выделяются перед родами, может начаться кровоточивость десен. Лечение зубов в этот период нежелательно. Но если боль сильная, то лучше все-таки посетить врача-стоматолога и пролечить проблемный зуб. Современные методы обезболивания в стоматологии разрешены даже беременным.
Современные методы обезболивания в стоматологии разрешены даже беременным.
Выделения
В норме количество выделений на 38 неделе может несколько увеличиться, но они должны оставаться прозрачными или светлыми, без примесей крови и изменения цвета и запаха. Ежедневная прокладка — отличный индикатор состояния репродуктивных органов, ведь по ней очень удобно отслеживать изменение характера выделений.
Если выделения становятся розовыми, коричневыми, мажущими, если в них наблюдается слизь, это может говорить об отхождении пробки. Если пробка отошла целиком, она выглядит как сгусток слизи с кровяными прожилками. Если же пробка отходит по частям, что также считается нормальным явлением, то слизистая розоватая мазня будет наблюдаться несколько дней. Иногда пробка отходит совершенно незаметно, когда женщина опорожняет мочевой пузырь или вместе с излитием околоплодных вод.
Пробка — это скопление слизи, которое закрывает вход в цервикальный канал, расположенный в шейке матки. Такая защита требовалась на протяжении всей беременности, начиная с первых ее часов, чтобы избежать проникновения через цервикальный канал в полость матки инородных тел, вирусов, бактерий.
Когда шейка матки готова к родам, начинает постепенно раскрываться внутренний, а затем и внешний зев. На стадии расширения внутреннего зева пробка перестает быть необходимой, и она отходит.
Зеленоватые и грязно-серые выделения с рыбным неприятным запахом на 38 неделе не считаются нормальными, признаком скорых родов они также не являются. Скорее, такие выделения могут говорить о наличии инфекции в половых путях. Инфекцию обязательно нужно пролечить до родов. Если это не будет сделано, женщину определят в обсервационное отделение роддома, а при родах появится высокая вероятность инфицирования плода.
Белые, творожистые выделения, с запахом дрожжей, кислого молока, могут говорить о том, что началась молочница. Это распространенное явление на поздних сроках беременности.
Молочница развивается на фоне нарушения гигиены или (и) из-за изменившегося гормонального фона.
Симптомы молочницы также желательно успеть пролечить до родов. Для санации половых путей используют раствор и свечи «Гексикон» и препарат «Тержинан». Может быть рекомендовано и другое лекарство, все зависит от причин появления нетипичных выделений, поэтому выбор средства — задача врача.
Появление выделений, напоминающих бесцветную воду без запаха, может говорить о подтекании околоплодных вод. Быстрое излитие вод сложно перепутать с чем-либо, вопросы обычно вызывает именно подтекание. Определить его в сомнительных случаях поможет аптечный тест на амниотическую жидкость и осмотр у гинеколога. Водянистые выделения — повод для обращения к врачу.
Водянистые выделения — повод для обращения к врачу.
Пищеварение
На 38 неделе у будущей мамы может разительно поменяться аппетит. Если раньше кушать хотелось постоянно, сейчас может появиться полное равнодушие к пище, и, наоборот, аппетит может «прорезаться». Но от обильных обедов и ужинов женщине лучше отказаться, ведь на данном сроке проблемы с пищеварением весьма распространены.
Выросшая матка сдавливает петли кишечника, в результате чего будущую маму мучают понос, запор, тошнота, причем эти малоприятные симптомы могут чередоваться, сменяя друг друга.
Петли кишечника оказываются смещенными назад, сдавленными, нарушается перистальтика, повышается газообразование. Часто можно встретить жалобы типа «хожу в туалет по-большому со слезами на глазах». Дефекация на этом сроке действительно доставляет немало хлопот. Диарея не менее мучительна, чем запоры. При жидком стуле у женщины могут возникать симптомы обезвоживания.
Диарея не менее мучительна, чем запоры. При жидком стуле у женщины могут возникать симптомы обезвоживания.
Придавленным снизу оказывается и желудок. Из-за этого он болит, наблюдается изжога. Многие беременные считают, что в это время у ребенка растут волосы. На самом деле причины изжоги кроются в механическом сдавлении желудка, в результате которого происходит заброс желудочного сока в обратном направлении — в пищевод. Из-за того, что сдавленным оказывается желчный пузырь, затруднен отток желчи, по этой причине женщину мучает отрыжка, ее тошнит, может даже наблюдаться рвота с примесями желчи.
Питание на 38 неделе беременности должно быть дробным, необильным, порции — маленькими. Следует отказаться от жирной и соленой пищи, большого количества мясных, рыбных и молочных продуктов, отдав предпочтение овощным блюдам, фруктам, легким негустым кашам.
Это позволит справиться с запорами, облегчить пищеварение, уменьшить изжогу и тошноту.
Возможные проблемы
Гестоз
Опасным и непредсказуемым осложнением беременности на позднем сроке является гестоз. Именно с ним связана гибель каждого третьего доношенного малыша на последних неделях беременности. 15% случае материнской смертности в самом конце срока вынашивания малыша и в родах также связаны с развитием гестоза.
Проявляется поздний гестоз отеками ног, рук, лица. Часто такая отечность сопровождается повышением уровня артериального давления, ухудшением общего самочувствия, обнаружением белка в моче.
Не всегда отеки заметны невооруженному глазу, иногда они носят внутренний характер и связаны со скоплением жидкости в тканях, поэтому заметить симптомы гестоза возможно не всегда. Но опытный врач сумеет сориентироваться.
При выявлении гестоза на 38 неделе женщину госпитализируют и, как правило, решают вопрос о родоразрешении, чтобы не рисковать здоровьем матери и плода.
Предлежание плода
Шансов, что ребенок, который занимает неправильное положение в матке, изменит его на правильное — головное, на 38 неделе практически нет. Ребенок слишком большой, а в матке слишком тесно, чтобы малышу удалось перевернуться, хотя и такое порой случается.
Контрольное УЗИ при тазовом или поперечном предлежании обычно проводят на 37-38 неделе беременности, и если кроха по-прежнему остается в положении сидя или лежит поперек матки, то на 38-39 неделе проводят плановое кесарево сечение.
У большинства малышей на этом сроке положение тела по отношению к выходу из матки головное, то есть головка крохи плотно прижимается к выходу из малого таза. Такая позиция идеальна для естественных родов.
На данном сроке женщина может сама ощутить давление головки плода — ощущения эти не самые приятные, возникают они эпизодически. При давлении головкой женщина начинает чувствовать сильные позывы к мочеиспусканию.
Плацента, околоплодные воды
«Детское место» все еще выполняет свои функции, но делает это уже не так хорошо, как раньше. Плацента начала стареть. Ее толщина на 38 неделе колеблется от 27,5 мм до 45,5 мм, в среднем — 34,07 мм. Количество околоплодных вод тоже становится меньше. Нормальный диапазон индекса амниотической жидкости для данного срока — 65-269 мм, в среднем — 132 мм.
При уменьшении количества вод, при их загрязнении меконием, которое на УЗИ видно как муть и взвесь в водах, будет показано немедленное родоразрешение, поскольку такие признаки свидетельствуют о гипоксии плода и ряде других патологий.
Также будет запланированы роды или кесарево сечение при истончении плаценты, при обнаружении в ней посторонних вкраплений, а также при нарушении маточно-плацентарного кровотока.
Геморрой
Неприятное и очень болезненное состояние, при котором нарушается кровоток в геморроидальных венах, на поздних сроках проявляется у семи из десяти женщин. Связано это с давлением матки на нижние вены, которое приводит к нарушению давления внутри сосудов.
Наружный или внутренний геморрой, сопровождающийся выпадением узлов или протекающий без выпадения, с анальным кровотечением и без него — разновидностей недуга у беременных бывает много.
При появлении симптомов — зуда и боли в области анального отверстия, нарушения дефекации, запоров, выделения крови при дефекации, боли в анусе при ходьбе и сидении, женщине обязательно следует проконсультироваться с врачом.
Сегодня существует много медикаментозных препаратов, которые позволяют быстро снять боль и воспаление в прямой кишке, остановить кровотечение. Желательно успеть сделать это до момента родов.
Желательно успеть сделать это до момента родов.
Цистит
Многие беременные на 38 неделе жалуются на боли при мочеиспускании, частое мочеиспускание малыми порциями. Это явление само по себе может быть связано с давлением матки на мочевой пузырь, но появление режущей острой боли игнорировать нельзя.
Причины цистита на таком большом сроке беременности могут быть связаны как с физиологией, так и с простудой, со снижением иммунитета, при которых слизистые оболочки мочевого пузыря становятся особенно восприимчивыми к инфекциям.
О факте цистита на 38 акушерской неделе обязательно следует поставить в известность лечащего врача. Он назначит дополнительное исследование мочи, в том числе анализ по Нечипоренко и бакпосев. Это важно, чтобы исключить инфекционную природу явления. Симптомы же помогает снять «Канефрон».
Предвестники родов
До предполагаемой даты родов еще есть время, но женщины на этом сроке уже пребывают в ожидании вероятных «предвестников», ведь начало родов на этой неделе — вовсе не редкость, а в предполагаемую дату родов на свет появляется всего лишь около 7% малышей.
При беременности двойней роды уже могут начаться с минуты на минуту, при одноплодной беременности такая вероятность ниже, но она также имеет место быть.
Женщины, которые рожают впервые, пребывают в растерянности, ведь признаки начинающихся родов им незнакомы, да и повторнородящие не всегда успевают сориентироваться, поскольку каждые роды отличаются от предыдущих, в том числе и по характеру начальных симптомов.
Давайте рассмотрим, при каких признаках и симптомах следует отправляться в роддом.
Признаки у первородящих
Самый обсуждаемый признак — опущение живота. Действительно, у женщины, которой скоро предстоит рожать, живот опускается вниз, поскольку малыш занимает «стартовую» позицию, прижавшись головкой к выходу из малого таза. Однако у первородящих такой признак достоверным считать нельзя, поскольку животик у будущих мамочек опускается задолго до даты родов. Если идет 38 неделя, живот уже может быть опущенным, или может опуститься со дня на день.
Если идет 38 неделя, живот уже может быть опущенным, или может опуститься со дня на день.
Более достоверным признаком приближающихся родов считаются ложные (тренировочные) схватки. У женщин, которые готовятся стать мамами впервые, они могут начаться примерно за 5-7 суток до родов, иногда чуть раньше. Тренировочная родовая деятельность — индивидуальный признак, и единого стандарта тут не существует.
Медицине до сих пор не слишком понятны причины и предназначение ложных схваток, а потому за основу выбрана версия «тренировки» организма перед предстоящим настоящим испытанием. Проявляются они как тянущая ноющая боль слева и справа внизу живота как при месячных, при этом ощутимо тянет поясницу и слегка «давит» на прямую кишку.
Такие схватки не имеют определенной временной продолжительности, периодичности, ритмичности. Если женщина почувствовала, что матка пришла в тонус (данное состояние беременные часто называют признаком «живот каменеет»), появились тянущие боли, следует лечь и немного отдохнуть.
Тренировочные схватки после получасового отдыха проходят, а настоящие — лишь нарастают.
Бесспорным началом родов можно считать отхождение слизистой пробки и вод. Если появились выделения водянистого или сукровичного характера, следует собираться и ехать в родовспомогательное учреждение.
Если роды начинаются не с излития вод, а с появления схваток, следует убедиться, что они не тренировочные, и, как только удастся зафикисировать их цикличность (например, болевой приступ длится 30 секунд и повторяется каждые 10 минут или чаще), следует также взять собранные заранее вещи и документы и отправиться в роддом.
Косвенным признаком, указывающими на то, что скоро начнутся роды, считается так называемый «инстинкт гнездования», когда за несколько суток до начала родовой деятельности женщина начинает испытывать непреодолимую тягу убраться, все расставить по местам, еще раз погладить и переложить все ползунки-пеленки и обязательно передвинуть в гостиной пианино, чтобы стояло по-другому.
Если такой инстинкт не проснулся, это вовсе не означает, что роды откладываются.
Еще один косвенный признак — появление жидкого стула. Перед родами организм стремится максимально избавиться от всего лишнего и ненужного, к тому же при опорожнении кишечника вырабатываются особенные гормоны — простогландины, которые стимулируют начало родовой деятельности, воздействуя размягчающе на шейку матки.
Признаки у повторнородящих
При второй беременности и у третьеродящих симптомы могут быть такими же, но с некоторыми важными нюансами. Тренировочные схватки у женщин, которым уже доводилось рожать, как правило, начинаются непосредственно перед родами — всего за пару дней.
Репродуктивные органы будущей мамы «помнят» предыдущий опыт, и все процессы подготовки к родам протекают значительно быстрее. Так, у первородящих сначала открывается внутренний зев шейки матки, а только потом наружный, и между двумя этими процессами порой проходит много часов. У повторнородящих женщин между открытием внутреннего и внешнего зева может пройти всего несколько минут, иногда они открываются практически одновременно.
Так, у первородящих сначала открывается внутренний зев шейки матки, а только потом наружный, и между двумя этими процессами порой проходит много часов. У повторнородящих женщин между открытием внутреннего и внешнего зева может пройти всего несколько минут, иногда они открываются практически одновременно.
Если начались не тренировочные, а самые настоящие схватки, женщине, которая рожает не в первый раз, не стоит ждать, пока частота этих схваток будет интенсивной, ведь процесс может проходить слишком быстро. Лучше сразу отправиться в роддом, чтобы находиться под врачебным контролем на случай стремительных быстрых родов.
Непрямыми симптомами скорого начала вторых или третьих родов зачастую является появление ощущения беспричинной тревоги, беспокойства, многие будущие мамы уверяют, что за пару часов до родов их бросает то в жар, то в холод, появляется озноб, легкое головокружение.
Анализы и обследования
На 38 неделе беременности женщину ждет плановый прием у наблюдающего ее акушера-гинеколога. Во время приема будущую маму взвесят, чтобы определить прибавку в весе (или потерю веса), измерят уровень артериального давления, осмотрят руки и ноги на предмет возможного наличия отеков, свидетельствующих о гестозе.
Во время приема будущую маму взвесят, чтобы определить прибавку в весе (или потерю веса), измерят уровень артериального давления, осмотрят руки и ноги на предмет возможного наличия отеков, свидетельствующих о гестозе.
Если беременность была проблемная, имеются определенные осложнения, женщине предложат внеплановое КТГ. Кардиотокография поможет выяснить, как чувствует себя малыш накануне родов. Если появятся сомнения или прибор выдаст результаты, говорящие о нарушениях в состоянии плода, проведут ультразвуковое сканирование с доплером (УЗДГ).
Это обследование покажет, как осуществляется маточно-плацентарный кровоток, хватает ли ребенку кислорода, питательных веществ, нет ли патологических изменений в структуре плаценты и обвития пуповиной.
Всем без исключения женщинам на 38 неделе назначают общий анализ мочи, клинический анализ крови и анализ, который получил название «коагулограмма». Это лабораторное исследование позволит судить о процессах гемостаза — свертываемости крови, что очень важно накануне родов, чтобы оценить возможные риски тромбоза или обширного родового кровотечения, если есть отклонения в факторах свертываемости.
Это лабораторное исследование позволит судить о процессах гемостаза — свертываемости крови, что очень важно накануне родов, чтобы оценить возможные риски тромбоза или обширного родового кровотечения, если есть отклонения в факторах свертываемости.
Если женщина чувствует признаки, «предвестники» родов, доктор на гинекологическом кресле в ходе планового визита проведет ручное исследование и осмотр шейки матки на предмет ее готовности к родам. Зрелая шейка сглаживается, укорачивается, может наблюдаться небольшое открытие — на 1-2 пальца, если роды должны начаться в ближайшие сутки-двое.
Секс — можно или нет?
Если у женщины нет объективных проблем с вынашиванием беременности и лечащий врач не запрещает, сексом на 38 неделе заниматься и можно, и нужно. Половой акт, который доставляет удовольствие обоим партнерам, пойдет беременной только на пользу. Оргазм помогает маточной мускулатуре стать более эластичной, «тренирует» шейку матки, способствует выбросу гормона окситоцина, который в определенных количествах стимулирует начало родовой деятельности.
Незащищенный секс полезен вдвойне при условии, что половой партнер женщины полностью здоров, и у него нет половых инфекций, в том числе и скрытых. В сперме содержатся гормоны простогландины, которые расслабляют мускулатуру шейки матки, помогая ей быстрее подготовиться к родовой деятельности. Секс положительно влияет на отношения будущих родителей, улучшает понимание в семье, дарит умиротворенность и поднимает настроение.
Однако он однозначно противопоказан в том случае, если на 38 неделе началось отхождение слизистой пробки или она отошла целиком.
Роды после этого могут начаться через несколько дней. В течение этого времени сексуальные контакты нежелательны, поскольку цервикальный канал больше не защищен, и любая инфекция может проникнуть напрямую в полость матки и вызвать внутриутробное инфицирование малыша.
Роды на 38 неделе
Роды на этом сроке преждевременными не считаются, ребенок полностью доношен и готов к самостоятельной жизни вне маминого живота..jpg) По статистике, родовая деятельность именно на этой неделе начинается примерно у 35% женщин, то есть примерно каждая третья беременная на этом сроке отправляется в роддом.
По статистике, родовая деятельность именно на этой неделе начинается примерно у 35% женщин, то есть примерно каждая третья беременная на этом сроке отправляется в роддом.
Естественные роды протекают обычно, без особенностей.
В некоторых случаях на этой неделе возникает необходимость в стимулировании родового процесса. Это необходимо тогда, когда у женщины отошли воды, а схватки так и не начались, если есть показания к родоразрешению и нет противопоказаний против естественных родов.
Показаниями к родоразрешению считаются признаки неблагополучия плода — гипоксии, фетоплацентарной недостаточности, признаки патологий у мамы — появление симптомов гестоза, например. Иными словами, если ребенка надо «поторопить», если ему становится небезопасно в материнской утробе, назначается стимуляция родов.
Ее проводят медикаментами, в основном гормональными препаратами, а также проколом плодного пузыря. Если ситуация не критичная, время терпит, может быть назначено лечение, направленное на созревание незрелой шейки матки — введение турунд с гормональными гелями, а заодно санация родовых путей. Все эти действия проходят строго в стационаре.
Если ситуация не критичная, время терпит, может быть назначено лечение, направленное на созревание незрелой шейки матки — введение турунд с гормональными гелями, а заодно санация родовых путей. Все эти действия проходят строго в стационаре.
Кесарево сечение на этом сроке проводят в плановом режиме женщинам, у которых наблюдается резус-конфликт с малышом из-за разности резус-факторов или групп крови, женщинам, вынашивающим двойню после ЭКО (самостоятельные роды в этом случае представляют собой большой риск). Если предстоит повторное кесарево сечение, оно может также быть назначено на эту или следующую неделю.
Рекомендации будущим мамам
Если малыш не торопится рождаться, ни в коем случае не надо торопить его извне. Срок еще позволяет ему находиться в мамином животике как минимум 2-3 недели, а потому не стоит пытаться вызвать роды народными и бабушкиными средствами, включающими в себя прием лошадиных доз касторового масла, приседаниями до потери пульса и изнуряющими «прогулками» по лестнице на девятый этаж.
Как бы мама ни устала за 8,5 месяцев беременности, стоит еще немного потерпеть. Если малыш не торопится, значит, ему так лучше.
На 38 неделе следует собрать сумку, которую женщина возьмет с собой в роддом. Если раньше это не было сделано, сейчас — самое подходящее время. В нее обязательно должна входить одежда для роженицы, одежда для малыша, гигиенические принадлежности, одноразовые пеленки, специальные трусики для рожениц. Не забудьте сложить в одну папку необходимые документы — паспорт, медицинский страховой полис, родовый сертификат и обменную карту.
Прогулки на свежем воздухе полезны и необходимы беременной.
Но гулять на этой неделе следует без фанатизма, не совершая длительных «марафонов», не удаляясь далеко от дома, поскольку роды могут начаться в любой момент.
Если есть необходимость отправиться куда-то дальше соседнего квартала, стоит взять с собой документы, которые могут понадобиться при госпитализации в роддом (список — выше), а собранную сумку поставить на видное место, чтобы родные или друзья в любой момент смогли доставить ее вам в стационар.
Боли ноющие, колющие, тянущие, не являющиеся истинными схватками, можно снимать таким известным и популярным среди будущих мам лекарственным средством, как «Но-Шпа», но не стоит превышать дозировку, рекомендованную производителем и вашим лечащим врачом.
При стрессовых ситуациях, бессоннице на этом сроке можно принимать легкие растительные успокоительные средства, например «Валериану» в таблетках. Все остальные медикаменты можно принимать только по назначению врача. Если выявлена инфекция и назначены антибиотики, например, «Флемоклав Солютаб», отказываться от их приема не надо. На таком большом сроке антибактериальные препараты не смогут навредить малышу, они опасны на стадии формирования органов и систем, а сейчас у ребенка уже все формировано и функционирует.
Женщине не следует вести «диванный» образ жизни, даже если живот большой и двигаться не хочется. Давно замечено, что чем активнее мама ведет себя до родов, тем легче у нее проходит родовый процесс и быстрее — восстановление после родов. Однако не стоит усердствовать чрезмерно. Женщине сейчас нужна легкая физическая нагрузка и полное отсутствие стрессовых ситуаций.
Однако не стоит усердствовать чрезмерно. Женщине сейчас нужна легкая физическая нагрузка и полное отсутствие стрессовых ситуаций.
Будущей маме следует внимательно относиться к собственному здоровью, особенно если конец беременности приходится на холодное время года, когда есть вероятность заразиться сезонными ОРВИ, гриппом или другими инфекциями. Эти недуги могут сильно осложнить последние недели вынашивания малыша.
Самому крохе они, скорее всего, не навредят, а вот иммунитет женщины перед самыми родами подорвут ощутимо. К тому же при поступлении в роддом с такими симптомами и болезнями, как насморк, кашель, гайморит, отит, ангина и т. д., женщину во всех без исключения случаях помещают не в общее отделение для рожениц, а в обсервационное отделение, где лежат пациентки необследованные, а также с выявленными инфекциями.
Отзывы
Большинство женщин, которые оставили отзывы о своей 38 неделе на специализированных форумах для беременных в интернете, утверждают, что желание побыстрее родить преобладает над всеми остальными желаниями на этом сроке. Многие утверждают, что при мысли о скорых родах им становится немного грустно — без живота уже как-то непривычно.
Многие утверждают, что при мысли о скорых родах им становится немного грустно — без живота уже как-то непривычно.
Чаще всего будущие мамы описывают свое состояние как постоянную усталость и сонливость.
Достаточно редко встречаются случаи, когда женщин на этой неделе госпитализировали на сохранение беременности. Обычно такая необходимость возникает при явной незрелости шейки матки и категорическом отказе беременной от операции кесарева сечения. Малышу дают шанс еще немного побыть в материнской утробе, чтобы при помощи лекарственных средств можно было ускорить созревание шейки.
Женщины, которым в 38 недель делали УЗИ, отмечают, что мимика малыша просто поразила их — у него в арсенале столько гримасок и видов улыбки, что любоваться ими можно бесконечно. Некоторые специально записываются на трехмерное УЗИ на этом сроке, чтобы потом сравнить снимки УЗИ и видео, полученное от доктора с реальным малышом, который вот-вот появится на свет.
Дополнительно о 38 неделе беременности смотрите в следующем видео.
38 неделя беременности: ребенок активно шевелится ночью
Каждая будущая мама по-особенному относится к своему самочувствию. Так, на самых ранних сроках женщины переживают по поводу токсикоза и обильных выделений из влагалища. Позже следят за активностью малыша и ростом своего животика. Данная статья расскажет вам о том, что происходит в 38 недель беременности. Ребенок очень активно шевелится в этот период – что может быть причиной этому? Об этом вы узнаете далее.
Каким должно быть шевеление на поздних сроках?
Если у вас идет 38 неделя беременности, ребенок активно шевелится и дает о себе знать. Что может быть причиной этому? Перед тем как узнать ответ на данный вопрос, стоит выяснить, какими должны быть движения малыша.
На этом сроке ребенку уже может быть довольно тесно у мамы в животике. Рост малыша составляет примерно 46-50 сантиметров, а вес около трех килограммов. Все движения ребенка больше похожи на поглаживания. Кроха растягивает детородный орган, и будущей маме может казаться, что плод вот-вот появится на свет. Женщина уже не чувствует резких толчков, как это было несколько месяцев назад. Все это является абсолютной нормой.
В первой половине дня малыш должен совершить до десяти движений. Однако слишком активное поведение должно насторожить будущую маму. В некоторых случаях оно является нормальным. Медики же рекомендуют перестраховаться и посетить гинеколога. Итак, у вас идет 38 неделя беременности, ребенок активно шевелится ночью – что может быть причиной этому?
Начало нормальной родовой деятельности
Если у будущей мамы уже есть 38 недель беременности, ребенок активно шевелится и тянет низ живота, это может быть сигналом, что стоит собираться в родильный дом. Постарайтесь расслабиться и не паниковать. Пока схватки несильные, можно принять душ и выпить две таблетки препарата «Но Шпа». В некоторых случаях после такой манипуляции все симптомы родовой деятельности проходят. Это говорит о том, что схватки были тренировочными.
Постарайтесь расслабиться и не паниковать. Пока схватки несильные, можно принять душ и выпить две таблетки препарата «Но Шпа». В некоторых случаях после такой манипуляции все симптомы родовой деятельности проходят. Это говорит о том, что схватки были тренировочными.
Активность ребенка в этот период объясняется тем, что сокращающаяся матка оказывает давление на малыша. Ему становится очень тесно, и он пытается высвободиться. Обязательно сообщите своему доктору о подобном симптоме.
Если после кратковременного отдыха и душа состояние не изменилось, значит, надо собирать «тревожный чемоданчик» — и в родильное отделение. Скорее всего, домой вы вернетесь уже с малышом на руках.
Кислородное голодание
Если идет 38 неделя беременности, ребенок активно шевелится в ночные часы, это может быть следствием того, что ему не хватает кислорода и питательных веществ. Почему же при этом малыш начинает напоминать о себе?
Все дело в том, что основное питание и кислород кроха получает из плаценты через пуповину. Когда ему что-то не нравится, плод начинает активно массировать и толкать детское место. Таким образом ускоряется кровообмен, и эмбрион получает больше кислорода.
Когда ему что-то не нравится, плод начинает активно массировать и толкать детское место. Таким образом ускоряется кровообмен, и эмбрион получает больше кислорода.
Когда вы чувствуете слишком активные движения малыша — это повод обратиться к врачу. Скорее всего, вам будет проведен ряд обследований. Чаще всего сюда входит анализ крови и мочи, кардиотокография и ультразвуковая диагностика. Полученные результаты покажут наличие или отсутствие проблемы. В некоторых случаях будущей маме может потребоваться экстренное кесарево сечение.
Отслоение плаценты
Если у вас 38 недель беременности, ребенок активно шевелится ночью или днем и есть сильные боли в нижней части живота, это может быть признаком преждевременного отхождения плаценты. Чаще всего эта патология сопровождается кровотечением. Однако так бывает не всегда.
При отслоении детского места происходит острое кислородное голодание, которое врачи чаще всего называют гипоксией. При этом женщине требуется экстренная операция. Обычно медики проводят кесарево сечение в срочном порядке. В противном случае погибнуть может не только ребенок, но и сама будущая мама.
Обычно медики проводят кесарево сечение в срочном порядке. В противном случае погибнуть может не только ребенок, но и сама будущая мама.
Душное помещение
Когда идет 38 неделя беременности, ребенок активно шевелится – о чем это может говорить? Возможно, будущая мама находится в душном помещении. Если сей процесс происходит ночью, надо открыть окна и дать свежему воздуху проникнуть в помещение.
Помимо активных шевелений плода признаком недостатка кислорода у будущей мамы может быть плохое самочувствие. В некоторых случаях женщины даже теряют сознание.
Неправильное положение или тесная одежда у женщины
На поздних сроках беременности активное шевеление малыша может свидетельствовать о том, что ему что-то не нравится. Если подобные ощущения возникают ночью, стоит обратить внимание на то, как вы спите. Часто будущие мамы лежат на спине и из-за этого происходит передавливание большой вены. Происходит застой крови в нижних конечностях и возникает нехватка кислорода. Большинство женщин и самостоятельно чувствуют все эти признаки. У них начинает кружиться голова и снижается давление. Однако во сне этот признак может быть попросту не замечен.
Большинство женщин и самостоятельно чувствуют все эти признаки. У них начинает кружиться голова и снижается давление. Однако во сне этот признак может быть попросту не замечен.
Тесная одежда, которая сдавливает область малого таза, также приводит к пережиманию вены и застою крови в нижних конечностях. Старайтесь выбирать вещи свободного покроя из натуральных «дышащих» тканей, которые не доставят вам дискомфорта. Особенно это касается ночного времени. В некоторых случаях даже нижнее белье может доставлять неудобство будущей маме.
Подведение итогов или заключение статьи
Итак, вам стали известны основные причины беспокойного поведения малыша в утробе. Помните, что когда наступит 38 недель беременности, шевеления ребенка в животе могут идти на спад. Это является абсолютно нормальным. Кроха уже не может кувыркаться как раньше. Однако его движения должны быть регулярными. Если вы в течение дня не почувствовали ни одного толчка, то стоит обеспокоиться. Сообщите врачу как можно скорее о своих симптомах и подозрениях. Спокойной вам беременности и легких родов. Будьте здоровы!
Спокойной вам беременности и легких родов. Будьте здоровы!
Определение срока беременности | АКОГ
Номер 579
(подтверждено в 2017 г.)
Комитет по акушерской практике Американского колледжа акушеров и гинекологов Общество медицины матери и плода
изменять. Информация не должна толковаться как диктующая эксклюзивный курс лечения или процедуры, которой необходимо следовать.
ВЫДЕРЖКА: В прошлом период от 3 недель до предполагаемой даты родов до 2 недель после предполагаемой даты родов считался «доношенным» с расчетом на то, что неонатальные исходы родов в этот интервал были одинаковыми и хорошими. Однако исследования все чаще показывают, что неонатальные исходы, особенно респираторная заболеваемость, варьируются в зависимости от сроков родов в этом 5-недельном диапазоне гестационного возраста.Чтобы устранить это отсутствие единообразия, в конце 2012 года была созвана рабочая группа, которая рекомендовала заменить метку «доношенность» обозначениями ранний срок (от 37 0/7 недель беременности до 38 6/7 недель беременности). , доношенные (от 39 0/7 недель беременности до 40 6/7 недель беременности), поздние сроки (от 41 0/7 недель беременности до 41 6/7 недель беременности) и переношенные ( 42 0/7 недель беременности и позже) для более точного описания родов, происходящих в 37 0/7 недель беременности или позже.Американский колледж акушеров и гинекологов и Общество медицины матери и плода одобряют и поощряют единообразное использование рекомендуемых рабочей группой новых обозначений гестационного возраста всеми клиницистами, исследователями и должностными лицами общественного здравоохранения для облегчения представления данных и оказания качественной медицинской помощи. и клинические исследования.
, доношенные (от 39 0/7 недель беременности до 40 6/7 недель беременности), поздние сроки (от 41 0/7 недель беременности до 41 6/7 недель беременности) и переношенные ( 42 0/7 недель беременности и позже) для более точного описания родов, происходящих в 37 0/7 недель беременности или позже.Американский колледж акушеров и гинекологов и Общество медицины матери и плода одобряют и поощряют единообразное использование рекомендуемых рабочей группой новых обозначений гестационного возраста всеми клиницистами, исследователями и должностными лицами общественного здравоохранения для облегчения представления данных и оказания качественной медицинской помощи. и клинические исследования.
Беременность при одноплодной беременности длится в среднем 40 недель (280 дней) от первого дня последней менструации до предполагаемой даты родов.В прошлом период от 3 недель до и до 2 недель после предполагаемой даты родов считался «доношенным» 1, при этом ожидалось, что неонатальные исходы родов в этом интервале будут однородными и хорошими. Однако все чаще исследования показывают, что неонатальные исходы, особенно респираторная заболеваемость, варьируются в зависимости от сроков родов даже в пределах этого 5-недельного гестационного возраста. Частота неблагоприятных неонатальных исходов самая низкая среди неосложненных беременностей, родившихся между 39 0/7 нед гестации и 40 6/7 нед гестации 2, 3.По этой причине проекты по улучшению качества были сосредоточены, например, на исключении немедицинских родов на сроке менее 39 0/7 недель беременности 4.
Однако все чаще исследования показывают, что неонатальные исходы, особенно респираторная заболеваемость, варьируются в зависимости от сроков родов даже в пределах этого 5-недельного гестационного возраста. Частота неблагоприятных неонатальных исходов самая низкая среди неосложненных беременностей, родившихся между 39 0/7 нед гестации и 40 6/7 нед гестации 2, 3.По этой причине проекты по улучшению качества были сосредоточены, например, на исключении немедицинских родов на сроке менее 39 0/7 недель беременности 4.
важно, чтобы все клиницисты, исследователи и должностные лица общественного здравоохранения использовали как единые обозначения при описании родов в этот период, так и единый подход к определению гестационного возраста. Чтобы решить проблему отсутствия единообразия в неонатальных исходах между 37 0/7 нед гестации и 42 0/7 нед гестации, в конце 2012 года была созвана рабочая группа, чтобы определить, следует ли пересмотреть определение доношенной беременности 5.В рабочую группу вошли представители Национального института детского здоровья и развития человека Юнис Кеннеди Шрайвер , Американского колледжа акушеров и гинекологов (Колледж), Общества медицины матери и плода (SMFM), других профессиональных обществ и заинтересованных сторон. организации. Рабочая группа рекомендовала заменить метку «доношенная» на обозначения e доношенные, доношенные, поздние доношенные, и переношенные для более точного описания родов, происходящих на 37 0/7 неделе беременности или позже. Вставка 1.Группа рекомендовала не поощрять использование термина «срок» для описания всех родов между 37 0/7 недель беременности и 41 6/7 недель беременности. Подробности доказательств и обоснования, лежащие в основе этих рекомендаций, можно найти в опубликованных резюме этой конференции 5.
организации. Рабочая группа рекомендовала заменить метку «доношенная» на обозначения e доношенные, доношенные, поздние доношенные, и переношенные для более точного описания родов, происходящих на 37 0/7 неделе беременности или позже. Вставка 1.Группа рекомендовала не поощрять использование термина «срок» для описания всех родов между 37 0/7 недель беременности и 41 6/7 недель беременности. Подробности доказательств и обоснования, лежащие в основе этих рекомендаций, можно найти в опубликованных резюме этой конференции 5.
Колледж и SMFM одобряют и поощряют единообразное использование рекомендуемых рабочей группой новых обозначений гестационного возраста всеми клиницистами, исследователями , и должностных лиц общественного здравоохранения для облегчения представления данных, предоставления качественной медицинской помощи и клинических исследований.
Рекомендуемая классификация родов от 37 недель беременности
Ранние сроки: от 37 0/7 недель до 38 6/7 недель
Доношенные: от 39 0/7 недель до 40 6/7 недель
- 4
Поздние сроки: от 41 0/7 недель до 41 6/7 недель
Переношенные: 42 0/7 недель и более
 Определение «доношенной» беременности: рекомендации Рабочей группы по определению «доношенной» беременности. JAMA 2013;309:2445–6.
Определение «доношенной» беременности: рекомендации Рабочей группы по определению «доношенной» беременности. JAMA 2013;309:2445–6.Единые определения термина основаны на едином методе определения гестационного возраста. Рабочая группа представила метод определения гестационного возраста 5, который, как и другие подобные методы 6, основывался на иерархии клинических и ультразвуковых критериев. Отдельные методы могут различаться в деталях того, когда и как следует использовать ультразвуковую биометрию для изменения предполагаемой даты родов на основе последней менструации; однако целью этого документа не является установление приоритета одного метода над другим.Колледж и SMFM работают с другими экспертными группами над достижением основанного на фактических данных консенсуса по критериям определения гестационного возраста.
Авторские права принадлежат Американскому колледжу акушеров и гинекологов, ноябрь 2013 г., 409 12th Street, SW, PO Box 96920, Washington, DC 20090-6920. Все права защищены.
Все права защищены.
ISSN 1074-861X
Определение доношенной беременности. Мнение комитета № 579. Американский колледж акушеров и гинекологов. Obstet Gynecol 2013;122:1139–40.
Каким должен быть оптимальный интервал между двумя ультразвуковыми исследованиями?
Фон . Индекс амниотической жидкости (ИАЖ) является одним из основных и решающих компонентов биофизического профиля плода и сам по себе может предсказать исход беременности. Очень низкие значения связаны с задержкой внутриутробного развития и почечными аномалиями плода, тогда как высокие значения могут указывать на аномалии желудочно-кишечного тракта плода, сахарный диабет у матери и т. д. Однако, прежде чем определить пороговые стандарты для аномальных значений для местной популяции, необходимо определить нормальный диапазон для конкретного гестационного возраста и идеальный интервал тестирования. Цели . Установить эталонные стандарты для AFI для местного населения после 34 недель беременности и определить оптимальный интервал сканирования для оценки AFI в третьем триместре у антенатальных женщин с низким риском. Материалы и методы . Проспективная оценка AFI проводилась у 50 здоровых беременных женщин в сроке от 34 до 40 недель с недельными интервалами. Изучена динамика объема амниотической жидкости с увеличением гестационного возраста. В исследование были включены только одноплодные беременности низкого риска с точно установленным гестационным возрастом, которые были доступны для всех еженедельных сканирований с 34 до 40 недель.Из исследования исключались женщины с гестационным или явным сахарным диабетом, гипертензивными нарушениями беременности, дородовым разрывом плодных оболочек и врожденными аномалиями плода, а также родившие до 40 полных недель. Для измерения AFI полость матки была условно разделена на четыре квадранта вертикальной и горизонтальной линиями, проходящими через пупок. Трансабдоминальный зонд с линейной матрицей использовали для измерения самого большого вертикального кармана (в см) в перпендикулярной плоскости к коже живота в каждом квадранте.Индекс амниотической жидкости был получен путем сложения этих четырех измерений.
Материалы и методы . Проспективная оценка AFI проводилась у 50 здоровых беременных женщин в сроке от 34 до 40 недель с недельными интервалами. Изучена динамика объема амниотической жидкости с увеличением гестационного возраста. В исследование были включены только одноплодные беременности низкого риска с точно установленным гестационным возрастом, которые были доступны для всех еженедельных сканирований с 34 до 40 недель.Из исследования исключались женщины с гестационным или явным сахарным диабетом, гипертензивными нарушениями беременности, дородовым разрывом плодных оболочек и врожденными аномалиями плода, а также родившие до 40 полных недель. Для измерения AFI полость матки была условно разделена на четыре квадранта вертикальной и горизонтальной линиями, проходящими через пупок. Трансабдоминальный зонд с линейной матрицей использовали для измерения самого большого вертикального кармана (в см) в перпендикулярной плоскости к коже живота в каждом квадранте.Индекс амниотической жидкости был получен путем сложения этих четырех измерений. Статистический анализ был выполнен с использованием программного обеспечения SPSS (версия 16, Чикаго, Иллинойс). Процентильные кривые (5-й, 50-й и 95-й процентили) были построены для сравнения с другими исследованиями. Коэффициент Коэна использовался для изучения величины изменений в разные промежутки времени. Результаты . В сроке от 34 до 40 недель было доступно 50 ультразвуковых измерений на каждом сроке гестации. Среднее значение (стандартное отклонение) значений AFI (в см) составило 34 W: 14.59 (1,79), 35 Ш: 14,25 (1,57), 36 Ш: 13,17 (1,56), 37 Ш: 12,48 (1,52), 38 Ш: 12,2 (1,7) и 39 Ш: 11,37 (1,71). Пороговое значение 5-го процентиля составило 8,7 см в 40 недель. Наблюдалось постепенное снижение значений AFI по мере приближения гестационного возраста к сроку. Значительное снижение AFI было отмечено с двухнедельными интервалами. Кривая AFI, полученная в результате исследования, значительно различалась по сравнению с уже опубликованными данными как из Индии, так и из-за рубежа.
Статистический анализ был выполнен с использованием программного обеспечения SPSS (версия 16, Чикаго, Иллинойс). Процентильные кривые (5-й, 50-й и 95-й процентили) были построены для сравнения с другими исследованиями. Коэффициент Коэна использовался для изучения величины изменений в разные промежутки времени. Результаты . В сроке от 34 до 40 недель было доступно 50 ультразвуковых измерений на каждом сроке гестации. Среднее значение (стандартное отклонение) значений AFI (в см) составило 34 W: 14.59 (1,79), 35 Ш: 14,25 (1,57), 36 Ш: 13,17 (1,56), 37 Ш: 12,48 (1,52), 38 Ш: 12,2 (1,7) и 39 Ш: 11,37 (1,71). Пороговое значение 5-го процентиля составило 8,7 см в 40 недель. Наблюдалось постепенное снижение значений AFI по мере приближения гестационного возраста к сроку. Значительное снижение AFI было отмечено с двухнедельными интервалами. Кривая AFI, полученная в результате исследования, значительно различалась по сравнению с уже опубликованными данными как из Индии, так и из-за рубежа. Заключение . Установлен нормативный диапазон значений ИАФИ для конца третьего триместра.Заметные изменения произошли в значениях AFI по мере увеличения срока беременности на две недели. Следовательно, после 34 недель беременности рекомендуется каждые две недели наблюдать за беременными женщинами с низким риском. Перцентильные кривые AFI, полученные в ходе настоящего исследования, могут быть использованы для выявления аномалий амниотической жидкости в нашей популяции.
Заключение . Установлен нормативный диапазон значений ИАФИ для конца третьего триместра.Заметные изменения произошли в значениях AFI по мере увеличения срока беременности на две недели. Следовательно, после 34 недель беременности рекомендуется каждые две недели наблюдать за беременными женщинами с низким риском. Перцентильные кривые AFI, полученные в ходе настоящего исследования, могут быть использованы для выявления аномалий амниотической жидкости в нашей популяции.
1. Введение
Конечной целью программы дородового наблюдения является улучшение перинатальных исходов и снижение внутриутробной гибели плода, помимо профилактики материнской заболеваемости и смертности [1, 2].Плод в состоянии дистресса должен быть выявлен как можно раньше, чтобы своевременное родоразрешение не только спасло плод, но и предотвратило долговременные неврологические нарушения, такие как повреждение центральной нервной системы плода [3]. Хотя говорят, что такое событие чаще встречается при беременности с высоким риском, плод, принадлежащий матерям с низким риском, не обладает полным иммунитетом [4]. Существуют определенные рекомендации по частоте антенатального тестирования беременных женщин с высоким риском, но до сих пор неизвестно, что представляет собой идеальная программа скрининга для беременных с низким риском [5].
Существуют определенные рекомендации по частоте антенатального тестирования беременных женщин с высоким риском, но до сих пор неизвестно, что представляет собой идеальная программа скрининга для беременных с низким риском [5].
Ультразвуковое исследование амниотической жидкости является одним из важных инструментов оценки состояния плода во всех категориях риска, особенно вне периода жизнеспособности [6]. Хотя существует несколько способов [7] оценки количества амниотической жидкости, начиная от клинической пальпации и заканчивая измерением одиночного самого глубокого вертикального кармана [8], индекс амниотической жидкости (ИАЖ) с помощью четырехквадрантного метода, описанного Phelan et al. [9] в 1987 г., и среди них АФИ до сих пор является популярным и надежным методом количественного определения амниотической жидкости.AFI является одним из основных компонентов биофизического профиля плода (BPP), и его значения хорошо коррелируют с адекватностью почечной перфузии плода. Обычно он достигает пика на 32–34 неделе беременности, после чего происходит постепенное уменьшение амниотической жидкости из-за увеличения концентрационной способности почек плода [10]. Однако резкое снижение его количества может свидетельствовать о лежащей в основе плацентарной недостаточности, что имеет определенные последствия для растущего плода. Значения от 8 до 25 считаются нормальными, 5–8 низкими нормальными и менее 5 олигоамнионами [11].При значениях менее 5 наблюдается более высокая частота перинатальной заболеваемости и смертности, и во многих случаях единственным выходом из положения является немедленное родоразрешение [12, 13]. Следовательно, очень важно проводить сканирование пациента, чтобы периодически отмечать такую тенденцию во время дородовых посещений. AFI является пятым параметром в традиционном пятиточечном биофизическом профиле и вторым параметром в быстром двухточечном модифицированном BPP (вторым параметром является NST) [14]. Хотя не существует определенного указанного протокола для выявления скомпрометированного плода, многие считают, что всем женщинам из группы риска следует проводить нестрессовый тест раз в две недели и оценку AFI [15].
Однако резкое снижение его количества может свидетельствовать о лежащей в основе плацентарной недостаточности, что имеет определенные последствия для растущего плода. Значения от 8 до 25 считаются нормальными, 5–8 низкими нормальными и менее 5 олигоамнионами [11].При значениях менее 5 наблюдается более высокая частота перинатальной заболеваемости и смертности, и во многих случаях единственным выходом из положения является немедленное родоразрешение [12, 13]. Следовательно, очень важно проводить сканирование пациента, чтобы периодически отмечать такую тенденцию во время дородовых посещений. AFI является пятым параметром в традиционном пятиточечном биофизическом профиле и вторым параметром в быстром двухточечном модифицированном BPP (вторым параметром является NST) [14]. Хотя не существует определенного указанного протокола для выявления скомпрометированного плода, многие считают, что всем женщинам из группы риска следует проводить нестрессовый тест раз в две недели и оценку AFI [15]. Но до сих пор неизвестно, что представляет собой идеальная частота мониторинга AFI при беременности с низким риском. Частый мониторинг увеличивает стоимость и беспокойство матери, и оптимизация ультразвуковых исследований является необходимостью дня.
Но до сих пор неизвестно, что представляет собой идеальная частота мониторинга AFI при беременности с низким риском. Частый мониторинг увеличивает стоимость и беспокойство матери, и оптимизация ультразвуковых исследований является необходимостью дня.
Настоящее исследование представляет собой попытку изучить степень снижения AFI в третьем триместре и интервал сканирования для выявления значительных изменений, тем самым сформулировав рекомендации по антенатальным ультразвуковым исследованиям у женщин с низким риском.
2. Цели и задачи
Цель настоящего исследования состоит в том, чтобы (1) изучить характер изменения ИАЖ на еженедельной основе с 34 недель до родов; (2) установить референтные диапазоны ИАЖ от 34 до 40 недель. срока беременности; (3) найти временной интервал, к которому происходит значительное снижение ИАЖ, что поможет акушеру спланировать идеальный протокол дородового ультразвукового исследования в третьем триместре.
3. Материалы и методы
Это проспективное обсервационное исследование проводилось на кафедре акушерства и гинекологии Медицинского колледжа Кастурба, Манипал, с января 2012 г. по декабрь 2012 г. Перед исследованием было получено одобрение институционального этического комитета. Критериями включения были одноплодная беременность с низким риском, начальный срок гестации 34 недели, достоверный последний менструальный период и даты, коррелированные и подтвержденные сравнением с CRL первого триместра (длина крестца).После того, как первоначальные критерии были соблюдены, те, у кого впоследствии были диагностированы аномалии объема ликвора из-за таких состояний, как гипертензивные расстройства, гестационный диабет и плацентарная недостаточность, были исключены из исследования, чтобы получить нормативные данные. В исследование были включены только те пациентки, которые родили в сроке 40 недель, так как нам нужны продольные данные до срока. Конечными субъектами исследования были 50 беременных женщин с низким риском, которым проводили серийное сканирование с недельным интервалом, начиная с 34 недель до срока.
по декабрь 2012 г. Перед исследованием было получено одобрение институционального этического комитета. Критериями включения были одноплодная беременность с низким риском, начальный срок гестации 34 недели, достоверный последний менструальный период и даты, коррелированные и подтвержденные сравнением с CRL первого триместра (длина крестца).После того, как первоначальные критерии были соблюдены, те, у кого впоследствии были диагностированы аномалии объема ликвора из-за таких состояний, как гипертензивные расстройства, гестационный диабет и плацентарная недостаточность, были исключены из исследования, чтобы получить нормативные данные. В исследование были включены только те пациентки, которые родили в сроке 40 недель, так как нам нужны продольные данные до срока. Конечными субъектами исследования были 50 беременных женщин с низким риском, которым проводили серийное сканирование с недельным интервалом, начиная с 34 недель до срока.
Субъекты принадлежали к местному населению, состоящему в основном из тулува, биллава, бунт, корага, кулала, девадига, конкани, шивалли брахманов, мусульман байри и католических общин, разговорным языком в основном были каннада, тулу и конкани. Женщины были среднего телосложения, средний рост от 152 до 156 см, вес до беременности от 45 до 50 кг.
Женщины были среднего телосложения, средний рост от 152 до 156 см, вес до беременности от 45 до 50 кг.
Ультразвуковое исследование было проведено после того, как пациентке было предложено опорожнить мочевой пузырь. Обследования проводились с конвекцией 3.Датчик 5 МГц (ультразвуковое оборудование Philips HD11XE). Больного просят лечь на спину. Матка была произвольно разделена на четыре квадранта с использованием черной линии в качестве вертикальной линии и поперечной линии, проходящей через пупок, как описано Phelan et al. [9]. Датчик помещали в каждый из этих квадрантов в сагиттальной плоскости, перпендикулярной животу пациентки, и рассчитывали максимальную глубину амниотической жидкости в сантиметрах без учета петель пуповины и мелких частей плода. Были предприняты меры предосторожности, чтобы избежать чрезмерного давления на датчик, так как это может повлиять на измерения AFI.Значения всех четырех квадрантов суммировали для получения окончательного индекса амниотической жидкости (ИАЖ).
3.1. Оценка размера выборки
Khadilkar et al. [16] из Департамента акушерства и гинекологии Медицинского колледжа Гранта в Мумбаи провели проспективное поперечное исследование здоровых беременных с низким уровнем риска, чтобы получить референтный диапазон гестационного периода для ИА среди индийских женщин. Они отметили, что среднее значение и стандартное отклонение AFI (см) на 34 неделе беременности составило 14,2 и 2.4 соответственно. Мы предположили, что разница в 1,5 см в среднем значении AFI будет значительно отличаться от нормальных значений, и, соответственно, оценили размер выборки, чтобы показать желаемый уровень мощности 90% и уровень значимости 0,05, используя формулу где (критическое значение, которое отделяет центральные 95% распределения от 5% в хвостах), (критическое значение, которое отделяет нижние 10% распределения от верхних 90%), = стандартное отклонение и = разница двух средних.
Соответственно, было подсчитано, что требуется 27 пациентов, и мы решили набрать 50 пациентов, чтобы получить удовлетворительные результаты.
4. Статистические методы
Данные были проанализированы с использованием SPSS версии 16 для Windows (SPSS Inc., Чикаго, Иллинойс, США). Был проведен описательный анализ для получения средних значений, стандартного отклонения и процентилей для AFI от 34 до 40 недель. Microsoft Excel 2010 использовался для построения графиков значений процентилей (5-й, 50-й и 95-й) для различных гестационных возрастов.Для поиска наилучшего соответствия использовался полиномиальный регрессионный анализ 3-го порядка. Снижение значения AFI рассчитывали с недельным интервалом, а величину изменения анализировали путем оценки величины эффекта (коэффициент Коэна) [17].
Формула Коэна выглядит следующим образом: где и — средние значения, а — стандартные отклонения двух групп.
5. Результаты
Из 50 пациенток в возрасте от 22 до 28 лет, включенных в исследование, более половины (32 пациентки, 64%) были первобеременными, а 18 (36%) — повторнобеременными.Ни у кого из них не было антенатальных осложнений. Все они родились на сроке от 39+ до 40 недель. 16 (32%) пациенткам потребовалось кесарево сечение по акушерским показаниям, таким как неудачная индукция, головно-тазовая диспропорция и дистресс плода в родах. Средняя (стандартное отклонение) масса тела новорожденных при рождении (измеряемая в кг) составила 2,83 (0,34), с оценкой по шкале APGAR на 1-й минуте (среднее и стандартное отклонение) 8,48 (1,09) и на 5-й минуте по шкале APGAR 8,72 (1,01). Как упоминалось в методологии, мы исключили тех, кто родил раньше срока, поскольку для целей анализа нам требовался AFI от 34 до 40 недель беременности.
Все они родились на сроке от 39+ до 40 недель. 16 (32%) пациенткам потребовалось кесарево сечение по акушерским показаниям, таким как неудачная индукция, головно-тазовая диспропорция и дистресс плода в родах. Средняя (стандартное отклонение) масса тела новорожденных при рождении (измеряемая в кг) составила 2,83 (0,34), с оценкой по шкале APGAR на 1-й минуте (среднее и стандартное отклонение) 8,48 (1,09) и на 5-й минуте по шкале APGAR 8,72 (1,01). Как упоминалось в методологии, мы исключили тех, кто родил раньше срока, поскольку для целей анализа нам требовался AFI от 34 до 40 недель беременности.
В таблице 1 приведены описательные данные для AFI. Значения AFI различались на протяжении всей беременности, и наблюдалось постепенное снижение значений по мере увеличения срока беременности. 5-й, 50-й и 95-й процентили варьировались от 11,7, 14,6 и 17,3 соответственно в 34 недели до 8,7, 10,8 и 13,7 соответственно в 40 недель. Интересно отметить, что все значения находились в диапазоне от 8 до 25 см (что является общепринятым и установленным нормальным диапазоном значений AFI во всем мире). Максимальное значение AFI у любого отдельного пациента составляло 17.6 см и минимум 8,5 см в нашей серии антенатальных беременных женщин с низким риском. Если минимум (5-й процентиль) и максимум (95-й процентиль) считать нормальным диапазоном, то было отмечено, что соответствующие значения также различались в разные сроки гестации; чем старше гестационный возраст, тем меньше значения. Эти изменения графически представлены на рисунке 1.
Максимальное значение AFI у любого отдельного пациента составляло 17.6 см и минимум 8,5 см в нашей серии антенатальных беременных женщин с низким риском. Если минимум (5-й процентиль) и максимум (95-й процентиль) считать нормальным диапазоном, то было отмечено, что соответствующие значения также различались в разные сроки гестации; чем старше гестационный возраст, тем меньше значения. Эти изменения графически представлены на рисунке 1.
| |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Мы использовали разницу в среднем значениях одной недели на следующую неделю для оценки уменьшения тенденции амниотической жидкости от 34 до 40 недель беременности (табл. 2). Темная заштрихованная область указывает на ячейки, в которых расчеты не требуются, так как это одни и те же недели или предыдущие недели. Можно видеть, что многие ячейки имеют значения меньше 1, но все же разница может быть рассчитана статистически значимой, если применять обычные статистические тесты, такие как парный тест, и, следовательно, мы использовали тест Коэна, который очень хорошо определяет величину изменения.
В таблице 3 показаны значения Коэна для сравнения по неделям, и можно увидеть, что не было значительных изменений в ближайшую неделю, но изменения становились значительными, когда интервал между двумя сканированиями составлял более 2 недель или более в большинстве случаев.
| ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||

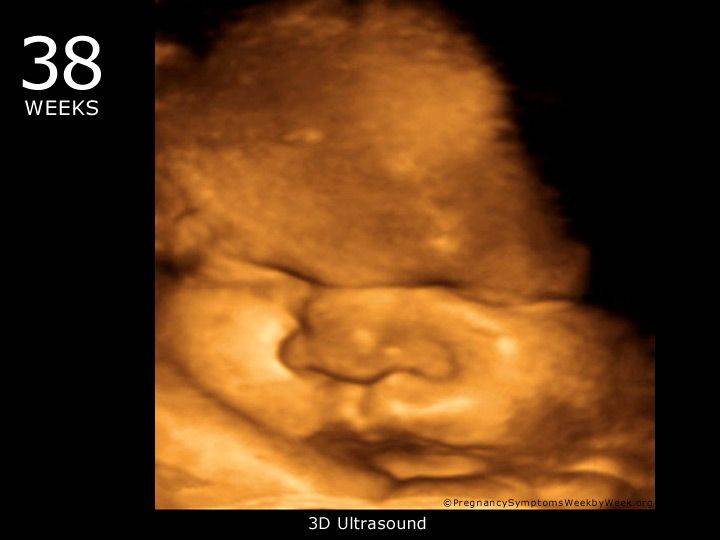 Если живот и матка вместе с ней уже опустились, то дышать стало значительно легче. А вот посещать туалет приходится чаще. И все потому, что матка давит на мочевой пузырь и кишечник;
Если живот и матка вместе с ней уже опустились, то дышать стало значительно легче. А вот посещать туалет приходится чаще. И все потому, что матка давит на мочевой пузырь и кишечник;


 17
17 1
1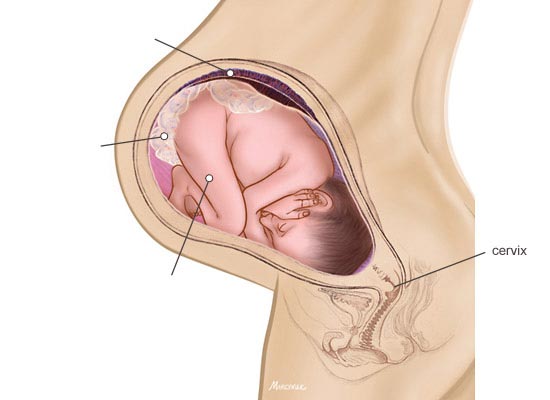 8
8 сравнения. Таким образом, из этой таблицы получены существенные доказательства того, что объем ликвора значительно уменьшается в течение еще 14 дней у дородовых женщин с низким риском.
сравнения. Таким образом, из этой таблицы получены существенные доказательства того, что объем ликвора значительно уменьшается в течение еще 14 дней у дородовых женщин с низким риском. 27
27 24
24 Объем амниотической жидкости постепенно увеличивается до 32–34 недель беременности, а затем постепенно снижается до срока [18, 19].Критический диапазон AFI от 8 до 25 см свидетельствует о благополучии плода, а отклонение от этого диапазона связано с увеличением осложнений у плода и матери из-за маловодия и многоводия. Значения AFI в третьем триместре пропорциональны продукции мочи плода [20, 21] и, следовательно, находятся в пределах нормы, что указывает на хорошую плацентарную перфузию и перенос питательных веществ и кислорода плодом. Следовательно, мониторинг AFI стал стандартом дородовой помощи.
Объем амниотической жидкости постепенно увеличивается до 32–34 недель беременности, а затем постепенно снижается до срока [18, 19].Критический диапазон AFI от 8 до 25 см свидетельствует о благополучии плода, а отклонение от этого диапазона связано с увеличением осложнений у плода и матери из-за маловодия и многоводия. Значения AFI в третьем триместре пропорциональны продукции мочи плода [20, 21] и, следовательно, находятся в пределах нормы, что указывает на хорошую плацентарную перфузию и перенос питательных веществ и кислорода плодом. Следовательно, мониторинг AFI стал стандартом дородовой помощи. Два исследования [16, 25] проведены в Индии, но сообщаемый диапазон AFI имеет широкий диапазон. Это может быть связано с тем, что их наблюдения были основаны на ретроспективных данных поперечного сечения. Примечательно, что эталонные значения AFI, опубликованные Singh et al.на 2–3 см больше, чем во всех других сериях на всех сроках беременности; мы предполагаем, что это может быть связано с тем, что исследование проводилось в больнице Indraprastha Apollo в Нью-Дели, где обслуживаются пациенты с очень высоким социально-экономическим статусом. Хадилкар и др. сообщили о своих результатах, полученных от пациентов, посещающих дородовую клинику Медицинского колледжа Гранта в Бомбее, и наши результаты также совпадают с их данными. Следовательно, можно предположить, что стандарты AFI должны быть определены для конкретных групп населения, чтобы устранить предвзятость, связанную с социально-экономическими группами, географическим положением, расой и т. д.Однако следует отметить, что почти все авторы сообщают о неуклонном снижении значений AFI с увеличением гестационного возраста, за исключением Birang et al.
Два исследования [16, 25] проведены в Индии, но сообщаемый диапазон AFI имеет широкий диапазон. Это может быть связано с тем, что их наблюдения были основаны на ретроспективных данных поперечного сечения. Примечательно, что эталонные значения AFI, опубликованные Singh et al.на 2–3 см больше, чем во всех других сериях на всех сроках беременности; мы предполагаем, что это может быть связано с тем, что исследование проводилось в больнице Indraprastha Apollo в Нью-Дели, где обслуживаются пациенты с очень высоким социально-экономическим статусом. Хадилкар и др. сообщили о своих результатах, полученных от пациентов, посещающих дородовую клинику Медицинского колледжа Гранта в Бомбее, и наши результаты также совпадают с их данными. Следовательно, можно предположить, что стандарты AFI должны быть определены для конкретных групп населения, чтобы устранить предвзятость, связанную с социально-экономическими группами, географическим положением, расой и т. д.Однако следует отметить, что почти все авторы сообщают о неуклонном снижении значений AFI с увеличением гестационного возраста, за исключением Birang et al. из Ирана. Их серии включали ретроспективные данные поперечного сечения, и их количество варьировалось от минимума 12 наблюдений в 35 недель до максимума 68 наблюдений в 39 недель. Это может быть причиной их обнаружения быстрого падения AFI с 34 до 35 недель, плато между 37 и 39 неделями и еще раз медленного падения в 40 недель. Такие наблюдения указывают на слабость когорты поперечного сечения, поскольку одни и те же пациенты не наблюдаются последовательно.
из Ирана. Их серии включали ретроспективные данные поперечного сечения, и их количество варьировалось от минимума 12 наблюдений в 35 недель до максимума 68 наблюдений в 39 недель. Это может быть причиной их обнаружения быстрого падения AFI с 34 до 35 недель, плато между 37 и 39 неделями и еще раз медленного падения в 40 недель. Такие наблюдения указывают на слабость когорты поперечного сечения, поскольку одни и те же пациенты не наблюдаются последовательно. 8
8 1 (2.4)
1 (2.4) 2
2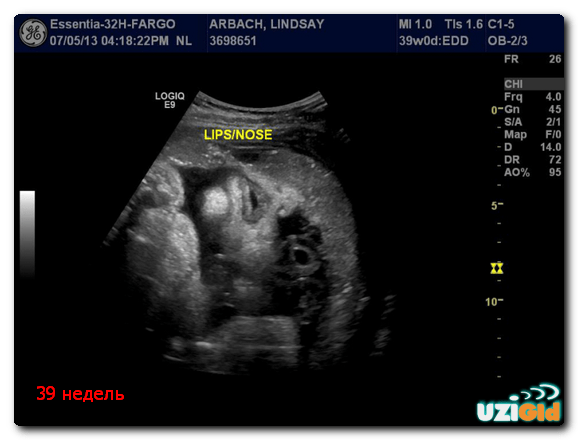 9 (0.60)
9 (0.60) 1
1 59 (1.79)
59 (1.79) Вместо этого мы рассчитали оценку размера эффекта (Коэн) для количественной оценки изменений в AFI за определенный период времени.
Вместо этого мы рассчитали оценку размера эффекта (Коэн) для количественной оценки изменений в AFI за определенный период времени. Во время оценки AFI можно также выполнить другие тесты для благополучия плода, такие как документирование грубых движений тела плода, тонуса плода и дыхательных движений плода, чтобы убедиться, что у плода нет гипоксии. Кроме того, интервальная биометрия может выполняться всякий раз, когда это необходимо для количественной оценки удовлетворительного роста плода. Мы считаем, что при отсутствии каких-либо факторов риска для матери или плода оценка AFI один раз в две недели достаточна для обеспечения удовлетворительного исхода беременности.
Во время оценки AFI можно также выполнить другие тесты для благополучия плода, такие как документирование грубых движений тела плода, тонуса плода и дыхательных движений плода, чтобы убедиться, что у плода нет гипоксии. Кроме того, интервальная биометрия может выполняться всякий раз, когда это необходимо для количественной оценки удовлетворительного роста плода. Мы считаем, что при отсутствии каких-либо факторов риска для матери или плода оценка AFI один раз в две недели достаточна для обеспечения удовлетворительного исхода беременности. Хотя наши результаты основаны на необходимом количестве пациентов путем определения размера выборки, большее количество субъектов, если они будут изучены, могут дать надежные эталонные кривые для AFI и определить крайние значения, чтобы определить, что представляет собой олиго- или многоводие. Это же исследование может быть распространено на беременных с высоким риском, таких как преэклампсия, хроническая гипертензия, многоплодная беременность и задержка внутриутробного развития, чтобы определить частоту тестирования ликвора для этих когорт.
Хотя наши результаты основаны на необходимом количестве пациентов путем определения размера выборки, большее количество субъектов, если они будут изучены, могут дать надежные эталонные кривые для AFI и определить крайние значения, чтобы определить, что представляет собой олиго- или многоводие. Это же исследование может быть распространено на беременных с высоким риском, таких как преэклампсия, хроническая гипертензия, многоплодная беременность и задержка внутриутробного развития, чтобы определить частоту тестирования ликвора для этих когорт.

 Вашему малышу они тоже нужны. Спросите своего поставщика медицинских услуг, что вы можете сделать, если у вас развился СБН.
Вашему малышу они тоже нужны. Спросите своего поставщика медицинских услуг, что вы можете сделать, если у вас развился СБН. В этом случае мы определяем частоту сердечных сокращений плода с помощью УЗИ.
В этом случае мы определяем частоту сердечных сокращений плода с помощью УЗИ. Если его не лечить, это может вызвать серьезные проблемы у ребенка. Сифилис можно лечить и вылечить во время беременности с помощью пенициллина.
Если его не лечить, это может вызвать серьезные проблемы у ребенка. Сифилис можно лечить и вылечить во время беременности с помощью пенициллина.

 Фармакол Тер . 1997. 74(2):221-58. [Ссылка QxMD MEDLINE].
Фармакол Тер . 1997. 74(2):221-58. [Ссылка QxMD MEDLINE]. [Ссылка QxMD MEDLINE].
[Ссылка QxMD MEDLINE]. БМЖ . 2007 г., 10 ноября. 335 (7627): 974. [Ссылка QxMD MEDLINE].
БМЖ . 2007 г., 10 ноября. 335 (7627): 974. [Ссылка QxMD MEDLINE]. Дж Клин Инвест . 1993, март 91(3):950-60. [Ссылка QxMD MEDLINE].
Дж Клин Инвест . 1993, март 91(3):950-60. [Ссылка QxMD MEDLINE].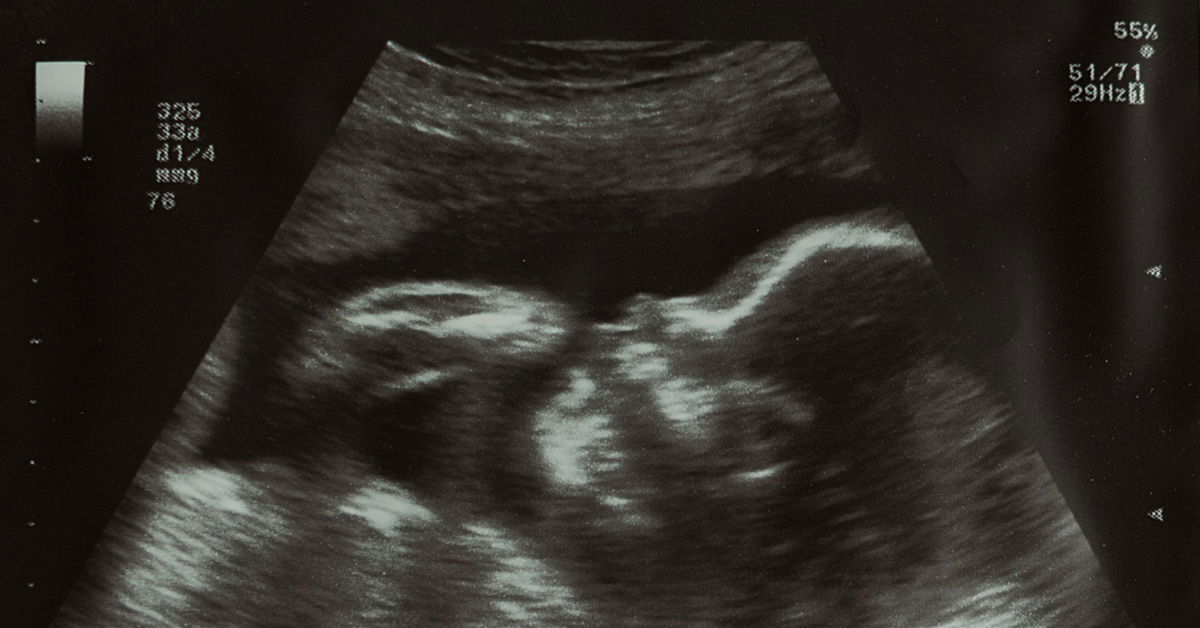 БЖОГ . 2011 сен. 118(10):1253-1261. [Ссылка QxMD MEDLINE].
БЖОГ . 2011 сен. 118(10):1253-1261. [Ссылка QxMD MEDLINE]. Акушерство Гинекол . 2009 июнь 113(6):1217-24. [Ссылка QxMD MEDLINE].
Акушерство Гинекол . 2009 июнь 113(6):1217-24. [Ссылка QxMD MEDLINE].
 Am J Obstet Gynecol . 2003 г., сентябрь 189(3):848-52. [Ссылка QxMD MEDLINE].
Am J Obstet Gynecol . 2003 г., сентябрь 189(3):848-52. [Ссылка QxMD MEDLINE]. БЖОГ . 2011 авг. 118(9):1126-32. [Ссылка QxMD MEDLINE].
БЖОГ . 2011 авг. 118(9):1126-32. [Ссылка QxMD MEDLINE]. 374 (1): 13-22. [Ссылка QxMD MEDLINE].
374 (1): 13-22. [Ссылка QxMD MEDLINE].
 345(8963):1455-63. [Ссылка QxMD MEDLINE].
345(8963):1455-63. [Ссылка QxMD MEDLINE]. [Ссылка QxMD MEDLINE].
[Ссылка QxMD MEDLINE]. Акушерство Гинекол . 2011 ноябрь 118(5):1102-7. [Ссылка QxMD MEDLINE].
Акушерство Гинекол . 2011 ноябрь 118(5):1102-7. [Ссылка QxMD MEDLINE]. org/About-ACOG/News-Room/Practice-Advisories/Practice-Advisory-Low-Dose-Aspirin-and-Prevention-of-Preeclampsia-Updated-Recommendations.11 июля 2016 г.; Доступ: 2 августа 2016 г.
org/About-ACOG/News-Room/Practice-Advisories/Practice-Advisory-Low-Dose-Aspirin-and-Prevention-of-Preeclampsia-Updated-Recommendations.11 июля 2016 г.; Доступ: 2 августа 2016 г. Ланцет . 8 апреля 2006 г. 367 (9517): 1145-54. [Ссылка QxMD MEDLINE].
Ланцет . 8 апреля 2006 г. 367 (9517): 1145-54. [Ссылка QxMD MEDLINE]. БМЖ . 2011 19 мая. 342:d2901. [Ссылка QxMD MEDLINE]. [Полный текст].
БМЖ . 2011 19 мая. 342:d2901. [Ссылка QxMD MEDLINE]. [Полный текст]. JAMA Pediatr . 2015 фев. 169(2):154-62. [Ссылка QxMD MEDLINE].
JAMA Pediatr . 2015 фев. 169(2):154-62. [Ссылка QxMD MEDLINE]. 2003 г., июнь 188(6):1504-7; обсуждение 1507-8. [Ссылка QxMD MEDLINE].
2003 г., июнь 188(6):1504-7; обсуждение 1507-8. [Ссылка QxMD MEDLINE]. [Ссылка QxMD MEDLINE].
[Ссылка QxMD MEDLINE]. 10 февраля 2014 г. [Полный текст].
10 февраля 2014 г. [Полный текст].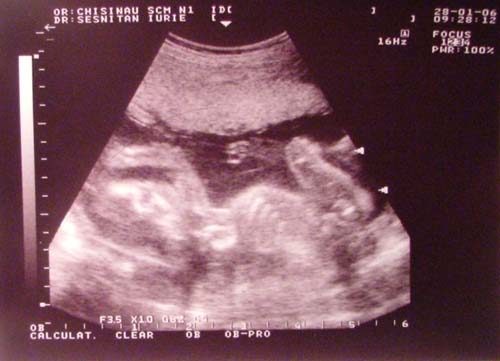 БЖОГ . 2015 24 ноября. [Ссылка на MEDLINE QxMD].
БЖОГ . 2015 24 ноября. [Ссылка на MEDLINE QxMD]. Am J Obstet Gynecol . 2018 июнь 218 (6):612.e1-612.e6. [Ссылка QxMD MEDLINE].
Am J Obstet Gynecol . 2018 июнь 218 (6):612.e1-612.e6. [Ссылка QxMD MEDLINE].
 д.), а также при профилактических вмешательствах в определенных условиях (например, в районах, эндемичных по малярии и/или ВИЧ).Руководство также включает рекомендации по консультированию и поддержке женщин.
которые могут подвергаться насилию со стороны интимного партнера. Также включены рекомендации о том, как можно более эффективно оказывать дородовую помощь в различных условиях.
д.), а также при профилактических вмешательствах в определенных условиях (например, в районах, эндемичных по малярии и/или ВИЧ).Руководство также включает рекомендации по консультированию и поддержке женщин.
которые могут подвергаться насилию со стороны интимного партнера. Также включены рекомендации о том, как можно более эффективно оказывать дородовую помощь в различных условиях.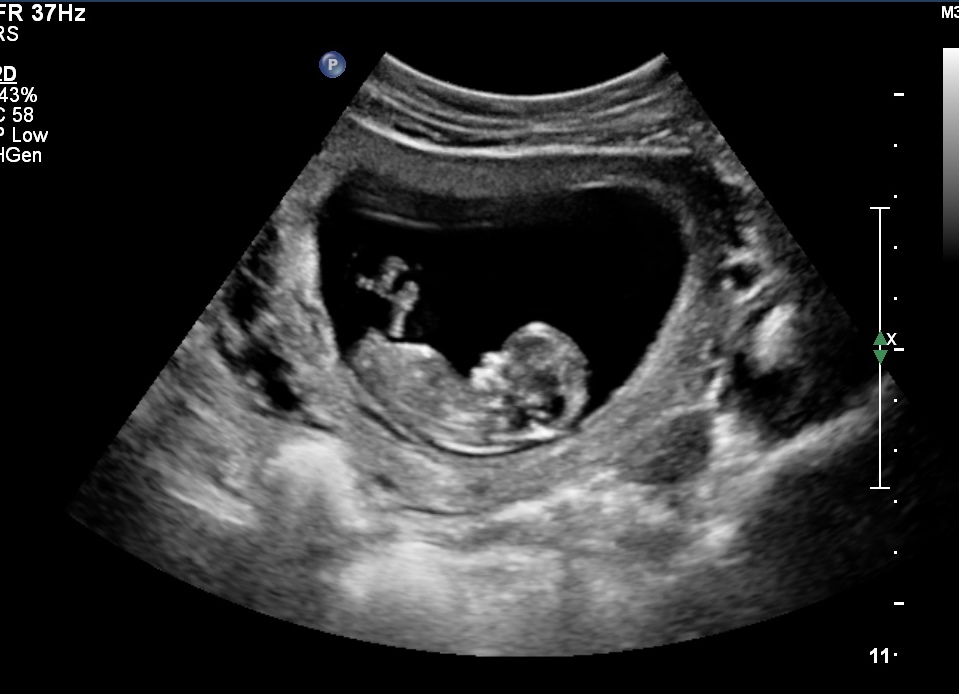 Я приветствую эти руководящие принципы, цель которых ставить женщин в центр
заботы, повышения их опыта во время беременности и обеспечения того, чтобы у детей было наилучшее начало жизни».
Я приветствую эти руководящие принципы, цель которых ставить женщин в центр
заботы, повышения их опыта во время беременности и обеспечения того, чтобы у детей было наилучшее начало жизни». Восемь и более обращений за дородовой помощью могут снизить перинатальную смертность на
8 на 1000 родов по сравнению с 4 посещениями.
Восемь и более обращений за дородовой помощью могут снизить перинатальную смертность на
8 на 1000 родов по сравнению с 4 посещениями.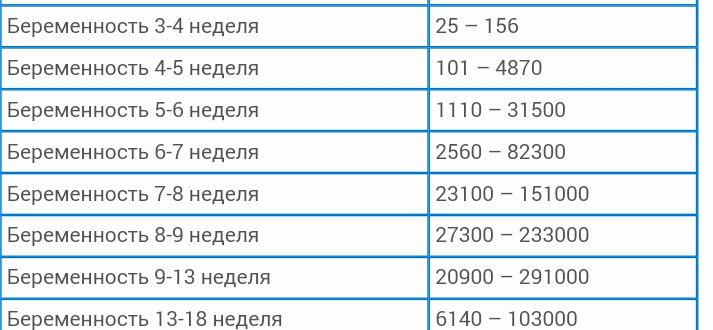 «Дородовая помощь для первородящих матерей имеет ключевое значение. Это определит, как они будут использовать дородовую помощь при будущих беременностях».
«Дородовая помощь для первородящих матерей имеет ключевое значение. Это определит, как они будут использовать дородовую помощь при будущих беременностях».
 Руководство
также включить рекомендации по перераспределению обязанностей для пропаганды поведения, связанного со здоровьем, а также для распределения рекомендуемых пищевых добавок и профилактики малярии.
Руководство
также включить рекомендации по перераспределению обязанностей для пропаганды поведения, связанного со здоровьем, а также для распределения рекомендуемых пищевых добавок и профилактики малярии.
 Вашему ребенку может потребоваться несколько часов, чтобы установить регулярный режим дыхания, даже после рождения, но медицинские работники будут внимательно следить за этим.
Вашему ребенку может потребоваться несколько часов, чтобы установить регулярный режим дыхания, даже после рождения, но медицинские работники будут внимательно следить за этим. Побольше отдыхайте и поднимайте ноги, и многие женщины считают, что массаж с использованием масла, безопасного для беременных, полезен. Если головка вашего ребенка занята и теперь находится в вашем тазу, вы можете обнаружить, что это оказывает давление на мочевой пузырь и заставляет вас чаще мочиться. Хотя это может быть неудобно, вам не следует уменьшать количество выпитой жидкости, так как во время беременности важно соблюдать водный режим. Отказ от диуретиков, таких как кофеин, может помочь.
Побольше отдыхайте и поднимайте ноги, и многие женщины считают, что массаж с использованием масла, безопасного для беременных, полезен. Если головка вашего ребенка занята и теперь находится в вашем тазу, вы можете обнаружить, что это оказывает давление на мочевой пузырь и заставляет вас чаще мочиться. Хотя это может быть неудобно, вам не следует уменьшать количество выпитой жидкости, так как во время беременности важно соблюдать водный режим. Отказ от диуретиков, таких как кофеин, может помочь. Молозиво является первым грудным молоком и имеет сливочный желтоватый цвет.Вы можете обнаружить, что он вытекает из вашей груди, и вы можете заметить пятна на бюстгальтере. Вы можете носить прокладки для груди, чтобы избежать этого. Молозиво содержит больше белка и меньше жира, чем последующее грудное молоко. Это делает его более легкоусвояемым. Он также содержит антитела, которые помогут укрепить иммунную систему вашего ребенка.
Молозиво является первым грудным молоком и имеет сливочный желтоватый цвет.Вы можете обнаружить, что он вытекает из вашей груди, и вы можете заметить пятна на бюстгальтере. Вы можете носить прокладки для груди, чтобы избежать этого. Молозиво содержит больше белка и меньше жира, чем последующее грудное молоко. Это делает его более легкоусвояемым. Он также содержит антитела, которые помогут укрепить иммунную систему вашего ребенка.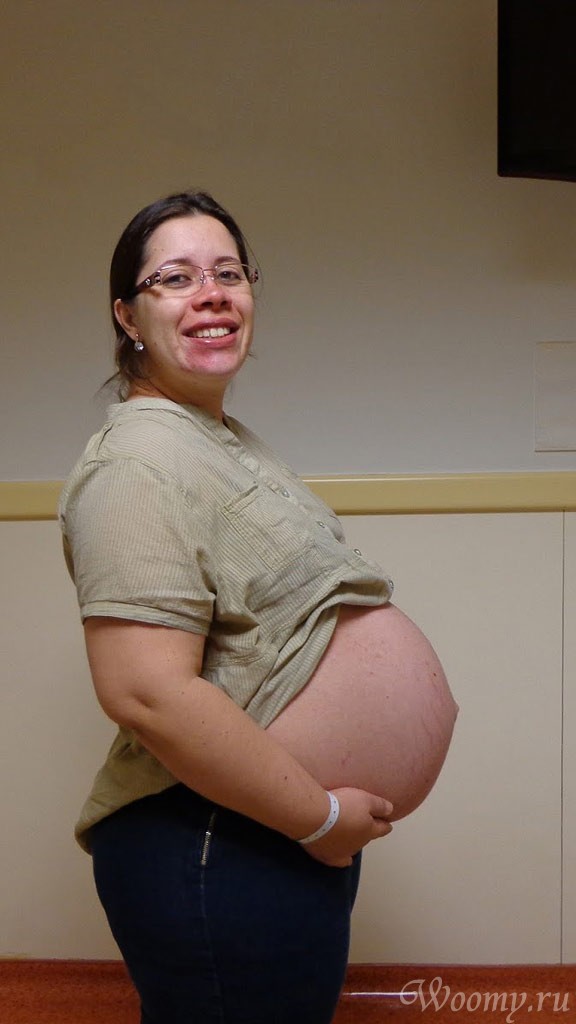 Он может даже ускоряться и замедляться на взлетно-посадочной полосе несколько раз. Выделение кровянистой слизи или отхождение вод является дополнительным свидетельством установления процесса.Важно не обращаться в больницу до тех пор, пока не будут получены убедительные доказательства.
Он может даже ускоряться и замедляться на взлетно-посадочной полосе несколько раз. Выделение кровянистой слизи или отхождение вод является дополнительным свидетельством установления процесса.Важно не обращаться в больницу до тех пор, пока не будут получены убедительные доказательства.