Все этапы лечения аденоидов. Мед центр Ланта, г. Хабаровск.
Аденоиды нужны что бы защищать детский организм от инфекции, а не портить жизнь ребенку. Что же происходит?
Часто бывает так, что ребенок заболел и после недели “усиленного” лечения мама отправляет ребенка в сад, где его неокрепший от предыдущей болезни организм снова сталкивается с вирусами и бактериями, таким образом уставшая и обессиленная от борьбы лимфоидная ткань снова воспаляется. И так из раза в раз…
Причины увеличения аденоидов:
1. Вирусные и бактериальные инфекции.
Часто бывает так, что ребенок заболел и после недели “усиленного” лечения мама отправляет ребенка в сад, где его неокрепший от предыдущей болезни организм снова сталкивается с вирусами и бактериями, таким образом уставшая и обессиленная от борьбы лимфоидная ткань снова воспаляется. И так из раза в раз…
2. Аллергия.
Набухание миндалин также может быть ответной реакцией на местное раздражение пазух носа аллергенами.
3. Наследственная предрасположенность.
4. Снижение иммунитета.
На фоне частых ОРВИ.
5. Врожденная увеличенная лимфоидная ткань.
Когда отоларинголог предполагает, что аденоиды увеличены, необходимо сделать эндоскопию.
Почему не рентген снимок?
Это современный метод диагностики позволяет в деталях рассмотреть полости носа и носоглотку и безошибочно определить степень разрастания аденоидов, а также посмотреть если новообразования или полипы. При этом метод безболезненный и быстрый, а самое главное отсутствует вредное облучение.
Важно!
При рентгеновском снимке носоглотка видна сбоку, по бокам у нас расположены трубные миндалины, которые тоже вовремя воспаления увеличиваются и имитируют увеличенные аденоиды. Именно поэтому из поликлиники часто на операцию приводят детей, которая им на самом деле не нужна!
После эндоскопии врач установит степень разрастания аденоидов.
-
До 33% закрытия просвета глотки — это НОРМА.
-
От 33% до 66% 2 степень.
-
От 66% до 90% 3 степень.
-
От 90% до 100% 4 степень.
Важно понимать, что увеличенном состоянии аденоиды могут находится временно и относительно стабильно. Если аденоиды увеличены до 3-ей степени это еще не значит, что ребенку показана операция. Существуют так называемые абсолютные и относительные показания.
|
Абсолютные: |
Относительные: |
|
В каждом отдельном случае при наличии тех или иных показаний резать или нет решает, только врач и лучше, что бы это был практикующий детских ЛОР-хирург.
И так если показаний к аденотомии нет, то врач отоларинголог назначит консервативное лечение с помощью фармакологических препаратов и физиопроцедур.
-
Санация носовой полости с помощью солевых растворов, аппаратное промывание носа “кукушка”
-
Сосудосуживающие средства при выраженном отеке миндалин.
-
Гормональные препараты. Не стоит опасаться это капли в нос в виде спрея. Прием этих препаратов нельзя пропускать.
-
Антисептики и антибиотики в виде спрея. В том случае если присоединилась вторичная бактериальная инфекция.
-
Контроль лечения с помощью эндоскопии.
Если показания к операции есть, то расскажем, как она проходит.
Аденотомия — это удаление увеличенной глоточной миндалины. Не смотря на большое количество современных методов лечения аденоидита, аденотомия по-прежнему остается, самой распространённой ЛОР операцией в детском возрасте.
Операция проводится детям в возрасте от 3-х до 7-ми лет необаснованное откладывание процедуры может привести к серьёзным последствиям:
-
Расстройство слуха.

-
Хронический отит.
-
Бронхиальная астма.
-
Стоматологические проблемы (неправильный прикус, нарушение прорезывания постоянных зубов).
-
Изменение лицевого скелета.
-
Задержка физического развития.
-
Гломерулопатия — болезнь Берже.
Как и у любой операции у аденотомии есть противопоказания:
- Детский возраст до двух лет.
-
Острый инфекционные заболевания. Операция откладывается до полного выздоровления пациента.
-
Врожденные пороки лицевого скелета.
-
Проведенная меньше месяца назад вакцинация.

-
Нарушение свертываемости крови.
-
Злокачественные новообразования.
С детками постарше 5-7 ми лет есть шанс договорится на местное обезболивание. Плюсами такой анестезии является отсутствие периода “выхода” из наркоза и отсутствие токсического действия.
Обязательно нужно будет сдать анализы, как правило это стандартный набор, если наркоз будет общий, то добавится ЭКГ.
-
Общий анализ крови.
-
Биохимический анализ крови.
-
Группа крови и резус фактор.
-
ВИЧ.
-
Сифилис.
-
Гепатиты В и С.
-
Общий анализ мочи.
В современной отоларингологии существует множество способов удаления:
1. Классическая аденотомия.
Классическая аденотомия.
С помощью специального инструмента — аденотом Бекмана. Пациент как правило находится в положении сидя. Инструмент вводится в рот к миндалине за мягкое небо. После того как аденоиды полностью вошли в кольцо инструмента хирург одним точным и быстрым движением руки иссекает миндалину и вытаскивает наружу через рот. Как правило кровотечение останавливается само или коагулируется в другом случае обрабатывается гемостатиком. Вся эта операция занимает несколько минут. Подготовленные дети как правило переживают ее хорошо. После процедуры пациент отправляется с одним из родителей в палату, если послеоперационный период прошел благоприятно пациента отпускают домой. Достоинство классического метода аденотомии в том, что она может быть проведена в амбулаторных условиях и под местным обезболиванием.
Минусы:
-
Врач работает вслепую, возможно, что часть лимфоидной ткани останется, а это в свою очередь приведет к рецидиву.

- Высокий риск опасных осложнений, таких как: попадание тканей в дыхательные пути, инфекционные осложнения, травмы нижней челюсти, психологическая травма.
2. Эндоскопическая аденотопия.
Современный и перспективный метод удаления. Применение эндоскопа позволяет тщательно осмотреть глотку и точно удалить миндалину. Проводится под местной анестезией. Через носовой ход, вводится эндоскоп и при помощи аденотома, щипцов или лазера проводится удаление. Это позволяет полностью удалить разросшуюся ткань без остатка. Удаленная ткань извлекается через свободный носовой ход или через рот.
3. Шейверная техника.
Это вариант эндоскопического удаления при помощи специального прибора шейвера или микробридера. Это такая вращающаяся микрофреза в полой трубке. С помощью этого инструмента разросшаяся ткань иссекается и при помощи аспиратора отсасывается в специальную емкость, что полностью исключает попадание тканей в дыхательные пути. Этот метод считается самым эффективным и современным, так как гипертрофированная ткань удаляется полностью, что снижает риск рецидива, риск появления кровотечения минимален, не остается рубцов. Единственным ограничением в проведении операции таким методом может стать слишком узкие носовые ходы у ребенка. 4. Коблационная система. Инновационный метод, под воздействием холодной плазмы ткань разрушается и коагулируется без ожогов. Несомненным плюсами является: высокая точность, эффективность отсутствие риска развития кровотечения.
Этот метод считается самым эффективным и современным, так как гипертрофированная ткань удаляется полностью, что снижает риск рецидива, риск появления кровотечения минимален, не остается рубцов. Единственным ограничением в проведении операции таким методом может стать слишком узкие носовые ходы у ребенка. 4. Коблационная система. Инновационный метод, под воздействием холодной плазмы ткань разрушается и коагулируется без ожогов. Несомненным плюсами является: высокая точность, эффективность отсутствие риска развития кровотечения. Минусы:5. Удаление лазером. Воздействие на гипертрофированную ткань излучением полностью исключает кровотечения.
Минусы:
-
Длительность.
-
Невозможно проконтролировать глубину воздействия, поэтому и здоровая ткань может быть повреждена.
Но какой бы вид аденотомии вы не выбрали, послеоперационный период будет. Как правило протекает он без осложнений, главное строго выполнять все рекомендации врача.
Как правило протекает он без осложнений, главное строго выполнять все рекомендации врача.
Однако:
-
В первые 24 часа возможен подъем температуры.
-
Боль в горле.
-
Затрудненное носовое дыхание.
Как правило все это требует симптоматического лечения и проходит в первые дни после операции.
Далее следует восстановительный период около двух недель.
-
В это время необходимо ограничить контакты ребенка с потенциальными источниками вирусов и бактерий — не водить в сад.
-
Соблюдать диету. В первые дни после операции есть перетертую пищу. Запрещаются газированные напитки, печенье, сухари, соленые и острые блюда, компоты и концентрированные соки.
-
На месяц исключаются баня, сауна, горячая ванна.

-
Освобождение от занятий спортом на месяц, но при этом обычная активность сохраняется.
Медикаментозная терапия после операции не нужна, показаны лишь местные обеззараживающие средства и сосудосуживающие капли, но могут быть назначены только врачом.
В основном большинство отзывов о результатах операции положительные уже в первую неделю после операции отмечается улучшения состояния маленького пациента. Но расслабляться не стоит предстоит еще реабилитационный период и контроль лечения с помощью повторной эндоскопии, как после операции, так и после консервативного медикаментозного лечения.
Аденоиды у детей — симптомы, способы лечения, причины возникновения
Аденоидит представляет собой воспаление этих выростов вместе с миндалиной. Главная особенность проблемы — её тесная связь с возрастом ребёнка. Чаще она беспокоит дошкольников и малышей младшего школьного возраста.
Чаще она беспокоит дошкольников и малышей младшего школьного возраста.
Причины:
Особенности иммунной реакции организма в этом возрасте предрасполагают к появлению аденоидов у детей. Чаще всего ткань миндалин разрастается после перенесённых инфекций. Поэтому ОРВИ, а также корь, краснуха, скарлатина и др. могут стать причинами появления проблемы.
Cимптомы аденоидов
Заложенность носа у ребёнка при аденоидах присутствует даже если нет насморка. Проблемы с дыханием приводят к гнусавости голоса, ночному храпу, у детей почти постоянно открыт рот, особенно во сне, так как воздух через нос проходит плохо.
Регулярное повторение ринитов, трудно поддающихся лечению (насморк у ребёнка возникает очень часто и не проходит неделями).
Степени увеличения аденоидов у детей
При первой степени выросты лимфоидной ткани миндалины закрывают только верхнюю часть высоты носовых ходов. При второй — аденоиды перекрывают носовые ходы на две трети. При третьей — ткани глоточной миндалины почти полностью перекрывают пути притока воздуха через нос. Степень разрастания аденоидов определяет врач ЛОР (отоларинголог) во время осмотра маленького пациента.
Степень разрастания аденоидов определяет врач ЛОР (отоларинголог) во время осмотра маленького пациента.
Лечение аденоидов у детей, хирургическое лечение
При аденоидах операция проводится, когда проблема имеет высокий риск осложнений или заметно влияет на качествожизни и здоровье ребёнка. Например, склонность к частым отитам или сильное затруднение носового дыхания на фонеаденоидов может стать поводом для их хирургического лечения.
Удаление аденоидов лазером
Лазеры позволяют убрать излишки ткани глоточных миндалин без помощи скальпеля. Болевые ощущения и кровопотеря при данной процедуре минимальны.
Безоперационное лечение
При аденоидах возможно и лечение без операции с помощью лекарственной терапии, гомеопатических препаратов, физиотерапии. Однако два последних метода желательно использовать в составе комплексного лечения и только по рекомендации специалиста.
Лекарственная терапия
Грамотный подбор и применение препаратов часто позволяет ребёнку перерасти проблемы с аденоидами и без хирургического лечения достичь возраста, когда объём лимфоидной ткани уменьшится самостоятельно. Обычно это происходит после того, как ребёнок переходит в среднюю школу.
Обычно это происходит после того, как ребёнок переходит в среднюю школу.
Протаргол-ЛОР как средство лечения синусита
Чтобы предотвратить осложнения и переход заболеваний дыхательных путей в хроническую форму, доктора назначают средства с антимикробным, сосудосуживающим противовоспалительным эффектом. Одним из препаратов, который обладает комбинацией из мощного антисептического и противовоспалительного действия, а также уменьшает отёки благодаря местному сужению сосудов слизистой оболочки носоглотки, является Протаргол-ЛОР. Его легко могут использовать родители малышей разного возраста, так как он вводится в нос в виде капель и разрешён к применению с 3 лет.
Регулярное промывание полости носа и обработка её антисептическими растворами позволяет предотвратить осложнения, которые часто развиваются при аденоидах. При промывании удаляется слизь и пыль вместе с бактериями и их токсинами. А антисептик разрушает болезнетворные микробы. Лучший эффект при аденоидитах у детей достигается после закапывания раствора Протаргол-ЛОР в предварительно промытый нос (можно использовать раствор морской соли, ромашки, эвкалипта).
Похожие статьи
Лечение инфекционно-воспалительных заболеваний лор-органов
Опасность лор-заболеваний заболеваний заключается в риске развития разных осложнений. Для инфекционно-воспалительных болезней характерна сезонность: обычно они развиваются в холодное время года на фоне переохлаждения, под влиянием бактериальной или вирусной инфекции.
Типы и формы синусита
Синусит – одно из осложнений насморка. Заболевание относится к наиболее распространенным осложнениям насморка.
Заболевание относится к наиболее распространенным осложнениям насморка.
Имеются противопоказания. Перед применением проконсультируйтесь со специалистом.
признаки, как понять, диагностика, что делать
Термином аденоиды у детей обозначают в норме существующие у всех детей с рождения крупные образования лимфоидной ткани, то есть состоящие из лимфоцитов и макрофагов органы иммунитета, расположенные ретроназально, позади носовых ходов в носоглотке.
Поэтому вопрос, есть ли у ребенка аденоиды, сам по себе не корректен, так как ответ очевиден: аденоиды есть у всех детей.
Другой вопрос, что в определенном возрасте, а именно с 4х до 6 лет эти лимфатические образования увеличиваются до максимальных размеров и могут создавать механическое препятствие для дыхания через нос, особенно в лежачем положении.
Как распознать, что у ребенка увеличены аденоиды
Конечно, за саму область расположения аденоидов в организме человека «отвечает» врач риноотоларинголог. Но обычно диспансеризацию ребенок проходит перед детским садом в возрасте около 3х лет, и не всегда к этому времени проблема успевает себя проявить. По опыту практического педиатра могу сказать, что аденоиды могут проявить себя и раньше 3х лет, хотя это – все-таки редкость, а в большинстве случаев увеличение аденоидов у ребенка начинается в детском саду, спустя полгода – год от начала его посещения. Причиной тому, как Вы, наверное, догадываетесь, является высокая частота респираторных инфекций, которыми болеют дети, посещающие организованный коллектив.
Но обычно диспансеризацию ребенок проходит перед детским садом в возрасте около 3х лет, и не всегда к этому времени проблема успевает себя проявить. По опыту практического педиатра могу сказать, что аденоиды могут проявить себя и раньше 3х лет, хотя это – все-таки редкость, а в большинстве случаев увеличение аденоидов у ребенка начинается в детском саду, спустя полгода – год от начала его посещения. Причиной тому, как Вы, наверное, догадываетесь, является высокая частота респираторных инфекций, которыми болеют дети, посещающие организованный коллектив.
Первые жалобы, кстати говоря, иногда сами родители слышат от воспитателей детского сада, которые указывают на то, что ребенок сильно кашлял во время дневного сна. Тот же кашель в лежачем положении начинают слышать родители ребенка и в ночное время. Помимо внезапных приступов кашля во сне у ребенка появляется постоянная гнусавость голоса и заложенность носовых ходов, а ночью ребенок может начать сильно храпеть и издавать звуки, похожие на булькание и лопание пузырей. Также ребенок начинает дышать ртом и на улице в осеннюю холодную погоду, а родители вместе с участковым педиатром часто грешат на непонятную аллергию, которой на самом деле нет.
Также ребенок начинает дышать ртом и на улице в осеннюю холодную погоду, а родители вместе с участковым педиатром часто грешат на непонятную аллергию, которой на самом деле нет.
Аденоиды у ребенка и аллергия
Хотя, конечно, нет такого закона, который бы запрещал ребенку с увеличенными аденоидами иметь еще какую-то аллергию. При этом наличие дома ковров, старой мягкой мебели или домашних животных, а также атопического дерматита (диатеза) у ребенка с первого года жизни является признаками, указывающими на возможный аллергический характер этой заложенности и затруднения дыхания через нос. Так что в ряде случаев действительно приходится бороться и с «мухами и с котлетами», но перед тем, как начинать лечение, необходимо провести специальное обследование.
Аденоиды у ребенка, диагностика
Диагноз гипертрофия (увеличение) аденоидов у ребенка можно установить двумя способами:
- Первый – сделать рентгеновский снимок носоглотки в боковой проекции;
- Второй – прийти на прием к ЛОР-врачу, чтобы он сделал эндоскопическое исследование носоглотки при помощи специального гибкого эндоскопа, что понятное дело, не всегда доступно в обычной районной поликлинике, поэтому, как правило, дело заканчивается направлением ребенка на рентген.

Но и рентгеновское исследование должно назначаться не в периоде обострения, чтобы оно было по настоящему информативным.
Диагностику возможной аллергии в названных мною выше случаях проводят путем постановки кожных аллергопроб, а у детей до 5 лет путем анализа крови на специфические иммуноглобулины Е к основным ингаляционным аллергенам.
В том случае, если ребенку одновременно устанавливают диагноз гипертрофия аденоидов и аллергический ринит, то лечение должны параллельно проводить два врача: детский ЛОР и аллерголог-иммунолог, поскольку наличие у ребенка активного аллергического процесса в организме является безусловно неблагоприятным моментом в плане дальнейшего развития увеличенных аденоидов.
Аденоиды у ребенка, удалять или нет?
В настоящее время в 90% случаях аденоиды лечатся консервативно, то есть без оперативного вмешательства. Основной причиной для удаления аденоидов служат рецидивирующие отиты (воспаление среднего уха), снижение слуха у ребенка или заглоточный абсцесс. Всем остальным детям, которых большинство, удаление аденоидов показано только в случае длительного течения хронического аденоидита, не поддающегося стандартным методам лечения. Так что если Вы обнаружили у своего ребенка перечисленные в этой статье симптомы, то вам нужно скорее записываться на прием к двум специалистам: аллергологу-иммунологу и ЛОР-врачу. Повторяю, в подавляющем большинстве случаев при своевременном обращении аденоиды у ребенка могут и должны быть сохранены, но лечение, готовьтесь к этому, будет длительным.
Всем остальным детям, которых большинство, удаление аденоидов показано только в случае длительного течения хронического аденоидита, не поддающегося стандартным методам лечения. Так что если Вы обнаружили у своего ребенка перечисленные в этой статье симптомы, то вам нужно скорее записываться на прием к двум специалистам: аллергологу-иммунологу и ЛОР-врачу. Повторяю, в подавляющем большинстве случаев при своевременном обращении аденоиды у ребенка могут и должны быть сохранены, но лечение, готовьтесь к этому, будет длительным.
Аденоиды у детей, как выполняется удаление и лечение?
Аденоидные вегетации (иначе, аденоиды) – это разрастание лимфоидной ткани, которая является основой носоглоточной миндалины. Они участвуют в защитных процессах организма, в частности являются щитом, который препятствует распространению инфекций в организме у детей.
Аденоиды являются препятствием для распространения инфекции, при попадании инфекции в организм они «берут удар на себя» и увеличиваются в объёме. Возвращение в прежнее состояние происходит достаточно медленно (от 1 до 3 недель). За этот период ребёнок может снова заболеть, поэтому аденоиды у часто болеющих детей так и остаются разросшимися, отечными.
Возвращение в прежнее состояние происходит достаточно медленно (от 1 до 3 недель). За этот период ребёнок может снова заболеть, поэтому аденоиды у часто болеющих детей так и остаются разросшимися, отечными.
Признаки аденоидных вегетаций можно условно разделить на местные и общие. Местные симптомы часто доставляют ребёнку и родителям немало хлопот, именно с такими жалобами чаще всего обращаются родители к врачу-оториноларингологу:
- снижение функции носового дыхания (ребёнок дышит ртом)
- малыш посапывает во сне или храпит
- имеет место ночной кашель, снижение слуха, постоянные насморки, трудно поддающиеся лечению
- снижается тембр голоса, появляется хрипотца и гнусавость
- в тяжёлых случаях (III-IV ст.) имеет место деформация лицевого черепа (аденоидный тип лица).
Общие симптомы аденоидов у детей часто не вызывают особых беспокойств у родителей, поскольку они не так заметны. Однако, они являются следствием нарушения носового дыхания и постоянного недостатка кислорода в организме: раздражительность, плаксивость, повышенная утомляемость, отставание в умственном и физическом развитии.
Однако, они являются следствием нарушения носового дыхания и постоянного недостатка кислорода в организме: раздражительность, плаксивость, повышенная утомляемость, отставание в умственном и физическом развитии.
Методы лечения аденоидов у детей
С древних пор знахари и целители всех мастей пытались лечить заложенность носа и насморк самыми различными способами. Отсутствие элементарных методов диагностики не позволяло в те времена установить точный диагноз, но некоторые рецепты действительно обладали чудодейственным эффектом и помогали надолго исцелить дитя от насморка и заложенности носа.
Так, например, считалось, что особым эффектом при лечении аденоидов обладал сок чистотела. Сегодня этот метод практически не используется, ведь растение ядовито, а какие родители станут травить своего ребенка, когда под рукой есть немало надёжных и безопасных препаратов?
Мёд, смешанный в равных пропорция с мякотью алоэ или с протёртым луком, также считался отличным средством против заложенности носа. Использовать этот раствор можно лишь в том случае, если у ребёнка нет аллергии на один из компонентов этой смеси. В Закарпатье до сих пор используют сок цветущей арники вместе с виноградным вином. По всей видимости, там ещё можно найти хорошее виноградное вино, которое не повредит детскому организму.
Использовать этот раствор можно лишь в том случае, если у ребёнка нет аллергии на один из компонентов этой смеси. В Закарпатье до сих пор используют сок цветущей арники вместе с виноградным вином. По всей видимости, там ещё можно найти хорошее виноградное вино, которое не повредит детскому организму.
Впервые диагноз «Аденоиды» был поставлен врачом Мейером (Дания), именно он и предложил удалять вегетативные лимфоидные разрастания. Стоит отметить, что стойкий терапевтический эффект после хирургического вмешательства наблюдается достаточно быстро. «После удаления аденоидов ребенок подобен распускающемуся бутону розы», — говорили корифеи древней медицины.
И в самом деле, едва оправившись от операции малыш начинает демонстрировать потрясающие успехи: он быстро реабилитируется в учёбе, догоняет своих сверстников в физическом плане, даже аденоидный тип лица сглаживается и челюсть принимает обычные размеры. И всё было бы замечательно, если бы через некоторое время аденоиды не возвращались снова. До сих пор встаёт почти шекспировский вопрос у родителей: удалять или не удалять?
До сих пор встаёт почти шекспировский вопрос у родителей: удалять или не удалять?
Как лечат аденоиды у детей?
Сегодня лечение аденоидов успешно осуществляется двумя способами: консервативным и оперативным. Какой из них будет назначен малышу, зависит от симптоматики заболевания и от степени разрастания аденоидных вегетаций.
При аденоидных разрастаниях I и II степени чаще всего назначается лечение, направленное на повышение иммунитета маленького пациента:
- витаминотерапия
- фитотерапия
- гомеопатические препараты
- природные иммуномодуляторы
- физиотерапевтические процедуры
- санаторно-курортное лечение
Иногда совместно с ними назначаются антигистаминные препараты и назальные спреи, включающие в себя гормон и антибиотик. Хирургическое лечение аденоидов рекомендуется при аденоидных разрастаниях III и IV степени и в том случае, если заболевание прогрессирует, а консервативное лечение не даёт ощутимых результатов. Аденотомия (удаление разросшейся лимфоидной ткани носоглоточной миндалины) проводится под местным или общим обезболиванием чаще всего в условиях стационара.
Хирургическое лечение аденоидов рекомендуется при аденоидных разрастаниях III и IV степени и в том случае, если заболевание прогрессирует, а консервативное лечение не даёт ощутимых результатов. Аденотомия (удаление разросшейся лимфоидной ткани носоглоточной миндалины) проводится под местным или общим обезболиванием чаще всего в условиях стационара.
Операция по удалению аденоидов
В настоящее время методов лечения аденоидов у детей великое множество и все они по отдельности и в совокупности дают отличный результат. Очень важно, чтобы специалист установил точный диагноз и подобрал правильный курс лечения для конкретного ребёнка, учитывая его анамнез, психофизиологические особенности и аллергический статус.
В специализированной клинике ЛОР-болезней доктора Коренченко в Санкт-Петербурге используется уникальная методика лечения аденоидов и индивидуальный подход к каждому маленькому пациенту. Прежде чем назначить лечение, врач назначит тщательное обследование для установки диагноза и подбора методики лечения.
В настоящее время на ранних стадиях аденоидов мы с успехом используем антибактериальные препараты нового поколения, физиотерапевтические процедуры, промывание носовых синусов специальными антисептиками.
Несколько лет назад мы впервые стали использовать метод лазерной редукции в лечении аденоидов, результат оказался потрясающим. Миндалина в этом случае сохраняется, а аденоидные вегетации исчезают навсегда. Процедура не доставляет особых неприятностей пациенту и проводится под местным обезболиванием. Каждый пациент после операции бесплатно находится у нас на диспансерном учёте в течение года, в этот период мы несколько раз проводим осмотр, а при необходимости корректируем лечение.
Современные методы лечения аденоидов – это подарок для любящих родителей и их детей, они безболезненны, безвредны и очень эффективны. Не изобретайте велосипед и не пытайтесь запихивать в нос любимому чаду луковую кашицу. Обратитесь за помощью к специалисту, и пусть Ваши любимые носики дышат свободно!
Обратитесь за помощью к специалисту, и пусть Ваши любимые носики дышат свободно!
Аденоиды у ребенка симптомы и причины возникновения
Аденоиды — это довольно распространенный диагноз, особенно в детской практике. Родители же не сразу обращаются к врачу, принимая эпизоды насморка, кашля и боли в ухе за обычную простуду.
В отдельных случаях лимфоидная ткань начинает разрастаться и превращается из барьера для бактерий в очаг хронической инфекции. Такое состояние врачи называют «аденоидит» или «аденоидные вегетации». Это достаточно серьезный диагноз, требующий своевременной и квалифицированной медицинской помощи.
Чаще всего аденоиды проявляют себя у детей в возрасте от трех до семи лет, однако, в целом возрастной диапазон несколько шире – от года до пятнадцати лет. У взрослых это заболевание практически не встречается — с возрастом происходит инволюция (уменьшение в размерах) самой миндалины.
Как появляются аденоиды в носу?
Современные врачи склонны считать, что аденоиды у детей разрастаются по следующим причинам:
- Перенесенные ОРЗ или вирусные респираторные заболевания. Слабый иммунитет или отсутствие своевременного лечения создают предпосылки для распространения инфекции в носовые пазухи и нижние дыхательные пути. Слизистая отекает и дренаж жидкости практически прекращается. Застой лимфы в миндалине способствует ее увеличению в размерах, что еще более затрудняет циркуляцию воздуха и слизистого отделяемого. Образуется порочный круг, вызывающий аденоидит.
- Заболевания аллергической природы. В этом случае все происходит по аналогичной схеме, только отек слизистой вызывают аллергены, а не бактерии и вирусы.
Важным фактором, значительно усугубляющим течение заболевания, является наследственность. Генетически обусловленное строение и расположение носоглоточной миндалины может благоприятствовать развитию в ней воспалительных процессов.
Генетически обусловленное строение и расположение носоглоточной миндалины может благоприятствовать развитию в ней воспалительных процессов.
Как распознать аденоиды у детей?
Основным симптомом, указывающим на наличие патологии, является постоянно открытый рот. Это происходит потому, что из-за аденоидов не дышит нос, и ребенок принимает вынужденное положение. Особенно это становится заметно во время сна.
При длительном течении заболевания у ребенка может развиться отит и тугоухость из-за нарушения эластичности барабанной перепонки. Это происходит вследствие нарушения оттока слизи из носовых пазух, которые сообщаются со слуховым аппаратом.
Косвенными симптомами аденоидов являются беспричинный кашель в отсутствие признаков бронхита и начинающиеся нервные расстройства, полностью проходящие после эффективного устранения причины.
Легкая простуда или хронические аденоиды – как разобраться?
Врачи выделяют 3 степени аденоидов, лечение каждой из которых требует особого подхода.
- Аденоиды 1 степени – затрудненное носовое дыхание наблюдается только ночью. Днем ребенок активен, не кашляет, не жалуется на боль в ушах или не испытывает иного дискомфорта, связанного с проблемой.
- Аденоиды 2 степени – дыхание через нос практически не осуществляется ни днем, ни ночью. Ребенок храпит и часто болеет ангинами, фарингитами, тонзиллитами и другими заболеваниями, связанными с постоянным попаданием холодного воздуха, вирусов и бактерий непосредственно в глотку.
- Аденоиды 3 степени – миндалина разрастается до критических размеров, полностью перекрывая воздушные ходы. К постоянным простудам присоединяются симптомы неврологического характера.
Чем опасны аденоиды в носу?
У детей, страдающих разрастанием носоглоточной миндалины, чаще отмечаются:
- тонзиллиты;
- фарингиты;
- отиты;
- бронхиты;
- неврологические нарушения, связанные с повышением нервозности, невозможностью сосредоточиться и ухудшением концентрации внимания.
 Отсутствие своевременной, а главное, адекватной терапии может привести к тому, что ребенок начнет отставать в развитии от своих сверстников.
Отсутствие своевременной, а главное, адекватной терапии может привести к тому, что ребенок начнет отставать в развитии от своих сверстников.
Лечим аденоиды самостоятельно – рецепты народных средств
Народная медицина рекомендует в качестве лечения промывания носовых ходов, закапывание натуральных капель и ингаляции. Для этого чаще всего используются:
- зверобой, мята, цикламен;
- эфирные масла хвойных растений;
- слабые растворы пряных специй;
- растворы морской соли.
Из всех перечисленных средств лечения аденоидов у детей врачи рекомендуют к использованию только растворы соли, однако, и они применяются не для непосредственно лечения, а для промывания носовых ходов с целью улучшить дренаж.
К сожалению, ни один из народных рецептов не в состоянии уменьшить размеры миндалины, которая мешает нормальной циркуляции воздуха. Применение домашних средств возможно лишь на стадии легкой простуды в качестве вспомогательной терапии и обязательно после консультации с врачом. Родителям также стоит запомнить, что чем меньше возраст ребенка, тем быстрее необходимо обращаться за квалифицированной медицинской помощью.
Применение домашних средств возможно лишь на стадии легкой простуды в качестве вспомогательной терапии и обязательно после консультации с врачом. Родителям также стоит запомнить, что чем меньше возраст ребенка, тем быстрее необходимо обращаться за квалифицированной медицинской помощью.
Аденоиды. Что это, зачем удалять, профилактика
Аденоиды. Что это, зачем удалять, профилактика
Аденоиды в вопросах и ответах
«Аденоиды» – достаточно распространенный диагноз, который ставится детям оториноларингологом. С этим состоянием связано довольно много страхов, у заботливых родителей всегда есть вопросы… С помощью оториноларинголога «ЕвроМед клиники» Ирины Владимировны ПОДВОЛОЦКОЙ мы постараемся ответить на самые популярные вопросы. Аденоидами называется разрастание глоточной миндалины, расположенной в куполе носоглотки. Это одна из десяти структур лимфоидно-глоточного кольца Пирогова — Вальдейера. Разросшаяся или гиперплазированная миндалина носит название аденоиды. Это состояние наиболее часто встречается у детей 3–7 лет. В зависимости от величины разросшейся миндалины, выделяют три степени ее гипертрофии. 1 степень – это четверть или треть носоглотки или сошника; 2 степень – это более половины носоглотки; третья степень – это на три четверти и более закрыта носоглотка. От первой к третьей степени усиливается затруднение носового дыхания, вызванное механическим препятствием в виде аденоидов. После каждого вновь перенесенного воспалительного процесса отечная глоточная миндалина, чаще всего, уже не полностью возвращается к исходной величине, и таким образом гипертрофия постепенно прогрессирует. От чего появляются аденоиды? Как это ни удивительно, но аденоиды – это физиологическая норма детского возраста. Начиная примерно с трехлетнего возраста, у ребенка наступает период интенсивной наработки собственных, индивидуальных факторов иммунитета. Одновременно с этим функция полученных от матери факторов иммунного ответа заметно снижается. Примерно в это же время ребенка отдают в детский садик, где он начинает активно контактировать с другими детьми, то есть выходит из своей привычной микросреды, когда обменивался всей микрофлорой только с родителями.
Это состояние наиболее часто встречается у детей 3–7 лет. В зависимости от величины разросшейся миндалины, выделяют три степени ее гипертрофии. 1 степень – это четверть или треть носоглотки или сошника; 2 степень – это более половины носоглотки; третья степень – это на три четверти и более закрыта носоглотка. От первой к третьей степени усиливается затруднение носового дыхания, вызванное механическим препятствием в виде аденоидов. После каждого вновь перенесенного воспалительного процесса отечная глоточная миндалина, чаще всего, уже не полностью возвращается к исходной величине, и таким образом гипертрофия постепенно прогрессирует. От чего появляются аденоиды? Как это ни удивительно, но аденоиды – это физиологическая норма детского возраста. Начиная примерно с трехлетнего возраста, у ребенка наступает период интенсивной наработки собственных, индивидуальных факторов иммунитета. Одновременно с этим функция полученных от матери факторов иммунного ответа заметно снижается. Примерно в это же время ребенка отдают в детский садик, где он начинает активно контактировать с другими детьми, то есть выходит из своей привычной микросреды, когда обменивался всей микрофлорой только с родителями. Плюс – вирусные инфекции, плюс вакцинация (в этом возрасте как раз начинается ревакцинация по календарю прививок) – это серьезная встряска для детского иммунитета. Обмен микрофлорой у детей происходит через дыхательные пути, то есть через полость носа. Полость носа сообщается с носоглоткой, таки образом, глоточная миндалина находится как раз на пути вдыхаемого воздуха и, соответственно принимает на себя антигенную нагрузку. Чем ее больше, чем чаще ребенок переносит респираторные заболевания, тем больше приходится работать этой миндалине. Следствием ее активной работы является ее разрастание, или, другими словами, гипертрофия, которая, таким образом, оказывается абсолютно физиологически обоснованным моментом.
Плюс – вирусные инфекции, плюс вакцинация (в этом возрасте как раз начинается ревакцинация по календарю прививок) – это серьезная встряска для детского иммунитета. Обмен микрофлорой у детей происходит через дыхательные пути, то есть через полость носа. Полость носа сообщается с носоглоткой, таки образом, глоточная миндалина находится как раз на пути вдыхаемого воздуха и, соответственно принимает на себя антигенную нагрузку. Чем ее больше, чем чаще ребенок переносит респираторные заболевания, тем больше приходится работать этой миндалине. Следствием ее активной работы является ее разрастание, или, другими словами, гипертрофия, которая, таким образом, оказывается абсолютно физиологически обоснованным моментом.
Зачем удалять аденоиды
Показаниями к удалению аденоидов является появление серьезных проблем со здоровьем ребенка – когда от лимфоидной ткани становится больше вреда, чем пользы. Абсолютное показание к удалению аденоидов: стойкое затруднение носового дыхания, сопровождающаяся храпом во сне, синдромом обструктивного апноэ сна (остановкой дыхания во сне). Отсутствие нормального носового дыхания приводит к гипоксии — состоянию хронического недостатка кислорода, следствием этого могут быть: быстрая утомляемость ребенка, нарушение когнитивных функций головного мозга, задержка психоэмоционального, а порой и физического развития, нарушение анатомического формирования лицевого скелета и прикуса, готическое нёбо, в отдельных случаях даже развитие энуреза является следствием выраженной гипертрофии глоточной миндалины. Существуют и относительные показания к удалению аденоидов. Это рецидивы отитов у ребенка, развитие тугоухости, рецидивы синусита, неэффективность лечения хронического аденоидита (воспаление увеличенной миндалины) в течение полугода. Разросшаяся аденоидная ткань создает постоянно существующее препятствие движению воздушного потока, что является причиной недостаточной вентиляции околоносовых пазух и полостей среднего уха, это приводит к вышеперечисленным проблемам.
Отсутствие нормального носового дыхания приводит к гипоксии — состоянию хронического недостатка кислорода, следствием этого могут быть: быстрая утомляемость ребенка, нарушение когнитивных функций головного мозга, задержка психоэмоционального, а порой и физического развития, нарушение анатомического формирования лицевого скелета и прикуса, готическое нёбо, в отдельных случаях даже развитие энуреза является следствием выраженной гипертрофии глоточной миндалины. Существуют и относительные показания к удалению аденоидов. Это рецидивы отитов у ребенка, развитие тугоухости, рецидивы синусита, неэффективность лечения хронического аденоидита (воспаление увеличенной миндалины) в течение полугода. Разросшаяся аденоидная ткань создает постоянно существующее препятствие движению воздушного потока, что является причиной недостаточной вентиляции околоносовых пазух и полостей среднего уха, это приводит к вышеперечисленным проблемам.
Обязательно ли удалять аденоиды
Если ткань глоточной миндалины не создает помех нормальному носовому дыханию, то аденоиды удалять не надо. Во-первых, в пубертатном возрасте (после 12 лет) начинается склерозирование лимфоидной ткани, она начинает уплотняться и постепенно перерастает в фиброзную – это, в основном, соединительная ткань, во-вторых, растет череп и по отношению к нему они нивелируются.
Во-первых, в пубертатном возрасте (после 12 лет) начинается склерозирование лимфоидной ткани, она начинает уплотняться и постепенно перерастает в фиброзную – это, в основном, соединительная ткань, во-вторых, растет череп и по отношению к нему они нивелируются.
Как удаляют аденоиды
Операция по удалению аденоидов проводится под наркозом (общей анестезией), что обеспечивает, с одной стороны, максимальное качественное выполнение хирургического вмешательства, с другой стороны, — сводит практически на нет стрессовую реакцию ребенка, обеспечивая комфортную переносимость операции. В клинике используются современные препараты с минимумом побочных эффектов. На сегодняшний день золотым стандартом является эндоскопическое удаление аденоидов, то есть удаление под контролем эндоскопа: с помощью специальных инструментов, под видеоконтролем на мониторе. Это обеспечивает качественное удаление аденоидной ткани, позволяет обеспечить полноценный гемостаз (остановить кровотечение) в ходе операции. При необходимости может использоваться классическая методика или коблационная аденотомия (хладоплазменная). Конкретную методику выбирает врач в зависимости от клинической ситуации. После операции ребенок проводит на сутки в стационаре под наблюдением врача. Вместе с ребенком остается кто-то из родителей.
При необходимости может использоваться классическая методика или коблационная аденотомия (хладоплазменная). Конкретную методику выбирает врач в зависимости от клинической ситуации. После операции ребенок проводит на сутки в стационаре под наблюдением врача. Вместе с ребенком остается кто-то из родителей.
Что можно сделать для профилактики появления аденоидов?
Поскольку к прогрессирующей гипертрофии миндалин, чаще всего, приводят рецидивирующие воспалительные процессы, надо направить силы на их лечение и профилактику появления. Воспаление глоточной миндалины называется «аденоидит». И вот на этом этапе возможно эффективно пресечь воспалительный процесс. Безусловно, системное лечение должно подбираться индивидуально и только лечащим врачом. Большое значение при этом принадлежит схемам местного лечения, составляющие которых должны подбираться с учетом механизмов развития болезни. Первым этапом необходимо снять отек слизистой оболочки полости носа, который возникает как реакция на воспалительный процесс в носоглотке. С этой целью используются возрастные концентрации сосудосуживающих препаратов, которые подбирает врач в зависимости от возраста ребенка и степени выраженности отека. Через несколько минут, по достижении сосудосуживающего эффекта, применяются средства элиминационной терапии, причем интенсивность струи применяемого средства должна быть достаточной, чтобы смыть слизисто-гнойное отделяемое, покрывающее миндалину, но в то же время щадящей, чтобы раствор не попадал в слуховую трубу ребенка. После этого на чистую лимфоидную ткань носоглотки воздействуют антибактериальными, противовоспалительными препаратами местного действия или вяжущими растворами. Длительность подобного курса составляет 7–10 дней. При необходимости продолжения лечения составляющие схемы меняются.
При любой причине, вызвавшей затруднение носового дыхания у ребенка, задачами родителей и врача являются, с одной стороны, — как можно более раннее выявление характера процесса, с другой стороны, — своевременное и кропотливое проведение всех лечебных манипуляций.
С этой целью используются возрастные концентрации сосудосуживающих препаратов, которые подбирает врач в зависимости от возраста ребенка и степени выраженности отека. Через несколько минут, по достижении сосудосуживающего эффекта, применяются средства элиминационной терапии, причем интенсивность струи применяемого средства должна быть достаточной, чтобы смыть слизисто-гнойное отделяемое, покрывающее миндалину, но в то же время щадящей, чтобы раствор не попадал в слуховую трубу ребенка. После этого на чистую лимфоидную ткань носоглотки воздействуют антибактериальными, противовоспалительными препаратами местного действия или вяжущими растворами. Длительность подобного курса составляет 7–10 дней. При необходимости продолжения лечения составляющие схемы меняются.
При любой причине, вызвавшей затруднение носового дыхания у ребенка, задачами родителей и врача являются, с одной стороны, — как можно более раннее выявление характера процесса, с другой стороны, — своевременное и кропотливое проведение всех лечебных манипуляций. В том случае, если заболевание требует хирургических методов коррекции, необходимы взвешенное решение и выбор методики операции, которые могут качественно и одновременно щадяще восстановить нормальное носовое дыхание вашего малыша.
В том случае, если заболевание требует хирургических методов коррекции, необходимы взвешенное решение и выбор методики операции, которые могут качественно и одновременно щадяще восстановить нормальное носовое дыхание вашего малыша.Удалять или не удалять аденоиды?
Что такое аденоиды
Аденоиды — это патологическое увеличение (гипертрофия) носоглоточной миндалины. В норме миндалина выполняет функцию самую что ни на есть благородную — защищает организм от инфекций, фактически служит пограничником, который в случае нападения врага — бактерий или вирусов — первым вступает в битву за здоровье.
А вот ее увеличение приводит к появлению не очень-то приятных симптомов: к обильным выделениям из носа, его заложенности и, как следствие, к затрудненности дыхания. Разросшаяся лимфоидная ткань перекрывает доступ воздуху, попадающему в легкие через носоглотку.
Заканчивается все тем, что ребенок начинает дышать исключительно через рот. Его он закрывает только после настоятельной просьбы родителей. Но уже через несколько минут все возвращается на круги своя: малыш ходит, играет, ест и спит с открытым ртом. Некоторые взрослые могут спросить: Ну и что? Какой от этого вред? Какая разница, как дышит ребенок? А разница, оказывается, есть. При дыхании через рот в организм поступает слишком мало кислорода.
Его он закрывает только после настоятельной просьбы родителей. Но уже через несколько минут все возвращается на круги своя: малыш ходит, играет, ест и спит с открытым ртом. Некоторые взрослые могут спросить: Ну и что? Какой от этого вред? Какая разница, как дышит ребенок? А разница, оказывается, есть. При дыхании через рот в организм поступает слишком мало кислорода.
Все ткани и органы ощущают нехватку питания, и прежде всего, это касается головного мозга. По этой причине малыш с аденоидами развивается хуже своих сверстников. Он плохо концентрирует внимание, быстро устает, отличается вялостью и апатией. В школе у таких детей часто снижена успеваемость. Хотя, на самом деле интеллектуальное развитие остается у них в норме.
Постоянное дыхание через рот также приводит к деформации лицевого черепа. Отоларингологи даже придумали специальный термин — аденоидное лицо. Специалист легко определит наличие заболевания у ребенка по его отвисшей нижней челюсти, воспаленной верхней губе и сглаженным носогубным складкам. Со временем у маленьких пациентов формируется неправильный прикус, возникают логопедические проблемы, и это уже на фоне имеющейся гнусавости. Если заболевание возникает в раннем периоде — до года, то малыш с трудом овладевает речью.
Со временем у маленьких пациентов формируется неправильный прикус, возникают логопедические проблемы, и это уже на фоне имеющейся гнусавости. Если заболевание возникает в раннем периоде — до года, то малыш с трудом овладевает речью.
Дети с тяжелой формой аденоидов нередко страдают и от беспокойного сна. Бывает, что они просыпаются по несколько раз за ночь, потому что им трудно дышать, а также из-за собственного храпа или из-за сухого кашля, который возникает рефлекторно, в ответ на проглатывание выделений из слизистой носа. В некоторых случаях может возникать ночное недержание мочи, вызванное изменениями ритма кровообращения головного мозга.
Еще одно неприятное следствие увеличенной миндалины — ухудшение слуха. Аденоиды закрывают отверстия евстахиевых труб и нарушают нормальную вентиляцию среднего уха, что приводит к развитию частых отитов и даже тугоухости.
Проверить, в порядке ли слух у ребенка, каждая мама может самостоятельно, не обращаясь за помощью к специалисту.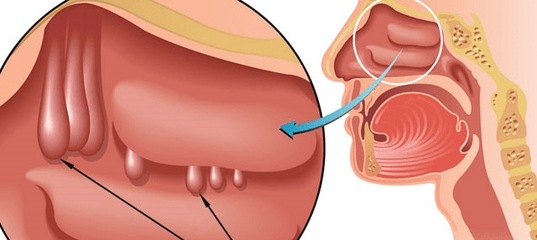 Для этого существует несложный метод диагностики — шепотная речь. Как его применить? Просто позовите ребенка шепотом с отдаленного расстояния. Если он не услышит с первого раза, подойдите поближе и повторите его имя снова.
Для этого существует несложный метод диагностики — шепотная речь. Как его применить? Просто позовите ребенка шепотом с отдаленного расстояния. Если он не услышит с первого раза, подойдите поближе и повторите его имя снова.
Продолжайте обращаться к малышу до тех пор, пока он не отзовется. Если окажется, что ребенок воспринимает шепотную речь с расстояния менее шести метров, то это — повод обратиться к отоларингологу. В том случае, если тугоухость связана с аденоидами, то пугаться ее не стоит. Нарушения слуха пройдут, как только будет решена проблема, их вызвавшая. Правда, причиной может оказаться и другая болезнь, например, неврит слухового нерва. В любом случае медлить с консультацией у отоларинголога не стоит.
Мы перечислили достаточно много осложнений, вызванных аденоидами. Наверное, даже чересчур много для одной единственной миндалины, не правда ли? А ведь это еще далеко не все. Прибавьте ко всему вышесказанному частые головные боли, проблемы с желудочно-кишечным трактом, анемии, астматические приступы. .. В общем, получается, что одна патология в организме автоматически влечет за собой другую. А запущенность процесса приводит к тому, что здоровье ребенка оказывается под серьезной угрозой.
.. В общем, получается, что одна патология в организме автоматически влечет за собой другую. А запущенность процесса приводит к тому, что здоровье ребенка оказывается под серьезной угрозой.
Каковы же причины столь опасного заболевания? Подмечено, что чаще всего аденоиды появляются у детей в возрасте 3-7 лет, когда малыши начинают ходить в детский сад, школу и обмениваться со сверстниками не только своими игрушками, но и микрофлорой. В результате чего возникают частые болезни: скарлатина, корь, дифтерия, ОРВИ и т.д. Они-то в свою очередь и провоцируют увеличение и воспаление миндалины. Также большую роль в развитии заболевания играют наследственные факторы. Если папе или маме ребенка в детстве ставили диагноз аденоидные разрастания, то вероятность их появления у крохи очень высока.
Важно, чтобы заболевание было диагностировано как можно раньше. Тогда вероятность успешного лечения аденоидов значительно возрастает.
Позвоните прямо сейчасЛечение аденоидов
Возникает логичный вопрос: «Как же бороться с аденоидами в носу?» Здесь все зависит от степени разрастания миндалины. Если она не сильно перекрывает просвет воздухоносных путей, то можно обойтись медикаментозным лечением, физиотерапией, дыхательной гимнастикой и курортотерапией. Но справедливости ради надо сказать, что все эти меры не всегда оказываются эффективными. Если в течение полугода никаких улучшений от их применения не наблюдается, и ребенок продолжает мучиться от болезни, то впору подумать о хирургическом решении проблемы.
Если она не сильно перекрывает просвет воздухоносных путей, то можно обойтись медикаментозным лечением, физиотерапией, дыхательной гимнастикой и курортотерапией. Но справедливости ради надо сказать, что все эти меры не всегда оказываются эффективными. Если в течение полугода никаких улучшений от их применения не наблюдается, и ребенок продолжает мучиться от болезни, то впору подумать о хирургическом решении проблемы.
Хирургическое лечение
Операция по удалению аденоидов (аденотомия — частичное удаление или аденэктомия — полное удаление носоглоточной миндалины), сегодня проводится под местной анестезией или под общим обезболиванием. Первый считается более безопасным с физиологической точки зрения. Но большинство врачей полагают, что наблюдение за ходом операции у неподготовленного малыша может вызвать серьезную психологическую травму. Память о проделанной экзекуции и страх перед людьми в белых халатах останутся на долгие годы. Именно поэтому все чаще в больницах прибегают к общей анестезии, как к более гуманному способу обезболивания по отношению к ребенку.
Проводится операция быстро: всего за несколько минут при местной анестезии и 20-30 минут при эндоскопическрм вмешательстве. Три первых послеоперационных дня ребенку нельзя давать горячую пищу: она может вызвать расширение сосудов и кровотечения.
Исключен также прием острых, холодных блюд. Подогретыми супами и кашами кормят, начиная с четвертого дня, не раньше. Такой режим устанавливают малышу дней на 9-10. Затем он сможет вернуться к привычному образу жизни.
Побочные эффекты и осложнения от аденотомии или аденэктомии встречаются редко. Поначалу после удаления миндалины ребенок будет дышать ртом. Это не значит, что операция оказалась бесполезной. Просто малышу трудно сразу перейти на носовое дыхание. Помимо этого, на месте удаленных аденоидов появляется послеоперационный отек. Он загораживает носоглотку и мешает сделать полноценный вдох в первые дни после операции. Но к десятому дню все проходит, и ребенок дышит свободно.
Существует еще одна неувязка: удаленная миндалина может отрасти заново. И она тоже не застрахована от гипертрофии и воспаления. Но происходит это не всегда, да и вновь появившиеся аденоиды повторно удаляют нечасто. В таких случаях врачи стараются ограничиться консервативным лечением.
Иногда бывает так, что родители малыша отказываются от проведения операции, узнав о том, что с возрастом носоглоточная миндалина уменьшается в размерах, а у большинства взрослых она вообще атрофируется. Действительно, зачем удалять проблему, которая со временем сама может исчезнуть? Для начала нужно вспомнить, что излишняя категоричность до добра еще никого не доводила. Возобладать в принятии окончательного решения должны не домыслы и предубеждения, а здравый смысл.
Надо все взвесить, тщательно продумать и сообща с детским врачом прийти к определенному, и главное, разумному выводу. Доктора знают, что до 5 лет носоглоточная миндалина играет большую роль в формировании детского иммунитета и придерживаются золотого правила: если ребенку можно обойтись без операции, то ее лучше не назначать. Хирургическое вмешательство — крайняя мера. Если врач на ней настаивает — значит это действительно необходимо.
Хирургическое вмешательство — крайняя мера. Если врач на ней настаивает — значит это действительно необходимо.
Консервативная терапия
При аденоидах малого и среднего размера (заболевании 1 и 2 степени) назначают консервативное лечение: закапывание в нос 2 %-ого раствора протаргола, промывание носовой полости, применение детских сосудосуживающих капель, спасающих нос от заложенности.
К промыванию носа на фоне аденоидов у ребенка следует подходить с крайней осторожностью. Неправильно проделанная процедура может привести к попаданию раствора в полость среднего уха и развитию острого отита. В 100-% случаев такая ситуация возникает при аденоидах 3 и 4 степени. Поэтому важно помнить, что при тяжелых формах заболевания нос промывать запрещено. Также как нельзя это делать при часто возникающих носовых кровотечениях и хронических отитах у маленьких пациентов.
Как правильно промыть нос ребенку
Большинство детей относятся к данному методу лечения с неприязнью и даже боятся его. Поэтому важно подойти к вопросу деликатно, объяснить ребенку, что это необходимо для его здоровья — чтобы носик лучше дышал. Хорошо, если процесс будет проведен в игровой форме или один из родителей на своем примере покажет, что промывание носа абсолютно безболезненно. Наглядная демонстрация процедуры папой или мамой должна убедить ребенка в том, что делать ее совсем не страшно.
Поэтому важно подойти к вопросу деликатно, объяснить ребенку, что это необходимо для его здоровья — чтобы носик лучше дышал. Хорошо, если процесс будет проведен в игровой форме или один из родителей на своем примере покажет, что промывание носа абсолютно безболезненно. Наглядная демонстрация процедуры папой или мамой должна убедить ребенка в том, что делать ее совсем не страшно.
Многих родителей интересует вопрос, с какого возраста вообще можно промывать нос ребенку? Ответ прост. С того момента, как вы сможете объяснить ему порядок проведения процедуры и будете уверенны в том, что малыш сумеет понять вас правильно. Врачи советуют это делать не раньше 4 лет. До этого момента для очищения полости носа пользуются специальными детскими капельками, которые размягчают густые выделения слизистой, ватными фитильками и аспираторами.
Для промывания можно применять обычную кипяченую воду, отвары лекарственных трав (ромашки, эвкалипта, календулы, шалфея, зверобоя), морскую воду, изотонический раствор или специальные готовые составы, которые продаются в аптеке. Разрешается чередовать разные средства: использовать то одно, то другое. Растворы подбирают совместно с врачом-отоларингологом, исходя из того, какие аллергические реакции проявлялись у ребенка в анамнезе. Готовый препарат должен быть немного теплым (температура 34-36°). Объема 100-200 мл будет вполне достаточно для проведения одной процедуры.
Разрешается чередовать разные средства: использовать то одно, то другое. Растворы подбирают совместно с врачом-отоларингологом, исходя из того, какие аллергические реакции проявлялись у ребенка в анамнезе. Готовый препарат должен быть немного теплым (температура 34-36°). Объема 100-200 мл будет вполне достаточно для проведения одной процедуры.
Очень хорошо не только удаляет скопившуюся слизь, но также снимает отек и оказывает бактерицидное действие морская вода. Приготовить ее можно из сухой морской соли (1/2 ч. л. развести на стакан воды) или, за неимением оной, из обычной пищевой (1/3 ч. л. растворяют в стакане воды и добавляют 2 капли йода).
Перед тем, как приступить к процедуре, убедитесь в том, что нос ребенка не заложен. Отоларингологи советуют предварительно очистить полость от выделений либо с помощью аспиратора, либо путем тщательного отсмаркивания. Если и после этого проходимость носовых ходов остается затрудненной, разрешается закапать малышу сосудосуживающие капли (по одной капле в каждую ноздрю).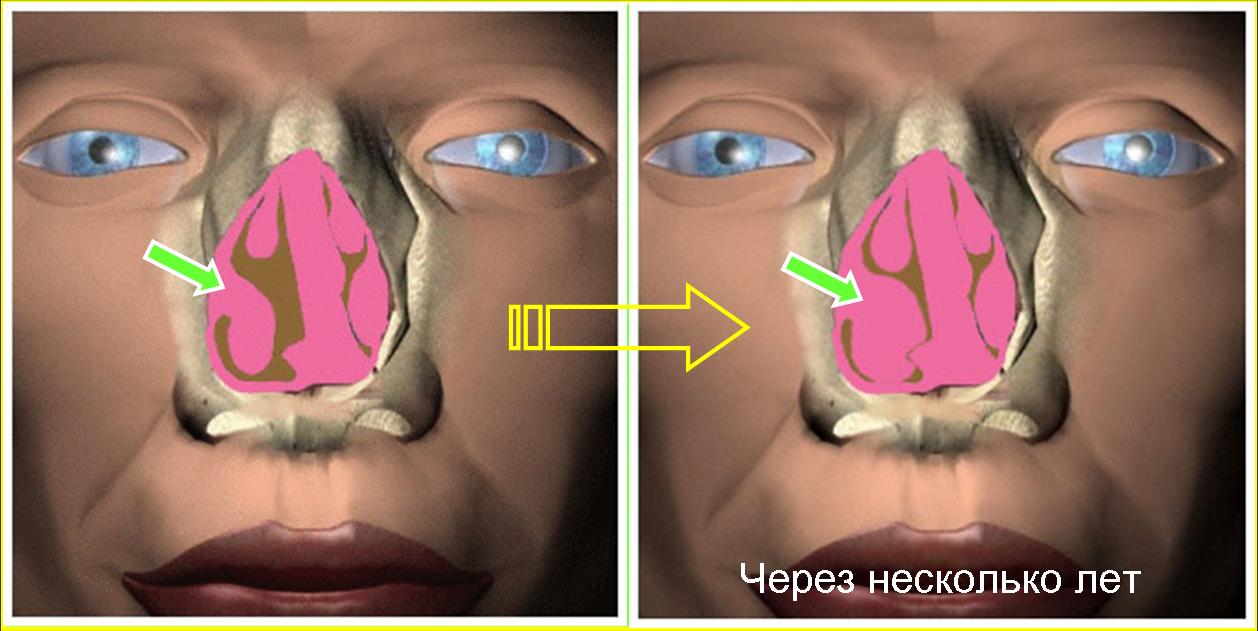 После этого можно начинать промывание.
После этого можно начинать промывание.
Процедуру проводят, стоя над раковиной. Раствор набирают в небольшую спринцовку с тонким носиком или пользуются специальным аптечным устройством (его еще называют «носовым душем»). Ребенку нужно наклониться вперед на 90°. Голову следует держать строго вертикально, наклонять ее во время процедуры вправо-влево нельзя. Попросите ребенка сделать глубокий вдох и выдавите небольшое количество раствора в одну из ноздрей. Жидкость полностью заполнит носовой ход и вытечет из другого.
Если вода будет попадать в рот, можно посоветовать ребенку произносить во время впрыскивания протяжный звук «и-и». Мягкое небо при этом подымается и отграничивает носоглотку. После этого необходимо высморкаться и повторить процедуру со второй ноздрей. И так — несколько раз. Завершают промывание продуванием носовых ходов, которое удалит остатки раствора со слизистой.
Если такой — проточный метод промывания (из одной ноздри в другую) — вызывает затруднения, можно попробовать более простой способ: впрысните небольшое количество жидкости ребенку в нос и попросите его тут же высморкаться. Следите, чтобы голова опять же находилась в вертикальном положении и ни в коем случае не запрокидывалась назад. Раствор не должен попадать ни в рот, ни тем более в уши. Даже небольшое количество жидкости, оказавшееся в полости среднего уха, спровоцирует серьезный отит, вылечить который потом будет очень нелегко.
Следите, чтобы голова опять же находилась в вертикальном положении и ни в коем случае не запрокидывалась назад. Раствор не должен попадать ни в рот, ни тем более в уши. Даже небольшое количество жидкости, оказавшееся в полости среднего уха, спровоцирует серьезный отит, вылечить который потом будет очень нелегко.
По истечении 15 минут после промывания наступает черед назначенных доктором анисептических или антибактериальных средств. К антисептическим относят коллоидные препараты серебра, в частности протаргол.
В отличие от сосудосуживающих капель, которые нужно закапывать малышу на боку так, чтобы они не попали в рот и подействовали только на слизистую полости носа, протаргол закапывается на спине. Делается это для того, чтобы вещество стекло из носовой полости в носоглотку и достигло поверхности миндалины. Ионы серебра, содержащиеся в протарголе, убивают все болезнетворные микроорганизмы, а также немного подсушивают воспаленную лимфоидную ткань, уменьшая ее в размерах. В каждую ноздрю закапывают 2-6 капель препарата (в зависимости от возраста пациента и тяжести заболевания).
В каждую ноздрю закапывают 2-6 капель препарата (в зависимости от возраста пациента и тяжести заболевания).
Рекомендуется, чтобы ребенок после этого какое-то время еще полежал на спине, не поднимая головы. В идеале — минут 15. Но если малыш капризничает, можно ограничиться и 5 минутами. Закапывание проводят по рекомендации врача, как правило, 2 раза в сутки в течение 2 недель. Повторный курс лечения может быть назначен через месяц. Не забывайте, что срок годности у 2 %-ого раствора протаргола очень небольшой. Всего 30 дней с момента изготовления. Поэтому старый флакончик с препаратом для нового курса использовать будет уже нельзя.
Не стоит пренебрегать и дыхательной гимнастикой, которую рекомендуют специалисты для лечения аденоидов. Проводить ее маме лучше одновременно с малышом, превращая процесс в забавную игру. Гимнастика укрепляет дыхательные мышцы, стимулирует кровообращение в пазухах носа, способствует профилактике гайморита. Кроме того, в процессе упражнений больной организм насыщается недостающим ему кислородом.
Кроме того, в процессе упражнений больной организм насыщается недостающим ему кислородом.
Гипертрофия небных миндалин
К сожалению, у детей аденоиды часто сопровождаются еще одним заболеванием — гипертрофией небных миндалин (по-народному, гланд). В таком случае затрудняется дыхание не только через нос, но уже и через рот. Небные миндалины, как и носоглоточная, защищают малыша от патогенных микроорганизмов, но делают это гораздо активнее. Поэтому их удаление — более ощутимая потеря для организма. Без них ребенок в большей степени подвержен риску бронхолегочных заболеваний.
Воспаленные небные миндалины представляют собой гораздо большую опасность, чем возможные простуды. Они — источник хронической стрептококковой инфекции, которая, периодически обостряясь, провоцирует развитие лихорадки и ангины. Последняя в свою очередь может дать осложнения на почки и сердце. Так что в случае «двойного комплекта» болезни бывает разумнее пойти на хирургическую операцию, нежели подвергать здоровье ребенка серьезному риску.
В заключении хочется отметить, что увеличенные миндалины — вопрос очень деликатный. Здесь многое зависит от компетентности врача и здравомыслия родителей. Решение о лечении должен принимать грамотный специалист. Не бабушки, которые «вас вырастили здоровыми, и о внуках позаботятся», не подруги, у которых была «точь-в-точь такая же ситуация» и тем более не многочисленные форумы с виртуальными мамочками.
На стороне врача — доскональное знание проблемы и опыт. Поверьте, он до последнего будет сражаться за то, чтобы привести миндалины «в чувство» без скальпеля. Но если лечение не помогает, а аденоиды продолжают подрывать здоровье ребенка, то откладывать хирургическое вмешательство в долгий ящик не стоит.
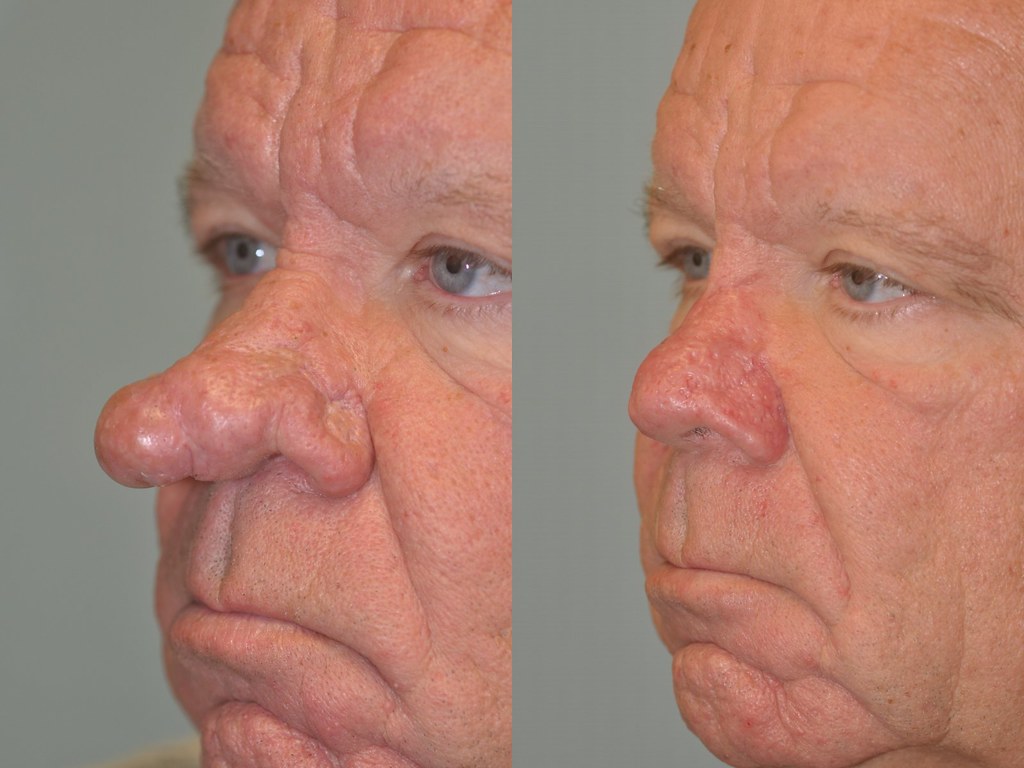
Плеоморфная аденома боковой стенки носа: клинический случай
Acta Otorhinolaryngol Ital. 2008 июнь; 28(3): 150–153.
Язык: английский | Итальянский
R Porcasi
R Porcasi
1 1 Отдел патологии человека, Университет Палермо, Палермо, Италия 2 ENT Клиника, дорога Найака, Касарагод, Индия Оториноларингология 1 Pathology Отделение Университета Палермо, Палермо, Италия 2 ЛОР-клиника, Наяк-Роуд, Касарагод, Индия Поступила в редакцию 31 мая 2007 г.; Принято 20 августа 2007 г. Плеоморфная аденома — наиболее распространенная опухоль слюнных желез. Однако крайне редко они возникают в носу, и даже когда они возникают, чаще всего в носовой перегородке. Ключевые слова: Нос, Опухоль носа, Плеоморфная аденома, Диагностика, Гистопатология Comunque, la sua localizzazionenasale è molto rara e più comunemente origina dal setto. Важно учитывать, что я sintomi ди Presentazione sono molto scarsi (острузионе носовой е epistassi), для cui la lesione può decorrere лунго misconosciuta.La crescita è generalmente locale e non sono noti casi diдиффузионная нелле структура adiacenti. Смешанная опухоль слюнной железы или плеоморфная аденома — доброкачественная опухоль, возникающая преимущественно в больших слюнных железах (65%), особенно в околоушных и реже в добавочных слюнных железах (35%) 1 . Редкие случаи были зарегистрированы в губе 2 , твердом и мягком небе 3 , слезной железе 4 и наружном слуховом проходе 5 . Крайне редко встречаются в дыхательных путях 6 – 8 .Заболеваемость еще ниже в верхних дыхательных путях, таких как полость носа, верхнечелюстные пазухи и носоглотка 8 9 . Интраназальные плеоморфные аденомы обычно возникают в слизистой оболочке носовой перегородки (зарегистрированная частота колеблется от 82.5% 11 и 90% 12 ), хотя серозно-слизистые железы в основном расположены в пределах латеральной стенки носа, в частности в носовых раковинах 13 14 . Различные теории были предложены для объяснения этого наблюдения. Согласно Stevenson 15 , остатки сошниково-носового органа, выстланного эпителием протока в хрящевой носовой перегородке, дегенерировавшей у плода на раннем этапе, могут быть причиной появления этих опухолей в этой конкретной области.По данным Ersner и Saltzman, в 1944 г. предшественниками септальной плеоморфной аденомы являются эктопические эмбриональные эпителизированные клетки на слизистой носовой перегородки, обнаруженные при миграции носовых зачатков 16 . 34-летний мужчина, некурящий, поступил в наше отделение в январе 2003 г. с жалобой на изолированный эпизод носового кровотечения из правой носовой полости.Он также жаловался на ухудшение правосторонней носовой заложенности, которая существовала в течение 10 лет, лобную цефалгию и аносмию. При внешнем клиническом осмотре выявлено образование, возникающее из латеральной стенки правой носовой полости и заполняющее носо-лицевую борозду. При передней риноскопии выявлено гладкое, розово-серое, полупрозрачное, безболезненное образование, закупоривающее полость носа, не кровоточащее при прикосновении, с искривлением носовой перегородки влево. В остальном осмотр уха, носа и горла был нормальным, признаков шейной лимфаденопатии не было.При компьютерной томографии (КТ) выявлено мягкотканное образование в правой носовой полости, не затрагивающее околоносовые пазухи, с истончением носового отростка верхней челюсти (рис. Аксиальная компьютерная томография, показывающая образование мягкой плотности в передней части правой носовой ямки с истончением носового отростка верхнечелюстной кости. Гистопатологический анализ опухоли показал смешанный эпителиальный и миксоидный стромальный вид. Эпителиальные структуры демонстрировали различные модели солидного, трабекулярного и кистозного роста (рис. 1). Иммуногистохимическое окрашивание на актин гладкой мускулатуры (рис. 1) и S100 (рис. 1) выявило наличие обильного миоэпителиального компонента. Наблюдаемые гистоморфологические и иммунофенотипические признаки соответствовали диагнозу плеоморфной аденомы.Нет эндоскопических признаков рецидива через 4 года наблюдения. Эпителиальные структуры, демонстрирующие солидные, трабекулярные и кистозные структуры, смешанные с миксоидной стромой (H&E, x250). Иммуноокрашивание на актин гладких мышц (x 250). Иммуноокрашивание на белок S100 (x 400). Плеоморфная аденома носа наблюдается преимущественно у женщин 4 – 11 обычно между третьим и пятым десятилетием жизни 18 .Нет сообщений о корреляции с профессиональным воздействием или вдыханием токсичных химических соединений. Общеизвестно, что это медленно растущая опухоль, поэтому клинические симптомы появляются после длительного периода молчания. У пациентов обычно наблюдается постепенное ухудшение монолатеральной заложенности носа и иногда носовое кровотечение. Реже, когда опухолевая масса достигает относительно больших размеров, вплоть до полости носа, может присутствовать наружный отек пирамиды носа, а также боль. Клинически выглядит как полиповидное, одностороннее, сидячее, полупрозрачное, розовато-серое образование с гладкой поверхностью и мягкой консистенцией. Клинические признаки, такие как отсутствие поверхностных изъязвлений, отсутствие кровотечения ни при прикосновении, ни спонтанно, а также отсутствие инвазии в окружающие структуры позволяют предположить доброкачественный характер новообразования. Гистологически все плеоморфные аденомы имеют коллагеновую тонкую капсулу с четким отличием опухолевой ткани от окружающей нормальной соединительной ткани. Опухоли состоят из трех основных структур: тубулодуктальной структуры, солидной области и миксоидной области.Трубчато-дуктальная структура представлена протоками с двойными слоями клеток: кубовидными эпителиальными клетками во внутреннем слое и веретенообразными миоэпителиальными клетками в наружном. Преимущественно солидные участки состоят из веретенообразных клеток с высокой клеточностью; миксоидные участки характеризуются низкой клеточностью 18 . Интраназальная плеоморфная аденома характеризуется преобладанием эпителиальных, а не стромальных элементов по сравнению с крупными опухолями слюнных желез. Иммуногистохимическое окрашивание оказалось положительным на различные цитокератины, белок S100, белок глиальной фибриллярной кислоты (GFAP), виментин, актин гладких мышц (SMA). Это описывает «смешанную» природу опухоли, а именно стромальную и эпителиальную линии 19 . Дифференциальный диагноз интраназальной плеоморфной аденомы включает как злокачественные, так и доброкачественные опухоли, такие как плоскоклеточный рак (наиболее частая интраназальная злокачественная опухоль), аденокарцинома, аденоидно-кистозная карцинома, мукоэпидермоидная карцинома, меланома, обонятельная эстезионейробластома 20 , полипы, папилломы (включая инвертированную папиллому), ангиофибромы и остеомы. Дифференциальная диагностика также может быть затруднена при наличии «нейроэстезиоэпителиомы» (хотя место возникновения такого поражения, т. Независимо от того, где возникает поражение, основным методом лечения должен быть хирургический. Хотя полное иссечение опухоли с гистологически четкими краями является обязательным, хирургический подход будет зависеть от размера, местоположения и распространенности. Радикальная и широкая резекция снижает риск рецидива, особенно при разрыве капсулы и наличии прямого контакта с окружающими нормальными тканями. Доступы включают боковую ринотомию 22 – 24 , трансназальное или срединное удаление перчаток 13 – 18 и интраназальное иссечение. Рецидивы нечасты, Compagno и Wong сообщили о 3 случаях местных рецидивов у 40 пациентов (7,5%) 11 , вероятно, как они думали, из-за количества миксоидной стромы опухоли, которая могла быть разделена на операционное поле. Потенциальный риск злокачественной трансформации плеоморфной аденомы составляет около 6% и наблюдается преимущественно у женщин 25 . Риск увеличивается при запоздалой постановке диагноза. Сообщалось о гистопатологически подтвержденном случае аденоидно-кистозной и плоскоклеточной карциноматозной дифференцировки 26 . Также было сообщение о метастазировании в подчелюстной лимфатический узел при рецидивирующей септальной плеоморфной аденоме через 17 лет после первого диагноза.Даже в этом случае микроскопические признаки как первичного, так и метастатического поражения были доброкачественными. В связи с этим была предложена ятрогенная теория. Эта теория предполагает, что метастазирование происходит в результате неполного иссечения или непреднамеренного разрушения опухоли с последующим распространением гематогенным или лимфатическим путем. Сообщалось также о метастазах в легкие, печень и кости 27 . Таким образом, для ранней диагностики локо-регионарных рецидивов необходимо длительное наблюдение с помощью эндоскопического исследования с последующей визуализацией (КТ или МРТ) в случае клинических признаков заболевания. При наличии медленно растущего одностороннего образования полости носа среди различных диагнозов важно учитывать наличие плеоморфной аденомы, даже если она встречается нечасто. Acta Otorhinolaryngol Ital. Язык: английский | Итальянский г Kulamarva
Резюме
 Важно помнить о малочисленности имеющихся симптомов (заложенность носа и носовое кровотечение), так как поражение может быть распознано не сразу. Рост, как правило, локально ограничен, и опухоль не распространяется на соседние структуры. Хирургическая резекция является методом выбора. Рецидивы и эволюция в злокачественные новообразования нечасты, но рекомендуется длительное наблюдение. Представлен случай плеоморфной аденомы, возникающей из латеральной стенки правой носовой полости у мужчины 34 лет, которая была полностью удалена эндоскопически.Гистологическое и иммуногистохимическое исследование выявило наличие плеоморфной аденомы.
Важно помнить о малочисленности имеющихся симптомов (заложенность носа и носовое кровотечение), так как поражение может быть распознано не сразу. Рост, как правило, локально ограничен, и опухоль не распространяется на соседние структуры. Хирургическая резекция является методом выбора. Рецидивы и эволюция в злокачественные новообразования нечасты, но рекомендуется длительное наблюдение. Представлен случай плеоморфной аденомы, возникающей из латеральной стенки правой носовой полости у мужчины 34 лет, которая была полностью удалена эндоскопически.Гистологическое и иммуногистохимическое исследование выявило наличие плеоморфной аденомы. La resezione chirurgica è il trattamento ди scelta. La recidiva e l’Evoluzione maligna non sono Frequencyi, ma un lungo последующее è da raccomandare. Представлен случай аденомы плеоморфного происхождения от латеральной части носовой ямки ди дестра в ип пациенте ди 34 лет, trattato chirurgicamente с полной эндоскопической резекцией. La valutazione istologica ed иммуноистохимическая hanno dimostrato la presenza di un pleomorpho аденомы.
La resezione chirurgica è il trattamento ди scelta. La recidiva e l’Evoluzione maligna non sono Frequencyi, ma un lungo последующее è da raccomandare. Представлен случай аденомы плеоморфного происхождения от латеральной части носовой ямки ди дестра в ип пациенте ди 34 лет, trattato chirurgicamente с полной эндоскопической резекцией. La valutazione istologica ed иммуноистохимическая hanno dimostrato la presenza di un pleomorpho аденомы. Введение
 Крупнейшая серия случаев интраназальных плеоморфных аденом описана Spiros et al. 10 с 40 случаями, Compagno and Wong 11 с 40 случаями и совсем недавно Suzuki et al. 4 с 41 ящиком.
Крупнейшая серия случаев интраназальных плеоморфных аденом описана Spiros et al. 10 с 40 случаями, Compagno and Wong 11 с 40 случаями и совсем недавно Suzuki et al. 4 с 41 ящиком. Согласно Evans и Cruikshank, он происходит непосредственно из созревшей слюнной железистой ткани 6 ; Dawe в 1979 г. предложил вирусную этиологию полиомавируса 17 .
Согласно Evans и Cruikshank, он происходит непосредственно из созревшей слюнной железистой ткани 6 ; Dawe в 1979 г. предложил вирусную этиологию полиомавируса 17 . История болезни
 ). Эндоскопическая операция под общей анестезией подтвердила, что образование (диаметром 2 см) возникает из латеральной стенки правой носовой полости и простирается от переднего конца нижней носовой раковины до agger nasi . Опухоль иссекали полностью, включая поднадкостничный слой и здоровый край слизистой оболочки.
). Эндоскопическая операция под общей анестезией подтвердила, что образование (диаметром 2 см) возникает из латеральной стенки правой носовой полости и простирается от переднего конца нижней носовой раковины до agger nasi . Опухоль иссекали полностью, включая поднадкостничный слой и здоровый край слизистой оболочки.
Обсуждение
 Опухоли могут иметь размер от < 0,7 см до > 7 см.
Опухоли могут иметь размер от < 0,7 см до > 7 см. Эпителиальные клетки мелкие, овальной формы, часто располагаются кордонами; иногда они организованы в небольшие ацинозные образования 13 .
Эпителиальные клетки мелкие, овальной формы, часто располагаются кордонами; иногда они организованы в небольшие ацинозные образования 13 . е. решетчатая пластинка, должно указывать на его природу, поскольку боковая стенка носа встречается крайне редко), поскольку , на ранней стадии он представляет собой небольшую клеточную пролиферацию, организованную в виде «розетки», положительную по белку S100. Диагноз возможен на основании отсутствия внеклеточной нейрофибриллярной структуры, нейротрубочек, нейросекреторных гранул, а также наличия муцинозного материала и редкости мальпигиевых долек, диссеминированных на плеоморфной аденоме 21 .
е. решетчатая пластинка, должно указывать на его природу, поскольку боковая стенка носа встречается крайне редко), поскольку , на ранней стадии он представляет собой небольшую клеточную пролиферацию, организованную в виде «розетки», положительную по белку S100. Диагноз возможен на основании отсутствия внеклеточной нейрофибриллярной структуры, нейротрубочек, нейросекреторных гранул, а также наличия муцинозного материала и редкости мальпигиевых долек, диссеминированных на плеоморфной аденоме 21 . Данному пациенту была проведена эндоскопическая резекция, так как опухоль была достаточно мала, чтобы ее можно было наблюдать под эндоскопом. К преимуществам эндоскопической резекции относятся отсутствие внешнего рубца, меньшая кровопотеря. При наличии больших образований предпочтение отдается удалению перчаток из средней части лица, так как его преимущество заключается в широком обнажении образования и прямом доступе к полости носа.
Данному пациенту была проведена эндоскопическая резекция, так как опухоль была достаточно мала, чтобы ее можно было наблюдать под эндоскопом. К преимуществам эндоскопической резекции относятся отсутствие внешнего рубца, меньшая кровопотеря. При наличии больших образований предпочтение отдается удалению перчаток из средней части лица, так как его преимущество заключается в широком обнажении образования и прямом доступе к полости носа.
Выводы
 Ранняя диагностика дает возможность более полного иссечения с соблюдением надлежащих мер предосторожности, чтобы не разрушить опухоль и предотвратить местное и отдаленное распространение опухолевых клеток. Эндоскопический доступ предпочтительнее, так как он позволяет полностью контролировать края под прямым контролем и сокращает период послеоперационного восстановления по сравнению с открытой операцией.Долгосрочное наблюдение, как эндоскопическое, так и рентгенологическое, для исключения малигнизации является обязательным, даже если опухоль выглядит клинически доброкачественной и удалена полностью.
Ранняя диагностика дает возможность более полного иссечения с соблюдением надлежащих мер предосторожности, чтобы не разрушить опухоль и предотвратить местное и отдаленное распространение опухолевых клеток. Эндоскопический доступ предпочтительнее, так как он позволяет полностью контролировать края под прямым контролем и сокращает период послеоперационного восстановления по сравнению с открытой операцией.Долгосрочное наблюдение, как эндоскопическое, так и рентгенологическое, для исключения малигнизации является обязательным, даже если опухоль выглядит клинически доброкачественной и удалена полностью. Ссылки
1. Chomette G, Auriol M. Histopathologie buccale et cervico-faciale. Париж: Массон; 1986. с. 210-2. [Google Академия]2. Trotoux L, Lefebre B. Патология слюнных желез. Энк Мед Чир Орл. Париж: Массон; 1979. [Google Scholar]3. Кампос А., Баган Дж. В., Запатер Э., Марторелл М., Бастерра Дж. Плеоморфная аденома слюнных желез.Acta Otorrinolaringol Esp 1995;46:331-4. [PubMed] [Google Scholar]4. Судзуки К., Морибе К., Баба С. Редкий случай плеоморфной аденомы боковой стенки носовой полости с особой ссылкой на статистическое наблюдение плеоморфной аденомы носовой полости в Японии. Ниппон Джибиинкока Гаккай Кайхо 1990; 93: 740-5. [PubMed] [Google Scholar]5. Лахоз М.Т., Валерио Дж., Ройо Дж., Юс С., Камора Ф. Смешанная опухоль наружного слухового прохода. Acta Otorrinolaringol Esp 1990;41,1:53-6. [PubMed] [Google Scholar]6. Эванс Р.В., Крукшенк А.Х.Эпителиальные опухоли слюнных желез. В: Основные проблемы патологии. Том. 1, Филадельфия: В. Б. Сондерс; 1970. с. 281-95. [Google Академия]7. Fraile Rodrigo JJ, Martinez Berganza Y, Asensio R, Yus Gotor C, Garcia Ortin M, Garcia Ortin J. Плеоморфная аденома носа. Редакция. Acta Otorrinolaringol Esp 1993;44:239-41. [PubMed] [Google Scholar]8. Уоллес РД. Плеоморфная аденома носа. Клинико-патологический диагноз. Arch Otolaryngol Head Neck Surg 1990;116:486-8. [PubMed] [Google Scholar]9.Камал СА. Плеоморфная аденома носа. Клинический случай и исторический обзор.
Судзуки К., Морибе К., Баба С. Редкий случай плеоморфной аденомы боковой стенки носовой полости с особой ссылкой на статистическое наблюдение плеоморфной аденомы носовой полости в Японии. Ниппон Джибиинкока Гаккай Кайхо 1990; 93: 740-5. [PubMed] [Google Scholar]5. Лахоз М.Т., Валерио Дж., Ройо Дж., Юс С., Камора Ф. Смешанная опухоль наружного слухового прохода. Acta Otorrinolaringol Esp 1990;41,1:53-6. [PubMed] [Google Scholar]6. Эванс Р.В., Крукшенк А.Х.Эпителиальные опухоли слюнных желез. В: Основные проблемы патологии. Том. 1, Филадельфия: В. Б. Сондерс; 1970. с. 281-95. [Google Академия]7. Fraile Rodrigo JJ, Martinez Berganza Y, Asensio R, Yus Gotor C, Garcia Ortin M, Garcia Ortin J. Плеоморфная аденома носа. Редакция. Acta Otorrinolaringol Esp 1993;44:239-41. [PubMed] [Google Scholar]8. Уоллес РД. Плеоморфная аденома носа. Клинико-патологический диагноз. Arch Otolaryngol Head Neck Surg 1990;116:486-8. [PubMed] [Google Scholar]9.Камал СА. Плеоморфная аденома носа. Клинический случай и исторический обзор. Дж. Ларинг Отол 1984; 98: 917–23. [PubMed] [Google Scholar] 10. Спиро Р.Х., Косс Л.Г., Хаджду С.Л. Опухоли малого слюнного происхождения. Клинико-патологическое исследование 492 случаев. Рак 1973; 31:117-29. [PubMed] [Google Scholar] 11. Компаньо Дж., Вонг Р.Т. Интраназальные смешанные опухоли (плеоморфные аденомы): клинико-патологическое исследование 40 случаев. Ам Дж. Клин Патол 1977; 68: 213-8. [PubMed] [Google Scholar] 12. Нономура Н., Ниидзима Х., Кимура О., Кароши Ф., Накано Ю., Кимура К.Иммуногистохимическое исследование плеоморфной аденомы перегородки носа. Аурис Насус Гортань 1992;19:125-31. [PubMed] [Google Scholar] 13. Кастелло Э., Калиго Г., Паллестрини Э.А. Su un казо ди аденома плеоморфо делла носовой ямки. Acta Otorhinolaryngol Ital 1996;16:433-7. [PubMed] [Google Scholar] 14. Карьеро Э., Альмадори Г., Кадони Г. Аденома плеоморфной формы нижней турбины: клинический случай и ревизия письма. Acta Otorhinolaryngol Ital 1997;17:377-81. [PubMed] [Google Scholar] 15. Стивенсон ХН.
Дж. Ларинг Отол 1984; 98: 917–23. [PubMed] [Google Scholar] 10. Спиро Р.Х., Косс Л.Г., Хаджду С.Л. Опухоли малого слюнного происхождения. Клинико-патологическое исследование 492 случаев. Рак 1973; 31:117-29. [PubMed] [Google Scholar] 11. Компаньо Дж., Вонг Р.Т. Интраназальные смешанные опухоли (плеоморфные аденомы): клинико-патологическое исследование 40 случаев. Ам Дж. Клин Патол 1977; 68: 213-8. [PubMed] [Google Scholar] 12. Нономура Н., Ниидзима Х., Кимура О., Кароши Ф., Накано Ю., Кимура К.Иммуногистохимическое исследование плеоморфной аденомы перегородки носа. Аурис Насус Гортань 1992;19:125-31. [PubMed] [Google Scholar] 13. Кастелло Э., Калиго Г., Паллестрини Э.А. Su un казо ди аденома плеоморфо делла носовой ямки. Acta Otorhinolaryngol Ital 1996;16:433-7. [PubMed] [Google Scholar] 14. Карьеро Э., Альмадори Г., Кадони Г. Аденома плеоморфной формы нижней турбины: клинический случай и ревизия письма. Acta Otorhinolaryngol Ital 1997;17:377-81. [PubMed] [Google Scholar] 15. Стивенсон ХН. Смешанная опухоль перегородки. Энн Отол Ринол Ларингол 1932; 41: 563-70. [Google Академия] 16. Ersner MJ, Saltzman M. Смешанная опухоль носовой перегородки. Отчет о случае. Ларингоскоп 1944;54:287-96. [Google Академия] 17. Доу CJ. Опухоли слюнных и слезных желез, носовой ямки и верхнечелюстной пазухи. IASC Sci J 1979; 23:91-113. [Google Академия] 18. Фриман С.Б., Кеннеди К.С., Паркер Г.С., Татум С.А. Метастазирующая плеоморфная аденома перегородки носа. Arch Otolaryngol Head Neck Surg 1990;116:1331-3. [PubMed] [Google Scholar] 19.Хираи С., Мацумото Т., Суда К. Плеоморфная аденома полости носа: иммуногистохимическое исследование трех случаев. Аурис Насус Гортань 2002; 29: 291-5. [PubMed] [Google Scholar] 20. Бацакис Дж. Опухоль головы и шеи. Балтимор: издательство Williams and Wilkins Publishers; 1984. с. 76-99. [Google Академия] 21. Кулуанье В., Жюльен Н., Молас Дж., Стеркерс О. Аденома плеоморфа носовой перегородки. A propos d’un cas. Энн Отоларингол Чир Цервикофак 1993;110:230-3. [PubMed] [Google Scholar] 22.
Смешанная опухоль перегородки. Энн Отол Ринол Ларингол 1932; 41: 563-70. [Google Академия] 16. Ersner MJ, Saltzman M. Смешанная опухоль носовой перегородки. Отчет о случае. Ларингоскоп 1944;54:287-96. [Google Академия] 17. Доу CJ. Опухоли слюнных и слезных желез, носовой ямки и верхнечелюстной пазухи. IASC Sci J 1979; 23:91-113. [Google Академия] 18. Фриман С.Б., Кеннеди К.С., Паркер Г.С., Татум С.А. Метастазирующая плеоморфная аденома перегородки носа. Arch Otolaryngol Head Neck Surg 1990;116:1331-3. [PubMed] [Google Scholar] 19.Хираи С., Мацумото Т., Суда К. Плеоморфная аденома полости носа: иммуногистохимическое исследование трех случаев. Аурис Насус Гортань 2002; 29: 291-5. [PubMed] [Google Scholar] 20. Бацакис Дж. Опухоль головы и шеи. Балтимор: издательство Williams and Wilkins Publishers; 1984. с. 76-99. [Google Академия] 21. Кулуанье В., Жюльен Н., Молас Дж., Стеркерс О. Аденома плеоморфа носовой перегородки. A propos d’un cas. Энн Отоларингол Чир Цервикофак 1993;110:230-3. [PubMed] [Google Scholar] 22. Бергстром Б., Биорклунд А. Плеоморфная аденома носовой перегородки.Отчет о двух случаях. Дж. Ларынгол Отол 1981; 95:179-81. [PubMed] [Google Scholar] 23. Хаберман Р.С., Стэнли Д.Э. Плеоморфная аденома перегородки носа. Otolaryngol Head Neck Surg 1989;100:610-2. [PubMed] [Google Scholar] 24. Маджед М.А. Плеоморфная аденома перегородки носа. J Laryngol Otol 1971;85:975-6. [PubMed] [Google Scholar] 25. Шахин ОХ. Доброкачественные опухоли слюнных желез. Отоларингол Скотта Брауна, 1997; 5:1–18 [Google Scholar]26. Фриман С.Р., Слоан П., Де Карпентье Дж. Карцинома эксплеоморфная аденома носовой перегородки с аденоидно-кистозной и плоскоклеточной карциноматозной дифференцировкой.Ринология 2003;41:118-21. [PubMed] [Google Scholar] 27. Wermuth MJ, Mann CH, Odere F. Метастазирующая плеоморфная аденома, возникающая в мягком небе. Отоларингол Head Neck Surg 1988;99:505-8. [PubMed] [Google Scholar]
Бергстром Б., Биорклунд А. Плеоморфная аденома носовой перегородки.Отчет о двух случаях. Дж. Ларынгол Отол 1981; 95:179-81. [PubMed] [Google Scholar] 23. Хаберман Р.С., Стэнли Д.Э. Плеоморфная аденома перегородки носа. Otolaryngol Head Neck Surg 1989;100:610-2. [PubMed] [Google Scholar] 24. Маджед М.А. Плеоморфная аденома перегородки носа. J Laryngol Otol 1971;85:975-6. [PubMed] [Google Scholar] 25. Шахин ОХ. Доброкачественные опухоли слюнных желез. Отоларингол Скотта Брауна, 1997; 5:1–18 [Google Scholar]26. Фриман С.Р., Слоан П., Де Карпентье Дж. Карцинома эксплеоморфная аденома носовой перегородки с аденоидно-кистозной и плоскоклеточной карциноматозной дифференцировкой.Ринология 2003;41:118-21. [PubMed] [Google Scholar] 27. Wermuth MJ, Mann CH, Odere F. Метастазирующая плеоморфная аденома, возникающая в мягком небе. Отоларингол Head Neck Surg 1988;99:505-8. [PubMed] [Google Scholar] Плеоморфная аденома боковой стенки носа: клинический случай
 2008 июнь; 28(3): 150–153.
2008 июнь; 28(3): 150–153. R Porcasi
R Porcasi
1 1 Отдел патологии человека, Университет Палермо, Палермо, Италия 2 ENT Клиника, дорога Найака, Касарагод, Индия Оториноларингология 1 Pathology Отделение Университета Палермо, Палермо, Италия 2 ЛОР-клиника, Наяк-Роуд, Касарагод, Индия Поступила в редакцию 31 мая 2007 г.; Принято 20 августа 2007 г. Плеоморфная аденома — наиболее распространенная опухоль слюнных желез. Однако крайне редко они возникают в носу, и даже когда они возникают, чаще всего в носовой перегородке. Ключевые слова: Нос, Опухоль носа, Плеоморфная аденома, Диагностика, Гистопатология Comunque, la sua localizzazionenasale è molto rara e più comunemente origina dal setto. Важно учитывать, что я sintomi ди Presentazione sono molto scarsi (острузионе носовой е epistassi), для cui la lesione può decorrere лунго misconosciuta.La crescita è generalmente locale e non sono noti casi diдиффузионная нелле структура adiacenti. Смешанная опухоль слюнной железы или плеоморфная аденома — доброкачественная опухоль, возникающая преимущественно в больших слюнных железах (65%), особенно в околоушных и реже в добавочных слюнных железах (35%) 1 . Редкие случаи были зарегистрированы в губе 2 , твердом и мягком небе 3 , слезной железе 4 и наружном слуховом проходе 5 . Крайне редко встречаются в дыхательных путях 6 – 8 .Заболеваемость еще ниже в верхних дыхательных путях, таких как полость носа, верхнечелюстные пазухи и носоглотка 8 9 . Интраназальные плеоморфные аденомы обычно возникают в слизистой оболочке носовой перегородки (зарегистрированная частота колеблется от 82.5% 11 и 90% 12 ), хотя серозно-слизистые железы в основном расположены в пределах латеральной стенки носа, в частности в носовых раковинах 13 14 . Различные теории были предложены для объяснения этого наблюдения. Согласно Stevenson 15 , остатки сошниково-носового органа, выстланного эпителием протока в хрящевой носовой перегородке, дегенерировавшей у плода на раннем этапе, могут быть причиной появления этих опухолей в этой конкретной области.По данным Ersner и Saltzman, в 1944 г. предшественниками септальной плеоморфной аденомы являются эктопические эмбриональные эпителизированные клетки на слизистой носовой перегородки, обнаруженные при миграции носовых зачатков 16 . 34-летний мужчина, некурящий, поступил в наше отделение в январе 2003 г. с жалобой на изолированный эпизод носового кровотечения из правой носовой полости.Он также жаловался на ухудшение правосторонней носовой заложенности, которая существовала в течение 10 лет, лобную цефалгию и аносмию. При внешнем клиническом осмотре выявлено образование, возникающее из латеральной стенки правой носовой полости и заполняющее носо-лицевую борозду. При передней риноскопии выявлено гладкое, розово-серое, полупрозрачное, безболезненное образование, закупоривающее полость носа, не кровоточащее при прикосновении, с искривлением носовой перегородки влево. В остальном осмотр уха, носа и горла был нормальным, признаков шейной лимфаденопатии не было.При компьютерной томографии (КТ) выявлено мягкотканное образование в правой носовой полости, не затрагивающее околоносовые пазухи, с истончением носового отростка верхней челюсти (рис. Аксиальная компьютерная томография, показывающая образование мягкой плотности в передней части правой носовой ямки с истончением носового отростка верхнечелюстной кости. Гистопатологический анализ опухоли показал смешанный эпителиальный и миксоидный стромальный вид. Эпителиальные структуры демонстрировали различные модели солидного, трабекулярного и кистозного роста (рис. 1). Иммуногистохимическое окрашивание на актин гладкой мускулатуры (рис. 1) и S100 (рис. 1) выявило наличие обильного миоэпителиального компонента. Наблюдаемые гистоморфологические и иммунофенотипические признаки соответствовали диагнозу плеоморфной аденомы.Нет эндоскопических признаков рецидива через 4 года наблюдения. Эпителиальные структуры, демонстрирующие солидные, трабекулярные и кистозные структуры, смешанные с миксоидной стромой (H&E, x250). Иммуноокрашивание на актин гладких мышц (x 250). Иммуноокрашивание на белок S100 (x 400). Плеоморфная аденома носа наблюдается преимущественно у женщин 4 – 11 обычно между третьим и пятым десятилетием жизни 18 .Нет сообщений о корреляции с профессиональным воздействием или вдыханием токсичных химических соединений. Общеизвестно, что это медленно растущая опухоль, поэтому клинические симптомы появляются после длительного периода молчания. У пациентов обычно наблюдается постепенное ухудшение монолатеральной заложенности носа и иногда носовое кровотечение. Реже, когда опухолевая масса достигает относительно больших размеров, вплоть до полости носа, может присутствовать наружный отек пирамиды носа, а также боль. Клинически выглядит как полиповидное, одностороннее, сидячее, полупрозрачное, розовато-серое образование с гладкой поверхностью и мягкой консистенцией. Клинические признаки, такие как отсутствие поверхностных изъязвлений, отсутствие кровотечения ни при прикосновении, ни спонтанно, а также отсутствие инвазии в окружающие структуры позволяют предположить доброкачественный характер новообразования. Гистологически все плеоморфные аденомы имеют коллагеновую тонкую капсулу с четким отличием опухолевой ткани от окружающей нормальной соединительной ткани. Опухоли состоят из трех основных структур: тубулодуктальной структуры, солидной области и миксоидной области.Трубчато-дуктальная структура представлена протоками с двойными слоями клеток: кубовидными эпителиальными клетками во внутреннем слое и веретенообразными миоэпителиальными клетками в наружном. Преимущественно солидные участки состоят из веретенообразных клеток с высокой клеточностью; миксоидные участки характеризуются низкой клеточностью 18 . Интраназальная плеоморфная аденома характеризуется преобладанием эпителиальных, а не стромальных элементов по сравнению с крупными опухолями слюнных желез. Иммуногистохимическое окрашивание оказалось положительным на различные цитокератины, белок S100, белок глиальной фибриллярной кислоты (GFAP), виментин, актин гладких мышц (SMA). Это описывает «смешанную» природу опухоли, а именно стромальную и эпителиальную линии 19 . Дифференциальный диагноз интраназальной плеоморфной аденомы включает как злокачественные, так и доброкачественные опухоли, такие как плоскоклеточный рак (наиболее частая интраназальная злокачественная опухоль), аденокарцинома, аденоидно-кистозная карцинома, мукоэпидермоидная карцинома, меланома, обонятельная эстезионейробластома 20 , полипы, папилломы (включая инвертированную папиллому), ангиофибромы и остеомы. Дифференциальная диагностика также может быть затруднена при наличии «нейроэстезиоэпителиомы» (хотя место возникновения такого поражения, т. Независимо от того, где возникает поражение, основным методом лечения должен быть хирургический. Хотя полное иссечение опухоли с гистологически четкими краями является обязательным, хирургический подход будет зависеть от размера, местоположения и распространенности. Радикальная и широкая резекция снижает риск рецидива, особенно при разрыве капсулы и наличии прямого контакта с окружающими нормальными тканями. Доступы включают боковую ринотомию 22 – 24 , трансназальное или срединное удаление перчаток 13 – 18 и интраназальное иссечение. Рецидивы нечасты, Compagno и Wong сообщили о 3 случаях местных рецидивов у 40 пациентов (7,5%) 11 , вероятно, как они думали, из-за количества миксоидной стромы опухоли, которая могла быть разделена на операционное поле. Потенциальный риск злокачественной трансформации плеоморфной аденомы составляет около 6% и наблюдается преимущественно у женщин 25 . Риск увеличивается при запоздалой постановке диагноза. Сообщалось о гистопатологически подтвержденном случае аденоидно-кистозной и плоскоклеточной карциноматозной дифференцировки 26 . Также было сообщение о метастазировании в подчелюстной лимфатический узел при рецидивирующей септальной плеоморфной аденоме через 17 лет после первого диагноза.Даже в этом случае микроскопические признаки как первичного, так и метастатического поражения были доброкачественными. В связи с этим была предложена ятрогенная теория. Эта теория предполагает, что метастазирование происходит в результате неполного иссечения или непреднамеренного разрушения опухоли с последующим распространением гематогенным или лимфатическим путем. Сообщалось также о метастазах в легкие, печень и кости 27 . Таким образом, для ранней диагностики локо-регионарных рецидивов необходимо длительное наблюдение с помощью эндоскопического исследования с последующей визуализацией (КТ или МРТ) в случае клинических признаков заболевания. При наличии медленно растущего одностороннего образования полости носа среди различных диагнозов важно учитывать наличие плеоморфной аденомы, даже если она встречается нечасто. Acta Otorhinolaryngol Ital. Язык: английский | Итальянский г Kulamarva
Резюме
 Важно помнить о малочисленности имеющихся симптомов (заложенность носа и носовое кровотечение), так как поражение может быть распознано не сразу. Рост, как правило, локально ограничен, и опухоль не распространяется на соседние структуры. Хирургическая резекция является методом выбора. Рецидивы и эволюция в злокачественные новообразования нечасты, но рекомендуется длительное наблюдение. Представлен случай плеоморфной аденомы, возникающей из латеральной стенки правой носовой полости у мужчины 34 лет, которая была полностью удалена эндоскопически.Гистологическое и иммуногистохимическое исследование выявило наличие плеоморфной аденомы.
Важно помнить о малочисленности имеющихся симптомов (заложенность носа и носовое кровотечение), так как поражение может быть распознано не сразу. Рост, как правило, локально ограничен, и опухоль не распространяется на соседние структуры. Хирургическая резекция является методом выбора. Рецидивы и эволюция в злокачественные новообразования нечасты, но рекомендуется длительное наблюдение. Представлен случай плеоморфной аденомы, возникающей из латеральной стенки правой носовой полости у мужчины 34 лет, которая была полностью удалена эндоскопически.Гистологическое и иммуногистохимическое исследование выявило наличие плеоморфной аденомы. La resezione chirurgica è il trattamento ди scelta. La recidiva e l’Evoluzione maligna non sono Frequencyi, ma un lungo последующее è da raccomandare. Представлен случай аденомы плеоморфного происхождения от латеральной части носовой ямки ди дестра в ип пациенте ди 34 лет, trattato chirurgicamente с полной эндоскопической резекцией. La valutazione istologica ed иммуноистохимическая hanno dimostrato la presenza di un pleomorpho аденомы.
La resezione chirurgica è il trattamento ди scelta. La recidiva e l’Evoluzione maligna non sono Frequencyi, ma un lungo последующее è da raccomandare. Представлен случай аденомы плеоморфного происхождения от латеральной части носовой ямки ди дестра в ип пациенте ди 34 лет, trattato chirurgicamente с полной эндоскопической резекцией. La valutazione istologica ed иммуноистохимическая hanno dimostrato la presenza di un pleomorpho аденомы. Введение
 Крупнейшая серия случаев интраназальных плеоморфных аденом описана Spiros et al. 10 с 40 случаями, Compagno and Wong 11 с 40 случаями и совсем недавно Suzuki et al. 4 с 41 ящиком.
Крупнейшая серия случаев интраназальных плеоморфных аденом описана Spiros et al. 10 с 40 случаями, Compagno and Wong 11 с 40 случаями и совсем недавно Suzuki et al. 4 с 41 ящиком.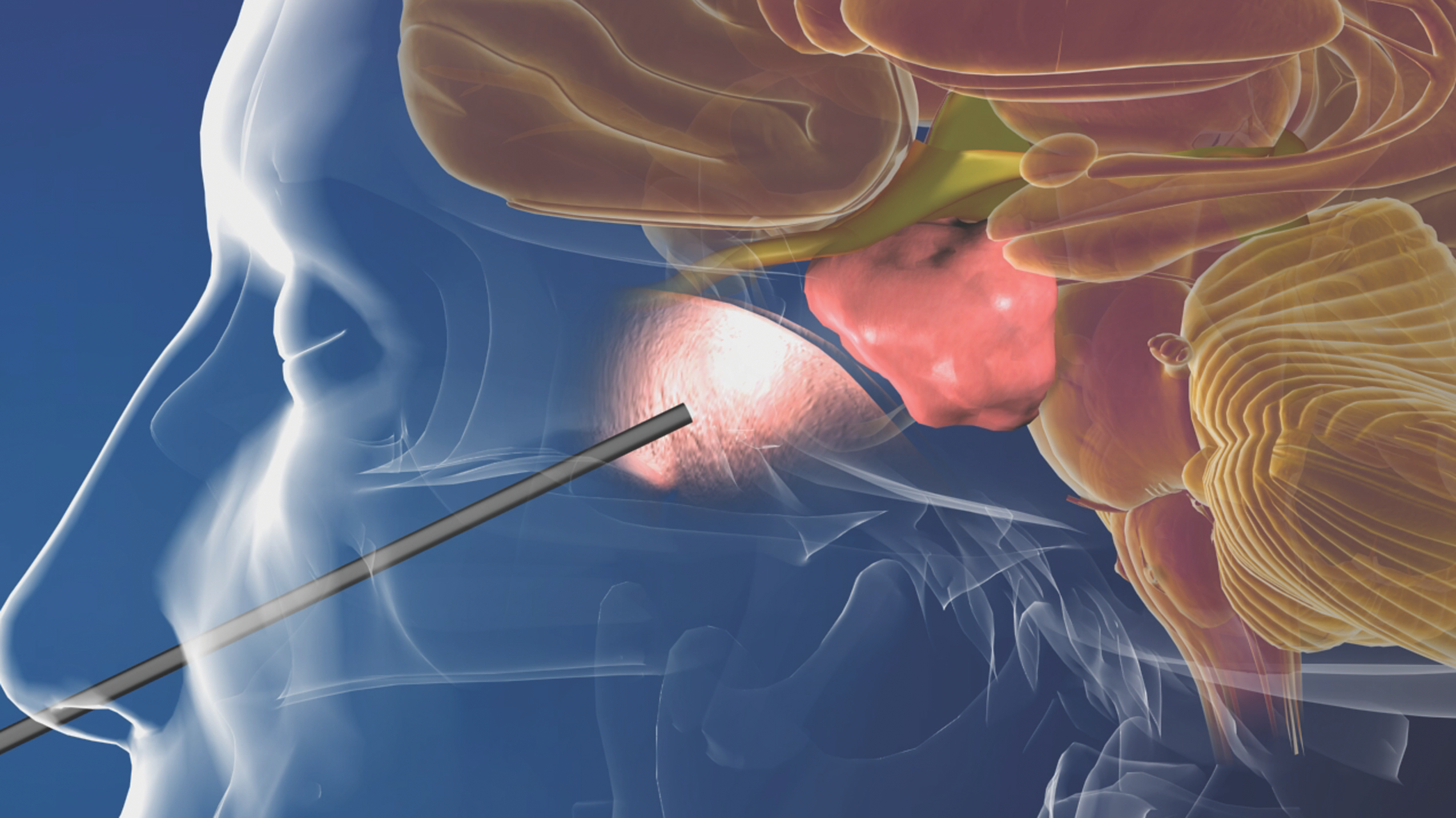 Согласно Evans и Cruikshank, он происходит непосредственно из созревшей слюнной железистой ткани 6 ; Dawe в 1979 г. предложил вирусную этиологию полиомавируса 17 .
Согласно Evans и Cruikshank, он происходит непосредственно из созревшей слюнной железистой ткани 6 ; Dawe в 1979 г. предложил вирусную этиологию полиомавируса 17 . История болезни
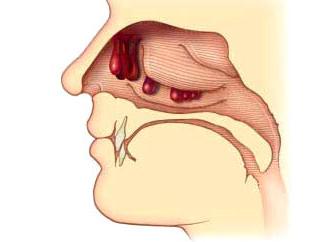 ). Эндоскопическая операция под общей анестезией подтвердила, что образование (диаметром 2 см) возникает из латеральной стенки правой носовой полости и простирается от переднего конца нижней носовой раковины до agger nasi . Опухоль иссекали полностью, включая поднадкостничный слой и здоровый край слизистой оболочки.
). Эндоскопическая операция под общей анестезией подтвердила, что образование (диаметром 2 см) возникает из латеральной стенки правой носовой полости и простирается от переднего конца нижней носовой раковины до agger nasi . Опухоль иссекали полностью, включая поднадкостничный слой и здоровый край слизистой оболочки.
Обсуждение
 Опухоли могут иметь размер от < 0,7 см до > 7 см.
Опухоли могут иметь размер от < 0,7 см до > 7 см. Эпителиальные клетки мелкие, овальной формы, часто располагаются кордонами; иногда они организованы в небольшие ацинозные образования 13 .
Эпителиальные клетки мелкие, овальной формы, часто располагаются кордонами; иногда они организованы в небольшие ацинозные образования 13 . е. решетчатая пластинка, должно указывать на его природу, поскольку боковая стенка носа встречается крайне редко), поскольку , на ранней стадии он представляет собой небольшую клеточную пролиферацию, организованную в виде «розетки», положительную по белку S100. Диагноз возможен на основании отсутствия внеклеточной нейрофибриллярной структуры, нейротрубочек, нейросекреторных гранул, а также наличия муцинозного материала и редкости мальпигиевых долек, диссеминированных на плеоморфной аденоме 21 .
е. решетчатая пластинка, должно указывать на его природу, поскольку боковая стенка носа встречается крайне редко), поскольку , на ранней стадии он представляет собой небольшую клеточную пролиферацию, организованную в виде «розетки», положительную по белку S100. Диагноз возможен на основании отсутствия внеклеточной нейрофибриллярной структуры, нейротрубочек, нейросекреторных гранул, а также наличия муцинозного материала и редкости мальпигиевых долек, диссеминированных на плеоморфной аденоме 21 . Данному пациенту была проведена эндоскопическая резекция, так как опухоль была достаточно мала, чтобы ее можно было наблюдать под эндоскопом. К преимуществам эндоскопической резекции относятся отсутствие внешнего рубца, меньшая кровопотеря. При наличии больших образований предпочтение отдается удалению перчаток из средней части лица, так как его преимущество заключается в широком обнажении образования и прямом доступе к полости носа.
Данному пациенту была проведена эндоскопическая резекция, так как опухоль была достаточно мала, чтобы ее можно было наблюдать под эндоскопом. К преимуществам эндоскопической резекции относятся отсутствие внешнего рубца, меньшая кровопотеря. При наличии больших образований предпочтение отдается удалению перчаток из средней части лица, так как его преимущество заключается в широком обнажении образования и прямом доступе к полости носа.
Выводы
 Ранняя диагностика дает возможность более полного иссечения с соблюдением надлежащих мер предосторожности, чтобы не разрушить опухоль и предотвратить местное и отдаленное распространение опухолевых клеток. Эндоскопический доступ предпочтительнее, так как он позволяет полностью контролировать края под прямым контролем и сокращает период послеоперационного восстановления по сравнению с открытой операцией.Долгосрочное наблюдение, как эндоскопическое, так и рентгенологическое, для исключения малигнизации является обязательным, даже если опухоль выглядит клинически доброкачественной и удалена полностью.
Ранняя диагностика дает возможность более полного иссечения с соблюдением надлежащих мер предосторожности, чтобы не разрушить опухоль и предотвратить местное и отдаленное распространение опухолевых клеток. Эндоскопический доступ предпочтительнее, так как он позволяет полностью контролировать края под прямым контролем и сокращает период послеоперационного восстановления по сравнению с открытой операцией.Долгосрочное наблюдение, как эндоскопическое, так и рентгенологическое, для исключения малигнизации является обязательным, даже если опухоль выглядит клинически доброкачественной и удалена полностью. Ссылки
1. Chomette G, Auriol M. Histopathologie buccale et cervico-faciale. Париж: Массон; 1986. с. 210-2. [Google Академия]2. Trotoux L, Lefebre B. Патология слюнных желез. Энк Мед Чир Орл. Париж: Массон; 1979. [Google Scholar]3. Кампос А., Баган Дж. В., Запатер Э., Марторелл М., Бастерра Дж. Плеоморфная аденома слюнных желез.Acta Otorrinolaringol Esp 1995;46:331-4. [PubMed] [Google Scholar]4. Судзуки К., Морибе К., Баба С. Редкий случай плеоморфной аденомы боковой стенки носовой полости с особой ссылкой на статистическое наблюдение плеоморфной аденомы носовой полости в Японии. Ниппон Джибиинкока Гаккай Кайхо 1990; 93: 740-5. [PubMed] [Google Scholar]5. Лахоз М.Т., Валерио Дж., Ройо Дж., Юс С., Камора Ф. Смешанная опухоль наружного слухового прохода. Acta Otorrinolaringol Esp 1990;41,1:53-6. [PubMed] [Google Scholar]6. Эванс Р.В., Крукшенк А.Х.Эпителиальные опухоли слюнных желез. В: Основные проблемы патологии. Том. 1, Филадельфия: В. Б. Сондерс; 1970. с. 281-95. [Google Академия]7. Fraile Rodrigo JJ, Martinez Berganza Y, Asensio R, Yus Gotor C, Garcia Ortin M, Garcia Ortin J. Плеоморфная аденома носа. Редакция. Acta Otorrinolaringol Esp 1993;44:239-41. [PubMed] [Google Scholar]8. Уоллес РД. Плеоморфная аденома носа. Клинико-патологический диагноз. Arch Otolaryngol Head Neck Surg 1990;116:486-8. [PubMed] [Google Scholar]9.Камал СА. Плеоморфная аденома носа. Клинический случай и исторический обзор.
Судзуки К., Морибе К., Баба С. Редкий случай плеоморфной аденомы боковой стенки носовой полости с особой ссылкой на статистическое наблюдение плеоморфной аденомы носовой полости в Японии. Ниппон Джибиинкока Гаккай Кайхо 1990; 93: 740-5. [PubMed] [Google Scholar]5. Лахоз М.Т., Валерио Дж., Ройо Дж., Юс С., Камора Ф. Смешанная опухоль наружного слухового прохода. Acta Otorrinolaringol Esp 1990;41,1:53-6. [PubMed] [Google Scholar]6. Эванс Р.В., Крукшенк А.Х.Эпителиальные опухоли слюнных желез. В: Основные проблемы патологии. Том. 1, Филадельфия: В. Б. Сондерс; 1970. с. 281-95. [Google Академия]7. Fraile Rodrigo JJ, Martinez Berganza Y, Asensio R, Yus Gotor C, Garcia Ortin M, Garcia Ortin J. Плеоморфная аденома носа. Редакция. Acta Otorrinolaringol Esp 1993;44:239-41. [PubMed] [Google Scholar]8. Уоллес РД. Плеоморфная аденома носа. Клинико-патологический диагноз. Arch Otolaryngol Head Neck Surg 1990;116:486-8. [PubMed] [Google Scholar]9.Камал СА. Плеоморфная аденома носа. Клинический случай и исторический обзор. Дж. Ларинг Отол 1984; 98: 917–23. [PubMed] [Google Scholar] 10. Спиро Р.Х., Косс Л.Г., Хаджду С.Л. Опухоли малого слюнного происхождения. Клинико-патологическое исследование 492 случаев. Рак 1973; 31:117-29. [PubMed] [Google Scholar] 11. Компаньо Дж., Вонг Р.Т. Интраназальные смешанные опухоли (плеоморфные аденомы): клинико-патологическое исследование 40 случаев. Ам Дж. Клин Патол 1977; 68: 213-8. [PubMed] [Google Scholar] 12. Нономура Н., Ниидзима Х., Кимура О., Кароши Ф., Накано Ю., Кимура К.Иммуногистохимическое исследование плеоморфной аденомы перегородки носа. Аурис Насус Гортань 1992;19:125-31. [PubMed] [Google Scholar] 13. Кастелло Э., Калиго Г., Паллестрини Э.А. Su un казо ди аденома плеоморфо делла носовой ямки. Acta Otorhinolaryngol Ital 1996;16:433-7. [PubMed] [Google Scholar] 14. Карьеро Э., Альмадори Г., Кадони Г. Аденома плеоморфной формы нижней турбины: клинический случай и ревизия письма. Acta Otorhinolaryngol Ital 1997;17:377-81. [PubMed] [Google Scholar] 15. Стивенсон ХН.
Дж. Ларинг Отол 1984; 98: 917–23. [PubMed] [Google Scholar] 10. Спиро Р.Х., Косс Л.Г., Хаджду С.Л. Опухоли малого слюнного происхождения. Клинико-патологическое исследование 492 случаев. Рак 1973; 31:117-29. [PubMed] [Google Scholar] 11. Компаньо Дж., Вонг Р.Т. Интраназальные смешанные опухоли (плеоморфные аденомы): клинико-патологическое исследование 40 случаев. Ам Дж. Клин Патол 1977; 68: 213-8. [PubMed] [Google Scholar] 12. Нономура Н., Ниидзима Х., Кимура О., Кароши Ф., Накано Ю., Кимура К.Иммуногистохимическое исследование плеоморфной аденомы перегородки носа. Аурис Насус Гортань 1992;19:125-31. [PubMed] [Google Scholar] 13. Кастелло Э., Калиго Г., Паллестрини Э.А. Su un казо ди аденома плеоморфо делла носовой ямки. Acta Otorhinolaryngol Ital 1996;16:433-7. [PubMed] [Google Scholar] 14. Карьеро Э., Альмадори Г., Кадони Г. Аденома плеоморфной формы нижней турбины: клинический случай и ревизия письма. Acta Otorhinolaryngol Ital 1997;17:377-81. [PubMed] [Google Scholar] 15. Стивенсон ХН. Смешанная опухоль перегородки. Энн Отол Ринол Ларингол 1932; 41: 563-70. [Google Академия] 16. Ersner MJ, Saltzman M. Смешанная опухоль носовой перегородки. Отчет о случае. Ларингоскоп 1944;54:287-96. [Google Академия] 17. Доу CJ. Опухоли слюнных и слезных желез, носовой ямки и верхнечелюстной пазухи. IASC Sci J 1979; 23:91-113. [Google Академия] 18. Фриман С.Б., Кеннеди К.С., Паркер Г.С., Татум С.А. Метастазирующая плеоморфная аденома перегородки носа. Arch Otolaryngol Head Neck Surg 1990;116:1331-3. [PubMed] [Google Scholar] 19.Хираи С., Мацумото Т., Суда К. Плеоморфная аденома полости носа: иммуногистохимическое исследование трех случаев. Аурис Насус Гортань 2002; 29: 291-5. [PubMed] [Google Scholar] 20. Бацакис Дж. Опухоль головы и шеи. Балтимор: издательство Williams and Wilkins Publishers; 1984. с. 76-99. [Google Академия] 21. Кулуанье В., Жюльен Н., Молас Дж., Стеркерс О. Аденома плеоморфа носовой перегородки. A propos d’un cas. Энн Отоларингол Чир Цервикофак 1993;110:230-3. [PubMed] [Google Scholar] 22.
Смешанная опухоль перегородки. Энн Отол Ринол Ларингол 1932; 41: 563-70. [Google Академия] 16. Ersner MJ, Saltzman M. Смешанная опухоль носовой перегородки. Отчет о случае. Ларингоскоп 1944;54:287-96. [Google Академия] 17. Доу CJ. Опухоли слюнных и слезных желез, носовой ямки и верхнечелюстной пазухи. IASC Sci J 1979; 23:91-113. [Google Академия] 18. Фриман С.Б., Кеннеди К.С., Паркер Г.С., Татум С.А. Метастазирующая плеоморфная аденома перегородки носа. Arch Otolaryngol Head Neck Surg 1990;116:1331-3. [PubMed] [Google Scholar] 19.Хираи С., Мацумото Т., Суда К. Плеоморфная аденома полости носа: иммуногистохимическое исследование трех случаев. Аурис Насус Гортань 2002; 29: 291-5. [PubMed] [Google Scholar] 20. Бацакис Дж. Опухоль головы и шеи. Балтимор: издательство Williams and Wilkins Publishers; 1984. с. 76-99. [Google Академия] 21. Кулуанье В., Жюльен Н., Молас Дж., Стеркерс О. Аденома плеоморфа носовой перегородки. A propos d’un cas. Энн Отоларингол Чир Цервикофак 1993;110:230-3. [PubMed] [Google Scholar] 22. Бергстром Б., Биорклунд А. Плеоморфная аденома носовой перегородки.Отчет о двух случаях. Дж. Ларынгол Отол 1981; 95:179-81. [PubMed] [Google Scholar] 23. Хаберман Р.С., Стэнли Д.Э. Плеоморфная аденома перегородки носа. Otolaryngol Head Neck Surg 1989;100:610-2. [PubMed] [Google Scholar] 24. Маджед М.А. Плеоморфная аденома перегородки носа. J Laryngol Otol 1971;85:975-6. [PubMed] [Google Scholar] 25. Шахин ОХ. Доброкачественные опухоли слюнных желез. Отоларингол Скотта Брауна, 1997; 5:1–18 [Google Scholar]26. Фриман С.Р., Слоан П., Де Карпентье Дж. Карцинома эксплеоморфная аденома носовой перегородки с аденоидно-кистозной и плоскоклеточной карциноматозной дифференцировкой.Ринология 2003;41:118-21. [PubMed] [Google Scholar] 27. Wermuth MJ, Mann CH, Odere F. Метастазирующая плеоморфная аденома, возникающая в мягком небе. Отоларингол Head Neck Surg 1988;99:505-8. [PubMed] [Google Scholar]
Бергстром Б., Биорклунд А. Плеоморфная аденома носовой перегородки.Отчет о двух случаях. Дж. Ларынгол Отол 1981; 95:179-81. [PubMed] [Google Scholar] 23. Хаберман Р.С., Стэнли Д.Э. Плеоморфная аденома перегородки носа. Otolaryngol Head Neck Surg 1989;100:610-2. [PubMed] [Google Scholar] 24. Маджед М.А. Плеоморфная аденома перегородки носа. J Laryngol Otol 1971;85:975-6. [PubMed] [Google Scholar] 25. Шахин ОХ. Доброкачественные опухоли слюнных желез. Отоларингол Скотта Брауна, 1997; 5:1–18 [Google Scholar]26. Фриман С.Р., Слоан П., Де Карпентье Дж. Карцинома эксплеоморфная аденома носовой перегородки с аденоидно-кистозной и плоскоклеточной карциноматозной дифференцировкой.Ринология 2003;41:118-21. [PubMed] [Google Scholar] 27. Wermuth MJ, Mann CH, Odere F. Метастазирующая плеоморфная аденома, возникающая в мягком небе. Отоларингол Head Neck Surg 1988;99:505-8. [PubMed] [Google Scholar] Плеоморфная аденома боковой стенки носа: клинический случай
 2008 июнь; 28(3): 150–153.
2008 июнь; 28(3): 150–153. R Porcasi
R Porcasi
1 1 Отдел патологии человека, Университет Палермо, Палермо, Италия 2 ENT Клиника, дорога Найака, Касарагод, Индия Оториноларингология 1 Pathology Отделение Университета Палермо, Палермо, Италия 2 ЛОР-клиника, Наяк-Роуд, Касарагод, Индия Поступила в редакцию 31 мая 2007 г.; Принято 20 августа 2007 г. Плеоморфная аденома — наиболее распространенная опухоль слюнных желез. Однако крайне редко они возникают в носу, и даже когда они возникают, чаще всего в носовой перегородке. Ключевые слова: Нос, Опухоль носа, Плеоморфная аденома, Диагностика, Гистопатология Comunque, la sua localizzazionenasale è molto rara e più comunemente origina dal setto. Важно учитывать, что я sintomi ди Presentazione sono molto scarsi (острузионе носовой е epistassi), для cui la lesione può decorrere лунго misconosciuta.La crescita è generalmente locale e non sono noti casi diдиффузионная нелле структура adiacenti. Смешанная опухоль слюнной железы или плеоморфная аденома — доброкачественная опухоль, возникающая преимущественно в больших слюнных железах (65%), особенно в околоушных и реже в добавочных слюнных железах (35%) 1 . Редкие случаи были зарегистрированы в губе 2 , твердом и мягком небе 3 , слезной железе 4 и наружном слуховом проходе 5 . Крайне редко встречаются в дыхательных путях 6 – 8 .Заболеваемость еще ниже в верхних дыхательных путях, таких как полость носа, верхнечелюстные пазухи и носоглотка 8 9 . Интраназальные плеоморфные аденомы обычно возникают в слизистой оболочке носовой перегородки (зарегистрированная частота колеблется от 82.5% 11 и 90% 12 ), хотя серозно-слизистые железы в основном расположены в пределах латеральной стенки носа, в частности в носовых раковинах 13 14 . Различные теории были предложены для объяснения этого наблюдения. Согласно Stevenson 15 , остатки сошниково-носового органа, выстланного эпителием протока в хрящевой носовой перегородке, дегенерировавшей у плода на раннем этапе, могут быть причиной появления этих опухолей в этой конкретной области.По данным Ersner и Saltzman, в 1944 г. предшественниками септальной плеоморфной аденомы являются эктопические эмбриональные эпителизированные клетки на слизистой носовой перегородки, обнаруженные при миграции носовых зачатков 16 . 34-летний мужчина, некурящий, поступил в наше отделение в январе 2003 г. с жалобой на изолированный эпизод носового кровотечения из правой носовой полости.Он также жаловался на ухудшение правосторонней носовой заложенности, которая существовала в течение 10 лет, лобную цефалгию и аносмию. При внешнем клиническом осмотре выявлено образование, возникающее из латеральной стенки правой носовой полости и заполняющее носо-лицевую борозду. При передней риноскопии выявлено гладкое, розово-серое, полупрозрачное, безболезненное образование, закупоривающее полость носа, не кровоточащее при прикосновении, с искривлением носовой перегородки влево. В остальном осмотр уха, носа и горла был нормальным, признаков шейной лимфаденопатии не было.При компьютерной томографии (КТ) выявлено мягкотканное образование в правой носовой полости, не затрагивающее околоносовые пазухи, с истончением носового отростка верхней челюсти (рис. Аксиальная компьютерная томография, показывающая образование мягкой плотности в передней части правой носовой ямки с истончением носового отростка верхнечелюстной кости. Гистопатологический анализ опухоли показал смешанный эпителиальный и миксоидный стромальный вид. Эпителиальные структуры демонстрировали различные модели солидного, трабекулярного и кистозного роста (рис. 1). Иммуногистохимическое окрашивание на актин гладкой мускулатуры (рис. 1) и S100 (рис. 1) выявило наличие обильного миоэпителиального компонента. Наблюдаемые гистоморфологические и иммунофенотипические признаки соответствовали диагнозу плеоморфной аденомы.Нет эндоскопических признаков рецидива через 4 года наблюдения. Эпителиальные структуры, демонстрирующие солидные, трабекулярные и кистозные структуры, смешанные с миксоидной стромой (H&E, x250). Иммуноокрашивание на актин гладких мышц (x 250). Иммуноокрашивание на белок S100 (x 400). Плеоморфная аденома носа наблюдается преимущественно у женщин 4 – 11 обычно между третьим и пятым десятилетием жизни 18 .Нет сообщений о корреляции с профессиональным воздействием или вдыханием токсичных химических соединений. Общеизвестно, что это медленно растущая опухоль, поэтому клинические симптомы появляются после длительного периода молчания. У пациентов обычно наблюдается постепенное ухудшение монолатеральной заложенности носа и иногда носовое кровотечение. Реже, когда опухолевая масса достигает относительно больших размеров, вплоть до полости носа, может присутствовать наружный отек пирамиды носа, а также боль. Клинически выглядит как полиповидное, одностороннее, сидячее, полупрозрачное, розовато-серое образование с гладкой поверхностью и мягкой консистенцией. Клинические признаки, такие как отсутствие поверхностных изъязвлений, отсутствие кровотечения ни при прикосновении, ни спонтанно, а также отсутствие инвазии в окружающие структуры позволяют предположить доброкачественный характер новообразования. Гистологически все плеоморфные аденомы имеют коллагеновую тонкую капсулу с четким отличием опухолевой ткани от окружающей нормальной соединительной ткани. Опухоли состоят из трех основных структур: тубулодуктальной структуры, солидной области и миксоидной области.Трубчато-дуктальная структура представлена протоками с двойными слоями клеток: кубовидными эпителиальными клетками во внутреннем слое и веретенообразными миоэпителиальными клетками в наружном. Преимущественно солидные участки состоят из веретенообразных клеток с высокой клеточностью; миксоидные участки характеризуются низкой клеточностью 18 . Интраназальная плеоморфная аденома характеризуется преобладанием эпителиальных, а не стромальных элементов по сравнению с крупными опухолями слюнных желез. Иммуногистохимическое окрашивание оказалось положительным на различные цитокератины, белок S100, белок глиальной фибриллярной кислоты (GFAP), виментин, актин гладких мышц (SMA). Это описывает «смешанную» природу опухоли, а именно стромальную и эпителиальную линии 19 . Дифференциальный диагноз интраназальной плеоморфной аденомы включает как злокачественные, так и доброкачественные опухоли, такие как плоскоклеточный рак (наиболее частая интраназальная злокачественная опухоль), аденокарцинома, аденоидно-кистозная карцинома, мукоэпидермоидная карцинома, меланома, обонятельная эстезионейробластома 20 , полипы, папилломы (включая инвертированную папиллому), ангиофибромы и остеомы. Дифференциальная диагностика также может быть затруднена при наличии «нейроэстезиоэпителиомы» (хотя место возникновения такого поражения, т. Независимо от того, где возникает поражение, основным методом лечения должен быть хирургический. Хотя полное иссечение опухоли с гистологически четкими краями является обязательным, хирургический подход будет зависеть от размера, местоположения и распространенности. Радикальная и широкая резекция снижает риск рецидива, особенно при разрыве капсулы и наличии прямого контакта с окружающими нормальными тканями. Доступы включают боковую ринотомию 22 – 24 , трансназальное или срединное удаление перчаток 13 – 18 и интраназальное иссечение. Рецидивы нечасты, Compagno и Wong сообщили о 3 случаях местных рецидивов у 40 пациентов (7,5%) 11 , вероятно, как они думали, из-за количества миксоидной стромы опухоли, которая могла быть разделена на операционное поле. Потенциальный риск злокачественной трансформации плеоморфной аденомы составляет около 6% и наблюдается преимущественно у женщин 25 . Риск увеличивается при запоздалой постановке диагноза. Сообщалось о гистопатологически подтвержденном случае аденоидно-кистозной и плоскоклеточной карциноматозной дифференцировки 26 . Также было сообщение о метастазировании в подчелюстной лимфатический узел при рецидивирующей септальной плеоморфной аденоме через 17 лет после первого диагноза.Даже в этом случае микроскопические признаки как первичного, так и метастатического поражения были доброкачественными. В связи с этим была предложена ятрогенная теория. Эта теория предполагает, что метастазирование происходит в результате неполного иссечения или непреднамеренного разрушения опухоли с последующим распространением гематогенным или лимфатическим путем. Сообщалось также о метастазах в легкие, печень и кости 27 . Таким образом, для ранней диагностики локо-регионарных рецидивов необходимо длительное наблюдение с помощью эндоскопического исследования с последующей визуализацией (КТ или МРТ) в случае клинических признаков заболевания. При наличии медленно растущего одностороннего образования полости носа среди различных диагнозов важно учитывать наличие плеоморфной аденомы, даже если она встречается нечасто. Плеоморфная аденома (ПА) представляет собой опухоль слюнной железы, которая редко может возникать в полости носа. Плеоморфная аденома (ПА) является наиболее распространенной опухолью слюнных желез как у детей, так и у взрослых, при этом соотношение женщин и мужчин составляет 2 :1.Околоушная железа является наиболее распространенной локализацией, на которую приходится 70-80% случаев, за ней следует поднижнечелюстная железа в 10% [1, 2]. Около 5-10% случаев возникают в малых слюнных железах, расположенных на губах, небе, полости носа, придаточных пазухах носа, гортани, трахее и щитовидной железе [3-6]. ПА редко возникает в дыхательных путях, но чаще всего локализуется в носовой полости [7]. Около 80% плеоморфных аденом носа выявляют в носовой перегородке, а остальные 20% обнаруживают в латеральной стенке, несмотря на приуроченность слизистых и серозных желез к латеральной стенке носа [7]. Здесь мы сообщаем о случае 26-летней женщины с носовым ПА. 26-летняя женщина обратилась с жалобами на 3-летний анамнез правостороннего нароста носа, связанного с ипсилатеральной заложенностью носа, болью в носу и ринореей. При осмотре выявлена деформация спинки носа справа. При передней риноскопии в правой носовой полости определяется твердое образование, выходящее из нижней носовой раковины, примыкающей к носовой перегородке. Масса полностью заполняла носовую полость и перекрывала средний носовой ход.Деконгестия носа местным деконгестантом оказалась безуспешной. Базовые рутинные лабораторные исследования и тесты на ВИЧ были нормальными (таблица 1). Мы обнаружили круглое, хорошо инкапсулированное объемное образование, возникающее из нижней боковой стенки, окруженное слизистой оболочкой нижней носовой раковины. Нижняя носовая раковина оказалась истонченной из-за массы. Масса была иссечена вместе с ножкой и частью нижней носовой раковины. При макроскопическом исследовании выявлена ткань серовато-коричневого цвета с очагами костных элементов и капсулой на поперечном срезе. Затем массу отправили на гистопатологию (рис. 2), которая выявила эпителий респираторного типа, под которым находилась опухоль с частичной инкапсуляцией и пестрым внешним видом, состоящая из хондроидного (гиалинового хряща) и миксоидного матрикса, в котором были канальцы, выстланные внутренним слоем протоковые клетки и наружный слой миоэпителиальных клеток.Плазмацитоидные гиалиновые клетки с эксцентрично расположенными ядрами и обильной эозинофильной цитоплазмой (модифицированные миоэпителиальные клетки) встречались пластами и островками, а также единичными клетками в миксоидной строме. Больная выписана на 3-и сутки после операции, выздоровела без осложнений. При последующем наблюдении через 2 года у пациента была адекватная носовая проходимость без рецидива образования в носу. Плеоморфная аденома носа обычно представляет собой назальное образование с односторонней заложенностью носа, которая медленно прогрессирует и может вызвать наружную деформацию носа, связанную с болью [8], как это было у нашего пациента. У пациента также могут быть случайные носовые кровотечения [9], хотя у нашего пациента носовых кровотечений не было. Клинический дифференциальный диагноз включает несколько поражений, большинство из которых полиповидные, такие как ангиофиброма, остеома, плоскоклеточный рак, аденокарцинома, лимфома и меланома.Рекомендуемые варианты визуализации включают КТ и МРТ. Компьютерная томография дает клиницисту возможность оценить вовлечение или эрозию кости. Несмотря на то, что это не было сделано у нашего пациента, рекомендуется предоперационная тонкоигольная аспирация образования, поскольку цитологический диагноз определяет хирургический подход, учитывая широкий спектр клинических дифференциальных диагнозов. Гистологическое исследование ПА классически демонстрирует миоэпителиальные и эпителиальные клетки, некоторые с образованием протоков, а также мезенхимальные или стромальные элементы [10]. ПА в полости носа могут быть неправильно диагностированы как агрессивная эпителиальная опухоль из-за высокой клеточности и значительного уменьшения стромального компонента, что менее характерно для опухолей, обнаруживаемых в больших участках слюнных желез [2]. В нашем случае с этой диагностической ошибкой не столкнулись, так как опухоль демонстрировала четкие участки хондромиксоидной стромы. Повышенная клеточность придает носовым ПА биологически агрессивный характер. Злокачественная трансформация наблюдается в 2-6% всех опухолей слюнных желез [11]. ПА носа имеет меньшую частоту рецидивов по сравнению с ПА околоушной железы на 10 и 50% соответственно [13]. В некоторых случаях наблюдался средний период рецидива ПА 11,9 лет [14]. Идеальное лечение плеоморфной аденомы носа включало широкое локальное иссечение вместе с надкостницей и пораженной костью.Хирургические подходы зависят от локализации и размера и включают интраназальное иссечение, латеральную ринотомию, удаление перчаток со средней части лица и транспалатальные доступы. В нашем случае мы использовали боковую ринотомию с широким локальным иссечением опухоли, включающим частичную резекцию нижней носовой раковины. Плеоморфная аденома носа является редким заболеванием и должна быть заподозрена как диагноз интраназальных опухолей. Авторы заявляют об отсутствии конфликта интересов в отношении публикации данной статьи. Авторское право © 2020 Racheal Hapunda et al. Это статья с открытым доступом, распространяемая в соответствии с лицензией Creative Commons Attribution License, которая разрешает неограниченное использование, распространение и воспроизведение на любом носителе при условии надлежащего цитирования оригинальной работы. Наиболее распространенными опухолями больших слюнных желез являются плеоморфные аденомы, но в редких случаях они могут возникать в дыхательных путях (через малые слюнные железы).Сообщалось о случаях заболевания в полости носа, придаточных пазухах носа, носоглотке, ротоглотке, гортаноглотке и гортани. Большинство опухолей возникают в возрасте от 30 до 60 лет и несколько чаще встречаются у женщин. Типичные проявления включают одностороннюю заложенность носа (71%) и носовое кровотечение (56%). Другие признаки и симптомы включают массу в носу, отек носа, эпифору и слизисто-гнойную ринорею [4]. Плеоморфные аденомы характеризуются примесью эпителиальной ткани с тканями миксоидного, мукоидного или хондроидного вида. Гистологический срез, демонстрирующий небольшую плеоморфную аденому слюнной железы с повышенной миоэпителиальной клеточностью и относительно небольшим стромальным компонентом. Широкая локальная резекция с гистологически четкими краями считается методом выбора при доброкачественных опухолях слюнных желез. В своих сообщениях о 40 пациентах Compagno и Wong использовали метод боковой ринотомии для удаления опухоли у большинства пациентов. Рецидив заболевания через 3 года наблюдения отмечен только у трех пациентов. Рецидивирующие поражения состоят больше из стромы, чем из клеточных элементов, и считается, что первые являются очагом рецидива [4]. Прогноз при интраназальных смешанных опухолях лучше, чем при других эктопических локализациях, поскольку при них проявляются ранние симптомы, ведущие к ранней диагностике. Вовлечение окружающих структур, таких как кость, встречается редко, поскольку опухоли имеют достаточно места для роста в полости носа [7]. Новообразование, происходящее из носовой перегородки, имеет более высокий риск малигнизации по сравнению с другими локализациями в носу [8]. Иногда плеоморфная аденома может вести себя злокачественно, наиболее распространенным вариантом является карцинома ex плеоморфная аденома, которая может метастазировать.Преобладающим местом метастазирования являются кости, но было зарегистрировано распространение в легкие, регионарные лимфатические узлы и печень [9]. В литературе описаны 10 случаев метастазирования плеоморфной аденомы околоушной железы и 3 пациента с метастатической плеоморфной аденомой малых слюнных желез [10]. Плеоморфные аденомы являются наиболее распространенной опухолью больших слюнных желез, но редко встречаются в дыхательных путях. Сообщалось о редких случаях поражения полости носа, придаточных пазух носа, глотки и гортани.Батсакис заявил, что в верхних дыхательных путях наиболее предпочтительным местом происхождения является носовая полость, за которой следуют верхнечелюстные пазухи и носоглотка. Диагностика интраназальных плеоморфных аденом в основном основывается на патологическом исследовании. Плеоморфные аденомы характеризуются наличием эпителиальной ткани с примесью мукоидных и миксоидных элементов. Однако при назальных плеоморфных аденомах миоэпителиальная клеточность повышена по сравнению с крупными опухолями слюнных желез. Это может вызвать трудности в его гистопатологической диагностике, на что указывают Compagno и Wong 5 , а также Shih-Hung. 13 Haberman и Stanely1 4 сообщили о случае носовой плеоморфной аденомы, ошибочно диагностированной как аденоидно-кистозная карцинома на основании биопсии ткани. Лечение интраназальной плеоморфной аденомы включает хирургическое иссечение с четкими краями. Предлагались различные подходы. Хирургические подходы включают эндоназальную эндоскопическую резекцию, латеральную ринотомию и удаление перчаток со средней части лица. Анализ результатов настоящего исследования показал, что эндоскопическое иссечение является эффективной, надежной и безопасной процедурой резекции интраназальных плеоморфных аденом с минимальными осложнениями, отсутствием рубцов на лице и низкой частотой рецидивов. Доступ одинаково подходит как для аденом носовой перегородки, так и для аденом, исходящих из латеральной стенки носа. Таким образом, плеоморфные аденомы являются редкими опухолями полости носа. Аденома гипофиза представляет собой довольно распространенное доброкачественное образование, возникающее в гипофизе.Крошечные, микроскопические аденомы гипофиза обнаруживаются у 20% населения, хотя лечение требуется гораздо меньшему проценту пациентов. Опухоль иногда может выделять активные гормоны, связанные с функцией гипофиза; с другой стороны, некоторые опухоли могут не вызывать никаких симптомов. Многие из ранних опухолей могут быть обнаружены случайно во время рутинного исследования другой проблемы. Некоторые симптомы аденомы гипофиза вызваны тем, что большая часть опухоли давит на соседние структуры: Опухоли гипофиза, секретирующие активные гормоны, вызывают дополнительные симптомы: Опухоль гипофиза обычно диагностируется с помощью МРТ с контрастом.Визуализирующее исследование поможет врачу локализовать и охарактеризовать опухоль. Необходимы дополнительные анализы крови, чтобы определить, секретирует ли опухоль активные гормоны. В лечении аденомы гипофиза участвуют врачи разных специальностей, которые будут работать вместе для лечения пациента. Офтальмолог оценит зрение. Эндокринолог проведет диагностику и лечение любых нарушений эндокринной системы, вызванных опухолью или ее лечением. Некоторые опухоли можно лечить с помощью лекарств, но часто для лечения и диагностики необходимо хирургическое вмешательство.Чаще всего операции на гипофизе выполняются хирургической бригадой, состоящей из оториноларинголога и нейрохирурга. Если опухоль большая и сдавливает жизненно важные структуры, обычно рекомендуется операция. Иногда большая опухоль может кровоточить и приводить к состоянию, известному как апоплексия. В таких ситуациях может потребоваться экстренная операция. Опухоль гипофиза можно удалить с помощью минимально инвазивного эндоскопического доступа, не требующего разрезов. При сотрудничестве нейрохирурга и оториноларинголога (ЛОР-хирурга) доступ к гипофизу осуществляется из носа и клиновидной пазухи. Оториноларинголог создаст доступ к опухоли, а нейрохирург удалит опухоль. После удаления опухоли границу между мозгом и носом восстанавливают с помощью заменителей твердой мозговой оболочки, носовых трансплантатов или иногда жира из другой части тела.Иногда может быть утечка мозговой жидкости, которая также устраняется во время той же процедуры. После операции пациенты находятся под наблюдением в отделении интенсивной терапии не менее суток. Обычными симптомами после операции являются головные боли, выделения из носа, давление в пазухах и заложенность носа. Назальные симптомы похожи на синусит. Функция вкуса и обоняния также будет снижена в течение нескольких недель после операции. Восстановление после малоинвазивной хирургии гипофиза проходит быстрее и легче, чем восстановление после традиционных методик. Пациентов будут наблюдать как оториноларинголог, так и нейрохирург. ЛОР будет контролировать заживление носа и пазух. Во время посещения офиса он или она удалит сгустки и мусор из полостей пазухи. Нейрохирург будет контролировать область гипофиза с помощью послеоперационной МРТ. Также необходимо дополнительное наблюдение у эндокринолога. г Kulamarva
Резюме
 Важно помнить о малочисленности имеющихся симптомов (заложенность носа и носовое кровотечение), так как поражение может быть распознано не сразу. Рост, как правило, локально ограничен, и опухоль не распространяется на соседние структуры. Хирургическая резекция является методом выбора. Рецидивы и эволюция в злокачественные новообразования нечасты, но рекомендуется длительное наблюдение. Представлен случай плеоморфной аденомы, возникающей из латеральной стенки правой носовой полости у мужчины 34 лет, которая была полностью удалена эндоскопически.Гистологическое и иммуногистохимическое исследование выявило наличие плеоморфной аденомы.
Важно помнить о малочисленности имеющихся симптомов (заложенность носа и носовое кровотечение), так как поражение может быть распознано не сразу. Рост, как правило, локально ограничен, и опухоль не распространяется на соседние структуры. Хирургическая резекция является методом выбора. Рецидивы и эволюция в злокачественные новообразования нечасты, но рекомендуется длительное наблюдение. Представлен случай плеоморфной аденомы, возникающей из латеральной стенки правой носовой полости у мужчины 34 лет, которая была полностью удалена эндоскопически.Гистологическое и иммуногистохимическое исследование выявило наличие плеоморфной аденомы. La resezione chirurgica è il trattamento ди scelta. La recidiva e l’Evoluzione maligna non sono Frequencyi, ma un lungo последующее è da raccomandare. Представлен случай аденомы плеоморфного происхождения от латеральной части носовой ямки ди дестра в ип пациенте ди 34 лет, trattato chirurgicamente с полной эндоскопической резекцией. La valutazione istologica ed иммуноистохимическая hanno dimostrato la presenza di un pleomorpho аденомы.
La resezione chirurgica è il trattamento ди scelta. La recidiva e l’Evoluzione maligna non sono Frequencyi, ma un lungo последующее è da raccomandare. Представлен случай аденомы плеоморфного происхождения от латеральной части носовой ямки ди дестра в ип пациенте ди 34 лет, trattato chirurgicamente с полной эндоскопической резекцией. La valutazione istologica ed иммуноистохимическая hanno dimostrato la presenza di un pleomorpho аденомы. Введение
 Крупнейшая серия случаев интраназальных плеоморфных аденом описана Spiros et al. 10 с 40 случаями, Compagno and Wong 11 с 40 случаями и совсем недавно Suzuki et al. 4 с 41 ящиком.
Крупнейшая серия случаев интраназальных плеоморфных аденом описана Spiros et al. 10 с 40 случаями, Compagno and Wong 11 с 40 случаями и совсем недавно Suzuki et al. 4 с 41 ящиком. Согласно Evans и Cruikshank, он происходит непосредственно из созревшей слюнной железистой ткани 6 ; Dawe в 1979 г. предложил вирусную этиологию полиомавируса 17 .
Согласно Evans и Cruikshank, он происходит непосредственно из созревшей слюнной железистой ткани 6 ; Dawe в 1979 г. предложил вирусную этиологию полиомавируса 17 . История болезни
 ). Эндоскопическая операция под общей анестезией подтвердила, что образование (диаметром 2 см) возникает из латеральной стенки правой носовой полости и простирается от переднего конца нижней носовой раковины до agger nasi . Опухоль иссекали полностью, включая поднадкостничный слой и здоровый край слизистой оболочки.
). Эндоскопическая операция под общей анестезией подтвердила, что образование (диаметром 2 см) возникает из латеральной стенки правой носовой полости и простирается от переднего конца нижней носовой раковины до agger nasi . Опухоль иссекали полностью, включая поднадкостничный слой и здоровый край слизистой оболочки.
Обсуждение
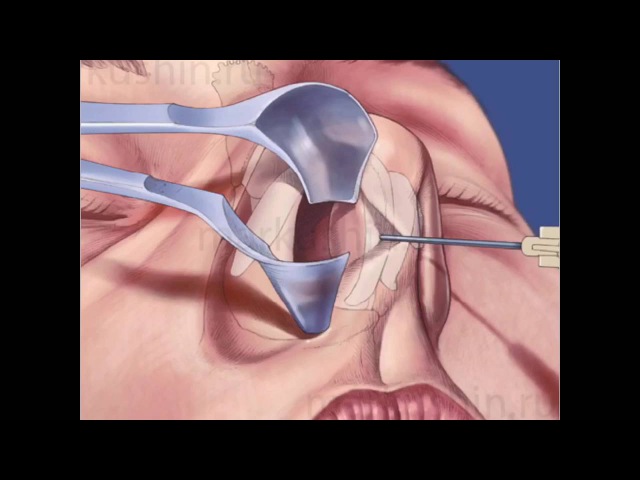 Опухоли могут иметь размер от < 0,7 см до > 7 см.
Опухоли могут иметь размер от < 0,7 см до > 7 см. Эпителиальные клетки мелкие, овальной формы, часто располагаются кордонами; иногда они организованы в небольшие ацинозные образования 13 .
Эпителиальные клетки мелкие, овальной формы, часто располагаются кордонами; иногда они организованы в небольшие ацинозные образования 13 .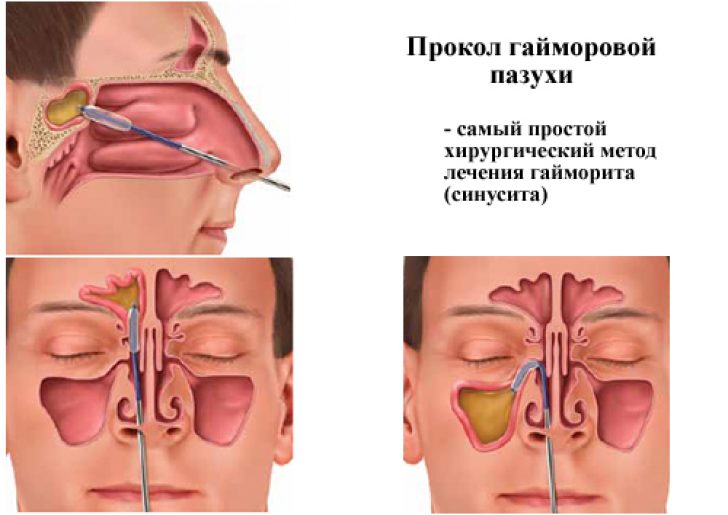 е. решетчатая пластинка, должно указывать на его природу, поскольку боковая стенка носа встречается крайне редко), поскольку , на ранней стадии он представляет собой небольшую клеточную пролиферацию, организованную в виде «розетки», положительную по белку S100. Диагноз возможен на основании отсутствия внеклеточной нейрофибриллярной структуры, нейротрубочек, нейросекреторных гранул, а также наличия муцинозного материала и редкости мальпигиевых долек, диссеминированных на плеоморфной аденоме 21 .
е. решетчатая пластинка, должно указывать на его природу, поскольку боковая стенка носа встречается крайне редко), поскольку , на ранней стадии он представляет собой небольшую клеточную пролиферацию, организованную в виде «розетки», положительную по белку S100. Диагноз возможен на основании отсутствия внеклеточной нейрофибриллярной структуры, нейротрубочек, нейросекреторных гранул, а также наличия муцинозного материала и редкости мальпигиевых долек, диссеминированных на плеоморфной аденоме 21 . Данному пациенту была проведена эндоскопическая резекция, так как опухоль была достаточно мала, чтобы ее можно было наблюдать под эндоскопом. К преимуществам эндоскопической резекции относятся отсутствие внешнего рубца, меньшая кровопотеря. При наличии больших образований предпочтение отдается удалению перчаток из средней части лица, так как его преимущество заключается в широком обнажении образования и прямом доступе к полости носа.
Данному пациенту была проведена эндоскопическая резекция, так как опухоль была достаточно мала, чтобы ее можно было наблюдать под эндоскопом. К преимуществам эндоскопической резекции относятся отсутствие внешнего рубца, меньшая кровопотеря. При наличии больших образований предпочтение отдается удалению перчаток из средней части лица, так как его преимущество заключается в широком обнажении образования и прямом доступе к полости носа.
Выводы
 Ранняя диагностика дает возможность более полного иссечения с соблюдением надлежащих мер предосторожности, чтобы не разрушить опухоль и предотвратить местное и отдаленное распространение опухолевых клеток. Эндоскопический доступ предпочтительнее, так как он позволяет полностью контролировать края под прямым контролем и сокращает период послеоперационного восстановления по сравнению с открытой операцией.Долгосрочное наблюдение, как эндоскопическое, так и рентгенологическое, для исключения малигнизации является обязательным, даже если опухоль выглядит клинически доброкачественной и удалена полностью.
Ранняя диагностика дает возможность более полного иссечения с соблюдением надлежащих мер предосторожности, чтобы не разрушить опухоль и предотвратить местное и отдаленное распространение опухолевых клеток. Эндоскопический доступ предпочтительнее, так как он позволяет полностью контролировать края под прямым контролем и сокращает период послеоперационного восстановления по сравнению с открытой операцией.Долгосрочное наблюдение, как эндоскопическое, так и рентгенологическое, для исключения малигнизации является обязательным, даже если опухоль выглядит клинически доброкачественной и удалена полностью. Ссылки
1. Chomette G, Auriol M. Histopathologie buccale et cervico-faciale. Париж: Массон; 1986. с. 210-2. [Google Академия]2. Trotoux L, Lefebre B. Патология слюнных желез. Энк Мед Чир Орл. Париж: Массон; 1979. [Google Scholar]3. Кампос А., Баган Дж. В., Запатер Э., Марторелл М., Бастерра Дж. Плеоморфная аденома слюнных желез.Acta Otorrinolaringol Esp 1995;46:331-4. [PubMed] [Google Scholar]4. Судзуки К., Морибе К., Баба С. Редкий случай плеоморфной аденомы боковой стенки носовой полости с особой ссылкой на статистическое наблюдение плеоморфной аденомы носовой полости в Японии. Ниппон Джибиинкока Гаккай Кайхо 1990; 93: 740-5. [PubMed] [Google Scholar]5. Лахоз М.Т., Валерио Дж., Ройо Дж., Юс С., Камора Ф. Смешанная опухоль наружного слухового прохода. Acta Otorrinolaringol Esp 1990;41,1:53-6. [PubMed] [Google Scholar]6. Эванс Р.В., Крукшенк А.Х.Эпителиальные опухоли слюнных желез. В: Основные проблемы патологии. Том. 1, Филадельфия: В. Б. Сондерс; 1970. с. 281-95. [Google Академия]7. Fraile Rodrigo JJ, Martinez Berganza Y, Asensio R, Yus Gotor C, Garcia Ortin M, Garcia Ortin J. Плеоморфная аденома носа. Редакция. Acta Otorrinolaringol Esp 1993;44:239-41. [PubMed] [Google Scholar]8. Уоллес РД. Плеоморфная аденома носа. Клинико-патологический диагноз. Arch Otolaryngol Head Neck Surg 1990;116:486-8. [PubMed] [Google Scholar]9.Камал СА. Плеоморфная аденома носа. Клинический случай и исторический обзор.
Судзуки К., Морибе К., Баба С. Редкий случай плеоморфной аденомы боковой стенки носовой полости с особой ссылкой на статистическое наблюдение плеоморфной аденомы носовой полости в Японии. Ниппон Джибиинкока Гаккай Кайхо 1990; 93: 740-5. [PubMed] [Google Scholar]5. Лахоз М.Т., Валерио Дж., Ройо Дж., Юс С., Камора Ф. Смешанная опухоль наружного слухового прохода. Acta Otorrinolaringol Esp 1990;41,1:53-6. [PubMed] [Google Scholar]6. Эванс Р.В., Крукшенк А.Х.Эпителиальные опухоли слюнных желез. В: Основные проблемы патологии. Том. 1, Филадельфия: В. Б. Сондерс; 1970. с. 281-95. [Google Академия]7. Fraile Rodrigo JJ, Martinez Berganza Y, Asensio R, Yus Gotor C, Garcia Ortin M, Garcia Ortin J. Плеоморфная аденома носа. Редакция. Acta Otorrinolaringol Esp 1993;44:239-41. [PubMed] [Google Scholar]8. Уоллес РД. Плеоморфная аденома носа. Клинико-патологический диагноз. Arch Otolaryngol Head Neck Surg 1990;116:486-8. [PubMed] [Google Scholar]9.Камал СА. Плеоморфная аденома носа. Клинический случай и исторический обзор. Дж. Ларинг Отол 1984; 98: 917–23. [PubMed] [Google Scholar] 10. Спиро Р.Х., Косс Л.Г., Хаджду С.Л. Опухоли малого слюнного происхождения. Клинико-патологическое исследование 492 случаев. Рак 1973; 31:117-29. [PubMed] [Google Scholar] 11. Компаньо Дж., Вонг Р.Т. Интраназальные смешанные опухоли (плеоморфные аденомы): клинико-патологическое исследование 40 случаев. Ам Дж. Клин Патол 1977; 68: 213-8. [PubMed] [Google Scholar] 12. Нономура Н., Ниидзима Х., Кимура О., Кароши Ф., Накано Ю., Кимура К.Иммуногистохимическое исследование плеоморфной аденомы перегородки носа. Аурис Насус Гортань 1992;19:125-31. [PubMed] [Google Scholar] 13. Кастелло Э., Калиго Г., Паллестрини Э.А. Su un казо ди аденома плеоморфо делла носовой ямки. Acta Otorhinolaryngol Ital 1996;16:433-7. [PubMed] [Google Scholar] 14. Карьеро Э., Альмадори Г., Кадони Г. Аденома плеоморфной формы нижней турбины: клинический случай и ревизия письма. Acta Otorhinolaryngol Ital 1997;17:377-81. [PubMed] [Google Scholar] 15. Стивенсон ХН.
Дж. Ларинг Отол 1984; 98: 917–23. [PubMed] [Google Scholar] 10. Спиро Р.Х., Косс Л.Г., Хаджду С.Л. Опухоли малого слюнного происхождения. Клинико-патологическое исследование 492 случаев. Рак 1973; 31:117-29. [PubMed] [Google Scholar] 11. Компаньо Дж., Вонг Р.Т. Интраназальные смешанные опухоли (плеоморфные аденомы): клинико-патологическое исследование 40 случаев. Ам Дж. Клин Патол 1977; 68: 213-8. [PubMed] [Google Scholar] 12. Нономура Н., Ниидзима Х., Кимура О., Кароши Ф., Накано Ю., Кимура К.Иммуногистохимическое исследование плеоморфной аденомы перегородки носа. Аурис Насус Гортань 1992;19:125-31. [PubMed] [Google Scholar] 13. Кастелло Э., Калиго Г., Паллестрини Э.А. Su un казо ди аденома плеоморфо делла носовой ямки. Acta Otorhinolaryngol Ital 1996;16:433-7. [PubMed] [Google Scholar] 14. Карьеро Э., Альмадори Г., Кадони Г. Аденома плеоморфной формы нижней турбины: клинический случай и ревизия письма. Acta Otorhinolaryngol Ital 1997;17:377-81. [PubMed] [Google Scholar] 15. Стивенсон ХН. Смешанная опухоль перегородки. Энн Отол Ринол Ларингол 1932; 41: 563-70. [Google Академия] 16. Ersner MJ, Saltzman M. Смешанная опухоль носовой перегородки. Отчет о случае. Ларингоскоп 1944;54:287-96. [Google Академия] 17. Доу CJ. Опухоли слюнных и слезных желез, носовой ямки и верхнечелюстной пазухи. IASC Sci J 1979; 23:91-113. [Google Академия] 18. Фриман С.Б., Кеннеди К.С., Паркер Г.С., Татум С.А. Метастазирующая плеоморфная аденома перегородки носа. Arch Otolaryngol Head Neck Surg 1990;116:1331-3. [PubMed] [Google Scholar] 19.Хираи С., Мацумото Т., Суда К. Плеоморфная аденома полости носа: иммуногистохимическое исследование трех случаев. Аурис Насус Гортань 2002; 29: 291-5. [PubMed] [Google Scholar] 20. Бацакис Дж. Опухоль головы и шеи. Балтимор: издательство Williams and Wilkins Publishers; 1984. с. 76-99. [Google Академия] 21. Кулуанье В., Жюльен Н., Молас Дж., Стеркерс О. Аденома плеоморфа носовой перегородки. A propos d’un cas. Энн Отоларингол Чир Цервикофак 1993;110:230-3. [PubMed] [Google Scholar] 22.
Смешанная опухоль перегородки. Энн Отол Ринол Ларингол 1932; 41: 563-70. [Google Академия] 16. Ersner MJ, Saltzman M. Смешанная опухоль носовой перегородки. Отчет о случае. Ларингоскоп 1944;54:287-96. [Google Академия] 17. Доу CJ. Опухоли слюнных и слезных желез, носовой ямки и верхнечелюстной пазухи. IASC Sci J 1979; 23:91-113. [Google Академия] 18. Фриман С.Б., Кеннеди К.С., Паркер Г.С., Татум С.А. Метастазирующая плеоморфная аденома перегородки носа. Arch Otolaryngol Head Neck Surg 1990;116:1331-3. [PubMed] [Google Scholar] 19.Хираи С., Мацумото Т., Суда К. Плеоморфная аденома полости носа: иммуногистохимическое исследование трех случаев. Аурис Насус Гортань 2002; 29: 291-5. [PubMed] [Google Scholar] 20. Бацакис Дж. Опухоль головы и шеи. Балтимор: издательство Williams and Wilkins Publishers; 1984. с. 76-99. [Google Академия] 21. Кулуанье В., Жюльен Н., Молас Дж., Стеркерс О. Аденома плеоморфа носовой перегородки. A propos d’un cas. Энн Отоларингол Чир Цервикофак 1993;110:230-3. [PubMed] [Google Scholar] 22. Бергстром Б., Биорклунд А. Плеоморфная аденома носовой перегородки.Отчет о двух случаях. Дж. Ларынгол Отол 1981; 95:179-81. [PubMed] [Google Scholar] 23. Хаберман Р.С., Стэнли Д.Э. Плеоморфная аденома перегородки носа. Otolaryngol Head Neck Surg 1989;100:610-2. [PubMed] [Google Scholar] 24. Маджед М.А. Плеоморфная аденома перегородки носа. J Laryngol Otol 1971;85:975-6. [PubMed] [Google Scholar] 25. Шахин ОХ. Доброкачественные опухоли слюнных желез. Отоларингол Скотта Брауна, 1997; 5:1–18 [Google Scholar]26. Фриман С.Р., Слоан П., Де Карпентье Дж. Карцинома эксплеоморфная аденома носовой перегородки с аденоидно-кистозной и плоскоклеточной карциноматозной дифференцировкой.Ринология 2003;41:118-21. [PubMed] [Google Scholar] 27. Wermuth MJ, Mann CH, Odere F. Метастазирующая плеоморфная аденома, возникающая в мягком небе. Отоларингол Head Neck Surg 1988;99:505-8. [PubMed] [Google Scholar]
Бергстром Б., Биорклунд А. Плеоморфная аденома носовой перегородки.Отчет о двух случаях. Дж. Ларынгол Отол 1981; 95:179-81. [PubMed] [Google Scholar] 23. Хаберман Р.С., Стэнли Д.Э. Плеоморфная аденома перегородки носа. Otolaryngol Head Neck Surg 1989;100:610-2. [PubMed] [Google Scholar] 24. Маджед М.А. Плеоморфная аденома перегородки носа. J Laryngol Otol 1971;85:975-6. [PubMed] [Google Scholar] 25. Шахин ОХ. Доброкачественные опухоли слюнных желез. Отоларингол Скотта Брауна, 1997; 5:1–18 [Google Scholar]26. Фриман С.Р., Слоан П., Де Карпентье Дж. Карцинома эксплеоморфная аденома носовой перегородки с аденоидно-кистозной и плоскоклеточной карциноматозной дифференцировкой.Ринология 2003;41:118-21. [PubMed] [Google Scholar] 27. Wermuth MJ, Mann CH, Odere F. Метастазирующая плеоморфная аденома, возникающая в мягком небе. Отоларингол Head Neck Surg 1988;99:505-8. [PubMed] [Google Scholar] Плеоморфная аденома, представляющая собой атипичное образование в носу у 26-летней женщины
 Во многих случаях это может быть клинической диагностической дилеммой из-за множества возможных дифференциальных диагнозов.Мы сообщаем о случае 26-летней женщины, у которой в течение 3 лет наблюдался рост правого носа, связанный с ипсилатеральной заложенностью носа, болью в носу и ринореей. На рентгенологическом снимке в правой носовой полости выявлено слабое контрастирующее образование. Больному выполнена боковая ринотомия с широким иссечением новообразования. Гистопатологическое исследование соответствовало PA. Носовой ПА является редким состоянием и должен быть заподозрен как диагноз интраназальных опухолей.
Во многих случаях это может быть клинической диагностической дилеммой из-за множества возможных дифференциальных диагнозов.Мы сообщаем о случае 26-летней женщины, у которой в течение 3 лет наблюдался рост правого носа, связанный с ипсилатеральной заложенностью носа, болью в носу и ринореей. На рентгенологическом снимке в правой носовой полости выявлено слабое контрастирующее образование. Больному выполнена боковая ринотомия с широким иссечением новообразования. Гистопатологическое исследование соответствовало PA. Носовой ПА является редким состоянием и должен быть заподозрен как диагноз интраназальных опухолей. 1. Введение

2. Представление клинического случая
 Тестирование на ВИЧ является обязательным в наших условиях из-за высокой распространенности ВИЧ. Компьютерная томография показала круглое гомогенное слабо контрастирующее образование (размером около 20 мм) в правой носовой полости, сдавливающее правую носовую кость и носовую перегородку без разрушения кости. Остальные пазухи были в норме (рис. 1). Первоначальное впечатление о доброкачественном новообразовании в носу.Затем пациенту была назначена боковая ринотомия и иссечение новообразования носа.
Тестирование на ВИЧ является обязательным в наших условиях из-за высокой распространенности ВИЧ. Компьютерная томография показала круглое гомогенное слабо контрастирующее образование (размером около 20 мм) в правой носовой полости, сдавливающее правую носовую кость и носовую перегородку без разрушения кости. Остальные пазухи были в норме (рис. 1). Первоначальное впечатление о доброкачественном новообразовании в носу.Затем пациенту была назначена боковая ринотомия и иссечение новообразования носа. Параметр Результат лейкоцитов / л Гемоглобин 13,1 г / дл Количество тромбоцитов / L / L эритроцитов Оценка седиментации 8 мм / час Тест на антитело ВИЧ отрицательный 2.
 1. Интраоперационные находки
1. Интраоперационные находки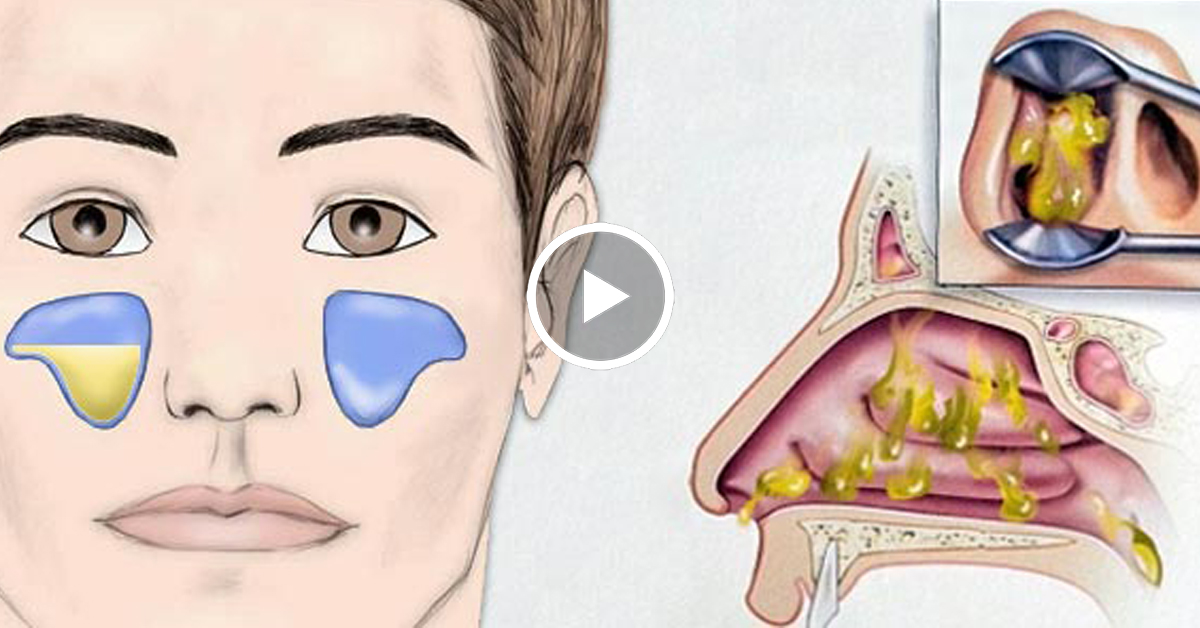 Очаги плоскоклеточной дифференциации были очевидны. Злокачественных элементов не обнаружено. Затем был поставлен диагноз плеоморфная аденома.
Очаги плоскоклеточной дифференциации были очевидны. Злокачественных элементов не обнаружено. Затем был поставлен диагноз плеоморфная аденома. 3. Обсуждение

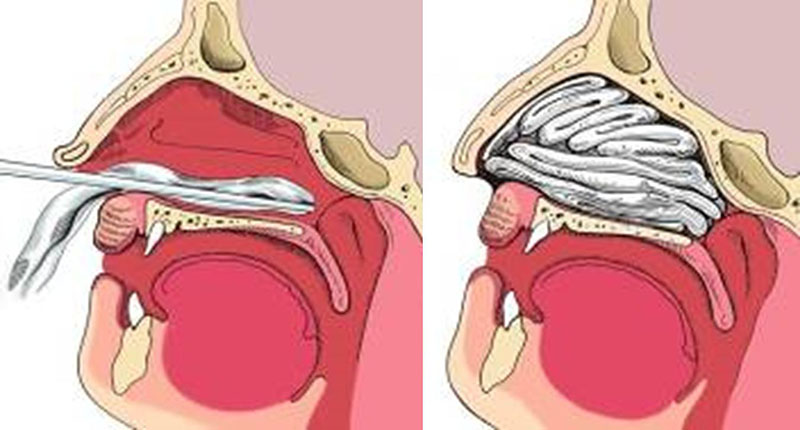 Между септальной и латеральной стенкой ПА у первой выше вероятность злокачественной трансформации в карциному, например, плеоморфную аденому с метастазами в кости, легкие, печень и лимфатические узлы [12]. У нашего пациента был доброкачественный ПА без признаков злокачественной трансформации.
Между септальной и латеральной стенкой ПА у первой выше вероятность злокачественной трансформации в карциному, например, плеоморфную аденому с метастазами в кости, легкие, печень и лимфатические узлы [12]. У нашего пациента был доброкачественный ПА без признаков злокачественной трансформации. 4. Заключение
 Необходимо широкое местное иссечение с четкими краями и тщательное послеоперационное наблюдение из-за потенциального риска локального рецидива.
Необходимо широкое местное иссечение с четкими краями и тщательное послеоперационное наблюдение из-за потенциального риска локального рецидива. Конфликт интересов
Авторское право
Плеоморфная аденома перегородки носа: клинический случай | Journal of Medical Case Reports
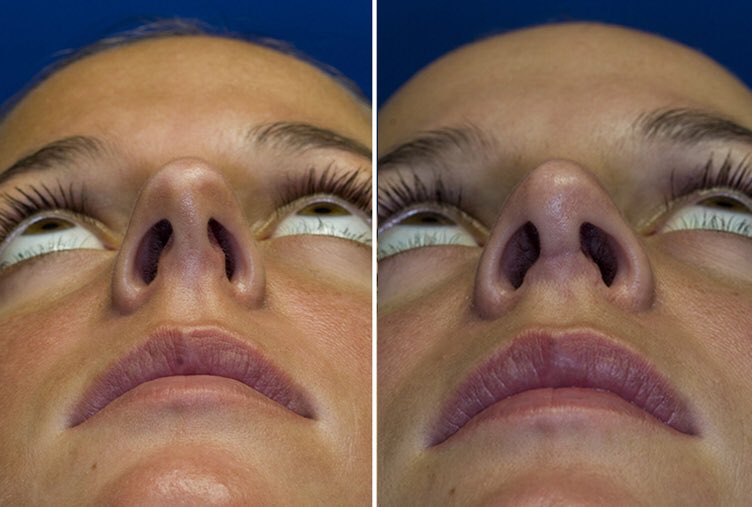 В верхних дыхательных путях наиболее предпочтительным местом возникновения является носовая полость, за которой следуют верхнечелюстные пазухи и носоглотка [2]. Первый зарегистрированный в литературе случай плеоморфной аденомы полости носа относится к 1929 г. [3]. Хотя подавляющее большинство мелких слизистых и серозных желез расположены в латеральной стенке носа, плеоморфные аденомы в полости носа в основном происходят из носовой перегородки.Более крупные исследования интраназальной плеоморфной аденомы включают 40 случаев, о которых сообщили Compagno и Wong, и 59 случаев, о которых сообщили Wakami et al. [4, 5].
В верхних дыхательных путях наиболее предпочтительным местом возникновения является носовая полость, за которой следуют верхнечелюстные пазухи и носоглотка [2]. Первый зарегистрированный в литературе случай плеоморфной аденомы полости носа относится к 1929 г. [3]. Хотя подавляющее большинство мелких слизистых и серозных желез расположены в латеральной стенке носа, плеоморфные аденомы в полости носа в основном происходят из носовой перегородки.Более крупные исследования интраназальной плеоморфной аденомы включают 40 случаев, о которых сообщили Compagno и Wong, и 59 случаев, о которых сообщили Wakami et al. [4, 5]. Гистологически плеоморфная аденома аэропищеварительного тракта может напоминать агрессивные эпителиальные опухоли из-за высокой клеточности и отсутствия стромального компонента (рис. 2). Важно отметить, что эта особенность не соответствует характеристике больших слюнных желез, которые демонстрируют относительно сниженную миоэпителиальную клеточность. Иногда плеоморфные аденомы почти полностью состоят из эпителиальных клеток с небольшим количеством стром или без них. Это может привести к ошибочному диагнозу рака. Факт, отраженный Compagno и Wong, согласно которому 55% случаев изначально были неточными [4].
Гистологически плеоморфная аденома аэропищеварительного тракта может напоминать агрессивные эпителиальные опухоли из-за высокой клеточности и отсутствия стромального компонента (рис. 2). Важно отметить, что эта особенность не соответствует характеристике больших слюнных желез, которые демонстрируют относительно сниженную миоэпителиальную клеточность. Иногда плеоморфные аденомы почти полностью состоят из эпителиальных клеток с небольшим количеством стром или без них. Это может привести к ошибочному диагнозу рака. Факт, отраженный Compagno и Wong, согласно которому 55% случаев изначально были неточными [4]. Некоторые авторы рекомендуют послеоперационную лучевую терапию в случаях, когда остаточная болезнь очевидна [6].В случае интраназальной плеоморфной аденомы было использовано несколько хирургических подходов для достижения широкого локального клиренса, в том числе интраназальная, трансназальная эндоскопическая, наружная ринопластика, латеральная ринотомия и удаление перчаток со средней части лица [7].
Некоторые авторы рекомендуют послеоперационную лучевую терапию в случаях, когда остаточная болезнь очевидна [6].В случае интраназальной плеоморфной аденомы было использовано несколько хирургических подходов для достижения широкого локального клиренса, в том числе интраназальная, трансназальная эндоскопическая, наружная ринопластика, латеральная ринотомия и удаление перчаток со средней части лица [7].
Плеоморфная аденома носовой перегородки
 1 Было отмечено, что менее 20% интраназальных плеоморфных аденом возникают из латеральной стенки носа 7, 8 , а остальные возникают из носовой перегородки. 9, 10, 11, 12 Большинство опухолей выявляют в третьем-шестом десятилетии жизни, и пациенты обычно предъявляют жалобы на одностороннюю заложенность носа.Другие менее частые жалобы включают носовое кровотечение, отек наружного носа и слизисто-гнойные выделения.
1 Было отмечено, что менее 20% интраназальных плеоморфных аденом возникают из латеральной стенки носа 7, 8 , а остальные возникают из носовой перегородки. 9, 10, 11, 12 Большинство опухолей выявляют в третьем-шестом десятилетии жизни, и пациенты обычно предъявляют жалобы на одностороннюю заложенность носа.Другие менее частые жалобы включают носовое кровотечение, отек наружного носа и слизисто-гнойные выделения. Многие авторы предполагают патогенез этих опухолей. Высказано предположение, что назальные плеоморфные аденомы происходят из остатков вомероназального (якобсонова) органа. Однако эти аденомы могут возникать на боковой стенке носа, где такого органа нет. Evan и Cruickshank 15 опровергли предыдущую теорию и предположили, что эти опухоли являются полностью эпителиальными опухолями, возникающими в полностью развитой ткани железы.Злокачественные трансформации и отдаленные метастазы этих опухолей встречаются редко. 16 Однако Freeman et al. 17 сообщили о случае карциномы экс-плеоморфной аденомы, а Cho et al. 18 сообщили о еще 2 случаях. Эти отчеты подчеркивают важность тщательного гистопатологического исследования образцов.
Многие авторы предполагают патогенез этих опухолей. Высказано предположение, что назальные плеоморфные аденомы происходят из остатков вомероназального (якобсонова) органа. Однако эти аденомы могут возникать на боковой стенке носа, где такого органа нет. Evan и Cruickshank 15 опровергли предыдущую теорию и предположили, что эти опухоли являются полностью эпителиальными опухолями, возникающими в полностью развитой ткани железы.Злокачественные трансформации и отдаленные метастазы этих опухолей встречаются редко. 16 Однако Freeman et al. 17 сообщили о случае карциномы экс-плеоморфной аденомы, а Cho et al. 18 сообщили о еще 2 случаях. Эти отчеты подчеркивают важность тщательного гистопатологического исследования образцов. Настоятельно рекомендуется наблюдение за пациентами, поскольку ранее сообщалось о частоте рецидивов от 2,4% до 7,5%. 19 В нашей серии рецидивов не наблюдалось. Krolls и Boyce предположили, что гистологической характеристикой, наиболее часто связанной с рецидивирующими плеоморфными аденомами, является миксоидная строма, которая может легко проникать в операционное поле. 20 Compagno и Wong связывают низкую частоту рецидивов интраназальных плеоморфных аденом с их высокой клеточностью и небольшой миксоидной стромой. 5
Настоятельно рекомендуется наблюдение за пациентами, поскольку ранее сообщалось о частоте рецидивов от 2,4% до 7,5%. 19 В нашей серии рецидивов не наблюдалось. Krolls и Boyce предположили, что гистологической характеристикой, наиболее часто связанной с рецидивирующими плеоморфными аденомами, является миксоидная строма, которая может легко проникать в операционное поле. 20 Compagno и Wong связывают низкую частоту рецидивов интраназальных плеоморфных аденом с их высокой клеточностью и небольшой миксоидной стромой. 5  Они возникают из малых слюнных желез и обычно происходят из носовой перегородки.Опухоли чаще встречаются у женщин среднего возраста. Гистологически они имеют более высокий эпителиальный и более низкий стромальный компоненты по сравнению с плеоморфными аденомами больших слюнных желез. Эндоскопическая резекция является методом выбора из-за ее доказанной эффективности и низкой частоты осложнений.
Они возникают из малых слюнных желез и обычно происходят из носовой перегородки.Опухоли чаще встречаются у женщин среднего возраста. Гистологически они имеют более высокий эпителиальный и более низкий стромальный компоненты по сравнению с плеоморфными аденомами больших слюнных желез. Эндоскопическая резекция является методом выбора из-за ее доказанной эффективности и низкой частоты осложнений. Опухоль гипофиза | Медицинская школа Макговерна
Что такое аденома гипофиза?
 Если оставить опухоль без симптомов, она может увеличиться в размерах и в конечном итоге сдавить зрительный нерв или другие структуры головного мозга.
Если оставить опухоль без симптомов, она может увеличиться в размерах и в конечном итоге сдавить зрительный нерв или другие структуры головного мозга. Каковы симптомы?
 Чрезмерная секреция пролактина может вызвать прекращение менструации и выработку грудного молока у женщин. У мужчин чрезмерная секреция пролактина подавляет выработку тестостерона, что приводит к потере полового влечения.
Чрезмерная секреция пролактина может вызвать прекращение менструации и выработку грудного молока у женщин. У мужчин чрезмерная секреция пролактина подавляет выработку тестостерона, что приводит к потере полового влечения. Как это диагностируется?
Как это лечится?
 Оториноларинголог предоставит доступ через нос для нейрохирурга, который удалит опухоль. В редких случаях некоторые опухоли можно лечить лучевой терапией.
Оториноларинголог предоставит доступ через нос для нейрохирурга, который удалит опухоль. В редких случаях некоторые опухоли можно лечить лучевой терапией.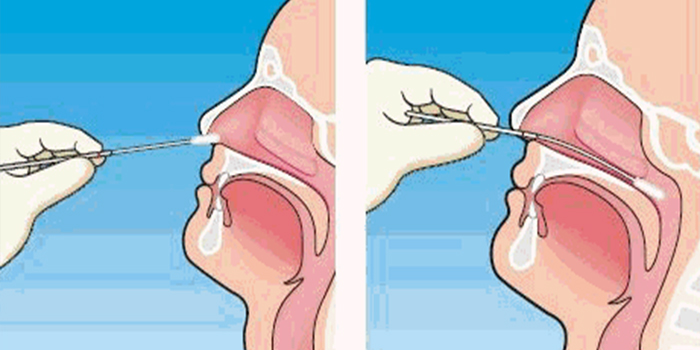
Что происходит после выписки из больницы?
Назначить встречу
Позвоните нам Онлайн-запросы на прием MyUTHealth .




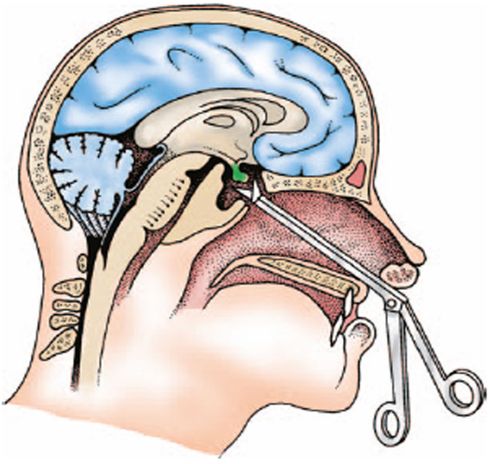


 Отсутствие своевременной, а главное, адекватной терапии может привести к тому, что ребенок начнет отставать в развитии от своих сверстников.
Отсутствие своевременной, а главное, адекватной терапии может привести к тому, что ребенок начнет отставать в развитии от своих сверстников.