Астма
Основные факты- Астма является одним из основных неинфекционных заболеваний (НИЗ), которым страдают как дети, так и взрослые.
- Воспаление и сужение малых дыхательных путей в легких вызывают симптомы астмы, которыми могут являться кашель, хрип, одышка и чувство сдавленности в груди в любой комбинации.
- По имеющимся оценкам, в 2019 г. число больных астмой составило 262 миллиона человек, и было зарегистрировано 461 000 случаев смерти от этой болезни (1).
- Астма является одним из наиболее распространенных хронических заболеваний у детей.
- Ингаляционные препараты могут облегчать симптомы астмы и позволять людям с астмой вести нормальную, активную жизнь.
- Исключение факторов, провоцирующих приступы астмы, также может помочь уменьшить симптомы астмы.

- Большинство случаев смерти, связанных с астмой, происходят в странах с низким и средним уровнем дохода, где показатели выявления и лечения астмы находятся на недостаточно высоком уровне.
- ВОЗ стремится улучшить диагностику, лечение и мониторинг астмы, уменьшить глобальное бремя НИЗ и добиться прогресса на пути к всеобщему охвату услугами здравоохранения.
Что такое астма?
Астма является хроническим заболеванием, которым страдают как дети, так и взрослые. Воздушные каналы в легких сужаются из-за воспаления и сжимания мышц вокруг малых дыхательных путей. Это вызывает симптомы астмы – кашель, хрип, одышку и чувство
сдавленности в груди. Эти симптомы носят эпизодический характер и часто усугубляются в ночное время или во время физической нагрузки. Симптомы астмы могут усугубляться и под воздействием других распространенных «провоцирующих факторов».
Показатели выявления и лечения астмы находятся на недостаточно высоком уровне, особенно в странах с низким и средним уровнем дохода.
У больных астмой, не получающих надлежащего лечения, могут развиваться нарушения сна, усталость в течение дня и низкая концентрация внимания. Больные астмой и их семьи могут пропускать занятия в школе и не выходить на работу, что приводит к финансовым последствиям для семьи и общества в целом. Если симптомы являются тяжелыми, людям, страдающим астмой, может потребоваться неотложная медицинская помощь, и они могут быть помещены в больницу для лечения и мониторного наблюдения. В наиболее тяжелых случаях астма может привести к смерти.
Причины астмыПовышенный риск развития астмы связывают с большим числом различных факторов, хотя установить единственную непосредственную причину заболевания бывает трудно.
- Вероятность астмы возрастает при наличии астматиков в семье, особенно среди близких родственников – родителей или братьев/сестер.
- Астма чаще развивается у людей, страдающих другими аллергическими заболеваниями, в частности экземой и ринитом (сенной лихорадкой).
- Распространенность астмы возрастает в условиях урбанизации, возможно, из-за воздействия множественных факторов, связанных с образом жизни.
- Нарушения на раннем этапе жизни влияют на развитие легких и могут повышать риск астмы. К ним относятся низкая масса тела при рождении, недоношенность, воздействие табачного дыма и других источников загрязнения воздуха, а также вирусные респираторные инфекции.
- Предполагается также, что риск астмы увеличивается при контакте с целым рядом аллергенов и раздражающих веществ, присутствующих в окружающей среде, в том числе при загрязнении воздуха в помещениях и атмосфере, присутствии клещей домашней пыли, плесени,
а также при контакте с химическими веществами, выхлопными газами или пылью на производстве.

- Повышенному риску развития астмы подвергаются дети и взрослые с избыточной массой тела или ожирением.
Несмотря на то, что астму нельзя излечить, надлежащее ведение пациентов с помощью ингаляционных препаратов позволяет людям с астмой держать болезнь под контролем и вести нормальную, активную жизнь.
Существует два основных типа ингаляторов:
- бронходилататоры (например, сальбутамол), которые расширяют дыхательные пути и облегчают симптомы; и
- стероиды (такие как беклометазон), которые уменьшают воспаление в дыхательных путях. Это облегчает симптомы астмы и снижает риск тяжелых приступов астмы и смерти.
Людям, страдающим астмой, может потребоваться использовать ингалятор ежедневно. Их лечение будет зависеть от частоты симптомов и имеющихся типов ингаляторов.
Координация дыхания при использовании ингалятора может являться сложной задачей, особенно для детей и в чрезвычайных ситуациях. Применение специального устройства облегчает использование аэрозольного ингалятора и помогает лекарству более эффективно достигать
легких. Спейсер представляет собой пластиковый контейнер с загубником или маской на одном конце и отверстием для ингалятора на другом. Самодельный спейсер, изготовленный из пластиковой бутылки объемом 500 мл, может быть столь же эффективным,
как и ингалятор промышленного производства.
Применение специального устройства облегчает использование аэрозольного ингалятора и помогает лекарству более эффективно достигать
легких. Спейсер представляет собой пластиковый контейнер с загубником или маской на одном конце и отверстием для ингалятора на другом. Самодельный спейсер, изготовленный из пластиковой бутылки объемом 500 мл, может быть столь же эффективным,
как и ингалятор промышленного производства.
Доступ к ингаляторам является проблемой во многих странах. В 2019 г. лишь половина больных астмой имели доступ к бронходилататорам и менее 20% – к стероидным ингаляторам в государственных учреждениях первичной медико-санитарной помощи в странах с низким уровнем дохода (2).
Люди, страдающие астмой, и их семьи нуждаются в просвещении, с тем чтобы они лучше понимали, что такое астма, как ее лечить, как избежать и как справляться с симптомами этой болезни дома. Важно также повышать уровень осведомленности населения и в ряде
случаев бороться с мифами и стигматизацией, связанных с астмой.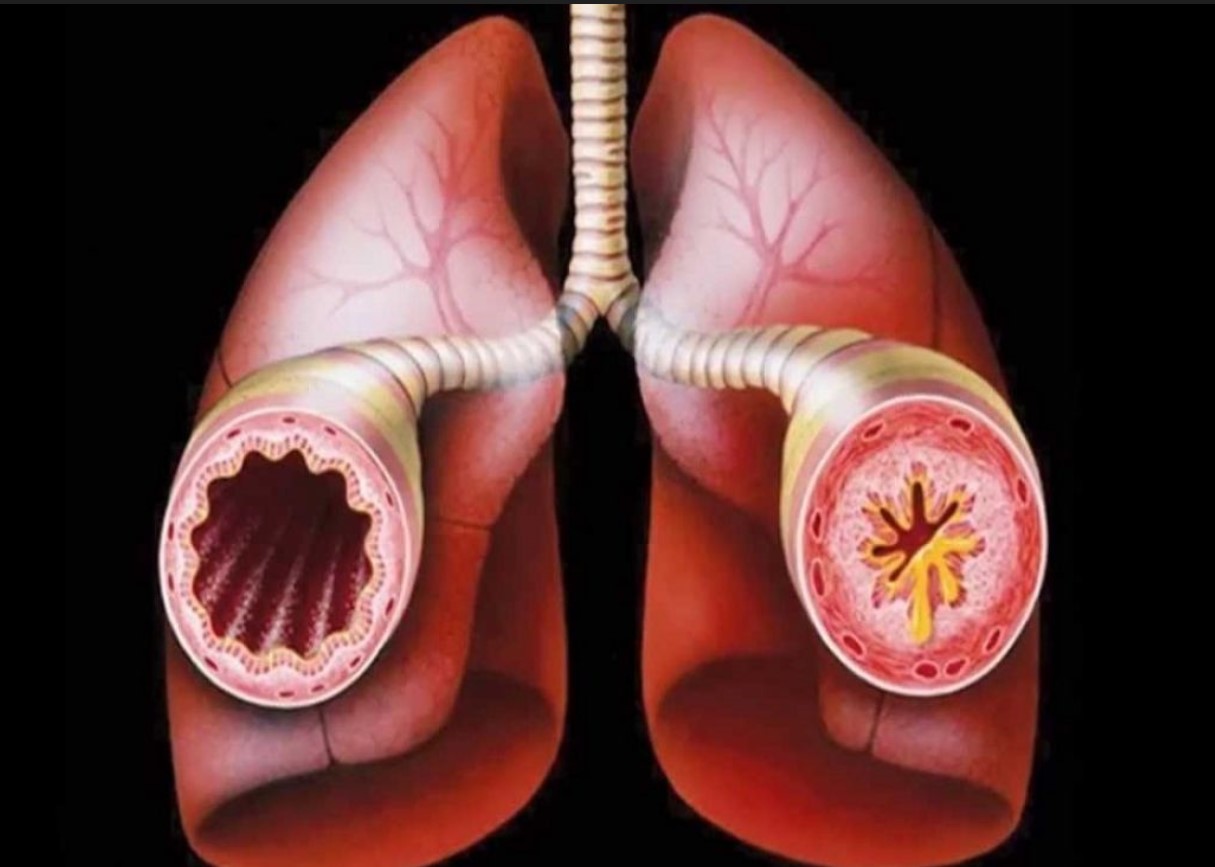
Астма включена в Глобальный план действий ВОЗ по профилактике НИЗ и борьбе с ними, а также в принятую Организацией Объединенных Наций Повестку дня в области устойчивого развития на период до 2030 г.
ВОЗ принимает целый ряд мер по расширению масштабов диагностики и лечения астмы.
В целях повышения эффективности ведения НИЗ в учреждениях первичной медико-санитарной помощи в условиях низкой обеспеченности ресурсами был разработан Пакет основных мер ВОЗ в отношении неинфекционных заболеваний (PEN). Пакет PEN включает протоколы оценки, диагностики и лечения хронических респираторных заболеваний (астмы и хронической обструктивной болезни легких), а также модули для консультирования по вопросам здорового образа жизни, включая отказ от употребления табака и самопомощь.
Снижение воздействия табачного дыма имеет важное значение как для первичной профилактики астмы, так и для лечения этой болезни. Достижению прогресса в этой области способствует Рамочная конвенция по борьбе против табака, а также такие инициативы ВОЗ,
как MPOWER и mTobacco cessation.
Достижению прогресса в этой области способствует Рамочная конвенция по борьбе против табака, а также такие инициативы ВОЗ,
как MPOWER и mTobacco cessation.
Глобальный альянс по борьбе с хроническими респираторными болезнями (ГАХРБ) вносит вклад в работу ВОЗ по профилактике хронических респираторных болезней и борьбе с ними. Это добровольный альянс национальных и международных организаций и учреждений из многих стран, приверженных идее мира, в котором все люди могут дышать свободно.
Библиография
1. Global burden of 369 diseases and injuries in 204 countries and territories, 1990-2019: a systematic analysis for the Global Burden of Disease Study 2019. Lancet. 2020;396(10258):1204-22 https://www.thelancet.com/gbd/summaries
2. Assessing national capacity for the prevention and control of noncommunicable diseases: report of the 2019 global survey. Geneva: World Health Organization; 2020. Licence: CC BY-NC-SA 3.0 IGO https://www.who.int/teams/ncds/surveillance/monitoring-capacity/ncdccs
Geneva: World Health Organization; 2020. Licence: CC BY-NC-SA 3.0 IGO https://www.who.int/teams/ncds/surveillance/monitoring-capacity/ncdccs
симптомы и лечение, признаки у взрослых – статьи о здоровье
Оглавление
Бронхиальная астма является хроническим заболеванием бронхов. Она сопровождается отеком и спазмами слизистой оболочки, провоцирует нарушения дыхания и приступы удушья. Заболевание признано серьезной проблемой современности. Это неудивительно! В настоящий момент от него страдает до 8% взрослого населения мира. Умирает от бронхиальной астмы около 250 тысяч пациентов в год.
Что становится причиной заболевания? Какие признаки оно имеет? Как проходят диагностика и лечение? Давайте разберемся во всех вопросах.
Причины заболевания
Зачастую основной причиной бронхиальной астмы являются аллергены.
К распространенным относят:
- Бытовую пыль (в том числе книжную)
- Лекарственные препараты
- Вещества, которые содержатся в моющих средствах
- Корм для аквариумных рыбок
- Перхоть животных и др.

Астма может развиться и на фоне работы на вредном производстве.
Важным звеном в развитии заболевания становятся различные микроорганизмы. Они также выступают в качестве опасных аллергенов. К угрожающим факторам развития патологии относят генетическую предрасположенность, переохлаждения и стрессы.
Классификация заболевания
В зависимости от причин различают несколько основных форм бронхиальной астмы:
- Аллергическая. В соответствии с названием развивается она на фоне воздействия одного или сразу нескольких аллергенов
- Неаллергическая. Такая форма патологии может развиваться на фоне гормональных изменений, инфекционных процессов в дыхательных путях, при приеме некоторых лекарственных средств
- Смешанная. Эта форма заболевания характеризуется тем, что сочетает в себе особенности двух других
Каждая форма бронхиальной астмы может иметь тяжелое, среднее и легкое течение, отличаться не только таким признаком, как частота приступов, но и другими. Существует поступенчатая классификация патологии:
Существует поступенчатая классификация патологии:
- Первая ступень. Приступы у пациента развиваются обычно не чаще 1 раза в неделю в дневное время суток и не чаще 2 раз в ночное
- Вторая ступень. Симптомы бронхиальной астмы проявляются у пациентов не ежедневно, но каждую неделю. Обычно они развиваются в ночное время, от 4 и более раз в месяц
- Третья. При таком течении заболевания приступы сопровождают больного ежедневно. Возникают они и днем, и по ночам (обычно чаще раза в неделю)
- Четвертая. Для этой стадии патологии характерны постоянные дневные и ночные приступы
Симптомы бронхиальной астмы
Основным признаком заболевания является приступ удушья. Обычно он происходит в 3 этапа:
- Предвестники. Этот период обычно является наиболее ярким у пациентов, которые имеют инфекционно-аллергическую природу патологии. Проявляется он непрекращающимся чиханием и обильными выделениями водянистого характера из дыхательных путей
- Разгар.
 На этом этапе развития приступа бронхиальной астмы пациент испытывает ощущение стеснения в груди и не может свободно дышать. Каждый акт дыхания сопровождается громкими хрипами со свистом. При этом дополнительно появляется кашель. Для него характерно наличие трудно отхаркиваемой мокроты. Во время приступа человек обычно старается сесть и наклонить корпус вперед, опираясь руками на ноги
На этом этапе развития приступа бронхиальной астмы пациент испытывает ощущение стеснения в груди и не может свободно дышать. Каждый акт дыхания сопровождается громкими хрипами со свистом. При этом дополнительно появляется кашель. Для него характерно наличие трудно отхаркиваемой мокроты. Во время приступа человек обычно старается сесть и наклонить корпус вперед, опираясь руками на ноги - Обратное развитие. В это время постепенно отходит мокрота, сокращается число хрипов. Постепенно приступ бронхиальной астмы сходит на нет, удушье становится менее выраженным
Наличие заболевания можно заподозрить не только при возникновении приступов. Также к основным симптомам относят:
- Хрипы со свистом при выдохе (преимущественно у детей)
- Частые простудные заболевания, при которых страдают нижние отделы дыхательной системы
- Периодические затруднения дыхания
- Кашель, который становится более выраженным ночью
- Сезонные проблемы в работе дыхательной системы
Кроме того, бронхиальная астма остро проявляется при контакте больного с дымом (в том числе сигаретным) и иными потенциальными аллергенами, при физических нагрузках, значительном изменении температуры в помещении или на улице, эмоциональном напряжении. Состояние пациентов обычно быстро улучшается после употребления противоастматических и антигистаминных средств.
Состояние пациентов обычно быстро улучшается после употребления противоастматических и антигистаминных средств.
Бронхиальная астма у детей
Данная патология встречается примерно в 5–10% случаев. Обычно развивается она в дошкольном возрасте. В некоторых случаях от приступов страдают малыши уже первого года жизни.
Интересно, что бронхиальная астма тесно связана с периодом полового созревания. В этот период возможно как уменьшение проявлений заболевания, так и их полное исчезновение или, напротив, усиление. Примерно в 70% случаев патология остается с человеком на всю жизнь. При этом при тяжелом течении она нередко становится причиной инвалидизации и серьезной гормональной зависимости.
Важно! Следует понимать, что бронхиальная астма у детей может быть успешно устранена (с точки зрения проявления симптомов). При этом на прогноз серьезно влияют период начала лечения и правильность его подбора. Именно поэтому важно как можно раньше обратить внимание на симптомы патологии и обратиться к врачу.
Бронхиальная астма у взрослых
Заболевание диагностируется у 4–10% жителей мира. Во взрослом возрасте бронхиальной астмой страдают преимущественно женщины. Заболевание может дебютировать как до 40 лет, так и после. Да, в настоящий момент врачи не располагают возможностями для успешного и полного излечения, но патологию можно контролировать. При правильном подборе препаратов и соблюдении пациентом всех рекомендаций врачей можно много лет жить без обострений и постоянных приступов в дневное и ночное время.
Диагностика заболевания. Выявление симптомов и причин бронхиальной астмы у взрослых и детей
Как правило, патология диагностируется пульмонологом. Опытному врачу достаточно ознакомления с жалобами пациента. Это обусловлено тем, что бронхиальная астма имеет достаточно ярко выраженную симптоматику.
Дальнейшая инструментальная и лабораторная диагностика направлена уже на определение степени тяжести заболевания и его причин.
Лабораторное обследование
Такая диагностика актуальна при подтверждении аллергической природы заболевания. Также она проводится в рамках мониторинга уже назначенной терапии.
К основным проводимым исследованиям относят:
- Анализ крови. В период обострений можно выявить изменения в общем анализе крови (повышение СОЭ и эозинофилов). Для оценки тяжести дыхательной недостаточности актуальной является оценка газового состава крови
- Общий анализ мокроты. В биологическом веществе можно выявить большое количество эозинофилов, спирали Куршмана, кристаллы Шарко-Лейдена. У пациентов с инфекционно-зависимой патологией обнаруживают нейтральные лейкоциты. Их присутствие в большом количестве характерно для стадии активного воспаления
- Оценку иммунного статуса. При заболевании повышается количество иммуноглобулинов и снижается активность Т-супрессоров (основных регуляторов иммунного ответа организма)
Инструментальное обследование
К основным методам диагностики относят:
- Спирометрию.
 Данное обследование позволяет провести оценку степени обструкции бронхов (одной из форм дыхательной недостаточности), а также подтвердить диагноз
Данное обследование позволяет провести оценку степени обструкции бронхов (одной из форм дыхательной недостаточности), а также подтвердить диагноз - Пикфлоуметрию. Обследование позволяет оценивать состояние пациента в динамике
Важно! Диагноз «бронхиальная астма» должен ставиться исключительно врачом. Любая самостоятельная терапия без выяснения патологии и ее причин может быть опасной для пациента.
Методы лечения бронхиальной астмы
Следует понимать, что заболевание является хроническим и полностью избавиться от него невозможно. Но добиться длительной ремиссии удается в большинстве случаев, если пациент готов к терапии и соблюдению рекомендаций специалистов. Конечно, лечение требует самодисциплины и занимает много времени. Очень важно наблюдение за развитием патологии в динамике. Поэтому больному придется часто посещать клинику.
Медикаментозное лечение бронхиальной астмы
Проводится оно с применением двух основных групп препаратов:
- Базисных.
 Эти средства позволяют сократить воспалительные процессы в бронхах. Принимаются они регулярно и длительное время
Эти средства позволяют сократить воспалительные процессы в бронхах. Принимаются они регулярно и длительное время - Симптоматических. Данные препараты помогают восстановить проходимость бронхов и снять спазм. Принимают их по необходимости, во время приступов бронхиальной астмы
Важно! Ограничиваться только симптоматическим лечением запрещено. Это обусловлено тем, что оно приносит лишь временное облегчение. Только базисная терапия оказывает воздействие на причину заболевания.
Дополнительно пациентам рекомендуют:
- Дыхательные тренировки
- Физические упражнения
- Рефлексотерапию и другие методики лечения
Также важно придерживаться специальной диеты и овладеть методикой рационального дыхания. Это позволит обеспечить длительные периоды ремиссии и сократить количество принимаемых препаратов.
Возможные осложнения
Если не проводить качественное и своевременное лечение бронхиальной астмы, она может осложниться не только эмфиземой легких, но и сердечно-легочной недостаточностью. В некоторых случаях возникает астматический статус, для которого характерны постоянные приступы удушья, практически ничем не купируемые. Это состояние нередко становится причиной летального исхода.
В некоторых случаях возникает астматический статус, для которого характерны постоянные приступы удушья, практически ничем не купируемые. Это состояние нередко становится причиной летального исхода.
Профилактика
С целью предотвращения развития заболевания и обеспечения длительной и стойкой ремиссии необходимо придерживаться ряда рекомендаций. К основным относят:
- Исключение контакта с аллергенами
- Отказ от курения
- Регулярные и достаточно длительные (до 2–3 часов) прогулки на свежем воздухе
- Занятия лечебной физкультурой
- Профилактику хронических инфекций дыхательных путей
- Достаточную физическую активность
Пациентам с бронхиальной астмой обязательно нужно:
- Проводить регулярную влажную уборку дома
- Использовать постельные принадлежности из синтетических, а не натуральных материалов
- Стирать белье при высокой температуре
- Отказаться от домашних растений и животных, ковров и мягкой мебели
Также в целях предотвращения повторения приступов больным рекомендуют хотя бы раз в год проходить оздоровительные курсы в санаториях.
Преимущества обращения в МЕДСИ
- Современное оборудование экспертного класса. Оно используется для диагностики и раннего выявления патологии, определения ее типа и иных важных особенностей
- Опытные врачи. Наши специалисты располагают всеми необходимыми навыками и знаниями для успешной терапии
- Мультидисциплинарный подход. Благодаря ему обеспечиваются качественная диагностика и наблюдение за пациентами
- Лечение по последним рекомендациям (в т. ч. международным). Терапия, благодаря этому, является максимально эффективной и безопасной. Она позволяет достичь длительной ремиссии
Чтобы уточнить условия лечения бронхиальной астмы или записаться на прием к врачу, достаточно позвонить по номеру +7 (495) 7-800-500. Наш специалист ответит на все вопросы. Также запись возможна через приложение SmartMed.
Бронхиальная астма
Бронхиальная астма
Бронхиальная астма — весьма распространенное заболевание. Эпидемиологические исследования последних лет свидетельствуют о том, что от 4 до 10% населения планеты страдают бронхиальной астмой различной степени выраженности. У детей этот показатель еще выше — 15%. Мы поговорили с пульмонологом «ЕвроМед клиники» Евгенией Николаевной СЕЛИВАНОВОЙ о способах диагностики и лечения этой патологии.
Эпидемиологические исследования последних лет свидетельствуют о том, что от 4 до 10% населения планеты страдают бронхиальной астмой различной степени выраженности. У детей этот показатель еще выше — 15%. Мы поговорили с пульмонологом «ЕвроМед клиники» Евгенией Николаевной СЕЛИВАНОВОЙ о способах диагностики и лечения этой патологии.
Бронхиальная астма – это инфекционно-аллергическое заболевание хроническое заболевание легких, при котором возникает нарушение проходимости бронхов. Заболевание имеет наследственный генетический характер.
Симптомы бронхиальной астмы
Кашель. Если вы страдаете от хронического кашля (длящегося более 8 недель), обязательно проконсультируйтесь с пульмонологом! На фон затянувшегося кашля высок риск развития бронхиальной астмы.
Чувство стеснения в груди, «заложенности», нехватки воздуха, будто что-то мешает вдохнуть.
Одышка, свистящие хрипы в груди, которые могут усиливаться в горизонтальном положении.
Частые простудные заболевания. Нередко при осмотре у врача выясняется, что пациент страдает не от ОРЗ, а от астмы в сочетании с аллергической реакцией. Астма дает кашель, а аллергия – насморк.
Любой из вышеперечисленных симптомов может сигнализировать о начинающейся бронхиальной астме. Поэтому при малейшем сомнении рекомендуем проконсультироваться у пульмонолога, ведь только врач может объективно оценить состояние пациента и поставить диагноз.
Существует 4 степени тяжести течения бронхиальной астмы: интермиттирующая, легкая персистирующая, средней тяжести персистирующая, тяжелая персистирующая.
Астма легкого персистирующего течения
Симптомы возникают 1 раз в неделю или чаще, но реже 1 раза в день. Обострения заболевания могут нарушать активность и сон. Ночные симптомы возникают чаще 2 раз в месяц.
Бронхиальная астма средней тяжести течения
Ежедневные симптомы. Обострения нарушают активность и сон. Ночные симптомы возникают более 1 раза в неделю.
Обострения нарушают активность и сон. Ночные симптомы возникают более 1 раза в неделю.
Бронхиальная астма тяжелого течения
Постоянные симптомы, частые обострения, частые ночные симптомы, физическая активность ограничена проявлениями астмы.
Терапия астмы подбирается индивидуально, не существует универсальных схем лечения. Врач оценивает множество параметров, форму, степень тяжести патологии, индивидуальные особенности пациента и наличие сопутствующих заболеваний. Нельзя прописывать себе лечение самостоятельно по принципу «помогло знакомой» или «порекомендовали в интернете»! Но хорошая новость заключается в том, что современный лекарственные препараты очень эффективны, и при грамотно подобранной терапии можно жить полноценной жизнью, забыв о приступах.
ВОПРОСЫ К ДОКТОРУ
Можно ли вылечить бронхиальную астму психотерапией?
У некоторых видов бронхиальной астмы задействованы психогенные механизмы, и для эффективного лечения действительно необходима психотерапия. Но не в качестве монотерапии, а в комплексе с лечением у пульмонолога!
Но не в качестве монотерапии, а в комплексе с лечением у пульмонолога!
Обычно наличие психогенной связи врач определяет по тому, что рассказывает сам пациент. Если астматические приступы связаны с волнением, тревожностью, эмоциональным состоянием, тогда врач может порекомендовать консультацию у психоневролога или психотерапевта.
Как связаны бронхиальная астма и аллергия?
Астма – это инфекционно-аллергическое заболевание. Как понятно из определения, связь с аллергией есть. Одна из наиболее распространенных форм бронхиальной астмы как раз – аллергическая. Аллергия может стать причиной развития бронхиальной астмой. Также аллергены могут являться триггером, спусковым крючком для астматического приступа. Чаще всего бронхиальная астма связана с поллинозом (реакцией на цветение определенных растений), с аллергией на пыль и на шерсть животных.
Такая бронхиальная астма может иметь легкое интермиттирующее течение, и беспокоить человека только в связи с наличием аллергена. То есть только в период цветения определенного растения (при поллинозе) или при взаимодействии с собакой или кошкой (при аллергии на шерсть).
То есть только в период цветения определенного растения (при поллинозе) или при взаимодействии с собакой или кошкой (при аллергии на шерсть).
Кстати, если провести АСИТ (аллреген-специфическую иммуннотерапию) и избавиться от аллергии, то приступы бронхиальной астмы тоже пройдут.
Нужно ли менять препараты для лечения?
Этот вопрос имеет два аспекта.
Первый – связанный с привыканием. На него ответ: нет, правильно подобранные препараты можно принимать постоянно, они не вызывают привыкания. Рецепторы бронхов, на которые действует ингаляционное средство, сохраняют чувствительность на протяжении всей жизни.
Второй момент связан с тем, что в современной фармацевтике в плане лечения бронхиальной астмы в последние годы произошел прорыв, и появилось много более эффективных и безопасных препаратов. Некоторые же пациенты продолжают лечение, как им назначали 30 лет назад, системными гормонами, препаратами группы метилксантинов: эуфиллином, теофиллином, что на сегодняшний день считается неактуальным и неэффективным.
Поэтому еще раз хочется почеркнуть – если у вас диагностировано заболевание «бронхиальная астма» обязательно периодически посещайте пульмонолога для контроля лечения и наблюдения за состоянием. В первый год после постановки диагноза врача рекомендуется посещать раз в три месяца, чтобы доктор мог подобрать минимальную поддерживающую дозу препарата. В дальнейшем – минимум раз в год.
Можно ли астму вылечить?
Полностью вылечить бронхиальную астму невозможно. Она всегда остается в качестве хронического заболевания, симптомы которого контролируются при помощи правильно подобранной терапии. Единственный вариант, когда бронхиальная астма может пройти – это во время подросткового возраста. В этот период происходит бурная гормональная перестройка организма, и изменение гормонального фона может привести к тому, что у ребенка наступит стойкая ремиссия.
Кстати, в связи с изменением гормонального фона может произойти и обратное – у людей зрелого возраста, на фоне снижения гормонального фона, может начаться бронхиальная астма.
Бронхиальная астма — воспаление бронхов.: причины, жалобы, диагностика и методы лечения на сайте клиники «Альфа-Центр Здоровья»
Воспалительное поражение дыхательных путей, характеризующееся сужением просвета бронхов, проявляется периодическими приступами кашля, одышки, свистящих хрипов.Дыхательная система человека устроена подобно дереву: воздух проходит из трахеи бронхи, сначала в крупные, а затем во все более мелкие (мелкие бронхи называются бронхиолами) и потом уже попадают в альвеолы, откуда кислород уже и всасывается в кровь.
Бронхиальная астма — это заболевание, в основе которого лежит повышенная чувствительность бронхов к различным раздражителям (в частности, аллергенам). В ответ на действие этих раздражителей развивается сужение (обструкция) бронхов. Этот процесс обусловлен несколькими причинами: повышением тонуса бронхов, избыточного отделяемого в просвет бронхов и их воспаления. При астме приступы чаще всего возникают эпизодически, например после контакта с раздражителем. При тяжелой астме обструкция бронхов часто сохраняется и между приступами.
При тяжелой астме обструкция бронхов часто сохраняется и между приступами.
Одно из наиболее опасных осложнений бронхиальной астмы — астматический статус — угрожающий жизни приступ, не поддающийся обычному лечению. Такие пациенты нуждаются в немедленной госпитализации в отделение реанимации.
Бронхиальная астма — очень распространенное заболевание, ею страдает примерно 5% населения. Среди детей распространенность астмы еще выше, во многих случаях у детей она проходит. Бронхиальная астма у взрослых — это хроническое заболевание, требующее постоянного лечения под руководством специалиста.
Большую роль в возникновении астмы играет наследственность: если один из родителей страдает астмой, то вероятность того, что она возникнет у ребенка составляет почти 50%, а если оба — 65%.
Виды астмы
У многих больных бронхиальной астмой вырабатываются антитела к одному или нескольким аллергенам. Эта форма получила название аллергической бронхиальной астмы. Она нередко сочетается с кожными болезнями (нейродермитом) и аллергическим ринитом (насморком). Аллергическую бронхиальную астму называют еще экзогенной, в противоположность эндогенной бронхиальной астме, в развитии которой не играют роль ни предрасположенность к аллергии, ни аллергены из окружающей среды.
Аллергическую бронхиальную астму называют еще экзогенной, в противоположность эндогенной бронхиальной астме, в развитии которой не играют роль ни предрасположенность к аллергии, ни аллергены из окружающей среды.
Аллергическая бронхиальная астма обычно развивается в детском и молодом возрасте. К самым частым аллергенам относятся пыльца, плесневые грибы, тараканы, домашняя пыль и эпидермис (внешний слой кожи) животных, особенно кошек.
Пищевые аллергены бывают причиной астмы гораздо реже, чем воздушные, но некоторые продукты и пищевые добавки могут провоцировать тяжелые приступы. Нередко у больных бронхиальной астмой обнаруживают рефлюкс-эзофагит (заброс кислого содержимого желудочка обратно в пищевод), и его лечение может уменьшить тяжесть бронхиальной астмы.
При бронхиальной астме повышена чувствительность дыхательных путей к целому ряду раздражителей, в том числе к холодному воздуху, парфюмерии, дыму. Приступ удушья могут спровоцировать тяжелая физическая нагрузка и учащенное, избыточное дыхание (вызванное смехом или плачем).
Лекарственные средства служат причиной примерно 10% приступов бронхиальной астмы. Самый частый вид лекарственной астмы — аспириновая астма. Непереносимость аспирина и других нестероидных противовоспалительных средств обычно развивается в 20—30 лет.
Приступ бронхиальной астмы могут спровоцировать бета-адреноблокаторы (пропранолол, метопролол, тимолол), в том числе те, которые входят в состав глазных капель.
Жалобы
Основные жалобы — одышка (ощущение удушья, нехватки воздуха), кашель, свистящее дыхание.
Одышку периодически то нарастает, то уменьшается. Нередко она усиливается ночью, и может выясниться, что появилась она после острого респираторного заболевания (простуды) или вдыхания какого-либо раздражающего вещества. Хотя при обструкции бронхов сопротивление воздушному потоку усиливается на выдохе, больные обычно жалуются на затруднение вдоха (что вызвано усталостью дыхательных мышц).
Кашель иногда бывает единственной жалобой, тогда подтвердить диагноз помогает исчезновение или ослабление его после назначения бронходилататоров (средств, расширяющих бронхи). Появление кашля с мокротой во время приступа предвещает его окончание. Приступ астмы обычно развивается в течение 10—30 минут после контакта с аллергеном или раздражающим веществом.
Появление кашля с мокротой во время приступа предвещает его окончание. Приступ астмы обычно развивается в течение 10—30 минут после контакта с аллергеном или раздражающим веществом.
Диагностика
Основной метод диагностики бронхиальной астмы — спирометрия (исследование функции внешнего дыхания). Спирометрия заключается в том, что пациент совершает форсированный (усиленный) выдох в аппарат, и тот рассчитывает основные параметры дыхания. К главным из них относятся объем форсированного выдоха за 1-ю секунду и пиковая объемная скорость. Спирометрия почти обязательно включает в себя и исследование реакции на бронходилататоры: для этого пациенту дают сделать несколько (обычно четыре) вдоха сальбутамола или иного бронходилататора быстрого действия и проводят спирометрию повторно.
Спирометрию необходимо проводить и для контроля за ходом лечения астмы: необходимо ориентироваться не только на наличие или отсутствие жалоб на фоне лечения, но и на объективные показатели, которые дает спирометрия.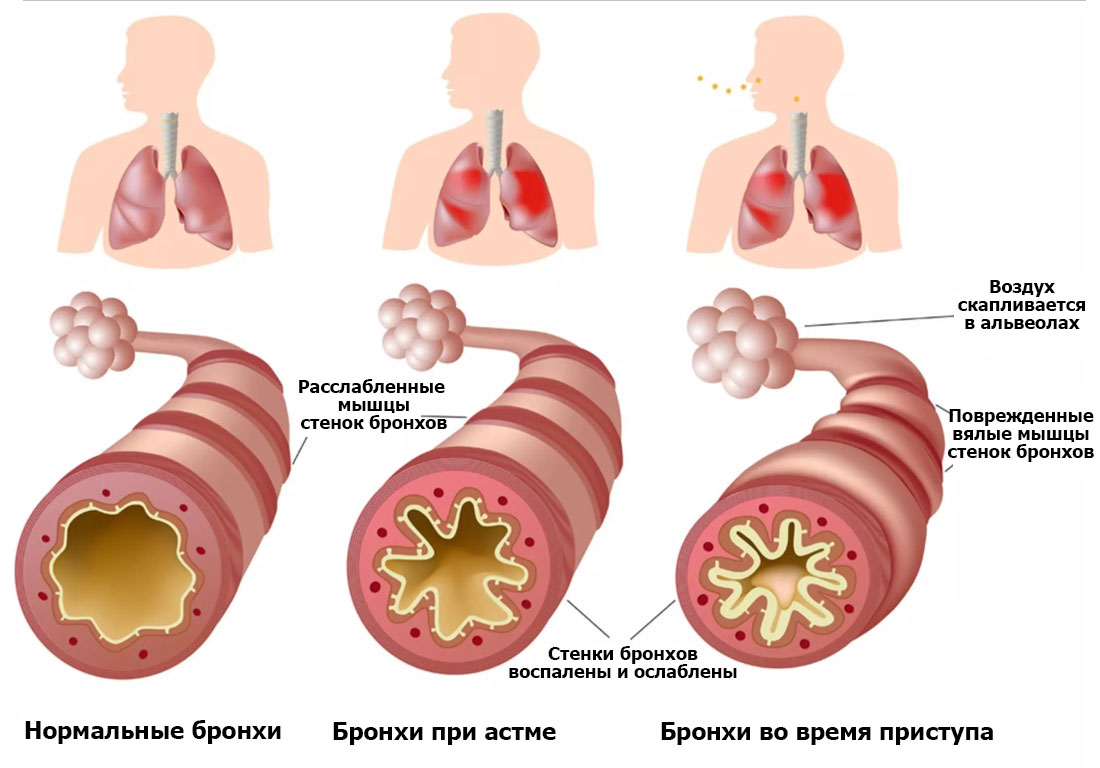 Существуют несложные приборы (пикфлуометры) для самостоятельного использования больными астмой.
Существуют несложные приборы (пикфлуометры) для самостоятельного использования больными астмой.
В межприступный период функция легких может быть нормальной; иногда в этих случаях проводят провокационные пробы, обычно с метахолином. Отрицательная проба с метахолином исключает бронхиальную астму, но положительная — еще не подтверждает этот диагноз. Проба с метахолином положительна у многих здоровых людей; она может быть положительной, например, в течение нескольких месяцев после респираторной вирусной инфекции.
Рентгенография грудной клетки обязательна при тяжелых приступах, так как позволяет выявить скрытые осложнения, требующие немедленного лечения.
Лечение
Лечение назначают в соответствии с тяжестью и длительностью заболевания. Течение бронхиальной астмы предсказать невозможно, и ее лечение требует от врача индивидуального подхода к каждому больному. Показано, что частота госпитализаций ниже среди тех больных, за которыми тщательно наблюдают и которых обучают правильно применять лекарственные средства.
Форма назначения противоастматических препаратов бывает разной: широко используют ингаляторы (индивидуальные и компрессорные — так называемые небулайзеры) и турбухалеры (для вдыхания порошкообразных препаратов). Преимущество ингаляционного введения в сравнении с пероральным (внутрь) и парентеральным (внутривенно) путями введения состоит в том, что в легких достигается более высокая концентрация препарата, а число побочных эффектов минимально. Иногда целесообразно назначить лекарственное средство именно внутрь или реже парентерально, так как эти пути введения позволяют препарату достичь тех участков легких, в которые не может проникнуть аэрозоль из-за тяжелого бронхоспазма и закупорки бронхов мокротой.
Широко применяют ингаляционные бета-адреностимуляторы, в том числе сальбутамол, тербуталин, битолтерол и пирбутерол. Эти препараты действуют дольше, чем их предшественники, и реже вызывают сердечно-сосудистые осложнения. Самым продолжительным действием обладает сальметерол. Его можно использовать для профилактики ночных приступов. Однако эффект сальметерола развивается медленно, и препарат не подходит для лечения приступов.
Его можно использовать для профилактики ночных приступов. Однако эффект сальметерола развивается медленно, и препарат не подходит для лечения приступов.
Есть опасение, что к адреностимуляторам развивается привыкание. И хотя этот процесс воспроизводится в эксперименте на лабораторных животных, клиническое значение привыкания пока не ясно. В любом случае возникшая у больного потребность в более частом применении препарата должна побудить пациента немедленно обратиться к своему врачу, так как может быть признаком перехода астмы в более тяжелую форму и необходимости в дополнительном лечении. Раньше ингаляционные адреностимуляторы рекомендовали применять регулярно (например, по 2 вдоха 4 раза в сутки), но ввиду частых сердечно-сосудистых осложнений и привыкания в настоящее время при легком течении бронхиальной астмы допускается более редкое применение, а также применение по необходимости.
Ингаляционные глюкокортикоиды широко применяют при бронхиальной астме. Они предназначены для достижения максимального местного эффекта при минимальном всасывании и наименьших осложнениях. Их можно использовать для отмены глюкокортикоидов после длительного приема, для ослабления зависимости от адреностимуляторов и уменьшения частоты приступов при физической нагрузке. Кандидозный стоматит можно устранить или предупредить, если тщательно полоскать рот после вдыхания препарата. Следует иметь в виду, что ингаляционные глюкокортикоиды не дают быстрого эффекта. Для того чтобы состояние стало улучшаться, их надо регулярно применять в течение нескольких недель, а чтобы добиться максимального эффекта — в течение нескольких месяцев.
Их можно использовать для отмены глюкокортикоидов после длительного приема, для ослабления зависимости от адреностимуляторов и уменьшения частоты приступов при физической нагрузке. Кандидозный стоматит можно устранить или предупредить, если тщательно полоскать рот после вдыхания препарата. Следует иметь в виду, что ингаляционные глюкокортикоиды не дают быстрого эффекта. Для того чтобы состояние стало улучшаться, их надо регулярно применять в течение нескольких недель, а чтобы добиться максимального эффекта — в течение нескольких месяцев.
Метилксантины (теофиллин, эуфиллин) для лечения бронхиальной астмы в настоящее время почти не используют.
Антагонисты лейкотриенов — препараты, блокирующие лейкотриеновые рецепторы (зафирлукаст, монтелукаст), как правило, применяют при легком или среднетяжелом течении астмы, обычно в комбинации с другими препаратами.
Ингаляционные M-холиноблокаторы (например, ипратропия бромид) применяют главным образом при хроническом обструктивном бронхите, но в ряде случаев — и при бронхиальной астме.
При бронхиальной астме, обусловленной аллергией на клещей и отдельные виды пыльцы, в отсутствие помощи от обычного медикаментозного лечения может помочь десенсибилизация, хотя наиболее эффективна она все-таки при аллергическом рините.
Лечение бронхиальной астмы
Бронхиальная астма является одним из наиболее распространенных хронических заболеваний, представляющих серьезную проблему, как для детей, так и для взрослых. Во всем мире люди всех возрастов данной хронической патологии дыхательных путей, которая при недостаточно эффективном лечении может значительно ограничить повседневную жизнь пациентов и даже приводить к смерти.
К основным симптомам относятся эпизоды свистящих хрипов, одышки, чувство стеснения в груди и кашля, особенно ночью или ранним утром. Однако они могут по-разному проявляться у отдельных пациентов, что создает определенные трудности для диагностики.
Очень часто первые симптомы заболевания, особенно спровоцированные перенесенной вирусной инфекцией, воспринимаются больными, а иногда и врачами поликлинической службы, как симптомы затянувшейся простуды, приводя, тем самым, к поздней диагностике и утяжелению течения заболевания и инвалидизации. По данным литературы в мире из пяти больных бронхиальной астмой правильный диагноз ставиться только одному.
По данным литературы в мире из пяти больных бронхиальной астмой правильный диагноз ставиться только одному.
Аллергия на сегодняшний день в мире рассматривается как основная причина бронхиальной астмы, поскольку именно аллергены вызывают аллергическое воспаление дыхательных путей, провоцируя начало бронхиальной астмы, и в дальнейшем поддерживают развитие заболевания, вызывая появление астматических приступов.
Основными группами аллергенов, участвующих в формировании заболевания, являются:
- аллергены помещений, к которым относятся домашняя и библиотечная пыль, клещи домашней пыли, эпидермис животных, тараканов, а также, с учетом нашего географического положения, плесневые и дрожжевые грибы.
- пыльцевые аллергены, представленные аллергенами различного вида растений и грибковыми аллергенми.
Начиная с конца марта и до конца мая, появляется первая волна аллергических заболеваний, связанных с цветением деревьев. Ухудшение состояния в период с начала июня по конец июля обусловлено цветением луговых трав и спорообразованием грибов.
В августе – сентябре возникновение и обострение заболеваний связано с аллергией к пыльце сорных трав.
Для постановки диагноза и подбора терапии необходимо проведение всестороннего обследования больного, что позволит подойти к назначению терапии индивидуально каждому пациенту, исходя из особенностей заболевания. Основными мероприятиями, на фоне которых производится подбор и коррекция медикаментозной терапии, является элиминация (исключение из окружения) аллергенов, виновных в развитии аллергии, а после стихания обострения – проведение специфической иммунотерапии с целью снижения и блокирования аллергических процессов в организме больного, что приводит к клиническому улучшению заболевания.
В аллергологическом кабинете СПбГМУ обследование пациентов проводится на основе принятых международных стандартов:
- проведение иммуноферментного анализа – метод, позволяющий в крови больных выявлять специфические белки, ответственные за развитие острой аллергической патологии.
 Исключая воздействие непосредственно на организм пациента, данный метод позволяет проведение диагностического обследования в период обострения заболевания.
Исключая воздействие непосредственно на организм пациента, данный метод позволяет проведение диагностического обследования в период обострения заболевания. - кожное диагностическое тестирование – для выявления полного перечня аллергенов, участвующих в формировании бронхиальной астмы, проводится в фазе затихающего обострения заболевания.
- проведение специфической гипосенсибилизации.
Объем проводимого обследования, показания к проведению специфической иммунотерапии определяется на консультации высококвалифированными врачами-аллергологами, кандидатами медицинских наук.
Бронхиальная астма — хроническое воспалительное заболевание бронхов, основными проявлениями которого выступают приступы удушья, свистящего дыхания, кашля, вызванные обратимым сужением просвета бронхов, беспокоящие больного преимущественно в ночное вре
Бронхиальная астма — хроническое воспалительное заболевание бронхов, основными проявлениями которого выступают приступы удушья, свистящего дыхания, кашля, вызванные обратимым сужением просвета бронхов, беспокоящие больного преимущественно в ночное время или рано утром.
Бронхиальная астма — довольно распространенное заболевание и, как и многие другие хронические заболевания, она требует очень внимательного отношения к лечению, обязательного обучения основам самоконтроля за течением болезни и регулярного посещения врача. На сегодняшний день абсолютно очевидно, те люди, которые тщательно выполняют предписания врача и трепетно относятся к своему здоровью, в 10 раз реже страдают обострениями бронхиальной астмы и практически всегда избегают тяжелых осложнений болезни. Кажущаяся сложность лечения со временем входит в образ жизни и в дальнейшем существенно помогут улучшить Ваше самочувствие. Правильное лечение — залог активной жизни, которая по своему качеству и продолжительности практически никак не отличается от людей, не страдающих астмой!
Симптомы
Приступ удушья (острая нехватка воздуха) с резким затруднением выдоха — основное проявление бронхиальной астмы. Чаще всего, удушье возникает после вдыхания пыли, дыма, резких запахов, на фоне физической нагрузки.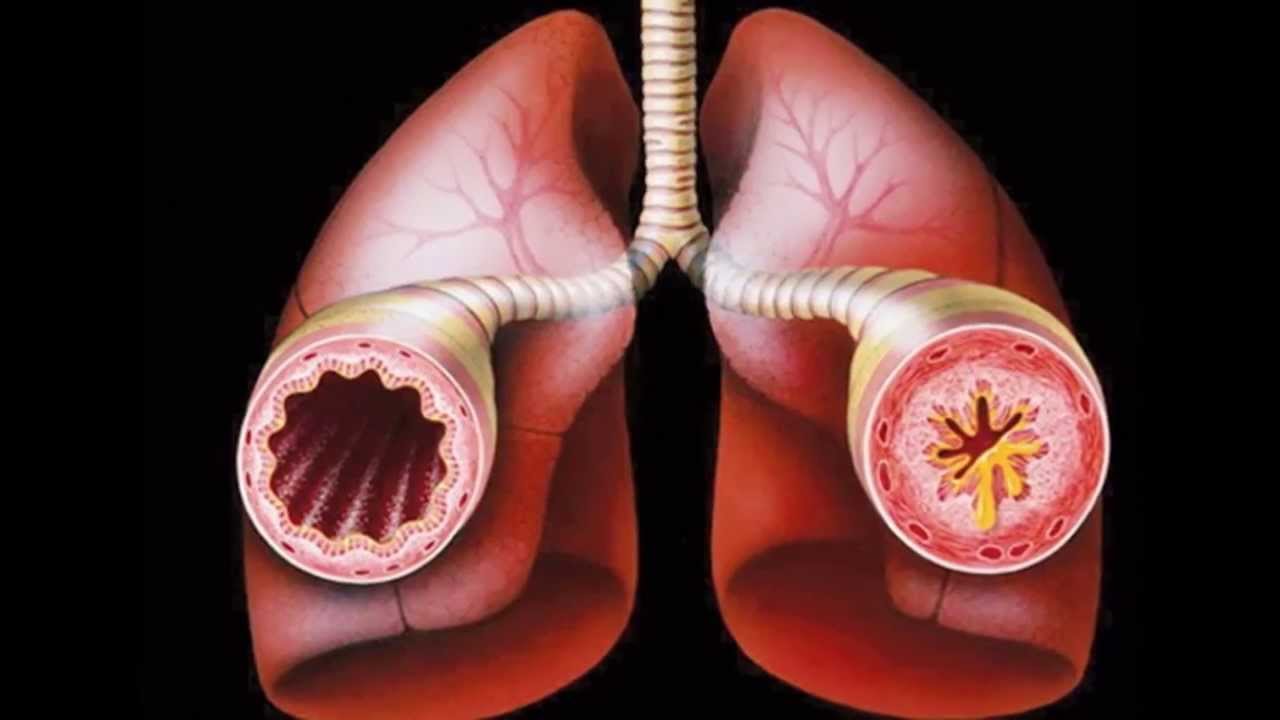 Другими признаками астмы могут быть сухой кашель, ощущение дискомфорта в груди, свистящие хрипы. Чаще эти симптомы беспокоят ночью или рано утром.
Другими признаками астмы могут быть сухой кашель, ощущение дискомфорта в груди, свистящие хрипы. Чаще эти симптомы беспокоят ночью или рано утром.
У некоторых людей заболевание носит сезонный характер (симптомы возникают, в основном, в весенне-летнее время — например, во время цветения различных растений) или появляются только при контакте с аллергеном (например, с животными). Такую форму бронхиальной астмы называют эпизодической, или интермиттирующей. У других людей симптомы могут беспокоить в течение всего года — в этом случае говорят о постоянной (персистирующей) форме бронхиальной астмы. В любом случае, даже при легкой персистирующей бронхиальной астме, необходимо лечение!!!
ОсложненияПри правильном лечении осложнения бронхиальной астмы практически невозможны.
Тем не менее, при неадекватном лечении может формироваться стойкое сужение бронхов (хроническая обструктивная болезнь легких), разрушение «дыхательного аппарата» легких — альвеол (эмфизема) и стойкая дыхательная недостаточность.
При отсутствии противовоспалительной терапии и передозировки короткодействующими бета2-адреномиметиками (например, сальбутамолом) приступы астмы могут протекать очень тяжело и может развиться так называемый астматический статус — выраженное сужение бронхов с формированием слизистых пробок в мелких воздухоносных путях. Самостоятельное исчезновение данного осложнения, как и самостоятельное его лечение, невозможно, необходима срочная госпитализация!
При тяжелом приступе бронхиальной астмы может также развиться спонтанный пневмоторакс — проникновение воздуха в плевральную полость через разрыв в легком, что также требует экстренной госпитализации.
Диагностика
Диагноз устанавливают на основании описания типичных проявлений бронхиальной астмы. Диагностическое значение имеет и быстрый эффект (уменьшение затрудненного дыхания) после ингаляции бронхорасширяющего препарата. Важно выяснение наследственной предрасположенности, провоцирующих приступы факторов. Полноценное обследование, особенно при первичном обращении, включает общеклинические анализы (общий анализ крови с оценкой лейкоцитарной формулы; определение уровня общего белка и оценка белковых фракций; исследование иммуноглобулинов М, G, E; общий анализ мокроты), исследование функции внешнего дыхания (спирометрия) рентгенографию органов грудной клетки, определение возможных аллергенов, чаще всего с помощью кожных тестов на аллергию.
К средствам «самодиагностики» и самоконтроля относят пиковую флоуметрию (пикфлоуметрия), которая помогает определить скорость выдоха и при постоянном проведении — вовремя зафиксировать начинающееся обострение бронхиальной астмы.
На основании частоты возникновения симптомов астмы и показателей функции внешнего дыхания определяется тяжесть болезни и в зависимости от ее степени подбирается адекватное лечение.
Лечение бронхиальной астмы
1. В случае развития приступа удушья или перед предполагаемой физической нагрузкой необходимы ингаляции быстродействующих бронхорасширяющих средств, назначаемых врачом, из группы бета2-адреномиметиков (например, сальбутамол, фенотерол).
Этими лекарствами нельзя злоупотреблять (не более 12 ингаляций в сутки)!Важно правильно выполнять ингаляцию, желательно пользоваться спейсером (см. «Правила пользования ингаляторами»). К сожалению, почти все люди, не прошедшие обучения, делают очень много ошибок при ингаляциях. Отнеситесь к этому очень ответственно!
После ингаляций полощите рот обычной водой!
В случае развития тяжелого приступа бронхиальной астмы, который не снимают ингаляции быстродействующего бронхорасширяющего средства, необходимо, не откладывая, обратиться за медицинской помощью.
2. В основе лечения бронхиальной астмы лежит применение ингаляционных глюкокортикоидов (исключение только составляет только интермитирующая форма бронхиальной астмы). Эти вещества подавляют воспаление в бронхах, уменьшают частоту и выраженность приступов удушья и других симптомов заболевания. Поскольку ингаляционные глюкокортикоиды используются в виде ингаляций, только малая часть препарата попадает кровь, и, следовательно, нежелательные лекарственные реакции встречаются редко. Уменьшить частоту их развития Вы сможете, если после использования ингаляторов будете полоскать рот обычной водой.
Помните, без использования ингаляционных глюкокортикоидов Вы не лечите Ваше заболевание! Правильное выполнение ингаляций, использование спейсера и полоскание ротовой полости водой после применения данных лекарств очень важно при использовании ингаляционных глюкокортикоидов, не пренебрегайте этим!
Возможно применение (1-2 раза в день) длительнодействующих лекарственных препаратов (бета2-адреномиметиков длительного действия, лейкотриенов, теофиллина), для предупреждения развитие приступов бронхиальной астмы. При тяжелых формах бронхиальной астмы возможно использование оральных глюкокортикоидов и антител к иммуноглобулину Е.
При тяжелых формах бронхиальной астмы возможно использование оральных глюкокортикоидов и антител к иммуноглобулину Е.
3. Для аллергиков могут быть рекомендованы противоаллергические средства. В случае известного аллергена и плохого контроля заболевания возможна специфическая иммунотерапия аллергенами (аллергенспецифическая иммунотерапия).
Кроме того, важно исключить воздействие аллергенов, при помощи простых мероприятий.
- Надевайте непроницаемые покрытия на матрасы, подушки и одеяла.
- Постельные принадлежности стирайте еженедельно в горячей воде (55-60°С).
- По возможности удалите ковры и ковровые покрытия.
- Все ковры обрабатывайте акарицидами и/или таниновой кислотой.
- По возможности избавьтесь от мебели с тканевой обивкой.
- Используйте жалюзи или занавески, легко стирающиеся в горячей воде.
- Мягкие игрушки стирайте в горячей воде или периодически замораживайте. Дети не должны спать с мягкими игрушками в кровати.
- Проводите мероприятия для уменьшения контакта с аллергенами домашних животных.

- Используйте воздухоочистители.
- Ограничьте контакты с поллютантами (загрязнителями воздуха) вне помещений.
- Избегайте курения и прокуренных помещений.
- Избегайте контакта с пылью и другими раздражающими факторами, такими как спреи для волос, краска, сильные запахи или любой дым.
4. При бронхиальной астме нельзя применять некоторые лекарства (например, многим пациентам противопоказана ацетилсалициловая кислота и схожие с ней препараты, так как они могут способствовать сужению бронхов).
5. Крайне важно своевременно и правильно лечить инфекционные заболевания дыхательных путей!
Насколько эффективно Вы лечите свое заболевание?
При адекватном лечении можно достичь полноценной ремиссии (отсутствия признаков болезни), которая определяется следующими основными компонентами:
- Симптомы астмы возникают не чаще 2 раз в неделю.
- У Вас нет ограничений по обычной ежедневной деятельности, включая умеренную физическую нагрузку.

- Вы не просыпаетесь ночью из-за удушья или кашля.
- У Вас не возникает необходимость более 2 раз в неделю пользоваться ингаляторами.
- Функция дыхания нормальная или близка к нормальным показателям, а колебания пиковой скорости выдоха в течение суток составляют не более 20%.
Правила пользования ингаляторами
Использование дозированных аэрозольных ингаляторов без спейсера
- Встряхнуть ингалятор перед использованием.
- Сделать глубокий выдох.
- Мягко обхватить мундштук ингалятора губами (зубы как бы прикусывают ингалятор).
- Начать медленно вдыхать.
- Сразу после начала вдоха один раз нажать на ингалятор.
- Медленно продолжить вдох до максимума.
- Задержать дыхание на 10 секунд или при невозможности так долго — задержать дыхание насколько возможно, желательно не вынимая ингалятор изо рта.

- Сделать выдох через рот.
- Повторная ингаляция не ранее чем через 30 секунд.
- Прополоскать рот водой.
Использование дозированных аэрозольных ингаляторов со спейсером
Использование специального устройства — спейсера — значительно увеличивает эффективность аэрозольных ингаляций. Будьте внимательны, алгоритм использования аэрозольного ингалятора со спейсером имеет несколько существенных особенностей.
- Встряхнуть ингалятор перед использованием.
- Прикрепить ингалятор к спейсеру
- Сделать глубокий выдох.
- Плотно обхватить мундштук спейсера губами.
- Один раз нажать на ингалятор.
- Медленно начать вдыхать.
- Медленно продолжить вдох до максимума.
- Задержать дыхание на 10 секунд или при невозможности так долго — задержать дыхание насколько возможно, не вынимая спейсер изо рта.
- Сделать выдох через рот обратно в спейсер.

- Снова медленный вдох через рот без впрыскивания новой ингаляционной дозы препарата
- Снова задержка дыхание и выдох через уже без спейсера.
- Повторная ингаляция не ранее чем через 30 секунд.
- Прополоскать рот водой.
Использование порошковых ингаляторов
- Помните, что в отличие от аэрозольных ингаляторов, при использовании порошковых ингаляторов следует делать сильный глубокий вдох, задержать дыхание на 5 секунд! Если Вам трудно делать сильный и глубокий вдох обязательно обратите на это внимание Вашего врача, возможно он порекомендует аэрозольный ингалятор со спейсером или портативный небулайзер.
- При использовании порошковых ингаляторов спейсер не используется.
- Не забывайте после ингаляции прополоскать рот водой.
лечение и диагностика причин астмы в Москве
Что это такое
Это хроническое воспалительное заболевание бронхов, при котором случаются периодические эпизоды затруднения дыхания или кашля из-за отека поверхности или спазмов бронхов и, как следствие, сужения их просвета: человек не может свободно сделать вдох или выдох.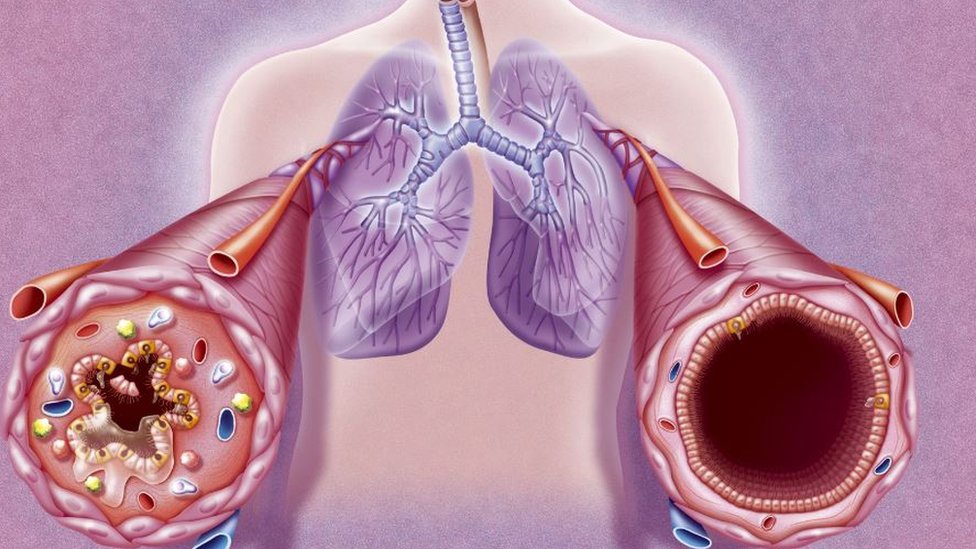
Согласно данным Всемирной организации здравоохранения у 235 млн. людей в мире подтвержден диагноз бронхиальной астмы. Астма также является самым распространенным хроническим заболеванием среди детей, хотя встречается во всех возрастных группах.
Причины появления бронхиальной астмы и профилактика
- наследственность,
- аллергия к разным компонентам внешней среды (пыли, пыльце растений, животным и т.д.)
- курение,
- курение во время беременности — риск появления астмы у ребенка,
- загрязненный воздух.
Влияние загрязненного воздуха подтверждается тем фактом, что количество больных астмой неуклонно растет, причем наибольший прирост наблюдается в промышленно развитых странах и отдельных регионах.
Приступы удушья чаще всего случаются из-за попадания в бронхи раздражающих элементов, так называемых триггеров (вирусы, твердые частицы из воздуха, пыльца). Кроме того, на частоту приступов влияет состояние воздуха (излишняя сухость или влажность), непролеченные инфекции дыхательных путей, аллергия в острой форме, общее состояние организма, физические нагрузки, стресс.
Профилактику можно разделить на две группы: для того, чтобы предотвратить риск появления заболевания, и для того, чтобы предотвратить возобновление приступа.
Для первой группы общие рекомендации сводятся к ответственному подходу к беременности:
- отказ от вредных привычек, особенно курения,
- купирование аллергии в острой форме,
- правильное питание,
- здоровый образ жизни,
- предотвращение контактов беременной с вредными химическими реагентами.
Профилактику второй группы называют вторичной, т. е. она предназначена для людей с подтвержденным диагнозом бронхиальной астмы:
- следование всем рекомендациям врача,
- избегание пыльных помещений,
- умеренные физические нагрузки, при необходимости и желании — с постепенным увеличением их интенсивности,
- дыхательная гимнастика,
- если присутствуют аллергические реакции — их оперативное устранение и ограждение больного от возможных аллергенов.

Симптомы бронхиальной астмы
Основной симптом четко прослеживается в определении астмы — это периодические затруднения дыхания. К ним присоединяются:
- свистящие хрипы,
- одышка,
- кашель,
- дискомфорт, чувство сдавленности в грудной клетке.
Часто первые симптомы проявляются у детей до 10 лет — в тот момент, когда иммунитет не сформирован окончательно. Советуем ответственно подойти к выбору медицинского центра для последующей диагностики и лечения. Ведь даже при невозможности полного излечения, хороший специалист подберет эффективное лечение для полного контроля над течением и проявлением заболевания у ребенка или взрослого.
Диагностика
Специалист в первую очередь выслушает жалобы пациента, задаст необходимые вопросы, после чего направит на клинико-функциональное обследование для оценки обратимости поражения бронхов, на аллергологическое обследование (кожные тесты с аллергенами, анализ сыворотки крови) и исключит вероятность других заболеваний. Важнейшим пунктом диагностики является тщательный сбор данных о сопутствующих заболеваниях, условиях жизни, наследственности, который укажет на причины возникновения, интенсивность симптомов, наличие аллергических реакций.
Важнейшим пунктом диагностики является тщательный сбор данных о сопутствующих заболеваниях, условиях жизни, наследственности, который укажет на причины возникновения, интенсивность симптомов, наличие аллергических реакций.
В отдельных случаях может потребоваться рентгенологическое исследование, бронхоскопия, дополнительные исследования функциональности работы бронхов и легких в целом. Все эти обследования доступны в нашем центре на современном оборудовании под контролем опытных специалистов.
Лечение бронхиальной астмы
К сожалению, в наше время врачи не могут полностью излечить больного с астмой, но специалист может подобрать эффективное лечение, которое поможет быстро купировать симптомы астмы (различные ингаляционные средства, расслабляющие поверхность бронхов и снимающие спазм), а со временем перевести заболевание в стабильную ремиссию (периода без проявлений симптомов), чтобы избежать появление приступов в будущем. Таким образом, цель работы наших пульмонологов — привести заболевание под контроль и приблизить пациента эффективно подобранным лечением к максимально продолжительной ремиссии.
Ни один медицинский центр не обеспечит пациенту полного выздоровления, но опытный врач в проверенном центре сможет подобрать такую тактику лечения, при которой человек страдающий этим заболеванием сможет забыть об астме на десятки лет.
Для этого в пульмонологическом отделении нашего центра развернута мощная лечебно-диагностическая база, к работе с пациентами с астмой привлекаются опытные пульмонологи, регулярно проходящие курсы повышения квалификации, ведущие научно-исследовательскую деятельность с обязательной публикацией результатов в крупных российских и международных изданиях — наши специалисты вносят свой вклад в изучение заболевания и поиск метода излечения.
В настоящее время международным научным сообществом активно разрабатывается теория, по которой астма рассматривается как последствие специфической защитной реакции иммунитета на раздражители, поэтому перспективным считается поиск терапии, приводящей иммунитет и его защитные реакции в баланс, не допуская проявления астмы. Руководством пульмонологического отделения нашего центра изучение и лечение астмы были выделены в один из ключевых направлений деятельности. Для пациентов проводятся ежедневные консультации высококвалифицированных пульмонологов, как в утренние, так и в вечерние часы, включая выходные дни.
Руководством пульмонологического отделения нашего центра изучение и лечение астмы были выделены в один из ключевых направлений деятельности. Для пациентов проводятся ежедневные консультации высококвалифицированных пульмонологов, как в утренние, так и в вечерние часы, включая выходные дни.
Записаться на прием к специалисту вы можете через специальную форму на сайте или по телефону.
Аллергия и астма: они часто встречаются вместе
Аллергия и астма: они часто возникают вместе
Аллергия и астма: специалист клиники Майо объясняет, как это связано, и что вы можете сделать, чтобы предотвратить приступы и справиться с симптомами.
Персонал клиники Майо Джеймс Т.С. Ли, доктор медицины, доктор философии.Вы можете задаться вопросом, что общего между аллергией и астмой, кроме того, что вы чувствуете себя несчастным. Много, как оказалось. Аллергия и астма часто возникают вместе.
Те же вещества, которые вызывают симптомы сенной лихорадки (аллергического ринита), такие как пыльца, пылевые клещи и перхоть домашних животных, также могут вызывать признаки и симптомы астмы. У некоторых людей кожная или пищевая аллергия может вызывать симптомы астмы. Это называется аллергической астмой или астмой, вызванной аллергией.
У некоторых людей кожная или пищевая аллергия может вызывать симптомы астмы. Это называется аллергической астмой или астмой, вызванной аллергией.
Джеймс Т. С. Ли, доктор медицинских наук, специалист по аллергии из клиники Майо, отвечает на вопросы о связи между аллергией и астмой.
Как аллергическая реакция вызывает симптомы астмы?
Аллергическая реакция возникает, когда белки иммунной системы (антитела) ошибочно идентифицируют безвредное вещество, такое как пыльца деревьев, как возбудителя.Пытаясь защитить ваш организм от вещества, антитела связываются с аллергеном.
Химические вещества, выделяемые вашей иммунной системой, вызывают признаки и симптомы аллергии, такие как заложенность носа, насморк, зуд в глазах или кожные реакции. У некоторых людей эта же реакция также влияет на легкие и дыхательные пути, что приводит к симптомам астмы.
Аллергия и астма лечатся по-разному?
Большинство препаратов предназначены для лечения астмы или аллергического ринита. Но несколько процедур помогают при обоих состояниях. Некоторые примеры:
Но несколько процедур помогают при обоих состояниях. Некоторые примеры:
- Лейкотриеновый модификатор. Этот тип лекарств может облегчить симптомы как аллергического ринита, так и астмы. Эта ежедневная таблетка, называемая модификатором лейкотриенов, помогает контролировать химические вещества иммунной системы, выделяемые во время аллергической реакции. Монтелукаст (Сингуляр) — модификатор лейкотриенов, который может лечить как астму, так и аллергический ринит.
Прививки от аллергии (иммунотерапия). Прививки от аллергии могут помочь в лечении астмы за счет постепенного снижения реакции иммунной системы на определенные триггеры аллергии.Иммунотерапия включает в себя регулярные инъекции небольшого количества аллергенов, которые вызывают симптомы.
Ваша иммунная система со временем вырабатывает толерантность к аллергенам, и ваши аллергические реакции уменьшаются. В свою очередь, симптомы астмы также уменьшаются.
 Это лечение обычно требует регулярных инъекций в течение определенного периода времени.
Это лечение обычно требует регулярных инъекций в течение определенного периода времени.Антииммуноглобулин Е (IgE) терапия. Когда у вас аллергия, ваша иммунная система ошибочно идентифицирует конкретное вещество как вредное и вырабатывает антитела, известные как IgE , против аллергена-виновника.
В следующий раз, когда вы столкнетесь с этим аллергеном, антитела IgE почувствуют его и подадут вашей иммунной системе сигнал о высвобождении химического вещества под названием гистамин, а также других химических веществ в кровоток. Лекарство омализумаб (Ксолар) взаимодействует с IgE в организме и помогает предотвратить аллергическую реакцию, которая вызывает симптомы астмы. Это лечение используется при более тяжелой аллергической астме, но оно также может помочь при аллергическом рините.
Вам могут понадобиться другие лекарства для лечения аллергии или астмы, особенно если ваши симптомы время от времени обостряются. Тем не менее, распознавание и отказ от веществ, которые вызывают ваши симптомы, является важным шагом, который вы можете сделать.
Тем не менее, распознавание и отказ от веществ, которые вызывают ваши симптомы, является важным шагом, который вы можете сделать.
Кто подвержен риску аллергической астмы?
Семейный анамнез аллергии является основным фактором риска аллергической астмы. Наличие сенной лихорадки или других видов аллергии также увеличивает риск развития астмы.
Все ли астмы вызваны аллергией?
Хотя аллергическая астма очень распространена, существуют и другие типы астмы с различными триггерами.У некоторых людей астма может быть вызвана физическими упражнениями, инфекциями, холодным воздухом, гастроэзофагеальной рефлюксной болезнью или стрессом. Многие люди имеют более одного типа триггеров астмы.
Возьмите на себя ответственность: возьмите симптомы под контроль
Знайте, что вызывает симптомы аллергии и астмы, и научитесь ограничивать их воздействие. Поработайте со своим врачом, чтобы найти лучшее лечение для управления вашими симптомами, и регулярно проверяйтесь у своего врача.
Поскольку симптомы аллергии и астмы могут меняться со временем, вам может потребоваться соответствующим образом скорректировать лечение.Изучите признаки того, что у вас может обостриться астма, и знайте, что делать, когда это произойдет.
Получите самую свежую медицинскую информацию от экспертов Mayo Clinic.
Зарегистрируйтесь бесплатно и будьте в курсе последних научных достижений, советов по здоровью и актуальных тем, связанных со здоровьем, таких как COVID-19, а также экспертных знаний по управлению здоровьем.
Узнайте больше об использовании данных Mayo Clinic. Чтобы предоставить вам наиболее актуальную и полезную информацию, а также понять, какие
информация полезна, мы можем объединить вашу электронную почту и информацию об использовании веб-сайта с
другая информация о вас, которой мы располагаем. Если вы пациент клиники Майо, это может
включать защищенную информацию о здоровье.Если мы объединим эту информацию с вашей защищенной
медицинской информации, мы будем рассматривать всю эту информацию как
информацию и будет использовать или раскрывать эту информацию только так, как указано в нашем уведомлении о
практики конфиденциальности. Вы можете отказаться от получения сообщений по электронной почте в любое время, нажав на
ссылка для отписки в письме.
Если вы пациент клиники Майо, это может
включать защищенную информацию о здоровье.Если мы объединим эту информацию с вашей защищенной
медицинской информации, мы будем рассматривать всю эту информацию как
информацию и будет использовать или раскрывать эту информацию только так, как указано в нашем уведомлении о
практики конфиденциальности. Вы можете отказаться от получения сообщений по электронной почте в любое время, нажав на
ссылка для отписки в письме.
Подписаться!
Спасибо за подписку
Наш электронный информационный бюллетень Housecall будет держать вас в курсе последней медицинской информации.
Извините, что-то пошло не так с вашей подпиской
Повторите попытку через пару минут
Повторить попытку
14 мая 2021 г. Показать ссылки- Какое отношение астма имеет к вашей аллергии? Наверное много.Американский колледж аллергии, астмы и иммунологии. https://acaai.org/news/what-does-asthma-have-do-your-allergies-probably-lot. По состоянию на 27 января 2021 г.
- Беркс А.В. и др. Аллергия Миддлтона: принципы и практика. 9-е изд. Эльзевир; 2020. https://www.clinicalkey.com. По состоянию на 27 января 2021 г.
- Астма 101. Американский колледж аллергии, астмы и иммунологии. https://acaai.org/астма/астма-101. По состоянию на 27 января 2021 г.

- Wenzel S. Лечение тяжелой астмы у подростков и взрослых.https://www.uptodate.com/contents/search. По состоянию на 27 января 2021 г.
- 2020 Целенаправленные обновления рекомендаций по лечению астмы: отчет рабочей группы экспертов Координационного комитета Национальной программы обучения и профилактики астмы. Журнал аллергии и клинической иммунологии. 2020; doi:10.1016/j.jaci.2020.10.003.
- Зубери Ф.Ф. и др. Роль монтелукаста у больных бронхиальной астмой и аллергическим ринитом. Симптомы астмы. Пакистанский журнал медицинских наук. 2020; дои: 10.12669/pjms.36.7.2657.
- Li JTC (экспертное заключение). Клиника Майо. 8 февраля 2021 г.
Товары и услуги
- Книга: Справочник домашних средств клиники Мэйо
.
Астма — лечение в клинике Майо
Лечение астмы в клинике Майо
- Опыт и знания.
 Исследовательская лаборатория аллергических заболеваний в клинике Майо провела десятилетия, изучая иммунную систему и выясняя причины астмы, с целью разработки новых методов лечения и, в конечном итоге, поиска лекарства.
Исследовательская лаборатория аллергических заболеваний в клинике Майо провела десятилетия, изучая иммунную систему и выясняя причины астмы, с целью разработки новых методов лечения и, в конечном итоге, поиска лекарства. - Передовая медицина. Врачи и исследователи клиники Майо постоянно разрабатывают и тестируют новые методы лечения астмы. Ваш врач обсудит клинические испытания или экспериментальные методы лечения, которые могут подойти вам.
- Многопрофильная группа специализированных экспертов, работающих над вашим лечением. Врачи клиники Майо, представляющие несколько медицинских специальностей, работают вместе, чтобы предоставить вам наилучший уход с учетом ваших потребностей. В вашу команду могут входить специалисты по аллергическим заболеваниям, легочной и интенсивной терапии, медицине уха, горла и носа (отоларингология) и другим специальностям по мере необходимости.
Комплексный уход.
 Ваши врачи составят для вас план действий при астме. Вы узнаете, как использовать лекарства от астмы, контролировать симптомы и триггеры, а также следить за своим состоянием.
Ваши врачи составят для вас план действий при астме. Вы узнаете, как использовать лекарства от астмы, контролировать симптомы и триггеры, а также следить за своим состоянием.Ваша медицинская бригада также поможет вам определить аллергены и раздражители, вызывающие симптомы астмы, например качество воздуха в помещении, чтобы вы могли избежать их или уменьшить воздействие.
Экспертиза и рейтинги
Клиника Мэйо в Рочестере, штат Миннесота, и клиника Мэйо в Фениксе/Скотсдейле, штат Аризона, входят в число лучших больниц для лечения респираторных заболеваний по версии U.S. Новости и мировой отчет.
Узнайте больше об опыте и рейтинге отделения легочной медицины клиники Майо.
Местоположение, проезд и проживание
Клиника Мэйо имеет основные кампусы в Фениксе и Скоттсдейле, штат Аризона; Джексонвилл, Флорида; и Рочестер, Миннесота. Система здравоохранения клиники Мэйо имеет десятки отделений в нескольких штатах.
Система здравоохранения клиники Мэйо имеет десятки отделений в нескольких штатах.
Для получения дополнительной информации о посещении клиники Майо выберите свое местоположение ниже:
Расходы и страхование
Клиника Мэйо сотрудничает с сотнями страховых компаний и является сетевым поставщиком медицинских услуг для миллионов людей.
В большинстве случаев клиника Майо не требует направления врача. Некоторые страховщики требуют направлений или могут иметь дополнительные требования к определенному медицинскому обслуживанию. Все назначения назначаются в соответствии с медицинской необходимостью.
Узнайте больше о приемах в клинике Майо.
Пожалуйста, свяжитесь со своей страховой компанией, чтобы проверить медицинское страхование и получить все необходимые разрешения до вашего визита. Часто номер службы поддержки клиентов вашей страховой компании указан на обратной стороне вашей страховой карты.
Дополнительная информация о выставлении счетов и страховании:
Клиника Мэйо в Аризоне, Флориде и Миннесоте
Система здравоохранения клиники Мэйо
11 августа 2020 г.
Астма и кислотный рефлюкс: связаны ли они?
Астма и кислотный рефлюкс часто возникают вместе. Непонятно почему, но известно, что кислотный рефлюкс может ухудшить течение астмы, а астма может усугубить кислотный рефлюкс, особенно тяжелый кислотный рефлюкс, состояние, известное как гастроэзофагеальная рефлюксная болезнь (ГЭРБ).
Астма и кислотный рефлюкс могут возникать вместе как у детей, так и у взрослых. На самом деле, около половины детей с астмой также имеют ГЭРБ .
Лечение кислотного рефлюкса может облегчить симптомы. Вы можете контролировать кислотный рефлюкс с помощью лекарств, отпускаемых без рецепта, например, ингибитора протонной помпы, такого как омепразол (Prilosec OTC). Избегание триггеров рефлюкса, таких как жирная пища, алкоголь и табак, также может помочь.
Избегание триггеров рефлюкса, таких как жирная пища, алкоголь и табак, также может помочь.
Если этого недостаточно, вам могут понадобиться лекарства, отпускаемые по рецепту.Если у вас астма и вы думаете, что у вас может быть кислотный рефлюкс, поговорите со своим врачом о лучших методах лечения.
В некоторых случаях лекарства от астмы могут усугубить кислотный рефлюкс. Особенно это касается теофиллина (Эликсофиллин, Тео-24, Теохрон). Но не прекращайте прием и не меняйте лекарства от астмы без предварительного разрешения врача.
Получите самую свежую медицинскую информацию от экспертов Mayo Clinic.
Зарегистрируйтесь бесплатно и будьте в курсе последних научных достижений, советов по здоровью и актуальных тем, связанных со здоровьем, таких как COVID-19, а также экспертных знаний по управлению здоровьем.
Чтобы предоставить вам наиболее актуальную и полезную информацию, а также понять, какие
информация полезна, мы можем объединить вашу электронную почту и информацию об использовании веб-сайта с
другая информация о вас, которой мы располагаем.Если вы пациент клиники Майо, это может
включать защищенную информацию о здоровье. Если мы объединим эту информацию с вашей защищенной
медицинской информации, мы будем рассматривать всю эту информацию как
информацию и будет использовать или раскрывать эту информацию только так, как указано в нашем уведомлении о
практики конфиденциальности. Вы можете отказаться от получения сообщений по электронной почте в любое время, нажав на
ссылка для отписки в письме.
Подписаться!
Спасибо за подписку
Наш электронный информационный бюллетень Housecall будет держать вас в курсе последней медицинской информации.
Извините, что-то пошло не так с вашей подпиской
Повторите попытку через пару минут
Повторить попытку
30 марта 2021 г. Показать ссылки- Хардинг С.М.Гастроэзофагеальный рефлюкс и бронхиальная астма. https://www.
 uptodate.com/contents/search. По состоянию на 5 февраля 2021 г.
uptodate.com/contents/search. По состоянию на 5 февраля 2021 г. - Yiannakopoulou E. Взаимодействие между астмой и гастроэзофагеальной рефлюксной болезнью: спорный вопрос. Архивы астмы, аллергии и иммунологии. 2018; doi:10.29328/journal.aaai.1001011.
- Дураццо М. и др. Внепищеводные проявления гастроэзофагеальной рефлюксной болезни: обновление 2020 г. Журнал клинической медицины. 2020; дои: 10.3390/jcm9082559.
- Косек А. и др.Значение внепищеводных симптомов при гастроэзофагеальной рефлюксной болезни у детей. Международный архив оториноларингологии. 2020; doi: 10.1055/s-0039-3402437.
- Астма и гастроэзофагеальная рефлюксная болезнь. Американский фонд астмы и аллергии. https://asthmaandallergies.org/asthma-allergies/asthma-and-gastroesophageal-reflux-disease. По состоянию на 6 февраля 2021 г.
Товары и услуги
- Книга: Справочник домашних средств клиники Мэйо
.
Тяжелая астма | Американская ассоциация легких
Ваш врач должен обсудить с вами анализы и варианты лечения, чтобы вместе вы могли принять решение, основанное на том, что, по вашему мнению, лучше всего подходит для вас.
Ниже приведена таблица, в которой описаны биомаркеры тяжелой астмы, метод тестирования, тип (или фенотип) и доступные возможные варианты лечения для таргетной терапии.
биомаркеров | Метод испытания | Фенотип | Доступные процедуры |
|---|---|---|---|
IgE * | Blood | аллергическую ( раннее начало) | Omalizumab |
| эозинофилов | | эозинофильных (позднее начало) | |
Neutropilic | Антибиотики Изменения образа жизни |
Типы тяжелой астмы
Существует два основных категория тяжелой астмы 2 воспламенить образование и воспаление нетипа 2. Эти категории основаны на реакции человека на лечение. Воспаление типа 2 включает аллергическую астму и эозинофильную астму (или э-астму), а воспаление нетипа 2 включает неэозинофильную астму. Например, аллергическая астма и бронхиальная астма отвечают на лечение ингаляционными кортикостероидами и терапией, направленной на IgE (биомаркерный иммуноглобулин E), или другими биологическими препаратами, перечисленными в таблице выше. Пациенты с воспалением нетипа 2, включая неэозинофильную астму, обычно плохо реагируют на ингаляционные кортикостероиды.Аллергическая астма и э-астма имеют различные биомаркеры и варианты лечения, доступные сегодня. В настоящее время разрабатываются методы лечения неэозинофильной астмы.
Эти категории основаны на реакции человека на лечение. Воспаление типа 2 включает аллергическую астму и эозинофильную астму (или э-астму), а воспаление нетипа 2 включает неэозинофильную астму. Например, аллергическая астма и бронхиальная астма отвечают на лечение ингаляционными кортикостероидами и терапией, направленной на IgE (биомаркерный иммуноглобулин E), или другими биологическими препаратами, перечисленными в таблице выше. Пациенты с воспалением нетипа 2, включая неэозинофильную астму, обычно плохо реагируют на ингаляционные кортикостероиды.Аллергическая астма и э-астма имеют различные биомаркеры и варианты лечения, доступные сегодня. В настоящее время разрабатываются методы лечения неэозинофильной астмы.
Аллергическая астма вызывается воздействием аллергенов, таких как пыльца, перхоть домашних животных, плесень и т. д. У большинства людей с диагнозом аллергическая астма также диагностируется сенная лихорадка или ринит. У этих пациентов воздействие аллергенов заставляет иммунную систему организма вырабатывать иммуноглобулин E (IgE), антитело, которое прикрепляется к определенным клеткам и заставляет их выделять химические вещества, вызывающие аллергическую реакцию. Когда это происходит, общими симптомами являются чихание, зуд/слезотечение, тяжелые аллергические реакции (анафилаксия) и повышенная чувствительность дыхательных путей.
Когда это происходит, общими симптомами являются чихание, зуд/слезотечение, тяжелые аллергические реакции (анафилаксия) и повышенная чувствительность дыхательных путей.
Эозинофильная астма (Э-астма) характеризуется увеличением количества эозинофилов, типа лейкоцитов, которые помогают бороться с болезнями и инфекциями. Однако у некоторых людей большое количество эозинофилов может иметь негативные последствия и привести к воспалению дыхательных путей, что, в свою очередь, вызывает симптомы астмы. Увеличение количества эозинофилов также может быть следствием аллергической реакции, паразитарного заболевания или реакции на некоторые лекарства.
Неэозинофильная астма включает нейтрофильные, гладкомышечно-опосредованные и смешанные клетки. У людей в этой подгруппе эозинофилов в результатах анализов практически нет, и они плохо реагируют на ингаляционные кортикостероиды.
Нейтрофильная астма — разновидность неэозинофильной астмы. Нейтрофилы являются наиболее распространенными лейкоцитами в организме, которые помогают бороться с инфекциями. Наличие слишком большого количества нейтрофилов может вызвать воспаление дыхательных путей не типа 2, что приведет к усилению симптомов астмы.Этот тип астмы плохо реагирует на ингаляционные кортикостероиды, и их использование может вызвать увеличение нейтрофилов. Нейтрофильная астма связана с хроническими бактериальными или вирусными инфекциями, ожирением, курением и аномалиями гладкой мускулатуры дыхательных путей.
Нейтрофилы являются наиболее распространенными лейкоцитами в организме, которые помогают бороться с инфекциями. Наличие слишком большого количества нейтрофилов может вызвать воспаление дыхательных путей не типа 2, что приведет к усилению симптомов астмы.Этот тип астмы плохо реагирует на ингаляционные кортикостероиды, и их использование может вызвать увеличение нейтрофилов. Нейтрофильная астма связана с хроническими бактериальными или вирусными инфекциями, ожирением, курением и аномалиями гладкой мускулатуры дыхательных путей.
Лучший способ определить, какой тип тяжелой астмы у вас может быть, это поговорить с лечащим врачом. Вы также можете воспользоваться нашим Инструментом планирования лечения тяжелой астмы и загрузить Рабочий лист для принятия решений о лечении тяжелой астмы, который поможет вам начать обсуждение со своим специалистом по астме.
Тяжелая астма
Что такое астма?
Астма — это хроническое заболевание легких, характеризующееся воспалением и гиперактивностью дыхательных путей. Со многими симптомами и проявлениями астма может быть вызвана вдыханием аллергенов из окружающей среды, таких как пыльца, пыль, перхоть животных, плесень или другие раздражители. Некоторые из этих раздражителей включают загрязняющие вещества, духи и микробы, которые могут вызывать неприятные, а иногда и опасные для жизни реакции.Симптомы астмы могут включать хронический и рецидивирующий кашель, свистящее дыхание, одышку, чувство стеснения или давления в груди, напряжение мышц шеи и грудной клетки, учащенное дыхание и изменения частоты сердечных сокращений. Если приступ астмы достаточно тяжелый, пациентам может потребоваться госпитализация. Очень редко тяжелая форма астмы может привести к летальному исходу.
Со многими симптомами и проявлениями астма может быть вызвана вдыханием аллергенов из окружающей среды, таких как пыльца, пыль, перхоть животных, плесень или другие раздражители. Некоторые из этих раздражителей включают загрязняющие вещества, духи и микробы, которые могут вызывать неприятные, а иногда и опасные для жизни реакции.Симптомы астмы могут включать хронический и рецидивирующий кашель, свистящее дыхание, одышку, чувство стеснения или давления в груди, напряжение мышц шеи и грудной клетки, учащенное дыхание и изменения частоты сердечных сокращений. Если приступ астмы достаточно тяжелый, пациентам может потребоваться госпитализация. Очень редко тяжелая форма астмы может привести к летальному исходу.
У кого тяжелая форма астмы и как ее диагностировать?
Тяжелая астма определяется как пациент, у которого диагностирована астма, требующий применения средних или высоких доз ингаляционных кортикостероидов в сочетании с другими препаратами длительного действия. Астма также считается тяжелой, когда она не контролируется, несмотря на правильное использование этих лекарств. Люди, страдающие тяжелой неконтролируемой астмой, испытывают симптомы в течение большей части дня и каждую ночь. Этим пациентам часто требуется частое использование ингаляционных препаратов или даже ежедневных пероральных стероидов, чтобы избавиться от симптомов астмы. Тяжелая форма астмы может повлиять на повседневную активность, привести к пропуску работы или школы, а также напрямую повлиять на качество жизни пациента. Пациенты с тяжелой астмой часто демонстрируют значительное снижение функции легких при спирометрии или тесте функции легких (PFT).
Астма также считается тяжелой, когда она не контролируется, несмотря на правильное использование этих лекарств. Люди, страдающие тяжелой неконтролируемой астмой, испытывают симптомы в течение большей части дня и каждую ночь. Этим пациентам часто требуется частое использование ингаляционных препаратов или даже ежедневных пероральных стероидов, чтобы избавиться от симптомов астмы. Тяжелая форма астмы может повлиять на повседневную активность, привести к пропуску работы или школы, а также напрямую повлиять на качество жизни пациента. Пациенты с тяжелой астмой часто демонстрируют значительное снижение функции легких при спирометрии или тесте функции легких (PFT).
Какие у меня варианты лечения?
Когда тяжесть симптомов астмы легкая или умеренная, ее можно контролировать с помощью таких лекарств, как стероидные ингаляторы с низкой/средней дозой, комбинация пероральных стероидов и ингаляторы длительного действия. Важно, чтобы любой человек, страдающий астмой, особенно тяжелой астмой, бросил курить и знал о любых триггерах, таких как аллергены, которые могут способствовать их симптомам. Тяжелым астматикам требуются более высокие дозы ингаляторов и часто требуются лекарства (антихолинергические средства), которые расслабляют мышцы вокруг дыхательных путей, облегчая дыхание.Длительное использование комбинированных ингаляционных контролирующих препаратов может быть недостаточным для лечения тяжелых астматиков, а длительное использование пероральных стероидов сопряжено с риском усиления побочных эффектов.
Тяжелым астматикам требуются более высокие дозы ингаляторов и часто требуются лекарства (антихолинергические средства), которые расслабляют мышцы вокруг дыхательных путей, облегчая дыхание.Длительное использование комбинированных ингаляционных контролирующих препаратов может быть недостаточным для лечения тяжелых астматиков, а длительное использование пероральных стероидов сопряжено с риском усиления побочных эффектов.
В последние несколько лет для лечения тяжелой астмы были одобрены инъекционные препараты, известные как «биологические препараты». Биопрепараты вводят под кожу (подкожно) или внутривенно раз в две недели, раз в месяц или раз в два месяца в зависимости от продукта. Одни нужно давать в кабинете врача или в специализированном центре, а другие можно давать дома.Эти лекарства воздействуют на определенные клетки или химические мессенджеры в организме, участвующие в воспалительной реакции, включая иммуноглобулин Е (IgE), антитела, которые можно измерить при тяжелой аллергической астме, и эозинофилы, клетки, участвующие в аллергических реакциях или иммунных реакциях типа 2. при тяжелой эозинофильной астме. В легких эти лекарства могут значительно снизить гиперактивность дыхательных путей и могут позволить пациентам уменьшить или даже прекратить длительное использование пероральных стероидов. Они также уменьшают количество приступов или обострений астмы в течение курса лечения.Биопрепараты обеспечили значительный успех в лечении тяжелой астмы и обычно назначаются под наблюдением специалиста.
при тяжелой эозинофильной астме. В легких эти лекарства могут значительно снизить гиперактивность дыхательных путей и могут позволить пациентам уменьшить или даже прекратить длительное использование пероральных стероидов. Они также уменьшают количество приступов или обострений астмы в течение курса лечения.Биопрепараты обеспечили значительный успех в лечении тяжелой астмы и обычно назначаются под наблюдением специалиста.
Как мне обратиться за помощью?
Лучшим вариантом при выборе врача для лечения тяжелой астмы является обращение к специалисту по аллергии/иммунологии. Аллерголог/иммунолог обладает соответствующими знаниями, подготовкой и навыками, необходимыми для правильной диагностики и лечения астмы. С помощью врача вы сможете взять под контроль астму и вернуться к нормальной, здоровой и активной жизни.
Нажмите здесь, чтобы узнать больше об астме.
Эта статья была проверена Эндрю Муром, доктором медицины, FAAAAI
Дата проверки: 29. 07.19
07.19
Тяжелая астма: определение, симптомы и лечение
Узнайте факты о тяжелой астме, ее симптомах и ее отличиях от других видов астмы, а также о доступных вариантах лечения.
Что такое тяжелая астма?Тяжелая астма — это тип астмы, который плохо поддается стандартным методам лечения астмы.Симптомы по определению более интенсивны, чем обычные астматические симптомы, и могут длиться в течение длительного времени. Страдающие тяжелой астмой часто обнаруживают, что их симптомы стойки и трудно поддаются контролю.
Тяжелая форма астмы может оказывать серьезное влияние на повседневную жизнь, влияя на повседневные привычки, работу и социальную жизнь. Она может поражать как детей, так и взрослых и может развиться в любом возрасте. Тем не менее, он встречается гораздо реже, чем стандартный диагноз астмы, затрагивая менее 10% людей.
Хотя с этим может быть трудно справиться, и может потребоваться время, чтобы найти правильную комбинацию лечения, с этим можно эффективно справиться. Важно, чтобы вы тщательно заботились о себе, принимая лекарства точно в соответствии с предписаниями, регулярно посещая осмотры по поводу астмы, понимая триггеры вашей астмы и общаясь с лечащим врачом, чтобы они знали, когда и как скорректировать режим приема лекарств.
Важно, чтобы вы тщательно заботились о себе, принимая лекарства точно в соответствии с предписаниями, регулярно посещая осмотры по поводу астмы, понимая триггеры вашей астмы и общаясь с лечащим врачом, чтобы они знали, когда и как скорректировать режим приема лекарств.
Все виды астмы, независимо от того, легкая ли она, умеренная или тяжелая, являются хроническими, длительными состояниями. Тяжелая хроническая астма классифицируется по тому факту, что она не поддается лечению типичными методами лечения астмы и лекарствами.
Что такое тяжелая бронхиальная астма?Тяжелая бронхиальная астма — еще один термин для обозначения тяжелой астмы. Оба термина относятся к хроническому воспалительному заболеванию дыхательных путей, которое обычно характеризуется гиперреактивностью бронхов.
Симптомы тяжелой астмыСимптомы включают:
- Кашель
- Свистящее дыхание
- Затрудненное дыхание
- Одышка
- Стеснение в груди
- Боль в груди
- Приступы астмы.

Симптомы могут быть непредсказуемыми и проявляться днем и ночью. Они могут влиять на повседневную жизнь людей и способность выполнять обычные задачи. Если тяжелые симптомы астмы не контролировать эффективно, они могут быть очень изнурительными.
Симптомы тяжелого приступа астмыЕсли у вас внезапно возник тяжелый приступ астмы, у вас могут появиться один или несколько из следующих симптомов:
- Голубоватый оттенок губ, лица или ногтей
- Ощущение, что вам нужно встать или сесть, чтобы попытаться облегчить дыхание
- Чувство растерянности или возбуждения
- Неспособность говорить полными предложениями
- Чувство сильной одышки и неспособность полностью вдохнуть или выдохнуть
- Быстрое дыхание
- Симптомы, которые не проходят после использования ингалятора для облегчения симптомов.
При очень тяжелом приступе астмы обычные симптомы свистящего дыхания или кашля могут не ухудшиться. Это связано с тем, что ваши дыхательные пути могут быть настолько поражены, что вы не можете получить достаточно воздуха в легкие или из них, чтобы вызвать хрипы или вызвать кашель.
Это связано с тем, что ваши дыхательные пути могут быть настолько поражены, что вы не можете получить достаточно воздуха в легкие или из них, чтобы вызвать хрипы или вызвать кашель.
Это неотложная медицинская помощь, вам следует немедленно обратиться в больницу. По сравнению с легкими приступами астмы, которые могут длиться всего несколько минут, тяжелые приступы астмы могут длиться от нескольких часов до нескольких дней и могут быть опасными для жизни, если их не лечить.
Инструменты оценкиИнструмент для оценки тяжести астмы
Реконструкция дыхательных путейОдним из потенциальных долгосрочных последствий тяжелой астмы, особенно плохо контролируемой, является состояние, называемое ремоделированием дыхательных путей.
Если у вас были частые тяжелые приступы астмы или множество симптомов астмы, которые вы не могли контролировать, ваши дыхательные пути со временем станут более толстыми, более воспаленными и покрытыми рубцами. Это означает, что дыхательные пути сужаются, что затрудняет дыхание, что, в свою очередь, усугубляет ваши симптомы.
Это означает, что дыхательные пути сужаются, что затрудняет дыхание, что, в свою очередь, усугубляет ваши симптомы.
Это одна из причин, по которой важно эффективно лечить астму, какой бы трудоемкой она ни казалась при тяжелой форме астмы. При хорошем ведении вы можете снизить риск ремоделирования дыхательных путей.
Лечение тяжелой астмыЕдиного лечения или медикаментозного решения не существует. На всех это влияет по-разному, и то, что хорошо работает для одного человека, может не иметь никакого эффекта для другого. Те же лекарства могут быть назначены тем, у кого более легкая форма астмы, но в гораздо большей дозе.
Лечение тяжелой астмы направлено на контроль симптомов. Вам будут назначены лекарства и лечение, чтобы справиться с воспалением в дыхательных путях и предотвратить повреждение легких. Вам также порекомендуют максимально снизить риск контакта с триггерами астмы, так как это снизит риск тяжелого приступа астмы.
В качестве отправной точки всем больным астмой назначают:
- Ингалятор для облегчения симптомов – обычно синий.
 Этот ингалятор используется для оказания помощи, когда вам это нужно, и его следует всегда носить с собой.
Этот ингалятор используется для оказания помощи, когда вам это нужно, и его следует всегда носить с собой. - Ингалятор для профилактики, часто коричневого цвета, содержит кортикостероиды, помогающие уменьшить отек и воспаление дыхательных путей. Это необходимо принимать каждый день, как это предписано врачом.
Если у вас диагностирована тяжелая форма астмы, вам следует поговорить со своим врачом о направлении в специализированную клинику. В то время как в некоторых отделениях первичной медико-санитарной помощи есть специальные медсестры по астме, которые могут предложить специализированную поддержку.
Дополнительные лекарства для лечения тяжелой астмыВ дополнение к ингаляторам для облегчения и профилактики, астматикам с тяжелой формой могут быть назначены другие виды лечения.Возможно, вам придется попробовать несколько вариантов, прежде чем ваш лечащий врач подберет правильный вариант для ваших нужд.
В дополнение к ингаляторам варианты лечения включают:
- Бронходилататоры длительного действия (БДД) – их можно добавить в профилактический ингалятор, чтобы поддерживать проходимость дыхательных путей не менее 12 часов.

- Антагонисты лейкотриеновых рецепторов (LTRA) – нестероидные таблетки, которые помогают успокоить воспаленные дыхательные пути, блокируют действие лейкотриенов (молекул воспаления) и помогают при аллергии.
- Антагонисты мускариновых рецепторов длительного действия (ДДАХ) – форма бронхолитиков длительного действия, которые могут действовать в течение 12–24 часов.
- Бета-агонисты длительного действия (ДДБА) – еще одна форма бронходилататоров длительного действия, которые используются для расслабления мышц дыхательных путей.
- Теофиллин медленного высвобождения – нестероидная таблетка, которая помогает расслабить гладкую мускулатуру дыхательных путей, облегчая прохождение воздуха.
- Бета-2-агонисты короткого действия – форма лекарства быстрого действия, которое можно использовать при появлении симптомов астмы.
- Ежедневные стероиды – назначаются в виде таблеток или жидкости и относятся к типу противовоспалительных средств. Они работают, помогая снизить чувствительность дыхательных путей.

- Моноклональные антитела (также называемые моноклональными антителами или биологическими препаратами) — новая форма лекарств для лечения тяжелой неконтролируемой астмы. Они работают, блокируя активность химических веществ иммунной системы, которые вызывают воспаление дыхательных путей.
В некоторых случаях может быть рекомендована бронхиальная термопластика. Это форма хирургической процедуры, при которой гибкая трубка вводится в дыхательные пути в легких для проведения специальной формы термической обработки.Обычно это однодневная процедура с местной анестезией, но может потребоваться несколько сеансов.
Вы также должны делать прививку от гриппа каждый год в начале сезона гриппа. Грипп поражает дыхательную систему и может длиться до двух недель, а это означает, что он может быть опасен для жизни человека с тяжелой астмой. Важно выбрать укол, а не назальный спрей, который может вызвать симптомы астмы.
Изменение образа жизни для лечения тяжелой астмы Помимо лекарств, вы можете внести изменения в образ жизни, которые могут помочь.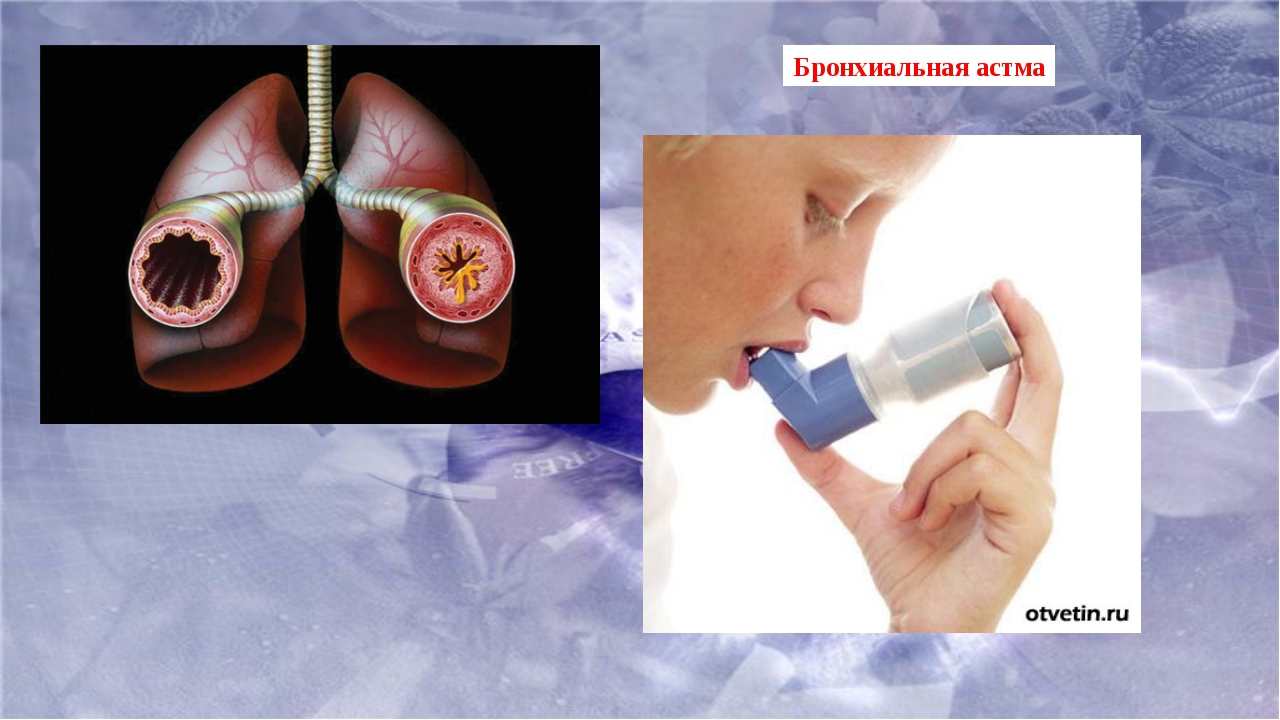
- Поддерживайте здоровый вес и занимайтесь спортом. Если вы длительное время принимаете высокие дозы пероральных кортикостероидов, они могут повышать аппетит и вызывать увеличение веса. При тяжелой астме может быть трудно контролировать свой вес, так как ваши симптомы могут затруднить выполнение физических упражнений, и вам может не хватать энергии и мотивации, если вы плохо себя чувствуете. Но даже внося небольшие изменения в свой рацион и уровень активности, вы можете изменить ситуацию.
- Бросить курить. Курение является основным фактором риска развития приступов астмы, а также связано с многочисленными другими проблемами со здоровьем. Если вы курите и страдаете астмой, постарайтесь бросить. Обратитесь за помощью к своему врачу, медсестре или в группу по отказу от курения, чтобы внести изменения.
- Делайте дыхательные упражнения. Регулярные дыхательные упражнения могут быть полезными, поскольку они помогают улучшить объем легких, силу и здоровье.
 Существуют различные методы, подходящие для астматиков, некоторым из них обучают специалисты или физиотерапевты, и их легко освоить и практиковать дома.
Существуют различные методы, подходящие для астматиков, некоторым из них обучают специалисты или физиотерапевты, и их легко освоить и практиковать дома. - Снизьте уровень стресса. Чтобы снизить уровень стресса, который может быть ключевым триггером астмы, может быть полезно включить в свой образ жизни занятия йогой, медитацией или осознанностью.
Прежде чем вносить какие-либо изменения в образ жизни, рекомендуется сначала обсудить это со своим врачом или медсестрой по лечению астмы. Это позволит им указать дополнительную поддержку и порекомендовать любые модификации для удовлетворения ваших конкретных потребностей. Ваши друзья, семья и работодатель также могут выступать в качестве защитников, помогая вам внести коррективы в вашу домашнюю и рабочую жизнь.
Полезные инструменты для ухода Профилактика и лечение тяжелой астмы Наряду с приемом лекарств в соответствии с предписаниями лучший способ снизить риск тяжелых приступов астмы и ухудшения симптомов — максимально избегать триггеров.
В рамках плана лечения астмы важно следить за своими тяжелыми симптомами астмы. Полезно вести письменный учет ваших симптомов, когда они возникают, и любых триггеров, которые могут быть задействованы.Например, ваши симптомы могут быть вызваны факторами окружающей среды, такими как сезонная пыльца. У женщин изменение уровня гормонов может усугубить ситуацию.
Заметив закономерности, вы научитесь действовать до того, как симптомы ухудшятся. Запись также может выступать в качестве формы поощрения, подчеркивая, как дела улучшились с течением времени. Также очень полезно иметь возможность показать медсестре по астме или врачу на приеме.
Дополнительная информация: вебинары и обучающие модулиПолучено от сети организаций-членов GAAPP по аллергии и астме.
- «На последнем дыхании. История жизни с тяжелой астмой» посмотрите полный документальный фильм и узнайте больше здесь.
- «Хартию по улучшению ухода за пациентами с тяжелой астмой» можно прочитать здесь.

Астма: причины, симптомы, диагностика, лечение
ИСТОЧНИКИ:
Американская ассоциация пульмонологов: «Астма».
Американский фонд астмы и аллергии: «Обзор астмы», «Факты и цифры об астме», «Пикфлоуметры».
Мюррей, Дж.и Nadel, J. Учебник респираторной медицины, Третье издание, W.B. Saunders Company, 2000.
Роуз, Б.Д. (ред.). UpToDate, Wellesley, MA, 2005.
Национальный институт сердца, легких и крови: «Астма», «Информация об астме».
Medscape: «Аспирин и астма», «Руководство по астме».
Американский колледж аллергии, астмы и иммунологии: «Астматический кашель», «Бронхоконстрикция, вызванная физической нагрузкой (EIB)», «Неаллергическая астма», «Профессиональная астма».
Американское партнерство по эозинофильным заболеваниям: «Эозинофильная астма.
The Mount Sinai Journal of Medicine: «Ночная астма: механизмы и лечение».
Клиника Майо: «Альбутерол (ингаляционный путь)», «Астма», «Лекарства от астмы: знайте свои варианты», «Астма: шаги в тестировании и диагностике», «КТ», Тест на оксид азота при астме», «Неаллергический ринит. »
»
Американская академия аллергии, астмы и иммунологии: «Синуситы», «Нежелательное возвращение: 10 советов, как облегчить симптомы весенней аллергии».
Национальный совет по астме Австралии: «Астма и тесты функции легких.
Национальное еврейское здравоохранение: «Ингаляционные стероиды», «Оральные стероиды».
Медицинский фонд Пало-Альто: «Антихолинергические препараты», «Сухие порошковые препараты», «Ингаляционные кортикостероиды», «Ингаляционные препараты от астмы», «Лейкотриеновые модификаторы», «Бета-агонисты длительного действия», «Небулайзеры», «Пероральные кортикостероиды, «Спасательные препараты и бета-агонисты короткого действия», «Теофиллин».
Partners Healthcare: «Астма и стероиды в форме таблеток».
Клиника Кливленда: «Астма», «Астма: альтернативная терапия.
Американская академия аллергии, астмы и иммунологии: «Астма».
Американский фонд астмы и аллергии: «Астма».
Детская больница Johns Hopkins All Children’s Hospital: «Как избежать неотложной помощи, если у вас астма».




 На этом этапе развития приступа бронхиальной астмы пациент испытывает ощущение стеснения в груди и не может свободно дышать. Каждый акт дыхания сопровождается громкими хрипами со свистом. При этом дополнительно появляется кашель. Для него характерно наличие трудно отхаркиваемой мокроты. Во время приступа человек обычно старается сесть и наклонить корпус вперед, опираясь руками на ноги
На этом этапе развития приступа бронхиальной астмы пациент испытывает ощущение стеснения в груди и не может свободно дышать. Каждый акт дыхания сопровождается громкими хрипами со свистом. При этом дополнительно появляется кашель. Для него характерно наличие трудно отхаркиваемой мокроты. Во время приступа человек обычно старается сесть и наклонить корпус вперед, опираясь руками на ноги Данное обследование позволяет провести оценку степени обструкции бронхов (одной из форм дыхательной недостаточности), а также подтвердить диагноз
Данное обследование позволяет провести оценку степени обструкции бронхов (одной из форм дыхательной недостаточности), а также подтвердить диагноз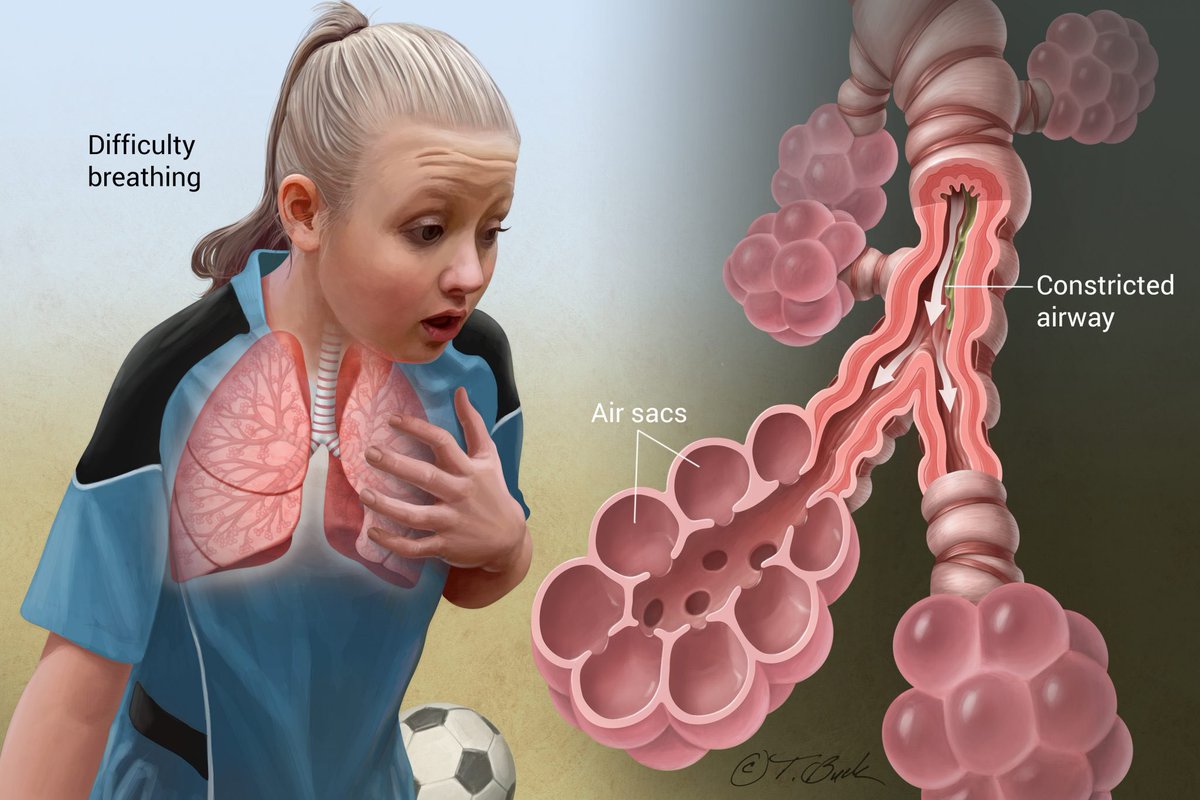 Эти средства позволяют сократить воспалительные процессы в бронхах. Принимаются они регулярно и длительное время
Эти средства позволяют сократить воспалительные процессы в бронхах. Принимаются они регулярно и длительное время Исключая воздействие непосредственно на организм пациента, данный метод позволяет проведение диагностического обследования в период обострения заболевания.
Исключая воздействие непосредственно на организм пациента, данный метод позволяет проведение диагностического обследования в период обострения заболевания.




 Это лечение обычно требует регулярных инъекций в течение определенного периода времени.
Это лечение обычно требует регулярных инъекций в течение определенного периода времени.
 Исследовательская лаборатория аллергических заболеваний в клинике Майо провела десятилетия, изучая иммунную систему и выясняя причины астмы, с целью разработки новых методов лечения и, в конечном итоге, поиска лекарства.
Исследовательская лаборатория аллергических заболеваний в клинике Майо провела десятилетия, изучая иммунную систему и выясняя причины астмы, с целью разработки новых методов лечения и, в конечном итоге, поиска лекарства. Ваши врачи составят для вас план действий при астме. Вы узнаете, как использовать лекарства от астмы, контролировать симптомы и триггеры, а также следить за своим состоянием.
Ваши врачи составят для вас план действий при астме. Вы узнаете, как использовать лекарства от астмы, контролировать симптомы и триггеры, а также следить за своим состоянием.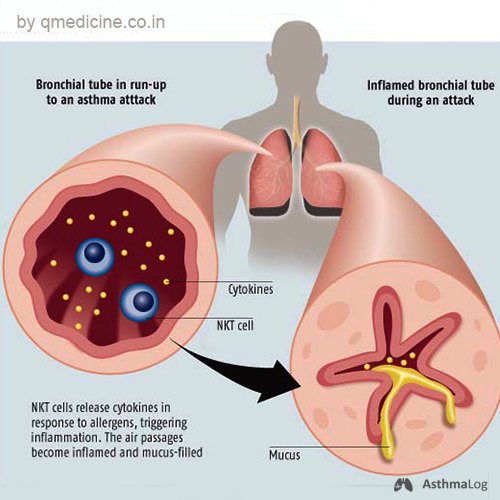 uptodate.com/contents/search. По состоянию на 5 февраля 2021 г.
uptodate.com/contents/search. По состоянию на 5 февраля 2021 г. Этот ингалятор используется для оказания помощи, когда вам это нужно, и его следует всегда носить с собой.
Этот ингалятор используется для оказания помощи, когда вам это нужно, и его следует всегда носить с собой.

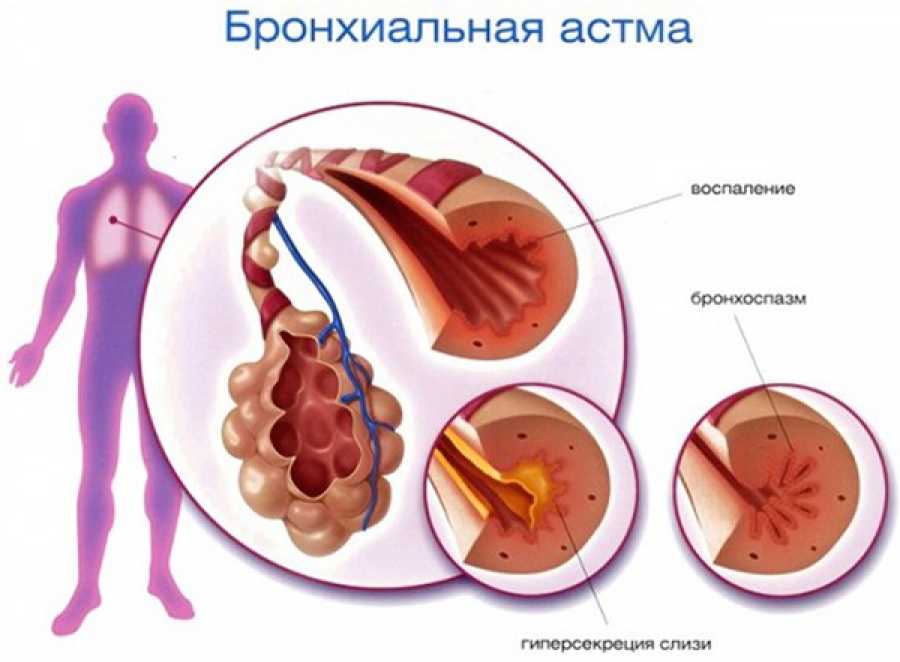 Существуют различные методы, подходящие для астматиков, некоторым из них обучают специалисты или физиотерапевты, и их легко освоить и практиковать дома.
Существуют различные методы, подходящие для астматиков, некоторым из них обучают специалисты или физиотерапевты, и их легко освоить и практиковать дома.