Раз, и сразу два. Нюансы многоплодной беременности | Здоровая жизнь | Здоровье
Однако акушеры, ведущие такую беременность, так не считают.
Наш эксперт – кандидат медицинских наук, врач акушер-гинеколог Анна Доброва.
За двумя зайцами
Разумеется, выносить и родить нескольких малышей возможно, но достаточно трудно. Особенно женщинам в немолодом возрасте и с сопутствующими заболеваниями, а также с отягощённым акушерским анамнезом (замершими беременностями, преждевременными родами и выкидышами в прошлом). К тому же при много-плодной беременности существенно увеличивается риск позднего токсикоза (гестоза), да и ранний токсикоз проходит более мучительно. Поэтому лучше не переоценивать свои возможности и самим не провоцировать развитие много-плодной беременности.
А для этого нужно стараться избегать всех факторов, которые этому способствуют. Например, быть осторожнее со стимуляцией овуляции. Это значит, что такую процедуру следует производить только в надёжном месте, по всем правилам и исключительно по показаниям.
Близнецы или двойняшки?
Большинство людей знают, что близнецы бывают однояйцевыми и двуяйцевыми. Первые рождаются в результате деления одной и той же яйцеклетки. Они – одного пола и похожи как две капли воды. А вторые, что из разных яйцеклеток, могут быть разнополыми и непохожими. Но для акушера вопросы пола и схожести малышей несущественны, гораздо важнее тип двойни или тройни.
Самая проблемная двойня – однояйцевая. А по-научному – монохориальная моноамниотическая. Это означает, что детки развиваются в одном плодном пузыре, и на всех – одна плацента. Опасность такой беременности – в высоком риске развития синдрома фетофетальной трансфузии, при которой возникает плацентарная недостаточность. При этом осложнении отношения в паре (или в тройне) строятся по принципу донора и реципиента, то есть один из малышей живёт и питается за счёт другого. В этом случае невозможны роды естественным путём, производится только кесарево сечение.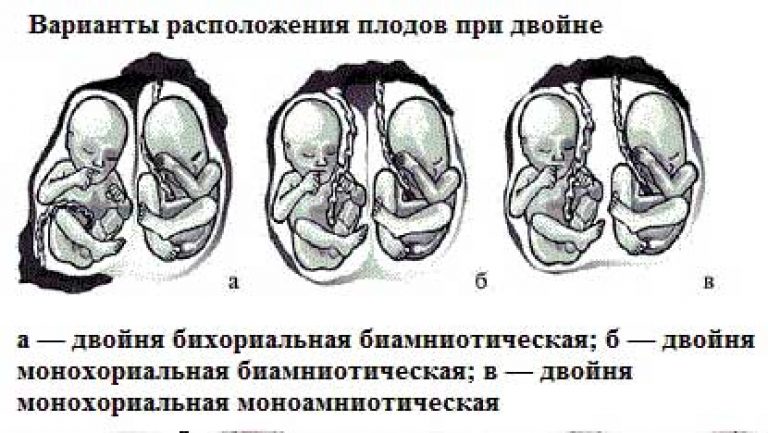
Если двойня – монохориальная биамниотическая (одна плацента, но у каждого – свой плодный пузырь), то риск фето-фетальной трансфузии ниже. Обычно такую беременность родоразрешают в 36 недель.
Самая благоприятная двойня – бихориальная биамниотическая. У каждого из таких двойняшек всё своё: и пузырь, и плацента. А если эмбрионы вдобавок изначально прикрепились по разным стенкам матки (например, на передней и задней), то это вообще прекрасно. Такую беременность, если не возникло осложнений, вполне возможно доносить и до 38 недель. Но это максимальный срок, после которого обязательно производятся программированные роды. Будущих мам с двойней госпитализируют не позднее чем за 2 недели до предполагаемого срока родов, которые могут быть как естественными, так и с помощью кесарева сечения.
Всё будет хорошо!
Впрочем, если уже посчастливилось забеременеть сразу парочкой, а то и тройкой малышей, долой все сомнения и негатив! Надо настраиваться на лучшее… Кстати, доношенная многоплодная беременность всегда короче обычной. Она составляет не 40, а 34–38 недель.Чтобы всё прошло благополучно, женщине, беременной двойней или тройней, нужно крайне ответственно относиться к своему положению: избегать стрессов, больше отдыхать, следить за питанием, регулярно посещать врача и соблюдать все его рекомендации.
бихориальная биамниотическая двойня — 25 рекомендаций на Babyblog.ru
Приблизительно каждая 80я беременность – многоплодная. По наблюдениям врачей крупных перинатальных центров, в последнее время таких беременностей становится все больше. Существует 4 типа близнецов, возникающих в двух случаях зачатия.
1й случай, 1й тип : Дизиготные, (дихориальные, диамниотические или бихориальные,
биамниотические).
2й случай, 1й тип: Монозиготные, (дихориальные, диамниотические или бихориальные,
биамниотические).
2й случай, 2й тип: Монозиготные, (монохориальные, диамниотические или монохориальные, биамниотические).
2й случай, 3й тип: Монозиготные, (монохориальные, моноамниотические).
Более распространенный первый случай (он составляет две трети всех случаев), когда два сперматозоида, оплодотворяют две яйцеклетки, при этом образуются два изолированных зародыша, таких близнецов называют дизиготными или разнояйцовыми (в народе двойней). В этом случае каждый малыш лежит в своем мешочке с амниотической жидкостью, и у каждого свой хорион (в последствии плацента). У дизиготных близнецов два набора мембран, окружающих их амниотические мешочки (один внутренний слой амниона и один внешний слой хориона). Поэтому такие близнецы так же называются — дихориальные, диамниотические или бихориальные, биамниотические (это двуяйцовые близнецы (двойни) — других типов тут быть не может).
Остальные 3и типа близнецов, возникают только во втором случае зачатия, и характерны исключительно для идентичных, однояйцовых близнецов.
Приблизительно в одной трети случаев, многоплодных беременностей один сперматозоид оплодотворяет одну яйцеклетку, в последствии эта яйцеклетка расщепляется на две равные части — на два эмбриона, если деление яйцеклетки произошло, на 2-3 день, то формируются два эмбриона, у каждого из которых имеется отдельный хорион (предшественник плаценты) и свой отдельный амниотический мешочек. Такие близнецы будут называться монозиготными, дихориальными, диамниотическими или бихориальными, биамниотическими, таких близнецов называют так же однояйцовыми или идентичными, потому что у них одинаковый набор хромосом, одинаковая ДНК.
В остальных двух третях случаев, если разделение зиготы произошло с 4 по 7 день после оплодотворения, одной яйцеклетки одним сперматозоидом, то масса клеток, из которых в дальнейшем разовьется хорион, а затем и плацента, уже отделилась от основной группы клеток, формирующих тело эмбриона. Таким образом, процесс разделения затронет только эту последнюю группу (амнион). В результате возникнут близнецы с одной общей плацентой (хорион) и двумя амниотическими мешочками. Такой тип близнецов получил название – монозиготные, монохориальные, диамниотические или биамниотические, так как каждый близнец находится в своем собственном амниотическом мешочке (амнеоне), но оба эти мешочка находятся в одном внешнем слое – хорионе, окружающем оба амниотических мешочка. Такой тип соединения происходит приблизительно в каждой 360-ой беременности. Монохориальные близнецы более подвержены рискам и осложнениям во время беременности, так как у них одна плацента на двоих.
В результате возникнут близнецы с одной общей плацентой (хорион) и двумя амниотическими мешочками. Такой тип близнецов получил название – монозиготные, монохориальные, диамниотические или биамниотические, так как каждый близнец находится в своем собственном амниотическом мешочке (амнеоне), но оба эти мешочка находятся в одном внешнем слое – хорионе, окружающем оба амниотических мешочка. Такой тип соединения происходит приблизительно в каждой 360-ой беременности. Монохориальные близнецы более подвержены рискам и осложнениям во время беременности, так как у них одна плацента на двоих.
Меньше чем у 1го процента идентичных близнецов (приблизительно каждая 2400-ая беременность) будут один амниотический мешочек и одна плацента на обоих близнецов. Если разделение произошло в интервале 8-12 дней, то происходит только разделение эмбрионов. Это монозиготные, монохориальные, моноамниотические близнецы. Эти близнецы еще больше подвержены риску не вынашивания и гибели, потому что в процессе их роста и развития может произойти запутывание пуповин.
Если же разделение произошло еще позже, то появляются сиамские близнецы.
Тип близнецов определяют на УЗД на 12й неделе беременности. Если даже многоплодная беременность была обнаружена раньше, до 12й недели один из зародышей может исчезнуть, поэтому факт многоплодной беременности, фиксируют исключительно после УЗД на 12й неделе. Потому что с этой недели риск исчезновения одного из зародышей значительно уменьшается.
Вы ждете двойню: график по неделям
Поздравляем, у вас будет двойня! Малыши растут и готовятся к появлению на свет, а будущая мама переживает свое захватывающее приключение в ожидании того момента, когда она сможет забрать домой не одного малыша, а сразу двоих. В этом руководстве мы расскажем вам о развитии двойни по неделям и наиболее вероятных признаках беременности двойней.
Первый триместр: признаки и развитие беременности двойней
При появлении первых признаков рекомендуется сделать в домашних условиях тест на беременность. Однако подтвердить, что у вас будет двойня, сможет только врач. Чаще всего это бывает заметно на УЗИ на 12-й неделе беременности. Если вы недавно узнали о том, что ждете близнецов, рекомендуем прочитать статью c советами при многоплодной беременности.
Однако подтвердить, что у вас будет двойня, сможет только врач. Чаще всего это бывает заметно на УЗИ на 12-й неделе беременности. Если вы недавно узнали о том, что ждете близнецов, рекомендуем прочитать статью c советами при многоплодной беременности.
Беременность двойней: 1–4 недели
Какие признаки беременности двойней вы можете заметить
Имплантационное кровотечение. При прикреплении плодного яйца к слизистой стенке матки возможны небольшие кровянистые выделения из влагалища — как правило, это происходит через две недели после оплодотворения.
Чувствительность груди. Из-за изменения гормонального фона грудь становится более чувствительной и набухает. При беременности двойней организм вырабатывает еще больше гормона ХГЧ (хорионического гонадотропина человека), чем при одноплодной, поэтому эти ощущения могут быть более выраженными.
Развитие двойни
Как происходит формирование нескольких плодов во время беременности:
Разнояйцевые близнецы.
 При оплодотворении двух яйцеклеток разными сперматозоидами образуются две зиготы, каждая из которых развивается в эмбрион. Разнояйцевые близнецы не идентичны. Также они могут быть как однополыми, так и разнополыми.
При оплодотворении двух яйцеклеток разными сперматозоидами образуются две зиготы, каждая из которых развивается в эмбрион. Разнояйцевые близнецы не идентичны. Также они могут быть как однополыми, так и разнополыми.Однояйцевые близнецы. При оплодотворении только одной яйцеклетки на раннем этапе беременности зигота иногда делится на два эмбриона. Однояйцевые близнецы всегда одного пола, обладают одинаковым набором хромосом и выглядят одинаково.
Имплантация внутри матки. На этом этапе ваши близнецы — это маленькие шарики из клеток, которые непрерывно делятся. Где-то через пару недель после оплодотворения эти шарики прикрепляются к стенке матки.
Начинает формироваться плацента. Примерно на третьей неделе после оплодотворения у каждого плода формируется плацента — источник питания и кислорода для зародышей. В крайне редких случаях плацента может быть одна на несколько плодов.
Беременность двойней: 5–8 недель
Какие признаки беременности двойней вы можете заметить
Частое мочеиспускание.
 Во время беременности объем циркулирующей крови и так увеличивается, а если вы ждете близнецов, то он возрастает еще больше. Почкам нужно перерабатывать больше жидкости, в результате мочевой пузырь наполняется быстрее, а вам приходится чаще ходить в туалет. Но не стоит ограничивать себя в воде, ведь сохранять водный баланс во время беременности очень важно.
Во время беременности объем циркулирующей крови и так увеличивается, а если вы ждете близнецов, то он возрастает еще больше. Почкам нужно перерабатывать больше жидкости, в результате мочевой пузырь наполняется быстрее, а вам приходится чаще ходить в туалет. Но не стоит ограничивать себя в воде, ведь сохранять водный баланс во время беременности очень важно.Усталость. По мере повышения уровня гормонов ХГЧ и прогестерона в крови вы можете чувствовать себя уставшей. Постарайтесь побольше отдыхать.
Тошнота и рвота. Для этого этапа беременности тошнота не характерна, но у некоторых мам она наступает уже через месяц после зачатия, а иногда и раньше. У будущих мам близнецов тошнота иногда может быть более выражена, чем у мам с одноплодной беременностью.
Развитие двойни
Формируется головной и спинной мозг. Где-то на шестой неделе из нервных трубок зародышей формируется спинной и головной мозг.
Появляются ручки и ножки.
 К восьмой неделе у близнецов появляются зачаточные конечности, похожие на лопасти весла.
К восьмой неделе у близнецов появляются зачаточные конечности, похожие на лопасти весла.Двойное сердцебиение. У малышей формируются сердца, а в некоторых случаях они уже и начинают работать.
Формируются все основные органы. К концу восьмой недели начинают формироваться все крупные органы зародышей, в том числе легкие и гениталии.
Беременность двойней: 9–13 недель
Какие признаки беременности двойней вы можете заметить
Растет грудь. Грудь растет за счет увеличения молочных желез и жировой ткани, ведь кормить, если вы отдадите предпочтение грудному вскармливанию, придется не одного младенца, а двух! Скоро вам понадобится бюстгальтер посвободнее и поудобнее.
Больше выделений из влагалища. Как мы уже рассказывали, при беременности двойней возрастает уровень гормонов и увеличивается объем циркулирующей крови. Это также обусловливает увеличение объемов выделений. Не стоит беспокоиться, если эти выделения белые или прозрачные и не имеют выраженного запаха.
 А если выделения сопровождаются зудом, жжением или неприятным запахом, возможно, в ваш организм попала инфекция.
А если выделения сопровождаются зудом, жжением или неприятным запахом, возможно, в ваш организм попала инфекция.
Развитие двойни
Появляются пальчики на ручках и ножках, а также ногти. У малышей формируются пальчики на руках, затем и на ногах, а к 12-й неделе — вероятно, появятся и ногти.
Прорисовываются черты лица. К этому времени лица зародышей сужаются и на них прорисовываются характерные черты. У каждого появляются веки, профиль становится четче, и на лице можно рассмотреть носик, глазки и верхнюю губу.
Возникают зачатки зубов. Из десен выходят зубные зачатки, из которых впоследствии формируются зубы.
Вырабатывается моча. Организм зародышей начинает вырабатывать мочу и выводить ее в околоплодную жидкость.
Второй триместр: проявления и развитие беременности двойней
У будущих мам близнецов животик, как правило, виден раньше, чем у мам с одноплодной беременностью. Как раз во втором триместре его могут заметить другие люди — если, конечно, вы раньше им не сказали, что находитесь в положении. А вот что вас ожидает в течение следующих недель.
Как раз во втором триместре его могут заметить другие люди — если, конечно, вы раньше им не сказали, что находитесь в положении. А вот что вас ожидает в течение следующих недель.
Беременность двойней: 14–17 недель
Какие проявления беременности вы можете заметить на этом сроке
Набор веса. Если до беременности ваш вес был в норме, общий привес за беременность должен составлять от 16,5 от 24,5 кг. Будущим мамам близнецов рекомендуется увеличить калорийность ежедневного рациона примерно на 600 ккал. Почитайте подробнее о наборе веса во время беременности. Посоветуйтесь с врачом, обсудите, какие темпы набора веса нормальны для вашей ситуации, а какие нет.
Боль в пояснице. Под давлением от растущей матки смещается центр тяжести, меняется осанка, при этом основная нагрузка приходится на спину. Лечащий врач посоветует вам щадящие упражнения на растяжку и укрепление мышц спины, которые помогут снять дискомфорт.
Развитие двойни
Мальчик или девочка? На этом этапе формируются половые органы.
 Однако пол детей вы сможете узнать только на УЗИ на 18–20-й неделе.
Однако пол детей вы сможете узнать только на УЗИ на 18–20-й неделе.Двигаются глазки. Глаза у зародышей еще не раскрылись, но примерно к 16-й неделе глазные яблоки начинают медленно двигаться под веками. У малышей растут брови и ресницы.
Двигаются и сами дети. Малыши становятся активнее, и совсем скоро вы сможете это почувствовать.
Беременность двойней: 18–22 недели
Какие проявления беременности вы можете заметить на этом сроке
Проблемы со сном. Живот растет, и вам все сложнее становится заснуть. Рекомендуется спать на боку и подкладывать подушки под живот и между коленями.
Растяжки и зуд. По мере растягивания кожи и ослабления эластичной ткани под эпидермисом появляются растяжки, и вы можете начать чувствовать зуд. От появления растяжек уберечься не получится, но зуд снять можно: для этого контролируйте водный баланс, пейте много воды и наносите на кожу увлажняющий крем.

Головокружение. В связи с увеличением объема циркулирующей крови изменяется кровообращение, из-за чего у вас могут периодически возникать приступы головокружения. Избегайте резких движений, а во время приступов лягте на бок, если есть возможность.
Шевеления. Вот уже совсем скоро вы сможете почувствовать, как малыши начинают шевелиться. Каждая беременность протекает по-своему, поэтому не расстраивайтесь, если вы еще ничего не ощутили, — всему свое время. Если прошло какое-то время, а малыши не шевелятся и вас это беспокоит, обратитесь к врачу. После того как вы ощутите первые шевеления, врач может попросить вас выделить несколько минут и посчитать их количество.
Развитие двойни
Сосание. У малышей развивается сосательный рефлекс — теперь они иногда подносят ручку ко рту и сосут большой палец.
Развивается слух. К 18-й неделе у зародышей появляется слух, а по бокам головы формируются ушки.

Кожа покрывается смазкой. На коже у детей появляется жирная сыровидная смазка, которая защищает кожные покровы от воздействия околоплодной жидкости.
На теле появляются тонкие волоски. На этом этапе на теле у малышей появляется тонкий пушок — этот защитный волосяной покров называется лануго. Он удерживает сыровидную смазку на коже и защищает ее от воздействия околоплодной жидкости.
Беременность двойней: 23–27 недель
Какие проявления беременности вы можете заметить на этом сроке
Приливы жара. Из-за изменения гормонального фона и ускорения обмена веществ тело вырабатывает больше теплоты, из-за вас бросает в жар. Чтобы поддерживать комфортную температуру тела, пейте много воды и носите удобные вещи.
Повышенное давление. На каждом приеме в женской консультации у вас проверяют давление. Помимо прочего, повышенное давление может быть признаком серьезного осложнения — преэклампсии.
 Она чаще встречается при многоплодной беременности. Если у вас отекает лицо и руки, постоянно болит голова, нарушается зрение или трудно дышать, сразу же обратитесь к врачу.
Она чаще встречается при многоплодной беременности. Если у вас отекает лицо и руки, постоянно болит голова, нарушается зрение или трудно дышать, сразу же обратитесь к врачу.
Развитие двойни
Появляются отпечатки пальцев. На ладошках и подошвах стоп зародышей появляются папиллярные узоры. Это будущие отпечатки пальцев и стоп.
Теперь малыши реагируют на голос. Зародыши начинают реагировать движением на громкие или знакомые звуки, например на ваш голос.
Легкие готовятся сделать первый вдох. На 26-й неделе легкие малышей начинают вырабатывать сурфактант — поверхностно-активное вещество, которое не позволяет альвеолярным мешочкам слипаться. Это важный этап в развитии, который подготавливает ваших близнецов к первому вдоху.
Умелые ручки. На этом этапе малыши осваивают хватательные движения.
Третий триместр: проявления и развитие беременности двойней
В третьем триместре будущие мамы могут испытывать больше дискомфорта. Постарайтесь сосредоточиться на позитивных мыслях — например, на том, что встреча с вашими малышами все ближе!
Постарайтесь сосредоточиться на позитивных мыслях — например, на том, что встреча с вашими малышами все ближе!
Беременность двойней: 28–32 недели
Какие проявления беременности вы можете заметить на этом сроке
Боли в области бедер и таза. Эти ощущения обычно проходят после рождения малышей, однако, если вы ощущаете онемение в конечностях, сразу же обратитесь к врачу.
Схватки Брэкстона-Хикса. В этом триместре у вас могут начаться схватки, но это могут быть не родовые схватки, а тренировочные — схватки Брэкстона-Хикса, они же подготовительные схватки. Они готовят организм к настоящим родам, но при них шейка матки не раскрывается. Если эти ощущения вызывают у вас беспокойство, поговорите с врачом. Помните, что схватки Брэкстона-Хикса, в отличие от настоящих, случаются с разной периодичностью, могут наступить при смене позы и не становятся более интенсивными.
Геморрой. Причиной геморроя, болезненного воспаления вен в районе прямой кишки, может стать увеличение циркуляции крови в районе таза и давление от растущей матки.
 Включите в рацион продукты с высоким содержанием клетчатки, а для облегчения неприятных ощущений принимайте теплые ванны.
Включите в рацион продукты с высоким содержанием клетчатки, а для облегчения неприятных ощущений принимайте теплые ванны.
Развитие двойни
Открываются глазки. Где-то на 28-й неделе близнецы уже могут открывать и закрывать глазки и улавливать изменения освещенности. В основном они находятся в фазе быстрого сна, в которой их глазные яблоки быстро двигаются под веками.
Сбрасывание лануго. На 32-й неделе беременности у близнецов пропадает лануго — тонкие волоски, которыми малыши были покрыты несколько недель.
Развитие мозга. Теперь мозг каждого малыша контролирует температуру тела, так что зародыши не получают все тепло из околоплодной жидкости.
Твердеют кости. Кости малышей затвердевают, но череп все еще мягкий. Благодаря этому головке ребенка будет проще проходить по родовым путям при естественных родах.
Беременность двойней: 33–36 недель
Какие проявления беременности вы можете заметить на этом сроке
Отеки или болезненные ощущения в ногах.
 Из-за задержки жидкости ноги могут отекать. Держите ноги в приподнятом положении в течение дня, если есть возможность. Резкий или массивный отек ног также может быть симптомом серьезного осложнения преэклампсии, поэтому, если отеки вызывают у вас беспокойство, обратитесь к врачу.
Из-за задержки жидкости ноги могут отекать. Держите ноги в приподнятом положении в течение дня, если есть возможность. Резкий или массивный отек ног также может быть симптомом серьезного осложнения преэклампсии, поэтому, если отеки вызывают у вас беспокойство, обратитесь к врачу.Усталость. Если вы чувствуете себя как выжатый лимон, у вас есть лучшее в мире оправдание. Вынашивать близнецов — нелегкая работа! По возможности старайтесь вздремнуть в течение дня и выполняйте несложные упражнения — они дадут вам заряд сил.
Развитие двойни
Развиваются жизненно важные органы. Легкие малышей готовятся к дыханию во внешнем мире, а кровеносная и опорно-двигательная системы практически сформировались.
Набор веса. Малыши нагуливают жирок и набирают вес. Как правило, близнецы при рождении весят меньше, чем дети от одноплодной беременности, — в среднем по 2,3 кг.
Беременность двойней: 37–40 недель
Какие проявления беременности вы можете заметить на этом сроке
Храп.
 Вам сказали, что в последнее время вы храпите? Не переживайте — это абсолютно нормально. Какой-то определенной причины у этого явления нет — вероятно, что к концу беременности процесс дыхания поменялся. Попробуйте носовые полоски от храпа или включайте на ночь увлажнитель.
Вам сказали, что в последнее время вы храпите? Не переживайте — это абсолютно нормально. Какой-то определенной причины у этого явления нет — вероятно, что к концу беременности процесс дыхания поменялся. Попробуйте носовые полоски от храпа или включайте на ночь увлажнитель.Трудно передвигаться. Вы вынашиваете близнецов, поэтому совершенно естественно, что из-за изменения в размерах вам сложнее передвигаться. Не торопитесь и постарайтесь чаще отдыхать.
Развитие двойни
Положение головой вниз. Теперь близнецы переходят в оптимальное положение для естественных родов — головой вниз. В некоторых случаях головой вниз поворачивается только один из близнецов или же оба могут идти ножками вперед. На осмотрах позы малышей регулярно проверяют, чтобы все было под контролем независимо от их положения.
Развитие продолжается. Жизненно важные органы детей готовы к большому миру, но некоторые, например мозг, будут развиваться еще много лет.

Схватки и роды при беременности двойней
Считается, что потенциально многоплодные беременности чреватыми осложнениями. При беременности двойней роды часто бывают преждевременными. Более 50% близнецов появляются на свет на сроке до 37 недель. В ряде случае, чтобы избежать осложнений, врач может порекомендовать стимуляцию родов до предполагаемой даты.
При беременности двойней повышается вероятность того, что вам потребуется кесарево сечение. Но если нет осложнений, а дети находятся головками вниз по отношению к шейке матки, противопоказаний к естественному родоразрешению нет. Врач подберет вам самый безопасный вариант. При естественных родах близнецов схватки, которые могут быть одним из признаков начала родов, обычно длятся дольше, чем при одноплодной беременности.
Не забывайте, что, если близнецы рождаются раньше срока, им придется какое-то время провести под наблюдением врачей, прежде чем вы все вместе сможете отправиться домой.
Часто задаваемые вопросы
Когда становится известно, что будет двойня?
Иногда на шестой неделе беременности при трансвагинальном УЗИ можно зафиксировать биение сердца (или даже двух!). Тем не менее с какой-либо точностью о присутствии второго ребенка можно будет говорить только после УЗИ на 12-й неделе.
Какой набор веса можно считать нормой при беременности двойней?
Если до беременности ваш вес был в норме, общий привес за беременность должен составлять от 16,5 до 24,5 кг. Врач сможет дать вам индивидуальные рекомендации, поскольку набор веса и его темпы зависят от многих факторов.
С близнецами может быть сложно, но это с лихвой окупается радостными эмоциями. Можно сказать, хлопот в два раза больше, но и удовольствия тоже. Естественно, двое новорожденных дома требуют огромного количества времени и усилий, но радость от общения с малышами все затмит. Вы справитесь!
Радоваться или грустить: ди-ди двойня, что всё это значит? | Творческая Саша с двойней
Фото взято с сайта Womanadvice. ru
ruФото взято с сайта Womanadvice.ru
Мой Инстаграм: _aleksandra_art_
Подписывайтесь, буду рада вам =)
Сегодня я хочу выделить целую статью для того, чтобы расставить все точки над «И». А именно, хочу пояснить, что же из себя представляет дихориальная диамниотическая двойня. Что вообще это такое, какие ещё двойни бывают, и чем они отличаются друг от друга.
Мне самой эта тема очень интересна, т.к. моя беременность как раз-таки дихориальная диамниотическая, а если сокращённо ди-ди.
Что означает такая двойня?Дихориальная диамниотическая двойня – это беременность сразу двумя плодами. Такой вид двойни, который случается в следствие выхода двух яйцеклеток и последующее оплодотворение их таким же количеством разных сперматозоидов (об этом вкратце я уже писала в своей первой статье-знакомстве, ссылку на которую дам в самом конце. Рекомендую к прочтению, ведь моя ситуация не из простых). В более редких случаях – это одна яйцеклетка, которая разделилась на две части в первые же несколько дней после её оплодотворения. Как результат – ждать вам близнецов.
Рекомендую к прочтению, ведь моя ситуация не из простых). В более редких случаях – это одна яйцеклетка, которая разделилась на две части в первые же несколько дней после её оплодотворения. Как результат – ждать вам близнецов.
После того, как оба плода прикрепились к стенке матки, вокруг них, по отдельности, образуются:
- амнион – пузырь, с содержащимися в нём околоплодными водами, в котором благополучно развивается малыш;
- хорион – такой орган, через который ребёнок будет питаться от матери всю беременность, проще говоря – детское место, оно же — плацента.
Выходит, что при ди-ди двойняшках, организм будущей матери содержит в себе два пузыря с околоплодными водами и два детских места. Вот откуда взялось это ди- (иногда ещё говорят би-, т.е. бихориальная биамниотическая двойня, би-би, мило, не правда ли?). Беременность ди-ди можно увидеть на УЗИ уже в первые недели беременности. Так произошло и со мной на 7-ой неделе.
Фото взято с сайта doublemama.ru
В чём отличие ди-ди двойняшек от прочих разновидностей близнецов?
Каждой беременной женщине, ожидающей ди-ди двойню, интересно знать, какими же будут её малыши, когда родятся – похожими как две капли воды, т.е. однояйцевыми, или же совершенно разными, двухяйцевыми? Поспешим разобраться.
1. Однояйцевая двойня встречается реже. Она характеризуется одной яйцеклеткой, оплодотворённой одним сперматозоидом, но, по неизвестным причинам, разделившейся на две в течение первых трёх дней беременности. Таким образом, получатся два эмбриона, обладающие идентичным набором генов.
2. Разнояйцевой двойне свойственны две яйцеклетки и два разных сперматозоида, несущие различный набор генов, что в итоге может привести к рождению как однополых, так и разнополых малышей, схожих друг с другом не более чем как родные братья и сёстры.
Узнать, какая именно ди-ди двойня в каждом конкретном случае развивается, получится только с помощью специального теста, или на УЗИ во втором триместре, при визуализации разнополых детей.
Добавлю касаемо себя. С самого начала беременности, все врачи говорили мне, что у меня разнояйцевые ди-ди двойняшки. Но тогда вопрос – уверены ли они? Ведь, насколько я понимаю, узнать об этом наверняка можно только буквально за несколько конкретных дней. То ли я попала в этот промежуток, то ли однояйцевая ди-ди двойня случается крайне редко… Поживём, увидим. Мне очень интересно, а вам?
Рассмотрим, какие ещё типы многоплодной беременности возможны:
1. Монохориальные моноамниотические двойняшки (видимо, по аналогии с ди-ди, это мо-мо?) – однояйцевые близнецы. Одна яйцеклетка оплодотворяется одним сперматозоидом, но в последующую неделю разделяется на две части с двумя абсолютно одинаковыми зародышами, у которых плодный пузырь и плацента одни на двоих.
2. Монохориальные диамниотические двойняшки – однояйцевая двойня. Аналогично предыдущему типу, имеет изначально одну яйцеклетку, оплодотворённую одним сперматозоидом, которая разделилась на две части уже после истечения 7-ми дней. Такие малыши развиваются каждый в своём плодном пузыре, однако плацента у них общая.
Такие малыши развиваются каждый в своём плодном пузыре, однако плацента у них общая.
3. Сиамские близнецы – пожалуй, самый неблагоприятный вариант, получающийся в результате деления одной оплодотворённой яйцеклетки на несколько частей, по истечению двух недель беременности. Такие близнецы являются копией друг друга, и обязательно срастаются той или иной частью тела.
Фото взято с сайта doublemama.ruФото взято с сайта doublemama.ru
Мальчики или девочки? Кто рождается чаще при беременности ди-ди двойней?
Статистика говорит о том, что количество мальчиков и девочек, появившихся на свет в результате беременности ди-ди двойней, приблизительно одинаковое. Пол будущего ребёнка закладывается ещё в момент зачатия, и зависит исключительно от сперматозоида. А т.к. их было два, то и шанс на беременность одновременно и девочкой, и мальчиком, 50 на 50.
А кого же вынашиваю я? Очень интересно! Но об этом я узнаю лишь в августе, на втором скрининге. Конечно, хочется, чтобы это была разнополая двойня. Мужу будет проще с сыном, а мне с дочкой, да и игрушки у девочек куда интереснее =)
Конечно, хочется, чтобы это была разнополая двойня. Мужу будет проще с сыном, а мне с дочкой, да и игрушки у девочек куда интереснее =)
Впереди ещё много интересного. Оставляйте комментарии, ставьте лайки, подписывайтесь на мой канал и страничку в Инстаграм, чтобы ничего не пропустить, да и просто – мне будет приятно =)
А если моя статья была полезна вам, поделитесь ею в социальных сетях.
Читайте также:
Одна почка — не приговор для беременности двойней
что означает, развитие беременности, роды
Содержание статьи:
Заключение, составленное акушером-гинекологом на основе фото УЗИ, содержит много медицинских терминов. Давайте разбираться: что означают термины врачей и в чем особенности такой беременности?
Бихориальная биамниотическая, или дихориальная диамниотическая — это вид беременности с несколькими плодами.
Возникновение дихориальной диамниотической беременности.
Дихориальная диамниотическая беременность, возникает в случае осеменения двумя сперматозоидами разных яйцеклеток. Такое случается и в результате деления одной яйцеклетки, в течение 3 суток после оплодотворения.
После присоединения эмбрионов к стенке матки, вокруг формируются вспомогательные системы.
- Хорион – орган, с помощью которого материнский организм питает эмбрион.
- Амнион – пузырь с околоплодными водами, в котором ребенок развивается.
То есть, ход этой беременности предполагает обязательное наличие двух амнионов, и двух хорионов. Отсюда и название с двумя приставками «ди», означающими «двойной».
Отличительные черты дихориальных диамниотических плодов.
Однояйцевые появляются вследствие проникновения сперматозоида в яйцеклетку. В результате получается зигота которая в процессе 3 дней делится надвое. Получившиеся оба эмбриона имеют одинаковое генетическое строение.
Разнояйцовые бывают после оплодотворения двумя сперматозоидами разных яйцеклеток. Такая форма зачатия приводит к появлению зародышей с разными наборами генов.
Как проходят стадии вынашивания близнецов?
- Первый триместр. В этот период двойняшки растут независимо друг от друга. Если произойдет отклонение в развитии первого эмбриона, на второй это не окажет влияние. Тяжести будущая мама ещё не чувствует, но сильный токсикоз организм обычно испытывает.
- Второй триместр. В эту пору часто может возникать ощущение сонливости и усталости. Будет заметен ускоренный рост живота, матка расширяется быстрее чем при беременности одним малышом. Небольшая боль при растяжении мышц живота — признак активного развития зародышей. Если у беременной присутствуют хронические заболевания, есть вероятность что произойдет их обострение. Сейчас важно проявлять активную заботу о здоровье девушки и ребенка. 18-20 неделя — это время когда детки начинают шевелиться.

- Третий триместр — это временной промежуток когда дети энергично набирают вес. Беременная может испытывать трудности при ношении такой массы. Повышенный вес может стать причиной преждевременного деторождения из-за давления, оказываемого на шейку матки. Стрессов лучше избегать. Устраивать прогулки на свежем воздухе и больше отдыхать. Будет разумным выбирать продукты для сбалансированного питания и не переедать. Слишком активный набор веса плохо повлияет на самочувствие беременной. Нужно приложить все усилия, чтобы доносить детей до положенного срока.
Роды.
Акушеры-гинекологи уделяют повышенное внимание многоплодию. Здесь от врача будут зависеть не две, а три жизни. Метод рождения выбирается в зависимости от особенностей строения организма рожаемой и расположения плодов. Процесс родов ди-ди двойни, осуществляется намного стабильнее, в отличие от других видов многоплодия. Когда первые плод рождается, следующий обеспечен необходимыми условиями и может на протяжении длительного времени находится в утробе, прежде чем появиться на свет.
Когда первые плод рождается, следующий обеспечен необходимыми условиями и может на протяжении длительного времени находится в утробе, прежде чем появиться на свет.
Делать кесарево или естественные роды?
Во многих случаях процесс рождения осуществляется путем кесарева сечения.
Обычное рождение происходит, если расположение рождаемых является правильным. Это когда малыши в чреве матери располагаются головками вниз. Еще у дамы не должно быть никаких патологий, которые препятствуют процессу родов.
Важно! Чем спокойнее рождающая женщина, тем легче проходят роды.
На каком сроке происходят роды?
В большинстве случаев роды при многоплодии происходят до 36 недели. Родительнице следует стараться донашивать своих малышей хотя бы до 32 недели. Это снижает риск отсутствия самостоятельного дыхания у детей после родов.
Если отслаивание плаценты у одного из малышей начнётся не достигнув необходимого момента, то врачам нужно будет оперативно принимать роды. В таком случае другой малыш тоже будет рождён раньше времени. Если у женщины предчувствие что что-то происходит, не надо ждать планового визита к врачу. Следует сразу обращаться за помощью к акушеру-гинекологу.
В таком случае другой малыш тоже будет рождён раньше времени. Если у женщины предчувствие что что-то происходит, не надо ждать планового визита к врачу. Следует сразу обращаться за помощью к акушеру-гинекологу.
Плановое кесарево сечение при беременности двойней
В различных сообществах и в семьях существуют значительные вариации распространенности близнецов, и в последнее время возросло число матерей более старшего возраста, а также использование методов лечения бесплодия и искусственного оплодотворения. Младенцы при двуплодной беременности подвержены более высокому риску смерти во время родов и в ближайший околородовый период, чем младенцы при одноплодной беременности. Это происходит в ряде случаев по причине более высокого риска преждевременных родов. Близнец, родившийся вторым, имеет повышенный риск неблагоприятных перинатальных исходов по сравнению с близнецом, родившимся первым.
Политика плановых вагинальных родов у женщин с беременностью двойней в условиях стационара связана частотой экстренной операции кесарева сечения от 30% до 40%. Когда первый из близнецов рождается вагинально (естественным путём), всё ещё существует риск неотложного кесарева сечения (операции) для рождения второго близнеца. Возможно, что некоторые из неблагоприятных последствий можно избежать при своевременном родоразрешении путем кесарева сечения, но необходимо учитывать риски кесарева сечения для матери при этой (текущей, родоразрешаемой) и последующих беременностях.
В этот обзор мы включили два рандомизированных испытания, сравнивающие плановое кесарево сечение и плановые вагинальные роды у беременных близнецами, с общим числом участниц — 2864 женщины. В отношении важных исходов, доказательства были оценены как доказательства среднего (умеренного) качества.
Материнская смертность: не было событий, о которых бы сообщили в одном из испытании, и было две смерти (по одной в каждой из сравниваемых групп) в другом испытании. Не было четких доказательств различий в отношении смерти или серьезных заболеваний как матерей, так и младенцев между женщинами, рандомизированными для родоразрешения плановым кесаревым сечением или плановыми вагинальными родами. Ни в одном из исследований не сообщалось о детской инвалидности.
Не было четких доказательств различий в отношении смерти или серьезных заболеваний как матерей, так и младенцев между женщинами, рандомизированными для родоразрешения плановым кесаревым сечением или плановыми вагинальными родами. Ни в одном из исследований не сообщалось о детской инвалидности.
Число женщин, перенесших кесарево сечение, было сообщено в обоих испытаниях. Большинство женщин в группе планового кесарева сечения получали лечение, как и планировалось (90,9%), в то время как в группе плановых вагинальных родов 42,9% подверглись операции кесарева сечения, по меньшей мере, для рождения одного из близнецов. Не было значимых различий между группами в отношении неспособности кормления грудью или послеродовой депрессии.
Существует очень мало четких научных доказательств, обеспечивающих рекомендации относительно способа родоразрешения при беременности двойней. Польза и риски должны быть доступно объяснены женщинам, включая краткосрочные и долгосрочные последствия для здоровья матерей и детей. Дальнейшие исследования должны быть направлены на обеспечение большей ясности в этом вопросе, так как следует избегать любые медицинские вмешательства в процесс родов, если нет разумной клинической определенности, что они обеспечат долгосрочную пользу.
Дальнейшие исследования должны быть направлены на обеспечение большей ясности в этом вопросе, так как следует избегать любые медицинские вмешательства в процесс родов, если нет разумной клинической определенности, что они обеспечат долгосрочную пользу.
Многоплодная беременность
АкушерствоТамара Барковская:
Программа «Медицинский консилиум» и я, ее ведущая Тамара Барковская. С удовольствием представляю вам гостя студии, врача, акушера-гинеколога, кандидата медицинских наук, заведующего консультативно-диагностическим отделением перинатального центра ГКБ №24, доцента кафедры акушерства и гинекологии лечебного факультета Российского медицинского университета им. Пирогова, члена общества специалистов доказательной медицины Кузнецова Павла Андреевича.
Тема сегодняшнего эфира, на мой взгляд, интереснейшая, называется «Многоплодная беременность». С многоплодной беременностью связано очень много легенд, тайн, мифов. Сегодня вместе с экспертом мы разберемся во многих вопросах на данную тематику, а также озвучим, почему при многоплодной беременности возникает много осложнений, каковы причины и что с этим делать.
С многоплодной беременностью связано очень много легенд, тайн, мифов. Сегодня вместе с экспертом мы разберемся во многих вопросах на данную тематику, а также озвучим, почему при многоплодной беременности возникает много осложнений, каковы причины и что с этим делать.
Итак, что такое многоплодная беременность, почему она формируется? Расскажите пожалуйста.
Павел Кузнецов:
Многоплодная беременность – это ситуация, при которой у женщины одновременно в матке развивается 2 и больше плодов. Еще Гиппократ говорил, что женщина может выносить двух и более детей, но создана женщина для вынашивания одного ребенка. Уже тогда было понятно, что при двойнях, и тем более, при многоплодной беременности более высокого ранга осложнений гораздо больше. Сейчас, конечно, многоплодная беременность – постоянная тема огромного количества исследований. Самое обидное, что, к сожалению, при многоплодной беременности мы зачастую мало чем можем помочь, в отличие от одноплодной.
Начнем поэтапно. Чаще всего женщин волнует вопрос: «У меня близняшки или двойняшки?» Для нас не очень понятно, что это значит. Мы знаем, что есть два разных термина: однояйцевые близнецы и разнояйцевые близнецы.
Тамара Барковская:
Начнем с того, что образуется зигота, сливаются яйцеклетка и сперматозоид и оплодотворенная клетка начинает развиваться. Что дальше происходит?
Павел Кузнецов:
Вариантов два. Однояйцевые близнецы формируются из одного сперматозоида и одной яйцеклетки, которые сформировали одну зиготу, и которая дальше стала каким-то образом развиваться. Тут тема очень интересная. Гораздо проще ситуация при разнояйцевой двойне, когда задействованы 2 яйцеклетки. Неожиданно почему-то у женщины в одном цикле выходит 2 яйцеклетки. Обычно в каждый цикл из яичника выходит одна яйцеклетка. Здесь 2 выходят, иногда даже 3, такое тоже бывает. Они оплодотворяются разными сперматозоидами и получается 2 ребенка. У каждого свой генетический набор, каждый из них прикрепляется отдельно к стенке полости матки. Они развиваются одновременно, но они друг от друга не зависят.
Они развиваются одновременно, но они друг от друга не зависят.
Почему формируется однояйцевая двойня, вопрос очень сложный. Почему? Мы сейчас живем в момент, когда идет слом парадигмы абсолютно, совершенно меняется матрица. Около 50 лет была совершенно устойчивая теория, как формируются однояйцевые близнецы. Еще в середине XX века предложили теорию, что, чем позже эмбрион распадается на 2 эмбриона, тем больше у них останется общих структур. Теория настолько логичная, что она со временем стала, практически, догмой. Что она подразумевает? Вы найдете эту схему, картинку и объяснение абсолютно в любой книге, учебнике. Везде будет нарисовано одно и то же. Эмбрион дробится, дробится, клеточек становится всё больше и больше. Если до третьего дня эмбрион на распадается 2 эмбриона, значит, беременность будет такая же, как и разнояйцевая: каждый эмбрион отдельно прилепится к стенке матки, у каждого будет своя плацента, своя оболочка, они будут развиваться отдельно. В акушерстве мы говорим «бихориальная двойня»; бихориальная – у каждого свой пузырь, своя плацента, каждый находится отдельно в своем домике.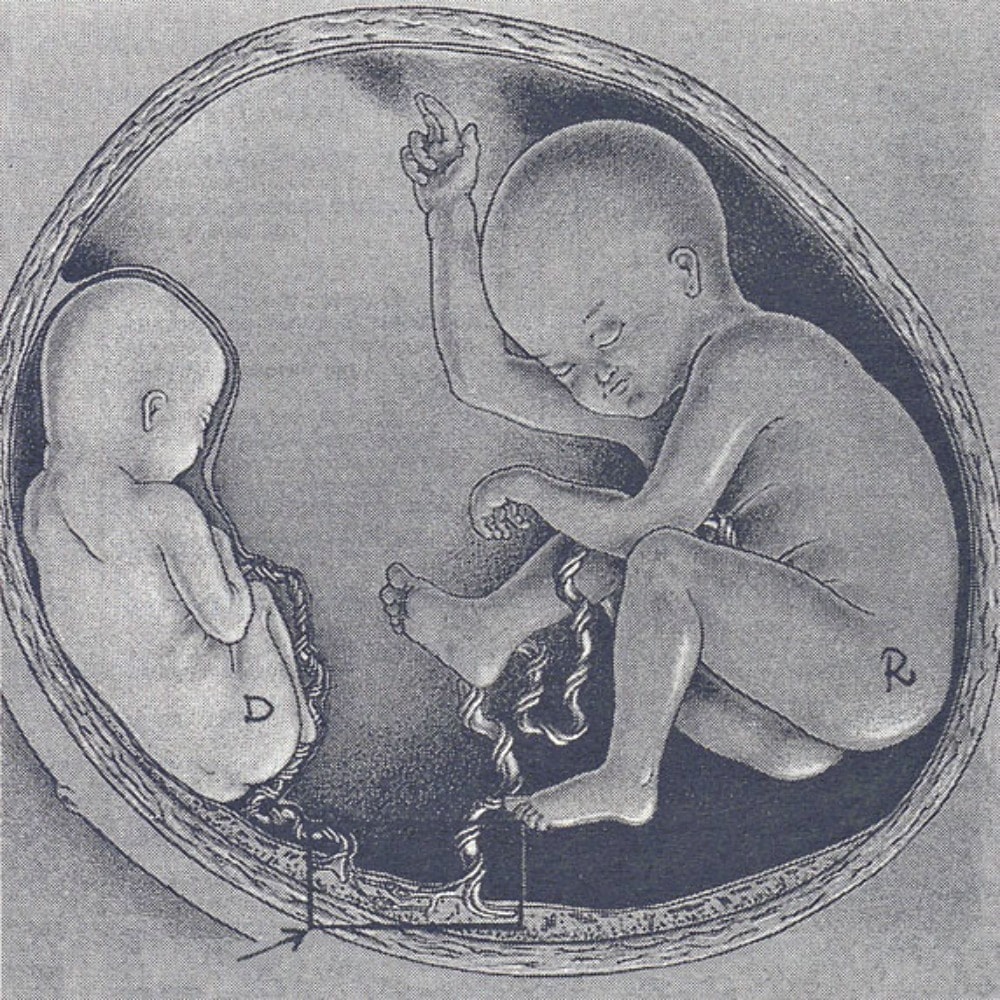 Если эмбрион распадается с 4 по 8 день, то у них останется общая плацента, потому что к тому времени уже клетки разделились на те, которые будут за плаценту отвечать и те, из которых будет формироваться эмбрион. У них будет одна плацента, но у каждого будет свой плодный мешок, то есть монохориальные, но биамниотические, каждый в своем плодном пузыре. Но они крепятся к одной плаценте. Эта двойня гораздо более сложная, чем бихориальная. Они делят одну плаценту, у них возникнет гораздо больше проблем во время беременности. Если они расходятся позже, с 9 по 12 день, то они еще и в одном плодном пузыре оказываются. Моноамниотическая двойня очень тяжелая в плане осложнений, очень плохая в плане прогноза, очень сложная. Если расхождение после 12 – 13 дня, то будут сросшиеся, или сиамские близнецы.
Если эмбрион распадается с 4 по 8 день, то у них останется общая плацента, потому что к тому времени уже клетки разделились на те, которые будут за плаценту отвечать и те, из которых будет формироваться эмбрион. У них будет одна плацента, но у каждого будет свой плодный мешок, то есть монохориальные, но биамниотические, каждый в своем плодном пузыре. Но они крепятся к одной плаценте. Эта двойня гораздо более сложная, чем бихориальная. Они делят одну плаценту, у них возникнет гораздо больше проблем во время беременности. Если они расходятся позже, с 9 по 12 день, то они еще и в одном плодном пузыре оказываются. Моноамниотическая двойня очень тяжелая в плане осложнений, очень плохая в плане прогноза, очень сложная. Если расхождение после 12 – 13 дня, то будут сросшиеся, или сиамские близнецы.
Тамара Барковская:
Получается, 4 варианта?
Павел Кузнецов:
Да. Теория, настолько стройная, логичная, что ее не подвергал никто сомнениям, хотя никаких доказательств ее не было. В учебниках середины XX века было написано: «Теоретическая схема формирования монозиготной двойни», а уже начиная с 1970-х годов везде написано, что так формируются монозиготные двойни, схема формирования. Это уже было абсолютнейшей догмой. Сомнения появились только в последние десятилетия, когда стала развиваться эмбриология. Всё это связано с экстракорпоральным оплодотворением. Сейчас есть такое понятие, как эмбриоскоп. Когда эмбрион в ходе экстракорпорального оплодотворения сделали, его помещают в специальный аппарат, микроскоп с фотоаппаратом. Он фотографирует растущий, периодически дробящийся эмбрион, для того чтобы потом выбрать те, которые лучше всего развиваются, которые лучше подсадить, и они с наибольшей вероятностью дадут хороший исход. Отснято огромное количество эмбрионов до 3-го, 5-го дня очень много, сотни тысяч эмбрионов отснято, но не зафиксировано ни одного случая расхождения эмбриона на 2, ни одного. Хотя не может такого быть, ведь, в теории должно происходить, но не происходит.
В учебниках середины XX века было написано: «Теоретическая схема формирования монозиготной двойни», а уже начиная с 1970-х годов везде написано, что так формируются монозиготные двойни, схема формирования. Это уже было абсолютнейшей догмой. Сомнения появились только в последние десятилетия, когда стала развиваться эмбриология. Всё это связано с экстракорпоральным оплодотворением. Сейчас есть такое понятие, как эмбриоскоп. Когда эмбрион в ходе экстракорпорального оплодотворения сделали, его помещают в специальный аппарат, микроскоп с фотоаппаратом. Он фотографирует растущий, периодически дробящийся эмбрион, для того чтобы потом выбрать те, которые лучше всего развиваются, которые лучше подсадить, и они с наибольшей вероятностью дадут хороший исход. Отснято огромное количество эмбрионов до 3-го, 5-го дня очень много, сотни тысяч эмбрионов отснято, но не зафиксировано ни одного случая расхождения эмбриона на 2, ни одного. Хотя не может такого быть, ведь, в теории должно происходить, но не происходит. Ни одного случая расхождения эмбриона не зафиксировано на фотографиях.
Ни одного случая расхождения эмбриона не зафиксировано на фотографиях.
Соответственно, эту теорию стали подвергать сомнению, стали ее анализировать. Оказалось, что слабых мест в теории, на самом деле, много. Кроме того, что нет материального подтверждения, есть еще и то, что совершенно сложно объяснить – формирование сиамских близнецов. Слишком уж они разные бывают: кто-то – сросшиеся головами, кто-то – грудью, кто-то спинами. При очень позднем расхождении эмбриона практически нереально объяснить, как это происходит. Сейчас появилась новая теория, которая очень похожа на правду, что распадение зиготы на 2 возможно только на стадии двух клеточек. То есть, когда одна яйцеклетка оплодотворилась одним сперматозоидом, она делает первое деление, делится на 2 клетки, и только в этот момент они могут разделиться. Дальше они развиваются рядом, близко, и могут потом срастись обратно в зависимости от того, как они располагаются. Они могут разойтись совсем и сформировать бихориальную двойню, каждый отделится со своей плацентой, а могут срастись плацентами, могут срастись амнионами, а могут срастись и вообще частями тела, и тогда сформируются сросшиеся близнецы. Буквально, последние 10 лет идут обсуждения на эту тему, а еще до начала XXI века теорию никто даже не подвергал сомнению. Вероятнее всего, именно так и есть, то есть зигота может распасться только на стадии двух клеточек, разделиться на 2.
Буквально, последние 10 лет идут обсуждения на эту тему, а еще до начала XXI века теорию никто даже не подвергал сомнению. Вероятнее всего, именно так и есть, то есть зигота может распасться только на стадии двух клеточек, разделиться на 2.
Тамара Барковская:
Без учета экстракорпорального оплодотворения какова частота встречаемости многоплодной беременности в популяции?
Павел Кузнецов:
Вы абсолютно правы, сейчас основная причина многоплодной беременности – это экстракорпоральное оплодотворение и разные вспомогательные репродуктивные технологии, есть таблетки, которые стимулируют овуляцию и так далее. Еще в начале XX века акушер-гинеколог Д.Эллин сформулировал правило, что один случай на 87 беременностей – это двойни, а один случай на 87 двоен – это тройни, один случай на 87 троен – это четверня, и так далее, то есть 87 в квадрате, 87 в кубе и так далее. Это была популяционная частота в тот момент, хотя она очень сильно различается в зависимости от расы. В разных регионах совершенно разная частота двоен, причем, она отличается более, чем в 10 раз. В Нигерии примерно каждая 11 – 12-я беременность – это двойня, а в Японии примерно 1 случай двойни на 250 беременностей. У европеоидов примерно посередине, у нас где-то 1 случай на 100 родов это двойня, 1 % примерно всех родов – двойня. У азиатов гораздо реже, у негроидной расы гораздо чаще. В Нигерии у женщин гораздо чаще, бывает, выходят в одном цикле по 2 – 3 яйцеклетки, а в Японии такого практически не случается, крайне-крайне редко. Основные причины, конечно, такой разницы как раз в возможности в одном цикле выпускать 2 яйцеклетки, потому что частота монозиготных двоен во всём мире примерно одинаковая. А вот для разнояйцевых близнецов она очень сильно различается.
В разных регионах совершенно разная частота двоен, причем, она отличается более, чем в 10 раз. В Нигерии примерно каждая 11 – 12-я беременность – это двойня, а в Японии примерно 1 случай двойни на 250 беременностей. У европеоидов примерно посередине, у нас где-то 1 случай на 100 родов это двойня, 1 % примерно всех родов – двойня. У азиатов гораздо реже, у негроидной расы гораздо чаще. В Нигерии у женщин гораздо чаще, бывает, выходят в одном цикле по 2 – 3 яйцеклетки, а в Японии такого практически не случается, крайне-крайне редко. Основные причины, конечно, такой разницы как раз в возможности в одном цикле выпускать 2 яйцеклетки, потому что частота монозиготных двоен во всём мире примерно одинаковая. А вот для разнояйцевых близнецов она очень сильно различается.
Тамара Барковская:
Скажите, пожалуйста, как правильно поставить диагноз многоплодной беременности? Какими критериями мы руководствуемся, какие диагностические исследования используем, расскажите?
Павел Кузнецов:
Конечно, на современном этапе развития медицины основной метод диагностики это ультразвуковой. На сроке 5 – 6 недель беременности мы уже четко видим, что у нас двойня. Единственная ситуация, когда мы можем её не определить, это в случае моноамниотической двойни. Они могут быть настолько близко друг к другу расположены, что их можно еще принять за один эмбрион. Для нас, акушеров-гинекологов, очень важно определиться не только с тем, что это многоплодная беременность, но и определиться с хориальностью, то есть с тем, сколько у них плацент, потому что это очень принципиально меняет тактику ведения, количество осложнений и определяет наши действия в некоторых клинических ситуациях.
На сроке 5 – 6 недель беременности мы уже четко видим, что у нас двойня. Единственная ситуация, когда мы можем её не определить, это в случае моноамниотической двойни. Они могут быть настолько близко друг к другу расположены, что их можно еще принять за один эмбрион. Для нас, акушеров-гинекологов, очень важно определиться не только с тем, что это многоплодная беременность, но и определиться с хориальностью, то есть с тем, сколько у них плацент, потому что это очень принципиально меняет тактику ведения, количество осложнений и определяет наши действия в некоторых клинических ситуациях.
Тамара Барковская:
Это возможно видеть при УЗИ?
Павел Кузнецов:
Да. На первом скрининге уже 100 % мы должны определиться с хориальностью, а в 9 – 10 недель уже точно можно сказать, бихориальная или монохориальная, сколько амнионов. Всё это можно совершенно точно, есть очень четкие критерии, по которым можно поставить диагноз. Уже на первом скрининге мы должны точно женщине сказать, какая у нее двойня – бихориальная или монохориальная. Если женщина у нас спросит: «У меня они однояйцевые или разнояйцевые?», мы точно можем сказать, что в случае монохориальной двойни они однояйцевые, а если бихориальная – может быть и так, и так. Чаще, конечно, это разнояйцевые, но могут, как мы уже сказали, и однояйцевые разделиться на 2 и каждый прикрепиться своей отдельной плацентой. Поэтому в такой ситуации мы точно не скажем. Нам, может быть, подскажут, когда мы пол плода уже увидим. Конечно, если они разнополые, точно скажем, что они разнояйцевые, естественно, а если однополые, тогда сомнения останутся.
Если женщина у нас спросит: «У меня они однояйцевые или разнояйцевые?», мы точно можем сказать, что в случае монохориальной двойни они однояйцевые, а если бихориальная – может быть и так, и так. Чаще, конечно, это разнояйцевые, но могут, как мы уже сказали, и однояйцевые разделиться на 2 и каждый прикрепиться своей отдельной плацентой. Поэтому в такой ситуации мы точно не скажем. Нам, может быть, подскажут, когда мы пол плода уже увидим. Конечно, если они разнополые, точно скажем, что они разнояйцевые, естественно, а если однополые, тогда сомнения останутся.
Тамара Барковская:
Многоплодная беременность чревата различными осложнениями, об этом вы сейчас много раз уже упомянули. Такие понятия, как суперфетация, суперфекундация – очень близкие, но они отличаются. Расскажите о них подробнее, что это такое, чтобы зрителям, слушателям нашим было понятно, как это всё происходит.
Павел Кузнецов:
Суперфетация – это, скорее, из области легенд. Ни одного подтвержденного случая суперфетации не было. Но легенда очень многим нравится, поэтому ее продолжают культивировать. Суперфетация – это когда при уже наступившей беременности, когда яйцеклетка оплодотворилась, прикрепилась к стенке матки, уже эмбрион начинает развиваться, но вдруг у женщины происходит еще одна овуляция, наступает еще одна беременность еще одним плодом и он начинает развиваться в той же матке, но он моложе. У него другой срок беременности, они сильно различаются по сроку беременности.
Ни одного подтвержденного случая суперфетации не было. Но легенда очень многим нравится, поэтому ее продолжают культивировать. Суперфетация – это когда при уже наступившей беременности, когда яйцеклетка оплодотворилась, прикрепилась к стенке матки, уже эмбрион начинает развиваться, но вдруг у женщины происходит еще одна овуляция, наступает еще одна беременность еще одним плодом и он начинает развиваться в той же матке, но он моложе. У него другой срок беременности, они сильно различаются по сроку беременности.
Тамара Барковская:
То есть из повторного овуляционного цикла будто бы?
Павел Кузнецов:
Да, но реально такого случая ни одного не подтверждено. Все описанные случаи относятся к первой половине XX века. Все описания основывались только на том, что дети родились с очень разной массой и с очень разной степенью зрелости. Но такое может быть и у детей при одновременно оплодотворившихся яйцеклетках.
Тамара Барковская:
Когда я просматривала статистические данные, по-моему, описаны вообще единичные случаи, опять-таки, недостоверные и недоказанные. Всё, что есть, это порядка десятка случаев, и то, не доказано, как вы уже говорили.
Всё, что есть, это порядка десятка случаев, и то, не доказано, как вы уже говорили.
Павел Кузнецов:
Сейчас, конечно, когда мы делаем ультразвук, мы бы уже в районе 10 – 11 – 12 недель увидели, что есть один ребенок, который соответствует 12 неделям, а второй, например, 8-недельной беременности. Но такого случая ни одного не описано и подтвердить этого мы не можем.
Тамара Барковская:
Как обстоят дела с суперфекундацией?
Павел Кузнецов:
Суперфекундация, конечно, ситуация редкая, но это бывает, эти случаи совершенно точно подтверждены. Суперфекундация – это когда в одном менструальном цикле у женщины происходит овуляция двумя яйцеклетками, выходят 2 отдельные яйцеклетки, но у нее, когда происходила овуляция, были половые контакты с двумя разными мужчинами. Соответственно, одна яйцеклетка оплодотворена одним мужчиной, а другая другим. У нее развиваются отдельно 2 ребенка от двух отцов.
Тамара Барковская:
Разных сперматозоидов, от разных мужчин, разных отцов.
Павел Кузнецов:
Да. Описаны случаи, когда у одной женщины была двойня, один ребенок белый, другой негритёнок.
Тамара Барковская:
Да, кстати, читала про этот случай, готовясь к программе.
Павел Кузнецов:
Самое красивое описание есть в легендах Древней Греции. Царица Алкмена, жена Амфитриона, была очень порядочная женщина, была верна своему мужу. Она очень нравилась Зевсу. Зевс проявлял к ней очень большой интерес, но она сказала: «Даже несмотря на то, что ты бог, я останусь верна мужу своему». Когда Амфитрион уехал на войну, Зевс принял вид Амфитриона, пришел к ней и сказал: «Я вернулся». Она удивилась, они провели 2 – 3 ночи любви, видимо, в периовуляторный период, около овуляции. Тут возвращается настоящий Амфитрион, Зевс быстро ретировался, у них была ночь любви с Амфитрионом. Соответственно, в одном цикле были зачаты 2 ребенка: один от земного царя, его звали Ификл, и от Зевса Геракл. Геракл – легендарный герой, и потом он своего брата, который был человеком, всю жизнь спасал. Такое красивое описание. Оно соответствует действительности, такие ситуации действительно могут случиться, они бывают, хотя, конечно, и редко, и описаны в литературе.
Такое красивое описание. Оно соответствует действительности, такие ситуации действительно могут случиться, они бывают, хотя, конечно, и редко, и описаны в литературе.
Тамара Барковская:
Давайте расскажем о том, какие скрининги бывают протяжении всей беременности и надо ли делать скрининг при многоплодии.
Павел Кузнецов:
Вопрос очень неоднозначный. Ультразвуковые скрининги надо делать, конечно, обязательно. Первый скрининг, обычный, который мы проводим при беременности, по приказу проводится всем, независимо от того, одноплодная беременность или двуплодная, с 11 по 14 неделю беременности. Он включает в себя ультразвуковое исследование и сдается кровь на 2 гормона. Эти показатели анализируются вместе специальной программой: некоторые показатели, полученные при ультразвуке, и гормональные. Суммарно высчитывается риск хромосомных аномалий у ребенка, то есть риск рождения ребенка с синдромом Дауна, с синдромом Эдвардса, некоторые тяжелые пороки развития. Сейчас также по некоторым показателям первого скрининга высчитывается риск преэклампсии, или гестоза – тяжелого осложнения беременности. К сожалению, концентрация гормонов при многоплодной беременности совершенно не зависит от количества плодов, но она всегда больше, чем при одноплодной. Казалось бы, если двойня, то гормон должен быть в 2 раза выше, а на самом деле не так. Один может быть в 1,5 раза выше, другой в 3 раза выше, их отношение совершенно не может нам позволить что-либо спрогнозировать. Поэтому гормоны совершенно неинформативны при многоплодной беременности и ориентируемся мы в основном на ультразвуковые показатели.
Сейчас также по некоторым показателям первого скрининга высчитывается риск преэклампсии, или гестоза – тяжелого осложнения беременности. К сожалению, концентрация гормонов при многоплодной беременности совершенно не зависит от количества плодов, но она всегда больше, чем при одноплодной. Казалось бы, если двойня, то гормон должен быть в 2 раза выше, а на самом деле не так. Один может быть в 1,5 раза выше, другой в 3 раза выше, их отношение совершенно не может нам позволить что-либо спрогнозировать. Поэтому гормоны совершенно неинформативны при многоплодной беременности и ориентируемся мы в основном на ультразвуковые показатели.
Ультразвук делается обязательно в 11 – 13 недель, во-первых, чтобы определить хориальность, чтобы мы уже дальше знали и ориентировались. Монохориальная двойня требует более частого контроля, к бихориальной мы относимся поспокойнее. Ультразвуки в целом при двойне делаются почаще, чем при одноплодной беременности. Если при нормально протекающей одноплодной беременности мы за всю беременность можем 3 — 4 раза сделать ультразвук, то при двойне, конечно, его придется делать гораздо чаще. При монохориальной беременности некоторые специалисты даже рекомендуют после 20 недель каждые 2 недели делать ультразвуковое исследование, потому что настолько много сложностей связано с монохориальной беременностью. При монохориальной беременности 2 эмбриона располагаются на одной плаценте. Причем, они плаценту делят совершенно непредсказуемым образом.
При монохориальной беременности некоторые специалисты даже рекомендуют после 20 недель каждые 2 недели делать ультразвуковое исследование, потому что настолько много сложностей связано с монохориальной беременностью. При монохориальной беременности 2 эмбриона располагаются на одной плаценте. Причем, они плаценту делят совершенно непредсказуемым образом.
Тамара Барковская:
Распределение, один получит больше питания и кислорода, а другой будет в дефиците, так?
Павел Кузнецов:
Да, один может по площади две трети, например, себе иметь, а второй одну треть. Тогда, конечно, оказывается, что один из них находится в ущемленном положении. Другое дело, что между ними всегда есть сосудистые соединения внутри плаценты. Они бывают разные. Если между ними очень большое соединение, то оно будет выравнивать все проблемы. То есть имеется крупный сосуд, который соединяет их пуповиной между собой внутри плаценты, что будет выравнивать их, дефицит одного будет перераспределяться. Гораздо хуже, если там маленькие соединения, которые не позволят эту ситуацию подравнять, и тогда получится, что один ребенок будет очень серьезно отставать. Или наоборот, если сосудики, соединения, будут однонаправленные, по ним будет идти сброс крови от одного к другому, что приведет к серьезным осложнениям. Соединение между ними внутри плаценты есть всегда, но оно бывает разное, в большей или меньшей степени выраженное.
Гораздо хуже, если там маленькие соединения, которые не позволят эту ситуацию подравнять, и тогда получится, что один ребенок будет очень серьезно отставать. Или наоборот, если сосудики, соединения, будут однонаправленные, по ним будет идти сброс крови от одного к другому, что приведет к серьезным осложнениям. Соединение между ними внутри плаценты есть всегда, но оно бывает разное, в большей или меньшей степени выраженное.
Тамара Барковская:
Со всеми этими моментами очень связано фето-фетальная трансфузия. Расскажите о ней более подробно, что это такое?
Павел Кузнецов:
Синдром фето-фетальной трансфузии – один из вариантов развития осложнений при сбросе крови от одного плода к другому.
Тамара Барковская:
Чем это чревато?
Павел Кузнецов:
Тут проблема даже не в том, что один недополучает питательные вещества, а другой переполучает, а в том, что очень большой объем крови сбрасывается от одного к другому. Получается, что один плод страдает от большого объема крови, а второй – наоборот, от ее недостатка. У них начинаются совершенно разные проблемы. При этом по размеру они могут и не отличаться существенно, могут быть даже одинаковые. Масса может быть примерно одинаковой, это не самая главная их проблема. Проблема в том, что у одного, получается, крови мало по объему, его тканям не достает кислорода, не хватает, хотя из плаценты он должен был получать. Но ему не хватает кислорода, потому что не хватает объема крови, чтобы донести. У него проблемы во всех органах, но в первую очередь мы видим, что у него перестают работать почки и он перестает выделять мочу. Поэтому у него начинает уменьшаться количество околоплодных вод. У второго, наоборот, избыток крови, он очень много писает, у него очень много околоплодных вод. Самый главный критерий, по которому мы в первую очередь поймем, что есть синдром фето-фетальной трансфузии, у него будет очень много вод, он начинает страдать от избытка крови.
Получается, что один плод страдает от большого объема крови, а второй – наоборот, от ее недостатка. У них начинаются совершенно разные проблемы. При этом по размеру они могут и не отличаться существенно, могут быть даже одинаковые. Масса может быть примерно одинаковой, это не самая главная их проблема. Проблема в том, что у одного, получается, крови мало по объему, его тканям не достает кислорода, не хватает, хотя из плаценты он должен был получать. Но ему не хватает кислорода, потому что не хватает объема крови, чтобы донести. У него проблемы во всех органах, но в первую очередь мы видим, что у него перестают работать почки и он перестает выделять мочу. Поэтому у него начинает уменьшаться количество околоплодных вод. У второго, наоборот, избыток крови, он очень много писает, у него очень много околоплодных вод. Самый главный критерий, по которому мы в первую очередь поймем, что есть синдром фето-фетальной трансфузии, у него будет очень много вод, он начинает страдать от избытка крови. Его сердцу очень тяжело эту кровь качать, потому что ее очень много. Постепенно начинается сердечная недостаточность, кровь начинает застаиваться, в тяжелой ситуации у него начинают появляться уже отеки, отекают все ткани. В конечном итоге, если ситуация развивается достаточно быстро, то вплоть до гибели детей. Погибают они в итоге, естественно, оба, потому что между ними есть соединение. Если один из плодов из монохориальной двойни погибнет, при фето-фетальном трансфузионном синдроме идет большой сброс крови и второй тоже погибнет достаточно быстро.
Его сердцу очень тяжело эту кровь качать, потому что ее очень много. Постепенно начинается сердечная недостаточность, кровь начинает застаиваться, в тяжелой ситуации у него начинают появляться уже отеки, отекают все ткани. В конечном итоге, если ситуация развивается достаточно быстро, то вплоть до гибели детей. Погибают они в итоге, естественно, оба, потому что между ними есть соединение. Если один из плодов из монохориальной двойни погибнет, при фето-фетальном трансфузионном синдроме идет большой сброс крови и второй тоже погибнет достаточно быстро.
Тамара Барковская:
Если диагностически данный синдром установлен, то тактика акушера-гинеколога к чему конкретно сводится? Вообще, какие основные причины формирования фето-фетального синдрома, фето-фетальной трансфузии?
Павел Кузнецов:
Причины в том, что между ними есть соединение, которое ведет к однонаправленному сбросу крови. Идет соединение между артерией одного плода и веной другого. У них очень разное давление, из артерии идет сброс в вену. Поэтому на каком-то этапе эта разница становится очень существенной и ситуация начинает очень быстро прогрессировать.
У них очень разное давление, из артерии идет сброс в вену. Поэтому на каком-то этапе эта разница становится очень существенной и ситуация начинает очень быстро прогрессировать.
Тамара Барковская:
Имеются какие-то действенные механизмы предотвращения, или нет, невозможно?
Павел Кузнецов:
Предотвратить это невозможно, слишком непредсказуема картина разделения плаценты. Она у них абсолютно непредсказуема, абсолютно разная, в каждой двойне свое. Поэтому единственный метод лечения радикальный – при помощи лазера все соединения прижечь. Делается такая операция следующим образом. Через живот, через матку, внутрь матки проводится тонкая трубочка, как лапароскопия, похоже делается, только трубка гораздо меньше по размеру. Трубка вводится в полость матки и под визуальным контролем находятся все сосудики, которые идут от одного к другому. Тут есть разные методики, кто-то говорит, что надо прижигать абсолютно все, кто-то говорит, что надо только выборочно прижигать, разные школы. Дискуссия ведется, но смысл в том, что надо их прижечь или, по крайней мере, основные, самые значимые. Тогда шансы существенно возрастают. Естественно, когда ситуация развивается на больших сроках беременности, уже 34 недели, например, то такое лечение, конечно, не требуется. Мы уже понимаем: даже если мы сейчас быстро родоразрешим, то с детками всё будет хорошо. Но, если сроки у нас на границе жизнеспособности, то это лечение – единственное, что может спасти детишек.
Дискуссия ведется, но смысл в том, что надо их прижечь или, по крайней мере, основные, самые значимые. Тогда шансы существенно возрастают. Естественно, когда ситуация развивается на больших сроках беременности, уже 34 недели, например, то такое лечение, конечно, не требуется. Мы уже понимаем: даже если мы сейчас быстро родоразрешим, то с детками всё будет хорошо. Но, если сроки у нас на границе жизнеспособности, то это лечение – единственное, что может спасти детишек.
Тамара Барковская:
Павел Андреевич, скажите, а те вмешательства, о которых вы сейчас рассказали, проводятся, по всей видимости, пока на базе не всех клиник? Где они проводятся в Москве, в Петербурге, по России, какие возможности?
Павел Кузнецов:
Действительно, эту методику могут позволить себе только очень крупные центры, научно-исследовательские институты и крупные перинатальные центры. Сейчас по стране их открылось несколько, очень хорошо оснащенных перинатальных центров. Москве операция делается в двух учреждениях: это центр акушерства и гинекологии в научно-исследовательском институте акушерства и гинекологии, и в центре планирования семьи и репродукции. В Санкт-Петербурге, конечно, выполняется. На удивление, очень хорошие, прекрасные результаты показывает клиника в Екатеринбурге. Они лучше, чем в Москве, очень хорошие результаты, практически, такие же, как в лучших клиниках Европы и Америки. Самые лучшие показатели описывают в Германии, в скандинавских странах, в США в некоторых клиниках. Какой результат считается хороший? После этой операции вероятность выживания хотя бы одного ребенка в самых лучших клиниках составляет около 80 %, хотя бы один выживет. То есть, даже в самых лучших клиниках после этой операции в 20 % случаев погибнут оба ребенка.
Москве операция делается в двух учреждениях: это центр акушерства и гинекологии в научно-исследовательском институте акушерства и гинекологии, и в центре планирования семьи и репродукции. В Санкт-Петербурге, конечно, выполняется. На удивление, очень хорошие, прекрасные результаты показывает клиника в Екатеринбурге. Они лучше, чем в Москве, очень хорошие результаты, практически, такие же, как в лучших клиниках Европы и Америки. Самые лучшие показатели описывают в Германии, в скандинавских странах, в США в некоторых клиниках. Какой результат считается хороший? После этой операции вероятность выживания хотя бы одного ребенка в самых лучших клиниках составляет около 80 %, хотя бы один выживет. То есть, даже в самых лучших клиниках после этой операции в 20 % случаев погибнут оба ребенка.
Тамара Барковская:
Тем не менее, 80 % результат эффективности.
Павел Кузнецов:
80 % результат эффективности в лучших клиниках. В наших клиниках около 60 %. Но всё равно есть шанс, потому что, если совсем ничего не сделать в сроках 22 недели, 24 недели, то оба ребенка погибнут со стопроцентной вероятностью. Шансов нет, если осложнение развивается в такие ранние сроки.
Но всё равно есть шанс, потому что, если совсем ничего не сделать в сроках 22 недели, 24 недели, то оба ребенка погибнут со стопроцентной вероятностью. Шансов нет, если осложнение развивается в такие ранние сроки.
Тамара Барковская:
Каковы причины возникновения диссоциированной двойни и что это такое?
Павел Кузнецов:
Термин «диссоциированная двойня» подразумевает под собой существенную разницу в размерах ребенка, то есть в весе. Если один ребенок больше другого на 25 %, это уже считается диссоциированная двойня. Некоторые говорят, 20 %. Термин можно применить как к бихориальной двойне, так и к монохориальной, но причины, конечно, будут совершенно разные. В случае бихориальной двойни мы понимаем, что каждый из них развивается, в принципе, сам по себе. Тогда какими причинами может быть объяснена их разница в размерах? Во-первых, может быть, они мальчик и девочка, а мальчики, в среднем, крупнее, чем девочки. Разница может быть объяснена этим. Во-вторых, так как у них разная совершенно генетика, может быть, генетически одному положено вырасти большим, а другому положено вырасти маленьким. Они совершенно разные.
Во-вторых, так как у них разная совершенно генетика, может быть, генетически одному положено вырасти большим, а другому положено вырасти маленьким. Они совершенно разные.
Очень остроумное исследование провели в Швеции. Они взяли данные по всем бихориальным двойням девочка+девочка, которые родились почти за 100 лет в Швеции. Потом посмотрели, с каким весом они сами рожали детей, когда выросли. Оказалось, что те, кто из этих двоен были мельче, у них и дети потом рождались мельче, а те, которые были крупнее сами из двойни, у них и дети рождались крупнее. Это генетика, им генетически было положено вырасти большими, они большими и выросли, а вторые маленькие.
Если, несмотря на то, что они достаточно существенно различаются по размеру, разница обоих укладывается примерно в нормы, то ничего страшного в этом нет. Может быть, у одного ребенка развилась плацентарная недостаточность, то есть один развивается нормально, по сроку, всё хорошо, а у второго плацента сформировалась плохо и у него плацентарная недостаточность, он будет отставать. Тогда мы будем это рассматривать и вести точно так же, как и одноплодную беременность с синдромом задержки роста плода и с плацентарной недостаточностью, и соответствующим образом будем к этому подходить. При монохориальной двойне ситуация другая, тут как раз проблема в том, что, может быть, на него пришлась маленькая часть плаценты, и ему просто физически не хватает питательных веществ для того, чтобы расти нормально. Также бывает часто, что, так как у них одна плацента, их пуповины бывают расположены на очень большом расстоянии, и пуповина одного из плодов может даже не попасть в плаценту, а прикрепиться в оболочке и только идут сосудики к плаценте. Тогда вообще совсем небольшая часть плаценты ему достается на то, чтобы получить питательные вещества. Естественно, в такой ситуации количество осложнений гораздо больше и ждать проблем мы будем гораздо чаще.
Тогда мы будем это рассматривать и вести точно так же, как и одноплодную беременность с синдромом задержки роста плода и с плацентарной недостаточностью, и соответствующим образом будем к этому подходить. При монохориальной двойне ситуация другая, тут как раз проблема в том, что, может быть, на него пришлась маленькая часть плаценты, и ему просто физически не хватает питательных веществ для того, чтобы расти нормально. Также бывает часто, что, так как у них одна плацента, их пуповины бывают расположены на очень большом расстоянии, и пуповина одного из плодов может даже не попасть в плаценту, а прикрепиться в оболочке и только идут сосудики к плаценте. Тогда вообще совсем небольшая часть плаценты ему достается на то, чтобы получить питательные вещества. Естественно, в такой ситуации количество осложнений гораздо больше и ждать проблем мы будем гораздо чаще.
Здесь, опять же, встает вопрос о том, что понимать под нормой веса для двойни, потому что, если судить по нормам одноплодной беременности, то у нас все двойни окажутся с задержкой роста. Одноплодные беременности, естественно, не растут параллельно. Если при одноплодной беременности средний вес ребенка при рождении составляет 3400 – 3500 г во всей популяции, то при двойне в среднем это будет 2600 – 2700 г, и для них это будет нормой. А у тройни и того мельче. Природой всё предусмотрено, они будут развиваться меньше. При монохориальной двойне это еще хоть как-то можно объяснить, но при бихориальной двойне, когда каждый развивается в своей плаценте, это очень сложно объяснить. Видимо, природа регулирует процесс того, что они растут медленнее, чем при одноплодной беременности. Поэтому для двоен свои нормативы и только по ним можно ориентироваться, попадают они в норму или нет. До 28 – 30 недель они растут примерно так же, как одноплодные, после 28 недель начинают уже существенно отставать, расти гораздо медленнее. Мы считаем даже идеальным, если вес детей 2500 – 2600 г. 2 ребенка больше, чем по 3 кг каждый – это огромное напряжение для матки. В ситуации, когда 2 плода больше, чем по 3 кг каждый, суммарный вес больше 6 кг мы, например, считаем это показанием к кесареву сечению.
Одноплодные беременности, естественно, не растут параллельно. Если при одноплодной беременности средний вес ребенка при рождении составляет 3400 – 3500 г во всей популяции, то при двойне в среднем это будет 2600 – 2700 г, и для них это будет нормой. А у тройни и того мельче. Природой всё предусмотрено, они будут развиваться меньше. При монохориальной двойне это еще хоть как-то можно объяснить, но при бихориальной двойне, когда каждый развивается в своей плаценте, это очень сложно объяснить. Видимо, природа регулирует процесс того, что они растут медленнее, чем при одноплодной беременности. Поэтому для двоен свои нормативы и только по ним можно ориентироваться, попадают они в норму или нет. До 28 – 30 недель они растут примерно так же, как одноплодные, после 28 недель начинают уже существенно отставать, расти гораздо медленнее. Мы считаем даже идеальным, если вес детей 2500 – 2600 г. 2 ребенка больше, чем по 3 кг каждый – это огромное напряжение для матки. В ситуации, когда 2 плода больше, чем по 3 кг каждый, суммарный вес больше 6 кг мы, например, считаем это показанием к кесареву сечению. Вероятность того, что матка справится с их рождением очень маленькая, матка слишком растянута и ей очень тяжело.
Вероятность того, что матка справится с их рождением очень маленькая, матка слишком растянута и ей очень тяжело.
Поэтому, что касается диссоциированных двоен, сам факт их разницы в весе при бихориальной двойне – не самое критичное, а вот при монохориальной двойне ситуация, конечно, совсем другая. Крайняя степень, когда один ребенок погибает. При бихориальной двойне, например, один ребенок с тяжёлой плацентарной недостаточностью погибает внутриутробно. Но мы понимаем, что он никакого отношения ко второму, по большому счету, не имеет. Второй может себе продолжать нормально развиваться, вырастет совершенно нормальный и родится здоровеньким.
Тамара Барковская:
Опаснее, все-таки, монохориальная двойня?
Павел Кузнецов:
При монохориальной двойне всегда есть соединение между плодами. Если вдруг один погибнет, то с достаточно высокой вероятностью, почти 40 %, это тяжело скажется на другом: он либо тоже погибнет, либо пострадает. Примерно в половине случаев затромбируется пуповина и у них прекратится сообщение. Но мы не можем знать, у кого затромбируется, а у кого нет. Есть определенные ультразвуковые критерии, которые нам помогают спрогнозировать, будут развиваться осложнения у второго или не будут. В целом, если при монохориальной двойне один погибает и срок позволяет выходить второго ребеночка, то лучше максимально быстро сделать кесарево сечение, извлечь его и избавить от очень тяжелых осложнений, которые у него возникнут в связи с тем, что часть продуктов от погибшего плода будет попадать к нему в кровоток, создавая тяжелое положение, в первую очередь, для головного мозга. Поэтому, если при монохориальной двойне погибает один в сроках, когда мы уже можем выходить ребенка, мы сразу же делаем кесарево сечение и извлекаем живого ребенка, чтобы выхаживать его уже вне матки.
Примерно в половине случаев затромбируется пуповина и у них прекратится сообщение. Но мы не можем знать, у кого затромбируется, а у кого нет. Есть определенные ультразвуковые критерии, которые нам помогают спрогнозировать, будут развиваться осложнения у второго или не будут. В целом, если при монохориальной двойне один погибает и срок позволяет выходить второго ребеночка, то лучше максимально быстро сделать кесарево сечение, извлечь его и избавить от очень тяжелых осложнений, которые у него возникнут в связи с тем, что часть продуктов от погибшего плода будет попадать к нему в кровоток, создавая тяжелое положение, в первую очередь, для головного мозга. Поэтому, если при монохориальной двойне погибает один в сроках, когда мы уже можем выходить ребенка, мы сразу же делаем кесарево сечение и извлекаем живого ребенка, чтобы выхаживать его уже вне матки.
Тамара Барковская:
Для многоплодной беременности характерны преждевременные роды. Пессарий, например, сказывается благоприятно на снижении риска преждевременных родов, или нет?
Павел Кузнецов:
Да, многоплодная беременность гораздо чаще завершается преждевременно, чем одноплодная. Если при одноплодной беременности частота преждевременных родов в России порядка 7 – 8 %, то двойня, например, рождается преждевременно в 50 % случаев, а тройня в 98% случаев, четверня – всегда.
Если при одноплодной беременности частота преждевременных родов в России порядка 7 – 8 %, то двойня, например, рождается преждевременно в 50 % случаев, а тройня в 98% случаев, четверня – всегда.
Тамара Барковская:
Преждевременные насколько, на каких сроках?
Павел Кузнецов:
На разных. Двойни рождаются в среднем в 35 – 36 недель. Сейчас, на современном этапе развития медицины этот срок уже хороший, мы понимаем, что с детьми всё будет хорошо, они будут нормальными, здоровыми и хорошими детьми, всё будет в порядке. К сожалению, бывают и ситуации, которые заканчиваются ранними преждевременными родами, на границе жизнеспособности, 22 недели, 23 недели, когда мы помочь, практически, не можем ничем этим деткам. Пытаются использовать любые методы для того, чтобы постараться протянуть беременность.
При одноплодной беременности мы используем, по большому счету, 2 метода, которые позволяют нам снизить риск преждевременных родов, это препарат прогестерона и разные механические методы – швы или пессарий с целью удержания шейки матки от раскрытия. По прогестерону пока еще есть сомнения, может быть, потому что сложно набрать достаточно большую группу, пока еще не хватает объема данных, чтобы доказать, что он эффективен. Может быть, будет доказательство эффективности, пока не очень понятно. Но совершенно точно понятно, что швы при двойне никак не улучшают исход. Может быть, даже чуть хуже делают, но не улучшают, точно. Пессарий, может быть, в некоторых ситуациях помогает, потому что пессарий – это механическое поддерживающее устройство, которое разгружает шейку матки, не дает плоду давить на шейку матки. При двойнях, скорее всего, механизм преждевременных родов носит механический характер. Матка до какого-то момента растягивается, растягивается, а дальше говорит: «Уже всё, больше не могу», и начинаются роды. Если это действительно таким образом происходит, то мы ничего поделать уже не можем, у матки достигнут предел растяжимости, дальше она не может. Кто-то может выносить и тройню до доношенного срока, у кого-то матка растягивается до этих размеров, а у кого-то нет.
По прогестерону пока еще есть сомнения, может быть, потому что сложно набрать достаточно большую группу, пока еще не хватает объема данных, чтобы доказать, что он эффективен. Может быть, будет доказательство эффективности, пока не очень понятно. Но совершенно точно понятно, что швы при двойне никак не улучшают исход. Может быть, даже чуть хуже делают, но не улучшают, точно. Пессарий, может быть, в некоторых ситуациях помогает, потому что пессарий – это механическое поддерживающее устройство, которое разгружает шейку матки, не дает плоду давить на шейку матки. При двойнях, скорее всего, механизм преждевременных родов носит механический характер. Матка до какого-то момента растягивается, растягивается, а дальше говорит: «Уже всё, больше не могу», и начинаются роды. Если это действительно таким образом происходит, то мы ничего поделать уже не можем, у матки достигнут предел растяжимости, дальше она не может. Кто-то может выносить и тройню до доношенного срока, у кого-то матка растягивается до этих размеров, а у кого-то нет.
По поводу пессария. Есть исследования, которые показывают, что, может быть, несколько снижается частота преждевременных родов. Исследований сейчас ведется много по этому поводу. Но, совершенно точно, швы не помогают. Может быть, в группах риска, когда есть реальная угроза, прогестерон, может быть, тоже будет помогать, но пока еще тоже не совсем доказано.
Иногда совершенно неожиданное решение позволяет снизить риск или дать шанс на выживание ребенку. Дело в том, что на определенном этапе развития акушерства, когда люди всё больше и больше в него внедрялись, врачи свою роль в нем ощущали и понимали, что без них никак само оно всё не произойдет, и некоторые ситуации уже выходили на уровень догм. В середине XX века врачи почему-то решили, что двойня, оба ребенка должны родиться одновременно или почти одновременно. До этого никто так даже не думал. В некоторых книжках конца XIX века написано, что если при недоношенной беременности один из детей родился, а второй остался в матке, то пусть остается.
Тамара Барковская:
То есть, роды могут быть даже на протяжении нескольких дней?
Павел Кузнецов:
Да, пусть остается, и хорошо. Даже в одной книге конца XIX века, в учебнике акушерства, написано, что средняя частота рождения тройни – один ребенок в 3 дня. Сейчас-то мы с тройней в любом случае кесарево сечение будем делать, тройня по всем учебникам показание к кесареву сечению, а если они будут рождаться самостоятельно, и мы вообще не будем вмешиваться, то, вполне вероятно, они будут рождаться вообще не в один день, а с определенной периодичностью. Так вот, уже где-то в 1990-х годах стали активно пробовать: если один ребенок родится при недоношенной беременности, особенно глубоко недоношенный, оставить второго, не трогать его, пусть он себе продолжает развиваться в матке. Примерно в половине случаев почти сразу же родится и второй, в течение часа родится второй, что бы мы ни делали. Но в половине случаев он останется и продолжит развиваться в матке. Самое большое количество случаев, 70 случаев описано, в Америке, в Голландии, в Италии описано достаточно много случаев. Мы, прочитав, что так делают, тоже попытались так сделать в нашем перинатальном центре. Было 11 случаев наших попыток. Мы, конечно, с мамой всё заранее обсуждали, есть риски. Есть риски инфекционных осложнений, есть риски кровотечения, они повышаются, конечно. Но, если первый ребеночек рождается в сроке 23 – 24 недели, или 22 недели, и мы понимаем, что мы ему никак не поможем, то либо у нас оба погибнут, либо одному мы, по крайней мере, дадим шанс на выживание. Мы попробовали 11 раз. В 5 случаях сразу же второй родился, а в 6 случаях нам удалось продлить больше, чем на сутки. Самый большой период у нас получился, когда женщина первого ребенка родила в 22 недели, а второго в 34.
Самое большое количество случаев, 70 случаев описано, в Америке, в Голландии, в Италии описано достаточно много случаев. Мы, прочитав, что так делают, тоже попытались так сделать в нашем перинатальном центре. Было 11 случаев наших попыток. Мы, конечно, с мамой всё заранее обсуждали, есть риски. Есть риски инфекционных осложнений, есть риски кровотечения, они повышаются, конечно. Но, если первый ребеночек рождается в сроке 23 – 24 недели, или 22 недели, и мы понимаем, что мы ему никак не поможем, то либо у нас оба погибнут, либо одному мы, по крайней мере, дадим шанс на выживание. Мы попробовали 11 раз. В 5 случаях сразу же второй родился, а в 6 случаях нам удалось продлить больше, чем на сутки. Самый большой период у нас получился, когда женщина первого ребенка родила в 22 недели, а второго в 34.
Тамара Барковская:
О, он же прожил очень много, донашивался!
Павел Кузнецов:
Ребенок 2200. Родила прекрасного ребенка, которому сейчас уже 4 годика, прекрасный, здоровый ребенок, всё замечательно. Из этих 6 случаев один случай был тройня. Одного ребеночка женщина родила, а двое еще на 3 дня задержались. Но всё равно было на грани, 700 грамм – самый тяжелый срок, когда вроде шансы появляются, но они еще слишком малы. Из них из всех выжил только третий ребенок, 3 дополнительных эти денечка, может быть, и сказались в его судьбе.
Из этих 6 случаев один случай был тройня. Одного ребеночка женщина родила, а двое еще на 3 дня задержались. Но всё равно было на грани, 700 грамм – самый тяжелый срок, когда вроде шансы появляются, но они еще слишком малы. Из них из всех выжил только третий ребенок, 3 дополнительных эти денечка, может быть, и сказались в его судьбе.
Тамара Барковская:
Показательный клинический опыт.
Павел Кузнецов:
Да, мы так стараемся делать, если появляется возможность. Мы с женщиной всё обсуждаем, ей объясняем, ни одна не отказалась еще, все понимают, согласны на все риски, и мы такие роды проводим. В некоторых городах России тоже делают так, в Санкт-Петербурге, я читал их статьи, они так пробуют делать. По крайней мере, это возможность, мы можем дать шанс.
Тамара Барковская:
Правильно я понимаю, что не все двойни родоразрешаются путем кесарева сечения?
Павел Кузнецов:
Процент кесарева сечения при двойне гораздо больше, чем при одноплодных, конечно, наверное, порядка 50 – 60 %. В целом посчитать сложно, потому что разные центры, разные роддома, разные институты подходят к этому по-разному. В некоторых роддомах вообще практически все двойни оперируют, если только женщина не поступает на финальном этапе родов, когда уже ничего сделать нельзя.
В целом посчитать сложно, потому что разные центры, разные роддома, разные институты подходят к этому по-разному. В некоторых роддомах вообще практически все двойни оперируют, если только женщина не поступает на финальном этапе родов, когда уже ничего сделать нельзя.
Тамара Барковская:
Стандартов, спущенных от Минздрава, Приказы? Что диктуют стандарты и как?
Павел Кузнецов:
Есть. Мы на что в первую очередь опираемся? В нашем перинатальном центре двоен очень большой процент, мы по проценту двоен лидируем в городе именно в силу того, что наш перинатальный центр специализируется на преждевременных родах, у нас много их рождается преждевременно. В первую очередь, мы ориентируемся на положение первого ребенка, потому что если первый ребеночек лежит головкой вперед, то роды возможны через естественные родовые пути. Если первый лежит ягодицами вперед, в тазовом предлежании, то есть риски того, что произойдет так называемая коллизия плодов, то есть они сцепятся каким-то образом во время родов. Первый ребенок рождается попой, то головка может зацепиться за головку второго каким-то образом и тогда возникнет очень тяжелая ситуация, которая приведет к серьезным проблемам для обоих детей. Поэтому, если первый ребеночек в тазовом предлежании, то делается кесарево сечение. Если первый лежит головкой, независимо от того, как лежит второй ребенок, роды возможны, потому что после рождения первого в матке освободится место, и второй ребеночек повернется сам, сам родится либо в головном, либо в тазовом предлежании. Тут даже при тазовом предлежании не большая проблема, потому что дорожка уже проложена, первый ребеночек родился и, соответственно, у второго проблем возникнет меньше.
Первый ребенок рождается попой, то головка может зацепиться за головку второго каким-то образом и тогда возникнет очень тяжелая ситуация, которая приведет к серьезным проблемам для обоих детей. Поэтому, если первый ребеночек в тазовом предлежании, то делается кесарево сечение. Если первый лежит головкой, независимо от того, как лежит второй ребенок, роды возможны, потому что после рождения первого в матке освободится место, и второй ребеночек повернется сам, сам родится либо в головном, либо в тазовом предлежании. Тут даже при тазовом предлежании не большая проблема, потому что дорожка уже проложена, первый ребеночек родился и, соответственно, у второго проблем возникнет меньше.
Конечно, бывает настолько сложная ситуация, что нам приходится делать кесарево сечение на втором плоде. Это редкость, но бывает, к сожалению, когда сам родился, а второй нет. Например, второй лег поперек и не поворачивается никак. В такой ситуации приходится делать кесарево сечение, и второй ребенок извлекается. Конечно, получается, женщина родила сразу и так, и эдак, испытала всё на свете. Но это редкость, конечно, это не очень хорошо, но такое случается.
Конечно, получается, женщина родила сразу и так, и эдак, испытала всё на свете. Но это редкость, конечно, это не очень хорошо, но такое случается.
Что еще, какие показания для кесарева сечения? Например, если суммарный вес детей больше 6 килограмм, очень большие. Матка перерастянута, не получается, матка не сможет их вытолкнуть, у нее слишком мало сил, она перерастянутая. Например, синдром фето-фетальной трансфузии тот же самый. Детки в тяжелом положении, большие сложности в плане их кровообращения; если у них идет большой сброс крови от одного к другому – однозначно, только кесарево сечение, потому что в родах может быть как угодно, это повлияет на их здоровье с очень большими сложностями. Особенная ситуация – это самое тяжелое, моноамниотическая двойня, когда они находятся в одном плодном пузыре. Это очень редкая ситуация, дети на одной плаценте, еще и в одном плодном пузыре. Они, к сожалению, почти всегда перекручиваются пуповинами между собой. Пуповины завязываются в совершенно причудливые узлы, скручиваются косичкой и неожиданно на любом этапе могут настолько затянуться, что погибнут оба ребенка. Смертность при такой двойне 50 %. Поэтому мы ждем, ждем срок, нормальный срок, когда мы понимаем, что мы сможем выходить обоих детишек, и делаем кесарево сечение. Мы не ждем никогда даже близко к доношенному сроку. Здесь уже каждая больница решает для себя, на каком этапе они точно смогут выходить обоих детишек. Обычно это 32 – 34 недели, мы доходили до этого срока, всё, они не пережали друг другу пуповины, мы сделали кесарево сечение и достали их. Тут только кесарево сечение, о родах даже речь не идет.
Смертность при такой двойне 50 %. Поэтому мы ждем, ждем срок, нормальный срок, когда мы понимаем, что мы сможем выходить обоих детишек, и делаем кесарево сечение. Мы не ждем никогда даже близко к доношенному сроку. Здесь уже каждая больница решает для себя, на каком этапе они точно смогут выходить обоих детишек. Обычно это 32 – 34 недели, мы доходили до этого срока, всё, они не пережали друг другу пуповины, мы сделали кесарево сечение и достали их. Тут только кесарево сечение, о родах даже речь не идет.
Тамара Барковская:
Спасибо, Павел Андреевич, благодарю вас за такой интересный диалог! Мы обязательно сделаем с вами дополнительные выпуски на интересные темы.
Близнецов | Сканирование SO + GI
Есть три разных типа близнецов:
Дихориальный диамниоз (ДХДА) Близнецы Близнецы DCDA имеют две плаценты и два отдельных амниотических мешка.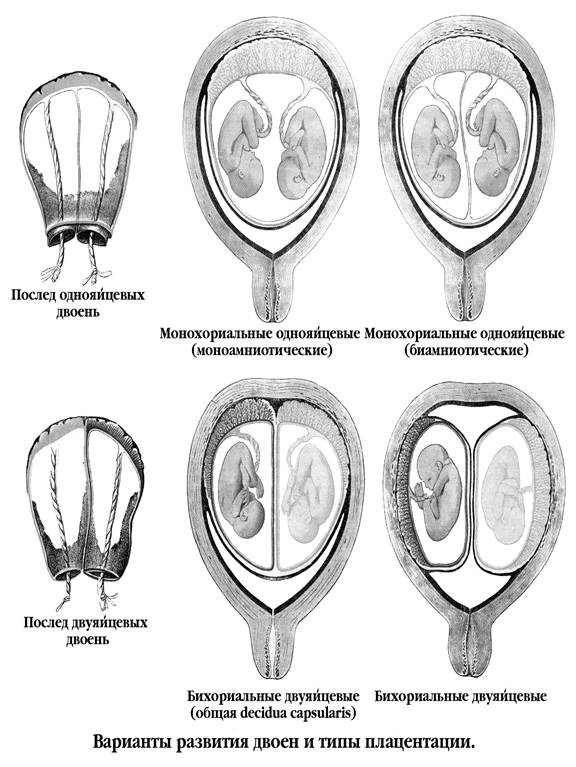 Эти младенцы обычно имеют другой генетический материал; приблизительно 10% будут идентичными.
Эти младенцы обычно имеют другой генетический материал; приблизительно 10% будут идентичными.
Изображение: Близнецы DCDA
БлизнецовDCDA обычно ежемесячно обследуют для оценки роста и благополучия каждого ребенка, а также для оценки состояния шейки матки.
Монохориальный диамниоз (MCDA) Близнецы БлизнецыMCDA имеют одну плаценту и два отдельных амниотических мешка. Эти дети имеют идентичный генетический материал.
Изображение: близнецы MCDA
Близнецов с MCDA регулярно обследуют каждые две недели в возрасте 16–32 недель для выявления ранних признаков трансфузионного синдрома и могут столкнуться с другими проблемами во время беременности, в том числе:
- Острая трансфузия близнецов
- Синдром эмболизации близнецов
- Двойной реверсивный синдром артериальной перфузии или акардиальный близнец
MCMA одна плацента, и оба ребенка делят один и тот же амниотический мешок. Они также имеют одинаковый генетический материал.
Они также имеют одинаковый генетический материал.
Изображение: Близнецы MCMA
близнецов MCMA сканируются еженедельно через 24 недели до плановых родов — обычно в 32 недели — в крупном центре с отделением интенсивной терапии новорожденных 1-го уровня. Близнецы MCMA могут подвергаться большему риску:
- Запутывание пуповины и потеря одного или обоих плодов
- Острая трансфузия близнецов
- Сиамские близнецы
Все близнецы могут потенциально столкнуться со следующими особыми проблемами во время беременности:
- Преждевременные роды.Средний гестационный возраст при рождении двойни составляет 36 недель, тройни — 33 недели, а четверни — 29 недель. Половина всех беременностей двойней рождается до 36 недель. Ультразвук можно использовать для контроля длины шейки матки, что намного точнее, чем клиническое обследование органов малого таза.
 Длина шейки матки может выявить пациентов с высоким риском преждевременных родов.
Длина шейки матки может выявить пациентов с высоким риском преждевременных родов. - Задержка роста одного или обоих плодов.
- Низкая масса тела при рождении менее 2500 г. Эти младенцы подвергаются значительному риску краткосрочных и долгосрочных проблем со здоровьем.
- Повышенный риск хромосомных и структурных аномалий.
- Повышенный риск потери плода.
Ваш врач решит, как часто он или она будет проводить ультразвуковое наблюдение за вашей беременностью. Если выявлена проблема с плодом или его ростом, с вами могут быть обсуждены дальнейшие исследования, включая пренатальное тестирование, такое как амниоцентез или CVS.
Аномалии у монозиготных близнецов – уход за плодами и новорожденными
Что такое монозиготные близнецы?
Монозиготные близнецы — однояйцевые близнецы, которые образуются при расщеплении одной оплодотворенной яйцеклетки.В зависимости от времени разлития у близнецов будет разное количество плацент (орган, питающий плод внутри матки) и амниотических мешков. Монозиготные близнецы могут иметь две отдельные плаценты и два отдельных мешочка, называемые дихориальными/диамниотическими. Это такое же количество плацент и мешочков, которое бывает у разнояйцевых (разнояйцевых близнецов). Дихориальные/диамниотические близнецы имеют повышенный риск осложнений по сравнению с одноплодной беременностью, но представляют собой тип близнецов с самым низким риском.
Монозиготные близнецы могут иметь две отдельные плаценты и два отдельных мешочка, называемые дихориальными/диамниотическими. Это такое же количество плацент и мешочков, которое бывает у разнояйцевых (разнояйцевых близнецов). Дихориальные/диамниотические близнецы имеют повышенный риск осложнений по сравнению с одноплодной беременностью, но представляют собой тип близнецов с самым низким риском.
Монозиготные близнецы также могут иметь одну плаценту, но два отдельных мешка. Их называют монохориальными/диамниотическими близнецами. От 60 до 65 процентов однояйцевых близнецов являются монохориальными/диамниотическими. Монозиготные близнецы, разделяющие одну плаценту и один мешок, называются монохориальными/моноамниотическими близнецами. Наконец, монозиготные близнецы, которые являются монохориальными/моноамниотическими, могут быть соединены.
Количество плацент и плодных мешков лучше всего определять с помощью УЗИ до 14-й недели беременности. Это когда плацента и амниотический мешок (водяной мешок) наиболее видны врачу. Все вынашиваемые близнецы требуют частого контроля с помощью УЗИ и других тестов плода по мере развития беременности. В зависимости от количества плацент и амниотических мешков, а также наличия или отсутствия других заболеваний наши врачи составят индивидуальный план для вас и ухода за вашими детьми. Как минимум, ультразвуковое исследование у близнецов с дихориальной/диамниотической близнецами должно проходить каждые 4 недели.
Все вынашиваемые близнецы требуют частого контроля с помощью УЗИ и других тестов плода по мере развития беременности. В зависимости от количества плацент и амниотических мешков, а также наличия или отсутствия других заболеваний наши врачи составят индивидуальный план для вас и ухода за вашими детьми. Как минимум, ультразвуковое исследование у близнецов с дихориальной/диамниотической близнецами должно проходить каждые 4 недели.
Как аномалии у монозиготных близнецов влияют на мою беременность?
Вот некоторые проблемы, с которыми могут столкнуться близнецы:
Мы рекомендуем всем матерям, независимо от того, вынашивают ли они монозиготных близнецов с аномалиями или любых близнецов, много отдыхать и сосредоточиться на правильном питании.Ваш врач расскажет вам о постельном режиме, определенных лекарствах для остановки схваток или родов и других способах предотвращения преждевременных родов. У вас будет больше дородовых визитов к врачу, чем у мам, не столкнувшихся с осложнениями.
Как лечить аномалии у монозиготных близнецов?
Как и все близнецы, будьте готовы к преждевременным родам. Частота очень ранних родов (до 32 недель) у монозиготных близнецов почти в два раза выше, чем у других близнецов. Шансы также увеличиваются для кесарева сечения.
Вот несколько осложнений, которые могут возникнуть, и способы их лечения:
- Запутывание шнура. В этом случае врачи могут порекомендовать родить ваших близнецов уже на 24-й неделе. Ваш врач может дать вам лекарство, которое поможет ускорить развитие легких ваших близнецов, чтобы помочь им выжить вне матки. Ваш врач, вероятно, выполнит кесарево сечение.
- Проблемы с амниотической жидкостью. Если чрезмерное количество жидкости является проблемой, ваш врач проведет процедуру по уменьшению количества жидкости, которая позволит вам чувствовать себя более комфортно, поможет выровнять кровоток между близнецами и снизит вероятность преждевременных родов.

- Трансфузионный синдром Твин-Твин.
- Двойная реверсивная последовательность артериальной перфузии.
Несколько беременностей
Многоплодие
Заболеваемость близнецами Заболеваемость монозиготных (т.е. однояйцевых) близнецов (МЗ) остается постоянной во всем мире и часто указывается на уровне 3-5 на 1000. Однако заболеваемость дизиготных близнецов (ДЗ) сильно различается в разных популяциях и при разных обстоятельствах (4-50 на 1000).Эти цифры могут быть занижены, потому что они не учитывают гораздо более высокую внутриутробную смертность близнецов (например, аборты, папирусный плод, явления исчезающих близнецов). Когда частота близнецов в популяции известна, частоты других типов многоплодной беременности можно приблизительно рассчитать, используя гипотезу Меллейна: когда частота двойни равна n, частота тройни составляет n 2 , четверняшек n 3 , и т. д. .
д. .
Дизиготные близнецы составляют 2/3 близнецов и относятся к оплодотворению 2 яйцеклеток.Образовавшиеся бластоцисты образуют отдельные амнионы, хорионы и плаценты. Плацента будет дихориальной, диамниотической, отдельной, если места имплантации разделены, или дихориальной, диамниотической, слитой, если места имплантации расположены близко друг к другу. Текущее неполное понимание дизиготного близнеца заключается в том, что оно возникает из-за повышенного уровня гонадотропина в сыворотке крови матери, на который, в свою очередь, влияют возраст матери, паритет, питание и генотип.
Монозиготные близнецы составляют 1/3 близнецов и появляются в результате расщепления одной оплодотворенной яйцеклетки в период между 1 st 2 и 15-17 днями беременности.Поскольку близнецы MZ чаще возникают с возрастом матери, связаны с врожденными пороками развития и могут быть вызваны тератогенами, было высказано предположение, что близнецы MZ возникают в результате тератогенного события.
Если деление яйцеклетки происходит рано (стадия бластомера), плацента дихориальная, диамниотическая. Если расщепление происходит между 4-7 днями, когда происходит удвоение массы внутреннего ядра и дифференцировка трофобласта с образованием хориона, но до образования амниона, плацента будет монохориальной, диамниотической (20-30% МЗ близнецов) .При удвоении эмбрионального зачатка зародышевого диска на 15 или 16 день после формирования амниона плацента будет монохориальной, моноамниотической (1-2% МЗ).
Позднее или неполное расщепление зародышевого диска приводит к явлениям сросшихся близнецов.
Клинические характеристики многоплодной беременностиМногоплодная беременность приводит к увеличению смертности и заболеваемости как у матери, так и у новорожденных.
Материнские черты1.Увеличение частоты длительных госпитализаций и хирургических родов. Решения относительно родов основываются на многих факторах, не последним из которых является положение плода:
Vertex vertex: допустимы вагинальные роды.
Тазовое предлежание: кесарево сечение из-за повышенной вероятности защемления будущей двойни и выпадения пуповины.
Затвор Vertex: спорный.
2. Частота самопроизвольных абортов в два раза выше, чем одноплодных беременностей. Потеря одного близнеца происходит в 5% случаев многоплодной беременности.
3. Повышенная частота гиперемезиса беременных.
4. Преувеличенная анемия беременных.
5. Многоводие, которое может привести к преждевременному и/или увеличению объема движений.
6. Преждевременные роды — 50% близнецов рожают до 37 недель беременности (в 12 раз выше, чем у одноплодных).
7. Повышенная частота преэклампсии (в 5 раз выше, чем у одноплодных).
8. Повышенный риск материнского кровотечения, в первую очередь из-за атонии матки из-за чрезмерного растяжения матки, а также из-за увеличения частоты случаев предлежания плаценты и предлежания сосудов .
Интранатальные факторы Чаще встречаются неправильное предлежание, выпадение пуповины, обвитие пуповины и дистресс плода. Блокировка или сговор близнецов может произойти, но редко.
Блокировка или сговор близнецов может произойти, но редко.
1. Перинатальная смертность при многоплодной беременности примерно в 5 раз выше, чем при одноплодной беременности, при несколько более высоком риске для 2 и близнецов. Повышенный риск смерти у близнецов сохраняется в течение 1-го -го года жизни.
2. Увеличение числа преждевременных родов — 10% преждевременных родов приходится на двойню. На них также приходится 25% перинатальных смертей при преждевременных родах, большинство из которых происходит при сроке беременности < 32 недель и массе тела при рождении < 1500 г.
3. Частота низкой массы тела при рождении ( < 2500 г) выше при рождении близнецов (> 50%). Низкая масса тела при рождении является результатом как недоношенности, так и ЗВУР.
4. Внутриутробный рост плода близнецов следует схеме роста одноплодных до 30-34 недель беременности, после чего средний вес при рождении близнецов отклоняется от кривой одноплодных. Таким образом, пик средней массы тела при рождении достигается в возрасте 37–38 недель, а не в возрасте 41–42 недель, как у одноплодных. Замедление внутриутробного развития проявляется в большинстве основных органов (сердце, легкие, почки, печень, селезенка и головной мозг). Окружность головы и длина тела лучше сохраняются до более поздних сроков беременности. МЗ-близнецы, как правило, легче, чем ДЗ-близнецы, и сообщается, что близнецы 2 и рождений весят немного меньше, чем близнецы 1 -го -го рождения.
Таким образом, пик средней массы тела при рождении достигается в возрасте 37–38 недель, а не в возрасте 41–42 недель, как у одноплодных. Замедление внутриутробного развития проявляется в большинстве основных органов (сердце, легкие, почки, печень, селезенка и головной мозг). Окружность головы и длина тела лучше сохраняются до более поздних сроков беременности. МЗ-близнецы, как правило, легче, чем ДЗ-близнецы, и сообщается, что близнецы 2 и рождений весят немного меньше, чем близнецы 1 -го -го рождения.
5. Близнецы более склонны к асфиксии при рождении, а в парах близнецов 2 и родившихся близнецов более восприимчивы.
6. Вероятность развития РДС выше у второго близнеца.
7. Частота нарушений развития нервной системы выше у близнецов по сравнению с одноплодными. Детский церебральный паралич чаще встречается у близнецов (5-10%), а наиболее распространенной формой паралича является спастическая диплегия. Близнецы также имеют более высокую частоту судорог. Близнецы по-прежнему демонстрируют значительные задержки в росте и развитии после рождения, которые могут сохраняться и в подростковом возрасте.
Близнецы по-прежнему демонстрируют значительные задержки в росте и развитии после рождения, которые могут сохраняться и в подростковом возрасте.
8. Ретинопатия недоношенных чаще встречается у многоплодных детей по сравнению с одноплодными.
9. Некротический энтероколит встречается в 3 раза чаще у двойни и тройни.
10. Частота раннего начала инфекции СГБ у маловесных детей почти в 5 раз выше у близнецов, чем у одноплодных.
11. Врожденные аномалии также увеличиваются при многоплодной беременности. Врожденные пороки развития могут быть связаны с:
а. Скованность/ограниченное внутриутробное пространство, приводящее к неправильному росту и положению, может привести к таким дефектам, как косолапость и врожденный вывих бедра
б.Дефекты, возникающие в результате специфической патологии/тератогенности процесса близнецов, включая сиамские близнецы, аномалии ЦНС, такие как дефекты нервной трубки, аномалии ССС, такие как единственная пупочная артерия, и аномалии ЖКТ.
в. Пороки развития, возникающие в результате сосудистого обмена.
Синдром переливания крови от близнеца к близнецу (TTTS)Сосудистые анастомозы встречаются почти исключительно в монохориальных плацентах. Заболеваемость составляет 85%.
Когда семядоля кровоснабжается артерией от одного близнеца и дренируется веной от другого, существует возможность переноса значительного количества крови от близнеца на артериальной стороне (донор) к близнецу на венозной стороне (реципиент). ) соединения.Влияние фето-фетальных трансфузий на каждого из близнецов, вероятно, зависит от периода, в течение которого происходит переливание крови. Клинически TTTS можно заподозрить, когда у близнецов разница Hb > 5 г/дл и/или разница в массе тела при рождении > 20%. Ультрасонографические данные можно увидеть, даже если нет разницы в гематокрите.
В острых случаях один близнец полнокровный, а другой бледный. В хронических случаях значительная задержка роста близнеца-донора может осложняться маловодием с сопутствующим многоводием близнеца-реципиента (вследствие сочетанного действия гиперволемии, артериальной гипертензии и повышенного диуреза). В тяжелых случаях описана водянка плода.
В тяжелых случаях описана водянка плода.
Наиболее губительным эффектом сосудистых связей в монохориальной плаценте является формирование акардиального или аморфного плода (1% всех МЗ близнецов). Это происходит в связи с большим А-А и V-V анастомозом между аномальным плодом и его обычно нормальным близнецом. В начале беременности давление в артерии нормального близнеца превышает давление в артерии другого плода. Кровь поступает к реципиенту через пупочную артерию и выходит через пупочную вену, чтобы стекать в крупный венозно-венозный анастомоз.Таким образом, кровообращение близнеца-реципиента меняется на противоположное. (Помните, что насыщенная кислородом кровь обычно поступает к плоду из пупочной вены, а ненасыщенная кровь выходит через пупочные артерии.)
Низкое перфузионное давление, десатурация и реверсия кровообращения у реципиента приводят к множественным тяжелым структурным дефектам, приводящим к акардиальному или аморфному плоду. Головной полюс поражается сильнее, потому что это область, наиболее удаленная от ретроградной перфузии. Более близкая и лучше перфузируемая нижняя часть тела относительно сохранна.Поскольку изначально нормальный близнец-донор должен обеспечивать перфузию обоих сосудов плода, у него может развиться гипертрофия сердца, застойная сердечная недостаточность или водянка плода.
Более близкая и лучше перфузируемая нижняя часть тела относительно сохранна.Поскольку изначально нормальный близнец-донор должен обеспечивать перфузию обоих сосудов плода, у него может развиться гипертрофия сердца, застойная сердечная недостаточность или водянка плода.
Помимо переноса крови сосудистые анастомозы могут служить каналами для прохождения тромбопластических веществ. После внутриутробной гибели однояйцевого близнеца перенос тромбопластического материала живому реципиенту может инициировать обширное внутрисосудистое свертывание с последующим тромбозом, инфарктом и некрозом в органах этого реципиента.Эта последовательность событий может привести к внутриутробной смерти, некрозу коркового слоя почки, энцефаломаляции и деструктивным структурным дефектам, таким как атрезия кишечника, аплазия кожи или ампутация конечностей.
Управление ТТТС 1. Поддерживайте адекватную вентиляцию легких, артериальное давление, уровень глюкозы и электролитов.
2. Поддерживайте оптимальную тепловую среду.
3. Тщательно обследуйте новорожденного на наличие аномалий, ЗВУР, анемии и коагулопатии.
4. В случаях острых фетофетальных трансфузий с признаками объемной перегрузки у реципиента и шока у донора может потребоваться обменное переливание.Расчетный объем крови (ОЦК) составляет 100 мл/кг для недоношенных детей и 85 мл/кг для доношенных детей.
а) Частичное обменное переливание с использованием СЗП для реципиента.
Объем обмена (мл) = EBV (мл) x желаемое изменение Hct
Пуск Hct
b) Быстрое восполнение объема кристаллоидами или коллоидными растворами с последующим переливанием PRBC донору.
Объем обмена = 16 г/дл (гемоглобин PRBC) — ( исходный гемоглобин — желаемый гемоглобин )
2
5.В случаях хронической фетофетальной трансфузии:
а) Частичная обменная трансфузия с использованием PRBC, если донор анемичен и имеет симптомы.
b) Если донор имеет значительное ограничение роста и нестабильность, отмените энтеральное питание и начните непрерывную инфузию декстрозы, чтобы первоначально обеспечить 5 мг/кг/мин глюкозы. Впоследствии это можно скорректировать на основе измерений уровня глюкозы в крови.
Впоследствии это можно скорректировать на основе измерений уровня глюкозы в крови.
6. Как при острой, так и при хронической трансфузии плода наблюдайте за близнецом-реципиентом на гипербилирубинемию.
7. При наличии признаков сердечной декомпенсации может потребоваться ограничение жидкости, применение диуретиков и вазопрессорных средств. Оценка внутрисосудистого объема с помощью мониторинга ЦВД также может быть полезной.
вернуться наверх | предыдущая страница
Как я узнаю, идентичны ли мои близнецы?
В чем разница между однояйцевыми и разнояйцевыми близнецами?
Однояйцевые близнецы всегда развиваются из одной оплодотворенной яйцеклетки, которая делится и вырастает в двух генетически идентичных детей.Разнояйцевые (разнояйцевые) близнецы вырастают из двух яйцеклеток, раздельно оплодотворенных разными сперматозоидами. Вам наверняка будет интересно узнать, идентичны ли ваши близнецы, но и вашему акушеру и акушерке тоже. То, идентичны ли ваши близнецы, может повлиять на тип медицинской помощи, которую вы и ваши дети получаете. Это также может повлиять на тип ваших родов.
То, идентичны ли ваши близнецы, может повлиять на тип медицинской помощи, которую вы и ваши дети получаете. Это также может повлиять на тип ваших родов.
Определить близнецов как однояйцевых или нет, сложнее, чем вы думаете. Медицинские определения близнецов основаны на том, как близнецы зачаты — от одной оплодотворенной яйцеклетки или более — и как они растут в матке (матке).
В утробе матери младенцы окружены двумя оболочками:
- Внутренняя оболочка, называемая амнионом. Эта мембрана образует мешок, содержащий амниотическую жидкость.
- Наружная оболочка, называемая хорионом. Эта мембрана образует дополнительный слой вокруг амниона. Плацента вырастает из тканей хориона.
Внимательно изучив эти оболочки, а также плаценту или плаценты с помощью ультразвукового сканирования, обычно можно сказать, могут ли близнецы быть идентичными.После этого ваши близнецы могут быть отнесены к одной из следующих категорий:
Дихориальная диамниотическая (DCDA)
У каждого ребенка есть собственная плацента и отдельные наружная оболочка (хорион) и внутренняя оболочка (амнион). Это касается примерно трети однояйцевых близнецов и всех разнояйцевых близнецов (Davies 2014, 2019).
Это касается примерно трети однояйцевых близнецов и всех разнояйцевых близнецов (Davies 2014, 2019).
У однояйцевых близнецов DCDA это происходит, когда оплодотворенная яйцеклетка полностью расщепляется в течение трех дней после зачатия (Davies 2014). Это достаточно рано для того, чтобы отдельные оболочки и плаценты выросли из яйцевого мешка.
Итак, близнецы DCDA могут быть как идентичными, так и неидентичными.
Монохориальный диамниотик (MCDA)
Оба ребенка имеют одну общую плаценту и одну внешнюю оболочку (хорион), но у каждого из них есть собственная отдельная внутренняя оболочка (амнион) (NHS 2019). Это касается двух третей однояйцевых близнецов, поэтому это наиболее распространенный тип однояйцевых близнецов.
Монохориальная моноамниотическая (MCMA)
У обоих детей одна плацента, одна внешняя оболочка (хорион) и одна внутренняя оболочка (амнион) (NHS 2019).Близнецы MCMA крайне редки и составляют лишь около одного процента всех однояйцевых близнецов (Davies 2014, MBF 2010, NHS 2019).
Когда я узнаю, идентичны ли мои близнецы?
Если вы ожидаете близнецов MCDA или MCMA, вам следует выяснить, идентичны ли они при сканировании датировки между 10 и 14 неделями беременности (NHS 2019, NICE 2011).До 14 недель на сканограмме легче увидеть, есть ли у каждого ребенка свои плодные оболочки (NICE 2011, RCOG 2016). Ваш врач-сонограф будет использовать эту информацию, чтобы попытаться выяснить, идентичны ли ваши близнецы.
Если врач-сонограф обнаружит близнецов DCDA, вы не сможете точно определить, идентичны ли они, во время беременности. Возможно, вам придется подождать, пока они родятся, чтобы быть уверенным. Однако, поскольку все разнояйцевые близнецы являются DCDA, а треть однояйцевых близнецов — DCDA, есть вероятность, что они неидентичны (NHS 2019).
Насколько точны ультразвуковые исследования для подтверждения идентичных близнецов?
Ультразвуковое сканирование, как правило, позволяет точно определить, есть ли у ваших близнецов общий хорион, особенно если оно проводится до 14 недель (RCOG 2016). Если ваш врач-сонограф не уверен, он проведет второе сканирование и может запросить второе мнение (NICE 2011, RCOG 2016). Иногда требуется немедленное направление к специалисту в более крупную больницу (RCOG 2016).
Если ваш врач-сонограф не уверен, он проведет второе сканирование и может запросить второе мнение (NICE 2011, RCOG 2016). Иногда требуется немедленное направление к специалисту в более крупную больницу (RCOG 2016).Однако ваш врач-сонограф может не все точно увидеть на экране (NICE 2011, van Jaarsveld et al 2012). Например, плаценты разнояйцевых близнецов могут сливаться вместе и выглядеть как одна плацента (Davies 2014).
Кроме того, некоторые специалисты в области здравоохранения могут предположить, что две плаценты означают разнояйцевых близнецов, тогда как у каждого однояйцевого близнеца может быть по плаценте, если у них DCDA (Davies 2014, McAslan Fraser nd, van Jaarsveld et al 2012).
Могут ли однояйцевые близнецы быть мальчиком и девочкой?
Нет, однояйцевые близнецы генетически идентичны, поэтому они всегда одного пола. Однако у вас могут быть разнояйцевые близнецы одного пола. Сканирование на более поздних сроках беременности, когда гениталии ваших детей развились, может показать пол ваших детей. Если на снимке беременности четко видны мальчик и девочка, то можно быть уверенным, что близнецы не идентичны.
Если на снимке беременности четко видны мальчик и девочка, то можно быть уверенным, что близнецы не идентичны.Какая разница в уходе за мной, если я беременна однояйцевыми близнецами?
Дело не столько в том, идентичны ли ваши близнецы, сколько в том, имеют ли ваши близнецы общие мембраны и плаценту (монохориальные близнецы), это может иметь значение.Если вы беременны монохориальной двойней, у вас больше шансов столкнуться с осложнениями (NICE 2011, RCOG 2016). Ваша команда специалистов будет внимательно следить за вами и вашими детьми, и вам следует чаще проходить дородовые осмотры и проводить сканирование (NICE 2011, RCOG 2016).
Хотя большинство монохориальных близнецов рождаются здоровыми, до 15% близнецов с общей плацентой имеют трансфузионный синдром (TTTS) (NICE 2011, NHS 2019, RCOG 2016, TAMBA nd).
TTTS возникает при дисбалансе плацентарных кровеносных сосудов, когда один близнец получает слишком много крови, а другой — слишком мало. Ваша медицинская бригада будет внимательно следить за TTTS, потому что это может быть очень вредным, если его не лечить.
Ваша медицинская бригада будет внимательно следить за TTTS, потому что это может быть очень вредным, если его не лечить.
Будет ли очевидно, что мои дети будут идентичными, когда они родятся?
Иногда невозможно сказать, являются ли младенцы однояйцевыми близнецами, пока они еще находятся в утробе матери. В этом случае вы узнаете наверняка только после рождения ваших детей. Но с новорожденными трудно сказать, просто взглянув. Если ваши близнецы одного пола и у каждого своя плацента, они могут быть, а могут и не быть идентичными (NICE 2011, NHS 2019, van Jaarsveld et al 2012).Ваш акушер или акушер может определить это путем тщательного осмотра плаценты (McAslan Fraser nd).
По мере того, как ваши дети растут в течение первого года жизни, на их идентичность покажут другие признаки, такие как:
- цвет глаз
- цвет и текстура волос
- цвет кожи
- форма стопы, руки и ушей
- точное время и порядок, в котором они прорезали зубы (MBF nd, McAslan Fraser nd)
Если вы хотите заранее точно узнать, идентичны ли ваши близнецы, тест ДНК — самый точный способ выяснить это, но вам придется заплатить (McAslan Fraser 2012, NHS 2019).

Тест ДНК называется определением зиготности. Он устанавливает, являются ли ваши близнецы идентичными (монозиготными) или разнояйцевыми (дизиготными). Вам просто нужно поднести ватную палочку к ртам ваших близнецов. Тестирование ДНК обычно недоступно в NHS, но его предлагает Фонд множественных рождений примерно по 100 фунтов стерлингов за несколько тестов (MBF nd, McAslan Fraser nd, Northgene nd).
Узнайте, сколько дородовых посещений требуется при беременности двойней.
Ссылки
Дэвис М.2014. Многоплодная беременность. В: Маршалл Дж., Рейнор М. (ред.). Учебник Майлза для акушерок , 16-е изд., глава 14. Лондон: Elsevier.
МБФ. 2010. Информация для родителей, если у близнецов одна плацента. Монохориальные близнецы. Фонд помощи при рождении нескольких детей. www.multiplebirths.org.uk [По состоянию на июнь 2019 г.]
MBF. й. Они идентичны? Фонд помощи при рождении нескольких детей. www.multiplebirths.org.uk [По состоянию на июнь 2019 г. ]
]
McAslan Fraser E. nd. Ожидаете двойню, тройню или больше? Руководство по здоровой многоплодной беременности. Тамба (Ассоциация близнецов и многоплодных детей). www.tamba.org.uk [По состоянию на июнь 2019 г.]
NHS. 2019. Дородовая помощь при двойне. Здоровье от А до Я. www.nhs.uk [По состоянию на июнь 2019 г.]
NICE. 2011. Многоплодная беременность: дородовая помощь при беременности двойней и тройней. Национальный институт здравоохранения и передового опыта. CG129. www.nice.org.uk [По состоянию на июнь 2019 г.]
Northgene nd. Какое родство доказывает тестирование на зиготность? www.northgene.com.co.uk [По состоянию на июнь 2019 г.]
RCOG. 2016. Ведение монохориальной многоплодной беременности. Королевский колледж акушеров и гинекологов, Руководство Green-top 51. www.rcog.org.uk [По состоянию на июнь 2019 г.]
Tamba nd. Основные статистические данные о многоплодной беременности . Ассоциация близнецов и многоплодных рождений. www.tamba.org.uk [По состоянию на июнь 2019 г.]
www.tamba.org.uk [По состоянию на июнь 2019 г.]
Van Jaarsveld C, Llewellyn C, Fildes A, et al. 2012. Мои близнецы идентичны: родители могут быть дезинформированы пренатальными наблюдениями сканирования. БЖОГ . 119: 517–518. obgyn.onlinelibrary.wiley.com/ [По состоянию на июнь 2019 г.]
Дородовая помощь при двойне — NHS
Если вы ожидаете рождения двойни или тройни, важно, чтобы вы посещали все приемы из-за повышенного риска при таком типе беременности.
Ваша дородовая бригада должна иметь опыт ухода за женщинами, у которых близнецы или тройняшки.
Осмотры и томографии при беременности двойней
Количество предлагаемых вам обследований и томографий зависит от типа вашей двойни или тройни.
Женщинам с многоплодной беременностью должно быть предложено УЗИ в сроке от 11 до 14 недель. Важно присутствовать на этой встрече.
Это лучшее время, чтобы узнать, какой тип плаценты и оболочек у ваших близнецов (хориальность), и проверить свои даты.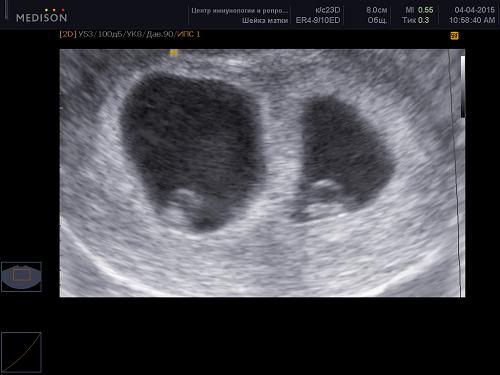
При желании одновременно можно пройти тест на прозрачность шеи на синдром Дауна.
Узнайте больше о скрининге на синдром Дауна
Вам также предложат сканирование, называемое сканированием аномалий, в возрасте от 18 до 20 недель 6 дней, чтобы убедиться, что ваши дети развиваются нормально.
Разные типы близнецов
Для медицинских целей существует 3 типа близнецов. Это относится и к тройне, хотя беременность тройней будет более сложной, чем беременность двойней.
Существует 3 типа:
- дихориальные диамниотические (DCDA) близнецы – каждая имеет свою отдельную плаценту с отдельной внутренней (амнионом) и внешней мембраной (хорион)
- монохориальные диамниотические (MCDA) близнецы – общая плацента с одной наружной оболочкой и 2 внутренними оболочками
- монохориальные моноамниотические (MCMA) близнецы – общая внутренняя и наружная оболочки
Все разнояйцевые близнецы имеют DCDA, а треть однояйцевых близнецов имеют DCDA.
Остальные две трети однояйцевых близнецов имеют MCDA, и только 1 из 100 однояйцевых близнецов — MCMA.
Процент однояйцевых и разнояйцевых близнецов, рожденных в Великобритании, обычно не регистрируется, но, по данным Фонда множественных рождений, около трети близнецов идентичны.
Какой дополнительный уход мне может понадобиться?
Если у ваших детей MCDA, вы можете ожидать большего количества обследований и наблюдения, так как этот тип близнецов имеет самый высокий риск трансфузионного синдрома близнецов (TTTS), который представляет собой аномалию плаценты.
Вас могут направить в региональный центр фетальной медицины для осмотра врачом-специалистом.
Если у ваших детей MCMA, вы также будете часто проходить сканирование. У этого типа близнецов часто происходит запутывание пуповины, что может вызвать осложнения.
Такие типы близнецов встречаются редко, и вы можете рассчитывать на специализированную помощь и тщательное наблюдение.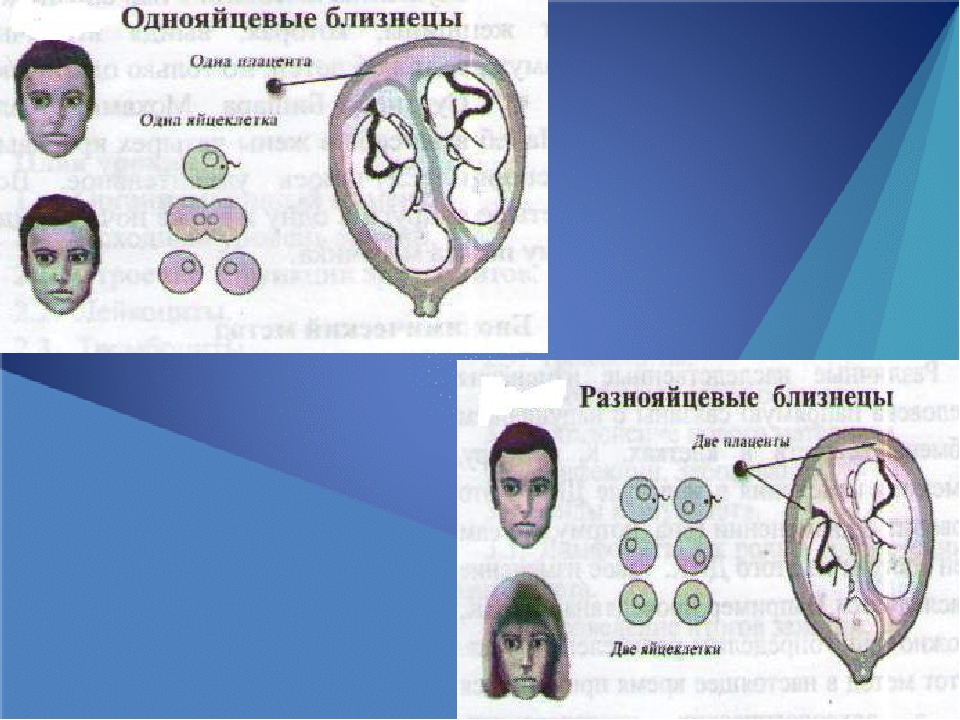
Если у ваших детей DCDA, риск для их здоровья в утробе матери намного ниже. Обычно вас будут сканировать каждые 4 недели.
Важно посещать все приемы, чтобы можно было своевременно выявить любые проблемы и при необходимости решить их.
Риски при беременности двойней
Хотя в большинстве случаев многоплодная беременность является здоровой и приводит к рождению здоровых детей, существует больше рисков, о которых следует знать, когда вы беременны двумя или более детьми.
Если вы беременны более чем одним ребенком, вы подвергаетесь более высокому риску осложнений беременности, таких как анемия, преэклампсия и гестационный диабет.
Обязательно посещайте все дородовые приемы, чтобы можно было своевременно выявить любые проблемы и при необходимости вылечить их.
Преждевременные роды
Двойняшки и тройни имеют более высокий риск преждевременного рождения (до 37 недель) и веса при рождении менее 2,5 кг (5,5 фунтов).
Большинство близнецов и тройняшек рождаются преждевременно.
Примерно 6 из 10 близнецов рождаются до 37 недель. Почти 8 из 10 тройняшек рождаются до 35 недель.
Запланированные роды
Если вы ожидаете рождения двойни или тройни, вам предложат плановые роды по телефону:
- 37 недель для близнецов с плацентой
- 36 недель для однояйцевых близнецов с общей плацентой
- 35 недель для неосложненная беременность тройней
- 32-33 недели для близнецов MCMA
Беременность двойней и тройней после запланированных дат может быть опасной.Планы на роды будут обсуждаться с вами с учетом ваших потребностей и предпочтений.
Если вы откажетесь от запланированных родов, вам будут предложены еженедельные визиты к акушеру и еженедельные УЗИ, а также сканирование роста плода каждые 2 недели.
Ваша акушерская бригада будет тесно сотрудничать с вами на протяжении всей беременности и после рождения ваших детей, чтобы обеспечить безопасность и здоровье вас и ваших детей.
Синдром трансфузии близнецов
Синдром трансфузии близнецов (TTTS) поражает однояйцевых близнецов с общей плацентой (монохориальный).
Риск выше у близнецов с MCDA, но это может произойти и у близнецов с MCMA.
Это вызвано аномальными соединительными кровеносными сосудами в плаценте близнецов.
Это приводит к несбалансированному кровотоку от одного близнеца (известного как донор) к другому (реципиенту), в результате чего у одного ребенка объем крови больше, чем у другого.
TTTS поражает от 10 до 15% монохориальных близнецов и может иметь серьезные последствия.
Вам нужно будет обсудить ваш индивидуальный случай с врачом, так как то, что работает при одной беременности TTTS, может не подходить для другой.
Посетите веб-сайт Twins Trust для получения дополнительной информации о TTTS
.Дородовое ведение дихориальных/диамниотических близнецов
Назад к результатам поиска04.05.
 2016
2016Автор: Мэригрейс Элсон, MD
Редактор: Тиффани А. Мур Симас, MD, MPH, Med
Зарегистрированные пользователи также могут загрузить PDF-файл или прослушать подкаст этой жемчужины.
Войдите в систему сейчас или создайте бесплатную учетную запись, чтобы получить доступ к бонусным функциям Pearls.
Хориональность у близнецов лучше всего определяется с помощью УЗИ в конце первого или начале второго триместра с чувствительностью 90% или выше. Знак двойного пика (также называемый знаком лямбда или дельта) указывает на дихориальность и представляет собой треугольник в основании разделительной мембраны с такой же эхогенностью хориона, что лучше всего видно на 11-14 неделе. Более толстая разделительная мембрана хорошо коррелирует с дихориальностью. Дихориальность также может быть диагностирована, если плоды разного пола или если видны две отдельные плаценты.Монохориальность связана со значительно большим количеством осложнений. Хорионичность не то же самое, что зиготность. Дихориальные диамниотические (ди-ди) двойни могут возникнуть в результате дробления оплодотворенной яйцеклетки в течение 72 часов после оплодотворения. Примерно 25-30% монозиготных близнецов ди-ди.
Хорионичность не то же самое, что зиготность. Дихориальные диамниотические (ди-ди) двойни могут возникнуть в результате дробления оплодотворенной яйцеклетки в течение 72 часов после оплодотворения. Примерно 25-30% монозиготных близнецов ди-ди.
Преждевременные роды происходят более чем у 50% беременных близнецов при среднем сроке беременности 36 недель. Женщин с близнецами следует консультировать по поводу преждевременных родов и связанных с ними неонатальных осложнений.При любой многоплодной беременности повышен риск гиперемезии, гестационного диабета, гипертонии/преэклампсии, анемии, кровотечений, ожирения печени беременных, кесарева сечения и послеродовой депрессии.
Врожденные аномалии увеличиваются в 2 раза у близнецов по сравнению с одноплодными, в основном встречаются у монозиготных близнецов. У дизиготных близнецов каждый плод имеет независимый риск развития анеуплоидии. Математическая вероятность анеуплоидии увеличивается у близнецов по сравнению с одиночками в любом возрасте матери. При скрининге анеуплоидии у близнецов в первом триместре беременности используется сонографическая оценка прозрачности воротникового пространства. Скрининг сыворотки при беременности двойней менее чувствителен из-за усреднения аналитов плодов. Тестирование бесклеточной ДНК у близнецов было менее тщательно протестировано и не определяет пораженного близнеца. Анатомический осмотр следует проводить в 18-22 недели.
При скрининге анеуплоидии у близнецов в первом триместре беременности используется сонографическая оценка прозрачности воротникового пространства. Скрининг сыворотки при беременности двойней менее чувствителен из-за усреднения аналитов плодов. Тестирование бесклеточной ДНК у близнецов было менее тщательно протестировано и не определяет пораженного близнеца. Анатомический осмотр следует проводить в 18-22 недели.
Гестационный возраст при родах и рост плода в наибольшей степени влияют на неонатальный исход. Пациентки должны быть обследованы на наличие признаков и симптомов преждевременных родов.Потребности в питании при беременности двойней выше, чем при одноплодной беременности, при этом женщины с идеальной массой тела стремятся набрать 37-54 фунта веса. Рекомендуются дополнительные препараты железа и фолиевой кислоты. Институт медицины опубликовал рекомендации по набору веса при беременности у близнецов, основанные на ИМТ до беременности. Консультация с диетологом может быть полезной.
Сканирование роста плода ди-ди близнецов обычно проводится каждые 4 недели, начиная с 20-недельного анатомического обследования. Рутинное антенатальное наблюдение не улучшает исходы и предназначено для беременностей с осложнениями или дискордантностью.Дискордантность роста является показанием для более тщательного наблюдения.
Постельный режим, амбулаторный мониторинг активности матки, рутинный скрининг фибронектина плода, профилактические токолитики, профилактический серкляж шейки матки, профилактический пессарий и профилактическое введение прогестерона неэффективны для предотвращения преждевременных родов. Использование вагинального прогестерона при укороченной шейке матки при двойне вызывает споры. В случаях преждевременных родов антенатальные кортикостероиды и магний для нейропротекции следует назначать по тем же показаниям, что и при одноплодной беременности.Польза от позднего назначения стероидов недоношенным (34 0/7 – 36 6/7 недель) при многоплодной беременности неизвестна. При наличии показаний блокаторы кальциевых каналов и нестероидные противовоспалительные препараты следует рассматривать как токолитики первой линии. Если происходит внутриутробная гибель одного из близнецов при двуплодной беременности, выживший близнец лечится выжидательно. Диссеминированное внутрисосудистое свертывание теоретически возможно, но встречается редко. Показано дородовое тестирование.
При наличии показаний блокаторы кальциевых каналов и нестероидные противовоспалительные препараты следует рассматривать как токолитики первой линии. Если происходит внутриутробная гибель одного из близнецов при двуплодной беременности, выживший близнец лечится выжидательно. Диссеминированное внутрисосудистое свертывание теоретически возможно, но встречается редко. Показано дородовое тестирование.
Из-за более раннего риска мертворождения, чем у одноплодных, неосложненные ди-ди близнецы рождаются в 38 недель, что является надиром перинатальной смертности.Досрочное родоразрешение следует проводить только по показаниям. Пролонгирование беременности после 39 недель не рекомендуется.
Дальнейшее чтение:
Бюллетени Комитета по практике — акушерство; Общество материнско-фетальной медицины; Практический бюллетень № 169: Многоплодная беременность: двойня, тройня и многоплодная беременность более высокого порядка. Акушер-гинеколог. 2016 окт.; 128(4):e131-46. doi: 10.1097/AOG.0000000000001709.
2016 окт.; 128(4):e131-46. doi: 10.1097/AOG.0000000000001709.
Редди Ю., Абухамад А., Левин Д., Сааде Ф.и другие; Визуализация плода: краткое изложение Объединенного национального института детского здоровья и развития человека Юнис Кеннеди Шрайвер, Общества медицины матери и плода, Американского института ультразвука в медицине, Американского колледжа акушеров и гинекологов, Американского колледжа радиологии, Общества педиатрии Радиология и Общество радиологов на семинаре по ультразвуковой визуализации плода. Am J Акушер-гинеколог. 2014 май; 210(5):387-97. doi: 10.1016/j.ajog.2014.02.028.
Комитет ACOG по акушерской практике. Мнение Комитета № 713: Антенатальная терапия кортикостероидами для созревания плода. , Акушер-гинеколог. 2017 авг; 130 (2): e102-e109. doi: 10.1097/AOG.0000000000002237.
Первоначальное одобрение май / 2016 г .; Незначительные изменения 05.09.2017 г., редакция от марта 2019 г., редакция от сентября 2019 г.
********** Уведомление об использовании ************
Общество академических специалистов в области общего акушерства и гинекологии, Inc. («SASGOG») стремится к точности и будет постоянно проверять и проверять все Жемчужины, чтобы они отражали текущую практику.
Этот документ предназначен для помощи практикующим врачам в оказании надлежащей акушерско-гинекологической помощи. Рекомендации основаны на руководящих принципах основных обществ и высококачественных доказательствах, если они доступны, и дополнены мнением автора и редакционной коллегии, когда это необходимо. Его не следует истолковывать как диктующий эксклюзивный курс лечения или процедуры, которой необходимо следовать.
Внесение изменений в практику может быть оправдано, когда, по разумному суждению лечащего врача, такой курс действий определяется состоянием пациента, ограниченностью доступных ресурсов или достижениями в знаниях или технологиях. SASGOG регулярно просматривает статьи; однако его публикации могут не отражать самые последние данные. Несмотря на то, что мы прилагаем все усилия для предоставления точной и надежной информации, эта публикация предоставляется «как есть» без каких-либо явных или подразумеваемых гарантий точности, надежности или иного. SASGOG не гарантирует и не поддерживает продукты или услуги какой-либо фирмы, организации или лица. Ни SASGOG, ни ее соответствующие должностные лица, директора, члены, сотрудники или агенты не несут ответственности за любые убытки, ущерб или претензии в отношении любых обязательств, включая прямые, специальные, косвенные или косвенные убытки, понесенные в связи с этой публикацией или доверие представленной информации.
SASGOG регулярно просматривает статьи; однако его публикации могут не отражать самые последние данные. Несмотря на то, что мы прилагаем все усилия для предоставления точной и надежной информации, эта публикация предоставляется «как есть» без каких-либо явных или подразумеваемых гарантий точности, надежности или иного. SASGOG не гарантирует и не поддерживает продукты или услуги какой-либо фирмы, организации или лица. Ни SASGOG, ни ее соответствующие должностные лица, директора, члены, сотрудники или агенты не несут ответственности за любые убытки, ущерб или претензии в отношении любых обязательств, включая прямые, специальные, косвенные или косвенные убытки, понесенные в связи с этой публикацией или доверие представленной информации.
Copyright 2020 Общество академических специалистов в области общего акушерства и гинекологии, Inc. Все права защищены. Запрещается перепечатывать, дублировать или размещать без предварительного письменного согласия.
Назад к результатам поиска
Монозиготные дихориально-диамниотические беременности после однократного переноса бластоцисты методом замораживания-оттаивания: ретроспективная серия случаев | BMC Беременность и роды
С тех пор, как в 1984 г. было сообщено о первом случае монозиготного двойни, связанного с ЭКО [12], частота MZT после вспомогательной репродукции постоянно растет [13].Модель развития монозиготных близнецов была впервые описана Корнером в 1955 г. и стала общепринятой в качестве золотого правила, которое теперь часто публикуется в учебниках и литературе. Предполагается, что монозиготное скручивание DC-DA развивается при делении дробящегося эмбриона в течение первых 3 дней после оплодотворения, до того, как клетки внутренней клеточной массы дифференцируются [14]. Как пишет Эрранц, теория была быстро принята благодаря престижу Корнера, внутренней логике модели и убедительности его графического изображения [15].Общепринятое представление о различных режимах монозиготного двойникования (называемых «модой») основано на небольшом количестве экспериментальных данных, поскольку эксперименты на эмбрионах должны соответствовать ограничениям на людях [16]. Однако в нашем исследовании сообщалось о 13 случаях FET с одиночной бластоцистой, которые привели к монозиготному близнецу DC-DA, что противоречило золотому правилу.
было сообщено о первом случае монозиготного двойни, связанного с ЭКО [12], частота MZT после вспомогательной репродукции постоянно растет [13].Модель развития монозиготных близнецов была впервые описана Корнером в 1955 г. и стала общепринятой в качестве золотого правила, которое теперь часто публикуется в учебниках и литературе. Предполагается, что монозиготное скручивание DC-DA развивается при делении дробящегося эмбриона в течение первых 3 дней после оплодотворения, до того, как клетки внутренней клеточной массы дифференцируются [14]. Как пишет Эрранц, теория была быстро принята благодаря престижу Корнера, внутренней логике модели и убедительности его графического изображения [15].Общепринятое представление о различных режимах монозиготного двойникования (называемых «модой») основано на небольшом количестве экспериментальных данных, поскольку эксперименты на эмбрионах должны соответствовать ограничениям на людях [16]. Однако в нашем исследовании сообщалось о 13 случаях FET с одиночной бластоцистой, которые привели к монозиготному близнецу DC-DA, что противоречило золотому правилу.
В нашем ретроспективном исследовании, в котором изучалась большая когорта FET с одиночной бластоцистой, мы сообщаем о 2,8% частоте беременности MZT после FET с одной бластоцистой, что сопоставимо с предыдущими исследованиями [5, 6].Большинство беременностей MZT были монохориальными, как и в предыдущем отчете [6]. Частота монозиготных беременностей DC-DA составила 0,5% (13/2510) после FET одной бластоцисты в нашем исследовании. Большинство предыдущих исследований переноса одной бластоцисты, в результате которых появились близнецы DC-DA, представляют собой отчеты о случаях. В недавнем исследовании сообщалось о четырех случаях переноса одиночной бластоцисты, что привело к рождению монозиготных близнецов DC-DA в контролируемых циклах FET с пониженной регуляцией, частота монозиготных беременностей с DC-DA составила 0,3% (4/1181) после однократной FET бластоцисты [17]. что было сопоставимо с нашим исследованием.В других отчетах о случаях атипичный хетчинг приводит к монозиготному двойникованию после переноса одиночной бластоцисты [2, 18, 19]. Другое исследование, включающее 4976 клинических беременностей, показало, что они никогда не наблюдали деления эмбриона пополам до стадии бластоцисты в течение более чем 15-летнего опыта лечения ЭКО и лабораторного опыта [14]. Наряду с нашими открытиями необходимо переоценить популярное кредо хорионичности, просто основанное на дне эмбрионального развития. Кроме того, должна быть недооценка частоты монозиготных близнецов DC-DA, связанных с лечением ЭКО, потому что монозиготные многоплодные беременности могут быть незаметны, если переносится более одного эмбриона.Поскольку все опубликованные исследования являются ретроспективными или отчетами о случаях с небольшими размерами выборки и отсутствием генетических анализов плода или новорожденного, что затрудняет получение конкретных выводов против давно принятой догмы и требует дальнейших исследований.
Другое исследование, включающее 4976 клинических беременностей, показало, что они никогда не наблюдали деления эмбриона пополам до стадии бластоцисты в течение более чем 15-летнего опыта лечения ЭКО и лабораторного опыта [14]. Наряду с нашими открытиями необходимо переоценить популярное кредо хорионичности, просто основанное на дне эмбрионального развития. Кроме того, должна быть недооценка частоты монозиготных близнецов DC-DA, связанных с лечением ЭКО, потому что монозиготные многоплодные беременности могут быть незаметны, если переносится более одного эмбриона.Поскольку все опубликованные исследования являются ретроспективными или отчетами о случаях с небольшими размерами выборки и отсутствием генетических анализов плода или новорожденного, что затрудняет получение конкретных выводов против давно принятой догмы и требует дальнейших исследований.
Механизм монозиготного деления до сих пор неизвестен. Во многих исследованиях сообщалось, что микроманипуляции с блестящей оболочкой во время ИКСИ, биопсии эмбриона и вспомогательного хетчинга являются факторами риска, связанными с монозиготной беременностью во время лечения ЭКО [9, 19, 20]. Согласно наиболее популярной теории, АГ может увеличить частоту расщепления внутренней клеточной массы и последующего развития двух плодных пластинок [19]. В то время как некоторые другие исследования показывают противоположные результаты, манипуляции с эмбрионами (ИКСИ, вспомогательный хетчинг, биопсия эмбрионов) не увеличивают риск монозиготной беременности [9, 21]. В наших 13 случаях возможными ранее зарегистрированными факторами риска, связанными с частотой монозиготной многоплодной беременности, были биопсия эмбриона для PGT, AH, ICSI и расширенная культура. И АГ, и биопсия эмбриона были выполнены в 5 из 13 случаев; ИКСИ было сделано в 9 из 13 случаев в исследовании.
Согласно наиболее популярной теории, АГ может увеличить частоту расщепления внутренней клеточной массы и последующего развития двух плодных пластинок [19]. В то время как некоторые другие исследования показывают противоположные результаты, манипуляции с эмбрионами (ИКСИ, вспомогательный хетчинг, биопсия эмбрионов) не увеличивают риск монозиготной беременности [9, 21]. В наших 13 случаях возможными ранее зарегистрированными факторами риска, связанными с частотой монозиготной многоплодной беременности, были биопсия эмбриона для PGT, AH, ICSI и расширенная культура. И АГ, и биопсия эмбриона были выполнены в 5 из 13 случаев; ИКСИ было сделано в 9 из 13 случаев в исследовании.
Перенос одиночной бластоцисты рекомендуется во многих странах, поскольку он имеет благоприятный прогноз в отношении живорождения, а также низкой многоплодной беременности. Но расширенная культура может сыграть роль в развитии MZT. Перенос эмбрионов на стадии бластоцисты подвергает эмбрион дополнительному пребыванию в среде in vitro и может оказать некоторое влияние на эмбрион и, следовательно, увеличить вероятность деления эмбриона. Ретроспективный анализ показал, что частота наступления беременности по MZT составляет 5,6% в группе переноса бластоцисты по сравнению с 2% в группе эмбрионов с дроблением [22].Предполагается, что механизм длительного воздействия низких уровней кальция может повредить внутриклеточной стабилизации и, следовательно, привести к делению внутренней клеточной массы [3, 19]. Наше исследование показало 2,8% частоту беременности MZT после одиночной бластоцисты FET, что было ниже, чем в приведенном выше исследовании. В то время как другое исследование не показало увеличения числа многоплодных беременностей по сравнению со стадией эмбриона как при близнецах DC-DA, так и MC-DA [23]. Факторы риска деления эмбрионов остаются спорными, и для ответа на этот вопрос необходимы дополнительные исследования.
Ретроспективный анализ показал, что частота наступления беременности по MZT составляет 5,6% в группе переноса бластоцисты по сравнению с 2% в группе эмбрионов с дроблением [22].Предполагается, что механизм длительного воздействия низких уровней кальция может повредить внутриклеточной стабилизации и, следовательно, привести к делению внутренней клеточной массы [3, 19]. Наше исследование показало 2,8% частоту беременности MZT после одиночной бластоцисты FET, что было ниже, чем в приведенном выше исследовании. В то время как другое исследование не показало увеличения числа многоплодных беременностей по сравнению со стадией эмбриона как при близнецах DC-DA, так и MC-DA [23]. Факторы риска деления эмбрионов остаются спорными, и для ответа на этот вопрос необходимы дополнительные исследования.
Сила нашего исследования заключается в том, что оно включает только пересадку одиночной замороженной бластоцисты с подавлением регуляции и ЗГТ, при этом ультразвуковое исследование подтверждает отсутствие овуляции во время подготовки эндометрия в цикле FET, чтобы исключить возможность дизиготного двойничества DC-DA.

 При оплодотворении двух яйцеклеток разными сперматозоидами образуются две зиготы, каждая из которых развивается в эмбрион. Разнояйцевые близнецы не идентичны. Также они могут быть как однополыми, так и разнополыми.
При оплодотворении двух яйцеклеток разными сперматозоидами образуются две зиготы, каждая из которых развивается в эмбрион. Разнояйцевые близнецы не идентичны. Также они могут быть как однополыми, так и разнополыми. Во время беременности объем циркулирующей крови и так увеличивается, а если вы ждете близнецов, то он возрастает еще больше. Почкам нужно перерабатывать больше жидкости, в результате мочевой пузырь наполняется быстрее, а вам приходится чаще ходить в туалет. Но не стоит ограничивать себя в воде, ведь сохранять водный баланс во время беременности очень важно.
Во время беременности объем циркулирующей крови и так увеличивается, а если вы ждете близнецов, то он возрастает еще больше. Почкам нужно перерабатывать больше жидкости, в результате мочевой пузырь наполняется быстрее, а вам приходится чаще ходить в туалет. Но не стоит ограничивать себя в воде, ведь сохранять водный баланс во время беременности очень важно. К восьмой неделе у близнецов появляются зачаточные конечности, похожие на лопасти весла.
К восьмой неделе у близнецов появляются зачаточные конечности, похожие на лопасти весла. А если выделения сопровождаются зудом, жжением или неприятным запахом, возможно, в ваш организм попала инфекция.
А если выделения сопровождаются зудом, жжением или неприятным запахом, возможно, в ваш организм попала инфекция. Однако пол детей вы сможете узнать только на УЗИ на 18–20-й неделе.
Однако пол детей вы сможете узнать только на УЗИ на 18–20-й неделе.

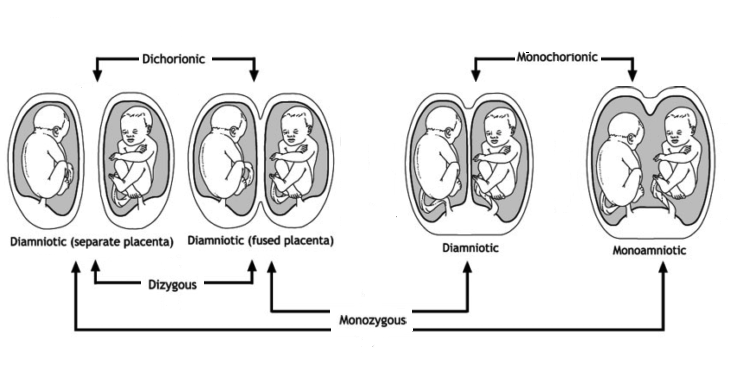 Она чаще встречается при многоплодной беременности. Если у вас отекает лицо и руки, постоянно болит голова, нарушается зрение или трудно дышать, сразу же обратитесь к врачу.
Она чаще встречается при многоплодной беременности. Если у вас отекает лицо и руки, постоянно болит голова, нарушается зрение или трудно дышать, сразу же обратитесь к врачу. Включите в рацион продукты с высоким содержанием клетчатки, а для облегчения неприятных ощущений принимайте теплые ванны.
Включите в рацион продукты с высоким содержанием клетчатки, а для облегчения неприятных ощущений принимайте теплые ванны. Из-за задержки жидкости ноги могут отекать. Держите ноги в приподнятом положении в течение дня, если есть возможность. Резкий или массивный отек ног также может быть симптомом серьезного осложнения преэклампсии, поэтому, если отеки вызывают у вас беспокойство, обратитесь к врачу.
Из-за задержки жидкости ноги могут отекать. Держите ноги в приподнятом положении в течение дня, если есть возможность. Резкий или массивный отек ног также может быть симптомом серьезного осложнения преэклампсии, поэтому, если отеки вызывают у вас беспокойство, обратитесь к врачу. Вам сказали, что в последнее время вы храпите? Не переживайте — это абсолютно нормально. Какой-то определенной причины у этого явления нет — вероятно, что к концу беременности процесс дыхания поменялся. Попробуйте носовые полоски от храпа или включайте на ночь увлажнитель.
Вам сказали, что в последнее время вы храпите? Не переживайте — это абсолютно нормально. Какой-то определенной причины у этого явления нет — вероятно, что к концу беременности процесс дыхания поменялся. Попробуйте носовые полоски от храпа или включайте на ночь увлажнитель.

 Длина шейки матки может выявить пациентов с высоким риском преждевременных родов.
Длина шейки матки может выявить пациентов с высоким риском преждевременных родов.