Диета при гастродуодените | Санаторий Горный
Время чтения: 3 мин., 39 сек.
Гастродуоденит – это заболевание желудочно-кишечного тракта, который характеризуется возникновением воспалительного процесса слизистой желудка и двенадцатиперстной кишки. Заболевание протекает в острой или хронической форме. Диетотерапия при гастродуодените – это основа лечения данного заболевания. Соблюдение диеты позволяет снять воспалительный процесс на слизистой оболочке и не позволить развиться осложнениям.
Основные принципы питания при гастродуодените:
- Приемы пищи должны быть регулярными в одно и то же время
- Частота приемов пищи должны быть не менее 5-6 раз в день
- Нельзя переедать. Объем разового приема пищи должен быть не большим.
- В приготовлении необходимо отдавать предпочтение отвариванию, запеканию без корочки и тушению.
- Пища должна быть теплой, не холодной и не горячей, чтобы дополнительно не раздражать слизистую оболочку желудка и двенадцатиперстной кишки
Питание при гастродуодените в период обострения:
Острая форма гастродуоденита требует строгого соблюдения диеты.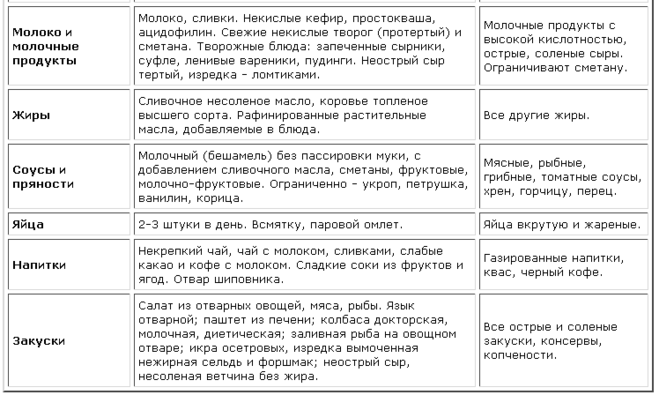 В первые дни болезни следует полностью отказаться от еды (лечебное голодание). После стихания болевого симптома можно вводить в рацион овощные супы, разваренные каши и пюре образные блюда. Нужно много пить воды, травяных чаев, отваров.
В первые дни болезни следует полностью отказаться от еды (лечебное голодание). После стихания болевого симптома можно вводить в рацион овощные супы, разваренные каши и пюре образные блюда. Нужно много пить воды, травяных чаев, отваров.
Питание при хроническом гастродуодените
При хроническом гастродуодените необходимо избегать употребления жирной, острой и соленой пищи. Предпочтение надо отдавать нежирным видам мяса и рыбы: молодой говядине, телятине, кролику, индейке и куре. Соленую рыбу, субпродукты, мясо гуся, утки и баранины надо исключить. Питание должно быть максимально щадящим. Еду предпочтительно отваривать или тушить, чем жарить.
Типы диет при гастродуодените:
При гастродуодените назначают диету №1, диету №5, диету №2.
Диету №1 назначают при повышенной кислотности. При гастродуодените с повышенной кислотностью следует отдать предпочтение пюреобразным блюдам, слизистым супам, разваренным кашам на молоке. Питание должно быть дробным, через равные промежутки времени. Важно всю пищу тщательно пережевывать.
Питание должно быть дробным, через равные промежутки времени. Важно всю пищу тщательно пережевывать.
Стол №2 назначают при гастродуодените с пониженной кислотностью (атрофический гастродуоденит). Питание должно быть дробным, через равные промежутки времени. Твердая и жидкая пища принимаются раздельно. Обязательно соблюдать питьевой режим – не менее 1800 мл. жидкости в сутки
Диета № 5 необходима всем людям страдающим хроническим гастродуоденитом, для ежедневного питания вне обострения. Если вам поставили диагноз «хронический гастродуоденит», то диета №5 это та схема питания, которой нужно придерживаться всю жизнь. Вернуться к не полезной, жареной, острой пище, фастфуду уже не получится. Любое нарушение диеты приведет к обострению заболевания.
Список разрешенных продуктов:
|
овощи |
В отварном или тушеном виде. |
|
Не жирные сорта мяса и рыбы в протертом виде (фарш) |
Можно приготовить в виде котлет, тефтелей, фрикаделек на пару или в тушеном виде |
|
Сухари, подсушенный хлеб |
В небольшом количестве. Питание в сухомятку категорически противопоказано |
|
Нежирные кисломолочные продукты |
Творог, сыр, йогурт, творожная запеканка, не жирная сметана, не кислый кефир |
|
Растительное масло, сливочное масло |
Можно употреблять в небольшом количестве. |
|
Крупы |
В период обострения крупы должны быть разваренные. |
Список полностью или частично ограниченных продуктов:
|
Кислые первые блюда (борщ, щи) |
Раздражают слизистую оболочку |
|
Блюда из бобовых |
Вызывают метеоризм |
|
Алкогольные и газированные напитки |
Раздражают слизистую оболочку желудка |
|
Копченые изделия |
Усиливают секрецию и приводит к обострению заболеванию |
|
Консервированные продукты |
Раздражают слизистую пищеварительного тракта |
|
Острые и пряные соусы |
усиливают секрецию желчи и желудочного сока |
|
Фастфуд, продукты питания с усилителями вкуса и химическими добавками. |
Данные продукты питания раздражают слизистую оболочку, трудно перевариваются |
Меню питания при гастродуодените (Режим питания)
- Приемы пищи должны быть разделены на 5-6 раз в сутки. Употреблять пищу надо в одно и то же время
- Готовить пищу надо на пару, либо отваривать и тушить
- пища должна быть теплой.
- Из питания следует исключить продукты, раздражающие слизистую оболочку пищеварительного тракта
- Пищу нужно есть в измельченном виде.
Рецепты диетических блюд при гастродуодените:
Примерное меню при хроническом гастродуодените:
Завтрак: разваренная гречневая каша на воде с добавлением сливочного масла. Галета. Отвар шиповника
Второй завтрак: яичный омлет. Яблочный компот.
Обед: овощной суп с куриной фрикаделькой. Отварные овощи. Кисель
Отварные овощи. Кисель
Полдник: травяной чай с печеньем.
Ужин: тушеные овощи с запечёной рыбой
Перед сном: стакан не кислого и не жирного кефира
Длительность диеты:
После снятия болевого симптома необходимо придерживаться строгой диеты 4-5 месяцев. За этот период необходимо восстановить работу пищеварительной системы и купировать воспалительный процесс.
Комментарии диетологов:
«Правильный выбор санатория является значительным шагом на пути к сохранению и приумножению здоровья. «Горный» – это курортный комплекс, объединивший опыт и знания российской и советской курортологии. Наличие современного медицинского оборудования и инновационных установок, профессионализм персонала и любовь к своему делу послужат залогом в продлении долголетия» – главный врач санатория Караулов Александр Олегович.
меню на неделю и питание в стадии обострения
Омлет с молоком
Диета при гастрите предусматривает особую схему питания, при которой в рацион входят продукты, щадящие слизистую желудка. Что можно есть при гастрите с… РИА Новости Спорт, 27.01.2022
https://cdnn21.img.ria.ru/images/07e5/0c/0b/1763269598_341:0:3072:2048_1920x0_80_0_0_2c0f22c67756ddb9ebc279098dd76b82.jpg2021-12-11T15:41
2021-12-11T15:41
2
РИА Новости Спорт
7 495 645-6601
ФГУП МИА «Россия сегодня»
https://xn--c1acbl2abdlkab1og.xn--p1ai/awards/
Основное блюдо
Европейская
яйцо куриное, 3 шт.
молоко, 180 г
масло сливочное, 20 г
соль по вкусу
Разбить в миску яйца и взбить до объединения желтка и белка.
Шаг 1
Влить в миску молоко, продолжая взбивать смесь до однородности.
Шаг 2
Положить в глубокую кастрюлю кусочек масла и поставить ее разогреваться, пока масло не расплавится.
Шаг 3
Вылить в кастрюлю молочно-яичную массу, прикрыть крышкой и поставить на средний огонь. Готовить в течение 5 минут.
Шаг 4
Убавить огонь и ждать 10 минут до готовности. Важно не давать омлету жариться и шкварчать. Он должен медленно томиться.
Шаг 5
еда, здоровье — общество, рецепты, россия
Кулеш
Диета при гастрите предусматривает особую схему питания, при которой в рацион входят продукты, щадящие слизистую желудка. Что можно есть при гастрите с… РИА Новости Спорт, 27.01.2022
https://cdnn21.img.ria.ru/images/07e5/0c/0b/1763269598_341:0:3072:2048_1920x0_80_0_0_2c0f22c67756ddb9ebc279098dd76b82.jpg2021-12-11T15:41
2021-12-11T15:41
2
РИА Новости Спорт
7 495 645-6601
ФГУП МИА «Россия сегодня»
https://xn--c1acbl2abdlkab1og.xn--p1ai/awards/
Суп
Русская
вода , 1,5 л
говядина, 200 г
картофель, 3 шт.
пшено, 80 г
лук репчатый, 2 шт.
масло сливочное, 1 ст. л.
морковь, 2 шт.
лавровый лист, 3 шт.
лук зеленый по вкусу
соль по вкусу
перец черный по вкусу
Говядину очистить от прожилок, порезать небольшими кусочками. Овощи почистить. Пшено перебрать и хорошо промыть, пока вода не станет прозрачной. Это уберет из крупы горечь.
Шаг 1
Одну луковицу и одну морковь порезать на половинки. Разогреть сковороду без добавления масла и положить овощи срезом вниз.
Шаг 2
Слегка прижарить лук и морковь до появления небольших подпалин.
Шаг 3
Залить воду в кастрюлю, довести до кипения.
Шаг 4
В емкость добавить обжаренные овощи и лавровые листики. Варить на медленном огне 20-25 минут, после чего достать из кастрюли лук и морковь.
Шаг 5
В кипящий бульон добавить картофель и варить в течение 5-7 минут.
Шаг 6
Разогреть сковороду со сливочным маслом. Выложить порезанные лук с морковью и обжарить, помешивая, до золотистого оттенка, 3-5 минут. Добавить овощи в кастрюлю.
Добавить овощи в кастрюлю.
Шаг 7
Высыпать в бульон пшено, довести до кипения и варить еще 10 минут до готовности.
Шаг 8
еда, здоровье — общество, рецепты, россия
Гречаники с фаршем
Диета при гастрите предусматривает особую схему питания, при которой в рацион входят продукты, щадящие слизистую желудка. Что можно есть при гастрите с… РИА Новости Спорт, 27.01.2022
https://cdnn21.img.ria.ru/images/07e5/0c/0b/1763269598_341:0:3072:2048_1920x0_80_0_0_2c0f22c67756ddb9ebc279098dd76b82.jpg2021-12-11T15:41
2021-12-11T15:41
2
РИА Новости Спорт
7 495 645-6601
ФГУП МИА «Россия сегодня»
https://xn--c1acbl2abdlkab1og.xn--p1ai/awards/
Основное блюдо
Русская
крупа гречневая, 200 г
вода, 0,4 л
фарш свиной, 500 г
лук репчатый, 1 шт.
яйцо куриное, 3 шт.
соль по вкусу
мука пшеничная, 5 ст. л.
масло подсолнечное по вкусу
На стакан крупы взять половину чайной ложки соли.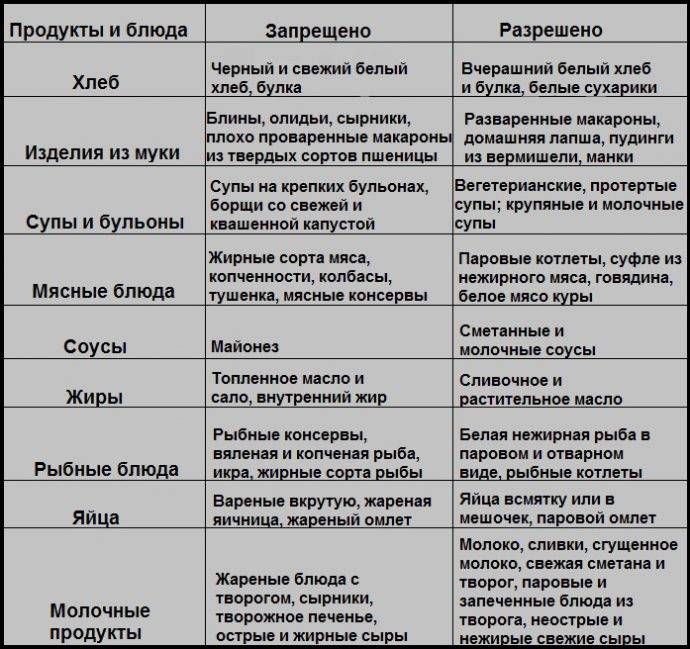 Соль добавить в кипящую воду, а потом всыпать в кастрюлю крупу
Соль добавить в кипящую воду, а потом всыпать в кастрюлю крупу
Шаг 1
Варить кашу под закрытой крышкой примерно 15 минут.
Шаг 2
После приготовления гречки измельчить ее в блендере.
Шаг 3
Лук крупно нарезать: сначала пополам, а потом каждую половину разделить на 2-3 части. На раскаленном масле обжарить до золотистого цвета.
Шаг 4
Для приготовления фарша взять нежирное мясо, порезать на куски и пропустить через мясорубку.
Шаг 5
Обжаренный лук снять с огня и пропустить через мелкую решетку на мясорубке к фаршу.
Шаг 6
В фарш добавить одно яйцо, посолить и поперчить по вкусу. Вымесить фарш руками.
Шаг 7
Добавить измельченную гречневую массу к фаршу, хорошо перемешать и несколько раз отбить, подбирая фарш руками и с силой бросая в миску или на разделочную доску.
Шаг 8
Слепить небольшие круглые котлеты, обвалять их в муке и жарить на раскаленной сковороде на маленьком огне до румянца с обеих сторон.
Шаг 9
еда, здоровье — общество, рецепты, россия
МОСКВА, 11 дек — РИА Новости. Диета при гастрите предусматривает особую схему питания, при которой в рацион входят продукты, щадящие слизистую желудка. Что можно есть при гастрите с повышенным и пониженным уровнем кислотности и на стадии обострения болезни, как составить меню на неделю – в материале РИА Новости.
Что такое гастрит?
Гастрит – это общее название группы острых и хронических заболеваний, связанных с воспалительными процессами слизистой оболочки желудка. Он является одним из самых распространенных недугов пищеварительных органов.
18 октября 2021, 12:10
Гастрит: врачи рассказали, как распознать и лечить заболеваниеВиды гастрита
В гастроэнтерологии выделяют более 10 разновидностей гастрита, отличающихся по характеру поражения стенки желудка. Чтобы назначаемая терапия была наиболее эффективной, необходимо правильно определить форму патологии.
«Есть несколько классификаций гастрита, так как его типы различаются по причинам возникновения, времени появления и сочетанию с другими патологическими процессами в организме», — поделилась с РИА Новости Регина Шайдуллина, врач общей практики.
Существует четыре основных вида этого заболевания.
24 августа 2021, 09:53ЗОЖОнколог рассказала, как отличить гастрит от рака желудкаЭрозивный гастрит
При эрозивном гастрите слизистая отечна, она подвергается поражению не частично, а полностью, в результате чего возникают кровотечения, которые могут перерасти в глубокие язвы при отсутствии благоприятных условий для заживления. Такой вид заболевания чаще всего возникает внезапно, вследствие травмы или нервного перенапряжения. Острый эрозивный гастрит развивается быстро, особенно если сопровождается стрессами. Хроническая форма характеризуется множественными эрозиями (предвестниками язв) на слизистой желудка.
Атрофический гастрит
Атрофический гастрит характеризуется снижением кислотообразующей функции, уменьшением количества обкладочных желудочных желез. Такая форма патологии может привести к атрофии тканей желудка с последующей метаплазией (замещение дифференцированных клеток одного типа клетками другого типа) участков слизистой. Эту разновидность относят к предраковому состоянию: по наблюдениям специалистов-гастроэнтерологов, она в 13% случаев заканчивается развитием онкологических болезней. Чаще всего атрофический гастрит – это новая ступень развития уже долго протекающего хронического заболевания.
Эту разновидность относят к предраковому состоянию: по наблюдениям специалистов-гастроэнтерологов, она в 13% случаев заканчивается развитием онкологических болезней. Чаще всего атрофический гастрит – это новая ступень развития уже долго протекающего хронического заболевания.
Лимфоцитарный гастрит
Лимфоцитарный гастрит является редкой, малоизученной формой заболевания желудка. В основе его развития лежит иммунное воспаление, которое без своевременного качественного лечения приводит к аутоиммунному поражению слизистой и в результате изменений клеточного состава – к предраковому состоянию. Развивается на фоне патологического нарушения работы кишечника, при котором наблюдается непереносимость глютена.
Гиперпластический гастрит
Гиперпластический гастрит – это редкая форма хронического поражения желудка, в основе которого лежит не воспалительный процесс, а первичная гиперплазия эпителия, то есть избыточный рост клеток ткани. Для этого вида гастрита зачастую характерна наследственная предрасположенность. Возникает в результате нарушения питания, при гиповитаминозе (недостатке витаминов), нарушении обмена веществ, курении, хронической интоксикации организма.
Для этого вида гастрита зачастую характерна наследственная предрасположенность. Возникает в результате нарушения питания, при гиповитаминозе (недостатке витаминов), нарушении обмена веществ, курении, хронической интоксикации организма.
Причины повреждения слизистой желудка
—
Возникновению гастроэнтерологического заболевания способствуют различные повреждающие факторы. Основные из них:—
Инфекции. Острый гастрит может быть вызван такими инфекционными агентами, как кишечная палочка, стафилококк, стрептококк и т.д.—
Вирусы. Сифилис, туберкулез, кандидоз – на их фоне данное заболевание развивается редко, однако случаи поражения желудка все-таки есть.—
Отравление сулемой, щелочами, солями тяжелых металлов и другие химические воздействия тоже могут вызвать острую форму патологии, так как в желудок попадают агрессивные вещества.—
Частые стрессовые ситуации. Дисбаланс нервной системы может вызвать образование эрозий. Он сопровождается длительным спазмом сосудов и недостаточным кровоснабжением слизистой.
Дисбаланс нервной системы может вызвать образование эрозий. Он сопровождается длительным спазмом сосудов и недостаточным кровоснабжением слизистой.—
Бесконтрольный прием медицинских препаратов, в том числе негормональных противовоспалительных средств.—
Неправильное питание: плохо подобранный рацион, нарушение режима приема пищи, частое употребление острых, жирных, рафинированных продуктов, недостаток растительной клетчатки, витаминов и других необходимых для организма полезных веществ. Все это вызывает раздражение слизистой желудка и приводит к появлению гастрита.
Признаки гастрита
Признаками развития гастроэнтерологической патологии являются следующие симптомы:
1
Боль в области левого подреберья или под ложечкой. Появляется или усиливается после приема пищи, в особенности после употребления острых, кислых, соленых, жареных блюд.2
Кислый или металлический привкус, сопровождающийся неприятным запахом.
3
Вздутие живота, которое возникает из-за скопления газов в пищеварительном тракте.4
Тошнота, ощущение дискомфорта и распирания, тяжесть в подложечной области.5
Жжение в загрудинной области. Изжога чаще всего появляется после употребления кофе, шоколада, крепкого чая, алкогольных напитков и т.д. Неприятные ощущения усиливаются при наклонах, попытках прилечь.
При наличии одного или нескольких пунктов одновременно следует незамедлительно обратиться ко врачу-терапевту или гастроэнтерологу.
11 ноября 2021, 02:35ЗОЖРоссиян предупредили, какие напитки нельзя употреблять натощакПитание при гастрите
Хронический гастрит предполагает периоды так называемого затишья и обострения. Если в обычное время людям с подобным заболеванием рекомендуется соблюдать особую диету, то на момент приступа делать это необходимо. Такая система питания подразумевает отсутствие в рационе тех продуктов, которые раздражают слизистую желудка. Необходимо воздержаться от приема жирной и грубой пищи, жареных, острых, маринованных, очень холодных или слишком горячих блюд, газированных напитков и алкоголя.
Варианты диеты могут отличаться в зависимости от формы гастроэнтерологической патологии.
Диета при остром гастрите
В первые сутки при остром гастрите следует воздержаться от еды, разрешается только теплое питье (1,5 — 2 л в день): полусладкий чай, вода с лимоном, отвар шиповника. На второй и третий день можно употреблять жидкую пищу: различные негорячие супы, кашу, пюре. Разрешено немного сливочного масла, некрепкий чай, кисели, мед. Нельзя есть свежие фрукты и овощи, а также мясные бульоны, употреблять сильногазированные напитки, кисломолочные продукты, хлебобулочные и кондитерские изделия. Каждое блюдо должно быть приготовлено при щадящей термической обработке: отварено, запечено или сделано на пару.
17 ноября 2021, 04:30ЗОЖЧто будет, если каждый день пить томатный сок? Отвечает специалистДиета для больных с пониженной кислотностью желудка
Пониженная кислотность желудка возникает при атрофической разновидности гастрита. В таком случае лечебная диета должна назначаться сразу же после похода ко врачу. Пищу следует употреблять чуть теплую, без раздражающих слизистую желудка веществ (например, нельзя острые специи и пряности), есть ее нужно маленькими порциями. Необходимо отказаться от употребления алкоголя и курения. Такая система питания направлена на снижение бродильных процессов в кишечнике и назначается на длительный период. Главная ее особенность состоит в том, что рекомендуется употреблять те продукты, которые являются пищевыми стимуляторами отделения желудочного сока: сельдь, мясные, рыбные и наваристые овощные бульоны.
Пищу следует употреблять чуть теплую, без раздражающих слизистую желудка веществ (например, нельзя острые специи и пряности), есть ее нужно маленькими порциями. Необходимо отказаться от употребления алкоголя и курения. Такая система питания направлена на снижение бродильных процессов в кишечнике и назначается на длительный период. Главная ее особенность состоит в том, что рекомендуется употреблять те продукты, которые являются пищевыми стимуляторами отделения желудочного сока: сельдь, мясные, рыбные и наваристые овощные бульоны.
Диета для больных с повышенной кислотностью желудка
Больным с повышенной кислотностью необходимо ограничить употребление острых приправ и пряностей; круп и овощей, содержащих грубую клетчатку; кислых ягод и фруктов; копченостей и консервов; газированных и алкогольных напитков. Не рекомендуются также сдобные изделия и хлеб из цельного зерна. Все эти продукты обладают раздражающим действием, в то время как цель диеты состоит в уменьшении воспаления, заживлении эрозий, нормализации секреторной функции.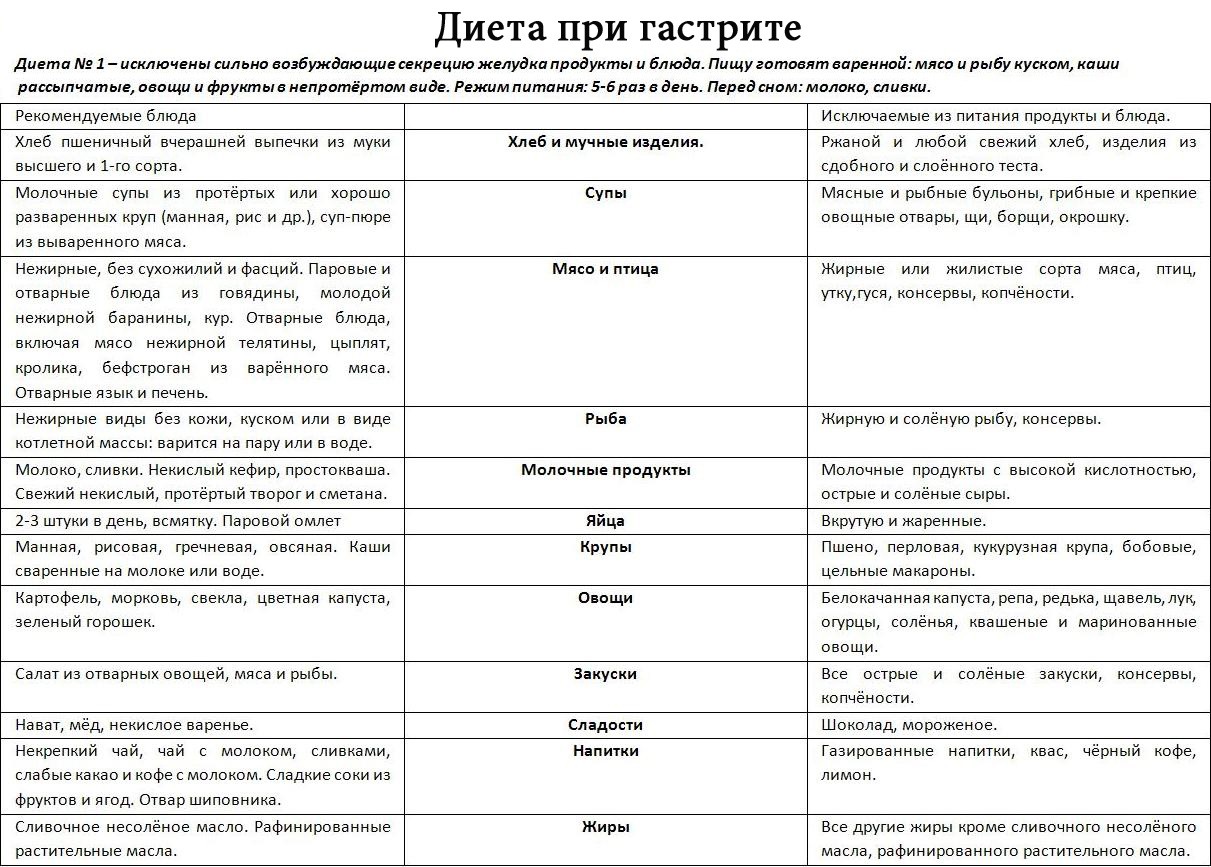
25 октября 2021, 04:15
Врач рассказал, какой продукт борется с дисбактериозомДиета для больных с разными видами гастрита
Вне зависимости от вида патологии, у диеты при гастрите есть и общие правила:
1
Важно соблюдать режим питания. Весь объем потребляемой еды за день делится на 4-5 приемов. Порции должны быть маленькими, сам рацион – дробным и сбалансированным. Перекусов стоит избегать, так как они провоцируют излишнюю секрецию желудочного сока и снижают его выработку во время завтрака, обеда и ужина.2
Пищу следует тщательно пережевывать.3
Блюда не рекомендуется перегревать или остужать, температура должна быть комфортной.4
Чтобы не съедать больше, чем нужно организму (что очень важно при гастрите – переедание ведет к раздражению и нагрузке желудка), во время приема пищи нельзя отвлекаться на чтение или просмотр фильма. Выходить из-за стола всегда стоит чуть голодным, так как чувство насыщения придет только через 15-20 минут.
Диета при гастрите для детей
Если ребенок болен гастритом, то для него существует специальная схема питания, немного отличающаяся от варианта для взрослых.
Детское меню должно быть особенно четко организовано: стабильный график с установленным временем для каждого приема пищи. При приготовлении блюд надо стараться использовать как можно меньше пищевых добавок, соли и сахара. Рацион следует максимально разнообразить, включать в него продукты животного и растительного происхождения, чтобы ребенок получал все необходимые компоненты. Диета при обострении для детей более щадящая, и соблюдать ее стоит не более трех-четырех дней, то есть только во время приступа.
Запрещенные продукты
Больным гастритом нельзя употреблять следующие виды продуктов:
—
Хлеб, макароны из цельнозерновой муки, любая выпечка.—
Перловая крупа и пшенная каша.
—
Свежие овощи и бобовые.—
Все фрукты, прежде всего кислые.—
Жирное, жареное, копченое мясо и рыба.—
Все кисломолочные продукты с высоким процентным содержанием жира (выше 1,5%).—
Кондитерские изделия (торты, мороженое, пирожные и т.д.)—
Жареные яйца.—
Все виды грибов.—
Сильногазированные напитки, кофе, какао, крепкий чай и алкоголь.
7 сентября 2021, 04:15
Диетолог рассказала, кому нельзя есть лукРазрешенные продукты
Меню для диеты можно составлять самостоятельно, используя специальный список разрешенных продуктов, которые не оказывают пагубного влияния на желудок, не перегружают его и не раздражают слизистую. Больным гастритом рекомендуется включить в свой рацион:
—
Пшеничный подсушенный хлеб, хлебцы, сухари и несдобные печенья. Желательно все это размягчать перед употреблением, чтобы избежать травмирования слизистой оболочки желудка.
—
Овсяная, рисовая, манная, гречневая каша.—
Овощи только тушеные, запеченные или вареные (картофель, цветная капуста, брокколи, свекла, тыква, кабачки, морковь).—
Из фруктов можно есть бананы. Яблоки и груши исключительно в запеченном виде.—
Диетическое мясо, отварное или приготовленное на пару.—
Кисломолочные продукты с низким процентным содержанием жира (ниже 1,5%).—
Сваренные всмятку или вкрутую яйца (не более двух в день).—
Сливочное и растительное масло в небольшом количестве (около 20 г в день).—
Кисели, желе, компоты, некрепкий чай, кипяченая и минеральная вода без газа.
Общие рекомендации при хроническом гастрите
Переходить на “особенную” схему питания необходимо не только во время обострения болезни. Людям с гастритом следует ограничить себя в употреблении продуктов, содержащих раздражающие желудок компоненты: фастфуд, сладкое, острые блюда и т. д.
д.
К тому же, очень важно питаться по определенному графику, и долго пережевывать каждый кусочек.
3 августа 2021, 06:22
Названы продукты, которые нельзя употреблять натощакПример рациона при гастрите
Лучше понимать, что собой представляет рацион при гастрите, позволяет примерное меню на день:
Завтрак | Утренний перекус | Обед | Полдник | Ужин |
овсяная каша, чай с молоком | стакан компота из сухофруктов и сухой бисквит | гречневый суп, тыквенное пюре, куриные зразы, некрепкий чай | стакан обезжиренного кефира или молока | рисовая каша с говяжьими биточками на пару, запеченные кабачки, кисель |
Диетические столы
Диетический стол – это особая схема питания, которая часто назначается при гастроэнтерологических патологиях в лечебных целях.
Столы по Певзнеру
“Диетические столы по Певзнеру – это специально разработанная система диет, каждая из которых соответствует определенным группам заболеваний. Такое питание является важной частью комплексного лечения ряда патологий”, – сообщила РИА Новости эксперт врач общей практики Регина Шайдуллина
Эта система включает в себя 15 столов, соответствующих определенным группам заболеваний. Некоторые из них подразделяются на категории, имеющие буквенные обозначения. Эти категории соотносятся со стадией или периодом течения патологического процесса: разгар заболевания (а) → затухающее обострение (б) → выздоровление.
При острой или хронической форме гастрита в большинстве случаев рекомендуется соблюдать диетические столы №1, 2, 4.
17 мая 2021, 06:30ЗОЖХронический гастрит приводит к раку? Отвечает гастроэнтерологДиетический стол №1 подразумевает самую щадящую схему питания, которой придерживаются больные два-три дня после приступа. Ее отличительной особенностью считается возможность включения в рацион вкусных и питательных блюд: творожные запеканки; некоторые кондитерские и мучные изделия; грибы; свежие ягоды. Главной целью является восстановление функционирования двенадцатиперстной кишки и желудка. Диету назначают как в период обострения, так и при хроническом течении гастрита.
Ее отличительной особенностью считается возможность включения в рацион вкусных и питательных блюд: творожные запеканки; некоторые кондитерские и мучные изделия; грибы; свежие ягоды. Главной целью является восстановление функционирования двенадцатиперстной кишки и желудка. Диету назначают как в период обострения, так и при хроническом течении гастрита.
При остром гастроэнтерите назначается диетический стол №4. Его задачей является снижение употребляемых жиров, за счет чего уменьшается и калорийность суточного рациона. Средний показатель на диете «Стола №4» равняется 2000 ккал в день. В меню обязательно должны присутствовать: творог; слабые травяные настои, кофе, компоты, минеральная вода; растительные масла; куриные яйца; несдобное печенье и хлеб; сушеная зелень; пареные и вареные овощи; крупы; нежирные сорта мяса.
Его задачей является снижение употребляемых жиров, за счет чего уменьшается и калорийность суточного рациона. Средний показатель на диете «Стола №4» равняется 2000 ккал в день. В меню обязательно должны присутствовать: творог; слабые травяные настои, кофе, компоты, минеральная вода; растительные масла; куриные яйца; несдобное печенье и хлеб; сушеная зелень; пареные и вареные овощи; крупы; нежирные сорта мяса.
“Для больных гастритом в большинстве случаев показаны столы №1, 1А, 1Б. Пища должна быть мягкой либо протертой, комфортной температуры. Из рациона исключаются продукты с высокой кислотностью: жирные блюда, свежий хлеб, консервы и маринады”, – рассказала Регина Шайдуллина.
6 мая 2021, 07:05ЗОЖЧто будет, если есть куриную грудку каждый день? Отвечает врач-диетологРецепты блюд
На завтрак, обед и ужин, для системы питания при гастрите подойдут, например, такие блюда. При готовке нужно использовать минимум соли и пряностей.
Омлет с молоком
Категория
Основное блюдо
Кухня
Европейская
Сложность
Легко
Ингредиенты
3 шт.
яйцо куриное
20 г
масло сливочное
по вкусу
соль по вкусу
Приготовление
1
Разбить в миску яйца и взбить до объединения желтка и белка.
2
Влить в миску молоко, продолжая взбивать смесь до однородности.
3
Положить в глубокую кастрюлю кусочек масла и поставить ее разогреваться, пока масло не расплавится.
4
Вылить в кастрюлю молочно-яичную массу, прикрыть крышкой и поставить на средний огонь. Готовить в течение 5 минут.
5
Убавить огонь и ждать 10 минут до готовности. Важно не давать омлету жариться и шкварчать. Он должен медленно томиться.
Кулеш
Сложность
Средне
Ингредиенты
3 шт.
картофель
2 шт.
лук репчатый
1 ст. л.
масло сливочное
3 шт.
лавровый лист
по вкусу
лук зеленый по вкусу
по вкусу
соль по вкусу
по вкусу
перец черный по вкусу
Приготовление
1
Говядину очистить от прожилок, порезать небольшими кусочками. Овощи почистить. Пшено перебрать и хорошо промыть, пока вода не станет прозрачной. Это уберет из крупы горечь.
Овощи почистить. Пшено перебрать и хорошо промыть, пока вода не станет прозрачной. Это уберет из крупы горечь.
2
Одну луковицу и одну морковь порезать на половинки. Разогреть сковороду без добавления масла и положить овощи срезом вниз.
3
Слегка прижарить лук и морковь до появления небольших подпалин.
4
Залить воду в кастрюлю, довести до кипения.
5
В емкость добавить обжаренные овощи и лавровые листики. Варить на медленном огне 20-25 минут, после чего достать из кастрюли лук и морковь.
6
В кипящий бульон добавить картофель и варить в течение 5-7 минут.
7
Разогреть сковороду со сливочным маслом. Выложить порезанные лук с морковью и обжарить, помешивая, до золотистого оттенка, 3-5 минут. Добавить овощи в кастрюлю.
8
Высыпать в бульон пшено, довести до кипения и варить еще 10 минут до готовности.
Гречаники с фаршем
Категория
Основное блюдо
Сложность
Средне
Ингредиенты
200 г
крупа гречневая
500 г
фарш свиной
1 шт.
лук репчатый
3 шт.
яйцо куриное
по вкусу
соль по вкусу
5 ст. л.
мука пшеничная
по вкусу
масло подсолнечное по вкусу
Приготовление
1
На стакан крупы взять половину чайной ложки соли. Соль добавить в кипящую воду, а потом всыпать в кастрюлю крупу
2
Варить кашу под закрытой крышкой примерно 15 минут.
3
После приготовления гречки измельчить ее в блендере.
4
Лук крупно нарезать: сначала пополам, а потом каждую половину разделить на 2-3 части. На раскаленном масле обжарить до золотистого цвета.
5
Для приготовления фарша взять нежирное мясо, порезать на куски и пропустить через мясорубку.
6
Обжаренный лук снять с огня и пропустить через мелкую решетку на мясорубке к фаршу.
7
В фарш добавить одно яйцо, посолить и поперчить по вкусу. Вымесить фарш руками.
8
Добавить измельченную гречневую массу к фаршу, хорошо перемешать и несколько раз отбить, подбирая фарш руками и с силой бросая в миску или на разделочную доску.
9
Слепить небольшие круглые котлеты, обвалять их в муке и жарить на раскаленной сковороде на маленьком огне до румянца с обеих сторон.
Диета при гастрите: что можно и чего нельзя
При первых признаках гастрита необходимо обратиться к врачу. Больной желудок приводит к сбою работы всего желудочно-кишечного тракта (ЖКТ). Основное лечение обычно дополняют специальным режимом питания. Рассказываем, какие виды диет существуют и какой рацион выбрать при обострении гастрита.
Материал проверила и прокомментировала:
Алена Поташева, гастроэнтеролог, диетолог, кандидат медицинских наук, ведущий специалист сети клиник «Семейная»
Что такое гастрит
Воспаление желудка, поражающее слизистую, называют гастритом. Однако проблемы с органами пищеварения часто игнорируют, что может привести к язвенной болезни, а в запущенной форме спровоцировать рак желудка.
Гастрит бывает острым и хроническим. В первом случае болезнь развивается стремительно и сопровождается сильной болью, изжогой и тошнотой. Во втором протекает медленно и очень часто практически не проявляет себя.
Спровоцировать появление этого заболевания может множество факторов. Один из наиболее частых — бактерия Helicobacter pylori.
Алена Поташева
Проблема гастрита в том, что, как и любое другое воспалительное заболевание, он может протекать бессимптомно. Особенно на ранних стадиях его развития.
Как правило, симптомы острого гастрита начинаются внезапно. А вот насколько они будут сильными, зачастую зависит от целого ряда причин.
Проявиться гастрит может по-разному. Это не только резкие боли в животе, но и изжога, отрыжка, слюноотделение, неприятный запах изо рта и даже рвота.
Причин у гастрита множество: в их числе и переедание, и бактериальная инфекция, и воздействие химических веществ (например, кислот или щелочей), непривычно острых продуктов, некоторых лекарств, частые стрессы, наследственная предрасположенность, злоупотребление алкоголем.
Лечение и диета
Лечение гастрита выбирает врач исходя из причин возникновения болезни. Могут быть использованы антибиотики, спазмолитики, противорвотные средства и антациды. Иногда пациенту просто необходим покой, если гастрит вызван стрессом. В первые дни обострения на помощь придет ограничение рациона.
Раньше пациентам, страдающим от гастрита, врачи рекомендовали придерживаться диеты. Чаще всего подразумевался отказ от острых продуктов, консервов, фастфуда, жареной еды. Пищу советовали есть в измельченном виде.
В начале XX века профессор Мануил Певзнер разработал систему питания из 15 видов диет, которые использовались при лечении или реабилитации. Шесть из них прописывали людям с заболеванием ЖКТ.
Диета № 1
Диету рекомендовали соблюдать в период обострения гастрита, при язве желудка и двенадцатиперстной кишки.
Главный принцип — минимальное воздействие на желудочно-кишечный тракт. Основная часть пищи готовится в протертом, жидком или кашеобразном виде, ее варят или делают на пару. Также не рекомендуют продукты, содержащие много клетчатки.
Основная часть пищи готовится в протертом, жидком или кашеобразном виде, ее варят или делают на пару. Также не рекомендуют продукты, содержащие много клетчатки.
Диета № 2
Этот вид диеты прописывали пациентам с хроническим гастритом при небольшом обострении. В отличие от первой диеты, здесь возможны не только отварные и тушеные продукты, но даже жареные — только без корочки.
Диета № 3
При расстройстве пищеварения, приводящем к нарушению стула, назначали третью диету. Продукты при ней предпочтительно варили или тушили, а твердую пищу измельчали.
Диета № 4
Ее назначали в период обострения гастрита. Питание, максимально щадящее для ЖКТ. Еда протертая или в виде пюре, приготовленная на пару или вареная. Никакой твердой или острой пищи, полностью исключается горячее и холодное — можно есть только теплое.
Диета № 5
При хроническом гастрите питание по диете № 5 считалось самым оптимальным. Главная особенность — деликатное воздействие на печень. Питание нацелено на нормализацию ее работы и улучшение желчеотделения.
Главная особенность — деликатное воздействие на печень. Питание нацелено на нормализацию ее работы и улучшение желчеотделения.
Диета № 6
Такую диету прописывали, когда болезнь находилась в стадии затухания. Хотя еда предпочтительно вареная или приготовленная на пару, но в меню включали закуски, определенные виды колбасы (например, докторскую) и некоторые пряности.
Алена Поташева
В отечественных рекомендациях предлагается использовать блюда щадящего приготовления, исключая острые и маринованные продукты, грубую клетчатку.
Однако зарубежные рекомендации не включают в себя каких-либо специальных рекомендаций по питанию. Как правило, пациент интуитивно понимает, какие продукты приносят ему максимальный дискомфорт. Удобным инструментом может стать дневник самонаблюдения, с помощью которого можно выяснить, какие именно продукты (блюда) вызывают неприятные ощущения.
Диеты по Певзнеру как лечебное воздействие в отечественной диетологии отменены в 2003 году, однако многие врачи продолжают использовать их по привычке. В большинстве случаев эти диеты уже неактуальны, так как появились эффективные лекарства или изменилась тактика лечения. Подобные ограничения в рационе могут быть применимы на очень короткий срок, например в первые дни после операции.
В большинстве случаев эти диеты уже неактуальны, так как появились эффективные лекарства или изменилась тактика лечения. Подобные ограничения в рационе могут быть применимы на очень короткий срок, например в первые дни после операции.
По современным воззрениям для успешного контроля симптомов гастрита требуется своевременное лечение у гастроэнтеролога, а далее достаточно будет соблюдения обычных рекомендаций по здоровому образу жизни и физическим нагрузкам.
Диета при обострении гастрита
Во время обострения рацион все же следует подкорректировать.
Из меню придется исключить продукты с консервантами, усилителями вкуса, искусственными красителями; сырые овощи и фрукты; молоко и любые молочные блюда; все виды выпечки, кроме вчерашнего хлеба; маргарин, кулинарный жир и сливочное масло; перловку; бобовые.
Подобрать режим питания необходимо с лечащим врачом.
В среднем период обострения длится 3–4 дня.
Диета при хроническом гастрите с повышенной кислотностью
При хроническом гастрите жареное и жирное полностью исключается из рациона. Всю еду готовят на пару, варят или запекают.
Всю еду готовят на пару, варят или запекают.
Нельзя есть острое и приправы, пряности, кислые ягоды и фрукты, а также копчености и консервы.
На первое обычно готовят молочные или овощные супы, все продукты должны быть протертыми.
На второе можно приготовить нежирное мясо или рыбу. В качестве гарнира подойдут перетертые овощи, крупы или макароны из муки высшего сорта.
На десерт можно позволить себе несколько спелых некислых фруктов и ягод, кисель и мед.
Из меню исключаются грибы, белокочанная капуста, лук и чеснок, щавель, шпинат, репа, брюква, черный хлеб, а также горох, фасоль и бобы, цитрусовые.
Диета при хроническом гастрите с пониженной кислотностью
При гастрите с пониженной кислотностью не рекомендуется цельное молоко, изделия из свежего теста и виноград, а также животные жиры.
На первое предпочтительно сделать суп на слабом рыбном бульоне. На второе можно приготовить паровые котлеты, омлет, каши, макароны. А на десерт — муссы и пюре, кисели, компоты, соки из некислых фруктов и ягод.
На второе можно приготовить паровые котлеты, омлет, каши, макароны. А на десерт — муссы и пюре, кисели, компоты, соки из некислых фруктов и ягод.
Из рациона следует исключить продукты, содержащие цельную, не обработанную термически, клетчатку, например свежие фрукты и овощи, особенно капусту, морковь, грибы.
Правильно подобранная диета позволит остановить воспалительный процесс и устранить боль.
Комментарий эксперта
Алена Поташева, гастроэнтеролог, диетолог, кандидат медицинских наук, ведущий специалист сети клиник «Семейная»
За симптомами острого гастрита могут прятаться более серьезные заболевания. Поэтому, если вы почувствовали тупую боль в подложечной области, у вас началась рвота, приносящая некоторое облегчение боли, — обратитесь к врачу.
Рвотные позывы могут быть довольно мучительными и сочетаться со схваткообразными болями в подложечной области. После рвоты больной испытывает резкую слабость, нередко покрывается холодным потом. Часто появляется страх приема пищи.
Часто появляется страх приема пищи.
Врач будет исключать у вас острый аппендицит, острый холецистит, грыжу, инфаркт миокарда, инсульт, некоторые общие инфекционные заболевания (грипп, менингит, гепатит), сальмонеллез и другие кишечными инфекции, симптомы которых сходны с острым гастритом, но требуют совершенно другого лечения. Поэтому нельзя тянуть с визитом к специалисту.
Если же диагноз — гастрит, нужно пройти курс лечения, чтобы избежать перехода болезни в хроническую стадию. Возможно, потребуется изменение терапии других заболеваний.
примерное меню, разрешенные и запрещенные продукты
Гастродуоденит – это очень неприятное заболевание, связанное с воспалением слизистой оболочки желудка и двенадцатиперстной кишки. Как лечить болезнь? Чем она опасна? Нужно ли соблюдать диету? О всем этом рассказано в данной статье.
Причины заболевания
Есть такая фраза: «Все болезни от нервов». И гастодуоденит из этого числа. Основные причины болезни следующие:
И гастодуоденит из этого числа. Основные причины болезни следующие:
- Постоянные стрессы.
- Неправильное питание.
- Употребление алкоголя.
- Курение.
Как ни банально, но победить воспаление можно с помощью лекарственных препаратов и при соблюдении режима питания. Диета при гастродуодените – самая важная составляющая лечения.
При возникновении гастродуоденита повышается или понижается кислотность желудочного сока. Это ведет к тому, что переваривание пищи становится затруднительным. Разрушается защитный слизистый слой желудка. В результате, уменьшаются защитные свойства, и в организме начинают размножаться бактерии. В первую очередь, бактерия хеликобактер пилори. Именно ее активность приводит к постепенному развитию воспаления слизистой желудка и воспалению двенадцатиперстной кишки.
Виды гастродуоденита
Болезнь бывает хронической и острой. Острая форма гастродуоденита встречается не так часто, как хроническая. При остром развитии заболевания необходима срочная медицинская помощь.
Что касается хронического гастродуоденита, его симптомы следующие:
- Ощущение тяжести и переполненного желудка.
- Ощущение горечи во рту или металлический привкус.
- Язык покрывается белым налетом.
- Через 2-2,5 часа после принятия пищи может возникнуть ноющая боль. Она сопровождается тошнотой, и, если вызвать искусственную рвоту, наступает облегчение.
- Запор или понос.
Как правило, обострение хронического гастродуоденита происходит в осенне-весенний период.
Чем опасно заболевание?
При длительном игнорировании проявления симптомов и без должного лечения гастродуоденит может перейти в язвенный. Или разовьется язва 12-перстной кишки. А от язвы до онкологии не так уж и далеко. Поэтому при обнаружении у себя подобных симптомов, рекомендуется срочно посетить лечебное учреждение.
Как выявить гастродуоденит?
В первую очередь необходимо сделать гастроскопию. Эта процедура поможет обнаружить отек слизистой оболочки, гипермию, отеки и эрозии. Не лишним будет посещение врача-гастроэнтеролога. Именно он назначит необходимые лекарственные препараты и порекомендует диету при гастродуодените. Кроме этого, можно сделать гистологию материала 12-перстной кишки и слизистой желудка, а также тест на хеликобактер.
Не лишним будет посещение врача-гастроэнтеролога. Именно он назначит необходимые лекарственные препараты и порекомендует диету при гастродуодените. Кроме этого, можно сделать гистологию материала 12-перстной кишки и слизистой желудка, а также тест на хеликобактер.
Как лечить заболевание?
- Необходимо бросить курить и употреблять алкоголь.
- Обязательно соблюдать предписанную врачом диету. Сроки ее могут варьироваться до года.
- Применение лекарственных средств, назначенных врачом, строго обязательно.
Какие лекарства назначают?
Внимание! Данная информация является информативной. Без рекомендаций врача никакие медикаменты не принимаются!
- «Де-Нол». Это противоязвенный препарат, борющийся с хеликобактер пилори. Назначается пациентам с язвенной болезнью желудка и 12-персной кишки, при хроническом гастрите и гастродуодените.
- «Клацид». Борется с хеликобактор.
- «Эманера». Борется с язвенной болезнью желудка и 12-перстной кишки.

- «Линекс». Способствует успокоению микрофлоры кишечника, стимулирует работу кишечника.
- «Эспумизан». Благотворно влияет на работу кишечника.
Соблюдение диеты
Диету при гастродуодените необходимо соблюдать обязательно. Она – первая помощница в борьбе с недугом. Что такое лечебная диета? Это такое питание, которое назначают пациентам при тех или иных заболеваниях. По-другому, лечебное питание называется столом. Существует несколько видов столов.
Стол № 1
Это лечебное питание при гастродуодените, хроническом гастрите, а также язвенной болезни. Суточной рацион содержит около 3000 калорий и является щадящим для ЖКТ. За сутки потребляется 100 грамм белков, столько же жиров и 400 грамм углеводов. Такой диеты пациенты придерживаются около полугода.
Разрешенные продукты питания
Что едят при гастродуодените? Основа рациона – супы и вязкие каши. Супы варятся только на овощных бульонах, а все ингредиенты протираются или пропускаются через блендер. Допускается употреблять молочные супы с вермишелью, суп-крем и суп-пюре.
Допускается употреблять молочные супы с вермишелью, суп-крем и суп-пюре.
Что касается каш, то здесь следует отдавать предпочтение манным и овсяным кашам, гречневой ядрице. Из гречки можно варить и супы.
Мясо можно употреблять в пищу. Но только нежирные сорта и после определенного вида термообработки. В рацион допускается курица, индейка, мясо кролика. Их следует готовить на пару или отваривать. Жарить и тушить продукты при соблюдении стола №1 запрещено.
Из мяса, предварительно прокрученного, можно делать суфле, биточки и паровые котлеты. Добавление соли должно быть ограничено.
Нежирную рыбу употребляют в отварном виде. Ее отбирают от костей. Также из нее готовят рыбные паровые котлеты или тефтели.
Из хлеба разрешен только пшеничный. Он должен быть или подсушенный, или вчерашний. Свежий хлеб из рациона исключается.
Разрешенные овощи и фрукты
Овощи при гастродуодените разрешены следующие: картофель, свекла, морковка, зеленый горошек, цветная капуста.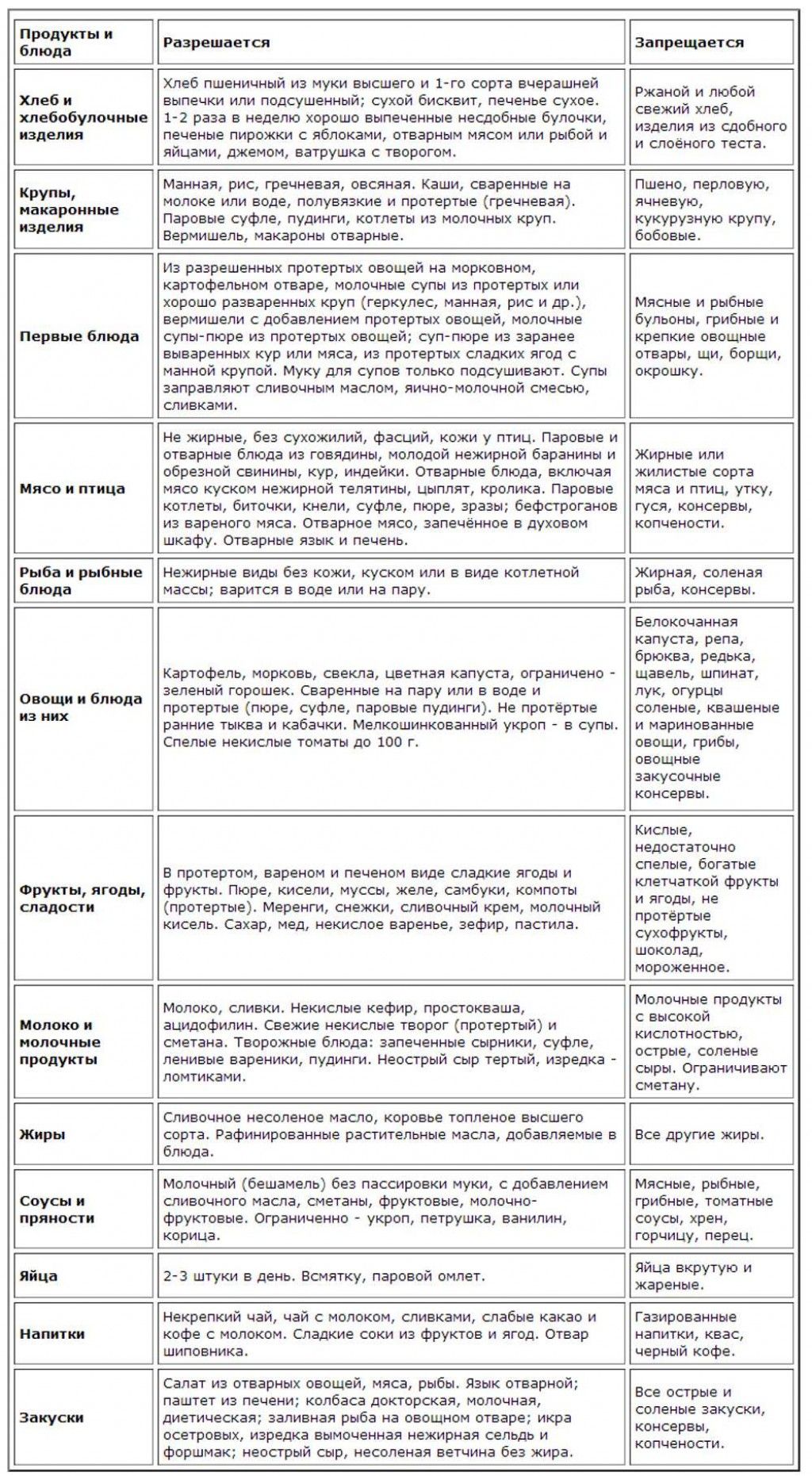 Овощи варят или готовят на пару, затем протирают и подают больному в виде пюре. Из непротертых овощей допускаются только красные томаты. При этом помидоры не должны быть кислыми.
Овощи варят или готовят на пару, затем протирают и подают больному в виде пюре. Из непротертых овощей допускаются только красные томаты. При этом помидоры не должны быть кислыми.
Что касается разрешенных при гастродуодените фруктов, так это яблоки, персики, бананы, нектарины. Яблоки можно запекать с нежирным творогом и капелькой меда. Они не должны быть кислыми. Остальные фрукты тщательно моются и подаются в очищенном размельченном виде.
Сладкие блюда
Можно ли при гастродуодените мед и другие сладости? При соблюдении щадящего режима питания дозволяется употребление в пищу меда, варенья, зефира, пастилы, желе и галетного печенья типа «Мария». Разумеется, что нельзя налегать на сладости. Но два раза в неделю можно позволить себе порадовать организм.
Таблица разрешенных продуктов
Ниже будет приведен перечень разрешенных при диете № 1 продуктов. Для удобства ознакомления составлена таблица.
Фрукты | абрикос | бананы | яблоки | нектарины | персики | дыня | |||
| Овощи | картофель | морковь | свекла | томаты не кислые | капуста цветная | ||||
| Ягоды | клубника | малина | арбуз | ||||||
| Крупы | овсяные хлопья | манка | ядрица гречневая | ||||||
| Мясо | говядина | телятина | кролик | индейка | |||||
| Хлеб | пшеничный подсушенный | ||||||||
| Кондитерские изделия | мед | варенье | сухое печенье | пастила | зефир | желе | |||
| Кисломолочные продукты | молоко | кефир | сливки | сметана | простокваша | ||||
| Яйца | куриные всмятку, не более 2 штук в день | ||||||||
| Рыба, морепродукты | минтай | хек | навага | путассу | лещ | судак | камбала | треска | щука |
| Жиры | сливочное масло в качестве заправки для супов | ||||||||
| Напитки | вода минеральная | некрепкий чай с молоком | цикорий | абрикосовый сок | морковный сок |
Примерное меню
Диета при гастродуодените и меню на неделю приведены ниже. Меню является условным, разрешается использовать иные продукты и блюда, разрешенные списком.
Меню является условным, разрешается использовать иные продукты и блюда, разрешенные списком.
Рацион питания состоит из 5-6 разового приема пищи. Ее необходимо тщательно пережевывать. Большие перерывы в еде (4 и более часа) недопустимы. Пища принимается каждые 2,5-3 часа.
Понедельник:
- Завтрак: каша из овсяных хлопьев, минеральная вода.
- Второй завтрак: вареное яйцо всмятку.
- Обед: суп молочный с тонкой лапшой, котлеты куриные паровые, отвар из яблок.
- Полдник: каша гречневая протертая, отвар из яблок.
- Ужин: каша манная на воде, чай с добавлением нежирного молока.
Вторник:
- Завтрак: отварная нежирная рыба, каша овсяная, отвар из яблок.
- Второй завтрак: яблоко запеченное.
- Обед: суп гречневый протертый, котлеты мясные паровые, ядрица протертая, чай с добавлением нежирного молока.
- Полдник: подсушенный пшеничный хлеб, зефир – 1 шт.
- Ужин: картофельное пюре с отварной морковью, чай с добавлением нежирного молока.

Среда:
- Завтрак: творог с медом, чай с молоком, каша овсяная на молоке.
- Второй завтрак: запеченное яблоко или яблочное пюре.
- Обед: суп на овощном бульоне с протертыми овощами, кусочек отварного минтая, ядрица протертая, чай с добавлением нежирного молока.
- Полдник: творог с медом, кисель.
- Ужин: каша манная на воде, чай с добавлением нежирного молока.
Четверг:
- Завтрак: творог с добавлением чайной ложки меда, каша овсяная, чай с добавлением нежирного молока.
- Второй завтрак: сок абрикосовый, печенье сухое.
- Обед: суп из протертой ядрицы, котлеты из хека, приготовленные на пару, пшеничный сухарик, чай с добавлением нежирного молока.
- Полдник: тертая морковь со свеклой.
- Ужин: куриное суфле, каша гречневая протертая, чай с добавлением нежирного молока.
Пятница:
- Завтрак: два яйца всмятку, каша овсяная с протертым бананом, чай с добавлением нежирного молока.

- Второй завтрак: суфле морковное, цикорий добавлением нежирного молока.
- Обед: суп из овсяных хлопьев на молоке, отварной куриный фарш с ядрицей протертой, чай с добавлением нежирного молока.
- Полдник: сок абрикосовый, творожное суфле.
- Ужин: манная каша на молоке, чай с добавлением нежирного молока.
Суббота:
- Завтрак: каша гречневая протертая на молоке, печеное яблоко, цикорий с молоком.
- Второй завтрак: отварная протертая морковь с сахаром.
- Обед: суп из гречневой ядрицы с протертой индейкой, биточки из телятины или говядины, картофельное пюре, отвар из яблок.
- Полдник: сладкий творог, чай с добавлением нежирного молока.
- Ужин: хек запеченный, гречка протертая, отвар из яблок.
Воскресенье:
- Завтрак: зефир, печенье сухое, творог с медом, чай с добавлением нежирного молока.
- Второй завтрак: яблоко запеченное с творогом.
- Обед: запеченная без корочки рыба, картофельное пюре со сливочным маслом, суп из овсяных хлопьев, цикорий с молоком.

- Полдник: суфле из куриной грудки.
- Ужин: абрикосовый сок, 2 яйца всмятку, каша манная на молоке.
Вот такие блюда при гастродуодените можно включать в меню. Питание, несмотря на ограничения, не покажется скудным и невкусным.
Можно ли солить пищу
Если лечащий врач позволит, то соль употреблять можно. Не более 5 грамм в сутки.
Обострение заболевания
Меню при обострении гастродуоденита существенно отличается от типа диеты «стол № 1». Больному предписывается постельный режим и стол № 1а. При данном типе питания все блюда подаются в жидком виде, протертые или измельченные в блендере. Такую диету соблюдают до 2 недель, затем, по назначению врача, переходят на стол № 1.
При столе № 1а разрешаются следующие блюда:
- Протертые супы из рисовой или овсяной крупы.
- Вязкие каши на воде, овсяная и манная.
- Детское питание.
- Молоко.
- Курица и индюшка.
- Отвар из шиповника.
Больному необходим полный покой, лечение с помощью диеты и медицинских препаратов.
Заключение
Что необходимо запомнить из статьи?
- Гастродуоденит и язва 12-перстной кишки лечатся. Не стоит запускать заболевания и оставлять все на самотек.
- Необходимо соблюдать диету. При обострении заболевания – это стол № 1а, при хроническом – стол № 1.
- Перед сном при хроническом гастродуодените рекомендуется выпивать стакан теплого молока.
- Все лекарственные препараты принимаются только по назначению специалиста.
- Больному предписываются неспешные прогулки на свежем воздухе.
Если вовремя обратиться за помощью к специалистам и соблюдать правильное питание при гастродуодените, удастся избежать многочисленных осложнений.
Диета при хроническом гастрите — особенности правильного питания
Гастрит – это заболевание, характеризующееся воспалением слизистой оболочки желудка. Более глубокие изменения с распространением на мышечную стенку желудка – это уже язвенная болезнь, которая является значимым фактором риска рака желудка.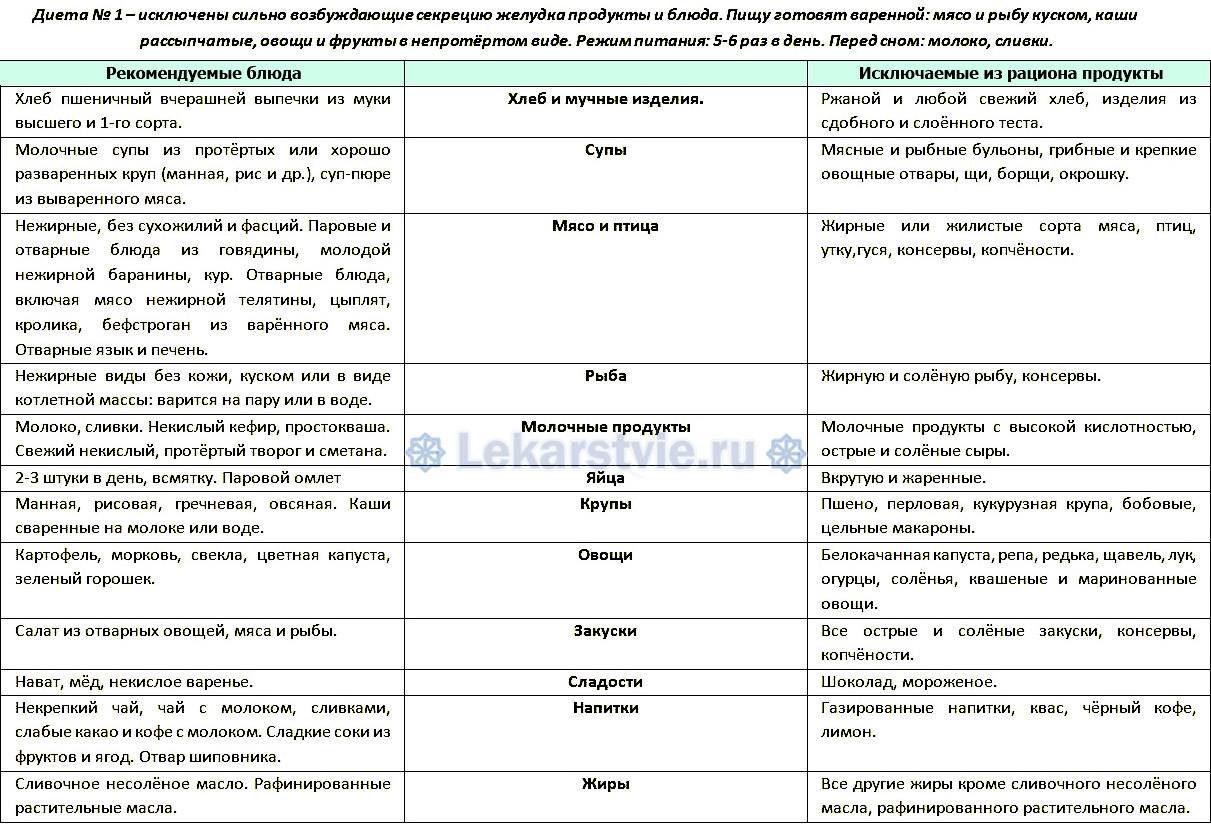
Так что, такое часто встречающееся заболевание, как гастрит, без внимательного к нему отношения, может привести к очень неприятным последствиям.
При хроническом течении заболевания, связанных с ним нарушений пищеварения и всасывания может возникать дефицит некоторых витаминов, в частности, вит. В12 и В9, а также дефицит железа. Недостаток перечисленных микронутриентов имеет свои специфические проявления, например, развивается анемия.
Что же способствует возникновению гастрита, может быть названо его причиной?- Инфицированность хеликобактерной инфекцией (Helicobacter Pylori), в первую очередь. Эта хорошо изученная бактерия ассоциирована почти с 95% случаев язвы желудка и признана фактором риска рака желудка. При ее выявлении стоит серьезно отнестись к рекомендациям вашего врача, в том числе в отношении антибактериальной терапии.
- Длительный прием некоторых медикаментов. Аспирин и другие препараты из группы нестероидных противовоспалительных средств обладают выраженным раздражающим действием на слизистую желудка.
 Реже назначаются препараты для лечения подагры (колхицин) и остеопороза (бисфосфанаты), также способные вызвать воспаление желудка. Даже, казалось бы, безобидные витамины (витамин С, никотиновая кислота) в больших дозах способны вызвать обострение гастрита.
Реже назначаются препараты для лечения подагры (колхицин) и остеопороза (бисфосфанаты), также способные вызвать воспаление желудка. Даже, казалось бы, безобидные витамины (витамин С, никотиновая кислота) в больших дозах способны вызвать обострение гастрита. - Чрезмерное употребление алкоголя – прямой путь к гастриту. При исследовании людей, в течение года регулярно употреблявших алкоголь (независимо от крепости!) у 100% из них были признаки гастрита .
- Курение табака кроме заболеваний легких (что логично), также вызывает воспаление пищевода и желудка, является независимым фактором риска гастрита и рака желудка. Это происходит и за счет прямого воздействия смол на слизистую и общим действием аммиака и никотина.
- Все, что способствует повышенной выработке желудочного сока и повышению его кислотности или снижению защитных свойств слизистой желудка, тоже может быть причиной гастрита. Но здесь действие различных факторов очень индивидуально. Стрессовые ситуации, большие порции еды и, наоборот, длительные периоды голодания, даже бег на длинные дистанции, воспалительные заболевания других органов – у разных людей могут стать пусковым механизмом обострения гастрита.

- Несколько обособленно, тоже очень индивидуально, стоит такая причина, как аллергия или непереносимость отдельных продуктов. Употребление молочных продуктов, некоторых злаковых, цитрусовых или бобовых может спровоцировать симптомы гастрита. Но это не делает весь перечень продуктов «вредными» для всех.
С симптомами гастрита сталкивается в течение жизни практически каждый человек.
Это различного характера боли в животе, чаще «под ложечкой», от ноющих до схваткообразных острых, тошнота и рвота, изжога и отрыжка, нарушения стула (как диарея, так и запор), вздутие живота – вот неполный перечень неприятностей, которые несет с собой воспаление желудка.
Гастрит может быть острым, это неприятная, но, как правило, быстро проходящая ситуация. Чаще его провоцирует какой-то яркий фактор. Например, большая порция алкоголя или непривычное употребление жирного жареного мяса, или прием 3-4 порошков от простуды в день.
Хронический же гастрит может протекать бессимптомно, о чем стало известно при анализе планово выполненных гастроскопий. Но стабильность такого гастрита очень неустойчивая и любое, менее выраженное воздействие, может привести к обострению.
Но стабильность такого гастрита очень неустойчивая и любое, менее выраженное воздействие, может привести к обострению.
Разделение гастрита на гипоацидный (с пониженной секрецией или кислотностью, чаще атрофический) и гиперацидный (с сохраненной или повышенной кислотностью) имеет важное значение не только для постановки грамотного диагноза, но и при выборе терапии и диетического подхода.
Диета при гастрите имеет некоторые общие положения.
Существуют также особенности меню во время обострения и в зависимости от типа секреции.
Итак, что нужно иметь в виду и стараться придерживаться человеку, которого беспокоит гастрит.
- Это тот случай, когда действительно оправдано питание частое и небольшими порциями. 4-5 приемов пищи в течение дня примерно одинакового объема, в период обострения – до 7-8 раз в день. Большие порции способствуют более длительному нахождению пищи в желудке и повышенной секреции желудочного сока.
- Способы приготовления пищи выбирать щадящие, не создающие аппетитную «корочку».
 Предпочтительны варка в воде или приготовление на пару, тушение, запекание. Стараться не жарить и, однозначно, не коптить продукты.
Предпочтительны варка в воде или приготовление на пару, тушение, запекание. Стараться не жарить и, однозначно, не коптить продукты. - Избегать чрезмерного употребления алкоголя (больше 1 порции на прием для женщин и 1-2 порций для мужчин). При обострении необходимо исключить алкоголь полностью, от 2-3 месяцев до полугода
- Хорошо пережевывать пищу. Можно не считать количество жевательных движений, как иногда рекомендуется (от 20 до 33), но обращать внимание на то, с какой скоростью вы едите, не заглатываете ли пищу практически целиком. Отношение к приему пищи, как к серьезному и приятному занятию — залог хорошего пищеварения и сохранения здоровой слизистой. Поэтому еще так важно есть с аппетитом, это способствует гармонизации процесса пищеварения. А болезнь — это всегда дисгармония, дисбаланс
Можно составить примерный список продуктов, допустимых и нежелательных при гастрите. Строгость в отношении последних зависит от стадии заболевания и от индивидуальных отношений с продуктами.
Основой рациона должны стать:
- Источники полноценного белка: нежирные сорта мяса, птицы и рыбы, приготовленные щадящими способами, если и поджаренные, то без панировки, маргарина и избытка любого жира. Яйца лучше вареные всмятку или в виде омлета, не жареные.
- Хлеб предпочтительно не самый свежий, «только из печи», неостывший – такой хлеб вызывает секрецию соляной кислоты еще до того, как попадет в рот. Сдобные булочки, пончики, жареные в масле – тоже за рамками нашего выбора. Во время обострения ограничиваются также грубые сорта хлеба: ржаной, с отрубями. Предпочтение слегка подсушенному белому хлебу, так называемой «вчерашней выпечки», сухому несоленому печенью типа галет.
- Крупы, макароны, картофель и бобовые – практически любые. С ними важнее способ приготовления. Снова выбираем варку, тушение, запекание.
- Супы, приготовленные на некрепком мясном, рыбном или просто овощной отваре, с крупой, овощами, картофелем, Крепкие насыщенные костные бульоны (как и студни) содержат множество экстрактивных веществ, усиливающих секрецию соков как желудка, так и поджелудочной железы, поэтому их стоит ограничивать или исключить во время обострения.

- Молочные продукты выбирать только свежие, не очень кислые. Как ни странно, исследования показали, что цельное молоко, раньше считавшееся чуть ли не лекарством от гастрита, не самый лучший для него продукт. Выяснили, что молоко повышает кислотность желудочного сока. Поэтому выбирать лучше свежие кисломолочные продукты – натуральный йогурт, кефир, нежирную сметану, молодые несоленые сыры. Молочные продукты, богатые пробиотиками (полезными живыми микроорганизмами) в исследованиях показали свою пользу в лечении гастрита
- Овощи допустимы любые. Индивидуально могут быть ограничены или исключены совсем такие овощи, как репа, редька, редис. Иногда большое количество свежих помидоров, особенно со шкуркой может стать причиной обострения. Кабачки, тыква, морковь, свекла, капуста – разрешены. В период обострения их свежие варианты заменяются на приготовленные.
- Фрукты предпочтительно спелые, некислые сорта. Запеченные, в компоте, киселе, в виде фруктового желе фрукты переносятся обычно лучше.
 Некоторые люди могут реагировать на цитрусовые появлением боли или изжоги, тогда их стоит ограничить или исключить
Некоторые люди могут реагировать на цитрусовые появлением боли или изжоги, тогда их стоит ограничить или исключить - Напитки также могут быть очень разными: некрепкий чай, напиток из цикория, овощные соки, компоты или морсы из ягод, фруктов и сухофруктов, кисели. Стоит совсем отказаться от крепкого кофе, сладких газированных напитков. Минеральные воды могут быть элементом терапии при обострении и в стадии ремиссии. Но назначаются они почти как лекарства, с точным указанием вида воды, количества, времени приема, температуры. И без газа.
Когда симптомы очень выраженные и требуется лечение гастрита, наряду с медикаментозной терапией (ее определяет врач!) назначается и диетотерапия или лечебное питание. Без этого компонента невозможно достичь ремиссии, улучшения самочувствия.
Помимо лекарств назначается и диетотерапия.
В остром периоде назначают «Стол №1а». Это не совсем физиологичный рацион, он ограничен по калориям, однообразен, обеднен витаминами. Количество приемов пищи увеличивается до 6-8 в день, пища протертая, пюреобразная, свежие овощи и фрукты исключены совсем, супы только на воде или овощном отваре, «слизистой» консистенции, мясо и рыба исключительно в виде фарша, только вареные или на пару, никакие специи не добавляются, количество соли минимально, хлеба нет, даже подсушенного.
Это не совсем физиологичный рацион, он ограничен по калориям, однообразен, обеднен витаминами. Количество приемов пищи увеличивается до 6-8 в день, пища протертая, пюреобразная, свежие овощи и фрукты исключены совсем, супы только на воде или овощном отваре, «слизистой» консистенции, мясо и рыба исключительно в виде фарша, только вареные или на пару, никакие специи не добавляются, количество соли минимально, хлеба нет, даже подсушенного.
Такого режима можно придерживаться 5-7 дней. Назначение его направлено на максимальную защиту слизистой желудка от любых раздражающих факторов.
Затем режим питания несколько расширяется за счет добавления постных мясных бульонов, сухариков, фруктовых киселей.
Достаточно строгий лечебный режим питания рекомендовано соблюдать до 1,5-2 месяцев, затем постепенно расширять набор продуктов и блюд под контролем самочувствия.
Запрещенными (нежелательными) продуктами остаются:
Кофеин является сильным стимулятором желудочной секреции, поэтому его употребление должно быть ограничено.
- Любые алкогольные напитки. Если обострений нет, через 6-8 месяцев могут быть включены 1-2 порции хорошего вина в неделю.
- Кофе тоже употреблять нежелательно (как и крепкие чаи и насыщенное какао), так как кофеин является сильным стимулятором желудочной секреции. Но в состоянии стойкой ремиссии 1 чашка кофе утром, с молоком допустима. Конечно, при отсутствии неприятных ощущений в ответ.
- Консервы, копчености, колбасные изделия, готовые соусы, сильно соленые продукты, маринады желательно максимально удалить из своего привычного меню. Если есть проблемы с желудком, вероятность негативного воздействия этих продуктов очень велика. К тому же, ни одна система питания не относит их к разряду здоровых. Было исследование, показавшее связь Helicobacter pylori cсолью. Оказалось, вредоносная бактерия очень любит солености и эрадикационная терапия (для устранения этой инфекции) более эффективна при разумном ограничении соли в рационе
- Газированные напитки, как сладкие, так и минеральные воды.
 Углекислый газ в составе шипучек является сильным стимулятором выработки соляной кислоты, что не способствует нормальной работе желудка. Во многих из них есть также кофеин, про который уже сказано выше. К тому же огромное количество сахара, фруктозы (100г на 1л или 10% раствор глюкозы!) выносят их за рамки безопасных продуктов. Опять-таки, в период ремиссии или здоровому человеку в летнюю жару и в хорошей компании выпить стакан колы со льдом или мохито со спрайтом, разумеется можно. Нужно понимать только, что это редкое и сомнительное для здоровья удовольствие.
Углекислый газ в составе шипучек является сильным стимулятором выработки соляной кислоты, что не способствует нормальной работе желудка. Во многих из них есть также кофеин, про который уже сказано выше. К тому же огромное количество сахара, фруктозы (100г на 1л или 10% раствор глюкозы!) выносят их за рамки безопасных продуктов. Опять-таки, в период ремиссии или здоровому человеку в летнюю жару и в хорошей компании выпить стакан колы со льдом или мохито со спрайтом, разумеется можно. Нужно понимать только, что это редкое и сомнительное для здоровья удовольствие. - Много разных мнений по поводу специй и горечей. Острый перец, имбирь, куркума, чеснок, лук и другие – богатейшие источники антиоксидантных веществ, которые защищают организм от всего, что можно представить – от УФ-излучения, воспаления до микробов и грибов. Есть даже данные о пользе чеснока и куркумы против хеликобактерной инфекции. При этом замечено, что горечи и пряности могут провоцировать желудочный дискомфорт.
 В этом вопросе также необходим индивидуальный подход. На период обострения лечебная диета, конечно, лишена всех специй. Но в «холодный» период они должны постепенно возвращаться в рацион, в небольших порциях, чеснок и лук после минимальной термической обработки и присутствовать в питании каждого человека.
В этом вопросе также необходим индивидуальный подход. На период обострения лечебная диета, конечно, лишена всех специй. Но в «холодный» период они должны постепенно возвращаться в рацион, в небольших порциях, чеснок и лук после минимальной термической обработки и присутствовать в питании каждого человека. - «Грубая еда». Речь идет о продуктах, богатых клетчаткой. Действительно, у некоторых людей сырая капуста, свежие кислые яблоки, отруби, ржаной хлеб, жесткая листовая зелень вызывает неприятные ощущения, симптомы гастрита. Но это не повод исключать их из рациона совсем. Любому человеку рекомендуется сочетать сырые овощи и фрукты с приготовленными. При повышенной чувствительности доля термически обработанных продуктов может быть увеличена. Лечебный стол при гастрите (1а, 1б) предполагает полное исключение свежих продуктов этой группы. Важно найти собственный баланс между пользой овощей и их переносимостью. Так, яблоки сырые можно есть спелые и сладкие, а зеленые кислые – запекать, зеленые листья петрушки и укропа нарезать как можно мельче и добавлять в тарелку с горячим блюдом – они станут мягче, но сохранят витамины.
 А капуста, несмотря на свою горечь и грубость структуры, содержит витамин U, второе название которого –«противоязвенный» витамин. Выбор хлеба и круп тоже зависит от личных предпочтений. Обострение предполагает отказ от ржаного хлеба и свежей выпечки, допустимы белые сухарики и манная каша. В состоянии ремиссии можно сочетать разные сорта хлеба, но помнить, что именно зерно с минимальной обработкой (и мука из него) приносят нам витамины и микроэлементы, а мука высшего сорта – исключительно калории.
А капуста, несмотря на свою горечь и грубость структуры, содержит витамин U, второе название которого –«противоязвенный» витамин. Выбор хлеба и круп тоже зависит от личных предпочтений. Обострение предполагает отказ от ржаного хлеба и свежей выпечки, допустимы белые сухарики и манная каша. В состоянии ремиссии можно сочетать разные сорта хлеба, но помнить, что именно зерно с минимальной обработкой (и мука из него) приносят нам витамины и микроэлементы, а мука высшего сорта – исключительно калории.
Следуя принципам диетотерапии можно серьезно ускорить выздоровление и побороть гастрит.
Принципов «диеты гастрита» можно придерживаться при возникновении симптомов самостоятельно, особенно если предыдущий опыт работы с врачом в этом направлении. Крайние варианты ограничений (только протертая пища, исключение овощей и мяса, специй) не должны практиковаться больше 5-7 дней, это чревато другими нарушениями обмена.
Обязательно обратитесь к специалисту для выработки плана лечебной диеты именно для вас в конкретной клинической ситуации.
Вам поможет врач-гастроэнтеролог или врач-диетолог.
хроническом, поверхностном, в стадии обострения
Под гастродуоденитом подразумевают гастрит, сопровождающийся воспалительными процессами в двенадцатипёрстной кишке. Поставить такой диагноз, могут ещё старшеклассникам.И от строгости соблюдения диеты зависит, перейдет ли заболевание в хроническую стадию.
Какая диета при поверхностном гастродуодените?
Кроме исключения тех или иных продуктов, при заболевании, особенно в острую стадию, нужно строго придерживаться правил питания. Эти советы распространяются не только на сам режим приёма пищи, его приготовление, но и даже на процесс поглощения.
Больным рекомендовано:
- вся пища должна быть тщательно пережёвана, в течение 1 – 2 минут;
- еда должна быть тёплой, горячее и холодное – излишнее раздражение желудку;
- 5 – 6 разовый приём пищи небольшими порциями;
- снизить объем порции и исключить переедание;
- полное исключение раздражающих желудок продуктов;
- готовить лучше при помощи тушения, запекания, но без формирования корочки.
 Можно воспользоваться современными гаджетами – пароварка, мультиварка.
Можно воспользоваться современными гаджетами – пароварка, мультиварка.
Лечебное меню диеты при гастродуодените даёт возможность остановить патологические изменения в слизистой оболочке, и направить собственные сила организма на её регенерацию.
Основное правило диеты – исключить все виды раздражителей (температурные, механические и химические).
Под категорическим запретом все жирные и жареные блюда, острое, полуфабрикаты, фаст-фуд.
А уделить особое внимание необходимо белковой пище, в рационе должен присутствовать как растительный, так и животный белок. При выздоровлении, рацион постепенно расширяют за счёт введения овощей и фруктов.
Какую диету назначают при хроническом гастродуодените?
Даже если острое заболевание перешло в хроническое, питание как способ лечения не исключается. При хроническом поверхностном гастрите, диета назначается исходя из степени кислотности желудочного сока.
Если у вас диагностировали повышенную кислотность желудка, то докторами назначается лечебная диета – стол №1. Согласно основной идее диеты, из питания исключают:
Согласно основной идее диеты, из питания исключают:
- жирное мясо, рыбы, птицу, особенно дичь;
- наваристые мясные или рыбные бульоны;
- хлебобулочные изделия;
- маринады и консервы;
- шоколад, какао, кофе;
- любые «бродящие» напитки и газировки;
- овощи, которые могут негативно повлиять на состояние кишечника;
- цитрусовые, содержащие много раздражающих кислот.
Составлять меню, рекомендовано из:
- сухарей и несвежего хлеба;
- постного мяса и рыбы;
- молока и его производных;
- куриных и перепелиных яиц;
- супов из овощей, с добавлением круп;
- овощей;
- макарон;
- из напитков, предпочтительны зелённой или чёрный чай, отвар шиповника, компоты. От пакетированных соков лучше отказаться.
Стол № 2 – это диета, рекомендованная при хроническом гастродуодените с низкой концентрацией кислоты.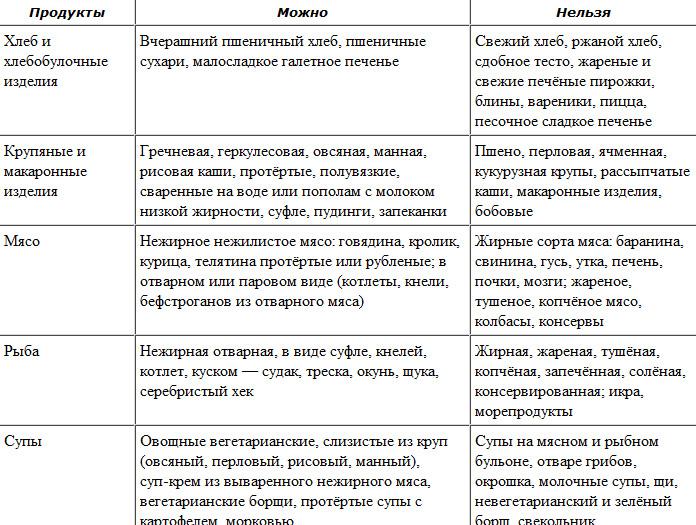 Перечень запрещённых продуктов стола №1 и №2 имеет разительное сходство. Но диета, также запрещает кушать острые соусы, раздражающие овощи, ягоды и фрукты.
Перечень запрещённых продуктов стола №1 и №2 имеет разительное сходство. Но диета, также запрещает кушать острые соусы, раздражающие овощи, ягоды и фрукты.
Когда острая стадия заболевания пройдёт, при ремиссии разрешены:
- нежирное мясо в виде заливного, докторская колбаса, паштет;
- томаты;
- молоко и кисломолочные продукты;
- супы на «втором» бульоне из мяса или рыбы;
- сладкие фрукты, в том числе и цитрусовые;
- некислое варенье, мёд, пастила, зефир.
В случае если игнорировать лечение, то стадия ремиссии может смениться обострением во время которого, к процессу питания необходимо подходить как можно более тщательно.
Диета при гастродуодените в стадии обострения должна максимально исключать все виды раздражителей, а продукты должны легко усваиваться. Предпочтительно приготовление на пару или варить, но перед употреблением необходимо измельчить все блендером.
Диета при эрозивном гастродуодените
При запустении заболевания, гастродуоденит осложняется и переходит в эрозивные формы, при которых в слизистой оболочке желудка появляются дефекты. Исходя из этого, правила питания, как никогда строгие, а все продукты должны быть максимально щадящими. Исключают продукты с раздражающим действием, и те, которые оказывают влияние на кислотность и секрецию желудочного сока.
Исходя из этого, правила питания, как никогда строгие, а все продукты должны быть максимально щадящими. Исключают продукты с раздражающим действием, и те, которые оказывают влияние на кислотность и секрецию желудочного сока.
Рекомендован 5 – 6 разовый режим питания, небольшими порциями, в одно и то же время. Категорически запрещено переедать, т.к. важно чтобы пища не задерживалась в желудке дольше положенного времени. Вся пища должна быть хорошо пережёвана, а лучше предварительно измельчена блендером или протёрта через сито.
Полезными будут супы, приготовленные на овощных бульонах, белковая пища. Из круп разрешён рис, гречка, овсянка, макаронные изделия – паутинка. Нельзя забывать про молоко и кисломолочные продукты. Из овощей разрешены только те, которые не содержат в своём составе грубой клетчатки.
Исключаются жирные сорта мяса, жареное, солёное, пряное, консервы, колбасные изделия. Вне острого периода разрешается небольшое количество диетической или варёной колбасы. Острые и сильнопахнущие специи, приправы, соусы с мясом или рыбой категорически запрещены, даже в период ремиссии.
В сутки необходимо выпивать как минимум 1,5 литра жидкости, это может быть чёрный и зелёный чай, шиповник, компоты, кисели. Под категорическим запретом кофе, газировки, квас и алкоголь.
Оцените материал:
спасибо, ваш голос принят
Чем опасен гастрит у детей
В настоящее время гастрит у детей встречается все чаще. Первые признаки проявляются у старшеклассников, реже – в средней школе. Педиатры связывают это с ростом нагрузки на детей, изменением их ритма жизни и нарушением режима питания.
Почему школьники болеют гастритом
Гастрит – многофакторное заболевание, т.е. он не имеет единственной причины, которую легко выявить и устранить. Оказывает влияние ряд факторов:
Оказывает влияние ряд факторов:
Влияние одного из перечисленных факторов вряд ли приведет к патологии, но сочетание нескольких из них – почти гарантированный гастрит желудка. Ученики в школе подвергаются каждому из них в той или иной степени.
При наследственной предрасположенности признаки гастрита у детей могут возникнуть в средней или начальной школе. Генетические факторы предрасполагают к повышенной кислотности желудочного сока или пониженной выработки защитных факторов слизистой оболочки. Это делает желудок более уязвимым к неблагоприятным факторам.
Хеликобактер – единственная бактерия, которая может выжить в кислой среде. С ее наличием связан хронический гастрит с высоким риском образования язвы. Бактерия разрушает защитный слой слизистой оболочки, делая ее доступной для кислоты. После эрадикации хеликобактера симптомы гастрита уменьшаются, но сохраняются.
Процесс выработки желудочного сока идет постоянно. Кислота накапливается в желудке в ожидании пищи, а во время переваривания частично нейтрализуется. Это позволяет снизить ее негативное действие на стенки желудка. Здоровый режим питания учитывает эту особенность. Стать причиной гастрита могут погрешности в питании:
Это позволяет снизить ее негативное действие на стенки желудка. Здоровый режим питания учитывает эту особенность. Стать причиной гастрита могут погрешности в питании:
— большие перерывы между приёмами пищи;
— переедание;
— избыток острых, соленых и кислых блюд;
— голодание;
— недостаток жидкости в рационе.
Все они имеют значение, если происходят регулярно. Разовое и даже периодическое нарушение диеты вреда не несет.
Хронический стресс оказывает пагубное влияние на защитные механизмы желудочной стенки. Это действие гормонов надпочечников, которые вызывают и ряд других негативных изменений в организме. Для ребенка основные причины переутомления – избыточные нагрузки в школе и на кружках. Слишком плотный график заставляет ребенка уставать и постоянно нарушать режим питания.
Некоторые лекарства обладают нежелательным действием на слизистую желудка. Этот эффект называется ульцерогенным, т.е. провоцирующим язву. К ним относятся противовоспалительные средства, как стероидные, так и нестероидные. Гормоны оказывают действие, аналогичное своим естественным собратьям. Лечение НПВС сопровождается повышением выработки кислоты в желудке.
Гормоны оказывают действие, аналогичное своим естественным собратьям. Лечение НПВС сопровождается повышением выработки кислоты в желудке.
Как проявляется гастрит
Проявления гастрита достаточно яркие. В первую очередь это боли в животе. Они могут быть двух типов – боли, которые возникают при пустом желудке (голодные) и возникающие при повышении кислотности желудочного сока.
Локализация болей – левая половина живота, «подложечная» область. Иногда боль может смещаться в область сердца, но у детей такой вариант редок.
Другие симптомы гастрита:
— тошнота;
— рвота;
— поносы и запоры;
— нарушение аппетита – потеря и резкое повышение;
— горечь во рту;
— отрыжка, изжога
У подростков может наблюдаться задержка скачка роста, у девочек возможна задержка месячных и боли во время них. Проявления не всегда носят явный характер. Иногда родители замечают неприятный запах изо рта у ребенка, отрыжку, и связывают это с неправильным питанием, недостаточной гигиеной или дурными привычками, но не с заболеванием.
Обострение гастрита
Острый приступ гастрита проявляет себя сильными болями на пустой желудок и рвотой после еды. Рвота не приносит облегчения, боли после нее усиливаются. Состояние ребенка ухудшается – возникает головокружение, усталость. Кожа становится бледной, малышу сложно учиться, с чем связан дополнительный фактор стресса, который ухудшает состояние.
Без лечения возникают осложнения гастрита – формирование язвы, распространение воспаления на соседние органы – дуоденит, энтерит. Чтобы сформировались осложнения, должно пройти несколько обострений или одно сильное воспаление.
Диагностика
Если родители видят у ребенка симптомы гастрита, следует сразу обратиться к врачу. Специалист начнет с того, что соберет анамнез. Острый гастрит почти всегда связан с нарушением диеты или сильным переутомлением. Ребенок или его родители могут определить провоцирующий фактор.
Для более точной диагностики нужна серия обследований:
ФГДС позволяет увидеть состояние слизистой, вовремя определить начинающийся гастродуоденит;
— анализ желудочного сока;
— УЗИ;
— рентгенография желудка;
— круглосуточный мониторинг кислотности.
Эти обследования помогают выявить степень поражения желудочно-кишечного тракта.
Заболевания желудка могут быть похожи на другие патологии ЖКТ, с которыми их нужно дифференцировать. Дискинезия желчевыводящих путей сопровождается болями в животе, нарушением аппетита, тошнотой, и это можно спутать с обострением гастрита. Отличить помогает обследование желудочного сока и содержимого двенадцатиперстной кишки. Панкреатит проявляется болью в животе.
Дифференцировать, как и в предыдущем случае, помогает анализ содержимого ЖКТ и УЗИ.
Терапия
Лечение гастрита проводится комплексно. Маленькому пациенту и его родителям нужно следить за образом жизни ребенка. Клинические рекомендации включают не только препараты, но и диету, изменения образа жизни, чтобы исключить переутомления. Повлиять на наследственные факторы невозможно.
Диета и образ жизни
Диета при гастрите – основа терапии во время обострения и поддержания ремиссии.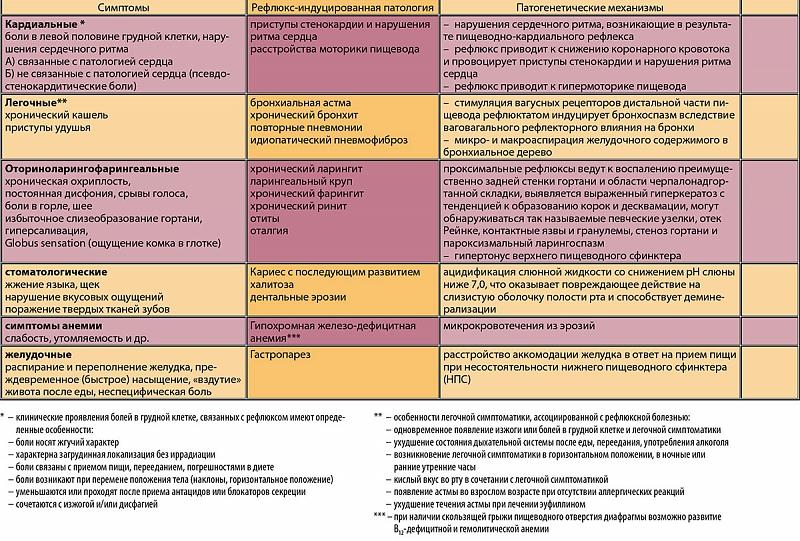 Состав продуктов и ограничения меняются в зависимости от состояния пациента. Во время обострения назначают строгую диету при гастрите – переход исключительно на легкоусваиваемую пищу в жидком виде, молочные продукты, нежирные бульоны. При тяжелых обострениях рекомендуется 1-2 дня для голодания. По мере того, как симптомы заболевания сходят на нет, ребенку разрешают более разнообразную пищу – супы, каши, чай.
Состав продуктов и ограничения меняются в зависимости от состояния пациента. Во время обострения назначают строгую диету при гастрите – переход исключительно на легкоусваиваемую пищу в жидком виде, молочные продукты, нежирные бульоны. При тяжелых обострениях рекомендуется 1-2 дня для голодания. По мере того, как симптомы заболевания сходят на нет, ребенку разрешают более разнообразную пищу – супы, каши, чай.
Переход от жестких ограничений во время обострения к более мягким во время ремиссии происходит постепенно.
Во время ремиссии основная задача диеты – профилактика очередного обострения. Ребенку назначают диету с ограничением острых блюд и продуктов, повышающих кислотность. Разрешены крупы, молочные продукты, картофель, хлеб и выпечка в умеренных количествах, сладкие фрукты. Ограничить или исключить нужно все кислые овощи и фрукты – кислые яблоки, лимоны. Желательно не злоупотреблять специями.
Важен режим питания – весь суточный рацион делится на небольшие по объему приемы пищи, как и при других болезнях ЖКТ – энтеритах, ДЖВП, болезнях желчного пузыря. Между трапезами должны соблюдаться более-менее равные интервалы. Полноценная профилактика обострений предполагает исключение стрессов. Родителям нужно пересмотреть расписание ребенка и уменьшить нагрузку.
Между трапезами должны соблюдаться более-менее равные интервалы. Полноценная профилактика обострений предполагает исключение стрессов. Родителям нужно пересмотреть расписание ребенка и уменьшить нагрузку.
Препараты
Лекарственная терапия ставит перед собой несколько целей – защиту слизистой желудка, снижение кислотности желудочного сока, подавление активности хеликобактера и облегчение состояния пациента. Поэтому терапия назначается комплексная.
Медикаментозное лечение происходит по нескольким схемам, которые включают в себя антибиотики против хеликобактера, средства, снижающие выработку кислоты в желудке и лекарства, которые защищают слизистую желудка. Схемы лечения, которые назначают детям, отличаются от взрослых.
Список действующих веществ, разрешенных детям и подросткам:
— антихеликобактерные препараты: Метронидазол, Кларитромицин;
— средства для снижения кислотности: Ранитидин;
гастропротекторы: Де-нол, Альмагель;
— средства, улучшающие моторику ЖКТ: Но-шпа, Церукал.
Подобрать схему лечения может только специалист, родителям не следует делать этого самостоятельно.
Из схем терапии исключаются НВПС, в том числе препараты, которые используются для снятия температуры при ОРВИ. Эти лекарства обладают двумя вредными эффектами для желудка – они повышают выработку кислоты, и большинство из них по химическому составу являются кислотами. НПВС не назначают на стадии обострения. Во время ремиссии дозировка таких препаратов строго ограничивается. То же касается стероидных противовоспалительных препаратов и других лекарств с ульцерогенным эффектом.
Сохранение здоровья ребенка – забота родителей. Это многолетний труд, который нужно начинать с того момента, как малыш садится кушать за общий стол, и у него формируются пищевые привычки. Ребенка нужно приучить к гигиене питания, а также соблюдению ряда правил, которые помогут ему сохранить здоровье в будущем:
— питание небольшими порциями;
— умеренность в приправах и соли;
— умеренное содержание жиров и сладкого;
— достаточное употребление жидкости.
Эти рекомендации помогут предотвратить гастрит, болезни желчевыводящих путей, гепатит А, болезни кишечника.
Гастрит чаще всего имеет хроническое течение, поэтому предотвратить его гораздо проще, чем вылечить. Это можно сделать, своевременно прививая ребенку полезные пищевые привычки, которые помогут ему сохранить здоровье.
Признаки хронического гастрита | Ада
Что такое хронический гастрит?
Хронический гастрит — это длительное состояние, при котором выстланный слизью слой желудка , также известный как слизистая оболочка желудка, воспаляется или раздражается в течение более длительного периода времени. Симптомы, как правило, появляются медленно, с течением времени.
Некоторые из причин хронического гастрита включают:
- Заражение бактериями вида Helicobacter pylori ( H. pylori ).Эта причина является наиболее распространенной и иногда ее называют гастритом типа B.
- Повреждение слизистой оболочки желудка, например, вызванное химическим раздражением от веществ, включая алкоголь, некоторые обезболивающие, такие как нестероидные противовоспалительные препараты (НПВП), или попадание желчи в желудок.

- Сбой в работе иммунной системы, превращающийся в аутоиммунное заболевание. Его иногда называют гастритом типа А, и он является наименее распространенной причиной хронического гастрита .
В зависимости от первопричины хронический гастрит обычно поддается относительно простому лечению.Хронический гастрит часто быстро улучшается после начала лечения.
Без лечения хронический гастрит может прогрессировать в течение нескольких месяцев до лет до такой степени, что слизистая оболочка желудка повреждается настолько, что пострадавший подвергается риску:
- Пептические язвы
- Полипы или опухоли желудка, которые могут быть доброкачественными
- Анемия, чаще при аутоиммунном гастрите
Несмотря на то, что риск остается низким, люди с нелеченым хроническим гастритом также подвержены более высокому риску развития раковых опухолей желудка, чем население в целом.
Хронический и острый гастрит
Острый гастрит также представляет собой воспаление или раздражение слизистой оболочки желудка, но длится в течение более короткого периода времени, чем хронический гастрит. Человек, страдающий хроническим гастритом, иногда может не замечать многих или даже не замечать никаких симптомов, а когда появляется боль, она обычно тупая и продолжительная. Острый гастрит имеет тенденцию развиваться быстрее, при этом боль часто ощущается более резко.
Человек, страдающий хроническим гастритом, иногда может не замечать многих или даже не замечать никаких симптомов, а когда появляется боль, она обычно тупая и продолжительная. Острый гастрит имеет тенденцию развиваться быстрее, при этом боль часто ощущается более резко.
Подробнее об остром гастрите »
Гастрит vs.гастроэнтерит
Как острый, так и хронический гастрит непосредственно поражают желудок и могут вызывать тошноту и рвоту. Гастроэнтерит поражает кишечник, а также желудок. Хотя тошнота и рвота часто возникают в результате гастроэнтерита, они также, весьма вероятно, приводят к диарее, которая не является симптомом гастрита.
Подробнее о гастроэнтерите »
Симптомы хронического гастрита
У многих людей, инфицированных H. Pylori , которая является основной причиной хронического гастрита, длительное время не проявляются никакие симптомы и не возникают осложнения.
Люди, которые испытывают симптомы, связанные с хроническим гастритом, а не его различными осложнениями, могут испытывать:
- Боль или ломота в верхней части живота
- Чувство сытости
- Боль во время голодания
- Боль после еды
- Тошнота
- Рвота
Беспокоитесь, что у вас может быть это заболевание? Запустите оценку симптомов в приложении Ada.
Симптомы хронического аутоиммунного гастрита типа А
Боль может не быть на переднем плане у людей с аутоиммунным хроническим гастритом, и большинство из них не будут испытывать такую сильную боль, как люди с хроническим гастритом, вызванным H.pylori или НПВП.
Некоторые люди с аутоиммунным хроническим гастритом могут испытывать чувство переполнения в верхней части живота после еды, тошноту или рвоту.
Основным результатом аутоиммунного хронического гастрита является пернициозная анемия , вызванная недостатком витамина B12 из-за проблем с абсорбцией витамина B12 из-за последствий гастрита. Однако это также может привести к железодефицитной анемии или другим заболеваниям.
Симптомы пернициозной анемии могут включать:
- Диарея
- Чувство головокружения или неуклюжести
- Чувство усталости
- Одышка, особенно при физической нагрузке
- Ломкие ногти и сухая кожа
- Онемение или покалывание
- Аномалии походки
- Снижение вкуса и запаха
- Отсутствие концентрации
- Психиатрические или когнитивные симптомы
Симптомы железодефицитной анемии могут включать:
- Чувство усталости
- Бледная кожа
- Головные боли
- Ломкие ногти и сухая кожа
- Одышка
- Учащенное сердцебиение
- Звон в ушах
Подробнее об анемии ».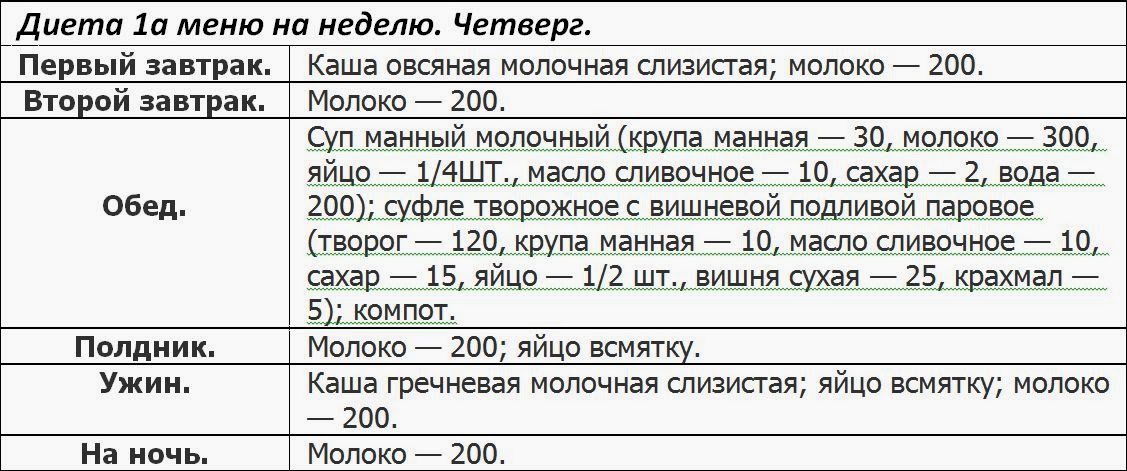
Осложнения хронического гастрита
Хронический гастрит может привести к другим состояниям, если его не лечить должным образом. Поскольку хронический гастрит часто может протекать бессимптомно, другое состояние может быть первым признаком того, что у человека хронический гастрит. Если какие-либо из этих симптомов кажутся вам знакомыми, попробуйте оценить симптомы в приложении Ada. Некоторые из этих осложнений включают:
Язвы желудка
Язва желудка — это рана в слизистой оболочке желудка , вызванная повреждением слизистой оболочки желудка в результате длительного воздействия желудочной кислоты.Восемь из 10 язв желудка, также известных как пептические язвы, связаны с инфекцией H. pylori . Другой причиной является длительное использование обезболивающих НПВП.
Симптомы язвы желудка включают:
- Жгучая боль в желудке
- Тошнота и позывы на рвоту
- Рвота
- Вздутие живота или ощущение сытости
- Отрыжка
- Изжога
- Изменения аппетита
- Необъяснимая потеря веса
- Затрудненное дыхание
- Обморок
- Рвота с кровью
- Кровь в стуле
- Стул черного или смолистого цвета
Эти симптомы обычно:
- Появляются натощак
- Длится минут или, возможно, часов
- Появление время от времени в течение нескольких недель
- Можно остановить на короткое время приемом антацидов
Подробнее о язвенной болезни »
Атрофический гастрит
При отсутствии лечения тяжелый хронический гастрит, особенно аутоиммунный хронический гастрит типа А, а также тип В H. pylori хронический гастрит может перерасти в атрофический гастрит. Здесь повреждается защитный слой слизи в желудке, что приводит к потере железистых клеток желудка, что компенсируется клетками, обычно находящимися в кишечнике. Со временем железистые клетки желудка замещаются кишечной и фиброзной тканью. Этот процесс известен как кишечная метаплазия (КМ) желудка, и люди, затронутые им, подвергаются повышенному риску рака желудка по сравнению с населением в целом, хотя общий риск остается относительно низким.
pylori хронический гастрит может перерасти в атрофический гастрит. Здесь повреждается защитный слой слизи в желудке, что приводит к потере железистых клеток желудка, что компенсируется клетками, обычно находящимися в кишечнике. Со временем железистые клетки желудка замещаются кишечной и фиброзной тканью. Этот процесс известен как кишечная метаплазия (КМ) желудка, и люди, затронутые им, подвергаются повышенному риску рака желудка по сравнению с населением в целом, хотя общий риск остается относительно низким.
Атрофический гастрит является развитием хронического гастрита, и симптомы зависят от конкретной причины состояния. Например, атрофический гастрит, вызванный хроническим гастритом, вызванным бактериями H. pylori, часто может не вызывать многих, а возможно, даже никаких симптомов. Тогда как у человека с аутоиммунным хроническим гастритом, который перерастает в атрофический гастрит, могут проявляться симптомы пернициозной (связанной с витамином В12) или железодефицитной анемии. Смотрите раздел выше о симптомах, чтобы увидеть больше признаков хронического гастрита.
Смотрите раздел выше о симптомах, чтобы увидеть больше признаков хронического гастрита.
Полипы или опухоли желудка
Полипы желудка — это новообразования , образующиеся в слизистой оболочке желудка . Обычно они не вызывают симптомов, но когда они появляются, они могут включать:
- Анемия
- Нежный живот при нажатии
- В редких случаях кровотечение
Большинство полипов желудка являются доброкачественными, то есть нераковыми , но некоторые из них могут переродиться в рак желудка.
При появлении любых симптомов хронического или острого гастрита рекомендуется обратиться к врачу.
Полезно знать: Вероятность развития рака вследствие гастрита или атрофического гастрита низкая. Тем не менее, скрининг рака желудка рекомендуется людям с диагнозом атрофический гастрит через регулярные промежутки времени. Эти промежутки между скринингами, вероятно, будут составлять от одного до трех лет в зависимости от рекомендаций врача.
Другие эффективные способы снижения вероятности рака желудка включают:
- Диета с высоким содержанием свежих фруктов и овощей
- Диета с низким содержанием продуктов с высокой степенью обработки, содержащих много соли (натрия) и гидрогенизированных жиров
- Отказ от употребления красного мяса, особенно обработанного и копченого с высоким содержанием нитратных солей и/или нитритов
- Ведущий образ жизни без курения и никотина
- Употребление алкоголя только в умеренных количествах
Причины хронического гастрита
Если защитный слой слизи в желудке поврежден, желудочные кислоты могут раздражать слизистую оболочку желудка под слизью .
В подавляющем большинстве случаев хронический гастрит вызывают бактерии H. pylori . Эти бактерии вызывают воспаление слизистой оболочки желудка, и клетки желудка постепенно повреждаются. Инфекция с_H. pylori_ обычно заражаются в детстве, хотя симптомы очень часто проявляются только в более позднем возрасте.
Хронический гастрит также может быть вызван несколькими химическими веществами. Эти причины включают:
- Многократное применение высоких доз и/или длительное применение некоторых обезболивающих, таких как аспирин, которые также могут назначаться для обезболивания в более низких дозах, например.г., после сердечного приступа или НПВП , такие как ибупрофен или напроксен- Чрезмерное употребление алкоголя .
- Желчь , жидкость, вырабатываемая печенью для облегчения пищеварения, поступающая в желудок. Это известно как желчный рефлюкс
Небольшое количество случаев хронического гастрита вызвано аутоиммунной реакцией (хронический гастрит типа А).
Причины аутоиммунного хронического гастрита
Аутоиммунная реакция также может вызывать хронический гастрит.Аутоиммунный ответ организма вызывает воспаление защитной оболочки желудка, покрытой слизью, что в конечном итоге влияет на клетки, вырабатывающие слизь, и разрушает их. Это приводит к меньшему количеству клеток, продуцирующих слизь, и, следовательно, к меньшей защите желудка. Это сопровождается потерей париетальных клеток в желудке, которые регулируют желудочную кислоту. Париетальные клетки также влияют на всасывание в желудке витамина В12 и железа. Таким образом, повреждение или потеря этих клеток может привести к тому, что в организме будет меньше витамина B12 и железа, доступных для его различных процессов, и, следовательно, привести к анемии и другим симптомам дефицита (см. Раздел о симптомах выше).
Это приводит к меньшему количеству клеток, продуцирующих слизь, и, следовательно, к меньшей защите желудка. Это сопровождается потерей париетальных клеток в желудке, которые регулируют желудочную кислоту. Париетальные клетки также влияют на всасывание в желудке витамина В12 и железа. Таким образом, повреждение или потеря этих клеток может привести к тому, что в организме будет меньше витамина B12 и железа, доступных для его различных процессов, и, следовательно, привести к анемии и другим симптомам дефицита (см. Раздел о симптомах выше).
Пока неизвестно, что вызывает аутоиммунную реакцию, но люди с аутоиммунным хроническим гастритом часто также имеют другие аутоиммунные состояния, такие как аутоиммунный тиреоидит, болезнь Аддисона или диабет I типа.
Факторы риска хронического гастрита
Определенные группы населения и люди, злоупотребляющие определенными веществами, подвержены повышенному риску хронического гастрита:
- Привычное использование болеутоляющих средств , таких как аспирин, ибупрофен и напроксен, может изменить состав слизистой оболочки желудка, делая ее менее защищенной и вызывая как острый, так и хронический гастрит
- Чрезмерное потребление алкоголя является еще одним распространенным фактором риска
- Заражение вирусом H.
 pylori (тип B) является большим фактором риска развития острого, а также хронического гастрита. Заболеваемость H. pylori снижается в развитых странах с 1960-х годов, вероятно, из-за улучшения гигиены
pylori (тип B) является большим фактором риска развития острого, а также хронического гастрита. Заболеваемость H. pylori снижается в развитых странах с 1960-х годов, вероятно, из-за улучшения гигиены
Диагностика хронического гастрита
Чтобы помочь в диагностике хронического гастрита, врач соберет у человека историю болезни, включая использование им таких лекарств, как аспирин, обезболивающие НПВП и антациды, а также употребление алкоголя и поездки в страны, где есть инфекция ЧАС.pylori встречается часто. Например, по оценкам, около девяти из каждых 10 человек в Нигерии, Португалии и Эстонии инфицированы H. pylori . . Врач также проведет медицинский осмотр брюшной полости/живота.
В зависимости от этих факторов может быть использован ряд тестов для помощи в диагностике или оценке потенциальных причин:
- Тестирование на H. pylori . Эти тесты могут включать тесты крови, кала или дыхания
- Анализы крови на анемию
- Анализы крови для выявления антител, ошибочно вызывающих иммунный ответ против клеток собственного желудка человека
- Анализы крови на функцию печени и почек
- Анализы кала на наличие крови
Другие тесты могут включать:
ЭГДС (эзофагогастродуоденоскопия), также называемая гастроскопией или верхней эндоскопией: ЭГД — это визуальный осмотр слизистой оболочки желудка, выполняемый путем введения эндоскопа — длинной тонкой гибкой трубки с освещенной камерой — вниз по горлу и в пищевод, желудок и верхние отделы тонкой кишки. Врач может осмотреть слизистую оболочку желудка на наличие признаков воспаления и взять небольшой образец ткани (биопсию) для анализа на H. pylori . ФГДС является лучшим диагностическим инструментом для аутоиммунного хронического гастрита.
Врач может осмотреть слизистую оболочку желудка на наличие признаков воспаления и взять небольшой образец ткани (биопсию) для анализа на H. pylori . ФГДС является лучшим диагностическим инструментом для аутоиммунного хронического гастрита.
Серия верхних отделов желудочно-кишечного тракта (ЖКТ): Этот тест, также называемый проглатыванием бария, представляет собой серию рентгеновских снимков желудочно-кишечного тракта. Проглатывание жидкости, содержащей барий (металлическое соединение), покрывает внутреннюю часть желудка, пищевода и тонкой кишки, делая органы, а также любые потенциальные язвы, полипы или другие аномалии более заметными на рентгеновском снимке.
Лечение хронического гастрита
Способ лечения хронического гастрита зависит от основной причины . Если состояние вызвано длительным и чрезмерным употреблением НПВП или алкоголя, человеку необходимо прекратить прием этих веществ. Медицинский работник сможет помочь с заменой обезболивающих или с любым эффектом отмены, а также перенаправить на другую необходимую поддержку, например, в группы поддержки для отказа от алкоголя.
Лечение
H. pyloriАнтибиотики могут лечить H.pylori инфекции. Избавление тела от этих бактерий часто излечивает гастрит. В первом случае для лечения инфекции H. pylori обычно используется комбинация трех препаратов. Это лечение обычно включает ингибитор протонной помпы (ИПП), лекарство, уменьшающее количество кислоты, вырабатываемой желудком, а также два антибиотика. Это известно как тройная терапия, и курс лечения длится от 10 до 14 дней.
В большинстве случаев тройная терапия успешно излечивает инфекцию.Если требуется дополнительное лечение, врачи часто рекомендуют четырехкомпонентную терапию. Это включает в себя ИПП и три антибиотика, а также длится от 10 до 14 дней.
Лечение кишечной метаплазии
Хронический гастрит может привести к изменению слизистой оболочки желудка, известному как кишечная метаплазия (КМ). Это когда клетки в желудке изменяются и становятся более похожими на клетки в кишечнике. IM связан с повышенным риском развития рака, но риск все еще остается низким.
IM связан с повышенным риском развития рака, но риск все еще остается низким.
Хотя лечение инфекции H. pylori приводит к устранению хронического гастрита, остается неясным, окажется ли это лечение эффективным в отношении обратного развития кишечной метаплазии. Имеющиеся данные свидетельствуют о том, что удаление H. pylori может, по крайней мере, замедлить внутримышечное введение.
Лечение аутоиммунного хронического гастрита
В настоящее время не существует лечения, позволяющего вылечить аутоиммунный хронический гастрит. Однако дефицит витамина B12 и железа, который он часто вызывает , можно лечить добавками в виде таблеток, уколов или внутривенных вливаний.
Несмотря на то, что аутоиммунный хронический гастрит не может быть устранен с помощью лечения, риск развития рака желудка как осложнения заболевания по-прежнему остается низким. Тем не менее, врач может порекомендовать повторную эндоскопию для выявления любых ранних признаков рака желудка. Лечение рака желудка, как правило, тем эффективнее, чем раньше обнаруживается и лечится заболевание.
Лечение рака желудка, как правило, тем эффективнее, чем раньше обнаруживается и лечится заболевание.
Последующее наблюдение Эндоскопия может быть рекомендована для наблюдения за развитием атрофического гастрита и выявления любых ранних признаков рака желудка, что позволит провести лечение в кратчайшие сроки с наилучшим возможным результатом.
Диета и домашние средства при хроническом гастрите
Диета не играет роли в возникновении хронического гастрита , хотя для облегчения симптомов людям может быть целесообразно прекратить есть продукты, которые раздражают желудок, такие как жирная, острая или сильнокислая пища. Некоторые люди предпочитают уменьшить количество продуктов, содержащих лактозу или глютен.
Другие изменения образа жизни, которые могут помочь, включают более частое и дробное питание, а не большие порции, снижение веса и управление стрессом.
Лекарства, отпускаемые без рецепта, такие как антациды, могут облегчить желудочные и пищеварительные симптомы, но не решат основную проблему.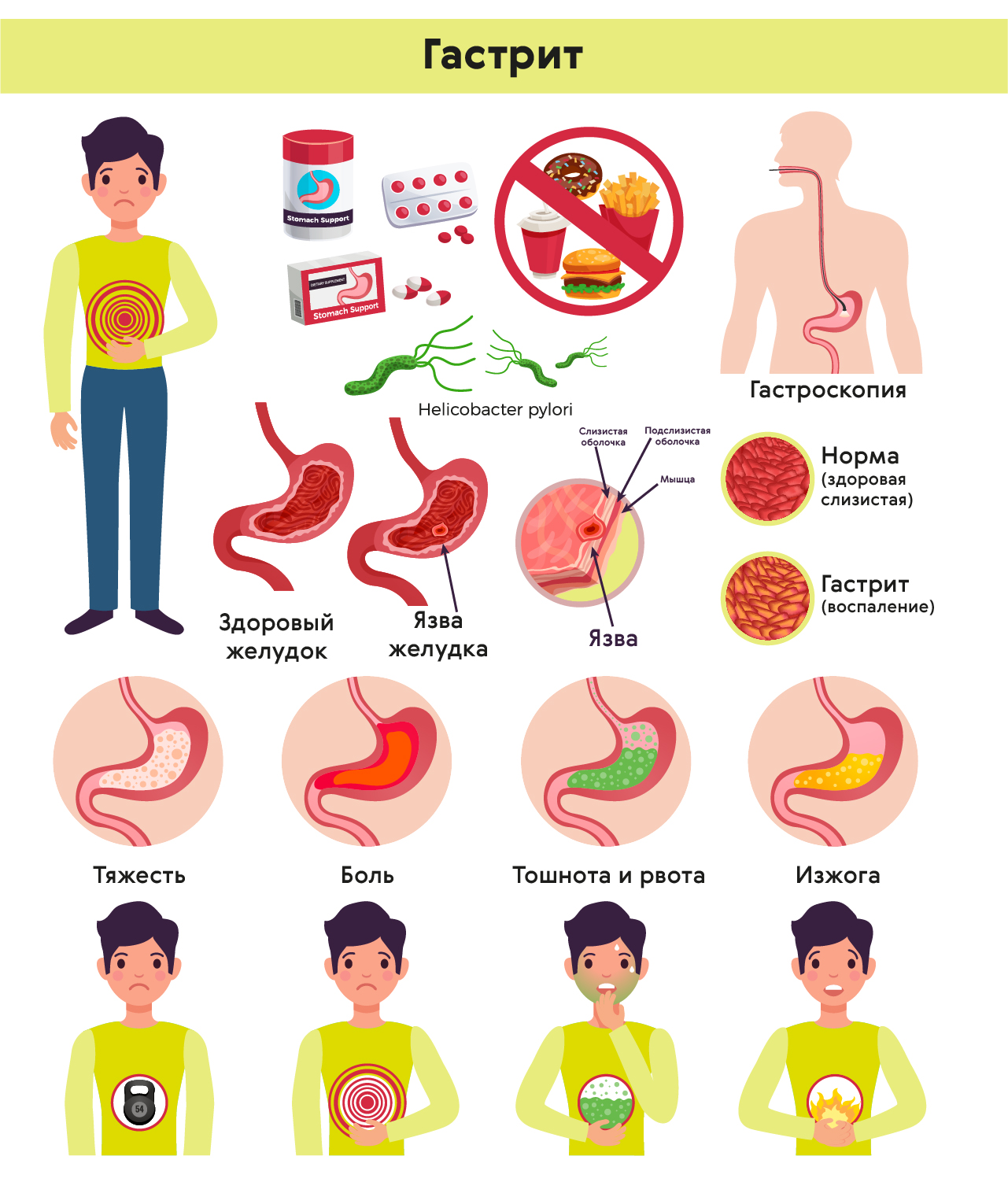 Лекарства, отпускаемые без рецепта, не следует принимать часто и полагаться на них. Следует проконсультироваться с врачом, если симптомы сохраняются более недели или являются серьезными.
Лекарства, отпускаемые без рецепта, не следует принимать часто и полагаться на них. Следует проконсультироваться с врачом, если симптомы сохраняются более недели или являются серьезными.
Часто задаваемые вопросы о хроническом гастрите
В: Есть ли лекарство от хронического гастрита?
A: Хронический гастрит, вызванный бактериями H. pylori или вызванный применением НПВП или алкоголя, можно вылечить либо путем устранения бактерий, либо путем прекращения приема вещества.Однако, если у человека хронический гастрит в течение длительного времени, некоторые повреждения внутренней оболочки желудка могут быть необратимыми.
В: Опасен ли хронический гастрит?
A: Хронический гастрит сам по себе не опасен, но может, как и острый гастрит, привести к развитию других проблем, таких как язвы. Кроме того, он может перерасти в более серьезную стадию. Если хронический гастрит прогрессирует до атрофического гастрита, это может дополнительно увеличить риск развития язв, анемии, полипов или доброкачественных опухолей, а также рака желудка.
В: Что такое хронический антральный гастрит?
A: Антральный гастрит поражает только нижнюю часть желудка, известную как антральный отдел, а не весь орган. Как и гастрит, поражающий весь желудок, антральный гастрит может быть хроническим или острым. Гастрит, вызванный H. pylori , часто концентрируется в антральном отделе, а затем распространяется на остальную часть желудка.
В: Что такое слизистая оболочка желудка?
A: Слизистая оболочка желудка представляет собой внутреннюю выстилку или слизистую оболочку желудка.Он покрыт толстым слоем слизи и не только вырабатывает кислоту для расщепления поступающей в желудок пищи, но и защищает желудок от кислоты, которую он создает. Гастрит возникает при воспалении слизистой оболочки желудка.
В: Как долго длится хронический гастрит?
A: Хронический гастрит, особенно распространенные типы, вызванные H. pylori или раздражителями, такими как алкоголь или обезболивающие, обычно быстро улучшается после начала надлежащего лечения. Однако, если это состояние не лечить, хронический гастрит может поражать человека в течение многих месяцев или даже лет.Потенциально, как и при более редко встречающемся аутоиммунном гастрите, он может сохраняться, даже несмотря на поддерживающее лечение, на всю оставшуюся жизнь человека.
pylori или раздражителями, такими как алкоголь или обезболивающие, обычно быстро улучшается после начала надлежащего лечения. Однако, если это состояние не лечить, хронический гастрит может поражать человека в течение многих месяцев или даже лет.Потенциально, как и при более редко встречающемся аутоиммунном гастрите, он может сохраняться, даже несмотря на поддерживающее лечение, на всю оставшуюся жизнь человека.
границ | Поздний рецидив пурпуры Шенлейна-Геноха у подростка с тяжелым гастродуоденитом
Фон
Пурпура Шенлейна-Геноха (ПШГ) — системный васкулит мелких сосудов, обычно поражающий детей. Желудочно-кишечные (GI) проявления часты, и они обычно вовлекают тонкую кишку.Дуодено-еюнит может быть основным клиническим проявлением ПШГ и примерно в 20% случаев может появиться до поражения кожи во время первого эпизода (1). Если пальпируемая пурпура отсутствует, может быть трудно диагностировать ПШГ только на основании желудочно-кишечных симптомов. Рецидивы ПШГ распространены и обычно проявляются в виде новой вспышки кожных поражений с последующей желудочно-кишечной или почечной недостаточностью.
В настоящем сообщении описывается необычный поздний рецидив HSP с гастродуоденитом, диагностированным при эндоскопии.
Презентация корпуса
Сообщение о проблемах
17-летняя девушка поступила в местную больницу с острыми абдоминальными симптомами. В анамнезе у нее был HSP с типичными кожными и суставными проявлениями и хорошим ответом на пероральную стероидную терапию в возрасте 12 лет. Через десять месяцев после первого случая HSP у нее случился рецидив с теми же клиническими проявлениями. Поражение почек всегда отсутствовало. В 16 лет у нее развилась узловатая эритема, которую успешно лечили пероральной терапией стероидами.
При поступлении в местную больницу у нее появились лихорадка, рвота, диарея и боли в эпигастрии. Симптомы начались за 5 дней до этого и постепенно ухудшались. Она не принимала никаких лекарств и не сообщала о каких-либо недавних инфекциях. Физикальное обследование без особенностей, за исключением болей в животе при глубокой пальпации, особенно в эпигастральной области, без гепатомегалии или спленомегалии; Симптомы Блюмберга и Мерфи отрицательные. Кожной сыпи при поступлении не было.
Кожной сыпи при поступлении не было.
Лабораторный анализ показал незначительное повышение С-реактивного белка (СРБ) (2.3 мг/дл, нормальное значение < 0,29 мг/дл). Во время госпитализации желудочно-кишечные симптомы ухудшились, несмотря на внутривенное введение ингибитора протонной помпы и эмпирическое лечение антибиотиками. Через три дня после поступления на руках и ногах появилось несколько петехий. Таким образом, пациент был переведен в нашу больницу.
Клинические данные
По прибытии у нее была лихорадка и постоянная рвота. Жизненно важные параметры были нормальными, за исключением легкой тахикардии (140 ударов в минуту). Несколько петехиальных поражений присутствовали на предплечьях, кистях и подъемах стопы.Исследование легких и сердца без особенностей. Живот был диффузно болезненным и болезненным, особенно в верхних квадрантах живота, без рикошетной болезненности или органомегалии. Ректальное исследование не выявило никаких кровотечений, анальных трещин, язв, абсцессов, свищей или рубцов. Костно-мышечное исследование также было в норме.
Костно-мышечное исследование также было в норме.
Диагностический фокус и оценка
Анализы крови ничем не примечательны, за исключением легкого лейкоцитоза (лейкоциты 18 120/мкл 3 ) и повышенного СРБ (4,36 мг/дл).Скорость оседания эритроцитов (СОЭ), прокальцитонин (ПКТ), трансаминазы, общий и прямой билирубин, амилаза, липаза, коагуляционный профиль были в пределах нормы. Посев кала, тестирование на ротавирус и аденовирус, токсин Clostridium difficilis и антиген были отрицательными. Гемоккульт был положительным на трех образцах стула. В анализе мочи существенных отклонений не выявлено. Антитела против Saccharomyces cerevisiae (ASCA) и антинейтрофильные цитоплазматические антитела (ANCA) были выполнены во время тренировки при воспалительных заболеваниях кишечника и дали отрицательный результат.С другой стороны, доза фекального кальпротектина была повышена (>300 мг/кг, нормальное значение: <50 мг/кг). Иммунологические лабораторные тесты (уровни IgG, IgA, IgM, подклассы IgG и субпопуляции лимфоцитов) были нормальными.
УЗИ брюшной полости показало скудную перистальтику, небольшой асцит, гиперваскуляризацию и утолщение стенки привратника и второй порции двенадцатиперстной кишки. Обзорная рентгенография брюшной полости и компьютерная томография не выявили существенных отклонений.
По поводу сохраняющихся болей в животе выполнена эзофагогастродуоденоскопия, которая выявила отек привратника, множественные гиперемированные и геморрагические очаги округлой формы в луковице двенадцатиперстной кишки и нисходящей двенадцатиперстной кишке, часть из них изъязвлена (рис. 1, 2).Гистологическое исследование показало активное, но неспецифическое воспаление с эозинофильным компонентом и отложением IgA (рис. 3).
Рисунок 1 . При эзофагогастродуоденоскопии в дистальном отделе двенадцатиперстной кишки определяются множественные гиперемированные и геморрагические очаги округлой формы.
Рисунок 2 . Деталь поражения двенадцатиперстной кишки (визуализация PENTAX i-scan).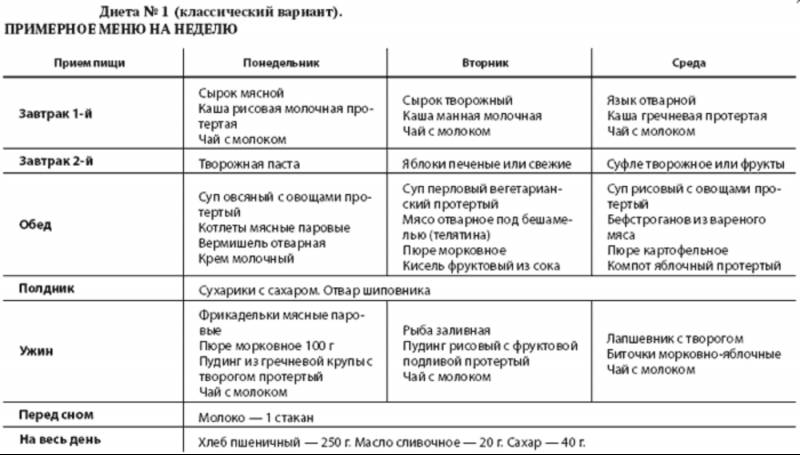
Рисунок 3 . Гистопатология слизистой оболочки желудка показывает активное воспаление (окрашивание гематоксилином и эозином, 20-кратное увеличение).
В целом клинические проявления, результаты лабораторного анализа, макроскопические и гистопатологические аспекты привратника и двенадцатиперстной кишки позволили поставить диагноз рецидива ПШГ с начальным поражением ЖКТ.
Терапевтический фокус и оценка
При поступлении пациенту было начато полное парентеральное питание и внутривенное лечение антибиотиками цефтазидимом (150 мг/кг/день в/в в три приема) и метронидазолом (40 мг/кг/день в/в в три приема).
После эндоскопии было начато внутривенное введение высоких доз метилпреднизолона (30 мг/кг/день) в течение 3 дней с последующим пероральным приемом стероидов (преднизолон 1 мг/кг/день) с резким улучшением желудочно-кишечных и кожных симптомов, которые исчезли в течение недели. . Постепенно возобновили энтеральное питание и выписали на пероральный прием преднизолона.
Последующие действия и результат
Четыре недели спустя УЗИ брюшной полости не выявило каких-либо отклонений. Периодические анализы мочи и кала на скрытую кровь были в норме.Пероральная стероидная терапия постепенно снижалась в течение 6 недель.
Через 1 год наблюдения пациент был бессимптомным и не имел рецидивов кожной сыпи или желудочно-кишечных симптомов.
От родителей пациента получено письменное информированное согласие на публикацию данного отчета о клиническом случае. Поскольку возраст пациентки составлял 17 лет, мы также получили ее информированное согласие.
Обсуждение
HSP — наиболее распространенный системный васкулит в детском возрасте. Средний возраст проявления составляет 6 лет, в большинстве случаев у детей в возрасте до 10 лет (2).
Диагноз ПШГ ставится у пациента с пальпируемой пурпурой (обязательный критерий), не связанной с тромбоцитопенией, с преобладанием нижних конечностей, при наличии хотя бы одного из следующих признаков: диффузная боль в животе; любая биопсия, показывающая типичный лейкоцитокластический васкулит с преимущественным отложением IgA или пролиферативный гломерулонефрит с преимущественным отложением IgA; артрит или артралгия; поражение почек (гематурия и/или протеинурия). Для пурпуры с атипичным распространением требуется демонстрация отложения IgA посредством биопсии (3).
Для пурпуры с атипичным распространением требуется демонстрация отложения IgA посредством биопсии (3).
HSP — лейкоцитокластический васкулит, сопровождающийся образованием иммунных комплексов IgA в пораженных органах; преобладающими типами клеток в воспалительном инфильтрате являются нейтрофилы (4). Его патогенез до сих пор не ясен, но считается, что это сложное заболевание, которому способствуют несколько генетических факторов и факторов окружающей среды. Подтвержденных генетических локусов обнаружено не было, хотя в некоторых исследованиях была описана ассоциация с некоторыми полиморфизмами HLA, цитокинами и молекулами адгезии, ренин-ангиотензиновой системой, ß-1,3-галактозилтрансферазой (5).IgA, основной компонент иммунных отложений в HSP, может активировать комплемент через маннан-связывающий лектин и альтернативные пути, а также может связывать и активировать несколько рецепторов (рецептор трансферрина, растворимый рецептор и трансмембранный рецептор IgA), вовлеченных в патогенез HSP. (6). Недавно было высказано предположение, что аберрантное гликозилирование IgA1 (наиболее представленных подклассов IgA) играет важную роль в патогенезе HSP и IgA-нефропатии. Что касается триггеров HSP, то большинство случаев HSP у детей развиваются после бактериальной или вирусной инфекции, а инфекции верхних дыхательных путей встречаются у 35–52% пациентов.Также сообщалось о связи между HSP и вакцинами, лекарствами и злокачественными новообразованиями, последние два особенно у взрослых (4). В нашем случае не сообщалось о недавних инфекциях, приеме лекарств, а иммунодефицитные/иммунодисрегуляционные заболевания были исключены обычной иммунологической нагрузкой.
(6). Недавно было высказано предположение, что аберрантное гликозилирование IgA1 (наиболее представленных подклассов IgA) играет важную роль в патогенезе HSP и IgA-нефропатии. Что касается триггеров HSP, то большинство случаев HSP у детей развиваются после бактериальной или вирусной инфекции, а инфекции верхних дыхательных путей встречаются у 35–52% пациентов.Также сообщалось о связи между HSP и вакцинами, лекарствами и злокачественными новообразованиями, последние два особенно у взрослых (4). В нашем случае не сообщалось о недавних инфекциях, приеме лекарств, а иммунодефицитные/иммунодисрегуляционные заболевания были исключены обычной иммунологической нагрузкой.
Желудочно-кишечные симптомы возникают у 50–75% детей с ПШГ (1). Эти проявления являются результатом подслизистых кровоизлияний и отека стенки кишки, вызванных фоновым васкулитом (2).Тонкая кишка является наиболее часто поражаемым участком желудочно-кишечного тракта. Вторая часть двенадцатиперстной кишки поражается чаще, чем луковица, с преобладающим признаком дуодено-тощекишечного воспаления (4). Боль в животе является наиболее частым симптомом HSP и возникает у 60–65% пациентов (7). Боль обычно имеет коликообразный характер и локализуется в околопупочной и эпигастральной областях и усиливается после еды, имитируя стенокардию или ишемию кишечника. Живот может быть болезненным или напоминать острый живот, что часто приводит к ненужному хирургическому вмешательству.Рвота и желудочно-кишечное кровотечение (макро- или скрытая кровь из прямой кишки) возникают примерно у трети детей (1, 4, 7).
Боль в животе является наиболее частым симптомом HSP и возникает у 60–65% пациентов (7). Боль обычно имеет коликообразный характер и локализуется в околопупочной и эпигастральной областях и усиливается после еды, имитируя стенокардию или ишемию кишечника. Живот может быть болезненным или напоминать острый живот, что часто приводит к ненужному хирургическому вмешательству.Рвота и желудочно-кишечное кровотечение (макро- или скрытая кровь из прямой кишки) возникают примерно у трети детей (1, 4, 7).
Редко (подвздошно-подвздошная) инвагинация, ишемический некроз стенки кишки, перфорация кишечника, острый бескаменный холецистит, геморрагический асцит с серозитом, панкреатит и билиарный цирроз (4, 7).
Эндоскопические, рентгенологические и ультразвуковые исследования используются в диагностике желудочно-кишечных осложнений при ПШГ. УЗИ брюшной полости считается начальным тестом и выявляет утолщение стенки кишечника, снижение перистальтики и расширение петель кишечника; кроме того, это может исключить хирургические осложнения, такие как инвагинация или перфорация. Радиологические исследования второй линии включают КТ и МРТ (8).
Радиологические исследования второй линии включают КТ и МРТ (8).
Что касается нашего случая, эндоскопия может поставить окончательный диагноз, особенно когда абдоминальные симптомы предшествуют кожным поражениям (9). Эндоскопические данные включают покраснение, отек, петехии, подслизистые кровоизлияния, пурпуру, эрозии и изъязвления слизистой оболочки. Несколько исследований демонстрируют роль эндоскопии в желудочно-кишечных проявлениях васкулита. Гонг и др. (10) продемонстрировали наличие эрозий, петехий, подслизистых кровоизлияний или язв у 95.У 9% пациентов диагностирован первичный васкулит с поражением верхних отделов ЖКТ, при этом второй отдел двенадцатиперстной кишки был наиболее часто поражаемым участком. Авторы заключают, что сочетание эндоскопических данных с клиническими и рентгенологическими признаками может облегчить диагностику васкулита с поражением верхних отделов желудочно-кишечного тракта. Кисикава и др. (11) описали двух взрослых пациентов с острыми желудочно-кишечными проявлениями, у которых эндоскопические исследования (колоноскопия, капсульная эндоскопия, однобаллонная энтероскопия) выявили круглые красноватые поражения, некоторые из которых были изъязвлены, что позволило диагностировать ПШГ. Авторы предполагают, что эти поражения характерны для HSP в желудочно-кишечном тракте, включая тонкий кишечник.
Авторы предполагают, что эти поражения характерны для HSP в желудочно-кишечном тракте, включая тонкий кишечник.
Биопсия кишечника показывает отложения IgA у 64% пациентов, а васкулит может быть обнаружен в подслизистых сосудах кишечника (4). Гистологические данные варьируют от неспецифического воспаления до изъязвления, отека, кровоизлияния и сосудистой гиперемии (4). Несколько исследований показывают, что эндоскопическая биопсия имеет низкую чувствительность для диагностики васкулита, потому что большинство биопсий ограничивается поверхностной слизистой оболочкой и не достигает более глубоких сосудов.Однако биопсия слизистой оболочки может быть необходима для исключения других заболеваний, таких как воспалительные заболевания кишечника. В исследовании Gong et al. (10), только 5,4% из 124 биопсий, взятых из верхних отделов желудочно-кишечного тракта, показали признаки васкулита. Чжан и др. (12) проанализировали эндоскопические биоптаты 54 пациентов с ПШГ и желудочно-кишечными симптомами: все биоптаты показали неспецифическое воспаление. Биопсия нашего пациента не показала лейкоцитокластический васкулит, но показала отложение IgA. Также выявлено активное воспаление с эозинофильным компонентом.Наличие эозинофильного инфильтрата при ПШГ-дуодените также было описано Louie et al. в трех из 16 биоптатов двенадцатиперстной кишки у пациентов с ПШГ (13).
Биопсия нашего пациента не показала лейкоцитокластический васкулит, но показала отложение IgA. Также выявлено активное воспаление с эозинофильным компонентом.Наличие эозинофильного инфильтрата при ПШГ-дуодените также было описано Louie et al. в трех из 16 биоптатов двенадцатиперстной кишки у пациентов с ПШГ (13).
При наличии тяжелых желудочно-кишечных симптомов при дифференциальной диагностике следует учитывать инфекционный гастроэнтерит, эозинофильный гастроэнтерит, болезнь Крона, язвенный колит, микроскопический полиангиит, гранулематоз Вегенера и иммунодефицит (14). Иммунодефицит следует рассматривать в случаях частых рецидивов желудочно-кишечных симптомов, особенно в случаях с ранним началом и в сочетании с частыми инфекциями и гематологическими изменениями.Отличить HSP с желудочно-кишечным началом от болезни Крона может быть непросто. В нашем случае возраст пациента, узловатая эритема в анамнезе, острые желудочно-кишечные проявления и повышение фекального кальпротектина могут указывать на начало болезни Крона. С другой стороны, предыдущий эпизод HSP, обширное гастродуоденальное поражение и последующее появление петехий ориентировали нас на GI HSP. В этих случаях для дифференциальной диагностики необходима эндоскопия. По сравнению с HSP, болезнь Крона редко поражает двенадцатиперстную и тощую кишку, чаще приводит к фиброзу и образованию стриктур, обычно не проявляется отеком и интрамуральными кровоизлияниями и не имеет отложения IgA (4).
С другой стороны, предыдущий эпизод HSP, обширное гастродуоденальное поражение и последующее появление петехий ориентировали нас на GI HSP. В этих случаях для дифференциальной диагностики необходима эндоскопия. По сравнению с HSP, болезнь Крона редко поражает двенадцатиперстную и тощую кишку, чаще приводит к фиброзу и образованию стриктур, обычно не проявляется отеком и интрамуральными кровоизлияниями и не имеет отложения IgA (4).
Как и в нашем случае, недавние исследования показали, что уровень фекального кальпротектина может повышаться в острые фазы поражения желудочно-кишечного тракта при ПШГ. Поэтому он был предложен в качестве маркера для ранней диагностики поражения ЖКТ при ПШГ (15, 16).
Хорошо известно, что желудочно-кишечные симптомы могут предшествовать пурпуре на срок до 2 недель примерно у 20% детей с первым эпизодом ПШГ (1, 14), при этом кожная сыпь обычно появляется примерно через 1 неделю (в среднем 6,6 дня) после появление болей в животе (17).Однако нет данных о клинических проявлениях со стороны желудочно-кишечного тракта без кожных поражений во время рецидивов.
У большинства пациентов ПШГ имеет отличный прогноз со спонтанным исчезновением симптомов. Рецидивы возникают примерно у одной трети пациентов с интервалом от 4 месяцев до 1 года с момента первого проявления (18). Лей и др. (18) определили рецидив как второй диагноз ПШГ через 3 месяца после первого эпизода: определение этого интервала было основано на результатах нескольких эпидемиологических исследований.Однако, согласно предыдущим исследованиям (8, 19), время, прошедшее между началом и рецидивом, определяется как 1 месяц. Клинические признаки во время рецидивов напоминают таковые при постановке диагноза, и в большинстве случаев последующие эпизоды мягче и короче (2, 19).
Факторы риска, влияющие на рецидивы, точно не установлены из-за крайней изменчивости в различных исследованиях. Лей и др. обнаружили, что поражение почек, лежащий в основе аллергический ринит и лечение стероидами, продолжающееся более 10 дней, являются факторами риска рецидива ПШГ у детей (18).Однако результаты о долгосрочных эффектах применения стероидов при ПШГ противоречивы, и связь между применением стероидов и рецидивами не установлена (19–21). Поэтому эти препараты следует применять с осторожностью при ПШГ. В условиях стационара раннее введение кортикостероидов связано с положительными эффектами в отношении нескольких клинически значимых исходов ПШГ, особенно тех, которые связаны с желудочно-кишечными проявлениями (22). Таким образом, как и в нашем случае, тяжелые желудочно-кишечные проявления являются частым показанием для лечения стероидами.
Поэтому эти препараты следует применять с осторожностью при ПШГ. В условиях стационара раннее введение кортикостероидов связано с положительными эффектами в отношении нескольких клинически значимых исходов ПШГ, особенно тех, которые связаны с желудочно-кишечными проявлениями (22). Таким образом, как и в нашем случае, тяжелые желудочно-кишечные проявления являются частым показанием для лечения стероидами.
Мы представляем случай 17-летней девочки, доставленной в нашу больницу по поводу непрекращающейся рвоты и болей в эпигастрии. Экстренные хирургические вмешательства были исключены. Чтобы отличить рецидив абдоминального ПШГ от болезни Крона, была проведена эзофагогастродуоденоскопия с биопсией, и результаты свидетельствовали о ПШГ.
В литературе ранее были сообщения, описывающие проявления ПШГ с дуоденитом у детей и взрослых, диагностика которых была возможна благодаря высокому индексу подозрения перед острыми желудочно-кишечными проявлениями и данным эзофагогастродуоденоскопии (7, 14, 23–26).
По нашему мнению, представленный нами случай добавляет несколько интересных моментов по сравнению с ранее опубликованными случаями. Во-первых, необычны возраст пациента и 5-летний период между первым эпизодом ПШГ и рецидивом. Кроме того, клинические проявления рецидива не напоминают черты исходного эпизода и носят более выраженный характер.
В литературе имеется только еще одно описание случая, описывающего пациента с геморрагически-эрозивным дуоденитом как первым признаком рецидива ПШГ (27).Однако пациент имел типичный для ПШГ возраст (7 лет), типичный интервал между началом заболевания и рецидивом (13 мес) и одинаковые клинические признаки во всех 2 эпизодах. Таким образом, по сравнению с приведенным случаем, у нашего пациента все же есть несколько нетипичных аспектов.
Таким образом, дуодено-тощекишечное воспаление следует рассматривать как первичное проявление ПШГ не только при начальном эпизоде, но и при рецидивах. Эндоскопия может подтвердить диагноз поражения желудочно-кишечного тракта при ПШГ, особенно у пациентов без типичной кожной сыпи, как в первом, так и в рецидивирующем эпизодах заболевания.
Необходимы дальнейшие исследования для оценки факторов риска рецидива ПШГ и возможной роли фекального кальпротектина как раннего маркера поражения ЖКТ.
Заключительные замечания
Диагноз HSP может быть сложным, особенно когда абдоминальные симптомы предшествуют характерной пальпируемой пурпуре и при нетипичных клинических сценариях. HSP следует учитывать при дифференциальной диагностике у пациентов с абдоминальной болью и кишечным кровотечением, даже при отсутствии начального кожного поражения.Типичные эндоскопические данные могут побудить гастроэнтерологов задуматься об этом заболевании.
Вклад авторов
CR и ST внесли существенный вклад в концепцию и дизайн статьи. Депутат участвовал в сборе данных. CR и ST подготовили рукопись; MP, PL и MR критически пересмотрели его. Все авторы дали свое окончательное одобрение этой рукописи и соглашаются нести ответственность за все аспекты работы, обеспечивая целостность и точность.
Заявление о конфликте интересов
Авторы заявляют, что исследование проводилось при отсутствии каких-либо коммерческих или финансовых отношений, которые могли бы быть истолкованы как потенциальный конфликт интересов.
Ссылки
3. Озен С., Писторио А., Юсан С.М., Баккалоглу А., Херлин Т., Брик Р. и соавт. Критерии EULAR/PRINTO/PRES для пурпуры Шенлейна-Геноха, узелкового полиартериита у детей, гранулематоза Вегенера у детей и артериита Такаясу у детей: Анкара, 2008 г. Часть II: окончательные критерии классификации. Энн Реум Дис. (2010) 69:798–806. doi: 10.1136/ard.2009.116657
Реферат PubMed | Полный текст перекрестной ссылки | Академия Google
5. Park SJ, Suh JS, Lee JH, Lee JW, Kim SH, Han KH и другие.Успехи в нашем понимании патогенеза пурпуры Шенлейна-Геноха и последствия для улучшения ее диагностики. Expert Rev Clin Immunol. (2013) 9:1223–38. дои: 10.1586/1744666X.2013.850028
Реферат PubMed | Полный текст перекрестной ссылки | Академия Google
6. Heineke MH, Ballering AV, Jamin A, Ben Mkaddem S, Monteiro RC, Van Egmond. М. Новые взгляды на патогенез иммуноглобулинового васкулита А (пурпура Шенлейна-Геноха). Аутоиммунитет Rev. (2017) 16:1246–53. doi: 10.1016/j.autrev.2017.10.009
Полнотекстовая перекрестная ссылка | Академия Google
8. Lee YL, Kim YB, Koo JW, Chung JY. Пурпура Шенлейна-Геноха у детей, госпитализированных в больницу третичного уровня в 2004-2015 гг. в Корее: эпидемиология и клиническое ведение. Pediatr Gastroenterol Hepatol Nutr. (2016) 19:175–85. doi: 10.5223/pghn.2016.19.3.175
Реферат PubMed | Полный текст перекрестной ссылки | Академия Google
9. Эсаки М., Мацумото Т., Накамура С., Кавасаки М., Иваи К., Хиракава К. и соавт.Поражение ЖКТ при пурпуре Шенлейна-Геноха. Gastrointest Endosc. (2002) 56:920–3. doi: 10.1016/S0016-5107(02)70376-3
Реферат PubMed | Полный текст перекрестной ссылки | Академия Google
10. Gong EJ, Kim do H, Chun JH, Ahn JY, Choi KS, Jung KW, et al. Эндоскопические признаки поражения верхних отделов желудочно-кишечного тракта при первичном васкулите. Кишечник, печень (2016) 10:542–8. дои: 10.5009/gnl15198
Реферат PubMed | Полный текст перекрестной ссылки | Академия Google
11.Кисикава Х., Нисида Дж., Такарабе С., Арахата К., Ито А., Миёси Дж. и др. «Округлые красноватые поражения»: возможно, характерная эндоскопическая находка при пурпуре Шенлейна-Геноха. Эндоскопия (2013) 45 (Приложение 2) UCTN:E33–4. doi: 10.1055/s-0032-1325886
Полнотекстовая перекрестная ссылка | Академия Google
13. Луи С.И., Гомес А.Дж., Сибли Р.К., Басс Д., Лонгакр Т.А. Гистологические особенности биоптатов желудочно-кишечного тракта при ига васкулите (пурпура Шенлейна-Геноха). Am J Surg Pathol. (2018) 42:529–33. doi: 10.1097/PAS.0000000000001036
Реферат PubMed | Полный текст перекрестной ссылки | Академия Google
14. Канг Х.С., Чанг Х.С., Канг К.С., Хан К.Х. Пульс-терапия высокими дозами метилпреднизолона для лечения рефрактерного поражения кишечника, вызванного пурпурой Шенлейна-Геноха: клинический случай. J Med Case Rep. (2015) 9:65. doi: 10.1186/s13256-015-0545-4
Реферат PubMed | Полный текст перекрестной ссылки | Академия Google
15. Каник А., Баран М., Инс Ф.Д., Чебеджи О., Бозкурт М., Чавушоглу Д. и соавт.Уровни кальпротектина в кале у детей с пурпурой Шенлейна-Геноха: новый маркер поражения желудочно-кишечного тракта? Eur J Гастроэнтерол Гепатол. (2015) 27:254–8. doi: 10.1097/MEG.0000000000000284
Реферат PubMed | Полный текст перекрестной ссылки | Академия Google
16. Teng X, Gao C, Sun M, Wu J. Клиническое значение фекального кальпротектина для ранней диагностики абдоминального типа пурпуры Шенлейна-Геноха у детей. J Clin Ревматол. (2018) 37:1667–73.doi: 10.1007/s10067-017-3864-6
Реферат PubMed | Полный текст перекрестной ссылки | Академия Google
17. Гровер Н., Санхян Н., Бишт Дж.П. Пятилетний обзор клинического профиля HSP. J Nepal Med Assoc. (2007) 46:62–5.
Реферат PubMed | Академия Google
18. Lei WT, Tsai PL, Chu SH, Kao YH, Lin CY, Fang LC, et al. Заболеваемость и факторы риска рецидивирующей пурпуры Шенлейна-Геноха у детей из общенациональной базы данных за 16 лет. Pediatr Rheumatol Online J. (2018) 16:25. doi: 10.1186/s12969-018-0247-8
Реферат PubMed | Полный текст перекрестной ссылки | Академия Google
19. Кальво-Рио В., Эрнандес Х.Л., Ортис-Санхуан Ф., Лорисера Дж., Пальму-Фонтана Н., Гонсалес-Вела М.С. и соавт. Рецидивы у пациентов с пурпурой Шенлейна-Геноха: анализ 417 пациентов из одного центра. Медицина (2016) 95:e4217. дои: 10.1097/MD.0000000000004217
Реферат PubMed | Полный текст перекрестной ссылки | Академия Google
20. Трапани С., Микели А., Гризолия Ф., Рести М., Кьяппини Э., Фальчини Ф. и другие.Пурпура Шенлейна Геноха в детском возрасте: эпидемиологический и клинический анализ 150 случаев за 5-летний период и обзор литературы. Семин Артрит Рев. (2005) 35:143–53. doi: 10.1016/j.semarthrit.2005.08.007
Реферат PubMed | Полный текст перекрестной ссылки | Академия Google
21. Jauhola O, Ronkainen J, Koskimies O, Ala-Houhala M, Arikoski P, Hölttä T, et al. Клиническое течение внепочечных симптомов при пурпуре Шенлейна-Геноха: 6-месячное проспективное исследование. Арч Ди Чайлд. (2010) 95:871–6. doi: 10.1136/adc.2009.167874
Реферат PubMed | Полный текст перекрестной ссылки | Академия Google
22. Weiss PF, Klink AJ, Localio R, Hall M, Hexem K, Burnham JM, et al. Кортикостероиды могут улучшить клинические исходы во время госпитализации по поводу пурпуры Шенлейна-Геноха. Педиатрия (2010) 126: 674–81. doi: 10.1542/пед.2009-3348
Реферат PubMed | Полный текст перекрестной ссылки | Академия Google
23. Джарасварапарн С., Лертудомфонванит С., Пиройсакул К., Воравичавонг С., Ангкатуньякул Н., Трипонгкаруна С.Генох-Шенлейн без пурпуры: клинический случай и обзор литературы. J Med Assoc Thai (2016) 99:441–5.
Реферат PubMed | Академия Google
24. Сохагия А.Б., Гунтуру С.Г., Тонг Т.Р., Хертан Х.И. Пурпура Шенлейна-Геноха — отчет о клиническом случае и обзор литературы. Гастроэнтерология Res Pract. (2010) 2010:597648. дои: 10.1155/2010/597648
Реферат PubMed | Полный текст перекрестной ссылки | Академия Google
25. Possenti I, Borali E, Longaretti P, Bassi LA, Cattaneo F, Bianchi L, et al.У девочки 10 лет желудочно-кишечное кровотечение. Детская Энн. (2015) 44:97–9. дои: 10.3928/001-20150313-05
Реферат PubMed | Полный текст перекрестной ссылки | Академия Google
26. Karnsakul W, Fallon KB, Swart S. Экссудативно-геморрагический дуоденит как первичное явление у ребенка с пурпурой Шенлейна-Геноха. Клин Гастроэнтерол Гепатол. (2008) 6:А24. doi: 10.1016/j.cgh.2008.02.019
Реферат PubMed | Полный текст перекрестной ссылки | Академия Google
%PDF-1.4 % 81 0 объект > эндообъект 82 0 объект >поток 2008-07-22T20:34:36Z2022-02-10T18:42:16-08:002022-02-10T18:42:16-08:00Apex PDFWriteruuid:2d7c64b2-1dd2-11b2-0a00-5f09277d8900uuid:11-1bdd24b -0a00-d30000000000приложение/pdf конечный поток эндообъект 1 0 объект > эндообъект 4 0 объект >/ProcSet[/PDF/Text/ImageB]/XObject>>>/Type/Page>> эндообъект 8 0 объект >/ProcSet[/PDF/Text/ImageB]/XObject>>>/Type/Page>> эндообъект 12 0 объект >/ProcSet[/PDF/Text/ImageB]/XObject>>>/Type/Page>> эндообъект 16 0 объект >/ProcSet[/PDF/Text/ImageB]/XObject>>>/Type/Page>> эндообъект 20 0 объект >/ProcSet[/PDF/Text/ImageB]/XObject>>>/Type/Page>> эндообъект 24 0 объект >/ProcSet[/PDF/Text/ImageB]/XObject>>>/Type/Page>> эндообъект 28 0 объект >/ProcSet[/PDF/Text/ImageB]/XObject>>>/Type/Page>> эндообъект 32 0 объект >/ProcSet[/PDF/Text/ImageB]/XObject>>>/Type/Page>> эндообъект 36 0 объект >/ProcSet[/PDF/Text/ImageB]/XObject>>>/Type/Page>> эндообъект 40 0 объект >/ProcSet[/PDF/Text/ImageB]/XObject>>>/Type/Page>> эндообъект 44 0 объект >/ProcSet[/PDF/Text/ImageB]/XObject>>>/Type/Page>> эндообъект 48 0 объект >/ProcSet[/PDF/Text/ImageB]/XObject>>>/Type/Page>> эндообъект 52 0 объект >/ProcSet[/PDF/Text/ImageB]/XObject>>>/Type/Page>> эндообъект 56 0 объект >/ProcSet[/PDF/Text/ImageB]/XObject>>>/Type/Page>> эндообъект 60 0 объект >/ProcSet[/PDF/Text/ImageB]/XObject>>>/Type/Page>> эндообъект 64 0 объект >/ProcSet[/PDF/Text/ImageB]/XObject>>>/Type/Page>> эндообъект 68 0 объект >/ProcSet[/PDF/Text/ImageB]/XObject>>>/Type/Page>> эндообъект 72 0 объект >/ProcSet[/PDF/Text/ImageB]/XObject>>>/Type/Page>> эндообъект 77 0 объект >/ProcSet[/PDF/Text/ImageB]/XObject>>>/Type/Page>> эндообъект 120 0 объект [122 0 Р] эндообъект 121 0 объект >поток HW[o7~>9,vx»Ucv͵f(TybϮ-98E=3$CdHaQb J)f/?,͌RbfliF{gjSL1A(|wsb[=_;X/ U(ZaU:Vྜ5) RbiQ|iWhB, *7*
w֫ʙ2)Jgr
| m2ntY2krtMJ ka}-LUorOF463^30&@_Knsƭ+Sh #Y dZIl-1ʗpFa7EV˗M+.,˺0rl>L47j4Q@0LLCϰ/ ?[lk085֟>R+n Ƨŭl»Y
Язва двенадцатиперстной кишки (пептическая язва) | Пациент
Язва двенадцатиперстной кишки обычно вызывается инфекцией микробом (бактерией), называемым Helicobacter pylori. ( H. pylori ). 4–8-недельный курс кислотоподавляющих препаратов позволит заживлению язвы. Кроме того, недельный курс двух антибиотиков плюс кислотоподавляющий препарат обычно очищает Инфекция H. pylori . Обычно это предотвращает рецидив язвы.Противовоспалительные препараты, используемые для лечения таких состояний, как артрит, иногда вызывают язву двенадцатиперстной кишки. Если вам необходимо продолжить прием противовоспалительных препаратов, возможно, вам придется принимать длительные препараты, подавляющие кислотность.
Что такое язва двенадцатиперстной кишки?
Язва двенадцатиперстной кишки представляет собой язву, которая возникает в слизистой оболочке тонкой кишки сразу за желудком (двенадцатиперстной кишке). Язва на слизистой оболочке желудка называется язвой желудка.
Существуют отдельные брошюры, озаглавленные «Неязвенная диспепсия (функциональная диспепсия)», «Язва желудка (язва желудка)» и «Кислотный рефлюкс и эзофагит».
Каковы симптомы язвы двенадцатиперстной кишки?
- Боль в верхней части живота (живота) сразу под грудиной (грудной костью) является распространенным симптомом. Обычно это приходит и уходит. Чаще всего это происходит перед едой или когда вы голодны. Это может быть облегчено, если вы едите пищу или принимаете антацидные таблетки. Боль может разбудить вас ото сна.
- Другие симптомы , которые могут возникнуть, включают вздутие живота, рвоту и плохое самочувствие. Вы можете чувствовать себя особенно сытым после еды.Иногда еда усиливает боль.
- Осложнения возникают в некоторых случаях и могут быть серьезными. К ним относятся:
- Кровоточащая язва. Это может варьироваться от струйки до опасного для жизни кровотечения.
- Перфорация. Язва проходит насквозь (прободает) стенку первого отдела тонкой кишки (двенадцатиперстной кишки). Пища и кислота в двенадцатиперстной кишке затем попадают в брюшную полость. Обычно это вызывает сильную боль и требует неотложной медицинской помощи.
Какие существуют методы лечения язвы двенадцатиперстной кишки?
Общие рекомендации
Меры по изменению образа жизни могут улучшить симптомы, такие как:
Препараты, подавляющие кислотность
Наиболее часто используемым лекарством является ингибитор протонной помпы (ИПП).Дополнительную информацию см. в отдельной брошюре под названием «Лекарства от расстройства желудка».
Примечание : недавно были проведены исследования, в которых ставится вопрос о том, может ли длительное использование ИПП быть связано с раком желудка. Поскольку необходимо провести дополнительные исследования, текущий совет заключается в том, что ИПП следует принимать в самой низкой дозе и в течение кратчайшего периода времени. Вы можете обнаружить, что можете принимать ИПП только время от времени, а не ежедневно. Однако, если вы обнаружите, что другие лекарства не помогли, и у вас сохраняются симптомы, в настоящее время вам рекомендуется продолжать принимать ИПП до тех пор, пока ваш врач не порекомендует иное.
Если язва была вызвана H. pylori
Почти все язвы двенадцатиперстной кишки вызваны инфекцией H. pylori . Дополнительную информацию см. в отдельной брошюре под названием Helicobacter Pylori.
Если язва была вызвана противовоспалительным препаратом
Если возможно, вам следует прекратить прием противовоспалительного препарата. Это позволяет язве зажить. Вам также обычно назначают кислотоподавляющие препараты на несколько недель (см. выше).
Хирургическое вмешательство
В настоящее время хирургическое вмешательство обычно требуется только при развитии осложнений язвы двенадцатиперстной кишки, таких как сильное кровотечение или отверстие (перфорация).
Что вызывает язву двенадцатиперстной кишки?
Обычно существует баланс между количеством вырабатываемой кислоты и защитным барьером слизистой. При нарушении этого баланса может развиться язва, позволяющая кислоте повредить слизистую оболочку желудка или двенадцатиперстной кишки. Причины этого включают следующее:
Инфекция H. pylori
Инфекция H. pylori является причиной примерно в 19 из 20 случаев язвы двенадцатиперстной кишки. Более 1 из 4 человек в Великобритании заражаются H.pylori на каком-то этапе своей жизни. Дополнительную информацию см. в отдельной брошюре под названием Helicobacter Pylori.
Противовоспалительные препараты, включая аспирин
Противовоспалительные препараты иногда называют нестероидными противовоспалительными препаратами (НПВП). Эти лекарства иногда воздействуют на слизистый барьер двенадцатиперстной кишки и позволяют кислоте вызывать язву.
Другие причины и факторы
Другие причины встречаются редко. Например, синдром Золлингера-Эллисона.В этом редком состоянии желудок вырабатывает гораздо больше кислоты, чем обычно.
Другие факторы, такие как курение, стресс и злоупотребление алкоголем, могут увеличить риск развития язвы двенадцатиперстной кишки. Однако они обычно не являются основной причиной язвы двенадцатиперстной кишки.
Какие тесты можно сделать?
- Гастроскопия (эндоскопия) – это тест, который может подтвердить наличие язвы двенадцатиперстной кишки. В этом тесте врач или медсестра осматривают ваш желудок и первую часть тонкой кишки (двенадцатиперстную кишку).Они делают это, пропуская тонкий гибкий телескоп через пищевод. На них можно увидеть любые воспаления или язвы.
- Тест на выявление H. pylori микроба (бактерии) обычно проводится при наличии язвы двенадцатиперстной кишки. Если обнаружена H. pylori , то она, вероятно, является причиной язвы. Вкратце, его можно обнаружить в образце стула (фекалиях), или в дыхательном тесте, или в анализе крови, или в образце биопсии, взятом во время эндоскопии. Подробнее см. в отдельной брошюре под названием Helicobacter Pylori.
Причины рака желудка | Как вы получаете рак желудка?
Существует много известных факторов риска развития рака желудка (также называемого раком желудка), но часто неясно, как именно эти факторы могут влиять на превращение клеток желудка в раковые. Это предмет текущих исследований.
Предраковые изменения желудка
Во внутренней оболочке желудка может произойти несколько изменений, которые считаются предраковыми.
При атрофическом гастрите нормальные железистые клетки желудка либо меньше, либо отсутствуют.Существует также некоторая степень воспаления (при котором клетки желудка повреждаются клетками иммунной системы). Атрофический гастрит часто вызывается инфицированием бактериями H pylori (см. ниже). Это также может быть вызвано аутоиммунной реакцией, при которой иммунная система человека атакует клетки, выстилающие желудок. У некоторых людей с этим заболеванием развивается пернициозная анемия или другие проблемы с желудком, включая рак.
Другим возможным предраковым изменением является кишечная метаплазия . В этом состоянии клетки, которые обычно выстилают желудок, заменяются клетками, которые выглядят как клетки, которые обычно выстилают кишечник. Люди с этим заболеванием также часто страдают хроническим атрофическим гастритом. Это также может быть связано с инфекцией H pylori .
Как атрофический гастрит, так и кишечная метаплазия могут привести к тому, что у вас будет слишком мало железистых клеток, которые в норме выделяют вещества, помогающие защитить клетки внутренней оболочки желудка. Повреждение ДНК внутри этих клеток иногда может привести к дисплазии , при которой клетки становятся больше и выглядят очень ненормально (больше похожи на раковые клетки).В некоторых случаях дисплазия может прогрессировать до рака желудка.
Изменения в генах (ДНК) в клетках рака желудка
Недавнее исследование дало представление о том, как формируются некоторые виды рака желудка. Например, бактерии H pylori , особенно определенные подтипы, могут превращать вещества в некоторых пищевых продуктах в химические вещества, вызывающие мутации (изменения) в ДНК клеток слизистой оболочки желудка. Это может помочь объяснить, почему определенные продукты, такие как мясные консервы, повышают риск развития рака желудка.С другой стороны, некоторые продукты, которые могут снизить риск рака желудка, такие как фрукты и овощи, содержат антиоксиданты (например, витамины А и С), которые могут блокировать вещества, повреждающие ДНК клетки.
Рак желудка, как и другие виды рака, вызывается изменениями ДНК внутри клеток. ДНК — это химическое вещество, которое несет наши генов , которые контролируют функционирование наших клеток. Мы похожи на своих родителей, потому что они являются источником нашей ДНК. Но ДНК влияет не только на то, как мы выглядим.
Некоторые гены контролируют, когда клетки растут, делятся на новые клетки и умирают:
- Гены, которые обычно помогают клеткам расти, делиться и оставаться в живых, иногда могут изменяться, превращаясь в онкогенов .
- Гены, которые помогают контролировать деление клеток, исправлять ошибки в ДНК или заставлять клетки умирать в нужное время, называются генами-супрессорами опухолей .
Рак может быть вызван изменениями ДНК, которые поддерживают включенными онкогены или отключают гены-супрессоры опухолей.
Наследственные и приобретенные генные мутации
Унаследованные мутации в некоторых генах (как описано в разделе «Факторы риска рака желудка») могут увеличить риск развития рака желудка у человека. Но считается, что они вызывают лишь небольшой процент рака желудка.
Большинство генных изменений, приводящих к раку желудка, происходят после рождения. Некоторые из этих приобретенных мутаций могут быть вызваны факторами риска, такими как инфекция H. pylori или употребление табака.Но другие генные изменения могут быть просто случайными событиями, которые иногда происходят внутри клеток без внешней причины.
Дуоденит — обзор | ScienceDirect Topics. накопление в желудке и тонком кишечнике и эндотоксемия.Причина неизвестна. Выраженность клинических признаков варьирует в широких пределах, а возрастная, породная и половая предрасположенность не установлены. Хотя обычно это заболевание диагностируется у лошадей старше года, оно все же встречается у кормящих жеребят.
84 Распространенность заболевания составляет от 3% до 22% всех тонкокишечных колик. 129-132 Распространенность в Калифорнии ниже, чем в других частях Соединенных Штатов и Европы, и болезнь протекает тяжелее на юго-востоке Соединенных Штатов, чем на северо-востоке. 84,101Клиническим признаком заболевания является назогастральный рефлюкс большого объема жидкости (обычно более 48 л в первые 24 часа) у лошади, который вначале демонстрирует признаки легкой или сильной боли, а затем депрессию. 162 Большинство лошадей с ДПЯ имеют тахикардию, преренальную азотемию, обезвоживание, гипотонию и электролитные нарушения. В отличие от лошадей со странгуляционными поражениями, у лошадей с ДПЯ чаще наблюдаются лихорадка, лейкоцитоз и больший объем желудочного рефлюкса. 84,101 Пораженные лошади могут иметь значительно более высокую активность ферментов печени в сыворотке крови, чем лошади со странгуляционными поражениями тонкой кишки. 163 У них также наблюдается тенденция к более высокой распространенности язвы желудка по сравнению с пациентами с другими поражениями ЖКТ. 164
После декомпрессии желудка у лошади с ДПЯ обычно наблюдается облегчение боли, она становится спокойной, а частота сердечных сокращений снижается, в то время как у лошади с механической непроходимостью состояние улучшается незначительно, если вообще улучшается.При ректальном исследовании степень вздутия тонкой кишки при ДПЯ субъективно меньше, чем при закупорке подвздошной кишки. 83 Перитонеальная жидкость лошадей с ДПЯ редко бывает серозно-геморрагической, а количество ядерных клеток и концентрация общего белка увеличиваются в меньшей степени, чем при странгуляционной непроходимости. 83,84
Важнейшими целями лечения лошадей с ДПЯ являются частая декомпрессия желудка, коррекция нарушений водно-электролитного гомеостаза, восстановление нормальной функции кишечника.Лошади должны быть лишены пищи и воды до тех пор, пока не будет установлено, что состояние разрешилось, и следует обратить внимание на концентрацию кальция и калия в плазме, которые могут истощаться у лошадей с повреждением кишечника и снижением потребления пищи. Скорость введения жидкости и ее типы должны в значительной степени определяться клиническими и лабораторными данными состояния гидратации и электролитного баланса.
Флуниксин меглумин может ослаблять гемодинамические реакции на липополисахариды (эндотоксин) и уменьшать вызванное липополисахаридами повышение концентрации тромбоксана и простагландинов в плазме. 165 Нестероидные противовоспалительные препараты также могут блокировать действие липополисахаридов на перистальтику кишечника, что может усугубить или поддерживать кишечную непроходимость у лошадей с ДПЯ. Антилипополисахаридные антитела в продуктах плазмы, такие как мутанты J5 Escherichia coli или Re Salmonella ; однако есть некоторые разногласия относительно эффективности. 165 Амфипатический циклический полипептидный противомикробный препарат полимиксин В может активно связываться с липидом А и тем самым удалять липополисахарид из кровотока, хотя нефротоксические побочные эффекты у обезвоженных лошадей вызывают серьезное беспокойство при использовании этого препарата. 165 Пентоксифиллин, производное метилксантина, может снижать липополисахарид-индуцированную продукцию цитокинов и тромбоксана у лошадей. 165 Использование антибиотиков при ДПЯ является спорным, но в одном исследовании лошади получали метронидазол (2 г в/в, затем 1 г в/в два раза в день) и пенициллин прокаин (20 000 МЕ/кг в/м два раза в день), исходя из высокой частоты положительных культур желудочно-кишечного содержимого на Clostridium perfringens . 166 Лечение может включать прокинетики или лидокаин для улучшения опорожнения желудка и моторики тонкой кишки (см. параграфы о послеоперационной кишечной непроходимости в главе 40).Следует рассмотреть профилактику развития ламинита, включая предшествующее лечение, содержание в стойле с песком или на глубокой древесной стружке, применение поддержки в виде лягушки и прикладывание льда к нижним конечностям и ступням.
Хирургическое вмешательство проводится не менее чем в 6% случаев. 84,162 Несмотря на то, что в некоторых районах США хирургическое вмешательство снижает прогноз, в двух исследованиях выживаемость была одинаковой независимо от того, подвергались ли лошадям операции. 162,167 В одном отчете 40 из 42 лошадей (95%) быстро и полностью выздоровели после хирургической декомпрессии, что позволяет предположить, что при этом заболевании может быть показана немедленная операция. 166 Это не было подтверждено в другом исследовании, которое продемонстрировало снижение выживаемости и повышение риска диареи в хирургических случаях по сравнению с медицинскими случаями. 168 Кроме того, недостатком хирургического вмешательства может быть более длительный период бездействия, вызванный разрезом брюшной полости, и риск образования обструктивных спаек. Основное преимущество хирургического вмешательства состоит в том, что его можно использовать в качестве диагностической процедуры, когда трудно отличить ДПЯ от физической причины обструкции.
Зарегистрированные показатели выживаемости при ДПЯ колеблются от 25% 101 до 94%, рецидивы редки. 84,162,167 Согласно однофакторному анализу, анионный разрыв, концентрация общего белка в жидкости брюшной полости и объем желудочного рефлюкса в первые 24 часа были в значительной степени связаны со смертью. 162 Ламинит является опасным для жизни осложнением ДПЯ, и риск выше у лошадей с геморрагическим рефлюксом на момент госпитализации. 169 Значительная стоимость длительного лечения может потребовать эвтаназии в затянувшихся случаях.
Поражения ДПЯ обычно ограничиваются проксимальной половиной тонкой кишки. 101 Серозная оболочка может выглядеть нормально или быть темно-розовой, отечной и иметь геморрагические пятна. Слизистая оболочка может быть нормальной, светло-красной, темно-красной, геморрагической и даже некротизированной и изъязвленной. 101 Микроскопические поражения варьируют от гиперемии и отека слизистой и подслизистой оболочки до некоторого отторжения эпителия ворсинок; кровотечение; нейтрофильная инфильтрация от собственной пластинки и подслизистой оболочки до мышечной и серозной оболочек. 101,167 Печень у большинства лошадей умеренно или сильно перегружена, а гистопатологические изменения могут включать застой, вакуолизацию, перипортальный фиброз, гиперплазию желчных протоков, воспалительные клеточные инфильтраты и некротизирующий гепатит. 101,167 Поражение печени может быть вызвано рефлюксом дуоденального содержимого и восходящей инфекцией через общий желчный проток, абсорбцией эндотоксина или медиаторов воспаления из портального кровообращения или печеночной гипоксией, вызванной системным воспалением и эндотоксическим шоком. 163
Язва двенадцатиперстной кишки | healthdirect
Язвы двенадцатиперстной кишки являются частой причиной болей в животе. После лечения они обычно выздоравливают в течение нескольких недель.
Что такое язва двенадцатиперстной кишки?
Язва двенадцатиперстной кишки — это язва, которая образуется в слизистой оболочке двенадцатиперстной кишки. Двенадцатиперстная кишка — это первая часть тонкой кишки, часть пищеварительной системы, через которую проходит пища сразу после того, как она покидает желудок.
У вас может быть язва желудка и двенадцатиперстной кишки.Язвы желудка и двенадцатиперстной кишки являются типами пептических язв. Если у вас есть что-то из этого, у вас так называемая «язвенная болезнь».
Язва двенадцатиперстной кишки – это язва, которая образуется в слизистой оболочке двенадцатиперстной кишки.Причины язвы двенадцатиперстной кишки
Ваш желудок вырабатывает сильную кислоту, которая убивает микробы и помогает переваривать пищу. Чтобы защитить себя от этой кислоты, клетки желудка и двенадцатиперстной кишки создают барьер из слизи. Если этот барьер поврежден, может образоваться язва.
Основной причиной этого повреждения является заражение бактериями Helicobacter pylori, или H.пилори . Бактерии могут вызвать воспаление слизистой оболочки двенадцатиперстной кишки и образование язвы.
Некоторые лекарства также могут вызывать язву двенадцатиперстной кишки, особенно противовоспалительные препараты, такие как ибупрофен и аспирин. В редких случаях язву могут вызывать другие лекарства или заболевания.
Вполне возможно, что у вас больше шансов получить язву двенадцатиперстной кишки, если вы курите, пьете много алкоголя или испытываете стресс, но эти вещи менее важны, чем инфекция H.пилори .
Симптомы язвы двенадцатиперстной кишки
Если у вас язва двенадцатиперстной кишки, вы можете:
- имеют боль в желудке или животе (она может возникать и исчезать и облегчается после еды или приема антацидов)
- несварение желудка
- чувствую себя очень сытым и вздутым после еды
- ощущение, что вас может стошнить (тошнота)
- похудеть
Очень редко язва может вызвать серьезные осложнения. Обратитесь в отделение неотложной помощи, если:
- у вас острая боль в животе, которая не проходит
- ваша рвота или стул (фекалии) выглядят кровавыми или черными
Если вас беспокоят симптомы, вы можете воспользоваться онлайн-проверкой симптомов Healthdirect, чтобы получить рекомендации относительно следующих соответствующих шагов в области здравоохранения и когда обращаться за медицинской помощью.
Диагностика язвы двенадцатиперстной кишки
Чтобы диагностировать язву двенадцатиперстной кишки, врач поговорит с вами и осмотрит вас. Они, вероятно, также проведут некоторые тесты, которые могут включать:
- гастроскопия (также называемая эндоскопией), при которой специалист использует тонкую гибкую трубку с камерой на конце, чтобы заглянуть внутрь желудка и двенадцатиперстной кишки
- анализ крови, образец кала или дыхательный тест, чтобы выяснить, есть ли в вашем организме H. pylori
Если вам предстоит гастроскопия, хирург может взять образец ткани (биопсия) для проверки на H.

 В виде пюре или маленьких кусочков
В виде пюре или маленьких кусочков


 Дисбаланс нервной системы может вызвать образование эрозий. Он сопровождается длительным спазмом сосудов и недостаточным кровоснабжением слизистой.
Дисбаланс нервной системы может вызвать образование эрозий. Он сопровождается длительным спазмом сосудов и недостаточным кровоснабжением слизистой.


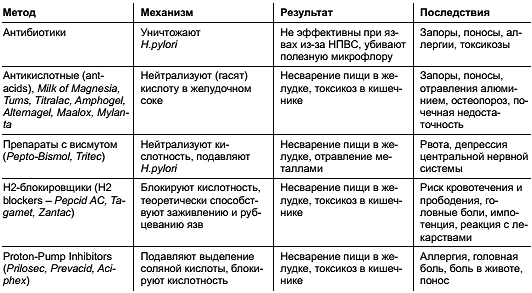

 Реже назначаются препараты для лечения подагры (колхицин) и остеопороза (бисфосфанаты), также способные вызвать воспаление желудка. Даже, казалось бы, безобидные витамины (витамин С, никотиновая кислота) в больших дозах способны вызвать обострение гастрита.
Реже назначаются препараты для лечения подагры (колхицин) и остеопороза (бисфосфанаты), также способные вызвать воспаление желудка. Даже, казалось бы, безобидные витамины (витамин С, никотиновая кислота) в больших дозах способны вызвать обострение гастрита.
 Предпочтительны варка в воде или приготовление на пару, тушение, запекание. Стараться не жарить и, однозначно, не коптить продукты.
Предпочтительны варка в воде или приготовление на пару, тушение, запекание. Стараться не жарить и, однозначно, не коптить продукты. 
 Некоторые люди могут реагировать на цитрусовые появлением боли или изжоги, тогда их стоит ограничить или исключить
Некоторые люди могут реагировать на цитрусовые появлением боли или изжоги, тогда их стоит ограничить или исключить  Углекислый газ в составе шипучек является сильным стимулятором выработки соляной кислоты, что не способствует нормальной работе желудка. Во многих из них есть также кофеин, про который уже сказано выше. К тому же огромное количество сахара, фруктозы (100г на 1л или 10% раствор глюкозы!) выносят их за рамки безопасных продуктов. Опять-таки, в период ремиссии или здоровому человеку в летнюю жару и в хорошей компании выпить стакан колы со льдом или мохито со спрайтом, разумеется можно. Нужно понимать только, что это редкое и сомнительное для здоровья удовольствие.
Углекислый газ в составе шипучек является сильным стимулятором выработки соляной кислоты, что не способствует нормальной работе желудка. Во многих из них есть также кофеин, про который уже сказано выше. К тому же огромное количество сахара, фруктозы (100г на 1л или 10% раствор глюкозы!) выносят их за рамки безопасных продуктов. Опять-таки, в период ремиссии или здоровому человеку в летнюю жару и в хорошей компании выпить стакан колы со льдом или мохито со спрайтом, разумеется можно. Нужно понимать только, что это редкое и сомнительное для здоровья удовольствие. В этом вопросе также необходим индивидуальный подход. На период обострения лечебная диета, конечно, лишена всех специй. Но в «холодный» период они должны постепенно возвращаться в рацион, в небольших порциях, чеснок и лук после минимальной термической обработки и присутствовать в питании каждого человека.
В этом вопросе также необходим индивидуальный подход. На период обострения лечебная диета, конечно, лишена всех специй. Но в «холодный» период они должны постепенно возвращаться в рацион, в небольших порциях, чеснок и лук после минимальной термической обработки и присутствовать в питании каждого человека. А капуста, несмотря на свою горечь и грубость структуры, содержит витамин U, второе название которого –«противоязвенный» витамин. Выбор хлеба и круп тоже зависит от личных предпочтений. Обострение предполагает отказ от ржаного хлеба и свежей выпечки, допустимы белые сухарики и манная каша. В состоянии ремиссии можно сочетать разные сорта хлеба, но помнить, что именно зерно с минимальной обработкой (и мука из него) приносят нам витамины и микроэлементы, а мука высшего сорта – исключительно калории.
А капуста, несмотря на свою горечь и грубость структуры, содержит витамин U, второе название которого –«противоязвенный» витамин. Выбор хлеба и круп тоже зависит от личных предпочтений. Обострение предполагает отказ от ржаного хлеба и свежей выпечки, допустимы белые сухарики и манная каша. В состоянии ремиссии можно сочетать разные сорта хлеба, но помнить, что именно зерно с минимальной обработкой (и мука из него) приносят нам витамины и микроэлементы, а мука высшего сорта – исключительно калории.  Можно воспользоваться современными гаджетами – пароварка, мультиварка.
Можно воспользоваться современными гаджетами – пароварка, мультиварка.
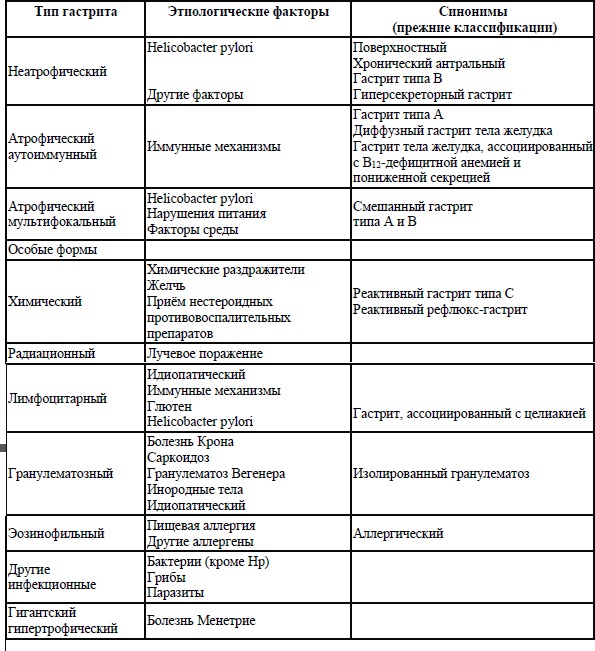 pylori (тип B) является большим фактором риска развития острого, а также хронического гастрита. Заболеваемость H. pylori снижается в развитых странах с 1960-х годов, вероятно, из-за улучшения гигиены
pylori (тип B) является большим фактором риска развития острого, а также хронического гастрита. Заболеваемость H. pylori снижается в развитых странах с 1960-х годов, вероятно, из-за улучшения гигиены