Гиперплазия плаценты при беременности
Плацента – это временный орган, который образуется в организме женщины во время беременности. Предназначение у него простое – обеспечить успешное вынашивание и развитие плода.
Функции плаценты
Плацента в женском организме формируется вплоть до 16 недели беременности, при условии что все идет нормально. В матке закрепляется оплодотворенная яйцеклетка, которая и дает сигнал развитию плаценты. Она выполняет очень важные функции: обеспечивает будущего младенца нужным количеством полезных и питательных веществ, а также транспортирует кислород к нему.
На ультразвуковом исследовании можно определить толщину этого важного органа, а затем легко проанализировать, выполняется ли ее предназначение в полном объеме.
Что такое гиперплазия?
Гиперплазией плаценты называется чрезмерное ее утолщение, когда она не соответствует нормам развития. Это значит, что в организме женщины имеются некоторые патологии. Анализ толщины плаценты целесообразно проводить, начиная с 20 недели беременности.
Что является нормальной толщиной? В зависимости от срока беременности определяется и толщина плаценты в миллиметрах. То есть столько миллиметров примерно должно быть, сколько соответствует сроку беременности.
Степени зрелости плаценты
Пик роста эмбрионального органа приходится на 37 неделю. Толщина ее в норме в этот период должна быть 33,7 мм. После чего плацента больше не растет, а даже несколько уменьшается. К родам в норме ее толщина может составить 33,2 мм.
В этой связи выделяют пять степеней зрелости эмбрионального органа. Нулевой степенью считается толщина плаценты до 30 недели беременности, первой степенью зрелости — 34-36 неделя, при имеющейся патологии — 27-28 неделя, вторая степень — 34-38 неделя, третья степень — с 38 недели. Четвертой степенью зрелости считается состояние этого важного органа перед самыми родами. В этот период начинается его старение.
В некоторых случаях плацента может быть излишне тонкой. Это состояние тоже является патологией, но не столь опасной, как гиперплазия. Часто встречается у худых и миниатюрных женщин.
Когда чаще всего проявляется гиперплазия плаценты при беременности? 20 недель – критический период.
Максимальный рост плаценты происходит именно на последних 20 неделях. Ее толщина чаще всего измеряется в том месте, где к ней крепится пуповина. Конечно, при измерении ее размеров обязательно нужно учитывать индивидуальные особенности женщины. Если имеются отклонения в толщине плаценты, это может быть чревато неприятными последствиями для плода. При гиперплазии эмбриональный орган утолщается в некоторых случаях до 60 мм.

Каковы основные причины гиперплазии плаценты?
Есть определенные факторы, которые могут спровоцировать гиперплазию. Рассмотрим их более подробно:
- Клиническая несовместимость матери и плода по крови (резус-конфликт или несовместимость по группе крови). В этом случае чаще всего требуется внутриутробное переливание крови.
- Генетические мутации.
- Развитие острых вирусных инфекций. Возможно, необходимой будет антивирусная терапия.
- Гемоглобин в крови значительно понижается, развивается железодефицитная анемия. Потребуется повышение его уровня. Сделать это можно специальными препаратами железа.
- Повышается сахар в крови, что приводит к развитию сахарного диабета. Нужен тщательный контроль сахара, при повышении его необходимо снижать.
- В результате хронических половых инфекций (уреаплазмы, токсоплазмы, сифилиса, микоплазмы, хламидиоза, гонореи).
В связи с этими патологическими состояниями проявляет себя гиперплазия плаценты. Чем опасно это? Об этом будет сказано ниже.
На ранних сроках (в 1 и 2 триместрах) утолщение чаще происходит из-за инфекционных болезней. Так организм сам пытается защитить плод.
Гемолитическая болезнь плода зачастую выявляется именно по толщине плаценты. Иногда бывает аномальное разрастание кровеносных сосудов тогда, когда формируется кровообращение плаценты и плода.
В редких случаях медики не в силах понять, по какой причине утолщается этот важный орган.
Признаки утолщения плаценты
Что означает гиперплазия плаценты, мы разобрались. А вот каковы симптомы этой патологии?
На небольших сроках беременности плацента тоже может увеличиться. Это можно определить только по результатам УЗИ. Никаких других признаков, говорящих о развитии патологии, не имеется.
Когда срок уже довольно большой, имеются определенные симптомы гиперплазии:
- Изменение характера шевелений плода. Он может начать слишком активно двигаться либо, наоборот, стать слишком спокойным.
- Биение сердца у плода тоже может замедлиться или, наоборот, ускориться (так проявляется тахикардия или брадикардия), но для определения этого симптома потребуется кардиотокография. У плода частота сердечных сокращений в норме — 140-160 ударов в минуту. Если происходят постоянные скачки частоты ударов от ускорения до замедления, это говорит о том, что плод испытывает кислородное голодание (гипоксию).
Если у женщины имеется сахарный диабет, то при гиперплазии развивается многоводие или чрезмерное количество амниотической жидкости. У беременной женщины находят гипергликемию, синтез инсулина повышается, проявляется обменный ацидоз.
Если своевременно не обнаружена гиперплазия плаценты, развивается тяжелое состояние плода, при котором он может погибнуть в результате самопроизвольного прерывания беременности.

Методы диагностики
Как уже было сказано выше, определить утолщение эмбрионального органа можно только на ультразвуковом исследовании.
А вот чтобы выявить причины гиперплазии, потребуются дополнительные анализы и обследования будущей матери:
- анализ крови на биохимию;
- проведение кардиотокографии плода;
- общий анализ мочи;
- общий анализ крови;
- анализы на наличие половых инфекций, в том числе могут быть выявлены TORCH-инфекции;
- определение в крови антител к различным бактериям и вирусам;
- допплеровское исследование;
- взятие гинекологического мазка на определение патогенной микрофлоры.
Лечение гиперплазии
Итак, все необходимые анализы сданы, исследования проведены. После чего выявлена гиперплазия плаценты и ее причина. Будущую мать необходимо госпитализировать в случае, если эта патология отражается на внутриутробном развитии плода. Необходимое лечение женщина получит в условиях стационара.
Толщина плаценты может регулироваться при помощи специальных препаратов. Также они обеспечивают хорошую микроциркуляцию в эмбриональном органе. Целесообразным является назначение препаратов, которые помогают крови разжижаться.
Оксигенация плода и плаценты обеспечивается также специальными лекарственными препаратами. Эссенциальные фосфолипиды помогут клеткам не разрушаться, ведь у них хорошие строительные функции.
Ведь крайне опасна гиперплазия плаценты. Лечение на этом не заканчивается.
Какие методы терапии еще применяются?
Также в индивидуальном порядке может применяться:
- Витаминотерапия. Будущая мама должна полноценно питаться, но иногда этого недостаточно. Ведь малышу нужно много полезных веществ и витаминов. Для этого и назначается их прием извне.
- Лечение вирусов и инфекций. Это необходимо в том случае, если к гиперплазии привели именно они.
- Терапия гестоза на поздних стадиях. Гестоз вообще сам по себе очень опасен, особенно если сочетается с утолщением такого важного эмбрионального органа, как плацента.
- Внутриутробное переливание крови при несовместимости крови плода и его матери.
- Нормализация в крови уровня сахара. Это необходимо, когда причиной гиперплазии плаценты стало такое серьезное заболевание, как сахарный диабет.
Когда может не потребоваться лечение гиперплазии? Если плацента незначительно утолщена, плод развивается, и все показатели в пределах нормы, тогда нет необходимости в лечении.
Если имеется несовместимость по крови матери и ребенка, то такую беременность, скорее всего, необходимо будет прервать. Вот в этом случае может помочь внутриутробное переливание крови. На сегодняшний день это единственный способ лечения такой патологии.
При серьезной железодефицитной анемии назначают диету, обогащенную продуктами с высоким содержанием железа. Но одной диеты будет недостаточно. Тогда применяют препараты, которые содержат двухвалентное железо и витамин С.
Гиперплазия плаценты: последствия
В чем главная опасность такой патологии? Об этом далее.
Существуют довольно серьезные последствия утолщения плаценты. Вот некоторые из них:
- Эта патология может вызвать фетоплацентарную недостаточность. В результате будущему малышу может не хватать различных питательных веществ, а в связи с недостаточным поступлением кислорода, может наступить гипоксия плода.
- Эти факторы замедлят внутриутробное развитие, а также негативно скажутся на процессе протекания родов.
- Гиперплазия плаценты при беременности приведет к хронической гипоксии плода, что также плохо повлияет на его развитие.
- Плод может погибнуть в утробе матери.
- Околоплодные воды могут измениться в объеме (это приведет к многоводию или маловодию).
- Беременность может окончиться преждевременно.
Рекомендации
Будущие мамы обязательно должны состоять на учете в женской консультации для того, чтобы своевременно диагностировались различные отклонения от нормы. Поскольку будущая мама сама не в состоянии определить какую-либо опасную для здоровья патологию.
Если поставлен диагноз врачом, то следует обязательно выполнять все его рекомендации. Ведь очень опасна может быть гиперплазия плаценты при беременности. Лечение должно быть комплексным и своевременным. Если показано женщине пребывать в стационаре, она обязательно должна прислушиваться к тому, что говорит ей врач.
Терапия, прежде всего, направлена на то, чтобы будущий малыш развивался полноценно. Для того чтобы беременность завершилась благополучно и ребенок родился здоровым, обязательно нужно выяснить причину, по которой возникла патология плаценты.
Заключение
Лучшей профилактикой тяжелых патологий является тщательное планирование беременности. Перед зачатием организм необходимо подготовить к вынашиванию младенца. Для этого сдают анализы на всевозможные половые инфекции, проходят комплексное обследование, чтобы выявить отклонения в здоровье. Если найдены какие-либо хронические заболевания, их необходимо пролечить до беременности. Ведь будущей матери противопоказан прием лекарств. Обследование, а при необходимости и лечение, обязательно нужно пройти и мужчине, который будет участвовать в процессе зачатия.
Нами рассмотрена гиперплазия плаценты при беременности.
fb.ru
Гиперплазия плаценты при беременности — что это такое, неиммунная
Гиперплазия плаценты представляет собой патологическое утолщение данного органа. Врачи фиксируют эту патологию при беременности у тех, кто имеют определенные болезни (диабет, анемия тяжелой формы). Современное акушерство рассматривает эту патологию, как важный диагностический признак, который указывает на наличие другой болезни.

Что такое гиперплазия плаценты
Плацентарная ткань всегда утолщается на всех этапах беременности. Максимальные размеры, которых этот орган достигает в норме, акушеры наблюдают к 34 – 36 неделе. В норме средний вес составляет 400 – 600 г. Затем рост приостанавливается. Размер органа может остаться без изменений или постепенно уменьшаться.
Когда диагностируют гиперплазию плаценты, может быть достигнут вес 750 г. Плодово-плацентарный коэффициент при нормально текущей беременности должен составлять 6 -7, а при рассматриваемой патологии – не более 2 – 4.
Чем опасна гиперплазия для беременности
При гиперплазии могут проявляться много-, маловодие. Каждое из состояний небезопасно для малыша. Маловодие грозит:
- сращением некоторых частей тела,
- искривлением костей.
Многоводие считается не на столько страшным, но может вызвать:
- подтекание вод,
- преждевременное рождение малыша.
Очень редко плод гибнет внутриутробно. Это бывает тогда, когда женщина отказывается от терапии.
Чем лечить гиперплазию плаценты при беременности
При легком проявлении патологии за пациенткой устанавливают наблюдение. Когда диагноз подтвердиться, врач назначает терапевтический курс, характеризующийся общей направленностью. Выписывают препараты:
- активирующие метаболизм,
- разжижающие кровь,
- улучшающие кровообращение,
- повышающие уровень гемоглобина,
- обогащающие организм витаминами, фолиевой кислотой.
Гиперплазия хориона
Хорион – зародышевая наружная оболочка. Сформирована из трофобласта. На поверхности хориона присутствуют ворсинки, насыщенные кровеносными сосудами. Ворсинки деградируют после 40 недели. Когда родоразрешение не произошло, активируются процессы поддержания плода при ухудшенном кровоснабжении.
Гиперплазия хориона сохраняет жизнь крохе при перенашивании. Но иногда она проявляется при болезни материнского организма (гестоз, гипертония, изоиммунизация, сахарный диабет).
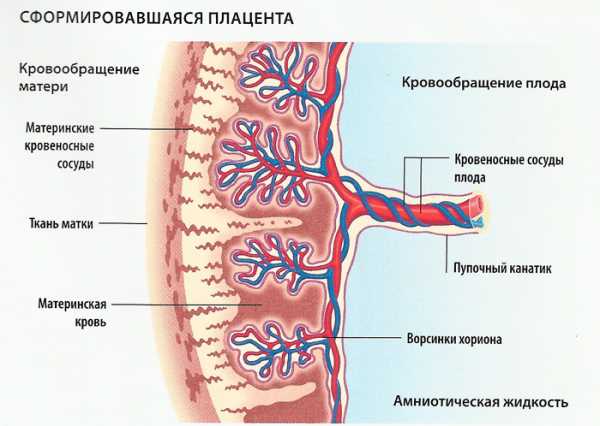
Функции плаценты
Плацента является детским местом. На протяжении внутриутробного развития в нем живет малыш. Детское место предназначено для нормального физического формирования ребенка. Оно выполняет следующие функции:
- контроль над метаболизмом, происходящим вокруг плода,
- питание крохи.
Чтобы корректно справляться со своими обязанностями, плацента должна иметь соответствующую толщину, размер (они увеличиваются к 37 неделе вследствие роста малыша).
Причины возникновения патологии
Причины возникновения гиперплазии плаценты разные. Они представлены внешними, внутренними факторами. Наиболее распространенными провокаторами рассматриваемой патологии выступают:
- резус-конфликт,
- болезни плаценты,
- анемия (тяжелая форма),
- многоплодная беременность,
- сахарный диабет,
- гемолитическая болезнь плода,
- гестозы поздние,
- пороки развития,
- инфекционные болезни,
- эндометриты (хроническая форма),
- генетические мутации.
Диагностика
Диагностика нужна для оценивания этапа гиперплазии плаценты, обнаружения провоцирующих факторов. Врач назначает комплексное обследование. Особенно ценными считаются:
- УЗИ матки (трансабдоминальное).
- Кардиотокография.
- Пренатальная диагностика (инвазивная).
- TORCH-комплекс.
- Допплерография маточно-плацентарного кровотока.
- Обнаружение генитальных инфекций.
Условные нормы созревания
Специалисты выделяют 4 условные стадии в развитии детского места. Каждому этапу характерен конкретный показатель:
- Нулевая степень созревания. Она может длиться до 30 недели. Ей характерен интенсивный рост (до 30,5 мм).
- Первая степень. Охватывает 27 – 36 неделю. Ей характерны показатели 27,8 – 35,6 мм.
- Вторая степень. Временный орган формируется на 34 – 39 неделе. Показатели в норме достигают 34 – 35 мм.
- Третья степень. Охватывает период развития после 36 недели.
Признаки утолщения
На ранних этапах утолщения плаценты видимые признаки отсутствуют. Часто подобное утолщение обнаруживается врачами случайно после планового УЗИ, которое назначают будущей матера на 20-й неделе. Постепенно, при прогрессировании гиперплазии, наблюдаются симптомы плацентарной недостаточности:
- повышенная активность малыша,
- учащение шевелений,
- затихание движений,
- увеличение живота. Этот признак возможен при сочетании патологии с многоводием.
Первый, второй триместр
В первом, втором триместре плацента может увеличиваться из-за перенесенных вирусных болезней (при скрытом носительстве вируса). Разрастание плаценты необходимо для предотвращения инфицирования плода. В 20 недель еще признаков нет, но на поздних этапах развития патологии, они начинают проявляться.
Третий триместр
На утолщение детского места на УЗИ указывают:
- изменения двигательной активности,
- многоводие,
- расширение межворсинчатого пространства,
- приглушенность сердцебиения крохи, брадикардия, тахикардия,
- гипергликемия (когда будущая мать страдает диабетом гестационным).
Осложнения
У беременной гиперплазия проявляется фетоплацентарная недостаточность. Лечению она не поддается. Для компенсации нехватки кислорода, питания, принимают специальные препараты.
Плацентарная гиперплазия имеет ряд неблагоприятных последствий малышу, матери из-за сбоя функционирования плаценты. Рассматриваемое состояние провоцирует развитие фетоплацентарной недостаточности, вслед за которой возникают:
- гипотрофия,
- гипоксия,
- задержка внутриутробного развития,
- гибель плода.
Самостоятельное разрешение родов происходит в редких случаях. Чаще всего проводят кесарево сечение. Если патологию обнаружат вовремя, малыш родится с нехваткой массы. Он сумеет нагнать сверстников в развитии за год.
Вследствие сбоев секреции гормонов повышается риск:
Эндометрит — схема лечения и симптомы, терапия после родовКак вылечить аденомиоз матки в домашних условиях — эффективные методыЧем лечить кисту яичника медикаментозноИнтрамуральная лейомиома матки — что это такое
- родового травматизма,
- слабости родовой деятельности,
- гипогалактии,
- гипотонических кровотечений после родов.
Профилактика
Профилактическим мероприятием гиперплазии плаценты считается ранняя диагностика болезней в зоне гениталий, экстрагениталий, пороков развития у плода. Акушеры рекомендуют планировать беременность, ставать на учет в женской консультации своевременно. Также мерами профилактики являются:
- Ограничение пребывания в людных местах.
- Прохождение УЗИ-скрининга по плану.
- Прием железа.
Прогноз при рассматриваемом состоянии зависит от причины его возникновения. Если проводится адекватная терапия, прогноз будет благоприятным.
Загрузка…fok-zdorovie.ru
симптомы, причины, лечение, профилактика, осложнения
У беременных, как и у любого человека, может возникнуть гиперплазия любой ткани и органа. Но наиболее частым случаем является гиперплазия плаценты. Этот патологический процесс может вызвать ряд причин:
- Наличие в организме острых вирусных инфекций;
- Развитие тяжёлой формы анемии и как следствие снижение уровня гемоглобина;
- Сахарный диабет у будущей мамы;
- Хронические инфекции половой системы;
- Конфликт из-за разных резус-факторов у мамы и ребёнка;
- Поздний гестоз;
- Другие причины, которые врачи не могут выяснить при гиперплазии плаценты.
У беременных также может возникнуть гиперплазия молочных желёз. Это связано с подготовкой организма к кормлению будущего малыша. Из-за повышения выработки гормона пролактина происходит разрастание тканей груди. Это явление во время беременности не считается патологическим, так как выработка гормона снижается после прекращения грудного кормления.
Распознать гиперплазию какого либо органа при беременности сложно. При разрастании клеток плаценты первое время не проявляются признаки патологии. Выявить патологический процесс можно лишь с помощью некоторых видов обследований. Постепенно клетки плаценты начинают разрастаться и появляются первые признаки.
- Шевеления плода становятся менее ощутимыми;
- Происходит отклонение сердечного ритма от нормы у ребёнка: может начаться тахикардия или брадикардия;
- При резком снижении сокращений сердца после кратковременной тахикардии происходит кислородное голодание плода или гипоксия;
- У беременных, страдающих сахарным диабетом, гиперплазия плаценты приводит к многоводию.
При гиперплазии других органов в период беременности будут наблюдаться другие симптомы. При видимом увеличении каких-либо органов, а также при повышении температуры тела и появления слабости, необходимо сказать об этих симптомах своему врачу.
Диагностика гиперплазии при беременности
Чтобы выявить патологическое разрастание тканей при беременности, необходимы определённые обследования. При подозрении на гиперплазию плаценты проводится УЗИ, КТГ, а также доплерография. С помощью УЗИ можно определить толщину плаценты. Картиотография или КТГ помогает узнать частоту сердечных сокращений будущего малыша, а также интенсивность сокращений маточных мышц. Доплеография необходима для определения скорости и направления кровотока в пуповинной артерии и изучения состояния сосудов плода и плаценты. Диагностировать гиперплазию других органов у будущей мамы можно также с помощью УЗИ и сдачи анализов.
Чем же опасна гиперплазия при беременности? Из-за этой патологии могут происходить нарушения функции повреждённых органов, и как следствие в работе организма возможны сбои. При гиперплазии плаценты вероятность осложнений зависит от причины возникновения и своевременного лечения. Если необходимые меры по улучшению состояния ткани плаценты дают положительный эффект, вероятность полноценного развития ребёнка и успешных родов высока. Но в некоторых случаях возможно осложнение в виде фетоплацентарной недостаточности. В этом случае плацента не в состоянии выполнять свои функции, что может привести к гипоксии, задержки развития плода и даже его гибели. На позднем сроке при подтверждении фетоплацентарной недостаточности проводится кесарево сечение. Операция необходима для спасения жизни будущего малыша. При гиперплазии других органов возможны сбои в их работе.
Что можете сделать вы
Самостоятельно определить диагноз гиперплазии в период беременности нельзя. Тем более когда речь идёт о патологическом процессе в тканях плаценты. После необходимых обследований следует придерживаться рекомендаций врача. Чтобы беременность проходила без осложнений, будущая мама должна состоять на учёте в женской консультации и регулярно проходить обследования.
Что делает врач
Лечение гиперплазии при беременности направлено на создание благоприятных условий для развития будущего малыша. Имеет значение причина возникновения патологического процесса разрастания тканей. Врач может назначить противомикробные препараты. В некоторых случаях, если наблюдается несовместимость крови мамы и ребёнка, приходится искусственно прерывать беременность. Но врач может назначить процедуру по переливанию крови через артерию пуповины. Чтобы повысить гемоглобин в крови будущей мамы, необходимо не только придерживаться правильного питания, но и принимать железосодержащие препараты. Для улучшения кровообращения также принимаются специальные лекарственные средства. Назначить необходимые медикаменты может только врач после обследования и постановки точного диагноза.
Для того чтобы предотвратить гиперплазию при беременности, необходимо знать причину этого патологического процесса. Если есть склонность к возникновению анемии, необходимо соблюдать меры по повышению гемоглобина в крови. Будущей маме необходимо придерживаться правильного и полноценного питания. По необходимости следует принимать витаминные комплексы, которые должен назначить врач. Специалисты советуют планировать беременность и проходить предварительно обследование. Это поможет вовремя устранить имеющиеся проблемы со здоровьем, чтобы беременность протекала без осложнений и тяжёлых последствий.
Вооружайтесь знаниями и читайте полезную информативную статью о заболевании гиперплазия при беременности. Ведь быть родителями – значит, изучать всё то, что поможет сохранять градус здоровья в семье на отметке «36,6».
Узнайте, что может вызвать недуг гиперплазия при беременности, как его своевременно распознать. Найдите информацию о том, каковы признаки, по которым можно определить недомогание. И какие анализы помогут выявить болезнь и поставить верный диагноз.
В статье вы прочтёте всё о методах лечения такого заболевания, как гиперплазия при беременности. Уточните, какой должна быть эффективная первая помощь. Чем лечить: выбрать лекарственные препараты или народные методы?
Также вы узнаете, чем может быть опасно несвоевременное лечение недуга гиперплазия при беременности, и почему так важно избежать последствий. Всё о том, как предупредить гиперплазия при беременности и не допустить осложнений. Будьте здоровы!
detstrana.ru
Гиперплазия плаценты : причины, симптомы, последствия
Лечение гиперплазии плаценты
Симптоматическое лечение гиперплазии плаценты заключается в создании условий, максимально благоприятствующих нормальному внутриутробному развитию плода. При возможности проводится этиологическая терапия (снижающая уровень инсулинорезистентности, противомикробная, антигипертензивная и др.). Но в любом варианте лечение, в особенности медикаментозное, назначается только после полного обследования и выявления признаков задержки внутриутробного развития плода.
Так, при иммунологической несовместимости крови плода и матери часто приходится прерывать беременность, однако можно рискнуть и прибегнуть к интраперитонеальной гемотрансфузии — внутриутробному переливанию эритроцитов с отрицательным Rh (через артерию пуповины), и на сегодняшний день это единственный способ лечения данной патологии.
Для повышения уровня гемоглобина в крови, как считают гинекологи, мало одного полноценного питания и нужно применять препараты двухвалентного железа с витамином С. Например, капсулы Актиферрин или Ферроплекс рекомендуется принимать по одной капсуле дважды в день, а раствор Гемоферон назначается обычно по 15-20 мл раз в сутки (до еды).
С целью нормализации плацентарного кровообращения в лечении гиперплазии плаценты медики часто применяют такие фармакологические препараты, как Актовегин, Дипиридамол и Трентал. Давайте выясним, для чего они применяются.
Актовегин относится к группе биогенных стимуляторорв и в качестве активного вещества содержит очищенную от белка вытяжку из крови телят. Данное средство способствует активизации обменных процессов в клетках и применяется (по одному драже трижды в день перед приемом пищи) при хронических цереброваскулярных нарушениях (например, после инсульта), а также в комплексной терапии диабетических полинейропатий. В инструкции отмечено, что Актовегин не имеет негативного влияние на плод и беременную женщину, но вероятность неблагоприятного воздействия при беременности учитывать нужно и применять это средство очень осторожно.
Ангиопротектор Дипиридамол (синонимы — Курантил, Дипиридамол Парседил, Пенселин, Персантин, Тромбонил) относится к сосудорасширяюшим (вазодилатирующим) препаратам, которые повышают активность венозного кровотока и уровень содержания кислорода в крови, препятствуют образованию тромбов. В некоторых инструкциях к Дипиридамолу период беременности однозначно отнесен к числу противопоказаний, в других вариантах, в разделе показаний к применению, содержится фраза о назначении препарата «для профилактики плацентарной недостаточности при осложненной беременности», а также указание на то, что «применение при беременности, особенно во II и III триместрах, возможно в случаях крайней необходимости». А в одном варианте инструкции к Курантилу (собственно, тому же дипиридамолу) указано, что он предназначен, в том числе, и для «лечения и профилактики плацентарной недостаточности, возникшей вследствие нарушения плацентарного кровообращения». Однако врачам напоминают: сначала взвесить и сопоставить ожидаемую пользу с возможными рисками применения данного средства.
Лекарственное средство Трентал (другие торговые названия – Пентоксифиллин, Пентилин, Агапурин, Вазонит) оказывает положительное действие при нарушениях периферического кровообращения при атеросклерозе, диабетических ангиопатиях, при сосудистой патологии глазного дна и др. Трентал противопоказан при остром инфаркте миокарда, выраженном склерозе сосудов (мозговых и коронарных), а также при беременности и лактации.
ilive.com.ua
Гиперплазия плаценты | Деткино
Вопрос акушерке:
Вилена Александровна, очень прошу вас рассказать про гиперплазию плаценты. Чем это опасно и что необходимо принимать, для нормального развития ребенка? Мне 24 года, срок беременности в данный момент 21 неделя, беременность первая. В 19 недель была на втором УЗИ, поставили диагноз гиперплазия плаценты, толщина 29 мм, степень зрелости-1. Врач, который меня наблюдает, сказала, что это последствия уреаплазмы и микоплазмы. Лечение от уреплазмы я прошла в 16-17 недель. У меня 3-я группа крови с отрицательным резусом, сдавала 2 раза анализ на антитела, сказали, что их нет. Врач назначила принимать куралтин 25 мг 1т*3р в течении 3-х недель, магний В6 2т*2р в течении 2-х недель и омега 3 1т*1р в течении месяца, очень переживаю за развитие ребенка, врач сказала, что старение плаценты не остановить и результат беременности неизвестен… (Юлия)
Ответ:
Уважаемая Юлия!
Гиперплазия плаценты является отклонением, которое может быть следствием
- резус-конфликта, при отрицательном резус факторе крови,
- при тяжелом течении анемии, во время которой снижается количество гемоглобина,
- при сахарном диабете,
- при сифилисе, а так же других инфекционных заболеваний плаценты в период беременности, таких как токсоплазмоз и микоплазмоз, уреаплазмоз, хламидиоз.
- всевозможные инфекционные заболевания, которые переносит женщина в период беременности, значительно влияют на состояние плаценты и околоплодных вод.
Конечно же, необходимо вовремя лечить гиперплазию, т.к. плацента это самый важный орган при беременности, который питает ребеночка питательными веществами, а если нарушается работа плаценты то страдает и плод, не лечение может привести к задержке внутриутробного развития плода, также к гиперплазии может присоединиться и гемодинамические нарушения (ГДН), маловодие или многоводие, гиперплазия плаценты может привести к преждевременным родам.
Но переживать не стоит, потому-что, при назначении адекватного лечения плацента приходит в норму. Обязательно делайте лечение которое вам назначил доктор. Из препаратов обычно назначают курантил, актовегин, эссенциале форте. Ну и конечно же, необход
detkino.ru
Гиперплазия плаценты во время беременности
Плацента является одним из самых важных временных органов беременности. Еще несколько десятков лет назад функцию плаценты можно было оценить лишь косвенно — по состоянию самого плода. Если плод в порядке, значит и плацента работает хорошо. С развитием медицины и, особенно, ультразвуковой диагностики, стало возможным исследовать плаценту внутриутробно.
Что такое гиперплазия плаценты?
Гиперплазия – это древнегреческое слово, означающее «чрезмерное развитие», «увеличение». Этот термин применим к любому органу человеческого тела. В случае с плацентой термин гиперплазия обычно подразумевает увеличение ее толщины, массы и окружности. Однако на ультразвуковом сканировании возможно точно измерить только толщину плаценты, поэтому отталкиваются именно от этого показателя. Хочется отметить, что единичное ультразвуковое исследование неправомочно ставить диагноз гиперплазии плаценты. Необходимо динамическое наблюдение беременной, мнение нескольких врачей, расширенные исследования. Тем более недопустима самостоятельная оценка результатов УЗИ.
Причины утолщения плаценты

Гиперплазия или диффузное утолщение плаценты подразумевает ее отек, а также компенсаторное увеличение количества структурных единиц. Причин тому несколько:
- Инфекции. Это, пожалуй, самая частая причина утолщения плаценты. Бактерии, вирусы и другие чужеродные агенты могут проникать в полость матки, околоплодные оболочки и воды как восходящим путем из влагалища, так и с током крови из других очагов. Плацента редко инфицируется изолированно. Воспаление детского места называется плацентит и очень часто он сочетается с воспалением плодных оболочек и внутриутробным инфицированием плода. При развитии воспалительного процесса происходит отек плаценты и кажущееся увеличение ее толщины.
- Иммунологический конфликт матери и плода, например по резус-фактору. В этом случае картина будет сходна инфекционному процессу, только поражают ткань плаценты не вирусы и бактерии, а антитела матери. Говоря простым языком, в этом случае организм матери пытается убить плод и все временные органы беременности, принимая их за чужеродные.
- Тяжелый или длительно текущий гестоз. При гестозе повышается артериальное давление, появляется белок в моче и нарастают отеки, в том числе и скрытые. К таким скрытым отекам относится и отек плаценты. Кроме этого, гестоз поражает сосудистую сеть плаценты, также приводя к отеку.
- Тяжелая анемия у матери. При падении уровня гемоглобина ниже 80 г/л плод начинает испытывать кислородное голодание. В этом случае плацента начинает расти компенсаторно, чтобы увеличить площадь газообмена и таким образом помочь плоду.
- Природная особенность. Не нужно исключать возможность увеличения плаценты просто как варианта развития. Часто у крупных детей бывают массивные плаценты, или эта особенность передаются в поколениях.
Очень часто утолщение плаценты сочетается с многоводием или маловодием, а так же расширением межворсинчатых пространств (МВП) плаценты. В первых двух случаях это дополнительные проявления инфекции или иммунного конфликта. Расширение МВП говорит о том, что плацента пытается компенсировать свою функцию. Изолированное расширение МВП не является диагнозом, а лишь может подразумевать инфекционный процесс, анемию, фетоплацентарную недостаточность или просто особенность развития.
Симптомы и диагностика гиперплазии плаценты
Плацента лишена болевой иннервации, поэтому при начальных признаках ее поражения ничего не беспокоит беременную. Обычно основные симптомы появляются спустя недели и даже месяцы.
- Основными симптомами нарушения функции плаценты являются признаки кислородного голодания плода: задержка его роста, нарушение плодово-маточных кровотоков, острая гипоксия. Женщина отмечает уменьшение шевелений плода, снижение его активности. Врач при осмотре обращает внимание на снижение темпов роста живота беременной, плохие показатели сердцебиения или кардиотокографии.
- Проявления инфекционного процесса также могут выступать как основные жалобы. Беременная жалуется на повышенную температуру, слабость, головные и мышечные боли, ознобы, выделения из половых путей. Часто при расспросе женщина вспоминает про недавнее обострение хронического воспалительного процесса (отит, синусит, пиелонефрит) или острое заболевание (ОРВИ, грипп, ангина, тромбофлебит).
- Общий анализ крови, мочи и биохимию крови для поиска воспалительных изменений, а также определения уровня гемоглобина и ферритина.
- Посев и мазок из влагалища, исследование на инфекции передающиеся половым путем и группу TORCH.
- Определение уровня антител к резус-фактору и группам крови для исключения резус-сенсибилизации.
- Кровь на глюкозу.
- Консультации терапевта и кардиолога для исключения гестоза, инфекциониста в сложных случаях внутриутробного инфицирования.
Постоянный КТГ-мониторинг и ультразвуковая допплерометрия плода входят в протоколы наблюдения таких беременных.
Гиперплазия плаценты: последствия для мамы и малыша
Так как плацента является временным органом для существования плода, то и последствия нарушения ее функций сказываются в основном на ребенке:
Опасность для матери составляет не столько сама гиперплазия плаценты, сколько причина, вызвавшая ее. Гестоз и эклампсия, инфекционный процесс, тяжелая анемия безусловно грозят здоровью и жизни женщины.
Лечение утолщения плаценты

Терапия гиперплазии плаценты заключается в лечении непосредственной причины, вызвавшей данное осложнение:
- Антибактериальная и противовирусная терапия в случае инфекции.
- Лечение гестоза, а также скорейшее родоразрешение.
- Лечение резус-конфликта, заключающееся в периодическом внутриутробном переливании крови плоду и плазмаферезе матери. В этом случае также показано максимально скорое родоразрешение с обязательной профилактикой резус-конфликта антирезусными иммуноглобулинами в следующей беременности.
- Терапия препаратами железа анемии у беременной женщины, а также переливание эритроцитарной массы в случае снижения гемоглобина ниже 75 г/л.
Учитывая нарушенную функцию плаценты, показано применение различных препаратов, улучшающих плацентарный кровоток: Курантил, Актовегин, Пирацетам, Пентоксифиллин.
Александра Печковская, акушер-гинеколог, специально для Mirmam.pro
Полезное видео:
mirmam.pro
причины и последствия 🚩 гиперплазия при беременности 🚩 Заболевания
Плацента является временным органом и обеспечивает доставку кислорода и питательных веществ плоду. В ней происходит обмен между кровью матери и ребенка. Толщина плаценты вплоть до 37 недели беременности соответствует сроку в неделях. Так, в 20 недель ее толщина 20 мм, а в 25 – 25 мм. В 37 недель ее рост прекращается, а толщина достигает максимальных значений – 33, 75 мм. К моменту родов плацента может несколько истончиться, что является нормой.Инфекционные заболевания половых органов, такие как хламидиоз, микоплазмоз, гонорея, ЗППП, особенно сифилис, и инфекционные заболеваний других органов чаще всего становятся причиной гиперплазии плаценты. В состоянии нездоровья организм не может контролировать правильность формирования плаценты – капилляры в ней располагаются хаотически, часть ткани склерозируется, в ответ на это появляются новые капилляры. В итоге кровообращение замедляется. У пациенток с сахарным диабетом нарушен синтез гормонов, в частности инсулина, который отвечает не только за углеводный обмен, но и выполняет множество других важных задач: угнетаются плацентарные ферменты, в ответ на это имеющиеся капилляры расширяются, что и вызывает гиперплазию.
Диагноз гиперплазии плаценты обычно ставят во время второго УЗИ в 18-23 недели беременности. Врач видит утолщение плаценты и расширение межворсинчатого пространства. Последнее происходит компенсаторно, чтобы обеспечить нормальное питание плода. Если плод не отстает в развитии, то акушер назначит лечение, которое позволит улучшить кровообращение в плаценте и ребенок рождается полностью здоровым. Женщина обязательно должна наблюдаться у акушера и делать диагностические УЗИ 2-3 раза в месяц или еженедельно. Это позволяет контролировать ситуацию.
Чаще всего при гиперплазии плаценты ребенок испытывает недостаток кислорода и питательных веществ. При умеренной гиперплазии возможны естественные роды, при ярко выраженной ребенок слишком слаб, чтобы родиться самостоятельно. Такие дети рождаются с малым весом, гипотрофией, проявлениями гипоксии. Современная медицина способна оказать им адекватную помощь, но риски некоторых осложнений сохраняются примерно в течение года.
Почти у всех беременных женщин с гиперплазией плаценты наблюдается фетоплацентарная недостаточность (ФПН). Это состояние нельзя вылечить, но можно компенсировать приемом специальных препаратов, которые улучшают кровообращение в плаценте. Задержка внутриутробного развития (ЗВР) плода является следствием фетоплацентарной недостаточности и встречается только при ярко выраженной ФПН. Степень ЗВР тоже различна. При вовремя назначенном лечении дети рождаются с недостатком массы тела, но в течение года «догоняют» сверстников в развитии.
Маловодие или многоводие разной степени диагностируют больше чем у половины женщин с гиперплазией плаценты. Оба состояния могут быть небезопасны для плода. При ярко выраженном маловодии наблюдается искривление костей скелета, сращение частей тела. Многоводие в этом плане менее опасно, но может спровоцировать другие осложнение беременности, например подтекание вод или преждевременные роды.
Внутриутробная гибель плода вследствие гиперплазии плаценты случается крайне редко, в основном у женщин, которые отказались от лечения. Опасна не сама гиперплазия, а осложнения, которые влечет за собой утолщение плаценты. Своевременно начатое лечение позволяет полностью или частично компенсировать недостаток питательных веществ. Дети рождаются здоровыми, если не было других причин, которые могли вызвать патологию плода.
www.kakprosto.ru





