Блог — Беременность и холецистит
К сожалению, острый холецистит при беременности – явление довольно частое, и связанно это с особенностями физиологии беременной женщины. Наиболее распространенной причиной заболевания является сгущение и нарушение (замедление или прекращение) оттока желчи из желчного пузыря. При этом особенности гормонального фона беременной напрямую способствуют сгущению желчи и снижению силы сокращение стенок желчного пузыря. Дело в том, что один из гормонов у беременных, который обеспечивает сохранение и прогрессирование беременности, — это прогестерон. Он оказывает расслабляющее действие на гладкую мускулатуру. Он оказывает очень важную роль для поддержания нормального тонуса матки во время беременности. Но воздействие прогестерона не ограничивается только стенкой матки, похожим образом снижается сократительная активность мышечных волокон в стенке желчного пузыря. В некоторых случаях, это может привести к осложнениям. Именно из-за сочетания смещения кишечника (увеличенная матка смещает окружающие органы), действия прогестерона и сгущения желчи может дебютировать обострение хронического холецистита при беременности или развитие первичного острого холецистита.
Причины болезни
Развитию болезни способствуют инфекции, частые запоры, сидячий образ жизни и, конечно же, нарушения питания.
Одной из причин, а также самым ярким проявлением болезни является дискинезия желчевыводящих путей, то есть нарушение их двигательной активности. Выделяют 2 вида нарушений: гипермоторная и гипомоторная дискинезия. Легко понять, что холецистит во время беременности характеризуется вторым вариантом. Кроме того, течение болезни может осложняться наличием камней в желчном пузыре.
Основные симптомы
Одним из проявлений заболевания, чаще всего, являются боли в области подреберья с правой стороны. А вот характер боли будет зависеть от вида дискинезии. Если имеет место сниженная двигательная активность, то боли будут ноющими, тупыми, с характерным чувством тяжести. Если же активность желчевыводящих путей повышена, боль будет острой, схваткообразной.
Боль может сопровождаться горьковатым привкусом во рту, отрыжкой, тошнотой и рвотой, вздутием живота, изжогой. Замечено, что чаще всего симптомы холецистита усиливаются после грубых нарушений диеты.
Замечено, что чаще всего симптомы холецистита усиливаются после грубых нарушений диеты.
Как проводится диагностика?
Для диагностики проводят следующие исследования: анализ крови на лейкоциты, биохимический анализ крови и УЗИ. Наиболее точным, конечно же, является именно ультразвуковое исследование. Оно позволяет максимально полно оценить картину заболевания, наличие или отсутствие камней и выявить другие особенности.
Вопросы лечения
Если у вас обнаружится холецистит при беременности, лечение будет зависеть от стадии заболевания. На начальных стадиях назначают лечебную диету с учетом срока беременности. Важно понимать, что во время вынашивания ребенка ограничения всегда будет менее строгими, чем в любое другое время. Холецистит и беременность – сочетание довольно распространенное, поэтому варианты диет давно уже разработаны.
Важным дополнением к диете будут желчегонные средства. Это могут быть как растительные сборы, которые можно купить в любой аптеке, так и медикаментозные препараты.
В случаях с острым холециститом без госпитализации обойтись не удастся. Более того, в некоторых случаях будет ставиться вопрос о хирургическом вмешательстве. Впрочем, если будет такая возможность, операции постараются избежать. Женщине назначают спазмолитики и антибактериальные препараты, а также терапия дискинезии желчевыводящих путей.
Заболевания желчевыводящих путей у беременных
Хронический холецистит обостряется во время беременности у 30–35 % женщин, причем в большинстве случаев в III триместре.
В клинической картине заболевания преобладает болевой синдром (в 88 % случаев). Беременные жалуются на тупые, распирающие, ноющие или острые (в зависимости от вида дисфункции желчного пузыря) боли в правом подреберье, иррадиирующие в правую лопатку, правое плечо, ключицу. Кроме того, периодически беспокоят чувство тяжести в правом подреберье, ощущение горечи во рту, отрыжки горьким, тошнота, рвота, изжога, вздутие живота, неустойчивый стул.
С другой стороны, хронический холецистит также нередко приводит к осложненному течению беременности. Часто наблюдаются мучительная тошнота, токсикоз — рвота беременных, реже — слюнотечение. Причем ранний токсикоз затягивается до 16–20, а иногда и до 28–29 недель беременности.
Диагноз обострения хронического холецистита в период беременности устанавливается на основании жалоб, тщательно собранного анамнеза, объективных данных и результатов дополнительных методов исследования. Показатели клинического и биохимического анализов крови должны оцениваться у беременных с осторожностью, поскольку нейтрофильный лейкоцитоз может быть лишь лейкемоидной реакцией на беременность, биохимические анализы крови, кроме возможной гипербилирубинемии и гиперхолестеринемии, не выявляют существенных сдвигов.
Ведущее значение в исследовании патологии желчного пузыря у беременных принадлежит ультразвуковому методу, в процессе которого специалист делает заключение о характере выявляемых изменений, возможном наличии или отсутствии камней.
В период обострения хронического холецистита беременным рекомендуется полупостельный режим в течение 7–10 дней. При гипокинетической дисфункции желчного пузыря (преобладающей во время беременности) длительный постельный режим нежелателен.
Принципы лечения хронических холециститов у беременных те же, что и у небеременных. Диетотерапия проводится без строгих ограничений при соблюдении оптимальных (для каждого срока беременности) соотношений между белками, жирами и углеводами. Ограничивают количество тугоплавких жиров и грубую пищу, исключают пряности, соления, маринады, копчености, жареные блюда. Пища принимается дробными порциями не менее 5—6 раз в день. При сопутствующей гипомоторной дисфункции желчного пузыря в рацион включаются холецистокинетические продукты: некрепкие мясные или рыбные бульоны, сливки, сметана, яйца всмятку.
При выраженном болевом синдроме показаны спазмолитические и болеутоляющие препараты: но-шпа, папаверина гидрохлорид, баралгин — в обычных терапевтических дозах. При наличии у беременной во время обострения хронического холецистита гипотонической дисфункции желчного пузыря спазмолитики противопоказаны. В этом случае рекомендуются холекинетики: растительное масло (подсолнечное, оливковое) по 1 столовой ложке 3 раза в день перед едой, ксилит или сорбит по 15–20 г на 1/2 стакана теплой воды 2–3 раза в день, 25% раствор магния сульфата по 1 столовой ложке 2–3 раза в день перед едой. Кроме того, может быть рекомендован прием метоклопрамида (церукал) по 10–20 мг в сутки, нормализующего моторику пузыря у беременных.
При выборе противомикробного лечения должны учитываться чувствительность изолированной флоры и возможное неблагоприятное воздействие антибиотика на развивающийся плод (так, например, используемые для лечения холециститов вне беременности антибиотики из группы тетрациклинов противопоказаны к применению у беременных).
В связи с тем что в клинической картине обострения заболевания у беременных превалируют симптомы гипомоторной дисфункции желчного пузыря, наиболее показаны препараты, относящиеся к холекинетикам — средствам, повышающим тонус желчного пузыря и снижающим тонус сфинктера Одди.
У беременных целесообразнее применение препаратов растительного происхождения: цветков бессмертника песчаного, кукурузных рылец, листьев мяты перечной, семян укропа, плодов шиповника, корня барбариса, обладающих смешанным (холеретическим и холецистокинетическим) действием, отдельно или в смеси в соотношении 1 : 1. Отвар готовят из расчета 1 столовая ложка измельченного сырья на 1 стакан кипятка, назначают по 1/3 стакана в теплом виде за 30 мин до еды 3–4 раза в день.
Холекинетики (сорбит и ксилит) применяют в виде 10–15% раствора по 50–70 мл за 30–40 мин до еды 2–3 раза в день. Они обладают не только желчегонным, но и послабляющим действием, могут использоваться у беременных в качестве слабительного.
В I триместре беременности у части больных наблюдается гиперкинетический тип дисфункции желчного пузыря. Им показаны желчегонные препараты из группы холеретиков — средств, стимулирующих желчеобразовательную функцию печени. К ним относятся аллохол, фестал, холензим (назначаются по 1–2 таблетки 3 раза в день после еды). В качестве растительных холеретиков в этом случае могут применяться те же отвары желчегонных трав, которые описывались выше, а также корни и листья одуванчика, плоды тмина, цветки и трава тысячелистника, корень цикория.
Большое значение в период ремиссии хронического холецистита имеет применение лечебных минеральных вод. При сочетании хронического холецистита с гипотонической дисфункцией желчного пузыря наиболее показаны «Ессентуки № 17», «Арзни», «Березовская», «Баталинская», «Боржоми», «Нафтуся № 1» (г. Трускавец). Эти воды назначаются комнатной температуры, не более 500 мл в сутки. При сочетании хронического холецистита с гипертонической дисфункцией желчного пузыря рекомендуются «Смирновская», «Славяновская», «Сульфатный нарзан № 7» (г. Кисловодск), «Ессентуки № 4» и «Ессентуки № 20». Температура воды 40–45 °С, принимается по 100–200 мл в теплом виде 3 раза в день за 1–1,5 ч до еды в течение 10–20 дней. Во второй половине беременности, особенно в III триместре, когда желательно умеренное потребление жидкости, лечение минеральными водами не рекомендуется. При стихании острых явлений холецистита в межприступный период можно проводить физиотерапевтическое лечение.
Хронический холецистит не является противопоказанием для беременности. Роды проводят через естественные родовые пути.
Роды проводят через естественные родовые пути.
Во время беременности также возможно развитие острого холецистита (катарального, флегмонозного, гангренозного), который является вторым по распространенности (после острого аппендицита) хирургическим заболеванием у беременных. В таких случаях беременная должна быть госпитализирована в хирургический стационар, где будет решен вопрос об оперативном лечении, которое допустимо во время беременности с ее сохранением.
Острый холецистит сочетается с обструкцией пузырного протока камнями у 90 % беременных.
Беременность не влияет на клиническую картину острого холецистита. Заболевание проявляется тошнотой, рвотой, а также острой болью в правом подреберье, которая может иррадиировать в спину. При лабораторных исследованиях обнаруживают следующие изменения: повышение уровня билирубина в сыворотке (как прямого, так и непрямого), повышение активности аминотрансфераз, появление билирубина в моче (билирубинурия). Поскольку активность щелочной фосфатазы сыворотки повышается во время беременности и в норме, этот показатель малоинформативен.
Острый холецистит у беременных приходится дифференцировать с острым аппендицитом, язвенной болезнью и другими хирургическими заболеваниями. Для диагностики острого холецистита у беременных используют УЗИ. Если при УЗИ патологии не выявлено, а симптомы острого холецистита выражены, проводят холесцинтиграфию с производными иминодиуксусной кислоты (например, HIDA — 2,6-диметилиминодиуксусной кислотой).
Острый холецистит вначале лечат консервативно: аспирация содержимого желудка через назогастральный зонд, инфузия жидкостей, анальгетики. Показания к хирургическому вмешательству: неэффективность консервативного лечения, повторные приступы, механическая желтуха, подозрение на перфорацию желчного пузыря или другие осложнения. Если есть возможность отложить операцию, лучше выполнить холецистэктомию во II триместре беременности, поскольку в I триместре высок риск самопроизвольного аборта и тератогенного действия общих анестетиков, а в III триместре операцию выполнить технически сложнее. Имеются сообщения об успешном выполнении лапароскопической холецистэктомии на сроке 13–23 недели беременности. В дальнейшем у всех женщин родились здоровые дети.
Имеются сообщения об успешном выполнении лапароскопической холецистэктомии на сроке 13–23 недели беременности. В дальнейшем у всех женщин родились здоровые дети.
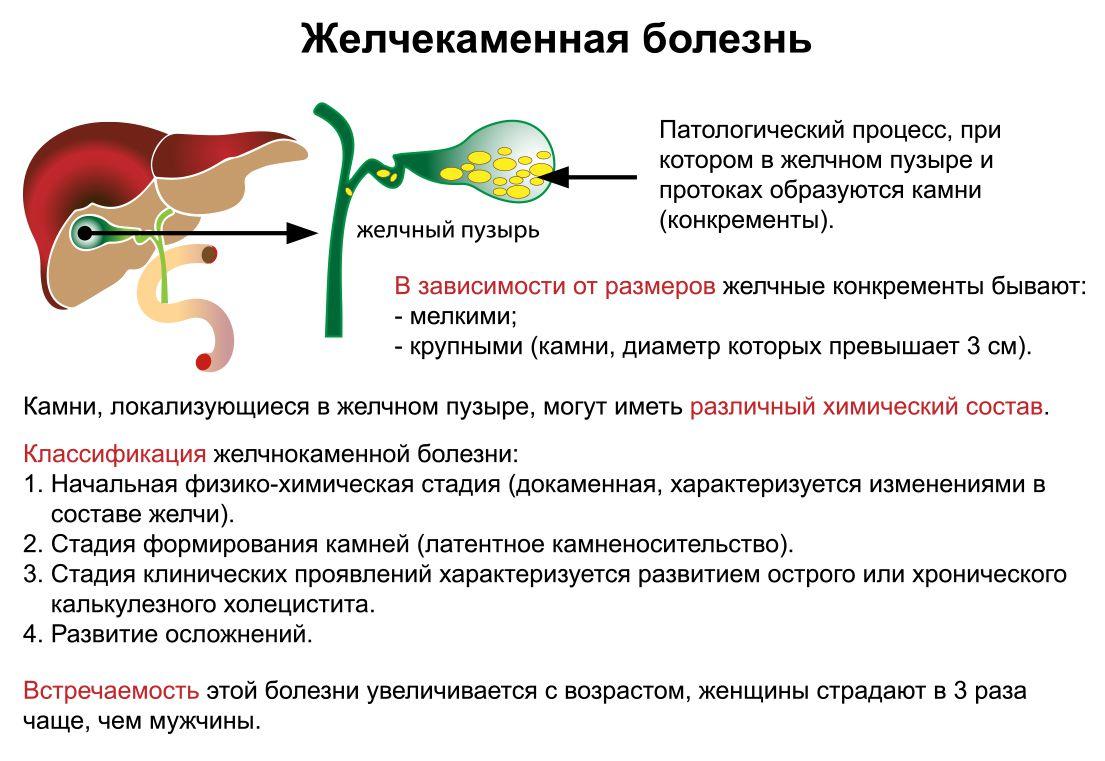
Особый интерес у беременных представляет желчнокаменная болезнь (ЖКБ) — заболевание, характеризующееся образованием желчных камней в желчных протоках и/или в желчном пузыре. Данное заболевание диагностируется у 10 % населения, причем у женщин в 2–7 раз чаще, чем у мужчин. Пик желчекамнеобразования у женщин совпадает с репродуктивным периодом, и физиологическая беременность служит пусковым механизмом патологических процессов в желчевыводящей системе, что дало повод причислить заболевания желчного пузыря ко «вторым женским заболеваниям после гинекологических». Это объясняется тем, что изменения гормонального фона во время беременности инициируют разные адаптационные механизмы, в том числе «переключают» энергетический обмен с углеводного на липидный. Возникающая во время гестации физиологическая гиперлипидемия представляет собой метаболическую основу для развития «предстадии» ЖКБ — холестероза желчного пузыря, который во время беременности является типичным органом-мишенью липидного дистресс-синдрома.
ЖКБ проявляется клинической симптоматикой только в момент приступа желчной колики. Вне обострения возможны диспептические явления, чувство тяжести в правом подреберье. В подавляющем большинстве случаев обострение заболевания происходит во II триместре беременности. Клинические проявления заболевания зависят от места расположения камней, их размеров, сопутствующей инфекции. Приступ желчной колики обычно развивается поздним вечером или ночью, как правило после погрешности в диете, нервно-психических переживаний, тряской езды, активные шевеления плода также могут вызвать колику. Болевой приступ в правом подреберье носит интенсивный характер, боль иррадиирует в правое плечо, лопатку, шею, продолжается от 15–40 мин до 12 ч, если не приняты меры. Приступ нередко сопровождается тошнотой, рвотой, ощущением горечи во рту. Пальпация в области правого подреберья вызывает резкую болезненность. Приблизительно через 12 ч после возникновения колики иногда повышается температура до 37,5°, отмечаются лейкоцитоз, значительно увеличенная СОЭ.
При закупорке общего желчного протока может появиться желтуха, которую следует дифференцировать с вирусным гепатитом, холестатическим гепатозом беременных. При полной закупорке пузырного протока или шейки желчного пузыря камнем может развиться водянка желчного пузыря. Вне беременности у 30 % женщин удается пальпировать увеличенный желчный пузырь, в то время как у беременных он пальпируется менее чем в 5 % случаев.
Для диагностики ЖКБ во время беременности наибольшее значение имеет ультразвуковое исследование, позволяющее быстро и точно поставить диагноз.
Необходимо проводить дифференциальную диагностику с язвенной болезнью, острым пиелонефритом, мочекаменной болезнью (правосторонняя почечная колика), острым аппендицитом, острым панкреатитом. Не следует забывать об острой пневмонии и инфаркте миокарда у беременных.
Беременность способствует проявлению скрыто протекающей ЖКБ.
Вне обострения показано лечебное питание, как и при холецистите. При желчной колике допустим прием болеутоляющих и спазмолитических препаратов (баралгин, но-шпа, папаверина гидрохлорид, анальгин). Применяющиеся для лечения ЖКБ препараты, которые способствуют растворению камней, беременным категорически запрещены (доказано отрицательное влияние этих препаратов на формирование плода), как, впрочем, и дробление конкрементов (ударно-волновая литотрипсия).
Применяющиеся для лечения ЖКБ препараты, которые способствуют растворению камней, беременным категорически запрещены (доказано отрицательное влияние этих препаратов на формирование плода), как, впрочем, и дробление конкрементов (ударно-волновая литотрипсия).
ЖКБ не является противопоказанием для сохранения беременности, и соответственно, она может быть пролонгирована. Однако в случаях с частыми обострениями заболевания, длительно некупирующимися желчными коликами, эпизодами желтухи в прошлом следует рекомендовать оперативное лечение до наступления беременности или ее прерывание на ранних сроках.
Родоразрешение проводят через естественные родовые пути. При необходимости проведения холецистэктомии операцию более целесообразно выполнить во II триместре беременности. При доношенной беременности сначала проводят родоразрешение через естественные родовые пути с последующей холецистэктомией.
Дисфункция желчного пузыря часто наблюдается у беременных, особенно во второй половине беременности. Характерны гипомоторные нарушения, поскольку основным гормоном, преобладающим во второй половине беременности, является прогестерон, расслабляющий все гладкомышечные органы (основной физиологический смысл его действия в организме беременных — расслабление матки, что препятствует преждевременным родам и выкидышу). В основе гипомоторной дисфункции лежит недостаточное, слабое опорожнение желчного пузыря.
Характерны гипомоторные нарушения, поскольку основным гормоном, преобладающим во второй половине беременности, является прогестерон, расслабляющий все гладкомышечные органы (основной физиологический смысл его действия в организме беременных — расслабление матки, что препятствует преждевременным родам и выкидышу). В основе гипомоторной дисфункции лежит недостаточное, слабое опорожнение желчного пузыря.
Гипомоторная дисфункция желчного пузыря характеризуется тупыми ноющими болями, чувством тяжести в правом подреберье. Такие пациентки предъявляют также жалобы на снижение аппетита, тошноту, отрыжку горечью, запоры. При лечении гипомоторной дисфункции спазмолитики и желчегонные из группы холеретиков не показаны, их применение даже усиливает явления гипотензии. Назначают диету № 5 с широким введением в рацион холецистокинетических продуктов. Таким больным необходимы желчегонные препараты из группы холецистокинетиков.
Для гипермоторной дисфункции желчного пузыря, которая чаще встречается в первой половине беременности, характерны периодические приступы острых болей в правом подреберье. В межприступный период больные обычно не предъявляют жалоб.
В межприступный период больные обычно не предъявляют жалоб.
Лечение заключается в соблюдении диеты № 5 с ограничением холецистокинетических продуктов, назначении спазмолитиков, приеме минеральных вод в теплом виде.
Диагноз заболевания устанавливается на основании клинической картины, данных УЗИ.
Дисфункции желчного пузыря не оказывают существенного влияния на течение беременности и ее исход.
Беременность после холецистэктомии
Известно, что у 80–93 % небеременных холецистэктомия не вызывает заметных нарушений в организме. У беременных, перенесших в прошлом холецистэктомию, вероятность развития расстройств пищеварительной системы значительно повышается, а сама беременность чаще сопровождается развитием раннего токсикоза, который протекает тяжелее и затягивается до 13–14 недель беременности. Этому способствуют нейрогормональные и анатомо-топографические пертурбации, происходящие в организме женщины в связи с беременностью. Эти изменения даже у совершенно здоровых женщин способствуют развитию холестаза, а у беременных его развитие на фоне избытка эндогенных половых гормонов (II–III триместр) свидетельствует о том, что они в определенной степени обусловливают патогенез холестаза.
Компенсаторно-приспособительные возможности органов пищеварения при беременности могут истощиться быстрее, чем у небеременных.
Беременным рекомендуются диета № 5, дробное питание, мероприятия, направленные на предупреждение желудочно-пищеводного рефлюкса и холестаза (невсасывающиеся антациды, желчегонные препараты из группы холецистокинетиков).
Таким образом, женщин, ранее перенесших холецистэктомию, до наступления беременности следует обследовать у гастроэнтеролога. В период беременности (а она допустима) им необходимо находиться под наблюдением у терапевта женской консультации и соблюдать профилактические мероприятия, направленные на предупреждение развития возможных осложнений, связанных с перенесенной операцией. При отсутствии акушерских противопоказаний родоразрешение производят через естественные родовые пути.
диагностика и лечение холецистита в СПб, цена
Хронический холецистит — заболевание, характеризующееся воспалением стенки желчного пузыря. Женщины страдают этим заболеванием в 3-4 раза чаще мужчин, наиболее часто встречается у людей с избыточной массой тела, однако у лиц астенического телосложения не является исключительной редкостью.
Женщины страдают этим заболеванием в 3-4 раза чаще мужчин, наиболее часто встречается у людей с избыточной массой тела, однако у лиц астенического телосложения не является исключительной редкостью.
Предрасполагает к развитию холецистита застой желчи в желчном пузыре, к которому могут приводить желчные камни, сдавления и перегибы желчевыводящих протоков, дискинезия желчного пузыря и желчевыводящих путей (т. е. нарушение их тонуса и двигательной функции под влиянием стрессов, эндокринных и вегетативных расстройств, рефлексов из патологически измененных органов пищеварительной системы), опущение внутренностей, беременность, малоподвижный образ жизни, редкие приемы пищи, заброс в желчные пути при их дискинезии панкреатического сока с его повреждающим действием на слизистую оболочку желчных протоков и желчного пузыря.
Непосредственным толчком к вспышке воспалительного процесса в желчном пузыре часто являются переедание, особенно употребление жирной и острой пищи, прием алкогольных напитков, острый воспалительный процесс в другом органе (ангина, пневмония, аднексит и т. д.). Хронический холецистит может возникнуть после острого, но чаще развивается самостоятельно и постепенно, на фоне желчнокаменной болезни, гастрита с секреторной недостаточностью, хронического панкреатита и других заболеваний органов пищеварения, ожирения.
Симптомы хронического холецистита
Для хронического холецистита типична тупая, ноющая (иногда резкая) боль в области правого подреберья постоянного характера или возникающая через 1–3 часа после обильного приема пищи, особенно жирной и жареной. Боль иррадиирует вверх, в область правого плеча и шеи, правой лопатки. Нередки диспепсические явления: ощущение горечи и металлического вкуса во рту, отрыжка воздухом, тошнота, метеоризм, нарушение дефекации (возможно чередование запора и поноса), а также раздражительность, бессонница. Желтуха не характерна.
Желтуха не характерна.
Признаки хронического холецистита определяются при ультразвуковом исследовании. Течение в большинстве случаев длительное, с чередованием периодов ремиссии и обострений; последние часто возникают в результате нарушения питания, приема алкогольных напитков, тяжелой физической работы, присоединения острых кишечных инфекций, переохлаждения. Прогноз в большинстве случаев благоприятный. Однако часто воспалительный процесс способствует образованию камней в желчном пузыре.
Диагностика хронического холецистита
Диагностика хронического холецистита начинается с выявления основных жалоб и внешних признаков болезни, подсказывающих врачу дальнейший алгоритм диагностики. Для уточнения диагноза хронического холецистита используются следующие методы диагностики:
- УЗИ органов брюшной полости, в частности желчного пузыря позволяет выявить наличие камней или признаков воспаления в желчном пузыре.
- Холеграфия – рентгенологический метод обследования позволяющий выявить признаки воспаления желчного пузыря.
 Холеграфия не проводится в период обострения болезни, а также во время беременности (в этих случаях предпочтение отдается УЗИ).
Холеграфия не проводится в период обострения болезни, а также во время беременности (в этих случаях предпочтение отдается УЗИ). - Общий и биохимический анализ крови – позволяют выявить признаки воспаления и другие, характерные для заболеваний печени и желчного пузыря признаки
- Анализ кала на паразитов (аскариды, лямблии) – обязателен для всех больных с холециститом.
Лечение хронического холецистита
При обострениях хронического холецистита необходима госпитализация в хирургический или терапевтический стационар; терапия такая же, как при остром холецистите. В легких случаях возможно амбулаторное лечение: постельный режим, диетическое питание – ограничение жирной пищи и ее калорийности (диета № 5а), прием пищи 4–6 раз в день. В фазе обострения процесса применяют антибиотики широкого спектра действия, которые накапливаются в желчи в достаточно высокой концентрации, в обычных терапевтических дозах в течение 7–10 дней. При лямблиозе эффективны противопаразитарные препараты. Для устранения дискинезии желчных путей и спастических болей назначают симптоматическое лечение одним из спазмолитических средств (но-шпа, мотилиум и др.). Нарушение оттока желчи у больных хроническим холециститом корригируется желчегонными средствами (синтетическими и растительного происхождения), стимулирующими образование и выделение желчи печенью, а также усиливающими мышечное сокращение желчного пузыря и поступление желчи в двенадцатиперстную кишку. Целесообразно использование ферментных препаратов, содержащих желчные кислоты.
При лямблиозе эффективны противопаразитарные препараты. Для устранения дискинезии желчных путей и спастических болей назначают симптоматическое лечение одним из спазмолитических средств (но-шпа, мотилиум и др.). Нарушение оттока желчи у больных хроническим холециститом корригируется желчегонными средствами (синтетическими и растительного происхождения), стимулирующими образование и выделение желчи печенью, а также усиливающими мышечное сокращение желчного пузыря и поступление желчи в двенадцатиперстную кишку. Целесообразно использование ферментных препаратов, содержащих желчные кислоты.
У больных некалькулезным холециститом эффективны лечебные дуоденальные зондирования. Для нормализации желчеобразовательной функции печени, уменьшения вязкости желчи, устранения ее застоя, предупреждения образования камней, улучшения кровообращения, достижения противовоспалительного, спазмолитического и болеутоляющего эффекта применяют физиотерапию (электрофорез на область печени с новокаином, магнием, папаверином, но-шпой; УВЧ на область печени; ультразвук; электростимуляция желчного пузыря). Благоприятное действие оказывают многие минеральные воды («Московская», «Смирновская», «Славяновская», «Джемрук», «Арзни», «Боржоми», «Ессентуки», «Нафтуся»), общие ванны (хлоридно-натриевые, углекислые).
Благоприятное действие оказывают многие минеральные воды («Московская», «Смирновская», «Славяновская», «Джемрук», «Арзни», «Боржоми», «Ессентуки», «Нафтуся»), общие ванны (хлоридно-натриевые, углекислые).
Одним из наиболее эффективных средств является грязелечение. Оно положительно влияет на функциональное состояние желчного пузыря, печени, поджелудочной железы, улучшает иммунологическую реактивность организма, стимулирует глюкокортикоидную функцию надпочечников, оказывает болеутоляющее, противоспалительное, десенсибилизирующее действие. Целесообразна лечебная гимнастика по специальной методике. При безуспешности консервативной терапии и частых обострениях показано хирургическое лечение.
Удаление желчного камня (холецистэктомия)
При появлении явных симптомов наличия камней в желчном пузыре необходимо проведение лечения, которое заключается в удалении желчного пузыря (холецистэктомия) или камней, которые вызывают обструкцию желчевыводящих путей. В настоящее время все чаще холецистэктомию выполняют, не открывая переднюю брюшную стенку, эндоскопическим методом. Если же симптоматика не сильно выражена и камни имеют небольшие размеры, то их можно попытаться растворить определенными лекарствами. Эндоскоп, стекловолоконный оптический прибор, вводится в полость живота через маленький разрез на передней брюшной стенке возле пупка. Желчный пузырь выделяют, освобождают от его связей и сращений с другими тканями и удаляют через небольшое дополнительное отверстие.
В настоящее время все чаще холецистэктомию выполняют, не открывая переднюю брюшную стенку, эндоскопическим методом. Если же симптоматика не сильно выражена и камни имеют небольшие размеры, то их можно попытаться растворить определенными лекарствами. Эндоскоп, стекловолоконный оптический прибор, вводится в полость живота через маленький разрез на передней брюшной стенке возле пупка. Желчный пузырь выделяют, освобождают от его связей и сращений с другими тканями и удаляют через небольшое дополнительное отверстие.
Желчные камни можно удалять через общий желчный проток с использованием гибкого эндоскопа. Прибор через рот вводят в пищевод, затем через желудок проводят в двенадцатиперстную кишку. Через трубку прибора вводят тонкий инструмент, который проводят в общий желчный проток. Местоположение камня определяют с помощью рентгенографии. Если камень оказывается слишком крупным, то его дробят и извлекают по частям.
Необходимо обратиться к врачу
- При наличии болей в области правого подреберья (боли в животе).
 При хроническом холецистите боли тупые, ноющие, длятся от нескольких часов и дней до нескольких недель. Характерной особенностью болей при хроническом холецистите является их возникновение или усиление после приема жирной или жареной пищи. При хроническом холецистите боли из области правого подреберья распространяются вверх в область правого плеча и шею. Нередко на фоне тупой ноющей боли больной отмечает короткие приступы острой режущей боли характерной для обострения хронического холецистита.
При хроническом холецистите боли тупые, ноющие, длятся от нескольких часов и дней до нескольких недель. Характерной особенностью болей при хроническом холецистите является их возникновение или усиление после приема жирной или жареной пищи. При хроническом холецистите боли из области правого подреберья распространяются вверх в область правого плеча и шею. Нередко на фоне тупой ноющей боли больной отмечает короткие приступы острой режущей боли характерной для обострения хронического холецистита. - При рвоте, которая является менее постоянным симптомом хронического холецистита и, также как и боль, возникает преимущественно после нарушения больным диетологического режима. Кроме рвоты, больные с хроническим холециститом могут отмечать длительное подташнивание, горький или металлический привкус во рту, ухудшение аппетита.
- Если беспокоят вздутие живота, запоры и понос – это довольно частые симптомы хронического холецистита, указывающие на постепенное ухудшение его функции и расстройство процесса пищеварения.
 Вздутие живота, понос или запоры редко бывают вызваны одним только хроническим холециститом. Как правило, у больных с более или менее большим «стажем» этой болезни наблюдается параллельное расстройство функции желудка и поджелудочной железы (гастрит и панкреатит), также сказывающееся на качестве пищеварения.
Вздутие живота, понос или запоры редко бывают вызваны одним только хроническим холециститом. Как правило, у больных с более или менее большим «стажем» этой болезни наблюдается параллельное расстройство функции желудка и поджелудочной железы (гастрит и панкреатит), также сказывающееся на качестве пищеварения. - У больных с запущенным холециститом может наблюдать выраженная слабость, предрасположенность к частым простудам, снижение работоспособности, раздражительность.
Лапароскопическая холецистэктомия во II триместре беременности
Частота острых приступов калькулезного холецистита у беременных составляет 0,05—0,16% [1—4]. Беременность до недавнего времени была противопоказанием к лапароскопической холецистэктомии (ЛХЭ). Один из основных вопросов при проведении лапароскопических операций у беременных — влияние пневмоперитонеума на организм матери и плода.
В последние годы доказана безопасность малоинвазивной методики для беременных с острым холециститом [2, 4, 5]. Для создания пневмоперитонеума в основном используется СО2, так как он является самым безопасным с точки зрения возможности возникновения газовой эмболии [6—9]. Для исключения возможных осложнений у беременных во время операций лапароскопическим доступом с использованием пневмоперитонеума СО2 рекомендуются создание внутрибрюшного давления не более 10 мм рт. ст., угол наклона операционного стола в положении Тренделенбурга не более 15°, применение атравматичного троакара, определение места введения первичного и дополнительных троакаров в зависимости от размера матки [10]. В исследовании P. Mathevet и соавт. [11] не отмечено отрицательных изменений газового состава крови у матери и плода при создании пневмоперитонеума за счет СО2 во время лапароскопических операций.
Для создания пневмоперитонеума в основном используется СО2, так как он является самым безопасным с точки зрения возможности возникновения газовой эмболии [6—9]. Для исключения возможных осложнений у беременных во время операций лапароскопическим доступом с использованием пневмоперитонеума СО2 рекомендуются создание внутрибрюшного давления не более 10 мм рт. ст., угол наклона операционного стола в положении Тренделенбурга не более 15°, применение атравматичного троакара, определение места введения первичного и дополнительных троакаров в зависимости от размера матки [10]. В исследовании P. Mathevet и соавт. [11] не отмечено отрицательных изменений газового состава крови у матери и плода при создании пневмоперитонеума за счет СО2 во время лапароскопических операций.
Материал и методы
Лапароскопия представляет потенциальную опасность в связи с возможным повреждением увеличенной матки, особенно во II и III триместрах. Эта проблема устранялась введением первого троакара в эпигастральной точке. После создания карбоксиперитонеума 10 мм рт.ст. вводили второй троакар трансректально справа выше пупочного кольца на 2,5 см под контролем оптики. На предлагаемый способ введения троакара при лапароскопических операциях получен патент РФ на изобретение №2267300 от 10 января 2006 г. [12]. После постановки 10-миллиметрового трансректального троакара третий 5-миллиметровый лапаропорт вводилив рану рядом с ним трансректально так, чтобы зрительная ось манипуляционного троакара стремилась в печеночно-двенадцатиперстную связку. Таким образом, ЛХЭ выполняли из двух разрезов на передней брюшной стенки. На способ лапароскопической холецистэктомии получена заявка на изобретение №2009147867(070745) от 22.12.2009 [13].
Эта проблема устранялась введением первого троакара в эпигастральной точке. После создания карбоксиперитонеума 10 мм рт.ст. вводили второй троакар трансректально справа выше пупочного кольца на 2,5 см под контролем оптики. На предлагаемый способ введения троакара при лапароскопических операциях получен патент РФ на изобретение №2267300 от 10 января 2006 г. [12]. После постановки 10-миллиметрового трансректального троакара третий 5-миллиметровый лапаропорт вводилив рану рядом с ним трансректально так, чтобы зрительная ось манипуляционного троакара стремилась в печеночно-двенадцатиперстную связку. Таким образом, ЛХЭ выполняли из двух разрезов на передней брюшной стенки. На способ лапароскопической холецистэктомии получена заявка на изобретение №2009147867(070745) от 22.12.2009 [13].
Мы хотим сообщить о 10 случаях успешной ЛХЭ у больных желчнокаменной болезнью, хроническим калькулезным холециститом, находившихся на 18—20-й неделях беременности в период с 2006 по 2010 г. (табл. 1). Большинство авторов придерживаются мнения, что беременных целесообразно оперировать в плановом порядке при сроке гестации 16—18 нед, так как к этому времени заканчивается органогенез [10, 11, 14—22].
(табл. 1). Большинство авторов придерживаются мнения, что беременных целесообразно оперировать в плановом порядке при сроке гестации 16—18 нед, так как к этому времени заканчивается органогенез [10, 11, 14—22].
Все беременные страдали приступами желчных колик от 3 нед до 1 мес, периодически повторяющихся, снижающих качество жизни. Все пациентки госпитализированы в хирургическое отделение №2 Брянской областной больницы №1. Накануне операции проводили необходимые клинические исследования, а также УЗИ плода с последующей консультацией акушера-гинеколога и осмотром шейки матки.
Выполняли традиционную ЛХЭ по предлагаемой методике [13]. Во время хирургического пособия производили разрез кожи передней брюшной стенки в эпигастральной точке по срединной линии живота ниже мечевидного отростка грудины на 2,0 см, в который вводили иглу Вереша [13, 12]. После наложения карбоксиперитонеума в эпигастральной точке устанавливали первый 10-миллиметровый троакар для предупреждения слепого повреждения беременной матки. Затем после обзорной ревизии брюшной полости вводили второй 10-миллиметровый троакар (трансректальный) под контролем оптики. После постановки трансректального троакара третий 5-миллиметровый лапаропорт вводили в рану рядом со вторым 10-миллиметровым троакаром трансректально так, чтобы зрительная ось манипуляционного троакара стремилась в печеночно-двенадцатиперстную связку. При выполнении ЛХЭ рабочим 5-миллиметровым троакаром, располагающимся в левой руке, оперирующий хирург захватывал желчный пузырь в области кармана Гартмана, приподнимал его вверх и частично каудально освобождал зону печеночно-двенадцатиперстной связки. Перемещением фиксированного инструмента на кармане Гартмана вправо и влево вокруг него достигали адекватную визуализацию печеночно-двенадцатиперстной связки для выделения пузырного протока и пузырной артерии, а затем и желчного пузыря. Препарат (желчный пузырь с конкрементами) извлекали из брюшной полости через правую прямую мышцу живота. Операцию заканчивали дренированием подпеченочного пространства микроирригатором через трансректальный разрез, который, как правило, удаляли в первые сутки после операции.
Затем после обзорной ревизии брюшной полости вводили второй 10-миллиметровый троакар (трансректальный) под контролем оптики. После постановки трансректального троакара третий 5-миллиметровый лапаропорт вводили в рану рядом со вторым 10-миллиметровым троакаром трансректально так, чтобы зрительная ось манипуляционного троакара стремилась в печеночно-двенадцатиперстную связку. При выполнении ЛХЭ рабочим 5-миллиметровым троакаром, располагающимся в левой руке, оперирующий хирург захватывал желчный пузырь в области кармана Гартмана, приподнимал его вверх и частично каудально освобождал зону печеночно-двенадцатиперстной связки. Перемещением фиксированного инструмента на кармане Гартмана вправо и влево вокруг него достигали адекватную визуализацию печеночно-двенадцатиперстной связки для выделения пузырного протока и пузырной артерии, а затем и желчного пузыря. Препарат (желчный пузырь с конкрементами) извлекали из брюшной полости через правую прямую мышцу живота. Операцию заканчивали дренированием подпеченочного пространства микроирригатором через трансректальный разрез, который, как правило, удаляли в первые сутки после операции.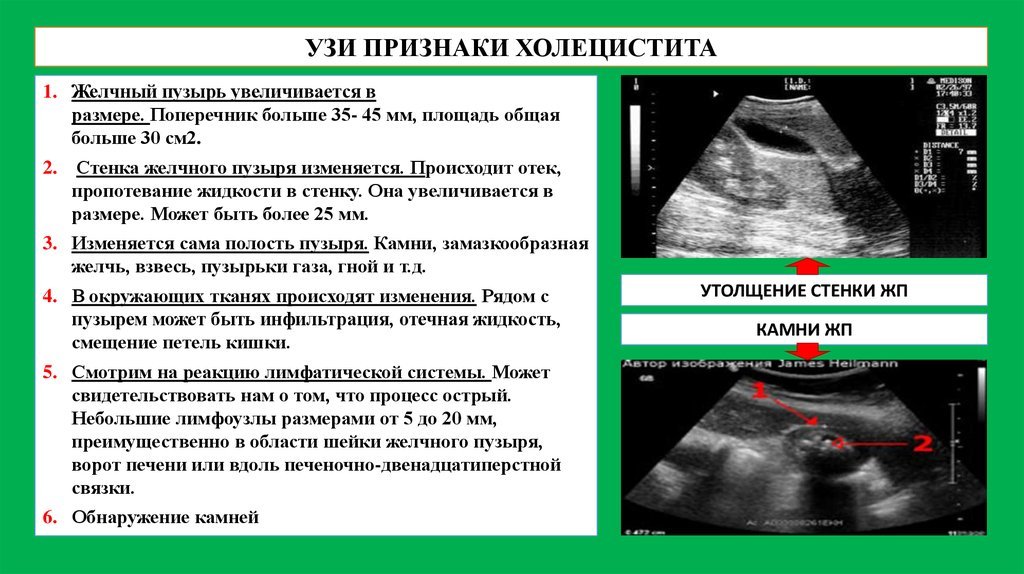 Длительность операции составила в среднем 27,3 мин. Осложнений у матери и плода не отмечалось. Послеоперационный период протекал без осложнений, все беременные выписаны на 5-е сутки с последующим наблюдением в женской консультации по месту жительства.
Длительность операции составила в среднем 27,3 мин. Осложнений у матери и плода не отмечалось. Послеоперационный период протекал без осложнений, все беременные выписаны на 5-е сутки с последующим наблюдением в женской консультации по месту жительства.
Всем беременным пациенткам в послеоперационном периоде проводили профилактику угрозы прерывания беременности (но-шпа 0,04 г 3 раза в сутки; баралгин 2,0 внутримышечно 2 раза в сутки; раствор натрия хлорида 0,9% 400 мл, раствор MgSO4 25% 10 мл внутривенно капельно 1 раз в сутки, этиловый спирт 96° 30,0 мл в 400 мл раствор натрия хлорида 0,9%) в течение 3—5 сут [23, 24]. Всем беременным в ближайшем послеоперационном периоде (2-е сутки после операции) проводили контрольное УЗИ плода, при этом отклонений не выявлено.
Все беременные прослежены в послеоперационном периоде до родов. Ни одна из наблюдавшихся беременных не госпитализировалась в отдаленном послеоперационном периоде в отделения гинекологии по поводу угрозы прерывания беременности. Дальнейшее течение беременности, послеродовый и послеоперационный периоды протекали без осложнений и симптомов нарушения функции желудочно-кишечного тракта. Все беременные родили здоровых доношенных детей в срок (табл. 2). Из 10 женщин 4 родоразрешены путем операции кесарева сечения в связи с сочетанными показаниями. Остальные беременные родоразрешены через естественные родовые пути. Состояние родившихся детей оценивали по шкале Апгар (см. табл. 2). Выписка родильниц после родов происходила на 5—8-е сутки.
Дальнейшее течение беременности, послеродовый и послеоперационный периоды протекали без осложнений и симптомов нарушения функции желудочно-кишечного тракта. Все беременные родили здоровых доношенных детей в срок (табл. 2). Из 10 женщин 4 родоразрешены путем операции кесарева сечения в связи с сочетанными показаниями. Остальные беременные родоразрешены через естественные родовые пути. Состояние родившихся детей оценивали по шкале Апгар (см. табл. 2). Выписка родильниц после родов происходила на 5—8-е сутки.
ЛХЭ является операцией выбора у беременных, выполнение которой целесообразно проводить после 15—16 нед беременности. Кроме общепринятого лечения и обследования показано динамическое наблюдение акушером-гинекологом с последующей профилактикой угрозы прерывания беременности в первые 3—5 сут после операции. Во время операции первый троакар целесообразно устанавливать в эпигастральной точке, внутрибрюшное давление не должно превышать 10 мм рт.ст, необходимо исключить грубые манипуляции около беременной матки. Второй, трансректальный, троакар устанавливают под визуальным контролем, что исключает случайное повреждение беременной матки. Извлечение желчного пузыря с конкрементами через правую прямую мышцу живота позволяет закрыть троакарную рану только кожными швами. Раневой трансректальный канал перекрывается волокнами прямой мышцы живота, что исключает образование троакарных грыж в отдаленном послеоперационном периоде (в связи с растяжением передней брюшной стенки беременной маткой).
Второй, трансректальный, троакар устанавливают под визуальным контролем, что исключает случайное повреждение беременной матки. Извлечение желчного пузыря с конкрементами через правую прямую мышцу живота позволяет закрыть троакарную рану только кожными швами. Раневой трансректальный канал перекрывается волокнами прямой мышцы живота, что исключает образование троакарных грыж в отдаленном послеоперационном периоде (в связи с растяжением передней брюшной стенки беременной маткой).
Таким образом, выполнение ЛХЭ у беременных из двух доступов при хроническом калькулезном холецистите целесообразно. ЛХЭ из двух доступов обеспечивает возможность добиться хорошего косметического эффекта при сохранении безопасности матери и плода, уменьшить операционную травму передней брюшной стенки за счет минимального количества операционных ран.
Представленные данные позволяют считать, что применение лапароскопического доступа для хирургического лечения беременных с желчнокаменной болезнью, хроническим калькулезным холециститом, сопровождающихся частыми приступами желчной колики, дает возможность сохранить все преимущества эндоскопических операций, выполнить хирургическое вмешательство в необходимом объеме, сократить продолжительность пребывания пациенток в стационаре, повысить качество жизни беременных, улучшить исходы беременности для матери с тенденцией к самопроизвольным родам через естественные родовые пути.
Холецистит: признаки, симптомы, лечение — МедКом
Причины возникновения заболевания
Холецистит может быть спровоцирован факторами инфекционного и неинфекционного происхождения. Большое распространение получили случаи заболевания холециститом при проникновении и размножении колоний в желчном пузыре патогенных микроорганизмов — здесь активность проявляют кишечная палочка, стрептококки, стафилококки, энтерококки. Инфекция может проникать в орган через кровь или лимфу из других очагов хронического воспаления. В этом случае лечение холецистита проводят с использованием антибиотиков.
К причинам развития холецистита, которые не связаны с инфекцией, относят:
- Проникновение ферментов поджелудочной железы в желчный пузырь.
- Гормональные нарушения.
- Образование камней в желчных протоках.
- Врожденные патологии.
- Ожирение.
- Сахарный диабет.
- Глистные инвазии.
- Гипертония, которая способствует ухудшению кровоснабжения органа.

- Растяжение стенок пузыря.
Несоблюдением здорового образа жизни может стать главным провоцирующим фактором. Нарушения в режиме питания или преобладание в рационе пряной, жирной, острой пищи приводит к изменению качественного состава желчи и увеличению вероятности появления симптомов холецистита. Провоцирующим фактором может стать беременность, во время которой увеличивающаяся в размерах матка сдавливает желчный пузырь, а также травмы органа.
Симптомы холецистита
Признаки холецистита в большинстве случаев начинают проявляться уже на самых ранних стадиях. Первые симптомы при холецистите могут появиться после резкой смены привычного рациона питания, употребления большого количества алкоголя или сильного стресса. Изначально человека начинают тревожить боли в верхней части живота, которые распространяются на область под правым ребром. Острота боли может быть разной, с резкой сменой от приступообразных ощущений к тянущим и постепенно нарастающим. При холецистите очень резкая боль напоминает желчную колику.
При холецистите очень резкая боль напоминает желчную колику.
В ротовой полости появляется горьковатый или металлический привкус, чрезмерная сухость, возникает тошнота, метеоризм, неприятная отрыжка. Кожа и склеры постепенно приобретают желтоватый оттенок, а с развитием патологического процесса повышается и температура тела. Острый период при холецистите может длиться от 5–10 дней до месяца. При отсутствии камней и локализованных гнойных очагов лечить холецистит удается довольно быстро.
При игнорировании симптомов заболевание перетекает в хронический процесс. Для него характерны периоды обострений и ремиссий, во время которых симптомы не беспокоят человека. Частота острых проявлений заболевания будет зависеть от соблюдения диеты и рекомендаций по лечению.
Методы диагностики
После появления первых признаков заболевания следует обращаться за помощью к гастроэнтерологу. Предварительный диагноз ставится лечащим врачом на основании жалоб пациента с учетом характера описываемых болей, частоты их проявления и других симптомов.
Достоверно подтвердить диагноз и определить методы лечения можно после полной диагностики:
- Исследование анализа крови в лаборатории. При холецистите, в особенности в острый период, показатели уровня СОЭ будут повышены, а также выявлен нейтрофильный лейкоцитоз.
- УЗИ. Обследование позволяет визуально оценить изменения органа. Врач устанавливает форму органа, толщину стенок и его размеры, оценивает сократительную функцию и количество плотных образований при их наличии. На запущенных стадиях при холециститах можно заметить деформацию органа и утолщение стенок.
- Зондирование, в ходе которого выполняется забор трех порций желчи. С помощью дальнейшего микроскопического обследования проводят оценку консистенции желчи и ее цвета. На этой стадии также определяют возбудителя, который является причиной инфекционного процесса. От этого будет зависеть, как лечить холецистит и какие препараты будут эффективнее.
- Рентгеноконтрастный метод — позволяет оценить степень нарушений двигательной функции органа.

В сомнительных случаях пациенту могут быть назначены дополнительные диагностические обследования.
Лечение патологии
В основе лечения холецистита лежит комплексный подход, основанный на соблюдении специально подобранной диеты, приеме медикаментов, промывании протоков и физиотерапевтических мероприятиях. Диетотерапия показана при холецистите на всех стадиях заболевания и заключается в дробном питании, а также употреблении продуктов в запеченном, варенном или тушеном виде. Во время лечения необходимо соблюдать промежутки между приемами пищи, не допуская больших разрывов во времени.
Для лечения приступов боли при холецистите врач назначает прием спазмолитиков и обезболивающих препаратов. Если по результатам диагностики удалось выявить наличие инфекционных агентов-возбудителей, то на основании их типа будет подобран антибактериальный препарат. После облегчения острого состояния при холецистите пациенту назначаются препараты для стимуляции процесса образования желчи и его оттока из органа.
Для восстановления тонуса желчного пузыря могут назначаться физиопроцедуры: УВЧ, электрофорез. Принудительное освобождение желчного пузыря при холецистите выполняется промыванием, для которого используется зондовый и беззондовый метод. При неэффективности консервативных методов лечения, которые не позволяют устранить острые симптомы, перед пациентом ставится вопрос о необходимости хирургического вмешательства.
Благоприятный прогноз после лечения холецистита ожидает тех пациентов, кто ответственно отнесся к соблюдению рекомендаций лечащего врача и поддерживал диету.
Холецистит у беременных
11.10.2021
Холецистит – это воспалительный патологический процесс в желчном пузыре, который приводит к изменениям его структуры и функционального назначения.
Желчный пузырь являет собою орган пищеварительной системы, который напоминает тонкостенный мешок длиной 8-12 сантиметров и шириной 4-5 сантиметров. Вмещает в себя 40-70 миллилитров желчи, которую вырабатывает печень и выделяет ее в кишечник для процесса переработки еды. В современной медицине принято классифицировать острый и хронический холецистит. Также выделяют калькулезную и не калькулезную форму холецистита.
Вмещает в себя 40-70 миллилитров желчи, которую вырабатывает печень и выделяет ее в кишечник для процесса переработки еды. В современной медицине принято классифицировать острый и хронический холецистит. Также выделяют калькулезную и не калькулезную форму холецистита.
Статистически возраст больных острым холециститом различен, преимущественно старше 30-40 лет. Дети болеют этим заболеванием очень редко. Согласно статистике — 90% болеют женщины. В большинстве случаев острый холецистит развивается при наличии конкрементов (камней) в желчном пузыре и примерно у 20% больных встречаются бескаменные острые холециститы.
К основным причинам заболевания следует отнести:
- патогенные бактерии и паразитов,
- образование камней в желчном пузыре,
- аномальные формы строения желчного пузыря,
- нарушение моторики желче-выводящих путей (дискинезии),
- нарушения в режиме питания,
- длительные голодания и диеты,
- другие хронические болезни желудочно-кишечного тракта.

Отдельно нужно рассказать о заболевании холециститом при беременности. Провоцирующими факторами являются меняющееся вкусы и предпочтения в пище, малоподвижный образ жизни, повышение внутрибрюшного давления, из-за роста плода, когда происходит сдавливание желче-выводящих путей. Часто это бывает в третьем триместре беременности.
Симптомы болезни начинаются с приступообразных болей в подреберной части живота, как правило после приема острой или жаренной пищи, злоупотреблении алкоголем. Боль может отдавать в правое плече или лопатку.
К основной симптоматике нужно отнести также:
- тошноту, многоразовою рвоту
- чувство горечи во рту
- повышение температуры тела до тридцати девяти градусов
- ускоренное сердцебиение
- присутствие желчи в рвотных массах
Пожелтение кожи и склер происходит при закупорке камнем желче-выводящего протока, тогда желчь попадает не в двенадцатиперстную кишку, а непосредственно в кровь. Наилучшим диагностическим методом является УЗИ, лабораторные методы обследования. В тяжелых случаях компьютерная томография.
Наилучшим диагностическим методом является УЗИ, лабораторные методы обследования. В тяжелых случаях компьютерная томография.
Первый приступ простого холецистита в большинстве случаев заканчивается выздоровлением в течении 7-10 дней. Лечение здесь медикаментозное, ориентировано на уничтожение инфекции и нормализации прохождения желчи по протокам. Немедленной операции подлежат острый калькулезный холецистит, а также отдельные виды острого холецистита, которые могут перерасти в перитонит.
На данный момент хороших отзывов заслуживает лапароскопический метод удаления желчного пузыря или по-медицински холецистектомия (не производится разрез передней брюшной стенки и не остается рубец). Всегда помните, что своевременное обследование и визит к врачу не даст этой болезни перерасти в опасные для жизни формы обострения и сбережет ваш домашний бюджет!
Навигация по записям
Холецистит — воспаление стенки желчного пузыря.

Выделяют острый и хронический холециститы. Калькулезный (с наличием камней) и некалькулезный. Причинами могут быть: недостаточное употребление жидкости, эндокринные нарушения, генетическая предрасположенность, беременность, прием эстрогенов (контрацептивов), не правильное питание (прием большого количества жирной и жареной пищи) или голодание, малоподвижный образ жизни, анатомические особенности желчного пузыря, прием некоторых препаратов, а так же врожденные нарушения обмена веществ. Женщины болеют этим заболеванием чаще.
В механизме развития холецистита играет большую роль нарушение функции желчного пузыря, нарушение состава желчи (много холестерина и мало желчных кислот), сопутствующие воспалительные заболевания органов желудочно-кишечного тракта (панкреатит, дуоденит, дисбиозы, патология кишечника и т.д). До появления камней – образуется «песок» в желчном пузыре, а, в последствие – камни. Существуют 3 вида камней: холестериновые, пигментные, смешанные.
Простым, доступным и точным методом диагностики камней в желчном пузыре и состояния желчевыводящих протоков является ультразвуковое исследование (УЗИ). Метод позволяет определить работу желчного пузыря, его размеры, наличие воспалительных изменений и размер камней. Применяется у всех пациентов без исключения, не противопоказан при беременности (II-III триместр). Так же существуют другие методы диагностики: магниторезонансная томография, компьютерная томография, ретроградная холангиопанкреатография (при попадании камней в желчные протоки), холецистография.
Жалобы пациента с острым холециститом и при обострении желчнокаменной болезни, очень похожи: боли или тяжесть в правом подреберье, боль может отдавать в правую руку, лопатку, спину. Провоцирующим фактором может являться погрешность в питании, нервный стресс, тяжелые физические нагрузки. Так же симптомами обострения болезни могут быть тошнота, рвота, иногда повышение температуры тела (чаще при развитии осложнений), вздутие и отрыжка, чувство тяжести или распирания в желудке, желтуха (осветленный стул, темная моча).
В общем анализе крови — повышение количества лейкоцитов, повышение скорости оседания эритроцитов (СОЭ), в биохимических анализах — повышение биллирубина, печеночных проб.
Острый некалькулезный холецистит лечится, как правило, консервативно амбулаторно или в дневном стационаре, врачами хирургами и гастроэнтерологами, если не возникли осложнения.
К осложнениям холецистита относятся: гангрена, эмпиема, водянка, абсцессы, перфорация желчного пузыря, перитонит и сепсис, требующие безотлагательной помощи хирурга и проведению холецистэктомии (удаление желчного пузыря).
Основным методом лечения хронического калькулезного холецистита и осложнений острых состояний является холецистэктомия. В современных клиниках используется малоинвазивное вмешательство – лапароскопическая холецистэктомия, в том числе из одного доступа, что менее травматично для организма пациента, позволяет быстрее вернуться к привычному образу жизни и сохраняет эстетику кожи живота.
После проведения лапароскопической холецистэктомии пациент проводит в среднем 1-2 дня в стационаре и выписывается с рекомендациями по питанию, привычный образ жизни не меняется. Оперативное лечение, проведенное высококвалифицированными специалистами, современным хирургическим оборудованием, круглосуточное наблюдение заботливых врачей и медицинского персонала позволяет достичь максимальных результатов, без осложнений в послеоперационном периоде. Лапароскопические операции в срочном порядке — проводятся при обострении хронического калькулезного холецистита, острого холецистита и его осложнений. В случае серьезных тяжелых нарушений и состояния пациента, для снижения риска послеоперационных осложнений первично проводится дренирование желчевыводящих путей и желчного пузыря для снятия острого воспаления и в дальнейшем – проведения плановой лапароскопической холецистэктомии.
Своевременное обращение и диагностика заболеваний желчного пузыря позволяет каждому пациенту сохранить высокий уровень качества жизни и продолжить привычную активность.
%PDF-1.7 % 39 0 объект > эндообъект внешняя ссылка 39 82 0000000016 00000 н 0000002525 00000 н 0000002715 00000 н 0000003360 00000 н 0000003471 00000 н 0000003594 00000 н 0000004118 00000 н 0000004724 00000 н 0000004829 00000 н 0000005462 00000 н 0000006138 00000 н 0000006488 00000 н 0000006901 00000 н 0000006927 00000 н 0000007340 00000 н 0000007365 00000 н 0000007836 00000 н 0000008089 00000 н 0000008488 00000 н 0000008735 00000 н 0000009043 00000 н 0000009177 00000 н 0000009306 00000 н 0000010065 00000 н 0000010447 00000 н 0000011166 00000 н 0000011348 00000 н 0000011997 00000 н 0000012174 00000 н 0000012287 00000 н 0000012333 00000 н 0000012368 00000 н 0000012635 00000 н 0000013945 00000 н 0000014063 00000 н 0000014840 00000 н 0000015220 00000 н 0000015823 00000 н 0000016479 00000 н 0000017888 00000 н 0000018094 00000 н 0000018425 00000 н 0000018740 00000 н 0000020209 00000 н 0000020388 00000 н 0000021770 00000 н 0000022327 00000 н 0000022888 00000 н 0000023447 00000 н 0000024218 00000 н 0000026866 00000 н 0000041828 00000 н 0000054347 00000 н 0000056474 00000 н 0000076251 00000 н 0000081002 00000 н 0000082012 00000 н 0000082377 00000 н 0000082637 00000 н 0000103834 00000 н 0000103936 00000 н 0000104005 00000 н 0000104326 00000 н 0000104595 00000 н 0000122339 00000 н 0000122442 00000 н 0000122512 00000 н 0000128442 00000 н 0000128847 00000 н 0000150585 00000 н 0000150847 00000 н 0000151143 00000 н 0000164532 00000 н 0000164788 00000 н 0000165122 00000 н 0000170530 00000 н 0000170793 00000 н 0000171140 00000 н 0000186177 00000 н 0000186430 00000 н 0000186726 00000 н 0000001936 00000 н трейлер ]/предыдущая 244323>> startxref 0 %%EOF 120 0 объект >поток hb«b`c`g`z À
Как лечат острый холецистит и желчную колику во время беременности?
Страсберг С.М. Клиническая практика. Острый калькулезный холецистит. N Английский J Med . 2008 26 июня. 358 (26): 2804-11. [Медлайн].
Урбах Д.Р., Штукель Т.А. Частота плановых холецистэктомий и заболеваемость тяжелой желчнокаменной болезнью. CMAJ . 2005 г., 12 апреля. 172(8):1015-9. [Медлайн].[Полный текст].
Jungst C., Kullak-Ublick GA, Jungst D. Желчнокаменная болезнь: микролитиаз и сладж. Best Pract Res Clin Gastroenterol . 2006. 20(6):1053-62. [Медлайн].
Яновиц П., Крацер В., Земмлер Т., Тудыка Дж. , Векслер Дж.Г. Сладж желчного пузыря: спонтанное течение и частота осложнений у пациентов без конкрементов. Гепатология . 1994 г. 20 августа (2): 291-4. [Медлайн].
, Векслер Дж.Г. Сладж желчного пузыря: спонтанное течение и частота осложнений у пациентов без конкрементов. Гепатология . 1994 г. 20 августа (2): 291-4. [Медлайн].
Шэн Р., Рамирес К.Б., Зайко А.Б., Кэмпбелл В.Л.Желчные камни и сладж у пациентов с трансплантацией печени: 13-летний опыт. Радиология . 1996 г., янв. 198(1):243-7. [Медлайн].
Йейтман Т.Дж. Эмфизематозный холецистит: коварный вариант острого холецистита. Am J Emerg Med . 1986 март 4 (2): 163-6. [Медлайн].
Монтини М., Джанола Д., Пагани М.Д. и др. Желчнокаменная болезнь и акромегалия: терапевтические стратегии. Клин Эндокринол (Oxf) . 1994 март.40(3):401-6. [Медлайн].
Park HZ, Lee SP, Schy AL. Цефтриаксон-ассоциированный сладж желчного пузыря. Идентификация соли кальция и цефтриаксона как основного компонента осадка желчного пузыря. Гастроэнтерология . 1991 июнь 100(6):1665-70. [Медлайн].
Идентификация соли кальция и цефтриаксона как основного компонента осадка желчного пузыря. Гастроэнтерология . 1991 июнь 100(6):1665-70. [Медлайн].
Ko CW, Бересфорд С.А., Шульте С.Дж., Мацумото А.М., Ли С.П. Заболеваемость, естественное течение и факторы риска образования билиарного сладжа и камней во время беременности. Гепатология . 2005 февраль.41(2):359-65. [Медлайн].
Tsimoyiannis EC, Antoniou NC, Tsaboulas C, Papanikolaou N. Желчнокаменная болезнь при беременности и кормлении грудью. Перспективное исследование. Евро J Surg . 1994 ноябрь 160(11):627-31. [Медлайн].
Певец AJ, McCracken G, Henry MC, Thode HC Jr, Cabahug CJ. Корреляция между клиническими, лабораторными и гепатобилиарными данными сканирования у больных с подозрением на острый холецистит. Энн Эмерг Мед . 1996 сен.28(3):267-72. [Медлайн].
1996 сен.28(3):267-72. [Медлайн].
Фидлер Дж.Л., Кнудсен Дж.М., Коллинз Д.А. и др. Проспективная оценка динамической КТ и МР-холангиографии при функциональной билиарной боли. AJR Am J Рентгенол . 2013 г., август 201(2):W271-82. [Медлайн].
Ван А., Шанбхоуг А.К., Данст Д., Хайду К.Х., Розенкранц А.Б. Полезность диффузионно-взвешенной МРТ для дифференциации острого холецистита от хронического. J Magn Reson Imaging . 2015, 22 декабря. [Medline].
Ши Дж.А., Берлин Дж.А., Эскарс Дж.Дж. и др. Пересмотренные оценки чувствительности и специфичности диагностических тестов при подозрении на заболевание желчевыводящих путей. Arch Intern Med . 1994, 28 ноября. 154(22):2573-81. [Медлайн].
Ralls PW, Colletti PM, Lapin SA, et al. УЗИ в режиме реального времени при подозрении на острый холецистит. Проспективная оценка первичных и вторичных признаков. Радиология . 1985 г., июнь 155(3):767-71. [Медлайн].
УЗИ в режиме реального времени при подозрении на острый холецистит. Проспективная оценка первичных и вторичных признаков. Радиология . 1985 г., июнь 155(3):767-71. [Медлайн].
Перейра Дж., Афонсу А.С., Константино Дж. и др.Точность УЗИ в диагностике острого холецистита с сопутствующим острым панкреатитом. Eur J Trauma Emerg Surg . 2015, 22 декабря. [Medline].
Kim CK, Tse KK, Juweid M, Mozley PD, Woda A, Alavi A. Холесцинтиграфия в диагностике острого холецистита: усиление морфина превосходит отложенную визуализацию. Дж Нукл Мед . 1993 34 ноября (11): 1866-70. [Медлайн].
Durning SJ, Nasir JM, Sweet JM, Cation LJ.Боль в груди и подъем сегмента ST, связанные с холециститом: отчет о клиническом случае и обзор литературы. Мил Мед . 2006 г., декабрь 171 (12): 1255-8. [Медлайн].
[Медлайн].
Саммерс С.М., Скраггс В., Менчин М.Д. и др. Проспективная оценка прикроватного УЗИ отделения неотложной помощи для выявления острого холецистита. Энн Эмерг Мед . 2010 авг. 56(2):114-22. [Медлайн].
[Руководство] Takada T, Strasberg SM, Solomkin JS, et al.TG13: Обновленные Токийские рекомендации по лечению острого холангита и холецистита. J Гепатобилиарная наука о поджелудочной железе . 2013 20 января (1): 1-7. [Медлайн].
Грубер П.Дж., Сильверман Р.А., Готтесфельд С., Фластер Э. Наличие лихорадки и лейкоцитоза при остром холецистите. Энн Эмерг Мед . 1996 г., 28 сентября (3): 273-7. [Медлайн].
[Руководство] Соломкин Дж.С., Мазуски Дж.Е., Брэдли Дж.С. и соавт. Диагностика и лечение осложненной интраабдоминальной инфекции у взрослых и детей: рекомендации Общества хирургических инфекций и Американского общества инфекционистов. Surg Infect (Larchmt) . 2010 11 февраля (1): 79-109. [Медлайн].
Surg Infect (Larchmt) . 2010 11 февраля (1): 79-109. [Медлайн].
[Руководство] Соломкин Дж.С., Мазуски Дж.Е., Брэдли Дж.С. и соавт. Диагностика и лечение осложненной интраабдоминальной инфекции у взрослых и детей: рекомендации Общества хирургических инфекций и Американского общества инфекционистов. Национальный информационный центр руководящих указаний. Доступно по адресу http://guideline.gov/content.aspx?id=15520. Доступ: 11 ноября 2014 г.
McHale PM, LoVecchio F.Наркотическая анальгезия при остром животе — обзор проспективных исследований. Евро J Emerg Med . 2001 г. 8 июня (2): 131-6. [Медлайн].
Томас С.Х., Силен В. Влияние обезболивания на диагностическую эффективность при недифференцированной боли в животе. Бр Дж Сург . 2003 янв. 90 (1): 5-9. [Медлайн].
Johnston MJ, Fitzgerald JE, Bhangu A, Greaves NS, Prew CL, Fraser I. Амбулаторное лечение желчной колики: проспективное обсервационное исследование привычек назначения и эффективности обезболивания. Int J Surg . 2014. 12 (2): 169-76. [Медлайн].
Санабрия Дж.Р., Галлинджер С., Кроксфорд Р., Страсберг С.М. Факторы риска при плановой лапароскопической холецистэктомии для конверсии в открытую холецистэктомию. J Am Coll Surg . 1994, декабрь 179(6):696-704. [Медлайн].
Фрид Г.М., Баркун Дж.С., Сигман Х.Х. и др. Факторы, определяющие переход к лапаротомии у больных, перенесших лапароскопическую холецистэктомию. Am J Surg . 1994 янв. 167(1):35-9; обсуждение 39-41. [Медлайн].
Am J Surg . 1994 янв. 167(1):35-9; обсуждение 39-41. [Медлайн].
Selmani R, Karagjozov A, Stefanovska V. Конверсии лапароскопической холецистэктомии при остром и хроническом холецистите. Приложи . 2013.34(2):43-50. [Медлайн].
Чуанг С.Х., Чен П.Х., Чанг К.М., Лин К.С. Лапароскопическая холецистэктомия с одним и тремя разрезами при осложненном и неосложненном остром холецистите. World J Гастроэнтерол . 2013 21 ноября. 19(43):7743-50. [Медлайн]. [Полный текст].
Бродский А., Маттер И., Сабо Э., Коэн А., Абрахамсон Дж., Эльдар С. Лапароскопическая холецистэктомия при остром холецистите: можно ли предсказать необходимость конверсии и вероятность осложнений? Перспективное исследование. Surg Endosc . 2000 14 августа (8): 755-60. [Медлайн].
Стивенс К.А., Чи А., Лукас Л.С., Портер Дж.М., Уильямс М.Д. Немедленная лапароскопическая холецистэктомия при остром холецистите: нет необходимости ждать. Am J Surg . 2006 г., декабрь 192(6):756-61. [Медлайн].
Гурусами К.С., Коти Р., Фусай Г., Дэвидсон Б.Р. Ранняя и отсроченная лапароскопическая холецистэктомия при неосложненной желчной колике. Кокрановская база данных Syst Rev . 30 июня 2013 г. 6:CD007196. [Медлайн].
Zafar SN, Obirieze A, Adesibikan B, Cornwell EE 3rd, Fullum TM, Tran DD. Оптимальные сроки для ранней лапароскопической холецистэктомии при остром холецистите. JAMA Surg . 2015 фев. 150 (2): 129-36. [Медлайн].
2015 фев. 150 (2): 129-36. [Медлайн].
Gutt CN, Encke J, Koninger J, et al.Острый холецистит: ранняя и отсроченная холецистэктомия, многоцентровое рандомизированное исследование (исследование ACDC, NCT00447304). Энн Сург . 2013 сен. 258(3):385-93. [Медлайн].
Dimou FM, Adhikari D, Mehta HB, Riall TS. Исходы у пожилых пациентов с холециститом III степени и установкой холецистостомической трубки: анализ оценки склонности. J Am Coll Surg . 2017 6 января. [Medline].
Хацидакис А.А., Прассопулос П., Петинаракис И. и др.Острый холецистит у пациентов с высоким риском: чрескожная холецистостомия в сравнении с консервативным лечением. Евро Радиол . 2002 г. 12 июля (7): 1778-84. [Медлайн].
Swisher SG, Schmit PJ, Hunt KK, et al. Билиарная болезнь во время беременности. Am J Surg . 1994, декабрь 168(6):576-9; обсуждение 580-1. [Медлайн].
Билиарная болезнь во время беременности. Am J Surg . 1994, декабрь 168(6):576-9; обсуждение 580-1. [Медлайн].
Гурусами К.С., Самрадж К., Фусай Г., Дэвидсон Б.Р. Ранняя и отсроченная лапароскопическая холецистэктомия при желчной колике. Кокрановская база данных Syst Rev .2008 г., 8 октября. CD007196. [Медлайн].
Hickman MS, Schwesinger WH, Page CP. Острый холецистит у диабетиков. Исследование случай-контроль результатов. Арка Сург . 1988 г., апрель 123(4):409-11. [Медлайн].
Адедеджи О.А., МакАдам В.А. Симптом Мерфи, острый холецистит и пожилые люди. JR Coll Surg Edinb . 1996 Апрель 41 (2): 88-9. [Медлайн].
Морроу Д.Дж., Томпсон Дж., Уилсон С.В. Острый холецистит у пожилых: неотложная хирургическая помощь. Арка Сург . 1978 г., октябрь 113 (10): 1149-52. [Медлайн].
Арка Сург . 1978 г., октябрь 113 (10): 1149-52. [Медлайн].
Loozen CS, van Ramshorst B, van Santvoort HC, Boerma D. Ранняя холецистэктомия при остром холецистите у пожилых людей: систематический обзор и метаанализ. Копать Surg . 2017 18 января. [Medline].
Ambe PC, Papadakis M, Zirngibl H. Предложение по предоперационной клинической системе оценки острого холецистита. J Surg Res . 2016 фев. 200 (2): 473-9.[Медлайн].
Ким С.И., Ю К.С. Эффективность предоперационной чрескожной холецистостомии при лечении острого холецистита в зависимости от степени тяжести. Корейский J Intern Med . 2017 6 января. [Medline].
Loftus TJ, Brakenridge SC, Dessaigne CG, et al. Антибиотики можно безопасно прекратить в течение одной недели после чрескожной холецистостомии. Мир J Surg . 2017 3 января. 59 (2): 335-48. [Медлайн].
Радунович М., Лазович Р., Попович Н. и др.Осложнения лапароскопической холецистэктомии: наш опыт ретроспективного анализа. Открытый доступ Maced J Med Sci . 2016 15 декабря. 4 (4): 641-6. [Медлайн].
Камни в желчном пузыре во время беременности: симптомы, диагностика, лечение и профилактика
Помимо утренней тошноты, растяжек и опухших ног, у беременных женщин есть еще одна проблема: камни в желчном пузыре. Но, несмотря на повышенный риск, есть вещи, которые вы можете сделать, чтобы предотвратить этот нежелательный побочный эффект беременности.
Камни в желчном пузыре могут вызывать боль и другие симптомы, а если их не лечить, они могут привести к инфицированию или даже разрыву желчного пузыря. Женщины имеют в 2-3 раза более высокий уровень желчных камней, чем мужчины, а гормональные изменения, происходящие во время беременности, подвергают их еще большему риску. Тем не менее, камни в желчном пузыре не являются неизбежной частью беременности, если вы готовы предпринять шаги, чтобы избежать их.
Какая связь между беременностью и камнями в желчном пузыре?
Желчь — это жидкость, вырабатываемая вашей печенью, состоящая в основном из холестерина, билирубина и солей желчных кислот.Ваш желчный пузырь хранит желчь до тех пор, пока она не понадобится вашему телу, а затем выпускает ее в тонкую кишку, где она помогает переваривать пищевой жир и жирорастворимые витамины. Если вещества, составляющие вашу желчь, становятся несбалансированными — например, слишком много холестерина или билирубина и недостаточно желчных солей — в вашем желчном пузыре могут образоваться затвердевшие желчные камни.
«Беременные женщины подвергаются повышенному риску образования камней в желчном пузыре из-за повышенного уровня эстрогена», — говорит Хосе Ньето, доктор медицины, гастроэнтеролог из клиники Borland-Groover в Джексонвилле, Флорида, добавляя, что увеличение веса и быстрая потеря веса после беременности также увеличивают риск.Повышенный уровень эстрогена является проблематичным, поскольку он может вызвать резкое повышение уровня холестерина в желчи, что может привести к образованию камней в желчном пузыре.
Женщины, принимающие противозачаточные таблетки или находящиеся на заместительной гормональной терапии, также подвержены повышенному риску образования камней в желчном пузыре, поскольку они содержат эстроген.
Симптомы камней в желчном пузыре во время беременности
Иногда камни в желчном пузыре не вызывают проблем или симптомов и могут исчезнуть сами по себе после родов. Но важно сообщить своему врачу, если у вас есть какие-либо из следующих потенциальных симптомов проблем с желчным пузырем:
- Постоянная сильная боль в верхней правой части живота, особенно после приема жирной пищи
- Боль в верхней части живота брюшная полость с иррадиацией в правое плечо и спину
- Боль в животе, длящаяся более пяти часов
- Тошнота и рвота
- Лихорадка или озноб
- Пожелтение кожи или белков глаз (желтуха)
- Стул цвета глины
Диагностика и лечение камней в желчном пузыре во время беременности
Чтобы подтвердить диагноз камней в желчном пузыре, ваш врач может выполнить абдоминальное УЗИ, очень похожее на те, которые вам, вероятно, уже приходилось делать перед развивающимся ребенком.
Убедитесь, что ваш врач знает, что вы беременны, так как многие диагностические тесты на камни в желчном пузыре, такие как пероральная холецистограмма (рентген желчного пузыря), компьютерная томография (КТ) или ядерное сканирование, могут быть небезопасными во время беременности. .
Камни в желчном пузыре чаще всего лечат холецистэктомией, то есть хирургическим удалением желчного пузыря. В зависимости от ваших симптомов и факторов риска ваш врач может выбрать тщательное наблюдение за вами во время беременности или удалить желчный пузырь, пока вы беременны.
Как предотвратить образование камней в желчном пузыре во время беременности
Вот что вы можете сделать, чтобы снизить риск образования камней в желчном пузыре во время беременности:
- Набрать здоровый вес. Ожирение является основным фактором риска образования камней в желчном пузыре у женщин. Беременность — не время для диет для похудения, но работа с врачом, чтобы избежать лишнего веса, может помочь.
- Соблюдайте диету с высоким содержанием клетчатки. Слишком мало клетчатки может увеличить риск образования камней в желчном пузыре.Употребление в пищу большего количества продуктов, богатых клетчаткой, может помочь сохранить ваш желчный пузырь и вашего ребенка здоровыми.
- Выбирайте правильные жиры. Мононенасыщенные жиры и жиры омега-3 помогают предотвратить образование камней в желчном пузыре, а продукты с высоким содержанием насыщенных жиров, как правило, способствуют их образованию.
- Сократите потребление сахара и других рафинированных углеводов. Сахар и продукты из белой или рафинированной муки, такие как многие виды хлеба, макаронные изделия, крекеры и чипсы, повышают риск образования камней в желчном пузыре. Они также содержат в основном пустые калории, которые не нужны ни вам, ни вашему ребенку.
- Лечение диабета. Люди с диабетом часто имеют высокий уровень триглицеридов, и оба состояния связаны с повышенным риском образования камней в желчном пузыре. Поэтому работайте со своим врачом, чтобы держать диабет под контролем во время беременности.
Чтобы избежать образования камней в желчном пузыре во время беременности, достаточно внести небольшие изменения в свой распорядок дня. Но поговорите со своим врачом, если у вас повышен риск образования камней в желчном пузыре или у вас появляются какие-либо тревожные симптомы во время беременности.
Дополнительный отчет Эрики Илтон, RDN.
Каков наилучший подход?
установить с помощью ЭРХПГ и выполнить обширную сфинктеро-
томию с последующим удалением
камня [12]. Результаты PTGBD и ERCP были
многообещающими, но частота рецидивов, тем не менее,
ниже при бескаменном холецистите, чем при конкремент-индуцированном холецистите.
В предыдущих отчетах рекомендуется отложить хирургическое вмешательство
пациентки в первом триместре до
второго триместра, а хирургическое вмешательство пациентки в третьем триместре
отложить до родов.Во втором
триместре органогенез плода завершается, размеры беременной матки позволяют относительно хорошо визуализировать
операционное поле, а возможное повреждение беременной матки
уменьшается по сравнению с третьим триместром.
Однако последние тенденции, новые инструменты и
квалифицированный персонал способствуют проведению лапароскопической хо-
лецистэктомии во время постановки диагноза. Чтобы предотвратить повреждение беременной матки во время введения иглы Вереша
, рекомендуется использовать троакар Хассона для открытой лапароскопии [8].Пневмоперитонеум
следует поддерживать на максимальном уровне 15 мм рт. ст., а самочувствие плода можно контролировать с помощью трансвагинального ультразвука
. Лапароскопическая хирургия во время беременности
оказалась достаточно безопасной с конечными результатами более короткого
пребывания в больнице, меньшего размера разреза и раннего начала ходьбы.
У пациентов, перенесших открытую холецистэктомию, наблюдалась
более высокая частота послеоперационных преждевременных сокращений матки
, требующих токолитической терапии, по сравнению с
лапароскопическим доступом; таким образом, в настоящее время это становится все менее и менее распространенным, если лапароскопическая хирургия
невозможна [15].
Изучив историю болезни нашей клиентки, она заполнила
факторы риска холецистита. Клиент был старше
40 лет, женщина, беременна. Поскольку
амниоцентез ей недавно был проведен только на 18-й неделе беременности, основным дифференциальным диагнозом, приводящим к
абдоминальному дискомфорту, были хориоамнионит и преждевременные
сокращения матки. Токолитики смогли угнетать
нерегулярных сокращений, но боль не утихала;
УЗИ всей брюшной полости выявило расширенный желчный пузырь с желчным сладжем.Как сообщалось ранее, в случаях бескаменного холецистита
PTGBD менее инвазивен и
эффективен для облегчения проблемы. Хирургическое вмешательство с лапароскопией не рассматривалось, поскольку
клиентка только что перенесла
амниоцентез за неделю до этого и учитывалась возможность усугубления преждевременной
сокращения матки. К счастью, пациент
выздоровел без осложнений после дренирования желчи и удаления
дренажной системы косички.
Поскольку беременность может маскировать абдоминальные жалобы,
необходимо провести тщательное обследование пациента. В случаях
при подозрении на острый холецистит УЗИ становится эффективным и точным диагностическим средством.
В зависимости от гестационного возраста, тщательной оценки и
использования опытной бригады, состоящей из
акушера, гастроэнтеролога и хирурга, метод
лечения может быть
индивидуализирован и адаптирован в соответствии с симптомами и
признаки благоприятного
исхода беременности.
Ссылки
1. Коулман М.Т., Трианфо В.А., Рунд Д.А. Неакушерские неотложные состояния
при беременности: травматические и хирургические состояния.
Am J Obstet Gynecol 1997;177:497–502.
2. Бенджаминов Ф.С., Хиткот Дж. Заболевания печени при беременности.
Am J Gastroenterol 2004;99:2479–88.
3. Ван Тиль Д.Х., Гавалер Дж.С. Связанные с беременностью половые стероиды
и их влияние на печень. Семин Ливер Дис 1987; 7: 1–7.
4. Ландерс Д., Кармона Р., Кромблхом В., Лим Р.Острый
холецистит при беременности. Obstet Gynecol 1987;69:131–3.
5. Закко С.Ф., Афдал Н.Х. Лечение острого холецистита.
http://www.utdol.com [Дата обращения: 30 января 2008 г.]
6. Allmendiger N, Hallisey MJ, Ohki SK, Straub JJ. Чрескожная
холецистостомия лечение острого холецистита у беременных
. Obstet Gynecol 1995;86:653-4.
7. Baillie J. ERCP во время беременности. Am J Gastroenterol 2003;
98:237–8.
8. Halkic N, Tempia-Caliera AA, Ksontini R, Suter M, Delaloye
JF, Vuilleumier H. Лапароскопическое лечение аппендицита
и симптоматического желчнокаменной болезни во время беременности. Langenbecks
Arch Surg 2006; 391: 467–71.
9. Барбара Л., Сама С., Морселли-Лабате А.М. Заболеваемость желчнокаменной болезнью за десять лет: исследование Sirmione. J Hepatol
1993; 18:43–8.
10. Атти А.Ф., Карулли Н., Рода Э. Эпидемиология желчнокаменной болезни
легкость в Италии: данные о распространенности многоцентрового итальянского
исследования желчнокаменной болезни (М.I.COL.). Am J Epidemiol 1995;
141:158–65.
11. Мендес-Санчес Н., Чавес-Тапия Н.К., Урибе М. Беременность
и заболевания желчного пузыря. Энн Хепатол 2006; 5: 227–30.
12. Анджелини Д.Дж. Акушерская сортировка: лечение острой необ-
боли в животе во время беременности. Дж. Медсестра-акушерка, 1999 г.;
44:572–84.
13. Огюстен Г., Майерович М. Неакушерский острый живот
во время беременности. Eur J Obstet Gynecol Reprod Biol 2007;131:
4–12.
14. Tsumura H, Ichikawa T, Hiyama E, Kagawa T, Nishihara M,
Murakami Y, Sueda T. Оценка лапароскопической холе-
цистэктомии после селективного чрескожного чреспеченочного дренирования мочевого пузыря при остром холецистите. Gastrointest Endosc
2004; 59:839–44.
15. Барон Дж. Э., Медведи С., Чен С., Цай Дж., Рассел Дж. К. Исход
исследование холецистэктомии при беременности. Ам Дж. Сург, 1999 г .;
177:232–6.
Тайвань J Акушерство по гинекологии • Сентябрь 2009 г. • Том 48 • № 3 307
Острый холецистит во время беременности
Холестаз беременных | Кедры-Синай
Не то, что вы ищете?Что такое холестаз беременных?
Холестаз беременных – это проблема с печенью.Это замедляет или останавливает нормальный поток желчь из желчного пузыря. Это вызывает зуд и пожелтение кожи, глаз и слизистые оболочки (желтуха). Иногда холестаз начинается на ранних сроках беременности. Но это чаще встречается во втором и третьем триместрах. Чаще всего это проходит в течение через несколько дней после родов. Высокий уровень желчи может вызвать серьезные проблемы для ваш развивающийся ребенок (плод).
Что вызывает холестаз беременных?
Поставщики медицинских услуг не знают что вызывает холестаз беременных.Они знают, что так бывает:
- Ваша печень вырабатывает желчь. Желчь помогает расщеплять жиры во время пищеварения.
- Желчный пузырь хранит желчь.
- Гормоны, выделяемые организмом во время беременности, изменяют работу желчного пузыря. Этот может привести к тому, что желчь замедлится или перестанет течь.
- Желчь накапливается в печени и попадает в кровоток.
Каковы симптомы холестаза беременных?
Основным симптомом холестаза беременных является сильный зуд.Это иногда называется зудом. Может быть по всему телу. Но чаще на ладонях руки и подошвы ног. Ночью также может быть хуже. Другие симптомы могут включают:
- Боль в животе (в животе), хотя и нечастая
- Светлый цвет стула (испражнения)
- Желтый цвет кожи, глаз и слизистых оболочек (желтуха), хотя это не общий
Симптомы холестаза иногда выглядят как другие заболевания.Всегда см. своему поставщику медицинских услуг для постановки диагноза.
Как диагностируется холестаз беременных?
Ваш лечащий врач, скорее всего, подумает, что у вас холестаз беременных, если вы иметь сильный зуд. Лабораторные исследования помогут подтвердить диагноз. У вас могут быть эти тесты:
- Функциональные пробы печени, включая определение количества желчных кислот в крови.Этот результат теста высок при холестазе беременных.
- Другие лабораторные тесты, включая протромбиновое время. Это проверяет, насколько хорошо ваши сгустки крови.
Вы также можете пройти другие тесты, такие как ультразвуковое исследование трубок, по которым течет желчь. (желчные протоки).
Как лечится холестаз беременных?
Вы и ваш поставщик медицинских услуг обсудим наилучшее лечение для вас на основе:
- Ваша беременность
- Ваше общее состояние здоровья и история болезни
- Насколько ты болен
- Насколько хорошо вы можете обращаться с определенными лекарствами, процедурами или терапией
Целями лечения холестаза беременных являются облегчение зуда и предотвращение осложнения.Лечение может включать:
- Медицина. Чтобы облегчить зуд и снизить уровень желчи.
- Измерение общей желчной кислоты в сыворотке крови. Можно проверить уровень желчи в крови. Это поможет вашему поставщику медицинских услуг разобраться с лечением.
- Мониторинг плода. Медицинский работник может проверить вашего развивающегося ребенка на наличие каких-либо проблем.
- Досрочная доставка. Вы можете родить ребенка раньше срока, между 37 и 38 неделями беременности. Это уменьшит риск для вашего ребенка. Это могут быть вагинальные роды с лекарством для начала родов. Или у вас может быть кесарево сечение. Ваш лечащий врач может решить, что вы должны родить даже раньше, в зависимости от ваших симптомов, результатов анализов и беременности история.
Какие возможны осложнения холестаза беременность?
Существует серьезный риск осложнений у вашего развивающегося ребенка, если у вас есть холестаз беременности. К осложнениям относятся:
- Дистресс плода. Это означает, что ваш развивающийся ребенок плохо себя чувствует. Например, ребенок не может получать достаточное количество кислорода.
- Преждевременные роды. Вы можете подвергаться большему риску преждевременных родов.
- Меконий в амниотической жидкости. Это означает, что у вашего ребенка до рождения была дефекация. Это может вызвать очень серьезные проблемы с дыханием.
- Проблемы с дыханием. У новорожденного могут быть проблемы с дыханием.
Холестаз беременных также может привести к дефициту витамина К. Это нужно будет лечиться до родов, потому что это может вызвать слишком сильное кровотечение.
Когда мне следует позвонить своему лечащему врачу?
Позвоните своему поставщику медицинских услуг, если у вас есть:
- Сильный зуд
- Пожелтение глаз, кожи или слизистых оболочек (желтуха)
Основные положения о холестазе беременных
- Холестаз беременных — это состояние, которое замедляет или останавливает нормальный поток желчи в желчном пузыре.
- Может вызывать сильный зуд. Это наиболее распространенный симптом.
- Целями лечения холестаза беременных являются облегчение зуда и предотвращение осложнения для вашего развивающегося ребенка.
- Дети женщин с холестазом часто рождаются раньше срока (обычно около 37 недель). из-за рисков.
Следующие шаги
Советы, которые помогут вам получить максимальную отдачу от посещения вашего поставщика медицинских услуг:
- Знайте причину вашего визита и то, что вы хотите, чтобы произошло.
- Перед посещением запишите вопросы, на которые вы хотите получить ответы.
- Возьмите с собой кого-нибудь, кто поможет вам задавать вопросы и помнить, что говорит ваш врач ты.
- При посещении запишите название нового диагноза и любые новые лекарства, методы лечения, или тесты. Также запишите все новые инструкции, которые дает вам ваш врач.
- Знайте, почему прописывается новое лекарство или лечение и как оно вам поможет.Также знать, каковы побочные эффекты.
- Спросите, можно ли вылечить ваше состояние другими способами.
- Знайте, почему рекомендуется тест или процедура и что могут означать результаты.
- Знайте, чего ожидать, если вы не примете лекарство или не пройдете тест или процедуру.
- Если у вас запланирована повторная встреча, запишите дату, время и цель этой встречи. визит.
- Знайте, как вы можете связаться со своим поставщиком медицинских услуг, если у вас есть вопросы.
Медицинский обозреватель: Ирина Бурд, доктор медицинских наук
Медицинский обозреватель: Донна Фриборн, доктор философии CNM FNP
Медицинский обозреватель: Хизер Тревино
© 2000-2021 Компания StayWell, ООО. Все права защищены. Эта информация не предназначена для замены профессиональной медицинской помощи. Всегда следуйте инструкциям своего лечащего врача.
Не то, что вы ищете?Лапароскопическая холецистэктомия при беременности: австралийское ретроспективное когортное исследование
https://doi.org/10.1016/j.ijsu.2015.05.005Get rights and contentHighlights
- •
Заболевание желчевыводящих путей является распространенным неакушерским заболеванием. хирургическое вмешательство во время беременности.
- •
В Австралии мало данных в поддержку антенатальной лапароскопической холецистэктомии.
- •
Лапароскопическая холецистэктомия во время беременности была выполнена 22 пациенткам.
- •
Смертность и сопоставимая заболеваемость отсутствуют.
- •
Наши результаты подтверждают раннюю лапароскопическую холецистэктомию во время беременности.
Abstract
Введение
Заболевания желчевыводящих путей являются распространенным неакушерским хирургическим проявлением во время беременности. Хотя небольшие международные исследования демонстрируют благоприятные исходы после лапароскопической холецистэктомии (ХЭ) во время беременности, австралийских данных, дополняющих эти выводы, недостаточно.
Метод
В период с 1 января 2003 г. по 30 июня 2013 г. ретроспективно были идентифицированы все пациентки, проходившие плановую LC во время беременности в Western Health.
Results
Двадцать два пациента подверглись плановой LC, 3 (13%) случая были переведены на открытую операцию. Средний возраст матери составлял 31 год (27,8–36 лет) при предполагаемом среднем сроке беременности (EGA) 19,5 недель (16,5–23,5). Восемнадцать (82%) случаев были выполнены во втором триместре. Девять (40%) пациентов имели 2 или более госпитализаций по поводу сходных проявлений.Двенадцать (54%) были выполнены в качестве индексных случаев. Показаниями к операции были 12 (54%) по поводу рецидивирующей желчной колики, 5 (22%) по поводу острого холецистита и 3 (14%) по поводу желчнокаменного панкреатита.
Среднее время операции для завершенных LCs составляло 65 минут (60–95). Интраоперационная холангиограмма была выполнена в семи (32%) случаях, в 5 (71%) из которых использовалось защитное свинцовое экранирование матки. Потери плода или повреждения матки не было. Медиана пребывания в стационаре составила 3 дня (2–7) для завершенных LC. Серьезная заболеваемость возникла в 2 (10%) завершенных LC, которые потребовали возвращения в операционную.
Пять (23%) родов были потеряны для последующего наблюдения. Среднее время до родов после операции составило 13 недель (11–15). Произошло два (12%) преждевременных родоразрешения с последующими неонатальными осложнениями.
Заключение
Антенатальная лапароскопическая холецистэктомия продемонстрировала сравнительно безопасные результаты. Можно рассмотреть возможность увеличения его использования для лечения симптоматического желчнокаменной болезни во время беременности.
Ключевые слова
Лапароскопическая холецистэктомия
Беременность
Билиарная
Камни в желчном пузыре
Рекомендуемые статьиСсылки на статьи (0)
Copyright © 2015 IJS Publishing Group.Опубликовано Elsevier Ltd. Все права защищены.
Рекомендуемые статьи
Цитирующие статьи
Оценка тактики ведения и хирургических результатов при беременности, осложненной острым холециститом
Список литературы
[1] Dietrich CS, Hill CC, Hueman M. Хирургические заболевания при беременности. Surg Clin North Am. 2008; 88: 408–19. Поиск в Google Scholar
[2] Kammerer WS. Неакушерские операции во время беременности. Мед Клин Норт Ам. 1979; 63: 1157–64.Поиск в Google Scholar
[3] Weingold AB. Аппендицит при беременности. Клин Обстет Гинекол. 1983;26:801–9.Поиск в Google Scholar
[4] Lau H, Lo CY, Patil NG, Yuen WK. Ранняя и отсроченная лапароскопическая холецистэктомия при остром холецистите: метаанализ. Surg Endosc. 2006;20:82–7.Поиск в Google Scholar
[5] Weigand K, Koninger J, Encke J, Buchler MW, Stremmel W, Gutt CN. Острый холецистит – ранняя лапароскопическая операция по сравнению с антибактериальной терапией и отсроченной плановой холецистэктомией: исследование ACDC.Испытания. 2007;8:29.Поиск в Google Scholar
[6] Lu EJ, Curet MJ, El-Sayed YY, Kirkwood KS. Медикаментозное и хирургическое лечение заболеваний желчевыводящих путей у беременных. Am J Surg. 2004;188:755–9.Поиск в Google Scholar
[7] Дата Р.С., Каушал М., Рамеш А. Обзор лечения желчнокаменной болезни и ее осложнений при беременности. Am J Surg. 2008;196:599–608.Поиск в Google Scholar
[8] Landers D, Carmona R, Crombleholme W, Lim R. Острый холецистит у беременных.Акушерство Гинекол. 1987; 69: 131–3. Поиск в Google Scholar
[9] Printen KJ, Ott RA. Холецистэктомия во время беременности. Am Surg. 1978;44:432–4.Поиск в Google Scholar
[10] Glasgow RE, Visser BC, Harris HW, Patti MG, Kilkpatrick SJ, Mulvihill SJ. Изменение лечения желчнокаменной болезни во время беременности. Surg Endosc. 1998;12:241–6.Поиск в Google Scholar
[11] Cosenza CA, Saffari B, Jabbour N, Stain SC, Garry D, Parekh D, et al. Хирургическое лечение желчнокаменной болезни во время беременности.Am J Surg. 1999;178:545–8.Поиск в Google Scholar
[12] Al-Fozan H, Tulandi T. Безопасность и риски лапароскопии при беременности. Curr Opin Obstet Gynecol. 2002;14:375–9.Поиск в Google Scholar
[13] McKellar DP, Anderson CT, Boynton CJ, Peoples JB. Холецистэктомия при беременности без потери плода. Хирургический гинекологический акушер. 1992;174:465–8.Поиск в Google Scholar
[14] Block P, Kelly TR. Лечение желчнокаменного панкреатита во время беременности и в послеродовом периоде.Хирургический гинекологический акушер. 1989;168:426–8.Поиск в Google Scholar
[15] Ko CW. Факторы риска госпитализации по поводу камней в желчном пузыре во время беременности и после родов. Am J Гастроэнтерол. 2006;101:2263–8.Поиск в Google Scholar
[16] Sucandy I, Tellagorry J, Kolff JW. Малоинвазивное хирургическое лечение острого холецистита при беременности: какие рекомендации? Am Surg. 2013;79:E251–2.Поиск в Google Scholar
[17] Перл Дж., Прайс Р., Ричардсон В., Фанелли Р., Общество американских гастроинтестинальных эндоскопических хирургов.Руководство по диагностике, лечению и использованию лапароскопии при хирургических проблемах во время беременности. Surg Endosc. 2011;25:3479–92.Поиск в Google Scholar
[18] Морено-Санц С., Паскуаль-Педреньо А., Пикасо-Йесте Дж.С., Сеоан-Гонсалес Дж.Б. Лапароскопическая аппендэктомия во время беременности: между личным опытом и научными данными. J Am Coll Surg. 2007; 205:37–42. Поиск в Google Scholar
[19] Curet MJ, Allen D, Josloff RK, Pitcher DE, Curet LB, Miscall BG, et al. Лапароскопия во время беременности.Арка Сур. 1996; 131: 546–50; обсуждение 50–1. Поиск в Google Scholar
[20] Бреннер Б., Авиви И., Лишнер М. Гематологический рак во время беременности. Ланцет. 2012;379:580–7.Поиск в Google Scholar
[21] Гринштейн А.Дж., Московиц А., Гелайнс А.С., Егорова Н.Н. Платежный статус и парадигма лечения острого холецистита. Арка Сур. 2012;147:453–8.Поиск в Google Scholar
[22] Gilo NB, Amini D, Landy HJ.

 При хроническом холецистите боли тупые, ноющие, длятся от нескольких часов и дней до нескольких недель. Характерной особенностью болей при хроническом холецистите является их возникновение или усиление после приема жирной или жареной пищи. При хроническом холецистите боли из области правого подреберья распространяются вверх в область правого плеча и шею. Нередко на фоне тупой ноющей боли больной отмечает короткие приступы острой режущей боли характерной для обострения хронического холецистита.
При хроническом холецистите боли тупые, ноющие, длятся от нескольких часов и дней до нескольких недель. Характерной особенностью болей при хроническом холецистите является их возникновение или усиление после приема жирной или жареной пищи. При хроническом холецистите боли из области правого подреберья распространяются вверх в область правого плеча и шею. Нередко на фоне тупой ноющей боли больной отмечает короткие приступы острой режущей боли характерной для обострения хронического холецистита. Вздутие живота, понос или запоры редко бывают вызваны одним только хроническим холециститом. Как правило, у больных с более или менее большим «стажем» этой болезни наблюдается параллельное расстройство функции желудка и поджелудочной железы (гастрит и панкреатит), также сказывающееся на качестве пищеварения.
Вздутие живота, понос или запоры редко бывают вызваны одним только хроническим холециститом. Как правило, у больных с более или менее большим «стажем» этой болезни наблюдается параллельное расстройство функции желудка и поджелудочной железы (гастрит и панкреатит), также сказывающееся на качестве пищеварения.