Инсульт в детском возрасте — Областная детская больница
29 октября — Всемирный день борьбы с инсультом
ИНСУЛЬТ – это острое нарушение кровообращения мозга, которое длится более суток и проявляется симптомами стойкого поражения центральной нервной системы. Чрезвычайную актуальность инсульты у детей приобрели по причине высоких показателей постинсультной инвалидности и смертности маленьких пациентов. А связано это с тем, что выявить недуг у малышей не всегда представляется возможным.
Статистика
Частота детских инсультов колеблется в широких пределах – средний показатель 2–3:100 000 детей до 14 лет в год. Максимальное количество случаев – 38% зарегистрировано у детей до 3 лет жизни, с наибольшей частотой до 28 дня жизни. Встречаемость в подростковом возрасте – не более 1%.
Полового разграничения нет, однако, многие специалисты отмечают, что среди детей до 3 лет немного чаще страдают мальчики, среди школьников и подростков – девочки.
Разновидности
Детский инсульт, в отличие от такового у взрослых, имеет 2 понятия:
- Перинатальный. Развивается между 28 неделей беременности и 1 месяцем жизни ребенка.
- Детский. С 29 суток жизни до совершеннолетия.
По механизму развития выделяют 2 вида:
- ишемический;
- геморрагический.
Существуют два основных типа инсульта: ишемический и геморрагический
Ишемический инсульт развивается в результате острого нарушения кровообращения, кровь к мозгу не поступает вовсе или поступает в недостаточном количестве. Геморрагичский тип – не что иное, как кровоизлияние, встречается реже ишемического. Разорванный сосуд прекращает подачу крови к определенному участку мозга, а образовавшаяся гематома сдавливает близлежащие сосуды. Его причиной, как правило, служат аномалии развития сосудов, заболевания крови, травмы головы. Симптомы и проявления будут зависеть от того, в каком месте произошло кровоизлияние: в паренхиму (собственно мозг), мозговые оболочки или желудочки.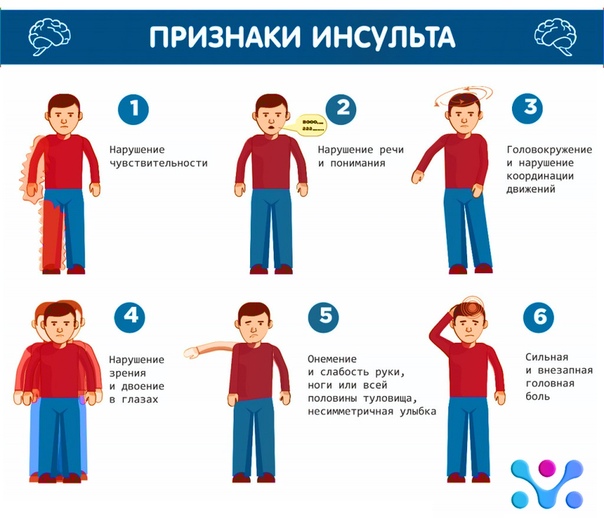
Факторы риска у новорожденных детей
- Черепно-мозговая травма, травма шейных позвонков.
- Серповидно-клеточная анемия, которая наблюдается у чернокожих малышей, соответственно и недуг у таких детей встречается чаще.
- Недоразвитие и закупорка сосудов.
- Заболевания сердца, пороки сердца.
- Ветрянка. Доказано, что дети, перенесшие ветрянку, имеют в 3 раза больше шансов получить инсульт.
- Лейкоз.
Одним из факторов риска ОНМК у новорожденных считаются перинатальные ЧМТ либо родовые травмы в шейном отделе позвоночника
Кровоизлияние в мозг у новорожденных чаще ассоциировано со стремительными родами, задержкой внутриутробного развития, разрывами патологических анастамозов между артериями и венами мозга, разрывами патологических расширений сосудов.
Ишемические инсульты у детей связаны с нейроинфекциями, энцефалитами, менингитами, наблюдаются при врожденных пороках сердца, сдавлении позвоночной артерии, при обезвоживании организма, повышенной свертываемости крови, врожденном сужении сосудов мозга (болезнь Моямоя).
Факторы риска у дошкольников
- Кровоизлияние в мозг связано с разрывами патологических артериально-венозных соединений, с васкулитами различного происхождения, заболеваниями свертываемости крови.
- Ишемический инсульт наблюдается при врожденных пороках развития сердца, аномалиях развития сосудов мозга, ассоциирован с диссеминированным внутрисосудистым свертыванием крови при онкологии, специфическим воспалением в стенке артерий (болезнь Такаясу, Кавасаки, красная волчанка), при гомоцистеинэмии, полицитэмии, при травмах шейного отдела позвоночника, артериальной гипертонии.
У детей школьного возраста и у подростков риск развития ишемического инсульта увеличивается при употреблении кокаина, амфетамина, отравлении манинилом, изониазидом.
Как заболевание проявляется?
Родители, воспитатели и даже медработники часто не ассоциируют инсульт с детьми, в результате многие ребята вовремя не получают адекватного лечения
Симптомы инсульта у детей ничем не отличаются от проявления болезни у взрослого населения.
Когда стоит заподозрить у ребенка инсульт?
- Внезапное нарушение чувствительности ноги, руки, лица.
- Если ребенок стал трудно произносить слова, понимать речь родителей или разговаривать.
- Если ребенок внезапно стал плохо видеть или зрение пропало совсем (чаще один глаз).
- В глазах стало двоиться. Ребенок может не сказать об этом родителям и для компенсации глаз начал прищуривать или закрывать ладошкой.
- Беспричинная головная боль.
- Появились головокружение, потеря равновесия и ориентации в пространстве.
- Если ребенок временно потерял контроль над мочеиспусканием и дефекацией.
- На фоне вышеперечисленного родители могут замечать изменение умственных способностей у ребенка, несобранность, рассеянность, плохую память.

При появлении этих симптомов необходимо срочно вызывать скорую помощь
Последствия
Сосудистые катастрофы у детей являются основным фактором, приводящим к стойкой инвалидности и смертности детского населения, ведь десятая часть детей, перенесших инсульт, нуждается в постоянной помощи и уходе со стороны. Выраженность последствий зависит от типа инсульта, его локализации и объема. Огромную роль играет время, за которое был выставлен верный диагноз и начато лечение:
- у вовремя пролеченных детей повторные случаи наблюдаются крайне редко;
- у 70% остаются стойкие неврологические нарушения;
- смертность наблюдается примерно у каждого пятого пациента, причем чаще от геморрагического инсульта.
Инсульт у детей — миф или жестокая реальность?!
Инсульт – это острое нарушение кровообращения мозга, которое длится более суток и проявляется симптомами стойкого поражения центральной нервной системы. Чрезвычайную актуальность инсульты у детей приобрели по причине высоких показателей инвалидности и смертности маленьких пациентов.
Сосудистые нарушения у детей в основном имеют наследственный характер, а развитию заболеваний, которые, в конечном счёте, могут спровоцировать инсульт, способствуют стрессы и серьёзные нагрузки (физические и умственные перегрузки).
Инсульт у ребёнка может быть спровоцирован большой нагрузкой и стрессом, а фоном послужить сосудистая патология.
Для того чтобы предотвратить кровоизлияние или инфаркт мозга, ребёнка необходимо всесторонне обследовать, особенно если его беспокоят головные боли. Обязательно нужна консультация педиатра и невропатолога перед посещением различных спортивных секций. Малыша нужно максимально оградить от стрессов, следить за соблюдением режима дня, полноценно кормить. При малейших подозрительных симптомах нужно обращаться к врачу.
Родители должны помнить: чем быстрее ребёнку оказана квалифицированная медицинская помощь, тем выше шансы на выздоровление.
Симптомы инсульта у детей
Детский инсульт опасен тем, что его признаки можно воспринять как капризность, усталость, отравление.
- беспокойство без видимых на то причин;
- постоянный плач;
- отсутствие полноценного сна, а во время бодрствования наблюдается вялость;
- любые звуки вызывают бурную реакцию;
- нарушены рефлексы глотания, сосания, малыш может часто срыгивать;
- затылочные мышцы постоянно напряжены;
- появление судорог в конечностях;
- неожиданное появление косоглазия.
Обычно эти признаки можно заметить еще в роддоме, поэтому на первых порах очень важно внимательно присматриваться к ребенку и при появлении подозрительной симптоматики обратиться к доктору.
В возрасте от 1 месяца до 18 лет возможными симптомами инсульта, которые должны насторожить родителей, являются:
- перекошенная улыбка, при этом поднята вверх только одна сторона губ;
- ребенок не может равномерно поднять руки вверх;
- речь становится неразборчивой, ребенок не может четко выговорить слово;
- внезапное появление болевых ощущений в голове;
- судороги конечностей или их онемение;
- потеря ориентации, обморок, головокружение, сильная рвота;
- проблемы со зрением, при этом один глаз видит хуже;
- нарушение процессов глотания.

Оптимальное время для оказания помощи – 3 часа. Если родителям удалось своевременно заметить признаки инсульта и обратиться к квалифицированному доктору, то последствия будут минимальными. Детская нервная система более пластичная, нежели взрослая, и быстрее поддается реабилитации.
Профилактика инсульта.
Родители должны позаботиться о рациональном питании своего ребенка, физическая нагрузка должна быть регулярной и посильной. Режим дня соответствовать возрасту. Научите ребенка избегать стрессов и (или) успешно справляться с ними. Не позволяйте вредным привычкам жить в Вашем доме: откажитесь от курения, алкоголя, переедания. У детей старшего возраста контролируйте показатели артериального давления.
И наблюдайте за своми детьми! Если заметите тревожные симптомы, немедленно обращайтесь к врачу!
Гривицкая Т.В. врач-невролог
особенности болезни у детей и лечение
Инсульт у детей возникает реже, чем у взрослых и пожилых людей, но его последствия бывают не менее опасными. Несвоевременно диагностированные геморрагические и ишемические инсульты в детском возрасте могут стать причиной инвалидности и смерти, что делает вопрос их выявления на ранней стадии важным для каждого родителя.
Несвоевременно диагностированные геморрагические и ишемические инсульты в детском возрасте могут стать причиной инвалидности и смерти, что делает вопрос их выявления на ранней стадии важным для каждого родителя.
Статистика.
Инсульт принято считать болезнью пожилых людей: по статистике 7,3%-10,5% мужчин и женщин в возрасте 70-80 лет страдают этим заболеванием. Детям подобный диагноз ставят реже, поскольку они меньше подвержены факторам риска, связанным с его появлением.
Чаще всего инсульт у ребенка происходит во внутриутробном или раннем неонатальном периоде: 1 случай на 4000 новорожденных. Повышенный риск возникновения патологии имеют дети до 3 лет, на которых приходится 38% от общего числа диагностированных инсультов.
Чаще от этой проблемы страдают мальчики, у девочек риск возникновения заболевания повышается в подростковом возрасте. У дошкольников и подростков число инсультов меньше, чем у младенцев: 1-2 на 100 000 человек.
Разновидности.
Инсульт — это нарушение кровоснабжения мозга, приводящее к отмиранию клеток, к которым не поступает кислород и другие вещества. Без них клетки способны прожить от 2 до 6 минут, после чего их работоспособность нельзя восстановить. Поражение приводит к нарушениям в работе организма и потере функций, ответственность за которые несли погибшие клетки.
Причина возникновения определяет 2 типа инсульта:
– ишемический;
– геморрагический.
Геморрагический инсульт у детей возникает из-за мозгового кровоизлияния в результате разрывов стенок сосудов. Это приводит сразу к двум последствиям: кровь перестает поступать к отрезанным участкам мозга, а образовавшаяся на месте разрыва гематома оказывает давление на близлежащие сосуды и ткани.
Проявление ишемического инсульта — обескровливание тканей, возникающее из-за тромбов, которые закупоривают просветы сосудов мозга. В результате кровь перестает поступать к клеткам или ее количество оказывается недостаточным для продолжения нормального функционирования.
По времени возникновения детские инсульты делят на 3 периода:
внутриутробные, или фетальные; инсульт новорожденного, или перинатальный,
– с первых дней жизни до 1 месяца; ювенального типа — от 1 месяца до 18 лет.
Причины:
Перинатальные и фетальные инсульты могут зависеть от особенностей образа жизни матери, ее состояния здоровья и протекания беременности.
Среди основных факторов риска в этом случае можно выделить:
– курение, употребление матерью наркотических препаратов и алкоголя;
– хроническая гипертония, частые кризы;
– отслоения плаценты на разных сроках, из-за чего плод ощущал нехватку кислорода;
– сахарный диабет;
– инфекционные заболевания разного характера;
– разрыв плодных оболочек до начала родовой деятельности, результатом которого стало ранее излитие околоплодных вод.
Новорожденные чаще страдают в результате родовых травм, проявления врожденных и приобретенных в первые дни жизни заболеваний. У подростков к причинам инсультов добавляются черепно-мозговые травмы, высокое психоэмоциональное напряжение и употребление наркотических веществ.
У подростков к причинам инсультов добавляются черепно-мозговые травмы, высокое психоэмоциональное напряжение и употребление наркотических веществ.
Факторы риска у новорожденных детей:
Причины инсульта у младенцев чаще связаны с врожденными патологиями и течением родовой деятельности. На эту группу приходится более 30% всех детских инсультов.
Среди основных причин возникновения заболевания у детей выделяют:
– полученные во время родов травмы головного мозга, черепа, шейных позвонков;
– внутриутробные инфекции и гипоксия плода, патологии различного генеза во время беременности;
– тяжелые и долгие роды, вызвавшие гипоксию;
– необластические процессы;
– ранние или поздние роды;
– сдавливание артерии позвоночника;
– бактериальный эндокардит;
– болезнь Вергольфа, заболевания, связанные с процессами свертываемости крови и приводящие к образованию тромбов;
– заболевания, передающиеся генетическим путем, среди них болезнь Мойя-Мойя, проявляющаяся в сужении внутричерепных артерий;
– анемия серповидно-клеточного типа, которая чаще наблюдается у детей с темным цветом кожи;
– церебральная ишемия;
– менингит, нейроинфекции, ветрянка, увеличивающая риск появления инсульта в 3 раза.
Факторы риска у дошкольников:
У детей дошкольного возраста заболевание встречается реже. У детей старше 3 лет одной из главных причин ишемического инсульта выступают заболевания крови, которыми страдают, по разным данным, от 15% до 50% детей. Повышенная активность ребенка в этом возрасте становится причиной травм головы и шеи, которые могут спровоцировать инсульт.
Среди других причин выделяют:
– ЧМТ, часто после падения;
– острое отравление;
– авитаминоз, дефицит железа и витамина С;
– первые проявления артериальной гипертензии;
– болезни крови, среди которых апластическая анемия и лейкоз;
– эндокардиты;
– васкулиты;
– аневризмы.
Причинами нарушения кровообращения по ишемическому типу называют:
– сахарный диабет;
– резкое обезвоживание, ведущее к загустению крови;
– поражающие сосуды вирусы, воспаление мозговых оболочек и мозга;
– врожденный порок сердца или его клапанов, патологии сосудов головного мозга, артериовенозная мальформация;
– онкологические заболевания;
–аутоиммунные и метаболические заболевания.
Подростки — наиболее защищенная категория детей. Описанные выше причины проблем с нарушениями кровоснабжения мозга возникают у них реже. К факторам риска в этом возрасте добавляется высокий травматизм, употребление запрещенных и вредных для здоровья препаратов, высокие эмоциональные нагрузки и нервное перенапряжение.
Как проявляется заболевание:
Симптомы проблем кровоснабжения мозга у детей и взрослых одинаковы. Сложность своевременной диагностики заключается в том, что младенцы не способны к полноценной коммуникации. В отличие от взрослых, симптомы заболевания которых видны сразу же, дети не могут объяснить свои ощущения, что затрудняет постановку диагноза.
Проблема усложняется для новорожденных, у которых реакция на инсульт похожа на проявления при внешних раздражителях. Родителям важно внимательно наблюдать за поведением ребенка любого возраста и при первых же подозрениях на инсульт вызывать скорую помощь, поскольку промедление может иметь последствия для здоровья малыша.
Когда стоит заподозрить у ребенка инсульт:
Часто признаки сосудистых патологий у детей младшего возраста остаются незамеченными, поскольку проходили без симптоматических проявлений.
Чтобы не пропустить начало болезни, стоит внимательно отнестись к появлению в поведении ребенка следующих признаков:
– резкая головная боль, головокружение, нарушения зрения и слуха, потеря сознания;
– беспричинная тошнота и рвота;
– при улыбке поднимаются уголки губ лишь на одной части лица;
– координация движений нарушена: при попытке поднять перед собой обе руки одна не будет слушаться;
– речь становится нечленораздельной, реакции — заторможенными, сознание — спутанным;
– один из глаз может начать косить, обнаруживается резкое ухудшение зрения.
4 главных симптома:
Среди массы сопутствующих проявлений можно выделить 4 основных симптома детского инсульта:
1. Полный или частичный паралич конечностей, в большинстве случаев невозможность пошевелить рукой или ногой с одной стороны, провисание правой или левой половины туловища, нарушенная координация.
Полный или частичный паралич конечностей, в большинстве случаев невозможность пошевелить рукой или ногой с одной стороны, провисание правой или левой половины туловища, нарушенная координация.
2.Признаки затуманенности и спутанности сознания, оглушенности, в тяжелых случаях — состояние комы.
3.У детей старшего возраста — нарушение речи, коверкание слов, невозможность повторения предложений целиком, невнятная и заторможенная речь
4. Резкие и повторяющиеся судороги в конечностях, напряжение мышц в области затылка и шеи.
Другие симптомы:
Комплекс и сила проявления симптомов будут зависеть от типа инсульта, очага поражения и степени повреждения сосудов.
В сочетании с основными проявлениями могут возникать:
– потеря памяти;
– девиация слуха и тактильного восприятия;
– нистагм, резкое расширение зрачка до краев радужной оболочки без реакции на свет, выпадение фрагментов из поля зрения;
– вялость, отсутствие мотивации, частые смены настроения;
– резкие непроизвольные движения частей тела, нарушения координации;
– паралич конечностей.
При кровоизлиянии в мозг возможна резкая потеря сознания, менингеальные и общемозговые симптомы. Ишемическое поражение будет иметь в первую очередь неврологические проявления.
Особенности у детей первых месяцев жизни:
Особенно тяжело диагностировать нарушения кровоснабжения в мозге у новорожденных детей и детей в первые месяцы жизни. Это связано с тем, что симптомы заболевания могут быть спутаны с другими состояниями. Ситуация осложняется тем, что кровоизлияния у младенцев могут быть обширными, влекущими необратимые последствия, если лечение было неправильным или несвоевременным.
В связи с этим особое внимание стоит уделить появлению следующих симптомов в первые месяцы жизни ребенка:
– нарушения дыхания: частое или прерывистое, вплоть до остановки;
– напряжение в затылочной части;
– судорожные проявления;
– провисание одной части туловища;
– частое срыгивание, проблемы с глотанием, рвота, нарушение рефлекса сосания;
– движения лишь одной ногой или рукой;
–повышенная тревожность, беспокойство, резкая реакция на любые раздражители, среди которых прикосновения, громкие звуки, яркий свет;
– отсутствие сна;
– резкие смены настроения, вялое состояние или чрезмерный непрекращающийся плач;
– нарушения зрения, резкое появление признаков косящих глаз, отсутствие фокусировки.
Важно внимательно следить за состоянием ребенка в первые дни и месяцы жизни и при появлении симптомов настоять на проведении дополнительных обследований.
Периоды.
Выделяют 5 периодов течения болезни:
1.Острейший — максимально проявляется в течение первых 3 часов. Сохраняется до 3 суток с момента происшествия. Важнейший этап для диагностирования и устранения проявлений: своевременное лечение способно свести последствия к минимуму.
2.Острый — с 4 по 14 день. Направлен на снижение риска рецидива, устранение отека мозга, нормализацию состояния крови, работы сердца и сосудов.
3.Ранний восстановительный — до 6 месяцев. Комплексная терапия для устранения последствий, увеличения чувствительности поврежденных участков, нормализации речи.
4.Поздний восстановительный — от 6 месяцев до года. Восстановление всех возможных функций, продолжение реабилитационных мероприятий.
5.Период остаточных явлений — до 2 лет. Работа над сложными последствиями, соблюдение рекомендаций и проведение профилактических мероприятий.
Основная опасность инсульта внутриутробного периода заключается в невозможности его распознания до момента родов. Если поражение сосудов мозга ребенка в период беременности матери было обширным, последствия могут отразиться на развитии моторики, психоэмоционального состояния, двигательной активности, проявляться в задержке развития.
Диагностика:
Клинические проявления детских инсультов могут быть смазаны, поэтому врачи предпочитают опираться на инструментальные методы.
Если при осмотре детского педиатра, невролога, неонатолога или нейрохирурга есть подозрение на инсульт, проводят следующие исследования:
– кровь на свертываемость, воспалительные процессы, биохимию;
– у младенцев: УЗИ через родничок;
– на 3-5 день МРТ или КТ;
– ангиографический метод с введением контраста
– один из наиболее точных;
– дуплексное сканирование артерий и вен;
– при невозможности или неточности других вариантов
– спинномозговая пункция на выявлении геморрагии.
Дифференциальная диагностика:
Отсутствие ярких проявлений ишемии и кровоизлияний в мозг у новорожденных затрудняет выявление и правильное определение болезни, поэтому треть случаев остается незамеченной или диагностированной неверно.
Симптомы инсульта могут быть похожими на проявления таких болезней, как:
– опухоль мозга;
– абсцесс;
– осложненная мигрень;
– ювенальная болезнь Паркинсона.
– печеночное отравление;
– субдуральная гематома;
– инфекции некоторых видов;
– паралич Тодда, энцефалиты, неврологические заболевания.
Окончательную картину могут дать лишь исследования жидкостей и органов, проведенные на специализированном медицинском оборудовании.
Лечение.
В зависимости от возраста будут различаться симптомы, варианты диагностики и особенности лечения. Важно обращать внимание на изменения в поведении ребенка, чтобы своевременно выявить возможное наступление инсульта. Начало терапии в первые 3 часа после происшествия позволит максимально снизить его последствия.
Назначить терапию может только врач, самостоятельно лечить инсульт ни в коем случае нельзя.
Если необходима операция по удалению тромба, назначается экстренное оперативное вмешательство с участием нейрохирурга. При тяжелых проявлениях и после операции ребенка переводят в палату интенсивной терапии до момента стабилизации состояния.
В зависимости от типа сосудистого поражения назначается медикаментозное лечение: противотромбозное при ишемии, останавливающее и восстанавливающее кровь при геморрагии.
Применяются препараты для нормализации давления, улучшения мозговой деятельности, устранения симптомов.
В дальнейшем требуется восстановительное лечение в стационаре неврологии. Заключительная часть — реабилитация в специализированных центрах и проведение поддерживающих мероприятий в домашних условиях.
Вероятность рецидива.
Вероятность рецидива инсульта у детей на 30% выше, чем у взрослых. Особенно велик риск рецидива в первый год после выздоровления. В этот период важно соблюдать все рекомендации врачей, продолжать лечебные, реабилитационные и профилактические мероприятия. При первых симптомах заболевания, ухудшении состояния и регрессии стоит незамедлительно обратиться за помощью.
Чаще всего рецидивы случаются у детей и подростков с хроническими патологиями сердца и сосудов, гипертонией, болезнями кровеносной системы. Если подобных заболеваний нет, а причины появления первого инсульта были устранены, риск повторного развития минимален при соблюдении всех рекомендаций.
Последствия.
Благодаря тому, что детский организм находится в стадии активного роста и развития, инсульт переносится легче, чем у взрослых. Способность к регенерации и росту способствует замене отмерших клеток и возникновению новых нейронных связей. В большинстве случаев при должном лечении ребенок после инсульта полностью выздоравливает.
Однако при поздней диагностике и неверной терапии возникают следующие последствия:
– смертность в каждом 5 случае, наиболее опасен в этом плане геморрагический тип;
– 10% детей будут нуждаться в постоянном уходе;
– в 70% случаях возможны постоянные или временные нарушения в виде паралича, заторможенности развития, потери памяти, нарушения речевых, глотательных, зрительных или двигательных функций, неврологических заболеваний, эмоциональной нестабильности.
Профилактика.
Во избежание инсульта необходимо проводить регулярное обследование ребенка на наличие заболеваний сердца, крови и сосудов. Это позволит своевременно диагностировать предрасположенность к появлению инсульта и предотвратить его возникновение. Для профилактики повторных проявлений врач может назначить препараты с ацетилсалициловой кислотой и гепарином. Важный момент — образ жизни и режим питания ребенка. Стоит регулировать его физические нагрузки в зависимости от состояния здоровья, больше времени уделять пешим прогулкам на свежем воздухе, следить за режимом сна и бодрствования: отдых должен составлять не менее 8 часов ежедневно. Способствует профилактике инсультов и диета, основанная на отсутствии жирных блюд.
УЗ «1-я городская детская поликлиника».
Восстановление детей после инсульта — центр ДокторНейро
Инсульт – нарушение мозгового кровообращения вследствие закупорки сосуда (ишемический инсульт) или разрыва сосуда (геморрагический инсульт). Последствия инсульта зависят от места и степени тяжести нарушения мозгового кровообращения (НМК).
Инсульты в детском возрасте могут возникать вследствие нарушения обменных процессов в организме, черепно-мозговых травм, онкологических и токсических заболеваний, аномалий строения сосудов, осложнений при беременности и родах и ряда других причин.
Симптоматика
Симптоматика последствий инсультов в детском возрасте более обширна и разнообразна, чем у взрослых. Перенеся инсульт внутриутробно или в период раннего детского возраста, ребенок, в ряде случаев, может не демонстрировать выраженных симптомов, говорящих о наличии серьезного заболевания. В качестве симптомов инсульта в первые месяцы жизни могут выступать нарушения сна и аппетита, снижение двигательной активности, эпизоды судорог, задержки в развитии. Иногда симптомы проявляются не сразу, через определенный промежуток времени. Это связано с тем, что большинство функций психики и моторики в раннем возрасте еще не развиты и выраженных нарушений на фоне не сформированных функций разглядеть не удается.
В более взрослом возрасте, после НМК у ребенка могут нарушиться двигательные функции, появиться нарушения речи и внимания, эпизоды «необычного» неадекватного поведения, вялость, параличи конечностей.
Само по себе нарушение мозгового кровообращения является серьезным заболеванием и, не зависимо от возраста, требует своевременной медицинской диагностики и лечения в условиях неврологического стационара.
Последствия
Особой проблемой выступают последствия инсульта в детском возрасте. Инсульт, перенесенный в первые месяцы жизни или внутри утробно, может вызвать задержки психоречевого развития (ЗПР, ЗРР, ОНР, алалия), нарушения моторной сферы и детский церебральный паралич (ДЦП). Степень выраженности нарушений развития может колебаться от темповых задержек развития до умственной отсталости.
Инсульты, перенесенные детьми более взрослого возраста, когда психические функции уже сформированы, будут давать картину, свойственную взрослой клинике инсультов – нарушения речи (афазия, дизартрия), нарушения двигательной сферы (парез, апраксия), нарушения восприятия (агнозия), нарушения мышления, внимания и памяти.
Независимо от возраста ребенка необходимо всегда помнить тот факт, что ребенок еще не достиг максимума своего развития и перенесенное заболевание головного мозга, даже при, на первый взгляд, благоприятном его преодолении, может оказать негативное влияние на развитие ребенка в будущем. Поэтому необходимо максимально внимательно относится к процессу реабилитации, развития и обучения детей с последствиями НМК в анамнезе.
Инсульт может повлиять не только на состояние нервной системы, то также сказаться и на работе различных внутренних органов.
Диагностика и лечение
Диагностикой состояния ребенка, перенесшего инсульт, и составлением программы лечения занимаются такие врачи, как: невролог, кардиолог и педиатр. При диагностике используются аппаратные методы исследования – МРТ, КТ, ЭЭГ, УЗДГ, ЭКГ.
Диагностикой состояния высших психических функций и последующим развивающим обучением занимаются нейропсихолог и логопед.
Часто пациентам после инсульта необходимо прохождение курса массажа, остеопатического лечения, транскраниальной магнитной стимуляции (ТМС) и ряда других реабилитационных процедур.
причины, симптомы, лечение и восстановление
Инсульт во всем мире считается проблемой пожилого возраста, однако все чаще такой диагноз ставят детям, причем не подросткам, а малышам даже в утробе матери.
Все, что вы хотели знать о детских инсультах — от первых симптомов до рекомендаций врачей по восстановлению ― читайте в специальном материале Sputnik.
На актуальные вопросы отвечает кандидат медицинских наук, доцент кафедры детской неврологии Белорусской медицинской академии последипломного образования Ирина Жевнеронок.
С какими диагнозами часто путают инсульт у ребенка?
У педиатров существует такое понятие, как настороженность какой-то определенной патологией. За счет того, что инсульты у детей встречаются гораздо реже, чем у взрослых, когда начинает работать молодой специалист, он теряет этот элемент настороженности.
Когда у пациента появляется неврологическая симптоматика, зачастую это расценивается с позиции других диагнозов, например, менингоэнцефалита или нейроинфекции, которые у детей бывают чаще и которые тоже требуют экстренной госпитализации. Поэтому даже если это инсульт, ребенок без внимания медиков не остается.
В каком возрасте у ребенка могут проявиться симптомы инсульта?
Проблема раннего инсульта интересна за счет возраста. Как правило, он встречается у детей до 3-5 лет. Не у подростков, как казалось бы. Причем большая половина случаев – это перинатальные инсульты. То есть инсульты, которые возникают внутриутробно, начиная с 22 недель срока гестации, либо сразу после рождения – до одномесячного возраста.
Но такой инсульт всегда четко отслеживается, достаточно хорошо верифицируется, потому что этим детям проводится УЗИ головного мозга и в случае необходимости принимается решение о дополнительном исследовании, например, МРТ.
Причины и признаки: что может спровоцировать инсульт у детей?
Согласно данным европейских регистров, около 70% детских инсультов являются ишемическими. Остальные – геморрагические.
Сам по себе ишемический инсульт может быть разный. Чаще всего он происходит, когда нарушен приток по артериальному руслу непосредственно к тому участку мозга, который этот сосуд снабжает кровью. Заболеваний, которые могут его вызвать, огромное количество.
Первая достаточно большая группа – сердечно-сосудистая патология. Это, как правило, пороки сердца, нарушение ритма сердца. Даже выполненная операция не снижает риск развития инсульта.
Сюда же можно отнести воспалительные заболевания сердца – кардиты. Если на створках сердечного клапана есть бактериальные налеты, в момент сокращения сердца они отрываются. Любой эмбол перекрывает проход сосуда, в результате участок мозговой ткани не получает кровоснабжения и в нем происходит ишемия.
Ко второй группе можно отнести нейроинфекции. По ряду исследований было доказано, что наличие герпеса может давать такие осложнения, как инсульт.
Еще одна группа – гематологические заболевания с нарушением свертываемости крови. Есть такое понятие, как гемодинамический инсульт. Он происходит, когда у ребенка большая кровопотеря, снижается давление и идут нарушения, которые не компенсируют мозг поступлением крови.
И это не весь перечень причин инсульта.
Первые симптомы: как проявляется инсульт у ребенка?
- Беспокойство
- Судороги
- Слабость в руках и ногах
- Нарушения походки
- Стертость речи, «каша во рту»
- Потеря зрения
С подростком проще: когда у него возникают некие ощущения, которые ему непонятны, он пытается об этом сказать родителям. У маленького ребенка еще может отсутствовать речевая функция. Соответственно картина инсульта бывает внезапной. Но начинаться все с того, что ребенок внезапно становится беспокойным, он плачет, кричит.
Есть инсульты, которые могут начинаться с судорог. Поэтому все дети с впервые развившемся судорожным синдромом, поступают в условия стационара, и им проводится либо КТ мозга, либо МРТ для того, чтобы посмотреть, что данная судорога не связана с развитием какой-то катастрофы в мозговой ткани.
Кроме того, у ребенка наблюдается так называемая очаговая неврологическая симптоматика. Как правило, это слабость в конечностях с одной стороны тела, нарушение походки. Если ребенок разговаривал, у него появляются элементы стертой непонятной речи, «каши во рту», при этом он сам пугается. Есть такие формы нарушения мозгового кровообращения, которые проявляются только потерей зрения.
Каковы факторы риска для развития инсульта у ребенка?
Порою инсульты возникают при физической нагрузке. И это не только активные формы физической нагрузки, как, например, бег или прыжки, а возможны даже такие провокации, как натуживания при дефекации. При этом происходит отрыв эмбола, если были какие-то тромботические массы, который полностью выключает сосуд. Это приводит к потере сознания, судорогам.
Поэтому говорить о том, что родители могут пропустить, что у ребенка начинается инсульт, априори невозможно. Неврологическая симптоматика будет всегда, она возникает остро и неожиданно. Но на этапе первого и второго дня даже у педиатров могут быть сомнения, если не выполнить МРТ. Потому что, в отличие от взрослых, у детей встречается небольшой подъем температуры и при наличии воспалительных реакций, если ребенка пропунктировать, могут быть даже изменения по ликвору. Поэтому иногда даже для педиатров требуется время, но дома этот ребенок точно не будет – он поедет в больницу.
Каковы последствия детского инсульта? Может ли ребенок остаться парализованным?
Тяжесть последствий детского инсульта зависит от того, какой именно был инсульт. Если геморрагический, при котором в полость черепа изливается некое количество крови, многие зависит от того, сколько ее было, что она пропитала и в каком объеме.
У детей школьного возраста уже закрыты роднички и швы. Любое дополнительное вещество в мозговой ткани создает гипертензионный синдром. То есть мозговой ткани негде находиться. Когда такое кровоизлияние находится в задней черепной ямке, где все ограничено костями, это приводит к сдавлению ствола мозга и жизненно важных центров. Если вовремя не выполнить разгрузочную трепанацию, то этот ребенок может умереть за несколько часов. Либо если его успеют реанимировать, мозговая ткань может настолько пострадать, что все закончится полным тетрапарезом с отсутствием движения в руках и ногах и умственными нарушениями.
Что касается ишемических инсультов, тут важно сказать, что каждый участок мозга имеет свой сосуд. Например, средняя мозговая артерия кровоснабжает 4/5 поверхности мозговой ткани, которая отвечает за речь, движение и т.д. Если по этому бассейну пойдет нарушение кровотока, то будут очень серьезные нарушения. Ребенок может впасть в кому, после которой возможны нарушения психического развития, моторного развития.
Но есть еще инсульты маленькие, так называемые лакунарные. Они по своим размерам могут быть от нескольких миллиметров до 1,5 сантиметра. Соответственно объемного поражения при этих формах инсульта мы не увидим.
Возможен ли рецидив инсульта у ребенка?
Все зависит от причины. Допустим, у ребенка наблюдаются хронические лейкозы как определенная форма рака крови. Казалось бы, его вылечили, ему провели химиотерапию. Он определенное время может быть стабилен. Может у него произойти рецидив рака? Может. Так вот при рецидивах возможен и повторный инсульт.
Есть дети с гематологическими заболеваниями, у которых наблюдаются мутации и наследственная предрасположенность к ним. Это может быть тромбофилия или фактор Лейдена. У этой категории детей вероятность рецидива инсульта присутствует, но небольшая — до 1-5%.
У кого инсульт встречается чаще ― у мальчиков или девочек?
По геморрагическим инсультам четкой разницы не видно. По ишемическим данные разнятся. Одни исследования говорят, что чаще такой инсульт бывает у девочек, другие – у мальчиков, говорит специалист.
Как защитить ребенка от инсульта?
Если ребенок идет в спорт, где есть большие нагрузки, рекомендуется, чтобы родители взяли справку у педиатра. Врач обычно спрашивает, есть ли какие-то жалобы. Имеет смысл сделать УЗИ сердца, электрокардиограмму и получить консультацию у кардиолога. Дальше этот ребенок так или иначе будет наблюдаться в спортивном диспансере. В этом случае родители идут по пути профилактики.
При наличии необычные состояний, которых раньше у ребенка не было, нужно обращается своевременно к врачу. Причем в Беларуси есть возможность не только вызвать скорую помощь, но и самому приехать в приемный покой. Там ребенка осматривают, и достаточно быстро идет верификация диагноза.
Профилактика инсультов: на какое поведение ребенка обращать внимание?
Собеседница Sputnik приводит случай из практики: были два мальчика в возрасте 2,5 и 3 года. Все происходило по похожему сценарию. Вечером они бегали, прыгали. Вдруг идет плач на фоне полного здоровья. Ребенок вроде бы быстро успокоился, но стал какой-то сонный, его пошатывало. Родители решили, поскольку было 8 часов вечера, что малыш просто захотел пораньше спать.
Утром его уже было сложно разбудить. Ребенок уже не мог стоять, не работала одна рука. В итоге прошло более 16 часов с момента развития острой катастрофы до момента поступления в стационар. А это очень важно, особенно для ишемических инсультов. Потому что у них существует терапевтическое окно, при котором можно уменьшить степень инсульта. Тем не менее, этим мальчикам повезло: у них не были затронуты жизненно важные центры. У одного ребенка произошли осложнения в виде квадратной гемианопсии на одном глазу, у второго наблюдалась неловкость в одной руке.
Таким образом, при возникновении у ребенка необычных состояний, которых раньше родители не отмечали, желательно не затягивать, а достаточно быстро обратиться к медикам, для того, чтобы своевременно выявить и исключить острую катастрофу в головном мозге.
Что говорит статистика: как молодеет инсульт?
В среднем в мире детские инсульты встречаются в 1,5-13 случаях на 100 тысяч детей. Во многих странах с 2007 года создаются регистры пациентов, где указано количество детей, поступивших в больницы с инсультом, их возраст, характер заболевания и его последствия.
В Москве регистр функционирует с 2017 года. В Беларуси общих данных пока нет, но только в центр «Мать и дитя», в котором находится кафедра детской неврологии, в среднем за год поступает до 20 детей. «Это немного, поэтому говорить о массовости, о том, что инсульт глобально молодеет, мы не можем», отмечает специалист.
Читайте также:
Не пропустите первые признаки инсульта
В цивилизованных странах ежегодно регистрируются сотни тысяч случаев инсульта. К сожалению, если «пропустить» первые минуты и часы этого грозного заболевания, процесс становится необратимым… Вот почему так важно знать правила первой помощи при инсульте
Когда происходит инсульт?
Инсульт происходит, когда перекрывается просвет или разрывается стенка какого-либо сосуда, расположенного в головном мозге. Инсульт может быть ишемическим (когда тромб полностью перекрывает просвет кровеносного сосуда) и геморрагическим (когда рвется стенка артерии, снабжающей кровью тот или иной участок мозга, образуется гематома). При этом, естественно, нарушается нормальный режим кровоснабжения и начинается гибель клеток головного мозга. Процесс повреждения структур мозга может развиваться крайне стремительно, и чем дольше человеку не оказывается должная медицинская помощь, тем больше необратимых изменений происходит.
Из-за чего случается инсульт
Какой-то одной причины возникновения инсульта не существует, поэтому принято говорить о комплексе факторов риска, которые могут привести к инсульту. В первую очередь это, конечно, наследственность. Если у человека «слабые» сосуды (то есть наблюдается генетически обусловленная слабость соединительной ткани), у него может развиться аневризма (расширение или расслоение стенки сосуда, питающего головной мозг), которая, достигнув определенного размера, может «порваться» и произойдет геморрагический инсульт. Если же у человека есть склонность к накоплению «плохого» холестерина, то в его сосудах будут образовываться атеросклеротические бляшки, сужающие просвет и способствующие образованию тромбов. «Работают» и такие факторы риска, как курение, гипертония, аритмия, избыточный вес и сахарный диабет. Поэтому чувствовать себя застрахованным от инсульта не может никто.
Учим правила инсульта
«Да зачем они мне, — скажете вы, — я же вполне здоровый человек, да и в круг моих родных и знакомых входят молодые, полные жизненных сил, люди». К сожалению, инсульт редко интересуется возрастом того, к кому приходит. Безусловно, в группе риска находятся мужчины старше 45 лет и женщины старше 55 лет, но сегодня нередки случаи инсульта и у 30-летних, и у тех, кому только исполнилось 25. Причем, чем моложе человек, тем менее ожидаемыми у него могут быть признаки, характерные для инсульта, а следовательно — тем дольше он будет оставаться без помощи, и тем более печальными могут оказаться последствия мозговой катастрофы.
Причины инсульта у детей
Инсульт стоит на втором месте, после инфаркта миокарда по смертности населения в России, к которому подвергаются даже дети. Поэтому очень важно знать его причины. Читаем…
Острое нарушение кровообращение мозга называют инсультом. Чаще данная проблема относится к людям пожилого возраста, но дети тоже подвержены инсульту.
У детей разного возраста, в том числе даже в утробе матери или в первые дни жизни, признаки инсульта могут никак не проявляться. Ребенок может развиваться в пределах нормы, но с небольшим отставанием. Поэтому выявить данную патологию существенно сложнее.
Нервная система малыша более пластична, поэтому у детей шанс на выживание и полное восстановление намного выше. Главная задача во время диагностировать и начать лечение.
Инсульт разделяют на:
• Ишемический, при котором кровеносные сосуды мозга закупориваются.
• Геморрагический, во время, которого случается разрыв сосуда или кровоизлияние в головной мозг.
Детские инсульты встречаются намного реже, чем у взрослых и людей пожилого возраста, но его последствия могут быть не менее опасны. Последствия инсульта приводят к инвалидности или даже к смерти. Инсульт делят три группы по возрасту:
• в утробе матери;
• новорождённые;
• дети до 18 лет
Главные причины возникновения заболевания у детей:
• Родовые травмы, с повреждением шейных отделов позвонков;
• Различные патологии во время беременности, гипоксия плода;
• Сложные и долгие роды;
• Заболевания крови, связанные с процессом свертываемости;
• Анемия, недостаток витамина С;
• Роды на ранних и поздних сроках;
• Пороки сердца;
• Генетические заболевания, связанные с патологией внутричерепных артерий;
• Внутриутробные инфекции;
• Ветрянка, менингит.
Дети дошкольного возраста активны, поэтому часто получают травму головы, которая может вызвать инсульт.
Первые признаки, на которые следует обратить внимание:
1. резкая слабость;
2. ослабление зрения;
3. помутнение сознания;
4. речь невнятна.
У малышей может быть:
1. плохой аппетит;
2. затрудненное дыхание;
3. судороги;
4. задержка развития.
У детей более старшего возраста приступ начинается с:
1. паралича конечностей, впоследствии и всего тела;
2. нечеткой речи;
3. утраты концентрации внимания.
Вы можете сами определить наличие приступа:
1. Попросите улыбнуться, если улыбка асимметрична, то необходимо вызывать скорую помощь.
2. Пусть поднимет две руки вверх, если это не может сделать ребенок, скорее всего это следующий признак.
3. Попросите повторить фразу, если речь невнятная, или ребенок не может повторить, это третий признак инсульта.
Пока скорая не приехала, уложите ребенка на спину, а голову приподнимите, можно положить подушку или валик.
Снять облегающую одежду, расстегнуть ворот рубашки. Обеспечить приток свежего воздуха. Если появилась рвота, нужно очистить ротовую полость от слизистых и рвотных масс, и повернуть его на бок.
Нужно быть внимательным к своему ребенку, в случае проявления признаков инсульта сразу обратиться за высококвалифицированной медицинской помощью.
Типы, причины и симптомы инсульта у детей
Каковы признаки и симптомы инсульта?
Признаки и симптомы инсульта у детей включают:
- Затруднения при разговоре
- Боль или скованность в шее
- Онемение или покалывание
- Начало летаргии или трудности при ходьбе
- Изъятие
- Внезапный обвал
- Внезапная потеря сознания
- Внезапная потеря подвижности или слабость лица, руки или ноги
- Внезапное начало сильной головной боли
- Рвота
Каковы наиболее распространенные типы инсультов у детей?
Инсульт — это необратимое повреждение головного мозга, вызванное кровотечением (геморрагический инсульт) или недостатком кислорода (ишемический инсульт).Инсульт может случиться в любой момент жизни человека. Инсульт в детстве, в том числе в период новорожденности, сегодня получает все большее признание. Общие типы детских инсультов включают:
- Перинатальный (новорожденный) инсульт — Инсульт у новорожденных является обычным явлением и часто остается незамеченным и недиагностированным.
- Геморрагический инсульт — Этот инсульт возникает, когда кровеносный сосуд в головном мозге или рядом с ним разрывается, вызывая кровотечение в головном мозге.
- Ишемический инсульт — Ишемический инсульт возникает, когда приток крови к мозгу снижается, обычно из-за сгустка, называемого тромбом, в одном из кровеносных сосудов головного мозга.У детей, особенно новорожденных, бывает два типа ишемического инсульта: синовенозный тромбоз и артериальный ишемический инсульт.
- Инсульт с синовенозным тромбозом — Этот инсульт возникает, когда в одной из вен головного мозга имеется тромб.
- Артериальный ишемический инсульт — Этот инсульт возникает, когда в артерии головного мозга имеется тромб.
- Церебральный венозный тромбоз (CVT) — CVT — это инсульт, который возникает в результате тромбоза (сгустка крови) в синусах твердой мозговой оболочки, отводящих кровь от головного мозга.
Каковы причины инсультов у детей?
Трудно определить причины многих случаев инсульта. В некоторых случаях цереброваскулярные аномалии — состояния, которые характеризуются деформированием кровеносных сосудов — могут вызывать симптомы инсульта у ребенка.
Основные причины:
- Генетические причины: серповидноклеточные клетки, нарушения свертывания крови и другие нарушения
- Причины, связанные с окружающей средой: отравление угарным газом, инфекция, лекарства, травмы, васкулит и расслоение.
- Врожденные причины: артериовенозная мальформация, аневризма, синдром Моямойи и другие цереброваскулярные аномалии.
Узнайте, как Институт по уходу за мозгом детской больницы лечит детей и младенцев, перенесших инсульт.
Узнайте больше о детской неврологии.
Инсульт может возникнуть у детей
У детей и новорожденных может развиться инсульт. Инсульт — это нарушение кровоснабжения головного мозга. Клетки головного мозга в непосредственной близости от них умирают, а клетки в окружающих областях страдают из-за снижения кровотока.Когда клетки мозга умирают, их функции умирают вместе с ними. Причины инсульта в детском возрасте до конца не изучены, но предполагается, что они включают проблемы с кровеносными сосудами в головном мозге и сгустки, идущие из сердца. Инсульт у детей встречается относительно редко. Считается, что ежегодно во всем мире страдают около двух из каждых 100 000 детей. Большинство случаев встречается у детей младше двух лет. Необходимы дополнительные исследования, чтобы лучше понять причины и последствия инсульта у детей.
Типы инсульта
Есть два основных типа инсульта:- Ишемический инсульт — эмболия (сгусток крови или кусок мусора) блокирует кровеносный сосуд в головном мозге, прерывая кровоток.
- Геморрагический инсульт — разрыв кровеносного сосуда попадает в мозг. У новорожденных может возникнуть кровотечение в пространство, окружающее мозг, и это называется субарахноидальным кровотечением.
Симптомы инсульта у детей
Дети часто испытывают симптомы инсульта, отличные от взрослых.Они могут включать судороги, головную боль и лихорадку. Однако многие симптомы инсульта у детей аналогичны симптомам, которые испытывают взрослые.Инсульт, который случается у младенцев, часто проявляется в виде припадков, но их можно пропустить до тех пор, пока родители не заметят позже, что ребенку трудно двигать частью своего тела. Иногда инсульты могут повлиять на развитие ребенка.
У детей младшего возраста или старшего возраста могут появиться внезапные признаки, такие как:
- слабость в руке или ноге, особенно с одной стороны.Это может вызвать трудности при ходьбе, стоянии и / или использовании пораженной руки. У детей старшего возраста это также может включать онемение руки или ноги.
- трудности с разговором, пониманием, чтением, письмом или концентрацией
- проблемы со зрением одним или обоими глазами
- головокружение, потеря равновесия или плохая координация
- трудности с глотанием, включая слюнотечение
- сильные или необычные головные боли, тошнота и / или рвота
- Иногда из-за инсульта у детей может потеряться сознание, измениться поведение или случиться припадок.
Причины инсульта у детей
В настоящее время считается, что около половины всех инсультов у детей происходит из-за проблем с кровеносными сосудами в головном мозге, а четверть — из-за тромбов, движущихся из сердца. Примерно у четверти детей причина не может быть найдена.Ряд заболеваний может увеличить вероятность инсульта у вашего ребенка. К ним относятся:
- некоторые виды сердечных заболеваний или операции на сердце
- аномальные или воспаленные кровеносные сосуды в головном мозге
- проблемы со свертыванием крови
- низкий анализ крови
- центральные венозные катетеры
- некоторые виды рака
- недавние серьезные инфекции вокруг ушных пазух или носа
- некоторые вирусные инфекции (например, исследования показали, что ветряная оспа может вызвать ишемический инсульт у детей)
- травма головы
- обезвоживание
- длительное низкое кровяное давление
- опухоли головного мозга
- другие состояния, такие как серп клеточная болезнь и талассемия.
Причина инсульта у новорожденных обычно неизвестна. Факторы риска включают осложнения беременности, трудности при родах, нарушения свертываемости крови и проблемы с сердцем. Обсудите со своим врачом факторы риска вашего ребенка и возможные причины инсульта.
Лечение инсульта
Лечение инсульта в больнице одинаково как у детей, так и у взрослых и может включать:- лекарства, которые разжижают кровь и снижают вероятность ее свертывания (например, аспирин).Это может быть рассмотрено для детей, перенесших ишемический инсульт.
- некоторым детям с геморрагическим инсультом, но не всем, может потребоваться операция на головном мозге, если у них снижено сознание (например, они не бодрствуют или не бодрствуют) или если кровь накапливается и вызывает давление в их мозгу.
- лечение любых основных или связанных заболеваний
- исследование и устранение причины для предотвращения дальнейших приступов
- реабилитация.
Долгосрочные последствия инсульта
Ребенку, пережившему инсульт, придется прожить больше лет с функциональными ограничениями и инвалидностью, чем взрослому.Примерно от 20 до 40 процентов детей страдают повторными инсультами, и от 50 до 85 процентов выживших после инсульта останутся с долгосрочными проблемами. К ним могут относиться:- эпилепсия
- двигательные расстройства
- нарушения обучаемости
- умственная отсталость.
Обратитесь за неотложной медицинской помощью
Инсульт — это неотложная медицинская помощь. Если ваш ребенок испытывает такие симптомы, как судороги, потеря речи или паралич, немедленно обратитесь за медицинской помощью.Где получить помощь
- Ваш врач
- Национальный фонд инсульта StrokeLine Тел.1800 787 653
- enableme — The Stroke Foundation — Получите информацию, советы и методы, которые помогут вам в восстановлении после инсульта.
- В экстренных случаях звоните по телефону Triple Zero (000)
- Если у вашего ребенка наблюдаются симптомы инсульта, доставьте их в ближайшее отделение неотложной помощи больницы.
Что следует помнить
- Инсульт среди детей встречается редко: ежегодно во всем мире страдают только двое из 100 000 детей.
- Самая частая причина — проблемы с кровеносными сосудами головного мозга.
- Симптомы инсульта у детей включают судороги, лихорадку, нарушение речи и паралич.
Детский инсульт | Детская больница Филадельфии
Инсульт возникает, когда кровоток в определенной области мозга блокируется или прерывается тромбом или поврежденным кровеносным сосудом. Когда происходит одно из этих событий, клетки мозга начинают умирать, и может произойти повреждение мозга.
От инсульта у детей страдают 25 из 100 000 новорожденных и 12 из 100 000 детей в возрасте до 18 лет.Инсульт является шестой по значимости причиной смерти детей. К детям с риском инсульта относятся:
- Новорожденные, особенно доношенные
- Дети старшего возраста с серповидноклеточной анемией, врожденными пороками сердца, иммунными нарушениями или проблемами со свертываемостью крови
- Ранее здоровые дети, у которых обнаружены скрытые заболевания, такие как узкие кровеносные сосуды или склонность к легкому образованию тромбов
Распознавание инсульта у большинства детей часто происходит с задержкой или даже не распознается.Многим детям с синдромами инсульта ошибочно ставят диагноз более распространенных состояний, имитирующих инсульт, таких как мигрень, эпилепсия или вирусные заболевания.
Раннее распознавание и лечение в первые часы и дни после инсульта имеют решающее значение для оптимизации долгосрочных функциональных результатов и минимизации риска рецидива.
- Артериальный ишемический инсульт (АИС): повреждение головного мозга, вызванное блокировкой кровотока в артерии, вызванной сгустком крови или сужением артерии.
- Церебральный синовенозный тромбоз (ЦСВТ): нарушение функции головного мозга или травма головного мозга, вызванная блокировкой оттока крови из головного мозга в результате свертывания в венозной системе головного мозга.Он может исчезнуть до того, как будет нанесен необратимый ущерб мозгу, или может вызвать ишемический инсульт или внутричерепное кровоизлияние.
- Внутричерепное кровоизлияние: Кровоизлияние в мозг, приводящее к черепно-мозговой травме. Артерии и другие мелкие кровеносные сосуды создают в головном мозге пути, по которым кровь поступает из сердца. Если эти артерии или кровеносные сосуды ослабнут и лопнут, они могут вызвать геморрагический инсульт.
У детей и подростков
Наиболее частые признаки и симптомы инсульта включают внезапное появление:
- Слабость или онемение лица, руки или ноги, обычно с одной стороны тела
- Проблемы при ходьбе из-за слабости или затрудненного движения одной стороной тела или из-за потери координации
- Проблемы с речью или пониманием языка, включая невнятную речь, проблемы с попыткой говорить, неспособность вообще говорить или трудности с пониманием простых указаний
- Сильная головная боль, особенно с рвотой и сонливостью
- Проблемы со зрением одним или обоими глазами
- Сильное головокружение или потеря координации, которые могут привести к потере равновесия или падению
- Новое появление припадков, особенно если поражает одну сторону тела с последующим параличом на стороне припадочной активности
- Сочетание постоянно усиливающейся непрерывной головной боли, сонливости и повторяющейся рвоты, продолжающихся несколько дней без облегчения
- Жалоба на внезапное начало «самой страшной головной боли в моей жизни»
У новорожденных и младенцев
- Изъятия
- Сильная сонливость
- Склонность использовать только одну сторону своего тела
Когда инсульт поражает новорожденного, симптомы могут не проявляться до 4-6 месяцев в виде уменьшения подвижности или слабости одной стороны тела.
Посмотрите следующее видео, чтобы узнать об общих признаках и симптомах, а также о том, чего ожидать при оценке инсульта.
- Наберите 911 или обратитесь в отделение неотложной помощи ближайшей больницы.
- Попросите ребенка лечь ровно.
- Не давайте ребенку ничего есть и пить.
- Предложите вашему местному медицинскому работнику обратиться в программу лечения инсульта CHOP для консультации. Они могут связаться с оператором CHOP по телефону 215-590-1000 и попросить вызвать группу по инсульту.
Инсульт у детей | Типы инсульта у детей
Большинство детских инсультов имеют ишемический или тромботический характер, что означает, что кровь перестала поступать в определенную область мозга на достаточно долгое время, чтобы вызвать повреждение.
Основные состояния инсульта у детей, которые мы лечим, включают:
Неонатальный инсульт, также известный как инсульт у новорожденных, встречается примерно у 1 из 2500 доношенных новорожденных и еще чаще у недоношенных детей.Иногда инсульты случаются даже до рождения. Чаще всего неонатальный инсульт обнаруживается вскоре после рождения у младенцев, страдающих судорогами или слабых и невосприимчивых, и подтверждается с помощью нейровизуализации.
Артериальный ишемический инсульт (AIS) у детей обычно возникает из-за препятствия кровотоку в определенной области головного или спинного мозга, что препятствует доставке кислорода. AIS может быть вызван сгустками крови, которые образуются внутри артерии головного или спинного мозга, или сгустками, которые проходят через сердце, попадают в общий кровоток и затем застревают в артерии головного или спинного мозга.Структурные аномалии самих церебральных артерий, известные как церебральные артериопатии, также могут вызывать АИС. Примеры включают церебральный васкулит, синдром Элерса-Данлоса и болезнь моямоя.
Некоторые инсульты возникают не из-за ишемии или нарушения кровотока, а из-за кровотечения или кровоизлияния в головной мозг. Это кровотечение обычно возникает из-за аномалий кровеносных сосудов, таких как кавернозные мальформации, артериовенозные мальформации, венозная ангиома и аневризма. Нарушения свертывания крови, такие как гемофилия, серповидно-клеточная анемия, опухоли головного мозга и врожденные пороки сердца, также могут вызывать кровотечения, приводящие к геморрагическому инсульту.Геморрагический инсульт также называют кровоизлиянием в мозг или внутричерепным кровоизлиянием.
Иногда у детей с ишемическим инсультом может развиться геморрагическая трансформация первоначального инсульта, что означает, что кровотечение иногда может развиваться как осложнение самого ишемического повреждения или лекарства, использованного для его лечения.
Кровоизлияние в мозг нетравматическое
Этот термин относится к кровотечению в головном мозге, которое возникает не в результате травмы, а в результате патологии кровеносных сосудов или других заболеваний.Это может привести к геморрагическому инсульту, но исследования показывают, что около половины детей с нетравматическим внутричерепным кровоизлиянием не будут иметь длительного дефицита. Мы внимательно наблюдаем за этими детьми, чтобы обеспечить оптимальные долгосрочные результаты.
Тромбоз синуса головного мозга
Это состояние возникает, когда в венах головного мозга и синусах твердой мозговой оболочки образуется сгусток крови, каналы, которые возвращают кровь из мозга в сердце. Он все чаще диагностируется у новорожденных и детей и может вызывать как ишемический, так и геморрагический инсульт.Раньше врачи неохотно лечили это состояние антикоагулянтами, которые сами по себе могут представлять определенный риск, но выросла уверенность в использовании этих лекарств для предотвращения повреждения тромбом у отдельных новорожденных и детей. Эти дети находятся под пристальным наблюдением Программы тромбоза и антикоагуляции в Детском центре Бостона, которая тесно сотрудничает с Центром инсультов и сосудов головного мозга.
Кортикальный или церебральный венозный тромбоз возникает, когда в вене головного мозга образуется сгусток крови.Такие сгустки могут препятствовать кровотоку и повышать кровяное давление в венозной циркуляции головного мозга (сторона кровообращения, возвращающая кровь к сердцу), иногда до такой степени, что возникает ишемический инсульт. Важно выявить тромбоз корковых вен на ранней стадии и рассмотреть возможность лечения антикоагулянтами.
Также известные как ТИА, это временные нарушения неврологической функции, вызванные кратковременным прерыванием кровотока в части мозга. Хотя симптомы недолговечны и проходят сами по себе, ТИА могут вызвать длительное повреждение ткани мозга.Наше исследование показывает, что около 10 процентов детей, перенесших ТИА, в конечном итоге страдают инсультом, иногда без предупреждения или без предупреждения.
Знаете ли вы, если у вашего ребенка инсульт? — Основы здоровья от клиники Кливленда
Автор: детский невролог и специалист по инсульту Нил Фридман, МБЧБ
Клиника Кливленда — некоммерческий академический медицинский центр. Реклама на нашем сайте помогает поддерживать нашу миссию.Мы не поддерживаем продукты или услуги, не принадлежащие Cleveland Clinic. Политика
Вы можете не думать о том, чтобы искать признаки инсульта у ребенка, и, к счастью, у молодых людей инсульты встречаются нечасто.
Инсульт, блокирующий кровоток или вызывающий кровотечение в головном мозге, может случиться в любом возрасте. Это миф, что инсульт бывает только у пожилых людей. Даже новорожденные, младенцы и очень маленькие дети могут перенести инсульт.
Вот почему так важно распознавать признаки инсульта и знать факторы риска для всех возрастов.
Риск инсульта у детей наиболее высок в первый год жизни и в период до рождения. По данным Национальной ассоциации по инсульту, инсульт остается одной из 10 основных причин смерти детей.
7 признаков инсульта у младенцев и детей
Вы знаете своего ребенка лучше всех. А с инсультом время имеет значение. Вы можете помочь, рассказав врачам, какие необычные симптомы вы замечаете.
Остерегайтесь этих признаков инсульта у детей:
- Сильная и внезапная головная боль со рвотой и сонливостью
- Потеря зрения или двоение в глазах
- Сильное, трудноизлечимое головокружение
- Потеря равновесия или координации
- Судороги на одной стороне тела
- Онемение или слабость с одной стороны тела
- Затруднения при разговоре или понимании других людей
У очень маленьких детей легко неправильно понять или пропустить признаки инсульта.Поскольку инсульт не встречается у младенцев, детей или подростков, врачи могут приписать симптомы более распространенному заболеванию.
Если ваш ребенок кажется ненормально сонливым, его сильно рвет, или у него внезапно возникла сильная и трудноизлечимая головная боль, педиатр может заподозрить заболевание желудка.
Если у вашего ребенка впервые появилась невнятная речь, очаговая слабость или двоение в глазах — это тоже могут быть признаки инсульта. Однако у очень маленького ребенка речь часто бывает нечеткой, и ребенок может быть не в состоянии сообщить о двоении в глазах.Точно так же может быть трудно определить слабость руки или ноги.
Все это создает проблемы при интерпретации симптомов, но не стесняйтесь обращаться к своему врачу, если вы подозреваете, что с вашим ребенком что-то не так.
Как запомнить признаки инсульта
Один из способов запомнить знаки — это знать аббревиатуру — БЫТЬ БЫСТРО:
B alance — Внезапная потеря координации, равновесия, проблемы с ходьбой или головокружение
E да — Внезапное изменение или потеря зрения (двоение в глазах, нечеткое зрение или ощущение тени, опускающейся на глаз)
F ace — Внезапная слабость или асимметрия лица
A rms — Внезапная слабость или онемение руки и / или ноги
S peech — Внезапное затруднение речи или языка (проблемы с поиском слов или пониманием устных и / или письменных команд)
T ime — Пора позвонить в службу 911 и отметить время появления симптомов.
СВЯЗАННЫЙ: 5 фактов, которые вы не знали об инсульте в детстве
Что вызывает инсульт в разных возрастных группах?
Хотя высокое кровяное давление, нерегулярное сердцебиение и затвердение артерий являются частыми причинами инсульта у взрослых, они редко встречаются у детей.
К наиболее распространенным факторам риска инсульта у детей в возрасте от 1 месяца до 18 лет относятся:
- Врожденный или приобретенный порок сердца
- Генетические заболевания кровеносных сосудов головного мозга
- Серповидно-клеточная анемия
- Аутоиммунные расстройства
- Травма головы или шеи
- Инфекции, поражающие головной мозг, например менингит
Примерно в четверти (20-25 процентов) инсультов в детском возрасте врачи не обнаруживают никаких предшествующих факторов риска.
Лечение нужно начинать быстро и зависит от причины
Самое важное, что нужно помнить, — это позвонить в службу 911 и быстро получить помощь, если вы считаете, что у вашего ребенка был инсульт.
Часто парамедики знают, в каких близлежащих больницах есть опыт лечения детского инсульта. Быстрое лечение помогает ограничить повреждение головного мозга. Это также может предотвратить необратимые осложнения, такие как слабость, проблемы со зрением или судороги.
Эксперты говорят, что подход к лечению зависит от того, что в первую очередь вызвало инсульт.
Врачи лечат взрослых лекарствами, растворяющими закупорки. Специалист также может использовать катетер для удаления закупорки. Проблема в том, что эти методы лечения не одобрены Управлением по контролю за продуктами и лекарствами для детей, но в правильной обстановке и проводятся совместно с педиатрическим экспертом по инсульту, их может быть уместным для рассмотрения.
СВЯЗАННЫЙ: Информационный бюллетень по педиатрическому инсульту (PDF)
Когда ребенок выздоравливает, врач сосредотачивается на выявлении и лечении состояния, вызвавшего инсульт.
Например, если у ребенка серповидноклеточная анемия, переливание крови может снизить риск повторных инсультов. Если проблема связана с врожденным пороком сердца, ребенку может потребоваться операция. Иногда может потребоваться восстановление притока крови к мозгу.
Максимальное повышение потенциала развития и восстановления вашего ребенка после инсульта требует командного подхода, включая физиотерапию, трудотерапию и речевую терапию. Иногда также могут потребоваться подтяжки и ортопедические приспособления.
Итог: действуйте БЫСТРО и звоните 911, если вы подозреваете, что у вашего ребенка или у кого-либо еще инсульт.
СВЯЗАННЫЙ: Руководство по лечению инсульта
Детский инсульт: обзор
Emerg Med Int. 2011; 2011: 734506.
Даниэль С. Цзе
1 Отделение педиатрии, отделение педиатрической неотложной медицины, Колледж врачей и хирургов, Колумбийский университет, Нью-Йорк, Нью-Йорк 10032, США
Джонатан Х.Валенте
2 Отделение неотложной медицины и педиатрии, Медицинская школа Уоррена Альперта при Университете Брауна, Провиденс, Род-Айленд, 02903, США
1 Отделение педиатрии, Отделение неотложной детской медицины, Колледж врачей и хирургов Колумбийского университета , New York, NY 10032, USA
2 Департамент неотложной медицины и педиатрии, Медицинская школа Уоррена Алперта при Университете Брауна, Провиденс, Род-Айленд, 02903, США
Академический редактор: Walter Mauritz
Поступило 3 июля 2011 г .; Принята в печать 16 сентября 2011 г.
Copyright © 2011 Д. С. Цзе и Дж. Х. Валенте.Это статья в открытом доступе, распространяемая по лицензии Creative Commons Attribution License, которая разрешает неограниченное использование, распространение и воспроизведение на любом носителе при условии правильного цитирования оригинальной работы.
Эта статья цитируется в других статьях в PMC.Abstract
Инсульт у детей встречается относительно редко, но может привести к значительной заболеваемости и смертности. Понимание того, что у детей с инсультом протекает иначе, чем у взрослых, и что у них часто присутствуют уникальные факторы риска, позволит оптимизировать исходы у детей.Несмотря на увеличивающуюся частоту инсульта у детей, диагноз часто задерживается, и случаи могут оставаться недооцененными или неправильно диагностированными. Клиническая картина будет зависеть от возраста ребенка, и у детей факторы риска инсульта встречаются реже, чем у взрослых. Стратегии ведения детей экстраполированы в основном из исследований взрослых, но с другими соображениями относительно краткосрочной антикоагуляции и осторожными рекомендациями относительно тромболитиков. Хотя большинство рекомендаций по ведению экстраполированы на взрослое население, они по-прежнему остаются полезными в сочетании с особенностями педиатрии.
1. Общие сведения
Инсульт — это неврологическое повреждение, вызванное окклюзией или разрывом церебральных кровеносных сосудов. Инсульт может быть ишемическим, геморрагическим или и тем, и другим. Ишемический инсульт чаще вызывается артериальной окклюзией, но также может быть вызван венозной окклюзией церебральных вен или пазух. Геморрагический инсульт — это результат кровотечения из разорванной мозговой артерии или кровотечения в месте острого ишемического инсульта (AIS).
На AIS приходится около половины всех инсультов у детей, в отличие от взрослых, у которых 80–85% всех инсультов являются ишемическими [1, 2].У детей также имеется более разнообразное и большее количество факторов риска инсульта, которые значительно отличаются от взрослых, среди которых преобладают артериальная гипертензия, диабет и атеросклероз [3, 4].
Детский инсульт приводит к значительной заболеваемости и смертности. Примерно 10–25% детей, перенесших инсульт, умрут, до 25% детей будут иметь рецидивы и до 66% будут иметь стойкие неврологические расстройства или последующие судорожные расстройства, проблемы с обучением или развитием [3, 5, 6].Учитывая возникновение нарушений в детстве и их влияние на качество жизни ребенка и семьи, экономические и эмоциональные издержки для общества возрастают.
Раннее распознавание педиатрического инсульта должно привести к более быстрой неврологической консультации, визуализации, лечению и улучшению результатов. В этой статье мы рассмотрим эпидемиологию, клинические проявления, дифференциальный диагноз, факторы и причины риска, а также лечение детского инсульта. Неонатальный инсульт в этой статье обсуждаться не будет.
2. Эпидемиология
Инсульт или нарушение мозгового кровообращения (ССЗ) у детей обычно считается редким событием. Сообщаемая частота комбинированного ишемического и геморрагического инсульта у детей колеблется от 1,2 до 13 случаев на 100 000 детей в возрасте до 18 лет [1, 7–15]. Однако детский инсульт, вероятно, встречается чаще, чем мы можем себе представить, поскольку считается, что он часто не диагностируется или диагностируется неправильно. Это может быть связано с множеством факторов, включая низкий уровень подозрений со стороны врача и пациентов, у которых проявляются неявные симптомы, имитирующие другие заболевания.Это, в свою очередь, может привести к задержке диагностики инсульта. Согласно одному отчету, 19 из 45 детей с инсультом не получили правильный диагноз в течение от 15 часов до 3 месяцев после первоначального обращения [16]. Другое исследование продемонстрировало 28-часовую задержку обращения за медицинской помощью с момента появления симптомов и в среднем 7,2-часовую задержку после обращения до того, как было выполнено сканирование мозга [17]. Однако сообщаемая частота случаев инсульта у детей более чем удвоилась по сравнению с оценками за предыдущее десятилетие [18].Это может быть связано с сочетанием повышенной выживаемости у детей с факторами риска инсульта, такими как врожденные пороки сердца, серповидно-клеточная анемия и лейкемия, и повышением осведомленности [4, 6, 18].
Инсульт чаще встречается у мальчиков, чем у девочек, даже после учета различий в частоте причин, таких как травмы. Похоже, что у чернокожих детей преобладает инсульт [9]. Это различие остается верным даже после учета пациентов с серповидно-клеточной анемией с инсультом [15].
3. Клиническая картина
Можно сделать несколько обобщений относительно того, как инсульт проявляется у детей (). САИ чаще всего проявляется как очаговый неврологический дефицит. Гемиплегия — наиболее частое очаговое проявление, встречающееся до 94% случаев [1, 10, 19–21]. Геморрагические инсульты чаще всего проявляются в виде головных болей или изменения уровня сознания и с большей вероятностью вызывают рвоту, чем при AIS [1, 10, 22]. Приступы распространены как при ишемическом, так и при геморрагическом инсульте.Они встречаются почти у 50% детей с инсультом, не ограничиваются какой-либо возрастной группой и не ограничиваются каким-либо конкретным типом приступов [23].
Таблица 1
Клиническая картина ишемических и геморрагических инсультов у детей.
| Ишемический | Геморрагический | |||
|---|---|---|---|---|
| Earley et al. 1998 [1] | DeVeber et al. 2000 [18] | Earley et al. 1998 [1] | Meyer-Heim and Boltshauser et al.2003 [26] | |
| Гемипарез или очаговый дефицит ЦНС | 94% | 51% | 21% | 16% |
| Изменение психического статуса | 28% | 88% | 52% | |
| Головная боль | 22% | 59% | 76% | |
| Конфискация | 16% | 48% | 29% | 28% |
| Нарушение речи, в т.ч.афазия | 17% | 8% | ||
| Рвота | 48% | |||
| Тошнота | 20% | |||
| Сонливость | 12% | |||
| Нарушение зрения | 12% | |||
| Боль в шее | 8% | |||
| Лихорадка / продромальный период | 35–40% | 35–40% | ||
В зависимости от возраста ребенка клиническая картина может существенно отличаться.Чем младше ребенок, тем более неспецифичными могут быть его симптомы. Перинатальный инсульт чаще проявляется в виде фокальных припадков или летаргии в первые несколько дней после рождения [18, 24]. Хотя очаговый неврологический дефицит в результате этих событий может развиться только через несколько недель или месяцев, у младенцев в течение первого года жизни все еще могут возникать острые симптомы летаргии, приступов апноэ или гипотонии [5, 17, 25]. У детей младшего возраста также могут наблюдаться разнообразные симптомы, такие как ухудшение общего состояния, повышенный плач и сонливость, раздражительность, трудности с кормлением, рвота и симптомы сепсиса с холодными конечностями [26].У детей старшего возраста наблюдаются более специфические неврологические дефекты, как у взрослых. К ним относятся гемипарез, речевые (например, афазия) и проблемы с речью, нарушения зрения и головная боль [10, 19, 20, 27–29]. Если симптомы длятся менее 24 часов, они определяются как транзиторная ишемическая атака (ТИА) [30]. Дефицит часто бывает кратковременным и может разрешиться в течение одного часа [18]. Дети более старшего возраста могут даже сообщить о предшествующих эпизодах подозрительных признаков или симптомов. Последние данные показывают, что у 33% детей с артериальным инсультом были предшествующие ТИА, которые в то время не были диагностированы [18].
Конкретные типы инсульта также проявляются по-разному в каждой возрастной группе. Например, тромбоз венозного синуса может проявляться в любом возрасте с лихорадкой и летаргией, но у младенцев в анамнезе может быть пониженное пероральное потребление или респираторный дистресс [31–34]. Физический осмотр может выявить расширенные вены на коже черепа, отек век или большой передний родничок, тогда как у более старшего ребенка, скорее всего, будут обнаружены более медленно прогрессирующие признаки, такие как рвота, головная боль или любые другие признаки повышенного внутричерепного давления [31–34].Субарахноидальное кровоизлияние также может проявляться раздражительностью и выпуклостью родничка у младенцев, но его следует заподозрить у детей старшего возраста, жалующихся на внезапную острую головную боль, боль в шее, менингизм или светобоязнь [35].
Клиническая картина также полезна для локализации поражения. Большинство ишемических инсультов у детей происходит в области средней мозговой артерии, что приводит к гемиплегии с преобладанием верхних конечностей, гемианопсии или дисфазии. В первую очередь слабость нижних конечностей может указывать на поражение передней мозговой артерии, тогда как головокружение, атаксия и нистагм соответствуют ишемическому событию в заднем круге кровообращения [19–21, 36].Бульбарная дисфункция и дизартрия указывают на поражение нижних отделов ствола мозга, тогда как афазия предполагает поражение базальных ганглиев, таламуса или полушарий головного мозга. Если поражены полушария, то глаза будут смотреть в сторону поражения, а не в сторону, как если бы был поражен ствол мозга.
4. Дифференциальная диагностика
Есть много других заболеваний, которые могут имитировать инсульт. Осложненная мигрень может вызывать очаговые неврологические симптомы, которые обычно проходят в течение 24 часов, и их следует учитывать при наличии в семейном анамнезе мигрени или гемиплегической мигрени [10].Фокальные припадки могут привести к последующему преходящему постиктальному гемипарезу (парез Тодда), но следует рассмотреть возможность инсульта, если продолжительность дефицита увеличивается по сравнению с продолжительностью предыдущего припадка. Следует учитывать внутричерепные новообразования, а также внутричерепные инфекции, такие как менингит, абсцесс мозга и энцефалит простого герпеса [4, 37]. Чередующаяся гемиплегия, хотя и редко, возможна, особенно если в анамнезе есть эпизоды гемиплегии, которые длятся редко дольше суток, чередуются с одной стороны и присутствуют у ребенка с прогрессирующей регрессией развития [23].Общие метаболические нарушения, такие как гипогликемия, могут вызывать очаговые нарушения, похожие на инсульт [38]. Редкие метаболические нарушения, такие как MELAS (митохондриальная миопатия, энцефалопатия, лактоацидоз и инсульт), которые передаются по наследству, также могут вызывать симптомы, подобные инсульту, без фактического ишемического или геморрагического события [2, 39].
5. Факторы риска и причины
Большинство признаков и симптомов инсульта неспецифичны и могут быть легко отнесены к другим причинам. Один из способов избежать задержек или ошибочных диагнозов — это выявить факторы риска инсульта, которые потребуют более активного и своевременного расследования.Множественные факторы риска часто присутствуют у 25% детей с инсультом, что означает, что необходимы дальнейшие исследования даже при выявлении одного фактора риска [18, 24].
5.1. Кардиологический
Сердечные заболевания являются наиболее частой причиной инсульта в детском возрасте, на их долю приходится до трети всех AIS [4]. У детей с восстановлением сердца или катетеризацией почти 50% инсультов происходит в течение 72 часов. Длительные цианотические поражения вызывают полицитемию и анемию, которые повышают риск тромбоэмболии и инфаркта мозга [2].Эмболические тромбы могут возникать у детей с кардиомиопатиями, ревматическим пороком сердца, протезами клапанов или клапанной вегетацией в результате эндокардита [2, 24]. Открытое овальное отверстие (PFO) может возникать у 35% людей в возрасте от 1 до 29 лет и может служить порталом для венозных эмболических событий, проходящих от правой к левой стороне сердца [40].
5.2. Гематологический
Серповидно-клеточная анемия (ВСС) — очень частая причина детского инсульта, встречающаяся в 285 случаях на 100 000 пострадавших детей [1].Инсульт может возникнуть уже в 18-месячном возрасте, но у большинства детей заболевание возникает после пяти лет [41]. AIS чаще встречается в младшей возрастной группе, тогда как геморрагические инсульты чаще встречаются у детей старшего возраста и взрослых [42]. Инсульт может возникнуть при отсутствии боли или апластических кризов [43]. У двух третей детей с ВСС, перенесших инсульт в прошлом, но не получавших лечения, будет рецидив [44]. Точная патофизиология не совсем ясна, хотя, вероятно, она включает элементы анемии, окклюзии микрососудов, стаза, вызывающего физиологию реперфузионного повреждения, и эндотелиальной дисфункции [45].
Протромботические расстройства были выявлены у 30-76% пациентов, страдающих артериальными или венозными нарушениями, и их следует подозревать, если в семейном анамнезе имеется раннее начало AIS (особенно в возрасте до 55 лет), болезни сердца, тромбоэмболии легочной артерии или тромбоэмболии легочной артерии. случаи тромбоза глубоких вен [24, 46–49]. Приобретенные протромботические нарушения, вторичные по отношению к дефициту белков C и S, могут возникать у детей с заболеваниями почек и печени, включая нефротический синдром с потерей факторов свертывания крови [2, 50].Сообщалось также о дефиците протеина C у детей, принимающих вальпроат [51]. Геморрагические инсульты могут возникать из-за дефицита как фактора VII, так и фактора VIII [52, 53]. Сообщалось о случаях железодефицитной анемии у детей как с АИС, так и с венозным тромбозом без какой-либо другой очевидной этиологии [24, 54, 55].
5.3. Инфекция
Инфекция ветряной оспы в течение последнего года может привести к инфаркту базальных ганглиев [56, 57]. ВИЧ-инфекция может вызвать инсульт, вторичный по отношению к ВИЧ-индуцированному васкулиту, васкулопатию с последующими аневризмами или кровоизлияние в контексте иммунной тромбоцитопении [58, 59].Более часто ассоциированные организмы включают микоплазмы и хламидии, а также энтеровирус, парвовирус 19, грипп A, грипп Коксаки, пятнистую лихорадку Скалистых гор или болезнь кошачьих царапин [58, 60]. От пяти до двенадцати процентов детей с бактериальным менингитом, туберкулезным менингитом и вирусным энцефалитом будет инсульт из-за местного васкулита и тромбоза. История употребления сырого молока или посещения фермы может указывать на диагноз нейробруцеллеза [61]. Инфекции головы и шеи, такие как мастоидит или периорбитальные инфекции, остаются важными причинами ЦВТ [2, 31].
5.4. Сосудистые
Артериовенозные мальформации (АВМ) являются наиболее частой причиной геморрагического инсульта в младенчестве, но также могут вызывать тромботический инсульт [8, 10, 62]. АВМ может быть связана с нейрокожными синдромами, такими как синдром Ослера-Вебера-Ренду (т.е. наследственная геморрагическая телеангиэктазия), болезнь Стерджа-Вебера, нейрофиброматоз или синдром фон Гиппеля-Линдау. Моямоя — еще одна важная сосудистая причина инсульта у детей, связанная с такими состояниями, как синдром Дауна, нейрофиброматоз и серповидно-клеточная анемия [24, 30].
5.5. Синдромные и метаболические нарушения
Дети с синдромом Марфана, хотя и редко, подвержены риску ишемических нейроваскулярных осложнений [63]. Дети с туберозным склерозом имеют более высокий риск эмболических событий, а также могут иметь геморрагические инсульты, вторичные по отношению к гипертонии, кровоизлияния в опухоль или разрыв аномального сосуда [39]. Гомоцистеинурия может вызывать ОИС, и ее следует подозревать при наличии умственной отсталости, связанной с дислокацией хрусталика и иногда с выгибанием грудной клетки [64].Недостаток фолиевой кислоты или витамина B12 в питании также может вызвать гипергомоцистеинемию, приводящую к инсульту [2]. Существует повышенный риск развития АИС, вторичного по отношению к тромбозу и преждевременному артериосклерозу [65], последний из которых также вызван семейными нарушениями липопротеинов [66–69].
5.6. Васкулит
Церебральный васкулит — менее частая причина инсульта у детей и чаще встречается у детей старше 14 лет [8]. Хотя идиопатический васкулит диагностируется чаще всего, признаки и симптомы системных васкулитов с болезнью Кавасаки, пурпурой Геноха-Шёнлейна (HSP), узелковым полиартериитом, артериитом Такаясу, ювенильным ревматоидным артритом, системной красной волчанкой, саркоидозом кишечника, воспалительным заболеванием кишечника. , или болезнь Бехчета [37, 66, 70–74].
5.7. Онкологический
Дети, больные раком, подвергаются повышенному риску развития ОИС из-за их болезни, последующего лечения и восприимчивости к инфекции. Внутричерепное кровоизлияние может осложнить внутричерепную опухоль [2]. Лейкемия и лимфома создают состояние гиперкоагуляции и гипервязкости [75]. Лечение L-аспарагиназой снижает уровень антитромбина и может вызвать венозный тромбоз у детей с лейкемией, одновременно получающих преднизон [73, 76]. Лучевая терапия глиом перекреста зрительного нерва или других опухолей селлярной или супраселлярной области может вызывать васкулопатии, приводящие к инсультам, которым могут предшествовать транзиторные ишемические атаки (ТИА), начинающиеся от нескольких месяцев до нескольких лет после лечения [60, 77–79].
5.8. Травма
Дети, перенесшие травму головы и шеи, подвергаются риску развития ишемического события после расслоения сонных или позвоночных артерий. Это может быть результатом прямой внутриротовой травмы, нанесенной инородным предметом, например, карандашом, во рту или после тонзиллэктомии, а также может возникнуть спонтанно [37, 66, 80–82]. Гиперэкстензия или вращательные травмы, полученные во время незначительной травмы головы, столкновений автомобилей, таких видов спорта, как борьба, или даже мануальной терапии, также могут привести к инсультам [60, 83, 84].Симптомы травматического расслоения артерии могут быть отсрочены на 24 часа, а риск наиболее высок в течение нескольких дней после сосудистого повреждения [62, 83].
5.9. Наркотики
Употребление наркотиков, как незаконных, так и прописанных по рецепту, вызывает озабоченность среди подростков. Инфаркты головного мозга и кровотечения были зарегистрированы у пациентов, злоупотребляющих такими наркотиками, как амфетамины, экстази, кокаин, фенциклидин (PCP) и нюхающих клей [85]. Стимуляторы и героин также могут вызывать васкулопатии, предрасполагающие к инфаркту [83].Девочки-подростки, использующие оральные контрацептивы, подвержены более высокому риску тромбоза вен головного мозга [86]. Чрезмерное использование алкалоидов спорыньи при лечении острой мигрени также связано с повышенным риском ишемических событий [87].
6. Ведение
Ведение инсульта у детей менее изучено и в значительной степени экстраполировано из литературы для взрослых с единственными рандомизированными контролируемыми исследованиями по лечению острого инсульта у детей в условиях внезапной сердечной смерти. Тем не менее, обобщения и рекомендации все же могут быть сделаны на основе имеющихся данных и консенсусных заявлений.Ведение отделения неотложной помощи при инсульте можно разделить на общие поддерживающие меры, методы диагностики и лечение, соответствующие идентифицированному типу инсульта.
Рекомендуемые универсальные поддерживающие меры включают следующее: контроль температуры, нормализация уровня глюкозы в сыворотке и поддержание нормальной оксигенации, поскольку нет доказательств того, что дополнительный кислород полезен у негипоксических пациентов. Следует приложить усилия для снижения повышенного внутричерепного давления (ВЧД), лечения обезвоживания и коррекции анемии.Рекомендуется контролировать системную гипертензию, но следует проявлять осторожность, поскольку быстрое снижение артериального давления связано с худшими неврологическими исходами и более крупными инфарктами у взрослых. Некоторые эксперты допускают умеренную разрешающую гипертензию. Нет никаких доказательств в поддержку профилактических противосудорожных препаратов без клинических данных или данных электроэнцефалографии (ЭЭГ) о судорогах у детей с АИС. Тем не менее, противосудорожные препараты могут быть рассмотрены у детей с геморрагическим инсультом и тромбозом венозного синуса головного мозга (CVST).Вызванная гипотермия не рекомендуется вне контекста клинического исследования [88].
6.1. Визуализация и тестирование
Неконтрастная компьютерная томография головы (КТ) чувствительна к острым кровотечениям и должна выполняться в срочном порядке, чтобы исключить геморрагическую причину инсульта. Несмотря на все более совершенные методы визуализации, литература для взрослых предполагает, что люмбальная пункция все еще необходима для исключения субарахноидального кровоизлияния (САК), если оно не обнаружено на КТ и клиническое подозрение остается высоким [89].Чувствительность КТ при обнаружении САК может составлять всего 93%, и было показано, что она снижается со временем от появления симптомов [90]. САК может присутствовать, несмотря на нормальное неврологическое обследование. При выявлении геморрагического инсульта следует провести магнитно-резонансную венографию (MRV), поскольку 10% кровотечений у детей происходят из-за CVST [88]. Если доступна экстренная магнитно-резонансная томография (МРТ), ее также можно использовать для исключения острого внутрипаренхиматозного кровотечения или САК. В одной серии исследований было высказано предположение, что МРТ так же точна, как и КТ для обнаружения сверхострого кровотечения (т.е., <6 часов) [91].
КТ без контрастирования — это также начальное исследование для диагностики AIS. Блочные инфаркты проявляются в виде поражений с низкой плотностью внутри сосудистых территорий, а CVST может проявляться как линейные плотности в глубоких и корковых венах. КТ после АИС обычно нормальна в течение первых 12 часов после появления симптомов, а МРТ — более чувствительный тест для раннего выявления инфаркта [23, 88, 92]. Магнитно-резонансная артериография (МРА) и MRV также должны быть выполнены для подтверждения проходимости сосудов и определения анатомии сосудов.MRA предоставит дополнительную информацию о кровотоке, а MRV более надежно идентифицирует CVST [23].
Катетерная ангиография (КА) дает наиболее точную детализацию анатомии сосудов из всех методов визуализации, превосходит МРА и компьютерную томографическую ангиографию (КТА) для визуализации третичных ветвей и мелких церебральных артерий и может выполняться в сочетании с эндоваскулярной терапией . Он может выявить признаки васкулита или расслоения, а также аномалии артерий среднего или меньшего размера, которые может не заметить MRA.Однако КА — это инвазивная процедура, которую относительно мало врачей имеют обширный опыт проведения у детей. При отрицательном результате МРА вероятность выявления аномалии крупных сосудов при СА является относительно низкой [93]. Тем не менее, CA следует серьезно рассматривать в случаях с неоднозначными или отрицательными результатами МРТ сосудов или когда не выявлено никакого другого объяснения инсульта.
КТ-ангиография (КТА) — еще один вариант оценки анатомии сосудов и относительного церебрального кровотока.Его можно использовать для выявления расслоения артерии, вызывающего АИС, а также для быстрой оценки сосудистых поражений, требующих немедленного хирургического вмешательства. Ограничения КТА включают более высокие дозы облучения, чем стандартные КТ, чтобы облегчить профиль тонких срезов, необходимый для высококачественных исследований КТА. Требуемый контраст может также ограничивать объем контраста, который можно безопасно вводить для последующего, более окончательного определения СА. МРА может быть предпочтительнее КТА, особенно если пациент впоследствии будет проходить МРТ.Тем не менее, КТА может быть полезен пациентам, которым МР противопоказана. Другие исследования, которые следует рассмотреть, включают ультразвуковое исследование для оценки экстракраниального кровообращения сонных артерий. Поскольку сердечные аномалии являются значительным фактором риска инсульта у детей, могут быть полезны ЭКГ, рентгенография грудной клетки и трансторакальная или чреспищеводная эхокардиография.
Нет четко установленных руководств по лабораторным исследованиям для оценки детского инсульта. Лабораторная оценка может включать различные неспецифические анализы крови и более специфические лабораторные тесты для выявления конкретных причин инсульта, таких как коагулопатии, гематологические нарушения или васкулиты.предлагает список предлагаемых лабораторных тестов и методов визуализации. Также следует иметь в виду, что многие тромбофилии являются семейными, и что другие члены семьи также могут быть затронуты и требуют обследования.
Таблица 2
Рекомендации по лабораторным и диагностическим исследованиям для пациентов с острым детским инсультом.
| Дополнительные лабораторные тесты для рассмотрения | Дополнительные тесты для рассмотрения | ||
|---|---|---|---|
| Функция печени | МРТ головного мозга | ||
| ESR | MRA | ||
| 905 | |||
| Беременность | (ii) Экстракраниальные магистральные сосуды (шея) | ||
| ANA | MRV | ||
| Волчаночный антикоагулянт | Диффузионно-взвешенная визуализация (DWI) | 17 | 905 22 905 Антитело к бета-2 гликопротеину-1(i) Внутричерепные сосуды |
| Резистентность к активированному протеину C | (ii) Экстракраниальные магистральные сосуды (шея) | ||
| Фактор V Лейденская мутация | Контрастный трансторакальный эхо | ||
| Белковая функция S / C | Церебральная а нгиограмма | ||
| Антитромбин III | Контрастное чреспищеводное эхо (ЧВЭ) | ||
| Мутация гена протромбина | Электроэнцефалограмма (ЭЭГ) | ||
| Уровень L | L 905 L 905 L 905 L 905 Холтеровское мониторирование | ||
| Нарушение фибриногена | Транскраниальный допплер | ||
| Нарушение ингибитора активатора плазминогена | |||
| Фактор VII / VIII Повышение | |||
| Дефицит фактора XII | |||
| Аминокислоты в плазме / аминокислоты в моче и органические кислоты | |||
| Лактат / пируват сыворотки и спинномозговой жидкости | |||
| Электрофорез гемоглобина | |||
| Триглицериды / холестерин | |||
| Липопротеин (а) | |||
| Различные бактериальные, грибковые, спирохетальные, паразитарные, | |||
| тесты на вирус и риккетсиоз (т.е., Лайм, ППД, ВДРЛ) | |||
| Титры ветряной оспы в сыворотке и спинномозговой жидкости | |||
| Титры ВИЧ |
6.2. Лечение
После определения типа инсульта лечение зависит от его этиологии. Геморрагический инсульт может потребовать лечения помимо поддерживающих мер. Профилактика повторного кровотечения включает коррекцию дефектов свертывания крови и гематологических нарушений. Рекомбинантный фактор VIIa (rFVIIa) способствует гемостазу и, как было показано, стабилизирует внутримозговые гематомы и уменьшает объем кровотечения.Однако исследования на взрослых в настоящее время не продемонстрировали улучшения выживаемости или функциональных результатов [94]. По-прежнему необходимы дальнейшие проспективные исследования у взрослых, чтобы определить, могут ли подгруппы пациентов получить пользу от этой терапии, поэтому, вероятно, слишком рано экстраполировать эти данные на педиатрическую популяцию.
Хирургическое лечение геморрагических инсультов противоречиво. Ранняя хирургическая эвакуация может быть полезной у пациентов с клиническим ухудшением из-за массового эффекта. Детям может потребоваться более агрессивное вмешательство, учитывая отсутствие у них церебральной атрофии, которая у пожилых людей потенциально может компенсировать некоторую степень расширения гематомы.Хотя недавнее проспективное многоцентровое исследование показало, что хирургическая эвакуация супратенториального интрапаренхиматозного кровоизлияния не улучшает шансы на хорошее выздоровление или умеренную инвалидность, помимо лучшего медицинского лечения, недавний метаанализ действительно предполагает, что хирургическая эвакуация связана с уменьшением шансов быть мертвым или иждивенцем [92, 95]. Другие варианты хирургического вмешательства включают стереотаксическую радиохирургию, микрохирургические или эндоваскулярные методы, а также эндоскопическую хирургическую эвакуацию внутримозговой гематомы или облитерацию аневризм и АВМ [96–98].Другое хирургическое вмешательство — экстренная спленэктомия при внутрипаренхиматозном кровотечении, связанном с идиопатической тромбоцитопенической пурпурой [99].
Другая цель, специфичная для управления AIS, включает предотвращение последующего ишемического события. Медицинские варианты профилактики в острых случаях включают антикоагулянтную терапию низкомолекулярным гепарином (НМГ) или нефракционированным гепарином (НФГ) (см. Таблицы и способы дозирования). Несмотря на то, что НМГ имеет воспроизводимую фармакокинетику и требует меньшего количества мониторинговых тестов, его нельзя надежно отменить с помощью протамина, такого как НФГ.Однако одна недавняя серия случаев предполагает, что rFVIIa может эффективно обращать действие НМГ [100].
Таблица 3
Протокол применения НМГ у детей.
| Препарат | Начальная лечебная доза | Начальная профилактическая доза | |||
|---|---|---|---|---|---|
| Ревипарин, доза в зависимости от массы тела, ед / кг за 12 ч | |||||
| <5 кг | 50 | ||||
| > 5 кг | 100 | 30 | |||
| Эноксапарин, возрастная доза, мг / кг за 12 ч | |||||
| <2 месяцев | 1.5 | 0,75 | |||
| > 2 месяцев | 1,0 | 0,5 | |||
| Далтепарин, педиатрическая доза для всех возрастов, ед / кг за 24 ч | 129 ± 43 | 95 ± 52 | 905 | ||
| Тинзапарин, доза в зависимости от возраста, единиц / кг | |||||
| От 0 до 2 месяцев | 275 | ||||
| Возраст от 2 до 12 месяцев | 250 | ||||
| От 1 года до 5 лет | 240 | ||||
| От 5 до 10 лет | 200 | ||||
| От 10 до 16 лет | 275 | ||||
Таблица 4
Протокол системного введения гепарина и корректировки у детей.
| Стадия | aPTT (сек) | Доза (ед / кг) | Удержание (мин) | Изменение скорости (%) | Повторить aPTT |
|---|---|---|---|---|---|
| 75 IV более 10 мин | |||||
| (II) Начальная поддерживающая доза | |||||
| Младенцы <1 года | 28 / ч | ||||
| Дети> 1 года | 20 / ч | ||||
| (III) Регулировка | <50 | 50 | 0 | 10 | 4 ч |
| 50–59 | 0 | 0 | 10 | 4 ч | |
| 60–85 | 0 | 0 | 0 | На следующий день | |
| 86–95 | 0 | 0 | −10 | 4 ч | |
| 96–120 | 0 | 30 | −10 | 4 ч | |
| > 120 | 0 | 60 | −15 | 4 ч | |
| (IV) Взять кровь на АЧТВ через 4 часа после введения гепарина и через 4 часа после каждого изменения скорости инфузии | |||||
| (V) Когда значения apt находятся в терапевтическом диапазоне, выполняйте ежедневный общий анализ крови и измерение apt | |||||
Хотя практика начала краткосрочной антикоагуляции до оценки этиологии инсульта у взрослого населения больше не применяется, недавние руководящие принципы предполагают Может быть целесообразно начать антикоагулянтную терапию у детей.Это связано с тем, что вероятность того, что у ребенка будет основное заболевание, которому может помочь антикоагулянтная терапия (например, расслоение шейки матки, васкулопатия, нераспознанное сердечное заболевание и коагулопатия), выше, чем у взрослых [88]. Антикоагулянтная терапия также часто используется у детей с расслоением артерии, тромбозом дурального синуса, нарушениями коагуляции, высоким риском эмболии или прогрессирующим ухудшением состояния во время первоначальной оценки нового инфаркта мозга.
Долгосрочная антикоагуляция после острой фазы может быть предоставлена в форме антиагрегантов, таких как аспирин, клопидогрель, пероральные антагонисты витамина К, такие как варфарин, или еженедельные подкожные инъекции НМГ.Однако эти меры могут быть начаты после консультации с соответствующими специалистами после того, как начальное лечение и стабилизация будут выполнены в отделении неотложной помощи.
Тромболитическая терапия у детей с ишемическим инсультом должна проводиться осторожно и разумно. Опубликованные руководства предполагают, что tPA можно рассматривать в избранной группе детей с CVST, но не может дать никаких дополнительных рекомендаций, в том числе о том, можно ли применять рекомендации для взрослых к подросткам, которые соответствуют критериям отбора взрослых [88].Несмотря на то, что имеются сообщения о случаях и серии случаев внутривенного введения рекомбинантного tPA у детей с инсультом, мало что еще может служить основанием для тромболитических рекомендаций [101-104]. Несмотря на отдельные сообщения об успешном эндоваскулярном тромболизисе и внутривенном применении tPA у детей, есть и другие сообщения о высоком риске геморрагических осложнений у детей с системным тромболизисом, которые получают внутривенный tPA, и неадекватных данных для решения, какие пациенты являются лучшими кандидатами [101-103, 105, 106]. Международное многоцентровое исследование TIPS (тромболизис при педиатрическом инсульте) готово к началу с целью оценки безопасности внутривенного tPA в течение 3 часов с момента появления AIS и внутриартериального tPA в течение 3-6 часов с момента начала [107 ].
Особого упоминания заслуживает лечение инсульта у детей с серповидно-клеточной анемией. Ишемический инсульт следует лечить с помощью гидратации и простого или частичного обменного переливания крови для достижения фракции SS гемоглобина менее 30% и уровня гемоглобина не более 10 г на дл, чтобы избежать проблем с повышенной вязкостью. Оценка структурного поражения сосудов у детей с серповидно-клеточной анемией и геморрагическим инсультом является обоснованной. Это связано с тем, что у подростков с ВСС часто имеется аневризма с возможностью повторного кровотечения [108].Однако оценку с помощью СА для выявления таких аневризм следует отложить до снижения процента серповидного гемоглобина из-за опасений, что СА может способствовать развитию серповидности [88]. Хирургическая реваскуляризация может рассматриваться как последнее средство у детей с серповидно-клеточной анемией, у которых сохраняется цереброваскулярная дисфункция, несмотря на оптимальное лечение [88].
Показан быстрый перевод в педиатрический центр третичного уровня. В ситуациях, когда требуется дополнительная информация или рекомендации, может быть полезен звонок в службу консультации по телефону педиатрического инсульта, например 1-800-NOCLOTS.Это бесплатная услуга для врачей, которые обращаются за советом по ведению детей с инсультом на основе «наилучших имеющихся данных». Служба была основана в 1994 году и укомплектована детскими гематологами и неврологами из Больницы для больных детей в Торонто, Канада. Звонок в эту службу — это не только средство получения помощи, но и помощь в сборе информации для дальнейшего изучения [109].
7. Выводы
Инсульты у детей выявляются все чаще по мере развития диагностических средств и улучшения клинического признания.Однако, поскольку частота инсультов по-прежнему невысока по сравнению с инсультами у взрослых, а дети сильно отличаются от взрослых, создание руководств по диагностике и лечению, основанных на фактических данных, остается сложной задачей. Из-за низкой заболеваемости этим заболеванием будущие исследования инсульта должны проводиться совместными усилиями как на национальном, так и на международном уровне. Совершенно очевидно, что РКИ, специально предназначенные для детей, необходимы для более точного определения безопасности и эффективности как острого, так и профилактического лечения. Долгожданное и долгожданное исследование TIPS станет лидером среди других исследований по улучшению ухода за детьми [107].До тех пор инсульт должен оставаться серьезным предметом рассмотрения у детей с соответствующими признаками и симптомами и значительными факторами риска, а для оказания оптимальной медицинской помощи следует использовать наилучшие имеющиеся доказательства.
Ссылки
1. Эрли С.Дж., Киттнер С.Дж., Физер Б.Р. и др. Инсульт у детей и серповидно-клеточная анемия: совместное исследование инсульта у молодых людей в Балтиморе и Вашингтоне. Неврология . 1998. 51 (1): 169–176. [PubMed] [Google Scholar] 2. Карвалью К.С., Гарг Б.П. Артериальные инсульты у детей. Неврологическая клиника . 2002. 20 (4): 1079–1100. [PubMed] [Google Scholar] 3. Lanthier S, Carmant L, David M, Larbrisseau A, de Veber G. Инсульт у детей: сосуществование нескольких факторов риска предсказывает плохой исход. Неврология . 2000. 54 (2): 371–378. [PubMed] [Google Scholar] 4. Riela AR, Roach ES. Этиология инсульта у детей. Журнал детской неврологии . 1993. 8 (3): 201–220. [PubMed] [Google Scholar] 5. ДеВебер Г.А., МакГрегор Д., Кертис Р., Майанк С. Неврологический исход у выживших после артериального ишемического инсульта и синовенозного тромбоза в детстве. Журнал детской неврологии . 2000. 15 (5): 316–324. [PubMed] [Google Scholar] 6. ДеВебер Г. В поисках доказательных методов лечения детского инсульта: Великобритания и рекомендации Chest. Ланцет неврологии . 2005. 4 (7): 432–436. [PubMed] [Google Scholar] 7. Чунг Б., Вонг В. Педиатрический инсульт среди китайских подданных Гонконга. Педиатрия . 2004; 114 (2): e206 – e212. [PubMed] [Google Scholar] 8. Schoenberg BS, Mellinger JF, Schoenberg DG. Цереброваскулярные заболевания у младенцев и детей: изучение заболеваемости, клинических особенностей и выживаемости. Неврология . 1978. 28 (8): 763–768. [PubMed] [Google Scholar] 9. Broderick J, Talbot GT, Prenger E, Leach A, Brott T. Инсульт у детей в крупных городах: удивительное значение внутримозгового кровоизлияния. Журнал детской неврологии . 1993. 8 (3): 250–255. [PubMed] [Google Scholar] 10. Эг-Олофссон О., Рингхейм Ю. Инсульт у детей. Клиническая характеристика и прогноз. Acta Paediatrica Scandinavica . 1983. 72 (3): 391–395. [PubMed] [Google Scholar] 11.Линч Дж. К., Хирц Д. Г., Девебер Г., Нельсон КБ. Отчет национального института неврологических расстройств и инсульта о перинатальном и детском инсульте. Педиатрия . 2002. 109 (1): 116–123. [PubMed] [Google Scholar] 12. Линч Дж. Цереброваскулярные нарушения у детей. Текущие отчеты по неврологии и неврологии . 2004. 4 (2): 129–138. [PubMed] [Google Scholar] 13. Giroud M, Lemesle M, Gouyon JB, Nivelon JL, Milan C, Dumas R. Цереброваскулярные заболевания у детей до 16 лет в городе Дижон, Франция: исследование заболеваемости и клинических особенностей с 1985 по 1993 год. Журнал клинической эпидемиологии . 1995. 48 (11): 1343–1348. [PubMed] [Google Scholar] 14. Захуранец Д.Б., Браун Д.Л., Лизабет Л.Д., Моргенштерн Л.Б. Пришло ли время для большого совместного исследования педиатрического инсульта? Инсульт . 2005. 36 (9): 1825–1829. [PubMed] [Google Scholar] 15. Фуллертон HJ, Wu YW, Zhao S, Johnston SC. Риск инсульта у детей: этнические и гендерные различия. Неврология . 2003. 61 (2): 189–194. [PubMed] [Google Scholar] 16. Браун КПДЖ, Каппелле Л.Дж., Киркхэм Ф.Дж., ДеВебер Г.Диагностические подводные камни при ишемическом инсульте у детей. Медицина развития и детская неврология . 2006. 48 (12): 985–990. [PubMed] [Google Scholar] 17. Габис Л.В., Янгала Р., Ленн Нью-Джерси. Задержка до диагностики инсульта у детей. Педиатрия . 2002. 110 (5): 924–928. [PubMed] [Google Scholar] 18. ДеВебер Г., Роуч Е.С., Риела А.Р., Визницер М. Инсульт у детей: признание, лечение и будущие направления. Семинары по детской неврологии . 2000. 7 (4): 309–317. [PubMed] [Google Scholar] 19.Сато С., Ширане Р., Йошимото Т. Клиническое обследование ишемической цереброваскулярной болезни у детей в одном из районов Японии. Инсульт . 1991. 22 (5): 586–589. [PubMed] [Google Scholar] 20. Нагараджа Д., Верма А., Тали А.Б., Кумар М.В., Джаякумар П.Н. Цереброваскулярные заболевания у детей. Acta Neurologica Scandinavica . 1994. 90 (4): 251–255. [PubMed] [Google Scholar] 21. Зенц В., Бодо З, Плото Дж. И др. Фактор V Лейдена и ген протромбина G 20210 вариант у детей с ишемическим инсультом. Тромбоз и гемостаз .1998. 80 (5): 763–766. [PubMed] [Google Scholar] 22. Dusser A, Goutières F, Aicardi J. Ишемические инсульты у детей. Журнал детской неврологии . 1986. 1 (2): 131–136. [PubMed] [Google Scholar] 23. Юнкин Д.П. Диагностика и лечение ишемического инсульта у детей. Текущие отчеты по неврологии и неврологии . 2002. 2 (1): 18–24. [PubMed] [Google Scholar] 24. Ganesan V, Prengler M, McShane MA, Wade AM, Kirkham FJ. Исследование факторов риска у детей с артериальным ишемическим инсультом. Анналы неврологии . 2003. 53 (2): 167–173. [PubMed] [Google Scholar] 25. Буза Х, Резерфорд М., Аколет Д., Пеннок Дж. М., Дубовиц LMS. Эволюция ранних признаков гемиплегии у доношенных детей с односторонним поражением головного мозга в неонатальном периоде: проспективное исследование. Нейропедиатрия . 1994. 25 (4): 201–207. [PubMed] [Google Scholar] 26. Мейер-Хайм А.Д., Болтсхаузер Э. Спонтанное внутричерепное кровоизлияние у детей: этиология, проявления и исход. Мозг и развитие .2003. 25 (6): 416–421. [PubMed] [Google Scholar] 27. Lin CS, Tsai J, Woo P, Chang H. Догоспитальная задержка и ведение отделений неотложной помощи у пациентов с ишемическим инсультом в Тайване, R.O.C. Скорая догоспитальная помощь . 1999. 3 (3): 194–200. [PubMed] [Google Scholar] 28. Аль-Джаралла А., Аль-Рифаи М.Т., Риела А.Р., Роуч ES. Нетравматическое кровоизлияние в мозг у детей: этиология и проявления. Журнал детской неврологии . 2000. 15 (5): 284–289. [PubMed] [Google Scholar] 29. Delsing BJP, Catsman-Berrevoets CE, Appel IM.Ранние прогностические индикаторы исхода ишемического инсульта у детей. Детская неврология . 2001. 24 (4): 283–289. [PubMed] [Google Scholar] 31. Карвалью К.С., Боденштайнер Дж.Б., Коннолли П.Дж., Гарг Б.П. Церебральный венозный тромбоз у детей. Журнал детской неврологии . 2001. 16 (8): 574–580. [PubMed] [Google Scholar] 32. Бэррон Т.Ф., Гуснард Д.А., Циммерман Р.А., Клэнси Р.Р. Церебральный венозный тромбоз у новорожденных и детей. Детская неврология . 1992. 8 (2): 112–116. [PubMed] [Google Scholar] 33.Имаи В.К., Эверхарт FR, мл., Сандерс Дж. М., мл. Тромбоз венозного синуса головного мозга: отчет о случае и обзор литературы. Педиатрия . 1982; 70 (6): 965–970. [PubMed] [Google Scholar] 34. Шевелл М.И., Сильвер К., О’Горман А.М., Уоттерс Г.В., Монтес Дж.Л. Неонатальный тромбоз твердой мозговой пазухи. Детская неврология . 1989. 5 (3): 161–165. [PubMed] [Google Scholar] 35. Calder K, Kokorowski P, Tran T, Henderson S. Представление педиатрического инсульта в отделении неотложной помощи. Скорая педиатрическая помощь .2003. 19 (5): 320–328. [PubMed] [Google Scholar] 36. Ganesan V, Hogan A, Shack N, Gordon A, Isaacs E, Kirkham FJ. Исход после ишемического инсульта в детстве. Медицина развития и детская неврология . 2000. 42 (7): 455–461. [PubMed] [Google Scholar] 37. Голд А.П., Картер С. Острая гемиплегия младенчества и детства. Педиатрические клиники Северной Америки . 1976; 23 (3): 413–433. [PubMed] [Google Scholar] 38. Сен С., Оппенгеймер С. Прикроватная оценка инсульта и имитации инсульта. Анналы Индийской академии неврологии .2008; 11 (5): S4 – S11. [Google Scholar] 39. Павлакис С.Г., Кингсли П.Б., Биалер М.Г. Инсульт у детей: генетические и метаболические проблемы. Журнал детской неврологии . 2000. 15 (5): 308–315. [PubMed] [Google Scholar] 40. Webster MWI, Smith HJ, Sharpe DN и др. Открытое овальное отверстие у молодых пациентов с инсультом. Ланцет . 1988. 2 (8601): 11–12. [PubMed] [Google Scholar] 41. Болл WS., Мл. Цереброваскулярная окклюзионная болезнь в детстве. Клиники нейровизуализации Северной Америки . 1994. 4 (2): 393–421.[PubMed] [Google Scholar] 42. Powars D, Wilson B, Imbus C, Pegelow C, Allen J. Естественная история инсульта при серповидно-клеточной анемии. Американский медицинский журнал . 1978. 65 (3): 461–471. [PubMed] [Google Scholar] 43. Уолш Л. Е., Гарг Б. П.. Ишемические инсульты у детей. Индийский педиатрический журнал . 1997. 64 (5): 613–623. [PubMed] [Google Scholar] 44. Балкаран Б., Гар Дж., Моррис Дж. С., Томас П. В., Сержант Б. Э., Сержант Г. Р.. Инсульт в когорте пациентов с гомозиготной серповидно-клеточной анемией. Педиатрический журнал . 1992. 120 (3): 360–366. [PubMed] [Google Scholar] 45. Като Г.Дж., Хеббель Р.П., Штейнберг М.Х., Гладвин М.Т. Васкулопатия при серповидно-клеточной анемии: биология, патофизиология, генетика, трансляционная медицина и новые направления исследований. Американский журнал гематологии . 2009. 84 (9): 618–625. [Бесплатная статья PMC] [PubMed] [Google Scholar] 46. Несториди Э., Буонанно Ф.С., Джонс Р.М. и др. Артериальный ишемический инсульт в детстве: роль факторов риска плазменной фазы. Текущее мнение в неврологии .2002. 15 (2): 139–144. [PubMed] [Google Scholar] 47. Kirkham FJ. Есть ли генетическая основа для детского инсульта? Текущее мнение в педиатрии . 2003. 15 (6): 547–558. [PubMed] [Google Scholar] 48. ДеВебер Г., Эндрю М., Адамс С. и др. Церебральный синовенозный тромбоз у детей. Медицинский журнал Новой Англии . 2001. 345 (6): 417–423. [PubMed] [Google Scholar] 49. Bonduel M, Sciuccati G, Hepner M, Torres AF, Pieroni G, Frontroth JP. Претромботические нарушения у детей с артериальным ишемическим инсультом и синовенозным тромбозом. Архив неврологии . 1999; 56 (8): 967–971. [PubMed] [Google Scholar] 50. Шлегель Н. Тромбоэмболические риски и осложнения у нефротических детей. Семинары по тромбозам и гемостазу . 1997. 23 (3): 271–280. [PubMed] [Google Scholar] 51. Gruppo R, DeGrauw A, Fogelson H, Glauser T, Balasa V, Gartside P. Дефицит протеина C, связанный с терапией вальпроевой кислотой: возможная связь с детским инсультом. Педиатрический журнал . 2000. 137 (5): 714–718. [PubMed] [Google Scholar] 52.Брей Г.Л., Любанский НЖК. Гемофилия, проявляющаяся внутричерепным кровоизлиянием. Доступ к младенцу с внутричерепным кровотечением и коагулопатией. Американский журнал болезней детей . 1987. 141 (11): 1215–1217. [PubMed] [Google Scholar] 53. Ries M, Wolfel D, Maier-Brandt B. Тяжелое внутричерепное кровоизлияние у новорожденного с трансплацентарной передачей приобретенного ингибитора фактора VIII: C. Педиатрический журнал . 1995. 127 (4): 649–650. [PubMed] [Google Scholar] 54. Хартфилд Д.С., Лоури, штат Нью-Джерси, Кин Д.Л., Ягер Д.Ю.Дефицит железа: причина инсульта у младенцев и детей. Детская неврология . 1997. 16 (1): 50–53. [PubMed] [Google Scholar] 55. Магуайр Дж. Л., Девебер Дж., Паркин ПК. Связь между железодефицитной анемией и инсультом у детей раннего возраста. Педиатрия . 2007. 120 (5): 1053–1057. [PubMed] [Google Scholar] 56. Аскалан Р., Лафлин С., Маянк С. и др. Ветряная оспа и инсульт в детстве: исследование частоты и причинно-следственной связи. Инсульт . 2001. 32 (6): 1257–1262. [PubMed] [Google Scholar] 57.Себир Г., Мейер Л., Шабрие С. Ветряная оспа как фактор риска церебрального инфаркта в детстве: исследование случай-контроль. Анналы неврологии . 1999. 45 (5): 679–680. [PubMed] [Google Scholar] 58. Парк Ю.Д., Белман А.Л., Ким Т.С. и др. Инсульт при синдроме приобретенного иммунодефицита у детей. Анналы неврологии . 1990. 28 (3): 303–311. [PubMed] [Google Scholar] 59. Moriarty DM, Haller JO, Loh JP, Fikrig S. Инфаркт мозга при синдроме приобретенного иммунодефицита у детей. Детская радиология .1994. 24 (8): 611–612. [PubMed] [Google Scholar] 60. Hutchison JS, Ichord R, Guerguerian AM, DeVeber G. Цереброваскулярные расстройства. Семинары по детской неврологии . 2004. 11 (2): 139–146. [PubMed] [Google Scholar] 61. Салих МАМ, Абдель-Гадер AGM, Аль-Джараллах А.А. и др. Инфекционно-воспалительные нарушения системы кровообращения как факторы риска инсульта у саудовских детей. Саудовский медицинский журнал . 2006; 27 (приложение 1): S41 – S52. [PubMed] [Google Scholar] 62. Карлин TM, Чанмугам А.Инсульт у детей. Клиники неотложной медицинской помощи Северной Америки . 2002. 20 (3): 671–685. [PubMed] [Google Scholar] 63. Wityk RJ, Zanferrari C, Oppenheimer S. Нейроваскулярные осложнения синдрома Марфана: ретроспективное исследование на базе больниц. Инсульт . 2002. 33 (3): 680–684. [PubMed] [Google Scholar] 64. Келли П.Дж., Фьюри К.Л., Кистлер Дж.П. и др. Инсульт у молодых пациентов с гипергомоцистеинемией из-за недостаточности цистатионин-бета-синтазы. Неврология . 2003. 60 (2): 275–279.[PubMed] [Google Scholar] 65. Велч Г. Н., Лоскальцо Дж. Гомоцистеин и атеротромбоз. Медицинский журнал Новой Англии . 1998. 338 (15): 1042–1050. [PubMed] [Google Scholar] 66. Гротта Дж. Цереброваскулярные заболевания у молодых пациентов. Тромбоз и гемостаз . 1997. 78 (1): 13–23. [PubMed] [Google Scholar] 67. Уильямс Л.С., Гарг Б.П., Коэн М., Флек Дж. Д., Биллер Дж. Подтипы ишемического инсульта у детей и молодых людей. Неврология . 1997. 49 (6): 1541–1545. [PubMed] [Google Scholar] 68.Дэниелс С.Р., Бейтс С., Лукин Р.Р., Бентон С., Третий Дж., Глюк С.Дж. Цереброваскулярная артериопатия (атеросклероз) и ишемический инсульт у детей. Инсульт . 1982. 13 (3): 360–365. [PubMed] [Google Scholar] 69. Глюк CJ, Дэниэлс SR, Бейтс S, Бентон C, Трейси T, Третий JL. Педиатрические жертвы необъяснимого инсульта и их семьи: семейные аномалии липидов и липопротеинов. Педиатрия . 1982. 69 (3): 308–316. [PubMed] [Google Scholar] 70. Лопес-Юнес А., Гарг Б. Неинфекционный церебральный васкулит у детей. Семинары по цереброваскулярным заболеваниям и инсульту . 2001. 1 (3): 249–263. [Google Scholar] 71. Сокол Д.К., Макинтайр Дж.А., Шорт Р.А. и др. Пурпура Геноха-Шонлейна и инсульт: антитела к фосфатидилэтаноламину в спинномозговой жидкости и сыворотке. Неврология . 2000. 55 (9): 1379–1381. [PubMed] [Google Scholar] 72. Блау Э.Б., Моррис РФ, Юнис Э.Дж. Узелковый полиартериит у детей старшего возраста. Педиатрия . 1977; 60 (2): 227–234. [PubMed] [Google Scholar] 73. Узиэль Ю., Лаксер Р.М., Блазер С., Эндрю М., Шнайдер Р., Сильверман Э.Д.Тромбоз церебральных вен при системной красной волчанке у детей. Педиатрический журнал . 1995. 126 (5): 722–727. [PubMed] [Google Scholar] 74. Wiznitzer M, Masaryk TJ. Цереброваскулярные аномалии при инсульте у детей: оценка с использованием паренхиматозной и ангиографической магнитно-резонансной томографии. Анналы неврологии . 1991. 29 (6): 585–589. [PubMed] [Google Scholar] 75. Ушински М., Осинская М., Зекановская Е., Циолковская Е. Дети с острым лимфобластным лейкозом: есть ли подгруппа детей без повышенного образования тромбина? Предварительное исследование с использованием измерений комплексов тромбин-антитромбин III. Монитор медицинских наук . 2000. 6 (1): 108–111. [PubMed] [Google Scholar] 76. Новак-Гёттль У., Хайнеке А., фон Крис Р., Нюрнбергер В., Мюнхов Н., Юнкер Р. Повторное рассмотрение тромботических событий у детей с острым лимфобластным лейкозом — влияние сопутствующего введения аспарагиназы / преднизона Escherichia coli. Исследование тромбоза . 2001. 103 (3): 165–172. [PubMed] [Google Scholar] 77. Фулади М., Лэнгстон Дж., Малхерн Р. и др. Бесшумные лакунарные поражения, обнаруженные с помощью магнитно-резонансной томографии у детей с опухолями головного мозга: поздние последствия терапии. Журнал клинической онкологии . 2000. 18 (4): 824–831. [PubMed] [Google Scholar] 78. Омура М., Аида Н., Секидо К., Какехи М., Мацубара С. Окклюзионная васкулопатия больших внутричерепных сосудов после лучевой терапии у детей: клинические особенности и полезность магнитно-резонансной томографии. Международный журнал радиационной онкологии, биологии, физики . 1997. 38 (2): 241–249. [PubMed] [Google Scholar] 79. Пеньягарикано Дж. А., Лински М. Е., Ратанатараторн В. Ускоренная церебральная васкулопатия после лучевой терапии головного мозга. Неврология Индия . 2004. 52 (4): 482–486. [PubMed] [Google Scholar] 80. Фуллертон HJ, Джонстон SC, Смит WS. Расслоение артерий и инсульт у детей. Неврология . 2001. 57 (7): 1155–1160. [PubMed] [Google Scholar] 81. Борхес Г., Бонилья Л., Сантос С.Ф. и др. Тромбоз внутренней сонной артерии вторичный по отношению к повреждению мягкого неба у детей и детства: сообщение о двух случаях. Детская нейрохирургия . 2000. 32 (3): 150–153. [PubMed] [Google Scholar] 82. Грэм CJ, Шварц JE, Стейси Т.Инсульт после травмы полости рта у детей. Анналы скорой медицинской помощи . 1991. 20 (9): 1029–1031. [PubMed] [Google Scholar] 83. Kasner SE. Лечение инсульта — особенности. Неврологическая клиника . 2000. 18 (2): 399–417. [PubMed] [Google Scholar] 84. Ким С.Х., Косник Э., Мэдден С., Русин Дж., Вак Д., Бартковски Х. Инфаркт мозжечка в результате травматического расслоения позвоночной артерии у ребенка. Детская нейрохирургия . 1997. 27 (2): 71–77. [PubMed] [Google Scholar] 85. Слоан М.А., Киттнер С.Дж., Физер Б.Р. и др.Незаконный ишемический инсульт, связанный с наркотиками, в исследовании инсульта у молодых людей в Балтиморе и Вашингтоне. Неврология . 1998. 50 (6): 1688–1693. [PubMed] [Google Scholar] 86. Бьюкенен Д.С., Бразинский JH. Дуральный синус и тромбоз церебральных вен. Заболеваемость среди молодых женщин, получающих оральные контрацептивы. Архив неврологии . 1970. 22 (5): 440–444. [PubMed] [Google Scholar] 87. Heijden EAWVD, Rahimtoola H, Leufkens HGM, Tijssen CC, Egberts ACG. Риск ишемических осложнений связан с интенсивностью приема триптана и эрготамина. Неврология . 2006. 67 (7): 1128–1134. [PubMed] [Google Scholar] 88. Роуч Е.С., Голомб М.Р., Адамс Р. и др. Ведение инсульта у младенцев и детей: научное заявление специальной группы авторов совета по инсульту Американской кардиологической ассоциации и совета по сердечно-сосудистым заболеваниям у молодежи. Инсульт . 2008. 39 (9): 2644–2691. [PubMed] [Google Scholar] 89. Эдлоу Дж. А., Панагосский Полицейский, Годвин С.А., Томас Т.Л., Декер У. Клиническая политика: критические вопросы в оценке и ведении взрослых пациентов, поступающих в отделение неотложной помощи с острой головной болью. Анналы скорой медицинской помощи . 2008. 52 (4): 407–436. [PubMed] [Google Scholar] 90. Быны Р.Л., Косилка В.Р., Шум Н, Габаян Г.З., Фанг С, Бараф Л.Дж. Чувствительность неконтрастной компьютерной томографии черепа для диагностики субарахноидального кровоизлияния в отделениях неотложной помощи. Анналы скорой медицинской помощи . 2008. 51 (6): 697–703. [PubMed] [Google Scholar] 91. Кидвелл С.С., Чалела Дж. А., Савер Дж. Л. и др. Сравнение МРТ и КТ для выявления острого внутримозгового кровоизлияния. Журнал Американской медицинской ассоциации .2004. 292 (15): 1823–1830. [PubMed] [Google Scholar] 92. ДеВебер Г. Артериальные ишемические инсульты у младенцев и детей: обзор современных подходов. Семинары по тромбозам и гемостазу . 2003. 29 (6): 567–573. [PubMed] [Google Scholar] 93. Husson B, Lasjaunias P. Радиологический подход к заболеваниям артериальных сосудов головного мозга, связанным с артериальным инсультом в детском возрасте — сравнение МРА и контрастной ангиографии. Детская радиология . 2004. 34 (1): 10–15. [PubMed] [Google Scholar] 94.Майер С.А., Брун Н.С., Бегтруп К. и др. Эффективность и безопасность рекомбинантного активированного фактора VII при остром внутримозговом кровоизлиянии. Медицинский журнал Новой Англии . 2008. 358 (20): 2127–2137. [PubMed] [Google Scholar] 95. Прасад К., Менделов А.Д., Грегсон Б. Хирургия первичной супратенториальной внутримозговой гематомы: метаанализ 10 рандомизированных контролируемых испытаний. Инсульт . 2009; 40 (11): e624 – e626. [Google Scholar] 96. Моббс Р., Хонг П. Эндоскопическая эвакуация субдуральных коллекций. Журнал клинической неврологии . 2009. 16 (5): 701–704. [PubMed] [Google Scholar] 97. Санчес-Мехиа Р.О., Макдермотт М.В., Тан Дж., Ким Х., Янг В.Л., Лоутон М. Радиохирургия облегчает резекцию артериовенозных мальформаций головного мозга и снижает хирургическую заболеваемость. Нейрохирургия . 2009. 64 (2): 231–238. [Бесплатная статья PMC] [PubMed] [Google Scholar] 98. Хуанг Дж., МакГирт MJ, Gailloud P, Tamargo RJ. Внутричерепные аневризмы в педиатрической популяции: серия случаев и обзор литературы. Хирургическая неврология .2005. 63 (5): 424–432. [PubMed] [Google Scholar] 99. Болтон-Мэггс П. Острая иммунная тромбоцитопеническая пурпура: лечить или не лечить? Гамостазеология . 2009. 29 (1): 74–75. [PubMed] [Google Scholar] 100. Фирозви К., Деверас РАЭ, Кесслер СМ. Прекращение кровотечения, вызванного низкомолекулярным гепарином, у пациентов с ранее существовавшими состояниями гиперкоагуляции с помощью концентрата рекомбинантного активированного фактора VII человека. Американский журнал гематологии . 2006. 81 (8): 582–589. [PubMed] [Google Scholar] 101.Джайн С.В., Мортон Л.Д. Ишемический инсульт и отличное выздоровление после внутривенного введения тканевого активатора плазминогена. Детская неврология . 2008. 38 (2): 126–129. [PubMed] [Google Scholar] 102. Нозер Э.А., Фельберг Р.А., Александров А.В. Тромболитическая терапия при ишемическом инсульте у подростков. Журнал детской неврологии . 2001. 16 (4): 286–288. [PubMed] [Google Scholar] 103. Тирумалай С.С., Шубин Р.А. Успешное лечение инсульта у ребенка с использованием рекомбинантного тканевого активатора плазминогена. Журнал детской неврологии . 2000; 15 (8): с. 558. [PubMed] [Google Scholar] 104. Карлсон MD, Лебер S, Девейкис J, Сильверштейн Ф.С. Успешное использование rt-PA при инсульте у детей. Неврология . 2001. 57 (1): 157–158. [PubMed] [Google Scholar] 105. Джанджуа Н., Насар А., Линч Дж. К., Куреши А.И. Тромболизис при ишемическом инсульте у детей: данные общенациональной стационарной выборки. Инсульт . 2007. 38 (6): 1850–1854. [PubMed] [Google Scholar] 106. Монагл П., Чан А., Массикотт П., Чалмерс Э., Майкельсон А.Д.Антитромботическая терапия у детей: седьмая конференция ACCP по антитромботической и тромболитической терапии. Сундук . 2004; 126 (3): 645С – 687С. [PubMed] [Google Scholar] 107. Амли-Лефонд С., Чан АКС, Киртон А. и др. Тромболизис при остром детском инсульте: дизайн и проблемы тромболизиса в клинических испытаниях педиатрического инсульта. Нейроэпидемиология . 2009. 32 (4): 279–286. [PubMed] [Google Scholar] 108. Маллух А.А., Хамдан Дж.А. Внутричерепное кровоизлияние у больных серповидно-клеточной анемией. Американский журнал болезней детей . 1986. 140 (6): 505–506. [PubMed] [Google Scholar] 109. Куле С., Митчелл Л., Эндрю М. и др. Актуальные клинические проблемы у детей с ишемическим инсультом: анализ 1065 пациентов из службы телефонной консультации по педиатрическому инсульту 1-800-NOCLOTS. Инсульт . 2006. 37 (1): 116–122. [PubMed] [Google Scholar] 110. Ли Дж. С., Эрик Ю., Березный К. Ю. и др. Дозирование клопидогреля для ингибирования тромбоцитов у младенцев и детей раннего возраста: основные результаты исследования ингибирования тромбоцитов у детей на кЛОпидогреле (PICOLO). Тираж . 2008. 117 (4): 553–559. [PubMed] [Google Scholar]Инсульт у детей | Фонд Сердце и инсульт
Инсульт может случиться в любой момент жизни человека, от младенчества до взрослого возраста. Инсульт вызывается нарушением нормального притока крови к мозгу из-за закупорки или разрыва кровеносных сосудов. Когда часть мозга не получает регулярный кровоток, который несет жизненно важные питательные вещества и кислород, клетки мозга умирают, вызывая потерю функций мозга.
Возраст ребенка на момент инсульта влияет на то, как врачи выявляют и лечат проблему. Инсульт может случиться в трех возрастных группах:
.- Внутриутробная фаза или в утробе матери.
- Первые 28 дней жизни, или фаза новорожденности.
- С младенческого возраста до 18 лет.
Область мозга, в которой произошел инсульт, будет определять степень повреждения и его последствия.
У детей могут быть два типа инсульта: геморрагический инсульт (разрыв кровеносных сосудов) или ишемический инсульт (закупорка, вызванная сгустком крови).
Причины инсульта у детей
Причины инсульта у детей разнообразны и включают пороки развития кровеносных сосудов и редкие заболевания.
Геморрагический инсульт возникает при разрыве кровеносного сосуда в головном мозге. Если стенка артерии слабая, кровь может скапливаться в стенке, вызывая ее раздутие (аневризма). Если давление растет, аневризма может разорваться и повредить мозг либо из-за затопления в месте утечки, либо из-за нехватки кровоснабжения за пределами утечки.
К причинам геморрагического инсульта у детей относятся:
- Порок развития или заболевание артерии.
- Опухоль головного мозга.
- В редких случаях злоупотребление наркотиками или алкоголем со стороны матери.
Ишемический инсульт обычно вызывается тромбом в головном мозге. К ведущим факторам риска ишемического инсульта у детей относятся:
- Болезнь сердца. Когда дети рождаются с пороком сердца (врожденным пороком сердца), у них повышается риск инсульта.Сердечные заболевания, такие как ревматический порок сердца, также могут быть приобретены в более позднем детстве. Инсульт обычно не является первым признаком болезни сердца. Часто болезнь сердца диагностируется еще до инсульта.
- Нарушения свертывания крови, также известные как протромботические нарушения, вызывают более быстрое сгущение и свертывание крови. Эти нарушения могут присутствовать при рождении или приобретаться позже. Ребенок может родиться с генетической мутацией, которая ускоряет свертывание крови. Инсульт часто является первым признаком нарушения свертываемости крови.Некоторые заболевания, такие как менингит, сепсис, диарея, обезвоживание или дефицит железа, также могут привести к нарушению свертываемости крови.
- Артерии неправильной формы. У ребенка может быть инсульт, потому что артерии в головном мозге неправильной формы или сужены. Это называется артериопатией. Когда дети рождаются с этой проблемой, она часто остается незамеченной, пока не случится инсульт. Дети с нерегулярными артериями должны находиться под пристальным наблюдением бригады клиники по инсульту, поскольку они подвергаются более высокому риску повторного инсульта.
- Прочие факторы риска. Дети также подвержены более высокому риску инсульта, если у них есть один из следующих факторов риска:
- хирургия сердца или головного мозга
- серповидноклеточная анемия
- аутоиммунное заболевание, поражающее артерии головного мозга
- травма головного мозга или шеи
- лейкоз.
Причины некоторых случаев инсульта у детей неизвестны.
Диагностика инсульта у детей
Быстрая диагностика важна для минимизации риска повреждения головного мозга.Врачи полагаются на аппараты визуализации и другие тесты, чтобы узнать, что происходит в мозгу ребенка.
- Компьютерная томография (КТ) использует рентгеновские лучи для получения детального изображения пораженного участка мозга. Компьютерная томография подтвердит, был ли у ребенка инсульт, что это за инсульт и в какой области мозга он произошел.
- Магнитно-резонансная томография (МРТ) использует магнитные радиоволны для создания изображения мозга. Он дает больше визуальных деталей, чем компьютерная томография.
- Церебральная артериограмма использует специальный краситель, вводимый в артерии головного мозга, после чего делается рентген. На эхокардиограмме
- используются звуковые волны, чтобы сделать снимки сердца, чтобы увидеть, есть ли проблемы с сердечными клапанами или другими сердечными функциями, которые могут вызывать образование тромбов.
- Электрокардиограмма (ЭКГ или ЭКГ) измеряет электрическую активность сердца и любые проблемы с частотой сердечных сокращений или ритмом.
- Также могут быть назначены анализы крови, чтобы выяснить, есть ли у вашего ребенка нарушение свертываемости крови.
- Люмбальная пункция (также известная как спинномозговая пункция) выполняется, чтобы выяснить, есть ли признаки инфекции или воспаления в нервной системе.
Лечение инсульта у детей
Лечение геморрагического инсульта. Лечение направлено на стабилизацию состояния ребенка (контроль артериального давления и температуры тела и помощь ему в дыхании) и лечение самого кровотечения. Дети, перенесшие геморрагический инсульт, будут находиться под присмотром бригады сосудистой нейрохирургии.Хирургические варианты могут включать микрохирургию для клипирования аневризмы или удаления аномальных сосудов.
Лечение ишемического инсульта. Цель лечения ишемического инсульта — уменьшить повреждение головного мозга и предотвратить повторный инсульт. Если вашему ребенку был поставлен диагноз ишемический инсульт, врачи, скорее всего, пропишут ему разжижитель крови. К ним относятся:
- Варфарин, внутрь
- Гепарин, вводимый в вену
- Низкомолекулярный гепарин, вводимый под кожу
- ASA (ацетилсалициловая кислота, аспирин), внутрь
- Клопидогрель, принимаемый внутрь.
После того, как ребенок прошел курс лечения от начальных симптомов инсульта, он будет обследован, чтобы увидеть, как инсульт может повлиять на него в долгосрочной перспективе. Медицинская бригада будет контролировать рефлексы, движения глаз, речевые навыки, глотание и другие функции тела. Команда также может проводить тесты, чтобы выяснить, насколько хорошо ваш ребенок обрабатывает свет, изображения, звук и прикосновения и реагирует на них.
Каковы возможные последствия инсульта?
Инсульт может вызвать побочные эффекты у детей.В их числе:
- Слабость на одной стороне тела (гемипарез)
- Паралич одной стороны тела (гемиплегия)
- Одностороннее пренебрежение, при котором ребенок игнорирует более слабую сторону (одностороннее пренебрежение)
- Затруднения с речью и языком (афазия)
- Проблемы с глотанием (дисфагия)
- Проблемы со зрением (снижение поля зрения или восприятия)
- Потеря контроля над эмоциями и изменения настроения
- Проблемы с памятью, суждениями или решением проблем (когнитивные изменения)
- Изменения поведения или личности
Физические эффекты обычно возникают на противоположной стороне тела от места инсульта.Например, у детей, перенесших инсульт, поражающий левую часть мозга, может быть слабость или паралич правой стороны. Левая часть мозга контролирует чтение, разговор, мышление и математику, поэтому эти навыки могут быть нарушены.
С другой стороны, у детей, перенесших инсульт с поражением правого полушария головного мозга, может быть паралич или слабость с левой стороны. Правая часть мозга контролирует такие навыки, как застегивание рубашки или завязывание обуви, а также память.
У детей, перенесших инсульт, изменения в физических способностях могут быть очевидны сразу, но изменения в познании и поведении, как правило, обнаруживаются со временем. Часто дети выздоравливают быстрее взрослых, потому что их мозг все еще растет. Это называется пластичностью. Если во время инсульта дети еще совсем маленькие, степень их дефицита может не проявиться до тех пор, пока они не станут старше. Например, проблема с чтением может быть обнаружена только тогда, когда ваш ребенок пойдет в первый класс.
Инсульт может вызвать у вас и вашего ребенка чувство подавленности, злости, депрессии или страха, что является нормальной реакцией. Поговорите с медицинскими работниками вашей больницы о вариантах консультирования для вас и вашего ребенка.
Какие программы реабилитации доступны?
Реабилитация позволит вашему ребенку восстановить физические функции, такие как ходьба или чтение. Получение помощи как можно скорее после инсульта поможет. Дети, вероятно, восстановят большую часть функций в первые шесть месяцев.Они могут продолжать улучшаться в течение двух и более лет. Поговорите с медицинскими работниками вашей больницы о вариантах реабилитации.
Прочтите «Семейное руководство по педиатрическому инсульту», чтобы узнать больше об уходе за детьми при инсульте и инсульте. Это руководство основано на Рекомендациях по передовой практике лечения инсульта в Канаде (2010 г.), текущих исследованиях и мнениях экспертов. Получите наше бесплатное руководство по педиатрии.


