Женская консультация – беременной женщине на заметку
Женская консультация – беременной женщине на заметку.
Если после серии «домашних тестов», у Вас не осталось сомнений, что Вы беременны, значит, пришло время обратиться к врачу в женскую консультацию
(наши специалисты всё таки рекомендуют отнестись с вниманием к своему здоровью ещё до зачатия и заранее планировать беременность. Ведь это может помочь избежать очень многих осложнений.). В Дивногорске женская консультация находится по адресу ул. Бочкина 45/7, при родильном отделении. На учет в женскую консультацию желательно становиться как можно раньше, чтобы своевременно пройти все обследования и получить необходимые консультации специалистов.
Когда пойти в женскую консультацию?
Итак, когда «домашние тесты» показывают, что Вы беременны и не терпится услышать подтверждение у доктора, спешить в консультацию на второй-третий день задержки все-таки рано, ведь при обычном осмотре врач не скажет вам ничего определенного.
| Что же Вас ждёт во время первого посещения гинеколога? Вместе с радостной новостью Вы получите и множество забот. Все те обследования, которые Вам назначат после первого визита в женскую консультацию, могут показаться ненужными и обременяющими, но своевременно предупредить развитие осложнений, придерживаясь врачебных рекомендаций, гораздо разумнее, чем подвергать риску себя и своего малыша! Мы опишем предстоящие мероприятия, которые будут необходимы Вам и объясним зачем они нужны. Понимание смысла всех этих обследований превратит Вас в человека, грамотно и сознательно поддерживающего собственное здоровье и формирующего здоровый организм будущего ребенка. |
На приеме у врача.
При первом обращении в женскую консультацию на Вас заведут индивидуальную карту беременной и родильницы, куда заносят данные подробно собранного анамнеза: перенесенные в детстве и зрелом возрасте заболевания (общие и гинекологические). Из семейного анамнеза нужно обращать внимания на такие заболевания, как сахарный диабет, гипертоническая болезнь, туберкулез, психические расстройства. Необходимо получить сведения о ранее перенесенных инфекционных заболеваниях: краснухе, герпесе, ЦМВ, токсоплазмозе, заболеваниях печени и почек. Акушерско-гинекологический анамнез должен включать сведения об особенностях менструальной функции, о количестве беременностей и их исходе, осложнения в родах и после родов, абортах, использовании контрацептивов.
Проводится общий осмотр женщины, телосложения, цвета кожных покровов; пальпируют щитовидную железу и молочные железы; измеряется давление, размеры таза и масса тела; проводится гинекологический осмотр. Первоначальный комплекс лабораторных исследований включает клинический анализ крови, анализ мочи, определение группы крови и резус-фактора, анализы крови на сифилис, ВИЧ, исследование мазков. Также пациентка осматривается терапевтом, стоматологом, окулистом, лор-врачом. После обследования определяют принадлежность беременной к той или иной группе динамического наблюдения (высокая, средняя и низкая) и составляют план ведения беременности. В случае необходимости пациентку консультируют с узкими специалистами (уролог, эндокринолог, кардиолог) или даже со специалистами Краевой клинической больницы и Перинатального центра. Первоначальный комплекс лабораторных исследований включает клинический анализ крови, анализ мочи, определение группы крови и резус-фактора, анализы крови на сифилис, ВИЧ, исследование мазков. Также пациентка осматривается терапевтом, стоматологом, окулистом, лор-врачом. После обследования определяют принадлежность беременной к той или иной группе динамического наблюдения (высокая, средняя и низкая) и составляют план ведения беременности. В случае необходимости пациентку консультируют с узкими специалистами (уролог, эндокринолог, кардиолог) или даже со специалистами Краевой клинической больницы и Перинатального центра. |
Все беременные проходят так называемый скрининг – УЗИ и биохимический. Первый скрининг проводится на сроке 10-14 недель, второй – 20-24 недели и третий – 32-34 недели.УЗИ в первом триместре беременности позволяет точно установить срок беременности, многоплодие, сопутствующие гинекологические заболевания, угрозу прерывания беременности и некоторые пороки развития плода, поэтому оно и делается на сроке 10-12 недель.
В кабинете медико-социальной помощи пациенток знакомят с основами законодательства по охране материнства и детства, с ними беседует психолог. |
Посещения врача в первой половине беременности допускаются через 2-4 недели, а во второй половине – через 2 недели, при необходимости – чаще (явки назначаются врачом, объясняется причина). Обменная карта выдается на руки беременным после 22 недель беременности: декретный отпуск и родовой сертификат можно получить с 30 недель.
Такая постановка на диспансерный учёт, полноценное клиническое обследование, ранняя диагностика патологических состояний и проведение соответствующих профилактических мероприятий – это залог успешных родов.
Назад
На Украине беременных и женщин с детьми поставят на воинский учет
https://ria.ru/20211226/ukraina-1765537068.html
На Украине беременных и женщин с детьми поставят на воинский учет
На Украине беременных и женщин с детьми поставят на воинский учет — РИА Новости, 26.12.2021
На Украине беременных и женщин с детьми поставят на воинский учет
На Украине под воинский учет попадут беременные и женщины с маленькими детьми, рассказали в пресс-службе главного управления разведки Министерства обороны… РИА Новости, 26.12.2021
2021-12-26T13:48
2021-12-26T13:48
2021-12-26T18:42
в мире
украина
министерство обороны украины
верховная рада украины
здоровье — общество
/html/head/meta[@name=’og:title’]/@content
/html/head/meta[@name=’og:description’]/@content
https://cdnn21.img.ria.ru/images/07e5/0c/01/1761648497_0:0:3072:1728_1920x0_80_0_0_7e8c3a38514867ff1a73277545702392.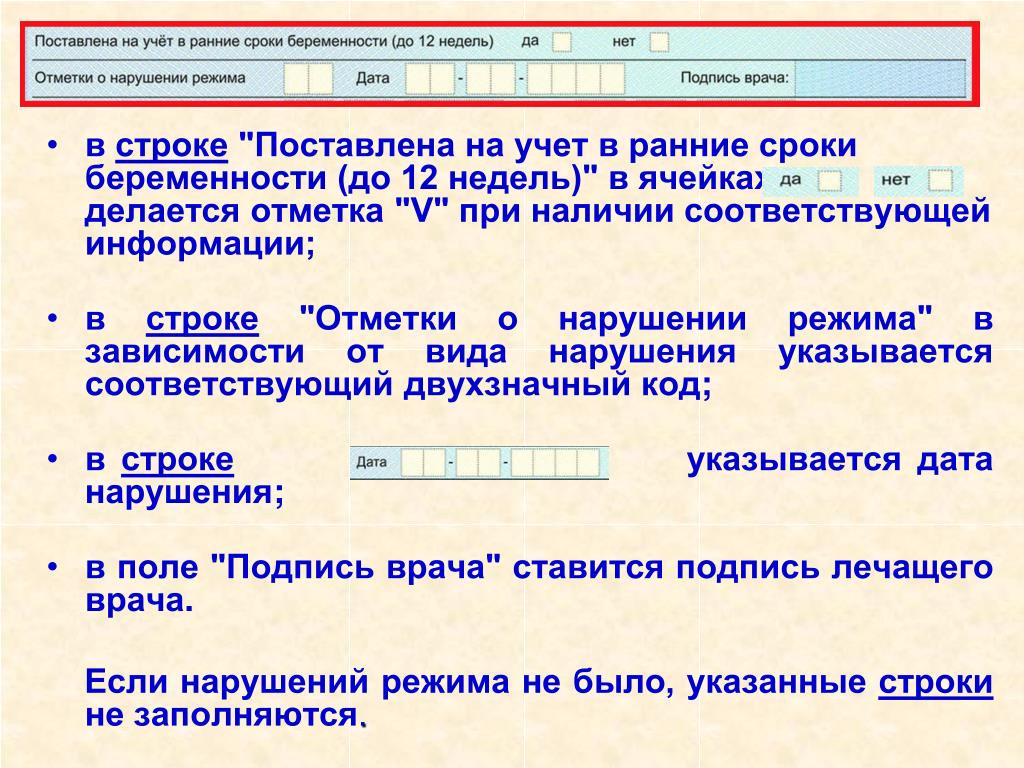 jpg
jpg
КИЕВ, 26 дек — РИА Новости. На Украине под воинский учет попадут беременные и женщины с маленькими детьми, рассказали в пресс-службе главного управления разведки Министерства обороны страны.»Беременные женщины и с малолетними детьми тоже берутся на воинский учет», — говорится в сообщении разведки в фейсбуке.Как и в случае с мужчинами, будет учитываться состояние здоровья обязанных нести военную службу женщин и семейные обстоятельства, уточнили там. «До конца 2022 года в Генеральном штабе Вооруженных сил Украины будет проведен анализ изменений числа военнообязанных-женщин, состоящих на воинском учете», — добавили там.Ранее на Украине вступил в силу новый приказ Минобороны. В нем утвердили перечень отраслей и профессий для женщин, подлежащих воинскому учету. Список содержит 35 профессиональных направлений, каждое из которых, по сути, представляет десятки отдельных специальностей хозяйственной деятельности. Речь идет о сотнях тысяч украинок.Позже глава комитета Верховной рады по вопросам национальной обороны, безопасности и разведки Александр Завитневич сообщил, что военное ведомство сократит перечень. В свою очередь, посетители официального сайта президента Украины создали петицию с требованием отменить приказ. Авторы назвали ситуацию «безобразием» и «издевательством над женщинами». Для того чтобы глава государства рассмотрел прошение, оно должно набрать 25 тысяч подписей за 90 дней. На сегодня петицию подписали уже более 6,8 тысячи пользователей.
В свою очередь, посетители официального сайта президента Украины создали петицию с требованием отменить приказ. Авторы назвали ситуацию «безобразием» и «издевательством над женщинами». Для того чтобы глава государства рассмотрел прошение, оно должно набрать 25 тысяч подписей за 90 дней. На сегодня петицию подписали уже более 6,8 тысячи пользователей.
https://ria.ru/20211122/ukraina-1760054091.html
https://ria.ru/20210729/uchet-1743403025.html
украина
РИА Новости
7 495 645-6601
ФГУП МИА «Россия сегодня»
https://xn--c1acbl2abdlkab1og.xn--p1ai/awards/
2021
РИА Новости
7 495 645-6601
ФГУП МИА «Россия сегодня»
https://xn--c1acbl2abdlkab1og.xn--p1ai/awards/
Новости
ru-RU
https://ria.ru/docs/about/copyright.html
https://xn--c1acbl2abdlkab1og.xn--p1ai/
РИА Новости
7 495 645-6601
ФГУП МИА «Россия сегодня»
https://xn--c1acbl2abdlkab1og. xn--p1ai/awards/
xn--p1ai/awards/
РИА Новости
7 495 645-6601
ФГУП МИА «Россия сегодня»
https://xn--c1acbl2abdlkab1og.xn--p1ai/awards/
РИА Новости
7 495 645-6601
ФГУП МИА «Россия сегодня»
https://xn--c1acbl2abdlkab1og.xn--p1ai/awards/
в мире, украина, министерство обороны украины, верховная рада украины, здоровье — общество, facebook
13:48 26.12.2021 (обновлено: 18:42 26.12.2021)На Украине беременных и женщин с детьми поставят на воинский учет
КИЕВ, 26 дек — РИА Новости. На Украине под воинский учет попадут беременные и женщины с маленькими детьми, рассказали в пресс-службе главного управления разведки Министерства обороны страны.»Беременные женщины и с малолетними детьми тоже берутся на воинский учет», — говорится в сообщении разведки в фейсбуке.
Как и в случае с мужчинами, будет учитываться состояние здоровья обязанных нести военную службу женщин и семейные обстоятельства, уточнили там.
«До конца 2022 года в Генеральном штабе Вооруженных сил Украины будет проведен анализ изменений числа военнообязанных-женщин, состоящих на воинском учете», — добавили там.
22 ноября 2021, 08:00
На Украине испытали уникальную систему, делающую деньги из ничегоРанее на Украине вступил в силу новый приказ Минобороны. В нем утвердили перечень отраслей и профессий для женщин, подлежащих воинскому учету. Список содержит 35 профессиональных направлений, каждое из которых, по сути, представляет десятки отдельных специальностей хозяйственной деятельности. Речь идет о сотнях тысяч украинок.
Позже глава комитета Верховной рады по вопросам национальной обороны, безопасности и разведки Александр Завитневич сообщил, что военное ведомство сократит перечень.В свою очередь, посетители официального сайта президента Украины создали петицию с требованием отменить приказ. Авторы назвали ситуацию «безобразием» и «издевательством над женщинами». Для того чтобы глава государства рассмотрел прошение, оно должно набрать 25 тысяч подписей за 90 дней. На сегодня петицию подписали уже более 6,8 тысячи пользователей.
Авторы назвали ситуацию «безобразием» и «издевательством над женщинами». Для того чтобы глава государства рассмотрел прошение, оно должно набрать 25 тысяч подписей за 90 дней. На сегодня петицию подписали уже более 6,8 тысячи пользователей.
29 июля 2021, 11:20
Шойгу поручил ставить россиян на воинский учет быстрееПрава беременной женщины — постановка на учет в ЖК — 71 ответов на Babyblog
Нашла статейку, в моем случае по-моему очень полезная. Как раз собираюсь повторно в ЖК. (вчнера мне не удалось встать на учет, сегоднЯ иду уже подготовленная). Может эта статья еще кому-то пригодиться.
Права беременной женщины
По Российскому законодательству и приказу Министерства здравоохранения беременная женщина имеет право бесплатно наблюдаться в любой женской консультации, находящейся в любом населенном пункте нашей страны, вне зависимости от ее прописки (регистрации), гражданства и полиса ОМС.
 Самое главное, чтобы он не был просрочен (если он временный). То есть независимо от того, где вы зарегистрированы, вы имеете право бесплатно встать на учет в женскую консультацию по месту фактического проживания.
Самое главное, чтобы он не был просрочен (если он временный). То есть независимо от того, где вы зарегистрированы, вы имеете право бесплатно встать на учет в женскую консультацию по месту фактического проживания.Отказ врача или другого представителя женской консультации поставить вас на учет по беременности незаконен!
Необходимые процедуры для постановки на учёт
Для постановки на учет вам необходимо написать заявление на имя заведующей женской консультацией (или главного врача поликлиники) и предоставить полис ОМС. При его отсутствии вам окажут только экстренную медицинскую помощь.
Правда, если у женщины есть заболевания, требующие больших материальных затрат (например сердечно-сосудистой системы), поликлиника, в которой она наблюдается, может запросить материальную поддержку с места ее постоянной регистрации или направить на платное обследование. Но это касается только иностранных граждан, временно проживающих на территории России.
При постановке на учет женщины в женскую консультацию не по месту жительства ею представляется выписка из амбулаторной карты наблюдения женщины в женской консультации и справка о снятии ее с учета в женской консультации по месту жительства.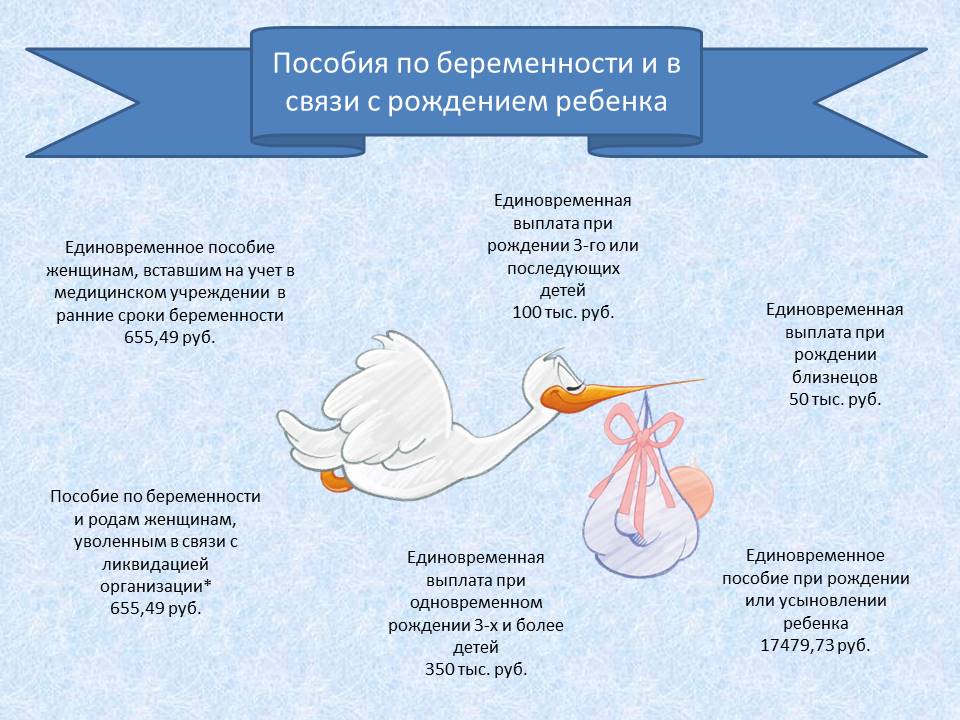
При отказе!
Если вам отказали в постановке на учет на общих основаниях, можно смело обращаться с жалобой в вышестоящую организацию (Министерство здравоохранения).
Потом звоните в горячую линию управления здравоохранения по Вашему округу (можно позвонить и в их присутствии, но если Вас там сразу не поддержат будет конфуз (495) 125-62-00 — ЮЗАО) и говорите что Вам (ФИО) отказывает в постановке на учет мотивируя это (причина).
Телефоны управления легко найти в интернете или в справочном бюро (для Москвы 09 или платное 009).
Если Вам не помогут в управлении, звоните в центральное МинЗдравСоцРазвития по телефону (495) 628-44-53 . Опять оперируйте фамилиями и фактами. Надеюсь, Вы не забыли узнать ФИО отказавшего Вам человека из управления по месту боевых действий? Ссылайтесь на закон. Конечно, не забывайте про вежливость в общении с незнакомыми людьми. Не хамите, не кричите, не теряйте лицо.
Если вам не поможет и это , пишите дома заявление на имя главврача примерно следующего содержания, в свободной форме:
Главврачу
фио адрес и т. д.
д.
От кого
паспорт, полис, адрес, телефон дом, моб
Заявление
В соответствии с ОСНОВАМИ ЗАКОНОДАТЕЛЬСТВА РОССИЙСКОЙ ФЕДЕРАЦИИ ОБ ОХРАНЕ ЗДОРОВЬЯ ГРАЖДАН (в ред. Федеральных законов от 02.03.1998 N 30-ФЗ, от 20.12.1999 N 214-ФЗ, от 02.12.2000 N 139-ФЗ, от 10.01.2003 N 15-ФЗ, от 27.02.2003 N 29-ФЗ, от 30.06.2003 N 86-ФЗ, от 29.06.2004 N 58-ФЗ, от 22.08.2004 N 122-ФЗ (ред. 29.12.2004), от 01.12.2004 N 151-ФЗ, от 07.03.2005 N 15-ФЗ, с изм., внесенными Указом Президента РФ от 24.12.1993 N 2288) прошу поставить меня на учет по беременности.
Считаю что необоснованный отказ в постановке на учет может принести вред мне и плоду из-за невыявлеия или несвоевременного выявления возможных факторов и паталогий, оказывающих вредное воздействие на организм.
Обращаю Ваше внимание на то, что в случаях причинения вреда здоровью граждан виновные обязаны возместить потерпевшим ущерб в объеме и порядке, установленных законодательством Российской Федерации. Подлежащий возмещению ущерб определяется в порядке, установленном законодательством Российской Федерации. Также сообщаю Вам, что ответственность за неоказание медицинской помощи регламентируется ст. 124 и ст. 125 УК РФ.
Также сообщаю Вам, что ответственность за неоказание медицинской помощи регламентируется ст. 124 и ст. 125 УК РФ.
ФИО, дата, подпись.
Идете к секретарю и регистрируете данное заявление. Обязан зарегистрировать, отдать Вам копию с указание номера входящего документа. Берете телефон и звоните проверяете реакцию. Думаю, Вам перезвонят раньше.
Если и этот вариант не поможет — возможно есть смысл попробовать выбрать другую ЖК также рядом с домом.
Наличие регистрации при учете беременности
Порядок оказания медицинской помощи по профилю «акушерство и гинекология» установлен в приказе Минздрава России от 01.11.2012 № 572н (действует до конца 2020 года). Требований того, что оказание медицинской помощи зависит от адреса места регистрации (пребывания) пациента, он не содержит.
Федеральный фонд обязательного медицинского страхования (ФФОМС) неоднократно комментировал ситуацию оказания медицинской помощи неприкрепленному населению. Так, в информации от 02. 04.2019 «О праве застрахованных лиц в сфере ОМС на выбор или смену поликлиники» ФФОМС указал, что «…гражданин может выбрать любую медицинскую организацию из числа включенных в реестр медицинских организаций, участвующих в реализации территориальной программы государственных гарантий бесплатного оказания гражданам медицинской помощи. Принцип прикрепления к поликлинике по месту регистрации отменен… Поликлиника по заявлению гражданина обязана его прикрепить и не имеет права отказать или требовать прикрепиться по месту жительства без объективных причин. Прикрепление к медицинской организации производится бесплатно».
04.2019 «О праве застрахованных лиц в сфере ОМС на выбор или смену поликлиники» ФФОМС указал, что «…гражданин может выбрать любую медицинскую организацию из числа включенных в реестр медицинских организаций, участвующих в реализации территориальной программы государственных гарантий бесплатного оказания гражданам медицинской помощи. Принцип прикрепления к поликлинике по месту регистрации отменен… Поликлиника по заявлению гражданина обязана его прикрепить и не имеет права отказать или требовать прикрепиться по месту жительства без объективных причин. Прикрепление к медицинской организации производится бесплатно».
При этом ФФОМС ссылается на требования приказа Минздравсоцразвития России от 26.04.2012 № 406н, которым утвержден Порядок выбора гражданином медицинской организации при оказании ему медицинской помощи в рамках программы государственных гарантий бесплатного оказания гражданам медицинской помощи.
Правило прикрепления к поликлиникам распространяется и на ситуации с женскими консультациями.
Таким образом, для оказания медицинской помощи заявителю необходимо прикрепиться к поликлинике (женской консультации). Быть прикрепленным к нескольким поликлиникам (женским консультациям) нельзя.
Для прикрепления пациенту необходимо подать соответствующее заявление и пакет документов (паспорт, полис ОМС, СНИЛС). Обычно прикрепление производится по территориально-участковому принципу (близость к месту проживания). Причина этому (и возможные разногласия с врачом женской консультации) – в том, что если прикрепиться к поликлинике не по месту жительства, это может осложнить получение медицинской помощи. Например, могут быть трудности с вызовом врача на дом, если пациент прикрепился к поликлинике в одном районе, а фактически живет в другом.
Предлагать оказание платных медицинских услуг взамен гарантированных по полису ОМС незаконно.
В случае нарушения прав застрахованного пациент имеет право обратиться за помощью в свою страховую медицинскую организацию.
rg.ru/rubrics/question/11267/","title":"Получение пособия по беременности и родам","float":"left"}]»>Когда и как вставать на учет по беременности?
Быть беременной – целая «наука». Столько разных нюансов, в которых так легко запутаться или упустить что-то важное. Например, постановка на учет. Все знают, что беременным женщинам нужно идти к врачу и становиться на учет. А вот когда лучше всего это сделать – мнения расходятся. Ведь кто-то вообще к врачам не собирается «соваться» до конца беременности, другие же именно с помощью гинеколога удостоверяются, что в животике поселился маленький человечек, а есть и такие, что практически «переселяются» в женскую консультацию на весь период беременности.
Давайте не будем кидаться с крайности в крайность и трезво обсудим вопрос о постановке на учет по беременности.
Зачем нужно вставать на учет по беременности?
Главный аргумент в пользу своевременного учета по беременности – это залог здоровья будущей мамы и ее малыша. Именно в первом триместре беременности формируются практически все органы плода. И если женщина имеет какие-либо отклонения в здоровье, то это может крайне негативно отобразиться на ее будущем малыше. А вот при своевременной диагностике того или иного заболевания – есть все шансы уберечься от многих неприятностей. Уже при первом осмотре на самых ранних сроках, врач может определить возможное течение беременности. С самого начала «интересного положения» очень важно пройти все необходимые обследования:
Именно в первом триместре беременности формируются практически все органы плода. И если женщина имеет какие-либо отклонения в здоровье, то это может крайне негативно отобразиться на ее будущем малыше. А вот при своевременной диагностике того или иного заболевания – есть все шансы уберечься от многих неприятностей. Уже при первом осмотре на самых ранних сроках, врач может определить возможное течение беременности. С самого начала «интересного положения» очень важно пройти все необходимые обследования:
- Определение группы крови и резус-фактора;
- Общий анализ крови;
- Общий анализ мочи;
- Бактериальный посев мочи;
- Обследование на ВИЧ, сифилис;
- Диагностика вирусного гепатита В;
- Мазок на цитологическое исследование;
- Первое УЗИ.
Также врач измерит ваше артериальное давление, вес, размеры таза. Собрав все данные, он определит или опровергнет какую-либо группу риска, установит срок беременности и предположительную дату родов.
Кроме того, уже при постановке на учет вам заведут обменную карту и родовой сертификат, которые будут необходимы при поступлении в роддом. В обменную карту на протяжении всей беременности будут записывать информацию о ее течении, результаты анализов и обследований. В вашей индивидуальной карте беременной будут записаны ваши личные данные и все подробности анамнеза.
Когда необходимо встать на учет?
Оптимальный срок постановки на учет – от 7-ми до 12-ти недель. Делать это раньше многие врачи не рекомендуют, даже если ваша беременность подтверждена. До 8-ми недель высока вероятность произвольных выкидышей. И хотя практика показывает, что уже с первых недель женщина пытается уберечь желанного малыша, все же лучше довериться всецело Матушке-Природе. А после 8-ми недель можно смело приступать к сдаче всех необходимых анализов и пройти обследования у нужных врачей. Первое УЗИ обычно назначают на 11 неделе, тогда и ставят женщину на учет. Кстати, согласно Российскому законодательству, женщине, которая встала на учет по беременности до 12 недель, выплачивается единовременное пособие (с 1 января 2012 года его размер составляет 465,20 рубля).
Как встать на учет?
Вам просто необходимо с паспортом и полисом обязательного медицинского страхования (не просроченным!) прийти в любую женскую консультацию и написать заявление на имя заведующего. При этом абсолютно не имеет значения ваша прописка. Вы можете наблюдаться в любом медицинском учреждении нашей страны. Если вы встаете на учет в ЖК не по месту жительства, то вам нужно будет предоставить также выписку из вашей амбулаторной карты и справку о снятии вас с учета в женской консультации по месту жительства. Вы также имеете полное право наблюдаться в любой платной клинике, которая непременно на 20-22 неделе беременности должна выдать вам обменную карту, с которой вы и будете рожать.
Что ж, беременность – это не только наслаждение, но и масса забот. Мы уверены, что вы со всем справитесь и родите крепкого здорового малыша! Удачи!
Специально для beremennost.net — Таня Кивеждий
Когда беременной становиться на учет: календарь обследований
Наконец вы увидели долгожданные две полоски на тесте, и с этого дня начинается долгий путь вынашивания беременности. Развитие ребенка в материнской утробе – процесс все еще загадочный, потому достоин особого внимания врачей к будущей маме. Итак, для начала разберемся, когда же будущей маме вставать на учет и какие обследования ожидают ее в ближайшее время
Развитие ребенка в материнской утробе – процесс все еще загадочный, потому достоин особого внимания врачей к будущей маме. Итак, для начала разберемся, когда же будущей маме вставать на учет и какие обследования ожидают ее в ближайшее время
Everton Villa, stocksnap.io
Время становиться на учет
По настоянию врачей будущим мамам рекомендуется встать на учет в течение первого триместра, то есть до 12 недели. В это время назначается первое плановое УЗИ, на котором уже можно будет получить достоверные данные о правильности развития малыша. В ваших интересах встать на учет как можно раньше, чтобы у врачей было больше возможности выявить возможные патологии или заболевания, и справиться с ними.
Календарь обследований
1 триместр.
Читай также: Токсикоз на позднем сроке: что нужно знать
1-2 недели. На этом сроке вы уже вполне могли почувствовать первые признаки беременности, и тест уже показал положительный результат. На этом сроке можно сходить к врачу для подтверждения факта беременности. Врач может назначить анализ крови на уровень ХГЧ, отправить вас на УЗИ влагалищным датчиком, чтобы убедиться, что беременность маточная. Также, если вы не сдавали никакие анализы накануне, то возможно тебе назначат биохимический анализ крови и коагулограмму (тест на свертываемость крови).
На этом сроке вы уже вполне могли почувствовать первые признаки беременности, и тест уже показал положительный результат. На этом сроке можно сходить к врачу для подтверждения факта беременности. Врач может назначить анализ крови на уровень ХГЧ, отправить вас на УЗИ влагалищным датчиком, чтобы убедиться, что беременность маточная. Также, если вы не сдавали никакие анализы накануне, то возможно тебе назначат биохимический анализ крови и коагулограмму (тест на свертываемость крови).
5-10 недель. В этот период врач даст направление на анализ крови на TOРЧ, ВИЧ, сифилис и гепатит. Также обязательно берется мазок из влагалища и общий анализ мочи. Также при постановке на учет, помимо гинеколога, тебя ожидают плановые визиты к терапевту, ЛОРу, окулисту, стоматологу и эндокринологу.
10-12 недель. На этом сроке врач может предложить пройти «двойной тест» — исследование генетики плода, которое позволит выявить вероятность возникновения отклонений. Этот тест не является обязательным и довольно часто дает не точный результат, но мама при этом все равно очень нервничает. Потому, если у вас в роду не было детей с генетическими отклонениями, то рисковать своими нервами, возможно, не стоит.
Потому, если у вас в роду не было детей с генетическими отклонениями, то рисковать своими нервами, возможно, не стоит.
2 триместр.
12-14 недель. Плановое УЗИ позволит определить правильность развития плода, а также определить количество плодов в полости матки, и в редких случаях даже предположить пол будущего ребенка.
16-18 недель. В это время проводят так называемый «тройной тест», который позволяет более точно определить возможные патологии малыша. Начиная со второго триместра, вам нужно будет сдавать анализ мочи перед каждым следующим посещением врача.
3 триместр.
В третьем триместре визиты к врачу учащаются. Теперь вам нужно будет посещать женскую консультацию раз в две недели.
24-26 недель. Очередное плановое УЗИ поможет проанализировать соответствие развития плода срокам, провести исследование плаценты, а также более точно определить пол ребенка.
На сроке 30-34 недели обычно проводится допплерометрия. Это исследование позволяет оценить качество кровообращения в плаценте и в организме малыша.
Это исследование позволяет оценить качество кровообращения в плаценте и в организме малыша.
В 32 недели впервые проводится КТГ – процедура, помогающая получить полную картину состояния ребенка.
Читай также: Что почитать: 5 книг для будущих мам
35-36 недель. Проводится повторный анализ на ВИЧ, гепатиты и сифилис, коагулограмма и повторный биохимический анализ крови. Также мазок из влагалища позволит оценить его состояние и возможность естественных родов. УЗИ плода на этом сроке позволит определить предлежание, маловодие или патологии плаценты.
С 36 недель будущая мама получает на руки обменную карту со всеми данными беременности и везде ходит с ней. Начиная с этого срока осмотр врача нужно проходить каждую неделю вплоть до самых родов.
Читай также: Как забеременеть, если не получается
Акушерство и гинекология
665462 Иркутская область, город Усолье-Сибирское, ул Куйбышева, 4
Справочная: 8(39543) 6-34-43
Стационар: Круглосуточно
Приём передач ежедневно:
с 10:00 до 12:00 и
с 17:00 до 19:00
Приемный покой гинекологического отделения:
8(39543)6-44-00
Приемный покой акушерского стационара
8(39543) 6-34-43
Дневной стационар ежедневно: с 8:00 до 16:00
Женская консультация:
Понедельник с 7:30 до 20:00
Вторник с 7:30 до 20:00
Среда с 7:30 до 20:00
Четверг с 7:30 до 20:00
Пятница с 7:30 до 20:00
Суббота — выходной
Воскресенье — выходной
665462 Иркутская область, город Усолье-Сибирское, ул Молотовая, 70 А
Регистратура : 8(39543) 7-21-27
режим работы с 07:30-18:00 в зимнее время; С 7:30-19:00 в летнее время
Женская Консультация — является структурным подразделением родильного дома, взаимодействует с акушерско-гинекологическим стационаром, перинатальным центром г. Иркутска, Ангарска, взрослой и детской поликлиникой, станцией скорой и неотложной медицинской помощи и другими лечебно-профилактическими организациями (медико-генетическая служба, консультативно-диагностические центры, кожно-венерологические, противотуберкулезные диспансеры и др.).
Иркутска, Ангарска, взрослой и детской поликлиникой, станцией скорой и неотложной медицинской помощи и другими лечебно-профилактическими организациями (медико-генетическая служба, консультативно-диагностические центры, кожно-венерологические, противотуберкулезные диспансеры и др.).
· Заведующая женской консультацией – Кетова Анастасия Игоревна
Прием по личным вопросам среда с 14:00-15:00, кабинет № 37
· Старшая акушерка женской консультации – Дубовцева Ульяна Николаевна
Прием по личным вопросам ежедневно с 14:00-15:00, кабинет № 39.
Принцип работы консультации участковый:
Первый перинатальный участок: врач Королева Ирина Ивановна, акушерка Ширшакова Ирина Вячеславовна.
Часы работы: пн, вт, ср , чт, пт с 08:00-17:00
Второй перинатальный участок: врач Новокрещенных Наталия Богдановна, акушерка Артамонова Нина Хамитовна.
Часы работы: пн, вт, ср, чт, пт с 08.00-16.00
Четвертый перинатальный участок: врач Разиева Севиль Ризвановна, акушерка Александрова Анастасия Вадимовна
Часы работы: пн, ср, пт с 08. 00-13.00, вт, чт с 13.00-18.00
00-13.00, вт, чт с 13.00-18.00
Гинекологический участок (кабинет №27): акушерка Соболева Капиталина Федоровна
Часы работы: пн, ср, пт с 11.00-18.00, вт, чт с 08.00-15.00
Гинекологический участок (кабинет №18): врач-консультант Гуденко Марина Васильевна, акушерка Михно Ольга Юрьевна
Часы работы: пн, ср, пт с 08.00-15.00, вт, чт с 11.00-18.00
Диагностическая служба:
• кабинет УЗД (№51): врач Приходская Светлана Дмитриевна, м/с Амаханова Татьяна Александровна
Часы работы: ежедневно с 08.00-15.45
• Лаборатория (№21,22): лаборант Мрачко Диляра Александровна.
Часы работы: ежедневно с 08.00-16.00
• Кабинет КТГ (№4): м/с Конева Любовь Александровна.
Часы работы: ежедневно с 08.00-16.00
• Кабинет функциональной диагностики (ЭКГ) № 7: м/с Артамонова Нина Хамитовна
Часы работы: вт, чт 16.00-17.00
• Дневной стационар (№52, 28): врач Старова Ирина Тобиясовна, акушерка Новицкая Любовь Владимировна, процедурная м/с Пятница Светлана Евгеньевна.
Часы работы: ежедневно с 08.00-16.00.
• Процедурный кабинет (№24): м/с Щукина Татьяна Владимировна
забор венозной крови: пн,вт,ср,чт с 08.00-9.30 и с 13.00-14.00,
• Физиокабинет (№3): м/с Талпыгина Лариса Михайловна
Часы работы: ежедневно с 08.00-16.00.
• Кабинет психологической помощи, социально-правовой помощи (№40):
Балабаева Ирина Валерьевна, Ефремова Надежда Константиновна.
Часы работы: пн, ср, пт с 08.00-17.00; вт, чт с 14.00-17.00.
• Занятия в «Школе молодых родителей» проводятся каждую среду в 14.00 (кабинет №40).
Период вынашивания ребенка — это не только радостное и волнительное время. Это еще и период огромной ответственности со стороны будущей матери за здоровье своего потомства. Родится ли малыш крепеньким, во многом зависит от женщины, но переживать обычно нет причин: в течение всего срока вынашивания мамочка находится под врачебным наблюдением и может рассчитывать на помощь профессионалов, если вдруг понадобится. До самого последнего дня беременности за здоровьем беременной и развитием ребенка следит акушер-гинеколог. Но для этого женщине необходимо встать на учет по беременности.
До самого последнего дня беременности за здоровьем беременной и развитием ребенка следит акушер-гинеколог. Но для этого женщине необходимо встать на учет по беременности.
На каком сроке нужно встать на учет по беременности?
Все акушер- гинекологи советуют становиться на учет по беременности как можно раньше. Этому есть 3 главные причины:
1) основные органы и системы малыша формируются в первые недели беременности. Данный период очень рисковый для плода, будущей маме нельзя принимать никаких лекарственных средств, зато резко возрастает потребность в определенных витаминных препаратах, сбалансированном питании, которые ей непременно назначит врач. Вот почему важно стать под наблюдение врача и получить все необходимые рекомендации уже с первых недель беременности;
2) иммунная система женщины с наступлением беременности неизбежно ослабевает, вследствие чего могут обостряться хронические процессы и развиваться острые заболевания. Любые недомогания будущей мамы несут потенциальный риск для плода;
3) при постановке на учет до 12 недели беременности официально работающая в России женщина получит дополнительную денежную выплату — единовременное пособие (в размере половины от официально установленного минимального оклада).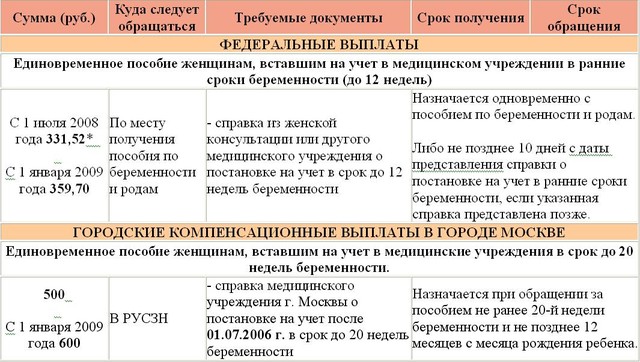 То есть в своевременной постановке на учет есть еще и финансовая выгода, что тоже немаловажно.
То есть в своевременной постановке на учет есть еще и финансовая выгода, что тоже немаловажно.
Обычно, беременных ставят на учет во время первого визита к гинекологу. Это происходит в среднем на 7-11 неделях беременности, вскоре после того, как женщина узнает о своем новом положении.
Ранняя постановка на учет увеличивает шансы на благополучное протекание беременности и успешные роды!!!
Причины позднего обращения беременных женщин за дородовой помощью в дельте Нигера, Нигерия
Ghana Med J. 2010 Jun; 44(2): 47–51.
EP Ndidi
1 Кафедра акушерства и гинекологии, Колледж медицинских наук, Университет штата Дельта, Абрака, штат Дельта, Нигерия Нигерия
1 Кафедра акушерства и гинекологии, Колледж медицинских наук, Университет штата Дельта, Абрака, штат Дельта, Нигерия
2 Учебная больница Университета штата Дельта, Огара, штат Дельта, Нигерия
ПредоставленоКонфликт интерес: Не объявлено
Эта статья была процитирована другими статьями в PMC.
Резюме
Исходная информация
Многие исследования показывают, что подавляющее большинство нигерийских женщин поздно обращаются за дородовой помощью и что детерминанты могут отличаться от детерминант в развитых странах.
Цель
Определить причины поздней регистрации среди женщин, поступающих в дородовую клинику крупной третичной больницы в дельте Нигера, Нигерия
Дизайн
Перекрёстное исследование на основе вопросника.
Учреждение
Крупная третичная больница в дельте Нигера, Нигерия
Участники
Беременные женщины, регистрирующиеся для дородового наблюдения после 14 недель беременности.
Результаты
Большинство респондентов были в возрасте 20–39 лет (97,1%), четверть были первородящими и 25 % женщин принадлежали к высшему социально-экономическому классу. Семьдесят три целых шесть десятых процента забронированы во втором триместре и 26,4% в третьем триместре. Из женщин, рожавших ранее, 80% записались на позднюю беременность по крайней мере в одной предыдущей беременности. Более трех пятых женщин (65,6%) опоздали на прием из-за незнания или неправильного понимания цели и времени начала дородовой помощи.
Более трех пятых женщин (65,6%) опоздали на прием из-за незнания или неправильного понимания цели и времени начала дородовой помощи.
Заключение
Результаты этого исследования свидетельствуют о том, что большинство женщин поздно обращаются за медицинской помощью из-за убеждения, что запись на дородовое наблюдение в первые три месяца беременности не дает никаких преимуществ. По-видимому, это связано с тем, что дородовая помощь рассматривается в основном как лечебная, а не профилактическая в исследуемой популяции. Необходимы исследования, чтобы определить наилучшие подходы к программам санитарного просвещения, чтобы исправить неправильные представления об дородовом наблюдении.
Ключевые слова: дородовое наблюдение, беременность, мать, исход для плода
Введение
Раннее начало дородового наблюдения беременными женщинами, а также регулярные посещения могут положительно повлиять на исход для матери и плода. 1 , 2 , 3 В Соединенных Штатах Америки и Соединенном Королевстве рекомендуемый срок беременности для бронирования составляет первые двенадцать недель беременности. 4 , 5
4 , 5
Многие развивающиеся страны, включая Нигерию, не имеют национальных руководств по дородовому наблюдению, но начало дородового наблюдения в течение первых 14 недель беременности считается ранним, и многие предыдущие работницы определили регистрацию после 14 -я -я неделя беременности как поздняя. 6 , 7 , 8 , 9 Начало целенаправленной дородовой помощи до 14-й недели беременности и консультирование по поводу ожидаемых физиологических изменений и консультирование по поводу ожидаемых физиологических изменений и раннего начала беременности осложнения беременности, родов и послеродового периода. 2 , 3
Точно так же он помогает заблаговременно документировать исходные физиологические и лабораторные параметры женщины для последующего сравнения и раннего выявления аномалий с течением беременности. 2 , 3 Он также предоставляет возможности для профилактических медицинских услуг, таких как иммунизация против столбняка новорожденных, профилактическое лечение малярии с использованием прерывистого предполагаемого лечения, а также консультирование и тестирование на ВИЧ.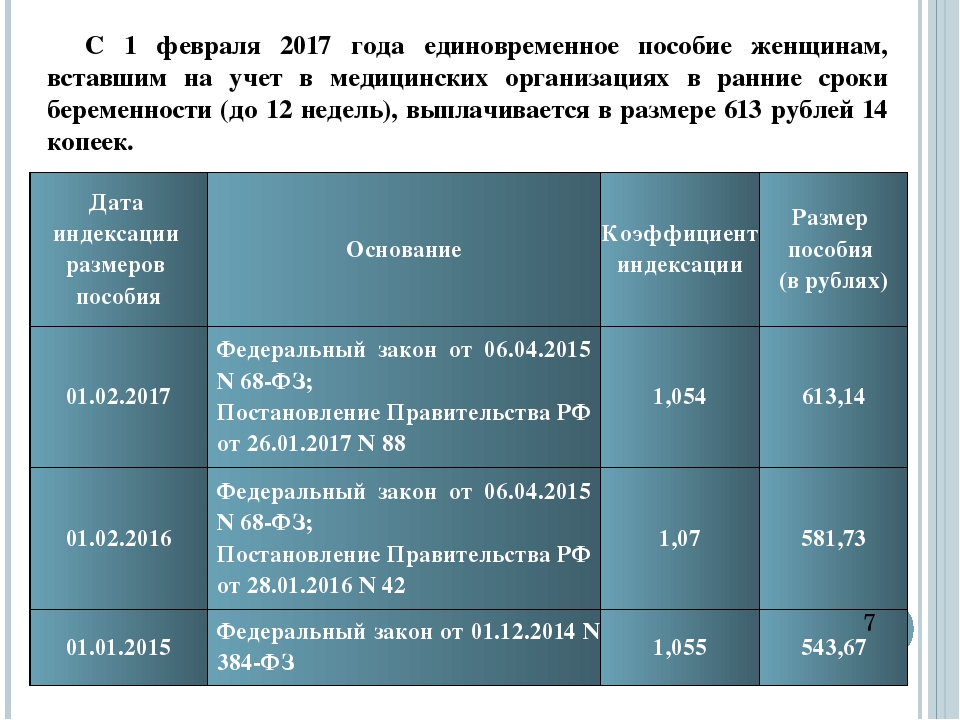 2 , 3 Другим преимуществом является раннее выявление поддающихся изменению ранее существовавших заболеваний, которые могут повлиять на течение и исход беременности, таких как несостоятельность шейки матки, хроническая гипертензия и сахарный диабет. 2 , 3
2 , 3 Другим преимуществом является раннее выявление поддающихся изменению ранее существовавших заболеваний, которые могут повлиять на течение и исход беременности, таких как несостоятельность шейки матки, хроническая гипертензия и сахарный диабет. 2 , 3
Предыдущие исследования показывают, что подавляющее большинство нигерийских женщин, пользующихся современной дородовой помощью, поздно обращаются за помощью, что резко контрастирует с результатами, полученными в большинстве развитых стран. Okunolola et al. 7 и Adekanle и Isawumi 8 сообщили о распространенности позднего бронирования в 86% и 82,6% соответственно в юго-западной Нигерии. Ebeigbe и Igberase 9 аналогичным образом сообщили о заболеваемости 79,9% в дельте Нигера, в то время как средний гестационный возраст при бронировании варьировался от 20 лет.3–23,6 нед. Аналогичные результаты были получены из других стран Африки к югу от Сахары, что позволяет предположить, что это широко распространенная практика. 10 , 11 В то время как исследования, проведенные в большинстве развитых стран, показали, что социально неблагополучные женщины, такие как подростки, незамужние женщины и женщины с более низким уровнем образования и более низким социально-экономическим статусом, чаще обращаются за дородовой помощью с опозданием, исследования страны Африки к югу от Сахары позволяют предположить, что они могут не быть основными определяющими факторами для африканских женщин. 12 , 13 Предыдущие исследования в Нигерии не дали окончательных результатов. В то время как некоторые работники не обнаружили статистически значимого влияния возраста, паритета, уровня образования и социально-экономического положения, а также частоты предшествующих акушерских осложнений между женщинами, которые зарегистрировались рано, и женщинами, которые зарегистрировались поздно, другие сообщили об этом как о значительном. 8 , 9 , 14 Цель этого исследования состояла в том, чтобы определить, почему женщины, обращающиеся в клинику по бронированию третичной больницы в дельте Нигера, Нигерия, регистрируются поздно.
10 , 11 В то время как исследования, проведенные в большинстве развитых стран, показали, что социально неблагополучные женщины, такие как подростки, незамужние женщины и женщины с более низким уровнем образования и более низким социально-экономическим статусом, чаще обращаются за дородовой помощью с опозданием, исследования страны Африки к югу от Сахары позволяют предположить, что они могут не быть основными определяющими факторами для африканских женщин. 12 , 13 Предыдущие исследования в Нигерии не дали окончательных результатов. В то время как некоторые работники не обнаружили статистически значимого влияния возраста, паритета, уровня образования и социально-экономического положения, а также частоты предшествующих акушерских осложнений между женщинами, которые зарегистрировались рано, и женщинами, которые зарегистрировались поздно, другие сообщили об этом как о значительном. 8 , 9 , 14 Цель этого исследования состояла в том, чтобы определить, почему женщины, обращающиеся в клинику по бронированию третичной больницы в дельте Нигера, Нигерия, регистрируются поздно.
Методы
Это был основанный на перекрёстном вопроснике опрос случайно выбранных женщин, поступающих в клинику бронирования отделения акушерства и гинекологии, Центральная больница Варри, штат Дельта. Отделение акушерства и гинекологии Центральной больницы Варри является крупнейшим акушерским отделением в штате Дельта, одном из штатов региона дельты реки Нигер в Нигерии. В нем работает семь акушеров-консультантов, а годовой объем родов составляет 3300. Варри — один из самых густонаселенных городов в дельте Нигера с населением около миллиона человек.Он населен в основном коренными племенами дельты Нигера, включая ицекири, урхобо, иджо и исоко, поселенцами из других частей Нигерии, а также иностранцами, работающими на нефтяные фирмы, работающие в городе. Оккупанты состоят в основном из торговцев, рыбаков, фермеров, государственных служащих и лиц, работающих в нефтяных компаниях.
Исследуемая популяция состояла из беременных женщин, поступивших в приемную клинику отделения акушерства и гинекологии с 8:00 до 12:00 по средам с 1 января по 31 июля 2007. Этическое одобрение исследования было получено от комитета по этике больницы, в то время как устное согласие было получено от женщин после того, как им были объяснены цели исследования. К участию в исследовании были допущены все женщины, представившиеся для регистрации после 14 недель беременности и соответствующие нашим критериям включения. В исследование были включены женщины, которые были уверены в своих последних менструациях или прошли раннее УЗИ в течение первых трех месяцев беременности для знакомства.
Этическое одобрение исследования было получено от комитета по этике больницы, в то время как устное согласие было получено от женщин после того, как им были объяснены цели исследования. К участию в исследовании были допущены все женщины, представившиеся для регистрации после 14 недель беременности и соответствующие нашим критериям включения. В исследование были включены женщины, которые были уверены в своих последних менструациях или прошли раннее УЗИ в течение первых трех месяцев беременности для знакомства.
Женщины с нерегулярным циклом до зачатия или применявшие гормональные методы контрацепции в течение трех месяцев после зачатия, или кормящие матери, у которых не возобновились менструации до зачатия, были исключены из исследования. Критериям включения соответствовали 494 беременные женщины, из которых 372 (75,3%) согласились участвовать в исследовании. Было заполнено 372 анкеты, из которых 348 содержали полную информацию и были проанализированы.
Предварительно протестированная анкета состояла из трех частей.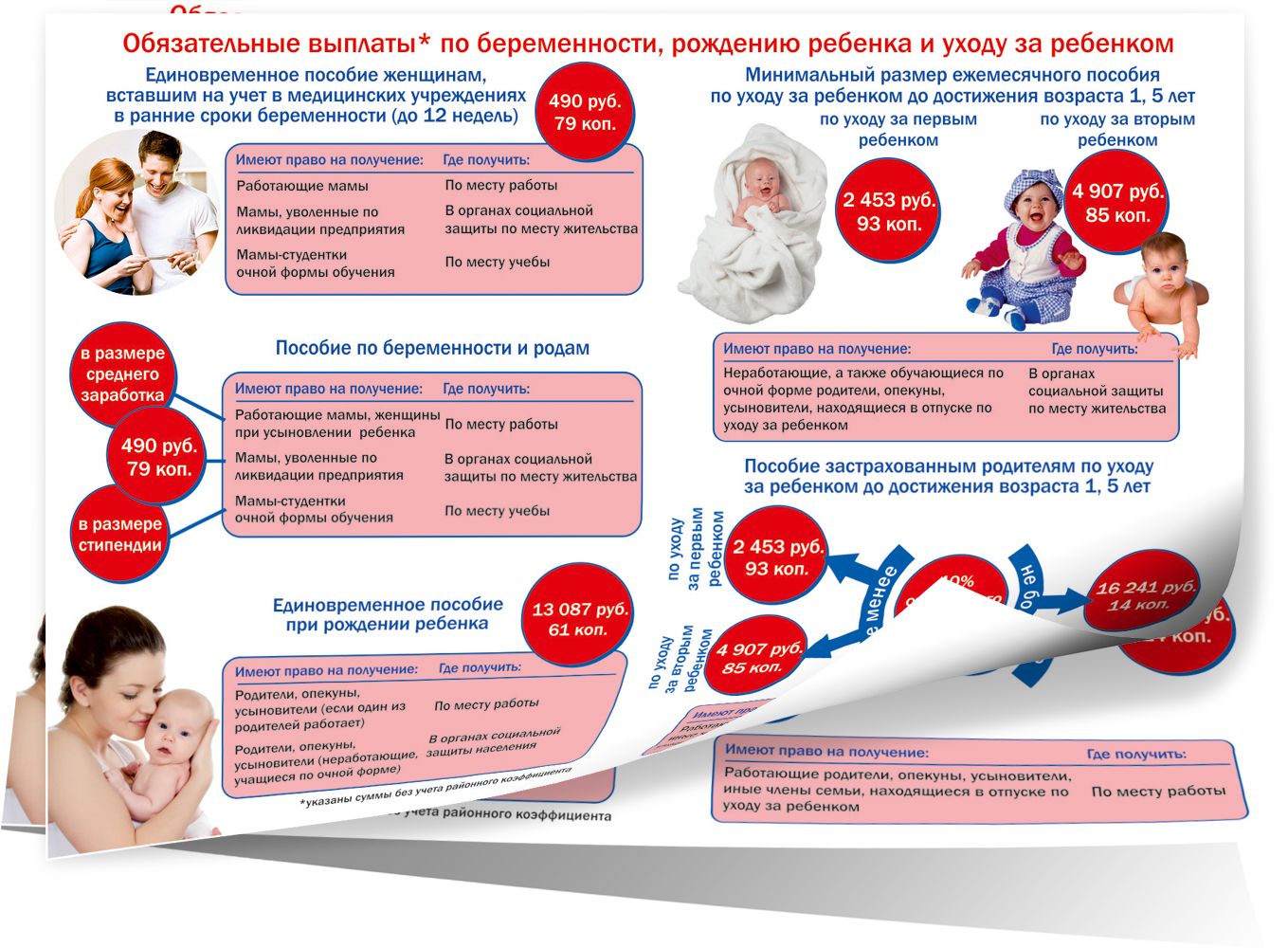 Первая запросила информацию по биоданным: возраст, паритет, семейное положение и окружение, уровень образования и род занятий мужа. Во второй части женщин опрашивали об их предшествующем акушерском анамнезе с помощью открытых вопросов: «Сколько раз вы уже рожали?», «Сколько из них вы стояли на стационарном учете?», «Когда в среднем Вы записываетесь на дородовой уход во время предыдущих беременностей? (место предусмотрено для пяти беременностей)».В третьей части задавались вопросы о текущей беременности с использованием как закрытых, так и открытых вопросов: «Когда вы встали на антенатальное наблюдение в эту беременность?», «Почему женщине стоит записаться на антенатальное наблюдение?», «Почему вы не встали на учет?» зарегистрироваться раньше (приведены варианты с отведенным местом для других)», «Как вы думаете, когда женщинам лучше всего зарегистрироваться для дородового наблюдения?», «Когда, по вашему мнению, у женщин могут возникнуть проблемы во время беременности, требующие лечения у врача» ?»
Первая запросила информацию по биоданным: возраст, паритет, семейное положение и окружение, уровень образования и род занятий мужа. Во второй части женщин опрашивали об их предшествующем акушерском анамнезе с помощью открытых вопросов: «Сколько раз вы уже рожали?», «Сколько из них вы стояли на стационарном учете?», «Когда в среднем Вы записываетесь на дородовой уход во время предыдущих беременностей? (место предусмотрено для пяти беременностей)».В третьей части задавались вопросы о текущей беременности с использованием как закрытых, так и открытых вопросов: «Когда вы встали на антенатальное наблюдение в эту беременность?», «Почему женщине стоит записаться на антенатальное наблюдение?», «Почему вы не встали на учет?» зарегистрироваться раньше (приведены варианты с отведенным местом для других)», «Как вы думаете, когда женщинам лучше всего зарегистрироваться для дородового наблюдения?», «Когда, по вашему мнению, у женщин могут возникнуть проблемы во время беременности, требующие лечения у врача» ?»
Женщины, умеющие читать и писать, заполняли анкеты самостоятельно, а остальным помогали авторы и медицинские работники, прошедшие подготовку по заполнению анкет.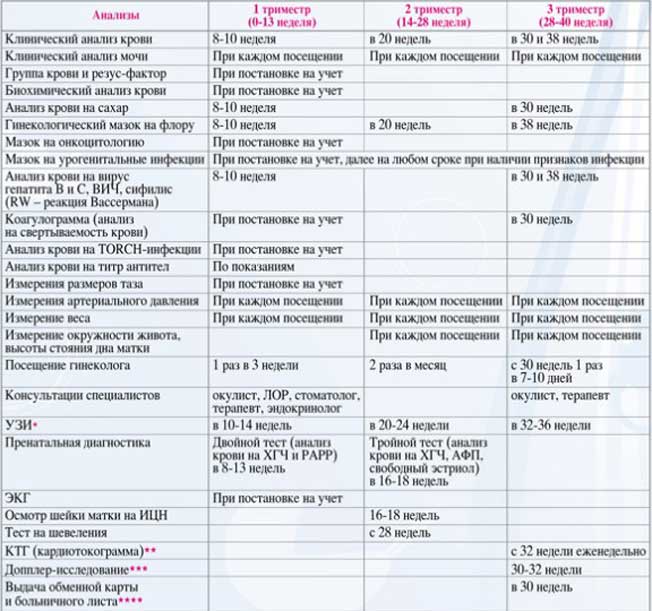 Заполнение анкет занимало около 5–10 минут. Соблюдалось право каждого пациента на участие или отказ от участия в исследовании. Полученные данные вводили в компьютер и анализировали с помощью статистического пакета Instate. Определение социального класса соответствовало рекомендациям Olusanya et al с использованием уровня образования женщины и рода занятий мужа 15 .
Заполнение анкет занимало около 5–10 минут. Соблюдалось право каждого пациента на участие или отказ от участия в исследовании. Полученные данные вводили в компьютер и анализировали с помощью статистического пакета Instate. Определение социального класса соответствовало рекомендациям Olusanya et al с использованием уровня образования женщины и рода занятий мужа 15 .
Результаты
Триста семьдесят две женщины приняли участие в исследовании, в то время как 348 анкет содержали полную информацию и были проанализированы в этом исследовании.показывает биосоциальные переменные исследуемой популяции и показывает, что подавляющее большинство из них были в возрасте 20–39 лет (97,1%). Четверть исследуемого населения были первобеременными, а 25 % женщин принадлежали к высшему классу. Большинство женщин были замужем (95,1%) и состояли в моногамных отношениях (88,5%).
Таблица 1
Таблица 1
Биосоциальные переменные в изучении населения
| Переменные | процент (номер) | процент (номер) |
| AGE | AGE | |
| <20 | г. 1.2 (4) 1.2 (4) | |
| 20-29 | 49.1 (171) | |
| 30-39 | 48.0 (167) | |
| > 39 | 1.7 (6) | |
| паритет | ||
| 0 | 25.0 (87) | |
| 1 | 26.4 (92) | |
| 2 | 20,7 (72) | |
| 13.5) 47 | ||
| 4 | 6,3(22) | |
| >4 | 8. 1 (28) 1 (28) | |
| социальный класс | ||
| 1 | 25,0 (87) | |
| 2 | 31.6 (110) | |
| 3 | 27.9 (97) | |
| 4 | 4 | 12.4 (43) |
| 5 | 5 | 3.2 (11) |
| Семейное положение | ||
95. 2 (331) 2 (331) | ||
| Single | 4.6 (16) | |
| Отделенный | 0.3 (1) | |
| Семейное Окружение | ||
| Моногамный | 88,5 (308) | |
| Полигамный | 6.6 (23) |
Сроки бронирования показали, что 73,6% (256) забронировали во втором триместре и 26,4% в третьем триместре. Однако при ответе на вопрос о наилучшем времени для записи женщин на дородовой уход примерно три четверти (73.3%) считают, что первые три месяца беременности были лучшим временем для записи на дородовую помощь, в то время как 22,4% выбрали второй триместр и 4,3% — третий триместр. Из 256 повторнородящих женщин у 205 (80%) была зарегистрирована хотя бы одна предыдущая беременность на поздних сроках.
Из 256 повторнородящих женщин у 205 (80%) была зарегистрирована хотя бы одна предыдущая беременность на поздних сроках.
показывает многочисленные причины, приводимые женщинами для поздней регистрации. Причины поздней регистрации для дородовой помощи исследуемой популяцией можно разделить на четыре класса. В первый класс (а) вошли женщины, которые зарегистрировались поздно из-за финансовых ограничений, и их было 10.1% изучаемой популяции. Вторая группа (b, c) состояла из женщин, которые поздно зарегистрировались, потому что хотели отсрочить обнародование беременности или боялись предполагаемых врагов, которые могут навредить беременности, они составили 9,2%. Подавляющее большинство попало в третью группу, причины которой заключались в незнании цели дородовой помощи или неправильном понимании цели и сроков дородовой помощи (г, д, е, ж, з и).
Таблица 2
Причин 2
Причины, учитывающие исследования населения для бронирования поздно
6
 1 (35)
1 (35)ранее
 21(18)
21(18)постановки на учет для дородового наблюдения
 2(53)
2(53)Четвертая группа (к) – это женщины, которые, по-видимому, оценили значение дородового наблюдения и ранее зарегистрировались в родильном доме или частной клинике, но хотели попасть к акушеру. ведомая единица, они внесли 15.2% изучаемой популяции.
показывает восприятие женщинами того, когда у беременной женщины могут возникнуть проблемы, требующие лечения у врача. Треть женщин упомянули первые три месяца беременности, а почти треть заявили, что это может произойти в любое время во время беременности. Еще одним интересным открытием этого исследования было то, что почти десятая часть участников исследования поздно зарегистрировалась, потому что они хотели отсрочить обнародование беременности или боялись предполагаемых врагов, которые могут навредить беременности.
Таблица 3
Восприятие, когда беременные женщины могут потребовать лечения врачам (N = 348)
| Переменная | процент (число) |
| Когда беременные женщины, скорее всего, есть проблемы во время беременности, требующие лечения у врача? | |
| Первые три месяца беременности | 33,3 (116) |
| Вторые три месяца беременности | 5. 5 (19) 5 (19) |
| третий три месяца беременности | 13.8 (48) |
| в любое время во время беременности | |
| в течение труда и доставки | 14.4 (50) |
| После родов | 0,6(2) |
Обсуждение
Результаты этого исследования показывают, что около трех четвертей исследуемого населения зарегистрировались для дородового наблюдения во втором триместре беременности, а треть — в третьем триместре.Это согласуется с большинством предыдущих исследований африканских женщин, которые показывают, что средний срок родов обычно приходился на второй триместр. 8 , 9 , 10 , 14 Интересно отметить, что почти три четверти женщин считают первые три месяца беременности лучшим временем для регистрации. для дородовой помощи. Эти знания, скорее всего, были получены из программ санитарного просвещения во время предыдущих беременностей, из больниц или из средств массовой информации, но модель бронирования предполагает, что большинство женщин не были убеждены в том, что ранняя регистрация для дородового наблюдения дает какие-либо преимущества, или имели ограничения, отсюда и несоответствие между знаниями. и практика в большинстве из них.
для дородовой помощи. Эти знания, скорее всего, были получены из программ санитарного просвещения во время предыдущих беременностей, из больниц или из средств массовой информации, но модель бронирования предполагает, что большинство женщин не были убеждены в том, что ранняя регистрация для дородового наблюдения дает какие-либо преимущества, или имели ограничения, отсюда и несоответствие между знаниями. и практика в большинстве из них.
Это также подтверждается тем фактом, что четыре пятых женщин, которые рожали ранее, записывались на дородовое наблюдение ранее поздно. Это ясно указывает на то, что программы дородового санитарного просвещения, которым женщины подвергались во время предыдущих беременностей, оказались неэффективными в изменении их поведения. Adeyemi et al 14 аналогичным образом обнаружили, что, хотя большинство женщин в их исследовании в юго-западной Нигерии записывались поздно, 57,3% считали, что женщины должны записываться в первый триместр.Они пришли к выводу, что если социокультурные и религиозные детерминанты обращения за медицинской помощью не будут изменены, хорошее санитарное просвещение не сможет легко привести к оптимальному использованию дородовой помощи.
Результаты этого исследования показывают, что детерминанты позднего обращения за дородовой помощью являются многофакторными. Основным выводом этого исследования было то, что для большинства субъектов этого исследования указанные причины зависели от неправильных представлений или незнания целей и, следовательно, правильного времени для начала дородовой помощи, а не от физических или финансовых ограничений.Такое отношение, по-видимому, определяется представлением о том, что дородовая помощь в первую очередь предназначена для выявления или лечения серьезных заболеваний. Этим объясняется мнение, что женщинам не нужно записываться раньше, поскольку у них нет проблем на ранних сроках беременности, требующих вмешательства врача, или предположение, что запись в первые три месяца бесполезна.
По-видимому, в основе лежит убеждение, что женщина может обойтись без регистрации на ранних сроках беременности, поскольку любые симптомы, которые могут возникнуть у женщин на ранних сроках беременности, являются нормальными, легкими или недостаточно серьезными, чтобы требовать внимания врача. Таким образом, дородовая помощь, по-видимому, рассматривается большинством женщин как лечебная, а не профилактическая, что резко контрастирует с целями дородовой помощи, которые в основном носят профилактический характер. Это может объяснить, почему целых 12% женщин довольствовались присутствием медсестры на дому, многие из которых могут быть помощниками медсестры или даже фельдшерами, пока они не почувствовали, что их беременность наступила достаточно давно, чтобы возникли проблемы, требующие внимания врача. Точно так же это может объяснить, по крайней мере, частично, практику примерно одной шестой исследуемой популяции регистрации в частной больнице или родильном доме и регистрации в акушерской помощи во втором или третьем триместре беременности.
Таким образом, дородовая помощь, по-видимому, рассматривается большинством женщин как лечебная, а не профилактическая, что резко контрастирует с целями дородовой помощи, которые в основном носят профилактический характер. Это может объяснить, почему целых 12% женщин довольствовались присутствием медсестры на дому, многие из которых могут быть помощниками медсестры или даже фельдшерами, пока они не почувствовали, что их беременность наступила достаточно давно, чтобы возникли проблемы, требующие внимания врача. Точно так же это может объяснить, по крайней мере, частично, практику примерно одной шестой исследуемой популяции регистрации в частной больнице или родильном доме и регистрации в акушерской помощи во втором или третьем триместре беременности.
Можно было бы ожидать, что в условиях ограниченных ресурсов, таких как Нигерия, финансовые ограничения и удаленность от медицинского учреждения могут играть важную роль в определении времени начала дородовой помощи, но результаты этого исследования показывают, что понимание и восприятие женщинами потребности в дородовой помощи может играть более доминирующую роль. Точно так же Gharoro и Igbafe 16 сообщили, что невежество было основным фактором позднего начала дородовой помощи у двух пятых женщин в их исследовании среди беременных женщин в нигерийской клинической больнице, а 25% указали на финансовые трудности.Однако их исследование проводилось в больнице, где плата за дородовой уход и роды намного выше, чем в условиях нашего исследования. Наши результаты отличаются от отчетов исследований в большинстве развитых стран, где вероятность позднего начала дородовой помощи была выше у женщин с социальными и финансовыми проблемами, такими как беременность в подростковом возрасте, безработица, одинокие женщины и чернокожие женщины. 12 , 13 , 17
Точно так же Gharoro и Igbafe 16 сообщили, что невежество было основным фактором позднего начала дородовой помощи у двух пятых женщин в их исследовании среди беременных женщин в нигерийской клинической больнице, а 25% указали на финансовые трудности.Однако их исследование проводилось в больнице, где плата за дородовой уход и роды намного выше, чем в условиях нашего исследования. Наши результаты отличаются от отчетов исследований в большинстве развитых стран, где вероятность позднего начала дородовой помощи была выше у женщин с социальными и финансовыми проблемами, такими как беременность в подростковом возрасте, безработица, одинокие женщины и чернокожие женщины. 12 , 13 , 17
Анализ социально-экономического класса показал, что четверть женщин принадлежала к высшему социальному классу.Социальная классификация, используемая в этом исследовании, сочетала в себе уровень образования женщины и род занятий мужа. Это было использовано из-за признания того, что в развивающихся странах уровень образования женщины является основным фактором, определяющим поведение в поисках здоровья. Это могло бы объяснить, почему до четверти женщин принадлежали к высшему социальному классу в условиях с низким уровнем ресурсов, таких как Нигерия.
Это было использовано из-за признания того, что в развивающихся странах уровень образования женщины является основным фактором, определяющим поведение в поисках здоровья. Это могло бы объяснить, почему до четверти женщин принадлежали к высшему социальному классу в условиях с низким уровнем ресурсов, таких как Нигерия.
Эта система значительно отличается от большинства руководящих принципов социальной классификации, основанных на роде занятий или доходах главы семьи, используемых в большинстве развитых стран. 18
Результаты этого исследования свидетельствуют о том, что большинство женщин записываются поздно из-за убеждения, что запись на дородовой уход в первые три месяца беременности не дает никаких преимуществ. По-видимому, это связано с тем, что дородовая помощь рассматривается в основном как лечебная, а не профилактическая в исследуемой популяции. Для исправления неправильных представлений о дородовом наблюдении необходимы программы санитарного просвещения на уровне местных сообществ.
Ссылки
1. Юсиф Э. М., Абдул Хафиз А. Р. Влияние дородового ухода на вероятность выживания новорожденных при рождении, Учебная больница Вад Медани, Судан.Суданский журнал общественного здравоохранения. 2006;1(4):293–297. [Google Академия]2. Королевский колледж акушеров и гинекологов (RCOG), автор Клинических руководств, Дородовая помощь: рутинный уход за здоровой беременной женщиной. Лондон: RCOG Press; 2003. [Google Scholar]3. Специальная программа ПРООН/ЮНФПА/ВОЗ/Всемирного банка по развитию исследований и подготовке кадров в области репродукции человека. Женева: Департамент репродуктивного здоровья и исследований, здоровья семьи и сообщества, Всемирная организация здравоохранения; 2002. Рандомизированное исследование ВОЗ дородовой помощи: руководство по внедрению новой модели.[Google Академия]4. Национальный институт здоровья и клинического мастерства, автор. Дородовая помощь: рутинный уход за здоровыми беременными женщинами. 2003. [Google Scholar]5. Американская академия педиатрии, Американский колледж акушеров и гинекологов, автор. Руководство по перинатальной помощи. 5-е изд. Элк-Гроув-Виллидж (Иллинойс): Американская академия педиатрии, Американский колледж акушеров-гинекологов; 2002. [Google Scholar]6. Лоу Памела, Патерсон Янис, Вудес Тресиа, Картер Сарниа, Уильямс Мейнард, Персиваль Тейла.Факторы, влияющие на посещение дородовой помощи матерями тихоокеанских младенцев, проживающих в Новой Зеландии. Медицинский журнал Новой Зеландии. 2005; 118:1216. [PubMed] [Google Scholar]7. Окунлола М.А., Овоникоко К.М., Фаволе А.О. и соавт. Гестационный возраст при антенатальном бронировании и исход родов. Afr J Med Med Sci. 2008;37(2):165–169. [PubMed] [Google Scholar]8. Адеканле Д.А., Исавуми А.И. Поздняя запись на дородовую помощь и ее предикторы среди беременных женщин в Юго-Западной Нигерии. Интернет-журнал здравоохранения и смежных наук.2008;7(1):4–7. [Google Академия]9. Эбейгбе П.Н., Игберасе Г.О. Дородовой уход: сравнение демографических и акушерских характеристик ранних и поздних родов в дельте Нигера, Нигерия. Медицинский научный монит.
Руководство по перинатальной помощи. 5-е изд. Элк-Гроув-Виллидж (Иллинойс): Американская академия педиатрии, Американский колледж акушеров-гинекологов; 2002. [Google Scholar]6. Лоу Памела, Патерсон Янис, Вудес Тресиа, Картер Сарниа, Уильямс Мейнард, Персиваль Тейла.Факторы, влияющие на посещение дородовой помощи матерями тихоокеанских младенцев, проживающих в Новой Зеландии. Медицинский журнал Новой Зеландии. 2005; 118:1216. [PubMed] [Google Scholar]7. Окунлола М.А., Овоникоко К.М., Фаволе А.О. и соавт. Гестационный возраст при антенатальном бронировании и исход родов. Afr J Med Med Sci. 2008;37(2):165–169. [PubMed] [Google Scholar]8. Адеканле Д.А., Исавуми А.И. Поздняя запись на дородовую помощь и ее предикторы среди беременных женщин в Юго-Западной Нигерии. Интернет-журнал здравоохранения и смежных наук.2008;7(1):4–7. [Google Академия]9. Эбейгбе П.Н., Игберасе Г.О. Дородовой уход: сравнение демографических и акушерских характеристик ранних и поздних родов в дельте Нигера, Нигерия. Медицинский научный монит. 2005;11(11):529–532. [PubMed] [Google Scholar] 10. Кивува М.С., Муфубенга П. Использование дородовой помощи, родовспоможения, периодической предполагаемой обработки и обработанных инсектицидами сеток беременными женщинами в округе Луверо, Уганда. Малар Дж. 2008; 7:44. [Бесплатная статья PMC] [PubMed] [Google Scholar]11.Мришо М., Обрист Б., Шелленберг А.Дж. и соавт. Использование дородового и послеродового ухода: перспективы и опыт женщин и поставщиков медицинских услуг в сельской местности на юге Танзании. BMC Беременность Роды. 2009;9:10. [Бесплатная статья PMC] [PubMed] [Google Scholar]12. Купек Э., Петрус С., Вауз С., Мареш М. Клинические, провайдерские и социально-демографические предикторы позднего начала ДРП в Англии и Уэльсе. Бр Дж. Obst Gynae. 2002;109(3):265–273. [PubMed] [Google Scholar] 13. Роу Р.Э., Маги Х., Куигли М.А. и соавт.Социальные и этнические различия в посещаемости дородовой помощи в Англии. Общественное здоровье. 2008;122(12):1363–1372. [PubMed] [Google Scholar] 14.
2005;11(11):529–532. [PubMed] [Google Scholar] 10. Кивува М.С., Муфубенга П. Использование дородовой помощи, родовспоможения, периодической предполагаемой обработки и обработанных инсектицидами сеток беременными женщинами в округе Луверо, Уганда. Малар Дж. 2008; 7:44. [Бесплатная статья PMC] [PubMed] [Google Scholar]11.Мришо М., Обрист Б., Шелленберг А.Дж. и соавт. Использование дородового и послеродового ухода: перспективы и опыт женщин и поставщиков медицинских услуг в сельской местности на юге Танзании. BMC Беременность Роды. 2009;9:10. [Бесплатная статья PMC] [PubMed] [Google Scholar]12. Купек Э., Петрус С., Вауз С., Мареш М. Клинические, провайдерские и социально-демографические предикторы позднего начала ДРП в Англии и Уэльсе. Бр Дж. Obst Gynae. 2002;109(3):265–273. [PubMed] [Google Scholar] 13. Роу Р.Э., Маги Х., Куигли М.А. и соавт.Социальные и этнические различия в посещаемости дородовой помощи в Англии. Общественное здоровье. 2008;122(12):1363–1372. [PubMed] [Google Scholar] 14. Adeyemi AB, Makinde ON, Ajenifuja K O, et al. Детерминанты антенатального времени бронирования в условиях Юго-Западной Нигерии. Западная Африка J Med. 2007;26(4):293–297. [PubMed] [Google Scholar] 15. Олусанья О., Окпере Э. Э., Эзимохай М. Важность социального класса в добровольном контроле рождаемости в развивающейся стране. Западная Африка J Med. 1985; 4:4. [Google Академия] 16. Гароро Э.П., Игбафе А.А.Дородовая помощь: некоторые характеристики визита для бронирования в крупной учебной больнице в развивающихся странах. Медицинский научный монит. 2000;6(3):519–522. [PubMed] [Google Scholar] 17. Чисхолм Д. К. Факторы, связанные с поздним бронированием дородовой помощи в Центральном Манчестере. Здравоохранение. 1989;103(6):459–466. [PubMed] [Google Scholar] 18. Социально-экономическая классификация национальной статистики (NS-SEC) Соединенное Королевство: Управление национальной статистики; 2008. [Google Scholar]
Adeyemi AB, Makinde ON, Ajenifuja K O, et al. Детерминанты антенатального времени бронирования в условиях Юго-Западной Нигерии. Западная Африка J Med. 2007;26(4):293–297. [PubMed] [Google Scholar] 15. Олусанья О., Окпере Э. Э., Эзимохай М. Важность социального класса в добровольном контроле рождаемости в развивающейся стране. Западная Африка J Med. 1985; 4:4. [Google Академия] 16. Гароро Э.П., Игбафе А.А.Дородовая помощь: некоторые характеристики визита для бронирования в крупной учебной больнице в развивающихся странах. Медицинский научный монит. 2000;6(3):519–522. [PubMed] [Google Scholar] 17. Чисхолм Д. К. Факторы, связанные с поздним бронированием дородовой помощи в Центральном Манчестере. Здравоохранение. 1989;103(6):459–466. [PubMed] [Google Scholar] 18. Социально-экономическая классификация национальной статистики (NS-SEC) Соединенное Королевство: Управление национальной статистики; 2008. [Google Scholar]Какие льготы получат беременные женщины
Какие пособия будут получать беременные женщины
Беременные женщины должны связаться с ANM / ASHA / медицинскими работниками в своем районе, чтобы получить информацию о ближайшем государственном медицинском учреждении, где будут предоставляться услуги PMSMA. При посещении беременной женщиной государственного медицинского учреждения (DH, SDH, CHC-FRUs и т. д.), назначенного для оказания услуг PMSMA, ей будет предоставлен следующий набор услуг:
При посещении беременной женщиной государственного медицинского учреждения (DH, SDH, CHC-FRUs и т. д.), назначенного для оказания услуг PMSMA, ей будет предоставлен следующий набор услуг:
- Регистрация: АОД/штатная медсестра регистрирует беременную женщину, поступающую в Центр ПМСМА, и выдает ей Карту защиты матери и ребенка и буклет «Безопасное материнство».
- Обследование : Медсестра/ANM измерит рост и вес беременной женщины, проверит ее пульс и АД, запишет результаты и направит мать в лабораторию для диагностики.
- Лабораторные исследования: гемоглобин, альбумин и сахар в моче, малярия, VDRL, ВИЧ, определение группы крови, скрининг на ГСД с использованием ПГТТ и т. д.
- Ультрасонография (УЗИ): Все зарегистрированные получатели PMSMA пройдут осмотр у акушера/врача с отчетом о проведенных исследованиях. На основании осмотра и отчетов о расследованиях, а также отчетов УЗИ, красная наклейка/штамп будет добавлена к карточке MCP женщин, которые признаны «высокорисковыми».

- Противостолбнячный анатоксин для инъекций, железо, фолиевая кислота в таблетках, кальций в таблетках и любые другие лекарства, прописанные врачом
- Консультации : Все беременные женщины получают групповые консультации (в группах по 10-12 человек) по диете, сну, регулярным проверкам ДРП, родам в специализированных учреждениях, грудному вскармливанию, противозачаточным средствам и т. д.
- Транспортные средства будут предоставлены беременным женщинам, проживающим в труднодоступных / труднодоступных районах, где общественный транспорт либо отсутствует, либо находится в очень плохом состоянии, военнопленным из уязвимых сообществ и в блоках с родами на дому > 20%.
Беременные женщины с красной наклейкой на карточке MCP должны посетить близлежащие государственные медицинские учреждения по совету акушера/врача и запланировать роды в учреждении, предоставляющем гарантированные услуги неотложной акушерской помощи (например, FRU – SDH, CHC, DH). / Больница медицинского колледжа).
/ Больница медицинского колледжа).
Все больше женщин во всем мире получают дородовую помощь на раннем этапе, но сохраняется большое неравенство
Медицинский работник измеряет кровяное давление беременной женщине во время выездной встречи в деревне, Лаос.
ЮНИСЕФ Нурани
Необходимо сделать больше: беднейшие женщины часто не имеют доступа к обычному уходу
5 декабря 2017 г. | ВОЗ рекомендует женщинам начинать дородовую помощь при сроке гестации менее 12 недель – это называется «ранняя дородовая помощь». Ранняя дородовая помощь является важной возможностью для медицинских работников оказывать помощь и поддержку, а также предоставлять информацию беременным женщинам в первом триместре беременности.Несмотря на это, недавнее исследование показывает, что многие из беднейших женщин по-прежнему не имеют равного доступа к высококачественной дородовой помощи на раннем этапе, которая может помочь сохранить их здоровье и благополучие.
Недавно опубликованное исследование, проведенное сотрудниками Департамента ВОЗ по репродуктивному здоровью и научным исследованиям, включая HRP, показывает, что хотя глобальный охват услугами ранней дородовой помощи улучшился за последние два десятилетия, существенное неравенство между регионами и группами по уровню доходов сохраняется.
Ранняя дородовая помощь
Дородовая помощь – рутинная помощь беременным женщинам – необходима для обеспечения наилучшего ухода и результатов в отношении здоровья женщин и детей. Модель дородовой помощи ВОЗ рекомендует, чтобы все беременные женщины имели восемь контактов с поставщиком медицинских услуг в течение всей беременности. Это должно быть начато с первого контакта на сроке менее 12 недель беременности. Эта новая модель направлена на предоставление беременным женщинам уважительного, индивидуального, ориентированного на человека ухода при каждом контакте с применением эффективных клинических практик (вмешательства и тесты) и предоставлением актуальной и своевременной информации, а также психосоциальной и эмоциональной поддержки со стороны практикующих врачей. хорошие клинические навыки и навыки межличностного общения в рамках хорошо функционирующей системы здравоохранения.
хорошие клинические навыки и навыки межличностного общения в рамках хорошо функционирующей системы здравоохранения.
Во всем мире более половины всех женщин в настоящее время получают раннюю дородовую помощь, но слишком много женщин остаются без внимания
В то время как за последние два десятилетия наблюдалось увеличение числа женщин, получающих раннюю дородовую помощь, в 2013 году слишком много женщин, живущих в развивающихся регионах, не получали ранней дородовой помощи. И это несмотря на рекомендацию ВОЗ о том, что все женщины должны обращаться за дородовой помощью в первый триместр беременности.
В период с 1990 по 2013 год оценочный мировой охват ранними дородовыми посещениями увеличился на 43%, охватив почти 6 из 10 женщин в мире.Это значительное улучшение по сравнению с 1990 г., когда, по оценкам, менее половины всех женщин – только 4 из 10 – получали дородовую помощь на раннем этапе.
Несмотря на этот прогресс, в 2013 г. менее половины всех женщин в развивающихся регионах получили дородовую помощь на раннем этапе. Напротив, большинство женщин (примерно 85%) в развитых регионах обращались за ранней дородовой помощью к поставщику медицинских услуг.
менее половины всех женщин в развивающихся регионах получили дородовую помощь на раннем этапе. Напротив, большинство женщин (примерно 85%) в развитых регионах обращались за ранней дородовой помощью к поставщику медицинских услуг.
Помимо неравенства между регионами, исследование показало значительный разрыв в 2013 году между более богатыми и более бедными женщинами.В то время как большинство женщин (по оценкам, более 4 из 5 женщин) в группе с самым высоким доходом получали доступ к ранней дородовой помощи, примерно 1 из 4 женщин из группы с самым низким доходом обращались за ранней дородовой помощью.
Самый значительный прогресс достигнут в развивающихся регионах
В развивающихся регионах, где охват был особенно низким в последние два десятилетия, расчетный охват увеличился на целых 74%, с 1 из 4 женщин в 1990 году до почти каждой второй женщины в 2013 году.
Многие из регионов, которые два десятилетия назад имели самый низкий оценочный охват, с тех пор добились оценочного увеличения охвата более чем на 70%, а именно Северная Африка, Западная Азия, Южная Азия, развивающиеся регионы и Юго-Восточная Азия. По оценкам, в 1990 г. у всех был охват ниже 45%.
По оценкам, в 1990 г. у всех был охват ниже 45%.
В Северной Африке, Западной Азии и Южной Азии расчетный охват увеличился более чем вдвое. В Северной Африке и Западной Азии, где, по оценкам, только около 3 из 10 женщин получали раннюю дородовую помощь в 1990 году, большинство женщин — 7 из 10 — получили эту помощь к 2013 году.За тот же период оценочный охват женщин в Южной Азии увеличился с примерно 2 из 10 в 1990 г. до половины женщин в 2013 г.
Обнаружение и предотвращение осложнений
Ранняя дородовая помощь является решающим моментом для поставщиков медицинских услуг, чтобы обеспечить ряд скринингов и тестов, которые наиболее эффективны на ранних сроках беременности, в том числе те, которые помогают:
Дородовое обследование в Чаде
ЮНИСЕФ/Эстев
- правильно оценить срок беременности (гестационный возраст), чтобы обеспечить точное лечение преждевременных родов
- скрининг на генетические и врожденные нарушения
- обеспечить прием фолиевой кислоты для снижения риска дефектов нервной трубки
- скрининг и лечение железодефицитной анемии
- скрининг и лечение инфекций, передающихся половым путем
- потенциально охватывают неинфекционные заболевания, такие как диабет
- потенциально могут предоставить рекомендации по модифицируемым рискам образа жизни, таким как ожирение, недоедание и профессиональные воздействия
Отсутствие ранней дородовой помощи ставит под угрозу жизнь женщин и девочек
Оценки показывают, что регионы с низкими показателями охвата дородовой помощью на раннем этапе имеют высокие показатели материнской смертности. В двух регионах (страны Африки к югу от Сахары и Океания) оценочный охват менее 25% в 2013 г., а также отмечены самые высокие показатели смертности женщин во время беременности и родов, а также самые высокие показатели мертворождений и смертности новорожденных. . Авторы предполагают, что ранние дородовые визиты потенциально могут быть связаны с последствиями для здоровья женщин и детей.
В двух регионах (страны Африки к югу от Сахары и Океания) оценочный охват менее 25% в 2013 г., а также отмечены самые высокие показатели смертности женщин во время беременности и родов, а также самые высокие показатели мертворождений и смертности новорожденных. . Авторы предполагают, что ранние дородовые визиты потенциально могут быть связаны с последствиями для здоровья женщин и детей.
Данные и исследования, необходимые для достижения всеобщего охвата
Необходимы дополнительные данные о ранней дородовой помощи, чтобы лучше информировать политику и программы, направленные на улучшение медицинских услуг для женщин, девочек и их семей.В настоящее время между странами существуют большие различия в том, как и в каком объеме собираются данные об дородовом наблюдении, и во многих странах данные отсутствуют. Поэтому необходимо активизировать усилия для улучшения сбора и отчетности о ранних обращениях за дородовой помощью.
В частности, необходимы дополнительные данные, детализированные по целому ряду демографических факторов, таких как возраст, раса, этническая принадлежность и географическое положение, а также исследования, оценивающие содержание и качество услуг дородовой помощи. Кроме того, необходимы дальнейшие исследования основных причин, по которым беременные женщины не начинают дородовую помощь в первом триместре беременности. Это может помочь в проведении интервенций, адаптированных и соответствующих местным условиям, которые обеспечивают получение беременными женщинами и девочками ранней дородовой помощи.
Кроме того, необходимы дальнейшие исследования основных причин, по которым беременные женщины не начинают дородовую помощь в первом триместре беременности. Это может помочь в проведении интервенций, адаптированных и соответствующих местным условиям, которые обеспечивают получение беременными женщинами и девочками ранней дородовой помощи.
Цель: положить конец предотвратимой материнской и детской смертности
Справедливость является важной частью Повестки дня в области устойчивого развития на период до 2030 года с ее видением мира со справедливым и всеобщим доступом к качественному медицинскому обслуживанию.Необходимы срочные действия для обеспечения наличия, доступности и приемлемости ранней дородовой помощи; чтобы все беременные женщины инициировали свой первый дородовой контакт в течение первого триместра беременности; и что они получают оптимальный уход и лечение на протяжении всей беременности и родов.
Цели и стратегии
Использование, справедливость и детерминанты полной дородовой помощи в Индии: анализ Национального обследования здоровья семьи 4 | BMC Беременность и роды
Результаты этого анализа вызывают озабоченность, поскольку, несмотря на усилия правительства Индии в течение последних двух десятилетий, только пятая часть беременных женщин использовала полный ДРП. Половина женщин не получила минимально рекомендуемых 4 посещений ДРП, что является консервативным ожиданием по сравнению с недавними рекомендациями Всемирной организации здравоохранения (ВОЗ), минимум 8 посещений. В 17 из 36 штатов/союз менее 30% беременных женщин получили полную ДРП. Неравенство в полном использовании ДРП было выше в штатах с низкими показателями полного охвата ДРП.
Половина женщин не получила минимально рекомендуемых 4 посещений ДРП, что является консервативным ожиданием по сравнению с недавними рекомендациями Всемирной организации здравоохранения (ВОЗ), минимум 8 посещений. В 17 из 36 штатов/союз менее 30% беременных женщин получили полную ДРП. Неравенство в полном использовании ДРП было выше в штатах с низкими показателями полного охвата ДРП.
Доля женщин с 4 или более визитами в ДРП значительно ниже, чем в среднем по миру (61).8% и выполнение недавней рекомендации ВОЗ минимум 8 посещений ДРП станет серьезной проблемой для национальной программы в Индии [6]. Количество посещений дородовой помощи также может иметь решающее значение для проведения других компонентов дородовой помощи и обеспечения надлежащего последующего наблюдения за беременными женщинами ближе к родам. Высокая доля матерей, получивших хотя бы одну иммунизацию столбнячным анатоксином, может быть достигнута даже за одно посещение в течение любого триместра. В отличие от этого, 100-дневное потребление IFA возможно только при многократных посещениях, поскольку в настоящее время запасы выдаются на 1 месяц при каждом посещении, и меньшее количество посещений может быть причиной низкого использования 100-дневного IFA.
Регистрация беременности, использование льгот государственной программы ICDS и наличие медицинской страховки были связаны с более высокими шансами на полное использование ДРП. Более низкий уровень образования матери, более низкий квинтиль(и) благосостояния, более высокая очередность рождения, отсутствие сопровождения отца при посещении ДРП, подростковая беременность и незапланированная беременность были связаны с более низкими шансами на полное использование ДРП.
Экономический статус и образование матери были тесно связаны с использованием ДРП, что подтверждается предыдущей литературой [19,20,21].Среди этих женщин также распространен более молодой возраст матери при зачатии. В СНСД, включая Юго-Восточную Азию, женщины из квинтиля с самым высоким уровнем благосостояния имеют более высокий финансовый и социальный доступ к услугам здравоохранения в целом, что может привести к более высокому использованию полного ДРП, как видно из текущего анализа [6].
Непреднамеренная беременность, которая может быть связана с отсутствием осведомленности или отражением неадекватных или недоступных услуг по планированию семьи, ранее ассоциировалась с более низким использованием ДРП, и наши результаты также предполагают то же самое [22, 23].
Более низкое использование ДРП среди женщин с более высоким паритетом может быть связано с повышением уверенности в себе благодаря предыдущему опыту беременности и родов, нехваткой времени и ресурсов, плохим предшествующим опытом работы с системой здравоохранения и финансовыми препятствиями для использования ДРП [19].
Ожидается, что справедливость в штатах с низким уровнем использования ANC будет ниже, поскольку более обеспеченные люди с большей вероятностью будут пользоваться услугами. Этот вывод крайне важно учитывать при пересмотре стратегий увеличения использования ДРП на национальном и субнациональном уровнях.По мере того, как Индия готовится к достижению всеобщего охвата услугами здравоохранения, необходимо обеспечить справедливость в использовании основных услуг по охране здоровья матерей, таких как ДРП.
Присутствие отца ребенка во время любого посещения ДРП было связано с более высоким использованием полного ДРП, что представляет особый интерес в контексте патриархального общества, такого как Индия./GettyImages-149262782-56a772375f9b58b7d0ea9430.jpg) Присутствие отца ребенка во время посещения ДРП может отражать большую заботу и поддержку супруга, совместное принятие решений и более заботливую обстановку дома [24, 25]. В скорректированном анализе мы обнаружили положительную связь между охватом медицинским страхованием и полным использованием ДРП.Однако только 20% женщин были охвачены медицинским страхованием или программами медицинского страхования, и большинство из них были бенефициарами центральных или государственных программ медицинского страхования [8]. Этот вывод имеет отношение к текущей политике в области здравоохранения, поскольку большинство участников частного страхования и даже недавно запущенная Национальная схема здравоохранения («Аюшман Бхарат») не покрывают услуги ДРП [26]. Более широкое использование государственных услуг ICDS, реализуемых через Anganwadis, которые являются координационным центром общественных мероприятий по дородовому наблюдению, санитарному просвещению и поддержке питания во время беременности и лактации, было связано с более высокими шансами на полное ДРП, поскольку оно действует как связующая платформа для различных государственных органов.
Присутствие отца ребенка во время посещения ДРП может отражать большую заботу и поддержку супруга, совместное принятие решений и более заботливую обстановку дома [24, 25]. В скорректированном анализе мы обнаружили положительную связь между охватом медицинским страхованием и полным использованием ДРП.Однако только 20% женщин были охвачены медицинским страхованием или программами медицинского страхования, и большинство из них были бенефициарами центральных или государственных программ медицинского страхования [8]. Этот вывод имеет отношение к текущей политике в области здравоохранения, поскольку большинство участников частного страхования и даже недавно запущенная Национальная схема здравоохранения («Аюшман Бхарат») не покрывают услуги ДРП [26]. Более широкое использование государственных услуг ICDS, реализуемых через Anganwadis, которые являются координационным центром общественных мероприятий по дородовому наблюдению, санитарному просвещению и поддержке питания во время беременности и лактации, было связано с более высокими шансами на полное ДРП, поскольку оно действует как связующая платформа для различных государственных органов. такие схемы, как Джанани Суракша Йоджна (JSY) и Прадхан Мантри Матру Вандана Йоджна (PMMVY) [14, 27].
такие схемы, как Джанани Суракша Йоджна (JSY) и Прадхан Мантри Матру Вандана Йоджна (PMMVY) [14, 27].
Сильные стороны и ограничения
Результаты этого анализа следует интерпретировать с учетом следующих сильных сторон. В нашем анализе используются данные самого последнего опроса с большой, репрезентативной в национальном масштабе выборкой, и он основан на более комплексном показателе, т.е. полная ДРП (минимум 4 посещения ДРП, потребление 100 или более дней IFA и не менее 1 дозы столбнячного анатоксина) по сравнению с общим количеством посещений ДРП, использованным в предыдущих исследованиях. Некоторые ограничения заключаются в следующем.Отсутствие информации о беременностях, которые не привели к живорождению, т. е. об абортах, выкидышах или мертворождениях, не позволяет нам комментировать использование ДРП в этой подгруппе с неблагоприятными исходами. Ответы, относящиеся к отдельным компонентам полного ДРП, были предоставлены самими участниками и, следовательно, склонны к ошибкам припоминания, хотя анализ подгрупп, ограниченный рождениями в течение одного года, предшествующего опросу, дал аналогичные результаты. Мы не можем комментировать некоторые факторы, такие как поведение при обращении за медицинской помощью, грамотность в вопросах здоровья, удаленность от медицинского учреждения, дискриминация поставщика услуг и другие системные системные факторы, информация о которых не была собрана в NFHS-4.
Мы не можем комментировать некоторые факторы, такие как поведение при обращении за медицинской помощью, грамотность в вопросах здоровья, удаленность от медицинского учреждения, дискриминация поставщика услуг и другие системные системные факторы, информация о которых не была собрана в NFHS-4.
Услуги беременным женщинам и беременным семьям в раннем старте
Услуги Early Head Start (EHS) по программедля беременных женщин и их семей основаны на том, как оценка потребностей сообщества влияет на подход каждой программы. Если в программе EHS принимают участие беременные женщины, она должна предоставлять дородовую и послеродовую информацию, обучение и услуги. Ознакомьтесь со стандартами эффективности программы Head Start, касающимися зачисления беременных женщин и будущих семей.
Скачать PDF
Обслуживает ли программа EHS беременных женщин и их семьи, зависит от их оценки сообщества и итогового программного подхода. Программы EHS не обязаны включать беременных женщин, но если они это делают, программа должна планировать непрерывность услуг EHS для новорожденных. Услуги программы, предназначенные для удовлетворения потребностей беременных женщин и будущих семей, должны быть описаны в описании программы заявки на получение гранта.
Программы EHS не обязаны включать беременных женщин, но если они это делают, программа должна планировать непрерывность услуг EHS для новорожденных. Услуги программы, предназначенные для удовлетворения потребностей беременных женщин и будущих семей, должны быть описаны в описании программы заявки на получение гранта.
Хотя не во все программы EHS зачисляются будущие семьи, программам, безусловно, рекомендуется подумать о способах работы с такими семьями. Это особый период в жизни семьи, который может оказать очень важное влияние на благополучие семьи, а также на обучение, развитие и будущие школьные успехи детей.
Услуги для беременных женщин и будущих семей
HSPPS — подраздел H определяет услуги для зарегистрированных беременных женщин и их семей. Услуги могут предоставляться программой или через рефералов.
Благодаря процессу заключения семейного партнерства программа обеспечивает индивидуальные услуги для каждой семьи. С помощью персонала каждая семья определяет свои цели, сильные стороны и необходимые услуги. Услуги предоставляются либо в рамках программы, либо по направлениям к соответствующим партнерам по сообществу.
Услуги предоставляются либо в рамках программы, либо по направлениям к соответствующим партнерам по сообществу.
HSPPS не требует от программ использования специальной учебной программы для беременных женщин и их семей; однако в некоторых программах может использоваться основанная на исследованиях учебная программа для родителей, включающая пренатальный компонент.
Просмотрите HSPPS для получения полной информации о следующем кратком описании услуг:
Программы должны облегчать доступ зарегистрированных беременных женщин и будущих семей к:
- Постоянное медицинское обслуживание и медицинское страхование , в зависимости от ситуации
- Комплексные услуги , такие как консультирование по вопросам питания, продовольственная помощь, уход за полостью рта, психиатрические услуги, профилактика и лечение злоупотребления психоактивными веществами, а также временный приют или временное жилье в случае домашнего насилия
Программы должны предоставлять :
- Новорожденный посещает с каждой матерью и ребенком.
 Этот визит запланирован в течение двух недель после рождения ребенка
Этот визит запланирован в течение двух недель после рождения ребенка - Дородовая и послеродовая информация, образование и услуги , касающиеся развития плода, важности питания, рисков употребления алкоголя, наркотиков и курения, родов и родов, послеродового восстановления, родительской депрессии, ухода за младенцами, безопасного сна и преимуществ грудное вскармливание
Программы должны иметь адрес :
- Потребности в надлежащей поддержке для эмоционального благополучия, воспитания и чуткого ухода, а также участия отца во время беременности и раннего детства
Профессиональное развитие персонала
Работа с будущими семьями требует специальных знаний, которые непосредственно связаны с беременностью и рождением ребенка, а также с другими областями, влияющими на здоровье и развитие ребенка.
Программы должны гарантировать, что сотрудники, работающие с будущими семьями, обладают достаточными знаниями, подготовкой, опытом и компетенциями для эффективной поддержки беременных женщин и будущих отцов.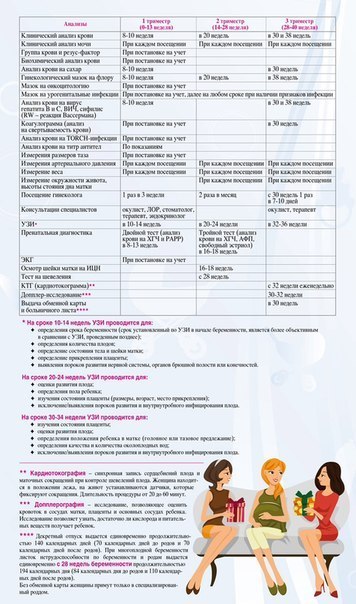 Потребности различаются в зависимости от семейных и культурных различий, личности и способов преодоления трудностей, состояния здоровья и состояния здоровья, стадии беременности и других факторов. Программы, реализующие учебную программу для родителей с дородовым компонентом, могут получить доступ к обучению через разработчиков учебной программы.
Потребности различаются в зависимости от семейных и культурных различий, личности и способов преодоления трудностей, состояния здоровья и состояния здоровья, стадии беременности и других факторов. Программы, реализующие учебную программу для родителей с дородовым компонентом, могут получить доступ к обучению через разработчиков учебной программы.
Регистрация беременных женщин
Программы, финансируемые для обслуживания беременных женщин, включают их в программу EHS, но не включают беременных женщин в рамках определенного варианта программы. Варианты программ: в центре, на дому, в семейном детском саду и на местном уровне. Поскольку они предназначены для предоставления услуг по обучению и развитию ребенка, беременные женщины не участвуют в этих программах. Только после того, как ребенок родился и готов начать пользоваться услугами по обучению и развитию ребенка, EHS зачисляет ребенка в конкретный вариант программы.
Многие программы предпочитают посещать беременных женщин на дому; однако беременные женщины, получающие такие посещения на дому, не участвуют в программе на дому. Услуги программы, предназначенные для удовлетворения потребностей беременных женщин, должны быть описаны в описании программы заявки на получение гранта.
Услуги программы, предназначенные для удовлетворения потребностей беременных женщин, должны быть описаны в описании программы заявки на получение гранта.
Количество беременных женщин, подлежащих регистрации
Количество беременных женщин, подлежащих регистрации, может быть изменено с разрешения Регионального бюро
Если программы сталкиваются с трудностями при наборе беременных женщин, они должны работать со своим региональным отделением, чтобы определить соответствующее количество беременных женщин, которые будут обслуживаться за счет их гранта.(Например, они финансируются для обслуживания шести беременных женщин, но в течение третьего года действия гранта выявляются только две беременные женщины.) Количество беременных женщин, подлежащих обслуживанию, может быть указано в процессе подачи заявки на возмещение.
Количество беременных женщин, подлежащих включению, указывается в заявке на получение гранта. Программы не обязаны поддерживать это количество беременных женщин в течение всего года программы. Вместо этого программы должны обеспечить охват общего числа беременных женщин, указанного в их заявке на грант, в течение года их программы.
Вместо этого программы должны обеспечить охват общего числа беременных женщин, указанного в их заявке на грант, в течение года их программы.
Зачисление беременных женщин должно оставаться гибким, чтобы программа могла обеспечить наличие соответствующего слота программы для зачисления ребенка.
В рамках процесса регистрации беременных женщин программам следует учитывать наличие дополнительного слота программы. Многие программы зачисляют беременных женщин в соответствии с:
- Количество ожидаемых вакансий по программе
- Даты ожидаемых вакансий по программе
Например, программа знает, что через пять месяцев у нее будет свободный слот в центре.Все беременные женщины в текущем списке ожидания имеют одинаковые критерии приемлемости. Однако одна женщина находится на восьмом месяце беременности и нуждается в услугах центра через шесть недель после родов. Другая женщина находится на шестом месяце беременности и нуждается в услугах центра через восемь недель после родов. Программа выбирает кандидата и семью, для которых они могут лучше оказывать непрерывные услуги. В некоторых случаях программа может принять решение о зачислении беременной женщины на шестом месяце после даты ее родов и пожелать, чтобы зачисление совпадало с наличием свободных мест.
Программа выбирает кандидата и семью, для которых они могут лучше оказывать непрерывные услуги. В некоторых случаях программа может принять решение о зачислении беременной женщины на шестом месяце после даты ее родов и пожелать, чтобы зачисление совпадало с наличием свободных мест.
Непрерывность услуг EHS после беременности
Программа должна предусматривать непрерывность услуг EHS для будущих семей с момента беременности до достижения ребенком трехлетнего возраста. Планирование перехода к соответствующему варианту программы должно начинаться с момента включения беременной женщины в программу EHS. Ближе к концу беременности и после рождения ребенка персонал работает с семьей, чтобы договориться о наилучшем времени для включения ребенка в программу развития ребенка.
Программы должны обеспечивать продолжение соответствующих услуг для беременной женщины (теперь молодой матери), семьи и новорожденного ребенка после выписки из больницы и до получения услуг по развитию ребенка в рамках программы. В соглашении о семейном партнерстве обычно подробно описываются услуги, предоставляемые в течение этого времени, в том числе двухнедельный визит после родов для обеспечения благополучия матери и ребенка.
В соглашении о семейном партнерстве обычно подробно описываются услуги, предоставляемые в течение этого времени, в том числе двухнедельный визит после родов для обеспечения благополучия матери и ребенка.
Предоставление непрерывных услуг требует значительного планирования программы и гибкости, чтобы программа могла иметь слот программы, доступный в нужное время.Факторы, помогающие в этом процессе, включают:
- Обеспечение наличия слота программ для ребенка. Многие программы рассматривают зарегистрированную беременную женщину как место в программе развития ребенка.
- Потребности молодой матери и новорожденного. Например, если ребенок родился недоношенным и требует госпитализации, программа должна учитывать, когда можно будет включить ребенка в соответствующий вариант программы.
- Постановления штата определяют возраст, в котором младенец должен быть допущен к посещению учреждений группового ухода.
 Как правило, ребенку должно быть не менее 6 недель.
Как правило, ребенку должно быть не менее 6 недель. - Изменение предпочтений семей. В зависимости от конкретной программы у семей могут быть различные варианты выбора для своего ребенка с течением времени: уход за ребенком на дому, в центре или в семье. Будущие родители могут думать, что им нужны услуги в центре, но как только ребенок рождается, они выбирают услуги на дому в течение первого года.
- Особое внимание беременным женщинам и новорожденным, оказавшимся без жилья. Если программа определяет на основании оценки сообщества, что в этом районе есть семьи, оказавшиеся бездомными, программа может зарезервировать одно или несколько мест для зачисления для беременных женщин и детей, оказавшихся бездомными, при появлении вакансий. Можно зарезервировать не более 3 процентов мест для регистрации, финансируемых программой, и место для регистрации должно быть заполнено в течение 30 дней.
Вопросы для рассмотрения при планировании и программировании:
- Как программа обеспечивает свободные места для детей, когда они родятся?
- Каким образом программа обеспечивает соответствие услуг и вариантов программы для новорожденных потребностям и ожиданиям семьи?
- Что оценка сообщества показывает о потребностях будущих семей в сообществе?
- Какие услуги для беременных женщин и будущих семей уже существуют в сообществе?
- Как Консультативный комитет по службам здравоохранения помогает установить связь с этими службами?
- Как программа сотрудничает с партнерами по сообществу для предоставления услуг?
- Какие партнерские соглашения, касающиеся услуг для будущих семей, заключены в программе? Имеются ли меморандумы о взаимопонимании (МОВ)?
- Как программа планирует и взаимодействует с партнерами по сообществу?
- Какова система программы для отслеживания, документирования и мониторинга услуг для будущих семей?
- Каким образом программа EHS обеспечивает свободные места для детей после их рождения?
- Каким образом программа предоставляет возможности для обучения и развития персонала по темам, касающимся услуг для беременных женщин и их семей?
- Каким образом программа обеспечивает непрерывность ухода после рождения ребенка при обслуживании будущих семей?
Стандарты эффективности программы Head Start
Службы поддержки семьи в отношении здоровья, питания и психического здоровья, 45 CFR §1302. 46
46
- (b)(1) Такое [родительское] сотрудничество должно предусматривать возможности для родителей:
- (b)(1)(i) Узнайте о профилактической медицинской помощи и уходе за полостью рта, неотложной первой помощи, экологических опасностях, а также о правилах охраны здоровья и безопасности в домашних условиях, включая последствия употребления табачных изделий и воздействия свинца на здоровье и развитие, а также безопасные спать
- (b)(iii) Узнайте о здоровом уходе во время беременности и послеродовом периоде, в зависимости от ситуации, включая поддержку грудного вскармливания и варианты лечения психических заболеваний родителей или проблем со злоупотреблением психоактивными веществами, включая перинатальную депрессию
Зарегистрированные беременные женщины, 45 CFR §1302.80
- (a) В течение 30 дней с момента регистрации программа должна определить, имеет ли каждая зарегистрированная беременная женщина постоянный источник непрерывного доступного медицинского обслуживания, предоставляемого медицинским работником, который ведет ее текущую медицинскую карту и не является в первую очередь источником экстренная или неотложная помощь и, при необходимости, медицинское страхование.

- (b) Если зарегистрированная беременная женщина не имеет источника постоянного [медицинского] ухода… и, при необходимости, медицинского страхования, программа должна как можно быстрее облегчить ей доступ к такому источнику ухода. который удовлетворит ее потребности.
- (c) Программа должна облегчить доступ всех зарегистрированных беременных женщин к комплексным услугам посредством направлений, которые, как минимум, включают консультации по вопросам питания, продовольственную помощь, уход за полостью рта, психиатрические услуги, профилактику и лечение злоупотребления психоактивными веществами и неотложную помощь. приют или временное жилье в случаях домашнего насилия.
- (d) Программа должна предусматривать посещение новорожденного с каждой матерью и ребенком, чтобы предложить поддержку и определить потребности семьи. Программа должна запланировать посещение новорожденного в течение двух недель после рождения ребенка.
Дородовая и послеродовая информация, образование и услуги, 45 CFR §1302. 81
81
- (a) Программа должна предоставлять зарегистрированным беременным женщинам, отцам и партнерам или другим соответствующим членам семьи дородовую и послеродовую информацию, образование и услуги, которые касаются, в зависимости от обстоятельств, развития плода, важности питания, рисков употребления алкоголя, наркотики и курение, роды и родоразрешение, послеродовое восстановление, родительская депрессия, уход за младенцем и методы безопасного сна, а также преимущества грудного вскармливания.
- (b) Программа также должна учитывать потребности в надлежащей поддержке для эмоционального благополучия, воспитания и чуткого ухода, а также участия отца во время беременности и в раннем детстве.
Услуги семейного партнерства для зарегистрированных беременных женщин, 45 CFR §1302.82
- (a) Программа должна привлекать зарегистрированных беременных женщин и других соответствующих членов семьи, таких как отцы, к услугам семейного партнерства, как описано в 1302.
 52, и уделять особое внимание факторам, влияющим на дородовое и послеродовое здоровье матери и ребенка.
52, и уделять особое внимание факторам, влияющим на дородовое и послеродовое здоровье матери и ребенка. - (b) Программа должна вовлекать зарегистрированных беременных женщин и других соответствующих членов семьи, таких как отцы, в обсуждение вариантов программы, планировать переход ребенка к участию в программе и поддерживать семью в процессе перехода, где это уместно.
Требования к квалификации и компетентности персонала, 45 CFR §1302.91
- (a) Программа должна гарантировать, что все сотрудники, консультанты и подрядчики, участвующие в предоставлении программных услуг, обладают достаточными знаниями, подготовкой и опытом, а также компетенциями для выполнения своих ролей и обязанностей и обеспечения высококачественного предоставления услуг. в соответствии со стандартами выполнения программы.Программа должна обеспечивать постоянное обучение и профессиональное развитие, чтобы поддерживать сотрудников в выполнении их ролей и обязанностей.
Ресурсы
Последнее обновление: 13 декабря 2021 г.
Должны ли женщины иметь право подписаться на Obamacare, когда они забеременеют?
Группы Pro-Obamacare поставили перед собой новую цель: облегчить беременным женщинам подписку на страховое покрытие.
Двадцать организаций лоббируют администрацию Обамы, чтобы позволить женщинам подписаться на страховое покрытие сразу после того, как они забеременели, а не ждать до следующего периода регистрации.В начале марта 37 сенаторов-демократов в письме секретарю HHS Сильвии Беруэлл призвали к специальному периоду зачисления беременных женщин.
Правительство уже разрешает «особые периоды регистрации» для людей, у которых произошли серьезные изменения в жизни, такие как потеря работы или рождение ребенка. Эти группы утверждают, что беременность должна быть добавлена в этот список.
«Мы не говорим о женщинах, которые играют в систему и ждут, чтобы подписаться на страховое покрытие, пока оно им не понадобится», — говорит Кристина Постоловски, директор по политике здравоохранения организации Young Invincibles, которая работает над этим вопросом. «Мы говорим о том, что женщины могут не планировать беременность».
«Мы говорим о том, что женщины могут не планировать беременность».
Ожидается, что в ближайшие недели правительство опубликует окончательные правила оплаты и поставщиков медицинских услуг в отношении специальных периодов регистрации.
Экономисты здравоохранения говорят, что добавление специального периода регистрации для беременных женщин связано с компромиссами: а именно, женщины могут подписаться на страховое покрытие именно в тот момент, когда их расходы на здравоохранение вот-вот подорожают. Это может означать небольшое увеличение премии для тех, у кого уже есть страховка.
«Трудно точно сказать, сколько это будет стоить», — говорит Ларри Левитт, старший вице-президент некоммерческого фонда Kaiser Family Foundation. «Несомненно, страховщики скажут, что это увеличит страховые взносы».
Как застрахованы беременные женщины
Президент Planned Parenthood Сесиль Ричардс возглавляет одну из 20 групп, лоббирующих изменение SEP (Фото Мэтта Макклейна/The Washington Post через Getty Images)
По оценкам администрации Обамы, 9 миллионов женщин получили пособия по беременности и родам в результате принятия Закона о доступном медицинском обслуживании. Все планы, продаваемые на рынке, охватывают уход за беременными. Отдельный федеральный закон требует, чтобы спонсируемые работодателем планы также покрывали беременность.
Все планы, продаваемые на рынке, охватывают уход за беременными. Отдельный федеральный закон требует, чтобы спонсируемые работодателем планы также покрывали беременность.
Medicaid, государственная программа, которая охватывает американцев с низким доходом, также играет большую роль. Он покрывает 40 процентов всех родов в США, включая дородовой уход, роды, роды и уход за матерью через 60 дней после родов. Для Medicaid обязательно покрывать беременных женщин, зарабатывающих до 133 процентов дохода, установленного в качестве федеральной черты бедности.Штаты могут решить, хотят ли они предоставлять беременным женщинам страховое покрытие Medicaid сверх этого федерального минимума.
По состоянию на декабрь 18 штатов предлагают беременным женщинам страховое покрытие выше федерального уровня медицинского страхования на уровне бедности в рамках Программы медицинского страхования детей, или CHIP.
Существует пробел в страховом покрытии для некоторых беременных женщин
В программе Obamacare установлен период регистрации, который длился с 15 ноября по 15 февраля этого года. Но закон также позволяет людям, у которых произошли большие перемены в жизни, подписаться на страховку в другое время года.Кто-то, кто теряет свою работу, в конце концов, не смог бы купить охват во время фиксированных дат регистрации.
Но закон также позволяет людям, у которых произошли большие перемены в жизни, подписаться на страховку в другое время года.Кто-то, кто теряет свою работу, в конце концов, не смог бы купить охват во время фиксированных дат регистрации.
Obamacare позволяет специальные периоды зачисления на восемь различных жизненных событий, включая брак, рождение, и выпущены из тюрьмы.
Женщины могут подписаться на покрытие на федеральном рынке во время специального периода регистрации после родов. Таким образом, затраты на беременность не покрыты, но как только ее ребенок родился, может записаться женщина. Но это все еще может оставить женщину, обнаруженную для дородовой помощи и проверки до рождения, представляя риски для здоровья как матери, так и ребенку, если уход не является недоступным.
Особый период регистрации был бы особенно полезен для женщин, переживающих незапланированную беременность — около половины всех беременностей в Соединенных Штатах. Если вы не планируете забеременеть, говорит Постоловски, возможно, вы не подготовились, подписавшись в нужное время на страховку с покрытием для беременных.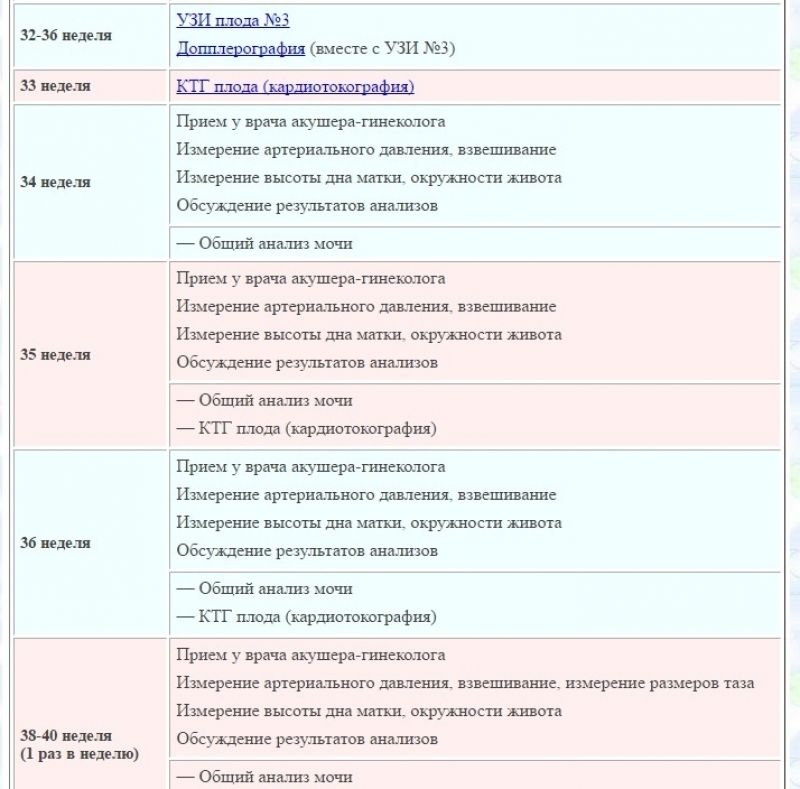
Покрытие большего числа беременностей может означать более высокие страховые взносы
Но вот в чем загвоздка: средняя беременность в Соединенных Штатах стоит очень дорого — исследование 2013 года показало, что средние общие выплаты коммерческих страховых компаний за всю помощь матерям и новорожденным при вагинальных родах и кесаревом сечении составили 18 329 долларов и 27 866 долларов соответственно.
И разрешение женщинам подписаться на страховое покрытие прямо в тот момент, когда они собираются нести эти высокие медицинские расходы — женщинам, которые, возможно, не имели страхового покрытия или не платили страховые взносы до этого момента — может означать немного более высокие страховые взносы для всех остальных.
«Причина, по которой так важно определить открытые периоды регистрации, заключается в том, что планы медицинского страхования могут точно определить свои ставки на предстоящий год», — говорит Клэр Крузинг, директор по связям с общественностью отраслевой торговой группы America’s Health Insurance Plans.
Как добавляет Левитт, «одна беременность с высоким риском может стоить очень дорого». Возьмите расходы на лечение осложнений беременности, которые приводят к преждевременным родам или детям с низким весом при рождении — они в 12 раз выше, чем расходы на детей без осложнений, по данным Института медицины.
Но Левитт также отмечает, что ранний дородовой уход может привести к экономии средств, помогая женщинам получить более широкий доступ к уходу во время беременности. «Если вы можете избежать некоторых из этих затрат, привлекая беременных женщин к врачу раньше, вы потенциально уравновешиваете последствия выбора неблагоприятного риска, возникающего в результате того, что женщинам позволяют ждать», — говорит он.
HHS может внести федеральные изменения
HHS имеет право добавить беременность в качестве одного из квалификационных жизненных событий, которое позволяет людям зарегистрироваться в любое время, например, выйти замуж, выйти из тюрьмы или родить ребенка.
Правозащитные группы надеются, что беременность будет добавлена в качестве квалификационного события жизни как раз к следующему раунду регистрации. Как сообщает USA Today, в заявлении Беруэлла говорится, что агентство рассмотрит эту идею.
В прошлом, утверждает Бёрвелл, беременность не считалась квалифицируемым жизненным событием, потому что «мы основывали его на том, как страховые компании определяли, есть ли у них месячные для открытой регистрации или нет.»
Если HHS внесет изменение, оно будет применяться только к планам, приобретенным на Healthcare.gov. Государства, которые управляют своими собственными торговыми площадками, должны будут решить, хотят ли они добавить специальный период регистрации в свои собственные правила.
Услуги для беременных | Центр для детей и женщин
Акушерский уход — 6 дней в неделю и по вечерам
Если вы беременны или подозреваете, что можете забеременеть, наша команда акушеров (акушеров) готова вам помочь. Мы позаботимся о том, чтобы вы и ваш ребенок получили наилучший уход.Наша акушерская бригада здесь 6 дней в неделю и до 19:00. будни. Мы также работаем по субботам с 9:00 до 15:00. для вашего удобства.
Мы позаботимся о том, чтобы вы и ваш ребенок получили наилучший уход.Наша акушерская бригада здесь 6 дней в неделю и до 19:00. будни. Мы также работаем по субботам с 9:00 до 15:00. для вашего удобства.
Будущие матери находятся под присмотром бригады индивидуального ухода. Это позволяет им иметь небольшую группу медицинских работников, которые стремятся понять их и потребности их растущих семей. Наша цель — предложить персонализированный и качественный уход.
Мы предлагаем:
- Дородовой уход.
- УЗИ/сонограммы.
- Круглосуточная горячая линия медсестры.
- Противозачаточные.
- Родильный дом Greenspoint
Texas Children’s Pavilion for Women
6651 S. Main St
Houston, TX 77030
832-826-3000 - Southwest родильный дом
St. Luke’s Sugarland
1317 Lake Pointe Pkwy
Sugarland, TX 77478
281-637-7000
Центрирование Беременность
® Мы предлагаем новый вид дородового ухода под названием CenteringPregnancy ® . Эта новая программа объединяет мам, чьи дети должны родиться в одно и то же время.
Эта новая программа объединяет мам, чьи дети должны родиться в одно и то же время.
CenteringPregnancy ® помогает группам будущих мам:
- Регулярно встречайтесь вместе.
- Изучите навыки ухода.
- Присоединяйтесь к обсуждениям.
- Создайте сеть поддержки с другими членами группы.
Каждая группа беременных проводит в общей сложности 10 занятий во время беременности и в раннем послеродовом периоде. Встречи длятся около 2 часов.
Аптека
У нас есть собственная аптека, поэтому мы можем быть уверены, что необходимые вам лекарства будут готовы для вас без длительного ожидания.Сотрудники аптеки и акушерства работают вместе, чтобы убедиться, что вы знаете, как принимать лекарства. Аптека открыта 7 дней в неделю, так что вы всегда можете получить свою добавку.
Лабораторные тесты
Мы предоставляем базовые лабораторные анализы и рентген. Вы получаете результаты быстро, пока вы ждете. Это позволяет вашему врачу принимать более обоснованные решения о вашем лечении, не выходя из здания.
Это позволяет вашему врачу принимать более обоснованные решения о вашем лечении, не выходя из здания.
Стоматология
В качестве дополнительного преимущества команда Центра медицинских наук Техасского университета в Школе стоматологии Хьюстона (UTHealth) готова предоставить вам наилучший уход за полостью рта.Наши стоматологи, стоматологи-гигиенисты и другие специалисты тесно сотрудничают с другими бригадами по уходу на месте. Мы доступны для всех основных стоматологических потребностей, таких как:
- Профилактические услуги (чистка, герметики).
- Экстренные визиты.
- Общая стоматологическая помощь (пломбирование, удаление и другие услуги).
Поведенческое здоровье
Мы можем помочь вашей семье с поведенческими и эмоциональными проблемами. Наша команда по поведению находится на месте с вашим лечащим врачом, поэтому мы можем быть уверены, что вместе решим все ваши потребности.
Наша поведенческая группа здоровья состоит из:
- Социальные работники.


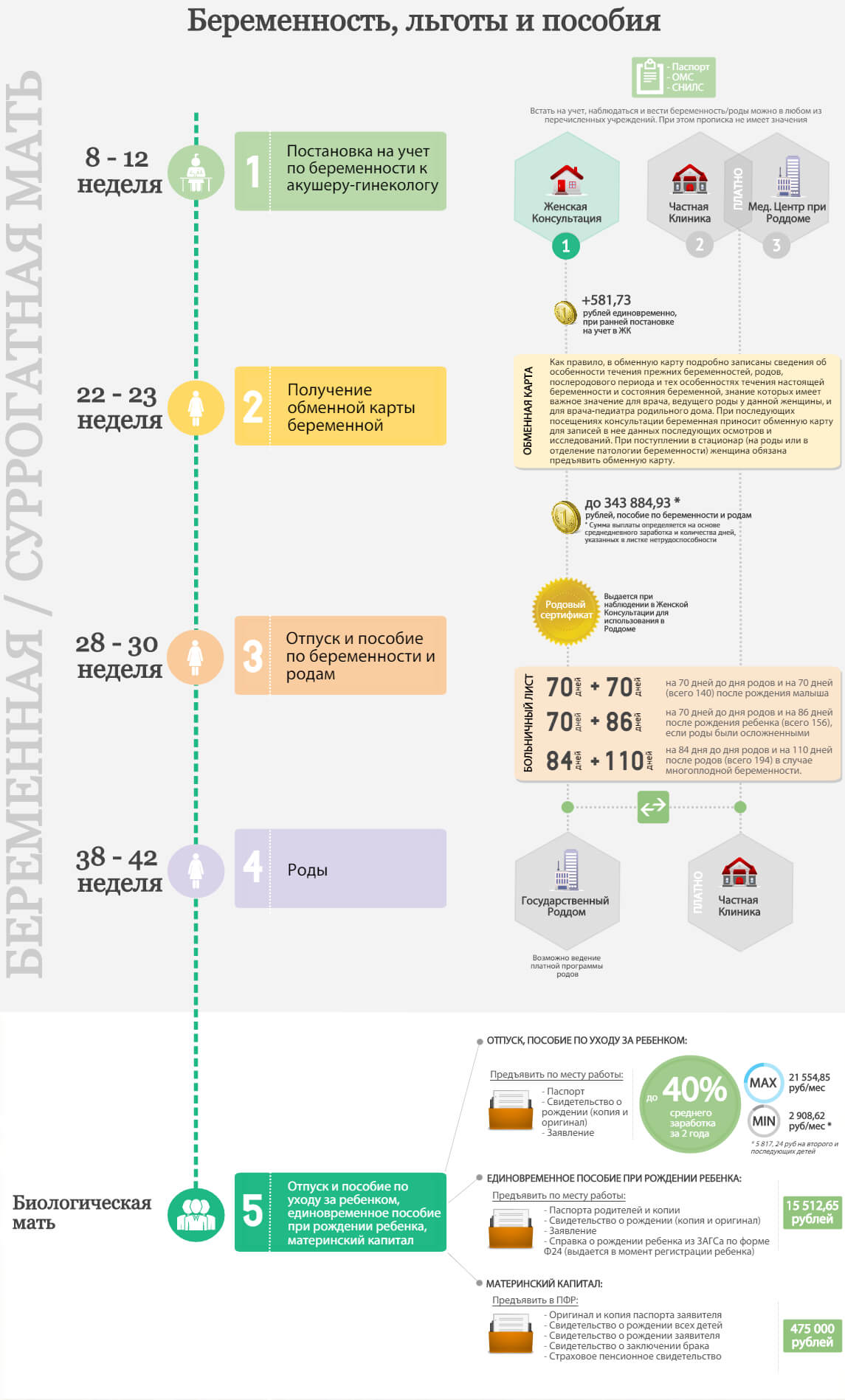
 С 30 недель беременности проводится психопрофилактическая подготовка к родам, где беременным рассказывают о сроках наступления и периодах родов, а также как ими управлять: правильное и спокойное поведение, доверие к медицинскому персоналу, использование приёмов обезболивания родов. Здесь Вам расскажут как вести себя с новорожденным, о важности грудного вскармливания, о том, как вести себя после родов и методах контрацепции. План есть в каждом кабинете акушер — гинеколога и на информационном стенде.
С 30 недель беременности проводится психопрофилактическая подготовка к родам, где беременным рассказывают о сроках наступления и периодах родов, а также как ими управлять: правильное и спокойное поведение, доверие к медицинскому персоналу, использование приёмов обезболивания родов. Здесь Вам расскажут как вести себя с новорожденным, о важности грудного вскармливания, о том, как вести себя после родов и методах контрацепции. План есть в каждом кабинете акушер — гинеколога и на информационном стенде. 
 Этот визит запланирован в течение двух недель после рождения ребенка
Этот визит запланирован в течение двух недель после рождения ребенка Как правило, ребенку должно быть не менее 6 недель.
Как правило, ребенку должно быть не менее 6 недель.
 52, и уделять особое внимание факторам, влияющим на дородовое и послеродовое здоровье матери и ребенка.
52, и уделять особое внимание факторам, влияющим на дородовое и послеродовое здоровье матери и ребенка.