зачем берут анализ крови у новорожденного из пятки? О каких заболеваниях может сказать врачам и родителям малыша этот пяточный тест?
Зачем необходим скрининг новорожденного
Существует целый ряд довольно серьезных, как правило наследственных, заболеваний, наличие которых невозможно определить до рождения малыша, но которые крайне важно выявить, едва только младенец появился на свет. Потому что шансы на выздоровление ребенка резко повышаются в том случае, когда терапия начинает осуществляться еще до того, как проявились первые клинические симптомы. Именно для этого и проводится скрининг новорожденных. Обязательную часть которого составляет анализ крови из пятки младенца.
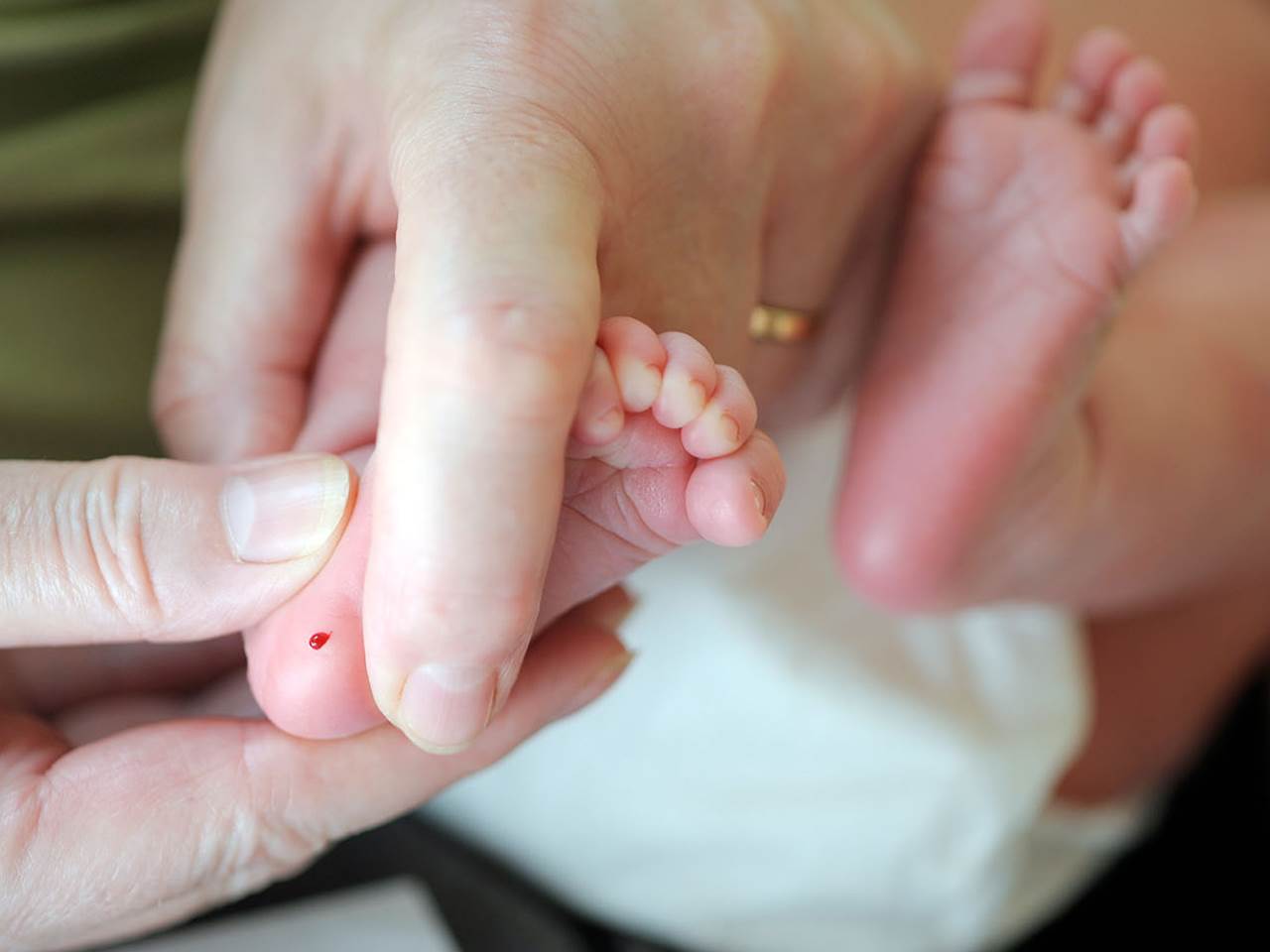
Анализ крови из пяточки младенца нередко еще называют «пяточный тест». Как правило, этот тест проводят на 4-й день жизни у доношенных ребятишек, и на 7-й день – у тех младенцев, кто родился раньше срока.
Не пугайтесь! Буквально пару капель крови, взятых у малыша из пятки, наносят на специальный бланк-фильтр – на этом вся процедура и заканчивается. Анализ проводится путем исследования сухого пятна крови – в медицине он известен как метод тандемной масс-спектрометрии. Пара минут относительного неудобства для новорожденного малыша, а также пара капель его крови для анализа могут раз и навсегда успокоить врачей и родителей новорожденного относительно того, какие тяжелые заболевания малышу уж точно не грозят. А именно…
Какие заболевания можно выявить с помощью скрининга новорожденных
В нашей стране с помощью анализа крови из пятки новорожденного проводят исследования на наличие как минимум пяти тяжелых наследственных заболеваний. Несмотря на то, что все эти «болячки» имеют наследственную природу, проявить себе каждая из этих болезней может в любом поколении – то есть у пораженного малыша может быть абсолютно здоровая семья, и только кто-то из дальних предков или дальних родственников может быть носителем той же болезни. Именно поэтому в роддоме тест делается всем малышам без исключения, независимо от того, известно ли о случаях тяжелых наследственных заболеваний в семье конкретного младенца или же нет.
Пять заболеваний, которые выявляются во всех российских роддомах с помощью анализа крови из пятки новорожденного (другими словами – путем скрининга новорожденного):
- Фенилкетонурия. В России это заболевание встречается примерно у одного из 10 тысяч малышей. Суть заболевания заключается в следующем: у ребенка отсутствует фермент, который расщепляет аминокислоту фенилаланин, входящую в состав большинства белковых продуктов. Не расщепляясь, эта аминокислота и ее производные накапливается в организме и к определенному моменту становятся крайне токсичными – они поражают нервную систему и в первую очередь мозг младенца. Если финилкетонурию не лечить (особенно на ранних стадиях), то это приводит в 100% случаев к умственной отсталости ребенка. При адекватном и раннем лечении (прием специальных препаратов и строгая диета) малыш будет развиваться абсолютно нормально, без задержек, но останется на всю жизнь носителем заболевания.
- Врожденный гипотиреоз. Заболевание характеризуется недостаточной выработкой некоторых гормонов. Без должного лечения у малыша наблюдаются задержки в физическом и умственном развитии – например, позже формируются кости и суставы, позже режутся первые зубки, медленно развиваются нервные ткани и мозг. В итоге ребенок развивается с серьезными физическими и интеллектуальными дефектами. Если же болезнь диагностируется еще до появления клинических симптомов (то есть еще в период новорожденности), назначается гормональная терапия. Которая дает возможность полностью пресечь развитие болезни. В России врожденный гипотиреоз встречается у одного новорожденного на 5 тысяч.
- Галактоземия. В основе этого наследственного заболевания лежит серьезное нарушение обмена веществ – ген, который отвечает за преобразование галактозы (вещества, которое содержится в молоке) в глюкозу, мутирован. Галактоза не подвергается ферментации, а накапливается в организме, оказывая сильное токсическое воздействие на центральную нервную систему. Кроме того, сильно страдают печень и зрение малыша. Если заболевание игнорировать, то ребенку грозит слепота, хроническое поражение печени и умственная отсталость в развитии. В теории галактоземия приводит к летальному исходу. Но при своевременном лечении специальной диетой, полностью исключающей из рациона малыша молоко и молочные продукты, ребенок имеет все шансы полноценно расти и развиваться. Галактоземия встречается примерно у одного новорожденного на 20 тысяч малышей.
- Адреногенитальный синдром. Тяжелое заболевание характеризуется нарушением выработки гормонов корой надпочечников. В организме образуется избыток половых гормонов и глюкокортикоидов. Что вызывает резкое нарушение солевого обмена, нарушение роста (зачастую после 12 лет рост прекращается вовсе) и неправильное развитие половых органов. Девочки, как правило, развиваются «по мужскому типу». Чтобы избежать развитие болезни, малышам назначают гормональную терапию. В России адреногенитальный синдром встречается у одного новорожденного на 5,5 тысяч малышей.
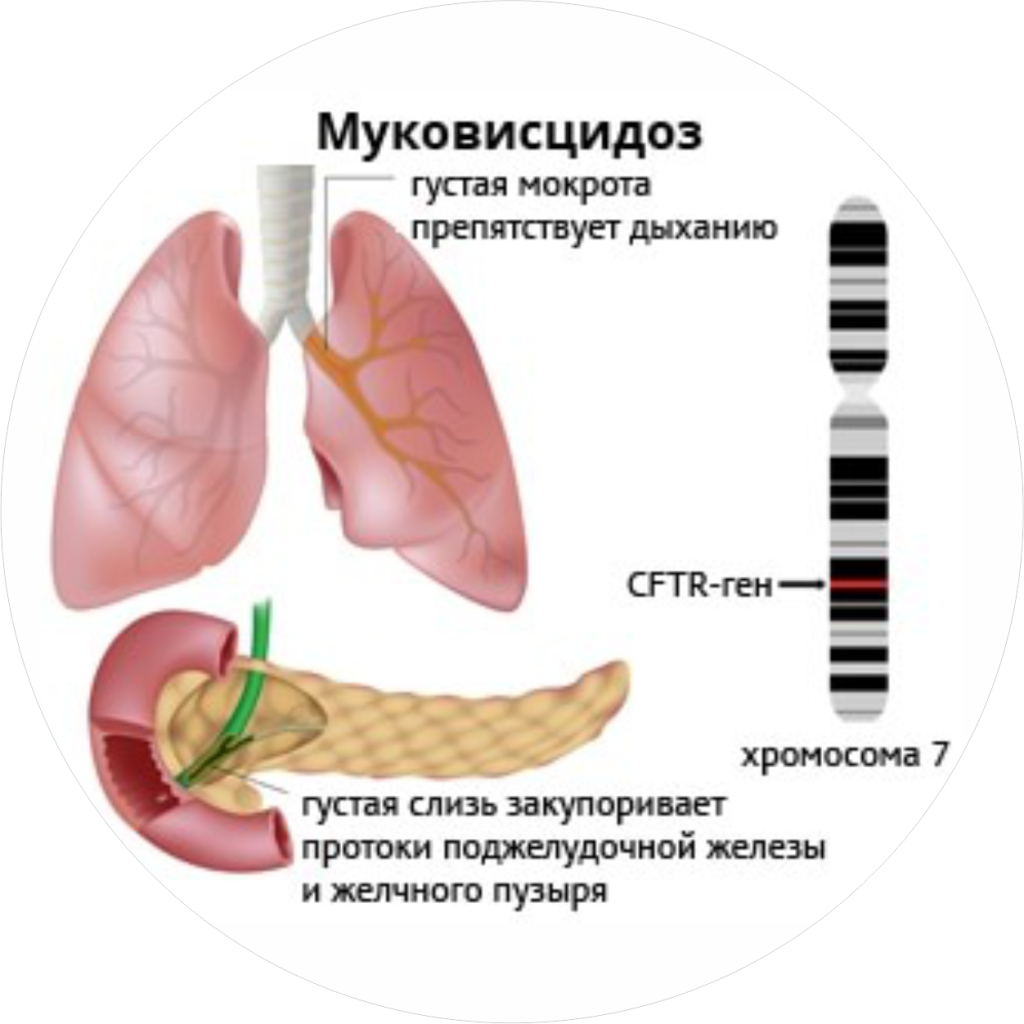
- Муковисцидоз (кистозный фиброз). Это системное наследственное заболевание, которое характеризуется тяжелейшими нарушениями в органах дыхания и органах пищеварения. Причина заболевания – генная мутация. В России муковисцидоз встречается у одного малыша на 10 тысяч новорожденных. Терапия, которую назначают при ранней диагностике, способна резко сократить проявления болезни.
Что происходит после теста?
В последние годы в некоторых регионах страны список заболеваний, анализ на которых включен в программу обязательного скрининга новорожденного, значительно расширился. Формируется этот список на основании рекомендаций Всемирной Организации Здравоохранения (ВОЗ).
Сама процедура считается абсолютно безопасной для младенца, а результаты она дает весьма полезные – выявление наследственных болезней на столь ранней стадии позволяет подобрать адекватную стратегию лечения и избежать инвалидности у больных детей в будущем.
Анализ крови из пяточки новорожденного, взятый в роддоме, передается в лабораторию. А оттуда результаты, спустя максимум 10 дней, поступают в общую базу и непосредственно в ту поликлинику, где далее наблюдается малыш.
Чаще всего результаты скрининга новорожденного оказываются отрицательными – факт об этом заносится в медицинскую карту ребенка, и дело с концом. Как правило, при отрицательном ответе на анализ из пятки новорожденного, с родителями никто это не обсуждает. Если же тест показал положительный результат на какое-либо из заболеваний – с родителями или опекунами младенца мгновенно связываются медики. Однако это еще не приговор! Родителям сообщают о том, что у ребенка выявлено лишь подозрение на наследственную болезнь и назначают дату ретестирования. Очень важно провести повторный анализ как можно скорее.
И только в том случае, если повторное исследование в медико-генетическом центре дало положительный результат, малышу назначается соответствующая терапия.
Все болезни, наличие которых способен выявить неонатальный скрининг – тяжелые и приводят к глубокой инвалидности в будущем. Однако, при ранней диагностике – еще на стадии новорожденности ребенка (первые 28 дней жизни младенца) – эти недуги можно либо вылечить полностью, либо жестко приостановить их развитие на той стадии, когда болезнь еще не приобрела необратимые формы.
Именно поэтому крошечных деток не только можно, но и обязательно нужно подвергать анализу крови из пяточки спустя несколько дней после рождения. Обычно это делают в роддоме. Но если вы планируете домашние роды, либо собираетесь покинуть роддом спустя уже день-два после родов, обязательно уточните у своего врача, где и как вы сможете провести скрининг новорожденного.
Анализ из Пятки у Новорожденных на что берут: Как делают Скрининг
Способ диагностики генетических болезней, используемый в родильном отделении больницы на 4-5-е сутки после рождения, принято называть скринингом. Анализ из пятки у новорожденных, на что берут, многие родители не догадываются. Материл из стопы ребенка, берут для раннего обнаружения тяжких патологических процессов и состояний, благодаря чему можно вовремя приступить к терапевтическому курсу неблагоприятных последствий, и предотвратить инвалидность.

Зачем берут кровь из пятки у новорожденного
Различают большое количество очень серьезных, в основном наследственных болезней, присутствие которых нереально выявить до появления на свет новорожденного. Поэтому обязательным является анализ, чтобы обнаружить заболевания, как только дети рождаются.
Это обусловлено стремительным повышением шансов на поправку грудничка, в результате осуществления терапии до момента появления первоначальных признаков. И когда родители интересуются, зачем на первые дни жизни малыша сдавать материал из пятки, причина кроется в тяжких генетических болезнях.
Диагностирование материала из пяток новорожденных в роддоме принято называть пяточным тестированием. В основном тестирование осуществляется на 4-ый день, когда малыш появляется на свет по срокам, и на 7-ой день проводится забор крови из пятки у новорожденного, рожденного раньше времени.
Почему возьмут материал из стопы новорожденного на диагностику уже понятно. При этом немаловажно знать, когда берут кровь из пятки, какие выявляют при этом патологии:
- Гипотиреоз – проявляется сменой производительности гормонов щитовидки.
- Фенилкетонурия – характеризуется наследственным изменением обменных процессов, которые приводят к нарушениям в функциональности головного мозга и тяжелым невралгическим разладам.
- Муковисцидоз – формирование изменения деятельности в пищеварительной системе и дыхательной функции новорожденного.
- Адреногенитальный синдром – проявляется сменой производительности андрогенных гормонов, которые ведут к быстрому развитию половых органов, в дальнейшем грозящие бесплодием.
- Галактоземия — болезнь представлена невыносимостью молочного белка, спровоцированная нехваткой требуемые энзимов печени, и ведет к возникновению желтухи.
Что подразумевается под скринингом
Неонатальный анализ материала с пятки новорожденного осуществляется, чтобы выявить тяжелые наследственные болезненные процессы, которые на стадии формирования протекают без выраженных признаков.
Раннее обнаружение трудностей со здоровьем позволяет сразу приступить к терапии и остеречься возникновения тяжких исходов.
Изначально анализирование материала с пятки проводили, чтобы выявить врожденные отклонения, которые способны спровоцировать появление отсталости на умственном уровне у новорожденного. Сегодня исследование проходит на предмет обнаружения 5-ти самых зачастую встречаемых генетических болезней.

Забор материала из вены новорожденного, не всегда выходит взять сразу. Чтобы найти подходящий сосуд можно долго искалывать руку малыша. Кровь из пальца не всегда является целесообразным, требуемый объем собрать не получается. А материал из пятки новорожденного можно получить в достаточном количестве.
Суть скрининга на генетику – это как прививка в пятку новорожденному, заключающаяся в предоставлении материала и последующего смазывания кровью специальной бумаги.
В диагностике новорожденного учитывают 2 исследования:
- Определение объема ТТГ – своеобразный тиреотропный гормон в кровеносной системе. При повышенном значении, есть вероятность наследования ребенком гипотиреоза.
- Поиск фенилкетонурии – если он присутствует в большом количестве, то это один из симптомов фенилкетонурии.
После врачом ставится отметка в карте новорожденного, а взятый биоматериал отправляют для лабораторного исследования.
Анализ не проходят малышам до 3 дней жизни, так как во время скрининга, выполненного в столь ранние сроки, существует риск ошибки. Исследование способно показать как ложноположительный, так и ложноотрицательный исход. Рекомендовано пройти исследование на протяжении 10 суток после рождения.
Обнаружение наследственных изменений обменных процессов на раннем этапе немаловажно для благоприятного результата.
Если рождение ребенка проходит не в стенах больницы и ему не оказывается требуемая помощь медицинского персонала, соответственно и анализы новорожденному не проводятся. В таком случае роженицы подвергают своих детей риску. Нужно непременно показать новорожденного врачам, сдать необходимые анализы и пройти ультразвуковое исследование.
Неонатальный скрининг
Проведение неонатального скрининга предусмотрено каждому новорожденному. Благодаря такому экспресс-анализу можно выявить болезни со стороны защитной функции организма и обменных процессов. Достоинством такого обследования является то, что присутствующие отклонения выявляются до формирования первоначальных признаков серьезных патологий.
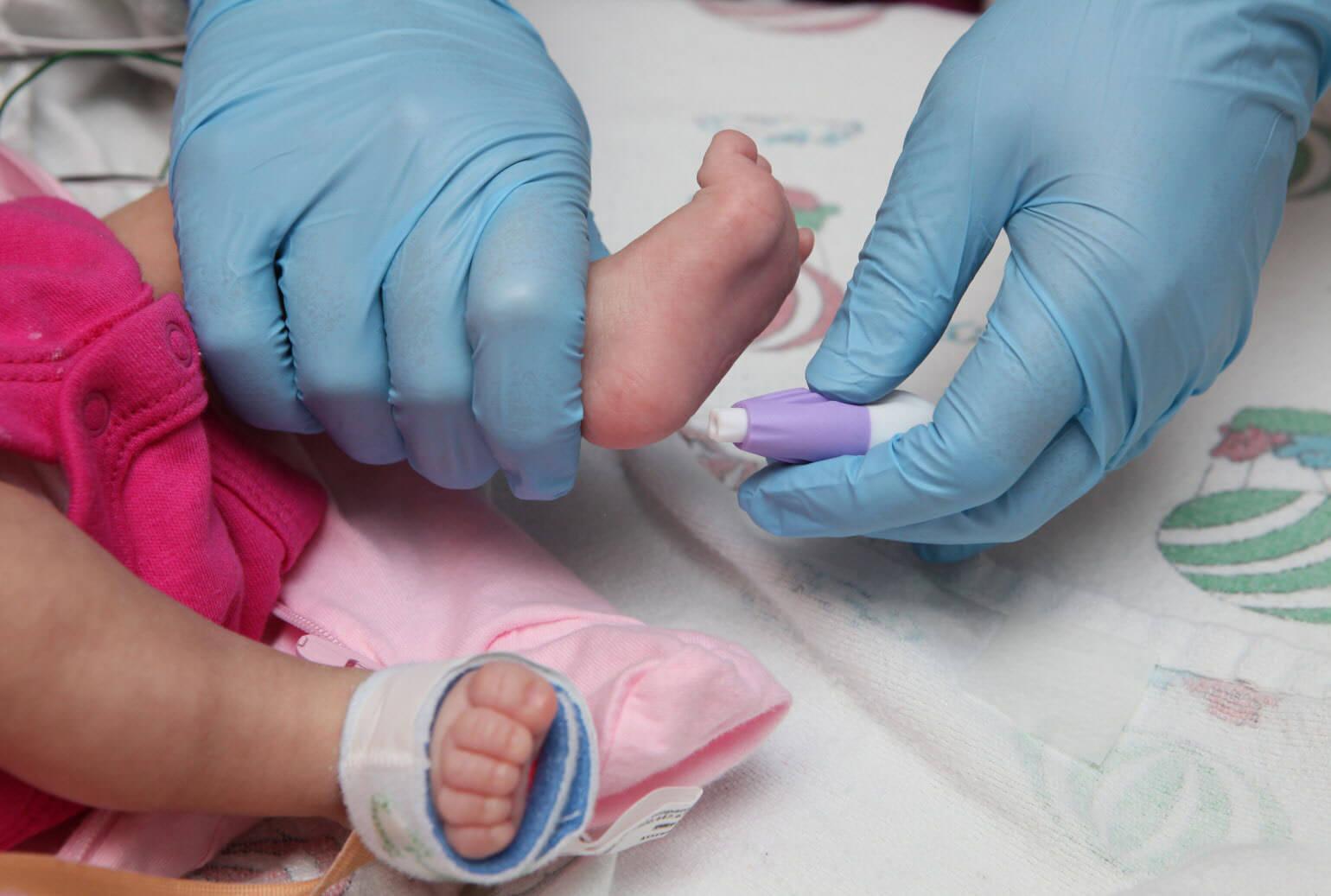
Скрининг с пятки новорожденного берется на голодный желудок, малыша последний раз кормят за 3 часа до манипуляции. Делая небольшой прокол в пятке новорожденного, извлекают пару капелек крови. Ею смазывают тестовый бланк, имеющий 5 разделов. После чего ответы отправляются для проведения лабораторного анализа.
Патологии врожденного характера ведут к запозданиям в созревании малыша. Верно и вовремя начав терапию, можно будет избежать негативных последствий.
При положительном исходе тестирования, специалистом, исходя из единоразового скрининга пятки, не будет выставлено заболевание новорожденному. Для постановки диагноза потребуется провести иные информативные методы.
Какие заболевания можно выявить с помощью скрининга новорожденных
Важно понимать, что анализируя кровь из пятки новорожденного, можно предотвратить формирование множества нарушений со здоровьем в дальнейшем. Перечень наследственных генетических патологических процессов, идентифицируемых за счет скрининга незначительный, но значителен по своей серьезности.

Он может не быть зависимым от положения здоровья родителей, ведь врожденные заболевания можно выявить через поколения.
Анализ материала с пятки назначают всем новорожденным, независимо, есть ли у родственников генетические болезни. Какие заболевания диагностируются за счет обследования крови с пятки можно узнать у врача.
За счет того, что исследование проводят сразу в родильном доме, это дает возможность на ранних стадиях выявить такие патологии:
- Фенилкетонурию
- Муковисцидоз
- Галактоземию
- Гипотиреоз
- Иные
Как только вспомогательный скрининг, проведенный по причине положительного исхода, даст возможность поставить верный диагноз, назначить требуемое лечение.
Можно ли отказаться от анализа? Прохождение новорожденным обследования неизбежно. Вследствие верного осуществления скрининга, когда забор материала с пятки взят натощак, то достоверность результата высокая. Однако когда родители желают, чтобы не брали кровь с пятки новорожденного, они могут отказаться, поставив свою подпись на официальном документе — отказе, с занесением его в карту.
Родителям достаточно редко не говорят, какой генетической болезнью болен их младенец, а у малыша спустя время возникают признаки болезни. Это может говорить о ложноотрицательном исходе анализа крови с пятки. Если имеются сомнения, с пятки у ребенка берут анализ повторно.
Болезни, которые обнаруживаются в результате, не всегда могут переходить по наследству, бывает, что родители здоровы, а малыш рождается больной.
Гипотиреоз
По данным статистики, на 5000 обследованных детей первого месяца жизни, приходится 1 ребенок, у которого выявляют гипотиреоз. Зачастую наследственное заболевание фиксируется только у лиц женского пола. Щитовидкой производится в недостаточном объеме гормонов, что ведет к нарушениям функции всех важных органов.
Не приступив сразу к терапии, фиксируются трудности умственного и физического характера – позднее формирование костей и суставов, прорезывание зубов, протяженное созревание нервных тканей, мозга. Вследствие этого, формирование организма имеет тяжкие нарушения на физическом и интеллектуальном уровне.
При выявлении болезни до возникновения признаков во время новорожденности, прописывается курс лечения гормонами. Благодаря терапии есть высокий шанс навсегда избавиться от патологии при положительном исходе диагностики.
Муковисцидоз
Когда развивается тяжелое течение такого заболевания как муковисцидоз, тогда нарушен процесс производительности секрета в легких, пищеварительном тракте. Фактором патологии выступают генные изменения. Жидкость, выходящая с клетками, приобретают густую консистенцию, что ведет к серьезным разладам в функционировании легких, печени, железы поджелудочной.
Вследствие появления муковисцидоза, наблюдается формирование:
- Бронхита
- Пневмонии
- Цирроза печени
Когда родителям известно о болезни, можно вовремя начать терапию. Если малышу с рождения предоставят соответствующий лечебный курс, он может избавиться от проблемы.
По данным статистики при анализе материала с пятки, болезнь фиксируется у 1-го младенца на 10 тысяч малышей.
Адреногенитальный синдром
Болезнь обнаруживают редко, примерно 1 ребенок на 15 тысяч новорожденных. Сюда относят генетические патологии, вызванные изменением производительности кортизола в коре надпочечников. По причине того, что наблюдается избыточное накопление половых и стероидных гормонов, развивается стремительное изменение солевого обмена, тормозится развитие.
Также последствиями адреногенитального синдрома являются:
- Неверное формирование половых органов – развитие девочек по мужскому типу.
- Наблюдаются проблемы с таким органами — почки, сердце, сосуды.
Возможна смерть новорожденного, в случае неоказания своевременного лечебного курса. В качестве терапии назначаются средства гормонального происхождения, используемые на протяжении всей жизни.
Галактоземия
Проявления галактоземии возникают у младенца не сразу. Длительный промежуток времени положение его здоровья не предвещает предпосылок.
При этом недостаток энзима, который несет ответственность за распад галактозы, ведет к возникновению ряда симптомов:
- Отечность
- Желтуха
- Появляется в моче белок
- Ребенок утрачивает аппетит
- Фиксируются частые приступы рвоты
При этом спустя 7-14 дней, если терапия отсутствует, из-за болезни появятся разлады в деятельности печени, у ребенка снизится зрительная острота, замедлится развитие на физическом и интеллектуальном уровне.
В теории заболевание ведет к гибели новорожденного. Однако если сразу включить специальное диетическое питание, которое подразумевает отказ от приема пищи, которая содержит лактозу, у ребенка есть шанс полноценно развиваться и расти.
Такая наследованная патология наблюдается в редких случаях. Проводимые в родильных домах тесты фиксируют, лишь одного ребенка с галактоземией из 20 тысяч протестированных.
Фенилкетонурия
Данную патологию относят к довольно серьезной, и редко встречающейся болезни. Фенилкетонурия проявляется не имением у больного энзима, способного растворять фенилаланин.
Фенилаланин является аминокарбоновой кислотой, накапливающейся в белковой продукции. Когда не происходит расщепление этой кислоты, она скапливается, преобразуясь в отравляющее вещество. Позже оно оказывает угрожающее действие на головной мозг и нервную систему младенца. Если не обнаружить фенилкетонурию и не проводить терапию в детском возрасте, ребенок станет неразвитым умственно до конца жизни.
При адекватной терапии, приеме необходимых медикаментозных средств, строгом диетическом столе, исключающий приход в организм фенилаланина, формирование ребенка будет нормальным, но все же останется носителем болезни на всю жизнь.
Многочисленные обследования показывают, что развитие патологии свойственно 1 малышу из 100 тысяч новорожденных.
Также существуют и другие патологии, на которые проходит забор материала с пятки. В цивилизованных странах при осуществлении скрининга новорожденного, врачи могут выявить различное количество генетических патологий. В Германии материал малыша тестируется на 14 тестовых бумагах. В США у ребенка могут обнаружить 1 патологию из 40 анализируемых.
В России забор крови осуществляется на выявление 5 самых серьезных наследственных болезней. Если ребенок появляется на свет раньше положенного срока либо включен в группу риска, то диагностирование осуществляется по 16 патологиям.
Сроки и условия проведения скрининга
Неонатальный скрининг проводится в стенах родильного дома после рождения ребенка или же в течение первого месяца жизни. Если во время родов не было осложнений, то взятие крови из пятки новорожденного осуществляется на 4-е сутки.
Детям, которые недоношены, обследование назначают на 7-ой день от рождения. Если маму с грудничком отпустили домой ранее положенного времени, то обследование на обнаружение генетических патологий проводят в поликлинике либо на дому.
Важное условие забора крови — сдавать материал на голодный желудок, через 3 часа после последнего кормления.
Исследование крови с пятки новорожденного занимает около 10 суток. Бывают случаи, чтобы изучить материал требуется 21 день.
Когда исход отрицательный, то родителей не оповещают об этом, а анализы фиксируются в карте новорожденного. При положительном итоге, маму информируют сразу. Тогда рекомендуется повторная сдача крови из пятки. Также родителям назначают консультирование с генетиком, где будут обсуждаться профилактические мероприятия, способные препятствовать формированию заболевания, а при надобности пропишется терапевтический курс.
Иногда исследование, может быть положительного результата на наличии муковисцидоза, а в последствие такой диагноз опровергают.
Как проводится скрининг новорожденных
Зачастую, когда проводится процедура скрининга, роженицу не оповещают о заборе у новорожденного крови с пятки. Пугаться не стоит, ведь скрининг является абсолютно безопасным.

Пяточное Тестирование (Рис-1)
Проводится скрининг только из пятки, поскольку пальцы новорожденного маленькие и неразвитые.
Для процедуры, с пяточки новорожденного берется несколько капель крови. Изначально ногу моют с мылом, протирают спиртовым раствором и насухо протирают, с использованием стерильной салфетки, а затем пяточная зона стопы прокалывается на 1-2 мм в глубину.
Первую каплю снимают с помощью стерильной салфетки. После сдавливая, пятку новорожденному кровью смазывают лабораторные тестовые бланки, так, чтобы кровь пропитала бумагу насквозь. После забора крови пятка грудничка станет синим цветом на некоторый промежуток времени.

Пяточное Тестирование (Рис-2)
В бланке фиксируется полная информация о новорожденном, учреждении, где брали кровь с пятки. В основном потребуется закрасить 5 кружков бумаги, на предмет 5-ти распространенных генетических болезней. Бланки пропитаны реактивом, когда материал попадает на тест, он окрашивает его в определенный цвет. Тестовую бумагу высушивают 4 часа, кладут в конверт и отдают на анализирование.
Саму процедуру скрининга принято называть тандемной масс-спектрометрией — что означает лабораторное обозрение пятна сухой крови.
Когда можно узнать результат
Осуществление анализа крови из пятки у новорожденного вызывает у большинства родителей тревожность и опасение. По этой причине родителей не уведомляют о заборе материала с пятки.
Исследование материала осуществляется около 3-х недель. Когда ответ отрицательный, а это большинство случаев, то о результате никому не сообщают. Только данные анализа фиксируются в карточке новорожденного.

При положительном исходе перезванивают из больницы и просят, повторно сдать материал с пятки. Если при повторном обследовании диагноз не подтвердился, то родителей просят явиться к генетику.
Он направит к специалистам узкого профиля, где будут проведены дополнительные обследования:
- Копрограмма.
- ДНК-диагностика.
- Потовый тест, если есть подозрение на наличие муковисцидоза.
В случае получения положительного результата после ряда обследований, врач решает вопрос о назначении курса терапии новорожденному.
Возможно ли проведение обследования новорожденных дома? Бывают ситуации, когда маму с грудничком выписывают на 3-ие сутки после появления на свет и из-за этого обследование на предмет генетических болезней не проводилось. Тогда анализирование проходит в больнице.
Некоторые роженицы рассказывают о своем опыте, что некоторые вызывали врача на дом, другие ходили на сдачу крови с пятки в клинику. А также были случаи, когда медсестра сама являлась к новорожденному на дом и брала материал для скрининга наследственных болезней.
Можно воспользоваться услугами платной лаборатории, когда сроки сдачи материала с пятки поджимают. Кроме того, родители могут пойти в вышестоящую инстанцию здравоохранения, для получения информации о дальнейшем их действии в сложившемся положении.
Все болезни, присутствие которых способно обнаружить неонатальное обследование, являются тяжкими и могут спровоцировать глубокую инвалидность в последующем. Но при раннем выявлении, еще на этапе рождения малыша, от заболеваний реально избавиться полностью, или же приостановить их формирование на том этапе, когда заболевание еще не обрело непоправимые формы.
Забор материала с пятки новорожденных в родильном доме делается быстро, он безболезненный для детей. Медиками рекомендуется осознанно подходить к процедуре обследования, которое проходит по программе государства и инициативе ВОЗ. К несчастью, при запоздалом обнаружении наследственных патологий обменных явлений ведет к необратимым последствиям, инвалидности и гибели маленьких пациентов.
зачем у малыша берут кровь из пятки?
Скрининг новорожденных, или «пяточный тест» массово проводится в России, Европе, США. Обычно анализ делают в роддоме на 4 или 5 сутки жизни младенца. Результаты приходят в среднем через три недели. Чаще всего при проведении этого обследования у детей обнаруживается заболевание под названием муковисцидоз.
Скрининг новорожденных (с англ. screening — сортировка) — один из самых эффективных методов диагностики генетических заболеваний неонатального периода. Генетическое исследование проводится по инициативе Всемирной организации здравоохранения (ВОЗ). В России скрининг включен в список обязательных диагностических мероприятий на протяжении последних пятнадцати лет.
Из большого перечня генетических заболеваний рекомендовано проводить диагностику пяти патологий, с учетом таких факторов: распространенность, степень тяжести заболеваний, а также возможность получать достоверные результаты анализов и применять эффективное лечение.
Сроки и условия проведения скрининга

Как проводится скрининг новорожденных?
- У доношенных малышей анализ делают на 4 день в роддоме.
- Недоношенным детям скрининг проводят на 7 день жизни и позже.
- Если ребенка выписали из роддома раньше, малышу делают анализ дома или в поликлинике по месту жительства.
- Для скрининга берется периферийная кровь (из пятки), отсюда «пяточный тест».
- Кровь наносится на 5 отдельных бланков (кружочков) фильтрованной бумаги.
- Анализ берется натощак, нельзя кормить новорожденного за 3 часа до скрининга.
Когда делать скрининг?
Если сделать анализ раньше — на 2 или 3 день жизни — результаты могут оказаться как ложноположительными, так и ложноотрицательными. Желательно сдать анализ в течение 10 первых суток жизни. Выявление генетических нарушений обмена веществ на ранних стадиях важно для благоприятного прогноза.
Диагностика патологий генного уровня

Какие врожденные заболевания диагностируются при помощи скрининга в России? В список входят те болезни, которые можно вылечить или уменьшить степень их тяжести на раннем сроке выявления. Это патологии, связанные с различными нарушениями обмена веществ. Сюда, к примеру, не входит диагностика такой хромосомной болезни, как синдром Дауна.
Гипотиреоз
Это заболевание связано с нарушением выработки гормонов щитовидной железы. Последствия этого заболевания тяжелые: общая физическая и психическая задержка развития. В среднем на 5 тысяч новорожденных регистрируется один случай наследственного гипотиреоза, при чем чаще болеют девочки. Шансы полностью вылечить заболевание, выявленное после положительных результатов скрининга, довольно высоки, гипотиреоз можно победить. Требуется гормональная терапия.
Муковисцидоз
При этом заболевании нарушается выработка секрета в легких и пищеварительном тракте. Жидкость, выделяемая клетками, становится густой, это приводит к серьезным нарушениям функций легких, печени, поджелудочной железы. Муковисцидоз — одно из самых частых заболеваний, которое обнаруживается при скрининге, регистрируется один случай на 2-3 тысячи новорожденных. Прогноз благоприятный, если начнется своевременное лечение.
Аденогенитальный синдром
Встречается редко, примерно один случай на 15 тысяч новорожденных. Сюда входит группа генетических заболеваний, которые спровоцированы нарушением выработки кортизола (в коре надпочечников). Каковы последствия этого заболевания? Задерживается развитие половых органов, страдают почки, сердце, сосуды. Вероятен смертельный исход, если не оказана медицинская помощь. Лечение заключается в пожизненном приеме гормональных препаратов.
Галактоземия
Причина этой болезни — дефицит фермента, который расщепляет галактазу. Это вещество поступает в организм с глюкозой, содержится в лактозе. Симптомы галактоземии проявляются постепенно, и новорожденный кажется вполне здоровым ребенком. Но уже через несколько недель может появиться рвота, потеря аппетита, отечность, белок в моче, желтуха. Галактоземия опасна своими последствиями: серьезные нарушения функций печени, снижение остроты зрения, замедленное физическое, интеллектуальное развитие. Это самое редкое заболевание, которое диагностируется при скрининге, встречается один раз на 30 тысяч новорожденных. Лечение галактоземии заключается в строгой диете, исключающей молочные продукты.
Фенилкетонурия
Редкое наследственное заболевание, которое встречается один раз на 15 тысяч новорожденных. Фенилкетонурия появляется в результате нарушения выработки фермента, который должен разрушать кислоту фенилаланина. Продукты распада фенилаланина негативно воздействуют на весь организм и накапливаются в крови. В первую очередь страдает центральная нервная система, мозг, появляются судороги. Чтобы избежать осложнения заболевания, необходима строжайшая диета, которая исключает поступление в организм фенилаланина.
В медицине насчитывается около пятисот заболеваний, связанных с нарушением метаболизма, или обмена веществ. Например, в Германии диагностируется 14 генетических заболеваний при помощи скрининга новорожденных, в США — свыше 40 болезней. В России неонатальный скрининг проводится для диагностики пяти, самых опасных патологий, которые начинают развиваться в раннем возрасте. По желанию родителей, если малыш относится к группе риска, можно расширить скрининг до 16 заболеваний.
Когда можно узнать результат?

Проведение скрининга вызывает у многих мам и пап беспокойство, а период ожидания результата наполнен тревогой и страхом. У особенно тревожных мам даже могут начаться проблемы с лактацией. Может быть, поэтому в некоторых роддомах вообще не уведомляют мамочек, для каких именно целей берется анализ.
1. Когда можно получить результат? Анализ проводится в течение трех недель. Если результаты отрицательные (а так и бывает в большинстве случаев), никто об этом не сообщает. Но данные записывают в медицинскую карточку малыша. Если же есть положительный результат, то обязательно перезвонят из поликлиники и попросят сдать анализ повторно. Чаще всего ложные положительные анализы бывают на муковисцидоз.
2. Если повторный скрининг подтвердил предыдущий анализ? Родителей приглашают на беседу с врачом-генетиком. Он дает направления к узким специалистам, где проводится дополнительное обследование: копрограмма, ДНК-диагностика, анализ сухого пятна крови, при подозрении на муковисцидоз — потовый тест. Если после дополнительных анализов диагноз все-таки подтвержден, решается вопрос о тактике лечения малыша.
3. Можно ли проводить скрининг новорожденных на дому? Если по каким-либо причинам скрининг не проводился в роддоме или выписка была на 3 сутки, анализ делается в поликлинике по месту жительства. Некоторые мамы, комментируя ситуацию, делятся опытом: кто-то вызывал медсестру на дом, кто-то ходил в поликлинику, а к кому-то медсестра приходила сама домой и брала забор крови для скрининга. Если возникли трудности, а сроки взятия крови на скрининг поджимают, можно сделать анализ в платной лаборатории. Также можно обратиться в вышестоящие инстанции здравоохранения, которым подчинены районный роддом и поликлиника, и спросить, как действовать в сложившейся ситуации.
4. Насколько высока достоверность скрининга? Если анализ проведен в сроки, если малыш не ел за 3 часа до забора крови, достоверность анализов высока. Но диагноз никогда не устанавливается после первого положительного результата. Бывают редкие случаи, когда скрининг показывает ложные отрицательные результаты. В этом случае заболевание обнаруживается поздно, когда уже появляются симптомы.
5. Можно ли отказаться от скрининга? Да, можно. Родители берут на себя ответственность и подписывают документ, в котором отказываются проводить скрининг новорожденного. Это бумага вклеивается в карточку малыша. Медсестра или врач районной поликлиники будут звонить, приходить домой, оставлять записки с просьбой пройти скрининг до тех пор, пока не будет написан отказ родителей.
Важно знать, что патологические нарушения метаболизма могут быть не только наследственными заболеваниями. У совершенно здоровых родителей могут рождаться дети с муковисцидозом, гипотиреозом, галактоземией, фенилкетонурией, адреногенитальным синдромом. Также важно знать, что при подтверждении диагноза нельзя затягивать с лечением и пренебрегать рекомендованной диетой при фенилкетонурии или галактоземии.
Скрининг новорожденных в роддоме проводится быстро, бесплатно и безболезненно для малышей. Медицинские работники рекомендуют родителям сознательно подойти к этой диагностике, которая проводится по государственной программе и инициативе ВОЗ. К сожалению, запоздалое выявление генетических заболеваний обмена веществ приводит к необратимым последствиям, инвалидности и смертности детей.
Проведение неонатального скрининга новорожденных в роддоме на наследственные заболевания: анализ крови из пяточки
Появившегося на свет малыша в роддоме внимательно осматривают врачи. Его обследуют с ног до головы. Педиатры проверяют строение носа, ушей и конечностей, оценивают состояние кожи, изучают позвоночник. После проверки физического состояния следующим этапом является обследование нервной системы и мышечного тонуса. При необходимости делается УЗИ.
Через несколько дней в медицинском учреждении проводят скрининг новорожденного. У малыша берут кровь на генетику, однако мало кто из родителей догадывается, зачем проводят такое исследование.


Что такое скрининг-тест детей и что он включает?
Мамы малышей часто переживают по поводу странной, на их взгляд, процедуры – зачем брать кровь из пятки? Скрининг новорожденных проводится с целью выявления врожденных заболеваний, которые не всегда проявляются сразу после рождения, но поддаются лечению на самых ранних стадиях. Несколько капель биоматериала помогают специалистам выявить предрасположенность младенца к:
- гипотиреозу;
- фенилкетонурии;
- муковисцидозу;
- галактоземии и другим заболеваниям.
В неонатальный скрининг новорожденных включены сразу два исследования. Первое позволяет определить количество ТТГ (специфического тиреотропного гормона) в крови. Если это значение выше нормы, вероятно, ребенок унаследовал гипотиреоз.
Второе исследование направлено на поиски фенилаланина. Присутствие его в большом количестве – это один из признаков фенилкетонурии.
“Пяточный тест” – что это такое?
Взять кровь из вены у крохотного существа, недавно появившегося на свет, не всегда получается с первого раза. Медсестры могут долго колоть кроху иголкой в поисках подходящего сосуда. Брать биологический материал из пальчика тоже не всегда целесообразно – нужное количество собрать не удастся. А вот кровь из пятки всегда получается взять в достаточном объеме.
Вся суть анализа на генетику кроется в получении биологического материала и дальнейшего нанесения его на специальные бланки. Затем врач делает отметку в детской карте, а биоматериал отправляется для анализа в лабораторию.
Когда женщина по каким-либо причинам рожает вне стен родильного отделения, тогда ребенок не получает должной медицинской помощи и никакие обследования ему не проводятся. Такие мамы подвергают риску своего малыша. Нужно обязательно показать ребенка специалистам, сдать все анализы и сделать УЗИ.
Процедура проведения неонатального скрининга
Неонатальный скрининг проводят всем новорожденным детям. Экспресс-анализ способен указать на патологии со стороны иммунной системы и обмена веществ. Ценность данного обследования состоит в том, что имеющиеся аномалии обнаруживаются еще до того, как проявляются первые симптомы тяжелых заболеваний.


Врожденные болезни приводят к задержке развития детей. Правильное, вовремя начатое лечение позволяет избежать всех неприятных последствий.
Если результаты экспресс-анализа положительные, то лечащий врач никогда не будет ставить диагноз на основании единожды проведенного пяточного скрининга. Чтобы диагностировать болезнь, необходимо использовать другие, более информативные методы.
Крайне редко родителей не уведомляют о наличии заболевания, а у ребенка вскоре проявляются симптомы болезни. Все дело в ложноотрицательном результате неонатального экспресс-анализа.
Как и когда берут кровь?
Для взятия крови у новорожденного из пятки медперсонал должен соблюсти основные правила. Процедуру назначают детям, кормление которых производилось 3 часа назад. Кровь берут у 4-дневных малышей, появившихся на свет в срок и без каких-либо серьезных патологий.
Недоношенным малюткам процедуру проводят на 7 сутки или в течение второй недели жизни. Если брать кровь на анализ раньше, то результаты генетического скрининга будут недостоверными, их придется перепроверить.


Прежде чем приступить к процедуре, медсестра обрабатывает пяточку ребенка спиртовым раствором. Затем на коже делают прокол глубиной 1-2 мм. Легкими надавливающими движениями на пятку процедурная сестра старается собрать нужное количество крови. Затем биоматериал переносится на 5 бланков, каждый из которых способен выявить конкретное заболевание.
Как проводят анализ?
Тестовые бланки пропитаны реактивом. Попавшая на тест кровь окрашивает его в соответствующий цвет. Медсестре после процедуры необходимо указать в специальной форме данные маленького пациента: рост, вес, дату рождения и пр. Далее бланки передаются в лабораторию. На проведение масс-спектрометрии уходит не больше 10 дней, после чего родители могут узнать результаты неонатального скрининга.
Какие врожденные заболевания можно выявить?
В России с помощью экспресс-анализа у новорожденных детей могут выявить гипотиреоз, муковисцидоз, галактоземию, адреногенитальный синдром и другие заболевания (см. также: врожденный гипотиреоз у новорожденных детей). Как только дополнительные исследования, проведенные на основании положительного результата скрининга, позволят установить точный диагноз, назначается соответствующее лечение.


Фенилкетонурия
Фенилкетонурия относится к достаточно тяжелым и в то же время редко встречающимся заболеваниям. В организме ребенка, страдающего врожденным недугом, нарушается выработка фермента, ответственного за разрушение фенилаланина. Вредные продукты распада начинают накапливаться в крови. Поражаются ЦНС и головной мозг. Нередко у таких деток возникают судороги.
По статистике, фенилкетонурией страдает 1 человек из 15000. Чтобы снизить риски развития осложнений, человеку предстоит в течение всей жизни придерживаться особой диеты, исключающей продукты, содержащие финилаланин.
Муковисцидоз
Муковисцидоз с помощью неонатального скрининга удается диагностировать у одного ребенка из 2000–3000 появившихся на свет. При таком заболевании у человека в легких и ЖКТ вырабатывается секрет слишком густой консистенции.
Врожденный недуг приводит к закупорке протоков, работа всех выделяющих секрет органов нарушается. Больше всего страдают печень, поджелудочная железа и легкие. Родители, зная о проблеме, могут вовремя начать лечение. Если ребенок с рождения будет получать соответствующую терапию, тогда у него есть все шансы на счастливое будущее.


Галактоземия
Симптомы галактоземии проявляются у ребенка не сразу, долгое время состояние здоровья малыша не вызывает никаких подозрений у родителей. Однако нехватка фермента, отвечающего за расщепление галатозы, приводит к появлению белка в моче и отекам. У ребенка пропадает аппетит, часто возникает рвота.
Данное наследственное заболевание встречается редко. Проводимые в роддомах генетические тесты выявляют 1 больного галактоземией ребенка из 13000 родившихся. Если не приступить к лечению, из-за галактоземии начнет страдать печень и испортится зрение. Больные дети часто отстают в развитии. Лечение включает в себя отказ от пищи, содержащей лактозу.
Гипотиреоз
Согласно статистике, из 5000 обследованных новорожденных, лишь у 1 ребенка диагностируют гипотериоз. Щитовидная железа выделяет недостаточное количество гормонов, из-за этого страдают все жизненно важные органы. Ребенок начинает отставать в развитии, его интеллектуальные способности снижаются.
Неонатальный скрининг позволяет обнаружить превышение ТТГ в крови. Вовремя начатое лечение помогает детям естественно развиваться. Умственная отсталость у них не прогрессирует.
Адреногенитальный синдром
Группа различных генетических заболеваний, связанных с нарушением выработки кортизола, объединена в один синдром – адреногенитальный. У больного ребенка из-за патологии надпочечников замедляется половое развитие, страдают почки и сердечно-сосудистая система. Нередки случаи летального исхода.


Лишь у одного ребенка из 15000 диагностируется это тяжелое заболевание. Человеку с адреногенитальным синдромом приходится всю жизнь принимать гормональные препараты.
Другие заболевания, на которые проводится анализ
Около 500 различных болезней приводят к нарушению обмена веществ в организме. В развитых странах, проводя скрининг новорожденных в роддоме, специалисты могут диагностировать разное количество наследственных заболеваний. В Германии кровь новорожденных тестируют на 14 тест-бланках. В США у детей могут выявить одно из 40 исследуемых недугов.
В России выделяют 5 самых тяжелых наследственных болезней. Их-то и пытаются обнаружить при помощи генетического исследования. Когда малыш рождается раньше срока или входит в группу риска, тогда проводят диагностику по 16 заболеваниям.
Сколько времени делают тест и в каких случаях его назначают повторно?
Анализ скрининга занимает в среднем 10 дней. Иногда специалистам для изучения биоматериала может потребоваться 21 день. При отрицательном результате родители не уведомляются, результаты скрининга заносятся в медицинскую карту ребенка.


Если анализ положительный, мама информируется сразу же. Лечащий врач порекомендует сдать повторный анализ. Нередки случаи, когда скрининг указывает на наличие муковисцидоза, но впоследствии этот диагноз опровергается.
Можно ли отказаться от анализа?
Когда ребенок рождается недоношенным или входит в группу риска, то кровь из пяточки берется в обязательном порядке. Однако у матери есть право отказаться от процедуры.
Для этого она должна подписать официальный документ об отказе от скрининга новорожденного. Подписанный документ вклеивается в карту малыша. Если родители отказались от процедуры, но не заверили свой отказ документально, тогда медработники будут неоднократно посещать семью с той целью, чтобы еще раз убедить их провести диагностику младенцу.

 Врач-педиатр 2 категории, аллерголог-иммунолог, окончила БГМУ Федерального агентства по здравоохранению и социальному развитию. Подробнее »
Врач-педиатр 2 категории, аллерголог-иммунолог, окончила БГМУ Федерального агентства по здравоохранению и социальному развитию. Подробнее »Поделитесь с друьями!
Анализ крови из пятки. Какие заболевания выявляют при помощи анализа крови из пятки?|Ваш ребенок
 Анализ крови из пятки, который берут у малыша в первые же дни жизни ещё во время пребывания в родильном доме, носит название “скрининг новорождённых” или “пяточный тест”. Это простое исследование помогает понять, есть ли у вашего ребёнка сложные наследственные заболевания.
Анализ крови из пятки, который берут у малыша в первые же дни жизни ещё во время пребывания в родильном доме, носит название “скрининг новорождённых” или “пяточный тест”. Это простое исследование помогает понять, есть ли у вашего ребёнка сложные наследственные заболевания.
Как делают анализ крови из пятки
 В первые дни жизни здоровье новорождённого ребёнка является объектом пристального внимания медиков — оказывается, благодаря анализу крови из пятки можно определить, не унаследовал ли малыш какое-либо опасное заболевание. Не секрет, что эффективность лечения во многих случаях зависит от того, насколько своевременно была диагностирована проблема — если терапия стартовала ещё до первых проявлений клинических симптомов, прогноз может быть невероятно оптимистичен.
В первые дни жизни здоровье новорождённого ребёнка является объектом пристального внимания медиков — оказывается, благодаря анализу крови из пятки можно определить, не унаследовал ли малыш какое-либо опасное заболевание. Не секрет, что эффективность лечения во многих случаях зависит от того, насколько своевременно была диагностирована проблема — если терапия стартовала ещё до первых проявлений клинических симптомов, прогноз может быть невероятно оптимистичен.
Существуют определённые правила забора крови на анализ из пятки новорождённого. Известно, что процедуру проводят через три часа после кормления ребёнка на 4-й день жизни малыша, рождённого в срок. В случае, если роды были преждевременными и ребёнок родился недоношенным, кровь на анализ из пятки малыша берут на 7-й день жизни. Раньше анализ не проводят — результаты с большой долей вероятности окажутся ложноположительными и их, как и любые положительные результаты, придётся перепроверять.
Сама процедура взятия анализа крови из пятки новорождённого проходит следующим образом:
- Пятку новорождённого ребёнка протирают смоченной в 70-градусном спирте стерильной салфеткой.
- Подготовленную кожу прокалывают на глубину 1-2 мм, чтобы обеспечить достаточное количество крови, на пяточку мягко надавливают.
- Забор крови осуществляется на специальные бумажные тест-бланки — их 5 по количеству заболеваний, наличие которых определяется тестом.
Почему анализ крови берут из пятки?
В случае с новорождёнными забор крови на анализ берут из пятки — довольно необычного для взрослого человека места. Почему именно из пятки? Ответ прост — пальцы новорождённого ещё слишком малы для подобных манипуляций. Вот и весь секрет.
Анализ крови из пятки новорождённого отправляется в лабораторию, которая, проведя тандемную масс-спектрометрию, через 10 дней выдаёт результат.
Какие заболевания выявляют при помощи анализа крови из пятки
 В нашей стране анализ крови из пятки новорождённого используется для того, чтобы определить наличие 5 наследственных довольно тяжёлых заболеваний. Казалось бы, если родители здоровы, зачем это, но так, на самом деле, могут думать только дилетанты. Многие наследственные заболевания передаются не из поколения в поколение, они могут пропустить несколько звеньев родовой цепи, а ведь хоть один носитель тяжёлой болезни по теории вероятности, наверняка есть в каждой семье. Известно, что анализ крови из пятки может выявить наличие 5 заболеваний.
В нашей стране анализ крови из пятки новорождённого используется для того, чтобы определить наличие 5 наследственных довольно тяжёлых заболеваний. Казалось бы, если родители здоровы, зачем это, но так, на самом деле, могут думать только дилетанты. Многие наследственные заболевания передаются не из поколения в поколение, они могут пропустить несколько звеньев родовой цепи, а ведь хоть один носитель тяжёлой болезни по теории вероятности, наверняка есть в каждой семье. Известно, что анализ крови из пятки может выявить наличие 5 заболеваний.
Муковисцидоз
Это заболевание носит системный характер и приводит к нарушению нормальной работы эндокринных желез и пищеварительной, а также дыхательных систем. Как результат возникает цирроз печени, ребёнок оказывается подвержен частым бронхитам и воспалениям лёгких. Всё дело в том, что секрет и слизь, которые продуцируются организмом больного, оказываются слишком густыми и вязкими.
Фенилкеторнурия
У пациента с таким заболеванием отсутствует фермент, отвечающий за расщепление аминокислоты фенилаланин, которая, как известно, содержится в белковой пище. Лишённая возможности расщепляться эта аминокислота становится токсична и поражает мозг ребёнка и его нервную систему. Результатом может стать умственная отсталость, однако этого можно избежать, если лечение начнётся с рождения. К счастью, фенилкетонурией болеет 1 из 10 тысяч.
Галазектомия
Такой диагноз ставится в настоящее время ещё реже — на 20 тысяч здоровых приходится всего 1 больной ребёнок. У такого малыша мутирован ген, способный расщеплять содержащуюся в молоке галактозу. Накопленная галактоза токсична для центральной нервной системы малыша, также под удар попадают печень и зрение ребёнка. Недооценивать проблему нельзя — отсутствие своевременного и адекватного лечения может привести к хроническим болезням печени, потере зрения и отставанию в развитии.
Врождённый гипотиреоз
 Если диагностирован врождённый гипотиреоз, это означает, что в организме ребёнка гормоны вырабатываются несбалансированно. Если не вернуть ситуацию в норму при помощи терапии, ребёнок будет плохо развиваться: кости и суставы сформируются с задержкой, позже прорежутся зубки, мозг и нервные ткани также будут недоразвиты. К счастью, это заболевание тоже достаточно редкое — им страдает всего 1 ребёнок из 5 тысяч новорождённых.
Если диагностирован врождённый гипотиреоз, это означает, что в организме ребёнка гормоны вырабатываются несбалансированно. Если не вернуть ситуацию в норму при помощи терапии, ребёнок будет плохо развиваться: кости и суставы сформируются с задержкой, позже прорежутся зубки, мозг и нервные ткани также будут недоразвиты. К счастью, это заболевание тоже достаточно редкое — им страдает всего 1 ребёнок из 5 тысяч новорождённых.
Адреногенительный синдром
1 из 5,5 тысяч детей в России рождаются с этим тяжёлым заболеванием, которое характеризуется нарушением работы коры надпочечников. В организме пациента случается гормональный сбой, что приводит к неправильному развитию половых органов и раннему прекращению роста. К счастью, ранняя диагностика позволяет начать терапию и избежать развития болезни.
Является ли обязательным анализ крови из пятки?
Многие родители с опаской относятся к различным медицинским манипуляциям со своим новорождённым малышом. В обществе муссируются слухи о том, что подобные тесты, в том числе и анализ крови из пятки новорождённого, делают для того, чтобы создать единую базу генетической информации по стране, облегчающую, в случае необходимости, поиск подходящего донора. Впрочем, теории заговора — отнюдь не новость, они существовали ещё со времён фараонов, однако следует знать, что у родителей есть возможность отказаться от подобного теста. Анализ крови из пятки является обязательным только в том случае,
если малыш рождается недоношенным или относится к группе риска по каким-либо важным медицинским показаниям.
Перечисленные выше болезни могут напугать молодых родителей, и они, на самом деле, страшны и опасны, однако от них не застрахован практически ни один человек на свете. Помните о том, что ранняя диагностика посредством анализа крови из пятки младенца в известном смысле является залогом здоровья вашего ребёнка.
что такое, как и когда делают и где можно пройти процедуру?
Главный вопрос, который волнует родителей новорожденного малыша, — здоровье ребенка. Многие врожденные болезни коварны и никак себя не проявляют на первом году жизни. Именно по этой причине был разработан метод исследования, известный как скрининг новорожденных. Это несложный тест, позволяющий выявить наличие многих врожденных заболеваний в первые дни жизни ребенка.
Что такое скрининг новорожденных
Скрининг новорожденных — это анализ крови, позволяющий провести раннюю диагностику как минимум 50 врожденных заболеваний. Метод является самым точным на сегодняшний день способом ранней диагностики генетически обусловленных патологий. По рекомендации ВОЗ скрининг новорожденных включен в перечень обязательных медицинских тестов для малышей.
На заметку
В России многие мамы называют скрининг новорожденных «пяточным тестом», поскольку кровь для него берут из пяточки малыша.
Следует знать, что положительный результат далеко не всегда означает, что у ребенка действительно есть то или иное заболевание. Для полной уверенности родителям выдадут направление на дополнительное обследование у соответствующего специалиста.
Когда проводится неонатальный скрининг у новорожденных
Это исследование проводится в первые 10 дней жизни ребенка, но точная дата может существенно меняться в зависимости от обстоятельств.
Скрининг новорожденных не рекомендуется делать в первые 2–3 дня жизни, поскольку при исследовании, проведенном так рано, есть риск ошибки — результат может быть ложноотрицательным или ложноположительным.
Обычно кровь на анализ у малышей, родившихся в срок, берут в роддоме на 4-ые сутки жизни. Недоношенным детям тест проводят на 7-ой день. Если мама с младенцем к этому времени уже выписалась из родильного отделения, кровь для скрининга берут на дому или в поликлинике.
Такие ранние сроки проведения анализа объясняются тем, что некоторые генетически обусловленные болезни проявляются в первые же недели жизни и крайне важно вовремя диагностировать их, чтобы начать терапию. Однако расширенный тест, включающий диагностику большего количества заболеваний, можно проводить и позже. Начиная с трехмесячного возраста кровь для анализа берут уже не из пятки, а из пальца.
Какие исследования входят в обязательную программу скрининга на наследственные заболевания
Поскольку болезней, которые могут быть выявлены посредством этого исследования, очень много, список патологий при обязательном скрининге сокращен до пяти самых распространенных:
- Гипотиреоз . Патология щитовидной железы, которая может привести к отставанию в физическом и психическом развитии. На сегодняшний день своевременно диагностированный гипотиреоз хорошо поддается гормональной терапии. Распространенность заболевания — 1 случай из 5 тысяч.
- Андрогенитальный синдром . Патология коры надпочечников, при которой нарушается нормальная выработка гормона кортизола. Может проявиться в виде задержки развития половой системы, проблем с сосудами и сердцем. Полному излечению этот синдром не поддается, но его можно держать под контролем при помощи гормональной терапии. Распространенность заболевания — 1 случай из 15 тысяч.
- Муковисцидоз . Заболевание проявляется заметным сгущением секрета в пищеварительном тракте и легких, что приводит к поражениям печени, ЖКТ, дыхательной системы и других органов. Поддается лечению. Распространенность заболевания — 1 случай из 3 тысяч.
- Фенилкетонурия . Заболевание, которое характеризуется нарушением выработки определенных ферментов. Последствия достаточно тяжелые. В первую очередь к ним относятся поражения ЦНС. Однако их можно избежать при помощи специальной диеты. Распространенность заболевания — 1 случай из 15 тысяч.
- Галактоземия . Так называют недостаток фермента, расщепляющего галактозу — один из сахаров, который содержится в лактозе и иных веществах. Последствия нехватки этого фермента проявляются через несколько недель жизни. У ребенка начинается желтуха, рвота, потеря аппетита. Со временем развиваются тяжелые патологии печени, замедляется умственное и физическое развитие, ухудшается зрение. Эта врожденная патология опасна, при этом встречается достаточно редко. Распространенность — 1 случай из 30 тысяч.
Данные заболевания были выбраны еще и потому, что при ранней диагностике их возможно вылечить или, по крайней мере, значительно облегчить последствия. Однако список патологий, которые можно определить при скрининге, намного шире, и при желании родители могут провести дополнительные тесты. В некоторых странах скрининг новорожденных включает диагностику большего количества заболеваний, например, в США — 40, а в Германии — 14.
Как подготовить малыша к исследованию
Чтобы результаты были максимально точными, кровь следует сдавать натощак, через 3 часа после последнего кормления. Анализ обычно проводят как минимум спустя 4 дня после начала грудного вскармливания. Подготовка к скринингу новорожденных очень проста. Перед забором крови ножку ребенка моют с мылом, протирают спиртом и насухо вытирают стерильной салфеткой — этим подготовительные меры и ограничиваются.
Как проводится забор крови
Эта процедура представляет собой довольно простой комплекс действий. На пяточке ребенка делается маленький прокол. Первая капля крови снимается стерильной салфеткой. Затем медсестра слегка сдавливает пяточку малыша и наносит полученную кровь на специальный бумажный тестовый бланк так, чтобы кровь пропитала пористую бумагу насквозь. В него вносится вся информация о новорожденном, а также об учреждении, где проводился забор крови. Бланк высушивается при комнатной температуре в течение 2–4 часов, помещается в конверт и отправляется в лабораторию или медико-генетический центр.
Интерпретация результатов анализа
На обработку образцов уходит 10–14 дней, после чего родители получают заключение генетической экспертизы. Результаты может интерпретировать только специалист. Помните, что результаты скрининга новорожденных — это еще не диагноз. Заключение может дать только врач соответствующего профиля на основании дополнительных исследований.
Несмотря на то, что скрининг новорожденных довольно точен, иногда он дает ложноположительные или ложноотрицательные результаты (чаще всего это связано с нарушением техники забора крови). Если результат анализа на какую-то болезнь положительный, родителям предлагают провести повторный тест. В случае повторного положительного результата малыш направляется на детальное обследование.
Полезная информация
Чаще всего ложноположительный результат при скрининге новорожденных дает тест на муковисцидоз.
Что такое расширенный неонатальный генетический скрининг методом ТМС?
Несмотря на то, что в программу обязательного скрининга новорожденных входит лишь пять заболеваний, генетически обусловленных болезней гораздо больше — около 500. К счастью, большинство врожденных патологий — большая редкость. Однако многие сознательные родители хотят получить как можно более полную информацию о здоровье ребенка и проходят расширенный неонатальный скрининг. Он позволяет выявить врожденные нарушения метаболизма в первые же недели жизни малыша.
Такой скрининг проводится методом тандемной масс-спектрометрии (ТМС) и дает возможность протестировать ребенка на 37 генетических заболеваний, среди которых — лейциноз, метилмалоновая ацидемия, недостаточность биотинидазы, аргининемия и множество других болезней. Из обязательного списка в такое исследование входит только фенилкетонурия.
Техника забора крови для расширенного скрининга ничем не отличается от порядка действий при плановом исследовании. Результаты анализа можно получить через 2–3 недели.
Расширенный неонатальный скрининг выявляет изменение концентрации метаболитов в ту или иную сторону, то есть повышенное или пониженное содержание этих веществ может говорить о наличии генетического заболевания. Например, при фенилкетонурии повышен фенилаланин.
Как и при обязательном скрининге, при серьезных отклонениях от нормы врач направляет малыша к узким специалистам для проведения дополнительных исследований и разработки схемы лечения, если диагноз подтвердится.
Генетический скрининг новорожденных особенно необходим, если раньше в семье были случаи наследственных заболеваний, пусть и в отдаленном прошлом. Довольно часто здоровые родители все же являются носителями дефектных генов и могут передать их потомству. Но даже если в вашей семье никто не страдал от генетических болезней, такой расширенный скрининг новорожденных сделать все равно стоит, поскольку риск наличия данных патологий у ребенка все равно есть.

Скрининг из пяточки у новорожденных — зачем проводят анализ в роддоме
Вся генетическая информация о человеке заключена в молекуле ДНК (дезоксирибонуклеиновой кислоты). Заложенный в ней наследственный материал определяет внешность ребенка, его умственные способности, темперамент, а также предрасположенность к тем или иным заболеваниям. Тот факт, что ученые смогли изучить и расшифровать ДНК, означает одно из самых важных и значительных достижений в области медицины. Именно благодаря этому стало возможно проведение скрининга из пяточки новорожденного, что, в свою очередь, позволило выявлять опасные наследственные заболевания на ранних стадиях и вовремя пресекать их дальнейшее развитие.
Скрининг пяточки новорожденного
Анализ из пятки у новорожденных на что берут, что собой представляет данная процедура, как она осуществляется, какие патологии позволяет выявить?
Анализ из пятки младенца
Практически каждый новорожденный в первые дни жизни подвергается данной процедуре, находясь еще в стенах роддома. Анализ из пятки берется в обязательном порядке. Существуют определенные правила и сроки проведения исследования. Также все желающие могут ознакомиться со списком заболеваний, которые позволяет предупредить скрининг.
Что подразумевается под скринингом
Официальное медицинское название анализа на генетические заболевания у новорожденных звучит как неонатальный скрининг новорожденных. Также он может называться «пяточный тест». Проведение данной процедуры было утверждено приказом Минздравсоцразвития РФ от 22.03.2006 N 185 «О массовом обследовании новорожденных детей на наследственные заболевания». Согласно этому документу, каждый новорожденный ребенок в России проходит обследование на предмет самых распространенных генетических заболеваний. Поскольку каждое из них представляет серьезную угрозу жизни и здоровью малыша, необходимо раннее выявление недуга, которое позволяет своевременно начать лечение и легче справиться с патологией.
Проблема заключается в том, что заболевания такого типа невозможно диагностировать в процессе вынашивания. Именно поэтому очень важно сделать все необходимые исследования как можно раньше, то есть практически сразу, как младенец появился на свет. Чтобы лечение проходило успешно, анализ нужно проводить до проявления клинических признаков патологии. Если симптомы болезни дали о себе знать, шанс на выздоровление ребенка существенно снижается.
В основе процедуры неонатального скрининга лежит анализ крови, взятой из пяточки младенца.
Какие заболевания выявляет
В список наследственных патологий и отклонений, на выявление которых направлен скрининг новорожденного, входят пять самых тяжелых и распространенных заболеваний такого типа.
Интересно. Опасность генетических болезней заключается в том, что предугадать их развитие у ребенка очень сложно – произойти это может в любом поколении. Таким образом, даже если родители и ближайшие родственники малыша не страдали от наследственных патологий, заболевание все равно может передаться ребенку, если его дальние предки были носителями такого же недуга. По этой причине тест делается всем детям, находящимся в роддоме, независимо от наличия или отсутствия тяжелых генетических отклонений у членов семьи конкретного ребенка.
Проявления муковисцидоза
Итак, кровь из пятки у новорожденного на что берут? Во всех случаях процедура направлена на обнаружение пяти опасных наследственных заболеваний, к которым относятся:
- Фенилкетонурия. Частота возникновения этой патологии у российских детей составляет один случай на 10 тысяч грудничков. Сущность заболевания состоит в том, что у малыша не вырабатывается фермент, способный расщеплять фенилаланин (аминокислоту). Данное вещество содержится в большей части белковых продуктов. В результате аминокислота накапливается в организме ребенка и начинает оказывать токсическое воздействие на ЦНС, в первую очередь, на мозг малыша. При отсутствии лечения заболевание во всех случаях гарантированно приводит к умственной отсталости ребенка. Ранняя лекарственная терапия и строгая диета обеспечат нормальное развитие младенца, однако носителем патологии пациент останется на всю жизнь.
- Врожденный гипотиреоз. Негативные симптомы возникают вследствие недостаточной выработки определенных гормонов. Если не предпринять меры как можно раньше, у крохи происходит задержка умственного и физического развития. В результате малыш страдает от серьезных дефектов и отклонений. Если диагностика была произведена до проявления симптоматики заболевания, врач назначает младенцу курс гормональной терапии. Благодаря этому, развитие патологии полностью исключается. Частота возникновения заболевания в России – один новорожденный на 5 тысяч.
- Галактоземия. Этот недуг встречается примерно у одного младенца на 20 тысяч детей. Причина заболевания заключается в мутации гена, который отвечает за преобразование галактозы, содержащейся в молоке, в глюкозу. Как следствие, возникает серьезное нарушение обменных процессов в организме. Поскольку галактоза не усваивается, то происходит ее накапливание. В определенный момент вещество начинает негативно влиять на ЦНС младенца. Помимо нервной системы, токсическому воздействию подвергаются печень и зрение ребенка. При отсутствии адекватного и своевременного лечения у крохи наблюдаются хроническое поражение печени, слепота, умственная отсталость. Теоретически заболевание может привести к смерти ребенка. Правильное лечение и специальная диета, которая полностью исключает молоко и молочные продукты из рациона крохи, обеспечивают малышу полноценные рост и развитие.
На заметку. Природа и механизм протекания данной патологии, а также процесс лечения имеют некоторое сходство с фенилкетонурией.
- Адреногенитальный синдром. Заболевание встречается у одного ребенка на 5,5 тысяч новорожденных. Сущность патологии заключается в том, что нарушается выработка гормонов корой надпочечников. В результате в организме накапливается избыточное количество определенных гормонов. Как следствие, нарушается солевой обмен в организме ребенка, развитие половых органов происходит неправильно (у девочек половая система формируется «по мужскому типу»), наблюдаются задержка и даже остановка роста (обычно после 12 лет). Чтобы не допустить негативных проявлений адреногенитального синдрома, детям назначают курс приема гормональных препаратов.
- Муковисцидоз. По-другому данное заболевание именуют кистозным фиброзом. Представляет собой очень тяжелую наследственную патологию, которая приводит к нарушению работы органов дыхания и пищеварения. Причина отклонений заключается в мутации генов. При своевременном лечении проявления недуга можно значительно сократить.
Когда проводится пяточный скрининг
Если ребенок появился на свет доношенным, тест проводят на четвертый день после рождения. Малышей, родившихся раньше положенного срока, обследуют на седьмые сутки.
Брать анализ ранее четвертых суток не имеет смысла, так как в это время существует большой риск получить ошибочный результат. Ошибка может заключаться как в обнаружении несуществующего заболевания, так и наоборот (то есть в не обнаружении наличествующего).
Что касается недоношенных деток, то проведение теста не ранее, чем на седьмой день, объясняется необходимостью нормализовать состояние малыша.
На заметку. Если мама с ребенком выписалась из роддома прежде, чем было проведено обследование, ей вручается специальный документ, который дает право пройти тест в любой участковой больнице.
Проведение анализа
Как делают анализ
Суть обследования заключается во взятии небольшого количества крови из пятки младенца, нанесении пары капель на специальный бланк-фильтр, дальнейшем изучении материала и составлении заключения. Сама процедура занимает не более двух минут и не представляет опасности для ребенка, за исключением незначительного дискомфорта. Всего лишь 2-3 капли крови новорожденного могут раз и навсегда успокоить врачей и родителей крохи относительно его здоровья.
На заметку. В процессе анализа исследуется сухое пятно крови. Такой способ медицинского исследования имеет официальное название – метод тандемной масс-спектрометрии.
Почему именно из пятки
Взятие анализа из пятки у новорожденных выглядит довольно необычно – гораздо привычнее воспринимается стандартный забор крови из пальца или вены, как это делают взрослым. Почему кровь у новорожденного берут именно из пятки? Причина очень проста – пальчики у младенца еще слишком малы для проведения подобных манипуляций.
Описание процедуры
Чтобы обеспечить достоверность результатов исследования, необходимо провести подготовку младенца к процедуре и в дальнейшем соблюдать ряд определенных правил:
- Обычно тест делают малышам, которые в первые дни после рождения питались грудным молоком.
- Процедуру можно проводить по истечении не менее трех часов после приема пищи.
- Непосредственно перед забором крови ножку ребенка обеззараживают: моют с мылом и обрабатывают спиртом, затем насухо вытирают.
- Далее происходит сама процедура, которая заключается в следующем: медработник слегка сдавливает пятку и прокалывает кожу на ней стерильной иглой (глубина прокола – не более 2 мм). Первые капли крови убираются чистой салфеткой, следующие несколько – должны оказаться в пределах нарисованных на специальном бланке кружочков. При этом важно, чтобы данные участки полностью пропитались собранным материалом. В противном случае крови будет недостаточно для проведения анализа. Всего на тест-бланке 5 таких мест (каждый кружок будет проверен на предмет одного из возможных наследственных заболеваний). По окончании процедуры необходимо дождаться, когда бумага высохнет (по времени это занимает около 2-3 часов). Далее на обратной стороне бланка в соответствующие графы вносятся необходимые сведения о новорожденном, его родителях и контактные данные. Затем документ нужно запечатать и сдать в лабораторию на исследование генетиками.
Интерпретация результатов анализа
Обработка материала занимает примерно 1,5-2 недели. Уведомление о результатах направляется родителям только в том случае, если у ребенка было обнаружено отклонение. При отрицательном тесте информация не сообщается.
Если результат оказался положительным, то родителям необходимо немедленно обратиться к соответствующему специалисту. Если диагноз подтвердился, потребуется срочное лечение. В одних случаях развитие патологии можно полностью исключить, в других (если болезнь неизлечима) – не допустить ухудшения и возникновения осложнений.
Важно! Если результат теста оказался положительным, в обязательном порядке проводится повторное исследование. Только если во второй раз результат подтвердил наличие заболевания, ребенку назначается адекватная терапия.
Интерпретацию результатов теста должен осуществлять квалифицированный специалист на основании дополнительных анализов. Сами по себе итоги исследования не являются конкретным диагнозом.

Тест-бланк для скрининга
Можно ли доверять результатам
В редких случаях результат может оказаться ложноположительным или ложноотрицательным, что нередко связано с нарушением правил забора материала. Именно поэтому при получении положительного теста необходимо пройти повторное исследование.
Можно ли отказаться от скрининга
Процедура не является обязательной, поэтому родители при желании могут отказаться от ее проведения. Однако делать это нежелательно, потому что забор крови осуществляется практически безболезненно для ребенка (грудничком испытывается лишь кратковременный дискомфорт), а важность мероприятия трудно переоценить. От повторного исследования отказываться ни в коем случае нельзя.
Скрининг из пяточки у новорожденных – важнейший метод медицинского исследования, позволяющий на ранних этапах определить наличие или отсутствие у грудничка серьезных генетических заболеваний. Чтобы понять, как важен этот анализ, необходимо знать, сколько, зачем и на что берут кровь из пяточки у новорожденных. В этом случае родители вряд ли станут пренебрегать данным исследованием.
Видео
Скрининг пятен крови новорожденных — Better Health Channel
Что такое скрининг новорожденных?
Каждому новорожденному в Австралии предлагается пройти обследование на редкие, но серьезные заболевания. Это называется обследованием новорожденных.
Проверенные условия включают:
Эти состояния не проявляются при рождении и обычно не имеют семейного анамнеза.
Очень полезно проверить на наличие этих состояний на ранней стадии, поскольку их лечение как можно скорее может предотвратить дальнейшие проблемы со здоровьем (осложнения).
Согласие на обследование новорожденных на кровяные пятна
Акушерка предложит вам пройти обследование новорожденных в больнице, где родился ваш ребенок, или дома.Если вы хотите, чтобы ваш ребенок прошел тест, вам нужно будет дать письменное согласие на его прохождение. Это называется «информированным письменным согласием».
Отказ от скрининга новорожденных на кровяные пятна
Если вы не хотите, чтобы ваш ребенок сдавал тест (это называется отказом от теста), вам нужно будет подписать письменное заявление, чтобы показать, что вы понимаете риски, связанные с его отсутствием.
Условия, на которые проводится проверка, встречаются редко. Но если у вашего ребенка есть одно из этих состояний, и оно не будет обнаружено или не лечится, он может стать инвалидом или даже умереть.
К тому времени, когда симптомы заболевания действительно проявятся, оно, возможно, уже повлияло на развитие вашего ребенка. Скрининг помогает выявить пораженных детей на ранней стадии. В большинстве случаев они могут пройти курс лечения, чтобы уменьшить воздействие этого состояния на здоровье.
Что происходит, когда моего ребенка проверяют?
Обычно акушерка берет образец крови через 48–72 часа после рождения ребенка.Акушерка уколола пятку ребенка и капает несколько капель крови на карточку. Это может произойти в больнице или дома.
Тест безопасен и не причинит вреда вашему ребенку. Укол в пятку может вызвать у ребенка кратковременный дискомфорт, но может помочь его удержание или кормление во время сбора пробы. Существует небольшой риск заражения, но акушерка будет носить перчатки и чистить пятку вашего ребенка перед сбором крови, чтобы свести этот риск к минимуму.
Образец крови исследуют в лаборатории.Он протестирован на наличие различных химикатов, которые показывают наличие заболевания. Они называются маркерами. Если маркер муковисцидоза будет обнаружен, образец будет проверен на ген муковисцидоза.
У большинства младенцев результаты анализов нормальные. С вами не свяжутся, если результат будет нормальным. Иногда требуется еще один тест (повторный тест). Не волнуйтесь, если это произойдет, так как большинство результатов повторных проверок нормальны.
Если тест покажет, что у вашего ребенка редкое, но серьезное заболевание, с вами немедленно свяжутся, чтобы организовать лечение вашего ребенка.
Повторные анализы и положительные результаты
Иногда требуется повторный тест, если первый образец:
- собрали слишком рано
- было загрязнено
- дал неясный результат.
Не беспокойтесь, если это произойдет, так как большинство результатов повторного скрининга нормальны.
Если у вашего ребенка будет обнаружено заболевание (это называется «положительный результат скрининга»), с вами свяжутся и направят к специалисту для дальнейшего обследования.
Положительные результаты скрининга обычно подтверждаются анализом мочи или крови.
Состояния, выявленные при скрининге пятен крови новорожденных
Некоторые из состояний, которые можно обнаружить при скрининге пятен крови новорожденных, включают:- фенилкетонурия (PKU) — состояние, при котором организм не может расщеплять фенилаланин (содержится в пищевых белках). При отсутствии лечения ФКУ может привести к умственной отсталости
- гипотиреоз — состояние, при котором щитовидная железа не вырабатывает достаточное количество гормонов.Это может вызвать серьезную умственную отсталость и проблемы с ростом. Раннее выявление и лечение помогают детям быть здоровыми
- муковисцидоз — состояние, при котором такие органы, как легкие и поджелудочная железа, выделяют ненормальную слизь, которая закупоривает органы и мешает им работать должным образом.
- других редких состояний, влияющих на метаболизм — есть много других редких состояний, которые не позволяют организму расщеплять белки и жиры обычным способом. Если эти состояния будут обнаружены и вылечены на ранней стадии до того, как ваш ребенок заболеет, у них будет больше шансов на улучшение здоровья.
Как проводится скрининг пятен у новорожденных
Кровь берется при уколе пятки ребенка. Укол в пятку может вызвать у новорожденного кратковременный дискомфорт, но может помочь удержание или кормление новорожденного во время сбора пробы. Уровни биохимических маркеров вышеуказанных нарушений измеряются в пятнах крови. Единственный проводимый генетический тест — это небольшое количество образцов (около одного процента), которые имеют повышенный уровень маркера муковисцидоза.Повторные пробы и положительные результаты
Иногда лаборатории может потребоваться повторный образец крови, если первый образец:- Собрали слишком рано
- Загрязнен
- Получил нечеткий результат.
Если у вашего ребенка положительный результат скрининга (есть признаки заболевания), с вами свяжутся и направят к специалисту для дальнейшего обследования. Положительные результаты скрининга обычно подтверждаются анализом мочи или крови.
После обследования новорожденных
Карточка обследования с образцом крови вашего ребенка будет храниться в лаборатории около двух лет.Это происходит в том случае, если необходимы дополнительные исследования и чтобы помочь лаборатории убедиться в соответствии стандартам качества.Вы также можете сделать карту скрининга вашего ребенка доступной для анонимных медицинских исследований. Примером этого типа исследования может быть установление нормальных значений для скринингового теста новорожденных на наличие пятен крови. Все такие проекты требуют одобрения этического комитета.
Через два года карты надежно хранятся бессрочно. Доступ к хранимым картам строго контролируется и защищается государственным законодательством.
Доступна поддержка
Сеть генетической поддержки Виктории (GSNV) поддерживает людей и семьи, затронутые генетическими заболеваниями. GSNV может помочь вам получить необходимую информацию, поддержку и услуги. Если вашему ребенку поставили диагноз генетического заболевания, может быть полезно поговорить с генетическим консультантом. Консультанты-генетики — это специалисты в области здравоохранения, имеющие квалификацию как в области консультирования, так и в области генетики. Помимо эмоциональной поддержки, они могут помочь вам понять состояние и его причины, как оно передается по наследству (если это так), и что диагноз означает для здоровья и развития вашего ребенка и для вашей семьи.
Куда обратиться за помощью
.Анализ крови вашего новорожденного: программа метаболического скрининга новорожденных
Скрининг новорожденных
Бесплатные медицинские осмотры для вашего ребенка
Всех младенцев проверяют при рождении, чтобы убедиться, что все в порядке. Некоторые медицинские осмотры вашего ребенка называются «скринингом».
Программа метаболического скрининга новорожденных
Программа метаболического скрининга новорожденных выявляет редкие, но опасные для жизни метаболические нарушения с помощью анализа крови, сделанного в возрасте 48 часов или как можно скорее после этого.С 1969 года это обследование прошли почти все дети в Новой Зеландии. Ранняя диагностика означает, что лечение можно начать быстро, до того, как ребенок заболеет. Нарушения обмена веществ трудно обнаружить без скрининга.
Зачем нужен скрининг на метаболические нарушения?
Скрининг спасает жизни. Ежегодно через скрининг обнаруживается около 50 новозеландских младенцев с нарушением обмена веществ. Хотя эти расстройства невозможно вылечить, раннее лечение с помощью лекарств или специальной диеты может помочь вашему ребенку оставаться здоровым и предотвратить тяжелую инвалидность или даже смерть.
Нарушения обмена веществ могут возникать в любой семье, даже если в семейном анамнезе нет нарушений. Скрининг — важный способ выявления детей, у которых вероятность заболевания выше, чем у других детей.
Для кого проводится метаболический скрининг новорожденных?
Скрининг на метаболизм новорожденных предоставляется бесплатно для новорожденных в Новой Зеландии. Во время беременности ваша акушерка или врач поговорит с вами о проверке состояния вашего ребенка.
Министерство здравоохранения настоятельно рекомендует пройти обследование вашего ребенка.
Как отбирается образец крови?
Образец крови берется с пятки вашего ребенка на карту с пятнами крови. Карточка пятна крови отправляется в лабораторию для исследования. Для получения наиболее точных результатов анализа образец необходимо собрать, когда вашему ребенку исполнится 48 часов, или как можно скорее после этого.
Это ваше решение о проверке вашего ребенка. Когда ваш ребенок проходит обследование, вы также решаете, будут ли оставшиеся пятна крови сохраняться или возвращаться вам после обследования.
Результаты испытаний
Ваша акушерка или врач получат результаты исследования вашего ребенка и расскажут вам, какие они есть. В случае отрицательного результата — в течение 10 дней. Если какой-либо результат окажется положительным, лаборатория как можно скорее уведомит об этом вашу акушерку или врача.
Почему иногда требуется еще один образец крови?
Может потребоваться взять еще один образец крови, если первый результат неясен. Если вам понадобится еще один образец у вашего ребенка, ваша акушерка или врач скажут вам, почему.
Важно, чтобы новый образец был взят как можно скорее, чтобы ваш ребенок прошел обследование.
Что делать, если результат у моего ребенка положительный?
Если результат скрининга у вашего ребенка положительный, может потребоваться повторное обследование и / или направление к специалисту. Специалист осмотрит вашего ребенка и назначит диагностическое обследование, чтобы подтвердить, есть ли у вашего ребенка заболевание. Важно как можно скорее пройти диагностическое обследование, чтобы, если у вашего ребенка заболевание, можно было сразу начать лечение.
В ходе скрининга выявляются почти все дети с диагностированными заболеваниями. Существует небольшая вероятность того, что некоторые дети могут быть пропущены, или результат обследования будет положительным для ребенка, у которого нет заболевания.
Процесс метаболического скрининга новорожденных

(Прочтите описание этой блок-схемы.)
Что делать, если мой ребенок не прошел обследование?
Если вашему ребенку больше трех дней и вы не думаете, что он или она прошли обследование, поговорите со своей акушеркой или врачом.
Хранение и использование оставшихся пятен крови
Любая кровь, оставшаяся после скрининга, либо надежно хранится, либо возвращается вам. Кровь хранится для поддержки качественной программы скрининга и для других целей.
Для чего можно использовать сохраненные пятна крови?
Можно использовать сохраненные пятна крови:
- для повторного тестирования. Если у вашего ребенка заболевание, но у него нет положительного результата анализа, образец крови можно проверить еще раз, чтобы выяснить, почему это произошло.
- для улучшения программы проверки, например, путем обеспечения точных результатов испытательного оборудования.
- для исследований, одобренных этическим комитетом и Министерством здравоохранения
- , чтобы расследовать смерть или болезнь в вашей семье.
Сохраненные пятна крови не будут использоваться ни для чего другого без письменного согласия родителей или опекунов или другого законного органа, например, по решению суда. Более подробная информация доступна на сайте www.nsu.govt.nz.
Как мне вернуть оставшиеся пятна крови?
Вы можете попросить свою акушерку или врача организовать возврат оставшихся пятен крови вам, отправив подписанный запрос с карточкой пятна крови. В качестве альтернативы, оставшиеся пятна крови можно запросить в любое время, используя форму «Возврат проб для метаболического скрининга новорожденных», доступную на сайте www.nsu.govt.nz.
Какая информация собирается и как она используется?
В рамках метаболического скрининга новорожденных собирается и сохраняется основная информация о вашем ребенке.Сюда входят имя и адрес вашего ребенка, пол, этническая принадлежность и вес, а также место и время рождения вашего ребенка. Ваше имя также записано. Программа надежно и конфиденциально хранит эту информацию.
Информация используется для:
- интерпретировать результаты скрининга
- убедитесь, что результаты могут быть переданы вашей акушерке или врачу
- проверка обследования младенцев
- контролировать программу скрининга.
Министерство здравоохранения собирает информацию для мониторинга и оценки программы скрининга.Ваше решение о проверке будет записано в ваших записях для беременных и Well Child / Tamariki Ora. Если вы решите не проводить обследование ребенка, вас также спросят, можно ли передать эту информацию программе обследования.
Какие у меня права?
Кодекс прав потребителей услуг в области здравоохранения и инвалидности защищает ваши права. Вы можете узнать больше об этих правах на сайте www.hdc.org.nz
.Кодекс конфиденциальности медицинской информации защищает вашу конфиденциальность. Вы можете прочитать о коде на сайте www.privacy.org.nz
На какие нарушения обмена веществ проводится скрининг младенцев?
Младенцы проходят скрининг на более чем 20 излечимых заболеваний. Полный список заболеваний доступен на сайте www.nsu.govt.nz
.| Аминокислотные нарушения, например фенилкетонурия (PKU) | |
|---|---|
| Вызвано | отсутствует фермент. Без этих ферментов уровень аминокислот (таких как фенилаланин) повышается до вредного уровня |
| Может вести к | Повреждение головного мозга и опасные для жизни осложнения |
| Обработано | специальная диета |
| Встречается в | около 5 младенцев ежегодно |
| Нарушения окисления жирных кислот, например, дефицит ацил-СоА дегидрогеназы со средней длиной цепи (MCAD) | |
|---|---|
| Вызвано | отсутствует фермент.Без этих ферментов организм не может расщеплять жиры для получения энергии |
| Может вести к | опасные для жизни осложнения |
| Обработано | обеспечение регулярного кормления (при некоторых расстройствах требуется специальная диета) |
| Встречается в | около 5 младенцев ежегодно |
| Врожденный гипотиреоз | |
|---|---|
| Вызвано | Недостаточно гормона щитовидной железы |
| Может вести к | Замедление роста и задержка развития |
| Обработано | Тироксин |
| Встречается в | около 20 младенцев ежегодно |
| Муковисцидоз (CF) | |
|---|---|
| Вызвано | дефектный ген и его белковый продукт, приводящие к образованию густой липкой слизи |
| Может вести к | Плохой рост, инфекции грудной клетки и сокращение жизни |
| Обработано | высококалорийная диета, лекарства и физиотерапия для здоровья легких |
| Встречается в | около 8 младенцев ежегодно |
| Врожденная гиперплазия надпочечников (ВГК) | |
|---|---|
| Вызвано | Отсутствие фермента в надпочечниках |
| Может вести к | опасные для жизни осложнения |
| Обработано | стероидные препараты |
| Встречается в | около 3 младенцев ежегодно |
| Дефицит биотинидазы | |
|---|---|
| Вызвано | Отсутствие фермента, приводящее к дефициту биотина |
| Может вести к | опасные для жизни осложнения |
| Обработано | принимает витамин H (биотин) |
| Встречается в | примерно 1 ребенок каждые 3 года |
| Галактоземия | |
|---|---|
| Вызвано | дефект фермента, препятствующий нормальному использованию молочного сахара |
| Может вести к | желтуха, катаракта и опасные для жизни болезни |
| Обработано | специальная диета, включающая замену продуктов, содержащих молоко |
| Встречается в | примерно 1 ребенок каждые 2 года |
| Тяжелый комбинированный иммунодефицит (ТКИД) | |
| Вызвано | Отсутствие клеток, необходимых для иммунитета |
| Может вести к | опасные для жизни осложнения |
| Обработано | антибиотики, меры предосторожности при изоляции и трансплантация костного мозга |
| Встречается в | около 1 ребенка в год |
Программа метаболического скрининга новорожденных соответствует самым высоким стандартам.Для поддержания качества программы проверенные расстройства рассматриваются, и программа тщательно контролируется. Более подробная информация доступна на сайте www.nsu.govt.nz
.Дополнительная информация
Важно, чтобы у вас было достаточно информации, которая поможет вам принять решение о метаболическом скрининге новорожденных.
Если вам нужна дополнительная информация:
Программа скрининга новорожденных находится под надзором Национального скринингового подразделения Министерства здравоохранения.
.Что нужно делать при скрининге новорожденных?
Что такое скрининговый тест новорожденных?
Скрининговые тесты новорожденных позволяют выявлять редкие, но серьезные заболевания у младенцев сразу после рождения. Все штаты требуют проведения определенных скрининговых тестов новорожденных, даже если они выглядят здоровыми. Обычно они включают проверку слуха, обследование на врожденные пороки сердца и анализ крови для выявления нарушений, которые включают метаболические, генетические и эндокринные проблемы.
Большинство этих заболеваний не вызывают видимых признаков при рождении.Раннее выявление этих состояний дает врачам решающее преимущество в их лечении, прежде чем они могут причинить вашему ребенку длительный вред.
Скрининговые тесты дают только предварительную информацию, которая сообщает врачам, следует ли проводить более точные диагностические тесты, которые необходимы для определения того, действительно ли существует проблема.
Подавляющее большинство младенцев не имеют условий, на которые их проверяют. Примерно одному из каждых 300 новорожденных в конечном итоге ставится одно из этих состояний.
Когда и где будет проходить обследование моего ребенка?
В идеале тесты должны проводиться через 24–48 часов после рождения ребенка.Если они будут выполнены раньше, образец крови может не выявить определенных условий. Если это будет сделано позже, вы потеряете драгоценное время, если вы решите серьезное заболевание.
Если вы рожаете в больнице , , медицинский персонал проведет обследование слуха и сердца, а также возьмет кровь для других анализов перед вашим отъездом. Обычно они отправляют образец крови в государственную лабораторию здравоохранения для анализа, а результаты отправляют в больницу или к врачу вашего ребенка.Врач свяжется с вами по поводу следующего шага, если результаты покажут какие-либо причины для беспокойства.
Если вы и ваш ребенок выписываете из больницы в течение 24 часов после рождения, вас могут попросить вернуться через неделю или две, чтобы завершить необходимое обследование. Это связано с тем, что некоторые признаки проверяемых условий не проявляются до второго дня жизни или позже.
В некоторых штатах, независимо от того, когда вы выпадете из больницы, вас попросят вернуться и повторить анализы через неделю или две, просто чтобы убедиться, что ничего не было пропущено.
Если вы рожаете ребенка дома , , вам все равно необходимо пройти обследование. Некоторые лицензированные акушерки и доулы имеют право проводить проверку слуха и анализ крови. Если у вас нет, отвезите новорожденного в местную больницу, клинику или к врачу в первые несколько дней его жизни, чтобы сдать кровь для скрининговых тестов. Лучше всего это делать на второй или третий день, но не позднее седьмого дня.
На какие заболевания будут проверять моего новорожденного?
Каждый штат решает, на какие состояния здоровья он будет проверять всех новорожденных, но во всех штатах проводится тестирование по крайней мере на 29 из 35 основных заболеваний.Вы можете узнать подробности у врача вашего ребенка или уточнить в программе скрининга новорожденных вашего штата.
Сколько стоит обследование новорожденных?
Проверка в некоторых штатах бесплатна. Другие берут от 15 до 150 долларов. Национальный центр скрининга новорожденных и Глобальный ресурсный центр предоставили подробную информацию о государственных программах скрининга новорожденных, включая стоимость.
Medicaid, Программа медицинского страхования детей (CHIP) и планы медицинского страхования обычно покрывают все или часть скрининга новорожденных.Ваш ребенок будет проверен, есть ли у вас страховка. Больница или родильный дом может выставить вам счет за плату отдельно или включить ее в плату за роды.
Повредит ли моему ребенку скрининговые тесты? Как они сделаны?
Скрининговые тесты практически не доставляют дискомфорта вашему ребенку.
Анализ крови: Быстрый укол иглой в пятку позволяет получить несколько капель крови, необходимых для выявления определенных заболеваний, включая метаболические, генетические и эндокринные проблемы.Во время этого процесса вы можете обнять и утешить своего ребенка. Кровь наносится на бумажную карточку и отправляется на анализ в государственную лабораторию.
Проверка слуха: Один или оба этих метода могут использоваться для безболезненной проверки слуха. Каждый занимает от 5 до 10 минут и может выполняться, пока ваш ребенок спит:
- Мягкий наушник и микрофон помещаются в ухо. Наушник воспроизводит звуки, а микрофон измеряет реакцию уха.
- Мягкие наушники помещаются в уши.Они воспроизводят звуки, а три электрода на голове вашего ребенка измеряют реакцию его слухового нерва и ствола мозга.
Если ваш ребенок не пройдет проверку слуха, вас направят к детскому аудиологу, чтобы узнать, есть ли у него потеря слуха.
Экран для обнаружения врожденных пороков сердца (пульсоксиметрия): Для выявления проблем с сердцем измеряется количество кислорода в крови вашего ребенка. Тест, также известный как пульсоксиметрия (или «пульсоксиметрия»), включает безболезненное надевание датчиков на руку и ногу на несколько минут.
Если первоначальный тест покажет низкий уровень кислорода в крови, вашего ребенка снова сделают через один и два часа. Если пульсоксиметрический тест по-прежнему показывает низкий уровень кислорода в крови, ему может быть сделана эхокардиограмма. Его также направят к детскому кардиологу для дополнительных анализов, таких как ЭКГ или рентген грудной клетки.
Когда я получу результаты проверки?
Время, необходимое для получения результатов, варьируется от программы к программе. Врач вашего ребенка получит результаты и расскажет вам о них.
Результаты обследования на пороки слуха и сердца: Эти результаты будут доступны до того, как вы выпишетесь из больницы.
Результат метаболического скрининга : Обычно для получения результатов требуется от одной до трех недель. С вами свяжется лечащий врач вашего ребенка. В некоторых штатах также будет следить координатор программы скрининга новорожденных.
Обычно вы не слышите, нормальные ли результаты, но если вы хотите подтвердить это, обратитесь к врачу вашего ребенка.Результаты также должны быть внесены в медицинскую карту вашего ребенка к следующему визиту к ребенку, чтобы вы могли просмотреть их тогда.
Скрининговый метаболический тест моего ребенка оказался положительным. Что-то не так с моим ребенком?
Положительный результат означает, что по крайней мере один из результатов теста выходит за пределы нормального диапазона, и необходимо дальнейшее тестирование. Это не обязательно означает, что у вашего ребенка такое заболевание.
У нее может быть положительный результат, например, если анализ был сдан слишком рано или если было собрано недостаточно крови.Или это может означать, что она является носителем заболевания (например, серповидно-клеточной анемии или кистозного фиброза), но сама не страдает этим заболеванием.
Если что-то не так, лучше узнать как можно скорее. Большинство состояний можно улучшить или даже полностью контролировать с помощью довольно простых мер, таких как прием лекарств или наблюдение за питанием ребенка. Однако, если их не лечить, многие из состояний могут иметь серьезные последствия, начиная от умственной отсталости до повреждения органов, и даже могут быть фатальными.
Что делать, если мой ребенок родился преждевременно или у него проблемы со здоровьем? Сдаются ли такие же тесты после рождения?
Если ваш ребенок родился преждевременно, у него низкий вес при рождении или он болен, он все равно будет проходить обследование, но ему может потребоваться специальный процесс обследования, который врач может вам описать. Например, может потребоваться взять образец крови более одного раза.
Что делать, если я не хочу, чтобы мой ребенок проходил какие-либо скрининговые тесты для новорожденных?
Некоторые штаты позволяют родителям отказываться от участия по религиозным или другим причинам.В других штатах тестирование обязательно. Правительство считает, что тестирование настолько важно для здоровья вашего ребенка, что вы не имеете законного права отказаться. Если вас это беспокоит, узнайте у своего врача, какие правила действуют там, где вы живете.
Почему во всех штатах не проводится скрининг на максимально возможное количество заболеваний?
Департамент здравоохранения каждого штата решает, какие тесты ему необходимы, на основании таких факторов, как:
- Надежность. Может ли тест выявить большинство случаев заболевания, не вызывая при этом слишком большого количества красных флажков для здоровых детей?
- Эффективность. Поможет ли заболевание сразу после родов? Есть ли эффективное лечение и работает ли оно лучше всего, если начать его как можно раньше?
- Стоимость и финансирование. Может ли ответственная сторона — обычно страховая компания родителей, Medicaid или государство — оплатить тест для всех новорожденных? Оправдывают ли преимущества выявления расстройства затраты?
Что делать, если я хочу больше обследований новорожденных, чем требует мое состояние?
Многие штаты предлагают дополнительные обследования новорожденных сверх того, что требуется по закону, но не платят за них.Медицинское страхование обычно покрывает дополнительный осмотр, но лучше заранее проверить свое страховое покрытие.
Поговорите с лечащим врачом о возможных вариантах. Например, он может предложить дополнительные тесты, если есть опасения по поводу определенного состояния, которое встречается в семье.
Где я могу найти дополнительную информацию о скрининговых тестах новорожденных?
Информационные центры по скринингу новорожденных включают:
Узнать больше
Уход за новорожденным сразу после рождения (видео)
Что происходит с вашим ребенком после родов
Что такое оценка по шкале Апгар?
Обрезание новорожденных мальчиков
.Анализы и проверки новорожденных
В часы, дни и недели после рождения вашему ребенку предстоит пройти несколько плановых тестов и осмотров, чтобы убедиться, что он здоров и все в порядке. Вот краткое описание того, чего ожидать и что будут искать акушерка и врач при проведении анализов.Количество тестов и экзаменов может показаться настораживающим, но не волнуйтесь. Все дети, рожденные в больнице, родильном доме или дома, будут проходить одинаковые проверки.
Какие первые анализы пройдут моему ребенку?
Вашему малышу предстоит пройти несколько проверок и обследований в первые часы его жизни.Первая — это оценка по шкале Апгар, которую ваша акушерка записывает через одну минуту, а затем через пять минут после рождения вашего ребенка (NICE 2014).Ваша акушерка может провести этот тест, наблюдая за цветом кожи, дыханием, поведением, активностью и позой вашего ребенка. Это скажет ей, есть ли у вашего ребенка какие-либо неотложные проблемы, требующие медицинской помощи (NICE 2014).
С большинством младенцев все в порядке, или, возможно, просто нужно какое-то время под присмотром. Если вашему ребенку действительно нужна помощь, ваша акушерка может дать ему немного воздуха или прочистить его дыхательные пути, чтобы помочь ему дышать (NICE, 2014).
Примерно через час после родов, после того, как вы прижались к ребенку и, в идеале, немного прикоснулись к коже, ваша акушерка также:
- взвесит вашего ребенка
- проверит его температуру
- измерить окружность головы (NICE 2014)
Эти измерения позже будут добавлены к его диаграммам развития в его красную книгу (личная карта здоровья ребенка). Лечащий врач передаст вам красную книгу вашего ребенка незадолго до или после рождения ребенка.
В это время врач или акушерка также предложат дать вашему ребенку дозу витамина К, чтобы защитить его от кровотечения, вызванного дефицитом витамина К (ВКДБ) (NHS 2018a).
Что такое обследование новорожденного?
Обследование новорожденного — это полный осмотр вашего ребенка на предмет любых проблем или состояний. Медицинский работник предложит осмотреть вашего ребенка в течение 72 часов после его рождения (NHS 2018c, NICE 2015). Это дает вашему ребенку время приспособиться к внешнему миру и означает, что он сможет быстро получить лечение в маловероятном случае обнаружения каких-либо проблем.Если ваш ребенок родился в больнице или родильном доме, акушерка или педиатр обычно осматривают вашего ребенка, прежде чем вы оба отправитесь домой. Если у вас были домашние роды, осмотр новорожденного может провести ваша акушерка или терапевт.
Обследование будет проводиться в присутствии вас и, в идеале, вашего партнера, чтобы вы могли задавать вопросы по ходу дела (NHS 2018c, NICE 2015). Медицинский работник, проводящий обследование, может задать вам вопросы об истории болезни вашей семьи. Так что сейчас самое время упомянуть о любых детских заболеваниях в вашей семье или в семье вашего партнера, например о экземе или астме.
Ваша акушерка или врач осмотрят вашего ребенка с головы до пят, поэтому перед частью осмотра его нужно будет раздеть (NHS 2018c).
Голова
Врач или акушерка оценит форму и размер головы вашего ребенка (NHS 2018c, NICE 2015). Сплющенная или деформированная голова — обычное явление у новорожденных. Если у вас были вагинальные роды, легкое давление, которое возникает, когда вашего ребенка проталкивают через родовые пути, могло привести к деформации головы вашего ребенка.
Голова вашего ребенка может образоваться подобным образом, потому что между костями его черепа есть мягкие точки, называемые родничками. Это выровняется по мере того, как мягкие точки смыкаются, а кости в его голове встречаются и соединяются. Ваш врач или акушерка проверит эти уязвимые места.
Если вашему ребенку нужна была помощь при рождении с помощью щипцов или щипцов, существует небольшой риск появления синяков на его голове или кости черепа (цефалгематома). Они скоро исчезнут, но спросите свою акушерку, беспокоитесь ли вы о них (NHS 2018a).
Уши и глаза
Ваша акушерка уже посмотрела вашему ребенку в глаза, чтобы проверить наличие очевидных проблем при рождении. Во время медицинского осмотра новорожденного ваш врач или акушерка направит свет офтальмоскопа в глаза вашему ребенку, чтобы проверить, есть ли у него нечто, называемое красным рефлексом (NHS 2018f). Это похоже на эффект красных глаз от вспышки камеры. Проверка наличия у вашего ребенка этого рефлекса помогает врачу или акушерке исключить определенные заболевания глаз, например катаракту (NHS 2018f).
Ваш терапевт также осмотрит глаза вашего ребенка в возрасте от шести до восьми недель. Это может быть совмещено с послеродовой проверкой (NHS 2016b).
Если вы беспокоитесь о зрении вашего ребенка в любое время, сообщите об этом своему врачу или патронажной сестре.
Получите советы о том, как следить за зрением ребенка по мере его роста.
Рот
Ваш врач или акушерка засунет палец в рот вашего ребенка, чтобы убедиться, что нёбо (нёбо) в порядке и его сосательный рефлекс работает (Tidy 2016a).Разрыв в небе, называемый волчьей пастью, потребует хирургического вмешательства и может затруднить кормление.
Узнайте больше о том, какую поддержку вы получите, если у вашего ребенка диагностирована волчья пасть.Ваш врач или акушерка могут также проверить язык вашего ребенка на наличие уздечки языка. Это происходит, когда его язык остается более прикрепленным ко дну рта, чем должен быть, ограничивая движения. Его можно проверить только в том случае, если у вашего ребенка постоянные проблемы с прикладыванием к груди (NICE 2015).
Узнайте, как уздечка языка может повлиять на кормление ребенка и как это лечить.
Сердце
Ваш врач или акушерка послушают сердце вашего ребенка с помощью стетоскопа. Это поможет ей определить любые потенциальные проблемы с сердцем и проверить, есть ли у вашего ребенка шум в сердце (дополнительный или необычный звук, издаваемый сердцем) (PHE 2017, Tidy 2016a).
Постарайтесь не беспокоиться, если ваша акушерка или врач обнаружит шум в сердце. Это часто встречается у новорожденных и может быть вызвано тем, как сердце вашего ребенка адаптируется к миру за пределами вашей матки (PHE, 2014).Подавляющее большинство детей с сердечными шумами не имеют проблем с сердцем (Archer 2015). Но ваш врач или акушерка могут организовать повторный осмотр через шесть — восемь недель (Roy et al 2017).
Ваша акушерка или врач также измерит пульс в паху вашего ребенка (бедренный пульс), чтобы проверить наличие пороков сердца. Некоторые больницы также предлагают проверить, сколько кислорода в крови вашего ребенка (уровень насыщения кислородом). Ваш врач или акушерка проведут этот тест, поместив зонд на пальцы рук и ног ребенка.
Легкие
Ваш врач или акушерка послушают дыхание вашего ребенка с помощью стетоскопа и убедитесь, что оба его легких работают правильно (Tidy 2016a).
Гениталии
Детские гениталии часто опухшие и темного цвета в первые несколько дней. Не о чем беспокоиться. Это может быть связано с выбросом гормонов, переданным от вас к ребенку еще до его рождения. Или это может быть скопление лишней жидкости в его теле, что часто бывает у младенцев.
У мальчиков проверяют мошонку на наличие неопущенных яичек (NHS 2018c, PHE 2017).
Если у вашего ребенка неопустившееся яичко, скорее всего, яичко опускается само до того, как ему исполнится шесть месяцев. По этой причине врачи обычно откладывают начало лечения. Однако, если яичко вашего ребенка не опускается в течение шести месяцев, ваш врач, вероятно, порекомендует операцию по перемещению яичка вниз (NHS 2018c, PHE 2017).
Пенис вашего ребенка также будет проверен, чтобы убедиться, что отверстие находится на кончике полового члена, а не на его нижней стороне.
Врач или акушерка проверит ягодицу вашего ребенка, чтобы убедиться, что отверстие в его заднем проходе в норме. Они, вероятно, спросят, не было ли у вашего ребенка мочи или выделений темного цвета (меконий) (NICE 2014, Tidy 2016a).Кожа
Кожа вашего ребенка будет проверена на наличие родинок (Tidy 2016a), в том числе:
- следы аиста: красноватые или фиолетовые отметины V-образной формы, которые могут появиться на веках вашего ребенка, посередине его лба или задняя часть его шеи.
- синие пятна (врожденный кожный меланоцитоз): синеватое пятно более темного пигмента, чаще всего на пояснице или ягодицах. Раньше они были известны как монгольские синие пятна, и вы до сих пор можете слышать, как их называют этим именем.
- марки клубники: выпуклые красные области
Большинство родинок совершенно безвредны и исчезают в детстве. Если вы беспокоитесь, обратитесь за советом к врачу.
Руки и ступни
Врач или акушерка проверит руки, кисти, ножки и ступни вашего ребенка.Его пальцы рук и ног будут пересчитаны и проверены на наличие лямок.
Ладони вашего ребенка будут проверены на наличие двух складок, называемых ладонными складками, пересекающих их. Около четырех процентов населения имеет только одну ладонную складку на одной руке, и еще реже бывает одна линия на обеих руках (Sharma and Sharma 2011).
Одиночные складки ладоней иногда связаны с синдромом Дауна (Tidy 2016a). Но в маловероятном случае, если у вашего ребенка будет синдром Дауна, будут и другие явные физические признаки (Tidy 2016b).
Врач или акушерка осмотрит ступни и лодыжки вашего ребенка. Это необходимо для проверки косолапости (косолапости), когда передняя половина стопы поворачивается внутрь и вниз. Возможно, вы уже знаете, что у вашего ребенка косолапость, если это было показано на УЗИ.
Узнайте больше о косолапости и способах ее лечения.
Позвоночник
Ваш врач или акушерка посмотрит, насколько прямой позвоночник у вашего ребенка. У младенцев довольно часто бывает крошечная ямочка у основания позвоночника, называемая крестцовой ямочкой (Tidy 2016a).В большинстве случаев это не вызовет проблем. Иногда глубокая крестцовая ямка может указывать на проблемы с нервами вашего ребенка в нижней части спинного мозга.
Если у вашего ребенка глубокая крестцовая ямка, его проверит на предмет наличия других симптомов нервных расстройств, таких как слабость в ногах, холодные и посинение ступней, а также трудности с мочеиспусканием и мочеиспусканием.
Бедра
Ваш врач или акушерка осторожно пошевелит бедрами вашего ребенка, чтобы проверить устойчивость суставов (PHE 2017, Tidy 2016a). Она широко раздвинет его ноги, а потом согнет и разогнет их.Если ваш врач или акушерка обнаружит какую-либо нестабильность, она проведет дополнительные тесты, чтобы проверить наличие проблем с бедром.
Рефлексы
У вашего новорожденного ребенка есть несколько рефлексов, таких как сосание, укоренение и хватание. Ваш врач или акушерка проверит их, убедив вашего ребенка проявить свои рефлексы (PHE 2017).
Наиболее часто проверяемым рефлексом во время обследования является рефлекс Моро (также называемый рефлексом испуга). Голова вашего ребенка может мягко и безопасно упасть на небольшое расстояние.Он ответит, вскинув обе руки с разведенными пальцами и вытянутыми ногами. Он также может немного поплакать. Будьте уверены, с вашим малышом все будет в порядке, и его ответы просто показывают, что все в порядке.
Проверка желтухи
Ваш врач или акушерка осмотрит вашего ребенка на наличие признаков желтухи. Это распространенное заболевание, при котором кожа младенцев приобретает желтоватый оттенок. Большинство случаев проходят сами по себе в течение 10-14 дней, но если анализы покажут, что у вашего ребенка много билирубина (вещества, вызывающего желтуху) в крови, ему могут быть назначены световые процедуры (фототерапия) для его уменьшения (NHS 2015).
Существуют разные уровни лечения, в зависимости от того, насколько желтуха у вашего ребенка. Прочтите нашу статью о желтухе для получения дополнительной информации.
Имейте в виду, что скрининговые тесты не могут выявить все проблемы. Но если у вашего ребенка действительно есть проблема, обнаруженная во время осмотра новорожденного, раннее выявление ее дает много преимуществ. Ваш врач или акушерка должны предоставить вам информацию о предполагаемой проблеме и ответить на любые ваши вопросы.
Вам также должны предложить совет о том, где найти дополнительную информацию и поддержку.Ваш врач или акушерка сразу же сообщат вам, если у нее возникнут какие-либо опасения, и посоветуют, что может произойти дальше. Вашему ребенку могут потребоваться дополнительные анализы, или его могут направить непосредственно на лечение к специалисту.
Какие еще тесты будут проходить у моего ребенка в первые шесть недель?
Проверка слухаВаш ребенок может пройти проверку слуха вскоре после рождения в больнице, общественной клинике или дома (NHS 2018b, PHE 2017). Это называется автоматизированным тестом отоакустической эмиссии (AOAE).Это займет всего несколько минут и не повредит вашему ребенку.
Если тест не показывает однозначный результат, вас могут попросить вернуться для другого теста. Это не обязательно означает, что есть проблема. Ваш ребенок мог быть обеспокоен, когда тест был впервые проведен, или в его ухе могла быть жидкость или временная закупорка. Или во время просмотра мог быть фоновый шум (NHS 2018b).
Узнайте больше о том, что происходит во время второго теста слуха, в нашей статье о слухе ребенка.
Укол в пятку
Следующим стандартным тестом, который предстоит пройти вашему ребенку, будет укол в пятку. Это будет происходить через пять-восемь дней после родов, обычно дома (PHE 2017). Ваша акушерка проведет этот тест. Она возьмет небольшое количество крови из пятки вашего ребенка.
Этот образец крови будет проверен на соответствие следующим условиям. Эти состояния встречаются редко, и раннее обнаружение даст вашему ребенку наилучшие шансы на успешное лечение:
- Унаследованное состояние, называемое фенилкетонурией (ФКУ), которое влияет на метаболизм белков.
- Муковисцидоз, поражающий легкие и пищеварительную систему.
- MCADD, состояние, которое влияет на то, как организм превращает жир в энергию.
- Серповидно-клеточная анемия, генетическое заболевание крови.
- Недостаточность щитовидной железы.
- Гомоцистинурия, наследственное нарушение обмена веществ.
- Болезнь мочи, вызванная кленовым сиропом, глутаровая ацидурия типа 1 и изовалериановая ацидемия — все это наследственные заболевания, при которых организм не может перерабатывать определенные белковые постройки (аминокислоты) (NHS 2018e, PHE 2014).
Ваш ребенок может немного плакать, когда берется кровь, но он очень быстро поправляется, если обнимать.
Вы получите результаты теста на пятку к тому времени, когда вашему ребенку исполнится восемь недель. Вы либо получите письмо, либо с вами свяжется медицинский работник. В том маловероятном случае, если у вашего ребенка есть какое-либо из этих состояний, его направят к специалисту, который проведет дальнейшие исследования и спланирует его лечение.
Обзор от десяти до 14 дней
Ваш патронажный врач посетит вас дома через 10–14 дней после родов.Она осмотрит вашего ребенка с ног до головы и спросит вас о вашем физическом и эмоциональном здоровье (NHS 2016a).
Это идеальное время, чтобы обсудить любые проблемы, которые могут возникнуть у вас с рождения. Если у вас ее еще нет, она также даст вам красную книгу вашего ребенка (личную карту здоровья ребенка).
Медицинское обслуживание после родов
Медицинский патрон Пенни Лейзелл объясняет, кто будет оказывать вам профессиональную поддержку после родов. Другие видео с младенцами Осмотр от шести до восьми недельСледующий скрининговый тест, который вы и ваш ребенок пройдете, будет с шести до восемь недель, и его можно совмещать с послеродовым осмотром у врача (NHS 2016b).
Если у вас возникнут какие-либо опасения по поводу вашего ребенка до этого, без колебаний позвоните своей акушерке, патронажной сестре или врачу. Ваша акушерка также предоставит вам информацию о признаках и симптомах, на которые следует обратить внимание у вашего новорожденного, и о том, к кому обратиться за помощью.
Когда вашему ребенку исполнится восемь недель, вам также предложат первый набор прививок, чтобы защитить его от распространенных инфекционных заболеваний. Узнайте, от чего они защищают, в нашей таблице прививок.
Последний раз отзыв: июнь 2020 г.
Список литературы
Лучник.2015. Шумы в сердце у детей. DynaMed Plus. www.dynamed.com [по состоянию на октябрь 2018 г.]
iHV. 2017. Почему патронажная сестра? Визитный Институт Здоровья. https://ihv.org.uk/ [по состоянию на июнь 2018 г.]
NHS. 2015. Желтуха новорожденных . NHS Choices, Health A-Z. www.nhs.uk [по состоянию на июнь 2018 г.]
NHS. 2016a. Услуги и поддержка родителей . NHS Choices, Health A-Z. www.nhs.uk [Доступ в июле 2018 г.]
NHS. 2016b. Послеродовой осмотр через шесть недель .NHS Choices, Health A-Z. www.nhs.uk [Доступ в декабре 2018 г.]
NHS. 2017. Знакомство с новорожденным . NHS Choices, Health A-Z. www.nhs.uk [дата обращения: апрель 2018 г.]
NHS. 2018b. Проверка слуха новорожденных . NHS Choices, Health A-Z. www.nhs.uk [дата обращения: апрель 2018 г.]
NHS. 2018c. Физикальное обследование новорожденных . NHS Choices, Health A-Z. www.nhs.uk [Проверено в апреле 2018 г.]
NHS 2018d. Неопущенные яички . NHS Choices, Health A-Z.www.nhs.uk [Проверено в октябре 2018 г.] NHS. 2018e. Пятно крови новорожденных . NHS Choices, Health A-Z. www.nhs.uk [дата обращения: апрель 2018 г.]
NHS. 2018f. Проверка зрения для детей . NHS Choices, Health A-Z. www.nhs.uk [Проверено в сентябре 2018 г.]
NICE. 2014. Уход за здоровыми женщинами и младенцами в родах. Последнее обновление: февраль 2017 г. Национальный институт здравоохранения и повышения квалификации, Клинические рекомендации 190. www.nice.org.uk [Доступно в апреле 2018 г.]
NICE.2015. Послеродовой уход до 8 недель после родов . Последнее обновление: февраль 2015 г. Национальный институт здравоохранения и качества ухода, Клинические рекомендации, 37. www.nice.org.uk [Доступно в апреле 2018 г.]
PHE 2017. Скрининговые тесты для вас и вашего ребенка . Общественное здравоохранение Англии. www.gov.uk/government/organisations/public-health-england [По состоянию на апрель 2018 г.]
Рой Р., Кларк П., Дэниэлс Р. и др. 2017. Шумы в сердце: информация для родителей / опекунов. Детская больница Дженни Линд, больницы Норфолка и Норвичского университета.www.nnuh.nhs.uk [По состоянию на декабрь 2018 г.]
Sharma DK, Sharma V. 2011. Распространенность симианских, сиднейских и сувонских складок и их связь друг с другом, сторонами тела, руками, полом и аномалиями / заболеваниями / синдромами в население центральной Индии. Int J Morphol 29 (3): 1069-75
Tidy C. 2016a. Неонатальный осмотр . Patient.Info. https://patient.info [дата обращения: апрель 2018 г.]
Tidy C. 2016b. Синдром Дауна . Patient.Info. https: // пациент.info [Доступ в апреле 2018 г.]
.