Кровь в кале у ребенка
06.01.2022 2608
Содержание статьи
О чем может говорить кровь в кале у ребенка?
Кал с кровью у ребенка может выглядеть по-разному в зависимости от источника кровотечения:
- Кровотечение в желудке и тонком кишечнике, то есть в верхнем отделе пищеварительного тракта – это причина черного густого стула, напоминающего дёготь. Черным под воздействием соляной кислоты желудка становится железо, которое содержится в гемоглобине крови.
- Если источник кровотечения находится в нижнем отделе ЖКТ – толстом кишечнике, прямой кишке или анусе, то кровь будет от темно-красной до алой.

Причина ректального кровотечения может зависеть от возраста малыша:
- Если ребенку не исполнился год, то кал с кровью может говорить об аллергии на белок коровьего молока. Она может возникнуть как у ребенка на грудном вскармливании, так и на искусственном. Как правило, при АБКМ кровь в кале не единственный симптом, малыша могут беспокоить боли в животе (младенческие колики), срыгивания , диарея или запор. Чтобы подтвердить диагноз, кормящей маме рекомендуют на две недели безмолочную диету и наблюдают, улучшилось ли состояние ребенка. В случае с искусственным вскармливанием может помочь смесь с расщепленным белком – гидролизатом, её также должен назначить педиатр.
- У ребенка в два года и старше кровь в стуле может быть следствием ювенильных полипов – новообразований в кишечнике. После обследования может потребоваться хирургическое вмешательство для их удаления.
-
Другие причины ректального кровотечения – как скрытой крови в кале, так и свежих алых вкраплений – могут быть с одинаковой вероятностью у ребенка и в месяц, и в год, и в два года.
 Это анальные трещины, а также воспалительные, инфекционные заболевания кишечника, глистные инвазии, непроходимость кишечника.
Это анальные трещины, а также воспалительные, инфекционные заболевания кишечника, глистные инвазии, непроходимость кишечника.
Это важно!
Стул ребенка может окрашиваться из-за еды или лекарств. Тёмный стул не говорит о кровотечении, если ребенок ел свёклу, шоколад, или другие продукты с красителями, принимал антибиотики, препараты железа, активированный уголь.
Прожилки крови в кале у ребенка — это опасно?
Кровь в кале у ребенка может быть как следствием не опасных для здоровья расстройств, так и грозным симптомом при котором необходимо исключить острую хирургическую патологию. Ставить диагноз самостоятельно ни в коем случае нельзя. Причину появления крови в стуле должен определить врач после осмотра малыша.
Если кровь не смешана с каловыми массами, выглядит как алая капелька или остается только на туалетной бумаге, скорее всего она появилась из анальной трещины. Это относительно безобидный симптом, часто встречается при запоре.
Если прожилки крови бывают в кале регулярно, это может быть опасным состоянием. Необходимо как можно скорее выяснить их причину.
Это важно!
Если вы заметили, что на фоне появления крови в кале состояние ребенка резко ухудшилось, он побледнел, стал вялым, испытывает боль в животе, если кровь вытекает из заднего прохода – немедленно вызывайте скорую помощь.
Кровь в кале у ребенка при запоре
Запор – одна из наиболее вероятных причин появления трещин в слизистой прямой кишки и анального отверстия, а значит и крови в кале у ребенка.
При запоре каловые массы уплотняются, скапливаются в прямой кишке. Ребенок прилагает усилия, чтобы от них избавиться. Ткани перерастягиваются и легко травмируются твердыми фекалиями. Единичный случай запора редко приводит к таким последствиям. У ребенка же, который страдает от запоров регулярно, риск появления крови в стуле намного выше.
Запор мучителен для малыша сам по себе, а болезненные трещины добавляют крохе страданий, поэтому корректируйте питание и питьевой режим склонного к запорам ребенка и не забывайте ухаживать за нежной кожей вокруг ануса: подмывать после каждой дефекации, при необходимости обрабатывать кремом или детским маслом.
Делаем выводы:
- Кровь в кале у младенца до года может говорить об аллергии к белкам коровьего молока, у ребенка старше двух лет – чаще всего об анальной трещине. Независимо от возраста возможны анальные трещины из-за запоров, воспалительные, инфекционные, паразитарные заболевания, непроходимость кишечника.
- У детей, склонных к запорам, возможно появление анальных трещин, так как твердые фекалии травмирует слизистую. Из них на кал и на туалетную бумагу попадают капельки алой крови.
Почему может появляться кровь в кале?
автор: DOC.
[[doctor text=»Записаться на прием к доктору»]]
[[doctor text=»Записаться на прием к доктору»]]
Одним из наиболее распространенных симптомов при подозрении на наличие патологий в прямой кишке, а также в толстом кишечнике, является возникновение крови в стуле. Она может свидетельствовать о множестве различных заболеваний, определить которые может только опытный доктор. В этой статье мы расскажем вам, что может значить кровь в стуле.
Возможные причины появления крови в кале
Заболевания прямой кишки являются очень деликатной проблемой, о которой не принято говорить на широкие массы. Тем не менее, по статистике, больше половины населения земного шара хотя бы один раз за жизнь испытывали патологические симптомы, связанные с актом дефекации. В большинстве случаев, это зуд, ощущение дискомфорта и неполного опорожнения прямой кишки. Очень редко пациенты обращаются к врачу с подобными жалобами, предпочитая терпеть и наблюдать за прогрессивным развитием заболевания.
4.6
Шамрай Дмитрий ВикторовичВрач высшей категории
7 лет опыта
Взрослые
Врач специализируется на лечении заболеваний прямой кишки и заднего прохода (геморрой, анальная трещина, свищи, копчиковые ходы, киста копчика, полипы, кондиломы), рака толстой и прямой кишки, воспалительных заболеваний кишечника, опухолей кожи и мягких тканей. Кандидат медицинских наук.
Извините 🙁
В данный момент запись к врачу через наш сервис не ведется
Геморрой
Венозная патология прямой кишки является наиболее частой причиной появления кровянистых выделений. При этом симптом имеет характерные особенности:
- выделение крови в стуле при геморрое сочетается с анальным зудом, чувством неполного опорожнения прямой кишки и, иногда, выпадением геморроидальных узлов из анального канала;
- кровь в стуле при геморрое имеет алую окраску, благодаря тому, что венозные сплетения прямой кишки имеют непосредственную связь со средними прямокишечными артериями;
- как правило, кровь появляется в конце стула, располагаясь поверх нормально окрашенных каловых масс.

Нередко пациенты на протяжении многих лет испытывают подобные симптомы. Частые рецидивирующие кровотечения могут становиться причиной анемии, проявляющейся бледностью кожных покровов, головокружением, постоянной головной болью, плохим состоянием кожи, ногтей и волос.
Анальные трещины
Алая кровь в стуле наблюдается при кровотечении из кожи вокруг заднего прохода. Она может возникнуть в результате сильной физической нагрузки или постоянных запоров. Трещина прямой кишки проявляется выраженной болью в области заднего прохода, спазмом наружного сфинктера и выделением красной крови в стуле. Среди особенностей ректального кровотечения в этом случае можно выделить следующие факторы:
- алая кровь в кале у взрослого появляется в начале акта дефекации;
- опорожнение кишечника сопровождается выраженным болевым синдромом;
- у пациентов возникает чувство страха перед походом в туалет, которое приводит к функциональным расстройствам пищеварения в виде выраженного запора;
- со временем пациенты с хронической анальной трещиной становятся раздражительными, беспокойными.
 На фоне заболевания прямой кишки у них возникают расстройства психоэмоциональной сферы.
На фоне заболевания прямой кишки у них возникают расстройства психоэмоциональной сферы.
Заболевания ЖКТ
Кровь в стуле может исходить из верхних отделов желудочно-кишечного тракта. Наиболее частой причиной крови в кале является язвенная болезнь. Язва — это повреждение слизистой оболочки желудка или верхней части кишечника. Кровь при язвенной болезни может быть красной, а может быть черной и дегтеобразной.
Гастроэнтерит – еще одна причина крови в кале. Это заболевание желудка и кишечника, которое может быть вызвано вирусом, бактерией или паразитом. Частым симптомом гастроэнтерита является диарея и кровь в стуле.
Полипы кишечника
Причиной крови в кале у женщин или у мужчин могут быть полипы кишечника. Полип — это небольшой нарост на слизистой оболочке кишечника. Существует несколько различных типов полипов. Аденоматозные полипы являются одними из наиболее распространенных. Эти полипы растут на слизистой оболочке толстой кишки. Около 25% взрослых в возрасте 50 лет и старше имеют этот тип полипа.
Полипы часто не имеют симптомов, но иногда они могут вызывать кровавый стул, вы можете заметить прожилки крови в стуле, она может быть красной или темной и дегтеобразной.
Неинфекционные заболевания
К неинфекционным заболеваниям, при которых может проявляться в стуле кровь, относится воспалительное заболевание кишечника (ВЗК). ВЗК представляет собой аутоиммунное заболевание кишечника. Когда у человека аутоиммунное заболевание, его иммунная система атакует часть собственного тела. При ВЗК это приводит к воспалению и повреждению кишечника, что является причиной крови в кале.
Болезнь Крона и язвенный колит являются двумя наиболее распространенными типами ВЗК. Симптомы этих заболеваний могут включать сгустки крови в кале у взрослого, боль в кишечнике, стул с кровью, который может быть красным, а может быть и черного цвета.
Опухоль кишечника
К сожалению, еще одной частой причиной ректального кровотечения являются злокачественные новообразования толстой и прямой кишки. Кровотечение в таком случае имеет следующие особенности:
Кровотечение в таком случае имеет следующие особенности:
- кровь в стуле у взрослого выделяется вперемешку с каловыми массами;
- симптом сочетается с постоянными запорами, которые могут чередоваться с периодической диареей;
- пациентов часто беспокоят общая слабость, недомогание, боли в животе, метеоризм и прогрессирующее снижение массы тела.
Выделение крови из прямой кишки, в особенности обильная кровь в стуле, при злокачественных новообразованиях является неблагоприятным симптомом, поскольку свидетельствует о распаде опухоли. Улучшить прогноз при этом состоянии может только раннее обращение к проктологу при появлении первых симптомов заболевания.
4.7
Иваник Максим СергеевичВрач высшей категории
18 лет опыта
Взрослые
Максим Сергеевич — заведующий отделением хирургии и проктологии, онкохирург высшей категории. Доктор специализируется на абдоминальной хирургии. Проводит неотложные, плановые общехирургические, проктологические вмешательства. Ведет пациентов с хирургическими осложнениями при сахарном диабете
Ведет пациентов с хирургическими осложнениями при сахарном диабете
Предварительная запись
Выберите желаемое время и ожидайте подтверждения
Пн 07 Февраль Вт 08 Февраль Ср 09 Февраль keyboard_arrow_right
- 13:00
- 13:30
- 14:00
- 14:30
- 15:00
- 15:30
- 16:00
- 16:30
- 17:00
- 17:30
- 18:00
Возможные причины крови в кале у детей
Кровь в стуле новорожденного — частое явление, которое не всегда бывает опасным симптомом. Запоры, небольшие анальные трещины и другие состояния могут быть незначительными причинами примеси крови в кале. Однако, при обнаружении крови в кале у ребенка необходимо обязательно обратиться к врачу, чтобы исключить возможные серьезные причины крови в кале у детей.
Однако, при обнаружении крови в кале у ребенка необходимо обязательно обратиться к врачу, чтобы исключить возможные серьезные причины крови в кале у детей.
Острые инфекционные заболевания
Кровь в стуле у грудничка может появиться при инфекционных заболеваниях на фоне диареи, интоксикации, высокой температуры. Причины крови в кале у грудного ребенка могут сигнализировать об определенных бактериальных и паразитарных инфекциях, включая гастроэнтерит, сальмонеллез, шигеллу, стафилококк, или кампилобактер. Это связано с тем, что инфекции вызывают воспаление кишечника и крошечные разрывы, через которые вытекает кровь. Основной симптом при этом — диарея и кровь в стуле. Другие симптомы инфекции включают лихорадку, раздражительность и трудности с кормлением.
Запоры
Причиной крови в кале у грудничка может быть запор. У младенцев он встречается редко, но иногда случается — обычно из-за аллергии на молочный белок, введения твердой пищи или нехватки жидкости. Основные симптомы включают длительное отсутствие стула, твердый кал, дискомфорт и ощущение твердости в животе. Запор может также вызвать крошечные разрывы в анусе (анальные трещины), которые также могут быть причиной крови в стуле младенца, вызывать кровавые полосы на поверхности стула. Большинство анальных трещин заживают сами по себе, но если вы подозреваете запор, попробуйте изменить рацион ребенка. Например, исключить молочные продукты, добавить больше клетчатки или убедиться, что они получают достаточно жидкости.
Основные симптомы включают длительное отсутствие стула, твердый кал, дискомфорт и ощущение твердости в животе. Запор может также вызвать крошечные разрывы в анусе (анальные трещины), которые также могут быть причиной крови в стуле младенца, вызывать кровавые полосы на поверхности стула. Большинство анальных трещин заживают сами по себе, но если вы подозреваете запор, попробуйте изменить рацион ребенка. Например, исключить молочные продукты, добавить больше клетчатки или убедиться, что они получают достаточно жидкости.
Непроходимость кишечника
Причинами крови в кале у младенца являются кишечные расстройства, такие как колит, которые могут привести к воспалению внутренней оболочки толстой кишки, хотя это состояние встречается довольно редко.
Наиболее распространенной является инвагинация, когда часть толстой кишки втягивается в себя и приводит к примеси крови в стуле ребенка. Симптомы инвагинации включают боль и вздутие живота, рвоту и кровь в стуле у грудничка.
Аллергия на белок коровьего молока
Еще одной причиной крови в кале у ребенка может быть аллергия на белок коровьего молока. При пищевой чувствительности или аллергии на коровье молоко, могут возникать небольшие прожилки крови в стуле у ребенка. Если ребенок очень чувствителен к молоку, это может привести к воспалению толстой кишки, из-за чего его фекалии будут окрашены кровью. Коровье молоко является основным аллергеном, но соевое и козье молоко также могут вызвать реакцию.
При пищевой чувствительности или аллергии на коровье молоко, могут возникать небольшие прожилки крови в стуле у ребенка. Если ребенок очень чувствителен к молоку, это может привести к воспалению толстой кишки, из-за чего его фекалии будут окрашены кровью. Коровье молоко является основным аллергеном, но соевое и козье молоко также могут вызвать реакцию.
Факторы, провоцирующие заболевания, при которых может появиться кровь в кале
- малоподвижный образ жизни — провоцирует застой крови в венозных сплетениях прямой кишки и нарушение пассажа кала по кишечнику, и приводит к развитию запоров и геморроя;
- тяжелая работа — частая причина крови в стуле у мужчин;
- избыточный вес;
- хроническая диарея;
- кровь в стуле при постоянном запоре;
- малое количество клетчатки в рационе;
- кровь в стуле после алкоголя — алкоголь негативно влияет на функционирование органов ЖКТ;
- чрезмерное употребление кофе;
- кровь в стуле у женщин: беременность и роды — факторы риска запоров и геморроя.
 Также после родов может наблюдаться боль в заднем проходе и стул с кровью;
Также после родов может наблюдаться боль в заднем проходе и стул с кровью; - анальный секс – еще одна причина появления крови в кале. Он приводит к травмированию слизистой прямой кишки и образованию хронических трещин;
- ВПЧ — инфицирование вирусом папилломы человека увеличивает риск формирования папиллом в перианальной области;
- злокачественные новообразования в желудочно-кишечном тракте.
Что делать при обнаружении крови в кале
Поскольку кровь в стуле может быть симптомом чего-то серьезного, например рака, ее никогда нельзя игнорировать. Всегда обращайтесь к врачу, если обнаружите кровь в стуле. Медицинский осмотр, лабораторные анализы и сведения из вашего анамнеза могут помочь врачу найти причину. При крови в стуле необходимо идти к врачу-проктологу, а при наличии дополнительных симптомов, возможно потребуется обращение к одному из этих врачей: хирургу, гастроэнтерологу, онкологу, инфекционисту.
Справка Doc.ua: записаться на прием к врачу-проктологу можно на сайте.
Зеленый кал — причины появления, при каких заболеваниях возникает, диагностика и способы лечения
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Зеленый кал: причины появления, при каких заболеваниях возникает, диагностика и способы лечения.Определение
Кал зеленоватого цвета у людей любого возраста может быть как вариантом нормы, так и свидетельством наличия серьезных изменений в организме.
Кал – продукт жизнедеятельности организма, формируется в толстом кишечнике, состоит на 80% из воды и на 20% из сухого остатка. В сухой остаток входят непереваренная пища (40%), почти полностью нежизнеспособная микрофлора кишечника (30%), выделения желез кишечной стенки (слизь) и отмершие клетки слизистой оболочки кишечника (30%).
Состав и характер кала определяются питанием, состоянием органов пищеварительной системы, микрофлоры кишечника, наличием сопутствующих заболеваний.
В состав нормальной микрофлоры кишечника входит большое число бифидо- и лактобактерий, кишечная палочка, бактероиды. Они полезны, поскольку выполняют защитную функцию и сдерживают размножение патогенных микроорганизмов. В меньшем количестве в кишечнике присутствуют энтеробактерии, энтерококки, клостридии, стафилококки, стрептококки, грибы рода Candida. При бесконтрольном размножении они могут вызвать неприятные симптомы.Разновидности зеленого кала
Кал зеленого цвета встречается в норме и при патологии. При патологическом характере стула меняется общее самочувствие пациента, частота дефекаций, консистенция стула, его запах, могут появляться примеси слизи, гноя, крови.
Возможные причины появления зеленого кала
Наиболее частой причиной возникновения зеленого стула без изменения других его характеристик является употребление растительной пищи зеленого цвета – шпината, щавеля, салата и т. д., а также продуктов, содержащих пищевой краситель зеленого цвета. В этом случае цвет кала нормализуется самостоятельно в течение одного-двух дней после прекращения употребления перечисленных продуктов.
д., а также продуктов, содержащих пищевой краситель зеленого цвета. В этом случае цвет кала нормализуется самостоятельно в течение одного-двух дней после прекращения употребления перечисленных продуктов.
Еще одним вариантом нормы является меконий – первый кал новорожденного. Он вязкий, липкий, темно-зеленого цвета, состоит из отмерших клеток кишечной стенки, слизи, околоплодных вод, желчи.
Кишечник новорожденного ребенка постепенно заселяется микроорганизмами. При этом состав микрофлоры малыша, находящегося на грудном вскармливании, несмотря на преобладание лакто- и бифидобактерий, более вариабелен, нежели у ребенка на искусственном вскармливании.
Некоторые бактерии могут влиять на цвет кала и окрашивать его в зеленый цвет. При хорошем самочувствии, аппетите и отсутствии других симптомов данные явления считаются вариантом нормы.
Стойкое нарушение состава микрофлоры кишечника (дисбактериоз) считается патологическим состоянием, влияющим на цвет каловых масс.
При приеме таблетированных и капсулированных препаратов железа избыток железа выводится естественным путем, кал приобретает темный, зеленоватый, вплоть до черного оттенок.
К возможным причинам зеленого стула относятся инфекционно-воспалительные заболевания желудка, тонкого и толстого кишечника.
При каких заболеваниях кал приобретает зеленый оттенок
Лактазная недостаточность – врожденное или приобретенное состояние, при котором отсутствует или снижается активность фермента лактазы и способность переваривать лактозу. Врожденный дефицит лактазы начинает проявляться в раннем детском возрасте и сохраняется в течение жизни; транзиторный дефицит развивается на фоне незрелости желудочно-кишечного тракта (ЖКТ) новорожденного (возникает на 3-6-й неделях жизни и снижается по мере роста и развития ребенка). Вторичная лактазная недостаточность – это следствие перенесенного заболевания, сопровождающегося повреждением клеток кишечной стенки.
Основными симптомами лактазной недостаточности являются выраженное вздутие живота, кишечные колики, жидкий пенистый стул после употребления грудного или цельного коровьего молока.
При недостаточной переработке лактозы в желудочно-кишечном тракте начинаются процессы брожения и гниения, что не может не сказаться на составе микрофлоры. При выраженном дисбалансе микроорганизмов может появиться зеленый стул.
Нарушение соотношения нормальной и патогенной микрофлоры кишечника называется дисбактериозом. Данное состояние может возникнуть на фоне резкой смены питания, при недостаточном потреблении растительной пищи и кисломолочных продуктов, из-за воспалительных процессов в ЖКТ, язвы желудка и двенадцатиперстной кишки, инфекционного поражения тонкого или толстого кишечника, после приема курса антибактериальных препаратов, на фоне снижения иммунитета.К симптомам дисбактериоза относятся запоры или неустойчивый стул, нарушение переработки и всасывания полезных питательных веществ, вздутие и боль в животе.
Среди кишечных инфекций, для которых характерно появление зеленого стула, выделяют дизентерию, лямблиоз, сальмонеллез, ротавирус.
Дизентерию вызывают бактерии рода шигелла, которые выделяет с калом больной человек или носитель. Шигеллы проникают в организм через грязные руки, и спустя 2–3 суток начинается развитие заболевания. Размножаются бактерии в толстом кишечнике, раздражая и повреждая его стенку.
Симптомы дизентерии – ложные болезненные позывы к дефекации, а также частый скудный жидкий стул темно-зеленого цвета с примесями крови, слизи, гноя.
У больного ухудшается общее самочувствие, его беспокоит слабость, повышается температура тела. При этом из-за необильного стула риск возникновения обезвоживания остается низким, но возможно прободение стенки кишечника.Лямблиоз вызывают простейшие – лямблии. Механизм передачи – фекально-оральный, заражение возможно при прямом контакте с больным человеком или через загрязненную воду и пищу. С момента заражения до манифестации симптомов проходит до четырех недель. Чаще болеют дети и взрослые с низкой кислотностью желудочного сока.
Простейшие вызывают симптомы воспаления тонкого кишечника: тошноту, вздутие живота, боль в верхней и средней его третях, вокруг пупка, частый (до 5 раз в сутки) жидкий, обильный, пенистый, дурно пахнущий стул зеленого цвета.
Возможны и внекишечные проявления – высыпания на коже, выраженные аллергические реакции.Лямблии
Сальмонеллез вызывают бактерии рода сальмонелла. В организм человека они попадают через плохо термически обработанные яйца, молочные продукты и мясо. Период от заражения до начала проявления заболевания длится до двух дней. К симптомам сальмонеллеза относят спазматическую боль в верхних отделах живота и около пупка, тошноту, рвоту (до 3 раз в сутки), а также частый (до 15 раз в сутки) обильный, жидкий, пенистый, зловонный стул цвета болотной тины.
Заболевание опасно сильной интоксикацией, обезвоживанием, возможным попаданием сальмонелл в кровь и нарушением функций многих органов и систем (сепсисом).
К каким врачам обращаться
Если наблюдаются признаки кишечной инфекции, особенно у ребенка, лучше всего вызвать бригаду скорой медицинской помощи, которая при необходимости доставит пациента в инфекционный стационар.
В остальных случаях следует обратиться к терапевту, врачу общей практики, педиатру, гастроэнтерологу.
Диагностика и обследования при появлении зеленого кала
Для установления причин возникновения зеленого кала врач проводит тщательный опрос и осмотр пациента, уточняет режим и характер питания, выясняет сопутствующие заболевания и состояния.
Для более полного понимания картины может потребоваться ряд лабораторных и инструментальных методов исследования:
- общий анализ крови с развернутой лейкоцитарной формулой;
Как победить состояние дисбактериоза у детей?
Дисбактериоз в последнее время — весьма распространённое состояние у детей, особенно у грудничков. Оно доставляет дискомфорт малышам, ухудшая их общее состояние, самочувствие, мешает нормальному набору веса ребенка и причиняет массу беспокойств их родителям. Кроме того, микрофлора играет немаловажную роль в жизнедеятельности человека. Она регулирует перистальтику кишечника, поддерживает и стимулирует иммунную систему, синтезирует многие витамины, обеспечивает противовирусную защиту хозяина, нормализует обменные процессы, помогает усваивать многие микроэлементы и аминокислоты, помогает очищать организм от токсинов и препятствует проникновению чужеродных микробов в кровь. Всего в организме человека в кишечнике в высушенном виде находится 1,5 килограмма полезных микробов – это целый «орган». Их деятельность, значимость, можно сравнить с функцией двух органов печени и почек вместе взятых! О причинах возникновения дисбактериоза и методах борьбы с ним рассказывает заведующий отделением детской гастроэнтерологии Челябинской областной детской клинической больницы, врач высшей категории Вадим Земляков.
Их деятельность, значимость, можно сравнить с функцией двух органов печени и почек вместе взятых! О причинах возникновения дисбактериоза и методах борьбы с ним рассказывает заведующий отделением детской гастроэнтерологии Челябинской областной детской клинической больницы, врач высшей категории Вадим Земляков.
— Вадим Леонидович, дисбактериоз некоторые врачи считают болезнью. Каково Ваше мнение по этому поводу?
— Дисбактериоз – это состояние, которое может развиваться при различных заболеваниях или неблагоприятных окружающих условиях человека. Приведу простой пример: вы сидите на лекции или в кино, в зале душно нарастает количество углекислого газа в воздухе. В этой ситуации постепенно начинает развиваться состояние дисбактериоза. На работе отругал начальник, человек получил новую порцию стресса, усилилась моторика кишечника, положено начало к развитию состояния дисбактериоза. На нормальную кишечную флору, и не только кишечную, но и на флору всех полостных органов влияет: неправильное питание, плохая экология, изменение климата, различные ионизирующие излучения, которые окружают человека в повседневной жизни, воспалительные заболевания, прием лекарственных средств.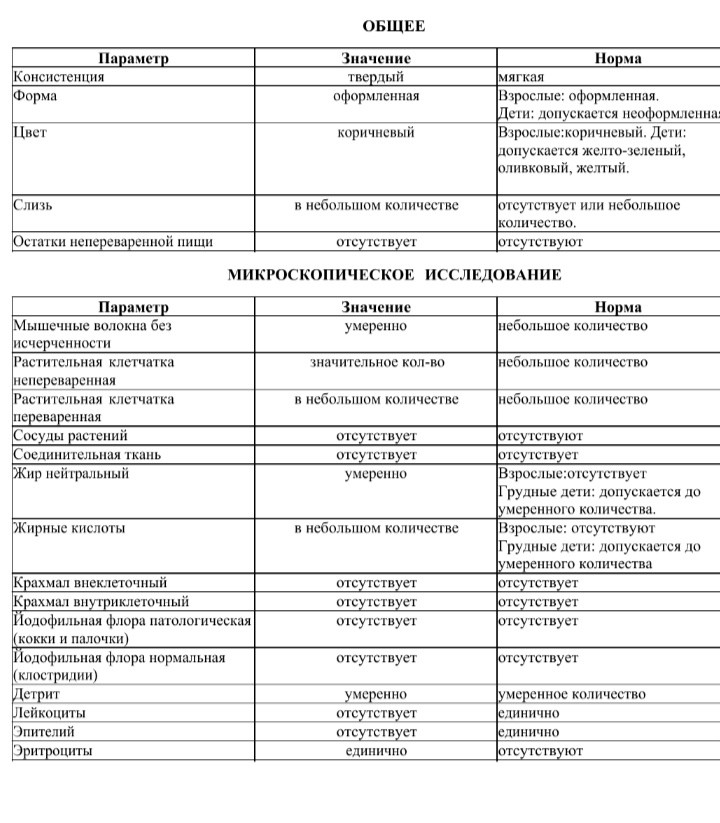 Но это не болезнь – это изменение флоры (состояние временное) в зависимости от внешних условий воздействия.
Но это не болезнь – это изменение флоры (состояние временное) в зависимости от внешних условий воздействия.
— Дисбактериоз может быть только в кишечнике или этому подвержены все слизистые оболочки организма?
— Нарушенная кишечная флора будет отрицательно действовать на слизистую всех полостных органов в которых она имеется (полость рта, пищевод, желудок, кишечник, влагалище и др.). Здесь появляется цепочка взаимосвязей: болезнь слизистой кишки влияет на состояние микрофлоры, нарушенная микрофлора – на слизистую.
— По каким признакам родители могут определить, что у ребенка имеется состояние дисбактериоза?
— Родителям стоит задуматься, если у ребенка снижается аппетит, ребенок бледный с синюшными кругами под глазами и под носом. Если у ребенка периодически отмечается подташнивание, бурчание и боли в животе, меняется стул, в кале присутствует зелень или кусочки непереваренной пищи. Ребенок плохо прибавляет в весе, срыгивает, начинает часто болеть простудными заболеваниями.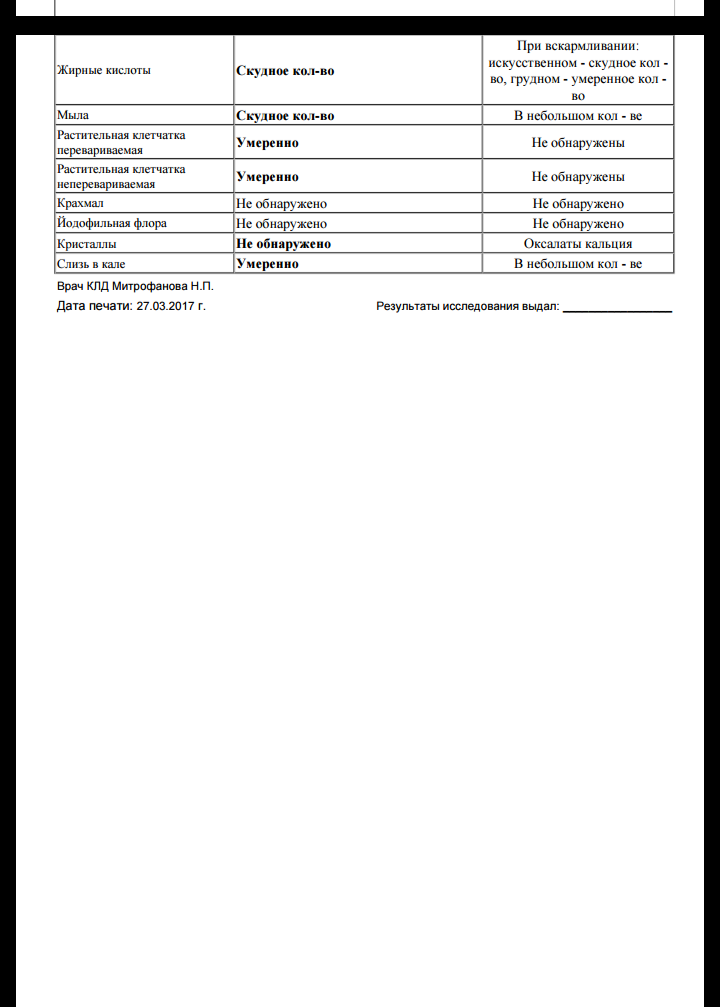 Возможно, вечером, а именно в семь часов, отмечается субфебрильная температура — 37,1-37,2. При условии, что держат ртутный стеклянный (а не электронный) градусник именно 10 минут — это очень важно. Данные признаки могут говорить о болезнях органов пищеварения и в частности о состоянии дисбактериоз.
Возможно, вечером, а именно в семь часов, отмечается субфебрильная температура — 37,1-37,2. При условии, что держат ртутный стеклянный (а не электронный) градусник именно 10 минут — это очень важно. Данные признаки могут говорить о болезнях органов пищеварения и в частности о состоянии дисбактериоз.
— Насколько состояние кишечной флоры влияет на иммунитет ребенка?
— При изменении кишечной микрофлоры ребенка в худшую сторону происходит снижение иммунитета. Когда у ребенка появляются частые простудные заболевания, это тоже говорит о том, что органы пищеварения не позволяют иметь 100%-ный иммунитет. Ведь у человека иммунитет на 98% зависит от состояния микрофлоры толстой кишки. И когда она нарушается, иммунитет падает, а, значит, появляются частые простуды.
— То есть, если у родителей часто болеет ребенок, они должны задуматься о посещении гастроэнтеролога?
— Как один из моментов. Мы знаем, что многие болезни: кожи, зубов, слизистых, вплоть до бронхиальной астмы, – это порой осложнение болезней органов пищеварения. Когда мне задают подобные вопросы, я сразу вспоминаю один случай: выходит конферансье на сцену и говорит: «У меня сегодня что-то болит голова». Его напарник отвечает: «Наверное, ты что-то не то съел». Зрители в зале смеются, но ведь он сказал все правильно. Головная боль может быть прямым следствием проблем желудочно-кишечного тракта.
Когда мне задают подобные вопросы, я сразу вспоминаю один случай: выходит конферансье на сцену и говорит: «У меня сегодня что-то болит голова». Его напарник отвечает: «Наверное, ты что-то не то съел». Зрители в зале смеются, но ведь он сказал все правильно. Головная боль может быть прямым следствием проблем желудочно-кишечного тракта.
— Как врач определяет наличие у ребенка состояния дисбактериоза?
— Существуют различные методы исследования микробной флоры у человека. Очень важно при оценке анализа кала на дисбактериоз учитывать возраст пациента, принципы его питания, период посева: как его собирали, и когда был сдан кал. И без учета данных факторов нельзя правильно оценить полученный результат. Потому что цифры в конечном итоге будут разные. Приведу простой пример: если пациент употребляет больше кисломолочных продуктов, то у него бактерий coli будет значительно меньше, но это не значит, что это болезнь. Если он ест больше мяса, у него бактерий coliбудет больше, а бифидум меньше и так далее. Поэтому сам анализ нужно интерпретировать с учетом этих всех моментов.
Поэтому сам анализ нужно интерпретировать с учетом этих всех моментов.
— Когда ребенок сдает анализ, все эти факторы обследуются досконально?
— Нет, конечно.
— Тогда получается нельзя с точностью определить у ребенка наличие дисбактериоза?
— Без учета данных факторов нельзя. Поэтому многие родители, когда обращаются к нам за помощью, часто удивляются, почему мы спрашиваем все тонкости и подробности питания, которые в принципе никто никогда не спрашивает. Поэтому мы положительно отличаемся и в плане лечения, и в плане диагностики, и в плане результата. И поэтому к нам всегда огромная очередь.
— Какие методы лечения состояния дисбактериоза существуют и надо ли его вообще лечить?
— Лечить обязательно надо! Начинать лечение необходимо с основного заболевания, приведшего к этому состоянию или с той причины, которая привела к нему. Естественно, первично назначаются лекарственные препараты, которые воздействуют непосредственно на устранение основной причины. Предположим, у ребенка имеется гастрит, проводится его лечение и плюс назначаются препараты улучшающие микрофлору кишечника ребенка. Если ребенок находится в помещениях, где имеются различные домашние «приборы-излучатели» (телевизор, компьютер, микроволновая печь, радиотелефон, и другие, то, соответственно, их необходимо использовать, как можно реже. Если фактором, приводящим к болезни, являются лекарственные препараты (антибиотики и др.), то их по возможности надо заменить или исключить совсем. То есть, сначала необходимо убрать факторы, отрицательно влияющие на нормальную кишечную флору ребенка. И только после этого, появляется возможность ее восстанавливать.
Предположим, у ребенка имеется гастрит, проводится его лечение и плюс назначаются препараты улучшающие микрофлору кишечника ребенка. Если ребенок находится в помещениях, где имеются различные домашние «приборы-излучатели» (телевизор, компьютер, микроволновая печь, радиотелефон, и другие, то, соответственно, их необходимо использовать, как можно реже. Если фактором, приводящим к болезни, являются лекарственные препараты (антибиотики и др.), то их по возможности надо заменить или исключить совсем. То есть, сначала необходимо убрать факторы, отрицательно влияющие на нормальную кишечную флору ребенка. И только после этого, появляется возможность ее восстанавливать.
— Врач сможет точно определить, отчего именно развился дисбактериоз?
— Чаще всего, мы видим причину.
— Существует ли профилактика дисбактериоза?
— В первую очередь необходимо следить за состоянием здоровья ребенка. Обязательно нужно придерживаться принципов здорового питания. В ежедневном рационе ребенка должна содержаться растительная клетчатка (овощи, фрукты, зерновые каши), которая способствует восстановлению кишечной микрофлоры. Естественно, набор должен быть полный: микроэлементы, витамины, ферменты. В рационе должна преобладать растительная пища, обязательно ребенку необходимо употреблять кисломолочные продукты и белки, в виде яиц, мяса, курицы, рыбы. Это будет способствовать восстановлению нормальной кишечной флоры.
В ежедневном рационе ребенка должна содержаться растительная клетчатка (овощи, фрукты, зерновые каши), которая способствует восстановлению кишечной микрофлоры. Естественно, набор должен быть полный: микроэлементы, витамины, ферменты. В рационе должна преобладать растительная пища, обязательно ребенку необходимо употреблять кисломолочные продукты и белки, в виде яиц, мяса, курицы, рыбы. Это будет способствовать восстановлению нормальной кишечной флоры.
— Можно вести здоровый образ жизни, но ведь от стрессов и излучений уберечься гораздо сложнее. Какой выход в этом случае?
— Единственный – избавиться от источника негатива. Если, допустим, у вас стресс на работе, то нужно заменить место работы. И это абсолютно серьезно, ведь мы живем один раз. Быть в постоянном стрессе и лечиться от болезней – это не лучшее решение проблемы. Это просто бессмысленно. Не зря считают японцы, что место работы надо менять один раз в пять лет. И на каждом предприятии у них имеется комната разгрузки, в которой стоят муляжи начальников.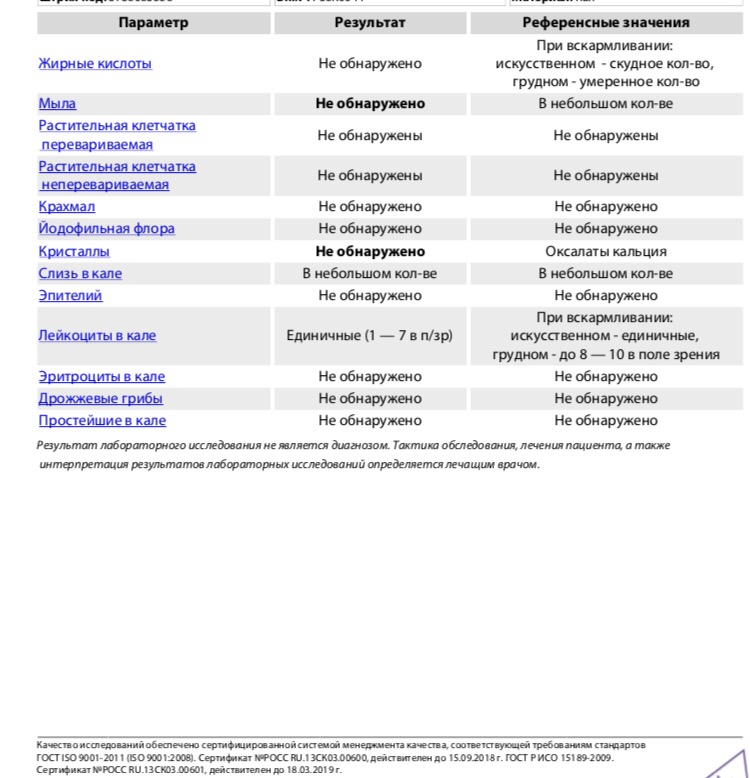 Если начальник тебя обидел, заходишь в эту комнату и имеющейся там палкой лупишь по данному муляжу. Начальника, чей муляж разрушается быстрее остальных, увольняют с предприятия. Это и есть профилактика болезней у сотрудников и борьба за более высокую производительность на предприятии.
Если начальник тебя обидел, заходишь в эту комнату и имеющейся там палкой лупишь по данному муляжу. Начальника, чей муляж разрушается быстрее остальных, увольняют с предприятия. Это и есть профилактика болезней у сотрудников и борьба за более высокую производительность на предприятии.
— Получается, что также не рационально жить в Челябинской области, где экология не самая лучшая?
— Безусловно, проживать у Средиземного моря или в горах Грузии гораздо полезнее, чем в Челябинской области. Приведу простой пример: в 1991 году мы по линии «Зеленого креста» детей с гастроэнтерологической паталогией вывозили для оздоровления в Карловы Вары. Я взял с собой огромную коробку с лекарствами на случай обострения болезней, потому что каждый ребенок имел серьезное заболевание органов пищеварения. И прожив там 1,5 месяца, ни один из детей не пожаловался на плохое самочувствие. Но как только мы пересекли Брест и сходили в ресторан в поезде, ровно в течение двух суток, которые мы ехали, были использованы все припасенные лекарства. У детей начались проблемы со здоровьем в связи с ухудшением качества питания, воды и воздуха.
У детей начались проблемы со здоровьем в связи с ухудшением качества питания, воды и воздуха.
— А какова роль наследственности в развитии болезней ЖКТ?
— Безусловно, большую роль в здоровье ребенка играет здоровье его родителей. Они передают ему предрасположенность к заболеваниям органов пищеварения. Если мама нездорова, то качество ее грудного молока будет низким, что является следующим фактором не в пользу ребенка.
— Во время грудного вскармливания мама должна соблюдать особый режим питания или диету?
— Питание должно быть полноценным и разнообразным. При наличии заболеваний ЖКТ у матери с профилактической целью могут быть назначены лекарства, улучшающие ее состояние. На это мама сама должна обратить внимание врача-гинеколога, потому что ее состояние здоровья на момент рождения ребенка играет большую роль в формировании здоровья малыша. В частности, насколько полноценным будет состав его микрофлоры кишечника. Ведь заселение нормальных микробов в кишечник ребенка происходит в утробе матери, начиная 26-28 недели.
— Какие продукты детям не рекомендуется употреблять в пищу?
— Существует пять основных вредных продуктов – это газированные напитки, майонез, кетчуп, чипсы и жевательная резинка. Это все продукты генной инженерии. Например, длительное использование жевательной резинки приводит к слабоумию (наличие в ней фенолов). Более того, она покрыта вредным вкусообразующим веществом. А частое ее использование ведет к нарушению пищевого рефлекса. И в следующий раз при глотании пищи желудок не будет готов к ее перевариванию.
— А какие продукты лучше не давать до трех лет?
— Все продукты до трех лет должны быть натуральными, не консервированными! Использовать их можно в сыром или вареном виде. Жареное и копченое, маринованное, шоколадное, естественно, нельзя. Хотя в последнее время надо уже говорить и о вредных привычках у детей раннего возраста, когда малышам матери начинают давать по чайной ложке водки на ночь, чтобы они лучше спали. А для аппетита детям стали давать пиво. Это встречается достаточно часто в последнее время. К нам поступают дети раннего возраста с циррозом печени, потому что мама, вскармливая ребенка грудью, употребляла алкогольные напитки и курила.
Это встречается достаточно часто в последнее время. К нам поступают дети раннего возраста с циррозом печени, потому что мама, вскармливая ребенка грудью, употребляла алкогольные напитки и курила.
— Как вы относитесь к употреблению молока в питании детей?
— Учитывая тот факт, что идеально здоровых детей нет, употребление молока многим из них может быть не на пользу. Молоко может способствовать излишнему росту микрофлоры, а порой, организм ребенка не способен его переварить (лактазная недостаточность). Поэтому мы, гастроэнтерологи, больше ратуем за употребление кисломолочных продуктов, сыров.
— Если ребенок вынужден принимать антибиотики, что нужно делать в профилактических целях, чтобы не развился дисбактериоз?
— Лучше всего прием антибиотиков сочетать с отваром трав, например, тысячелистника, подорожника, ромашки или душицы. Они на 80% снижают отрицательное воздействие антибиотиков на слизистую кишечника и его микрофлору.
— Как часто встречаются заболевания органов пищеварения?
— Заболевания желудочно-кишечного тракта у детей находятся на втором месте после респираторных инфекций.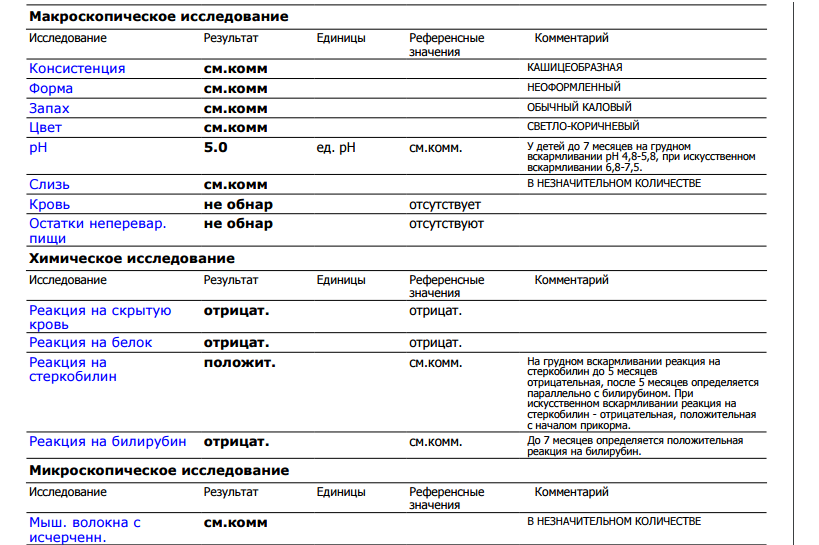 И это если учесть, что ребенок болеет ОРВИ 2-3 раза за год, а диагноз заболевания ЖКТ ставится однократно.
И это если учесть, что ребенок болеет ОРВИ 2-3 раза за год, а диагноз заболевания ЖКТ ставится однократно.
— Вы лечите детей только с области или из Челябинска тоже?
— ЧОДКБ обслуживает жителей Челябинской области вне зависимости от ее территорий, то есть сюда входит и Челябинск. Но учитывая тот факт, что в Челябинске имеются в достаточном количестве гастроэнтерологические койки и специалисты, диагностика тоже на высоком уровне, мы стараемся брать из Челябинска только самые тяжелые и сложные случаи. И последним этапом, если уже мы не можем оказать помощь, пациентами занимается институт педиатрии в Москве.
— Каким образом дети попадают к вам?
— Они приезжают по направлению врачей из территорий области на консультативный прием в детскую областную поликлинику к специалисту-гастроэнтерологу. Осмотрев ребенка, и проведя необходимые исследования, врач решает необходимость его госпитализации или лечения в амбулаторных условиях. Вторым вариантом прибытия пациента в областную детскую поликлинику или на госпитализацию в отделение является осмотр врача-гастроэнтеролога «выездной поликлиники». Это когда наши специалисты консультируют детей по месту их проживания.
Это когда наши специалисты консультируют детей по месту их проживания.
Ольга Мельчакова, информационное агентство «Уралпресс»
Что делать при запоре у месячного грудничка при грудном вскармливании?
Количество просмотров: 374 727
Дата последнего обновления: 18.01.2022 г.
Среднее время прочтения: 17 минут
Содержание:
Пищеварение грудного ребенка
Что следует считать запором у грудного ребенка
Почему у новорожденного может быть запор при грудном вскармливании
Временные нарушения стула
Что делать при запорах у новорожденного при грудном вскармливании
Чего не нужно делать
Профилактика
Запор – распространенная проблема у детей до года. Чаще он бывает у малышей, которых кормят молочными смесями, но иногда встречается и у грудничков. Каковы причины запоров у новорожденных при грудном вскармливании и что делать при их появлении – в статье.
Пищеварение грудного ребенка
Новорожденный постоянно находится в состоянии адаптации к новым условиям жизни. Его органы и системы продолжают развиваться, совершенствуются и физиологические механизмы дефекации.
У взрослого человека удержание кала в прямой кишке обеспечивают непроизвольные и произвольные, то есть подвластные воле, сокращения ее мышц – сфинктеров.
Позыв к дефекации возникает при соприкосновении кала с нижними отделами кишки. Взрослый человек способен сдержать позыв, а новорожденный ребенок – нет.
Молоко попадает в желудок и запускает желудочно-кишечный рефлекс, порождающий волну перистальтики во всем желудочно-кишечном тракте. Кал опускается в прямую кишку и вызывает позыв к дефекации. Не осознавая, что условия для дефекации, мягко сказать, не подходящие, кроха поджимает ножки и натуживается. Опорожнение кишечника освобождает место для новой порции еды.
Частота стула у новорожденного часто совпадает с частотой кормлений, но может быть и два раза сутки3. Кал при этом имеет желтый или желто-коричневый цвет, иногда с зеленоватым оттенком, кашицеобразную консистенцию с примесью пены и включений, напоминающих творог, и запах кислого молока.
Кал при этом имеет желтый или желто-коричневый цвет, иногда с зеленоватым оттенком, кашицеобразную консистенцию с примесью пены и включений, напоминающих творог, и запах кислого молока.
Начиная примерно с 2 месяцев, частота стула начинает постепенно уменьшаться. К моменту введения прикорма (к 4-6 месяцам) большинство грудничков опорожняют кишечник 2 раза в сутки, а некоторые – и раз в 2 дня3. Кал уплотняется и приобретает колбасовидную форму – таким он должен быть у всех маленьких детей.
Наверх к содержанию
Что следует считать запором у грудного ребенка
Вполне объяснимо, что отсутствие стула у малыша вызывает беспокойство родителей, нередко становится причиной ненужного самолечения. С другой стороны, отсутствие элементарных знаний о должной частоте опорожнения кишечника у детей иногда приводит к задержке необходимого лечения и осложнениям. Поэтому для начала разберемся, что же такой запор.
Согласно общепринятому мнению, запором у малышей до трехмесячного возраста принято считать задержку стула на 2-3 дня. Если трудности при дефекации, сохраняющиеся на протяжении двух и более недель, говорят о хроническом запоре.2,3. При этом частота стула уменьшается (в сравнении с индивидуальными особенностями3), кал становится плотным, фрагментированным, приобретает неприятный гнилостный запах.
Если трудности при дефекации, сохраняющиеся на протяжении двух и более недель, говорят о хроническом запоре.2,3. При этом частота стула уменьшается (в сравнении с индивидуальными особенностями3), кал становится плотным, фрагментированным, приобретает неприятный гнилостный запах.
Чтобы опорожнить кишечник, ребенок сильно и долго натуживается, его личико краснеет, ножки поджимаются к животу. Иногда содержимое прямой кишки настолько твердое, что ранит нежную слизистую и вызывает образование болезненных трещин. В этом случае кроха плачет, а на поверхности кала появляется полоска алой крови.
Запор нарушает общее состояние малыша. У него отмечаются боли и вздутие в живота, называемые в народе «коликами», он плохо ест, становится вялым и капризным.
Именно появление общих симптомов при запоре у новорожденного, находящегося на грудном вскармливании, служит ориентиром для постановки диагноза4. Если их нет, ребенок хорошо ест, не срыгивает, нормально прибавляет в весе, состояние принято считать «псевдозапором», не требующим никакого вмешательства4.
Наверх к содержанию
Почему у новорожденного может быть запор при грудном вскармливании
Затрудненное опорожнение кишечника и отсутствие стула у грудных детей в 95% случаев вызвано разными функциональными нарушениями в работе кишечника1,5. Остальные 5% приходится на заболевания, нарушающие формирование, продвижение и выведение каловых масс наружу1,5.
Органические запоры
Этот вид нарушений дефекации чаще обнаруживается в первые дни или месяцы жизни малыша1,3. Его причиной становятся аномалии развития кишечника и прямой кишки в частности, различные неврологические заболевания, сопровождающиеся замедлением и дискоординацией перистальтики желудочно-кишечного тракта, обменные нарушения на фоне сниженной функции щитовидной железы и мозговых центров регуляции эндокринной системы, муковисцидоз, болезнь Гиршпрунга1,3.
Чтобы не пропустить эти заболевания, при запоре у детей от рождения до 3 месяцев лучше сразу обращаться к врачу. Если обследование не выявляет никакой органической патологии, речь идет о функциональном запоре3.
Если обследование не выявляет никакой органической патологии, речь идет о функциональном запоре3.
Функциональные запоры
В регуляции стула большое значение имеет нервная система, а поскольку она у новорожденного пока недостаточно развита, почва для возникновения запора есть всегда. Функциональные запоры на фоне дискинезии кишечника, сопровождающиеся ослаблением перистальтики или спастическими сокращениями кишки, которые нарушают ее проходимость, – самая частая разновидность нарушений3.
Другие причины функциональных запоров у грудничков:
- незрелость ребенка и его пищеварительной системы, сопровождающаяся поздним «стартом» пищеварительных ферментов, длительной задержкой пищевых масс в желудке и кишечнике, несовершенством рецепторного аппарата прямой кишки, который запускает дефекацию3;
- последствия внутриутробного кислородного голодания, сказывающиеся на работе центральной нервной системы и регуляции перистальтики кишечника;
- общая мышечная слабость малыша на фоне недоношенности, дефицита железа или активного лечения рахита витамином D3;
- кишечный дисбиоз, возникающий, к примеру, при воздействии антибиотиков и болезнетворных микробов на слабую и неустойчивую микрофлору детского кишечника3;
- аллергия на белки коровьего молока: она может проявляться уже при грудном вскармливании, если мама любит молочные продукты и часто употребляет их4.

Наверх к содержанию
Временные нарушения стула
Затруднения дефекации могут носить временный характер. Многие младенцы испытывают трудности с опорожнением кишечника – натуживаются, кряхтят, хнычут во время дефекации, хотя стул у них остается мягким кашицеобразным. Такое состояние вполне нормально для детей первых двух месяцев жизни, связано с незрелостью нервной системы и носит название «дисхезия»4.
Временное нарушение опорожнения кишечника у ребенка может быть связано со следующими факторами:
- нехваткой жидкости – в некоторых случаях ребенка нужно допаивать, хотя некоторые мамы считают, что при грудном вскармливании малыш получает достаточное количество жидкости в виде молока2,5;
- общим обезвоживанием малыша на фоне высокой температуры, рвоты и поноса, например, при кишечной инфекции или ОРВИ, когда большое количество воды теряется с потом, рвотными и жидкими каловыми массами 4;
- нарушением питания кормящей матери: малым количеством жидкости, соблюдением несбалансированной диеты, низким содержанием клетчатки и большим количеством «закрепляющих» продуктов в рационе питания2;
- недокормом ребенка из-за дефицита грудного молока (при этом женщина может даже не подозревать, что у нее мало молока) и «тугой» груди у матери, общей слабости и упорного срыгивания у малыша2,5;
- слишком ранним и нерациональным ведением прикорма2;
- злоупотреблением клизмами и средствами механической стимуляции дефекации у ребенка (газоотводной трубкой, раздражением ануса и т.
 д.)2;
д.)2; - психологическими факторами2, куда относятся психоэмоциональные проблемы матери, отсутствие мамы и привыкание к няне, переезд, частые контакты с новыми людьми;
- любыми болезнями и прорезыванием зубов – они влияют не только на самочувствие, но и на эмоционально-психологическое состояние ребенка, а вместе с этим – на перистальтику кишечника.
Устранение всех вышеперечисленных факторов приводит к самопроизвольной нормализации стула у ребенка.
Наверх к содержанию
Что делать при запорах у новорожденного при грудном вскармливании
Действовать нужно, исходя из причины запора. При диагностированных органических запорах лечение основного заболевания назначает врач. Решение проблемы приводит к нормализации опорожнения кишечника.
При функциональных запорах врачи рекомендуют:
1. Кормить грудью
2.Грудное молоко, содержащее иммунные факторы матери, обеспечивает естественную защиту малыша от инфекций, способствует становлению микрофлоры его кишечника и развитию пищеварительной системы в целом2. При слабой лактации и недостатке грудного молока и неустойчивом стуле со склонностью к запорам у ребенка врачи рекомендуют докорм адаптированными молочными смесями с добавлением пребиотиков2. Они способствуют подержанию микрофлоры кишечника, от которой отчасти зависит пищеварение2.
При слабой лактации и недостатке грудного молока и неустойчивом стуле со склонностью к запорам у ребенка врачи рекомендуют докорм адаптированными молочными смесями с добавлением пребиотиков2. Они способствуют подержанию микрофлоры кишечника, от которой отчасти зависит пищеварение2.
2. Соблюдать диету кормящей матери
От питания матери напрямую зависит состав грудного молока, поэтому, изменив питание, можно повлиять на пищевой рацион ребенка4. Для работы желудочно-кишечного тракта малыша важны соблюдение водного режима, съеденные мамой овощи, фрукты, крупы, хлеб грубого помола, то есть продукты с большим содержанием клетчатки4. Следует ограничить потребление продуктов, провоцирующих повышенное газообразование: капусты, лука, томатов, риса, бобовых, черного хлеба, груш, винограда, грибов, солений, копченостей и пряностей3.
В качестве естественного слабительного средства при грудном вскармливании от запоров у новорожденного помогут чернослив, курага и простая отварная свекла – нужно только включить их в рацион питания.
Для поддержания микрофлоры кишечника полезны кисломолочные продукты2. А вот при диагностированной у ребенка непереносимости коровьего молока кормящей маме придется полностью отказаться от молочных продуктов, приготовленных из него4.
3. Поддерживать физическую активность ребенка
Грамотно организованный режим дня и физическая активность – важнейший фактор лечения запоров у ребенка2. Физические нагрузки подбираются индивидуально в соответствии с возрастом ребенка2. Для новорожденных и грудничков первых 5 месяцев жизни достаточно их естественной активности и специальной гимнастики2. Очень важно, чтобы одежда не стесняла движения ребенка и позволяла ему самостоятельно в процессе познания мира совершенствовать свои двигательные навыки.
4. Делать массаж живота
Прежде всего, после кормления нужно обязательно держать грудничка в вертикальном положении, чтобы он отрыгивал воздух, и затем укладывать его на животик.
Массаж живота подразумевает легкие поглаживания по животику в направлении часовой стрелки, то есть по кругу, начиная с правой подвздошной области и заканчивая левой подвздошной областью. При этом ребенок должен лежать на спинке. В конце процедуры нужно, держа за голеностопные ставы, поочередно прижать ножки малыша к животику. Это стимулирует отхождение газов и дефекацию.
5. Разумно использовать средства, уменьшающие газообразование
Большое количество газов растягивает стенки кишечника, ослабляет его перистальтику и приводит к появлению колик. Укропная вода, легкий чай с фенхелем, препараты на основе симетикона могут облегчить симптомы, сопутствующие запору4.
В ряде случаев полезны средства, помогающие механически удалить газы из кишечника, например, газоотводная трубка или клизмы4. Однако их частое ее использование усугубляет проблему запора: желудочно-кишечный тракт малыша начинает «лениться» и перестает самостоятельно выполнять свои функции3.
6. Микроклизмы МИКРОЛАКС
®В комплексном лечении запоров у новорожденных на грудном вскармливании особое место занимают микроклизмы. Они способствуют опорожнению кишечника и тем самым облегчают страдания малыша.
МИКРОЛАКС® для детей с 0 лет создан для самых маленьких деток, снабжен специальным коротким «носиком» и может использоваться с самого рождения до 3 лет6. В состав препарата входят натрия цитрат, вытесняющий воду из каловых масс, натрия лаурилсульфоацетат, разжижающий содержимое прямой кишки, и сорбитол, стимулирующий поступлением воды в кишечник6.
Усиливая действие друг друга, компоненты МИКРОЛАКС® способны размягчить каловые массы и облегчить дефекацию6. При этом действие препарата может начаться через 5-15 минут6.
Важно, что действие препарата МИКРОЛАКС® ограничивается конечным отделом кишечника. Он не всасывается, не поступает в общий кровоток и потому не влияет на работу других органов и систем6.
Для удобства использования МИКРОЛАКС® выпускается в форме одноразовой микроклизмы, снабженной укороченным носиком-наконечником6. Достаточно отломать пломбу – и микроклизма с 5 мл препарата будет готова к использованию.
Наверх к содержанию
Чего не нужно делать
Прежде всего, не стоит ждать, когда проблема исчезнет сама собой. Неоднократные и длительные нарушения стула у грудничка всегда требуют консультации врача-педиатра.
Кроме того, не рекомендуется:
- кормить ребенка строго по часам – малыш сам «знает», сколько и когда молока ему нужно; кормление по требованию способствует нормальной работе кишечника и, кроме того, стимулирует лактацию у матери;
- докармливать ребенка грудью после срыгивания: это нормальный акт, помогающий ребенку освободиться от попавшего в желудок воздуха и избытка пищи;
- докармливать ребенка смесью или полностью переходить на искусственное вскармливание, полагая, что малышу недостает молока, – ориентиром того, что ему хватает еды, должен быть крепкий сон и нормальный набор веса;
- часто использовать газоотводную трубку, прибегать в помощи клизм и другим методам стимуляции дефекации;
- применять народные методы стимуляции прямой кишки, например, вставлять кусочек мыла в задний проход: мыло раздражает слизистую и может вызвать ее химический ожог; слабительного эффекта можно добиться щадящими средствами, например, микроклизмами МИКРОЛАКС®;
- принимать лекарства без консультации с врачом – все они могут проникнуть вместе с молоком в организм ребенка и оказывать влияние на его организм в целом и работу желудочно-кишечного тракта в частности.

Наверх к содержанию
Профилактика
Функциональные запоры у малышей легче предупредить, чем лечить. Чтобы избежать проблемы рекомендуют соблюдать следующие правила.
- Как можно дольше кормить ребенка грудью и не отказываться от кормления даже тогда, когда молока становится мало.
- Всеми силами поддерживать и сохранять лактацию. Кормление по требованию – лучший способ регуляции, кроме того, избавляющий от необходимости сцеживания. Ребенок сам «контролирует» продукцию молока: его вырабатывается столько, сколько он высасывает во время еды.
- Народные методы стимуляции лактации тоже никто не отменял, но если они малоэффективны, не стоит опускать руки – нужно обращаться к врачу-гинекологу. Сегодня существуют безопасные препараты, усиливающие работу молочных желез.
- Следить за питанием. Все, что поступает в организм мамы, оказывается в ее грудном молоке, а вместе с ним – в желудке ребенка. Злоупотребление вяжущими и крепящими продуктами сказывается на работе желудочно-кишечного тракта малыша и может привести к запору.

- При наметившейся тенденции к запору можно включить в рацион продукты, оказывающие слабящее действие: чернослив, курагу, свеклу, кефир и простоквашу. Ориентиром будет служить стул мамы: если ее кишечник работает нормально, значит, вероятность запора у малыша будет минимальной.
- Не принимать без совета с врачом никаких лекарств – они могут не только привести к запору у крохи, но и повлиять на работу других органов развивающегося организма.
- Не пеленать ребенка или использовать широкое пеленание. Ничто не должно давить на животик и сковывать движения малыша. Он должен иметь возможность свободно двигать ножками, поджимать их к животику – это необходимо его для дефекации.
- Делать малышу массаж животика каждый раз до еды или через 50 мнут после еды. Это будет способствовать поддержанию активной перистальтики и регулярному опорожнению прямой кишки.
- Заниматься с ребенком, то есть совершенствовать его двигательные навыки. Это ускорит развитие нервной системы и устранит неврологическую основу для функциональных запоров.

- Не злоупотреблять клизмами, газоотводной трубкой и другими методами механической стимуляции дефекации. Это приводит к снижению двигательной активности желудочно-кишечного тракта и усугубляет запоры.
- Обязательно допаивать ребенка, если у него была рвота или понос, при повышенной потливости во время простуды и в жаркую погоду.
- Сохранять спокойную обстановку в семье и любить малыша. Даже ничего не понимающие новорожденные очень тонко чувствуют окружающий эмоциональный фон. Его негативное влияние выражается в стрессе и запорах в том числе.
Наверх к содержанию
Информация в данной статье носит справочный характер и не заменяет профессиональной консультации врача. Для постановки диагноза и назначения лечения обратитесь к квалифицированному специалисту.
Литература
- В. М. Студеникин. Запоры у детей: взгляд невролога. Журнал «Лечащий врач» №1 2019 год.
- Н. И. Урсова. Функциональные запоры у детей раннего возраста и проблемы их радикального лечения.
 Журнал «Лечащий врач» №6 2010 год.
Журнал «Лечащий врач» №6 2010 год. - И.Н. Захарова, Н.Е. Малова. Запоры у детей раннего возраста. Журнал «Лечащий врач» №1 2004 год.
- Комарова О.Н., Хавкин А.И. Алгоритм обследования и лечения детей раннего возраста с запорами. Русский Медицинский Журнал. 2016 год № 6, с. 358–360.
- Н.Л. Пахомовская, А.С. Потапов. Запоры у детей раннего возраста. Consilium Medicum. Педиатрия. (Прил.) 2012; 3: с. 84-87.
- Инструкция по применению препарата МИКРОЛАКС® для детей с 0 лет.
О чём расскажет стул грудничка?
Молодые родители с интересом и трепетом разглядывают содержимое детского подгузника… знакомая картина? Стул часто вызывает беспокойство у мамы и действительно способен рассказать о здоровье и нездоровье малыша – нужно лишь уметь «читать между строк», то есть понимать знаки организма.
Познакомимся с нормой
Пока малыш живет и развивается в материнской утробе, в его кишечнике накапливается меконий. Он представляет собой однородную дегтеобразную массу темно-оливкового, почти черного цвета, практически без запаха. В его состав входят слущенные клетки слизистой кишечника, проглоченные малышом околоплодные воды и пр. В норме меконий начинает выделяться из кишечника крохи уже после рождения и потому называется еще первородным калом (иногда меконий выделяется внутриутробно: при неблагоприятном течении родов или в самом конце беременности кислородное голодание плода является причиной преждевременного опорожнения кишечника, в этом случае меконий попадает в околоплодные воды и окрашивает их в зеленый цвет). Стул малыша представлен меконием обычно в первые двое-трое суток, то есть до того момента, пока у мамы не прибудет большого количества молока. Иногда случается так, что после отхождения основной массы мекония, скажем, в течение первых суток, до пребывания у мамы молока стула у крохи вообще может не быть. Это связано с тем, что молозиво, которым питается малютка в первые несколько суток, усваивается организмом практически полностью, так что в кишечнике не остается шлаков – стало быть, выделяться наружу попросту нечему.
Он представляет собой однородную дегтеобразную массу темно-оливкового, почти черного цвета, практически без запаха. В его состав входят слущенные клетки слизистой кишечника, проглоченные малышом околоплодные воды и пр. В норме меконий начинает выделяться из кишечника крохи уже после рождения и потому называется еще первородным калом (иногда меконий выделяется внутриутробно: при неблагоприятном течении родов или в самом конце беременности кислородное голодание плода является причиной преждевременного опорожнения кишечника, в этом случае меконий попадает в околоплодные воды и окрашивает их в зеленый цвет). Стул малыша представлен меконием обычно в первые двое-трое суток, то есть до того момента, пока у мамы не прибудет большого количества молока. Иногда случается так, что после отхождения основной массы мекония, скажем, в течение первых суток, до пребывания у мамы молока стула у крохи вообще может не быть. Это связано с тем, что молозиво, которым питается малютка в первые несколько суток, усваивается организмом практически полностью, так что в кишечнике не остается шлаков – стало быть, выделяться наружу попросту нечему.
После установления у мамы активной лактации стул малыша постепенно становится зрелым, как правило, проходя через стадию переходного. Переходным называют стул, который сочетаете себе черты первородного кала и зрелого стула, он имеет кашицеобразную консистенцию, желто-зеленый цвет и кислый запах. Зрелый стул отличается чистым желтым цветом, однородной кашицеобразной консистенцией (ее часто сравнивают с негустой сметаной), запахом кислого молока. Частота его тем выше, чем моложе ребенок: в первые недели после рождения опорожнение кишечника может происходить практически после каждого кормления, то есть за сутки достигать 5-8, а иногда и ю раз. Постепенно стул урежается примерно до 1-3 раз в сутки, однако существует редкий вариант нормы, когда материнское молоко настолько полно усваивается организмом малыша, что в его кишечнике почти не накапливается непереваренного остатка. В этом случае опорожнение кишечника может происходить 1 раз в несколько дней, иногда даже раз в неделю. Это связано с тем, что только достаточное наполнение толстого кишечника отходами (непереваренными остатками пищи) является сигналом к сокращениям стенок кишки, приводящим к опорожнению. Именно поэтому кишечник должен сначала «накопить» остатки, чтобы потом выбросить их наружу. Как правило, такая особенность усвоения материнского молока становится очевидной у малышей не ранее 1,5-3 месяцев. Оговоримся: частоту стула 1 раз в несколько дней можно считать нормой только при соблюдении трех условий: при полностью естественном вскармливании (то есть малютка не получает ничего, кроме материнского молока), возрасте не менее 1,5 месяцев и отсутствии любых признаков нездоровья – болей и вздутия в животе, дискомфорта и трудности при опорожнении кишечника, -то есть когда кроха хорошо кушает, правильно набирает в весе и его ничего не беспокоит.
Это связано с тем, что только достаточное наполнение толстого кишечника отходами (непереваренными остатками пищи) является сигналом к сокращениям стенок кишки, приводящим к опорожнению. Именно поэтому кишечник должен сначала «накопить» остатки, чтобы потом выбросить их наружу. Как правило, такая особенность усвоения материнского молока становится очевидной у малышей не ранее 1,5-3 месяцев. Оговоримся: частоту стула 1 раз в несколько дней можно считать нормой только при соблюдении трех условий: при полностью естественном вскармливании (то есть малютка не получает ничего, кроме материнского молока), возрасте не менее 1,5 месяцев и отсутствии любых признаков нездоровья – болей и вздутия в животе, дискомфорта и трудности при опорожнении кишечника, -то есть когда кроха хорошо кушает, правильно набирает в весе и его ничего не беспокоит.
Стул при искусственном или смешанном вскармливании может ничем не отличаться от нормального зрелого стула при грудном вскармливании или же иметь более «взрослый», гнилостный запах, более густую консистенцию и более темный, коричневатый цвет. Опорожнение кишечника при смешанном или искусственном вскармливании должно происходить не менее 1 раза в сутки, все прочее считается запором.
Опорожнение кишечника при смешанном или искусственном вскармливании должно происходить не менее 1 раза в сутки, все прочее считается запором.
Теперь, когда мы познакомились с «идеальным» протеканием процесса, необходимо познакомиться и с возможными отклонениями от такового.
Зелень в стуле
Нередко бывает, что «правильный» вид стула долго не устанавливается, и кал даже на фоне активной лактации у матери долго сохраняет черты переходного, то есть имеет явный зеленоватый оттенок, иногда в нем также обнаруживается слизь. Причин для этого можно выделить несколько:
Недоедание (так называемый «голодный» стул). Часто это происходит из-за недостатка молока у матери. Факторами, усложняющими для малютки «добывание» молока из груди, могут также стать плоские и втянутые соски, тугая грудь, особенно после первых родов.
Преобладание в рационе кормящей женщины фруктов и овощей в сравнении с другими продуктами, а также употребление мамой продуктов, содержащих синтетические добавки: колбасных изделий, копченостей, всех видов консервов, соков промышленного производства, молочных продуктов с фруктовыми и другими ароматическими наполнителями.

Воспаление слизистой кишечника у малыша. Весьма частой причиной этого является перенесенная во время беременности и /или родов гипоксия (кислородное голодание) плода. Это патологическое состояние затрагивает многие ткани в организме, в том числе и слизистую кишечника, которая потом довольно долго восстанавливается. Кроме того, воспаление слизистой кишечника может быть вызвано влиянием синтетических веществ – ароматизаторов, красителей и консервантов и любых искусственных соединений, присутствующих в рационе мамы, проникающих в грудное молоко и оказывающих влияние непосредственно на слизистую кишечника. Наконец, весьма распространенной причиной кишечного воспаления является нарушение нормальной микрофлоры кишечника – другими словами, кишечный дисбактериоз (или дисбиоз), когда представителей нормальной микрофлоры становится мало, они частично заменяются на так называемые условно-патогенные микробы, то есть возбудители, которые при неблагоприятных условиях могут вызвать воспаление в кишечнике.
 В этом случае слизистая страдает в результате влияния болезнетворных микроорганизмов и продуктов их жизнедеятельности. Риск развития дисбактериоза значительно возрастает, если маме и /или малышу назначались антибактериальные препараты.
В этом случае слизистая страдает в результате влияния болезнетворных микроорганизмов и продуктов их жизнедеятельности. Риск развития дисбактериоза значительно возрастает, если маме и /или малышу назначались антибактериальные препараты.
Что делать? При наличии зелени в стуле следует в первую очередь исключить недоедание малыша. Разумеется, помимо нарушений стула при этом будут отмечаться и другие симптомы: малыш может проявлять недовольство у груди, если молоко плохо выделяется из соска, он не засыпает после кормления и /или никогда не выдерживает более 1-1,5 часов между кормлениями, у него снижена скорость набора веса и роста. При выраженном недоедании у ребенка может уменьшиться количество мочеиспусканий (в норме оно составляет не менее 6-8 за сутки), моча может быть более концентрированной (в норме она почти бесцветна и имеет лишь незначительный запах). Далее следует поступать по ситуации: при недостаточной лактации – переходить на кормления «по требованию», или «по первому крику», чаще прикладывать кроху к груди, позволять ему находиться у груди столько, сколько он захочет, давать обе груди за одно кормление, обязательно кормить грудью в течение ночи, принимать препараты, стимулирующие лактацию. Если же причина недоедания кроется в неправильной форме сосков, возможно, стоит применять во время кормления специальные накладки на соски. В любом случае при подозрении на недостаточное питание крохи лучше обратиться к педиатру, а также к консультанту по грудному вскармливанию.
Если же причина недоедания кроется в неправильной форме сосков, возможно, стоит применять во время кормления специальные накладки на соски. В любом случае при подозрении на недостаточное питание крохи лучше обратиться к педиатру, а также к консультанту по грудному вскармливанию.
Далее следует тщательно проверить мамин рацион. Безоговорочному исключению подлежат все продукты, содержащие в своем составе синтетические добавки. Не следует забывать, что зачастую причиной кишечного воспаления у грудничка могут стать и синтетические витаминные препараты, принимаемые матерью (в том числе для беременных и кормящих), поэтому необходимо исключить и их прием. Также следует позаботиться о том, чтобы количество фруктов и овощей в рационе не преобладало над остальными продуктами (эти «дары земли» содержат в своем составе большое количество кислот, избыток которых в грудном молоке может вызывать воспаление слизистой в кишечнике малютки).
Теперь, когда мы создали все возможные предпосылки для правильного питания крохи, стоит руководствоваться его самочувствием. Если малыш хорошо набирает в росте и весе, его не беспокоят боли в животе и аллергические реакции, он в целом здоров и весел, интересуется окружающим миром соответственно возрасту, тогда на единственный симптом -зеленую окраску стула – можно не обращать внимания: скорее всего, он будет отражать последствия гипоксии или наличие кишечного дисбактериоза у малыша. В человеческом организме, особенно недавно появившемся на свет, все идет по своим законам и с индивидуальной скоростью. Заселение кишечника «правильными» микробами – процесс не одного дня и даже не одной недели, поэтому даже у совершенно здоровых детей переходный стул может сохраняться до месяца и даже больше. Если это не мешает малышу нормально развиваться, можно не вмешиваться в этот процесс. Все равно еще не создано препарата от дисбактериоза лучше, чем материнское молоко. Единственное, что не мешает сделать при затянувшихся признаках дисбактериоза, – сдать материнское молоко на посев, чтобы удостовериться, что оно не содержит болезнетворных микробов (при обнаружении таковых обязательно определяют их чувствительность к антибактериальным препаратам, затем проводится лечение матери наиболее эффективными для данного случая антибиотиками – на этот период грудное вскармливание, как правило, прекращают).
Если малыш хорошо набирает в росте и весе, его не беспокоят боли в животе и аллергические реакции, он в целом здоров и весел, интересуется окружающим миром соответственно возрасту, тогда на единственный симптом -зеленую окраску стула – можно не обращать внимания: скорее всего, он будет отражать последствия гипоксии или наличие кишечного дисбактериоза у малыша. В человеческом организме, особенно недавно появившемся на свет, все идет по своим законам и с индивидуальной скоростью. Заселение кишечника «правильными» микробами – процесс не одного дня и даже не одной недели, поэтому даже у совершенно здоровых детей переходный стул может сохраняться до месяца и даже больше. Если это не мешает малышу нормально развиваться, можно не вмешиваться в этот процесс. Все равно еще не создано препарата от дисбактериоза лучше, чем материнское молоко. Единственное, что не мешает сделать при затянувшихся признаках дисбактериоза, – сдать материнское молоко на посев, чтобы удостовериться, что оно не содержит болезнетворных микробов (при обнаружении таковых обязательно определяют их чувствительность к антибактериальным препаратам, затем проводится лечение матери наиболее эффективными для данного случая антибиотиками – на этот период грудное вскармливание, как правило, прекращают).
Если же в самочувствии малыша не все благополучно (например, его мучают кишечные колики, или отмечаются кожные аллергические реакции, или же он недостаточно набирает в весе и росте), то следует сдать некоторые анализы – копрограмму и анализ кала на флору (или, как говорят, на дисбактериоз). Копрограмма покажет, как идут процессы переваривания в кишечнике, и может подтвердить наличие воспаления слизистой (о нем будут свидетельствовать повышение числа лейкоцитов в кале, резко кислая реакция, наличие скрытой крови). В анализе на флору основное внимание нужно обращать на наличие и /или количество патогенных микроорганизмов – тех, которые в норме не должны встречаться в кишечнике или количество которых не должно превышать определенные пределы. Число «дружественных» микробов может оказаться совершенно непоказательным, если кал подвергся анализу позже двух часов после сбора. Поскольку именно так и бывает в подавляющем большинстве случаев, то на количество нормальных микробов в данном анализе можно не обращать особого внимания. Обнаружение патогенных (болезнетворных) микробов (при условии, что мамино молоко было подвергнуто анализу, а мама при необходимости пролечена) служит поводом для назначения малышу специальных препаратов. Как правило, лечение проводят фагами – особыми вирусами, уничтожающими определенный вид патогенных микробов и не влияющими на флору в целом. В некоторых случаях могут быть назначены антибактериальные препараты с учетом чувствительности к ним болезнетворных бактерий. Завершают лечение препаратами, способствующими восстановлению нормальной микрофлоры.
Обнаружение патогенных (болезнетворных) микробов (при условии, что мамино молоко было подвергнуто анализу, а мама при необходимости пролечена) служит поводом для назначения малышу специальных препаратов. Как правило, лечение проводят фагами – особыми вирусами, уничтожающими определенный вид патогенных микробов и не влияющими на флору в целом. В некоторых случаях могут быть назначены антибактериальные препараты с учетом чувствительности к ним болезнетворных бактерий. Завершают лечение препаратами, способствующими восстановлению нормальной микрофлоры.
Белые комочки в стуле Иногда в кале малютки можно увидеть белые комочки, словно кто-то подмешал туда крупенистого творога. Если этот симптом отмечается на фоне нормального физического развития ребенка (тот хорошо набирает в весе и растет), то он является свидетельством некоторого переедания: в организм поступает больше питательных веществ, чем нужно ему для удовлетворения реальных потребностей (когда грудь предлагают не только для удовлетворения голода, но и любого успокоения). В этом нет ровным счетом ничего плохого, так как организм младенца отлично приспособлен к подобному «перебору»: он попросту выбрасывает лишнее в виде таких вот непереваренных белых комочков. В настоящее время, когда взят курс на кормление «по первому крику», большинство здоровых детей хотя бы время от времени имеют такую особенность стула. Если же этому симптому сопутствует недобор в весе или в росте, особенно если это отставание усугубляется, скорее всего, имеет место ферментативная недостаточность пищеварительных желез, не позволяющая правильно переваривать поступающие питательные вещества. В этом случае педиатр или гастроэнтеролог может назначить заместительную терапию ферментными препаратами.
В этом нет ровным счетом ничего плохого, так как организм младенца отлично приспособлен к подобному «перебору»: он попросту выбрасывает лишнее в виде таких вот непереваренных белых комочков. В настоящее время, когда взят курс на кормление «по первому крику», большинство здоровых детей хотя бы время от времени имеют такую особенность стула. Если же этому симптому сопутствует недобор в весе или в росте, особенно если это отставание усугубляется, скорее всего, имеет место ферментативная недостаточность пищеварительных желез, не позволяющая правильно переваривать поступающие питательные вещества. В этом случае педиатр или гастроэнтеролог может назначить заместительную терапию ферментными препаратами.
Лактазная недостаточность
Довольно часто родители могут столкнуться с тем, что стул малыша разжижен, водянистый, иногда пенится, имеет более резкий кислый запах, а в некоторых случаях и измененный цвет – горчичный или зеленоватый. На хлопчатобумажной пеленке такой кал оставляет вокруг себя зону обводнения. Нередко стул выделяется небольшими порциями даже при отхождении газов. Кислая реакция кала часто становится причиной упорных опрелостей. Такая картина наблюдается при нарушении переваривания лактозы – молочного сахара, когда по какой-то причине количество лактозы, поступающей в кишечник с маминым молоком, превышает количество фермента лактазы, необходимого для ее переваривания. Это может быть либо при избытке лактозы в молоке (наследственная предрасположенность матери, избыток свежего молока и молочных продуктов в ее рационе), либо при сниженной выработке лактазы пищеварительными железами крохи. Непереваренные углеводы «стягивают» большое количество воды в просвет кишечника, вот почему кал имеет разжиженный водянистый характер.
Нередко стул выделяется небольшими порциями даже при отхождении газов. Кислая реакция кала часто становится причиной упорных опрелостей. Такая картина наблюдается при нарушении переваривания лактозы – молочного сахара, когда по какой-то причине количество лактозы, поступающей в кишечник с маминым молоком, превышает количество фермента лактазы, необходимого для ее переваривания. Это может быть либо при избытке лактозы в молоке (наследственная предрасположенность матери, избыток свежего молока и молочных продуктов в ее рационе), либо при сниженной выработке лактазы пищеварительными железами крохи. Непереваренные углеводы «стягивают» большое количество воды в просвет кишечника, вот почему кал имеет разжиженный водянистый характер.
Нередко лактазная недостаточность сопровождается кишечным дисбактериозом: кислая реакция кишечного содержимого мешает заселению кишечника правильной флорой, а отсутствие необходимого количества полезных микроорганизмов, в свою очередь, снижает способность к перевариванию углеводов. Если это не мешает развитию малыша (как мы уже говорили, его признаками являются нормальная прибавка в росте и весе, отсутствие кишечных колик и упорных опрелостей), данное состояние вполне можно оставить без лечения. В подавляющем большинстве случаев лактазная недостаточность является преходящей проблемой и бесследно исчезает с возрастом (примерно к 9-12 месяцам активность пищеварительных желез возрастает настолько, что организм малыша без труда начинает справляться не только с кисломолочными продуктами, но и со свежим молоком). Тяжелые и пожизненные нарушения выработки лактазы практически всегда обусловлены генетически: о таком варианте наследственного заболевания следует задуматься, если ближайшие родственники в семье страдают лактазной недостаточностью во взрослом возрасте.
Если это не мешает развитию малыша (как мы уже говорили, его признаками являются нормальная прибавка в росте и весе, отсутствие кишечных колик и упорных опрелостей), данное состояние вполне можно оставить без лечения. В подавляющем большинстве случаев лактазная недостаточность является преходящей проблемой и бесследно исчезает с возрастом (примерно к 9-12 месяцам активность пищеварительных желез возрастает настолько, что организм малыша без труда начинает справляться не только с кисломолочными продуктами, но и со свежим молоком). Тяжелые и пожизненные нарушения выработки лактазы практически всегда обусловлены генетически: о таком варианте наследственного заболевания следует задуматься, если ближайшие родственники в семье страдают лактазной недостаточностью во взрослом возрасте.
Для подтверждения диагноза, помимо копроло-гического исследования, проводится анализ кала на углеводы. При подтвержденной лактазной недостаточности маме в первую очередь следует отрегулировать свой рацион: исключить свежее молоко, при неэффективности этого шага – значительно уменьшить количество кисломолочных продуктов (исключением является сыр, в котором практически отсутствует молочный сахар). Если все названные меры не имеют успеха, врач может назначить заместительную терапию лактазой.
Если все названные меры не имеют успеха, врач может назначить заместительную терапию лактазой.
Запоры
Запором считается отсутствие самостоятельного стула более суток (разумеется, кроме случаев полного усвоения молока), а также случаи, когда опорожнение кишечника затруднено и сопровождается значительным дискомфортом.
При грудном вскармливании запоры встречаются достаточно редко, и основных причин у них две: неправильное питание матери и нарушения кишечной моторики, в том числе спазм анального сфинктера.
Неправильное питание матери выражается склонностью к продуктам, богатым белками и легко перевариваемыми углеводами, недостатком в рационе пищевых волокон. Поэтому при проявлениях запора у малыша маме следует в первую очередь нормализовать свое питание: отдавать предпочтение крупам (особенно гречке, неочищенному рису, овсянке), цельнозерновому хлебу, включить в рацион отварные овощи. Некоторые продукты (персики, абрикосы, чернослив, курага, инжир, отварная свекла, свежий кефир) обладают выраженными послабляющими свойствами. Во многих случаях они позволят нормализовать не только собственный стул, но и стул малютки.
Во многих случаях они позволят нормализовать не только собственный стул, но и стул малютки.
Если подобные меры ни к чему не приводят, скорее всего, имеет место нарушение кишечной моторики (гипотония или, напротив, спазм) и /или спазм сфинктера заднего прохода. При спазме сфинктера отхождение газов из кишечника также затруднено, поэтому запору часто сопутствуют выраженные кишечные колики. К сожалению, с этими состояниями практически невозможно бороться домашними способами, так как они связаны с нарушением нервной регуляции тонуса гладких мышц и являются последствиями родовой травмы или неблагоприятного течения беременности. Если им сопутствуют другие симптомы, заставляющие вас обратиться к неврологу (возбудимость или, наоборот, заторможенность крохи, нарушения сна, метеозависимость, нарушения мышечного тонуса и др.), то лечение, назначенное им по поводу неблагополучия центральной нервной системы, часто помогает улучшить и ситуацию с запором. Если при отсутствии стула малыша беспокоят боли и /или вздутие в животе, можно попробовать поставить газоотводную трубочку, что позволит мягко простимулировать анус. При искусственном вскармливании запоры, к сожалению, встречаются намного чаще, так как переваривание молочных смесей представляет собою большую трудность для пищеварительной системы младенца. Во многих случаях нормализовать ситуацию позволяет замена половины суточного рациона малыша кисломолочной смесью (постепенно вводить кислые смеси можно после 3 недель жизни). После 4-6 месяцев жизни можно ввести в рацион малыша отвар и пюре из чернослива, которые помогают справиться с запором в большинстве случаев.
При искусственном вскармливании запоры, к сожалению, встречаются намного чаще, так как переваривание молочных смесей представляет собою большую трудность для пищеварительной системы младенца. Во многих случаях нормализовать ситуацию позволяет замена половины суточного рациона малыша кисломолочной смесью (постепенно вводить кислые смеси можно после 3 недель жизни). После 4-6 месяцев жизни можно ввести в рацион малыша отвар и пюре из чернослива, которые помогают справиться с запором в большинстве случаев.
Что вызывает кровь в стуле ребенка? • KellyMom.com
Келли Боньята, BS, IBCLC
Многие случаи крови в стуле младенцев не имеют известной причины. Если в остальном ребенок здоров и растет, кровь в стуле часто рассасывается сама по себе, но это всегда должен проверить детский врач.
Цвет крови дает представление о ее происхождении. Кровь из толстой или прямой кишки имеет тенденцию быть красной и может выделяться только снаружи стула. Если кровь поступает дальше вверх по желудочно-кишечному тракту, то кровь обычно имеет более темный цвет (темно-коричневый/бордовый, черный) и смешивается со стулом, а не только снаружи.
Некоторые возможные причины появления крови в стуле ребенка:
- Частой причиной появления крови в стуле младенца является небольшая анальная трещина (трещина) из-за напряжения ребенка при прохождении стула. Небольшое количество крови из анальной трещины имеет тенденцию выглядеть как красная полоса на внешней стороне стула.
- Еще одной распространенной причиной появления крови в стуле у младенцев является пищевая аллергия. Основными аллергенами являются продукты из коровьего молока и соя. Дополнительную информацию см. в разделе Непереносимость молочных продуктов и других пищевых продуктов у детей, находящихся на грудном вскармливании.
- Третья распространенная причина: если у мамы трещина на соске или другое кровотечение, ребенок может проглотить немного крови матери (это не вредно для ребенка), которая может проявиться в стуле ребенка.
- Иногда кровь в стуле может быть связана с избытком грудного молока. По словам доктора Джека Ньюмана, кровавый стул у некоторых младенцев был полностью устранен благодаря устранению избыточного питания мамы.
 Это можно сделать, следуя обычным процедурам управления избыточным предложением; также может быть полезно использовать компрессии груди, чтобы увеличить количество жира, которое ребенок получает во время кормления грудью.
Это можно сделать, следуя обычным процедурам управления избыточным предложением; также может быть полезно использовать компрессии груди, чтобы увеличить количество жира, которое ребенок получает во время кормления грудью. - Есть несколько сообщений о случаях появления слизи и/или крови в стуле ребенка после начала приема капель с витаминами/фторидами, при этом кровь исчезала после прекращения приема капель.
- Кровь в стуле также может быть вызвана временной непереносимостью лактозы вследствие кишечной инфекции.
- Определенные виды инфекционной диареи могут вызывать кровавый стул у младенцев, включая Salmonella и C. Difficile. C. Difficile – бактерии, которые размножаются в кишечнике, если баланс бактерий нарушен; токсин может вызвать повреждение слизистой оболочки и кровавый стул.Дети, находящиеся на грудном вскармливании, как правило, имеют менее серьезные симптомы, чем дети, не находящиеся на грудном вскармливании, потому что грудное молоко подавляет рост бактерий.

- Другими возможными причинами являются различные формы колита, инвагинации или других кишечных расстройств.
Кровь в стуле требует обращения в отделение неотложной помощи?
Вы должны всегда обращаться к детскому врачу, если в стуле ребенка обнаружена кровь, но необходимость экстренного визита зависит от поведения вашего ребенка.Если ребенок счастлив и кажется здоровым, позвоните своему врачу, чтобы записаться на прием. Если ребенок испытывает боль в животе, значительное кровотечение в стуле, диарею, рвоту и/или лихорадку, то ему показана более срочная медицинская помощь. По словам доктора Джея Гордона, «постоянная или увеличивающаяся кровь в стуле или кровь, смешанная со слизью (описываемая в текстах как стул в виде «смородинового желе») требует немедленного обращения к врачу».
Дополнительная информация
Журнальные статьи на эту тему
Аллергический проктоколит у младенцев, находящихся на исключительно грудном вскармливании. Протокол Академии медицины грудного вскармливания № 24, из Медицина грудного вскармливания (2011 г.), том 6, номер 6, стр. 435-440.
Протокол Академии медицины грудного вскармливания № 24, из Медицина грудного вскармливания (2011 г.), том 6, номер 6, стр. 435-440.
Уокер М. Управление грудным вскармливанием для клинициста: использование фактических данных. Бостон: Джонс и Бартлетт, 2006: 335–336.
Лоуренс Р., Лоуренс Р. Грудное вскармливание: Руководство для медицинских работников, 6-е изд. Филадельфия, Пенсильвания: Мосби, 2005: 521–523, 549.
.Риордан Дж. Грудное вскармливание и лактация человека, 3-е изд. Бостон и Лондон: Джонс и Бартлетт, 2004: 576–579.
Морбахер Н., Сток Дж. Книга ответов по грудному вскармливанию, третье исправленное издание. Шаумбург, Иллинойс: Международная лига Ла Лече, 2003: 131–133.
Journal of Pediatric Gastroenterology and Nutrition
Тезисы: Ежегодное собрание Североамериканского общества детской гастроэнтерологии и питания; Денвер, 21-24 октября 1999 г.
Медицинский центр MetroHealth и CWRU, Кливленд, Огайо
Реферат 43
ovid.com/mrws/1.0″> Исходная информация : Когда видимая/скрытая кровь обнаруживается в стуле младенцев, находящихся на исключительно грудном вскармливании (EBF), это часто связано с аллергическим колитом, вызванным коровьим молоком/соевым белком.Исключение антигенов из рациона матери обычно приводит к быстрому разрешению. Если кровь сохраняется, несмотря на дальнейшие диетические ограничения матери, врачи могут посоветовать матерям прекратить грудное вскармливание и заменить его гипо-/мон-аллергенной смесью. Ферменты поджелудочной железы использовались некоторыми для лечения экземы из-за аллергии на пищевой белок. Постулируется, что компонент протеазы расщепляет белки-нарушители, делая их менее антигенными. Цель : Определить, исчезает ли устойчивый примесь крови в стуле у новорожденного EBF, несмотря на тщательные диетические ограничения матери, путем предоставления матери ферментов поджелудочной железы. ovid.com/mrws/1.0″> Методы : Четыре доношенных новорожденных EBF (возраст 1,5-3 мес.) были оценены на наличие видимой/скрытой крови в кале, несмотря на ограничение питания матери коровьим молоком/соевым белком. Ни у одной матери не было трещин/воспалений сосков. Все младенцы имели положительный семейный анамнез по атопии, но возбудителей анальной трещины или стула обнаружено не было. Дальнейшее ограничение яиц, пшеницы, рыбы, орехов и арахиса (≥ двух недель) не привело к устранению крови в стуле. Соблюдение диеты контролируется врачом-диетологом. Из-за раздражительности, рефлюкса ГЭ, диареи и гематохезии у двух детей эндоскопия выявила аллергический колит.Затем матерям прописали ферменты поджелудочной железы (Pancrease MT 4®, USP Units: 4000 липазы/12000 амилазы, 12000 протеазы) по две капсулы во время еды/одну во время перекусов. Кровь в стуле отслеживали два-три раза в неделю с помощью тестирования на гваяковую кислоту (Hemoccult®). com/mrws/1.0″> Результаты : У ¾ младенцев кровь в кале исчезла в течение нескольких дней терапии. Одной матери потребовалось три капсулы во время еды/две во время перекусов, прежде чем кровь в кале рассосалась. Никаких побочных эффектов не возникло из-за терапии. Заключение : Терапия ферментами поджелудочной железы матери может быть альтернативным лечением новорожденных с EBF с кровью в кале, когда диетические ограничения не дают результата.Это позволяет матери продолжать грудное вскармливание и снижает риск развития анемии.
Описание секции
ПОСТЕРНАЯ ТЕМА СИМПОЗИИ
Clinical Disorders
© 1999, Европейское общество детской гастроэнтерологии, гепатологии и питания и Североамериканское общество детской гастроэнтерологии,1).Вы можете заметить красные полосы или кровь на подгузниках.
 Хотя это не экстренная ситуация, для выявления причины рекомендуется консультация педиатра. Ректальное кровотечение может быть симптомом некоторых самоограничивающихся состояний или расстройств пищеварения. У некоторых детей могут быть сопутствующие симптомы или плач, а у некоторых может не быть никаких симптомов.
Хотя это не экстренная ситуация, для выявления причины рекомендуется консультация педиатра. Ректальное кровотечение может быть симптомом некоторых самоограничивающихся состояний или расстройств пищеварения. У некоторых детей могут быть сопутствующие симптомы или плач, а у некоторых может не быть никаких симптомов.Читайте дальше, чтобы узнать о причинах, диагностике, лечении и мерах профилактики ректального кровотечения у детей.
Когда кровь в стуле ребенка ненормальна?
Кровь в стуле детей младше 12 недель следует лечить как неотложную помощь.В то время как для детей старшего возраста, если ребенок выглядит здоровым и счастливым, вам не нужно сильно беспокоиться. Плановая педиатрическая консультация целесообразна, чтобы избежать каких-либо осложнений. Однако немедленно обратитесь к врачу, если у ребенка появляются признаки, указывающие на что-то серьезное (2):
- Безутешный плач, раздражительность или суетливость
- Отказ от еды или питья
- Боль в животе
- Значительное кровотечение в стуле, диарея , рвота
- Лихорадка
- Постоянная или увеличивающаяся кровь в стуле
- Кровь, смешанная со слизью
Что вызывает кровь в детском стуле?
Кровь может появляться в стуле ребенка в двух формах: видимая кровь, которую вы видите в виде красных пятен, и скрытая кровь, которую можно различить при лабораторном анализе стула. Если кровотечение происходит внутри желудка (из-за желудочной инфекции или аллергии), кровь может перевариться и придать стулу черноватый вид. Таким образом, форма, в которой появляется кровь в стуле, может быть использована в качестве индикатора вероятной причины.
Если кровотечение происходит внутри желудка (из-за желудочной инфекции или аллергии), кровь может перевариться и придать стулу черноватый вид. Таким образом, форма, в которой появляется кровь в стуле, может быть использована в качестве индикатора вероятной причины.
Вот несколько причин, по которым может быть кровь в стуле младенца:
1. Анальные трещины
Анальная трещина, разрыв внутренней слизистой оболочки заднего прохода, немного кровоточит, что приводит к примеси крови в стуле и подгузник (3).Наличие крови в стуле не является нормальным. Так что, если она сохраняется, необходимо обратиться к врачу. У ребенка, находящегося исключительно на грудном вскармливании, стул более мягкий, жидкий. Если это происходит часто, это может стереть чувствительную слизистую оболочку заднего прохода ребенка. У ребенка с продолжающейся диареей маловероятно, но может развиться анальная трещина, которая может привести к примеси крови в стуле.
У младенцев могут быть запоры, из-за чего у них выделяется твердый стул в виде гранул. Хронический запор у младенцев может привести к примеси крови в стуле из-за чрезмерного растяжения мышц анального сфинктера для прохождения жесткого стула (4).Более твердый и абразивный стул может усугубить существующую анальную трещину.
Хронический запор у младенцев может привести к примеси крови в стуле из-за чрезмерного растяжения мышц анального сфинктера для прохождения жесткого стула (4).Более твердый и абразивный стул может усугубить существующую анальную трещину.
Лечение : Как и любая другая ссадина на теле, анальные трещины заживают сами по себе. Но в случае тяжелого состояния врач может назначить местную мазь.
2. Инфекции
Младенцы уязвимы к желудочно-кишечным инфекциям, но не все инфекции приводят к кровавому стулу. Множество желудочно-кишечных инфекций может привести к появлению крови в стуле ребенка, что делает его специфичным для конкретного случая.Если кровь сопровождается диареей, то это может быть кишечная инфекция такими бактериями, как шигелла, сальмонелла или кампилобактер (5). Эти бактерии вызывают воспаление в кишечнике, что приводит к крошечным разрывам, через которые кровь попадает в стул. Бактерии стрептококка могут инфицировать кожу вокруг анального отверстия, вызывая воспаление. Это может привести к трещине и, в конечном итоге, к крови в стуле младенца.
Это может привести к трещине и, в конечном итоге, к крови в стуле младенца.
Иногда из-за диареи, вызванной инфекцией, стул ребенка может иметь зеленый цвет с пятнами крови.Кровь может быть результатом инфекции, тогда как зеленый цвет обусловлен неправильным расщеплением желчного сока. Зеленый кал при поносе обычно бывает у детей на грудном вскармливании.
Лечение : Плановая доза антибиотиков, назначенная врачом, может помочь вашему ребенку избавиться от инфекции и ее неприятных симптомов.
3. Колит
Колит или язвенный колит встречается редко. Это воспаление внутренней оболочки толстой кишки, также называемой толстой кишкой.У младенцев и новорожденных это состояние называется педиатрическим язвенным колитом (6). Если у ребенка диагностирован колит, диагноз может выявить небольшие язвы в толстой кишке, которые могут быть или не быть болезненными, но могут вызвать кровотечение в стуле ребенка. Причины язвенного колита у детей неизвестны, но считается, что генетика играет важную роль.
Некротизирующий энтероколит — это состояние, которое может вызывать кровь в стуле недоношенного ребенка (7). Недоношенные дети имеют слаборазвитую иммунную систему, что делает их органы уязвимыми для инфекций.В этом состоянии стенки кишечника поражаются бактериями, а бактериальная дегенерация приводит к воспалению, что в конечном итоге приводит к появлению крови в стуле недоношенного ребенка.
Лечение : Врач может назначить курс противовоспалительных препаратов и антибиотиков для регуляции иммунного ответа.
4. Болезнь Крона
Болезнь Крона — редкое воспалительное заболевание толстой кишки, почти идентичное колиту, но отличающееся по своей физиологии и патологии.У младенцев это состояние называется педиатрической болезнью Крона (8). Как и в случае с колитом, этому состоянию нет четкого объяснения, и в первую очередь оно, по-видимому, вызвано генетическими мутациями. Если у кого-то в семье, в том числе у прямого родственника, была диагностирована болезнь Крона, может существовать вероятность развития этого заболевания у маленького ребенка.
Лечение : Болезнь Крона неизлечима. Врач назначит множество лекарств для лечения состояния, и характер лекарства зависит от интенсивности проблемы.В некоторых случаях операция может помочь облегчить долгосрочные симптомы.
5. Аллергии
Определенные пищевые аллергии могут также вызывать кровь в стуле, сопровождаемую слизью. У ребенка может развиться аллергия на молоко (коровье молоко и смесь), пшеницу, ячмень, рожь и овес. Это может быть серьезной проблемой для детей с аллергией, которые начали есть твердую пищу, а также для тех, кто принимает добавки, которые могут содержать глютен в качестве ингредиента. Например, витаминные добавки часто содержат ячменный солод, содержащий глютен (9).Таким образом, у ребенка может появиться кровь в стуле после приема витаминных добавок, и кровотечение останавливается, как только вы прекращаете прием.
Пищевая аллергия может привести к таким состояниям, как аллергический колит и синдром энтероколита, вызванного пищевым белком, оба из которых вызваны аллергическими реакциями на белок в пище.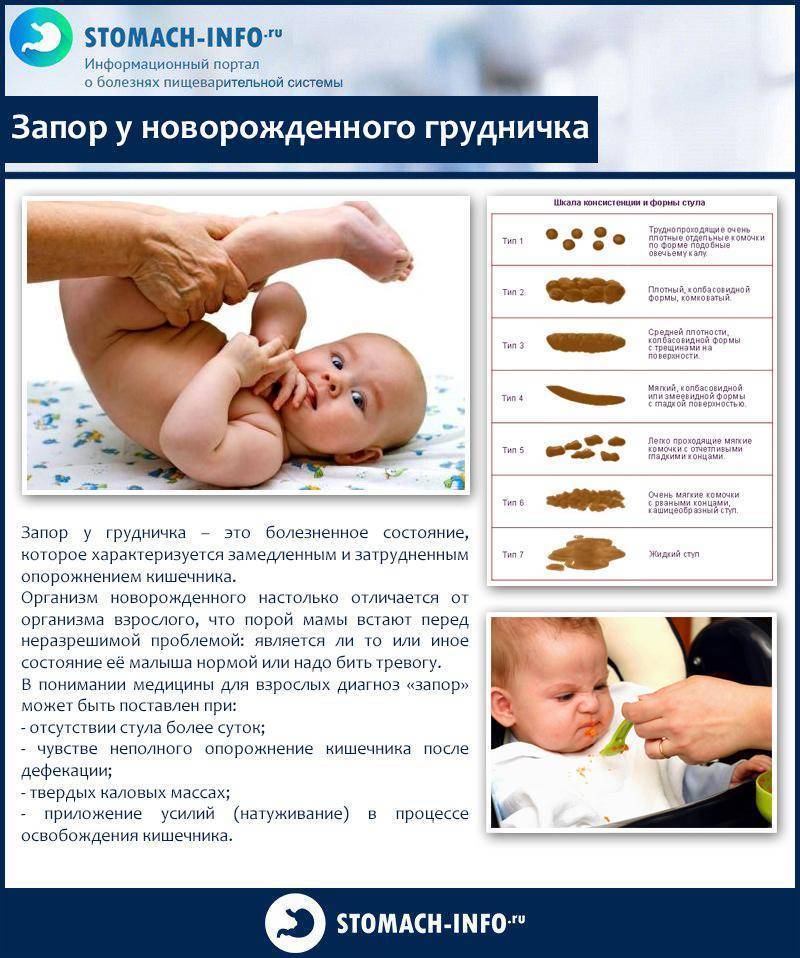 Оба этих состояния могут привести к рвоте и диарее с примесью крови у детей (10).
Оба этих состояния могут привести к рвоте и диарее с примесью крови у детей (10).
Лечение : Аллергия может быть пожизненным состоянием, но ее можно контролировать с помощью различных мер предосторожности, рекомендованных практикующим врачом.
Обратите внимание, что существует разница между кровотечением, вызванным пищевой аллергией, и красным цветом стула, возникающим в результате употребления определенных продуктов, таких как свекла.
Продукты, которые могут вызывать красноватый оттенок стула
Некоторые продукты могут приводить к окрашиванию стула в цвет от красного до черного, что создает ложное впечатление крови в стуле ребенка. Это цвет пищи, которую можно увидеть в стуле, и в стуле нет видимой или скрытой крови. Вот продукты, которые могут вызвать красноватый цвет стула:
- Свекла
- Клюква
- Помидоры
- Красный желатин
Добавки железа могут сделать стул от красновато-черного до черного как смола. Например, такие лекарства, как Цефдинир, используемые для лечения среднего отита, могут вызывать красный стул (11).
Например, такие лекарства, как Цефдинир, используемые для лечения среднего отита, могут вызывать красный стул (11).
Обратите внимание, что у некоторых детей проблемы с желудком диагностируются по скрытой крови. Таким образом, нет уверенности в том, что у всех детей, страдающих желудочными проблемами, будет видимая кровь в стуле.
Как диагностируются эти состояния?
Кровь в стуле, видимая или скрытая, ненормальна для вашего ребенка и требует медицинского осмотра. Состояние диагностируется с помощью следующих методов, позволяющих точно определить количество крови в стуле:
- Анализ кала: Ваш врач порекомендует провести патологический анализ стула вашего ребенка.Это поможет определить наличие бактерий, вирусов, слизи и точное количество крови в стуле вашего ребенка. Этот тест также обнаружит наличие скрытой крови.
- Анализ крови: Анализ крови является вторым обязательным тестом для определения того, не является ли инфекция причиной окрашенного кровью стула ребенка.

- Симптоматический диагноз: Врач поставит утвердительный диагноз состояния после анализа различных других симптомов, которые могут проявляться у вашего ребенка, помимо крови в стуле.Колоноскопия с биопсией может быть проведена в случаях хронического ректального кровотечения, когда образец ткани берется хирургическим путем для определения точного характера медицинской проблемы (1).
Существуют определенные медицинские аномалии, с которыми может столкнуться малыш при обнаружении серьезного заболевания.
Есть ли осложнения из-за крови в стуле ребенка?
Если кровь в стуле ребенка не лечить и состояние усугубляется, то у ребенка существует риск развития следующих медицинских осложнений: анальное отверстие, что приведет к большему натиранию из-за трения со стулом.
- Местные инфекции: Трещины могут инфицироваться кожными бактериями, вызывая воспаление и сильный дискомфорт при дефекации.
 Кроме того, кожная инфекция распространяется на гениталии, что усугубляет ситуацию.
Кроме того, кожная инфекция распространяется на гениталии, что усугубляет ситуацию.
- Непроходимость кишечника: Такие состояния, как колит и болезнь Крона, могут настолько сильно воспалить слизистую оболочку кишечника, что пища не сможет двигаться гладко. Это резко замедляет процесс пищеварения, что затрудняет режим кормления ребенка.
- Недоедание: Поскольку ваш ребенок не может правильно переваривать пищу, он склонен к недоеданию, поскольку питательные вещества из пищи плохо усваиваются воспаленными стенками кишечника. Кроме того, ребенок теряет кровь со стулом, что увеличивает риск развития анемии.
- Язвы: Люди, страдающие болезнью Крона, предрасположены к язвам в любом месте пищеварительного тракта, включая ротовую полость (12). Эти язвы снова подвержены инфицированию.
Вам не нужно беспокоиться об осложнениях, если вы следуете рекомендациям по лечению, назначенным врачом. Кроме того, вы можете принять некоторые меры предосторожности, чтобы уменьшить и предотвратить вероятность появления крови в стуле вашего ребенка.
Кроме того, вы можете принять некоторые меры предосторожности, чтобы уменьшить и предотвратить вероятность появления крови в стуле вашего ребенка.
Меры предосторожности для предотвращения появления крови в стуле ребенка
Вот простые шаги, которые необходимо выполнить, чтобы снизить вероятность появления крови в стуле ребенка:
- Грудное молоко — лучшая пища: Кормите ребенка только грудным молоком за первые шесть месяцев.Грудное молоко лучше всего подходит для желудочно-кишечного тракта вашего ребенка и насыщено антителами, которые помогут предотвратить инфекции. Это повышает эффективность его иммунной системы.
- Периодические осмотры: Периодически проверяйте анальное отверстие вашего ребенка на наличие признаков разрывов или инфекций. Если вы обнаружите что-то тревожное и почувствуете, что это заслуживает медицинской помощи, то не медлите отведите его к врачу.
- Будьте осторожны с аллергией: Когда врач диагностирует аллергию, убедитесь, что ваш малыш держится подальше от этих аллергенов.
 Не ухаживайте за ребенком после употребления любого из этих продуктов. Пищевой аллергией можно управлять с помощью автоинъектора адреналина, который пропишет ваш врач.
Не ухаживайте за ребенком после употребления любого из этих продуктов. Пищевой аллергией можно управлять с помощью автоинъектора адреналина, который пропишет ваш врач.
Хотя кровотечение из желудочно-кишечного тракта (ЖКТ) у младенцев может вызывать затруднения, его можно эффективно контролировать. Наблюдение за стулом вашего ребенка и своевременное обращение к врачу за любыми его нарушениями — лучший способ своевременно предотвратить или вылечить это состояние. Иногда простое решение — это все, что нужно вашей проблеме.Если у вас есть опыт, которым вы можете поделиться с нами, оставьте комментарий ниже.
Ссылки:
Статьи MomJunction написаны на основе анализа исследовательских работ авторов-экспертов и учреждений. Наши ссылки состоят из ресурсов, установленных властями в соответствующих областях. Вы можете узнать больше о достоверности информации, которую мы представляем в нашей редакционной политике.
Вы можете узнать больше о достоверности информации, которую мы представляем в нашей редакционной политике.Рекомендуемые статьи
Следующие две вкладки изменяют содержимое ниже.Дженни Джонсон — дипломированная медсестра, психиатрическая медсестра и акушерка. Последние 20 лет она присматривала за новоиспеченными родителями из своей практики в Дурбане, Южная Африка. Ее дородовая и послеродовая клиника заложила основу для воспитания детей и, как известно, доступна для родителей в любое время. Ее страстью является отдельная мать — каждая с… moreРохит Гару — зоолог-ботаник, ставший писателем с более чем 8-летним опытом написания контента, контент-маркетинга и копирайтинга. Он также получил степень MBA в области маркетинга и управления персоналом и работал в области исследования рынка и электронной коммерции.Рохит пишет на темы, связанные со здоровьем, благополучием и развитием детей. Его статьи размещены на нескольких известных веб-сайтах, в том числе… moreУ ребенка кровь в стуле?
Я часто слышу о крови в стуле. Обычно есть только пятнышки или полосы, и малыш почти всегда доволен и хорошо набирает вес. Действительно, в подавляющем большинстве случаев малыши прибавляют в весе быстрее, чем в среднем. Если это так, то это действительно не о чем беспокоиться, и я бы проигнорировал это.
Обычно есть только пятнышки или полосы, и малыш почти всегда доволен и хорошо набирает вес. Действительно, в подавляющем большинстве случаев малыши прибавляют в весе быстрее, чем в среднем. Если это так, то это действительно не о чем беспокоиться, и я бы проигнорировал это.
Стоит обратиться к детскому врачу только для того, чтобы исключить трещину в заднем проходе. Поскольку у многих детей, находящихся исключительно на грудном вскармливании, наблюдается взрывная дефекация, трещина не исключена.
Если вы не уверены, да, в молоке, полученном из вашего рациона, может быть что-то, вызывающее аллергический колит.
Более чем в 99 процентах случаев «аллергического колита» прекращение грудного вскармливания нецелесообразно, и любой заменитель грудного молока по-прежнему значительно уступает грудному молоку.Кроме того, «специальные» формулы, призванные помочь, не всегда работают.
Вот что написал мне по электронной почте один детский гастроэнтеролог о «молочном колите».
«Я думаю, что желудочно-кишечные кровотечения у младенцев сильно переоценены, и лучше делать меньше, чем просто так. Мне нравится исследовать этих детей, чтобы доказать, что у них аллергический колит. После того, как это доказано, можно легко следить за прогрессом с помощью модификации диеты. Также имейте в виду, что для лечения тяжелого колита может потребоваться от трех до четырех недель.Поэтому говорить, что ограничение диеты не помогло через неделю, неуместно. Пока ребенок растет, оставьте его в покое и найдите время для решения задач».
Под этим детский гастроэнтеролог имеет в виду, что серьезность аллергического или молочного колита «сильно переоценена». В большинстве случаев в стуле ребенка есть только небольшие пятна или прожилки крови. Нет никаких доказательств долгосрочного вреда для ребенка, и, таким образом, обычная практика прекращения грудного вскармливания и перевода ребенка на «специальную» смесь неуместна.
Мой подход к лечению такой же, как и к лечению колик (см. видео и информационные листки на NBCI.ca или DrJackNewman.com).
видео и информационные листки на NBCI.ca или DrJackNewman.com).
Обратите внимание: Bump и содержащиеся в нем материалы и информация не предназначены и не представляют собой медицинские или иные медицинские рекомендации или диагнозы и не должны использоваться как таковые. Вы должны всегда консультироваться с квалифицированным врачом или медицинским работником о ваших конкретных обстоятельствах.
Пятна крови в стуле ребенка: причины, лечение и профилактика
Последнее обновление
Если вас встревожило наличие крови в кале вашего ребенка, вы не одиноки.Большинство родителей вздрагивают, когда обнаруживают кровь в стуле своего ребенка, и это понятно. Однако то, что кажется кровью, может быть изменением цвета стула из-за слегка измененной диеты. Но лучше не оставлять без внимания прожилки крови в стуле ребенка и сразу сообщить об этом педиатру.
Как выглядит кровь в стуле младенца?
Кровь в стуле вашего ребенка можно определить по нескольким красным полосам, которые кажутся разделенными. Стул ребенка также может иметь крошечные пятна.Вы можете наблюдать белую подкладку подгузника ребенка там, где ее хорошо видно. Помните, что он будет заметно отличаться от цвета стула.
Кровь из прямой или толстой кишки, как правило, ярко-красная, и можно увидеть одиночную полосу вне стула. Кровь темно-коричневого, черного или бордового цвета, гомогенно смешанная со стулом, может сочиться из желудочно-кишечного тракта.
Причины появления крови в кале и подгузнике ребенка
В стуле ребенка можно увидеть две формы крови.Это может быть видно невооруженным глазом и выглядеть как красные пятна или скрытая кровь в кале, которые можно обнаружить с помощью химического анализа или микроскопического исследования. Кровотечение внутри желудка придает стулу более темный вид, поскольку кровь переваривается.
Некоторые из причин, которые могут привести к крови в стуле вашего ребенка:
Одной из причин стула с примесью крови и кровянистой слизи в кале ребенка является аллергия на определенные виды продуктов питания. Если ваш ребенок недавно начал есть полутвердую пищу, у него может развиться аллергия на коровье молоко, сухое молоко, овес, ячмень или пшеницу.Если вашего ребенка кормят добавками, содержащими глютен в качестве одного из ингредиентов, это также может привести к этому заболеванию. Ячменный солод является важным ингредиентом витаминных добавок, которые, как известно, содержат глютен. Такие состояния, как аллергический колит и синдром энтероколита, могут привести к пищевой аллергии. Эти условия также могут вызвать рвоту у вашего ребенка.
Это состояние у младенцев известно как педиатрическая болезнь Крона и представляет собой воспалительное заболевание толстой кишки. Считается, что это вызвано генетическими мутациями, и нет никакого объяснения его причины.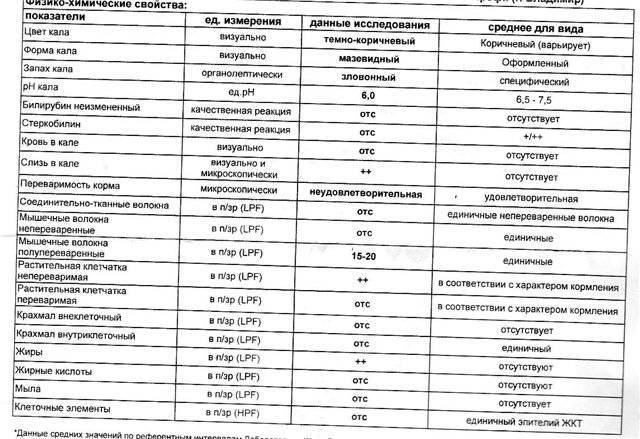 Если у кого-то в вашей семье была диагностирована болезнь Крона, это может увеличить вероятность того, что ваш ребенок заразится аналогичным образом.
Если у кого-то в вашей семье была диагностирована болезнь Крона, это может увеличить вероятность того, что ваш ребенок заразится аналогичным образом.
Воспаление внутренней оболочки толстой кишки (толстой кишки) известно как колит. В этом состоянии в толстой кишке могут появиться крошечные язвы, которые могут причинять или не причинять ребенку боли. Тем не менее, эти язвы несут ответственность за кровь в стуле вашего ребенка. Также известно, что колит вызывается генетическими причинами.
- Некротический энтероколит
Это заболевание поражает недоношенных детей.Внутренние органы недоношенного ребенка подвержены инфицированию, так как их иммунная система еще не полностью сформирована. Бактерии могут легко атаковать стенки кишечника, что приводит к бактериальному ухудшению и впоследствии к воспалению. Это может вызвать появление крови в стуле недоношенного ребенка.
Кровь в кале вашего ребенка может быть вызвана несколькими типами желудочно-кишечных инфекций. Если вместе с диареей в стуле ребенка присутствует кровь, это может быть вызвано такими бактериями, как сальмонелла, кампилобактерия или шигелла.Эти бактерии вызывают воспаление кишечника и вызывают микроразрывы, из-за которых кровь попадает в детские какашки. Бактерии под названием Streptococcus поражают анальное отверстие, что приводит к воспалению и последующим трещинам.
Если вместе с диареей в стуле ребенка присутствует кровь, это может быть вызвано такими бактериями, как сальмонелла, кампилобактерия или шигелла.Эти бактерии вызывают воспаление кишечника и вызывают микроразрывы, из-за которых кровь попадает в детские какашки. Бактерии под названием Streptococcus поражают анальное отверстие, что приводит к воспалению и последующим трещинам.
Незначительные разрывы внутренней слизистой оболочки заднего прохода ребенка могут вызвать кровотечение. Дети, страдающие диареей, более подвержены этому заболеванию, поскольку поражается чувствительная слизистая оболочка. Запор вызывает у ребенка твердый стул в виде шариков.Анальный проход и окружающие его мышцы чрезмерно растянуты, поэтому в стуле можно увидеть кровь. Существующая анальная трещина также может усугубляться, когда ребенок испражняется твердым стулом.
- Избыточное потребление грудного молока
Если у матери вырабатывается избыточное количество грудного молока, потребление ребенком молока может увеличиться.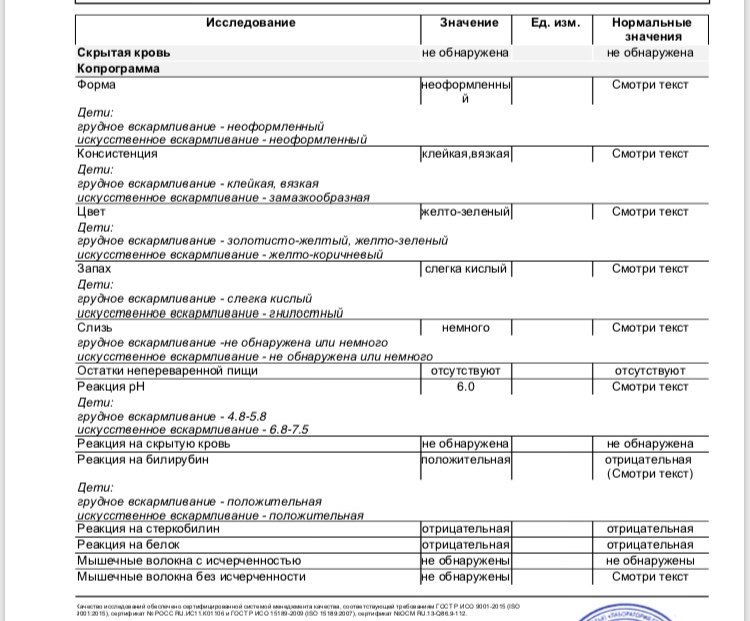 В некоторых случаях это может привести к инфекции кишечника и непереносимости лактозы.
В некоторых случаях это может привести к инфекции кишечника и непереносимости лактозы.
Какие продукты могут вызывать красноватый стул?
Иногда у вас может сложиться впечатление, что в стуле вашего ребенка есть кровь, когда он меняет цвет.Это может быть ложной тревогой, так как красный или темно-коричневый цвет стула может быть вызван некоторыми специфическими видами продуктов. Это не обязательно может быть скрытая кровь.
Такие продукты, как помидоры, клюква, свекла и красный желатин, обычно вызывают изменение цвета стула у ребенка. Если у вас или у вашего ребенка низкий уровень железа, врач может назначить препараты железа. Это приведет к темно-коричневому, красноватому или черному цвету стула. Хотя это нормально, поговорите со своим врачом, чтобы исключить любые сомнения относительно состояния.
Как диагностируется это состояние?
Если вы заметили видимую или скрытую кровь в кале вашего ребенка, вам следует немедленно обратиться к врачу. Следующие тесты помогут определить причину и серьезность проблемы:
Патологоанатомическое исследование стула вашего ребенка является первым шагом, который предпримет ваш врач.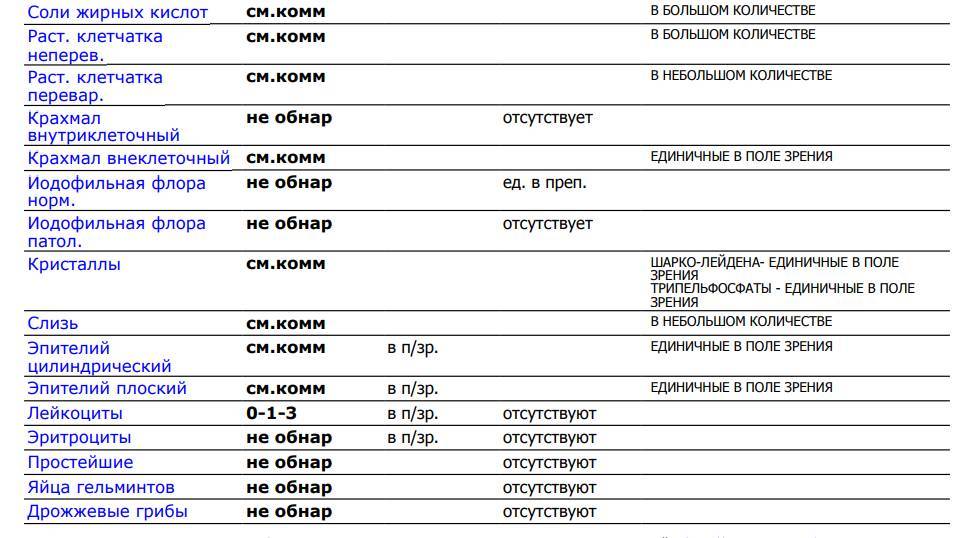 Он проверит и подтвердит наличие вируса, слизи или бактерий в стуле вашего ребенка, а также определит точное количество крови в нем.Это также полезно при проверке на скрытую кровь.
Он проверит и подтвердит наличие вируса, слизи или бактерий в стуле вашего ребенка, а также определит точное количество крови в нем.Это также полезно при проверке на скрытую кровь.
Чтобы убедиться, что стул ребенка с примесью крови из-за какой-либо инфекции, необходимо провести анализ крови в обязательном порядке, и его следует провести быстро.
Врач изучит различные другие симптомы, которые проявляет ребенок, чтобы подтвердить свой диагноз, помимо выделения крови в стуле. В крайне редких случаях, если врач считает, что состояние серьезное, он или она может также выбрать биопсию с использованием образца ткани, удаленного хирургическим путем.
Осложнения
Игнорирование крови в стуле ребенка может еще больше усугубить состояние и привести ко многим осложнениям.Некоторые из осложнений, которые это может вызвать, следующие:
- Непроходимость кишечника
Поскольку слизистая оболочка кишечника воспаляется из-за болезни Крона и колита, пища не может пройти гладко. Процесс пищеварения замедляется, что влияет на режим кормления ребенка.
Процесс пищеварения замедляется, что влияет на режим кормления ребенка.
Вокруг анальной области могут оставаться рубцы из-за повторяющихся анальных трещин. Трение, вызванное прохождением стула, приводит к дальнейшему соскабливанию.
Это прямой результат неправильного пищеварения, так как воспаление кишечника не позволяет пище усваиваться. Кроме того, поскольку со стулом происходит некоторая потеря крови, это может привести к анемии.
Бактерии кожи воздействуют на трещины, и ребенок будет испытывать сильный дискомфорт при выполнении движений, а также может вызвать воспаление. Если эта инфекция распространяется на близлежащие области, такие как гениталии, это может усугубить ситуацию.
Болезнь Крона может быть переносчиком патологических язв во рту и пищеварительной системе.Такие язвы могут инфицироваться и вызывать множественные осложнения.
Лечение крови в стуле ребенка
Кровь в детских фекалиях можно удалить следующими способами:
Врач сначала остановит кровотечение после проведения детальной диагностики. Затем он назначит лечение, чтобы предотвратить рецидив. Лекарства помогут сохранить стул мягким, что уменьшит напряжение.
Затем он назначит лечение, чтобы предотвратить рецидив. Лекарства помогут сохранить стул мягким, что уменьшит напряжение.
Если у вашего ребенка диагностированы ювенильные полипы, их удаление остановит кровотечение.Эндоскопия обычно проводится, так как это неинвазивная процедура. Здесь лекарство вводится непосредственно в область, чтобы остановить кровотечение.
Эта процедура проводится с помощью эндоскопа и является быстрым и эффективным способом лечения этого состояния. Нагревательный зонд, прикрепленный к эндоскопу, также используется для лечения пораженного участка.
Если эндоскопия не может остановить кровотечение, врачи могут выбрать операцию.
Как предотвратить кровь в стуле вашего ребенка?
Вы должны предпринять следующие шаги, чтобы предотвратить попадание крови в стул вашего ребенка:
Убедитесь, что вы кормите ребенка грудью в течение первых шести месяцев, и это укрепит работу его иммунной системы.Желудочно-кишечный тракт ребенка получает пользу от грудного молока из-за присутствующих в нем антител. Это предотвращает инфекции и здоровье ребенка.
Это предотвращает инфекции и здоровье ребенка.
Обязателен еженедельный осмотр анальной области и отверстия ребенка. Ищите признаки инфекций или разрывов, если таковые имеются. Позвоните своему врачу, если вы обнаружите какие-либо такие признаки и обратитесь за медицинской помощью.
- Обратите внимание на аллергию
Если ваш врач может выявить какую-либо аллергию, позаботьтесь о том, чтобы ваш ребенок всегда был защищен от нее.Если вы потребляете такие продукты, которые вызывают аллергию, какое-то время не кормите ребенка. Обратитесь за медицинской консультацией, чтобы справиться с пищевой аллергией, и регулярно наблюдайтесь.
Когда следует обратиться к врачу?
Если вы заметили кровь в кале вашего ребенка, обязательно обратитесь к врачу. Тем не менее, поведение вашего ребенка определит необходимость экстренного визита в клинику. Если ребенок в норме и не проявляет признаков внешнего дискомфорта, запишитесь на прием и обсудите появление крови с врачом.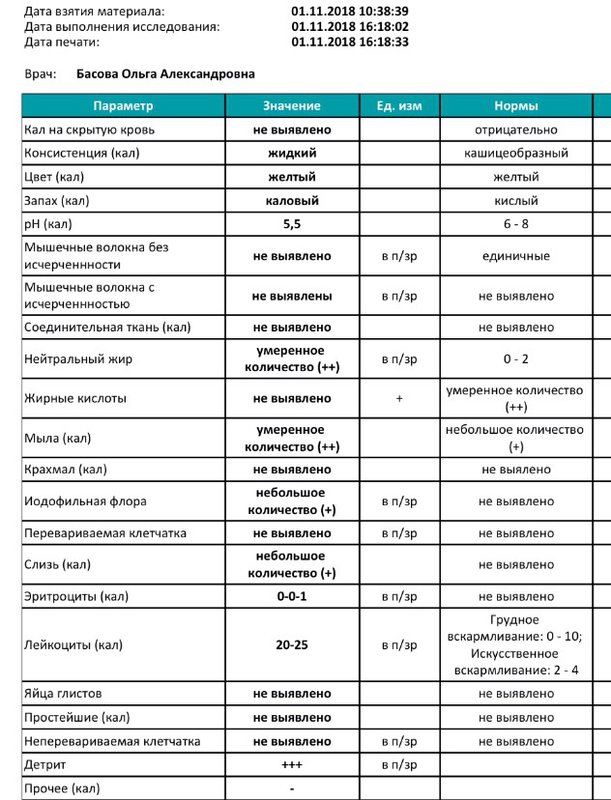 Сильная боль в животе (ребенок плачет, чтобы указать на это), диарея, рвота и значительное количество крови в стуле требуют немедленной медицинской помощи.
Сильная боль в животе (ребенок плачет, чтобы указать на это), диарея, рвота и значительное количество крови в стуле требуют немедленной медицинской помощи.
Если у вашего ребенка постоянно выделяется кровь в стуле, его необходимо тщательно обследовать. Если это был единичный случай, следите за тем, чтобы ваш ребенок получал необходимое количество клетчатки в своем рационе. Держите своего врача в курсе любых изменений в стуле, таких как темный цвет или твердый стул.
Кровь в кале у ребенка: аллергия на молоко или что-то другое? |
Ты паникуешь, да? Вы нашли крови в кале вашего ребенка и вы в панике.
Хорошо, сделайте глубокий вдох.
Кровь в стуле ребенка обычно не является серьезной проблемой, однако об этом определенно стоит беспокоиться. Вам нужно выяснить причину и поговорить с педиатром.
Прочтите: Руководство по наиболее распространенным проблемам грудного вскармливания
Тем не менее, я все же рекомендую хорошо разбираться в этом вопросе, особенно если вы кормите грудью. Педиатры не всегда хорошо информированы, когда речь идет о проблемах грудного вскармливания.
Педиатры не всегда хорошо информированы, когда речь идет о проблемах грудного вскармливания.
Когда моему первому ребенку было несколько недель, я заметила немного крови в ее подгузнике. Я позвонила педиатру и тупо сказала: «У моего ребенка в подгузнике немного крови».
Мне сказали, что небольшое количество крови в стуле новорожденного — это нормально. Что это была кирпичная пыль (это кристаллы уратов, часто встречающиеся в МОЧЕ ребенка на грудном вскармливании. Не стул. К сожалению, я упустила эту важную деталь.)
Затем это случилось снова. Мне снова сказали, что это нормально, хотя я действительно начинал паниковать.
Затем, в возрасте 6 недель, я снова увидела кровь в стуле моего ребенка. И в этот раз МНОГО.
Наконец мой врач понял, что я пытаюсь сказать, чтобы я могла начать лечить своего ребенка.
В итоге у нее была аллергия на молоко, но есть и другие причины появления крови в детских какашках.
Узнайте больше о признаках аллергии на молочные продукты у детей или просмотрите все публикации, которые я написал о детях с аллергией на молочный белок.
Причины появления крови в детских какашках
Кровь в детском стуле и запорКак все новое для наших малышей, так и какание.Это может быть неудобно для наших детей, а иногда и болезненно, особенно если у вашего ребенка запор.
Запор может вызвать анальные трещины или слезы, которые не всегда можно увидеть. Это самая частая причина появления крови в детских какашках. Кровь будет выглядеть как полоса на внешней стороне стула ребенка.
Если у вашего ребенка запоры, может помочь изменение диеты.
Кровь в стуле ребенка при грудном вскармливанииТрещины на сосках
Если вы кормите грудью и у вас потрескались и кровоточат соски, кровь в подгузнике вашего ребенка, вероятно, является кровью, которую ребенок проглотил.
Хотя это безвредно для вашего ребенка, важно, чтобы вы нашли способ исцелить себя.
См. мои советы по грудному вскармливанию от боли, в которых я расскажу вам о лучших методах облегчения боли в сосках при грудном вскармливании.
У вашего ребенка пищевая аллергия
Хотя у большинства младенцев нет проблем с питанием кормящей матери, это не всегда так. Так было с обоими моими детьми.
Самая распространенная пищевая аллергия у детей — это аллергия на молоко и сою.
Если у вашего ребенка кровь в стуле и любой из следующих симптомов, вероятно, причиной является пищевая аллергия:
- Чрезмерное срыгивание
- ГЭРБ или кислотный рефлюкс
- Симптомы колик и/или чрезмерного плача
- Зеленый стул с кровью и слизью в кале
- Экзема, сыпь и/или крапивница
- Чрезмерная газообразованность
- Красные, зудящие глаза
- Свистящее дыхание, заложенность носа и т. д.
Для лечения аллергии на молоко кормящей маме необходимо полностью исключить из своего рациона все виды молочных продуктов и сои.Если ребенок находится на искусственном вскармливании, вам необходимо перейти на гидролизованную смесь или смесь на основе аминокислот.
Подробнее о моем опыте и о том, как начать работу с MSPI, см.
Переизбыток
Иногда избыток может вызвать раздражение органов вашего ребенка, что приведет к появлению крови в стуле ребенка.
Переизбыток просто означает, что вы производите слишком много молока. Когда вы производите слишком много молока, ваш ребенок получает слишком много водянистого переднего молока и недостаточно жирного заднего молока.
У вас может быть переизбыток, если:
- Ребенок часто давится и отщелкивается, особенно в начале кормления
- Грудное молоко сильно разбрызгивается после того, как ребенок отпирает грудь
- Ребенок часто срыгивает
- У ребенка очень газы
- Вы часто наедаетесь
Чтобы справиться с переизбытком молока и контролировать выработку молока, попробуйте блокировать кормление. Блочная подача — это просто подача с одной стороны в течение определенного периода времени (одна подача, две подачи и т. д.).
д.).
После начала приема капель с витаминами или фтором
Если вы недавно начали давать ребенку капли с витаминами или фтором, они могут вызвать появление крови в стуле вашего ребенка. Прекратите использование, чтобы увидеть, помогает ли это.
Кишечная инфекция
Если кровь в стуле вашего ребенка сопровождается диареей, лихорадкой и рвотой, у вашего ребенка может быть кишечная инфекция, вызванная ротавирусом, сальмонеллой или кишечной палочкой.
В этом случае как можно скорее отведите ребенка к педиатру.
Другие более серьезные проблемы, такие как кишечные расстройства, инвагинация или колит
Хотя это очень редко, у вашего ребенка могут быть другие серьезные проблемы. Пожалуйста, проконсультируйтесь с врачом вашего ребенка, чтобы исключить любое из этих более серьезных состояний.
Кровь в стуле ребенка и прорезывание зубов Пока я собиралась, чтобы написать этот пост, я наткнулась на кучу разных мам, которые спрашивали, может ли прорезывание зубов вызывать кровь в стуле.
Мне не удалось найти никакой медицинской информации по этому вопросу. Тем не менее, прорезывание зубов может вызвать зеленый слизистый стул из-за увеличения количества слюны, которую проглатывает ваш ребенок. Эта слюна может раздражать кишечник вашего ребенка. Так возможно ли, что прорезывание зубов может вызвать кровь в стуле?
Я не медицинский эксперт, но достаточное раздражение (по моему неопытному мнению) может быть, возможно вызвать небольшое кровотечение.
Когда у моего первого ребенка режутся зубки, у нее начинается бешенное газообразование.Настолько газированный, что она кричала и кричала по ночам, пока не прошла его, а потом через пару часов сценарий повторялся снова. Это происходило каждый раз, без исключения, когда у нее режутся зубки.
Но попробуйте найти врача или медицинский журнал, в котором говорится, что повышенное газообразование является признаком прорезывания зубов. Вы не будете. Поверьте, я пытался.
Так что я бы сказал, что все возможно.
Что делать, если у вашего ребенка кровь в кале
Будьте готовы сообщить своему врачу, есть ли кровь в корме, в одном месте или она выглядит как полоса.
Также будьте готовы сообщить врачу цвет крови:
- Если кровь ярко-красного или темно-бордового цвета, это указывает на проблемы с желудочно-кишечным трактом вашего ребенка.
- Диарея и красная кровь указывают на бактериальную инфекцию.
- Твердый стул с небольшой прожилкой крови указывает на анальный разрыв.
- Кровь в стуле, которая не ярко-красная, но и не темная, также указывает на пищевую аллергию.
- Черноватая кровь, вероятно, является переваренной кровью из треснутых сосков кормящей мамы.
Наконец, подумайте о том, чтобы сохранить образец стула вашего ребенка, так как ваш врач может проверить его, чтобы убедиться, что это кровь.
Вербовка всех детей, находящихся на строгом грудном вскармливании, с кровью в стуле – просмотр полного текста
Краткое резюме:
Грудное вскармливание является наиболее питательной формой питания для младенцев и рекомендуется, по крайней мере, в течение первых четырех месяцев жизни. У младенцев, находящихся на грудном вскармливании, может развиться непереносимость молочного белка. Лечение непереносимости белков грудного молока отличается от лечения непереносимости белков коровьего молока у детей, находящихся на искусственном вскармливании.Поскольку многие считают, что грудное молоко по питательным свойствам превосходит смесь и приводит к привязанности матери к младенцу, матерям часто советуют продолжать грудное вскармливание. Несмотря на отсутствие данных, основанных на фактических данных, подтверждающих или опровергающих модификацию диеты матери, предлагается, чтобы они строго исключали потребление молочных продуктов и избегали докорма смесями на основе коровьего молока. Исследователи проводят это исследование, чтобы продемонстрировать, что исключение молочных продуктов из рациона кормящей матери не приведет к устранению непереносимости белков грудного молока.
У младенцев, находящихся на грудном вскармливании, может развиться непереносимость молочного белка. Лечение непереносимости белков грудного молока отличается от лечения непереносимости белков коровьего молока у детей, находящихся на искусственном вскармливании.Поскольку многие считают, что грудное молоко по питательным свойствам превосходит смесь и приводит к привязанности матери к младенцу, матерям часто советуют продолжать грудное вскармливание. Несмотря на отсутствие данных, основанных на фактических данных, подтверждающих или опровергающих модификацию диеты матери, предлагается, чтобы они строго исключали потребление молочных продуктов и избегали докорма смесями на основе коровьего молока. Исследователи проводят это исследование, чтобы продемонстрировать, что исключение молочных продуктов из рациона кормящей матери не приведет к устранению непереносимости белков грудного молока.
| Состояние или болезнь | Вмешательство/лечение | Фаза |
|---|---|---|
| Непереносимость белков грудного молока | Другое: Безмолочная диета | Непригодный |
Грудное вскармливание является наиболее питательной формой питания для младенцев и рекомендуется, по крайней мере, в течение первых четырех месяцев жизни. У младенцев, находящихся на грудном вскармливании, может развиться непереносимость молочного белка. Лечение непереносимости белков грудного молока отличается от лечения непереносимости белков коровьего молока у детей, находящихся на искусственном вскармливании. Поскольку многие считают, что грудное молоко по питательным свойствам превосходит смесь и приводит к привязанности матери к младенцу, матерям часто советуют продолжать грудное вскармливание. Несмотря на отсутствие данных, основанных на фактических данных, подтверждающих или опровергающих модификацию диеты матери, предлагается, чтобы они строго исключали потребление молочных продуктов и избегали докорма смесями на основе коровьего молока.Исследователи проводят это исследование, чтобы продемонстрировать, что исключение молочных продуктов из рациона кормящей матери не приведет к устранению непереносимости белков грудного молока. Некоторые младенцы испытывают трудности с перевариванием грудного молока. В этом случае врач может посоветовать матери исключить молочные продукты из своего рациона до тех пор, пока мать продолжает кормить грудью или пока ребенку не исполнится 12 месяцев.
У младенцев, находящихся на грудном вскармливании, может развиться непереносимость молочного белка. Лечение непереносимости белков грудного молока отличается от лечения непереносимости белков коровьего молока у детей, находящихся на искусственном вскармливании. Поскольку многие считают, что грудное молоко по питательным свойствам превосходит смесь и приводит к привязанности матери к младенцу, матерям часто советуют продолжать грудное вскармливание. Несмотря на отсутствие данных, основанных на фактических данных, подтверждающих или опровергающих модификацию диеты матери, предлагается, чтобы они строго исключали потребление молочных продуктов и избегали докорма смесями на основе коровьего молока.Исследователи проводят это исследование, чтобы продемонстрировать, что исключение молочных продуктов из рациона кормящей матери не приведет к устранению непереносимости белков грудного молока. Некоторые младенцы испытывают трудности с перевариванием грудного молока. В этом случае врач может посоветовать матери исключить молочные продукты из своего рациона до тех пор, пока мать продолжает кормить грудью или пока ребенку не исполнится 12 месяцев.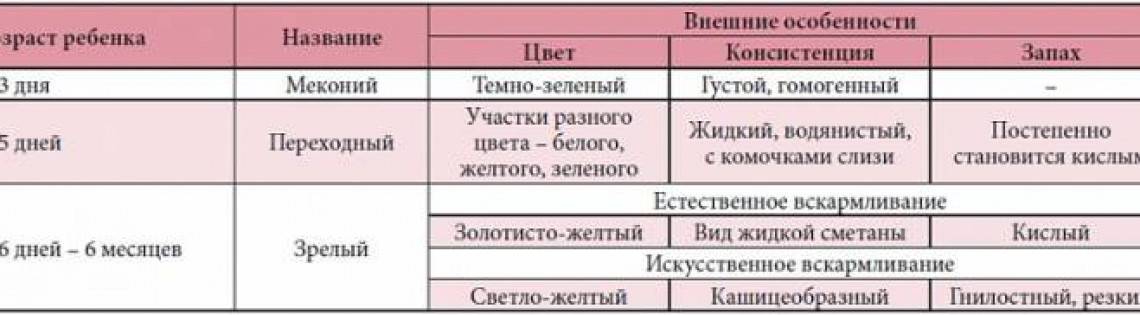



 На фоне заболевания прямой кишки у них возникают расстройства психоэмоциональной сферы.
На фоне заболевания прямой кишки у них возникают расстройства психоэмоциональной сферы. Также после родов может наблюдаться боль в заднем проходе и стул с кровью;
Также после родов может наблюдаться боль в заднем проходе и стул с кровью;
 д.)2;
д.)2;


 Журнал «Лечащий врач» №6 2010 год.
Журнал «Лечащий врач» №6 2010 год.
 В этом случае слизистая страдает в результате влияния болезнетворных микроорганизмов и продуктов их жизнедеятельности. Риск развития дисбактериоза значительно возрастает, если маме и /или малышу назначались антибактериальные препараты.
В этом случае слизистая страдает в результате влияния болезнетворных микроорганизмов и продуктов их жизнедеятельности. Риск развития дисбактериоза значительно возрастает, если маме и /или малышу назначались антибактериальные препараты. Это можно сделать, следуя обычным процедурам управления избыточным предложением; также может быть полезно использовать компрессии груди, чтобы увеличить количество жира, которое ребенок получает во время кормления грудью.
Это можно сделать, следуя обычным процедурам управления избыточным предложением; также может быть полезно использовать компрессии груди, чтобы увеличить количество жира, которое ребенок получает во время кормления грудью.
 Кроме того, кожная инфекция распространяется на гениталии, что усугубляет ситуацию.
Кроме того, кожная инфекция распространяется на гениталии, что усугубляет ситуацию. Не ухаживайте за ребенком после употребления любого из этих продуктов. Пищевой аллергией можно управлять с помощью автоинъектора адреналина, который пропишет ваш врач.
Не ухаживайте за ребенком после употребления любого из этих продуктов. Пищевой аллергией можно управлять с помощью автоинъектора адреналина, который пропишет ваш врач.