Гормональные исследования во время беременности / Няня.ru
27.02.2012Нона Овсепян, врач-консультант Независимой лаборатории ИНВИТРО
Зачем необходимо контролировать уровень гормонов?
Гормоны – удивительные биологически активные вещества, которые влияют не только на состояние здоровья, но и на внутренний мир человека. Природой предусмотрено, что в женском организме сразу после зачатия активизируются специальные гормоны беременности, которые не только помогают малышу полноценно развиваться, но также настраивают будущую маму на желанное материнство, учат любить растущего внутри кроху и привыкать заботиться о нем.
В период ожидания малыша происходят серьезные изменения во всем организме женщины — особенно это касается ее гормонального фона. Изменения происходят во всей эндокринной системе. Организм будущей мамы, полностью перестраиваясь, создает условия для вынашивания и нормального развития малыша и уже с первых дней беременности начинает готовиться к родам.
Все гормональные показатели организма будущей мамы играют огромную роль — а именно, являются важнейшими показателями развития плода. Поэтому уровень гормонов в обязательном порядке контролируется лечащим врачом с помощью специальных обследований — пренатальных скринингов, которые женщине необходимо пройти как минимум 2 раза: в первом триместре (11-12 недель) и во втором триместре (16-19 недель). Разберемся, какие показатели входят в это обязательное обследование, о чем говорит повышение или понижение уровня того или иного гормона и в чем состоит их роль.
Гормоны, которые «производит» организм будущего малыша
ХГЧ. Это хорионический гонадотропин человека, гормон, который активно вырабатывается клетками хориона (оболочки плода) сразу после того, как он прикрепляется к стенке матки. «Производство» этого гормона жизненно необходимо для сохранения и поддержания беременности! Именно ХГЧ контролирует выработку основных гормонов беременности — эстрогенов и прогестерона. При серьезном недостатке ХГЧ оплодотворенная яйцеклетка отсоединяется от матки, и снова наступает менструация — иными словами, происходит самопроизвольный выкидыш.
Тест на ХГЧ во время беременности играет огромную роль.
Во-первых, анализ на уровень ХГЧ в крови способен подтвердить, что вы станете мамой, уже на 5-6 день после зачатия. Это намного раньше и, главное, намного надежнее, чем использование обычных экспресс-тестов.
Во-вторых, тест необходим, чтобы определить точный срок беременности. Очень часто будущая мама не может назвать точную дату зачатия или же называет ее, но неправильно. Вместе с тем каждому сроку соответствуют определенные показатели роста и развития, отклонения от нормы могут свидетельствовать о возникновении осложнений.
В-третьих, уровень ХГЧ в крови способен довольно точно «рассказать» о том, правильно ли развивается ваш малыш.
Внеплановое повышение уровня ХГЧ обычно происходит при многоплодии, гестозе, приеме синтетических гестагенов, сахарном диабете у будущей мамы, а также может говорить о некоторых наследственных заболеваниях у малыша (например, о синдроме Дауна) и множественных пороках развития.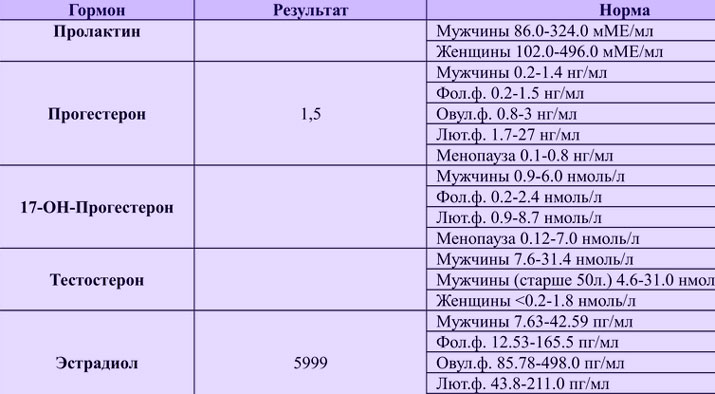 Ненормально низкий уровень ХГЧ может стать признаком внематочной и неразвивающейся беременности, задержки в развитии плода, угрозы самопроизвольного аборта, хронической плацентарной недостаточности.
Ненормально низкий уровень ХГЧ может стать признаком внематочной и неразвивающейся беременности, задержки в развитии плода, угрозы самопроизвольного аборта, хронической плацентарной недостаточности.
Однако не спешите бить тревогу: повышенные или пониженные значения также могут говорить о том, что срок беременности был изначально установлен неправильно. Правильно интерпретировать результаты анализов поможет ваш лечащий врач.
Плацентарный лактоген и свободный эстриол. Контроль уровня этих гормонов крайне важен для оценки риска развития наследственных хромосомных аномалий у будущего малыша (это синдромы Дауна, Эдвардса, Тернера, Патау, дефект нервной трубки и т.д.)
Свободный эстриол «производится» плацентой. Этот гормон улучшает ток крови по сосудам матки, а также способствует развитию протоков молочных желез, подготавливая организм будущей мамы к кормлению малыша. Уровень свободного эстриола меняется при любых патологических состояниях:
- при фетоплацентарной недостаточности, когда меняется нормальный кровоток и питание в плаценте;
- при задержке развития плода;
- при подозрении на переношенную беременность.

Гормоны беременности
Эстрадиол и прогестерон. Гормональные исследования обязательно включают в себя анализы на уровень прогестерона и эстрадиола. Именно они заботятся о вашем будущем малыше, поддерживая нормальное течение беременности, поэтому и называются главными гормонами гестации (беременности).
Эстрадиол вырабатывается яичниками, а во время беременности еще и плацентой. Во время беременности уровень гормона резко возрастает, и неудивительно – эстрадиол «отвечает» за нормальное течение беременности. На ранних сроках по концентрации этого гормона оценивают функционирование плаценты. Снижение уровня эстрадиола говорит о серьезной угрозе прерывания беременности.
Кстати, именно под влиянием этого гормона женщина испытывает естественное желание «свить гнездо», все обустроить и подготовить к рождению малыша. Перед родами концентрация гормона в организме будущей мамы достигает своего «пика», что также объясняется естественными причинами — эстрадиол, действуя, как сильнейшее природное обезболивающее, помогает сделать процесс рождения малыша менее болезненным.
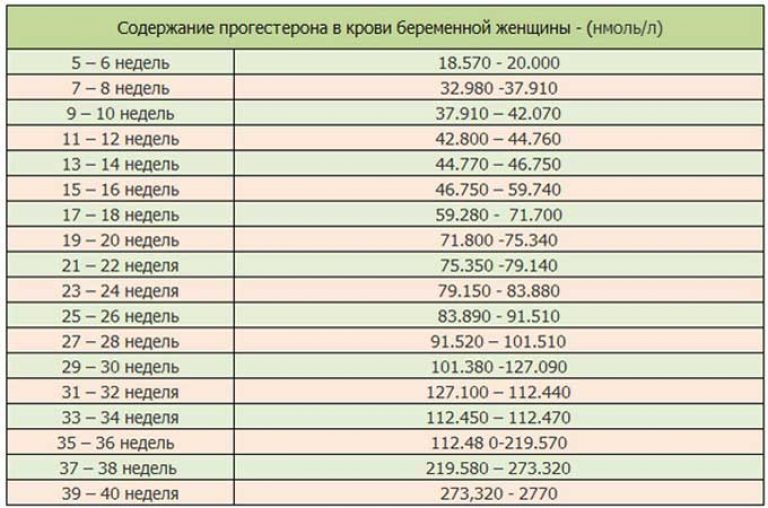
Прогестерон — это также основной «гормон беременности», основная задача которого — сохранить беременность и создать необходимые условия для развития плода. Нормальный уровень прогестерона необходим для того, чтобы произошло само зачатие. Совместно с эстрогенами гормон способствует прикреплению оплодотворенной яйцеклетки к эндометрию и заботливо снижает повышенный тонус матки, предупреждая выкидыш. Во время вынашивания малыша прогестерон стимулирует рост и созревание молочных желез, «готовя» организм будущей мамы к грудному вскармливанию, а в психологическом плане — успокаивает ее и морально поддерживает. К сожалению, у этого гормона есть и «побочные» эффекты, знакомые каждой беременной, — это повышенная сонливость, тошнота, частое мочеиспускание, болезненность и набухание груди.
Совместно с эстрогенами гормон способствует прикреплению оплодотворенной яйцеклетки к эндометрию и заботливо снижает повышенный тонус матки, предупреждая выкидыш. Во время вынашивания малыша прогестерон стимулирует рост и созревание молочных желез, «готовя» организм будущей мамы к грудному вскармливанию, а в психологическом плане — успокаивает ее и морально поддерживает. К сожалению, у этого гормона есть и «побочные» эффекты, знакомые каждой беременной, — это повышенная сонливость, тошнота, частое мочеиспускание, болезненность и набухание груди.
При недостатке прогестерона беременность может протекать с серьезными осложнениями. Дефицит гормона необходимо срочно восполнить, иначе увеличивается риск неразвивающейся беременности и выкидыша.
Важно! Анализ на уровень эстрадиола и прогестерона проводится как во время беременности, так и при подготовке к рождению ребенка, особенно это необходимо в тех случаях, когда у женщины уже были случаи выкидыша.
Гормоны щитовидной железы
Большую роль для развития малыша играет нормальное функционирование щитовидной железы будущей мамы. О наличии гипо- или гиперфункции железы способны также «рассказать» соответствующие гормоны (ТТГ, Т3 и Т4).
О наличии гипо- или гиперфункции железы способны также «рассказать» соответствующие гормоны (ТТГ, Т3 и Т4).
Гормоны материнства
Незаменимую роль во время ожидания малыша играют также гормоны гипофиза (это эндокринная железа, расположенная в гипоталамическом отделе головного мозга). Во время родов гипофиз высвобождает в кровь гормон окситацин, который стимулирует маточные сокращения. А после родов начинается активный синтез гормона пролактина, который «отвечает» за лактацию. При недостатке пролактина женщина просто не смогла бы полноценно кормить своего малыша грудным молоком.
Кроме того, пролактин и окситацин еще называют «гормонами материнства», потому что благодаря им сердце мамы наполняется нежностью, она чувствует удовольствие от кормления и общения с ребенком, что еще больше привязывает ее к малышу. Эти гормоны, по сути, и обеспечивают волшебное «превращение» женщины в маму — под их влиянием приоритеты резко меняются, учеба, работа, карьера и личный успех отходят на второй план, а главное место в сердце женщины занимает маленькое родное существо.
низкий эстрадиол при беременности — 25 рекомендаций на Babyblog.ru
Привет, девочки! заранее прошу прощения за дикий набор слов, но просто необходимо выговориться!
Сегодня была на приеме у своей Г, которая ввела меня в 2ух часовую истерику с слезами-соплями и тремором рук. Начну с того, что пришла к ней за 3 дня до задержки, так как с 15 по 25 день ставила прогестерон, а отменять при беременности его нельзя, поэтому было велено с 25 ДЦ делать тесты и при намеке на беременность бежать к ней. Прогик не понижен, а на нижней границе нормы. Сегодня 13 день задержки (43 ДЦ). С момента как я прибежала к ней с едва полосатым тестом хожу через день на ХГЧ (опустим тот момент, что исключительно в частную лабораторию. так как результат нужен в тот же день по ее предписанию), с ХГЧ сдаю еще то прогестерон, то эстрадиол, то пролактин. Вобщем через день 300-750 грн. Но беременность первая долгожданная да и не врач я чтобы такие моменты оспаривать. Ей постоянно не нравятся мои показатели хотя по значениям лаборатории они средние.
Прогик не понижен, а на нижней границе нормы. Сегодня 13 день задержки (43 ДЦ). С момента как я прибежала к ней с едва полосатым тестом хожу через день на ХГЧ (опустим тот момент, что исключительно в частную лабораторию. так как результат нужен в тот же день по ее предписанию), с ХГЧ сдаю еще то прогестерон, то эстрадиол, то пролактин. Вобщем через день 300-750 грн. Но беременность первая долгожданная да и не врач я чтобы такие моменты оспаривать. Ей постоянно не нравятся мои показатели хотя по значениям лаборатории они средние.Прилагаю некоторые показатели (цикл 29-30 дней):
28 ДЦ ХГЧ — 59,9
30 ДЦ ХГЧ — 113,8, Эстрадиол — 161,5, Прогик — 48,76
32 ДЦ ХГЧ — 209,4, Эстрадиол 171,7
33 ДЦ ХГЧ — 357,5
35 ДЦ ХГЧ — 790,1, Эстрадиол — 234,6
37 ДЦ ХГЧ — 1572, Эстрадиол — 282,5
Как по мне ХГЧ растет нормально, увеличивается в 2 раза, но она всегда говорит, что ХГЧ низкий, иди сдавай завтра-послезавтра. Должна была появится у нее на 37 ДЦ, но пришла когда ее уже не было. И на прошлой неделе так и не попала, но думаю хоть отдохну от бесконечных анализов — вены все в синяках колоть некуда. В телефонном режиме все эти анализы ей озвучивала, по этим данным назначила мне: фольку, лютеина (аналог утрожестана) — 500 в сут, вибурколовые свечи — по одной на ночь, дексаметазон — четверть таблетки на ночь и дивигель (эстрадиол) по 0,5г утром и вечером. Сегодня приехала к ней на прием отдала все распечатанные анализы, по дням все разложила, маркером дату сдачи выделила, день цикла написала и она буквально одним глазом, при этом говоря по телефону, просматривает все это и начинает кричать, что показатели ХГЧ ужасны, это внематочная беременность!! срочно на УЗИ и в стационар, и почему это я самодеятельностью занимаюсь и в нужный день не прихожу. Я реву, бегу на УЗИ, там очередь человек 15.. все два часа под кабинетом узиста у меня истерика, но на самом узи мне сообщают, что беременность маточная, соответствует сроку, ВДПЯ 11мм и все у меня в порядке. Я с трясущимись руками возвращаюсь к ней на что она говорит, что ХГЧ ужасно низкий и нужно делать укол ХОРАГОНа (хгч).
И на прошлой неделе так и не попала, но думаю хоть отдохну от бесконечных анализов — вены все в синяках колоть некуда. В телефонном режиме все эти анализы ей озвучивала, по этим данным назначила мне: фольку, лютеина (аналог утрожестана) — 500 в сут, вибурколовые свечи — по одной на ночь, дексаметазон — четверть таблетки на ночь и дивигель (эстрадиол) по 0,5г утром и вечером. Сегодня приехала к ней на прием отдала все распечатанные анализы, по дням все разложила, маркером дату сдачи выделила, день цикла написала и она буквально одним глазом, при этом говоря по телефону, просматривает все это и начинает кричать, что показатели ХГЧ ужасны, это внематочная беременность!! срочно на УЗИ и в стационар, и почему это я самодеятельностью занимаюсь и в нужный день не прихожу. Я реву, бегу на УЗИ, там очередь человек 15.. все два часа под кабинетом узиста у меня истерика, но на самом узи мне сообщают, что беременность маточная, соответствует сроку, ВДПЯ 11мм и все у меня в порядке. Я с трясущимись руками возвращаюсь к ней на что она говорит, что ХГЧ ужасно низкий и нужно делать укол ХОРАГОНа (хгч). Я в очередной раз говорю, то показатели анализов недельной давности, но она настаивает на уколе. Уже в манипуляционной я сумела уговорить ее сначала сдать ХГЧ по состоянию на завтра, а потом уже колоть все подряд… и тут до нее наконец дошло ЧТО именно я ей говорю! Она даже не удосужилась посмотреть на дату анализов! Я ей говорила раза 3, что анализы по состоянию на прошлый вторник!! Ну что это такое, девочки?! Кроме ХГЧ вообще ничего не посмотрела.. Может это хорошо когда врач так перестраховывается, но ведь можно и поделикатнее говорить о своих опасениях! Ну откуда показатели внематочной беременности??? Теперь в поисках гинеколога, который бы вел мою беременность.. Может посоветуете кого-нибудь из Днепра?
Я в очередной раз говорю, то показатели анализов недельной давности, но она настаивает на уколе. Уже в манипуляционной я сумела уговорить ее сначала сдать ХГЧ по состоянию на завтра, а потом уже колоть все подряд… и тут до нее наконец дошло ЧТО именно я ей говорю! Она даже не удосужилась посмотреть на дату анализов! Я ей говорила раза 3, что анализы по состоянию на прошлый вторник!! Ну что это такое, девочки?! Кроме ХГЧ вообще ничего не посмотрела.. Может это хорошо когда врач так перестраховывается, но ведь можно и поделикатнее говорить о своих опасениях! Ну откуда показатели внематочной беременности??? Теперь в поисках гинеколога, который бы вел мою беременность.. Может посоветуете кого-нибудь из Днепра?Эстриол свободный
Эстриол свободный – это стероидный гормон, имеющий большое значение для нормального течения беременности. Он синтезируется в плаценте из веществ-предшественников, вырабатываемых печенью и надпочечниками плода.
Синонимы русские
Неконъюгированый эстриол, несвязанный эстриол.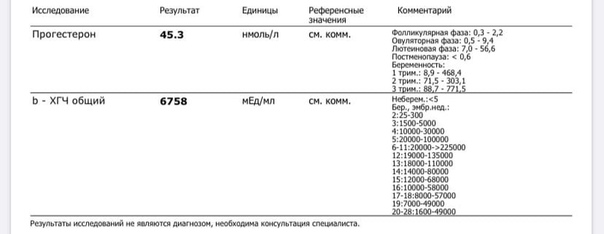
Синонимы английские
Unconjugated estriol, free estriol, unbound estriol.
Метод исследования
Иммунохемилюминесцентный анализ.
Единицы измерения
Нг/мл (нанограмм на миллилитр).
Какой биоматериал можно использовать для исследования?
Венозную кровь.
Как правильно подготовиться к исследованию?
- Исключить физическое и эмоциональное перенапряжение за 30 минут до исследования.
- Не курить в течение 30 минут до исследования.
Общая информация об исследовании
Эстриол является одним из трех основных эстрогенов. По степени активности он значительно уступает эстрадиолу и эстрону, и его роль в организме небеременной женщины невелика. Однако с наступлением беременности он становится главным эстрогеном и обеспечивает нормальное ее протекание. Эстриол стимулирует синтез сосудорасширяющих простагландинов в клетках эндометрия и усиливает маточно-плацентарный кровоток. Кроме того, он повышает рецепторно-опосредованный захват холестерина липопротеинов низкой плотности для последующего синтеза прогестерона плацентой, а также стимулирует рост молочной железы.
Кроме того, он повышает рецепторно-опосредованный захват холестерина липопротеинов низкой плотности для последующего синтеза прогестерона плацентой, а также стимулирует рост молочной железы.
Эстриол, синтезирующийся во время беременности, представляет собой конечный продукт сложной цепочки биохимических превращений, отражающей тесную взаимосвязь плода, плаценты и матери. Плацента не имеет полного набора ферментов, необходимых ей для синтеза эстрогенов из холестерола, поэтому она использует готовые предшественники эстрогенов, поступающие как от плода, так и от матери. Одним из таких предшественников является дегидроэпиандростерон сульфат (DHEA-S), синтезирующийся в надпочечниках матери и в фетальной коре надпочечников плода. Когда DHEA-S метаболизируется в плаценте, образуются эстрадиол и эстрон, однако лишь малая их часть превращается в итоге в эстриол. Около 90 % плацентарного эстриола происходит из метаболитов DHEA-S, образующихся в печени плода. В связи с этим концентрация эстриола сыворотки используется в качестве индикатора состояния плода, а также плаценты. Эстриол, синтезируемый в плаценте, называется свободным (неконъюгированным, несвязанным).
Эстриол, синтезируемый в плаценте, называется свободным (неконъюгированным, несвязанным).
Повышение концентрации эстриола может быть выявлено уже на самых ранних сроках беременности – с начала формирования плаценты, поэтому определение свободного эстриола используют в качестве теста на беременность. Однако по чувствительности и специфичности он уступает тесту на беременность с использованием бета-субъединицы хорионического гонадотропина человека (бета-ХГЧ).
Анализ на свободный эстриол показан всем беременным для исключения трех самых распространенных хромосомных и структурных аномалий плода: трисомии 21 (синдрома Дауна), трисомии 18 (синдрома Эдвардса) и дефектов нервной трубки. К факторам риска развития аномалий плода относятся: роды в возрасте больше 35 лет, многоплодная беременность, наличие в акушерском анамнезе плодов с хромосомными аномалиями (трисомии 21, 13 или 18), сопутствующая ВИЧ-инфекция, беременность, наступившая в результате ЭКО, курение и сахарный диабет. При этом возраст матери является наиболее значимым фактором. Так, риск развития хромосомных аномалий плода резко возрастает после 35 лет (1:179 по сравнению с 1:476 у женщины 25 лет). Для наиболее точной диагностики хромосомных и структурных аномалий плода используются клинико-лабораторные показатели – свободный эстриол в сочетании с бета-ХГЧ и альфа-фетопротеином (альфа-ФП). Исследование сыворотки крови проводится во втором триместре беременности на сроке 15-20 недель (оптимальным является период 15-17 недель). Результаты такого тройного теста, а также другие факторы (возраст, курение, вес, этническая принадлежность, отягощенный акушерский анамнез) используются для расчета вероятности аномалий плода. Следует отметить, что анализы на свободный эстриол, бета-ХГЧ и альфа-ФП в качестве скрининга на аномалии плода позволяют точно оценить риск развития аномалий в ранние сроки. Результаты теста учитываются при принятии решения о прерывании или продолжении беременности.
Так, риск развития хромосомных аномалий плода резко возрастает после 35 лет (1:179 по сравнению с 1:476 у женщины 25 лет). Для наиболее точной диагностики хромосомных и структурных аномалий плода используются клинико-лабораторные показатели – свободный эстриол в сочетании с бета-ХГЧ и альфа-фетопротеином (альфа-ФП). Исследование сыворотки крови проводится во втором триместре беременности на сроке 15-20 недель (оптимальным является период 15-17 недель). Результаты такого тройного теста, а также другие факторы (возраст, курение, вес, этническая принадлежность, отягощенный акушерский анамнез) используются для расчета вероятности аномалий плода. Следует отметить, что анализы на свободный эстриол, бета-ХГЧ и альфа-ФП в качестве скрининга на аномалии плода позволяют точно оценить риск развития аномалий в ранние сроки. Результаты теста учитываются при принятии решения о прерывании или продолжении беременности.
Существует ряд других заболеваний плода и матери, приводящих к изменению уровня свободного эстриола. Его снижение характерно для редких, но тяжелых нарушений плода – надпочечниковой недостаточности, Х-сцепленного ихтиоза, синдрома Смита – Лемли – Опитца. Низкая концентрация свободного эстриола в сочетании с высокими показателями бета-ХГЧ и альфа-ФП связана с повышенным риском задержки внутриутробного развития плода и осложнений третьего триместра беременности (преждевременной отслойки плаценты и преэклампсии).
Его снижение характерно для редких, но тяжелых нарушений плода – надпочечниковой недостаточности, Х-сцепленного ихтиоза, синдрома Смита – Лемли – Опитца. Низкая концентрация свободного эстриола в сочетании с высокими показателями бета-ХГЧ и альфа-ФП связана с повышенным риском задержки внутриутробного развития плода и осложнений третьего триместра беременности (преждевременной отслойки плаценты и преэклампсии).
Основным источником эстрогенов в организме женщины являются яичники. При возникновении эстрогенпродуцирующих опухолей яичника уровни свободного эстриола и других эстрогенов многократно возрастают, что становится причиной гиперэстрогенизма. Самые частые гормонально-активные опухоли яичника – злокачественная гранулезоклеточная опухоль и доброкачественная текома. В большинстве случаев они возникают у женщин после менопаузы. В результате гиперэстрогенизма происходит избыточная стимуляция клеток эндометрия, что приводит к гиперплазии и аденокарциноме эндометрия. Оба заболевания проявляются маточным кровотечением.
У мужчин женские половые гормоны образуются в основном из жировой ткани, однако яички тоже вырабатывают небольшое их количество. При гормонально-активных опухолях яичка развивается гиперэстрогенизм, который приводит к гинекомастии. Гормонально-активные опухоли составляют около 1 % всех новообразований яичка, наиболее распространены опухоль из клеток Сертоли и гранулезоклеточная опухоль. Они часто бывают двусторонними и редко метастазируют.
Еще одной причиной повышения уровня свободного эстриола и других эстрогенов у мужчин и женщин являются опухоли надпочечника.
Для чего используется исследование?
- Для оценки состояния фетоплацентарного комплекса (диагностики плацентарной недостаточности, задержки внутриутробного развития плода, внутриутробной гибели плода).
- Для оценки риска развития частых аномалий плода – синдрома Дауна (трисомии 21), синдрома Эдвардса (трисомии 18) и дефектов развития нервной трубки.
- Для оценки риска развития редких заболеваний плода: недостаточности надпочечников, Х-сцепленного ихтиоза и синдрома Смита – Лемли – Опитца.

- Для оценки риска развития осложнений третьего триместра беременности: преждевременной отслойки плаценты и преэклампсии.
- Для диагностики гормонально-активных опухолей яичника, яичка и надпочечников.
Когда назначается исследование?
- При наблюдении за беременностью, в частности при наличии факторов риска развития аномалий плода (возраст старше 35 лет, многоплодная беременность, наличие в акушерском анамнезе плодов с хромосомными аномалиями, сопутствующая ВИЧ-инфекция, беременность, наступившая в результате ЭКО, курение и сахарный диабет).
- Когда проводится обследование беременной для оценки риска развития осложнений третьего триместра беременности (преждевременной отслойки плаценты и преэклампсии).
- При симптомах позднего токсикоза: при головной боли, головокружении, нарушении зрения, шуме в ушах, отеках, гипертензии.
- При симптомах гиперэстрогенизма: маточном кровотечении у женщин и гинекомастии у мужчин.

Что означают результаты?
Референсные значения
Для женщин
Беременные
|
Неделя беременности |
Референсные значения |
|
15-я |
0,17 — 1,29 нг/мл |
|
16-я |
0,28 — 1,48 нг/мл |
|
17-я |
0,34 — 2,2 нг/мл |
|
18-я |
0,47 — 2,6 нг/мл |
|
19-я |
0,4 — 3,39 нг/мл |
|
27-я |
2,3 — 6,4 нг/мл |
|
28-я |
2,3 — 7 нг/мл |
|
29-я |
2,3 — 7,7 нг/мл |
|
30-я |
2,4 — 8,6 нг/мл |
|
31-я |
2,6 — 9,9 нг/мл |
|
32-я |
2,8 — 11,4 нг/мл |
|
33-я |
Более 3,0 нг/мл |
|
34-я |
Более 3,3 нг/мл |
|
35-я |
Более 3,9 нг/мл |
|
36-я |
Более 4,7 нг/мл |
|
37-я |
Более 5,6 нг/мл |
|
38-я |
Более 6,6 нг/мл |
|
39-я |
Более 7,3 нг/мл |
|
40-я |
Более 7,6 нг/мл |
Для мужчин
Менее 0,07 нг/мл.
Причины повышения уровня эстриола свободного:
- многоплодная беременность,
- гормонально-активные опухоли яичника, яичка или надпочечников,
- цирроз печени.
Причины понижения уровня эстриола свободного:
- Заболевания плода:
- анэнцефалия,
- внутриутробная гибель плода,
- задержка внутриутробного развития плода,
- аборт,
- трисомия 21 (синдром Дауна), трисомия 18 (синдром Эдвардса), дефекты развития нервной трубки,
- Х-сцепленный ихтиоз, синдром Смита – Лемли – Опитца, надпочечниковая недостаточность плода,
- Rh- или ABO-конфликт.
- Заболевания матери:
-
- пузырный занос, хориокарцинома,
- преэклампсия,
- менопауза.
- Прием медикаментов:
- пероральных глюкокортикоидов (преднизолона, бетаметазона),
- эстрогенов,
- пенициллина,
- мепробамата, феназопиридина.

Что может влиять на результат?
- Концентрация свободного эстриола нарастает параллельно сроку беременности, поэтому ее необходимо учитывать при интерпретации результата теста.
- Уровень свободного эстриола меняется в течение дня и достигает максимума к 14.00-15.00.
Важные замечания
- Результат теста на свободный эстриол должен оцениваться в комплексе с результатами других исследований.
Также рекомендуется
Кто назначает исследование?
Акушер-гинеколог, эндокринолог, уролог.
Литература
- Perinatal Services BC Obstetrics Guidiline 17 Prenetal screening for Down syndrome, trisomy 18 and open neural tube defects.
- Rachel K Morris et al. Serum screening with Down’s syndrome markers to predict pre-eclampsia and small for gestational age: Systematic review and meta-analysis.
 BMC Pregnancy and Childbirth 2008, 8:33.
BMC Pregnancy and Childbirth 2008, 8:33. - Shanbhogue AK et al. Clinical syndromes associated with ovarian neoplasms: a comprehensive review. Radiographics. 2010 Jul-Aug;30(4):903-19. Review.
- Chernecky C. C. Laboratory Tests and Diagnostic Procedures / С.С. Chernecky, В.J. Berger; 5th ed. — Saunder Elsevier, 2008. – 1232 pp.
- DeVita V.T. Principles and practice of Oncology / V.T. DeVita, Lawrence T.S., Rosenberg S.A; 8th ed. — Lippincott Williams & Wilkins, 2008. – 3034 pp.
Гормон эстрадиол у женщин и мужчин
Эстрадиол – женский половой гормон, самый активный эстроген, который продуцируется преимущественно фолликулярным аппаратом яичников у женщин. В меньших количествах он образуется в яичках и периферических тканях у мужчин и в сетчатой коре надпочечников у обоих полов. Помимо этого, в периоде гестации эстрадиол вырабатывает плацента.
Эстрадиол продуцируется под воздействием лютеинизирующего (ЛГ)и фолликулостимулирующего (ФСГ)гормонов гипофиза, а также пролактина.
Функции эстрадиола
- Развитие плода по женскому типу, формирование вторичных женских половых признаков
- Регуляция менструального цикла
- Активизация кровообращения в матке, повышение свертываемости крови во время беременности
- Участие в процессе сперматогенеза у мужчин
Колебания уровня эстрадиола в менструальном цикле
В начале первой фазы уровень эстрадиола остается достаточно низким, постепенно повышаясь за 3-5 суток до момента овуляции и достигая максимальных значений за час до пикового выброса ЛГ. Продукция гормона осуществляется оболочкой и гранулезными клетками фолликулов.
Спустя 24 часа после овуляции уровень эстрадиола падает , а затем вновь начинает расти до максимума, который фиксируется на 9-е сутки после овуляции. Эстрадиол (совместно с прогестероном) теперь продуцируется желтым телом, образовавшемся на месте фолликула. Если зачатия в менструальном цикле не произошло, желтое тело в яичниках постепенно атрофируется, и уровень эстрогенов падает до минимума, который совпадает с началом менструации.
Как мы видим на графике, в течение менструального цикла уровень гормона дважды повышается, затем понижаясь. Такие колебания называют двухфазной прогрессией эстрадиола.
Референсные значения:
- Фолликулярная фаза: 68-1269 пмоль/л
- Период преовуляции: 131-1655 пмоль/л
- Лютеиновая фаза: 91-861 пмоль/л
Снижение уровня эстрадиола у женщин может свидетельствовать о синдроме Шерешевского-Тернера, гиперпролактинемии, недостаточности лютеиновой фазы, вирильном синдроме (появление у женщины мужских, андрогензависимых черт), хроническом воспалительном процессе в органах малого таза. Кроме того, подобная картина наблюдается при значительных физических нагрузках в случае отсутствия спортивной подготовки, при резком похудении, рационе с преобладанием углеводов и дефицитом жиров, при вегетарианстве, а также во время использования пероральных контрацептивов и приема некоторых медицинских препаратов.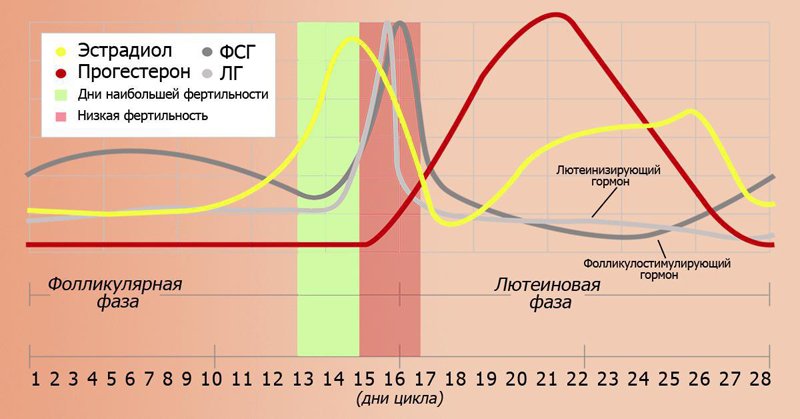
Повышение уровня эстрадиола у женщин возможно при гиперэстрогении, эстрогенсекретирующей опухоли или эндометриоидных кистах в яичниках, циррозе печени, а также в результате приема целого ряда лекарственных препаратов.
У девочек уровень эстрадиола понемногу растет, значительно увеличиваясь в пубертатном периоде.
У женщин в периоде постменопаузы уровень эстрадиола остается неизменно низким, сравнимым с аналогичным показателем у мужчин.
Суточные колебания уровня эстрадиола
Изменения концентрации эстрадиола связано с суточными колебаниями лютеинизирующего гормона (ЛГ). Так, минимальные значения наблюдаются в период между полуночью и 2 часами, а максимум определяется в интервале между 15 и 18 часами.
Эстрадиол во время беременности
Уровень эстрадиола во время беременности повышается, достигая максимума к моменту родов и снижаясь примерно на четвертый день после появления на свет ребенка (в том числе и после кесарева сечения).
Снижение уровня эстрадиола может свидетельствовать об угрозе прерывания беременности вследствие недостаточности функции плаценты.
Референсные значения:
- I триместр: 215-430 пг/мл
- II триметр: 800 – 576 пг/мл
- III триместр: 1810-13900 пг/мл
Хотите записаться на прием?
Повышение и снижение уровня эстрадиола у мужчин
Пониженный уровень эстрадиола у мужчин может наблюдаться при текстикулярной феминизации, гипогонадизме, гиперпролактинемии, хроническом простатите и приеме различных препаратов.
Увеличение концентрации эстрадиола характерно для пациентов с гормонозависимой опухолью яичек и циррозом печени. Помимо этого, подобный результат может быть обусловлен приемом лекарственных препаратов (например, анаболических стероидов).
В норме уровень эстрадиола у мужчин составляет 40-161 пмоль/л.
Показания для сдачи крови на эстрадиол
Анализ на определение эстрадиола (E2) в плазме крови врач может для выявления причин, таких патологий и состояний как:
- Нарушения менструального цикла (по анализам), в том числе полное отсутствие менструаций (аменорея)
- Отсутствие овуляции в менструальном цикле
- Дисфункциональные маточные кровотечения
- Женское и мужское бесплодие
- ПМС
- Нарушения полового созревания
- Мужской гипогонадизм (состояние, обусловленное недостаточной продукцией андрогенов)
- Женский гирсутизм (избыточный рост волос по мужскому типу)
- Эстрогенсекретирующие (вырабатывающие эстрогены) опухоли у мужчин и женщин
- Остеопороз у женщин
Помимо этого, результат анализа на эстрадиол (в совокупности с другими анализами и методами исследований) дает представление о функционировании фетоплацентарного комплекса (системы мать-плацента-плод) на ранних сроках беременности.
Сдача анализа на эстрадиол требует специальной подготовки!
- Женщины в репродуктивном возрасте проходят исследование на 6-7 день менструального цикла.
- За 2-3 дня необходимо исключить активные физические упражнения и стрессы.
- В день исследования не следует курить.
- Необходимо перенести сдачу анализа при остром воспалительном процессе любой локализации.
- Сдавать анализ на эстрадиол нужно натощак, причем после последнего приема пищи должно пройти как минимум 8, а в идеале – 12 часов. Разрешается употребление воды, но любые другие жидкости (кофе, чай, сок) как с сахаром, так и без него пить запрещено.
Обязательно предупредите вашего врача, если вы принимаете какие-либо лекарственные препараты.
В Нова Клиник вы можете сдать анализы на гормоны в любое удобное для Вас время с понедельника по субботу. Стоимость анализа крови на определение уровня эстрадиола вы можете уточнить в разделе «Цены».
Нужна консультация специалиста?
дисфункция яичников, нарушения менструального цикла
Описание
Комплекс тестов, помогающих в выявлении гормональных причин дисфункции репродуктивной системы у женщин (нарушения цикла, бесплодие).
Подготовка
Утром натощак. Дату проведения исследования уточнять у лечащего врача (обычно, на 6 — 7 день менструального цикла). Накануне исключить чрезмерные физические нагрузки, приём алкоголя, эмоциональные стрессы.
Содержание
В данный профиль входят следующие анализы:
Кортизол (Гидрокортизон)
Стероидный гормон коры надпочечников; наиболее активный из глюкокортикоидных гормонов.
Регулятор углеводного, белкового и жирового обмена. Кортизол вырабатывается пучковой зоной коры надпочечников под контролем АКТГ. В крови 75% кортизола связаны с кортикостероид-связывающим глобулином (транскортином), который синтезируется печенью. Еще 10% слабо связаны с альбумином. Кортизол метаболизируется в печени, период полураспада гормона составляет 80-110 минут, он фильтруется в почечных клубочках и удаляется с мочой.
Еще 10% слабо связаны с альбумином. Кортизол метаболизируется в печени, период полураспада гормона составляет 80-110 минут, он фильтруется в почечных клубочках и удаляется с мочой.
Этот гормон играет ключевую роль в защитных реакциях организма на стресс. Он обладает катаболическим действием. Повышает концентрацию глюкозы в крови за счёт увеличения её синтеза и снижения утилизации на периферии (антагонист инсулина). Уменьшает образование и увеличивает расщепление жиров, способствуя гиперлипидемии и гиперхолестеринемии. Кортизол обладает небольшой минералокортикоидной активностью, но при избыточном его образовании наблюдается задержка натрия в организме, отёки и гипокалиемия; формируется отрицательный баланс кальция. Кортизол потенцирует сосудосуживающее действие других гормонов, увеличивает диурез. Кортизол оказывает противовоспалительное действие и уменьшает гиперчувствительность организма к различным агентам, супрессивно действуя на клеточный и гуморальный иммунитет. Кортизол стабилизирует мембраны лизосом. Способствует уменьшению количества зозинофилов и лимфоцитов в крови при одновременном увеличении нейтрофилов, эритроцитов и тромбоцитов.
Способствует уменьшению количества зозинофилов и лимфоцитов в крови при одновременном увеличении нейтрофилов, эритроцитов и тромбоцитов.
Характерен суточный ритм секреции: максимум в утренние часы (6-8 часов), минимум — в вечерние (20 — 21 час). Секреция кортизола мало меняется с возрастом. При беременности наблюдается прогрессивный рост концентрации, связанный с повышением содержания транскортина: в поздние сроки беременности отмечают 2-5-кратное повышение. Может нарушаться суточный ритм выделения этого гормона. В случае частичного или полного блока в синтезе кортизола происходит повышение концентрации АКТГ и совокупной концентрации кортикоидов.
Пределы определения: 27,6 нмоль/л-6599,6 нмоль/л.
Тиреотропный гормон (ТТГ, тиротропин)
Гликопротеидный гормон, стимулирующий образование и секрецию гормонов щитовидной железы.
Вырабатывается базофилами передней доли гипофиза под контролем тиреотропного гипоталамического рилизинг-фактора, а также соматостатина, биогенных аминов и тиреоидных гормонов. Усиливает васкуляризацию щитовидной железы. Увеличивает поступление йода из плазмы крови в клетки щитовидной железы, стимулирует синтез тиреоглобулина и выщепление из него Т3 и Т4, а также прямо стимулирует синтез указанных гормонов. Усиливает липолиз.
Усиливает васкуляризацию щитовидной железы. Увеличивает поступление йода из плазмы крови в клетки щитовидной железы, стимулирует синтез тиреоглобулина и выщепление из него Т3 и Т4, а также прямо стимулирует синтез указанных гормонов. Усиливает липолиз.
Между концентрациями свободного Т4 и ТТГ в крови существует обратная логарифмическая зависимость.
Для ТТГ характерны суточные колебания секреции: наивысших величин ТТГ крови достигает к 2 — 4 часам ночи, высокий уровень в крови определяется также в 6 — 8 часов утра, минимальные значения ТТГ приходятся на 17 — 18 часов вечера. Нормальный ритм секреции нарушается при бодрствовании ночью. Во время беременности концентрация гормона повышается. С возрастом концентрация ТТГ незначительно повышается, уменьшается количество выбросов гормона в ночное время.
Пределы определения: 0,0025 мЕд/л-100 мЕд/л.
Фолликулостимулирующий гормон (ФСГ)
Гликопротеидный гонадотропный гормон гипофиза. Стимулятор развития семенных канальцев и сперматогенеза у мужчин и фолликулов у женщин.
Синтезируется базофильными клетками передней доли гипофиза под контролем гонадолиберина, половых гормонов и ингибина. ФСГ выбрасывается в кровь импульсами с интервалом в 1 — 4 часа. Концентрация гормона во время выброса в 1,5 — 2,5 раза превышает средний уровень; выброс длится около 15 минут. Наблюдаются сезонные колебания концентрации гормона в крови: летом уровень ФСГ у мужчин выше, чем в другие времена года.
У женщин ФСГ стимулирует образование фолликулов. Достижение критического уровня ФСГ приводит к овуляции. У мужчин в пубертатном периоде ФСГ запускает сперматогенез, и затем участвует в его поддержании. ФСГ является основным стимулятором роста семявыносящих канальцев. ФСГ увеличивает концентрацию тестостерона в плазме, обеспечивая тем самым процесс созревания сперматозоидов.
Важно соотношение ЛГ/ФСГ. В норме до менархе оно равно 1; через год после менархе — от 1 до 1,5; в периоде от двух лет после наступления менархе и до менопаузы — от 1,5 до 2.
Пределы определения: 0,05 мЕд/мл-750 мЕд/мл.
В связи с пульсирующим характером выделения ФСГ и ЛГ, при состояниях, приводящих к понижению уровня этих гормонов, может быть полезным исследование трех последовательных проб крови, через 30 минут каждую. При состояниях, связанных с повышенным уровнем ФСГ (как, например, при нарушениях функций половых желёз во время менопаузы), взятие одной пробы является адекватным.
Лютеинизирующий гормон (ЛГ)
Гликопротеидный гонадотропный гормон. Синтезируется базофильными клетками передней доли гипофиза под влиянием рилизинг-факторов гипоталамуса.
У женщин стимулирует синтез эстрогенов; регулирует секрецию прогестерона и формирование жёлтого тела. Достижение критического уровня ЛГ приводит к овуляции и стимулирует синтез прогестерона в жёлтом теле. У мужчин, стимулируя образование глобулина, связывающего половые гормоны (ГСПГ), повышает проницаемость семенных канальцев для тестостерона. Тем самым увеличивается концентрация тестостерона в плазме крови, что способствует созреванию сперматозоидов. В свою очередь тестостерон повторно сдерживает выделение ЛГ. У мужчин уровень ЛГ увеличивается к 60 — 65 годам.
В свою очередь тестостерон повторно сдерживает выделение ЛГ. У мужчин уровень ЛГ увеличивается к 60 — 65 годам.
Выделение гормона носит пульсирующий характер и зависит у женщин от фазы овуляционного цикла. В пубертатном периоде уровень ЛГ повышается, приближаясь к значениям, характерным для взрослых. В менструальном цикле у женщин пик концентрации ЛГ приходится на овуляцию, после которой уровень гормона падает и держится всю лютеиновую фазу на более низких, чем в фолликулярной фазе, значениях. Во время беременности концентрация снижается. В период постменопаузы происходит повышение концентрации ЛГ, как и ФСГ (фолликулостимулирующего гормона). У женщин концентрация ЛГ в крови максимальна в промежуток от 12 до 24 часов перед овуляцией и удерживается в течение всего дня, достигая концентрации в 10 раз большей по сравнению с неовуляционным периодом.
Важно соотношение ЛГ/ФСГ. В норме до менархе оно равно 1; после года менархе — от 1 до 1,5; в периоде от двух лет после наступления менархе и до менопаузы — от 1,5 до 2.
Пределы определения: 0,09 мЕд/мл-1000 мЕд/мл.
Пролактин
Полипептидный гормон, стимулирующий пролиферацию молочной железы и секрецию молока.
Пролактин вырабатывается в передней доле гипофиза, небольшое количество синтезируется периферическими тканями. При беременности вырабатывается также в эндометрии. Во время беременности пролактин поддерживает существование жёлтого тела и выработку прогестерона, стимулирует рост и развитие молочных желёз и образование молока. Это один из гормонов, способствующих формированию полового поведения. Пролактин регулирует водно-солевой обмен, задерживая выделение воды и натрия почками, стимулирует всасывание кальция. В целом пролактин активирует анаболические процессы в организме. Среди других эффектов можно отметить стимуляцию роста волос. Пролактин оказывает также модулирующее воздействие на иммунную систему.
Суточная секреция пролактина имеет пульсирующий характер. Во время сна его уровень растет. После пробуждения концентрация пролактина резко уменьшается, достигая минимума в поздние утренние часы. После полудня уровень гормона нарастает. В отсутствие стресса, суточные колебания уровня находятся в пределах нормальных значений. Во время менструального цикла в лютеиновую фазу уровень пролактина выше, чем в фолликулиновую. С 8-й недели беременности уровень пролактина повышается, достигая пика к 20 — 25 неделе, затем снижается непосредственно перед родами и вновь увеличивается в период лактации.
После пробуждения концентрация пролактина резко уменьшается, достигая минимума в поздние утренние часы. После полудня уровень гормона нарастает. В отсутствие стресса, суточные колебания уровня находятся в пределах нормальных значений. Во время менструального цикла в лютеиновую фазу уровень пролактина выше, чем в фолликулиновую. С 8-й недели беременности уровень пролактина повышается, достигая пика к 20 — 25 неделе, затем снижается непосредственно перед родами и вновь увеличивается в период лактации.
Тест на присутствие макропролактина проводится в качестве дополнительного исследования к определению пролактина при выявлении повышенного уровня пролактина (по соответствующим рекомендациям — для всех пациентов с результатом пролактина > 700 мЕд/л). Пролактин может присутствовать в крови в разных молекулярных формах.
Макропролактин — это пролактин, связанный в иммунные комплексы с антителами, присутствующий в крови в варьирующих количествах. Он выводится из крови медленней, чем мономерный пролактин и может накапливаться в высокой концентрации. Эта форма пролактина обладает меньшей биоактивностью, пациенты с высоким содержанием макропролактина могут не иметь классических симптомов, характерных для повышения концентрации пролактина.
Эта форма пролактина обладает меньшей биоактивностью, пациенты с высоким содержанием макропролактина могут не иметь классических симптомов, характерных для повышения концентрации пролактина.
Результаты данного исследования следует учитывать при трактовке повышенных значений показателя пролактина, расхождении результатов исследования с общей клинической картиной, отсутствии воспроизводимости при проведении исследований в разных лабораториях. Обращаем внимание на то, что выполнение исследования на макропролактин не увеличивает стоимость определения пролактина. Выявление возможного значимого присутствия макропролактина в пробах гиперпролактинемических пациентов необходимо для исключения диагностических ошибок, необходимости назначения ненужных биохимических и рентгенологических исследований, а также предотвращения неадекватной лекарственной терапии или хирургического вмешательства.
Пределы определения: 12,6 мЕд/л-172200 мЕд/л.
Эстрадиол
Наиболее активный эстрогенный (женский) половой стероидный гормон.
У женщин вырабатывается в яичниках, в плаценте и в сетчатой зоне коры надпочечников под влиянием фолликулостимулирующего гормона (ФСГ), лютеинизирующего гормона (ЛГ) и пролактина. В небольших количествах эстрадиол образуется в ходе периферического преобразования тестостерона. У мужчин эстрадиол образуется в семенниках, в коре надпочечников, но большая часть — в периферических тканях за счёт преобразования тестостерона.
У женщин эстрадиол обеспечивает формирование половой системы по женскому типу, развитие женских вторичных половых признаков в пубертатном периоде, становление и регуляцию менструальной функции, развитие яйцеклетки, рост и развитие матки в течение беременности; отвечает за психофизиологические особенности полового поведения. Обеспечивает формирование подкожной жировой клетчатки по женскому типу. Снижая сопротивление сосудов матки, повышает в ней кровоток и стимулирует гиперплазию эндометрия. Овуляция наступает через 24 — 36 часов после возникновения надпорогового уровня эстрадиола.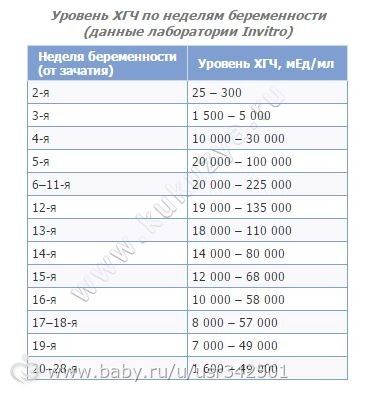 Необходимым условием осуществления эффектов эстрадиола является правильное соотношение с уровнем тестостерона. Эстрадиол обладает анаболическим действием, усиливает обмен костной ткани и ускоряет созревание костей скелета. Способствует задержке натрия и воды в организме. Снижает уровень холестерина и повышает свёртывающую активность крови. Эстрадиол влияет на выделение нейротрансмиттеров, способствуя повышению нервного напряжения, раздражительности.
Необходимым условием осуществления эффектов эстрадиола является правильное соотношение с уровнем тестостерона. Эстрадиол обладает анаболическим действием, усиливает обмен костной ткани и ускоряет созревание костей скелета. Способствует задержке натрия и воды в организме. Снижает уровень холестерина и повышает свёртывающую активность крови. Эстрадиол влияет на выделение нейротрансмиттеров, способствуя повышению нервного напряжения, раздражительности.
Суточные колебания концентрации эстрадиола в сыворотке связаны с ритмом секреции ЛГ (лютеинизирующего гормона): максимум приходится на период с 15 до 18 часов, а минимум — между 24 и 2 ч. У мужчин уровень эстрадиола прогрессивно увеличивается, у мальчиков увеличение происходит в меньшей степени. У женщин детородного возраста уровень эстрадиола в сыворотке крови и плазме зависит от фазы менструального цикла. В начале цикла концентрация эстрадиола медленно возрастает. Наиболее высокий уровень эстрадиола отмечается в позднюю фолликулярную фазу. После овуляции уровень гормона снижается, возникает второй, меньший по амплитуде, подъём. Затем наступает спад концентрации гормона, продолжающийся до конца лютеиновой фазы. Во время беременности концентрация эстрадиола в сыворотке и плазме нарастает к моменту родов, а после родов она возвращается к норме на 4-й день. С возрастом у женщин наблюдается снижение концентрации эстрадиола. В постменопаузу концентрация эстрадиола снижается до уровня, наблюдаемого у мужчин.
Пределы определения: 37.0 пмоль/л-40370 пмоль/л.
Дегидроэпиандростерон-сульфат (ДЭА-S04)
Андрогенный гормон надпочечников.
Вырабатывается в коре надпочечников. Уровень этого гормона является адекватным показателем андроген-синтетической активности надпочечников. Гормон обладает лишь слабым андрогенным действием, однако, в процессе его метаболизма в периферических тканях образуются тестостерон и дигидротестостерон. Не обнаруживает заметных суточных колебаний и имеет низкую скорость клиренса.
Во время беременности вырабатывается корой надпочечников матери и плода и служит предшественником для синтеза эстрогенов плаценты. Его уровень повышается к периоду полового созревания, а затем плавно снижается по мере выхода человека из репродуктивного возраста. Во время беременности уровень этого гормона также снижается.
Определение ДЭА-SO4 заменяет определение 17-КС в моче при оценке выработки надпочечниками андрогенов. В яичниках синтеза ДЭА-сульфата не происходит (поэтому тест применяется для определения источника гиперандрогенемии в организме женщины).
Пределы определения: 0,08-81,42 мкмоль/л..
Тестостерон
Стероидный андрогенный гормон, обуславливающий развитие вторичных половых признаков, половое созревание и нормальную половую функцию.
У мужчин основная часть синтезируется в яичке; меньшее количество — клетками сетчатого слоя коры надпочечников и при трансформации из предшественников в периферических тканях. У женщин тестостерон образуется в процессе периферической трансформации, а также при синтезе в клетках внутренней оболочки фолликула яичников и сетчатого слоя коры надпочечников.
Тестостерон оказывает анаболические эффекты на мышечную ткань, способствует созреванию костной ткани, стимулирует образование кожного сала железами кожи, участвует в регуляции синтеза липопротеидов печенью, модулирует синтез b-эндорфинов («гормонов радости»), инсулина. У мужчин обеспечивает формирование половой системы по мужскому типу, развитие мужских вторичных половых признаков в пубертатном периоде, активирует половое влечение, сперматогенез и потенцию, отвечает за психофизиологические особенности полового поведения. У женщин участвует в механизме регрессии фолликула в яичниках и в регуляции уровня гонадотропных гормонов гипофиза.
У мужчин уровень тестостерона повышается в пубертатном периоде и сохраняется на высоком уровне, в среднем, до 60 лет. Уровень гормона в плазме крови колеблется в течение суток. Максимум концентрации наблюдается в утренние часы, минимум — в вечерние. Осенью концентрация тестостерона повышается. У женщин максимальная концентрация тестостерона определяется в лютеиновой фазе и в период овуляции. У беременных женщин концентрация тестостерона нарастает к III триместру, превышая почти в 3 раза концентрацию у небеременных женщин. В период менопаузы концентрация тестостерона снижается.
Пределы определения: 0,15 нмоль/л-120 нмоль/л.
Глобулин, связывающий половые гормоны (ГСПГ)
Белок плазмы крови, участвующий в связывании и транспорте половых гормонов.
Имеется несколько синонимов названия этого белка: секс-стероид связывающий глобулин, андроген-связывающий глобулин, половой стероид-связывающий глобулин, sex hormone-binding globulin. Этот гликопротеин, синтезирующийся в печени; молекулярный вес его около 80000 — 100000 дальтон, молекула имеет 1 связывающий участок для стероидных гормонов. ГСПГ связывает тестостерон и 5-дигидротестостерон с высоким сродством и эстрадиол несколько слабее.
Тестостерон циркулирует преимущественно в виде связанного с ГСПГ, в меньшей степени с альбумином и кортизол-связывающим глобулином. Поскольку вариации содержания белков-переносчиков могут влиять на концентрацию тестостерона в циркуляции, содержание ГСПГ обычно определяют в дополнение к измерению общего тестостерона. Уровень синтеза ГСПГ в печени зависит от половых гормонов: эстрогены увеличивают, а андрогены снижают его продукцию. Поэтому содержание ГСПГ у женщин почти вдвое выше, чем у мужчин. При снижении продукции эстрадиола общее содержание гормона и концентрация свободного гормона в крови снижаются параллельно.
При снижении продукции андрогенов увеличение продукции ГСПГ обуславливает сохранение на постоянном уровне общего тестостерона, хотя концентрация свободного гормона снижается. Поэтому уровень общего тестостерона плазмы может быть парадоксально нормальным при ранних стадиях тестикулярных заболеваний. Сниженные уровни ГСПГ часто находят при гирсутизме, acne vulgaris и синдроме поликистозных яичников. При гирсутизме описывают снижение ГСПГ примерно у 30% обследованных женщин.
Уровень ГСПГ на поздних стадиях беременности или после введения эстрогенов может быть существенно увеличен. Введение андрогенов часто сочетается со сниженным уровнем ГСПГ. Индекс свободного тестостерона (Free androgen index, FAI), рассчитывающийся как отношение общего тестостерона к ГСПГ в %, коррелирует с содержанием биологически доступного свободного тестостерона и применяется в качестве полезного индикатора патологического статуса андрогенов.
После 60 лет содержание ГСПГ растёт примерно на 1,2% в год, таким образом, с возрастом уровень биологически доступного тестостерона снижается в большей степени, чем уровень общего тестостерона.
17-ОН прогестерон (17-ОП)
17-ОН прогестерон — промежуточный продукт синтеза кортизола в надпочечниках.
17-ОН-прогестерон (17-гидроксипрогестерон) — стероид, продуцирующийся в надпочечниках, половых железах и плаценте, продукт метаболических превращений прогестерона и 17-гидроксипрегненолона. В надпочечниках 17-ОН-прогестерон (при участии 21-гидроксилазы и 11-b-гидроксилазы) далее превращается в кортизол. Как в надпочечниках, так и в яичниках 17-ОН-прогестерон может также превращаться (при действии 17-20-лиазы) в андростендион — предшественник тестостерона и эстрадиола.
Для 17-ОН-прогестерона характерны АКТГ-зависимые суточные колебания (аналогично кортизолу, максимальные значения выявляются утром, минимальные ночью). У женщин образование 17-ОН-прогестерона в яичниках колеблется в течение менструального цикла. За день до пика лютеинизирующего гормона (ЛГ) наблюдается значительный подъем 17-ОН-прогестерона, затем следует пик, который совпадает с пиком ЛГ в середине цикла, после этого наступает кратковременное понижение, сменяющееся подъёмом, коррелирующим с уровнем эстрадиола и прогестерона. Содержание 17-ОН-прогестерона увеличивается во время беременности. Уровни 17-ОН-прогестерона зависят от возраста: высокие значения наблюдаются в течение фетального периода и сразу после рождения (у недоношенных новорожденных концентрации 17-ОН-прогестерона относительно выше). В течение первой недели жизни уровни 17-ОН-прогестерона падают и остаются постоянно низкими в детстве, прогрессивно повышаются в период половой зрелости, достигая концентрации взрослых.
Дефицит ферментов, участвующих в синтезе стероидов (в 90% случаев это дефицит 21-гидроксилазы), вызывает снижение уровня кортизола и альдостерона и накопление промежуточных продуктов, к которым относится 17-ОН-прогестерон. Снижение уровня кортизола по механизмам обратной связи вызывает усиленную продукцию АКТГ, что, в свою очередь вызывает усиление продукции молекул предшественников, а также андростендиона, поскольку ход синтеза смещается («шунтируется») в направлении этого, не блокированного пути метаболизма. Андростендион в тканях превращается в активный андроген — тестостерон. Определение 17-ОН-прогестерона (базального и АКТГ-стимулированного уровня) преимущественно используется в диагностике различных форм дефицита 21-гидроксилазы и мониторинге пациентов с врождённой гиперплазией надпочечников (врождённый адреногенитальный синдром).
Врождённая гиперплазия надпочечников — генетически обусловленное, аутосомно-рецессивное заболевание, которое развивается в большинстве случаев вследствие дефицита 21-гидроксилазы, а также вследствие дефицита других ферментов, участвующих в синтезе стероидов. Дефицит ферментов может быть разной степени выраженности. При врождённой гиперплазии надпочечников в младенческом периоде развивается вирилизации вследствие повышения продукции андрогенов надпочечниками, нарушение синтеза альдостерона при этом может частично компенсироваться активацией регуляторных механизмов. В более тяжёлых случаях дефицит 21-гидроксилазы вызывает глубокое нарушение синтеза стероидов, уровень альдостерона снижен, потеря солей потенциально опасна для жизни. Частичный дефицит ферментов, наблюдающийся у взрослых, может также иметь наследственный характер, но он первоначально незначительный, не проявляющийся клинически («скрытый»). Дефект синтеза ферментов может прогрессировать с возрастом или под воздействием патологических факторов и вызывать функциональные и морфологические изменения в надпочечниках, сходные с врождённым синдромом. Это вызывает нарушения в половом развитии в препубертатном периоде, а также может быть причиной гирсутизма, нарушений цикла и бесплодия у женщин в постпубертате.
Пределы определения: 0,1 нмоль/л-606 нмоль/л.
По материалам сайта Инвитро
Анализ на эстрадиол в Колпино
Эстрадиол – это один из главных и наиболее активных женских половых гормонов. Он отвечает за половое созревание и развитие вторичных половых признаков у женщин. Понижение или повышение уровня гормона в организме может повлиять на общее самочувствие, способность женщины забеременеть, выносить ребенка.
Общая информация
Эстрадиол – это наиболее активный гормон в организме женщины. Он вместе с прогестероном регулирует репродуктивную функцию и отвечает за сохранение беременности.
Большая часть гормона синтезируется в яичниках, небольшое количество вырабатывается в коре надпочечников. Во время беременности вырабатывать эстрогены начинает плацента. У мужчин эстрогены вырабатываются в надпочечниках и яичках.
Показания к проведению исследования
Анализ может быть назначен при наличии следующих показаний:
- диагностика нарушений фертильности и менструального цикла у взрослых женщин;
- отсутствие овуляции;
- олигоменорея, аменорея;
- маточные кровотечения неясной этиологии;
- гипогонадизм;
- гирсутизм;
- остеопороз;
- нарушение полового созревания;
- выраженный предменструальный синдром;
- бесплодие;
- бактериальный вагиноз;
- оценка текущего состояния фетоплацентарного комплекса на ранних сроках беременности;
- признаки женственности у мужчин.
Результаты анализа
Пониженный уровень эстрадиола при повышенных показателях ЛГ и ФСГ может быть симптомом яичниковой недостаточности. Кроме этого, пониженный эстрадиол может быть при СПКЯ и во время менопаузы.
Повышенный уровень гормона может быть признаком беременности, заболеваний печени, а также симптомом образования опухоли, которая производит эстрогены. Чаще всего анализ на эстрадиол назначают совместно с анализами на другие гормоны (прогестерон, ЛГ, ФСГ).
В Колпино сделать анализ на эстрадиол вы можете в клинике «Мир здоровья».
Здоровья Вам!
Полезные статьи на сайте лаборатории Литех
Материал для исследования: Сыворотка или плазма крови.
Хранение и доставка материала для исследования
Эстрадиол стабилен в цельной крови и сыворотке или плазме при комнатной температуре в течение 1 дня, при +4…+80С – 3 дня, при –200С – 1 год.
Физиологические состояния приводящие к изменению уровня эстрадиола в крови
В крови из пуповины концентрация общего эстрадиола очень высока. Далее до 10 лет происходит его снижение. В пубертатном периоде у девочек эстрадиол прогрессивно увеличивается, у мальчиков увеличение эстрадиола происходит в меньшей степени. У женщин детородного возраста уровень эстрадиола в сыворотке крови и плазме зависит от фазы менструального цикла. Наиболее повышен эстрадиол в позднюю фолликулярную фазу, в середине цикла особенно, и в лютеиновую фазу. Во время беременности концентрация эстрадиола в сыворотке и плазме нарастает к моменту родов, а после родов она возвращается к норме на 4-й день.
С возрастом у женщин наблюдается снижение концентрации эстрадиола. В постменопаузу отмечено снижение концентрации эстрадиола до уровня, наблюдаемого у мужчин. Суточные колебания концентрации эстрадиола в сыворотке соответствуют суточным концентрациям ЛГ: максимум приходится на период с 15 до 18 часов при снижении в это время иммунореактивного ЛГ, а минимум – между 24 и 2 ч. У мужчин наиболее высокие уровни эстрадиола приходятся на осень.
Заболевания и состояния при которых возможны изменения уровня эстрадиола в крови
При алкоголизме у женщин в постменопаузе, при булимии, физической нагрузке у нетренированных женщин, диете с высоким содержанием углеводов, грубоволокнистой пищи, с низким содержанием жиров, у курящих женщин в ранние сроки беременности, у вегетарианцев наблюдается снижение концентрации эстрадиола в плазме. Его повышение наблюдается при приеме алкоголя, алкоголизме у женщин с циррозом печени, у женщин с ожирением, у курящих мужчин по сравнению с некурящими, при большой потере веса у мужчин.
Лекарственные препараты, оказывающие влияние на уровень эстрадиола в крови
Снижению эстрадиола способствует прием таких препаратов, как: аминоглютетимид, бузерелин, химиотерапевтические препараты, циметидин, ципротерон, даназол, дексаметазон, эпостан, фадронолгестрел, мегестрол, мекартрицин, мифепристон (при выкидыше), моклобемид, нафарелин, нандролон, октреотид, пероральные контрацептивы, правастатин, пиридоглютетимид.
Повышению эстрадиола способствует прием таких препаратов как: анаболические стероиды, карбамазепин, циметидин (у мужчин и у женщин в постменопаузу при лечении дозами 2,4 г/сут в течение 1 мес), кломифен, постменопаузе у женщин, кетоконазол (у гиперандрогенных женщин), мифепристон (у пациентов с менингиомами), нафарелин (при подкожном введении при синдроме поликистоза яичников), фенитоин, тамоксифен, тролеандомицин, вальпроевая кислота.
Норма эстрадиола в крови для беременных
| Срок беременности (нед) | Эстрадиол pg/ml | Срок беременности (нед) | Эстрадиол pg/ml |
| 1-2 | 210-400 | 21-22 | 8260-11460 |
| 3-4 | 380-680 | 23-24 | 10570-13650 |
| 5-6 | 1060-1480 | 25-26 | 10890-14090 |
| 7-8 | 1380-1750 | 27-28 | 11630-14490 |
| 9-10 | 1650-2290 | 29-30 | 11120-16220 |
| 11-12 | 2280-3120 | 31-32 | 12170-15960 |
| 13-14 | 2760-4300 | 33-34 | 13930-18550 |
| 15-16 | 5020-6580 | 35-36 | 15320-21160 |
| 17-18 | 4560-7740 | 37-38 | 15080-22850 |
| 19-20 | 7440-9620 | 39-40 | 13540-26960 |
Дефицит эстрогена и бесплодие, Больница KJK и Исследовательский центр фертильности
Если вы ожидаете чего-то ожидать, вы должны знать важность эстрогена во всем процессе. Однако каково реальное значение эстрогена для фертильности и как он может повлиять на ваши шансы забеременеть? Давайте посмотрим на это глубже.
Эстроген и прогестерон — два основных женских половых гормона. Оба играют важную роль в правильном развитии женской репродуктивной системы.Эстроген вырабатывается развивающимися фолликулами в яичниках женщины, а также желтым телом (фолликулом, высвобождающим яйцеклетку) и плацентой.
Эстроген присутствует как у мужчин, так и у женщин, но большее количество эстрогена может быть обнаружено у женщин репродуктивного возраста. Эстроген играет жизненно важную роль в регулировании начала полового созревания у женщин. У женщин именно уровень эстрогена определяет менструальный цикл, здоровье костей и общее настроение человека.
Значение эстрогена во время беременности:
Если уровень эстрогена в организме слишком высокий или слишком низкий, это изменяет уровень фертильности женщины.Вот почему женщинам, которые собираются забеременеть, назначают эстроген в форме эстрадиола в случае дефицита эстрогена. Эстроген имеет первостепенное значение, потому что он необходим для функционирования матки, как для роста, так и для поддержания слизистой оболочки матки (эндометрия), чтобы оплодотворенная яйцеклетка могла легко имплантироваться в матку, что, в свою очередь, приведет к поддержанию беременности. Эстроген также помогает плаценте функционировать и увеличивает приток крови к матке. Эстроген также играет важную роль после родов, особенно в подготовке организма к кормлению грудью после родов.
Если вы спросите, возможна ли беременность при низком уровне эстрогена. Ответ заключается в том, что вы всегда можете это сделать, но шансы на поддержание беременности оптимальны только при правильном уровне эстрогена. Недостаточный уровень эстрогена может быть вредным для вас и вашего будущего ребенка.
Если вы думаете, что эстроген связан только с женской беременностью, вы ошибаетесь. Это также может повлиять на мужскую фертильность. Яички мужчин регулярно вырабатывают небольшое количество эстрогена, что также влияет на эмоциональный коэффициент мужчин.У мужчин основная функция эстрогена — регулировать созревание здоровой спермы. Таким образом, идеальный уровень эстрогена у мужчин также имеет первостепенное значение, когда речь идет о фертильности.
Что касается женщин, то низкий уровень эстрогена может привести к бесплодию по нескольким причинам. Снижение уровня эстрогена может быть связано с проблемами с гипофизом, например, в случае чрезмерных физических нагрузок, недостаточного веса или расстройства пищевого поведения, что приводит к недостаточному выделению яиц во время овуляции.Как вы знаете, без овуляции у этого человека нет шансов когда-либо забеременеть. Гормоны, в том числе эстроген, могут влиять на контроль веса и на то, сколько жира откладывается в организме. Низкий уровень эстрогена может способствовать увеличению веса.
Дефицит эстрогена:
Уровни эстрогена различаются по многим причинам. Любое состояние, которое влияет на яичники или повреждает их, может вызвать снижение уровня эстрогена в организме. Наличие в семейном анамнезе гормональных проблем также может увеличить риск развития низкого уровня эстрогена у женщины.
Помимо бесплодия, недостаточное количество инсулина в организме может вызвать приливы, ночную потливость, слабость костей, болезненный половой акт, сухость влагалища, инфекции мочевыводящих путей, депрессию и т. Д. Уровень эстрогена можно повысить с помощью медицинских методов, но убедитесь, что вы всегда консультируетесь с врачом, прежде чем переходить к режиму повышения уровня эстрогена.
У вас дефицит эстрогена, если у вас:
- Приливы
- Атеросклероз
- Учащенное сердцебиение
- Вздутие живота
- Боль в пояснице
- Артрит
- Истончение волос
- Потеря либидо
- Сухость во влагалище
- Мигрень
- Ночная потливость
- Беспокойство
Советы по уменьшению дефицита эстрогена:
Не знаете, как повысить уровень эстрогена, чтобы забеременеть? Есть много способов, но имейте в виду, что не существует единого метода повышения уровня эстрогена для ускорения беременности.Чтобы увеличить выработку эстрогена, необходимо повысить уровень лютеинизирующего гормона, поскольку он регулирует выработку эстрогена у женщин. Кроме того, дефицит может быть также из-за неправильной работы гипофиза из-за чрезмерных тренировок и несоблюдения диеты. Самое главное — придерживаться здорового питания и поддерживать правильный вес. Лекарства и использование трав и добавок после консультации с врачом могут улучшить уровень эстрогена.Кроме того, вы можете обсудить со своим врачом перспективы приема таблеток эстрогена для фертильности.
Уровни эстрогена (эстрадиола) во время беременности
Что такое эстрадиол?Эстрадиол более известен как эстроген, женский репродуктивный гормон. Этот гормон содержится как у мужчин, так и у женщин и играет роль в стабилизации настроения, контроле температуры и других функциях организма, хотя наиболее известен как гормон беременности и менопаузы.
Другие функции эстрогенаЭстрогены напрямую связаны с женским воспроизводством, но они также жизненно важны для других систем организма:
- Sexual Performance — Эстроген помогает поддерживать женскую репродуктивную систему в оптимальном состоянии для зачатия и беременности и усиливает сексуальное удовольствие женщины.Некоторые женщины испытывают сухость влагалища и другие неприятные ощущения, которые мешают сексуальной активности после начала менопаузы.
- Структура скелета — Эстроген усиливает способность женского организма усваивать кальций, витамин D и другие питательные вещества, жизненно важные для прочности костей. Женщины рискуют остеопорозом, истончением костей, когда уровень эстрогена начинает падать во время перименопаузы.
- Сердечно-сосудистая система — У женщин значительно реже, чем у мужчин, развиваются сердечные заболевания в репродуктивном возрасте.Эта связанная с эстрогеном сердечно-сосудистая защита прекращается, когда выработка эстрогена снижается во время менопаузы.
- Здоровье мочевыводящих путей — Женщины с низким уровнем эстрогена, как в период менопаузы, часто испытывают истончение уретры, что делает их более предрасположенными к инфекциям мочевыводящих путей и почек.
Тест на эстроген, вероятно, будет сочетаться с другими анализами крови, чтобы получить общую картину здоровья. Существует множество причин изменения значений эстрогена, поэтому для определения окончательной причины могут использоваться дополнительные диагностические тесты.
Нормальный диапазон значений- Дети (до полового созревания): <10 пг / мл
- Мужчины: <60 пг / мл
- Овуляция у женщин с ранними фолликулами: от 30 до 100 пг / мл
- Женщины с поздней фолликулярной овуляцией: от 100 до 400 пг / мл
- Лютеиновая фаза у женщин с овуляцией: от 60 до 150 пг / мл
- Первый триместр беременности: от 188 до 2497 пг / мл
- Второй триместр беременности: от 1278 до 7192 пг / мл
- Третий триместр беременности: от 6137 до 3460 пг / мл
- После менопаузы <18 пг / мл
Подробнее:
Лабораторные показатели во время беременности
Контрольный список для первого дородового визита
Эстроген во время беременности: роли, уровни и многое другое
Последнее обновление:
Одна из самых распространенных проблем во время беременности — это крайний дисбаланс гормонов, и этот дисбаланс может привести к многочисленным проблемам.Одним из важнейших гормонов беременности является эстроген. Он играет огромную роль в здоровье и благополучии матери, а также в развитии ребенка.
Что такое эстроген?
В человеческом теле есть множество гормонов, которые помогают в развитии и поддержании человеческого тела. Два из этих гормонов являются гендерно-доминирующими — тестостерон и эстроген. У всех людей есть оба гормона, но у женщин доминирующим гормоном является эстроген (в то время как у мужчин доминирующим гормоном является тестостерон).
У женщин эстроген обычно вырабатывается в плаценте и яичниках. Одна из наиболее важных форм эстрогена, вырабатываемого женским организмом человека, — это эстрадиол. Фактически, это самый важный гормон для благополучия развития вашего ребенка. Этот гормон позволяет женщинам забеременеть и, следовательно, играет важную роль в предотвращении выкидышей.
Какую роль играет эстроген во время беременности?
Вот некоторые из ролей, которые эстроген играет во время беременности:
1.Помогает выносить ребенка до срока
Эстроген — это главный гормон, который включает множество второстепенных гормонов, таких как эстрадиол, о котором говорилось выше. Гормоны эстрогена у женщин имеют решающее значение, так как они вырабатываются плацентой и яичниками и играют ключевую роль в достижении срока беременности. Они делают это, поддерживая слизистую оболочку матки, которая обеспечивает безопасное пространство для роста ребенка. Они также помогают регулировать другие гормоны, такие как прогестерон, которые необходимы для роста плода.
2.Влияет на перспективы фертильности потомства
Исследования Медицинского центра Университета Мэриленда показывают, что беременные женщины с низким уровнем эстрогена, в свою очередь, могут снизить шансы их детей быть достаточно фертильными, чтобы вынашивать собственного ребенка; то же исследование показывает, что избыток эстрогена может приводят к другим проблемам с фертильностью и повышают вероятность выкидыша у вашего ребенка. Сбалансированный и здоровый уровень эстрогена радикально улучшит не только здоровье вашего ребенка, но и его шансы иметь собственных детей.
3. Уменьшает неполноценное питание плода
Эстроген — чрезвычайно важный гормон, потому что он играет решающую роль в превращении развивающегося плода в здорового ребенка, который готов выйти на свет, а наличие здорового уровня эстрогена обеспечивает хорошее питание плода. Низкий или высокий уровень эстрогена во время беременности может увеличить риск недоедания плода.
Как проводится тестирование на эстроген?
Тесты на эстроген проводятся как часть ваших четырех тестов на беременность, их также можно сдать независимо, независимо от того, беременны вы или нет.Чтобы проверить уровень эстрогена, врачи возьмут немного крови и проверит ее на наличие компонентов эстрогена, называемых эстриолом, и белка, называемого альфа-фетопротеином или AFP. Они также будут проверять на хорионический гонадотропин человека или ХГЧ. Измеряя эти три аспекта в вашей крови, врачи могут точно определить уровень эстрогена.
Влияние низкого уровня эстрогена во время беременности
Низкий уровень эстрогена во время беременности может быть пагубным для всей беременности и для рожденных детей, особенно для девочек.Низкий уровень эстрогена во время беременности может привести к:
- Выкидыши
- Меньше яйцеклеток у новорожденных женского пола
- Проблемы с фертильностью у новорожденных женского пола, рожденных от беременности
Результат очень специфичен для каждого человека, поэтому, если у вас низкий уровень эстрогена, рекомендуется поговорить с врачом, чтобы понять, каковы ваши конкретные риски и проблемы.
Изменение уровня эстрогена и диапазона нормальных значений при беременности
Во время беременности ваши гормоны будут скачками и падать, эстроген не исключение.Врачи часто рекомендуют женщинам не проверять уровень эстрогена слишком часто, опасаясь беспричинной паники. Обычно во время беременности врачи будут регулярно проверять уровень эстрогена и определять диапазон, который считается здоровым из-за колебаний уровня гормонов. Вот нормальные диапазоны для каждого триместра во время беременности.
- Первый триместр — 187-2498 пг / мл
- Второй триместр — 1276-7193 пг / мл
- Третий триместр — 6138-3461 пг / мл
Важно помнить, что уровень эстрогена действительно колеблется.Приведенные выше диапазоны считаются безопасными, и вы можете ожидать, что ваш уровень эстрогена во время беременности неделя за неделей будет радикально колебаться. Не паникуйте, если он находится в пределах указанного выше или немного выше или ниже.
Если вас беспокоит уровень эстрогена и риск беременности , связанный с этим, мы рекомендуем вам проконсультироваться с врачом и облегчить ваши страхи. Помните, что гормональный дисбаланс во время беременности является нормальным явлением, и гормональный дисбаланс можно лечить с помощью лекарств.
Также читайте: Роль прогестерона во время беременности
Восстановление нормального уровня эстрогена поддерживает беременность — ScienceDaily
В недавнем исследовании беременных бабуинов-приматов, гормоны которых во время беременности действуют так же, как у людей, низкий уровень эстрогена вызвал более половины выкидышей. Ультразвуковое наблюдение показало, что плод умер до выкидыша.
Юджин Д. Альбрехт, доктор философии, профессор акушерства, гинекологии и репродуктивных наук Медицинской школы Университета Мэриленда, представил результаты исследования на симпозиуме 14 марта на тему «Сигнализация плода и роды» в 45-м Обществе гинекологических исследований. ежегодное собрание в Атланте.
«Наши результаты показывают, что эстроген играет критически важную физиологическую роль в поддержании беременности и жизнеспособности плода», — говорит Альбрехт.
Альбрехт и его сотрудник Джеральд Дж. Пепе, доктор философии, профессор физиологии Медицинской школы Восточной Вирджинии, искусственно снизили уровень эстрогена у 22 беременных бабуинов. Семь также получали добавку эстрогена, которая восстанавливала уровень гормона до уровня нормальной беременности. Еще 20 бабуинов остались без лечения в качестве контроля.
Беременность протекала нормально у 95 процентов контрольных животных, но только 45 процентов животных, у которых было подавлено образование эстрогена, смогли сохранить беременность, сообщает Альбрехт. У остальных 55 процентов случился выкидыш. По его словам, при мониторинге шести павианов с подавленным эстрогеном с помощью ультразвука исследователи не обнаружили сердцебиения плода, что указывает на то, что плоды умерли до выкидыша.
Напротив, у всех животных, получавших как супрессивное средство эстрогена, так и добавку эстрогена, сохранялась беременность, добавляет перинатальный эндокринолог.
Роль эстрогена в поддержании беременности уже давно обсуждается. Некоторые ученые отмечают, что женщины с мутацией рецептора эстрогена имеют 50% выкидышей, что указывает на важность эстрогена. Другие говорят, что тот факт, что беременность поддерживалась у женщин с низким уровнем эстрогена, доказывает, что гормон не играет существенной роли в физиологии беременности. Альбрехт и Пепе, которые более двух десятилетий работали над решением проблемы эстрогена во время беременности, ранее показали, что эстроген играет по крайней мере две жизненно важные роли в том, что они называют «диалогом плода и плаценты, который происходит во время беременности приматов : «Он регулирует выработку другого важного гормона, прогестерона, и способствует нормальному развитию, созреванию и функции плаценты и надпочечников плода.Надпочечники плода вырабатывают кортизол, стероидный гормон, который имеет решающее значение для созревания легких, печени и других развивающихся органов и тканей.
Их исследование финансировалось Национальным институтом детского здоровья и развития человека Национальных институтов здоровья.
Университет Мэриленда обучает около 56 процентов врачей, юристов, фармацевтов и социальных работников штата, а также большинство стоматологов. Кроме того, почти 90 процентов выпускников Школы медсестер работают в Мэриленде.
История Источник:
Материалы предоставлены Университетом Мэриленда, Балтимор . Примечание. Содержимое можно редактировать по стилю и длине.
Каков нормальный уровень эстрадиола у женщин? — Блог
Проверено с медицинской точки зрения доктором философии Некой Миллер 13 апреля 2020 г. Автор Либби Пеллегрини. Чтобы предоставить вам технически точную, основанную на доказательствах информацию, контент, опубликованный в блоге Everlywell, проверяется сертифицированными профессионалами, имеющими опыт в области медицины и биологии.
Перейти к:
Каков нормальный уровень гормонов у женщины? | Каков нормальный уровень эстрадиола у женщин? | Что считается высоким уровнем эстрадиола? | Что вызывает низкий уровень эстрогена? | Может ли низкий уровень эстрогена повлиять на беременность? | Как я могу узнать больше о своем уровне гормонов?
Когда речь идет о менструальном цикле женщины, ее овуляции и ее способности зачать ребенка, играет роль множество гормонов. Один из самых важных гормонов известен как эстрадиол.Эстрадиол (E2) — основная форма эстрогена у небеременных женщин.
Как один из ключевых гормонов, ответственных за овуляцию, эстрадиол особенно важен для репродуктивного здоровья женщины. Нормальный уровень эстрадиола у женщин также имеет решающее значение для здоровья и функции половых органов (груди, влагалища и матки) и влияет на другие ключевые показатели здоровья, включая прочность костей.
Продолжайте читать, чтобы узнать больше о нормальном уровне эстрадиола у женщин на разных этапах жизни, эстрадиоле, фертильности и многом другом.
Вы можете проверить уровень эстрадиола с помощью простого теста, такого как домашний женский тест на фертильность Everlywell или тест на здоровье женщины. Эти тесты позволяют вам легко проверить уровень гормонов, не выходя из собственного дома, так что вы можете пропустить поездку в лабораторию или офис врача — и избежать неудобного анализа крови.
Каков нормальный уровень гормонов у женщины?
Уровни гормонов до полового созревания
Уровень гормонов женщины обычно зависит от ее возраста.До полового созревания у женщин низкое количество половых гормонов, то есть у них низкий уровень эстрадиола (крови) и тестостерона в сыворотке.
Уровни гормонов после полового созревания
После полового созревания женщина входит в пременопаузальную фазу (которая длится до перименопаузы или перехода в менопаузу). В течение этой фазы фертильность находится на пике, а уровень гормонов колеблется в зависимости от того, на каком этапе менструального цикла находится женщина. Во время менструального цикла уровень гормонов (включая эстрадиол) колеблется следующим образом:
Фолликулярная фаза (дни с 1 по 14 среднего 28-дневного цикла, начиная с менструации и заканчивая овуляцией). Эта фаза представляет собой развитие фолликула (в котором находится яйцеклетка) до высвобождения яйцеклетки. Фолликул стимулируется повышением уровня фолликулостимулирующего гормона (ФСГ).
- В начале этой фазы уровень эстрадиола низкий.
- Антимюллеров гормон (АМГ) играет роль в выборе фолликула, который станет доминирующим фолликулом, который выпустит яйцеклетку при овуляции.
- Доминантный фолликул начинает вырабатывать эстрадиол. Уровень эстрадиола сначала повышается постепенно, а затем резко повышается за два-три дня до овуляции.
- Уровень эстрадиола достигает пика непосредственно перед тем, как выброс двух других важных гормонов — лютеинизирующего гормона (ЛГ) и фолликулостимулирующего гормона (ФСГ) — вызывает овуляцию.
Овуляция. Эта фаза начинается с выброса лютеинизирующего гормона (ЛГ) и фолликулостимулирующего гормона (ФСГ), который запускает высвобождение яйцеклетки из доминирующего фолликула.
- Уровень эстрадиола снижается во время фазы овуляции, которая длится от 16 до 32 часов.
Лютеиновая фаза (дни с 14 по 28 среднего 28-дневного цикла). После овуляции начинается лютеиновая фаза.
- Специализированная группа клеток формируется из разорванного фолликула и секретирует гормон прогестерон, чтобы подготовить матку к возможной имплантации оплодотворенной яйцеклетки.
- После их снижения во время овуляции уровни эстрадиола постепенно начинают снова увеличиваться во время лютеиновой фазы, достигая пика, а затем снижаясь до другого минимума перед началом следующего менструального цикла.
- По мере падения уровня эстрадиола падает и прогестерон (еще один важный гормон).
- Уровень ФСГ снова начинает расти в конце лютеиновой фазы, готовясь к стимуляции другого фолликула яичника и возобновлению менструального цикла.
Тесты на эстрадиол можно использовать, чтобы определить, когда у вас происходит овуляция — момент менструального цикла, когда зачатие особенно вероятно. Во время менструального цикла уровень эстрадиола постепенно повышается, а затем достигает пика непосредственно перед овуляцией. Чтобы отследить повышение и понижение уровня эстрадиола во время менструального цикла, образцы крови необходимо собирать в разные дни.Это помогает установить нормальный исходный и пиковый уровень эстрадиола у женщины.
Чтобы увидеть, как повышается и понижается ваш собственный уровень эстрадиола, рассмотрите возможность проведения домашнего теста на фертильность Everlywell. Он прост в использовании и понимании, и в нем есть все необходимое, чтобы собрать образцы, не выходя из дома, и отправить их в лабораторию для тестирования.
Уровень гормонов во время беременности
Если яйцеклетка успешно оплодотворяется во время фазы овуляции менструального цикла и успешно имплантируется в матку, наступает беременность.Во время беременности основным гормоном эстрогена является эстриол. Этот гормон иногда оценивают во втором триместре беременности для выявления генетических врожденных дефектов, таких как синдром Дауна.
Низкий уровень эстриола во время беременности может указывать на более низкую вероятность успешной беременности или врожденного дефекта. Уровень эстриола обычно повышается во время беременности примерно за четыре недели до родов. ( Связанный : Как повысить рождаемость?)
Уровни гормонов во время менопаузы
Когда женщина достигает менопаузы, уровень ее гормонов снова меняется.Поскольку ее яичниковый резерв (количество яйцеклеток, доступных для высвобождения и возможного оплодотворения) истощается, ее функция яичников снижается, что приводит к снижению уровня эстрадиола в сыворотке. ( Связано: Фертильность и возраст женщин: знать, чего ожидать)
С другой стороны, уровень фолликулостимулирующего гормона (ФСГ) у женщин в период менопаузы увеличивается, поскольку повышение уровня ФСГ представляет собой последнюю попытку организма стимулировать яичники к действию. Устойчивое повышение уровня ФСГ обычно сигнализирует о наступлении менопаузы.Обычно повышенный уровень ФСГ в течение более 12 месяцев указывает на переход в климактерический период.
Каков нормальный уровень эстрадиола у женщин?
Нормальный уровень эстрадиола у женщин зависит от таких факторов, как возраст, беременность и фазы менструального цикла. У взрослых женщин с регулярными менструальными циклами (пременопауза) нормальный уровень эстрадиола колеблется от 15 до 350 пикограмм на миллилитр (пг / мл). Уровни могут значительно колебаться во время менструального цикла и могут достигать 800 пг / мл и при этом считаться нормальным.Во время беременности нормальный уровень эстрадиола может достигать 20000 пг / мл. После менопаузы (постменопаузы) уровень эстрадиола обычно ниже 10 пг / мл у женщин, не получающих терапию эстрогенами.
Есть один ключевой момент, о котором следует помнить, когда речь идет о нормальных уровнях: контрольные диапазоны эстрадиола могут различаться в зависимости от лаборатории, проводящей тест. Это нормальная часть процесса лабораторного тестирования, поэтому лучше интерпретировать результаты теста на эстрадиол, используя контрольные диапазоны, предоставленные лабораторией, использованной для тестирования.
Что считается высоким уровнем эстрадиола?
Повышенный уровень эстрадиола — обычно выше 350 пикограммов на миллилитр у взрослых женщин с регулярными менструальными циклами — может возникать при определенных заболеваниях, которые приводят к перепроизводству гормона эстрогена. Синдром поликистозных яичников (СПКЯ), при котором множество фолликулов яичников одновременно продуцируют эстрадиол, является одним из примеров этого. Повышенный уровень эстрадиола также может быть результатом приема определенных гормональных добавок, заболеваний печени или повышенных уровней андрогенов (таких как тестостерон или прогестерон).
Что вызывает низкий уровень эстрогена?
Существует несколько возможных причин низкого уровня эстрогена.
Во-первых, низкий уровень эстрадиола в сочетании с высоким уровнем ФСГ и высоким уровнем ЛГ может указывать на состояние, известное как преждевременная недостаточность яичников или первичная недостаточность яичников. Это означает, что даже при правильной гормональной стимуляции яичники не могут вырабатывать нормальное количество эстрадиола. Иногда это может быть связано с генетическим заболеванием, таким как синдром Тернера, аутоиммунным заболеванием или воздействием определенных токсинов.
Во-вторых, если низкий уровень эстрадиола сочетается с нормальным или низким уровнем ФСГ и ЛГ, это может быть связано с состоянием, известным как гипогонадотропный гипогонадизм. Это состояние может возникать из-за сильного стресса, чрезмерного употребления алкоголя, чрезмерных физических упражнений или проблемы с гипофизом в головном мозге, который стимулирует выработку гормонов ФСГ и ЛГ.
Может ли низкий уровень эстрогена повлиять на беременность?
Определенные состояния, связанные с низким уровнем эстрогена, могут затруднить беременность.Одно состояние, известное как первичная недостаточность яичников, возникает, когда функция яичников ухудшается, даже если женщина еще не вступила в менопаузу. Иногда это связано с генетическим заболеванием, но считается, что до 90% женщин с первичной недостаточностью яичников не имеют установленной причины.
Женщины, перенесшие рак и получившие химиотерапию, подвержены риску первичной недостаточности яичников, поскольку химиотерапевтические препараты могут вызвать гибель яйцеклеток, которые необходимы для зачатия.
Как я могу узнать больше о моем уровне гормонов?
Если вы планируете беременность или вас просто интересует уровень гормонов, вы можете использовать домашний женский тест на фертильность Everlywell, чтобы легко проверить уровень гормонов, не выходя из собственного дома.
С помощью всего лишь небольшого образца крови (взятого с помощью простого укола пальца) вы можете проверить свои уровни 5 различных гормонов, связанных с фертильностью: эстрадиола, лютеинизирующего гормона, фолликулостимулирующего гормона, общего тестостерона и тиреотропного гормона.И вы получаете свои результаты в защищенном режиме онлайн, так что вы можете легко получить доступ к информации о своем гормональном балансе, когда захотите.
Чтобы получить еще более полное представление об уровне гормонов, попробуйте домашний тест на здоровье женщины. Измеряя 10 ключевых гормонов, которые играют важную роль в здоровье женщины, тест может выявить потенциальный дисбаланс, который может мешать вам чувствовать себя лучше.
Связанное содержание
Как повысить рождаемость?
Фертильность и возраст женщин: знать, чего ожидать
Каковы признаки бесплодия у женщин?
Список литературы
- Shirtcliff EA, Dahl RE, Pollak SD.Пубертатное развитие: соответствие гормонального и физического развития. Child Dev. 2009. 80 (2): 327–337. DOI: 10.1111 / j.1467-8624.2009.01263.x
- Нормальный менструальный цикл и контроль овуляции. Эндотекст. URL. По состоянию на 13 апреля 2020 г.
- Su HW, Yi YC, Wei TY и др. Обнаружение овуляции, обзор доступных на данный момент методов. Bioeng Transl Med. 2017; 2 (3): 238–246. DOI: 10.1002 / btm2.10058
- Тест уровня эстрогена. Медлайн Плюс. URL. Доступ 13 апреля 2020 г.
- Менопауза, перименопауза и постменопауза. Клиника Кливленда. URL. По состоянию на 13 апреля 2020 г.
- Тест уровня фолликулостимулирующего гормона (ФСГ). Медлайн Плюс. URL. По состоянию на 13 апреля 2020 г.
- Эстрадиол, сыворотка. Лаборатории клиники Мэйо. URL. По состоянию на 13 апреля 2020 г.
- Stanczyk FZ, Кларк, штат Нью-Джерси. Измерение эстрадиола — задачи впереди. J Clin Endocrinol Metab. 2014; 99 (1): 56–58. DOI: 10.1210 / jc.2013-2905
- Laven JS, Imani B, Eijkemans MJ, et al.Новый подход к синдрому поликистозных яичников и другим формам ановуляторного бесплодия. Obstet Gynecol Surv. 2002. 57 (11): 755–767. DOI: 10.1097 / 00006254-200211000-00022
- Первичная недостаточность яичников. Клиника Майо. URL. По состоянию на 13 апреля 2020 г.>
- Viswanathan V, Eugster EA. Этиология и лечение гипогонадизма у подростков. Endocrinol Metab Clin North Am. 2009. 38 (4): 719–738. DOI: 10.1016 / j.ecl.2009.08.004
- Bedoschi G, Navarro PA, Oktay K. Повреждение яичников, вызванное химиотерапией: механизмы и клиническое воздействие.Будущее Онкол. 2016; 12 (20): 2333–2344. DOI: 10.2217 / fon-2016-0176
Концентрация гормонов при неосложненной беременности: продольное исследование | BMC по беременности и родам
Lukanova A, Surcel HM, Lundin E, Kaasila M, Lakso HA, Schock H, et al. Циркулирующие эстрогены и прогестерон во время первородящих беременностей и риск рака груди у матери. Int J Cancer. 2012; 130 (4): 910–20.
CAS Статья PubMed Google Scholar
Whitaker-Azmitia PM, Lobel M, Moyer A. Низкий уровень материнского прогестерона может способствовать как акушерским осложнениям, так и аутизму. Медицинские гипотезы. 2014; 82 (3): 313–8.
CAS Статья PubMed Google Scholar
Braem MG, Онланд-Морет NC, Schouten LJ, Kruitwagen RF, Lukanova A, Allen NE, et al. Множественные выкидыши связаны с риском рака яичников: результаты Европейского проспективного исследования рака и питания.PloS один. 2012; 7 (5), e37141.
CAS Статья PubMed PubMed Central Google Scholar
Берал В., Булл Д., Долл Р., Пето Р., Ривз Г. Рак груди и аборт: совместный повторный анализ данных 53 эпидемиологических исследований, включая 83 000 женщин с раком груди из 16 стран. Ланцет. 2004. 363 (9414): 1007–16.
Артикул PubMed Google Scholar
Пуккала Е. Скандинавские когорты банка биологических образцов как основа для исследований причин рака и борьбы с ним: инструменты контроля качества для когорт исследования с более чем двумя миллионами доноров образцов и 130 000 предполагаемыми раками. В: Диллнер Дж., Редактор. Методы в биобанкинге. Том 675, Нью-Йорк: Humana Press; 2011: с. 61-112.
van Eijsden M, Vrijkotte TG, Gemke RJ, van der Wal MF. Профиль когорты: исследование Амстердамских рожденных детей и их развития (ABCD). Int J Epidemiol.2011; 40 (5): 1176–86.
Артикул PubMed Google Scholar
van Gelder MM, Bretveld RW, Roukema J, Steenhoek M, van Drongelen J, Spaanderman ME, et al. Обоснование и дизайн исследования беременности и развития младенцев (PRIDE). Педиатр Перинат Эпидемиол. 2013. 27 (1): 34–43.
Артикул PubMed Google Scholar
Moraes TJ, Lefebvre DL, Chooniedass R, Becker AB, Brook JR, Denburg J, et al.Канадское когортное исследование здоровых младенцев при рождении: биологические образцы и биобанкинг. Педиатр Перинат Эпидемиол. 2015; 29 (1): 84–92.
CAS Статья PubMed Google Scholar
Вейхе А.С., Хансен С., Сандангер Т.М., Нибоер Э., Одланд Дж. Когортное исследование загрязнителей матери и ребенка в Северной Норвегии: реализация, характеристики населения и краткое изложение диетических результатов. Int J Циркумполярное здоровье.2012; 71: 18644.
Артикул PubMed Google Scholar
Киши Р., Сасаки С., Йошиока Э., Юаса М., Сата Ф., Сайджо Ю. и др. Профиль когорты: исследование Хоккайдо, посвященное окружающей среде и здоровью детей в Японии. Int J Epidemiol. 2011; 40 (3): 611–8.
Артикул PubMed Google Scholar
Райт Дж., Смолл Н., Рейнор П., Таффнелл Д., Бхопал Р., Кэмерон Н. и др.Когортный профиль: когортное исследование мультиэтнической семьи Рожденных в Брэдфорде. Int J Epidemiol. 2013; 42 (4): 978–91.
Артикул PubMed Google Scholar
Андерсен А.М., Олсен Дж. Датская национальная когорта по рождению: избранные научные материалы по перинатальной эпидемиологии и перспективам на будущее. Scand J Public Health. 2011; 39 (7 Suppl): 115–20.
Артикул PubMed Google Scholar
Tao FB, Hao JH, Huang K, Su PY, Cheng DJ, Xing XY и др. Профиль когорты: когортное исследование Китая и Аньхоя. Int J Epidemiol. 2013. 42 (3): 709–21.
Артикул PubMed Google Scholar
Лаппалайнен М., Коскела П., Хедман К., Терамо К., Аммала П., Хилесмаа В. и др. Заболеваемость первичными инфекциями токсоплазмы во время беременности в южной Финляндии: проспективное когортное исследование. Scand J Infect Dis. 1992. 24 (1): 97–104.
CAS Статья PubMed Google Scholar
Коэн Дж., Коэн П., Западный С.Г., Эйкен Л.С. Множественная регрессия / корреляция с двумя или более независимыми переменными. В: Прикладной множественный регрессионный / корреляционный анализ для поведенческих наук, т. 3. Махвах: Лоуренс Эрлбаум Ассошиэйтс; 2003. с. 64–100.
Google Scholar
Тейлор Р.Н., Лебович Д.И. Эндокринология беременности. В: Гринспен Ф.С., Гарднер Д.Г., редакторы. Фундаментальная и клиническая эндокринология. Нью-Йорк: Lange Medical Books / McGraw-Hill; 2004 г.п. 637–57.
Google Scholar
О’Лири П., Бойн П., Флетт П., Бейлби Дж., Джеймс И. Продольная оценка изменений репродуктивных гормонов во время нормальной беременности. Clin Chem. 1991. 37 (5): 667–72.
PubMed Google Scholar
Kerlan V, Nahoul K, Le Martelot MT, Bercovici JP. Продольное исследование уровней биодоступного тестостерона и андростандиола в плазме крови матери во время беременности.Клин Эндокринол (Oxf). 1994. 40 (2): 263–7.
CAS Статья Google Scholar
Бернштейн Л., Липуорт Л., Росс Р.К., Трихопулос Д. Корреляция уровней эстрогена между последовательными беременностями. Американский журнал эпидемиологии. 1995. 142 (6): 625–8.
CAS Статья PubMed Google Scholar
Арслан А.А., Зеленюх-Жакотт А., Луканова А., Афанасьева Ю., Кац Дж., Левиц М. и др.Влияние паритета на гормональный фон беременности в этнических группах с различной заболеваемостью раком груди. Биомаркеры эпидемиологии рака Пред. 2006. 15 (11): 2123–30.
CAS Статья PubMed Google Scholar
Wuu J, Hellerstein S, Lipworth L, Wide L, Xu B, Yu GP, et al. Корреляты эстрогена беременности, прогестерона и глобулина, связывающего половые гормоны, в США и Китае. Eur J Cancer Пред. 2002. 11 (3): 283–93.
CAS Статья PubMed Google Scholar
Toriola AT, Vaarasmaki M, Lehtinen M, Zeleniuch-Jacquotte A, Lundin E, Rodgers KG, et al. Детерминанты материнских половых стероидов в первой половине беременности. Obstet Gynecol. 2011. 118 (5): 1029–36.
CAS Статья PubMed PubMed Central Google Scholar
Ярвеля И.Ю., Зачкова Т., Лайтинен П., Рюнянен М., Текай А.Влияние паритета и пола плода на плацентарный и лютеиновый гормоны в начале первого триместра. Prenat Diagn. 2012; 32 (2): 160–7.
Артикул PubMed Google Scholar
Troisi R, Hoover RN, Thadhani R, Hsieh CC, Sluss P, Ballard-Barbash R, et al. Материнские, пренатальные и перинатальные характеристики и концентрации гормонов в сыворотке крови матери в первом триместре. Br J Рак. 2008. 99 (7): 1161–4.
CAS Статья PubMed PubMed Central Google Scholar
Musey VC, Collins DC, Brogan DR, Santos VR, Musey PI, Martino-Saltzman D и др. Долгосрочное влияние первой беременности на гормональную среду: эстрогены и андрогены. Журнал клинической эндокринологии и метаболизма. 1987. 64 (1): 111–8.
CAS Статья PubMed Google Scholar
Kuijper EA, Ket JC, Caanen MR, Lambalk CB. Концентрации репродуктивных гормонов у беременных и новорожденных: систематический обзор.Репродукция Биомед онлайн. 2013. 27 (1): 33–63.
CAS Статья PubMed Google Scholar
Эннинга Е.А., Невала В.К., Кридон Д.Д., Маркович С.Н., Холтан С.Г. Различия материнских гормонов, ангиогенных факторов и иммунных медиаторов в зависимости от пола плода во время беременности и в послеродовом периоде. Американский журнал репродуктивной иммунологии. 2015. 73 (3): 251–62.
CAS Статья PubMed Google Scholar
Freeman ME, Kanyicska B, Lerant A, Nagy G. Пролактин: структура, функция и регуляция секреции. Physiol Rev.2000; 80 (4): 1523–631.
CAS PubMed Google Scholar
Клецки О.А., Маррс Р.П., Ховард В.Ф., Маккормик В., Мишелл мл. DR. Синтез и высвобождение пролактина во время беременности и послеродового периода. Am J Obstet Gynecol. 1980. 136 (4): 545–50.
CAS Статья PubMed Google Scholar
Xu B, Lipworth L, Wide L, Wuu J, Yu SZ, Lagiou P, et al. Материнские и гестационные корреляты пролактина и гормона роста беременных в США и Китае. Eur J Cancer Пред. 2003. 12 (1): 35–42.
CAS Статья PubMed Google Scholar
Бен-Джонатан Н., Лапенсее ЧР, Лапенсее Е.В. Что мы можем узнать от грызунов о пролактине у людей? Endocr Rev.2008; 29 (1): 1–41.
CAS Статья PubMed Google Scholar
Капур Д., Джонс TH. Курение и гормоны в здоровье и эндокринные расстройства. Eur J Endocrinol. 2005. 152 (4): 491–9.
CAS Статья PubMed Google Scholar
Гонсалес Ф.А., Хобель С.Дж., Бастер Дж.Э. Влияние пола плода на уровень пролактина в сыворотке матери. J Reprod Med. 1987. 32 (1): 21–4.
CAS PubMed Google Scholar
Hercz P, Kazy Z, Siklos P, Ungar L.Количественное сравнение концентраций стероидных и пептидных гормонов в сыворотке крови плодов мужского и женского пола в материнско-фетоплацентарной системе в течение 28-40 недель беременности. Eur J Obstet Gynecol Reprod Biol. 1989. 30 (3): 201–4.
CAS Статья PubMed Google Scholar
Potischman N, Troisi R, Thadhani R, Hoover RN, Dodd K, Davis WW, et al. Концентрация гормонов беременности в разных этнических группах: последствия для последующего риска рака.Биомаркеры эпидемиологии рака Пред. 2005. 14 (6): 1514–20.
CAS Статья PubMed Google Scholar
Лейси Д.Л., Тиммс Э., Тан Х.Л., Келли М.Дж., Данстан К.Р., Берджесс Т. и др. Лиганд остеопротегерина — это цитокин, регулирующий дифференцировку и активацию остеокластов. Клетка. 1998. 93 (2): 165–76.
CAS Статья PubMed Google Scholar
Уэмура Х., Ясуи Т., Киёкава М., Кувахара А., Икава Х., Мацудзаки Т. и др.Сывороточный фактор, ингибирующий остеопротегерин / остеокластогенез во время беременности и кормления грудью, и взаимосвязь с кальций-регулирующими гормонами и маркерами метаболизма костной ткани. J Endocrinol. 2002. 174 (2): 353–9.
CAS Статья PubMed Google Scholar
Нейлор К.Э., Роджерс А., Фрейзер Р.Б., Холл V, Истелл Р., Блюмсон А. Сывороточный остеопротегерин как определяющий фактор костного метаболизма в продольном исследовании беременности и лактации человека.Журнал клинической эндокринологии и метаболизма. 2003. 88 (11): 5361–5.
CAS Статья PubMed Google Scholar
Эссли Б., Макнэнли Т., Купер Б., Макинтайр А., Уиттер Ф., Харрис З. и др. Остеопротегерин у беременных подростков различается в зависимости от расы и связан с z-показателем массы тела при рождении. J Dev Orig Health Dis. 2011; 2 (5): 272–9.
CAS Статья PubMed PubMed Central Google Scholar
Hong JS, Santolaya-Forgas J, Romero R, Espinoza J, Goncalves LF, Kim YM и др. Концентрация остеопротегерина в плазме крови матери при нормальной беременности. Am J Obstet Gynecol. 2005. 193 (3 Pt 2): 1011–5.
CAS Статья PubMed PubMed Central Google Scholar
Tenta R, Bourgiezi I, Aliferis E, Papadopoulou M, Gounaris A, Skouroliakou M. Костный метаболизм компенсирует задержку роста у маленьких для гестационного возраста новорожденных.Органогенез. 2013; 9 (1): 55–9.
Артикул PubMed PubMed Central Google Scholar
Роджерс А., Истелл Р. Циркулирующий остеопротегерин и активатор рецептора для лиганда ядерного фактора kappaB: клиническое применение при оценке метаболических заболеваний костей. Журнал клинической эндокринологии и метаболизма. 2005. 90 (11): 6323–31.
CAS Статья PubMed Google Scholar
Roza SJ, Verhulst FC, Jaddoe VW, Steegers EA, Mackenbach JP, Hofman A, et al. Курение матери во время беременности и проблемы с поведением ребенка: исследование поколения R. Int J Epidemiol. 2009. 38 (3): 680–9.
Артикул PubMed Google Scholar
Де Вильде К.С., Троммельманс Л.С., Лавенс Х.Х., Маес Л.Р., Теммерман М., Будрез Х.Л. Характер курения, депрессия и социально-демографические переменные среди фламандских женщин во время беременности и в послеродовой период.Медсестринское исследование. 2013. 62 (6): 394–404.
Артикул PubMed Google Scholar
Что происходит с гормонами на ранних сроках беременности?
Беременность характеризуется, казалось бы, бесконечными физиологическими изменениями — изменениями иммунной функции, запасами энергии, объемом крови и выработкой гормонов, которые необходимы для поддержки начала и развития здоровой беременности.
В этом посте мы рассмотрим некоторые изменения, связанные с гормонами, которые происходят в первые пару недель после имплантации, включая некоторые ключевые гормоны, о которых вы, возможно, слышали, такие как эстрадиол, прогестерон и ХГЧ, а также некоторые из них, о которых вы, возможно, слышали. не слышал так много о (релаксин, кто-нибудь?).
Гормоны после овуляции без имплантации
Во время овуляции фолликул яичника выпускает развитую яйцеклетку для возможного оплодотворения. Затем этот фолликул образует структуру, называемую желтым телом, которая выкачивает в ваше тело два гормона: прогестерон (P) и эстрадиол (E2):
- Прогестерон помогает подготовить слизистую оболочку матки (также известную как эндометрий) к беременности, но если Если яйцеклетка не оплодотворена, у вас будет быстрое падение P. Вот почему у некоторых из нас бывают периоды: P падает, слизистая оболочка матки не может поддерживаться, и она теряет во время менструации.(Вот почему некоторые врачи прописывают высокие дозы фосфора в периоды «кик-старта», если у вас его не было какое-то время.)
- E2 , вырабатываемый желтым телом, следует аналогичной схеме: он повышается после овуляции, затем падает, если яйцо не оплодотворяется.
В цикле, когда имплантация не происходит, желтое тело отмирает примерно через две недели после овуляции. Исчезновение желтого тела — это то, что способствует снижению уровней P и E2 в конце вашего цикла, что вызывает менструацию.
Как ваши гормоны изменяются после имплантации
В случае успешной имплантации (которая обычно происходит примерно через неделю после оплодотворения), эти гормоны не падают примерно через две недели после овуляции и вызывают высыпание слизистой оболочки эндометрия. продолжают расти.
Мы видим эти непрерывные повышения P и E2, потому что желтое тело (которое производит эти гормоны) остается на месте, если происходит имплантация, и продолжает оставаться основным источником продукции P и E2 до начала второго триместра.Эндометрий предоставляет место для начала развития эмбриона, а некоторые клетки эндометрия развиваются в часть плаценты: ключевую структуру, которая обеспечивает питание и избавляет развивающийся плод от шлаков.
Поскольку образцы P и E2 в основном похожи в течение двух недель после овуляции, независимо от того, произошла ли имплантация или нет, симптомы, связанные с повышением этих гормонов, могут указывать на нормальную лютеиновую фазу или на раннюю беременность, т. Е. они не могут сказать вам много.
В течение одного дня после имплантации дебютирует еще один очень важный гормон: хорионический гонадотропин человека (ХГЧ). После имплантации структура, называемая хорионом (которая образуется вокруг эмбриона), начинает вырабатывать ХГЧ (отсюда и название: хорионический гонадотропин человека) и в конечном итоге превращается в часть плаценты.
Тесты на беременность в домашних условиях основаны на этом фундаменте. Они сравнивают уровни ХГЧ в моче с заранее определенным порогом ХГЧ, который указывает на беременность (чаще всего между 10 и 25 мМЕ / мл).Хотя возможны как ложные срабатывания, так и ложные отрицательные результаты, они наблюдаются только в редких случаях. Если кто-то принимал лекарства, которые напрямую влияют на ХГЧ, или если совсем недавно была химическая беременность или выкидыш, положительные тесты на беременность в любом из этих случаев были бы ложноположительными.
На ранних сроках беременности уровень ХГЧ увеличивается примерно на 50% каждый день, и некоторые исследования предполагают связь между ХГЧ и такими симптомами, как тошнота и рвота, в течение первых восьми недель беременности (о которых сообщают около 70-80% беременных) .Большинство людей, которые действительно испытывают эти симптомы, сообщают, что они проходят к началу второго триместра, когда также начинает снижаться ХГЧ.
Почему? Основная задача ХГЧ (не считая того, что вы беременны!) на раннем этапе — поддерживать желтое тело — разорванный фолликул, который выкачивает P и E2 для поддержания эндометрия (что необходимо для развивающейся беременности). Однако, когда наступает второй триместр, плацента развивается и становится достаточно активной, чтобы производить достаточное количество P и E2, а это означает, что услуги желтого тела больше не нужны.Желтое тело исчезает естественным путем, и ХГЧ тоже.
Еще один признак или симптом, связанный с ранней беременностью, — это имплантационное кровотечение, которое случается примерно у 30% беременных. Имплантационное кровотечение — это не симптом изменения гормонов, а, скорее, прямой результат имплантации эмбриона в слизистую оболочку матки. Если в процессе имплантации эмбрион разорвет некоторые кровеносные сосуды, в результате появятся легкие пятна.
А как насчет АМГ, ЛГ и ФСГ на ранних сроках беременности?
Хотя антимюллеров гормон (АМГ), лютеинизирующий гормон (ЛГ) и фолликулостимулирующий гормон (ФСГ) имеют решающее значение для понимания резерва яичников и овуляции, они не так интересны на ранних сроках беременности.Основные роли ЛГ и ФСГ — подталкивать развитие фолликулов яичников и вызывать разрыв этих фолликулов во время овуляции.
Вскоре после имплантации и на ранних сроках беременности области мозга, ответственные за выработку репродуктивных гормонов (в основном, области, называемые гипоталамусом и гипофизом), переключают свое внимание с производства гормонов, способствующих росту фолликулов и овуляции, на те, которые поддерживают развитие беременность — то есть процессы, в которых ЛГ и ФСГ не играют большой роли.Поэтому мы наблюдаем низкие уровни ЛГ и ФСГ во время беременности.
Точно так же, поскольку АМГ является прямым продуктом развивающихся фолликулов, а развитие фолликулов отодвигается на второй план во время беременности, АМГ снижается во время беременности, но восстанавливается вскоре после рождения. Поскольку не было много продольных исследований, посвященных уровням АМГ при овуляции, имплантации и во время беременности, мы не совсем уверены, когда и как быстро АМГ начнет снижаться после имплантации.
Просто для удовольствия: роль релаксина
Хотя гормон релаксин не получил такого большого внимания исследователей, как P, E2 и ХГЧ, когда дело доходит до понимания гормонов, действующих на ранних сроках беременности, есть несколько доказательств. предполагая, что релаксин действительно играет роль в развитии и функционировании эндометрия, способствуя таким вещам, как образование кровеносных сосудов.Но релаксин может быть более известен своей ролью в совершенно другом: его способностью облегчать роды.
Во время беременности уровень релаксина неуклонно повышается и непосредственно участвует в расшатывании связок, мышц и суставов (что означает, что если вы чувствуете себя немного более гибким во время беременности, это гормональный виновник). Хотя релаксин может оказывать влияние на все части тела, возможно, наиболее важные его эффекты связаны с маткой и тазом. По мере роста развивающегося плода и плаценты релаксин дает сигнал связкам матки расслабиться, позволяя матке расширяться.
Во время родов релаксин заставляет связки, соединяющие левую и правую половинки наших тазовых костей, также расслабляться, позволяя пространству между этими костями расширяться, облегчая ребенку прохождение через них. (И если вы думали, что ваши бедра стали немного шире после родов, вы не представляли этого — немного разделяющиеся суставы — еще один побочный продукт беременности.)
Как и в случае с P и E2, паттерны релаксина в Две недели после овуляции одинаковы, независимо от того, произошла ли имплантация или нет — в циклах, когда имплантация не происходит, релаксин все еще увеличивается в лютеиновой фазе и падает во время менструации.Итак, если вы заметите какие-либо симптомы, указывающие на повышение релаксина, невозможно будет сказать, связаны ли они с нормальным изменением лютеиновой фазы или с развивающейся беременностью.
Ранний тест на беременность с помощью Modern Fertility
Хотя несколько недель после оплодотворения связаны с изменениями, которые заставляют ваше тело готовиться к развивающейся беременности, отсутствие симптомов, специфичных для беременности на этой ранней стадии (т.е. на ранних сроках беременности, а не во время лютеиновой фазы, когда имплантация не проводилась) очень редко.
Вот почему лучший способ определить раннюю беременность — это измерить ХГЧ с помощью теста на беременность, такого как Modern Fertility’s Pregnancy Test . Наш тест с точностью 99% определяет беременность со дня задержки менструации. Что делает наш Тест на беременность * extra * особенным:
- Вы можете начать тестирование за 5 дней до задержки менструации.
- Наш тест доступнее ведущих тестов на беременность. (Это также довольно мило.)
- Он поставляется с простыми для понимания, клинически обоснованными инструкциями, которые демистифицируют химию, лежащую в основе тестирования на беременность (хотя вы уже должны стать профессионалом после прочтения этой статьи!).
Эта статья была отрецензирована доктором Дженнифер Конти, MD, MS, MSc. Доктор Конти — акушер-гинеколог и адъюнкт-профессор в Медицинской школе Стэнфордского университета.
.
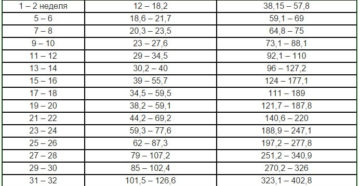



 BMC Pregnancy and Childbirth 2008, 8:33.
BMC Pregnancy and Childbirth 2008, 8:33.