Библиотека
Генетический анализ абортивного материала подразумевает анализ кариотипа абортуса для выявления хромосомных нарушений как одной из основных причин остановки беременности в 1 триместре. Для исследования необходим материал, собранный в стерильный контейнер с физиологическим раствором. Существует несколько методов анализа кариотипа абортуса.
«Лаборатории ЦИР» получили отличные результаты федерального контроля качества лабораторных исследований по разделу «Онкомаркеры».
Современная классификация семейства Chlamydiaceae (хламидии, хламидофилы)
Распространенный возбудитель инфекций дыхательных путей (фарингиты, синуситы, отиты, бронхиты и пневмонии). Анализы на антитела используются для диагностики инфекции Chlamydophila pneumoniae при длительных инфекциях дыхательных путей.
В последнее время для выявления риска тромбофилии некоторые врачи стали назначать анализ на не до конца изученную мутацию гена протромбина F2 Thr165Met.
HLA-типирование супругов (гистосовместимость супругов)
HLA антигены (human leucocyte antigens) тканевой совместимости (cиноним: MHC — major histocompatibility complex — главный комплекс гистосовместимости)
ПВИ (папилломавирусная инфекция) – инфекция, вызываемая папилломавирусом человека (ВПЧ, HPV – human papillomavirus). Относится к числу инфекций, передаваемых половым путём. Заражение возможно при половом контакте (вагинальном, анальном, оральном сексе), прямом контакте кожи с поражёнными органами. Дети могут заразиться от инфицированной матери трансплацентарно или во время родов (перинатальный путь заражения). Поражение клеток трофобласта может приводить к спонтанному прерыванию беременности. Передача вируса от матери к плоду может иметь следствием возникновение у ребёнка папилломатоза гортани.
MAR-тест (мар-тест) определяет процент сперматозоидов, связанных с антителами классов IgG и IgA (прямой MAR-тест) и титр антиспермальных антител (АСАТ) в биологических жидкостях (спермоплазма, слизь шейки матки, плазма крови) (непрямой MAR-тест). Тест является международно признанным стандартом диагностики АСАТ.
Mycoplasma pneumoniae — возбудитель пневмонии человека, острых респираторных заболеваний (ОРЗ), заболеваний верхних дыхательных путей (фарингита, бронхита), а также некоторых нереспираторных заболеваний.
Что такое ToRCH-инфекции, чем опасны эти инфекции во время беременности, как и когда проводится обследование, как интерпретировать результаты. На перинатальные инфекции приходится примерно 2-3% всех врожденных аномалий плода.
Библиотека
Генетический анализ абортивного материала подразумевает анализ кариотипа абортуса для выявления хромосомных нарушений как одной из основных причин остановки беременности в 1 триместре. Для исследования необходим материал, собранный в стерильный контейнер с физиологическим раствором. Существует несколько методов анализа кариотипа абортуса.
Для исследования необходим материал, собранный в стерильный контейнер с физиологическим раствором. Существует несколько методов анализа кариотипа абортуса.
«Лаборатории ЦИР» получили отличные результаты федерального контроля качества лабораторных исследований по разделу «Онкомаркеры».
Современная классификация семейства Chlamydiaceae (хламидии, хламидофилы)
Распространенный возбудитель инфекций дыхательных путей (фарингиты, синуситы, отиты, бронхиты и пневмонии). Анализы на антитела используются для диагностики инфекции Chlamydophila pneumoniae при длительных инфекциях дыхательных путей.
В последнее время для выявления риска тромбофилии некоторые врачи стали назначать анализ на не до конца изученную мутацию гена протромбина F2 Thr165Met. Действительно ли она связана с риском тромбофилии? Нет. Ассоциация с тромбофилией не до конца изучена. Доказана связь полиморфизма с возникновением других заболеваний.
HLA-типирование супругов (гистосовместимость супругов)
HLA антигены (human leucocyte antigens) тканевой совместимости (cиноним: MHC — major histocompatibility complex — главный комплекс гистосовместимости)
ПВИ (папилломавирусная инфекция) – инфекция, вызываемая папилломавирусом человека (ВПЧ, HPV – human papillomavirus). Относится к числу инфекций, передаваемых половым путём. Заражение возможно при половом контакте (вагинальном, анальном, оральном сексе), прямом контакте кожи с поражёнными органами. Дети могут заразиться от инфицированной матери трансплацентарно или во время родов (перинатальный путь заражения). Поражение клеток трофобласта может приводить к спонтанному прерыванию беременности. Передача вируса от матери к плоду может иметь следствием возникновение у ребёнка папилломатоза гортани.
MAR-тест (мар-тест) определяет процент сперматозоидов, связанных с антителами классов IgG и IgA (прямой MAR-тест) и титр антиспермальных антител (АСАТ) в биологических жидкостях (спермоплазма, слизь шейки матки, плазма крови) (непрямой MAR-тест). Тест является международно признанным стандартом диагностики АСАТ.
Тест является международно признанным стандартом диагностики АСАТ.
Mycoplasma pneumoniae — возбудитель пневмонии человека, острых респираторных заболеваний (ОРЗ), заболеваний верхних дыхательных путей (фарингита, бронхита), а также некоторых нереспираторных заболеваний.
Что такое ToRCH-инфекции, чем опасны эти инфекции во время беременности, как и когда проводится обследование, как интерпретировать результаты. На перинатальные инфекции приходится примерно 2-3% всех врожденных аномалий плода.
Таблица 2 — Стандарты химиотерапии первой линии для больных ЗТО / КонсультантПлюс
Таблица 2 — Стандарты химиотерапии первой линии для больных ЗТО
Низкий риск | |
MtxFA Метотрексат 50 мг в/м в 1, 3, 5, 7 дни. Лейковорин 6 мг в/м во 2, 4, 6, 8 дни, через 30 часов от введения метотрексата. Повторение курсов с 15-го дня х/т. | ЕМА-CO Этопозид 100 мг/м2 в/в кап. в 1, 2 дни. Дактиномицин 500 мкг2 в/в в 1, 2 дни. Метотрексат 100 мг/м2 в/в струйно с последующей 12-часовой инфузией в дозе 200 мг/м2, в 1 день. Лейковорин 15 мг в/м через 24 часа от введения метотрексата, затем — каждые 12 часов — всего — <…> дозы. Циклофосфан 600 мг/м Винкристин 1 мг/м2 в/в струйно в 8 день. Повторение курсов с 15 дня химиотерапии (от 1-<…> дня химиотерапии). |
— Рекомендуется оценка клинического эффекта по динамическому снижению уровня ХГЧ в процессе проведения химиотерапии: для группы низкого риска контроль ХГЧ в 0, 14, 28 дни и т.д. (перед началом каждого курса химиотерапии), для группы высокого риска контроль ХГЧ в 0, 7, 14, 22 дни и т.д. (еженедельно) [1, 3, 5].
Уровень убедительности рекомендаций — C (уровень достоверности доказательств — IV)
Комментарий: Эффективное лечение соответствует динамическому прогрессивному еженедельному снижению сывороточного уровня ХГ [1, 3, 5].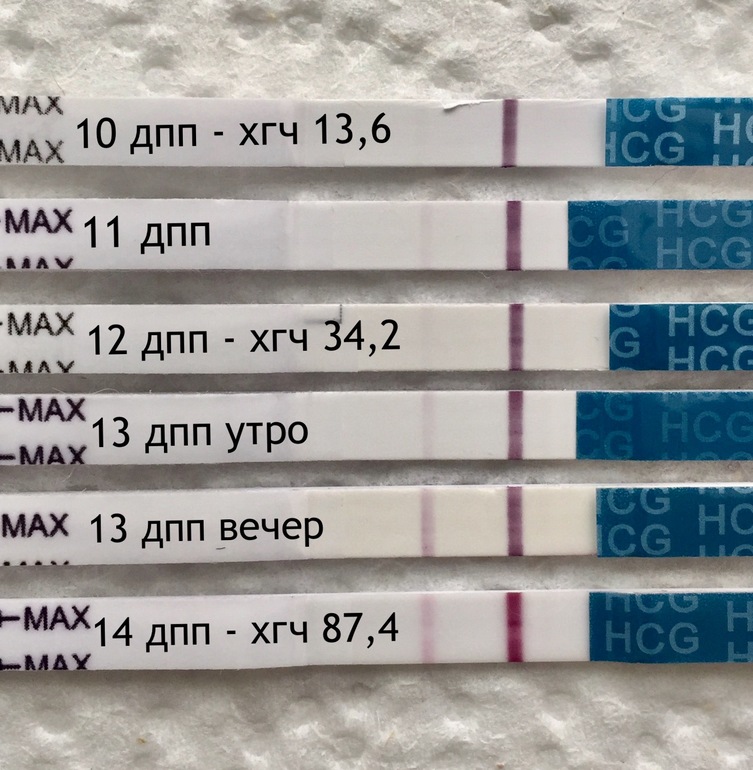
— Рекомендуется проводить химиотерапию до нормализации уровня ХГ с последующими 3 профилактическими курсами в аналогичном режиме либо до появления признаков резистентности опухоли [1, 3, 5].
Уровень убедительности рекомендаций — A (уровень достоверности доказательств — Ib)
Комментарий: Основным критерием излеченности является нормальный уровень ХГЧ. Резистентность трофобластических опухолей — лекарственная устойчивость опухоли к стандартной химиотерапии первой линии. Ранние критерии резистентности ЗТО включают: увеличение уровня ХГ во время или по окончании химиотерапии (до 6 месяцев), зафиксированное при 3 последовательных исследованиях в течение 10 дней; плато или снижение уровня ХГ менее 10%, зафиксированное при 3 последовательных исследованиях в течение 10 дней [1, 3, 5].
— Рекомендуется при выявлении резистентности опухоли направить пациентку в экспертное медицинское учреждение для консультации [1, 2].
Уровень убедительности рекомендаций — C (уровень достоверности доказательств — IV)
Открыть полный текст документа
Низкий ХГЧ при беременности — Вопрос гинекологу
Если вы не нашли нужной информации среди ответов на этот вопрос, или же ваша проблема немного отличается от представленной, попробуйте задать дополнительный вопрос врачу на этой же странице, если он будет по теме основного вопроса. Вы также можете задать новый вопрос, и через некоторое время наши врачи на него ответят. Это бесплатно. Также можете поискать нужную информацию в похожих вопросах на этой странице или через страницу поиска по сайту. Мы будем очень благодарны, если Вы порекомендуете нас своим друзьям в социальных сетях.
Вы также можете задать новый вопрос, и через некоторое время наши врачи на него ответят. Это бесплатно. Также можете поискать нужную информацию в похожих вопросах на этой странице или через страницу поиска по сайту. Мы будем очень благодарны, если Вы порекомендуете нас своим друзьям в социальных сетях.Медпортал 03online.com осуществляет медконсультации в режиме переписки с врачами на сайте. Здесь вы получаете ответы от реальных практикующих специалистов в своей области. В настоящий момент на сайте можно получить консультацию по 74 направлениям: специалиста COVID-19, аллерголога, анестезиолога-реаниматолога, венеролога, гастроэнтеролога, гематолога, генетика, гепатолога, гериатра, гинеколога, гинеколога-эндокринолога, гомеопата, дерматолога, детского гастроэнтеролога, детского гинеколога, детского дерматолога, детского инфекциониста, детского кардиолога, детского лора, детского невролога, детского нефролога, детского онколога, детского офтальмолога, детского психолога, детского пульмонолога, детского ревматолога, детского уролога, детского хирурга, детского эндокринолога, дефектолога, диетолога, иммунолога, инфекциониста, кардиолога, клинического психолога, косметолога, липидолога, логопеда, лора, маммолога, медицинского юриста, нарколога, невропатолога, нейрохирурга, неонатолога, нефролога, нутрициолога, онколога, онкоуролога, ортопеда-травматолога, офтальмолога, паразитолога, педиатра, пластического хирурга, подолога, проктолога, психиатра, психолога, пульмонолога, ревматолога, рентгенолога, репродуктолога, сексолога-андролога, стоматолога, трихолога, уролога, фармацевта, физиотерапевта, фитотерапевта, флеболога, фтизиатра, хирурга, эндокринолога.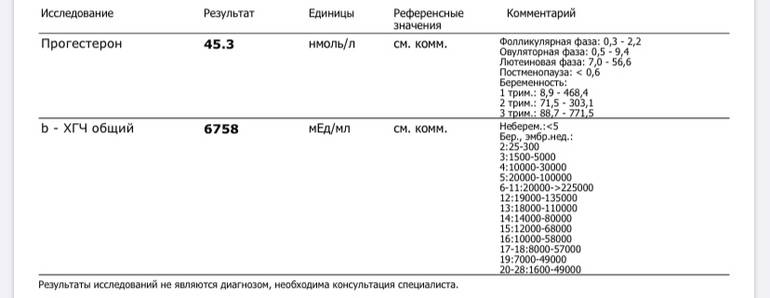
Мы отвечаем на 97.33% вопросов.
Оставайтесь с нами и будьте здоровы!
Стойкий низкий уровень «настоящего» хорионического гонадотропина человека: клиническая проблема и терапевтическая дилемма
Цель: Обнаружение стойкого низкого уровня хорионического гонадотропина человека (ХГЧ) с предшествующей беременностью или без нее представляет собой редкую, но клинически важную проблему и терапевтическую дилемму. Это пациенты с «настоящим» ХГЧ, показанным положительным тестом как в сыворотке, так и в моче или при специализированном тестировании.Проблемы, связанные с «фантомным» ХГЧ, признаны и теперь должны быть клинически разрешимы. Описаны четыре случая низкого уровня «настоящего» ХГЧ, чтобы проиллюстрировать возникшие проблемы, лечение и достигнутое решение.
Методы: У двух пациенток наблюдался стойкий низкий уровень ХГЧ после беременности пузырным заносом, у одной после ранней потери беременности и у одной в виде аменореи и нерегулярных кровотечений. Подробное клиническое описание приводится для иллюстрации возникших трудностей.
Подробное клиническое описание приводится для иллюстрации возникших трудностей.
Результаты: У всех пациентов реальный ХГЧ. Уровень ХГЧ у пациентки 1 реагировал на гормональную контрацепцию и исчез при приеме таких препаратов. В течение 3 лет ХГЧ снова появлялся всякий раз, когда прекращали прием эстрогена. У пациентки 2 было две беременности, и ХГЧ впоследствии исчез.Уровень ХГЧ у пациентки 3 сохранялся в течение 6 лет, хотя сейчас у нее менопауза. У пациентки 4 развилась метастатическая трофобластическая опухоль плаценты через 2,5 года наблюдения за низким уровнем ХГЧ.
Выводы: Обнаружение необъяснимого низкого уровня ХГЧ у пациентки без признаков поражения матки или трофобластических метастазов представляет терапевтическую проблему.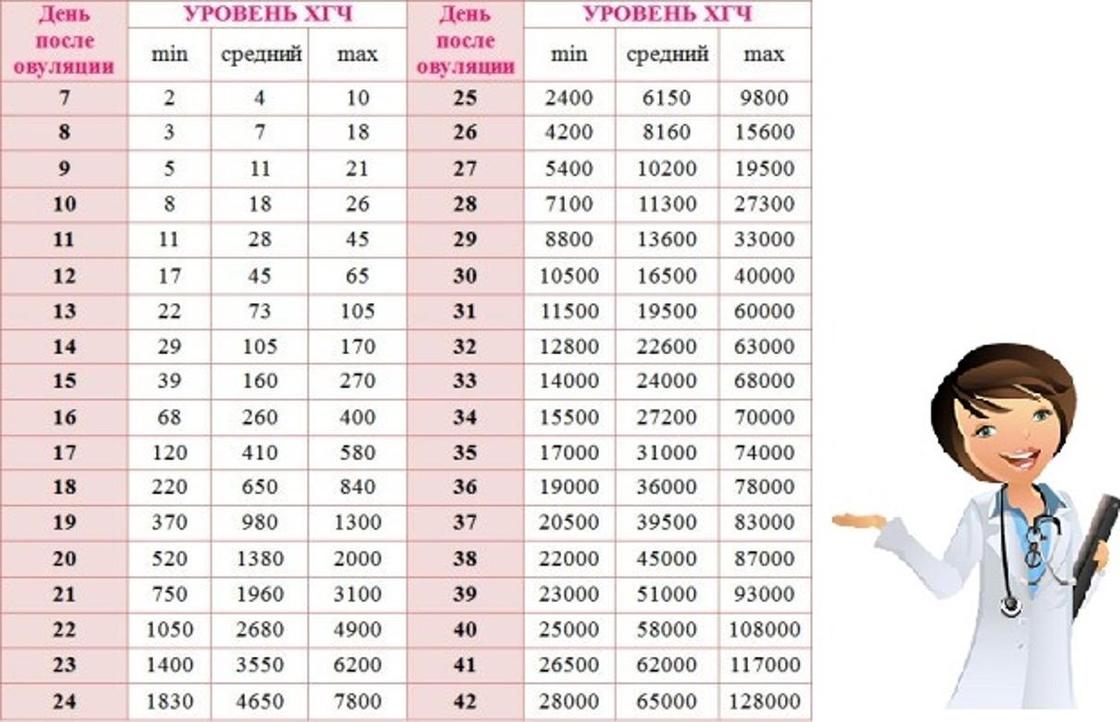 Применение монотерапии химиотерапией не влияло на уровень ХГЧ у трех пациентов, которым она вводилась. Применение полихимиотерапии представляется неоправданным при отсутствии доказуемой трофобластической опухоли. Небольшое количество трофобластических клеток должно обеспечивать этот ХГЧ, и эти клетки могут находиться в состоянии покоя в течение многих лет. Тем не менее, эти клетки могут пролиферировать и проявляться в виде трофобластической опухоли. Необходимо постоянное длительное наблюдение за такими пациентами.
Применение монотерапии химиотерапией не влияло на уровень ХГЧ у трех пациентов, которым она вводилась. Применение полихимиотерапии представляется неоправданным при отсутствии доказуемой трофобластической опухоли. Небольшое количество трофобластических клеток должно обеспечивать этот ХГЧ, и эти клетки могут находиться в состоянии покоя в течение многих лет. Тем не менее, эти клетки могут пролиферировать и проявляться в виде трофобластической опухоли. Необходимо постоянное длительное наблюдение за такими пациентами.
Возможность живорождения у пациентов с низким уровнем β-ХГЧ в сыворотке через 14 дней после переноса бластоцисты | Journal of Ovarian Research
В настоящем исследовании изучались исходы беременности у пациенток, у которых уровень β-ХГЧ в сыворотке был < 300 мМЕ/мл через 14 дней после переноса бластоцисты. Наше исследование показало, что исходы беременности у пациенток с исходно низким уровнем β-ХГЧ в сыворотке крови были неблагоприятными, всего 18,6% живорождений.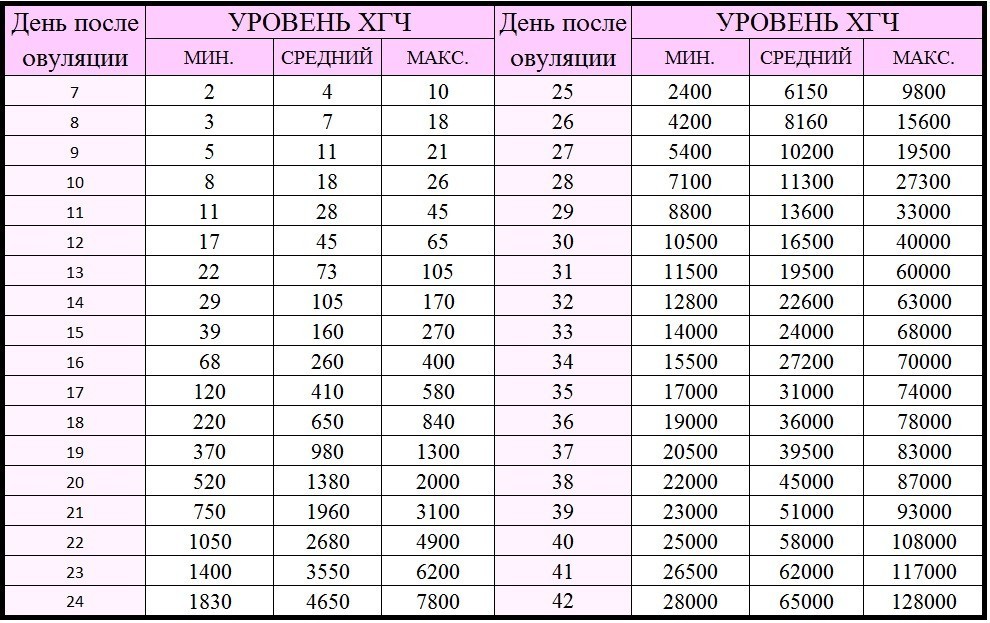 Почти у 50% (47,4%) пациенток был ранний выкидыш, а частота внематочной беременности достигала 9.6%. В наше исследование были включены только пациенты с изначально низким уровнем β-ХГЧ в сыворотке, а не все беременные женщины, поскольку подобных исследований было много. Пациентки с низким уровнем β-ХГЧ часто очень обеспокоены исходом беременности. Кроме того, от них часто требуется сдавать анализы на β-ХГЧ в сыворотке крови, чтобы следить за ходом зачатия, что увеличивает количество посещений и, таким образом, приносит им как психологический, так и экономический стресс.
Почти у 50% (47,4%) пациенток был ранний выкидыш, а частота внематочной беременности достигала 9.6%. В наше исследование были включены только пациенты с изначально низким уровнем β-ХГЧ в сыворотке, а не все беременные женщины, поскольку подобных исследований было много. Пациентки с низким уровнем β-ХГЧ часто очень обеспокоены исходом беременности. Кроме того, от них часто требуется сдавать анализы на β-ХГЧ в сыворотке крови, чтобы следить за ходом зачатия, что увеличивает количество посещений и, таким образом, приносит им как психологический, так и экономический стресс.
По этим причинам очень важно составить индивидуальный план последующего наблюдения в соответствии с различными интервалами β-ХГЧ в сыворотке.Для пациенток с изначально низким уровнем β-ХГЧ наиболее важным соображением является определение того, является ли это клинической беременностью. Наше исследование показало, что исходное значение β-ХГЧ > 58,8 мМЕ/мл предсказывало 85,8% клинических беременностей, в то время как неспособность достичь этого значения приводила к 73,3% биохимических потерь беременности. Среди пациенток с клинической беременностью около 60 % имели ранний выкидыш и 12,4 % — внематочную беременность (данные не представлены). Следовательно, для пациентов с начальным уровнем β-ХГЧ > 58.8 мМЕ/мл, несмотря на продолжение поддержки лютеиновой фазы, через неделю следует провести дополнительный тест на β-ХГЧ в сыворотке и УЗИ, чтобы исключить внематочную беременность. Если исходный уровень β-ХГЧ в сыворотке < 58,8 мМЕ/мл, предлагается прекратить поддержку лютеиновой фазы и провести измерение уровня β-ХГЧ в сыворотке и УЗИ через неделю, поскольку в этой группе пациенток не было живорождений.
Среди пациенток с клинической беременностью около 60 % имели ранний выкидыш и 12,4 % — внематочную беременность (данные не представлены). Следовательно, для пациентов с начальным уровнем β-ХГЧ > 58.8 мМЕ/мл, несмотря на продолжение поддержки лютеиновой фазы, через неделю следует провести дополнительный тест на β-ХГЧ в сыворотке и УЗИ, чтобы исключить внематочную беременность. Если исходный уровень β-ХГЧ в сыворотке < 58,8 мМЕ/мл, предлагается прекратить поддержку лютеиновой фазы и провести измерение уровня β-ХГЧ в сыворотке и УЗИ через неделю, поскольку в этой группе пациенток не было живорождений.
В нашем исследовании мы рассчитали кратное увеличение β-ХГЧ за 48 часов в соответствии со вторым тестом и обнаружили, что значение 1.9 был оптимальным порогом для различения живорожденных от неживорожденных. Вероятность живорождения составила 63,6% при кратности > 1,9 по сравнению с минимальной вероятностью живорождения (7,7%) у пациентов с кратностью < 1,9. Для пациентов со сниженным уровнем β-ХГЧ в сыворотке следует назначить еще один тест на β-ХГЧ в сыворотке через 7–10 дней, поскольку может произойти аномальное зачатие, такое как внематочная беременность, как и в случае внематочной беременности в нашем настоящем исследовании.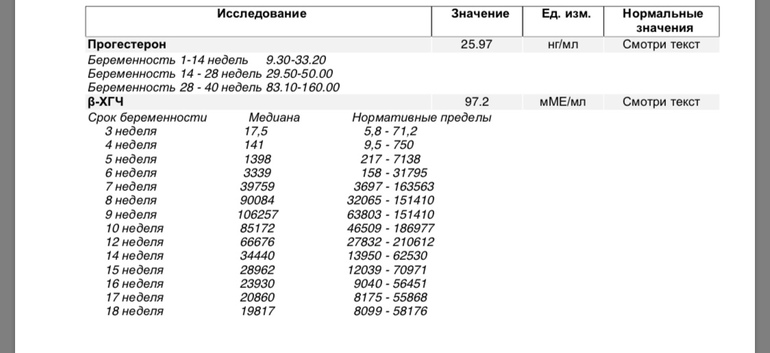 Шамонки и др.подтвердили, что снижение уровня β-ХГЧ в сыворотке почти всегда приводило к неудачным родам, хотя они сообщили о 3 случаях живорождения со снижением уровня β-ХГЧ в когорте из 6021 пациента [10].
Шамонки и др.подтвердили, что снижение уровня β-ХГЧ в сыворотке почти всегда приводило к неудачным родам, хотя они сообщили о 3 случаях живорождения со снижением уровня β-ХГЧ в когорте из 6021 пациента [10].
В нескольких ранее опубликованных исследованиях изучалось прогнозирование исходов беременности по уровням β-ХГЧ в сыворотке в разные дни после переноса витрифицированной нагретой бластоцисты. Oron и соавт. продемонстрировали, что для β-ХГЧ, измеренного через 11 дней после переноса одной бластоцисты, оптимальное пороговое значение для прогнозирования клинической беременности составило 137 МЕ/л с PPV 85% и NPV 75% [6]. ].В исследовании Xiong et al. было установлено, что оптимальные пороги составляют 152,2 МЕ/л и 211,9 МЕ/л соответственно для прогнозирования клинической беременности и живорождения у пациенток, которым были проведены тесты на β-ХГЧ через 11 дней после переноса витрифицированной подогретой бластоцисты [7]. Чжао и соавт. обнаружили, что единичное значение β-ХГЧ 399,5 МЕ/л на 12-й день после переноса бластоцисты было надежным для прогнозирования клинической беременности с PPV 93,47% и NPV 67,61%. Одно значение β-ХГЧ > 410,8 МЕ/л указывало на то, что 76,62% живорождений и значение ниже этого порога привели к 80.72% неживорождений [8]. Пороги прогнозирования клинической беременности и живорождения в этих исследованиях были выше, чем в нашем исследовании, что можно объяснить тем, что в наше исследование были включены только пациентки с низким уровнем β-ХГЧ.
Одно значение β-ХГЧ > 410,8 МЕ/л указывало на то, что 76,62% живорождений и значение ниже этого порога привели к 80.72% неживорождений [8]. Пороги прогнозирования клинической беременности и живорождения в этих исследованиях были выше, чем в нашем исследовании, что можно объяснить тем, что в наше исследование были включены только пациентки с низким уровнем β-ХГЧ.
Stone и соавт. исследовали связь между временем удвоения уровня сывороточного β-ХГЧ (β-t2) и продолжающейся беременностью у беременных женщин после применения вспомогательных репродуктивных технологий (ВРТ). Они продемонстрировали, что β-t2 на 12-й день после переноса эмбрионов составляло около 1.6 дней и пороговое значение 2,2 дня имели оптимальную PPV 87% и NPV 42% [11]. Sung et al. рассчитали кратное увеличение между 12-м и 14-м днями после овуляции в циклах замораживания-оттаивания, но разницы между живорождением и ранней потерей беременности не было обнаружено (3,1 ± 0,9 раза против 3,0 ± 1,0 раза; ). P > 0,05). Тем не менее, они продемонстрировали, что 2,37- и 2,6-кратные значения соответственно предсказывают 89,8% клинических беременностей и 72,7% живорождений [1].
Тем не менее, они продемонстрировали, что 2,37- и 2,6-кратные значения соответственно предсказывают 89,8% клинических беременностей и 72,7% живорождений [1].
В нашем настоящем исследовании оптимальный порог кратности увеличения для клинической беременности был равен 1.4 с AUC 0,899, чувствительностью 90,3%, специфичностью 77,8% и PPV 97,4%. Значение прогнозирования живорождений составило 1,9, с AUC 0,803, чувствительностью 88,5%, PPV 97,4% и NPV 92,3%. Кратность увеличения клинических беременностей и живорождений в нашем исследовании была ниже, чем в исследовании Сунга. Возможные причины следующие: во-первых, уровни β-ХГЧ в сыворотке в нашем исследовании измерялись через 14 дней после переноса бластоцисты, что произошло как минимум на два дня позже, чем в исследовании Сунга.Исследование Stone et al. показало, что время удвоения сывороточного β-ХГЧ (β-t2) увеличилось с 1,6 дня на 12-й день до времени удвоения 3 дня на 24-й день после переноса эмбриона [11], что позволяет предположить, что β -ХГЧ удваивался быстрее на ранних сроках беременности. Во-вторых, исследуемая популяция в нашем исследовании включала пациентов с низким уровнем β-ХГЧ в сыворотке, чьи перенесенные эмбрионы могут быть менее потенциальными, чем эмбрионы пациентов с нормальным уровнем β-ХГЧ.
Во-вторых, исследуемая популяция в нашем исследовании включала пациентов с низким уровнем β-ХГЧ в сыворотке, чьи перенесенные эмбрионы могут быть менее потенциальными, чем эмбрионы пациентов с нормальным уровнем β-ХГЧ.
В нашем предыдущем исследовании изучалась вероятность живорождения с уровнем β-ХГЧ в сыворотке < 100 мМЕ/мл через 14 дней после переноса эмбрионов на 3-й день, что показало, что коэффициент живорождения составил всего 4.3%. Также в нашем настоящем исследовании уровень живорождения составил 4,5%, когда уровень β-ХГЧ в сыворотке был < 100 мМЕ/мл через 14 дней после переноса бластоцисты (таблица 2), что сравнимо с наблюдениями, полученными для эмбрионов на 3-й день. передача [12].
Данное исследование обладает следующими преимуществами. Во-первых, мы анализировали только пациентов с низким уровнем β-ХГЧ в сыворотке, а не обследовали всех беременных, что будет полезно для разработки соответствующих рекомендаций по последующему наблюдению для этой группы пациентов. Во-вторых, все включенные пациенты адоптивно получали только витрифицированные подогретые бластоцисты и имели уровни β-ХГЧ в сыворотке, которые были измерены точно в тот же день после переноса эмбрионов, что может повысить точность определения уровней β-ХГЧ в сыворотке. Однако текущее исследование содержало два недостатка. Во-первых, у исследованных пациенток был проведен тест на β-ХГЧ через 14 дней после переноса эмбрионов. Более того, время проведения теста на ХГЧ в каждом центре сильно различалось. Таким образом, наши результаты могут быть применимы только для прогнозирования пациентов, у которых был проведен тест на ХГЧ в сыворотке через 14 дней после переноса бластоцисты.Прогноз для пациентов, у которых был тест на ХГЧ, отличный от 14 дней, должен рассчитываться в соответствии со временем удвоения ХГЧ, равным 48 часам, что ограничивает его более широкое применение. Во-вторых, количество успешно перенесенных эмбрионов варьировало от одного до двух. Это может вызвать синдром исчезающего близнеца, который может повлиять на исходные уровни β-ХГЧ в сыворотке.
Во-вторых, все включенные пациенты адоптивно получали только витрифицированные подогретые бластоцисты и имели уровни β-ХГЧ в сыворотке, которые были измерены точно в тот же день после переноса эмбрионов, что может повысить точность определения уровней β-ХГЧ в сыворотке. Однако текущее исследование содержало два недостатка. Во-первых, у исследованных пациенток был проведен тест на β-ХГЧ через 14 дней после переноса эмбрионов. Более того, время проведения теста на ХГЧ в каждом центре сильно различалось. Таким образом, наши результаты могут быть применимы только для прогнозирования пациентов, у которых был проведен тест на ХГЧ в сыворотке через 14 дней после переноса бластоцисты.Прогноз для пациентов, у которых был тест на ХГЧ, отличный от 14 дней, должен рассчитываться в соответствии со временем удвоения ХГЧ, равным 48 часам, что ограничивает его более широкое применение. Во-вторых, количество успешно перенесенных эмбрионов варьировало от одного до двух. Это может вызвать синдром исчезающего близнеца, который может повлиять на исходные уровни β-ХГЧ в сыворотке.
Сообщалось, что частота синдрома исчезающих близнецов достигает 10% после АРТ [13], что может повлиять на исходный уровень β-ХГЧ в сыворотке матери.В настоящем исследовании частота многоплодной беременности составила всего 5,1% (16/312) при исходном уровне β-ХГЧ в сыворотке < 300 мМЕ/мл. И, наконец, синдром исчезающих близнецов не возникал при беременности двойней, за заметным исключением 14 полных выкидышей.
Уровни ХГЧ: все, что вам нужно знать
Возможно, вы слышали о так называемом гормоне беременности, но что это такое? Все тесты на беременность определяют наличие гормона ХГЧ или хорионического гонадотропина человека, чтобы дать его научное название, либо в крови, либо в моче.Если вы хотите знать, почему ваш организм вырабатывает ХГЧ, как повышается его уровень, что уровень ХГЧ может сообщить вашему врачу и вызывает ли он утреннюю тошноту, читайте дальше.
1.
Что такое хорионический гонадотропин человека?
Хорионический гонадотропин человека (ХГЧ) — это гормон, который сначала вырабатывается эмбрионом, а затем плацентой. Этот гормон стимулирует выработку повышенного эстрогена и прогестерона во время беременности, и этот гормон выявляется всеми тестами на беременность, будь то дома в вашей моче или в анализе крови в кабинете врача.
Этот гормон стимулирует выработку повышенного эстрогена и прогестерона во время беременности, и этот гормон выявляется всеми тестами на беременность, будь то дома в вашей моче или в анализе крови в кабинете врача.
2.
Какова роль ХГЧ?
Гормон ХГЧ играет жизненно важную роль на ранних сроках беременности, поскольку он помогает желтому телу 1 , части, которая остается после выхода яйцеклетки из яичника, и помогает поддерживать выживание слизистой оболочки матки. Он также стимулирует щитовидную железу 2 и поддерживает имплантацию бластоцисты (которая позже разовьется в ребенке). Поскольку этот гормон вырабатывается оплодотворенной яйцеклеткой, а затем и плацентой, это полезный гормон для определения беременности.
3.
Как меняется уровень ХГЧ на ранних сроках беременности?
Уровни ХГЧ быстро повышаются в первые дни беременности и могут быть обнаружены в крови примерно через восемь дней после предполагаемого дня зачатия с помощью наиболее чувствительных лабораторных методов.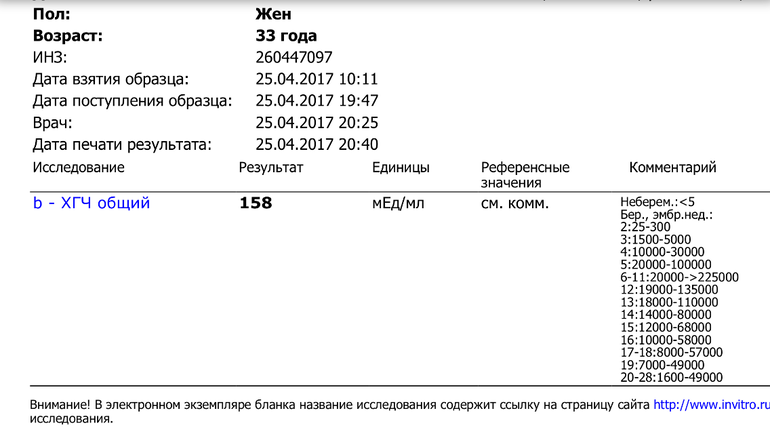 Домашние тесты на беременность могут обнаружить его через несколько дней в моче в зависимости от их чувствительности. Уровни ХГЧ растут быстро и экспоненциально, обычно удваиваясь каждые 2 дня 3,4 в первые недели до достижения устойчивого уровня (плато) около 10-й недели; после чего они медленно снижаются.
Домашние тесты на беременность могут обнаружить его через несколько дней в моче в зависимости от их чувствительности. Уровни ХГЧ растут быстро и экспоненциально, обычно удваиваясь каждые 2 дня 3,4 в первые недели до достижения устойчивого уровня (плато) около 10-й недели; после чего они медленно снижаются.
4.
Каким должен быть уровень ХГЧ на четвертой неделе беременности?
В среднем уровень ХГЧ на четвертой неделе беременности составляет около 10 000 мМЕ/мл 5 . Однако единственный способ узнать свой реальный уровень ХГЧ — это количественный анализ крови. Поговорите со своим врачом, если вас беспокоит уровень ХГЧ.
5.
Как тесты на беременность используют ХГЧ для определения беременности?
Домашние тесты на беременность используют антитела для обнаружения ХГЧ в моче.Эмбрион начинает вырабатывать ХГЧ примерно через шесть-семь дней после оплодотворения и быстро увеличивает скорость, особенно после имплантации в матку.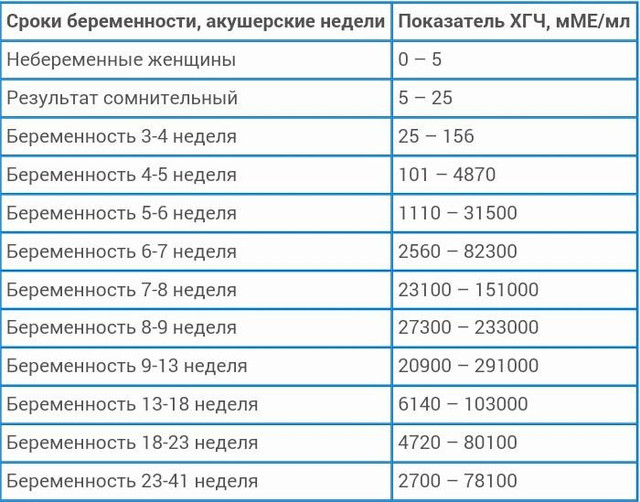 Большинство домашних тестов на беременность могут определить уровень ХГЧ, по крайней мере, со дня начала менструации, но некоторые тесты более чувствительны, поэтому ищите более чувствительный тест, который можно использовать за несколько дней до задержки менструации, если вы предпочитаете не ждать. . Положительный результат означает наличие ХГЧ в моче. Настоящие ложноположительные результаты невероятно редки, поэтому любой положительный результат, даже слабая линия, почти наверняка означает обнаружение беременности.
Большинство домашних тестов на беременность могут определить уровень ХГЧ, по крайней мере, со дня начала менструации, но некоторые тесты более чувствительны, поэтому ищите более чувствительный тест, который можно использовать за несколько дней до задержки менструации, если вы предпочитаете не ждать. . Положительный результат означает наличие ХГЧ в моче. Настоящие ложноположительные результаты невероятно редки, поэтому любой положительный результат, даже слабая линия, почти наверняка означает обнаружение беременности.
6.
Есть ли связь между уровнем ХГЧ и утренним недомоганием?
Возможно, вам говорили, что утренняя тошнота означает, что ребенок здоров. Это может быть слабым утешением, когда вы все время чувствуете себя так плохо, но в этом может быть доля правды. Есть исследования, показывающие взаимосвязь между утренним недомоганием, здоровой беременностью и повышением уровня ХГЧ, но окончательных выводов пока нет.
7.

Как двойня и многоплодие влияют на уровень ХГЧ?
Женщины, беременные двойней или близнецами, имеют высокий уровень ХГЧ.Этот повышенный уровень ХГЧ также может быть причиной того, что некоторые женщины, вынашивающие близнецов, испытывают сильную утреннюю тошноту по сравнению с женщинами, ожидающими только одного ребенка. Если у вас есть анализ крови, чтобы проверить уровень ХГЧ, и он выше среднего, есть вероятность, что вы беременны более чем одним ребенком 4,6 .
8.
Могут ли по уровню ХГЧ диагностировать выкидыш или внематочную беременность?
Ваш уровень ХГЧ может сообщить врачу, существует ли риск внематочной беременности или произошел ли выкидыш.Снижение или низкая скорость увеличения ХГЧ в течение 48 часов может быть признаком внематочной беременности или выкидыша. В случае внематочной беременности уровень ХГЧ может оставаться на одном уровне или увеличиваться очень медленно. Если уровень ХГЧ постоянно снижается, это указывает на выкидыш или на то, что беременность больше не может продолжаться. Если у вас есть какие-либо опасения, обратитесь к своему поставщику медицинских услуг по телефону 7 .
Если у вас есть какие-либо опасения, обратитесь к своему поставщику медицинских услуг по телефону 7 .
ХГЧ является одним из самых важных гормонов на ранних сроках беременности. Это причина, по которой тест оказывается положительным.Он продолжает увеличиваться в течение первого триместра, так как ваш ребенок продолжает расти, и вы можете чувствовать легкую тошноту. Поскольку ХГЧ обычно вырабатывается только во время беременности, если вы видите положительный результат теста на беременность, вы можете быть более чем на 99% уверены, что беременны.
- ДИ
- доверительный интервал
- ХГЧ
- Хорионический гонадотропин человека
- ИКСИ
- интрацитоплазматическая инъекция спермы
- ЭКО
- экстракорпоральное оплодотворение
Ключевое сообщение
Концентрация ХГЧ в сыворотке на очень ранних сроках беременности снижается с возрастом матери.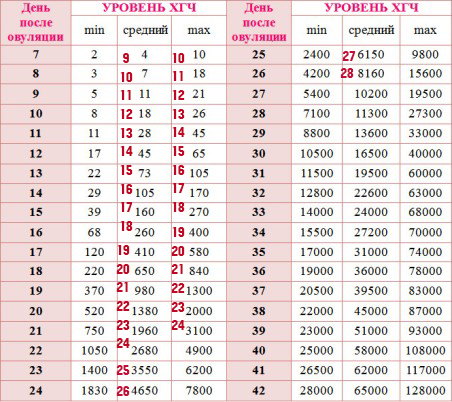
Введение
Откладывание деторождения на поздний репродуктивный период становится все более распространенным явлением. Беременность пожилых матерей имеет повышенный риск неблагоприятных исходов беременности, таких как выкидыш 1, преэклампсия 2 и гибель плода 3. Однако причины увеличения рисков остаются недостаточно изученными.
Во время беременности хорионический гонадотропин человека (ХГЧ) вырабатывается клетками трофобласта в плаценте.ХГЧ способствует поддержанию желтого тела на ранних сроках беременности, которое вырабатывает и секретирует прогестерон. ХГЧ также известен как ангиогенный фактор и стимулирует развитие матки и плаценты 4-6. Концентрация ХГЧ в сыворотке матери на ранних сроках беременности сильно различается у разных людей. Знание основных механизмов таких изменений может улучшить наше понимание роли ХГЧ во время беременности.
Пожилые женщины имеют повышенный риск неблагоприятного исхода беременности.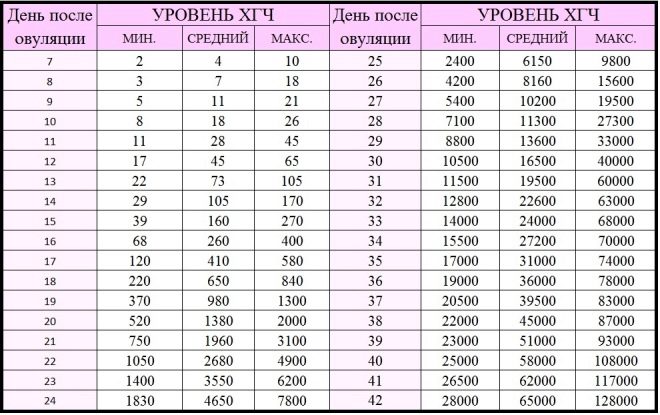 Низкие концентрации ХГЧ связаны с повышенным риском выкидыша 8, 9 и преэклампсии 10. Однако неизвестно, имеют ли пожилые женщины более низкие концентрации ХГЧ в сыворотке на ранних сроках беременности по сравнению с более молодыми женщинами. Мы изучили связь возраста матери с концентрацией ХГЧ у 4472 беременностей, зачатых в результате экстракорпорального оплодотворения (ЭКО) в норвежской университетской больнице.
Низкие концентрации ХГЧ связаны с повышенным риском выкидыша 8, 9 и преэклампсии 10. Однако неизвестно, имеют ли пожилые женщины более низкие концентрации ХГЧ в сыворотке на ранних сроках беременности по сравнению с более молодыми женщинами. Мы изучили связь возраста матери с концентрацией ХГЧ у 4472 беременностей, зачатых в результате экстракорпорального оплодотворения (ЭКО) в норвежской университетской больнице.
Материалы и методы
В этом поперечном исследовании беременные после ЭКО в Университетской больнице Осло, Rikshospitalet, в Осло, Норвегия, в период с февраля 1996 г. по февраль 2013 г. составили исследуемую популяцию.Мы включили все беременности, которые были подтверждены как жизненно важные с помощью ультразвукового исследования на 8-й неделе беременности (через 6 недель после переноса эмбрионов). Мы включили все беременности после переноса свежих эмбрионов из ЭКО с внутрицитоплазматической инъекцией сперматозоидов (ИКСИ) или без нее или после переноса замороженных/размороженных эмбрионов ( n = 5326). Все ооциты, использованные для лечения, были аутологичными, и все эмбрионы были перенесены на 2–3-й день после забора яйцеклетки на стадии от двух до восьми клеток.У 4552 женщин концентрации ХГЧ в сыворотке измеряли утром на 12-й день после переноса эмбрионов (замораживание/размораживание) или на 16-й день после индукции овуляции экзогенным ХГЧ (свежие эмбрионы) (рис. 1) 11. В 77 беременностях у трех эмбрионов был переведен. Поскольку три эмбриона были перенесены тщательно отобранным женщинам с повторными неудачами лечения или очень плохим качеством эмбрионов, мы решили исключить эти беременности. Мы также исключили три беременности с пограничными значениями концентрации ХГЧ (≥1000 МЕ/л) 7, 8, 12.Таким образом, всего можно было включить 4472 беременности.
Все ооциты, использованные для лечения, были аутологичными, и все эмбрионы были перенесены на 2–3-й день после забора яйцеклетки на стадии от двух до восьми клеток.У 4552 женщин концентрации ХГЧ в сыворотке измеряли утром на 12-й день после переноса эмбрионов (замораживание/размораживание) или на 16-й день после индукции овуляции экзогенным ХГЧ (свежие эмбрионы) (рис. 1) 11. В 77 беременностях у трех эмбрионов был переведен. Поскольку три эмбриона были перенесены тщательно отобранным женщинам с повторными неудачами лечения или очень плохим качеством эмбрионов, мы решили исключить эти беременности. Мы также исключили три беременности с пограничными значениями концентрации ХГЧ (≥1000 МЕ/л) 7, 8, 12.Таким образом, всего можно было включить 4472 беременности.
Блок-схема включенных участников исследования. ХГЧ, хорионический гонадотропин человека; ЭКО, экстракорпоральное оплодотворение.
Хорионический гонадотропин человека определяли количественно в отделении биохимии Университетской больницы Осло, Рикшоспиталет. Был использован метод электрохемилюминесцентного иммуноанализа (Elecsys; Roche, Базель, Швейцария) и были измерены интактные цепи ХГЧ и свободные цепи ХГЧ с пределом обнаружения 0.5 мМЕ/мл. Контроль качества в больнице показал низкую вариацию внутри серии (коэффициент вариации <4%) и низкую вариацию во времени (коэффициент вариации <5%) 7. Это согласуется с соответствующими цифрами, предоставленными производителем. Возраст матери на момент зачатия был разделен на следующие категории: ≤25, 26–27, 28–29, 30–31, 32–33, 34–35, 36–37, 38–39 и ≥40 лет. В качестве потенциальных смешанных факторов мы включили индекс массы тела до беременности (как непрерывную переменную) 7, метод ЭКО (закодировано: ЭКО без ИКСИ, ЭКО с ИКСИ или перенос замороженных/размороженных эмбрионов) 13, количество перенесенных эмбрионов (закодировано : 1 или 2) 14 и год (период) переноса эмбрионов (код: февраль 1996–2001, 2002–2007 или 2008–февраль 2013).
Был использован метод электрохемилюминесцентного иммуноанализа (Elecsys; Roche, Базель, Швейцария) и были измерены интактные цепи ХГЧ и свободные цепи ХГЧ с пределом обнаружения 0.5 мМЕ/мл. Контроль качества в больнице показал низкую вариацию внутри серии (коэффициент вариации <4%) и низкую вариацию во времени (коэффициент вариации <5%) 7. Это согласуется с соответствующими цифрами, предоставленными производителем. Возраст матери на момент зачатия был разделен на следующие категории: ≤25, 26–27, 28–29, 30–31, 32–33, 34–35, 36–37, 38–39 и ≥40 лет. В качестве потенциальных смешанных факторов мы включили индекс массы тела до беременности (как непрерывную переменную) 7, метод ЭКО (закодировано: ЭКО без ИКСИ, ЭКО с ИКСИ или перенос замороженных/размороженных эмбрионов) 13, количество перенесенных эмбрионов (закодировано : 1 или 2) 14 и год (период) переноса эмбрионов (код: февраль 1996–2001, 2002–2007 или 2008–февраль 2013).
Статистический анализ
Концентрации ХГЧ не имели нормального распределения (рис. 2). Поэтому мы рассчитали медианы и средние геометрические концентрации ХГЧ в каждой категории материнского возраста.
2). Поэтому мы рассчитали медианы и средние геометрические концентрации ХГЧ в каждой категории материнского возраста.
Распределение концентраций хорионического гонадотропина человека (ХГЧ) на 12-й день после переноса эмбриона/16-й день после индукции овуляции у 4472 беременностей после экстракорпорального оплодотворения.
Тенденции средних геометрических концентраций ХГЧ в возрастных группах матерей были протестированы с помощью взвешенного линейного регрессионного анализа. Концентрации ХГЧ были логарифмически преобразованы, а ассоциация возраста матери как непрерывной переменной (годы) с концентрациями ХГЧ (логарифмически преобразована) была изучена с применением линейного регрессионного анализа с одной и несколькими переменными. В многопараметрическом анализе мы внесли поправки на факторы, связанные как с концентрацией ХГЧ, так и с возрастом матери.
Программное обеспечение Predictive Analytics (PASW, ранее Статистический пакет для социальных наук, SPSS Inc. , Чикаго, Иллинойс, США) версии 21 использовалось для статистического анализа. Сотрудник по защите данных Университетской больницы Осло, Rikshospitalet, одобрил использование клинических данных для этого исследования (лицензия № 08/3438).
, Чикаго, Иллинойс, США) версии 21 использовалось для статистического анализа. Сотрудник по защите данных Университетской больницы Осло, Rikshospitalet, одобрил использование клинических данных для этого исследования (лицензия № 08/3438).
Результаты
Средний возраст матери для исследуемой выборки в целом составлял 33,2 года. Медиана концентрации ХГЧ в сыворотке составляла 118 МЕ/л (межквартильный диапазон 98 МЕ/л), а средняя геометрическая концентрация составляла 114 МЕ/л [95% доверительный интервал (ДИ) 112–116 МЕ/л] (таблица 1).
Таблица 1. Возраст матери (в годах) согласно медиане и среднему геометрическому концентрации хорионического гонадотропина человека в сыворотке крови матери (МЕ/л) на 12-й день после переноса эмбриона/16-й день после индукции овуляции в 4472 беременностях после экстракорпорального оплодотворения.| Возраст матери | п | Медиана | иракских рупий | Среднее геометрическое | 95% ДИ |
|---|---|---|---|---|---|
| ≤25 | 129 | 124 | 98 | 121 | 108–137 |
| 26–27 | 248 | 113 | 100 | 117 | 109–126 |
| 28–29 | 497 | 126 | 91 | 121 | 115–127 |
| 30–31 | 777 | 116 | 95 | 112 | 107–117 |
| 32–33 | 875 | 121 | 105 | 117 | 112–122 |
| 34–35 | 869 | 116 | 95 | 110 | 106–115 |
| 36–37 | 638 | 112 | 97 | 111 | 106–117 |
| 38–39 | 363 | 117 | 93 | 110 | 103–119 |
| ≥40 | 76 | 121 | 132 | 111 | 94–131 |
| Всего | 4472 | 118 | 98 | 114 | 112–116 |
- IQR, межквартильный размах; ДИ, доверительный интервал.

Медиана концентрации ХГЧ составляла 121 МЕ/л (межквартильный диапазон 132 МЕ/л) среди женщин в возрасте ≥40 лет и 124 МЕ/л (межквартильный диапазон 98 МЕ/л) у женщин в возрасте 25 лет и младше (таблица 1). . Соответствующие цифры для средних геометрических концентраций составляли 111 МЕ/л (95% ДИ 94–131 МЕ/л) среди самых пожилых женщин и 121 МЕ/л (95% ДИ 108–137 МЕ/л) у женщин в возрасте ≤25 лет. . Наблюдалась значительная отрицательная тенденция средних геометрических концентраций ХГЧ с увеличением возраста матери ( p = 0.024, проверка тренда с помощью взвешенной линейной регрессии) (рис. 3). В дополнительных анализах мы также изучали женщин с только одним перенесенным эмбрионом. В этой подвыборке также была обнаружена тенденция к снижению концентрации ХГЧ с увеличением возраста матери. Однако статистическая значимость не может быть достигнута из-за отсутствия статистической мощности ( p = 0,074, проверка тренда с помощью взвешенной линейной регрессии) (данные не показаны).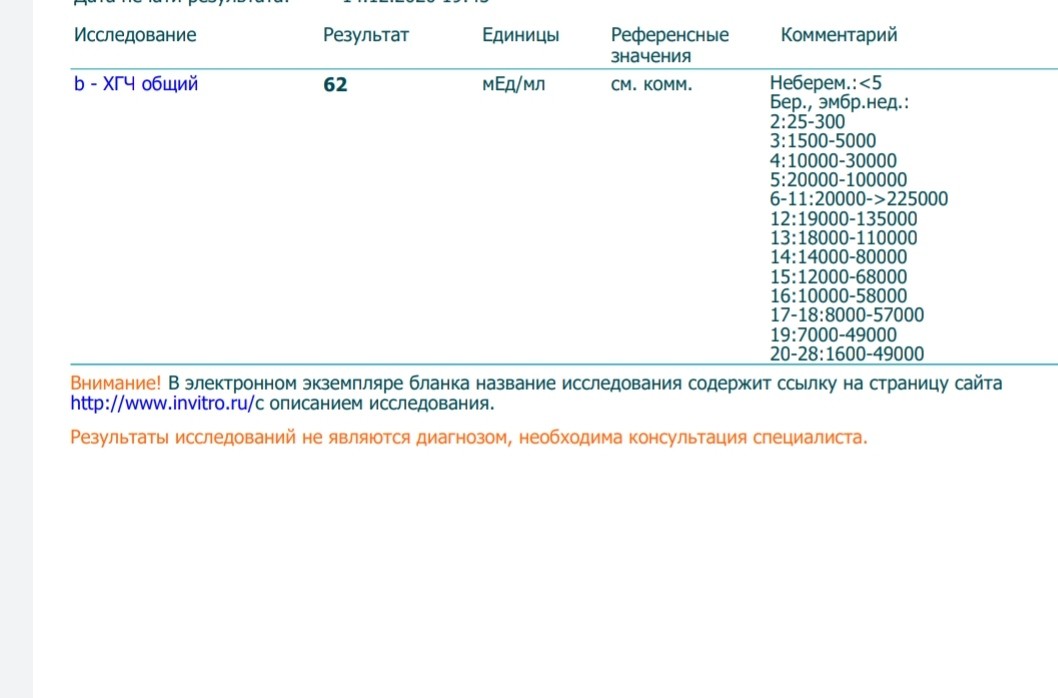
Возраст матери (по группам) в соответствии со средним геометрическим содержанием хорионического гонадотропина человека (ХГЧ) на 12-й день после переноса эмбриона/16-й день после индукции овуляции в 4472 беременностях после экстракорпорального оплодотворения.
Средний возраст матери различался в зависимости от метода ЭКО, количества перенесенных эмбрионов и года (периода) переноса эмбрионов (таблица 2). Средний индекс массы тела матери не различался по возрастным группам матерей ( p = 0,257, ANOVA).
Таблица 2. Средний возраст матери (в годах) в категориях смешанных факторов среди 4472 беременностей после экстракорпорального оплодотворения.| Вмешивающиеся факторы | п | Средний возраст матери | р -значение |
|---|---|---|---|
| ЭКО без ИКСИ | 2402 | 33.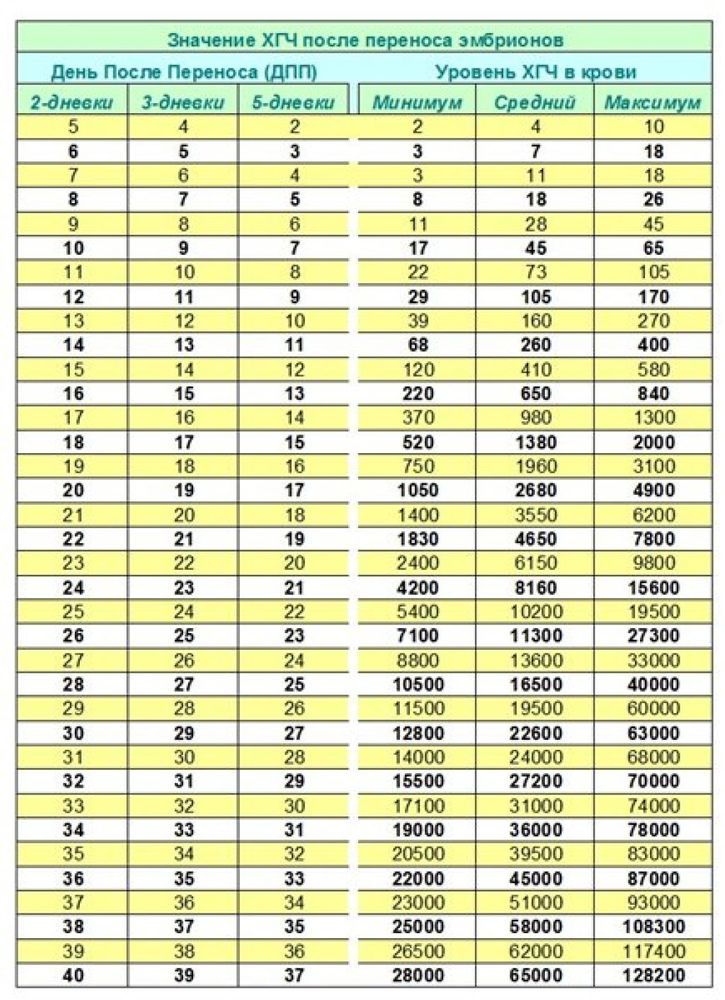 29 29 | 0,052а |
| ЭКО с ИКСИ | 1711 | 33.04 | |
| Перенос замороженных/размороженных эмбрионов | 359 | 33,40 | |
| Перенос одного эмбриона | 1473 | 32.70 | <0,001b |
| Перенос двух эмбрионов | 2999 | 33,45 | |
| 1996–2001 | 1166 | 32,63 | <0.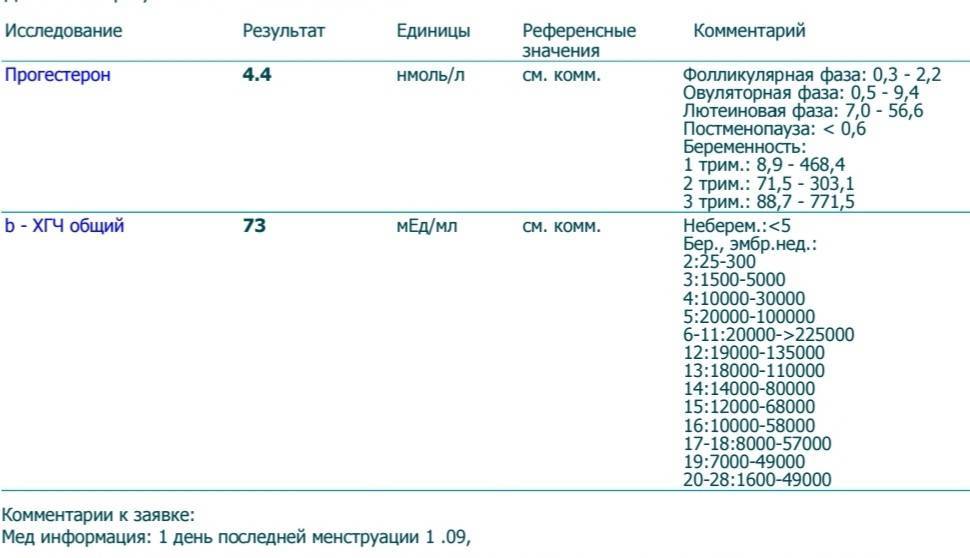 001а 001а |
| 2002–2007 | 1519 | 33,23 | |
| 2008–2013 | 1787 | 33,55 |
- ИКСИ, интрацитоплазматическая инъекция спермы; ЭКО, экстракорпоральное оплодотворение.
В линейном регрессионном анализе, используя возраст матери в качестве непрерывной переменной (годы), мы оценили отрицательную грубую связь возраста матери с логарифмически преобразованными концентрациями ХГЧ: коэффициент регрессии -0,006, стандартная ошибка (SE) 0,003, p = 0,015. После поправок на количество переносимых эмбрионов, метод ЭКО и год (период) переноса эмбрионов коэффициент регрессии составил -0.011 (SE 0,003, p < 0,001).
После поправок на количество переносимых эмбрионов, метод ЭКО и год (период) переноса эмбрионов коэффициент регрессии составил -0.011 (SE 0,003, p < 0,001).
Обсуждение
В этом исследовании 4472 беременностей, зачатых с помощью ЭКО, концентрация ХГЧ в сыворотке на очень ранних сроках беременности снижалась с возрастом матери.
Наше исследование имеет некоторые ограничения. Во-первых, концентрации ХГЧ при беременностях, зачатых с помощью ЭКО, могут отличаться от таковых при спонтанно зачатых беременностях 15, 16. Однако у нас мало оснований полагать, что снижение концентрации ХГЧ с возрастом матери недействительно после беременностей после ЭКО.Экзогенно введенный ХГЧ, введенный для индукции овуляции при ЭКО, не обнаруживается в материнской сыворотке через 16 дней после инъекции, и поэтому это не могло повлиять на наши результаты 17, если только клиренс такого ХГЧ не различается у женщин разных возрастных групп. Нам неизвестны исследования, показывающие, что это может быть так.
Нам неизвестны исследования, показывающие, что это может быть так.
Наши результаты также оставались значимыми после поправки на количество перенесенных эмбрионов, метод ЭКО и год (период) переноса эмбрионов. Тем не менее, смешанные факторы, возможно, все еще недостаточно контролировались.Сообщается, что при беременности плодом женского пола концентрации ХГЧ выше, чем при беременности плодом мужского пола 18. Нет известной связи между полом плода и возрастом матери 19 лет, поэтому отсутствие поправки на пол плода, вероятно, не смешало наши результаты. Сообщалось о снижении концентрации ХГЧ с увеличением степени тяжести и паритета при одноплодной беременности на 15–20 неделе беременности 20. У нас не было информации о предыдущих беременностях в наших данных, поэтому поправки на эти потенциальные смешанные факторы не могли быть выполнены.Однако неизвестно, связаны ли концентрации ХГЧ на очень ранних сроках беременности с беременностью или паритетом.
Хромосомные аномалии чаще встречаются у потомства пожилых женщин, а концентрация ХГЧ в сыворотке крови в первом триместре увеличивается при беременности с потомством с синдромом Дауна 21. С другой стороны, концентрация ХГЧ в сыворотке снижается при беременности с трисомией 13 и 18 22 , 23.
С другой стороны, концентрация ХГЧ в сыворотке снижается при беременности с трисомией 13 и 18 22 , 23.
Низкие концентрации ХГЧ могут быть следствием продолжающегося невынашивания беременности, а выкидыш чаще встречается у женщин старшего возраста.Мы включили только женщин, у которых была продолжающаяся беременность через 4 недели после забора сыворотки. Таким образом, продолжающийся выкидыш или биохимическая беременность не могут объяснить наши результаты низких концентраций ХГЧ у пожилых женщин.
Насколько нам известно, исследований связи возраста матери с концентрацией ХГЧ в первом триместре беременности не проводилось. В небольшом исследовании 419 одноплодных беременностей во втором триместре не было выявлено значительной связи между возрастом матери и концентрацией ХГЧ в сыворотке24.В другом исследовании, включавшем 20 009 беременностей во втором триместре, сообщалось о более высоких концентрациях ХГЧ в сыворотке крови у женщин моложе 20 лет, но никаких тенденций у женщин старше 25 лет в возрасте 20 лет выявлено не было.
Причины более низких концентраций ХГЧ в сыворотке у пожилых женщин, чем у молодых, неизвестны, и мы можем только догадываться о возможных объяснениях. При беременности со спонтанным зачатием временной интервал от овуляции до имплантации в эндометрий может значительно различаться 25.Однако в нашем исследовании беременностей ЭКО известно время овуляции (соответствующей извлечению ооцитов) и переноса эмбрионов. Таким образом, разница в интервале от переноса эмбриона до имплантации, вероятно, весьма мала. Одним из объяснений более низких концентраций ХГЧ у пожилых женщин может быть то, что этот интервал увеличивается с возрастом матери. Однако нам неизвестны какие-либо исследования, посвященные такой ассоциации.
Также вероятно, что качество эмбриона или имплантация эмбриона не оптимальны у пожилых женщин.Таким образом, функция трофобласта или пролиферация клеток трофобласта могут быть нарушены или задержаны, и, таким образом, синтезируется меньше ХГЧ. Концентрации ХГЧ были связаны с неблагоприятными исходами беременности 8-10. Таким образом, низкие концентрации ХГЧ у пожилых женщин в нашем исследовании могут свидетельствовать о том, что нарушение или задержка развития плаценты на ранних сроках беременности могут способствовать более высокому риску неблагоприятного исхода беременности у пожилых женщин.
Концентрации ХГЧ были связаны с неблагоприятными исходами беременности 8-10. Таким образом, низкие концентрации ХГЧ у пожилых женщин в нашем исследовании могут свидетельствовать о том, что нарушение или задержка развития плаценты на ранних сроках беременности могут способствовать более высокому риску неблагоприятного исхода беременности у пожилых женщин.
Было высказано предположение, что для успешного наступления беременности у пожилых женщин необходимы значительно более высокие концентрации ХГЧ 9.Известно, что ХГЧ сам по себе обладает ангиогенными свойствами 4-6. ХГЧ также играет роль в модуляции эффекта адипокинов и других ангиогенных факторов 26 и может активировать другие ангиогенные факторы роста и, таким образом, способствовать сохранению беременности 26. Такая гипотеза подтверждается более крупными плацентами, наблюдаемыми у пожилых женщин 27, и рост плаценты во многом зависит от ангиогенеза.
Мы обнаружили, что высокий возраст матери связан с низким уровнем ХГЧ в сыворотке крови. Выявление факторов, влияющих на концентрацию ХГЧ, важно для понимания гормональной регуляции на ранних сроках беременности.
Выявление факторов, влияющих на концентрацию ХГЧ, важно для понимания гормональной регуляции на ранних сроках беременности.
Финансирование
Для этого исследования мы получили финансирование от Юго-восточного регионального управления здравоохранения Норвегии.
Каталожные номера
- 1Хансен Дж.П. Пожилой возраст матери и исход беременности: обзор литературы. Акушерство Gynecol Surv . 1986 год; 41: 726–42.
- 2Jacobsson B, Ladfors L, Milsom I. Преклонный возраст матери и неблагоприятный перинатальный исход. Акушерство Гинекол . 2004 г.; 104: 727–33.
- 3Huang L, Sauve R, Birkett N, Fergusson D, van Walraven C.
 Возраст матери и риск мертворождения: систематический обзор. CMAJ .2008 г.; 178: 165–72.
Возраст матери и риск мертворождения: систематический обзор. CMAJ .2008 г.; 178: 165–72. - 4Зигмунт М., Герр Ф., Келлер-Шенветтер С., Кунзи-Рапп К., Мунстедт К., Рао К.В. и др. Характеристика хорионического гонадотропина человека как нового ангиогенного фактора. J Clin Endocrinol Metab . 2002 г.; 87: 5290–6.
- 5Зигмунт М., герр Ф., Мунштедт К., Ланг У., Лян О.Д. Ангиогенез и васкулогенез при беременности. Eur J Obstet Gynecol Reprod Biol . 2003 г.; 110 (Приложение 1): С10–8.
- 6Tsampalas M, Gridelet V, Berndt S, Foidart JM, Geenen V, Perrier d’Hauterive S. Хорионический гонадотропин человека: гормон с иммунологическими и ангиогенными свойствами.
 J Reprod Immunol . 2010 г.; 85: 93–8.
J Reprod Immunol . 2010 г.; 85: 93–8. - 7Эскильд А., Федорчак П., Моркрид Л., Танбо Т.Г.Индекс массы тела матери и концентрация хорионического гонадотропина человека в сыворотке крови на очень ранних сроках беременности. Fertil Steril . 2012 г.; 98: 905–10.
- 8Бьерке С., Танбо Т., Дейл П.О., Моркрид Л., Абихольм Т. Концентрация хорионического гонадотропина человека на ранних сроках беременности после экстракорпорального оплодотворения. Hum Reprod . 1999 г.; 14: 1642–6.
- 9Хоман Г., Браун С., Моран Дж., Хоман С., Керин Дж.Хорионический гонадотропин человека как предиктор исхода беременности при использовании вспомогательных репродуктивных технологий.
 Fertil Steril . 2000 г.; 73: 270–4.
Fertil Steril . 2000 г.; 73: 270–4. - 10Асвольд Б.О., Эскильд А., Ваттен Л.Ю. Хорионический гонадотропин человека, ангиогенные факторы и риск преэклампсии: вложенное исследование случай-контроль. Acta Obstet Gynecol Scand . 2014; 2014: 454–62.
- 11Opoien HK, Fedorcsak P, Omland AK, Abyholm T, Bjecke S, Ertzeid G, et al.Экстракорпоральное оплодотворение является успешным методом лечения бесплодия, связанного с эндометриозом. Fertil Steril . 2012 г.; 97: 912–8.
- 12Ertzeid G, Tanbo T, Dale PO, Storeng R, Morkrid L, Abyholm T. Уровни хорионического гонадотропина человека при успешной имплантации после методов вспомогательной репродукции.
 Гинекол Эндокринол . 2000 г.; 14: 258–63.
Гинекол Эндокринол . 2000 г.; 14: 258–63. - 13Hui PW, Tang MH, Lam YH, Ng EH, Yeung WS, Ho PC.Уровни ХГЧ и альфа-фетопротеина в материнской сыворотке при беременностях, зачатых после ЭКО или ИКСИ со свежими и заморожено-оттаенными эмбрионами. Hum Reprod . 2003 г.; 18: 572–5.
- 14Raty R, Virtanen A, Koskinen P, Anttila L, Forsstrom J, Laitinen P, et al. Уровни свободного бета-ХГЧ и альфа-фетопротеина в сыворотке при ЭКО, ИКСИ и беременностях с переносом замороженных эмбрионов при скрининге материнской сыворотки в середине триместра на синдром Дауна. Hum Reprod . 2002 г.; 17: 481–4.
- 15Frishman GN, Canick JA, Hogan JW, Hackett RJ, Kellner LH, Saller DN Jr.
 Скрининг тройных маркеров в сыворотке при экстракорпоральном оплодотворении и естественно зачатых беременностях. Акушерство Гинекол . 1997 год; 90: 98– 101.
Скрининг тройных маркеров в сыворотке при экстракорпоральном оплодотворении и естественно зачатых беременностях. Акушерство Гинекол . 1997 год; 90: 98– 101. - 16Wald NJ, White N, Morris JK, Huttly WJ, Canick JA. Сывороточные маркеры синдрома Дауна у женщин, перенесших экстракорпоральное оплодотворение: значение для дородового скрининга. Br J Obstet Gynaecol . 1999 г.; 106: 1304– 6.
- 17Damewood MD, Shen W, Zacur HA, Schlaff WD, Rock JA, Wallach EE. Исчезновение экзогенно введенного хорионического гонадотропина человека. Fertil Steril . 1989 год; 52: 398–400.
- 18Ярон Ю., Лехави О., Орр-Уртрегер А., Галл И.
 , Лессинг Дж. Б., Амит А. и др. ХГЧ материнской сыворотки выше в присутствии плода женского пола уже на 3-й неделе после оплодотворения. Hum Reprod . 2002 г.; 17: 485–9.
, Лессинг Дж. Б., Амит А. и др. ХГЧ материнской сыворотки выше в присутствии плода женского пола уже на 3-й неделе после оплодотворения. Hum Reprod . 2002 г.; 17: 485–9. - 19 Рунесс Дж., Ваттен Л., Эскильд А. Соотношение полов у человека: влияние материнского возраста. Hum Reprod . 2012 г.; 27: 283–7.
- 20 Муни Р.А., Арван Д.А., Саллер Д.Н. младший, Французская Калифорния, Петерсон С.Дж. Снижение уровня ХГЧ в материнской сыворотке с увеличением тяжести и паритета. Акушерство Гинекол .1995 год; 86: 900–5.
- 21Кранц Д.А., Ларсен Д.В., Бьюкенен П.Д., Макри Д.Н. Скрининг синдрома Дауна в первом триместре: свободный бета-человеческий хорионический гонадотропин и связанный с беременностью белок плазмы А.
 Am J Obstet Gynecol . 1996 год; 174: 612–6.
Am J Obstet Gynecol . 1996 год; 174: 612–6. - 22Тул Н., Спенсер К., Ноубл П., Чан С., Николаидес К. Скрининг трисомии 18 по прозрачности воротникового пространства плода и содержанию бета-ХГЧ и РАРР-А в материнской сыворотке на 10–14 неделе беременности. Пренат Диагн . 1999 г.; 19: 1035–1042.
- 23Спенсер К., Онг К., Скэнтоу Х., Ляо А.В., Николаидес К.Х. Скрининг на трисомию 13 по прозрачности воротникового пространства плода и содержанию материнской сыворотки бета-ХГЧ и РАРР-А на 10–14 неделе беременности. Пренат Диагн . 2000 г.; 20: 411– 6.
- 24Хсу Дж.Дж., Се Т.Т., Сун Ю.К. Влияние возраста и веса матери на уровни альфа-фетопротеина в сыворотке второго триместра, общего и свободного бета-хорионического гонадотропина человека.
 Чанген Йи Сюэ За Чжи . 1997 год; 20: 181– 6.
Чанген Йи Сюэ За Чжи . 1997 год; 20: 181– 6. - 25Wilcox AJ, Baird DD, Weinberg CR. Время имплантации зачатия и потери беременности. N Английский J Med . 1999 г.; 340: 1796–9.
- 26Полеч А., Федорчак П., Эскильд А., Танбо Т.Г. Взаимодействие хорионического гонадотропина человека (ХГЧ) с основным фактором роста фибробластов и адипокинами при ангиогенезе in vitro. Плацента . 2014; 35: 249–53.
- 27Хаавальдсен С., Самуэльсен С.О., Эскильд А. Связь возраста матери с массой плаценты: популяционное исследование 536 954 беременностей. Br J Obstet Gynaecol . 2011 г.; 118: 1470– 6.
Референтные диапазоны и детерминанты общего уровня ХГЧ во время беременности: исследование «Поколение R»
Исследуемая популяция
Это исследование было включено в исследование «Поколение R» — проспективную когорту населения, начиная с раннего периода внутриутробного развития, в Роттердаме, Нидерланды [24]. ].
].
У 8195 беременных женщин уровни общего ХГЧ в сыворотке определяли из образцов крови, взятых у женщин на момент включения в исследование (медиана 14,4 недель; 95 % диапазон 10,1–26,2). Женщины с поздним прерыванием беременности (ПНБ) были исключены из исследуемой популяции (n = 2). Для анализа ОР на основе популяции и общего детерминантного анализа ХГЧ были исключены женщины с двойной беременностью (n = 90) или лечением экстракорпорального оплодотворения (n = 38) (дополнительная таблица 5).
Измерения в сыворотке
ХГЧ анализировали в сыворотке с помощью твердофазного двухцентрового хемилюминесцентного иммунометрического анализа, откалиброванного по 3-му стандарту ВОЗ 75/537, на системе Immulite 2000 XPi (Siemens Healthcare Diagnostics, Дирфилд, Иллинойс, США).Анализ Сименса обнаруживает сывороточный интактный ХГЧ, гипергликозилированный ХГЧ, сывороточный никированный ХГЧ, сывороточный гипергликозилированный ХГЧ, сывороточный асиало-ХГЧ, сывороточный ХГЧ без β-субъединицы и сывороточный никченовый ХГЧ β [25]. Коэффициент межаналитической вариации составил 8,0, 6,3 и 5,1% при концентрации 9,7, 53,1 и 821,5 МЕ/л соответственно. Хотя Immulite 2000 считается одним из лучших тестов для определения общего ХГЧ, следует отметить, что референсные диапазоны в этой статье являются специфическими для анализа и не соответствуют значениям ХГЧ, полученным из других анализов [26].
Коэффициент межаналитической вариации составил 8,0, 6,3 и 5,1% при концентрации 9,7, 53,1 и 821,5 МЕ/л соответственно. Хотя Immulite 2000 считается одним из лучших тестов для определения общего ХГЧ, следует отметить, что референсные диапазоны в этой статье являются специфическими для анализа и не соответствуют значениям ХГЧ, полученным из других анализов [26].
Ковариаты
Ультразвуковые исследования проводились с использованием Aloka ® модель SSD-1700 (Токио, Япония) или ATL-Philips ® модель HDI 5000 (Сиэтл, Вашингтон, США). Во время каждого ультразвукового исследования измеряли биометрию плода, состоящую из БЛД (наружный-наружный), ГК, ТКД, АК и ФЛ. CRL измеряли на ранних сроках беременности, если это было возможно, и уравнение Вербурга использовалось для преобразования CRL в гестационный возраст [27]. CRL измеряли в истинной средней сагиттальной плоскости, при этом генитальный бугорок и позвоночник плода были видны в продольном направлении.Максимальная длина от черепа до каудального крупа измерялась как прямая линия. БЛД и ГЦ измеряли на поперечном срезе головы с центральным срединным эхом, прерванным в передней трети полостью прозрачной перегородки с обзором передних и задних рогов боковых желудочков. Для BPD наружный диаметр измерялся перпендикулярно средней линии, а для HC вокруг контура черепа рисовался эллипс. Для измерения ТКД датчик поворачивали от поперечной плоскости для измерения ДПР к мозжечку в задней части головы, сохраняя в поле зрения полость прозрачной перегородки.Оптимальная плоскость достигалась при визуализации ножек с мозжечком симметричной формы. Кронциркули устанавливали на наружные, латеральные края мозжечка. AC измеряли на симметричном поперечном круглом срезе живота с визуализацией позвонков в боковом положении на одной линии с ребрами. Измерение проводилось в плоскости желудка и бифуркации пупочной и печеночной вен с использованием эллипса вокруг живота. ФЛ измеряли по всей длине кости в поле зрения перпендикулярно ультразвуковому лучу.Трансвагинальное сканирование выполняли в случае ограниченной видимости при трансабдоминальном сканировании на ранних сроках беременности.
БЛД и ГЦ измеряли на поперечном срезе головы с центральным срединным эхом, прерванным в передней трети полостью прозрачной перегородки с обзором передних и задних рогов боковых желудочков. Для BPD наружный диаметр измерялся перпендикулярно средней линии, а для HC вокруг контура черепа рисовался эллипс. Для измерения ТКД датчик поворачивали от поперечной плоскости для измерения ДПР к мозжечку в задней части головы, сохраняя в поле зрения полость прозрачной перегородки.Оптимальная плоскость достигалась при визуализации ножек с мозжечком симметричной формы. Кронциркули устанавливали на наружные, латеральные края мозжечка. AC измеряли на симметричном поперечном круглом срезе живота с визуализацией позвонков в боковом положении на одной линии с ребрами. Измерение проводилось в плоскости желудка и бифуркации пупочной и печеночной вен с использованием эллипса вокруг живота. ФЛ измеряли по всей длине кости в поле зрения перпендикулярно ультразвуковому лучу.Трансвагинальное сканирование выполняли в случае ограниченной видимости при трансабдоминальном сканировании на ранних сроках беременности.
Часто проводились проверки качества для оценки правильности ультразвуковых срезов, используемых для биометрических измерений и размещения калиперов. При необходимости предоставлялась обратная связь для оптимизации индивидуальной работы. Поскольку опыт на ранних сроках беременности ограничен, воспроизводимость ультразвуковых измерений плода внутри и между наблюдателями оценивалась в период с 9 по 14 недель беременности при 21 беременности.Рассчитывали коэффициент внутриклассовой корреляции (ICC) и коэффициент вариации (CV). ICC был выше 0,98, а соответствующий CV ниже 6 % для всех параметров биометрии плода. Графики Бланда и Альтмана для проверки согласованности измерений биометрии плода продемонстрировали нормальное распределение; средняя разница была около нуля, и 95 % измерений находились в пределах 2SD от среднего значения. 95 % пределы совпадения различий в измерениях биометрии плода между операторами и среди операторов в пропорциях не превышали 10 % среднего значения измерений, что указывает на хорошую воспроизводимость [27].
Информация о последнем менструальном цикле (ПМ) была получена из рекомендательного письма от участковой акушерки или больницы. Эта дата была подтверждена у матери на визите УЗИ и получена дополнительная информация о регулярности и продолжительности цикла. Подмножество из 2948 женщин, включенных во время ранней беременности, было отобрано для определения гестационного возраста LMP, впоследствии были исключены женщины, у которых не было ни известного первого дня последней менструации, ни регулярного менструального цикла продолжительностью 28 плюс-минус 4 дня (n = 1431). .В случае несоответствия результата между НДМ, полученным из писем больницы/акушерки, и НДМ, о котором сообщали сами пациенты в исследовательском центре, использовалась НДМ, ближайшая к гестационному возрасту, основанная на измерении CRL. Информация о возрасте матери, паритете, этнической принадлежности, образовании и статусе курения была получена путем анкетирования во время беременности. Информация о лечении бесплодия, способе родоразрешения, исходе беременности, дате рождения, антропометрических данных при рождении и поле ребенка была получена от местных акушерок, акушеров и больничных регистров [24].
Статистический анализ
Непараметрические RR, специфичные для гестационного возраста, определялись по 2,5–97,5 процентилям для каждой гестационной недели. Чтобы сравнить общие значения ХГЧ на протяжении всей беременности, были рассчитаны кратные медианные значения (MoM) путем деления общего уровня ХГЧ каждого участника на среднее значение общей группы для этой конкретной недели беременности. Референтные диапазоны на основе моделей были созданы с использованием обобщенных аддитивных моделей местоположения, размера и формы (GAMLSS).Эти специальные статистические инструменты позволяют выполнять гибкие (полу)параметрические расчеты RR с учетом асимметрии и эксцесса данных в процессе моделирования. Мы использовали 15 кубических сплайнов для гестационного возраста при заборе крови, 3 кубических сплайна для сигма-вариации и семейное распределение Box Cox t (после анализа чувствительности с использованием информационного критерия Акаике и червячных диаграмм) для достижения наилучшего соответствия, а также учета для известной типичной траектории ХГЧ при беременности [28]. Впоследствии на основе модели были получены Z-показатели для конкретного гестационного возраста. Чтобы сравнить пороговые значения модели с непараметрическими пороговыми значениями (рассчитанными за неделю), из модели были получены 2,5-е, 50-е и 97,5-е значения, рассчитанные для середины каждой недели.
Впоследствии на основе модели были получены Z-показатели для конкретного гестационного возраста. Чтобы сравнить пороговые значения модели с непараметрическими пороговыми значениями (рассчитанными за неделю), из модели были получены 2,5-е, 50-е и 97,5-е значения, рассчитанные для середины каждой недели.
Поскольку ХГЧ может влиять на ранний рост плода, гестационный возраст, определяемый в соответствии с ростом плода (US RR), может различаться в зависимости от уровня ХГЧ. По этой причине мы также определили гестационный возраст в соответствии с первым днем ПМД в подгруппе матерей с доступными данными о ППР, которые имели регулярный менструальный цикл (28 плюс-минус 4 дня; n = 1526) [29, 30]. .
Поскольку уровни ХГЧ могут различаться при осложненной беременности, ОР также определяли только при неосложненной беременности. Для этих анализов мы отобрали женщин с неосложненной беременностью, исключив беременность неживым ребенком, преждевременные роды, новорожденного с малой массой тела для гестационного возраста, гипертензивные расстройства или ранее существовавшую гипертензию, в результате чего популяция составила n = 7015; определения осложненной беременности подробно описаны ранее [31–33].
Поскольку ХГЧ секретируется трофобластами, количество клеток трофобласта (приблизительно по массе плаценты) может влиять на общий уровень ХГЧ.Поэтому мы исследовали, связана ли масса плаценты при рождении с общим уровнем ХГЧ MoM. Кроме того, предполагается, что ХГЧ играет роль в гиперемезисе беременных, и поэтому мы исследовали, связаны ли конкретные симптомы гиперемезиса беременных (рефлюкс/отрыжка, тошнота или рвота) с общим уровнем ХГЧ MoM.
Для ковариат с отсутствующими данными использовалось множественное вменение по методу Монте-Карло цепи Маркова [34]. Для анализа были созданы и объединены пять наборов импутированных данных.В модель были добавлены курение матери, образование, этническая принадлежность, ИМТ, паритет и пол ребенка (отсутствуют из-за отсутствия ответа в 12,6, 9,0, 5,4 и <2% соответственно). Кроме того, мы добавили гестационный возраст на момент забора крови, возраст матери и осложнения беременности только в качестве прогностических переменных. Существенных различий в описательных характеристиках между исходными и импутированными наборами данных обнаружено не было. Доверительные интервалы для RR США были созданы с использованием бутстрап-анализа с выборкой 1000 образцов.Связи между характеристиками матери или плода и общими уровнями ХГЧ (МоМ) анализировали с помощью ANOVA и линейной регрессии. Однофакторный анализ был скорректирован с учетом гестационного возраста при заборе крови, а многофакторный анализ был скорректирован с учетом гестационного возраста при заборе крови, возраста матери, курения, ИМТ, уровня образования, этнической принадлежности матери, паритета и пола ребенка. Для достижения нормального распределения для статистического тестирования общие значения ХГЧ и значения МоМ были преобразованы с помощью натурального логарифма.Вышеуказанные анализы были выполнены с использованием Статистического пакета социальных наук версии 21.0 для Windows (SPSS Inc. Чикаго, Иллинойс, США). Связи между характеристиками беременности и общими уровнями ХГЧ MoM, изображенные на рисунках, оценивались с помощью обычных функций подбора методом наименьших квадратов с ограниченными кубическими сплайнами из библиотеки RMS в статистическом пакете R, версия 3.
Доверительные интервалы для RR США были созданы с использованием бутстрап-анализа с выборкой 1000 образцов.Связи между характеристиками матери или плода и общими уровнями ХГЧ (МоМ) анализировали с помощью ANOVA и линейной регрессии. Однофакторный анализ был скорректирован с учетом гестационного возраста при заборе крови, а многофакторный анализ был скорректирован с учетом гестационного возраста при заборе крови, возраста матери, курения, ИМТ, уровня образования, этнической принадлежности матери, паритета и пола ребенка. Для достижения нормального распределения для статистического тестирования общие значения ХГЧ и значения МоМ были преобразованы с помощью натурального логарифма.Вышеуказанные анализы были выполнены с использованием Статистического пакета социальных наук версии 21.0 для Windows (SPSS Inc. Чикаго, Иллинойс, США). Связи между характеристиками беременности и общими уровнями ХГЧ MoM, изображенные на рисунках, оценивались с помощью обычных функций подбора методом наименьших квадратов с ограниченными кубическими сплайнами из библиотеки RMS в статистическом пакете R, версия 3. 03.
03.
Что означает мой уровень ХГЧ?
Итак, вы находитесь в процессе ЭКО, и теперь вы ждали долгих 10-16 дней вашего первого теста на беременность.Ваш уровень ХГЧ возвращается положительным. Поздравляем!
Затем начинается паника. Мой номер слишком мал? Это слишком высоко? Значит ли это, что у меня близнецы? Тройняшки? В InVia Fertility к нам часто обращаются пациенты, которые просят нас интерпретировать их уровень ХГЧ по первому положительному тесту — и правда в том, что в большинстве случаев это невозможно.
Что измеряет уровень ХГЧ?
ХГЧ (хорионический гонадотропин человека) — это «гормон беременности». Он обнаруживается вскоре после имплантации и обычно удваивается каждые 72 часа.Он достигает своего пика к 8-11 неделям беременности и выравнивается. Уровень ХГЧ ниже 5 считается отрицательным. От 5 до 25 считается низкоположительным и может предупредить врача о аномальной беременности (т. е. о химическом или внематочной). Возраст старше 25 лет считается положительным при беременности.
Возраст старше 25 лет считается положительным при беременности.
При этом один уровень ХГЧ не дает много информации. Необходимо повторно измерять уровни в сыворотке (крови), чтобы увидеть, снижается или повышается уровень должным образом.Как только уровень ХГЧ достигнет примерно 1000, трансвагинальное УЗИ должно позволить обнаружить гестационный мешок в матке. После этого серийные УЗИ предоставят наиболее важную информацию вашему репродуктологу.
Диапазон уровней ХГЧ и их значение
На приведенной ниже диаграмме представлены средние уровни ХГЧ, а также их диапазон. Как видите, диапазон значительно разнится:
Диапазон для одноплодных детей составляет от 5 до 397, а для близнецов — от 48 до 683.Как видите, существует большое совпадение между первым уровнем ХГЧ у одноплодных и близнецов. Это означает, что даже если у вас первый уровень ХГЧ 397, это может быть одноплодная беременность. Также, если первый уровень ХГЧ равен 48; это может быть еще беременность двойней. Таким образом, один уровень ХГЧ не может отличить одноплодную беременность от многоплодной. Конечно, если первый уровень ХГЧ, скажем, 1200 мМЕ/мл; это больше всего похоже на многоплодную беременность, но вы не можете быть уверены до УЗИ через пару недель.
Таким образом, один уровень ХГЧ не может отличить одноплодную беременность от многоплодной. Конечно, если первый уровень ХГЧ, скажем, 1200 мМЕ/мл; это больше всего похоже на многоплодную беременность, но вы не можете быть уверены до УЗИ через пару недель.
Аналогичное наблюдение можно сделать и в отношении невынашивания беременности. Здесь диапазон первого уровня ХГЧ составляет от 5 до 268. Таким образом, даже у пациенток с (отличным) первым уровнем ХГЧ 268 мМЕ/мл может случиться выкидыш.
Наконец, на ваш уровень ХГЧ может повлиять перенос эмбриона на 5-й или 3-й день.
Суть
Итак, подведем итоги: когда первый тест на ХГЧ положительный, это отличная новость — вы преодолели огромное препятствие, и теперь можно наслаждаться моментом! Вы действительно беременны! Тем не менее, может быть разумно помнить, что последующие уровни ХГЧ должны показать соответствующий рост, а последующие УЗИ должны показать соответствующий рост, прежде чем можно будет подтвердить, что это продолжающаяся беременность.
Приведенные выше уровни ХГЧ являются ориентировочными. Всегда есть исключения из правил. Вот почему, даже если уровень ХГЧ низок, важно продолжать прием лекарств и последующее наблюдение за пациентами .
Чтобы работать с квалифицированным сертифицированным специалистом по лечению бесплодия, запишитесь на прием в одну из четырех клиник InVia по лечению бесплодия в Чикаго.
Уровни хорионического гонадотропина человека (ХГЧ) и рак
Хорионический гонадотропин человека (ХГЧ) наиболее известен тем, что дает положительный результат теста на беременность, но чрезвычайно высокие уровни могут указывать на рак.Узнайте, как врачи используют этот тест для постановки диагноза и какие уровни считаются нормальными или высокими.
Что такое ХГЧ (хорионический гонадотропин человека)? Определение Хорионический гонадотропин человека (ХГЧ) — это гормон, хорошо известный тем, что он инициирует беременность. Его основная функция заключается в поддержке развития только что оплодотворенной яйцеклетки [1].
Его основная функция заключается в поддержке развития только что оплодотворенной яйцеклетки [1].
Повышает уровень прогестерона и способствует росту кровеносных сосудов в матке, что обеспечивает кровоснабжение и питание растущего плода [2].
Это делает ХГЧ полезным индикатором беременности. Большинство тестов на беременность проверяют наличие ХГЧ в моче или крови. Чтобы узнать больше о том, как ХГЧ используется в тесте на беременность, ознакомьтесь с этим постом [1].
Тот факт, что определение уровня ХГЧ может помочь выявить определенные виды рака, включая рак яичников у женщин и рак яичек у мужчин, не так хорошо известен [2].
ХГЧ обычно вырабатывается на ранних сроках беременности, но высокие уровни могут указывать на наличие определенных видов рака, включая рак яичников и яичек.
ХГЧ и рак Типы ХГЧ и рак Существует 5 различных типов ХГЧ, и все они работают вместе, но каждый из них имеет уникальную структуру и функцию (сульфатированный ХГЧ, гипергликозилированный ХГЧ, гипергликозилированный ХГЧ без β- субъединица и β-субъединица, свободная от ХГЧ) [1].
Клетки вашего тела естественным образом проходят через процесс, называемый апоптозом, при котором некоторые старые или поврежденные клетки отмирают; этот процесс необходим для поддержания хорошего здоровья. Некоторые формы ХГЧ (гипергликозилированный ХГЧ и свободные типы β-субъединиц) могут блокировать апоптоз, приводя к быстрому клеточному росту [2, 1].
Блокирование апоптоза выполняет важную функцию у беременных: способствует развитию и росту эмбриона и плаценты [2, 1].
Однако высокие уровни ХГЧ вне беременности могут стимулировать рост раковых заболеваний, поражающих матку, плаценту и яички. Кроме того, некоторые раковые клетки сами могут выделять β-ХГЧ, что может еще больше ускорить рост рака [2, 1].
Высокий уровень ХГЧ способствует быстрому росту клеток, что в некоторых случаях может стимулировать развитие рака или ухудшать прогноз рака.
Опухоли, продуцирующие ХГЧ Многие различные виды опухолей продуцируют ХГЧ, особенно свободную β-субъединицу типа ХГЧ. Высокий уровень β-ХГЧ может указывать на особенно агрессивную форму рака. По этой причине уровни ХГЧ и β-ХГЧ могут помочь в диагностике и мониторинге нескольких типов рака [3].
Высокий уровень β-ХГЧ может указывать на особенно агрессивную форму рака. По этой причине уровни ХГЧ и β-ХГЧ могут помочь в диагностике и мониторинге нескольких типов рака [3].
Около 10-30% большинства больных раком (например, с раком легких, молочной железы или простаты) имеют повышенный уровень ХГЧ . Однако тесты на ХГЧ наиболее полезны для диагностики рака яичников и яичек, которые почти всегда вызывают высокие уровни ХГЧ [3, 4].
Это правда, что высокие уровни ХГЧ могут привести к положительному результату теста на беременность у мужчин с некоторыми видами рака. Один из таких случаев широко освещался в СМИ: мальчик-подросток в шутку воспринял тест на беременность, получил положительный результат, после чего у него диагностировали рак яичек.
Однако домашние тесты на беременность никоим образом не являются надежным способом диагностики любого типа рака. Если ваш врач подозревает, что рак повышает уровень ХГЧ, он проведет чувствительный анализ крови.
С другой стороны, если вы здоровая женщина, пытающаяся забеременеть, и у вас положительный результат теста на беременность, вам, вероятно, не нужно беспокоиться о раке яичников. В любом случае, после этого ваш врач проведет дополнительные анализы, чтобы подтвердить вашу беременность и убедиться, что она протекает нормально.
Повышенные уровни ХГЧ или β-ХГЧ могут указывать на рак яичников или яичек.
Нормальный и высокий уровни
У здоровых взрослых уровни ХГЧ и β-ХГЧ обычно очень низкие.Для небеременных женщин нормальные уровни [3]:
- ХГЧ: <5 мМЕ/мл
- β-ХГЧ: <0,04 мМЕ/мл
ХГЧ: <2 мМЕ/мл
Однако эти референсные диапазоны могут варьироваться в зависимости от организации здравоохранения. Кроме того, некоторые лаборатории могут установить верхний предел ХГЧ на уровне 10 мМЕ/мл, поскольку их тесты не могут обнаружить такие низкие уровни ХГЧ [3, 4].
Также нет установленного значения для диагностики рака.

 Возраст матери и риск мертворождения: систематический обзор. CMAJ .2008 г.; 178: 165–72.
Возраст матери и риск мертворождения: систематический обзор. CMAJ .2008 г.; 178: 165–72. J Reprod Immunol . 2010 г.; 85: 93–8.
J Reprod Immunol . 2010 г.; 85: 93–8. Fertil Steril . 2000 г.; 73: 270–4.
Fertil Steril . 2000 г.; 73: 270–4. Гинекол Эндокринол . 2000 г.; 14: 258–63.
Гинекол Эндокринол . 2000 г.; 14: 258–63. Скрининг тройных маркеров в сыворотке при экстракорпоральном оплодотворении и естественно зачатых беременностях. Акушерство Гинекол . 1997 год; 90: 98– 101.
Скрининг тройных маркеров в сыворотке при экстракорпоральном оплодотворении и естественно зачатых беременностях. Акушерство Гинекол . 1997 год; 90: 98– 101.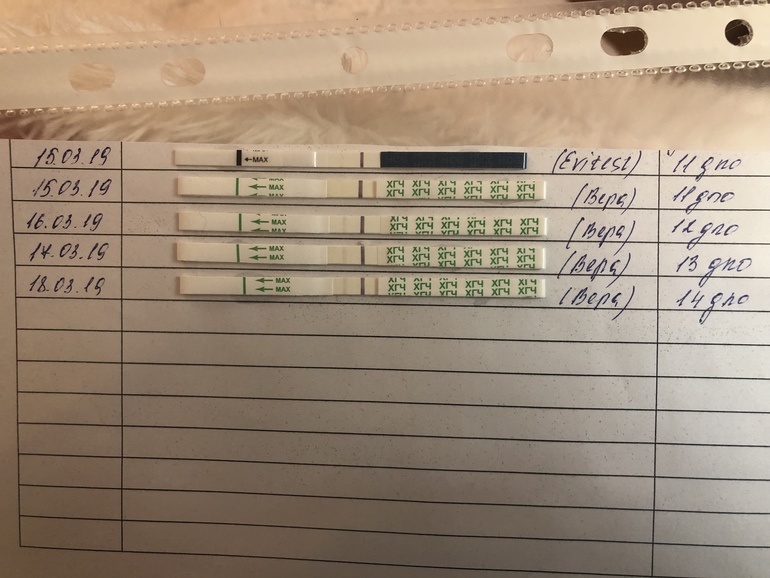 , Лессинг Дж. Б., Амит А. и др. ХГЧ материнской сыворотки выше в присутствии плода женского пола уже на 3-й неделе после оплодотворения. Hum Reprod . 2002 г.; 17: 485–9.
, Лессинг Дж. Б., Амит А. и др. ХГЧ материнской сыворотки выше в присутствии плода женского пола уже на 3-й неделе после оплодотворения. Hum Reprod . 2002 г.; 17: 485–9.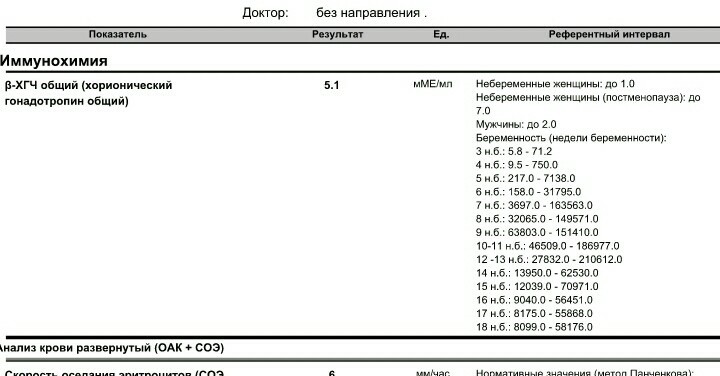 Am J Obstet Gynecol . 1996 год; 174: 612–6.
Am J Obstet Gynecol . 1996 год; 174: 612–6.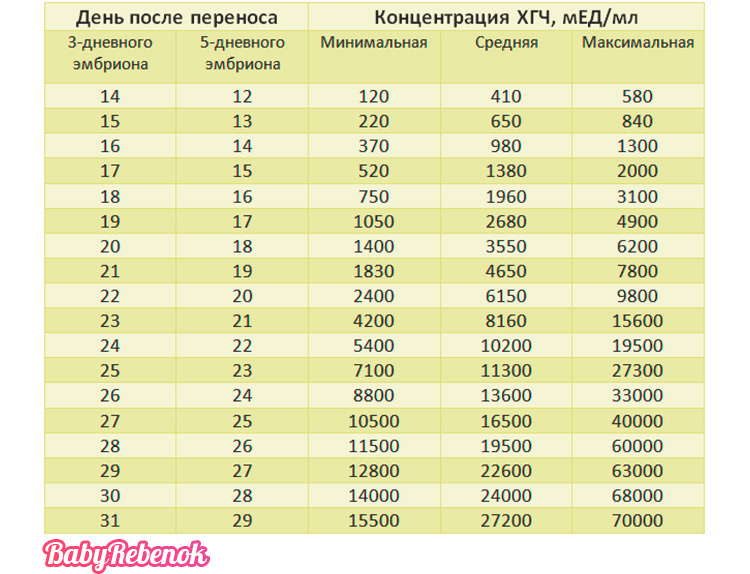 Чанген Йи Сюэ За Чжи . 1997 год; 20: 181– 6.
Чанген Йи Сюэ За Чжи . 1997 год; 20: 181– 6.