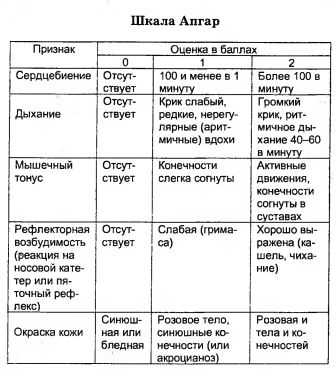
Как оценивают новорожденного по шкале Апгар
Оцениваемых признаков всего пять и по каждому ребенок может получить от 0 до 2 баллов, набрав максимум десять. Ноль — это всегда тревожно — означает отсутствие признака, а единичка — его недостаточную выраженность.
Источник: instagram @orlando.mama
Название таблица оценок получила от имени ее автора — американского врача-анестезиолога Вирджинии Апгар, также это еще и аббревиатура пяти параметров, по которым происходит оценка (APGAR):
Appearance — внешность, подразумевается оценка цвета кожных покровов.
Pulse — пульс новорожденного или частота сердечных сокращений.
Grimace — гримаса, реакция на раздражение.
Activity — активность, наличие мышечного тонуса.
Respiration — дыхание.
Цвет кожи новорожденного
Цвет детской кожицы тоже очень важен! Если она розовая по всему телу — двойка, если только на туловище, а ладошки и подошвы синеватые — единичка, ну а если малыш посинел целиком или стал очень бледным, он получает ноль баллов, и ему проводят реанимационные мероприятия.
Рефлексы новорожденного
Рефлексы составляют основу жизнедеятельности малыша. В роддоме посмотрят, как он реагирует на раздражение слизистой носика специальным катетером. Если только слегка сморщился, слабо дернулся — единичка, выдал бурную реакцию (закашлялся, зачихал, закричал) — двойка!
Пульс новорожденного
Пульс новорожденного изменчив. Нормальным считаются 120–140 ударов в минуту, но может замедляться до 70–80. Такой пульс тянет на единичку: столько получают детки, чье сердце совершает менее ста ударов в минуту. Те, у кого больше, — два балла. Это отличный результат!
Instagram @babyphotoawards
Мышечный тонус новорожденного
Мышечный тонус у ребенка должен быть достаточно высоким. Благодаря напряжению сгибательных мышц ручки-ножки согнуты в суставах и прижаты к животику. Такая поза помогала крохе компактно проходить по родовым путям. Если все так и есть, при этом малыш активно дрыгает ручками-ножками — получай заслуженную двойку. Если тонус и двигательная активность снижены, ребенку поставят единичку. А если у крохи ручки-ножки свисают, движений нет — оценка нулевая: деткой должны заняться реаниматологи!
Если тонус и двигательная активность снижены, ребенку поставят единичку. А если у крохи ручки-ножки свисают, движений нет — оценка нулевая: деткой должны заняться реаниматологи!
Дыхание новорожденного
За дыхание в шкале Апгар, например, единичку получают детки, которые плачут тихо, дышат медленно и нерегулярно, а на твердую двойку может рассчитывать ребеночек, который громко заплакал сразу после рождения (сам по себе или после отсасывания слизи), закашлял, зачихал, задышал ровно (нормой для него считаются 40–45 вдохов в минуту).
А чтобы сделать свой первый вдох, кроха должен испытать кислородное голодание — достаточное, чтобы в крови накопился избыток углекислоты, необходимый для стимуляции дыхательного центра.
Правда, если родовая деятельность матки не слишком нарушила плацентарное кровообращение, да и пуповину пересекли не сразу, а чуть погодя, малыш может появиться на свет с достаточным запасом кислорода в организме. И тогда свой первый вдох он сделает на второй-третьей минуте после рождения, а в течение первой, оценочной, соответствующий признак не проявится.
Источник: [email protected]_aista
Мнение редакции может не совпадать с мнением автора статьи.
Использование фото: П.4 ст.21 ЗУ «Об авторских и смежных правах — «Воспроизведение с целью освещения текущих событий средствами фотографии или кинематографии, публичное сообщение или сообщение произведений, увиденных или услышанных во время таких событий, в объеме, оправданном информационной целью.»
Шкала Апгар: первая оценка новорожденного: Материнство: Легкие роды
Здоровые новорожденные имеют оценку по шкале Апгар 7-10 баллов. И хотя максимальная оценка — 10 баллов, ее получает очень маленький процент младенцев, у большинства — 7/8 или 8/9 баллов. Вторая оценка, которую ставят через пять минут после рождения, обычно на один-два балла больше первой, хотя может оставаться такой же (к примеру, 7/7).
Что же значат эти загадочные цифры? Полученные малышом 5 или 6 баллов при рождении можно оценить как легкую степень кислородного голодания (гипоксии), 3 или 4 балла — средняя степень гипоксии, а от 0 до 2 баллов — тяжелая гипоксия, асфиксия (удушье). То есть, чем тяжелее состояние малыша, тем ниже цифры.
Если оценка по шкале Апгар через пять минут не достигла 7 баллов, то тест проводят, фиксируя состояние ребенка каждые следующие пять минут до того момента, когда она достигнет 7 и более баллов. Хотя динамическая оценка по шкале Апгар через одну и пять минут невелика, но она существенно возрастает, если оценка 0-3 балла сохраняется на 10-й, 15-й и 20-й минутах жизни.
Чаще всего тяжесть состояния новорожденного обусловлена кислородным голоданием до, во время или сразу после родов. Однако и другие неблагоприятные факторы — например, травмы или инфекции — могут вызывать подобные нарушения.
Клинические проявления неврологических нарушений объединяют термином перинатальная энцефалопатия (ПЭП). Существует много вариантов ПЭП — скажем, синдром повышенной нервно-рефлекторной возбудимости. При этой легкой форме поражения мозга оценка по шкале Апгар составляет 6/7 баллов.
Существует много вариантов ПЭП — скажем, синдром повышенной нервно-рефлекторной возбудимости. При этой легкой форме поражения мозга оценка по шкале Апгар составляет 6/7 баллов.
Гипертензионно-гидроцефальный синдром и синдром угнетения центральной нервной системы относят к средней степени тяжести поражения и оценивают от 4-6 до 6-7 баллов. Факторами риска для возникновения данного синдрома является неблагоприятное течение беременности и родов.
Судорожный и коматозный синдромы относятся к тяжелым поражениям центральной нервной системы, при которых оценка по шкале Апгар не превышает 1/4 баллов.
Детей с оценкой по шкале Апгар ниже 6 баллов рекомендуется переводить из родильного дома в стационар. Только при улучшении состояния они могут быть выписаны домой под наблюдение участкового педиатра и невролога.
У большинства детей, перенесших легкую и среднетяжелую форму перинатальной энцефалопатии, происходит полное восстановление деятельности центральной нервной системы. Так что первоначальный низкий балл по шкале Апгар не должен вас пугать или расстраивать, просто отнеситесь внимательно к советам педиатра и невролога о поддержании здоровья вашего малыша.
Так что первоначальный низкий балл по шкале Апгар не должен вас пугать или расстраивать, просто отнеситесь внимательно к советам педиатра и невролога о поддержании здоровья вашего малыша.
Фото shutterstock.com
Шкала Апгар: оценка новорожденного, баллы при рождении, расшифровка
Фото: UGCШкала Апгар применяется акушерами и неонатологами для первичной оценки жизнеспособности новорожденного. Предлагаем узнать, на какие жизненные показатели обращают внимание врачи и как составляется оценка физиологических особенностей младенца.
Шкала Апгар: что это такое
Как только ребенок издал первый крик, появившись на свет, врачи оценивают, каковы его шансы на жизнь. Их наблюдения и выводы отображает оценка по Апгар. Она позволяет на первых минутах жизни младенца определить угрозу его жизни и произвести действия, чтобы избежать серьезных нарушений функций организма ребенка или летального исхода.
Большинство родителей, которые ждут первенца, не знают, что такое Апгар и при каких баллах, выставленных младенцу, следует волноваться, на что обратить внимание. Поэтому разъясним этот вопрос детально.
Поэтому разъясним этот вопрос детально.
Шкала Апгар — это система баллов, которая позволяет определить, насколько младенец жизнеспособен. Ее автор — Вирджиния Апгар. В начале 1950-х гг. она предложила параметры, по которым можно составить первичную объективную картину состояния здоровья новорожденного.
Вскоре таблица Апгар стала общепринятой в международном медицинском сообществе. Ее применяют акушеры и педиатры по сей день.
Шкала Апгар: оценка новорожденного, баллы при рождении
Апгар — это своеобразный медицинский индикатор того, насколько младенец вынослив, хорошо работают его органы и системы, сигнал, определяющий, нужна ли ему реанимационная помощь.
Многих родителей интересует, как врачи выставляют баллы при рождении ребенка и что они означают? Каждой маме и папе хочется знать, какую оценку считать нормальной, а какая свидетельствует, что с ребенком что-то не так.
Фото: Pixabay: UGCОценка новорожденного по шкале Апгар формируется на основании изучения таких жизненных показателей младенца, как:
- частота вдоха и выдоха, громкость крика;
- окрас кожных покровов;
- пульс;
- двигательная реакция;
- элементарные рефлексы на раздражители.

Каждый из этих параметров оценивается баллами от 0 до 2 баллов, где:
- 0 — резкое нарушение функций организма;
- 1 — незначительное отклонение;
- 2 — показатели жизнедеятельности ярко выражены.
Опытному врачу достаточно 40 секунд на осмотр младенца, чтобы определить состояние его здоровья. Информативные приемы и алгоритм обследования позволяют провести точное оценивание.
Вот что принимают во внимание врачи, определяя состояние новорожденного:
Фото: nur.kz: UGCПервый и самый важный показатель жизненных сил малыша — это его крик. Его сила и мощность свидетельствуют о том, что легкие распрямились и готовы обеспечивать организм кислородом.
Если крика нет, тогда доктора попытаются младенца «раздышать». Для этого используют «мешок Амбу», а потом подключают ребенка к аппарату искусственной вентиляции легких. Благодаря этому выравнивается сердцебиение, розовеет кожа, поступает кислород в мозг и активизируются рефлексы.
Читайте также: Сумка в роддом: что брать с собой
Шкала Апгар: расшифровка
Жизнеспособность новорожденного оценивается неонатологами в два этапа. Первая минута жизни младенца уже о многом говорит акушерам. Достаточно визуального осмотра младенца, фиксации децибел его крика, чтобы понять, что все его системы работают нормально или нужна специальная помощь, чтобы сердце и легкие заработали на полную силу.
Первая минута жизни младенца уже о многом говорит акушерам. Достаточно визуального осмотра младенца, фиксации децибел его крика, чтобы понять, что все его системы работают нормально или нужна специальная помощь, чтобы сердце и легкие заработали на полную силу.
Особенность жизненных показателей новорожденного в том, что они меняются молниеносно. Появившись на свет, ребенок не закричал, но только акушерка освободила его рот от слизи, как родильный зал огласил громкий и звонкий крик нового человека. Также через несколько минут после рождения может исчезнуть первичная синюшность пальчиков, все тело станет розовым.
Поэтому доктора не спешат выставлять баллы в таблицу Апгар сразу же, как только малыш появился на свет. Объективная оценка жизненных возможностей малыша производится спустя пять минут после его появления на свет. Этого времени достаточно, чтобы принять решение о реанимационных действиях.
Баллы, которыми определяются жизненные показатели младенца, складываются в определенную сумму.
Что означают выставленные баллы? Вот на что следует обратить внимание родителям:
- 10 баллов — максимум, который может получить новорожденный. Однако такая оценка — редкость.
Ее получает каждый шестой из младенцев. Эти баллы означают, что состояние здоровья и функционирование всех систем ребенка превосходное. Часто ее получают дети, рожденные путем кесарева сечения.
Фото: Pixabay: UGC- 7–8 по шкале Апгар свидетельствует, что ребенок отлично развит, активен, может дышать самостоятельно. Он не требует специальной медицинской помощи. Большинству детей ставят такие баллы в первые минуты жизни. Бывает, что через 5 минут оценка возрастает
- От 4 до 6 баллов означает, что у ребенка есть серьезные нарушения в работе организма, из-за чего снижена его жизнеспособность.
Такие оценки получают дети, пережившие асфиксию — распространенное отклонение, обусловленное осложнениями при родоразрешении. Новорожденным сложно дышать самостоятельно, сердечко еле-еле бьется. Они очень слабо проявляют активность, практически не двигаются. У них синие пальчики, есть синюшность вокруг рта.
Новорожденным сложно дышать самостоятельно, сердечко еле-еле бьется. Они очень слабо проявляют активность, практически не двигаются. У них синие пальчики, есть синюшность вокруг рта.
Если через 5 минут после рождения баллы не поднимаются выше 6, тогда медики проводят действия, чтобы стабилизировать малыша. Медики запускают основные функции организма ребенка — дыхания, сердцебиения, рефлексов.
- Баллы от 0 до 3 — сигнал тревоги для неонатологов.
Новорожденный требует незамедлительных реанимационных действий. Малыш не проявляет никаких реакций на внешний мир. Он не может самостоятельно дышать, у него нет пульса или он замедляется, тельце имеет синеватый оттенок.
Если такой малыш на пятой минуте прибавил несколько баллов, тогда доктора дадут положительный прогноз относительно его жизни. В дальнейшем ему понадобится наблюдение неврологов.
Низкие оценки по Апгар обычно обусловлены кислородным голоданием плода. Это могло произойти во время беременности при сложном ее течении или осложнениях во время родов. Из-за этого происходят нарушения в деятельности мозга, от которого зависят все остальные жизненные функции организма человека.
Из-за этого происходят нарушения в деятельности мозга, от которого зависят все остальные жизненные функции организма человека.
Шкала Апгар — это помощник врачей и акушеров. Она помогает с первых минут жизни младенца определить, нужна ли специальная поддержка его организму, какие мероприятия проводить, чтобы сохранить ему жизнь.
Читайте также: Ребенок 1 месяц: развитие, режим, уход
Оригинал статьи: https://www.nur.kz/health/motherhood/1789022-skala-apgar-ocenka-novorozdennogo-bally-pri-rozdenii-rassifrovka/
Шкалы по педиатрии • Медицинский Клуб
Медицинские онлайн-шкалы по педиатрии, неонатологии и перинатологии, пригодные в практике практикующего специалиста в работе с его маленькими пациентами.
Содержание:
- Шкала Apgar
- Шкала Downes
- Шкала CHEOPS
- Шкала NIPS
- Шкала FLACC
- Шкала CRIES
- Шкала Yale
- Шкала PCS
- Шкала Raimondi
- Шкала тактильной и визуальной оценки боли
- Шкала SNAP-PE
- Шкала DAN
- Объективная шкала боли (OPS)
- Шкала Blantyre
- Шкала NTISS
- Индекс CRIB
- Шкала SUN
- Шкала Сильвермана— Андерсена
- Шкала комы Аделаиды
- Шкала PARS
Шкала Apgar
Шкала Апгар — система быстрой оценки состояния новорождённого.
На 27-м ежегодном конгрессе анестезиологов (1952) американская врач-анестезиолог Вирджиния Апгар впервые официально представила разработанную ею систему оценки состояния новорождённого на первых минутах жизни. Это простой метод для начальной оценки состояния ребёнка с целью выявления необходимости реанимационных процедур.
Это простой метод для начальной оценки состояния ребёнка с целью выявления необходимости реанимационных процедур.
Шкала предполагает суммарный анализ пяти критериев, каждый из которых оценивается целочисленно в баллах от 0 до 2 включительно. Результат оценки может быть в диапазоне от 0 до 10.
Трактовка результатов
Данная оценка выполняется обычно на первой-пятой минуте после рождения и может быть повторена позднее, если результаты оказались низкими. Баллы менее 3 означают критическое состояние новорождённого, более 7 считается хорошим состоянием (норма).
Шкала Апгар была разработана для медперсонала с целью определить, каким детям требуется более тщательное наблюдение. Ребёнок, получивший 5 баллов, нуждается в более пристальном наблюдении, чем ребёнок, получивший от 7 до 10 баллов. Ребёнок, получивший 5-6 баллов спустя минуту после рождения, но через пять минут повысивший свой показатель до 7 — 10, переходит в категорию детей, о которых можно не беспокоиться. Ребёнок, начавший жизнь с пятью баллами по шкале Апгар и оставшийся при тех же 5 баллах через 5 минут после рождения, нуждается в более тщательном наблюдении. Идеальные 10 баллов встречаются редко.
Ребёнок, начавший жизнь с пятью баллами по шкале Апгар и оставшийся при тех же 5 баллах через 5 минут после рождения, нуждается в более тщательном наблюдении. Идеальные 10 баллов встречаются редко.
Шкала Downes
Шкала Доунса (Downes) для оценки тяжести респираторных нарушений у новорожденных, применимая в неонатологии.
Оценка степени дыхательных расстройств в течение нескольких часов:
- 4 балла — легкая
- 5-6 — средней тяжести
- 7-10 — тяжелая
Шкала CHEOPS
Шкала оценки боли Детского Госпиталя Восточного Онтарио — CHEOPS (Children’s Hospital of Eastern Ontario Pain Scale), у детей в возрасте от 1 до 7 лет, для применения в педиатрии.
Интерпретация: необходимость применения анальгетиков возникает при количестве баллов не менее 10; изменение количества баллов более чем на 2 единицы считается достоверным.
Шкала NIPS
Шкала NIPS для определения выраженности боли у новорожденных и детей младшего возраста (моложе одного года)
Уровень более 3 баллов при оценке свидетельствует о наличии боли.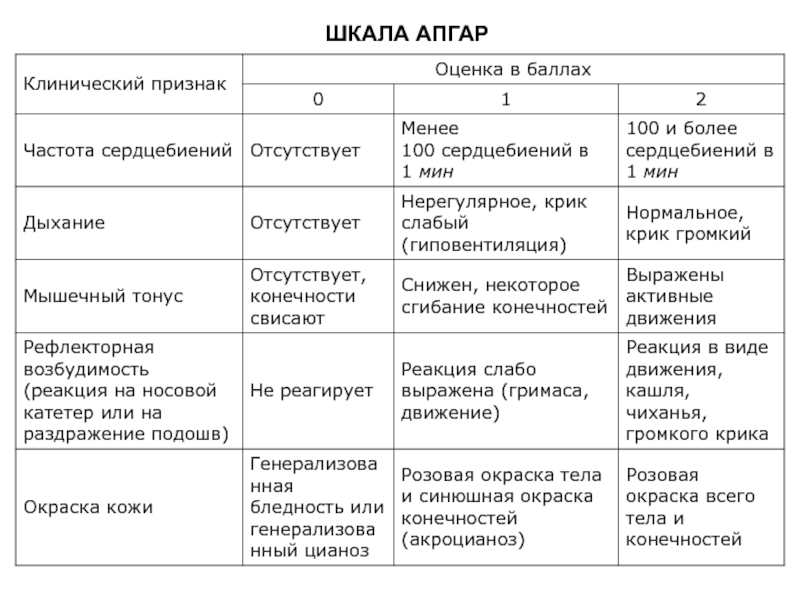
Шкала FLACC
Поведенческая шкала оценки боли у младенцев и детей до 7 лет — FLACC (face, legs, activity, cry, consolabylitу).
Суммарный балл равен сумме по всем 5 пунктам. Минимальная сумма — 0, максимальная — 10. Чем больше суммарный балл, тем сильнее боль и дискомфорт у младенца.
Шкала CRIES
Шкала CRIES (Crying, Requires increased oxygen, Increased vital signs, Expression, Sleeplessness) — разработана для использования у новорожденных с 32 недель гестационного возраста до 6 месяцев.
Максимальный балл равен 10, минимальный — нулю, чем больше балл, тем сильнее боль.
Шкала Yale
С целью объективизации тяжести состояния ребенка с лихорадкой существует балльная Йельская шкала (Yale Observation Scale, 1982), которая облегчает принятие врачебного решения относительно дальнейшей тактики ведения пациента.
Оценка результата:
- <11 баллов — Амбулаторное лечение
- 11-15 баллов — Консультация с более опытным врачом и/или заведующим отделением
- >15 баллов — Госпитализация
Шкала PCS
Paediatric Coma Scale (Simpson & Reilly) — педиатрическая шкала комы.
Коррекция в соответствии с возрастом ребенка.
- В течение первых 6 мес жизни
— В норме наилучший вербальный ответ – это плач, хотя некоторые
дети в этом возрасте произносят отдельные звуки. Ожидаемая нормальная
оценка по вербальной шкале составляет 2 балла.
— Наилучшим двигательным ответом обычно является сгибание
конечностей. Ожидаемая нормальная оценка по двигательной
шкале составляет 3 балла. - 6 -12 мес
— Обычный ребенок в этом возрасте гулит: ожидаемая нормальная
оценка по вербальной шкале составляет 3 балла.
— Грудной ребенок, как правило, локализует источник боли, но не
выполняет команды: ожидаемая нормальная оценка по
двигательной шкале составляет 4 балла. - 12 мес — 2 года
— Следует ожидать, что ребенок отчетливо произносит слова:
ожидаемая нормальная оценка по вербальной шкале составляет 4
балла.
— Ребенок обычно локализует источник боли, но не выполняет
команды: ожидаемая нормальная оценка по двигательной шкале
составляет 4 балла.
- 2 года — 5 лет
— Следует ожидать, что ребенок отчетливо произносит слова:
ожидаемая нормальная оценка по вербальной шкале составляет 4
балла.
— Ребенок обычно выполняет задания: ожидаемая нормальная
оценка по двигательной шкале составляет 5 баллов. - Старше 5 лет
— Ориентировка определяется как осознание того, что ребенок
находится в больнице: ожидаемая нормальная оценка по вербальной шкале
составляет 5 баллов.
Возрастные нормы общей суммы баллов
| Возраст | Баллы |
| 0-6 мес | 9 |
| 6 — 12 мес | 11 |
| 1 — 2 года | 12 |
| 2 — 5 лет | 13 |
| 2 — 5 лет | 14 |
Шкала Raimondi
Шкала комы для детей Раймонди (Raimondi).
Максимальная оценка по шкале – 11 баллов, минимальная – 3 балла.
Чем выше оценка по шкале, тем лучше состояние сознания.
Сравнение шкалы Раймонди и шкалы комы Глазго
| Шкала комы для детей Раймонди | Шкала комы Глазго |
| 11 | 9-15 |
| 8, 9 | 5 — 8 |
| 3 — 7 | 3 – 4 |
Шкала тактильной и визуальной оценки боли
Шкала тактильной и визуальной оценки боли (TVP scale) была создана для ВИЧ-инфицированных детей с мультиорганной патологией. Она использует прикосновения и наблюдение для оценки боли наряду с оценкой беспокойства и дискомфорта, наблюдаемыми у ребенка.
Шкала SNAP-PE
SNAP-PE (SNAP Perinatal Extension) — перинатальная шкала острого состояния новорожденного.
Шкала DAN
Одной из наиболее популярных шкал оценки боли у новорожденных является шкала DAN (Douleur Aiguedu Nouveau-ne). Она используется для оценки острой и хронической боли у новорожденных по внешним признакам.
Минимальный суммарный балл равен 0, максимальный — 10. Чем больше полученное число, тем больший дискомфорт испытывает ребенок.
Объективная шкала боли (OPS)
Объективная шкала боли (OPS) является достоверным и надежным методом оценки боли. Особенность данного метода в том, что он включает оценку состояния сердечно-сосудистой системы как фактора боли в послеоперационном периоде. Однако одновременно могут присутствовать другие причины, которые влияют на гемодинамику у ребенка.
Шкала OPS чаще используется для оценки боли у детей старше 1 года, у
новорожденных — редко, что связано с неспособностью вербально выразить боль.
Шкала Blantyre
Шкала ком Blantyre является модификацией шкалы комы Глазго, адаптированной для использования у детей, которые еще не научились говорить.
Интерпретация:
- Минимально возможная: 0 баллов (плохо)
- Максимально возможная: 5 баллов (хорошо)
- Отклонение от нормы: ≤ 4 баллов
Шкала NTISS
Шкала NTISS Neonatal Therapeutic Intervention Scoring System (неонатальная шкала эффективности лечения)
| Оценка по NTISS | Оцениваемый риск | Смертность (1992) |
| 0 – 9 | низкий | 1 % |
| 10 – 19 | между незначительным и умеренным | 4 – 5% |
| 20 – 29 | умеренный | 18 – 19% |
| > 30 | высокий | 20 – 30% |
Индекс CRIB
Индекс CRIB (Clinical Risk Index for Babies) или индекс клинического риска для детей раннего возраста — используется для оценки риска для новорожденных сразу после рождения.
| Оценка CRIB | Больничная летальность | Наличие тяжелых психоневрологических дефицитов у выживших |
| 0-5 | 8% | 5% |
| 6-10 | 38% | 12% |
| 11-15 | 70-76% | 20% |
| > 16 | 85-90% | 20% |
Шкала SUN
Шкала SUN (Scale for Use in Newborns) — шкала, применяемая у новорожденных для оценки боли и физиологических отклонений испытываемых новорожденным в ПИТ.
Интерпретация:
- минимальное значение: 0
- максимальное значение: 28
- нормальные значения находятся в пределах 14 баллов
Шкала Сильвермана— Андерсена
Шкала Сильвермана— Андерсена (Silverman W., Andersen D), используется для диагностики и оценки тяжести синдрома дыхательных расстройств у недоношенных новорожденных (СДР).
Оценка результатов:
- Оценка в 0 баллов свидетельствует об отсутствии синдрома дыхательных расстройств СДР
- Оценка от 1 до 3 баллов — начальные признаки СДР
- Оценка 4—5 баллов — средняя степень тяжести СДР
- При суммарной оценке 6 баллов и более у новорожденных констатируется тяжелый синдром дыхательных расстройств
Шкала комы Аделаиды
Модифицированная шкала комы для детей Аделаиды — создана для оценки состояния маленьких детей, у которых еще нельзя оценить вербальную реакцию.
Оценка состояния:
- 3 балла — наихудший прогноз
- 15 баллов — наилучший прогноз
В норме сумма баллов у детей младше 5 лет меньше, чем у взрослых, поскольку у них ограничен объем речевых и двигательных реакций.
Шкалы PARS
Шкала PARS (Pediatric Asthma Risk Score) или педиатрическая шкала оценки риска развития астмы — используется для расчета риска формирования бронхиальной астмы у детей раннего возраста с рецидивирующим визингом.
Интерперетация результатов:
- 0 баллов — Низкий риск развития бронхиальной астмы
- 2 балла — Низкий риск развития бронхиальной астмы
- 3 балла — Низкий риск развития бронхиальной астмы
- 4 балла — Низкий риск развития бронхиальной астмы
- 5 баллов — Умеренный риск развития бронхиальной астмы
- 6 баллов — Умеренный риск развития бронхиальной астмы
- 7 баллов — Умеренный риск развития бронхиальной астмы
- 8 баллов — Умеренный риск развития бронхиальной астмы
- 9 баллов — Высокий риск развития бронхиальной астмы
- 10 баллов — Высокий риск развития бронхиальной астмы
- 11 баллов — Высокий риск развития бронхиальной астмы
- 12 баллов — Высокий риск развития бронхиальной астмы
- 14 баллов — Высокий риск развития бронхиальной астмы
Шкала Апгар.
 Ваш малыш от рождения до двух лет
Ваш малыш от рождения до двух летШкала Апгар
Сразу после рождения ваш ребенок получает «оценку», напоминание о том, что он вступает в количественный мир, где люди сравнивают друг друга и оценивают с момента рождения на протяжении всей жизни. Шкала Апгар, разработанная доктором Вирджинией Апгар в 1952 году, – это способ быстро оценить первоначальное состояние здоровья ребенка. По этой шкале, сначала по истечении одной минуты после рождения, а затем через пять минут после рождения, делается оценка частоты сердцебиений вашего ребенка, дыхательных усилий, цвета кожи, мышечного тонуса и активности, а также реакции на стимуляцию.
Не десятка. Что же в действительности означает шкала Апгар? Ребенок, набравший 10 баллов, более здоровый, чем тот, который набрал 8? Не обязательно! Шкала Апгар изначально была разработана для медперсонала с целью определить, каким детям требуется более тщательное наблюдение. Ребенок, получивший 5 баллов, нуждается в более пристальном наблюдении, чем ребенок, получивший от 7 до 10.
Идеальные 10 баллов встречаются редко. Хотя бывают новорожденные целиком ярко-розового цвета, которые дышат нормально, имеют нормальную частоту сердцебиений, демонстрируют сильные мышечные движения и кричат изо всех сил, большинство совершенно нормальных, здоровых новорожденных не получает максимального балла. Поскольку системе кровообращения новорожденного требуется хотя бы несколько минут для того, чтобы подстроиться к жизни вне матки, для новорожденного совершенно нормально иметь посиневшие кисти рук и ступни в первые несколько часов. Кроме того, некоторые дети по своей природе сразу после рождения спокойны. На самом деле, некоторые из самых здоровых новорожденных, которых мне доводилось видеть, через пять минут после рождения находятся в состоянии спокойной бдительности, но по шкале Апгар они теряют очки, поскольку нет «здорового крика».
Это не тест на IQ для младенцев. Шкала Апгар должна бы быть помечена: «Строго для медперсонала», но с течением времени эта шкала попала к родителям, которые видели в полученной цифре что-то вроде результата проверки интеллекта – отсюда лишнее беспокойство у родителей детей, набравших мало баллов. Редко можно проследить какое-либо соответствие между набранными по Апгар баллами и развитием ребенка в отдаленном будущем. Если у вашего ребенка розовые губки и он нормально дышит, есть все шансы на то, что это здоровый новорожденный.
Данный текст является ознакомительным фрагментом.
Продолжение на ЛитРесШкала Апгар: нормы для новорожденных, таблица, значения, отклонения — Дети
 Так доктор дает оценку кожным покровам, дыханию, рефлексам. В статье поговорим подробнее о том, как применяется шкала Апгар — как по ней оценивают новорожденного, о чем стоит знать мамам, какие показатели считаются нормальными.
Так доктор дает оценку кожным покровам, дыханию, рефлексам. В статье поговорим подробнее о том, как применяется шкала Апгар — как по ней оценивают новорожденного, о чем стоит знать мамам, какие показатели считаются нормальными.Содержание статьи
Что такое «шкала Апгар»?
Когда проводится оценка по шкале Апгар для новорожденных?
Расшифровка шкалы Апгар: показатели и нормы
Таблица шкалы Апгар для новорожденных
Что такое «шкала Апгар»?
Это универсальная система оценки состояния здоровья новорожденных. Ее разработала в 1952 году Вирджиния Апгар — врач-анестезиолог из США. Она предложила несколько критериев и систему баллов, которые врач дает малышу. По результатам обследования оценивается, здоровый ли ребенок либо нужна срочная помощь.
Шкала Вирджинии Апгар — важная часть пропедевтики болезней детей. Система позволяет решать важные задачи: быстро оценить состояние ребенка, сделать прогнозы и вовремя принять меры при подозрении на врожденные патологии или осложнения внутриутробного и неонатального периода. Диагностику проводят как после естественных родов, так и после операции кесарева сечения. По результатам могут проводиться дополнительные обследования для мамы и малыша.
Диагностику проводят как после естественных родов, так и после операции кесарева сечения. По результатам могут проводиться дополнительные обследования для мамы и малыша.
В педиатрической пропедевтике были попытки других исследователей внедрить системы оценки здоровья новорожденных. Но они брали за основу только мышечный тонус ребенка и предлагали оценивать сердцебиение лишь в тяжелых случаях. Практика показала, что только комплексный алгоритм обследования, предложенный Вирджинией Апгар, эффективен в решении задач неонатологов.
Когда проводится оценка по шкале Апгар для новорожденных?
Диагностику проводят через 1 минуту и через 5 минут после рождения. При проведении реанимационных мероприятий — дополнительно через 10 минут после родов. Оценка включает два числа — это баллы, которые ставит врач-неонатолог при осмотре ребенка. Например, если доктор поставил 8/9 баллов, это означает, что на 1 минуте жизни состояние младенца было на 8 баллов, а через 5 минут улучшилось до 9.
Алгоритм обследования подразумевает 5 критериев, каждому из которых присваивается от 0 до 2 баллов. Общая сумма от 0 до 10 баллов характеризует состояние новорожденного в текущий момент обследования.
Оценка — не диагноз. Но она важна для врача, поскольку позволяет сделать прогнозы насчет дальнейшего ведения малыша. Доктор определяет, будет ли ребенок лежать с мамой в общей палате или его нужно поместить в ПИТ, а может быть даже вызвать бригаду реаниматологов и перевезти новорожденного в детскую больницу.
Расшифровка шкалы Апгар: показатели и нормы
Нормальным показателем считаются значения от 7 до 10 баллов. Для оценки применяются следующие критерии:
- Сердцебиение. В норме должно быть более 100 ударов в минуту — тогда ставят максимальные 2 балла. При частоте меньше 100 ударов ставится 1 балл. Если сокращения единичные либо отсутствуют — 0 баллов.
- Дыхание и крик. Младенец должен кричать сразу громко — в этом случае ему выставляют 2 балла. Если крик малыша негромкий, при этом наблюдаются другие клинические признаки нарушения дыхания (менее 40‒45 вдохов в минуту), ставят 1 балл.
 Отсутствие дыхания и крика — 0 баллов — и в этом случае ребенок уже точно не получит оценку даже 7/7 баллов и выше.
Отсутствие дыхания и крика — 0 баллов — и в этом случае ребенок уже точно не получит оценку даже 7/7 баллов и выше. - Оттенок кожи. Врач акцентирует внимание на ладонях, ступнях, губах, слизистой оболочке рта. 2 балла выставляется при розовом цвете кожи. 1 балл означает, что присутствует синюшность, при белой коже с синюшным оттенком ставят 0 баллов.
- Мышечный тонус. Малыши энергично шевелят ручками и ножками, ощутив свободу после пребывания в животике. 2 балла означает, что малыш активно двигается, если же движения редкие, не динамичные — ставят 1 балл. Результат 0 баллов значит, что кроха лежит без движения.
- Рефлексы. Сразу при рождении инстинктивно возникают крик и вдох, дальше присоединяются другие рефлексы — сосательный, глотательный, хватательный. Если малыш кричит, чихает, даже кашляет, то доктор поставит 2 балла, при слабых реакциях на внешний мир и сниженной активности — 1 балл, при отсутствии рефлексов — 0 баллов.
Максимальное значение — 10 баллов, но такая оценка встречается редко. Есть множество факторов, которые могут влиять на состояние новорожденного в первые минуты жизни, но при этом не быть критичными для него в дальнейшем. Например, сниженная оценка возможна, если женщине ставили наркотические анальгетики. Подобные препараты часто применяют при затяжных естественных родах, и при операции кесарева сечения. Также некоторые клинические нарушения бывают при внутриутробной гипоксии. Поэтому 7/8, 8/8 баллов, не значит, что малыш болен. Зачастую такие младенцы быстро крепнут и «догоняют» детей с более высокими значениями.
Есть множество факторов, которые могут влиять на состояние новорожденного в первые минуты жизни, но при этом не быть критичными для него в дальнейшем. Например, сниженная оценка возможна, если женщине ставили наркотические анальгетики. Подобные препараты часто применяют при затяжных естественных родах, и при операции кесарева сечения. Также некоторые клинические нарушения бывают при внутриутробной гипоксии. Поэтому 7/8, 8/8 баллов, не значит, что малыш болен. Зачастую такие младенцы быстро крепнут и «догоняют» детей с более высокими значениями.
Таблица шкалы Апгар для новорожденных
Для упрощения восприятия расшифровки представлены в таблице:
Идеальный результат — это 9/9 и 10/10 баллов. Но даже 7 или 8 баллов, особенно когда вторая оценка выше первой означают, что ребенок адаптируется к внешней среде, и его здоровье не вызывает опасений.
Результаты 5‒7 баллов не указывают на ярко выраженную патологию, но требуют пристального внимания к здоровью ребенка, дополнительных обследований, пребывания в ПИТ. После выписки таких детей всегда наблюдает невропатолог, а при необходимости другие специалисты.
После выписки таких детей всегда наблюдает невропатолог, а при необходимости другие специалисты.
При оценке менее 5 баллов состояние расценивается как тяжелое — ребенку требуется реанимация, а чаще всего — помещение в специальный стационар.
Даже если у вашего крохи не такие высокие баллы, как хотелось бы, не отчаивайтесь и доверьтесь врачам. Большинство ситуаций поправимо. Главное — ваше спокойствие и терпение.
Оценка состояния и здоровья новорожденных детей. Что такое шкала Апгар
Каждая современная роженица знает, что при записи параметров рожденного ребенка используются величины веса, роста и оценка новорожденного по шкале Апгар.
Если с измерениями роста и веса всё понятно, то по каким критериям выставляется загадочная оценка?
Врач анестезиолог из Америки — Вирджиния Апгар — разработала в помощь своим студентам-реаниматологам специальную таблицу, которая позволяет в первые минуты рождения ребенка максимально четко определить состояние и жизнеспособность малыша.
Цель шкалы — быстро оценить состояние родившегося ребенка на предмет необходимости применения реанимационных мероприятий.
Какие показатели оцениваются?
Состояние новорожденного по шкале Апгар оценивают по пяти основным критериям:
- Окраска кожи тела, конечностей.
0 — Бледно-синюшный цвет тела и конечностей.
1 — Частично синюшный цвет конечностей.
2 — Здоровый розовый цвет всего тела.
- Частота сокращений сердца в минуту.
0 — Не присутствует.
1 — До 100 ударов в минуту.
2 — 100 и более ударом в минуту.
0 — Не реагирует.
1 — Слабая реакция, движения вялые, гримаса на лице.
2 — Активно двигается, кашляет-чихает, кричит.
0 — Отсутствует, конечности свисают.
1 — Тонус снижен, наблюдаются слабые движения рук и ног.
2 — Активно выражен тонус конечностей, энергично двигает ручками и ножками.
0 — Не дышит.
1 — Поверхностное, нерегулярное дыхание, слабый крик, дышит замедленно.
2 — Нормально дышит, громко кричит.
По каждому критерию врач-акушер и неонатолог дают ребенку 0, 1 или 2 балла. Конечная цифра является суммой баллов по всем параметрам таблицы Апгар.
Оценка состояния ребенка по шкале Апгар ставится в 1-ю минуту после рождения плода. Второй балл – это те же параметры, оцененные на 5-й минуте.
Иногда при очень низких показателях, доктора дают третью оценку на 10-й минуте самостоятельной жизни новорожденного. Родителям, как правило, сообщают двойной балл, например, 7/9.
3 и менее балла по шкале говорят о неблагоприятном состоянии ребенка и необходимости специальных мероприятий по жизнеобеспечению.
7 баллов и выше – ребенок в норме, жизнеспособен, имеет хорошие шансы постепенно адаптироваться к самостоятельной жизни.
Расшифровка шкалы Апгар
Оценка состояния новорожденного помогает медикам в случае необходимость быстро принять меры по жизнеобеспечению ребенка:
- От 0 до 2-х баллов.
Жизнеспособность ребенка находится под угрозой. Требуются незамедлительные реанимационные мероприятия.
Требуются незамедлительные реанимационные мероприятия.
При оказании своевременной профессиональной помощи младенец показывает лучший результат по Апгар через 5 и 10 минут после рождения.
Впоследствии малышу понадобится более тщательный уход и наблюдение. Однако считается, что и «двоечники» в дальнейшем способны стать физически крепкими и умненькими детками.
Так оценивают обычно недоношенных деток. Если на 5-й минуте состояние не улучшается, требуется реанимация, а также особое внимание и уход в первые недели жизни.
Состояние новорожденного считают удовлетворительным. Ребенку потребуется внимательное наблюдение со стороны медиков в первую неделю жизни.
Если состояние на 5-й минуте жизни улучшилось до 7-8 баллов по шкале Апгар, то пребывание в реанимации не требуется.
Оптимизированная оценка жизнеспособности ребенка. Малыш хорошо перенес роды, не входит в группу риска. Врачи следят лишь за тем, чтобы наладился процесс кормления и набора веса.
Если у мамы достаточно молока и ребенок прибавляет в весе, то его состоянию ничто не угрожает.
Высшая оценка по шкале Апгар. При естественных родах ребенок редко получает высший балл по всем показателям.
Оценка по шкале Апгар 9/9 считается отличным результатом. Русские врачи не ставят 10 попросту, чтобы не сглазить. В отчетах иностранных акушеров чаще можно встретить цифру 10.
Считается, что у «кесарят» при равных условиях беременности оценка по Апгар может быть выше, поскольку им не пришлось пережить стресс, связанный с прохождением через родовые пути.
В 1963 году педиатр Йозеф Буттерфильд использовал буквы фамилии Вирджинии Апгар как аббревиатуру для лучшего заучивания таблицы значений шкалы Апгар.
Это мнемоническое правило помогает англоязычным специалистам держать в памяти все графы таблицы Апгар:
- A ppearance – вид.
- P ulse – частота пульса
- G rimace – выражение лица, рефлексы.
- A ctivity – движения.
- R espiration – дыхательная активность.
Акронимы такого же характера существуют и среди специалистов немецкой и испанской языковой среды.
В американском английском появился неологизм расшифровывающий аббревиатуру APGAR — American Pediatric Gross Assesment Record (Общая Американская педиатрическая система оценки). Речь, конечно, же идет о системе оценивания новорожденных знаменитой среди акушерства всего мира.
В англоязычной среде действует также другой принцип упрощенного запоминания данных шкалы Апгар — H ow R eady I s T he C hild (насколько подготовленным является ребенок)
- H eart rate – частота сердцебиения.
- R espiratiry effort – дыхательная активность.
- I rritability – рефлекторная реакция на раздражители.
- T one – тонус мышц.
- C olor – окраска кожных покровов.
Почему здоровый ребенок при легких родах не получает оценку 10 баллов по шкале Апгар?
Каждый ребенок индивидуально переживает процесс адаптации к самостоятельной жизни вне маминого организма. Оценивание жизнеспособности по данной таблице считается объективной, но существуют и субъективные факторы:
- Для того, чтобы кровеносная система малыша полноценно самостоятельно заработала, необходимо время – минут 5.
 До истечения этого времени ручки и ножки могут сохранять синюшную окраску.
До истечения этого времени ручки и ножки могут сохранять синюшную окраску. - Встречаются случаи, когда малыш-здоровяк получает низкий балл по Апгар только потому, что не кричит, а с интересом и внимательно рассматривает новую обстановку, в которую он попал.
- Профессионализм врача также влияет на анализ ситуации первых минут после родов. Это лишь некий тест на физиологические критерии жизнеспособности младенца.
Расшифровка оценки по шкале Апгар не влияет на физическое развитие и интеллектуальную полноценность ребенка.
На первом году жизни баллы при рождении ребенка 8/8 или другие возможные сочетания оценок будут интересовать педиатра, детского невролога и других узкоспециализированных детских докторов.
Сразу после рождения опускают головку плода под углом 15 ° для очистки полости рта и носоглотки от слизи с помощью катетера. Новорожденный должен закричать и сделать первый вдох в течение 30 с после рождения. Первое обследование новорожденного заключается в оценке его состояния по шкале Апгар.
Оценка по шкале Апгар
Оценка состояния новорожденного по шкале Апгар проводится на 1 и 5-й минуте жизни. Обычно низкая оценка на 1-й минуте обнаруживает новорожденных, нуждающихся в реанимационных мероприятиях; а оценка на 5-й минуте свидетельствует об эффективности этих мер.
Большинство новорожденных на 1-й минуте жизни имеют оценку 7-8 баллов по шкале Апгар (наблюдается легкий акроцианоз вследствие переходного кровообращения и снижение мышечного тонуса). Оценка 4-6 баллов свидетельствует о асфиксии средней степени, 0-3 балла — о тяжелой асфиксии. Оценку 10 баллов на 1-й минуте жизни имеют только 15% новорожденных.
На 5-й минуте жизни оценка по шкале Апгар обычно повышается до 8-10 баллов. Если на 5-й минуте оценка по шкале Апгар менее 7, дополнительно проводят оценку новорожденного каждые 5 мин в течение 20 мин.
Для стимуляции активности нежно потирают его туловище, спинку, конечности и легко похлопывают по подошвам. Другие методы стимуляции недопустимы в связи с опасностью травмы новорожденного.
В случае тяжелой асфиксии (0-4 балла по шкале Апгар) выполняют повторное отсасывание слизи и искусственную вентиляцию легких со 100%-м кислородом. При подозрении на аспирацию околоплодных вод сразу после рождения головки (до рождения туловища!) тщательно отсасывают содержимое глотки, трахеи, выполняют интубацию трахеи и оксигенацию с положительным давлением кислорода (100%-й кислород).
Первичный туалет новорожденного заключается в обработке глаз 30% раствором сульфацил натрия (профилактика офтальмобленореи). На расстоянии 0,5-0,8 см от пупочного кольца накладывают зажим, культю пуповины обрабатывают 5% раствором йода и накладывают марлевую повязку. Первичная обработка кожи новорожденного заключается в удалении творожистого масла, остатков крови, слизи ватным тампоном, орошений стерильной маслом. После окончания первичного туалета новорожденного измеряют его рост от макушки до пят, массу тела, окружность головки (согласно прямому диаметру) и окружность плечиков. На ручки надевают браслеты с указанием фамилии матери, пола ребенка, номера истории родов, даты и времени рождения.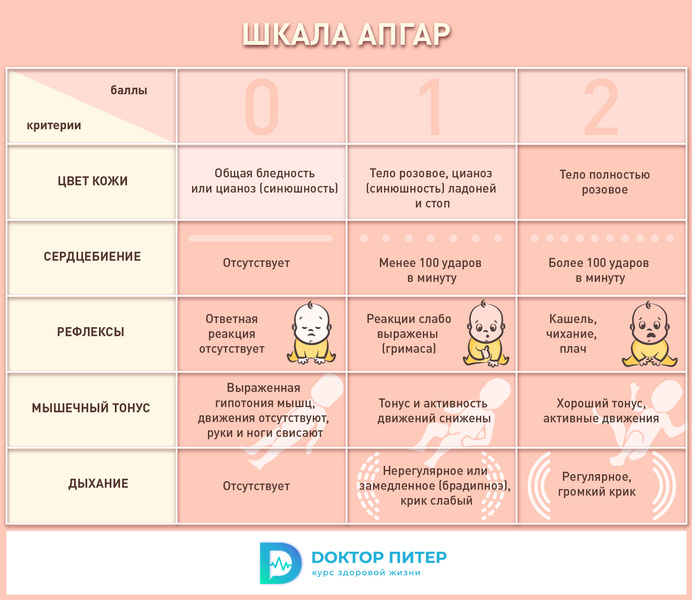
Оценка новорожденного по шкале Апгар
Параметры | Оценка, баллы | ||
Сердцебиение | Отсутствующее | До 100 уд/мин | Более 100 уд/мин |
Дыхание, крик | Отсутствующие | Брадипное, аритмичное дыхание, слабый крик | Дыхание нормальное, громкий крик |
Мышечный тонус | Тонус слабый, конечности вялые, свисают | Тонус уменьшен, конечности несколько согнуты | Активные движения |
Рефлексы (реакция на отсасывание, раздражение подошв) | не определяется | Гримасса | Кашель, чихание, плач |
Оттенок кожи | Генерализованная бледность или цианоз | Розовое тело, синие конечности |
При недоношенности дополнительно осуществляют оценку степени дыхательных расстройств по шкале Сильвермана-Андерсена каждые 6 ч после рождения в течение 1-2 дней или до ликвидации дыхательных расстройств.
Доношенный новорожденный имеет гестационный возраст > 37 нед, масса тела обычно > 2500 г, рост (от макушки до пят) > 45 см и в среднем составляют соответственно 3500 ± 500 г и 50 ± 5 см. Высота головки равен 1/4 длины тела новорожденного; окружность головки 34-36 см, окружность груди — 32-34 см. Доношенный новорожденный громко кричит, у него активные движения, выраженный мышечный тонус и ссальний рефлекс.
Кожа розовая, эластичная, покрыта пушковыми волосами (преимущественно на плечевом поясе), подкожный слой хорошо развит. Ушные раковины и хрящи носа упругие, ногти твердые, выходят за край ногтевого ложа. Пупок располагается посередине между лобковым симфизом и мечевидным отростком. У мальчиков яички опущены в мошонку, у девочек малые половые губы прикрыты большими.
Уход за новорожденным
Температура тела . Температура тела новорожденного быстро снижается после рождения. Итак, его нужно согреть (теплые пеленки, источник лучистого тепла) и проводить тщательный мониторинг температуры тела.
Кожа . Новорожденного следует вытереть насухо для предотвращения потери тепла через кожу. Избыточное количество казеозного масла, кровь, меконий тщательно удаляют. Остатки казеозного масла абсорбируются кожей в течение 24 часов. Купание новорожденных, а также стабилизации температуры не проводят и прикосновения к телу новорожденного в течение этого времени минимизируют.
Родовая опухоль возникает на предлежащей части плода вокруг ведущей точки в родах вследствие отека мягких тканей и венозной гиперемии, иногда с точечными кровоизлияниями. Родовая опухоль спонтанно исчезает в течение 1-3 суток.
Витамин К. Рутинное назначение витамина К новорожденным позволяет уменьшить риск кровоизлияний.
Иммунизация против гепатита В новорожденным производится при антиген-положительности у матери.
Пупочный канатик . Потеря жидкости вартонового студня приводит к мумификации остатка пупочного канатика в течение 24 ч; через несколько дней он отпадает. Заживление пупочной ранки обычно происходит в течение 2 нед, но может варьировать от 3 до 45 дней. Уход за ранки заключается в ежедневном применении антисептиков (повидон-йодином, бриллиантовый зеленый, ксероформ т.п.). Пупочная инфекция может быть вызвана золотистым стафилококком, кишечной палочкой, стрептококком группы В.
Заживление пупочной ранки обычно происходит в течение 2 нед, но может варьировать от 3 до 45 дней. Уход за ранки заключается в ежедневном применении антисептиков (повидон-йодином, бриллиантовый зеленый, ксероформ т.п.). Пупочная инфекция может быть вызвана золотистым стафилококком, кишечной палочкой, стрептококком группы В.
Стул и мочеиспускание . В течение первых 2-3 дней после рождения содержание толстой кишки представлен мягким, коричневато-зеленым меконием, состоящий из слущенных эпителиальных клеток кишечного тракта, слизи, эпидермальных клеток и пушковых волос плода, которые плод проглатывал вместе с амниотической жидкостью. Темно-зеленый цвет связан с наличием желчных пигментов.
В течение внутриматочной жизни и нескольких часов после рождения содержание кишок плода является стерильным, хотя вскоре они заселяются бактериями. Выделение мекония и мочи через несколько минут сразу после рождения или в течение следующих нескольких часов свидетельствует об анатомической и функциональной способности желудочно-кишечного и мочевого тракта. Мекониальные испражнения имеют 90% новорожденных в течение первых 24 ч и большинство из них в течение 36 час. Задержка стула может наблюдаться до 2 дней жизни. Отсутствие стула или мочи после этого времени может свидетельствовать о врожденной аномалии, например неперфорированный анус или уретральный клапан.
Мекониальные испражнения имеют 90% новорожденных в течение первых 24 ч и большинство из них в течение 36 час. Задержка стула может наблюдаться до 2 дней жизни. Отсутствие стула или мочи после этого времени может свидетельствовать о врожденной аномалии, например неперфорированный анус или уретральный клапан.
После 3-4-го дня, когда новорожденный переходит на кормление грудным молоком, меконий сменяется светло-желтые гомогенные фекалии с характерным кисловатым запахом. В течение нескольких первых дней стул является неоформленным, но вскоре приобретает цилиндрической формы.
Физиологическая желтуха . Почти в 1/3 всех новорожденных между 2 и 5-м днем жизни развивается так называемая физиологическая желтуха новорожденных. Сывороточный уровень билирубина при рождении равен 1,8-2,8 ммоль / л. Этот уровень возрастает в течение первых нескольких дней, но имеет значительные индивидуальные вариации.
Между 3 и 4-м днем уровень билирубина у доношенных новорожденных обычно достигает 5 ммоль / л, что приводит к развитию видимой желтухи. Большую часть этого билирубина составляет свободный, несвязанный билирубин. Одной из причин физиологической желтухи является незрелость , что вызывает меньше связывания билирубина с глюкуроновой кислотой и уменьшение его экскреции с желчью.
Большую часть этого билирубина составляет свободный, несвязанный билирубин. Одной из причин физиологической желтухи является незрелость , что вызывает меньше связывания билирубина с глюкуроновой кислотой и уменьшение его экскреции с желчью.
Реабсорбция свободного билирубина в кишечнике также способствует транзиторной гипербилирубинемии и желтухи. Желтуха более выраженная, тяжелая и продолжительная у недоношенных новорожденных в связи с меньшей зрелостью ферментных систем печени. Рост деструкции эритроцитов в любом месте также увеличивает гипербилирубинемию. С целью лечения желтухи применяют фототерапию (ультрафиолетовое облучение тела).
Физиологическая эритема. В первые 2 дня после рождения наблюдается гиперемия кожи, которая постепенно исчезает с последующим шелушением течение 4-6 дней — физиологическая эритема.
Токсическая эритема характеризуется высыпаниями на коже в виде полиморфных красных пятен и мелких пузырьков в период физиологического уменьшения массы тела (на 4 5-е сутки), когда ребенок не получает достаточного количества питания и жидкости (кормление молозивом). Специального лечения не требует, как и все преходящие состояния новорожденных.
Специального лечения не требует, как и все преходящие состояния новорожденных.
На лице новорожденного (лоб, нос) могут наблюдаться расширенные сальные железы, которые исчезают через несколько месяцев. Расширенные сальные железы могут локализоваться также на волосистой части головы, на шейной складке, плечевом поясе и груди.
Начальная потеря массы тела . В связи с тем, что большинство новорожденных получают ограниченное питание в течение первых 3-4 дней, они теряют массу тела, пока не будет установлено кормления грудным молоком или другое. Недоношенные новорожденные обычно теряют массу тела быстрее и в большей степени и дольше ее восстанавливают. Новорожденные с ЗВУР обычно быстрее восстанавливают массу тела, чем недоношенные. У здорового новорожденного начальная масса тела восстанавливается до 10-го дня жизни и растет примерно на 25 г / день в течение первых нескольких месяцев. К 5-месячному возрасту масса тела новорожденного увеличивается вдвое, а до 1-летнего — втрое.
Грудное вскармливание
Начало рекомендуется в течение 12 ч после рождения. Во многих родильных заведениях новорожденного прикладывают к груди матери сразу после рождения, в родильном зале. Доношенных новорожденных обычно кормят с интервалом 2-4 ч; недоношенные новорожденные и новорожденные с ЗВУР требуют более частого кормления.
В большинстве случаев 3-часовой интервал между кормлением является достаточным. Продолжительность каждого кормления зависит от нескольких факторов:
1) количества грудного молока;
2) легкости его получения из молочной железы;
3) жадности, с которой новорожденный сосет грудь.
Сначала новорожденного оставляют у груди на 10 мин. Некоторым новорожденным достаточно 4-5 мин, другим необходимо 15-20 мин. Обычно достаточным является прикладывание новорожденного на 5 мин в каждой молочной железы в течение первых 4 дней. После 4-го дня новорожденного прикладывают на 10 мин в каждой молочной железы.
Противотуберкулезная вакцина (БЦЖ). На 3-5-е сутки после рождения, при отсутствии противопоказаний, осуществляют вакцинацию новорожденных противотуберкулезной вакциной. Вакцину вводят 0,1 мл внутрикожно.
На 3-5-е сутки после рождения, при отсутствии противопоказаний, осуществляют вакцинацию новорожденных противотуберкулезной вакциной. Вакцину вводят 0,1 мл внутрикожно.
Гормональный криз может возникать у новорожденных в связи с отменой действия материнских эстрогенов: кровянистые выделения из влагалища наблюдаются у 1-2% девочек на 3-4-е сутки жизни.
Набухание молочных желез может возникать у новорожденных обоих полов на 7-14-й день жизни и продолжаться 2-4 нед. Выписку новорожденного проводят обычно вместе с матерью при его удовлетворительном состоянии, тенденции к восстановлению массы тела. В США и большинстве стран Европы здоровых доношенных новорожденных выписывают вместе с матерями через 24 ч после рождения.
Шкалой Апгар пользуются акушеры, а также врачи-неонатологи, чтобы определить состояние новорожденного в первые минуты после его появления на свет. Результаты такого обследования вносятся в детскую медицинскую карту и учитываются педиатрами, а также узкими специалистами в первый год жизни младенца. Для родителей же шкала Апгар зачастую является чем-то непонятным. Давайте разберем, что такое оценка по Апгар и как расшифровать баллы, которые выставляют только что родившемуся карапузу.
Для родителей же шкала Апгар зачастую является чем-то непонятным. Давайте разберем, что такое оценка по Апгар и как расшифровать баллы, которые выставляют только что родившемуся карапузу.
История
Оценку всех новорожденных разработала врач-анестезиолог из Америки Вирджиния Апгар более 60 лет назад, поэтому шкала и носит ее имя. Целью создания такого обследования была возможность быстрой оценки состояния малышей сразу после родов. Метод оказался очень удобным и простым, что позволило ему войти в акушерскую практику. В наши дни шкалой Апгар пользуются тысячи врачей в разных уголках мира.
Показатели
По шкале Апгар оценивают такие критерии:
- Цвет кожи ребенка (Appearance). Такой показатель весьма информативен, прост и позволяет выявить нарушения кровообращения. Если тело младенца полностью бледное или отмечена синюшность по всей его поверхности, ставят 0 баллов. Бледная окраска нередко выявляется при гемолитической болезни.
 При розовой окраске тела, но синюшности рук и ног ребенку выставляется 1 балл. Если кожа тела карапуза полностью розовая, это 2 балла. Поскольку у большинства малышей цвет кожи красный, а синюшность конечностей выявляется очень часто, этот параметр наиболее часто занижает общую сумму по Апгар (детям редко ставят 2 балла).
При розовой окраске тела, но синюшности рук и ног ребенку выставляется 1 балл. Если кожа тела карапуза полностью розовая, это 2 балла. Поскольку у большинства малышей цвет кожи красный, а синюшность конечностей выявляется очень часто, этот параметр наиболее часто занижает общую сумму по Апгар (детям редко ставят 2 балла). - Частоту сердцебиений малыша (Pulse). Нормой пульса для новорожденных является 120-140 ударов за минуту. При отсутствии сердцебиений оценка будет 0 баллов. Если пульс меньше 100 ударов в минуту, крохе ставят 1 балл. При ЧСС у новорожденного выше 100 ударов выставляют 2 балла.
- Наличие рефлексов и реакции на стимуляцию (Grimace). Для их определения младенцу отсасывают из носа слизь и смотрят на его реакцию либо проверяют другие рефлексы. Отсутствие рефлекторных движений оценивают в 0 баллов, а за слабые рефлексы, представленные гримасой и движением, малютке выставляют 1 балл. Если кроха в ответ на раздражение активно двигается, громко кричит, чихает, кашляет, это оценивают в 2 балла.

- Состояние мышечного тонуса (Activity). В норме у новорожденного тонус мышц повышен, а кроха активно хаотично двигает ножками и ручками. Если мышечного тонуса нет, а конечности малютки свисают, параметр оценивают в 0 баллов. При слабом тонусе и небольшом сгибании конечностей ребенку ставят 1 балл, а активность и наличие выраженного тонуса дает право выставить 2 балла по этому признаку.
- Дыхание и крик ребенка (Respiration). Возрастной нормой частоты дыхательных движений для только что родившегося младенца является 40-45 за минуту. Если младенец громко закричит, это помогает ему дышать интенсивнее и является признаком хороших адаптационных возможностей карапуза. При отсутствии дыхания ребенок получает 0 баллов. Если дыхание нерегулярное и поверхностное, а крик слабый, это 1 балл. При нормальном дыхании и громком крике у ребенка будет оценка 2 балла. Если у ребенка асфиксия , именно этот параметр понижает сумму баллов по Апгар.
По шкале Апгар оценивают состояние новорожденного по 5 показателям
Расшифровка
Как уже было отмечено выше, врач оценивает каждый из показателей по 3-балльной системе: 0 – если признак отсутствует, 1 – если он выражен слабо, 2 – если все в норме и признак выражен ярко. Все выставленные баллы складывают и получают общую оценку.
Все выставленные баллы складывают и получают общую оценку.
Расшифровать сумму баллов у новорожденных поможет такая таблица:
0, 1 или 2 балла | Это критический показатель. Ребенок с такой оценкой при родах нуждается в срочной реанимации. В дальнейшем его нужно комплексно обследовать и наблюдать у специалистов. |
3 или 4 балла | Это удовлетворительный показатель со средними отклонениями от нормы. Его довольно часто определяют у недоношенного малыша. При такой оценке младенец нуждается в пристальном внимании врачей. |
5 или 6 баллов | Это удовлетворительный показатель, при котором имеются небольшие отклонения от нормы. Ребенок с такой оценкой тоже нуждается в повышенном внимании со стороны медиков. |
7, 8 или 9 баллов | Это оптимальное значение для малыша при рождении. |
10 баллов | Это наилучший показатель (максимальная оценка), который часто получает здоровый малыш за рубежом, но у отечественных врачей он не в ходу из-за нашего менталитета. Медики опасаются ставить максимум, чтобы не «сглазить» или считают, что идеального состояния у большинства младенцев в наши дни не бывает. |
Алгоритм обследования
Оценку состояния младенца выполняют дважды – проводят один тест на первой минуте жизни, а затем повторный осмотр на пятой минуте. Сумму баллов записывают через черточку (как дроби), например, 7/8 будет означать, что сразу после родов у крохи было 7 баллов, а через 5 минут стало 8 баллов. Если же показатель будет 0/4, то это значит 0 баллов при родах и 4 балла на пятой минуте после рождения. Если необходимо, выполняется и третье обследование на десятой минуте.
Наиболее распространенной суммой по Апгар для здоровых малышей является 8 баллов. У таких младенцев отмечают нормы (2 балла) по трем параметрам и небольшое снижение (1 балл) по двум показателям, например, из-за синюшности конечностей и пульса ниже 100. Максимальные 10 баллов детям выставляют очень редко.
У таких младенцев отмечают нормы (2 балла) по трем параметрам и небольшое снижение (1 балл) по двум показателям, например, из-за синюшности конечностей и пульса ниже 100. Максимальные 10 баллов детям выставляют очень редко.
В большинстве случаев вторая/третья оценка бывает выше первой, что характеризуется, как положительная динамика. Это связано с адаптацией новорожденного к новым условиям жизни. У крохи учащается пульс, нормализуется дыхание, розовеет кожа, более активно проявляется защитный рефлекс и другие реакции. Однако встречается и понижение, например, 9/8 или 8/7. В таком случае медицинское наблюдение за малюткой усиливают.
Что означают следующие баллы
Давайте рассмотрим примеры оценок по Апгар и их значений:
8/9, 9/9 или 9/10 | Младенец пребывает в очень хорошем состоянии и отлично себя чувствует. Пристальное наблюдение акушерского персонала после родов ему не требуется. |
Ребенок находится в нормальном состоянии, хорошо себя чувствует и быстро адаптируется к жизни вне материнской утробы. | |
5/7, 6/7 или 7/8 | Состояние здоровья крохи среднее. Младенец сразу после родов ослаблен, но адаптируется к новым условиям хорошо. Малютке не нужно внимательное медицинское наблюдение со стороны медперсонала. |
Карапуз находится в удовлетворительном состоянии. Ему не нужен дополнительный присмотр акушерского персонала. | |
5/5 или 6/6 | Состояние младенца удовлетворительное, но требует внимательного мониторинга в послеродовом периоде. |
4/5 или 5/6 | Малыш находится в состоянии ниже среднего, но имеется тенденция к его улучшению. За крохой следует внимательно наблюдать в течение первой недели жизни. |
4/4 или 3/4 | Состояние ребенка плохое. |
2/3 или 3/3 | Ребенок находится в критическом состоянии. В большинстве случаев ему следует выполнить срочную реанимацию. |
1/2 или 2/2 | Существует угроза жизни малютки, поэтому требуется провести реанимационные мероприятия. |
0,1, 0/2 или 1/1 | Жизнь младенца находится под угрозой. Нужна срочная реанимация и детальное обследование крохи. |
Нормой по шкале Апгар являются баллы от 5/7 и выше
Прогноз
Рассказывая родителям о значении шкалы Апгар, следует отметить, что сумма баллов не всегда показывает реальную картину здоровья крохи. Не стоит забывать, что баллы выставляет человек (хоть он и медработник), основываясь на своем субъективном мнении и опыте.
Такую оценку также нельзя назвать диагнозом. Это лишь вспомогательный метод для педиатра и акушера, с помощью которого в считанные секунды определяется жизнеспособность малютки.
Высокими цифрами по Апгар не нужно гордиться, а низкие не должны стать поводом для дополнительной тревоги. Основная задача данного метода – помочь врачам своевременно оказать младенцу помощь.
Разница между 4-5 баллов и 8-9 баллов достаточно большая, но если кроха получил 7 или 8 баллов, это не должно расстроить маму, ведь показатель 9/9 не значит, что младенец более здоровый и крепкий, чем кроха с оценкой 8/8 или 7/7. Это может означать, что карапуз с 9 баллами кричал сильнее, а его рефлексы были более выраженными, а у малютки с 8 баллами могла отмечаться синеватая окраска кожи из-за затяжных родов.
Цифры Апгар лишь выступают сигналом для акушерского персонала, указывающим, какие мероприятия нужны малютке в родильном зале и в послеродовом отделении.
После общего осмотра всем новорожденным проводят и другие обследования (анализ крови, анализ мочи, УЗД и прочие тесты), в результате чего определяется тактика по дальнейшему медицинскому сопровождению крохи.
В любом случае показатель по шкале Апгар ниже 5 означает, что новорожденному требуется внимание медперсонала намного больше, чем малышу с оценками 7 и выше баллов. Однако если на первой минуте кроха получил 4-5 баллов, а на пятой его состояние можно оценить в 7 или 8 баллов, то младенца переводят в категорию деток, которым не требуется пристальное медицинское наблюдение.
Отметим, что малютки после кесарева зачастую получают более высокие оценки по Апгар , поскольку естественный способ рождения более сложный для крохи и часто сопровождается гипоксией. По этой причине кесарята часто получают оценки 8 и 9.
Что касается многоплодной беременности, то у близнецов и двойняшек оценки Апгар преимущественно низкие. В большинстве случаев такие карапузы появляются на свет раньше, а у недоношенных деток показатели развития хуже, чем у родившихся в срок младенцев.
Низкая оценка Апгар выставляется и при родовых травмах, например, если ее следствием стал тяжелый спастический тетрапарез. Последствия таких травм бывают разными, но сказать точно, что ребенок будет инвалидом, в первые минуты после рождения сложно. Выставив крохе низкие баллы, младенцу оказывают нужную помощь и назначают лечение.
Шкала Апгар была предложена Вирджинией Апгар, американским врачом-анестезиологом в акушерстве, в 1952 году. Она разработала методику для определения, какому малышу при рождении следует оказывать больше внимания. Состояние здоровья младенцев оценивалось по пяти признакам:
- A (appearance) — цвет кожи;
- Р (puls) — пульс;
- G (grimace) — гримасы;
- A (activity) — активность движения, тонус мышц;
- R (respiration) — дыхательные движения, рефлекторная возбудимость.

- Таким образом Вирджиния Апгар вписала свое имя в историю акушерства.
После рождения ребенка осматривают и присваивают 0, 1 или 2 балла по каждому из признаков шкалы. Балл 2 считается высшим, балл 1 — признак выражен слабо, 0 баллов — признак отсутствует.
Подсчет баллов обычно проводят на 1-й и 5-й минуте жизни. Поэтому оценок по Апгар всегда две, например: 9/9 баллов. Максимальный общий счет баллов равен 10, но новорожденные редко набирают столько в 1-ю минуту жизни.
Результат от 7 до 10 считается отличным показателем состояния младенца, стабильным — при 7-8 баллах. Новорожденным, набравшим 4-6 баллов, могут потребоваться некоторые реанимационные процедуры. А тем, чей результат ниже 4, требуется экстренная медицинская помощь для спасения жизни.
Для оценки состояния здоровья недоношенных детей их жизнеспособность определяется по шкале Апгар трижды:
- спустя 1 минуту после рождения;
- через 10-15 минут;
- через 2 часа после рождения.

Признак № 1: работа сердца
Сердце новорожденных совершает до 130-140 ударов в минуту. Поэтому частота сердцебиений свыше 100 в минуту оценивается в 2 балла. Если пульс менее 100 ударов в минуту — 1 балл, отсутствие пульса — 0 баллов. На работу сердца может повлиять нехватка кислорода во внутриутробном периоде или во время родов.
Признак № 2: частота дыхания
Новорожденный может совершать до 40-45 дыхательных движений в минуту. Это оценка в 2 балла. При таком дыхании первый детский крик очень громкий. Если дыхание медленное и нерегулярное, а крик похож на стон, по этому показателю оценка 1 балл. Отсутствие дыхательных движений и крика у новорожденного — 0 баллов.
Признак № 3: мышечный тонус
2 балла врачи дают новорожденным, поза которых выглядит так: голова приведена к груди, руки согнуты в локтевых суставах, кисти сжаты в кулачках, ноги согнуты в коленных и тазобедренных суставах, в положении на боку голова слегка запрокинута. Это характеризует повышенный тонус мышц-сгибателей, то есть норму для младенца.
Это характеризует повышенный тонус мышц-сгибателей, то есть норму для младенца.
Если же у ребенка ручки и ножки лишь слегка согнуты, движения медленные и редкие, ставится 1 балл. Отсутствие активных движений и слабый мышечный тонус означают 0 баллов.
Признак № 4: рефлексы
Первые врожденные рефлексы, проявляемые уверенно, дают ребенку 2 балла. Это первый крик, первый вдох, сосательный и глотательные рефлексы. Когда они вызываются у ребенка неуверенно, ставится 1 балл по шкале Апгар, при полном отсутствии рефлексов — 0 баллов.
Признак № 5: цвет кожных покровов
Кожа у новорожденного бывает от бледной до розовой. Розовая оценивается в 2 балла. За синюшный оттенок ручек и ножек ребенок получает 1 балл. А вот полностью бледный или синюшный цвет кожи означает 0 баллов.
| Клинический признак | 0 | 1 | 2 |
| Частота сердцебиений | Отсутствует | Менее 100 сердцебиений в 1 минуту | 100 и более сердцебиений в 1 минуту |
| Дыхание | Отсутствует | Нерегулярное, крик слабый | Нормальное, крик громкий |
| Мышечный тонус | Отсутствует, конечности свисают | Снижен, некоторое сгибание конечностей | Выражены активные движения |
| Рефлекторная возбудимость (реакция на носовой катетер или на раздражение подошв) | Не реагирует | Реакция слабо выражена (гримаса, движение) | Реакция в виде движения, кашля, чихания, громкого крика |
| Окраска кожи | Бледность | Розовая окраска тела и синюшная окраска конечностей | Розовая окраска всего тела и конечностей |
Причинами оценки от 0 до 4 баллов могут являться:
- кислородная недостаточность ребенка во время беременности и в родах;
- хроническая гипоксия;
- физиологическая незрелость ребенка (вялость, пассивность, ребенок не реагирует на грязный подгузник, подолгу спит, требует есть реже, чем через каждые 3-4 часа).

При низкой оценке по шкале Апгар на 1 минуте жизни малыша очень важна прибавка 2 и более баллов к 5-й минуте жизни новорожденного. Это свидетельствует о благоприятной динамике. Но даже при этом ребенку с низкой оценкой в роддоме будет уделяться особое внимание врачей. Вполне возможно, что возникнет необходимость в лечении и последующем медицинском наблюдении.
Все дети хорошиНесмотря на широкое применение, оценка по шкале Апгар — довольно субъективная. Ведь каждый ребенок индивидуален. И тот, кто негромко кричал и получил меньшее количество баллов, спустя пару месяцев может обогнать в развитии обладателя 9-10 баллов.
Это доказывают и исследования, показавшие отсутствие зависимости между низкой оценкой по шкале Апгар и дальнейшим развитием малыша. Поэтому родителям не следует воспринимать баллы при рождении как окончательную оценку состояния здоровья их ребенка.
Олеся Бутузова, врач-педиатр: «Хочется уточнить, что оценка по шкале Апгар — это не приговор и ни в коем случае не диагноз. Эти цифры необходимы докторам для того, чтобы оценить состояние малыша на данный конкретный момент — сразу же после рождения. Шкала Апгар не используется для прогнозов и не может служить ориентиром в детском здоровье».
Эти цифры необходимы докторам для того, чтобы оценить состояние малыша на данный конкретный момент — сразу же после рождения. Шкала Апгар не используется для прогнозов и не может служить ориентиром в детском здоровье».
Эксперт: Олеся Бутузова, врач-педиатр
Елена Нерсесян-Брыткова
Методика, которая предназначена для определения основных признаков, характеризующих состояние новорожденного, была предложена Вирджинией Апгар. К педиатрии она имела косвенное отношение, так как по специальности была врачом-анестезиологом. Несмотря на это, ей удалось разработать универсальный способ оценки самых важных признаков младенца, который получил ее имя — шкала Апгар.
На тот момент стоял вопрос о необходимости поиска стандартизированного подхода в решении задачи, касающейся необходимости реанимационных мероприятий. Особенно это касается возможности восстановления дыхательной функции.
Идея доктора Апгар заключается в применении той же оценки, но в динамике, что позволяет дать адекватную оценку оказанной малышу помощи.
Шкала, предложенная Апгар, включает в себя 5 признаков, каждый из которых определяется два раза — после первой и пятой минуты с момента рождения. Даже интуитивно понятно, что нормой по шкале Апгар является большее число баллов.
Если новорожденный выдержал свой первый экзамен по критериям этой методики, то оценивание завершается. При показателях ниже семи, ведется дальнейшее наблюдение. Врач отслеживает состояние крохи каждые пять минут, то есть на 10, 15 и даже 20 минуте.
Каждый критерий оценивается баллами, а шкала Апгар для новорожденных представлена в виде таблицы. При их суммировании получается цифра, по которой судят о здоровье ребенка.
Как правило, достаточно провести оценивание по завершении 1-й и 5-й минуты жизни. При наличии проблем у малыша, требуется проведение дополнительного оценивания.
Показатели состояния новорожденного
Основными критериями, которые характеризуют состояние новорожденного, приняты следующие.
Дыхание
Максимальной оценки заслуживает дыхательная деятельность, если число движений при дыхании составляет 40-45 в минуту, а также если с появлением на свет слышен громкий крик малыша.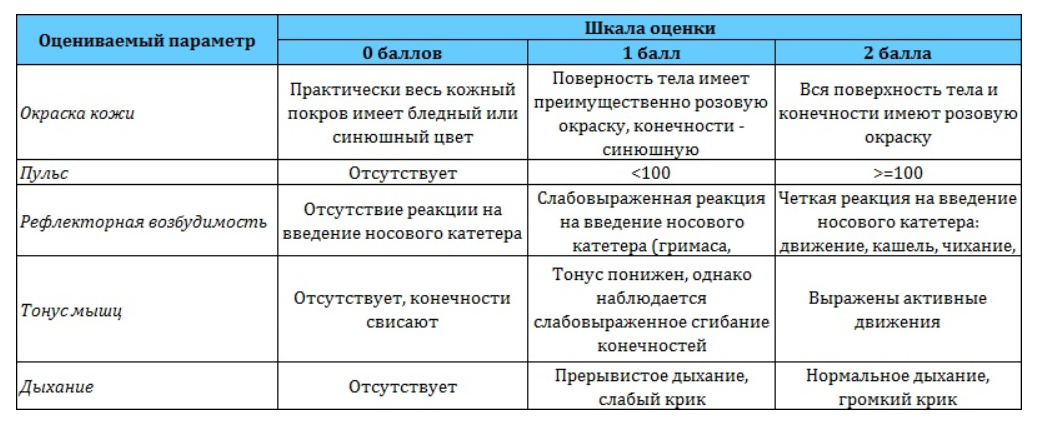
Если при рождении он способен плакать, но при этом не кричит, а слышно дрожание голоса и наблюдаются медленные дыхательные движения, то ставится оценка в 1 балл. При критической ситуации, когда дыхание отсутствует и кроха не издает никаких звуков, количество балов равно нулю.
Частота биения сердца
При появлении из чрева матери сердечко малыша должно биться часто, так как наравне с мамой ему пришлось потрудиться. Оценка в два балла ставится при частоте сердцебиения равной 130-140 ударов в минуту. Принято считать, что частота сердцебиения более 100 ударов в минуту заслуживает максимального числа баллов.
Если при внутриутробном развитии поступление кислорода было недостаточное, то наблюдается замедленное дыхание, а сердце бьется несколько реже, чем при норме. Оценка составляет в этом случае 1 балл.
При отсутствии пульса, если сердечная деятельность находится на неудовлетворительном уровне, баллы не насчитываются.
Мышечный тонус
Чаще всего новорожденные имеют повышенный тонус.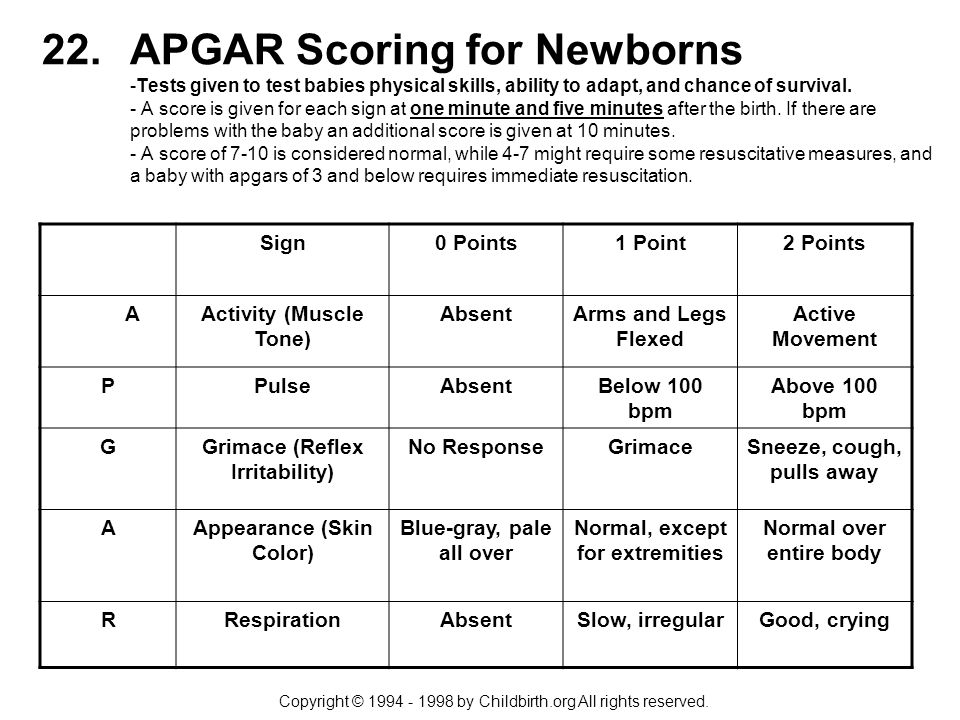 Это объясняется пребыванием в чреве матери в единственно возможной позе. В результате этого при появлении на свет у малыша появляется свобода, и он производит хаотичные резкие движения, что свидетельствует об удовлетворительном тонусе мускулатуры.
Это объясняется пребыванием в чреве матери в единственно возможной позе. В результате этого при появлении на свет у малыша появляется свобода, и он производит хаотичные резкие движения, что свидетельствует об удовлетворительном тонусе мускулатуры.
Если ребенок держит конечности в согнутом состоянии и осуществляет движения только изредка, то ставится оценка в 1 балл. При отсутствии движений вовсе оценка — 0 баллов.
Рефлексы
У новорожденного сразу же срабатывают безусловные рефлексы, поэтому он кричит или делает свой первый вдох. При их проявлении сразу же, оценка — 2 балла. Если пришлось оказывать помощь и рефлексы появились не сразу, то ставят 1 балл. В худшем случае рефлексы отсутствуют — оценка 0 баллов.
Цвет кожи
В идеальном случае, когда ставится оценка 2 балла, цвет кожных покровов крохи бывает разных оттенков розового. Этот факт свидетельствует о нормальном состоянии кровообращения.
Кроме этого, осматривается слизистая рта, губы, ладошки и ступни. Если наблюдается небольшая синюшность, то ставят 1 балл. Если ребенок имеет бледный или синюшный цвет тела, то оценка неудовлетворительная.
Если наблюдается небольшая синюшность, то ставят 1 балл. Если ребенок имеет бледный или синюшный цвет тела, то оценка неудовлетворительная.
Оценивание новорожденного с использованием шкалы Апгар должно производиться врачом очень быстро, так как промедление может стоить очень дорого.
При сумме баллов, равной 7 и более, здоровье малыша оценивается как хорошее, и он не требует особого ухода. При 4-6 баллах не исключается необходимость в проведении реанимационных мероприятий. Суммарная оценка ниже 4-х требует неотложных действий по спасению жизни младенца.
Шкала Апгар для новорожденных представлена в таблице
| Оцениваемый параметр | Шкала оценки | ||
| 0 баллов | 1 балл | 2 балла | |
| Окраска кожи | Практически весь кожный покров имеет бледный или синюшный цвет | Поверхность тела имеет преимущественно розовую окраску, конечности — синюшную | Вся поверхность тела имеет розовую окраску |
| Пульс | Отсутствует | Меньше 100 | Больше 100 |
| Рефлекторная возбудимость | Отсутствие реакции на введение носового катетера | Слабовыраженная реакция на введение носового катетера | Четкая реакция на введение носового катетера: движение, кашель, чихание |
| Тонус мышц | Отсутствует, конечности свисают | Тонус понижен, однако наблюдается слабовыраженное сгибание конечностей | Выражены активные движения |
| Дыхание | Отсутствует | Прерывистое дыхание, слабый крик | Нормальное дыхание, громкий крик |
Как интерпретировать сумму баллов
Рассмотрим вначале наилучший вариант, когда ставят максимальную оценку в 2 по всем признакам шкалы Апгар. Для получения такой оценки новорожденный должен самостоятельно дышать, при этом не важно, как он это делает, хорошо или плохо. Важно, чтобы он дышал.
Для получения такой оценки новорожденный должен самостоятельно дышать, при этом не важно, как он это делает, хорошо или плохо. Важно, чтобы он дышал.
Сердце при такой оценке должно иметь частоту биений более 100 ударов в минуту, а ручки и ножки согнуты. При этом малыш активно кричит, чихает, откликается движениями на различные манипуляции, а кожа его здорового розового цвета.
При самостоятельном, но нерегулярном дыхании, дается средняя оценка по шкале Апгар. При этом сердцебиение прослушивается, но оно бьется с частотой менее 100 ударов в минуту, а кисти и стопы синюшного оттенка, но лицо и тело имеют розовый цвет.
В этом случае реакции при различных манипуляциях выражается неактивными гримасами, а конечности — немного согнуты.
В худшем варианте баллы не прибавляются, что говорит о том, что кроха не дышит, а биение сердечка не выслушивается, и поза не характерна для нормального состояния здоровья (поза лягушки). Кроме этого, наблюдается полное отсутствие реакций на действия, и кожа приобрела синюшность (тотальный цианоз).
При сложении числа всех поставленных баллов по каждому критерию получается оценка по шкале Апгар.
Для наглядности рассмотрим пример. Предположим, что новорожденный появился в трудных родах. При завершении первой минуты жизни дыхание оказалось слабым и нерегулярным. При прослушивании сердцебиения выяснили, что его звук приглушен, а частота составляет 120 ударов в минуту.
Крошка находится в позе полуфлексии, а когда при чистке носика и рта он начал гримасничать, получил по этому показателю 1 балл. При этом имеет место синюшный цвет тела ребенка. При сложении цифр поставленных балов получаем сумму равную 5 баллам по шкале Апгар.
Врачами были предприняты действия по реанимации, и при завершении пятой минуты жизни ребенок стал регулярно дышать, начал кричать, а сердце стало биться с частотой в 150 ударов в минуту.
Реакции на действия стали активными, ребенок чихает, но прежняя поза не изменилась. Цвет тельца и личика новорожденного стал розовым, однако синюшность кистей и стоп прошла не полностью. При последовательном оценивании всех признаков получается 8 баллов по шкале Апгар.
При последовательном оценивании всех признаков получается 8 баллов по шкале Апгар.
Эта информация представляет ценность для врачей в плане возможности оценки состояния здоровья новорожденного с течением времени, то есть в динамике. Если величина цифры становится выше, то процесс адаптации ребенка идет нормальным образом, а те действия, которые осуществляют медицинские работники, дают положительный эффект.
Если быть точными, то непосредственной связи проводимых действий по реанимации и шкалой Апгар нет. Перед неонатологом стоят две основные задачи: восстановить адекватное дыхание и стабилизировать сердцебиение.
При этом, используя шкалу Апгар, можно прогнозировать вероятные патологии. Например, исследования показали, что имеется связь между невысокими оценками, согласно этой методике, и частотой возникающих нарушений невротического характера в дальнейшей жизни ребенка.
Принято считать, что по шкале Апгар для новорожденных норма составляет 7 баллов и больше. Как это ни странно звучит для дилетантов в области педиатрии, но высший балл, равный 10, получить на первой минуте жизни невозможно.
Как это ни странно звучит для дилетантов в области педиатрии, но высший балл, равный 10, получить на первой минуте жизни невозможно.
Если даже ребенок здоров, то на первых минутах жизни кисти и стопы новорожденного имеют синюшный цвет. Таким образом, этот ребенок может получить не более 9 баллов по шкале Апгар. Однако утверждать, что он не здоров, будет неверно.
Подобную ситуацию можно наблюдать при сумме в 7 баллов по шкале Апгар при оценке трех признаков на средний балл. Например, пусть это будет касаться цвета кожи, тонуса мышц и рефлекторных реакций. В этом случае врач-неонатолог судит по такой оценке о состоянии ребенка, как о совершенно нормальном.
Примеры
Для более глубокого понимания приводим несколько примеров оценки состояния здоровья новорожденного, которое определяется в зависимости от суммы баллов по шкале Апгар:
- 3-3 — малыш находится в критическом состоянии;
- 5-6 — необходимо пристальное наблюдение;
- 6-7, 7-8 — состояние здоровья находится на среднем уровне, тщательное наблюдение не требуется;
- 8-8 — показатели здоровья крохи находятся на уровне выше среднего;
- 8-9, 9-9, 9-10 — считается хорошим состоянием;
- 10-10 — в медицинской практике не встречается.

Не следует принимать близко к сердцу наличие какого-либо показателя, отличающегося от нормы и оценки ниже 7-7 по шкале Апгар. Эти цифры не могут говорить о присутствии патологии или, еще хуже, инвалидности.
При появлении на свет крохи, баллы играют определенную роль, но на дальнейшее будущее ребенка не оказывают никакого влияния. Для иллюстрации положения дел можно представить себе, что врач на приеме интересуется оценкой по шкале Апгар, так как ребенок часто подхватывает простуду.
Данный показатель важен только в момент рождения и необходим в некоторых ситуациях на протяжении первого года жизни. Спустя некоторое время эти цифры останутся историей, как рост и вес новорожденного.
Полезное видео о процедурах с новорожденным после родов
Мне нравится!
Институт Бразелтона | Шкала оценки поведения новорожденных (NBAS)
Шкала оценки поведения новорожденных (NBAS) была разработана доктором Т. Берри Брэзелтоном и его коллегами и на сегодняшний день считается наиболее полным доступным исследованием поведения новорожденных. Ее лучше всего описать как нейроповеденческую оценочную шкалу, предназначенную для описания реакции новорожденного на его/ее новую внеутробную среду и документирования вклада новорожденного в развитие формирующихся отношений родитель-ребенок.
Берри Брэзелтоном и его коллегами и на сегодняшний день считается наиболее полным доступным исследованием поведения новорожденных. Ее лучше всего описать как нейроповеденческую оценочную шкалу, предназначенную для описания реакции новорожденного на его/ее новую внеутробную среду и документирования вклада новорожденного в развитие формирующихся отношений родитель-ребенок.
NBAS основывается на предположении, что новорожденный младенец одновременно компетентен и сложно организован. Таким образом, NBAS не просто предоставляет каталог компетенций новорожденного, но в ходе серийных обследований позволяет нам увидеть, как дискретное поведение ребенка интегрируется в согласованные паттерны поведения и развития. NBAS оценивает поведенческий репертуар новорожденного с помощью 28 поведенческих элементов, каждый из которых оценивается по девятибалльной шкале. Он также включает оценку неврологического статуса ребенка по 20 пунктам, каждый из которых оценивается по четырехбалльной шкале.Он используется для изучения последствий недоношенности, низкой массы тела при рождении, недостаточного питания и ряда пренатальных и перинатальных факторов риска, последствий внутриутробного воздействия веществ, токсинов окружающей среды, темперамента, поведения новорожденных в различных культурах, прогнозных исследований и исследований поведение приматов. Шкала анализирует широкий спектр моделей поведения и подходит для обследования новорожденных и младенцев в возрасте до 2 месяцев. К концу оценки у исследователя есть поведенческий «портрет» младенца, описывающий сильные стороны ребенка, адаптивные реакции и возможные уязвимые места.
Шкала анализирует широкий спектр моделей поведения и подходит для обследования новорожденных и младенцев в возрасте до 2 месяцев. К концу оценки у исследователя есть поведенческий «портрет» младенца, описывающий сильные стороны ребенка, адаптивные реакции и возможные уязвимые места.
Весы раскрывают индивидуальность младенца
Когда в начале 1970-х была опубликована шкала, люди только начинали ценить всю широту возможностей младенцев, и единственные доступные тесты были предназначены для выявления аномалий. Шкала была разработана, чтобы выйти за рамки доступных оценок, выявляя сильные стороны младенца и диапазон его индивидуальности, но при этом обеспечивая скрининг состояния здоровья.
NBAS основывается на нескольких ключевых допущениях. Во-первых, младенцы, даже те, которые кажутся уязвимыми, при рождении обладают большими способностями.«У новорожденного уже есть девятимесячный опыт, когда он рождается», — сказал доктор Бразелтон. «Она способна контролировать свое поведение, чтобы реагировать на новое окружение».
Во-вторых, младенцы «общаются» посредством своего поведения, которое, хотя и не всегда может казаться таковым, является рациональным языком. Младенцы не только реагируют на сигналы вокруг них, например, на лица своих родителей, но также предпринимают шаги, чтобы контролировать свое окружение, например, плачут, чтобы получить ответ от своих опекунов.
В-третьих, младенцы являются социальными организмами, индивидуумами со своими уникальными качествами, готовыми формироваться, а также быть сформированными заботливой средой.
Оценка возможностей ребенка
Чтобы раскрыть все богатство поведенческого репертуара новорожденного, Шкала была построена из 28 поведенческих и 18 рефлекторных пунктов. Экзамен не дает единого балла, а вместо этого оценивает способности ребенка в различных областях развития и описывает, как ребенок интегрирует эти области по мере того, как он взаимодействует со своей новой средой.
Когда младенцы рождаются, они сталкиваются с четырьмя задачами развития, жизненно важными для их роста. Шкала исследует, насколько хорошо младенец справляется с этими взаимосвязанными задачами, и определяет, может ли ребенок нуждаться в дополнительной помощи по уходу в некоторых областях.
Шкала исследует, насколько хорошо младенец справляется с этими взаимосвязанными задачами, и определяет, может ли ребенок нуждаться в дополнительной помощи по уходу в некоторых областях.
Самая основная проблема, с которой сталкиваются новорожденные, заключается в том, чтобы регулировать свое дыхание, температуру и остальную часть своей вегетативной системы, которая должна функционировать должным образом, прежде чем младенцы смогут сосредоточиться на других областях развития. Младенцы из группы высокого риска могут тратить большую часть своей энергии, пытаясь поддерживать свои вегетативные системы, поэтому они не могут сосредоточиться на других областях роста.Виды и звуки могут переутомить их, поэтому взгляд на лицо матери может нарушить их дыхание, а шум может вызвать тремор, вздрагивание или изменение цвета — сигналы, которые оцениваются по шкале.
Затем младенцы стремятся контролировать свою двигательную систему. Запрещение случайных движений и контроль уровня активности позволяет новорожденному сосредоточить свою энергию на других задачах развития, жизненно важных для роста. Если у ребенка возникают трудности в этой области, лица, осуществляющие уход, могут помочь ему, предоставив ему столько тактильной поддержки, сколько необходимо, чтобы помочь ему успокоиться, например, держа его на руках или пеленая.Шкала оценивает качество тонуса ребенка, уровень активности и рефлексов.
Если у ребенка возникают трудности в этой области, лица, осуществляющие уход, могут помочь ему, предоставив ему столько тактильной поддержки, сколько необходимо, чтобы помочь ему успокоиться, например, держа его на руках или пеленая.Шкала оценивает качество тонуса ребенка, уровень активности и рефлексов.
Как только ребенок научится управлять двигательным поведением, он будет готов заняться следующей сферой своего развития: «государственной» регуляцией. Состояние — это ключевое понятие развития, описывающее уровни сознания, которые варьируются от спокойного сна до полного плача. Способность младенца контролировать свои состояния позволяет ему обрабатывать и реагировать на информацию, поступающую из среды, в которой он ухаживает. Экзаменатор NBAS смотрит на то, как младенец контролирует свои состояния и на переходы из одного состояния в другое.
Например, обследование показывает, как младенец реагирует на свет, звук и прикосновение во время сна. Исследователь ненадолго светит светом в глаза спящему ребенку. Обычно ребенок раздраженно моргает и корчится. Когда мы повторяем этот процесс несколько раз, младенец обычно отключается от стимуляции и продолжает спать. Способность ребенка игнорировать стимуляцию позволяет ему сохранять энергию и развиваться. Если у ребенка возникают проблемы с блокировкой стимуляции во время осмотра, родители поймут, что им нужно поддержать своего ребенка, возможно, сохраняя тишину или защищая его от яркого света.
Обычно ребенок раздраженно моргает и корчится. Когда мы повторяем этот процесс несколько раз, младенец обычно отключается от стимуляции и продолжает спать. Способность ребенка игнорировать стимуляцию позволяет ему сохранять энергию и развиваться. Если у ребенка возникают проблемы с блокировкой стимуляции во время осмотра, родители поймут, что им нужно поддержать своего ребенка, возможно, сохраняя тишину или защищая его от яркого света.
Наконец, когда вегетативная, двигательная и государственная системы младенца находятся в равновесии, он готов к социальному взаимодействию, что является конечной задачей развития. Шкала показывает, насколько малыши готовы погрузиться в свой новый мир с первых минут жизни. В этой части обследования экзаменатор смотрит, как ребенок следует за красным шариком, лицом и голосом.
«Лучшая производительность»
Экзаменаторы NBAS обучены добиваться от ребенка наилучших результатов, делая все возможное, чтобы поддержать младенца в «успехе». Например, в одной части экзамена рассматривается способность ребенка утешать себя, когда он расстроен. Некоторые младенцы легко утешают себя, в то время как другим приходится труднее. Если младенец не может себя утешить, врач принимает взвешенные меры, чтобы помочь ему. Мы не только узнаем, какая поддержка может понадобиться младенцу дома, но и насколько далеко ребенок продвинулся в выполнении своей программы развития.
Например, в одной части экзамена рассматривается способность ребенка утешать себя, когда он расстроен. Некоторые младенцы легко утешают себя, в то время как другим приходится труднее. Если младенец не может себя утешить, врач принимает взвешенные меры, чтобы помочь ему. Мы не только узнаем, какая поддержка может понадобиться младенцу дома, но и насколько далеко ребенок продвинулся в выполнении своей программы развития.
К концу осмотра экзаменатор разработал яркий портрет новорожденного, который можно использовать для адаптации ухода к конкретным физическим потребностям ребенка и стилю поведения.Малышу нравится, когда его берут на руки? Восприимчив ли ребенок к социальному взаимодействию? Легко ли малыш успокаивается? «Одна из важных особенностей Шкалы заключается в том, что она соответствует тому, что ищут родители», — сказал доктор Бразелтон. «Это ставит медицинских работников на одну волну с родителями».
Использование
NBAS использовался исследователями в течение последних четырех десятилетий, чтобы получить представление о способностях новорожденных и младенцев. Эти исследования расширили наше понимание диапазона изменчивости моделей поведения новорожденных и влияния широкого спектра пренатальных и перинатальных факторов на поведение и развитие новорожденных.NBAS использовался в исследованиях детей с задержкой внутриутробного развития и недоношенных детей, например, в исследованиях эффектов гипербилирубинемии; различные способы доставки; материнская анальгезия; пренатальное употребление марихуаны, кокаина, алкоголя, кофеина и табака; а также последствия воздействия полихлорированных дифенилов (ПХД) в окружающей среде. NBAS также используется для изучения влияния послеродовой депрессии на поведение новорожденных и влияния различий в поведении новорожденных на отношения между родителями и детьми.Хотя NBAS был разработан в первую очередь для описания индивидуальных различий в поведении новорожденных, он использовался в лонгитюдных исследованиях, чтобы обеспечить исходную или отправную точку, относительно которой можно измерить будущие изменения или преемственность, в качестве предиктора исхода развития.
Эти исследования расширили наше понимание диапазона изменчивости моделей поведения новорожденных и влияния широкого спектра пренатальных и перинатальных факторов на поведение и развитие новорожденных.NBAS использовался в исследованиях детей с задержкой внутриутробного развития и недоношенных детей, например, в исследованиях эффектов гипербилирубинемии; различные способы доставки; материнская анальгезия; пренатальное употребление марихуаны, кокаина, алкоголя, кофеина и табака; а также последствия воздействия полихлорированных дифенилов (ПХД) в окружающей среде. NBAS также используется для изучения влияния послеродовой депрессии на поведение новорожденных и влияния различий в поведении новорожденных на отношения между родителями и детьми.Хотя NBAS был разработан в первую очередь для описания индивидуальных различий в поведении новорожденных, он использовался в лонгитюдных исследованиях, чтобы обеспечить исходную или отправную точку, относительно которой можно измерить будущие изменения или преемственность, в качестве предиктора исхода развития. NBAS также широко используется в кросс-культурных исследованиях. Этот массив исследований выявляет широкий спектр различий в поведении новорожденных в разных культурах. Кроме того, эти исследования предполагают, что, хотя основные организационные процессы в младенчестве могут быть универсальными, диапазон и форма этих адаптаций формируются требованиями каждой отдельной культуры.Таким образом, кросс-культурные исследования с использованием NBAS не только подтвердили двунаправленный характер развития, но и расширили наше понимание диапазона изменчивости моделей поведения новорожденных и разнообразия практик воспитания детей и систем убеждений в разных условиях (Brazelton and Nugent). , 2011; Ньюджент, Петруаскас и Бразелтон, 2009).
NBAS также широко используется в кросс-культурных исследованиях. Этот массив исследований выявляет широкий спектр различий в поведении новорожденных в разных культурах. Кроме того, эти исследования предполагают, что, хотя основные организационные процессы в младенчестве могут быть универсальными, диапазон и форма этих адаптаций формируются требованиями каждой отдельной культуры.Таким образом, кросс-культурные исследования с использованием NBAS не только подтвердили двунаправленный характер развития, но и расширили наше понимание диапазона изменчивости моделей поведения новорожденных и разнообразия практик воспитания детей и систем убеждений в разных условиях (Brazelton and Nugent). , 2011; Ньюджент, Петруаскас и Бразелтон, 2009).
Артикул
Бразелтон, Т.Б., и Наджент, Дж.К. (2011). Шкала оценки поведения новорожденных. Mac Keith Press, Кембридж.
NBAS требует обучения для эффективного и надежного администрирования. Для получения дополнительной информации, пожалуйста, посетите раздел Обучение.
Шкалы оценки боли у новорожденных: интегративный обзор
Caracterização dos estudos selecionados
A maioria dos artigos, 12 (92,3%), encontrava-se no idioma inglês. Нове (69,2%) foram publicados a partir de 2007, nove (69,2%) em revistas científicas médicas, quatro (30,67%) em periódicos de enfermagem, e 10 (76,9%) tratavam-se de estudo de проверить.A predominância desse tipo de delineamento se justifica pela proposta deste estudo, que visou identificar toolsos de medição de dor e suas свойства psicométricas avaliadas. Segundo o nível de evidência, todos se enquadraram no nível V.14
Nos 13 artigos, identificaram-se 29 escalas validadas para a avaliação de dor em
РН. Destas, 13 são escalas unidimensionais и 16 multidimensionais. Ос инструменты
unidimensionais utilizam um único indicador de avaliação de dor: fisiológicos ou
компортаментис.Enquanto Que OS Instrumentos Multidimensionais São Aqueles Que
fornecem uma avaliação mais abragente da dor, visto que contemplam tanto os
аспекты fisiológicos como os comportamentais. Os indicadores fisiológicos mais
usados são os sinais vitais, como frequência cardíaca e saturação de oxigênio e as
medidas comportamentais, expressão лицевой, o choro e atividade motora.15
Os indicadores fisiológicos mais
usados são os sinais vitais, como frequência cardíaca e saturação de oxigênio e as
medidas comportamentais, expressão лицевой, o choro e atividade motora.15
A maioria dos artigos selecionados classifica as escalas segundo o tipo de Dor Aguda e Prolongada/Crônica.Tal classificação рассматривает вопрос о том, что лучше частые причины, вызываемые ноцицептивами, результирующими повреждениями teciduais por procedimentos ou acidentais que costuma desaparecer à medida que ocorre cicatrização да ferida. Em casos de dor prolongada ou crônica, Частый, ocorre processo inflamatório deflagrado ou em continuidade a um fenômeno doloroso agudo.16
Os toolsos identificados foram apresentados nas e conforme classificação em unidimensionais e multidimensionais, bem como quanto a typeo de dor aguda e prolongada.
Табела 1
Распределение инструментов второго класса и классификация одномерных
е ос типос де дор. Форталеза, CE, Бразилия, 2012 г.
Табела 2
Распределение инструментов второго и классификационного многомерный e os tipos de dor. Форталеза, CE, Бразилия, 2012 г.
Основные инструменты, одномерные, для удобства, и использование всех инструментов indicadores comportamentais: экспрессия лица, хоро и двигательная активность. Нет казо da ABC шкала боли , для примера, avalia a dor por meio de características do choro do RN: tonalidade do primeiro choro, ritmo dos acessos de choro e constância da intensidade do choro.Enquanto que a Неонатальная боль Анализатор — анализатор ABC se baseia, além da tonalidade сделать хоро, em outros аспекты сделать mesmo indicador, como: Raiz Quadada Média (RMS) da амплитуда normalizada делать choro e presença де choro em sirene.17 — 19
O choro é a forma de comunicação mais primitiva, sendo рассматривать,
simultaneamente, um sinal, um sintoma e um indicador. O significado do choro ainda
não está claro, visto que suas diferentes características podem remeter a
diferentes níveis de estresse, relacionados a diversas causas, tal como dor, fome
или дезконфорто. 20 — 21
20 — 21
Ainda para dor aguda, destacam-se DAN, EDIN и BIIP. Алем ду индикадор comportamental relacionado à expressão лицевой, тамбем utilizaram outros аспектов comportamentais, сабля: DAN с выражением лица, movimentos dos membros e выразительный вокал. A EDIN для экспрессии лица, движений тела, qualidade do sono, qualidade de interação, reconforto/consolabilidade e a BIIP com o estado sono/vigília, cinco diferentes trejeitos faciais e dois diferentes движение дас маос.17 , 22 — 23
Единый размер для продления срока действия, VAS avalia apenas a expressão уход за лицом24 и веки, os movimentos corporais, excitabilidade, flexão dos dedos da mão e do primeiro dedo do pé, тонус, выражение лица (количество и качество) и звук. ЧИППС, РИПС и НАПИ associaram os três indicadores comportamentais: экспресс-уход за лицом, хоро и atividade motora, além de outras, como resposta ao toque na NAPI, consolabilidade e resposta o toque.17 , 25 — 27
A DSVNI utilizou indicadores comportamentais, baseados em cinco escalas — NFCS,
Система кодирования тела младенца (IBCS), Неонатальный
Шкала оценки поведения, оценка поведения недоношенных детей e Детская шкала боли Gustave Roussy , mas que não foram divulgados
нет estudo selecionado, pois esta escala não foi publicada e não está sendo usada
в практической клинике. 17 , 28
17 , 28
A NFCS и FLACC доступны для получения и продления. A NFCS использует apenas аспекты да expressão лицевой como testa e olhos franzidos, aprofundamento do sulco nasolabial е estiramento горизонтальной да бока. Enquanto que a FLACC mensura com todos os tipos de indicadores comportamentais: выражение лица, движения душ inferiores, atividade corporal choro e dificuldade em consolar.17 , 29 — 31
Nos RN e bebes, a dor tende a manifestar-se por meio do choro e dos movimentos corporais, expressões faciais ou mesmo apatia.Em crianças com idades compreendidas entre um e três anos, o choro pode surgir acompanhado por Veralizações ou gestos localizados na região do foco da dor, e por determinados Movimentos inquietos,violos ou de birra.32
Sendo или choro, expressões faciais e atividade motora indicadores observados em
outras situações do RN, como estresse e desconforto, por instanceo, alguns
pesquisadores buscaram desenvolver escalas que associaram indicadores
comportamentais е fisiológicos пункт obter uma avaliação mais acurada да дор.
As expressões multidimensionais de dor indicam que a avaliação não deve focar apenas os sinais comportamentais selecionados, mas capturar todas as expressões possíveis da dor.33 Respostas à dor tambem são influenciadas por tipo de estímulo, estado de sono-vigília, idade de desenvolvimento, a gravidade da doença, o uso de farmacológicos e sua quantidade, tipo e tempo de exposições de dor.34
Dos tools multidimensionais para dor aguda, destaca-se a PAIN com Indicadores como: expressão лицевой, choro, padrão respiratorio, movimento das extremidades, estado de alerta, saturação de oxigênio e frequência cardíaca;35 a IBCS por meio da expressão face, com Movimentos corporais, características do choro, frequência cardíaca36 a BPSN utiliza o estado de alerta, duração делать хоро, темп пара акальмар, кор да пеле, выражение лица, осанка, падрао respiratorio, frequência cardíaca e saturação de oxigênio.37
A SUN possui indicadores de frequência cardíaca, respiracão, артериальное давление
средства массовой информации, состояние тревоги, движение, тонус, экспресс-уход за лицом. 38
movimentos dos membros superiores, movimentos dos membros inferiores e estado de
оповещение17 , 25 и Hartwing avalia a resposta motora,
экспрессия лица, абертура глаз, частота дыхания и аспирация
оротраквел.39
38
movimentos dos membros superiores, movimentos dos membros inferiores e estado de
оповещение17 , 25 и Hartwing avalia a resposta motora,
экспрессия лица, абертура глаз, частота дыхания и аспирация
оротраквел.39
A PASPI utiliza transição entre os estados de sono, expressões faciais, Mudanças na frequência cardíaca e saturação de oxigênio, a movimentos do corpo e membros e comportamentos das mãos.40 А ННИКУПАТ traba-lha por meio da expressão face, movimentos corporais, cor da pele; насыщение кислородом; частота дыхания, частота сердечной деятельности и перцепция дор пело(а) энфермейро(а).17 , 41
Para avaliação da dor prolongada, apresenta-se a CRIES, que trabalha com
indicadores como o choro, expressão лицевой, saturação de oxigênio, sinais vitais e
padrão do sono.25 N-PASS, com o
choro/irritabilidade, estado/comportamento, expressão лицевой, tônus/extremidades,
sinais vitais (частота сердечных сокращений, частота дыхания, артериальное давление e/ou
насыщение кислородом). 42 МАРКИ, por meio
da frequência cardíaca e pressão arterial, padrão de respiração, expressão лицевой,
Movimentos corporais e estado de alerta43 e
a PAT avalia expressões faciais, choro, postura do corpo, sono, percepção da
enfermeira, coloração, frequência cardíaca, padrão respiratório, pressão arterial
e saturação de oxigênio.17 , 44 — 45
42 МАРКИ, por meio
da frequência cardíaca e pressão arterial, padrão de respiração, expressão лицевой,
Movimentos corporais e estado de alerta43 e
a PAT avalia expressões faciais, choro, postura do corpo, sono, percepção da
enfermeira, coloração, frequência cardíaca, padrão respiratório, pressão arterial
e saturação de oxigênio.17 , 44 — 45
Весы A COMFORT é um toolso de avaliação de dor многомерные que possui indicadores compportamentais: alerta, agitação, reação дыхание, хоро, движения, мышечный тонус и экспрессия лица, и ос fisiológicos: давление в артериях и частота сердечных сокращений.Эсса Эскала Фои especialmente desenvolvida para avaliar medidas de sofrimento causado por dor em crianças de 0 a 18 anos internadas em Unidade de Terapia Intensiva (UTI).17 , 46 — 47
A Адаптированный КОМФОРТ Масштаб Проверено на КОМФОРТ масштаб que foi submetida a uma pesquisa de validação com
recém-nascidos prematuros com menos de 35 semanas de idade gestacional, utilizando
todos os itens da escala original, exceto a avaliação da pressão arterial
invasiva. 17 , 46 — 47 A COMFORT-B foi derivada da escala
КОМФОРТ оригинал, исключая другие физиологические параметры (частота сердечной деятельности и
pressão arterial media sanguínea), mantendo apenas indicadores comportamentais:
бдительность, возбуждение, reação respiratoria, choro, movimentos gerais, tônus мышечный e
экспресс-уход за лицом. Нет entanto, о аспекте da reação respiratoria, рассмотрите um
компонент fisiológico, mantém essa escala como многомерный.17 , 46 — 48
17 , 46 — 47 A COMFORT-B foi derivada da escala
КОМФОРТ оригинал, исключая другие физиологические параметры (частота сердечной деятельности и
pressão arterial media sanguínea), mantendo apenas indicadores comportamentais:
бдительность, возбуждение, reação respiratoria, choro, movimentos gerais, tônus мышечный e
экспресс-уход за лицом. Нет entanto, о аспекте da reação respiratoria, рассмотрите um
компонент fisiológico, mantém essa escala como многомерный.17 , 46 — 48
A escala PIPP avalia a idade gestacional, estado de alerta, frequência cardíaca, насыщение кислородом и экспрессией лица (теста franzida, olhos cerrados, aprofundamento do sulco nasolabial).É a única escala многомерный que, entre os seus indicadores, inclui a idade gestacional para avaliar a dor do RN termo e РНПТ.17 , 49
Quanto a faixa etária por escala, observou-se que a CHIPPS e a COMFORT-B avaliam a
dor em crianças com idade de zero a 5 anos; a FLACC, RIPS, CONFORT e NAPI, de
ноль через 3 часа; VAS, от нуля до 4 лет; a MAPS, de zero a 31 месяц e a Hartwing de
ноль 1 час, 17 , 39 , 44 , 50 as quais são comuns em RN e
крианкас.
No que se refere ao estímulo doloroso, observou-se o uso na punção do calcaneo ( Шкала боли ABC, Анализатор неонатальной боли — Анализатор ABC , DAN, IBCS, PIPP, NIPS, PASPI), na venopunção (DAN, BIPP, PIPP, NIPS), na ventilação mecânica (EDIN, N-PAN, NNICUPAT), na aspiração traqueal (БОЛЬ, КОМФОРТ), após цирургия (EDIN, CHIPPS, FLACC, LIDS, NAPI, RIPS, VAS, NFCS, N-PAN, PIPP, PAT, КАРТЫ, КОМФОРТ, КОМФОРТ Масштаб ), нет процедуры doloroso de rotina (DSVNI) и на кеймадуре (VAS).17 , 44
Relacionando os toolsos ao contexto de aplicação, percebeu-se que a escala VAS foi avaliada em pacientes com artrite reumatoide, 48 a Hartwig em RN sob ventilação mecânica durante a aspiração traqueal,39 a COMFORT-B em crianças com Внутренний синдром Дауна em UTI48 e a BPSN em RN com ou sem ventilação por pressão positiva.37. Ressalta-se que uma mesma escala pode ser utilizada para доступны в различных контекстах.51
Em relação às proprieades psicométricas das escalas de dor, a validade de
critério foi преобладающе nos estudos selecionados. O PASPI40 e o COMFORT-B foram os únicos toolsos que passaram
pela validade de conteúdo, critério47 , 48 и конструкция.48 , 50
O PASPI40 e o COMFORT-B foram os únicos toolsos que passaram
pela validade de conteúdo, critério47 , 48 и конструкция.48 , 50
Pelos dados da pesquisa de revisão sistemática, a VAS foi comparada com Модифицированная шкала оценки боли у младенцев (MIPS) и проверенная повышенная температура de concordância ao classificarem os RN como confortáveis ou não confortáveis após элетивная цирургия. Constatou-se, tambem, que essa escala foi usada para validar a NIPS, CONFORT и NNICUPAT.Junto с CONFORT для проверки NFCS, e с PIPP, для проверки BPSN, электронной почты с FLACC, для проверки MAPS в crianças dos 0-31 мес.17 Portanto, VAS foi uma das escalas mais utilizadas para validação de critério.
Ainda sobre a validação de critério, a COMFORT foi usada em RN com a VAS para
проверить NFCS. A confiabilidade da escala foi dada pelo Kappa (0,62-0,84) и pelo
coeficiente intraclasse (0,85).46 A escala
COMFORT-B хорошо консистенция, которую можно сравнить с Escala de
Avaliação Numérica (NRS) em crianças com síndrome de Down, com valor alfa de
Кронбах (0. 84-0,87).48
84-0,87).48
Подтверждение межнаблюдательному совету NFCS, если оно подтверждено различными оценками, танто на versão modificada da escala com quatro medidas Quanto na convencional com dez медидас. A versão da escala com dez medidas obteve um valor de 0.89, com uma amostra mista de RN termo e RNPT e a amostra com quatro medidas obteve uma confiabilidade interobservador от 0.91.17 ,52.
Em revisão para avaliar as proprieades de medida e estudos de intervenção com a PIPP, verificou-se que o toolso continua a ser uma medida confiável e válida пункт avaliar дор aguda эм crianças.Confiabilidade interclasse foi excelente (>0,89) e a confiabilidade intra-examinadores foi de 0,95.49 Outro estudo de revisão, com a mesma escala de dor em RN termo e RNPT, obteve uma excelente confiabilidade interobservador, от 0,93 до 0,96, e внутринаблюдатель, de 0,94 a 0,98,17
Комплексное обследование новорожденных: часть I. Общие, голова и шея, сердечно-легочные заболевания
1. Lewis ML.
Комплексное обследование новорожденных: часть II. Кожа, туловище, конечности, неврологические. Семейный врач .2014;90(5):297–302….
Lewis ML.
Комплексное обследование новорожденных: часть II. Кожа, туловище, конечности, неврологические. Семейный врач .2014;90(5):297–302….
2. Lissauer T. Физикальное обследование новорожденных. В: Мартин Р.Дж., Фанарофф А.А., Уолш М.К., ред. Неонатально-перинатальная медицина Фанарова и Мартина: болезни плода и младенца. 9-е изд. Филадельфия, Пенсильвания: Saunders/Elsevier; 2011:485.
3. Снайдерман А. Аномальный рост головы. Педиатр Ред. . 2010;31(9):382–384.
4. Чуды М.М., Аркара К.М.; Госпиталь Джона Хопкинса. Справочник Гарриет Лейн. 19 изд. Филадельфия, Пенсильвания.: Мосби Эльзевир; 2012.
5. Баллард Дж. Л., Хури Дж.С., Ведиг К, Ван Л, Эйлерс-Вальсман Б.Л., Липп Р. Новая шкала Балларда, расширенная за счет включения крайне недоношенных детей. J Педиатр . 1991;119(3):417–423.
6. Задержка внутриутробного развития плода. Вашингтон, округ Колумбия: Американский колледж акушеров и гинекологов; Май 2013 г. Практический бюллетень ACOG № 134.
Практический бюллетень ACOG № 134.
7. Адамкин Д.Х.; Комитет по плодам и новорожденным.Постнатальный гомеостаз глюкозы у недоношенных и доношенных детей. Педиатрия . 2011;127(3):575–579.
8. Маршак Д, Ренье Д. Лечение краниосиностоза в детском возрасте. Клин Пласт Сург . 1987;14(1):61–72.
9. Нагараджа С., Анслоу П, Зимний Б. Краниосиностоз. Клиника Рад . 2013;68(3):284–292.
10. Джонсон Д., Уилки АО. Краниосиностоз. Eur J Hum Genet .2011;19(4):369–376.
11. Каббани Х, Рагувир ТС. Краниосиностоз. Семейный врач . 2004;69(12):2863–2870.
12. Ухинг М.Р. Лечение родовых травм. Pediatr Clin North Am . 2004;51(4):1169–1186.
13. Фалько Н.А., Эриксон Э. Паралич лицевого нерва у новорожденных: частота и исход. Пласт Реконстр Хирург . 1990;85(1):1–4.
14. Герсио Дж. Р., Мартин ЛЖ.Врожденные аномалии глаза и орбиты. Отоларингол Clin North Am . 2007;40(1):113–140, vii.
15. Белл А.Л., Родес М.Е., Кольер Келлар Л. Обследование глаз в детстве [опубликованное исправление появляется в Am Fam Physician. 2014;89(2):76]. Семейный врач . 2013;88(4):241–248.
16. Ченг К.П., Хайлз Д.А., Биглан АВ. Дифференциальный диагноз лейкокории. Педиатр Энн .1990;19(6):376–383, 386.
17. Американская академия педиатрии; Секция офтальмологии; Американская ассоциация детской офтальмологии и косоглазия; Американская академия офтальмологии; Американская ассоциация сертифицированных ортоптистов. Исследование красного рефлекса у новорожденных, младенцев и детей [опубликовано исправление в Pediatrics. 2009;123(4):1254]. Педиатрия . 2008;122(6):1401–1404.
18. Профилактика неонатальной офтальмии. В: Пикеринг Л.К., изд.Красная книга: Отчет Комитета по инфекционным заболеваниям за 2009 г. 29-е изд. Элк-Гроув-Виллидж, Иллинойс: Американская академия педиатрии; 2012: 880–882.
19. Робб Р.М. Врожденная непроходимость носослезного канала. Ophthalmol Clin North Am . 2001;14(3):443–446, viii.
20. Американская академия педиатрии, Объединенный комитет по слуху младенцев. Заявление о позиции на 2007 год: принципы и рекомендации по раннему выявлению нарушений слуха и программам вмешательства. Педиатрия .2007;120(4):898–921.
21. Харрис Дж., Каллин Б, Роберт Э. Эпидемиология анотии и микротии. Дж Мед Жене . 1996;33(10):809–813.
22. Рот Д.А., Хильдесхаймер М, Барденштейн С, и другие. Преаурикулярные кожные метки и ушные ямки связаны с необратимым ухудшением слуха у новорожденных. Педиатрия . 2008;122(4):e884–e890.
23. Леунг А.К., Робсон ВЛ.Ассоциация преаурикулярных синусов и почечных аномалий. Урология . 1992;40(3):259–261.
24. Хилсон Д. Пороки развития уха как признак пороков развития мочеполовой системы. Бр Мед J . 1957; 2 (5048): 785–789.
25. Ван РУ, Эрл Д.Л., Рудер РО, Грэм Дж. М. мл. Синдромальные аномалии уха и УЗИ почек. Педиатрия . 2001;108(2):e32.
26. Кугельман А, Туби А, Бадер Д, Химио М, Дабба Х.Преаурикулярные метки и ямки у новорожденных: роль УЗИ почек. J Педиатр . 2002;141(3):388–391.
27. Ван РУ, Эрл Д.Л., Рудер РО, Грэм Дж. М. мл. Синдромные аномалии уха и УЗИ почек. Педиатрия . 2001;108(2):E32.
28. Дешпанде С.А., Уотсон Х. УЗИ почек не требуется у детей с изолированными незначительными аномалиями уха. Arch Dis Child Fetal Neonatal Ed .2006;91(1):F29–F30.
29. Майер К.М. III, Хлопок РТ. Заложенность носа у детей. Педиатрия . 1983;72(6):766–777.
30. Хенгерер А.С., Брикман ТМ, Джеякумар А. Атрезия хоан: эмбриологический анализ и эволюция лечения, 30-летний опыт. Ларингоскоп . 2008;118(5):862–866.
31. Мюллер Д.Т., Калланан В.П. Врожденные аномалии ротовой полости. Отоларингол Clin North Am . 2007;40(1):141–160, vii.
32. Форленца ГП, Черный рай Нью-Мексико, Макнамара Э.Г., Салливан СЭ. Анкилоглоссия, исключительно грудное вскармливание и задержка развития. Педиатрия . 2010;125(6):e1500–e1504.
33. Месснер А.Х., Лалакеа мл. Анкилоглоссия: противоречия в менеджменте. Int J Педиатр Оториноларингол . 2000;54(2–3):123–131.
34. Баллард Дж. Л., Ауэр К.Э., Хури Дж.С.Анкилоглоссия: оценка, частота и влияние френулопластики на диаду грудного вскармливания. Педиатрия . 2002;110(5):e63.
35. Фишер Д.М., Соммерлад БК. Заячья губа, расщелина неба и небно-глоточная недостаточность. Пласт Реконстр Хирург . 2011;128(4):342e–360e.
36. Ченг Дж.С., Вонг М.В., Тан СП, Чен ТМ, Шум С.Л., Вонг ЭМ. Клинические детерминанты исхода мануального растяжения при лечении врожденной мышечной кривошеи у детей раннего возраста.Проспективное исследование восьмисот двадцати одного случая. J Bone Joint Surg Am . 2001;83-А5:679–687.
37. Сюй Т.Ю., Хун ФК, Лу Ю.Дж., и другие. Неонатальный перелом ключицы: клинический анализ заболеваемости, предрасполагающие факторы, диагностика и исход. Ам Дж Перинатол . 2002;19(1):17–21.
38. Рен С, Рейнхард З, Хаваджа К. Двадцатилетние тенденции диагностики угрожающих жизни неонатальных сердечно-сосудистых пороков развития. Arch Dis Child Fetal Neonatal Ed . 2008;93(1):F33–F35.
39. Долбек К., Мик СЗ. Врожденный порок сердца. Emerg Med Clin North Am . 2011;29(4):811–827, vii.
40. Мале ВТ, Мартин ГР, Бикман РХ III, Морроу WR; Секция кардиологии и кардиохирургии Исполкома. Одобрение рекомендаций Министерства здравоохранения и социальных служб по пульсоксиметрическому скринингу критических врожденных пороков сердца. Педиатрия . 2012;129(1):190–192.
41. Центры по контролю и профилактике заболеваний. Скрининг критических врожденных пороков сердца. http://www.cdc.gov/ncbddd/pediatricgenetics/pulse.html. По состоянию на 22 апреля 2014 г.
42. Мачадо Л.У., Фиори Х.Х., Балдиссеротто М, ПК Рамос Гарсия, Виейра АС, Фиори РМ. Дефицит сурфактанта при транзиторном тахипноэ новорожденных. J Педиатр . 2011;159(5):750–754.
43. Хермансен С.Л., Лора КН. Дыхательная недостаточность у новорожденного. Семейный врач . 2007;76(7):987–994.
Шкала оценки поведения новорожденных Brazelton — обзор
B Шкала оценки поведения новорожденных
Очень важным отличием NBAS от неврологического обследования Прехтля является точка зрения на более активную роль, которую Brazelton (1995) приписывает новорожденному в экзамен. Например, Прехтл считает состояния непроизвольными режимами нервной активности, в то время как Бразелтон ценит способность новорожденных контролировать уровни стимулов, используя состояния сознания для адаптации к окружающей среде.Неврологическое обследование Prechtl предназначено для того, чтобы отличить нормальных детей от отклонений от нормальных или между оптимальными результатами и сниженной оптимальностью (Prechtl, 1982). NBAS была разработана для изучения индивидуальных различий и получения комплексного профиля неонатального поведения, включая компетенции и сильные стороны, а также для выявления проблемных областей или отклонений (Brazelton and Nugent, 1995). Бразелтон добавил «сонливость» в качестве третьего отдельного состояния рядом с (1) «глубоким сном», (2) «легким сном», (4) «тихой тревогой», (5) «активной тревогой» и (6) «плачущим». .
NBAS состоит из 28 поведенческих вопросов, оцениваемых по 9-балльной шкале, и 18 рефлекторных вопросов, оцениваемых по 4-балльной шкале для оценки неврологического статуса. Во втором издании были добавлены семь пунктов, чтобы обобщить качество реакции ребенка и количество информации, необходимой от исследователя для организации реакций новорожденного. Экзамен состоит из различных пакетов заданий: привыкание, моторно-оральный, туловищный, вестибулярный и социально-интерактивный. Факторный анализ элементов NBAS выявил социально-интерактивное измерение, измерение состояния раздражения и двигательное измерение (Brazelton and Nugent, 1995).Чаще всего оценки сводятся к семи кластерам: привыкание, ориентация, моторика, диапазон состояний, регуляция состояния, вегетативная стабильность и рефлексы (Lester et al., 1982).
Ключевым аспектом NBAS является то, что экзаменатор должен способствовать выполнению и организационным навыкам ребенка, что повышает важность взаимодействия во время обследования. Следовательно, необходима подготовка (как и в случае других обследований), чтобы научиться проводить обследование стандартизированным образом, а также научиться чувствовать себя комфортно при обращении с ребенком и добиваться наилучших результатов у младенца.Достаточная межоценочная надежность с разницей в 1 балл по 9-балльной шкале, рассматриваемая как допустимая, должна быть достигнута в процессе обучения (Brazelton and Nugent, 1995).
Надежность между тестами и повторными тестами была обнаружена для NBAS с корреляциями от низкой до умеренной. Более важно то, что это считается менее подходящей концепцией для детального обследования, такого как NBAS, ввиду быстрого развития и изменений, которые происходят и должны происходить в неонатальном периоде.Оценочные паттерны изменений в течение первого месяца по данным NBAS на 3, 14 и 30 дни после родов, так называемые кривые восстановления, отражающие приспособление к внеутробной среде после рождения, сами по себе могут выявить важную характеристику функционирования и способности (Лестер, 1984). Бразелтон и его коллеги выступают за повторное применение весов, чтобы зафиксировать весь спектр поведения младенца.
Такое же понимание быстрых изменений в периоде новорожденности, а также подробное наблюдение индивидуальных различий, а не диагноз, такой как «нормальный» или «аномальный», исключает высокие ожидания в отношении прогностической достоверности.Тем не менее, некоторые взаимосвязи между кластерами NBAS и более поздними тестами развития или показателями темперамента и интерактивного поведения матери и ребенка были описаны и обобщены Brazelton and Nugent (1995).
С годами в клинической практике стало понятно, что NBAS предоставляет хорошую возможность для развития отношений между родителями и исследователем в демонстрации и интерпретации значения поведения ребенка и последствий для ухода. Когда NBAS используется в таких клинических сессиях, родителей призывают делиться своими чувствами или опасениями на протяжении всего обследования (Brazelton and Nugent, 1995).Таким образом, экзамен NBAS становится сеансом интервенции. Было проведено несколько исследований по оценке эффекта такого вмешательства со смешанными результатами (см. обзор Brazelton and Nugent, 1995). Опять же, авторы предупреждают, что надежды на эффективное вмешательство не должны быть слишком высокими для одного сеанса с NBAS. Wolke (1995) описывает подход к систематическому вмешательству, указывая на принципы заботы, в том числе о применении NBAS. Другой подход описан Keefer (1995), который описывает, как пункты NBAS могут быть интегрированы в рутинное медицинское обследование.Это позволяет практикующему врачу повысить психологическую и образовательную ценность обследования, рассказывая наблюдения родителям и оценивая поведение младенца примерно как оптимальное, среднее, тревожное или ненормальное. В последних двух случаях показаны, соответственно, повторный скрининг и дополнительные оценки.
NBAS широко используется в исследовательских целях. Было проведено сравнение показателей NBAS между группами детей, подверженных риску проблем в развитии, и контрольными группами, см. также обзор Brazelton and Nugent (1995).В нашем собственном исследовании в Амстердаме группа младенцев, подвергшихся внутриутробному воздействию героина, метадона и кокаина, была дважды обследована с помощью NBAS после лечения симптомов отмены и сравнивалась с контрольной группой, не употреблявшей наркотики. Никаких групповых различий не было обнаружено с NBAS в гестационном возрасте 40 недель, но в 44 недели доношенные младенцы, подвергшиеся воздействию наркотиков, показали меньшую способность к ориентации, особенно в визуальных предметах (van Baar et al., 1989).
Несколько исследований с использованием отчета NBAS о взаимосвязи доза-реакция у младенцев, пренатально подвергшихся воздействию кокаина, отражающих более высокий нейроповеденческий риск у младенцев с более сильным воздействием, которые демонстрируют более низкие двигательные способности и регуляцию состояний, меньшую автоматическую стабильность и большую возбудимость (Delaney-Black et al. ., 1996; Martin и др., , 1996; Tronic и др., , 1996).
Что такое оценка по шкале Апгар? (для родителей)
Что такое оценка по шкале Апгар?
Оценка по шкале Апгар проводится новорожденным вскоре после рождения. Этот тест проверяет частоту сердечных сокращений ребенка, мышечный тонус и другие признаки, чтобы определить, требуется ли дополнительная медицинская помощь или неотложная помощь.
Младенцы обычно проходят тест дважды: через 1 минуту после рождения и еще раз через 5 минут после рождения.Если есть опасения, ребенок может пройти тест еще раз.
Что он проверяет?
Оценка по шкале Апгар измеряет пять параметров для проверки здоровья ребенка. Каждый оценивается по шкале от 0 до 2, где 2 — лучший результат:
.- А Внешний вид (цвет кожи)
- P пульс (частота сердечных сокращений)
- G реакция гримасы (рефлексы)
- А активность (мышечный тонус)
- R дыхание (частота дыхания и усилие)
Врачи, акушерки или медсестры суммируют эти пять факторов для получения оценки по шкале Апгар.Баллы находятся в диапазоне от 10 до 0. Десять — это наивысший возможный балл, но немногие младенцы получают его. Это потому, что у большинства детей руки и ноги остаются синими, пока они не согреются.
Что означает оценка моего ребенка?
Ребенок, набравший 7 или более баллов по тесту, считается здоровым. Более низкий балл не означает, что ваш ребенок нездоров. Это означает, что вашему ребенку может потребоваться немедленная медицинская помощь, например, аспирация дыхательных путей или кислород, чтобы помочь ему или ей лучше дышать.Совершенно здоровые дети иногда имеют более низкий балл, чем обычно, особенно в первые несколько минут после рождения.
Немного низкий балл (особенно на 1 минуте) является обычным явлением, особенно у новорожденных:
Через 5 минут после рождения дети снова проходят тест. Если поначалу у ребенка был низкий балл, и ему не стало лучше, или есть другие проблемы, врачи и медсестры продолжат оказание необходимой медицинской помощи. Они будут внимательно следить за ребенком.
Что делать, если у моего ребенка низкий балл?
Многие дети с низкими баллами здоровы и прекрасно себя чувствуют после того, как привыкли к жизни вне матки.
Если ваш врач или акушерка обеспокоены баллами вашего ребенка, они дадут вам знать и объяснят, как чувствует себя ваш ребенок, что может вызывать проблемы (если они есть) и какой уход им оказывается.
Что еще я должен знать?
Этот тест помогает медицинским работникам определить общее физическое состояние новорожденного, чтобы они могли быстро решить, нуждается ли ребенок в немедленной медицинской помощи. Он не предназначен для прогнозирования здоровья, поведения, интеллекта, личности или исхода ребенка в долгосрочной перспективе.
Со временем, чтобы приспособиться к новым условиям и получить любую необходимую медицинскую помощь, большинство младенцев чувствуют себя очень хорошо.
Оценки для новорожденных
После рождения новорожденных тщательно проверяют на наличие проблем или осложнений. На протяжении всего пребывания в больнице врачи, медсестры и другие медицинские работники постоянно оценивают каждого младенца на предмет изменений в состоянии здоровья и признаков болезни.
Одной из первых оценок является оценка ребенка по шкале Апгар.Через одну и пять минут после рождения у младенцев проверяют частоту сердечных сокращений и дыхания, мышечный тонус, рефлексы и цвет. Это помогает выявить детей с затрудненным дыханием или другими проблемами, требующими дальнейшего ухода.
Полное медицинское обследование
Поскольку вес при рождении является важным показателем здоровья, младенцев ежедневно взвешивают в роддоме. Это указывает на их рост, а также на их потребности в жидкости и питании. Новорожденные дети могут потерять до 10 процентов своего веса при рождении.
Кроме того, каждый новорожденный проходит полное медицинское обследование. Медицинские работники оценивают жизненно важные показатели, включая температуру, пульс и частоту дыхания. Они также проверяют общий вид младенца с головы до ног, рассматривая все: от мягких пятен на черепе до характера дыхания, кожной сыпи и движений конечностей. Также будут измерены окружность головы вашего ребенка, окружность живота и длина тела.
Зрелость вашего ребенка
Оценка зрелости полезна для удовлетворения потребностей ребенка, если сроки беременности неизвестны.Например, очень маленькие дети на самом деле могут быть более зрелыми, чем кажутся по размеру, и могут нуждаться в другом уходе, чем недоношенные дети.
Часто используется обследование, называемое исследованием Дубовица/Балларда для определения гестационного возраста. Эта проверка оценивает внешний вид ребенка, текстуру кожи, двигательную функцию и рефлексы. Компонент физической зрелости экзамена проводится в течение первых двух часов после рождения. При этом рассматриваются кожа, глаза, уши, грудь, половые органы и ступни вашего ребенка, поскольку эти участки тела выглядят по-разному на разных стадиях зрелости.
Затем, в течение 24 часов после родов, при обследовании Дубовица/Балларда исследуются шесть аспектов нервно-мышечной системы ребенка. К ним относятся:
Поза
Насколько руки могут быть согнуты по направлению к запястью
Насколько руки возвращаются в согнутое положение
Насколько вытянуты колени
Как далеко можно перемещать локти поперек груди
Насколько близко можно ставить ноги к ушам
Дополнительные анализы
После рождения всем новорожденным закапывают глазные капли или мазь с антибиотиком.Это требуется по закону для защиты ребенка от неизвестной гонореи у матери.
Большинству младенцев также делают инъекцию витамина К в верхнюю часть бедра. Витамин К является важным компонентом свертывания крови. Инъекция помогает предотвратить серьезную проблему, называемую кровотечением из-за дефицита витамина К.
Наконец, почти всем новорожденным проводят простой анализ крови для выявления заболеваний, которые не проявляются сразу после родов. Некоторые из этих нарушений являются генетическими, метаболическими, связанными с кровью или гормонами.Ваш новорожденный также может пройти проверку слуха.
Все эти обследования являются важными способами узнать о благополучии вашего ребенка при рождении. Выявив любые проблемы, лечащий врач вашего ребенка может спланировать наилучший уход.
Шкала оценки поведения новорожденных T. Berry Brazelton
Четыре ключевых задачи развития
NBAS, разработанная в 1970-х годах, оценивает четыре ключевые задачи развития новорожденного (от рождения до двух месяцев).В порядке приоритета врач оценивает, насколько хорошо ребенок может:
1. Регулировать вегетативные (автоматические) функции, особенно дыхание и регулирование температуры.
2. Контроль двигательной (мышечно-двигательной) системы как произвольных движений, так и рефлексов. Младенцы могут сосредоточить свою двигательную активность, чтобы получить то, что им нужно от своих опекунов, и могут успокоиться и успокоиться, когда это необходимо.
3. Контролировать их «состояние» сознания — будь то бодрствование, плач или сон.Малыши, умеющие контролировать свое состояние, могут игнорировать посторонние шумы и, например, спокойно спать.
4. Общение с опекунами и другими людьми. Поскольку новорожденные не могут использовать язык, они используют взгляд и другие языки тела для общения с окружающими их людьми.
В любой момент, если ребенок борется с задачей развития, у него не будет достаточно энергии для эффективного решения следующей, более сложной задачи в списке. Это означает, что ребенок, который регулярно пытается дышать, не сможет контролировать свои мышечные движения, плавно переходить от сна к бодрствованию или общаться со своими родителями.
Зачем использовать NBAS?
NBAS дает родителям рекомендации о том, как помочь своим новорожденным в выполнении задач, с которыми они борются. Например, новорожденному, у которого проблемы с моторикой, может потребоваться больше поддержки и успокоения, чтобы успокоиться; малышу, который с трудом контролирует свое состояние, может понадобиться особенно тихая комната; ребенку, который борется с социальным взаимодействием, возможно, потребуется показать одно лицо, чтобы сосредоточиться на нем за раз, а не целую комнату лиц сразу или даже одно сразу за другим.
Родители знают, что их ребенок уникален и индивидуален. Но они могут не знать точно, что нужно их новорожденному (младенцу в возрасте до четырех недель) для максимально эффективного и счастливого развития. NBAS — важная дорожная карта для родителей.
NBAS на практике
Следует ли вам беспокоиться, если ваш врач предлагает обследование NBAS для вашего новорожденного? Нисколько! Поскольку все дети развиваются по своему индивидуальному графику, ваш врач может использовать оценку NBAS, чтобы определить, как лучше всего поддерживать новорожденного, который развивается медленнее, чем предсказывают стандартные таблицы, в одной или нескольких из четырех областей оценки.NBAS — не лучший способ определить наличие неврологических расстройств, таких как аутизм, симптомы которого обычно проявляются намного позже. Предложение запланировать оценку NBAS не является признаком того, что с развитием вашего новорожденного что-то не так.
Ваш врач может также порекомендовать пройти обследование NBAS, если вы и ваш супруг особенно нервничаете, впервые родив ребенка, чтобы оказать вам дополнительную поддержку в выполнении родительской роли. NBAS, поскольку она ориентирована на конкретного ребенка, включает в себя гораздо более подробные рекомендации, чем общее информационное руководство по развитию новорожденных.NBAS был создан, чтобы помочь здоровым младенцам получить наилучшее возможное воспитание в соответствии с их индивидуальными потребностями.
Текущая работа Бразелтона
Имя _Томас Берри Брэйзелтон_ звучит знакомо? Возможно, вы видели передачу этого педиатра по кабельному телевидению «Что знает каждый ребенок» или читали одну из его синдицированных колонок. За свою жизнь Бразелтон написал две дюжины книг и сотни научных статей о поведении и развитии новорожденных.
Краткий обзор урока
Шкала Бразелтона для оценки поведения новорожденных (NBAS), включающая как рефлекторные, так и поведенческие элементы, оценивает, насколько хорошо ребенок справился с задачами, связанными с развитием.



 Отсутствие дыхания и крика — 0 баллов — и в этом случае ребенок уже точно не получит оценку даже 7/7 баллов и выше.
Отсутствие дыхания и крика — 0 баллов — и в этом случае ребенок уже точно не получит оценку даже 7/7 баллов и выше. До истечения этого времени ручки и ножки могут сохранять синюшную окраску.
До истечения этого времени ручки и ножки могут сохранять синюшную окраску. При розовой окраске тела, но синюшности рук и ног ребенку выставляется 1 балл. Если кожа тела карапуза полностью розовая, это 2 балла. Поскольку у большинства малышей цвет кожи красный, а синюшность конечностей выявляется очень часто, этот параметр наиболее часто занижает общую сумму по Апгар (детям редко ставят 2 балла).
При розовой окраске тела, но синюшности рук и ног ребенку выставляется 1 балл. Если кожа тела карапуза полностью розовая, это 2 балла. Поскольку у большинства малышей цвет кожи красный, а синюшность конечностей выявляется очень часто, этот параметр наиболее часто занижает общую сумму по Апгар (детям редко ставят 2 балла).
 Оно радует и врачей, и новоиспеченных родителей.
Оно радует и врачей, и новоиспеченных родителей.
 Ему нужна помощь акушеров и более тщательное наблюдение в первые недели после родов. Обычно такие оценки требуют третьего обследования на десятой минуте жизни.
Ему нужна помощь акушеров и более тщательное наблюдение в первые недели после родов. Обычно такие оценки требуют третьего обследования на десятой минуте жизни.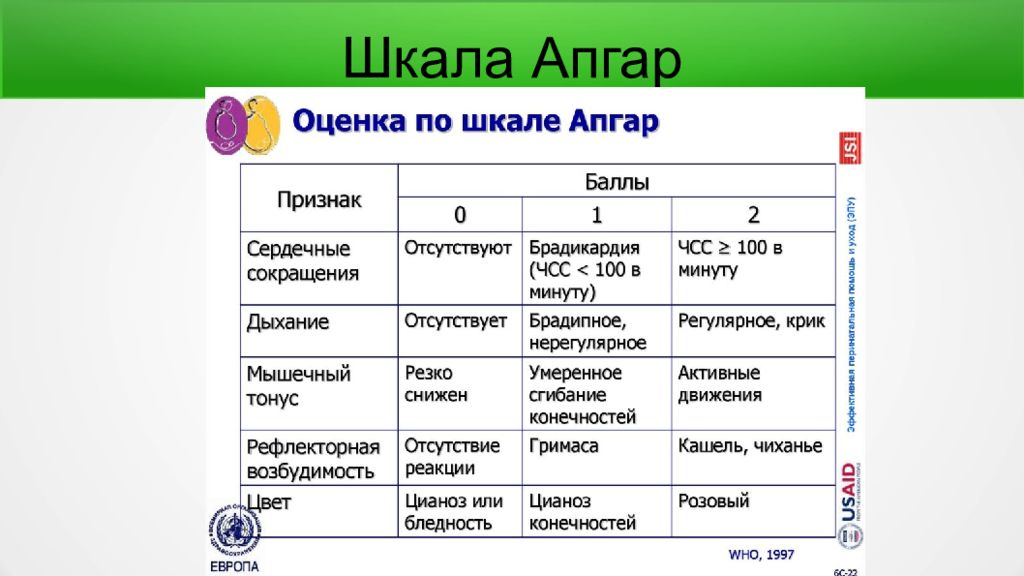 После общего осмотра всем новорожденным проводят и другие обследования (анализ крови, анализ мочи, УЗД и прочие тесты), в результате чего определяется тактика по дальнейшему медицинскому сопровождению крохи.
После общего осмотра всем новорожденным проводят и другие обследования (анализ крови, анализ мочи, УЗД и прочие тесты), в результате чего определяется тактика по дальнейшему медицинскому сопровождению крохи.