симптомы, лечение и 3 совета от педиатра
По статистике, только на территории Российской Федерации синуситом болеет около 10 миллионов человек в год, а по статистике ВОЗ, данное заболевание находится на 5-м месте в мире по обращениям за медицинской помощью.
Сразу нужно отметить, что причиной 90 % синуситов являются вирусы, а остальные 10 % распределены между бактериями, хламидиями, микоплазмами. Так как заболевание имеет прямую связь с бактериальной или вирусной инфекцией, то сезонность соответствует сезонности заболеваний. То есть в осенне-весенний период люди болеют синуситами чаще, чем летом.
Особенности маленьких носиков


Объем носовой полости у грудного ребенка меньше, чем у взрослого. Верхний и нижний отделы носовой полости, в отличие от взрослых, несимметричны. Носовые ходы резко сужены, что и приводит к тяжелому течению ринита у новорожденных деток.
Кости наружного носа и перегородка носа у детей до 3 лет не сформированы полностью, по этой причине переломы костей носа бывают редко.
Околоносовые пазухи у детей формируются вместе с костями лицевого черепа. К рождению малыша у него развита только решетчатая пазуха, в то время как верхнечелюстные, лобные и клиновидные пазухи еще не развиты. До 6 лет лобные и клиновидные пазухи растут медленно, после 6 — 7 лет начинается их интенсивный рост, и к 14 — 16 годам они достигают размера пазух взрослого человека. Верхнечелюстные синусы при рождении имеют размер 2 мм и начинают формироваться в 3 — 5 лет.
Что такое синусит и каким он бывает?
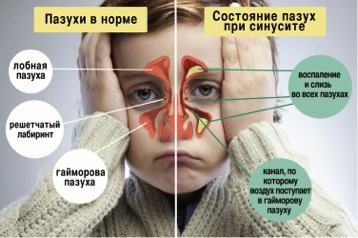
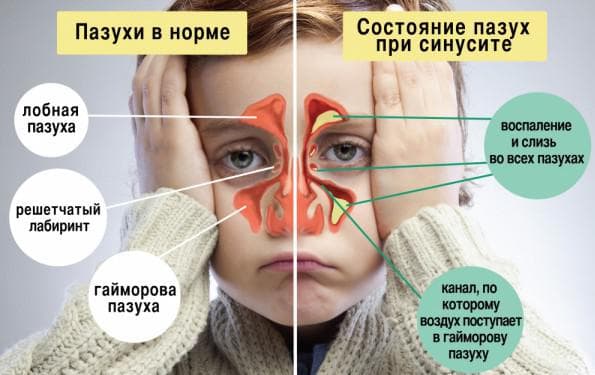
Синусит — воспаление слизистой оболочки околоносовых пазух, название дается в зависимости от пораженной пазухи.
Поражение верхнечелюстной пазухи называется гайморитом, лобной пазухи — фронтитом, ячеек решетчатого лабиринта — этмоидитом, клиновидной пазухи — сфеноидитом.
В зависимости от течения синуситы подразделяются на 3 вида.
- Острый синусит длится около 12 недель с полным выздоровлением.
- Рецидивирующий синусит ставится в случае, когда заболевание обостряется 4 раза за один год, между обострениями нет признаков заболевания.
- Хронический синусит длится более 12 недель.
В зависимости от локализации выделяют следующие типы синусита.
- Сфеноидит — воспаление слизистой оболочки клиновидной пазухи. Встречается редко, но так как пазуха расположена рядом с основанием черепа, может быть очень опасным, способен приводить к тяжелым осложнениям (менингиту, невриту зрительного нерва, абсцессу головного мозга).
Для заболевания характерны такие симптомы, как отек век, боль в глазницах, чувство давления на глаза, нарушение обоняния, гнойные выделения из носа.
- Этмоидит — воспаление ячеек решетчатого лабиринта. Бывает у детей с самого раннего возраста (до трех лет). Часто протекает он изолированно, то есть содержимое из полости не может выйти в носовые ходы. После трех лет этмоидит протекает чаще всего с вовлечением лобной и гайморовой пазух в воспалительный процесс.
Основными симптомами, выдающими болезнь, будут болезненность в углу глаза со стороны воспалительного процесса, отек века, снижение или отсутствие обоняния.
- Фронтит — воспаление слизистой оболочки лобной пазухи. Как мы уже выяснили, развивается эта пазуха у детей только к трем — пяти годам и воспаление в ней возможно только с этого возраста.
Главными опознавательными признаками фронтита будут боль в области лба, нарастающая при наклоне головы вперед, слезотечение, светобоязнь, гнойное отделяемое из носа.
- Гайморит — воспаление слизистой оболочки верхнечелюстной пазухи. Болеют им дети с трех лет, так как только к этому возрасту данные структуры носа частично формируются.
Протекание гайморита у детей разных возрастов
О том, как протекает гайморит у детей разных возрастов, мы поговорим более конкретно, так как распознать гайморит у ребенка бывает довольно сложно. Особенно если ребенок маленький и не может толком объяснить, что его беспокоит.


Гайморит у ребенка 3 лет
После трех лет вероятность гайморита у детей возрастает. Болеют дети с высокой температурой, выше 38,5 ˚С, носик заложен. Появляются симптомы после того, как ребенок уже переболел вирусной или бактериальной инфекцией, то есть температура повышается повторно, идет «второй волной». Выделения из носа обычно желтые или серые, ребенок вялый, не интересуется игрушками, аппетит снижен.
Симптомы гайморита у детей 5 лет
Развитие заболевания в пять лет мало чем отличается от трехлетнего возраста, малыши жалуются на головную боль, предпочитают сон играм, температура тела выше 38,5 ˚С.
Симптомы гайморита у подростков
Гайморит у подростков протекает как у взрослых людей. После простудного заболевания повышается температура тела, появляется чувство ломящей или распирающей боли в лице, усиливаются выделения из носа, обоняние исчезает.
Так как подростки более критичны к своему состоянию, распознать у них болезнь проще, чем у детей трех или пяти лет. Впрочем, подростки склонны замалчивать свои болезни и тем самым затягивать с лечением, а это может привести к тяжелым осложнениям.
Причина всех синуситов по сути своей одна — нарушение оттока секрета из носовых ходов, а провоцировать это нарушение могут следующие факторы:
- искривление носовой перегородки;
- полипы носа, травмы носа;
- аллергический ринит;
- кариес;
- остеомиелит верхней челюсти;
- неправильное сморкание;
- неправильная техника промывания носа при рините.
Гайморит у детей: симптомы и лечение
Клиническая картина


Подводя итог, для гайморита характерны следующие симптомы.
- Повышение температуры тела выше 38,5 ˚С, особенно у маленьких детей, температура будет трудно сбиваться.
- У малышей обращает на себя внимание вялость и отсутствие интереса к игрушкам, у взрослых это чувство слабости, сонливость.
- Заложенность носа, обильное истечение слизи гнойного характера.
- Чувство ломоты в лице.
- Заложенность ушей, иногда боль в ушах.
- Головная боль.
- У малышей могут отмечаться увеличение лимфатических узлов, явления тонзиллита.
Лечить гайморит можно как дома, так и в стационаре. Это зависит от тяжести состояния, но консультация и наблюдение врача обязательны.
Особенности лечения
Сейчас для лечения гайморита у детей используется достаточно много препаратов.


- Антибактериальные препараты различных групп: Амоксициллин, Цефуроксим, Азитромицин. Выбор антибиотика зависит от чувствительности возбудителя к препарату. Именно по этой причине не нужно заниматься самолечением.
- Также для лечения могут назначить кортикостероидные препараты. Используются они для уменьшения отека и объема выделяемого секрета.
- Мукоактивные препараты, такие как Синупрет. Эти препараты уменьшают выраженность отека, облегчают выведение слизи из носа.
- Иммуномодуляторы. Например, Бронхоммунал, ИРС-19.
- Сосудосуживающие капли. У маленьких детей практически не используют в связи с анатомическими особенностями. У детей старшего возраста с осторожностью, непродолжительным курсом (3 — 5 дней).
- Жаропонижающие (по показаниям).
- Противоаллергические препараты. Споров о применение этих средств при синуситах сейчас достаточно много, необходимость их приема должен решить врач.
Лечение гайморита не всегда обходится без неприятных процедур, вспоминать о которых многие не хотят.
- Ирригация или «кукушка».
Выполняется процедура только в условиях ЛОР-кабинета врачом или медицинской сестрой. Вначале слизистая носа обезболивается, пациент находится в положении полулежа, голова наклонена на 45 градусов. Затем поочередно промывают каждую ноздрю, помещая в одну шприц с раствором для промывания, а в другую — трубочку для удаления слизи. Для лучшего промывания пазух пациент должен произносить «ку-ку». Процедура проводится только с 7 лет. Эпилептикам, беременным, людям, склонным к носовым кровотечениям, процедура тоже не рекомендована.
- Пункция или прокол гайморовых пазух.
Используют ее как с лечебной, так и с диагностической целью. При проколе из пазухи удаляют содержимое, делают посев выделенного секрета для уточнения причины гайморита. Затем пазуху промывают изотоническим раствором, при показаниях вводят лекарственные препараты.
Существует распространенный миф, что если один раз сделать прокол, то человек все время будет болеть гайморитом. Это не так. Прокол не переводит заболевание в хроническую форму, причиной этого являются другие факторы. Такие, как искривленная носовая перегородка, аденоидит, хронический отек слизистой носовой полости. Частые проколы, если уже имеется хронический гайморит, могут только привести к повреждению слизистой оболочки и нарушению ее функций.
В последние годы пункцию используют только по строгим показаниям.
- Существует также метод дренирования пазухи. В этом случае делается прокол пазухи и вводится дренаж, процедура производится также по показаниям.
Режим и диета при гайморите у ребенка
Как и при любом другом заболевании, необходимо соблюдать размеренный режим дня, по возможности уменьшить количество подвижных игр и заменить их спокойными. Необходимо часто проветривать и увлажнять помещение.


Диета должна быть с большим количеством овощей и фруктов, следует уменьшить количество потребляемой соли, исключить все аллергены.
Осложнения гайморита у детей
Самым частым осложнением является отит. Содержимое из носа по задней стенке глотки затекает в евстахиевы трубы и вызывает их воспаление. А самыми опасными по праву можно считать менингоэнцефалит и абсцесс головного мозга, так как эти осложнения приводят к смерти или инвалидизации ребенка.
Диагностика
Для диагностики используют метод рентгенографии, диагностическую пункцию, УЗИ. Осмотр ребенка ЛОР-врачом играет немалую роль в постановке диагноза.
Чего не нужно делать при лечении гайморита? Памятка родителям
- Затягивать с лечением и обращением к врачу.
- Греть пазухи яйцом или проводить согревающие процедуры.
- Закапывать в нос, особенно ребенку, сомнительные настойки и капли на основе чеснока и лука.
Заключение
Таким образом, гайморит можно по праву считать одним из серьезных и частых заболеваний, поэтому лечение проводить необходимо под контролем врача. Самолечение при данном заболевании в лучшем случае может привести вас в больницу. Что же касается страха перед антибиотиками и проколами, то, соотнеся их и риски осложнений, нужно склониться к проведению не самых приятных медицинских процедур.
симптомы и лечение у детей
 Гайморит у детей – проблема достаточно распространенная. Нередко родители боятся этого диагноза, считая заболевание серьезным и даже опасным. Однако специалисты говорят, что при своевременном и грамотном лечении справиться с воспалением гайморовых пазух в большинстве случаев удается довольно быстро. Обязательное условие – на протяжении всего заболевания ребенок должен находиться под постоянным наблюдением доктора. Только врач сможет подобрать наиболее эффективные препараты для борьбы с инфекцией в синусах, ликвидации симптомов, решить вопрос о необходимости хирургического вмешательства, проведения физиотерапевтических процедур и т.п.
Гайморит у детей – проблема достаточно распространенная. Нередко родители боятся этого диагноза, считая заболевание серьезным и даже опасным. Однако специалисты говорят, что при своевременном и грамотном лечении справиться с воспалением гайморовых пазух в большинстве случаев удается довольно быстро. Обязательное условие – на протяжении всего заболевания ребенок должен находиться под постоянным наблюдением доктора. Только врач сможет подобрать наиболее эффективные препараты для борьбы с инфекцией в синусах, ликвидации симптомов, решить вопрос о необходимости хирургического вмешательства, проведения физиотерапевтических процедур и т.п.
В то же время, неадекватная терапия – например, лечение гайморита у детей в домашних условиях без консультации врача, бесконтрольное использование народных методов — чревато очень серьезными последствиями, вплоть до гибели малыша. Необходимо помнить, что опасные осложнения, такие как поражение оболочек мозга (менингит, энцефалит), распространение инфекции по организму (сепсис) в силу физиологических особенностей ребенка нередко развиваются гораздо быстрее, чем у взрослого человека.
В данной статье мы поговорим о том, что делать, если у ребенка гайморит, его симптомы и лечение у детей, о методах диагностики и профилактики, а также постараемся ответить на вопросы, которые чаще всего задают родители.
Автор статьи: врач-педиатр Климова В.В.
Содержание:
- С какого возраста может быть гайморит у детей?
- Причины возникновения
- Симптомы и признаки гайморита у детей
- Диагностика гайморита
- Лечение гайморита у детей
- Промывание носа
- Профилактика гайморита у детей
- Ответы на часто задаваемые вопросы
- Список использованной литературы
С какого возраста может быть гайморит у детей?

Дело в том, что из всех синусов к моменту рождения у ребенка оказываются сформированы только решетчатые пазухи. Гайморовы пазухи присутствуют (они закладываются на 3 месяце внутриутробного развития), однако имеют очень маленький размер – в значительной степени они формируются лишь к пяти-семи годам, а к 12-13 годам их формирование завершается. Лобных пазух у новорожденного ребенка нет, они заканчивают формирование лишь к семи-восьми годам.
Способность детей легко простужаться при контакте с холодным воздухом во многом связана как раз с неразвитостью синусов – ведь в пазухах воздушный поток, замедляясь, согревается и увлажняется перед тем, как отправиться по дыхательным путям в легкие. В то же время именно по причине отсутствия сформированных гайморовых и лобных пазух гайморит очень редко диагностируется у детей младше 4-5 лет, а воспаление лобной пазухи практически не встречается у детей, не достигших семилетнего возраста. Поэтому, когда у родителей возникает вопрос, может ли быть гайморит у ребенка 3 лет и каковы его симптомы, специалисты отвечают, что в данном случае речь, идет, скорее всего, об обычном насморке или же воспалении решетчатых пазух (точнее установить диагноз поможет обследование у специалиста).
К анатомо-физиологическим особенностям строения пазух у детей относится узость канальцев (соустий), соединяющих гайморовы пазухи и носовые ходы. Именно поэтому у ребенка, особенно если речь идет о дошкольнике, вирусный гайморит, легче переходит в бактериальный (катаральный или гнойный), так как нарушение оттока из синусов развивается быстрее. Такой ускоренной динамике развития гнойного процесса в пазухах способствует и другая особенность – в детском возрасте слизистая носа и синусов более рыхлая, снабжена большим количество капилляров и лимфатических сосудов (по сравнению со взрослыми), что также создает благоприятные условия для быстрого развития отека.
Среди других факторов, предрасполагающих к развитию воспаления в гайморовых пазухах в детском возрасте – незрелость иммунной системы, определяющая склонность к респираторным инфекциям; обилие лимфоидной ткани в носоглотке, которая часто вовлекается в воспалительный процесс и становится источником хронической инфекции; склонность к аллергическим реакциям, которые также создают условия для воспалительного процесса в синусах.
 Чаще всего у ребенка развивается двухсторонний гайморит – это также одна из особенностей течения болезни у детей. Возникновение воспаления в одной пазухе без вовлечения в процесс другой – большая редкость. Кроме того, в детском возрасте чаще единовременно поражаются несколько пазух – развиваются полисинуситы. Так, у детей 4-7 лет гайморит часто сочетается с воспалением решетчатых пазух – этмоидитом, а у ребятишек, достигших семилетнего возраста, – с фронтитом (воспалением лобных пазух).
Чаще всего у ребенка развивается двухсторонний гайморит – это также одна из особенностей течения болезни у детей. Возникновение воспаления в одной пазухе без вовлечения в процесс другой – большая редкость. Кроме того, в детском возрасте чаще единовременно поражаются несколько пазух – развиваются полисинуситы. Так, у детей 4-7 лет гайморит часто сочетается с воспалением решетчатых пазух – этмоидитом, а у ребятишек, достигших семилетнего возраста, – с фронтитом (воспалением лобных пазух).
Еще одна особенность: осложнения синуситов (переход воспалительного процесса на другие органы) у детей развиваются гораздо быстрее, чем у взрослых людей, что также связано с обилием кровеносных и лимфатических сосудов в данной области.
Причины возникновения
Причины возникновения, симптомы гайморита у детей схожи с таковыми у взрослых людей (подробнее о них можно прочитать здесь). Однако течение воспалительного процесса в гайморовых пазухах в детском возрасте имеет и свои особенности, связанные с анатомическими и физиологическими нюансами.
Каковы причины гайморита у детей? В 70-80% острый синусит является осложнением вирусной инфекции. Вирус, поражающий слизистую оболочку полости носа, практически всегда проникает и в пазухи, приводя к развитию воспаления в них. Известный врач-педиатр Е.О. Комаровский считает, что при любой вирусной инфекции, сопровождающейся насморком, в воспалительный процесс вовлекаются также гайморовы пазухи, то есть развивается вирусный гайморит. Однако при этом состоянии классических симптомов гайморита (боли, чувства давления в области пазух) не наблюдается – до тех пор, пока слизь из синусов по соустьям свободно стекает в полость носа.
Если же эвакуация отделяемого из пазухи нарушается (чаще всего это связано с отеком стенок канальца, идущего из гайморовой пазухи в носовую полость, вызванных воспалительным процессом), в ней начинает накапливаться жидкость. Кроме того, вирусные агенты повреждают слизистую оболочку носовых ходов и синусов, нарушают защитные барьеры, что создает условия для развития бактериальной инфекции. Таким образом, вирусная инфекция служит лишь толчком к развитию гайморита, фактором, создающим условия для развития воспаления, вызванного бактериями. Вероятность перехода воспаления, вызванного вирусами, в бактериальный процесс в пазухах повышается, если присутствует воздействие таких негативных факторов, как общее и местное переохлаждение, нерациональный характер питания у ребенка, стрессовые ситуации.
Нередко гайморит у детей развивается на фоне аллергического ринита. Контакт с аллергеном приводит к отеку слизистой оболочки, нарушению оттока из пазухи. Далее присоединяется бактериальная инфекция и развивается воспалительный процесс.
Предрасполагающим фактором к развитию гайморита у детей может стать травма – ушиб, повреждение перегородки носа может стать тем фоном, на котором разовьется воспаление в гайморовых пазухах. Из-за повреждения в синусе скапливается кровь, далее присоединяется бактериальная инфекция. Ситуация усугубляется, если вследствие травмы произошло смещение костей и хрящей в носовой полости, приведшее к механическому нарушению оттока из пазухи. В такой ситуации создаются условия для развития хронического процесса, справиться с которым можно только устранив повреждения при помощи хирургического вмешательства.
Причиной гайморита у детей могут быть врожденные аномалии строения носовой полости, например, искривлением носовой перегородки. В этой ситуации также нарушается отток из синуса и создаются условия для развития заболевания, которое носит рецидивирующий характер.
Нередко причиной частых гайморитов у детей являются аденоиды. Наличие очага хронического воспаления в носоглотке, затруднение носового дыхания, возникающего вследствие увеличения носоглоточной миндалины – все это создает условия для частых простудных заболеваний, служащих толчком для развития воспаления в гайморовых пазухах.
Воспаление, связанное с наличием очага инфекции в ротовой полости – одонтогенный гайморит. Если у ребенка имеется кариес, парадонтит (особенно, если речь идет о верхних коренных зубах) это может стать причиной хронического воспалительного процесса в гайморовых пазухах.
Наличие хронического очага инфекции в организме. Если у ребенка есть какие-либо хронические воспалительные процессы, например, в почках, в дыхательных путях и т.п., это также может стать причиной развития гайморита. В данной ситуации возбудители приносятся в пазуху с током крови и приводят к развитию воспаления. Ситуация усугубляется тем, что при наличии хронического очага инфекции наблюдается ослабление иммунитета.
Сосудистые нарушения также могут стать предрасполагающим фактором для развития гайморита у детей. Так, при вегето-сосудистой дистонии ухудшается кровоснабжение гайморовых пазух, нарушается питание тканей, снижается местный иммунитет, создаются условия для развития инфекции.
Симптомы и признаки гайморита у детей
Каковы же признаки гайморита у ребенка? Симптомы зависят от возраста, выраженности процесса. Чем младше ребенок, тем сложнее бывает поставить диагноз и тем важнее вовремя обратиться к врачу при первых признаках.
Как выявить симптомы гайморита у ребенка 4-5 лет, чтобы вовремя начать лечение? Несмотря на то, что воспаление гайморовых пазух чаще встречается у детей, достигших пятилетнего возраста, данное заболевание иногда встречается и у четырехлетних малышей. Когда речь идет об этом возрасте, родителям следует обращать внимание, прежде всего, на общие признаки, свидетельствующие об интоксикации, так как малышу еще трудно бывает сформулировать жалобы, связанные с местными проявлениями.
При гайморите у ребенка повышается температура (38-39 °С), меняется поведение: он становится вялым, капризничает, плохо ест, из носа появляется гнойное отделяемое, возможно появление отечности в области проекции пазух. Так как симптомы болезни у детей в этом возрасте неспецифичны, следует быть как можно внимательнее и при малейшем подозрении немедленно показать малыша специалисту!
При развитии гайморита у ребенка 6-7 лет, заболевший, как правило, уже может сформулировать жалобы, позволяющие распознать заболевание: головная боль, усиливающаяся при наклоне головы, боль в области проекции синусов, которая иногда «отдает» в зубы. Может наблюдаться гнойное отделяемое из носа, либо, наоборот, отсутствие отделяемого при ощущении заложенности носа. Кроме того, будет наблюдаться и признаки, свидетельствующие об общей интоксикации: вялость, слабость, лихорадка, бледность, боль в мышцах
Симптомы гайморита у подростков практически тождественны таковым у взрослых. Это головная боль, которая усиливается при резких движениях головы, наклонах, боль в области пазух, зубная боль, становящаяся более выраженной при жевании, отечность в области щек. Гнойное отделяемое из носа или отсутствие отделяемого на фоне заложенности носа, появление гнусавости голоса.
Также к признакам гайморита у подростков относятся лихорадка, вялость, снижение аппетита, бледности и другие общие проявления.
При развитии гайморита у ребенка симптомы болезни, о которых мы говорили выше, как правило развиваются на фоне признаков вирусной инфекции (насморк, который, несмотря на лечение, сохраняется более 7-10 дней). Кроме того, симптомы могут появляться через некоторое время после исчезновения признаков вирусного ринита, что также может свидетельствовать о присоединении бактериальной инфекции.
Диагностика гайморита
Как определить, что у ребенка гайморит? Для того, чтобы поставить диагноз, необходимо в обязательном порядке обратиться к врачу. На первом этапе специалист анализирует жалобы пациента (или сведения о состоянии ребенка, полученные при опросе родителей), проводит осмотр – выявляет зоны болезненности путем перкуссии (простукивания) в области проекции гайморовых пазух, исследует состояние носовой полости при помощи риноскопа.
Как правило, назначается лабораторное обследование – общий анализ крови, позволяющий предположить бактериальный характер заболевания. Это особенно важно при вялом течении заболевания, когда симптомы гайморита у ребенка выражены неявно и повышение содержания лейкоцитов в общем анализе крови может быть едва ли не единственным признаком, позволяющим заподозрить наличие воспалительного процесса в гайморовых пазухах. Кроме того анализ крови (оценка уровня эозинофилов) может помочь врачу заподозрить аллергический характер заболевания.
Среди инструментальных методов диагностики наиболее информативным считается рентгенологическое исследование гайморовых пазух, позволяющее с высокой вероятностью определить наличие воспалительного процесса в синусах. Также используется компьютерная томография – она применяется, скорее, как метод уточнения диагноза.
Важным методом определения причин возникновения гайморита у детей является бактериологическое исследование – оно особенно актуально при затяжном процессе, плохо поддающейся терапии. Для его проведения берется мазок из носа с последующим посевом на питательные среды. Это позволяет выявить возбудителя, вызвавшего воспаление, определить его чувствительность к тому или иному антибиотику. Если исследование содержимого носовой полости не дает достаточно информации (например, концентрация микробов недостаточна, что бывает при вялом течении болезни), может быть проведена диагностическая пункция (прокол) гайморовых пазух. В настоящее время данную процедуру чаще заменяют методом ЯМИК, который также позволяет получить содержимое пазух для бактериологического обследования, и одновременно отличается нетравматичностью и комфортностью для пациента.
Итак, для того, чтобы вовремя распознать гайморит у ребенка и своевременно назначить лечение, требуется комплексное обследование у специалиста. Самое важное, что требуется от родителей – как можно быстрее обратиться к врачу при возникновении признаков болезни. Это особенно актуально, когда речь идет о детях младшего возраста, так как воспалительный процесс и осложнения у них развиваются гораздо быстрее, чем у взрослых.
Лечение гайморита у детей
Чем лечить гайморит у ребенка? Самое главное условие, которое должно соблюдаться– это своевременное обращение к специалисту. Терапия должна осуществляться только под наблюдением врача. Это особенно важно, когда речь идет о ребенке, так как в силу анатомо-физиологических особенностей осложнения у детей развиваются гораздо быстрее.
При лечении гайморита у детей необходимо решить следующие задачи:
Медикаментозная терапия гайморита, в первую очередь, направлена на достижение следующих результатов:
- Устранение очага инфекции (уничтожение болезнетворных микробов, вызывавших воспалительный процесс в гайморовых пазухах)
- Восстановление проходимости канальцев, соединяющих околоносовые синусы и полость носа (уменьшение отечности слизистой оболочки)
- Эвакуация (устранение) содержимого гайморовых пазух
- Разжижение секрета
- Активация процессов регенерации слизистой оболочки, восстановление защитной функции клеток эпителия
- Нормализация местного и общего иммунитета
|
№ п/п |
Задача |
Препараты и методы, позволяющие решить данную задачу |
|---|---|---|
|
1 |
Уничтожение микроорганизмов, вызвавших воспалительный процесс в гайморовых пазухах |
Антибактериальные препараты местного и общего действия |
|
2 |
Восстановление проходимости соустий |
Сосудосуживающие, антигистаминные препараты |
|
3 |
Ликвидация воспалительных явлений |
Противовоспалительные препараты (гормональные и нecтepoидныe) |
|
4 |
Эвакуация слизистого и гнойного содержимого из гайморовых пазух и носовых ходов |
ЯМИК, промывание носа по методу «кукушка», пункция синусов |
|
5 |
Очистка носовых ходов от слизи и гноя |
«Кукушка», промывание носа в домашних условиях |
|
6 |
Разжижение слизи |
Муколитические препараты |
|
7 |
Удаление клеток слизистой оболочки, погибших в результате воспаления, и активация процессов регенерации. |
Физиотерапия (виброакустическая терапия), препараты растительного происхождения |
|
8 |
Нормализация иммунитета |
Местные иммуномодулирующие препараты, иммуномодуляторы системного действия, безбелковая диета, виброакустическая терапия |
Большая часть методов, перечисленных в таблице, направлена на ликвидацию острого процесса в гайморовых пазухах: это мероприятия, помогающие справиться с инфекцией, способствующие удалению слизи и гноя из синусов, ликвидации воспалительных проявлений. В то же время методики, позволяющие восстановить целостность слизистой оболочки и нормализовать местный иммунитет в носовой полости и синусах (п. 7 и 8 таблицы), являются важнейшими этапами терапии, так как именно они позволяют предотвратить рецидивы, то есть возвращение болезни.
Антибактериальная терапия
 Как вылечить гайморит у ребенка? В большинстве случаев базовой является применение антибактериальных препаратов. Именно своевременное и грамотное назначение этих лекарств позволяет оперативно справиться с инфекцией в синусах и избежать осложнений. Антибиотики позволяют уничтожить возбудителей непосредственно в очаге, блокируют их рост и размножение. Решение о выборе препарата, его дозировке и курсе может принимать только лечащий врач – с учетом возраста ребенка, специфики течения процесса, наличия сопутствующих заболеваний, аллергических реакций в анамнезе.
Как вылечить гайморит у ребенка? В большинстве случаев базовой является применение антибактериальных препаратов. Именно своевременное и грамотное назначение этих лекарств позволяет оперативно справиться с инфекцией в синусах и избежать осложнений. Антибиотики позволяют уничтожить возбудителей непосредственно в очаге, блокируют их рост и размножение. Решение о выборе препарата, его дозировке и курсе может принимать только лечащий врач – с учетом возраста ребенка, специфики течения процесса, наличия сопутствующих заболеваний, аллергических реакций в анамнезе.
В ряде случаев – при своевременном начале терапии и легкой степени тяжести процесса, — при лечении гайморита у ребенка назначаются антибиотики местного действия. Это могут быть капли или спреи, в состав которых входит тот или иной антибактериальный препарат. Преимуществом использования таких форм является отсутствие системного воздействия на организм и осложнений, таких как кишечный дисбиоз и т.п. Недостатком таких лекарств является трудности в их проникновении в очаг инфекции – гайморову пазуху, особенно если присутствует нарушение сообщения между синусом или носовой полостью вследствие отека слизистой оболочки или же в силу анатомического дефекта.
Надо сказать, что не все врачи при лечении гайморит у ребенка, считают необходимым применение местных антибактериальных средств. В частности, известный педиатр Е.О. Комаровский в своих выступлениях и работах указывает, что использование ант
Дети гораздо чаще, чем взрослые, подвергаются инфекционным заболеваниям. Гайморит является сложным воспалительным процессом, развивающимся на слизистой оболочке гайморовой пазухи носа.

Болезнь имеет свою классификацию, симптоматику и возникает по определённым причинам.
Если диагностирован гайморит у детей, как лечить болезнь и какими методами, должен решать врач, чтобы не допустить нежелательных осложнений.
Гайморит у ребёнка
 Для этой болезни характерен воспалительный процесс, локализующийся в гайморовой пазухе носа.
Для этой болезни характерен воспалительный процесс, локализующийся в гайморовой пазухе носа.
Верхнечелюстная пазуха сообщается через выводное отверстие с носовой полостью, поэтому воспалительные процессы, идущие в носу, обязательно затронут и полость верхнечелюстной пазухи.
С учётом особенностей организма ребёнка, обыкновенный насморк обязательно повлечёт негативные отклонения в верхнечелюстной пазухе.
Поэтому верно утверждение, что не бывает насморка без гайморита.
Имеются разные формы этого недуга, часть из которых требуют немедленного и квалифицированного лечения, а иные исчезают сами без последствий, через некоторое время.
Часто возникновение гайморита у детей объясняется действием вирусов, особенно в осеннюю и зимнюю пору, когда защитные силы организма слабеют, и инфекция без труда проникает в организм.
Проникнув в организм, вирусы производят разрушение слизистой носа, вызывая отёк. В результате отёка возникает преграда для оттока жидкости. Слизь скапливается внутри пазух и затрудняет дыхание носом.
Что такое гайморовы пазухи?
Черепная коробка маленьких детей имеет некоторые отличия от устройства черепа взрослых людей:
- У ребят моложе 3 лет дно верхнечелюстной пазухи располагается несколько выше, нежели у взрослого.
- У новорождённых гайморова пазуха представлена узкой щелью, которая с развитием ребёнка, постоянно расширяется и со временем приобретает нормальные очертания.
- Примерно с 16 летнего возраста пациента, гайморит развивается так же, как у взрослого человека.
- Смена формы и функциональности пазухи верхней челюсти осуществляется к 4 годам. До достижения четырёх лет о гайморите говорить не приходится.
- Полное развитие пазухи заканчивается к 17 – 19 годам.

Функции
Гайморовой пазухе присущи следующие функции:
- воздухоносные пазушные полости снижают вес костей черепа;
- в результате травм лица выполняет противоударную роль;
- увлажняют, очищают и подогревают вдыхаемый воздух;
- формируют индивидуальный резонанс речи;
- защищают чувствительные к холоду структуры, при осуществлении вдохов и выдохов;
- в пазухе есть клетки чувствительные к изменениям давления.
Для дыхания детей требуется качественный воздух, потому что их пазухи носа не до конца сформированы и не способны справляться с вышеперечисленными функциями. В связи с этим любое похолодание может вызвать заложенность носа.
Причины гайморита у детей
 В качестве главных причин гайморита у детей выступают:
В качестве главных причин гайморита у детей выступают:
- Вирусные респираторные инфекции;
- Иногда болезнь может возникнуть из-за травмы;
- Патологии зубочелюстной системы;
- Отклонения в функционировании эндокринной системы.
Детский гайморит, чаще всего, проходит в катаральном виде – без гноя. Такому гаймориту не требуется лечения, он пройдёт сам, одновременно с насморком.
У более возрастных детей может возникнуть гнойная форма гайморита. Такую болезнь самостоятельно вылечить не получится, потребуется квалифицированное лечение.
Простудный и аллергический насморк в запущенном виде, тоже может стать причиной развития детского гайморита. Ему обычно подвержены дети с ослабленным иммунитетом.
Аденоиды тоже вполне могут стать причиной появления гайморита, так как из-за них может нарушаться носовое дыхание.
Наиболее частыми причинами возникновения этой болезни являются следующие:
- слишком толстая перегородка в носу;
- носовая перегородка искривлена;
- носовые раковины гипертрофированы;
Чтобы быстро вылечить заболевание, надо точно знать причину его возникновения, которые бывают следующими:
 Гайморит, развивающийся вследствие ОРВИ или ОРЗ. В этом случае отток слизи затруднён. В слизистую проникает инфекция, вызывая заболевание гайморитом.
Гайморит, развивающийся вследствие ОРВИ или ОРЗ. В этом случае отток слизи затруднён. В слизистую проникает инфекция, вызывая заболевание гайморитом.- Болезнь может возникнуть на фоне аллергии. Традиционный аллергический ринит, при наличии условий, способен превратиться в гайморит. При таком гайморите сильно отекают пазухи.
- Травмы и ушибы на лице тоже вызывают гайморит. В результате них повреждается целостность носовой перегородки.
- Кариес зубов или стоматит также могут привести к появлению гайморита.
- Гайморит может образоваться из-за предрасположенности ребенка к нему или наследственных заболеваний.
- По причине врожденного искривления носовых пазух.
Виды гайморита
В зависимости от формы этой болезни могут быть характерные симптомы, имеющие отношение к конкретному виду заболевания.
Классификация форм гайморита и их симптоматика зависят от целого ряда факторов.
Болезнь по стадии протекания может быть следующей:
- Острый гайморит. Он имеет хорошо выраженные симптомы, особенно в части выраженности болевых ощущений.
- Хроническая форма. Чтобы воспрепятствовать переходу острой формы течения болезни в эту стадию, надо вовремя приступить к лечению. Симптомы, при хронической форме, не так ярко выражены, периоды ремиссии сменяются рецидивами. Хронический гайморит опасен тем, что в результате него в носовой полости происходят необратимые негативные изменения, из-за которых слизистая оболочка носа теряет всякую защиту.
По локализации воспаления детский гайморит бывает:
- односторонним, когда воспалена только одна пазуха;
- двусторонним, когда инфекцией поражены обе носовые пазухи.

По типу воспалительного процесса гайморит у детей классифицируется следующим образом:
- Катаральная разновидность заболевания. Относится к острой форме гайморита. В результате заболевания может поражаться кость, надкостница или костная ткань. Болезнь протекает без образования гноя в гайморовых пазухах.
- Гнойная стадия. При этом заболевании слизистая оболочка носа очень воспалена, из носа вытекает большое количество тягучего гноя вперемежку с кровью. Гнойный гайморит несложно распознать по противному запаху. Боль, высокая температура тела также имеются. Для этой стадии характерно проявление симптоматики острого и хронического гайморита, но признаки выражены значительно сильнее.
Двусторонний гайморит
Болезнь протекает довольно тяжело. Заложенность носа, при этом, может не сильно беспокоить ребёнка, потому что скопление слизи в пазухах вызывает ощущение слабости, выраженные головные боли, быстрое возрастание температуры и лихорадку.
Если не лечить двусторонний гайморит, то он неминуемо вызовет тяжелейшие последствия. При наличии симптомов надо срочно прибегнуть к помощи врача, иначе простой гайморит превратиться в хронический.
Важно! Двусторонний гайморит – это процесс воспаления, поражающий обе носовые пазухи. Эта форма болезни более сложная и её последствия имеют более тяжелый характер.
 Симптомы:
Симптомы:
- Самый главный симптом этой разновидности гайморита состоит в сильной припухлости в области скул, щек, лба и зубов.
- Это заболевание протекает при сильных головных и челюстных болях, усиливающихся во время еды.
- Щеки больного краснеют, а температура тела возрастает.
Двусторонний гайморит диагностируется с помощью:
- рентгена;
- пункции;
- диафаноскопии.
Односторонний
Односторонний гайморит – это воспалительный процесс слизистой, проходящий в одной из гайморовых пазух. Болезненные ощущения, при этом, возникают в той стороне от носа, которая поражена болезнью.
Симптомы детского гайморита по обыкновению путают с тривиальной простудой, но, когда недуг перетекает в гнойную стадию, симптоматика заболевания выражена более ярко:
 Состояние здоровья больного ухудшается.
Состояние здоровья больного ухудшается.- Возрастание температуры тела, озноб, вялость и иные признаки, указывающие на интоксикацию организма.
- Головная боль. Ребенок указывает на боль в районе лба и носа, болевые ощущения возрастают, когда он чихает, ходит, поворачивает голову. В лежачем состоянии он чувствует себя лучше, поэтому он не хочет вставать с кровати.
- Зубная боль. Малыш не хочет кушать, поскольку в процессе жевания он вынужден терпеть ещё большую боль.
- Заложенность носа. Ребенок переходит на дыхание ртом, из-за чего у него возникает гнусавость речи.
- Гнойные выделения из носа. Большое количество выделяемой слизи приводит к раздражению кожных покровов преддверия носа и носогубного треугольника.
- Кашель. Тоже может стать симптомом из-за раздражения путей дыхания выделениями, стекающими вниз по стенке глотки.
- Затруднённое обоняние. Пациент плохо чувствует запахи из-за отёка слизистой носа.
Первые признаки
Обычно стартовые признаки детского гайморита проявляются не сразу. Их можно наблюдать, когда болезнь уже начинает прогрессировать.
В первую очередь о воспалении гайморовых пазух сигнализируют такие признаки:
 боль около носогубной складки при лёгком прикосновении к ней или при повороте головы;
боль около носогубной складки при лёгком прикосновении к ней или при повороте головы;- боль во внутреннем углу глаза при лёгком надавливании на середину щеки;
- односторонняя или двухсторонняя заложенность носа;
- снижение аппетита;
- припухлость щёк и нижних век;
- воспаление на веках, болит зуб, слезоточивость;
- гнойный и слизистый секрет в носовых пазухах, который не может выйти наружу;
- капризность ребёнка;
- возрастание температуры тела;
- сонливость, вялость, слабость.
Лечение детского гайморита надо начинать сразу после появления первых симптомов. Детская иммунная система очень слаба и не может эффективно противостоять инфекции. Поэтому патогенная микрофлора развивается стремительно в гайморовых пазухах ребёнка.
Симптомы острого гайморита
У детей острый гайморит появляется неожиданно и обычно после перенесённого гриппа, кори, простуды с насморком, скарлатины и иных заболеваний инфекционного свойства.
У этой формы гайморита есть симптомы характерные для всех типов этой болезни, такие как:
- повышенная температура,
- заложенность носа,
- общая слабость организма.
Но имеются также дополнительные признаки, по которым и диагностируют эту форму, как острый гайморит – ребёнок жалуется на непрекращающуюся головную боль, которая может переходить на лоб или дёсны.
Симптомы хронического гайморита
Острая форма недуга способна превратиться в хроническую, ввиду частых повторений болезни, аденоидита, кривой носовой перегородки, ослабления защитных сил организма, непрофессионального лечения заболевания воспалительного свойства.
По признакам хронический гайморит похож на острый, но имеется ряд признаков, характерных только для хронической формы заболевания.
В качестве основных симптомов хронического гайморита можно отметить:
 ослабление или отсутствие обоняния;
ослабление или отсутствие обоняния;- слабость организма, скорая утомляемость;
- осиплость голоса;
- затруднённый вдох и выдох через нос;
- незначительные выделения гноя из пазух;
- противный запах носовых выделений;
- боль в области лба;
- нормальная или слегка повышенная температура тела;
- ощущение распирания и дискомфорта около воспалённой пазухи.
Диагностика гайморита у детей
До того, как приступить к лечению детского гайморита, доктор назначает необходимые диагностические процедуры и потом выписывает средства для лечения болезни.
Для определения верного диагноза применяются такие методики:
 Осмотр обоих отверстий носа.
Осмотр обоих отверстий носа.- Анализы для определения возможных аллергических свойств заболевания.
- Общий анализ крови.
- Рентген носа. Этот способ позволяет чётко разглядеть наличие недуга по затемнениям на снимке.
- Диафаноскопия. По этому методу специальными электролампами просвечивают гайморовы пазухи. Данная методика позволяет безошибочно определить наличие или отсутствие гноя в пазухах.
- Компьютерная томография (КТ) позволяет в деталях осмотреть носовые ходы. Благодаря этой методике выявляются первые симптомы болезни или признаки, указывающие на её хроническую форму.
Исследование носовых выделений. Благодаря этому анализу врач получает полное представление о возбудителе болезни. - Кроме того, при постановке диагноза врач опрашивает ребёнка и его родителей о симптомах болезни, её течении и тоже учитывает эти данные.
Лечение гайморита у детей
Лечение детского гайморита ведётся по различным схемам, учитывающим стадию заболевания, наличие осложнений и состояние здоровья малыша.
Ниже представлены основные терапевтические направления лечения.
Промывание носа
Бывает следующим:
- Промывания носа растворами солей. Для этого практикуют такие средства, как Салин, Аквамарис, реализуемые в аптеках. Смачивание носовой полости немного устраняет отёк, увлажняется слизистая оболочка, способствует выводу слизи из гайморовых пазух наружу. Данная методика практически не приводит к побочным явлениям.
- Промывание носа антисептическими растворами. На практике для этого часто используют физраствор или фурациллин. Такая методика показала хороший результат при лечении катаральной формы гайморита у детей в возрасте от 8 до 10 лет. Но её возбраняется применять для лечения гнойной стадии болезни, потому что инфекция может попасть в среднее ухо.
- Промывание носа методом перемещения жидкостей по Проетцу. Данную процедуру выполняет лор-врач, при содействии помощника. Маленького пациента укладывают на кушетку, и врач вливает ему промывочный раствор в одну ноздрю. Помощник, в это время, специальным прибором высасывает влитую жидкость из второй ноздри.

Антибиотики
Для остановки гнойного воспаления в гайморовой пазухе успешно применяются антибактериальные средства. При дефиците времени, исследования на пазушную флору и на чувствительность к антибиотикам не проводят, а прибегают к использованию лекарственных препаратов широкого спектра действия.
Самыми популярными следует считать такие препараты:
- Макропен. Содержит в себе действующее вещество мидекамицин, способное подавлять инфекцию, вызвавшую гайморит;
- Аугментин. Лекарственное средство создано на основе пенициллина. Является сильнодействующим антибиотиком, который принимается только по рекомендации врача. Препарат имеет побочное влияние на ЖКТ и поэтому его применяют не более 2 недель.
- Сумамед. Широко применяемый антибиотик. Применяется для лечения гайморита у ребят и взрослого населения.
- Цефтриаксон – уколы. Даёт хороший эффект при лечении инфекционных заболеваний, в том числе и гайморита.
- Цефазолин – полусинтетический антибиотик. Обладает сильным противомикробным действием. Оказывает побочное влияние на ЖКТ и способен вызвать аллергию у пациента.
В схему лечения детского гайморита, помимо антибиотиков, иногда включаются антигистаминные препараты:
- Фенистил
- Лоратадин.
 Фенистил
Фенистил  Лоратадин
ЛоратадинКапли в нос
Для устранения неприятных симптомов гайморита применяют также сосудосуживающие детские капли для носа, такие как:
- Назол-беби,
- Виброцил.
 Назол бэби
Назол бэби  Виброцил
ВиброцилКапли способны оказать временное облегчение при болезни, но имеют некоторые противопоказания.
Долго их применять нельзя, поскольку это может привести к хроническим патологиям в слизистой носовой полости. Любые подобные препараты можно применять 1 – 2 недели, а потом делать перерыв.
Мази от гайморита
В условиях дома можно вылечить гайморит без прокола с помощью мазей, включённых в комплексное лечение.
Речь идёт о таких мазях, как:
- Мазь Вишневского. Оперативно и эффективно снимает воспалительный процесс при гайморите. Кроме того, она обладает обеззараживающими, ранозаживляющими и регенерирующими свойствами. Применяется на любой стадии болезни трижды в день после промывки пазух носа.
- Мазь Флеминга. Её относят к гомеопатическим средствам. Мазь наделена противоотечным, противовоспалительным, сосудосуживающим действием. Оно помогает нормализовать дыхание носом и препятствует разрыву капилляров и кровотечению из гайморовых пазух.
- Ихтиоловая мазь. Отлично снимает воспаление, наделена антисептическим и противозудным действием. Но пользоваться мазью надо осторожно, так как она может вызвать аллергию на лице и на слизистой оболочке носа. Нельзя использовать эту мазь при остром течении заболевания, поскольку средство имеет согревающий эффект.
- Оксолиновая мазь. Препарат имеет ярко выраженный лечебный эффект. Она способна дезактивировать болезнетворные вирусы, вызывающие гайморит.
 Мазь Ихтиоловая
Мазь Ихтиоловая  Мазь Вишневская
Мазь Вишневская  Мазь Флеминга
Мазь Флеминга  Мазь Оксолин
Мазь ОксолинФизиотерапия
Данная процедура применяется для усиления оттока смеси слизи и гноя из пазух носа, нормализации кровообращения и лимфотока, а также для того, чтобы сбить воспалительный процесс.
Самыми практикуемыми методиками являются:
- лазеротерапия;
- магнитотерапия;
- лечение ультразвуком;
- ультравысокочастотное воздействие(УВЧ).
Выбор методики для лечения остаётся за физиотерапевтом. Только он может правильно подобрать метод лечения, опираясь на особенности течения болезни у пациента и его противопоказания.
Лечение хронического гайморита у детей (пункция)
 При гнойных процессах тяжёлой формы, идущих в пазухах, а также когда нарушается естественный отток, при возникающих осложнениях и сложности в постановке диагноза, врач назначает пункцию гайморовой пазухи.
При гнойных процессах тяжёлой формы, идущих в пазухах, а также когда нарушается естественный отток, при возникающих осложнениях и сложности в постановке диагноза, врач назначает пункцию гайморовой пазухи.
При выполнении этой операции больному делают местную анестезию, а затем через нижний носовой ход, делают прокол пазухи специальной иглой.
Содержимое пазухи высасывается, а затем выполняют её промывание антисептическим раствором. Если нужно, в пазухе оставляют дренаж для повторных промываний.
Народные методы
Отдельные родители сами лечат эту болезнь у своих детей, применяя сок алоэ, свёклы, каланхоэ и другие средства. Кроме того они используют массаж детского носика и специальную дыхательную гимнастику.
Подобное лечение допустимо, но оно должно вестись под наблюдением врача. В противном случае могут возникнуть осложнения, и детскому организму будет нанесён вред. Лучше, если лечение в условиях дома станет дополнением к традиционной терапии.
Домашнее лечение даёт положительный эффект только при лёгких формах заболевания.
Рецепты:
- Чаще всего ребёнку трижды в день в нос закапывают настой зелёного чая или свежий морковный сок для снятия воспаления в пазухах. Процесс закапывания происходит по следующему алгоритму:
 ребенка располагают так, чтобы его голова была повёрнута в сторону заложенной ноздри;
ребенка располагают так, чтобы его голова была повёрнута в сторону заложенной ноздри;- набирают пипеткой нужную порцию средства и закапывают его в носовую пазуху;
- если средство требуется закапать в другую ноздрю, ребёнка поворачивают на другой бок и повторяют процедуру.
- Для лечения гайморита широко применяется также свежий сок калины в сочетании с мёдом. Ингредиенты соединяются в одинаковых пропорциях. Двухкомпонентную смесь немного нагревают. Средство следует принимать вовнутрь по 1 столовой ложке до приёма пищи.
- Эффективны также от гайморита картофельные ингаляции. Для этого потребуется выполнить следующие действия:
 сварить несколько клубней картофеля в мундире;
сварить несколько клубней картофеля в мундире;- слить воду из кастрюли, где варился картофель;
- кастрюлю с варёным картофелем ставят на стул;
- размещают ребёнка на том же уровне, чтобы голова его располагалась над кастрюлей;
- далее ребёнок должен совершать глубокие и продолжительные вдохи паров картофеля используя и нос, и рот.
- Не менее эффективной является ингаляция прополисом. Для чего немного прополиса добавляют в тазик с кипятком и дышат его парами, пока вода не остынет. Этот продукт можно также прямо закапывать в нос.
- Для лечения от гайморита применяется также прогревание. В домашней медицине это делают при помощи свежесваренных яиц. Яйца прижимают к двум сторонам носа и держат их до остывания. Эффекта, при данном методе, можно достигнуть, если болезнь только началась. При тяжёлых формах болезни, когда есть гной и отечность, подобный метод может принести только вред.
Осложнение гайморита у детей
После гайморита, у детей могут возникнуть различные осложнения, имеющие разную локализацию и степень тяжести:
 Гайморит оказывает отрицательное влияние на органы зрения. Имеется в виду отек клетчатки, воспаление глазницы и частичный тромбоз венозных сосудов. Чтобы избежать осложнений на органы зрения, нужно лечить гайморит антибиотиками, не позволяющими распространяться инфекции. Это особенно важно в отношении детей, имеющих слабую иммунную систему. Гнойный гайморит препятствует оттоку слизи и поэтому инфекция из носовой пазухи, может легко переместиться в глазницу. Воспаление глаз может происходить с нагноениями или без них.
Гайморит оказывает отрицательное влияние на органы зрения. Имеется в виду отек клетчатки, воспаление глазницы и частичный тромбоз венозных сосудов. Чтобы избежать осложнений на органы зрения, нужно лечить гайморит антибиотиками, не позволяющими распространяться инфекции. Это особенно важно в отношении детей, имеющих слабую иммунную систему. Гнойный гайморит препятствует оттоку слизи и поэтому инфекция из носовой пазухи, может легко переместиться в глазницу. Воспаление глаз может происходить с нагноениями или без них.
Всегда нужно обращать внимание на такие факторы:- чересчур красные и опухшие веки;
- при надавливании на глазницу возникает боль;
- движения глаза затруднено или производится с болью;
- гнойное воспаление протекает на фоне повышения температуры тела.
- Воспалительный процесс в пазухах может легко перекинуться на органы слуха, вызывая заболевание, которое называется отит. Такое осложнение всегда сопровождается болезненными ощущениями и его невозможно вылечить за короткое время. Отит протекает на фоне повышенной температуры тела и ухудшения общего состояния здоровья ребёнка. Наблюдаются также случаи, когда признаки отита не очень выражены и болезнь протекает скрытно. Но чаще всего ребенок ощущает сильную боль в ушах и голове.
- Ещё одним осложнением гайморита может стать остеопериостит. Это сложное воспаление костей. Заболевания появляется потому, что процесс воспаления слизистой оболочки гайморовых пазух переходит на костную ткань. Это осложнение очень опасно для здоровья ребёнка. Остеопериостит может быть гнойным или простым. Лечение обеих форм этого осложнения осуществляется только антибиотиками.
Зачастую родители, самостоятельно лечащие гайморит у своих детей, не доводят лечение до конца. Из-за этого тоже могут возникнуть осложнения. Недолеченный гайморит легко переходит в хроническую форму или даже в менингит.
Прогноз
 Гайморит предполагает квалифицированное лечение.
Гайморит предполагает квалифицированное лечение.
Нельзя его оставлять так, как есть и недопустимо заниматься самолечением.
Больной гайморитом должен попасть на лечение к врачу-отоларингологу.
Только опытный доктор сможет оказать эффективную помощь своевременно и качественно.
При отсутствии лечения неминуемо возникнут грозные осложнения. Это особенно актуально для пациентов со слабой иммунной системой – пожилых граждан и детей.
Чем раньше больной начнёт лечиться от гайморита, тем более благоприятны прогнозы. Даже в запущенных случаях применение консервативных и оперативных способов лечения позволяет достичь полного выздоровления. На выздоровление от острого гайморита может потребоваться от нескольких дней до 2 недель.
Прогноз при хроническом гайморите, протекающем без осложнений, тоже вполне благоприятный и обычно зависит от длительности процесса и морфологических изменений. Прогноз при гайморите с осложнениями полностью определяется характером осложнения.
Если комплексная терапия не применялась, то возрастает риск развития осложнений, таких как:
- абсцесс глазницы;
- менингит;
- острый отит;
- сепсис;
- бронхит;
- воспаление лёгких.
Чтобы не допустить повторения хронического бронхита и тяжёлых последствий, по окончании курса лечения, нужно пройти восстановление с разными профилактическими процедурами.
Профилактика
Для того, чтобы ваш ребёнок избежал такого заболевания, как гайморит, нужно заниматься укреплением его иммунитета. Этому может помочь правильное питание, разумные физические нагрузки и закаливание организма.
Помимо этого, имеется перечень рекомендаций общего характера, при выполнении которых можно свести на нет риск заражения гайморитом:
 Создание нормальных, здоровых условий в детской комнате (чистый и свежий воздух, комфортная температуры).
Создание нормальных, здоровых условий в детской комнате (чистый и свежий воздух, комфортная температуры).- Безотлагательное лечение распространённых болезней детей (тонзиллита, аденоидита и других патологий носоглотки).
- Регулярное посещение стоматолога, позволяющее своевременно лечить кариес, который способен вызвать гайморит.
- Свести до минимума применение сосудосуживающих средств для закапывания в нос, заменив их на солевые растворы.
- Применение профилактических процедур (массаж, дыхательная гимнастика) при возникновении признаков заложенности носа.
- Исправление анатомических дефектов (аденоиды, кривая носовая перегородка и т.д.).
- Правильное лечение простудных видов болезней.
- Защитить детей насколько это возможно от выхлопных газов, сигаретного дыма, загрязнённого воздуха.
Заключение
 Здоровая окружающая среда, сбалансированное питание, разумные физические нагрузки и постоянные прогулки на свежем воздухе.
Здоровая окружающая среда, сбалансированное питание, разумные физические нагрузки и постоянные прогулки на свежем воздухе.
Придерживаясь этих рекомендаций, вы убережёте своего ребёнка от заболевания гайморитом.
А если у вашего ребёнка всё же диагностирован гайморит, следует неукоснительно соблюдать все предписания лечащего врача, чтобы в кратчайшие сроки избавиться от заболевания.
Врач-отоларинголог высшей категории и автор сайта vdohvidoh.com. Много лет успешно помогает взрослым и детям избавиться от ЛОР-заболеваний.
Гайморит – заболевание носовой полости, которое носит воспалительный характер. Поражает недуг не только взрослых, но и детей. Для устранения всех его неприятных симптомов могут быть использованы лекарственные медикаменты или народные средства. Для достижения максимального эффекта врач может назначить комплексную терапию лечения.
Главные признаки гайморита
Проявлять себя заболевание может у детей различной возрастной группы по-разному. Конечно, эти отличия незначительные, но их важно знать для своевременного определения гайморита.

Какие антибиотики при гайморите и синусите следует использовать, можно узнать из статьи.
Выявление признаков заболевания у детей до года
В таком возрасте дети не могут самостоятельно рассказать, что у них болит, какие ощущения их посещают. Но имеется ряд признаков, по которым каждая мамочка сможет дать правильную оценку ситуации. К ним относят:
- плохой сон, ребенок неактивен, ему все время хочется спать;
- заложенность носовых проходов, в результате чего у малыша гнусавость голоса и трудное дыхание;
- из носа выходит большое количество слизистых выделений, которые имеют гнойных характер;
- температура тела может повыситься до отметки 38 градусов.
Как часто можно использовать синупрет при гайморите, указано в данной статье.
Однако носовые пазухи в таком возрасте еще не сформированы! Поэтому вышестоящие признаки могут быть свидетельствами других заболеваний. Но никак не гайморита.

Выявление признаков заболевания у детей 5, 6-7 лет
Проявлять недуг в этом возрасте начинает себя более активно. Здесь его симптомы зависят от разновидности патологии.
Как лечить двухсторонний гайморит, указано здесь в статье.
Острая форма
Если заболевание протекает остро, то ребенок часто жалуется на следующие симптомы:
- выделения из носовых проходов и плохое носовое дыхание;
- ощущение напряженности в одной или двух пазухах носа;
- болезненные ощущения в области скул, головы. Если имеет место односторонний гайморит, то подвергаться болям может только одна часть лица. Когда диагностирован двухсторонний, то в патологический процесс вовлекается все лицо;
- зубная боль, которая при жевании только усиливается;
- боль в голове. В пораженной пазухе происходит сосредоточение гноя, что приводит к внутреннему давлению в пазухе, а это провоцирует болевой синдром.
Проявляются эти симптомы гайморита у ребенка 3 лет также.
Как долго можно использовать сумамед при гайморите, указано в описании к данной статье.
На видео – симптомы и лечение гайморита у ребенка:
Хроническая
Развитие заболевания в хронической форме происходит в результате халатного отношения родителей и не реагирование на тревожные симптомы острого гайморита. В результате недуг переход в хроническую стадию.
Проявления такой формы гайморита у ребенка характерны симптомам заболевания в острой стадии, только теперь они менее выражены. Неприятные признаки могут посещать малыша на протяжении длительного времени. Стадия ремиссии чередуется обострением. В этот период в слизистой системе происходит запуск необходимых процессов. В результате защитные силы организма будут ослабевать. 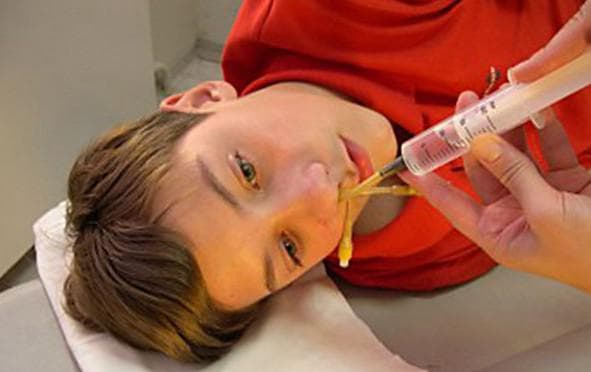

Формы
Гайморит у детей 5-7 лет подразделяется на катальный, гнойный и вирусный. Для первого вида характерно острое течение, в процесс вовлекаются кость и надкостница. Гнойные выделения из носа могут отсутствовать. Гнойная форма заболевания сопровождается повышением температуры тела, из носа отходят гнойные выделения с запахом.
Заразен ли гайморит, можно узнать прочитав данную статью.
По типу формы воспаления гайморит подразделяется на катаральный и гнойный. При вирусном гайморите у ребенка меняется голос, выделения из носа могут содержать кровянистые сгустки, боль давящего характера «позади глаз». 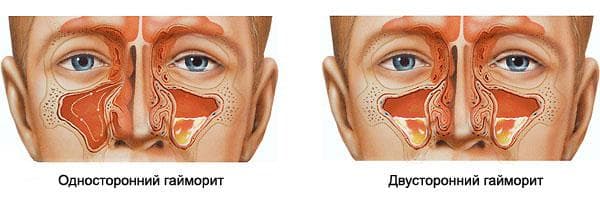

Бессимптомный или без насморка
В таком возрасте представленный недуг может возникнуть без насморка. В таком случае родители должны знать симптомы, чтобы не упустить драгоценное время и приступить к необходимому лечению.
Для тех кто хочет знать чем опасен гайморит стоит прочесть данную статью.
- небольшой подъем температуры, которая может держаться на протяжении нескольких дней;
- постоянная заложенность носовых ходов. Насморк не покидает ребенка в течение недели;
- боли в голове, которые усиливаются при движении;
- болезненные ощущения в челюсти во время жевания;.
- на рентгеновском изображение пазухи будут представлены в виде плотных непрозрачных пятен.
Заразиться гайморитов могут дети, которые имеют очень низкий иммунитет по причине наличия сопутствующего заболевания:
- аденоиды 2-3 степени;
- аллергические заболевания, при которых у малышей длительное время присутствуют отеки;
- различные полипы, которые диагностируют как хронический гайморит;
- врожденное искривление перегородки носа.
Отличить обычный насморк от гайморита очень просто. Во время ринита у малыша заложенность обеих носовых ходов. При гайморите они закладываются поочередно.
Как долго можно использовать при гайморите амоксициллин, указано в данной статье.
Лечение в домашних условиях
Если вовремя сумели распознать симптомы гайморита, то не стоит оттягивать с лечением. Заниматься самолечение здесь недопустимо, вы можете задействовать только те средства, которые порекомендует лечащий врач.
Терапия вирусного заболевания
Для устранения всех неприятных проявлений вирусного недуга необходимо выполнять комплексное лечение. Оно предполагает:
- использование медикаментов, действие которых направлено на устранение симптомов;
- местные мероприятия, цель которых – это укрепление иммунитета;
- хирургическое лечение врач назначает крайне редко и то только в случае острой необходимости.
Какие капли в нос с антибиотиками от гайморита следует применять, указано в описании в данной статье.
На видео – гайморит у детей симптомы и лечение по доктору Комаровскому:
Медикаментозное вмешательство
При терапии детского гайморита врачи часто назначают определенные препараты. При этом специалист принимает во внимание обще самочувствие, возраст пациента, стадию и форму недуга. По этой причине самолечение исключается. К эффективным препаратам относят:
К самым эффективным сосудосуживающим каплям можно отнести следующие:
- Санорин;
- Нафтизин;
- Називин;
- Галазолин;
- Ксимелин.
Эти средства позволяют быстро освободить носовое дыхание. Но применять капли не рекомендуется в течение длительно времени. Для ребенка сосудосуживающие капли приобретайте в форме спрея или аэрозоля. Благодаря этому эффект будет происходить быстрее. Все лекарственные компоненты будут равномерно и в точной дозировке распределяться.
Какая температура может быть при воспалении гайморита, указано в данной статье.
Врач может назначить малышу лечение при помощи антигистаминных, обезболивающих и противовоспалительных медикаментов. Благодаря им удается устранить первые признаки патологии. Самыми эффективными принято считать Протаргол и Колларгол.
Данное видео расскажет о том, как распознать гайморит у детей.
В современной медицине имеются антибиотики, оказывающие местное действие. К ним относят Изофра, Биопарокс. Отличным эффектом обладает средство растительного происхождения – капли с цикламеном, например Синуфорте. Его состав предполагает наличие лечебных веществ клубней цикламена.
Как использовать масло туи при гайморите, можно узнать из данной статьи.
Когда имеется запущенная стадия заболевания, то без антибиотиков здесь не обойтись. Детям врач может назначить такие медикаменты:
- Макролиды;
- Цефалоспорины;
- Амоксициллин.


Обязательно при терапии детского гайморита необходимо задействовать УФ-облучение, токи УВЧ. Но эффективность от проделанных мероприятий будет заметно при сочетании с медикаментозным лечением.
Антигистаминное лечение целесообразно назначать при условии, что спровоцировала формирование недуга аллергическая реакция или ильное отравление организма. Благодаря таким медикаментам удается устранить отечность слизистой. Самыми популярными считаются:
- Кларотадин;
- Эриус;
- Цетрин.
Народная помощь
Прибегнуть к нетрадиционной медицине для того, чтоб вылечить гайморит дома можно, но только после согласования всех мероприятий с врачом. Эффективными считаются ингаляции, капли домашнего приготовления и лекарственные настои.
На видео – диагностика гайморита у детей:
Ингаляции
Этот вариант терапии считается самым эффективным. Для приготовления состава можно воспользоваться следующими рецептами:
- Отвар из сосновых почек. Главный компонент отправить в кастрюлю, залить водой и прокипятить. Вдыхать пары на протяжении 15 минут, а после уложить малыша под одеяло. После такой процедуры облегчение наступает моментально.
- Прополис. В кипящую воду отправить ½ десертной ложки настойки прополиса. Вдыхать пары на протяжении 10 минут и гайморит бесследно уйдет. Такой вариант ингаляции считается самым действенным. Его активно применяют при остром воспалении носоглотки и бронхов.


Самодельные капли
В домашних условиях вы можете приготовить следующие эффективные капля для носа:
- Соединить в одинаковом количестве настойку эвкалипта и чая. Капать нос 3 раза в сутки по 2 калия.
- Сок цикламена – действенное средство, которое за короткий промежуток времени избавляет ребенка от всех неприятных симптомов. Капать сок нужно по 2 капли в обе ноздри. Спустя 5 минут ребенок начнет чихать, обильно потеть, а из носа будут выходить густые желто-зеленые выделения.
- Смешать сок алоэ, горца, лука и каланхоэ. Производить процедуру нужно 2 раза в день. После этого прогреть ребенку пазухи синей лампой.


Средства для внутреннего приема
При гайморите ребенку можно давать следующие народные лекарства:
- Взять 100 сахарного порошка, воды и мелко нарезанных иголок сосны. Все соединить в емкости, которую нужно будет установить в духовку. Приготовленный состав употреблять по 20 мл 3 раза в день.
- Сбор трав, включающий в себя эвкалипт, ромашку, шалфей, зверобой, лаванду, череду. Залить травы 2 л воды, настоять, процедить и давать ребенку по 100 мл 6 раза в день.


Помощь по доктору Комаровскому
Доктор Комаровский не рекомендует сразу давать ребенку антибиотики, когда насморк длится всего лишь 3 недели и отсутствует боль и температура. Вирусный гайморит не требует антибиотики и проколы. При назначении антибиотиков до образования вирусной инфекции можно увеличить вероятность осложнений в несколько раз.
Еще доктор Комаровский не рекомендует делать ингаляции и прогревания. При остром гайморите все симптомы покидают малыша спустя 3 недели. Если за это время вылечить болезнь не удается, то это не бактериальный, а аллергический гайморит. Доктор предлагает вначале использовать обычный солевой раствор для промывания носа и сосудосуживающие капельки. Если у ребенка уж повысилась температура и боль, то тогда можно переходить к более решительным действиям.
На видео – симптомы и лечение гайморита у детей по Комаровскому:
Сам по себе гайморит – очень тяжелое заболевание, а особенно, когда он затронул детский организм. Шутить с этим недугом не стоит, так как после могут возникнуть необратимые последствия. Как только вы заметили у малыша его симптомы, сразу отправляйтесь в поликлинику к специалисту для точной постановки диагноза и назначения дальнейшего лечения.
Гайморит у детей – распространенный феномен. Часто для родителей этот диагноз звучит страшно: патология считается серьезной и опасной, если долгое время не лечить ее. Врачи придерживаются другого мнения, считая, что своевременное и грамотное лечение исключит возможность проявления осложнений и избавит от воспаления в считанные дни. Эффективную терапию в состоянии назначить лишь квалифицированный специалист, который будет наблюдать малыша на протяжении течения заболевания.
Содержание статьи
Признаки и симптомы

По статистике, в большинстве случаев причиной острого синусита будет являться осложнение заболеваний, вызванных вирусами. Микроорганизмы через слизистую имеют доступ к пазухам носовой полости, вызывая воспаление. Любая инфекция, вызванная вирусами, которая сопровождается насморком, затрагивает и гайморовы пазухи, такой вывод был сделан известным педиатром Комаровским. Соответственно, развитие вирусного гайморита не заставляет себя долго ждать. Классические симптомы начинают проявляться, когда слизи становится больше.
Основные признаки заболевания помогут быстро обнаружить гайморит и исключить возможность возникновения дополнительных трудностей в его лечении. Часто симптомы, проявляющиеся при патологии, можно спутать с простудным заболеванием. Активное развитие гайморита послужит причиной проявления специфических признаков, указывающих на природу патологии.
Признаки гайморита у детей
Проявление начальных признаков происходит с течением времени. Часто признаки патологии заметны тогда, когда сама болезнь начинает прогрессировать и развиваться. Есть несколько основных сигналов, говорящих о проявлении гайморита:
- Болезненные ощущения при надавливании на щеку в уголке глаза.
- Проявление одно- или двухсторонней заложенности носовых пазух.
- Повышенная температура тела.
- Зубные боли.
- Нижние веки и щеки заметно припухают.
- Носогубная складка начинает болеть в случае надавливания или наклонах головы.
- Носовые пазухи содержат гнойные образования.
- Воспаление век, частые слезы.
- Плохое самочувствие, вялость.
Маленький ребенок не всегда сможет рассказать о причинах плохого самочувствия. Изменения в поведении ребенка являются первым тревожным звонком для родителей.
До пяти лет у ребенка могут наблюдаться следующие признаки:
- Частые капризы, малая активность, апатичное состояние.
- Проблемы с аппетитом, отказ от пищи.
- Скопление гноя в пазухах носа.
- Частая усталость.
- Отечность щек и век.
Симптомы гайморита у детей

Начальный период гайморита мало чем отличается от обычного насморка, из-за чего его сложно определить на этом этапе.
Симптоматика заболевания:
- Повышенная температура тела.
- Начинает болеть верхняя челюсть с разной интенсивностью.
- Происходит интоксикация организма. Ребенок становится вялым, слабым, часто капризничает, эмоционально нестабилен, подвержен внезапной усталости от обыденной жизнедеятельности. Часто малыш хочет спать на протяжении всего дня, нарушается обычный режим сна.
- Начинают беспокоить сильные головные боли.
- Выделяется большое количество слизи из носа, содержащей гной. Прозрачный цвет выделений меняется на желто-зеленый.
Малышу часто сложно понять и описать симптомы и объяснить родителям характер болезненных ощущений. Гайморова пазуха изменяется изнутри, из-за чего мама не сможет диагностировать заболевание на глаз и выявить причину частой тревожности ребенка. Редко можно наблюдать отек на щеках и глазах, характерна выпученность одного глаза. Родителям нужно обратить внимание на общее состояние ребенка. Выраженная интоксикация – основной симптом осложнения. При обычном насморке такие явления, как вялость и сонливость, выражены в меньшей степени.
В старшем возрасте малыш может описывать болезненные ощущения зубов верхней челюсти, его могут беспокоить уши или веки со стороны поражения. Наклоны головы в сторону или в случае поворота также могут вызвать боли.
Вне зависимости от возраста больного, продолжительность насморка, длящегося более недели, должна являться первым признаком возникновения каких-либо осложнений. В этом случае интенсивное выделение слизи из носа не перестает продолжаться, и процесс сопровождается гноем, имеющим часто неприятный запах. Может произойти снижение обонятельных ощущений, иногда ребенок перестает воспринимать и вкус.
Необходимо не упустить момент, когда малыш начинает чувствовать себя еще хуже. Проявляется двустороннее воспаление или проникновение гноя в мозг. Самочувствие ребенка из-за этого резко падает, происходит повышение температуры.
Формы гайморита
Дети старше трех лет могут быть подвержены гаймориту, соответственно, патология не затрагивает грудничков. Заболевание может иметь либо острый, либо хронический характер, то есть выражено в двух формах:
- Хронический. При этом воспаляется костная структура пазухи и подслизистая основа.
- Острый. Воспалительная реакция развивается в слизистой оболочке, происходит охват кровеносных сосудов.
Воспалительный процесс может развиваться односторонне или иметь двусторонний характер развития. Во втором случае страдают обе верхнечелюстные пазухи, и заболевание затрагивает обе стороны носовой полости. Редким образом такое явление встречается у ребенка дошкольного возраста, обычно от подобной патологии страдают подростки.
Диагностика гайморита у ребенка

Определить характер заболевания может помочь специалист в данной сфере, с обращением к которому не стоит затягивать, иначе вылечить гайморит будет сложно. На приеме у врача происходит анализ всех жалоб маленького больного на основании опроса родителя. Простукивание выявит области, при соприкосновении с которыми ребенок чувствует боли. Исследуется область гайморовых пазух.
Часто может дойти и до лабораторного обследования, при котором берется кровь. Делается это для того, чтобы выявить природу патологии. Часто врачи прибегают к процедуре при медленном течении болезни, в случае если симптоматика неявная и выявить гайморит сложнее. В таком случае лейкоциты могут быть одним из немногих признаков, которые позволят распознать воспаление и вовремя начать лечение. С помощью анализа крови исключается аллергическая природа болезни.
Прибегают аналогично к рентгенологическому исследованию, как к эффективному методу в определении характера заболевания. Благодаря рентгену можно выявить воспалительный процесс синусов. Если диагноз требуется уточнить, воспользоваться могут и компьютерной томографией.
Как итог: врач может прибегнуть к комплексному обследованию для выявления причин. Так, он сможет распознать природу заболевания. Важно соблюдать рекомендации специалиста и обратиться за консультаций вовремя, не упустив момент. Маленькие дети подвержены осложнениям в большей степени, чем взрослые, поэтому для малышей это является актуальным.
Лечение гайморита у детей
Препараты, используемые в терапии заболевания:
- Кортикостероиды. Благодаря этим средствам уменьшается отечность, в меньшем объеме выделяется слизь.
- Антибактериальные. Антибиотик выбирается, отталкиваясь от самого возбудителя. Самолечение в таком случае крайне не рекомендуется.
- Сосудосуживающие препараты. Маленьким детям часто не закапываются подобные капли, что напрямую связано с проявлением различных осложнений при их применении. Для ребенка старше применяются непродолжительно, в течение пяти дней.
- Мукоактивные. Благодаря этим средствам снижается отечность, слизь выводится проще из носовой полости.
- Жаропонижающие. Применяются в случае повышения температуры.
- Иммуномодуляторы.
- Противоаллергены. Прописываются маленьким пациентам только специалистом при возникновении аллергии и точной диагностике.
Часто лечить гайморит приходится посредством болезненных и не особо приятных процедур, являющихся эффективными при борьбе с заболеванием:
- Промывание носа.

Важная методика, применяемая при лечении различных заболеваний, в том числе острого ринита. Благодаря промыванию слизистое и гнойное содержимое выводится из носовой полости, облегчается дыхание, и повышается общее самочувствие. Есть несколько различных методик, используемых для промывания, многие из которых проводятся в клинике под наблюдением специалиста. Процедура такого уровня поможет полностью избавить носовую полость от слизи и гноя.
Метод «Кукушка» ‒ основная процедура, к которой прибегают при возникновении гайморита. Слизь благодаря этому размягчается и выводится из носа вместе с гнойными образованиями. Использование специального раствора, вкачиваемого в носовую полость, помогает вывести из них все выделения с помощью электрического отсоса. Пациенту все время процедуры необходимо лежать с отклоненной головой и повторять «ку». Отрицательное давление переменного характера создается благодаря сжатию мышц, аналогично предотвращается попадание раствора в гортань.
К «Кукушке» противопоказано прибегать ребенку, если он не достиг пятилетнего возраста, так как синусы еще не полностью сформированы. Повышенная хрупкость сосудов также может негативно обернуться после процедуры носовым кровотечением.
- Пункция гайморовой пазухи.
Процедура проводится с помощью прокола пазух и удаления всех выделений. После проведения пункции происходит промывание специальным раствором пазухи. Нередко вводятся медикаментозные средства.
Есть поверье, что при осуществлении прокола человеку от гайморита излечиться будет невозможно, и тот приобретет хронический характер. На самом деле пункция не служит причиной возникновения хронической формы заболевания. На это могут повлиять искривления перегородки, хроническая отечность и аденоидит. В случае частых проколов можно лишь повредить слизистую и вызвать ее дисфункцию.
- Народные средства.
Народная медицина может облегчить самочувствие малыша и повлиять положительным образом на течение болезни, но полагаться на ее средства в обход медикаментозных препаратов и консультации специалиста нельзя. Только врач может посоветовать средства, к которым можно прибегать в домашних условиях.
Одно из эффективных средств – ингаляции. Для этих целей используется небулайзер. О применении определенных растворов должен проконсультировать специалист. Такая процедура не является неприятной для ребенка и может проводиться в качестве игры, если подключить к процессу фантазию и рассказать малышу пару историй про летчиков.
Меньшим энтузиазмом маленькие пациенты пылают, когда им необходимо вдыхать пар от картошки или прогревать пазухи носа яйцом. К таким процедурам при неусидчивости ребенка прибегать не стоит, потому что желаемый результат получить не выйдет.
Возможно также в игровой форме делать массаж переносицы ребенку с небольшими промежутками во времени.
- Антибиотики.

Курс антибиотиков прописывается только врачом при определенных обстоятельствах. Для маленького ребенка предпочтение отдают растворимым формам лекарства. К инъекционному способу прибегают в случае тяжелого состояния малыша и только под наблюдением специалиста. В таком случае ребенка помещают в стационар.
Применяются препараты системного характера как самые эффективные для лечения гайморита. Местные формы средств при недостаточной концентрации не дают нужного результата и не способны бороться с патологией в должной мере.
Возможные последствия и осложнения
Возможно проявление двух видов осложнений патологии:
- Связанные с дыхательной системой.
- Иной характер осложнений.
К первому виду можно отнести такие неприятности как:
- Отит.
- Воспаления бронхов.
- Пневмония.
- Воспаления миндалин.
Другие последствия могут вылиться в сбои в сердечной области, заражения крови, дисфункцию почек.
Профилактика

Гайморит можно предупредить, следуя нескольким правилам. Необходимые действия для профилактики заболевания:
- Укрепление иммунитета. Необходимо следить за рационом ребенка, закаливать организм.
- Регулярное посещение стоматолога.
- Консультации у врача в случае возникновения симптомов насморка. Не занимайтесь самолечением.
- Ребенка следует защищать от негативных условий окружающей среды. Неблагоприятно на детский организм воздействует табачный дым, скопления пыли.
- Постарайтесь включать в рацион питания витамины в нужном для организма количестве.
Неправильное лечение любого заболевания может привести к тяжелым последствиям. Крайне важно следить за здоровьем малыша и подмечать все изменения в его режиме, чтобы не допустить проявления осложнений гайморита и быть спокойным за чадо.
Признаки гайморита у детей 7 лет
Симптомы гайморита у ребенка, лечение детей
Гайморит – заболевание носовой полости, которое носит воспалительный характер. Поражает недуг не только взрослых, но и детей. Для устранения всех его неприятных симптомов могут быть использованы лекарственные медикаменты или народные средства. Для достижения максимального эффекта врач может назначить комплексную терапию.
Главные признаки
Проявлять себя заболевание может у детей различной возрастной группы по-разному. Конечно, эти отличия незначительные, но их важно знать для своевременного определения гайморита.
Какие антибиотики при гайморите и синусите следует использовать, можно узнать из статьи.
Выявление признаков заболевания у детей до года
В таком возрасте дети не могут самостоятельно рассказать, что у них болит, какие ощущения их посещают. Но имеется ряд признаков, по которым каждая мамочка сможет дать правильную оценку ситуации. К ним относят:
- плохой сон, ребенок неактивен, ему все время хочется спать;
- заложенность носовых проходов, в результате чего у малыша гнусавость голоса и трудное дыхание;
- из носа выходит большое количество слизистых выделений, которые имеют гнойных характер;
- температура тела может повыситься до отметки 38 градусов.
Как часто можно использовать синупрет при гайморите, указано в данной статье.
Однако носовые пазухи в таком возрасте еще не сформированы! Поэтому вышестоящие признаки могут быть свидетельствами других заболеваний. Но никак не гайморита.
Выявление признаков заболевания у детей 5, 6-7 лет
Проявлять недуг в этом возрасте начинает себя более активно. Здесь его симптомы зависят от разновидности патологии.
Как лечить двухсторонний гайморит, указано здесь в статье.
Острая форма
Если заболевание протекает остро, то ребенок часто жалуется на следующие симптомы:
- выделения из носовых проходов и плохое носовое дыхание;
- ощущение напряженности в одной или двух пазухах носа;
- болезненные ощущения в области скул, головы. Если имеет место односторонний гайморит, то подвергаться болям может только одна часть лица. Когда диагностирован двухсторонний, то в патологический процесс вовлекается все лицо;
- зубная боль, которая при жевании только усиливается;
- боль в голове. В пораженной пазухе происходит сосредоточение гноя, что приводит к внутреннему давлению в пазухе, а это провоцирует болевой синдром.
Как долго можно использовать сумамед при гайморите, указано в описании к данной статье.
На видео — симптомы и лечение гайморита у ребенка:
Проявления хронического заболевания
Развитие заболевания в хронической форме происходит в результате халатного отношения родителей и не реагирование на тревожные симптомы острого гайморита. В результате недуг переход в хроническую стадию.
Проявления такой формы гайморита у ребенка характерны симптомам заболевания в острой стадии, только теперь они менее выражены. Неприятные признаки могут посещать малыша на протяжении длительного времени. Стадия ремиссии чередуется обострением. В этот период в слизистой системе происходит запуск необходимых процессов. В результате защитные силы организма будут ослабевать.
Проявление различных форм заболевания
Гайморит у детей 5-7 лет подразделяется на катальный, гнойный и вирусный. Для первого вида характерно острое течение, в процесс вовлекаются кость и надкостница. Гнойные выделения из носа могут отсутствовать. Гнойная форма заболевания сопровождается повышением температуры тела, из носа отходят гнойные выделения с запахом.
Заразен ли гайморит, можно узнать прочитав данную статью.
По типу формы воспаления гайморит подразделяется на катаральный и гнойный. При вирусном гайморите у ребенка меняется голос, выделения из носа могут содержать кровянистые сгустки, боль давящего характера «позади глаз».
Проявление недуга без насморка
В таком возрасте представленный недуг может возникнуть без насморка. В таком случае родители должны знать симптомы, чтобы не упустить драгоценное время и приступить к необходимому лечению.
Для тех кто хочет знать чем опасен гайморит стоит прочесть данную статью.
Гайморит у ребенка 7 лет лечение
Специфика лечения гайморита у детей
Гайморит представляет собой достаточно неприятное и довольно опасное заболевание, которое, к сожалению, часто поражает маленьких деток. Он доставляет им множество дискомфорта, не только затрудняя дыхание, но и вызывая боли в носовой полости, головные боли, повышенную температуру тела. Лечение гайморита у детей зависит в первую очередь от тяжести заболевания.
Лечение заболевания должно иметь комплексный характер, конечно же, без лекарств и современных препаратов, в настоящее время просто не обойтись. Но не стоит исключать и народные методы лечения, ведь существует множество рецептов, с помощью которых можно узнать, как лечить гайморит у детей. Разумеется, сейчас нет необходимости строго следовать лишь народным методам лечения, но грамотный симбиоз традиционной и народной медицины может принести пользу при лечении детей.
Какие медикаменты выбрать?
Промывание носа катетером «Ямик»
Обычно родители, не говоря уже о детях, очень боязливо относятся к процедурам промывания носа в условиях стационара, когда используется метод «Кукушка» или катетер «Ямик». Это довольно неприятная процедура, но, тем не менее, иногда возникает необходимость в ее проведении. При более тяжелых формах гайморита, когда требуется вывести гной из носовой полости, проводится прокол гайморовых пазух. Через боковую поверхность носовой полости выводят гной, сделав предварительно прокол, а затем промывают различными дезинфицирующими растворами. С помощью специальных инструментов различными способами выводят гной. Также у врача проводятся регулярные сеансы физиотерапии.
В домашних условиях врачи-отоларингологи рекомендуют применять капли и спреи от гайморита. Сосудосуживающие капли нужны для того, чтобы снять отек слизистой гайморовых пазух. Среди известных капель Називин, Нафтизин, Галазолин и многие другие.
Дополнением к сосудосуживающим каплям могут быть масляные капли от гайморита. Они содержать натуральные компоненты, а именно экстракты лечебных трав и очень хорошо помогают от сухости в носу.
Аллергические синуситы, когда причиной гайморита является аллерген, предполагают применение антигистаминных препаратов. Промывание носа – тоже очень полезная, а главное, простая и безвредная процедура. Лучший способ промыть нос – это использовать морскую воду. Она очищает носовую полость от слизи, после чего различные капли и спреи действуют более эффективно. Вместо морской воды можно использовать обычную подсоленную воду.
Если болезнь не отступает после 7 дней лечения, то назначают прием антибиотиков. Это могут быть антибиотики в виде спрея, в виде таблеток для приема внутрь, либо же для введения внутримышечно и внутривенно. Прием антибиотиков может назначить только врач, основываясь на анализах и индивидуальном состоянии ребенка.
Народная медицина при лечении заболевания
Лечение гайморита у детей происходит более эффективно, если использовать эффективные народные средства. Если возникают сомнения в пользе того или иного народного средства, то лучше проконсультироваться с врачом. В любом случае, важно стараться выбирать только натуральные вещества, чтобы не навредить ребенку. Можно воспользоваться такими методами:
- Промывание. Самое первое, чем можно помочь ребенку при гайморите в домашних условиях – это регулярное промывание носика. Проще всего использовать морскую воду, но методов промывания гораздо больше. Травяные отвары для промывания носовой полости могут быть приготовлены из различных лечебных трав: ромашки, эвкалипта, мяты, календулы и некоторых других. Для приготовления отвара требуется 1 ст.л. какой-либо травы или смеси трав залить стаканом кипятка, довести до кипения. После этого процедить отвар и долить в него столько кипяченой воды, чтобы объем получился до 1 литра. Процедура проводится путем введения отвара в одну ноздрю и вывода ее из другой с помощью использования спринцовки.
Пазухи ребенка не развиваются до тех пор, пока он не достигнет подросткового возраста, хотя при рождении присутствуют две крошечные пазухи, верхнечелюстная и этмоидная. В отличие от взрослых, инфекцию пазухи у детей трудно диагностировать, поскольку она может возникать из-за других проблем, таких как аллергия или вирусные инфекции.
Что такое пазухи?
Заполненные воздухом проходы или полости около носовых следов известны как пазухи.Четыре типа пазух, найденных у ребенка, следующие:
Ethmoid Sinus:
Этот синус присутствует во время рождения и растет, пока ребенок не станет взрослым. Ethmoid синус находится в области лица возле переносицы.
Верхнечелюстная пазуха:
Эта пазуха расположена около щек, внутри лица. Он присутствует при рождении и постоянно растет.
Лобная Синус:
Этот синус не развивается, пока ребенку не исполнится 7 лет, и он находится в области лба.
клиновидный синус:
Этот пазух находится глубоко в лице, прямо за носом. Клиновидная пазуха не развивается, пока ребенок не достигнет подросткового возраста.
Что такое синусит?
Инфицированное состояние пазух носа или лба известно как синусит. Синусит обычно возникает, если у вашего ребенка аллергическое воспаление или сильная простуда. У детей это называется детский синусит. Синусовая инфекция у детей является распространенной проблемой у маленьких детей.
типов синусита:
Синусит классифицируется в зависимости от продолжительности инфекции.
Острый синусит:
Этот тип синусита длится в течение 7-10 дней, и ребенку станет лучше, когда ему назначат правильное лечение.
Подострый синусит:
Симптомы подострого синусита могут наблюдаться в течение четырех-восьми недель. Лечение изначально не демонстрирует каких-либо улучшений и нуждается в устойчивом подходе, прежде чем человек покажет какие-либо изменения.
Хронический синусит:
Хронические инфекции поражают ребенка, когда у него регулярно возникает острый синусит или если ранее перенесенные инфекции не лечили профессионально. Симптомы хронического синусита у детей длятся от шести до восьми недель или даже дольше. Это можно определить по постназальному дренажу и сильному застою в носовом проходе.
Текущий:
Когда ваш ребенок страдает от трех или более приступов острого синусита, он называется рецидивирующим синуситом.
Причины синусита у детей
Простуда или инфекция верхних дыхательных путей (URI) могут вызвать проблемы с пазухами у детей. Во время URI носовые ходы вздуты, что блокирует открытие околоносовых пазух, и это приводит к инфекции пазухи. Синусит возникает также из-за аллергии, потому что в это время повышается выработка слизи, а носовая ткань заражается и опухает.
Следующее также может привести к синуситу у детей:
- Деформации в структуре носа
- Зубные инфекции
- Травма носа
- раздутые аденоиды
- Пассивное курение (вдыхание пассивного курения)
- волчья пасть
- Плавание или дайвинг
Синусит Признаки и симптомы
Возраст вашего ребенка является основным критерием для симптомов синусита.Но эти симптомы могут варьироваться от одного ребенка к другому. Эти симптомы включают в себя следующее:
Маленькие дети :
- Отек вокруг глаз
- Насморк на 7-10 дней
- Носовые выделения, которые могут быть прозрачными, желтыми или зеленоватыми
- Кашель ночью
- Случайный кашель в течение дня
- Головные боли для детей старше пяти лет
Подростки и взрослые:
- Лихорадка
- боль в горле
- головных болей
- Капание из носа в горло
- насморк
- Симптомы простуды в течение недели
- Зловонное дыхание
- Дискомфорт для лица
- Кашель
- Отек возле глаз, что хуже с утра
Синусовая головная боль у ребенка, как правило, связана с мигренью, так как вызывает боль
.Синусит у детей | Седарс-Синай
Не то, что вы ищете?Что такое гайморит у детей?
Синусит является инфекцией пазух. Эти инфекции часто случаются после простуды или при аллергии. Есть 3 типы синусита:
- Краткосрочный (острый). Симптомы этот тип инфекции длится менее 12 недель и выздоравливает с правильным лечение.
- Долгосрочный (хронический). Эти симптомы длиться дольше 12 недель.
- Периодические. Это означает, что инфекция возвращается снова и снова. Это означает 3 или более эпизодов острого синусита в год.
Пазухи заполнены воздухом (полости) возле носа.Они выстланы слизистыми оболочками. Есть 4 разных пазух:
- Ethmoid синус. Находится вокруг переносица. Этот синус присутствует при рождении и продолжает расти.
- Верхнечелюстная пазуха. Находится вокруг щеки. Этот синус также присутствует при рождении и продолжает расти.
- Лобная пазуха. Расположен в районе лоб. Этот синус не развивается до 7 лет.
- Клиновидная пазуха. Расположен глубоко позади нос. Этот синус не развивается до подросткового возраста.
Что вызывает синусит у ребенка?
Когда пазухи заблокированы с выделения, бактерии могут начать расти.Это приводит к синусовой инфекции или синуситу.
Наиболее распространенные бактерии, которые вызывают острый синусит, включают:
- Streptococcus pneumonia
- Haemophilus influenzae
- Moraxella catarrhalis
Каковы симптомы синусита у ребенка?
Это самые распространенные симптомы синусита:
- Заложенный нос
- Густой, цветной дренаж в носу
- Дренаж в задней части горла (после носовых капель)
- Головная боль
- Кашель
- Боль или боль в пазухах
- Лихорадка
- Потеря обоняния
Симптомы синусита могут казаться как и другие состояния здоровья.Убедитесь, что ваш ребенок видит своего врача для диагностика.
Какие дети подвержены риску синусита?
Иногда случается инфекция пазухи после инфекции верхних дыхательных путей или простуды. Холод вызывает отек, который жестяная банка заблокировать открытие пазухи. Это может вызвать инфекцию пазухи. Аллергия может также привести к синуситу из-за отека и увеличения слизи.Другие возможные условия Это может привести к синуситу включают в себя:
Иммунные проблемы или дефицит антител — это риск хронического синуса условия.
Как диагностируется синусит у ребенка?
Медицинский работник спросит вас о симптомах вашего ребенка и истории болезни. Он или она даст вашему ребенку медицинский осмотр.Ваш ребенок может также пройти тесты, такие как так как:
- Синус рентгеновских лучей. Рентгенологическое исследование пазухи могут помочь с диагнозом.
- КТ пазух. КТ показывает подробные изображения любого часть тела. Они более подробные, чем рентген.
- Культуры из пазухи. Можно сделать мазок с выделений из носа. Образец проверен на бактерии или другие микробы.
Как лечится гайморит у ребенка?
Лечение будет зависеть от симптомов, возраста и общего состояния здоровья вашего ребенка. Это также будет зависит от того, насколько серьезным является состояние.
Острый синусит
Острый синусит может выздороветь сам по себе.Когда это не так, здравоохранение вашего ребенка провайдер может назначить:
- Антибиотики. Если ваш ребенок пазухи заражены бактериями, антибиотики дают убить бактерии. Если симптомы вашего ребенка не улучшились через 3-5 дней, поставщик может попробовать разные антибиотики.
- Лекарства от аллергии. При синусите, вызванном аллергией, антигистаминные препараты и другие лекарства от аллергии могут уменьшить отек.
Не используйте без рецепта противоотечные назальные спреи без согласования с лечащим врачом вашего ребенка. Эти спреи могут усугубить симптомы.
Рецидивирующий синусит также лечится антибиотиками и лекарствами от аллергии.Поставщик вашего ребенка может направить вас в врач уха, носа и горла (ЛОР или отоларинголог) для тестирования и лечение.
Хронический синусит
Лечение хронического синусита может включать в себя:
- ЛОР-визит специалиста. Ваш ребенок может быть направлено к ЛОР-врачу.
- Антибиотики. Вашему ребенку может потребоваться длительное время принимать антибиотики. Если бактерии не Потому что антибиотики не помогут.
- Ингаляционное кортикостероидное лекарство. Часто назначают назальные спреи или капли со стероидами.
- Другие лекарства. Назальные спреи с антигистаминными и противоотечными средствами, солевые спреи или капли или лекарства может быть предписано ослабить и очистить слизь.
- Аллергия на уколы или иммунотерапия. Если у вашего ребенка аллергия на нос, уколы могут помочь уменьшить его или ее реакцию на аллергены, такие как пыльца, пылевые клещи или плесень.
- Хирургия. Хирургия для хронических синусит это вариант. Но это не очень часто делается у детей.
Уход может также включать в себя:
- Жидкости. Стакан воды или сока каждый час или два — это хорошее правило. Жидкости помогают разжижать слизь, позволяя ему истощать легче.Жидкости также помогают предотвратить обезвоживание.
- Солевая стирка. Это помогает сохранить влажность пазух и носа. Спросите врача вашего ребенка или медсестра для инструкций.
- Теплые компрессы. Применить теплый, влажное полотенце для носа, щек и глаз вашего ребенка, чтобы облегчить боль в лицо.
Каковы возможные осложнения синусита у ребенка?
В очень редких случаях острый синусит может привести к мозгу инфекция.
Что я могу сделать, чтобы предотвратить гайморит у моего ребенка?
Есть вещи, которые могут помочь вашему ребенку предотвратить гайморит.Они включают:
- Сделайте, чтобы ваш ребенок использовал солевые брызги, моет или обоих. Используйте это часто, чтобы держать нос настолько влажный, насколько это возможно.
- Используйте увлажнитель в сухих помещениях.
- Держите вашего ребенка подальше от сигаретного и сигарного дыма.
- Не подпускайте ребенка к вещам, вызывающим симптомы аллергии.
- Не заставляйте воду в пазухи.Например, ваш ребенок не должен прыгать в воду.
- Ограничить время в хлорированных бассейнах. Хлор может раздражать нос и пазухи.
- Соблюдайте правила гигиены рук.
- Держите вас и вашего ребенка в курсе прививок.
- Не общайся с людьми у кого простуда или другие инфекции верхних дыхательных путей.
Ключевые моменты о гайморите у детей
- Синусит является инфекцией пазух.
- Когда выделения из носа заблокированы, бактерии могут начать расти. Это приводит к инфекции пазухи или синусит.
- Острый синусит может поправиться своя. Но если этого не произойдет, можно назначить лекарство.
- Для хронического синусита, здравоохранение поставщик может направить вашего ребенка к врачу уха, носа и горла (ЛОР) для тестирования и лечение.
- Чтобы помочь предотвратить гайморит, попросите вашего ребенка использовать солевые брызги или моет, чтобы шум оставался влажным. Используйте увлажнитель в сухих внутренних помещениях.
Следующие шаги
Советы, которые помогут вам получить максимальную отдачу от посещения медицинского учреждения вашего ребенка:
- Знайте причину визита и что вы хотите, чтобы произошло.
- Перед посещением запишите вопросы, ответы на которые вы хотите получить.
- При посещении запишите название нового диагноза и любые новые лекарства, методы лечения, или тесты. Также запишите все новые инструкции, которые ваш провайдер дает вам для вашего ребенка.
- Узнайте, почему назначается новое лекарство или лечение, и как оно поможет вашему ребенку. Также знайте, каковы побочные эффекты.
- Спросите, можно ли лечить состояние вашего ребенка другими способами.
- Знайте, почему рекомендуется тест или процедура и что могут означать результаты.
- Знайте, чего ожидать, если ваш ребенок не принимает лекарство или не проходит тест или процедуру.
- Если у вашего ребенка назначена последующая встреча, запишите дату, время и цель для этого визита.
- Узнайте, как вы можете связаться с поставщиком вашего ребенка в нерабочее время. Это важно если ваш ребенок заболевает и у вас есть вопросы или вам нужен совет.
Синусит у детей | Медицина Джона Хопкинса
Что такое пазухи?
Пазухи — это полости или заполненные воздухом пространства возле носового прохода. Как и носовой ход, пазухи выстлана слизистыми оболочками. Существует четыре различных типа пазухи:
Этмоидальная пазуха. Находится внутри лица, вокруг области переносицы. Этот синус присутствует при рождении и продолжает расти.
Верхнечелюстная пазуха. Находится внутри лица, вокруг области щек. Этот синус также присутствует при рождении и продолжает расти.
Лобная пазуха. Находится внутри лица, в области лба. Этот синус не развивается примерно до 7 лет.
Клиновидная пазуха. Расположен глубоко в лицо, за носом. Этот синус не развивается до подросткового возраста.
Как работают синусы
Базовые знания анатомии и физиологии носа и пазух необходимы для понимания нарушений носа и пазух.
Нос и пазухи являются частью верхних дыхательных путей. Трехмерная анатомия этой области сложна. Функция носа помимо запаха заключается в том, чтобы согревать, увлажнять и фильтровать воздух, который проходит через него. Внешний нос состоит из костного и хрящевого каркаса. Ноздри, или передние ноздри, образуют наружное отверстие для носа. Носовая перегородка представляет собой срединную внутреннюю структуру, которая разделяет левую и правую полости носа. Он состоит из хряща и кости.Отклоненная носовая перегородка может вызвать заложенность носа.
Есть четыре набора парных пазух. Верхнечелюстные пазухи расположены под щеками и под глазами. Лобные пазухи находятся над глазами за лбом. Этимоидные пазухи представляют собой пазухи в форме сот, расположенные между глазами, а клиновидные пазухи расположены за носом и под мозгом. Каждый из этих пазух представляет собой замкнутое пространство, которое стекает через устье или отверстие в нос. Пазухи выстланы слизистой оболочкой, которая похожа на слизистую носа.Эти остии могут блокироваться воспалением или отеком слизистой оболочки, а также опухолями или костными структурами.
Боковая носовая стенка внутри содержит три кости носовой раковины. Эти спиральные структуры покрыты слизистой оболочкой, которая содержит сосудистые каналы, которые могут набухать при определенных условиях, таких как аллергия или воспаление. Слезный проток или носослезный проток отводит слезы из глаз в нос, где он попадает под нижнюю раковину. Закупорка этого протока от травмы или заболевания вызывает чрезмерное слезотечение из глаз или эпифору.Средний проход — это пространство под средней раковиной. Внутри среднего прохода находится остеомеатальный комплекс, который является общим путем для дренирования верхнечелюстной (щечной) пазухи, лобной (лобной) пазухи и передней этиодной пазухи. Воспаление или отек этих ключевых областей может вызвать закупорку пазух.
Улучшенная раковина представляет собой небольшую конструкцию, расположенную высоко в носу. Позади верхней раковины находится отверстие клиновидной пазухи, расположенное рядом с задней частью перегородки.Гипофиз расположен непосредственно над и позади клиновидной пазухи. Гипофизарная операция выполняется через клиновидную пазуху.
Что такое синусит?
Синусит — это инфекция пазух носа. Эти инфекции обычно возникают после простуды или после аллергического воспаления. Существует четыре типа синусита:
Острый. Симптомы этого типа инфекции длятся менее четырех недель и выздоравливают при соответствующем лечении.
Подострый. Этот тип инфекции не проходит с самого начала лечения, и симптомы длится от 4 до 12 недель.
Хронический. Этот тип инфекции встречается при повторных острых инфекциях или при предыдущих инфекциях, которые не получали адекватного лечения. Эти симптомы длятся 12 недель или дольше.
Рецидив острый. Четыре или более эпизодов острого синусита в год.
Что вызывает синусит?
Иногда синусовая инфекция возникает после инфекции верхних дыхательных путей (URI) или простуды.URI вызывает воспаление носовых ходов, которое может блокировать открытие околоносовых пазух и привести к инфекции пазухи. Аллергия также может привести к синуситу из-за отека носовой ткани и повышенной выработки слизи. Существуют и другие возможные состояния, которые могут блокировать нормальный поток секрета из пазух и могут привести к синуситу, включая следующие:
Нарушения в структуре носа
Инфекции зуба
Травма к носу
Посторонние предметы застряли в носу
Расщелина неба
Гастроэзофагеальная рефлюксная болезнь (ГЭРБ)
Когда поток секрета из пазух заблокирован, бактерии могут начать расти.Это приводит к синусовой инфекции или синуситу. Наиболее распространенные бактерии, вызывающие острый синусит, включают в себя следующее:
Streptococcus pneumonia
Haemophilus influenzae
Moraxella catarrhalis
Лечение хронического синусита, такого как разные виды бактерий, может быть нацелено на разные виды гумусита, например, на разные бактерии (например, на разные виды гнойного синуса) — отрицательные стержни), потому что здесь чаще встречаются виновники.
Каковы симптомы синусита?
Симптомы синусита сильно зависят от возраста ребенка.Ниже приведены наиболее распространенные симптомы синусита. Тем не менее, каждый ребенок может испытывать симптомы по-разному. Симптомы могут включать:
Дети младшего возраста
Дети старшего возраста и взрослые
Симптомы насморка или простуды, длящиеся более семи-десяти дней
Капание в горле из носа
Головные боли *
Лицевой дискомфорт
Неприятный запах изо рта
Кашель
Лихорадка
Боль в горле
Отек вокруг глаз, часто усиливающийся по утрам
Симптом условия или медицинские проблемы.Всегда обращайтесь к врачу вашего ребенка для постановки диагноза.
* Одно исследование 2002 года показало, что девять из 10 диагностированных врачом или самопровозглашенных синусовых головных болей фактически связаны с мигренью. Исследователи обнаружили, что участники описали классические симптомы боли в передней части лица и давления под глазами. Тем не менее, участникам не хватало других симптомов истинной синусовой инфекции, включая желтые или зеленые выделения и лихорадку. Кроме того, не у каждой мигрени есть явные симптомы тошноты, рвоты и чувствительности к свету.Всегда обращайтесь к врачу вашего ребенка для постановки диагноза.
Как диагностируется синусит?
Как правило, лечащий врач вашего ребенка может диагностировать синусит на основании симптомов вашего ребенка и медицинского осмотра. В некоторых случаях могут быть проведены дополнительные тесты для подтверждения диагноза. Они могут включать в себя:
Рентген Синус. Диагностический тест, в котором используются невидимые электромагнитные энергетические лучи для создания изображений внутренних тканей, костей и органов на пленке.(Рентген обычно не используется, но может помочь в диагностике.)
Компьютерная томография (также называемая компьютерной томографией или компьютерной томографией). Процедура диагностической визуализации, которая использует комбинацию рентгеновских лучей и компьютерной технологии для получения горизонтальных или осевых изображений (часто называемых срезами) тела. КТ показывает детальные изображения любой части тела, включая кости, мышцы, жир и органы. КТ более подробные, чем обычные рентгеновские снимки.
Культуры из пазух. Лабораторные тесты, которые включают выращивание бактерий или других микроорганизмов, чтобы помочь в диагностике.
Что такое лечение синусита?
Конкретное лечение синусита будет определяться лечащим врачом вашего ребенка на основании:
Возраст вашего ребенка, общее состояние здоровья и история болезни
Насколько он болен
Допуск вашего ребенка к особые лекарства, процедуры или методы лечения
Как долго может длиться состояние
Ваше мнение или предпочтение
Лечение синусита может включать в себя следующее:
Антибиотики, в соответствии с определением вашего ребенка врач (антибиотики обычно назначаются в течение 14 дней)
Ацетаминофен (от боли или дискомфорта)
Противоотечное средство (например, псевдоэфедрин [Судафед] и / или разжижитель слизи, такой как гвайфенезин [Робитусин]) 9000
Прохладный увлажнитель в комнате вашего ребенка
Спрей для носа для уменьшения воспаления
Лекарства для лечения ГЭРБ
Операция по удалению аденоидов
Эндоскопическая хирургия пазухи
Антибиотики не могут назначаться в течение первых 10-14 дней, если только не развиваются тяжелые симптомы, такие как: лихорадка, лицевая боль или нежность, или отек вокруг глаз.Хирургическое вмешательство следует рассматривать только в случае неудачи других методов лечения.
Возможно, вам понадобится отвезти вашего ребенка к аллергологу / иммунологу, особенно если у него хронический или рецидивирующий синусит или он перенес операцию на пазухах, но все же испытывает синусит.
Антигистаминные препараты не помогают при симптомах синусита, если они не вызваны аллергией.
,Педиатрический синусит — ЛОР-здоровье
Если вы проведете ребенка к ЛОР-специалисту (ухо, нос и горло) или оториноларингологу, он осмотрит уши, нос и горло вашего ребенка. Тщательный анамнез и осмотр обычно приводят к правильному диагнозу. Врач также может найти факторы, которые повышают вероятность заражения пазухи у вашего ребенка, включая структурные изменения, аллергию и проблемы с иммунной системой.
Иногда для осмотра носа во время посещения офиса будут использоваться специальные инструменты.Получение изображений (рентгеновских снимков) пазух, таких как компьютерная томография, не рекомендуется при остром синусите, если нет осложнений от инфекции. Проблемы радиационной безопасности могут ограничивать сканирование изображений, особенно у детей младше шести лет. 2
Острый синусит — При наличии бактериального синусита большинство детей очень хорошо реагируют на терапию антибиотиками. Носовые стероидные спреи или капли для назального солевого раствора (соленой воды) или мягкие спреи также могут быть назначены для кратковременного облегчения заложенности духа.Внебиржевые противоотечные и антигистаминные препараты, как правило, не эффективны при вирусных инфекциях верхних дыхательных путей у детей и не должны назначаться детям младше двух лет.
Если у вашего ребенка острый бактериальный синусит, симптомы должны улучшиться в течение первых нескольких дней лечения антибиотиками. Даже если ваш ребенок значительно улучшится в течение первой недели лечения, важно, чтобы вы завершили антибактериальную терапию. Ваш доктор может решить лечить вашего ребенка дополнительными лекарствами, если у него / нее есть аллергия или другие условия, которые ухудшают инфекцию пазухи.
Хронический синусит — Если ваш ребенок страдает от двух или более симптомов синусита в течение как минимум 12 недель и имеет признаки синусового давления, у него может быть хронический синусит. 3 Хронический синусит или более четырех-шести эпизодов острого синусита в год указывает на то, что вам следует обратиться к ЛОР-специалисту, который может порекомендовать соответствующее медицинское или хирургическое лечение.
Хирургия может рассматриваться для небольшого процента детей с тяжелыми или постоянными симптомами синусита, несмотря на медикаментозную терапию.У детей в возрасте до 13 лет ваш врач может посоветовать удалить аденоидную ткань из носа как часть лечения синусита. Хотя аденоидная ткань непосредственно не блокирует пазухи, инфекция аденоидной ткани, называемая аденоидитом (инфекция задней части носа, которая может вызвать закупорку), может вызывать многие симптомы, сходные с синуситом — насморк, заложенный нос, постназальный капли, неприятный запах изо рта, кашель и головная боль.
Детям старшего возраста и тем, у кого медикаментозная терапия была неудачной, может быть рекомендована аденоидэктомия или другие хирургические вмешательства.ЛОР-хирург может открыть естественные пути дренирования пазух вашего ребенка и сделать узкие проходы шире. Это также позволяет культивировать инфекцию, чтобы антибиотики могли быть направлены против бактерий, вызывающих инфекцию пазухи вашего ребенка. Вскрытие пазухи позволяет более эффективно распределять назальные препараты, обеспечивая циркуляцию воздуха и, как правило, уменьшая количество и тяжесть синусовых инфекций.

 Гайморит, развивающийся вследствие ОРВИ или ОРЗ. В этом случае отток слизи затруднён. В слизистую проникает инфекция, вызывая заболевание гайморитом.
Гайморит, развивающийся вследствие ОРВИ или ОРЗ. В этом случае отток слизи затруднён. В слизистую проникает инфекция, вызывая заболевание гайморитом. Состояние здоровья больного ухудшается.
Состояние здоровья больного ухудшается. боль около носогубной складки при лёгком прикосновении к ней или при повороте головы;
боль около носогубной складки при лёгком прикосновении к ней или при повороте головы; ослабление или отсутствие обоняния;
ослабление или отсутствие обоняния; Осмотр обоих отверстий носа.
Осмотр обоих отверстий носа. ребенка располагают так, чтобы его голова была повёрнута в сторону заложенной ноздри;
ребенка располагают так, чтобы его голова была повёрнута в сторону заложенной ноздри; сварить несколько клубней картофеля в мундире;
сварить несколько клубней картофеля в мундире; Гайморит оказывает отрицательное влияние на органы зрения. Имеется в виду отек клетчатки, воспаление глазницы и частичный тромбоз венозных сосудов. Чтобы избежать осложнений на органы зрения, нужно лечить гайморит антибиотиками, не позволяющими распространяться инфекции. Это особенно важно в отношении детей, имеющих слабую иммунную систему. Гнойный гайморит препятствует оттоку слизи и поэтому инфекция из носовой пазухи, может легко переместиться в глазницу. Воспаление глаз может происходить с нагноениями или без них.
Гайморит оказывает отрицательное влияние на органы зрения. Имеется в виду отек клетчатки, воспаление глазницы и частичный тромбоз венозных сосудов. Чтобы избежать осложнений на органы зрения, нужно лечить гайморит антибиотиками, не позволяющими распространяться инфекции. Это особенно важно в отношении детей, имеющих слабую иммунную систему. Гнойный гайморит препятствует оттоку слизи и поэтому инфекция из носовой пазухи, может легко переместиться в глазницу. Воспаление глаз может происходить с нагноениями или без них. Создание нормальных, здоровых условий в детской комнате (чистый и свежий воздух, комфортная температуры).
Создание нормальных, здоровых условий в детской комнате (чистый и свежий воздух, комфортная температуры).