Наджелудочковая экстрасистолия у ребенка, у взрослого: последствия, лечение, причины
Если у человека нет проблем со здоровьем сердца, то он его не ощущает. Появление дискомфорта при нагрузках, волнениях или даже во время спокойного отдыха является поводом проверить работу сердца у специалиста.
Иногда, чтобы улучшить состояние достаточно ввести несколько оздоравливающих правил в свой образ жизни, в некоторых случаях понадобится медицинская помощь. Раннее обращение за консультацией всегда оборачивается на пользу пациента.
Особенности состояния
Ритм биения сердца задаёт синусовый узел, который расположен в правом предсердии. Импульсы водитель ритма распространяет через проводящую систему. Волокна её разветвляются и распределяются по стенкам сердца.
Случай, когда импульс, побуждающий сердцебиение, зарождается вне проводящей системы и вызывает внеочередное сокращение сердца, называется экстрасистолия. Сердцебиения, вызванные такими импульсами, происходят с неполноценным сокращением сердца.
Само по себе явление экстрасистол может быть опасным для общего состояния или нет только в контексте заболевания, которое его инициировало. Важно насколько миокард выполняет свои функции, присутствуют ли органические поражения сердца.
У ребенка наджелудочковая экстрасистолия часто не даёт никаких симптомов, протекает незаметно. При этом диагнозе ощущение перебоев в биении сердца начинает появляться в подростковом возрасте.
Не стоит путать наджелудочковуюи желудочковую экстрасистолии, это разные состояния. Также нередки случаи путаниц при наджелудочковой тахикардии с желудочковой экстрасистолией.
О том, что такое одиночная и парная, редкая и частая наджелудочковая экстрасистолия, расскажем в следующей главе.
Более подробно об экстрасистолиях расскажет следующее видео:
Классификация
Локализация очагов
Места, где происходит зарождение импульса при наджелудочковой экстрасистолии, называют эктопические очаги. По их локализации патологию подразделяют на разновидности:
- атриовентрикулярная экстрасистолия – импульсы, вызывающие внеочередные сокращения, имеют свои очаги в перегородке, которая разделяет желудочки и предсердия;
- предсердная экстрасистолия – очаги с импульсами образовались в предсердиях.
Закономерность импульсов
Проявление внеочередных импульсов может происходить в соответствии с какой-то закономерностью или хаотично. По этому признаку различают:
- Аллоритмии – нормальное сокращение чередуется с определённым количеством экстрасистол (например: одной, двух или трёх), то есть соблюдается ритмический рисунок.
- Неупорядоченные – внеочередные сокращения происходят по отношению к нормальным сокращениям в произвольном режиме.
Количество эктопических очагов
В зависимости от количества эктопических очагов заболевание классифицируется на варианты:
- политопная наджелудочковая экстрасистолия – у пациента несколько очагов индуцируют импульсы вне проводящей системы;
- монотопная экстрасистолия – внеочередные сокращения инициируются одним очагом.
Частота
По частоте различают:
- групповые – если между нормальными ритмами проходят несколько подряд экстрасистол,
- парные – среди нормальных сокращений встречаются внеочередные по два подряд;
- множественные – так обозначают случаи, когда в минуту бывает более пяти внеочередных сокращений сердца;
- единичные наджелудочковые экстрасистолии – в минуту происходит менее пяти экстрасистол.
Время возникновения
Экстрасистолии подразделяют по времени их возникновения:
- поздние – появляются одновременно с сокращением желудочков;
- интерполированные – появляются в момент между сокращениями желудочков и предсердий;
- ранние – появляются одномоментно с сокращениями предсердий.
Причины возникновения наджелудочковой экстрасистолии
Нарушения ритма сердца, вызванные внеочередными сокращениями, бывают у здоровых людей. Когда причины для этого явления не выявляются, то говорят об идиопатической экстрасистолии.
Некоторые факторы могут провоцировать аритмию такого рода:
- заболевания, связанные с эндокринными нарушениями:
- нарушение функции надпочечников,
- сбои в работе щитовидки,
- сахарный диабет;
- заболевания сердца:
- влияние токсинов:
- кислородное голодание,
- вегетативные нарушения,
- продолжительный приём некоторых лекарств, предназначенных для лечения сердца:
- мочегонные средства,
- антиаритмические лекарства,
- сердечные гликозиды;
- нарушение электролитного баланса.
Симптомы
Основные признаки болезни:
- одышка,
- пациент констатирует, что в области сердца есть дискомфорт, это может выражаться такими ощущениями:
- «переворотов» сердца,
- перебой в пульсации сердца,
- некоторые удары происходят вне ритма;
- больного охватывает паника, что он может умереть;
- головокружение, слабость.
Диагностика
Специалист на основании жалоб и осмотра делает предположение о заболевании.
Осмотр состоит из действий:
- замера количества сокращений сердца и сравнения этого значения с пульсом,
- простукивания границ сердца,
- выслушивания ритма сердца.
Для уточнения диагноза проводят исследования:
- Электрокардиографию – прибор записывает электрические импульсы сердца, которые показывают, есть или нет экстрасистолия. На ЭКГ наджелудочковая экстрасистолия видна лучше всего.
- Холтеровское мониторирование – тоже ЭКГ, но в режиме суточного наблюдения. Пациент носит сутки портативный аппарат, который снимает показания сигналов сердца. Параллельно ведётся дневник о том, каким видом деятельности занимался пациент, нагрузки, настроение.
- Эхокардиографию – даёт информацию, на основании которой можно определить причину экстрасистолии.
- Электрокардиографию с нагрузкой (сердце стимулируют электрическими импульсами) – метод позволяет оценить функционирование проводящей системы.
- Анализы мочи и крови (общий анализ и на биохимию)
Лечение
В большинстве случаев наджелудочковая экстрасистолия не нуждается в специальном лечении. Если нарушение вызвано каким-то заболеванием, то необходимо лечить его.
В основном помощь организму оказывают, налаживая здоровый образ жизни.
Терапевтическое
- Рацион делают сбалансированным: растительной клетчатки должно быть много, от жирной и консервированной пищи отказываются.
- Сохраняют ровное эмоциональное состояние.
- Прогулки на свежем воздухе, включённые в распорядок дня, будут способствовать улучшению общего самочувствия сердца.
- Следует подобрать посильные физические нагрузки.
- Необходимо не употреблять напитки, содержащие алкоголь.
- Отказ от курения создаст заметный оздоравливающий эффект.
О терапии экстрасистолий подробнее расскажет следующее видео:
Медикаментозное
Специалист может назначать в зависимости от показаний состояния больного такие препараты:
- амиодарон,
- β-адреноблокаторы, если у пациента не наблюдается брадикардия и низкое давление:
- пропранолол,
- метопролол;
- антагонисты кальция:
- дилтиазем
- и верапамил;
- антиаритмические препараты, которые относят к первому классу:
- пропафенон,
- хинидин,
- аллапинин
- и другие.
Операция
Назначают пациентам хирургическое вмешательство, если другие методы не оказали положительного влияния, чаще пациентам молодого возраста. Выполняется прижигание участка, который даёт внеочередные импульсы.
Операцию проводят:
- Закрытым способом – методом радиочастотной катетерной абляции. Электрод заводится в сердце при помощи катетера через крупный сосуд.
- При вмешательстве открытым способом делают иссечение участка сердечной ткани, на которой создаются внеочередные импульсы.
Народными средствами
Препараты из трав можно принимать только с одобрения лечащего врача. Самолечение недопустимо. В связи с тем, что для здоровья сердца полезны:
- положительный эмоциональный фон,
- здоровый сон,
- спокойные нервы,
то возможно применение настоев и отваров трав:
- пустырника,
- мелиссы,
- боярышника,
- вереска,
- валерианы,
- шишек хмеля.
Профилактика заболевания
Состояние сердца очень отзывается на мероприятия, поддерживающие здоровый образ жизни.
Следует пересмотреть режим дня и привычки и ввести правила:
- Отказаться от непосильной физической нагрузки и других видов перегрузок,
- поддерживать бодрый положительный эмоциональный фон.
- В пищу принимать продукты, полезные для сердца, исключить:
- жареную пищу,
- острую и консервированную еду,
- жирные продукты,
- содержащие вредные добавки.
- Употреблять продукты с большим содержанием растительной клетчатки. Полезна пища, содержащая минералы:
- калий,
- магний
- и кальций (в умеренном количестве).
- Полезно обогатить рацион:
- бананами,
- курагой,
- изюмом.
- Следует ограничить приём или при возможности исключить возбуждающие напитки:
- крепкий чай.
- Отказ от курения сразу добавит здоровья сердечно-сосудистой системе.
Пациенту полезно пересмотреть свой психический настрой, поработать над собой и отказаться от мыслей, настроев, которые питают и даже создают это заболевание.
Осложнения
Нарушения ритма сердца при экстрасистолиях в некоторых случаях может вызывать побочные отрицательные явления:
Прогноз
При наджелудочковой экстрасистолии в прогноз не включают внеочередные сокращения сердца. Принимаются во внимание только причины, что их вызвали.
Насколько серьёзны те факторы, последствием которых стала аритмия, и возможно ли их устранить – ответы на эти вопросы и будут создавать прогноз для конкретного пациента.
gidmed.com
Экстрасистолия у детей: симптомы болезни, профилактика

Экстрасистолия у детей – это патологическое состояние, при котором преждевременно возбуждается миокард.
При этом диагностируются нарушения сердечного ритма. Заболевание носит врожденный и приобретенный характер.
Экстрасистолическая аритмия при несвоевременном лечении приводит к нарушениям в работе системы кроветворения, поэтому при появлении первых ее признаков рекомендовано обратиться за помощью к врачу.
Содержание статьи
Характеристика экстрасистолии у детей
Экстрасистолическая аритмия – это разновидность аритмии. Если у пациента наблюдается синусовый ритм, то это приводит к преждевременному сокращению миокарда.
У здоровых детей после обнаружения такой проблемы не наблюдается возбудимости экстензора на протяжении определенного времени. При экстрасистолической аритмии этот процесс нарушается. Импульс, который происходит в миокарде, имеет раздражающее воздействие на симпатические нервы. Поэтому экстрасистолы у детей сокращаются несвоевременно.
Экстрасистолическая аритмия часто выявляется при повышенной возбудимости миокарда, что негативно влияет на предсердия и желудочки. Это приводит к нарушению работы зубца. У детей любого возраста заболевание развивается при воздействии токсинов или во время протекания заболеваний воспалительной и дистрофической природы.
Классификация
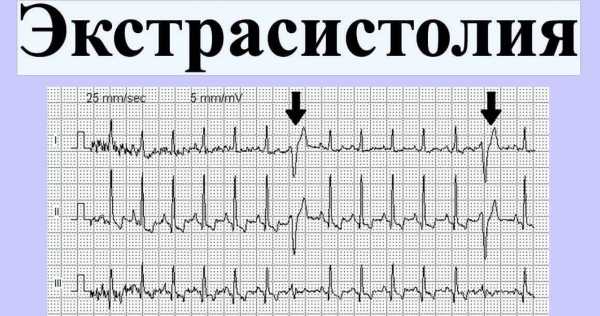
Существует несколько разновидностей желудочковой экстрасистолии (ЖЭ) у детей. В соответствии с местом расположения может диагностироваться предсердная / атриовентрикулярная / наджелудочковая экстрасистолия у детей.
Первая форма экстрасистолической аритмии характеризуется стимуляцией сокращений участком предсердия. При втором типе заболевания ритм задается атриовентрикулярным узлом. Желудочковая экстрасистолическая аритмия возникает при стимуляции сердечных сокращений очагом, местом расположения которого является один из желудочков.
В зависимости от того, какой ритм сердца у ребенка, экстрасистолы бывают редкими, частыми, групповыми или парными. В соответствии с типом систол экстрасистолическая аритмия может быть:
- мономорфной;
- политопной;
- полиморфной;
- групповой.
В соответствии со структурой возникновения и поражением желудочков различают разные формы аритмии – бигеминию, тригеминию.
Причины возникновения
Возникновение экстрасистол у детей наблюдается при воздействии разнообразных провоцирующих факторов и болезней:
- Заболеваний щитовидной железы. Этот орган вырабатывает гормоны и регулирует сердечный ритм. Перебои в деятельности сердца наблюдается при избыточном или недостаточном количестве гормонов.
- Поражений миокарда воспалением. В период протекания инфекционного процесса наблюдается возникновение рубцов в миокарде. На фоне этого появляются эктопические очаги, которые становятся причиной сбоя ритма.
- Гормональных перестроек. Экстрасистолическая аритмия по этой причине развивается в подростковом возрасте.
- Вегетативных расстройств. Экстрасистолическая аритмия развивается при недостаточном поступлении кислорода в экстензор. В группе риска находятся недоношенные дети или груднички, у которых развивается асфиксия после тяжелых родов. Экстрасистолы появляются у детей, чьи матери курили во время беременности.
- Сердечных патологий. Причиной экстрасистолической аритмии становятся заболевания сердца (миокардит, кардиомиопатия). В группе риска находятся дети с пороками сердца.
- Стрессовых ситуаций. При эмоциональном перенапряжении тонизируется нервная система, что становится причиной развития анемии.
- Эмоциональной и физической усталости. Это может касаться ребенка любого возраста. Чем раньше будет замечено отклонение, тем лучше.
- Вегетососудистой дистонии. В структуру нервной системы входит блуждающий нерв, который связан с сердечными ритмами. При волнении наблюдается учащение сердцебиения, а во время сна – его замедление. Вегетативная нервная система состоит из симпатического и парасимпатического отделов, при дисбалансе между которыми диагностируется экстрасистолическая аритмия.
- Назначения лекарственных препаратов. Если ребенок неправильно принимает гормональные лекарства, то это часто приводит к экстрасистолической аритмии.
- Глистных инвазий. Развитие экстрасистолической аритмии по этой причине диагностируется у детей до 7-8 лет.
- Нехватки микроэлементов, которые являются участниками появления электрических толчков – калия, натрия, кальция. Для того чтобы получить электрический потенциал, нервными клетками используется натрий и калий. Если этих микроэлементов не хватает в организме, то это приводит к возникновению и проведению толчка.
- Сахарном диабете. У больных сахарным диабетом ,по данным суточного мониторирования сердечного ритма, значительно чаще выявляются нарушения вегетативной регуляции деятельности сердечно-сосудистой системы.
- Курении и наркомании. При таких вредных привычках наблюдается нехватка кислорода и токсическое влияние на экстензор.
Причины экстрасистолии у детей заключаются в протекании сердечных патологий или неправильном образе жизни, в том числе и родителей.
Симптомы

Бывает так, что у малыша экстрасистолия диагностируется случайно во время планового осмотра. Заболевание у ребенка сопровождается хаотичными сокращениями экстензора, замиранием сердца во время работы.
Симптомы экстрасистолии у детей являются более выраженными, чем у взрослых, и сопровождаются головокружением и головной болью. Маленький пациент становится невосприимчивым к воздействию высоких температур.
Во время протекания болезни наблюдаются снижение аппетита и ухудшение сна. Сбои в работе сердца характеризуются периодическими толчками в груди, которые появляются после замирания сердца. Ребенок жалуется на возникновение боли, которая имеет ноющий характер.
Экстрасистолическая аритмия сопровождается вялостью и слабостью. Ребенок чрезмерно устает даже при выполнении привычных дел. Заболевание сопровождается астеническим синдромом.
При экстрасистолической аритмии он не может переносить людные места. У пациентов наблюдаются одышка и трудности с дыханием.
При экстрасистолической аритмии диагностируются нарушения в работе пищеварительной системы. У маленького пациента нарушается память, поэтому он становится забывчивым.
При возникновении одного или нескольких из вышеперечисленных симптомов рекомендуется обратиться к детскому кардиологу, который правильно поставит диагноз.
Возможные осложнения
При несвоевременном или неправильном лечении желудочковая экстрасистолия (ЖЭ) у ребенка быстро прогрессирует, диагностируется развитие осложнений. У маленьких пациентов наблюдается фибрилляция, при которой часто и беспорядочно сокращаются желудочки.
Если экстрасистолическая аритмия протекает одновременно с сердечными заболеваниями, то ребенку категорически запрещены физические нагрузки. В противном случае может наблюдаться внезапная смерть.
Диагностика
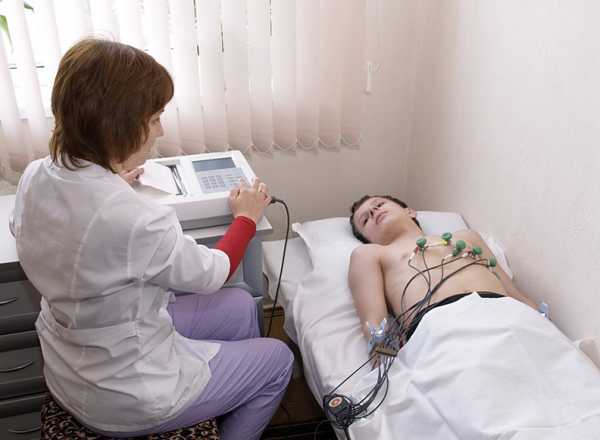
Основным методом диагностики является ЭКГ сердца. Эта методика определяет комплекс QRS и деформации в нем. Если возникает необходимость отследить полную работу сердца, то проводится электрокардиограмма с нагрузкой. Ребенок должен предварительно побегать, сделать несколько прыжков, отжаться и т.д.
Холтеровское мониторирование предоставляет собой возможность фиксации количества и частоты преждевременных сокращений сердца в течение 24 часов. Для оценки степени поражения экстензора рекомендовано проведение ультразвукового исследования сердца. Для определения причин экстрасистолической аритмии предлагают дополнительные методики типа:
- общего анализа крови и урины;
- биохимического анализа крови для определения уровня сахара и холестерина;
- гормонального исследования;
- исследования кала на гельминты яйцеглистов.
Параллельно доктор собирает анамнез и жалобы пациента, что позволяет определить полную клиническую картину болезни.
Лечение
При заболевании суправентрикулярная экстрасистолия у разного возраста детей, которое сопровождается одиночной экстрасистолой, не приносящей дискомфорта, рекомендовано динамическое наблюдение. Лечение экстрасистолии у детей требует применения определенных групп медикаментов:
- Ноотропных лекарств. Препараты обладают трофическим действием, что положительно влияет на вегетативную нервную систему. Их действие направлено на улучшение метаболизма и мобилизацию энергетического резерва клеток, а это улучшает общее состояние ребенка. Лечение заболевания проводится Фенибутом, Аминалоном, Пантогамом, Пирацетамом, Глютаминовой кислотой.
- Препаратов калия и магния. С помощью этих микроэлементов проводятся электрические толчки в клетках экстензора. Терапия включает прием Магне В6, Магнелиса, Панангина.
- Седативных лекарств. Препараты характеризуются наличием успокаивающих свойств. Применение медикаментов рекомендуется, если у новорожденных диагностируется гипервозбудимость, а у подростков – раздражительность. Для лечения детей рекомендуется использовать лекарства, которые имеют растительное происхождение. Для терапии экстрасистолической аритмии применяют сборы на основе таких растений как мята, чабрец, мелисса. Лечение чрезмерной возбудимости проводится пустырником или корнем валерианы.
- Антигипоксических лекарств. С их помощью устраняется недостаток кислорода в области миокарда. Маленьким пациентам делают назначение Актовегина, Элькара, Мексидола, Кудесана, Предуктала.
При экстрасистолической аритмии необходима антиаритмическая терапия. Ее применение разрешается только после предварительной консультации с доктором, так как у детей до 10 лет могут развиваться осложнения.
Лечение экстрасистолической аритмии проводят Конкором, Атенололом, Амиодароном, Соталексом. Медикаменты подбираются под контролем электрокардиограммы. При терапии препаратами рекомендовано проводить суточное мониторирование ЭКГ.
Если консервативная терапия не приносит желаемых результатов, то пациенту назначается хирургическое лечение. Операцию выполняют в соответствии с показаниями при частой экстрасистолической аритмии или аритмогенной дисфункции миокарда. Пациентам назначают радиочастотную аблацию.
Хирургическое вмешательство заключается в прижигании дополнительных очагов возбуждения с применением специального аппарата-катетера. Эффективность операции доказана на 80%. В остальных случаях может диагностироваться рецидив экстрасистолии.
Профилактика

Во избежание развития экстрасистолической аритмии рекомендуется своевременно проводить ее профилактику, которая заключается в соблюдении режима дня. Ребенок должен ежедневно гулять на свежем воздухе не менее 30 минут. В семье необходим благоприятный психологический климат, что исключит возможность стрессовых ситуаций и нервных перенапряжений.
Ребенку нужна оптимальная физическая активность. Он должен заниматься любимым видом спорта и выполнять ежедневную зарядку по утрам. Для того чтобы обеспечить полноценное развитие детей, нужно следить, чтобы они были непродолжительными.
Во избежание развития экстрасистолической аритмии рекомендуется своевременно и правильно проводить лечение сердечных патологий.
Профилактика заболевания требует укрепления защитных сил организма. С этой целью рекомендуется обеспечить правильное питание.
Рацион должен разрабатываться на основе продуктов, которые имеют в своем ссоставе большое количество калия и магния:
- запеченного картофеля;
- абрикосов;
- чернослива;
- сушеных фруктов.
Ребенок нуждается в селене, витаминах группы В и С, поэтому в его рационе наличие орехов, морепродуктов, цитрусовых обязательно. Для заправки салатов предпочтительнее использовать оливковое масло. Ребенку нужно кушать рыбу и свиное сало. При недостатке питательных веществ в организме используют специальные витаминно-минеральные комплексы.
Экстрасистолическая аритмия – это сердечная патология, при которой наблюдается нарушение сердечного ритма. При появлении симптомов болезни ребенка нужно показать врачу, который после проведения диагностических мероприятий назначит медикаментозное лечение или хирургическое вмешательство.
deteylechenie.ru
Экстрасистолия у детей — нарушение ритма сердца
Экстрасистола (ЭС)- это внеочередное (преждевременное) сокращение сердечной мышцы или каких-либо отделов сердца. Среди аритмий у детей экстрасистолия стоит на одном из первых мест, на ее долю приходится от 48 до 75% всех нарушений сердечного ритма. Во время проведения суточного (холтеровского) мониторирования ЭКГ экстрасистолия регистрируется у 80% детей.
Классификация экстрасистолии.
1. По месту нахождения очага возбуждения:
— суправентрикулярная (наджелудочковая),
• предсердная (ПЭС)
• узловая (из АВ-соединения)
— желудочковая (ЖЭС).
2. По времени возникновения экстрасистол :
— сверхранние (ЭС наслаивается на восходящий отдел зубца Т),
— ранние (ЭС наслаиваются на нисходящий сегмент зубца Т),
— средние (возникают в первой половине диастолы),
— поздние (во второй половине диастолы).
3. По частоте возникновения:
— редкая (экстрасистол меньше 5 в минуту или меньше 300 в час),
— средняя (до 8-10 ЭС в минуту или от 300 до 600 в час),
— частая (больше 10 ЭС в минуту или больше 600 в час).
4. По типу экстрасистолии в зависимости от времени суток:
— дневной тип,
— ночной тип,
— смешанный.
5. По плотности ЭС:
— одиночные,
– парные,
— групповые.
6. По периодичности:
— нерегулярные,
— регулярные (аллоритмия). Аллоритмия — это последовательное возникновение экстрасистол: возникновение ЭС после каждого основного комплекса называется бигемения; если ЭС регистрируется вслед за двумя нормальными комплексами – тригемения; после каждых трех синусовых QRS – квадригеминия.
7. По количеству очагов возникновения:
— монотопная (ЭС возникают из одного очага),
— политопная (из нескольких источников).
8. По форме экстрасистолического комплекса:
— мономорфная (одинаковая форма комплекса ЭС),
— полиморфная (разная форма).
9. По проведению возбуждения через АВ-узел:
— с антероградным проведением возбуждения (от предсердий к желудочкам),
— блокированная (с антероградной блокадой в АВ-соединении),
— с аберрантным проведением,
— с ретроградным проведением (от желудочков к предсердиям).
Для характеристики экстрасистол важны следующие временные показатели:
1. Интервал сцепления ( предэктопический промежуток) – это промежуток от предшествующего нормальногокомплекса QRS до комплекса ЭС. При ПЭС этот интервал замеряют от начала синусового зубца Р до начала экстрасистолмческого зубца P, при узловых и ЖЭС – от начала предшествующего основного комплекса до начала ЭС. В том случае когда экстрасистолы, возникают из одного источника возбуждения, для них характерен одинаковый интервал сцепления (возможно расхождение на 0,02с-0,04с).
2. Постэкстрасистолическая (постэктопическая) пауза – это интервал от ЭС до последующего нормльного комплекса.
3. Полная компенсаторная пауза – это пауза равна сумме пред- и постэктопических интервалов, которая равна сумме двум нормальным сердечным циклам.
4. При неполной компенсаторной паузы сумма показателя интервала сцепления и постэктопической паузы менее двух обычных циклов. Патогенез.
К электрофизиологическим факторам образования экстрасистолии относятся reentry и триггерная активность (постдеполяризация). Возможны и другие причины появления ЭС — аномальный автоматизм, повышенный автоматизм, но их роль в патогенезе экстрасистолии точно не определена.
Этиология.
Экстрасистолы разделяют на функциональные и органические.
К функциональным относятся :
1. нейрогенные экстрасистолы:
а) гиперадренергические (гиперсимпатикотонические, «психогенные»), которые возникают при психоэмоциональных нагрузках, усиленной физической и умственной работе, а также при использовании энергетических напитков, алкоголя, наркотиков, курительных смесей, при употреблении крепкого чая и кофе;
б) гипоадренергические – возникают у спортсменов, имеющих постоянное физическое перенапряжение;
в) вагусные — во время сна, после принятия пищи, при наличии болезней желудочно-кишечного тракта;
2. экстрасистолы, вызванные электролитными, дисгормональными, токсическими и лекарственными воздействиями на сердечную мышцу; 3. экстрасистолы, возникающие при инфекционных болезнях на фоне интоксикации, а также если у ребенка имеются хронические очаги инфекции – хронический тонзиллит, аденоидит, кариес, которые приводят к дистрофии миокарда.
Если устраняются выше описанные причины, восстановливается метаболизм сердечной мыщцы, проводится коррекция электролитных нарушений, то экстрасистолия, как правило, значительно уменьшается или полностью исчезает.
К органическим экстрасистолам относятся те, возникновение которых связано со структурными изменениями сердца и различными заболеваниями миокарда (врожденные пороки сердца, миокардит, кардиомиопатии, аритмогенная дисплазия правого желудочка).
У детей раннего возраста возникновение экстрасистолии может быть связано с перинатальной патологией ( осложнения во время беременности матери, родовые травмы, инфекции плода, недоношенность, гипотрофия плода). В результате этого отмечается функциональная незрелость проводящей системы сердца и нарушения нейровегетативной регуляции ритма сердца.
Когда причину экстрасистолии установить не удается, то ЭС называют « идиопатической». Понятие «идиопатическая экстрасистолия» подразумевает отсутствие каких-либо заболеваний миокарда и структурных изменений сердца.
Суправентрикулярная экстрасистолия (СЭС).
Суправентрикулярная (наджелудочковая) экстрасистола – преждевременное возбуждение сердца, которое образуется из очага, находящегося выше пучка Гиса (синусовый узел, предсердия, АВ-узел, легочные вены).
Клиническая картина.
Как правило, дети жалоб не предъявляют. Нередко экстрасистолия является диагностической находкой при аускультации сердца или регистрации ЭКГ. Возможны жалобы на перебои и «замирание» в работе сердца, на сильные удары в области сердца. У детей с органической патологией сердца и нарушениями гемодинамики частая экстрасистолия может сопровождаться чувством затрудненного вздоха, притупами слабости, быстрой утомляемостью, периодическим головокружением.
Диагностика.
При выслушивании сердца экстрасистола отмечается как громкий тон или как два близко отстоящих друг от друга тона. Электрокардиографическая диагностика:
1. Предсердные экстрасистолы по форме и полярности зубцов P отличаются от синусовых зубцов Р. При нижнепредсердных экстрасистолах имеются отрицательные зубцы P во II, III и aVF отведениях. При левопредсердных ЭС отмечается отрицательный зубец P в I, V5-V6. Ранние ПЭС могут блокироваться, тогда на ЭКГ можно увидеть, что зубец P экстрасистолы наслаивается на зубец Т и за ним комплекса QRS нет. Комплексы QRS при предсердных экстрасистолах в основном узкие, но могут быть и широкие в результате аберрантного. При ПЭС компенсаторная пауза будет неполной.
2. При атриовентрикулярных экстрасистолах источник образования ЭС расположен в АВ-соединении (атриовентрикулярный узел, ствол пучка Гиса). Зубец Р экстрасистолы будет отрицательным в отведениях II, III и aVF, так как возбуждение из очага идет по предсердиям ретроградно. При экстрасистолии из атриовентрикулярного соединения зубец P может находиться впереди, за и внутри комплекса QRS экстрасистолы. Часто экстрасистолические комплексы QRS расширены из-за аберрантного проведения возбуждения. При узловой экстрасистолии регистрируется полная и неполная компенсаторная.
При проведении холтеровского (суточного) мониторирования электрокардиограммы определяется количество экстрасистол и дается их качественная оценка. Помимо этого определяется вид экстрасистол, зависимость возникновения от времени суток, физической активности. Суточное мониторирование ЭКГ используется для динамического наблюдения и оценки результативности медикаментозной терапии. Показанием для проведения антиаритмического лечения или проведения РЧА является сохранение при использования базисной терапии экстрасистолии в количестве 15-20 тыс. в сутки.
Лечение.
При наджелудочковой экстрасистолии, которая не проявляется субъективной симптоматикой и не сказывается на самочувствие и общее состояние ребенка, назначение антиаритмических средств не требуется. Рекомендуется соблюдать режим дня ребенка, нормализовать сон и избегать неблагоприятных психоэмоциональных воздействий. Необходимо санировать очаги хронической инфекции. Детям с резидуальной патологией ЦНС и повышенной тревожностью назначают седативную терапию, физиотерапию, лечебную физкультуру. Хороший эффект оказывают рефлексотерапия, лазеротерапия, санаторно-курортное лечение. Если экстрасистолия частая (более 20 тыс. в сутки), имеет стойкий характер и приводит к нежелательным гемодинамическим эффектам возможно назначение антиаритмических препаратов или рассмотрение вопроса о целесообразности проведения радиочастотной абляции очага аритмии.
Прогноз.
Прогноз для выздоровления зависит от причин возникновения экстрасистолии, характера и вида экстрасистолии, но как правило, благоприятный. Суправентрикулярные экстрасистолы не оказывают влияние на гемодинамику. Но частая суправентрикулярная экстрасистолия при врожденных пороках сердца, тяжелых заболеваниях миокарда может способствовать снижению сердечного выброса. Желудочковая экстрасистолия.
Желудочковая экстрасистола (ЖЭС) – внеочередное сокращение сердечной мышцы, которое исходит из очага, расположенного ниже пучка Гиса (в ножках пучка Гиса, в волокнах Пуркинье, в миокарде желудочков).
В зависимости от анатомического положения ЖЭС делят на правожелудочковые и левожелудочковые.
Клиническая картина.
Часто дети с ЖЭ не предъявляют никаких жалоб. Но могут отмечаться перебои и замирание в области сердца, чувство нехватки воздуха. При частой ЖЭ появляется повышенная утомляемость, слабость, возможно появление эпизодов головокружений. У детей с органической патологией сердца, при миокардите, частая ЖЭ может привести к развитию недостаточности кровообращения. А длительно существующая частая ЖЭ может быть причиной формирования аритмогенной дилатационной кардиомиопатии. Вероятность ее появления больше у детей с частотой ЖЭ больше 25 тыс. в сутки.
Диагностика.
На ЭКГ наблюдается преждевременный уширенный комплекс QRS без зубца Р и с полной компенсаторной паузой. Во время проведения суточного мониторирования ЭКГ определяется количество ЖЭ за период исследования в процентах по отношению к синусовому ритму и ее циркадная представленность. Могут отмечаться эпизоды эктопических замещающих ритмов, уменьшение вариабельности сердечного ритма, наличие пауз ритма, удлинение интервала QT. УЗИ сердца позволяет оценить размеры полостей сердца, сократительную способность миокарда. При проведении нагрузочных проб (велоэргометрия, тредмил-тест) наличие ЖЭ до нагрузки, на высоте проведения пробы и в восстановительном периоде указывает на органическое происхождение экстрасистолы. Исчезновение ЖЭ на высоте физической нагрузки расценивается как признак ее вагусной зависимости. Увеличение количества ЖЭ на нагрузку считается проявлением ее симпатической зависимости.
Лечение.
Необходимо воздействовать на возможную причину, приведшую к развитию ЖЭ. Редкие, мономорфные ЖЭ, которые исчезают при физической нагрузке, как правило, не представляют опасности и не требуют медикаментозной терапии. При вегетативнозависимой ЖЭ применяют лекарственные средства, направленные на выравнивание вегетативного фона у ребенка (ноотропы, ноотропоподобные препараты, препараты магния и др.). Детям, у которых отмечается редкая ЖЭ, рекомендуется диспансерное наблюдение кардиолога, проведение холтеровского (суточного) мониторирования ЭКГ не реже 1 раза в течении года. Детям, у которых количество ЖЭ более 15-20 тыс. в сутки, назначается антиаритмическая терапия или решается вопрос о показании к проведению радиочастотной аблации (РЧА) очага аритмии. Радиочастотная аблация является основным радикальным методом лечения ЖЭ. Общепринятых показаний для выполнения РЧА у детей с ЖЭ нет.
Обычно к выполнению процедуры РЧА прибегают в следующих ситуациях:
— если ЖЭ, привела к развитию аритмогенной кардиомиопатии, снижению сократительной способности миокарда и пресинкопальным или синкопальным состояниям;
— если ЖЭ, сочетается с врожденным пороком сердца, которое требует хирургической коррекции;
— если ЖЭ, не поддается антиаритмической терапии на протяжении более 6 месяцев с угрозой развития ЖТ или ФЖ (у детей с органической патологией сердца).
Профилактика.
Мер специфической профилактики не существует. Основные усилия должны быть направлены на предотвращение заболеваний, способных привести к развитию ЖЭ. Для раннего выявления ЖЭ необходим ЭКГ-скрининг – запись ЭКГ начиная с периода новорожденности, затем в возрасте 1 год, 3 года, 5 лет, 7 лет, 9 лет, 11, 13 лет, 15 и 17 лет. Обязательна запись ЭКГ у детей после инфекционных заболеваний, которые могут вызвать осложненияна сердце. Прогноз. При ЖЭ, не связанной с какими-либо заболеваниеми сердца, прогноз благоприятный. Постмиокардитическая ЖЭ склонна к прогрессированию и может привести к формированию хронической недостаточности кровообращения. Кроме того, велик риск развития жизнеопасных аритмий и синдрома внезапной сердечной смерти.
serdce-help.ru
Желудочковая экстрасистолия у детей | Симптомы и лечение желудочковой экстрасистолии у детей
Симптомы и диагностика желудочковой экстрасистолии
В большинстве случаев идиопатическая желудочковая экстрасистолия протекает бессимптомно. Около 15% детей старшего возраста с частой желудочковой экстрасистолией описывают «перебои» или «провалы», «пропущенные удары» в сердечном ритме. Среди других симптомов — жалобы астеновегетативного характера, отражающие дисфункцию симпатического или парасимпатического отдела вегетативной нервной системы (быстрая утомляемость, нарушения сна, головные боли, внезапные приступы слабости, головокружения, плохая переносимость транспорта, кардиалгии). При желудочковой экстрасистолии, развившейся на фоне органической патологии сердца, выраженность клинических симптомов зависит от основного заболевания. Электрокардиографические критерии желудочковой экстрасистолии — наличие преждевременных сокращений желудочков с деформированным широким комплексом QRS (более 60 мс у детей до 1 года, более 90 мс у детей от 1 года до 3 лет, более 100 мс у детей 3-10 лет, более 120 мс у детей старше 10 лет), резко отличающимся по морфологии от основного синусового ритма. Зубцы Р отсутствуют или инвертированы и регистрируются после желудочкового комплекса, сегмент ST и зубец Г дискордантны экстрасистолическому комплексу QRS, возможно наличие сливных комплексов. Желудочковые комплексы могут быть почти не расширены или расширены незначительно при желудочковой экстрасистолии из основания высоко расположенного задненижнего разветвления левой ножки пучка Гиса или с участием макро-re-entry по ножкам пучка Гиса.
Топическую неинвазивную диагностику желудочковой экстрасистолии по данным ЭКГ проводят на основании ряда алгоритмов. Правожелудочковые экстрасистолы характеризуются морфологией желудочкового комплекса по типу блокады левой ножки пучка Гиса, левожелудочковые — по типу блокады правой ножки пучка Гиса. Это правило имеет исключения, обусловленные тем, что данные ЭКГ отражают в большей степени субэпикардиальные электрофизиологические процессы, а экстрасистолы, исходящие из зон, расположенных эндокардиально, могут изменять свою морфологию. преодолевая значительное расстояние от эндокарда к эпикарду. Наиболее неблагоприятны нагрузочные (симпатозависимые), а также ранние и сверхранние желудочковые экстрасистолии, накладывающиеся на нисходящее колено зубца Т, его вершину или восходящее колено, иногда на конец сегмента ST предшествующего нормального комплекса QRS.
Учитывая тот факт, что не каждый вид экстрасистолии свидетельствует о вегетативной дистонии, всем больным с экстрасистолией следует проводить ЭКГ-запись в покое и при нагрузках с консультацией кардиолога. В клинической практике экстрасистолия, как правило, выявляется случайно — при осмотре во время респираторного заболевания или вскоре после него. По-видимому, это связано с гиперактивностью трофотропных аппаратов в ранний период рековалесценции, когда преобладает тонус вагуса, на фоне снижения активности симпатоадреналовых механизмов. Иногда дети сами активно жалуются на «удары» в грудной клетке, отмечают нарушения ритма сердца, но это в большей мере относится к старшей возрастной группе. В целом жалобы, связанные с экстрасистолией или проявлениями нарушения гемодинамики, отсутствуют. Такие проявления, как головокружение, слабость, отмечаются лишь при экстрасистолической аритмии на фоне тяжелого поражения сердца с расстройством общей гемодинамики.
Дети с экстрасистолией в структуре вегетативной дистонии предъявляют жалобы традиционного свойства — на повышенную утомляемость, раздражительность, головокружение, периодическую головную боль и пр. Анализ истории жизни этих детей показывает, что у 2/3 детей с экстрасистолией отмечалась патология пре- и перинатального периода. Роль очагов хронической инфекции, в частности хронического тонзиллита, в генезе экстрасистолии, как показано в последние годы, явно преувеличена. Даже тонзиллэктомия не избавляет детей от этой аритмии, что подтверждает лишь предиспозиционную роль этого вида патологии. По своему физическому развитию дети с экстрасистолией не отличаются от сверстников. Поэтому клиническая оценка экстрасистолии должна проводиться обязательно комплексно, при учете жалоб, анамнеза, состояния сердечно-сосудистой, центральной и вегетативной нервной систем.
Важной чертой экстрасистолии при вегетативной дистонии является урежение частоты экстрасистол в ортоположении, при физических нагрузках (велоэргометрия), при пробе с атропином, что подтверждает зависимость аритмии от состояния парасимпатического отдела ВНС (так называемые лабильные экстрасистолы покоя). Кардиологи делят экстрасистолы на редкие (до 5 в 1 мин), средней частоты (6-15 в 1 мин), частые (более 15 экстрасистолических комплексов в 1 мин). Принято подсчитывать экстрасистолы на 100 комплексов QRS; частыми считаются составляющие более 10%. При использовании суточного мониторирования ритма сердца отмечается четкая связь частоты экстрасистол с функциональными состояниями детского организма — урежение экстрасистол в период максимальной активности, игры; учащение — в период относительного покоя, в глубоких стадиях сна.
В вегетативной нервной системе, оцениваемой на основании традиционных критериев, у детей с экстрасистолией отмечается преобладание парасимпатического отдела — ваготония — или имеется дистония с превалированием ваготонических признаков (мраморность кожи, повышенное потоотделение, разлитой, красный, возвышающийся дермографизм и др.). Эти дети часто страдают вестибулопатией, повышенной метеозависимостью и метеотропностью. У них имеются другие висцеровегетативные проявления — ночной энурез, дискинезии желчевыводящих путей, явления гастродуоденита.
Вегетативная реактивность в большинстве случаев повышенная — гиперсимпатикотоническая. Дети с вегетативной дистонией и экстрасистолией, как правило, имеют недостаточное вегетативное обеспечение деятельности (гипердиастолический, асимпатико-тонический варианты клиноортопробы регистрируются у 2/3 детей). Проведение велоэргометрической нагрузки подтверждает неадекватность реакций сердечно-сосудистой системы, что проявляется учащением пульса при недостаточном повышении артериального давления (у здоровых пропорционально учащению ЧСС увеличивается систолическое артериальное давление), у больных снижена физическая работоспособность и толерантность к нагрузке. Эти данные подтверждают функциональную недостаточность эрготропных аппаратов вегетативной нервной системы, проявляющуюся дезадаптивными реакциями симпатического отдела.
Исследование ЦНС детей с экстрасистолией выявляет негрубую резидуальную симптоматику в виде отдельных микроорганических знаков. Их сочетание с гипертензионно-гидроцефальным синдромом, диагностируемым по краниограммам и эхоэнцефалоскопически, свидетельствует о резидуальном характере органической церебральной недостаточности, являющейся результатом неблагоприятного течения беременности, родов. Анализ состояния неспецифических систем головного мозга детей с экстрасистолией, проводимой полиграфическим методом в разных функциональных состояниях, показывает дисфункцию структур лимбико-ретикулярного комплекса, проявляющуюся недостаточностью активирующих и преобладанием дезактивирующих (ингибиторных) аппаратов. Церебральные изменения больше выражены при правожелудочковых экстрасистолах с аберрантным комплексом QRS. Локальной эпилептической активности на электроэнцефалограмме у больных с экстрасистолией не отмечено.
В психологическом аспекте эта категория больных была в значительной мере сходна с детьми, имеющими артериальную гипотензию. Вместе с тем значительно мягче выражены тревожные и депрессивные нарушения при экстрасистолии, меньше ипохондрическая фиксация на состоянии собственного здоровья. Следует отметить, что, несмотря на эмоциональную лабильность и высокий уровень нейротизма, дети с экстрасистолией хорошо успевали в школе, количество интерперсональных конфликтов у них было значительно меньше, чем при других видах аритмий.
ilive.com.ua
Экстрасистолия у детей: желудочковая, причины, лечение, симптомы
Экстрасистолия у детей – общее название сердечных аритмий, проявляющихся одиночными и парными сокращениями (научное название — экстрасистолы) сердца (или его отделов), которые происходят из-за сигнала на сокращение, поступившего из стороннего источника. То есть, в отличие от нормальной ситуации, сигнал приходит из участка проводящей системы сердца или миокарда, а не из синусового узла.

Исходя из расположения источника сигнала на сокращение сердца, экстрасистолии делятся на предсердные (источник в предсердиях), атриовентрикулярные (в перегородке, которая разделяет желудочки и предсердия) и желудочковые (в ножках пучка Гиса, волокнах Пуркинье, миокарде желудочков). Предсердная и атриовентрикулярная вместе называются наджелудочковая (суправентрикулярная) экстрасистолия.
Распространённость
Это распространённое явление, достигающее трех четвертей общего количества в структуре аритмий. Например, экстрасистолия (желудочковая) фиксируется у 10 — 18% младенцев, а также у 20 — 50% подростков, чаще у мальчиков, чем у девочек.
Большей частью (при отсутствии органических сердечных заболеваний) это редкая (другие названия – единичная, одиночная) форма, при которой в течение минуты проявляется не более пяти экстрасистол. Как правило, она протекает без явных симптомов и обнаруживается случайно либо в процессе профилактического осмотра.
Более опасные виды выявляются только у двух процентов.
Причины
Экстрасистолия встречается у деток в любом возрасте, включая новорожденных. Она может быть и врождённой, и приобретённой.
Активный рост организма
Чаще всего у детей экстрасистолия является «болезнью роста», то есть следствием несогласованности развития кардиальных структур и регуляции сердечной деятельности. Поэтому основных критических периодов два – завершение младенческого возраста (от 3 до 5 лет) и половое созревание (10 — 13 лет у девочек, 12 — 15 лет – у мальчиков). Во время периодов особенно активного роста ребёнка сердце просто «не успевает», поэтому появляются дополнительные систолы. К счастью, затем «отставшие» органы «догоняют» остальной организм, и проблема исчезает.
Поэтому, например, в начальном школьном периоде данная аномалия носит редкий характер и может свидетельствовать о недавнем этапе активного роста организма.
Болезни
Причины традиционно разделяют на связанные с внутрисердечными проблемами (кардиальные), болезнями внесердечными (экстракардиальные) и сочетанные (составные). Также иногда не удаётся установить причину возникновения недуга (идиопатическая аритмия).
- Болезни сердца. Порок (врожденный, приобретенные), а также кардиомиопатия, ревмокардит и т. д.
- Болезни нервной и эндокринной систем, желудочно-кишечного тракта.
- Инфекционные процессы. Как острые, так и хронические. Иногда – респираторные заболевания. В этом случае симптомы исчезают после излечения респираторной болезни.
- Гипоксия у новорожденных.
- Нехватка необходимых микроэлементов. Как правило, магния, калия, селена.
- Интоксикация организма. Также передозировка лекарств.
- Стрессы, перегрузки (психические и физические). Проблемы возникают из-за повышения количества в крови катехоламинов.
Симптомы
- Чувство перебоев сердечного ритма (15% детей старшего возраста).
- Ощущение «замирания», как при попадании в воздушную яму или резком спуске вниз на лифте.
- Чувство краткой приостановки сердца, а затем «удар» в грудную клетку.
- Боль в районе верхушки сердца.
- Дополнительно: высокая возбудимость, метеочувствительность, плохой сон.
- Одышка, ощущение недостатка воздуха, замирание сердца, головокружение (наджелудочковая форма).
Поскольку внешне недуг у малышей почти не проявляется, обычно он обнаруживается случайно, во время профилактических и других осмотров.
Поэтому следует серьёзно отнестись к эпизодическим жалобам ребенка на любой из названных симптомов. В подростковом возрасте проявления недуга выражены гораздо сильнее.
Диагностика
Экстрасистолия у детей, как правило, распознаётся и классифицируется по результатам стандартной ЭКГ и холтеровского мониторинга. При подозрении на данное заболевание назначаются дополнительные исследования.
Необходимо помнить, что опасность недуга значительно возрастает, если у ребёнка обнаруживаются заболевания миокарда или структурные аномалии сердца. Поэтому их выявление или исключение является важнейшей задачей на этапе диагностики.
Лечение
Лечение экстрасистолии индивидуально, определяющими являются причины болезни, её первичность или вторичность. В том случае, если аритмия является следствием другой болезни, главные усилия направляются на борьбу с основным заболеванием.
Поскольку организм ребёнка ещё растёт, лечение аритмии не всегда необходимо. Например, при единичной (редкой) желудочковой экстрасистолии, как правило, достаточно регулярного ежегодного обследования.
Рацион
Для новорожденных определяющим является питание, наилучшее — материнское молоко. При искусственном кормлении следует контролировать достаточное количество необходимых компонентов в питательных смесях.
Для детей постарше надо следить, чтобы их рацион был сбалансированным. Нужно отказаться от жирной и консервированной пищи, а вот растительной клетчатки должно быть много.
Образ жизни
Следует наладить ребенку здоровый образ жизни и приучить соблюдать режим дня, который обязательно должен включать в себя игры и прогулки на свежем воздухе. В совокупности с умеренными физическими нагрузками всё это способствует укреплению общего самочувствия и сердца.
Кроме того, нормальный режим дня помогает избегать лишних стрессов. При этом необходимо объяснить ребенку (особенно в подростковом возрасте), что с помощью таких мер он полностью избавится от недомогания. Это нужно для того, чтобы не ранить подростка, не создать у него ощущения ущербности от необходимости ограничений.
Сохранение ровного эмоционального состояния подростков и отсутствие переутомления является основой лечения.
При необходимости прописываются седативные препараты. Необходимо пояснить родителям ребенка, что предсердная экстрасистолия не является болезнью при отсутствии органических проблем сердца.
Лечение препаратами
При более тяжёлых формах заболевания назначается медикаментозное или оперативное лечение. Основными задачами являются устранение главного заболевания (при наличии такового), а также подавление «лишних» импульсов в соответствующих областях. Препараты назначаются индивидуально, в зависимости от разновидности заболевания и результатов наблюдения.
Например, суправентрикулярная экстрасистолия, как правило, лечится ингибиторами переноса ионов кальция («Изоптин»).
Дозировка зависит также от возраста ребёнка и его веса.
Профилактика
Для профилактики экстрасистолии следует наладить режим дня ребёнка, следить за его психоэмоциональным состоянием (исключить напряжение), при необходимости принимать симпатомиметические средства. Нужно следить за формированием полезных и исключением вредных привычек. Прогулки, продолжительный сон и окружающий эмоционально здоровый климат также необходимы.
В рацион ребенка следует включать продукты, содержащие калий и магний, а также селен и витамины.
lechimkrohu.ru
Желудочковая экстрасистолия у детей: классификация, принципы наблюдения и лечения | #01/18
Желудочковая экстрасистолия (ЖЭС) — это одно из наиболее частых нарушений ритма сердца во всех возрастных группах детей, особенно у подростков. Однако частая ЖЭС и ее «сложные» формы: бигеминия, парная, полиморфная ЖЭС, пробежки неустойчивой желудочковой тахикардии (до 3 комплексов QRS) встречаются редко [1–3].
Желудочковая экстрасистола — это преждевременное по отношению к основному желудочковому ритму возбуждение сердца, исходящее из источника, расположенного ниже разветвления пучка Гиса (ножки пучка Гиса, волокна Пуркинье, миокард желудочков). Желудочковая экстрасистолия — это повторяющиеся желудочковые экстрасистолы.
КОД ПО МКБ-10: I49.3 Преждевременная деполяризация желудочков.
Классификация ЖЭС строится на основании различных характеристик желудочковых экстрасистол, в первую очередь электрокардиографических, которые используются в формировании диагноза:
1. По наличию заболеваний сердца:
1.1. Органическая.
1.2. Идиопатическая.
2. По частоте:
2.1. Редкая.
2.2. Частая.
3. По циркадной представленности:
3.1. Дневная.
3.2. Ночная.
3.3. Смешанная.
4. По плотности:
4.1. Одиночная.
4.2. Парная (спаренная).
4.3. Три подряд (неустойчивая желудочковая тахикардия).
5. По периодичности:
5.1. Спорадическая.
5.2. Регулярная, аллоритмия (бигеминия — экстрасистола после каждого основного комплекса, тригеминия — экстрасистола после каждых двух основных комплексов, квадригеминия — после каждых трех и т. д.).
6. По форме комплекса QRS:
6.1. Мономорфная (одной формы).
6.2. Политопная (разной формы).
7. По количеству очагов возникновения:
7.1. Монотопная (из одного источника).
7.2. Политопная (из нескольких источников).
8. По времени появления экстрасистол в диастоле:
8.1. Сверхранняя (восходящее колено зубца Т).
8.2. Ранняя (нисходящее колено зубца Т).
8.3. Поздняя (за зубцом Т).
9. По отношению к основному ритму:
9.1. С полной компенсаторной паузой.
9.2. С неполной компенсаторной паузой.
9.3. С угнетением синусового узла.
9.4. Интерполированная (вставочная).
10. По анатомической локализации источника:
10.1. Правожелудочковая (из выходного тракта, верхушки, свободной стенки и т. д.).
10.2. Левожелудочковая.
10.3. Субэндокардиальная.
10.4. Субэпикардиальная.
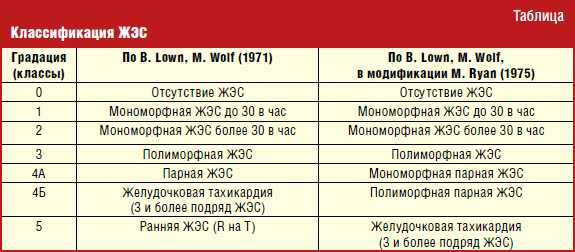
У детей раннего возраста следует оценивать частоту ЖЭС в процентах от суточного ритма из-за высокой частоты сердечных сокращений базового ритма, у подростков количественная оценка ЖЭС примерно соответствует процентной составляющей от суточного ритма. Частой ЖЭС считают представленность аритмии на уровне более 5–7% от суточного ритма. В большинстве случаев у детей ЖЭС не связана с заболеваниями сердца, т. е. является «идиопатической». Критериями хорошего прогноза клинического течения ЖЭС у детей являются: отсутствие органических заболеваний сердца, отсутствие случаев внезапной сердечной смерти (ВCC) в семье, отсутствие жалоб, редкая ЖЭС, мономорфная ЖЭС, исчезновение ЖЭС на фоне физической нагрузки. При наличии у ребенка с ЖЭС структурных аномалий сердца и заболеваний миокарда прогноз значительно ухудшается. У детей с идиопатической ЖЭС не доказан риск возникновения желудочковой тахикардии (ЖТ) и риск ВСС, даже при наличии «сложных» форм ЖЭС. Однако не исключено изначальное совместное существование ЖЭС и ЖТ, поэтому одним из важных моментов обследования ребенка с ЖЭС является исключение наличия ЖТ, особенно у детей с такими жалобами, как внезапное ухудшение самочувствия, эпизоды головокружения, обмороки.
В клинической практике часто используют классификацию ЖЭС, предложенную B. Lown и M. Wolf в 1971 г. Следует учитывать, что данная градация ЖЭС была разработана для пациентов с острым инфарктом миокарда. Подразумевалось, что чем выше класс ЖЭС, тем выше риск возникновения фатальных желудочковых аритмий у данных пациентов, поэтому самой опасной была признана ранняя ЖЭС, способная вызвать ЖТ и фибрилляцию желудочков в остром периоде инфаркта миокарда. Для пациентов без острой ишемии миокарда, тем более у детей с идиопатической ЖЭС, ранние желудочковые экстрасистолы не имеют столь важного прогностического значения. Поэтому для детей более предпочтительной выглядит модификация данной классификации по M. Ryan (1975).
Подходы к лечению ребенка с ЖЭС строятся на оценке опасности нарушения ритма сердца и имеющихся жалоб пациента. Дети даже с частой ЖЭС редко жалуются на перебои в работе сердца. Врач отмечает нерегулярный пульс и аритмию при аускультации сердца. ЖЭС нарушает правильность сердечного ритма из-за преждевременности сокращений желудочков и постэкстрасистолических пауз.
Серьезной угрозой частой идиопатической ЖЭС считается возможность развития аритмогенной кардиомиопатии, что наблюдается крайне редко. Динамическое наблюдение за детьми с ЖЭС, проведение контрольной эхокардиографии 1–2 раза в год позволяют контролировать изменения размеров сердца и сократительной способности миокарда, вовремя назначать лечение. Причинами развития аритмогенной кардиомиопатии, связанной с ЖЭС, может быть ряд факторов: гемодинамическая неполноценность ЖЭС из-за укорочения времени диастолического наполнения желудочков, снижения ударного объема и нарушения перфузии миокарда, желудочковая диссинхрония из-за неправильной последовательности возбуждения миокарда, ремоделирование сердца в результате нарушения ионного обмена в кардиомиоцитах [4–5]. Угроза развития аритмогенной кардиомиопатии повышается при очень частой ЖЭС, когда ее представленность превышает 20–25% от суточного ритма, когда имеются «сложные» формы данной аритмии, например, длительная бигеминия, частые пробежки неустойчивой ЖТ.
В большинстве случаев идиопатическая ЖЭС не требует назначения антиаритмической терапии (ААТ). Ребенок с ЖЭС нуждается в первую очередь в наблюдении, лечении хронических заболеваний, в особенности патологии желудочно-кишечного тракта, ЛОР-органов, нервной системы, опорно-двигательного аппарата. Необходимо нормализовать режим дня, сна, отдыха ребенка, исключить стимуляторы (крепкий чай, кофе, энергетики и т. д.). При гипокалиемии хороший эффект можно ожидать от препаратов калия. Показана витаминотерапия с макро- и микроэлементами.
По нашему опыту, наиболее часто антиаритмическая терапия требуется детям с частой идиопатической ЖЭС (обычно более 20% в сутки) с выявленными признаками снижения сократительной способности миокарда и/или расширения камер сердца, т. е. с начальными признаками аритмогенной кардиомиопатии. При устойчивом характере ЖЭС, неэффективности ААТ рассматривается вопрос о проведении радиочастотной аблации (РЧА) источника ЖЭС. Такое представление соответствует национальным и международным рекомендациям [1, 6, 7]. В подробном документе о лечении желудочковых аритмий у детей без заболеваний сердца, разработанном совместно специалистами Общества детской и врожденной электрофизиологии (Pediatric and congenitalelectrophysiology society, PACES) и Общества нарушений сердечного ритма (Heart Rhythm Society, HRS), одобренном Американским колледжем кардиологов (American College of Cardiology, ACC) и Американской академией педиатрии (American Academy of Pediatrics, ААP), предложен следующий алгоритм выбора метода лечения [6]:
Показания класса I:
- Пациенты с бессимптомной частой ЖЭС или ускоренным идиовентрикулярным ритмом, с нормальной сократительной способностью миокарда нуждаются в проведении комплексного обследования, в медикаментозной терапии не нуждаются.
- У детей с частой ЖЭС, осложненной развитием аритмогенной дисфункцией миокарда, следует рассмотреть вопрос об ААТ или РЧА.
Показания класса IIА:
При наличии у пациента симптомов заболевания, которые коррелируют с частой ЖЭС или ускоренным идиовентрикулярным ритмом, следует рассмотреть вопрос об антиаритмической терапии β-адреноблокаторами или проведении РЧА источника аритмии.
Имеется ряд принципиальных моментов при назначении ААТ у детей. Назначение препарата, подбор дозы осуществляются под контролем ЭКГ. ААТ считается эффективной при уменьшении представленности ЖЭС более чем на 50%, парной ЖЭС более чем на 90%, отсутствии пробежек ЖТ. Препаратом первой линии является пропранолол, он наиболее эффективен при дневной ЖЭС, особенно связанной с физической нагрузкой. Препаратами второй линии являются блокаторы натриевых каналов IС класса (пропафенон, аллапинин), их назначать рекомендуется только в стационаре из-за возможного проаритмогенного эффекта. Аллапинин может быть выбран при сочетании брадикардии и ЖЭС. Амиодарон детям с идиопатической ЖЭС обычно не рекомендуется, при выборе между данным препаратом III класса и возможностью проведения РЧА большинство специалистов в настоящее время выбирают интервенционный вариант лечения как радикальный и более эффективный, чем ААТ. При назначении ААТ следует помнить, что побочные и проаритмогенные эффекты препаратов могут быть значительно опасней, чем ЖЭС, поэтому лечение должно проводиться строго по имеющимся рекомендациям.
Препараты и дозы для ААТ у детей с ЖЭС:
- Пропранолол (Индерал, Анаприлин, Обзидан), неселективный β-адреноблокатор (II класс антиаритмических препаратов). Суточная доза — 1–4 мг/кг/сут (2–4 раза в день).
- Пропафенон (Ритмонорм, Пропанорм), блокатор натриевых каналов (IС класс). Суточная доза — 7–15 мг/кг/сут (3 раза в день).
- Аллапинин (IС класс). Суточная доза — 1 мг/кг/сут (3 раза в день).
- Амиодарон, блокатор калиевых каналов (III класс). Суточная доза: доза насыщения — 10 мг/кг/сут (2 раза в день) — 10 дней. Поддерживающая доза — 5 мг/кг/сут.
- Соталол (Соталекс) (III класс). Суточная доза — 1–4 мг/кг/сут (2 раза в день).
У детей с ЖЭС на фоне патологии сердца показано лечение основного заболевания, коррекция метаболических нарушений в миокарде. При частой ЖЭС, рефрактерной к ААТ, осложненной развитием аритмогенной кардиомиопатии, целесообразно рассмотреть вопрос о проведении РЧА. Имеются следующие международные рекомендации по проведению РЧА у детей с желудочковыми аритмиями [6]:
Показания класса I:
Наличие аритмогенной дисфункции миокарда, развившейся на фоне частой ЖЭС. РЧА может быть проведена при неэффективности ААТ либо может быть первой линией терапии.
Показания класса IIА:
Наличие симптомов заболевания, которые коррелируют с частой ЖЭС или ускоренным идиовентрикулярным ритмом.
Класс III (противопоказания):
- Бессимптомная ЖЭС, когда не прогнозируется развитие аритмогенной дисфункции миокарда.
- ЖЭС, обусловленная преходящими причинами: острый миокардит, токсическое влияние медикаментов и т. д.
Таким образом, в большинстве случаев идиопатическая желудочковая экстрасистолия у детей имеет благоприятное течение и не требует антиаритмической терапии. В тех редких случаях, когда частая желудочковая экстрасистолия носит устойчивый характер, плохо переносится ребенком или приводит к развитию аритмогенной кардиомиопатии, приходится прибегать к назначению антиаритмической терапии, которая требует настороженности врача в отношении побочных и проаритмогенных эффектов препаратов. Еще в более редких случаях детям с желудочковой экстрасистолией требуется проведение радиочастотной аблации источника аритмии, что является более эффективным методом лечения, чем антиаритмическая терапия, но имеются риск осложнений из-за инвазивности процедуры и возрастные ограничения по проведению у детей первых лет жизни.
Литература
- Клинические рекомендации по детской кардиологии и ревматологии / Под ред. проф. М. А. Школьниковой, проф. Е. А. Алексеевой. М., 2011. 503 с.
- Воробьев А. С. Электрокардиография. СПб: СпецЛит, 2011. 456 с.
- Макаров Л. М., Комолятова В. Н., Зевальд С. В. и др. Холтеровское мониторирование у здоровых детей первых дней жизни // Кардиология. 2009; 49 (10): 27–30.
- Молочникова К. Б., Кручина Т. К., Новик Г. А., Гордеев О. Л., Егоров Д. Ф. Идиопатическая желудочковая экстрасистолия у детей: факторы, определяющие прогноз заболевания // Вестник аритмологии. 2017; 88: 52–56.
- Dabbagh G. S., Bogun F. Predictors and Therapy of Cardiomyopathy Caused by Frequent Ventricular Ectopy // Curr Cardiol Rep. 2017 Sep; 19 (9): 80.
- Crosson J. E., Callans D. J., Bradley D. J. et.al. PACES/HRS Expert Consensus Statement on the Evaluation and Management of Ventricular Arrhythmias in the Child With a Structurally Normal Heart // Heart Rhythm. 2014; 11 (9): e55–78.
- Бокерия Л. А., Ревишвили А. Ш., Голицын С. П. и др. Клинические рекомендации по проведению электрофизиологических исследований, катетерной аблации и применению имплантируемых антиаритмических устройств. М.: Новая редакция, 2013. 595 с.
Т. К. Кручина*, 1, доктор медицинских наук, профессор
Е. С. Васичкина**, доктор медицинских наук
К. Б. Алексеева*
Г. А. Новик*, доктор медицинских наук, профессор
* ГБОУ ВПО СпбГПМУ МЗ РФ, Санкт-Петербург
** ФГБУ НМИЦ им. В. А. Алмазова МЗ РФ, Санкт-Петербург
1 Контактная информация: [email protected]
Желудочковая экстрасистолия у детей: классификация, принципы наблюдения и лечения/ Т. К. Кручина, Е. С. Васичкина, К. Б. Алексеева, Г. А. Новик
Для цитирования: Лечащий врач № 1/2018; Номера страниц в выпуске: 35-37
Теги: желудочковая экстрасистолия, дети, антиаритмическая терапия, радиочастотная аблация
Купить номер с этой статьей в pdf
www.lvrach.ru
Желудочковая экстрасистолия у ребенка | Страница №7 | Медицинская консультация
ВНИМАНИЕ! Перед тем как задать вопрос, рекомендуем Вам ознакомиться с содержанием раздела «Часто задаваемые вопросы». Велика вероятность, что там Вы найдете ответ на свой вопрос прямо сейчас, не тратя время на ожидание ответа от врача–консультанта.01 апреля 2013 года
Спрашивает Татьяна:
Здравствуйте, у моего ребенка при проведении ЭКГ определили брадиаритмию и направили на холтер. Сейчас кардиолог в отпуске поэтому прошу у вас консультации. Результаты холтера -5 суправентрикулярных экстрасистол, 1 парная суправентрикулярная экстрасистола.Частые одиночные монотропные желудочковые экстрасистолы, 22 парные желудочковые экстрасистолы.1 пароксизм желудочковой тахикардии.1 эпизод групповых желудочковых экстрасистол. Класс по Лауну — 4б.Ишемических изменений не выявлено. Скажите пожалуйста насколько это опасно.Можно ли ему заниматься спортом (занимается баскетболом и регби). Заранее спасибо.
02 апреля 2013 года
Отвечает Агабабов Эрнест Даниелович:
Здравствуйте, Татьяна, желудочковые экстрасистолы такой градации довольно опасны, как можно скорее получите очную консультацию кардиолога, для выбора тактики дальнейшего лечения.
05 апреля 2013 года
Спрашивает Виктория:
Доброго времени суток. Ребенок 4 года занимается спортом. При последнем диспансерном обследовании выявили частые э/систоллы (около 10%). Назначили кардонат. При повторном обследовании назначили тиатриазолин. Эхо КГ сердца патологий не выявило, анализы крови в норме. Продолжаем принимать кардонат и препараты магния и калия. Вопрос: стоит ли ребенку принимать тиатриазолин, при том, что врач причину систоллии так и не выявил?
Спасибо
09 апреля 2013 года
Отвечает Бугаёв Михаил Валентинович:
Здравствуйте. Не стоит, ни кардонат, ни тиатриазолин никакого отношения к лечению экстрасистолии не имеют. Если экстрасистолы потенциально неопасные, они лечения не требуют.
13 апреля 2013 года
Спрашивает Андрей:
Формирование Спортивного сердца
редкая желудочковая экстросистолия с нарушением реполяризации .
Можно ли заниматься профессионально хоккеем с таким диагнозом?Заранее Спасибо. http://rghost.ru/45139741
http://rghost.ru/45139667
Это последнее обследование ЭКГ.
17 апреля 2013 года
Отвечает Бугаёв Михаил Валентинович:
Здравствуйте. Пока только формирование. К сожалению, спортивное сердце — повышенный риск серьезных и опасных нарушений ритма сердца, а иногда и внезапной смерти. Так что решать Вам.
23 апреля 2013 года
Спрашивает Романова Наталья:
Здравствуйте! 7 месяцев назад у обнаружили желудочковую экстраситолию (около 21 тысячи экстрасистолов в сутки, максимально- ночью). Прошли лечение в стационаре. Врач-кардиолог назначил приём этацизина в дозе 1/4 таблетки 3 раза в сутки. Принимали препарат около 3-х недель, сделали контрольное холтеровское мониторирование (8300 экстраситолов в сутки). Затем кардиолог-аритмолог приём препарата отменил. Сейчас (15.04.2013г.)результат суточного мониторирования ЭКГ показал: синусовый ритм с чсс от 79 до 155 уд. в минуту, при этом ночью средняя чсс=90 (тахикардия), одиночные наджелудочковые экстрасистолы (13). частые мономорфные желудочковые экстрасистолы, периодически по типу бигеминии (17227 в сутки, 740 в час). Класс по Lown-Wolf-2.
Подскажите, какое лечение применить? Чем опасно? Можно ли излечить полностью (в том числе с помощью операции)?
25 апреля 2013 года
Отвечает Бугаёв Михаил Валентинович:
Здравствуйте. Не стал бы рекомендовать операцию по поводу экстрасистол ребенку 6 лет. Излечить экстрасистолию полностью нельзя, но обычно она не угрожает жизни. Нужно взвешивать риск самой аритмии и риск приема препарата (нет безвредных препаратов), возможно, аритмолог был прав, отменив Этацизин.
15 мая 2013 года
Спрашивает Инна:
было обнаружено 5903ЖЭСчтосоставляет(5,4%)от общего колва QRS максимальное количества ЖЭС 1221 средняя ЧСС74уд.мин.минимальная40уд.максимальная220уд.мин.Это кардиомониторирование по Холтеру Ответьте пожалуйсто это может угрожать жизни ребенка
17 мая 2013 года
Отвечает Бугаёв Михаил Валентинович:
Здравствуйте. Нет, обычно экстрасистолия угрозы жизни не несет и в большинстве случаев не требует противоаритмического лечения.
17 мая 2013 года
Спрашивает юсиф:
здравствуйте! скажите по холтеру зарегистрировано: Синусовый ритм.Мин чсс 70/мин во время сна в 07:36. макс чсс 155/мин при физ.актив.в 14:16 средняя чсс 97/мин.Значительная желудочковая эктопическая активность:9623 полиморфные политопные ЖЭ двух морфологических видов,макс/час 607/мин,12 желудочковых пар в основном из противоположно направленных ЖЭ,4 триплета из полиморфных ЖЭ,4Б класс.Низкая предсердная эктопическая активность:5 изолированных ПЭ,эпизоды предсердного ритма в покое. Интервалы QT в пределах нормы.Пауз равных или более 2 RR не выявлено.Динамика реполяризации миокарда желудочков незначительная.
23 мая 2013 года
Отвечает Бугаёв Михаил Валентинович:
Здравствуйте. Нужно сделать УЗИ сердца и сходить на прием к аритмологу.
19 мая 2013 года
Спрашивает Эдита:
Здравствуйте.Моему сыну 11 лет.Занимается борьбой.Во время очередного медосмотра была выявлена экстрасистолия. Нас направили на УЗИ (Аортальная-нет,скорость кровотока 1,2 м/с. Митральная-нет.Трикуспидальная 0-1 ст.Легочная 0-1,скорость кровотока 0,9 м/с.Диастолическая дисфункция-нет.НПВ не расширена, коллабирует более чем на 50%.ЧСС -55-80 в минуту (синусовая аритмия).Аорта не изменена.AК створки не изменены.МК-передняя створка удлинена.TK створки не уплотнены.ЛК створки не уплотнены.Гипертрофия миокарда ЛЖ -нет. Зоны асинергии-нет. Заключение:границы сердца в пределах возрастной нормы,данных за клапанную патологию-нет,насосная и сократительная функции миокарда ЛЖ сохранены. Посоветуйте,пожалуйста,можно ли сыну лететь не самолете.Длительность полета 4 часа .Спасибо заранее.
21 мая 2013 года
Отвечает Бугаёв Михаил Валентинович:
Здравствуйте. А в чем проблема? Анатомически сердце нормальное, экстрасистолия бывает и у вполне здоровых детей. Если есть сомнения, можно сделать суточное мониторирование ЭКГ по Холтеру. Экстрасистолия — не повод не летать самолетом.
20 мая 2013 года
Спрашивает Арина:
Здравствуйте!
Две недели назад мне поставили диагноз «Нарушение сердечного ритма по типу желудочковой экстрасистолии» и ВСД по смешанному типу. Холтер: чсс сред. 94,с частыми короткими до 3 минут эпизодами синусовой тахикардии до 145 мин. в днев.часы и редкие,короткие эпизоды синусовой аритмии в течении суток. Желудочковых э/систол-6030 изолированных политопных,полиморфных;суправентрикулярных э/систол-19,изолированных. ЭКГ частые вставочные монотонные желудочковые экстрасистолы.
Была у кардиолога-аритмолога сказал наблюдаться у участков ого и таблетки выписал и все.Серьезно ли это?16 лет
22 мая 2013 года
Отвечает Бугаёв Михаил Валентинович:
Здравствуйте. УЗИ сердца делали? И таблетки какие назначены? Экстрасистолия жизни не угрожает и обычно противоаритмического лечения не требует.
22 мая 2013 года
Спрашивает Арина:
Нет,УЗИ сердца не делали.
Таблетки: Милдронат,Кудесан,Глицин,Аевит,Актовегин,Рибоксин,Аспаркам
Большое спасибо!
24 мая 2013 года
Отвечает Бугаёв Михаил Валентинович:
Таблетки эти к лечению отношения не имеют, пустая трата денег.
29 мая 2013 года
Спрашивает Дарья:
Здравству. Моему сыну 4 года, у него обнаружили желудочковую экстрасистолию. После обследованием холтера за сутки выявлено 41408 экстрасистол (есть как днем так и ночью). Проводилось узи сердца, щитовидки и ОБП, все внорме, анализы тоже хорошие. Приписали кордарон на протяжении месяца. Что бы вы могли посоветовать? Спасибо.
30 мая 2013 года
Отвечает Бугаёв Михаил Валентинович:
Здравствуйте. Экстрасистол действительно много, но я бы не с кордарона начинал, он очень токсичный. Сходите лучше на консультацию к аритмологу.
17 июня 2013 года
Спрашивает Анна:
Добрый день. Сделали ребенку 8 мес.ЭКГ…результат плохой:Синусовый ритм 140-170 в минуту. Редкие одиночные желудочковые экстросистолы.
Кладут в стационар на обследование..говорят готовтесь к тяжелой терапии… Очень сильно переживаю.
Подскажите что с ребенком? Состояние нормальное,жалоб нет.
20 июня 2013 года
Отвечает Бугаёв Михаил Валентинович:
Здравствуйте. Редкие единичные желудочковые экстрасистолы — не повод для лечения вообще, тем более стационарного и «тяжелой терапии». УЗИ сердца ребенку сделайте, только не в детской поликлинике, а в хорошей клинике, где есть кардиохирургия.
23 июня 2013 года
Спрашивает Алина:
Здравствуйте, Я мама троих детей, и думаю, мне очень необходимо было давно обратиться за такой консультацией, для того, что бы быть более уверенной в здоровье своих детей. Начну с того, что моему сыну Монченко Елисею 12 лет (01.10.2000 гр) рост 160, вес 36 кг, наблюдаемся у кардиолога с 6 месяцев. Вопрос о «спорте», встал когда сын стал показывать очень хорошие результаты в легкой атлетике, футболе… Вот данные наших обследований:
2011 год Холтеревское ЭКГ мониторирование (19 часов) -жалоб нет, Желудочковая эктопическая активность: 8349 очень частых в течении суток одиночных желудочковых экстросистол. Суправентрикулярная эктопическая активность: суправентрикулярных экстросистол не зарегистрированно. Регистрировались эпизоды миграции водителя ритма по предсердиям.Коментарии: ритм синусовый со средней ЧСС 78 в мин. Максим ЧСС 152 в вечернее время при физической нагрузке: подъем по лестнице. Пауз и пароксизмальных тахикордий не отмечено. Снижение ЧСС в ночное время в приделах нормы. Циркадный профиль ЧСС нормальный (ЦИ 1.24-1.44) — 1.37. Заключение: Миграция водителя ритма по предсердиям. Частая одиночная желудочковая экстросистолия.
2012 год Холтеревское ЭКГ мониторирование (19 часов) -жалоб нет, Желудочковая эктопическая активность: 6036 одиночных мономорфных частых желудочковых экстросистол,398 эпизодов битригенимии. Суправентрикулярная эктопическая активность: 138 одиночных суправентрикулярных экстросистол. Коментарии: ритм синусовый со средней ЧСС 76 в мин. Пауз и пароксизмальных тахикордий не отмечено. Снижение ЧСС в ночное время в приделах нормы. Циркадный профиль ЧСС нормальный (ЦИ 1.24-1.44) — 1.36. Диагностического смещения сегмента ST не выявленно Заключение: Миграция водителя ритма по предсердиям. Частая одиночная желудочковая экстросистолия. Редкая одиночная справентрикулярная экстросистолия.
Все лечения всегда соблюдали, внешне никаких проявлений никогда не замечалось и жалоб ребенок не предъявлял. Из перенесенных заболеваний — ОРЗ.
Наш всегда доктор разрешала нам посещать тренировки 3 раза в неделю по 1.5 часа, но исключить «бег на длительные дистанции — кроссы 1 км, 3 км и.т.д то есть длительные кардио-тренировки. Потом кардиолог у нас поменялся и совсем не разрешила — даже просто бегать.??? Сказала занимайся рисованием! 2 года подряд ездили в обычный оздоровительный лагерь ( у нас в Омской области) Участвовал во всех мероприятиях, получал грамоты, а теперь педиатр долго думал и потом написал: противопоказано участие в спортивных мероприятиях! Собственно теперь там и нечего будет делать, это обычный сельский лагерь — футбол среди мальчишек и различные эстафеты….
Какое ваше мнение по этому поводу, насколько простая игра в футбол опасна и можно ли нам посещать обычную секцию по легкой атлетике?
Спасибо. С уважением Алина Савельева
01 июля 2013 года
Отвечает Бугаёв Михаил Валентинович:
Здравствуйте. Думаю, особой опасности в экстрасистолии у ребенка нет, но все же спортом ради каких-то достижений заниматься не стоит, а вот простые игры, в т.ч. футбол, не повредят.
12 июля 2013 года
Спрашивает Дарья:
Здравствуйте, моему сыну 4 года. У него желудочковая экстрасистолия по типу бигемии. По холтеровскому обследованию 45000 экстрасистол за сутки. Был назначен припарат кордарон, во время приема таблеток экстрасисты изщезли, но после окончания приема таблеток по истечению 10 дней, экстрасисты появились в таком же количестве как и были до лечения. Скажите пожалуйста чем это чревато и необходимо ли хирургическое вмешательство. Спасибо.
16 июля 2013 года
Отвечает Бугаёв Михаил Валентинович:
Здравствуйте. Я бы не начинал лечение такого маленького ребенка с кордарона. Экстрасистолы непосредственной угрозы жизни не несут, есть другие, более безопасные, препараты. Вам нужна консультация аритмолога в хорошей клинике.
24 июля 2013 года
Спрашивает Мария:
Здравствуйте.Мой сын после перенесенного ОРВИ получил осложнение ревматоидный артрит правого г/стопного сустава.Когда лежали в больнице врач выслушал неправильный ритм сердца (хотя до этого ни кто из педиаторов не чего не говорили мне про ритм сердца) . нам сделали экг и врач назначил холтр. результат холтера-26587 наджелудочковых экстросистол: 13470 днем и 13115 ночью. Повторно нам ложится в больницу на наблюдение через 3 месяца.Скажите пожалуйста на сколько это опасно в таком возрасте и может ли это перерасти? или в таких случаях делают только операции?
08 октября 2013 года
Отвечает Медицинский консультант портала «health-ua.org»:
Здравствуйте, Мария! Частая наджелудочковая экстрасистолия, обнаруженная у Вашего ребенка, может быть опасна присоединением других форм аритмии, развитием сердечной недостаточности, повышением риска внутрисердечного тромбообразования. Ребенка необходимо обследовать, определить причину наджелудочковых экстрасистол и назначить необходимую фармакологическую коррекцию (седативные, антиаритмические препараты, модуляторы активности симпато-адреналовой системы). Также важным является грамотное лечение ревматоидного артрита с обязательным контролем назначаемых препаратов на предмет токсичности для сердечной мышцы. Наблюдением и лечением ребенка должны заниматься детский кардиолог и ревматолог. Показана консультация аритмолога. Берегите здоровье!
03 сентября 2013 года
Спрашивает Юлия:
Скажите пожалуйста ребенку 10 лет занимается вольной борьбой и поставили диагноз синусовая брадикардия, наджелудочковая экстрасистолия, можно ли с таким диагнозом заниматься борьбой и как можно это вылечить?
05 сентября 2013 года
Отвечает Бугаёв Михаил Валентинович:
Здравствуйте. Не нужно ни лечить, ни оперировать. Если есть сомнения, можно сделать еще УЗИ сердца, суточное мониторирование ЭКГ по Холтеру, атропиновую пробу ЭКГ.
deti.health-ua.org
