симптомы и лечение в домашних условиях
11 октября 2018
Аверьянова Света

Когда болеет новорожденный или 6–месячный ребенок, мамы впадают в панику. Груднички не разговаривают, не могут рассказать, что их беспокоит. Особенно сложно распознавать внутренние воспалительные процессы.
Например, отит среднего уха. Затягивание с лечением приводит к серьезным последствиям для здоровья малыша, поэтому диагностировать болезнь нужно быстро. О том, как понять, что у новорожденного отит, какие терапевтические меры нужно принять для выздоровления, поговорим в нашей статье.
Из этой статьи вы узнаете
Причины
Среди основных провоцирующих отит факторов выделяют:
- Насморк. Слизь из носа стекает в среднее ухо, застаивается в полости, провоцируя воспаления. Таким же образом вызвать отит могут слюни.
- Простуды. Отит выступает в роли осложнения ОРВИ, гайморита и прочего.
- Попадание пищи в ушко. В момент срыгивания, если ребеночек лежит, молоко попадает в ушную раковину, стекает внутрь и начинает тухнуть, вызывая воспалительный процесс.
- Аденоиды. Увеличенные миндалины перекрывают проход к среднему уху. Происходит застаивание серы, жидкости из носа.
- Травмы. Удары по ушной раковине, грубая чистка внутренней части слухового прохода.
- Физиологическая предрасположенность к отитам. Евстахиева труба у новорожденных короче, чем у детей старшего возраста, и шире. Бактериям попасть внутрь ушной раковины, закрепиться в полости гораздо легче. Поэтому у 65% малышей до 1 года отиты диагностируются часто.
- Слабый иммунитет. Острый отит переходит в хронический, чаще протекает в гнойной форме.
- Внешние факторы, влияющие на давление на барабанную перепонку. Перелеты, подъем в горы, неправильный метод высмаркивания носа.
- Аллергии. При попадании возбудителя аллергии в носоглотку воспаляется слизистая горла, носа и среднее ухо.
Возрастные особенности
Отит чаще диагностируется у детей до года. Почему этот недуг характерен для малышей раннего возраста, помогает понять строение ушного канала и возрастные особенности иммунитета:
- Евстахиева труба новорожденных широкая и короткая. До внутренней части микробам добраться гораздо легче в детском ушке, чем во взрослом.
- Слуховая трубка располагается горизонтально. Слизь между носиком, глазами и ухом проходит свободно.
- До полугода крохи защищены от инфекций врожденным иммунитетом, он передается от мамы при родах.
- Грудное молоко дает дополнительную защиту. В нем тоже есть антитела к вредоносным бактериям.
- После 6 месяцев при атаке вирусов, бактерий ребенок должен рассчитывать на свои силы, мамина защита больше не действует.
Физиологическая предрасположенность к воспалениям среднего уха теряет актуальность к старшему дошкольному возрасту. Органы слуха постепенно приобретают взрослые черты: трубка становится узкой, длинной, занимает вертикальное положение. Риск заболеть отитом в 5–6 лет снижается на 40–50%.
Симптомы и признаки отита у новорожденных
Как распознать отит у ребенка в 1 год и раньше, желательно знать каждой маме. Своевременное обнаружение заболевания и быстро начатое лечение помогают ребенку скорее выздороветь.
Сложность диагностики любых недугов в раннем возрасте заключается в невозможности опросить маленького пациента. Заключение врач делает на основе рассказов мамы о состоянии малыша и осмотра. Среди ярких признаков отита у ребенка от шести месяцев до года можно выделить:
- беспричинный, на первый взгляд, плач, истерики;
- проявления нервозности;
- гипертермия до 38–40°С;
- насморк;
- обильное течение слизи из носа, глаз;
- отсутствие аппетита;
- нежелание укладываться в горизонтальное положение;
- нервные движения головой во время кормлений, лежания в кроватке;
- нарушения сна;
- частое дыхание;
- рвота;
- выделения из одного или двух ушек (при двустороннем отите).
Важно! Если поблизости с вами нет доктора, проведите следующую манипуляцию с ребенком: нажмите пальцем на детское ушко. Если малыш вскрикнет, заплачет, у него точно отит.
Посмотрите в этом видео о том, как можно распознать, что у малыша отит:
Методы лечения
Затягивать с терапией воспалений среднего уха не стоит. Начинайте вылечивать недуг сразу после постановки диагноза. Терапевтический курс состоит из комплекса процедур.
Медикаментозное лечение
- Антибиотики. Необходимы при обнаружении симптоматики гнойного или катарального отита. Трехмесячным–годовалым малышам назначают принимать внутрь сиропы «Амоксиклав», «Амосин». При тяжелом течении воспалительного процесса противомикробные препараты вводятся внутримышечно, внутривенно.
- Жаропонижающие, обезболивающие. Лихорадку у грудничков лучше устранять сиропами и свечами.
Младенцам с рождения до 6 месяцев купите «Нурофен», с седьмого месяца можно давать сироп парацетамола.
- Капли ушные. «Отинум», «Отипакс» не закапывают внутрь детям до 6–12 месяцев, а наносят на ватку и закладывают тампон в ушко. Капли перед применением нужно согреть. При гнойных выделениях применять их нельзя.
- Капли назальные. Детишкам до года купите «Називин». Это сосудосуживающий препарат. После закапывания малыш легче дышит, слизь из носа не стекает в ухо. Используйте «Називин» каждые 5–6 часов.
- Противоаллергические капли. Нужны, если у ребенка аллергический отит. Педиатр назначит капли «Зодак», «Зиртек». Принимать их нужно по возрастной дозировке утром и вечером.
Гигиенические процедуры
- Очищение носа от слизи. Используйте ватные жгутики, смоченные в воде. Убирайте сопли три–четыре раза в день. Промывайте носик морской водой с помощью «Аквамариса».
- Орошение горла. Новорожденным малышам дезинфицировать глотку можно с помощью «Мирамистина» четыре–пять раз в день.
- Очищение наружной части уха от гнойных выделений. Не убирайте слизь внутри ушной раковины. Чистите внешнюю часть мокрым ватным диском.
Другие способы облегчить состояние
- При отите дети чувствуют себя лучше в горизонтальном положении. Носите новорожденного чаще торчком, сажайте после 6 месяцев. Боль в этот момент затихает, ребеночек успокаивается.
- Обильно поите. Отпаивание помогает разжижать и удалять слизь из евстахиевой трубы, ребенок лучше справляется с лихорадкой. Поить малыша в три месяца–годик нужно из бутылки небольшими порциями.
- Держите ушко в тепле. Спиртовой компресс, грелки использовать нельзя, а надеть тоненький чепчик, шапку можно днем или на ночь.
Важно! Если не оказать помощь ребенку при отите вовремя, малыш может получить массу осложнений: нарушения слуха, лабиринтит, внутричерепные абсцессы и другие опасные заболевания.
Вот, что рассказывает про отит доктор Комаровский:
Чего нельзя делать
Лечить отит у новорожденного малыша нужно особенно осторожно. Возраст маленького пациента, физиологические особенности накладывают определенные запреты на методы и способы терапии. Родителям не рекомендуется проводить следующие манипуляции:
Лечить ребенка согреванием
Прикладывать грелки с горячей водой, мешочки с раскаленной солью, вареные яйца, синие лампы, спиртовые компрессы категорически нельзя. Тепло помогает патогенным бактериям размножаться, состояние ребенка ухудшается. Если хотите защитить ушко от сквозняка, сделать приятное малышу, наденьте тонкую шапочку на голову. Этот метод «самоуспокоения» наиболее безопасный.
Капать противовоспалительные капли в ушко новорожденному
Этот метод лечения абсолютно неэффективен и даже опасен для ребенка. Медикамент стекает по стенкам ушной раковины, застаивается в ненужных местах. Чтобы лечение принесло пользу, смочите в лекарстве тампон и заложите в слуховой проход больного минут на 10–15. На воспаленный участок будут действовать лечебные пары. Применять капли традиционно детям разрешено после 6 месяцев, когда тело находится в вертикальном положении чаще.
Прекращать лечить отит сразу после исчезновения некоторых симптомов
Вы рискуете начать прием антибиотиков, применение капель снова через один–два дня. Грудничок заболеет с новой силой из-за нетерпеливости родителей. Курс терапии отита антибиотиками должен длиться от семи до десяти дней, носик очищают от слизи не менее пяти дней, горло орошают семь–десять суток.
Чистить ухо от гноя в домашних условиях
Когда прорвется мешок с гноем, обращайтесь за помощью к специалистам в поликлинику. Дома удалить всю слизь, гной не удастся. Вы можете занести вторичную инфекцию в полость, поранить внутреннюю часть уха.
Пользоваться народными методами лечения отита у новорожденного
Забудьте о борном спирте: он вызывает ожоги нежного слухового прохода. Не закапывайте настои чеснока, лука по тем же причинам. Не применяйте камфару, прополис, грудное молоко для закладывания в ушной проход: в этих растворах могут оказаться патогенные бактерии. Сделайте выбор в пользу огромного ассортимента аптечных средств.
Профилактика
Предупредить отит у грудного ребенка можно с помощью следующих простых профилактических мер:
- Вовремя лечить ОРВИ, насморк. Вирусные инфекции, излишек слизи являются главными виновниками отита у грудничков. Воспаление в ушке при отсутствии лечения простудных заболеваний возникает как их осложнение.
- Ухаживать за носиком, ушными проходами правильно. Нельзя глубоко чистить ушную полость, использовать ватные палочки для гигиены. Это травмоопасно. Сделайте ватные жгутики сами и очищайте уши и нос малыша без ран и царапин.
- После кормлений носите грудничка 5–10 минут торчком. Младенец усвоит мамино молоко и не срыгнет. В случае выхода излишка пищи из желудка она не попадет в ухо.
- Надевайте крохе шапочку на прогулку, после ванны. Чепчик защитит уши малыша от ветра, опасных бактерий.
- Не купайте больного младенца. Даже простые сопли могут стать поводом отказаться от мытья в ванне на пару дней. Грудничка достаточно подмывать под краном или протирать влажной салфеткой.
- По возможности исключите контакты с больными детьми, старшими до взросления младенца, примерно до годика. Новорожденные дети переносят инфекции тяжелее.
- Наблюдайтесь у лора, если у годовалого младенца увеличены аденоиды. В случае диагностирования хронических отитов из-за аденоидного синдрома глоточные миндалины лучше удалить.
- Соблюдайте режим дня, прогулок, приемов пищи. Это главная составляющая для крепкого здоровья ребенка.
- С первого месяца жизни закаляйте новорожденного. Ополаскивайте в прохладной воде после купания, держите голеньким на теплом солнышке, делайте гимнастику. Закаленные дети болеют реже.
- Кормите грудным молоком до 1–1,5 года. Мамино молоко — источник иммунных клеток для младенца.
- Проветривайте детскую комнату, квартиру ежедневно, соблюдайте температурный режим, повышайте влажность. Сухой и теплый воздух, об этом не устает говорить доктор Комаровский, вреден для здоровых детей, а для больных тем более.
- Не купайте ребенка в открытых водоемах. Кожа, слизистая у новорожденных слишком уязвимы к бактериям, палочкам. Именно на городских пляжах малыши инфицируются опасными болезнями чаще.
Зная, как может проявляться отит в раннем возрасте, мамы легко смогут определять недуг своевременно, принимать меры быстро. Лечить отит дома без консультаций доктора не стоит. Самодиагностика без врачебного подтверждения диагноза и терапия народными методами не только не приносят детям пользу, но и сильно вредят. При обнаружении первых симптомов воспаления в ушке срочно бегите в поликлинику.
ВАЖНО! *при копировании материалов статьи обязательно указывайте активную ссылку на первоисточник: https://razvitie-vospitanie.ru/zdorovie/otit_u_novorozhdennogo.html
Если вам понравилась статья — поставьте лайк и оставьте свой комментарий ниже. Нам важно ваше мнение!
Поделиться с друзьями:
Гнойный отит встречается у каждого третьего малыша раннего возраста. Обычно данная патология протекает достаточно тяжело и сопровождается появлением множества самых неблагоприятных симптомов. Как справиться с этим заболеванием, поможет разобраться данная статья.
Причины возникновения
Воспалительный процесс, который затрагивает полость среднего уха, часто приводит к развитию гнойного отита.
Вызвать данную форму болезни могут самые различные причины. Самые распространенные из них — бактериальные инфекции. В настоящее время существует огромное количество разнообразных бактерий, которые способны привести к образованию гноя в полости среднего уха.
Данная патология может быть как первичной, так и появиться вследствие осложнений других бактериальных инфекций.
У новорожденного малыша существуют определенные особенности развития гнойного отита. Они связаны с наличием в полости среднего уха особой миксоидной ткани. Этот элемент довольно чувствителен к развитию бактериального воспаления и появлению сильного отека.
Миксоидная ткань исчезает только к концу первого месяца жизни малыша. Она может оставаться более длительное время только у недоношенных и ослабленных деток. У таких малышей она сохраняется обычно на протяжении 6-12 месяцев их жизни. Эта клиническая ситуация приводит к стойкому сохранению неблагоприятных симптомов у грудного ребенка довольно длительное время.
К развитию заболевания приводят также определенные особенности строения евстахиевой трубы у малышей. Этот структурный элемент, входящий в состав уха, у детей короче. Такая особенность способствует более быстрому распространению воспалительного процесса ко всем рядом расположенным органам. Размеры евстахиевой трубы увеличиваются по мере роста ребенка.
С учетом длительности появления неблагоприятных симптомов врачи выделяют несколько клинических вариантов данного заболевания. Впервые развившаяся болезнь называется острой. Как правило, у детей к развитию данного клинического варианта приводят различные бактериальные и гораздо реже вирусные или грибковые инфекции.
Хронизация процесса обеспечивает переход острой формы в хроническую. Этот вариант болезни является весьма неблагоприятным. Он сопровождается последовательной сменой периодов полного благополучия и обострений.
В большинстве случаев воспалительный процесс затрагивает только одну сторону. Гораздо реже встречаются двусторонние гнойные отиты.
Детские отоларингологи выделяют также и рецидивирующие формы болезни. В этом случае обострения заболевания происходят в течение довольно короткого промежутка времени.
Инфекция может попасть в полость среднего уха разными способами. Самый распространенный вариант — через евстахиеву трубу. В этой ситуации болезнетворные микроорганизмы попадают в полость ушка через имеющиеся анатомические сообщения с носом.
Неправильное проведение гигиенических процедур способствует проникновению вторичной инфекции из внешней среды через наружное ухо. Распространение бактерий через кровь встречается при наличии первичного очага заболевания, который может быть расположен в разных внутренних органах.
Гораздо реже встречаются врожденные формы гнойного отита. В этом случае заражение происходит еще в периоде внутриутробного развития. К появлению неблагоприятных симптомов болезни у грудничка способствует преимущественно стафилококковая или стрептококковая бактериальная флора.
Анаэробные микроорганизмы приводят к внутриутробному заражению плода гораздо реже.
Врожденный гнойный отит у новорожденных малышей часто бывает двухсторонним.
Симптомы
Самочувствие новорожденных деток, страдающих гнойным отитом, существенно страдает. Довольно часто лечение заболевших малышей проводится в условиях стационара.
Классическое проявление данного заболевания — появление боли в области ушей. При одностороннем процессе болезненность проявляется только с одной стороны.
Распространение инфекции на другую половину лица способствует появлению там болевого синдрома. Выраженность ощущения боли может быть разной и зависит от того, является ли данная форма болезни острой или хронической.
Острое воспаление характеризуется появлением выраженного болевого синдрома. Многие детки отмечают, что характер боли может быть «простреливающим».
Выраженный воспалительный процесс приводит к существенному повышению температуры тела. В большинстве случаев она достигает 38-39,5. Более тяжелое течение болезни сопровождается повышением температуры тела выше 40 градусов.
Воспалительный процесс в среднем ухе приводит к выраженному снижению слуха. Если у ребенка только одностороннее поражение, то тогда он слышит речь и различает голоса.
При двухстороннем процессе слух существенно нарушается. Дети, посещающие школу или другие образовательные учреждения, не могут посещать занятия, так как испытывают существенные трудности со способностью распознавать звуки.
Груднички начинают отказываться от грудных кормлений и довольно плохо прикладываются к материнской груди.
Обострение гнойного хронического отита обычно протекает несколько легче. У некоторых малышей болезнь может развиваться даже без существенного повышения температуры тела.
Малыши чувствуют «булькание» или «переливание» в области пораженного ушка. Этот симптом часто усиливается при смене положения тела.
Заложенность в пораженном ушке при обострении хронического отита обычно имеет нарастающую интенсивность. У некоторых малышей гноетечение приобретает практически постоянный характер.
Количество отделяемой из ушка жидкости может быть разным. Длительное течение заболевания способствует развитию стойкого нарушения восприятия звуков.
Многие детки отмечают, что в пораженном ушке они чувствуют сильный зуд, который приносит им сильный дискомфорт. Также у заболевшего ребенка появляется повышенная чувствительность к любым тактильным прикосновениям пораженной области.
Осложняет течение заболевания появление головной боли, которая появляется на стороне поврежденного ушка.
Поведение заболевшего ребенка существенно изменяется. Малыш становится более вялым, капризничает. Довольно часто ребенок теряет привычный интерес к своим любимым игрушкам.
Детки начинают больше тереться пораженным ушком о подушку, так как чувствуют сильный зуд. Малыши самого раннего возраста часто трогают пораженное ухо. Этот симптом должен насторожить родителей и мотивировать их на обращение с ребенком за консультацией к врачу.
Диагностика
Проведение диагностических мероприятий и лечение гнойного отита проводит детский отоларинголог. Для определения воспалительного процесса в полости ушек доктор проводит расширенный клинический осмотр и обследование с помощью специального медицинского инструмента. Это исследование называется отоскопией. С помощью данного визуального теста можно определить наличие гноя в полости среднего уха.
Для установления причины заболевания обязательно проводятся лабораторные анализы.
При гнойном отите существенно изменяются нормальные показатели общего анализа крови. В нем появляются огромное количество лейкоцитов, изменяется лейкоцитарная формула, а также увеличивается СОЭ.
В некоторых случаях детские отоларингологи проводят бакпосев содержимого, полученного из полости пораженного ушка. Этот тест является весьма специфичным и позволяет точно выявить инфекционного возбудителя заболевания.
Существенный минус данного исследования — длительность проведения анализа. Для получения результатов этого лабораторного теста может потребоваться 5-7 суток.
Последствия
Гнойный отит довольно часто бывает опасен. Наиболее тяжелое течение наблюдается у малышей самого раннего возраста. Распространение воспаления приводит к поражению рядом расположенных органов.
Наиболее опасное осложнение заболевания — попадание гноя в мозговые оболочки. Это состояние приводит к развитию менингита или менингоэнцефалита.
Частым осложнением гнойного отита является снижение слуха. В наиболее тяжелых случаях нарушение восприятия звуков может быть выражено существенно. Этот симптом может проявляться полной потерей слуха.
У малышей это может приводить к снижению памяти и интеллекта. У деток раннего возраста такое патологическое состояние способствует выраженному отставанию в психическом развитии.
Переход на анатомические структуры внутреннего уха также является довольно частым осложнением гнойного отита. Такое патологическое состояние называется лабиринтитом.
Тяжелое течение данной патологии может привести к развитию самых опасных осложнений, проявляющихся поражением костной ткани височной кости и даже параличом лицевого нерва.
Лечение
Терапию гнойного отита можно проводить с использованием различных лекарственных средств. Самый распространенный способ лечения — назначение лекарственных препаратов.
Для достижения хорошего эффекта от проводимой терапии требуется использование целого комплекса различных средств. Цель приема данных препаратов — устранение всех неблагоприятных симптомов и улучшение слуха.
Базовый метод лечения — назначение антибактериальных препаратов. Эти средства назначаются на курсовой прием. Для устранения всех неблагоприятных симптомов обычно достаточно 7-10 дней.
Устранение болезнетворных микроорганизмов из полости пораженных ушек является важной стратегической задачей терапии. Для этого применяются антибиотики, имеющие широкий спектр оказываемого действия.
Вводиться антибактериальные средства могут по-разному. При среднетяжелом течении заболевания применяются лекарства в виде таблеток или суспенсий.
Тяжелые формы болезни требуют назначения уже антибиотиков в виде уколов. К наиболее часто назначаемым средствам относятся: «Амоксициллин», «Аугментин», «Флемоксин», «Цефуроксим» и другие. Кратность, курсовые дозировки и длительность лечения определяются лечащим врачом.
Гнойный отит довольно часто возникает после затяжного насморка. Для нормализации носового дыхания в этой ситуации назначаются сосудосуживающие назальные капли или спреи. Они назначаются на 4-5 дней до 2-3 раз в сутки. Данные средства улучшают также давление в евстахиевой трубе, что приводит к уменьшению отека. К таким препаратам относятся: «Санорин», «Галазолин», «Назол», «Отривин» и другие.
Для нормализации высокой температуры тела применяются различные жаропонижающие средства. В детской практике наиболее часто применяются препараты на основе парацетамола или ибупрофена.
Данные лекарственные средства имеют меньший риск развития нежелательных побочных действий. Применять эти препараты следует при повышении температуры тела выше 38 градусов.
Довольно часто для лечения гнойных форм отитов в домашних условиях используются различные ушные капли. Они помогают устранять болевой синдром, возникший в пораженном ушке, а также оказывают выраженное антисептическое действие.
Довольно часто для лечения гнойных форм отитов в домашних условиях используются различные ушные капли. Они помогают устранять болевой синдром, возникший в пораженном ушке, а также оказывают выраженное антисептическое действие.
Курсовое использование данных лекарственных средств оказывает также сильный противовоспалительный эффект. В качестве таких препаратов в детской практике используются: «Отипакс», «Софрадекс», «Отофа».
Гнойные формы заболевания довольно часто встречаются у малышей, имеющих признаки иммунодефицита. Для восстановления оптимальной работы иммунной системы врачи назначают заболевшим малышам специфические лекарственные препараты.
«Виферон» и поливитаминные комплексы при курсовом применении позволят достигнуть стойкого положительного эффекта.
Папы и мамы должны помнить, что применение всех препаратов должно обязательно согласовываться с лечащим врачом.
Многие из средств, которые применяются для лечения, нельзя использовать при наличии перфорации (патологического отверстия) в барабанной перепонке. Такое клиническое состояние может довольно часто встретиться при гнойном отите. Наиболее опасны в этом случае ушные капли, которые применяются местно.
В некоторых случаях проведение консервативной медикаментозной терапии не приводит к достижению эффекта. В данной ситуации может потребоваться уже проведение хирургического лечения. Такие операции позволяют снизить избыточное давление внутри полости уха, а также устранить выраженное воспаление. Проводят такое хирургическое лечение детские отоларингологи.
В некоторых случаях проведение консервативной медикаментозной терапии не приводит к достижению эффекта. В данной ситуации может потребоваться уже проведение хирургического лечения. Такие операции позволяют снизить избыточное давление внутри полости уха, а также устранить выраженное воспаление. Проводят такое хирургическое лечение детские отоларингологи.
Устранение гноя из полости уха называется проколом. Его проводит доктор с помощью применения специального инструмента. Для обезболивания применяется местная анестезия.
После выполнения всей процедуры в пораженное ушко вводится марлевая турунда, смоченная в растворе дезинфицирующих средств. После проведенной операции врачи рекомендуют ребенку не мочить ушко в течение нескольких дней и выписывают ряд препаратов, которые помогают окончательно справиться с воспалением.
В лечении хронического гнойного отита важную роль играет физиолечение. Методы такой терапии позволяют устранять выраженное воспаление в области пораженного ушка, а также оказывают положительное действие на иммунитет.
Физиотерапевтические способы лечения применяются уже в периоде стихания острого периода болезни, когда гнойных выделений из ушка уже нет. Лазеротерапия, УВЧ — терапия и пневмомассаж барабанной перепонки — наиболее частые методы, которые применяются в лечении гнойных отитов у малышей разного возраста.
Подробнее о том, как лечить отит, вы можете узнать от доктора Комаровского в следующем видео.
симптомы и лечение в домашних условиях
09 августа 2018
Аверьянова Света

К сожалению, маленькие дети часто болеют. Это связано с еще неокрепшим иммунитетом, погрешностями в уходе за грудничками. Гнойный отит у ребенка встречается гораздо чаще, чем грипп, ОРВИ. О лечение распространенного ушного заболевания, видах и причинах недуга поговорим в нашей статье.
Из этой статьи вы узнаете
Причины заболевания
Гнойный отит — это воспаление среднего уха. При этом гной заполняет барабанную полость.
Малыши первого года жизни находятся в группе риска по этому заболеванию из-за анатомических особенностей ушной раковины. Проход к барабанной перепонке широкий и короткий. Бактерии попадают в полость свободно.
Провокаторами отита выступают:
Посмотреть, как выглядит больное ушко при отите можно на фото.
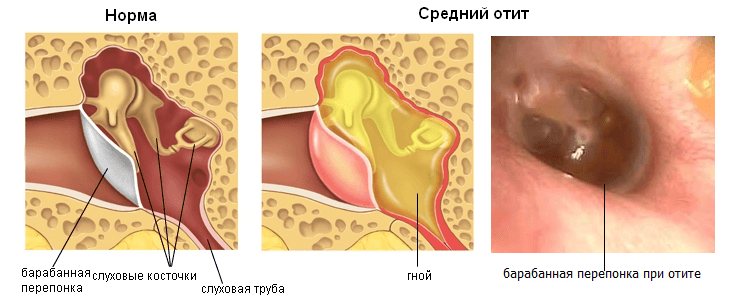
Виды гнойных отитов
По симптоматике и месту локализации воспалительного очага гнойные отиты делятся на следующие виды:
- Наружный и средний. Наружный провоцируется травмами ушной раковины, средний — попаданиями бактерий в ушную полость, евстахиеву трубу.
- Односторонний, двусторонний. Гноится одно ушко или два.
- Острый. Протекает бурно, диагностируется легко из-за хорошо проявляемой симптоматики.
- Хронический. Острый отит перетекает в хронический, если осуществляется недостаточная терапия, мамы лечат недуг дома самостоятельно, без врачебной помощи.
- Рецидивирующий. Характерен для ослабленных малышей, если есть аденоиды.
Отличить острый и средний гнойные отиты можно по следующим характерным признакам:
| Острый гнойный отит (хронический) | Средний острый гнойный отит |
|---|---|
| Ушко болит из глубины, отдает в косточку за мочкой | Болит среднее ухо, около наружного прохода |
| Шумовые ощущения нарушают слух постоянно | Шумит в ушах периодически |
| Чувство першения в горле постоянное | Наличие першения, сухости в горле необязательно |
| Ухо заложено длительное время | Ребенок слышит плохо временами |
| Диагностируется на основе опроса пациента | Трудно поддается диагностике, необходимы инструментальные и лабораторные исследования |
Сложность различения обоих видов недуга заключаются в одинаковой симптоматике. У ребенка поднимается температура, накапливается и выделяется гной.
Посмотрите, что говорит о видах и способах лечения отитов доктор Комаровский:
Симптомы
Сложнее всего определить гнойный отит у грудничков. Они еще не могут описать словами ощущения, охарактеризовать боль. Родителям в этом случае нужно обратить внимание на следующие симптомы:
- Постоянное беспокойство, плач, невозможность уснуть.
- Рвота, срыгивания сразу после еды.
- Бледность.
- Слабость.
- Отказ от кормлений.
- Повышенная температура.
- Ребенок тянет ушко, почесывает виски.
- Выделения из ушного прохода зеленого, серого цвета.
- Грудничок старается перевернуться на одну сторону в кроватке.
Малышей в возрасте 2-3 лет можно опросить. При отите дети перечисляют следующие ощущения:
- Резкая, тянущая боль внутри ушка, около мочки.
- Головокружения.
- Потливость.
- Апатия.
- Тугоухость.
- Снижения аппетита.
- Головная боль.
Диагностика
Отоларинголог ставит диагноз младенцу на основе осмотра, опроса и лабораторных исследований.
В кабинете врач обязательно обследует ушки с помощью специального инструмента — отоскопа. Это совершенно безопасно, но может принести ребеночку неприятные ощущения. Доктор визуально определит наличие или отсутствие экссудата, оценит общее состояние ушной полости.
Для определения наличия тугоухости проводят аудиологическое обследование и вестибулярное.
Для уточнения диагноза могут потребоваться лабораторные анализы:
- Анализ крови. Необходимо знать уровень лейкоцитов, СОЭ. Их увеличение в крови сигнализирует о наличии воспаления.
- Бакпосев. Берется забор выделений из ушка. Так можно выявить вид инфекционного возбудителя гнойного отита.
При среднем остром отите потребуются МРТ височных костей, рентген черепа.
Важно! Дополнительные методы диагностики используются лор-врачами редко. Обычно для диагностирования гнойного отита достаточно осмотра и общих анализов.
Стадии болезни
Этапы развития гнойного отита проходят в строгой последовательности:
- Начальная стадия воспаления евстахиевой трубы. Длится несколько часов или суток. Бактерии попадают в ушную полость, размножаются, закрепляются на тканях. Болезнь себя не проявляет внешне, ребенок чувствует себя хорошо.
- Катаральное воспаление. Внутри ушка набирается и разрастается экссудат. Проявляются болевые ощущения, другие симптомы, можно начинать лечение.
- Доперфоративная фаза. Экссудат становится гнойным, давление в барабанной полости увеличивается. Опасная бактериальная жидкость может перетечь во внутренне ухо или черепную полость.
- Перфоративная фаза. Из-за давления гноя на стенки барабанной перепонки происходит разрыв тканей, гной вытекает наружу. Длительность стадии зависит от массы жидкости, скорости разрыва перепонки. В среднем на перфорацию уходит от 4 до 7 дней.
- Репаративная стадия. Происходит регенерация места разрыва барабанной перепонки, симптомы ослабевают.
Методы лечения
Лечение гнойного отита у детей можно разделить на несколько блоков:
- Прием антибиотиков. Нейтрализуют инфекцию, распространение воспаления в ушной полости. Защищают от развития осложнений (Таблетки, суспензии, инъекции: Цефтриаксон, Амоксиклав)
- Противовоспалительная терапия. Устраняют боль, снимают отек, воспаление (Капли в ушки: Отипакс, Софрадекс, Отинум).
- Жаропонижающие, обезболивающие препараты. Нормализуют общее состояние малыша, снимают болевой синдром, снижают температуру (Нурофен, Ибупрофен, Панадол).
- Назальные капли. Сужают сосуды, расширяя проход в евстахиевой трубе. Давление на барабанную перепонку снижается, уходят болевые ощущения. Снимается отек (Фармазолин, Називин и др.).
Важно! Выбор медикаментозного лечения доверьте педиатру или отоларингологу. У препаратов для внутреннего приема есть возрастные ограничения.
Если отит диагностировали поздно, он протекает в тяжелой форме, потребуется госпитализация. Хирургическое вмешательство необходимо только в том случае, если барабанная перепонка имеет плотную структуру, ткань для выхода гноя долго не лопается.
Доктор сделает небольшой прокол для облегчения состояния ребенка.
Ушко очистится самостоятельно, болезнь пойдет на спад.
Показаниями к проколу выступают следующие состояния:
- Высокая температура более 4 дней.
- Интоксикация организма.
- Медикаментозное лечение не оказывает положительного действия.
В этом случае избавляться от скоплений гноя нужно срочно. Прокалывать перепонку будут только в стационаре, дома или амбулаторно хирургическое вмешательство не проводят.
Важно! Бояться прокола и осложнений от операций не нужно. Грудной ребеночек не почувствует боли, перед вмешательством малышу делают местный наркоз. Улучшение состояния наступает спустя пару часов после прокола: боль уходит, нормализуется температура.
Физиотерапия
Физлечение необходимо ребенку для ускорения выздоровления, снятия болевых ощущений в ушке, уменьшения воспаления. В стационаре или амбулаторно желательно пройти курс следующих процедур:
- Лазеротерапию.
- УВЧ-терапию.
- СВЧ-терапию.
Эти методы помощи пациенту уменьшают воспаление в евстахиевой трубе.

Для обеззараживания очага инфекции подойдут:
- Ионогальванизация. В ушко вводят лекарство с помощью тока. Это абсолютно безопасно и безболезненно.
- Дарсонваль-терапия.
- КУФ-облучение.
- При сильных отеках и двустороннем воспалении прописывают курс магнитотерапии.
Народная медицина
Гнойный отит среднего уха у ребенка нельзя вылечить бабушкиными методами, отварами трав и компрессами. Используйте народные советы как поддерживающую терапию на дому в комплексе с медикаментозным лечением и физиопроцедурами.
- Добавьте в рацион ребенка цитрусовые, продукты с высоким содержанием витамина С.
Это чаи из шиповника, смородины, салаты с листьями зелени, виноград.
- Отвар корней малины.
Корешки кустарника обладают противовоспалительным, иммунным свойством. Заваривайте 3 ст.л. сухого сырья 1 л кипятка. Пусть малыш пьет 2 раза в день по 50-70 мл.
- Аптечная ромашка используется как настой для промывания уха, противомикробное средство.
Намочите тампон в настой цветов, заложите в ушной проход или убирайте им гной, выходящий из ушной раковины.
- Черемша поможет нейтрализовать инфекцию, снимет отек и боль.
Настаивайте 1-2 ст.л. травы в стакане кипятка, процедите. Смочите ватку, заложите в ухо на пару часов.
Использовать народные средства для лечения и профилактики осложнений гнойного отита можно еще месяц после выздоровления. Напитки из антибактериальных трав (ромашки, малины) укрепляют иммунитет, помогают справиться с ослаблением детского организма, другими последствиями недуга.
Возможные осложнения
Последствия гнойного отита возникают в том случае, если заболеванием вылечивается слишком поздно, не профессионально в домашних условиях без помощи врачей. Среди возможных осложнений выделяют:
- Адгезивный отит. В полости среднего уха образуются спайки.
- Мастоидит. Воспаляются ячейки сосцевидного отростка.
- Менингит. Гной, инфекция проникают в мозговые отделы.
- Сепсис.
- Нарушения слухового аппарата. Дети плохо слышат всю последующую жизнь.
- Хронический отит. Воспаления, нагноения возникают при малейшем переохлаждении, простуде.
- Вторичные инфекции.
При стойких рецидивах отита у детей до 5 лет рекомендуется провести шунтирование барабанной перепонки. Суть процедуры заключается в следующем:
- В барабанную перепонку вставляется небольшая трубка. Она способствует выходу гноя целиком, очищения ушной полости от инфекции.
- Вставка остается в ушке некоторое время для препятствия заживления ранки, ворот для выхода гноя.
- Трубку удаляют.
- Ранка заживает.
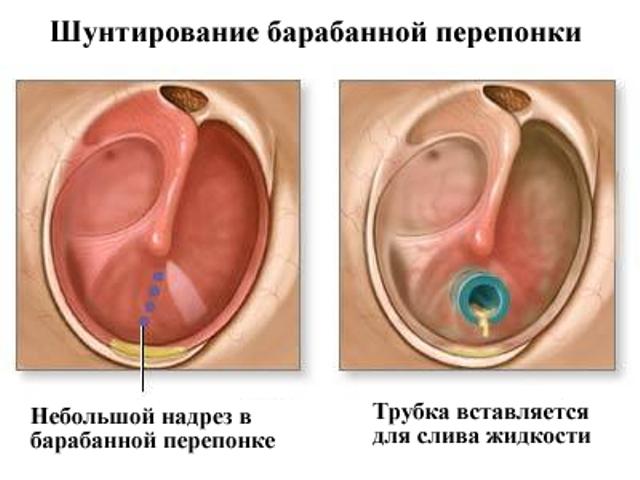
Избавиться от осложнений ушных болезней в детском возрасте помогают профилактические меры и четкое соблюдение советов доктора при лечении опасного недуга. В этом случае фактор риска рецидивов, присоединения вторичных инфекций и распространения гноя внутри черепной коробки сводится к минимуму.
Профилактика
Возникновение отита можно предупредить следующими методами:
- Закаляйте детей с рождения. Не держите в тепличных условиях в квартире, больше гуляйте.
- Повышайте иммунитет.
- Используйте водные процедуры для закаливания на воздухе летом, дома в зимний период.
- Лечите простуды, ОРЗ, ОРВИ своевременно.
- Не увлекайтесь антибиотиками.
- Питайтесь сбалансировано и правильно.
- Одевайте малыша на прогулку в соответствии с погодными условиями. При наличии ветра обязательно берите с собой глубокую шапочку, чтобы закрыть ушки.
- Чистите ушную полость неглубоко, используете специальные ватные палочки.
- Избегайте водных видов спорта. Если у ребенка хронический отит, предрасположенность к ушным болезням.
Доктор Комаровский напоминает, что часто болеют те дети, которые дышат сухим и теплым воздухом в квартире, во время сна. Не забудьте купить увлажнитель для детской сразу после рождения малыша и чаще проветривайте комнату. А отказ от курения в квартире, где живет младенец, предотвратит проявления аллергического отита и ринитов.
ВАЖНО! *при копировании материалов статьи обязательно указывайте активную ссылку на первоисточник: https://razvitie-vospitanie.ru/zdorovie/gnojnij_otit_u_rebenka.html
Если вам понравилась статья — поставьте лайк и оставьте свой комментарий ниже. Нам важно ваше мнение!
Поделиться с друзьями:
Отит у грудничков, лечение и профилактика
Для каждой возрастной группы характерны особенности протекания отита. Отит у грудничков случается часто и обычно не бывает отдельным заболеванием, а развивается на фоне уже имеющегося вирусного воспалительного процесса, грибковой или бактериальной инфекции.
Важно правильно оказать первую помощь до посещения специалиста и правильно определить симптомы. Основные рекомендации по лечению данного заболевания у детей до года и правильно проводимая профилактика помогают существенно снизить вероятность опасного воспаления.

Особенности отита у грудничков
Груднички — дети в возрасте от месяца до года — нередко страдают от воспаления органов слуха. Одна из причин, которая связана с анатомией, возрастные структурные особенности их строения. Широкая и короткая слуховая трубка, соединяющая полость носа со средним ухом, расположена горизонтально, поэтому содержимое носоглотки время от времени затекает в уши ребенка.
Грудничок проводит много времени преимущественно лежа, и молоко матери, слёзы, слюна часто беспрепятственно попадают внутрь ушей и далее затекают в слуховой проход.
С 6 месяцев иммунитет матери, переданный при родах и до этого возраста защищающий малыша, перестаёт действовать. Одновременно с этим собственный иммунитет ребенка ещё не готов справляться с разнообразными вирусами и бактериями внешнего мира.
Антитела к различным заболеваниям только начинают вырабатываться. Это становится причиной множество осложнений даже при легких заболеваниях.
Поведение ребенка при возникновении отита меняется, он чувствует боль, но не может объяснить, что именно его беспокоит. Часто беспричинно плачет, кричит, крутится, плохо спит ночью. Аппетит малыша ухудшается или он вовсе отказывается от еды. Грудничок вертится и пытается отвернуться, попытки поесть приводят к усилению болевых ощущений в ухе.
Сон больного отитом ребенка прерывистый. Чтобы уменьшить боль, он занимает вынужденное положение и бессознательно пытается прижаться больным ухом, трется о подушку, постоянно касается рукой места поражения.

Основные причины болезни
Чаще всего причинами служат следующие факторы:
- Повреждения при очищении ушей из-за неправильной техники или слишком частого проведения.
- Общее переохлаждение организма.
- Частые аллергические реакции с насморком и отёками.
- Патологические процессы в носоглотке — тонзиллит, ринит, фронтит, синусит.
- Ослабленный другими заболеваниями местный иммунитет. Анемия, лейкоз, рахит, дефицит массы тела способствуют появлению острого отита, который очень часто становится хроническим.
- Аденоиды и воспаления.
- Осложнения простуды.
- Генетически обусловленная предрасположенность к болезням бронхов и легких.
- Наследственные особенности строения органов слуха.
- Неправильно проводимая гигиена носа.
- Затекание в слуховую трубку содержимого носа и рта.
- Различные внешние факторы, давящие на барабанную перепонку: неправильное высмаркивание носа, путешествие на самолете, подъем в горы.
- Травма полости уха.
Характерная симптоматика
По продолжительности отит бывает острым, если длится не более 3 недель; подострым — от 3 недель до 3 месяцев; хроническим — продолжительностью свыше трех месяцев.
В зависимости от причин может быть инфекционным, аллергическим или травматическим. В том случае, если воспаление развивается в одном ухе, это односторонний отит. Когда поражены и правое, и левое — двусторонний.
По характеру заболевание делится на катаральный, серозный или гнойный виды. Грудные дети чаще всего заболевают катаральным средним отитом.
В зависимости от места локализации подразделяют на наружный, средний и внутренний. Почти 90% грудных детей заболевают острым средним отитом. Это обуславливает характерную симптоматику заболевания.
- Наружный отит.
Внешние проявления — отек и покраснение поверхности. Ребёнок чувствует зуд и боль, усиливающуюся при попытках потрогать ушную раковину. Глотание, жевание, сосание и даже попытки открыть рот сопровождается резким усилением острой боли. Сопровождается ухудшением общего самочувствия грудничка, поднимается температура тела.
Наружный отит делится на ограниченный и диффузный.
Причиной ограниченного наружного отита служит воспаление фолликула слухового прохода снаружи. Кожа краснеет, в ушной раковине или за ней появляется фурункул с гнойным стержнем в центре, воспаляются лимфатические узлы сзади уха.
Когда фурункул вызревает и вскрывается, состояние ребенка приходит в норму. После заживления остаётся маленький рубец.
Диффузный (разлитой) отита становится неприятным следствием аллергии, инфицирования болезнетворными бактериями или спорами грибов. При этом воспаляется весь слуховой проход, на коже появляются волдыри и покраснение. Грибковое воспаление часто сопровождается шелушением и сильным зудом кожи.
Рекомендуем посмотреть видео:
- Средний отит.
Симптоматика обусловлена формой заболевания.
Катаральный средний отит сопровождается:
- стремительным поднятием температуры до 40 градусов;
- острой колющей стреляющей или пульсирующей болью, давление на больное ухо усиливает ее и часто отдает в горло, щеку или висок;
- заложенностью ушей;
- беспокойным сном, ребенок часто просыпается;
- изредка наблюдаются рвота и жидкий стул.
Если отсрочить начало лечения или неправильно подобрать препараты, острая форма катарального среднего отита может перейти в гнойную.
Серозный средний отит — воспалительное вялотекущее заболевание продолжительностью от нескольких недель до нескольких месяцев. Представляет собой скопление негнойной субстанции в барабанной полости уха.
При хронической форме среднего отита характерная симптоматика слабо выражена. Из наружного слухового прохода время от времени выделяется гнойное содержимое, но сильной боли при этом нет.
- Внутренний отит.
Это наиболее серьезная форма заболевания. Тесная связь с вестибулярным аппаратом обуславливает появление следующих симптомов:
- болей в ухе, усиливающихся при перемене положения головы, движении;
- шума в ушах;
- частичного снижения и потери слуха;
- головокружения;
- вялости и потливости;
- покраснения или бледности кожи;
- учащения или урежения пульса;
- потери координации;
- нарушения равновесия;
- возможны появления тошноты и рвоты.
Инфицирование внутреннего уха редко проходит без последствий, однако встречается это заболевание достаточно редко.
Как распознать отит у грудничка?
Обычно отит начинается внезапно и сопровождается изменениями в поведении ребенка. Насторожить родителей должны следующие признаки:
- Постоянный крик и плач грудничка, сопровождающийся покачиванием головы из стороны в сторону.
- Малыш постоянно притрагивается к больному уху, часто теребит его.
- Из-за острой боли ребёнок постоянно беспокоится.
- Он плохо спит ночью, пытается прижаться больным ухом к подушке.
- Температура тела обычно резко поднимается до 38—40 градусов.
- Грудничок плохо ест или совсем отказывается от еды, ведь при жевании и сосание боль усиливается.
- Нос грудничка заложен, беспокоит сильный насморк.
- Возможны тошнота, рвота и жидкий стул.
- Характерны частое поверхностное дыхание и одышка.
- При остром воспалении из носа и ушей вытекает гной.
- Малыш не хочет лежать, потому что в горизонтальном положении боль усиливается.
- Если нажать пальцем на область козелка ушной раковины, грудничок почувствует острую боль. Он вскрикнет, заплачет, начнёт крутить головой, потянется руками.
Диагностика гнойного отита у грудничков
При ненадлежащем или отсроченном лечении обычный отит переходит в гнойную форму. Из пораженного уха постоянно выделяется гнойное содержимое. Необходимо срочно обратиться к детскому специалисту. Промедление грозит переходом в хроническое заболевания, что может привести к частичной или полной потере слуха, различным неврологическим заболеваниям.
Для диагностики заболевания необходимы:
- осмотр и консультация отоларинголога;
- опрос родителей;
- отоскопия — инструментальная диагностика для постановки и дифференцирования диагноза;
- общий анализ крови для выявления уровня и глубины воспаления;
- берётся содержимое выделений на бактериологическое исследование;
- определения степени тяжести проводится с помощью компьютерной томографии височных костей;
- проводится аудиометрия для выявления возможных поражений слуха;
- консультация невролога для выявления нарушений в сложных случаях.
Своевременная диагностика позволит избежать возможных осложнений, быстро избавиться от серьезного неприятного заболевания.
Первая помощь
До обращения к врачу облегчить состояние ребенка родители могут следующими способами:
- необходимо обеспечить доступ свежего воздуха;
- держать ребенка вертикально для уменьшения боли;
- дать подходящие грудничку обезболивающие и жаропонижающие средства в соответствующей возрасту дозировке;
- в нос закапать капли для сужения сосудов;
- правильно и регулярно очищать носовые ходы.
При выделениях из ушей со следами крови и температуре свыше 40 градусов немедленно вызывать скорую помощь.
Советуем посмотреть видео:
Лечение отита у грудных детей
Обычно лечение не требует госпитализации ребенка и проводится на дому. Препараты даются только по назначению врача с точным соблюдением рекомендаций, дозировки и времени приема, прописанные капли согревают до комнатной температуры.
Медикаментозное лечение
Из лекарственных средств назначают ушные капли, различные противовоспалительные и жаропонижающие препараты, антигистаминные средства, при необходимости — антибиотики.
Родителям лучше постоянно наблюдать за состоянием грудничка, чтобы избежать возможных аллергических реакций. Если в течение двух дней приема антибиотиков здоровье ребенка не улучшится, нужен повторный визит к врачу для коррекции лечения.
По окончании курса приема лекарственных средств необходимо показать малыша специалисту, чтобы избежать риска повторного воспаления.
В сложных случаях возможно хирургическое вмешательство для срочного удаления гнойного содержимого.
Гигиенические процедуры
Во время заболевания ребенка отитом помимо обычных гигиенических мероприятий необходимо перед каждым кормлением и сном очищать нос. Делать это целесообразно с помощью препаратов на основе хлорида натрия. Это способствует усилению местного иммунитета малыша.
Следует регулярно очищать ушные проходы гнойного содержимого. Медицинский работник должен обучить родителей, как правильно это сделать, чтобы не навредить ребенку.
 Чего нельзя делать
Чего нельзя делать
Категорически запрещается заниматься самолечением при отите. Перед использованием любых лекарственных средств необходимо консультироваться с лечащим врачом.
Не следует:
- Пытаться убрать выделения из уха ребенка механическим способом или путем промывания водой.
- Затыкать больное ухо ватным тампоном.
- Использовать борный спирт, сок лука и чеснока из-за большой вероятности ожогов слухового прохода.
- Применять камфорное масло и прополис. Повышенная плотность этих препаратов препятствует дальнейшему лечению и способствует размножению бактерий в ушном проходе.
- Мыть грудничка и совершать прогулки.
- Проводить тепловые физиопроцедуры и использовать согревающие компрессы. Они могут ухудшить состояние ребенка.
- Без назначения специалиста нельзя использовать ушные капли.
Профилактика отита
Чтобы предупредить отит у грудничка, родителям следует соблюдать следующие рекомендации:
- Как можно раньше обращаться к лечащему врачу при изменениях в поведении ребёнка.
- Следить за состоянием помещения, где находится ребёнок. Регулярно проветривать и увлажнять воздух.
- Своевременно проводить гигиеническую влажную уборку.
- Исключить воздействие аллергенов.
- Как можно раньше начинать лечение простудных заболеваний и воспаления аденоидов.
- Избегать контакта с больными людьми.
- При кормлении держать грудничка правильно, слегка приподнимая голову, а после обязательно подержать ребенка вертикально, чтобы при возможном срыгивании содержимое не затекало в ушные проходы.
- Закалять малыша. Делать это стоит с осторожностью, предварительно проконсультировавшись с педиатром.
- Дольше практиковать грудное вскармливание для формирования правильного иммунитета.
- Контролировать температуру тела грудничка, избегать перегревания и переохлаждения.
- Надевать шапочку при прогулке даже в тёплую погоду это снизит вероятность простудных заболеваний и защитит от попадания пыли и грязи.
- Обильное предотвратить скопление слизи в носовых проходах и поможет ее вывести.
- Правильно очищать уши, обрабатывая лишь наружную часть — ушную раковину. Не рекомендуется делать это чаще одного раза в неделю.
- Полностью пролечивать воспалительные заболевания.
- Обеспечивать полноценное питание ребенка с достаточным количеством необходимых витаминов и микроэлементов.
- Не затыкать ушные проходы во время купания — достаточно тщательно высушить их после водных процедур.
Соблюдение таких профилактических мер позволит снизить риск возникновения отита у грудных детей.

Своевременное комплексное лечение, которое назначил квалифицированный специалист, поможет быстро и без следа избавиться от отита и избежать серьезных осложнений. Данное заболевание может привести к лабиринтиту, менингиту, поражениям слуха различной степени тяжести, нарушениям сердечной деятельности и нормального функционирования головного мозга и дыхательной системы.
Заметили ошибку? Выделите ее и нажмите Ctrl+Enter, чтобы сообщить нам.
Поделись с друзьями! Будьте здоровы!
Отит у грудничка врачи связывают прежде всего с простудными заболеваниями, которые он мог перенести до него. К тому же существует закономерность – ребенок всегда болеет отитом чаще, так как к этому располагает строение еще не сформировавшегося организма. Ухо у ребенка более уязвимо, чем у подростка или у полноценного взрослого.
В строении среднего уха предусмотрена евстахиева труба, которая соединяется с носоглоткой и предназначена для выравнивания давления внутри черепа. А у детей эта труба значительно короче, буквально несколько сантиметров. Поэтому гнойный отит у ребенка может начаться практически сразу – инфекция через нос легко добирается до среднего уха и провоцирует нагноение.
Гной в ухе на первых месяцах жизни может появиться даже по простым причинам – попадание в евстахиеву трубу грудного молока или смеси для кормления. В это время ребенок лежит в кровати, почти всегда в горизонтальном положении, поэтому жидкость туда затекает легко. Так что заболевание это не всегда является следствием развития некой инфекции. С течением времени организм развивается и строение ушных полостей несколько меняется, вследствие чего признаки отита появляются по иным причинам.
К примеру, после того, как ребенок отметит первое день рождение у него растут аденоиды и оканчивают расти к 4 годам. Они могут воспаляться вместе с инфекцией, и такое воспаление может дорасти до того, что гипертрофированные аденоиды просто перекроют слуховую трубу.
Итак, чтобы лучше понять в чем причина этого подлого заболевания обобщим такой список:
- Иммунитет ребенка не развит нормально;
- Нет кормления грудным молоком;
- Присутствуют патологии легких;
- Наличие сильной аллергии.
У ребенка аллергия
Сегодня мы узнаем признаки отита у грудничка и разберёмся что делать с этой болячкой.
Симптоматика заболевания
Как правило, если младенец вырос хоть немного, то указать на признаки отита у ребенка он уже сможет. А вот выделить симптомы отита у грудного ребенка не в пример труднее, здесь врачу смогут помочь только опыт и интуиция. Боль в ушах у детей обычно проявляется ближе к заходу солнца, поэтому при соответствующих подозрениях нужно следить за состоянием ребенка. Если младенец отказывается питаться, громко плачет и вертит головой из стороны в сторону стоит призадуматься. Возможно, что движение челюстью тянет за собой и ушную боль.
Также не бывает, чтобы отит без температуры приходил, у детей она повышается выше 38 градусов и может доходить до 40. Если прибавить к этом еще и сильнейшую боль внутри черепа, то можете представить насколько младенцу плохо. Чтобы провести диагностику следует аккуратно надавить на хрящик перед ушной раковиной. Даже если вы возьмете между пальцев свое ухо, то почувствуете его. Если после надавливания ребенок начнет вырываться из ваших рук и начнет плакать сильнее, то у него отит. При остром отите лучшее, что можно сделать – вызвать скорую или быстро поехать в больницу самостоятельно.Терапия заболевания у грудничков
Итак, нужно сказать, что независимо от того какая причины отита можно выделить два противоположных вида этой болячки. Первое, катаральное, сопровождается отсутствием как таковых выделений из ушной полости и сопровождается только болью. Второе, гнойное, выглядит буквально как ручей гноя из больного уха. Наружные симптомы отита у грудничка схожи с типичной простудой:
- Высокая температура тела;
- Дыхание через рот, он постоянно открыт;
- Сильный жар;
- Воспаленные лимфатические узлы.
В большинстве случаев ушные болезни у новорожденных имеют жесткую связь с болезнями носоглотки, инфекция оттуда может провоцировать развитие воспаления. Как только был замеченотит у новорожденного первая задача – справиться с заложенным носом. Поэтому стоит на время забыть о частом купании и прогулках. О медицинских препаратах же лучше стоит пообщаться с врачом.
Обсудите все моменты на приеме у врача
В качестве альтернативы постоянному купанию можно рассмотреть протирание влажным теплым полотенцем. Также, как только заметили признаки отита у ребенка начинайте прочищать ушную полость от гноя ушной палочкой, только не прилагайте усилие, чтобы не повредить воспаленные стенки уха. Если врач назначил вам назальные капли, то они должны закапываться ребенку теплыми, иначе можно усугубить процесс. Перед тем как ребенок на ночь примет горизонтальное положение лучше поносить на руках в вертикальном, чтобы слизь из носоглотки не попадала в евстахиеву трубу.
В большинстве случаев лечение отита прекращается после недели современного и правильного приема лекарств, назначенных врачом.
Еще тут есть один нюанс – если мать кормит дитя своей грудью, то процесс выздоровления после любой болезни пройдет гораздо быстрее, так как с молоком она передает ему свои иммунные тела. Чтобы определить, отит лечиться или нет нужно понаблюдать за тем, как проходит терапия и как ребенок реагирует на лекарства, нужно не забывать, что может при неправильном лечении быть еще и осложнение.
Также нужно учитывать, что при гнойном отите в ушной полости образуется отверстие, сквозь которое наружу выходит гной. Если для промывания применять раствор на спирту, то можно причинить ребенку вред, обжечь слизистую внутри, заживление перепонки остановиться и отит станет хроническим. Нужно постараться вовремя распознать отит и не допустить развития хронической стадии.
Чаще всего определить отит у ребенка можно в возрасте младенчества, то есть до полугода. В этом периоде ни в коем случае нельзя закрывать ушную полость тампоном, даже если он смочен лекарством. Маленький организм может не выдержать скопления гноя, боль усилиться и как результат может наступить летальные исход. Поэтому не перекрывайте выход выделениям – они обязаны покидать внутреннюю полость уха.
Компрессы
Если заметили первый признак отита, то помочь быстро справиться может использование компресса. Перед использованием сухого согревающего компресса нужно сначала очистит ушную полость, а потом закрыть цельным куском ваты ухо. Сверху можно надеть шапочку, чтобы вата не спадала.
Влажный компресс ставиться на продолжительное время – сразу на несколько часов. При этому нужно учитывать, чтобы температура тела была не выше 37 градусов, иначе только навредите ребенку. Чтобы от спирта не осталось ожога не следует класть компресс на кожу. Возьмите плотную ткань, сделайте в ней разрез по форме уха и поверх этой конструкции кладите компресс. Получиться так, что марля со спиртом будет на ухе, а кожа окажется защищена. Поверх компресса можно положить толстую бумагу и придавить это дело шапочкой или косынкой, чтобы не спадало.
Закапываем капли
Если нужно закапать в нос капли, то сперва прочистите ухо от гноя. А жидкость нужно нагреть до температуры тела, не ниже и не выше. Простейший метод – подогреть воды и опустить туда капли. Младенца нужно положить кверху больным ухом и одной рукой оттянуть вверх и назад ушную раковину так, чтобы ушной канал получился ровным. Туда нужно аккуратно закапать капли. После этого нужно закрыть ваткой ушную полость и оставить малыша лежать в таком положении минут на пять. Затем следует закапать и второе ухо по такому же способу.
Берегите здоровье малыша!
Отит является патологией, наиболее характерной для детей дошкольного возраста, основным симптомом которой является боль в ухе. Диагностика и, следовательно, своевременное назначение лечения у новорожденного ребенка осложняется тем, что ввиду своего возраста он не может изложить жалобы и указать на место болезни.
Содержание статьи

Отит у грудничка можно определить по усилению болезненности при надавливании на козелок.
Именно данный симптом оказывается важным для диагностики заболевания у грудничка. Кроме того, в пользу данного заболевания свидетельствуют такие факторы:
- внезапный крик и плач, особенно в ночное время;
- попытка ребенка дотронуться рукой до пораженного уха;
- отказ ребенка от еды, так как сосательные движения способствуют усилению боли.
Также как у старших детей и взрослых, средний отит у грудничков чаще всего является осложнением ОРВИ. Следовательно, насморк, недомогание, повышенная температура, предшествующие данному заболеванию, являются дополнительными симптомами, свидетельствующими о развития такого осложнения, как острый отит среднего уха.
Значение назальных капель
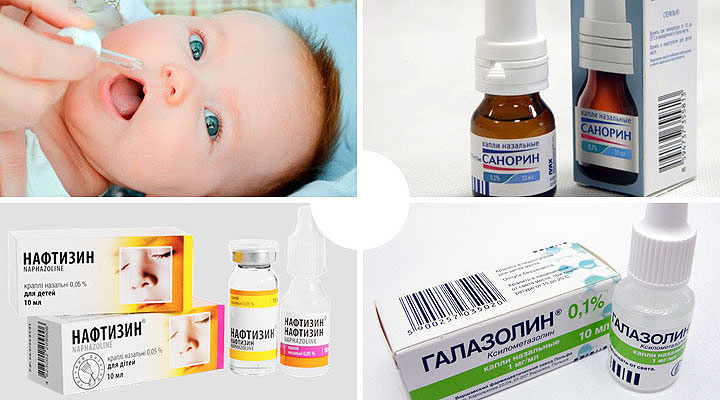
Лечебные мероприятия при отите в первую очередь должны быть направлены на улучшение проходимости слуховой трубы.
В этом случае слизь из носоглотки не будет попадать в полость среднего уха, вызывая воспаление. Вот почему так важно применение именно назальных капель, способных уменьшать отечность евстахиевой трубы. Среди сосудосуживающих капель в нос наиболее популярны нафтизин, галазолин, санорин. При использовании их обязательно необходимо обращать внимание на дозировку, и не превышать длительность приема. В противном случае, к препаратам развивается привыкание, и действие может оказаться противоположным ожидаемому.
Помимо этого, эффективное лечение отита у грудного ребенка включает весь комплекс мероприятий, направленных на сохранение отделяемого из носа в жидком состоянии. Именно загустевание приводит к нарушению оттока слизи из евстахиевой трубы и развитию отита. Для этого важны такие мероприятия:
- обильное питье, необходимое как жаропонижающее, дезинтоксикационное средство, так и увлажняющее слизистую носоглотки;
- поддержание температуры воздуха в помещении на уровне 18-20 градусов, регулярная влажная уборка и проветривание, что также не позволяет пересушивать слизистую носа, а значит, предотвращает загустевание отделяемого.
Обезболивающие средства
Отит у новорожденных и грудных детей протекает с выраженной болью в ухе. Для уменьшения болевого синдрома показано использование препаратов с анальгезирующим действием. Отит у новорожденных является показанием для применения парацетамола, самого безопасного из них, обладающего также противовоспалительным и жаропонижающим действием. Существующая форма выпуска в виде свечей и сиропа позволяет широко применять данное средство у грудных детей, не обращаясь к инъекционным препаратам.
В качестве местного лечения отит у грудного ребенка является показанием к назначению ушных капель с обезболивающим, антисептическим и противовоспалительным действием. Чаще всего это препараты Отипакс и Отинум. Несмотря на то, что эти ушные капли разрешены к использованию с самого раннего возраста, применение их должно проходить под непосредственным контролем специалиста. В составе Отипакса имеется местный анестетик лидокаин, который с одной стороны, способствует уменьшению болевого синдрома, с другой, — может оказаться мощным аллергеном.
Что касается Отинума, то опасность кроется в наличии среди его компонентов нестероидного противовоспалительного средства, которое может оказать токсическое действие на среднее ухо при травмированной барабанной перепонке. Использование ушных капель возможно под непосредственным контролем ЛОР-врача после проведенной отоскопии.
Антибиотикотерапия
В связи с особенностями анатомического строения органа слуха, недостаточным развитием иммунитета, экссудативный отит достаточно быстро может трансформироваться в гнойный отит у грудного ребенка. Появление типичного симптома, гноетечения, свидетельствует о бактериальном возбудителе в развитии заболевания.
Наличие гноетечения является прямым показанием для применения антибиотиков в лечении отитов.
Это могут быть как ушные капли, так и растворы. Таблетированные формы, широко используемые при лечении данной патологии, оказываются неприемлемы из-за невозможности ребенком проглотить таблетку. Для новорожденных детей может быть использован препарат в виде раствора или суспензии для перорального применения. Предпочтение отдается антибиотикам из группы амоксициллина, наиболее активным в отношении возбудителей данного заболевания. Среди ушных капель при отите у новорожденного широкое распространение получили Ципромед и Отофа, имеющие в своем составе антибактериальный компонент.
Роль специалиста в диагностике и лечении
На всем протяжении лечения пациенту необходима консультация отоларинголога. Обусловлено это тем, что лечебная тактика зависит не только от формы отита, но и целостности барабанной перепонки. В зависимости от ее состояния, может меняться местное лечение, заключающееся в применении ушных капель. Многие из средств, необходимых для лечения отита у новорожденных, являются токсичными для структур среднего уха. Они могут быть использованы только для лечения наружного отита или в тех случаях, когда отсутствует перфорация барабанной перепонки.
К средствам, запрещенным при наличии перфорированной барабанной перепонки, относят этиловый спирт, нестероидные противовоспалительные средства, а также антибиотики гентамицин, канамицин.
Поскольку результаты проведенного объективного обследования играют важную роль в уточнении диагноза и назначении корректного лечения, то крайне необходимой является своевременная консультация специалиста. Корректное лечение способствует предотвращению развития острого гнойного отита. Несвоевременно начатые лечебные мероприятия могут привести к переходу заболевания в хроническую форму, развитию таких тяжелых осложнений, как менингит.
Первая помощь при подозрении на отит
Подозрение на отит у новорожденного является поводом к проведению неотложных мероприятий:
- Немедленно обратиться на консультацию к ЛОР-врачу;
- В тех случаях, когда в срочном порядке осмотр специалистом не может быть проведен, ребенку необходимо закапать сосудосуживающие капли в нос;
- При наличии выраженного болевого синдрома, общего недомогания, повышенной температуры тела, рекомендовано применение парацетамола в любой доступной форме выпуска;
- До осмотра отоларинголога запрещено применение ушных капель;
 Необходимо строгое соблюдение рекомендаций специалиста, особенно при использовании антибиотиков. Длительность приема этих препаратов должна составлять не менее 7 дней, даже при уменьшении клинических проявлений в течение первых двух дней. В противном случае, существует риск перехода заболевания в хроническую форму.
Необходимо строгое соблюдение рекомендаций специалиста, особенно при использовании антибиотиков. Длительность приема этих препаратов должна составлять не менее 7 дней, даже при уменьшении клинических проявлений в течение первых двух дней. В противном случае, существует риск перехода заболевания в хроническую форму.
Гнойный отит у грудничка – тяжелая для лечения патология, поскольку трудно определиться с выбором препарата, который окажется нетоксичным для такого пациента по возрасту. В связи с этим особую актуальность приобретают мероприятия по профилактике ОРВИ и ее эффективном лечении.
Автор: Гаевая Наталья
Источники: medscape.com, health.harvard.edu, medicalnewstoday.com.
Что такое отит не забудет ни один человек, если он им хоть раз переболел в возрасте старше 5 лет. Такая неприятная вещь запоминается на долгие годы и никто не хотел бы переболеть отитом еще раз. Довольно часто это заболевание возникает у грудничков. Каждая мама должна знать симптомы этой болезни, ее разновидности, способы лечения и меры профилактики.
Отит у грудничка
Количество подвидов этого заболевания довольно большое, отит по разным причинам и способен давать отличающиеся симптомы. Более того, отит может быть сразу двухсторонним, поражая оба уха.
Болеют и дети различных возрастов, и взрослые, но вероятность возникновения отита у детей до года очень высока. По данным статистики до 60% детей до года хотя бы единожды переболевают отитом, а 20 процентов из этих 60 болеют в первые 11 месяцев своей жизни более 3 раз.
Отсутствие лечения способно не только серьезно ухудшать общее самочувствие малыша, но и привести в будущем к необратимым последствиям. Чтобы своевременно диагностировать заболевание и предотвратить его развитие нужно знать все признаки отита.
Симптомы
Проблема ранней диагностики заболевания у малышей заключается в неумении рассказать о дискомфорте. Более взрослый ребенок может пожаловаться на боль или нарушения слуха. Даже детки после года, еще не умеющие разговаривать, способны просто показать, что с ухом что-то не так.
Груднички лишены такой возможности, но пытаются донести информацию до родителей любыми способами, при этом могут появляться довольно специфические симптомы.
Следующие признаки позволяют заподозрить развивающийся у грудничка отит:
- Нарушение сна.
- Беспричинный плач.
- Проблемы с равновесием.
- Заложенности и покраснение носа.
- Более частые срыгивания или рвота.
- Любые выделения из уха, кроме серных.
- Снижение аппетита или полный отказ от еды.
Не каждый вид отита способен вызвать резкое повышение температуры — она может оставаться в норме при слабо выраженной вялости малыша. Также ряд симптомов может указывать и на другие заболевания.
При подозрении на отит у грудничка можно попробовать проверить его наличие старым способом — необходимо аккуратно надавить на переднюю выпуклость у внутреннего края уха (козелок). Выраженные признаки беспокойства, вскрик или резкий плач свидетельствуют о развивающемся заболевании, вызванному одной из множества причин.
На фото стрелкой показано где именно находится козелок
Причины возникновения у новорожденного
Наиболее распространенной причиной частого детского отита является анатомо-физиологический фактор — евстахиева труба еще малой длины при значительно большей ширине. Это способствует забросу слизи и бактерий ближе к среднему уху во время простуд или неправильному обучению малышей высмаркиваться.
Также отит могут вызывать и другие причины:
- Слабый иммунитет;
- Аллергия или склонность к ней;
- Бесконтрольный прием антибиотиков;
- Неправильное положение при вскармливании;
- Злоупотребление или недостаток гигиены уха;
- Различные патологии бронхо-легочной системы;
- Не подходящие соски при искусственном кормлении.
Аллергии, слабый иммунитет, бесконтрольный прием антибиотиков также, как и патологии дыхательной системы, способны вызывать отеки носоглотки, что и проводит к развитию воспалительного процесса.
Слишком наклонное положение во время естественного кормления и неподходящие соски для бутылочек могут способствовать забросу молока или смеси в евстахиеву трубу.
Погрешности процесса кормления приводят к и появлению частых срыгиваний, во время которых также происходит нежелательный заброс пищи в носоглотку.
Отдельно стоит выделить неправильную гигиену ушей — строго запрещено глубоко лезть косметическими палочками ребенку в ухо.
Для этого существуют палочки с ограничителем, но более правильным будет использование ватных фитильков в течении первых полутора лет жизни.
Уши достаточно чистить один раз в неделю, во время купания осторожно промывать их пальцем и не направлять внутрь поток воды из крана или душа.
Неважно по каким причинам возник отит — заболевание способно привести к нарушениям слуха. Независимо от остроты течения и вида болезни требуется безотлагательное лечение.
Лечение
В некоторых случаях легкие формы отита могут пройти сами, но это не значит, что необходимо ждать этого.
Лечение все рано нужно проводить, причем при различных видах отита оно может серьезно отличаться.
Медики делят отит по трем критериям — острота формы, глубина воспаления и вид возбудителя, но только специалист может определить вид и стадию заболевания.
Эти факторы влияют на выбор медикаментозного лечения и физиотерапевтических процедур.
Наружный
Эта разновидность отита более безопасна для здоровья ребенка и проще поддается лечению, если речь не идет о травме перепонки при неправильной гигиене. В случаях развития этого вида отита из-за аллергических реакций или воспалительных процессов лечение довольно быстрое при легкой форме заболевания.
Допустимы примочки, мази и компрессы, часто назначают марлевые турунды со спиртом и физиолечение. Развитие диффузного наружного отита с высокой температурой может потребовать лечения в стационаре и антибактериальной или противогрибковой терапии.
Средний
Лечение среднего отита отличается от вида внутренних форм — острая и хроническая форм требуют разных препаратов. Это же касается и других подвидов — появление перфорации при гнойном среднем отите исключает возможность применения спиртовых турунд из-за сильной боли. Катаральный вид без отделений из уха лечится по-другому.
Обязательно назначаются физиопроцедуры, такие как УФО или УВЧ-терапия, но любая из этих форм требует медикаментозного вмешательства. Это могут быть таблетированные препараты или инъекции, также обязательны сосудосуживающие назальные капли, например, «Ципролет» для снятия отека и облечения оттока экструдата.
Гнойный
Часто под гнойным отитом понимается бактериальная форма заболевания среднего уха. Появление гноя из уха осложняет процесс лечения — возбудителей может быть много и необходимо точно знать действенность назначаемой терапии. Также важно знать, что необходимо обеспечить отток гноя и не закрывать слуховой проход.
Для лечения обязательно используются антибиотики, также предусмотрены физиотерапия и назальные капли. При гнойном отите необходимо постоянное удаление отделяемого из наружного слухового прохода ватными фитильками вне зависимости от вида возбудителя.
Исключительно по назначению врача проводится закапывание капель в ухо и дополнительная гигиена антисептическими растворами.
Вирусный
Вирусный отит еще называют буллезным, он может развиваться в разных отделах слухового аппарата человека. Принципиальное отличие этого вида отита заключается в типе возбудителя.
Воспалительный процесс начинается из-за проникновения вируса, но внешне может проявиться выделением гноя. В этом случае антибактериальная терапия бессмысленна, необходимо противовирусное лечение.
Буллезный отит ослабляет иммунитет и поэтому к нему может присоединиться бактериальная инфекция, что потребует комплексной терапии противовирусными препаратами, антибиотиками и иммуномодуляторами.
Также показаны некоторые виды физиопроцедур, гигиена ушей, витаминизация и снятие отека носоглотки посредством сосудосуживающих спреев или капель. Запрещено прогревать ухо, но и нужно предохранять его от переохлаждения.
Чаще всего возникает наружная форма вирусного отита, но без лечения и присоединения вторичного гнойного воспаления среднего уха болезнь принимает серьезные формы. Если возникнет вирусное повреждение внутреннего уха, то это может спровоцировать необратимую нейросенсорную глухоту или тугоухость.
Аллергический
Этот тип заболевания чаще бывает наружным, но без лечения способен спровоцировать возникновению бактериальной инфекции с переходом в гнойный отит среднего уха. Аллергический отит у малышей сложно заметить в начале заболевания, потому что отсутствует выраженный болевой синдром.
Для лечения наружного отита применяются сосудосуживающие препараты, антигистамины и антибиотики. Основное лечение необходимо на править на борьбу с самой аллергией, без этого невозможно полноценное выздоровление.
Грибковый
Из названия ясно, что возбудителями этого типа отита являются грибки. Как и аллергический отит, грибковая инфекция чаще бывает наружной формы и может проявляться зудом в ушах, появлением корочек или шелушением в области слухового прохода.
Лечение проводиться противогрибковыми препаратами, проводится иммунотерапия и дополнительная витаминизация организма. Также рекомендуется диета и определенная гигиена ушей, исключающая излишнее увлажнение и нагревание.
Чем лечить отит у грудничка, советы молодых мамочек в нашем видео:
Профилактика
На вопрос, что делать если частые отиты у ребенка до года, есть только один ответ — необходимо принимать профилактические меры:
- В первую очередь это касается укрепления иммунитета и исключение провоцирующих факторов.
- Не стоит понимать под профилактикой бесконечное количество шапочек, одетых на ребенка — это не способно научить организм малыша противостоять воспалению.
- Необходимо подобрать оптимальную программу закаливания, соблюдать отказ от самолечения ОРВИ и ОРЗ, а также минимизировать контакт с простуженными детьми.
- Также стоит пренебрежительно относиться к насморку — у детей первого года жизни часто возникает отит в результате заложенности носа.
Отит часто преследует грудных детей, поэтому мамы должны быть информированы о признаках заболевания и вероятных мерах предупреждения. Тогда отит или обойдет ребенка стороной, или же не принесет серьезных последствий.


Педиатрия
ПРОДОЛЖАЙТЕ УЧИТЬСЯ НАЧИНАЙ СЕЙЧАС ПРОДОЛЖАЙТЕ УЧИТЬСЯ НАЧИНАЙ СЕЙЧАС КАТЕГОРИИ
КАТЕГОРИИ 
- Медицинская онлайн-библиотека Lecturio
- Pre-Med Curriculum
- Биология
- Химия
- Физика
- Статистика
- Доклиническая учебная программа
- Анатомия
- Поведенческая наука
- Биохимия
- Биомедицинские науки
- Эмбриология
- Эпидемиология и биостатистика
- Гистология
- Иммунология
- Микробиология
- Патология
- Фармакология
- Физиология
- Клинический учебный план
- Анестезиология
- Кардиология
- Дерматология
- Экстренная медицина
- Эндокринология
- Семейная медицина
- Гастроэнтерология
- Гинекология
- Гематология
- Гепатология
- Инфекционные заболевания
- Медицинская генетика
- Неврология
- Офтальмология
- Отоларингология (ЛОР)
- Онкология
- Ортопедия
- Психиатрия
- Педиатрия
- Радиология
- Ревматология
- Болезни репродуктивной системы
- Респираторная медицина
- Хирургия
- нефрология / урология
- Сосудистая медицина
- Учиться и учить медицине
- Медицинская онлайн-библиотека Lecturio
- Pre-Med Curriculum
- Биология
- Химия
- Физика
- Статистика
- Доклиническая учебная программа
- Анатомия
- Поведенческая наука
- Биохимия
- Биомедицинские науки
- Эмбриология
- Эпидемиология и биостатистика
- Гистология
- Иммунология
- Микробиология
- Патология
- Фармакология
- Физиология
- Клинический учебный план
- Анестезиология
- Кардиология
- Дерматология
- Экстренная медицина
- Эндокринология
- Семейная медицина
- Гастроэнтерология
- Гинекология
- Гематология
- Гепатология
- Инфекционные заболевания
- Медицинская генетика
- Неврология
- Офтальмология
- Отоларингология (ЛОР)
- Онкология
- Ортопедия
- Психиатрия
- Педиатрия
- Радиология
- Ревматология
- Болезни репродуктивной системы
- Респираторная медицина
- Хирургия
- нефрология / урология
Острый средний отит (AOM) — это болезненный тип ушной инфекции. Это происходит, когда область за барабанной перепонкой, называемая средним ухом, воспаляется и заражается.
Следующее поведение у детей часто означает, что они имеют АОМ:
- приступы суетливости и интенсивного плача (у детей) дети старшего возраста)
Младенцы и дети могут иметь один или несколько из следующих симптомов:
- плач
- раздражительность
- бессонница
- потянув за уши
- боль в ушах
- головная боль
- боль в шее
- а чувство наполненности в ухе
- отток жидкости из уха
- лихорадка
- рвота
- диарея
- раздражительность
- отсутствие баланса
- потеря слуха
Евстахиева труба — это середина трубки, которая идет от середины трубы от уха до задней части горла.AOM возникает, когда евстахиева труба вашего ребенка опухает или блокируется и задерживает жидкость в среднем ухе. Захваченная жидкость может заразиться. У маленьких детей евстахиева труба короче и горизонтальнее, чем у детей старшего возраста и взрослых. Это повышает вероятность заражения.
Евстахиева труба может вздуться или заблокироваться по нескольким причинам:
- аллергия
- простуда
- грипп
- синусовая инфекция
- зараженных или увеличенных аденоидов
- сигаретный дым
- младенцев во время питья во время лежания ( )
Факторы риска для АОМ включают в себя:
- в возрасте от 6 до 36 месяцев
- с использованием соски
- , посещающих дневной уход
- , которые вскармливаются из бутылочки вместо грудного вскармливания (у младенцев)
- пьют во время лежа (в младенцы)
- подвергаются воздействию сигаретного дыма
- подвержены воздействию высоких уровней загрязнения воздуха
- испытывают изменения высоты
- испытывают изменения климата
- находятся в холодном климате
- недавно перенесли простуду, грипп, синус, или ушная инфекция
Генетика также играет роль в повышении риска развития АОМ у вашего ребенка.
Врач вашего ребенка может использовать один или несколько из следующих методов для диагностики АОМ:
Отоскоп
Врач вашего ребенка использует инструмент, называемый отоскоп, для того, чтобы заглянуть в ухо вашего ребенка и обнаружить:
- покраснение
- отек
- кровь
- гной
- пузырьки воздуха
- жидкость в среднем ухе
- перфорация барабанной перепонки
тимпанометрия
Во время тимпанометрии врач вашего ребенка использует небольшой прибор для измерения давления воздуха в ухе вашего ребенка и определения если барабанная перепонка разорвана.
Рефлектометрия
Во время теста рефлектометрии врач вашего ребенка использует небольшой инструмент, который издает звук возле уха вашего ребенка. Врач вашего ребенка может определить, есть ли жидкость в ухе, слушая звук, отраженный от уха.
Проверка слуха
Ваш врач может выполнить проверку слуха, чтобы определить, имеет ли ваш ребенок потерю слуха.
Большинство инфекций AOM проходят без лечения антибиотиками. Домашние препараты и обезболивающие препараты обычно рекомендуются до того, как антибиотики будут пытаться избежать злоупотребления антибиотиками и снизить риск побочных реакций от антибиотиков.Лечение AOM включает в себя:
Уход на дому
Ваш врач может предложить следующие процедуры по уходу на дому, чтобы облегчить боль вашего ребенка во время ожидания исчезновения инфекции AOM:
- , применяя теплую влажную салфетку для мочи над зараженным ухом
- использование безрецептурных ушных капель (OTC) для снятия боли
- прием безрецептурных болеутоляющих средств, таких как ибупрофен (Advil, Motrin) и ацетаминофен (Tylenol)
Лекарство
Ваш врач также может назначить ушные капли для снятия боли и другие. обезболивающие.Ваш врач может назначить антибиотики, если ваши симптомы не проходят после нескольких дней домашнего лечения.
Хирургия
Ваш врач может порекомендовать операцию, если инфекция вашего ребенка не отвечает на лечение или если у вашего ребенка рецидивирующие ушные инфекции. Варианты операции для AOM включают:
Удаление аденоидов
Врач вашего ребенка может порекомендовать хирургическое удаление аденоидов вашего ребенка, если они увеличены или инфицированы, а у вашего ребенка рецидивирующие ушные инфекции.
Ушные трубки
Ваш врач может предложить хирургическое вмешательство для введения крошечных трубок в ухо вашего ребенка. Трубки позволяют воздуху и жидкости стекать из среднего уха.
Инфекции АОМ, как правило, проходят без каких-либо осложнений, но инфекция может возникнуть снова. Ваш ребенок также может испытывать временную потерю слуха на короткое время. Но слух вашего ребенка должен быстро восстановиться после лечения. Иногда инфекции AOM могут вызывать:
В редких случаях может возникнуть инфекция сосцевидного отростка в черепе (мастоидит) или инфекция головного мозга (менингит).
Вы можете уменьшить вероятность того, что у вашего ребенка возникнет АОМ, выполнив следующие действия:
- часто мойте руки и игрушки, чтобы снизить вероятность простуды или других респираторных инфекций.
- избегайте сигаретного дыма.
- получают прививки от гриппа и пневмококковые инфекции вакцины
- детей, находящихся на грудном вскармливании, вместо кормления из бутылочки, если это возможно
- избегайте давать ребенку соску
Ключевые точки
- Рассмотрите AOM у любого маленького ребенка, у которого есть раздражительность, летаргия, оторея и лихорадка, независимо от наличия локализованной боли в ухе.
- Диагностика обычно основана на симптомах и результатах отоскопии.
- Первичное лечение направлено на уменьшение боли.
- Изолированная односторонняя АОМ обычно проходит через два дня без лечения антибиотиками.
- Всегда учитывайте возможность сепсиса у нездорового ребенка с лихорадкой.
Цель
Этот документ содержит клиническое руководство для всех сотрудников, занимающихся уходом и лечением ребенка, поступающего в отделение неотложной помощи (ED) с симптомами острого среднего отита (AOM) в Квинсленде.
Это руководство было разработано старшими клиницистами ЭД и педиатрами по всему Квинсленду при участии старшего персонала по инфекционным болезням, ЛОР и фармации, Детская больница Квинсленда, Брисбен. Она была одобрена для использования в Квинсленде Рабочей группой по неотложной помощи детям Квинсленда в партнерстве со Стратегической консультативной группой Департамента по чрезвычайным ситуациям Квинсленда и Отделом улучшения здравоохранения, Clinical Excellence Queensland.
Введение
AOM — это быстрое начало активной инфекции среднего уха, характеризующееся оталгией (боль в ухе), раздражительностью и лихорадкой. 1 Это общая проблема с 66% детей, по сообщениям, испытывающими инфекцию в три года и 90% в возрасте 6 лет. 2,3
Большинство инфекций АОМ имеют комбинацию вирусной и бактериальной этиологии (приблизительно 66% инфекций). Приблизительно 27% инфекций являются исключительно бактериальными и менее 5% являются вирусными. 4,6
AOM — это прежде всего результат дисфункции евстахиевой трубы. При вирусной инфекции верхних дыхательных путей физические и иммунологические изменения носоглотки позволяют нормальным бактериальным колонизаторам (обычно Streptococcus pneumonia , Haemophilus influenza и Moraxella catarrhalis ) проникать в евстахиеву трубу. 3,4 Младенцы и дети младшего возраста подвержены большему риску инфекции из-за анатомии их евстахиевых труб (короткие, широкие, прямые и в относительно горизонтальной плоскости). 5
Факторы риска повторных инфекций включают в себя:
- воздействие сигарет или древесного дыма
- посещение дневного ухода
- использование манекена
- Коренные жители или жители островов Торресова пролива
- короткая продолжительность грудного вскармливания 7,8
Большинство случаев разрешается без осложнений. Перфорация барабанной перепонки (представляющая собой обезболивающее выделение из уха) является осложнением, возникающим примерно в 7% случаев. 9 Более 90% перфораций заживают спонтанно. 10 Хронический гнойный средний отит означает постоянную перфорацию с дренирующим экссудатом в течение более 6 недель.
Редкие, но серьезные осложнения включают в себя:
- мастоидит
- инфекция распространяется от среднего уха к соседним сосцевидным клеткам
- оценочная заболеваемость 1: 1000 случаев АОМ в развитых странах, чаще встречается у детей из числа коренных народов 15
- внутричерепных осложнений, таких как менингит, абсцесс головного мозга, субдуральная эмпиема 14
- вызвано прямой бактериальной инвазией из среднего уха и сосцевидного отростка или гематогенным распространением во внутричерепное пространство
- паралич лицевого нерва
- встречается менее чем в 1 на 100 000 случаев 11
- сепсис
- боковой синусовый тромбоз
Оценка
Не существует золотого стандарта для диагностики АОМ. 1 Боль является основным симптомом, но диагноз следует рассмотреть у любого ребенка, который имеет раздражительность, вялость, оторею и лихорадку, с или без локализованной боли в ухе. Младенцы могут возникнуть с трудностями кормления.
История
История должна включать конкретную информацию о:
- боль (включая местоположение и начало)
- выделения из уха
- поведения, такие как растирание или дергание за ухо
- История лихорадки и использование жаропонижающих
- системных симптомов
- предыдущих ушных инфекций
Экзамен
Отоскопия
Отоскопия является наиболее важной процедурой обследования в диагностике АОМ.Помощь родителей может помочь обеспечить адекватную иммобилизацию ребенка и улучшить визуализацию барабанной перепонки. Большинство родителей чувствуют себя комфортно, держа ребенка на руках, прижав голову к плечу или груди родителей и держа руки ребенка.

Оценка состояния слухового прохода и барабанной перепонки включает в себя:
- наличие или отсутствие разряда
- положение барабанной перепонки (нейтральное, втянутое или выпуклое)
- цвет
- полупрозрачность
- мобильности
- перфорация

Средний отит с выпотом (OME), также известный как «клейкое ухо», представляет собой скопление негнойной жидкости (выпота) в среднем ухе.Обычно это проявляется в результате АОМ, часто протекает бессимптомно, и при сохранении может привести к ухудшению слуха. Различение между AOM и OME может быть сложной задачей.
| AOM | ОМЕ |
|---|---|
Барабанная перепонка обычно:
| Барабанная перепонка обычно:
Уровень жидкости или пузыри могут быть видны позади барабанной перепонки |
Клинический диагноз АОМ требует ВСЕГО следующего:
- начало <48 часов
- покраснение и выпуклость барабанной перепонки (воспаление среднего уха)
- выпот среднего уха
Покраснение одной только барабанной перепонки не свидетельствует об АОМ.Покраснение также может быть вызвано многими другими процессами, включая плач, лихорадку, ИМП и травму.
| Осложнение | Презентация |
|---|---|
| Мастоидит | Может проявляться лихорадкой, болью в ушах, ретровозрастным отеком и / или эритемой с болезненностью сосцевидного отростка. Пораженное ухо может быть выдвинуто вперед и вниз. |
| Паралич лицевого нерва | Односторонние признаки понижения / понижения двигательных нейронов лица. |
| Внутричерепные осложнения (включая менингит, абсцесс мозга и субдуральную эмпиему) | АОМ с лихорадкой, головной болью, рвотой, раздражительностью или измененным сознательным состоянием, с или без очаговых неврологических признаков. 14 |
| Сепсис | Токсичные свойства (см. Руководство по сепсису) |
расследования
Поскольку AOM является клиническим диагнозом, исследования обычно не рекомендуются.
Тимпаноцентез (для получения жидкости среднего уха для культивирования) должен выполняться только ЛОР-хирургом и обычно не требуется, поскольку антибиотикотерапия (если указана) должна начинаться эмпирически.
При наличии АОМ с перфорацией рекомендуется использовать бактериальный мазок из слухового прохода, если есть основания подозревать резистентные организмы (например, неудача первоначального лечения антибиотиками).
Управление
Обратитесь к блок-схеме для краткого изложения рекомендованного неотложного лечения ребенка с симптомами, напоминающими АОМ.
Обратитесь к руководству по сепсису для ребенка с токсическими особенностями.
Облегчение боли
Устные анальгетики следует использовать рано, чтобы минимизировать боль, связанную с АОМ.
| Анальгетик | Доза |
|---|---|
| Парацетамол (перорально) | Возраст старше трех месяцев: 15 мг / кг / доза (максимум 1 г) каждые четыре часа, максимум четыре дозы за двадцать четыре часа |
| Ибупрофен (оральный) | Возраст старше трех месяцев: 10 мг / кг / доза (максимум 400 мг) каждые шесть-восемь часов, максимум три дозы за двадцать четыре часа |
| Оксикодон (перорально) | 0.1 мг / кг / доза (максимум 10 мг) перорально каждые четыре часа при необходимости |
Антибиотикотерапия
Антибиотики не изменяют курс для большинства детей с легкой, несложной АОМ. 15 Без лечения антибиотиками боль исчезает через 24 часа у 60% детей, а большинство инфекций проходит самопроизвольно в течение семи дней. Имеющиеся данные свидетельствуют о том, что антибиотики могут снизить риск перфорации барабанной перепонки или АОМ в контралатеральном ухе, однако это связано с побочными эффектами, включая рвоту, диарею и сыпь.Существует недостаточно доказательств, чтобы определить, снижает ли использование антибиотиков риск мастоидита или менингита. 15
Антибиотикотерапия обычно не рекомендуется для легкой неосложненной АОМ. Подумайте, сохраняются ли симптомы через 48 часов. В это время антибиотики могут быть начаты после клинического осмотра или по усмотрению родителей (если предоставляется сценарий на первой консультации). Имеющиеся данные свидетельствуют о том, что полагаться на оценку родителей снижает использование антибиотиков до двух третей с эквивалентными показателями удовлетворенности родителей по сравнению с ранним лечением антибиотиками.
Большинству детей с изолированной односторонней АОМ не требуется антибактериальная терапия
Антибиотикотерапия рекомендуется для всех детей с системными особенностями (лихорадка выше 39 ° C, рвота и вялость, когда источником явно является АОМ).
Рассмотрим лечение антибиотиками для следующих детей:
- возраст менее шести месяцев
- возраст менее двух лет с двусторонним острым средним отитом
- симптомов в течение более 48 часов
- тяжелые симптомы (лихорадка> 39 ° C и оталгия средней и тяжелой степени)
- свидетельство перфорации (гнойная оторея или визуализация перфорации)
- более высокий риск осложнений, в том числе:
- Коренные жители или жители островов Торресова пролива
- с ослабленным иммунитетом
- неопределенный доступ к последующей деятельности
Клиницисты, работающие в больницах и службах здравоохранения Таунсвилла, Кэрнса и Голд-Коста, должны следовать местным эмпирическим рекомендациям по антибиотикам для детей.Врачи в других местах в Квинсленде должны следовать руководствам по назначению детского антибиотика в Квинсленде до тех пор, пока не станут доступны результаты микробиологических исследований.
Ссылки:
Другие процедуры
Нет данных, подтверждающих использование антигистаминных или противоотечных средств. 14
Эскалация и консультации вне ED
Клиницисты могут обращаться в нижеуказанные службы, если требуется эскалация ухода за пределами старших клиницистов в рамках ЭД, в соответствии с местными практиками.Трансфер рекомендуется, если ребенку требуется более высокий уровень ухода.
| Может потребоваться консультация для следующих детей: |
|---|
|
| Причина контакта | С кем связаться |
|---|---|
| Советы (включая управление, распоряжение или последующее наблюдение) | Следуйте местной практике.Параметры:
|
| Реферал | Первым пунктом вызова является местная / местная педиатрическая служба |
Распоряжение
Большинство детей с изолированной АОМ без системного заболевания могут быть выписаны домой.При выписке предоставьте родителю:
- рецепт на антибиотики (при необходимости)
- рекомендации относительно ведения дома (включая обезболивание, осторожность, чтобы не дать воды в ухо при перфорации) и критерии для медицинского осмотра (см. Информационный бюллетень «Острый средний отит»)
Последующая деятельность
- с врачом общей практики через 24-48 часов или до 10 дней в зависимости от выбранного варианта управления и тяжести симптомов.
Все дети с перфорацией должны быть проверены терапевтом, чтобы убедиться, что она зажила (обычно около 10 дней).
Все дети с АОМ должны быть осмотрены своим терапевтом через три месяца, чтобы убедиться, что выпот разрешен.
Направление к специалисту ЛОР может быть рассмотрено для детей, которые соответствуют следующим критериям:
- выпот или перфорация в течение более 6 недель
- Нарушение слуха в течение более 6 недель
- преждевременно
- Коренные жители или жители островов Торресова пролива
Путешествие на самолете
Родители часто представляют в ED, чтобы их ребенок оценил AOM перед полетом.Авиакомпании рекомендуют не летать, если пассажир не может очистить свои евстахиевы трубы. Это трудно оценить у детей младшего возраста. Рекомендации для маленьких детей основаны на экспертном мнении при отсутствии доказательств. Дети должны безопасно летать через две недели после адекватного лечения АОМ, однако многие врачи рекомендуют ждать только 48 часов. Этим детям следует дать противоотечное средство для носа по крайней мере за 30 минут до взлета и посадки и обезболивание перед полетом. 16 Во время взлета и посадки их можно поощрять сосать, жевать или глотать или, если он достаточно взрослый, выполнять маневр Вальсальвы, чтобы помочь выровнять давление.
Документы по теме
Список литературы
- Американская академия педиатрии — Подкомитет по лечению острого среднего отита. (2013), «Диагностика и лечение острого среднего отита», Педиатрия, , Том. 113 (5): , стр.1451-1465.
- Rothman R., Owens T., Simel, D.L. (2003), «Есть ли у этого ребенка острый средний отит?», Journal of American Medical Association, , Vol. 290 (12): с. 1633-1640.
- Руусканен, О.Хейккинен, Т. Отит: этиология и диагностика. Журнал детских инфекционных болезней, 1994; 13 (1 Suppl 1): S23-S26 (микробный)
- Marom, T. et al. Вирусно-бактериальные взаимодействия в средах с острым отитом Текущие отчеты об аллергии и астме Декабрь 2012, 12 (6) 551-558
- Bluestone, C., Klein, J. Средний отит у младенцев и детей. 3-е изд. Нью-Йорк, Нью-Йорк: WB Saunders; 2001
- Ruohola, A. Meurman, O. et al. Микробиология острого среднего отита у детей с тимпаностомическими трубками: распространенность бактерий и вирусов. Clin Infect Dis 2006; 43: 1417-22
- Brennan-Jones, CG., Whitehouse, AJ, et al. Распространенность и факторы риска развития рецидивирующего среднего отита, о котором сообщают родители, в раннем детстве в когортном исследовании беременности в Западной Австралии (Raine). Журнал «Педиатрия и здоровье детей» , 2015, апрель 51 (4) 403–9.
- Salah, M., Abdel-Aziz, M et al. Рецидивирующий острый средний отит у детей раннего возраста: анализ факторов риска. Международный журнал детской оториноларингологии 2013; 77 (10): 1665-9
- Liese, JG., Silfverdal, SA. И другие. Заболеваемость и клиническая картина острого среднего отита у детей в возрасте до 6 лет в европейской медицинской практике. Эпидемиология и инфекции, 2014. 142.8: 1778-88.
- Бергер Г. Природа спонтанной перфорации барабанной перепонки при остром среднем отите у детей. J Laryngol Otol 1989; 103: 1150-1153.
- Розенфельд Р.М. и Кей Д. Естественная история нелеченного среднего отита. Ларингоскоп 2003; 113 (10), 1645-57.
- UpToDate в педиатрии. Держать ребенка, чтобы минимизировать движение во время экзамена. [Интернет]. Доступно по адресу: http://www.uptodate.com/contents/acute-otitis-media-in-children-diagnosis?source=search_result&search=otitis%2Bmedia%2Bchildren&selectedTitle=2%7E150
- Tintinalli, J.E., Stapczynski, J.S., Ma, O.J., Cline, D.M., Cydulka, R.K., Meckler, G.D., (2011), Справочник по неотложной медицинской помощи Tintinalli: 7-е издание McGraw-Hill]
- Лескинен, К. Осложнения острого среднего отита у детей. Current Allergy and Asthma Reports, 2005; 5: 308-12.
- Venekamp RP, Sanders SL, Glasziou PP, Del Mar CB, Rovers MM. Антибиотики при остром среднем отите у детей. Кокрановская база данных систематических обзоров 2015, выпуск 6. ст. № CD000219.DOI: 10.1002 / 14651858.CD000219.pub4
- Канадское педиатрическое общество. Воздушные путешествия и проблемы со здоровьем детей. Педиатрия и здоровье детей, 2007. Янв; 12 (1): 45-50
Утверждение директивы
| История утверждений директивы | |||||
|---|---|---|---|---|---|
| ID документа | CHQ-GDL-60000 | Версия № | 3,0 | Дата утверждения | 26/09/2019 |
| Исполнительный спонсор | исполнительный директор медицинского обслуживания | Дата вступления в силу | 26/09/2019 | ||
| Автор / хранитель | Квинслендская группа неотложной медицинской помощи детям | Дата пересмотра | 26.09.2022 | ||
| заменяет | 2.0 | ||||
| Применимо к | Queensland Health медперсонал | ||||
| Источник документа | Внутренний (QHEPS) + Внешний | ||||
| Авторизация | исполнительный директор клинических служб QCH | ||||
| Ключевые слова | Отит, средний, среднее ухо, инфекция, 00710, педиатрический, детский, неотложный, руководство, 60000 | ||||
| Ссылка на аккредитацию | Стандарты NSQHS (1-8): 1, 4, 8 | ||||
Отказ от ответственности
Это руководство предназначено только в качестве руководства и предназначено только для информационных целей.Посмотреть полный отказ от ответственности. ,отит у детей — myDr.com.au
Средний отит — это медицинское название инфекций среднего уха , которые очень часто встречаются у маленьких детей.
Острый средний отит — это недавно возникшая инфекция, связанная с накоплением жидкости в среднем ухе. Симптомы острого среднего отита обычно включают боль в ухе и лихорадку. Средний отит с выпотом , также известный как « клейкое ухо », описывает жидкость, которая остается в среднем ухе после того, как инфекция прошла.Обычно это не больно, но может повлиять на слух детей.
Дети с острым средним отитом обычно быстро поправляются с помощью болеутоляющих средств и мер по уходу за собой. Иногда антибиотики также необходимы. Дети, у которых развивается клейкое ухо и другие осложнения, могут нуждаться в дополнительном лечении.
Симптомы ушной инфекции
Большинство детей с острым средним отитом будут жаловаться на боль в ушах . Другие симптомы могут включать в себя:
- раздражительность и плач у маленьких детей, которые не могут сказать вам, что у них болит ухо;
- усталость;
- нарушил сон; Лихорадка
- ;
- снижение аппетита; и
- рвота.
Поскольку многие случаи среднего отита вызваны вирусной инфекцией, часто есть другие симптомы, связанные с инфекцией, такие как боль в горле, насморк или кашель.
Что вызывает средний отит?
Инфекции среднего уха могут быть вызваны вирусами или бактериями.
Большинство детей, у которых развивается инфекция среднего уха, имеют вирусную инфекцию (например, простуду), которая вызывает воспаление и припухлость в носовых проходах и евстахиевой трубе.
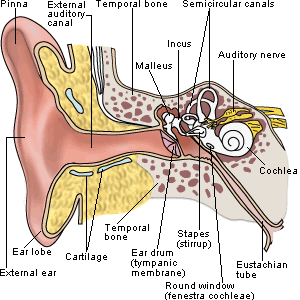
Евстахиева труба соединяет среднее ухо с задней частью горла, и если она блокируется, жидкость может накапливаться в среднем ухе.Инфекция среднего уха (острый средний отит) может произойти, когда жидкость становится зараженной.
Средний отит чаще встречается у детей, посещающих дневной уход или живущих с братьями или сестрами, потому что они подвержены большему количеству вирусов простуды. Риск также увеличивается у детей, подвергающихся воздействию табачного дыма в домашних условиях.
Риск рецидивирующих бактериальных инфекций среднего уха увеличивается у детей, которые:
- посещают группу по уходу за детьми;
- подвергаются воздействию сигаретного или древесного огня дома;
- — сенная лихорадка; или
- имеют увеличенные аденоиды (участки лимфоидной ткани в задней части носа, которые могут блокировать евстахиеву трубу при набухании).
Кто получает средний отит?
Средний отит — распространенная детская болезнь. Подсчитано, что около 75 процентов детей будут иметь средний отит по крайней мере один раз к тому времени, когда они пойдут в школу. Острый средний отит чаще всего встречается у детей в возрасте от 6 до 18 месяцев, но встречается до 4 лет.
Инфекции среднего уха: тесты и диагностика
Если вы обеспокоены тем, что у вашего ребенка может быть инфекция среднего уха, обратитесь к вашему GP (врач общей практики).
Ваш врач спросит вас о симптомах вашего ребенка и о том, были ли у него проблемы с ушными инфекциями в прошлом. Они захотят осмотреть уши вашего ребенка с помощью инструмента под названием отоскоп , который можно использовать для просмотра барабанной перепонки (барабанной перепонки). При остром среднем отите барабанная перепонка кажется воспаленной и выпуклой из-за скопления жидкости в среднем ухе за барабанной перепонкой.
Ваш врач также измеряет температуру вашего ребенка и ищет другие признаки инфекции (например, бронхит или инфекцию грудной клетки).Тесты нужны редко.
Средний отит: какое лечение лучше?
Лучшее лечение для вашего ребенка будет зависеть от его возраста и состояния здоровья.
Обычно предполагается, что дети старше 6 месяцев, которые только слегка нездоровы, сначала проходят лечение с помощью болеутоляющих средств и мер по уходу за собой. Если симптомы вашего ребенка сохраняются в течение более 48 часов или если они ухудшаются в любое время, им могут понадобиться антибиотики.
Обезболивающие препараты , такие как парацетамол или ибупрофен, всегда должны использоваться в правильной дозировке, соответствующей возрасту и весу вашего ребенка.Не давайте аспирин детям или подросткам. Не забудьте обратиться к своему врачу, если вы беспокоитесь о том, что ваш ребенок не улучшается или если ему становится хуже.
Меры по уходу за собой для детей с ушными инфекциями включают в себя:
- отдых;
- прикладывать теплый компресс к уху, чтобы облегчить боль;
- прикладывают холодный компресс ко лбу, чтобы снять жар; и
- поддерживают потребление жидкости, чтобы избежать обезвоживания.
Когда нужны антибиотики?
Большинство детей с острым средним отитом поправляются независимо от того, принимают они антибиотики или нет.Тем не менее, антибиотики рекомендуются при определенных обстоятельствах.
Детям с острым средним отитом обычно сразу назначают антибиотики, если:
- — моложе 6 месяцев и лет; или
- они нездоров .
Антибиотики могут также потребоваться у детей:
- , которые прошли лечение с помощью болеутоляющих средств и мер по уходу за собой, и ухудшаются или не улучшаются через 2 дня .
Первым антибиотиком для лечения острого среднего отита у детей в Австралии является амоксициллин. Альтернативный антибиотик будет назначен, если у вашего ребенка аллергия на пенициллин. Убедитесь, что ваш ребенок проходит весь курс, и сообщите своему врачу, если они не начинают быстро поправляться — может потребоваться другой антибиотик.
Какие лекарства не помогают при ушных инфекциях?
Доказано, что антигистаминные, противоотечные и кортикостероидные препараты не приносят никакой пользы при лечении острого среднего отита или клеевого уха.Лечение осложнений инфекции среднего уха
Перфорированная барабанная перепонка является распространенным осложнением острого среднего отита у детей. Это может привести к утечке жидкости из уха вашего ребенка, что часто связано с облегчением боли в ушах, когда давление на барабанную перепонку сбрасывается. Лечение такое же, как и при остром среднем отите. Ваш ребенок не должен плавать, пока барабанная перепонка заживает.
Клеевое ухо иногда развивается после острой ушной инфекции.Это означает, что в среднем ухе имеется постоянная жидкость (средний отит с выпотом). Это часто не вызывает никаких симптомов, но может вызвать временное ухудшение слуха. Большинство детей с клеевым слухом выздоравливают в течение 3 месяцев без необходимости лечения и не имеют постоянных проблем со слухом или развитием языка.
Дети с постоянным клеевым слухом и проблемами, связанными с развитием слуха или речи, нуждаются в дальнейшей оценке. Ваш врач может порекомендовать вам тест на слух и направление к специалисту уха, носа и горла (ЛОР) или педиатру .Вашему ребенку может потребоваться лечение тимпаностомическими трубками (втулками) — маленькими трубками, которые вставляются в барабанную перепонку, чтобы помочь слить жидкость и позволить воздуху попасть в среднее ухо, чтобы ваш ребенок мог нормально слышать.
Хронический гнойный средний отит — это инфекция среднего уха с перфорацией барабанной перепонки и выделением жидкости из уха, которая продолжается не менее 6 недель. Ушной канал необходимо чистить несколько раз в день, а в ухо вводить капли антибиотика.Устные антибиотики также иногда необходимы.
Другие осложнения редки для большинства детей, живущих в Австралии. Дети в некоторых общинах аборигенов и жителей островов Торресова пролива могут подвергаться повышенному риску развития среднего отита и его осложнений, включая острого мастоидита (инфекция кости за ухом). Детям коренных народов с острым средним отитом может потребоваться немедленное лечение антибиотиками и более длительный курс антибиотиков для предотвращения осложнений.
Воздушные путешествия ухудшают инфекцию уха?
Путешествие на самолете может усилить боль в ушах у детей с острым средним отитом. Лучше избегать авиаперелетов, когда у вашего ребенка инфекция среднего уха, если это возможно. Если путешествие не может быть отложено, убедитесь, что у них есть обезболивающие (парацетамол или ибупрофен) до и во время поездки.
Вырастают ли дети от ушных инфекций?
Когда дети становятся старше, у них, как правило, меньше простудных заболеваний, поэтому у них меньше шансов на развитие ушных инфекций.
Кроме того, евстахиева труба (которая соединяет среднее ухо с задней частью горла) становится больше по мере роста детей. Это означает, что трубка не будет блокироваться так же легко, когда она воспаляется во время простуды, поэтому вероятность попадания жидкости в среднее ухо меньше, что делает инфекции ушей менее распространенными.
Когда обратиться к врачу по поводу ушной инфекции
Многие инфекции среднего уха у детей проходят через день или около того с уходом, который вы можете оказать дома. Вам следует обратиться к врачу, если:
- вашему ребенку младше 6 месяцев;
- у вашего ребенка очень высокая или постоянная температура;
- ваш ребенок кажется очень нездоровым;
- вашему ребенку не становится лучше или становится хуже;
- жидкость из уха вашего ребенка;
- , если есть боль, отек или покраснение за ухом; или
- вы обеспокоены по любой причине.
Нравится:
Нравится Загрузка …
Похожие
Последний отзыв: 12/12/2018
Список литературы
1. Королевская детская больница Мельбурна. Руководство по клинической практике: острый средний отит (обновлено апрель 2018 г.). http://www.rch.org.au/clinicalguide/guideline_index/Acute_Otitis_Media/ (по состоянию на ноябрь 2018 г.).
2. Инфекции уха, горла и носа (пересмотрен в ноябре 2014 года).В: eTG завершено. Мельбурн: Терапевтические руководящие принципы Limited; 2018 июл. Https://tgldcdp.tg.org.au/ (по состоянию на ноябрь 2018 года).
3. BMJ Best Practice. Острый средний отит (обновлено в июле 2018 года; проверено в октябре 2018 года). https://bestpractice.bmj.com (по состоянию на ноябрь 2018 года).
4. Королевская детская больница Мельбурна. Информация о здоровье детей: ушные инфекции и клейкое ухо (обновлено в марте 2018 года). https://www.rch.org.au/kidsinfo/fact_sheets/Ear_infections_and_Otitis_media/ (по состоянию на ноябрь 2018 г.).

 Чего нельзя делать
Чего нельзя делать
 Необходимо строгое соблюдение рекомендаций специалиста, особенно при использовании антибиотиков. Длительность приема этих препаратов должна составлять не менее 7 дней, даже при уменьшении клинических проявлений в течение первых двух дней. В противном случае, существует риск перехода заболевания в хроническую форму.
Необходимо строгое соблюдение рекомендаций специалиста, особенно при использовании антибиотиков. Длительность приема этих препаратов должна составлять не менее 7 дней, даже при уменьшении клинических проявлений в течение первых двух дней. В противном случае, существует риск перехода заболевания в хроническую форму.