Поздний гестоз у беременных — симптомы, признаки развития, лечение
Именно поздний гестоз является основной причиной смерти матери во время родов. Далеко не всегда лечение позднего гестоза бывает удачным, так как симптомы обнаруживают слишком поздно. Какие же симптомы этого заболевания? Итак, вот они:
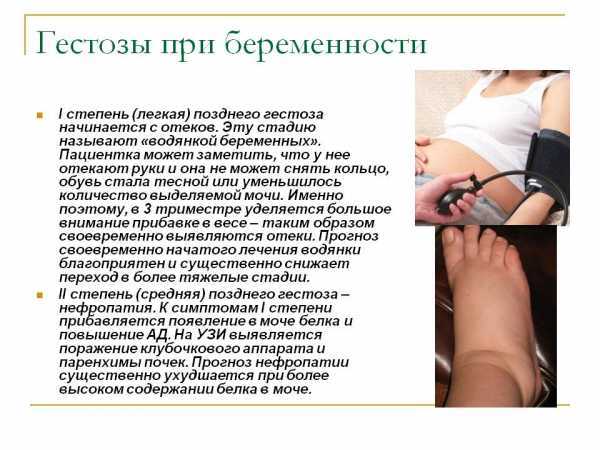
- первая степень позднего гестоза начинается с отеков. Наличие в организме избыточной жидкости можно заметить снижением количества мочи, отеком ног и рук. Именно по этой причине, начиная с третьего триместра беременности, особенно большое внимание уделяется прибавке в весе. Ранний гестоз на 38 неделе хорошо поддается лечению и не представляет опасности для женщины и плода;
- ко второй степени позднего гестоза относится нефропатия. Кроме отеков появляется повышенное артериальное давление и белок в моче. Гестоз 38 недель становится более опасным при повышенном содержании в моче белка;
- поздний гестоз беременных третья стадия — преэклампсия и эклампсия. Во время преэлампсии к симптомам второй стадии добавляется нарушение в работе нервной системы, а именно: мушки или пелена перед глазами, нарушение зрения, головокружение, тошнота и рвота. Поздний гестоз у беременных – эклампсия может сопровождаться судорогами и потерей сознания на несколько минут. Такое состояние способно привести не только к гибели плода, но и к смерти беременной женщины, поэтому оно нуждается в проведении срочной госпитализации.

Лечение позднего гестоза у беременных
Если гестоз на 38 недели беременности, то он непременно требует лечения. Легкая форма отеков может обойтись амбулаторным лечением, так как не является серьезным заболеванием. Женщине даются советы по ведению правильного образа жизни и питания. В случае выраженной водянки и легкой стадии нефропатии, лечение осуществляется в стационаре. При этом женщине могут назначить гипотензивные и седативные препараты, антиоксиданты, дезагреганты, селективные симпатомиметики, мочегонные фито-сборы и спазмолоитики.
Если 38 неделя беременности, гестоз в тяжелой форме, а именно преэклампсия и эклампсия, то лечение должно осуществляться под наблюдением врача в палате интенсивной терапии. Лечение этого заболевания представляет собой коррекцию метаболических и электролитных нарушений, использование диуретиков, и селективных симпатомиметиков и антикоагулянтов.
comments powered by HyperComments
Гестоз на 38 неделе беременности симптомы
Содержание статьи
В каком случае давление 130 на 80 является нормой?
Многие годы безуспешно боретесь с ГИПЕРТОНИЕЙ?
Глава Института: «Вы будете поражены, насколько просто можно вылечить гипертонию принимая каждый день…
Читать далее »
О том, что человек здоров свидетельствуют его комфортное состояние, обилие энергии и превосходное расположение духа.
Плюс — соответствие установленным нормативам функционирования систем организма. Один из наиболее информативных показателей — артериальное давление. Терапевт, обследующий пациента, в первую очередь снимает именно эти данные.
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для лечения гипертонии наши читатели успешно используют ReCardio. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
А некоторые индивиды в домашних условиях самостоятельно регулярно измеряют давление. В основном это пожилые люди и те, у кого уже наблюдаются неполадки в работе с сердечно-сосудистой системы. Что же дают нам цифры?
Давление 130 на 80 – это скорее плохо или хорошо? И нужно ли снижать давление 130 на 80?
Нормы артериального давления
Показатели АД демонстрируют как сильно кровь надавливает на сосудистые стенки и насколько интенсивно работает сердце. Следовательно, получаемые цифры показывают рабочие возможности сосудов, сердца, и крови. Появление гипертонии иногда становится следствием снижения гибкости стенок сосудов.
Перебои в показателях давления бывают вызваны повышенными физическими нагрузками, частыми стрессовыми ситуациями, вследствие которых сосуды активно сужаются либо расширяются.
Сегодня в медицинской практике установлено, что у здорового индивида нормальное давление варьируется в рамках «110 на 70» и «130 на 85». Идеальный показатель, именуемый «давление как у космонавта» — это 120 на 80.
При давлении 130 на 80 норма пульса – от 60 до 80 ударов в минуту. Частота сердцебиений больше 90 ударов – повышенный показатель. Большие цифры уже нельзя назвать нормой.
Давление 130 на 80 это нормально?
Давление 130 на 80 что это значит? Такие цифры превышают идеальное космическое давление, но остаются в допустимых пределах.
Эти цифры докторами трактуются, как «повышенное нормальное давление».
Но существует ряд нюансов, с учетом которых показатели нормы несколько иные.
Давление 130 на 80 при беременности
В первую половину беременности артериальное давление может снизиться. Показатели порой достигают 100 на 60, и такое давление не всегда признается низким (если девушка весит 55-60 килограмм, эти цифры приемлемы). Во второй половине беременности показатели АД повышаются.
Давление у беременной 130 на 80 может считаться нормальным, если и до «интересного положения» у женщины оно было повышенным. Беременность – это время, когда лучше перестраховаться.
Особенности показателей давления при наличии заболеваний
Больным сахарным диабетом нужно регулярно мониторить давление. Цифры не должны быть выше 130/80, особенно у тех, кто имеет недуги почек или органов зрения.
Когда давление 130 на 80 и болит голова, это бывает признаком остеохондроза или спазмов головного мозга. Тут поможет спазмолитик.
Если давление 130 на 80 и кружится голова, это может свидетельствовать об искривлении позвоночника или о недугах вестибулярного аппарата. В таких ситуациях головокружение сопровождается слабостью, тошнотой и возникновением холодного пота, утратой координации движения.Давление 130 на 80 – нижний предел для тех, кто имеет заболевания почек. Показатели нижней границы выше 80 говорят о патологиях этого органа, которые провоцируют сужение сосудов и повышение давления.
Профилактика и лечение
Если у человека давление 130 на 80, что делать? Сначала необходимо определить показатели нормы для конкретной персоны. Заранее в течение нескольких дней следует измерять давление в спокойном состоянии и при хорошем самочувствии. Полученные цифры и будут признаваться нормальными показаниями АД для обследуемого.
Если давление для человека является повышенным, врач назначит лечение.
Но для того, чтобы не доводить себя до гипертонии, нужно соблюдать ряд несложных правил:
- Основная задача — составить грамотный рацион, в котором не найдется места излишне соленым и жирным блюдам, фастфуду и другим вредностям;
- Необходимо следить за весом, так как лишние килограммы порой провоцируют повышение давления;
- Важна физическая активность;
- Следует избавиться от вредных привычек: курения и чрезмерного увлечения алкоголем.
Также для нормального давления требуется стабильная психологическая обстановка с минимумом стресса и волнений.
Нестандартные показатели верхнего либо нижнего давления – стимул проверить общее состояние организма.
Высокое давление при беременности
В течение беременности повышение артериального давления встречается у каждой десятой женщины. У каждой двадцатой пациентки гипертензия становится причиной опасного состояния — преэклампсии.
Высокое давление у беременных может быть связано со следующими состояниями:
- гипертензия беременных;
- хроническая гипертония.
Артериальная гипертензия, возникшая во время беременности
Артериальная гипертония беременных иначе называется гестационная гипертензия. При этом состоянии систолическое давление повышается более 140 мм рт. ст., а диастолическое — выше 90 мм рт. ст. Возникает она преимущественно после 20 недели беременности и проходит после родов. Она может быть изолированной или сочетаться с отеками и появлением белка в моче. Высокое давление при беременности чаще возникает у молодых женщин, беременных впервые, ранее здоровых. В более тяжелых случаях повышение давления сочетается с протеинурией и служит признаком преэклампсии или эклампсии.
Механизм развития
Доказано, что склонность к повышению давления во время беременности генетически запрограммирована. В частности, меняется структура гена, ответственного за синтез ангиотензиногена и ангиотензинпревращающего фермента. Эти вещества активно поддерживают уровень артериального давления. Такие генетические изменения не влияют на риск развития собственно гипертонической болезни. Они могут проявиться лишь во время беременности.
У пациенток с высоким давлением при беременности из-за генетических мутаций нарушена активность ренин-ангиотензин-альдостероновой системы, поддерживающей постоянство сосудистого тонуса и водно-солевого обмена. Известно, что во время беременности существенно увеличивается количество натрия в организме. Эти ионы удерживают воду, увеличивая объем циркулирующей крови, что необходимо для кровоснабжения плода. Натрий в больших количествах выводится через почки и частично всасывается обратно в кровь. При нарушениях ренин-ангиотензин-альдостероновой системы реабсорбция (обратное всасывание) натрия замедляется, он выводится с мочой, за ним уходит жидкость, в результате уменьшается объем циркулирующей крови. Гиповолемия (уменьшение объема крови) приводит к развитию гестоза, патологии плаценты и даже к преждевременным родам.
Когда объем циркулирующей крови снижается ниже критического значения, происходит рефлекторный спазм сосудов периферических тканей. Такая реакция призвана уменьшить объем сосудистого русла, приведя его в соответствие со сниженным объемом крови. Проявлением такого состояния является повышение давления у беременной женщины.
Спазм сосудов приводит к повреждению их внутренней оболочки (эндотелия). На эти дефекты начинают «прилипать» тромбоциты, формируются микротромбы, нарушается микроциркуляция, выделяется большое количество биологически активных веществ, в том числе и с токсическими эффектами. В итоге может развиться поражение почек, головного мозга, печени, матки. Самым ранним признаком поражения органов является протеинурия, то есть появление белка в моче. В дальнейшем могут присоединиться отеки, развивается преэклампсия.
Одним из важных факторов повышения артериального давления у беременных является дисфункция эндотелия: неправильная работа внутренней оболочки сосудов, при которой выделяются вещества, вызывающие вазоспазм.
После родов у женщины восстанавливается гормональный фон, естественным образом уменьшается объем сосудистого русла, приходя в соответствие с объемом крови.
Нормализуется венозный возврат крови к сердцу, восстанавливается сердечный выброс. В результате уровень артериального давления нормализуется.
Факторы риска
Артериальная гипертония беременных чаще возникает в следующих ситуациях:
- первая беременность и роды;
- гипертоническая болезнь у ближайших родственников;
- сахарный диабет;
- многоплодная беременность;
- многоводие;
- пузырный занос;
- заболевания почек у женщины.
Симптомы
 Быстрая прибавка в весе, особенно в сочетании с отеками, должна насторожить женщину, так как это представляет угрозу для ее здоровья.
Быстрая прибавка в весе, особенно в сочетании с отеками, должна насторожить женщину, так как это представляет угрозу для ее здоровья.
Кроме повышения артериального давления, у женщины могут наблюдаться такие признаки:
- быстрая прибавка в весе;
- отеки на ногах;
- головная боль;
- нарушение зрения;
- боль в верхней трети живота.
При появлении таких симптомов нужно немедленно обратиться к врачу.
Лечение
Перед началом лечения беременная должна пройти суточное мониторирование артериального давления. Этот метод помогает получить ценную информацию об уровне давления в разное время суток, определить среднее давление. С учетом полученных показателей строится тактика лечения, а в дальнейшем и родоразрешения.
Терапия призвана улучшить показатели кровообращения, в том числе венозного.
Основные ее направления:
- положение лежа на левом боку;
- умеренная физическая активность;
- прием венотонических препаратов после консультации с врачом;
- недопустимость резкого ограничения жидкости и поваренной соли;
- своевременное родоразрешение, преимущественно консервативное.
Женщина должна разумно уменьшить употребление рафинированных углеводов и животного белка. Следует избегать боли, тревоги, стрессов, неприятных ожиданий. Доказано, что все эти эмоции повышают артериальное давление.
Лекарства для снижения артериального давления и мочегонные препараты назначает врач лишь при необходимости. Чаще всего используются бета-адреноблокаторы или метилдофа.
Хроническая гипертензия при беременности
 Если женщина до беременности страдала гипертонией, то в течение всей беременности ей показан постоянный прием безопасных для плода гипотензивных препаратов и контроль артериального давления.
Если женщина до беременности страдала гипертонией, то в течение всей беременности ей показан постоянный прием безопасных для плода гипотензивных препаратов и контроль артериального давления.
Под этим состоянием понимают повышение артериального давления, обусловленное хроническими заболеваниями, возникшими до беременности. Чаще всего хроническая гипертензия обусловлена следующими причинами:
- гипертоническая болезнь;
- хронические болезни почек;
- нарушения обмена веществ.
Гипертоническая болезнь может наблюдаться до беременности, а может впервые проявиться лишь в первом триместре. После родов гипертония может сохраняться или даже усиливаться. Беременность противопоказана при высоком уровне артериального давления (выше 200/115 мм рт. ст.), поражении сосудов мозга, почек, сердца, сетчатки глаза.
При сочетании этих двух состояний страдает плод. Увеличивается рис развития гестоза, плацентарной недостаточности и задержи развития плода. В несколько раз повышается вероятность отслойки плаценты. Страдает и материнский организм: поражаются сосуды мозга, развивается энцефалопатия. Может возникнуть даже нарушение мозгового кровообращения.
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для лечения гипертонии наши читатели успешно используют ReCardio. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Ведение беременности
В срок до 12 недель необходимо госпитализировать беременную женщину с гипертонической болезнью, чтобы оценить возможность сохранения беременности. Если вынашивание не противопоказано, следующее лечение в стационаре проводят в 28 – 32 недели, когда сердечно-сосудистая система женщины подвергается наибольшей нагрузке.
Гипертоническая болезнь во время беременности лечится преимущественно с применением бета-блокаторов и антагонистов кальция с добавлением калийсберегающих диуретиков. В 37 – 38 недель проводят плановую госпитализацию для подготовки к родам.
Ведение родов
Родоразрешение при гипертонии во время беременности чаще проводят через естественные родовые пути с использованием эпидуральной анестезии. Второй период родов стремятся сократить, проводя эпизиотомию, используя вакуум-экстракцию плода или акушерские щипцы. При необходимости профилактировать кровотечение в третьем периоде применяют окситоцин, но не метилэргометрин. Последний препарат противопоказан, так как вызывает спазм сосудов и повышение давления.
При неэффективности гипотензивной терапии, а также в случаях тяжелых осложнений (нарушение мозгового кровообращения у женщины, отслойка плаценты и другие) проводят кесарево сечение.
Почему болит сердце при беременности? Беременность вносит множество изменений в работу органов женщины, и сердце не является исключением. В большинстве случаев возникающие в нем боли не оп…
Как снизить риск врожденного заболевания сердца у ребенка Ненаследственные болезни сердца у детей возникают по разным причинам, и одна из них – лишний вес матери. Такие результаты получили ученые из Швеции по…
Почему низкое давление при беременности? Низкое давление при беременности (или гипотония беременных) наблюдается у многих женщин в первом триместре и является вариантом физиологической нормы….
Густая кровь при беременности На протяжении беременности женщине приходится сдавать множество лабораторных анализов, и после оценки результатов одного из них она может узнать о том…
gipertonno.ru
Гестоз на 37 и 38 неделе беременности: что это такое, симптомы
Гестоз на 37 неделе беременности существенно протекает легче и является более благоприятной, так как сроки возникновения соответствуют почти доношенной беременности и в случае невозможности продлить ее — риск для жизни ребенка менее неблагоприятный, чем возникновение ее до 34 недель беременности. Возникает она чаще всего у женщин с сахарным диабетом, ожирением и хроническим воспалением.
Симптомы гестоза на 37 неделе беременности делят на основные и дополнительные. Среди основных симптомов выделяют отеки, белок в моче и артериальную гипертензию. Среди дополнительных признаков отмечают головную боль и головокружение, больше в затылочной и лобных долях, и не проходит после приема медикаментов, резкое увеличение массы тела беременной, что указывает на скопление жидкости в тканях, нарушение зрения по типу «мелькания» мушек или «пелены» перед глазами и боль в надчревьи.
Гестоз при беременности 37 недель: выделяют несколько факторов, вызывающих его — нарушение в регуляции нейроэндокринной системы, патология эндокринной системы, почек, печени, стресс, ожирение, интоксикация и иммунологические реакции. Но среди всех причин важно выделить те, которые чаще всего связаны с гестозом в этом сроке. Среди них выделяют многоплодную беременность, возрастных первородящих (старше 33 лет), гестоз в анамнезе, стресс, злоупотребление алкоголем, курение, недостаточное питание, неблагоприятные условия жизни, а также частые аборты или выкидыши в анамнезе, которые составляют основную группу риска в развитии заболевания.
Если женщине установлен диагноз — гестоз 37 недель, то необходимо провести родоразрешение.
Если родовые пути готовы, то показано проведение амниотомии и если родовая деятельность не началась в течении через 2-3часа, то проводится родовозбуждение окситоцином. В противном случае, если родовые пути не готовы, то с помощью фолликулина или препаратов простагландиновой группы показана их подготовка, если тяжесть гестоза позволяет. И все же, если отмечается ухудшение состояние матери и плода, то показано родоразрешение в ургентном порядке путем операции кесарево сечение.
Что такое гестоз у беременных на 38 недели и в чем опасность его развития? Мы уже знаем, что гестоз занимает третье место среди всей патологии беременности, так как осложнения его возникают часто и опасны для жизни матери и ребенка.
 Последствия со стороны плода проявляются в виде гипоксии и фетоплацентарной дисфункции, которые возникают в результате спазма сосудов. И самое страшное последствие для плода – это антенатальная гибель. Последствия гестоза для ребенка часто остаются на всю жизнь, так как негативное влияние гестоза на его организм после родов проявляется патологией нервной системы за счет гипоксии и спазма сосудов. Дети, мамы которых перенесли гестоз в третьем триместре, почти всегда рождаются маловесными, с признаками задержки внутриутробного развития и хронической гипоксии.
Последствия со стороны плода проявляются в виде гипоксии и фетоплацентарной дисфункции, которые возникают в результате спазма сосудов. И самое страшное последствие для плода – это антенатальная гибель. Последствия гестоза для ребенка часто остаются на всю жизнь, так как негативное влияние гестоза на его организм после родов проявляется патологией нервной системы за счет гипоксии и спазма сосудов. Дети, мамы которых перенесли гестоз в третьем триместре, почти всегда рождаются маловесными, с признаками задержки внутриутробного развития и хронической гипоксии.
Гестоз на 38 неделе беременности: симптомы его проявления такие же как и при 37 неделях беременности, только в большинстве случаев развитие гестоза в таком сроке не требует лечения, так как единственным оптимальным методом лечения в этом сроке будет родоразрешение. При выраженных отеках и протеинурии лечение осуществляется в стационаре, используя для лечения гипотензивные, седативные, спазмолитические препараты, дезагреганты и антиоксиданты. Если на 38 недели беременности течение гестоза тяжелое, то лечение должно проводится под наблюдением врача в палате интенсивной терапии, проводя коррекцию метаболических и электролитных нарушений.
Гестоз при беременности 38 недель может сопровождаться головной болью, головокружением, болью в правом подреберьи или эпигастрии, что указывает на тяжелое течение и является первым сигналом о решении вопроса родоразрешения, так как при неадекватном лечении этого состояния может возникнуть одно из тяжелых осложнений беременности – эклампсия.
В 38 недель гестоз чаще всего имеет внезапное начало, быстро развивается, при этом женщина никак не ощущает высокого давления, и если своевременно не провести лечение, то риск для матери и ребенка очень велик.  В этом сроке часто женщина, прийдя на прием к врачу и не подозревает о наличии у нее гипертензии, но при ее определении в спокойном состоянии дважды на обеих руках, то это является показанием для госпитализации беременной в стационар и дальнейшего оказания помощи, лечения, направленого на стабилизацию состояния женщины и плода, и выбора срока и метода родоразрешения. В этом сроке предпочтение принадлежит родоразрешению через естественные родовые пути под адекватным обезболиванием. Но если акушерская ситуация не позволяет это провести, то тогда родоразрешение проводят путем операции кесарево сечение.
В этом сроке часто женщина, прийдя на прием к врачу и не подозревает о наличии у нее гипертензии, но при ее определении в спокойном состоянии дважды на обеих руках, то это является показанием для госпитализации беременной в стационар и дальнейшего оказания помощи, лечения, направленого на стабилизацию состояния женщины и плода, и выбора срока и метода родоразрешения. В этом сроке предпочтение принадлежит родоразрешению через естественные родовые пути под адекватным обезболиванием. Но если акушерская ситуация не позволяет это провести, то тогда родоразрешение проводят путем операции кесарево сечение.
gestoz-and-pregnancy.ru
Гестоз на 38 неделе беременности
Содержание статьи
Перечень препаратов от артериальной гипертензии при беременности
Многие годы безуспешно боретесь с ГИПЕРТОНИЕЙ?
Глава Института: «Вы будете поражены, насколько просто можно вылечить гипертонию принимая каждый день…
Читать далее »
Таблетки от давления при беременности должен назначать исключительно специалист. Выбор медикаментозной терапии осуществляется под контролем гинеколога и кардиолога. При назначении лекарств важно соблюдать осторожность, поскольку многих из них противопоказаны в период вынашивания малыша. Что можно беременным от давления?
Причины гипертензии
При беременности женский организм претерпевает множество изменений, которые затрагивают гормональную систему. В результате данных процессов есть риск развития патологий сердца и сосудов.
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для лечения гипертонии наши читатели успешно используют ReCardio. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Одним из тяжелых нарушений является артериальная гипертензия. Ее появление вполне закономерно, ведь в период вынашивания ребенка продуцируется значительно больше крови – ее количество увеличивается в 1,5 раза. Как следствие, существенно возрастает нагрузка на сердце и сосуды.
К распространенным факторам, провоцирующим развитие гипертонии, относят следующее:
- Продолжительные стрессы;
- Нарушение гормонального баланса;
- Лишний вес;
- Сахарный диабет;
- Врожденные поражения почек и щитовидной железы.
Возможные опасности
По разным оценкам, гипертоническая болезнь регистрируется в 5-30 % случаев. Ее появление может представлять опасность для матери и плода. Потому к данной проблеме следует относиться очень серьезно.
Истинной гипертонией называется ситуация, для которой характерен показатель давления 140/90 мм рт. ст. Однако для подтверждения диагноза требуется не менее 2-3 измерений, которые проводятся с интервалом 4 часа. Лишь в сложных случаях гипертензии, для которой характерен показатель 160/110 мм рт. ст., стоит использовать таблетки. В остальных ситуациях применяются немедикаментозные методы.
Важно учитывать, что развитие гипертонической болезни при беременности может провоцировать следующие нарушения:
- Отслоение плаценты и выраженное кровотечение;
- Отслоение сетчатки глаз – развивается на фоне сочетанной патологии органа зрения;
- Состояние преэклампсии и эклампсии;
- Нарушения развития плода;
- Проблемы с кровообращением в мозге;
- Низкая оценка ребенка по шкале Апгар – это обусловлено гипоксией плода.
Принципы лечения
При развитии гипертонической болезни у беременных очень важно находиться под постоянным врачебным наблюдением. В данной ситуации требуется контроль кардиолога и гинеколога. Даже при небольших отклонениях в состоянии здоровья женщину следует незамедлительно госпитализировать.
Пациентке с артериальной гипертензией нужно трижды ложиться в стационар под врачебное наблюдение. Врачи принимают решение относительно схемы терапии. На начальных этапах гипертонии перечень разрешенных препаратов не слишком обширен. Такие медикаменты способны стать причиной выкидыша.
В конце первого триместра женщину госпитализируют для проведения точной диагностики. Между 25 и 30 неделей пациентку обследуют для мониторинга изменений в ее состоянии и здоровье плода. На 38 неделе и до родов за женщиной наблюдают, чтобы следить за динамикой ее состояния. В результате пациентка и ребенок постоянно находятся под врачебным контролем.
Обзор эффективных препаратов
Таблетки от высокого давления при беременности делятся на несколько категорий. Для каждой группы характерны определенные особенности.
Бета-адреноблокаторы
В эту группу входят такие средства, как атенолол, метопролол, бисопролол. Они способствуют ингибированию действия адреналина на сердечную мышцу. За счет этого удается снизить нагрузку на орган, справиться с симптомами тахикардии и прочими нарушениями ритма.
Данная категория препаратов приводит к снижению количества ренина, попадающего в кровь, уменьшению интенсивности сокращений сердца. Данные изменения помогают снизить артериальное давление.
Блокаторы кальциевых каналов
К данным средствам относят нифедипин и нимодипин. Механизм действия данных медикаментов базируется на уменьшении интенсивности сердечных сокращений, расширении сосудов и нормализации кровотока. При продолжительном изучении данных препаратов удалось выяснить, что они не производят отрицательного воздействия на плод или отличаются незначительным эффектом.
Однако важно учитывать, что блокаторы кальциевых каналов способны приводить к отрицательным реакциям организма. Они проявляются в форме гипотонии, нарушения ритма сердца, головных болей, ощущения жара.
Спазмолитические средства
В эту категорию входят такие препараты, как папаверин, но-шпа, дротаверин. Данные средства способствуют снижению тонуса матки и кишечника. Этот эффект достигается за счет расширения сосудистого просвета. Такие препараты улучшают плацентарное кровообращение. Это помогает снизить угрозу развития врожденных аномалий у ребенка.
Такие средства практически не имеют противопоказаний. Однако в отдельных ситуациях они провоцируют нежелательные реакции, которые проявляются в виде головных болей высокой интенсивности, бессонницы, тошноты и рвоты.
Мочегонные препараты
К ним относятся индапамид и гидрохлортиазид. Диуретики можно пить при артериальной гипертензии лишь в том случае, если беременная женщина находится под контролем специалиста. Это связано с риском нарушения кровообращения в плаценте.
Диуретики успешно стабилизируют давление. Многие препараты разрешается принимать на поздних сроках беременности.
Еще одним эффективным мочегонным средством является фуросемид. Однако данное вещество можно использовать вследствие развития гипертонии, которая является результатом недостаточности почек или сердца.
Альфа-2 агонисты
В данную группу входят такие таблетки от давления для беременных, как метилдопа и допенгит. Вещества, активным ингредиентом которых является метилдопа, применяются достаточно давно. За период использования средства для лечения беременных негативных воздействий зафиксировано не было.
Такие вещества оказывают воздействие на головной мозг. Они позволяют быстро добиться результатов благодаря расширению сосудов и уменьшению сердечных сокращений. Побочные реакции возникают крайне редко. К ним относят сухость в ротовой полости, повышенную сонливость, артериальную гипотонию.
Препараты магния
Такие средства, как магнелис, магнефар, можно принимать без особых опасений. Такие лекарства обладают гипотензивным эффектом, расширяют сосуды, справляются с судорогами и успокаивают. Их чаще всего назначают в виде инъекций.
Препараты магния очень редко провоцируют побочные эффекты. К ним относят заторможенные реакции, тошноту, двоение предметов, приливы. Конкретные таблетки из этой группы должен подбирать врач.
Витаминные комплексы
Беременным женщинам нередко назначают такие средства, как фемибион, витрум пренатал. Их действие направлено на насыщение организма беременной женщины необходимыми веществами.
Успокоительные препараты
Беременным женщинам выписывают растительные средства, которые являются полностью безопасными. Они помогают справиться с высоким давлением без каких-либо угроз. Однако принимать подобные средства разрешается исключительно при отсутствии аллергических реакций на их ингредиенты.
За счет седативного воздействия такие препараты устраняют напряжение нервной системы, нормализуют кровяное давление, успокаивают сердечно-сосудистую систему. Такие лекарства практически не вызывают побочных реакций. Единственным следствием применения является повышенная сонливость.
Особенности проведения комбинированной терапии
В сложных случаях патологии врачи подбирают комбинированные препараты от давления при беременности. Иногда приходится использовать сразу 2-3 лекарства. Благодаря этому способу лечения удается снизить дозировку сильнодействующих средств и минимизировать токсические эффекты.
К самым известным вариантам комплексного лечения относят следующее:
- Допенгит в сочетании с антагонистом кальция, бета-блокатором или диуретиком;
- Альфа-адреноблокатор в сочетании с бета-блокатором – данная схема применяется при гипертонической болезни, связанной с феохромоцитомой;
- Дигидропиридоновый антагонист кальция в комплексе с альфа, бета-блокатором или верапамилом.
Если применяется тройная схема лечения, возможны следующие варианты:
- Допенгит в комбинации с бета-блокатором, мочегонным средством или дигидропиридиновым антагонистом кальция;
- Допенгит в сочетании с мочегонным препаратом и антагонистом кальция;
- Нифедипин в комбинации с небольшим количеством гидрохлортиазида и бета-блокатором.
В отдельных ситуациях разрешается комбинировать сразу 4 лекарственных вещества:
- Допенгит или клофелин в комбинации с бета-блокатором, диуретиком и дигидропиридиновым антагонистом кальция;
- Метилдопа в комплексе с бета-блокатором, альфа-адреноблокатором и дигидропиридиновым блокатором кальциевых каналов.
Запрещенные препараты
При беременности можно применять далеко не все препараты от давления. К запрещенным средствам относятся:
- Ингибиторы АПФ;
- Дилтиазем;
- Резерпин;
- Блокаторы рецепторов ангиотензина-II;
- Верошпирон.
Другие методы терапии
Таблетки от давления беременным назначают далеко не всегда. В простых случаях нормализовать состояние поможет коррекция образа жизни. Также ее можно использовать в дополнение к лекарственным препаратам. Для улучшения прогноза патологии нужно придерживаться таких рекомендаций:
- Соблюдать специальную диету, которая подразумевает снижение потребление соли. Также полезно 1-2 раза в неделю устраивать разгрузочные дни.
- Придерживаться режима сна. Врачи рекомендуют спать на левом боку, согнув колени. Желательно отдыхать с 10 до 12 часов, а также с 14 до 17. Именно такой режим помогает уменьшить отеки и справиться с нервным возбуждением.
- Гулять на свежем воздухе, заниматься спортом, плавать.
- Контролировать массу тела. Врачи рекомендуют снижать объем животных жиров и простых углеводов.
- Придерживаться разумного водного режима. При беременности стоит отказаться от употребления крепкого чая, кофе и сладкой газированной воды.
В дополнение к лекарственным средствам можно использовать народные рецепты. Для снижения давления стоит употреблять свежевыжатые соки свеклы и моркови. Высокой эффективностью обладает отвар калины.
Чтобы приготовить данное средство, нужно взять несколько столовых ложек ягод, добавить 1,5 стакана воды и проварить на слабом огне. Полученный объем разделить на 3 части и принимать после еды. Данное средство прекрасно справляется с высоким давлением и способствует укреплению иммунитета.
Правильно подобранные таблетки от повышенного давления при беременности позволяют справиться с артериальной гипертензией и значительно улучшить состояние женщины.
Чтобы избежать опасных последствий для здоровья, такие лекарства должен назначать врач в зависимости от клинической картины и индивидуальных особенностей организма.
gipertoniya.giperton-med.ru
Гестоз при беременности в третьем триместре: фото симптомы лечение признаки
Гестоз – заболевание при беременности, которое встречается на поздних месяцах. Это осложнение, которое можно назвать «поздним токсикозом», сейчас оно переименовано в гестоз.
Фотографии:
При этом заболевании жизненно важные функции всего организма работают в ослабленном режиме. Гестоз обычно появляется во второй половине беременности. При этом осложнении работа почек, головного мозга, сосудов значительно ухудшается.
Не думайте, что гестоз второй половины беременности – это шутки. Он встречается у одной трети женщин. Отличие от обычного токсикоза – сроки. Ранний токсикоз случается на первых неделях беременности. А поздний гестоз происходит после 35 недели беременности и позже. Если это случается раньше, например, с 21 недели – это сигнал тревоги, потому как будет долгое лечение.
Причины при вынашивании
Из-за чего появляется такая проблема
Рассмотрим причины этой патологии.
- Многое зависит от плаценты. Во время беременности в ней образуются очень маленькие дырочки, в ткань проникает плазма крови, а также жидкость. Это приводит к отекам, набору веса.
- Почки. В них также образуются микродырочки, через которые уходит белок вместе с мочой. А чем больше уходит белка, тем хуже ваше состояние. Врач берет анализ мочи, благодаря этому можно установить правильный диагноз.
- Нарушаются взаимоотношения между коровыми образованиями мозга. Это приводит к нарушениям сердечно-сосудистой системы, а также к плохому кровообращению. В результате давление будет скакать, а вы будете чувствовать тошноту, головные боли.
- Наследственность. Если кто-либо в вашем роду болел гестозом, у вас возможен риск этого заболевания.
- Влияние гормонов.
У вас может быть сразу несколько причин вместе. Какие люди могут быть подвержены к гестозу при беременности?
- С патологиями сердечно-сосудистой системы.
- С эндокринными заболеваниями.
- С заболеваниями почек, печени.
- Женщины, подверженные депрессиям, стрессам.
- Курящие, пьющие.
- Люди с ожирением.
- Девушки до 18 лет.
- Женщины после 35.
- Девушки, которые часто делали аборты, или те, кто слишком часто рожает.
- Если у вас уже было это заболевание.
- Если ожидают двойню.
- Плохие экологические условия.
- Женщины, у которых первая беременность.

Симптомы токсикоза могут быть различными
Основные признаки патологии
Какие признаки гестоза при беременности? Есть 5 основных проявлений.
- Белок в моче или протеинурия. Из почек через сосуды белок попадает в мочу. Из-за закупорки некоторых сосудов кровь перестает по ним идти и сосуды сужаются. Вследствие – высокое давление. Узкие сосуды провоцируют кислородное голодание всего организма и органов. Особенно это действует на печень, почки, головной мозг, плаценту. От этого плод не может нормально развиваться и организм матери страдает.
- Отечность. Как вы можете заметить или отличить гестоз при беременности от обычных нормальных отеков? Если вы заметили отечность на ногах или где-либо еще, не впадайте сразу в панику. Главное отличие гестоза – быстрая прибавка в весе. Более полкилограмма за неделю. Отеки могут быть невидимыми для глаза, поэтому старайтесь постоянно взвешиваться. Однако, советуем вам не бить сразу тревогу, а обратиться к врачу, чтоб он поставил вам диагноз, назначил лечение. Если вы сами начнете пить мочегонное, чтоб избавиться от отеков, это может навредить плоду.
- Нефропатия. При заболевании почки поражаются, появляются отеки, в моче содержится белок. Это очень опасно, если не обратиться к врачу, то можно потерять ребенка.
- Преэклампсия. При этом виде заболевания проявляются похожие симптомы, как и при нефропатии – отек, высокое АД и белок в моче. Добавляется поражение клеток нервной системы, что очень опасно. Это встречается у 5-6% женщин. При этом вы будете чувствовать сильные головные боли, тошноту, тяжесть в части затылка. Дальнейшие симптомы: рвота, непонимание происходящего. Может привести к не прохождению крови к головному мозгу. Поэтому всегда ходите на консультации к врачу.
- Самый редкий случай – эклампсия. Включает в себя все вышеперечисленные симптомы. Добавляются судороги всего тела, из -за этого может быть кровоизлияние в мозге, инсульт. Может привести к смерти ребенка.
Также узнай про ицн при беременности и что такое уреаплазма при беременности у женщин.
Влияние заболевания на ребенка

Одним из последствий является — преждевременные роды
Гестоз, который случается во второй половине беременности, влияет на развитие плода.
Рассмотрим основные последствия:
- преждевременные роды;
- недостаток кислорода, поступающего ребенку;
- задержка развития.
Рекомендации беременной.
- Самое первое, что необходимо сделать – обратиться к врачу. Если вы заметили симптомы гестоза, сразу идите к врачу. Вы должны понимать серьезность заболевания.
- Не нужно никогда есть все, что вы хотите. Постарайтесь свести к минимуму потребление соленого, жирного, жареного.
- Старайтесь больше двигаться.
- Следуйте рекомендациям врача.
Чтобы выявить гестоз при беременности, необходимо знать ваши симптомы. Вам необходимо будет сдать общий и биохимический анализ мочи, потому как именно по показателю содержания белка можно определить гестоз, а также обратить внимание на свертываемость крови.
Обязательно измерять свой вес, чтобы заметить значительную прибавку веса, что также будет свидетельствовать о нарушениях. Обычно женщина должна прибавлять в весе до 350-370 грамм.
Нужно постоянно измерять давление. Как замечают ученые, то при этом нарушении на двух руках будет разное давление. И оно будет повышено. Артериальное давление поможет вам увидеть состояние сосудов.
Главное – регулярно сдавать кровь, мочу, ходить в женскую консультацию.
Методы лечения и профилактики
Лечение гестоза при беременности состоит в применении капельниц с лекарственными препаратами, которые помогут восстановить нужную жидкость в организме, а также восстановить потерянный белок. Если у вас просто отечность, то вы можете на дому принимать лекарства, назначенные врачом.

Лечение вам должен назначить только врач
Назначаются успокоительные препараты. С помощью медикаментов восстанавливают работу всех важных органов женщины.
А при остальных формах требуется лежать в стационаре, где при необходимости вам окажут срочную помощь. Также врачи будут следить за тем, чтоб вовремя провести роды. Возможно, это будут преждевременные роды. Чтоб не подвергать ни женщину, ни ребенка опасности, проводится кесарево сечение.
Но всегда помните, лечение вам может назначить только врач, никогда не занимайтесь самолечением. Как может во время беременности помочь профилактика от гестоза? Вы можете постараться предотвратить это заболевание, если будете соблюдать несколько правил.
- Не ешьте слишком много. Не нужно есть жирную, слишком соленую, жареную пищу. Не думайте, что чем больше вы едите, тем лучше для ребенка, это не так. Это может привести к гестозу или ожирению.
- Употребляйте белковую пищу – это крайне важно. Лучше всего, если это будет телятина, курица. Старайтесь их отваривать. А также ешьте яйца, творог, различные сорта рыбы.
- Помните, что соль во время беременности очень опасна. Если вам постоянно хочется соленых огурчиков, смиряйте себя, чтоб не навредить ни себе, ни ребенку. Сюда включаются соленые орешки, селедка.
- Ешьте много фруктов вместо сладкого. Постарайтесь отказаться от сладкого, особенно от сдобы. А фрукты наоборот обогатят ваш организм витаминами, укрепят иммунитет.
- Очень важна для беременных клетчатка. Ее можно купить в магазине в сухом виде и добавлять в кефир. Она содержится в таких продуктах: морковь, свёкла, грибы, фрукты, морская капуста, отруби.
- Ходите пешком, гуляйте на свежем воздухе, это очень полезно для вашего организма. Как можно чаще проветривайте помещение, но осторожно, чтоб вас не просквозило.
Благодаря этим советам вы можете предотвратить осложнения.
Народные методы лечения
Помогают при проблеме рецепты народной медицины. Рассмотрим самые эффективные из них.

Перед применением народных методов, проконсультируйтесь
Для первого рецепта понадобятся:
- клюква;
- манка;
- сахар.
Способ приготовления.
- Берем клюкву грамм 70, моем.
- Продавливаем через ситечко.
- Заливаем кипятком – 200 мл.
- Ставим на огонь, варим в течение 7 минут. Процеживаем.
- Добавляем 1 ложку манки и провариваем в течение 20 минут.
- Добавляем в полученный отвар 3 ложечки сахара, доводим до кипения.
- Остужаем, пьем мусс.
Помогает от отеков курага.
Способ приготовления.
- Берем небольшое количество кураги.
- Заливаем кипятком, даем настояться всю ночь в тепле.
- За полчаса до завтрака необходимо выпить.
Очень хороший метод не допускать отеки – ноги вверх.
- Каждый день нужно ложиться на спину, приподнимать ноги вверх.
- Лежать так 15 минут. Благодаря этому улучшается кровообращение и отека ног не будет.
А что дальше? Вы можете думать, что следующая беременность после гестоза будет протекать так же. Но необязательно!
Перед тем как забеременеть снова, постарайтесь отдохнуть, повысить иммунитет, пейте витамины, кушайте больше овощей и фруктов. Пройдите обследования.
И, главное – во время беременности с первых дней советуйтесь с врачом по каждому поводу, старайтесь следить за своим весом, регулярно сдавайте анализы крови и мочи. Следите за питанием, принимайте витамины, не слишком много жидкости, поменьше соли, жирного, сладкого. Гуляйте, дышите свежим воздухом. Принимайте препараты, снижающие давление и справляющиеся с отечностью.
Давайте посмотрим отзывы людей, которые болели гестозом.
Лена Маринкова:
Под конец беременности у меня выявили гестоз. Я была в ужасе, потому как начиталась всякого страшного в интернете. У меня очень отекали руки и ноги. Врач прописал мне мочегонное, ставили кучу капельниц, а также врач сказал мне есть все без соли. Это конечно было для меня пыткой. Роды пришлось начинать с помощью стимуляции. Все прошло хорошо, я родила нормального здорового ребеночка. Вес дочечки был 2,800, поэтому немножко подержали нас в больнице. Я так рада, что все обошлось. Так что вы не бойтесь, если вам говорят гестоз.
Алиса Миронова:
На 38 неделе у меня очень скакало давление, отекали ноги и в анализах обнаружили белок. Меня сразу положили на сохранение. Ну было немного легче. Мне там делали капельницы, давали какой-то препарат, постоянно мерили давление. Я очень сильно прибавила в весе, хотя старалась не есть много мучного и соленое ограничивала. Родила в сроки, с помощью кесарева, чтоб не было никаких осложнений, и чтоб все было хорошо со мной и с малышом. Вес был прекрасный – 3300, я не верила своему счастью.
Будьте здоровы, всегда следите за своим состоянием, чтоб не было осложнений. Всего хорошего! Также узнай для чего пить ромашку при беременности и какая норма соэ при беременности.
Вам понравилась статья? Она была полезной?
Да Нет
Информация, опубликованная на сайте Sberemennost.ru носит исключительно ознакомительный характер и предназначена только для ознакомления. Посетители сайта не должны использовать их в качестве медицинских рекомендаций! Редакция сайта не советует заниматься самолечением. Определение диагноза и выбор методики лечения остается исключительной прерогативой вашего лечащего врача! Помните, что только полная диагностика и терапия под наблюдением врача помогут полностью избавиться от заболевания!
sberemennost.ru
причины, симптомы и методы профилактики, чем опасно заболевание и как его лечить
Время чтения: 9 минут
24 ноября 2014
Многие беременные женщины удивляются, зачем их взвешиваться на каждом приеме у специалиста в женской консультации? Будущие мамы думают, что врачи их чрезмерно опекают считая взвешивание чрезмерным вмешательством в личную жизнь, ведь нет разницы, сколько весит женщина. Но врачи абсолютно правы: взвешивание помогает вовремя выявить опасное для беременных заболевание – гестоз при беременности.
Что такое гестоз
Такой недуг, как гестоз, считается серьезным нарушением жизнедеятельности организма матери, и зачастую приводит к тяжелым последствиям: отслойке плаценты, судорогам, припадкам. Запущенный гестоз, самолечение чреваты задержкой развития плода или гибелью. Опасность недуга состоит в том, что он никак не дает о себе знать продолжительное время. Проще всего обнаружить его простым взвешиванием: значительное превышение веса женщины – один из признаков гестоза.

В процессе вынашивания ребенка материнская плацента начинает вырабатывать вещества, повреждающие сосуды женщины, вследствие чего в мышечные ткани начинает попадать белок плазмы, вызывая отеки. Отечность и становится причиной излишнего веса. Из-за быстрой и постоянной потери жидкости организму труднее перекачивать кровь по сосудам, для нормализации кровообращения повышается артериальное давление.
Высокое давление в совокупности с отеками, поразившими конечности, лицо, плаценту и головной мозг вызывают внезапное ухудшение состояния здоровья беременной. Отечность ухудшает снабжение кислородом организма матери и плода, что приводит к судорогам, и в некоторых случаях к сердечной недостаточности, инфарктам, отекам легких, инсультам, отслойке сетчатки глаз, плаценты.

Гестоз наблюдается у каждой пятой родившей женщины. Чаще заболевание проявляется к 34-35 неделе беременности, но иногда и раньше – уже на 20-й неделе. Из-за того, что гестоз в тяжелой форме опасен для матери и плода, во многих случаях врачи рекомендуют произвести кесарево сечение либо вызвать преждевременные роды. Проявления заболевания исчезают сразу после родов.
Виды гестоза у беременных женщин
Различают две формы гестоза – на ранних и на поздних сроках беременности. Гестоз (токсикоз) на 20-й неделе принято называть ранним, а на 28-й – поздним. Как свидетельствует статистика, если у беременной обнаруживаются признаки раннего токсикоза, она будет страдать от проявлений гестоза на поздних сроках.

Ранний
Тошнота, рвота и другие симптомы токсикоза нередко встречаются у беременной женщины, поэтому многие уже не считают их патологией. Но это не так: вынашивание – нормальное состояние женского организма, никаких недомоганий беременная испытывать не должна. Проявление недомоганий на ранних сроках беременности должны настораживать, для прояснения ситуации и исключения диагноза «гестоз» лучше обращаться к врачу.
Различают три степени:
- Легкая – приступы тошноты и рвоты не больше 5 раз в сутки.
- Средняя – не больше 10 раз в сутки.
- Тяжелая – около 20 раз в сутки и чаще.

Поздний
Эта форма опасна из-за осложнений. Различают четыре стадии позднего гестоза. Первая стадия, называемая также водянкой при беременности, характеризуется появлением отеков. Первые признаки отеков выражаются онемением конечностей и пальцев. Когда пальцы немеют, становятся непослушными, на них невозможно надеть кольца, трудно сгибать и разгибать. Кроме гестоза, виновником отеков выступает хроническая болезнь почек, сердца. Еще одна распространенная причина отеков при беременности – прогестерон, усиленно вырабатываемый организмом беременной.
Для подтверждения диагноза «гестоз» назначается проба Маклюра-Олдрича: под кожу вводят небольшую дозу физраствора, по рассасыванию этого вещества специалисты судят о наличии отеков, которые бывают скрытыми и видимыми. При наличии в организме 3 литров жидкости и больше отеки становятся видимыми. Отечность развивается так: вначале опухают стопы, затем голени, бедра, живот, и в конце голова. При возникновении отеков нужно срочно обратиться за помощью.

Вторая стадия, нефропатия, является следствием первой стадии, водянки. Из-за малого количества жидкости в сосудах начинается осложнение заболевания – происходит повышение давления. Последствия такого повышения давления при беременности – внезапные кровотечения, отслойка плаценты, которые иногда приводят к гибели плода.
Третья стадия, преэклампсия, чревата повышением давления до показателей 160 на 110. Как результат, постоянно появляется сильная головная боль, мушки в глазах, рвота, тошнота, наблюдаются расстройства психики, снижение памяти. Белок плазмы начинает проникать в мочу, поэтому преэклампсию при беременности легко обнаружить простым анализом мочи.
Четвертая стадия, эклампсия, опаснее других. Иногда эклампсия начинается непосредственно после нефропатии, и развивается неожиданно для женщины. Эклампсия при беременности проявляет себя сильными тянущими или мелкими судорогами. Судороги происходят приступами, которые длятся несколько минут. Заканчивается приступ временной потерей сознания. Иногда беременная неожиданно, без всяких судорог, впадает в кому.
Причины и симптомы гестоза при беременности
Невзирая на постоянно проводимые исследования и анализы, медикам пока не удалось точно выяснить патогенез гестоза. Исследователи патологий у беременных расходятся во мнениях о причинах позднего токсикоза. Достоверно известны несколько возможных причин развития недуга, к которым относятся:
- Патология сердца, сосудов, головного мозга.
- Болезни внутренних органов – печени, почек, эндокринных органов, желчных путей.
- Курение, наркомания, злоупотребление алкоголем – особенно при вынашивании ребенка.
- Аллергия.

Заболевание чаще возникает у следующих категорий женщин:
- Младше 20-ти и старше 35-ти лет.
- Страдают почечными недугами.
- С лишним весом, с высоким давлением.
- Беременные двойней.
- Беременные в первый раз.
- С плохой наследственностью (мать или бабушка страдали от позднего токсикоза при беременности).
К симптомам раннего гестоза относятся:
- обильное слюнотечение;
- приступы рвоты;
- приступы тошноты;
- головокружение;
К симптомам позднего гестоза относятся:
- Отеки, вызывающие увеличение веса. При прибавке к весу больше 12 кг следует обратить внимание на этот факт. Если отеки сопутствуют беременности, следует выяснить их причину. Достоверно определить болезнь возможно по совокупности всех признаков.
- Повышенное давление. По причине недостатка жидкости в кровеносной системе давление повышается до значения 140 на 90 и выше. У некоторых девушек повышенное давление сопровождается головной болью, приступами головокружения и тошноты. У других – никак не проявляет себя. В сочетании с отечностью повышенное давление свидетельствует о гестозе.
- Белок в урине. По мере развития недуга белок начинает выделяться в моче: стенки сосудов, располагающиеся в почках, начинают пропускать компоненты крови. Чем больше белка содержится в крови, тем серьезнее будут проявления гестоза. Выявить белок позволяет обычный анализ мочи.

Чем опасен и как лечить гестоз – 1 и 2 степени
Такое заболевание как гестоз представляет опасность как для мамы, так и для плода. Недуг вызывает целый спектр осложнений и заболеваний многих внутренних органов: печени, почек, легких. Особую опасность представляет нарушение циркуляции крови и повышение артериального давления – это чревато появлением в сосудах микротромбов.
Закупорка сосудов вызывает кровоизлияние, из-за отекания головного мозга возможны перебои в деятельности многих внутренних органов – почек, печени, сердца, возникает опасность впадения в коматозное состояние. Опасен такой внешне безобидный симптом, как приступ рвоты. Рвота – причина обезвоживания. Недостаток жидкости приводит к отслойке плаценты. Также недостаток жидкости вызывает асфиксию плода.
По статистике, легкая и средняя степени заболевания в каждом десятом случае считаются причинами преждевременных родов. Если наблюдается тяжелая степень недуга, вероятность преждевременных родов составляет уже 20%. Последняя стадия болезни, эклампсия – причина преждевременных родов в каждом третьем случае гестоза. Известно, что при эклампсии наблюдается гипоксия, в результате каждый третий плод погибает. Многие дети, матери которых страдали гестозом в последней стадии, растут болезненными и ослабленными, у них зачастую возникает задержка развития.
Также эклампсия опасна для матери. Поэтому иногда врачи прибегают к срочному родоразрешению – только так есть возможность сохранить жизнь ребенку и матери. Если у женщины наблюдаются отеки легкой и средней степени тяжести, лечение проходит в отделении патологии. Если же беременность сопровождается сильнейшими отеками и наблюдаются симптомы преэклампсии, лечение проводится в реанимационном отделении.

Для восполнения жидкости в организме врачи назначают инфузионное лечение – посредством капельниц устраняют некоторые симптомы гестоза. Кроме этого, врачи предпринимают следующие меры – вывод жидкости, скопившейся в тканях. Необходимо также срочно пополнить запасы белка в организме и принять меры к снижению давления.
Если за трое суток не удается улучшить состояние больной, приходится прерывать беременность методом искусственного родоразрешения – кесаревым сечением. Если же больную в течение трех часов невозможно вывести из состояния преэклампсии, врачи также считают нужным провести кесарево сечение.
Как предотвратить заболевание – методы профилактики
Распространенная причина гестоза – наследственная предрасположенность, другие неустранимые факторы. Поэтому зачастую предотвратить заболевание невозможно, хотя есть действенные профилактические меры, способные облегчить течение болезни. Эти меры нужно соблюдать с первых месяцев беременности – на 38 неделе они уже бесполезны, на таких поздних сроках нужно готовиться к родам. Что предпринять, чтобы уменьшить проявление позднего гестоза?
- Следите за собственным весом как до, так и при беременности. Контролируйте набор веса, если килограммы стремительно набираются, немедленно скорректируйте рацион. Тревогу нужно бить, если набор веса во время беременности составляет больше 0.5 кг за неделю. Допустимая норма – не больше 0.3 кг в неделю. Максимальная прибавка в весе к концу 38 недели беременности – 12 кг.
- Ограничьте потребление соленостей, жирного, мучного, воды. Вместо жирного мяса употребляйте его диетические сорта, вместо мучного, сладкого употребляйте больше фруктов, овощей, содержащих клетчатку.
- Даже во время беременности старайтесь уделять время для умеренных занятий йогой, пилатесом, плаванием. Чередуйте упражнения в положении стоя и лежа, чтобы избегать передавливания мочевого пузыря и мочеточника.
- Прогуливайтесь на свежем воздухе.
- Занимайтесь дыхательной гимнастикой.
- Соблюдайте режим дня, сон должен длиться не меньше 8 часов.
- В качестве профилактической меры употребляйте отвары шиповника, толокнянки, другие настойки, способствующие уменьшению отечности.

Гестоз при беременности: отзывы
Лена, 29 лет: На 20-й неделе беременности во время осмотра в ЖК обнаружилось, что я поправилась на 10 килограмм. За неделю до родов на 40-й неделе беременности почувствовала легкое головокружение, тошноту, внезапно начались судороги – это была преэклампсия. Врачи приняли меры, снизили давление, которое скакнуло до 190 на 120. Ставили капельницы, принимала лекарства. Девочки, поздний токсикоз опасное заболевание обязательно обращайтесь за медицинской помощью.
Анна, 25 лет: У меня гестоз обнаружили неожиданно – на 38-й неделе беременности. Начитавшись форума, я сильно испугалась, что придется делать аборт. Но мама сказала, чтобы я не читала форумы, а начала лечение. Меня направили в стационар. Там мне объяснили, что никакого аборта быть не может, а только в крайнем случае кесарево. Если вам поставили диагноз легкий гестоз, переживать не нужно, только слушайтесь врачей, и все будет хорошо!
Ира, 32 года: Примерно к 22-й неделе беременности я стала ощущать онемение пальцев ног. Через 3 недели на приеме в ЖК обнаружилось, что кроме отеков у меня повышенное давление до 140 на 100, срочно направили на лечение в стационар. Две недели пролежала в стационаре, лечилась. Давление нормализовалось, я пошла на поправку. До дня рождения малыша следила за весом, питалась правильно, употребляла воду в умеренном количестве. Малыш родился сам, без кесарева, совершенно здоровый.
Видео: гестоз второй половины беременности
Гестоз – опасный недуг, особенно его поздняя форма. Чтобы вынашивание закончилось благополучно, обращайте внимание на признаки недомогания. При малейших подозрениях на поздний токсикоз обязательно обращайтесь к врачу, иначе есть риск навредить здоровью. Узнать больше о таком опасном недуге, как гестоз, вы можете, просмотрев видео по теме.
Информация представленная в статье носит ознакомительный характер. Материалы статьи не призывают к самостоятельному лечению. Только квалифицированный врач может поставить диагноз и дать рекомендации по лечению исходя из индивидуальных особенностей конкретного пациента.
mosmama.ru
Гестоз при беременности на поздних сроках: признаки, что делать
Гестоз на поздних сроках считается достаточно опасным осложнением, которое возникает во время беременности. Этот недуг проявляет себя разными признаками, и необходимо вовремя обратить внимание на симптомы болезни, чтобы недуг не отразился на здоровье ребенка и матери.
Как говорит статистика, заболевание часто приводит к преждевременным родам, а если не оказать женщине помощь вовремя, то это может вызвать внутриутробную смерть плода или летальный исход матери. Врач обязательно назначает лечение гестоза, при этом оно должно проводиться в стационаре под строгим наблюдением доктора.

Группа риска
В медицине выделяют группу тех женщин, которые чаще всего сталкиваются с этой проблемой, в группу риска можно отнести:
- беременных женщин после 35 лет, а также девушек до 17 лет;
- будущих мам, которые во время беременности часто подвергаются стрессовым ситуациям;
- женщины, которые вынашивают двух и более детей;
- беременные,часто употребляющие алкогольные напитки, злоупотребляют курением и наркотическими веществами;
- будущие матери, получающие неполноценное питание, и живут в неблагоприятных условиях;
- женщины, которые уже страдали от гестоза в предыдущих беременностях;
- беременные, имеющие в анамнезе выкидыши, или делающие часто аборты;
- будущие матери, которые повторно забеременели ранее, чем через два года.
Если женщина в предыдущие беременности не страдала от гестоза, то скорее всего во второй беременности недуг не будет себя проявлять.
Но если в анамнезе предыдущей беременности присутствовал гестоз, а также женщина входят в группу риска, гинеколог должен особенно внимательно следить за здоровьем будущей матери.

Основные симптомы гестоза
Признаки гестоза на поздних сроках при беременности возникают обычно на 30-38 неделе, при этом симптоматика достаточно выражена даже на первой стадии заболевания.
На приеме гинеколог обязательно осматривает конечности беременной, чтобы убедиться в отсутствии отеков.
Также женщине обязательно измеряется артериальное давление. К основным симптомам токсикоза на таком сроке можно отнести:
- появление отеков на конечностях;
- артериальное давление повышается, обычно оно на 20% выше нормального для беременной женщины;
- количество белка в моче увеличивается, что показывают анализы.
Все три симптома сразу встречаются крайне редко, обычно наблюдается только один или два из них. Такие признаки уже говорят о том, что беременность протекает с патологиями, и женщине необходима медицинская помощь.
Если в первые месяцы беременности у будущей матери наблюдается слишком быстрый набор веса, это также может вызвать поздний токсикоз.
Когда гестоз не лечится, он постепенно переходит в тяжелую форму, она же может протекать с приступами головных болей, повышением температуры тела, появлением сильных отеков по всему телу, а также приступами тошноты и общей слабостью. Если такие симптомы проявились, будущая мать должна быть немедленно госпитализирована.

Тяжелые формы недуга
При тяжелой форме гестоза на поздних сроках при беременности, могут возникать более серьезные признаки токсикоза, в этом случае происходит нарушение работы нервной системы, на этом фоне развивается эклампсия, а также преэклампсия.
Оба этих состояния крайне опасны не только для здоровья, но и для жизни матери и будущего ребенка.
К симптоматике преэклампсии можно отнести:
- сильные боли в области висков и затылочной части;
- болезненность возникает в правом подреберье, часто будущие матери жалуются на боли в верхней части живота;
- возникает одышка, которая сопровождается лихорадкой и ознобом;
- в редких случаях наблюдается заложенность носа;
- может возникать резкое покраснение лица;
- перед глазами возникают «мушки»;
- часто присутствует повышение температуры, приступы рвоты и острой тошноты, а также зуд кожных покровов;
- активность повышается, или заметно снижается;
- голос становится осиплым, появляется кашель;
- поведение женщины становится неадекватным, она становится более плаксивой;
- могут присутствовать затруднения в речи, в редких случаях ухудшается слух.
Если вовремя не оказать помощь больной, это приведет к развитию эклампсия, это очень опасно для беременной, так как судорожный припадок приводит в итоге к отеку мозга и кровоизлиянию.
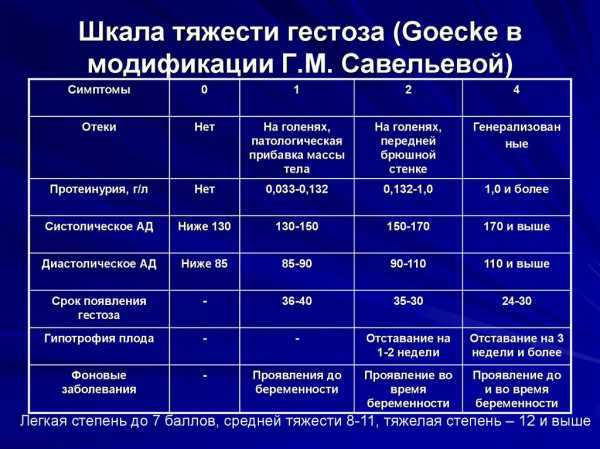
Главные стадии гестоза
По признакам выделяют четыре стадии гестоза при беременности на поздних сроках:
Для ребенка все признаки гестоза на поздних сроках беременности опасны, так как возникает недостаток кислорода в организме, а значит нарушается кровообращение в плаценте, и плод не получает необходимые питательные вещества.
Первая стадия практически не несет опасности, но последующие три быстро перетекают одна в другую, приводя к заметным ухудшениям в состоянии будущей матери.
Лечение позднего гестоза
Чтобы провести полноценную терапию, врач проводит осмотр и назначает ряд анализов. На поздних сроках часто встает вопрос о том, что необходимо использовать экстренное родоразрешение будущей матери, это даст возможность предотвратить дальнейшее развитие болезни.
Курс лечения может быть разным, в зависимости от формы гестоза при беременности на поздних сроках, если признаки не слишком серьезные, то проводится курс терапии препаратами.
В курс лечения включается:
- прием препаратов, нормализующих работу нервной системы;
- лекарственные средства, которые помогут улучшить работу сердца и укрепляют сосудистую систему;
- медикаменты, снижающие артериальное давление;
- врач назначает средства, которые снимают сосудистые спазмы;
- проводится регулировка солевого и водного баланса;
- терапия с помощью антиоксидантов;
- препараты, помогающие улучшить обменные процессы;
- медикаменты для улучшения свертываемости крови.
В зависимости от тяжести состояния, беременной женщине обычно назначается использование сульфата магния, дозировку подбирает лечащий врач индивидуально. Это средство помогает хорошо устранить спазмы сосудов.
Профилактика
Чтобы гестоз не возник на поздних сроках, начинать его профилактику необходимо еще на первых неделях вынашивания малыша, а также в период планирования беременности. Предварительно будущая мать проходит полноценное обследование, и если врач обнаруживает заболевания хронического характера, то женщина обязательно проходит лечение.
До зачатия малыша следует отказаться полностью от курения и алкогольных напитков.
К дополнительным мерам профилактики можно отнести:
- строгое соблюдение режима дня, женщина должна полноценно отдыхать, стараться избегать стрессовых ситуаций, а также получать как можно больше положительных эмоций;
- будущая мать должна полноценно питаться;
- следует ежедневно выполнять умеренные нагрузки, это может быть прогулка на воздухе или дыхательная гимнастика, можно использовать занятия йогой или утреннюю зарядку.
Желательно исключить из рациона все жареные и слишком острые блюда.
Источник: kleo.ru
lili-rose.ru
