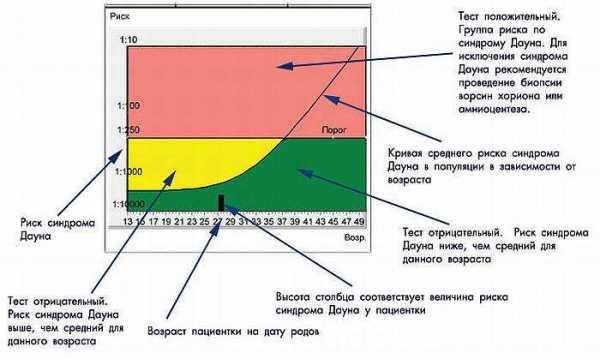
АФП ХГЧ (16 недель)
- Главная
- Форум
- Архив
- Беременность
Открыть тему в окнах
В 16 недель (акушерских) сдала кровь на АФП и ХГЧ. Результат следующий АФП 37 (норма для 16-18 недели 16-93) ХГЧ 60800 ( 2 триместр 2500-82000). Меня смущает, что ХГЧ такой разброс в норме. По неделям нормы на бланке расписанны только до 12 недели. Не высоковат ли у меня ХГЧ? Помогите разобраться, пожалуйста. Врач сказала что все ок. ТВП в 12 недель 2.1 мм.
Спасибо!сдайте полноценный скрининг (четверной), там указаны не такие огромные разбросы, а МоМы.
я бы рада, да только такие полноценные скринги доступны только в больших городах((((((((((((
По-моему можно самой посчитать. Медиана вычисляется как мин.+макс/пополам. Т.е. для ХГЧ это (2500+82000)/2=42250. Нормой считается от 0,5 Мом до 2 Мом. У Вас норма.
Открыла свой скрининг — у меня нормы написаны для 17-21 недель 15000-60000, для 15-16 недель 20000-80000. Какой у Вас срок? Параметры указаны в мМе/мл.Большое спасибо! Я вот тоже сижу интернет изучаю, но пока ничего не понимаю(((( А ХГЧ и АФП смотреть в неделях от зачатия или акушерских? Насколько мне известно данные ХГ пишут от зачатия.
Кроме расчетного значения МоМ, вычисляется еще и индивидуальное, или скорректированное, значение МоМ, на которое влияют вес (для этого в день сдачи крови нужно взвеситься утром), курение, один плод или два, ТВП по первому скринингу и др.параметры, даже раса. Для расчета рисков применяют специальную программу, а так, на основании каких-то простейших арифметических расчетов сказать человеку — у вас все хорошо, это сильно.
В эту Б мне действительно делали расчет по программе Приска, учитывали вес, курение и т.д. Кстати Вы не правы — для расчета скорректированного Мом ТВП не берется. ТВП учитывается при расчете риска.
Вы считаете что эта программа использует бинарные коды? Или интегральные пределы? Она также тупо берет медианные значения. По возрасту — берет средний риск для данного возраста. По ТВП — также считает медиану ТВП.
У человека нет возможности сделать такой тест, с помощью этой программы — ну скажите ей что-то другое вместо меня))) Я лишь ответила что с учетом приведенных параметров значения вполне укладываются в принятые нормы — от 0,5 до 2,0 Мом. В любом случае даже эта хваленая Приска не дает к сожалению точного ответа — здоров ребенок или болен.Если низкая плацентация, то более высокий ХГЧ — это нормально, т.к. плацента больше пропускает этот гормон в кровь(так мне объясняли в ЦПСиР, когда у меня ХГЧ был выше даже верхней границы нормы или в 2,11МоМ)
Поэтому если по УЗИ все ок, переживать по поводу ХГЧ не стоитПо ТВП сам по себе считается скорректированный МоМ, у меня мой скрининг перед глазами, где написано — ТВП 2,0 мм (1,48 МоМ), потом по этим _скорректированным_ МоМ программа высчитывает риски для конкретной женщины. По возрасту понятно, что берется среднепопуляционный статистический риск, но биохимические показатели могут общий риск как уменьшить относительно возрастного, так и увеличить. Абсолютные величины гормонов не несут в себе никакой скрининговой информации, что тут можно ответить автору? Зачем сдавать гормоны, если по ним ничего нельзя оценить в плане рисков ХА? И как можно сказать человеку — у вас все хорошо, владея минимумом информации? Посоветовать автору можно только искать, нельзя ли сделать этот скрининг платно в ее городе, например в Инвитро или каком-то мед.центре, сделать экспертное УЗИ, тоже желательно не в ЖК. Или уже забить на скрининги, тем более, что действительно это не диагноз, а только вероятность, и спокойно вынашивать ребенка дальше.
Нормальный разброс. В Москве несколько лет назад тоже по подобной методике делали
Я всем очень признательна, за помощь!Вы мой ответ хорошо прочитали? Да, по ТВП считается риск. Но ТВП никак не влияет на коррекцию АФП, Вы же меня в обратном убеждаете. Мы сейчас не говорим о значениях РИСКА, мы говорим попадают ли конкретные параметры гормонов в установленые рамки — разницу чувствуете? В первую Б 6 лет назад не было программы расчета, все просто сдавали 3 гормона — АФП, ХГЧ и эстриол. Результаты получали в цифрах (абсолютных) и в момах. Спросите любую женщину, рожавшую более 5 лет назад. И именно по этим цифрам принимали решение о доп. обследованиях. И именно тогда я, получив результаты в Момах, которые попали в интервал от 0.5 до 2.0 услышала от врача — у вас все хорошо.
Удачи Вам)
eva.ru
Каким должен быть показатель афп в 16 недель?
На шестнадцатой неделе беременности женщины проходят скрининг – АФП и тройной тест. Что же означает АФП? В первую очередь, это необходимо для того, чтобы удостовериться в том, что плод развивается нормально.
Что это дает? Скрининг способен выявить вероятность генетической предрасположенности к синдрому Дауна, синдрому Эдвардса и прочим генетическим заболеваниям. Однако, никаких гарантий это тестирование не дает – таким образом лишь формируется предположительная группа риска. Если АФП в 16 недель показывает высокую вероятность генетических заболеваний, это еще не значит, что они гарантировано есть. Точно также, если этой предрасположенности нет, не значит, что заболевания не могут развиться внезапно. Наиболее ответственным в этом плане является первое тестирование, если показатели АФП при беременности очень плохие, возможно прерывание беременности. Но это решение принимается исключительно будущей роженицей, если нет серьезных медицинских показаний.
Конечно, существует норма АФП в 16 недель – показатель должен быть в пределах от 16 до 66, а для ХГЧ норма – свыше 16 000. Также важно, чтоб результаты были пересчитаны в МОм – это специальный показатель, который показывает процент отклонения от нормы в пересчете на рост, вес, возраст роженицы, индивидуальные показатели и прочие характеристики. Сам по себе результат анализа не слишком понятен. Значение МОм должно быть приближено к единице – это говорит о том, что показатель средний, без отклонений в любую сторону; слишком высокие результаты, как и слишком низкие говорят о различных генетических аномалиях.
Зачем проверять показатель АФП?
Скрининг по сути своей начал появляться в семидесятых годах прошлого столетия, именно тогда медики заметили, что если ребенок развивается аномально, то уровень альфафетапротеина в крови достаточно высок.
Аномальными признаются любые генетические отклонения от нормы афп в 16 недель, и требуется такой скрининг для того, чтобы скорректировать поведение роженицы в соответствии с состоянием малыша. Не существует единого решения, как относиться к показателю афп в том случае, если он слишком высок.
Кто-то выбирает верить в лучшее, кто-то решает бороться, кто-то страдает от мысли, что не сможет обеспечить ребенку должный уход в том случае, если он родится с синдромом Дауна.
Биохимический скрининг обычно проводят трижды, примерно в середине каждого триместра. В том случае, если первый скрининг выявляет серьезные генетические отклонения, возможны показания к прерыванию беременности.
Что означает АФП?
Это уровень определенного вещества в крови, который повышается в том случае, если ребенок развивается аномально. Если верить статистике, то около пяти процентов женщин получают аномальные результаты АФП в 16 недель, и большая часть этих женщин рожает в результате здоровых детей. АФП не является приговором и истиной в последней инстанции, картина беременности всегда довольно подвижна, и предсказать, как именно пойдет развитие на следующей неделе практически невозможно, любые генетические отклонения могут скоррелироваться в процессе развития.
Довольно часто бывает ложноположительный результат, поэтому стоит задуматься, так ли нужны показатели АФП при беременности, особенно если это АФП-показатель второго и третьего триместра. Ребенок жизнеспособен, растет внутри маминого живота, развивается. Даже в том случае, если имеются какие-либо отклонения, тест не дает возможности их скорректировать. Скрининговые исследования добавляют большое количество переживаний беременным. Конечно, значения их бесценны для диагностики, но стоит ли диагностика таких нервов? Часто результаты скринингового исследования трактуют неправильно, это может быть связано с весом женщины – у полных дам показатели завышены, у чрезмерно миниатюрных – излишне низкие. Изменяется картина диагностики в случае ЭКО – одни показатели ниже, другие выше. Влияет на результат теста и сахарный диабет, потому как во время этого заболевания гормональный фон очень нестабилен и своеобразен.
Биохимический скрининг – не самое простое мероприятие. Тесты не являются обязательной процедурой для всех беременных, однако, если врач рекомендует его провести, то лучше прислушаться. Но если женщина твердо хочет рожать, то можно обойтись и без тестирования.
Существует множество мнений насчет того, что это тестирование бесполезно, потому как довольно большое количество ложноположительных результатов, и нет никакой возможности контролировать процесс развития после того, как женщина узнала об имеющихся у малыша отклонениях. В случае наличия таких мыслей лучше всего проконсультироваться со своим врачом, и, может быть, имеет смысл дополнительно посетить генетика – возможно, он сможет развеять ваши сомнения.
Основной заботой каждой роженицы должно быть здоровье свое и здоровье малыша, в том числе и нервное состояние мамы. Если беременная женщина, получив результаты теста, будет излишне нервничать, то, вероятно, лучше отказаться от такого анализа. Тем более, что скрининг развития малыша может быть и ультразвуковым, такой анализ дает более наглядные результаты, а это значит, что вероятность получения достоверного результата в разы выше, чем при биохимическом тестировании.
www.pinetka.com
Анализ АФП, ХГЧ и эстриол
Тройной тест для определения риска патологий развития плода предполагает исследование крови будущей мамы для выяснения концентрации альфа-фетопротеина (АФП), хорионического гонадотропина (ХГЧ) и свободного эстриола.
Обработка результатов анализов производится с привлечением специализированной программы, которая разработана для оценки вероятности появления детей с синдромом Дауна, дефектом заращения нервной трубки и с задержкой развития.
Ниже приведена характеристика АФП, ХГЧ и эстриола, рассмотрены как биологическая роль этих веществ, так и значение их определения в диагностике риска патологий.
ХГЧ
Хорионический гонадотропный гормон вырабатывается клетками синцитиотрофобласты после момента закрепления зародыша на маточной стенке. Концентрация ХГЧ отражает состояние плаценты на разных стадиях вынашивания ребенка, она может варьироваться при наличии хромосомных отклонений у плода.
Понижение содержания хорионического гонадотропина может говорить об угрозе выкидыша из-за инфекционных болезней, патологий иммуноконфликтного характера и вследствие иных причин. Также низкий ХГЧ наблюдается в случае антенатальной гибели плода.
Высокая концентрация хорионического гонадотропного гормона выявляется при многоплодной беременности, при этом содержание ХГЧ нарастает соответственно количеству плодов.
Кроме того, повышение уровня гормона может наблюдаться в случаях токсикоза, сахарного диабета беременных, приема синтетических гестагенных медикаментов, а также при несовпадении зафиксированного и реального сроков вынашивания.
Обратите внимание. Высокая концентрация ХГЧ может подтвердить риск синдрома Дауна у плода исключительно при одновременном диагностически значимом понижении уровней альфа-фетопротеина и свободного эстриола в крови будущей мамы.
АФП
АФП — белок, образующийся на первых неделях вынашивания в клетках желтого тела женщины а после этого — в гепатоцитах плода, откуда он попадает в материнскую кровь. Биологическая роль этого вещества заключается в предохранении плода от иммунного отторжения организмом матери. Оценку его содержания проводят с целью исключения риска синдромов Дауна и Шерешевского-Тернера, задержек развития, дефектов заращения нервной трубки и ряда иных патологий.
Низкая концентрация АФП может быть следствием:
- синдрома Дауна у плода;
- низкого положения плаценты;
- избыточного веса;
- сахарного диабета у матери;
- гипофункции щитовидной железы у матери.
Высокие значения АФП бывают при:
- поражении нервной системы плода;
- угрозе выкидыша;
- маловодии;
- внутриутробной гибели плода.
В норме высокие значения альфа-фетопротеина наблюдаются в случае многоплодной беременности.
Свободный эстриол
Свободный эстриол представляет собой женский половой гормон, синтезируемый не только яичниками, но и плацентой, а с увеличением срока беременности — и гепатоцитами плода.
В процессе вынашивания возрастает и уровень эстриола в крови. Среди биологических эффектов этого гормона следует отметить улучшение тока крови по маточным сосудом, стимуляцию формирования протоков молочных желез. Резкое уменьшение уровня свободного эстриола фиксируется в случаях различных патологий плода.
Низкое содержание эстриола в крови может говорить об угрозе выкидыша, фетоплацентарной недостаточности, задержке развития, антенатальном инфицировании.
Кроме того, уменьшение уровня этого гормона наблюдается в случаях гипопластических изменений надпочечников, при пороках сердца и нервной системы, синдроме Дауна. Снижение содержания эстриола может быть спровоцировано недостаточностью питания будущей матери, применением антибиотических средств.
Высокая концентрация эстриола может быть зафиксирована при вынашивании крупных плодов, в случаях многоплодной беременности, при болезнях печени.
Важно! Резкий скачок концентрации свободного эстриола позволяет заподозрить увеличение вероятности преждевременного родоразрешения.
Нормы
Тройной тест назначается с 15 по 20 неделю беременности, поскольку в этот период рассматриваемые лабораторные показатели максимально стандартизиру
1ivf.info
ХГЧ и АФП при беременности
Кровь в организме человека является наиболее информативным материалом, а потому считается средой, которая быстро и достаточно чутко может реагировать на наступление беременности. Поэтому не удивительно, что сегодня всем будущим мамам приходится сдавать, казалось бы, бесконечное количество анализов крови, чтобы не только контролировать состояние женщины, выявлять какие-то воспаления и заболевания, но и следить за развитием плода, а также за возможными нарушениями в формировании его органов и систем.
Как правило, на 16-18 неделе беременности необходимым является прохождение «тройного теста» — процедуры, суть которой заключается в сдачи крови для определения уровня ХГЧ и АФП. Эти показатели, а также уровень свободного экстриола, позволяют определить риски развития у будущего ребенка некоторых групп пороков сердца, синдрома Дауна и прочих патологий.
Кровь является той средой, которая не только быстро реагирует на наступление беременности, но и дает информативные результаты по выявлению заболеваний плода
Что такое ХГЧ и АФП?
Давайте разберемся, что же такое ХГЧ и АФП при беременности и чем грозит повышение или понижение этих основных показателей для будущего малыша и его мамы. Итак, ХГЧ или хорионический гонадотропин человека представляет собой белок плаценты, который поступает в организм женщины уже с 4-5 дня после наступления беременности. Кстати, все домашние тесты на определение беременности как раз и реагируют на этот самый уровень ХГЧ в крови и моче будущей мамы. Количество гормона ХГЧ в крови беременной женщины может варьироваться в зависимости от сроков беременности и ее протекания.
Вторым составляющим данного анализа является АФП или альфа-фетопротеин – белок, который является продуктом функционирования печени развивающегося плода. Исследование данного показателя необходимо, в первую очередь, для того, чтобы вовремя определить риски неправильного формирования у ребенка нервной трубки, пищеварительного тракта и мочеполовой системы. Более того, показатель АФП считается информативным и для своевременного выявления у будущего ребенка такого хромосомного заболевания как синдром Шершевского-Тернера, определяющего пороки развития внутренних органов, замедленного умственного развития и заболеваний плаценты беременной женщины.
Многие женщины, получив результаты анализов крови на АФП и ХГЧ, впадают в панику, увидев какие-то изменения или отклонения от нормы, однако полагаться лишь на эти показатели не стоит, тем более, что на их снижение или увеличение может влиять не только неправильно установленный срок беременности, но и банальная ошибка в лабораториях, у каждой из которых, кстати, своим нормы.
ХГЧ и АФП — основные показатели, позволяющие оценить риски развития у будущего ребенка патологий органов и систем
Повышенный ХГЧ и АФП при беременности
В свою очередь повышенный уровень показателя ХГЧ может свидетельствовать о пролонгированном ношении плода, неправильных сроках беременности, наличии у будущей матери сильного токсикоза, сахарного диабета или гестоза. Также повышение данного показателя наблюдается в том случае, когда женщины употребляет гормоны, необходимые для нормального протекания беременности.
Повышенный АФП является показателем внутриутробной смерти плода, наличии резус-конфликта между ним и матерью, а также свидетельствовать о серьезных повреждениях нервной системы будущего малыша.

Получив результаты анализов с пониженным или повышенным уровнем ХГЧ и АФП, не стоит сразу паниковать
Пониженный ХГЧ и АФП при беременности
Снижение уровня ХГЧ в крови беременной женщины для специалистов считается показателем рисков перенашивания беременности, плацентарной недостаточности и угрозы выкидыша. А вот низкий АФП свидетельствует не только о наличии патологий у плода, но и о заболеваниях будущей матери, например, о сахарном диабете или ожирении.

Только комплексное обследование и дополнительные консультации генетиков помогут установить точный риск развития у ребенка генетических отклонений
Принимайте решение обдуманно!
Однако в любом случае, каким бы ни был результат анализа на ХГЧ и АФП при беременности, одних значений только данных показателей мало для принятия какого-то решения. А потому для установления рисков развития патологий порой требуется дополнительное обследование и консультации генетиков.
berena.ru
Диагностика АФП и ХГЧ при беременности
На сегодняшний день кровь беременной женщины является самым информативным материалом, способным дать чёткую информацию не только о состоянии её здоровья, но и о том, как формируется и развивается плод. Более того, анализы крови позволяют выявить наличие инфекций и заболеваний в организме женщины, что играет немаловажную роль, так как помогает предупредить появление нарушений в развитии органов и систем плода.
На шестнадцатой неделе беременности рекомендуется пройти так называемый тройной тест. Для этого необходимо сдать кровь на определение АФП и ХГЧ при беременности, которые позволяют выявить риск развития порока сердца у будущего ребёнка, а также исключить наличие у него синдрома Дауна, хромосомных отклонений и иных пороков развития. Тройной тест делают натощак, он включает в себя исследование уровня АПФ, то есть изучение сыворотки развивающего плода, и ХЧГ, то есть белок плаценты.
Рассмотрим детально, что такое АФП и ХГЧ при беременности и как их показатели влияют на развитие будущего малыша.
Альфа-фетопротеин (АПФ) представляет собою белок, который вырабатывается печенью плода. Исследование этого белка помогает определить дефекты при формировании нервной трубки, мочеполовой системы и органов пищеварения эмбриона, а также при замедлении его развития. При помощи исследования крови определяется также наличие хромосомных пороков, заболеваний Дауна, Тернера или Эдвардса, отклонений в развитии внутренних органов, а также болезней плаценты. Однако изменение показателей АПФ может быть результатом плацентарной недостаточности или угрозы выкидыша, а также свидетельствовать о неправильно поставленном сроке беременности или наличии беременности многоплодной. В некоторых случаях низкие показатели АПФ свидетельствуют о гибели плода или о ложной беременности. Во любом случае необходимо повторить исследование, а также совместно пройти УЗИ, исследование пуповины и околоплодных вод.
Следует отметить, что ХГЧ у беременных представляет собой гормон, который вырабатывается плацентой женщины, поэтому, в зависимости от срока беременности, его уровень может изменяться. Колебания уровня ХЧГ позволяет судить о беременности многоплодной, угрозе невынашивания беременности и плацентарной недостаточностиа, а также может указывать на установление неправильного срока беременности, на наличие сахарного диабета у женщины, токсикоза и патологий в развитии эмбриона.
Существует специальная таблица ХГЧ при беременности, которая помогает правильно определить нормальный уровень гормона на каждом этапе беременности. Однако нормы ХЧГ могут несколько отличаться, зависит это как от лаборатории, поводившей исследование, так и от возраста и веса женщины, её национальности, особенностей организма, наличия вредных привычек. Поэтому рекомендуется получить консультацию у специалиста, ведь при помощи исследования крови не удаётся поставить точный диагноз, необходимо дополнительное обследование.
Таким образом, АФП и ХГЧ при беременности, исследования которых входят в тройной тест, позволяют выявить женщин, которые входят в группу риска по развитию аномалий у плода. Здесь необходимо отслеживать уровень данных гормонов в динамике.
Необходимо помнить о том, что на сегодняшний день существует большое количество недостатков лабораторного исследования. Около 80% приходится на ложные результаты, и наблюдаются они при неправильно поставленном сроке беременности, отклонениях в весе и возрасте женщины, а также при наличии у неё различных заболеваний эндокринной системы. Делая оценку АФП и ХГЧ при беременности, врач учитывает все эти нюансы, и при необходимости предлагает пройти повторный тест.
В настоящее время тройной тест широко используется для определения группы риска, в которую входят беременные женщины, имеющие показатели теста, находящиеся далеко от нормы. Но не стоит сразу огорчаться, ведь для постановки правильного диагноза требуется дополнительное обследование.
fb.ru
АФП и ХГЧ
Для того чтобы следить за правильным развитием плода и вовремя выявить различные аномалии в его развитии, женщине предлагают сдать кровь из вены на альфа-фетопротеин (АФП) и хорионический гонадотропин человека (ХГЧ). Этот анализ называют еще тройным тестом, ведь учитывается еще и уровень свободного эстриола. Наиболее информативным будет результат анализа, взятого на сроке от 14 до 20 недели.
Чтобы результат скрининга АФП и ХГЧ был максимально точным, необходимо соблюсти некоторые несложные правила, а именно сдавать кровь натощак или через 4-5 часов после последнего приема пищи. Лучше всего, если забор крови проводится утром.
Норма АФП и ХГЧ
Чтобы узнать какая норма того или другого анализа в различные сроки беременности нужно обратиться к специальной таблице. Но не стоит впадать в панику, если какой-то один из результатов не соответствует установленному стандарту, ведь в расчет берется совокупность нескольких показателей, а не одного из них.
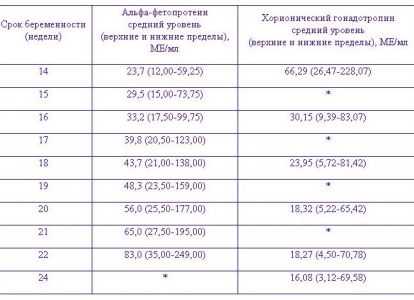
Как бы то ни было, самостоятельно ставить себе устрашающий диагноз не стоит, а за консультацией необходимо обратиться к знающему специалисту. В некоторых лабораториях результаты вычисляют в единицах МоМ. Здесь норма колеблется от 0,5 МоМ до 2,5 МоМ.
Что означают отклонения от нормы в анализе на АФП и ХГЧ при беременности?
Если результаты проведенного тройного теста далеки от представленной нормы (значительно выше), то это может повлечь за собой такие последствия:
- многоплодие;
- патология почек;
- некроз печени;
- множественные пороки.
В случае, когда цифры указывают на заниженный результат, то возможны следующие отклонения:
По закону женщина имеет право отказаться от проведения тройного теста. Бывают случаи, когда вопреки поставленным диагнозам рождается совершенно здоровый малыш. Если результат анализа вызывает сомнения, его нужно пересдать в другой лаборатории.
womanadvice.ru
Нормы ХГЧ по неделям беременности в таблице. Причины отклонений от нормы
Хорионический гонадотропин человека (ХГЧ) – гормон, вырабатывающийся в норме только при беременности. Он начинает синтезироваться оплодотворенной яйцеклеткой, а после формирования трофобласта (предшественника плаценты) – его тканями.
Поэтому в норме вне беременности гормон не определяется. Говоря о ХГЧ, обычно подразумевают его В-субъединицу, которая уникальна, поэтому спутать ее с другими гормонами практически невозможно.
Определение уровня ХГЧ — важный этап в диагностике многих патологий плода и матери. При рассмотренных ниже состояниях уровень гормона обычно резко снижен или резко понижен. В случаях, когда отклонения от нормативов невелики, этот анализ не имеет диагностической ценности, поэтому
- хроническую фетоплацентарную недостаточность
- перенашивание беременности
- внутриутробное инфицирование плода
определяют с помощью других методов и анализов.
Для чего нужен ХГЧ?
- Предотвращает исчезновение желтого тела беременности и стимулирует синтез эстрогенов и прогестерона в первые недели
- Инициирует изменения в анатомии и физиологии организма беременной женщины
- Предотвращает агрессию материнского иммунитета против клеток плода
- Стимуляция половых желез и надпочечников плода
- Участвует в половой дифференцировке у плодов мужского пола (стимулирует выработку тестостерона яичками плода)
Определение уровня ХГЧ при беременности
Хорионический гонадотропин выполняет в организме колоссальную функцию. Он вырабатывается оплодотворенной яйцеклеткой и позволяет беременности развиваться, так как запускает все необходимые для этого процессы. Это вещество предотвращает регрессию желтого тела и стимулирует синтез гормонов (эстрогена и прогестерона) для сохранения беременности.
- ХГЧ определяется в плазме крови уже через 9 дней после овуляции, то есть в момент внедрения оплодотворенной яйцеклетки в эндометрий.
- При нормальной беременности его концентрация удваивается каждые два дня, достигая пика в 50000-10000 МЕ/л на 8-10 неделе беременности от последней менструации (см. калькулятор расчета срока беременности по неделям).
- Затем уровень ХГЧ в плазме начинает быстро снижаться, на половину к 18-20 неделе, после чего остается стабильным до конца беременности.

Рост ХГЧ после зачатия
Он выводится из организма почками, поэтому выделяется с мочой и определяется в ней в интервале 30-60 дня после предыдущей менструации, достигая пика на 60-70 день. Именно это лежит в основе всех мочевых тестов на беременности.
С первого дня задержки, то есть приблизительно на 30 день менструации, уровень гормона достаточно велик для использования тест-полосок. В поздние сроки беременности может регистрироваться повторный пик ХГЧ.
Раньше это считалось вариантом нормы, но этот пик может иметь патологическое значение, когда является реакцией плаценты на плац.недостаточность при резус-конфликте, когда наблюдается гиперплацентоз. После родоразрешения или неосложненного аборта через 7 дней в плазме или моче не должно определяться ХГЧ, хотя обычно выжидают 42 дня, прежде чем рассматривать наличие трофобластической болезни.
Таблица ХГЧ по неделям беременности поможет сориентироваться в анализах и вовремя обратиться к врачу при малейших отклонениях:
| Срок беременности | Среднее значение, мМЕ/мл | Толерантные пределы, мМЕ/мл |
| 2 недели | 150 | 50-300 |
| 3-4 недели | 2000 | 1500-5000 |
| 4-5 недели | 20000 | 10000-30000 |
| 5-6 недели | 50000 | 20000-100000 |
| 6-7 недель | 100000 | 50000-200000 |
| 7-8 недель | 80000 | 40000-200000 |
| 8-9 недель | 70000 | 35000-145000 |
| 9-10 недель | 65000 | 32500-130000 |
| 10-11 недель | 60000 | 30000-120000 |
| 11-12 недель | 55000 | 27500-110000 |
| 13-14 недель | 50000 | 25000-100000 |
| 15-16 недель | 40000 | 20000-80000 |
| 17-20 неделя | 30000 | 15000-60000 |
Причины повышенного уровня ХГЧ
- Многоплодная беременность
- Сахарный диабет
- Хромосомные патологии и пороки развития плода
- Трофобластические опухоли
- Прием хорионического гонадотропина с лечебными целями
Причины пониженного уровня ХГЧ
- Эктопическая (внематочная) беременность
- Замершая беременность и угрожающий аборт
- Антенатальная гибель плода
- Некоторые хромосомные аномалии
ХГЧ как маркер аномалий плода
Для контроля развития малыша каждая беременная женщина должна проходить пренатальный скрининг (см. скрнинг первого триместра). Он состоит из нескольких этапов, включающих в себя оценку данных УЗИ и уровень гормонов, в том числе и ХГЧ.
В первом триместре, на 10-14 неделе, исследуют 2 биохимических маркера:
- ХГЧ
- PAPP-A (ассоциированный с беременностью протеин плазмы А)
Во втором триместре, на 16-18 неделе, женщина проходит тройной тест:
- АФП (альфафетопротеин)
- ХГЧ
- эстриол-А
Данные этих скринингов совместно с результатами УЗИ позволяют оценить риски рождения ребенка с определенными хромосомными аномалиями и пороками развития. Расчет этих рисков проводится с учетом возраста матери, ее веса и здоровья детей от предыдущих беременностей.
В 90-е годы 20 века ученые отметили, что в крови матерей, вынашивающих детей с синдромом Дауна, уровень ХГЧ повышен в два и более раза. Механизм повышения гормона до сих пор точно не ясен, но именно хорионический гонадотропин является наиболее чувствительным маркером при трисомии 21 хромосомы.
Аномалии плода, приводящие к изменению уровня ХГЧ: 
- Синдром Дауна (высокий ХГЧ и низкий уровень других маркеров)
- Синдром Эдвардса и синдром Патау (низкие уровни ХГЧ и других маркеров)
- Синдром Тернера (неизмененный ХГЧ при снижении других маркеров)
- Тяжелые дефекты нервной трубки и сердца
В случае выявления повышенного риска развития аномалий женщина может пройти дополнительные обследования. Подтвердить нарушения развития плода с высокой точностью помогает инвазивная диагностика. В зависимости от срока беременности применяют различные методы: 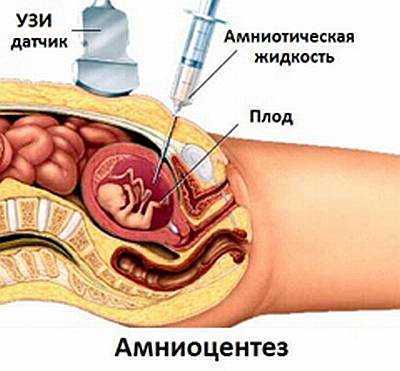
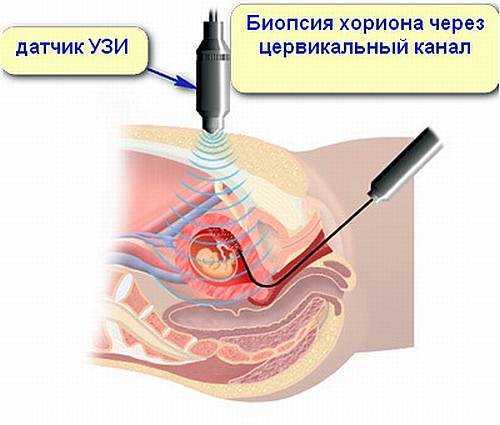
- биопсия хориона
- амниоцентез
- кордоцентез
Важно помнить, что при неудовлетворительных результатах скрининга, в том числе и уровня ХГЧ, требуется консультация генетика.
Бывают ситуации, когда провести скрининг крайне сложно, а порой и невозможно. Такое случается при многоплодной беременности. В этом случае уровень ХГЧ будет повышен пропорционально количеству плодов, но рассчитать индивидуальные риски для каждого малыша будет проблематично.
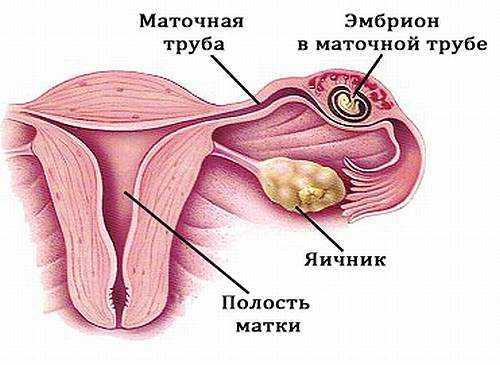
ХГЧ при эктопической беременности
Внематочная беременность – состояние, при котором оплодотворенная яйцеклетка прикрепляется где угодно, кроме внутреннего слоя матки (эндометрия). Чаще она располагается в маточных трубах, реже – в матке, яичниках, и даже на кишечнике. Опасность внематочной беременности состоит в том, что она обязательно прерывается (за исключением нескольких случаев). В результате женщина может погибнуть от обильного внутреннего кровотечения, которое очень сложно остановить. Но существует «золотой стандарт» диагностики, который позволяет поставить такой диагноз и вовремя принять меры. Это ультразвуковое исследование в сочетании с определением ХГЧ в крови женщины.
При эктопической беременности условия для прикрепления яйцеклетки крайне сложные, поэтому трофобласт выделяет значительно меньше хорионического гонадотропина, чем при нормальной беременности. Если уровень гормона растет крайне медленно, не соответствует нормам по неделям беременности, то необходимо провести УЗИ вагинальным датчиком, чтобы найти плодное яйцо в матке или вне ее. Это возможно с большой вероятностью при уровне ХГЧ от 1000 МЕ/л. Если при таком количестве гормона эмбрион не найден, то необходима лапароскопическая операция и поиск плодного яйца.
Признаки внематочной беременности 
- боли в животе после задержки менструации
- болезненность при вагинальном обследовании и половом акте
- иногда – кровянистые выделения из влагалища
- обморочные состояния при задержке менструации
При появлении вышеописанных признаков необходимо обратиться к врачу, сделать УЗИ и сдать анализ ХГЧ (часто в динамике) для исключения внематочной беременности.
Замершая беременность и антенатальная гибель плода
Иногда случается, что после задержки менструации и положительного теста на беременность признаки беременности не наступают или резко заканчиваются. В этих случаях эмбрион погибает, но по каким-то причинам выкидыш не происходит. В результате уровень хорионического гормона человека, который соответствовал сроку беременности, перестает расти и затем снижается. На УЗИ можно увидеть эмбрион без сердцебиения или даже пустое плодное яйцо (анэмбриония). Такое состояние называется замершей (неразвивающейся) беременностью.
Причины замершей беременности
- хромосомные аномалии (большая часть неразвивающихся беременностей на сроке до 10 недель)
- инфекции матери (часто – хронический эндометрит)
- анатомические дефекты матки
- нарушение свертывания крови матери (тромбофилии)
Если после обнаруженной замершей беременности в ближайшее время не происходит выкидыш, то необходимо провести медикаментозный аборт или выскабливание полости матки. Если замирание беременности повторяется 2 и более раза, то паре необходимо обследоваться для выяснения причин такого состояния.
Если плод погибает на более позднем сроке, это называют антенатальной гибелью. Так как на больших сроках уровень ХГЧ по неделям беременности не измеряют, то он не имеет диагностического значения, хотя снижение гормона происходит в любом случае.
Трофобластические опухоли
Еще одной патологией беременности, диагностируемой с помощью оценки уровня ХГЧ, являются трофобластические опухоли.
Полный и частичный пузырный занос
При развитии нормальной беременности сперматозоид, сливаясь с яйцеклеткой, образует зиготу, в которой в равной степени сочетается материнская и отцовская генетическая информация. Но иногда происходит потеря «женского вклада», когда хромосомы яйцеклетки как бы изгоняются из плодного яйца. В этом случае развивается состояние, аналогичное беременности, но только на основе отцовского генетического материала. Это явление называется полным пузырным заносом. При частичном пузырном заносе информация яйцеклетки остается, но информация от сперматозоида удваивается.
Как при нормальной беременности, так и при пузырном заносе, отцовские хромосомы отвечают за трофобласт и формирование плаценты. В случае удвоения этих хромосом трофобласт начинает развиваться с огромной скоростью, выбрасывая в кровь в большом количестве гормоны, в том числе и ХГЧ. Именно на этом основана диагностика этой болезни.
При пузырном заносе развитие нормальной беременности невозможно, она заканчивается спонтанным абортом. Но самая большая неприятность в том, что гиперактивный трофобласт начинает внедряться в матку, потом за ее пределы, порой превращаясь в злокачественную опухоль с метастазами. Поэтому важно вовремя обнаружить это заболевание и начать лечение. 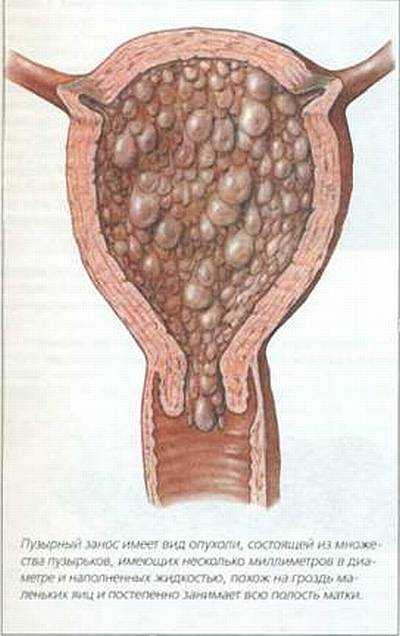
Признаки пузырного заноса:
- маточное кровотечение в ранние сроки беременности
- неукротимая рвота (мучительнее, чем при нормальной беременности)
- размер матки больше, чем бывает на таком сроке
- иногда – симптомы преэклампсии
- редко – учащенное сердцебиение, дрожание пальцев, потеря веса
При таких признаках необходима консультация врача, проведение УЗИ и измерение уровня ХГЧ в крови. При обычной беременности уровень этого гормона редко превышает 500 000 МЕ/л, и для каждого срока беременности существуют приблизительные нормы. При пузырном заносе количество ХГЧ превышает их в несколько раз.
Лечение пузырного заноса состоит в извлечении всего трофобласта из матки. Это можно сделать выскабливанием или другим хирургическим вмешательством. Иногда относительно доброкачественный пузырный занос превращается в откровенно злокачественную хорионкарциному. Эта опухоль очень быстро метастазирует, хотя и хорошо отвечает на химиотерапию.
Показания к химиотерапии при пузырном заносе:
- количество ХГЧ превышает 20000 МЕ/л через месяц после удаления пузырного заноса
- повышение уровня ХГЧ после удаления пузырного заноса
- метастазы в печень, желудок, мозг
Хорионкарцинома
Хорионкарцинома может возникнуть не только после пузырного заноса, но и после благополучных родов или аборта. В этом случае через 40 дней после завершения беременности уровень ХГЧ не падает, а часто повышается. Женщину могут беспокоить маточные кровотечения и признаки метастазов в органы. В таких случаях лечение проводят с помощью химиотерапии (метотрексат и другие препараты), хирургического вмешательства и дальнейшего наблюдения.
Прием медикаментов, содержащих хорионический гонадотропин
 На результаты анализа крови на ХГЧ, в том числе и при скринингах, может повлиять прием этого гормона внутрь. Обычно он назначается при бесплодии и как этап подготовки для проведения ЭКО.
На результаты анализа крови на ХГЧ, в том числе и при скринингах, может повлиять прием этого гормона внутрь. Обычно он назначается при бесплодии и как этап подготовки для проведения ЭКО.
Очень редко его принимают при угрожающем аборте на малых сроках. В любом случае, если Вы принимаете этот препарат или любые другие гормональные средства, обязательно уведомите об этом своего врача.
Когда может быть ложноположительный результат анализа?
- Как указывают некоторые источники — прием КОК (оральных контрацептивов) может повлиять на анализ. Это не верная информация. Прием противозачаточных средств не оказывает влияние на уровень ХГЧ. На результат анализа оказывает влияние прием препарата хорионического гонадотропина, обычно как этап протокола ЭКО.
- После родов или аборта ХГЧ обычно падает до нормы в течение 7 дней. Иногда ждут до 42 дней, прежде чем ставить диагноз. Если не упал, или начал даже расти, тогда это может быть трофобластическая опухоль.
- Другие опухоли могут давать повышение гормона при метастазах пузырного заноса или хорионкарциномы.
- Есть другие опухоли из зародышевых тканей, но они редко дают повышение ХГЧ. Поэтому если есть образование в легких, желудке или мозге плюс высокий ХГЧ, то в первую очередь думают о трофобластических опухолях с метастазами.
Иммунитет против ХГЧ
В редких случаях организм женщины вырабатывает иммунитет против хорионического гормона. Образовавшиеся антитела к этому веществу не дают оплодотворенной яйцеклетке нормально прикрепиться в матке и развиваться. Поэтому если 2 и более беременности женщины закончились ранним спонтанным абортом, то стоит сдать анализ на антитела к ХГЧ.
При положительных результатах в течение 1 триместра назначается лечение. Оно состоит из глюкокортикоидов и низкомолекулярных гепаринов. Нельзя забывать, что такая патология встречается очень редко, поэтому перед лечением нужно исключить другие причины бесплодия и невынашивания беременности.
Определение уровня хорионического гормона человека – важный этап в наблюдении за здоровьем женщины и малыша. Но этот анализ должен назначаться врачом, так как нормы ХГЧ по неделям беременности имеют усредненное значение, а неправильная интерпретация показателя приводит к беспричинным тревогам и волнениям, что крайне не желательно во время беременности.
Частые вопросы
Здравствуйте! Тест на беременность показывает 2 полоски, задержка менструации уже около 3 недель. Но на УЗИ до сих пор не нашли плодное яйцо. Анализ крови на ХГЧ: 7550 мМЕ/мл. Сколько еще можно ждать визуализации эмбриона?
На современных аппаратах плодное яйцо видно в матке или вне ее уже при концентрации гормона более 1000 мМЕ/мл. Поэтом в Вашей ситуации нужно незамедлительно обратиться к врачу для поиска решения. Возможно придется провести лапароскопическую операцию. Оттягивание визита к врачу может обернуться внутренним кровотечением после прерывания внематочной беременности.
На скрининге в 13 недель беременности были рассчитаны риски, практически по всем патологиям они получились высокие. После биопсии ворсин хориона был получен кариотип плода 69ххх. Предлагают прерывание. Возможен ли в моем случае пузырный занос?
Триплоидия может указывать на формирование частичного пузырного заноса. Так как плод с таким набором хромосом нежизнеспособен, то Вам рекомендовано прерывание беременности с последующим УЗИ и контролем b-субъединицы ХГЧ. Материал, полученный после прерывания, нужно отправить на гистологическое исследование.
После прохождения скрининга мне выдали результаты в виде значений ХГЧ и PAPP-A. Значение хорионического гонадотропина немного превышает норму. Насколько это опасно?
Результаты любого скрининга должны быть выданы в виде количественного значения индивидуальных рисков. Например,
- риск Синдрома Эдвардса: 1:1400
- риск Синдрома Дауна: 1:1600
- риск Синдрома Патау: 1:1600
- риск дефекта нервной трубки 1:1620
В таком виде, как выдали результаты Вам, определить риски невозможно. Обратитесь в лабораторию, куда сдавали анализы, с просьбой расчета индивидуальных рисков.
zdravotvet.ru